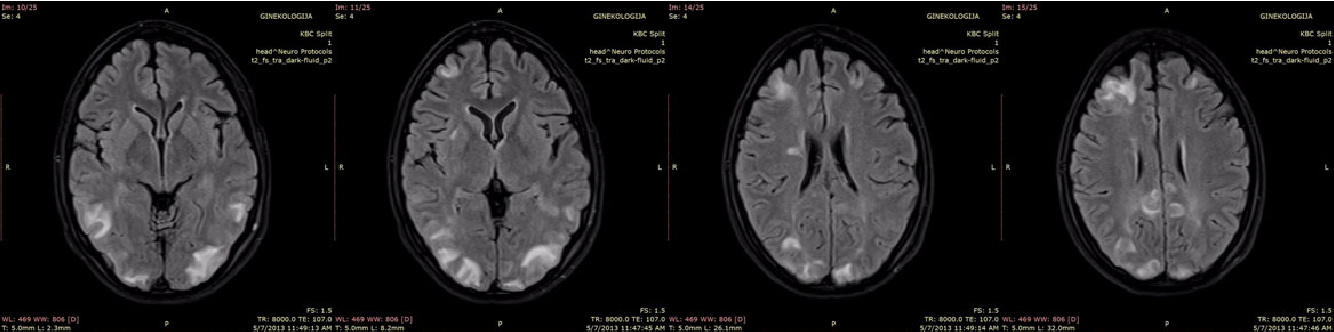
что это такое, симптомы, лечение
Лейкоэнцефалопатия – это такое заболевание, которое приводит к повреждению белого вещества, составляющего основу головного мозга, что провоцирует многочисленные неврологические синдромы. Характеризуется быстрым прогрессированием и развитием демиелинизирующих патологических процессов.
Содержание
- 1 Определение патологии
- 2 Классификация заболевания
- 3 Причины возникновения
- 4 Симптоматика
- 5 Методы диагностики
- 6 Способы лечения
- 7 Прогноз
- 8 Профилактические мероприятия
Определение патологии
Лейкоэнцефалопатия всегда сопровождается поражением белого мозгового вещества, которое возникает вследствие разных причин: сосудистых патологий, инфицирования полиомавирусом, генных мутаций. Инфекционная форма развивается из-за реактивации полиомавируса JC, который в латентном состоянии находится в организме многих людей.
Наследственная форма заболевания аутосомно-рецессивного генеза возникает на фоне генной мутации (преимущественно гена EIF2B5). Мелкоочаговая лейкоэнцефалопатия сосудистого генеза – это такое заболевание, которое развивается вследствие поражения небольших элементов кровеносной системы мозга, что провоцирует характерные для гипоксически-ишемического поражения тканей симптомы.
Мелкоочаговая лейкоэнцефалопатия сосудистого генеза – это такое заболевание, которое развивается вследствие поражения небольших элементов кровеносной системы мозга, что провоцирует характерные для гипоксически-ишемического поражения тканей симптомы.
Классификация заболевания
Различают формы патологии в зависимости от причин возникновения. Сосудистая форма лейкоэнцефалопатии, известная как болезнь Бинсвангера – это такое заболевание головного мозга, которое носит прогрессирующий характер, развивается на фоне гипертонической болезни, что указывает на ведущую роль в патогенезе атеросклероза и других патологий сосудов.
Клиническая картина напоминает проявления субкортикальной (подкорковой) энцефалопатии артериосклеротической этиологии. Патогенез связан с поражением белого вещества на фоне атеросклероза мелких артерий и артериол, вследствие чего происходит утолщение сосудистых стенок и сужение просвета, развивается гиалиноз – белковая дистрофия с замещением нормальной ткани более плотной, малоэластичной структурой.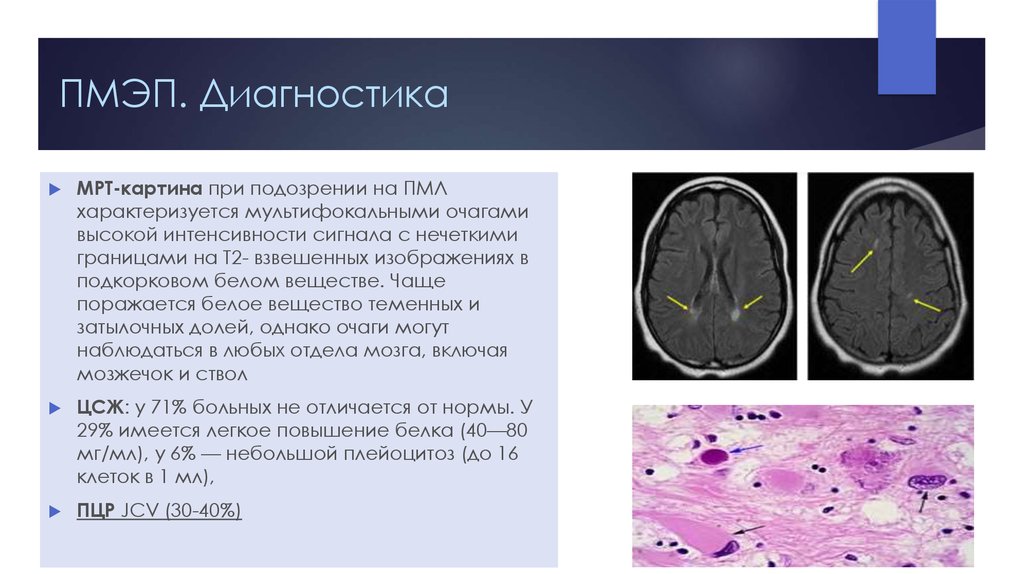
Типичные осложнения: ТИА (преходящие нарушения мозгового кровообращения), инсульты. Третья часть всех клинических случаев сосудистой деменции обусловлена мультифокальной лейкоэнцефалопатией. В 80% случаев возраст пациентов составляет 50-70 лет. Очаговое поражение белого вещества инфекционного генеза возникает вследствие реактивации вируса JC.
Перивентрикулярная лейкоэнцефалопатия, известная как перивентрикулярная лейкомаляция, характеризуется возникновением очагов поражения белого вещества чаще возле желудочковой системы. При масштабном поражении очаги распространяются в центральные отделы белого вещества.
Демиелинизирующий процесс агрессивного, длительного течения приводит к образованию некротических полостей в мозговых структурах. Лейкоэнцефалопатия (лейкомаляция) головного мозга, обнаруженная у детей, часто является причиной развития в детском возрасте церебрального паралича (ДЦП).
Причины возникновения
Основная причина развития формы инфекционного генеза – реактивация полиомавируса. Это безоболочечный вирус JC, который обнаруживается у 80% населения. Обычно не вызывает развитие заболеваний. В этом случае инфицированные люди являются носителями. Активация происходит на фоне подавления деятельности иммунной системы, часто у пациентов с диагнозом ВИЧ.
Это безоболочечный вирус JC, который обнаруживается у 80% населения. Обычно не вызывает развитие заболеваний. В этом случае инфицированные люди являются носителями. Активация происходит на фоне подавления деятельности иммунной системы, часто у пациентов с диагнозом ВИЧ.
Инфицирование ВИЧ часто сопровождается типичным симптомом – развитием многоочаговой лейкоэнцефалопатии с прогрессирующим течением патологии. Заболевание возникает как результат терапии иммуномодуляторами (после имплантации органов), иммуносупрессорами или моноклональными антителами, из-за чего происходит угнетение иммунной системы.
Терапия при помощи моноклональных антител проводится в отношении рассеянного склероза, аутоиммунных заболеваний крови, неходжкинской лимфомы, артрита ревматоидной формы. Вирус JC попадает в организм через органы желудочно-кишечного тракта с зараженной водой и пищей или воздушно-капельным путем. Процесс инфицирования протекает бессимптомно.
Вирус пребывает в организме латентно до появления факторов, провоцирующих активацию. Провоцирующие факторы ассоциируются с пересадкой стволовых клеток и лечением препаратами – аналогами пурина (Фопурин, Меркаптопурин, Пуринетол). Мелкоочаговая лейкоэнцефалопатия, которая развилась на фоне сосудистых патологий, обычно спровоцирована факторами:
Провоцирующие факторы ассоциируются с пересадкой стволовых клеток и лечением препаратами – аналогами пурина (Фопурин, Меркаптопурин, Пуринетол). Мелкоочаговая лейкоэнцефалопатия, которая развилась на фоне сосудистых патологий, обычно спровоцирована факторами:
- Артериальная гипертензия, длительно протекающая, устойчивая.
- Артериальная гипотензия.
- Патологическое изменение циркадного (биологического) ритма артериального давления – резкое повышение или понижение показателей давления в ночное время.
Патологические изменения в мозговых структурах происходят в результате хронической гипоксии – кислородного голодания. Вероятные причины включают врожденные аномалии развития элементов сосудистой системы, возрастные деформации, посттравматические дефекты и другие нарушения, провоцирующие ухудшение церебрального кровотока.
Симптоматика
Мелкоочаговая энцефалопатия инфекционного генеза характеризуется отсутствием признаков воспалительного процесса в мозговом веществе.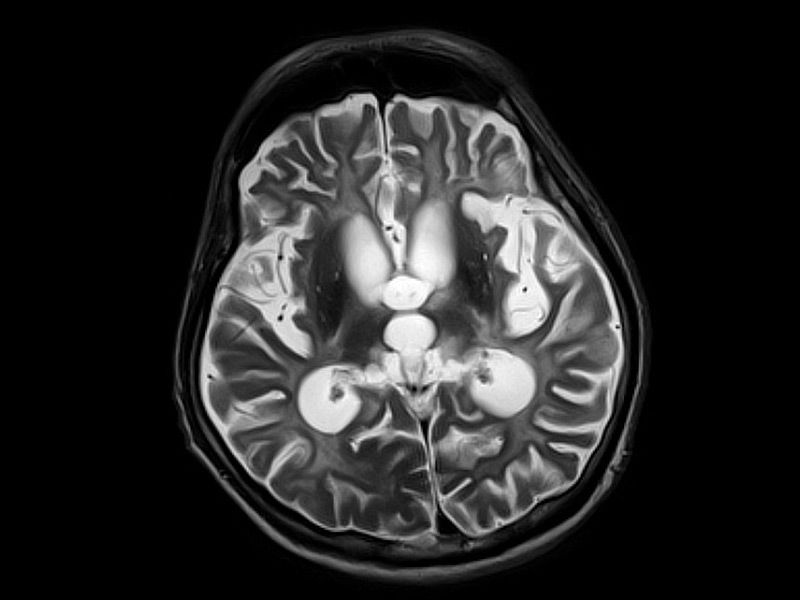 Проникая в ЦНС вирус вызывает лизис (растворение) олигодендроцитов, что приводит к масштабной демиелинизации – повреждению миелиновых оболочек.
Проникая в ЦНС вирус вызывает лизис (растворение) олигодендроцитов, что приводит к масштабной демиелинизации – повреждению миелиновых оболочек.
Инфицированные олигодендроциты располагаются по краям очага демиелинизации. Постепенно патологический процесс охватывает обширные участки мозга, что провоцирует нарастающее развитие неврологической симптоматики:
- Гемипарезы (парезы в одной стороне тела).
- Гемисоматосенсорные расстройства (нарушение чувствительности – онемение, покалывание, изменение восприятия температуры, изменение реакции на болевые раздражители, искажение пространственного представления о положении отдельных частей тела относительно друг друга).
- Эпилептические припадки. Наблюдаются у 20% больных, что указывает на близость очага к коре.
В зависимости от локализации очага поражения появляются такие симптомы, как атаксия (нарушение согласованности при сокращении группы мышц), афазия (речевая дисфункция), зрительные расстройства, апраксия (нарушение целенаправленных движений), дисметрия (избыточность или недостаточность при выполнении произвольных движений).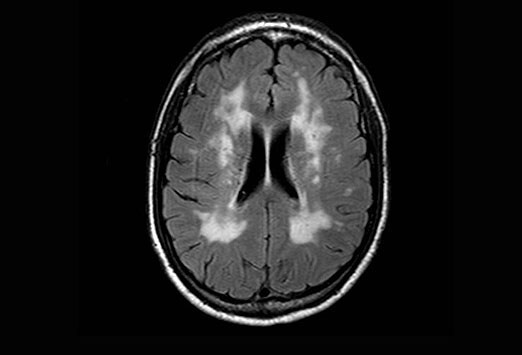 Для патологии типичны когнитивные расстройства, нередко перерастающие в деменцию.
Для патологии типичны когнитивные расстройства, нередко перерастающие в деменцию.
Поражение тканей полушарий с соответствующей симптоматикой в клинической практике встречается в 10 раз чаще, чем стволовых структур. В ходе исследования МРТ обнаруживаются крупные субкортикальные (подкорковые) очаги – гиперинтенсивные (режим Т2) и гипоинтенсивные (режим Т1). С увеличением диаметра очага неврологический дефицит нарастает. Сосудистая лейкоэнцефалопатия сопровождается симптомами:
- Когнитивные расстройства (ухудшение памяти и умственной деятлеьности) с тенденцией к прогрессированию.
- Атаксия, моторная дисфункция.
- Нарушение двигательной координации.
- Недержание мочи, непроизвольная дефекация.
Для поздних стадий течения заболевания свойственно развитие слабоумия. Больные теряют способность к самообслуживанию, круглосуточно нуждаются в медицинской помощи. У больных отсутствует интерес к речевой, двигательной, познавательной, психической деятельности.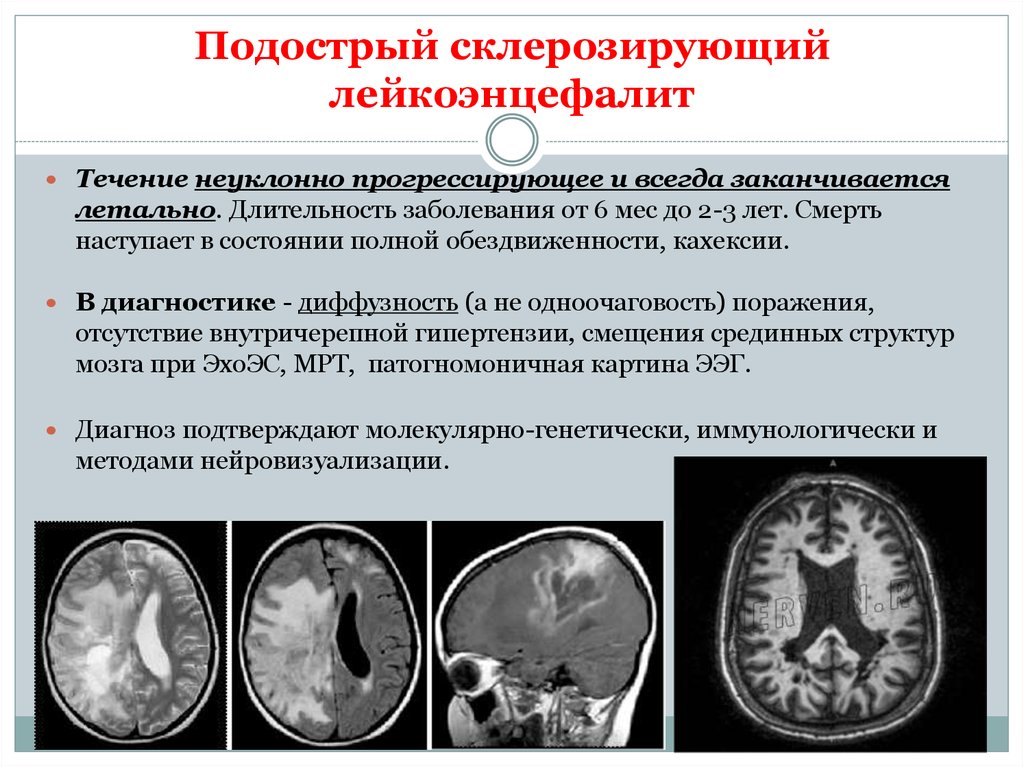 Периодически возникает чувство эйфории. У некоторых пациентов происходят эпилептические припадки.
Периодически возникает чувство эйфории. У некоторых пациентов происходят эпилептические припадки.
Для болезни Бинсвангера типична тенденция к прогрессированию. Нередко наблюдаются длительные периоды стабильного состояния. Слабоумие развивается из-за нарушения корково-подкорковых связей, которые возникают вследствие повреждения белого вещества. Не последнюю роль в патогенезе играет дисфункция таламуса и базальных ганглиев.
Очаговая лейкоэнцефалопатия – это такое заболевание, для которого характерно изменение походки, что указывает на поражение сосудистого генеза экстрапирамидной системы. Походка больного становится медленной, семенящей, шаги укорачиваются, наблюдается постуральная дисфункция – затруднение движения на поворотах. Пациенту сложно инициировать (начать) движение. Иногда двигательные расстройства проявляются по типу паркинсонизма (ригидность, скованность мышц, тремор).
Симптоматика дополняется гемипарезами (парез в одной половине тела) и псевдобульбарным синдромом (дизартрия – нарушение произношения, дисфония – ослабление силы голоса, дисфагия – затруднения при глотании, непроизвольный плач или смех). Для постановки диагноза многоочаговая лейкоэнцефалопатия сосудистой этиологии необходимо наличие признаков:
Для постановки диагноза многоочаговая лейкоэнцефалопатия сосудистой этиологии необходимо наличие признаков:
- Деменция.
- Факторы риска развития сосудистых заболеваний или признаки сосудистой патологии, затронувшей кровеносную систему мозга.
- Неврологические синдромы, характерные для поражения субкортикальных (подкорковых) структур мозга (изменение походки, недержание мочи, паратония – непроизвольное сопротивление пассивным движениям).
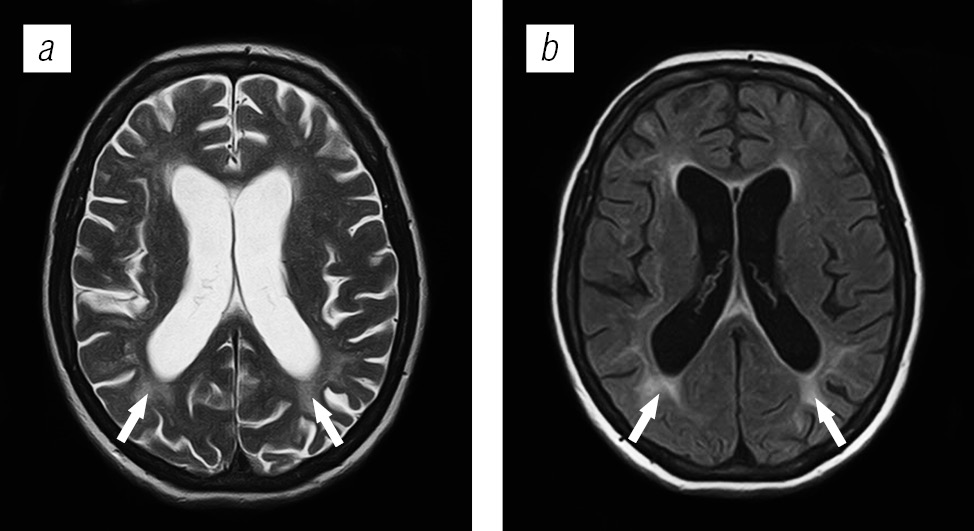
Исследование КТ показывает двухсторонний лейкоареоз – малую ишемию сосудов, повреждения элементов сосудистой системы белого вещества. При перивентрикулярной лейкоэнцефалопатии на МР-томограмме различается диффузно-очаговое поражение белого вещества преимущественно симметричное.
Для сравнения при вирусном поражении очаги расположены преимущественно ассиметрично. Единичный неспецифический очаг лейкоэнцефалопатии может быть ошибочно расценен, как проявление инсульта.
Методы диагностики
Ранняя диагностика JС-ассоциированной инфекции позволяет своевременно начать лечение.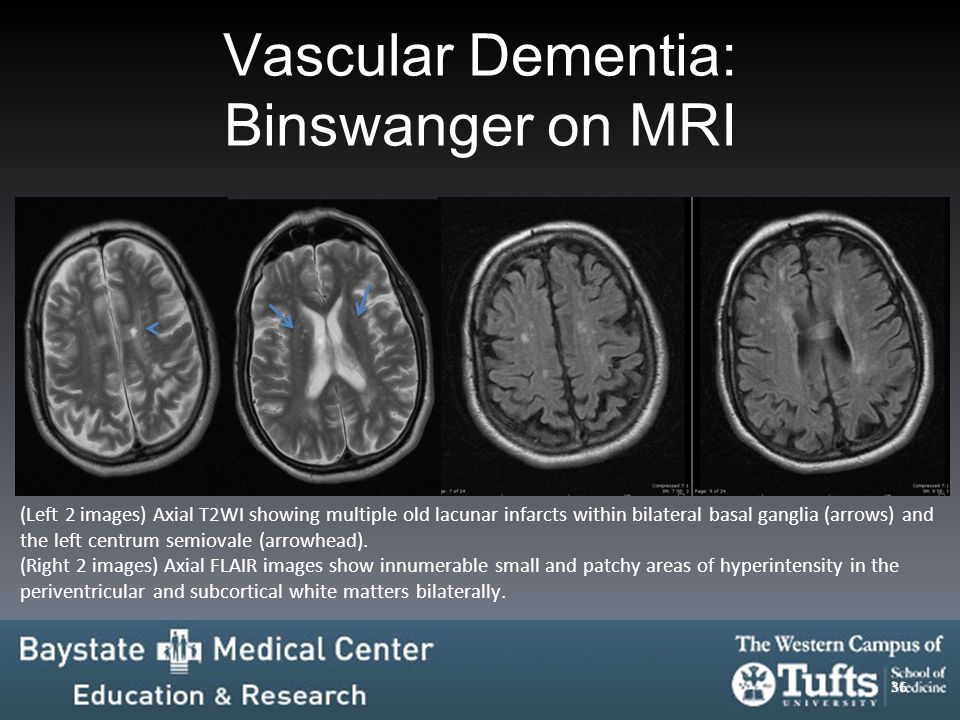 Нейровизуализация остается приоритетным способом обнаружения участков патологически измененной ткани. Основные методы инструментальной диагностики:
Нейровизуализация остается приоритетным способом обнаружения участков патологически измененной ткани. Основные методы инструментальной диагностики:
- МРТ, КТ.
- Допплерография сосудов мозга.
- Электроэнцефалография.
- Биопсия. Исследование мозгового биоптата. Чувствительность метода оценивается в 64-90%.
Исследование типа ПЦР помогает обнаружить ДНК вируса. Чувствительность метода оценивается в 72-92%.
Способы лечения
Лечение патологии сосудистого генеза предполагает устранение причин, спровоцировавших развитие заболевания. Врачи чаще назначают лекарства и другие методы терапии, направленные на стабилизацию повышенного или пониженного артериального давления. Показаны препараты:
- Улучшающие микроциркуляцию крови в мозговых структурах.
- Стимулирующие метаболические процессы в клетках мозга.
- Устраняющие неврологическую симптоматику.
Параллельно проводится терапия атеросклероза и сопутствующих соматических болезней. Специфического лечения при вирусной форме не существует. Эффективными мерами считаются:
Специфического лечения при вирусной форме не существует. Эффективными мерами считаются:
- Прекращение приема иммуносупрессоров (кортикостероиды, цитостатики). Или уменьшение их дозировки.
- Назначение антималярийного препарата. Некоторые исследования показывают эффективность лекарства, которое замедляет репликацию (размножение) вируса JС.
Прогноз
Сколько живут при диагнозе лейкоэнцефалопатия головного мозга, зависит от причин развития и характера течения патологии. Прогноз продолжительности жизни составляется индивидуально лечащим врачом с учетом возраста и физического состояния пациента. Прогноз заболевания сосудистого генеза условно благоприятный. Своевременная коррекция сосудистых нарушений позволяет отсрочить масштабное повреждение белого вещества.
При диагнозе ВИЧ лейкоэнцефалопатия, обусловленная вирусом, занимает второе место среди причин смертности, уступая только неходжкинской лимфоме. Многочисленные результаты аутопсии показали отсутствие прямой связи между смертностью и морфологическими особенностями строения очагов (размеры, локализация, степень атрофии тканей, гидроцефалия) при вирусной форме болезни.
Профилактические мероприятия
Для профилактики патологии больным рассеянным склерозом, назначают превентивное обследование на наличие вируса JС. Профилактические меры включают общие рекомендации по укреплению иммунитета:
- Закаливающие процедуры.
- Отказ от вредных привычек.
- Организация здорового, полноценного питания.
- Активный образ жизни, дозированные физические нагрузки.
Предотвращение родовых травм в перинатальный период и повреждений в области головы во взрослом возрасте, систематический контроль и коррекция значений артериального давления помогут избежать осложнений и быстрого прогрессирования заболевания.
Лейкоэнцефалопатия – прогрессирующий процесс разрушения белого вещества. Ранняя диагностика и корректная терапия под контролем врача патологии сосудистого генеза способствует значительному улучшению состояния больного.
Просмотров: 2 134
Лейкоэнцефалопатия головного мозга: причины, диагностика, прогноз жизни
Рейтинг автора
Написано статей
Лейкоэнцефалопатия головного мозга — патологический процесс, при котором страдает белое вещество, и постепенно развивается слабоумие. Вызвать эту проблему могут разные факторы. Чаще всего развитие лейкоэнцефалопатии происходит в головном мозге пожилых людей.
Вызвать эту проблему могут разные факторы. Чаще всего развитие лейкоэнцефалопатии происходит в головном мозге пожилых людей.
Содержание
- Причины возникновения
- Разновидности заболевания
- Симптоматика заболевания
- Диагностика
- Лечение
- Прогноз при лейкоэнцефалопатии
- Осложнения
- Возможна ли профилактика
Причины возникновения
Лейкоэнцефалопатия головного мозга в большинстве случаев развивается на фоне стойкой артериальной гипертензии. Болезнью страдают люди пожилого возраста, у которых уже диагностирован атеросклероз и ангиопатии. То есть, повреждены сосуды.
К развитию патологии приводят и другие болезни. Поражение белого вещества возникает в результате:
- синдрома приобретенного иммунодефицита;
- онкологических патологий кровеносной системы;
- лимфогранулематоза;
- туберкулеза легких;
- злокачественных процессов в других органах;
- длительного употребления иммунодепрессантов.

В процессе развития патологического процесса происходит изменение структуры белого вещества: оно обретает мягкую и студенистую форму, на поверхности образуются впадины. На серое вещество болезнь не влияет. Его состояние остается неизменным.
Разновидности заболевания
Существует несколько видов лейкоэнцефалопатии:
1.Прогрессирующая сосудистая лейкоэнцефалопатия, или мелкоочаговая.
Прогрессирующая сосудистая энцефалопатия развивается в результате повышенного давления в артериях. Эту патологию называют также «мелкоочаговая лейкоэнцефалопатия сосудистого генеза».
Обычно эту проблему выявляют у людей старше 55 лет. Значительно повышают шансы на ее развитие наследственная предрасположенность и факторы в виде:
- сахарного диабета;
- атеросклероза сосудов;
- употребления спиртных напитков;
- курения;
- избыточной массы тела.

Негативное влияние на сосуды оказывают также неправильное питание и низкая двигательная активность.
2.Перивентрикулярная форма.
Перивентрикулярная лейкоэнцефалопатия развивается в результате недостаточного поступления кислорода к тканям мозга на протяжении длительного времени. При этом патологические очаговые поражения располагаются как в белом, так и в сером веществе.
От патологии обычно страдают мозжечок, ствол головного мозга, лобная часть коры. Эти участки отвечают за контроль двигательной функции, поэтому при их поражении развиваются двигательные расстройства.
Обычно патологический процесс диагностируют у детей, пострадавших от гипоксии во время родов. Она часто приводит к развитию детского церебрального паралича.
3.Прогрессирующая мультифокальная энцефалопатия.
Мультифокальная энцефалопатия считается самой опасной разновидностью болезни. При ней в большинстве случаев больной умирает.
Прогрессирующая лейкоэнцефалопатия обычно выявляется у людей с диагнозом ВИЧ, или СПИД. Патология отличается полиформной клинической картиной. У больных возникают:
- параличи и парезы;
- частичная слепота;
- оглушение сознания;
- дефекты личности;
- поражения черепно-мозговых нервов.
При этой форме могут наблюдаться разные степени нарушения функций нервной системы: от небольшого дискомфорта до ярко выраженной деменции. Постепенно больной полностью теряет работоспособность и становится инвалидом из-за нарушений функций опорно-двигательного аппарата.
Постепенно больной полностью теряет работоспособность и становится инвалидом из-за нарушений функций опорно-двигательного аппарата.
4.Лейкоэнцефалопатия с прогрессирующим белым веществом.
Такой диагноз обычно ставят детям в возрасте до 6 лет в результате генных мутаций. Пациенты страдают:
- нарушением координации движений, так как поражен мозжечок;
- парезами конечностей;
- атрофическими процессами в зрительном нерве;
- приступами эпилепсии.

Если патология возникла у младенца, то он будет чрезмерно возбудимым, страдать от судорог, рвоты, высокой температуры, наблюдается отставание в психическом развитии.
Симптоматика заболевания
Признаки лейкоэнцефалопатии развиваются постепенно. Сначала у больного наблюдаются рассеянность, неловкость, безразличие, слезливость, трудности с произношением слов, снижение умственной работоспособности.
После появления первых признаков патологический процесс продолжает прогрессировать. Происходит повышение мышечного тонуса, появляются нарушения сна, раздражительность, шум в ушах, нистагм.
При отсутствии необходимого лечения на данной стадии больной будет страдать от психоневроза, судорог, выраженного слабоумия.
Обратиться к специалисту необходимо при таких симптомах:
- Слабости в мышцах конечностей и снижении чувствительности.
- Речевых и зрительных расстройствах.
- Онемении разных частей тела.
- Нарушении глотательного рефлекса.

- Недержании мочи.
- Приступах эпилепсии.
- Головной боли и тошноте.
- Нарушении интеллектуальных способностей и небольшом слабоумии.
Все эти явления свидетельствуют о том, что поражена центральная нервная система, причем прогрессируют нарушения очень быстро. В таком состоянии человеку трудно понять, что он болеет, поэтому родственникам нужно обратить на это внимание.
Диагностика
Для подтверждения наличия нарушений необходимо пройти ряд диагностических исследований. В первую очередь человек должен посетить врача-невропатолога. После обнаружения признаков лейкоэнцефалопатии пациенту назначат:
- общий анализ крови;
- исследование на наличие в крови наркотиков, спиртного, психотропных препаратов;
- магнитно-резонансную и компьютерную томографию.
 Эти процедуры позволяют оценить состояние головного мозга и определить наличие патологических очагов;
Эти процедуры позволяют оценить состояние головного мозга и определить наличие патологических очагов; - электроэнцефалографию для подтверждения снижения активности головного мозга;
- ультразвуковую доплерографию, которая позволит определить нарушение кровоснабжения мозга;
- полимеразную цепную реакцию для обнаружения ДНК возбудителя;
- биопсию мозга;
Подтвердить, что больной страдает лейкоэнцефалопатией вирусного происхождения, можно с помощью электронной микроскопии.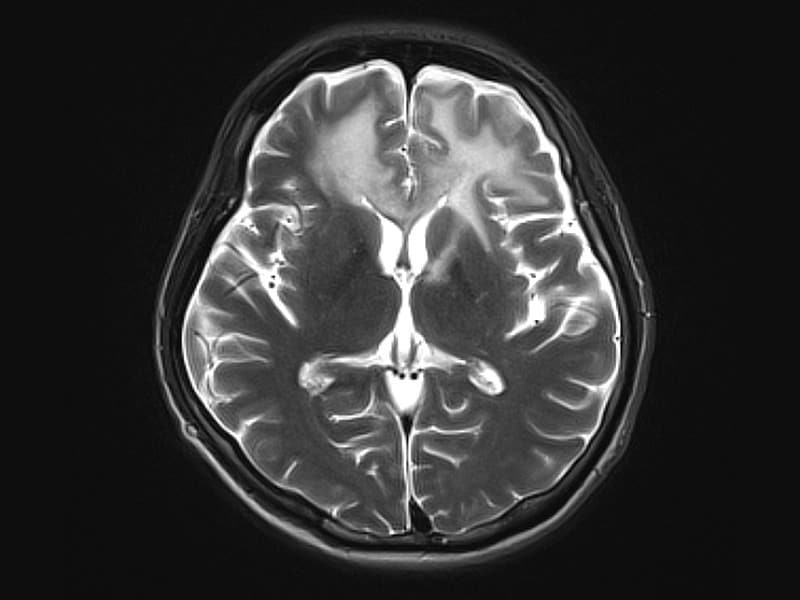 Она определяет в тканях мозга возбудителя.
Она определяет в тканях мозга возбудителя.
Оценку состояния головного мозга осуществляют с помощью специальных психологических тестов.
Нельзя обойтись без дифференциальной диагностики с токсоплазмозом, рассеянным склерозом, лимфомой, ВИЧ-деменцией.
Лечение
Полностью избавиться от данного недуга невозможно. С помощью ряда терапевтических методик лишь снижают скорость развития патологического процесса. Терапию подбирают отдельно для каждого больного, применяя комплекс лечебных симптоматических и этиотропных методик.
Снижения проявлений патологического процесса добиваются:
- Средствами для улучшения процессов кровообращения в головном мозге в виде Винпоцетина, Актовегина, Трентала.
- Нейрометаболическими стимуляторами: Фезамом, Пантокальцином, Луцетамом, Церебролизином.
- Ангиопротекторами (Стугероном, Курантинлом, Зилтом).
- Поливитаминными комплексами с содержанием витаминов группы В, ретинола, токоферола.

- Адаптогенами. В виде экстракта алоэ, стекловидного тела.
- Глюкокортикостероидами. Они способствуют купированию воспалительного процесса в головном мозге. Подобными свойствами обладают Преднизолон, Дексаметазон.
- Антидепрессантами.
- Антикоагулянтами для снижения риска образования тромбов.
- Противовирусными препаратами, если болезнь имеет вирусный генез.
В дополнение к медикаментозной терапии могут рекомендовать пройти курс:
- физиотерапевтических процедур;
- рефлексотерапии;
- терапии иглоукалывания;
- употребления гомеопатических и фитотерапевтических средств;
- мануальной терапии.

Для облегчения состояния нужно выполнять дыхательную гимнастику и массажировать воротниковую зону.
Лечение болезни довольно трудное, так как большинству противовирусных и противовоспалительных средств не удается проникнуть через барьер между кровью и тканью, защищающий центральную нервную систему. Поэтому они не способствуют устранению патологических очагов.
Прогноз при лейкоэнцефалопатии
Сколько живут с лейкоэнцефалопатией, зависит от того, на какой стадии начали проводить поддерживающую терапию, и степени повреждения головного мозга. От любой этой формы болезни излечиться невозможно. Патологический процесс всегда приводит к смерти пациента. Если не проводить противовирусную терапию, то больной проживет не дольше шести месяцев с того момента, когда были обнаружены нарушения в белой мозговой ткани.
С помощью соблюдения предписанных врачом рекомендаций и употребления назначенных лекарственных средств можно немного увеличить продолжительность жизни.
Если больной будет исправно пить все лекарства, то он проживет немного больше года с того момента, когда был поставлен диагноз.
Известны случаи, когда люди умирали в течение месяца после начала развития патологии. Это может произойти при ее остром течении.
Осложнения
Нарушение функций подкорковых структур и других участков мозга при лейкоэнцефалопатии постепенно приводит к серьезным осложнениям:
- нарушается двигательная функция;
- снижается чувствительность;
- может произойти полная потеря зрения или слуха;
- парализует разные части тела;
- развиваются инфекции и септические осложнения;
- возникает стойкое слабоумие.

Рано или поздно болезнь приводит к смерти пациента.
Возможна ли профилактика
Специфических профилактических методик, которые позволили бы избежать развития лейкоэнцефалопатии, нет. Возможно лишь немного снизить риск развития патологического процесса в белом веществе мозга с помощью таких рекомендаций:
- Необходимо проводить укрепление нервной системы с помощью закаливания и употребления витаминных комплексов.
- При наличии проблемы ожирения ее нужно срочно решать.
- Желательно вести активный образ жизни.
- Полезно регулярно гулять на свежем воздухе.
- Важно избегать употребления наркотических средств и спиртных напитков, курения.
- Следить за культурой половой жизни. Это позволит избежать заражения ВИЧ-инфекцией.
- При любых половых контактах использовать средства защиты.
- Соблюдать принципы правильного питания. Рацион должен быть насыщен всеми необходимыми витаминами и минералами.
- Укреплять нервную систему, повышать стрессоустойчивость.

- Избегать переутомления, спать не менее восьми часов в сутки.
- Нормализовать физическую активность. Избегать повышенных нагрузок и гиподинамии.
- Если начали развиваться какие-либо сосудистые заболевания и патологии, связанные с нарушением обмена веществ, необходимо проходить компенсирующее лечение.
С помощью этих мероприятий можно снизить вероятность того, что возникнет лейкоэнцефалопатия. Но, если патологический процесс все равно начал развиваться, при первых его проявлениях необходимо обратиться за помощью к специалистам. Благодаря поддерживающему лечению можно немного улучшить качество жизни и ее продолжительность.
[Сосудистая лейкоэнцефалопатия у пациентов без сосудистого фактора риска или мутации NOTCh4: клинические и рентгенологические данные]
Многоцентровое исследование
. 2013 февраль; 169(2):136-41.
2013 февраль; 169(2):136-41.
doi: 10.1016/j.neurol.2012.05.018. Epub 2013 6 февраля.
[Статья в французский]
X Эриньяк 1 , Э. Маньен, Д. Валлон, А. М. Геннок, К. Лебрен-Фресне, П. Лабож
Принадлежности
принадлежность
- 1 Служба неврологии, больница Ги де Шолиак, CHU де Монпелье, 80, авеню Огюстен-Флиш, 34295 Монпелье, Франция. [email protected]
- PMID: 23394849
- DOI: 10.1016/ж.нейрол.2012.05.018
Многоцентровое исследование
[Статья в французский]
X Ayrignac et al. Преподобный Нейрол (Париж).
2013 фев.
Преподобный Нейрол (Париж).
2013 фев.
. 2013 февраль; 169(2):136-41.
doi: 10.1016/j.neurol.2012.05.018. Epub 2013 6 февраля.
Авторы
X Эриньяк 1 , E Magnin, D Wallon, A-M Guennoc, C Lebrun-Fresnay, P Labauge
принадлежность
- 1 Служба неврологии, больница Ги де Шолиак, CHU де Монпелье, 80, авеню Огюстен-Флиш, 34295 Монпелье, Франция. [email protected]
- PMID: 23394849
- DOI:
10.
 1016/ж.нейрол.2012.05.018
1016/ж.нейрол.2012.05.018
Абстрактный
Введение: Поражения белого вещества, видимые на МРТ, отражают поражение мелких сосудов головного мозга; пожилой возраст и высокое кровяное давление являются основными факторами риска. У молодых пациентов без сосудистых факторов риска необходимо проводить скрининг на мутацию CADASIL. Наша цель состояла в том, чтобы описать клинические, а также рентгенологические особенности серии пациентов без мутации NOTCh4 с тяжелой сосудистой лейкоэнцефалопатией, не объясняемой наличием сосудистых факторов риска.
Материал и методы: Критериями включения были лейкоэнцефалопатия 3 степени по шкале Fazekas, возраст <70 лет на момент начала исследования и отрицательный результат скрининга на ген NOTCh4. Пациенты с тяжелыми сосудистыми факторами риска или атеросклерозом были исключены. Были проанализированы клинические и МРТ данные.
Были проанализированы клинические и МРТ данные.
Полученные результаты: В исследование были включены восемь пациентов (четыре мужчины), у пяти не было факторов сосудистого риска. Средний возраст начала заболевания был 59 лет..5 лет. Начальные симптомы прогрессировали в шести случаях из восьми. Они состояли из астазии-абазии и постепенно ухудшались; следует отметить, что один пациент умер через 4 года после начала заболевания. МРТ головного мозга выявила выраженную атрофию у пяти пациентов из восьми, поражение височной доли (у двух из восьми) и наружной капсулы (у пяти из восьми) было умеренным. У четырех пациентов не было других очагов атеросклероза. У семи из восьми не было микроангиопатии сетчатки. У двух больных выявлено высокое артериальное давление.
Вывод: Выявление сосудистой лейкоэнцефалопатии у молодых пациентов без каких-либо сосудистых факторов риска должно побудить клинициста провести полное обследование для поиска излечимых состояний, включая высокое кровяное давление.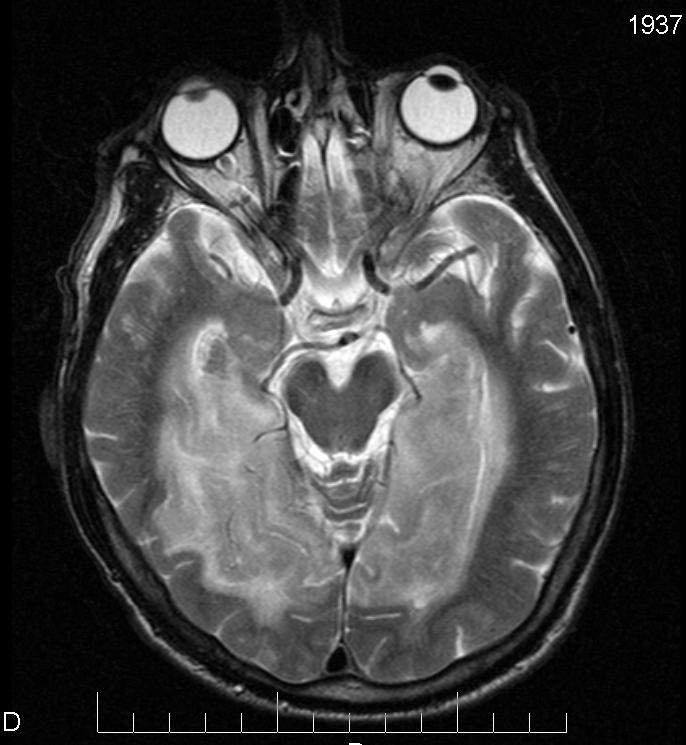 У пациентов с сосудистой лейкоэнцефалопатией обычно наблюдается астазия-абазия. В этом контексте МРТ головного мозга не может точно отличить пациентов с CADASIL от пациентов с приобретенным заболеванием мелких сосудов головного мозга, поэтому рекомендуется секвенирование экзонов 2-24 гена NOTCh4.
У пациентов с сосудистой лейкоэнцефалопатией обычно наблюдается астазия-абазия. В этом контексте МРТ головного мозга не может точно отличить пациентов с CADASIL от пациентов с приобретенным заболеванием мелких сосудов головного мозга, поэтому рекомендуется секвенирование экзонов 2-24 гена NOTCh4.
Авторское право © 2013 Elsevier Masson SAS. Все права защищены.
Похожие статьи
Сравнение клинических, семейных и МРТ-признаков CADASIL и NOTCh4-негативных пациентов.
Пантони Л., Пескини Ф., Наннуччи С., Сарти С., Бьянки С., Дотти М.Т., Федерико А., Инзитари Д. Пантони Л. и др. Неврология. 2010 5 января; 74 (1): 57-63. doi: 10.1212/WNL.0b013e3181c7da7c. Неврология. 2010. PMID: 20038773
CADASIL и аутоиммунитет: сосуществование в семье с мутацией R169C в экзоне 4 гена NOTCh4.

Параскевас Г.П., Бугеа А., Синету М., Василопулу С., Анагносту Э., Вумвуракис К., Илиопулос А., Спенгос К. Параскевас Г.П. и соавт. Цереброваскулярная дис. 2014;38(4):302-7. дои: 10.1159/000369000. Epub 2014 20 ноября. Цереброваскулярная дис. 2014. PMID: 25412914
Скрининг мутаций гена NOTCh4 среди 151 последовательного корейского пациента с острым ишемическим инсультом.
Чой Дж.С., Ли К.Х., Сонг С.К., Ли Дж.С., Кан С.И., Кан Дж.Х. Чой Дж. К. и соавт. J Инсульт Цереброваскулярная дис. 2013 июль; 22 (5): 608-14. doi: 10.1016/j.jstrokecerebrovasdis.2011.10.013. Epub 2011 30 ноября. J Инсульт Цереброваскулярная дис. 2013. PMID: 22133740
[Церебральная аутосомно-доминантная артериопатия с подкорковыми инфарктами и лейкоэнцефалопатией (CADASIL)].

Уэда М., Накагума Р., Андо Ю. Уэда М. и соавт. Риншо Бёри. 2009 март; 57 (3): 242-51. Риншо Бёри. 2009. PMID: 19363995 Обзор. Японский.
[КАДАСИЛ].
Учино М. Учино М. Мозговой нерв. 2008 ноябрь;60(11):1224-34. Мозговой нерв. 2008. PMID: 19069156 Обзор. Японский.
Посмотреть все похожие статьи
Типы публикаций
термины MeSH
вещества
Лейкопатия — нейромедиа
Лейкопатия — это неврологическое расстройство, более точно характеризующееся поражением белого вещества независимо от причины поражения.
Лейкопатия происходит от греческого leuco = белый и от pathos = болезнь.
Лейкоэнцефалопатия также является медицинским термином, используемым врачами.
Чаще всего сопровождается нарушением кровообращения в головном мозге. Последняя затем плохо орошается артериолами и капиллярами. Мы говорим о лейкопатии (или сосудистой лейкоэнцефалопатии).
Что такое белое вещество?
Белое вещество является частью нервной ткани, состоящей из аксонов. Аксоны — это отростки нейронов, которые позволяют информации передаваться между двумя нейронами путем распространения нервных импульсов.
Они окружены миелиновой оболочкой, липидным слоем (состоящим из холестерина, фосфолипидов и гликолипидов.
Таким образом, белое вещество участвует в передаче информации в центральной нервной системе и, в частности, в головном мозге.
Таким образом, при лейкопатии повреждается миелиновая оболочка.
Аксонокружен миелиновой оболочкой. Эта оболочка повреждается при сосудистой лейкопатии
Классификация различных видов лейкопатии
Различают приобретенные лейкопатии и наследственные.
Затем наследственные лейкоэнцефалопатии, имеющие генетическую причину, классифицируют в соответствии с вовлеченным геном (этот ген мутирует, и эта мутация лежит в основе поражения белого вещества).
Что касается приобретенных лейкопатий, то они подразделяются на различные группы в зависимости от их основных причин:
- воспалительные и неинфекционные.
- воспалительные и инфекционные.
- гипоксические и ишемические. (пример болезнь Бинсвангера)
- травматический.
- токсичные и метаболические.
Примеры заболеваний, которые приводят к лейкопатии
Существует несколько заболеваний, которые приводят к повреждению белого вещества:
Рассеянный склероз
Рассеянный склероз — это неврологическое заболевание, характеризующееся воспалением нейронов (называемым нейровоспалением).
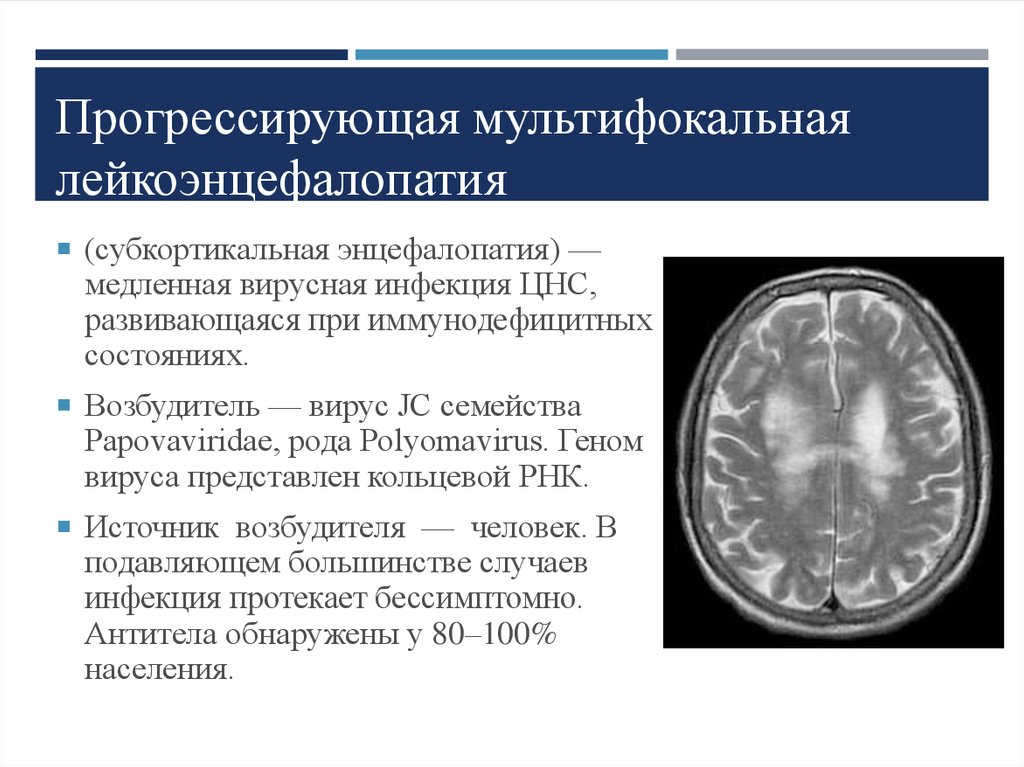
Прогрессирующая многоочаговая лейкоэнцефалопатия
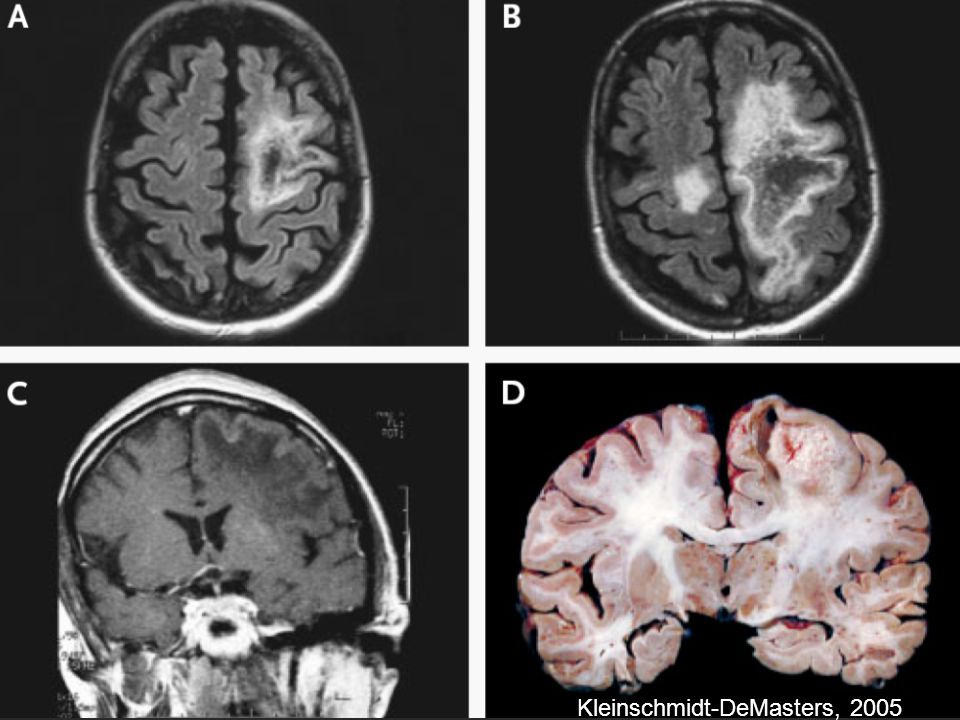
Прогрессирующая многоочаговая лейкоэнцефалопатия (ПМЛ) — это редкое и часто смертельное вирусное заболевание, характеризующееся прогрессирующим повреждением или воспалением белого вещества в нескольких местах (многоочаговое).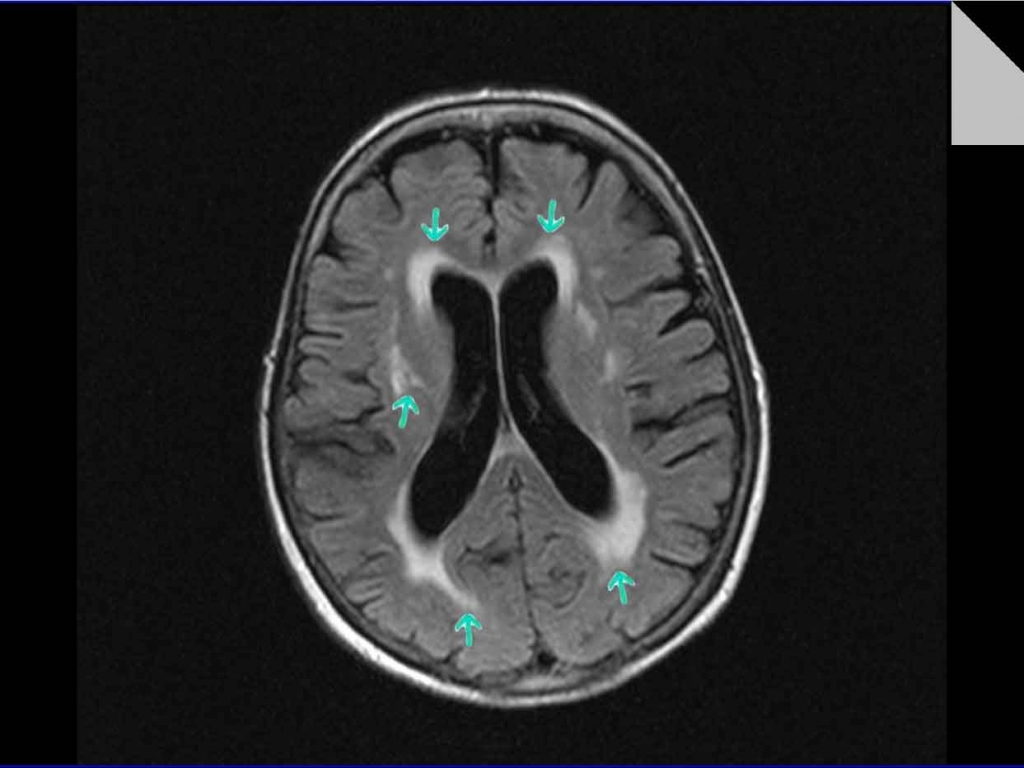 Это вызвано вирусом, который обычно находится под контролем иммунной системы. Этот вирус обычно безвреден, за исключением случаев ослабленной иммунной системы (наблюдается при таких заболеваниях, как СПИД, лейкемия и болезнь Ходжинса). Как правило, уровень смертности от ПМЛ составляет от 30% до 50% в первые несколько месяцев, а выжившие люди имеют неврологические нарушения.
Это вызвано вирусом, который обычно находится под контролем иммунной системы. Этот вирус обычно безвреден, за исключением случаев ослабленной иммунной системы (наблюдается при таких заболеваниях, как СПИД, лейкемия и болезнь Ходжинса). Как правило, уровень смертности от ПМЛ составляет от 30% до 50% в первые несколько месяцев, а выжившие люди имеют неврологические нарушения.
Лейкоареоз
Лейкоареоз также сопровождается нейровоспалением.
Болезнь Альцгеймера
Болезнь Альцгеймера является наиболее важной формой деменции и сопровождается аномалиями белого вещества.
Токсическая лейкоэнцефалопатия
Это редкое заболевание, характеризующееся прогрессирующим повреждением белого вещества, вызванным наркоманией, токсинами окружающей среды или химиотерапевтическими препаратами. Тяжесть токсической лейкоэнцефалопатии также варьирует в зависимости от состояния больного, длительности воздействия и концентрации токсического агента. Заболевание может быть обратимым во многих случаях после удаления токсического агента.
Заболевание может быть обратимым во многих случаях после удаления токсического агента.
Синдром обратимой задней лейкоэнцефалопатии
Синдром задней обратимой энцефалопатии (PRES) представляет собой синдром, характеризующийся головной болью, спутанностью сознания, судорогами и потерей зрения. Это может быть вызвано несколькими причинами, включая злокачественную гипертензию и определенные медицинские процедуры. На магнитно-резонансной томографии (МРТ) головного мозга имеются участки отека (припухлости). Симптомы, как правило, проходят через некоторое время, хотя иногда визуальные изменения остаются.
Гипертоническая лейкоэнцефалопатия
Гипертоническая лейкоэнцефалопатия относится к дегенерации белого вещества головного мозга после внезапного повышения артериального давления. У людей может наблюдаться внезапное повышение артериального давления, острая спутанность сознания, головная боль, рвота и судороги. При осмотре могут быть обнаружены кровоизлияния в сетчатку.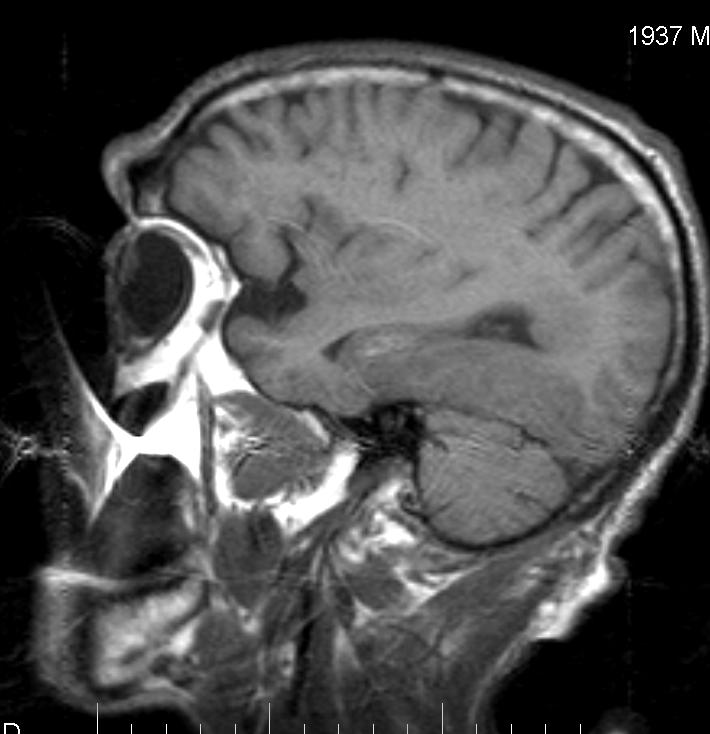 Гипертоническая лейкоэнцефалопатия может привести к ишемии сердца.
Гипертоническая лейкоэнцефалопатия может привести к ишемии сердца.
Наряду с этими приобретенными лейкоэнцефалопатиями существуют те, которые возникают в результате генетической мутации:
Мегалэнцефальная лейкоэнцефалопатия с подкорковыми кистами. Эта форма лейкопатии имеет генетическую причину. Для него характерны подкорковые кисты (небольшие полости). Он принадлежит к группе заболеваний, называемых лейкодистрофиями. (также называемая болезнью Ван дер Кнаапа).
Диффузная наследственная аксональная сфероидная лейкоэнцефалопатия
Лейкоэнцефалопатия с нейроаксональными сфероидами является особой формой лейкоэнцефалопатии. Сфероиды представляют собой прерывистые вздутия аксонов, характеризующиеся отсутствием миелиновых оболочек. Они вызывают прогрессирующую когнитивную и двигательную регрессию. Это заболевание генетического происхождения с аутосомно-доминантным профилем. Обычно он проявляется в детстве, но может появиться и во взрослом возрасте, и в этом случае он может иметь неврологические особенности, сходные с таковыми при рассеянном склерозе.
Наследственные сосудистые лейкоэнцефалопатии
К ним относятся болезнь CADASIL (мутация гена NOTCh4), болезнь CARASIL (мутация гена HTRA1) и церебральная амилоидная ангиопатия. В случае с CADASIL семейная история церебрального инсульта.
Детская атаксия с диффузной центральной нервной системой Гипомиелинизация
Первоначально этот синдром был описан у детей. Однако взрослые формы
получают все большее признание. Неврологические симптомы очень разнообразны (мозжечковая атаксия, психические симптомы и симптомы деменции). Это аутосомно-рецессивное неврологическое заболевание, вызванное мутацией генов EIF. Это заболевание относится к семейству лейкодистрофий.
Как провести скрининг на сосудистую лейкопатию?
Исследования головного мозга (МРТ, сканер) позволяют выявить лейкопатии. Результатом этих лейкопатий являются лакуны (небольшие полости, отражающие поражение центральной нервной системы), небольшие кровотечения и повреждения наружных капсул белого вещества.
Лейкопатии обычно поражают людей с сосудистыми факторами риска (с риском сосудистой деменции), сердечно-сосудистыми заболеваниями или страдающих атеросклерозом. Это, например, люди с диабетом, гипертонией и высоким уровнем холестерина.
Лейкопатия может развиться у лиц моложе 50 лет, не страдающих ни одним из заболеваний, описанных ниже. В этом случае диагноз будет основываться на генетическом заболевании, таком как лейкодистрофия, также называемая генетической лейкоэнцефалопатией.
Лейкоэнцефалопатии генетического происхождения включают наследственные заболевания, характеризующиеся поражением белого вещества:
- сосудистые лейкоэнцефалопатии, такие как болезнь CADASIL и семейный церебральный амилоидоз.
- Атаксия с гипомиеланизацией центральной нервной системы.
- Синдром ломкой Х-хромосомы с ранними нарушениями походки.



 Эти процедуры позволяют оценить состояние головного мозга и определить наличие патологических очагов;
Эти процедуры позволяют оценить состояние головного мозга и определить наличие патологических очагов;
 Если больной будет исправно пить все лекарства, то он проживет немного больше года с того момента, когда был поставлен диагноз.
Если больной будет исправно пить все лекарства, то он проживет немного больше года с того момента, когда был поставлен диагноз.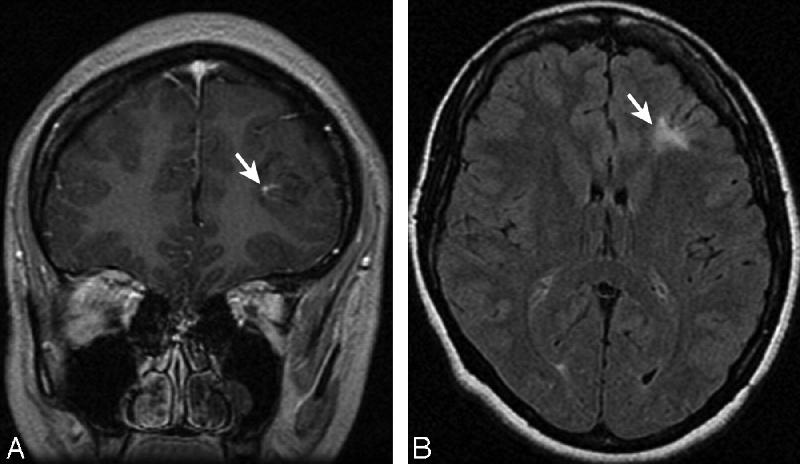

 1016/ж.нейрол.2012.05.018
1016/ж.нейрол.2012.05.018