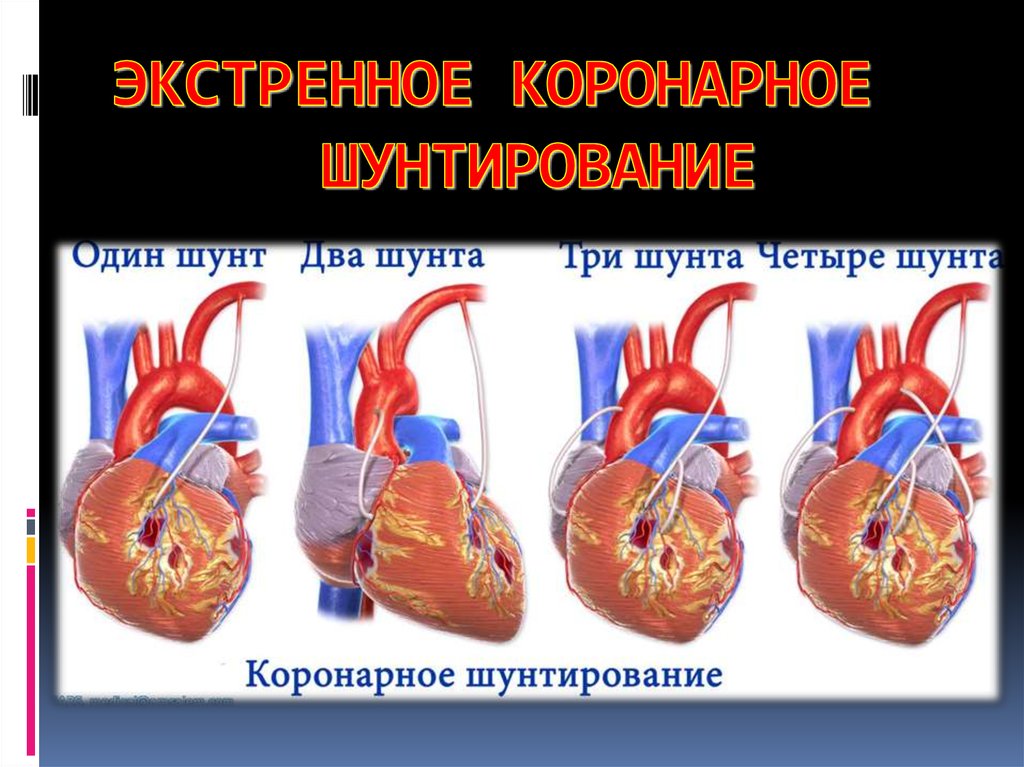
Коронарное шунтирование: об операции и реабилитации
Коронарное шунтирование помогает повысить качество и срок жизни пациентов с ИБС: увеличить выносливость при физических нагрузках, снизить количество приступов стенокардии и вероятность инфаркта миокарда — первого или повторного.
Суть, показания и противопоказания
Внимание! Актуальные для вас рекомендации по здоровью даст исключительно лечащий врач. В статье собрана только общая информация, которая поможет сориентироваться на проблеме.
Как правило, операция проводится в том случае, когда коронарное русло больного поражено на 75% и более, а стенокардия невосприимчива к лекарствам.
В процессе операции для кровотока прокладывают дополнительный путь к сердцу, в обход пораженных атеросклерозом артерий. Донором шунтов, сосудистых трансплантатов, является сам пациент — их берут из внутренней грудной артерии, в большой подкожной вене на ноге или лучевой артерии на руке. Длительность операции зависит от количества пораженных артерий — в среднем, 4-5 часов.
Также перед операцией необходимо принять во внимание такие факторы риска, как:
- рассеянное поражение всех коронарных артерий
- сердечная недостаточность и почечная недостаточность
- рубцевание и снижение работоспособности левого желудочка более чем на 30%
- онкологические заболевания
- хронические неспецифические заболевания легких: бронхит, пневмонию, астму, эмфизему
Реабилитация после шунтирования
«Соблюдение этапности лечения в 4 раза снижает риск повторных операций, в 6 раз — повторных госпитализаций, в 2,5 раза — смертность в результате рецидива болезни… Экономия расходов на лечение рецидивов — 30-40%»
Е.В.Шляхто, главный кардиолог Санкт-Петербурга и Северо-западного ФО, Президент Российского кардиологического общества.
Грамотная реабилитация после коронарного шунтирования помогает:
- устранить негативные последствия хирургического вмешательства
- закрепить результаты лечения
- восстановить физическую активность и справиться с психологической травмой
- блокировать дальнейшее развитие ишемической болезни сердца и возможных в будущем осложнений
Эффективная реабилитация подразумевает комплексный подход к физическому и психологическому состоянию больного.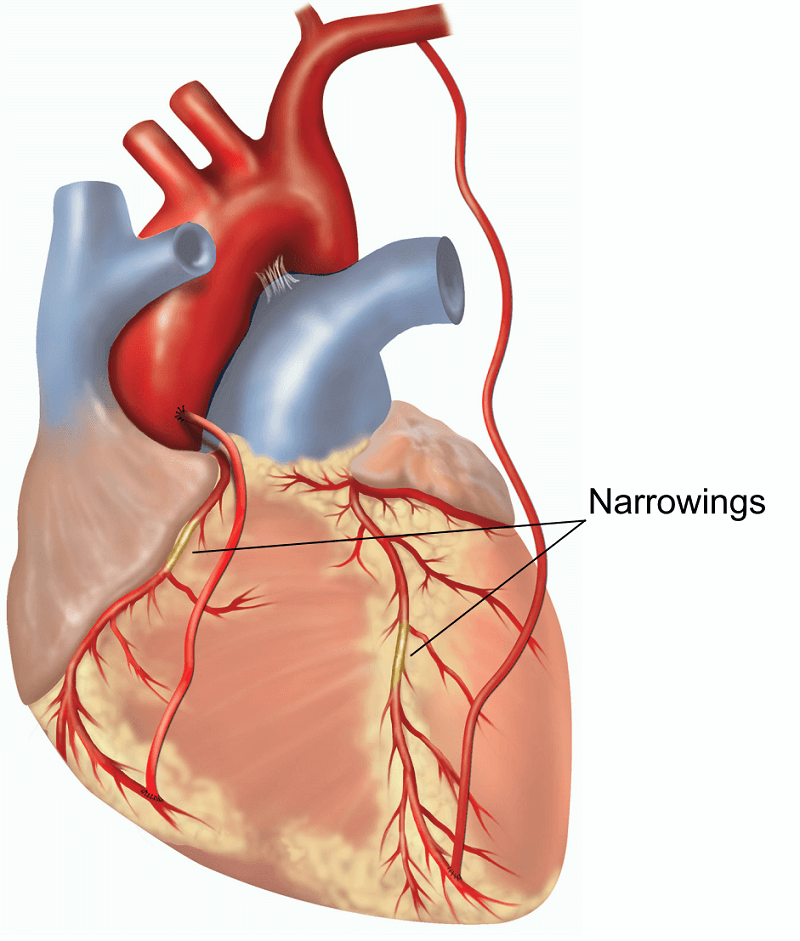 Длится, в среднем, от 6 до 12 месяцев и включает в себя этапы стационарного отделения, кардиологического санатория и амбулаторного наблюдения.
Длится, в среднем, от 6 до 12 месяцев и включает в себя этапы стационарного отделения, кардиологического санатория и амбулаторного наблюдения.
Стационарное отделение реабилитации
Задача первого этапа реабилитации — контроль и стабилизация состояния организма после хирургического вмешательства, физическая активация и психологическая адаптация к проведенной операции.
Минимальное время пребывания пациента в стационаре — 7-10 дней, конкретный срок определяется индивидуально, в зависимости от сложности послеоперационных осложнений.
В этот период пациент получает следующую медицинскую помощь:
- Медикаментозное лечение — контроль болевых симптомов, нагрузок на сердечную мышцу и образования тромбов в шунтах.
- Восстановление физической активности — обучение тому, как правильно поворачиваться в кровати, когда можно садиться, вставать с постели и ходить. Важно: если не уделять время физической активности с первых дней после операции, увеличивается риск развития осложнений.

- Психологическая адаптация подразумевает работу со страхом слабости сердца и настроем на возвращение боли. Данные статистики показывают: 60% пациентов после шунтирования боятся остаться без постоянного контроля врачей. Многие считают, что сердце может не выдержать, помня о том, что малейшая нагрузка до операции вызывала стенокардию.
По окончании стационарного этапа реабилитации пациент проходит обследование сердца, а также, во многих случаях, велоэргометрический тест, с помощью которого определяется переносимость физических нагрузок. На основании полученных данных составляется план дальнейшей реабилитации.
Реабилитационный центр кардиологического санатория
Контроль и реабилитация состояния после шунтирования и выписки из стационара продолжается на этапе кардиологического санатория. Он необходим, чтобы закрепить результат и эффект лечения, стабилизировать физическое и психологическое состояние больного, подготовить его к возвращению к нормальной жизни: бытовым нагрузкам, социально-активной и трудовой деятельности.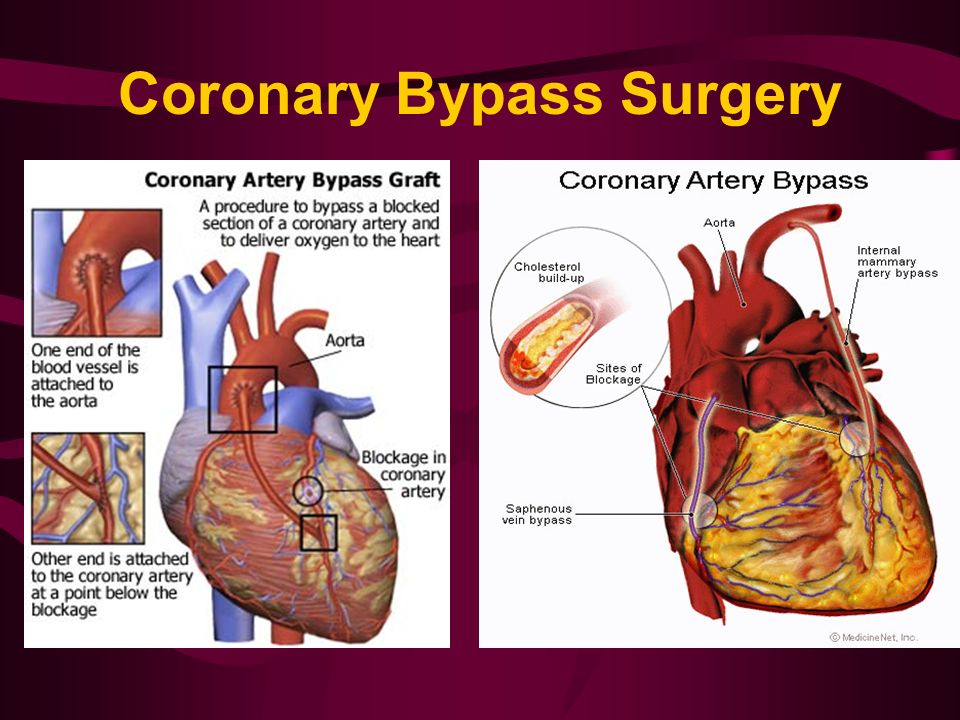
В этот период пациент проходит:
- индивидуально составленную программу лечения, тренировок и ЛФК, с учетом необходимого темпа восстановления, а также возможностей организма
- программу нормализации психоэмоционального состояния — анализ реакции на болезнь, психологическую поддержку
- вторичную профилактику для предупреждения осложнений основного заболевания и устранения факторов риска.
Пребывание на реабилитации в кардиологическом санатории, как правило, составляет 18-21 день.
Отметим, что справиться с задачей по силам только центру, который сочетает в себе большой опыт работы, солидную методическую базу и квалифицированных специалистов: кардиолога, психо- и физиотерапевта, врачей и инструкторов ЛФК со специальной подготовкой, специалистов лабораторной и функциональной диагностики.
Амбулаторная реабилитация
 Поэтому, после выписки из кардиологического санатория, необходимо:
Поэтому, после выписки из кардиологического санатория, необходимо:- Встать на учет к кардиологу по месту жительства и проходить наблюдение 1 раз в 3 месяца. Прием у кардиохирурга обязательно проходить 1 раз в год
- Отказаться от вредных привычек — курение сокращает срок службы шунтов минимум в половину, а алкоголь увеличивает нагрузку на сердце
- Целенаправленно увеличивать количество физической активности — пеших прогулок, подъемов по лестнице, гимнастики без активного участия рук и плеч. При этом важно помнить, что болевого синдрома быть не должно.
Кардиологический санаторий «Черная речка» специализируется на реабилитации пациентов, перенесших инфаркт миокарда и операции по шунтированию, стентированию и замене клапанов. За 60 лет работы нашего центра мы помогли восстановить здоровье и трудоспособность более 650 000 пациентов. Прочитайте подробнее о программе реабилитации и как на нее попасть, чтобы мы могли помочь и вам!
Федеральный центр сердечно-сосудистой хирургии (г.
 Хабаровск)
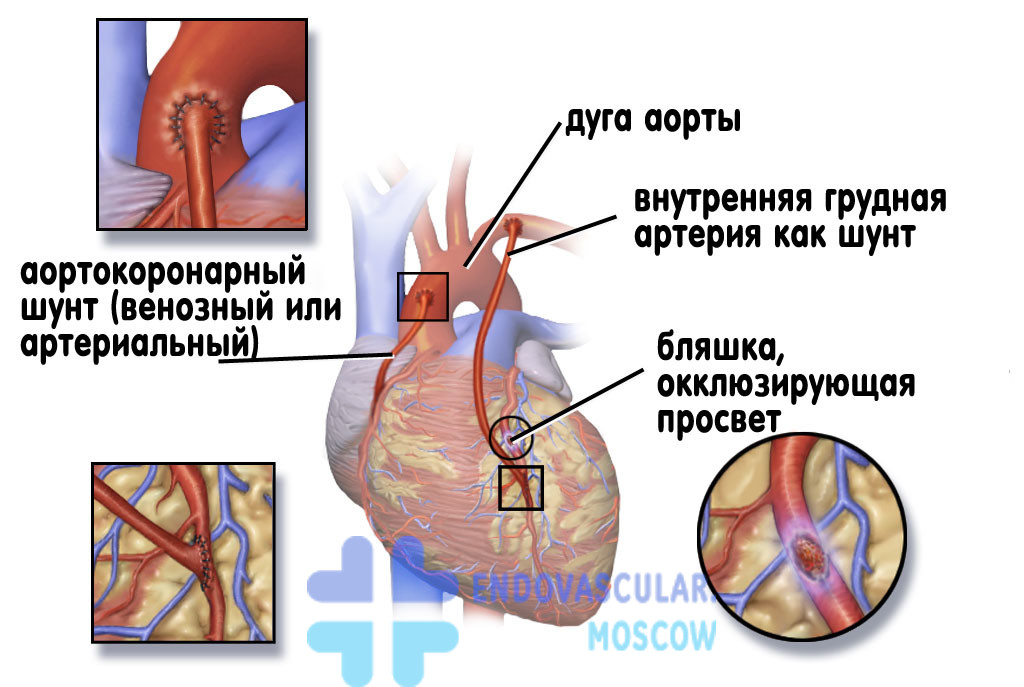
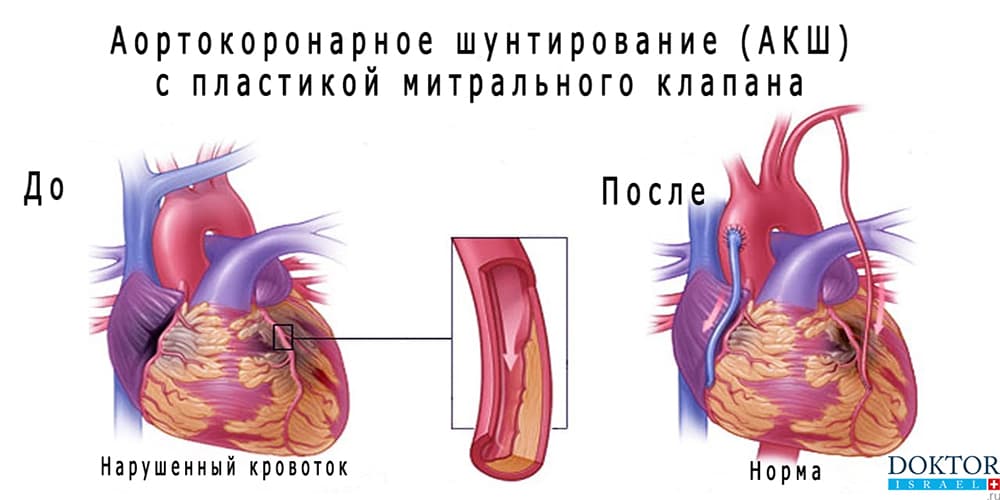
Хабаровск)Аортокоронарное шунтирование (АКШ) – это операция, суть которой заключается в создании анастомозов (обходных путей), минуя пораженные атеросклерозом коронарные артерии сердца.
В настоящее время в мире проведено сотни тысяч операций аортокоронарного шунтирования, и во многих клиниках они стали обыденными.
АКШ – операция, направленная на уменьшение симптомов ишемической болезни сердца. Метод шунтирования (англ. shunt – обход) заключается в том, что с помощью участка здоровой вены создается обходной путь для кровотока. Данный метод лечения заболевания сосудов применяется не только в сердечной хирургии, но и в хирургии сосудов других областей.
Пионером техники шунтирования считается аргентинец Рене Фавалоро, который впервые применил данный метод в конце 1960-х. Первая плановая операция
Существует много разногласий когда нужно предпочесть аортокоронарное шунтирование стентированию, однако есть неоспоримые моменты, когда польза от АКШ выше, чем от стентирования:
- Стенокардия высокого функционального класса – т.
 е. такая, которая не дает пациенту выполнять даже бытовые нагрузки (ходьба, туалет, прием пищи) в случае наличия противопоказаний к стентированию.
е. такая, которая не дает пациенту выполнять даже бытовые нагрузки (ходьба, туалет, прием пищи) в случае наличия противопоказаний к стентированию. - Поражение трех и более коронарных артерий сердца (определяется при коронарографии).
- Наличие аневризмы сердца на фоне атеросклероза коронарных артерий.
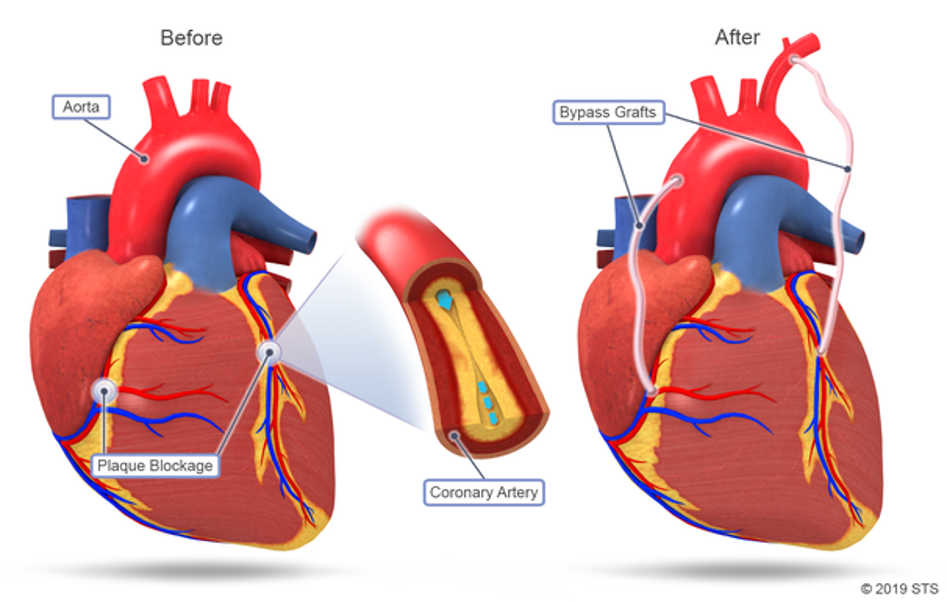
В норме внутренняя стенка сосудов гладкая и ровная. Однако в процессе развития атеросклероза на стенках сосудов образуются атеросклеротические бляшки. Они сужают просвет сосудов и нарушают кровоток в органах и тканях. Со временем просвет сосуда полностью закрывается и кровоток прекращается. Это ведет в свою очередь к некрозу.
Факторы, повышающие риск осложнений во время операции шунтирования:
- Высокое кровяное давление
- Ожирение
- Хронические обструктивные заболевания легких, например эмфизема
- Почечная недостаточность
- Сахарный диабет
- Нарушение функции щитовидной железы
- Курение
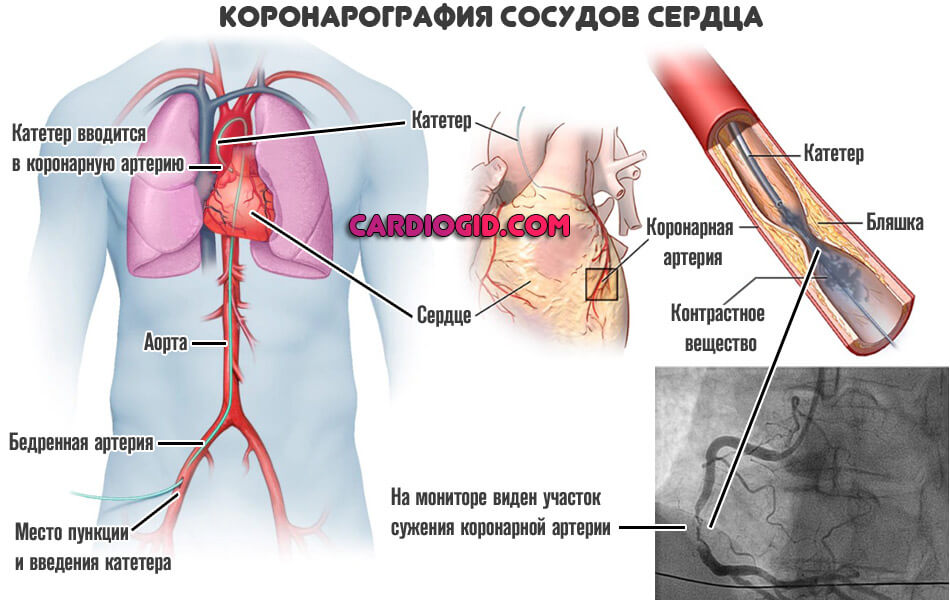
Перед проведением операции аортокоронарного шунтирования, как и перед всеми кардиохирургическими вмешательствами, проводится полный комплекс обследования пациента, включая такие специальные методы исследования, как электрокардиография, коронарография и УЗИ сердца.
Операция проводится только под общей анестезией. Подготовка к операции включает в себя те же мероприятия, что и для остальных кардиохирургических операций.
Основные этапы операции аортокоронарного шунтирования:
- Пациент доставляется в операционную и укладывается на операционный стол
- Анестезиолог вводит внутривенно пациенту анестетик, после чего пациент засыпает
- В трахею пациенту вводится специальная эндотрахеальная трубка, через которую больной на протяжении всей операции дышит при помощи аппарата искусственной вентиляции легких
- По срединной линии в области грудной клетки делается вертикальный разрез
- В качестве шунта готовится участок вены либо артерии из указанных мест. Для создания обходных шунтов используют вены голеней пациента, а также внутреннюю грудную артерию, без этих сосудов человек вполне может обходиться. Почему для шунтирования берутся вены ноги? Дело в том, что вены ног обычно бывают относительно «чистыми», не пораженными атеросклерозом.
 Кроме того, эти вены длиннее и крупнее чем иные доступные для взятия вены организма.
Кроме того, эти вены длиннее и крупнее чем иные доступные для взятия вены организма. - Хирург останавливает сердце пациента. С этого момента кровообращение в организме пациента осуществляется с помощью аппарата искусственного кровообращения. Следует заметить, что в некоторых случаях операция проводится на работающем сердце
- Шунт подшивается одним концом к аорте, а другим к коронарной артерии после места сужения
- Восстанавливается работа сердца
- Разрез грудной клетки ушивается
Длится операция аортокоронарного шунтирования в среднем около 3 – 4 часов. После операции пациент переводится в реанимационное отделение, где находится до момента восстановления сознания – в среднем одни сутки. После чего его переводят в обычную палату кардиохирургического отделения.
- После операции шунтирования артерий больной проводит в стационаре от 3 до 10 суток.
- Число и длина разрезов на ногах у каждого пациента индивидуальны и зависят от того, какое количество венозных шунтов планировалось выполнить.
 У кого-то разрезы будут только на одной ноге, у кого-то на обеих, у кого-то возможен разрез на руке.
У кого-то разрезы будут только на одной ноге, у кого-то на обеих, у кого-то возможен разрез на руке. - После операции Вам будут промывать швы антисептическими растворами, и делать перевязки. Где-то на 8 — 9 сутки, при благополучном заживлении, швы будут сняты, а так же будет удален страховочный электрод.
- Вы можете иметь тенденцию к отеку голеностопных суставов или же ощущать жжение в том месте, откуда были взяты участки вен. Это жжение будет чувствоваться, когда Вы будете стоять или в ночное время. Постепенно, с восстановлением кровообращения в местах забора вен, данные симптомы исчезнут.
В некоторых случаях операция аортокоронарного шунтирования может проводится, как уже указано выше, на работающем сердце, без применения аппарата искусственного кровообращения. Преимуществами такого метода являются:
- отсутствие травматических повреждений клеток крови
- меньшая длительность операции
- быстрая послеоперационная реабилитация
- отсутствие осложнений, связанных с применением искусственного кровообращения
В настоящее время АКШ в равной степени выполняются как на работающем сердце, так и в условиях искусственного кровообращения.![]() При проведении операции аортокоронарного шунтирования на работающем сердце риск операционных осложнений гораздо ниже по сравнению с операцией на неработающем сердце, однако она и более сложная. Также существует мнение, что если АКШ проводится на работающем сердце, то от этого страдает качество выполненных обходных путей. То есть по отдаленным результатам операция на работающем сердце может дать худшие результаты по сравнению с операцией на неработающем сердце. Для каждого пациента способ проведения оперативного лечения подбирается индивидуально.
При проведении операции аортокоронарного шунтирования на работающем сердце риск операционных осложнений гораздо ниже по сравнению с операцией на неработающем сердце, однако она и более сложная. Также существует мнение, что если АКШ проводится на работающем сердце, то от этого страдает качество выполненных обходных путей. То есть по отдаленным результатам операция на работающем сердце может дать худшие результаты по сравнению с операцией на неработающем сердце. Для каждого пациента способ проведения оперативного лечения подбирается индивидуально.
Возможные осложнения аортокоронарного шунтирования:
- Инфекция в области разреза
- Тромбоз глубоких вен
- Несращение, либо неполное сращение грудины
- Осложнения анестезии, например, злокачественная гипертермия
- Инфаркт миокарда вследствие пониженного давления, раннего закрытия просвета шунта, либо его повреждения
- Острая почечная недостаточность вследствие пониженного давления
- Инсульт
- Сужение шунта, особенно это касается шунта на основе вены
- Образование келоидного рубца
- Хроническая боль в области разреза
- Послеоперационные осложнения в виде запора, потери памяти и др.

В подавляющем большинстве случаев операция АКШ заканчивается благоприятно.
В послеоперационном периоде пациента ожидает сложный этап реабилитации. Однако, все неудобства через несколько месяцев сходят на нет, а польза от аортокоронарного шунтирования в виде исчезновения стенокардии становится очевидна.
Через 2-3 месяца после АКШ рекомендуется проведение нагрузочного теста ВЭМ или Тредмил-теста. Эти тесты помогают определить состояние наложенных шунтов и кровообращения в сердце.
Операция АКШ не является панацеей и не гарантирует остановки атеросклероза и роста новых бляшек в других артериях. Даже после аортокоронарного шунтирования все принципы лечения ишемической болезни сердца остаются неизменны.
АКШ проводится лишь с одной целью – избавить человека от стенокардии, улучшить его качество жизни и уменьшить частоту его госпитализации в связи с обострением процесса. По всем остальным критериям, таким, например, как риск повторного инфаркта и летальный исход в течение 5 лет – показатели сопоставимы как при аортокоронарном шунтировании, так и при стентировании или консервативном лечении.![]()
Для АКШ не существует возрастных ограничений, имеет значение только наличие сопутствующих патологий, ограничивающих проведение полостной операции.
Если операция аортокоронарного шунтирования уже проводилась пациенту ранее, то риск осложнений, в случае выполнения повторного АКШ, сильно возрастает.
Коронарное шунтирование: цель, процедура и восстановление
Обзор
Шунты, кровоснабжающие закупоренные артерии.Что это за процедура?
Аортокоронарное шунтирование — это операция, которая восстанавливает кровоток в областях сердца, которые не получают достаточного количества крови. Эта операция может улучшить работу сердца и улучшить самочувствие, особенно если у вас только что был сердечный приступ или существует повышенный риск его возникновения в ближайшем будущем.
Зачем делают коронарное шунтирование?
Ваше сердце работает круглосуточно и без выходных, снабжая кровью все ваше тело. Чтобы выполнять свою работу, вашему сердцу также нужен кровоток, который он получает через сеть питающих артерий, которые окружают его. Когда ткани вашего тела не получают достаточного притока крови, это вызывает проблему, называемую ишемией (произносится как «iss-key-me-uh»).
Когда ткани вашего тела не получают достаточного притока крови, это вызывает проблему, называемую ишемией (произносится как «iss-key-me-uh»).
Мышечные клетки вашего сердца особенно чувствительны к ишемии, и когда она тяжелая, эти клетки сердечной мышцы начинают умирать. Аортокоронарное шунтирование (сокращенно АКШ и произносится как «капуста») лечит ишемию, восстанавливая приток крови к пораженной сердечной мышце.
Какие заболевания лечатся этой операцией?
Состояние, которое с наибольшей вероятностью может привести к АКШ, — это ишемическая болезнь сердца, группа состояний, включающая сердечный приступ и ишемическую болезнь сердца. Другие состояния при ишемической болезни сердца включают стенокардию, которая представляет собой боль в груди, вызванную ишемией в вашем сердце, и тихую ишемию миокарда, которая представляет собой ишемию сердца без каких-либо симптомов.
Состояния, подпадающие под категорию ишемической болезни сердца, обычно связаны с сужением артерий в сердце из-за скопления жировых воскоподобных остатков, называемых бляшками. По мере того как бляшки накапливаются внутри сердечных артерий, артерии становятся жестче и уже. Если участок бляшки вскрывается, там могут образовываться сгустки крови и закупоривать эти артерии. Эти блокировки вызывают ишемию в частях вашего сердца, что может привести к сердечному приступу.
По мере того как бляшки накапливаются внутри сердечных артерий, артерии становятся жестче и уже. Если участок бляшки вскрывается, там могут образовываться сгустки крови и закупоривать эти артерии. Эти блокировки вызывают ишемию в частях вашего сердца, что может привести к сердечному приступу.
Кому нужна эта процедура?
Средний возраст людей, перенесших операцию АКШ, составляет около 66 лет. Около 72% людей, которые проходят его, составляют мужчины.
Насколько распространена операция АКШ?
Операция АКШ очень распространена, ежегодно проводится около 200 000 таких операций.
Детали процедуры
Что происходит перед этой процедурой?
АКШ — это серьезная операция, и люди, которым ее сделали, должны сначала пройти широкий спектр тестов и другую подготовку.
Визуализация и лабораторные анализы
Прежде чем вы сможете пройти аортокоронарное шунтирование, вам необходимо будет пройти несколько тестов, чтобы определить, безопасна ли для вас эта операция и нужна ли вам операция вообще.
Возможные тесты включают, помимо прочего, следующее:
- Электрокардиограмма (ЭКГ или ЭКГ).
- Эхокардиограмма.
- Стресс-тест с физической нагрузкой.
- Ядерный кардиологический стресс-тест.
- Катетеризация сердца.
- Рентгеновская ангиография или компьютерная томография (КТ) сканирующая ангиография.
- Сканирование коронарного кальция.
- Лабораторные анализы, такие как общий анализ крови, который анализирует уровень холестерина, сахара в крови и другие факторы. Другие возможные тесты включают анализы мочи, которые анализируют, насколько хорошо функционируют ваши почки.
Информация и образование
Частью подготовки к АКШ является информирование и обучение вас тому, чего ожидать и что вам нужно делать до и после операции, чтобы помочь вам добиться наилучших возможных результатов. Темы, о которых вы узнаете, включают:
- Лекарства . Ваш лечащий врач обсудит, какие лекарства вы принимаете перед операцией.
 Они также скажут вам, какие лекарства следует продолжать принимать, а какие следует прекратить (и когда их следует прекратить). В некоторых случаях они могут перевести вас на другие лекарства или начать принимать новые.
Они также скажут вам, какие лекарства следует продолжать принимать, а какие следует прекратить (и когда их следует прекратить). В некоторых случаях они могут перевести вас на другие лекарства или начать принимать новые. - Как подготовиться к операции . Ваш лечащий врач предоставит вам информацию и ресурсы о том, как вы можете подготовиться к процедуре. Это включает в себя знание того, какая помощь вам понадобится дома, что вы можете и что не можете есть после процедуры, предметы первой необходимости, которые вам понадобятся дома, и многое другое. Это также включает в себя, как купаться (что часто включает в себя специальное мыло) и ухаживать за собой перед процедурой.
- Чего ожидать после операции . Ваш лечащий врач также предоставит вам информацию и ресурсы, в которых подробно описывается, что вы можете ожидать во время выздоровления. Это включает в себя, сколько времени вам потребуется, чтобы выздороветь, как вы, вероятно, будете себя чувствовать, симптомы, на которые следует обратить внимание, и многое другое.

Что происходит во время этой процедуры?
АКШ — это сложная процедура, которая занимает несколько часов (фактическое необходимое время зависит от конкретного типа операции АКШ, количества необходимых шунтов и т. д.). Следующие шаги происходят для большинства из этих операций.
Анестезия и жизнеобеспечение
Как и при большинстве серьезных операций, первым шагом к этой операции является погружение вас в состояние глубокого сна. Благодаря этому вы не будете чувствовать боль во время операции. Это также помогает расслабиться перед другими этапами подготовки.
Поскольку АКШ включает в себя работу на сердце, она обычно включает несколько видов жизнеобеспечения. К ним относятся:
- Интубация и вентиляция . Интубация — это когда медицинские работники вводят трубку в горло и в дыхательное горло. Затем они присоединяют эту трубку к аппарату, называемому вентилятором, который выполняет работу по дыханию за вас. Ваши легкие все еще обрабатывают и переносят кислород в кровь и углекислый газ из кровотока, но вентилятор заставляет воздух двигаться.

- Внутривенные трубки . Внутривенные (IV) линии — это трубки, которые позволяют врачам напрямую вводить лекарства и жидкости в ваш организм через одну из ваших вен.
- Мочевой катетер. Перед началом операции медицинские работники вставят вам в уретру небольшую трубку, пока она не достигнет мочевого пузыря. Эта трубка, называемая катетером, позволяет моче стекать через трубку в мешок. Это позволяет вам бессознательно «мочиться», даже когда вы находитесь под наркозом.
- Обход искусственного кровообращения . Этот аппарат берет на себя управление вашим сердцем и легкими, перекачивая кровь из вашего тела через капельницу в эту машину, которая также добавляет кислород и удаляет углекислый газ из вашей крови. Затем аппарат перекачивает кровь обратно в ваше тело через капельницу. Использование этого аппарата позволяет медработникам временно останавливать ваше сердце, что облегчает им выполнение некоторых хирургических операций.
 Аппарат искусственного кровообращения не всегда необходим для АКШ (см. раздел о вариантах этой операции ниже), но он используется часто.
Аппарат искусственного кровообращения не всегда необходим для АКШ (см. раздел о вариантах этой операции ниже), но он используется часто.
Забор кровеносных сосудов
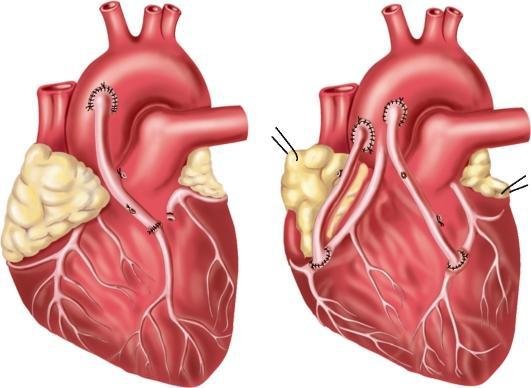
АКШ включает в себя создание шунта для крови, которая будет использоваться для достижения заблокированных областей вашего сердца. Обходной путь подобен обходному пути, по которому ваша кровь может обойти препятствие. Создание этого шунта включает в себя взятие кровеносного сосуда из другого места вашего тела, например, из ноги, руки или груди, и использование его для обхода закупорки. В случаях, когда заблокировано более одной артерии, может потребоваться несколько шунтов. Это двойные (2), тройные (3) и четверные (4) байпасы.
Хирургия
Чтобы добраться до сердца и провести операцию, кардиоторакальный хирург сделает надрез в центре грудной клетки. Они также разделят вашу грудину (грудину) посередине, а затем раздвинут и приподнимут грудную клетку, чтобы облегчить доступ к сердцу.
Как только они достигнут вашего сердца, хирург возьмет собранный кровеносный сосуд и создаст шунт. Верхний конец (начало) шунта присоединяется к аорте, крупной артерии, которая несет кровь от сердца к остальной части тела сразу после выхода из сердца. Нижний конец (окончание) обходного анастомоза будет присоединен к заблокированной артерии сразу после закупорки.
Верхний конец (начало) шунта присоединяется к аорте, крупной артерии, которая несет кровь от сердца к остальной части тела сразу после выхода из сердца. Нижний конец (окончание) обходного анастомоза будет присоединен к заблокированной артерии сразу после закупорки.
После того, как шунт будет установлен, хирург может перезапустить ваше сердце (если он его остановил) и восстановить кровоток. Затем они вернут вашу грудную клетку на место и свяжут ее вместе, чтобы она могла зажить. Затем разрез на груди закроют скобами и швами.
Варианты этой операции
Хотя АКШ, как правило, использует одни и те же методы у большинства людей, бывают случаи, когда разные методы лучше подходят для ваших конкретных потребностей. Вариации этой операции включают:
- АКШ без насоса . Этот тип АКШ не использует аппарат искусственного кровообращения. Это означает, что хирург не останавливает ваше сердце во время этой процедуры и выполняет всю работу, пока ваше сердце еще бьется.
 Этот тип операции не для каждого пациента, и это более сложная задача для хирурга. Тем не менее, некоторые хирурги имеют специальную подготовку и опыт проведения аортокоронарного шунтирования таким образом.
Этот тип операции не для каждого пациента, и это более сложная задача для хирурга. Тем не менее, некоторые хирурги имеют специальную подготовку и опыт проведения аортокоронарного шунтирования таким образом. - Минимально инвазивное АКШ. Этот вариант АКШ не требует большого разреза и расщепления/подъема грудины и грудной клетки. Вместо этого хирург использует гораздо меньшие разрезы и получает доступ к сердцу через промежутки между некоторыми ребрами. В этой версии процедуры также может использоваться техника без помпы.
- Роботизированное АКШ. Хирургические роботы — это высокотехнологичные машины, которые хирург может использовать для проведения операции аорто-коронарного шунтирования. Для этого хирург «управляет» роботом, то есть контролирует движения робота. Роботизированная хирургия использует меньшие разрезы и не требует вскрытия и подъема грудины. Роботизированная хирургия может включать шунтирование искусственного кровообращения или технику без искусственного кровообращения.

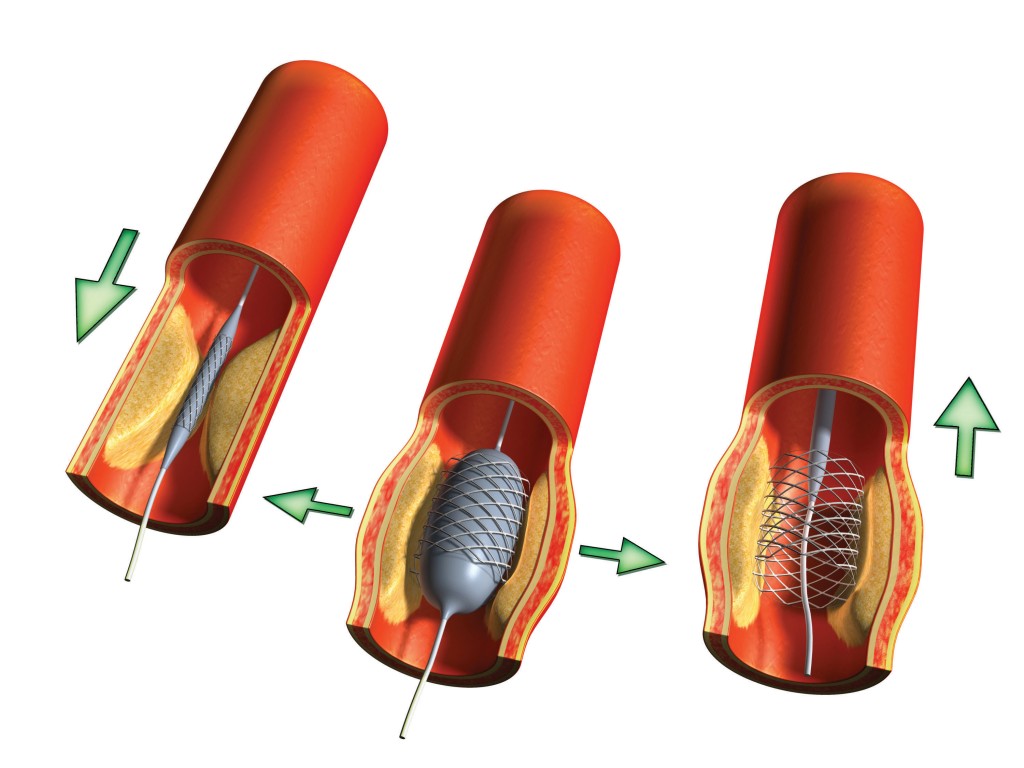
- Гибридная процедура. Этот вариант процедуры сочетает в себе АКШ с другими методами или подходами. Обычно это включает роботизированное АКШ по крайней мере на одной артерии, но методы, не связанные с АКШ, такие как стентирование оставшихся пораженных кровеносных сосудов. Стентирование – это установка в артерию стента, устройства каркасной конструкции. Введение стента помогает удерживать артерию открытой, поскольку стент действует как скелет внутри артерии.
Что происходит после этой процедуры?
После операции люди, перенесшие АКШ, направляются в отделение интенсивной терапии больницы (в некоторых больницах используются другие термины, например, отделение интенсивной терапии). Пребывание в отделении интенсивной терапии (ОИТ) необходимо, потому что персонал ОИТ имеет специальную подготовку и опыт, которые лучше подходят для людей с особыми потребностями, таких как те, кто только что перенес АКШ.
Когда состояние пациента стабилизируется и врач считает, что он готов, его можно перевести в обычную медико-хирургическую палату в больнице на оставшуюся часть его пребывания. Средняя продолжительность пребывания в стационаре для АКШ составляет от 8 до 12 дней (дольше для людей, перенесших АКШ из-за сердечного приступа, короче для людей со стабильной ишемической болезнью сердца или аналогичными проблемами).
Средняя продолжительность пребывания в стационаре для АКШ составляет от 8 до 12 дней (дольше для людей, перенесших АКШ из-за сердечного приступа, короче для людей со стабильной ишемической болезнью сердца или аналогичными проблемами).
После выписки из больницы большинство людей, перенесших АКШ, также проходят программу кардиологической реабилитации. Эти программы, часто называемые кардиологической реабилитацией, помогают восстановить силы после интенсивных кардиологических процедур или таких событий, как сердечный приступ. Программы кардиореабилитации включают специально обученный и высококвалифицированный персонал. В их число обычно входят медсестры, специалисты по лечебной физкультуре, диетологи и диетологи, консультанты, специалисты по поведенческому здоровью и врачи.
Риски/выгоды
Каковы преимущества этой процедуры?
АКШ имеет ряд преимуществ, которые делают его полезным и распространенным методом лечения сердечных заболеваний.
- Долгая история использования .
 Хирурги выполнили первые процедуры CABG в начале 1960-х годов. В последующие десятилетия дополнительные исследования и достижения помогли сделать эту процедуру ключевым и надежным методом лечения ишемии сердца.
Хирурги выполнили первые процедуры CABG в начале 1960-х годов. В последующие десятилетия дополнительные исследования и достижения помогли сделать эту процедуру ключевым и надежным методом лечения ишемии сердца. - Лучше при множественных закупорках или закупорках определенных артерий . АКШ часто является лучшим выбором, когда у человека заблокировано несколько артерий в сердце. Это также лучшая процедура для блокировки в определенных местах. Многие исследования связывают АКШ с улучшением долгосрочных результатов, включая лучшие шансы на выживание. Это преимущество часто увеличивается при использовании наряду с передовыми методами шунтирования с устойчивыми результатами.
- Меньший риск для последующих процедур . Основной альтернативой АКШ является чрескожное коронарное вмешательство (ЧКВ), часто известное как ангиопластика. Во многих случаях ЧКВ сопряжено с более высоким риском необходимости повторной процедуры.
Каковы риски или осложнения этой процедуры?
АКШ является серьезной операцией, что означает наличие некоторых потенциальных рисков и осложнений. Хотя большинство этих рисков и осложнений можно избежать или вылечить, все же важно их понимать. Возможные риски включают:
Хотя большинство этих рисков и осложнений можно избежать или вылечить, все же важно их понимать. Возможные риски включают:
- Нерегулярные сердечные ритмы (аритмии) . Наиболее распространенной аритмией после КШ является мерцательная аритмия, которая вызывает повышенный риск инсульта. К счастью, обычно это лишь временное беспокойство.
- Кровотечение . Это риск любой серьезной операции. Чтобы избежать этого, люди, принимающие препараты для разжижения крови, должны прекратить их прием (под руководством и контролем лечащего врача) перед операцией.
- Инфекции . Еще одним возможным осложнением операции является инфекция. Когда инфекции распространяются по всему телу, они могут вызвать сепсис, опасную для жизни чрезмерную реакцию вашей иммунной системы. Сепсис требует неотложной медицинской помощи, и наличие двух или более его симптомов (учащенное сердцебиение, лихорадка, озноб, спутанность сознания, учащенное дыхание или спутанность сознания) следует считать столь же опасным, как сердечный приступ или инсульт.
 К счастью, серьезные инфекции после АКШ встречаются редко благодаря улучшенной хирургической помощи и методам.
К счастью, серьезные инфекции после АКШ встречаются редко благодаря улучшенной хирургической помощи и методам. - Путаница или бред . Они вызывают такие симптомы, как возбуждение, проблемы с четким мышлением, проблемы с памятью или необычное поведение (где они кажутся другим человеком).
- Проблемы с почками .
- Ход .
- Сердечный приступ .
Восстановление и перспективы
Каково время восстановления?
Большинству людей, перенесших АКШ, потребуется несколько недель, чтобы полностью восстановиться после этой процедуры. В течение этого времени ваш врач, скорее всего, попросит вас избегать любых напряженных занятий или ситуаций, которые могут вызвать слишком большую нагрузку на ваше сердце и разрезы.
Ваш лечащий врач лучше всех расскажет вам, сколько времени вам потребуется, чтобы выздороветь, и чего вам следует ожидать. Они также сообщат вам, когда вы сможете возобновить свою обычную деятельность, такую как работа, занятия спортом, вождение автомобиля и т. д.
Они также сообщат вам, когда вы сможете возобновить свою обычную деятельность, такую как работа, занятия спортом, вождение автомобиля и т. д.
Когда звонить врачу
Когда мне следует обратиться к поставщику медицинских услуг?
Вы должны обратиться к своему лечащему врачу в соответствии с рекомендациями после процедуры. Они назначат последующие визиты, чтобы проверить работу вашего сердца, снять все оставшиеся швы или скобы и убедиться, что ваши раны хорошо заживают.
Во время выздоровления вы также должны следовать указаниям своего врача относительно следующего:
- Принимать лекарства . Это неотъемлемая часть вашего выздоровления, и очень важно, чтобы вы принимали лекарства точно так, как их прописал вам врач. Если у вас есть какие-либо вопросы о том, как принимать лекарства или хранить их, вам следует как можно скорее задать эти вопросы своему врачу.
- Обратиться в кардиологический реабилитационный центр .
 Эти программы могут иметь огромное значение для общего выздоровления и самочувствия после процедуры. Поскольку они находятся под медицинским наблюдением и укомплектованы обученными медицинскими работниками, они также могут помочь выявить любые потенциальные проблемы или предупреждающие признаки раньше, чем позже.
Эти программы могут иметь огромное значение для общего выздоровления и самочувствия после процедуры. Поскольку они находятся под медицинским наблюдением и укомплектованы обученными медицинскими работниками, они также могут помочь выявить любые потенциальные проблемы или предупреждающие признаки раньше, чем позже. - Позаботьтесь о своем психическом здоровье . Люди, перенесшие АКШ, могут испытывать проблемы с психическим здоровьем, такие как тревога или депрессия. Это нормально и не за что стыдиться. Обсуждение этих проблем со специалистами в области психического здоровья так же важно, как посещение врача по поводу проблем с сердцем.
- Измените образ жизни . Хотя АКШ может восстановить кровоток, проблемы, из-за которых вам потребовалось АКШ, все же могут повториться. Важно следовать указаниям вашего лечащего врача по улучшению вашего образа жизни, включая диету и количество упражнений. Улучшение образа жизни может помочь вам избежать дальнейших осложнений в будущем.

Когда следует обратиться в отделение неотложной помощи?
Вам следует немедленно обратиться в больницу, если у вас есть какие-либо из следующих симптомов:
- Боль в груди.
- Проблемы с дыханием.
- Ощущение головокружения или головокружения.
- Потеря сознания или потеря сознания.
- Учащенное сердцебиение (неприятное ощущение сердцебиения без ощущения пульса).
- Опущение лица или слабость на одной стороне тела.
- Невнятная или искаженная речь.
- Лихорадка или озноб.
- Учащенное сердцебиение или дыхание.
Записка из клиники Кливленда
Аортокоронарное шунтирование — это операция, которая может существенно изменить ваше самочувствие, а также общую продолжительность и качество жизни. Это также серьезная процедура, и это нормально волноваться или испытывать тревогу по поводу этой операции. Разговор с вашим поставщиком медицинских услуг важен, потому что он может предоставить вам информацию и ресурсы, которые помогут вам лучше понять, что происходит. Они также могут подсказать вам, что вы можете сделать, чтобы помочь себе избежать осложнений и добиться наилучшего результата.
Они также могут подсказать вам, что вы можете сделать, чтобы помочь себе избежать осложнений и добиться наилучшего результата.
Коронарное шунтирование: цель, процедура и восстановление
Обзор
Шунты, кровоснабжающие закупоренные артерии.Что это за процедура?
Аортокоронарное шунтирование — это операция, которая восстанавливает кровоток в областях сердца, которые не получают достаточного количества крови. Эта операция может улучшить работу сердца и улучшить самочувствие, особенно если у вас только что был сердечный приступ или существует повышенный риск его возникновения в ближайшем будущем.
Зачем делают коронарное шунтирование?
Ваше сердце работает круглосуточно и без выходных, снабжая кровью все ваше тело. Чтобы выполнять свою работу, вашему сердцу также нужен кровоток, который он получает через сеть питающих артерий, которые окружают его. Когда ткани вашего тела не получают достаточного притока крови, это вызывает проблему, называемую ишемией (произносится как «iss-key-me-uh»).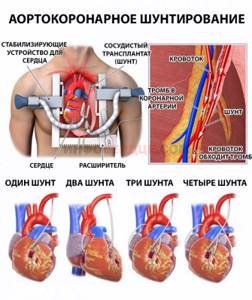
Мышечные клетки вашего сердца особенно чувствительны к ишемии, и когда она тяжелая, эти клетки сердечной мышцы начинают умирать. Аортокоронарное шунтирование (сокращенно АКШ и произносится как «капуста») лечит ишемию, восстанавливая приток крови к пораженной сердечной мышце.
Какие заболевания лечатся этой операцией?
Состояние, которое с наибольшей вероятностью может привести к АКШ, — это ишемическая болезнь сердца, группа состояний, включающая сердечный приступ и ишемическую болезнь сердца. Другие состояния при ишемической болезни сердца включают стенокардию, которая представляет собой боль в груди, вызванную ишемией в вашем сердце, и тихую ишемию миокарда, которая представляет собой ишемию сердца без каких-либо симптомов.
Состояния, подпадающие под категорию ишемической болезни сердца, обычно связаны с сужением артерий в сердце из-за скопления жировых воскоподобных остатков, называемых бляшками. По мере того как бляшки накапливаются внутри сердечных артерий, артерии становятся жестче и уже. Если участок бляшки вскрывается, там могут образовываться сгустки крови и закупоривать эти артерии. Эти блокировки вызывают ишемию в частях вашего сердца, что может привести к сердечному приступу.
Если участок бляшки вскрывается, там могут образовываться сгустки крови и закупоривать эти артерии. Эти блокировки вызывают ишемию в частях вашего сердца, что может привести к сердечному приступу.
Кому нужна эта процедура?
Средний возраст людей, перенесших операцию АКШ, составляет около 66 лет. Около 72% людей, которые проходят его, составляют мужчины.
Насколько распространена операция АКШ?
Операция АКШ очень распространена, ежегодно проводится около 200 000 таких операций.
Детали процедуры
Что происходит перед этой процедурой?
АКШ — это серьезная операция, и люди, которым ее сделали, должны сначала пройти широкий спектр тестов и другую подготовку.
Визуализация и лабораторные анализы
Прежде чем вы сможете пройти аортокоронарное шунтирование, вам необходимо будет пройти несколько тестов, чтобы определить, безопасна ли для вас эта операция и нужна ли вам операция вообще.
Возможные тесты включают, помимо прочего, следующее:
- Электрокардиограмма (ЭКГ или ЭКГ).

- Эхокардиограмма.
- Стресс-тест с физической нагрузкой.
- Ядерный кардиологический стресс-тест.
- Катетеризация сердца.
- Рентгеновская ангиография или компьютерная томография (КТ) сканирующая ангиография.
- Сканирование коронарного кальция.
- Лабораторные анализы, такие как общий анализ крови, который анализирует уровень холестерина, сахара в крови и другие факторы. Другие возможные тесты включают анализы мочи, которые анализируют, насколько хорошо функционируют ваши почки.
Информация и образование
Частью подготовки к АКШ является информирование и обучение вас тому, чего ожидать и что вам нужно делать до и после операции, чтобы помочь вам добиться наилучших возможных результатов. Темы, о которых вы узнаете, включают:
- Лекарства . Ваш лечащий врач обсудит, какие лекарства вы принимаете перед операцией. Они также скажут вам, какие лекарства следует продолжать принимать, а какие следует прекратить (и когда их следует прекратить).
 В некоторых случаях они могут перевести вас на другие лекарства или начать принимать новые.
В некоторых случаях они могут перевести вас на другие лекарства или начать принимать новые. - Как подготовиться к операции . Ваш лечащий врач предоставит вам информацию и ресурсы о том, как вы можете подготовиться к процедуре. Это включает в себя знание того, какая помощь вам понадобится дома, что вы можете и что не можете есть после процедуры, предметы первой необходимости, которые вам понадобятся дома, и многое другое. Это также включает в себя, как купаться (что часто включает в себя специальное мыло) и ухаживать за собой перед процедурой.
- Чего ожидать после операции . Ваш лечащий врач также предоставит вам информацию и ресурсы, в которых подробно описывается, что вы можете ожидать во время выздоровления. Это включает в себя, сколько времени вам потребуется, чтобы выздороветь, как вы, вероятно, будете себя чувствовать, симптомы, на которые следует обратить внимание, и многое другое.
Что происходит во время этой процедуры?
АКШ — это сложная процедура, которая занимает несколько часов (фактическое необходимое время зависит от конкретного типа операции АКШ, количества необходимых шунтов и т.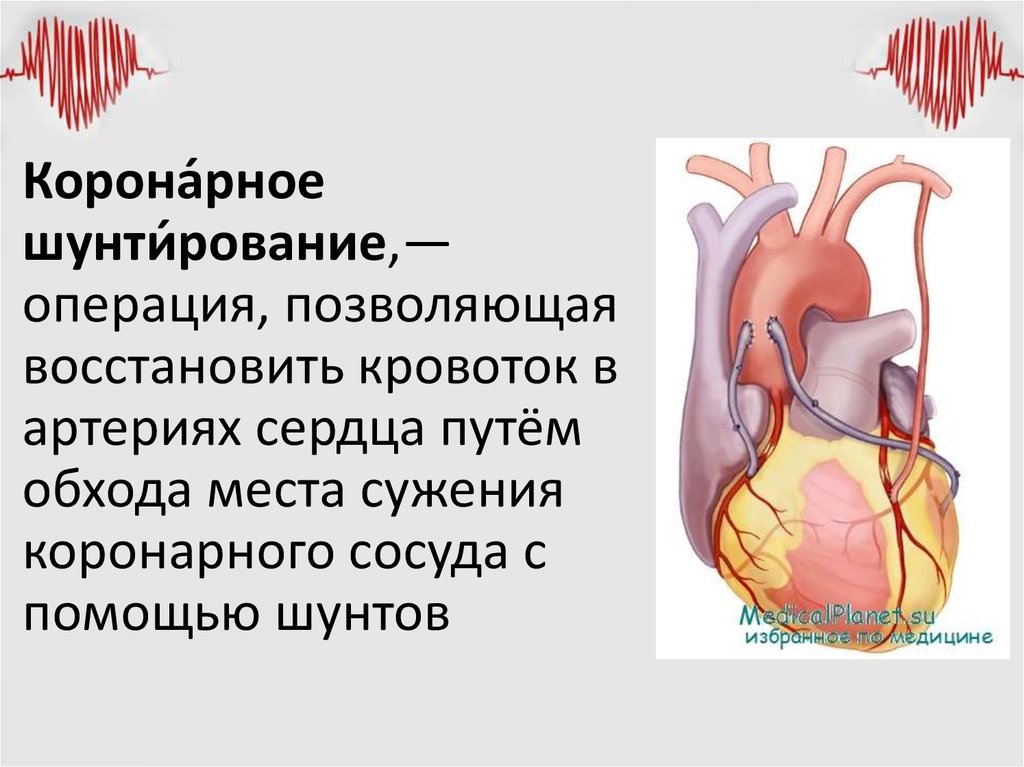 д.). Следующие шаги происходят для большинства из этих операций.
д.). Следующие шаги происходят для большинства из этих операций.
Анестезия и жизнеобеспечение
Как и при большинстве серьезных операций, первым шагом к этой операции является погружение вас в состояние глубокого сна. Благодаря этому вы не будете чувствовать боль во время операции. Это также помогает расслабиться перед другими этапами подготовки.
Поскольку АКШ включает в себя работу на сердце, она обычно включает несколько видов жизнеобеспечения. К ним относятся:
- Интубация и вентиляция . Интубация — это когда медицинские работники вводят трубку в горло и в дыхательное горло. Затем они присоединяют эту трубку к аппарату, называемому вентилятором, который выполняет работу по дыханию за вас. Ваши легкие все еще обрабатывают и переносят кислород в кровь и углекислый газ из кровотока, но вентилятор заставляет воздух двигаться.
- Внутривенные трубки . Внутривенные (IV) линии — это трубки, которые позволяют врачам напрямую вводить лекарства и жидкости в ваш организм через одну из ваших вен.

- Мочевой катетер. Перед началом операции медицинские работники вставят вам в уретру небольшую трубку, пока она не достигнет мочевого пузыря. Эта трубка, называемая катетером, позволяет моче стекать через трубку в мешок. Это позволяет вам бессознательно «мочиться», даже когда вы находитесь под наркозом.
- Обход искусственного кровообращения . Этот аппарат берет на себя управление вашим сердцем и легкими, перекачивая кровь из вашего тела через капельницу в эту машину, которая также добавляет кислород и удаляет углекислый газ из вашей крови. Затем аппарат перекачивает кровь обратно в ваше тело через капельницу. Использование этого аппарата позволяет медработникам временно останавливать ваше сердце, что облегчает им выполнение некоторых хирургических операций. Аппарат искусственного кровообращения не всегда необходим для АКШ (см. раздел о вариантах этой операции ниже), но он используется часто.
Забор кровеносных сосудов
АКШ включает в себя создание шунта для крови, которая будет использоваться для достижения заблокированных областей вашего сердца. Обходной путь подобен обходному пути, по которому ваша кровь может обойти препятствие. Создание этого шунта включает в себя взятие кровеносного сосуда из другого места вашего тела, например, из ноги, руки или груди, и использование его для обхода закупорки. В случаях, когда заблокировано более одной артерии, может потребоваться несколько шунтов. Это двойные (2), тройные (3) и четверные (4) байпасы.
Обходной путь подобен обходному пути, по которому ваша кровь может обойти препятствие. Создание этого шунта включает в себя взятие кровеносного сосуда из другого места вашего тела, например, из ноги, руки или груди, и использование его для обхода закупорки. В случаях, когда заблокировано более одной артерии, может потребоваться несколько шунтов. Это двойные (2), тройные (3) и четверные (4) байпасы.
Хирургия
Чтобы добраться до сердца и провести операцию, кардиоторакальный хирург сделает надрез в центре грудной клетки. Они также разделят вашу грудину (грудину) посередине, а затем раздвинут и приподнимут грудную клетку, чтобы облегчить доступ к сердцу.
Как только они достигнут вашего сердца, хирург возьмет собранный кровеносный сосуд и создаст шунт. Верхний конец (начало) шунта присоединяется к аорте, крупной артерии, которая несет кровь от сердца к остальной части тела сразу после выхода из сердца. Нижний конец (окончание) обходного анастомоза будет присоединен к заблокированной артерии сразу после закупорки.
После того, как шунт будет установлен, хирург может перезапустить ваше сердце (если он его остановил) и восстановить кровоток. Затем они вернут вашу грудную клетку на место и свяжут ее вместе, чтобы она могла зажить. Затем разрез на груди закроют скобами и швами.
Варианты этой операции
Хотя АКШ, как правило, использует одни и те же методы у большинства людей, бывают случаи, когда разные методы лучше подходят для ваших конкретных потребностей. Вариации этой операции включают:
- АКШ без насоса . Этот тип АКШ не использует аппарат искусственного кровообращения. Это означает, что хирург не останавливает ваше сердце во время этой процедуры и выполняет всю работу, пока ваше сердце еще бьется. Этот тип операции не для каждого пациента, и это более сложная задача для хирурга. Тем не менее, некоторые хирурги имеют специальную подготовку и опыт проведения аортокоронарного шунтирования таким образом.
- Минимально инвазивное АКШ.
 Этот вариант АКШ не требует большого разреза и расщепления/подъема грудины и грудной клетки. Вместо этого хирург использует гораздо меньшие разрезы и получает доступ к сердцу через промежутки между некоторыми ребрами. В этой версии процедуры также может использоваться техника без помпы.
Этот вариант АКШ не требует большого разреза и расщепления/подъема грудины и грудной клетки. Вместо этого хирург использует гораздо меньшие разрезы и получает доступ к сердцу через промежутки между некоторыми ребрами. В этой версии процедуры также может использоваться техника без помпы. - Роботизированное АКШ. Хирургические роботы — это высокотехнологичные машины, которые хирург может использовать для проведения операции аорто-коронарного шунтирования. Для этого хирург «управляет» роботом, то есть контролирует движения робота. Роботизированная хирургия использует меньшие разрезы и не требует вскрытия и подъема грудины. Роботизированная хирургия может включать шунтирование искусственного кровообращения или технику без искусственного кровообращения.
- Гибридная процедура. Этот вариант процедуры сочетает в себе АКШ с другими методами или подходами. Обычно это включает роботизированное АКШ по крайней мере на одной артерии, но методы, не связанные с АКШ, такие как стентирование оставшихся пораженных кровеносных сосудов.
 Стентирование – это установка в артерию стента, устройства каркасной конструкции. Введение стента помогает удерживать артерию открытой, поскольку стент действует как скелет внутри артерии.
Стентирование – это установка в артерию стента, устройства каркасной конструкции. Введение стента помогает удерживать артерию открытой, поскольку стент действует как скелет внутри артерии.
Что происходит после этой процедуры?
После операции люди, перенесшие АКШ, направляются в отделение интенсивной терапии больницы (в некоторых больницах используются другие термины, например, отделение интенсивной терапии). Пребывание в отделении интенсивной терапии (ОИТ) необходимо, потому что персонал ОИТ имеет специальную подготовку и опыт, которые лучше подходят для людей с особыми потребностями, таких как те, кто только что перенес АКШ.
Когда состояние пациента стабилизируется и врач считает, что он готов, его можно перевести в обычную медико-хирургическую палату в больнице на оставшуюся часть его пребывания. Средняя продолжительность пребывания в стационаре для АКШ составляет от 8 до 12 дней (дольше для людей, перенесших АКШ из-за сердечного приступа, короче для людей со стабильной ишемической болезнью сердца или аналогичными проблемами).
После выписки из больницы большинство людей, перенесших АКШ, также проходят программу кардиологической реабилитации. Эти программы, часто называемые кардиологической реабилитацией, помогают восстановить силы после интенсивных кардиологических процедур или таких событий, как сердечный приступ. Программы кардиореабилитации включают специально обученный и высококвалифицированный персонал. В их число обычно входят медсестры, специалисты по лечебной физкультуре, диетологи и диетологи, консультанты, специалисты по поведенческому здоровью и врачи.
Риски/выгоды
Каковы преимущества этой процедуры?
АКШ имеет ряд преимуществ, которые делают его полезным и распространенным методом лечения сердечных заболеваний.
- Долгая история использования . Хирурги выполнили первые процедуры CABG в начале 1960-х годов. В последующие десятилетия дополнительные исследования и достижения помогли сделать эту процедуру ключевым и надежным методом лечения ишемии сердца.

- Лучше при множественных закупорках или закупорках определенных артерий . АКШ часто является лучшим выбором, когда у человека заблокировано несколько артерий в сердце. Это также лучшая процедура для блокировки в определенных местах. Многие исследования связывают АКШ с улучшением долгосрочных результатов, включая лучшие шансы на выживание. Это преимущество часто увеличивается при использовании наряду с передовыми методами шунтирования с устойчивыми результатами.
- Меньший риск для последующих процедур . Основной альтернативой АКШ является чрескожное коронарное вмешательство (ЧКВ), часто известное как ангиопластика. Во многих случаях ЧКВ сопряжено с более высоким риском необходимости повторной процедуры.
Каковы риски или осложнения этой процедуры?
АКШ является серьезной операцией, что означает наличие некоторых потенциальных рисков и осложнений. Хотя большинство этих рисков и осложнений можно избежать или вылечить, все же важно их понимать. Возможные риски включают:
Возможные риски включают:
- Нерегулярные сердечные ритмы (аритмии) . Наиболее распространенной аритмией после КШ является мерцательная аритмия, которая вызывает повышенный риск инсульта. К счастью, обычно это лишь временное беспокойство.
- Кровотечение . Это риск любой серьезной операции. Чтобы избежать этого, люди, принимающие препараты для разжижения крови, должны прекратить их прием (под руководством и контролем лечащего врача) перед операцией.
- Инфекции . Еще одним возможным осложнением операции является инфекция. Когда инфекции распространяются по всему телу, они могут вызвать сепсис, опасную для жизни чрезмерную реакцию вашей иммунной системы. Сепсис требует неотложной медицинской помощи, и наличие двух или более его симптомов (учащенное сердцебиение, лихорадка, озноб, спутанность сознания, учащенное дыхание или спутанность сознания) следует считать столь же опасным, как сердечный приступ или инсульт.
 К счастью, серьезные инфекции после АКШ встречаются редко благодаря улучшенной хирургической помощи и методам.
К счастью, серьезные инфекции после АКШ встречаются редко благодаря улучшенной хирургической помощи и методам. - Путаница или бред . Они вызывают такие симптомы, как возбуждение, проблемы с четким мышлением, проблемы с памятью или необычное поведение (где они кажутся другим человеком).
- Проблемы с почками .
- Ход .
- Сердечный приступ .
Восстановление и перспективы
Каково время восстановления?
Большинству людей, перенесших АКШ, потребуется несколько недель, чтобы полностью восстановиться после этой процедуры. В течение этого времени ваш врач, скорее всего, попросит вас избегать любых напряженных занятий или ситуаций, которые могут вызвать слишком большую нагрузку на ваше сердце и разрезы.
Ваш лечащий врач лучше всех расскажет вам, сколько времени вам потребуется, чтобы выздороветь, и чего вам следует ожидать. Они также сообщат вам, когда вы сможете возобновить свою обычную деятельность, такую как работа, занятия спортом, вождение автомобиля и т. д.
Они также сообщат вам, когда вы сможете возобновить свою обычную деятельность, такую как работа, занятия спортом, вождение автомобиля и т. д.
Когда звонить врачу
Когда мне следует обратиться к поставщику медицинских услуг?
Вы должны обратиться к своему лечащему врачу в соответствии с рекомендациями после процедуры. Они назначат последующие визиты, чтобы проверить работу вашего сердца, снять все оставшиеся швы или скобы и убедиться, что ваши раны хорошо заживают.
Во время выздоровления вы также должны следовать указаниям своего врача относительно следующего:
- Принимать лекарства . Это неотъемлемая часть вашего выздоровления, и очень важно, чтобы вы принимали лекарства точно так, как их прописал вам врач. Если у вас есть какие-либо вопросы о том, как принимать лекарства или хранить их, вам следует как можно скорее задать эти вопросы своему врачу.
- Обратиться в кардиологический реабилитационный центр .
 Эти программы могут иметь огромное значение для общего выздоровления и самочувствия после процедуры. Поскольку они находятся под медицинским наблюдением и укомплектованы обученными медицинскими работниками, они также могут помочь выявить любые потенциальные проблемы или предупреждающие признаки раньше, чем позже.
Эти программы могут иметь огромное значение для общего выздоровления и самочувствия после процедуры. Поскольку они находятся под медицинским наблюдением и укомплектованы обученными медицинскими работниками, они также могут помочь выявить любые потенциальные проблемы или предупреждающие признаки раньше, чем позже. - Позаботьтесь о своем психическом здоровье . Люди, перенесшие АКШ, могут испытывать проблемы с психическим здоровьем, такие как тревога или депрессия. Это нормально и не за что стыдиться. Обсуждение этих проблем со специалистами в области психического здоровья так же важно, как посещение врача по поводу проблем с сердцем.
- Измените образ жизни . Хотя АКШ может восстановить кровоток, проблемы, из-за которых вам потребовалось АКШ, все же могут повториться. Важно следовать указаниям вашего лечащего врача по улучшению вашего образа жизни, включая диету и количество упражнений. Улучшение образа жизни может помочь вам избежать дальнейших осложнений в будущем.

Когда следует обратиться в отделение неотложной помощи?
Вам следует немедленно обратиться в больницу, если у вас есть какие-либо из следующих симптомов:
- Боль в груди.
- Проблемы с дыханием.
- Ощущение головокружения или головокружения.
- Потеря сознания или потеря сознания.
- Учащенное сердцебиение (неприятное ощущение сердцебиения без ощущения пульса).
- Опущение лица или слабость на одной стороне тела.
- Невнятная или искаженная речь.
- Лихорадка или озноб.
- Учащенное сердцебиение или дыхание.
Записка из клиники Кливленда
Аортокоронарное шунтирование — это операция, которая может существенно изменить ваше самочувствие, а также общую продолжительность и качество жизни. Это также серьезная процедура, и это нормально волноваться или испытывать тревогу по поводу этой операции. Разговор с вашим поставщиком медицинских услуг важен, потому что он может предоставить вам информацию и ресурсы, которые помогут вам лучше понять, что происходит.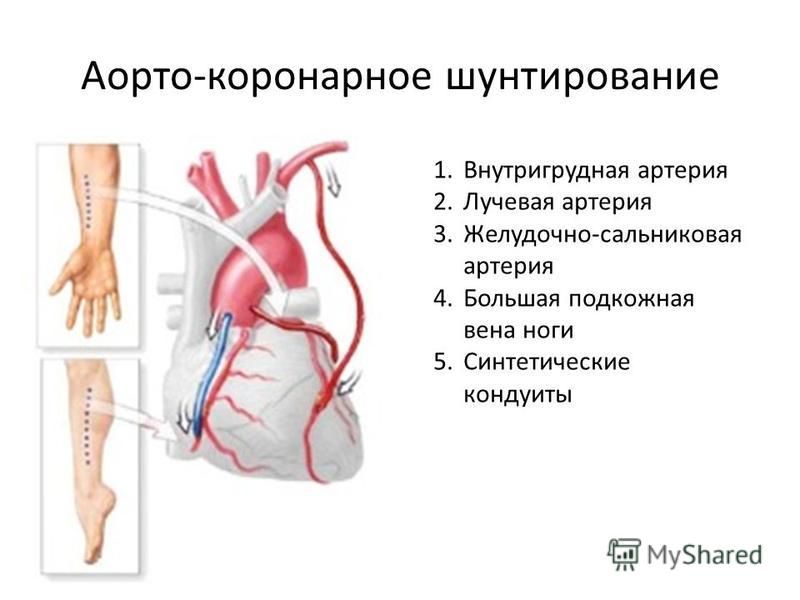

 е. такая, которая не дает пациенту выполнять даже бытовые нагрузки (ходьба, туалет, прием пищи) в случае наличия противопоказаний к стентированию.
е. такая, которая не дает пациенту выполнять даже бытовые нагрузки (ходьба, туалет, прием пищи) в случае наличия противопоказаний к стентированию. Кроме того, эти вены длиннее и крупнее чем иные доступные для взятия вены организма.
Кроме того, эти вены длиннее и крупнее чем иные доступные для взятия вены организма. Они также скажут вам, какие лекарства следует продолжать принимать, а какие следует прекратить (и когда их следует прекратить). В некоторых случаях они могут перевести вас на другие лекарства или начать принимать новые.
Они также скажут вам, какие лекарства следует продолжать принимать, а какие следует прекратить (и когда их следует прекратить). В некоторых случаях они могут перевести вас на другие лекарства или начать принимать новые.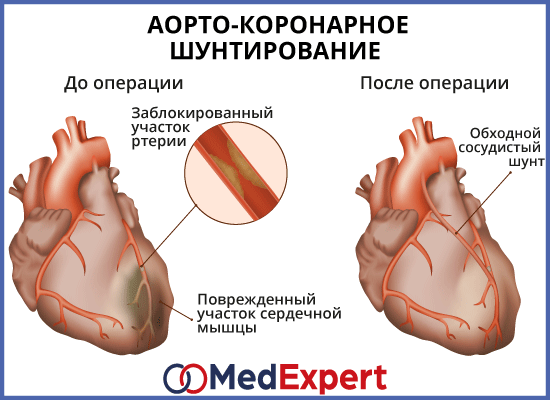
 Аппарат искусственного кровообращения не всегда необходим для АКШ (см. раздел о вариантах этой операции ниже), но он используется часто.
Аппарат искусственного кровообращения не всегда необходим для АКШ (см. раздел о вариантах этой операции ниже), но он используется часто.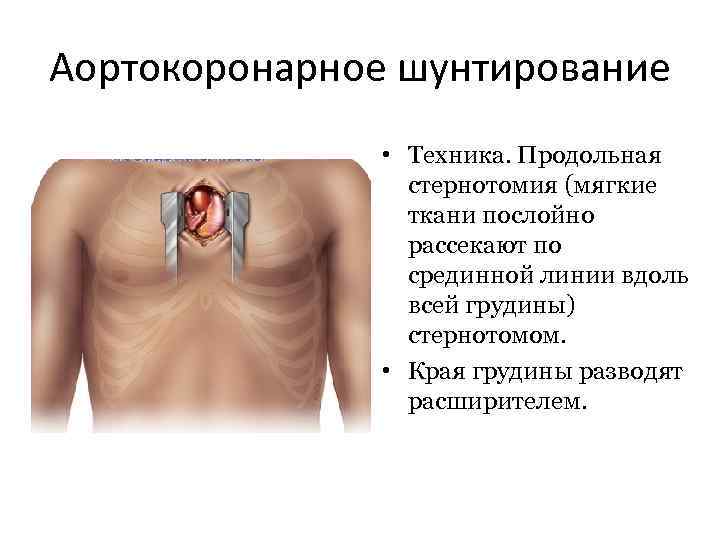 Этот тип операции не для каждого пациента, и это более сложная задача для хирурга. Тем не менее, некоторые хирурги имеют специальную подготовку и опыт проведения аортокоронарного шунтирования таким образом.
Этот тип операции не для каждого пациента, и это более сложная задача для хирурга. Тем не менее, некоторые хирурги имеют специальную подготовку и опыт проведения аортокоронарного шунтирования таким образом.
 В некоторых случаях они могут перевести вас на другие лекарства или начать принимать новые.
В некоторых случаях они могут перевести вас на другие лекарства или начать принимать новые.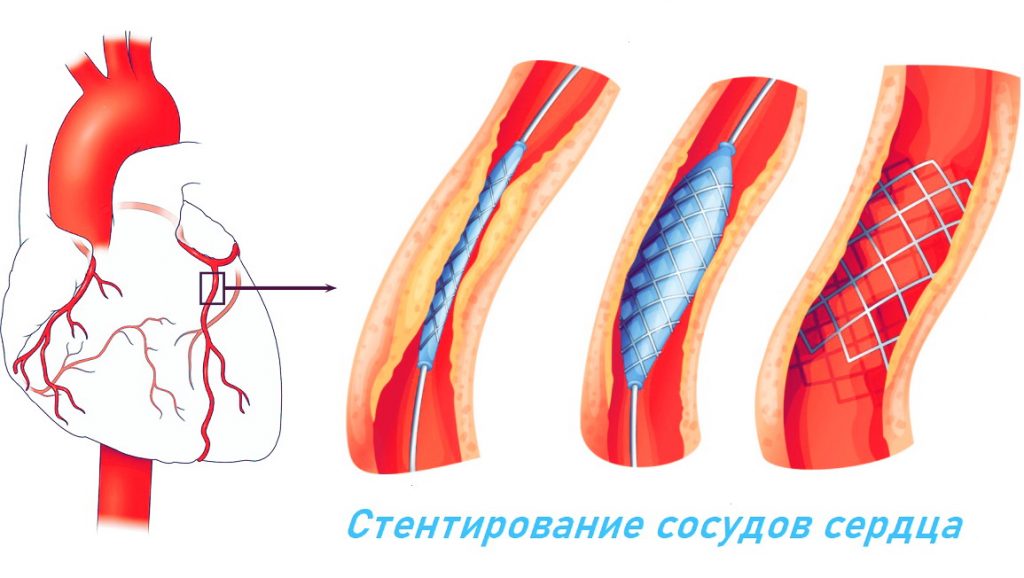
.jpg) Этот вариант АКШ не требует большого разреза и расщепления/подъема грудины и грудной клетки. Вместо этого хирург использует гораздо меньшие разрезы и получает доступ к сердцу через промежутки между некоторыми ребрами. В этой версии процедуры также может использоваться техника без помпы.
Этот вариант АКШ не требует большого разреза и расщепления/подъема грудины и грудной клетки. Вместо этого хирург использует гораздо меньшие разрезы и получает доступ к сердцу через промежутки между некоторыми ребрами. В этой версии процедуры также может использоваться техника без помпы. Стентирование – это установка в артерию стента, устройства каркасной конструкции. Введение стента помогает удерживать артерию открытой, поскольку стент действует как скелет внутри артерии.
Стентирование – это установка в артерию стента, устройства каркасной конструкции. Введение стента помогает удерживать артерию открытой, поскольку стент действует как скелет внутри артерии.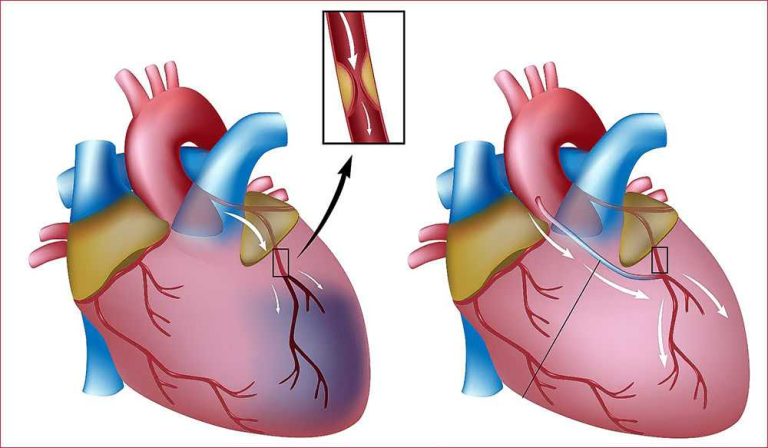
 К счастью, серьезные инфекции после АКШ встречаются редко благодаря улучшенной хирургической помощи и методам.
К счастью, серьезные инфекции после АКШ встречаются редко благодаря улучшенной хирургической помощи и методам.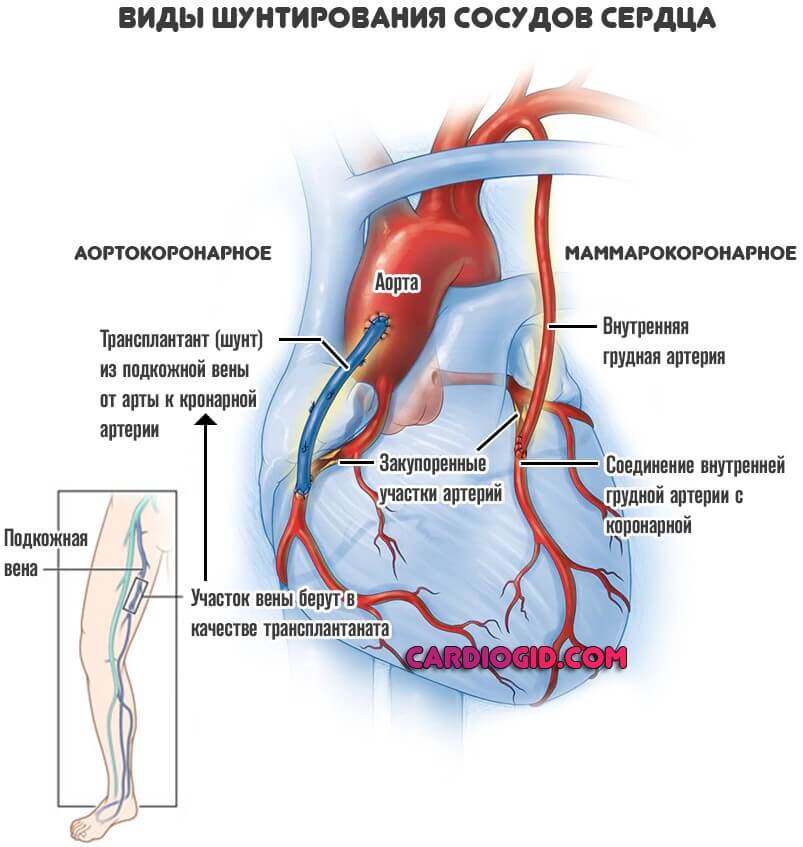 Эти программы могут иметь огромное значение для общего выздоровления и самочувствия после процедуры. Поскольку они находятся под медицинским наблюдением и укомплектованы обученными медицинскими работниками, они также могут помочь выявить любые потенциальные проблемы или предупреждающие признаки раньше, чем позже.
Эти программы могут иметь огромное значение для общего выздоровления и самочувствия после процедуры. Поскольку они находятся под медицинским наблюдением и укомплектованы обученными медицинскими работниками, они также могут помочь выявить любые потенциальные проблемы или предупреждающие признаки раньше, чем позже.