МКБ-10 код I21.1 | Острый трансмуральный инфаркт нижней стенки миокарда
ICD-10
ICD-10 is the 10th revision of the International Statistical Classification of Diseases and Related Health Problems (ICD), a medical classification list by the World Health Organization (WHO).
It contains codes for diseases, signs and symptoms, abnormal findings, complaints, social circumstances, and external causes of injury or diseases.
ATC
The Anatomical Therapeutic Chemical (ATC) Classification System is used for the classification of active ingredients of drugs according to the organ or system on which they act and their therapeutic, pharmacological and chemical properties.
It is controlled by the World Health Organization Collaborating Centre for Drug Statistics Methodology (WHOCC).
DDD
The defined daily dose (DDD) is a statistical measure of drug consumption, defined by the World Health Organization (WHO).
It is used to standardize the comparison of drug usage between different drugs or between different health care environments.
| Агграстат® |  р-ра д/инф. 0.25 мг/мл: 50 мл фл. рег. №: ЛП-006316
от 06.07.20 р-ра д/инф. 0.25 мг/мл: 50 мл фл. рег. №: ЛП-006316
от 06.07.20 | |||
| Азота Закись | Газ сжатый : 0.62 кг, 1.24 кг, 3.1 кг, 6.2 кг, 24.8 кг, 31 кг баллоны рег. №: ЛП-004075 от 16.01.17 | |||
| Азота Закись |  2 кг: баллоны рег. №: ЛС-001797
от 20.10.11 2 кг: баллоны рег. №: ЛС-001797
от 20.10.11 | |||
| Азота Закись | ||||
| Акримекс | Раствор для в/в и в/м введения  №: ЛП-N (000245)-(РГ- RU)
от 25.05.21 Предыдущий рег. №: ЛП-006609 №: ЛП-N (000245)-(РГ- RU)
от 25.05.21 Предыдущий рег. №: ЛП-006609 | |||
| Акримекс | ||||
| Актилизе® | 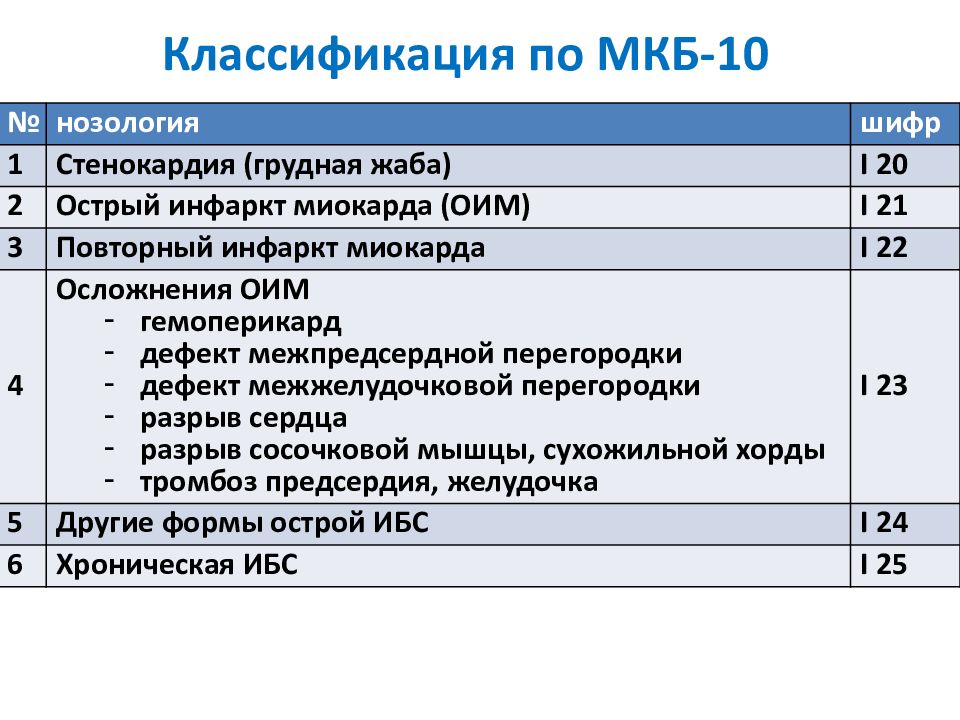 р-ра д/инф. 50 мг: фл. в компл. с растворителем рег. №: П N014214/01
от 31.07.08
Дата перерегистрации: 16.05.17 р-ра д/инф. 50 мг: фл. в компл. с растворителем рег. №: П N014214/01
от 31.07.08
Дата перерегистрации: 16.05.17 | |||
| Ангиокардил | Р-р д/инъекций 100 мг/мл: 5 мл амп. 5 или 10 шт. рег. №: ЛП-002836 от 23.01.15 | |||
| Ангиофлюкс | Капс. | Произведено: MITIM (Италия) | ||
| Анфибра | Р-р д/инъекц. | |||
| Анфибра | Р-р д/инъекц. 2000 анти-Ха МЕ/0.2 мл: амп. 2, 5 или 10 шт., шприцы 2 или 10 шт. рег. №: ЛП-001904 от 14.11.12 | |||
| Анфибра | Р-р д/инъекц. | |||
| Анфибра | Р-р д/инъекц. 6000 анти-Ха МЕ/0.6 мл: амп. 2, 5 или 10 шт., шприцы 2 или 10 шт. рег. №: ЛП-001904 от 14.11.12 | |||
| Анфибра | Р-р д/инъекц. | |||
| Арикстра | Р-р д/в/в и п/к введения 2.5 мг/0.5 мл: шприцы 10 шт. рег. №: П N015462/01 от 15.12.08 Дата перерегистрации: 02.02.15 | |||
| АСК-кардио® | Таб. | |||
| Аспаркам Авексима | Таб. 175 мг+175 мг: 10, 48, 50, 56 или 60 шт. рег. №: ЛСР-005781/10 от 23.06.10 Дата перерегистрации: 28.05. 20 20 | |||
| Аспаркам-Фармак | Р-р д/в/в введения 45.2 г+40 г/1 л: амп. 5 мл, 10 мл или 20 мл 5 или 10 шт. рег. №: П N015825/01 от 12.02.10 | |||
| Аспикард | Таб. | |||
| Аспикард | Таб. кишечнорастворимые, покр. пленочной оболочкой, 75 мг: 20, 30 или 50 шт. рег. №: ЛП-003111 от 22.07.15 | |||
| Аспикор® | Таб. | |||
| Аспинат® | Таб. 100 мг: 10 или 20 шт. рег. №: ЛС-000994 от 19.05.11 | |||
| Аспинат® 300 | Таб. | |||
| Аспинат® Кардио | Таб., покр. кишечнорастворимой обол., 100 мг: 10, 20, 30, 50 или 100 шт. рег. №: ЛС-001414 от 17.02.11 | |||
| Аспинат® Кардио | Таб. | |||
| Аспирин® Кардио | Таб., покр. кишечнорастворимой оболочкой, 100 мг: 20, 28, 56 или 98 шт. рег. №: П N015400/01 от 24.11.09 Дата перерегистрации: 18.02.19 | Произведено: BAYER (Германия) Упаковка и выпускающий контроль качества: BAYER BITTERFELD (Германия) | ||
| Аспирин® Кардио | Таб. | Произведено: BAYER (Германия) Упаковка и выпускающий контроль качества: BAYER BITTERFELD (Германия) | ||
| Астрокс | Р-р д/в/в и в/м введения 50 мг/мл: 2 мл амп. | |||
| Атенолол | Таб. 100 мг: 10, 14, 20, 28, 30, 50 или 100 шт. рег. №: П N014941/01 от 13.10.09 | |||
| Атенолол | Таб. | |||
| Атенолол | Таб. 100 мг: 10, 20 или 30 шт. рег. №: Р N003868/01 от 22.07.09 | |||
| Атенолол | Таб. | |||
| Агрегаль | Таб., покр. пленочной оболочкой, 75 мг: 14 или 28 шт. рег. №: ЛСР-001516/08 от 14.03.08 | |||
| Акорта® | Таб. | |||
| Акорта® | Таб., покр. пленочной оболочкой, 20 мг: 10, 20 или 30 шт. рег. №: ЛП-000819 от 07.10.11 Дата перерегистрации: 11.11.20 | |||
| Акталипид | Таб. | |||
| Акталипид | Таб., покр. оболочкой, 20 мг: 28 шт. рег. №: ЛС-001580 от 12.05.06 | |||
| Акталипид | Таб. | |||
| Ангиокс | Лиофилизат д/пригот. р-ра д/в/в введения 250 мг: фл. 10 шт. рег. №: ЛСР-008510/10 от 20.08.10 | |||
| Антагрекс® | Таб. | |||
Инфаркт миокарда без зубца Q — МКБ-10
Ниже приведён список действующих веществ, относящихся
к кодам I21, I21. 9, I22 МКБ-10 (наименования фармакологических групп и
перечень торговых названий, связанных с этими кодами).
9, I22 МКБ-10 (наименования фармакологических групп и
перечень торговых названий, связанных с этими кодами).
Фармакологические группы: Антиагреганты, Антиагреганты
Фармакологическая группа: Фибринолитики
Фармакологические группы: Блокаторы кальциевых каналов в комбинации с другими препаратами, Гиполипидемические препараты в комбинации с другими средствами
Фармакологические группы: Фибринолитики, Фибринолитики
Фармакологическая группа: Бета-адреноблокаторы
Фармакологические группы: Антикоагулянты, Антикоагулянты
Фармакологические группы: Антиагреганты, НПВС — Производные салициловой кислоты, Антиагреганты, НПВС — Производные салициловой кислоты
Фармакологические группы: Антиагреганты в комбинации с другими препаратами, НПВС — Производные салициловой кислоты в комбинации с другими препаратами
Фармакологическая группа: Антикоагулянты
Фармакологическая группа: Антагонисты рецепторов ангиотензина II (AT1-подтип)
Фармакологическая группа: Антикоагулянты
Фармакологическая группа: Блокаторы кальциевых каналов
Фармакологическая группа: Блокаторы кальциевых каналов
Фармакологическая группа: Антикоагулянты
Фармакологическая группа: Ферменты и антиферменты
Фармакологические группы: Глюкокортикостероиды, Офтальмологические препараты
Фармакологические группы: Диуретики в комбинации с другими препаратами, Антагонисты рецепторов ангиотензина II (AT1-подтип) в комбинации с другими препаратами
Фармакологическая группа: Антикоагулянты
Фармакологическая группа: Бета-адреномиметики
Фармакологическая группа: Нейролептики
Фармакологические группы: Ингибиторы АПФ, Ингибиторы АПФ
Фармакологические группы: Вазодилататоры, Нитраты и нитратоподобные средства
Фармакологическая группа: Анаболики
Фармакологические группы: Заменители плазмы и других компонентов крови в комбинации с другими препаратами, Регуляторы водно-электролитного баланса и КЩС в комбинации с другими препаратами
Фармакологическая группа: Антиаритмические препараты
Фармакологическая группа: Антиагреганты
Фармакологическая группа: Витамины и витаминоподобные средства
Фармакологическая группа: Наркозные средства
Фармакологические группы: Антигипоксанты и антиоксиданты, Белки и аминокислоты, Витамины и витаминоподобные средства, Прочие метаболики
Фармакологические группы: Антиаритмические препараты, Местные анестетики, Офтальмологические препараты
Фармакологическая группа: Ингибиторы АПФ
Фармакологическая группа: Диуретики в комбинации с другими препаратами
Фармакологические группы: Прочие метаболики, Макро- и микроэлементы
Фармакологическая группа: Прочие метаболики
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Антиагреганты, Антигипоксанты и антиоксиданты, Офтальмологические препараты, Ангиопротекторы и корректоры микроциркуляции, Антиагреганты, Антигипоксанты и антиоксиданты, Офтальмологические препараты
Фармакологическая группа: Бета-адреноблокаторы
Фармакологическая группа: Бета-адреноблокаторы
Фармакологическая группа: Нитраты и нитратоподобные средства
Фармакологические группы: Антигипоксанты и антиоксиданты, Гепатопротекторы
Фармакологические группы: Бета-адреноблокаторы, Бета-адреноблокаторы
Фармакологическая группа: Антикоагулянты
Фармакологическая группа: Опиоидные наркотические анальгетики
Фармакологическая группа: Нитраты и нитратоподобные средства
Фармакологическая группа: Бета-адреноблокаторы
Фармакологические группы: Антиагреганты, Витамины и витаминоподобные средства, Прочие гиполипидемические средства
Фармакологическая группа: Анаболики
Фармакологическая группа: Опиоидные наркотические анальгетики
Фармакологические группы: Аденозинергические средства, Ангиопротекторы и корректоры микроциркуляции, Антиагреганты
Фармакологическая группа: Антиагреганты
Фармакологическая группа: Опиоидные наркотические анальгетики
Фармакологические группы: Фибринолитики, Фибринолитики
Фармакологическая группа: Фибринолитики
Фармакологическая группа: Статины
Фармакологические группы: Антиаритмические препараты, Бета-адреноблокаторы, Антиаритмические препараты, Бета-адреноблокаторы
Фармакологическая группа: Фибринолитики
Фармакологическая группа: Антикоагулянты
Фармакологическая группа: Бета-адреноблокаторы
Фармакологическая группа: Фибринолитики
Фармакологическая группа: Анксиолитики
Фармакологическая группа: Антиагреганты
Фармакологическая группа: Антиагреганты
Фармакологические группы: Бета-адреноблокаторы, Офтальмологические препараты
Фармакологические группы: Антигипоксанты и антиоксиданты, Гепатопротекторы
Фармакологическая группа: Опиоидные наркотические анальгетики
Фармакологические группы: Антиаритмические препараты, Местные анестетики
Фармакологическая группа: Антигипоксанты и антиоксиданты
Фармакологическая группа: Фибринолитики
Фармакологическая группа: Антикоагулянты
Фармакологическая группа: Опиоидные наркотические анальгетики
Фармакологическая группа: Фибринолитики
Фармакологическая группа: Прочие метаболики
Фармакологические группы: Антиагреганты, Антиагреганты
Фармакологическая группа: Антигипоксанты и антиоксиданты
Фармакологическая группа: Ингибиторы АПФ
Фармакологическая группа: Антикоагулянты
Фармакологическая группа: Диуретики
Фармакологические группы: Антиагреганты, Антиагреганты
Фармакологическая группа: Бета-адреноблокаторы
Фармакологическая группа: Антикоагулянты
Фармакологическая группа: Антигипоксанты и антиоксиданты
Фармакологические группы: Антигипоксанты и антиоксиданты, Гепатопротекторы
Фармакологическая группа: НПВС — Производные салициловой кислоты в комбинации с другими препаратами
Фармакологические группы: Антиаритмические средства в комбинации с другими препаратами, Макро- и микроэлементы в комбинации с другими препаратами
Фармакологическая группа: Антиагреганты в комбинации с другими препаратами
Фармакологическая группа: Блокаторы кальциевых каналов
Фармакологическая группа: Блокаторы кальциевых каналов
121 Острый инфаркт миокарда /мкб-10/
121. 0 Острый
трансмуральный инфаркт миокарда
передней стенки
0 Острый
трансмуральный инфаркт миокарда
передней стенки
* передней стенки
* передне-верхушечный
* передне-боковой
* передне-перегородочный
121.1 Острый трансмуральный инфаркт миокарда нижней
стенки
* нижней стенки
* дифрагмальный
* нижне-боковой
* нижне-задний
121.2 Острый трансмуральный инфаркт миокарда других
локализаций
* верхушечно-боковой
* базальный боковой
* высокий боковой
* боковой стенки
* задней стенки
* задне-боковой
* задне-базальный
* задне-перегородочный
* перегородочный
121. 4 Острый
субэндокардиальный инфаркт миокарда
4 Острый
субэндокардиальный инфаркт миокарда
/нетрансмуральный инфаркт миокарда/
В зависимости от
глубины и распространенности различают
крупноочаговый и мелкоочаговый ИМ. При
крупноочаговом ИМ поражение обычно
распространяется на всю толщу миокарда
и такую форму поражения называют трансмуральным
/или проникающим/ ИМ. Поскольку ЭКГ-критерием трансмурального
ИМ является патологический зубец Q, а
тактика ведения и последующий прогноз
у больных принципиально отличаются, в
последние годы широко распространена
практическая классификация острых ИМ
на 2 формы: сопровождающиеся
появлением зубца Q /трансмуральный или
Q-инфаркт/ и инфаркты без зубца Q
/мелкоочаговый или “субэндокардиальный”
ИМ/. В
зависимости от отведений ЭКГ с
патологическими изменениями уточняется
локализация инфаркта /передней, задней
или боковой стенки/. По клиническому
течению выделяют несколько периодов
ИМ: острейший /первые 2 часа заболевания/,
острый /до 10 дней/, подострый /4-8 недель/
и постинфарктного кардиосклероза /до
6 мес. /.
/.
В диагнозе также обязательно указываются особенности течения /рецидивирующий, повторный/ и осложнения /нарушения ритма и проводимости, кардиогенный шок, сердечная недостаточность, тромбоэмболии и др./.
КЛИНИКА
Как и в случае с нашим пациентом, более, чем у половины больных ИМ, выявляется так называемое прединфарктное состояние, продолжающееся от 1 дня до 3-4-х недель. Как правило, проявляется в виде прогрессирующей стенокардии напряжения — внезапном увеличении частоты, тяжести и продолжительности приступов стенокардии в ответ на обычную для данного больного нагрузку, необходимости увеличения количества принимаемых таблеток нитроглицерина, трансформации стенокардии напряжения в стенокардию покоя, присоединении одышки и тахикардии.
Клиническая
картина /Таблица 6/ острейшего и острого
периода многообразна и является
отражением тех глубоких изменений,
которые развиваются в ответ на
некробиотические процессы в миокарде. Они обусловлены нарушением анатомической
и функциональной целостности миокарда,
электрической нестабильностью сердца,
резким снижением сократительной
способности сердца и другими осложнениями.
Они обусловлены нарушением анатомической
и функциональной целостности миокарда,
электрической нестабильностью сердца,
резким снижением сократительной
способности сердца и другими осложнениями.
Таблица 6
ВАРИАНТЫ КЛИНИЧЕСКОГО ТЕЧЕНИЯ
ОСТРОГО ИНФАРКТА МИОКАРДА
* Ангинозный — наиболее частый и типичный вариант, проявляющийся status anginosus
* Астматический — по типу сердечной астмы или отека легких, без выраженного болевого синдрома
* Абдоминальный — боли /или иррадиация болей/ в врхней части живота, диспепсические явления
* Аритмический — различные острые нарушения ритма при отсутствии типичного ангинозного приступа
* Цереброваскулярная форма — протекает в виде обморока или инсульта, возможны очаговые симптомы, помрачение сознания, головокружение, рвота /вследствие одновременного тромбоза или спазма коронарных и мозговых артерий/
* ИМ с атипичным болевым синдромом — при локализации болей в правой половине грудной клетки, спине, руках
* Безболевая или малосимптомная форма ИМ — определяется, как правило, по ЭКГ
Наиболее частым
и типичным признаком /в 70-90%/ развивающегося
ИМ является status anginosus — неожиданный
тяжелый и продолжительный приступ
мучительной, со страхом смерти, боли
за грудиной. В отличие от обычной
стенокардии, боль не снимается приемом
нитроглицерина, а иногда и наркотиками.
Больные возбуждены, нередко испытывают
страх смерти. Цвет кожных покровов
бледный, слизистые оболочки цианотичны.
Чаще характерна тахикардия, однако
иногда может отмечаться брадикардия
или другие нарушения ритма. Тоны сердца
ослабленной звучности, иногда
выслушивается протодиастолический
ритм галопа.
В отличие от обычной
стенокардии, боль не снимается приемом
нитроглицерина, а иногда и наркотиками.
Больные возбуждены, нередко испытывают
страх смерти. Цвет кожных покровов
бледный, слизистые оболочки цианотичны.
Чаще характерна тахикардия, однако
иногда может отмечаться брадикардия
или другие нарушения ритма. Тоны сердца
ослабленной звучности, иногда
выслушивается протодиастолический
ритм галопа.
Как видите, начало и последующее течение заболевания у нашего больного вполне укладывается в типичный ангинозный вариант острого ИМ.
Однако не у всех
больных ИМ миокарда начинается в виде
типичного ангинозного приступа. Первым
клиническим проявлением ИМ может быть
приступ сердечной астмы или отек легких
/status asthmaticus/, чаще встречающийся у пожилых
больных /примерно 10% всех случаев ИМ/.
Реже ИМ /чаще при диафрагмальной
локализации/ проявляется сильными
болями в надчревной области, тошнотой,
рвотой, парезом кишечника. Такая форма,
называемая status gastralgicus, может симулировать
клинику острого живота и требует
тщательного проведения дифференциальной
диагностики. В редких случаях ИМ может
впервые проявится внезапным возникновением
тяжелых нарушений ритма сердца,
симптомами нарушения мозгового
кровообращения, неожиданно возникшей
интенсивной болью атипичной локализации
/например, в обеих руках, в области
нижней челюсти/.
Такая форма,
называемая status gastralgicus, может симулировать
клинику острого живота и требует
тщательного проведения дифференциальной
диагностики. В редких случаях ИМ может
впервые проявится внезапным возникновением
тяжелых нарушений ритма сердца,
симптомами нарушения мозгового
кровообращения, неожиданно возникшей
интенсивной болью атипичной локализации
/например, в обеих руках, в области
нижней челюсти/.
При благоприятном течении к концу 1-х суток острота болевого синдрома, как правило, стихает. Повышение температуры тела является проявлением так называемого резорбционно-некротического синдрома, обычно она не превышает субфебрильных цифр и продолжается до 6-7 дней.
Клиническое течение неосложненного ИМ в подостром периоде и периоде рубцевания оносительно спокойное, однако нередко могут наблюдаться боли в области сердца и различные преходящие нарушения ритма.
ДИАГНОСТИКА
Название | Код МКБ-10 | Операции |
Без оперативного лечения | I21, I22, I60-I64 |
|
С оперативным лечением ( острые больные) | I 20. I 21.1, I 21.2, I 21.3, I 21.4, I 21.9, I 22.0, I22.1, I22.8, I22.9
| A16.12.004.009 (Транслюминальная баллонная ангиопластика и стентирование коронарных артерий) A16.12.004.010Транслюминальная баллонная ангиопластика ствола левой коронарной артерии A16.12.004.012 Реканализация коронарных артерий ретроградная со стентированием A16.12.004.013Реканализация коронарных артерий антеградная со стентированием A16.12.028.003Стентирование коронарной артерии
|
Ангиопластика коронарных артерий со стентированием ( хронические больные) | I20.1, I20.8, I 25.2; I 25.8
| A16.12.004.009 (Транслюминальная баллонная ангиопластика и стентирование коронарных артерий) A16.
|
Аортокоронарное шунтирование (АКШ) | I20.0, I 20.8, I 21, I 22, I 25.1, I 25.6, I 25.2, I 25.8
| A16.12.004.001 (Коронарное шунтирование в условиях искусственного кровообращения ) A16.12.004.002 (Коронарное шунтирование на работающем сердце без использования искусственного кровообращения) A16.12.004.003 (Коронарное шунтирование с протезированием клапанов сердца в условиях искусственного кровообращения) ; A16.12.004.004 (Коронарное шунтирование с пластикой клапанов сердца в условиях искусственного кровообращения) A16.12.004.005 (Коронарное шунтирование с протезированием и пластикой клапанов сердца в условиях искусственного кровообращения ) A16. A16.12.004.007 (Коронарное шунтирование в сочетании с трансмиокардиальной лазерной реваскуляризацией сердца в условиях искусственного кровообращения) A16.12.004.011 (Коронарное шунтирование роботассистированное)
|
Катетерная абляция (РЧА) | I45.6, I47.0, I47.1, I47.2, I 48.0, I48.1, I 48.2, I48.3, I48.4, I49.0, I49.1, I49.1, I49.2, I 49.3
| A16.10.019.002 Радиочастотная абляция аритмогенных зон A16.10.019.007 Радиочастотная абляция аритмогенных зон роботассистированная |
Инфаркт миокарда без обструктивного атеросклероза коронарных артерий: современное состояние проблемы и подходы к диагностике | Шилова
1. Cheitlin M.D., McAllister H.A., de Castro C.M. Myocardial infarction without atherosclerosis. JAMA 1975;231(9):951—9. DOI: 10.1001/jama.1975.03240210031015.
Cheitlin M.D., McAllister H.A., de Castro C.M. Myocardial infarction without atherosclerosis. JAMA 1975;231(9):951—9. DOI: 10.1001/jama.1975.03240210031015.
2. Agewall S., Beltrame J.F., Reynolds H.R. et al. ESC working group position paper on myocardial infarction with nonobstructive coronary arteries. Eur Heart J 2017;38(3):143—53.
3. Pasupathy S., Air T., Dreyer R.P. et al. Systematic review of patients presenting with suspected myocardial infarction and nonobstructive coronary arteries. Circulation 2015;131(10):861—70.
4. Gehrie E.R., Reynolds H.R., Chen A.Y. et al. Characterization and outcomes of women and men with non-ST-segment elevation myocardial infarction and nonobstructive coronary artery disease: results from the can rapid risk stratification of unstable angina patients suppress adverse outcomes with early implementation of the ACC/AHA Guidelines (CRUSADE) quality improvement initiative. Am Heart J 2009;158(4):688-94. DOI: 10.1016/j.ahj.2009.08.004.
Am Heart J 2009;158(4):688-94. DOI: 10.1016/j.ahj.2009.08.004.
5. Thygesen K., Alpert J.S., Jaffe A.S. et al. Fourth universal definition of myocardial infarction(2018). Eur Heart J 2019;40(3):237-69. DOI: 10.1093/eurheartj/ehy462.
6. Agewall S., Giannitsis E., Jernberg T., Katus H. Troponin elevation in coronary vs. non-coronary disease. Eur Heart J 2011;32(4):404—11. DOI: 10.1093/eurheartj/ehq456.
7. Pais J.L., Izquierdo Coronel B., Galan Gil D. et al. Psycho-emotional disorders as incoming risk factors for myocardial infarction with nonobstructive coronary arteries. Cardiol J 2018;12(1):24—31. DOI: 10.5603/CJ.a2017.0139.
8. Bogale N., Lempereur M., Sheikh I. et al. Optical coherence tomography (OCT) evaluation of intermediate coronary lesions in patients with NSTEMI. Cardiovasc Revasc Med 2016;17(2):113—8. DOI: 10.1016/j.carrev.2015.12.007.
Cardiovasc Revasc Med 2016;17(2):113—8. DOI: 10.1016/j.carrev.2015.12.007.
9. Ouldzein H., Elbaz M., Roncalli J. et al. Plaque rupture and morphological characteristics of the culprit lesion in acute coronary syndromes without significant angiographic lesion: analysis by intravascular ultrasound. Ann Cardiol Angeiol (Paris) 2012;61(1):20—6. DOI: 10.1016/j.ancard.2011.07.011.
10. Opolski M.P., Spiewak M., Marczak M. et al. Mechanisms of myocardial infarction in patients with nonobstructive coronary artery disease: results from the Optical Coherence Tomography Study. JACC Cardiovasc Imaging 2018 Oct 12. pii: S1936-878X(18)30750-2. DOI: 10.1016/j.jcmg.2018.08.022.
11. Pepi M., Evangelista A., Nihoyannopoulos P. et al. Recommendations for echocardiography use in the diagnosis and management of cardiac sources of embolism: European Association of Echocardiography (EAE) (a registered branch of the ESC). Eur J Echocardiogr 2010;11(6):461 —76. DOI: 10.1093/ejechocard/jeq045.
12. Soliman O.I., Geleijnse M.L., Meijboom FJ. et al. The use of contrast echocardiography for the detection of cardiac shunts. Eur J Echocardiogr 2007;8(3):S2-12. DOI: 10.1016/j.euje.2007.03.006.
13. Abdelmoneim S.S., Mulvagh S.L. Techniques to improve left atrial appendage imaging. J Atr Fibrillation 2014;7(1):85—94. DOI: 10.4022/jafib.1059.
14. Першина Е.С., Синицын В.Е., Мершина Е.А. и др. Оценка диагностической значимости статической перфузии в ангиографическую фазу (КТА) и отсроченного контрастирования миокарда (DECT) при двухэнергетической компьютерной томографии (ДЭКТ) в визуализации рубцовых изменений миокарда. Сравнение с отсроченным контрастированием при МРТ. Медицинская визуализация 2017;21(4):10—8. DOI: 10.24835/1607-0763-2017-4-10-18.
15. Brolin E.B., Brismar T.B., Collste O. et al. Prevalence of myocardial bridging in patients with myocardial infarction and nonobstructed coronary arteries. Am J Cardiol 2015;116(12):1833-9. DOI: 10.1016/j.amjcard.2015.09.017.
Классификация инсульта по МКБ 10. Диагностика и лечение инсульта в Москве
Группа клинических синдромов, которые развиваются из-за снижения или прекращения кровообращения головного мозга, относится к острым нарушениям кровообращения мозга или ОНМК. Причиной становятся: заболевания сердца, атеросклероз, неатеросклеротические поражения сосудов. Если ОНМК становится причиной стойких неврологических расстройств – они классифицируются как инсульт. В случае, если в течение суток симптомы исчезают, синдром классифицируется как ТИА — транзиторная ишемическая атака. Инсульты классифицируются как ишемические и геморрагические. Ишемический инсульт возникает при критическом снижении снабжения участка мозга кровью и развитии некроза ткани мозга. Геморрагический инсульт – это кровотечение в ткани мозга или оболочки из-за разрыва сосудов головного мозга. При поражении крупных артерий головного мозга развиваются обширные инфаркты, при поражении мелких сосудов лакунарные инфаркты с небольшим очагом поражения тканей головного мозга.
Клиника неврологии Юсуповской больницы принимает на лечение пациентов с инсультами и другими цереброваскулярными болезнями. В отделении неврологии проводят лечение широкого спектра неврологических заболеваний: эпилепсии, болезни Альцгеймера, Паркинсона, различных видов деменции, рассеянного склероза и других заболеваний. Неврологическое отделение оснащено современным оборудованием, диагностической аппаратурой, которая позволяет провести быструю диагностику заболевания и своевременно начать лечение.
Что такое классификатор болезней
МКБ 10 – это международный классификатор болезней. Инсульт код МКБ 10 – это коды заболевания, присвоенные каждому виду инсульта – ишемическому, геморрагическому, лакунарному и другим нарушениям кровообращения мозга.
В международном классификаторе коды инсульта находятся в разделе «Цереброваскулярные болезни» код 160-169. Коды инсульта находятся в разделе:
- (160) кровоизлияния субарахноидальные;
- (161) кровоизлияния внутримозговые;
- (162) различные нетравматические внутричерепные кровоизлияния;
- (163) инфаркт мозга;
- (164) инсульт, который не уточнен как кровоизлияние или инфаркт;
- (167) другие цереброваскулярные болезни;
- (169) различные последствия цереброваскулярных болезней.
Причиной развития инсульта часто становятся различные патологии и заболевания:
- атеросклероз сосудов;
- артериальная гипертензия;
- васкулит;
- аутоиммунные заболевания;
- аневризма церебральных артерий;
- тромбоз и другие заболевания.
Геморрагический инсульт
Геморрагический инсульт – это стремительно протекающее, тяжелое заболевание, которое очень часто заканчивается смертью больного. В большинстве случаев геморрагический инсульт диагностируется у людей старшего возраста после 40 лет, у молодых геморрагический инсульт диагностируется редко, как осложнение после ряда заболеваний. Типы геморрагических кровоизлияний характеризуются как:
- внутрижелудочковое;
- субарахноидальное;
- внутримозговое;
- смешанное.
Причиной развития геморрагического инсульта, разрыва сосудов мозга в большинстве случаев становится гипертоническая болезнь. Если гипертонической болезни сопутствуют заболевания щитовидной железы, другие эндокринные нарушения, риск развития геморрагического инсульта возрастает. Заболевание имеет стремительное развитие, которое сопровождается выраженными симптомами: потерей сознания, нарушением памяти, речи, дыхания, головной болью, параличом конечностей, изменением поведения и мимики. В течение от нескольких дней до трех недель развивается отек мозга.
Ишемический инсульт
Острое нарушение мозгового кровообращения может протекать по типу инфаркта мозга (ишемический инсульт). Ишемический инсульт развивается при нарушении мозгового кровообращения — закупорке кровеносных сосудов, код по МКБ 10 – 163.
Ишемический инсульт головного мозга представлен тремя видами:
- лакунарный;
- гемодинамический;
- тромбоэмболический.
Инфаркт мозга характеризуется головной болью, слабостью, тошнотой, рвотой, расстройством зрения (темнота в глазах, снижение остроты зрения и другие), речевыми расстройствами, сильным головокружением, шаткой походкой, расстройством памяти и другими симптомами.
Инсульт – это тяжелое заболевание, которое требует быстрого оказания медицинской помощи. Очень важно начать лечение в первые часы после инсульта. Юсуповская больница оказывает следующие виды медицинской помощи:
- доставка больного от места проживания до больницы;
- оказание высокопрофессиональной медицинской помощи: диагностика, лечение, хирургическая помощь, реанимационная помощь;
- реабилитация пациента.
Записаться на прием к врачу-неврологу можно по телефону. Юсуповская больница принимает пациентов любой степени тяжести. Врачи-неврологи высшей категории оказывают помощь пациентам, применяя инновационные высокоэффективные методики лечения.
Версия МКБ-10: 2016
Справка по расширенному поиску
Расширенный поиск позволяет выполнять поиск по выбранным свойствам классификации. Ты возможность поиска по всем свойствам или только по выбранному подмножеству
Во-первых, вам нужно введите ключевые слова в поле Search Text , затем проверьте свойства, которые вы хотите включить в поиск.
Система будет искать ключевые слова в свойствах, которые вы проверили и оценили результаты аналогично поисковой системе
Результаты будут отображены на панели результатов поиска.Если поисковый запрос дает более 200 результатов, то только 200 лучших будут отображается.
Если вы укажете более одного ключевого слова, система поиск товаров, в которых есть все ключевые слова.
Подстановочные знаки: Вы также можете использовать подстановочный знак *. см. примеры ниже.
Оператор ИЛИ : Возможны результаты, которые либо то, либо другое ключевое слово.См. Пример 4.
Примеры:
1. Поисковый текст: диабет {находит все слова «диабет» в поля поиска}
2. Поиск по тексту: diabet * {находит все слова, начинающиеся с «диабет»}
3. Поиск по тексту: diabet * mellitus {находит все слова, в которых есть начинается с «диабет» и также содержит слово «сахарный диабет»}
4.Текст для поиска: tubercul * (легкое ИЛИ гортань) {находит все слова, в которых есть начинается с «туберкулеза» и затем включает в себя легкое ИЛИ гортань
Результаты поиска
После поиска результаты отображаются в правом нижнем углу экрана. Здесь в программе перечислены названия категорий МКБ, в которых выполняется поиск. ключевые слова найдены.
Нажав на любой результат, вы попадете в эту категорию
Вы можете закрыть окно расширенного поиска, щелкнув X в верхнем левом углу окна.
Размер панели результатов поиска можно изменить, перетащив горизонтальную линию над ней
Что такое сердечный приступ? Симптомы, причины, диагностика, лечение и профилактика
Осложнения сердечного приступаОпределенные осложнения могут возникнуть после сердечного приступа, в зависимости от локализации и степени поражения сердца.
Общие осложнения сердечного приступа включают:
Аритмия
Аритмия возникает, когда электрические сигналы, контролирующие сердцебиение, становятся ненормальными или дезорганизованными.Аритмия может вызвать учащенное сердцебиение или нерегулярное сердцебиение, что может привести к серьезным проблемам со здоровьем.
Внезапная остановка сердца
Из-за электрического сбоя ваше сердце может вообще перестать биться. Это состояние может быть фатальным без немедленного лечения.
Сердечная недостаточность
Повреждение сердца в результате сердечного приступа или ишемической болезни сердца может ослабить мышцу, что повлияет на ее способность перекачивать достаточно крови. Это может быть временная или постоянная проблема.(3)
Проблемы с клапанами
Сердечный приступ может повредить один из четырех клапанов, которые поддерживают кровоток в правильном направлении через ваше сердце.
Проблемы с клапанами могут привести к аномальному шуму в сердце, когда врач прислушивается к вашему сердцу, а также к усталости, головокружению, одышке и отекам в лодыжках и ступнях, по данным клиники Майо. (8)
Депрессия
Сердечный приступ может быть пугающим, стрессовым и изменяющим жизнь событием.
По данным Американской кардиологической ассоциации, депрессия является обычным явлением после сердечного приступа, наряду со страхом и гневом.(9) Если депрессия мешает вам спать или есть, или если вы чувствуете себя никчемным или у вас возникают мысли о самоубийстве, обратитесь к врачу и близким вам людям.
Жизнь после сердечного приступаСердечный приступ часто является разрушительным событием, которое серьезно нарушает вашу жизнь. Тем не менее, многие люди находят способы жить полноценной и приятной жизнью после того, как они ее обзавелись.
Некоторые люди воспринимают сердечный приступ как тревожный сигнал, который им необходимо изменить в образе жизни.
Может потребоваться изменить пищевые привычки после сердечного приступа, а также факторы образа жизни, такие как стресс и физическая активность.
Восстановление после сердечного приступа может быть физически и эмоционально утомительным, некоторые люди испытывают депрессию из-за своих ограничений.
Очень важно обратиться за любой помощью, чтобы решить проблемы, связанные с восстановлением.
Можно ли заниматься сексом после сердечного приступа?Сердечный приступ может сказаться на ваших романтических отношениях и сексуальной жизни, но это не значит, что вам следует отказаться от секса после этого.
Может потребоваться некоторое время на восстановление, прежде чем вы сможете возобновить половую жизнь, и вам может потребоваться внести определенные изменения в свои сексуальные практики.
Нарушение половой функции является обычным явлением после сердечного приступа, но многие люди не хотят обсуждать эту проблему со своим врачом. Вы можете улучшить свою сексуальную функцию, работая над общей физической подготовкой и выносливостью.
Многие врачи рекламируют преимущества секса и близости для переживших сердечный приступ, такие как снижение стресса, улучшение эмоционального самочувствия и снижение артериального давления.
Узнайте больше о сексуальной активности после сердечного приступа
Гинекология MKB 10 Международная классификация определений болезней. ICD
Класс IX. Заболевания системы кровообращения (I00-I99)
Этот класс содержит следующие блоки:
I00. — I02. Острая ревматическая лихорадка
I05 — I09 Хроническая ревматическая болезнь сердца
I10. — I15 Заболевания, характеризующиеся повышенным артериальным давлением
I20.— I25 Ишемическая болезнь сердца
I26 — I28. Нарушения легочного сердца и малого круга кровообращения
I30. — I52. Другие болезни сердца
I60. – I69. Цереброваскулярная болезнь
I70. – I79. Артерии, артериолы и капилляры
I80. — I89. Вены, лимфатические сосуды и лимфатические узлы, не отнесенные к другим категориям
I95 — I99. Другие и неуточненные болезни системы кровообращения
Звездочкой отмечены следующие категории:
I32. * Перикардит при болезнях, отнесенных к другим категориям
I39. * Эндокардит и поражение клапанов сердца при болезнях, отнесенных к другим категориям
I41. * Миокардит при болезнях, отнесенных к другим категориям
I43. * Кардиомиопатия при болезнях, отнесенных к другим категориям
I52. * Другие поражения сердца при болезнях, отнесенных к другим категориям
I68. * Остерегайтесь сосудов головного мозга при болезнях, классифицированных в других категориях
I79. * Поражения артерий, артериол и капилляров при болезнях, отнесенных к другим категориям
I98. * Другие нарушения кровообращения при болезнях, отнесенных к другим категориям
Острая ревматическая лихорадка (I00-I02)
I00 ревматическая лихорадка без упоминания поражения сердца
Артрит острый или подострый ревматический
I01 ревматическая лихорадка с поражением сердца
Excelves: хронический порок сердца ревматического происхождения ( I05 — I09 ) Без одновременного развития ревматического процесса или без явлений Ак Тивизинга или рецидива этого процесса, возникновение сомнений в активности ревматического процесса к моменту смерти должны соответствовать рекомендациям и правилам кодирования смертности, изложенным в T2.
I01.0. Острый ревматический перикардит
I00. , в сочетании с перикардитом
Исключено: перикардит, не обозначаемый как ревматический ( I30. . -)
I01.1 Острый ревматический эндокардит
Любое состояние, относящееся к товарной позиции I00. , в сочетании с эндокардитом или вальвулитом
Острый ревматический вальвулит
I01.2 Острый ревматический миокардит
Любое состояние, относящееся к товарной позиции I00., в сочетании с миокардитом
I01.8 Другой острый ревматический порок сердца
Любое состояние, относящееся к товарной позиции I00. в сочетании с другими или несколькими состояниями
С вовлечением сердца. Острый ревматический панкардит
I01.9 Острый ревматический порок сердца неуточненный
Любое состояние, относящееся к товарной позиции I00. , в сочетании с неуточненным поражением сердца
ревматический кардит, острый
порок сердца, активный или острый
I02 Ревматический хорек
Включено: Chorea Sidenchem
Исключено: Хорея:
BDU ( G25.5. )
Хантингтон ( G10 )
I02.0. Ревматическая хорея с поражением сердца
Хорея БДУ с поражением сердца. Ревматическая хорея с поражением сердца любого из этапов товарной позиции I01 . — Тип
I02.9. Ревматическая хорея без поражения сердца. Ревматическая хорея BDU
Хронические ревматические болезни сердца (I05-I09)
I05 Ревматические болезни мутационных клапанов
Включено: Состояния, классифицированные в рубриках I05.0.
и I05.2. — I05.9 очищенный или не указанный как ревматический
I34. . -)
I05.0. Митральный стеноз. Сужение митрального клапана (ревматическое)
I05.1 Ревматическая недостаточность митрального клапана
Ревматическая митральная недостаточность:
функциональная недостаточность
регургитация
I05.2. Митральный стеноз с недостаточностью. Митральный стеноз с функциональной недостаточностью или регургитацией
I05.8. Другие болезни митрального клапана.Недостаточность митрального клапана (клапана)
I05.9 Поражение митрального клапана неуточнено. Митральное (клапанное) нарушение (хроническое) BD
I06 Ревматические заболевания аортального клапана
Исключены: случаи не I35 . -)
I06.0. Ревматический стеноз аорты. Ревматическое сужение аортального клапана
I06.1. Ревматическая недостаточность аортального клапана
Ревматическая аортальная недостаточность:
недостаточность
регургитация
I06.2 Ревматический стеноз аорты с недостаточностью
Ревматический стеноз аорты с функциональной недостаточностью или регургитацией
I06.8. Другие ревматические болезни аортального клапана
I06.9. Ревматическая болезнь аортального клапана неуточненная. Ревматическая болезнь аорты (клапана) BDU
I07 ревматические болезни трехстороннего клапана
Включено: Случаи, уточненные или не указанные как
ревматические
Excelves: случаи, уточненные как некоммерческие ( I36. . -)
I07. 0. Стеноз трицепарда. Искусственный (клапанный) стеноз (ревматический)
I07.1 Прием особой недостаточности.Трикуспидальная (клапанная) недостаточность (ревматическая)
I07.2. Трехсторонний стеноз с недостаточностью
I07.8 Другие болезни трехстороннего клапана
I07.9. Болезнь трехстороннего клапана неуточненная. Нарушение функции трилатентного клапана BDU
I08 Поражение нескольких клапанов
Включено: случаи уточненные или не уточненные как ревма
Исключены: эндокардит, клапан не уточнен ( I38. )
Ревматические заболевания эндокарда, клапан
не указано ( I09.1. )
I08.0. Комбинированное поражение митрального и аортального клапанов
Поражение митрального и аортального клапанов, уточненное или не определенное как ревматическое
I08.1. Комбинированное поражение митрального клапана и клапана тройного риска
I08.2. Комбинированное поражение аортального клапана и клапана трех рисков
I08.3. Комбинированное поражение митрального, аортального и тройного клапанов
I08.8. Другие множественные клапанные болезни
I08.9 Дискомфортные множественные клапанные поражения
I09 Другой ревматический порок сердца
I09.0. Ревматический миокардит
Исключено: миокардит, не уточненный как ревматический ( I51.4. )
I09.1. Ревматические болезни эндокардии, клапан не уточнен
Ревматический:
эндокардит (хронический)
вальвулит (хронический)
Исключено: эндокардит, клапан не уточнен ( I38. )
I09.2. Хронический ревматический перикардит
Адгезивный ревматический перикардит
Хронический ревматический:
mediastinzericida
миоперицит
Исключено: состояния, не указанные как ревматические ( I31 .-)
I09.8. Другой рафинированный ревматический порок сердца. Ревматическая болезнь пульпы
I09.9 Ревматические болезни сердца Некомфортные
Ревматические (Aya):
кардит
сердечная недостаточность
Исключено: ревматоидный кардит ( M05.3. )
Заболевания, характеризующиеся повышенным кровяным давлением (I10-i15) (I10-i15)
Excelves: осложнение беременности, родов или послеродового периода ( O. 10 — О. 11 , О. 13 — О. 16 )
с поражением коронарных сосудов ( I20. — I25 )
Неонатальная гипертензия ( P29.2. )
Легочная гипертензия ( I27.0. )
I10 Эссенциальная [первичная] гипертензия
Высокое кровяное давление
Гипертония (артериальная) (доброкачественная) (эссенциальная)
(злокачественная) (первичная) (системная)
головной мозг ( I. 60 — I. 69 )
глаз ( H. 35,0 )
I11 Гипертоническая болезнь сердца [Гипертоническая болезнь сердца с преимущественным поражением сердца]
I50. . -, I51.4. — I51.9 , вызванная гипертонией
I11.0. Гипертоническая болезнь с преобладанием сердечных поражений с (застойной) сердечной недостаточностью
. Гипертоническая [гипертоническая] сердечная недостаточность
I11.9 Гипертоническая [гипертоническая] болезнь с преимущественным поражением сердца без (застойной) сердечной недостаточности
Недостаточность.Гипертоническая болезнь сердца BDU
I12 гипертоническая [гипертоническая] болезнь с преимущественным поражением почек
Включено: любое состояние, указанное в товарных позициях N18 . -, N19 . или N26. . — в сочетании с любым условием
Указывается в товарной позиции I10.
Артериосклероз почек
Артериосклеротический нефрит (хронический)
(интерстициальный)
Гипертоническая нефропатия
нефроклероз
Исключено: вторичная гипертензия ( I15 .-)
I12.0
Гипертоническая почечная недостаточность
I12.9 Гипертоническая болезнь с преимущественным поражением почек без почечной недостаточности
Почечная форма гипертонической болезни BDU
I13 Гипертоническая [гипертоническая] болезнь с преобладающей сердечной и повреждение почек
Включено: Любое состояние, указанное в товарной позиции I11 . — в сочетании с любым условием, указанным в товарной позиции I12. . болезнь:
сердечно-сосудистая
сердечно-сосудистая почечная
I13.0.
недостаточность
I13.1 Гипертоническая [гипертоническая] болезнь с преимуществом поражения почек с почечной недостаточностью
I13.2 Гипертоническая [гипертоническая] болезнь с преимуществом сердца и почек с (застойным) сердцем
недостаточность и почечная недостаточность
I13.9 Гипертоническая [гипертоническая] болезнь с преобладанием плотности сердца и почек
I15 Вторичная гипертензия
Исключено: с поражением сосудов:
головного мозга ( I. 60 — I. 69 )
глаз ( выс. 35,0 )
I. 15,0 Реноваскулярная гипертензия
I15.1 Гипертония Вторичная по отношению к другим поражениям почек
I15.2 Гипертензия Вторичная по отношению к эндокринным нарушениям
I15.8. Другая вторичная гипертензия
I15.9 Вторичная гипертензия вызывает дискомфорт
Ишемическая болезнь сердца (I20-I25)
Примечание. Определение статистики заболеваемости «продолжить», используемое в товарной позиции I21 — I25 , включает отрезок времени от начала ишемической атаки до поступления пациента в лечебное учреждение.
Для статистики смертности он охватывает период времени от начала ишемической атаки до летального исхода.
Включено: С упоминанием гипертонии ( I10. — I15 )
I20 стенокардия [грудная жаба]
I20.0. Нестабильная стенокардия
Стенокардия:
инкрементальная
напряжение, первое возникновение
прогрессирующее напряжение
Промежуточный коронарный синдром
I20.1 Стенокардия с документально подтвержденным спазмом
Стенокардия:
ангиоспастическая
Prinzmetala
условный спазм 20 вариант
8 Другие формы стенокардии. Выложил стресс
I20.9 Стенокардия дискомфортная
Стенокардия:
BDA
casrDIA
Злой синдром. Ишемическая боль в груди
I21 острый инфаркт миокарда
Включено: инфаркт миокарда, уточненный как острый или продолжительностью 4 недели (28 дней) или менее
с начала
Excelves: некоторые текущие осложнения после острого инфаркта миокарда ( I23. . — )
Инфаркт миокарда:
перенесенный ранее ( I25.2 )
уточняется как хронический или продолжительностью
более 4 недель (более 28 дней) от начала ( I25.8 )
последующие ( I22. . -)
постинфарктный миокардиальный синдром ( I24. 1. )
I21.0. Острый трансмуральный инфаркт миокарда
передний (стенка) BD
передоэрозольный
продвинутый
рекламный
I21.1 Острый трансмуральный инфаркт нижней стенки миокарда
Трансмуральный инфаркт миокарда (острый):
стенка диафрагмы
БД
нижнемобокова
нижнезады
И21.2. Острый трансмуральный инфаркт миокарда других уточненных локализаций
Трансмуральный инфаркт (острый):
верхний бок
базально-буквальный
верхнобокий
боковой (стенка) BD
задний (истинный)
тарбазал
постеробокий
резнептал 901
резнептал 901 .3. Острый трансмуральный инфаркт миокарда неуточненной локализации. Трансмуральный инфаркт миокарда
I21.4. Острый инфаркт миокарда субэндокарда. Непроммуральный инфаркт миокарда BDU
I21.9. Острый инфаркт миокарда дискомфортный. Инфаркт миокарда (острый) BDA
I22 Повторный инфаркт миокарда
Включено: Рецидивный инфаркт миокарда
Исключено: Инфаркт миокарда, указанный как хронический или
с продолжительностью более 4 недель
(более 28 дней) с самого начала ( I25 .8 )
I22.0. Передняя стенка миокарда, повторный инфаркт
Повторный инфаркт (острый):
передний (стенка) BD
передовой
продвинутый
рекламный
I22.1 Повторный инфаркт миокарда
Повторный инфаркт (острый):
стенка диафрагмы
нижняя (стенка) BD
нижнемобокова
нижнезады
I22.8. Повторный инфаркт миокарда другой обновленной локализации
Повторный инфаркт миокарда (острый):
верхний бок
базально-буквальный
верхнобокий
бок (стенка) BD
задний (истинный)
тарбазал
постеробокий
резнептал
перегородка
резнептал
. Дискомфортная локализация Самостоятельная миокард
I23 Некоторые текущие осложнения острого инфаркта миокарда
Исключено: Включенные в список государства:
, сопровождающие острый инфаркт миокарда ( I21 — I22. )
не указаны как текущие осложнения острого инфаркта миокарда
(
). И. 31 . -, I. 51 . -)
I23.0. Гемоперикард как ближайшее осложнение острого инфаркта миокарда
I23.1 Дефект интерпретирующей перегородки как текущее осложнение острого инфаркта миокарда
I23.2 Дефект межжелудочковой перегородки как текущее осложнение острого инфаркта миокарда
I23.3. Разрыв стенки сердца без гемоперикарда как текущее осложнение острого инфаркта миокарда
Исключено: с гемоперикардом ( I23.0. )
I23.4. Tono-Crude Chord Relief как текущее осложнение острого инфаркта миокарда
I23.5. Слабый мышечный разрыв как текущее осложнение острого инфаркта миокарда
I23.6 Тромбоз предсердий, уши предсердий и сердечный желудочек как текущее осложнение острого инфаркта миокарда
I23.8 Другие текущие осложнения острого инфаркта миокарда
I24 Другие формы острой ишемической болезни сердца
Исключено: область стенокардии ( I20. . -)
Преходящая ахемия миокарда новорожденного ( P29.4. )
I24.0. Коронарный тромбоз, который не приводит к инфаркту миокарда
Коронарная артерия (вены):
эмболия), не приводящая к окклюзии
) к сердечному приступу
тромбоэмболия) миокард
Исключено: коронарный тромбоз является хроническим или длительностью более 4 недель (более
28 дней) от начала ( I25.8 )
I24.1. Синдром Дресслера. Постинфарктный синдром
I24.8. Другие формы острой ишемической болезни сердца
Ишемическая болезнь сердца:
недостаточность
неполноценность
I24.9. Острая ишемическая болезнь сердца неуточненная
Исключено: Ишемическая болезнь сердца (хроническая) BDU ( I25.9 )
I25 Хроническая ишемическая болезнь сердца
Исключено: сердечно-сосудистая болезнь BDU ( I51.6. )
I25.0. Атеросклеротическое сердечно-сосудистое заболевание, описанное таким образом
I25.1 Атеросклеротическая болезнь сердца
Ишемическая болезнь сердца (артерия):
атерома
атеросклероз
болезнь
склероз
I25.2 Перенесенный инфаркт миокарда. Исцеление инфаркта миокарда
Инфаркт миокарда перенесенный в прошлом, диагностированный с помощью ЭКГ или другого специального исследования с
в настоящее время нет симптомов
I25.3. Аневризма сердца
Аневризма:
стенок
желудочков
I25.4. Аневризма коронарной артерии. Приобретен коронарный артериовеномный свищ
Заявлено: врожденная аневризма коронарных артерий ( Q24.5. )
I25.5. Ишемическая кардиомиопатия
I25.6. Бессимптомная ишемия миокарда
I25.8 Другие формы хронической ишемической болезни сердца
Любое состояние, указанное в товарных позициях I21 — I22. и I24. . — отмечены как хронические или продолжительностью более 4 недель (более 28 дней) от начала
I25.9 Хроническая ишемическая болезнь сердца неуточненная. Ишемическая болезнь сердца (хроническая) BD
Легочное сердце и нарушение легочного кровообращения (I26-I28)
I26 Lung Emmolia
Включено: легочные (AA) (артерии) (вены):
инфаркт
тромбоэмболия
Исключенный тромбоз:
:
аборт ( O03.– O07. ), внематочная или молярная
Беременность ( O00 — O07. , O08.2. )
O88. . -)
I26.0. Эмболия легкого в отношении острого легочного сердца. Острое легочное сердце BDA
I26.9 Легочная эмболия без упоминания об остром легочном сердце. Эмболия легких BDA
I27 Другие формы легочно-сердечной недостаточности
I27.0. Первичная легочная гипертензия
Легочная (артериальная) гипертензия (идиопатическая) (первичная)
I27.1 KIFосколотическая болезнь сердца
I27.8. Другие обновленные формы легочно-сердечной недостаточности
I27.9 Элементарная сердечная недостаточность неуточненная
Хроническая болезнь сердца легочного происхождения. Одинокое сердце (хроническое) BD
I28 Другие болезни легочных сосудов
I28.0. Артериовенозный свищ легочных сосудов
I28.1 Аневризма легочной артерии
I28.8. Другие уточненные болезни легочных сосудов
Разрыв)
Стеноз) легочного сосуда
Стриксов)
I28.9. Заболевание легочных сосудов Некомфортное
Другое заболевание сердца (i30-i52)
I30 острый перикардит
Включено: острый перикардит
Исключено: ревматический перикардит (острый) ( I01.0. ) I300004 .0. Острый неспецифический идиопатический перикардит
I30.1 Инфекционный перикардит
Перикардит:
пневмококковый
гнойный
стафилококковый
стрептококковый
вирусный
Piopericotel B95.).
I30.8. Другие формы острого перикардита
I30.9 Острый перикардит неуточненный
I31 Другие заболевания перикардита
Исключено: некоторые текущие осложнения острого инфаркта
миокард ( I23. . -)
Постурдиотонический синдром (.097.0 )
Травма сердца ( с. 26 . -)
Болезни, отнесенные к ревматическим ( I09.2. )
I31.0. Хронический спаечный перикардит.ACCRETIO CORDIS. Адгезивный перикард. Адгезивный медиастинзерицит
I31.1 Хронический содержательный перикардит. Concretio Cordis. Кальцино Перикарда
I31.2. Гемоперикард, не отнесенный к другим категориям
I31.3. Выпот в перикард (невоспалительный). Галипаликард
I31.8. Другие изощренные болезни перикардии. Эпикардиальные бляшки. Очаговые перикардиальные явления
I31.9. Болезни перикардии неуточненные. Тампонада сердца.Перикардит (хронический) BD
I32 * перикардит при заболеваниях, классифицированных в других категориях
I33 острый и подострый эндокардит
Исключено: острый ревматический эндокардит ( I01.1 )
Эндокардит BDU ( I38.
122)
I38. .0. Острый и подострый инфекционный эндокардитЭндокардит (острый) (подострый):
бактериальный
инфекционный BDA
медленный
злокачественный
септический
язвенный
При необходимости идентифицировать инфекционный агент используйте дополнительный код ( B95 — B97.).
I33.9. Острый нечистый эндокардит
Эндокардит)
Миондокардит) острый или подострый
Периэндокардит)
I34 ирматические поражения митрального клапана
Исключено: митральный (клапан):
заболевание ( I05.9 (дефицит I05.9 )
. 8. )
стеноз ( I05.0. )
с неустановленной причиной, но с упоминанием о нем
заболевания аортального клапана ( I08.0. )
митральный стеноз или обструкция ( I05.0. )
I05 . -)
I34.0. Митральный (клапан) отказ
Митральный (клапан):
регургитация)
I34.1. Пролапс [пролапс] митрального клапана. Синдром митрального клапана Sphewing
Исключено: синдром Марфана ( Q87.4. )
I34.2. Неиммический стеноз митрального клапана
I34.8. Другие иррематические поражения митрального клапана
I34.9 Иррематические поражения митрального клапана некомпьютерные
I35 иррематические поражения аортального клапана
Исключено: гипертрофический субпортальный стеноз ( I42.1 )
с неустановленной причиной, но с упоминанием
О заболевании митрального клапана ( I08.0. )
очагов, обозначенных как ревматические ( I06. . -)
I35.0. Стеноз аорты (клапана)
I35.1 АОРТАЛЬНЫЙ (клапан) отказ
Аортальный (клапан):
функциональный) BDA или уточненная причина
отказ) помимо ревматического
регургитация)
I35.2 Стеноз аорты (клапана) с дефицит
I35.8. Другие поражения аортального клапана
I35.9 Неуточненные поражения аортального клапана
I36 ирматические поражения клапана трех рисков
Исключено: без уточнения причин ( I07 . -)
уточнено как ревматическое ( I07 . -)
I36.0. Нерематический стеноз трехгранного клапана
I36.1 Ирремиматическая недостаточность трехстороннего клапана
Трикуспидальный (клапан):
функциональный) BDA или уточненная причина
неудача) помимо ревматизма
регургитация)
I36.2. Неимимический стеноз трехзеренного клапана с дефицитом
I36.8. Другие иррматические поражения клапана трех рисков
I36.9. Нерематическая утечка трехходового клапана не вычисляется
I37 Поражения клапана легочной артерии
Исключено: нарушения, уточненные как ревматические ( I09.8. )
I37.0. Стеноз клапана легочной артерии
I37.1 Запуск клапана легочной артерии
Световой клапан:
функциональный) BDA или уточненная причина
отказ) помимо ревматизма
регургитация)
I37.2. Стеноз клапана легочной артерии с недостаточностью
I37.8. Другие поражения клапана легочной артерии
I37.9 Легкое повреждение клапана неуточненное
Эндокардит I38, клапан не указан
Эндокардит (хронический) BD
Клапан (ы):
неполноценность)
недостаточность) неудобно- ( BDA или обновленная регургитация
) (причины кроме стеноза
) клапан (ревматический
Vulvit (хронический))
Исключено: фиброэластоз эндокарда ( I42.4. )
Случаи, уточненные как ревматические ( I09.1. )
I39 * Эндокардит и поражения сердечных клапанов при заболеваниях, классифицированных в других категориях
Включено: Поражение эндокарда с помощью:
кандидозной инфекции ( B37.6. +)
гонококковая инфекция ( A54.8. +)
болезни Либмана-Сакса ( M32.1 +)
менингококковая инфекция ( A39.5. +)
ревматоидный артрит ( M05.3. +)
сифилис ( A52.0. +)
туберкулез ( A18.8. +)
- брюшной Tife ( A01.0. +)
I39.0. * Поражения митрального клапана при болезнях, отнесенных к другим категориям
I39.1. * Поражение аортального клапана при болезнях других категорий
I39.2. * Поражения трехзеренного клапана при болезнях, отнесенных к другим категориям
I39.3. * Поражение клапана легочной артерии при болезнях других категорий
I39.4. * Множественные повреждения клапанов при заболеваниях, отнесенных к другим категориям
I39.8. * Эндокардит, клапан не уточнен, при заболеваниях, отнесенных к другим категориям
I40 Острый миокардит
I40.0. Инфекционный миокардит. Септический миокардит
При необходимости определить возбудителя инфекции используйте дополнительный код ( B95 — B97. ).
I40.1. Изолированный миокардит
I40.8. Другие виды острого миокардита
I40.9 Острый миокардит вызывает дискомфорт
I41 * миокардит при заболеваниях, классифицированных в других категориях
I42 Кардиомиопатия
Исключено: Кардиомиопатия, осложняющая:
беременность ( O99.4. )
послеродовой период ( O90.3. )
Ишемическая кардиомиопатия ( I25.5. )
I42.0. Расширенная кардиомиопатия
I42.1 Обструктивная гипертрофическая кардиомиопатия. Гипертрофический субпортальный стеноз
I42.2. Другая гипертрофическая кардиомиопатия. Неструктивная гипертрофическая кардиомиопатия
I42.3. Эндомиокардиальная (эозинофильная) болезнь
Эндомиокардиальный (тропический) фиброз. Эндокардит Lefflera
I42.4. Фиброэластоз эндокарда. Врожденная кардиомиопатия
I42.5. Другая рестриктивная кардиомиопатия
I42.6. Алкогольная кардиомиопатия
I42.7 Кардиомиопатия, вызванная действием лекарств и других внешних факторов
При необходимости для определения причины используется дополнительный код внешней причины (класс XX).
I42.8. Другая кардиомиопатия
I42.9 Кардиомиопатия вызывает дискомфорт. Кардиомиопатия (первичная) (вторичная) BDA
I43 * Кардиомиопатия при заболеваниях, классифицированных в других категориях
I44 Предсердная и желудочковая [атриовентрикулярная] блокада и блокада левой ножки пучка [Gisa]
I44.0. Предсердно-желудочковая блокада первой степени
I44.1. Предлежание и желудочковая блокада второй степени
Атриовентрикулярная блокада I и II типа.Блокада Мобитц I и II типа. Блокада второй степени I и II типа
Blocade Valcabach
I44.2. Консервативная блокада полная. Полная блокада сердца БДУ. Блокада третьей степени
I44.3. Другая и неуточненная блокада предсердного желудка. Атриовентрикулярная блокада BDA
I44.4. Блокада передней ветви левой стопы балки
И44.5. Блокада задней ветви левой опоры балки
I44.6. Другие и неуточненные блокады пучка. Левый левый пучок с перегибом BD
I44.7 Блокада пучка левой ноги неудобная
I45 Другие нарушения проводимости
I45.0. Блокада балки правой ноги
I45.1 Другая и неуточненная блокада балки правой ноги. Блокада ветвей правой ноги балочным пыльником
I45.2. Блоки двуручные
I45.3. Трехкратная блокада
I45.4. Неспецифическая внутрижелудочковая блокада.Блокировка опор балки пыльника
И45.5. Другая усовершенствованная блокада сердца
Синус-предсердная блокада. Синоаурюрикулярная блокада
Выровнено: BDA Heart BDU ( I45.9 )
I45.6. Синдром преждевременного возбуждения. Аномалии возбуждения предсердий и желудочков
Задержка предсердий и желудочков:
ускоренная
для дополнительных путей
при преждевременном возбуждении
Синдром Лауна-Ганонг-Левина
Синдром Вольфа-Паркинсона-Уайта
I45.8. Другие изощренные нарушения проводимости. Диссоциация предсердий и желудочков. Интерференционная диссоциация
I45.9 Нарушение технических условий. БДО сердечная блокада. Синдром Стокса-Адамса
I46 Остановка сердца
Исключено: Кардиогенный шок ( R57.0. )
осложняющий:
O. 00 — О. 07 , О. 08,8 )
O75.4. )
I46.0. Остановка сердца с успешным восстановлением сердца
I46.1 Внезапная сердечная смерть, описанная так
Исключено: Внезапная смерть:
BDU ( R96. . -)
С:
нарушения проводимости ( I44. — I45 )
Инфаркт миокарда ( I. 21 — I. 22 )
I. 46,9 Нечистая остановка сердца
I47 Пароксизмальная тахикардия
Исключено: осложнение:
аборт, внематочная или молярная беременность ( O. 00 — О. 07 , О. 08,8 )
акушерских хирургических вмешательств
и процедур ( O75.4. )
Тахикардия BDU ( R00.0. )
I47.0. Возвратная желудочковая аритмия
I47.1. Поддерживаемая тахикардия
Пароксизмальная тахикардия:
предсердная
необязательно-желудочковая
исходящая от соединения
узла
I47.2. Стоматричная тахикардия
I47.9 Пароксизмальная тахикардия неуточненная. Синдром Бувера (Хоффмана)
I48 Фибрилляция и предсердный флирт
I49 Другие нарушения сердечного ритма
Исключено: брадикардия BDU ( R00.1 )
Осложняющие состояния:
аборт, внематочная или молярная беременность ( O. 00 — О. 07 , О. 08,8 )
акушерских хирургических вмешательств и процедур ( O75.4. )
Нарушение сердечного ритма у новорожденного ( P29.1. )
I49.0. Фибрилляция и дрожание желудочков
I49.1. Преждевременная деполяризация предсердий. Преждевременная редукционная резервация
I49.2. Преждевременная деполяризация, вызванная соединением
I49.3. Преждевременная деполяризация желудочков
I49.4. Другая и неуточненная преждевременная деполяризация
Внематочные систолы. Экстрасисты. Экстрацеристральная аритмия
Преждевременное: уменьшение
bDU
компрессия
I49.5. Синдром слабости синусового узла. Синдром тахикарди-брадикардии
I49.8. Другие уточненные нарушения сердечного ритма
Нарушение ритма:
коронарный синус
эктопический
узловой
I49.9 Нарушение ритма сердца дискомфортное. Аритмия (сердечная) BD
I50 Сердечная недостаточность
Исключено: осложняющие состояния:
- аборт, внематочная или молярная беременность ( O. 00 — О. 07 , О. 08,8 )
- акушерские хирургические вмешательства и процедуры ( O75.4. )
- состояния, вызванные гипертонией ( I11.0. )
- заболевание почек ( I13 . -)
- последствия операции на сердце или при наличии сердечной проза ( I97.1 )
- сердечная недостаточность у новорожденного ( P29.0. )
I50.0. Застойная сердечная недостаточность. Застойный порок сердца
Обоснованная недостаточность (вторичная по отношению к левосторонней сердечной недостаточности)
I50.1 Левосторонняя недостаточность
Острый отек легких) с упоминанием болезни сердца
Острый отек легких) BDA или сердечная недостаточность
Сердечная астма
Левосторонняя сердечная недостаточность
I50.9 Сердечная недостаточность вызывает дискомфорт. Отсутствие обоих желудков
Сердечная (сердечная) или миокардиальная недостаточность BDA
I51 Осложнения и неточно обозначенная болезнь сердца
Исключено:
- любые состояния, указанные в товарных позициях I51.4. — I51.9 ,
- условная гипертензия ( I11 . -)
- с заболеванием почек ( I13 . -)
- осложнения, сопровождающие острый инфаркт ( I23. . -)
- уточнены как ревматические ( I00 . — I09 )
I51.0. Рекламный дефект перегородки сердца
Приобретенный дефект перегородки (давний):
предсердие
ухо предсердия
желудочковое
I51.1 Трембо хорды, не классифицированные в других категориях
I51.2. Разрыв мышцы Риппье, не отнесенный к другим категориям
I51.3. Внутрисердечный тромбоз, не классифицированный в других категориях
Тромбоз (длительный):
апикальный
предсердный
ухо предсердия
желудочковый
I51.4. Миокардит неуточненный. Фиброз миокарда
Миокардит:
BDA
хронический (интерстициальный)
I51.5. Дегенерация миокарда
Дегенерация сердца или миокарда:
жирная
улица
Заболевание миокарда
I51.6. Сердечно-сосудистое заболевание, вызывающее дискомфорт
Сердечно-сосудистый приступ BDA
Исключено: атеросклеротическое сердечно-сосудистое заболевание, как описано ( I25.0. )
I51.7 Кардиомегалия
Сердечная система (AI):
расширение
желудочков I51.8. Другое неточно обозначенное заболевание сердца
Кардина (острая) (хроническая). Панкардрайт (острый) (хронический)
I51.9 Болезнь сердца неуточненная
I52 * Другие поражения сердца при болезнях, классифицированных в других категориях
Цереброваскулярные болезни (I60-I69)
Включено: Что касается гипертонии (состояния указаны в товарных позициях I10. и I15 . -)
При необходимости указать наличие гипертонии используйте дополнительный код.
Исключено: преходящие церебральные ишемические атаки и связанные с ними синдромы ( G45 . -)
Травматическое внутричерепное кровоизлияние ( S06. . -)
Сосудистая деменция ( F01 . -)
I60
0 I60 Субарахноидальное кровоизлияние аневризма сосудов головного мозга
Excelred: последствия субарахноидального кровоизлияния ( I69.0. )
I60.0. Субарахноидальное кровоизлияние из каротидного синуса и бифуркации
I60.1 Субарахноидальное кровоизлияние из средней мозговой артерии
I60.2. Субарахноидальное кровоизлияние из передней соединительной артерии
I60.3. Субарахноидальное кровоизлияние из задней соединительной артерии
I60.4. Субарахноидальное кровоизлияние из базилярной артерии
I60.5. Субарахноидальное кровоизлияние из позвоночной артерии
I60.6. Субарахноидальное кровоизлияние из других внутричерепных артерий
Множественное поражение внутричерепных артерий
I60.7 Субарахноидальное кровоизлияние из внутричерепной артерии неуточненное
Разорванная (врожденная) ягодоподобная аневризма гематома из головного мозга BDU 901orr20 Субарахноидальная
артериальная артерия
Субарахноидальная артерия )
I60.8. Другое субарахноидальное кровоизлияние
Менингкеальное кровоизлияние. Тарлет артериовенозных дефектов головного мозга
I60.9 Субарахноидальное кровоизлияние дискомфортно.Разорванная (врожденная) аневризма головного мозга BDU
I61 внутримозговое кровоизлияние
Excelves: Последствия кровоизлияния в мозг ( I69.1 )
I61.0. Внутреннее кровоизлияние в полушарие подкорковое. Глубокое внутримозговое кровоизлияние
I61.1 Внутреннее кровоизлияние в полушарие Кортикальное
Общее кровоизлияние в мозг. Мелкое внутримозговое кровоизлияние
I61.2. Внутреннее кровоизлияние в полушарие неопознанное
I61.3. Внутрибанковое кровоизлияние в ствол головного мозга
I61.4. Внутривенное кровоизлияние в мозжечок
I61.5. Внутреннее внутримозговое кровоизлияние
I61.6 Множественная локализация Множественная кровь
I61.8. Другое внутримозговое кровоизлияние
I61.9. Внутреннее кровотечение, вызывающее дискомфорт
I62 Другое Неиморальное внутричерепное кровоизлияние
Исключено: последствия внутричерепного кровоизлияния ( I69.2. )
I62.0. Субдуральное кровоизлияние (острое) (непродуктивное)
I62.1 Незрелое экстрадуральное кровоизлияние. Неиморальное эпидуральное кровоизлияние
I62.9 Внутричерепное кровоизлияние (неморальное) неуточненное
I63 Инфаркт головного мозга
Включено: закупорка и стеноз церебрального и прецессебрального каналов
Артерии, вызывающие инфаркт головного мозга после инфаркта головного мозга
Исключены I69.3. )
I63.0. Инфаркт головного мозга, вызванный тромбозом предшествующих артерий
I63.1 Инфаркт головного мозга, вызванный эмболией прецессионных артерий
I63.2 Инфаркт головного мозга, вызванный неуточненной закупоркой или стенозом предшествующих артерий I63.320 . Инфаркт мозга, вызванный тромбозом мозговых артерий
I63.4. Инфаркт головного мозга, вызванный эмболией артерий головного мозга
I63.5. Инфаркт головного мозга, вызванный неуточненной закупоркой или стенозом мозговых артерий
I63.6 Инфаркт головного мозга, вызванный тромбозом головного мозга, не один
I63.8. Другой инфаркт головного мозга
I63.9 Инфаркт головного мозга с дискомфортом
I64 Инсульт, не классифицированный как кровоизлияние или инфаркт
Цереброваскулярный инсульт BDA
Исключено: Последствия инсульта ( I69.4. )
I65 блокады и стеноза I65. предеребральные артерии, не приводящие к инфаркту головного мозга
Включены: эмболия) базилярная, сонная или сужение
) позвоночные артерии, обструкция
(полная)) неинфарктная
(частичная)) мозг
тромбоз)
I63.. -)
I65.0. Жжение и стеноз позвоночной артерии
I65.1 Блокада и стеноз основной артерии
I65.2. Закупорка и стеноз сонной артерии
I65.3. Закупорка и стеноз множественных и двусторонних предеребральных артерий
I65.8. Жжение и стеноз других предеребральных артерий
I65.9 Закупорка и стеноз неуточненной предеребральной артерии. Предцеребральная артерия BDA
I66 закупорка и стеноз церебральных артерий, которые не приводят к инфаркту головного мозга
Включено: эмболия) средняя, переднее и заднее сужение
) артерии и артерии головного мозга
обструкция (полная)) мозжечок не вызывает
(частичное )) инфаркт головного мозга
тромбоз)
Исключено: состояния, вызывающие инфаркт головного мозга ( I63.. -)
I66.0. Блокировка и стеноз средней мозговой артерии
I66.1 Жжение и стеноз передней мозговой артерии
I66.2. Жжение и стеноз задней мозговой артерии
I66.3. Очистка и стеноз артерий мозжечка
I66.4. Закупорка и стеноз множественных и двусторонних артерий головного мозга
I66.8. Жжение и стеноз другой артерии головного мозга. Жжение и стеноз сквозных артерий
I66.9 Закупорка и стеноз артерий головного мозга некомпьютерные
I67 Другие цереброваскулярные заболевания
Исключено: последствия перечисленных состояний ( I69.8. )
I67.0. Расслоение мозговых артерий без разрыва
Исключено: артерии головного мозга ( I60.7 )
I67.1 Аневризма головного мозга без разрыва
Мозг (о):
аневризма BDA
Артериовеномная фистула приобретенная
Исключена врожденная аневризма головного мозга без разрыва ( Q28.. -)
Разрыв аневризмы головного мозга ( I60.9 )
I67.2. Церебральный атеросклероз. Атерома артерий головного мозга
I67.3. Прогрессирующая сосудистая лейкоэнтефалопатия. Болезнь Бинсвангера
Исключено: подкорковая сосудистая деменция ( F01.2 )
I67.4. Гипертоническая энцефалопатия
I67.5. Болезнь Моямы
I67.6 Неблагоприятный тромбоз внутричерепной венозной системы
Безымянный тромбоз:
вен головного мозга
внутричерепной венозный синус
Исключено: состояния, вызывающие инфаркт головного мозга ( I63.6 )
I67.7 Церебральный артериит не классифицируется
В других категориях
I67.8. Другие обновленные поражения сосудов головного мозга
Острая цереброваскулярная недостаточность BDU. Ишемия головного мозга (хроническая)
I67.9 Цереброваскулярное заболевание, вызывающее дискомфорт
I68 * Поражение сосудов головного мозга при заболеваниях, классифицированных в других категориях
I69 Последствия цереброваскулярных заболеваний
Примечание. в товарных позициях I60.– I67. , как причина бегства, которые сами классифицируются в других
Заголовок «Последствия» включает состояния, уточненные как остаточные явления или состояния, которые существуют в течение года или более, чем возникновение причинного состояния.
I69.0. Последствия субарахноидального кровоизлияния
I69.1 Последствия внутричерепного кровоизлияния
I69.2. Последствия другого неморального внутричерепного кровоизлияния
I69.3. Последствия инфаркта головного мозга
I69.4. Последствия инсульта, не уточненные как кровоизлияние или инфаркт мозга
I69.8. Последствия других и неуточненных цереброваскулярных заболеваний
Артерии, артериолы и капилляры (I70-I79)
I70 атеросклероз
Включено: артериолосклероз
артериосклероз
артериосклеротическая дегенерация 901 сосудов
120 артериосклеротическая дегенерация сосудов
120 сосудистая дегенерация
120 сосудистая дегенерация
120 сосудистая дегенерация
120 сосудов
деформирующий или повторный эндартворкит
старческий:
артериит
энермерит
Исключено: церебральный ( I67.2. )
коронарный ( I25.1 )
брыжейка ( K55.1. )
легочный ( I27.0. )
I70.0. Атеросклероз аорты
I70.1. Атеросклероз почечной артерии. Почки Goldblatta
Исключено: Атеросклероз почечных артериол ( I12. . -)
I70.2. Атеросклероз артерий конечностей
Атеросклеротическая гангрена. Склероз (медиальный) Menseberg
I70.8. Атеросклероз других артерий
I70.9 Обобщенный и неуточненный атеросклероз
I71 Аневризма и пучок аорты
I71.0. Пучок аорты (любой отдел). Аневризма аорты (разорванная) (любая часть)
I71.1 Разорванная аневризма грудной части аорты
I71.2. Аневризма грудного отдела аорты без упоминания разрыва
I71.3. Разрыв аневризмы брюшной аорты
I71.4. Аневризма брюшной аорты без упоминания разрыва
I71.5. Аннезизм разрыва грудной и брюшной аорты
I71.6. Аневризма грудной и брюшной аорты без разрыва
I71.8. Аортальный отдел аорты разорван. Target Aorta BDA
I71.9 Аорта аорты аорты аорты без упоминания разрыва
Аневризма)
Дилатация) аорты
Гиалиновый некроз)
I72 Другие формы аневризмы
Включены: разветвленная (разветвленная) (разветвленная) 901 20 (разветвленная) (разветвленная) Исключено: аневризма:
аорт ( I71 .-)
артериовеномный BDU ( Q27.3. )
приобретенный I77.0. )
головной мозг (без разрыва) ( I67.1 )
разрыв ( I60. . -)
коронарный ( I25.4. )
сердца ( I25.3. )
легочная артерия ( I28.1 )
сетчатка ( х45.0. )
варикозное расширение I77.0. )
I72.0. Аневризма сонной артерии
I72.1 Аневризма артерии верхних конечностей
I72.2. Аневризма почечной артерии
I72.3. Артерия подвздошной кишки аннеза
I72.4. Аневризма Артерия нижних конечностей
I72.8. Аневризма других очищенных артерий
I72.9 Аневризма неуточненной локализации
I73 Другие периферические сосудистые заболевания
Исключено: Zneving ( T69.1. )
Отморожение ( Trench. Trench. Рука или стоп ( T69.0. )
Спазм мозговой артерии ( G45.9. )
I73.0. Синдром Рейна
Рейн:
болезнь
гангрена
феномен (вторичный)
I73.1 Поддерживающий тромбогеит [болезнь Бергера]
I73.8 Другие утонченные заболевания периферических сосудов. Акрцианоз
Акропарестезия:
простой [Тип Шульца]
вазомоторный [тип нотагеля]
Эритроцианоз. Эритролеалгия
I73.9 Заболевание периферических сосудов неуточненное. Прерывистая хромота.Спазм артерий.
I74 Эмболия и тромбоз артерий
Включено: инфаркт:
эмумболическая
тромботическая
окклюзия:
эмумболическая
тромботическая
Excelves: эмболия и тромбоз артерии:
базилярная ( I. — I. 63,2 , I. 65,1 )
сонный ( I. 63,0 — I. 63,2 , I. 65,2 )
мозг ( И. 63,3 — I. 63,5 , I. 66,9 )
коронарный I. 21 — I. 25 )
мезентериальный ( K55.0. )
предеребральный ( I63.0. — I63.2 , I65.9 )
легочный ( I26 . -)
почечный ( N28.0 )
сетчатка ( h44. . -)
позвоночная ( I63.0. — I63.2 , I65.0. )
осложнение:
аборт, внематочная или молярная беременность ( O. 00 — О. 07 , О. 08.2 )
беременность, роды и послеродовой период ( O88. . -)
I74.0. Эмболия и тромбоз брюшной аорты. Синдром бифуркации аорты. Синдром Лериша
I74.1. Эмболия и тромбоз других и неуточненных отделов аорты
I74.2. Эмболия и тромбоз артерий верхних конечностей
I74.3. Эмболия и тромбоз артерий нижних конечностей
I74.4. Эмболия и тромбоз артерий конечностей неуточненные. Эмболия периферической артерии
I74.5. Эмболия и тромбоз подвздошной артерии
I74.8 Эмболия и тромбоз других артерий
I74.9 Эмболия и тромбоз неуточненных артерий
I77 Другие поражения артерий и артериол
(кроме сосудов) (коллагенозы) M30. — M36 )
Гиперчувствительный ангит ( M31.0. )
Заболевания легочных сосудов ( I28. . -)
I77.0. Обнаружен артериовеномный свищ.
Аневризматическое расширение вен. Приобретенная артериовеномная аневризма
Excelves: артериовенозная аневризма BDU ( Q27.3. )
церебральный ( I67.1 )
коронарный ( I25.4. )
Травматический — малые кровеносные сосуды12 по регионам тела I
.1 Строительство артерий
I77.2 Спрей артерия
Эрозия)
Свищ) артерия
Язва)
Исключено: травматический разрыв артерии — SM Перенос сосудов по участкам тела
I77.3. Дисплазия мышечной и соединительной артерий
I77.4. Синдром компрессии бачка обуздания брюшной аорты
I77.5. Некроз артерий
I77.6 Артериит неуточненный. Артериит БДУ. ENDARTERIT BDU
Исключено: Артериит или эндартериит:
дуги аорты [такие] ( M31.4. )
церебральный нкдр ( I67.7 )
коронарный ( I25.8 )
деформирующий ( I70. . -)
гигантское исцеление ( M31.5. — M31.6 )
облитератор I70. . -)
старческий ( I70. . -)
I77.8. Другие уточненные изменения артерий и артериол
I77.9 Необнаруженные изменения артерий и артериол
I78 Болезнь капилляров
I78.0. Наследственная геморрагическая телеангэктазия.Болезнь Рэнди Ослера-Вебера
I78.1 Nevwow Neuzhevoy
Nevus:
pautin
arachnid
star
Исключено: Nevius:
BDU ( D22. . -)
синий (01. — 22. Q82.5. )
волос ( D22. . -)
меланоформ ( D22. . -)
пигмент ( D22. . -)
цветов портвейна ( Q82.5. )
кроваво-красный [малиновый] ( Q82.5. )
кавернозный ( Q82.5. )
сосудистых БДУ ( Q82.5. )
бородавчатых ( Q82.5. )
I78.8. Другие болезни капилляров
I78.9 Болезнь дискомфортных капилляров
I79 * Поражение артерий, артериол и капилляров при болезнях, классифицированных в других категориях
I79.0. * Аневризма аорты при заболеваниях, классифицированных в других категориях
Сифилитическая аневризма аорты ( A52.0. +)
I79.1 * Аорта при болезнях, классифицированных в других категориях.Сифилитический аортит ( A52.0. +)
I79.2. * Периферическая ангиопатия при болезнях, отнесенных к другим категориям
Диабетическая периферическая ангиопатия ( E10. — E14 + с общим четвертым признаком 5)
I79.8. * Прочие повреждения артерий, артериол и капилляров при болезнях, классифицированных в других категориях
Заболевания вен, лимфатических сосудов и лимфатических узлов,
Не классифицировано в других категориях (I80-I89)
I80 Флебит и тромбофлебит
Включено: Эндофлебит
Воспаление вены
Перифельбит
гнойный флебит
Excelves: Флебит и тромбофлебит:
осложнение:
прерывание беременности, внематочная или молярная беременность ( O. 00 — О. 07 , О. 08,7 )
беременность, роды и послеродовой период ( O22. . -, O87 . -)
внутричерепной и спинномозговой септик или BDU ( G08. )
внутричерепной негиогенный ( I67.6 )
спинальный без монеты ( G95.1 )
воротная вена ( K75.1. )
Постплабический синдром ( I87.0. )
мигрирующий тромбофлебит ( I82.1 )
При необходимости укажите препарат, который вызвал поражение, используйте дополнительный код внешней причины (класс XX).
I80.0. Флебит и тромбофлебит поверхностных сосудов нижних конечностей
I80.1. Флэбит и тромбофлебит бедренной вены
I80.2 Флэбит и тромбофлебит других глубоких сосудов нижних конечностей. Тромбоз глубоких вен БДУ
I80.3. Флебит и тромбофлебит нижних конечностей неуточненные. Эмболия или тромбоз нижних конечностей BDU
I80.8. Флебит и тромбофлебит других локализаций
I80.9 Flebit и тромбофлебит неуточненной локализации
I81 Тромбоз воротной вены
Тактовый портал Вена
Исключено: Портал Вена Flebit ( K75.1. )
Исключено: Эмболия и тромбоз вен:
головного мозга ( I. 63,6 , I. 67,6 )
коронарный ( I. 21 — I. 25 )
внутричерепные и спинномозговые, септические или BDU ( G08.)
внутричерепных, неиогенных ( I67.6 )
спинных, неиогенных ( G95.1 )
нижних конечностей ( I80. . -)
брыжеечных ( K55.0. )
портальная ( I81. )
легочная ( I26 . -)
осложняющая:
аборт, внематочная или молярная беременность ( O. 00 — О. 07 , О. 08,8 )
беременность, роды и послеродовой период ( O22.. -, О87 . -)
I82.0. Синдром Бадда Киари
I82.1 Мигрант с тромбофлебитом
I82.2. Эмболия и тромбоз полости вены
I82.3. Эмболия и тромбоз почечной вены
I82.8. Эмболия и тромбоз других очищенных вен
I82.9 Эмболия и тромбоз неуточненных вен. Эмболия Вены БДУ. Тромбоз (Вена) BDA
I83 варикозное расширение вен нижних конечностей
Исключено: осложняющее:
беременность ( O22.0. )
послеродовой период ( O87.8. )
I83.0. Варикозное расширение вен нижних конечностей с язвами
I83.9 с язвенным заболеванием или обновленным как язвенное заболевание
Варикозное расширение вен (любой части нижних конечностей)
I83.1 Варикозное расширение вен нижних конечностей с воспалением
Любое классифицированное состояние в товарной позиции I83.9 , с воспалением или обозначенный как воспалительный
Застойный дерматит BDA
I83.2. Варикозное расширение вен нижних конечностей с язвами и воспалением
Любое состояние, включенное в товарную позицию I83.9 , с язвой и воспалением
I83.9 Варикозное расширение вен нижних конечностей без язв и воспалений
Флебэктазия нижних конечностей
Варикозное расширение вен) [любая часть] или неудобное варикозное расширение вен) локализации
I84 Геморрой
Включено: Геморроидальные узлы
Варикозное расширение вен заднего прохода или прямой кишки
Исключено: осложнение:
роды или послеродовой период ( O87.2. )
беременность ( O22.4. )
I84.0. Внутренний тромированный геморрой
I84.1 Внутренний геморрой с другими осложнениями
Внутренний геморрой:
кровотечение
рисунок
окрашенный
узазинед
I84.2. Внутренний геморрой без осложнений. Внутренний геморрой BDA
I84.3. Внешний тромгированный геморрой
I84.4. Открытый геморрой с другими осложнениями
Открытый геморрой:
кровотечение
рисунок
окрашенный
узазинед
I84.5. Наружный геморрой без осложнений. Наружный геморрой BDA
I84.6 Остаточные геморроидальные кожные метки. Теги кожи Анальная или прямая кишка
I84.7 Тромбированный геморрой неуточнен. Тромбический геморрой, не определяемый как внутренний или внешний
I84.8. Геморрой с другими осложнениями некомпьютерный
Геморрой — не уточненный как внутренний или внешний:
кровотечение
рисунок
окрашенный
узазинед
I84.9 Геморрой без осложнений неуточненный.Геморрой BDA
I85 варикозное расширение вен пищевода
I85.0. Варикозное расширение вен пищевода с кровотечением
I85.9 Варикозное расширение вен пищевода без кровотечения. Варикозное расширение вен пищевода BDU
I86 Варикозное расширение вен другой локализации
Excelves: варикозное расширение вен сетчатки ( h45.0. )
Варикозное расширение вен неуточненной локализации ( I83.9 )
I86.0. Варикозное расширение подвздошных вен
I86.1 Варикозное расширение вен мошонки. Расширение семенного каната
I86.2. Варикозное расширение вен таза
I86.3. Варикозное расширение вен вульвы
Исключено: осложнение:
роды и послеродовой период ( O87.8. )
беременность ( O22.1. )
I86.4. Варикозное расширение вен желудка
I86.8. Варикозное расширение вен других уточненных локализаций. Варикозная язва перегородки носа
I87 Другие поражения вен
I87.0. Постфлабитный синдром
I87.1 Компрессия вены. Сужение вены. Синдром Полувены (Нижняя) (Верхняя)
Исключено: легочный ( I28.8. )
I87.2. Венозная недостаточность (хроническая) (периферическая)
I87.8. Другие уточненные вены
I87.9 Некомфортное поражение вены
I88 Неспецифический лимфаденит
Исключено: острый лимфаденит, кроме мезентериального ( L04. . -)
R59.. -)
Заболевание, вызванное вирусом иммунодефицита человека [ВИЧ], проявляющееся в виде генерализованной лимфаденопатии ( B23.1. )
I88.0. Неспецифический мезентериальный лимфаденит. Брыжеечный лимфаденит (острый) (хронический)
I88.1 Хронический лимфаденит, кроме мезженического
Аденит) хронический, любой лимфатический
Лимфаденит) узел, кроме мезентериального
I88.8. Другие неспецифические лимфадениты
I88.9 Неспецифический лимфаденит неуточнен.Lymfajenit BDA
I89 Другие неинфекционные заболевания лимфатических сосудов и лимфатических узлов
Исключено: Hilocele:
phylaroy ( B74. . -)
вагинальная оболочка (нефиляриозная) BDU ( N50.820 ) в лимфатических узлах BDA ( R59. . -)
врожденная лимфотека ( Q82.0. )
лимфоотек после мастэктомии ( I97.2 )
I89.0. Лимфоотек, не отнесенный к другим категориям. ЛимфангиТасия
I89.1 Lymphangit
Лимфангит:
BDA
хронический
слабый
Исключено: острый лимфангит ( L03. . -)
I89.8. Другие рафинированные неинфекционные болезни лимфатических сосудов и лимфатических узлов
Хилоцеле (нефиляриозное). Липомелинотическая ретикулоза
I89.9 Неинфекционное заболевание лимфатических сосудов и лимфатических узлов неуточненное
Болезнь лимфатических сосудов BDA
Другие и неуточненные болезни системы кровообращения (i95-i99)
I95 гипотония
Исключено: сердечно-сосудистая недостаточность R57.9. )
гипотензивный синдром матери ( O26.5. )
Неспецифический низкий уровень крови
Давление BDU ( R03.1. )
I95.0. Идиопатическая гипотензия
I95.1 Ортостатическая гипотензия. Гипотония, связанная с изменением позы, положение
Исключено: нейрогенная ортостатическая гипотензия [Шая-Драджер] ( G90.3. )
I95.2. Лекарственная гипотензия
При необходимости выявить применение препарата дополнительных внешних причин (класс ХХ).
I95.8. Другие виды гипотонии. Хроническая гипотензия
I95.9. Гипотония дискомфортная
I97 Нарушения кровообращения после медицинских процедур, не отнесенных к другим категориям
Исключено: послеоперационный шок ( T81.1. )
I97.0. Постурдиотомический синдром
I97.1 Другие функциональные нарушения После операций на сердце
Сердечная недостаточность) после операции на сердце
Сердечная слабость) или в связи с наличием
) Сердечный протез
I97.2 Постмастэктомический лимфатический отечный синдром
Слоновость)
Лимфатическая облитерация)
сосудов) мастэктомия
I97.8. Другие нарушения системы кровообращения после медицинских процедур, не отнесенных к другим категориям
I97.9 Нарушения кровообращения после неудобных медицинских процедур
I98 * другие нарушения системы кровообращения при заболеваниях, отнесенных к другим категориям
Исключены: классифицированные нарушения в остальных трехзначных рубриках этого класса
, отмеченных звездочкой
Он был создан для унификации процесса кодирования заболеваний и патологических состояний.В результате в настоящее время врачи из всех стран мира имеют возможность обмениваться информацией, даже не владея большим количеством языков.
История создания МКБ
МКБ — это классификация, основа которой заложена еще в 1893 году Жаком Бертильоном, который в то время занимал должность главы Статистического бюро Парижа. По заданию Международного статистического института была разработана классификация причин смерти.В своей работе он отталкивался от более ранних швейцарских, французских и английских работ.
Классификация причин смерти Жака Бертилона получила всеобщее признание и широко использовалась в Европе и Северной Америке. При 6 ревизии 1948 г. в его состав были включены болезни и патологические состояния, не приводящие к летальному исходу.
Современный МКБ — это документ 10-й редакции, одобренный Всемирной ассамблеей здравоохранения в 1990 году. Фактически, практикующие врачи начали использовать его в 1994 году на территории Российской Федерации. Официальное использование МКБ-10 началось только в 1997 году. С 2012 года разработкой МКБ-11 занимаются ученые, но сегодня этот документ в действие не вступил.
Особенности структуры и основные принципы МКБ-10
10-я версия Международной классификации болезней внесла фундаментальные изменения в ее структуру, главным из которых стало использование системы буквенно-цифрового кодирования.
В классификации МКБ-10 22 класса, которые объединены в следующие группы:
- эпидемических заболеваний;
- общие или конституциональные заболевания;
- местных заболеваний, сгруппированных по анатомическим признакам;
- болезней, связанных с развитием;
- травматическое повреждение.
Некоторые классы включают в свой состав несколько буквенных заголовков. В настоящее время проводится 11-я редакция этого документа, но никаких существенных изменений в структуре классификации не планируется.
Состав МКБ
Эта международная классификация состоит сразу из трех томов:
- первый том включает базовую классификацию, специальные списки для сводных статистических разработок, а также раздел, посвященный «морфологии новообразований». как правила номенклатуры;
- второй том содержит четкие инструкции по правильному использованию МКБ-10;
- Третий том включает алфавитный указатель, привязанный к основной классификации.
На сегодняшний день эти 3 тома чаще всего объединяются и выпускаются под одной обложкой для удобства пользователя.
Подчиненные рубрики
МКБ-10 — это международная классификация болезней, поэтому ее создателям пришлось подумать о единых обозначениях, понятных каждому специалисту. Для этого было решено использовать заголовки, обозначенные латинскими буквами. Всего их 26 штук 26. При этом Создатели остались в рубрике U для дальнейшего развития МКБ-10.
Коды заболеваний в этом документе, помимо буквенного обозначения, также включают номер. Он может быть двух- или трехзначным. Благодаря этому создателям МКБ удалось закодировать все известные заболевания.
Практическое использование МКБ-10
Расшифровать эту систему кодирования с помощью соответствующего справочника не составит труда не только для врачей-специалистов, но и для людей, не имеющих никаких медицинских знаний. Врачи применяют ИКД на постоянной основе.Любое заболевание, возникающее у их пациентов, кодируется по международной классификации. Чаще всего в практической деятельности врачи используют их по телефону:
- Оформить медицинские документы, при необходимости скрыть диагноз (обычно при прохождении человеком поручений на работу, получение документа, подтверждающего, что пациент действительно был на приеме у врача) .
- Заполнение медицинской карты (выписка из истории болезни, стационарная карта пациента).
- Заполнение документов статистической отчетности.
В результате МКБ-10 позволяет не только обмениваться информацией между врачами разных стран, но и хранить медицинскую тайну.
Кодирование по классам
МКБ-10 состоит из 22 классов. В каждую из них входят заболевания, имеющие общие принципы патогенеза или относящиеся к определенной анатомической области. Все классы имеют собственное обозначение в виде латинских цифр. Среди них:
Что касается 22 класса, то он зарезервирован для группы болезней или патологических состояний, которые в настоящее время еще не установлены.
Пути дальнейшего развития
МКБ-10 — Международная классификация болезней, имеющая серьезные возможности для развития. В настоящее время врачи используют этот документ не только в бумажном, но и в электронном виде. Для этих целей создано огромное количество тематических сайтов, разработано несколько мобильных приложений.
Также кодирование по МКБ-10 заложено во все электронные системы медицинской интеграции, которые в настоящее время очень активно развиваются в странах постсоветского пространства.Учитывая наличие бесплатной рубрики U, в эту классификацию можно включить целый класс новых болезней в будущем. В то же время его сейчас иногда используют ученые для присвоения временного кода тем заболеваниям и патологическим состояниям, причины которых еще не изучены до конца. Распределение в постоянную категорию в дальнейшем происходит после выяснения основных моментов этиологии и патогенеза заболевания. В результате появилась международная классификация болезней МКБ, имеющая все возможности для дальнейшего развития.
Международная классификация болезней — это общепринятая система кодирования медицинских диагнозов, разработанная ВОЗ. Классификация включает 21 раздел, в каждом из которых есть коды болезней и. В настоящее время система МКБ 10 применяется в системе здравоохранения и выполняет функцию нормативного документа.
Группы болезней по МКБ 10
Большая часть документа посвящена описанию диагнозов болезней. В связи с применением общей классификации в медицинской сфере разных стран ведется общий статистический расчет, есть степень смертности и заболеваемость отдельными заболеваниями.
Заболевания по МКБ 10:
Таким образом, коды диагнозов по МКБ 10 являются элементом общей классификации, используемой в медицинской сфере.
Другие болезни в МКБ
Международная классификация описывает ряд заболеваний, связанных с системными нарушениями, поражениями кожи, костных и мышечных тканей. Представленные группы патологий имеют свою кодировку в МКБ.
См. Также:
Как отличить сердечную боль от остеохондроза, каковы основные признаки заболеваний, их диагностика
К ним относятся:
Международная классификация диагнозов содержит кодовые обозначения всех видов патологических явлений и процессов которые могут течь в человеческом теле.
Патология беременности и родов в МКБ
Классификация МКБ 10, помимо болезней отдельных групп органов и систем, включает состояния, связанные с беременностью, родами. Патологический или нет. патологический процесс Во время снаряжения ребенка — медицинский диагноз, который соответствующим образом отмечается в классификации.
В России изучение структуры заболеваемости началось со времен земской медицины, а первая классификация болезней появилась уже в 1876 году.На VII Пироговском съезде врачей была принята первая отечественная номенклатура болезней. В начале 20 века была создана международная классификация болезней, и в настоящее время ее 10-я редакция действует во всех странах мира. МКБ-10 была принята 43-й сессией Всемирной ассамблеи здравоохранения в Женеве (1989 г.) и рекомендована для использования в Российской Федерации с 1993 г.
Основным нововведением в МКБ-10 по сравнению с МКБ-9 является использование четырехугольника. цифровая кодировка буквенно-цифровой системы кодирования, включающая одну букву латинского алфавита, за которой следуют три цифры (например, A00.0-A99.9). Такая система позволяет более чем вдвое увеличить объем закодированной информации. Введение В заголовке буквы позволили закодировать до 100 трехзначных категорий в каждом классе. Некоторые трехзначные заголовки оставлены свободными, что позволит расширять и пересматривать их в будущем. Количество таких бесплатных рубрик в разных классах Ноодынаково.
МКБ-10 включает 21 класс болезней и 4 дополнительных раздела.
Перечень классов мкб-10
МКБ-10. — Международная классификация 10 обзоров. К январю 2007 года Всемирная организация здравоохранения разработала общепринятую классификацию для кодирования медицинских диагнозов. МКБ-10 состоит из 21 раздела, каждый из которых содержит подразделы с кодами заболеваний и состояний.
Фонд Викимедиа. 2010.
- Примитивизм
- Рокс Универсал
Посмотреть что такое «Список классов МКБ-10» в других словарях:
Список кодов ICB-9 — Эта статья должна быть Vico.Пожалуйста, ссылайтесь по правилам статей. Таблица перехода: от МКБ 9 (Глава V, Психические расстройства) к МКБ 10 (Раздел V, Психические расстройства) (адаптированный русскоязычный вариант) … … Википедия
Список медицинских порезов — Эта страница является глоссарием. # A … Википедия
МКБ — 10. Обложка официального издания (опубликовано в «Медицине» по поручению Минздрава РФ). Международная статистическая классификация болезней и проблем здоровья (англ. ICD 10 International Statistic Classification of Diseases and Related… … Википедия
МКБ-10. — МКБ 10. Обложка официального издания (издается в «Медицине» по поручению Минздрава РФ). Международная статистическая классификация болезней и проблем здоровья (англ. ICD 10 International Statistic Classification of Diseases and … … Wikipedia
Стратификация риска с помощью самостоятельного измерения домашнего артериального давления по категориям обычного артериального давления: метаанализ на уровне участников
Аннотация
Фон
В исследовании Global Burden of Diseases Study 2010 сообщается, что гипертония является ведущим фактором риска сердечно-сосудистых заболеваний во всем мире, вызывая 9.4 миллиона смертей ежегодно. Мы исследовали, в какой степени самостоятельное измерение домашнего артериального давления (АД) улучшает стратификацию риска по возрастающим категориям обычного артериального давления (CBP).
Методы и результаты
Этот метаанализ включал 5008 человек, выбранных случайным образом из пяти популяций (56,6% женщин; средний возраст 57,1 года). Все не лечились гипотензивными препаратами. В многопараметрическом анализе отношения рисков (HR), связанные с увеличением систолического АД на 10 мм рт. Ст., Были рассчитаны по категориям CBP с использованием следующих систолических / диастолических пороговых значений CBP (в мм рт. Ст.): Оптимальные, <120 / <80; нормальный, 120–129 / 80–84; высокий-нормальный, 130–139 / 85–89; легкая гипертензия, 140–159 / 90–99; и тяжелая гипертензия ≥160 / ≥100.
За 8,3 года 522 участника умерли, и у 414, 225 и 194 были сердечно-сосудистые, сердечные и цереброваскулярные события соответственно. У участников с оптимальным или нормальным CBP HR для комбинированной сердечно-сосудистой конечной точки, связанной с более высоким систолическим АДД на 10 мм рт. Ст., Составляли 1,28 (1,01–1,62) и 1,22 (1,00–1,49), соответственно. При высоком нормальном CBP и легкой гипертензии ОР составляли 1,24 (1,03–1,49) и 1,20 (1,06–1,37), соответственно, для всех сердечно-сосудистых событий и 1,33 (1,07–1,65) и 1.30 (1.09–1.56) соответственно для инсульта. При тяжелой артериальной гипертензии ОР не были значительными ( p, ≥0,20). Среди людей с оптимальным, нормальным и высоким-нормальным CBP 67 (5,0%), 187 (18,4%) и 315 (30,3%), соответственно, имели замаскированную гипертензию (АД ≥130 мм рт. Ст. Систолическое или ≥85 мм рт. Ст. Диастолическое). ). По сравнению с истинно оптимальным CBP, замаскированная гипертензия была связана с повышением сердечно-сосудистого риска в 2,3 раза (1,5–3,5) раза. Ограничением было небольшое количество данных из стран с низким и средним уровнем доходов.
Выводы
HBP существенно уточняет стратификацию риска на уровнях CBP, которые, как предполагается, не связаны с повышенным риском или имеют лишь слегка повышенный риск, особенно при наличии замаскированной гипертензии.Рандомизированные испытания могут помочь определить наилучшее использование CBP по сравнению с HBP в управлении АД. Наше исследование выявило новое показание для HBP, которое, ввиду его низкой стоимости и повышенной доступности электронной связи, может быть применимо во всем мире, даже в отдаленных районах или в условиях ограниченных ресурсов.
См. Далее в статье Резюме редакции
Резюме редакции
Фон
Во всем мире гипертония (высокое кровяное давление) является ведущим фактором риска сердечно-сосудистых заболеваний и отвечает за 9.4 миллиона смертей ежегодно от сердечных приступов, инсульта и других сердечно-сосудистых заболеваний. Гипертония, которая редко проявляется какими-либо симптомами, диагностируется путем измерения артериального давления, силы, которую кровь, циркулирующая в организме, оказывает внутри крупных кровеносных сосудов. Артериальное давление является самым высоким, когда сердце откачивает кровь (систолическое артериальное давление), и самым низким, когда сердце наполняется (диастолическое артериальное давление). Европейские руководящие принципы определяют оптимальное артериальное давление как систолическое артериальное давление менее 120 миллиметров ртутного столба (мм рт. Ст.) И диастолическое артериальное давление менее 80 мм рт. Ст. (Артериальное давление менее 120/80 мм рт. Ст.).Нормальное артериальное давление, высокое-нормальное артериальное давление и легкая гипертензия определяются как артериальное давление в диапазоне 120–129 / 80–84 мм рт. Ст., 130–139 / 85–89 мм рт. Ст. И 140–159 / 90–99 мм. Hg соответственно. Систолическое артериальное давление более 160 мм рт. Ст. Или диастолическое 100 мм рт. Ст. Указывает на тяжелую гипертензию. Многие факторы влияют на артериальное давление; Люди с избыточным весом и люди, которые едят соленую или жирную пищу, подвержены высокому риску развития гипертонии. Изменение образа жизни и / или гипотензивные препараты могут использоваться для контроля гипертонии.
Почему было проведено это исследование?
Текущие рекомендации по диагностике и лечению гипертонии рекомендуют стратификацию риска на основе традиционно измеряемого артериального давления (CBP, среднее значение двух последовательных измерений, сделанных в клинике). Тем не менее, самостоятельное измерение артериального давления в домашних условиях (АД) более точно предсказывает исходы, поскольку выполняется несколько измерений АД и поскольку измерение АД не позволяет избежать «эффекта белого халата» — у некоторых людей повышенное артериальное давление наблюдается в клинических условиях, но не дома.Можно ли уточнить стратификацию риска по возрастающим категориям CBP за счет использования самоизмеряемого HBP, особенно на уровнях CBP, которые, как предполагается, связаны с отсутствием или лишь незначительно повышенным риском? Здесь исследователи проводят метаанализ на уровне участников (исследование, в котором используются статистические подходы для объединения результатов отдельных участников нескольких независимых исследований), чтобы ответить на этот вопрос.
Что сделали и обнаружили исследователи?
В свой метаанализ исследователи включили 5008 человек, набранных из пяти популяций и включенных в Международную базу данных домашнего кровяного давления в связи с сердечно-сосудистыми исходами (IDHOCO).Показания CBP были доступны для всех участников, которые измерили свое АД с помощью осциллометрического устройства (электронного устройства для измерения артериального давления). Исследователи использовали информацию о фатальных и нефатальных сердечно-сосудистых, сердечных и цереброваскулярных событиях (инсульт) для расчета соотношений рисков (HR, индикаторы повышенного риска), связанных с увеличением систолического АД на 10 мм рт.ст. по стандартным категориям CBP. У участников с оптимальным CBP увеличение систолического HBP на 10 мм рт.ст. увеличивало риск любого сердечно-сосудистого события почти на 30% (HR 1.28). Подобные HR были связаны с увеличением систолического АД на 10 мм рт. конечная точка. Среди людей с оптимальным, нормальным и высоким-нормальным CBP, 5%, 18,4% и 30,4%, соответственно, имели HBP 130/85 или выше («замаскированная гипертония», более высокое кровяное давление в повседневной жизни, чем в клинические условия).Наконец, по сравнению с людьми с оптимальным CBP без маскированной гипертензии, у людей с маскированной гипертензией риск сердечно-сосудистых заболеваний был более чем в два раза выше.
Что означают эти результаты?
Эти результаты показывают, что измерения АД, особенно у лиц с замаскированной гипертензией, уточняют стратификацию риска на уровнях CBP, которые, как предполагается, связаны с отсутствием или умеренно повышенным риском сердечно-сосудистых заболеваний. То есть измерения АД могут улучшить прогноз сердечно-сосудистых осложнений или смерти среди людей с оптимальным, нормальным и высоким-нормальным CBP, но не среди людей с тяжелой гипертензией.Необходимы клинические испытания, чтобы проверить, приводит ли выявление и лечение скрытой гипертензии к снижению сердечно-сосудистых осложнений и является ли оно рентабельным по сравнению с нынешним стандартом лечения, который не включает измерения АД и не лечит людей с нормальным или высоким уровнем АД. нормальный CBP. До тех пор эти результаты подтверждают необходимость включения мониторинга HBP в стратегии первичной профилактики сердечно-сосудистых заболеваний среди лиц с риском скрытой гипертензии (например, людей с диабетом), а также для проведения мониторинга HBP у людей с нормальным CBP, но необъяснимыми признаками гипертоническое поражение органа-мишени.
Образец цитирования: Asayama K, Thijs L, Brguljan-Hitij J, Niiranen TJ, Hozawa A, Boggia J, et al. (2014) Стратификация риска с помощью самостоятельного измерения домашнего артериального давления по категориям обычного артериального давления: метаанализ на уровне участников. PLoS Med 11 (1): e1001591. https://doi.org/10.1371/journal.pmed.1001591
Академический редактор: Марк Дж. Колфилд, Барт и Лондонская школа медицины и стоматологии, Великобритания
Поступила: 28 июля 2013 г .; Дата принятия: 9 декабря 2013 г .; Опубликован: 21 января 2014 г.
Авторские права: © 2014 Asayama et al.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Финансирование: Европейский Союз (гранты IC15-CT98-0329-EPOGH, LSHM-CT-2006-037093 InGenious HyperCare, HEALTH-F4-2007-201550 HyperGenes, HEALTH-F7-2011-278249 EU-MASCARA, HEALTH -F7-305507 HOMAGE, грант для продвинутых исследователей Европейского исследовательского совета 2 EPLORE) и Fonds voor Wetenschappelijk Onderzoek Vlaanderen, Министерство фламандского сообщества, Брюссель, Бельгия (G.0881.13 и G.0880.13) при поддержке Координационного центра исследований, Лёвен, Бельгия. Исследование Охасамы было поддержано грантами на научные исследования (23249036, 233
, 245, 243, 245
, 225, 227, 237
, 237 и 247) Министерства образования, культуры, спорта, науки и технологий Японии; Грант на научные исследования в области здравоохранения (h33-Junkankitou [Seishuu] -Ippan-005) от Министерства здравоохранения, труда и социального обеспечения Японии; Японский фонд профилактики артериосклероза; и грант от Daiwa Securities Health Foundation.В проектной организации Finn-Home участвовали Финский пенсионный центр, Учреждение социального страхования, Национальный институт общественного здравоохранения, Пенсионное учреждение местного самоуправления, Национальный научно-исследовательский центр социального обеспечения и здравоохранения, Финское стоматологическое общество и Финская стоматологическая ассоциация, Статистическое управление Финляндии, Финляндия. Фонд рабочей среды, Финский институт гигиены труда, Институт укрепления здоровья UKK, Государственное пенсионное управление и Государственный фонд рабочей среды. Испанская ассоциация Primera de Socorros Mutuos и Национальное агентство инноваций и расследований и Грамон-Баго поддержали исследование Монтевидео.Исследование Цуругая было поддержано грантом на исследования в области здравоохранения для службы здравоохранения (h31-Choju-Ippan-001) Министерства здравоохранения, труда и социального обеспечения Японии и Японского фонда профилактики артериосклероза. Финансирующие организации не играли никакой роли в дизайне исследования, сборе и анализе данных, принятии решения о публикации или подготовке рукописи.
Конкурирующие интересы: Авторы заявили, что конкурирующих интересов не существует.
Сокращения: CBP, обычное артериальное давление; HBP, домашнее артериальное давление; HR, коэффициент опасности; IDHOCO, Международная база данных домашнего кровяного давления в связи с сердечно-сосудистыми исходами; SD, стандартное отклонение
Введение
Текущие руководства по диагностике и лечению гипертонии рекомендуют стратификацию риска на основе традиционно измеряемого артериального давления, т.е.е., артериальное давление, измеренное в медицинской среде [1], [2]. В европейских руководствах [1] артериальное давление классифицируется как оптимальное, нормальное, высокое нормальное и гипертония 1-3 степени; В рекомендациях США [2] артериальное давление классифицируется как нормальное, предгипертензия и стадии 1 и 2 гипертензии (таблица 1). Самостоятельное измерение артериального давления в домашних условиях является более точным прогностическим средством, чем артериальное давление, измеряемое традиционным способом, из-за большего количества показаний и предотвращения эффекта белого халата, а также во избежание ошибки измерения за счет использования автоматических тонометров [ 3], [4].Доступные и проверенные автоматизированные мониторы для самостоятельного измерения артериального давления легко доступны.
Исследование глобального бремени болезней за 2010 год показало, что высокое кровяное давление является ведущим фактором риска глобального бремени болезней и, по оценкам, вызывает 9,4 миллиона смертей ежегодно — более половины из 17 миллионов смертей в год, вызванных общим сердечно-сосудистым заболеванием [5]. Чтобы добиться успеха в снижении бремени гипертонии [5], [6], усилия должны быть направлены там, где они больше всего необходимы [7].В соответствии с этим утверждением [7], мы исследовали, в какой степени самоконтроль артериального давления помогает уточнить стратификацию риска в рамках установленных категорий обычного артериального давления (CBP), в частности, на уровнях, которые, как предполагается, связаны с отсутствием риска или с незначительно повышенным риском. [1], [2]. Мы рассмотрели эту проблему в мета-анализе 5008 человек, не проходящих лечение от гипертонии, случайным образом отобранных из пяти популяций и включенных в Международную базу данных домашнего кровяного давления в связи с сердечно-сосудистыми исходами (IDHOCO) [8], [9] .
Методы
Заявление об этикеВсе исследования, включенные в IDHOCO, получили этическое одобрение. Они подробно описаны в рецензируемых публикациях. Все участники дали информированное письменное согласие.
Стратегия поиска и критерии включения в исследование
Рисунок 1 описывает отбор исследований и участников на основе электронного поиска в литературе, проведенного в феврале 2012 г. перед публикацией протокола IDHOCO [8] и повторенного в июле 2013 г.Мы выполнили поиск в базе данных PubMed, используя в качестве начальных условий поиска (артериальное давление в домашних условиях ИЛИ артериальное давление, измеренное самостоятельно) И «население» И («1980/01/01» [Дата — Публикация]: «2012/02/28» [Дата — Публикация ]), получив 791 публикацию. Затем мы ограничили поиск следующим образом: НЕ просматривали [Тип публикации] И популяцию в целом, в результате чего было найдено 172 запроса. Два автора (K. A. и T. J. N.) независимо рецензировали названия и аннотации. Исследования соответствовали критериям включения, если они соответствовали следующим критериям: (1) была доступна исходная информация об общепринятом и измеренном самим артериальном давлении и факторах риска сердечно-сосудистых заболеваний; (2) об исследовании было сообщено как об оригинальном исследовании в рецензируемой публикации; (3) исследование было опубликовано в период с 1 января 1980 г. по 28 февраля 2012 г .; (4) исследование проводилось на выборке населения в целом; и (5) последующее наблюдение включало как летальные, так и нефатальные исходы.После исключения повторяющихся популяционных когорт два автора (KA и TJN) исключили 57 статей, потому что домашнее артериальное давление (АД) не измерялось ( n = 34), HBP не измерялось самостоятельно ( n = 4), исследование включало пациентов вместо выборки населения ( n = 7), или данные о сердечно-сосудистых исходах не собирались ( n = 12). JAS и KA детально оценили девять исследований [10] — [18] и далее исключили три популяционные когорты, потому что не было собрано никаких данных об исходах [10], были зарегистрированы только летальные исходы [14] или данные отдельных участников были недоступны. [12].
Исследуемая популяция
На момент написания этого отчета IDHOCO включал шесть подходящих групп населения [11], [13], [15] — [18] и 8 486 участников (таблица 2). Мы исключили одну когорту, потому что данные о смертности от конкретных причин все еще собирались [18]. Из оставшихся 6753 участников мы исключили 1745, поскольку они получали антигипертензивную терапию, начатую до включения в исследование на основании измерения CBP ( n = 1465), потому что было зарегистрировано менее двух измерений их CBP или HBP ( n = 270 ), или потому что информация о курении или сердечно-сосудистых заболеваниях в анамнезе отсутствовала ( n = 10).Таким образом, количество проанализированных участников составило 5 008 человек. Проанализированные участники: 1605 финнов, представляющих общенациональную выборку населения (исследование Finn-Home) [17]; 568 жителей Дидимы, Греция [15]; 2010 жителей из Охасамы, Япония [11]; 469 жителей района Цуругая в Сендае, Япония [16]; и 356 участников, проживающих в Монтевидео, Уругвай [13].
Сбор данных
IDHOCO был построен и обслуживается в Координационном центре исследований в Лёвене, Бельгия, в соответствии с бельгийским законодательством о защите частной жизни [8].Следователи предоставили анонимную информацию о каждом участнике в электронном формате. После интеграции информации в общую базу данных исследователи получили подробную сводную статистику по своей когорте. Эта процедура обеспечила включение в общую базу данных объективной информации без противоречий между первоначально опубликованными отчетами [11], [13], [15] — [17] и результатами, полученными для отдельных исследований в рамках текущего метаанализа.
Измерение артериального давления
CBP измеряли с помощью стандартного ртутного сфигмоманометра (Mercuro 300 [17] или Baumomanometer [15]), автоматического аускультатива (Elquest USM-700F [11]) или проверенного осциллометрического монитора (Omron Form ABI / PWV [16] или Omron HEM-705CP [13]) с использованием манжеты соответствующего размера, когда участник находится в положении сидя или лежа на спине.CBP был средним из двух последовательных чтений, полученных в экзаменационном центре. Затем мы классифицировали CBP в соответствии с общепринятыми пороговыми значениями, которые доступны в европейских [1] и американских [2] рекомендациях. Оптимальное артериальное давление было на уровне ниже 120 мм рт.ст. систолического и ниже 80 мм рт.ст. диастолического. Для нормального и высокого-нормального артериального давления и легкой гипертензии систолический / диастолический уровни составляли 120–129 / 80–84 мм рт. Ст., 130–139 / 85–89 мм рт. Ст. И 140–159 / 90–99 мм рт. Ст., Соответственно. Тяжелая гипертензия была на уровне систолического 160 мм рт. Ст. Или диастолического 100 мм рт. Ст. Или выше.Дополнительная категория, предгипертония, объединяет участников с нормальным и высоким-нормальным артериальным давлением (систолическое 120–139 мм рт. Ст. Или диастолическое 80–89 мм рт. Ст.). Когда систолическое и диастолическое артериальное давление находились в разных категориях, мы отнесли участника к более высокой категории.
Все участники измерили свое кровяное давление дома после 2–5 минут отдыха в сидячем положении с помощью проверенного осциллометрического устройства (Omron HEM-722C [17], Omron HEM-705CP [15], Omron HEM-401C [11], Omron HEM-747 [16] или SpaceLabs [13]) с использованием манжеты соответствующего размера.HBP каждого участника был средним из всех доступных показаний. Маскированная артериальная гипертензия представляла собой систолическое кровяное давление менее 140 мм рт. Ст. И диастолическое 90 мм рт. Ст. В присутствии систолического артериального давления 130 мм рт. Ст. Или диастолическое 85 мм рт. При анализе чувствительности мы также использовали 135 мм рт. Ст. В качестве систолического порога АД для определения замаскированной гипертензии [1], [2].
Другие измерения
С помощью анкет мы получили информацию о истории болезни и курении каждого участника.Индекс массы тела представлял собой массу тела в килограммах, разделенную на рост в метрах в квадрате. Биохимические измерения включали холестерин сыворотки и глюкозу крови. Информация об уровне общего холестерина в сыворотке крови не была доступна для популяции Didima и, как и в предыдущих публикациях [8], [9], экстраполировалась из данных, предоставленных исследователями исследования ATTICA, по полу и возрастным группам 10 лет. Популяция исследования ATTICA представляла собой большую когорту населения, обследованную в тот же период времени и в той же географической области, что и когорта Didima [19], [20].Сахарный диабет определялся как использование противодиабетических препаратов, концентрация глюкозы в крови натощак не менее 7,0 ммоль / л [21], случайная концентрация глюкозы в крови не менее 11,1 ммоль / л [21], диагноз, установленный самим пациентом, или диабет, зарегистрированный на практике или в больничных записях.
Установление событий
Мы установили жизненный статус и частоту смертельных и нефатальных заболеваний из соответствующих источников в каждой стране, как подробно описано в предыдущей публикации [8].Смертельный и нефатальный инсульт не включал транзиторных ишемических атак. Сердечные события включали фатальный и нефатальный инфаркт миокарда, смерть от ишемической болезни сердца, внезапную смерть, фатальную и нефатальную сердечную недостаточность, хирургическую и чрескожную коронарную реваскуляризацию, имплантацию кардиостимулятора и другие сердечные смерти. Составная сердечно-сосудистая конечная точка включала сердечно-сосудистую смертность, цереброваскулярные и сердечные конечные точки. Во всех анализах результатов мы учитывали только первое событие на участника в каждой категории событий.
Статистический анализ
Для управления базами данных и статистического анализа мы использовали программное обеспечение SAS версии 9.3 (SAS Institute). Мы сравнили средние значения и пропорции, используя стандартный нормальный критерий z для больших выборок или ANOVA и статистику χ 2 соответственно. Статистическая значимость — уровень α менее 0,05 по двусторонним тестам. Мы построили график заболеваемости по пяти категориям CBP, стандартизируя прямым методом по полу и возрасту (<40, 40–59 и ≥60 лет).
Мы использовали модели пропорциональных рисков Кокса для вычисления отношений рисков (HR) с поправкой на когорту как случайный эффект и на пол, возраст, индекс массы тела, курение, общий холестерин, а также сердечно-сосудистые заболевания и сахарный диабет в анамнезе как фиксированные эффекты. Мы проверили допущение о пропорциональных рисках и функциональные формы ковеременных с помощью супремума типа Колмогорова, реализованного в процедуре PROC PHREG пакета SAS. В моделях пропорциональных рисков Кокса, скорректированных с несколькими переменными, мы исследовали, анализируется ли HBP в рамках каждой категории CBP как непрерывная переменная уточненная стратификация риска.Мы получили HR, которые выражали изменение риска, связанное с увеличением систолического и диастолического АД на 10 и 5 мм рт. Ст. Соответственно. При анализе чувствительности мы вычислили различия в HR между подгруппами, введя соответствующий член взаимодействия в модели пропорциональных рисков Кокса. Наконец, мы вычислили ЧСС, скорректированные по нескольким параметрам, сравнив риск замаскированной гипертензии у участников с оптимальным, нормальным или высоким-нормальным CBP с риском, который несут участники с оптимальным CBP без замаскированной гипертензии.Мы проверили гетерогенность HR среди трех подгрупп с замаскированной гипертензией, протестировав порядковое кодирование переменных для этих подгрупп среди участников с замаскированной гипертензией.
Результаты
Базовые характеристики
Из 5008 участников 2834 (56,6%) составляли женщины, 2115 (42,2%) были 60 лет и старше, 1148 (22,9%) курили в настоящее время, 317 (6,3%) страдали сахарным диабетом и 327 (6,5%) имели история сердечно-сосудистых заболеваний. Средний возраст 57,1 года (стандартное отклонение [SD], 13.6). У всех участников CBP составлял в среднем 130,9 (SD, 19,7) мм рт. Ст. Систолическое и 77,9 (SD, 11,5) мм рт. Ст. Диастолическое. Соответствующие средние значения для HBP составили 123,9 (стандартное отклонение, 17,2) мм рт. Ст. И 74,9 (стандартное отклонение, 9,8) мм рт. Таким образом, среднее значение АД, измеренное самими собой, было на 7,0 мм рт. Ст. (95% ДИ, 6,5–7,4; p <0,0001) и на 3,0 мм рт.ст. (95% ДИ, 2,8–3,3; p <0,0001) ниже среднего значения CBP. В таблице 3 перечислены базовые характеристики 5008 участников по категориям CBP. Все значения ANOVA и χ 2 p для различий между пятью категориями были значительными ( p ≤0.015), за исключением распространенности курения ( p = 0,083).
Частота событий
Медиана периода наблюдения составила 8,3 года (интервал от 5-го до 95-го процентиля, от 4,7 до 16,8) и варьировалась по исследованиям от 5,5 года (от 2,3 до 5,6) в Цуругая до 11,9 года (от 3,8 до 16,9) в Охасаме (таблица 2). В течение 46 593 человеко-лет наблюдения 522 участника умерли (11,2 на 1000 человеко-лет), а 414 испытали смертельное или нефатальное сердечно-сосудистое событие (9,1 на 1000 человеко-лет). С учетом первых сердечно-сосудистых событий, связанных с конкретными причинами, частота инсультов и сердечных событий составила 225 (4.9 на 1000 человеко-лет) и 194 (4,2 на 1000 человеко-лет) соответственно.
Риск, связанный с повышением категорий обычного артериального давления
На рис. 2 показаны оценки функции выживаемости Каплана-Мейера. Лог-ранговый тест на разницу между категориями CBP был очень значимым для всех исследуемых конечных точек ( p <0,0001). Аналогичным образом, уровни заболеваемости, стандартизированные прямым методом для пола и возраста (<40, 40–59 и ≥60 лет), увеличились по категориям CBP (Рисунок 3; p ≤0.0009). Скорректированные по многим параметрам HR, выражающие риск по сравнению с оптимальным артериальным давлением (таблица 4), увеличивались с более высокими категориями CBP для общей смертности ( p = 0,011), а также для летальных и нефатальных исходов ( p ≤0,0004). ).
Рисунок 2. Оценка функции выживаемости Каплана-Мейера по пяти категориям условного артериального давления у 5008 участников.
(A) указывает на риск общей смертности, а (B – D) указывает на риски сердечно-сосудистых событий, инсульта и сердечных событий, соответственно.Категории CBP были оптимальными (<120 / <80 мм рт. Ст.), Нормальными (120–129 / 80–84 мм рт. Ст.), Высокими-нормальными (130–139 / 85–89 мм рт. Ст.), Легкой гипертензией (140–159 / 90). –99 мм рт. Ст.) И тяжелой гипертензии (≥160 / ≥100 мм рт. Ст.). Когда систолическое и диастолическое артериальное давление находились в разных категориях, участник был отнесен к более высокой категории. Значимость лог-рангового теста на разницу между пятью категориями была значимой ( p <0,0001) для всех конечных точек.
https: // doi.org / 10.1371 / journal.pmed.1001591.g002
Рисунок 3. Показатели заболеваемости 5008 участников по возрастанию категорий обычного артериального давления.
Показатели (даны как конечные точки на 1000 человеко-лет) были стандартизированы для пола и возраста прямым методом. Категории CBP были оптимальными (<120 / <80 мм рт. Ст.), Нормальными (120–129 / 80–84 мм рт. Ст.), Высокими-нормальными (130–139 / 85–89 мм рт. Ст.), Легкой гипертензией (140–159 / 90). –99 мм рт. Ст.) И тяжелой гипертензии (≥160 / ≥100 мм рт. Ст.). Когда систолическое и диастолическое артериальное давление находились в разных категориях, участник был отнесен к более высокой категории.Представлено количество конечных точек, влияющих на ставки. Значения p относятся к значимости линейного тренда по пяти категориям CBP. HT, гипертония.
https://doi.org/10.1371/journal.pmed.1001591.g003
Риск, связанный с домашним артериальным давлением, в зависимости от категории обычного артериального давления
Среди участников с оптимальным CBP значение ЧСС, скорректированное по нескольким параметрам, связанное с увеличением домашнего систолического артериального давления на 10 мм рт.ст., составляло 1.21 (95% ДИ, 1,00–1,46) и 1,28 (95% ДИ, 1,01–1,62) для общей смертности и сердечно-сосудистых событий. Соответствующие HR среди участников с нормальным CBP составляли 1,18 (95% ДИ, 0,99–1,40) и 1,22 (95% ДИ, 1,00–1,49), соответственно. Домашнее систолическое артериальное давление также предсказывало комбинированную сердечно-сосудистую конечную точку и инсульт (таблица 5) у участников с высоким нормальным артериальным давлением, предгипертонией и легкой гипертензией. Для этих категорий HR для композитной конечной точки сердечно-сосудистой системы были равны 1.24 (95% ДИ, 1,03–1,49), 1,24 (95% ДИ, 1,09–1,41) и 1,20 (95% ДИ, 1,06–1,37), соответственно, а для инсульта — 1,33 (95% ДИ, 1,07–1,65) , 1,27 (95% ДИ, 1,08–1,50) и 1,30 (95% ДИ, 1,09–1,56), соответственно. Однако у участников с тяжелой артериальной гипертензией HBP не оказал существенного влияния на прогнозирование любой из исследуемых конечных точек ( p, ≥0,20). Домашнее диастолическое артериальное давление было слабым и непоследовательным прогностическим фактором для всех категорий CBP (таблица 6).
Исключение одной когорты за раз или стратификация участников по полу, этнической принадлежности или возрасту (<60 против ≥60 лет) подтвердили основные анализы домашнего систолического артериального давления, как показано в таблицах 7 и 8.
Характеристики пациентов с маскированной гипертонией
Участники с замаскированной артериальной гипертензией в соответствии с порогом 130/85 мм рт. Ст. По сравнению с участниками с истинно оптимальным, нормальным или высоким-нормальным артериальным давлением (таблица 9) чаще были мужчинами (51,0% против 38,7%; p <0,0001), курить (28,1% против 23,2%; p = 0,012), иметь сахарный диабет (10,5% против 4,9%; p <0,0001) или иметь в анамнезе сердечно-сосудистые заболевания (8.3% против 5,2%; p = 0,0038) и быть старше (62,9 против 53,2 лет; p <0,0001) и более тучными (26,0 против 24,3 кг / м 2 ; p <0,0001).
Таблица 9. Характеристики участников с замаскированной гипертензией (домашнее артериальное давление ≥130 / ≥85 мм рт. Ст.) По сравнению с участниками с истинно оптимальным, нормальным или высоким-нормальным артериальным давлением (домашнее артериальное давление <130 / <85 мм рт. Ст.).
https://doi.org/10.1371/journal.pmed.1001591.t009
Участники с замаскированной артериальной гипертензией в соответствии с порогом 135/85 мм рт. ; p <0,0001), курить (29,6% против 23,3%; p = 0,0053), иметь сахарный диабет (11,6% против 5,1%; p <0,0001) или иметь в анамнезе сердечно-сосудистые заболевания (9,1% против 5,2%; р = 0,0015) и быть старше (62.8 против 53,7 года; p <0,0001) и более ожирение (26,5 против 24,4 кг / м 2 ; p <0,0001).
Таблица 10. Характеристики участников с замаскированной гипертензией (домашнее артериальное давление ≥135 / ≥85 мм рт. Ст.) По сравнению с участниками с истинно оптимальным, нормальным или высоким-нормальным артериальным давлением (домашнее артериальное давление <135 / <85 мм рт. Ст.).
https://doi.org/10.1371/journal.pmed.1001591.t010
Риск замаскированной гипертонии
Используя 130/85 мм рт. Ст. В качестве порога АД для определения скрытой гипертензии (рисунок 4; таблица 9), количество участников с маскированной гипертензией составило 67 (5.0%), 187 (18,4%) и 315 (30,3%) среди участников с оптимальным, нормальным и высоким-нормальным артериальным давлением соответственно. В этих трех категориях участников с замаскированной гипертензией, с оптимальным артериальным давлением без замаскированной гипертензии в качестве эталона, многомерные скорректированные HR для общей смертности составили 2,21 (95% ДИ, 1,27–3,85), 1,57 (95% ДИ, 1,02–2,41) и 1,54 (95% ДИ 1,07–2,23) соответственно. Соответствующие ОР для комбинированной сердечно-сосудистой конечной точки составили 2,65 (95% ДИ 1,30–5.34), 2,25 (95% ДИ, 1,33–3,80) и 2,24 (95% ДИ, 1,41–3,53) соответственно.
Рис. 4. Соотношения рисков, связанных с замаскированной гипертензией (≥130 / ≥85 мм рт. Ст.) У участников с оптимальным, нормальным и высоким-нормальным обычным артериальным давлением.
Контрольной группой были участники с оптимальным артериальным давлением без повышенного АД. Категории CBP были оптимальными (<120 / <80 мм рт. Ст.), Нормальными (120–129 / 80–84 мм рт. Ст.) И высокими-нормальными (130–139 / 85–89 мм рт. Ст.). Когда систолическое и диастолическое артериальное давление находились в разных категориях, участник был отнесен к более высокой категории.Систолический / диастолический порог гипертензии при домашних измерениях составлял ≥130 / ≥85 мм рт. HR были скорректированы для когорты как случайный эффект и для пола, возраста, индекса массы тела, курения, общего холестерина, сахарного диабета и сердечно-сосудистых заболеваний в анамнезе как фиксированные эффекты. Горизонтальные линии обозначают 95% доверительный интервал. Ромб представляет собой совокупную оценку для всех участников с замаскированной гипертонией (МГТ). Значение p для гетерогенности было получено путем тестирования порядковой переменной в кодировании регрессии пропорциональных рисков Кокса для трех подгрупп среди участников с замаскированной гипертензией.
https://doi.org/10.1371/journal.pmed.1001591.g004
Используя 135/85 мм рт. 42 (3,1%), 131 (12,9%) и 233 (22,4%) среди участников с оптимальным, нормальным и высоким-нормальным артериальным давлением соответственно. В этих трех категориях участников с замаскированной артериальной гипертензией, с оптимальным артериальным давлением без замаскированной гипертензии в качестве эталона, скорректированные по многим параметрам HR для общей смертности составили 1.91 (95% ДИ, 0,98–3,74), 1,66 (95% ДИ, 1,04–2,63) и 1,47 (95% ДИ, 0,98–2,22), соответственно. Соответствующие ОР для составной сердечно-сосудистой конечной точки составили 2,14 (95% ДИ, 0,89–5,15), 1,96 (95% ДИ, 1,09–3,52) и 1,87 (95% ДИ, 1,13–3,09), соответственно.
Рис. 5. Отношения рисков, связанные с замаскированной гипертензией (≥135 / ≥85 мм рт. Ст.) У участников с оптимальным, нормальным и высоким-нормальным обычным артериальным давлением.
Контрольной группой были участники с оптимальным артериальным давлением без повышенного АД.Категории CBP были оптимальными (<120 / <80 мм рт. Ст.), Нормальными (120–129 / 80–84 мм рт. Ст.) И высокими-нормальными (130–139 / 85–89 мм рт. Ст.). Когда систолическое и диастолическое артериальное давление находились в разных категориях, участник был отнесен к более высокой категории. Систолический / диастолический порог гипертензии при домашних измерениях составлял ≥135 / ≥85 мм рт. HR были скорректированы для когорты как случайный эффект и для пола, возраста, индекса массы тела, курения, общего холестерина, сахарного диабета и сердечно-сосудистых заболеваний в анамнезе как фиксированные эффекты.Горизонтальные линии обозначают 95% доверительный интервал. Ромб представляет собой совокупную оценку для всех участников с замаскированной гипертонией (МГТ). Значение p для гетерогенности было получено путем тестирования порядковой переменной в кодировании регрессии пропорциональных рисков Кокса для трех подгрупп среди участников с замаскированной гипертензией.
https://doi.org/10.1371/journal.pmed.1001591.g005
Обсуждение
Текущие рекомендации по диагностике и лечению гипертонии [1], [2] стратифицируют риски и решения о лечении на основе определенных категорий CBP (таблица 1), измеренных в медицинской среде.Самостоятельное измерение АД или амбулаторного артериального давления является более точным прогностическим фактором, чем CBP. Поэтому комитеты экспертов рекомендуют использовать измерение артериального давления вне офиса для подтверждения диагноза гипертонии и оценки эффективности лечения [1], [2]. Ключевой вывод нашего текущего исследования заключается в том, что HBP существенно улучшает стратификацию риска на уровнях CBP, которые предположительно связаны с отсутствием или только с умеренно повышенным риском. Напротив, при тяжелой гипертензии самоизмерение АД не улучшило прогноз смерти или сердечно-сосудистых осложнений.
Насколько нам известно, только одно предыдущее проспективное исследование рассматривало стратификацию риска путем измерения артериального давления вне офиса у пациентов с предгипертензией, но применяло амбулаторный мониторинг вместо самостоятельного измерения. Pierdomenico и соавторы [22] проследили частоту сердечно-сосудистых событий у участников с предгипертензией с ( n = 120) или без ( n = 471) замаскированной гипертонией. Участниками были персонал больницы, пациенты, направленные по причинам, не связанным с сердечно-сосудистыми заболеваниями или гипертонией, и добровольцы.За 6,6 года наблюдения произошло 29 летальных и нефатальных сердечно-сосудистых событий. У пациентов с предгипертензией без и с маскированной гипертензией частота событий на 100 пациенто-лет составила 0,57 и 1,51 соответственно. С поправками, внесенными в коварианты, включая CBP, сердечно-сосудистый риск был значительно выше у пациентов с замаскированной гипертензией, чем у пациентов с истинной предгипертонией (маскированная по сравнению с истинной предгипертонией без повышенного амбулаторного артериального давления, относительный риск 2,65; 95% ДИ 1,18-5,98; p = 0 .018).
Согласно рекомендациям Европейского общества гипертонии [1], замаскированная гипертензия — это клиническое артериальное давление ниже 140 мм рт. Ст. Систолическое и 90 мм рт. Ст. Диастолическое при наличии дневного или измеренного самостоятельно артериального давления не менее 130 или 135 мм рт. систолическое или 85 мм рт. ст. диастолическое. Распространенность замаскированной гипертензии в нашем текущем исследовании составила 8,4%, что имеет тот же порядок величины, что и в других метаанализах отдельных участников популяционных выборок [23], [24]. Если учесть различия в технике измерения артериального давления вне офиса, статусе лечения и применяемых пороговых значениях, замаскированная гипертензия несет риск, приближающийся к риску устойчивой гипертензии [23], [24].В соответствии с нашими текущими результатами (таблицы 9 и 10) исследователи исследования Finn-Home продемонстрировали, что высокое нормальное систолическое и диастолическое офисное артериальное давление, пожилой возраст, больший индекс массы тела, текущее курение и диабет были независимыми детерминантами замаскированной гипертензии. [25]. Аналогичным образом, Франклин с соавторами [24] сообщили, что среди людей, не получающих лечения от гипертонии, распространенность скрытой гипертензии при дневном амбулаторном пороге 135/85 мм рт. Ст. Была выше у диабетиков, чем у недиабетиков (18.1% против 13,8%; р = 0,032).
Наши текущие результаты имеют важное значение для клинической практики. Связь между сердечно-сосудистыми осложнениями и артериальным давлением сохраняется, по крайней мере, до уровня CBP 115 мм рт. Ст. Систолического или 75 мм рт. Ст. Диастолического [26]. Непрерывный характер связи с артериальным давлением сохраняется не только у пациентов с гипертонией, но и у людей с нормальным давлением, так что, например, три четверти всех инсультов возникают у людей с нормальным CBP и только одна четверть у пациентов. с артериальной гипертензией, определяемой CBP [26].В нашем текущем анализе мы продемонстрировали, что мониторинг АД существенно уточняет стратификацию риска у людей с нормальным АД, не получающих лечение гипертонии оптимальным, нормальным или высоким-нормальным CBP, в частности, при наличии замаскированной гипертензии. Следовательно, мы предлагаем, чтобы у лиц с риском скрытой гипертензии мониторинг АД должен быть включен в стратегию первичной профилактики сердечно-сосудистых осложнений. Факторы риска, позволяющие идентифицировать людей, которые соответствуют критериям мониторинга HBP, выше оптимального уровня CBP, пожилого возраста, ожирения, курения и сахарного диабета [24], [25].Мониторинг АД также следует проводить у людей с нормальным CBP, но с необъяснимыми признаками гипертонического поражения органов-мишеней.
Использование измерения АД для выявления скрытой гипертензии, вероятно, является экономически эффективным. Фукунага и его коллеги изучали рентабельность измерения АД с точки зрения японской системы здравоохранения, используя моделирование, основанное на исследовании населения Охасама [27]. В зависимости от применяемой модели оценка экономии затрат, полученная при применении измерения HBP, варьировалась от 674 000 долларов США до 2 долларов США.51 миллион на 5000 человеко-лет. В двух испытаниях корректировки лечения на основе измерения артериального давления вне офиса [28], [29] также сообщалось об экономии затрат по сравнению с традиционной сфигмоманометрией за счет амбулаторного мониторинга [28] или самостоятельного измерения [29] крови. давление.
Наш мета-анализ отдельных участников явно является преимуществом по сравнению с предыдущими публикациями в области исследования стратификации риска на основе артериального давления. Насколько нам известно, наше исследование является первым, в котором оценивается риск, связанный с самоизмерением АД по возрастающим категориям CBP.Возникает вопрос о том, что экономический анализ мониторинга АД должен основываться на экономии средств не только за счет избежания ненужного лечения [27] — [29], но, прежде всего, за счет увеличения качества жизни и количества лет жизни у людей с высоким сердечно-сосудистым заболеванием. риск, даже если CBP в норме. Другими сильными сторонами являются относительно большой размер выборки, представляющей население из Европы, Азии и Южной Америки, и исключение участников, получающих лечение от гипертонии, из анализа. Наш метаанализ также является преимуществом по сравнению с отдельными исследованиями, которые внесли свой вклад, потому что ни одно из них не имело достаточной мощности для решения вопроса исследования, на который мы намеревались ответить, или для проведения анализа чувствительности, стратифицированного по антропометрическим характеристикам или факторам риска сердечно-сосудистых заболеваний.Кроме того, метаанализ, основанный на данных отдельных участников, по сравнению с метаанализом сводной статистики, имеет уникальные преимущества, включая возможность расчета кривых выживаемости и возможность проверки выполнения предположения о пропорциональных рисках Кокса [30], [31] ]. Наконец, мы проанализировали как летальные, так и нефатальные исходы. Внедрение инсультных отделений в больницах и увеличение доступности инвазивной коронарной терапии и тромболизиса за последние десятилетия снизили уровень смертности от большинства сердечно-сосудистых осложнений гипертонии.Поэтому отсутствие учета нефатальных событий серьезно ограничивает возможность обобщения [32].
С другой стороны, наше исследование также имеет некоторые потенциальные ограничения. Во-первых, мы не определяли воспроизводимость скрытой гипертензии в контексте нашего текущего исследования. Тем не менее, Viera и его коллеги сообщили, что уровни распространенности скрытой гипертензии среди пациентов, не получавших лечения гипертонией, но с пограничным повышенным CBP, составили 54% и 53% при первом и повторном обследовании с согласованием 73% [33].Бен-Дов и его коллеги сообщили о 72% -ном согласии в классификации скрытой гипертензии среди пациентов, прошедших повторное амбулаторное наблюдение по медицинским показаниям [34]. Во-вторых, значения CBP в нашем исследовании были средним значением только двух показаний, полученных за одно обследование, что может привести к завышению CBP из-за эффекта белого халата. Однако переоценка CBP скорее ослабит, чем усилит наши текущие результаты. Более того, наши результаты были согласованы с использованием жесткого (130 мм рт. Ст.) И менее жесткого (135 мм рт. Ст.) Систолического порога для определения замаскированной гипертензии.В-третьих, у IDHOCO нет информации о статусе лечения во время последующего наблюдения. Тем не менее, антигипертензивное лечение, назначенное во время последующего наблюдения, вероятно, было бы назначено в соответствии с действующими рекомендациями и на основе CBP. Даже если бы лечение было начато во время последующего наблюдения, основанного на HBP, во всяком случае, это ослабило бы связь между исходами и HBP (включая замаскированную гипертензию). В-четвертых, было доступно мало данных по странам с низким и средним уровнем доходов. Наконец, методы измерения артериального давления и установления событий не были идентичными среди когорт.Однако мы учли когорту как случайный эффект в моделях пропорциональных рисков Кокса, и наши результаты остались неизменными, когда мы исключили по одной когорте за раз.
В заключение, мониторинг HBP существенно уточняет стратификацию риска у людей с предполагаемым уровнем CBP, не несущим или несущим лишь слегка повышенный риск, особенно при наличии замаскированной гипертензии. Правильно спланированные рандомизированные клинические испытания необходимы, чтобы определить, соответствует ли выявление и лечение замаскированной гипертензии текущему стандарту лечения, т.е.е. отказ от измерения АД и лечения людей с нормальным артериальным давлением с помощью обычного измерения ведет к снижению сердечно-сосудистых осложнений и является экономически эффективным. Такие испытания могут проводиться во всем мире в развитых и развивающихся странах, включая отдаленные районы и даже в условиях ограниченных ресурсов [35].
Благодарности
Мы благодарим доцента Демосфена Б. Панайотакоса и исследовательскую организацию ATTICA за помощь в предоставлении значений холестерина с разбивкой по полу и возрасту, представляющих население Греции.Мы благодарим г-жу Анник Де Соете и г-жу Сандру Ковенс (Координационный центр исследований, Левен) за квалифицированную техническую помощь.
Центры и исследователи IDHOCO — Япония (Охасама): К. Асаяма, Т. Окубо, М. Кикуя, Р. Иноуэ, М. Сато, М. Хосака, М. Т. Уцуги, Т. Хиросе, А. Хара, Н. Фукусима, Т. Обара, Х. Метоки, Ю. Имаи; Финляндия (исследование Finn-Home): Т. Нииранен, Й. Йоханссон, А. Реунанен, А. Юла; Япония (Цуругая): К. Омори-Мацуда, С. Курияма, М. Какидзаки, А. Ходзава, И. Цудзи; Греция (Дидима): Г.Стергиу, А. Коллиас, Г. Томопулу, П. Калогеропулос, И. Скева, Э. Насотимиу, Н. Пантазис, Н. Байбас, Т. Маунтокалакис; Уругвай (Монтевидео): Дж. Боггиа, Э. Сандойя; Бельгия (Лёвен): Дж. А. Стэссен, Л. Тайс, Н. Каувенберг, З. Чжан, Ф. Вей, Дж. Кнез, А. Одили, Ю. Гу, Ю. Лю, Ю. Джин, Л. Якобс, Т. Кузнецова.
Вклад авторов
Задумал и спроектировал эксперименты: KA LSA JBH JAS. Проанализированы данные: KA LT. Написал первый черновик рукописи: К.А. ЯС. Участвовал в написании рукописи: KA LT TJN JB LSA JKJ TO CT GSS AMJ YI JAS.Критерии авторства ICMJE прочитаны и выполнены: KA LT JBH TJN AHo JB LSA AHa JKJ TO CT GSS ES IT AMJ YI JAS. Согласен с результатами и выводами рукописи: KA LT JBH TJN AHo JB LSA AHa JKJ TO CT GSS ES IT AMJ YI JAS. Зарегистрированные участники: KA TJN AHo JB AHa JKJ TO GSS ES IT AMJ YI. Участвовал в проекте организации IDHOCO: LSA CT. Создал базу данных IDHOCO: LT.
Ссылки
- 1. Mancia G, De Backer G, Dominiczak A, Cifkova R, Fagard R и др. (2007) Рекомендации 2007 года по лечению артериальной гипертензии: Целевая группа по лечению артериальной гипертензии Европейского общества гипертонии (ESH) и Европейского общества кардиологов (ESC).Eur Heart J 28: 1462–1536.
- 2. Чобанян А.В., Бакрис Г.Л., Блэк Х.Р., Кушман В.К., Грин Л.А. и др. (2003) Седьмой отчет Объединенного национального комитета по профилактике, обнаружению, оценке и лечению высокого кровяного давления. Гипертония 42: 1206–1252.
- 3. Staessen JA, Thijs L, Ohkubo T., Kikuya M, Richart T. и др. (2008) Тридцать лет исследований диагностических и терапевтических пороговых значений для самостоятельного измерения артериального давления в домашних условиях. Мониторинг кровяного давления 13: 352–365.
- 4. Пикеринг Т.Г., Хьюстон Миллер Н., Угедегбе Г., Кракофф Л.Р., Артиниан Н.Т. и др. (2008) Призыв к действию в отношении использования и возмещения расходов на домашний мониторинг артериального давления. Совместное научное заявление Американской кардиологической ассоциации, Американского общества гипертонии и Ассоциации медсестер по профилактике сердечно-сосудистых заболеваний. Гипертония 52: 10–29.
- 5. Lopez AD, Mathers CD, Ezzati M, Jamison DT, Murray CJL (2006) Глобальное и региональное бремя болезней и факторы риска, 2001: систематический анализ данных о здоровье населения.Ланцет 367: 1747–1757.
- 6. Кирни П.М., Велтон М., Рейнольдс К., Мантнер П., Велтон П.К. и др. (2005) Глобальное бремя гипертонии: анализ мировых данных. Ланцет 365: 217–223.
- 7. The Lancet (2013) Повышение давления при гипертонии. Ланцет 381: 1157.
- 8. Нииранен Т.Дж., Тийс Л., Асаяма К., Йоханссон Дж. К., Окубо Т. и др. (2012) Международная база данных кровяного давления в домашних условиях в зависимости от сердечно-сосудистых исходов (IDHOCO): переход от исходных характеристик к исследовательским перспективам.Hypertens Res 35: 1072–1079.
- 9. Нииранен Т.Дж., Асаяма К., Тийс Л., Йоханссон Дж. К., Окубо Т. и др. (2013) Пороговые значения для измерения артериального давления в домашних условиях: Международная база данных по артериальному давлению в связи с сердечно-сосудистыми исходами. Гипертония 61: 27–34.
- 10. Юлиус С., Джеймерсон К., Мейя А., Краузе Л., Шорк Н. и др. (1990) Связь пограничной гипертензии с изменениями органов-мишеней и повышенным коронарным риском: исследование Tecumseh Blood Pressure.JAMA 264: 354–358.
- 11. Окубо Т., Имаи Й, Цудзи И., Нагаи К., Като Дж. И др. (1998) Измерение артериального давления в домашних условиях имеет более сильную прогностическую силу в отношении смертности, чем скрининговое измерение артериального давления: популяционное наблюдение в Охасаме, Япония. J Hypertens 16: 971–975.
- 12. Окумия К., Мацубаяси К., Вада Т., Фудзисава А., Осаки Ю. и др. (1999) U-образная связь между домашним систолическим артериальным давлением и четырехлетней смертностью пожилых мужчин, проживающих в сообществе.J Am Geriatr Soc 47: 1415–1421.
- 13. Schettini C, Bianchi M, Nieto F, Sandoya E, Senra H (1999) Амбулаторное кровяное давление. Нормальность и сравнение с другими измерениями. Гипертония 34: 818–825.
- 14. Sega R, Facchetti R, Bombelli M, Cesana G, Corrao G и др. (2005) Прогностическая ценность артериального давления в амбулаторных условиях и на дому по сравнению с офисным артериальным давлением для населения в целом. Последующие результаты исследования Pressioni Arteriose Monitorate e Loro Associazione (PAMELA).Тираж 111: 1777–1783.
- 15. Stergiou GS, Baibas NM, Kalogeropoulos PG (2007) Прогнозирование сердечно-сосудистого риска при измерении артериального давления в домашних условиях: исследование Didima. J Hypertens 25: 1590–1596.
- 16. Ню К., Ходзава А., Авата С., Го Х., Курияма С. и др. (2008) Домашнее артериальное давление связано с депрессивными симптомами у пожилых людей в возрасте 70 лет и старше: популяционный кросс-секционный анализ. Hypertens Res 31: 409–416.
- 17.Niiranen TJ, Hänninen MR, Johansson J, Reunanen A, Jula AM (2010) Артериальное давление, измеренное в домашних условиях, является более сильным предиктором сердечно-сосудистого риска, чем офисное артериальное давление. Гипертония 55: 1346–1351.
- 18. Cacciolati C, Tzourio C, Dufouil C, Alperovitch A, Hanon O (2012) Возможность измерения артериального давления в домашних условиях у пожилых людей: поперечный анализ популяционной выборки. Am J Hypertens 25: 1279–1285.
- 19. Pitsavos C, Panagiotakos DB, Chrysohoou C, Stefanadis C (2003) Эпидемиология факторов риска сердечно-сосудистых заболеваний в Греции: цели, дизайн и исходные характеристики исследования ATTICA.BMC Public Health 3: 32
- 20. Panagiotakos DB, Pitsavos C, Lentzas Y, Chrysohoou C, Stefanadis C (2007) Пятилетняя заболеваемость гипертонией и ее детерминанты: исследование ATTICA. J Hum Hypertens 21: 686–688.
- 21. Американская диабетическая ассоциация (2013 г.) Стандарты медицинской помощи при диабете — 2013 г. Уход за диабетом 36 (Дополнение 1) S1 – S66.
- 22. Pierdomenico SD, Pannarale G, Rabbia F, Lapenna D, Licitra R, et al. (2008) Прогностическая значимость скрытой гипертензии у пациентов с предгипертонией.Am J Hypertens 21: 879–883.
- 23. Хансен Т.В., Кикуя М., Тийс Л., Бьёрклунд-Бодегард К., Кузнецова Т. и др. (2007) Прогностическое превосходство дневного амбулаторного лечения над обычным артериальным давлением в четырех популяциях: метаанализ 7030 человек. J Hypertens 25: 1554–1564.
- 24. Франклин С.С., Тиджс Л., Ли И, Хансен Т.В., Боггиа Дж. И др. (2013) Скрытая гипертензия при сахарном диабете: значение лечения для клинической практики. Гипертония 61: 964–971.
- 25. Hänninen MRA, Niiranen TJ, Puukka PJ, Mattila AK, Jula AM (2011) Детерминанты замаскированной гипертензии в общей популяции: исследование Finn-Home. J Hypertens 29: 1880–1888.
- 26. Lewington S, Clarke R, Qizilbash N, Peto R, Collins R (2002) Возрастное отношение обычного артериального давления к смертности от сосудов: метаанализ индивидуальных данных для одного миллиона взрослых в 61 проспективном исследовании. Ланцет 360: 1903–1913.
- 27. Фукунага Х., Окубо Т., Кобаяши М., Тамаки Ю., Кикуя М. и др.(2008) Экономическая эффективность внедрения домашнего измерения артериального давления у пациентов с офисной гипертензией. J Hypertens 26: 685–690.
- 28. Staessen JA, Byttebier G, Buntinx F, Celis H, O’Brien ET, et al. (1997) Антигипертензивное лечение, основанное на обычном или амбулаторном измерении артериального давления. Рандомизированное контролируемое исследование. JAMA 278: 1065–1072.
- 29. Staessen JA, Den Hond E, Celis H, Fagard R, Keary L. и др. (2004) Антигипертензивное лечение, основанное на измерении артериального давления дома или в кабинете врача.Рандомизированное контролируемое исследование. JAMA 291: 955–964.
- 30. Sacks HS, Berrier J, Reitman D, Ancona-Berk VA, Chalmers TC (1987) Метаанализ рандомизированных контролируемых испытаний. N Engl J Med 316: 450–455.
- 31. Стюарт Л.А., Пармар МКБ (1993) Метаанализ литературы или данных отдельных пациентов: есть ли разница? Ланцет 341: 418–422.
- 32. Helis E, Augustincic L, Steiner S, Chen L, Turton P и др. (2011) Временные тренды смертности от сердечно-сосудистых заболеваний и смертности от всех причин в «старых» и «новых» странах Европейского Союза.Eur J Cardiovasc Prev Rehab 18: 347–359.
- 33. Виера А.Дж., Хиндерлитер А.Л., Кширсагар А.В., Файн Дж., Доминик Р. (2010) Воспроизводимость скрытой гипертензии у взрослых с нелеченным пограничным офисным артериальным давлением: сравнение амбулаторного и домашнего мониторинга. Am J Hypertens 23: 1190–1197.
- 34. Бен-Дов И.З., Бен-Арие Л., Меклер Дж., Бурштын М. (2007) Воспроизводимость гипертонии белого халата и замаскированной гипертензии при амбулаторном мониторинге артериального давления. Int J Cardiol 117: 355–359.
- 35. Парати Дж., Килама МО, Файни А., Фаселли Е., Очен К. и др. (2010) Новое устройство для измерения артериального давления на солнечных батареях для условий с ограниченными ресурсами. Гипертония 56: 1047–1053.
(PDF) Смертность от сердечного приступа среди населения Белграда в период 1990-2004 гг.
601
SRPSKI ARHIV ZA CELOKUPNO LEKARSTVO
li od is he mij skih bo le sti sr ca, i to 7,7 pu ta u Fran —
cu skoj i 7,2 pu ta u Le to ni ji, da bi se u sta ro snoj gru-
pi 65-74 go di ne te raz li ke zna èaj no sma wi le (3,1 i
1,8).Ni že sto pe smrt no sti za akut ni in farkt mi-
o kar da u svim sta ro snim gru pa ma za be le že ne su u
žen skoj po pu la ci ji, što se mo že ob ja sni ti èi we-
ni com da estro ge ni ima ju za štit nu ulo gu u na sta-
ja wu svih kar di o va sku lar nih bo le sti, pa ta ko i in-
fark ta ми о кар да.
U sve tu u ve æi ni vi so ko ra zvi je nih ze ma qa Za pa-
da do la zi do sma we wa stope smrt no sti od kar di o va-
sku lar nih bo le sti i is he mij skih bo le sti sr ca [12].
Pro ce wu je se da se u peri o du 1965–1990. go di ne sto-
pa smrt no sti od kar di o va sku lar nih bo le sti sma wi-
la za 50% u Austra li ji, Ka na di, Fran cu skoj i SAD, a
èak за 60% у Япа ну [12]. U dru gim ze mqa ma za pad ne
Evro pe be le ži se ume re ni ji pad, i to za 20-25% [12].
За период 1994-2004 гг. u SAD stop no sti od kar-
di o va sku lar nih bole sti su se sma с 25%, а od
— это mij skih bo le sti sr ca za za za za za za za za za za 33% [13].Po ve æa we Sto-
pe smrt no sti od is he mij skih bo le sti sr ca uoèa va se
u is toè noj Evro pi, po seb no u Ru mu ni ji, a sma we we
u se ver noj i za pad noj Evro pi, kao iu ne kim de lo vi-
ma ju žne Evro pe (Fran cu ska i Ita li ja) [12]. Naj ve-
e sma we we je za be le že no kod mu ška ra ca u Bel gi ji
(2% go di šwe) [12].
U Be ogra du je sto pa smrt no sti od kar di o va sku lar-
nih bo le sti u skla du s tren dom umi ra wa u ze mqa ma
Central Ne i is toè ne Evro pe [4].Sve èe šæe umi ra we
od kar di o va sku lar nih bo le sti mo že se ob ja sni ti pr-
ven stve no èe стим umi ra wem od ce re bro va sku lar nih
bo le Сти, али и дру гих обо ке ва ср ка ко джеан при па да дзю
это он мидж ским бо ле сти ма ср ка [14]. Na osno vu re zul ta-
ta stu di je iz ve de ne 2000. go di ne u Sr bi ji bez Ko va
i Me to hi je, fi ziè ka ne ak tiv nost (24,2% ), привет на десять —
zi ja (21,2%), pu še we (18,4%), go ja znost (14,9%) i vi-
sok ni vo ho le stero la u kr vi (6,4%) bi li su od go vor-
ni za èak 85,2% ukup nog „op te re æe wa” dru štva is he-
mij skim bo le sti ma sr ca [15 ].
Ka da se po sma tra umi ra we od in fark ta mi o kar da
u po pu la ci ji Beograda, uoèa va se da se sto pa smrt no-
sti i kod mu ška ra ca i kod že na odr ža va na pri bli-
žno istim vred no sti ma to kom po sma tra nog peri o da.
Ova kav trend umi ra wa raz li ku je se od tren da u ve æi-
ni ze ma qa is toè ne Evro pe [4, 11], a naj ve ro vat ni je je
re zul tat bo qeg di jag no sti ko va wa obo qe wa i pra vo-
vre me ne pri me ne ade kvat nog le èe wa.
ZAKQUČAK
To kom pet na e sto go di šweg pe ri o da (1990-2004)
u po pu la ci ji Be o gra da do šlo je do po ve æa wa sto pe
smrt no sti od kar di o va sku lar nih bo le sti i odr ža-
va wa pri bli žno iste vred no sti stop smrt no sti od
akut nog in fark ta mi o kar da kod oba po la. Mu škar ci
1,6 pu ta èe šæe umi ru od akut nog in fark ta mi o kar-
da ne go že ne.Broj umr lih od ovog obo qe wa pove æa-
va se sa sta re wem kod oso ba oba po la. Sto pa smrt no-
sti kod že na je ka sni je (u pro se ku za oko 10 go di na)
do sti za la vred nost stope smrt no sti kod mu ška ra ca.
ЛИТЕРАТУРА
1. ВОЗ. Атлас болезней сердца и Сток. Женева: ВОЗ;
2007. Доступно по адресу: http://www.who.int/cardiovascular_diseases/
ресурсов / atlas / en / index.html.
2.Британский фонд сердца. Заболеваемость инфарктом миокарда.
Британский фонд сердца; 2006 г. Доступно по адресу: http: //www.heart-
stats.org.
3. Tunstall-Pedoe H, редактор. Проект ВОЗ МОНИКА. Женева: ВОЗ;
2003.
4. Райенр М., Петерсон С. Европейская статистика сердечно-сосудистых заболеваний.
Оксфорд: Исследования укрепления здоровья Британского фонда сердца
Группа, Департамент общественного здравоохранения, Оксфордский университет; 2000 г.
5. Уотерхаус Дж., Мьюир К., Корреа П., Пауэлл Дж. Показатели рака на пяти континентах
. Лион: Международное агентство по изучению рака;
1976.
6. Газиано Дж. М.. Глобальное бремя сердечно-сосудистых заболеваний. В: Зораб Р, редактор
. Болезнь сердца. Учебник сердечно-сосудистой медицины. 6-е
изд. Филадельфия: WB Saunders Company; 2001.
7. ВОЗ. Профилактика сердечно-сосудистых заболеваний и борьба с ними. Женева:
ВОЗ; 2007 г.
8. Marković-Denić Lj. Эпидемиология кардиоваскулярных болезней.
В: Влайинац Х., Яребинский М., ред. Эпидемиология. Белград:
Медицинский факультет Университета у Белграду, CIBID; 2006. с.185-9.
9. Хартвелл Э. Статистика сердечных приступов. Электронные статьи. Доступно по адресу:
http://www.ezinearticles.com/Heart-Attack-Statistics (по состоянию на 28
февраля 2007 г.).
10. CDC. Смертность от ишемической болезни сердца и острого инфаркта миокарда
.MMWR в США 1998 г .; 50 (6): 90-3.
11. Санс С., Кестелут Х., Кромхаут Д. Бремя сердечно-сосудистых заболеваний
снижает смертность в Европе. Рабочая группа Европейского общества кардиологов по статистике смертности и заболеваемости сердечно-сосудистыми заболеваниями в Европе.
Eur Heart J 1997; 18: 1231-48.
12. Лопес А.Д. Оценка бремени смертности от сердечно-сосудистых заболеваний
. Мировая статистика здравоохранения за 1993 год; 46: 91-6.
13. Американская кардиологическая ассоциация.Статистика сердечно-сосудистых заболеваний.
AHA; 2007. Доступно на: http://www.americanheart.org.
14. Šipetić S, Vlajinac H, Stefanović V, Stanisavljević D. Mortalitet od
kardiovaskularnih bolesti u populaciji Beograda starosti od 30 do
69 godina u periodu od 1990. do 2002. год. Vojnosanit Pregl
2005; 62: 343-8.
15. Атанаскович-Маркович З., Бьегович В., Янкович С. и др. Бремя
болезней и травм в Сербии.Белград: Министерство здравоохранения Республики Сербия
; 2003.
Симптомы, причины, лечение и профилактика
ИСТОЧНИКИ:
Американская кардиологическая ассоциация: «Предупреждающие знаки сердечного приступа, инсульта и остановки сердца», «Часто задаваемые вопросы по восстановлению после сердечного приступа», «Симптомы и диагностика. сердечного приступа »,« Изменение образа жизни »,« Курение: действительно ли вы знаете о рисках? »« Профессиональная чистка зубов может снизить риск сердечного приступа, инсульта »,« Рекомендации для здоровья сердца »,« Изменение образа жизни для профилактики сердечного приступа. , «» Стенокардия.«
Национальный институт сердца, легких и крови:« Сердечный приступ »,« Жизнь после инсульта »,« Жизнь после сердечного приступа »,« Как лечится ишемическая болезнь сердца? »,« Как курение влияет на сердце и кровь » Сосуды? »« Стратегии бросить курить »,« Что такое кардиологическая реабилитация? »« Каковы предупреждающие признаки сердечного приступа? »« Промедление может быть смертельно опасным »,« Позвоните 9-1-1 »,« Скорая медицинская помощь, «План на будущее», «План выживания при сердечном приступе», «Что такое стенокардия?» «Как использовать автоматический внешний дефибриллятор.
Клиника Мэйо: «Сердечный приступ», «Стратегии предотвращения сердечных заболеваний», «Защита женских сердец: интервью со специалистом клиники Мэйо», «Сердечный приступ: первая помощь».
Американская академия семейных врачей: «Сердечный приступ».
Американская кардиологическая ассоциация / Go Red for Women: «Симптомы сердечного приступа».
Buitrago-Lopez A. BMJ , август 2011 г.
CDC: «Похудение», «Физическая активность для всех», «Упражнения и сердце», «Диета», «Физическая активность и здоровье», «Как Взрослые нуждаются в большой физической активности? »
Надери, С. Американский журнал медицины , 2012.
Министерство здравоохранения и социальных служб США: «Снизьте риск инсульта».
Американская ассоциация по борьбе с инсультом: «Защитите свое сердце, защитите свой мозг», «Рекомендуемые порции из каждой пищевой группы», «Управление артериальным давлением с помощью диеты, полезной для сердца», «Насыщенные жиры», «Добавленные сахара», «Встряхивание Солевая привычка «.
Совет по цельному зерну: «Определение цельного зерна».
Пресс-релиз, FDA.
Heartcenteronline.com
Американский колледж врачей неотложной помощи: «Информационный бюллетень по сердечному приступу».
Национальный институт неврологических расстройств и инсульта: «Знай инсульт. Знай признаки. Действуй вовремя».
Американский Красный Крест: «Гражданская СЛР без помощи рук».
Американская педиатрическая академия: «Фибрилляция желудочков и использование автоматических наружных дефибрилляторов у детей».
Легочная артериовенозная мальформация | Postgraduate Medical Journal
Прямые коммуникации между ветвями легочной артерии и легочными венами, без промежуточного легочного ложа, вероятно, являются наиболее частыми аномалиями легочного сосудистого дерева и по-разному называются легочно-артериовенозной фистулой, легочной артериовенозной мальформацией (ПАВМ). , легочная артериовенозная аневризма (PAVA), легочная ангиома, артериовенозный ангиоматоз, кавернозные гемангиомы и легочные гамартомы. 1, 2 Поражения обычно представляют собой врожденные пороки развития, за исключением очень редких приобретенных случаев, и не имеют злокачественного потенциала; следовательно, последние четыре термина не представляют эту сущность должным образом. Кроме того, термин PAVA предпочтительно обозначает поражения, связанные с ограниченной дилатацией легочной артерии или вены, которые видны при ангиографии или макроскопическом осмотре. Термины легочный артериовенозный свищ и ПАВМ с артериовенозным шунтом могут использоваться как синонимы.ПАВМ — предпочтительный термин, поскольку он представляет дефект развития.
ИСТОРИЧЕСКАЯ СПРАВКА
Первое описание PAVM было сообщено Churton в 1897 году. 3 Он сообщил о случае 12-летнего мальчика, у которого были эпизоды носового кровотечения, кровохарканья и громкого систолического шума в легких; при патологоанатомическом исследовании выявлена множественная двусторонняя ПАВМ. В 1917 году Уилкинс описал результаты аутопсии у 23-летней женщины с цианозом, дубинкой, телеангиэктазией и двусторонними подмышечными ушибами, которые умерли от гемоторакса после разрыва PAVA в плевральную полость. 4 В 1938 году Родс признал связь между телеангиэктазиями и ПАВА. 5 Смит и Хортон в 1939 г. поставили первый клинический диагноз ПАВМ у 40-летнего мужчины, страдавшего цианозом, косоглазием, шумом и полицитемией. 6 В 1942 году Хепберн и Дофини сообщили о первом случае успешного хирургического удаления легочной гемангиомы с исчезновением полицитемии и булавы у пациента после пневмонэктомии. 7 Альтернатива резекции паренхимы легкого была описана Паккардом и Уорингом в 1945 году, которые успешно вылечили 31-летнего мужчины с ПАВА путем перевязки легочной артерии. 8 Хирургические методы были дополнительно усовершенствованы до лобэктомии вместо пневмонэктомии в 1950 году и до местного иссечения в 1959 году. 9, 10 Хирургия оставалась основным методом лечения до 1978 года, когда Тейлор и его коллеги сообщили о первом случае успешного чрескожного вмешательства. катетеризация и эмболизация ПАВМ. 11
ЭТИОЛОГИЯ
С момента первого зарегистрированного случая в 1897 году в литературе было зарегистрировано более 500 случаев. 1, 12– 16 Естественная история этого редкого существа до конца не изучена. ПАВМ могут быть как врожденными, так и приобретенными. Более 80% ПАВМ являются врожденными, и из них 47–80% связаны с болезнью Ослера-Вебера-Рендера или наследственной геморрагической телеангиэктазией (НГТ). 13– 16 И наоборот, по оценкам, в целом, 5–15% населения с HHT имеют PAVM. 13– 17 Очевидно, что стигматы любой из этих двух сущностей должны предупреждать клинициста о возможности их сосуществования.У пациентов с ГГТ телеангиэктазии кожи и слизистой оболочки полости рта, носа и конъюнктивы проявляются во втором и третьем десятилетии жизни. Наличие HHT у пациента с PAVM может иметь прогностическое значение, поскольку у пациента с сосуществующим HHT, как правило, наблюдается худшая симптоматика, множественные артериовенозные мальформации, быстрое прогрессирование заболевания и более высокая частота осложнений. 13– 16
Частота возникновения ПАВМ, по-видимому, варьируется в зависимости от конкретных генных изменений. 18, 19 Генетические этиологические связи с HHT расположены на хромосоме 9 (9q 33–34 или OWR-1) в некоторых семьях и на хромосоме 12 (12q или OWR-2) в других. 18, 19 Ген HHT на хромосоме 9q3 кодирует эндоглин, связывающий мембранный гликопротеин эндотелиальных клеток сосудов в артериолах, венулах и капиллярах. 18 Мутация гена эндоглина может вызывать дисплазию сосудов и чаще встречается у пациентов с генетической связью с хромосомой 9q3. 19
О вторичных или приобретенных ПАВМ, хотя и очень редко, сообщалось в литературе. Причины вторичной ПАВМ включают травму грудной клетки, торакальную операцию, длительный цирроз печени, метастатическую карциному, митральный стеноз, инфекции (актиномикоз, шистосомоз) и системный амилоидоз. 12, 20– 24 Беременность связана с повышенной скоростью роста ПАВМ и связанными с этим осложнениями. 25– 28 Повышенная скорость роста ПАВМ была связана с увеличением объема крови и сердечного выброса, что приводит к усилению легочного кровотока, преимущественно через ПАВМ с низким сопротивлением. 25 Увеличенный кровоток через ПАВМ вызывает ее расширение. Во-вторых, повышенная растяжимость вен, вторичная по отношению к эффекту прогестерона, вызывает дальнейшее увеличение кровотока и приводит к увеличению размера ПАВМ. Увеличение синтеза стероидных гормонов, связанное с беременностью, приводит к увеличению частоты спонтанного гемоторакса, вторичного по отношению к внутриплевральному разрыву ПАВМ. 25, 27, 28
ПАТОЛОГИЯ
Заболеваемость ПАВМ составляет 2–3 случая на 100 000 населения. 17 Соотношение самцов и самок колеблется от 1: 1,5 до 1,8 в нескольких сериях. 13– 15 Возраст первого обращения колеблется от новорожденного до 70 лет, но большинство случаев диагностируется в первые три десятилетия жизни. 1, 12– 14 PAVM могут быть одиночными или множественными, а частота одиночных PAVM колеблется от 42% до 74%. 10, 13, 14, 29 Большинство одиночных ПАВМ наблюдаются в двусторонних нижних долях, причем наиболее часто встречается левая нижняя доля, за ней следуют правая нижняя доля, левая верхняя доля, правая средняя доля и правая верхняя доля. 10, 14, 29 Большинство множественных ПАВМ также ограничиваются двусторонними нижними долями; частота двусторонних ПАВМ колеблется от 8% до 20%. 10, 12
Все PAVM имеют афферентное питание, обычно от одной или нескольких ветвей легочной артерии. Однако иногда афферентное питание частично или полностью происходит из большого круга кровообращения; источник системного питания включает аорту, межреберные и бронхиальные артерии. 10, 12 Эфферентная конечность артериовенозной мальформации дренируется в одну или несколько ветвей легочной вены; иногда аномальные эфферентные сосуды могут стекать прямо в левое предсердие или нижнюю полую вену, а не в легочную вену. 30 ПАВМ обычно обнаруживаются в непосредственной близости от висцеральной плевры или внедряются во внешнюю треть паренхимы легкого. В исследовании 110 пациентов с одним PAVM, 89 (81%) поражений были либо субплевральными, либо частично внедрялись в паренхиму легкого. 10
Классификация ПАВМ, включая эмбриологию и анатомические вариации, была рассмотрена Анабтави и его коллегами. 30 Они разделили ПАВМ на пять групп (вставка 1), и эта классификация основана на эмбриологическом развитии легких и легочной сосудистой сети. Они предполагают, что раздельное эмбриональное развитие легочной артериальной, капиллярной и венозной систем допускает аномалии легочного кровообращения в этих системах либо в сочетании, либо в виде изолированного поражения.Дополнительно изолированное аномальное развитие капилляров может привести к артериовенозному шунтированию без видимых пороков развития. Кули и Макнамара были первыми, кто описал случай микроскопической ПАВМ, диагностированной с помощью открытой биопсии легкого у цианозного пациента с нормальными рентгенограммами грудной клетки и легочной ангиограммой. 31 Наиболее часто встречающаяся сосудистая аномалия — это примитивное венозное сплетение с сохранением крупных сосудистых каналов аневризматических размеров, которые мы распознаем как ПАВМ.
Вставка 1:
Анатомическая классификация ПАВМ (на основе Anatwabi и др. 30 )Группа I
Группа II
III группа
Большая артериовенозная аневризма (центральная).
Большая артериовенозная аневризма с аномальным венозным оттоком.
Множественные мелкие артериовенозные свищи с аномальным венозным оттоком.
Группа IV
Большая венозная аневризма с системным артериальным сообщением.
Аневризма венозная большая без свища.
Группа V
ПАТОФИЗИОЛОГИЯ
В отличие от системной артериовенозной мальформации, ПАВМ не влияют на гемодинамику сердца. 12, 13, 16 Сердечный выброс, сердечный индекс, давление заклинивания легочных капилляров, частота сердечных сокращений, артериальное давление и электрокардиограмма обычно находятся в пределах нормы.Основной дефект — это шунт справа налево из легочной артерии в легочную вену, степень шунтирования — это то, что определяет клиническое воздействие на пациента. 12, 16 Если шунтирование минимально, симптомы обычно подострые или даже отсутствуют. Если шунт справа налево превышает 20% системного сердечного выброса или наблюдается снижение гемоглобина более чем на 50 г / л, у пациента будет очевидный цианоз, клубникообразование и полицитемия. В некоторых случаях ГГТ цианоз может быть скрыт анемией, вызванной носовым кровотечением или желудочно-кишечной кровью.Масса эритроцитов и объем крови обычно увеличиваются, тогда как объем плазмы в норме. 6, 12 Периферическое насыщение кислородом низкое и, как ожидалось, не нормализуется при 100% кислороде.
КЛИНИЧЕСКИЕ ВЫВОДЫ
Точный анализ клинических данных, полученных с помощью PAVM, затруднен, потому что многие из опубликованных серий частично совпадают с видами болезни; поэтому записанные данные, относящиеся к PAVM, неоднородны и часто являются неполными. Бессимптомные пациенты являются обычным явлением и составляют от 13% до 55% пациентов в разных сериях. 13– 15, 25 Таким образом, отсутствие симптомов не исключает диагноза ПАВМ. Наиболее частым симптомом является одышка при физической нагрузке, которая наблюдается у 31–67% пациентов (вставка 2). 1, 13– 17 Тяжесть одышки зависит от степени гипоксемии и величины шунта. Большинство пациентов с ПАВМ очень хорошо переносят гипоксемию и относительно или полностью бессимптомны, если артериальное давление кислорода не ниже 8.0 кПа (60 мм рт. Ст.). Носовые кровотечения, мелена и неврологические симптомы должны предупреждать врача о возможности сосуществования HHT. Носовые кровотечения относительно чаще встречаются у пациентов с ГГТ. 14, 15, 17 У значительного числа пациентов (43–67%) неврологические симптомы в анамнезе, такие как головная боль, головокружение, парез, онемение, парестезия, обморок или спутанность сознания, могут быть найденным. 15, 17 В одном исследовании классическая триада, состоящая из одышки, цианоза и клубочков, была обнаружена только у 10% пациентов с ПАВМ. 32
Вставка 2:
Клинические особенности ПАВМСимптомы
Одышка.
Носовое кровотечение.
Кровохарканье.
Сердцебиение.
Боль в груди.
Кашель.
Знаки
Брут / острые ощущения.
Клубы.
Цианоз.
Телеангиэктазия.
Полицитемия.
Анемия.
Осложнения
Гипоксемия.
Интрабронхиальный разрыв, кровохарканье.
Внутриплевральный разрыв, гемоторакс.
Парадоксальная эмболизация.
Полицитемия.
Легочная гипертензия.
Эндокардит.
Преходящая ишемическая атака.
Цереброваскулярное нарушение.
Мигрень.
Абсцесс головного мозга.
Застойная сердечная недостаточность.
Тщательное медицинское обследование позволяет выявить отклонения от нормы у 75% пациентов. 32 Наиболее частыми физическими симптомами являются цианоз, тупость и шум сосудов легких (вставка 2). 1, 13, 15 Классически шум в легких усиливается при вдохе и маневре Мюллера (форсированный вдох с закрытой голосовой щелью после полного выдоха), это вызвано увеличением легочного кровотока и уменьшено выдох и маневр Вальсальвы за счет уменьшения венозного возврата в легкие.О кожно-слизистых телеангиэктазиях сообщалось почти у двух третей пациентов с ГГТ с ПАВМ. 15, 17 Массивное кровохарканье после внутрибронхиального разрыва поражения или гемоторакса после разрыва субплеврального поражения редко, но потенциально является фатальным осложнением ПАВМ. 25, 27 Наличие симптомов обычно коррелирует с размером поражения, одиночный ПАВМ менее 2 см в диаметре на рентгенограмме грудной клетки обычно не вызывает симптомов. 13, 14
Наиболее часто сообщаемые осложнения связаны с центральной нервной системой, и частота встречаемости варьирует в разных сериях от 19% до 59%. 15, 17, 25, 33 В одном исследовании сообщенная частота различных неврологических событий была следующей: мигрень 43%, транзиторная ишемическая атака 37%, инсульт 18%, абсцесс 9% и судороги 8 %. 33 Наиболее вероятным механизмом этих неврологических событий является парадоксальная эмболия через PAVM или через сосуществующую церебральную артериовенозную мальформацию у пациентов с HHT. Менее распространенные, но опасные для жизни осложнения включают кровохарканье и гемоторакс.Кровохарканье может быть следствием внутрибронхиального разрыва ПАВМ или эндобронхиальной телеангиэктазии, а гемоторакс может быть результатом разрыва субплевральной ПАВМ. В исследовании 143 пациентов с ПАВМ, которые были направлены на эмболотерапию, 11 (8%) имели в анамнезе массивное кровохарканье или гемоторакс. 27 Легочное кровотечение было характерным симптомом у девяти из 11 пациенток, семь из 11 пациенток были женщинами, у трех из которых симптомы наблюдались во время беременности. 27
ДИАГНОСТИКА
Рентгенография грудной клетки — важный диагностический инструмент не только при диагностике, но и при последующем наблюдении за пациентами с ПАВМ.Обычная рентгенограмма грудной клетки показывает аномалии примерно у 98% пациентов. 13– 15 Классические рентгенографические признаки ПАВМ — это округлая или овальная резко очерченная масса однородной плотности, часто дольчатая и размером от 1 до 5 см в диаметре; две трети расположены в нижних долях (рис. 1 и 2). 10, 12, 13 На простой рентгенограмме грудной клетки может быть виден соединительный сосуд, исходящий от ворот. 13, 14 Томография грудной клетки, хотя обычно не используется, более точна для определения соединительных сосудов и ПАВМ. 13
Рисунок 1Задне-передняя рентгенограмма грудной клетки, показывающая большую одиночную ПАВМ в правом нижнем отделе гемиторакса.
Рисунок 2Боковой рентгеновский снимок грудной клетки показывает большую одиночную ПАВМ в правом нижнем отделе гемиторакса.
Фракция шунта, доля сердечного выброса, которая шунтируется справа налево через PAVM, повышается у 88% до 100% выбранных пациентов с PAVM. 13– 15, 34 Фракция шунта наиболее точно измеряется методом 100% кислорода, который включает измерения насыщения кислородом и артериального давления кислорода после дыхания 100% кислородом в течение 15–20 минут. Доля шунта, равная или превышающая 5% при использовании этого метода, считается ненормальной. В исследовании с участием 32 пациентов фракция шунта варьировала от 3,5% до 35%, а более высокая фракция шунта наблюдалась у пациентов с множественной ПАВМ. 34
Контрастная эхокардиография включает инъекцию взволнованного физиологического раствора или красителя в периферическую вену; он чрезвычайно чувствителен при обнаружении шунта слева направо, но не дает количественных или анатомических деталей шунта.У пациентов без шунта справа налево пузырьки воздуха или краситель могут быстро появиться в правом предсердии, а затем постепенно исчезнуть, поскольку пузырьки застревают в малом круге кровообращения. 12 В случае внутрисердечного шунта пузырьки будут визуализироваться в левом предсердии в течение одного сердечного цикла после их появления в правом предсердии. 35 Напротив, PAVM продемонстрирует задержку от трех до восьми сердечных циклов до того, как пузырьки будут визуализированы в левом предсердии. 35 Иногда, если пузырьки или контраст можно увидеть, попадая в левое предсердие через единственную легочную вену, это подтверждает ипсилатеральную анатомическую локализацию ПАВМ. Кроме того, контрастная эхокардиография позволяет оценить эффективность эмболотерапии и полезна для исключения наличия ПАВМ у членов семей пациентов с ГГТ. 36
Радионуклидное перфузионное сканирование легких является полезным дополнением в диагностике и количественной оценке ПАВМ. 36 Однако, как и в случае контрастной эхокардиографии, положительный результат не является специфическим для ПАВМ, тогда как отрицательный результат по существу исключает диагноз.Радионуклидное сканирование также позволяет количественно оценить величину шунта, результаты которого сопоставимы с методом расчета 100% кислородного шунта. 36 Как и контрастная эхокардиография, сканирование легких с помощью радионуклидной перфузии не дает информации об анатомических деталях PAVM. Несмотря на высокую отрицательную прогностическую ценность, радионуклидное перфузионное сканирование легких обычно не используется.
Компьютерная томография с контрастным усилением — ценный инструмент в диагностике и определении анатомии сосудов ПАВМ (рис. 3). 37 Remy и др. сравнили полезность компьютерной томографии с контрастным усилением и селективной ангиографии легких и обнаружили, что сканирование компьютерной томографии было значительно лучше, чем обычная ангиография при обнаружении PAVM (98 против 60%). 37 Однако ангиография была лучше способна определить ангиоархитектуру отдельных PAVM, чем компьютерная томография. Превосходство компьютерной томографии в обнаружении ПАВМ объясняется отсутствием наложения поражений на изображениях трансаксиальной компьютерной томографии.Трехмерная (3-D) спиральная компьютерная томография, относительно новый метод, который не является широко доступным, также используется для диагностики поражений легочных сосудов. В сравнительном исследовании трехмерная спиральная компьютерная томография позволила полностью проанализировать 76% ПАВМ по сравнению с 32% при обычной односторонней легочной ангиографии. 37 Использование трехмерной спиральной компьютерной томографии ограничено временем, длительной задержкой дыхания и невозможностью визуализировать большие ПАВМ. 38 Кроме того, были сообщения о случаях ложноположительного диагноза ПАВМ с помощью компьютерной томографии. 39 Таким образом, компьютерная томография с контрастным усилением является полезным и широко доступным диагностическим инструментом у пациентов с аномальной рентгенографией грудной клетки, подозрительной на ПАВМ, а также для исключения любого сопутствующего процесса.
Рисунок 3Сечение компьютерной томограммы демонстрирует хорошо описанную плотность в правой нижней доле, соединенной кровеносным сосудом.
Использование магнитно-резонансной томографии для диагностики ПАВМ ограничено по сравнению с компьютерной томографией. 40, 41 Большинство поражений в легких имеют относительно длительное время релаксации и выдают сигналы средней или высокой интенсивности. Напротив, ПАВМ и аневризмы с быстрым кровотоком в поражении приводят к потере сигнала и дают сигналы низкой интенсивности. 42 Дополнительные поражения с низкой интенсивностью сигнала включают воздушную кисту, кальцинированное поражение, фиброзный рубец, кистозное поражение и гематому. Эти поражения затрудняют дифференциацию ПАВМ от этих поражений с помощью стандартной техники магнитно-резонансной томографии, поэтому было предложено применение дополнительных методов для визуализации поражений легочных сосудов. 40, 41 Имеются сообщения об отдельных случаях успешной диагностики ПАВМ с помощью магнитно-резонансной ангиографии, исключающей необходимость в ангиографии легких. 42 Основными причинами, ограничивающими использование магнитно-резонансной ангиографии для рутинного использования, являются ограниченная доступность, относительная стоимость и потребность в высокоспециализированном персонале для интерпретации данных.
Несмотря на все достижения в методах, упомянутых до сих пор, легочная ангиография остается золотым стандартом в диагностике ПАВМ (рис. 4). 1, 12, 14, 16 Легочная ангиография оправдана для подтверждения диагноза практически во всех случаях. Легочная ангиограмма не только идентифицирует PAVM, но также дополнительно определяет ангиоархитектуру легочной сосудистой сети, которая необходима перед терапевтической эмболизацией или хирургической резекцией. Ангиографию следует выполнять на всех участках легкого для поиска любых непредвиденных ПАВМ и источника внутригрудных или внегрудных сосудистых коммуникаций.Компьютерная томография и магнитно-резонансная ангиография для диагностики ПАВМ должны быть зарезервированы для тех пациентов, которые не могут пройти ангиографию, или для последующего наблюдения за пациентами с доказанной ПАВМ.
Рисунок 4Ангиограмма, показывающая большую одиночную ПАВМ правой нижней доли с единственной артерией.
У некоторых пациентов с нормальной рентгенограммой грудной клетки наличие гипоксемии означает наличие небольшого PAVM, вызывающего шунт.Компьютерная томография с контрастным усилением может показать несколько небольших ПАВМ, которые иногда не видны на легочной ангиографии из-за их ангиографически малого размера. Клиническое значение этих небольших PAVM в настоящее время неясно.
В нашем учреждении компьютерная томография с контрастным усилением выполняется при обнаружении аномалии рентгенограммы грудной клетки, подозрительной на ПАВМ. Контрастная эхокардиография проводится для определения наличия шунта справа налево, а фракция шунта определяется методом 100% кислорода.Наконец, если пациент подходит для дальнейшего вмешательства, проводится ангиография легких для определения анатомических деталей поражения.
ЛЕЧЕНИЕ
Хотя о первой успешной хирургической резекции ПАВМ было сообщено в 1942 г., 7 единого мнения относительно лечения ПАВМ достигнуто не было; Одна из причин — неопределенность естественной истории ПАВМ. Нет ни одного проспективного исследования пациентов, которые были рандомизированы для лечения по сравнению только с наблюдением.Имеются данные о том, что ПАВМ прогрессивно увеличиваются с течением времени, а частота прогрессирования выше у пациентов с нелеченой ПАВМ. 1, 13, 15, 32 Заболеваемость, связанная с ПАВМ, составляла до 50% у нелеченных пациентов по сравнению с 3% у пациентов, получавших лечение. 13, 15, 32 В более ранних исследованиях наблюдалось значительное совпадение случаев, что затрудняет оценку смертности. 1, 13– 17 В этих исследованиях показатель смертности колеблется от 0% до 55%. 1, 13, 15, 32 Несмотря на ограниченную информацию о естественном течении ПАВМ, имеющиеся данные предполагают, что лечение следует предлагать всем симптоматическим пациентам и бессимптомным пациентам с поражениями менее 2 см в диаметре. рентгенография грудной клетки. 14 Цель лечения — профилактика неврологических осложнений, прогрессирующей гипоксии и ее последствий, сердечной недостаточности с высоким выбросом.
С момента первой успешной резекции ПАВМ в 1942 году хирургическое вмешательство было единственным доступным лечением до 1978 года, когда Taylor и др. сообщили о первой успешной чрескожной эмболизации. 7, 11 В настоящее время предпочтительным лечением для большинства пациентов с ПАВМ является чрескожная эмболотерапия с использованием спиралей или баллонов; этот метод во многом заменил хирургическое вмешательство. 33, 34, 43– 45 Эмболотерапия, будучи менее инвазивной и легко повторяемой, имеет определенные преимущества перед хирургическим вмешательством.Для эмболизации использовались два метода — баллоны и металлические спирали. У каждого метода есть свои преимущества, недостатки и сложности. 33, 34, 43, 44 Оба метода включают локализацию ПАВМ с помощью ангиографии с последующей избирательной катетеризацией питающей артерии. 33, 43 При спиральной эмболизации кончик катетера располагается как можно ближе к шейке ПАВМ, стальная спираль продвигается через катетер и освобождается в этой точке. 43 Затем повторяют ангиографию, чтобы убедиться в правильном положении спирали и прекращении кровотока через ПАВМ (рис. 5 и 6). При баллонной эмболизации после локализации ПАВМ с помощью ангиографии баллонный катетер заменяют по проволочному проводнику и помещают на шейку сосуда для кормления. 33 Баллон надувают и повторяют ангиографию, чтобы убедиться в окклюзии сосуда. Если нет потока через PAVM, баллон отсоединяется.
Рисунок 5Рентгенограмма грудной клетки, показывающая полную окклюзию ПАВМ после спиральной эмболизации.
Рисунок 6Ангиограмма, показывающая скопление катушек, вызывающее полную окклюзию ПАВМ.
Результаты эмболизации представлены в таблице 1; Всего было закрыто 808 ПАВМ у 288 пациентов. Спиральная эмболизация применялась несколько чаще, чем баллонная. Общий показатель успеха составил более 99% (808 попыток из 803 закрытых ПАВМ). В этих сериях не было зарегистрировано летальных исходов. 33, 34, 43– 45 Наиболее часто встречающимся осложнением была самоограничивающаяся плевритная боль в груди, которая наблюдалась почти у 13% пациентов. 33, 43, 46 Частота плевритной боли в груди была выше (31%) у пациентов с большими ПАВМ (питающий сосуд> 8 мм). 44 Инфаркт легкого рентгенологически наблюдался у 3% пациентов. 33, 45 Воздушная эмболия при эмболизации встречается редко, но может вызывать преходящие симптомы, такие как стенокардия, брадикардия и периоральные парестезии. 33 Другие сообщенные осложнения включают миграцию устройства, разрыв миокарда, нарушение мозгового кровообращения, сосудистое повреждение, раннее сдутие баллона, тромбоз глубоких вен и легочную гипертензию. 33, 46, 47 Таким образом, современные методы эмболизации с минимальной заболеваемостью и отсутствием смертности делают радиологическое вмешательство первой линией лечения ПАВМ. Эмболотерапия является подходящей альтернативой хирургическому вмешательству у пожилых людей, которые не подходят для хирургического вмешательства, у пациентов с множественными поражениями и пациентов, которые отказываются от операции. В нашем учреждении все пациенты с ПАВМ проходят обследование интервенционным радиологом на предмет эмболотерапии перед тем, как быть допущены к операции.
Стол 1Исход пациентов, перенесших эмболизацию по поводу ПАВМ
Хирургическая резекция ПАВМ показана пациентам, которые не прошли эмболотерапию, у которых развилось серьезное кровотечение, несмотря на эмболотерапию, у которых имеется внутриплевральный разрыв ПАВМ или имеется неизлечимая аллергия на контраст и поражения, не поддающиеся эмболотерапии. Были использованы различные хирургические методы, включая местное иссечение, сегментарную резекцию, лобэктомию, лигирование и даже пневмонэктомию.По возможности предпочтительным методом является легкосохраняющая резекция, местная резекция или сегментэктомия. При обширной двусторонней ПАВМ выполнялись этапные двусторонние торакотомии. 48 В последнее время при резекции небольшой ПАВМ применялась торакоскопия с использованием видео. 49 Хирургия ПАВМ имеет тот же риск, что и любая другая процедура торакальной хирургии, но при правильном выполнении у хорошо отобранных пациентов она приводит к минимальной заболеваемости и смертности. 10, 13, 15 Сообщенная смертность в серии случаев, опубликованной после 1960 г., равна нулю. 13– 15, 34 Таким образом, хирургическая резекция ПАВМ является приемлемым вариантом для тех пациентов, которые не поддаются эмболотерапии. Это связано с минимальной смертностью и заболеваемостью и требует пребывания в больнице.
Смертность и заболеваемость при нелеченных ПАВМ показана в таблице 2.
Стол 2Смертность и заболеваемость при нелеченных ПАВМ
ЗАКЛЮЧЕНИЕ
ПАВМ — необычная клиническая проблема.Классическая триада, состоящая из одышки при физической нагрузке, цианоза и клубов, должна предупредить врача о возможности ПАВМ. Между PAVM и HHT существует сильная связь. Все пациенты с ПАВМ должны быть обследованы на предмет церебральной артериовенозной мальформации с помощью компьютерной томографии головы с контрастным усилением или магнитно-резонансной томографии. Рентгенограмма грудной клетки часто предполагает диагноз ПАВМ, а компьютерная томография с контрастным усилением или легочная ангиография обычно являются диагностическими. Контрастная эхокардиография подтверждает наличие шунта справа налево, и фракция шунта может быть измерена методом 100% кислорода или сканированием перфузии легких с помощью радионуклидов.Перед эмболотерапией или хирургическим вмешательством необходима легочная ангиография, чтобы задокументировать количество и расположение всех поражений. Упрощенный подход к диагностике и / или последующему наблюдению за ПАВМ представлен на рис. 7. Эмболотерапия, если таковая доступна, является относительно безопасной и эффективной процедурой и предпочтительным методом лечения ПАВМ. Сохраняющая резекция легких — оптимальный вариант для пациентов с симптомами, у которых эмболотерапия оказалась безуспешной или технически неосуществимой. Риск серийного роста скрытых очагов поражения и реканализации ранее эмболизированной ПАВМ диктует необходимость регулярного наблюдения за пациентами.
Рисунок 7Подход к пациентам с подозрением на ПАВМ или для последующего наблюдения за пациентами с ПАВМ.
ССЫЛКИ
- ↵
Стрингер С.Дж. , Стэнли А.Л., Бейтс Р.К., и др. . Легочные артериовенозные свищи. Am J Surg1955: 89: 1054–80.
- ↵
Ле Ру ВТ . Легочные гамартомы. Thorax1964; 19: 236–43.
- ↵
Чертон Т . Множественные аневризмы легочной артерии. BMJ1897; я: 1223.
- ↵
Wilkins GD . Ein Fall von multiplen pulmonalis anerysmen. Бейтр Клинис Tuberk1917; 38: 1–10.
- ↵
Родос CB . Кавернозные гемангиомы легкого с вторичной полицитемией. JAMA1938; 110: 1914–5.
- ↵
Smith HL , Horton BT.Артериовенозный свищ легкого, связанный с истинной полицитемией; отчет о случае, в котором диагноз был поставлен клинически. Am Heart J1939; 18: 589–92.
- ↵
Hepburn J , Dauphinee JA. Успешное удаление гемангиомы легкого с последующим исчезновением полицитемии. Am J Med Sci, 1942; 204: 681–7.
- ↵
Packard GB , Уоринг JJ. Артериовенозный свищ легкого лечится перевязкой легочной артерии.Arch Surg1945; 56: 724–40.
- ↵
Lindskog EE , Liebow AA, Lausel H, и др. . Легочная артериовенозная аневризма. Энн Сург 1950; 132: 591–600.
- ↵
Bosher LH , Blake DA, Byrd BR. Анализ патологической анатомии легочных артериовенозных аневризм с особым упором на применимость местного иссечения. Хирургия, 1959; 45: 91–104.
- ↵
Тейлор Б.Г. , Кодкерилл Е.М., Манфреди Ф., и др. .Лечебная эмболизация легочной артерии при легочно-артериовенозной фистуле. Am J Med1978; 64: 360–5.
- ↵
Prager RL , Law KH, Bender HW Jr. Артериовенозный свищ легкого. Энн Торак Сург, 1983; 26: 231–9.
- ↵
Dines DE , Arms RA, Bernatz PE, и др. . Легочные артериовенозные свищи. Mayo Clin Proc, 1974; 49: 460–5.
- ↵
Dines DE , Deward JB, Bernatz PE.Легочный артериовенозный свищ. Mayo Clin Proc, 1983; 58: 176–81.
- ↵
Sluiter-Eringa H , Orie NGM, Slutier HJ. Легочный артериовенозный свищ: диагностика и прогноз у пациентов без жалоб. Am Rev Respir Dis1969; 100: 177–84.
- ↵
Monsour KA , Hatcher CR Jr, Logan WD, и др. . Легочный артериовенозный свищ. Am Surg1970; 37: 203–8.
- ↵
Hodgson CH , Kaye RL.Легочный артериовенозный свищ и наследственная телеангиэктазия. Dis Chest, 1963; 43: 449–55.
- ↵
Марчук Д.А. . Молекулярно-генетические наследственные геморрагические телеангиэктазии. Chest1997; 111: 79–82S.
- ↵
Porteous MEM , Curtis A, Williams O, и др. . Генетическая гетерогенность наследственной геморрагической телеангиэктазии. J Med Genet1994; 31: 925–6.
- ↵
Symbas PN , Goldman M, Erbesfeld MH, и др. .Легочный артериовенозный свищ, аневризма легочной артерии и другие сосудистые изменения легкого в результате проникающей травмы. Энн Сург 1980; 191: 336–40.
Мур JW , Кирби WC, Мэдден WA, и др. . Развитие легочных артериовенозных мальформаций после операции по модифицированному Фонтану. J. Thorac Cardiovasc Surg, 1989; 98: 1045–50.
Пирс Дж. А. , Рейган В.П., Кимбалл Р.В.Необычные случаи легочных артериовенозных свищей, причиной которых является рак щитовидной железы. N Engl J Med1959; 260: 901–7.
LeRoux T , Gibb BH, Wainwright J. Легочный артериовенозный свищ с бильгарциальной легочной гипертензией. Br Heart J1970; 32: 571–4.
- ↵
Камей К. , Кусумото К., Судзуки Т. Легочный амилоидоз с легочной артериовенозной фистулой.Chest1989; 96: 1435–6.
- ↵
Esplin MS , Varner MW. Прогрессирование легочной артериовенозной мальформации во время беременности. Obstet Gynecol Surv, 1997; 52: 248–53.
Hoffman R , Robins R. Развивающийся легочный узел: множественные легочные артериовенозные свищи. AJR Am J Roentgenol 1974; 120: 861–4.
- ↵
Ference BA , Shannon TM, White RI Jr, et al. Опасное для жизни легочное кровотечение с легочными артериовенозными мальформациями и наследственной геморрагической телеангиэктазией. Chest1994; 106: 1387–90.
- ↵
Мур Б.П. . Легочные артериовенозные свищи. Thorax1969; 24: 381.
- ↵
Schumaker HB , Waldhausen JA. Легочные артериовенозные свищи у детей. Энн Сург, 1963; 158: 713–20.
- ↵
Anabtawi IN , Ellison RG, Ellison LT.Легочные артериовенозные аневризмы и свищи. Энн Торак Сург, 1965; 1: 277–85.
- ↵
Cooley DA , McNamara DG. Легочная телеангиэктазия: отчет о случае, подтвержденном биопсией легких. J Thorac Surg1954; 27: 614–22.
- ↵
Puskas JD , Allen MS, Moncure AC, и др. . Легочные артериовенозные мальформации: варианты лечения. Ann Thorac Surg 1993; 56: 253–8.
- ↵
White RI Jr , Lynch-Nyhan A, Terry P, и др. . Легочные артериовенозные мальформации: методы и отдаленные результаты эмболотерапии. Радиология 1988; 169: 663–9.
- ↵
Haitjema TJ , Overtoom TTC, Westermann CJJ, и др. . Эмболизация легочных артериовенозных мальформаций: результаты и наблюдение у 32 пациентов. Thorax1995; 50: 719–23.
- ↵
Барзилай Б . Wagoner AD, Spesset C, и др. . Двумерная контрастная эхокардиография при дефекте и динамическом наблюдении врожденных легочных артериовенозных мальформаций. Am J Cardiol1991; 68: 1507–10.
- ↵
Whyte MKB , Peters AM, Hughes JMB, и др. . Количественная оценка шунта справа налево в покое и при физической нагрузке у пациентов с легочными артериовенозными мальформациями.Thorax1992; 47: 790–6.
- ↵
Реми Дж. , Реми-Жардин М., Ваттинн Л., и др. Легочная артериовенозная мальформация: оценка с помощью КТ грудной клетки до и после лечения. Радиология, 1992; 182: 809–16.
- ↵
Реми Дж. , Реми-Жардин М., Жиравд Ф., и др. . Ангиоархитектура легочных артериовенозных мальформаций: клиническое применение трехмерной спиральной компьютерной томографии.Радиология 1996; 191: 657–64.
- ↵
Halbsguth A , Schlze W, Ungeheuer E, и др. . Ловушка в КТ-диагностике легочных артериовенозных мальформаций. J Comput Assist Tomogr1983; 7: 710–2.
- ↵
Сильверман Дж. М. , Джубиен П.Дж., Херкенс Р.Дж., и др. . Оценка легочной артериовенозной мальформации с помощью магнитно-резонансной томографии. Chest1994; 106: 1333–8.
- ↵
Rotondo AM , Scialpi M, Scialpic C. PAVM: оценка с помощью МР-ангиографии. AJR Am J Roentgenol1997; 168: 847–9.
- ↵
Браун Дж. Дж. , Гилберт Т., Гамсу Г., и др. . МРТ поражений легких с низкой интенсивностью сигнала: с использованием чувствительных к потоку методов. J Comput Assist Tomogr 1988; 12: 560–64.
- ↵
Dutton JAE , Jackson JE, Huges JMB, и др. .Легочные артериовенозные мальформации: результаты лечения спиральной эмболизацией у 53 пациентов. AJR Am J Roentgenol1995; 165: 1119–25.
- ↵
Saluja S , Sitko L, Lee RW, et al. Эмболотерапия АВМ легочной артерии съемными баллонами: долговечность и эффективность. J Vasc Interv Radiol1999; 10: 883–9.
- ↵
Lee RW , White RI, Egglin TK, и др. .Эмболотерапия крупных легочных артериовенозных мальформаций: отдаленные результаты. Ann Thorac Surg 1997; 64: 930–40.
- ↵
Реми-Жардин Р.М. , Ваттинн Л., Реми Дж. Транскатетерная окклюзия циркуляции легочной артерии и кровоснабжения: неудачи, инциденты и осложнения. Радиология, 1991; 180: 699–705.
- ↵
Haitjema T , ten Berg JM, Overtoon TTC, и др. .Необычные осложнения после эмболизации легочно-артериовенозной фистулы. Chest 1996; 109: 1601–6.
- ↵
Brown SE , Wright PW, Renner JW, и др. . Этапные двусторонние торакотомии по поводу множественных легочных артериовенозных мальформаций, осложняющих наследственную геморрагическую телеангиэктазию. J. Thorac Cardiovasc Surg, 1982; 83: 285–9.
- ↵
Minami M , Fujii Y, Mizuta T, et al. Видео-торакоскопическое иссечение легочного артериовенозного свища. J. Thorac Cardiovasc Surg, 1996; 112: 1395–7.
- ↵
Dutton JAE , Jackson JE, Hughes JMB, и др. . Легочные артериовенозные мальформации: результаты лечения спиральной эмболизацией у 53 пациентов. AJR Am J Roentgenol1995; 165: 1119–25.
- ↵
Lee DW , White RI, Egglin TK, et al. Эмболотерапия крупных легочных артериовенозных мальформаций: отдаленные результаты. Энн Торак Сург 1997; 64: 930–9.
- ↵
Saluja S , Sitko I, Lee DW, и др. Эмболотерапия легочных артериовенозных мальформаций с помощью съемного баллона: долговечность и эффективность. J Vasc Interv Radiol1999; 10: 883–9.
- ↵
Yater WM , Finnegan J, Griffin HM.Легочный артериовенозный свищ (варикозное расширение вен). JAMA1949; 141: 581–9.
- ↵
Мури JW . Артериовенозные аневризмы легких. Am J Surg1955; 89: 265–71.

 250 ЛЕ: 50 шт.
250 ЛЕ: 50 шт.
 4000 анти-Ха МЕ/0.4 мл: амп. 2, 5 или 10 шт., шприцы 2 или 10 шт.
4000 анти-Ха МЕ/0.4 мл: амп. 2, 5 или 10 шт., шприцы 2 или 10 шт. 8000 анти-Ха МЕ/0.8 мл: амп. 2, 5 или 10 шт., шприцы 2 или 10 шт.
8000 анти-Ха МЕ/0.8 мл: амп. 2, 5 или 10 шт., шприцы 2 или 10 шт. кишечнорастворимые, покр. пленочной оболочкой, 100 мг: 7, 10, 14, 20, 21, 28, 30, 35, 42, 50, 60, 70, 84, 100 или 140 шт.
кишечнорастворимые, покр. пленочной оболочкой, 100 мг: 7, 10, 14, 20, 21, 28, 30, 35, 42, 50, 60, 70, 84, 100 или 140 шт. кишечнорастворимые, покр. пленочной оболочкой, 150 мг: 20, 30 или 50 шт.
кишечнорастворимые, покр. пленочной оболочкой, 150 мг: 20, 30 или 50 шт. , покр. кишечнорастворимой оболочкой, 100 мг: 10, 20, 30 или 60 шт.
, покр. кишечнорастворимой оболочкой, 100 мг: 10, 20, 30 или 60 шт. , покр. кишечнорастворимой оболочкой, 300 мг: 10, 20, 30, 50, 100, 200, 300, 500 или 1000 шт.
, покр. кишечнорастворимой оболочкой, 300 мг: 10, 20, 30, 50, 100, 200, 300, 500 или 1000 шт. , покр. кишечнорастворимой оболочкой, 50 мг: 10, 20, 30, 50 или 100 шт.
, покр. кишечнорастворимой оболочкой, 50 мг: 10, 20, 30, 50 или 100 шт. , покр. кишечнорастворимой оболочкой, 300 мг: 20, 28 или 56 шт.
, покр. кишечнорастворимой оболочкой, 300 мг: 20, 28 или 56 шт. 10, 100, 250 или 500 шт.
10, 100, 250 или 500 шт. 100 мг: 10, 14, 30, 42 или 50 шт.
100 мг: 10, 14, 30, 42 или 50 шт. 100 мг: 10, 20, 30, 40 или 50 шт.
100 мг: 10, 20, 30, 40 или 50 шт. , покр. пленочной оболочкой, 10 мг: 10, 20 или 30 шт.
, покр. пленочной оболочкой, 10 мг: 10, 20 или 30 шт. , покр. оболочкой, 10 мг: 28 шт.
, покр. оболочкой, 10 мг: 28 шт. , покр. оболочкой, 40 мг: 28 шт.
, покр. оболочкой, 40 мг: 28 шт. , покр. пленочной оболочкой, 5 мг: 28, 30, 56, 60, 84 или 90 шт.
, покр. пленочной оболочкой, 5 мг: 28, 30, 56, 60, 84 или 90 шт.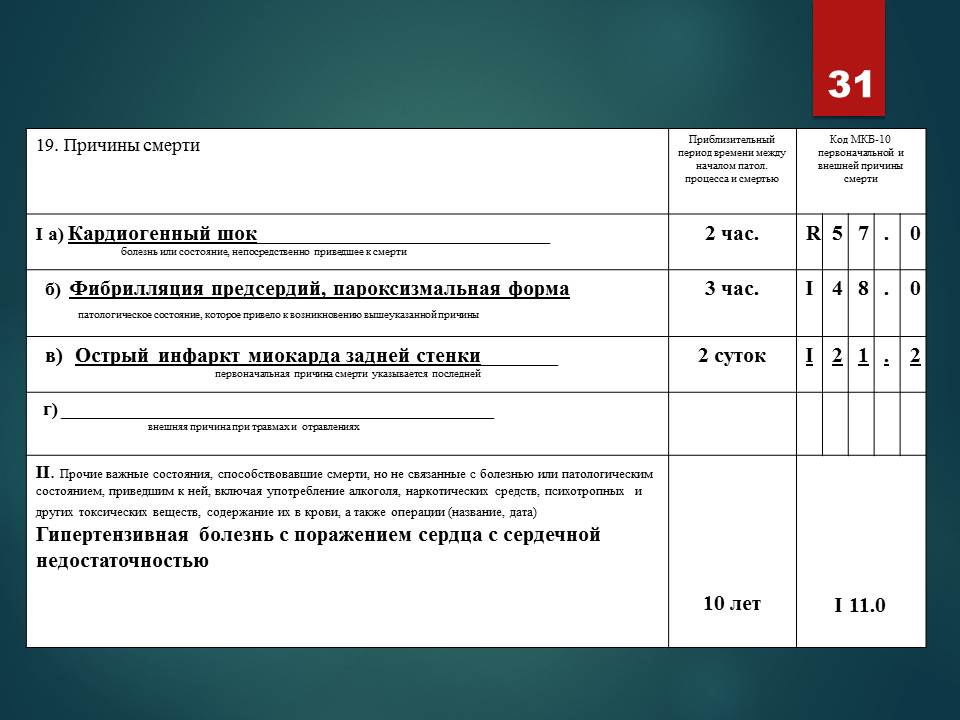 0, I 21.0,
0, I 21.0, 12.004.010(Транслюминальная баллонная ангиопластика ствола левой коронарной артерии)
12.004.010(Транслюминальная баллонная ангиопластика ствола левой коронарной артерии) 12.004.006 (Коронарное шунтирование в сочетании с трансмиокардиальной лазерной реваскуляризацией сердца)
12.004.006 (Коронарное шунтирование в сочетании с трансмиокардиальной лазерной реваскуляризацией сердца)