норма размеров на УЗИ, какие отклонения учитывают
 При обследовании печени специалист обращает внимание на различные анатомические структуры и их параметры. Особенно его интересует воротная вена на УЗИ. Ее увеличение может быть единственным эхографическим признаком портальной гипертензии – опасного состояния, которое часто сопровождает хронические патологии печени.
При обследовании печени специалист обращает внимание на различные анатомические структуры и их параметры. Особенно его интересует воротная вена на УЗИ. Ее увеличение может быть единственным эхографическим признаком портальной гипертензии – опасного состояния, которое часто сопровождает хронические патологии печени.
Но каковую роль играет воротная вена, чем она отличается от других сосудов, почему ее изменения имеют большую диагностическую ценность? Ответы на эти вопросы мы дадим в статье.
Анатомические особенности кровообращения и физиологическая роль
Печень – особенный орган. В нем параллельно существуют две венозные системы кровообращения. Первая – типичная для всех анатомических структур человеческого тела. По печеночным сосудам бедная на кислород кровь течет от органа в нижнюю полую вену, а затем в правые отделы сердца.
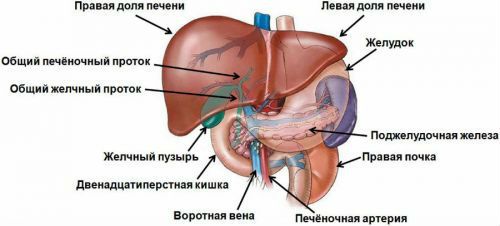
Вторая система – уникальная. Воротная вена – это крупный сосуд, который образуется при слиянии верхней и нижней брыжеечных, и селезеночной вен. Сюда поступает венозная кровь со всех непарных органов брюшной полости (желудка, кишечника, поджелудочной железы, селезенки). Образованный сосуд входит через «ворота печени» – анатомическое образование, где находятся наиболее крупные сосуды органа.


Важность наличия этого сосуда трудно переоценить. Поскольку основная роль печени – проведения различных метаболических и биохимических процессов, необходимо чтобы сюда поступали нутриенты, которые усваиваются в кишечнике. Здесь они проходят процессы конъюгации – связывания белками, входят в складные процессы образования других необходимых веществ, или остаются в «резервном пуле».
Также воротная вена связывает селезенку с печенью. Эти органы объединяет их роль в процессах образования и уничтожения форменных элементов крови и клеток иммунной защиты. Поэтому при многих заболеваниях (с поражением иммунной системы) наблюдается гепатоспленомегалия – одновременное увеличение селезенки и печени.
Методики диагностики патологии
Ультразвуковая методика
Наиболее простым методом диагностики патологий воротной вены является проведение ультразвукового исследования. Использование его позволяет безболезненно и качественно визуализировать сосуд и окружающие структуры. Использование доплер-эффекта повышает точность диагностического мероприятия, позволяет обнаружить участки кровяного застоя или тромбоза. Обычно диагностику патологий воротной вены проводят в комплексе обследования органов брюшной полости.
Для хорошей информативности исследования советуется проводить УЗИ на «голодный желудок». При наличии склонности к запорам или метеоризму – предварительно назначают специальную диету, которая позволяет разгрузить кишечник.

Несомненным преимуществом ультразвуковой методики является ее доступность. Сегодня аппарат УЗИ есть не только в областных центрах, но и в небольших больницах или поликлиниках в регионах.
Исследование можно проводить пациентам любого возраста, и оно фактически не имеет противопоказаний. Поскольку ультразвук не вредит развитию плода и не уменьшает продукцию грудного молока, то диагностику можно проводить и в период беременности или лактации.
Другие возможности

Кроме УЗИ обследования воротную вену можно обследовать и рентгенологическими методами. Наиболее ценная – компьютерная томография с внутривенным введением контраста. Она позволяет визуализировать ее на всем протяжении. После получения серии снимков в томографе, компьютер их обрабатывает и создает трехмерное изображение, которое изучает специалист.
При этом хорошо видны всевозможные патологии воротной вены (аномалии развития, портальная гипертензия, тромбоз). Однако КТ с контрастом имеет многочисленные противопоказания. Ее нельзя проводить в период беременности, при наличии почечной недостаточности или заболеваний щитовидной железы, которые сопровождаются тиреотоксикозом.
 Вторая возможность – проведение магнитно-резонансной томографии (МРТ). Эта методика использует феномен резонанса отдельных атомных ядер, который фиксируется специальными датчиками. Это позволяет создать картинку анатомии внутренних органов человека с большой точностью.
Вторая возможность – проведение магнитно-резонансной томографии (МРТ). Эта методика использует феномен резонанса отдельных атомных ядер, который фиксируется специальными датчиками. Это позволяет создать картинку анатомии внутренних органов человека с большой точностью.
МРТ противопоказано пациентам с имплантированными ферромагнитными элементами (электрокардиостимуляторы, инсулиновые помпы, пластины), клаустрофобией и массой тела более 120 кг. Также недостаток методики – ее более высокая стоимость по сравнению с УЗИ, и меньшая доступность. Поэтому ее используют, если после проведения ультразвукового обследования остались нерешенные вопросы.
Нормальные УЗИ характеристики у взрослых
При ультразвуковом исследовании сосуд у взрослых пациентов изучается при осмотре брюшной полости. Воротная вена печени норма по УЗИ следующая:
- Сосуд образуется при слитии 3 сосудов, которые отходят от органов брюшной полости.
- Стенка – ровная, без выпуклостей или деформаций.
- Ток крови в полости сосуда – равномерный, тромбы (около стенок) отсутствуют.
- В области ворот проводится оценка диаметра. Он измеряется перпендикулярно к ходу вены в наиболее широком месте. В здорового пациента норма размера воротной вены печени не превышает 13 мм, а показатели величины просвета более 15 мм свидетельствуют о наличии портальной гипертензии.
- Ветви сосуда в паренхиме печени должны отходить перпендикулярно или под острым углом (<90°).
- Также особенно тщательно исследуют наличие портокавальных анастомозов. Это резко увеличенные сосуды, которые соединяют воротную и нижнюю полую вены. В здорового пациента они не видны при ультразвуковом исследовании.
- При онкологических процессах кишечника или желудка метастазы часто определяются в стенке сосуда, что усложняет кровоток и является неблагоприятным признаком.

Нормальные УЗИ характеристики у детей
Основным отличием нормы характеристик воротной вены по УЗИ у детей является их размер, показатели которого сильно изменяются в разных возрастных группах:
| Возраст ребенка, лет | Диаметр сосуда, мм |
| 1-2 | 2,8-5,8 |
| 3-4 | 3,4-7,0 |
| 5-6 | 4,2-7,5 |
| 7-8 | 4,4-8,6 |
| 9-10 | 4,8-9,5 |
| 11-12 | 5,0-10,1 |
| 13-14 | 5,5-10,2 |
| 15-16 | 5,4-10,8 |
 В раннем детском возрасте особое внимание уделяют врожденным аномалиям развития. В норме не должно быть атрезии (недоразвития), стеноза (резкого суживания), портокавальных анастомозов (крупных соединяющих сосудов с нижней или верхней полой веной). Тогда происходит резкое увеличение размеров портальной вены печени.
В раннем детском возрасте особое внимание уделяют врожденным аномалиям развития. В норме не должно быть атрезии (недоразвития), стеноза (резкого суживания), портокавальных анастомозов (крупных соединяющих сосудов с нижней или верхней полой веной). Тогда происходит резкое увеличение размеров портальной вены печени.
Обнаружение этих нарушений – прямое показание к неотложному оперативному вмешательству.
Полезное видео
Что собой представляет воротная вена печени можно узнать из этого видео.
На что еще обращают внимание
При УЗИ диагностике часто одного отклонения от нормы воротной вены недостаточно.

Для подтверждения диагноза обращают внимание на:
- состояние пупочного канатика;
- размеры, однородность и структуру паренхимы печени;
- характеристики селезенки и ее сосудов;
- наличие/отсутствие свободной жидкости в брюшной полости;
- состояние желчевыводящих протоков, наличие в них конкрементов.

После завершения исследования пациенту или лечащему врачу выдается заключение, в котором указаны нормы, а также обнаруженные отклонения. Часто этого достаточно для постановки диагноза.
Воротная вена печени: норма размеров, заболевания, диагностика
Воротная вена печени (ВВ, портальная вена) представляет собой крупный ствол, в который поступает кровь из селезенки, кишечника и желудка. Затем она перемещается в печень. Орган обеспечивает очищение крови, и она снова поступает в общее русло.
Система воротной вены
Анатомическое строение воротной вены сложное. Ствол имеет множество ответвлений на венулы и прочие различные по диаметру кровеносные русла. Портальная система представляет собой еще один круг кровотока, назначением которой является очистка плазмы крови от продуктов распада и токсических компонентов.
Ряд заболеваний отражается на изменении кровотока по системе воротной вены
Изменившиеся размеры воротной вены позволяют диагностировать определенные патологии. Ее нормальная длина равна 6–8 см, а диаметр – не больше 1,5 см.
Возможные патологии
Чаще всего встречаются следующие патологии воротной вены:
- тромбоз;
- портальная гипертензия;
- кавернозная трансформация;
- пилефлебит.
Тромбоз ВВ
Тромбоз воротной вены представляет собою тяжелую патологию, при котором в ее просвете формируются кровяные сгустки, препятствующие ее оттоку после очищения. При отсутствии лечения диагностируется увеличение сосудистого давления. В итоге развивается портальная гипертензия.
К основным причинам формирования патологии принято относить:
- циррозное поражение печени;
- злокачественные новообразования ЖКТ;
- воспаление пупочной вены в процессе постановки катетеров младенцам;
- воспаления органов пищеварительной системы;
- травмы и хирургия селезенки, печени, желчного пузыря;
- нарушение свертываемости крови;
- инфекции.
К редким причинам развития тромбоза относят: период гестации, продолжительный прием оральных контрацептивов. Симптомами заболевания становятся: сильный болевой синдром, приступы тошноты, заканчивающиеся рвотой, диспепсические расстройства, повышение температуры тела, геморроидальные кровотечения (иногда).
Для прогрессирующей хронической формы тромбоза – при условии частичного сохранения проходимости воротной вены – типична следующая симптоматика: скопление жидкости в брюшной полости, увеличение размера селезенки, болезненность/чувство тяжести в области левого подреберья, расширение вен пищевода, что увеличивает риск развития кровотечения.
Эхограмма — один из используемых методов исследования
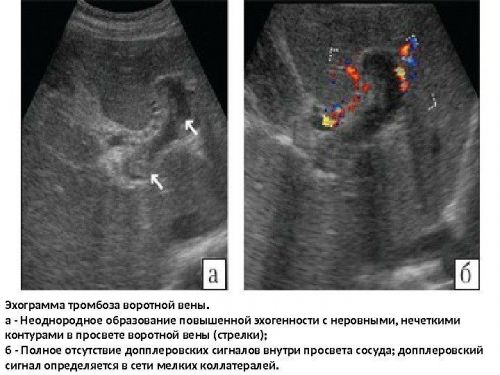
Основной способ диагностирования тромбоза – проведение УЗИ-исследования. На мониторе тромб определяется как гиперэхогенное (плотное) образование, заполняющее и венозный просвет и ветви. Тромбы небольших размеров выявляются во время эндоскопического УЗИ. Методики КТ и МРТ позволяют выявить точные причины патологии и выявить сопутствующие патологии.
Важно! Допплерометрия показывает полное отсутствие кровотока в зоне формирования тромба.
Кавернозная трансформация
Патология развивается на фоне врожденных пороков формирования вен – сужения, полного/частичного отсутствия. В этом случае в области ствола воротной вены обнаруживается кавернома. Она представляет собой множество мелких сосудиков, в определенной степени компенсирующих нарушение кровообращение портальной системы.
Кавернозная трансформация, выявленная в детском возрасте, является признаком врожденного нарушения строения сосудистой системы печени. У взрослых людей кавернозное образование указывает на развитие портальной гипертензии, спровоцированной гепатитом либо циррозом.
Синдром портальной гипертензии
Портальная гипертензия – патологическое состояние, характеризующееся увеличением давления в портальной системе. Становится причиной формирования тромбов. Физиологическая норма давления в воротной вене – не выше 10 мм рт. ст. Повышение этого показателя на 2 и больше единиц становится поводом для диагностирования портальной гипертензии.
Провоцирующими патологию факторами становятся:
- цирроз печени;
- тромбоз печеночных вен;
- гепатиты различного происхождения;
- тяжелые сердечные патологии;
- нарушения обменных процессов;
- тромбы селезеночных вен и воротной вены.
Клиническая картина портальной гипертензии выглядит следующим образом: диспепсическая симптоматика; тяжесть в области левого подреберья, желтуха, снижение веса, общая слабость.
Характерный признак синдрома – увеличение объема селезенки. Причиной становится венозный застой. Кровь не может покинуть пределы органа из-за закупорки вен селезенки. Кроме спленомегалии, отмечается скопление жидкости в брюшной полости, а также варикозное расширение вен нижней части пищевода.
Ультразвуковая диагностика позволяет дифференцировать патологию
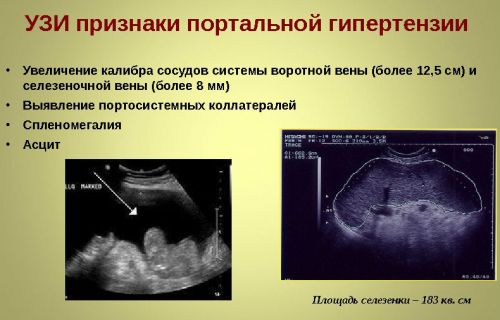
В ходе УЗИ-исследования выявляются увеличенные в размерах печень и селезенка, скопление жидкости. Размеры воротной вены и кровоток оцениваются с помощью допплерографии. Для портальной гипертензии характерно увеличение ее диаметра, а также расширение верхней брыжеечной и селезеночной вен.
Пилефлебит
Среди воспалительных процессов ведущее место занимает гнойное воспаление воротной вены – пилефлебит. Провоцирующим фактором чаще всего выступает острый аппендицит. При отсутствии лечения происходит некротизация тканей печени, завершающаяся смертью человека.
Заболевание не имеет характерной симптоматики. Клиническая картина выглядит следующим образом:
- сильный жар; озноб;
- появляются признаки отравления;
- сильные боли в животе;
- внутреннее кровоизлияние в области вен пищевода и/или желудка;
- желтуха, вызванная поражение паренхимы печени.
Лабораторные исследования показывают увеличение концентрации лейкоцитов, повышение скорости оседания эритроцитов. Такое смещение показателей указывает на острое гнойное воспаление. Подтвердить диагноз можно только при помощи УЗИ, МРТ и КТ.
Читайте также:
Симптомы патологий воротной вены и вероятные осложнения
Заболевание протекает в острой и хронической форме, что отражается на текущей симптоматике. Для острой формы типичны следующие симптомы: развитие сильных болей в животе, повышение температуры тела до значительных показателей, лихорадка, увеличение объема селезенки, развитие тошноты, рвота, диарея.
Симптоматика развивается одновременно, что приводит к сильному ухудшению общего состояния.тХроническое течение болезни опасно полным отсутствием какой-либо симптоматики. Заболевание диагностируется совершенно случайно в ходе планового УЗИ-исследования.
При отсутствии адекватной терапии не исключено развитие ишемии кишечника, что выражается в гибели его тканей в результате закупорки мезентериальных сосудов
Отсутствие патологической симптоматики становится причиной запуска компенсаторных механизмов. Чтобы защититься от болей, тошноты и прочих проявлений, организм запускает процесс вазодилатации – увеличение диаметра печеночной артерии и образование каверномы.
По мере ухудшения состояния у больного, все же, развиваются определенные симптомы: слабость, нарушения аппетита. Особую опасность для человека представляет портальная гипертензия. Для нее характерно развитие асцита, увеличение подкожных вен, расположенных на передней брюшной стенке, а также варикоз вен пищевода.
Для хронической стадии тромбоза характерно воспаление воротной вены. Признаками состояния могут выступать:
- тупые непрекращающиеся боли в животе;
- долго удерживающаяся субфебрильная температура;
- увеличение печени и селезенки.
Важно! Варикоз вен пищевода может становиться причиной внутреннего кровотечения.
Диагностические мероприятия
Основная диагностическая методика, позволяющая выявлять изменения воротной вены, остается УЗИ. Исследование может назначаться женщинам в положении, детям и пациентам преклонного возраста. Допплерометрия, используемая совместно с УЗИ, помогает дать оценку скорости и направлению кровотока. В норме он должен быть направлен в сторону органа.
При развитии тромбоза в просвете сосуда выявляется гиперэхогенное (плотное) неоднородное образование. Оно может заполнять как весь просвет сосуда, так и перекрывать его только частично. В первом случае движение крови полностью прекращается.
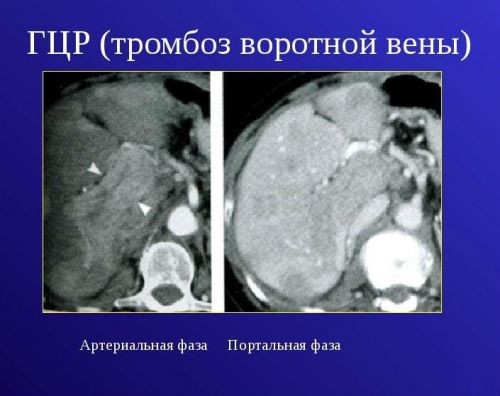
Одна из распространенных патологий сосудов печени
При развитии синдрома портальной гипертензии выявляется расширение сосудистого просвета. Кроме этого, медик выявляет увеличенную в размерах печень, скопление жидкости. Допплерография покажет снижение скорости кровотока.
Возможным признаком портальной гипертензии становится кавернома. Пациенту в обязательном порядке назначают проведение ФГДС с целью оценки состояния анастомозов пищевода. Дополнительно может быть рекомендована эзофагоскопия и рентгенология пищевода и желудка.
Кроме УЗИ-исследования, может использоваться методика компьютерной томографии с контрастирующим веществом. К преимуществу применения КТ стоит отнести визуализацию паренхимы печени, лимфатических узлов и прочих образований, расположенных в непосредственной близости.
Ангиография – наиболее точная методика диагностирования тромбоза воротной вены. Инструментальные исследования дополняются тестированием крови. Клинический интерес представляют показатели лейкоцитов, печеночных ферментов, билирубина.
Лечение патологии
Лечение заболевания предполагает комплексный подход и включает прием лекарственных средств, оперативное вмешательство. Медикаментозная терапия включает прием следующих средств:
- препаратов из группы антикоагулянтов – предупреждает формирование тромбов и улучшает проходимость сосудов;
- тромболитиков – растворяют уже имеющиеся тромбы, освобождая просвет воротной вены.

Препараты назначает лечащий врач, исходя из текущей симптоматики
При отсутствии терапевтического результата от подобранной лекарственной терапии, человеку назначается оперативное лечение. Может быть выполнена чрезпеченочная ангиопластика либо тромболиз.
Основным осложнением оперативного лечения становится кровотечения вен пищевода и развития кишечной ишемии. Любая патология воротной вены печени – серьезное состояние, требующее назначения адекватной состоянию терапии.
нормальные показатели у взрослых, таблица, размеры, расшифровка, воротная вена, нормы, результаты
Что мы знаем о печени? Пока она не доставляет беспокойства, о её состоянии никто не задумывается, между тем профилактическое внимание к этому органу поможет избежать массы проблем. В чем же его особенности, и какие диагностические методы помогут сохранить здоровье пищеварительной системы?

Печень обладает железистой структурой и является одним из самых значительных органов, как по размеру, так и по важности выполняемых функций. В процентном соотношении её доля равна примерно 2,5% от общего веса тела. Эта крупнейшая железа расположена справа, прямо под рёбрами. Физиологически орган не выпирает из-под рёберных дуг, так как его удерживает давление стенки брюшного пресса.
Структура и функции печени
Структура железы плотная, но мягкая, цвет – тёмно-красный. В составе органа выделяют крупную правую и меньшую левую доли, каждая из них поделена на секторы. Они, в свою очередь, имеют разделение на сегменты.

Жизнь без печени невозможна, ведь орган выполняет несколько серьёзных функций в организме человека:
- Активно участвует в переваривании пищи, для чего производит нужный объём желчи.
- Обезвреживает поступающие в кровь токсичные вещества, микробов, бактерии и вирусы.
- Является главным “поставщиком” гликогена, который образует резервный запас глюкозы в организме.
- Играет значительную роль в обменных процессах.
Важно! Для диагностики заболеваний этого сложнейшего и многофункционального органа, в основном, применяется ультразвуковое исследование.
Именно эта методика позволяет изучить структуру и размеры печени, а также оценить её состояние.
Когда назначают исследование?
Врач с большой долей вероятности порекомендует пройти УЗИ, если:
- имеются жалобы на боль справа, в подрёберном пространстве, и её усиление после употребления спиртного, жирной и тяжёлой пищи, либо после физических упражнений;
- появление внутренних гематом;
- возникновение сосудистой сетки;
- необычный цвет каловых масс;
- кожа и слизистые больного имеют заметно жёлтый оттенок или не ней появились высыпания, беспокоит зуд;
- были травмы в области живота;
- пациентке необходимо грамотно подобрать гормональный контрацептив;
- есть хронические болезни пищеварительной или выделительной системы, которые требуют врачебного контроля;
- пациент страдает алкоголизмом;
- есть опасность появления опухолей или распространения метастазов.
Видео
В представленном видео специалист рассказывает о показаниях, при которых назначают проведение УЗИ печени.
Расшифровка
Таблица 1. УЗИ печени: нормальные показатели у взрослых.
| Левая доля | Правая доля | |
| Длина, см Высота, см Толщина, см | До 18 10 7 | 15 — 12,5 |
Для печени в целом нормальной длиной считается 14-18 см, норма поперечного сечения – от 20 до 22, 5см, размер в сагиттальной плоскости – от 9 до 12 см. Общий вес здорового органа в среднем составляет полтора килограмма, консистенция ткани должна быть не зернистой, мягкой, не имеющей уплотнений. Контур на мониторе чёткий и ровный.
Справка! Эта железа у мужчин больше по размеру и объёму, чем у женщин, просто потому, что её размер зависит от роста и веса пациента.
Ткань нормального органа имеет среднюю эхогенность, что выглядит на экране УЗИ-аппарата, как цветовая однотонность. Участки с затемнением или, наоборот, более светлого тона по сравнению с остальными, говорят об изменении эхогенности в данном сегменте железы, что свидетельствует о болезненном процессе.

Кровоснабжение печени
Главные сосуды этой системы – собственная печёночная артерия и общая артерия.
Важно! Печень обладает развитой сосудистой системой, состоящей из венозной и артериальной части.
Кровь подходит к печени и отходит от неё через венозную систему, особое значение в которой играет воротная вена. Она делится на множество сосудов, в которых кровь преобразуется перед отправкой к другим частям тела:
- d воротной вены – до 1,5 см;
- d печёночной артерии – до 0,6 см.
Желчный пузырь и его протоки
Крошечные желчные капилляры объединяются в желчные протоки. Эти протоки также объединяются между собой, формируя крупные ветви, левую и правую, которые несут желчь от соответствующих долей органа. Позже они объединяются с желчевыводящим протоком, идущим от желчного пузыря. Таким образом, работа печени и желчного пузыря связана между собой.
Важно! Нормальный размер желчного пузыря в продольном направлении составляет около 5-7 см, толщина стенок – 2-3 см, контуры ровные и чёткие.
Описание желчного часто является одним из пунктов заключения при обследовании печени.
Что такое “диффузные изменения”?
Фразу “диффузные изменения” можно очень часто услышать в ходе ультразвукового обследования взрослого пациента. Что же она означает применительно к УЗИ печени? Диффузные изменения – не самостоятельный диагноз, это даже не симптом заболевания. Они просто подразумевают некие изменения печёночной ткани и могут быть связаны:
- с сокращением объёма печёночной ткани или его увеличением;
- с отёком тканей;
- с нарушением внутриклеточных обменных процессов;
- с разрастанием тканей или же замещением нормальной ткани соединительной.

Если в заключении есть упоминание о диффузных изменениях печени – это повод обратить внимание на здоровье органа. Лучше выяснить, почему данные изменения произошли, пока они не стали началом более серьёзных патологий.
О чём говорят отклонения?
Увеличение железы, выявленное по результатам исследования, – самая распространённая патология, отмечаемая врачами-диагностами. О чем говорит этот признак? Причин увеличения может быть множество:
- гепатит;
- цирроз;
- опухолевый процесс;
- портальная гипертензия.
Снижение размера печени тоже встречается, это тревожный признак, сигнализирующий о печёночной недостаточности и утрате органом своих функций.

Заключение
На сегодняшний день, наряду с комплексом специфических анализов, ультразвуковое обследование позволяет получить полную картину работы печени и составить грамотный план лечения, если обнаружены патологические процессы.
Воротная вена печени — норма по УЗИ и другие методы диагностики
Воротная вена (ворота печени) представляет собой своеобразный сосудистый ствол, который собирает кровь из различных органов ЖКТ и поставляет ее в печень. В данной статье содержится подробная информация о воротной вене.
Что такое воротная вена
Воротная вена – крупный сосуд, куда подается кровь из непарных органов, в число которых входит селезенка и  ЖКТ. После этого жидкость транспортируется в печень. Здесь кровь проходит фильтрацию, освобождаясь от вредных примесей, после чего передается в общий кровяной поток. На воротную вену врач обращает внимание при проведении УЗИ печени. Увеличение габаритов сосуда может указывать на повышенное давление внутри ствола, которое спровоцировано нарушением кровотока в соответствующих сосудах. Такое состояние обычно возникает на фоне патологий печени в хронической форме. Установлена определенная норма по УЗИ воротной вены этого внутреннего органа. Отклонение от референсных значений происходит по патологическим причинам.
ЖКТ. После этого жидкость транспортируется в печень. Здесь кровь проходит фильтрацию, освобождаясь от вредных примесей, после чего передается в общий кровяной поток. На воротную вену врач обращает внимание при проведении УЗИ печени. Увеличение габаритов сосуда может указывать на повышенное давление внутри ствола, которое спровоцировано нарушением кровотока в соответствующих сосудах. Такое состояние обычно возникает на фоне патологий печени в хронической форме. Установлена определенная норма по УЗИ воротной вены этого внутреннего органа. Отклонение от референсных значений происходит по патологическим причинам.
Система сосуда
Печень – это внутренний орган с двумя системами кровообращения. Первая ничем не отличается от системы любых других систем организма.
Вторая более интересна. В нее входит воротная вена – крупный сосуд, образующийся при соединении брыжеечных и селезеночных сосудов. Сюда транспортируется кровь из всех непарных органов. Воротная вена выходит через печень, где расположены сосуды более крупных габаритов. Она также соединяет печень и селезенку.
Система воротной вены находится во взаимодействии с сосудами других органов. Это означает, что патологические состояния ствола отрицательно скажутся на всем организме, поскольку загрязненная кровь будет поставляться к другим системам. По этой причине важно регулярно проходить обследования, которые позволяют оценивать состояние сосуда, и своевременно проводить терапию заболеваний.
Вероятные патологии
Выделяют несколько патологических состояний с участием воротной вены.
Тромбоз
Это формирование внутри сосуда сгустков крови, из-за которого затрудняется циркуляция крови. Из-за такой патологии увеличивается артериальное давление. Заболевание относится к смертельно опасным, поскольку может привести к летальному исходу. Тромбы в самой большой вене печени развивается по следующим причинам:
- Онкологические патологии в злокачественной форме;
- Цирроз;
- Заболевания желчного пузыря, поджелудочной железы и ЖКТ, в число которых входит панкреатит, язвенный колит и холецистит;
- Патологии, появление которых спровоцировали инфекции;
- Слишком быстрая свертываемость крови;
- Травмы внутренних органов.
Тромбоз воротной вены характеризуется возникновением следующих симптомов:
- Болевой синдром в животе, локализующийся с правой стороны;
- тошнота с рвотными позывами;
- Расстройства ЖКТ;
- Увеличение габаритов селезенки.
Если патология приобретает хронический характер, то возникает угроза возникновения внутренних кровотечений, в полости живота накапливается лишняя жидкость, увеличиваются габариты вен селезенки.
Тромбоз диагностируют с помощью следующих исследований:
- УЗИ. Помогает обнаружить тромб и локализация образования. Эндоскопическое исследование выявляется даже небольшой сгусток крови.
- МРТ. Помогает определить причины возникновения сгустков крови, и обнаружить осложнения.
Кавернома
Кавернозная трансформация воротной вены – врожденный порок развития или конечный результат послеродового тромбоза с последующей реканализацией и образованием новых сосудов. Внешне напоминает опухоль. Кавернома может быть диагностирована у взрослых и детей.

Портальная гипертензия
Это устойчивое повышение давления в воротной вене. В результате патологии нарушается циркуляция крови в сосудах и нарушается кровоснабжение вены. Это может привести к возникновению тромбов в кровяном русле и тяжелым заболеваниям соответствующего внутреннего органа.
Устойчивое повышенное венозное давление в воротном сосуде возникает по следующим причинам:
- Наличие тромбов в стволе;
- Различные виды гепатита;
- Цирроз;
- Нарушение метаболизма, в результате чего происходит травмирование мягких тканей печени;
- Патологии сердца, в частности, порок этого органа.
Характерная симптоматика:
- Отсутствие аппетита;
- Резкое похудение;
- Болевой синдром в животе с местом локализации в правом подреберье;
- Эпидермис меняет оттенок на желтый цвет;
- Проблемы с пищеварением.
Для диагностики патологии врач назначает УЗИ. Исследование показывает увеличение габаритов печени и селезенки, а также состояние просвета соответствующих сосудов.

Пилефлебит
Это гнойное воспаление воротной вены. Такое патологическое состояние обычно возникает на фоне аппендицита. Если своевременно не оказать медицинскую помощь пациенту, то произойдет некротизация печени, которая приведет к летальному исходу.
Такая патология характеризуется следующей симптоматикой:
- Лихорадка;
- Озноб;
- Повышенная потливость;
- Сильная боль в правом боку ближе к ребрам;
- Тошнота с рвотными позывами;
- Расстройство стула.
Если воспаление сопровождается гнойным процессом, увеличивается давление в сосудах. Это может привести к венозному кровоизлиянию из пищеварительных органов. Если при этом инфекции проникнут в печень, это приведет к возникновению желтухи.
Воспалительный процесс в воротной печени помогают обнаружить следующие исследования:
- Анализ крови на уровень лейкоцитов и СОЭ;
- УЗИ;
- МРТ.

Диагностические методы
Основной метод, который помогает диагностировать патологии воротной вены печени – ультразвук. Его назначают пациентам, независимо от возраста. Исследование помогает:
- Обнаружить изменения структуры вены;
- Правильно диагностировать патологии;
- Определить методы терапии.
Для определения состояния воротной вены также назначают такие исследования:
- МРТ. При проведении исследования можно оценить состояние печени и лимфоузлов. По МРТ также можно определить патологии печени.
- Ангиография. Это рентгенологическое исследование сосудов контрастным способом. Оно помогает диагностировать тромбоз.
- Исследование крови. Показывает концентрацию лейкоцитом, АЛТ, АСТ и билирубина. По состоянию этих показателей можно сделать заключение о состоянии печени и желчного пузыря.
Референсные значения по УЗИ
Референсные значения воротной вены по УЗИ будут различными для взрослых и детей.
Референсные значения УЗИ у взрослых
Воротная вена печени имеет следующую норму по УЗИ:
- ствол вены образуется при соединении трех сосудов, тянущихся от органов брюшной полости;
- стенки сосуда ровные, никаких искривлений не наблюдается;
- циркуляция крови нормальная, сгустков нет;
- референсные значения размера ствола – 13 мм, просвет – 15 мм говорит о портальной гипертензии;
- ветви ствола в печени отходят под прямым углом или перпендикулярно;
- сосуды, которые соединяют воротный и нижний ствол на УЗИ не видны, если отсутствует патологическое состояние вены.
Референсные значения УЗИ у детей
Чтобы оценить состояние воротной вены у детей, ориентируются на габариты ствола. Для каждого возраста характерны свои референсные значения диаметра сосуда, которые приведены в таблице ниже.
Таблица 1. Норма воротной вены по УЗИ у детей:
| Возраст ребенка | Диаметр вены, мм |
| 12 месяцев – 2 года | 2,8-5,8 |
| 3-4 года | 3,4-7,0 |
| 5-6 лет | 4,2-7,5 |
| 7-8 лет | 4,4-8,6 |
| 9-10 лет | 4,8-9,5 |
| 11-12 лет | 5,0-10,1 |
| 13-14 лет | 5,5-10,2 |
| 15-16 лет | 5,4-10,8 |
Норма воротной печени по УЗИ для детей также будет следующей:
- Отсутствие недоразвития;
- Нет резкого суживания;
- Отсутствие крупных сосудов, соединяющих с нижним или верхним полым стволом.
Если исследование показывает отклонения от этих норм, назначают срочное хирургическое вмешательство.

Терапия заболеваний
Терапия воротной вены печени зависит от патологии:
- При тромбозе назначают прием антикоагулянтов;
- Для снятия воспаления и остановки гнойного процесса выписывают антибиотики;
- Для терапии венозного расширения назначается зондирование и консервативная терапия.
Метод лечения может выбрать только врач. Самостоятельные мероприятия провоцируют возникновение осложнений.
Воротная вена печени – это крупный сосуд, который собирает кровь из непарных органов и поставляет в печень. Если развивается патология ствола, это негативно сказывается на состоянии всех систем организма. Чтобы не возникли нежелательные последствия, важно следить за состоянием этого сосуда и проводить своевременную терапию при обнаружении отклонений.
© 2018 – 2019, MedPechen.ru. Все права защищены.
анатомия и патологии, норма размера на УЗИ

Воротная (портальная) вена печени норма и нарушения. Распространенные заболевания. Способы обнаружения патологий и методы их лечения.
Название этой вены произошло от слова «ворота». Она объединяет кровь из органов ЖКТ и доставляет ее в печень. Там кровь проходит очистку и возвращается в русло кровообращения.
Назначение воротной вены
Воротная вена вместе с такими же сосудами ЖКТ составляют портальную систему. Ее можно назвать третьим круг кровообращения. Он очищает плазму от токсинов и продуктов деструкции.
В ворота печени входят два сосуда: артерия и вена. Кровь из этих сосудов попадает в ткани печени, которые служит фильтром, а потом снова возвращается ее вены.
Важно знать!
Система воротной вены не дает вредным веществам распространиться по кровотоку. Если бы этой системы не было, организм бы подвергался сильному отравлению токсинами.
Нарушения работы воротной вены

Размер здоровой воротной вены: длина 6-8 см, диаметр – 1,5 см. Несоответствие параметров сосуда этим показателям говорит о развитии патологии.
Из основных патологий портальной вены можно выделить:
- Тромбоз
- Каверноме
- Гипертензия
- Воспаление (катар) вены
Тромбоз
Тромбоз возникает из-за:
- повреждения вены;
- воспаления полости брюшины;
- плохой сворачиваемости крови;
- цирроза печени;
- онкологии;
- инфекции.
Также, эта болезнь может передаться по наследству.
Важно знать!
Постоянный тромбоз способствует накоплению жидкости в брюшине, увеличению селезенки и расширению ее вен. Может вызвать внутреннее кровотечение.
Признаки тромбоза:
- рвота;
- кишечные расстройства;
- острые колики;
- увеличение селезенки.
Каверноме
Каверноме — кавернозная трансформация портальной вены. Это множество мелких сосудиков, сплетающихся между собой. Они немного компенсируют кровоток в этой зоне.
Важно знать!
Как правило, если такая трансформация воротной вены обнаружена у ребенка, это связано с врожденными дефектами.
Каверноме у взрослых провоцируют заболевания печени.
Портальная гипертензия

Портальная гипертензия возникает из-за высокого давления крови в системе воротной вены. Ее могут спровоцировать тромбы или серьезные заболевания печени.
Симптомы гипертензии системы портальной вены:
- расстройства ЖКТ;
- тяжесть в правом подреберье;
- кожа и слизистые желтого цвета;
- увеличение селезенки;
- варикоз пищевода;
- снижение веса и слабость.
Катар воротной вены
Портальная вена способна воспалиться, например, во время острого аппендицита. Такое нагноение называют пилефлебит. Во время пилефлебита давление в сосудах повышается.
Есть угроза внутриполостного кровотечения. При попадании инфекции в ткани печени, может развиваться желтуха.
Важно знать!
Особых признаков у этого заболевания нет, поэтому его довольно сложно обнаружить.
Из основных признаков воспаления можно выделить:
- боли;
- лихорадка и озноб;
- высокое потоотделение;
- признаки отравления.
Способы обнаружения и исследования патологий системы воротной вены
Самый простой способ выявления патологий портальной вены – ультразвуковое исследование (УЗИ). Это популярный и безопасный способ, который не требует существенных затрат.
УЗИ-Доплер дает возможность увидеть вену в объемном изображении, оценить диаметр ее просвета и интенсивность крови по нему.
Цветной допплер поможет выявить каверноме.
С помощью МРТ определяют причины трансформаций и нарушений в воротной системе. А также, изучают ткани и размеры органов.
Лечение и профилактика болезней системы воротной вены
Для лечения тромбозов и варикоза используют медикаментозную терапию препаратами, которые снижают интенсивность сворачиваемости крови.
При воспалительных процессах применяются антибиотики.
Часто для лечения этих заболеваний используются внутривенные инъекции.
При более тяжелых и запущенных формах заболеваний применяется хирургическое вмешательство.
Заболевания портальной системы приводят к тяжелым осложнениям и смерти человека. Поэтому, очень важно вовремя обратиться к специалистам и точно следовать предписанному лечению.
Также важно не забывать о профилактике заболеваний портальной системы: рациональное питание, физические упражнения и отсутствие вредных привычек.
Воротная вена печени норма на узи у взрослых и детей
Автор На чтение 26 мин. Опубликовано
Воротная вена печени: норма диаметра и патологии
аппендикса, толстой кишки, желудка, поджелудочной железы и так далее. Также, нарушение структуры может возникать из-за врожденных пороков, воздействия токсических веществ (алкоголя, тяжелых металлов, метаболических нарушений (болезнь Вильсона-Коновалова) или специфических вирусов (гепатитов А, В, С и так далее).
Чтобы своевременно обнаружить признаки этих заболеваний, необходим скрининговый метод, который позволит достаточно подробно изучить структуру печени. В соответствие с МЭС (медицинскими стандартами помощи), УЗИ является оптимальным способом первичной диагностики. Оно доступно, безопасно и не требует много времени для проведения.
Существует две основные группы признаков, которые определяют состояние печени. Первые характеризуют собственно ее ткань (паренхиму), вторые – кровеносные сосуды, принимающие участие в кровоснабжении органа. Как правило, нарушения структуры всегда наблюдается в обеих группах одновременно (например – расширение портальной вены при циррозе печени).
| Исследуемый показатель | Нормальные характеристики | Патологические признаки |
|---|---|---|
| Эхогенность паренхимы (способность пропускать ультразвук) | · Гомогенная — пропускает ультразвуковые волны равномерно по всей поверхности; · У здоровой печени эхогенность всегда меньше, чем у селезенки; · Равна/незначительно выше эхогенности поджелудочной железы. | Неоднородная ультразвуковая картина печени свидетельствует об изменении ее ткани. Это является косвенными признаками жирового гепатоза или цирроза. |
| Длина печени (см) | Правой доли – не более 15; Левой доли – не более 12. | Увеличение размеров печени говорит о каком-либо хроническом заболевании (гепатите, циррозе, гепатозе и так далее). Значительное уменьшение размеров органа – признак поздней стадии цирроза. |
| Зернистость ткани печени | Мелкозернистая | Появление бугристости или узелков из соединительной ткани свидетельствует о наличии цирроза печени. |
| Наличие объемных образований | Отсутствуют | Как правило, это кисты или абсцессы, которые возникают при бактериальных поражениях органов брюшной полости или сепсисе. |
Расшифровка показателей УЗИ не заканчивается оценкой состояния ткани печени. Необходимо также определить наличие или отсутствие патологии кровеносных сосудов, принимающих участие в ее кровоснабжении. К ним относятся:
- Воротная (портальная) вена – ее нормальный поперечный размер не должен превышать 13 мм. Следует обратить внимание, что он зависит от фазы дыхания (вдох/выдох), поэтому пациенту рекомендуют дышать спокойно и равномерно. Ток крови должен быть направлен к печени, на это необходимо обратить внимание при расшифровке УЗИ. Если он движется в обратном пути – это признак портальной гипертензии. Чтобы измерить скорость кровотока, больного просят задержать дыхание на выдохе. В норме, оно не превышает 24 см/сек;
- Печеночная артерия – нормальное строение сосуда подразумевает его деление на правую и левую ветви. Размер не превышает 6 мм, а скорость кровотока – 80 см/сек;
- Печеночные вены – есть два варианта нормального строения, которые определяются на УЗИ. Это «рассыпной» тип, когда сосуды и их ветви многочисленны (более 10) и напоминают корни дерева. Второй вариант – наличие трех основных ветвей (правая, левая и промежуточная). Размер здоровых печеночных вен в норме равен 0,6-1 см;
- Нижняя кавальная (полая) вена – для оценки ее состояния наибольшее значение имеет диаметр. Нормальный показатель – от 2 см до 2,5 см.
Чтобы провести ультразвуковое исследование этих сосудов дополнительно используют метод доплерографии. Пациент не ощутит разницы в методике проведения процедуры, однако для врача он будет иметь большую диагностическую ценность, так как характеризует ток крови.
Проведение УЗИ печени – быстрый и доступный метод диагностики, который предоставляет результаты «на месте». Их правильная расшифровка должна быть проведена квалифицированным врачом, который оценит полученные данные в комплексе и предположит наличие или отсутствие какого-либо заболевания.
При обследовании печени специалист обращает внимание на различные анатомические структуры и их параметры. Особенно его интересует воротная вена на УЗИ. Ее увеличение может быть единственным эхографическим признаком портальной гипертензии – опасного состояния, которое часто сопровождает хронические патологии печени.
Но каковую роль играет воротная вена, чем она отличается от других сосудов, почему ее изменения имеют большую диагностическую ценность? Ответы на эти вопросы мы дадим в статье.
При ультразвуковом исследовании сосуд у взрослых пациентов изучается при осмотре брюшной полости. Воротная вена печени норма по УЗИ следующая:
- Сосуд образуется при слитии 3 сосудов, которые отходят от органов брюшной полости.
- Стенка – ровная, без выпуклостей или деформаций.
- Ток крови в полости сосуда – равномерный, тромбы (около стенок) отсутствуют.
- В области ворот проводится оценка диаметра. Он измеряется перпендикулярно к ходу вены в наиболее широком месте. В здорового пациента норма размера воротной вены печени не превышает 13 мм, а показатели величины просвета более 15 мм свидетельствуют о наличии портальной гипертензии.
- Ветви сосуда в паренхиме печени должны отходить перпендикулярно или под острым углом (

| Возраст ребенка, лет | Диаметр сосуда, мм |
| 1-2 | 2,8-5,8 |
| 3-4 | 3,4-7,0 |
| 5-6 | 4,2-7,5 |
| 7-8 | 4,4-8,6 |
| 9-10 | 4,8-9,5 |
| 11-12 | 5,0-10,1 |
| 13-14 | 5,5-10,2 |
| 15-16 | 5,4-10,8 |
В раннем детском возрасте особое внимание уделяют врожденным аномалиям развития. В норме не должно быть атрезии (недоразвития), стеноза (резкого суживания), портокавальных анастомозов (крупных соединяющих сосудов с нижней или верхней полой веной). Тогда происходит резкое увеличение размеров портальной вены печени.
Обнаружение этих нарушений – прямое показание к неотложному оперативному вмешательству.
Воротная вена (ворота печени) представляет собой своеобразный сосудистый ствол, который собирает кровь из различных органов ЖКТ и поставляет ее в печень. В данной статье содержится подробная информация о воротной вене.
Печень как важный орган, на который возложено более пятисот функций, весьма прихотливо устроена природой. Это удивительное анатомическое образование, без которого невозможна деятельность человеческого организма, и оно постоянно удивляет исследователей выполнением совершенно разноплановых обязанностей.
Портальная вена печени, норма которой позволяет благополучно транспортировать ток крови, необходимый для полноценной жизнедеятельности и снабжения кислородом, в патологическом состоянии может привести к нарушениям кровообращения жизненно важного органа и сбоям в работе других важных сегментов кровеносной системы. Поэтому при проведении исследований ей уделяется особое внимание.
Воротная вена печени — крупный сосуд, который отвечает за транспорт крови в организме. При возникновении патологий происходят нарушения в его функционировании, а также в работе других, расположенных рядом, вен. У пациента может развиться портальная гипертензия, тромбоз, гнойные воспаления и кавернозная трансформация.
Диагностику состояния воротной вены печени проводят с помощью УЗИ и других инструментальных методов. Прогноз заболеваний зависит от стадии их развития. При появлении первых симптомов патологии необходимо обратиться к терапевту за помощью.
Воротная вена печени — крупный сосудистый ствол. Сосуд образуется соединением верхней и нижней брыжеечных и селезеночных вен.
Воротная вена представляет собой толстый ствол, который входит в печень. Благодаря толстой стенке сосуд может выдержать давление в несколько раз больше нормальных показателей.
В анатомии человека она формирует дополнительный круг венозного кровообращения, который выполняет функцию очищения плазмы крови от токсинов. Ее значение в организме связано с тем, что она собирает кровь от органов живота. В печень, кроме артерии, входит венозный сосуд, кровь из которого поступает в печеночные вены, проходя через ткань органа.
У некоторых людей нижняя брыжеечная вена попадает в селезеночную, а соединение селезеночной и верхней брыжеечной образует ствол воротной.
В норме размеры воротной вены печени составляют: протяженность — 6-8 см, а диаметр — до 1,5 см.
Система воротной вены
В схеме кровообращения портальную систему образуют крупные стволы вен, сливающихся между собой. Брыжеечные вены выполняют функцию транспорта крови от кишечника, а селезеночная принимает ее из вен желудка и поджелудочной железы. В воротах печени происходит разделение на правую и левую ветви воротной вены, которые дальше распадаются на мелкие венозные сосуды. Достигая печеночной дольки, они оплетают ее снаружи и входят внутрь.
Выделяют четыре вида патологий воротной вены:
- тромбоз;
- портальная гипертензия;
- кавернозная трансформация;
- гнойный воспалительный процесс.
Тромбоз (пилетромбоз) представляет собой формирование тромба в печеночных венах до полной закупорки просвета сосуда. Патология имеет прогрессирующее течение.
При тромбозе воротной вены у больных, по результатам УЗИ, диаметр сосуда увеличивается до 13 мм.


У детей эта патология связана с попаданием инфекции в пуповину. В более старшем возрасте ее развитие связано с острым аппендицитом. У взрослых людей в 50% случаев причина возникновения тромбоза воротной вены остается не установленной.
Система сосуда
- операции на брюшине;
- травмы стенок вены;
- опухоли панкреаса;
- цирроз;
- инфекционные поражения;
- сердечная недостаточность;
- многоплодная беременность;
- осложнения беременности и родов.
Система воротной вены
Анатомическое строение воротной вены сложное. Ствол имеет множество ответвлений на венулы и прочие различные по диаметру кровеносные русла. Портальная система представляет собой еще один круг кровотока, назначением которой является очистка плазмы крови от продуктов распада и токсических компонентов.
Изменившиеся размеры воротной вены позволяют диагностировать определенные патологии. Ее нормальная длина равна 6–8 см, а диаметр – не больше 1,5 см.
Вторая более интересна. В нее входит воротная вена – крупный сосуд, образующийся при соединении брыжеечных и селезеночных сосудов. Сюда транспортируется кровь из всех непарных органов. Воротная вена выходит через печень, где расположены сосуды более крупных габаритов. Она также соединяет печень и селезенку.
Система воротной вены находится во взаимодействии с сосудами других органов. Это означает, что патологические состояния ствола отрицательно скажутся на всем организме, поскольку загрязненная кровь будет поставляться к другим системам. По этой причине важно регулярно проходить обследования, которые позволяют оценивать состояние сосуда, и своевременно проводить терапию заболеваний.
Нормальные УЗИ характеристики у детей
Портальная или воротная вена – это одно и то же полое анатомическое образование, которое получило от анатомов-исследователей образное название от ворот печени. Поэтому иногда ее называют воротной веной печени, хотя такое название сродни непрофессиональному словосочетанию гепатит печени (гепатит в переводе означает воспаление печени, так что еще одно упоминание непарного органа – это уже тавтология).
Огромный ствол предусмотрен природой у человека и животных. Следует учитывать:
- Портальная вена необходима для сбора венозной крови с органов, расположенных в брюшной полости, а это – вся гепатобилиарная система (печень, поджелудочная и желчный), интенсивно работающие желудок и селезенка, весь кишечник, кроме нижней трети прямого.
- Портальная вена (калька с латинского слова ворота) – самая большая в человеческом организме, она расположена в непосредственной близости от печёночной артерии, нервных окончаний, лимфоузлов, в печеночно-дуоденальной связке, обеспечивающей стабильность соединения ЖКТ и ГБС.
- Отмечено два варианта строения портальной вены, которые не считаются патологией. Норма и тогда, когда она состоит из верхней и нижней брыжеечной, в купе с селезеночной, но физиологическим может быть и другой вариант – нижняя брыжеечная впадает в селезеночную, а воротная уже образуется из верхней и лиенальной.
- В портальную вену впадает пузырная, околопупочные и обе желудочные вены, а также предпривратниковая. В норме весь объем венозной крови, попадающей в нее, направляется в экзокринную железу для очистки и снова перенаправляется для дальнейшего прохождения цикла кровообращения.
- Причудливое строение и многочисленные ответвления с вариабельным диаметром – это отдельный небольшой круг для прохождения кровотока, в котором гуморальная жидкость очищается от токсинов и продуктов распада.
УЗИ печени нередко позволяет выявить хронические заболевания, протекающие бессимптомно. Предметом ультразвукового исследования может быть простое плановое изучение состояния ГБС на предмет нормы и ее сосудистой системы. Важный диагностический критерий – портальная вена печени: норма протяженности до 6-8 сантиметров, а диаметр ВВ не должен превышать полутора сантиметров. Все остальные, видоизмененные показатели – наглядное свидетельство присутствия патологии.
Структура железы плотная, но мягкая, цвет – тёмно-красный. В составе органа выделяют крупную правую и меньшую левую доли, каждая из них поделена на секторы. Они, в свою очередь, имеют разделение на сегменты.
Жизнь без печени невозможна, ведь орган выполняет несколько серьёзных функций в организме человека:
- Активно участвует в переваривании пищи, для чего производит нужный объём желчи.
- Обезвреживает поступающие в кровь токсичные вещества, микробов, бактерии и вирусы.
- Является главным “поставщиком” гликогена, который образует резервный запас глюкозы в организме.
- Играет значительную роль в обменных процессах.
Важно! Для диагностики заболеваний этого сложнейшего и многофункционального органа, в основном, применяется ультразвуковое исследование.
Именно эта методика позволяет изучить структуру и размеры печени, а также оценить её состояние.
Возможные патологии
Чаще всего встречаются следующие патологии воротной вены:
- тромбоз;
- портальная гипертензия;
- кавернозная трансформация;
- пилефлебит.
Тромбоз ВВ
Тромбоз воротной вены представляет собою тяжелую патологию, при котором в ее просвете формируются кровяные сгустки, препятствующие ее оттоку после очищения. При отсутствии лечения диагностируется увеличение сосудистого давления. В итоге развивается портальная гипертензия.
К основным причинам формирования патологии принято относить:
- циррозное поражение печени;
- злокачественные новообразования ЖКТ;
- воспаление пупочной вены в процессе постановки катетеров младенцам;
- воспаления органов пищеварительной системы;
- травмы и хирургия селезенки, печени, желчного пузыря;
- нарушение свертываемости крови;
- инфекции.
К редким причинам развития тромбоза относят: период гестации, продолжительный прием оральных контрацептивов. Симптомами заболевания становятся: сильный болевой синдром, приступы тошноты, заканчивающиеся рвотой, диспепсические расстройства, повышение температуры тела, геморроидальные кровотечения (иногда).
Для прогрессирующей хронической формы тромбоза – при условии частичного сохранения проходимости воротной вены – типична следующая симптоматика: скопление жидкости в брюшной полости, увеличение размера селезенки, болезненность/чувство тяжести в области левого подреберья, расширение вен пищевода, что увеличивает риск развития кровотечения.
Основной способ диагностирования тромбоза – проведение УЗИ-исследования. На мониторе тромб определяется как гиперэхогенное (плотное) образование, заполняющее и венозный просвет и ветви. Тромбы небольших размеров выявляются во время эндоскопического УЗИ. Методики КТ и МРТ позволяют выявить точные причины патологии и выявить сопутствующие патологии.
Патология развивается на фоне врожденных пороков формирования вен – сужения, полного/частичного отсутствия. В этом случае в области ствола воротной вены обнаруживается кавернома. Она представляет собой множество мелких сосудиков, в определенной степени компенсирующих нарушение кровообращение портальной системы.
Кавернозная трансформация, выявленная в детском возрасте, является признаком врожденного нарушения строения сосудистой системы печени. У взрослых людей кавернозное образование указывает на развитие портальной гипертензии, спровоцированной гепатитом либо циррозом.
Портальная гипертензия – патологическое состояние, характеризующееся увеличением давления в портальной системе. Становится причиной формирования тромбов. Физиологическая норма давления в воротной вене – не выше 10 мм рт. ст. Повышение этого показателя на 2 и больше единиц становится поводом для диагностирования портальной гипертензии.
Провоцирующими патологию факторами становятся:
- цирроз печени;
- тромбоз печеночных вен;
- гепатиты различного происхождения;
- тяжелые сердечные патологии;
- нарушения обменных процессов;
- тромбы селезеночных вен и воротной вены.
Клиническая картина портальной гипертензии выглядит следующим образом: диспепсическая симптоматика; тяжесть в области левого подреберья, желтуха, снижение веса, общая слабость.
Характерный признак синдрома – увеличение объема селезенки. Причиной становится венозный застой. Кровь не может покинуть пределы органа из-за закупорки вен селезенки. Кроме спленомегалии, отмечается скопление жидкости в брюшной полости, а также варикозное расширение вен нижней части пищевода.


В ходе УЗИ-исследования выявляются увеличенные в размерах печень и селезенка, скопление жидкости. Размеры воротной вены и кровоток оцениваются с помощью допплерографии. Для портальной гипертензии характерно увеличение ее диаметра, а также расширение верхней брыжеечной и селезеночной вен.
Пилефлебит
Среди воспалительных процессов ведущее место занимает гнойное воспаление воротной вены – пилефлебит. Провоцирующим фактором чаще всего выступает острый аппендицит. При отсутствии лечения происходит некротизация тканей печени, завершающаяся смертью человека.
Заболевание не имеет характерной симптоматики. Клиническая картина выглядит следующим образом:
- сильный жар; озноб;
- появляются признаки отравления;
- сильные боли в животе;
- внутреннее кровоизлияние в области вен пищевода и/или желудка;
- желтуха, вызванная поражение паренхимы печени.
Лабораторные исследования показывают увеличение концентрации лейкоцитов, повышение скорости оседания эритроцитов. Такое смещение показателей указывает на острое гнойное воспаление. Подтвердить диагноз можно только при помощи УЗИ, МРТ и КТ.
Тромбоз ВВ
Взаимосвязь и взаимовлияние
Патологическое состояние печени – одна из главных, но не единственная причина того, что портальная вена утрачивает привычное состояние нормы и способность к осуществлению своих функций. Различают четыре вида возможных патологий, но у каждого из них может быть вариабельный путь к развитию, не всегда связанный напрямую с состоянием непарного органа, но неизменно приводящий к его ухудшению в процессе прогрессирования.
Может возникнуть на фоне травмирования стенок при механическом повреждении или быть следствием ятрогенных осложнений. Нередко тромбирование становится результатом инфекции из брюшной полости или мочеполовой системы. Причиной тромбообразования бывает сердечная недостаточность или нефункциональность органов кроветворения, системы свертываемости, изменения состава гуморальной жидкости.
https://www.youtube.com/watch?v=snWMfccUeIY
Тромб может сформироваться в селезеночной вене и под напором гуморальной жидкости мигрировать в вену, развиться непосредственно в стволе или пройти из печени. Острый тромбоз в большинстве случаев предполагает негативный прогноз, но встречается редко. Летальный исход наступает из-за отмирания непарных органов после перекрытия воротной вены тромбом.
При хроническом наблюдается только периодическое частичное перекрытие просвета, однако, УЗИ назначается при характерных симптомах – неожиданные боли в брюшной области, асцит, отечность конечностей, кровавая рвота, прямокишечное кровотечение. Стадия заболевания определяется местонахождением негативного образования, на третьей – поражены все вены брюшной полости, а на четвертой кровоток практически прекращается.
Портальный тромбоз может быть следствием цирроза на определенном этапе заболевания, острого аппендицита. Нередко его причину установить не удается, и он считается идиопатическим. Отхождение от нормы наблюдается значительное – диаметр ВВ увеличивается, расширяются все сосуды сосудистой сети, появляется кавернозное перерождение.
В отличие от тромбоза имеет прямую взаимосвязь с патологиями печени (наследственными аномалиями строения, ставших результатом неблагоприятных условий в период вынашивания или заложенных на генетическом уровне). Такой диагноз может быть поставлен при отсутствии портальной вены или ее неправильном строении, при совмещении артерии и вены.
Тромбоз, тяжелые системные заболевания, новообразования могут стать причиной предпеченочной портальной гипертензии. Инфекции или билиарный цирроз, неинфекционное воспаление, паразитарная инвазия – причины внутрипечёночной ПГ, и только постпеченочная – результат патологий кровообращения – сердечного заболевания или закупорки нижней полой вены.


При тотальной ПГ поражается вся сосудистая сеть, а сегментарная касается только селезеночной вены. Прогрессирование заболевания приводит к спле
норма – показатель здорового состояния
Печень как важный орган, на который возложено более пятисот функций, весьма прихотливо устроена природой. Это удивительное анатомическое образование, без которого невозможна деятельность человеческого организма, и оно постоянно удивляет исследователей выполнением совершенно разноплановых обязанностей. Для этого было необходимо специфическое устройство, без которого такая деятельность невозможна, но чем сложнее любой механизм, тем больше вероятность его поломки.
Портальная вена печени, норма которой позволяет благополучно транспортировать ток крови, необходимый для полноценной жизнедеятельности и снабжения кислородом, в патологическом состоянии может привести к нарушениям кровообращения жизненно важного органа и сбоям в работе других важных сегментов кровеносной системы. Поэтому при проведении исследований ей уделяется особое внимание.
Функции, характеристика, поразительные факты
Портальная или воротная вена – это одно и то же полое анатомическое образование, которое получило от анатомов-исследователей образное название от ворот печени. Поэтому иногда ее называют воротной веной печени, хотя такое название сродни непрофессиональному словосочетанию гепатит печени (гепатит в переводе означает воспаление печени, так что еще одно упоминание непарного органа – это уже тавтология).

Огромный ствол предусмотрен природой у человека и животных. Следует учитывать:
- Портальная вена необходима для сбора венозной крови с органов, расположенных в брюшной полости, а это – вся гепатобилиарная система (печень, поджелудочная и желчный), интенсивно работающие желудок и селезенка, весь кишечник, кроме нижней трети прямого.
- Портальная вена (калька с латинского слова ворота) – самая большая в человеческом организме, она расположена в непосредственной близости от печёночной артерии, нервных окончаний, лимфоузлов, в печеночно-дуоденальной связке, обеспечивающей стабильность соединения ЖКТ и ГБС.
- Отмечено два варианта строения портальной вены, которые не считаются патологией. Норма и тогда, когда она состоит из верхней и нижней брыжеечной, в купе с селезеночной, но физиологическим может быть и другой вариант – нижняя брыжеечная впадает в селезеночную, а воротная уже образуется из верхней и лиенальной.
- В портальную вену впадает пузырная, околопупочные и обе желудочные вены, а также предпривратниковая. В норме весь объем венозной крови, попадающей в нее, направляется в экзокринную железу для очистки и снова перенаправляется для дальнейшего прохождения цикла кровообращения.
- Причудливое строение и многочисленные ответвления с вариабельным диаметром – это отдельный небольшой круг для прохождения кровотока, в котором гуморальная жидкость очищается от токсинов и продуктов распада.
УЗИ печени нередко позволяет выявить хронические заболевания, протекающие бессимптомно. Предметом ультразвукового исследования может быть простое плановое изучение состояния ГБС на предмет нормы и ее сосудистой системы. Важный диагностический критерий – портальная вена печени: норма протяженности до 6-8 сантиметров, а диаметр ВВ не должен превышать полутора сантиметров. Все остальные, видоизмененные показатели – наглядное свидетельство присутствия патологии.
Взаимосвязь и взаимовлияние
Патологическое состояние печени – одна из главных, но не единственная причина того, что портальная вена утрачивает привычное состояние нормы и способность к осуществлению своих функций. Различают четыре вида возможных патологий, но у каждого из них может быть вариабельный путь к развитию, не всегда связанный напрямую с состоянием непарного органа, но неизменно приводящий к его ухудшению в процессе прогрессирования.
Тромбоз портальной вены
Может возникнуть на фоне травмирования стенок при механическом повреждении или быть следствием ятрогенных осложнений. Нередко тромбирование становится результатом инфекции из брюшной полости или мочеполовой системы. Причиной тромбообразования бывает сердечная недостаточность или нефункциональность органов кроветворения, системы свертываемости, изменения состава гуморальной жидкости. Но с такой же вероятностью причиной закупорки вены становятся препятствия кровотоку – значительное увеличение матки при многоплодной беременности, послеродовые осложнения, опухоль поджелудочной железы.

Тромб может сформироваться в селезеночной вене и под напором гуморальной жидкости мигрировать в вену, развиться непосредственно в стволе или пройти из печени. Острый тромбоз в большинстве случаев предполагает негативный прогноз, но встречается редко. Летальный исход наступает из-за отмирания непарных органов после перекрытия воротной вены тромбом. При хроническом наблюдается только периодическое частичное перекрытие просвета, однако, УЗИ назначается при характерных симптомах – неожиданные боли в брюшной области, асцит, отечность конечностей, кровавая рвота, прямокишечное кровотечение. Стадия заболевания определяется местонахождением негативного образования, на третьей – поражены все вены брюшной полости, а на четвертой кровоток практически прекращается.
Портальный тромбоз может быть следствием цирроза на определенном этапе заболевания, острого аппендицита. Нередко его причину установить не удается, и он считается идиопатическим. Отхождение от нормы наблюдается значительное – диаметр ВВ увеличивается, расширяются все сосуды сосудистой сети, появляется кавернозное перерождение.
Портальная гипертензия
В отличие от тромбоза имеет прямую взаимосвязь с патологиями печени (наследственными аномалиями строения, ставших результатом неблагоприятных условий в период вынашивания или заложенных на генетическом уровне). Такой диагноз может быть поставлен при отсутствии портальной вены или ее неправильном строении, при совмещении артерии и вены.

Тромбоз, тяжелые системные заболевания, новообразования могут стать причиной предпеченочной портальной гипертензии. Инфекции или билиарный цирроз, неинфекционное воспаление, паразитарная инвазия – причины внутрипечёночной ПГ, и только постпеченочная – результат патологий кровообращения – сердечного заболевания или закупорки нижней полой вены.
При тотальной ПГ поражается вся сосудистая сеть, а сегментарная касается только селезеночной вены. Прогрессирование заболевания приводит к спленомегалии, кровотечениям из вен ЖКТ, кавернозная трансформация тоже вероятна, поскольку у организма – это единственный способ хоть как-то компенсировать создавшийся дефицит кровообращения.
Каверномы ПВ
В некоторых источниках выделяется как отдельная патология, и это правильно, потому что кавернома может быть следствием врожденных патологий, пороком развития. Причин такого образования множество, и каждый случай в детском возрасте требует отдельного рассмотрения. Во взрослом возрасте ее появление связывают с хроническим гепатитом, циррозом, портальной гипертензией, а в некоторых случаях и с хронически протекающим тромбозом.
Пилефлебит
Гнойное воспалительное поражение портальной вены, которое протекает бессимптомно, приводит к поражению печени и летальному исходу. Еще совсем недавно такой диагноз был в компетенции патологоанатома, однако, современные методы исследования позволяют выявить его гораздо раньше и даже оказать своевременную помощь.
Диагностика
Экзокринная железа – орган, без которого невозможно существование человеческого организма. Она не может работать в физиологическом режиме, в норме, если нарушается ее кровообращение. Портальная вена и ее норма определяет полноценную очистку венозной крови от токсинов и отравляющих соединений. Достоверным поводом к появлению патологий признаны не только заболевания. Человек может прийти к патологиям ВВ, злоупотребляя токсичными соединениями – этанолом, наркотиками, лекарственными соединениями. Для предупреждения развития фатального сценария проводится плановое обследование печени на УЗИ, и если данных для диагноза недостаточно, могут назначаться магнитно-резонансная томография, допплерография сосудов.

Нормальное состояние портальной вены определяется техником-узистом, который обладает достаточным уровнем профессиональных знаний и практическим опытом. Ультразвуковое обследование в норме показывает:
- Соответствие органа размерным критериям и правильное его расположение. Отклонение от размеров, тотальное или сегментарное, смещение от привычного месторасположения – важный фактор, указывающий на присутствие патологии. Небольшие отклонения могут быть следствием индивидуального строения, половой принадлежности или возраста.
- В норме ровная верхняя поверхность, острые края и четкие контуры. Появление бугров, закругленность краев, – наглядная демонстрация патологического процесса.
- Сосуды могут исследоваться ангиографией, МРТ или допплерометрией. Последний метод позволяет обнаружить отсутствие кровотока и расширение сосудистого просвета. Гиперэхогенность при УЗИ указывает на тромбоз, уменьшение кровотока и расширенное русло сосуда при допплерометрии – портальную гипертензию.
Норма портальной вены – это ее физиологическое состояние – отсутствие непредусмотренных природой анастомозов, нормальная толщина сосудистой стенки, хороший напор кровотока, диаметр сосуда – 1,5 см, его длина – не более 8. Любая норма – понятие условное, но референсные значения не должны отклоняться в сторону уменьшения или увеличения на значительные показатели. Если такое явление обнаружено, значит, нужно обращаться к врачу и начинать лечение.
Ассистент радиолога: нормальные значения
Деланж Ф., Бенкер Дж., Карон П. и др. Объем щитовидной железы и йод в моче у европейских школьников: стандартизация значений для оценки йодной недостаточности. Eur J Endocrinol 1997; 136: 180-7.
Менкен К.Ю., Энгельхардт С., Ольбрихт Т.[Объем щитовидной железы и экскреция йода с мочой у детей 2-16 лет]. Dtsch Med Wochenschr 1992; 117: 1047-51.
Перри Р.Дж., Холлман А.С., Вуд А.М. и др. УЗИ щитовидной железы у новорожденного: нормативные данные. Arch Dis Child Fetal Neonatal Ed 2002; 87: F209-11.
Сонди В., Гупта Г., Гупта П.К. и др.Установление номограмм и референтных диапазонов для внутричерепных размеров желудочков и вентрикуло-полушарного соотношения у новорожденных с помощью ультразвукового исследования. Acta Paediatr 2008; 97: 738-44.
Лам У.В., Ай В.Х., Вонг В. и др. Ультрасонографическое измерение субарахноидального пространства у здоровых младенцев и детей. Pediatr Neurol 2001; 25: 380-4.
Союпак С.К., Нарли Н., Япичиоглу Х. и др.Сонографические измерения размеров печени, селезенки и почек у здоровых доношенных и недоношенных новорожденных. Eur J Radiol 2002; 43: 73-8.
Конус О.Л., Оздемир А., Аккая А. и др. Нормальные размеры печени, селезенки и почек у новорожденных, младенцев и детей: оценка с помощью сонографии. AJR Am J Roentgenol 1998; 171: 1693-8.
Эрнанц-Шульман М., Амброзино М.М., Фриман П.С. и др.Общий желчный проток у детей: сонографические параметры. Радиология 1995; 195: 193-5.
Patriquin HB, Perreault G, Grignon A и др. Нормальный диаметр воротной вены у детей. Педиатр Радиол 1990; 20: 451-3.
Ho ML, Chen JY, Ling UP и др.Объем и сократимость желчного пузыря у доношенных и недоношенных новорожденных: нормальные значения и клиническое применение в УЗИ. Acta Paediatr 1998; 87: 799-804.
Мегремис С.Д., Влачониколис И.Г., Цилимигаки AM. Длина селезенки в детстве с УЗИ: нормальные значения в зависимости от возраста, пола и соматометрических параметров. Радиология 2004; 231: 129-34.
Сигел MJ, Мартин KW, Worthington JL. Нормальная и аномальная поджелудочная железа у детей: исследования США. Радиология 1987; 165: 15-8.
Haber HP, Stern M. Ультрасонография кишечника у детей и молодых людей: толщина стенки кишечника зависит от возраста.J Ultrasound Med 2000; 19: 315-21.
Виерсма Ф., Срамек А., Хольшер Х.С. УЗИ-особенности нормального аппендикса и окружающей его области у детей. Радиология 2005; 235: 1018-22.
Кармазин Б., Вернер Е.А., Реджаи Б. и др.Брыжеечные лимфатические узлы у детей: что нормально? Pediatr Radiol 2005; 35: 774-7.
Розенбаум Д.М., Корнгольд Э., Тиле Р.Л. Сонографическая оценка длины почек у здоровых детей. AJR Am J Roentgenol 1984; 142: 467-9.
Леунг В.Ю., Чу В.К., Йунг С.К. и др.Номограммы общего объема почек, объема мочевого пузыря и индекса толщины стенки мочевого пузыря у 3376 детей с нормальными мочевыводящими путями. Педиатр Радиол 2007; 37: 181-8.
Роббен С.Г., Бостен М., Линманс Дж. И др. Значение утолщения стенки собирательной системы почек у детей: ультразвуковое исследование. Педиатр Радиол 1999; 29: 736-40.
Kuijper EA, van Kooten J, Verbeke JI, et al. Объем яичек у мальчиков от 0 до 6 лет измерен ультразвуковым методом. Репродукция человека 2008; 23: 792-6.
Haber HP, Mayer EI.Ультразвуковая оценка размеров матки и яичников от рождения до полового созревания. Pediatr Radiol 1994; 24: 11-3.
Оппенгеймер Д.А., Кэрролл Б.А., Юсем С. Сонография нормального неонатального надпочечника. Радиология 1983; 146: 157-60.
Роббен С.Г., Лекин М.Х., Дипстратен А.Ф. и др.Передняя суставная капсула нормального бедра и у детей с преходящим синовитом: УЗИ с анатомической и гистологической корреляцией. Радиология 1999; 210: 499-507.
Граф Р. Хип Сонография. Берлин Гейдельберг: Springer, 2006.
Екелер Э., Тамбаг А., Тунаси А. и др.Анализ тимуса у 151 здорового ребенка в возрасте от 0 до 2 лет. J Ultrasound Med 2004; 23: 1321-6.
нормальный УЗИ печени как
УЛЬТРАЗВУК ПЕЧЕНИ — Нормальный
 | Протокол для верхней части живота |
 | Для протокола сканирования печени |
 | Объяснение тестов функции печени |
ИЗОБРАЖЕНИЕ ПЕЧЕНИ
 | |
| Сегментарная анатомия печени | Щелкните изображение, чтобы увеличить его, чтобы открыть версию для печати. |

ПОЛОЖЕНИЕ ЗОНДА ДЛЯ СКАНИРОВАНИЯ ПЕЧЕНИ
Правая доля печени

УЗИ печени — протокол
Роль ультразвука
Для оценки:
- Размер
- Контур капсулы (гладкий, грубый, дольчатый)
- Паренхиматозная эхогенность
- Васкуляризация
- Желчное дерево
- Масса или коллекции

Ограничения
- Ожирение и пациенты с тяжелыми случаями метаболических нарушений, таких как гемохроматоз и жировая инфильтрация, уменьшают детализацию и диагностическую ценность сканирования.

Препарат
- В идеале, голодайте пациента в течение 6 часов, чтобы уменьшить количество кишечных газов и предотвратить сокращение желчного пузыря.
Выбор оборудования
- В зависимости от размера пациента изогнутый линейный массив 2-6Mhz.
- Если есть узелковая граница печени, то линейный массив с частотой 7-12 МГц лучше это оценит. Хорошие возможности цвета / мощности / допплера при оценке сосудов или васкуляризации структуры.
- Будьте готовы изменить положение фокальной зоны и выходную частоту зонда (или зондов) для адекватной оценки как поверхностных, так и более глубоких структур.

Техника сканирования
Начните полностью прочесать печень.
Пациенту потребуется сделать глубокий вдох, чтобы полностью визуализировать верхние границы печени.
Посмотрите поперечно вверх и вниз по левой доле из подреберного доступа.Посмотрите поперек правой доли подреберья или межреберья.
Переверните пациента в положение лежа на левом боку для оценки доли Rt только после проверки жидкости. Кишечный газ может перекрывать печень при подреберном доступе, поэтому при визуализации пациента может помочь раздувание живота. Кроме того, если смотреть в межреберье между ребрами, это может обеспечить тщательную визуализацию.
Ищите:
- Однородная аттенюативная v (нормальная v-жирная)
- Грубая эхотекстура Smooth v изображение bmode здесь
- Размер: для измерения размера печени используйте сагиттальный подход по средней ключичной линии.Измерьте расстояние от диафрагмы до нижней границы на изображении в режиме b. Это может быть очень субъективным. Также посмотрите на нижний край печени по отношению к правой почке: он должен заканчиваться на полпути вниз по почке. Изображение Bmode: увеличенная печень будет иметь округлые границы.
После того, как вы тщательно просканировали печень, приступайте к съемке.
Нормальные измерения печени
—Мы должны уметь определять такие состояния, как гепатомегалия, спленомегалия, почечная недостаточность и аневризма брюшной аорты.
—Это должно быть постоянное измерение, чтобы можно было сравнивать размеры во времени.
— Для точности штангенциркуль необходимо расположить в одном и том же положении между сонографами. В идеале для последующей оценки следует использовать одного и того же сонографиста.
— Верхняя граница проходит по правой среднеключичной линии в 5-м межреберье.(См. Диагностическое УЗИ, 3-е издание, том 1. Румак и др.)
—У большинства людей нижняя граница продолжается до нижнего края ребер.
—Если он измеряется в средней части печени с большим полем зрения, он должен измерятьУльтразвуковое определение гепатомегалии. J Clin Ultrasound 1981 Госинк BB)
от задней диафрагмы до нижнего переднего края. Однако размер органа увеличивается с возрастом, полом, ростом, весом и площадью тела.—Если измерение проводится от передней диафрагмы до нижнего края печени по среднеключичной линии, оно не должно быть> 13 см (см. Ультразвуковое исследование. Введение в нормальную структуру и функциональную анатомию: WB Saunders; 1995.Карри Р.А. и Темпкин Б.Б.)
—Будьте осторожны, чтобы не запутаться с лепестком ридела, поскольку он может увеличить размер.
 |  |
СРЕДНИЙ КЛЮЧ Если измерение проводится от муравьиной диафрагмы до нижнего края печени по среднеключичной линии, оно не должно быть> 13 см | MIDHEPATIC Измеряется по средней линии печени с большим полем зрения, расстояние от постдиафрагмы до нижнего переднего края должно быть <16 см. |
Задокументируйте нормальную анатомию и любую обнаруженную патологию, включая размеры и васкуляризацию, если показано.

Общая патология
- Жирная печень
- Кисты печени
- Гемангиома
- Портальная гипертензия
- Тромбоз воротной вены
- Тромбоз печеночной вены
- Абсцесс печени / коллекция
- Цирроз
- Травма
- Метастазы
- HCC
- Абсцесс

Базовое копирование изображений
Серия печеночных изображений должна включать следующие минимальные изображения;
- продольный
- Левая доля
- Хвостатая доля
- IVC
- Porta hepatis
- Сравнение с Rt Kidney
- Поперечный
- Левая доля
- Левая печеночная вена
- Вена левая воротная
- Вена правая воротная
- Средняя и правая печеночная вена
- Помните, что изображения — это лишь образец того, что вы видели.Если вы пропустите патологию, то не имеет значения, насколько совершенны изображения.

Ультразвук — Эмбриология
| Личное сообщение от доктора Марка Хилла (май 2020 г.) | |
 Я решил досрочно выйти на пенсию в сентябре 2020 года. В течение многих лет в Интернете я получал замечательные отзывы от многих читателей, исследователей и студентов, интересующихся эмбриологией человека. Я особенно благодарен моим научным сотрудникам и авторам сайта. Хорошей новостью является то, что Embryology останется в сети, и я продолжу свою связь с UNSW Australia.Я с нетерпением жду обновления и включения многих интересных новых открытий в эмбриологии! Я решил досрочно выйти на пенсию в сентябре 2020 года. В течение многих лет в Интернете я получал замечательные отзывы от многих читателей, исследователей и студентов, интересующихся эмбриологией человека. Я особенно благодарен моим научным сотрудникам и авторам сайта. Хорошей новостью является то, что Embryology останется в сети, и я продолжу свою связь с UNSW Australia.Я с нетерпением жду обновления и включения многих интересных новых открытий в эмбриологии! | |
Введение
 Самолеты ультразвуковой визуализации
Самолеты ультразвуковой визуализацииОбщий термин «ультразвук» относится к неинвазивной технике с использованием звуковых волн в ультразвуковой (выше нашего диапазона слуха) частоте. Этот метод позволяет визуализировать и проводить пренатальную диагностику нескольких особенностей развития: фолликулов в яичнике, гестационного мешка, плода в матке, параметров плода и плаценты.Ультразвуковая визуализация началась в 1950-х годах, но только с применением компьютерного анализа, начиная с 1980-х годов, можно было получить более подробные изображения. Эта текущая страница содержит ссылки на все фильмы об УЗИ людей и животных, вы также можете использовать категорию: Ультразвук, чтобы найти связанный контент.
Родители теперь обычно видят фильмы или изображения УЗИ в первом триместре, и клинически это неинвазивный пренатальный диагностический инструмент для обнаружения аномалий, а также метод определения стадии (старения) и проверки роста.Существует несколько различных стандартов [1] для расчета возраста на основе нескольких измерений, включая длину крестца эмбриона или плодной коронки (CRL). [2]
Ультразвук также можно использовать в сочетании с другими методами для определения местоположения эмбриона и плаценты для других пренатальных тестов (более пренатальная диагностика). Развитие современных ультразвуковых технологий теперь позволяет измерять кровоток (допплерография), а также компьютерную трехмерную реконструкцию эмбрионов или структур.
УЗИ можно использовать на любом сроке беременности для мониторинга плода и плаценты (Подробнее «Плацента | Аномалии плаценты | Пренатальная диагностика»).
Некоторые диагностические измерения включают:
- Трисомии — прозрачность затылочной кости (NT), визуализация носовой кости (NB)
- Сердечно-сосудистая система — регургитация трехстворчатого клапана (TR), волновая картина «а», DV PIV, S-волна (пиковая систолическая скорость), D-волна (пиковая диастолическая скорость), a-волна (сокращение предсердий в поздней диастоле), время -средняя максимальная скорость (TAMXV)
| Как играть в фильмы об УЗИ | |
|---|---|
 Ультразвуковые видеоролики можно просматривать двумя способами:
Ультразвук аномального развития и его особенности перечислены на отдельной странице (Подробнее? Аномальный ультразвук), весь контент предназначен только для образовательного использования . | |
| Страница | Play Movie показывает 12-недельный плод в 3D в реальном времени (следовательно, в 4D). | Особая благодарность доктору Эндрю МакЛеннану, Отделение медицины плода, Королевской больнице Северного побережья и доктору Стэнли Нгу за многие оригинальные видеоматериалы. |
| Аномальный ультразвук
Некоторые недавние открытия
|
| Более поздние статьи |
|---|
  Эта таблица позволяет выполнять автоматический компьютерный поиск во внешней базе данных PubMed с использованием текстовой ссылки «Поисковый запрос».
Больше? Отзывы | Страница обсуждения | Поиск журнала | Рекомендации 2019 | 2020 Ссылки Критерий поиска: УЗИ плода | УЗИ в первом триместре | УЗИ второго триместра | Ультразвуковая допплерография плода | |
| Старые документы |
|---|
| Изначально эти документы появлялись в таблице «Некоторые недавние результаты», но по мере того, как этот список увеличивался, теперь они перетасовываются в эту сворачиваемую таблицу. См. Также страницу обсуждения для других ссылок, перечисленных по годам, и ссылок на этой текущей странице.
|
Тромбоз воротной вены — Консультант по терапии рака
Тромбоз воротной вены
I. Что нужно знать каждому врачу.
Тромбоз воротной вены (ПВТ) — это закупорка воротной вены тромбом. Портальная вена — это жизненно важный сосуд, обеспечивающий до 75% кровоснабжения печени. Хотя ПВТ встречается как у детей, так и у взрослых, в этой главе основное внимание будет уделено взрослым пациентам.
Острый и хронический PVT считаются отдельными клиническими проявлениями, хотя они представляют собой прогрессирование одного и того же болезненного состояния.Острый ПВТ представляет собой резкую полную или частичную окклюзию воротной вены, и пациенты могут обращаться без симптомов или с болью в животе, тошнотой и / или рвотой, диареей, болью в пояснице и лихорадкой на фоне пилефлебита (септического ПВТ). , Хронический PVT может проявляться последствиями портальной гипертензии, чаще всего кровотечения из пищевода и варикозного расширения желудка в условиях неотложной больницы, хотя также наблюдаются гиперспленизм и асцит.
Факторы, предрасполагающие к развитию PVT, включают застой венозного кровотока в печени, повреждение сосудистой стенки и гиперкоагуляцию (триада Вирхова).У взрослых наиболее частые причины PVT можно разделить на локализованную или системную этиологию (см. История — Часть I ниже). Примерно у четверти случаев нет установленной причины.
Рекомендации по лечению ограничены небольшим количеством контролируемых исследований. Системная антикоагуляция показана избранной группе пациентов с тяжелыми симптомами и обширным бременем тромбов, если нет противопоказаний к антикоагуляции. Междисциплинарный подход чрезвычайно важен для завершения лечения пациентов с PVT, особенно пациентов с циррозом печени, поскольку они часто имеют несколько сопутствующих заболеваний.
II. Диагностическое подтверждение: Вы уверены, что у вашего пациента тромбоз воротной вены?
A. История, часть I: Распознавание образов. Возможные причины тромбоза воротной вены можно классифицировать как локальные или системные
Локализованный: цирроз печени; злокачественные новообразования — гепатоцеллюлярная карцинома, аденокарцинома желудка и поджелудочной железы; брюшная инфекция; воспалительные состояния брюшной полости — панкреатит, холецистит, воспалительное заболевание кишечника, повреждение воротной вены в результате операции или травмы.
Системные: состояния гиперкоагуляции, такие как синдром антифосфолипидных антител; мутация гена протромбина G20210A, гипергомоцистеинемия, миелопролиферативное заболевание, такое как мутация JAK2V617f, и дефицит протеина C или S.
Эти потенциальные причины PVT можно далее разделить на три большие группы, которые важно учитывать при обсуждении лечения: 1) PVT, связанный с циррозом, на фоне основного заболевания печени или цирроза; 2) PVT, связанный со злокачественными новообразованиями, т.е.е. при гепатоцеллюлярной карциноме и аденоме желудка и поджелудочной железы; 3) Нецирротический ПВТ, то есть генетическое состояние гиперкоагуляции, синдром антифосфолипидных антител и миелопролиферативное заболевание.
Во многих случаях симптомы острого PVT маскируются провоцирующим болезненным процессом (например, панкреатитом), и PVT часто случайно обнаруживается на рентгенограммах. Острый ПВТ может проявляться болью в животе, тошнотой и / или рвотой, болью в пояснице и лихорадкой на фоне тромба гнойной воротной вены (пилефлебита).
Хотя при PVT может наблюдаться системная воспалительная реакция, при наличии признаков высокой температуры, озноба и бактериемии может присутствовать пилефлебит. Пилефлебит — это состояние, которое может быть результатом распространения гнойного тромбофлебита из мелких вен, дренирующих область интраабдоминальной или тазовой инфекции в воротную вену.
Сильная боль в животе и гематохезия могут указывать на инфаркт кишечника, вторичный по отношению к ассоциированному с тромбозом брыжеечных вен.
Хронический ПВТ чаще всего проявляется последствиями портальной гипертензии, в первую очередь кровотечением из варикозно расширенных вен желудка и пищевода и спленомегалией.Асцит, желтуха, энцефалопатия и другие признаки хронического заболевания печени обнаруживаются у пациентов с сопутствующим циррозом печени, но относительно редко встречаются при нецирротической ПВТ.
B. История, часть 2: Распространенность:
PVT был обнаружен примерно в 1% случаев при большом вскрытии трупа. Большинство случаев были связаны с циррозом печени (28%) и / или злокачественными новообразованиями печени (67%), тогда как 10% случаев были связаны с основными инфекциями брюшной полости или воспалительными заболеваниями.Миелопролиферативное заболевание было обнаружено в 3% случаев, и в 14% случаев не было выявлено никакой причины.
У пациентов с циррозом печени распространенность PVT, по-видимому, связана с тяжестью заболевания печени и, как сообщается, достигает 25% у пациентов, направленных на оценку трансплантации печени. Распространенность PVT увеличивается с прогрессированием цирроза печени.
C. История, часть 3: конкурирующие диагнозы, которые могут имитировать тромбоз воротной вены.
Злокачественная инвазия воротной вены, например, при гепатоцеллюлярной карциноме, карциноме желудка, аденокарциноме поджелудочной железы и холангиокарциноме, может имитировать тромботическую окклюзию воротной вены. Для пациентов, рассматриваемых для трансплантации печени, это различие критически важно, поскольку злокачественная инвазия воротной вены является противопоказанием к трансплантации.
D. Результаты физикального осмотра.
Результаты физикального обследования острого PVT могут отсутствовать или замаскированы основным заболеванием.Вздутие живота может сопровождать кишечную непроходимость или асцит. При изолированном PVT перитонеальные признаки редко присутствуют, хотя они могут сопровождать другие воспалительные внутрибрюшные процессы, такие как панкреатит, холецистит и дивертикулит. Сильная боль, несоразмерная результатам обследования, предполагает возможность тромбоза брыжеечных вен и инфаркта, что требует срочного лечения. В случае PVT, связанного с циррозом, при осмотре может быть обнаружена волна жидкости; однако это открытие редко наблюдается при остром PVT, вызванном нецирротическими причинами.
С другой стороны, наиболее частыми признаками хронической ПВТ являются спленомегалия и желудочно-кишечные кровотечения. Редкое осложнение портальной холангиопатии — дисфункция желчевыводящих путей на фоне портальной гипертензии — может привести к желтухе, болезненности живота из-за желчной колики, холангита или панкреатита. Другие результаты обследования хронического заболевания печени наблюдаются при цирротическом PVT, но относительно редко встречаются при нецирротическом PVT.
E. Какие диагностические тесты следует проводить?
Американская ассоциация по изучению заболеваний печени (AASLD) рекомендует последовательный подход к исследованию этиологии PVT:
Обследование на предмет цирроза, злокачественных новообразований брюшной полости, внутрибрюшной инфекции или воспаления.
У пациентов без явного цирроза или злокачественных новообразований оцените другие протромботические состояния, такие как миелопролиферативные заболевания, синдром антифосфолипидных антител, лейденская мутация фактора V, мутация фактора II, дефицит протеина C и дефицит протеина S.
1. Какие лабораторные исследования (если таковые имеются) следует заказать для установления диагноза? Как следует интерпретировать результаты?
Лабораторные исследования редко способствуют диагностике PVT, но могут помочь в выявлении факторов риска и причин PVT.При цирротическом PVT будут аномальные INR, APTT, панцитопения и гипербилирубинемия. При нецирротическом ПВТ может наблюдаться повышение уровня липазы и амилазы на фоне острого панкреатита, а лейкоцитоз и положительные посевы крови указывают на возможность пилефлебита. На фоне ПВТ может быть легкая форма трансаминита. Повышенный уровень лактата может указывать на сопутствующий инфаркт брыжеечной вены, что может указывать на необходимость срочного хирургического обследования, если оно согласуется с клиническими проявлениями.
Если есть подозрение на гиперкоагуляцию, рассмотрите возможность проверки в амбулаторных условиях следующих исследований: антифосфолипидные антитела, бета-гликопротеин, протеин C&S и т. Д. При выписке важно направление к амбулаторному гематологу.
2. Какие визуализационные исследования (если таковые имеются) следует заказать, чтобы помочь установить диагноз? Как следует интерпретировать результаты?
PVT подтверждается рентгенологическими исследованиями и часто обнаруживается случайно. Допплерография брюшной полости, компьютерная томография (КТ) ангиография и магнитно-резонансная (МР) ангиография являются наиболее часто используемыми методами.Цифровая субтракционная ангиография является золотым стандартом, но редко требуется для установления диагноза.
При клиническом подозрении на острую PVT, AASLD рекомендует начальную визуализацию с помощью КТ до и после контрастирования или допплеровское ультразвуковое исследование, если КТ недоступна. КТ-изображения характерно демонстрируют отсутствие усиления воротной вены. КТ и МР-ангиография обеспечивают превосходную оценку распространения тромба в брыжеечные вены. Визуализация также может предоставить доказательства основных факторов, вызывающих PVT, таких как цирроз печени, злокачественная опухоль или внутрибрюшной воспалительный процесс.У пациентов с терминальной стадией заболевания печени и / или почечной недостаточности следует проявлять осторожность при использовании контрастного вещества для дальнейшей диагностики, поэтому УЗИ брюшной полости с допплером будет тестом выбора.
При оценке хронической PVT, AASLD рекомендует сначала выполнить визуализацию с допплеровским ультразвуком, затем КТ с контрастным усилением или МРТ. Визуализация при хронической PVT может продемонстрировать замену воротной вены портальной каверномой: извилистая структура коллатеральных вен при отсутствии видимой воротной вены.Могут увеличиваться печеночные артерии. Опять же, рентгенологическая визуализация может выявить потенциальные первопричины, такие как цирроз печени.
F. Чрезмерно используемые или «потраченные впустую» диагностические тесты, связанные с этим диагнозом.
Оценка сопутствующих гиперкоагуляции на фоне установленного цирроза или злокачественного новообразования, вероятно, будет сложной для интерпретации и вряд ли повлияет на решения о лечении. Лучше избегать обширного обследования гиперкоагуляции, если у пациента уже есть диагноз цирроза или злокачественного новообразования.
III. Управление по умолчанию.
Нет рандомизированных клинических испытаний для помощи в лечении острого или хронического PVT. Большинство данных о лечении поступает из серий случаев и обсервационных исследований.
Лечение PVT, особенно при циррозе PVT, требует междисциплинарного подхода с подробным обсуждением соотношения риска и пользы с консультантами, пациентом и семьей.
A. Немедленное управление.
Рассмотрите возможность срочного хирургического вмешательства, если есть опасения по поводу инфаркта кишечника, перфорации из-за дивертикулита или холецистита.Раннее начало приема антибиотиков целесообразно при наличии сепсиса или подозрении на пилефлебит.
Американский колледж грудных врачей (ACCP) и AASLD имеют отдельные клинические рекомендации по лечению PVT. ACCP рекомендует антикоагулянтную терапию (уровень доказательности 1B) для лечения симптоматической PVT. Однако ACCP не рекомендует антикоагулянтную терапию при бессимптомном, случайно диагностированном PVT (уровень доказательности 2C). Клинические рекомендации AASLD предлагают антикоагулянтную терапию при всех острых PVT независимо от симптоматики.
Рассмотрение начала антикоагулянтной терапии при ПВТ должно включать степень окклюзии (частичная или окклюзия), степень ПВТ, клинические проявления и потенциальные последствия исходов, таких как цирротический ПВТ, независимо от того, подходит ли пациент для трансплантации печени. , Например, у пациентов с окклюзионным PVT, который распространяется проксимально и глубоко в верхнюю брыжеечную вену, скорее всего, будет инфаркт кишечника, неблагоприятный исход, требующий немедленной антикоагуляции.
При PVT, связанном со злокачественным новообразованием, в большинстве случаев рекомендуется антикоагулянтная терапия, за исключением случаев минимального тромбообразования, активного кровотечения или серьезного риска кровотечения.
При циррозе или хроническом ПВТ эндоскопический скрининг и лечение варикозного расширения вен, особенно до начала антикоагуляции при остром ПВТ у пациента с циррозом. Пациентам с выявленным варикозным расширением вен рекомендуется профилактическая терапия надололом или карведилолом.
Если нет противопоказаний для антикоагуляции, таких как активное кровотечение или высокий риск кровотечения, антикоагуляция должна быть начата у пациентов с обширными PVT, симптомами или немодифицируемым состоянием гиперкоагуляции. Варианты долгосрочной антикоагуляции включают антагонист витамина К (варфарин), подкожную инъекцию низкомолекулярного гепарина (НМГ) и пероральные антикоагулянтные препараты прямого действия (DOAC), такие как дабигатран (ингибитор тромбина) или ривароксабан, апиксабан и эдоксабан (ингибированный активированный фактор X).Внутривенный гепарин можно временно использовать во время пребывания в стационаре до обсуждения дальнейшего вмешательства.
Существует консенсус экспертов в отношении продолжения антикоагуляции до трансплантации при терминальной стадии заболевания / цирроза печени, если нет противопоказаний к антикоагуляции. Литература по PVT у лиц без цирроза и доброкачественных заболеваний ограничена. Рандомизированных исследований нет. Обзоры случаев пилефлебита (ПВТ на фоне лихорадки, лейкоцитоза и положительных посевов крови) показывают, что реканализация воротной вены была выше у пациентов с антикоагулянтами и более низкой смертностью.
Спровоцированный тромбоз воротной вены, связанный с хирургическим вмешательством или инфекционной этиологией или гормональной терапией с необратимыми факторами риска
Варфарин, НМГ или DOAC — агенты выбора для антикоагуляции. Продолжительность 3-6 месяцев. Некоторые гепатологи рекомендуют и практикуют шесть месяцев антикоагулянтной терапии. Имеются данные о том, что на шестом месяце антикоагулянтной терапии полная или частичная реканализация наступает в 33–45%, а прогрессирование тромба с низкой частотой — <10%.Важно также признать, что PVT рецидивировал до 40% после прекращения антикоагуляции. В клинических случаях нецирротического и незлокачественного PVT пациентам с обратимыми факторами риска, такими как панкреатит и холецистит, было предложено проводить мониторинг без антикоагуляции, если не наблюдается прогрессирования.
Тромбоз воротной вены, связанный с циррозом печени
НМВ; варфарин можно рассмотреть, если невозможно ввести НМГ; DOAC обычно не рекомендуется.Бесконечная антикоагулянтная терапия с периодической оценкой риска кровотечений и тромбозов. Консенсус экспертов относительно продолжения антикоагуляции до трансплантации кандидатам на трансплантацию печени, если нет противопоказаний к антикоагуляции. На данный момент безопасность и эффективность DOAC в лечении PVT, особенно при циррозе печени, неизвестны из-за риска кровотечения. Пациенты с аномальными функциональными тестами печени были исключены из исследований по DOAC. DOAC удобны и не влияют на оценку MELD, как антагонисты витамина К, поэтому они могут стать отличным препаратом выбора в ожидании дополнительных доступных доказательств и исследований.В клинических условиях DOAC использовался у некоторых пациентов с циррозом печени после обсуждения рисков и преимуществ.
Тромбоз воротной вены, связанный со злокачественными новообразованиями
НМГ, варфарин или DOAC можно рассмотреть, если невозможно ввести НМГ. НМГ являются препаратом выбора, если нет значительного нарушения функции почек. Антикоагулянт до исчезновения активного злокачественного новообразования без постоянных постоянных факторов риска.
Тромбоз воротной вены со стойкими факторами риска
Факторы риска включают: воспалительное заболевание кишечника, аутоиммунные заболевания, антифосфолипидные антитела, лейденскую мутацию фактора V, мутацию G20210A — варфарин или LMWH и / или DOAC.Бесконечная антикоагулянтная терапия с периодической оценкой риска кровотечений и тромбозов
Неспровоцированный тромбоз воротной вены
Варфарин или НМГ или ДОАК. Бесконечная антикоагулянтная терапия с периодической оценкой риска кровотечений и тромбозов.
Чаще всего неокклюзионная ПВТ связана с высокой частотой спонтанной реканализации.
Другими потенциальными методами лечения ПВТ являются тромбэктомия и / или тромболизис и TIPS (трансъюгулярный внутрипеченочный портосистемный шунт).Эти процедуры более инвазивны и обычно доступны только в медицинском центре третичного уровня. TIPS может быть осуществимым или альтернативой антикоагуляции, если внутрипеченочные ветви воротной вены проходимы. Серия случаев из 70 пациентов с неопухолевым PVT была пролечена с помощью TIPS для лечения осложнений, вызванных портальной гипертензией. Более чем у половины пациентов была достигнута полная реканализация, у 30% — заметное уменьшение тромба, а у 13% не было улучшения. Этот показатель успеха аналогичен тому, который наблюдается при антикоагуляции.
B. Советы по медосмотру для руководства.
НЕТ
C. Лабораторные тесты для отслеживания реакции и корректировок в управлении.
Мониторинг МНО для кумадина и уровня фактора Ха для НМГ в условиях антикоагулянтной терапии ПВТ. Однако важно признать, что цирроз влияет на выработку как прокоагулянта, так и антикоагулянта, и это может повлиять на мониторинг МНО и анализа анти-фактора Ха.
Необработанным потенциальным кандидатам на трансплантацию с PVT может быть полезно наблюдение за визуализацией каждые 3 месяца и рассмотрение антикоагуляции в случае прогрессирования заболевания.
D. Долгосрочное управление.
Тщательный мониторинг риска кровотечения, особенно при циррозе ТВС. Эпиднадзор с эндоскопическим обследованием и лечением варикозного расширения вен.
E. Общие подводные камни и побочные эффекты управления.
НЕТ
IV. Лечение сопутствующих заболеваний.
A. Почечная недостаточность.
У пациентов со значительной почечной недостаточностью (клиренс креатинина менее 30) следует избегать антикоагуляции с НМГ.
B. Печеночная недостаточность.
Цирроз печени обычно связан с ТВВ. Особого внимания заслуживает оценка рисков и преимуществ антикоагуляции у пациентов с циррозом печени.
C. Систолическая и диастолическая сердечная недостаточность.
Без изменений в стандартном управлении.
D. Заболевание коронарной артерии или заболевание периферических сосудов.
Без изменений в стандартном управлении.
E. Диабет или другие эндокринные проблемы.
Без изменений в стандартном управлении.
F. Злокачественность.
AASLD отмечает, что проявления миелопролиферативных заболеваний в периферической крови могут отсутствовать у значительного процента пациентов, и для установления диагноза может потребоваться дальнейшее исследование с помощью биопсии костного мозга.
Тщательная оценка злокачественной инвазии воротной вены — возможно, включая биопсию тромба, особенно при отсутствии известных заболеваний печени в анамнезе, состояния гиперкоагуляции и высокого клинического подозрения на злокачественные новообразования с клиническими проявлениями.
G. Иммуносупрессия (ВИЧ, хронические стероиды и т. Д.).
Без изменений в стандартном управлении.
H. Первичное заболевание легких (ХОБЛ, астма, ILD).
Без изменений в стандартном управлении.
I. Проблемы с желудочно-кишечным трактом или питанием.
Без изменений в стандартном управлении.
J. Проблемы гематологии или коагуляции.
См. Обсуждение выше.
K. Деменция или психическое заболевание / Лечение.
У пациентов с запущенной деменцией и психическими заболеваниями необходимо обсудить комплаентность и риск повторных падений до начала антикоагулянтной терапии.
V. Переходы на лечение.
A. Рекомендации по выходу из системы во время госпитализации.
Помните о признаках или симптомах желудочно-кишечного кровотечения, особенно у пациентов, которые недавно начали антикоагулянтную терапию. Также обратите внимание на усиление боли в животе и вздутие живота, боль, лихорадку / озноб и желтуху.
B. Ожидаемая продолжительность пребывания.
Ожидаемая продолжительность пребывания пациентов с острым PVT сильно варьируется и в первую очередь связана с основной причиной PVT; тем не менее, при простом цирротическом и нецирротическом ПВТ ожидайте по крайней мере 3-4 дня и несколько недель, если это новый диагноз злокачественного ПВТ.
C. Когда пациент готов к выписке.
Пациенты готовы к выписке после исчезновения симптомов боли в животе, тошноты и / или рвоты и кровотечения и установления этиологии ТВВ. Уровень гемоглобина и показатели жизнедеятельности должны быть стабильными. Пациенту необходимо понимать план выписки и лечения. Перед выпиской следует обсудить соответствующее последующее наблюдение для мониторинга антикоагуляции и направления к соответствующим специалистам — гепатологии, гематологии, онкологии.
D. Организация последующего наблюдения в клинике.
1. Когда и с кем следует организовать наблюдение в клинике?
INR следует проверить через 2-3 дня после выписки; тем не менее, пациент должен быть осмотрен лечащим врачом через 1-2 недели для последующего наблюдения после госпитализации. Посещение специалиста для последующего наблюдения зависит от диагноза пациента. Злокачественный ПВТ может потребовать более тщательного наблюдения за лечением злокачественного новообразования, если его не выявили.
Консультация гематолога рекомендуется пациентам с нецирротическим и доброкачественным ТВВ, чтобы помочь в оценке и лечении любого основного состояния гиперкоагуляции.
Амбулаторное гепатологическое наблюдение при циррозе ПВТ для тщательного эндоскопического наблюдения за варикозным расширением вен и дальнейшее обсуждение оценки трансплантата, если необходимо.
Соответствующее наблюдение у онколога-трансплантолога по поводу внутрибрюшных злокачественных новообразований.
2. Какие анализы необходимо провести перед выпиской, чтобы лучше всего пройти первый визит в клинику?
НЕТ
3. Какие анализы следует заказывать амбулаторно до или в день посещения клиники?
Для пациентов, выписанных на варфарин, назначьте контрольную ПВ / МНО через 2-3 дня, чтобы обеспечить целевое МНО 2-3.BMP для оценки функции почек или анализ анти-фактора Xa может потребоваться, если пациента выписывают домой на НМГ.
E. Условия размещения.
НЕТ
F. Прогноз и консультирование пациентов.
На исходы острого и хронического PVT в первую очередь влияет основное заболевание или сопутствующие заболевания. Сообщается, что общая смертность от острой PVT составляет 10%. Пациенты с хроническим PVT, в основе которых лежат цирроз и злокачественные новообразования, имеют значительно более высокую смертность (26%) по сравнению с другими (8%).
VI. Безопасность пациентов и меры качества.
A. Стандарты и документация по основным показателям.
Совместная комиссия выпустила Национальную цель безопасности пациентов (NPSG.03.05.01) с целью «снизить вероятность причинения вреда пациенту, связанного с антикоагулянтной терапией». Чтобы соответствовать стандарту, больница должна выполнять следующие элементы деятельности:
Используйте утвержденные протоколы для начала и поддержания антикоагулянтной терапии.
Перед тем, как начать прием варфарина, оцените исходный статус коагуляции пациента; для всех пациентов, получающих терапию варфарином, используйте текущее МНО для корректировки этой терапии.Исходный статус и текущее МНО документируются в медицинской карте.
Используйте авторитетные ресурсы для управления потенциальным взаимодействием с пищей и лекарствами для пациентов, получающих варфарин.
При постоянном внутривенном введении гепарина используйте программируемые насосы, чтобы обеспечить постоянное и точное дозирование.
Письменная политика, регулирующая базовые и текущие лабораторные тесты, необходимые для антикоагулянтов.
B. Надлежащая профилактика и другие меры для предотвращения повторной госпитализации.
Профилактическая доза эноксапарина во время госпитализации может предотвратить PVT без увеличения скорости кровотечения. Профилактическая доза эноксапарина может быть назначена, если у пациента нет противопоказаний к профилактической антикоагулянтной терапии, таких как активное кровотечение. Рекомендуется количество тромбоцитов <40 000–50 000.
VII. Какие доказательства?
Племмонс, Р.М., Дули, Д.П., Лонгфилд, Р. «Септический тромбофлебит воротной вены (пилефлебит): диагностика и лечение в современную эпоху». Клинические инфекционные болезни. т. 21. 1995. С. 1114–1120. (В этой классической статье о пилефлебите авторы рассматривают 19 случаев пилефлебита. Они обнаружили бактериемию в 88% случаев, очаг инфекции в 68% случаев и общую смертность 32%.)
Primignani, M1, Tosetti, G1, La, Mura. «Терапевтические и клинические аспекты тромбоза воротной вены у пациентов с циррозом печени». World J Hepatol. т. 7. 2015 декабрь 18. С. 2906-12. (Это обзорная статья о клинических аспектах и стратегиях лечения цирроза печени.Авторы обсуждают риски и преимущества различных видов антикоагулянтной терапии, включая ограниченные данные о безопасности и эффективности новых пероральных антикоагулянтов прямого действия.)
Шарма, А.М., Чжу, Д., Генри, З. «Тромбоз воротной вены: когда лечить и как». Vasc Med. т. 21. 2016 февраля. С. 61–9. (Это обзорная статья, в которой представлены текущие данные для руководства лечением PVT в различных условиях и при сопутствующих заболеваниях. В ней предлагается лечение PVT с длительностью антикоагуляции и антикоагуляции по выбору, а также обсуждение других методов лечения.)
Spaander, VMCW, Van Buuren, HR, Janssen, HLA. «Обзорная статья: лечение нецирротического и доброкачественного тромбоза воротной вены и сопутствующей портальной гипертензии у взрослых». Aliment Pharmacol Ther. т. 26. 2007. С. 203-209. (Этот недавний обзор литературы предлагает краткие рекомендации по лечению острого и хронического PVT и их осложнений.)
Copyright © 2017, 2013 Поддержка принятия решений в медицине, ООО. Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не оплачивал контент, предоставляемый Decision Support in Medicine LLC.Лицензионное содержимое является собственностью и авторским правом DSM.
,