Узелки на коже — симптомы какой болезни — Клиника «Доктор рядом»
Чаще всего симптом узелки на коже проявляется в следующих заблеваниях:
Образования на коже. Что это может быть?
На коже человека часто возникают различного вида образования: ямки, припухлости. В том числе и узелки, разновидность которых тоже богата. Они различны по цвету, форме, а также по причастности к болезни, вследствие которой они появляются на кожном покрове человека. Как же определить, к какой болезни относится тот или иной узелок?
Они встречаются разного размера. Также идет деление узлов на подкожные и те, которые растут непосредственно на самом кожном покрове человека. Итак, рассмотрим наиболее распространенные вариации образований.
Начальная форма образования на коже человека называются бугорки. На вид они плотные. Цвет бугорков варьируется от телесного до красного, иногда даже доходит до черного цвета. Цвет зависит от заболевания человека.
Так как бугорки — это практически начальная стадия образования узлов, дискомфорт они практически не приносят. В основном, они безболезненны, но в некоторых случая при серьезной форме болезненны они доставляют боль при пальпации.
Папулы обычно бывают нескольких видов. Различают подкожные и бугорки непосредственно на самом кожном покрове. Подкожные узлы могут быть безболезненными, но зачастую они причиняют боль и дискомфорт при нажатии.
Свидетельством какой же болезни могут являться эти образования на коже?
Их огромное множество, диапазон болезней широк. От обычной угревой сыпи до очень редкой болезни Дарье, а также узелки могут быть свидетельством развития онкологии, иными словами рака кожи.
В любом случае, человек должен внимательно прислушиваться к своему организму и следить за своей кожей тщательно. При любом образовании на коже следует не тянуть, и пойти к доктору, дабы избежать ухудшения состояния здоровья.
Примеры различных видов узелков и узлов
Подкожный
Белые угри также являются разновидностью узелков на кожном покрове. Также образования могут быть свидетельством такой болезни, как базалиома или базальноклеточный рак кожи.
Рассмотрим немного подробнее заболевания, свидетельством которых может быть рассматриваемый симптом. Белые угри. Довольно распространенная патология дермы. Угри или милиумы представляют собой скопление сального выделения под кожей. Зачастую они не доставляют дискомфорт человеку. Если только дело не касается эстетической стороны вопроса.
Белые угри могут также свидетельствовать о наличии заболеваний желудочно-кишечного тракта. Для лечения милиумов применяется специальная диета, а также применение лекарственных препаратов специального назначения.
При кожных заболеваниях бугорки могут быть не только белого, но и красного цвета. Это может быть свидетельством проявления Акне.
Акне начинаются с маленького красного бугорка, на верхушке которого с течением времени образуется белая гнойная головка.
Спустя непродолжительный период времени гной выходит, сверху образуется корка. Когда корочка заживает, на месте прыщика образуется келоид.
Также различают липомы, гигромы, атеромы. Рассмотрим каждый тип подробнее.
Липома
Липома или жировик, представляет собой подкожные образования, мягкие на ощупь, подвижные. Жировик может образоваться только в той части тела, где есть жировая ткань.
Гигрома
В отличие от липомы, гигрома представляет собой малоподвижное образование, похожее на опухоль. Гигрома наполнена серозной жидкостью. Образуется она вследствие трав, полученных человеком при падении или ударе. Удаляется опухоль хирургическим путем.
Атерома
Атерома частично сходна с липомой, также образуется в сальном протоке. Атерома — это киста, образующаяся в результате закупоривания сального протока. Размер образования может быть, как с горошину, так и с куриное яйцо.
Атерома — это киста, образующаяся в результате закупоривания сального протока. Размер образования может быть, как с горошину, так и с куриное яйцо.
Как уже говорилось выше, узлы могут быть проявлением такого недуга, как базальноклеточная эпителиома. Это разновидность онкологического заболевания кожи. Если на коже появляются базальноклеточные опухоли, это говорит о том, что заболевание переходит из легкой формы в более тяжелую.
Хотя не во всех случая узелки на коже свидетельствуют о серьезном заболевании, но человек в любом случае должен обратиться к специально обученным для этого людям. Если вас что-то беспокоит, а тем более причиняет боль, вам необходимо без промедления обратиться к специалистам.
Таких специалистов вы можете найти в клинике Доктор Рядом. Всем обратившимся будет оказано внимание, поставлен четкий и правильный диагноз. Естественно, лечение будет соответствующее высшему уровню. Записаться можно по телефону, не выходя из дома.
Узелки. Разновидности узелков на коже
Появление узелков на коже бывает преимущественно эстетическим недостатком, но в ряде случаев может свидетельствовать о серьезных патологиях в организме. К причинам появления узелков относятся проникновение инфекции, травмы, нарушения обменных процессов, негативное воздействие на кожу ультрафиолета и других агрессивных факторов.
Разновидности узелков на коже
К таким патологиям кожных покровов относятся:
- белые угри, образующиеся в результате закупорки сальных желез;
- акне – плотные узелки красного цвета;
- старческая ангиома – возрастное поражение кожи;
- кожный рог – единичный нарост на шее, лице или в области подмышек.
Узелки на коже могут быть как абсолютно безболезненными, так и доставлять человеку физический дискомфорт. Одним из наиболее неприятных последствий наличия узелков на коже является появление атрофического рубца.
Такой рубец остается после угревой сыпи, травм, ветряной оспы, резкого повышения массы тела. Атрофические рубцы в виде стрий и растяжек являются частыми «спутниками» беременности.
Хотя узелки и рубцы на коже не представляют опасности, многие пациенты, обеспокоенные своим внешним видом, начинают изыскивать способы избавления от таких неприятных проблем. Следует отметить, что самостоятельный выбор мазей или кремов не только не принесет желаемого результата, но может только усугубить проблему. Использование народных средств в данном случае абсолютно бесполезно и может быть рекомендовано только для снятия воспаления.
Лечение узелков
Прежде, чем приступить к лечению, необходимо провести точную диагностику и исключить злокачественность появившихся образований на коже. В нашем медицинском центре вы можете рассчитывать на установление причины появления узелков и правильный подбор наиболее эффективных препаратов.
Пациенты с акне нуждаются в комплексной терапии, направленной на снятие воспаления, восстановление нормального обмена, снижение выработки кожного сала, уменьшение пор лица. Гармоничный подбор специальных средств позволяет успешно бороться с рубцами, делая их максимально незаметными. Такой эффект достигается усилением кровообращения в пораженных тканях, насыщения кожи нужными витаминами и минералами для положительного влияния на кожу.
В качестве дополнительных методов лечения пациенту могут быть назначены различные косметологические процедуры по уходу за кожей.
Задать вопрос специалисту?
Получите бесплатную консультацию
Все шишки на шее (фото)
В организме любого человека возможны изменения, приводящие к образованию различных опухолей. Быстрее всего они выявляются в области шеи. Это объясняется анатомическим строением – малейшее разрастание тканей можно увидеть невооруженным глазом.
Некоторые сразу же отправляются за медицинской помощью. Некоторые годами не обращают внимания на растущую шишку на шее. Некоторые занимаются самолечением: начинают делать примочки и компрессы. Последние два варианта: бездействие и самолечение – являются опасными не только для здоровья человека, на шее которого появилась опухоль, но и для его жизни. Поэтому, любая шишка, расположенная под нижней челюстью, за ухом или на горле, спереди, сзади или сбоку шеи – требует обследования специалистом и назначения необходимого лечения.
Некоторые годами не обращают внимания на растущую шишку на шее. Некоторые занимаются самолечением: начинают делать примочки и компрессы. Последние два варианта: бездействие и самолечение – являются опасными не только для здоровья человека, на шее которого появилась опухоль, но и для его жизни. Поэтому, любая шишка, расположенная под нижней челюстью, за ухом или на горле, спереди, сзади или сбоку шеи – требует обследования специалистом и назначения необходимого лечения.
Какими они бывают?
- Одиночными и множественными;
- Доброкачественными и злокачественными;
- Внезапно возникшими: болезненными и безболезненными;
- Длительно существующими: подвижными и малоподвижными.
Для каждой области шеи характерно развитие тех или иных видов опухолей. В связи с большим количеством сальных желез по линии волос на шее сзади и за ухом чаще всего возникают воспалительные инфильтраты в виде фурункулов и карбункулов. На боковых поверхностях шеи выявляются увеличенные лимфоузлы или распространенная опухоль по форме слюнной железы. На передней поверхности шеи определяются узлы в щитовидной железе. Под нижней челюстью можно найти врожденные кисты. Давайте остановимся подробнее на каждом заболевании, приводящем к образованию шишки на шее.
Фурункул
Клинически определяется покраснение кожи в зоне поражения и вокруг него, резкая болезненность, отечность и повышение температуры. Беспокоят боли в горле и за ухом. Если резко снижен иммунитет, возможно появление сразу нескольких фурункулов, расположенных на расстоянии друг от друга. Больного беспокоит на шее сзади, болезненная и большая.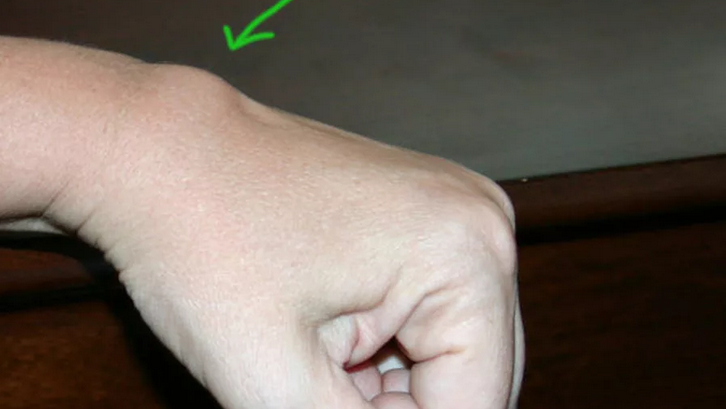
В процессе созревания возникает инфильтрат со стержнем гноя. Отмечаются интенсивные боли, уменьшающиеся после вскрытия фурункула и удаления его содержимого.
Карбункул
Воспалительный процесс, захвативший несколько волосяных луковиц, расположенных рядом. Располагается там же, где и фурункул: по задней поверхности шеи и за ухом. Течение болезненнее и прогностически сложнее, чем фурункула, так как часто возникают осложнения с генерализацией воспалительного процесса и даже возможного развития сепсиса.
После отторжения гнойного содержимого остается большое количество воронкообразных углублений. Если не лечить, начинается повторное воспаление.
Лечение фурункула и карбункула:
Противопоказано самолечение из-за угрозы развития сепсиса и летального исхода! Необходимо обратиться за медицинской помощью. После проведения обследования будет назначено противовоспалительное и антибактериальное лечение. В домашних условиях можно перед обращением за медицинской помощью обработать дезинфицирующим средством участок воспаления.
- Не греть!
- Не делать компрессы!
- Не выдавливать!
Липома и фиброма
Это опухоль, которая практически не перерождается в злокачественную. Располагается чаще всего в местах, содержащих небольшое количество жировой (липома) или соединительной (фиброма) ткани. На шее может располагаться в любой зоне. Растет очень медленно, безболезненно. Часто шишка выявляется в области шеи с задней стороны случайно при проведении массажа шейно-воротниковой области.
Причиной их развития считают метаболические нарушения, связанные с неправильным расщеплением определенных жировых соединений.
Лечение не требуется, если размеры опухоли небольшие. При возникновении эстетического дискомфорта удаляется хирургически.
Лимфаденопатия
Это увеличение одного или нескольких лимфоузлов. Причиной может быть как нарушенный иммунологический фон организма, так и очаги воспаления в зоне лимфооттока.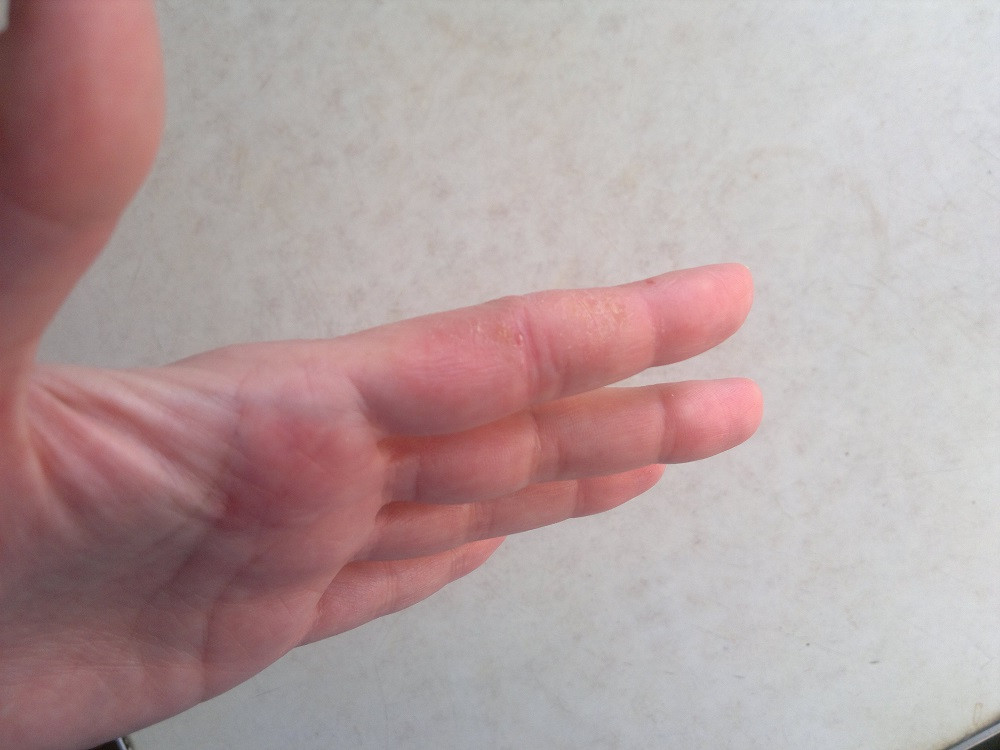 Проявление данной патологии может быть с постепенным нарастанием клиники: пациенты жалуются на появление шишки (справа, слева или сзади) безболезненной и малоподвижной. При развитии воспаления внутри лимфатического узла говорят о лимфадените. Появляются боли в горле. Часто увеличиваются лимфоузлы за ухом и под нижней челюстью.
Проявление данной патологии может быть с постепенным нарастанием клиники: пациенты жалуются на появление шишки (справа, слева или сзади) безболезненной и малоподвижной. При развитии воспаления внутри лимфатического узла говорят о лимфадените. Появляются боли в горле. Часто увеличиваются лимфоузлы за ухом и под нижней челюстью.
При углубленном обследовании выявляется хронический очаг воспаления в виде нелеченого кариеса или тонзиллита. Поэтому, первой рекомендацией будет обследование у стоматолога и лечение хронического воспаления в горле.
Лимфогранулематоз
Это злокачественное заболевание, возникающее на фоне полного здоровья. В процесс вовлекаются чаще всего надключичные и шейные лимфоузлы.
Кроме значительного увеличения и деформации шеи, других жалоб на первых порах может и не быть. В дальнейшем повышается температура тела, появляется боль в горле, возможна боль при движении нижней челюстью. Заболевание встречается редко, но настороженность должна быть у каждого человека.
Метастазы в лимфоузлы шеи
Некоторые злокачественные образования внутренних органов диагностируются уже в запущенных стадиях, когда появляются отдаленные метастазы. Рак щитовидной и молочной железы, языка, желудка, легких, пищевода и гортани очень часто метастазирует в лимфоузлы шеи.
Эта опухоль отличается от лимфаденита более плотной консистенцией, малоподвижностью и спаянностью с подлежащими тканями. Появляется чаще такая шишка на шее с боковой стороны. Прогностически находка неблагоприятная. Что делать, если появился такой лимфоузел? Срочно обследоваться у онколога.
Паротит
Это инфекционное заболевание, вызываемое парамиксовирусом и поражающее слюнные железы, поджелудочную железу и яички. Заболевание начинается остро с повышения температуры тела, болей в горле и появления опухоли, распространяющейся перед ухом книзу. Может быть отек подкожной клетчатки под челюстью. Поражение слюнных желез бывает как односторонним, так и двухсторонним.
Важным моментом диагностики является выяснение эпидемиологического анамнеза (контакт с больным) или проведение профилактической прививки ребенку в последние 2 недели перед заболеванием.
Киста шеи
При нарушении внутриутробного развития возможны аномалии развития, связанные с перемещениями зачатков различных органов шеи. Выявляется опухоль в детском возрасте. При боковой кисте шеи – практически при рождении по правой или левой стороне шеи перед ухом, а при срединной – в возрасте 5–7 лет. Родители обращают внимание на шишку, расположенную точно под нижней челюстью, очень плотную, перемещающуюся при глотании.
Кисты шеи имеют склонность к нагнаиванию – около 65% инфицируется, после вскрытия полости формируется свищевой ход. Поэтому если есть шишка в области шеи, рекомендуется не делать компрессы, а сразу же обратиться к хирургу.
Узлы в щитовидной железе
Это очень часто встречающаяся опухоль. Около 55% людей имеют узлы в щитовидке. Жалоб практически пациенты не предъявляют. Диагностируются узловые формы зоба часто случайно при проведении профилактического осмотра.
При значительном росте узлов появляется дискомфорт при глотании без болей в горле. Узлы в щитовидной железе выявляются в основном у женщин. Пациентку беспокоит косметологический дефект из-за наличия шишки справа, слева или спереди на шее.
Тактика может быть разной: наблюдение или лечение (хирургическое, лучевое или медикаментозное).
Источник:
http://zdorovieledy.ru/novosti/kakie-byvayut-shishki-na-shee.html
Уплотнение на шее в виде шишки: почему появляется, как от нее избавиться, и опасная ли она?
Шишка на шее сзади, которая не болит, и не вызывает дискомфорта, может долго оставаться незамеченной. Но когда она, все же, будет обнаружена, медлить с визитом к врачу нельзя.
Конечно, далеко не всегда шарик под кожей на шее может указывать на заболевания, опасные для здоровья. Иногда такие новообразования не несут в себе угрозы, но от них все равно необходимо избавляться. Какими методами? Об этом – далее.
Какими методами? Об этом – далее.
Как понять, что нужна помощь врача?
Если появилась шишка на шее, что это может означать? Прежде всего, необходимо тщательно, но осторожно исследовать проблемную зону. Необходимо изучить плотность новообразования, приблизительно определить его размеры и понять, вызывает ли оно боль или нет. После этого можно понаблюдать за уплотнением на протяжении нескольких дней. Вполне возможно, что оно постепенно и самостоятельно рассосется.
Но если шарики на шее под кожей становятся больше, они болезненны или параллельно с их появлением возникли другие неприятные симптомы, то такое отклонение игнорировать нельзя. Ситуациями, когда помощь специалиста является обязательно, считаются:
- повышение температуры тела,
- покраснение в месте локализации уплотнения,
- общее недомогание,
- головокружение,
- интенсивная цефалгия,
- тошнота,
- боль в шее,
- рвота,
- стремительное ухудшение общего самочувствия,
- нарушения когнитивных функций.
В этих случаях реагировать на ситуацию нужно незамедлительно.
Но даже если уплотнение на шее сзади под волосами не причиняет особого дискомфорта, все же, лучше показать его врачу. Специалист проведет тщательное обследование, пальпацию, сбор анамнеза, а на основании полученных данных сможет поставить предварительный диагноз, и направить пациента на дальнейшие диагностические мероприятия.
К какому врачу обращаться при появлении шишки на шее? Для начала можно прийти на прием к участковому терапевту, фельдшеру или семейному врачу. После первичного осмотра медик может направить больного к узкоспециализированным специалистам – хирургу или онкологу. Также пациенту может понадобиться дополнительная консультация аллерголога, инфекциониста, отоларинголога, стоматолога. Врач выяснит причины появления образований под кожей в виде шариков и, опираясь на поставленный диагноз, сможет назначить адекватное лечение.
Почему появляются шишки на шее?
Уплотнение на шее может появляться по абсолютно разным причинам. Но ниже приведен краткий обзор самых распространенных факторов, которые могут спровоцировать появление такого новообразования.
Лимфаденит или лимфаденопатия
Шишка на шее слева под кожей довольно часто является симптомом других заболеваний, протекающих в организме. Увеличение лимфатических узлов, сопровождающее воспалительные процессы в их тканях, называется лимфаденитом. Еще одно название – лимфаденопатия, но между этими понятиями существует определенная разница.
Шишка на шее под кожей, являющаяся следствием воспаления лимфоузла, в свою очередь, может быть результатом:
- частых и интенсивных аллергических реакций,
- инфекционных патологий,
- отоларингологических заболеваний,
- стоматологических недугов (в частности, кариеса).
Важно! Шишки на шее сбоку у взрослого человека или ребенка, спровоцированные увеличением лимфатических узлов, не являются отдельным заболеванием. Это всего лишь симптом, причины появления которого, предстоит выяснить лечащему врачу.
Липома
Липома или, как еще называют такую шишку на шее сзади под кожей, жировик – это доброкачественное новообразование круглой формы, которое может иметь разные размеры и быть единичным либо множественным. Формируется такое уплотнение из жировых клеток подкожного пространства, поэтому оно довольно мягкое на ощупь.
Если уплотнение на шее сзади действительно является липомой, то никакой опасности для здоровья человека оно не несет. Но оно может мешать, либо же, вызывать эстетический дискомфорт. Также жировики со временем способны увеличиваться, поэтому от них рекомендуется избавляться.
Кистозное новообразование
Шарик на шее моет оказаться кистой – новообразованием, которое имеет округлую форму и полость, заполненную патологическим содержимым. Экссудат может состоять из лимфы, гноя, частичек подкожного сала, пыли и пота (при закупорке сальных протоков кожных покровов).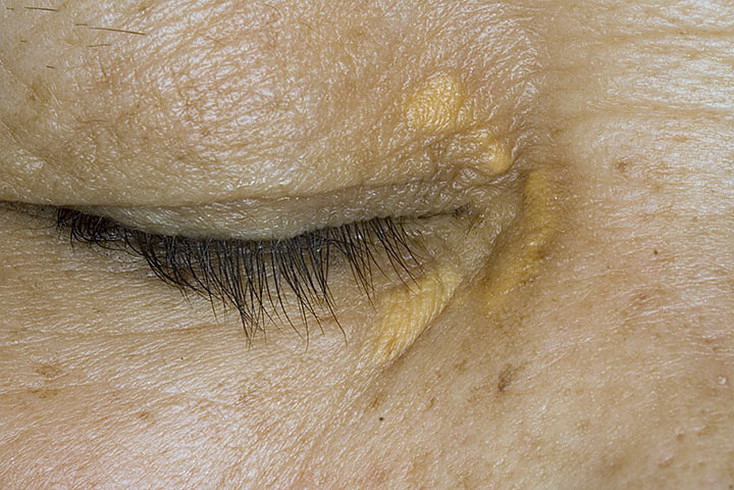
С таким новообразованием нельзя шутить, поскольку кисты, несмотря на изначально доброкачественную природу, иногда могут озлокачествляться. То есть, перерождаться в раковую опухоль.
Важно! Если появился шарик под кожей на шее справа или слева, и есть подозрение, что это действительно киста, то его ни в коем случае нельзя выдавливать! Это крайне опасно ввиду занесения инфекции с последующим образованием абсцесса. Помимо этого, вследствие выдавливания кисты возможно стремительное прогрессирование патологического процесса.
Шишка на шее под кожей справа, слева или сразу с обеих сторон может говорить о развитии узлового зоба. Это заболевание щитовидной железы, сопровождающееся появлением уплотнения, склонного к увеличению. По мере своего роста оно становится заметным, и может вызывать симптомы в виде осиплости, сдавленности голоса, беспричинных болей в горле, першения, дискомфорта в области гортани и пр.
Зоб – гормонозависимая опухоль щитовидной железы, имеющая доброкачественный характер. Но при отсутствии лечения такая шишечка на шее может повлечь за собой крайне опасные осложнения.
Рак щитовидной железы
Весьма опасной причиной образования подкожного уплотнения на шее является рак – медуллярный, папиллярный, карцинома щитовидки и т. д. Такие патологии несут угрозу не только для здоровья, но также для жизни больного, поскольку они склонны к быстрому прогрессированию и метастазированию.
Как понять, что опухоль на шее действительно злокачественная? Это можно заподозрить по 3 критериям:
- новообразование твердое и очень плотное ощупь,
- опухоль вызывает болезненные ощущения,
- бугорок не проходит в течение длительного периода времени.
Такие симптомы требуют немедленного реагирования и обращения к врачу. В противном случае последствия могут быть опасными для жизни.
Лимфома Ходжкина
Шишка на лимфоузле на шее у некоторых пациентов является симптомом лимфогранулематоза.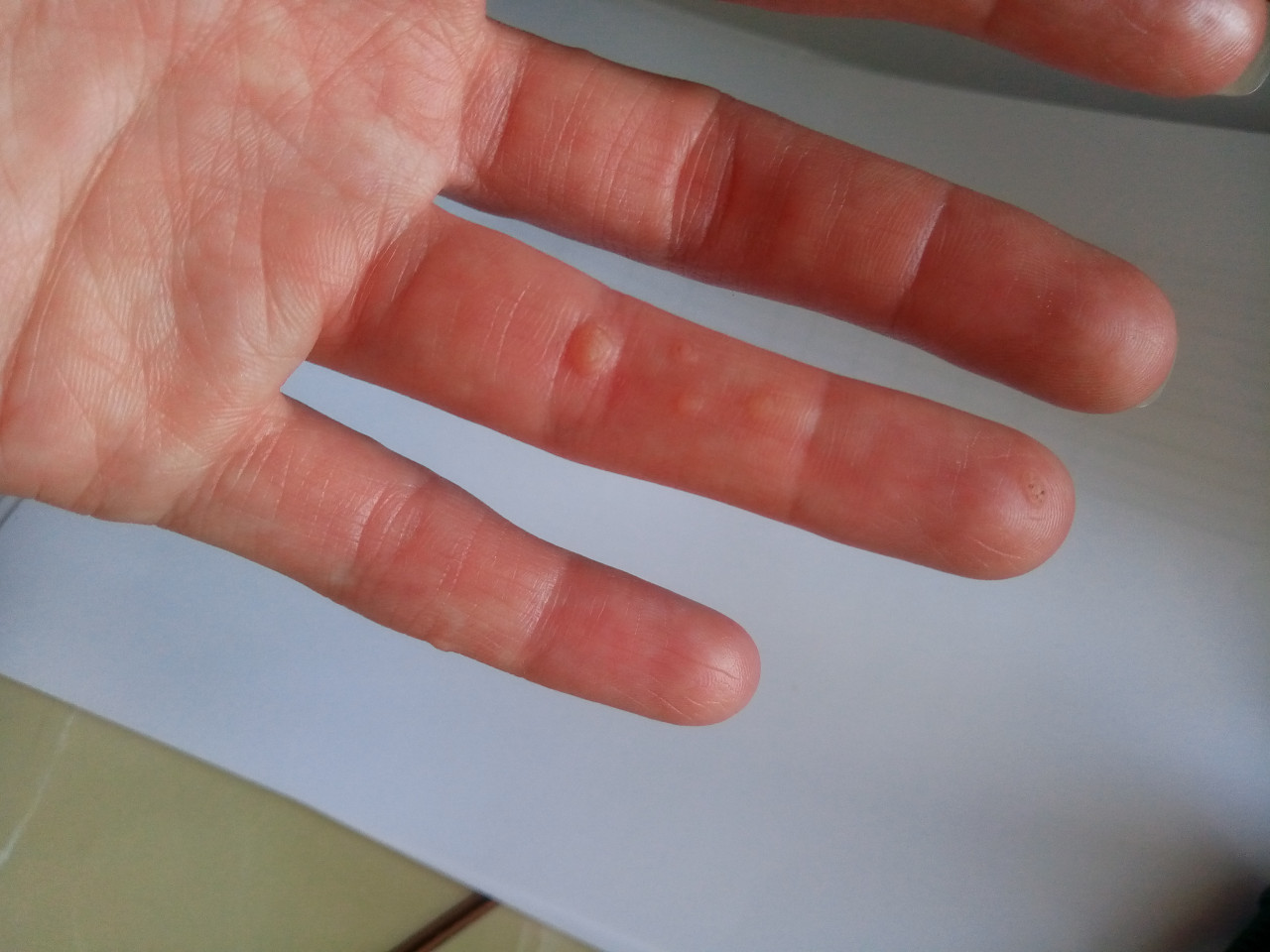 Это онкологическое заболевание, поражающее лимфатическую систему человека. Оно не менее опасно, чем рак щитовидной железы, хотя и развивается намного дольше, и подчас совершенно бессимптомно.
Это онкологическое заболевание, поражающее лимфатическую систему человека. Оно не менее опасно, чем рак щитовидной железы, хотя и развивается намного дольше, и подчас совершенно бессимптомно.
Фолликулит
Воспаление волосяного фолликула с последующим появлением шишки на шее сзади в области затылка называется фолликулитом. Это очень неприятное и болезненное явление, которое часто является сопутствующим симптомом определенных патологий: сахарного диабета, первичного иммунодефицита и пр.
Фурункулез
Фурункул – это гнойное новообразование на коже, которое выглядит как бугорок на шее сзади или спереди. Такие уплотнения бывают единичными и множественными, имеют разные размеры и глубину. Но они могут приводить к гнойному расплавлению тканей, поэтому лечить их нужно обязательно.
Особенности лечения шейных бугорков
Уплотнение на шее справа сзади, либо в любом другом участке кожи данной зоны можно лечить только после того, как будут выяснены точные причины его появления. В противном случае терапия либо не даст результатов, либо еще сильнее усугубит ситуацию.
Так, если маленький шарик на шее под кожей стал следствием воспаления лимфатических узлов, то лечить нужно не его, а болезнь, которая вызвала его появление – ангину, грипп, бронхит, обострившийся хронический тонзиллит, стоматит, кариес, фарингит и пр. Для этого применяются разные медикаментозные препараты, начиная с антисептиков и заканчивая противовирусными и отхаркивающими средствами.
Если даже после этого отечность лимфоузла не проходит, то кожу в зоне бугорка рекомендуется обрабатывать мазями Тетрациклин или Эритромицин. Реже применяются системные или инъекционные антибиотики.
Уплотнение на шее справа, которое не болит, но мешает, если оно является признаком жировика или кисты, лечится хирургическим путем. К такому же методу лечения прибегают и при фурункулезе.
Для начала шишка вскрывается скальпелем, после чего проводится эвакуация ее содержимого. Если уплотнение не слишком крупное, то врач может повести его чистку посредством прокола. Но важно понимать одно: что самостоятельно никаких мер для лечения кисты, фурункула или жировика принимать нельзя. Более того, такое уплотнение на затылке у взрослого или ребенка нельзя давить, иначе можно занести инфекцию.
Если уплотнение не слишком крупное, то врач может повести его чистку посредством прокола. Но важно понимать одно: что самостоятельно никаких мер для лечения кисты, фурункула или жировика принимать нельзя. Более того, такое уплотнение на затылке у взрослого или ребенка нельзя давить, иначе можно занести инфекцию.
Иногда фурункулы могут лечиться без оперативного вмешательства, с помощью мазей. Но их нельзя греть, поскольку тепло может привести к ускорению процесса гнойного расплавления тканей. А поскольку фурункул – одна из самых частых причин, по которым под кожей на затылке появляется шарик у детей, то от самолечения лучше отказаться.
Лечение зоба проводится посредством использования гормональных препаратов. При больших размерах узлов может назначаться хирургическое вмешательство.
Если у взрослого человека вылезла шишка на шее вследствие онкологического процесса, то в этом случае консервативное лечение (лучевая или химиотерапия) будет довольно продолжительным. При необходимости будет проведено хирургическое вмешательство. Но если шишки на шее имеют злокачественный характер, не исключено, что через определенное количество времени может случиться рецидив онкологической патологии, и новообразования появятся снова.
Источник:
http://moninomama.ru/chistaya-kozha/problemy-kozhi/uplotnenie-na-shee-v-vide-shishki-pochemu-poyavlyaetsya-kak-ot-nee-izbavitsya-i-opasnaya-li-ona
Что делать, если вскочила шишка под кожей на шее справа, слева или сзади
Большинство людей считают появившуюся на шее шишку лишь воспалением лимфатических узлов. Но существуют и иные причины появления шишек в области шеи, некоторые из них не представляют особой угрозы для здоровья, а другие опасны и могут вызвать развитие серьезных осложнений. Поэтому появившаяся шишка на шее не должна оставаться без внимания. Как можно скорее следует показаться врачу, который на основе поставленного диагноза сможет назначить соответствующее эффективное лечение.
Чем может быть шишка на шее?
Обнаружив шарик на шее, некоторые люди впадают в панику, ведь воспалившийся участок тела находится близко к голове, а соответственно и головному мозгу.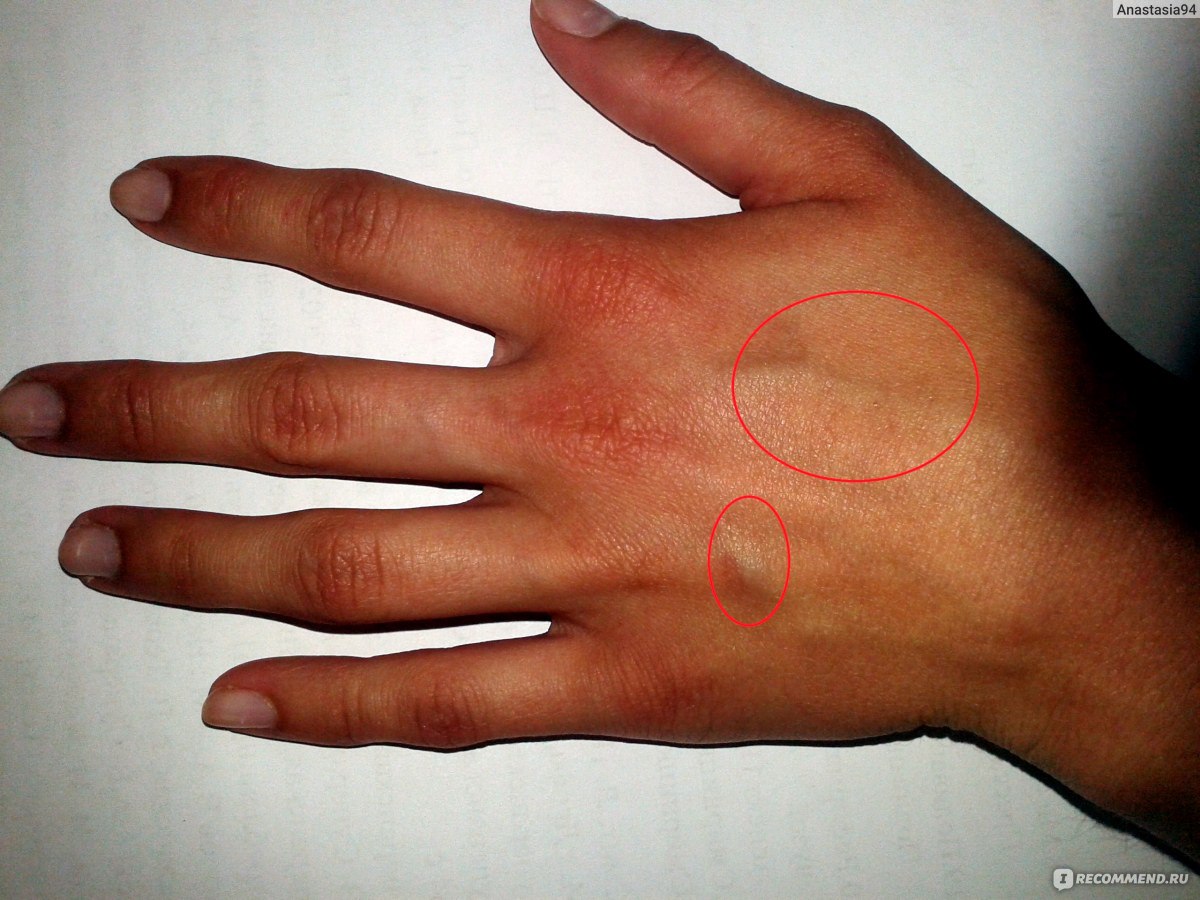 Большинство людей начинаю переживать по поводу предстоящего лечения. Но вместо этого требуется обратиться к врачу, который назначит необходимые анализы, осмотрит пациента и установит правильный диагноз.
Большинство людей начинаю переживать по поводу предстоящего лечения. Но вместо этого требуется обратиться к врачу, который назначит необходимые анализы, осмотрит пациента и установит правильный диагноз.
Существует несколько причин, провоцирующих появление шишки на шее у ребенка и взрослого человека:
- липома;
- атерома;
- фиброма;
- фурункул;
- раковые опухоли.
Сбоку на шее часто воспаляются лимфатические узлы, особенно при ослабленном иммунитете и болезнях. При своевременном лечении эта патология быстро исчезает, не вызывая никаких осложнений.
Каждая из указанных патологий имеет индивидуальные характерные черты, по которым можно диагностировать тот или иной недуг. Но для подтверждения диагноза потребуется сдать определенный перечень анализов на приеме у врача.
Липома
Самой безопасной причиной, появившейся на шее шишки, которая не влечет за собой развитие серьезных осложнений, и не требует специфического лечения, является липома. Липома может возникнуть на любом участке шеи, а также в иных частях человеческого тела. Из-за того, что липома является уплотнением из жировой ткани, ее часто называют жировиком.
В большинстве случаев липома не требует никакого лечения, так как подобное образование носит доброкачественный характер. Шишка на шее сбоку может быть большой или небольшой. Очень редко липомы разрастаются до солидных размеров, в таких ситуациях врач назначает хирургическое лечение, заключающееся в удалении разрастающейся жировой ткани. Такие операции переносятся хорошо и носят косметический характер.
В исключительных случаях липомы стремительно разрастаются, оказывая давление на иные ткани. Если жировик располагается на шее, он может привести к сдавливанию кровеносных сосудов, усложнению дыхания, в этом случае врач назначит срочную операцию.
Если липома не разрастается, ее не удаляют. При пальпации человек не ощущает никакой боли, сам жировик может перемешаться под кожей в пределах половины сантиметра в любую сторону.
Атерома
Более опасной патологией может быть атерома. Такое уплотнение на шее возникает из-за закупорки сальной железы. В результате такого дефекта формируется киста. В кисте начинают скапливаться жировые вещества, эпителиальные клетки. Атерома часто возникает в области шеи, располагающейся близко к волосистой части головы. Она по своему внешнему виду очень похожа на липому. Структурное отличие этих патологий заключается в том, что атерома прикрепляется к пораженной железе, несмотря на то, что она также сохраняет подвижность, эластичность. В середине атеромы можно разглядеть проток сальной железы, который представлен в виде затемненной точки на новообразовании.
Такие патологии опасны тем, что они нередко начинают гноиться.
В результате воспалительных процессов, сопровождающихся появлением гноя, атеромы активно разрастаются, доставляют человеку массу неприятных ощущений, боли. У многих пациентов остро стоит вопрос травмы верхнего слоя атеромы с целью устранения гноя. Стоит учесть, что при разрыве оболочки новообразования, все содержимое вместе с гноем оказывается снаружи. Человеку требуется сразу же обратиться к медику для полного устранения капсулы кисты. Такая обработка пораженного участка позволит исключить риск возникновения рецидива.
Фиброма
В качестве шишки на шее может появиться и фиброма. Эта патология представляет собой выпуклость, имеющую уплотненную структуру, округлую форму. При этом фиброма обладает четкими границами. Такие шишки на шее сзади безболезненны, они не изменяют цвет кожи. Только в некоторых случаях возникает розоватый оттенок.
Фиброма — доброкачественное новообразование, человек получает предрасположенность к его появлению по наследству. Также такие шишки могут появиться и после травмы, воспалительных процессов. Уплотнение медленно развивается, увеличиваясь в размерах. В редких случаях фиброма может развиться до злокачественной опухоли. Лечение фибромы заключается в применении хирургического метода, при этом человека не госпитализируют.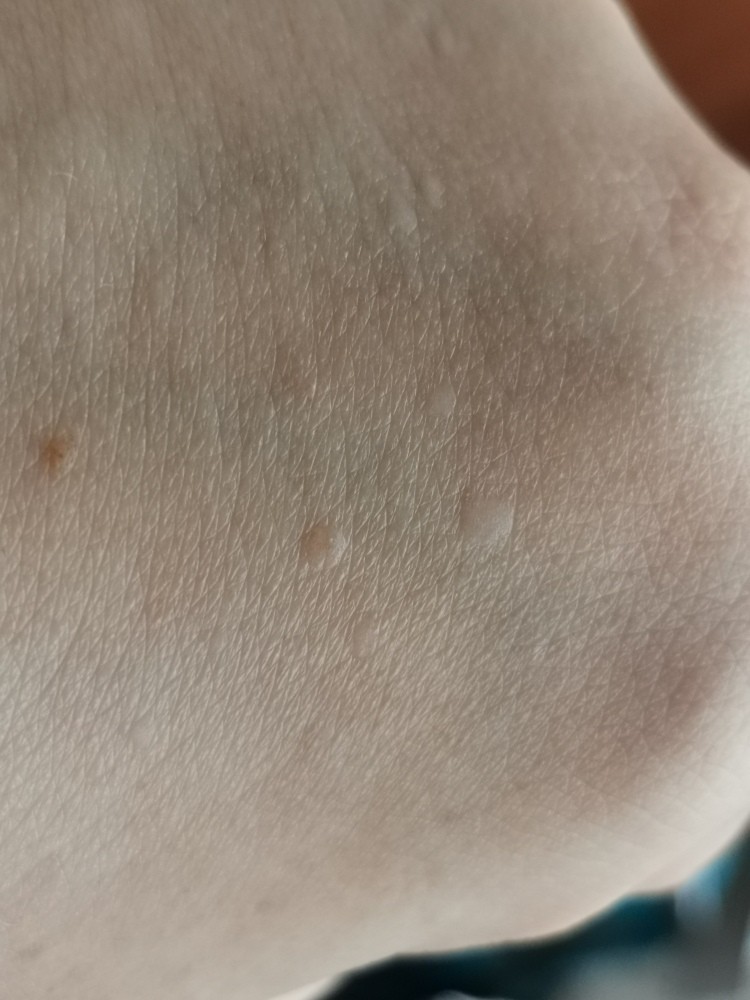
Нейрогенные опухоли
Появление на шее шишки, располагающейся с правой или левой стороны от позвоночника, может быть связано с развитием нейрогенной опухоли. Нейрогенная опухоль — одна из разновидностей кисты, которая появляется на пограничном парасимпатическом стволе нерва или на его ветви. При нажатии на появившуюся шишку не возникает болевых ощущений.
Причиной появления таких образований, шишек может быть полученная травма. Также нейрогенные опухоли могут увеличиваться в размерах. Такие кисты могут иметь различную природу: невринома, нейрофиброма, ганглионевромы.
Фурункул
Если человек не придерживается правил личной гигиены, на его шее может возникнуть фурункул. Также фурункулы развиваются на фоне ослабленного иммунитета, переохлаждения организма. Эти шишки представляют собой гнойный воспалительный процесс, локализующийся в волосяном мешочке. Воспаление начинается из-за инфицирования поврежденной кожи патогенными микроорганизмами.
Шишка развивается постепенно. Сначала она даже не выделяется и не видна визуально, но заподозрить развитие фурункула можно по появившемуся зуду. Также при нажатии зудящее место будет болеть. Отечность формируется за 3–4 суток. В центре воспаления появляется плотный гнойный стержень.
Для лечения фурункула применяются исключительно хирургические методы. После проведения операции пациент находится под длительным врачебным наблюдением, при этом регулярно проводятся осмотры и обработки ранки. Заниматься самолечением при фурункуле ни в коем случае нельзя, так как неправильный подбор методов терапии может привести к серьезным осложнениям. Самым опасным из них считается заражение крови: инфекция через кровеносные сосуды распространяется по организму, попадает в синусы головного мозга, провоцируя заметное ослабление здоровья, а в некоторых случаях и смерть.
Увеличенные лимфатические узлы
Одной из самых распространенных причин возникновения шишки является воспаление шейных лимфатических узлов.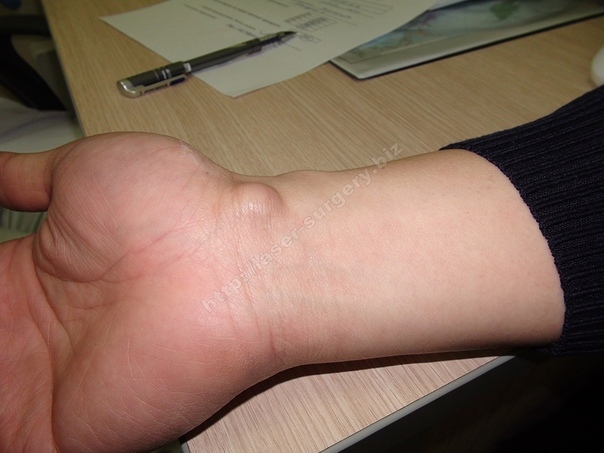 Распознать эту патологию несложно, достаточно знать ее основные характеристики:
Распознать эту патологию несложно, достаточно знать ее основные характеристики:
- локализуется шишка сбоку на шее, неподалеку от уха или под нижней челюстью;
- уплотнение малоподвижное;
- воспаленный лимфатический узел болит.
Когда лимфатический узел увеличивается, растет и температура, появляется головная боль, ощущается общее недомогание. В основном заболевание встречается у людей с ослабленным иммунитетом, а также у тех, кто недавно перенес или болеет инфекционной патологией. При появлении лимфатического узла требуется соблюдать осторожность: если шишка не болит, появившееся уплотнение может указывать на появление злокачественной опухоли. Такие серьезные патологии носят название лимфогранулематоза или лимфолейкоза.
А если это рак?
В 80% случаях новообразование, нарост, разрастающийся на шее — доброкачественное образование, которое эффективно лечится и при этом не вызывает появления опасных осложнений. Но в 20% случаях ни о какой безобидности шишки говорить нельзя, так как она представляет собой раковую опухоль.
Такие новообразование зачастую образуются у тех людей, которые имеют большое количество вредных привычек, например: злоупотребление алкоголем, табачной продукцией, наркотиками. Но в некоторых случаях патология развивается на шее и у людей, ведущих здоровый образ жизни.
Опухоли злокачественного характера отличаются отсутствием болевого синдрома. При этом боль не возникает даже при надавливании на шишку. Чтобы распознать развитие злокачественного новообразования, требуется обратиться к медику. Нужно помнить, что чем раньше было выявлено заболевание, тем эффективнее будет лечение. По статистике, в большинстве случаев лечение рака, находящегося на ранних стадиях развития, проводится успешно.
Как лечить шишки на шее?
Чтобы вылечить шишку в области шеи, необходимо знать какое именно это новообразование. Стоит учесть, что для диагностики заболевания не подойдут фотографии, просмотренные в энциклопедиях или на интернет-сайтах.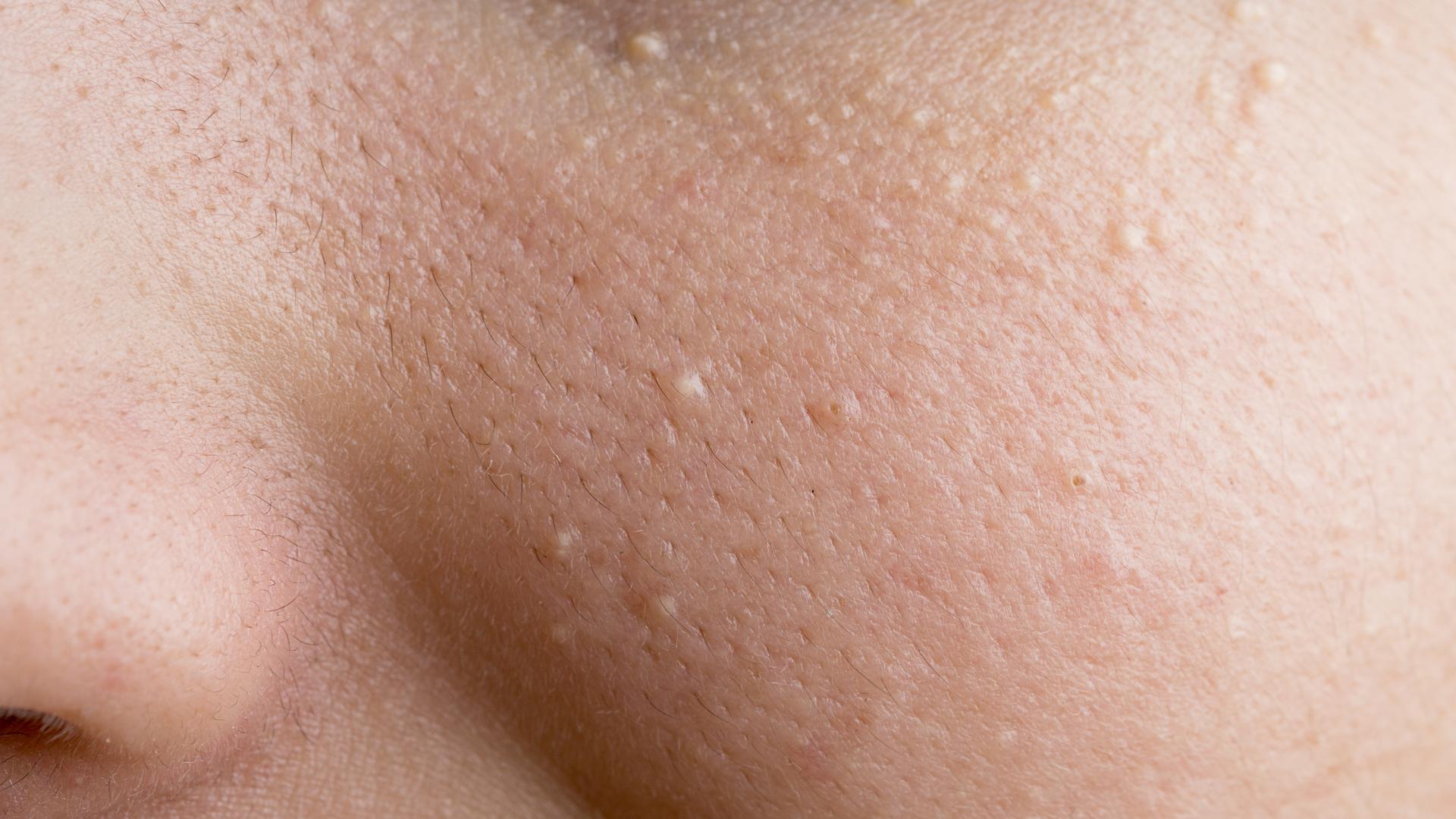 Это обусловлено тем, что большинство заболеваний, проявляющихся появлением шишки на шее, схожи внешне.
Это обусловлено тем, что большинство заболеваний, проявляющихся появлением шишки на шее, схожи внешне.
Например, липома небольших размеров может выглядеть точно так же, как и ранняя стадия развивающегося рака, и наоборот. Поэтому перед началом терапии, требуется обязательно посетить медика, который выявит патологию и порекомендует эффективное лечение.
Если шишка на шее — воспаленный лимфатический узел, врачи назначают пациенту препараты, позволяющие вылечить основную инфекцию, поражающую организм. В дополнение к этой терапии прописывается курс препаратов, действие которых направлено на укрепление иммунитета. На территории Российской Федерации зачастую назначается УВЧ-терапия, поливитаминные комплексы, иммуномодуляторы. Эти препараты могут иметь растительное или синтетическое происхождение. Подбираются она на фоне характера течения болезни, индивидуальных особенностей больного.
Некоторые люди считают, что при воспалении лимфатических узлов, их необходимо прогреть. Но этого делать нельзя. Это обусловлено тем, что под воздействием повышенной температуры происходит активизация кровотока, передвижения лимфы, из-за этого повышается вероятность распространения инфекции на иные части человеческого организма.
Для лечения болезненных ощущений, вызванных фурункулами, применяется хирургический метод. Терапия проводится под присмотром медика, при этом она обладает достаточно большой продолжительностью. Если же после проведенного лечения на теле здорового человека снова появляется фурункул, пациенту назначается общее обследование, позволяющее выявить причину рецидива и восстановить его защитные функции.
Для лечения липом, атером, фибром нередко используются народные рецепты. Стоит учесть, что такие средства могут дать непродолжительный положительный результат. Дело в том, что под воздействием усиления кровотока, передвижения лимфы происходит рассасывание содержимого образованных капсул. Но стенки кисты, капсулы не растворяются, из-за чего в них постепенно снова начинает скапливаться жировая ткань, клетки эпителия, а также иные ткани.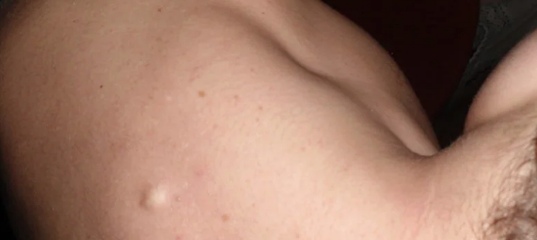 В результате такого лечения через некоторое время возникает рецидив, причем на том же месте.
В результате такого лечения через некоторое время возникает рецидив, причем на том же месте.
Поэтому полноценно оценить симптомы, назначить лечение может только врач. При возникновении шишки на шее, требуется как можно скорее записаться к нему на прием, при этом не заниматься самолечением, которое может только усугубить ситуацию.
Источник:
http://viplor.ru/gorlo/sheya/shishka
Шишка на шее: опасно или нет?
Шишки на шее напрягают и пугают, хотя часто в них нет ничего опасного. Рассказываем, чем может оказаться простая шишка, как это выяснить и что делать дальше.
Шишка на шее может появиться по самым разным причинам: от обычной простуды или фурункула до злокачественных новообразований. Не паникуйте, если обнаружили уплотнение — сперва нужно разобраться в его природе.
Что это может быть?Уплотнения в области шеи часто вызывают страх за здоровье — уж слишком близко крупные артерии, спинной и головной мозг. Но они не всегда опасны — злокачественные образования встречаются редко. Хотя, в любом случае, стоит перестраховаться и обратиться к врачу.
Относительно безопасные уплотнения это:
- Липома (жировик) — скопление жира в необычных для него местах. Такая опухоль абсолютно безопасна, но её можно удалить в косметических целях.
- Фурункул — гнойное воспаление волосяного фолликула. Появляется при ослабленном иммунитете, частых болезнях, недостатке витаминов и инфекциях при сахарном диабете. Фурункул развивается очень быстро и причиняет сильную боль. В больницу стоит обратиться при очень сильном отёке.
- Фиброма — доброкачественная опухоль, которая появляется на местах травм или царапин, куда попала инфекция. Она практически никогда не перерождается в злокачественную, совершенно безболезненна и безопасна.
- Увеличенные лимфатические узлы — постоянный спутник инфекционных заболеваний.
 Лимфаденит со временем проходят самостоятельно. Но если при нажатии на узел вы ощущаете боль и чувствуете на его месте плотные шарики, если есть температура— обратитесь к врачу.
Лимфаденит со временем проходят самостоятельно. Но если при нажатии на узел вы ощущаете боль и чувствуете на его месте плотные шарики, если есть температура— обратитесь к врачу.
Срочного вмешательства специалистов требуют такие новообразования, как:
- Атерома — закупорка сальной железы, обычно около волосяного фолликула. В ней скапливаются жировые клетки и эпителий, может начаться нагноение. Внешне атерому можно спутать с липомой, но она болезненна и отличается по цвету. Обычно атеромы появляются у людей, страдающих себореей, гипергидрозом или акне.
- Киста шеи — полое образование, заполненное жидкостью. Она опасна тем, что в ней может быстро развиться гнойный процесс и злокачественная опухоль.
- Нейрогенные опухоли — развиваются на окончаниях нервных стволов. Обычно они безопасны, но встречаются и злокачественные образования, лечение которых включает в себя химио- и радиотерапию.
- Лимфогранулематоз — злокачественное увеличение лимфатических узлов. Может долго оставаться незамеченным из-за хорошего общего самочувствия.
- Хемодектома — это разрастание клеток сосудов и нервов. Её очень тяжело удалить, часто во время операции приходится полностью иссекать артерии.
- Онкология соседних органов — могут быть поражены щитовидная железа, горло, гортань, трахеи. Именно от их болезни на шее чаще всего появляются метастазы. Их тяжело обнаружить на начальных стадиях, так как опухоль безболезненна и не вызывает дискомфорта. Её диагностику сможет грамотно выполнить только специалист.
Шишка на шее может появиться где угодно: сбоку, сзади, под волосами, около позвоночника. Но некоторые виды шишек на шее можно легко определить именно по их местоположению.
Если вы обнаружили уплотнение в правой или левой части шеи, скорее всего это:
- липома,
- фурункул,
- лимфаденит.
Если шишка на шее сзади, особенно около позвоночника — стоит заподозрить нейрогенную опухоль и даже злокачественные образования. А атерома чаще всего располагается сзади на линии роста волос. Но может быть и на любом участке шеи, если там встречаются одиночные волоски.
Что поможет в диагностике?Так как злокачественные новообразования на первых стадиях не вызывают неприятных ощущений, не откладывайте поход к врачу при первых симптомах.
В первую очередь желательно сделать МРТ-снимки шейного отдела (мягких тканей). Они помогут определить размеры образования, их связь с соседними тканями и сосудами. Специалисту будет проще поставить верный диагноз.
Выбор специалиста зависит от того, что из себя представляет уплотнение. При увеличенных лимфоузлах можно обратиться к терапевту, который сможет определить причину болезни и назначит лечение. Дерматолог поможет при кожных заболеваниях и проконсультирует по косметическим операциям, если вы хотите удалить безопасное образование. Некоторые заболевания, например, киста шеи, образуются около близкого очага инфекции: это может быть запущенный кариес, тонзиллит, ангина. В этих случаях надо будет посетить стоматолога и отоларинголога. Эндокринолог сможет помочь вам в случае заболевания щитовидной железы. К онкологу направят при подозрении на рак. А к хирургу можно обратиться по поводу новообразований, которые подлежат удалению и не лечатся медикаментозно.
Все врачи на приёме сначала проведут визуальный осмотр. Для качественной постановки диагноза пригодятся любые снимки и исследования, сделанные ранее. Однако вас могут отправить на дополнительные обследования, в том числе повторные снимки МРТ. Чаще всего для изучения образования используется УЗИ, рентген, магнитно-резонансная и компьютерная томография. Кроме того, вам могут назначить биопсию (забор образца ткани на анализ) и последующее гистологическое исследование.
Как вылечить шишку на шее?Практически все образования можно удалить хирургическим путём. Но иногда в этом нет необходимости. Например, фурункулы, можно вылечить обеззараживающими и противомикробными средствами.
Уточните у врача характер вашего уплотнения. Если есть сомнения в его безопасности, нужно немедленно начать лечение. Основная проблема в том, что доброкачественные образования могут превратиться в злокачественные. А значит относиться к ним легкомысленно нельзя.
Можно ли избежать проблем?К сожалению, не всегда. Склонность к липомам и фибромам передаётся по наследству, кисты и хемодектомы тоже не зависят от здоровья и образа жизни. Но с остальными видами опухолей можно бороться.
- Ведите здоровый образ жизни, откажитесь от вредных привычек: это в разы снижает риск заболеть раком.
- Вовремя лечите кожные болезни, относитесь внимательно к полученным травмам.
- Не откладывайте визит к врачу при обнаружении уплотнения — так можно избежать серьёзных осложнений.
Кроме того, желательно заниматься хотя бы лёгкой физической активностью и следить за общим состоянием здоровья. Ну а если вы всё-таки обнаружили у себя шишку в районе шеи — не волнуйтесь зазря. Сходите к специалисту, сделайте МРТ мягких тканей шеи и строго выполняйте рекомендации врача.
Источник:
http://msk.ramsaydiagnostics.ru/blog/shishka-na-shee-opasno-ili-net/
Появилась шишка в виде шарика, что это может быть и как лечится?
Небольшой подкожный шарик в шее слева или справа может быть сигналом о развитии серьезного заболевания или воспалительного процесса в организме. Определить самостоятельно, что это и из-за чего появилось — невозможно. Есть только один верный выход из данной ситуации – это как можно скорее посетить специалиста и пройти тщательное обследование. Обращение к врачу является обязательной процедурой, даже если шишка не болит и не приносит неудобств.
- Что такое уплотнение на шее
- Причины появления
- Как распознать болезнь
- Диагностика и лечение заболевания
- Шарик под кожей на шее у ребенка
Что такое уплотнение на шее
Внутренняя шишка на шее – это плотное образование, появившееся под кожей, которое легко заметить и прощупать пальцами. Чаще всего возникновение уплотнения не сопровождается никакими симптомами, оно может даже пропадать на время или немного перемещаться. Принято выделять следующие факторы, которые учитываются при постановке диагноза:
- одиночное это образование или множественные шарики на шее под кожей;
- доброкачественная или злокачественная опухоль;
- сопровождающиеся болью или дискомфортным ;
- возникшие давно и не приносящие боли;
- подвижные и неподвижные образования.
Появиться уплотнение у взрослого может в любом месте шеи: сзади под волосами, с правой или левой стороны около лимфатических узлов или ключиц. Симптомы для каждой области нередко различаются, в зависимости от причины.
Причины появления
Причин для появления шишки множество, большинство из них не опасны для жизни человека, но все же не стоит откладывать визит к врачу.
- Киста. Данное доброкачественное образование практически не болит, имеет небольшой размер с горошину и не отличается жесткостью при нажатии от других частей тела. Во время ощупывания шарик под кожей катается и даже пропадает, но потом опять появляется. Однако киста опасна, так как внутри шишки часто находится лимфа, гной или другая жидкость. Причина появления кисты – это занесение инфекции под кожу с дальнейшей закупоркой сальных желез.
- Липома – это мягкая шишечка на шее под кожей. Ее развитие происходит безболезненно, а во время прощупывания не вызывает дискомфорта. Удаляют, если под кожей твердый шарик болит при надавливании или сильно зудит. При отсутствии симптомов уплотнение можно не вырезать.
- Фолликулит – это еще одна причина, почему появляется небольшое уплотнение на коже. Заболевание появляется при попадании инфекции или грязи в волосяные фолликулы, где развивается воспалительный процесс. В большинстве случаев данному недугу подвержены люди с лишним весом, диабетом или слабым иммунитетом. Удалять образование в этом случае не требуется. Для лечения достаточно курса антибиотиков и противовоспалительных препаратов.
- Фурункул – это гнойное воспаление волосяного фолликула. Определить проблему можно по сильному зуду и боли во время нажатия. Такое уплотнение появляется при нарушении правил личной гигиены, слабой иммунной системы или переохлаждения. Развитие фурункула происходит в течение 2-4 дней. В эти дни уплотнение постепенно увеличивается в размерах, приобретает красный оттенок, сильно болит и имеет стержень белового цвета – гной.
- Воспаление лимфоузлов на шее сбоку слева или справа. Характеризуется несильной болью при нажатии в области увеличения, а также около уха или под нижней челюстью. Воспалиться сразу могут несколько лимфатических узлов, например, в подмышечных впадинах или паху. Помимо этого, человек испытывает сильную головную боль, слабость или озноб, также отмечается повышение температуры до 37-38 градусов. Подобное происходит при попадании вируса или при воспалительном процессе какого-либо органа. Увеличенные лимфоузлы на шее справа или слева без боли являются опасным сигналом. В это время в организм может развивать лимфогранулема или лимфолейкоз.
- Злокачественная опухоль характеризуется твердой структурой, которая при нажатии напоминает камень. Во время прощупывания появляется сильная боль, образование практически не смещается в сторону. При развитии злокачественного процесса, опухоль не проходит самостоятельно, а лишь увеличивается в размерах. Болезненная шишка нередко возникает при появлении раковых клеток в лимфатических узлах или щитовидной железе.
Самостоятельно поставить диагноз, и начать лечение – не лучшая идея. В противном случае, признаки могут пройти, а болезнь будет протекать бессимптомно. Это затруднит постановку верного диагноза и назначение эффективной терапии.
Как распознать болезнь
При появлении шарика под кожей на шее, человек может совсем не ощущать ухудшения состояния. Следует внимательнее понаблюдать за самочувствием и поведением уплотнения.
Во время развития опухолей злокачественного характера человек иногда не испытывает боли в области уплотнения. Шишка часто достигает больших размеров и просматривается невооруженным глазом даже под одеждой. Чаще всего раковая болезнь сопровождается слабостью, ознобом, упадком сил, зудом, потерей аппетита, резким похудением и температурой до 38 градусов.
Если шишка является жировиком или атеромой, то она не болит и перемещается под кожей. Фурункул развивается быстро и приносит сильную боль, а также зуд и покраснение тканей.
Диагностика и лечение заболевания
Чтобы точно узнать диагноз и начать лечение, в первую очередь следует посетить хирурга. Врач отправляет больного на ультразвуковое исследование и, возможно, к онкологу. Однако это не означает, что в организме найдена злокачественная опухоль. Тщательный осмотр несколькими врачами помогает исключить некоторые диагнозы и назначить эффективную терапию. Также могут быть выписаны и другие необходимые процедуры для исследования: общий анализ крови, рентгеновский снимок, биохимия и биопсия. Чтобы не смазать картину заболевания, не рекомендуется до похода к специалисту применять лекарственные препараты и, тем более, пытаться выдавить или вскрыть подкожный шарик.
После прохождения необходимых диагностических процедур, пациенту назначается лечение. Возможна следующая схема лечения:
- прием антибиотиков, противовоспалительных или противовирусных препаратов при подтверждении инфекционного заболевания;
- небольшой надрез или прокол для удаления жидкости при кисте и жировике;
- хирургические удаление раковой опухоли, жировика или кисты.
Снять воспаление можно народными методами, например, компрессами с лечебными травами, медом, салом или мазью Вишневского. Строго запрещается использовать йод или спирт! Они имеют согревающий эффект и усиливают воспалительный процесс.
Источник:
http://natele.net/sharik-pod-kozhei-na-shee/
Глоссарий
Аденома предстательной железы — доброкачественная гиперплазия (увеличение в объеме) железистой ткани предстательной железы. По статистике преобладает у пациентов в возрасте старше 50 лет. Характеризуется расстройством мочеиспускания, нарушениями функций мочевого пузыря и почек, сексуальными расстройствами. На начальных стадиях заболевания возможно бессимптомное течение, конечные стадии проявляются выраженным болевым синдромом, невозможностью самостоятельного мочеиспускания.
Азооспермия — отсутствие в эякуляте сперматозоидов. Является одной из причин бесплодия у мужчин.
Акне (угревая сыпь) — гнойничковое поражение кожи, с наиболее частой локализацией в области лица, груди и спины, связанное нарушенением деятельности сальных желез. У больных отмечаются чувство неполноценности, депрессия, стеснительность, раздражительность. Заболевание сопровождается воспалительными изменениями вокруг акне (угрей) с возможной заинтересованностью региональных лимфатических узлов.
Аллергический контактный дерматит — зудящие высыпания на коже в местах контакта с аллергенами. При расчесывании возможно занесение инфекции с последующим распространением воспалительного процесса в коже.
Аллергия на лекарства — тип побочных реакций на прием лекарственных препаратов, со стороны кожи проявляется зудом, высыпаниями, крапивницей, участками покраснений, образованием пузырьков и др. Наиболее грозным осложнением является развитие токсического эпидермального некролиза — отторжения больших участков кожи (от 20 до 100%), иногда несовместимого с жизнью.
Альгодисменорея — циклический патологический процесс, состоящий из болевых ощущений внизу живота, которые могут сопровождаться тошнотой, рвотой, головной болью, отсутствием аппетита, подъемом температуры, обмороками и другими вегетативными проявлениями во время менструаций. Причиной заболевания может быть повышенная чувствительность к определенным гормонам в течение менструального цикла, эндометриоз или воспалительные заболевания органов малого таза.
Аменорея — патологическое отсутствие менструаций у женщин в течение 6 месяцев и более. Причиной заболевания может быть опухоль головного мозга, психозы, воспалительные заболевания яичников, матки, пороки развития половых органов, заболевания надпочечников, щитовидной железы, алиментарные расстройства.
Анальный зуд — патологическое состояние, характеризующееся упорным зудом в области заднего прохода. Заболевание характеризуется упорным течением. Может быть первичным (истинным) и вторичным, сопровождая многие заболевания (геморрой, анальная трещина, глистные инвазии, воспаления сигмовидной и прямой кишки, запоры, поносы, воспаления половых органов, сахарный диабет, грибковые поражения кожи и др.). Анальный зуд всегда опасен развитием перианальных гнойно-воспалительных процессов и воспалительными изменениями сигмовидной и прямой кишки.
Апоплексия яичника — кровоизлияние в яичник, сопровождающееся его разрывом и кровотечением в брюшную полость. Возникает на фоне предшествующего воспалительного процесса. Провоцирующую роль играет поднятие тяжестей, бурное половое сношение. Проявляется выраженным болевым синдромом и признаками внутреннего кровотечения.
Аспермия — отсутствие в сперме сперматозоидов. Одна из причин мужского бесплодия.
Астенозооспермия — снижение количества подвижных форм, а также скорости движения сперматозоидов в сперме (более 30%). Одна из причин мужского бесплодия.
Бактериальные инфекции — гнойно-воспалительные поражения кожи и волосяных фолликулов, вызываемые различной бактериальной флорой (наиболее распространены стафилококковые и стрептококковые инфекции). Проявляются образованием фурункулов, карбункулов, пузырьками с серозным или гнойным содержимым, воспалением луковицы волосяного фолликула. Гнойные участки кожи могут некротизироваться, при попадании большого колическтва инфекционных агентов в кровь развивается бактериемия, которая может приводить к смертельному исходу.
Бактериальный вагиноз — воспалительные изменения влагалища, сопровождающиеся выделениями из половых путей. Бактериальный вагиноз является одной из причин возникновения тяжелой патологии женских половых органов и осложнений беременности и родов.
Бартолинит — воспаление большой железы преддверия влагалища. Возбудителями являются различные микробы: стафилококки, гонококки и т. д. Проявляется отечностью, болевым синдромом в области влагалища.
Бели — симптом гинекологических заболеваний, связанный с изменением секрета половых органов. Причинами могут быть воспалительные процессы, опухоли различной локализации.
Бесплодие — отсутствие на протяжении 2-х лет и более беременности у женщины, регулярно живущей половой жизнью и не применяющей противозачаточные средства. В 60% случаев причиной бесплодия являются нарушения в организме женщины, в 40% — в организме мужчины. Наиболее частой причиной бесплодия женщины служат анатомические и функциональные изменения в половых органах: инфантилизм; воспаления заболевания маточных труб, яичников, матки, влагалища; нарушения функции яичников и гипофиза, надпочечников, щитовидной железы; опухоли матки; эндометриоз; опухоли яичников. Важная причина вторичного бесплодия — аборты.
Болезненное половое сношение (диспареуния) — возможно как у мужчин, так и у женщин. Боль может появиться в начале, посередине сношений, после завершения, во время или после оргазма. Обычно боль ощущается в виде судорог, покалывания, жжения. Боль может быть наружной, в тазовой области, чувствоваться в пенисе или во влагалище, в области живота. Причины можно разделить на органические (присутствие заболевания мочеполовых органов), психогенные и инфекционно-воспалительные.
Бородавки — разрастания на эпидермисе (поверхностном слое кожи) или слизистых оболочках, вызываемые вирусом папилломы человека. Могут появляться на коже конечностей, ладоней, подошв, волосистой части головы, слизистых рта, гортани, половых органов и прямой кишки. Имеют тенденцию к разрастанию с поражением больших участков кожи или слизистых. При травматизации бородавок возможно внесение инфекции с развитием воспаления. Вызывают выраженный косметический дефект, сильно беспокоящий больных. Наиболее грозным осложнением является малигнизация (озлокачествление) процесса с развитием и прогрессированием злокачественных опухолей.
Вагинит — воспаление слизистой оболочки влагалища. Возбудителями являются: стрепто- и стафилококки, эшерихии, трихомонады, грибы. При остром воспалении жалобы на ощущение тяжести во влагалище, жжение, зуд в области наружных половых органов.
Везикулезные вирусные высыпания — пузырьковые высыпания на коже или слизистых, вызываемые различными вирусами, в том числе вирусом простого герпеса. Являются контагиозными (заразными) заболеваниями. Классическим проявлением являются сгруппированные пузырьки на красном фоне, вскрытые пузырьки покрываются корочками, сопровождаются болезненностью или зудом. Отмечается угнетение работы иммунной системы, поэтому высыпания распространяются, охватывая новые поверхности, возможна лихорадка. При присоединении вторичной патогенной флоры развиваются гнойные поражения кожи.
Везикуло-буллезные дерматозы — ограниченные поражения кожи и слизистых, проявляющиеся развитием пузырьков (везикул) до 5 мм в диаметре и пузырей (булл) свыше 5 мм. Причины разнообразны, среди них инфекции (бактериальные, вирусные и грибковые), внешние агенты (аллергический контактный дерматит, укусы, ожоги, радиация, фотомедикаментозные реакции), воспалительные дерматозы, генетические дефекты. Поражаться могут большие поверхности кожи или слизистых, больных беспокоят болезненность и зуд в местах развития пузырей. Возможно присоединение гнойных поражений кожи с выраженной интоксикацией, лихорадкой.
Вирус простого герпеса — пузырьковые высыпания на коже или слизистых, вызываемые различными вирусами, в том числе вирусом простого герпеса. Являются контагиозными (заразными) заболеваниями. Классическим проявлением являются сгруппированные пузырьки на красном фоне, вскрытые пузырьки покрываются корочками, сопровождаются болезненностью или зудом. Отмечается угнетение работы иммунной системы, поэтому высыпания распространяются, охватывая новые поверхности, возможна лихорадка. При присоединении вторичной патогенной флоры развиваются гнойные поражения кожи.
Вирусные экзантемы — любая кожная сыпь, связанная только с вирусной инфекцией. Наиболее часто появляется при кори, краснухе, герпесе, кишечных вирусах, ветрянке и др. Распространение сыпи может быть в виде пятен и узелков, пузырьков, покраснения и др. Всегда показано лечение основного заболевания.
Вирусы папилломы человека — разрастания на эпидермисе (поверхностном слое кожи) или слизистых оболочках, вызываемые вирусом папилломы человека. Могут появляться на коже конечностей, ладоней, подошв, волосистой части головы, слизистых рта, гортани, половых органов и прямой кишки. Имеют тенденцию к разрастанию с поражением больших участков кожи или слизистых. При травматизации бородавок возможно внесение инфекции с развитием воспаления. Вызывают выраженный косметический дефект, сильно беспокоящий больных. Наиболее грозным осложнением является малигнизация (озлокачествление) процесса с развитием и прогрессированием злокачественных опухолей.
Вошь лобковая — паразитарная инфекция с характерной локализацией процесса в области лобка. Может также обнаруживаться на коротких волосках в области затылка, туловища, бровей, ресниц и подмышечных впадин. Наиболее распространенный путь заражения — половой контакт. Укусы вызывают зуд, дискомфорт, расчесывания опасны внесением в рану вторичной инфекции.
Вульвит — воспаление наружных половых органов, часто сочетается с вагинитом. Возникает вследствие механических, химических воздействий и развития инфекции. Проявляется болью и зудом в области половых органов.
Гемангиома — доброкачественная сосудистая опухоль, может развиваться в любом возрасте и в любом месте в организме. Имеет различные размеры и форму. На коже гемангиомы представляют собой выпуклые образования красного, темно-синего или вишневого цвета. Иногда происходит обратное развитие гемангиомы. На этом месте развиваются гипопигментация, избыток кожи, фиброзно-жировые отложения или рубцы. Наиболее грозным осложнением гемангиом являются нарушения жизненно важных функций (зрение, дыхание, питание, дефекация или мочеиспускание), изъязвление с последующим кровотечением и развитием инфекции, сердечная недостаточность и др.
Герпес генитальный — инфекция, передающаяся половым путем. Возбудителем чаще всего является вирус простого герпеса II. Бессимптомное вирусовыделение может происходить в следующих случаях: высыпания расположены в местах, недоступных для обозрения пациентов, ввиду их анатомического расположения; поражения неправильно интерпретированы врачом или пациентом (например, как кандидоз, трещины).
Глубокая трихофития — поражение волосистой части головы (лишай головы, стригущий лишай), вызываемое грибковым возбудителем. Проявляется воспалительными бляшками, абсцессами, иногда сопровождается увеличением регионарных лимфоузлов и лихорадкой. У некоторых пациентов наблюдаются остаточные явления в виде рубцевания и стойкого облысения.
Глубокие микозы — определенные грибковые инфекции, способные проникать глубоко в кожу, вызывать поражения слизистых, лимфатических узлов и внутренних органов. Клинические проявления на коже разнообразны, зависят от вида возбудителя. Наиболее грозными осложнениями является занос грибковой инфекции через кровеносные сосуды к тканям суставов, костей, глаз, мозговых оболочек и т. д.
Гонорейный проктит — поражение слизистой оболочки прямой кишки. Наблюдается при затекании инфицированных выделений из половых путей. Проявляется чувством жжения в прямой кишке и позывами к дефекации.
Гонорейный уретрит — поражение слизистой оболочки уретры. Жалобы на боль и резь при мочеиспускании.
Гонорейный эндометрит — поражение слизистой оболочки тела матки. Восхождению инфекции способствует менструация, аборты, роды, внутриматочные вмешательства. Острая стадия сопровождается болями внизу живота, субфебрильной температурой, серозно-гнойными выделениями.
Гонорейный эндоцервицит — поражение слизистой оболочки цервикального канала. Жалобы на небольшую боль внизу живота, слизисто-гнойные бели.
Гонорея — заболевание урогенитального тракта, вызванное гонококком, обладающим тропностью к слизистым оболочкам, покрытым цилиндрическим эпителием. Заболевание вызывается патогенным микроорганизмом и передается половым путем, приводит к бесплодию.
Грибковые поражения стоп — межпальцевая или подошвенная инфекция с характерным воспалением. Прявляется шелушением, мацерецией, трещинами или покраснениями в межпальцевых складках. Поражение стоп по «мокасиновому» типу проявляется в виде разлитого гиперкератоза (избыточного ороговения) и шелушением в области подошв стопы. Такая форма инфекции обычно сопровождается поражением ногтей. Воспалительный тип инфекции проявляется высыпанием пузырей на своде или боковых поверхностях стопы. Пузыри и трещины на стопе мешают нормальной ходьбе, вызывая болезненные ощущения. Всегда возможно присоединение вторичной инфекции с развитием гнойно-воспалительных осложнений.
Дерматит — воспаление кожи, проявляющееся очерченным покраснением с зудом. Поражения проходят 3 стадии: острую (с проявлением сосудистой реакции), подострую (с образованием в зоне поражения корок и чешуек) и хроническую (с выраженным утолщением наружного кожного покрова). В зависимости от стадии заболевания кожные проявления могут протекать в виде пятен, пузырьков, бляшек, отеков, корок, чешуек, трещин и т. д. Наиболее распространенными формами являются контактный (аллергический или от раздражения), атопический, помфоликс (нарушение водного баланса кожи), себорейный, аутосенситивный и др. Поражаются любые участки кожного покрова, заболевание часто приобретает хронические формы с периодическими обострениями.
Дерматомикоз — грибковое поражение кожи.
Диабет сахарный — хроническое повышение уровня сахара в крови, развивающееся в результате воздействия многих факторов, включая генетические. Первыми признаками являются жажда, частое мочеиспускание, изменение массы тела. В дальнейшем развиваются патология сетчатки глаза с ухудшением зрения, нарушение функции почек, поражение нервной и сердечно-сосудистой систем. Наиболее грозными являются острые осложнения сахарного диабета — различные виды коматозных состояний.
Дисплазия шейки матки, влагалища — предраковое состояние, под которым подразумевается изменение эпителия (слизистой оболочки) шейки матки и влагалища различного происхождения. Может возникать как на неизмененной шейке матки, так и при сопутствующих заболеваниях (инфекционно-воспалительные процессы, в том числе передающиеся половым путем). Не имеет четкой клинической картины, наиболее часто протекает бессимптомно. При выраженной дисплазии показано оперативное лечение (во избежание развития злокачественной онкологии) и постоянное диспансерное наблюдение.
Заболевания, передающиеся половым путем — воспалительные заболевания мочеполовой сферы у мужчин и женщин. Включают в себя хламидиоз, уреаплазмоз, микоплазмоз, гарднереллез, гонорею, трихомониаз, вирусные заболевания (герпес, гепатит, ВПЧ). В зависимости от основной локализации воспалительного очага клиника заболеваний разнообразна — уретриты, простатиты, циститы, аднекситы, эндометриты, кольпиты, вагиниты и др. Наиболее распространенные последствия — хронические воспалительные процессы мочеполовых органов (вялотекущие или с частыми обострениями), всевозможные сексуальные расстройства, бесплодие.
Зуд вульвы — относят к предраковым заболеваниям наружных половых органов. Возникает у женщин в период климакса или постменопаузы.
Импетиго — поверхностная пиодермия (гнойное поражение кожи). Вызывается стрептококком группы А или золотистым стафилококком. Заболеванию способствует несоблюдение гигиенических правил, авитаминозы, неполноценное белковое питание. Первично на воспаленной коже появляется пузырьковый элемент, который превращается в пузырь с желтоватым содержимым. Вскрываясь, содержимое ссыхается в желтоватые корки. При длительном течении возможно развитие гломерулонефрита (поражения клубочков почки).
Ихтиоз — заболевание кожи, характеризующееся чрезмерной сухостью кожи, шелушением. Наиболее часто встречаются наследственные формы, но не исключено возникновение этого состояния вторично по отношению к другим заболеваниям (злокачественные опухоли, пищевые расстройства, обменные нарушения и др.). Вульгарный ихтиоз начинается с детского возраста, поражаются ладони, подошвы, разгибательные поверхности, чешуйки тонкие, могут поражаться волосяные фолликулы. Пластинчатый ихтиоз проявляется с рождения, чешуйки пластинчатые, темные на фоне покрасневшей кожи. Процесс генерализованный, поражаются сгибательные поверхности, ладони и подошвы.
Кандидоз вульвовагинальный — инфекционное поражение влагалища и входа во влагалище дрожжеподобными грибами рода Candida. Предрасполагающими факторами развития заболевания являются воздействие различных внешних факторов на человека, длительное применение антибиотиков, гормональных препаратов, цитостатиков, оральные контрацептивы, сахарный диабет, беременность и др. Острая форма вульвовагинального кандидоза характеризуется картиной ярко выраженного воспаления: покраснением, отечностью, высыпанием в виде пузырьков на коже и слизистых оболочках вульвы и влагалища, обильными или умеренными творожистыми выделениями из половых путей, зудом и жжением, неприятным запахом, усиливающимся при половых контактах.
Киста яичника — образование, возникшее в результате накопления секрета в предсуществующей полости яичника. Возможен перекрут или кровоизлияния кист с развитием выраженного болевого симптома.
Климакс патологический мужской — снижение уровня мужских половых гормонов в связи с угасанием гормональной и репродуктивной деятельности половой системы. Проявляется в виде сексуальных расстройств, повышения артериального давления, болей в сердце, слабости.
Климактерический синдром у женщин — расстройство функций различных органов и систем организма на фоне угасания гормональной и детородной деятельности половой системы. Возможны нервно-психические нарушения (утомляемость, депрессия, плаксивость, нарушения сна, страхи), вегетативные нарушения (приливы, тахикардия, повышения артериального давления, мигрени, боли в области сердца и др.), трофические нарушения (вагиниты, сухость слизистых оболочек, повышенная ломкость костей, боли в мочевом пузыре). Часто сопровождается повышением массы тела.
Крауроз вульвы — предраковое заболевание наружных половых органов. Обычно наблюдается у женщин в период климакса или постменопаузы. Жалобы на зуд и сухость слизистой наружных половых органов.
Кровотечение маточное дисфункциональное — возникает в результате нарушения продукции гормонов яичников. Характеризуется чередованием задержки менструаций и кровотечений. При длительных и обильных кровотечениях развивается постгеморрагическая анемия.
Красный плоский лишай — распространенное заболевание, наблюдающееся в среднем возрасте у мужчин и женщин; неинфекционного происхождения. Характеризуется зудящими узелковыми высыпаниями с четкими границами фиолетового оттенка на коже (сгибатели запястий и предплечий, боковые поверхности шеи, ягодицы, пенис, лодыжки, крестец). Поражения слизистых полости рта отличается от кожных отсутствием узелков при наличии белой кружевной сеточки. Сильный зуд в местах поражения кожи провоцирует расчесывания с присоединением вторичной инфекции. На этом фоне возможно развитие гнойно-воспалительных осложнений.
Лейкоплакия вульвы, шейки матки — предраковое заболевание, проявляющееся развитием склерозирующего процесса, возникновением на наружных половых органах и влагалищной части шейки матки беловатых пятен, не снимаемых ватным тампоном. Возможно появление зуда влагалища. Возможен переход в злокачественное образование (рак).
Миома матки — доброкачественная опухоль, исходящая из гладкомышечной ткани матки. Заболевание проявляется циклическими или ациклическими кровотечениями, возможны симптомы сдавления мочевого пузыря и прямой кишки. Возможно развитие некроза или перекрута ножки узла.
Ожог — острое воспаление кожи после термического или химического воздействия. Одной из причин возникновения ожогов является фотодерматит (солнечный ожог), особенно у людей со слабо пигментированной или белой кожей (блондины, альбиносы, рыжеволосые). Ожоги проявляются покраснением, образованием пузырей, развитием некроза в тяжелых случаях. Могут сопровождаться головными болями, рвотой, повышением температуры, обмороками.
Онихомикоз — грибковое поражение ногтевого ложа и ногтя. Сопровождается побелением, пожелтением и разрыхлением ногтевой пластинки, либо отслоением ногтя с образованием подногтевых крошащихся масс и изменением цвета ногтя. Имеет тенденцию к распространению с поражением новых ногтевых пластинок. Одной из разновидностей является кандидозный онихомикоз, отмечаемый у больных с хроническим кандидозом кожи и слизистых оболочек.
Опоясывающий лишай — инфекция, вызываемая вирусом VZ, паразитирующем на нервных ганглиях (узлах). Имеет периодически повторяющееся течение. Кожное высыпание состоит из болезненных и/или зудящих пузырьков, которые имеют склонность проявляться с одной стороны. Развитию видимых поражений нередко предшествуют боли. Весь цикл заболевания составляет обычно 2–3 недели. Чаще всего поражается кожа туловища (в соответствии с зоной иннервации межреберных нервов), менее часто — кожа лица. Опоясывающий лишай может появиться у людей любого возраста, особенно при сниженном иммунитете. Наиболее частое осложнение — невралгия с сильными и изнуряющими болями, которая может длиться годами. Иногда развиваются поражения глазного яблока.
Папилломовирусная инфекция — заболевание, вызываемое как низко-, так и высокоонкогенными типами вируса папилломы человека, передается половым путем, может протекать латентно (без клинических проявлений), субклинически (с неяркой клинической картиной) или иметь определенную клиническую симптоматику. Проявляется кондиломами на половых органах, хроническими воспалительными процессами, дисплазиями (предраковыми состояниями). Может привести к развитию злокачественного процесса.
Папулосквамозные высыпания — воспалительные заболевания кожи, характеризующиеся красными или розовыми узелками и бляшками, покрытыми чешуйками. К этой группе относятся псориаз, красный волосяной лишай, себорейный дерматит, розовый лишай, острый парапсориаз, плоский и нитевидный лишай. Поражаться могут обширные участки кожных покровов, высыпания иногда сопровождаются зудом. После исчезновения высыпаний на их месте образуются зоны гипопигментации, в редких случаях рубцы. Больных беспокоит выраженный косметический дефект.
Пиодермия — гнойное поражение кожи. Гангренозная пиодермия может быть проявлением болезни Крона (поражение слизистой толстого кишечника), лимфомы, лейкоза, сердечно-сосудистой недостаточности, ревматизма и др. Пузырьки появляются внезапно на ягодицах, бедрах, лице, вскрываясь, превращаются в язвы. Язвы быстро увеличиваются в размерах, в течение нескольких дней могут достигать 10–20 см в диаметре. Через отверстия в язвах выделяется гной, регионарные лимфоузлы увеличиваются. Течение заболевания тяжелое. После разрешения и заживления язвенного процесса образуются рубцы.
Подкожные грибковые инфекции — поражения кожи и подкожной клетчатки, часто развивающиеся после травмы или пореза с занесением грибковой инфекции в рану. На коже образуются узелки, быстро увеличивающиеся и изъязвляющиеся. Без лечения происходят закупорка лимфатических сосудов и отеки по типу слоновости. Возможно поражение глубжележащих тканей — мышц и костей.
Предменструальный синдром — расстройство функции нервной, сердечно-сосудистой и эндокринной систем во второй половине менструального цикла. Жалобы на появляющиеся за 7–10 дней до начала менструации головные боли, бессонницу, депрессию, раздражительность, отеки, тахикардию, аритмию, удушье.
Простатит — воспалительный процесс предстательной железы. Обусловлен рядом причин: инфекционные заболевания, застойные процессы органов малого таза, нарушения микроциркуляции. Заболевание может протекать в острой, подострой и хронической форме. Наиболее часто проявляется следующими симптомами: боли, расстройство мочеиспускания, нарушения половых функций. Длительное наличие очага инфекции приводит к формированию хронического воспалительного процесса с периодическими обострениями и стойким нарушениям в сексуальной сфере.
Профессиональные заболевания — группа кожных заболеваний, вызванная вредными производственными факторами. Наиболее распространенными являются угри (вызываемые, например, жирами или маслами), депигментация (вызывается некоторыми химическими веществами), красный плоский лишай (вызываемый проявителями), инфекционные поражения (при работе с зараженными поверхностями), фотодерматозы, контактные дерматиты (например, от резиновых перчаток у медперсонала) и т. д.
Разноцветный лишай — вызывается дрожжеподобным грибом, заражение происходит при тесном контакте с больными, при носке чужой одежды, через песок на пляже. Развитию заболевания способствуют гормональные дисбалансы. Проявляется различных размеров пятнами коричневого или желтого цвета, сливающихся в крупные очаги. Пятна слегка шелушатся, располагаются в верхней части туловища, реже на шее, волосистой части головы или других участках. Без лечения процесс прогрессирует, охватывая новые кожные поверхности.
Рожистое воспаление — разновидность целлюлита, обычно вызываемого гемолитическим стрептококком. Начинается с лихорадки, недомогания, головной боли. На коже появляется красная инфильтрированная бляшка с резко очерченной границей. В тяжелых случаях поверхностный слой кожи покрывается пузырями или некротизируется. Без лечения рожистое воспаление приводит к смерти, причиной которой являются тромбоз сосудов, интоксикация и бактериемия (занесение инфекции в кровь).
Розацеа — розовые угри. Причина заболевания неясна, но известно, что у пациентов наблюдается увеличенный приток крови к коже. Розовые угри преимущественно поражают лоб, щеки, нос и подбородок. Выделяют три основных проявления заболевания — телеангиэктазии (сосудистые звездочки), увеличение сальных желез, угревидные узелки.
Розовый лишай — острое доброкачественное заболевание, встречающееся у молодых людей и подростков. Начинается с одиночного четко очерченного пятна диаметром 2–4 см овальной формы с характерным шелушением. Через несколько дней или недель появляются подобные высыпания на туловище, конечностях. Поражения на туловище располагаются параллельными линиями в виде «рождественской елки». Причина розового лишая неизвестна, но не исключается инфекционная природа заболевания.
Рубец гипертрофический — патологическая особенность соединительной ткани к избыточной регенерации (разрастанию). Рубцы появляются на местах порезов, ран, других кожных дефектов. Большие рубцы обезображивают кожные поверхности, нарушают функции сгибания/разгибания конечностей. Больные страдают от выраженного косметического дефекта.
Сальпингит — воспаление маточной трубы. Сопровождается периодически возникающими болями внизу живота, подъемом температуры. Часто возникает в результате распространения инфекции, передающейся половым путем. Хронический процесс приводит к развитию бесплодия.
Себорейный дерматит — развивается в результате повышенной функции сальных желез под влиянием андрогенов. Определенная роль придается недостатку витаминов В6 и Н. Проявляется образованием жирных желтоватых чешуек, располагающихся на покрасневшей волосистой коже головы, волосы склеены. Нередко поражается кожа ягодиц, половых органов, крупных складок. Может сопровождаться мучительным зудом, присоединением вторичной инфекции с развитием гнойно-воспалительных осложнений.
Себорейный кератоз — доброкачественное эпидермальное образование кожи, отмечается у пациентов пожилого возраста. Причина неясна. Клинически себорейный кератоз представлен четко очерченными выступающими коричневыми, серыми, черными или цвета загара узелками, которые кажутся «прилепленными» к коже. Поверхность их часто неровная, но иногда бывает бородавчатой или гладкой. В некоторых случаях себорейный кератоз сопутствует злокачественным опухолям внутренних органов. При частой травматизации участков кератоза возможно озлокачествление процесса.
Синдром поликистозных яичников — патология, в основе которой лежат изменения функции гипоталамо-гипофиз-яичниковой системы, приводящие к кистозным и дегенеративным изменениям в яичниках. Может проявляться нарушением менструального цикла или аменореей, бесплодием, гирсутизмом, вегетативными проявлениями.
Системные грибковые инфекции — глубокие грибковые поражения кожи с вовлечением в процесс внутренних органов (легкие, костный мозг, желудочно-кишечный тракт, селезенка, надпочечники, центральная нервная система, кости, суставы и др.). Сопровождаются симптомами простуды, лихорадкой, ознобом, головной болью, мышечными болями, кашлем. На коже проявления грибковых инфекций носят изменчивый характер. Наиболее часто встречаются бородавки или узелки, болезненные язвы на слизистой рта и носа.
Споротрихоз — подкожная грибковая инфекция. Риску заражения подвергаются люди, занимающиеся цветоводством, садоводством и уходом за животными. Различают кожно-лимфатическую форму заболевания (образование изъязвляющегося узелка с распространением инфекции вдоль лимфатических сосудов), кожную (узелки с изъязвлениями на кожных покровах) и диссеминированную (поражение легких, суставов, костей, глаз, мозговых оболочек). При распространении процесса на внутренние органы наблюдается тяжелое клиническое течение заболевания с нарушением функции пораженного органа.
Стафилококковое импетиго — гнойное поражение кожи, вызываемое стафилококком. На коже образуются тонкие дряблые пузыри с мутным содержимым или наслоениями гноя. В основании пузыря может наблюдаться покраснение различной степени выраженности. Пузыри быстро опадают, и поражение может приобретать вид блестящей лакированной поверхности. На более старых поражениях наблюдаются желтоватые корки. Заболевание может сопровождаться лихорадкой, недомоганием. Возможно присоединение вторичной инфекции с развитием тяжелой клинической картины.
Сыпь лекарственная — кожное проявление лекарственной аллергии. Могут поражаться обширные поверхности кожного покрова. Клиника разнообразна — от доброкачественного течения процесса до развития неотложных дерматологических состояний (острая крапивница, ангионевротический отек, токсический эпидермальный некролиз — отторжение поверхностного кожного слоя).
Телеангиэктазии — расширение кожных сосудов в виде сосудистых «звездочек». Причина неизвестна, возможны семейные случаи. Выделяют несколько разновидностей телеангиэктазий, среди них кожно-глазные, генерализованные, невоидные. Кожно-глазные телеангиэктазии располагаются на ушных раковинах, в заушных пространствах, на шее, на лице, глазных яблоках, конъюнктиве, веках, в локтевых, подколенных ямках, тыле кистей и стоп. На коже туловища могут обнаруживаться участки атрофии кожи, пятна цвета «кофе с молоком». Отмечается дистрофия волос, ногтей, склонность к различным видам инфекции. При расположении телеангиэктазий на мозжечке проявляется мозжечковая симптоматика — снижение рефлексов, судороги и др. Генерализованные телеангиэктазии распространяются по всему телу, часто им сопутствует варикозное расширение вен. Невоидные телеангиэктазии имееют тенденцию к озлокачествлению.
Урогенитальный микоплазмоз — группа воспалительных заболеваний, вызванных патогенными бактериями — микоплазмами. Заражение происходит преимущественно половым путем. Микоплазмоз у женщины может вызвать преждевременные роды, раннее отхождение околоплодных вод, развитие воспаления легких, менингит у детей.
Фолликулит — воспаление волосяных фолликул в виде распространенной сыпи на теле. Основная причина фолликулита — инфекционное поражение, иногда фолликулит проявляется после эпиляции волос. Могут возникать абсцессы, воспаления лимфатических сосудов и др. Без лечения заболевание приобретает хроническую форму с периодическими обострениями.
Фотоконтактные дерматиты — поражение облученных солнцем участков кожи, на которые был нанесен фотоаллерген (дериваты дегтя, псорален, некоторые солнцезащитные и ароматизирующие средства). Некоторые растения (смоковница, сельдерей, пастернак, фенхель,шиповник, луговые травы, клевер, лимон и др. цитрусовые) вызывают фитофотодерматиты.
Фоточувствительные дерматиты — кожные реакции, напоминающие солнечный ожог, вызываемые воздействием солнечных лучей на кожу на фоне приема некоторых лекарственных препаратов.
Фурункул — болезненная отечность вокруг стержня волоса, в центре которого появляется желтый гнойник, инфильтрат. Центральная часть уплотняется, вскрывается с отторжением некротического стержня. Заболевание может сопровождаться температурной реакцией. Вызывается золотистым стафилококком, развитию заболевания способствует сахарный диабет, снижение иммунитета.
Хламидиоз — урогенитальная инфекция, передающаяся половым путем. У женщин хламидии вызывают уретрит, цервицит, далее может развиться эндометрит, воспаление придатков матки, бесплодие. Часто начало заболевания сопровождается частым болезненным мочеиспусканием. Передача возбудителя инфекции ребенку возможна в 40–60% случаев, как при наличии, так и при отсутствии явных клинических проявлений инфекции у матери.
Хронический проктит, проктосигмоидит — хроническое воспаление прямой и сигмовидной кишки. Является следствием нелеченного острого заболевания либо имеет специфическую природу — туберкулезную, сифилитическую, гонорейную, вследствие глистной инвазии и др. Клинически проявляется периодически возникающим чувством дискомфорта в прямой кишке, ощущением неполного опорожнения, периодическими обострениями, сопровождающимися
учащением стула с примесью слизи и иногда крови, болезненными позывами на дефекацию. Хронические воспалительные процессы могут приводить к развитию язв на слизистой оболочке кишки, образованию свищей.
Цервицит — воспалительный процесс шейки матки, который может быть обусловлен возбудителями инфекций, передающихся половым путем (хламидии, гонококки, трихомонады и т. д.). Заболевание сопровождается обильными слизистыми или гнойными выделениями, зудом, жжением, болями внизу живота.
Цисталгия — появление болезненных позывов к мочеиспусканию при нормальных анализах мочи. Обусловлено гинекологическими заболеваниями, дисфункцией яичников.
Чесотка — заразное заболевание, вызываемое чесоточным клещем. Заражение происходит при контакте с больным или через инфицированное белье. Больных беспокоит сильный зуд, усиливающийся в ночное время, припухлости в подмышечных областях, отдельные пузырьковые высыпания на теле. Возможно осложнение заболевания развитием гнойно-воспалительных изменений в коже, экземы.
Экзема — воспаление кожи, проявляющееся очерченным покраснением с зудом. Поражения проходят 3 стадии: острую (с проявлением сосудистой реакции), подострую (с образованием в зоне поражения корок и чешуек) и хроническую (с выраженным утолщением наружного кожного покрова). В зависимости от стадии заболевания кожные проявления могут протекать в виде пятен, пузырьков, бляшек, отеков, корок, чешуек, трещин и т. д. Поражаются любые участки кожного
покрова, заболевание часто приобретает хронические формы с периодическими обострениями.
Экзоцервицит — воспаление слизистой оболочки влагалищной части шейки матки. Причины заболевания, клиническая картина, осложнения — см. эндоцервицит.
Эктима — инфекционное заболевание, вызываемое стрептококком группы, А или золотистым стафилококком. Чаще болеют изнуренные инфекцией истощенные люди с измененным иммунитетом. Сначала на коже появляется пузырь с мутным содержимым, при вскрытии которого быстро образуется гнойная толстая корка. Под коркой обнажается язва округлой формы с периферическим воспалительным венчиком. Эктимы могут быть единичными или множественными, излюбленная локализация — нижние конечности.
Эндометриоз — гормонозависимое заболевание, развивающееся на фоне нарушения иммунных процессов в организме, характеризующееся проникновением эндометрия в ткани, где его в норме не бывает.
Эндометрит — воспаление слизистой оболочки матки вследствие ее инфицирования. Часто связан с перенесенными абортами и осложненными родами.
Эндоцервицит — воспаление слизистой оболочки канала шейки матки, вызываемое инфекционными агентами (в том числе передающимися половым путем), механическими повреждениями и травмами (при абортах, диагностических выскабливаниях, разрывах шейки матки в родах и т. д.). Клинически может проявляться обильными слизистыми или гнойными выделениями, зудом, жжением, болями внизу живота. При распространении воспалительного процесса на другие органы возможна клиника уретрита, эндометрита, сальпингоофорита и др. Хроническое течение заболевания может приводить к осложнениям во время беременности и родов, бесплодию.
Эритема — изменение цвета участков кожных покровов от ярко-розового до синюшно-багрового, сопровождающее различные заболевания кожи и внутренних органов. Клинические проявления эритемы разнообразны, различают несколько видов эритемы — узловая, тепловая, мигрирующая некролитическая, пигментная, экссудативная, ягодичная и др. Некоторые из них имеют склонность к генерализации (обширному распространению) процесса, изъязвлению и озлокачествлению.
Эрозия шейки матки — приобретенный патологический процесс, характеризующийся повреждением и последующим отшелушиванием многослойного плоского эпителия влагалищной части шейки матки. В результате образуется раневая поверхность с развитием воспалительной реакции. Возникновению эрозии способствуют аборты, разрывы шейки в родах, хронический эндоцервицит.
Запишитесь на приём к врачу:
+7 (950) 810-00-11
📝 Триггерные точки: узелки в мышцах — как убрать боль?
✎ В этой статье вы узнаете
Мышечный узел
Вам знакома острая боль в шее, плечах или верхней части спины после интенсивной тренировки? Боль может быть такой, что бывает невозможно даже просто пошевелить плечами, а уж о том, чтобы продолжить тренировку и речи не идет. А хуже всего, то что эта боль может продолжаться неделями и даже месяцами.
Если вы физически активны или регулярно поднимаете тяжести и ощущаете постоянную жгучую боль в мышцах, виновником могут быть узлы в мышечной ткани.
Что представляют собой узлы в мышцах?
Мышечные узлы – это точки в мышце, где сокращенные волокна неспособны расслабиться, или, как говорится в словаре: «очень болезненные и крайне раздражительные локализованные области в виде напряженных уплотнений в мышечной ткани».
Обычная проблема у физически активных людей, мышечные узелки – называемые также миофасциальными триггерными точками, или МФТТ – ощущаются как маленькие уплотнения при прощупывании пальцами. Эти узелки могут быть размером с булавочную головку в мелких мышцах или же размером с большой палец в крупных мышцах.
Триггерные точки могут быть:
- скрытыми, которые болят только когда вы оказываете на них давление,
- активными, боль от которых распространяется по нервным путям и может наблюдаться в отдаленных областях.
Триггерные точки в постоянном состоянии напряжения препятствуют нормальному обмену веществ и снабжению мышцы кислородом, потому что приток крови в эту область прекращается, это и посылает болевой сигнал в мозг. Поскольку ваш мозг хочет остановить боль, он приказывает мышце отдыхать и старается как можно реже ее задействовать. Это, в свою очередь, приводит к сокращению и укорачиванию мышцы.
Читайте также
Что вызывает образование мышечных узелков?
Наиболее распространенными причинами появления узелков в мышцах являются:
- Несчастные случаи – острая травма в результате падения и спортивные травмы суставов и мышц.
- Постуральный стресс – слишком длительное пребывание в сидячем положении с плохой осанкой или без поддержки позвоночника, а также плохая техника подъема тяжестей.
- Чрезмерная стимуляция – тяжелые тренировки и занятия спортом, особенно поднятие тяжестей.
Если узлы в мышцах плеч, шеи, верхней или средней части спины часто появляются от поднятия тяжестей, наиболее вероятная причина – постуральный стресс.
Например, если вы сутулитесь из-за того, что весь день сидите в офисе, ваши мышцы спины чрезмерно растянуты, так как плечи выведены вперед. Когда вы выполняете подтягивания или тягу к поясу, мышцы будут растягиваться еще больше при опускании отягощения, а затем будут принудительно сокращаться при подъеме веса. Это чрезмерное растяжение в сочетании с интенсивным сокращением может чрезмерно стимулировать ваши мышцы, вызывая образование этих неприятных мышечных узелков.
Карта триггерных точек
Помощь при боли в мышцах?
В медицинском центре AXON помогут Вам избавиться от мышечных узелков! Устранение триггерных точек не только дарует вам избавление от боли, но и делает ваше тело более подвижным.
Что такое триггерные точки (видео)
Часто задаваемые вопросы
Что вызывает образование мышечных узелков?
Наиболее распространенными причинами появления узелков в мышцах являются: несчастные случаи, постуральный стресс, чрезмерная стимуляция.
Что такое триггерные точки в мышцах?
Мышечные узлы – это точки в мышце, где сокращенные волокна неспособны расслабиться, или, как говорится в словаре: «очень болезненные и крайне раздражительные локализованные области в виде напряженных уплотнений в мышечной ткани».
Как избавиться от боли в мышцах?
- Определите местонахождение мышечных узлов
- Посетите массажиста
- Сделайте массаж самостоятельно
- Прикладывайте к больной области холодные или горячие компрессы
- Примите ванну
- Проведите растяжку мышц
- Регулярно выполняйте физические упражнения.
Базалиома — Медкор
Чаще всего базалиома располагается на лице или шее.
Развитие опухоли начинается с возникновения на коже небольшого узелка бледно-розового, красноватого или телесного цвета. В начале заболевания узелок может напоминать обычный прыщик. Он медленно растет, не вызывая никаких болезненных ощущений. В его центре появляется сероватая корочка. После ее удаления на коже остается небольшое углубление, которое вскоре опять покрывается корочкой. Характерным для базалиомы является наличие вокруг опухоли плотного валика, хорошо заметного при растягивании кожи. Мелкие зернистые образования, из которых состоит валик, похожи на жемчужины. Дальнейший рост базалиомы в ряде случаев приводит к образованию новых узелков, которые со временем начинают сливаться друг с другом. Расширение поверхностных сосудов приводит к появлению в области опухоли “сосудистых звездочек”. В центре опухоли может происходить изъязвление с постепенным увеличением размера язвы и ее частичным рубцеванием. Увеличиваясь в размерах, базалиома может прорастать окружающие ткани, в том числе хрящи и кости, вызывая при этом выраженный болевой синдром.
- Узелково-язвенная базалиома характеризуется появлением выступающего над кожей уплотнения, имеющего округлую форму и похожего на узелок. Со временем уплотнение увеличивается и изъязвляется, его очертания приобретают неправильную форму. Вокруг узелка образуется характерный «жемчужный» пояс. В большинстве случаев узелково-язвенная базалиома располагается на веке, в области носогубной складки или во внутреннем углу глаза.
- Прободающая форма базалиомы возникает в основном в тех местах, где кожа постоянно травмируется. От узелково-язвенной формы опухоли ее отличает быстрый рост и выраженное разрушение окружающих тканей.
- Бородавчатая (папиллярная, экзофитная) базалиома своим внешним видом напоминает цветную капусту. Она представляет собой плотные узлы полушаровидной формы, разрастающиеся на поверхности кожи. Особенностью бородавчатой формы базалиомы является отсутствие деструкции и прорастания в окружающие здоровые ткани.
- Нодулярная (крупноузелковая) базалиома — это одиночный выступающий над кожей узел, на поверхности которого видны «сосудистые звездочки». Узел растет не в глубь тканей, как узелково-язвенная базалиома, а наружу.
- Пигментная форма базалиомы имеет характерный внешний вид — узелок с окружающим его «жемчужным» валиком. Но темная пигментация центра или краев опухоли делает ее похожей на меланому.
- Склеродермиформная базалиома отличается тем, что характерный узелок бледной окраски по мере увеличения превращается в плоскую и плотную бляшку, края которой имеют четкий контур. Поверхность бляшки шероховатая и со временем она может изъязвляться.
- Рубцово-атрофическая форма базалиомы также начинается с образования узелка. По мере роста опухоли в ее центре происходит деструкция с образованием язвы. Постепенно язва увеличивается и подходит к краю опухоли, при этом в центре язвы происходит рубцевание. Опухоль приобретает специфический вид с рубцом в центре и изъязвленным краем, в области которого продолжается опухолевый рост.
- Плоская поверхностная базалиома (педжетоидная эпителиома)представляет собой множественные новообразования величиной до 4см, которые не прорастают в глубь кожи и не возвышаются над ее поверхностью. Образования имеют различную окраску от бледно-розоватого до красного цвета и приподнятые «жемчужные» края. Такая базалиома развивается в течении нескольких десятилетий и имеет доброкачественное течение.
- Опухоль Шпиглера (“тюрбанная” опухоль, цилиндрома) — это множественная опухоль, состоящая из покрытых телеангиоэктазиями розово-фиолетовых узлов размером от 1 до 10 см. Базалиома Шпиглера локализуется на волосистой части головы, имеет длительное доброкачественное течение.
Рак кожи
Рак кожи – это злокачественная опухоль из клеток кожи. В большинстве случаев она развивается в результате воздействия на кожу ультрафиолетового излучения.
На ранних стадиях рак кожи протекает бессимптомно. Успешность лечения зависит от типа рака, его стадии. При своевременной диагностике заболевание, как правило, излечимо.
Симптомы
Вначале рак кожи, как правило, не сопровождается никакими симптомами. Часто на теле образуется папула – покрасневшее возвышение на коже.
Рак развивается в первую очередь на участках, открытых для солнечного света – на лице, губах, ушах, на волосистой части головы, на шее, груди, на руках и ногах. Однако в некоторых случаях опухоли образуются на участках, редко подвергающихся солнечному воздействию: на ладонях, под ногтями, между пальцами, на гениталиях.
Заболевание поражает кожу всех оттенков, в том числе и темных. Симптомырака кожи зависят от его типа.
- Базально-клеточный рак обычно поражает открытые для солнца участки кожи – лицо, уши и кожу головы. Чаще всего сначала образуется светлая папула, которая быстро увеличивается; через несколько месяцев или лет становится заметным чрезмерное локальное расширение мелких сосудов. Затем очаги покрываются коркой и иногда кровоточат. Базально-клеточный рак может проявляться как:
- маленькие плотные, практически непрозрачные узелки светлого цвета;
- папулы или узелки, покрытые коркой,
- плоские, напоминающие рубец бляшки,
- красные папулы или бляшки.
- Плоскоклеточный рак чаще всего поражает участки кожи, открытые для солнца: лицо, губы, уши и руки. Сперва он может проявляться как красная папула или бляшка с чешуйчатой поверхностью, узелок или бородавчатая поверхность. Затем развивается изъязвление, опухоль поражает ткани. Плоскоклеточный рак может выглядеть как:
- плотные красные узелки;
- папулы или бляшки с чешуйчатой поверхностью;
- незаживающее поражение кожи.
- Меланома может развиваться на любых участках кожи и слизистой. У мужчин она чаще всего появляется на туловище, голове, шее, у женщин – на ногах. Также у мужчин и у женщин меланома иногда возникает на участках кожи, не подвергающихся воздействию солнца. Она может поражать кожу любых оттенков. У людей с темной кожей меланома чаще всего расположена на ладонях и подошвах ног, участках под ногтями или на самих ногтях.
- Плоскоклеточный рак чаще всего поражает участки кожи, открытые для солнца: лицо, губы, уши и руки. Сперва он может проявляться как красная папула или бляшка с чешуйчатой поверхностью, узелок или бородавчатая поверхность. Затем развивается изъязвление, опухоль поражает ткани. Плоскоклеточный рак может выглядеть как:
- Меланома проявляется как:
- плоские коричневые неровные пятна размером 2-6 см в диаметре, покрытые рассеянными по поверхности черными точками;
- бляшки с приподнятыми коричневыми краями, на которых образуются красные, белые, черные и синие пятна или выступающие иссиня-черные узелки;
- папулы или бляшки, изменяющиеся в цвете от жемчужного до серого и черного;
- родинки, изменяющие цвет, размер, кровоточащие родинки, прикосновение к которым вызывает боль;
- темные области на ладонях, пальцах рук или ног, на слизистых оболочках рта, носа, влагалища или ануса.
- Саркома Капоши проявляется как красные или фиолетовые пятна на поверхности кожи и слизистых оболочек.
Общая информация о заболевании
Рак кожи – это злокачественная опухоль из клеток кожи.
Кожа представляет собой наружный покров организма человека. Она выполняет рецепторную функцию, участвует в обмене веществ, осуществляет терморегуляцию; защищает организм от механического и химического воздействия, ультрафиолетового излучения, проникновения чужеродных веществ, инфекций и микробов, потери и попадания жидкостей.
При раке кожи происходит перерождение нормальных клеток кожи в раковые. В здоровом организме клетки кожи, появляясь в требуемом количестве, в определенное время отмирают, уступая место новым. В отличие от нормальных, раковые клетки начинают бесконтрольно расти, не отмирая в положенное время. Их скопления образуют опухоль. Они могут распространяться за пределы первичного очага – метастазировать в прилегающие ткани, лимфатические узлы, другие органы.
Причиной развития рака кожи может быть ультрафиолетовое излучение, воздействующее на кожу с солнечным светом или во время посещения солярия. Также существуют дополнительные факторы риска.
Рак кожи начинается в эпидермисе – верхнем слое кожи, который представляет собой тонкий покров и обеспечивает защиту более глубоких слоев кожи. Эпидермис постоянно обновляется.
Основные типы рака кожи определяются в соответствии с типом пораженных раком клеток.
- Базально-клеточный рак предполагает перерождение базальных клеток, производящих новые клетки, в раковые. Этот тип встречается примерно в 80 % случаев рака кожи. Метастазирование наблюдается крайне редко, однако сама опухоль может прорастать в окружающие ткани. Как правило, данный тип успешно поддается лечению при выявлении на ранних стадиях. Рецидивирует в 5 % случаев.
- Плоскоклеточный рак подразумевает превращение эпидермальных кератиноцитов, выполняющих защитную функцию, в раковые клетки и составляет 16 % рака кожи. Он редко метастазирует при поражении кажи, значительно чаще при поражении слизистых оболочек. При своевременном выявлении плоскоклеточный рак хорошо поддается лечению.
- Меланома. При этом поражаются меланоциты, расположенные в пигментированных областях: на коже, слизистых, глазах. Меланоциты производят меланин (пигмент, который придает коже ее нормальный цвет) и расположены в нижней части эпидермиса. Когда человек часто находится под воздействием солнечного света, меланоциты для защиты более глубоких слоев кожи начинают активно вырабатывать меланин. В результате кожа загорает – приобретает более темный оттенок. Этот тип составляет 4 % рака кожи. Риск метастазирования меланомы зависит от глубины проникновения и распространенности процесса. Опухоль может быстро распространяться; успешность лечения зависит от своевременности ее выявления.
- Саркома Капоши встречается редко, чаще всего у людей с ослабленной иммунной системой – у больных СПИДом, у перенесших трансплантацию органов и принимающих лекарства, подавляющие иммунитет. Она поражает кровеносные сосуды и является агрессивной формой рака, часто метастазируя на близлежащие ткани и лимфоузлы.
Стадии развития рака кожи:
- локальный рак – на этой стадии опухоль поражает только кожу;
- метастатический рак – опухоль распространяется за пределы кожи, поражая близлежащие ткани, лимфатические узлы, внутренние органы, кости и другие ткани.
Кто в группе риска?
- Люди со светлой кожей. Рак может возникнуть на коже любого оттенка, однако чаще всего заболевают светлокожие – у них меньше меланина, защищающего кожу от вредного воздействия ультрафиолетового излучения. Показателями низкого уровня меланина также являются светлые или рыжие волосы, светлые глаза, большое количество веснушек.
- Лица, подверженные солнечным ожогам.
- Люди, находящиеся под чрезмерным воздействием солнца, проводящие много времени на солнце или в солярии.
- Живущие в теплом солнечном климате, особенно в горах.
- Люди, на коже которых присутствует большое количество обычных или аномальных родинок. Аномальные родинки – это большие выпуклые родинки, которые могут изменяться по размеру, форме. При изменении формы, размера, цвета родинки необходимо срочно обратиться к врачу.
- Лица с предраковыми поражениями кожи (например, с кератозом – ороговением, утолщением участков кожи). Предраковые новообразования обычно представляют собой твердые чешуйчатые участки кожи коричневых, красных или розовых оттенков. Чаще всего они появляются на лице, руках, предплечьях людей со светлой кожей.
- Лица с наследственной предрасположенностью к развитию рака кожи.
- Перенесшие рак кожи. Даже при успешном лечении существует риск заболеть повторно.
- Люди с ослабленной иммунной системой: больные ВИЧ/СПИДом, недавно перенесшие трансплантацию органов, больные лейкемией.
- Пожилые люди. Риск заболеть увеличивается с возрастом.
Диагностика
В первую очередь проводится тщательный осмотр подозрительных участков кожи, затем биопсия. При подтверждении диагноза «рак кожи» определяется его стадия, проводятся диагностические мероприятия, направленные на выявление метастазов.
- Биопсия – взятие клеток с подозрительного участка кожи для последующего изучения под микроскопом для определения типа рака.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) позволяют выявить метастазы.
- Денситометрия (сканирование костей) используется для измерения плотности костей и выявления их поражения раком.
Лечение
Особенности лечения рака кожи зависят от особенностей поражения, его стадии, типа, состояния больного.
- Криодеструкция (замораживание). Предраковые поражения и рак кожи на ранних стадиях могут быть удалены с помощью замораживания с использованием жидкого азота.
- Хирургическое удаление раковой ткани и окружающих ее небольших областей здоровой кожи.
- Лазерная терапия. Использование лазера уничтожает новообразования с небольшим повреждением окружающих тканей, с минимальным кровотечением и отеком. Применяется для лечения поверхностных типов рака кожи.
- Лучевая терапия. Излучение, направленное на уничтожение раковых клеток. Применяется при невозможности проведения операции.
- Химиотерапия. Используются препараты для уничтожения раковых клеток. Для лечения рака кожи существуют специальные кремы и лосьоны, содержащие противораковые агенты.
- Фотодинамическая терапия. Применение специальных препаратов – фотосенсибилизаторов – и светового воздействия.
- Биологическая терапия. Стимуляция иммунной системы для уничтожения раковых клеток.
Профилактика
- Необходимо избегать солнца в середине дня, между 11 и 15 часами. Облака практически не защищают человека от вредных УФ-излучений.
- Использование солнцезащитных кремов в течение всего года. Крема и лосьоны не способны защитить от всех вредных УФ-излучений, но тем не менее способны снизить риск развития рака кожи. Чем выше фактор защиты от солнца (SPF), тем лучше защищена кожа. Необходимо наносить крем не только на лицо, но и на губы, кончики ушей и все открытые для солнца участки тела.
- Следует прекратить посещение соляриев.
Проводите самостоятельные осмотры кожи лица, шеи, ушей, головы, туловища, рук, ног, гениталий. Также нужно проверять все имеющиеся веснушки, родинки. При выявлении нетипичных участков или изменений сразу обращайтесь к врачу.
Кисты, шишки и шишки: причины, симптомы, лечение
Существует ряд кожных заболеваний, которые вызывают появление шишек и шишек на поверхности или чуть ниже кожи. В этой статье рассматриваются некоторые из наиболее распространенных из них, включая следующее:
Кисты кожи
Кисты — это доброкачественные закрытые карманы ткани, которые могут быть заполнены жидкостью, гноем или другим материалом.
Кисты часто встречаются на коже и могут появиться где угодно. Они ощущаются под кожей как крупный горошек.Кисты могут развиться в результате инфекции, закупорки сальных желез (сальных желез) или вокруг инородных тел, например сережек.
Каковы симптомы кисты кожи?
Кожные или эпидермоидные кисты обычно:
- Медленно растущие
- Безболезненные
- Гладкие на ощупь, когда они проходят под кожей
Как лечат кожные кисты?
Кисты обычно не вызывают боли, если они не разрываются, не инфицируются или не воспаляются.Большинство кист не исчезают сами по себе без лечения. Некоторые кисты могут нуждаться в дренировании для облегчения симптомов. Это включает в себя прокалывание кисты скальпелем и ее дренирование. Однако это не излечивает кисту. Некоторые воспаленные кисты можно лечить с помощью инъекции кортизона, чтобы они уменьшились. Кисты, которые не поддаются лечению или возникают повторно, могут быть удалены хирургическим путем, если они вызывают неприятные симптомы.
Вишневая ангиома и ваша кожа
Вишневая ангиома — это гладкая вишнево-красная шишка на коже.Размер наростов может варьироваться от размера булавочной головки до примерно четверти дюйма в диаметре.
Хотя вишневые ангиомы обычно появляются на туловище, они могут возникать практически где угодно.
Причина появления вишневых ангиом неизвестна.
Наросты обычно появляются у людей старше 40 лет. У детей эти поражения называются винными пятнами.
Каковы симптомы вишневой ангиомы?
Вишневые ангиомы бессимптомны.
Как лечить вишневую ангиому?
В большинстве случаев вишневые ангиомы не требуют лечения.Если они косметически непривлекательны или подвержены кровотечению, ангиомы могут быть удалены с помощью лазера, биопсии для бритья или электрокоагуляции — процесса сжигания или разрушения ткани с помощью небольшого зонда, через который проходит электрический ток. Удаление может вызвать рубцевание. Узнайте больше о красных родинках и вашей коже.
Дерматофибромы и ваша кожа
Дерматофибромы представляют собой безвредные круглые красно-коричневые кожные образования, которые чаще всего встречаются на руках и ногах взрослых.Дерматофибромы содержат рубцовую ткань и ощущаются на коже как твердые бугорки.
Иногда дерматофибромы появляются после травмы, например, укуса насекомого или удара по руке или ноге.
Каковы симптомы дерматофибромы?
Симптомы дерматофибром включают:
- Красный, коричневый или фиолетовый нарост, который может со временем менять цвет.
- Нарост размером с шарик BB.
- Нежность, боль и зуд; однако новообразования обычно безболезненны.
- Ямочка, которая появляется при защемлении новообразования.
Как лечат дерматофибромы?
В большинстве случаев лечение дерматофибром не требуется.Однако новообразования можно удалить хирургическим путем или сгладить путем замораживания жидким азотом. Посмотрите фото, как выглядит дерматофиброма.
Эпидермоидные кисты и ваша кожа
Эпидермоидные кисты, также называемые сальными кистами или кожными кистами, представляют собой доброкачественные (незлокачественные) кисты кожи, образованные выходом из волосяного фолликула. Чаще всего эпидермоидные кисты обнаруживаются на половых органах, груди и спине; но они также могут возникать на других участках кожи.
Каковы симптомы эпидермоидной кисты?
Обычно эпидермоидные или кожные кисты имеют округлую форму.На коже виден темный участок кисты. Если кисты инфицированы, они станут красными и болезненными. Когда кисты сдавливаются, из них могут выделяться белые творожистые выделения.
Как лечат эпидермоидные кисты?
Эффективное лечение эпидермоидных кист требует полного удаления мешка кисты. Если киста сдавлена и выделения вытеснены без удаления мешочка, киста вернется. Обычно врач может удалить кисту, сделав лишь небольшой разрез на коже.Для лечения инфицированных кист могут быть назначены антибиотики, а инъекции стероидов внутри очага поражения помогают при отеках и воспалениях. Узнайте больше о кистах кожи.
Фолликулит и ваша кожа
Фолликулит — это воспаление волосяных фолликулов. Это может быть вызвано инфекцией волосяных фолликулов, химическим или физическим раздражением (например, бритьем или трением об одежду). Типичные участки тела, пораженные фолликулитом, включают лицо, бедра и кожу головы.
Фолликулит чаще встречается у людей, страдающих диабетом. Это также чаще встречается у людей, страдающих ожирением или ослабленной иммунной системой.
Каковы симптомы фолликулита?
Основное поражение при фолликулите — это папула или пустула с волоском по центру. Стержень волоса в середине поражения может быть не виден.
Другие признаки и симптомы включают:
- Множественные красные прыщики и / или пустулы на волосяных участках тела
- Зуд кожи
Как лечить фолликулит?
Местные антибиотики, пероральные антибиотики или противогрибковые препараты могут использоваться для лечения инфекций, связанных с фолликулитом, в зависимости от основной причины.Лечение также включает предотвращение дальнейшего повреждения волосяных фолликулов. Шаги, которые могут помочь в достижении этой цели, включают:
- Сведение к минимуму трения об одежду
- Отказ от бритья пораженной области, если это возможно. Если необходимо бритье, используйте каждый раз новое чистое лезвие или электрическую бритву. Также увлажняйте волосы перед бритьем и брейтесь по направлению роста волос.
- Поддержание чистоты области
Посмотрите фото, как выглядит фолликулит.
Кератоакантома и ваша кожа
Кератоанкантома возникает, когда клетки волосяного фолликула не растут нормально. Рост может быть вызван незначительным повреждением кожи в области, которая ранее была повреждена солнцем. Ультрафиолетовое излучение от пребывания на солнце — самый большой фактор риска развития кератоакантом.
Кератоакантома обычно появляется на поврежденной солнцем коже в виде толстого образования с коркой в центре.
Кератоакантомы чаще всего появляются у людей старше 60 лет и считаются раком кожи низкой степени злокачественности.
Каковы симптомы кератоакантомы?
Кератоакантомы — это быстрорастущие красные куполообразные бугорки с центральными кратерами. Некоторые кератоакантомы могут достигать очень больших размеров, иногда от 1 до 3 дюймов в диаметре.
Как лечат кератоакантомы?
Кератоакантомы можно удалить с помощью:
- Криотерапия (замораживание нароста жидким азотом)
- Выскабливание (соскабливание и выжигание нароста)
- Хирургическое удаление
- Введение противоракового препарата непосредственно в очаг поражения
Узнать подробнее о кератоакантомах.
Волосный кератоз и ваша кожа
Волосный кератоз (обычно называемый КП) проявляется на коже в виде «бугорков на коже цыпленка». Эти шишки обычно появляются на плечах и бедрах. Также они могут появиться на щеках, спине и ягодицах. Волосный кератоз хоть и непривлекателен, но безвреден.
Каковы симптомы волосистого кератоза?
Это расстройство проявляется в виде маленьких неровных шишек. Шишки обычно белые или красные, но не зудят и не болят. Волосный кератоз обычно усиливается в зимние месяцы или в другое время с низкой влажностью, когда кожа становится сухой.Он также может ухудшиться во время беременности или после родов.
Как лечится волосяной кератоз?
Хотя состояние может сохраняться годами, в большинстве случаев оно постепенно улучшается до 30 лет. Лечение волосяного кератоза не требуется с медицинской точки зрения; но люди с этим заболеванием могут захотеть обратиться за лечением по косметическим причинам.
Первоначальным лечением волосяного кератоза должно быть интенсивное увлажнение. Крем, такой как AmLactin или Lac-Hydrin, можно наносить после купания, а затем повторно наносить несколько раз в день.Другие методы лечения могут включать:
- Лечебные кремы, содержащие мочевину (Carmol-20) или альфа-гидроксикислоты (Aqua Glycolic, Lacticare), применяемые два раза в день
- Попытки закрыть поры, принимая длительные горячие ванны для замачивания, а затем растирая и отшелушивая участки с грубой мочалкой или жесткой щеткой
Узнайте больше о волосяном кератозе.
Липомы и ваша кожа
Липомы — это подкожные опухоли мягких тканей, которые обычно медленно растут и безвредны.Они имеют мягкую эластичную консистенцию. Липомы, как правило, образуются на туловище, плечах, шее, но могут появляться и на других участках тела.
Каковы симптомы липом?
Липомы могут появляться как одиночные узелки, так и группами. Большинство липом имеют диаметр менее 5 см и не имеют симптомов, но могут вызывать боль при сдавливании нервов.
Как лечат липомы?
Липомы не удаляются, если есть косметическая проблема, сдавление окружающих структур или неопределенный диагноз.Липомы обычно не проникают в окружающие ткани, поэтому их можно легко удалить путем иссечения.
Существуют альтернативы стандартному удалению. Один из них — вручную выдавить липому через небольшой разрез. Этот метод полезен на участках с тонкой дермой, таких как лицо и конечности. Липэктомия с применением липосакции также может использоваться для удаления больших липом с минимальным рубцеванием. Другой вариант — липотерапия. При этом растворяющий жир препарат, называемый дезоксихолевой кислотой (Кибелла), вводится непосредственно в липому, не оставляя рубцов.Узнайте больше о липомах.
Нейрофибромы и ваша кожа
Нейрофибромы — это мягкие мясистые образования, которые возникают на или под кожей, иногда даже глубоко внутри тела. Это безвредные опухоли; однако в редких случаях они могут стать злокачественными или злокачественными.
Каковы симптомы нейрофибромы?
Симптомы нейрофибромы могут различаться в зависимости от расположения и размера опухолей. Симптомы могут включать:
- Безболезненное, медленно растущее образование
- Периодическая боль
- Электрический шок при прикосновении к пораженной области
- Неврологические проблемы, если опухоль затрагивает главный моторный или сенсорный нерв или нерв, который сдавлен между опухолью и твердой структурой
Как лечить нейрофибромы?
Если опухоль не вызывает никаких симптомов, лечение не требуется.Однако врачи могут выбрать хирургическое удаление нейрофибромы, если она затрагивает главный нерв. В большинстве случаев нейрофибромы успешно лечатся и не рецидивируют. Посмотрите фото, как выглядят нейрофибромы.
Панникулит, идиопатический узловой — NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Fauci AS, et al, eds. Принципы внутренней медицины Харрисона, 14-е изд. Нью-Йорк, штат Нью-Йорк: McGraw-Hill, Inc; 1998: 2212-13.
Bennett JC, Plum F, ред.Сесил Учебник медицины. 20-е изд. Филадельфия, Пенсильвания: W.B. Saunders Co; 1996: 1507-08.
Burton JL, et al. Подкожно-жировая клетчатка. В: Champion RH, et al., Eds. Учебник дерматологии. 5-е изд. Кембридж, Массачусетс: Научные публикации Блэквелла; 1992: 2135-52.
СТАТЬИ В ЖУРНАЛЕ
Kovacs M, et al. Успешное лечение панникулита Вебера-Кристиана циклоспорином-А. Орв Хетиль. 2004; 145: 827-31.
Baskan EB, et al. Эффективное лечение рецидивирующего идиопатического узлового панникулита (болезнь Пфайфера-Вебера-Кристиана) микофенолятмофетилом.J Dermatolog Treat. 2003; 14: 57-60.
Hyun SH, et al. Болезнь Вебера-Кристиана с проптозом: клинический случай. J Korean Med Sci. 2000; 15: 247-50.
Ивасаки Т. и др. Успешное лечение пациента с фебрильным лобулярным панникулитом (болезнь Вебера-Кристиана) пероральным циклоспорином А: значение для патогенеза и терапии. Intern Med. 1999; 38: 612-14.
Миясаки Н. Стероидорезистентная болезнь Вебера-Кристиана. Intern Med. 1999; 38: 522.
Уайт JW Jr, et al.Панникулит Вебера-Кристиана: обзор 30 случаев с этим диагнозом. J Am Acad Dermatol. 1998; 39: 56-62.
Асаулюк И.К., и др. Болезнь Пфайфера-Вебера-Кристиана с 20-летним курсом. Лик Справа. 1998; 7: 154-59.
Enk AH, et al. Лечение рецидивирующего идиопатического узлового панникулита (болезнь Пфайффера-Вебера-Кристиана) микофенолятмофетилом. J Am Acad Dermatol. 1998; 39: 508-09.
Cook JN, et al. Проптоз как проявление болезни Вебера-Кристиана. Am J Ophthalmol.1997; 124: 125-26.
Вираван С. и др. Успешное лечение цитофагического гистиоцитарного панникулита циклоспорином А: история болезни. Азиатский Pac J Allergy Immunol. 1997; 15: 161-66.
Хан Г.А., и др. Признание болезни Вебера-Кристиана. Tenn Med. 1996; 89: 447-49.
White WL, et al. Панникулит: последние события и наблюдения. Semin Cutan Med Surg. 1996; 15: 278-99.
Biasi D, et al. Болезнь Вебера-Кристиана с кальцинозом: клинический случай. Clin Rheumatol. 1996; 15: 624-25.
Kumagai-Kurata N, et al. Идиопатический лобулярный панникулит со специфическим поражением плевры. Eur Respir J. 1995; 8: 1613-15.
Акама Х и др. Лихорадка, не отвечающая на глюкокортикоиды, у пациента с болезнью Вебера-Кристиана. Br J Clin Pract. 1994; 48: 161-62.
Охара С. и др. Миалгия как главный симптом системного панникулита (болезнь Вебера-Кристиана). Eur Neurol. 1992; 32: 321-26.
Тревожные симптомы: узелки на коже
Abcde меланомы
A — Асимметрия
B — Неровная граница
C — Изменение цвета
D — Диаметр более 6 мм
E — Развитие (увеличение, изменение)
Узловая меланома — агрессивная опухоль, которая обычно возникает в более молодой возрастной группе.Темная пигментация или неправильная форма могут указывать на злокачественную меланому.
Эксцизионная биопсия должна быть проведена для определения злокачественных новообразований. Узелок в родинке — это, несомненно, красный флаг.
Плоскоклеточный рак может иметь вид красновато-коричневого или кожного узелка. Узловая базальноклеточная карцинома — распространенный тип базальноклеточной карциномы. Обычно он обнаруживается на подверженных воздействию солнечных лучей участках, таких как лицо или тыльная сторона рук, обычно медленно растет и имеет тенденцию распространяться только локально.
Многие узелки на обширной площади могут быть кожным проявлением лежащей в основе злокачественной опухоли, особенно у пациентов среднего возраста или у которых также наблюдается потеря веса.
Доброкачественные узелки
Бородавки обычно выглядят как грубые образования телесного цвета с твердой неровной поверхностью, но могут быть и гладкими. Их часто можно найти на руках вокруг ногтей или пальцев. Лечение обычно не требуется, и бородавки часто проходят спонтанно.
Себорейные бородавки — это доброкачественные образования из обычных клеток кожи, часто встречающиеся у пожилых людей.Несмотря на свое название, они не имеют отношения к вирусным бородавкам. Большинство из них не требует лечения, но требуется тщательное обследование, чтобы исключить злокачественное новообразование.
Липома или дерматофиброма — частые причины образования узелков на коже. Липома обычно больше и очень мягкая. Оба безвредны и их можно не лечить. Риск возникновения злокачественных изменений невелик. Однако их можно удалить по косметическим причинам.
Кисты сальных желез очень распространены. Это твердые подвижные кисты, обычно окрашенные в цвет кожи или желто-белые с центральной точкой.Обычно они обнаруживаются в виде безболезненной шишки.
Появление множества узелков под кожей может указывать на нейрофиброматоз. Об этом состоянии свидетельствует наличие пятен в кафе с молоком. Лечение не требуется, если не возникают осложнения. Большинство этих опухолей доброкачественные.
Возможные причины
- Злокачественность
- Бородавка
- Липома
- Дерматофиброма
- Киста сальной железы
- Нейрофиброматоз
- Узловато-кистозные прыщи
- Келоидный рубец
Ресурс
Клинические рекомендации Британской ассоциации дерматологов www.bad.org.uk/healthcare/guidelines/
Болезнь Деркума: связь липом с фибромиалгией
Шишки и шишки под кожей могут иметь множество причин, некоторые из которых больше касаются, чем другие. Одна из возможностей заключается в том, что это липомы, которые представляют собой незлокачественные опухоли, в основном состоящие из жировых (жировых) клеток.
Хотя липомы могут развиться у любого человека, и люди с фибромиалгией испытывают их не чаще, чем другие. На них особенно важно обратить внимание, если у вас это хроническое заболевание.
Такие шишки и шишки под кожей у человека с фибромиалгией могут быть признаком чрезвычайно редкого и инвалидизирующего состояния, называемого болезнью Деркума, и постановка правильного диагноза может помочь вам получить лечение, которое может принести некоторое облегчение симптомов.
Симптомы липомы
Липомы чаще всего имеют мягкую эластичную текстуру и имеют тенденцию к довольно медленному росту, часто сохраняя один и тот же размер годами. Они редко опасны для жизни.
У большинства людей эти шишки безболезненны и небольшого размера (размером менее полдюйма).В других случаях они могут вырасти до двух дюймов в диаметре и стать довольно болезненными.
Когда люди с фибромиалгией жалуются на липомы, обычно это большие липомы. Боль почти всегда хуже, чем та, которую испытывают другие люди. Это может быть связано с частями тела, где люди с фибромиалгией подвержены чрезмерной боли.
В редких случаях жировая опухоль под кожей на самом деле является разновидностью рака, называемой липосаркомой. Эти опухоли обычно быстро растут, болезненны и менее подвижны, чем липома.
ТимонинаИрина / Getty ImagesДиагностика
Важно понимать, что липомы и фибромиалгия напрямую не связаны. Помимо людей с фибромиалгией, имеющих такую же вероятность развития липом, как и у других, у людей с липомами вероятность развития фибромиалгии не выше, чем у людей без этих кожных комков.
Здесь возникает связь, заключающаяся в том, что липомы у человека с фибромиалгией на самом деле могут быть признаком болезни Деркума — связанного, хотя и редкого, заболевания неизвестной причины.Взаимодействие с другими людьми
Хотя болезнь Деркума характеризуется болезненными липомами, а фибромиалгия — нет, сходство между двумя присутствующими состояниями может затруднить идентификацию этих кожных комков у пациентов с фибромиалгией.
Болезнь Деркума
Липомы, вызванные болезнью Деркума, могут развиваться где угодно на теле, но чаще всего встречаются на руках, ногах и туловище. Пациенты Деркума часто описывают боль как жгучую или ноющую по своему характеру.
Хотя фибромиалгия не вызывает липомы, она известна похожей и широко распространенной болью.Болезнь Деркума также связана с такими симптомами, как усталость, слабость, депрессия, беспокойство, спутанность сознания и нарушения сна, которые также характерны для людей с фибромиалгией.
Когда дело доходит до диагностики болезни Деркума, к сожалению, нет стандартного теста, который могли бы использовать врачи. Вместо этого диагноз ставится клинически, то есть на основе истории болезни и физического обследования.
При этом, если у вас была диагностирована фибромиалгия, но вы также страдаете липомами, разумно обсудить с врачом возможность диагностики болезни Деркума.Разобраться в двух диагнозах важно, так как это может в конечном итоге изменить ваш план лечения.
Помимо физических проявлений, фибромиалгия и болезнь Деркума значительно чаще встречаются у женщин, особенно у женщин с избыточным весом или ожирением в возрасте от 40 до 60 лет.
Лечение
Липомы, которые не вызывают боли, не являются проблемой и не нуждаются в лечении. При незначительной боли обычно можно положиться на стандартные безрецептурные обезболивающие, такие как мотрин (ибупрофен) или алеве (напроксен).
Однако в других случаях вам может потребоваться уколы гидрокортизоном или операция по удалению липомы. Липосакция также является действенным методом удаления липом, но она может вызвать больше боли, чем стандартная операция, что делает ее менее подходящей для людей с фибромиалгией.
Если в конечном итоге вам поставят диагноз болезнь Деркума, ваш врач может порекомендовать другие методы лечения, в том числе:
- Лидокаин : Тип анестетика или обезболивающего, вводимый внутривенно (через вену), трансдермально (наносится на кожу) или внутри очага поражения (вводится в липому)
- Терапия подкожной жировой ткани : Массаж направленный на глубокую жировую ткань, фасцию и мышцы
- Чрескожная электрическая стимуляция : процедура, которая включает подачу небольшого электрического тока к липоме
Слово от Verywell
Хотя липомы могут возникать у людей с фибромиалгией, не думайте, что шишки — это всего лишь липом.Попросите вашего врача осмотреть их. Таким образом, вы и ваш врач сможете разработать план лечения, который наиболее эффективно и безопасно устранит вашу боль.
Когда следует беспокоиться о шишке под кожей?
Обнаружение шишки под кожей может быть тревожным открытием, но шишки под кожей чаще относительно безвредны, чем злокачественны.
Чтобы помочь вам лучше понять, когда следует беспокоиться о шишке под кожей, мы поговорили с Винодом Намбудири, доктором медицины, из Центра кожной онкологии Даны-Фарбер .
Каковы наиболее частые причины появления комков на коже?Шишки под кожей могут иметь множество различных причин, возникающих в результате множества различных процессов. Процессы, которые могут образовывать уплотнения, могут быть доброкачественными (незлокачественными) или злокачественными (злокачественными).
К доброкачественным опухолям относятся:
- Кисты, которые могут образовываться при закупоривании вырабатывающего жир железы в коже.
- Липомы, совокупность безвредных жировых клеток.
- Увеличение лимфатических узлов, которое может сопровождать некоторые типы инфекций.
Хотя эти уплотнения потенциально неудобны, они безвредны и не являются злокачественными.
Реже образование под кожей может указывать на рак. Раковые образования под кожей могут быть опасными, и их следует обратиться к врачу.
Если вас беспокоит образование под кожей, не стесняйтесь проверить его — тем более, что рак не может быть диагностирован без врача.
Есть ли способ определить, является ли уплотнение просто кистой?Некоторые люди более восприимчивы к кистам, чем другие.Кисты могут образовываться при нарушении нормального клеточного обмена в коже. Есть и другие более редкие причины, которые также могут быть связаны с генетикой и семейным анамнезом.
Кисты обладают определенными характеристиками, которые позволяют отличить их от кисты. В частности, это небольшое отверстие, известное как пора или точка в центре опухоли. Однако эту пору может быть трудно найти. Некоторые кисты также двигаются под кожей определенным образом. Например, киста может иметь гладкую поверхность или может катиться под поверхностью кожи при легком надавливании.
Самообследование в домашних условиях может дать некоторое представление о том, является ли уплотнение кистой, но вам потребуется помощь врача, чтобы поставить окончательный диагноз.
Когда следует беспокоиться о появлении шишки под кожей?Если вас вообще беспокоит образование под кожей, не бойтесь обращаться за медицинской помощью. Некоторые атрибуты могут сделать шишку более тревожной, чем другие.
Шишка, которая растет, а затем проходит сама по себе, обычно может быть отнесена к воспаленной кисте, которая обычно безвредна.«Рыхлый» комок обычно связан с доброкачественной липомой. Точно так же безвредные шишки часто могут сопровождаться нежностью, болью или дренажом.
Признаки, указывающие на то, что опухоль может вызывать беспокойство, включают:
- , если она внезапно становится очень твердой или ощущается как камень под кожей.
- , если шишка начинает кровоточить или превращается в рану.
- , если шишка начинает быстро расти.
Если опухоль проявляет какой-либо из этих симптомов, ее следует осмотреть врач.Аналогичным образом, любые новые, растущие или симптоматические шишки должны быть проверены врачом.
Стоит ли мне беспокоиться о шишке под кожей после вакцинации от COVID-19?Побочные эффекты вакцины против COVID-19 могут включать увеличение лимфатических узлов в подмышечной впадине или шее на стороне вакцинации, что является нормальным ответом на вакцину и должно исчезнуть в течение недели или двух. . Если опухоль сохраняется более двух недель, вероятно, рекомендуется поговорить с медицинским работником, говорит Гарольд Бурштейн, доктор медицины, доктор философии , врач программы по онкологии груди в Центре рака Дана-Фарбер / Бригам и женщин.
Вакцина не должна вызывать отек самой груди; если вы заметили изменения в груди, сообщите об этом своему врачу.
Бурштейн также отмечает, что Дана-Фарбер советует пациентам с раком груди проходить вакцинацию в руку на противоположной стороне груди, в которой у них развился рак, чтобы снизить вероятность лимфедемы у выживших после рака груди.
Помните: Дана-Фарбер рекомендует, чтобы выживших после рака и активные пациенты, получающие терапию, должны были получить COVID-19, когда они станут доступны.
Как лечить шишку?Если опухоль доброкачественная, лечение может не потребоваться. Ваш врач может решить просто следить за ним сверхурочно и отслеживать любые изменения.
Если опухоль представляет собой кисту и воспалилась или инфицирована, врач может дренировать ее или провести процедуру, называемую инъекцией в очаг поражения. В случае инъекции внутри очага поражения врач вводит лекарство непосредственно в опухоль, чтобы вылечить ее. При необходимости можно удалить шишку из-под кожи.
Если врача беспокоит опухоль, он может выполнить биопсию, чтобы более внимательно изучить клетки внутри опухоли. Если опухоль является опухолью, врачи разработают соответствующий план лечения .
Какие признаки рака кожи?Наиболее распространенные типы рака кожи обычно вызываются воздействием ультрафиолетового света. Из-за этого участки тела, которые часто подвергаются воздействию солнечного света, такие как лицо, уши, шея, кожа головы и руки, могут подвергаться более высокому риску развития рака кожи.Если на этих участках (или других участках кожи) развиваются кожные поражения, имеющие следующие характеристики, врач должен их осмотреть:
- Нежный
- Болезненный
- Кровотечение
- Сопровождается новыми симптомами
- Изменилось в цвет
- Большой
Что это за комок? | Rush System
Если выскочит комок, не беспокойтесь — проверьте его
Это может быть тревожным ощущением, когда появляется новая шишка или шишка, которая появляется на вашей коже или под ней… но не о каждой шишке можно беспокоиться, — говорит Тимоти Воллнер, доктор медицинских наук, врач семейной медицины в Медицинском центре Университета Раша.
Мы поговорили с Воллнером о некоторых распространенных шишках и шишках, с которыми сталкиваются его пациенты, а также о признаках и симптомах, которые требуют посещения специалиста.
Расположение, местонахождение, местонахождение
Если вы заметили новую шишку, вам в первую очередь следует остановиться в кабинете лечащего врача.
«Врач с определенным опытом, вероятно, видел и ощупывал тысячи действительно обычных, безвредных шишек и шишек, — говорит Воллнер, — и, вероятно, видел сотни даже самых редких и вызывающих беспокойство».«
Расположение шишки или шишки, а также то, как они выглядят и ощущаются, всегда является первым ключом к пониманию того, что это может быть и целесообразно ли направить пациента к специалисту.
На туловище или шее
По ощущениям: Мягкая подвижная бугорка прямо под кожей, безболезненная при прикосновении.
Может быть: Липома, доброкачественная опухоль в жировых клетках под кожей. Липомы могут появляться на любом участке тела, но чаще всего они встречаются на туловище и шее.
Возможное лечение: Нет необходимости в лечении, если липома не вызывает дискомфорт или вы не чувствуете ее неприглядный вид и хотите поговорить с пластическим хирургом об ее удалении. Липомы не становятся злокачественными.
На спине, груди или плечах
По ощущениям: Гладкая плотная шишка, безболезненная на ощупь.
Может быть: Сальная киста (небольшой мешочек, заполненный кожным салом, маслянистым веществом, увлажняющим волосы и кожу) или эпидермоидная киста (комок, содержащий клетки кожи и белок).
Возможное лечение: Не требуется, если киста не станет больше, не станет болезненной или не начнет дренироваться, говорит Воллнер. В этом случае вам могут потребоваться антибиотики или амбулаторная процедура для дренирования кисты. Каким бы неотразимым это ни было, никогда не сдавливайте кисту самостоятельно; разрыв кожи может привести к инфекции.
На запястье, стопе или щиколотке
По ощущениям: Мягкая, заполненная жидкостью выпуклость, которая не двигается и может периодически увеличиваться и уменьшаться в размере.
Может быть: Киста ганглия, вызванная скоплением вытекшей суставной жидкости.
Возможное лечение: «Обычно мы оставляем их в покое, если они не вызывают болезненных ощущений, не мешают работе суставов или действительно не выглядят некрасиво», — говорит Воллнер, и в этом случае он направляет пациента к хирургу. Хирург может дренировать кисту с помощью иглы или, если она не проходит, удалить ее хирургическим путем.
На шее
По ощущениям: Нежная шишка под челюстью или за ухом.
Может быть: Увеличенный лимфатический узел. Лимфатические узлы помогают фильтровать токсины и бороться с инфекциями, и они могут увеличиваться, если у вас простуда или вирус. После выздоровления доброкачественный лимфатический узел снова сократится. У вас также есть лимфатические узлы в подмышечных впадинах и паху.
Возможное лечение: Если лимфатический узел становится болезненным, продолжает увеличиваться или не уменьшается в размерах в течение короткого времени, вам могут потребоваться тесты для диагностики того, что происходит. Постоянно увеличенные лимфатические узлы, особенно когда они сопровождаются другими симптомами, такими как кашель, потеря веса или усталость, могут быть индикаторами таких состояний, как рак легких или лимфома, рак лимфатической системы.
Расположение шишки или шишки, а также то, как они выглядят и ощущаются, всегда является первым ключом к пониманию того, что это может быть и целесообразно ли направить пациента к специалисту.
На ухе, губе, груди или в любом другом месте, подверженном воздействию солнца
По ощущениям: Маленькая жемчужная шишка, напоминающая родинку или прыщик.
Может быть: Базальноклеточная карцинома, медленно растущий рак кожи, вызванный воздействием солнца.
Возможное лечение: Скорее всего, вас направят к дерматологу на биопсию, при которой врач возьмет небольшой образец кожи и отправит его в лабораторию для оценки.Лечение будет зависеть от размера и местоположения карциномы и может включать хирургическое вмешательство, лучевую терапию и / или лекарства.
На груди
По ощущениям: Что-нибудь от резиновой подвижной шишки до твердого наполненного жидкостью мешочка или твердой шишки неправильной формы. Ежемесячный самообследование груди — лучший способ узнать, что для вас нормально, и быстро выявить любые изменения. Маммограмма, рекомендованная вашим врачом, даже лучше, потому что она может обнаружить уплотнение до того, как вы его почувствуете.
Может быть: Киста или солидная опухоль, называемая фиброаденомой; как и 80 процентов уплотнений в груди, они доброкачественные. Однако рак груди также может проявляться в виде шишки, поэтому важно сразу же обратиться к врачу, если вы почувствовали новую шишку. Большинство, но не все, опухоли рака груди не болезненны на ощупь.
Возможное лечение: Если вам больше 30 лет, ваш лечащий врач может немедленно направить вас для дальнейшего обследования; Последующее наблюдение может включать маммографию, УЗИ и / или биопсию.Если вы в подростковом или 20-летнем возрасте, ваш врач может посоветовать вам подождать один или два менструального цикла, чтобы увидеть, исчезнет ли шишка, говорит Воллнер.
Проверь
Даже если вы не думаете, что новая шишка или шишка вызывает беспокойство, Уолльнер говорит, что если вы ответите «да» на любой из следующих вопросов, вам следует сразу же записаться на прием к лечащему врачу — независимо от того, где у вас конкретная шишка. всплыло:
- Шишка растет?
- Шишка твердая и неподвижная?
- Шишка болезненна или нежна на ощупь?
- Шишка красная, зудящая или воспаленная?
«Это правда, что большинство шишек и шишек не вызывают беспокойства, — говорит он, — но очень важно, чтобы ваш врач осмотрел вас.И не менее важно, чтобы врачи первичной медико-санитарной помощи направляли пациентов к специалистам для дальнейшего обследования, если есть какие-либо вопросы о том, что это за шишка ».
13 неровностей на лице, которые вы попадете под кожу, и как от них избавиться
Когда вы проверяете свой макияж в зеркале и видите гигантскую шишку , которую вы даже не представляете, какая выпуклость смотрит на вас, возникает соблазн попасть внутрь на вашем лице. Но эксперты сходятся во мнении, что когда дело доходит до большинства неровностей на лице и прыщей под кожей, лучше всего не вмешиваться.
«Выталкивание чего-либо приводит к физическому разрыву вашей кожи, делая ее более восприимчивой к инфекции и даже более серьезной проблемой, чем то, что было изначально», — говорит Денди Энгельман, доктор медицины, сертифицированный дерматолог из Manhattan Dermatology and Косметическая хирургия в Нью-Йорке. Вы также в значительной степени гарантируете образование рубцов и длительный процесс заживления, если не будете сопротивляться поп-атакам, — говорит Ноелани Гонсалес, доктор медицины, директор косметической дерматологии в Mount Sinai West.
Лучше всего запастись одобренными для кожи и безрецептурными продуктами по уходу за кожей или позволить профессионалам обращаться с ними в своих офисах с безопасными для кожи лазерами и гаджетами, к которым у вас нет доступа дома. И самое разумное лечение будет зависеть от того, что именно вызывает у вас раздражающие проблемы с кожей — твердый прыщик под кожей или крошечные белые бугорки на лице.
Здесь вся необходимая информация о 12 распространенных неровностях — и дружеское напоминание о том, что вы определенно не должны их выбирать:
1.Кистозные прыщи от прыщей
Shutterstock
Кистозные прыщики возникают очень глубоко под поверхностью кожи, образуя красный нежный узелок, который не только болезнен, но и гораздо труднее лечить безрецептурными лекарствами. «Воспаление, которое сопровождает кистозные прыщи, может препятствовать процессу заживления и часто приводит к постоянным рубцам, которые невозможно устранить», — говорит д-р Энгельман.
Прокалывание этих шишек под кожей тоже не поможет.«Кисты возникают настолько глубоко под кожей, что вы даже близко не дойдете до шишки, и останется кровавое пятно», — говорит Джоэл Шлессинджер, доктор медицины, дерматолог, сертифицированный советом.
Этот контент импортирован из {embed-name}. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
Причина: «Кистозные угри вызываются гормональными колебаниями и бактериями прыщей», — говорит д-р Шлессингер.«Высокий уровень гормонов вызывает перепроизводство масла, вызывая набухание пор. Когда это масло не может достичь поверхности кожи, оно разрывается под ней и вызывает распространение воспаления на окружающие ткани ». К другим причинам относятся бактерии в волосяных фолликулах и замедленный оборот клеток у пациентов с угрями, что приводит к накоплению кератина в порах, говорит доктор Гонсалес.
Лечение: Вместо того, чтобы делать это пальцами, запишитесь на прием к дерматологу, который сможет должным образом вылечить ситуацию (обычно в виде инъекции кортизона, чтобы мгновенно снять опухоль) и, возможно, даже сможет избавит вас от рубцов вообще.
2. Милия
Shutterstock
Вы когда-нибудь замечали, как эти крошечные белые шишки на вашем лице (также известные как милиа) не появляются, как бы вы ни старались? Что ж, будьте уверены. Их действительно невозможно устранить — по крайней мере, без помощи дерматолога или косметолога.
Причина: Милии на самом деле не заполнены грязью, маслом или сажей. «Это крошечные безвредные кисты, которые возникают, когда мертвые клетки кожи попадают под кожу», — говорит доктор.Шлессингер. «Прикосновение к ним часто практически не дает эффекта, и попытка лопнуть их, скорее всего, оставит вашу кожу красной, раздраженной и воспаленной, а милиумы останутся нетронутыми», — говорит д-р Шлессинджер. Ой.
Лечение: «Если вас это беспокоит, запишитесь на прием к дерматологу, который, скорее всего, проведет экстракцию с помощью нагретого стерилизованного инструмента», — говорит д-р Энгельман. Вы также можете использовать крем с ретиноидами, чтобы помочь сгладить их быстрее, хотя милиумы обычно проходят сами по себе.
3. Вросшие волосы
Getty / Biophoto Associates
Расстраивает? Очень сильно. Стоит выбрать — даже если вы всего сбрили линию бикини? Точно нет.
Крем против зуда с гидрокортизоном CeraVe
Причина: «Вросшие волосы возникают, когда стержень волоса оказывается зажатым под поверхностью кожи», — говорит д-р.Шлессингер. «Следующие красные шишки часто вызывают зуд и воспаление, но никогда не стоит использовать пинцет или ручную силу, чтобы выщипать их». Сдавливание их только усугубит воспаление и раздражение, — добавляет он. (Привет, неприглядные красные пятна, которые длится несколько месяцев.)
Процедура: Нанесите гидрокортизон, который уменьшает покраснение, зуд и раздражение, и промойте пораженный участок отшелушивающим очищающим средством, чтобы волосы достигли поверхности кожи.Гонсалес говорит, что вы можете пойти к дерматологу, который порежет кожу и удалит волосы или введет в них стероиды, чтобы уменьшить воспаление. Совет от профессионалов, чтобы вам вообще не приходилось с ними сталкиваться: отшелушивайте перед бритьем и брейтесь по направлению роста волос, а не против них.
4. Теги кожи
KeskiHeikkilaShutterstock
«Кожные пятна — это дополнительные образования на коже, которые обычно возникают на шее и подмышках», — говорит Джошуа Зейхнер, доктор медицины, директор косметических и клинических исследований в области дерматологии больницы Mount Sinai.Но есть несколько причин, по которым не стоит ковырять небольшие неровности. А именно, кожные бирки сделаны из плоти, и попытка их удалить вызовет боль и кровотечение, говорит доктор Цайхнер. Это также может увеличить риск заражения.
Причина: «Они часто возникают в областях трения, например, в шее, подмышках и паху, и, как полагают, они вызваны трением кожи о кожу или одежду», — говорит Брюс Кац, доктор медицинских наук, дерматолог в Нью-Йорке. Доктор Гонсалес обычно видит бирки на коже у своих пациентов с избыточным весом или тех, кто носит много украшений.
Лечение: Это определенно работа для профессионалов. «Профессионал может удалить кожные бирки, заморозив их (метод с использованием жидкого азота, известный как криотерапия), слегка прижигая их или удаляя хирургическим путем, отрывая их», — говорит доктор Гонсалес. И если ваши кожные бирки достаточно велики, чтобы мешать вашей повседневной жизни, ваша страховая компания может даже снять с вас счет, — говорит доктор Цайхнер.
5. Герпес
Shutterstock
Если только вы не хотите вдохновить целую армию этих плохих парней, даже не думайте прикасаться к ним — независимо от того, насколько этот герпес выглядит как прыщик.«Выщипывание герпеса очень легко может привести к образованию новой язвы», — говорит доктор Шлессингер. «При их нажатии выделяется похожая на волдырь жидкость, содержащая тот же вирус, которая может легко распространиться на другие области, включая чье-то лицо».
Причина: Вирус простого герпеса типа 1 (HSV-1) и типа 2 (HSV-2) виноват в герпесе, и они безумно распространены, — говорит доктор Гонсалес. Серьезно — от 50 до 80 процентов взрослых в США болеют оральным герпесом.
Лечение: Маленькие язвочки заживают самостоятельно с помощью безрецептурных препаратов.Но если вы замечаете, что герпес появляется чаще (или распространяется на более крупные участки), доктор Гонсалес советует обратиться к врачу за профессиональной помощью для более агрессивных лекарств и, если у вас появляются язвы более шести раз в год, профилактических препаратов.
6. Dermatosa Papulosa Nigra (DPN)
Getty Images
Эти коричневые или черные шишки выглядят как родинки и возникают на лице и шее, в основном, на цветной коже.Дерматолог Мона Гохара, доктор медицины, говорит: «Нет никаких проблем, кроме тех, кого они беспокоят косметически».
Причина: Она генетическая. «На данный момент неизвестна причина, но мы знаем, что она передается в семье», — говорит доктор Гохара.
Обработка : Опять же, эти пятна не причиняют вреда, но если вам не нравится их внешний вид, вы можете пройти процедуру удаления в офисе. Согласно Skin of Color Society, это включает в себя «иссечение ножницами, удаление после бритья, криохирургию, электродессикацию, выскабливание, дермабразию и лазерное удаление.«Просто знайте, что при более глубоком тоне кожи существует риск того, что эти процедуры вызовут проблемы с окрашиванием кожи, поэтому обязательно составьте план ухода за вашей дермой.
7. Пиларисный кератоз
Американская академия дерматологии
«Сдавливание или прикосновение к этим поражениям вызывает ухудшение, такое как покраснение, а также возможность образования рубцов», — говорит д-р Энгельман.
Amazon
Ежедневный увлажняющий лосьон для тела AmLactin
Причина: Это генетическое заболевание, которое часто называют «куриной кожей», вызвано накоплением кератина — белка, который защищает кожу, волосы и ногти от инфекций и других вредных токсинов окружающей среды.«Накопление образует пробку, которая блокирует отверстие волосяного фолликула», — добавляет доктор Энгельман.
Лечение: Вместо пикинга используйте химический эксфолиант, содержащий салициловую кислоту и гликолевую кислоту, или такие продукты, как AmLactin, чтобы успокоить воспаление и постепенно сгладить неровности, говорит доктор Гонсалес. «Если это не сработает, обратитесь к дерматологу или косметологу, который сможет вас правильно лечить», — рекомендует д-р Энгельман. Варианты лечения включают местный препарат третиноин (a.к.а. Retin-A) для отшелушивания области, импульсный лазер на красителях для лечения покраснений и химический пилинг, добавляет доктор Гонсалес.
8. Черные и белые точки
Shutterstock
Это могут быть одни из наиболее часто встречающихся шишек, но по возможности держите руки подальше.
Причина: «Черные точки состоят из того же элемента, что и белые точки — поры, которые забиваются маслом, — за исключением того, что масло окисляется после воздействия воздуха, придавая ему черный или коричневатый оттенок», — говорит доктор.Шлессингер. «Сдавливание может привести к еще большему проникновению бактерий и травмам кожи».
Amazon
Differin Adapalene Gel 0,1% Лечение акне
Процедура: Лучшие ингредиенты для борьбы с черными точками — это салициловая кислота и ретинол. Эти эксфолианты способствуют обновлению клеток, предотвращая закупорку пор омертвевшими клетками кожи.
Чтобы удалить масло и грязь, не ковыряя черные точки и не оказывая давления, используйте отшелушивающее средство, отпускаемое без рецепта, например гель Differin.«Это сработает, чтобы вывести черные точки на поверхность кожи, и вы получите свежее лицо всего за несколько дней», — говорит д-р Энгельман.
И ищите средства для макияжа и ухода за кожей, которые не содержат масел и не вызывают комедонов, чтобы убедиться, что то, что вы наносите на лицо, не будет способствовать появлению неровностей в будущем.
9. Себорейный кератоз
УайтмэйGetty Images
Доктор Цайхнер говорит, что себорейный кератоз — это грубые коричневые шишки, которые обычно возникают на участках, которые часто подвергаются солнечному воздействию, таких как лицо, грудь и спина.Доктор Гонсалес говорит, что они совершенно безвредны.
. Этот контент импортирован из {embed-name}. Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
, но они могут мешать, так как могут зацепиться за одежду и почувствовать себя чешуйчатыми.Причина: «Это твердые наросты лишней кожи, которые накапливаются на поверхности вашего тела», — говорит д-р Цайхнер. Воздействие солнца не помогает, но даже если вы ежедневно вспениваете солнцезащитный крем (что вам следует !), эти шишки все еще могут быть для вас в картах, поскольку они генетические.
Лечение: Вместо того, чтобы пытаться лопнуть их, доктор Цайхнер рекомендует посетить дерматолога, если они станут раздраженными или воспаленными — ваша дерма может даже получить лечение, покрытое вашей страховкой.
«Если вас беспокоит внешний вид, поговорите со своим дерматологом о лечении под названием Eskata, , которое является единственным лекарством, одобренным FDA для них», — советует д-р Цайхнер. Стоимость лечения составляет около 375 долларов за сеанс, и обычно для работы требуется два сеанса; каждый сеанс обрабатывает от четырех до пяти точек.В противном случае вы можете выбрать криотерапию, чтобы заморозить их или аккуратно сжечь, добавляет доктор Гонсалес.
10. Липомы
Getty Images
Липома — это жировое отложение под кожей, которое может ощущаться как кистозный прыщик. Они не являются злокачественными и в целом безвредны, хотя могут стать болезненными, если станут слишком большими.
Причина: Липомы часто связаны генетически, поэтому вы можете поблагодарить своих родителей, если заметите, как они начали появляться, говорит доктор.Гонсалес.
Лечение: Несмотря на то, что доктор Прыщ Поппер «выскакивает» липомы для своих клиентов в сети, вам не следует пробовать это дома. Если вскрыть кожу, она станет красной, сердитой и потенциально позволит бактериям проникнуть в эту область. Лучше всего попросить дерматолога удалить его, выжигая или применяя лазер, чтобы уменьшить рубцы.
11. Вишневые ангиомы
Получить изображения
Эти ярко-красные доброкачественные шишки состоят из крошечных кровеносных сосудов.Они имеют тенденцию появляться на лице, груди, животе и спине.
Причина: Их причина неизвестна, но есть генетический компонент, который может сделать вас более склонными к их заражению.
Лечение: Учитывая, что они залиты кровью, лопать их — это определенно не ход. Однако удаление довольно простое, обещает доктор Гонсалес. Поход в кабинет дерматолога для лечения лазером или прижиганием оставит у вас шишки и без шрамов.
12. Кисты сальных желез
АнайасGetty Изображений
Еще одна любимица доктора Прыща Поппера, эти шишки телесного цвета полны желтого сырного материала, который, по словам доктора Гонсалеса, вы, вероятно, не захотите увидеть или почувствовать. И хотя они обычно доброкачественные и бессимптомные, иногда они могут стать болезненными, если воспаляются, инфицированы или разрываются, добавляет она.
Причина: Эти случайные скопления кератина, которые выглядят как прыщики под кожей, появляются на участках тела с большим объемом сальных желез .
Лечение: «Что касается лечения, у вас есть несколько вариантов», — говорит доктор Гонсалес. Вы можете ввести в кожу стероиды, чтобы уменьшить воспаление и уменьшить внешний вид шишки, или ваш врач может провести операцию по удалению кератиновой капсулы внутри, что является довольно хорошим вариантом, поскольку киста может воспалиться. снова, если он полностью не удален.
13. Гиперплазия сальных желез
Этот контент импортирован из Instagram.Вы можете найти тот же контент в другом формате или найти дополнительную информацию на их веб-сайте.
Эти маленькие желтоватые бугорки на лбу или в центре лица очень распространены. Они, как правило, появляются с возрастом и часто принимаются за прыщи или кожные заболевания.
Причина: Хотя неровности абсолютно безвредны, они вызваны разрастанием сальных желез на лице.

 Лимфаденит со временем проходят самостоятельно. Но если при нажатии на узел вы ощущаете боль и чувствуете на его месте плотные шарики, если есть температура— обратитесь к врачу.
Лимфаденит со временем проходят самостоятельно. Но если при нажатии на узел вы ощущаете боль и чувствуете на его месте плотные шарики, если есть температура— обратитесь к врачу.