Защемление нерва в пояснице (боль отдает в ногу, ягодицу): причины и лечение, уколы
Боль в пояснице и крестце
Защемление нерва в пояснице вызывает интенсивные боли в зоне сдавливания, которые могут отдаваться и в другие части тела (ноги, бедра, живот). Защемление бывает спровоцировано различными патологическими процессами в организме и влиянием внешних факторов.
Лечение подбирается в зависимости от причин возникновения заболевания. В некоторых случаях достаточно проведения медикаментозной терапии, а в других эффективное излечение достигается только хирургическим путем. Наряду с этим пациентам рекомендуют лечебный массаж, гимнастику и физиотерапевтические процедуры.
1
Причины
Защемление нерва в пояснице имеет множество причин. Они не зависят от пола и практически идентичны для женщин и мужчин. Преимущественно данный патологический процесс становится следствием следующих факторов:
- 1. Остеохондроз. Одно из основных заболеваний спины. Развивается при деформации и смещении позвонков. При этом происходит сдавливание спинного нерва.
- 2. Межпозвоночная грыжа. Возникает на фоне травм, врожденных аномалий или физических перегрузок. Провоцируется грыжа компрессией дисков между позвонками. Как правило, к ней ведет смещение или деформация промежутков между ними. Вследствие этого межпозвоночная грыжа вызывает защемление нервов.
- 3. Травма. Интенсивность болевых ощущений и место защемления нервного корешка определяется областью удара.
- 4. Спазм мышц. Данная патология нередко возникает на фоне других заболеваний в организме и способна привести к защемлению нерва в пояснице.
- 5. Вынашивание плода. У беременных нагрузка на поясничный и крестцовый отдел удвоенная. Это провоцируется активным ростом ребенка в утробе, что приводит к сдавливанию нервных корешков.
- 6. Физическая нагрузка. Как правило, неприятные ощущения в поясничном отделе позвоночника возникают после поднятия тяжестей или занятия каким-либо видом спорта без проведения разминки. К ущемлению нервов в поясничном отделе обычно ведет разгибание.
- 7. Опухоли. Доброкачественные или злокачественные новообразования могут одновременно задевать сразу несколько отделов позвоночника.
- 8. Излишний вес тела. Ломит в нижней части поясницы у людей с лишними килограммами потому, что нагрузка на опорно-двигательный аппарат у них гораздо больше.

Если причиной сдавливания нерва стала межпозвоночная грыжа или опухоль, то больному проводится операция по их удалению.
Симптомы и методы лечения защемления нерва
2
Симптомы
Главная симптоматика защемления нерва в пояснице — острая боль слева или справа, которая появляется внезапно и вызывает мучительные ощущения. Однако характер ее может варьироваться в зависимости от первичной локализации.
Выделяют две разновидности боли, когда защемление нерва происходит в пояснице или крестце:
| Название синдрома | Описание | Характер боли |
|---|---|---|
| Ишиас или ишиалгия | Наиболее распространенный вариант, когда происходит защемление седалищного нерва. Он отвечает за двигательную активность ног. При сдавливании нервного корешка в этой области неприятные ощущения сопровождаются онемением нижних конечностей. Нередко ишиас напоминает радикулит, но является самостоятельным заболеванием. Однако в определенных случаях ишиалгия перерастает в хронический радикулит. Развивается защемление седалищного нерва из-за низкой двигательной активности. При этом в группе риска находятся мужчины | Резкая, отдающая в ногу, в колени и стопы. Нередко неприятные ощущения могут передаться в промежность и низ живота. Они усиливаются при поднятии тяжестей. В утреннее время могут проявиться чувством тяжести в ногах |
| Люмбаго | Проявляются неприятные болезненные ощущения при защемлении нервов выше крестца. Это может быть спровоцировано межпозвоночной грыжей или опухолью | Боль резкая, которая возникает после неловкого движения при наличии межпозвоночной грыжи, или постоянная ноющая при хроническом защемлении нервов. Если опухолевидные образования имеют большие размеры, неприятные ощущения имеют ноющий и тянущий постоянный характер |
| Люмбоишиалгия | Развивается при одновременном защемлении нервов в поясничном и седалищном отделе. На фоне этого у больного могут нарушиться процесс мочеиспускания и иннервация кишечника (возникает запор или диарея). При ущемлении вегетативного нерва пациент жалуется на болевые ощущения в желудке | Ноющая приступообразная боль, передающаяся в ноги и ягодицы |
Если неприятная симптоматика спровоцирована травмой, то больного нужно уложить на носилки. В ином случае может произойти разрыв нерва, который в результате способен нарушить функции внутренних органов и тканей.

Причины и методы лечения боли в пояснице
3
Первая помощь
Нередко болезненные стреляющие ощущения в пояснице настигают внезапно. Это повергает больного и окружающих в шок. Потому необходимо знать, как правильно оказать первую доврачебную помощь. В особенности если защемление нерва вызвано люмбалгией, которая провоцирует сильнейшие боли даже при малейших движениях.
Последовательность действий первой помощи:
- 1. Положить больного на жесткую ровную поверхность. Ноги желательно расположить в приподнятом состоянии. Это можно сделать, подложив под них валик или свернутую одежду.
- 2. Дать обезболивающие спазмолитические средства (Спазган, Баралгин, Спазмалгон, Анальгин).
- 3. Для предотвращения отека дать антигистаминный препарат (Диазолин, Супрастин, Зиртек).
- 4. Растереть поясницу любым противовоспалительным средством, которое имеется в наличии (Ибупрофен, Диклофенак, Вольтарен).
Для того чтобы облегчить боль, можно надеть специальный бандаж или обмотать поясницу шерстяным шарфом.
Категорически нельзя при проявлении стреляющих ощущений:
- давать алкоголь;
- парить больного в бане;
- делать массаж.
Люмбаго появляется и исчезает внезапно. Даже при отступлении приступа необходимо обратиться к врачу, потому как защемление нерва может произойти вновь в любое время.
Основные симптомы и лечение защемления седалищного нерва
4
Лечение
Для того чтобы избавиться от болей, необходимо высвободить нерв, восстановить нормальное положение позвоночных дисков и снять напряжение мышц. Для этого есть несколько методов лечения:
- медикаментозная терапия;
- мануальная терапия;
- лечебная гимнастика;
- массаж;
- тепловые процедуры.
Лечение начинается сразу же после того, как устанавливается причина неприятных ощущений. Оно служит достижению трех целей:
- устранение факторов, вызывающих защемление нерва;
- снятие боли;
- восстановление функций нервной ткани.
5
Медикаментозное
Медикаментозное лечение имеет разные способы. Наиболее эффективными являются уколы, которые обладают быстрым и целенаправленным действием, направленным на снятие боли и устранение различных факторов защемления нервов. Также используются препараты в таблетированной форме и в виде мази:
- 1. Уколы. Преимущественно используют инъекции с витаминами группы B, нормализующие функции нервов и усиливающие обменные процессы. В том числе применяют препараты Тригамма, Нейробион и Комбилипен. Нестероидными лекарственными средствами снимают воспалительные процессы, приведшие к защемлению нервов. Лечение должно проводиться только по назначению врача, так как препараты имеют большой риск развития побочных эффектов. Наиболее безопасны инъекции с Ибупрофеном и его аналогами. Если болевые ощущения не проходят, то могут назначаться новокаиновые блокады и гормональные препараты.
- 2. Таблетки. В этой форме обычно используют нестероидные противовоспалительные средства. Эффективны Ибупрофен, Вольтарен, Индометацин и другие аналогичные препараты. При острых болезненных ощущениях рекомендуют Диклофенак, Диклоберл, Кетопрофен, Мовалис. Они помогают ослабить воспаление, снизить температуру и купировать боли. Однако не подходят для лечения основной болезни, так как помогают устранить лишь сильную симптоматику. Если болевые ощущения вызваны спазмом мышц, то назначают Мидокалм.
- 3. Мази. При ишиасе для оказания местного анальгетического и противовоспалительного действия, помимо таблеток и инъекций, эффективно использование препаратов в форме мази. Многие из них имеют идентичный состав, поэтому обладают практически одинаковым действием. В их составе есть такие вещества, как ментол, новокаин, анестезин и другие соединения. В аптеках можно найти следующие лекарственные средства в форме мази, бальзама и крема: Капсикам, Фастум гель, Випросал, Меновазин, Долобене, Кетонал крем, бальзам «Чага», Никофлекс.
Нельзя путать представленные препараты с мазями разогревающего действия. Барсучий бальзам является таковым и способен нанести вред. Разогревающим эффектом обладают также почти все кремы для массажа.
Перед использованием медикаментозных препаратов в любой форме необходимо проконсультироваться с врачом, так как возможны побочные эффекты. Самолечение не допускается. Обусловлено это тем, что применяемое средство может быть неэффективным для устранения причины болей и одновременно нанести вред. В особенности это относится к инъекциям и таблеткам. Представленные мази можно использовать в качестве обезболивающего средства до осмотра врача, но перед этим необходимо внимательно ознакомиться с инструкцией по применению.
Защемление нерва в пояснице: что делать, как лечить?
Резкая, почти невыносимая боль в нижней части спины – ощущение, с которым многие знакомы не понаслышке. Очень часто причиной её появления является защемление нерва в поясничном отделе позвоночника. Помимо сильных болевых ощущений, может быть нарушена работа самого нерва, а вместе с ним органов и тканей, связанных с ним. Без лечения защемлённая нервная ткань воспаляется, частично атрофируется. Больное место отекает, усиливается боль, возникает радикулит (воспаление ущемлённого нерва).
Причины вызывающие защемление нерва
От спинного мозга, через фораминальные отверстия позвонков к тканям и органам нашего организма отходят нервные ответвления, причиной их сдавливания могут стать:
- протрузия диска
- межпозвонковая грыжа
- остеохондроз
- нарушение осанки
- спазмированные мышцы
- чрезмерные физические нагрузки
- большой вес тела
- травмы позвоночника
- опухоль
Наиболее частой причиной защемления нерва в пояснице становится остеохондроз. При его появлении хрящевая ткань межпозвонкового диска со временем усыхает и истончается, пространство между позвонками становится меньше. Подобные дегенеративные процессы в межпозвонковых дисках, зачастую являются причиной образования протрузии и межпозвонковой грыжи. Данные заболевания могут возникать и самостоятельно, при регулярном поднятии тяжестей, нарушении осанки, травмах позвоночника, малоподвижном образе жизни и других факторах. Протрузия представляет собой начальную стадию развития грыжи, при которой пульпозное ядро диска выбухает за пределы позвоночного канала, при этом фиброзное кольцо сохраняет целостность. При межпозвонковой грыже процесс усугубляется и происходит разрыв фиброзного кольца. Подобные выбухания часто становятся причиной защемления нервного корешка.
Сдавить нерв могут остеофиты (костные разрастания по краям позвонков), появляющиеся при спондилезе (могут возникать и при остеохондрозе), а также спазмированные мышцы. Спазм мышц обычно вызывается нервным стрессом, резким переохлаждением, иногда и другими факторами.
Симптомы защемления нерва в пояснице
Симптомы защемления нерва в пояснице могут различаться в зависимости от:
- Причины вызвавшей защемление.
- Вида зажатого нерва: вегетативный, двигательный или чувствительный.
В случае защемления чувствительного нерва, сильнейшая боль локализуется в месте его ущемления и сохраняется продолжительное время. При защемлении вегетативного нерва возможно появление расстройств внутренних органов: боль в области желудка или мочевого пузыря, в редких случаях нарушение функций половой системы. Защемление двигательного нерва зачастую сопровождается чувствоим онемения в пояснице и ногах, слабостью мышц нижних конечностей.
Боль при сдавленном нервном корешке может быть разнообразной и характеризоваться как жгучая, стреляющая, колющая, постоянная или приступообразная. Со временем возможно появление покалывания и тяжести в поясничной области. Иногда болевые ощущения отдают в ногу, бедро или ягодицу. Общее состояние человека при этом ухудшается. Он быстро утомляется, отказывается от физической активности из-за страха перед новым болевым приступом. Существует также вероятность нарушения работы органов, за которые отвечает зажатый нерв.
Диагностика ущемлённого нервного корешка
Названные выше симптомы могут лишь косвенно свидетельствовать о наличии заболевания. Для того чтобы установить точную причину болезненных ощущений, следует провести рекомендованные врачом диагностические процедуры. В большинстве случаев, первым делом назначается рентгенографическое обследование позвоночника. Дополнительно возможно проведение компьютерной и магнитно-резонансной томографии (КТ и МРТ), а также в редких случаях рентгена с использованием контрастного вещества (миелография). Эти мероприятия позволят поставить точный диагноз и назначить эффективное лечение.
Что делать при появлении резких болей в поясничной области?
Прежде всего, следует помнить, что во время острого приступа боли, не стоит разогревать спину. Дело в том, что в проблемном месте возникает отёк, а повышение температуры увеличивает приток крови к этому месту. В результате отёк усиливается и увеличивает давление на нервную ткань. При прогревании поясницы, боль временно может утихнуть, но спустя некоторое время вернётся снова, с ещё большей силой.
- Первое, что необходимо сделать, это принять обезболивающее средство, лучше анальгетик (анальгин, баралгин, пенталгин). Можно использовать нестероидные противовоспалительные средства, если ранее они уже назначались вашим лечащим врачом. Но будьте осторожны, так как препараты этой группы обладают противопоказаниями, несмотря на то, что отпускаются из аптек без рецепта.
- Второе — обездвижить болезненную область. Лучше всего для этой цели подойдёт специальный пояс для лечения остеохондроза. Но если его под рукой нет, то можно воспользоваться широким шарфом, который нужно плотно завязать вокруг поясницы. После этого следует лечь на спину в кровать с умеренно жёстким матрасом.
Лечение защемления нерва в пояснице
Лечение должно начинаться сразу после установления точной причины, вызвавшей защемление. В острый период болезни, следует прежде всего соблюдать постельный режим. Из медикаментов наиболее часто врачи назначают нестероидные противовоспалительные средства (НПВС), такие как ибупрофен, диклофенак, вольтарен, кетопрофен и другие. Эти препараты обладают выраженным обезболивающим и противовоспалительным действием. Для снятия боли применяются также и различные мази — фастум гель, кетонал крем, финалгон и другие. Для устранения очень сильных болей делают местные инъекции раствором новокаина. Для повышения эффективности работы нервной системы в период востановления, доктора могут прописать приём препаратов содержащих витамины группы B (мильгамма, нейрорубин). Во время лечения, следует обратить внимание на рацион питания. Нужно исключить из пищи слишком острые и солёные блюда, отказаться от крепкого кофе и спиртных напитков.
Очень важно, чтобы лечение защемлённого нерва было направлено не только на купирование боли и снятие воспаления, но и на преодоление причин, вызвавших это ущемление. Перед врачом будет стоять три основных задачи — освободить нерв от сжатия, восстановить нормальное положение межпозвонковых дисков, снять спазм мышц. Для этого медицина предлагает комплекс разнообразных методов:
- физиотерапия (УВЧ-терапия, магнитотерапия, электрофорез)
- мануальная терапия
- рефлексотерапия
- различные методики массажа
- лечебная гимнастика
В случаях, когда причиной защемления стала опухоль или неподдающаяся консервативному лечению межпозвонковая грыжа, потребуется оперативное вмешательство.
Лечение народными средствами
Существуют достаточно эффективные народные способы лечения защемления нерва в пояснице, но использовать их нужно только в совокупности с основным лечением и при условии их согласования с врачом.
Предлагаем вашему вниманию народные рецепты, способные помочь в борьбе с недугом:
- Настойка из лавровых листьев. Возьмите 2ст. ложки измельчённых лавровых листьев (свежих или сухих) и залейте водкой (200мл). Дайте настояться в течение 2-3 дней. Полученный настой необходимо регулярно втирать в место локализации боли.
- Компресс из мёда и муки. Смешайте 100гр мёда со 100гр муки до получения однородной массы. Полученную лепёшку перед сном приложите к больному месту, зафиксируйте её бинтом и укутайте поясницу шарфом. Утром удалите компресс.
- Положительное воздействие при защемлении нерва могут оказать лечебные ванны. Для этого добавьте в ванну с водой настой корней аира, конского каштана или коры дуба. Находиться в воде нужно на протяжении 10-15 минут.
- Употребление свежего сока сельдерея (1ст. ложка) перед каждым приёмом пищи помогает в восстановлении нервной системы. Отжатый сельдерей также можно прикладывать в качестве компресса на поясницу.
- Разотрите больное место пихтовым маслом или настойкой валерианы, а затем обмотайте поясницу шарфом или другим плотным материалом.
симптомы и лечение болевого синдрома
Защемление нерва в пояснице – чем его лечить? – этим вопросом задаются люди, которые столкнулись с данной проблемой впервые.
Нервные ответвления спинного мозга сдавливаются, образуя неприятные ощущения при движении, а в некоторых случаях острую боль, парализующую движение.
Чаще всего острая поясничная боль беспокоит мужчин старше 30-ти лет. Это следствие интенсивных физических нагрузок и переохлаждения. Симптомы защемления поясничного нерва иногда путают с радикулитом. Относительно причин возникновения боли так же постоянно ведутся споры в медицинской среде.
Какая причина защемления нерва?
Нет однозначно безусловных признаков защемления нерва в пояснице. Хотя острая боль в этой области практически всегда связана с нервами. Если болят мышцы, то характер боли другой. В этом случае она постоянная, ноющая, более слабая.
Однозначно верный диагноз становиться с помощью ренгена и МРТ, но уже по типу болезненных ощущений можно строить предположения.
Если болит поясница при защемлении нерва, то это люмбагия. Есть вариант, что будет болеть зона крестца с переходом в заднюю часть ноги – это ишалгия. Возможен комбинированный случай (когда и в первом, и во втором месте болит) – это люмбоишалгия.
Чувство жжения, онемения вызывается защемлением нервов.
В 90% случаях причиной защемления нерва служит неправильная работа мышц. Рядом с нервами есть мышечные ткани, которые могут спазмироваться от перенапряжения и перестать адекватно работать. Если это длиться годами (а это неизбежно при сидячей работе), то спазмированная мышца либо формирует протрузию или межпозвонковую грыжу (а они уже защемляют нерв), либо мышца сама начинает сдавлить нерв Спазм мышц вызывается долгим нахождением в сидячем положении, стрессом, малоподвижным образом жизни и лишним весом.
Если уже есть проблемы с мышцами, то любое неловкое движение или перегрузка может вызвать сильную боль. В неблагоприятных условиях спазмированная мышца напрягается сильнее и резко сдавливает нерв в пояснице или седалищный нерв (чаще всего сдавливается мышцами). Сразу же возникает сильная боль. Человек отдохнул, мышца чуть расслабилась, сильная боль прошла. Может быть так, что человек утром чувствует себя хорошо, но к вечеру начинается появляться боль в области пояснице. Значит, спазм увеличивается, и мышца сильнее защемляет нерв.
Если не лечиться, то это будет повторяться снова и снова, причём сила и продолжительность боли будет увеличиваться.
Лучшее лечение защемления нерва в пояснице
В основе эффективного лечения лежит снятие мышечного спазма. Он является первопричиной этой беды.
При особо острой боли (фактически парализующей человека) лучше всего использовать медикаменты — ибупрофен или вольтарен. Для быстрого эффекта необходимо вводить инъекцией. Это поможет снять сильную боль и начать процедуру лечения. Не стоит думать, что после этого можно решить, что всё в порядке. Без надлежащего лечения боль вернётся.
Для эффективного и недорого домашнего лечения защемления нерва в пояснице оптимально выбрать технологию аутогравитационной терапии. При ней человек специальными аппаратами растягивает позвоночник и снимает мышечный спазм. Это даёт возможность позвоночнику восстанавливаться, что уменьшает грыжи и протрузии (причину защемления). Если нерв сдавливает спазмированная мышца, то расслабление уменьшает её в размерах и также устраняет причину боли.
Сила воздействия определяется собственным весом пациента. Это обеспечивает безопасность процедур.
Одним из лидеров среди аппаратов аутогравитационной терапии является Cordus.
Cordus – как он снимает спазм и устраняет защемление нерва?
Cordus является российской разработкой, направленной на лечения болей в области шеи, поясницы, спины. Он имеет 3 грани – каждая для своего отдела позвоночника.
Использование очень простое – человек ложиться на аппарат и неподвижно лежит в течение 3 минут. Далее ставит на другой отдел. Важно лечить весь позвоночник, так как это комплексная система, где все части взаимосвязаны.
Cordus одновременно делает несколько процедур:
- Шипами активирует проприоцепепторы. Это сенсоры активны в момент покоя мышц. Активирую их, Cordus заставляет мышцы расслабиться, снимая спазм.
- Погружается между двух позвонков благодаря анатомической конструкции, расширяет пространство между ними, устраняя сдавление нерва и позволяя грыже уменьшиться. Обычно на уменьшение грыжи на 2-4 мм уходит 1-2 месяца.
Ощутимый эффект наступает уже после двух недель терапии позвоночника дома. Заниматься нужно через день. Лучше всего вечером, перед сном. В этом случае позвоночник дольше пробудет расслабленным.
В ходе процедур с аппаратам Cordus пациенту с защемлением нерва поясничного отдела рекомендуют не переохлаждаться, не перегружать мышцы спины. Проводить коррекцию позвоночника вечером, чтобы потом во сне организм продолжал коррекцию позвоночника на фоне достигнутого расслабления глубоких межпозвонковых мышц.
Закажите аппарат Cordus Pro сегодня и получите бесплатную консультацию специалиста для оптимальной терапии позвоночника в вашем случае. При заказе аппарата введите промокод nerv и получите скидку в 10%, а при оплате картой 15%! Подробности по телефону 8-800-777-82-15.
Уколы для лечения защемления нерва в пояснице, при котором боль отдает в ногу
Защемление нервов в области поясницы всегда проявляется острыми болезненными прострелами. Дискомфорт может затихать или усиливаться после физической нагрузки, упражнений. Из-за непостоянной боли человек откладывает обращение к врачу, усложняя лечение в дальнейшем. Защемление нерва может быть вызвано несколькими причинами, от которых будет зависеть конкретная терапия.Основные причины
Защемление нерва – основной источник тянущей боли в пояснице. Она может отдавать в правую или левую ногу, по всей ее поверхности, вплоть до стопы. Причина тому – поражение нервных корешков поясничного или крестцового отделов позвоночника. Они могут зажиматься позвонками по разным причинам, таким как:
- остеохондроз;
- грыжи диска;
- чрезмерные физические нагрузки;
- беременность;
- опухоли.

Чаще всего ущемление корешков – следствие остеохондроза позвоночника или грыжи диска.
Эти патологии напрямую зависят от возраста человека. Подвижность позвоночника обеспечивают упругие хрящевые диски между позвонками. С возрастом диски становятся хрупкими и менее эластичными. Тонкие, постаревшие диски больше не могут поддерживать позвонки на должном расстоянии друг от друга. Косточки сближаются, сдавливая нервные корешки, которые отходят от спинного мозга. При ущемлении поясничных и крестцовых корешков появляется болезненность в пояснице.
Если пережаты нервы слева, то боль в пояснице локализуется слева сзади и отдает в левую ногу. Если поражены корешки справа, то боль отдает в правую ногу. Нервные волокна, исходящие из крестцового и поясничного отделов, образуют седалищный нерв – самый толстый нерв в человеке. Он отвечает за иннервацию ноги, поэтому и защемленные в позвоночнике корешки отдают болью в ногу.
Симптомы
Врачи выделяют несколько типов защемления нерва, в зависимости от выраженности боли:
- Люмбалгия – болезненность преимущественно в области поясницы, по ногам отдает незначительно или совсем не отдает.
- Ишалгия – болезненность беспокоит именно по бедру или по всей длине ноги, а поясница безболезненна.
- Люмбоишалгия – болезненность в спине отдает в ногу.

Пострадавшие описывают боли при защемлении нерва как распирающие, тянущие «прострелы». При движении болезненность усиливается, особенно при наклонах и сгибании ног в тазобедренных и коленных суставах. Помимо боли, из-за общих нервных волокон, человека могут беспокоить проблемы с органами таза. Болезненность может отдавать в низ живота, появляется боль при мочеиспускании, иногда диарея.
Лечение
Комплексная терапия защемления нерва может проводиться амбулаторно или в тяжелых случаях в неврологическом стационаре. Применяются все известные медицине средства: от уколов и таблеток до лечебной физкультуры и иглоукалывания.
Эффективность препаратов различна в зависимости от причины ущемления нерва. Конкретный вид лечения зависит от выраженности боли и выбирается лечащим врачом.
Таблетки
Это самая часто назначаемая форма медикаментов для лечения боли в спине. Применяется несколько групп препаратов:
- нестероидные противовоспалительные;
- миорелаксанты.
Противовоспалительные средства уменьшают отек мышц, который возникает вокруг места ущемления, облегчает боль. Особенность этих препаратов – быстрый эффект, уже после первой таблетки. Но они агрессивно воздействуют на желудок и кишечник, поэтому принимать нестероидные противовоспалительные таблетки без консультации врача опасно. Это может повлечь за собой язву или кровотечение.
Миорелаксанты созданы для того, чтобы облегчить напряжение мышц. В области ущемленного места из-за рефлексов возникает сильный спазм. Это приводит к дополнительному усилению боли, затруднению движений. Миорелаксанты расслабляют мышцы спины и ног, уменьшая боль и напряжение.

Уколы
Средства в виде уколов применяются при очень сильной, выраженной боли, когда ждать эффекта от таблеток затруднительно. Применяются:
- нестероидные противовоспалительные;
- гормональные противовоспалительные препараты;
- блокады с местными обезболивающими;
- витамины.
Нестероидные противовоспалительные в уколах, это:
- мелоксикам;
- диклофенак.
Они действуют быстрее таблеток, но по-прежнему влияют на желудочно-кишечную систему. Применять эти препараты в уколах можно лишь с рекомендации врача и коротким курсом.
Гормональные противовоспалительные препараты:
- преднизолон;
- дексаметазон.
Это сильнейшие противовоспалительные средства. Они уменьшают отек тканей, облегчая боль при ущемлении. У гормонов множество противопоказаний и побочных эффектов, связанных с костной системой, эндокринной системой, сердцем. Применение этих лекарств в уколах возможно только по строгим показаниям, не при каждом ущемлении нерва.
Витаминные препараты благоприятно действуют на нервную ткань. Особенно известны таким действием витамины группы В:
- пиридоксин;
- рибофлавин;
- цианокобаламин.
Они выпускаются в виде готовых растворов, например, «Мильгамма». Витамины применяются в виде комплексного лечения, так как собственный обезболивающий эффект у них небольшой.
Местно врач может предложить провести курс блокад. Это введение препарата непосредственно в область рядом с нервом. Применяют местные обезболивающие лекарства, например, лидокаин. Такой укол очень быстро помогает справиться с болью, но проводить его могут только квалифицированные врачи-неврологи и нейрохирурги.
Мази
Дополнительно к таблеткам и уколам врачи рекомендуют применять мази для лечения защемления нерва. Это могут быть обезболивающие, противовоспалительные или согревающие гели. Самые популярные мази при боли в спине:
- Кетопрофен;
- Амелотекс;
- Вольтарен;
- Фастум гель;
- Индометацин;
- Капсикам;
- Финалгон.
Они втираются в область боли мягкими круговыми движениями, без сильного надавливания. После нанесения следует наблюдать за реакцией кожи: если она покраснела и появилась сыпь, зуд, то крем следует быстро смыть и обратиться к врачу, обязательно запомнив лекарство, на которое возникла аллергия.
Мази и гели нельзя использовать, если в области поясницы есть сыпь или открытые раны.
Упражнения
Когда острая боль при защемлении пройдет, то врачи рекомендуют курс лечебной гимнастики. Упражнения помогают развивать мышцы спины, чтобы не допустить рецидива. Полезны:
- плавные круговые движения в поясничном отделе;
- неглубокие наклоны в стороны;
- наклоны вперед;
- плавание;
- ходьба на лыжах.
[youtube]nTNdnmh5w-s[/youtube]
Следует исключать тяжелую физическую нагрузку, связанную с подъемом тяжестей. Нежелательно перенапрягаться в течение месяца после эпизода обострения. В дальнейшем обязательно нужно делать короткую утреннюю зарядку, избегать быстрого подъема с постели. Потягивание и небольшая разминка мышц с утра позволят укрепить спину перед началом рабочего дня.
Защемление нерва может вызываться рядом причин, но вне зависимости от источника боли это состояние требует обращения к специалисту. Современное медикаментозное лечение позволит эффективно справиться с болезненностью. Если медицинская помощь недоступна, то следует прибегать к самым безопасным способам лечения – мазям и кремам. Использование уколов и таблеток без рекомендации врача может привести к побочным эффектам.
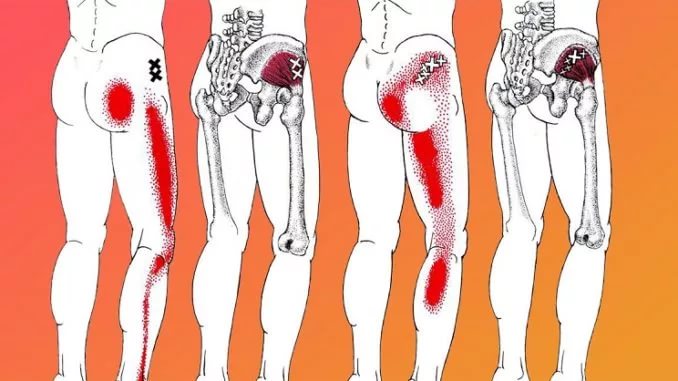
Боль в пояснице и защемление седалищного нерва. Лечение и профилактика.
Роль в пояснице и ягодице, с иррадиацией вниз по ноге называют пояснично-крестцовым радикулитом. Причина радикулита — это раздражение спинномозговых нервов в области крестца и поясничного отдела позвоночника. Иногда воздействие на нервы ниже позвоночника вдоль ноги. Частая причина – сдавление нерва протрузией межпозвонкового диска в поясничном отделе позвоночника и\или сдавление седалищного нерва грушевидной мышцей. Сдавление седалищного нерва болезненно, и чтобы не усугублять ситуацию необходимо как можно раньше устранить его «защемление».
Спинномозговые нервы в поясничном отделе выходят из позвоночника и часть из них, соединяясь формирует седалищный нерв. Седалищный нерв выходит из таза через седалищное отверстие. Грушевидная мышца располагается под ягодицами. Она прикреплена к крестцу (треугольному костному образованию), располагающемуся между костями таза и поясничным отделом позвоночника.
Вторая часть грушевидной мышцы крепится сухожилием к большому вертелу бедренной кости. Проблемы в грушевидной мышце влияют на седалищный нерв, потому, что он проходит под грушевидной мышцей (иногда проходит через мышцу) и выходит из таза. Воспаление или спазм грушевидной мышцы воздействуют на седалищный нерв и вызывают симптомы радикулита (боли в пояснице и ягодицах).
При протрузии в поясничном отделе в области поясницы и таза также возникают болезненные ощущения. Поэтому при устранении боли в пояснице и области таза, когда боль ещё и распространяется по задней поверхности бедра важно устранять причину данных нарушений как в пояснице, так и в области крестца и ягодиц.
Причины и симптомы
Симптомы ишиаса появляются вследствие раздражения седалищного нерва. К нарушениям приводит спазмированность мышц поясницы и грушевидной мышцы. Грушевидная мышца воспаляется, сокращается и давит на нерв. Воспаление постепенно стихает, но спазм мышцы сохраняется. Поэтому при воспалении важно применять противовоспалительные средства, но главное воздействие нужно направить на устранение причины сдавления нервов – спазмированности мышц поясницы и ягодиц.
Спазм мышцы продолжает вызывать воздействие на нерв. По мере регенерации, часть мышечных волокон заменяется рубцовой тканью, обладающей меньшей эластичностью, что приводит к уплотнению мышечной ткани мышцы (это тоже фактор давления на нерв).
Поэтому важно начинать разгрузку спазмированных мышц как можно раньше! Чаще, синдром грушевидной мышцы проявляется болью по задней поверхности бедра (в ягодице). Боль возникает с одной стороны (но иногда ощущения с обеих сторон). Боль может иррадиировать в стопу, напоминая симптоматику грыжи диска поясничного отдела позвоночника. Нарушения чувствительности и слабость в ноге бывают крайне редко. У некоторых пациентов возникает ощущение покалывания в ноге.
Пациентам не комфортно сидеть, и они избегают сидения. А если садятся, то приподнимают больную сторону, а не садятся ровно
Диагностика
Диагностика начинается с истории заболевания и физикального осмотра врачом. Назначают один из методов диагностики:
- УЗИ поясничного отдела позвоночника – выявляет протрузию межпозвонкового диска и локализацию сдавления нерва.
- Рентгенография – определяет степень дегенеративных изменений в илеосакральных суставах и позвоночнике.
- МРТ более детально визуализирует морфологические изменения в области таза и в позвоночнике.
Лечение и профилактика. Современные технологии Sacrus
Альтернативный и безопасный метод устранения спазма паравертебральных мышц позвоночника и грушевидной мышцы — это мануальная терапия с растяжением грушевидной мышцы. Особенно глубоко можно проработать и разгрузить грушевидную мышцу с помощью глубокого аппаратного воздействия «Sacrus».
Устранение сдавления седалищного нерва выполняют в положении лежа на спине. У аппарата «Sacrus» специфическая конструкция, которая изолирует и возвышает крестец («хвостовая» часть позвоночника) под действием силы тяжести тела (таза), помогает расслабиться мышечно-связочному аппарату таза и поясницы, выравнивает и восстанавливает мышечный баланс от крестца к бедрам и вдоль позвоночника. Закругленные пары шипов на разных сегментах аппарата «Sacrus» локально воздействуют на триггерные (пусковые) зоны крестца и копчика, глубоко разгружая как мышечно-связочные, так и костные структуры.
Так происходит расслабление грушевидной и других мышц таза, что обеспечивает устранение болей и восстановление состояния и функции седалищного нерва. С помощью устройства «Sacrus» за 3-5 сеансов уходит напряжение, дисбаланс и дискомфорт, а с ними и нарушения, которые беспокоили вас.
Важно учесть! В ходе коррекции удается расслабить глубокие мышцы и связки, но при значительных напряжениях восстановить нормальный тонус не всегда получается. Если напряжение осталось, то возможен небольшой возврат, но никогда — до начального уровня. На следующем сеансе мы углубляем расслабление зоны крестца и при необходимости затылка, и так от сеанса к сеансу. Даже при значительных дисфункциях 5-8 сеансов снимается напряжение и болезненность в области таза.
Отличие от других аппаратов и тренажеров.
Распространенные аппараты (массажные, ипликатор, свинг-машина и т.д.) воздействуют на поверхностные мышцы спины и без коррекции связочного аппарата таза, поэтому они могут лишь улучшить кровообращение и даже немного расслабить вас. «Sacrus» по своему принципу действия и конструкции обеспечивает устранение как раз ПРИЧИНЫ нарушений в позвоночнике – мышечно-связочном напряжении и смещении крестца и/или основания черепа.
Sacrus действует на основе мягкой, глубокой остеопатической разгрузки зоны крестца, диафрагмы и черепа, расслабляя связки и восстанавливая в них нужный баланс.
Такое воздействие в области крестца и таза устраняет 76% дисфункций в области таза, крестца, копчика, нижних конечностей и позвоночника. Кроме того, воздействие через рефлекторные зоны позволяет дополнительно расслабить околопозвоночные мышцы, улучшить нервную импульсацию к внутренним органам и кровообращение органов малого таза.
Результаты коррекции крестца показали, что достигнутые результаты стабильны и при выполнении поддерживающих лечебных упражнений из нашей методики и профилактических разгрузок таза и головы с Sacrus пациенты чувствуют себя с небывалой ранее легкостью в теле.
Для разгрузки грушевидной мышцы и устранения защемленный ею седалищный нерв необходимо разместить «Sacrus» прямо под крестец так, что узкая его часть ложиться под копчик, а широкая под нижнюю часть поясницы. Ноги при этом должны быть согнуты в коленях. Разгрузка и расслабление на «Sacrus» является наиболее важной частью восстановления баланса мышц и связок. При этом, нужно стабилизировать шею, подложив под неё валик или подушку.
В первые несколько процедур, для некоторых, может быть неудобно сразу ровно установить «Sacrus». Просто найти «крестец» может быть сложно сразу. Крестец располагается ниже талии, в виде треугольника с заужением в самом конце, переходящим в копчик. «Sacrus» имеет анатомически близкую конструкцию к крестцу, поэтому за пару процедур двигая руками «Sacrus» вверх к талии и вниз к ногам на 1-2 см, вы верно почувствуете, когда крестец ровно погружается на «Sacrus». Последняя пара аккупунктурных шипов аппарата при этом будет располагаться вдоль копчика, позволяя связкам копчика лучше расслабиться, а разгрузка крестца обеспечит плавное восстановление подвижности и положения копчика.
Ваша спина будет слегка изогнута, поэтому для наибольшего комфорта процедуры разгрузки крестца – стоит под поясницу расположить валик или свернутое полотенце.
После размещения «Sacrus» в правильном положении, выпрямите ноги и расслабляйтесь, дыхание должно быть ровным и спокойным!
При болях в области таза часто одна из подвзошно-поясничных мышц ослаблена. Изометрическое упражнение позволит укрепить эту мышцу. Из положения «Sacrus» под крестцом согните ногу в колене со стороны ослабленной мышцы, а ладонью упритесь в её колено. Далее на 5-7 секунд давите коленом на ладонь, рука при этом не сгибается. После этого сразу расслабляйтесь. Убедитесь, что вы выдыхаете в течение этих 5-7 секунд напряжения.
Прорабатывая каждую сторону крестца в отдельности можно лежа на «Sacrus» поочередно ставить ногу, согнутую в колене на стопу.
При синдроме грушевидной мышце и сдавлении седалищного нерва дополнительно необходимо провести расслабление грушевидной мышцы.
Отложите «Sacrus» в сторону, голень левой ноги закиньте на бедро перед коленом правой согнутой ноги. Руками обхватите под коленом правой ноги и тяните плавно на выдохе колено к себе в течение 5 секунд. Сделайте это упражнение 3 раза для каждой ноги (грушевидной мышцы). Такая специальная техника глубокого воздействия на связки и мышцы позволяет также вернуть эластичность грушевидной мышце.
В дальнейшем, упражнения необходимы для укрепления мышечных групп и профилактику появления синдрома.
Усиленное растяжение грушевидной мышцы после разгрузки крестцово-копчиковой зоны аппаратом «Sacrus»
Завершающее растяжение грушевидной мышцы после разгрузки крестцово-копчиковой зоны аппаратом «Sacrus»
Результат:
После глубокой разгрузки поясничного отдела позвоночника и грушевидной мышцы c помощью аппарата «Sacrus» устраняется перегрузка мышц поясницы и таза, благодаря чему устраняется компрессия межпозвонковых дисков поясницы и обеспечивается расслабление грушевидной мышцы. Таким образом, мы устраняем сдавление седалищного нерва, после чего болезненность в области поясницы и таза исчезает.
Дополнительные упражнения на растяжку грушевидной мышцы после разгрузки поясницы и таза на аппарате «Sacrus» обеспечивают закрепление терапевтического результата и скорейшее восстановление нормального самочувствии и активности.
Подробнее ознакомиться с аппаратом и методикой коррекции можно в разделе о продукте, в видео ролике или по телефону 8-800-777-82-15.
Защемление нерва в ноге: проявления и способы коррекции такого состояния
На фоне заболеваний позвоночника и суставов часто встречается такое состояние, как защемление нерва в ноге. Нарушение прохождения нервных импульсов по волокнам создается на фоне длительной компрессии в области естественных костных отверстий, к которой быстро присоединяется воспаление, что также приводит к повреждению нервных корешков, их отеку и усилению сдавливания.
К факторам, способным обусловить появление патологии, относят физические перенапряжения, холод, пожилой возраст, патологии позвоночника воспалительного и воспалительно-деструктивного характера и другие. Основными пунктами в лечении являются: уменьшение выраженности ущемления, снятие воспаления в области нервного корешка или ствола нерва.
Содержание статьи:
Причины защемления
Как проявляется состояние
Методы лечения
Причины
Зачастую защемлению подвергается категория людей, испытывающая повышенные физические нагрузки и при этом обладающая низкой иммунной реактивностью. К таким лицам можно отнести: женщины в период беременности, спортсмены, пожилые люди (старше 60 лет), грузчики, а также все те, кто выполняет работу с применением больших нагрузок на организм, в частности на позвоночник. Само по себе защемление нерва в ноге произойти не может. Для возникновения патологии должны присутствовать сопутствующие условия со стороны организма: особенности строения позвоночного столба, воспалительные процессы, опухоли и другие.

Основные факторы, способные привести к защемлению нерва в ноге:
- остеохондроз позвоночника;
- протрузии межпозвоночных дисков;
- спондилолистез позвоночника;
- грыжа диска;
- травмы в области спины и позвоночника;
- новообразования: доброкачественные, злокачественные в области позвоночника;
- синдром грушевидной мышцы;
- беременность;
- паропроктиты и абсцессы околопрямокишечной клетчатки сильной степени выраженности: поражения соответствуют поясничной области.
При остеохондрозе позвоночника происходит не только выраженный дефект позвонков и межпозвоночных дисков воспалением, но также и развитие костно-дегенеративных процессов. Со временем эти процессы приводят к значительному снижению высоты позвонков поясничной и крестцовой областей, что вызывает впоследствии ограничение в диаметре отверстий в кости, вызывая тем самым сдавливание спинномозговых корешков.
При протрузии дисков, расположенных в пространстве между позвонками, отмечается появление выпячиваний по центру диска. За границы без повреждения соединительно-тканного кольца могут выходить пульпа диска или студенистое вещество. Если протрузия возникает в месте выхода нервного корешка, то она также может обусловить ситуацию, когда защемило нерв в ноге. При значительном выпячивании пульпы межпозвоночного диска может произойти разрыв фиброзного кольца, обеспечивающего развитие грыжи. При этом защемление будет выражено значительно сильнее, чем при протрузии.
При спондиллолистезе происходит смещение позвонков относительно друг друга. При этом перемена естественного положения твердых структур в позвоночном столбе может идти как в переднем, заднем, так и в латеральном направлениях. Возникновение может провоцироваться как врожденными особенностями строения позвоночника, так и приобретенными патологиями: воспаления, травмы, дистрофические процессы.
При травме спины и, особенно, области позвоночного столба, характеризующихся появлением на фоне ушибов выраженных гематом, отечности тканей, а также когда происходят подвывихи позвонков, переломы в области остистых отростков происходит не только дисбаланс в расположении позвонков относительно друг друга, но и уменьшение диаметра костных отверстий.
 В возникновении синдрома грушевидной мышцы лежит сдавливание седалищного нерва в канале грушевидной мышцы при определенных ее изменениях. Зачастую это происходит при гипертрофии, воспалении или компрессии мышцы извне (новообразование, гематома). Гипертрофия характеризуется увеличением содержания мышечной массы при одновременном снижении просвета мышечного канала. Воспаление или спазм в грушевидной мышце может возникать на фоне травмы, физического перенапряжения, присутствии воспалительного процесса в организме.
В возникновении синдрома грушевидной мышцы лежит сдавливание седалищного нерва в канале грушевидной мышцы при определенных ее изменениях. Зачастую это происходит при гипертрофии, воспалении или компрессии мышцы извне (новообразование, гематома). Гипертрофия характеризуется увеличением содержания мышечной массы при одновременном снижении просвета мышечного канала. Воспаление или спазм в грушевидной мышце может возникать на фоне травмы, физического перенапряжения, присутствии воспалительного процесса в организме.
При беременности, особенно в III триместр происходит сдавливание крестцового сплетения на фоне продолжающей увеличение матки, что может привести впоследствии к защемлению в области седалищного нерва.
Предрасполагать к появлению ущемления могут:
- полирадикулоневрит;
- опоясывающий герпес с частыми рецидивами в местах иннервации седалищного нерва, спондилит на фоне туберкулеза, спондилоартроз;
- полинейропатии при дефектах метаболизма, эндокринных патологиях и сахарном диабете;
- инфекции: бруцеллез, брюшной тиф, листериоз;
- интоксикации солями тяжелых металлов, нейротропными токсинами;
- болезни спинного мозга с демиелинизацией: рассеянный склероз;
- вес выше нормы или ожирение;
- воспаление в области таза.
Симптомы
Симптомы, обозначающие, что нерв в ноге защемило, зачастую начинаются с болей в области поясницы, крестца в случае ущемления корешка в естественных отверстиях кости, или в районе ягодиц, при наличии синдрома грушевидной мышцы. При возникновении ущемления боль начинает отдавать в ногу, первоначально на заднюю поверхность бедер, распространяясь затем на голень и стопу.
В ситуации, когда защемило нерв на ноге, отмечаются определенные особенности:
-
 острое начало;
острое начало; - появление ишиаса;
- сохранение симптоматики не в острый период;
- сопровождение боли с характерными симптомами.
При воздействии предрасполагающих факторов и одновременно с этим наличии в организме патологии позвоночника и суставов, при беременности или других воспалительных или воспалительно-дегенеративных процессах может возникнуть защемление. Проявляется первично это острой болью в области поясницы и крестца, по ходу седалищного нерва. Боль может быть колющей, жгучей или режущей. Интенсивность боли выраженная.
После того как приступ проходит в ноге остается чувство ноющей боли. Усиление дискомфорта происходит при ходьбе, долгом стоянии, сохранении сидячего положения, а также при кашле, чихании и смехе. При этом зачастую защемление в ноге нерва сочетается с изменением работы в опорно-двигательном аппарате (ОДА) и вегетативными расстройствами.
У больного нарушается походка, возникают сложности с подвижностью конечностей в суставах (коленном, голеностопном). Появляются также и трудности в сгибании пальцев и стопы. Среди вегетативных отклонений отмечаются: изменения в чувствительной иннервации в виде онемения, парестезий, жжения и покалывания. Возможно повышение потливости стоп.
Лечение
В настоящее время имеется большое количество методик для лечения защемления нерва в ноге. Выполнение манипуляций, применение лекарственных средств должно быть направлено на комплексное вмешательство с учетом индивидуальных особенностей организма, в особенности по отношению к седалищному нерву и позвоночнику.
Если боль, локализующаяся первоначально в поясничной области начинает отдавать в ногу, не следует сразу подозревать патологию позвоночника или ущемление седалищного нерва. Такие же симптомы первоначально могут возникать и при воспалительных процессах внутренних органов, расположенных в области таза.
Поэтому при возникновении дискомфорта в виде сильной боли в области поясницы, ягодиц, ограничении движений в ОДА, распространение боли в бедро, голень и стопу следует обратиться на прием к врачу терапевту. Врач проведет клиническое и дополнительное обследование, назначит сдачу анализов. При необходимости обследование будет дополнено узким специалистом: врачом невропатологом, паравертебрологом и другими. На основании полученных данных будет и составляться тактика вмешательства, в основе которой лежит устранение патологического фактора вызывающего ущемление и симптоматическое лечение.
Лечить защемление в ноге нерва следует двумя способами:
-
 консервативное вмешательство;
консервативное вмешательство; - хирургическое.
В первую очередь лечение начинают с составления режима ограничения движения и соблюдения правильного питания. Эти условия реализуются пациентом, как правило, на дому, выполняя одновременно с этим и предписания врача.
Если у больного отмечается острой период заболевания, то рекомендуется соблюдать постельный режим, с постепенным переходом на минимальную активность в движении при условии стихания воспаления. Постель пациента должна иметь жесткий каркас, при этом должны быть созданы условия для обеспечения поднятого положения конечности. Этого можно достигнуть при помощи простых подушек (одной или двух), которые устанавливают под бедро в лежачем положении. Данные мероприятия необходимы для улучшения микроциркуляции крови в области поражения при расположении конечности в расслабленном состоянии. Полностью исключают посещение бань, саун и при возможности максимально ограничивают движение. Рекомендуется больше быть в положении лежа или сидя.
По питанию необходимо придерживаться здоровой пищи, не способной обусловить появление запоров. Принимая пища должна быть теплой и желательно жидкой консистенции. В рационе должны присутствовать супы, каши, кисломолочные продукты и тушеные овощи. Исключают: острые, жареные блюда, соленья, копченые продукты.
Если защемило нерв на ноге, многие сразу начинают думать, что делать. В первую очередь необходимо создать покой для тела и записаться на прием к врачу. Поскольку нерациональное медикаментозное вмешательство способно привести к ухудшению состояния.
Что делать, когда защемило нерв в ноге? Можно выполнить ряд процедур из народной медицины. Кашицу натертого картофеля, смешанную с керосином необходимо намазать на пораженную область поясницы, которую предварительно обмазывают растительным маслом. Другой вариант компресса подразумевает использование картофеля с хреном и чайной ложкой меда. На 1 час наложения на обмазанную растительным маслом спину обычно бывает достаточно.
Для приема внутрь можно применять с целью облегчения болей от ущемления в ноге апельсиновый чай. Корки апельсина и мелиссу в воде доводят до кипения, настаивают в течение 10 минут. После этого добавляют настойку валерианы (15-20 капель). Употреблять отвар рекомендуется 3-4 раза в сутки с медом. Однако средства народной медицины имеют ограничения к употреблению, поэтому в первую очередь рекомендуется обратиться к врачу.
Только врач, исходя из показаний, назначает лекарственные препараты:
- для снятия воспаления, боли, мышечного спазма;
- восстановления структуры нервного волокна.
 Для оказания противовоспалительного и анальгезирующего эффектов на область поражения прописывают наносить мази и гели, в составе которых присутствуют нестероидные противовоспалительные средства (НПВС) и анальгетики. К ним относят: фастум гель, финалгель, найз гель, кетонал, долобене, вольтарен, нурафен. Если боль интесивная, то возможно применение мазей, оказывающих сильный раздражающий эффект: капсикам, аналгос, финалгон, никофлекс. Эффект в этом плане может оказать и гомеопатия: траумель с, цель т.
Для оказания противовоспалительного и анальгезирующего эффектов на область поражения прописывают наносить мази и гели, в составе которых присутствуют нестероидные противовоспалительные средства (НПВС) и анальгетики. К ним относят: фастум гель, финалгель, найз гель, кетонал, долобене, вольтарен, нурафен. Если боль интесивная, то возможно применение мазей, оказывающих сильный раздражающий эффект: капсикам, аналгос, финалгон, никофлекс. Эффект в этом плане может оказать и гомеопатия: траумель с, цель т.
Если болевой синдром сохраняется длительное время, а местное лечение не дает облегчения, то назначается прием НПВС внутрь организма. Для этого могут быть использованы внутримышечные инъекции или прием препарата per os в виде таблеток или капсул: ибупрофен, нимесулид. Если спастическое состояние мышц сохраняется длительное время, то рекомендуются к приему: мидокалм и сирдалуд. С целью восстановления поврежденной оболочки нервных волокон назначают витамины группы В: нейрорубин, мильгама.
Среди способов не медикаментозного вмешательства на основе народной медицины следует отметить применение:
- настоек из лекарственных трав: девясил, конский каштан;
- мазей на основе пчелиного производства (апитерапия): мед, яд;
- примочек и ванн: отвары на основе трав и эфирных масел;
- мягкий массаж с использованием эфирных масел;
- комбинация методик: апитерапии и растирание пораженной области средствами на основе растительных экстрактов, компрессы с применением меда и мазей с прополисом и календулой.
Не в острый период к общему и местному лечению, при соблюдении рекомендуемого режима и питания приступают к процедурам врачебной физкультуры и физиотерапии. При необходимости врач может дополнить назначение и другими процедурами: иглорефлексотерапия, использование аппликатора Кузнецова, гирудотерапия, прижигание биологически активных точек, вакуумный массаж с применением банок. На восстановление организма больной может быть также отправлен на санаторно-курортное лечение: терапия климатом, лечение грязью, жемчужные и сероводородные ванны, методики вытяжения под водой.
Комплекс лечебной физкультуры подбирается врачом ЛФК индивидуально, исходя из состояния организма. Упражнения направлены на укрепление мышц спины, области ягодиц и бедер. Уровень физической нагрузки зависит от основной причины защемления.
Среди физиотерапевтических процедур возможно применение при защемлении:
- электрофореза с анальгетиками и средствами для снятия спазма мышц;
- УВЧ и магнитотерапия;
- УФО;
- аппликации с парафином;
- фонофорез.
При правильном выполнении всех рекомендаций врача симптом ущемления в ноге со временем проходит. Для предупреждения повторного появления необходимо проходить регулярно медицинские осмотры и при появлении каких-либо отклонений в состоянии организма обращаться к врачу.
Ущемление нерва в поясничном отделе позвоночника лечение, симптомы
Боль в спине – всегда неприятное явление. Появиться она может по разным причинам, будь то усталость, перенапряжение или какое-то заболевание. Как известно, сами кости болеть не могут – они не обладают никакими нервными окончаниями или сосудами.
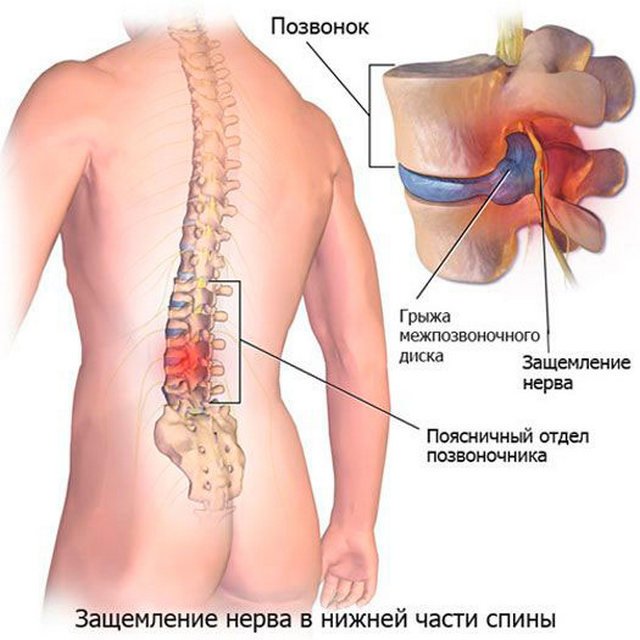
Ущемление нерва в поясничном отделе позвоночника лечение
Если пациент испытывает боль в области поясницы, то это часто — ущемление нерва в поясничном отделе позвоночника лечение чего достаточно продолжительно. Существует несколько причин, почему возникает такой недуг. В этой статье мы рассмотрим их, а также поговорим о том, как вылечить защемление нерва.
Что это такое?
Защемление нерва в поясничном отделе – это зажим нервных корешков, отходящих от спинного мозга в этой области. Они могут оказаться пережатыми из-за патологий, связанных с позвонками, при заболеваниях позвоночника, при спазме мышц.
Статистика говорит о том, что большинство пациентов с такой болезнью – пожилые люди. С возрастом костная и мышечная ткани становятся более слабыми, больше подвержены травмированию и разрушениям. В организме недостаточно кальция, обмен веществ замедляется – поэтому и возникают болезни спины.

Защемление нерва в поясничном отделе всегда сопровождается сильной болью
Когда у человека защемлен нерв, он всегда страдает от сильных болей разного характера. Они могут быть стреляющими, острыми или жгучими. В зависимости от того, как сильно защемлен нерв, и в каком именно месте это случилось, специалисты выделяют люмбалгию – это боль в спине и поясничном отделе; люмбоишиалгию – боль в ноге и ягодице; ишиалгию – с локализацией в ногах, крестцовом отделе и ягодицах.
Часто состояние больного не ограничивается лишь болевыми ощущениями. Такие синдромы сопровождаются снижением чувствительности в конечности, онемением, нарушением работы некоторых внутренних органов. Все зависит от того, какой конкретно нерв был защемлен.
Цены на средства народной медицины при болях в спине
Почему возникает ущемление нерва?
Само по себе ущемление нерва возникнуть не может. Причинами сдавливания нервных ответвлений чаще всего являются:
- Межпозвоночная грыжа. Это самая частая причина. Грыжа поясничного отдела представляет выпячивание пульпозного ядра из фиброзного кольца межпозвоночного диска. Это выпячивание и может создать давление, а впоследствии и ущемление нервного окончания. Чем дольше пульпозное ядро будет находиться в таком состоянии, тем больше будет сдавлен нервный корешок, что будет приводить к сильным перманентным болям и онемению конечностей.
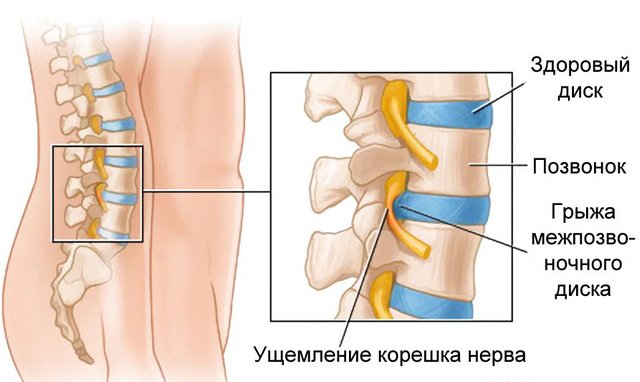
Межпозвоночная грыжа – достаточно частая причина защемленного нерва
- Протрузия диска. Вид деформации межпозвоночного диска – полное его выпячивание. В таком положении он также будет оказывать сильное давление на проходящие рядом нервные сплетения.
- Остеохондроз. От этого заболевания страдает около 80% населения всей планеты. Межпозвоночные диски покидают свои нормальные «гнезда» и незначительно смещаются вперед или назад – это происходит из-за возрастных нарушений или малоподвижного образа жизни.
- Нарушение осанки. Отсутствие контроля за своей осанкой может также привести к защемлению позвоночника.
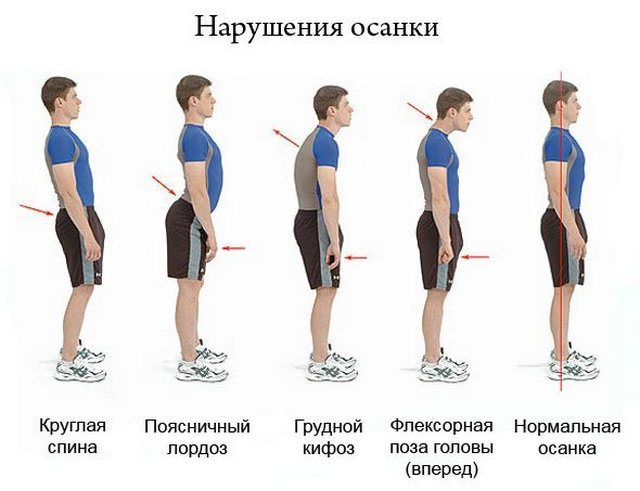
Даже нарушение осанки может повлечь за собой ущемление нервного корешка
- Излишний вес. Лишние килограммы оказывают сильное давление на позвоночник и в целом пагубно влияют на весь организм. Желательно избавляться от этого как можно быстрее.
- Чрезмерные физические нагрузки или их недостаток. Оба этих противоположных фактора могут стать причиной ущемления нерва в поясничном отделе. Следует находить баланс и умеренно, но регулярно заниматься физкультурой.
- Травмы позвоночника. Даже если болезнь была перенесена раньше, последствия ее отзываются еще долгое время. После травм нервы частично все еще могут оставаться зажатыми.
- Спазмированные мышцы. По различным причинам мышцы в поясничном отделе порой оказываются напряженными, и это создает излишний дискомфорт для человека.
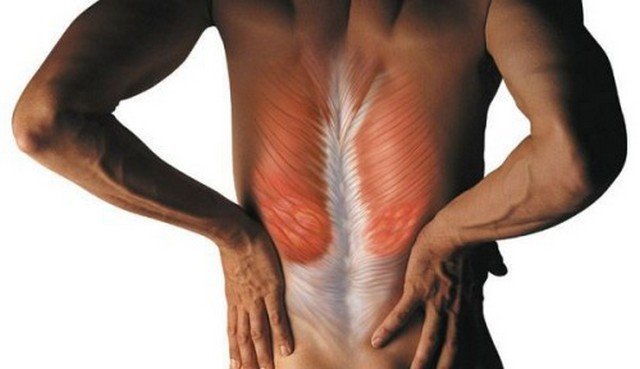
Мышечный спазм создает опасность для пролегающих рядом нервных окончаний
- Опухоли. Злокачественные и доброкачественные опухоли в любой части организма в процессе своего развития дают метастазы. Если в позвоночнике возникла опухоль, то она может надавить на нервные окончания, создавая дополнительный дискомфорт.
- Переохлаждение спины. Часто люди обращаются к врачам с симптомом «продуло спину». Иначе это заболевание называется миозитом – воспаление мышц в области позвоночника, возникающее из-за переохлаждения. Расширенные воспаленные мышцы могут давить на нервные окончания.
- Резкие неловкие движения. Человек может неправильно повернуться, не так встать или резко дернуться – и это уже может вызвать защемление.
Если вы хотите более подробно узнать, как лечить защемление нерва в пояснице, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Фактором риска для женщин является период беременности. В этот непростой период женщина испытывает сильную нагрузку на позвоночник, особенно в третьем триместре, когда вес плода достигает 3-4 кг. Вся нагрузка приходится на поясничный отдел, который хоть и крепок, но все же может подвергнуться травмам. Поэтому будущим мамам стоит с особой внимательностью относиться к здоровью спины, правильно питаясь, дополнительно принимая витамины и занимаясь специальной гимнастикой.
Нередко беременные женщины сталкиваются с болью в спине, причиной которой может стать и защемление
Бандажи для беременных
Женщины в принципе более предрасположены к заболеваниям позвоночника – генетически заложено так, что в их организме накапливается меньше кальция. Это приводит к слабости костной ткани и ее уязвимости, что становится причиной защемления.
Симптомы
Нервы бывают трех типов – чувствительный, вегетативный и двигательный.
Если зажат вегетативный нерв, то в организме пациента будут наблюдаться нарушения в функциях внутренних органов, в работе мочеполовой системы и желудочно-кишечного тракта.
Если зажат двигательный нерв, то человек будет испытывать проблемы с сохранением баланса. Он будет ощущать боль в конечностях, онемение и чувство бегающих «мурашек» по коже, а также слабость и невозможность нормально двигать конечностями.
Если поврежденным оказывается чувствительный нерв, что случается чаще всего, то человек испытывает сильную боль в воспаленном месте, а также в конечностях и во всей пояснице. Такая боль не отходит и со временем становится сильнее.
При защемленном чувствительном нерве человек страдает от сильных болей
Чаще всего пациенты сталкиваются с болью «стреляющего» и острого характера. При этом может появиться ощущение тяжести в пояснично-крестцовом отделе, которая отдает в ноги или ягодичную область. Общее состояние больного со временем становится хуже: он не может заниматься физкультурой, даже если привык к этому, и часто страдает сильной утомляемостью. Человеку приходится принимать какое-то определенное «скошенное» положение, потому что он не способен держать прямую осанку.
К наиболее частым симптомам защемления нерва в поясничном отделе относят:
- покалывание и жжение в пояснице, могущее отдавать в ногу;
- малоподвижность одной из конечностей, в которой пациент испытывает болевые ощущения;
- боль разного характера: жгучая, острая, стреляющая, которая может постоянно преследовать больного или быть нерегулярной, в зависимости от стадии развития болезни;
- воспаление нерва и возникновение радикулита;
- онемение в области пораженного нерва;
- нарушение функций некоторых органов, за деятельность которых поврежденный нерв отвечает;
- боль в ягодицах, задних поверхностях бедра;
- страдать могут и руки — наблюдается покалывание в пальцах, потеря нормальной чувствительности, невозможность полностью сгибать и разгибать кисть;
- место защемленного нерва отекает, краснеет;
- человек не может полноценно двигаться, поскольку испытывает боль;
- слабость в мышцах, судороги, в «запущенном» состоянии – анемия или паралич;
- общее состояние пациента становится хуже с каждым днем: появляется постоянная утомляемость, повышается температура тела.
Со временем пациенту с защемлением поясничного нерва может становиться всё хуже
Часто симптомы начинают усиливаться утром, после продолжительного сна. Так случается потому, что организм человека расслабляется, и воспалительные процессы протекают более свободно. Во время дневной активности пациент на какое-то время может перестать ощущать симптомы, но на следующее утро все повторяется.
Лечение
Такая патология при отсутствии лечения приводит к серьезным последствиям, например, к невропатии – полному поражению нервов спинного мозга. Это является причиной паралича нижних конечностей и потери нормальной чувствительности в верхних конечностях.
Поврежденные нервы могут зажить и без дополнительного лечения, но уповать на это не стоит: для этого нужен совершенный покой, что практически недостижимо. К тому же, если не избавиться от причины полностью, могут возникнуть рецидивы.
Лечение стоит начинать с устранения причин защемления нервных окончаний. После этого можно приступать и к последствиям, то есть к устранению болевых ощущений.
Лечение делится на оперативное и консервативное. К оперативному прибегают в крайнем случае, и специалисты всегда рекомендуют попробовать справиться с таким недугом при помощи медикаментов, физиотерапии и правильно организованного отдыха.
Справиться с защемленным нервов можно довольно быстро, если приложить к этому усилия
Жизненно необходимо устранить все поражения самого нерва и окружающих его нервных окончаний. Даже при «расщемлении» они могут оставаться поврежденными и приносить больному неприятные ощущения.
Выработка плана лечения
Специалист обязательно назначит больному диагностику. Иногда достаточно банального рентгена, чтобы выяснить причину. Но нередко пациента направляют на МРТ или КТ, которые создают объемное изображение. На таком снимке заснятая область видна со всех сторон, благодаря чему врач может определить методику дальнейшего лечения.
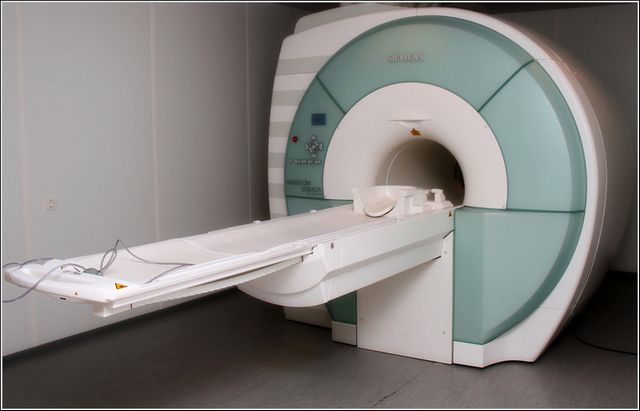
Снимок аппарата МРТ сможет четко показать всю картину заболевания
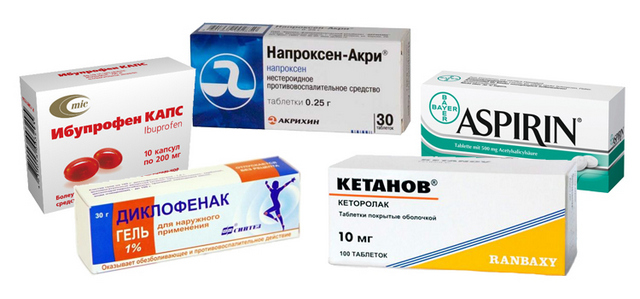
Лечение медикаментами
Это наиболее распространенный способ лечения такого недуга или снижения и устранения болевых ощущений. Чаще всего врачами назначаются нестероидные противовоспалительные препараты (НПВП), которые принимаются как орально, так и вводятся в виде инъекций. К таким относятся «Диклофенак», «Ибупрофен», «Кетопрофен», «Нурофен» и другие. Некоторые препараты в виде свечей вводятся ректально – это также «Ибупрофен» и «Диклофенак», а также «Индометацин», «Парацетамол» или медикаменты, содержащие данные компоненты в своем составе. Все препараты могут иметь противопоказания, поэтому они назначаются врачами. Отметим, что наиболее частыми противопоказаниями являются период беременности, возраст до 14 лет, проблемы с сердцем, почками и печенью.
Препараты группы НПВП эффективно помогут справиться с болью
Цены на обезболивающие средства от боли в спине
Врачом могут быть назначены миорелаксанты, которые помогут расслабить напряженные мышцы и нервы. При защемлении нерва мышечные ткани находятся в постоянном напряжении, что мешает нормальному выздоровлению и необходимо от этого как можно быстрее освободиться. Специалист может назначить такие лекарства, как «Баклофен», «Баклосан», «Мидокалм» и другие.
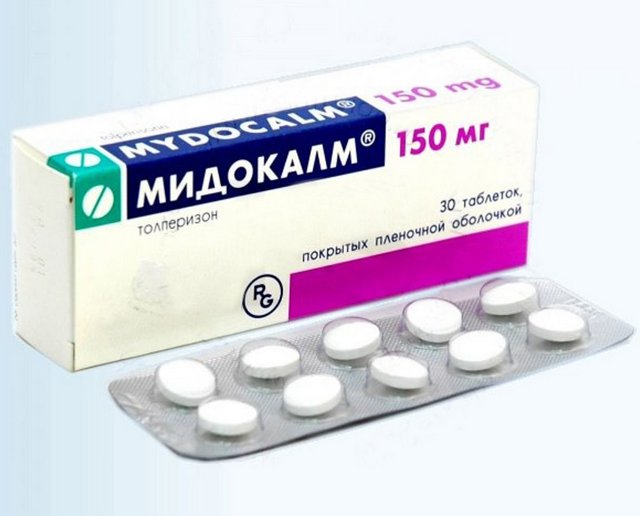
«Мидокалм» и другие миорелаксанты снимут напряжение в мышцах
Часто врачами назначаются также мази и гели, которые разогревают больное место и снимают болевые ощущения. Это могут быть «Финалгон», «Фастум-гель», «Капсикам» и другие.

Такая мазь, как капсикам, справится с болью и поможет разогреть воспаленное место
Препараты при защемлении нерва лечения практически не оказывают, а лишь способствуют облегчению состояния пациента и помогают ускорить процесс выздоровления.
Массаж и мануальная терапия
При таком заболевании мануальная терапия является очень эффективной. Массаж же помогает разогреть воспаленное место и устраняет защемление. В некоторых случаях подобный метод может помочь больному всего за несколько дней – так произойдет, если заболевание не успело повлечь за собой каких-либо последствий.
Проводить мануальные процедуры должен лишь специалист, который знает, как правильно воздействовать на определенные точки и поврежденную область. Непрофессиональное проведение массажа может усугубить ситуацию.
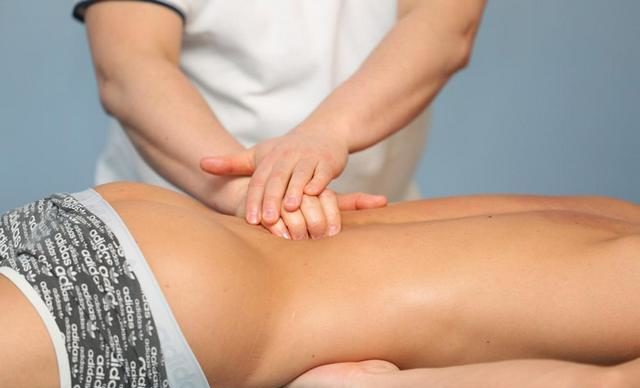
Массаж и мануальная терапия могут поставить на ноги больного с защемлением нерва буквально за несколько дней
При защемлении нерва в поясничном отделе применяется классический массаж, который представляет собой легкое давление на воспаленную область руками специалиста и растирание больного места и всей спины. Рекомендуется проводить сеансы массажа ежедневно в течение минимум пяти дней. Как только вы почувствуете улучшение, можете прекратить сеансы или продолжать их в профилактических целях.
Если вы хотите более подробно узнать, как лечить защемление нерва, а также рассмотреть альтернативные методы лечения, вы можете прочитать статью об этом на нашем портале.
Видео – Что делать при защемлении нерва в поясничном отделе?
Физиотерапия
Физиотерапевтические методы благоприятно воздействуют на область воспаленного нерва, помогая ему «расслабиться» и прийти в нормальное положение. При таком заболевании обращаются к электрофорезу, магнитотерапии, миостимуляции, электромассажу и другим процедурам по назначению врача. Они помогают расслабить еще и мышцы, а также улучшают кровоток и обмен веществ.
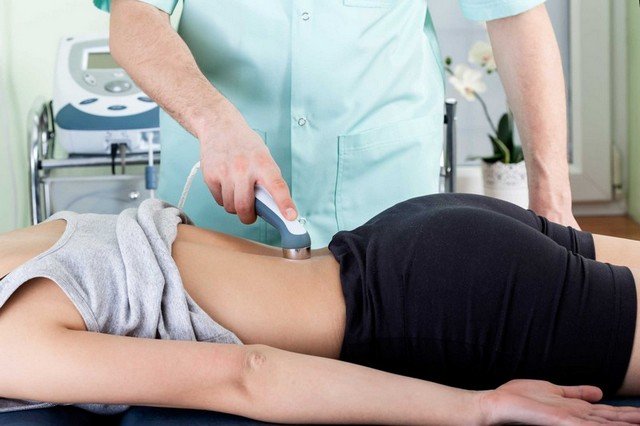
При ущемленном нерве в пояснице физиотерапия станет отличным методом лечения
И если массаж наиболее эффективен на ранних стадиях болезни, то физиотерапия может принести облегчение даже в более «запущенной» стадии. Например, если в области защемленного нерва началось воспаление, такие методы помогут быстро предотвратить его развитие.
Лечебная физкультура
К лечебной гимнастике при таком заболевании прибегают редко и не сразу – для начала пациенту необходим полный покой. Заниматься физкультурой можно лишь на поздних стадиях выздоровления, то есть тогда, когда пациенту стало значительно лучше, и он практически не испытывает боли. Подобный метод является в большей степени профилактическим и укрепляющим, нежели лечебным.

Лечебная физкультура станет хорошей профилактикой такого заболевания
Если вы не хотите допустить рецидива, то после полного выздоровления или в конце курса лечения рекомендуется заниматься несложными упражнениями: приседаниями, растяжкой, зарядкой – хотя бы по полчаса в день. Можно делать их утром и вечером – это лишь пойдет на пользу. Также нелишним будет и проведение легкого самомассажа в пояснице.
Цены на Коврики для занятий йогой и фитнесом
Подводим итоги
Защемление нерва в поясничном отделе – неприятное явление, избавиться от которого лучше как можно скорее. Главное — сразу же обратиться к врачу, получить соответствующие назначения и приступить к лечению.
Ишиас и радикулярная (нервная) боль в спине и ногах
У вас боль в пояснице или ягодицах, которая переходит в одно бедро или ниже колена в ногу? Если это так, ваш врач может диагностировать ваши симптомы как ишиас — термин, который врачи используют для описания сдавления седалищного нерва. Ощущения или необычные ощущения могут включать онемение, покалывание, иглы и иголки, а иногда боль описывается как боль, похожая на поражение электрическим током. В зависимости от пораженного нерва боль может распространяться только в ягодицы или вплоть до стопы.Распространенной причиной ишиаса и сдавления нерва является грыжа поясничного диска или костная шпора, которая давит на спинномозговой нерв в пояснице.
Боль при ишиасе распространяется по седалищному нерву, обычно от поясницы, вниз по ягодицам, в бедро и ногу. Отличительной чертой классического ишиаса является боль и симптомы, которые ощущаются ниже колена, а иногда и в стопе и большом пальце ноги. Обычно ишиас поражает только одну сторону нижней части тела.
Симптомы ишиаса включают боль в пояснице и ногах, которую можно описать как жжение или боль, подобную поражению электрическим током.Источник фото: 123RF.com.
Радикулярная боль, радикулопатия
Корешковая боль или радикулопатия — это другие термины, которые ваш врач может использовать при обсуждении ишиаса. Радикулопатия — это боль и / или неприятные ощущения, которые проходят по нерву. Когда корешок спинномозгового нерва сдавливается, защемляется или травмируется, он может воспаляться. Состояния поясницы (поясницы), которые могут вызвать этот тип проблемы, включают стеноз позвоночного канала, стеноз отверстия фораминала или грыжу межпозвоночного диска.
Правильный диагноз, необходимый для лечения
Врач спросит вас о ваших симптомах, например:
- Когда началась боль
- Где чувствуешь боль
- Действия, которые уменьшают или усиливают боль и симптомы
- Доходит ли боль до самой ноги или прекращается в колене
- Есть ли слабость или покалывание в ногах и / или ступнях?
- Насколько сильна ваша боль по шкале от 1 до 10 (10 — самая сильная боль, которую можно себе представить)
Врач может провести тест с прямыми ногами, чтобы проверить, есть ли у вас воспаленный нерв.Вы ложитесь на спину, пока врач поднимает каждую ногу. Если поднятие ноги вызывает или вызывает боль и ощущения, похожие на седалищное, у вас может быть выпуклый или разрыв диска.
Врач может попросить вас ходить, как обычно, затем на пятках, а затем на пальцах ног. Это помогает врачу проверить ваше равновесие и аспекты силы нижней части тела. Сдавливание нерва может вызвать мышечную слабость в области fo
.Боль в пояснице и ноге — поясничная радикулопатия
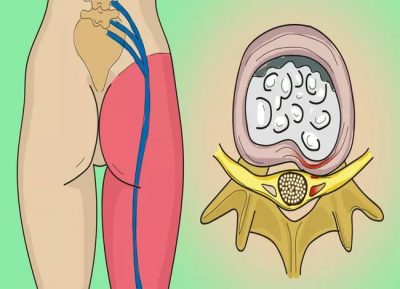
Примерно 80% населения в то или иное время страдает от болей в спине, особенно от боли в пояснице. Сопутствующая боль в ногах (так называемая поясничная радикулопатия или ишиас) возникает реже. Боль может быть надоедливой и изнурительной, ограничивая повседневную деятельность. Боль в ногах и спине может быть вызвана множеством причин, не все из которых связаны с позвоночником.
В этой статье мы сосредоточимся на поясничной радикулопатии, которая относится к боли в нижних конечностях по дерматомическому типу (см. Изображение ниже).Дерматом — это определенная область в нижней конечности, к которой идут нервы от определенного поясничного нерва. Эта боль вызвана сдавлением корешков спинномозговых нервов в поясничном отделе позвоночника. Диагностика боли в ногах и пояснице начинается с подробного анамнеза пациента и осмотра.
Дерматомы (вверху): там, где вы чувствуете боль в спине и / или ногах. может помочь вашему врачу диагностировать компрессию нерва. Источник фото: SpineUniverse.com.
История болезни: важна при диагностике боли в пояснице и ишиаса
Ваша история болезни помогает врачу понять проблему.При ответе на медицинские вопросы, связанные с возникновением боли, важно быть конкретным, но запоминание каждой детали часто не имеет решающего значения. Полезно вести записи вашей истории болезни, включая проблемы со здоровьем, лекарства, которые вы принимаете, и операции, которые у вас были в прошлом.
Журнал вашей боли в спине и ноге
Что касается вашей боли в ноге и спине, может быть полезно вести дневник вашей деятельности, фиксируя время начала боли, действия, которые усиливают вашу боль, и действия, которые облегчают ваши симптомы.Также важно определить, беспокоит ли ваша боль в спине больше, чем боль в ноге, или наоборот. Вас могут спросить, испытываете ли вы онемение или слабость в ногах или какие-либо трудности при ходьбе. Помните, что понимание причины вашей проблемы основано на предоставленной вами информации.
Большинство людей описывают корешковую боль как острую или жгучую боль, стреляющую в ногу. Это то, что некоторые называют ишиасом. Эта боль может начаться или не начаться в пояснице. Боль в ногах, вызванная сдавлением нервных корешков, обычно имеет определенные закономерности.Эти паттерны боли зависят от уровня сдавленного нерва. Изучив вашу историю болезни, ваш врач проведет медицинский осмотр. Это поможет врачу определить, вызваны ли ваши симптомы проблемой, вызванной компрессией корешка спинномозгового нерва. Чтобы вам было проще понять, какой экзамен проводит ваш врач, давайте сделаем паузу и сделаем небольшой урок анатомии.
Анатомия позвоночника: помогает понять вашу боль в пояснице
Позвоночник состоит из 33 позвонков (кости, уложенные друг на друга «строительным блоком»), которые имеют 4 отдельные области: шейный (шея), грудной (верхняя / средняя часть спины), поясничный (нижняя часть спины), и крестец (таз).
Диски представляют собой подушкообразные ткани, которые разделяют большинство позвонков и действуют как амортизирующая система позвоночника. Каждый диск состоит из жесткого внешнего кольца волокон, называемого фиброзным кольцом, и мягкого гелеобразного центра, называемого пульпозным ядром.
Каждый диск состоит из жесткого внешнего кольца волокон, называемого фиброзным кольцом, и мягкого гелеобразного центра, называемого пульпозным ядром. Источник фото: SpineUniverse.com. Есть 7 гибких шейных (шейных) позвонков, которые помогают поддерживать голову.К ребрам прикрепляются двенадцать грудных позвонков. Далее идут 5 поясничных позвонков; они большие и несут большую часть веса тела. Крестцовая область помогает распределять вес тела на таз и бедра.
Спинной мозг заключен в защитные элементы позвоночного канала. Спинномозговые нервы ответвляются от спинного мозга и выходят из позвоночного канала через проходы между телами позвонков. Проходы называются нейрофораменами. Нервы предоставляют сенсорную (позволяющую прикоснуться и чувствовать) и моторную информацию (позволяющую мышцам функционировать) всему телу.
В следующей статье (щелкните ссылку «Продолжить чтение» ниже) мы обсудим, как ваш врач определяет причину боли в пояснице и ишиас, что важно для правильного плана лечения и облегчения симптомов.
Комментарий Кертиса А. Дикмана, MD
Поясничная радикулопатия — распространенная проблема, которая возникает при сдавливании или раздражении нервных корешков. В этой отличной статье обсуждаются основные анатомические особенности и клинические проявления поясничной радикулопатии, которую часто называют ишиасом.Эти симптомы могут быть вызваны множеством причин, таких как выпуклость диска, дегенеративное сужение пространства для нервов (стеноз позвоночного канала или фораминальный стеноз), нестабильность позвоночника, деформация позвонков или грыжа фрагментов диска за пределами дискового пространства.
У 70–80% пациентов ишиас является преходящим и разрешается нехирургическим лечением, таким как противовоспалительные препараты, физиотерапия, упражнения, манипуляции с позвоночником или другие нехирургические методы. Некоторой части пациентов с ишиасом требуется хирургическое вмешательство в тех случаях, когда нехирургические методы лечения не смогли обеспечить адекватное обезболивание, и имеется патология [причина], которая сдавливает нервы.Очень небольшому количеству пациентов требуется срочная операция. Если очень большая грыжа поясничного диска вызывает серьезное повреждение нервов, паралич, острое недержание кишечника или мочевого пузыря, может потребоваться экстренная операция.
.Как устранить защемленный (сдавленный) нерв в нижней части спины


Этот пост может содержать партнерские ссылки. Мы получаем небольшую комиссию без каких-либо дополнительных затрат для вас, когда вы совершаете покупку, используя некоторые из наших ссылок.
Когда дело доходит до заживления защемленного нерва в пояснице, ранняя диагностика имеет решающее значение для предотвращения дальнейших повреждений и осложнений.
Но что действительно сбивает с толку, так это то, что вам предложат точно такое же «лечение» защемления нерва, независимо от того, поставлен ли вам диагноз раньше или позже.
Таблетки .
Красивые красочные таблетки. Они будут предложены вам в качестве «решения».
Но средний врач абсолютно ничего не научит вас об устранении первопричины защемления нерва , о том, как полностью вылечить его и предотвратить его повторное появление через месяц или около того.
Он также не скажет вам, что лекарство скрывает только симптомы и что боль вернется, если вы не устраните основную причину.
Здесь вы найдете лучшие альтернативные, безопасные и естественные методы лечения защемления нерва в пояснице. и способы исправить то, что в первую очередь было причиной.
Что чувствует защемленный нерв?
Мне кажется, что меня колют иголки.
Защемленный нерв — это нерв, на который оказывает слишком большое давление окружающие ткани (кости, хрящ), и в результате он становится «защемленным» и не может должным образом передавать электрические сигналы.
Когда этот нерв окончательно «сдается» и перестает работать — вы чувствуете покалывание / уколы и иголки, жгучие и стреляющие боли (вниз по ногам) вместе с ощущением онемения или мышечной слабости .
Что вызывает сжатие нерва?
Несколько распространенных причин защемления поясничных нервов:
1. Повторяющееся движение
2. Удержание тела в одном положении в течение длительного времени (слишком много сидения на работе? вот что делать! ).
3. Выпуклость / Грыжа межпозвоночного диска .
👉 Прочтите : Может ли выпуклый диск лечить самостоятельно?
4 .Артрит позвоночника.
Но когда мы смотрим на эти причины через целостный подход, мы видим, что все эти причины имеют одну и ту же первопричину: мышечный дисбаланс.
Важно понять, что защемление нерва или ишиас не является состоянием или заболеванием.
Важно понимать, что защемление нерва или ишиас не является состоянием или заболеванием .
Это просто симптом чего-то другого.
(👉 См. 4 лучших домашних метода лечения пояснично-крестцового радикулита! )
Подобно кашлю, это симптом пневмонии.Если вы хотите остановить кашель, разумный способ вылечить пневмонию, а не просто проглотить сироп от кашля.
Мы вернемся к этому позже и посмотрим, как это исправить — легко и дома.
Как долго длится защемленный нерв?
Время восстановления защемленного нерва зависит как от размера повреждения, так и от выбранного вами лечения.
Повреждение от защемления нерва может быть незначительным или серьезным. Это может вызвать временные или долгосрочные проблемы. Чем раньше вы получите диагноз сдавления нерва и начнете лечение, тем быстрее вы почувствуете облегчение.
А вот под лечением я имею ввиду альтернативное лечение. Обезболивающие — это НЕ лечение.
Давайте приступим непосредственно к тому, как как можно быстрее вылечить сдавленный нерв — без лекарств.
3 лучших способа вылечить защемление поясничного нерва — дома
Вылечить защемление поясничного нерва естественным путем можно в 3 простых шага:
- Инверсионная терапия
- Упражнения при защемлении нижнего отдела спины
- Инфракрасная световая терапия
1.Использование инверсионного стола для защемленного нерва


При стоимости, эквивалентной паре посещений мануального терапевта, инверсионный стол может естественным образом облегчить боль при защемлении нижнего отдела спины, потенциально избавляя от необходимости посещать офис и принимать таблетки.
Переворачивание 2-3 раза в день под углом 60 градусов и более помогает расслабить мышцы, которые способствуют защемлению нервов, и позволяет позвоночнику расслабиться и растянуть напряженные мышцы, поддерживающие позвоночник.

 Инверсионный стол Innova — лучшее соотношение цены и качества в 2020 году — проверьте цену на Amazon
Инверсионный стол Innova — лучшее соотношение цены и качества в 2020 году — проверьте цену на Amazon Инверсия 2–3 раза в день, в идеале на угол 60 градусов или более, позволяет позвоночнику расслабиться и растягивает сжатые и напряженные мышцы, которые поддерживают позвоночник.
Позвоночные диски могут повторно гидратироваться жидкостью и увеличивать пространство между каждым позвонком, создавая больше места для нервов, которые проходят через отверстия в позвоночнике.
👉 См. 4 таблицы инверсии оптимальной стоимости для боли в спине — в 2020 году.
Альтернативные таблицы инверсии
Если вы один из тех, кто считает, что инверсионный стол не для них, есть отличные альтернативы инверсии, которые могут дать такой же эффект.
Наши главные рекомендации для альтернативы инверсионным столам — это Spinal Stretch (устройство для декомпрессии позвоночника лежа) и ортопедические носилки для спины без привода .

 Растяжение позвоночника — см. На Amazon
Растяжение позвоночника — см. На Amazon 2.Инфракрасная светотерапия
Исходя из моего опыта и моих исследований, лучшим естественным методом обезболивания является терапия инфракрасным излучением .

 Инфракрасные нагревательные элементы ЮТК — воспользуйтесь нашим кодом купона и получите скидку 20%!
Инфракрасные нагревательные элементы ЮТК — воспользуйтесь нашим кодом купона и получите скидку 20%! Простая инфракрасная грелка может облегчить боль естественным путем за 30 минут, примерно за 6 часов — без лекарств.
Инфракрасные лучи (невидимые лучи красного света, часть спектра солнечного света) проникают глубоко в ваши ткани, вплоть до костей, быстро усиливают кровообращение в этой области и способствуют поступлению болеутоляющих и лечебных питательных веществ через вашу кровь.
Инфракрасная терапия может быть мощным и безопасным обезболивающим методом , и до сегодняшнего дня в исследованиях не было обнаружено никаких побочных эффектов.
👉 Мне так нравится эта терапия, что у меня есть отдельный блог о ней — Infrared-Light-Therapy.com 👌
Если вы прочитаете несколько отзывов покупателей Amazon (ищите настоящих , в которых написано «Покупка подтверждена Amazon»), и удивительные истории исцеления поднимут вам настроение и дадут вам повод с нетерпением ждать.
Если вы хотите узнать больше об этом естественном методе обезболивания, прочтите мою статью о , почему инфракрасная терапия является лучшим методом обезболивания.
3. Упражнения при защемлении нерва / растяжка
Один из лучших способов облегчить и вылечить защемление поясничного нерва — это делать несколько ежедневных растяжек.
Они не только снимают боль и помогают заживить поврежденный нерв, но также помогают предотвратить повторение травмы.
Вот 3 лучших варианта растяжения защемленного нерва:
- Растяжка подколенного сухожилия — начните с положения сидя, затем наклонитесь вперед и попытайтесь коснуться пальцев ног.Задержитесь на 1-3 секунды и медленно сядьте прямо. Повторить 3-5 раз. Это мягко растягивает подколенные сухожилия.
- Боковое растяжение — встаньте, положив руки на бедра, в прямом (но удобном) положении. Мягко растяните поясницу, наклонившись вправо, а затем в левую. Повторите по 5 раз с каждой стороны.
- Core twist — начните из положения сидя, ноги на ширине плеч. Положите левую руку на правое колено и потянитесь вперед, чтобы растянуть мышцы спины.Задержитесь на 5-7 секунд и повторите с другой стороны.
Вот короткое видео, демонстрирующее лучшие носилки:
4. Устранение основной причины
Теперь, когда ваша боль уменьшилась, вы можете сосредоточиться на устранении основной причины защемления нерва.
Лучший способ сделать это — перестроить поддерживающую структуру спины .
Здоровая спина исходит изнутри . Таблеткой это не вылечишь.Вы не можете получить его с гаджета. И хирург не может установить его на операционном столе (слишком много операций на спине терпят неудачу или в лучшем случае не дают результатов).
Рассмотрите возможность физического восстановления вашей «системы поддержки спины».
Проще говоря s — восстановить баланс мышц в нижней части спины .
Вы можете узнать больше о мышечном дисбалансе, о том, как они в первую очередь вызвали защемление нерва, и о том, как их исправить. ЗДЕСЬ .
Что вы пытались исправить, чтобы исправить защемление нерва? Поделитесь с нами в комментариях ниже.
За здоровье и счастье,
Meital
.Причина моей боли в спине — защемление нерва или дегенерированный диск?
Когда боль в спине вызвана проблемой межпозвоночного диска, источником боли является либо нерв, который раздражает выступающий диск, либо сам диск. Различие между ними может вызвать путаницу, поскольку врачи могут использовать различные термины для описания проблемы, например, проскальзывающий диск, выступающий диск, защемление нерва и / или дегенерированный диск.
Сохранить Грыжа межпозвоночного диска может раздражать нервы и вызывать боль, или боль может быть в самом межпозвоночном пространстве.
Смотреть видео Грыжа межпозвоночного диска
Прочтите, чтобы узнать больше о том, что обычно происходит, когда у вас защемление нерва или проблема с диском.
Боль при защемлении нерва
Когда спинной диск вызывает механическое сжатие, раздражение или воспаление близлежащего нервного корешка, болит не диск, а нервная боль из-за проникновения диска. Боль от защемленного нервного корешка в пояснице может распространяться по пути нерва в ногу и ступню. Также могут возникать неврологические проблемы, такие как онемение, слабость, покалывание и / или ощущение покалывания иглами.
Этот тип боли с медицинской точки зрения называется радикулопатией. Когда радикулопатия возникает из-за раздражения или сжатия определенных нервных корешков в нижней части спины (от L4 до S3), ее обычно называют ишиасом.
защемление нервов может быть вызвано:
Хотя защемление нерва встречается реже, оно также может быть вызвано другими состояниями, такими как опухоль, инфекция или спондилолистез.
объявление
Дегенеративная дисковая боль
Если источником боли в спине является межпозвоночный диск, это называется дискогенной болью в спине.Спинальный диск может дегенерировать из-за износа или травмы и вызывать боль с помощью следующих механизмов:
- Воспаление. По мере дегенерации диска воспалительные белки могут высвобождаться в дисковое пространство. Дегенерированный диск также может образовывать грыжу, вызывая утечку его внутреннего воспалительного содержимого. Эти воспалительные агенты могут раздражать или воспалять близлежащие нервы, вызывая боль. 1 — 3 Грыжа межпозвоночного диска также может вызывать боль при защемлении нерва, как описано выше.
- Усадка. Дегенерация может вызвать обезвоживание диска, что приведет к потере жидкости и усадке. Степень сжатия диска может вызвать сужение позвоночного канала, что приведет к радикулопатии.
- Нестабильность сегмента движения. Дегенерация диска также может стать причиной нестабильности спинного сегмента и неэффективности сопротивления движению в позвоночнике. 1
По мере того, как организм пытается противодействовать воспалению, нестабильности и боли, мышцы в этой области могут спазмировать, что может вызвать острую стреляющую боль, усиливающую боль в спине.Боль от дегенерированного диска может быть локализована или распространяться в ногу (радикулопатия).
См. Причины боли при дегенеративной болезни диска
Сосредоточьтесь на причине своей боли
Сосредоточившись на основной причине боли, а не только на облегчении симптомов, у вас будет больше шансов найти подходящий план лечения для долгосрочного облегчения. Врач может провести соответствующие клинические и диагностические тесты, чтобы подтвердить точную причину вашей боли и составить точный план лечения.
См. Раздел «Диагностика проблем с диском»
Подробнее:
Что такое грыжа межпозвоночного диска, защемленный нерв, выпуклый диск …?
Грыжа межпозвоночного диска в сравнении с методами лечения дегенеративного заболевания диска
Список литературы
- 1.Lee YC, Zotti MG, Osti OL. Оперативное лечение остеохондроза поясничного отдела позвоночника. Asian Spine J. 2016; 10 (4): 801–819. DOI: 10.4184 / asj.2016.10.4.801
- 2.Donnally III CJ, Hanna A, Varacallo M. Дегенеративная болезнь диска поясничного отдела.[Обновлено 15 сентября 2019 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2020 Янв. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK448134/
- 3. Fujii K, Yamazaki M, Kang JD, et al. Дискогенная боль в спине: обзор литературы по определению, диагностике и лечению. JBMR Plus. 2019; 3 (5): e10180. Опубликовано 4 марта 2019 г. doi: 10.1002 / jbm4.10180

 острое начало;
острое начало; консервативное вмешательство;
консервативное вмешательство;