Все, что нужно знать о миозите
Автор Клара Галиева На чтение 4 мин. Опубликовано Обновлено
Миозит — это состояние, которое сопровождается воспалением мышц. Существуют различные виды миозита, которые могут быть результатом инфекции, травмы, медикаментозного лечения или аутоиммунного заболевания.
Виды миозита
Полимиозит
Полимиозит (ПМ) — это редкое заболевание, которое поражает проксимальные или основные мышцы, такие как спина, бедра и шея. Мышечная слабость может появиться в течение нескольких дней или в течение нескольких месяцев.
Люди с ПМ часто имеют и другие аутоиммунные заболевания.
Дерматомиозит
Дерматомиозит (ДМ) также поражает проксимальные мышцы, но сопровождается также кожной сыпью и другими кожными симптомами.
Ювенильный миозит
Ювенильный миозит (ЮМ) поражает детей в возрасте до 18 лет. Это состояние включает в себя ювенильный полимиозит (ЮПM) и ювенильный дерматомиозит (ЮДM).
ЮПM вызывает воспаление в мышцах, тогда как ЮДM приводит к воспалению в кровеносных сосудах.
Иммуноопосредованный некротизирующий миозит
Иммуноопосредованный некротизирующий миозит (ИМНМ) также известен как некротизирующая аутоиммунная миопатия. ИМНМ имеет сходные симптомы с ПМ, однако вызывает некроз или гибель мышечных клеток. Некроз может привести к сильной мышечной слабости с обеих сторон тела. В некоторых случаях причиной ИМНМ может быть использование определенных лекарственных препаратов, таких как статины.
Инфекционный миозит
Инфекционный миозит (ИМ) — это форма миозита, развивающаяся в результате действия бактериальных, грибковых, паразитарных и вирусных факторов.
Ученые считают, что этот тип миозита поражает только тропические страны, но есть свидетельства, что он также поражает людей в других странах.
Миозит — причины
Ученые точно не знают, что вызывает миозит. Исследователи предположили, что генетические и экологические факторы могут играть определенную роль.
Некоторые факторы окружающей среды могут включать в себя:
- вирусы
- бактерии
- УФ-излучение
- курение
- рекреационный наркотик
- пищевая добавка
- воздействие пыли, газа или паров
Исследование предполагает, что состояние больных улучшается после того, как они избегают этих факторов риска, и ухудшается после их воздействия.
Миозит — симптомы
Помимо воспаления мышц и слабости, симптомы ПM и ЮПM могут включать:
- затруднение глотания, или дисфазию
- человеку трудно говорить
- боль в суставах
- усталость
- одышка
- сердечная аритмия
В дополнение к мышечному воспалению и слабости, симптомы ДМ и ЮДM могут включать:
- кожные элементы
- припухлость вокруг глаз
- пурпурно-красные высыпания иногда в форме цветка гелиотропа
- снижение веса
- отложения кальция под кожей
В некоторых случаях врач может предложить соответствующий возрасту скрининг-тест, чтобы исключить рак.
ИМНМ имеет сходные симптомы с ПМ. Однако этот тип миозита прогрессирует гораздо быстрее и с более тяжелыми симптомами. При ИМНМ могут возникать трудности с глотанием.
В дополнение к мышечному воспалению и слабости симптомы ИМ могут включать:
- кашель
- насморк
- лихорадку
Миозит — диагностика
Врач может назначить серию тестов, чтобы определить, есть ли у человека миозит и какой тип.
Тесты, как правило, исследуют уровень ферментов, таких как креатинкиназа сыворотки крови. Они также могут искать специфические для миозита антитела, присутствующие в организме. Врачи иногда также используют МРТ-сканирование. Однако биопсия мышц остается золотым стандартом диагностики миозита.
Миозит — лечение
Лечение миозита сосредоточено на препаратах, но может зависеть от того, какой тип заболевания диагностирует врач.
Наиболее распространенной формой лечения большинства видов миозита являются кортикостероиды и иммуносупрессивные препараты.
Противоопухолевое средство, ритуксимаб, также может быть вариантом.
Лечение ИМ зависит от тяжести состояния больного. Некоторые больные хорошо реагируют на пероральные антибиотики, такие как клоксациллин. Другим может потребоваться внутривенное введение антибиотиков и дренирование абсцессов. Если человек не получает лечения, это может привести к сепсису.
Другие методы лечения
Чтобы предотвратить мышечную атрофию и сохранить мышцы сильными и гибкими, врач может предложить йогу, физические упражнения, растяжку, физиотерапию и трудотерапию.
Миозит — прогноз
Миозит — это серьезное состояние. В настоящее время нет никакого лечения, и людям может потребоваться инвалидное кресло, если они не начнут лечение вовремя. Если больного не лечить, миозит может привести к летальному исходу. Однако некоторые люди хорошо реагируют на лечение и способны справиться с симптомами. Согласно обзору 2016 года, люди, получившие лечение, имели 70%–ную 5-летнюю выживаемость.
Если больного не лечить, миозит может привести к летальному исходу. Однако некоторые люди хорошо реагируют на лечение и способны справиться с симптомами. Согласно обзору 2016 года, люди, получившие лечение, имели 70%–ную 5-летнюю выживаемость.
Заключение
Миозит — это состояние, которое влияет на мышцы тела. Существуют различные типы миозита, и симптомы их различны. Ученые точно не знают, что вызывает миозит. Однако считается, что экологические и генетические факторы повышают риск его развития. Очень важно обратиться к врачу, если появляются симптомы миозита.
Научная статья по теме: Исследователи раскрывают тайную жизнь бактерий, питающихся плотью.
Миозит мышц спины (воспаление) – лечение, народные средства, мази и лекарства, фото
Миозит — воспалительное заболевание мышц, возникающее по различным причинам.Симптомы воспаления мышц спины весьма вариабельны, но чаще в пораженном участке возникает боль, усиливающаяся при движении и пальпации, повышается температура тела.
Также может возникать отечность в пораженном месте или появление узелковых уплотнений.
Причины
Воспалительные процессы возникают по разным причинам:
- сквозняки и переохлаждения;
- травматическое повреждение мышц спины или повреждение в результате судорог;
- недавно перенесенные или находящиеся в разгаре острые вирусные инфекции;
- бактериальные инфекции;
- паразитарное поражение мышц;
- токсическое поражение;
- аутоиммунное поражение;
- длительные статические нагрузки на определенные группы мышц, вынужденное положение тела.
Самой тяжелой формой болезни считается гнойный миозит, возникающий в результате бактериального инфицирования ран.
Он характеризуется гнойным расплавлением мышечной ткани и может распространяться по ходу сосудисто-нервных пучков.В редких случаях миозит возникает в результате токсического и паразитарного воздействия на мышцы.
Инфекционный миозит часто возникает как осложнение острых респираторных инфекций.
Самой распространенной формой является миозит, возникающий в результате длительного нахождения в вынужденном положении и напряжения определенных групп мышц (скрипачи, водители, операторы ПК).
Предрасполагать к возникновению данной патологии могут:
- различные травматические повреждения;
- судорожные состояния;
- переохлаждения.
При аутоиммунном поражении заболевание чаще протекает в виде полимиозита, с появлением выраженной слабости во многих группах мышц. Болевой синдром в этом случае может быть не выражен.
Рисунок: воспаленные и здоровые мышцы спины | Фото: дерматомиозит спины |
Выделяют острый и хронический миозит.
Острый чаще является результатом вирусных инфекций, переохлаждения, травм.
Протекает от нескольких дней до нескольких недель, и проходит при своевременном и правильном лечении.
Хронический миозит является результатом неправильного лечения острого миозита. Болевой синдром приобретает периодический характер, и чаще возникает после пребывания в неудобной позе, переохлаждении.
Лечение миозита мышц спины
Как правило, все способы лечения миозита мышц спины направлены на устранение воспалительного процесса, а также на лечение основного заболевания или причины, спровоцировавшей воспалительный процесс.
Традиционные медицинские препараты
В качестве лекарств для любого воспаления хорошо подойдут нестероидные противовоспалительные средства:
- диклофенак;
- кеторолак;
- ибупрофен;
- мовалис и др.
Лучше применять их в виде уколов. Однако длительность применения должна быть не более недели, так как они могут вызывать лекарственные язвы в желудочно-кишечном тракте.
Прежде всего рекомендуется избегать нагрузки на пораженную мышцу и по возможности ограничить движения туловища.
Также хорошо применять препараты с венотонирующим и ангиопротекторным действием. Примером такого препарата может быть L-лизина эсцинат. Он убирает отек мягких тканей, снимает воспаление и уменьшает боль.
Не любите рисковать? Вероятно, вас заинтересует лечение межпозвоночной грыжи без операции современными методами.
О том, как проводится диагностика межпозвоночной грыжи поясничного отдела, читайте здесь.
Если же заболевание вызвано бактериальной флорой, то тут не обойтись без антибиотиков. Иногда даже необходимо оперативное вмешательство, если в межфасциальных пространствах имеется гной.
Для лечения паразитарных миозитов применяются антигельминтные средства. Если миозит имеет аутоиммунную природу, то в лечении не обойтись без стероидных гормонов и иммуносупрессоров.
Мази
Мази в лечении миозита мышц спины применяются как для согревающего, так и для обезболивающего эффекта.
Согревающие мази («Финалгон», «Зострикс», «Апизатрон», «Капсикам» и др. ) применяются с целью снятия спазма и разогревания мышцы. Их хорошо применять в том случае, если миозит вызван длительными статическими нагрузками.
) применяются с целью снятия спазма и разогревания мышцы. Их хорошо применять в том случае, если миозит вызван длительными статическими нагрузками.
Необходимо очень осторожно наносить мазь, чтобы не вызвать ожог кожных покровов.
Противовоспалительные мази и гели можно применять практически при всех видах миозита, начиная с первого дня. Они снимают боль, обладают противоотечным и противовоспалительным действием.
К ним относятся мази:
- Диклофенак или Индометацин;
- гель Кетонал;
- Быструм гель;
- Найз гель и многие другие.
Народные методы
Лечение народными средствами имеет большую популярность. Во многих случаях с их помощью удается быстро снизить болевые ощущения.
Наиболее популярные рецепты лечения народными методами представлены ниже:
1. Компресс из листьев капусты. Для его приготовления необходимо 2 капустных листа. Их посыпают содой и намыливают. Накладывают на область поражения и укутывают шерстяным платком или шарфом. Такой компресс хорошо снимает боль.
Для его приготовления необходимо 2 капустных листа. Их посыпают содой и намыливают. Накладывают на область поражения и укутывают шерстяным платком или шарфом. Такой компресс хорошо снимает боль.
2. Растирания бодягой. Необходимо растопить сливочное масло, примерно 1 ч. л. и смешать его с 1/4 ч. л. бодяги. Полученную смесь втирают в пораженное место на ночь не чаще 1 раза в неделю во избежание кожного раздражения. Место натирания прикрывают фланелевой пеленкой.
3. Компресс из листьев лопуха. Делается такой компресс из свежих предварительно ошпаренных листьев лопуха, которые накладываются на больное место и прикрываются фланелевой пеленкой.
4. Лечение картофелем. Предварительно отваривают 3-4 картофелины в мундирах, для лучшего контакта с поверхностью их рекомендуют размять. Через несколько слоев ткани накладывают полученную массу на область поражения. Когда картофель остыл, его убирают. Далее рекомендуют растереть водкой место компресса и хорошо утеплить его./GettyImages-157594567-56a2b8065f9b58b7d0cdb5c9.jpg) Желательно проводить такую процедуру в течение нескольких дней.
Желательно проводить такую процедуру в течение нескольких дней.
Фото: физиопроцедуры | Фото: массаж при воспалении мышц спины |
Фото: электромиостимуляция | Фото: прогревание миозита |
Это одни из многих рецептов для избавления от этого заболевания. Но все они в большей мере подходят для лечения миозитов, вызванных переохлаждением, перенапряжением, и частично для миозитов, вызванных ОРВИ.
Так, например, бактериальные миозиты нельзя греть, иначе это может привести к развитию распространенного гнойного процесса!
Поэтому всегда лучше проконсультироваться с врачом, дабы не усугубить свое состояние неправильным лечением.
Йога
Йога включает в себя физические упражнения, направленные на совершенствование своего тела. Они способствуют растяжке, устойчивости к статическим физическим нагрузкам и укреплению мышечной силы.
Поэтому Йога, как и любая другая гимнастика, подойдет для лечения миозита, вызванного длительным нахождением в неудобной позе.
Часто задаваемые вопросы
Как проводится диагностика заболевания?
Миозит диагностируют на основании жалоб пациента на боли в мышцах при движении и в покое, появлении уплотнений и болезненности в мышцах при пальпации. Может повышаться температура тела. Необходимо изучить анамнез, который может быть связан с травмой, ранением, судорожным синдромом, воздействием токсических веществ.
Страдаете от кокцигодинии? Вероятно, вам будет полезно ознакомиться с тем, как лечить боли в копчике традиционными и народными методами.
У вас вертеброгенная люмбалгия? Тогда вас следует сделать мрт шейного отдела позвоночника, читайте об этом здесь.
Зная симптомы межпозвоночной грыжи поясничного отдела, вы не запустите болезнь. Полезная информация находится тут.
В крови может быть повышено количество лейкоцитов и СОЭ. Если это паразитарный миозит — в общем анализе крови будет повышено количество эозинофилов. При аутоиммунных заболеваниях проводят специализированную диагностику. Можно провести электромиографию, это даст возможность оценить активность заболевания и исключить нейрогенную природу слабости в мышцах.
Можно провести электромиографию, это даст возможность оценить активность заболевания и исключить нейрогенную природу слабости в мышцах.
Полезен ли массаж?
Да, массаж действительно полезен для снятия мышечного спазма, разогревания мышц и улучшения кровообращения.
Противопоказания: гнойный миозит и дерматомиозит.
При беременности
Обычные миозиты, не связанные с инфекциями, токсическим воздействием, аутоиммунными болезнями не опасны при беременности, однако достаточно неприятны. Так же ограничен перечень перепаратов, которые можно применять. Обязательно надо проконсультироваться с врачом.
Какой должна быть диета?
В диету полезно включать продукты с содержанием салицилатов — свекла, морковь, сладкий перец, картофель. Морская рыба также поможет в борьбе с воспалением. Рекомендуется употреблять 2-2,5 л жидкости, хорошо подойдут отвар шиповника и кисловатые фруктовые соки.
Профилактика
Для профилактики миозита рекомендовано чаще делать разминку и избегать переохлаждений. Рекомендуется кушать пищу, богатую витаминами, соблюдать правила личной гигиены, отказаться от вредных привычек и поддерживать здоровый образ жизни.
Рекомендуется кушать пищу, богатую витаминами, соблюдать правила личной гигиены, отказаться от вредных привычек и поддерживать здоровый образ жизни.
Стоимость лечения зависит от ряда факторов — метода, выбранной клиники и прочих. Ниже представлены цены на основные диагностические и лечебные процедуры, необходимые при этом заболевании.
| Массаж классический шейно-воротниковой зоны | 790 р. |
| Массаж классический спины и поясницы | 1156 р. |
| Баночный массаж | 1102 р. |
| Массаж классический пояснично-крестцового отдела позвоночника | 734 р. |
| МРТ позвоночника (один отдел) | 5225 р. |
| Рентгенография позвоночника | 1324 р. |
| Компьютерная томография позвоночника | 5182 р. |
| Миофасциальный массаж спины | 1625 р. |
| Спиральная компьютерная томография позвоночника | 4727 р. |
симптомы и лечение воспаления шейных мышц
Миозит шеи, что это за болезнь?
Шейный миозит – воспаление мышц на шее и плечевом поясе, которое проявляется в болезненности пораженной области, ухудшением подвижности и мышечной слабостью. В большинстве случаев боль возникает с одной стороны шеи, появляется отечность, спазм, и человек с трудом может повернуть голову. Болезнь доставляет больному дискомфорт и даже обычные, простые движения шеей и плечами дают сильные болевые ощущения. Если наблюдается тяжелая форма миозита шейного отдела, то происходит постоянное напряжение мышц, трудно держать голову, невозможно спать, так как возникает отек, жжение и спазм шейных мышц.
В большинстве случаев боль возникает с одной стороны шеи, появляется отечность, спазм, и человек с трудом может повернуть голову. Болезнь доставляет больному дискомфорт и даже обычные, простые движения шеей и плечами дают сильные болевые ощущения. Если наблюдается тяжелая форма миозита шейного отдела, то происходит постоянное напряжение мышц, трудно держать голову, невозможно спать, так как возникает отек, жжение и спазм шейных мышц.
Данный недуг может появиться, как у взрослых, так и у детей. Если своевременно обратиться к врачу и начать быстрое лечение, то можно легко справиться с болезнью, не допуская каких-либо осложнений.
Заболевание может перейти в хроническую формуВнимание!
Если имеется запущенная форма миозита шеи, то это может привести к появлению хронических болей с обеих сторон шеи, которые способны передаваться в височную область головы.
Стоит признать, что практически каждый человек сталкивался или столкнется с миозитом мышц шеи. Как показывает статистика, чаще всего болезнь возникает из-за переохлаждения. Если недуг протекает в легкой форме, то пациент может самостоятельно справиться с возникшим шейным воспалением.
Как показывает статистика, чаще всего болезнь возникает из-за переохлаждения. Если недуг протекает в легкой форме, то пациент может самостоятельно справиться с возникшим шейным воспалением.
В некоторых случаях, несколько дней, миозит может пройти сам по себе без какого-либо лечения. Но иногда патология не проходит неделю, и воспаление начнет распространяться на соседние ткани, а это может быть уже опасно. Шейный миозит опасен тем, что начнет переходить в гнойную форму, вызывая серьезные осложнения. Чтобы этого не произошло желательно при первых симптомах обраться к врачу-неврологу или терапевту за последующей консультацией.
Следуя международной медицинской классификации болезней, миозиту приписан код M60. При идентификации каких-либо инфекционных агентов медики используют дополнительные коды и шифры. При этом не важно, где именно возникает воспаление. Миозиты любого вида входят в рубрику болезни мышц.
Фото шейного миозита:
Воспаление мышц: причины, симптомы, лечение миозитов
Воспаление скелетных мышц называется миозитом. Заболевание характеризуется появлением локальных болей, усиливающихся при физических нагрузках, со временем интенсивность дискомфортных ощущений нарастает. Движения резко ограничены, появляется мышечная слабость. Воспаление мышц развивается вследствие перенесенных инфекционных, вирусных патологий или механических травм.
Заболевание характеризуется появлением локальных болей, усиливающихся при физических нагрузках, со временем интенсивность дискомфортных ощущений нарастает. Движения резко ограничены, появляется мышечная слабость. Воспаление мышц развивается вследствие перенесенных инфекционных, вирусных патологий или механических травм.
Причины миозита
Заболевание могут спровоцировать как внутренние причины, так и внешние. К эндогенным факторам относятся такие:
- интоксикация организма;
- алкоголизм, наркотическая зависимость;
- заболевания паразитарной природы;
- стресс;
- вирусные, инфекционные болезни: грибковое поражение, грипп, ангина;
- аутоиммунные патологии: склеродермия, красная волчанка, ревматоидный артрит.
При инфекционных заболеваниях возбудитель вместе с током лимфы и крови попадает к мышечным тканям, вызывая острый воспалительный процесс. Различают гнойный и негнойный типы миозита инфекционной этиологии. Первый наблюдается у людей во время гриппа, туберкулеза, сифилиса, при заражении вирусом Коксаки (бронхольмская болезнь).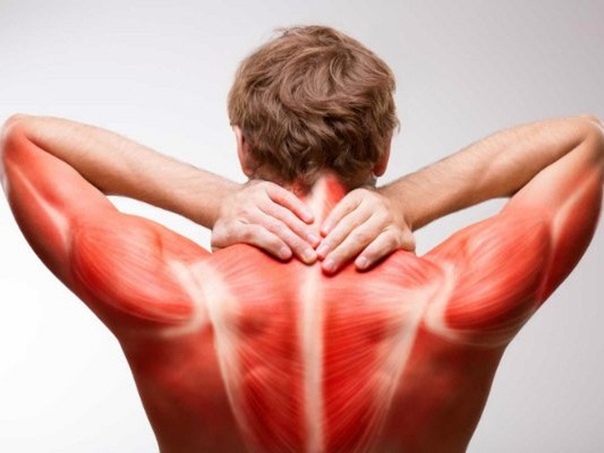
Гнойное воспаление мышц развивается при обширной инфекции в организме: стрептококковая или стафилококковая, сепсис, остеомиелит костей. В тканях образуются некротические очаги, абсцессы, флегмоны.
Экзогенными причинами воспаления являются следующие:
- судороги мышц во время плавания;
- травмы;
- сильное переохлаждение;
- хроническое напряжение мышц;
- длительное пребывание в неудобной позе.
Во время травмирования происходит разрыв волокон, вызывающий острое воспаление, отек и кровотечение. После заживления образуются рубцы, мышца укорачивается, деформируется, могут образоваться участки окостенения.
У людей, работающих на улице, могут воспалиться мышцы спины, шейного и поясничного отдела. Миозит также поражает мужчин и женщин, вынужденных долгое время находиться в неудобной позе, например, музыкантов, массажистов, водителей. В результате нарушается кровообращение и питание тканей, образуются уплотнения, постепенно развиваются дистрофические процессы.
Классификация миозитов
По степени распространенности поражения миозит бывает локализованным и генерализованным. При локальном типе воспаляется только одна группа мышц; полимиозит характеризуется поражением сразу нескольких отделов скелетной мускулатуры. Заболевание может развиться в области шеи, поясницы, бедер, икроножных мышц, ребер, лица.
Основываясь на патогенезе, полимиозит классифицируют на такие типы:
- дерматомиозит;
- нейромиозит;
- оссифицирующий миозит;
- полифибромиозит.
В зависимости от продолжительности течения патология бывает острой и хронической, проявляющейся периодическими рецидивами. В стадии ремиссии симптомы утихают или проходят полностью.
Симптомы локальной формы миозита
Основные симптомы заболевания – это острые боли в мышцах при пальпации и совершении движений. Дискомфорт также усиливается в ночное время, при изменении позы тела, смене климатических условий. Ткани постоянно находятся в напряженном состоянии, в результате чего ограничивается подвижность суставов, конечностей, человек находится в вынужденной позе. Кожа над пораженным участком незначительно краснеет, теплая на ощупь.
Кожа над пораженным участком незначительно краснеет, теплая на ощупь.
В дальнейшем развивается мышечная слабость вплоть до частичной или полной атрофии. Человеку трудно выполнять обычные дела, он теряет способность к самообслуживанию. При прогрессирующем течении симптомы распространяются на новые участки. Например, воспаление межреберных мышц грудного, шейного отдела может вызвать поражение гортани, диафрагмы, появляется кашель, одышка, головная боль, человеку трудно глотать, разговаривать.
На начальных стадиях заметен местный отек, покраснение, подкожные кровоизлияния, повышается температура тела. Если причиной миозита являются вирусные заболевания, дополнительно будут присутствовать признаки общей интоксикации, озноб, ринит, кашель.
Воспаление мышц руки или ноги диагностируется редко, и чаще всего проявляется оно генерализованно. Пациенту тяжело двигать конечностями, это сопровождается сильными болями, возникает слабость в мышцах. Человек держит руку или ногу в определенном, удобном положении.
Самый распространенный тип заболевания – это миозит шейного отдела. При этом дискомфортные ощущения возникают в затылке, ушах, под лопаткой, беспокоит мигрень.
В некоторых случаях больной не может двигать шеей, болят мышцы плеча, возникает боль при жевании. Поясничный миозит поражает ткани вдоль позвоночного столба пояснично-крестцового отдела. Такая форма заболевания наблюдается преимущественно у людей пожилого возраста.
В зависимости от стадии заболевания изменяется консистенция мышечных тканей. Сначала они уплотняются, увеличиваются в объеме, тонус повышен. Постепенно мышцы размягчаются, образуются узелки, участки окостенения. Деформация вызывает различные контрактуры конечностей, искривление шеи, позвоночника.
Как проявляется полимиозит
Симптомы полимиозита проявляются при аутоиммунных процессах в организме. Защитная система дает сбой и начинает вырабатывать антитела к здоровым клеткам. В результате происходит уничтожение мышечных волокон, это приводит к воспалительному процессу, который распространяется на соседние ткани и органы. Поэтому полимиозит часто осложняется дерматитами и поражением суставов.
Генерализованная форма патологии диагностируется преимущественно у людей среднего возраста и у детей 5–15 лет. Женщины страдают воспалением мышц гораздо чаще, чем мужчины. Первые симптомы полимиозита – это слабость в бедренном, плечевом и шейном отделе. Наблюдаются трудности при глотании, дыхании, замедляется речь. При дерматомиозите на поверхности кожи появляется сыпь, мускулатура постепенно истончается и атрофируется.
Полифибромиозит характеризуется замещением мышечной ткани на соединительную. В месте поврежденных клеток образуются рубцы, узелки, спайки. Это приводит к укорачиванию волокон и затруднениям при движениях, ткани находятся в постоянном тонусе. Уплотнения болезненны при пальпации, могут периодически увеличиваться в размерах.
При нейромиозите в патологический процесс вовлекаются нервные окончания, которые иннервируют эту область. Патология приводит к снижению или повышению чувствительности, онемениям, покалываниям, сильным болевым ощущениям, снижению тонуса, натяжению мышц, ограничению в подвижности суставов.
Характерно, что сильные боли по ходу нервных стволов не купируются анальгетиками, требуется дополнительный прием седативных препаратов.
Симптомы оссифицирующего миозита развиваются на фоне полифибромиозита или после разрыва мышечных волокон. Клетки соединительной ткани, образующиеся в месте травмы, постепенно пропитывается солями калия, кальция, фосфорной кислоты. Это приводит к окостенению определенного участка. Постепенно эти очаги срастаются с костями, что способствует деформации конечностей.
Клинические признаки оссифицирующего миозита: затвердение в мышцах, ограничение подвижности, деформация определенных участков тела, сильные боли при физических нагрузках и в покое. Если мышцы руки или ноги срастаются с костями, развивается полная неподвижность конечности.
Методы диагностики миозита
Для определения диагноза врач проводит опрос и осмотр пациента. Лечение и обследование назначает терапевт, невропатолог, ревматолог или дерматолог. Для определения концентрации антител, Т-лимфоцитов назначают ревмопробы. Биохимический анализ крови показывает содержание лейкоцитов, белка в крови.
Для исключения раковых опухолей, оценки поражения волокон выполняют биопсию. Для этого отщипывают кусочек ткани и проводят цитологическое, морфологическое исследование. Анализ назначается при инфекционной форме миозита, полимиозите и полифибромиозите.
Лечение разных типов миозита
Лечение назначается с учетом причины, вызвавшей заболевание. При паразитарных инфекциях показан прием специальных средств для выведения паразитов и их личинок. Гнойные формы миозита лечат антибиотиками, в случае высокого титра антител в крови больные принимают иммунодепрессанты. При нейромиозитах выполняют новокаиновые блокады.
Чтобы снять мышечный болевой синдром назначают мазь с кортикостероидами, нестероидные противовоспалительные препараты. Если миозит появился после перенесенного простудного заболевания или переохлаждения, проводят местное лечение гелями: Долобене, Апизартрон, Индаметацин, Траумель С.
Мазь втирают в пораженную область 2–4 раза в сутки. Препараты оказывают обезболивающее, противоотечное и противовоспалительное действие, улучшают кровоток, снижают тонус мышц.
Лечение полимиозита проводят инъекциями НПВС (Диклофенак, Индометацин), миорелаксантов (Мидокалм, Мефедол). Основным препаратом в терапии генерализованного воспаления мышц, имеющего аутоиммунный характер, является Преднизолон. Он оказывает противовоспалительное, иммунодепрессивное и противоаллергическое действие. Преднизолон назначают в виде инъекций или таблеток для перорального приема. Капсулы Амбене уменьшают воспаление, имеют противоревматическое действие.
Как лечить гнойный миозит, сопровождающийся повышением температуры и образованием гнойных очагов? Назначают антибиотики широкого спектра действия, жаропонижающие и обезболивающие препараты (Реопирин). Растирать кожу мазями противопоказано, это может усилить воспаление.
Лечение оссифицирующего миозита в большинстве случаев проводится хирургическим путем. Лекарство Гидрокортизон замедляет патологические процессы, препятствует отложению кальцинатов. При полифибромиозите назначают прием НПВС (Ибупрофен), физиотерапевтические процедуры, инъекции Лидазы для предотвращения контрактур, рассасывания рубцов. Мазь Гевкамен оказывает местное раздражающее действие, снимает воспаление.
Воспаление мышечных тканей может быть вызвано инфекционными заболеваниями, травмами и аутоиммунными процессами в организме. Пациента беспокоит острая боль в очаге поражения, ограничение подвижности в конечностях и суставах. Без своевременного лечения возникает слабость в мышцах, атрофия их волокон, появляются контрактуры, узлы. Лечение назначают с учетом стадии и формы заболевания.
виды, причины, симптомы и лечение
Термин «миозит» произошел от древнегреческого слова «миос» и обозначает воспаление мышц.
Классификация
В организме человека существуют три основных типа мускулатуры:
- гладкая мускулатура, составляющая стенки внутренних органов – матки, кишечника, мочевого пузыря, сосудов;
- поперечно-полосатая сердечная мускулатура, присутствующая лишь в составе сердечной мышцы – миокарда;
- поперечно-полосатая скелетная мускулатура, составляющая мышечный каркас человеческого тела.
Это очень важная классификация, поскольку воспаление именно поперечно-полосатой скелетной мускулатуры имеет право носить название миозит. Для других групп мышц существуют свои специализированные названия. Для ранней самодиагностики каждому человеку важно понять, что такое миозит, его симптомы и лечение.
Как правило, чаще встречается внезапно возникшее воспаление мышц с яркой клинической картиной – острый миозит. Гораздо реже врачи сталкиваются с хроническим миозитом.
Любая крупная мышца или группа мелких мышц одной рабочей группы окружена соединительнотканным футляром или фасцией. Это очень важно для понимания распространенности воспаления. Как правило, миозит возникает в одной или нескольких группах мышц и редко распространяется на другие мышечные пласты.
Симптомы
Как и для любого воспаления, для миозита характерны следующие клинические проявления.
Боль
Болевые ощущения могут быть самой различной интенсивности – от слабо выраженного напряжения до сильных невыносимых болей. Как правило, неприятные ощущения усугубляются при попытке напрячь пораженную мышцу. При остром процессе боли достаточно четко отграничены. Пациент четко указывает пораженную мышцу или группу мускулов. Сложнее ситуация обстоит с миозитами аутоиммунного и токсического характеров. В таких случаях поражаются многие группы мускулатуры, а боли носят характер разлитых и нечетких.
Температура
Здесь идет речь как об общем повышении температуры тела – лихорадке, так и о местной гипертермии в области пораженной мышцы. Лихорадка больше характерна для массивных поражений мышечной ткани и сопровождается ознобами, потливостью, слабостью. При местной температурной реакции можно на ощупь определить разницу температур между здоровой и воспаленной мышцей.
Отек
Любое воспаление, так или иначе, захватывает сосудистую стенку. Пораженные сосуды становятся проницаемыми, жидкая часть крови беспрепятственно выходит в ткани – возникает отек. Пораженная мышца увеличивается в объеме и может даже отчетливо выделяться под кожей. Кстати, именно растяжение отекшей мышцей своего фасциального футляра обуславливает основной болевой синдром при миозите.
Покраснение
Видимое изменение цвета самой мышцы при неповрежденной коже и подкожной клетчатке увидеть невозможно. Но при воспалении поверхностно расположенных мышц реакция распространяется на кожу и подкожные структуры. Поэтому над поверхностью пораженной мускулатуры возникает покраснение.
Нарушение функции
На фоне острого воспаления функция мышцы нарушается достаточно резко. Пациент в зависимости от пораженных групп мускулатуры не в состоянии повернуть голову, согнуть ногу или даже сделать вдох. При хроническом и аутоиммунном воспалении функция страдает не так резко, однако постепенно мышцы атрофируются, и возникает мышечная слабость – дистрофия.
Причины
К воспалению в волокнах мышцы могут привести самые разнообразные факторы. Рассмотрим основные причины возникновения воспаления:
- травматические поражения;
- инфекционные миозиты;
- гнойный миозит;
- токсический миозит;
- аутоиммунные миозиты.
Травматический
Такое воспаление возникает в ответ на механическое повреждение волокон мышцы. Ярким примером травматического миозита может служить выраженный болевой синдром в определенных группах мышц после интенсивной тренировки или непривычного физического труда. Также к подобным травмам могут привести различные виды аппаратного массажа или биомеханостимуляции.
Инфекционные
Это достаточно обширная группа разнообразных заболеваний, при которых мышечные волокна поражаются вирусами, бактериями, паразитами. Самым простым примером инфекционного миозита является «застуженная шея», когда при любой попытке наклонить или повернуть голову возникает острая боль. К этому состоянию приводит вирусное воспаление кивательных мышц на фоне переохлаждения. Аналогично шейному миозиту возникают воспаления в любой другой группе мышц.
К инфекционным миозитам также могут приводить:
- туберкулез;
- сифилис;
- эхинококк.
Однако самым распространенным паразитарным агентом, поражающим скелетную мускулатуру, является трихинелла.
Трихинеллез – это паразитарное заболевание, возникающее при употреблении зараженного личинками мяса. Чаще всего трихинеллезом страдают охотники, так как основным источником трихинелл является не прошедшее ветеринарный контроль мясо кабанов и медведей. Личинки трихинеллы не перевариваются в желудочно-кишечном тракте благодаря плотной оболочке.
Пробуравливая стенку кишечника, они с током крови попадают в крупные мышечные пласты, проходят там свои циклы развития и превращаются в полноценного паразита. Трихинелла уходит в самую глубь мышцы, окружая себя плотной капсулой с вкраплениями кальция. Излюбленной локализацией паразита являются мышцы голени, межреберная мускулатура, диафрагма и язык.
Помимо основных симптомов миозита, для трихинеллеза характерны синдромы интоксикации, боли в суставах и аллергическая сыпь на коже – крапивница.
Гнойный
Гнойный миозит или абсцесс мышцы является разновидностью инфекционного воспаления мышц. В случае гнойного воспаления чаще всего речь идет о скоплении гноя между волокон мышцы – абсцессе. Такая ситуация чаще всего возникает после неправильного внутримышечного введения препаратов.
Это может быть как использование нестерильных игл и шприцев, так и внутримышечное введение абсолютно неадаптированных для этого лекарств. Чаще всего такие постинъекционные абсцессы возникают в ягодичной мышце, чуть реже – в мускулатуре бедра или предплечья. Также абсцессы могут возникнуть при инфицировании бактериями гематом или синяков, полученных в результате травм.
При длительном течении процесса гнойные полости могут самопроизвольно вскрываться на поверхность кожи.
Токсический
Токсический миозит или повреждение мышечных волокон вызывается разнообразными токсинами. Ядовитые вещества могут поступать извне:
- алкоголь при систематическом употреблении;
- кокаин;
- мышьяк;
- ртуть;
- свинец и другие.
Также токсины могут образовываться и в самом организме человека.
Такое происходит, например, при частичном распаде мышечной ткани после чрезмерной физической нагрузки или травмы – образуется молочная кислота. Подобные синдромы интоксикации продуктами распада тканей наблюдаются при гриппе, ОРВИ, гепатите и других вирусных заболеваниях.
Аутоиммунные
Аутоиммунные миозиты или миофасциальные болевые синдромы. Это достаточно редкие формы поражения мышечной ткани, при котором волокно разрушается собственными клетками иммунной системы. По каким-то неясным пока причинам иммунная система принимает собственные ткани за чужеродные и пытается их разрушить. Примерами таких аутоиммунных болезней могут служить:
- полимиозит;
- дерматомиозит;
- ревматическая полимиалгия.
Подобные заболевания часто сочетаются с различными высыпаниями на коже и слизистых, болями в суставах, ревматическими болезнями сердца, легких, васкулитами. Болевой синдром при таких состояниях выражен меньше, значительно больше больных беспокоит мышечная слабость.
Терапия
Что это такое «миозит» и как его лечить? Прежде чем говорить о том, как лечить миозит, необходимо определиться с природой воспаления мышц. Лечение миозита, а также выбор лечащего его врача будут напрямую зависеть от вида воспалительного процесса.
Аутоиммунные миозиты должен лечить врач-ревматолог, паразитарные поражения мышц – задача инфекциониста, абсцесс мышцы будет оперировать хирург, а с травматическим воспалением может справиться травматолог, спортивный врач или терапевт.
Опишем общие принципы лечения миозита:
- Первым делом необходимо дать воспаленной мышце покой – не нагружать ее, стараться избегать напряжения. Иногда целесообразно применить тугое эластичное бинтование пораженного участка.
- При травматическом воспалении показан прием противовоспалительных средств. Чаще всего при миозитах используют группу НПВС или нестероидных противовоспалительных средств: парацетамол, ибупрофен, диклофенак и другие. Эти лекарства можно принимать внутрь в виде таблеток и капсул, а также использовать местно – в виде гелей и мазей.
- При болях на ограниченном участке мускулатуры хорошо помогают согревающие компрессы. Согревающий компресс предполагает многослойную повязку, в которую входят: салфетка с лекарственным средством, слой компрессной бумаги, слой ваты и фиксирующий материал — эластичный бинт. В качестве согревающего вещества можно использовать водку или раствор димексида, разведенный в пропорции 1:4. Также местно можно использовать согревающие мази на основе перца.
- Для скорейшего восстановления мышцы можно растирать пораженный участок мазями на основе окопника, сабельника, хвойных экстрактов. Для лучшего проникновения мазей в ткани можно использовать их под согревающий компресс.
- Отличным эффектом при воспалении мышц обладает физиотерапия.
При миозитах показаны следующие виды физиопроцедур:
- лампа «Соллюкс» или теплолечение видимым и инфракрасным светом;
- тепловые процедуры: парафинотерапия или озокеритотерапия. При этом пластины теплого парафина или горного воска накладывают на пораженный участок;
- магнитотерапия или прикладывание к воспаленной мышце специальных магнитов.
Эта процедура снимает отек, уменьшает спазм и улучшает кровоснабжение, способствуя скорейшему выздоровлению.
Массаж – это одно из самых лучших средств при травматическом поражении мышц. Массаж можно делать самостоятельно или обратится к профессионалам. Хорошо помогает массаж в сочетании с тепловыми процедурами, например, массаж горячими камнями или с использованием разогревающих масел.
Лечебная физкультура помогает мягко разработать мышцу на этапе восстановления. Специальные комплексы упражнений покажет врач-реабилитолог или инструктор ЛФК в поликлинике. В дальнейшем их можно выполнять самостоятельно в домашних условиях.
При сильных болях и выраженном нарушении функции мускулов после травмы или физической нагрузки нужно обратиться к травматологу, поскольку нередко на фоне травм возникают отрывы мышц от сухожилий. Такое осложнение требует особых мер, а иногда и оперативного лечения.
Особенности лечения
Некоторые формы миозита требуют проведения специфической терапии
Аутоиммунный
При аутоиммунных формах миозитов традиционное лечение малоэффективно. Ревматологи назначают больным сложные схемы лечения с применением гормональных препаратов и цитостатиков. Такое лечение больные получают длительно, поскольку прогрессирование аутоиммунных миозитов приводит к выраженной мышечной слабости и тяжелой инвалидности.
Паразитарный
При паразитарных инвазиях используют специальные противопаразитарные препараты. К сожалению, при трихинеллезе, когда паразиты уже попали в мышцы и покрылись капсулой, лекарственные средства не могут проникнуть к трихинелле. Поэтому иногда приходится прибегать к оперативному иссечению участков мышцы.
Гнойный
В случае образования гнойного миозита и гнойной полости в мышце больному обязательно показано хирургическое лечение- вскрытие и дренирование абсцесса. Если вовремя не дренировать гнойный очаг, возможны тяжелые осложнения:
- сепсис;
- расплавление мышц, костей и связок.
Абсолютно необходимы курсы антибактериальной терапии. Антибиотики лучше назначать с учетом чувствительности к ним возбудителя. Для этого при вскрытии абсцесса нужно сделать бактериологический посев гноя на специальные питательные среды.
Токсический
При токсических формах миозитов первым делом необходимо выяснить, чем же вызван этот процесс. В ряде случаев требуется анализ крови на токсические вещества, анализ рабочего места больного, пробы питьевой воды и так далее. Для большинства отравляющих веществ существуют специальные антидоты – лекарства, связывающие яд.
Разумеется, нужно немедленно прекратить поступление токсина в организм.
При токсическом поражении мышц на фоне вирусных инфекций основное лечение должно быть направлено на первопричину заболевания: грипп, гепатит, мононуклеоз и так далее.
Разумеется, легкие травматические миозиты или воспаления мышц на фоне вирусных заболеваний можно лечить самостоятельно. Однако если боли и другие симптомы не проходят в течение 5-7 дней на фоне получаемого лечения, необходимо срочно обратиться к врачу для уточнения диагноза.
Поделиться:
виды, причины, признаки, симптомы и лечение
Поражение мышц, обусловленное травматическим, воспалительным или токсическим характером и возникающее вследствие влияния различных факторов преимущественно на мышечные волокна, вызывая их ослабление и даже атрофию, называется миозитом. Он представляет собой заболевание, которое отображается преимущественно на скелетных мышцах человека: спине, шее, грудной клетке и прочих группах.
Онлайн консультация по заболеванию «Миозит».
Задайте бесплатно вопрос специалистам: Невролог, Хирург.Если же человеку свойственно проявление воспалительных реакций на всех группах мышц, то это свидетельствует уже о полимиозите. Помимо этого миозит может перерастать в более осложнённую стадию, на которой начинается поражение участков кожи, что говорит о развитии дерматомиозита.
Миозиты относятся к тяжёлым видам заболеваний, которым свойственно негативное влияние на мышцы человека, вызывая неприятные болевые ощущения и порой приводящие к фатальным последствиям. Выделяют следующие разновидности воспалительных процессов в мышцах в зависимости от их места локализации:
- Миозит шеи;
- Миозит спинных мышц;
- Миозит грудной клетки;
- Миозит икроножный.
Чаще всего люди страдают шейным миозитом, а реже — икроножным. Заболеванию свойственно поражение людей как пожилого возраста, так и более молодого контингента, а также малышей. Защититься от заболевания можно, но, прежде всего, необходимо знать о нём максимум информации, о чём и расскажет статья.
Миозит мышц шеи — это частое и распространённое недомогание среди людей, у которых поражается преимущественно шейная мышечная система. Шейный миозит также является наиболее опасным недомоганием, так как при его локализации страдают не только мышцы, но и затрагивается височная часть, область головы и шейных позвонков. Миозит шейных мышц обусловлен негативным влиянием холода на мышечные ткани, что собственно и приводит к их воспалению. Но о причинах локализации недуга поговорим позже.
Миозит мышц спины также достаточно частое человеческое недомогание, посредством которого поражается спина. Воспалительный процесс начинает своё зарождение на поверхности мышечных волокон и распространяется на кожу и даже костную ткань.
Миозит грудной клетки проявляется в редких случаях, но характеризуется распространением на плечи, руки, шею.
Икроножный вид — наиболее редкое заболевание, но оно влечёт за собой большие проблемы. Вследствие поражения икроножной мышцы человеку свойственно проявление слабости в ногах вплоть до невозможности передвижения.
Миозит
В зависимости от стадии развития недуга различают следующие два вида болезни:
- Острый, которому свойственно внезапное поражение тех или иных групп мышц и характерно болезненное проявление симптомов.
- Хронический, проявляющийся вследствие длительного отсутствия лечебных мероприятий. Симптоматика при хроническом виде выражена слабее, но проявляется самостоятельно (беспричинно) в течение жизни человека.
Отдельным видом стоит выделить и оссифицирующий миозит, которому свойственно образование окаменения мышечных участков. В результате окостенения участков мышц происходит их нарастание, что влечёт за собой серьёзные недомогания. Оссифицирующий миозит делится на три подвида:
- Травматический;
- Прогрессирующий;
- Трофоневротический.
Травматический оссифицирующий миозит характеризуется быстротой локализации и наличием твёрдого компонента в мышце, который напоминает саркому. Травматический подвид возникает преимущественно в детском возрасте и зачастую у мальчиков.
Прогрессирующий оссифицирующий миозит характеризуется образованием во время внутриутробного развития плода. Окостенение мышц при прогрессирующем подвиде обуславливается продолжительностью нарастания заболевания.
Трофоневротический оссифицирующий миозит имеет схожие признаки с травматическим видом и отличается только причинами формирования: возникает вследствие нарушений центральной и периферийной нервных систем.
Что же такое миозит, и какие его разновидности бывают теперь известно, необходимо ещё выяснить, чем же обусловлены признаки возникновения недуга. Рассмотрим основные причины возникновения недуга у человека.
Итак, в медицине выделяют следующие основные причины, по которым свойственно образование воспалительных процессов в мышечных тканях человека:
- Переохлаждения непосредственных мышц или влияние сквозняков;
- Травмы мышечных волокон;
- Вирусные заболевания;
- Поражение тканей мышц паразитирующими существами;
- Попадание инфекции в мышечные волокна;
- Токсическое или аутоиммунное поражение;
- Под воздействием частого пребывания в одном положении тела человека;
- Постоянство и длительность статистических видов нагрузок на мышцы.
Рассмотрим, какие же причины провоцирования недуга присущи тем или иным видам этого заболевания.
Шейный миозит возникает зачастую по причине влияния холода на поверхность тела. Второстепенной причиной формирования этого вида является простуда, перенапряжение мышц и неудобная поза.
Спинной миозит возникает вследствие влияния следующих факторов:
- попадания инфекционных или бактериальных микроорганизмов;
- при остеохондрозе или сколиозе;
- вследствие частого преобладания тяжёлых физических нагрузок, перенапряжений;
- при отёках или переохлаждениях.
- Нередко миозит мышц спины возникает во время беременности, когда плод с каждым днём растёт, а нагрузка на спину увеличивается.
Миозит грудной клетки возникает в результате влияния следующих факторов:
- травм;
- патологических отклонений соединительных тканей;
- ревматизма, сколиоза и артрита;
- при попадании инфекции.
Не исключается формирование воспалительных процессов грудной клетки посредством её переохлаждения или постоянного напряжения.
Заболевание также имеет следующую классификацию, которой свойственны причины локализации миозита.
- Преобладание гнойных процессов, которые были спровоцированы анаэробными микроорганизмами, стафилококками или стрептококками, носит название острый гнойный миозит.
- Вирусные инфекции, а также острые и хронические заболевания инфекционного рода преимущественно носят название инфекционный миозит.
- Причины появления заболевания аутоиммунного характера именуются аутоиммунным миозитом.
- При диффузных воспалениях мышечной ткани всего организма возникает заболевание полимиозит.
- При влиянии токсико-аллергических составляющих на мышечную систему возникает паразитарный миозит.
- При травмах, ушибах или растяжениях свойственно формирование травматического миозита.
- При физическом или инфекционном воздействии на межрёберные мышцы возникает межрёберный миозит.
- Причина заболевания также может быть вызвана в результате отложения солей кальция в соединительных тканях, что говорит о заболевании оссифицирующий миозит.
Помимо этого не исключаются также такие причины, как генетическая предрасположенность, частые стрессовые ситуации и резкие перепады настроения, а также излучение ультрафиолета. Радиоактивное излучение помимо влияния на кожу способно также вызвать воспаление мышечных тканей.
Владея информацией о причинах возникновения недуга можно стараться всеми способами избежать его локализации. В случае воспаления мышечной системы начинается развитие недуга, характеризующееся определёнными симптомами.
Симптоматика миозита
Симптомы заболевания проявляются преимущественно наличием болевых ощущений в области поражённых мышц. Рассмотрим симптомы миозита каждого вида подробнее.
Распространение боли при шейном миозите
Миозит шейных мышц проявляется в виде преобладания симптомов тупой боли, возникающей зачастую только с одной стороны шеи. При такой боли человеку сложно поворачивать и поднимать голову. При развитии недуга происходит распространение боли, которая отдаёт уже в ухо, плечо, висок и межлопаточную область. Также возникает болезненность в позвонках шейного отдела.
Шейный миозит также на ранней стадии локализации обуславливается повышением температуры тела человека, появлением озноба и даже лихорадки. Область шеи припухает, приобретает красный цвет и становится твёрдой. Во время прикосновения ощущается «адская боль».
Миозит шеи может быть как хроническим, так и острым. Острый миозит шеи возникает неожиданно, например, вследствие получения травмы. Хронический же развивается постепенно, а основанием для его развития может служить острый вид.
Миозит шейных мышц
Если же у человека сформировался миозит спины, то симптомы будут отличаться от предыдущего вида. Прежде всего, миозит спины или поясницы имеет более продолжительное протекание симптомов болезни. Начинается все с лёгкого потягивания мышц и преобладания ноющего характера. Мышцы при этом находятся в уплотнённом состоянии, но при попытке их растяжения ощущается тупая боль.
При развитии заболевания нередко мышцы могут атрофироваться. Болевые ощущения могут локализоваться не только в области поясницы, но и распространяться по всей поверхности спины. В таких случаях затрагивается позвоночник больного, что приводит к появлению острой боли. При ощупывании можно пронаблюдать скованность и опухлость спинных мышц. Нередко место болевого синдрома сопровождается изменением цвета, преобладающую роль которого занимает лиловый окрас.
Спинной миозит становится последствием проблем с позвоночником. Во время локализации болезни появляется усталость, слабость, повышается температура до 37–38 градусов и слабовыраженные признаки озноба.
Симптомы миозита грудной клетки
Заболевание мышц грудной клетки проявляется в виде слабой выраженности симптомов. Первоначально обуславливается ноющая боль, переходящая в тянущую. При надавливании на грудную клетку ощущается острая боль, которая нередко может отдавать в шею и плечи.
В процессе развития болезни возникают острые мышечные спазмы и утреннее онемение мышц. Возникает одышка и атрофия мышц. Распространение воспалительного процесса характеризуется появлением болевых ощущений в руках, плечах и шее. Помимо этого свойственно также возникновение такой симптоматики при миозите грудной клетки:
- отёчность;
- затруднённое глотание;
- одышка, кашель;
- головные боли и головокружения.
Кожа грудной клетки при этом становится более чувствительной. Ночные боли приводят к ухудшению сна, что делает больного раздражительным. При ощупывании кожи грудной клетки ощущаются уплотнения. При воздействии холода боль усиливается.
Больной прогрессирующим оссифицирующим миозитом
Симптомы этого вида носят особый характер за счёт того, что очаги воспаления участков тканей образуются в глубоких отделах. Оссифицирующий миозит поражает следующие участки тела:
- бедра;
- ягодицы;
- конечности;
- плечи.
При локализации недуга возникает мягкая небольшая опухлость, напоминающая при ощупывании тесто. Спустя некоторое время (в зависимости от характера течения) возникает оссификация уплотнения, что ярко выражается признаками боли. Эта боль даёт понять специалисту преобладание недуга и повод для лечения.
Если же лечение не начато, то симптомы усугубляются и проявляются в виде нарастания припухлости и приобретения грубой формы. Поднимается температура тела и возникает озноб ближе к 2–3 неделе после первых симптомов. Если же заболевание переходит в осложнение, то необходимо хирургическое вмешательство, в противном случае воспаление распространится на соседние органы и в итоге приведёт к смертельным последствиям.
Симптомы миозита икроножных мышц
Характерной особенностью миозита мышц ног является преобладание болевых ощущений в нижних конечностях. Поначалу начинается лёгкое сведение мышц, после чего перерастающее в боли. При ощупывании ног наблюдается огрубение кожи и отвердевание.
У человека при болевых ощущениях в ногах меняется походка, быстро возникает усталость, отсутствует желание подниматься с кровати. При согревании мышц наблюдается картина снижения боли, но не до полного прекращения. Если не принимаются соответствующие меры, то боль распространяется на ступню. Человек не может пошевелить её, так как мышца находится в деформированном состоянии, а любые попытки шевеления ступни приносят сильную боль.
Миозит является заболеванием, которое поддаётся лечению и успешно устраняется на начальных стадиях при острой форме. Гораздо сложнее дело обстоит с хроническим видом. Его необходимо пролечивать ежегодно, чтобы не допустить распространения воспалительного процесса по организму. Перед лечением следует пройти диагностику, чтобы выявить вид заболевания.
Диагностика включает в себя помимо анамнеза следующие виды обследований:
- Анализ крови на ферменты, посредством которых определяется мышечное воспаление;
- Анализ крови на антитела, на основании которого будет определено наличие иммунных заболеваний;
- МРТ, посредством которого проводится уточнение поврежденности мышечных волокон;
- Определение реакции мышц проводится с помощью электромиографии.
- Также понадобится и биопсия мышц, которая покажет наличие раковых клеток.
Электромиография
Основным успехом в избавлении от недуга считается время, в которое обратится пациент с болезнью. Если на ранней стадии будет поставлен диагноз, то эффективнее будет и лечение.
Миозиты подлежат лечению, но в зависимости от стадии углубления заболевания используются различные методы. Прежде всего, потребуется соблюдение постельного режима и согревание мышц, что поможет уменьшить болевые симптомы.
Лечение миозита проводится с использованием медицинских препаратов нестероидного противовоспалительного типа:
- Кетонал;
- Нурофен;
- Диклофенак;
- Реопирин.
Согревание мышц можно проводить мазями:
- Финалгон;
- Апизартрон;
- Никофлекс.
Эти мази помимо согревания, ещё и снижают напряжённость мышц. Лечить детей в домашних условиях можно мазью «Доктор Мом».
Если повышается температура, то используются жаропонижающие препараты. Обязательно лечение миозита должно проводиться с использованием терапевтических методов. К таковым относятся:
- массаж;
- лечебная физкультура;
- гимнастика;
- физиотерапия.
Процедура физиотерапии
Лечение миозита шеи направлено на снятие боли и удаление причины недуга. Помимо растирания шеи согревающими мазями назначается новокаиновая блокада при нестерпимых болевых ощущениях. При использовании новокаина наблюдается быстрое и эффективное снижение боли.
В случае самого тяжёлого вида миозита — гнойного, потребуется исключительно хирургическое вмешательство. Операция включает в себя формирование надреза на коже в области очага воспаления и удаление гноя с помощью установки специального дренажа.
Лечить начальные стадии заболевания можно в домашних условиях, а более сложные в стационаре и под наблюдением. Не исключается назначение антибиотических средств, чтобы иметь возможность побороть причину заболевания (вирусы, инфекции).
В домашних условиях проводится новый вид лечения — релаксация постизометрическая. Её суть заключается в напряжении и расслаблении мышц в определённый промежуток времени. Действует достаточно эффективно.
Лечить в домашних условиях заболевание можно и с подручных средств:
- шерстяные вещи;
- телогрейки;
- согревание изнутри травяными чаями (ромашка).
Профилактика включает в себя следующие факторы: избегание тяжёлых видов физических работ, перенапряжений мышц и сквозняков. Ни в коем случае не переохлаждаться и длительно не загорать на солнце. Вести здоровый образ жизни и соблюдать гигиену.
Поделиться статьей:
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знанияЧто такое вирусный миозит? (с рисунками)
Вирусный миозит — редкое осложнение вирусной инфекции, при котором скелетные мышцы воспаляются, ослабляются и становятся болезненными. Человек может испытывать очень изолированную боль в одной группе мышц, например в мышцах бедра или плеча, или это состояние может вызывать дискомфорт сразу во многих разных частях тела. Симптомы имеют тенденцию быстро развиваться, и на более поздних стадиях вирусного миозита человек может обнаружить, что не может даже встать с постели.Лечение обычно состоит из курса противовирусных препаратов, жидкостей для предотвращения обезвоживания, стероидов для уменьшения воспаления и длительного постельного режима.
Боль в шее и плече — это симптомы, обычно связанные с воспалением, вызванным вирусным миозитом.Мышечные инфекции и воспаления не характерны для большинства вирусных инфекций.Большинство случаев миозита связаны с аутоиммунными состояниями, при которых иммунная система по ошибке атакует здоровые нервные и мышечные волокна, действуя так, как если бы они были опасными патогенами. Однако в случае вирусного миозита атака иммунной системы не является ошибочной; вирусные патогены действительно представляют угрозу для организма. Вирус иммунодефицита человека (ВИЧ) — наиболее частая причина миозита. Острые инфекции, вызванные вирусом Коксаки, гриппом и некоторыми другими патогенами, также могут привести к воспалению мышц.
Боль в верхней части ноги — симптом вирусного миозита.Человек, у которого развивается миозит, может испытывать боль,
Ювенильный миозит | Ассоциация миозитов
Ювенильный миозит (ЮМ) обнаруживается у детей в возрасте до 18 лет и поражает от двух до четырех детей на миллион.Наиболее частой формой ювенильного миозита является ювенильный дерматомиозит (ЮДМ), при котором у детей наблюдается выраженная мышечная слабость и кожная сыпь. Ювенильный полимиозит также может возникать у детей, но встречается крайне редко. Нет известной причины или лекарства от ювенильного миозита. Однако есть методы лечения, которые могут успешно справиться с симптомами.
Признаки и симптомы ювенильного миозита
Ниже перечислены общие признаки и симптомы ювенильного дерматомиозита и полимиозита:
- Красновато-пурпурная сыпь на веках или суставах
- Общая усталость
- Настроение или раздражительность
- Жалобы на боли в животе
- Проблемы при подъеме по лестнице или в автобус, стоянии из сидячего положения или одевании
- Проблемы с поднятием , например, мыть голову шампунем или расчесывать волосы
- Проблемы с поднятием головы
- Отек или покраснение кожи вокруг ногтей
- Постепенная слабость мышц, чаще всего ближайших к телу, таких как шея, живот, предплечья и ноги
- Затвердевшие комочки или пласты кальция (кальциноз) под кожей
- Проблемы с глотанием (дисфагия)
- Хриплый голос
Кожная сыпь
Как и в случае дерматомиозита, первым признаком ЮДМ обычно является кожная сыпь.Сыпь может быть красной и пятнистой, как у сухой кожи; красный или пурпурный цвет век или щек, который может больше походить на аллергию; или оба. Папулы, сыпь или поражения Готтрона на суставах, локтях и коленях, а также гелиотропная сыпь, лиловая сыпь вокруг глаз, являются обычным явлением.
Дети с ювенильным полимиозитом не испытывают кожных симптомов.
Слабость мышц
Пациенты с JDM могут иметь слабые мышцы в то же время, когда они видят кожную сыпь, или ослабление мышц может происходить после высыпания в течение нескольких дней, недель или месяцев.Более слабые мышцы обычно находятся ближе к телу, в шее, плечах, спине и торсе. У ребенка могут быть проблемы с подъемом или вставанием из сидячего положения.
Кожная сыпь и слабость мышц вызваны воспалением или отеком кровеносных сосудов под кожей и в мышцах.
Другие симптомы
Другие признаки могут включать падение, слабый голос (дисфония) или проблемы с глотанием (дисфагия). Около половины детей с ЮДМ испытывают боли в мышцах.У некоторых детей также может развиться кальциноз, при котором под кожей образуются затвердевшие комочки или пласты кальция. Также могут возникать контрактуры, когда мышца укорачивается и сустав остается согнутым. Упражнение для мышц и диапазона движений суставов может предотвратить контрактуры.
Если у вашего ребенка наблюдается какой-либо из этих симптомов ювенильного миозита, мы рекомендуем вам поговорить со своим врачом, чтобы начать процесс диагностики. Поскольку ювенильный миозит — редкое заболевание, не все врачи знакомы с его признаками и симптомами.Если вы не можете установить точный диагноз, вам может помочь визит к специалисту.
Миозит и мионекроз — Консультант по инфекционным заболеваниям
ОБЗОР: Что необходимо знать каждому практикующему врачу о миозите
Вы уверены, что у вашего пациента миозит? Что вы должны ожидать найти?
Инфекционный миозит встречается редко и может быть вызван широким спектром патогенов, от вирусов до инвазивных микроорганизмов, таких как бактерии, микобактерии, грибы и даже паразиты.В некоторых случаях, особенно при вирусных инфекциях, миозит сопровождает системную вирусную инфекцию и лечится в виде поддерживающей терапии. В случае инвазивных бактериальных и грибковых инфекций миозит может быть прогрессирующим и опасным для жизни заболеванием, требующим ранней диагностики и активного лечения. Большинство случаев бактериального миозита возникает из-за золотистого стафилококка и распознается как пиомиозит. Однако дополнительные отчетливые синдромы быстро некротического миозита, такие как стрептококковый миозит и клостридиальный мионекроз, можно распознать по их драматическим клиническим проявлениям, которые способствуют ранней диагностике и лечению.Поскольку локализованная или генерализованная боль является заметным и часто неспецифическим признаком инфекционного миозита, ранняя диагностика может быть сложной задачей.
Пиомиозит
Пиомиозит проходит три клинических стадии.
Симптомы пиомиозита
Инвазивная стадия: подострое развитие боли, лихорадки и минимальной болезненности в месте инфицирования
Гнойная стадия: следует через 10-21 день с усилением местной боли, лихорадки и болезненности
Стадия сепсиса: распространение инфекции системное, с системными симптомами и признаками сепсиса
Признаки пиомиозита
Инвазивная стадия: переменная лихорадка, локализованное опухание и уплотнение (± эритема) и минимальная болезненность
Гнойная стадия: прогрессирующая лихорадка, локальная болезненность мышц, отек, с колебаниями или без них, и успешная аспирация гнойной жидкости при попытке Сепсис: выраженные локальные признаки эритемы, колебания, выраженная болезненность и признаки сепсиса (т.э., гипотония, шок и др.)
Как у пациента развился пиомиозит?
В большинстве случаев изначально бессимптомная транзиторная бактериемия предположительно приводит к локализованной мышечной инфекции. Первичный дерматит или поверхностная кожная инфекция могут увеличить риск преходящей бактериемии, а предшествующая тупая травма или энергичные упражнения предрасполагают некоторых людей к развитию миозита на участке поврежденной мышечной ткани.
Пиомиозит чаще всего встречается в тропическом климате, где несколько десятилетий назад на него приходилось от 1 до 4% госпитализаций.В умеренном климате пиомиозит остается очень редким явлением; около 15 случаев регистрируются ежегодно в Соединенных Штатах, хотя, вероятно, это значительно занижено, и заболеваемость в Австралии составляет 0,5 случая на 100 000 населения в год. Он может развиваться у людей любого возраста, включая детей и пожилых людей.
Какие люди имеют больший риск развития пиомиозита?
Примерно 40% людей не имеют основных системных факторов риска, но широкий спектр основных заболеваний и / или поведения с высоким риском (особенно внутривенное употребление наркотиков), по-видимому, увеличивают риск развития пиомиозита.К ним относятся общие нарушения, такие как сахарный диабет и алкогольная болезнь печени, а также классические нарушения иммуносупрессии, включая инфекцию вируса иммунодефицита человека (ВИЧ). Иммуносупрессивные препараты, включая терапию кортикостероидами, также являются важными факторами риска. Множество менее распространенных состояний (гематологические злокачественные новообразования [например, лейкемия, лимфома, множественная миелома]; другие гематологические нарушения [например, миелодисплазия, серповидноклеточная анемия, синдром Фелти, циклическая нейтропения]; ревматологические нарушения, особенно ревматоидный артрит и системная красная волчанка; послеродовые и послеоперационные состояния) повышают риск пиомиозита.
Остерегайтесь: существуют другие заболевания, которые могут имитировать пиомиозит:
При отсутствии температуры можно заподозрить растяжение мышц, ушиб и даже инфаркт или разрыв мышцы.
Поражение тазовых мышц, в том числе подвздошно-поясничная инфекция, может имитировать аппендицит или дивертикулит, а поражение гириформности может быть ошибочно принято за эпидуральный абсцесс.
Иногда неклостридиальный миозит (например,g., анэробный стрептококковый мионекроз) может напоминать пиомиозит, хотя обычно имеет более ускоренный темп болезни.
Стрептококковый некротический миозит группы А
Помимо медленно прогрессирующего синдрома пиомиозита, более типичного для S. aureus, стрептококковая инфекция группы А может также вызывать чрезвычайно быстро прогрессирующее заболевание, развивающееся более 24–48 часов, часто сопровождающееся признаками синдрома стрептококкового токсического шока.
В отличие от стафилококкового пиомиозита, который часто развивается в мускулатуре туловища или таза, стрептококковый некротический миозит группы А чаще всего возникает в конечностях.
Сильная и быстро прогрессирующая боль с выраженным местным отеком, сопровождающимся лихорадкой и прогрессирующей системной токсичностью, часто с признаками синдрома токсического шока, являются ключами к ее раннему диагнозу. Как и при пиомиозите, может развиться компартмент-синдром, в дальнейшем угрожающий жизнеспособности мышц.Предыдущий стрептококковый фарингит встречается редко.
Примерно половина всех случаев инвазивной стрептококковой инфекции группы А возникает у ранее здоровых людей. Инвазивное заболевание возникает в результате комплексной экспрессии протеаз и других факторов вирулентности в сочетании с отсутствием предшествующего иммунитета и экспрессии защитных антител у инфицированных людей (т.е. как факторы патогена, так и факторы хозяина способствуют развитию этой опасной для жизни инфекции).
Драматическое и стремительное проявление стрептококкового некротического миозита группы А не имеет клинических аналогов. Клостридиальный мионекроз, бактериальный миозит (вызванный стрептококками группы A, S. aureus или, реже, другими бактериальными патогенами) с развитием компартмент-синдрома или синдрома токсического стафилококка, и стрептококковый некротический фасциит группы A могут напоминать стрептококковый некротизирующий миозит группы A. Некроз кожи и напряженные пузыри чаще встречаются при стрептококковом некротическом фасциите, хотя у некоторых пациентов и фасциит, и некротический миозит развиваются одновременно.
Клостридиальный мионекроз («газовая гангрена»)
Клостридиальный мионекроз развивается в результате местного заражения поврежденной мышцы клостридиями (обычно Clostridium perfringens) после проникающей травмы или хирургического вмешательства или в результате гематогенного посева при отсутствии травмы, в первую очередь C. septicum. Это обычно связано с скрытым нарушением целостности слизистой оболочки толстой кишки из-за ранее нераспознанной аденокарциномы или как осложнение нейтропенического колита.
Clostridia perfringens является частью нормальной флоры толстой кишки и может естественным образом загрязнять поверхности кожи, особенно промежности и нижних конечностей. Таким образом, любая локальная травма может предрасполагать поврежденную мышцу к вторичной клостридиальной инвазии.
Хотя тяжелые травмы, такие как проникающие ранения войны или тяжелые ранения гражданских лиц, особенно с открытыми переломами, могут предшествовать развитию клостридиального мионекроза, менее заметным предшествующим процессам, включая внутрибрюшную операцию, септический аборт и парентеральные инъекции (даже подкожные инъекции) Сообщалось, что даже хроническая артериальная недостаточность без дополнительных травм считается фактором риска клостридиального мионекроза.
Девитализированная ткань и зараженные инородные тела являются основными факторами риска развития газовой гангрены; быстрая обработка ран и отсроченное закрытие ран сыграли важную роль в снижении частоты этих инфекций.
Спонтанное нетравматическое заболевание, вызванное, главным образом, гематогенным посевом C. septicum, не требует значительного предшествующего местного повреждения тканей. Скрытая аденокарцинома является основным фактором риска развития этого состояния, но другие поражения кишечника, включая дивертикулит, инфаркт кишечника и некротический энтероколит, могут вызвать этот процесс.Компромисс слизистой оболочки толстой кишки на фоне нейтропении, наблюдаемой у больных лейкемией, получающих цитотоксическую химиотерапию, и диабет являются дополнительными факторами риска.
Клостридиальный мионекроз следует заподозрить по его быстрой клинической эволюции с прогрессированием сильной боли в течение от 6 до 48 часов, несоразмерным клиническим данным, особенно при наличии факторов риска недавней травмы или операции. Первоначальными признаками являются местная болезненность и припухлость с выражением жидкой серозно-кровавой жидкости с неприятным запахом из открытых ран.Часто можно увидеть крепитацию в пораженной ткани, а пузыри, содержащие аналогичную жидкую серозно-кровавую жидкость, возникающую из сильно отечной обесцвеченной ткани, могут предшествовать развитию кожного некроза. Присутствует острое заболевание с клинической токсичностью, бледностью, потоотделением, быстро сменяющееся гипотонией и тахикардией, завершающимися шоком и почечной недостаточностью. Интересно, что субфебрильная температура (или даже переохлаждение) — это правило. Течение болезни быстро прогрессирует, с видимыми изменениями кожи, прогрессирующими и развивающимися час за часом в отделении неотложной помощи или отделении интенсивной терапии (ICU).
Осторожно: есть другие заболевания, которые могут имитировать клостридиальный мионекроз:
Несколько различных инфекций мягких тканей и мышц, связанных с газообразованием, могут имитировать клостридиальный мионекроз (клостридиальный и неклостридиальный анэробный [крепитантный] целлюлит, неклостридиальный крепитирующий миозит или целлюлит).
Все эти процессы требуют хирургического обследования и обработки раны в дополнение к соответствующей антибактериальной терапии. Газообразование при клостридиальном анэробном целлюлите обычно превышает таковое при мионекрозе, а течение болезни при анэробном целлюлите обычно несколько медленнее и связано с меньшей токсичностью, чем в случаях клостридиального мионекроза.
Поскольку клостридиальный мионекроз является наиболее острой инфекцией, вызывающей газообразование и опасной для жизни, все пациенты с крепитирующими инфекциями мягких тканей должны подвергаться агрессивному лечению с экстренным обследованием и интенсивной поддержкой. Антибактериальная терапия широкого спектра целесообразна до тех пор, пока исходные данные окрашивания по Граму и данные культуры не определят этиологический агент или агенты и не позволят проводить более целенаправленную терапию антибиотиками.
Другие формы крепитирующего миозита
Анэробный стрептококковый мионекроз
Эта смешанная инфекция грамположительных патогенов во многом имитирует клостридиальный мионекроз, хотя ее темп несколько медленнее.Через несколько дней после проникающей травмы у пациентов появляются отек, эритема, серозно-гнойный дренаж раны и прогрессирующая боль в месте травмы. В мышцах и фасциальных плоскостях присутствует газ. Окраска по Граму дренажной жидкости и оперативных образцов показывает воспалительную реакцию с полиморфноядерными лейкоцитами и свидетельствует о смешанной инфекции, включая стрептококки. Посев из раны обычно выявляет как анэробные стрептококки (например, пептострептококки), так и стрептококки группы А или S.aureus.
Синергетический неклостридиальный анэробный мионекроз
Смесь анэробных и факультативных организмов может вызывать быстро инвазивную инфекцию мягких тканей у диабетиков и пациентов с нейтропенией. Инфекция обычно начинается после незначительной поверхностной травмы, но постепенно распространяется на более глубокие структуры, включая подкожную ткань, фасцию и мышцы. Это быстро прогрессирующая инфекция, требующая экстренного обследования и хирургической обработки раны, а также начальной эмпирической терапии антибиотиками широкого спектра действия.
Мионекроз Aeromonas hydrophila
Лица, получившие проникающие ранения в пресноводных условиях (например, после несчастных случаев на лодке или плавании) или связанные с рыбой или другими водными животными, могут развить синдром молниеносного мионекроза, часто с газообразованием и болью, отеком, образованием пузырей и выраженными системными заболеваниями. токсичность, напоминающая клостридиальный мионекроз. История контакта с пресной водой является ключом к ранней диагностике. Как и в случае клостридиального мионекроза, неотложная хирургическая обработка раны и антибактериальная терапия имеют решающее значение.Aeromonas hydrophila присутствует в дренажах ран и хирургически иссеченной ткани и часто присутствует в культурах крови, полученных при осмотре.
Инфицированные сосудистые трансплантаты
Оживленная ткань из-за артериальной недостаточности / тромбоза трансплантата является очагом этой инфекции. Это происходит у пациентов с неудачными сосудистыми трансплантатами, особенно у пациентов с диабетом. В отличие от синдромов быстро прогрессирующего крепитирующего миозита, эти инфекции остаются в основном локализованными в области сосудистой недостаточности.Ответственные патогены обычно включают смесь факультативных грамотрицательных палочек, таких как виды Proteus, анэробные стрептококки и анэробные грамотрицательные палочки, такие как виды Bacteroides.
Какие лабораторные исследования следует заказать и что ожидать?
Результаты соответствуют диагнозу
Обычные клинические лабораторные скрининговые исследования, включая периферические лейкоциты (WBC) с дифференциалом, скорость оседания эритроцитов (ESR), C-реактивный белок (CRP) и посевы крови, должны быть получены у всех пациентов.Оценка функциональных тестов печени и почек важна для выявления основных метаболических нарушений, а также для определения подходящей антибактериальной терапии. Если присутствуют пустулы, инфицированные травматические поражения, буллы или другие поражения кожи, их следует снять без крыши и отправить на обычное культивирование у нормальных в остальном людей, а также для более широкого культивирования, включая грибковые культуры у зараженных хозяев и ВИЧ-инфицированных. Если колеблющийся сбор мягких тканей оценивается или документируется с помощью предварительной визуализации, его можно аспирировать для окрашивания по Граму и посева, который должен включать первичный анаэробный посев.
Пациентам с болью в туловище или тазу также следует сделать общий анализ мочи и посев мочи. Лейкоцитоз обычно присутствует почти при всех формах бактериального миозита. Развивающаяся лейкопения может проявляться в виде отсроченных или молниеносных проявлений, особенно при токсическом и / или септическом шоке.
Мышечные ферменты (например, КФК) в разной степени повышены и, фактически, часто нормальны при бактериальном пиомиозите, но обычно значительно повышены у пациентов со стрептококковым некротическим миозитом.
Результаты, подтверждающие диагноз
Окрашивание по Граму жидкости или иссеченной некротической ткани обеспечивает предполагаемую идентификацию возбудителей, а посев абсцессной жидкости подтверждает диагноз пиомиозита и различных форм некротической мышечной инфекции и определяет специфическую терапию антибиотиками. Пациенты часто подвергаются окончательному дренированию установленных абсцессов мышц после получения начальной (предпроцедурной) эмпирической терапии антибиотиками, поэтому посевы могут не выявить.В этих случаях предварительные посевы крови и / или инфицированных участков кожи могут помочь идентифицировать возбудителя.
Какие визуализационные исследования помогут при постановке или исключении диагноза?
Визуализация играет важную роль в оценке пациентов с очаговой болью в мягких тканях и лихорадкой, чтобы установить предположительный диагноз миозита и направить неотложное хирургическое обследование.
Простые снимки могут выявить очаговый отек мягких тканей, присутствие газа в мягких тканях в болезненном месте и возможные соответствующие связанные скелетные аномалии, такие как остеомиелит или первичная опухоль кости.$
Ультрасонография легко доступна и может продемонстрировать увеличение очаговых мышц на ранней стадии заболевания и сложные гипоэхогенные области на гнойной стадии заболевания, отражающие образование абсцесса. Это также ценно для оперативной оценки пациентов с возможными газообразующими инфекциями в отделении неотложной помощи. $
Магнитно-резонансная томография (МРТ) является наиболее информативным методом визуализации, поскольку она позволяет с большой точностью выявлять очаговый отек мышц и локализованное образование абсцесса, особенно при введении гадолиния.У пациентов с быстро прогрессирующим заболеванием не следует откладывать хирургическое обследование для получения МРТ-исследования. Введение гадолиния противопоказано при почечной недостаточности, осложнении, часто встречающемся у пациентов с быстро прогрессирующей инфекцией некротических мышц. $$$$
Компьютерная томография (КТ) обычно легко доступна и быстро выполняется. Он может демонстрировать отек мышц, очаговые мышечные аномалии низкой плотности (некротические), указывающие на развивающуюся инфекцию, а также хорошо известные скопления жидкости, часто сопровождающиеся увеличением кольца.Компьютерная томография позволяет легко обнаружить наличие газа в тканях у пациентов с клостридиальным мионекрозом, а исследования с контрастированием демонстрируют степень мышечного инфаркта. Как и в случае с МРТ, хирургическое обследование не следует откладывать в ожидании срочной КТ, а введение контрастного вещества противопоказано при почечной недостаточности. $$$
(= 60–125 долларов, 125–500 долларов, 500–1000 долларов, $$$$> 1000)
Какие консультационные услуги или услуги были бы полезны для постановки диагноза и оказания помощи в лечении?
Если вы решите, что у пациента пиомиозит или некротическая мышечная инфекция, какие методы лечения следует начать немедленно?
В дополнение к началу соответствующей антибактериальной терапии критическое значение имеет срочный дренаж сформировавшихся абсцессов и хирургическая обработка раны некротической болезни у пациентов с бактериальным миозитом.В случае пиомиозита выбор открытого хирургического дренажа, как правило, хирургом-ортопедом или хирургом общей практики, или чрескожного дренажа с помощью ультразвука или КТ под контролем интервенционных радиологов зависит от местоположения абсцесса, его размера, сложности и опыта учреждения. Пациентам со стрептококковым некротическим мионекрозом, клостридиальным мионекрозом или другими некротизирующими крепитирующими инфекциями следует срочно провести открытое обследование для достижения агрессивной обработки некротических мышц до обнаружения жизнеспособной ткани.
Эмпирическая антибиотикотерапия пиомиозита должна быть нацелена на преобладающий возбудитель S. aureus и должна включать ванкомицин. Дополнительный охват широкого спектра действия против грамотрицательных патогенов и анэробов должен включать комбинацию ингибиторов бета-лактам / бета-лактамаз, таких как пиперациллин-тазобактам, или карбапенемного агента, такого как имипенем, как часть первоначального эмпирического покрытия, особенно у пациентов с ослабленным иммунитетом. хосты. По возможности следует получить официальную консультацию по инфекционному заболеванию, чтобы оптимизировать эмпирический выбор антибиотиков и усовершенствовать терапию по мере появления микробиологических данных.
Пациентам с подозрением на стрептококковый или клостридиальный мионекроз необходимо добавить ингибитор синтеза белка, такой как клиндамицин, к начальной терапии широкого спектра действия для снижения выработки бактериальных экзотоксинов. Поскольку пенициллин является агентом выбора при этих молниеносных инфекциях, комбинация пенициллина, клиндамицина вместе с эмпирическим охватом возможной смешанной инфекции с фторхинолоном, таким как ципрофлоксацин, или передовым цефалоспорином (например,g., цефепим).
Соответствующая поддерживающая терапия в ОИТ необходима пациентам со стрептококковой или клостридиальной инфекцией, а также пациентам с синдромом токсического шока, вызванным пиомиозитом S. aureus, так как им требуется гемодинамическая и вентиляционная поддержка и заместительная терапия продуктами крови.
1. Противоинфекционные средства
Если я не уверен, какой патоген вызывает инфекцию, какое противоинфекционное средство мне следует заказать?
Эмпирическая терапия пиомиозита должна быть нацелена на грамположительные патогены, включая S.aureus (как метициллин-чувствительные, так и метициллин-устойчивые изоляты), а также потенциальные грамотрицательные патогены, особенно у зараженных хозяев. Ванкомицин вместе с ингибитором бета-лактама / бета-лактамазы широкого спектра действия (например, пиперациллин-тазобактам) или карбапенемом, таким как имипенем, является подходящим начальным эмпирическим покрытием до окрашивания по Граму и посева материала абсцесса. В редких случаях, когда предполагаемый стафилоккальный пиомиозит осложняется признаками синдрома токсического шока, следует добавить клиндамицин, а также ингибитор выработки токсинов.
Стрептококковый некротический мионекроз и клостридиальный мионекроз, а также связанные с ним синдромы некротического действия мягких тканей, описанные выше, предположительно подтверждены во время хирургической обработки раны или окрашивания по Граму и посева буллевой жидкости. Первоначальные схемы приема антибиотиков широкого спектра действия, перечисленные выше, могут быть начаты при поступлении, с включением клиндамицина, до тех пор, пока не будет достигнуто предварительное этиологическое подтверждение. Мионекроз, вызванный стрептококками или клостридиями группы А, следует лечить парентерально высокими дозами пенициллина и клиндамицина после подтверждения.
Информацию о лечении конкретных патогенов см. В таблице I.
Таблица I.
| Организм | Антибиотик | Доза | Альтернатива |
|---|---|---|---|
| S. aureus (MRSA или неизвестная чувствительность) | Ванкомицин | 2–4 г / день (разделенные каждые 6–12 часов) с минимальной целевой концентрацией> 15 мкг / мл | линезолид (600 мг каждые 12 часов) |
| S. aureus (MSSA) | Нафциллин | 12 г / сут (разделенные Q4-6 H) | Оксациллин (см. Нафциллин) Цефазолин 4–6 г / день (через каждые 8 часов) Ванкомицин 2–4 г / день (через каждые 6–12 часов) с минимальной целевой концентрацией> 15 мкг / мл |
| Стрептококки группы А (S.pyogenes) | Пенициллин | 24 миллиона единиц в день (разделено каждые 4 часа) | Цефтриаксон (2 г каждые 12 часов) |
| Clostridia видов (perfringens, septicum) | Пенициллин | 24 миллиона единиц в день (разделено каждые 4 часа) | Клиндамицин (600 мг каждые 6-8 часов) Имипенем (1 г каждые 6 часов) [ограниченный опыт] Метронидазол (500 мг каждые 6 часов) [ограниченный опыт] |
| Пептострептококки и другие анэробные стрептококки | Пенициллин | 24 миллиона единиц в день (разделено каждые 4 часа) | Ванкомицин (2–4 г / день (разделенный каждые 6–12 часов) с минимальным целевым значением> 15 мкг / мл |
| Aeromonas hydrophila | Ципрофлоксацин | 500–750 мг каждые 12 часов | Гентамицин (80 мг каждые 8 часов, с поправкой на пик> 4, минимум <2) имипенем 1 г каждые 6-8 часов |
2 Другие ключевые терапевтические методы.
Гипербарический кислород остается спорным дополнительным методом лечения пациентов с клостридиальным мионекрозом. Агрессивная хирургическая обработка раны никогда не должна откладываться гипербарической кислородной терапией, особенно ввиду ее ограниченной доступности и неопределенной эффективности. Это может быть рассмотрено у пациентов с туловищным мионекрозом, у которых хирургическая операция по удалению раны особенно калечат или анатомически непрактична.
Какие осложнения могут возникнуть в результате миозита или мионекроза?
Что вы должны рассказать семье о прогнозе пациента?
Неумолимое прогрессирование нелеченого пиомиозита делает своевременную диагностику и раннее окончательное дренирование основой лечения.Пациенты и их семьи должны понимать эти соображения и сотрудничать с интенсивными диагностическими исследованиями и инвазивными терапевтическими процедурами. В большинстве случаев прогноз после удовлетворительного дренирования отличный, с небольшими отдаленными осложнениями.
Продолжающаяся лихорадка или прогрессирующая местная боль предполагают недостаточный терапевтический дренаж (особенно после процедур чрескожного дренирования) или наличие дополнительных недренированных гнойных очагов.
Пиомиозит может осложняться развитием компартмент-синдрома, особенно когда инфекция развивается в переднем отделе большеберцовой кости, и в дополнение к хирургическому дренированию и санации раны может потребоваться фасциотомия, что приведет к нарушению функционального статуса пораженной конечности.
Прогноз после радикальной терапии пиомиозита более осторожен, если:
диагноз задерживается и распознается на (поздней) стадии сепсиса, или
эпизод пиомиозита вызван токсин-продуцирующим штаммом S. aureus или стрептококками группы А, что приводит к синдрому токсического шока
Лечение клостридиального мионекроза требует агрессивной хирургической обработки раны до жизнеспособных тканей.Это часто требует изнурительной хирургической операции, завершающейся ампутацией конечности или удалением обширных участков мягких тканей туловища. Послеоперационное течение обычно бурное, с частой необходимостью повторного хирургического обследования для обеспечения адекватности хирургической обработки раны и с мультисистемной недостаточностью, требующей интенсивной терапии, ИВЛ, прессорной поддержки при шоке и заместительной почечной терапии. Хотя прогноз мионекроза C. septicum остается неопределенным, большинство пациентов с другими формами крепитирующего мионекроза выживают после агрессивной комбинированной хирургической и медикаментозной терапии.
Поражение мышц при вирусных заболеваниях
Мышечная боль (миалгия) обычно сопровождает многие лихорадочные заболевания. Некоторые вирусные заболевания, такие как лихорадка денге и грипп, часто связаны с диффузной мышечной болью и болезненностью. Связанной слабости нет, а показатели специфических для мышц ферментов (креатинфосфокиназа, альдолаза) варьируются и минимально повышаются.
Рабдомиолиз, связанный с выраженной болью и сильной объективной слабостью и сопровождающийся резким повышением уровня мышечных ферментов, является редким осложнением инфекции гриппа А.Быстрое течение болезни, сопровождающееся лихорадкой и типичными респираторными проявлениями гриппа, делает диагностику довольно простой.
Острый трихинеллез может иметь сравнительно острое течение, но сопровождается выраженной эозинофилией. Миозит, связанный с токсоплазмозом, почти всегда встречается у людей с выраженной иммуносупрессией. Аутоиммунный миозит обычно более коварен в начале и имеет постепенно прогрессирующее течение.
Поражение мышц при паразитарных заболеваниях
Трихинеллез
Trichinella spiralis — наиболее известный паразит, вызывающий симптоматическое заболевание мышц.После проглатывания инфекционных личинок в результате употребления недоваренного мяса плотоядных или всеядных животных (чаще всего свинины, но может также сопровождаться приемом дичи, особенно мяса медведей), начальный синдром гастроэнтерита с тошнотой, рвотой и диареей развивается по мере того, как личинки разрастаются, созревают, размножаются, и потомство личинок проникает в слизистую оболочку кишечника. Личинки гематогенно распространяются и поражают скелетные мышцы, но также могут поражать экстраокулярные мышцы, миокард и, реже, легкие и / или центральную нервную систему.
Через несколько недель после приема внутрь развивается системное заболевание с лихорадкой, выраженной генерализованной миалгией, отеком мышц и отеком (периорбитальным и, возможно, акральным). Лабораторная оценка примечательна наличием выраженной эозинофилии и повышенным уровнем мышечных ферментов. Диагноз может быть поставлен путем серологического исследования, по крайней мере, через 3 недели после проглатывания личинок; В отдельных случаях может быть проведена мышечная биопсия нежной мышцы.
Цистицеркоз
После приема внутрь яиц Taenia solium (свиного цепня) личинки проникают в стенку кишечника, широко распространяются и проникают в структуры хозяина.Нейроцистицеркоз чаще всего диагностируется после начала судорог или как случайная находка после визуализации черепа по другим показаниям. Точно так же цистицеркоз может быть случайной находкой после радиологических исследований, которые включают скелетные мышцы, где давние инцистированные личинки могут быть распознаны по рассеянным очаговым кальцификациям. Мышечные симптомы встречаются редко, если только не происходит значительного проглатывания яиц с широко распространенным воспалением, связанным с инцистированием личинок. Лихорадка и эозинофилия в этом случае могут имитировать трихинеллез.
Токсоплазмоз
Токсопламоз приобретается в результате проглатывания ооцист (обычно из кошачьих экскрементов) или проглатывания тканевых цист из недоваренного мяса. Инфекция может передаваться вертикально во время беременности, приводя к врожденному токсоплазмозу, или, в редких случаях, через ткани человека (трансплантация органов, переливание крови). Проглатывание ооцисты приводит к инвазии слизистой оболочки кишечника и системному распространению трофозоитов паразита
Полимиозит — Симптомы и причины
Обзор
Полимиозит (pol-e-my-o-SY-tis) — это необычное воспалительное заболевание, которое вызывает мышечную слабость, поражающую обе стороны тела.Такое состояние может затруднить подъем по лестнице, подъем из сидячего положения, поднимать предметы или дотянуться до головы.
Полимиозит чаще всего поражает взрослых в возрасте 30, 40 или 50 лет. Это чаще встречается у чернокожих, чем у белых, и женщины страдают чаще, чем мужчины. Признаки и симптомы обычно развиваются постепенно, в течение недель или месяцев.
Хотя полимиозит неизлечим, лечение — от лекарств до физиотерапии — может улучшить вашу мышечную силу и функцию.
Продукты и услуги
Показать больше продуктов от Mayo ClinicСимптомы
Слабость мышц, связанная с полимиозитом, затрагивает мышцы, расположенные ближе всего к туловищу, например, бедра, бедра, плечи, плечи и шею. Слабость поражает как левую, так и правую части тела и имеет тенденцию постепенно ухудшаться.
Когда обращаться к врачу
Обратитесь за медицинской помощью, если у вас возникла необъяснимая мышечная слабость.
Причины
Точная причина полимиозита неизвестна, но это заболевание имеет много общих черт с аутоиммунными заболеваниями, при которых ваша иммунная система по ошибке атакует ткани вашего тела.
Факторы риска
Риск полимиозита выше, если у вас волчанка, ревматоидный артрит, склеродермия или синдром Шегрена.
Осложнения
Возможные осложнения полимиозита включают:
- Затрудненное глотание. Если поражены мышцы пищевода, у вас могут возникнуть проблемы с глотанием (дисфагия), что, в свою очередь, может вызвать потерю веса и истощение.
- Аспирационная пневмония. Затрудненное глотание также может привести к вдыханию пищи или жидкостей, включая слюну, в легкие (аспирация), что может привести к пневмонии.
- Проблемы с дыханием. Если заболевание поражает мышцы груди, у вас могут возникнуть проблемы с дыханием, такие как одышка или, в тяжелых случаях, дыхательная недостаточность.
Сопутствующие состояния
Хотя это не осложнения, полимиозит часто связан с другими состояниями, которые могут вызывать дальнейшие осложнения сами по себе или в сочетании с симптомами полимиозита. Связанные условия включают:
- Феномен Рейно. Это состояние, при котором ваши пальцы рук, ног, щеки, нос и уши сначала бледнеют при воздействии низких температур.
- Другие болезни соединительной ткани. Другие состояния, такие как волчанка, ревматоидный артрит, склеродермия и синдром Шегрена, могут возникать в сочетании с полимиозитом.
- Сердечно-сосудистые заболевания. Полимиозит может вызвать воспаление мышечных стенок сердца (миокардит). У небольшого числа людей с полимиозитом может развиться застойная сердечная недостаточность и сердечные аритмии.
- Болезнь легких. При полимиозите может развиться состояние, называемое интерстициальным заболеванием легких.Интерстициальное заболевание легких относится к группе заболеваний, которые вызывают рубцевание (фиброз) легочной ткани, делая легкие жесткими и неэластичными. Признаки и симптомы включают сухой кашель и одышку.
- Рак. Люди, страдающие полимиозитом, имеют повышенный риск рака.
Причины, факторы риска и лечение
Оссифицирующий миозит — это состояние, при котором костная ткань образуется внутри мышц или других мягких тканей после травмы.Он имеет тенденцию развиваться у молодых людей и спортсменов, которые с большей вероятностью получат травмы.
В большинстве случаев оссифицирующий миозит возникает в крупных мышцах рук или ног.
Оссифицирующий миозит обычно возникает, когда человек пережил единственную травму, например, получил удар во время игры в футбол или футбол, который вызывает глубокий ушиб мышц.
Это также может произойти при повторяющихся травмах одной и той же области, например, бедер всадников.Очень редко оссифицирующий миозит может возникнуть после сильного растяжения мышц.
Независимо от причины оссифицирующий миозит возникает, когда организм делает ошибку в процессе заживления. Мышечные клетки, также известные как фибробласты, случайно замещаются незрелыми костными клетками в месте повреждения.
В конечном итоге это может привести к образованию твердой шишки или шишки внутри мышцы. Это постепенный процесс, который начинается через несколько недель после первоначальной травмы.
Трудно предсказать, кто заболеет оссифицирующим миозитом, но это заболевание чаще встречается у активных молодых людей и спортсменов.
Оссифицирующий миозит возникает у людей, которые занимаются спортом на всех уровнях, от тех, кто играет просто для развлечения, до высококонкурентных или профессиональных спортсменов.
Кроме того, у людей, парализованных ниже пояса, выше вероятность развития оссифицирующего миозита, даже если у них нет конкретной травмы.
В отличие от других типичных мышечных напряжений или травм, люди с оссифицирующим миозитом могут заметить, что их боль со временем усиливается, а не уменьшается.
Кто-то с этим заболеванием может также заметить изменения в пораженной мышце, в том числе:
- тепло
- припухлость
- шишка или шишка
- уменьшение диапазона движений
Перед тем как диагностировать оссифицирующий миозит, врач спросит, о чем произошло, как давно это произошло, симптомы и какие шаги предпринял человек, чтобы справиться с болью или травмой.
Если с момента появления боли или других симптомов прошло не менее 2–3 недель, врач может назначить визуализационные тесты для выявления признаков роста кости в мягких тканях.
Типы тестов, которые может использовать врач, включают:
- Рентген : Иногда бывает трудно диагностировать оссифицирующий миозит на ранних стадиях с помощью только рентгена. Большинство рентгеновских снимков не обнаруживают каких-либо отклонений в течение первых 2–3 недель после травмы, но показывают изменения через 3–4 недели.
- Ультразвук : Ультразвук использует звуковые волны для исследования мягких тканей. Это один из первых диагностических тестов, который можно использовать для поиска изменений, связанных с оссифицирующим миозитом.Ультрасонография зависит от способности человека читать снимки, поэтому многие врачи не рекомендуют его в качестве первого теста.
- Компьютерная томография (КТ) : Врачи обычно могут увидеть раннее развитие костной ткани в мягких тканях. Однако это не на 100 процентов надежно, и если врач подозревает, что у кого-то есть оссифицирующий миозит, он может провести дополнительное тестирование для постановки диагноза.
- Магнитно-резонансная томография (МРТ) : МРТ — предпочтительный метод изучения новообразований мягких тканей.Врач все же может назначить дополнительные тесты для сравнения и подтверждения диагноза.
Биопсия новообразования также может быть взята и оценена в лаборатории.
Иногда ранние диагностические исследования могут спутать оссифицирующий миозит с некоторыми видами рака мягких тканей. В результате врач может назначить дополнительное обследование для подтверждения диагноза.
Оссифицирующий миозит обычно проходит самостоятельно. Принятие болеутоляющих средств, таких как напроксен или ибупрофен, может уменьшить дискомфорт.
Другие вещи, которые человек может делать дома, включают:
- отдых в области
- обледенение травмы
- поднятие пораженной области
- легкое растяжение
- обертывание пораженной мышцы эластичной повязкой для уменьшения отека
По прошествии первых 48–72 часов человек может начать физиотерапию для наращивания силы мышц.
Терапия должна начинаться с ряда вспомогательных двигательных упражнений — это включает в себя медленное и мягкое движение суставов во всех направлениях, чтобы увидеть, как далеко они пойдут, — и постепенно переходить к полноценным динамическим упражнениям по мере того, как мышцы восстанавливают силу.
Если обезболивающие, физиотерапия и другие меры домашнего ухода не эффективны при лечении оссифицирующего миозита, может потребоваться хирургическое удаление новообразования.
Хирургия обычно используется только в случаях:
- сильной боли
- новообразований, которые затрагивают близлежащие нервы, суставы или кровеносные сосуды
- недостаточный диапазон движений, затрудняющий выполнение повседневных действий
Врач или Хирург может порекомендовать отложить операцию на период, чтобы снизить риск повторного возникновения оссифицирующего миозита.
Поделиться на PinterestКаждую травму следует лечить с помощью метода R.I.C.E, который включает удерживание льда на травме.Хотя сложно предсказать, кто заболеет оссифицирующим миозитом, важно своевременно лечить каждую травму с помощью R.I.C.E. метод. Это:
- R est
- I ce
- C сжатие
- E levation
Спортсмену, получившему травму, может потребоваться покинуть игру или мероприятие, особенно если есть значительный отек или синяк.
Мягкая растяжка и упражнения на диапазон движений также важны после травмы; оссифицирующий миозит чаще поражает мышцу, которая не используется.