28. Трепетание и фибрилляция желудочков на ЭКГ
NB. Ознакомьтесь с содержанием урока и составьте общее представление о теме. Не стремитесь сразу запомнить все подробности. Это удобнее будет сделать при дальнейшем пошаговом выполнении упражнений к уроку. Переход к упражнениям находится в нижней части страницы.
Трепетание желудочков — сокращение желудочков сердца с частотой 200 — 300 в минуту с правильным ритмом (т.е. с одинаковыми временными интервалами между сокращениями). При трепетании желудочков сохраняется минимальный ударный выброс крови сердцем, однако его недостачно для поддержания нормальной жизнедеятельности. На кардиограмме регистрируют одинаковые по амплитуде и длительности волны синусоидальной формы. Пример трепетания желудочков показан на ЭКГ 1.
ЭКГ 1. Трепетание желудочков
Источник ЭКГ.
Фибрилляция желудочков — беспорядочное сокращение отдельных мышечных волокон желудочков сердца с частотой 200-500 в минуту.
ЭКГ 2. Фибрилляция желудочков
Источник ЭКГ.
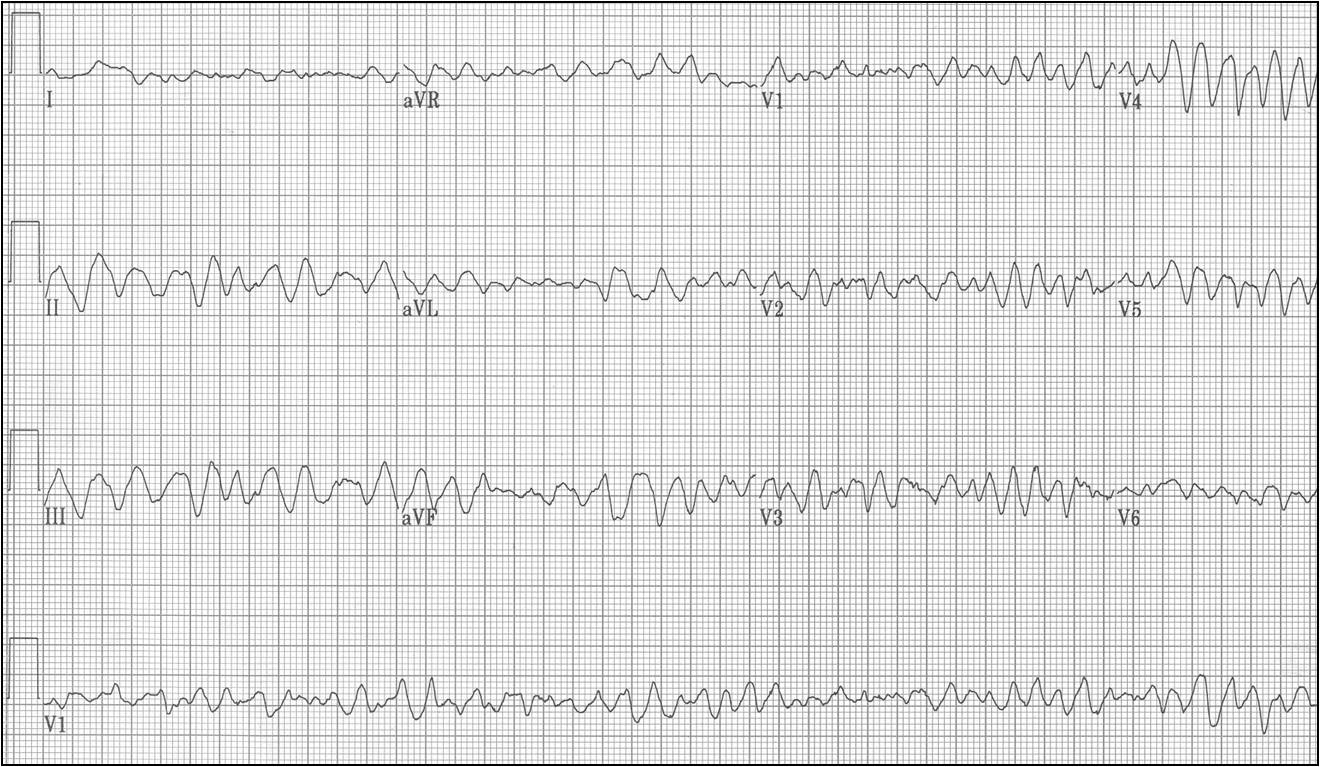
Трепетание и фибрилляция желудочков представляют собой жизнеугрожающие состояния, требующие немедленных реанимационных мероприятий. На ЭКГ 3 показан пример трансформации желудочковой тахикардии в трепетание желудочков, а затем в фибрилляцию и остановку сердца.
ЭКГ 3. Нарушение ритма, вызвавшее асистолию
Одно из наиболее распространненых средств восстановления ритма при трепетании и фибрилляции желудоков — это использование электрической дефибрилляции. Пример восстановления ритма приведен на ЭКГ 4 ниже.
ЭКГ 4. Восстановление синусового ритма с помощью электрической дефибрилляции
Источник ЭКГ.
Основные признаки трепетания и фибрилляции желудочков на ЭКГ:
- При трепетании желудочков на кардиограмме регистрируют регулярные и одинаковые по амплитуде волные синусоидальной формы с частотой 200 — 300 в минуту.
- При фибрилляции желудочков на кардиограмме регистрируют беспорядочные волны разной формы и амплитуды с частотой 200 — 500 в минуту.
Перейти к упражнениям
Трепетание предсердий и желудочков — Кардиолог
Суть трепетания, достаточно редкой разовидности нарушения ритма сердца, такова же, как и пароксизмальной тахикардии, — появление в миокарде мощного гетеротопного очага, вырабатывающего электроимпульсы с частотой 250—370 в мин.
Если очаг трепетания расположен в предсердиях — имеет место трепетание предсердий. При нахождении этого очага в желудочках возникает трепетание желудочков.
Рассмотрим подробнее электрокардиографические критерии этих двух разновидностей трепетания.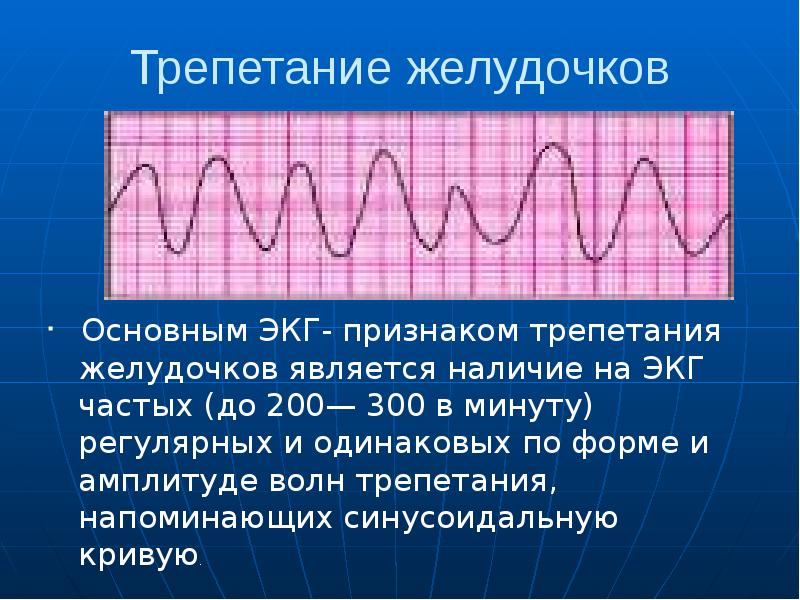
Трепетание предсердий
ЭКГ признаки
1. При трепетании предсердий основной водитель ритма сердца — синусовый узел — не работает, поскольку высокочастотные (250—370 в мин) импульсы очага трепетания «перебивают» частоту генерации синусовых импульсов (60—90 в мин), не давая возможность им проявиться.
Следовательно, первым ЭКГ признаком трепетания предсердий будет отсутствие синусового ритма, т.е. отсутствие зубцов Р.
2. Вместо них на электрокардиограмме зарегистрируются «волны трепетания» — равномерные, пилообразные (похожие на зубья пилы), с постепенным подъемом и резким спадом низкоамплитудные (не более 0,2 mV) зубцы, обозначаемые строчной буквой «р».
Волны трепетания — это второй ЭКГ признак трепетания предсердий. Лучше всего они просматриваются в отведении aVF.
3. Частота этих «волн трепетания» — в пределах 250—370 в мин, и это является третьим ЭКГ признаком трепетания предсердий.
4. Естественно, атриовентрикулярное соединение не в состоянии пропустить к желудочкам все 250 или 370 импульсов, исходящих из очага трепетания. Пропускается какая-то часть из них, например каждый пятый. Эту ситуацию называют функциональной блокадой атриовентрикулярного соединения. К примеру, если трепетание предсердий происходит с частотой 350 в мин и имеет место функциональная атриовентрикулярная блокада 5:1, то частота возбуждения желудочков будет равна 70 в мин, их ритм — равномерным, а интервал R—R — одинаковым.
Пропускается какая-то часть из них, например каждый пятый. Эту ситуацию называют функциональной блокадой атриовентрикулярного соединения. К примеру, если трепетание предсердий происходит с частотой 350 в мин и имеет место функциональная атриовентрикулярная блокада 5:1, то частота возбуждения желудочков будет равна 70 в мин, их ритм — равномерным, а интервал R—R — одинаковым.
Функциональная атриовентрикулярная блокада — это четвертый ЭКГ признак трепетания предсердий.
5. Импульсы трепетания, прошедшие атриовентрикулярное соединение, попадут к желудочкам обычным путем, т.е. по проводящей системе желудочков. Следовательно, форма желудочкового комплекса QRS будет обычной, как и в норме, а ширина этого комплекса не превысит 0,12с.
Обычная форма желудочкового комплекса QRS — пятый ЭКГ признак трепетания предсердий.
Трепетание предсердий
Трепетание желудочков
Трепетание желудочков является экстремальной, критической ситуацией для пациента, требующей немедленного врачебного вмешательства.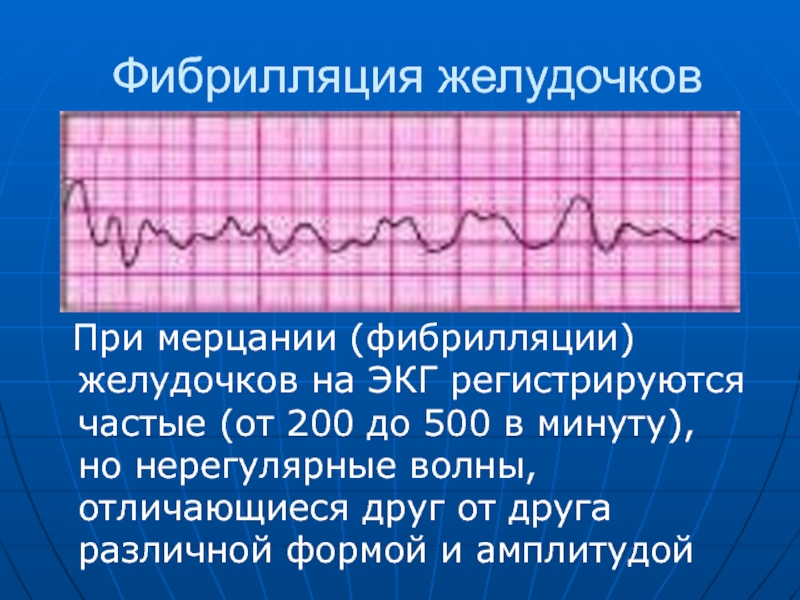 Нередко это состояние клинической смерти.
Нередко это состояние клинической смерти.
Электрокардиографически: трепетание желудочков имеет несколько признаков. Рассмотрим их подробнее.
Трепетание желудочков
1. Волны трепетания представляют собой широкие, достаточно высокие (высота 2—4 mV) монофазные кривые, в которых нельзя различить ни зубцов желудочкового комплекса QRS, ни сегмента S—Т, ни зубца Т. Важно подчеркнуть, что волны трепетания желудочков очень похожи между собой, имеют практически одинаковую амплитуду и форму.
2. Частота волн трепетания желудочков в пределах 150—300 в минуту; и чем больше частота возбуждения, тем мельче амплитуда волн.
3. Изоэлектрическая линия отсутствует; волны трепетания переходят одна в другую, образуя непрерывную волнообразную линию.
Итоги
ЭКГ признаки трепетания предсердий
1. Отсутствие зубцов Р.
2. Появление волн трепетания, обозначаемых «р».
3. Частота волн трепетания — 250—370 в мин.
4. Наличие функциональной а—в блокады.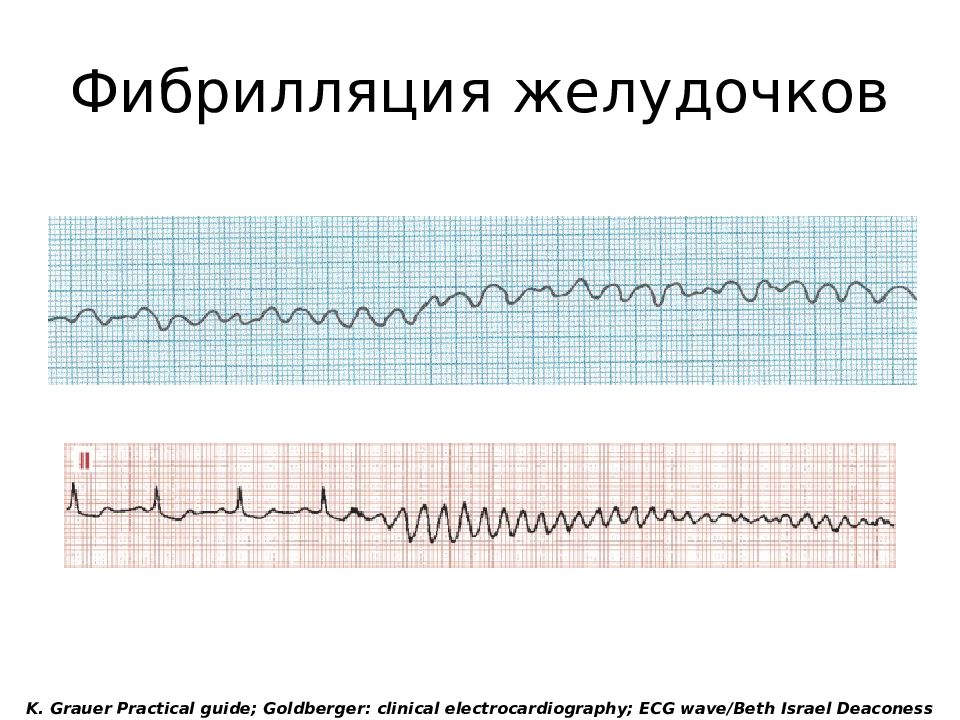
5. Нормальные по форме и продолжительности QRS.
Для трепетания желудочков характерно
1. Отсутствие зубцов желудочкового комплекса QRS.
2. Появление широких монофазных одинаковой амплитуды и формы волны трепетания желудочков.
3. Частота волн трепетания 150—300 в мин.
4. Отсутствие изолинии.
Дополнительная информация
Трепетание предсердий, регулярная и нерегулярная формы
В рассмотренном нами выше примере трепетания предсердий функциональная атриовентрикулярная блокада была постоянной 5:1 и не изменялась при регистрации ЭКГ.
Четыре волны трепетания предсердий были заблокированы, и только пятая волна трепетания преодолевала атриовентрикулярное соединение, проходила к желудочкам и
возбуждала их. В ответ формировался желудочковый комплекс QRS. Интервалы между ними были равны. Такую разновидность трепетания предсердий называют регулярной формой.
Регулярная форма трепетания предсердий
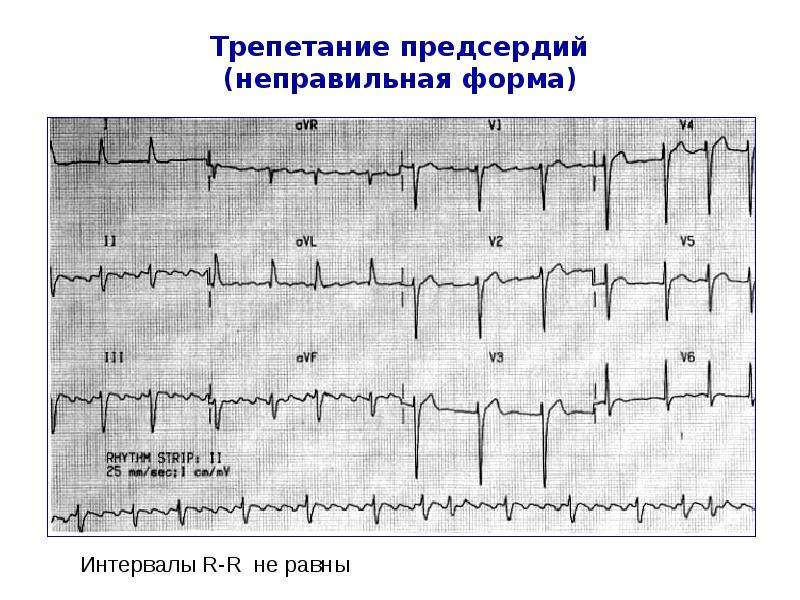
Однако в ряде случаев функциональная атриовентрикулярная блокада быстро меняется в процессе записи ЭКГ, становясь то 5:1, то 4:1, то 3:1, и т. д. При этой ситуации волны трепетания предсердий будут преодолевать атриовентрикулярное соединение аритмично и интервал между желудочковыми комплексами QRS будет различным. Это и есть нерегулярная форма трепетания предсердий.
д. При этой ситуации волны трепетания предсердий будут преодолевать атриовентрикулярное соединение аритмично и интервал между желудочковыми комплексами QRS будет различным. Это и есть нерегулярная форма трепетания предсердий.
Нерегулярная форма трепетания предсердий
Мерцание предсердий и желудочков — Кардиолог
Мерцание как разновидность нарушения ритма существенно отличается от пароксизмальной тахикардии и трепетания. Отличие заключается в том, что при мерцании имеется множество активных гетеротопных очагов возбуждения, которые расположены в различных участках миокарда, имеют различную электрическую силу по сравнению друг с другом и суммарная частота мерцания равна 450—600 возбуждений в минуту.
Мерцание предсердий
При этой разновидности нарушения ритма в различных участках миокарда предсердий появляется множество очагов возбуждения, генерирующих 450—600 импульсов в минуту. Следовательно, ежесекундно к атриовентрикулярному соединению подходят около 10 импульсов, разных по электрической силе.
В практике эту разновидность аритмии называют упрощенно «мерцательной аритмией», однако грамотнее употреблять термин «мерцание предсердий с аритмической деятельностью желудочков».
Разберем ЭКГ признаки мерцательной аритмии:
Мерцательная аритмия
(синхронная запись грудных отведений)
1. Высокая частота мерцания (450—600 в мин) не дает возможности проявиться синусовому ритму (частота — 60—90 в минуту), поэтому на ЭКГ отсутствует зубец Р.
2. Вместо зубца Р регистрируются волны мерцания (волны фибрилляции), обозначаемые буквой f, которые лучше всего визуализируются в отведении V1 и V2.
3. Частота волн мерцания — 450—600 в мин.
4. Желудочковые комплексы QRS регистрируются аритмично, интервалы R—R различны.
5. Форма желудочкового комплекса QRS обычная, его ширина не превышает 0,12 с.
6. Частота возбуждения желудочков (ЧСС) обычно в пределах нормы (нормосистолический вариант).
Мерцание желудочков
Мерцание желудочков (фибрилляция) — это состояние клинической смерти пациента и требует немедленного проведения реанимационных мероприятий.
Электрокардиографические критерии фибрилляции следующие:
Фибрилляция желудочков
1. Отсутствие на ЭКГ типичной кривой с дифференцированными привычными зубцами Р, Q, R, S и Т.
2. Вместо них регистрируются небольшие различные по величине (0,1—0,3 mV), неодинаковой формы волны фибрилляции.
3. Расстояние между пиками волн различны.
4. Нет четкой изолинии; кривая фибрилляции приобретает хаотическую причудливую форму.
Итоги
ЭКГ признаки мерцания предсердий
1. Отсутствие зубца Р.
2. Регистрация f в отведении V1 и V2.
3. Частота f — 450—600 в мин.
4. Интервалы R—R — различны (аритмия).
5. Форма QRS — обычная.
ЭКГ признаки фибрилляции желудочков
1. Отсутствие всех зубцов желудочкового комплекса.
2. Регистрация волн фибрилляции во всех отведениях.
3. Частота волн фибрилляции 450—600 в мин.
4. Отсутствие изоэлектрической линии.
Дополнительная информация
Разновидности мерцания предсердий
Мерцание предсердий бывает крупно- и мелковолновым в зависимости от амплитуды f-волн. Мелковолновое мерцание протекает с большей частотой (около 600 в мин) и амплитудой волн не более 0,1 mV. При крупноволновом мерцании частота импульсов составляет 450 в мин, а амп-литуда волн — около 0,2 mV. Некоторые авторы выделяют и средневолновое мерцание.
Мелковолновое мерцание предсердий
Крупноволновое мерцание предсердий
ЧСС при мерцательной аритмии
В зависимости от частоты возбуждения желудочков различают несколько вариантов мерцательной аритмии:
- брадисистолический вариант — ЧСС — 50—60 в мин
- нормосистолический вариант — ЧСС — 60—90 в мин
- тахисистолический вариант — ЧСС — 90—140 в мин
- пароксизм мерцания — ЧСС — более 140 в мин
Постоянная и преходящие формы мерцания предсердий
Мерцательная аритмия может регистрироваться у пациента постоянно, и такая ее форма называется постоянной.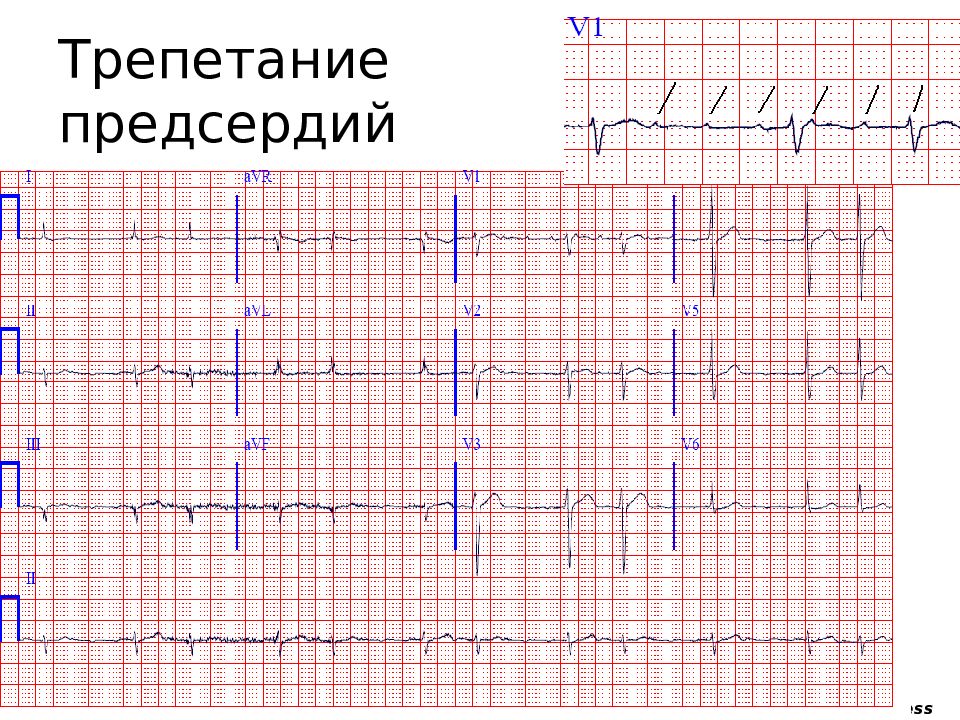
Если она наблюдается у больных в течение короткого промежутка времени — минуты, часы, сутки, а затем восстанавливается синусовый ритм, то это вариант преходящей, или непостоянной, формы мерцательной аритмии.
Разновидности фибрилляции желудочков
В зависимости от высоты волн различают крупноволновую (0,2—0,3 mV) и мелковолновую (0,1 mV) формы фибрилляции желудочков. Мелковолновая форма прогностически менее благоприятна, так как не поддается купированию посредством дефибрилляции. Ее необходимо перевести в крупноволновую форму путем внутрисердечного введения адреналина с хлористым кальцием и после этого провести дефибрилляцию.
Фибрилляция желудочков
Желудочковые аритмии у взрослых. Клинические рекомендации.
Оглавление
Ключевые слова
Желудочковая экстрасистолия
Желудочковая тахикардия
Фибрилляция желудочков
Внезапная сердечная смерть
Медикаментозная антиаритмическая терапия
Имплантируемый кардиовертер-дефибриллятор
Радиочастотная аблация
Синдром удлиненного интервала QT
Синдром Бругада
Катехоламинергическая полиморфная желудочковая тахикардия
Синдром укороченного интервала QT
Аритмогенная дисплазия-кардимиопатия правого желудочка.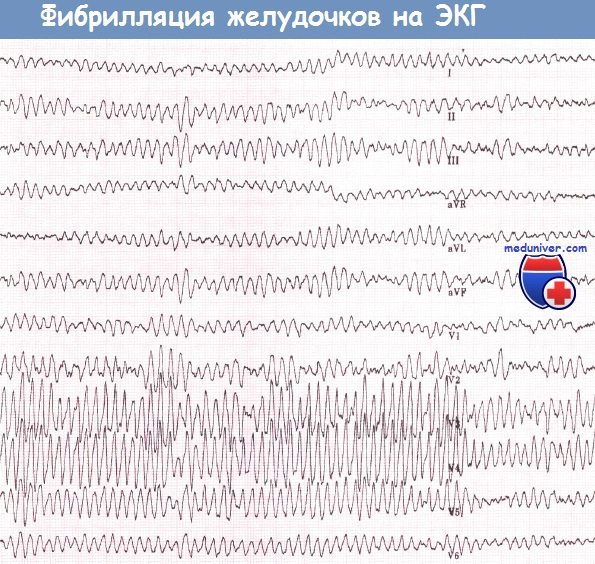
Список сокращений
TdP – полиморфная желудочковая тахикардия типа «пируэт» (torsade de pointes)
АВ – атриовентрикулярный
АДПЖ – аритмогенная дисплазия-кардиомиопатия правого желудочка
ВСС – внезапная сердечная смерть
ЖТ – желудочковая тахикардия
ЖЭ – желудочковая экстрасистолия
ИБС – ишемическая болезнь сердца
ИКД – имлпантируемый кардиовертер-дефибриллятор
КТ – компьютерная томография
ЛЖ – левый желудочек
МРТ – магнитно-резонансная томография
НПЖТ – непрерывно рецидивирующая желудочковая тахикрадия
ПЖ – правый желудочек
РЧА – радиочастотная аблация
СУИQT – синдром удлиненного интервала QT
ТЖ – трепетание желудочков
ФВ – фракция выброса
ФЖ – фибрилляция желудочков
ХМ ЭКГ – Холтеровское мониторирование ЭКГ
ЭФИ – электрофизиологическое исследование
ЭХО КГ – Эхокардиография
Термины и определения
Желудочковая экстраситолия
— преждевременная (по отношению к основному ритму) электрическая
активация сердца, индуцированная импульсом, источник которого находится в
ножках или разветвлениях пучка Гиса, в волокнах Пуркинье или рабочем
миокарде желудочков.
Желудочковая тахикардия — ускоренный ритм (как минимум 3 комплекса QRS c частотой сердечных сокращений более 100 уд./мин.), источник которого находится в ножках или разветвлениях пучка Гиса, в волокнах Пуркинье или рабочем миокарде желудочков. Устойчивой считается тахикардия, при которой длительность пароксизма равна или превышает 30 сек., а неустойчивой — менее 30 сек.
Реципрокная желудочковая тахикардия — пароксизмальная желудочковая тахикардия, обусловленная механизмом повторного входа волны возбуждения (re-entry). Данная форма тахикардии индуцируется желудочковой экстрасистолией (или желудочковыми экстрастимулами в ходе внутрисердечного электрофизиологического исследования) и может быть купирована с помощью стимуляции желудочков.
Аритмогенная дисплазия–кардиомиопатия правого желудочка —
генетически детерминированное заболевание сердца, которому характерно
замещение миокарда преимущественно правого желудочка (ПЖ) жировой и
соединительной тканями.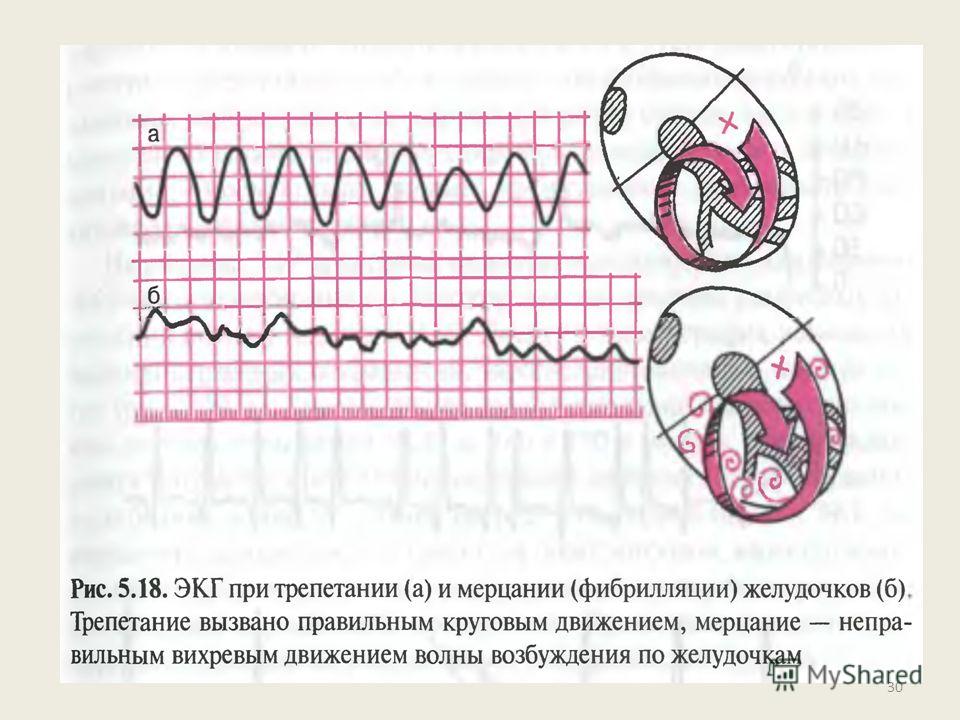
Катехоламинергическая полиморфная ЖТ (Catecholaminergic polymorphic ventricular tachycardia; CPVT) — наследственное заболевание, проявляющееся пароксизмами полиморфной или двунаправленной ЖТ, возникающими на фоне физической нагрузки или эмоционального стресса, нередко протекающими с потерей сознания.
Фасцикулярная левожелудочковая тахикардия — редкая форма пароксизмальной мономорфной ЖТ, в основе которой лежит механизм re-entry с участием в цепи циркуляции волны возбуждения задне-нижнего разветвления левой ножки пучка Гиса.
Непрерывно рецидивирующая (непароксизмальная) ЖТ —
редкая форма мономорфной ЖТ, обусловленная патологическим автоматизмом
или триггерной активностью (источник тахикардии, как правило, находится в
выносящем тракте правого желудочка, в зоне, расположенной
непосредственно под клапаном легочной артерии; другое её название — ЖТ
из выносящего тракта правого желудочка).
Внезапная смерть — это смерть, от которой первые симптомы ухудшения состояния пациента отделены сроком, не более 1 часа, а в реальной практике этот период нередко измеряется минутами.
Первичная профилактика внезапной смерти — мероприятия, направленные на снижение риска ВСС у лиц, имеющих повышенный риск ВСС, но без анамнеза угрожающих жизни аритмий или предотвращенной остановки сердца.
Вторичная профилактика внезапной смерти — мероприятия, направленные на снижение риска ВСС у лиц, имеющих анамнез угрожающих жизни аритмий или предотвращенной остановки сердца.
Синдром Андерсена–Тавила — редкая форма заболевания, при которой удлинение интервала QT сопровождается появлением волны U, пароксизмами как полиморфной желудочковой тахикардии типа TdP, так и двунаправленной желудочковой тахикардии.
1. Краткая информация
1. 1. Определения
1. Определения
Желудочковая экстрасистола — преждевременная (по отношению к основному ритму) электрическая активация сердца, индуцированная импульсом, источник которого находится в ножках или разветвлениях пучка Гиса, в волокнах Пуркинье или рабочем миокарде желудочков (рис. 1).
Рис. 1. Одиночная желудочковая экстрасистола (обозначена стрелкой). ПКП — полная компенсаторная пауза. 2RR — два нормальных сердечных цикла. (Холтеровская мониторная запись ЭКГ).
Термином «желудочковая парасистолия» обозначают такое состояние, при котором сердечным ритмом управляют два независимых водителя. Один из них основной (наиболее часто — синусовый узел), другой — парасистолический, расположен в желудочках [1-3].
Пароксизмальная мономорфная желудочковая тахикардия (ЖТ) — такая
форма ЖТ, при которой морфология комплекса QRS на ЭКГ в течение
пароксизма не изменяется (рис. 2).
Рис. 2. Спонтанное развитие пароксизма мономорфной желудочковой тахикардии (Холтеровская мониторная запись ЭКГ). Стрелкой обозначено сливное сокращение.
Мономорфная ЖТ протекает в виде пароксизмов с частотой сердечных
сокращений от 100 (чаще от 150) до 250 ударов в минуту. По своим
клиническим проявлениям, это одна из наиболее тяжелых форм нарушений
ритма сердца. Высокая частота ритма во время пароксизма, особенно на
фоне тяжелого органического поражения мышцы сердца, нередко приводит к
стремительному развитию острой левожелудочковой недостаточности,
коллапсу, аритмическому шоку, обмороку, клинической картине остановки
кровообращения, что иногда определяется термином «ЖТ без пульса». ЖТ
характеризуется высоким риском трансформации в фибрилляцию желудочков
(ФЖ), являющуюся непосредственным механизмом внезапной сердечной смерти
(ВСС). Этим определяется ее крайне неблагоприятное значение для прогноза
жизни [3-6].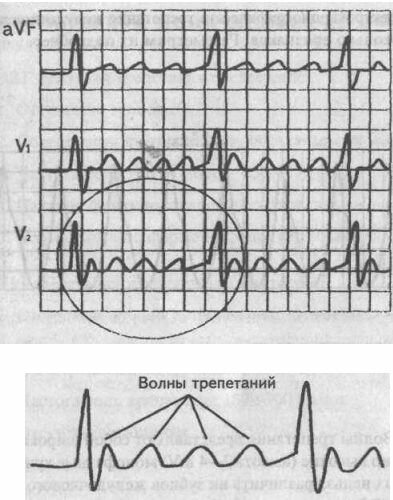
Фасцикулярная левожелудочковая тахикардия — редкая форма пароксизмальной мономорфной ЖТ, в основе которой лежит механизм re-entry с участием в цепи циркуляции волны возбуждения задне-нижнего разветвления левой ножки пучка Гиса. Обычно выявляется у молодых лиц, не имеющих признаков органического заболевания сердца, не имеет тяжёлых клинических проявлений, не трансформируется в ФЖ. Прогноз благоприятен [7-11]. Комплексы QRS во время пароксизма имеют конфигурацию, характерную для блокады правой ножки пучка Гиса с отклонением электрической оси сердца влево (рис. 3).
Рис. 3. Фасцикулярная левожелудочковая тахикардия. Стрелкой обозначен синусовый «захват».
Непрерывно рецидивирующая (непароксизмальная) ЖТ — редкая форма
мономорфной ЖТ, обусловленная патологическим автоматизмом или триггерной
активностью (источник тахикардии, как правило, находится в выносящем
тракте правого желудочка, в зоне, расположенной непосредственно под
клапаном легочной артерии; другое её название — ЖТ из выносящего тракта
правого желудочка). Характерно преобладание зубцов R в левых грудных
отведениях и зубцов S — в правых (рис. 4). Непароксизмальная
желудочковая тахикардия обычно не имеет явных клинических проявлений,
часто выявляется случайно при аускультации сердца во время врачебного
осмотра, или при записи ЭКГ. Характерно ее возникновение у детей, лиц
молодого возраста, не имеющих признаков органического поражения сердца.
Прогноз для жизни больных благоприятен.
Характерно преобладание зубцов R в левых грудных
отведениях и зубцов S — в правых (рис. 4). Непароксизмальная
желудочковая тахикардия обычно не имеет явных клинических проявлений,
часто выявляется случайно при аускультации сердца во время врачебного
осмотра, или при записи ЭКГ. Характерно ее возникновение у детей, лиц
молодого возраста, не имеющих признаков органического поражения сердца.
Прогноз для жизни больных благоприятен.
Гипертрофия левого желудочка — Диагностика и лечение
Диагноз
Ваш врач начнет с истории болезни, семейного анамнеза и тщательного медицинского осмотра, включая проверку вашего артериального давления и сердечной деятельности.
Ваш врач может порекомендовать скрининговые тесты:
- Электрокардиограмма (ЭКГ или ЭКГ). Электрические сигналы записываются, когда они проходят через ваше сердце.Ваш врач может найти образцы, которые указывают на нарушение функции сердца и увеличение мышечной ткани левого желудочка.

- Эхокардиограмма. Звуковые волны создают живое изображение вашего сердца. Эхокардиограмма может выявить утолщение мышечной ткани в левом желудочке, кровоток через сердце с каждым ударом и аномалии сердца, связанные с гипертрофией левого желудочка, такие как стеноз аортального клапана.
- МРТ. Изображения вашего сердца можно использовать для диагностики гипертрофии левого желудочка.
Лечение
Лекарства от кровяного давления могут помочь предотвратить дальнейшее увеличение левого желудочка и даже уменьшить ваши гипертрофированные мышцы. Ваш врач может порекомендовать лекарства, в том числе:
Лекарства
Лекарства от кровяного давления могут помочь предотвратить дальнейшее увеличение левого желудочка и даже уменьшить ваши гипертрофированные мышцы. Ваш врач может порекомендовать лекарства, в том числе:
- Ингибиторы ангиотензинпревращающего фермента (АПФ).
 Эти лекарства расширяют кровеносные сосуды, снижая кровяное давление, улучшая кровоток и уменьшая нагрузку на сердце. Примеры включают каптоприл, эналаприл (Vasotec) и лизиноприл (Prinivil, Zestril, Zestoretic). Побочные эффекты могут включать раздражающий сухой кашель у небольшого процента людей.
Эти лекарства расширяют кровеносные сосуды, снижая кровяное давление, улучшая кровоток и уменьшая нагрузку на сердце. Примеры включают каптоприл, эналаприл (Vasotec) и лизиноприл (Prinivil, Zestril, Zestoretic). Побочные эффекты могут включать раздражающий сухой кашель у небольшого процента людей. - Блокаторы рецепторов ангиотензина II (БРА). Лекарства, такие как лозартан (Козаар), имеют такие же преимущества, как и ингибиторы АПФ, , но не вызывают стойкого кашля.
- Блокаторы кальциевых каналов. Эти препараты предотвращают попадание кальция в клетки сердца и стенок кровеносных сосудов. Это расслабляет мышцы стенок сосудов, что позволяет кровеносным сосудам открываться шире и снижает кровяное давление. Примеры включают амлодипин (Норваск) и дилтиазем (Кардизем, Тиазак).
- Диуретики. Лекарства, известные как диуретики тиазидного типа, уменьшают количество жидкости в кровеносных сосудах, снижая кровяное давление.
 Примеры включают хлорталидон и гидрохлоротиазид (микрозид).
Примеры включают хлорталидон и гидрохлоротиазид (микрозид). - Бета-блокаторы. Лекарства, такие как атенолол (тенормин), могут снизить частоту сердечных сокращений, снизить кровяное давление и предотвратить некоторые вредные эффекты гормонов стресса. Бета-адреноблокаторы обычно не назначают в качестве начального лечения гипертонии. Ваш врач может порекомендовать добавить бета-блокатор, если другой тип лекарства не эффективен сам по себе.
Хирургия или другие процедуры
Лечение стеноза аортального клапана
Гипертрофия левого желудочка, вызванная стенозом аортального клапана, может потребовать хирургического вмешательства для восстановления узкого клапана или его замены искусственным или тканевым клапаном.
Лечение других сопутствующих заболеваний
- Лечение гипертрофической кардиомиопатии. Гипертрофию левого желудочка, вызванную гипертрофической кардиомиопатией, можно лечить с помощью лекарств, нехирургической процедуры, хирургии, имплантации устройств и изменения образа жизни.

- Амилоидоз. Лечение амилоидоза включает лекарства, химиотерапию и, возможно, трансплантацию стволовых клеток. Лечение амилоидоза доступно в специализированных клиниках.
Лечение апноэ во сне. Если вам уже поставили диагноз апноэ во сне, лечение этого расстройства сна может снизить ваше кровяное давление и помочь обратить вспять гипертрофию левого желудочка, если она вызвана высоким кровяным давлением.
Если вам не поставили диагноз апноэ во сне, но ваш партнер говорит вам, что вы храпите или на мгновение перестаете дышать во время сна, поговорите со своим врачом о том, чтобы пройти тест на апноэ во сне.
Для лечения апноэ во сне используется аппарат, обеспечивающий постоянное положительное давление в дыхательных путях (CPAP) во время сна. CPAP держит ваши дыхательные пути открытыми, позволяя получать кислород, необходимый для поддержания кровяного давления на нормальном уровне.

Образ жизни и домашние средства
Изменения образа жизни могут помочь снизить кровяное давление, укрепить здоровье сердца и улучшить симптомы гипертрофии левого желудочка, если они вызваны высоким кровяным давлением. Ваш врач, вероятно, порекомендует изменить образ жизни, полезный для сердца, в том числе следующее:
- Отказ от курения.
- Похудение. Гипертрофия левого желудочка часто встречается у людей, страдающих ожирением, независимо от артериального давления. Было показано, что похудание устраняет гипертрофию левого желудочка. Поддержание здорового веса или снижение веса, если у вас избыточный вес или ожирение, также может помочь контролировать ваше кровяное давление.
- Соблюдайте здоровую диету. Придерживайтесь диеты, богатой фруктами, овощами, цельнозерновыми продуктами, нежирными молочными продуктами и полезными жирами, такими как оливковое масло.
 Уменьшите количество рафинированных углеводов, натрия и насыщенных жиров в своем рационе.
Уменьшите количество рафинированных углеводов, натрия и насыщенных жиров в своем рационе. - Ограничьте употребление соли в рационе. Слишком много соли может повысить кровяное давление. Выбирайте продукты с низким содержанием натрия или без добавления соли и не добавляйте соль в пищу.
- Употребление алкоголя в умеренных количествах, если вообще. Алкоголь также может повышать кровяное давление, особенно при употреблении в больших количествах.
- Регулярная физическая активность. Стремитесь к умеренной физической активности не менее 150 минут в неделю.Например, попробуйте быструю ходьбу в течение 30 минут большую часть дней в неделю. Даже меньшая активность принесет значительную пользу. Спросите своего врача, нужно ли вам ограничить определенные физические нагрузки, такие как тяжелая атлетика, которые могут временно повысить кровяное давление.
- Управление стрессом. Найдите способы справиться со стрессом, например методы релаксации.

Подготовка к приему
Вас могут направить к врачу, имеющему опыт лечения сердечных заболеваний (кардиологу).
Что вы можете сделать
- Запишите свои симптомы, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Составьте список всех ваших лекарств, витаминов и пищевых добавок.
- Запишите основную медицинскую информацию, включая другие состояния.
- Запишите ключевую личную информацию, включая любые недавние изменения или факторы стресса в вашей жизни.
- Запишите вопросы, которые задайте своему врачу.
- Узнайте, были ли в вашей семье сердечные заболевания.
- Попросите родственника или друга сопровождать вас, , чтобы помочь вам вспомнить, что говорит врач.

Вопросы, которые следует задать своему врачу
- Какая наиболее вероятная причина моих симптомов?
- Какие тесты мне нужны? Есть ли к ним особая подготовка?
- Какие виды лечения мне нужны?
- Стоит ли менять образ жизни?
- Следует ли мне ограничивать свои действия?
- У меня другие проблемы со здоровьем.Как мне вместе лучше всего справиться с этими условиями?
В дополнение к вопросам, которые вы готовы задать своему врачу, не стесняйтесь задавать другие вопросы во время приема.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас останется время, чтобы обсудить вопросы, на которые вы хотите потратить больше времени. Вас могут спросить:
- Каковы ваши симптомы и когда они появились?
- Ваши симптомы со временем ухудшились?
- Есть ли у вас боль в груди или учащенное, трепещущее или учащенное сердцебиение?
- У вас головокружение? Вы когда-нибудь падали в обморок?
- Были ли у вас проблемы с дыханием?
- Ухудшают ли симптомы упражнения или лежание?
- Вы когда-нибудь кашляли кровью?
- Были ли у вас в анамнезе высокое кровяное давление или ревматическая лихорадка?
- Были ли у вас в семье проблемы с сердцем?
- Вы курили или курили? Вы употребляете алкоголь или кофеин?
Ноябрь25, 2020
Показать ссылки- McCullough PA, et al.
 Определение и патогенез гипертрофии левого желудочка при артериальной гипертензии. https://www.uptodate.com/contents/search. Проверено 9 октября 2020 г.
Определение и патогенез гипертрофии левого желудочка при артериальной гипертензии. https://www.uptodate.com/contents/search. Проверено 9 октября 2020 г. - Podrid PJ. Гипертрофия левого желудочка и аритмия. https://www.uptodate.com/contents/search. Проверено 9 октября 2020 г.
- Chatterjee S, et al. Мета-анализ гипертрофии левого желудочка и устойчивых аритмий. Американский журнал кардиологии.2014; DOI: 10.1016 / j.amjcard.2014.07.015.
- Lavie CJ, et al. Влияние эхокардиографической геометрии левого желудочка на клинический прогноз. Прогресс сердечно-сосудистых заболеваний. 2014; DOI: 10.1016 / j.pcad.2014.05.003.
- McCullough PA. Клинические последствия и лечение гипертрофии левого желудочка при артериальной гипертензии. https://www.uptodate.com/contents/search. Проверено 9 октября 2020 г.
- Goldberger AL. Гипертрофия левого желудочка: клинические данные и диагноз ЭКГ.https://www.uptodate.com/contents/search. Проверено 9 октября 2020 г.
- Что такое гипертрофия левого желудочка? Американская Ассоциация Сердца. https://www.heart.org/en/health-topics/heart-valve-problems-and-disease/heart-valve-problems-and-causes/what-is-left-ventricular-hypertrophy-lvh. Проверено 9 октября 2020 г.
- Лопес-Хименес Ф (экспертное заключение). Клиника Майо. 1 марта 2018 г.
- Bonow RO, et al., Eds. Системная гипертензия: управление. В: Болезнь сердца Браунвальда: Учебник сердечно-сосудистой медицины.11 изд. Эльзевир; 2019. https://www.clinicalkey.com. Проверено 9 октября 2020 г.
- AskMayoExpert. Гипертрофическая кардиомиопатия. Клиника Майо; 2020.
- Yilmaz A, et al. Диагностический подход и дифференциальная диагностика у пациентов с гипертрофией левого желудочка. Сердце. 2014; DOI: 10.1136 / heartjnl-2011-301528.
- Джеймс П.А. и др. Основанные на фактах рекомендации 2014 года по лечению высокого кровяного давления у взрослых: отчет членов комиссии, назначенных в Восьмой объединенный национальный комитет (JNC 8).JAMA. 2014; DOI: 10.1001 / jama.2013.284427.
- Мехра Р. Обструктивное апноэ во сне и сердечно-сосудистые заболевания. https://www.uptodate.com/contents/search. Проверено 9 октября 2020 г.
- Велтон П.К. и др. Руководство ACC / AHA / AAPA / ABC / ACPM / AGS / APhA / ASH / ASPC / NMA / PCNA по профилактике, выявлению, оценке и лечению высокого кровяного давления у взрослых, 2017 г .: Краткое содержание — отчет Американского колледжа Кардиология / Целевая группа Американской кардиологической ассоциации по клиническим рекомендациям.Гипертония. 2018; DOI: 10.1161 / HYP.0000000000000066.
- Cuspidi C, et al. Гипертрофия левого желудочка и ожирение: систематический обзор и метаанализ эхокардиографических исследований. Журнал гипертонии. 2014; DOI: 10.1097 / HJH.0b013e328364fb58.
- Gaasch WH. Показания к замене клапана при стенозе аорты у взрослых. https://www.uptodate.com/contents/search. Проверено 10 октября 2020 г.
- Изменения, которые вы можете внести, чтобы контролировать высокое кровяное давление. Американская Ассоциация Сердца.https://www.heart.org/en/health-topics/high-blood-pressure/changes-you-can-make-to-manage-high-blood-pressure#.Wo7ckOdG3cs. Проверено 9 октября 2020 г.
- Высокое кровяное давление. Национальный институт сердца, легких и крови. https://www.nhlbi.nih.gov/health-topics/high-blood-pressure. Проверено 9 октября 2020 г.
- Phillips SD (экспертное заключение). Клиника Майо. 22 октября 2020 г.
- Ferri FF. Амилоидоз. В: Клинический советник Ферри 2021. Эльзевир; 2021 г. https: //www.clinicalkey.com. Доступ 26 октября 2020 г.
Гипертрофия левого желудочка
CardioCloud. ЭКГ дома
▴ наверх ▴- Полная версия сайта Мобильная версия сайта
- Центр поддержки
0
Корзина- Доставка
- info @ cardio-cloud.ru
- Полная версия сайта Мобильная версия сайта
- Центр поддержки
0
Корзина- Доставка
- info @ cardio-cloud.ru
Трепетание предсердий — Студент-физиолог
Трепетание предсердий — это суправентрикулярная тахикардическая аритмия, которая, как правило, возникает у лиц пожилого возраста, хотя она также связана со спортом на выносливость.
В случаях трепетания предсердий нормальный проводящий путь сердца от синоатриального узла через атриовентрикулярный узел к желудочкам прерывается, вызывая путь повторного входа.Этот путь может быть результатом рубцевания после операции или идиопатическим, поэтому неизвестного происхождения.
Размер правого предсердия напрямую соответствует длине пути повторного входа, и результирующая частота предсердий находится где-то между 200-400 ударов в минуту, но чаще всего 300.
Эта скорость может быть ниже:
- Class Ia (блокираторы каналов Fast Na)
- Хинидин
- прокаинамид
- Дизопирамид
- Class 1c (блокираторы каналов Fast Na)
- Класс III (блокираторы каналов K)
- Амиодарон
- Соталол
- Ибутилид
- Дофетилид
Зубцы P все еще присутствуют на ЭКГ пациента, но будут иметь «зубчатый» рисунок, известный как зубцы F.
Скорость сокращения желудочков определяется возможной проводимостью атриовентрикулярного узла.
Эти степени АВ-блокады обозначаются соотношением зубцов P и комплексов QRS, наиболее распространенным из которых является 2: 1 или 4: 1.
По сути, блокада 2: 1 означает, что желудочковый ритм вдвое меньше, чем предсердный, поэтому частота 4: 1 будет четвертью.
Тип 1
Повторный вход против часовой стрелки Трепетание предсердий составляет около 90% презентаций и экспонатов:
- + волны флаттера
- — волны флаттера
Повторный вход по часовой стрелке Флаттер встречается реже и дает:
- Широкие, — волны флаттера
- + волны флаттера
Тип 2 трепетание предсердий встречается реже, и частота сердечных сокращений может достигать 450 ударов в минуту.
QRS обычно представляет собой узкий комплекс , а области трассы не имеют изоэлектрической базовой линии.
Фиксированное соотношение блоков AV, 2: 1, 4: 1 и т. Д., Может не всегда присутствовать. На одной записи может отображаться разная степень блокировки, например 2: 1 и 3: 1. Обязательно внимательно изучите след, чтобы не спутать трепетание с фибрилляцией.
Лечение
Цель при лечении трепетания предсердий — вернуть пациенту ритм синусового характера.Это может быть достигнуто через:
- Абляция
- Менее успешен в случаях флаттера 2 типа
- Электрокардиоверсия
- Фармакологическая кардиоверсия
- Шаг
Ссылка:
lifeinthefastlane
Тополь, Э., Калифф, Р., Пристовский, Э., Томас, Дж., Томпсон., (2007) Учебник сердечно-сосудистой медицины. 3 от Ред. Филедельфия: Липпинкотт Уильямс и Уилкинс
Нравится:
Нравится Загрузка…
Интерпретация ЭКГ: Обзор интерпретации ЭКГ № 40 (Обычная СВТ — Список 1 — Трепетание — ПСВТ — Синусовая тахикардия
ЭКГ в 12 отведениях и полоса ритма отведения № Рисунок 1 был получен от пациента, поступившего с обострением ХОБЛ ( хроническая обструктивная болезнь легких, ). Он гемодинамически стабилен. Его запись была интерпретирована как показывающая исходный артефакт ( понятно, учитывая его уровень одышки ) и синусовую тахикардию. Вы согласны?
| Рисунок 1: ЭКГ в 12 отведениях и полоса ритма отведения II от пациента с ХОБЛ. Это синусовая тахикардия? — ПРИМЕЧАНИЕ — Увеличьте, нажав на рисунки — Щелкните правой кнопкой мыши , чтобы открыть отдельное окно. |
ИНТЕРПРЕТАЦИЯ: Наличие базового уровня артефакта часто затрудняет интерпретацию ЭКГ.Тем не менее, артефакт — обычное явление, и отслеживание оптимального качества иногда может быть недостижимой целью для острого пациента. Количество артефактов на рисунке 1 не является чрезмерным и не должно препятствовать диагностике этой аритмии.
- Общий ритм быстрый и обычный . Интервал R-R составляет почти ровно 2 больших блоков по продолжительности, что устанавливает частоту на ~ 150 / мин .
- Комплекс QRS — узкий ( по длине не более половины большого квадрата ) .
- При первичном осмотре — мы не уверены в наличии и природе зубцов P. Четко выраженный вертикальный зубец P во II отведении отсутствует. Тем не менее, похоже, что в полосе ритма II отведения в нижней части графика присутствует по крайней мере какой-то тип предсердной активности.
————————————————— ————-
НАЧАЛЬНОЕ ВПЕЧАТЛЕНИЕ : Мы описали обычный SVT ( S upra V энтрикулярный T ахикард в минуту — но без нормальных зубцов Р. Наш Процесс мышления для проработки этиологии этой тахиаритмии выглядит следующим образом:
- Признание того, что ритм является регулярным SVT без нормальной предсердной активности, должно сразу напоминать дифференциальный диагноз 3 общих сущностей: i) синусовая тахикардия ; ii) трепетание предсердий ; и iii) PSVT ( Таблица 1 ) .«Прелесть» этого списка в том, что он оттачивает внимание поставщика неотложной помощи к трем основным причинам, которые составляют подавляющее большинство случаев.
- ПРИМЕЧАНИЕ: AFib ( A испытательный F ибрилляция ) — это , а не , включенный в 39, потому что таблица SVT 1 904 — это 904 не обычный. Мы также выбрали , а не , чтобы включить предсердную тахикардию с AV-проводимостью 2: 1 в этот СПИСОК, потому что, по нашему опыту, ATach гораздо менее распространен, чем другие 3 объекта — и для проводимости 2: 1 с желудочковой частотой ≥140 в минуту, это повлечет за собой частоту предсердий ~ 280 в минуту, что значительно выше, чем обычно наблюдается с ATach.
| Таблица 1: Распространенные причины обычного СВТ без нормальной активности предсердий . Перечисленные 3 объекта составляют из 90% случаев того, что обычно наблюдается. ( Воспроизведено из ACLS-2013-ePub ). |
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА : Отличить 3 сущности, перечисленные в таблице 1 — это , а не всегда легко.Несколько подсказок (, включая диагностические маневры ) могут помочь. «Хорошие новости» — это то, что окончательный диагноз ритма обычно не необходимо до начало лечения :
- IF скорость обычного SVT выше (то есть более 170 / мин ) — диагноз почти наверняка будет PSVT. На рисунке 1 это не так — это означает, что необходимо учитывать все 3 объекта в СПИСКЕ.
- Статистически — наиболее часто часто игнорируемый ритм СВТ — это Трепетание ( A испытание F lutter ) . Это связано с тем, что флаттер может быть незаметным и не всегда заметен во всех 12 отведениях. Безусловно, наиболее частая реакция желудочков на трепетание предсердия — это AV-проводимость 2: 1 (частота предсердий ~ 300 / мин; частота желудочков ~ 150 / мин ). Следовательно — следует всегда «Думать, трепетать , пока не докажет обратное» всякий раз, когда вы встречаетесь с обычным SVT со скоростью близко от до 150 в минуту.Так обстоит дело с ритмом на рис. 1 .
- Синус Тахикардия — часть дифференциала. В большинстве случаев этот ритм легко распознать по наличию отчетливого вертикального зубца P, предшествующего каждому комплексу QRS в отведении II. Наша причина для включения синусовой тахикардии в обычный список SVT в Таблице 1 — это то, что при более высоких темпах зубец P может иногда быть скрытым внутри предыдущего сегмента ST.Это не , а не , по-видимому, случай , рис. 1 — на котором, во всяком случае, видно, что преимущественно отрицательное отклонение предшествует каждому комплексу QRS в отведении II. Таким образом, для практических целей — наш дифференциал диагностика для ритма в Рисунок 1 был сужен до 2 объектов: AFlutter и PSVT . Статистика и частота желудочков заставляют сильно подозревать первое.
- Клинический PEARL : Чрезвычайно важный ключ — часто обнаруживает в пределах «перерыва» любой аритмии.Мгновенное изменение на ритма (, даже если оно очень незначительное, как после 4-го удара на рис. 2 ) — иногда может дать представление о механизме аритмии, который изначально не был очевиден. Так обстоит дело с рисунком 2 , где, несмотря на раннее появление доли # 4 в полосе ритма отведения II, лежащие в основе волны трепетания продолжаются неослабевающими (, как видно по коротким вертикальным черным линиям на увеличении полосы ритма отведения II ).
- Использование штангенциркуля — это, пожалуй, самый эффективный способ проверить подозрение, что обычный SVT вызывает трепетание предсердий.Просто установите длину штангенциркуля на точный интервал потенциального флаттера. Маленькие вертикальные красные стрелки в увеличенном масштабе полосы ритма II отведения на рисунке 2 показывают, что это дает совершенный «марш» со скоростью ~ 300 в минуту. Этот интервал между точками измерителя равен точно половине интервала R-R для всех ударов на графике, которые происходят после раннего кратковременного кратковременного перерыва в ритме.
- Подтверждение того, что мы наблюдаем действительно флаттерную активность, может быть получено при обнаружении волн флаттера в других отведениях .Рядом с нижними отведениями ( II, III, aVF ) – отведения V1 и отведения aVR являются частыми участками, которые могут обнаруживать положительные отклонения, указывающие на трепетание. Это особенно верно для отведения aVR на рис. 2 — где 2 небольших положительных пика регулярно присутствуют в каждом интервале R-R. Хотя в отведении V1 на Рисунке 2 также видны 2 небольших положительных пика, наложение 2-го пика трепетания на начальную часть QRS в этом отведении делает этот вывод гораздо более незаметным.
| Рисунок 2: Другой взгляд на ЭКГ на Рисунке 1. У нас помечено как , эта кривая: i) Большая черная стрелка в отведении II показывает раннее появление 4-я доля; ii) Раздувание полосы ритма отведения II показывает стойкие волны трепетания, несмотря на раннее появление биения №4; и iii) Маленькие вертикальные красные стрелки показывают регулярное возникновение 2 отрицательных отклонений для каждого QRS на всей остальной трассе.Активность трепетания также наблюдается в отведении aVR и более тонко в отведении V1. |
————————————————— ————- Использование Vagal Маневры: Final подтверждение того, что ритм в Рисунок 1 — это трепетание с AV-проводимостью 2: 1, которое ожидается при использовании маневра vagal . Как подробно описано в разделе 13.0 ( pdf, выдержка из ACLS-2013-ePub ) — это можно сделать с помощью массажа сонной артерии, вальсальвы или «химической вальсальвы» с диагностическим / терапевтическим использованием аденозина.
- Большая черная стрелка в Рисунок 3 показывает, какой эффект вагус маневр , вероятно, будет для ритма на рисунке 2. Примечание переходный замедление желудочковый ответ от 2: 1 до 4: 1 AV-проводимости, который четко показывает , лежащую в основе трепетания при ~ 300 / мин ( маленькие вертикальные красные линии на рисунке 2 ) .Варианты лечения изучаются в pdf-файлах, приведенных в ссылках ниже.
| Рисунок 3: Применение вагусного маневра ( большая черная стрелка ) приводит к временному замедлению желудочковой реакции, что подтверждает основное трепетание при 300 / мин ( маленькое вертикальное красное строки ). |
— — Ознакомьтесь со следующими соответствующими разделами PDF, взятыми из ACLS-2013-ePub :
————————————————— ———————
.
 1. Определения
1. Определения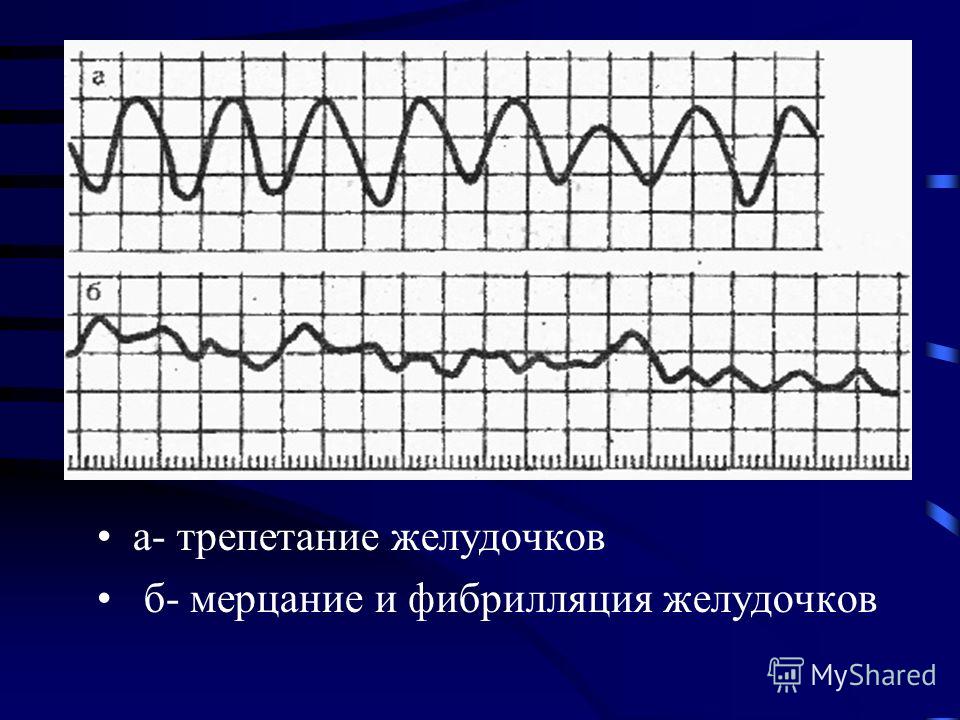
 Эти лекарства расширяют кровеносные сосуды, снижая кровяное давление, улучшая кровоток и уменьшая нагрузку на сердце. Примеры включают каптоприл, эналаприл (Vasotec) и лизиноприл (Prinivil, Zestril, Zestoretic). Побочные эффекты могут включать раздражающий сухой кашель у небольшого процента людей.
Эти лекарства расширяют кровеносные сосуды, снижая кровяное давление, улучшая кровоток и уменьшая нагрузку на сердце. Примеры включают каптоприл, эналаприл (Vasotec) и лизиноприл (Prinivil, Zestril, Zestoretic). Побочные эффекты могут включать раздражающий сухой кашель у небольшого процента людей. Примеры включают хлорталидон и гидрохлоротиазид (микрозид).
Примеры включают хлорталидон и гидрохлоротиазид (микрозид).
 Уменьшите количество рафинированных углеводов, натрия и насыщенных жиров в своем рационе.
Уменьшите количество рафинированных углеводов, натрия и насыщенных жиров в своем рационе.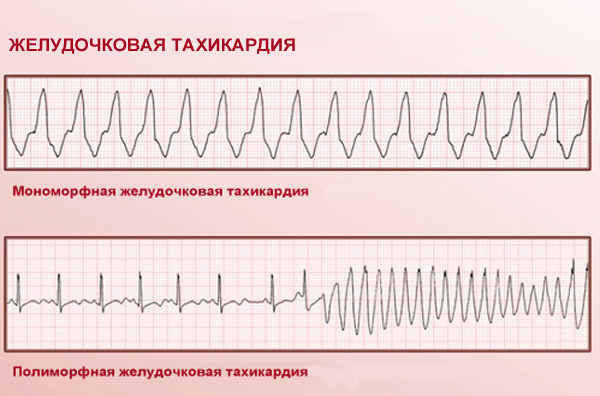

 Определение и патогенез гипертрофии левого желудочка при артериальной гипертензии. https://www.uptodate.com/contents/search. Проверено 9 октября 2020 г.
Определение и патогенез гипертрофии левого желудочка при артериальной гипертензии. https://www.uptodate.com/contents/search. Проверено 9 октября 2020 г.