Порванные связки на ноге: что делать, сколько заживают
Разрыв связок относится к нередкой патологии, которой подвержены все люди, вне зависимости от рода деятельности. Травма сопровождается выраженной болезненностью, нарушением возможности выполнять движения и требует незамедлительного обращения за квалифицированной помощью. Лечебная тактика определяется местом расположения повреждения, его тяжестью и видом. Порванные связки на ноге при должной и своевременно начатой терапии имеют благоприятные прогнозы.
Сущность травмы и причины, влекущие её возникновение
Основная роль связок в организме человека заключается в соединении и фиксировании составляющих частей опорно-двигательного аппарата и внутренних органов. Помимо названных функций, они также обеспечивают правильную работу суставов. В связи с этим нарушение их целостности приводит к двигательным расстройствам, возможному изменению положения отдельных костей.
Причинами разрывов связок на ноге выступают:
- воздействие чрезмерных по интенсивности нагрузок, вызывающих сильное растяжение связок с последующим их разрывом;
- удар по ноге;
- падение, неправильное приземление при прыжке;
- подворачивание ноги во время ходьбы по ровной поверхности или выполнении физических упражнений.
Рваться связки тазобедренного сустава могут при неудачном выполнении шпагата.
Повышают риск травмы следующие факторы:
- малоактивный образ жизни, приводящий к снижению эластичности связочных волокон;
- дистрофические изменения в костях, суставах, связках, происходящие у людей пожилого возраста;
- метаболические нарушения в организме человека, избыточная масса тела;
- неправильный подбор обуви (ношение неудобных моделей, высоких каблуков и так далее), врождённые нарушения анатомического расположения стопы.
Утрата связками своих эластичных свойств приводит к тому, что даже незначительная травма вызывает их разрыв.
Связки играют важную роль в организме человека. К их разрыву преимущественно приводят причины травматического характера, однако, значительное влияние оказывают и некоторые предрасполагающие факторы.
Какие суставы нижних конечностей подвержены травмированию в большей степени?
Чаще всего встречаются разрывы связок коленных и голеностопных суставов. Именно эти области более уязвимы подобным повреждениям, что обуславливается повышенной на них нагрузкой.
Вероятность возникновения травмы существует у всех людей вне зависимости от рода деятельности и значительно повышается при наличии предрасполагающих факторов.
Все разрывы связок разделяются на:
- полные;
- неполные.
При полных волокна связки разрываются полностью, то есть происходит её разделение на две части или отрыв от места, где она непосредственно крепится к кости. При неполных связка разрывается лишь частично, отмечается нарушение возможности выполнения некоторых движений ногой.
В МКБ-10 разрывы связок классифицируется в зависимости от уровня повреждения.
Подобное разделение разрывов связок и понимание их механизма необходимо для правильного подбора лечебной тактики специалистом.
Во врачебной практике разрывы связок также разделяются по степени тяжести:
- Так, при первой, наиболее лёгкой, связки рвутся лишь незначительно, симптоматика слабо выражена, а нарушение двигательных функций минимально. На данной стадии не требуется госпитализация пациента и проведение сложных лечебных мероприятий. Прогноз благоприятен, полное выздоровление наступает по прошествии 1-2 недель.
- На второй отмечается частичный разрыв связок, большая выраженность основных признаков патологии, значительное ограничение подвижности конечности. В этом случае требуется более продолжительное лечение, его срок составляет около 3-6 недель. Прогноз в большинстве своём благоприятен.
- Наиболее сложная третья стадия. Она характеризуется полным разрывом связок, зачастую ей сопутствует повреждение мышц и капсулы суставов, также вероятен разрыв сухожилия на ноге.
 Основные проявления патологии довольно интенсивные, имеется обильное кровоизлияние и полное нарушение двигательных возможностей конечности. Терапия и реабилитация в такой ситуации сложные и продолжительные. Исход благоприятен при условии следования всем рекомендациям врача.
Основные проявления патологии довольно интенсивные, имеется обильное кровоизлияние и полное нарушение двигательных возможностей конечности. Терапия и реабилитация в такой ситуации сложные и продолжительные. Исход благоприятен при условии следования всем рекомендациям врача.
Определение степени тяжести повреждения — важный момент в диагностике и дальнейшем подборе нужной терапии.
Симптомы
Основные проявления травмы обуславливаются локализацией повреждения, его видом и тяжестью. Однако, общим симптомом всегда выступает болезненность различной интенсивности.
Неполные разрывы сопровождаются болезненностью, отёком повреждённой области, человеку бывает затруднительно выполнять движения в суставе, идти.
При полных разрывах, являющихся более тяжёлыми, характерна следующая клиника:
- Болезненные ощущения отмечаются не только при движении, но и в состоянии покоя. Присутствует отёчность сустава, кровоизлияние в его полость, что, в свою очередь, приводит к изменениям контуров сустава, образованию шишки.

- Характерен звук, напоминающий хруст.
- Изменяется цвет кожи в области повреждения. Вначале отмечается покраснение, а затем конечность может выглядеть синюшней.
- Происходит полное обездвиживание пациента, утрачивается возможность сгибать и разгибать повреждённую ногу. А также возможно онемение тканей в области повреждения.
Зачастую подобная травма сопровождается разрывом сухожилия. Клинические проявления в данном случае будут схожими.
Симптоматика также зависит от места расположения повреждения — сверху или снизу ноги. Так, при повреждении тазобедренного сустава затрудняются наклоны туловища в стороны. Травма коленных связок приводит к отклонению голени от нормального положения, что связано с нарушением её фиксации. При разрыве мениска наблюдается невозможность выпрямить ногу, повышение локальной температуры. Повреждения голеностопных связок сопровождается выраженным отёком икр, щиколоток, ступни и характерной болезненностью при попытке наступить на ногу.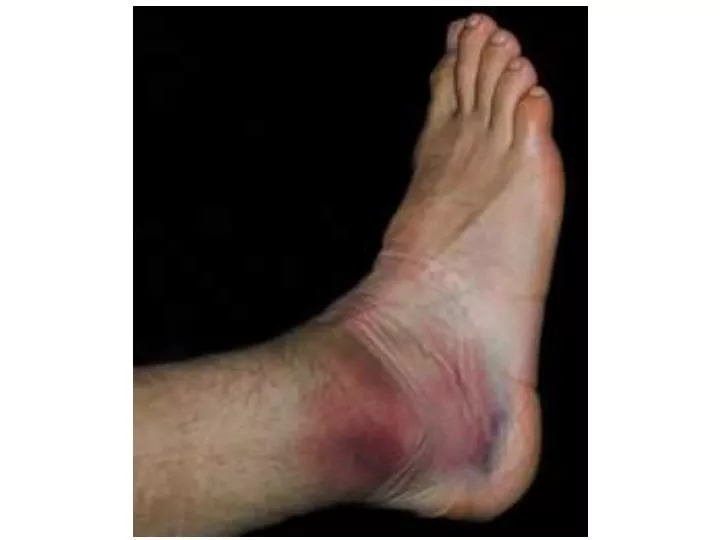
Наличие подобной симптоматики требует незамедлительной консультации со специалистом. Чем ранее будет начато лечение, тем больше вероятность благоприятного исхода и отсутствия тяжёлых осложнений.
Методы диагностики
Для постановки диагноза врач вначале осматривает ногу, тщательно собирает анамнез, уточняет обстоятельства получения травмы, основные ощущения пациента.
Для его уточнения специа
Порваны связки на ноге: симптомы и лечение
Многие люди сталкиваются с проблемой, когда в результате той или иной травмы порваны связки на ноге. Принято считать, что данная патология диагностируется лишь у профессиональных спортсменов. Действительно, к разрывам и растяжениям более склонны люди, чья профессия подразумевает интенсивную физическую активность. Тем не менее подобное может случиться с каждым человеком. Именно поэтому стоит знать о том, какими симптомами сопровождается разрыв, какие осложнения он может за собой повлечь и какие средства лечения предлагает современная медицина. Эта информация будет полезна каждому читателю.
Эта информация будет полезна каждому читателю.
Что такое разрыв связок?
Многие пациенты с болями в суставах после консультации врача узнают, что у них порваны связки на ноге. Но что представляет собой подобное нарушение?
Связки — это соединительнотканные структуры, основной функцией которых является соединение и закрепление частей скелета (есть также связки, которые крепят внутренние органы). Более того, эти структуры регулируют и направляют работу суставов. Таким образом, их разрыв приводит к нарушению основных функций сустава, изменению положения костей. Подобное явление не только неприятно и болезненно, но еще и опасно.
Какие суставы травмируются наиболее часто?
Чаще всего во время травм страдают коленные и голеностопные суставы. Безусловно, этим травмам наиболее подвержены люди, активно занимающиеся спортом. Тем не менее от разрыва или растяжения не застрахован никто. Например, вывих лодыжки (даже во время ходьбы), ушиб, прыжок с неудачным приземлением, падение — все это может привести к нарушению целостности связок. Более того, у людей, ведущих малоподвижный образ жизни, мышцы на ногах развиты не так сильно, поэтому суставы остаются без соответствующей защиты. Это увеличивает вероятность травм.
Более того, у людей, ведущих малоподвижный образ жизни, мышцы на ногах развиты не так сильно, поэтому суставы остаются без соответствующей защиты. Это увеличивает вероятность травм.
Виды разрыва: схема классификации травм
Во время физических нагрузок, ушибов, падений очень легко порвать связки на ноге. Симптомы могут быть разными, так как здесь все зависит от степени поражения сустава. На сегодняшний день выделяют два вида разрыва:
- Полный разрыв, при котором повреждены абсолютно все волокна связки и она разделена на две части.
- Частичный разрыв, при котором часть волокон сохраняет свою целостность. Кстати, такую травму довольно часто называют растяжением, хотя разрывы при ней все же присутствуют.
В зависимости от причины также выделяют две формы данного нарушения:
- Травматический разрыв происходит в результате падения, резкого движения, подъема тяжестей, ушиба и т. д. При этом наблюдается резкий разрыв, который сопровождается болью, а также моментальное нарушение подвижности сустава.

- Кроме того, возможны и дегенеративные разрывы связок, которые являются результатом износа сухожилий и связок. Как правило, подобные случаи наблюдаются у пациентов зрелого и пожилого возраста, а также у людей, страдающих от нарушений кровообращения и питания тканей. Если связки и сухожилия получают недостаточное количество питате
симптомы, диагностика и лечение :: SYL.ru
Повреждение связок на ноге не только болезненно, но и достаточно опасно. Конечно, разрывы связок могут иметь различную степень тяжести. Тем не менее не только в тяжёлых случаях, но даже и при лёгких травмах ноги важно обратиться к врачу, поставить диагноз и начать лечебные процедуры как можно раньше.
Виды
Разрыв связок на ноге может иметь несколько разновидностей. Один из способов их классификации учитывает место повреждения:
- разрыв может относится к складкам голеностопа;
- могут быть повреждены сухожилия, поддерживающие коленный сустав;
- могут быть травмированы связки стопы;
- возможен разрыв связок тазобедренного сустава.

Кроме этого необходимо учитывать, что степень повреждения может быть различной по силе.
- Могут рассматриваться лёгкие разрывы. Они носят частичный характер и относится не ко всему сухожилию. Это наименее опасный уровень травмы.
- Неполный разрыв характеризуется разрывом некоторых (не всех) волокон при том, что они могут отстать на некоторое расстояние от кости.
- Полный разрыв является наиболее опасным. При этом важно не только то, что здесь связки оторваны полностью, но и то, что даже могут быть повреждены их фрагменты. В этом случае необходимо оперативное вмешательство. При этом повреждённые части сухожилий дополняется либо тканями больного либо трансплантационным материалом.
В дальнейшем рассмотрим эти варианты более подробно.
Кроме травматических, могут быть и другие причины таких повреждений. Они называются дегенеративными повреждениями связок. В рассматриваемом случае разрыв связок на ноге происходит не по причине травмы, а вследствие таких, например, причин, как их ослабление в результате болезни или износа.
Возможные причины
К травме ноги могут привести различные ситуации. Одной из довольно распространённых является занятие определёнными видами спорта. Например, при этом может идти речь о занятиях баскетболом. Не секрет, что в процессе игры приходится часто с места, внезапно, набирать скорость или мгновенно останавливаться. В этом случае нагрузки на голеностоп становятся очень сильными, что может привести к получению травмы. Очень опасно, когда при очередном шаге или при завершении прыжка спортсмен приземляется на подвёрнутую ногу.
В быту такие травмы также распространены. Ступить на подвёрнутую ногу можно, спускаясь по лестнице или выходя, например, из общественного транспорта. Также может быть опасно постоянное физическое напряжение или сильная усталость. Повреждение может произойти в результате падения или просто при неловком выполнении движения.
Сильно осложняют ситуацию избыточный вес и ослабление связок ног, которые часто происходят в преклонном возрасте. При наличии указанных факторов вероятность получения травм существенно увеличивается.
Симптомы, зависящие от степени тяжести травмы
Прежде всего важно определить, произошёл ли разрыв связок голеностопа, нужно ли обращаться к врачу.
Как понять, порваны ли связки на ноге? Один из возможных признаков имеет место тогда, когда, приземлившись на подвёрнутую стопу, вы видите опухлость, которая может быть иметь в различных местах синий, фиолетовый или чёрный цвет. В таком случае каждое движение повреждённой стопы будет вызывать резкую боль. Важно заметить, что может произойти не только разрыв, но и просто растяжение связок. Последнее также весьма болезненно, но при этом далеко не столь опасно.
Для диагностики необходимо сделать рентгеноскопию. Это поможет оценить, повреждены ли кости. Использование МРТ (магнитно-резонансной терапии) даст возможность получить подробную и объективную информацию о состоянии мягких тканей.
Симптомы разнятся при различной степени тяжести травмы.
- При частичном разрыве можно увидеть кровоизлияние, которое сопровождается неприятной специфической болью.

- В случае травмы средней тяжести, при неполном разрыве связок имеет место не только гематома, но и ясно видимый отёк и гораздо более сильная боль.
- При самой тяжёлой форме разрыва связок — при полном разрыве, кроме разрыва всех связок в этом месте происходит повреждение капсульно-связочных структур, а также хряща. В этом случае для лечения потребуется проведение хирургической операции. Происходит обширное кровоизлияние. Болевые ощущения настолько сильны, что возможности пошевелить повреждённой ногой практически нет.
Общие симптомы, не зависящие от степени тяжести травмы
Если же говорить о симптомах, которые являются наиболее общими для большинства таких случаев, то они выглядят следующим образом:
- Если порваны связки на ноге, то беспокоит специфическая сильная боль, которая проявляется не только в процессе движения травмированной ноги, но и в состоянии неподвижности.
- Если говорить о конкретном месте, гда произошёл разрыв, то движения в этом месте являются ограниченными.

- Если человек потянул связки на ноге, обязательно появляются синяки, а в более тяжёлых случаях — воспаления и припухлости синего и чёрного цвета.
- Если посмотреть на сустав, который был затронут травмой, то на вид его форма будет изменена.
- Если человек потянул связки на ноге, движение травмированной части тела может сопровождаться определёнными звуками, такими как лёгкий треск, тихое щёлканье или подобными.
- На повреждённом участке имеют место онемение и лёгкое покалывание.
Дополнительные признаки
Здесь приведены наиболее распространённые симптомы. В некоторых конкретных случаях возможно появление дополнительных признаков.
- Например, если травма относится к связкам тазобедренного сустава, возможны затруднения даже при лёгких наклонах или поворотах туловища.
- Если травмировано внутреннее боковое сухожилие колена, при движении нога будет слегка отклоняться наружу, если наружное — то будет отклоняться внутрь.
- При разрыве крестообразных связок колена будет иметь место так называемый синдром выдвижного ящика.
 Проявляется он следующим образом. Если согнуть ногу в колене, то голень либо будет чрезмерно выступать вперёд, либо слишком сильно отодвинется назад. Соответственно, речь будет идти о разрыве передней или задней крестообразной связки.
Проявляется он следующим образом. Если согнуть ногу в колене, то голень либо будет чрезмерно выступать вперёд, либо слишком сильно отодвинется назад. Соответственно, речь будет идти о разрыве передней или задней крестообразной связки. - Разрыв связок мениска часто встречается у спортсменов. Если это случилось, больной старается удержать ногу в согнутом положении, так как иначе ему придётся испытать сильную боль. Температура в повреждённой части ноги будет повышена.
- Для травм голеностопного сустава характерны наиболее сильные отёки. Здесь существует свой характерный “симптом выдвижного ящика”. Проверять его необходимо следующим образом. Ногу крепко держат одной рукой за нижнюю часть голени. Другой рукой пятку пытаются сдвинуть вперёд или назад. Если она способна легко изменить положение, то это говорит о наличии разрыва связок в голеностопном суставе.
В любом случае для проведения диагностики нужно как можно скорее обратиться к врачу. Если проводить её самому, можно легко сделать ошибку, которая не даст возможности назначить правильное лечение.
Что делать, если порвал связки на ноге?
Конечно, при получении травмы лучше всего как можно быстрее обратиться к врачу. Однако не всегда может быть такая возможность. Кроме этого, некоторые лечебные действия, которые могут оказать существенную помощь, возможно провести самостоятельно. Как лечить порванные связки на ноге? Кратко перечислим некоторые методы.
- Одной из важных мер является ограничение подвижности травмированной ноги. С одной стороны, речь может идти о её неподвижности. С другой — важным средством иммобилизации является наложение тугих повязок, использование специальных бинтов или применение тейпинга. Важно понимать, что наложение тугой повязки хоть и оказывает лечебное действие но при неправильном применении может нанести вред. Важно помнить, что повязку нельзя накладывать дольше, чем на два-три часа. Нарушение этого правила может привести к серьёзному нарушению кровообращения.
- Большую помощь может оказать охлаждение повреждённого места при помощи кусков льда или ёмкостей с ледяной водой.
 Эта мера позволит максимально ослабить происходящие при травме воспалительные процессы. Надо отметить, что при частичных или неполных разрывах связок заживление может произойти без необходимости оперативного вмешательства, только на основе правильно проведённого лечения.
Эта мера позволит максимально ослабить происходящие при травме воспалительные процессы. Надо отметить, что при частичных или неполных разрывах связок заживление может произойти без необходимости оперативного вмешательства, только на основе правильно проведённого лечения. - Повреждённую ногу важно положить повыше. Это поможет оттоку крови от травмированного и воспалённого участка.
- Также стоит уделить внимание и лекарственной противовоспалительной терапии. Обычно в первый день назначаются уколы, начиная со второго дня прописывается приём таблеток. Для этой цели могут применяться также и специальные лечебные мази. В качестве примера можно привести «Лиотон», «Индовазин» или другие аналогичные средства. При этом важно помнить, что конкретное лечение должно быть назначено врачом после определения диагноза. На более поздних этапах может быть полезен массаж повреждённого места.
При проведении лечения важно контролировать состояние пальцев ног. Они не должны отекать в процессе лечения, онемения также не должно быть. Если такие симптомы ощущаются, тугую повязку нужно на время снять и приложить к повреждённому месту охлаждающий материал.
Если такие симптомы ощущаются, тугую повязку нужно на время снять и приложить к повреждённому месту охлаждающий материал.
Проведение диагностики врачом
Что делать, если порвал связки на ноге? Конечно, правильным решение будет обращение к специалисту. Для того чтобы поставить надёжный диагноз, врач должен тщательно изучить ситуацию. Вначале он подробно расспрашивает пациента об обстоятельствах, при которых была получена травма, узнаёт, что именно почувствовал при этом больной. После того как определены место и начальные характеристики травмы, доктор назначает рентген и МРТ для получения объективных данных. Кроме этого, распространённым методом диагностики является использование компьютерной томографии, а также ультразвуковое обследование повреждённого участка.
Окончательное решение принимается на основании всех полученных данных. Только таким образом возможно поставить достаточно надёжный диагноз.
Порваны связки на ноге: операция
Если необходима операция для лечения разорванных связок, обычно её делают следующим образом.
В процессе проведения используют анестезию спинно-мозгового типа. После вскрытия повреждённого участка его очищают, затем замещают повреждённые отрезки сухожилий при помощи тканей пациента или других трансплантационных материалов. Для этого возможно применение полностью искусственного материала, например, лавсана. Связки прикрепляют к костям при помощи специальных титановых болтов.
Длительность операции составляет не более полутора часов. После этого больной находится в реанимации не более четырёх часов. Обычно через трое суток его выписывают. В это время он должен ещё пользоваться костылями.
Последствия разрыва связок
Если вовремя отреагировать на травму и провести полноценное лечение, выполняя все предписания врача, то, как правило, травму можно вылечить полностью. При этом повреждённая нога полностью восстановит свои двигательные возможности. Однако, к сожалению, иногда может произойти так, что-либо лечение было начато с опозданием, либо было выполнено некачественно.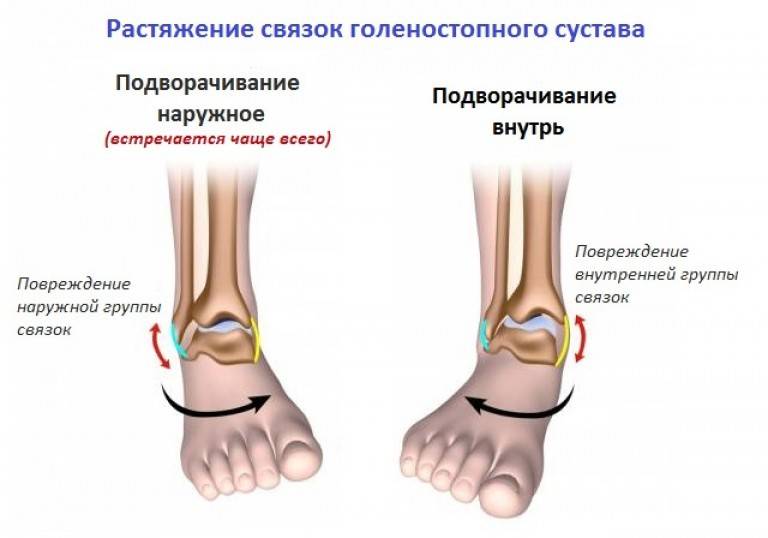 В таком случае последствия могут быть довольно тяжёлыми. Может случиться так, что подвижность повреждённой ноги будет ухудшена, а в некоторых случаях возможна даже полная потеря подвижности.
В таком случае последствия могут быть довольно тяжёлыми. Может случиться так, что подвижность повреждённой ноги будет ухудшена, а в некоторых случаях возможна даже полная потеря подвижности.
Вместо послесловия
Стоит заметить, что наиболее серьёзные последствия могут быть связаны именно со случаями полного разрыва связок. При травмах более лёгкого характера достаточно обыкновенного консервативного лечения без проведения оперативного вмешательства врача. Своевременное лечение поможет вылечить травму без опасных последствий.
Лечение повреждения и разрыва связок
Повреждение связок — один из самых распространенных видов спортивных травм, возникающий в результате резких и скручивающих движений в полусогнутом суставе. Чрезмерное давление или превышающая эластичность тканей амплитуда движений приводит к частичному или полному разрыву волокон связок, что в быту называют «растяжением». Чаще всего встречаются разрывы связок голеностопа, плеча, колена и пальцев. Травма может возникнуть в бытовых условиях и при занятиях спортом.
Классификация повреждения связок
Существует три степени разрыва связок:
I степень — часть волокон связки разорвана, непрерывность и механическая целостность сохранены. В месте повреждения отсутствует кровоизлияние, практически не выявляется отечность и припухлость. Жалобы на умеренную боль.
II степень — большая часть волокон разорвана. Наблюдается образование кровоподтека и припухлости, движения в суставе ограничены и болезненны. Может быть выявлена незначительная нестабильность в суставе.
III степень — полный разрыв связки. Характеризуется нестабильностью сустава, выраженной отечностью и кровоподтеками. Жалобы на сильную боль.
Симптомы частичного разрыва связок
острая боль в момент травмы и после нее;
покраснение кожи;
кровоизлияние;
отек;
резкое ограничение функции сустава.
Диагностика разрыва связок
Первичная диагностика включает в себя наружный осмотр и пальпацию, к дополнительным методам относятся рентгеновское и ультразвуковое исследования, магнитно-резонансная томография. При неполном разрыве связок наблюдается частичное ограничение подвижности сустава, в то время как при разрыве — нетипично большая амплитуда. При вывихе происходит смещение одной из костей, изменение внешнего вида и невозможность движения в суставе. Симптомы и болезненные ощущения при закрытом переломе и растяжении одинаковы, поэтому для постановки окончательного диагноза требуется рентгенологическое обследование.
При неполном разрыве связок наблюдается частичное ограничение подвижности сустава, в то время как при разрыве — нетипично большая амплитуда. При вывихе происходит смещение одной из костей, изменение внешнего вида и невозможность движения в суставе. Симптомы и болезненные ощущения при закрытом переломе и растяжении одинаковы, поэтому для постановки окончательного диагноза требуется рентгенологическое обследование.
Первая помощь при частичном разрыве связок
Своевременно и правильно оказанная первая помощь способна предотвратить развитие осложнений и облегчить последующее лечение. В качестве первичной терапии следует провести следующие мероприятия:
обеспечить неподвижность и покой;
приложить холод;
наложить повязку;
принять обезболивающие препараты.
Лечение повреждения связок
Для полного заживления поврежденной связки требуется точная диагностика и правильный подход к лечению, т.к. это позволит избежать развития нежелательных последствий и осложнений. В домашних условиях вы можете сделать следующее:
В домашних условиях вы можете сделать следующее:
обеспечить отдых поврежденному участку и защитить конечность от нагрузок;
приложить холод с целью уменьшить кровоподтек, воспаление и болевые ощущения;
наложить повязку, которая защитит поврежденные связки, снизит подвижность и уменьшит отек;
придать конечности высокое положение с целью улучшить венозный отток, снизить отечность и уменьшить болевые ощущения;
принять противовоспалительные препараты.
Благодаря этим мероприятиям отек снимается максимально быстро, а травмированная конечность защищается от нагрузки. Основой консервативного лечения повреждения связок является наложение эластичной повязки и прием противовоспалительных препаратов, однако для полного обследования нужно обратиться к специалисту. Курс лечения, как правило, длится до 4 недель, полное восстановление занимает до 10 недель.
В случае полного разрыва волокон связок прибегают к хирургическому вмешательству.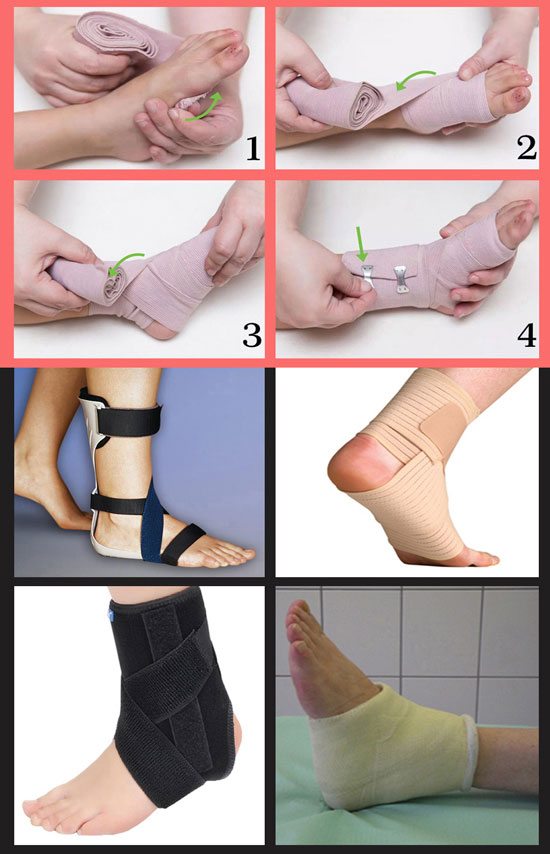
- Новости
- Здоровье
- Семья и дети
- Питание и диеты
- Красота и мода
- Отношения
- Спорт
- О портале
Здоровье
- Диагностика
- Компьютерная томография
- МРТ диагностика
- Медицинские манипуляции
- Обследование организма
- Эндоскопия (эндоскопические исследования)
- Радионуклидная диагностика
- Рентген (рентгенологические исследования)
- Ультразвуковая диагностика (УЗИ)
- Лечение
- Операции
- Врачебные специальности
- Лечение болезней
- Обзор лекарственных средств
- Нетрадиционная медицина
- Стволовые клетки
- Физиотерапия
- Переливание крови
- Трансплантация
- Болезни
- Беременность, роды и послеродовой период
- Синдромы
- Хирургические болезни
- Болезни зубов (стоматология)
- Болезни молочных желез (маммология)
- Болезни суставов, мышц и соединительной ткани (ревматология)
- Рак (онкология)
- Болезни иммунной системы (иммунология)
- Болезни крови (гематология)
- Болезни сердца и сосудов (кардиология)
- Психическое здоровье (психиатрия)
- Травмы и отравления
- Болезни кожи и подкожной клетчатки (дерматология)
- Болезни легких, бронхов и плевры (пульмонология)
- Болезни уха, горла и носа (отоларингология)
- Болезни эндокринной системы и нарушения обмена веществ (эндокринология)
- Инфекции, передающиеся преимущественно половым путем (венерические болезни)
- Гинекологические болезни (гинекология)
- Болезни глаз (офтальмология)
- Болезни детей (педиатрия)
- Болезни печени и желчных путей
- Болезни прямой кишки и анальной области
- Болезни нервной системы (неврология)
- Болезни желудочно-кишечного тракта (гастроэнтерология)
- Инфекционные и паразитарные болезни
- Болезни мочеполовой системы
- Анализы
- Анализы на гормоны
- Гематологические исследования
- Генетические исследования
- Определение наркотиков
- Пренатальная диагностика
- ПЦР (Полимеразная цепная реакция, ПЦР-диагностика)
- Серологические исследования
- Токсикологические исследования
- Онкомаркеры
- Диагностика аутоиммунных заболеваний
- Иммунитет
- Исследование системы гемостаза
Разрыв связок на ноге: симптомы и лечение
Любая травма на ноге приводит к нарушению нормальной жизнедеятельности и работоспособности человека.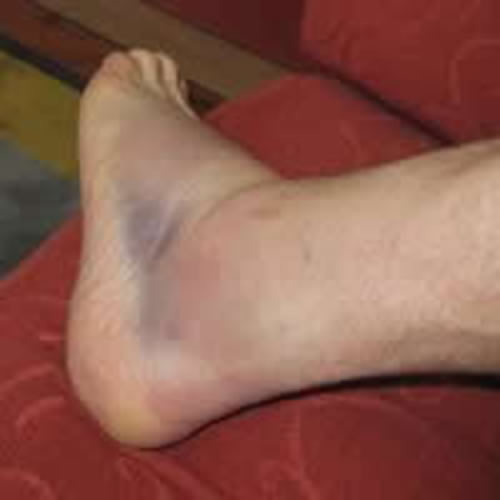 Разрыв связок на ноге (растяжение) — довольно частая травма.
Разрыв связок на ноге (растяжение) — довольно частая травма.
Разрывы связок на ноге происходят даже при легком растяжении. В зависимости от степени травмы происходят либо микроразрывы, которые практически незаметны, либо полноценный разрыв. За счет запасов коллагена в организме легкие травмы проходят очень быстро.
После травмы важно отличить растяжение от перелома. Основной симптом и одного, и другого вида травмы — сильная боль. В отличие от разрыва, при переломе основная сила воздействует не на саму связку, а на кость, к которой она прикреплена. При разрыве боль не увеличивается при пальпации и не носит ноющий характер в состоянии покоя (особенно в ночное время). Во время травмы человек ощущает легкий хлопок, в отличие от хруста при переломе.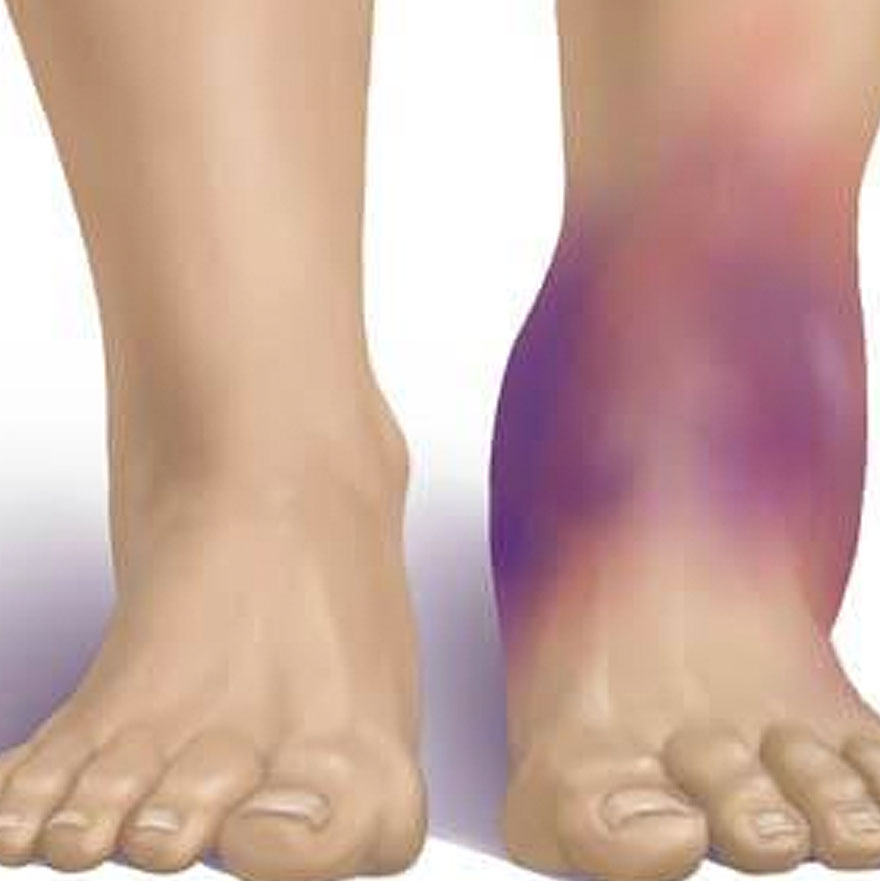 При растяжении практически не нарушается движение в других суставах и пальцах.
При растяжении практически не нарушается движение в других суставах и пальцах.
Причины возникновения патологии
Суставы на ноге, как и связки с сухожилиями, выполняют довольно тяжелую работу. Физические нагрузки на ногу самые большие в организме. При ходьбе, приседании на суставы воздействует весь вес организма. Именно поэтому связки ног чаще подвержены травматизму, чем руки.
Основной причиной возникновения разрывов становятся падения и механические травмы. Во время травмы происходит не только внутреннее сильное натяжение связки, но и воздействие на нее извне.
Причины возникновения разрыва связок ступни чаще всего спортивные травмы. Подобное растяжение возникает, когда связки находятся в постоянном напряжении и поэтому при любом неправильном движении могут разорваться. Вот почему перед любыми физическими упражнениями необходимо разогреть их и подготовить суставы к нагрузке.
Факторы риска, которые могут приводить к частым растяжениям:
- избыточный вес, который приводит к чрезмерным нагрузкам на суставы;
- неправильное распределение нагрузки на ногу во время работы или спорта;
- ношение неудобной обуви или обуви на высоком каблуке;
- нарушения, связанные с врожденной дистрофией связок.

Вернуться к оглавлению
Симптомы возникновения патологии
Симптомы при возникновении растяжения или полного разрыва могут отличаться в зависимости от степени травмы.
При легкой степени повреждения человек чувствует резкую боль, которая проходит через некоторое время. Обычно человек может исключить у себя травму или спутать ее с обычным ушибом. При легком растяжении практически отсутствует отек, а боль появляется исключительно при движении.
При средней степени тяжести может наблюдаться частичный разрыв. Боль намного сильнее, чем при легком повреждении. Разрыв средней степени могут сопровождать следующие признаки:
- боль не проходит в первые минуты после травмы;
- при движении в суставе боль может усиливаться и обостряться;
- в месте разрыва возникает отек;
- при пальпации может ощущаться незначительное повышение местной температуры;
- при повреждении капилляров и сосудов появляется небольшой кровоподтек.
При тяжелой степени повреждения связки наблюдается ее полный разрыв, а также нарушение целостности хряща.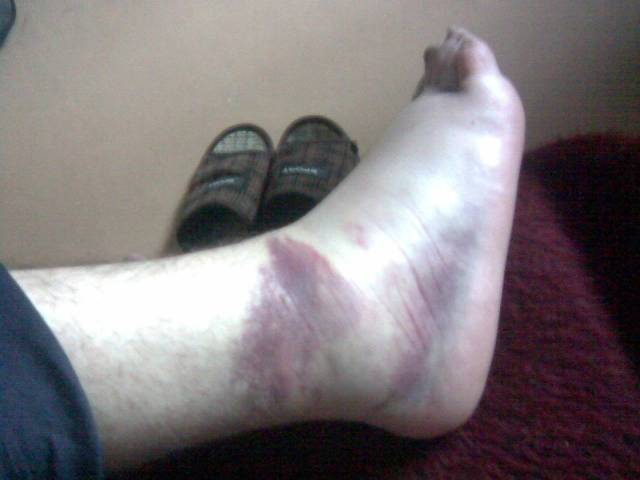 Боль в области травмы очень сильная, не проходит без применения обезболивающих препаратов. Движение практически невозможно. При попытке встать на поврежденную ногу у человека может возникать болевой шок, который способен привести к потере сознания. При полном разрыве связки около травмированного сустава возникает сильный отек, сопровождаемый гематомой.
Боль в области травмы очень сильная, не проходит без применения обезболивающих препаратов. Движение практически невозможно. При попытке встать на поврежденную ногу у человека может возникать болевой шок, который способен привести к потере сознания. При полном разрыве связки около травмированного сустава возникает сильный отек, сопровождаемый гематомой.
Типичным симптомом разрыва связки является звук хлопка, который свидетельствует о нарушении коллагеновых связей.
Вернуться к оглавлению
Первая помощь при растяжении связок
В первые секунды необходимо оценить визуально степень травмы и по максимуму успокоить пострадавшего.
Травмированную ногу необходимо избавить от одежды и обуви независимо от места повреждения. Отек может затруднить освобождение конечности.
Снять отек, кровотечение и уменьшить боль поможет холодный компресс. При растяжении голеностопа необходимо согнуть сустав и зафиксировать его тугой повязкой.
До приезда скорой помощи или до обращения в травмпункт необходимо усадить или уложить пострадавшего, при этом травмированная нога должна находиться в высоком положении (на валике или на другом стуле).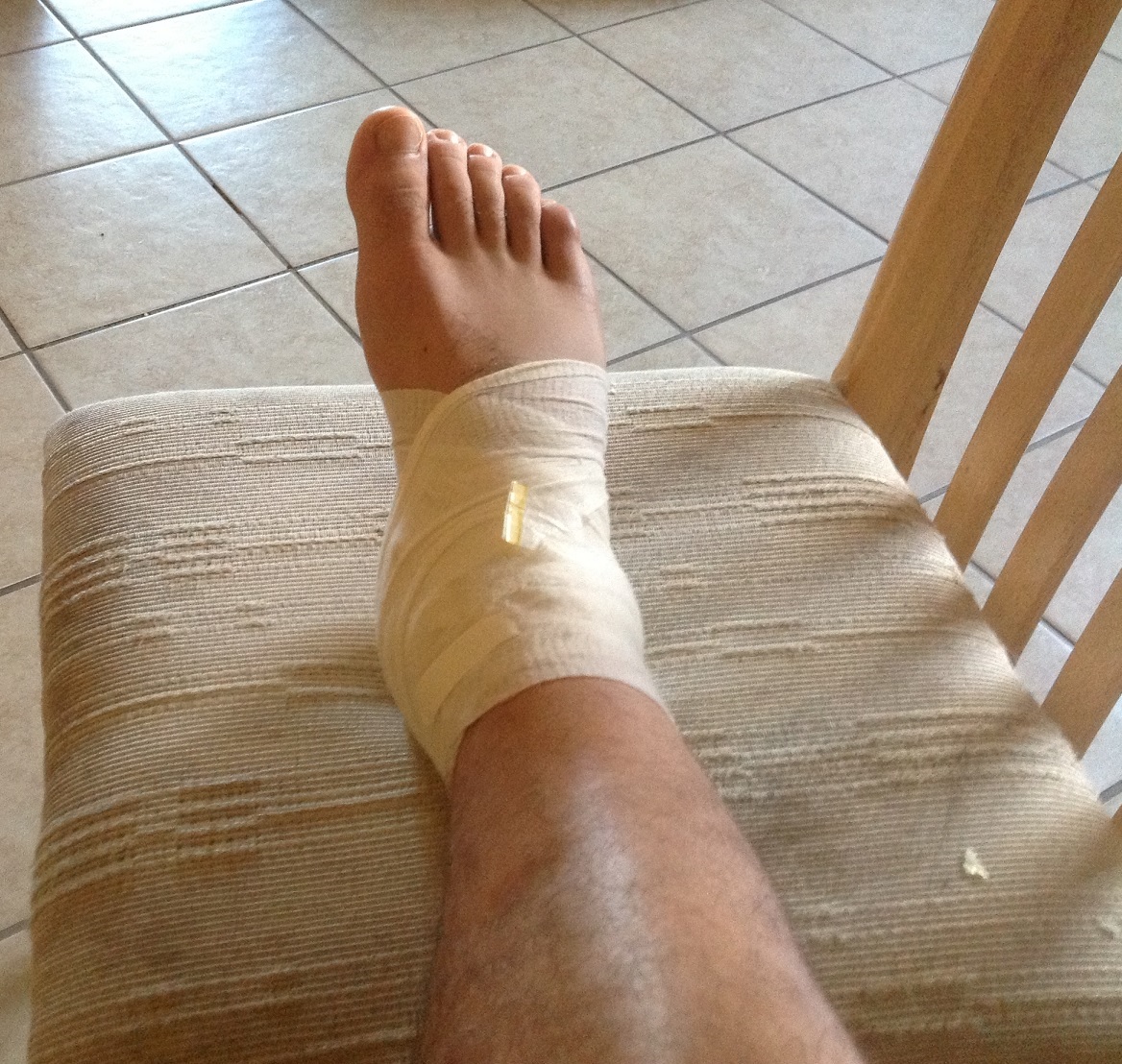
При сильной боли, отечности и возникновении кровотечения необходимо срочно обратиться к врачу или в травмпункт.
Вернуться к оглавлению
Лечение данной травмы
Лечение необходимо начинать с диагностики. Только с помощью рентгена можно точно определить степень повреждения. Диагностика также необходима для исключения иных повреждений, например нарушения целостности сухожилий, суставов, мышц и костей. При несвоевременной или недостаточной врачебной помощи при разрыве связок может нарушаться нормальная работа суставов ног, мышц. В дальнейшем это может стать причиной нарушений функций ноги и даже хромоты.
При легкой степени травмы пострадавшему не нужно специализированной больничной помощи. Если разрыва не наблюдается, а есть только небольшое растяжение, лечение направлено на снижение боли и фиксирование поврежденного сустава на несколько дней. Достаточно приложить к поврежденной связке лед, завернутый в ткань или полотенце.При второй степени растяжения необходимо наложение фиксирующей повязки на поврежденный сустав. При легкой травме достаточно эластичного бинта, при более серьезном повреждении — гипсовой повязки.
При легкой травме достаточно эластичного бинта, при более серьезном повреждении — гипсовой повязки.
Следует помнить, что холод, особенно лед, нельзя прикладывать к поврежденному месту на время больше 15 минут. Этого достаточно, чтобы уменьшить отек и предотвратить появление гематомы. Прикладывание холода можно повторять через некоторое время в качестве сосудосуживающего и обезболивающего средства.
Многие задумываются: сколько заживает связка при полном разрыве?
Для полного восстановления связок необходимо почти 8 месяцев.
При комплексной травме, когда разрыв сопровождается переломом кости, полная функциональность ноги восстанавливается через год. В случае серьезной травмы при тяжелой степени растяжения необходимо хирургическое вмешательство. После операции подвижность сустава можно разрабатывать в течение месяца, ступать на ногу можно через полтора месяца.
» src=»https://www.youtube.com/embed/x2avnnBaC9s?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Разрабатывать сустав и связки после травмы нужно обязательно. Отсутствие физического воздействия, специальной лечебной физкультуры, массажа может привести к нарушению движения сустава. После травмы могут возникать новые растяжения.После того как снимается повязка или гипс, необходимо восстановить нормальное кровообращение. Для этого можно воспользоваться лечебным массажем и специальными контрастными ванночками для ног.
Во время восстановления связок организму необходимо большое количество «строительного» вещества для них. Им является коллаген. Через несколько дней после травмы можно использовать различные согревающие мази. Крем «Коллаген Ультра» поможет возобновить кровообращение и насытить связки необходимыми аминокислотами.
Полезным будет и употребление пищевых добавок и БАДов, которые влияют на выделение в организме коллагена.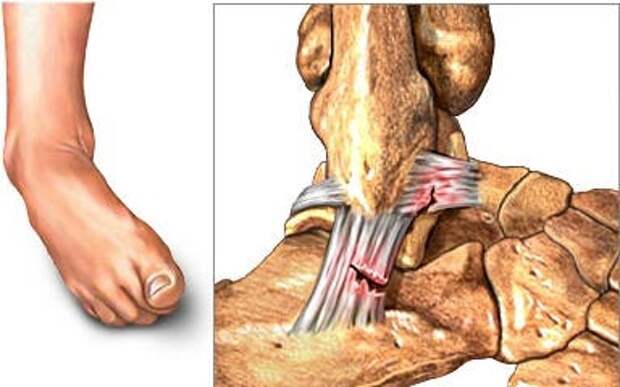
В народной медицине существует множество рецептов, которые помогают восстановить поврежденную связку. Снять гематому и увеличить скорость обменных процессов помогут мази на основе бадяги.
https://www.youtube.com/watch?v=1wDfPzWZZw4
Исключить воспаление и уменьшить отек поможет кашица из свежего лука, которую можно прикладывать к поврежденному месту через несколько часов после травмы.
Поделиться ссылкой:
Читайте также:
Как врачи восстанавливают порванные связки? (с иллюстрациями)
В прошлом восстановление разорванных связок было серьезной проблемой для врачей. Предыдущие ремонтные работы, включая пересадку тканей или установку искусственных протезов для замены связок, были относительно безуспешными. Часто пациентам приходилось переносить несколько операций для поддержания ремонта или заменять протезы.
Женщина носит шину из-за разрыва связки пальца.
Одними из самых трудных для восстановления разорванных связок являются коленные суставы. Порванные связки в коленях могут серьезно ухудшить ходьбу и положить конец успешной карьере профессиональных спортсменов. Замена коленного сустава часто является предпочтительным методом восстановления, и, хотя технология улучшилась, она по-прежнему не обеспечивает преимуществ для здоровой связочной ткани, окружающей колено.
Схема колена, показывающая переднюю крестообразную связку, медиальную коллатеральную связку и боковую коллатеральную связку. Другой распространенный тип восстановления разорванных связок заключается в использовании трансплантата из тела пациента или трупа, называемого аллографом, который затем соединяется с местом разрыва. В некоторых случаях небольшие разрывы нельзя устранить хирургическим путем. То, что мы обычно называем растяжениями и деформациями, обычно является результатом растяжения или разрыва связок или сухожилий.
В некоторых случаях небольшие разрывы нельзя устранить хирургическим путем. То, что мы обычно называем растяжениями и деформациями, обычно является результатом растяжения или разрыва связок или сухожилий.
Часто незначительный разрыв устраняется путем покоя разорванных связок, использования пакетов со льдом для уменьшения отека и подъема области, где имеются разорванные связки.Если покой, возвышение и обледенение не приводят к полному излечению, тогда может быть рассмотрено хирургическое вмешательство для устранения значительного разрыва.
Разорванные связки в коленях могут серьезно затруднить ходьбу.
Недавние исследования технологии стволовых клеток являются многообещающей альтернативой.Некоторые стволовые клетки, называемые теноцитами, при введении рядом с источником травмы могут фактически начать восстанавливать ткани, образующие как сухожилия, так и связки. Исследования на популяциях крыс показали, что такие инъецированные клетки мигрируют в область разорванных связок и начинают активно работать над восстановлением этой области.
Исследования на крысах показали, что определенные стволовые клетки могут мигрировать в область разорванных связок и начать работать над восстановлением этой области. Исследования этой новой технологии, опубликованные в 2006 году, предлагают полностью неинвазивный способ восстановления разорванных связок, который имеет гораздо больший шанс на полное восстановление функций пораженных участков. Кроме того, инъекция стволовых клеток представляет меньший риск для организма, чем традиционная хирургия. Инъекции стволовых клеток не требуют анестезии и в конечном итоге могут заменить хирургические методы восстановления.
Кроме того, инъекция стволовых клеток представляет меньший риск для организма, чем традиционная хирургия. Инъекции стволовых клеток не требуют анестезии и в конечном итоге могут заменить хирургические методы восстановления.
Каким бы многообещающим ни было это исследование, технология стволовых клеток все еще находится в зачаточном состоянии, и может пройти довольно много времени, прежде чем стволовые клетки будут регулярно использоваться для восстановления разорванных связок.В 2006 году ученые, возможно, также нашли способ решить некоторые этические проблемы, связанные с производством стволовых клеток, за счет возможности извлекать одну клетку из эмбриона, не нанося вреда эмбриону. Поиск новых способов сбора стволовых клеток может устранить проблемы, связанные с этикой стволовых клеток, и может указать путь к излечению разорванных связок, а также многих других заболеваний и состояний.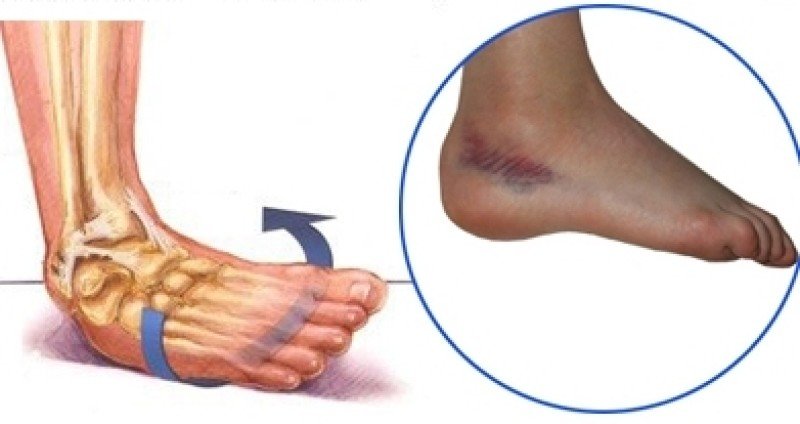
Хирургия связок коленного сустава — NHS
Если вы разорвали переднюю крестообразную связку (ACL) в колене, вам может потребоваться реконструктивная операция.
ACL — это жесткая полоса ткани, соединяющая бедренную кость с большой берцовой костью в коленном суставе.
Он проходит по диагонали через внутреннюю часть колена и обеспечивает стабильность коленного сустава. Это также помогает контролировать движение голени вперед-назад.
Травмы ПКС
Травмы колена могут возникнуть во время занятий такими видами спорта, как катание на лыжах, теннис, сквош, футбол и регби. Травмы ПКС — один из наиболее распространенных видов травм колена, на который приходится около 40% всех спортивных травм.
Вы можете порвать ACL, если ваша голень слишком сильно выдвигается вперед. Его также можно порвать, если скручено колено и голень.
Распространенные причины травмы ПКС включают:
- неправильное приземление после прыжка
- внезапная остановка
- внезапно меняет направление
- столкновение, например, при захвате футбольного мяча
Если ACL разорван, ваше колено может стать очень нестабильным и потерять полный диапазон движений.
Это может затруднить выполнение определенных движений, например поворота на месте. Некоторые виды спорта могут оказаться невозможными.
Решение на операцию
Решение о хирургии колена будет зависеть от степени повреждения вашей ACL и от того, влияет ли это на качество вашей жизни.
Если ваше колено не чувствует себя нестабильным и вы не ведете активный образ жизни, вы можете отказаться от операции на ACL.
Но важно знать, что отсрочка операции может привести к дальнейшему повреждению колена.
Подробнее о решении сделать операцию.
Перед операцией
Перед операцией на ПКС вам может потребоваться подождать, пока спадет любой отек и чтобы весь диапазон движений вернулся в колено.
Возможно, вам также придется подождать, пока мышцы передней части бедра (четырехглавые мышцы) и задней части бедра (подколенные сухожилия) станут максимально сильными.
Если у вас не будет полного диапазона движений в колене до операции, ваше выздоровление будет более трудным.
Вероятно, потребуется не менее 3 недель после травмы для восстановления полного диапазона движений.
Перед операцией вас могут направить на физиотерапию, чтобы помочь вам восстановить полный диапазон движений в колене.
Ваш физиотерапевт может показать вам несколько упражнений на растяжку, которые вы можете выполнять дома, чтобы сохранить гибкость ноги. Они также могут порекомендовать упражнения с небольшой нагрузкой, например плавание или езду на велосипеде.
Эти виды упражнений улучшат вашу мышечную силу без чрезмерной нагрузки на колено.Вам следует избегать любых видов спорта или занятий, связанных с скручиванием, поворотами или прыжками.
Подробнее о подготовке к операции на ПКС.
Реконструктивная хирургия ACL
Разорванный ПКС нельзя восстановить путем сшивания, но его можно восстановить, прикрепив (пересадив) к нему новую ткань.
ACL можно реконструировать, удалив остатки разорванной связки и заменив их сухожилием из другой области ноги, например, подколенного сухожилия или надколенника.
Сухожилие надколенника прикрепляет нижнюю часть коленной чашечки (надколенника) к верхней части большеберцовой кости (большеберцовой кости).
Подробнее о том, как проводится реконструктивная операция на ПКС.
Риски хирургического вмешательства на ПКС
ОперацияACL полностью восстанавливает работу колена более чем в 80% случаев.
Но ваше колено может быть не таким, каким оно было до травмы, и у вас все еще может быть некоторая боль и опухоль.
Это может быть из-за других травм колена, таких как разрывы или травмы хряща, которые произошли одновременно с травмой ПКС или после нее.
Как и все виды хирургии, хирургия колена сопряжена с некоторыми небольшими рисками, включая инфекцию, сгусток крови, боль в коленях, а также слабость и жесткость колена.
Подробнее о рисках операции на ПКС.
Восстановление после операции
После реконструктивной операции на ПКС некоторые люди все еще могут испытывать боль в коленях или нестабильность.
Восстановление после операции обычно занимает около 6 месяцев, но может пройти до года, прежде чем вы сможете вернуться к полноценным тренировкам для своего вида спорта.
Подробнее о восстановлении после реконструктивной хирургии ПКС.
Колено
Три кости, которые встречаются в колене:
- бедренная кость (бедренная кость)
- большеберцовая кость (большеберцовая кость)
- коленная чашечка (надколенник)
Эти кости соединены 4 связками — 2 боковыми связками по бокам колена и 2 крестообразными связками внутри колена.
Связки — это жесткие связки из соединительной ткани.Связки в колене удерживают кости вместе и помогают поддерживать стабильность колена.
Последняя проверка страницы: 14 июня 2018 г.
Срок следующей проверки: 14 июня 2021 г.
травм боковых связок | eOrthopod.com
Руководство пациента по травмам коллатеральных связок
Введение
Коллатеральные связки обычно являются поврежденными частями колена. Повреждение этих связок обычно связано со значительной силой, например при падении во время катания на лыжах или при прямом ударе ногой сбоку.
Это руководство поможет вам понять
- где расположены боковые связки
- как травма боковой связки вызывает проблемы
- как врачи лечат это состояние
анатомия
Где находятся боковые связки и что они делают ?
Связки — это жесткие тканевые ленты, соединяющие концы костей вместе. Есть две боковые связки, по одной с каждой стороны от колена, которые ограничивают движение колена из стороны в сторону.Медиальная коллатеральная связка (MCL) находится на стороне колена, ближайшей к другому колену. Боковая коллатеральная связка (LCL) находится на противоположной стороне колена.
Вместе, коллатеральные связки также работают с задней крестообразной связкой (PCL), чтобы предотвратить чрезмерное движение большеберцовой кости назад (назад) по бедренной кости. Когда латеральный (внешний край) капсулы поврежден, MCL снижает переднебоковую ротационную нестабильность (ALRI).Другими словами, MCL действует как ограничение вращения. ALRI означает слишком большой поворот голени (большеберцовой кости) относительно бедренной кости (бедренной кости).
Если в результате травмы эти связки растянутся слишком далеко, они могут порваться. Разрыв может произойти в середине связки или в месте прикрепления коллатеральной связки к кости с любого конца. Если сила от травмы достаточно велика, могут быть порваны и другие связки. Наиболее частая комбинация — разрыв MCL и разрыв передней крестообразной связки (ACL).ACL проходит через центр колена и контролирует, насколько далеко вперед передвигается большеберцовая кость по отношению к бедренной кости.
Разрывы MCL более распространены, чем разрывы LCL, но разрывы LCL имеют более высокий шанс
вызвать нестабильность колена. Одна из причин этого заключается в том, что верхняя часть большеберцовой кости (так называемое большеберцовое плато ) образует более глубокое гнездо на стороне, ближайшей к MCL. С другой стороны, рядом с LCL, поверхность большеберцовой кости более плоская, и конец большеберцовой кости потенциально может больше скользить.Это различие означает, что порванный LCL с большей вероятностью вызовет нестабильность колена.
Связанный документ: Руководство пациента по анатомии коленного сустава
Причины
Как возникают повреждения боковых связок?
Боковые связки могут быть порваны во время занятий спортом, например, катания на лыжах или футбола. Травма обычно возникает, когда голень смещается в сторону, либо к другому колену ( медиально, ), либо от другого колена ( сбоку, ).Удар по внешней стороне колена при поставленной стопе может привести к разрыву MCL. Поскользнувшись на льду, ступня может смещаться наружу, захватывая с собой голень. Толкающий вес тела вызывает неестественную силу на всю ногу, похожую на сгибание зеленой палки. В этом случае MCL может быть разорван, потому что сила раскрывает медиальную часть колена, создавая нагрузку на MCL.
LCL чаще всего травмируется, когда колено вынуждено отклоняться наружу от тела.Он также может быть порван, если колено слишком сильно отодвинуто назад ( гиперразгибание ).
Симптомы
Как травмы боковых связок вызывают проблемы?
Травма, достаточно сильная, чтобы фактически разорвать одну из боковых связок, вызывает значительное повреждение мягких тканей вокруг колена. Обычно наблюдается кровотечение и отек тканей, окружающих колено. Повреждение может также вызвать кровотечение в самом коленном суставе. Колено становится жестким и болезненным, особенно при нагрузке на эту ногу.По мере того, как начальная скованность и боль стихают, коленный сустав может ощущаться нестабильным, и колено может поддаться и не выдержать вес вашего тела.
Хроническая или длительная нестабильность из-за давней травмы коллатеральных связок — распространенная проблема. Если разорванная связка заживает, но недостаточно плотно, чтобы поддерживать колено, чувство нестабильности будет ощущаться. Колено время от времени подгибается, и при интенсивном использовании может возникнуть боль.
Диагноз
Как врачи выявляют эту проблему?
Первоначальный медицинский осмотр обычно очень хорошо показывает, какие связки были разорваны в колене и вокруг него.В некоторых случаях бывает слишком сильная боль и мышечный спазм, чтобы полностью определить, что повреждено в колене. Ваш врач может предложить период отдыха с наложением шины на колено, а затем повторно осмотреть колено через пять-семь дней. Это позволит немного уменьшить первоначальную боль и спазм, и обследование может быть более надежным.
Ваш врач может провести специальные стресс-тесты, чтобы оценить разрыв или качание между большеберцовой и бедренной костью. При приложении силы слишком сильное движение по линии сустава является признаком повреждения боковых связок.Болезненность по линии сустава без значительного зазора может быть признаком легкого растяжения (разорвано несколько волокон). При полном разрыве нет ощущения конечной точки или остановки того, насколько далеко будет открываться или разрываться суставная щель.
Может потребоваться рентген, чтобы исключить возможность повреждения костей. Стресс-рентген может быть полезен для подтверждения разрыва одной из коллатеральных связок. Стресс-рентген — это обычный рентгеновский снимок, сделанный при попытке вскрыть ту сторону сустава, которая предположительно нестабильна.Рентген покажет расширение суставной щели с этой стороны, если присутствует нестабильность.
Магнитно-резонансная томография (МРТ) может быть назначена при наличии доказательств множественных травм, включая повреждение ПКС или мениска (особый тип хряща в коленном суставе). Аппарат МРТ использует магнитные волны, а не рентгеновские лучи, чтобы создавать изображения, похожие на срезы колена.
Этот тест не требует использования игл или специальных красителей и является безболезненным.Если после анамнеза и физикального обследования есть неопределенность в диагнозе, или если есть подозрение на другие травмы, помимо разрыва коллатеральной связки, вероятно, будет предложено МРТ.
Лечение
Как врачи лечат повреждения коллатеральных связок?
Нехирургическое лечение
Изолированная травма LCL или MCL редко требует хирургического вмешательства или реконструкции. Частичные разрывы LCL, такие как травма 1-й или 2-й степени, обычно лечат снижением активности и позволяют связке зажить с корсетом или без него в течение нескольких недель.Большинство врачей предпочитают не фиксировать колено гипсовой повязкой при разрыве MCL. Некоторые врачи предпочитают выписывать своим пациентам ортез на колено после травмы, если наблюдается сильная боль и нестабильность.
Первоначальные методы лечения травмы боковой связки направлены на уменьшение боли и отека в колене. Покой и противовоспалительные препараты, такие как аспирин, могут помочь уменьшить эти симптомы. Возможно, вам придется использовать костыли, пока вы не сможете ходить без хромоты.
Большинство пациентов проходят физиотерапевтическое лечение повреждений коллатеральных связок.Терапевты могут лечить отек и боль с помощью льда, электростимуляции и периодов отдыха, поддерживая ногу на возвышении.
Упражнения помогают восстановить нормальное движение колен. Упражнения на диапазон движений следует начинать сразу же, чтобы помочь вам быстро восстановить полную подвижность коленей. Это включает в себя использование велотренажера, легкую растяжку и осторожное давление на сустав со стороны терапевта.
Упражнения также используются для улучшения силы четырехглавой мышцы передней части бедра.По мере ослабления симптомов и улучшения силы вы будете проходить этапы выполнения упражнений.
Когда вы начнете полностью двигать коленом, ваша сила улучшится и ваше колено не поддается, вы сможете постепенно вернуться к работе и занятиям спортом. Некоторые врачи рекомендуют использовать функциональную скобу спортсменам, которые намереваются быстро вернуться в свой спорт. Эти скобы поддерживают колено и защищают боковые связки.
Пациентам, у которых продолжаются периоды отека или нестабильности колена, может потребоваться операция для решения их проблемы.
Хирургия
При травме других структур колена может потребоваться операция. Некоторые хирурги считают, что сочетание разрыва ACL и разрыва MCL следует лечить хирургическим путем. Другие не согласны и считают, что разрыв MCL сначала следует лечить без хирургического вмешательства, а затем реконструировать ACL. Время покажет, лучше ли один подход, чем другой.
Связанный документ: Руководство пациента по травмам передней крестообразной связки
Ремонт связки
Восстановление недавно разорванной коллатеральной связки обычно требует надреза кожи в том месте, где произошел разрыв связки.Если связка была вырвана из места ее прикрепления к кости, связка повторно прикрепляется к кости либо большими швами (прочными швами), либо специальными скобами, называемыми шовными фиксаторами . Разрывы средних участков связки обычно восстанавливаются путем сшивания концов вместе.
Реконструкция связок
Хронический отек или нестабильность, вызванные повреждением коллатеральной связки, могут потребовать хирургической реконструкции. Реконструкция отличается от восстановления связок, описанного ранее.Операция по реконструкции обычно проводится либо путем подтягивания ослабленной связки, либо путем замены ослабленной связки сухожильным трансплантатом.
Затягивание связок
В процессе затяжки ваш хирург будет использовать оставшуюся ткань связки и устранит провисание (аналогично подтяжке талии на штанах). Обычно это делается путем отсоединения одного конца связки от ее места на кости и перемещения его, чтобы он стал плотнее. Затем связка прикрепляется к кости на новом месте и фиксируется швами или металлическими скобами.
Метод аутотрансплантата
Если трансплантат сухожилия необходим для замены ослабленной связки, его обычно берут из другого места в том же колене. Взятие ткани из собственного тела называется аутотрансплантатом . Обычно используется аутотрансплантат — одно из сухожилий подколенного сухожилия, называемое сухожилием полусухожильной мышцы . Исследования показали, что это сухожилие можно удалить без ущерба для прочности ноги. Это связано с тем, что другие более крупные и сильные мышцы подколенного сухожилия могут взять на себя функцию удаленного сухожилия.В этой операции ваш хирург будет использовать трансплантат сухожилия для замены поврежденной коллатеральной связки. Концы сухожильного трансплантата прикрепляют к кости с помощью больших швов или металлических скоб.
Метод аллотрансплантата
Другой способ заменить сильно порванную коллатеральную связку — использовать аллотрансплантат . Для этой процедуры хирург получает трансплантат из банка тканей. Эта ткань обычно удаляется у донора органов в момент смерти и отправляется в банк тканей.Там ткань проверяется на наличие инфекции, стерилизуется и хранится в морозильной камере. При необходимости хирург назначает ткань для замещения разорванной коллатеральной связки.
Реабилитация
Чего мне следует ожидать после лечения?
Нехирургическая реабилитация
Незначительные растяжения связок MCL или LCL должны пройти в течение четырех-шести недель. Умеренные слезы должны восстановиться в течение двух месяцев. Для тяжелых разрывов MCL требуется до трех месяцев. Если по прошествии трех месяцев у пациентов все еще возникают проблемы, скорее всего, им потребуется операция.Сильнее всего возникают тяжелые разрывы или разрывы LCL, поскольку они, как правило, делают коленный сустав наиболее нестабильным, и пациенты с этим заболеванием обычно не справляются с нехирургической помощью.
После операции
Реабилитация проводится осторожно после операции на коллатеральных связках, и лечение будет зависеть от типа использованной хирургической процедуры. Некоторые хирурги рекомендуют своим пациентам использовать аппарат для непрерывного пассивного движения (CPM) после операции, чтобы помочь колену начать двигаться и уменьшить жесткость суставов.
Большинству пациентов назначают шарнирный коленный ортез, когда они встают и ходят. Иногда хирурги отливают ногу после операции по восстановлению LCL.
Пациентам настоятельно рекомендуется следовать рекомендациям о том, какой вес переносить на ногу при стоянии или ходьбе. После восстановления связок пациенты будут проинструктированы, чтобы они не нагружали ногу или стояли или ходили не более шести недель. После восстановления связки нагрузка на вес может быть ограничена на срок до 12 недель.
Пациенты обычно принимают участие в формальной физиотерапии после операции на коллатеральных связках. Первые несколько физиотерапевтических процедур предназначены для облегчения боли и отека после операции. Цель состоит в том, чтобы помочь вам как можно скорее восстановить полную подвижность колена.
Физиотерапевты также будут работать с пациентами, чтобы убедиться, что они безопасно пользуются костылями и несут только рекомендованный вес, стоя или ходя.
По мере развития программы реабилитации, для безопасного развития силы и функции колена выбираются более сложные упражнения.
В идеале пациенты смогут вернуться к прежнему образу жизни. Некоторым пациентам может быть рекомендовано изменить выбор занятий, особенно если использовалась процедура аллотрансплантата.
Цель физиотерапевта — помочь вам держать боль под контролем, обеспечить безопасную нагрузку на вес тела и улучшить вашу силу и диапазон движений. Когда вы начнете, регулярные посещения кабинета терапевта прекратятся. Ваш психотерапевт продолжит быть помощником, но вы будете отвечать за выполнение упражнений в рамках текущей домашней программы.
Связки и сухожилия: в чем разница?
Связки и сухожилия состоят из волокнистой соединительной ткани, но на этом сходство заканчивается.
Связки представляют собой перекрещенные полосы, которые прикрепляют кость к кости и помогают стабилизировать суставы. Например, передняя крестообразная связка (ACL) прикрепляет бедренную кость к большеберцовой кости, стабилизируя коленный сустав.
Сухожилия, расположенные на каждом конце мышцы, прикрепляют мышцу к кости. Сухожилия находятся по всему телу, от головы и шеи до ступней.Ахиллово сухожилие — самое большое сухожилие в теле. Он прикрепляет икроножную мышцу к пяточной кости. Сухожилия вращающей манжеты помогают плечу вращаться вперед и назад.
Прочтите, чтобы узнать больше о связках и сухожилиях.
Вы можете представить себе связки как веревку с серией жестких переплетенных веревок, связывающих кости. В связках также есть эластичные волокна, которые позволяют суставу двигаться, но не настолько, чтобы выходить за пределы его возможностей.
Коленный сустав, например, имеет четыре основных связки, по одной с каждой стороны от колена и две, которые проходят по диагонали через переднюю и заднюю часть коленной чашечки.Эти связки помогают стабилизировать колено и не дают ему смещаться слишком далеко влево или вправо, вперед или назад.
Сухожилия также являются жесткими связками, но они обладают большей отдачей, чем связки. Когда мышца сокращается, прикрепленное сухожилие заставляет кость двигаться. Подумайте, что происходит с вашим бицепсом, когда вы сгибаете локоть. Сухожилия также помогают поглощать некоторые удары мышц, когда они начинают действовать.
Изображение связки и сухожилия
Связка
Когда связка чрезмерно растягивается или разрывается, это приводит к так называемому растяжению.Многие растяжения происходят внезапно, в результате падения, неловкого движения или удара.
Растяжения обычно возникают в лодыжке, колене или запястье. Например, из-за неправильного шага вы можете скрутить лодыжку в неудобном положении, сломать связку и стать причиной нестабильности или шатания лодыжки. При травме вы можете услышать хлопок или почувствовать слезу. Запястье часто растягивается, когда вы протягиваете вытянутую руку, чтобы прервать падение, но запястье снова сильно вытягивается назад. Это гиперэкстензия приводит к чрезмерному растяжению связок.
Симптомы растяжения связок обычно включают боль, отек и синяк в пораженной области. Сустав может казаться рыхлым или слабым и может не выдерживать нагрузки. Интенсивность ваших симптомов будет варьироваться в зависимости от того, растянута ли связка или действительно разорвана.
Врачи классифицируют растяжения связок по степени от 1 (легкое растяжение связок с небольшим растяжением) до 3 степени (полный разрыв связки, который делает сустав нестабильным).
Сухожилие
Когда сухожилие чрезмерно растягивается или разрывается, это называется напряжением.Обычно при растяжении возникают ноги, ступни и спина.
Растяжения часто возникают в результате привычных движений и занятий спортом. Атлеты, которые перетренируют свое тело без достаточного времени для отдыха и восстановления мышц между тренировками, подвергаются повышенному риску.
Симптомы, как и при растяжении связок, включают боль и отек. Вы также можете испытывать мышечные спазмы и слабость.
Что такое тендинит?
Тендинит, другая травма сухожилия, представляет собой воспаление сухожилия.Это может произойти в результате естественного процесса старения. Как и другие части тела, сухожилия ослабевают с возрастом, становясь более подверженными стрессу и травмам.
Тендинит также может возникнуть в результате чрезмерного использования сухожилия. Например, игроки в гольф и бейсбольные питчеры часто страдают тендинитом плеч.
Симптомы тендинита включают боль при движении мышцы и отек. Пораженная мышца может быть теплой на ощупь.
Самостоятельно определить разницу между травмой связки или сухожилия может быть сложно.Если у вас возникнет боль или отек, обратитесь к врачу для квалифицированного диагноза и эффективного плана лечения.
В то же время, будь то растяжение или растяжение, немедленное лечение, как правило, одинаково. Врачи рекомендуют:
- Отдых. Старайтесь держать травмированную часть тела неподвижной, пока не начнется процесс заживления. При необходимости это может быть проще, если использовать иммобилизационные скобы и костыли.
- Лед. Оберните лед в полотенце, чтобы защитить кожу, а затем заморозьте поврежденный участок в течение 20 минут за раз несколько раз в день, пока вы выздоравливаете.
- Сжатие. Чтобы уменьшить отек, используйте давящую повязку. Оберните повязку так, чтобы она была плотно, но не слишком туго.
- Высота. Если расположить травмированную часть тела выше уровня сердца, это поможет уменьшить отек и ускорить заживление.
- Лекарства. Безрецептурные противовоспалительные и болеутоляющие средства, принимаемые по мере необходимости, могут помочь уменьшить боль и отек.
Некоторые травмы, такие как внезапное спотыкание или удар коленом о приборную панель во время автомобильной аварии, не всегда можно предотвратить.Но другие есть. Примите следующие меры предосторожности, чтобы защитить свои сухожилия и связки:
- Разогрейтесь перед тренировкой. Перед тренировкой делайте легкие аэробные упражнения, чтобы разогреть тело в течение примерно 10 минут. Например, пройдите один или два круга, прежде чем бегать по трассе.
- Начинайте медленно и постепенно наращивайте. Это также помогает разогреть мышцы.
- Носите обувь, которая подходит по размеру и предназначена для вашего вида спорта.
- Поддерживайте нормальный вес.
- Измените свой распорядок дня. Получите хороший баланс между кардиоупражнениями и силовыми тренировками.
- Возьмите выходной после интенсивной тренировки или хотя бы переключитесь на другое занятие. Это может помочь вам снизить риск перенапряжения одних и тех же связок и сухожилий.
- Слушайте свое тело. Если вы чувствуете боль или чувствуете усталость, отдохните. Многие травмы случаются, когда ваше тело уже переутомлено или находится в стрессе.
- Растяжка. Большинство специалистов рекомендуют растяжку после тренировки, когда ваше тело теплое и податливое. Удерживайте растяжку не более 10-20 секунд и делайте каждую растяжку только один раз. Никогда не подпрыгивайте и не растягивайтесь до боли.
В теле тысячи связок и сухожилий. Связки и сухожилия состоят из соединительной ткани, и оба могут быть разорваны или растянуты, но они различаются по функциям.
Связки прикрепляют одну кость к другой. Сухожилия прикрепляют мышцу к кости.Оба, однако, необходимы для правильной механики тела. Распознавание проблем со связками и сухожилиями до того, как они перерастут в серьезные травмы, является ключом к активной и безболезненной жизни.
Можно ли ходить по разорванной ACL? Узнать больше
Если вы начнете ходить слишком рано после травмы ПКС, это может привести к усилению боли и дальнейшему повреждению.
Если ваша травма легкая, вы сможете ходить на разорванной ПКС после нескольких недель реабилитационной терапии.
Однако вам нужно будет обратиться к врачу, чтобы диагностировать травму и определить варианты лечения и восстановления.
Узнайте больше о разрывах передней крестообразной связки и о том, как скоро вы сможете начать ходить после одной слезы.
Две основные связки в колене — это передняя крестообразная связка (ACL) и задняя крестообразная связка (PCL).
Эти прочные полосы ткани:
ПКС более подвержена травмам, чем ПКС.
Непосредственными признаками травмы ПКС могут быть:
- Боль, которая часто бывает сильной и, как правило, достаточно серьезной, чтобы прекратить деятельность, которую вы делали до травмы
- ощущение, что ваша коленная чашечка или кости измельчают
- быстрое опухание
- деформация колена
- синяк вокруг колена
- потеря подвижности
- нестабильность, из-за которой ваше колено кажется свободным, как будто оно может согнуться, если вы приложите к нему вес
Некоторые люди чувствуют ощущение «хлопка» или даже слышат «хлопок» при травме ПКС.
Если вы повредили колено, первым делом нужно уменьшить боль и отек. Как можно скорее после травмы:
- положите лед на колено
- лягте и поднимите колено выше уровня сердца
- примите обезболивающее, например ибупрофен (при необходимости)
После немедленного приема действия для уменьшения боли и отека, запишитесь на прием к врачу. Они разработают план лечения с учетом вашего:
- текущего физического состояния
- возраста
- истории болезни
- тяжести травмы
По данным Американской академии хирургов-ортопедов (AAOS), травмы ACL классифицируются от от легкой до тяжелой по трехступенчатой системе:
- Степень I. Это легкая травма — микроскопические разрывы. Ваш лечащий врач может порекомендовать реабилитационную терапию, которая обычно включает программу физиотерапии (ФТ) и физических упражнений. Также могут потребоваться вспомогательные средства передвижения, такие как костыли, ношение коленного бандажа или сочетание средств подвижности. После уменьшения отека и боли физкультура направлена на укрепление мышц и восстановление диапазона движений.
- Сорт II. Травма средней степени тяжести — частичный разрыв. Согласно Johns Hopkins Medicine, травмы передней крестообразной связки II степени редки.Их обычно лечат так же, как травмы I или II степени, в зависимости от конкретного случая.
- Класс III. Это тяжелая травма — полный разрыв. Если вы занимаетесь спортом или у вас есть напряженная работа, которая включает в себя лазание, прыжки или повороты, ваш врач, скорее всего, порекомендует хирургическую реконструкцию. После операции физиотерапия может помочь восстановить силу, диапазон движений и равновесие.
Согласно AAOS, большинство травм передней крестообразной связки III степени.
При легкой травме ПКС лечащий врач может прописать скобу или другое приспособление для передвижения, например костыли или трость, которые помогут вам ходить.
Время, необходимое вам для восстановления после стабильной ходьбы без посторонней помощи, будет зависеть от характера травмы и вашей реакции на реабилитационную терапию.
После операции нет установленного времени для полного восстановления. По данным клиники Кливленда, формальная физиотерапия может начаться в первую неделю после операции.
Если вы спортсмен, через 12–16 недель в программу могут быть добавлены специальные виды спорта, например прыжки. Спортсмены, которые хорошо реагируют на терапию, часто могут вернуться к нормальной активности в течение 6–9 месяцев после операции.
Клиника Мэйо сообщает, что до одной трети спортсменов снова разрываются на ПКС в течение 2 лет после операции. Они предполагают, что риск повторной травмы может быть снижен с более длительным периодом восстановления.
Травмы ПКС обычно возникают при физических нагрузках на колени, например, во время занятий спортом.
Легкая травма может привести только к растяжению передней крестообразной связки. Более серьезная травма может привести к частичному или полному разрыву.
Действия, которые могут вызвать травму ПКС, включают:
- твердую опору стопы и поворот
- внезапное изменение направления или остановку
- резка (изменение направления после внезапного замедления)
- неловкое прыжок и приземление
- гиперэкстензия (когда колено выпрямляется больше, чем должно)
- столкновение или прямой удар, в результате которого ваше колено и остальная часть ноги отодвигаются друг от друга
Обычно травма ACL не является результатом прямого контакта.
Факторы, повышающие риск травмы ПКС, включают:
- участие в определенных видах спорта, таких как баскетбол, футбол, гимнастика, футбол и горные лыжи
- игра на искусственном газоне
- отсутствие физической подготовки
- ненадлежащее оборудование , например, обувь, которая не подходит, или лыжные крепления, которые не отрегулированы должным образом.
По данным Mayo Clinic, женщины чаще получают травмы ACL, чем мужчины.Считается, что это может быть связано с гормональными факторами и различиями в силе мышц и анатомии.
Не следует ходить на разорванной крестообразной связке слишком быстро после травмы. Это может сделать травму более болезненной и привести к дальнейшему повреждению.
Если вы подозреваете, что порвали ACL, обратитесь к врачу для правильной диагностики вашей травмы.
Если это легкая травма, ваш врач может разрешить вам ходить по ней без вспомогательных устройств, таких как костыли, бандаж или трость, после реабилитационной терапии.
Если вы получили серьезную травму, вам, скорее всего, потребуется хирургическое вмешательство с последующей PT.
В зависимости от вашего прогресса врач сообщит вам, когда можно ходить без корсета или других средств передвижения, например костылей или трости.
Необычные травмы: дельтовидной связки
Крис Маллак объясняет соответствующую анатомию и биомеханику комплекса дельтовидной связки, механизмы травмы и то, как могут успешно прогрессировать простые травмы, не требующие хирургического вмешательства.
Изображения действий через Reuters / Даррен Стейпл Livepic
Травмы дельтовидной связки — необычное растяжение связок голеностопного сустава. Механизм травмы возникает из-за принудительного выворота в сочетании с внешним вращением. Они обычно встречаются у футболистов (всех типов), спортсменов, занимающихся спортивными видами спорта (нетбол, баскетбол, гандбол), боевых видов спорта, таких как бразильское джиу-джитсу, а также у бегунов по бездорожью, таких как бегуны по пересеченной местности. Признаки и симптомы обычно очевидны; однако многие из этих травм также связаны с повреждениями синдесмоза и переломами лодыжки.Лечение травмы дельтовидной связки аналогично лечению бокового растяжения связок голеностопного сустава, однако период реабилитации часто затягивается.
Анатомия и биомеханика
Макро-анатомия медиального голеностопного сустава и связанных с ним связочных структур была по-разному определена несколькими авторами (1-11) . Некоторая путаница возникает из-за того, что дельтовидная связка представляет собой сложную многофасциальную связку с глубокими внутрисуставными и поверхностными внесуставными волокнами.Полное описание медиальной голеностопного сустава включает следующее ( см. Рисунок 1 ):
- Медиальная лодыжка имеет два холмика, разделенных бороздкой.
- Сухожилие задней большеберцовой мышцы (PTT) и длинный сгибатель пальцев (FDL) проходят кзади от этих холмиков.
- Дельтовидная связка прикрепляется к большеберцовой кости как к холку, так и к межколликулярной борозде.
- Дистально, многие волокна весят наружу, чтобы прикрепиться к ладьевидной кости, таранной кости, пяточной кости и пружинной связке.Узкое проксимальное прикрепление и широкое дистальное прикрепление придают связке треугольную или дельтовидную форму — отсюда и ее название.
- Поверхностные волокна берут начало на переднем бугорке и пересекают два сустава (тибиоталарный и таранно-пяточный).
- Глубокие волокна берут начало в бороздке между задним холмиком и на нем и перекрывают только тибиотальный сустав.
- Оболочка сухожилия задней большеберцовой мышцы покрывает заднюю и среднюю часть дельтовидной связки — почти так же, как влагалище малоберцового сухожилия связано с пяточно-фибулярной связкой на боковой стороне.
- Исторически другие авторы описывали от трех до шести различных анатомических отделов (2,3,6-9,12) .
Рисунок 1. Анатомия медиального голеностопного сустава
Наиболее распространенным описанием дельтовидной связки является описание, первоначально предложенное Милнером и Сомсом (4) , которые описывают шесть различных частей дельтовидной связки как (3-7,10) :
- Tibionavicular (TNL) — поверхностный.Иногда считается, что это утолщенная часть передней капсулы голеностопного сустава, а не отдельная связка (3) . Эта связка не всегда может быть видна на МРТ (10) .
- Tibiospring (TSL) — поверхностный.
- Tibiocalcaneal (TCL) — поверхностный. Это толстая связка.
- Superficial posterior (sPTTL) — поверхностный. Может отсутствовать.
- Deep posterior (dPTTL) — глубокий. Это довольно толстая и выступающая связка (7) .
- Передний тибиоталар (ATTL) — глубокий. Иногда может отсутствовать (10) .
Функции дельтовидной связки
Основные функции дельтовидной связки следующие (13-15) :
- Обеспечивает медиальную стабильность большеберцовой кости сустава за счет прочной фиксации между большеберцовой и таранной костью.
- Для предотвращения смещения таранной кости в вальгусное положение, или смещения антеролатерального, или внешнего вращения.
- Для передачи усилия между голенью и предплюсней.
- Широкое прикрепление поверхностной дельтовидной связки к пружинной связке также играет ключевую роль в стабилизирующей функции медиальных связок.
- Поверхностные слои дельтовидной связки особенно ограничивают отведение таранной кости, в то время как глубокие слои ограничивают внешнюю ротацию (2) .
- Для предотвращения смещения таранной кости более чем на 2 мм в боковом направлении, даже если боковые структуры не на месте (2,16-18) .
- Считается, что ATTL вместе с передней таранно-фибулярной связкой (ATFL) на латеральной стороне ограничивает поступательное движение таранной кости (18) .
- Задняя большеберцовая связка (PTTL) ограничивает внутреннее вращение таранной кости исключительно за счет своих глубоких волокон (19) .
- Этот комплекс пружинных связок поддерживает головку таранной кости медиально и стабилизирует весь таранно-пяточно-ладьевидный сустав.
Следующие пункты также важны для работы:
- Как глубокий, так и поверхностный слои одинаково эффективны для ограничения пронации таранной кости. Поэтому основными причинами изолированного поражения дельтовидной связки являются пронация или внешние ротационные движения заднего отдела стопы.
- Последовательное разрезание поверхностной связки по-прежнему приводит к стабильности голеностопного сустава, однако грубая нестабильность голеностопного сустава развивается при хирургическом разрезании глубоких волокон (18) .
- Глубокая PTTL, по-видимому, самая прочная связка, за которой следует TSL.
- TCL и TNL слабее, чем TSL (18) .
- Есть переплетение TSL и TNL.
Травма, патология
Травмы дельтовидной связки встречаются достаточно редко.Подсчитано, что изолированные травмы составляют около 3–4% всех повреждений связок голеностопного сустава (20) . Тяжелые растяжения дельтовидной мышцы часто связаны с переломами малоберцовой или латеральной лодыжки и другими травмами. Большие разрывы и разрывы, поражающие оба слоя, почти всегда связаны с другими травмами, такими как растяжения связок голеностопного сустава, переломы боковых лодыжек, боковые растяжения связок или высокие переломы малоберцовой кости. Также могут быть повреждены задняя большеберцовая мышца, длинный сгибатель большого пальца стопы и подкожные нервы.
Поскольку дельтовидная связка является важной медиальной структурой, которая играет роль в предотвращении выворота голеностопного сустава и некоторой степени внешнего вращения стопы, положение стопы, по-видимому, играет роль в травмах, полученных во время растяжения связок. Считается, что повреждение дельтовидной связки является результатом внешней силы вращения стопы при выворачивании стопы.
Интересно, что одно исследование на трупе показало, что внешнее вращение может быть ключевым движением, которое повреждает дельтовидную связку.Было обнаружено, что внешняя ротационная сила в нейтральной (не вывернутой) стопе с голеностопным суставом в тыльном сгибании с большей вероятностью приведет к повреждению дельтовидной связки. Подобная сила может повредить синдесмоз вывернутой стопы (21) . Кроме того, дельтовидная связка также может быть повреждена вместе с боковыми связками голеностопного сустава в классических механизмах инверсионного растяжения связок голеностопного сустава.
Другие заслуживающие внимания исследования патологии травм включают следующее:
- Schäfer и Hintermann (1996) обнаружили, что при артроскопии передней части голеностопного сустава у 110 пациентов с хронической нестабильностью голеностопного сустава сопутствующие поражения дельтовидной связки были обнаружены в 23 голеностопных суставах (22) .
- При ретроспективном обзоре 47 голеностопных суставов с хронической латеральной нестабильностью голеностопного сустава и отсутствием медиальной боли в голеностопном суставе повреждения дельтовидной связки наблюдались в 72% всех голеностопных суставов. Поверхностная травма дельтовидной мышцы была замечена у одиннадцати лодыжек, у четырех лодыжек была глубокая травма дельтовидной мышцы, а у 20 лодыжек были повреждены оба компонента дельтовидной связки (23) .
- В подгруппе пациентов с МРТ-свидетельствами повреждения боковой связки частота повреждения дельтовидной мышцы составила 35% (24) .
- Hinterman et al (2002) выполнили артроскопическую оценку 148 хронически нестабильных лодыжек и обнаружили, что частота травм дельтовидной мышцы составляет около 40%. У всех этих пациентов было повреждение комплекса латеральной связки (25) . Около одной трети этих пациентов сообщили о симптомах на медиальной стороне стопы или лодыжки.
Признаки и симптомы
Диагноз повреждения медиальной связки голеностопного сустава основывается на типичном механизме повреждения и конкретных клинических данных.Клиницистам следует отметить следующие ключевые моменты:
- Пациенты с острым повреждением дельтовидной связки обычно жалуются на боли в переднемедиальной части голеностопного сустава.
- Отличительным признаком диагностики является болезненность медиального желоба голеностопного сустава (13) .
- Пациенты обычно сообщают в анамнезе либо травму выворота-пронации, либо травму супинации-наружного вращения.
- Клинически у пациента может быть плоскостопие с выступающей частью медиальной лодыжки, выраженной вальгусной мышцей заднего отдела стопы и пронацией пораженной стопы.
- Экхимоз и болезненность по ходу дельтовидной связки.
- В отличие от пациентов с дисфункцией сухожилия задней большеберцовой мышцы, пациент сможет активно исправить вальгусную деформацию заднего отдела стопы и выполнить однократное поднятие пятки.
- У пациентов с хронической нестабильностью медиальной связки точный диагноз может быть более требовательным. Эти пациенты обычно сообщают о медиальной «уступке», особенно при спуске с холма или по лестнице. Хронические версии будут иметь переднемедиальный рецидивирующий отек и болезненную болезненность.У пациентов также разовьется хроническая ротационная нестабильность с усилением вальгусной деформации и последующей болью в латеральной части голеностопного сустава.
- Тест на передний выдвижной ящик и тест на наклон таранной кости могут быть положительными.
- Боль воспроизводится при пассивном тестировании на внешнее вращение и выворот.
Рентгенография и травмы дельтовидной связки
Стандартные рентгенограммы используются для исключения переломов после острой травмы. При хронической медиальной нестабильности голеностопного сустава для оценки сегментарных деформаций во всех трех плоскостях выполняются стандартные рентгенограммы с нагрузкой.Вид Зальцмана обычно используется для просмотра выравнивания задней части стопы.
МРТ может помочь выявить ослабление или отрыв медиальной лодыжки, костно-хрящевые поражения, повреждение пружинной связки и сухожилий задней большеберцовой мышцы / длинного сгибателя большого пальца руки / длинного сгибателя пальцев.
Однако было показано, что МРТ менее надежна при обнаружении связочного дефицита по сравнению с артроскопической оценкой (26) . Кроме того, было показано, что МРТ бесполезна для определения необходимости оперативного или консервативного лечения распространенных переломов лодыжки SER-типа (13) .
В случае хронической медиальной нестабильности голеностопного сустава существуют различные системы классификации, основанные на клинической оценке, артроскопической оценке или результатах интраоперационного хирургического вмешательства. Подробное обсуждение хронической медиальной нестабильности голеностопного сустава выходит за рамки данной статьи. Заинтересованный читатель может обратиться к ссылкам 1, 13 и 22 в конце статьи.
Менеджмент
Тактика при растяжении дельтовидной мышцы во многом зависит от того, имеется ли частичный разрыв (обычно затрагивающий только поверхностный участок связки), полный разрыв (который включает глубокий участок, приводящий к нестабильности) или имеются ли сопутствующие травмы.Тяжелые травмы дельтовидной связки чаще всего связаны с переломом голени и / или малоберцовой кости.
Так как это потребует хирургического вмешательства, часто одновременно можно восстановить дельтовидную связку. Поэтому мы не будем обсуждать эти серьезные виды травм дельтовидной мышцы. Кроме того, хирургическая реконструкция должна рассматриваться при комбинированных повреждениях дельтовидной связки и пружинной связки с поражением сухожилия задней большеберцовой мышцы или без него. Изолированное растяжение связок дельтовидной мышцы без перелома встречается редко, поэтому данных исследований для руководства так мало.Считается, что растяжение дельтовидной мышцы, затрагивающее только поверхностную часть и стабильное во вращении, имеет хороший прогноз и может лечиться без операции.
Немедленное лечение
- Обездвиживайте ботинком и избегайте полной нагрузки в первые 5-7 дней. Если прикосновение или частичное удержание веса болезненны, пациенту потребуются костыли.
- Заморозьте лодыжку в ведерке со льдом с максимальным сгибанием тыла. Это можно делать на 20-минутных сеансах каждые несколько часов в первые несколько дней.
- Сжимайте и поднимайте лодыжку между сессиями обледенения.
- Никаких НПВП в первые четыре дня.
С точки зрения оптимальной ранней загрузки примите во внимание следующее:
- Упражнения Light Theraband можно использовать для усиления инверсии и внутреннего вращения, начиная с нейтрального положения стопы. Следует избегать полного выворота и внешних вращательных движений.
- Если пациент переносит это, он может также выполнять подъемы на носки двумя ногами, начиная с легкого подошвенного сгибания.При подошвенном сгибании медиальный комплекс мышц лодыжки сокращается, образуя дугу и перевернув пяточную кость. В этом положении дельтовидная связка будет защищена от любого растягивающего напряжения.
- Если возможно, глубоководный бег можно выполнять с заклеенной лентой на щиколотке (для защиты от выворота и силы внешнего вращения — см. Ниже).
- Когда ботинок снят и клиент может безболезненно мобилизовать движения, можно начинать бег на беговой дорожке Alter-G ( см. Рис. 2 ) с массой тела 60%, при этом ступня и лодыжка связаны лентой для предотвращения пронации и эверсии.Этот бег Alter G должен выполняться с интервалами — например, 30 секунд работы с 30 секундами отдыха. Скорость можно выбрать исходя из комфорта. Уровень массы тела можно постепенно увеличивать от одного занятия к другому. Чтобы обеспечить адекватное восстановление между тренировками, бег Alter G следует выполнять не ежедневно, а раз в два дня.
- Когда вес спортсмена достигает 90%, можно начинать бег по земле.


 Основные проявления патологии довольно интенсивные, имеется обильное кровоизлияние и полное нарушение двигательных возможностей конечности. Терапия и реабилитация в такой ситуации сложные и продолжительные. Исход благоприятен при условии следования всем рекомендациям врача.
Основные проявления патологии довольно интенсивные, имеется обильное кровоизлияние и полное нарушение двигательных возможностей конечности. Терапия и реабилитация в такой ситуации сложные и продолжительные. Исход благоприятен при условии следования всем рекомендациям врача.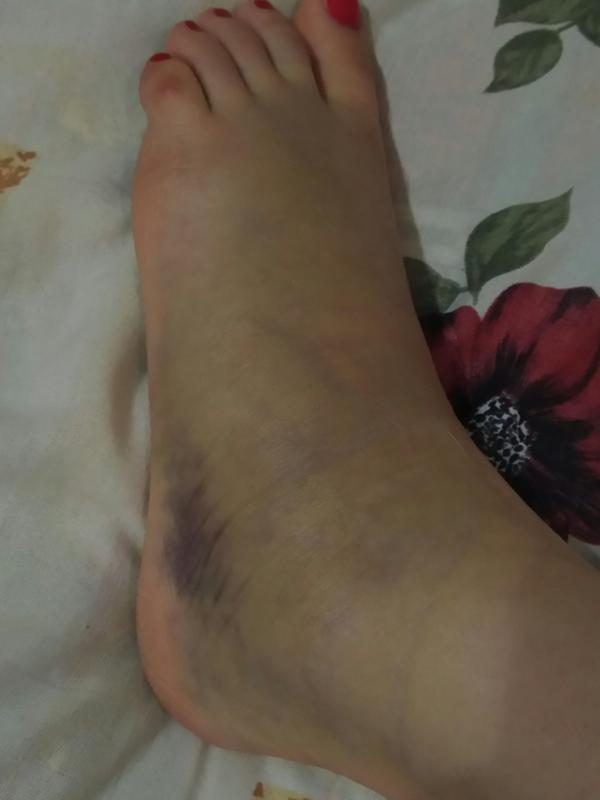

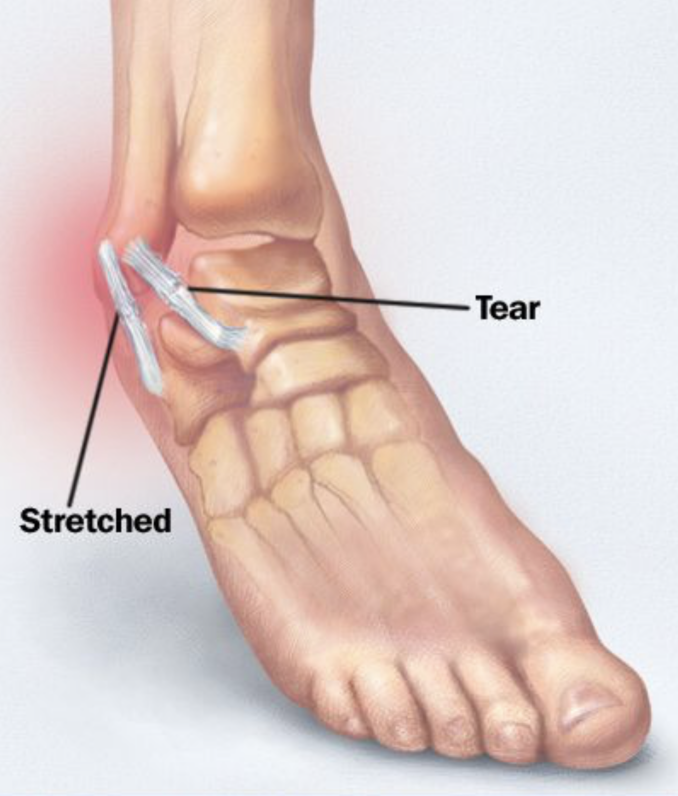


 Проявляется он следующим образом. Если согнуть ногу в колене, то голень либо будет чрезмерно выступать вперёд, либо слишком сильно отодвинется назад. Соответственно, речь будет идти о разрыве передней или задней крестообразной связки.
Проявляется он следующим образом. Если согнуть ногу в колене, то голень либо будет чрезмерно выступать вперёд, либо слишком сильно отодвинется назад. Соответственно, речь будет идти о разрыве передней или задней крестообразной связки. Эта мера позволит максимально ослабить происходящие при травме воспалительные процессы. Надо отметить, что при частичных или неполных разрывах связок заживление может произойти без необходимости оперативного вмешательства, только на основе правильно проведённого лечения.
Эта мера позволит максимально ослабить происходящие при травме воспалительные процессы. Надо отметить, что при частичных или неполных разрывах связок заживление может произойти без необходимости оперативного вмешательства, только на основе правильно проведённого лечения.