Новый подход к борьбе со слоновой болезнью | Научные открытия и технические новинки из Германии | DW
Об этом заболевании европейцы и североамериканцы знают лишь понаслышке, однако в Африке, в тропических регионах Азии и Южной Америки, а также в Океании ею страдают — по разным оценкам — от 120 до 150 миллионов человек. Речь идет об элефантиазе, слоновости, слоновой болезни, именуемой также лимфатическим филяриатозом. Это инфекционное заболевание вызывается паразитирующими нитчатыми червями-филяриями, которые проникают в лимфатические узлы, что приводит к хроническому воспалению и закупорке лимфатических сосудов. Следствием этого процесса становится отечность и припухлость окружающих тканей. В результате пораженные органы — как правило, конечности, мошонка или молочные железы — могут распухать до чудовищных размеров и страшно деформироваться, уродуя больного и нередко превращая его в изгоя.
Обычно возбудителями болезни являются филярии Wuchereria bancrofti и Brugia malayi. Жизненный цикл паразита протекает со сменой хозяев: окончательным является позвоночное животное (прежде всего, человек), а промежуточным — какое-либо кровососущее насекомое отряда двукрылых (комары, москиты и т.д.). Эти же насекомые выполняют и функцию переносчика инфекции. Попав в организм человека, микрофилярии, то есть личинки паразита, мигрируют, а достигнув окончательного места обитания, превращаются во взрослых филярий, после чего могут жить в лимфатических узлах и сосудах долгие годы, достигая порой 10 сантиметров в длину.
До сих пор лечение слоновости осуществлялось почти исключительно с помощью препарата диэтилкарбамазина. Он довольно эффективен против микрофилярий, однако его действие на взрослых паразитов выражено слабо. Кроме того, диэтилкарбамазин нередко вызывает побочные реакции — озноб, головную боль, тошноту и рвоту.
Дань глобализации
Но на прошедшей в Дюссельдорфе ежегодной сессии Немецкого общества паразитологии был представлен совершенно новый подход к терапии этого заболевания.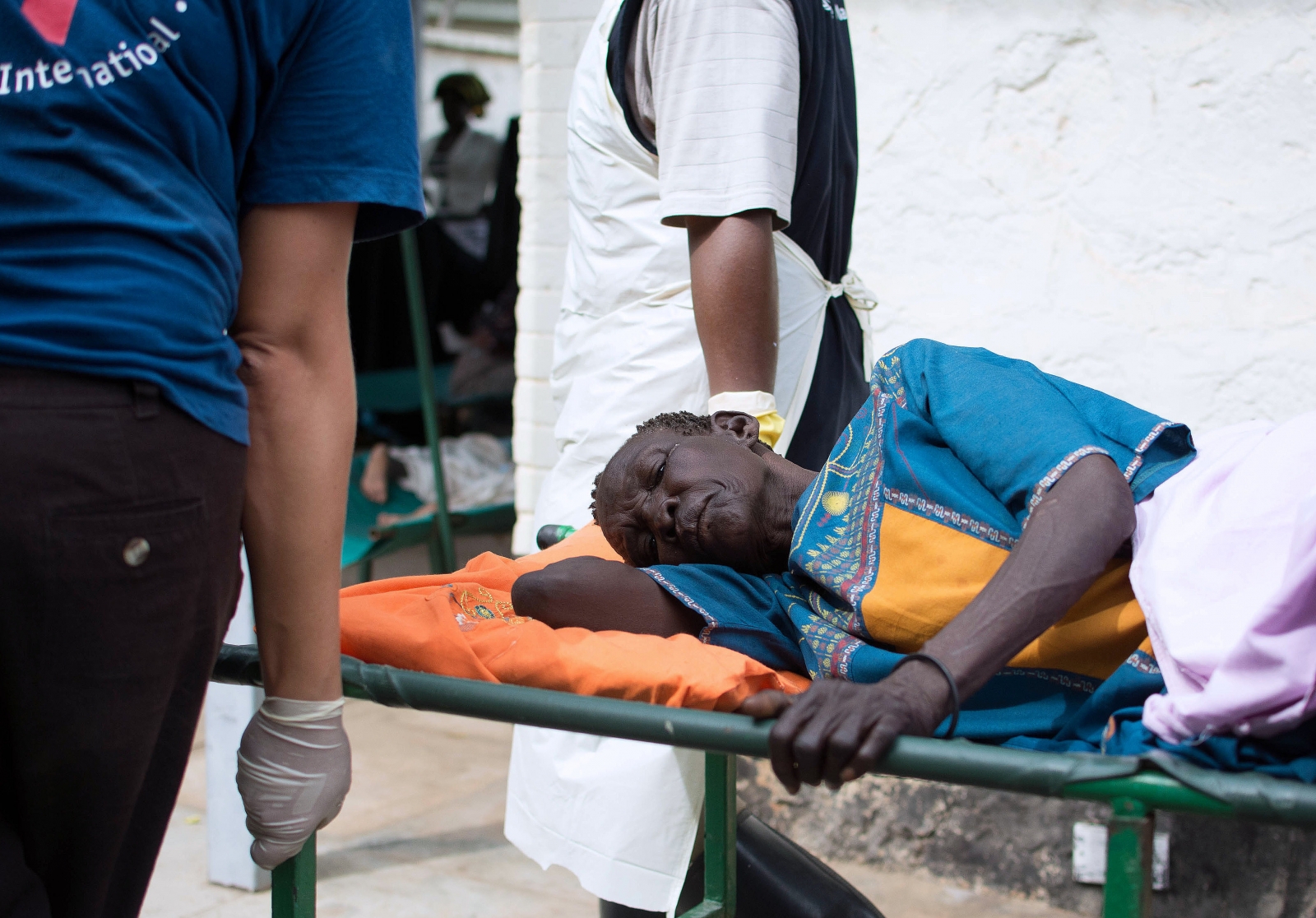 Отрадно, что, хотя проблема борьбы со слоновой болезнью в Германии стоит, скажем так, не очень остро, немецкие ученые ею, тем не менее, озаботились, причем, похоже, не только из альтруизма и стремления внести посильный вклад в борьбу с эпидемиями в так называемом «третьем мире», но и осознавая угрозы, связанные с глобализацией. И добились успеха.
Отрадно, что, хотя проблема борьбы со слоновой болезнью в Германии стоит, скажем так, не очень остро, немецкие ученые ею, тем не менее, озаботились, причем, похоже, не только из альтруизма и стремления внести посильный вклад в борьбу с эпидемиями в так называемом «третьем мире», но и осознавая угрозы, связанные с глобализацией. И добились успеха.
Новый подход состоит в том, чтобы подавлять не филярию как таковую, а бактерию рода Wolbachia, обитающую внутри этого червя. Профессор Ахим Хёрауф (Achim Hörauf), директор Института медицинской микробиологии, иммунологии и паразитологии при Боннской университетской клинике, поясняет: «Без этой бактерии червь не может расти, не может размножаться, да и живет не так долго. Если обычно продолжительность жизни этого паразита в организме хозяина составляет от 5 до 10 лет, то в отсутствии этой эндосимбиотической бактерии, то есть после приема пациентом антибиотика, червь погибает уже через год».
Ранняя гибель паразита препятствует распространению болезни. Кроме того, по словам ученого, борьба с бактерией проще и безопаснее для больного, нежели борьба с червем: «Преимущество такой терапии в том, что она вызывает гораздо меньше побочных реакций. Ведь в эволюционном отношении червь — более близкий родственник человека, чем бактерия. Поэтому когда мы медикаментами блокируем определенные ферменты в организме филярии, то нередко при этом оказывается затронут и какой-то фермент, участвующий в обмене веществ человека, что, естественно, вызывает побочные реакции. При подавлении бактерий посредством антибиотика этот эффект возникает гораздо реже и выражен значительно слабее».
Цель — неделя
В ходе экспериментов профессору Хёрауфу уже удалось найти антибиотик, эффективно подавляющий вольбахию, а значит, и филярии: это доксициклин. Он вызывает бесплодие у самки червя и тем самым препятствует размножению паразита. Однако этим боннские исследователи не ограничились: их партнеры-фармацевты в рамках проекта, финансируемого фондом Билла и Мелинды Гейтсов, проверяют все 3500 антибиотиков, имеющихся сегодня в арсенале медиков, на эффективность в борьбе с вольбахией.
Первые клинические испытания новой терапии, в ходе которых пациенты принимали только доксициклин, потребовали 6-недельного курса. Сегодня, сочетая доксициклин с другими препаратами, боннским ученым уже удалось сократить продолжительность курса до 2-3 недель. Но этого недостаточно, — считает профессор Хёрауф: «Для тех регионов в бедных странах, где система здравоохранения бывает доступна, может, раз в году в форме выездных бригад, идеальной была бы терапия, занимающая никак не более недели».
Автор: Владимир Фрадкин
Здоровье — В Новосибирске создают единственный в мире регистр пациентов со «слоновой болезнью»
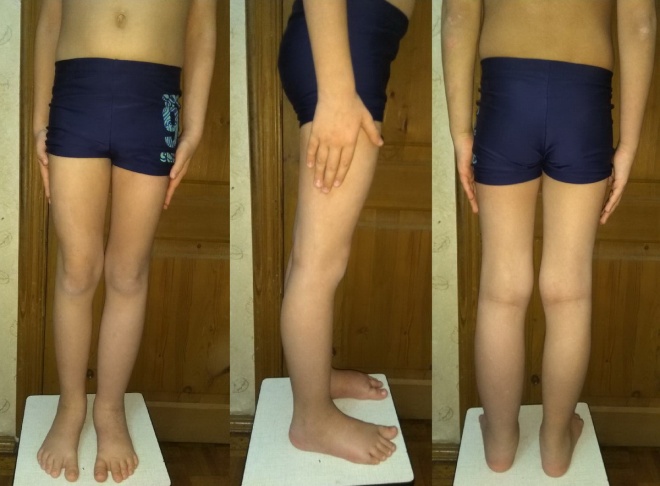
На ногах как будто 2 ведра воды, говорит Олег. Трудно ходить, подниматься по лестнице, даже сидеть. Больно смотреть на ноги. И на то, как реагируют окружающие. Отекать Олег начал еще в детстве.
Олег, пациент клиники НИИ лимфологии СО РАМН: «Просто отек с 10 лет, все больше и больше. К врачам обращались, первое время даже не могли поставить диагноз».
Лимфедему в народе называют «слоновой болезнью». Нарушается отток лимфы, отсюда и отеки. Заболевание может быть врожденным. И приобретенным. Чаще всего оно появляется у женщин после удаления злокачественной опухоли груди. Во время операции врач также удаляет лимфоузлы. Сегодня такие осложнения встречаются у каждой пятой онкобольной.
Вадим Нимаев, заведующий лабораторией оперативной лимфологии клиники НИИ лимфологии СО РАМН: «В итоге женщина становится инвалидом. Мало того, что есть проблемы в виде отсутствия груди, возникает еще и проблема с рукой. Мы даже знаем про операции «отчаяния», когда была ампутирована рука, ампутирована конечность».
Мало того, что есть проблемы в виде отсутствия груди, возникает еще и проблема с рукой. Мы даже знаем про операции «отчаяния», когда была ампутирована рука, ампутирована конечность».
Лимфедема трудно поддается лечению. Чулки, манжеты, эластичное бинтование, физиотерапия. Иногда операция. Чем раньше выявить заболевание — тем эффективнее будет терапия.
Сколько таких больных в России и мире — никто не считал. Известно только, что количество пациентов растет. Единый регистр позволит создать базу больных, выработать тактику лечения и профилактики заболевания, возможно, найти более действенные препараты.
Основу регистра составит собственный архив клиники НИИ лимфологии. Сегодня он включает истории болезней сотен пациентов с лимфедемой. Доступ к электронной версии получит врач из любой клиники мира. Он также сможет добавить в регистр свои материалы. Кроме этого, новосибирские врачи надеются, что уже в следующем году лечение «слоновой болезни» войдет в областную программу модернизации здравоохранения.
Хирургическое лечение лимфедемы в Израиле
Что представляет собой лимфедема?
Лимфатическая система — это часть системы переноса жидкостей организма, она сохраняет протекание жидкостей в организме и очищает его ткани от отходов и продуктов разложения.
В обычных условиях вены ответственны за впитывание 90% жидкостей в тканях, а лимфатическая система ответственна за оставшиеся 10%, включающих в себя впитывание лимфы, белков и других молекул.
Лимфа течет в лимфатический узел и возвращается в вены в основном через канал Thoracic duct.
Лимфедема — это выражение дефицита лимфатической системы, вытекающего из проблемы очищения (дренажа) или переноса лимфы. Межклеточная жидкость, богатая белком, накапливается и способствует увеличению и отёку конечности, пролиферации жировых тканей и созданию прогрессирующего фиброза. Так же могут возникнуть накожные изменения — утолщение кожи и выпаление волос.Клиническое понятие лимфедемы- это отёк одной или более конечностей, который может сопровождаться отёком прилежащих районов тела.
Классификация лимфедемы
Выделяют два типа лимфедемы: первичная обусловлена врожденной патологией лимфотических сосудов или вторичная, проявляющаяся после вмешательства в лимфотическую ситемую
- Первичная лимфедема (Primery Lymphedema):
Тип лимфедемы, включающий врождённые нарушения. Распространённость этого типа 1.15 к 100,000 среди насления, моложе 20 лет. Причины распространённости среди детей- синдром Нонне-Милроя и дистихиаз. - Вторичная лимфедема (Secondary Lymphedema):
Тип лимфедемы, обусловленый удалением или повреждением лимфотических желез (как после облучения), травмой или инфекцией. Вторичная лимфедема может также возникать в следствие осложнений тяжёлых заболеваний, таких как: злокачественные заболевания, сердечеая недостаточность, неврологические заболевания, болезни печени и почек. Лимфедема больше распространена у людей, страдающих излишним весом.
Филяриатоз (паразит, передаваемый комарами) все ещё является главным возбудителем лимфедемы в мире.
Причины вторичной лимфедемы
- травма и повреждения тканей- ожоги, операция на вены
- злокачественные заболевания и их лечение- метастазы в лимфотические узлы, сальник резекция, облучение, давление больших опухолей
- болезни вен- храническая венозная недостаточность, трофическая язва, внутривенное использование наркотиков
- инфекция- целлюлит, рожистое воспаление (Erysipelas), лимфаленит, филяриатоз, туберкулёз
- воспалительный процесс- ревматоизный артрит, дерматит, псориаз, саркоидоз
- эндокринная- узловатый мукциноз кожи (Pretibilia myxedema)
- недостаток движения
- искусстенная (Factitioius)- самовредительство
Степени лимфедемы
Лимфедема может быть разной степени тяжести. Каждая степень тяжести может привести к снижению качества жизни из-за рецидивирующих инфекций, к дискомфорту, боли или нарушению способности свободно передвигаться. Все эти факторы могут привести к социальной изоляции.
Каждая степень тяжести может привести к снижению качества жизни из-за рецидивирующих инфекций, к дискомфорту, боли или нарушению способности свободно передвигаться. Все эти факторы могут привести к социальной изоляции.
- степень 0 – субклиническое выражение. Существуют перебои в лимфотоке, однако нет отёка конечности. Обычно свойственна больным, проходящим процедуру удаления лимфотических желез. Эта степень может длиться очень длительное время.
- степень 1 – есть скопление жидкости и белков в тканях, возможна коррозия (pitting). Подъём конечностей улучшает отёк. Небольшой отёк (менее 20% увеличения объёма конечности).
- степень 2 – умереный отёк (20-40%). Отёк не исчезает после подъёма конечности, есть коррозия, увеличение жировых клеток в конечности и фиброз.
- степень 3 – сильный отёк (более 40%). Жировая ткань и фиброз. Возможны также коррозия, утолщение кожи, элефантиаз (вуррехиоз, слоновая болезнь).
Лечение лимфедемы
Лимфедема- это хроническое заболевание, не поддающееся окончательному выздоровлению, однако без лечения находится в процессе постоянного ухудшения. Чем в более ранних стадиях начинается лечение, тем более эффективным оно будет.
Консервативные методы лечения:
- ручной лимфатический массаж (Manual Lymphatic Drainage, MLD) – с помощью массажа и нажатий скопление жидкости в лимфатическом узле повреждённого участка переносится в другие части тела, которые не затронули лимфатическую систему.
- бинтование эластичными бинтами с рукавами/чулками давления для предотвращения возвращения жидкости в участки, осушеные ручным лимфатическим массажем.
- физические упражнения для активации мышц в поражённой области и обеспечения дренажа.
- соблюдение целостности кожного покрова и профилактика инфекций в конечности.
Хирургическое лечение лимфедемы:
- хирургические резекции описываются с 1912 года, этим методом достигается уменьшение отёка конечности с помощью хирургического удаления тканей до глубины ткани, охватывающей мышцы, и пересадка кожных имплантов на место удалённых тканей.
 У этого метода есть длиннвй список осложнений, и он используется тольео для лечения тяжёлых случаев лимфедемы.
У этого метода есть длиннвй список осложнений, и он используется тольео для лечения тяжёлых случаев лимфедемы. - липосакция была описана для лечения лимфедемы доктором Брорсоном из Швеции. Это лечение предназначено для хронических случаев, в которых в ткани находится большое количество жировых тканей, а тесты не6 показывают наличие коррозии. Необходимо сочетать этот метод с ручным лимфатическим массажем до и после процедуры , это так же не препятствует необходимости регулярно использовать эластичные повязки и рукава высокого давления.
- Восстановление лимфатических узлов (Lymphotico-venous anastomoisis) – производится микрохируршическим соприкосновением между повреждённым лимфатическим узлом в конечности и капиллярами. Таким образом производится шунтирование лимфатока в венозную систему и удаление из участка.
- Микрохирургический перенос лимфатических узлов (Vascularized lymph node transfer) – метод, представленый впервые во Франциив 1988 году доктором Корин Беккер для физиологического лечения лимфедемы. Во время операции переносятся лимфатические узлы, которые имплантируются в область лимфатического отёка, кровеносные сосуды подключают в соответствующей области к ближайшим кровеносным сосудам. Лимфатические узлы, которые перенесли, создают вокруг себя новую сеть лимфатических сосудов и выкачивают излишки лимфатической жидкости обратно в кровоток через венозную систему. Пересаженые железы являются своего рода насосом для лимфатической жидкости и тем самым обходят заблокированую область.
Исследования показали, что данное лечение эффективно при легких и умеренных проявлениях лимфедемы, в которых наблюдается излишек жидкостей в тканях, и оно меньше подходит для тяжёлых хрониченских случаев, когда отёчная ткань сменила отёчную ткань и жиры.
Чтобы уменьшить риск лимфедемы в донорской области, во время операции мы, в
Тель Авивском медицинском центре Сураски, делаем лимфатическое отражение – вводим помеченый радиоактивным изотопом материал в конечность, из которой берём лимфатические железы, с помощью использования устройства чтения излучения из тканей во время операции, убеждаемся, что сохраняются наиболее важные железы для дренажа конечности. Этот метод позволяет ещё больше снизить риск лимфедемы донорской области.
Этот метод позволяет ещё больше снизить риск лимфедемы донорской области.
Подготовка к операции
Чтобы узнать об анатомическом строении лимфотической системы и кровеносных сосудов, необходимо сделать ряд предоперационных тестов отображения.
- Лимфтическое отображение – это тест, проводящийся в институте ядерного излучения и позволяющий демонстрацию лимфатоков и лимфатических узлов. В случае наличия закупорки в лимфатоках или если нет развития лимфатоков, мы увидим это на тесте. Тест также позволяет изучить структуру донорской области, с которой будут взяты железы.
- КТ-ангиография – это компьютерная томография, в процессе которой в кровеносные сосуды вводят контрастное вещество. Тест показывает анатомию кровеносных сосудов, помогая спланировать, какие именно кровеносные сосуды будут участвовать в микрохирургическом переносе.
Восстановление после операции
Первое время, примерно две недели после операции, нужно воздерживаться от давления на данную область, чтобы позволить лимфатическим железам закрепиться на новом месте и избежать нарушения кровотока.
Физиотерапия – после первого периода требуются лимфотический массаж в сочетании с эластичными повязками и чулками высокого давления. Регулярная физическая терапия является очень важной для успеха опрации.
Когда ожидать улучшения в отёке конечности?
Сама операция, как правило, не сложная, поэтому немедленное восстановление происходит очень быстро. Хотя сами железы проходят долгий процесс восстановления, в ходе которого создаются новые лимфотические сосуды и организовывается удаление жидкостей из ткани за счёт новых лимфотических желез обратно в кровеносную систему.
В первый месяц после операции мы ожидаем увидеть увеличение объёма конечности в следствие отёка, вызваного операцией.
Иногда происходит быстрое уменьшение объёма конечности в результате тщательного физиотерапевтического лечения или как результат удаления рубцовой ткани во время операции. После периода от 6 месяцев до года перенесённые железы, как ожидается, начнут функционировать, и мы ожидаем улучшения лимфедемы.
После периода от 6 месяцев до года перенесённые железы, как ожидается, начнут функционировать, и мы ожидаем улучшения лимфедемы.
Лимфостаз | Симптомы | Диагностика | Лечение
Лимфостаз – что это такое? Этим термином называют заболевание лимфатической системы, характерной особенностью которого является отток лимфы от лимфатических капилляров и периферических лимфатических сосудов конечностей и других органов до основных лимфатических коллекторов и грудного протока. Оно может быть как врожденным, так и приобретенным. Как отдельное заболевание лимфостаз был выделен и классифицирован в 1934 году. Также используется термин «лимфедема».
Лимфатическая жидкость вырабатывается в человеческом организме в количестве примерно двух литров в сутки. Ее образование происходит посредством фильтрации плазмы крови в межтканевое пространство, после чего лимфа попадает в сосуды лимфатического русла.
Всемирная Организация Здравоохранения располагает статистикой, согласно которой до 10% населения Земли страдает от этого заболевания. У детей чаще всего развивается врожденный лимфостаз конечностей и лица, у женщин в возрасте от 30 до 45 лет до 90% из всех случаев лимфостаза встречается лимфостаз нижних конечностей. По мнению специалистов, в группе риска, в первую очередь, находятся лица молодого возраста.
Прогрессирование лимфостаза приводит к серьезным психическим и физическим страданиям больного, может стать причиной утраты трудоспособности и даже инвалидности. Лечением лимфостаза занимаются специалисты в области лимфологии и флебологии.
Классификация лимфостаза
Специалисты выделяют две основных формы этого заболевания: первичную и вторичную.
Характерная особенность первичноголимфостаза – недостаточность лимфатической системы, вызванная врожденными аномалиями лимфатических путей, например, такими, как:
- гипоплазия;
- агенезия;
- недостаточность клапанов;
- различные наследственные синдромы.

Первичный лимфостаз может стать причиной поражения как одной, так и обеих конечностей. Обычно в этом случае проявления лимфедемы выражены уже в детстве, а в подростковом возрасте они только нарастают.
Вторичный лимфостаз – это травмы или заболевания лимфатической системы, которая изначально была нормально сформирована. Чаще всего вторичнаялимфедема развивается только в одной конечности и имеет воспалительную или посттравматическую природу. Обычно в этом случае поражается подъем стопы и нижняя часть голени.
Специалисты выделяют юношескую и позднюю лимфедему:
- юношеская развивается у человека в возрасте от 15 до 30 лет;
- взрослая диагностируется у больного, которому уже за 30.
Лимфостаз: причины возникновения
Вне зависимости от конкретной причины, лимфостаз развивается по единому принципу: он связан с морфологическим или функциональным нарушением целостности сосудов лимфатического русла.
На развитие этого заболевания влияет множество факторов. Например, оно может быть связано с ситуацией, когда лимфатические магистрали не справляются с оттоком лимфы: такое положение дел возникает при ряде болезней и расстройств организма, среди которых можно отметить:
Также среди причин лимфостаза можно отметить хроническую венозную недостаточность. В этом случае выведение избыточного количества тканевой жидкости может быть причиной компенсаторного расширения лимфатических сосудов, снижения их тонуса, а также развития недостаточности клапанов и лимфовенозной недостаточности.
Пороки лимфатической системы, непроходимость лимфатических сосудов при их повреждениях, вызванных ожогами, механическими и операционными травмами, тоже могут привести к возникновению и развитию лимфостаза. При таких нарушениях, как лимфаденит и лимфангит, нередко возникает ситуация, когда облитерация части лимфатических сосудов становится причиной расширения и клапанной недостаточности других – это может сопровождаться остановкой тока лимфы.
Известно и такое явление, как лимфостаз руки после удаления молочной железы. В ряде случаев мастэктомия приводит к лимфостазу верхних конечностей, это объясняется тем, что во время такой операции производится т. н. аксиллярная лимфодиссекция – удаление подмышечных лимфоузлов. Вероятность возникновения этого заболевания напрямую связана с объемом диссекции.
Среди причин, провоцирующих прекращение тока лифы, можно отметить также ожирение, рак простаты, лимфому, лучевую терапию зон регионарного лимфооотока, удаление пахово-бедренных лимфоузлов, операции по удалению опухолей грудной полости, опухолевые заболевания органов малого таза.
Известны случаи, когда причиной лимфостаза становились паразитарные инфекции и рецидивирующие стрептококковые лимфангиты (при флегмоне или роже), а также паразитарные инфекции. В регионах с тропическим климатом распространено такое заболевание, как лимфатический филяриоз (известен также как слоновая болезнь или элефантизм: переносчиками этой инфекции являются москиты).
Симптомы лимфостаза
Специалисты выделяют в развитии лимфостаза три последовательных стадии:
- мягкий преходящий отек;
- необратимый отек;
- слоновость (необратимый отек, кисты, фиброз).
Развитие и продолжительность каждой из стадий индивидуальна для каждого больного, зависит от того, насколько своевременно и точно был поставлен диагноз, а также от того, насколько правильным было лечение (и было ли оно вообще).
Выше уже много говорилось о лимфостазе верхних и нижних конечностей – это его основная локализация, однако, это заболевание может поражать молочную железу, мошонку, даже лицо.
Основным симптомом лимфостаза на первой стадии является стойкий, прогрессирующий и, что особенно важно, обратимый отек определенного участка тела. Нередко на этом этапе заболевшие попросту не обращают на него внимания и не отправляются в медицинское учреждение. Отеки могут увеличиваться из-за физических нагрузок, долгого пребывания на ногах, длительного ограничения подвижности.
Отеки могут увеличиваться из-за физических нагрузок, долгого пребывания на ногах, длительного ограничения подвижности.
Болевых ощущений, как правило, пациент не испытывает, обычно в пораженном участке мягких тканей он ощущает своеобразное чувство распирания. Отечность, как правило, наблюдается ближе к вечеру, она проходит к утру сама, без медикаментозного вмешательства, по этой причине специалисты и говорят об обратимости отека.
Если надавить в этом месте на кожу, останется небольшая ямочка, поэтому такой отек называют мягким. При этом кожные покровы постепенно становятся мягкими и блестящими, так как происходит интенсивное растяжение.
На этой стадии лечение лимфостаза производится с помощью средств консервативной терапии, причем добиться положительных результатов можно достаточно быстро и просто.
Если же заболевание не лечить, оно будет прогрессировать, что приведет к появлению новых симптомов.
На второй стадии у больного развивается ограниченный отек мягких тканей плотной консистенции: если этот участок пальпировать, пациент ощутит дискомфорт и, может быть, болевые ощущения. После пальпации в мягких тканях на длительное время остаются небольшие ямочки – следы от давления пальцев. Значительно повышается чувствительность кожных покровов, также могут наблюдаться воспалительные изменения мягких тканей, вызванные ограничением тока лимфы и кровообращения. Нередко пациенты сталкиваются с повышенной утомляемостью пораженной конечности.
Распространенный симптом лимфостаза второй стадии – мышечные судороги, они вызываются нарушением местного кровообращения. Также растяжение кожи приводит к ее сухости, а иногда растрескиванию – больной легко может это заметить сам. На коже могут появляться пятна красного цвета, горячие на ощупь, они свидетельствуют о том, что вдобавок к лимфостазу развивается бактериальная инфекция и местная воспалительная реакция кожных покровов.
Симптомы последней стадии лимфостаза не просто заметны, но откровенно бросаются в глаза. Здесь можно наблюдать увеличение конечности в размерах, что со временем приводит к тому, что ее функции полностью нарушаются. Также возникают деформирующие заболевания костно-суставчатой системы, кожа приобретает характерный бурый оттенок, на ней появляются бородавчатые образования и трофические язвы. В некоторых случаях развиваются деформирующий остеоартроз, рожистое воспаление, экзема.
Здесь можно наблюдать увеличение конечности в размерах, что со временем приводит к тому, что ее функции полностью нарушаются. Также возникают деформирующие заболевания костно-суставчатой системы, кожа приобретает характерный бурый оттенок, на ней появляются бородавчатые образования и трофические язвы. В некоторых случаях развиваются деформирующий остеоартроз, рожистое воспаление, экзема.
Запущенный лимфостаз, дошедший до третьей стадии, ведет к утрате работоспособности и инвалидности, а в ряде случаев – к летальному исходу, спровоцированному развитием генерализованного септического поражения организма.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика лимфостаза
Диагностика лимфостаза основывается как на наблюдении его клинических проявлений, так и на специальных методах исследования лимфатической системы, которые выполняются в специализированных стационарах. Обычно при этом используются:
При лимфостазе верхних конечностей может потребоваться ультразвуковое исследование органов брюшной полости и малого таза.
Нередко перед специалистами встает необходимость разделить первичный и вторичный лимфостаз. В этом случае применяются такие методы, как лимфосцинтография и рентгеноконтрастная лимфография, которые можно пройти в любом специализированном флебологическом центре.
Как лечить лимфостаз?
При своевременном обращении к врачу это заболевание излечимо, но, как говорилось выше, запущенные случаи, в том числе лимфостаз на третьей стадии, могут привести к инвалидности и даже к летальному исходу. Успех лечения зависит от:
- своевременности обращения к врачу;
- точно определенных лечебных мер;
- настроя пациента – при этом заболевании необходимо максимально точно выполнять рекомендации лечащего врача;
- позитивного эмоционального фона.

Любая степень заболевания лимфостазом является поводом для того, чтобы находиться на диспансерном учете у ангиохирурга.
На сегодняшний день не существует фармакологических средств, которые однозначно могли бы помочь при лечении лимфостаза нижних конечностей, верхних конечностей, а также других разновидностей этого заболевания. Как правило, специалисты применяют консервативные методы лечения, направленные на то, чтобы способствовать улучшению оттока лимфы из межклеточного пространства и увеличить число окольных лимфатических путей. Лечение лимфостаза нацелено на то, чтобы предупредить дальнейшее прогрессирование отека и препятствовать возникновению осложнений.
Тем не менее, специалисты могут рекомендовать употребление медикаментозных средств – «Детралекс», «Венорутон Форте», «Троксевазин», «Гинкор Форте», «Теоникол», «Но-шпа», «Трентал». Применять их можно только по назначению врача и строго в тех количествах, которые он укажет!
Основной, наиболее действенный метод лечения – комплексная компрессионная терапия. Она может включать в себя:
- бандажирование пораженной конечности;
- ношение специального компрессионного белья;
- аппаратную перемежающуюся пневмокомпрессию (в амбулаторных условиях).
При этом чрезвычайно важно исключить ношение неудобной, слишком тесной обуви. Стоит носить только одежду из натуральных тканей, причем она должна быть свободной, не стесняющей движений.
Также рекомендуется проводить сеансы аппаратного и мануального лимфодренирующего массажа, обеспечивать специальный уход за кожей пораженной конечности. Например, для предотвращения высыхания кожи рекомендуется применять смягчающие средства, а также препараты, предназначенные для борьбы с грибковыми инфекциями. Важно использовать для ухода за кожей только вещества на основе эфирных масел, не содержащие консерванты и отдушки. Если кожа была повреждена, поврежденный участок следует как можно быстрее обработать антисептическим средством.
В пораженную лимфостазом конечность ни в коем случае нельзя делать инъекции лекарственных веществ.
Кроме всего, что перечислено выше, применяются мышечная электростимуляция, магнитотерапия, лазеротерапия.
Лимфостаз нижних конечностей нередко лечится при помощи эластичных чулок: они позволяют создать градиент давления от стопы к бедру, который благотворно влияет на ток лифы и кровообращения.
В ряде случаев может потребоваться оперативное вмешательство. Если специалист решит, что без операции не обойтись, он может попытаться реконструировать пути лимфооттока или удалить патологически измененные ткани. Например, при тяжелых случаях слоновости применяется дермолипофасциэктомия.
Также специалист может порекомендовать лечебную физкультуру, но физические нагрузки должны быть умеренными. Больным рекомендуется плаванье, а также поднимание конечностей для того, чтобы уменьшить отеки, однако, в целом статические нагрузки и поднимание тяжестей следует ограничить.
Некоторые специалисты рекомендуют для лечения приобретенного лимфостаза использовать пиявки. Как показывает практика, при своевременном обращении и точном диагностировании заболевания для того, чтобы с ним справиться, достаточно 5-7 сеансов, во время которых ставится от 3 до 5 пиявок.
Диета при лимфостазе нижних конечностей, а также при возникновении других разновидностей этого заболевания также необходима: речь идет о субкалорийной диете с уменьшением потребления поваренной соли. Также важно увеличить содержание в рационе продуктов белкового происхождения и снизить потребление продуктов, содержащих сложные углеводы. Если не соблюдать принципы рационального питания, в организме могут возникнуть условия для накопления высокомолекулярного белка в тканях, прогрессирования трофических нарушений в кожных покровах, а также для снижения иммунной реакции организма. Все вышеперечисленное однозначно приведет к инфекционным осложнениям. К тому же нормализация пищевого поведения поможет сбросить избыточный вес, который ухудшает состояние пациента.
В большинстве случаев на то, чтобы справиться даже со сложнымлимфостазом, достаточно 14-21 дня.
Опасность При лимфостазе последней стадии может развиться сепсис, лимфосаркома. Крайний исход заболевания – гибель пациента.Профилактика лимфостаза
Есть ряд профилактических мер, которые могут значительно снизить вероятность возникновения лимфостаза. В первую очередь, это общеукрепляющая терапия, также стоит ограничить физические нагрузки, особенно подъем тяжестей.
Комплексы гимнастических упражнений, а также самомассаж рекомендуются женщинам, перенесшим операцию по удалению молочной железы – это позволяет избежать развития лимфостаза руки после мастэктомии.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.7 инфекционных заболеваний, распространение которых удалось остановить
Ученые, медики борются за то, чтобы найти вакцину или лечение от коронавируса, который ежедневно отнимает множество жизней по всему миру.
В это непростое время многие вспоминают о том, что это не первая эпидемия в истории и что человечество уже справилось со многими заболеваниями, которые когда-то считались неизлечимыми. Ниже мы расскажем об инфекционных заболеваниях, которые удалось победить.
Оспа
Оспа – одно из самых страшных заболеваний. Больной полностью покрывался язвами, а доля смертности от оспы была очень высока. Заразиться оспой можно было не только воздушно-капельным путем, но также при прикосновении к одежде, посуде, которой пользовался зараженный. Даже если человек выздоравливал, на его теле оставались шрамы, а в самых тяжелых случаях человек мог ослепнуть.
Вакцина от оспы была изобретена в XVIII веке английским врачом Эдвардом Дженнером, который заметил, что доярки не болели оспой. Он пришел к выводу о том, что они заражались коровьей оспой и переносили болезнь в легкой форме, вырабатывая иммунитет.
Однако только ко второй половине XX века удалось полностью победить оспу. На сегодняшний день вируса оспы в природе не существует, он сохранился только в лабораториях.
Полиомиелит
Полиомиелит – это инфекционное заболевание, которое поражает серое вещество спинного мозга и приводит к патологиям нервной системы и спинномозговому параличу.
Эта болезнь поражала тысячи детей. Наблюдались массовые случаи заражения в Скандинавских странах, в Америке. В середине XX века рост заболеваемости полиомиелитом стал настоящей катастрофой для многих стран. Однако вакцинирование детей привело к практически полному уничтожению заболевания. Вакцина от полиомиелита была создана американскими учеными Джонасом Солком, Хилари Копровским и Альбертом Сейбином.
В CCCР полиомиелит как массовое заболевание был ликвидирован впервые в мире. Здесь разработкой вакцины занимались ученые Чумаков, Смородинцев, Николаев и другие.
Дранукулез
Дранукулез вызывает червь ришта, которого также называет гвинейским червем. Человек может заразиться при употреблении пресноводных рачков в пищу, после чего червь попадает в желудочно-кишечный тракт. В итоге они вызывают зуд, покраснение кожи и появления волдырей. Среди на более тяжелых последствий – сердечно-сосудистые заболевания, гангрены, инфекции. Прежде всего заражению способствуют антисанитарные условия. В настоящий момент заболевание существует в странах Африки – Чаде, Эфиопии, Южном Судане. От заболевания не существует прививок, однако лечение производят механическим удалением паразита из тела больного с последующим применением антибиотиков и других медицинских препаратов.
Фрамбезия
Стоит отметить, что фрамбезия не существует в развитых странах, так как основная причина ее распространения – плохие санитарные условия.
Это инфекционное заболевание поражает кожу человека, в основном от нее страдают дети. На теле появляются опухания с последующим появлением язвы. Заражение может произойти от физического контакта с больным.
Заражение может произойти от физического контакта с больным.
Важным моментом в лечении заболевания является соблюдение правил личной гигиены. Кроме того, болезнь лечат с помощью антибиотиков. Заболевание может быть распространено в африканских странах с низким уровнем жизни.
Корь
Это инфекционное заболевание с очень высоким уровнем заразности. Оно характеризуется воспалением слизистых оболочек ротовой полости, высокой температурой, воспалением верхних дыхательных путей. Главным отличительным признаком кори являются высыпания на коже. Заболевание передается воздушно-капельным путем.
В настоящее время развитые страны проводят массовую вакцинацию от кори, что существенно снизило смертность от этого заболевания. В целом могут случаться редкие вспышки (от 3 зараженных и больше). После перенесения заболевания повторное заражение маловероятно.
Столбняк
Об этом заболевании писали еще в Древнем Египте, Греции, Индии и Китае. Научное изучение заболевания началось в XIX веке. Возбудитель столбняка был открыт сразу несколькими учеными из разных стран. В 1923 году французский иммунолог Г. Рамон получил столбнячный анатоксин, который стал применяться для профилактики заболевания.
Наибольшее распространение получил столбняк в странах с жарким влажным климатом. В странах с обязательной иммунопрофилактикой частота заражения – не выше 0,6 на 100 тысяч человек.
Слоновая болезнь
Слоновая болезнь характеризуется болезненным разрастанием кожных покровов на конечностях человека. Это приводит к отеку и застою лимфы. Возбудителем болезни является паразит, обитающий в жарком влажном климате. В связи с этим болезнь распространена в странах Африки.
5 октября 2015 года Сатоси Омура совместно с Уильямом Кэмпбеллом получили нобелевскую премию по медицине за открытие нового класса лекарств на основе авермектинов в лечении инфекций, переносимых паразитическими червями. Авермектины эффективны против возбудителей элефантиаза.
Реконструктивная пластика гениталий при гигантской слоновости наружных половых органов у мужчины
Для цитирования: Тилляшайхов М.Н., Бойко Е.В., Рахимов Н.Т., Корень Л.П., Хасанов Ш.Т., Абдусаматов Н.Т., Отабоев А.Х. Реконструктивная пластика гениталий при гигантской слоновости наружных половых органов у мужчины. (Клинический случай). Экспериментальная и клиническая урология 2019;(4):114-120.
Широкому кругу врачей в повседневной клинической практике иногда встречаются так называемые «редкие болезни», о диагностике, лечении и отдаленных результатах которых мало известно. В литературе о таких заболеваниях часто невозможно найти обобщающей информации; представляет большую трудность, а результаты лечения остаются неудовлетворительными. Поэтому приходиться тратить много времени и сил на поиск причин возникновения этих патологий.
«Редкое заболевание» – понятие субъективное и расплывчатое. В связи с этим возникло желание поделиться на страницах специализированных журналов «редким» наблюдением.
Лимфедема мошонки — редкая патология, связанная с нарушением оттока лимфы, также известна как слоновая болезнь (слоновость, элефантиаз) [1-6]. Нарушение дренажной системы мошонки развивается на фоне филяриатоза при паразитарной форме при врожденной патологии с аномалией лимфоколлекторов, а также прогрессирует вторично при хронических инфекциях, передающихся половым путем, и после травмы [7-10]. Встречается у 0,01% урологических больных [11]. Прогрессирование болезни приводит к значительному изменению объема половых органов [12]. Размеры пораженной области существенно увеличиваются, кожа уплотняется, гипертрофируется, становится бугристой и покрывается незаживающими язвами [13-15]. Пациенты, страдающие данной патологией, жалуются на невозможность соблюдения адекватной гигиены половых органов, болевой синдром, сложности при передвижении [16,17]. Данное физическое состояние определяет снижение психосоматического статуса пациента. Хирургическое удаление гипертрофированной скротальной кожи, фиброзно измененных подкожных тканей с различными вариантами реконструктивной пластикой покровов наружных половых органов является одним из методов лечения, улучшающим качество жизни пациентов [18-24].
Данное физическое состояние определяет снижение психосоматического статуса пациента. Хирургическое удаление гипертрофированной скротальной кожи, фиброзно измененных подкожных тканей с различными вариантами реконструктивной пластикой покровов наружных половых органов является одним из методов лечения, улучшающим качество жизни пациентов [18-24].
Большинство исследователей в СНГ и за рубежом располагают лишь единичными наблюдениями. Основная часть этих пациентов с низким психосоматическим статусом и потому остаются лишь под динамическим наблюдением.
Целью статьи является сообщение о пациенте с гигантской лимфедемой мошонки, которому в Узбекистане впервые проведено хирургическое лечение данной патологии с наблюдением непосредственных его результатов.
1. Больной Х.Ш. в возрасте 21 года лечился в отделении онкоурологии РСНПМЦОиР с 24.04.2018 г. по 14.05.2018 гг.
При поступлении жаловался на увеличение размеров мошонки, нарушение акта мочеиспускания, затруднение при ходьбе (мошонка мешала ходьбе), невозможность половой жизни, отек левой руки, слабость.
Анамнез: Болеет с детства. Увеличение мошонки заметили в 2010 году. После обращения к специалисту был направлен в Республиканский специализированный центр хирургии имени Вохидова, где 30.08.2010 года была произведена операция «скротопластика». Из операционного протокола выявлено, что на момент операции мошонка имела размер 25х18 см. Через 5 месяцев после операции имело место повторное увеличение размеров мошонки. Больной вновь обратился в Республиканский специализированный центр хирургии (РСЦХ) 02.06.2011 года для повторного хирургического лечения, но в связи с семейными проблемами был выписан. С того момента больной проходил ежегодную диспансеризацию по месту жительства. В динамике больной начал замечать увеличение размеров мошонки, повторно обратился в РСХЦ, но больному было отказано в лечении. Больной обращался в несколько лечебных учреждений, но, к сожалению, и там было отказано в лечении. Мотивируя отсуствием специалистов в данной области, больной был переадресован в Республиканский специализированный научно-практический медицинский центр онкологии и радиологии (РСНПМЦОиР),где был обследован в условиях отделения онкоурологии. На этапах обследования было подозрение на гельминтоз «вухерериоз» и направлен в НИИ паразитологии. После исключения гельминтоза больной вновь обратился РСНПМЦОиР.
Мотивируя отсуствием специалистов в данной области, больной был переадресован в Республиканский специализированный научно-практический медицинский центр онкологии и радиологии (РСНПМЦОиР),где был обследован в условиях отделения онкоурологии. На этапах обследования было подозрение на гельминтоз «вухерериоз» и направлен в НИИ паразитологии. После исключения гельминтоза больной вновь обратился РСНПМЦОиР.
Объективно: Общее состояние удовлетворительное, активный. Периферические лимфоузлы не увеличены. Живот мягкий. Локально: левый локоть отечный. Наружные половые органы невозможно пальпировать, так как наблюдается отек кожи мошонки и лонной области. Размер мошонки 80х90 см, локализуется в промежности, деформируя скелет нижних конечностей. Половой член утерян в складках кожи мошонки (рис. 1). Мочеиспускание произвольное. Имеется мацерация кожи мошонки мочой.
Рис. 1 (А-Б) Вид спереди и сзади
Fig. 1 (A-B) Frontal and posterior view
МЕТОДЫ ОБСЛЕДОВАНИЯ
Рентгеноскопия грудной клетки (27.04.2018): Правое легкое без затемнений. Межреберные промежутки симметричные. Слева в нижнем легочном поле определяется единичная округлая тень слабой интенсивности с ровными контурами, диаметром до 1,0 см. Корни легких уплотнены.
Тень сердца без особенностей. Плевральные синусы свободны.
Мультиспиральная компьютерная томография: (24.10.2017 г.) Подкрыльцовые л/узлы до 1,1-1,3 см, л/узлы средостения, бронхопульмональные явно не увеличены; на уровне диафрагмы слева узел диаметром 1,2 см. В паренхиме обоих легких – отдельные небольшие субплевральные инфильтративные тяжи. Умеренная гепато-спленомегалия. Забрюшинные л/узлы до 1,0 см. Массивный отек подкожно-жировой клетчатки на уровне стенок брюшной полости и малого таза, отек распространяется на клетчатку стенок грудной клетки. Отмечается увеличение и уплотнение паренхимы обеих грудных желез. На уровне промежности и мошонки определяется образование неоднородной структуры, размерами 42,0х22,0х36,0 см, исходит из органов мошонки. Выражен отек подкожно-жировой клетчатки на уровне дна таза и нижних конечностей. Подвздошные л/узлы до 1,2 см, паховые л/узлы на фоне отечной клетчатки отдельно не дифференцируются (рис. 2).
Выражен отек подкожно-жировой клетчатки на уровне дна таза и нижних конечностей. Подвздошные л/узлы до 1,2 см, паховые л/узлы на фоне отечной клетчатки отдельно не дифференцируются (рис. 2).
Рис. 2. (А-Б) МСКТ зоны интереса: сагиттальный и аксиальный срезы, выраженный отек на уровне промежности, увеличение мошонки, отдельно структуры мошонки не определяются.
Fig. 2. (A-B) (A-B) MSCT regions of interest: sagittal and axial slices, apparent edema at the level of the perineum, an increase in the scrotum, the structures of the scrotum are not defined separately
Онкомаркеры (28.04.2018 г.): Альфа-фетопротеин (АФП) – 1,2 ед/мл (норма: 0-10), лактатдегидрогеназа (ЛДГ) – 276,8 Ед/л (норма:225-450), хорионический гонадотропин (ХГ) – 1,4 МЕ/л (норма: до 15).
Ультразвуковая допплерография (УЗДГ) (27 апреля 2018 г.): На эхотомограммах: печень – косой вертикальный размер (КВР) правой доли 146 мм (норма), краниокаудальный (ККР) левой доли – 93 мм (норма). Контуры четкие, ровные. Паренхима повышенной эхогенности, мелкозернистая, на границе 7-8 сегментов однородной повышенной эхогенности определяется узел с четкими контурами 15х14х14 мм. В 7 сегменте аналогичной структуры – включение 10х8 мм. При цветном допплеровском картировании интранодулярно васкуляризация не просматривается. Внутрипеченочные желчные ходы не расширены. Диаметр печеночных вен – 7 мм (норма), диаметр воротной вены – 10 мм (норма). Заключение: очаговые включения в правой доле печени (капиллярные гемангиомы).
Больному в плановом порядке 23.05.2018 г. была произведена операция «Скротэктомия, скротопластика из местных тканей».
Первым этапом решено было мобилизовать оба яичка. С правой стороны паралельно паховой складке произведен разрез кожи длиной 15 см. Гемостаз. Во время мобилизации яичка выделился большой объем лимфатической жидкости из прилегающей ткани. Подкожная жировая ткань утолщена до 10 см. С техническими трудностями удалось найти апоневроз. Последний рассечен и обнаружен семенной канатик, он взят на турникет и, ориентируясь на него, острым и тупым путем (в анамнезе перенесена операция на правом яичке) выделено яичко. Спаечный процесс и размер яичка не представляли возможности выделить его в рану. В связи с этим было решено подойти к яичку снаружи: выполнен разрез кожи мошонки. Во время мобилизации вскрыта собственная оболочка яичка, при этом выделено 1,5 литра прозрачной желтоватой жидкости (водянка). С техническими трудностями яичко выделено в рану по линии паха. Аналогичная операция проведена слева. При этом объем жидкости составил 2,0 литра. Оба яичка обработаны по типу операции Бергмана.
Последний рассечен и обнаружен семенной канатик, он взят на турникет и, ориентируясь на него, острым и тупым путем (в анамнезе перенесена операция на правом яичке) выделено яичко. Спаечный процесс и размер яичка не представляли возможности выделить его в рану. В связи с этим было решено подойти к яичку снаружи: выполнен разрез кожи мошонки. Во время мобилизации вскрыта собственная оболочка яичка, при этом выделено 1,5 литра прозрачной желтоватой жидкости (водянка). С техническими трудностями яичко выделено в рану по линии паха. Аналогичная операция проведена слева. При этом объем жидкости составил 2,0 литра. Оба яичка обработаны по типу операции Бергмана.
Следующим этапом начата мобилизация полового члена. В связи с отеком прилегающих к члену тканей и лимфостазом образовался туннель глубиной 10 см, откуда вытекала моча. После вскрытия туннеля под контролем пальца, была обнаружена головка полового члена. Мочевой пузырь тут же катетеризирован трансуретральным катетером. Под контролем пальца и трансуретрального катетера ствол полового члена мобилизован. Большая масса мошонки вырезана по условным начерченным линиям. Выполнен гемостаз. Оба яичка уложены в сформированную мошонку, образованную из окружающих тканей, и дренированы. Произведена пластика дефекта из окружающих местных тканей. Рана обработана антисептическими растворами (рис. 3-10). наложена ассептическая повязка. Макропрепарат: удаленная мошонка размером 80х70 см, операционный период протекал гладко. Дренажи удалены на 8 сутки (рис. 12). Швы сняты на 13 сутки после операции (рис. 13). Проходил психосоматические курсы реабилитации. Больной полностью выздоровел и вернулся в обычную среду жизни без комплексов (рис. 14). Половая функция органов репродуктивной системы не нарушена.
Рис. 3. Этап мобилизации семенного канатика справа
Fig. 3.Stage of the spermatic cord mobilization on the right
Рис. 4. Мобилизация правого яичка
Fig. 4.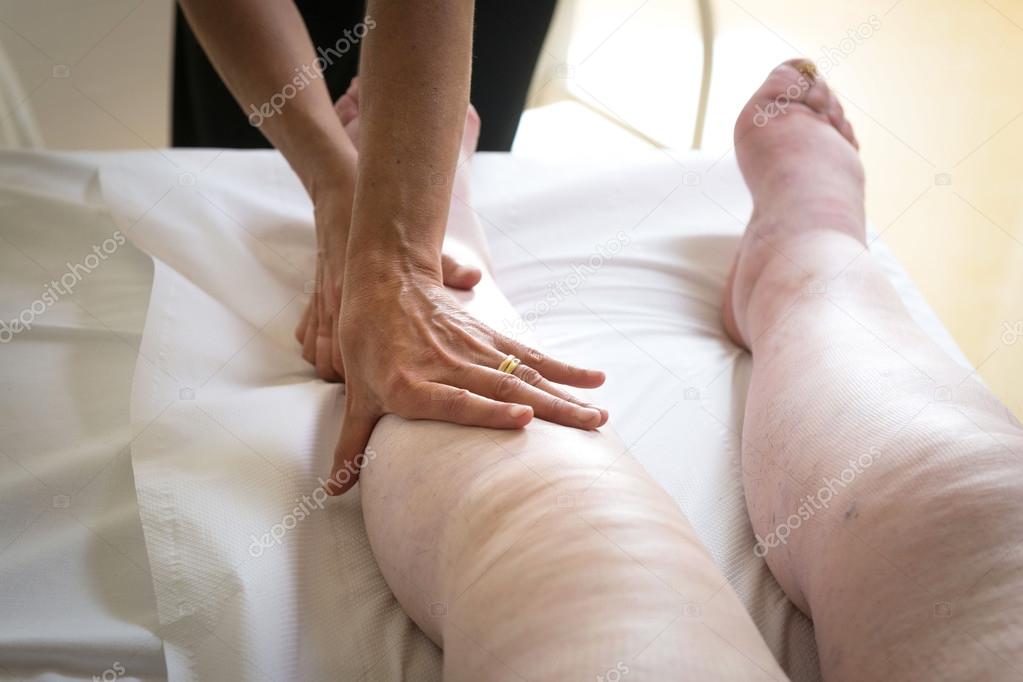 Right testis mobilization
Right testis mobilization
Рис. 5. Водянка правого яичка
Fig. 5. Right hydrocele
Рис. 6. Вскрыта собственная оболочка яичка
Fig. 6. Testis coat opened
Рис. 7. Выполнение этапа операции Бергмана
Fig. 7. Von Bergman’s operation stage
Рис. 8. Выделение и мобилизация головки полового члена
Fig. 8. Balanus extraction and mobilization
Рис. 9. Пластика кожи полового члена
Fig. 9. Plastic reconstruction of the penis skin1
Рис. 10. Удаление мошоночной массы
Fig. 10.Dissecting out of scrotal mass
Рис. 11.Макропрепарат.
Fig. 11. Gross specimen
Рис.12. Вид раны после операции
Fig. 12. After surgery wound view
Рис. 13. 15 сутки после операции
Fig. 13. 15th day after surgery
Резюме: Лимфостаз пениса и мошонки является редкой патологией в нашем регионе. В случаяе тяжелого течения заболевания хирургическое лечение является методом выбора для улучшения общего качества жизни пациента. Данный случай интересен тем, что для лечения огромного мошоночного лимфостаза применено оперативное пособие, приведшее к улучшению качества жизни пациента.
Рис. 14. Через 3 месяца после операции
Fig. 14. 3 months after surgery
ВЫВОДЫ
Была предпринята попытка найти вероятные пути рационального метода оперативного лечения с учетом редкости заболевания. Главное при диагностике и лечении по выражению В.А. Оппеля «помнить о том, что оно есть и существует». Авторский коллектив выражает надежду, что его труд окажется полезным для врачей.
Для выполнения данного объема операции требуется синхронная работа хирургов, анестезиологов, трансфузиологов, а также колоссальный физический труд, психоэмоциональная выдержка и профессионализм каждого врача.
ЛИТЕРАТУРА
- Lee S, Han JS, Ross HM, Epstein JI. Massive localized lymphedema of the male external genitalia: a clinicopathologic study of 6 cases. Hum Pathol 2013;44(2): 277-81. doi: 10.1016/j.humpath.2012.05.023.
- Mukenge SM, Negrini D, Catena M, Ferla G. Innovative microsurgical treatment of male external genitals lymphedema. World J Clin Urol 2014;3(3):310-319. doi: 10.5410/wjcu.v3.i3.310.
- Mcdougal WS. Lymphedema of the external genitalia. Urol 2003;170(3):711-716. doi: 10.1097/ 01.ju.0000067625.45000.9e.
- Modolin M, Mitre AI, da Silva JCF, Cintra W, Quagliano AP, Arap S, et al. Surgical treatment of lymphedema of the penis and scrotum. Clinics 2006;61(4):289-94. doi: 10.1590/S1807-59322006000400003.
- Kulungowski AM, Schook CC, Alomari AI, Vogel AM, Mulliken JB, Fishman SJ. Vascular anomalies of the male genitalia. J Pediatr Surg 2011;46(6):1214–21. doi: 10.1016/j.jpedsurg.2011.03.056.
- Лопаткин Н.А., Сивцев В.В., Сафаров Р.М. Слоновость наружных половых органов. В кн. Избранные лекции по урологии [Под. Ред. Н.А. Лопаткина, А.Г. Мартова]. Медицинское информационное агентство, М.; 2008.С. 560-573. [Lopatkin N.A., Sivtsev V.V., Safarov R.M. Elephantiasis of the external genitalia. In the book. Selected lectures on urology [Under. Ed. ON. Lopatkin, A.G. Martov]. Medical News Agency, M .; 2008.S. 560-573. (In Russian)].
- Halperin TJ, Slavin SA, Olumi AF, Borud LJ. Surgical management of scrotal lymphedema using local flaps. Ann Plast Surg 2007;59(1):67-72. doi: 10.1097/01.sap.0000258448.17867.20.
- Vignes S, Trévidic P. Lymphedema of male external genitalia: a retrospective study of 33 cases. Ann Dermatol Venereol 2005;132(1):21-25. doi: 10.1016/s0151-9638(05)79190-0.
- Baumeister RGH, Siuda S. Treatment of lymphedemas by microsurgical lymphatic grafting: what is proved? Plast Reconstr Surg 1990;85:6474; discussion 75-76. doi: 10.1097/00006534-199001000-00012.
- Franco Mora MC, Pichín Quesada A, Giraudy Simón G, León Estrada M, Candebat Montero LH, Tamayo Tamayo I. External genitalia lymphedema. Case report. Arch Esp Urol 2007;60(6):688-692. doi: 10.4321/s0004-06142007000600012.
- Favager N, Rist M, Krupp S. Reconstruction cutanée des organes genitaux externes: une ancienne méthode toujours d’actualité. Helv Chir Acta 1991;58:301-3.
- Sun GS, Zhong AG, He W, Du P, Song WM, Ma JG. Reconstruction of the external genitals and repair of skin defects of the perineal region using three types of lateral groin flap. Ann Plast Surg 1990:24:328-34. doi: 10.1097/00000637-199004000-00005.
- Nelson RA, Alberts GL, King LE Jr. Penile and scrotal elephantisis caused by indolent. Chlamydia trachomatis infection. Urology 2003;61(1):224. doi: 10.1016/s0090-4295(02)02078-2.
- Михайличенко В.В., Фесенко В.Н. Клиническое наблюдение изолированного элефантиазиса полового члена. Андрология и генитальная хирургия. 2013;14( 3): 58-60. [Mikhaylichenko V.V., Fesenko V.N. Clinical observation of isolated penile elephantiasis. Andrologiya i genital’naya khirurgiya = Andrology and genital surgery. 2013; 14 (3): 58-60. (In Russian)]
- Elkiran YM, Elshafei AM, Abdelgawwad MS, Abdelmaksoud MA. Surgical management of giant scrotal lymphedema in morbidly obese patient with trisomy 21 J Vasc Surg Cases Innov Tech 2019;5(1):71-74. doi: 10.1016/j.jvscit.2019.02.002.
- Liang L, Aftab-Hashmi M, Mirsaeidi H. Treatment Program for the Management of Acute Male Genital Edema/Lymphedema. J Hosp Med Manage 2017;2:12. doi: 10.4172/2471-9781.100031.
- Qing L, Zhaohua J, Zizhou Z, Lianming W, Guangyu W, Shiteng S, et al. Assessment of The Lymphatic System of the Genitalia Using Magnetic Resonance Lymphography Before and After Treatment of Male Genital Lymphedema. Medicine 2016;95(21):3755. doi: 10.1097/ md.0000000000003755.
- Rahman GA, Adigun IA, Yusuf IF, Aderibigbe AB, Etonyeaku AC. Giant scrotal lymphedema of unclear etiology: a case report. J Med Case Rep 2009;3(1):7295. doi: 10.1186/1752-1947-3-7295
- Garaffa G, Christopher N, Ralph DJ. The management of genital lymphoedema. BJU Int 2008;102(4):480–484. doi: 10.1111/ j.1464-410X.2008. 07559.x.
- Denzinger S, Watzlawek E, Burger M, Wieland WF, Otto W. Giant scrotal elephantiasis of inflammatory etiology: a case report. J Med Case Rep 2007;1:23. doi: 10.1186/1752-1947-1-23.
- Mukenge SM, Catena M, Negrini D, Ratti F, Moriondo A, Briganti A et al. Assessment and follow-up of patency after lymphovenous microsurgery for treatment of secondary lymphedema in external male genital organs. Eur Urol 2011;60(5):1114–1119. doi: 10.1016/ j.eururo.2010.11.020.
- Parmar HD. The surgical approach in huge scrotal lymphedema. Int J Med Sci Public Health 2013;2(1):153-155. doi: 10.5455/ ijmsph.2013.2.153-155.
- Курбатов Д.Г., Дубский С.А., Лепетухин А.Е., Горохов М.А., Шварц Я.Г. Способ лечения элефантиазиса мошонки свободными аутодермальными лоскутами (клиническое наблюдение). Андрология и генитальная хирургия 2012;13(3):107-109. [Kurbatov D.G., Dubsky S.A., Lepetukhin A.E., Gorokhov M.A., Schwartz Y.G. A method for the treatment of scrotal elephantiasis with free autodermal flaps (clinical observation). Andrologiya i genital’naya khirurgiya = Andrology and Genital Surgery 2012; 13 (3): 107-109. (In Russian)].
- Сафаров Р.М., Сивцев В.В., Ефремов Е.А., Поляков Н.В, Верзин А.В. Хирургическое лечение слоновости половых органов у мужчин. Тезисы докладов XIX конгресса Российского общества урологов. Ростов на Дону, 19-21 сентября 2019 С. 66-67. [Safarov R.M., Sivtsev V.V., Efremov E.A., Polyakov N.V., Verzin A.V. Surgical treatment of genital elephantiasis in men. Abstracts of the XIX Congress of the Russian Society of Urology. Rostov-on-Don, September 19-21, 2019 P. 66-67. (In Russian)].
| Прикрепленный файл | Размер |
|---|---|
| Cкачать статью | 2.84 Мб |
Ключевые слова: слоновость мошонки, оперативное лечение, элефантиаз
Лимфедема: чем опасна и как с ней бороться?
Почти каждый из нас сталкивался с неприятным явлением — отеками ног. Они могут быть вызваны различными причинами, и если после ночного отдыха отек не проходит — это еще не повод бить тревогу. Но это точно повод проконсультироваться с врачом специализированной клиники «Центр Флебологии», потому что такие отеки могут быть вызваны серьезными заболеваниями лимфатической системы.
Одно из таких заболеваний — хроническая лимфедема. В этом случае отток лимфы нарушается и жидкость начинает скапливаться в тканях, а продукты обмена наших клеток, которые она обычно выводит из организма, остаются в коже и сосудах.
Лимфедема может быть врожденной, но чаще ее вызывают перенесенные заболевания: кожные, онкологические, гинекологические, воспаления органов малого таза. К лимфедеме может привести травма или неудачная операция. Отеки могут возникать не только на ногах, но и на руках. С лимфедемой верхних конечностей после мастэктомии сталкиваются от 10 до 50% женщин.
Есть признаки, по которым лимфедему можно отличить от обычных отеков, вызванных усталостью или неудобной обувью. Вас должно насторожить, если отек появляется только на одной ноге, если он не исчезает после ночного отдыха, если кожа в месте отека начинает меняться.
Лимфатические отёки опасны тем, что прогрессируют. Со временем они нарастают и становятся плотными. Кожа меняется, появляются язвы, дерматиты, экземы, рожистые воспаления, грибковые поражения. Отёк «переползает» на лодыжки, тыл стопы и пальцы ног. Последняя стадия заболевания носит название «слоновость» из-за больших размеров конечности. Здесь речь идет уже об инвалидности.
Лимфатические отеки нуждаются в незамедлительном лечении. Остановить проще всего на начальной стадии, когда необратимые изменения в коже и подкожной клетчатке еще не произошли, а сами отеки еще мягкие.
Лимфедема — хроническое прогрессирующее заболевание, поэтому вылечить полностью ее невозможно, но можно значительно уменьшить или полностью убрать лимфатический отек с помощью комплексного подхода. Он заключается в назначении диеты, лечебной физкультуры, физиотерапевтических процедур. Но самое главное, необходим лимфодренажный мануальный массаж, аппаратная пневмокомпрессия, бандажирование конечностей, подбор компрессионного трикотажа для ежедневного использования.
На сегодня нет фармакологических средств, которые бы доказали свою эффективность в лечении лимфедем любой природы. Комплекс противоотечных мероприятий или комплексная физическая терапия, как показывает 40-летняя практика клинических и научных исследований в Европе, представляет собой единственную возможность успешного лечения лимфедемы.
Имеются противопоказания, необходима консультация специалиста
Лицензия ЛО-78-01-008889 от 05/05 2018 г.
Слоновая болезнь: что вызывает это странное состояние?
Бразильский мужчина, страдающий слоновой болезнью, редким заболеванием, при котором конечности людей обесцвечиваются и раздуваются до огромных размеров, недавно был показан в популярном шоу «Речные монстры» на «Планете животных», которое часто снимается в тропических лесах.
Как следует из названия «слоновость», это состояние заставляет конечность человека напоминать конечность слона.
Слоновость на самом деле является осложнением паразитарной инфекции, называемой лимфатическим филяриозом.По данным Центров по контролю и профилактике заболеваний (CDC), более 120 миллионов человек в 73 странах заражены этой инфекцией.
Червеобразные паразиты, вызывающие инфекцию, распространяются через укусы комаров, сказал доктор Амеш Адаля, специалист по инфекционным заболеваниям и старший научный сотрудник Центра безопасности здоровья Питтсбургского медицинского центра.
Однако у большинства людей, инфицированных паразитами, нет никаких симптомов, сказала Адаля Live Science.По его словам, только у некоторых развиваются долговременные симптомы, например, слоновая болезнь. Непонятно, почему у некоторых людей развивается слоновость, а у других — нет, добавил он.
Попадая в организм, паразит живет в лимфатической системе, согласно данным CDC. Лимфатическая система, в которую входят лимфатические узлы, представляет собой сеть тканей и органов в организме, которые помогают избавляться от шлаков. Когда он не работает должным образом, может накапливаться лимфа (прозрачная жидкость, содержащая лейкоциты). [10 самых дьявольских и отвратительных паразитов]
Симптомы развиваются, когда паразиты начинают изменять лимфатическую систему, — сказал Адаля.Однако одного укуса комара недостаточно, чтобы вызвать эти изменения. Скорее, человек должен неоднократно заражаться паразитами для развития симптомов, и каждый раз, когда человек заражается, поражение лимфатической системы ухудшается, сказал он.
Инфекция может в конечном итоге привести к тому, что лимфатические сосуды станут настолько расширенными, что лимфатическая жидкость скапливается в определенной области тела человека — обычно в конечностях, груди или гениталиях, — сказал он. Это объединение является причиной массивного отека, связанного с слоновой болезнью.
По словам Адаля, из-за отека кожа растягивается сверх своих нормальных возможностей. По его словам, это может серьезно повредить кожу и в конечном итоге привести к изменению цвета и текстуры, которое происходит при слоновости.
Хотя инфекцию можно вылечить на ранних стадиях с помощью антипаразитарных препаратов, неясно, приносит ли лечение пользу после того, как у человека развился слоновость, сказал Адаля.
Скорее, цель состоит в том, чтобы вылечить людей на ранней стадии, прежде чем у них появятся такие симптомы, сказал он.Действительно, кампании по искоренению болезни в пораженных районах обычно нацелены на все население, добавил он.
Хотя болезнь широко распространена в тропических регионах, людям в Соединенных Штатах не стоит беспокоиться об этом, потому что паразиты здесь не обнаружены, — сказал Адаля.
Следуйте за Сарой Г. Миллер в Twitter @saragmiller. Подпишитесь на Live Science @livescience, Facebook и Google+. Первоначально опубликовано на Live Science.
Грант в размере 8 миллионов долларов помогает усилиям по искоренению слоновости — инфекционные заболевания
Все новости8 ноября 2016 г.
У женщины в Индии сильно опухают ноги из-за тропической болезни слоновости.(Фото: Кейтлин Уоррелл / Центры по контролю и профилактике заболеваний)
Медицинский факультет Вашингтонского университета в Сент-Луисе получил двухлетний грант в размере 8 миллионов долларов от Фонда Билла и Мелинды Гейтс на оценку экспериментальной схемы лечения лимфатического филяриатоза, тропической болезни, которой не уделяется должного внимания.
Более 1 миллиарда человек в 73 странах тропических и субтропических регионов живут в группе риска лимфатического филяриатоза, который является основной причиной инвалидности. Без эффективного лечения инфекция может привести к массивному отеку и деформации ног, известной как слоновость.
Новый грант поддерживает команду, возглавляемую Гэри Вейлом, доктором медицины, профессором медицины и молекулярной микробиологии. Вейль десятилетиями изучал лимфатический филяриоз, вызываемый паразитическими червями и распространяемый комарами. Его более ранние исследования привели к новому диагностическому тесту на болезнь. Вейль также сыграл важную роль в оценке медикаментозного лечения для прекращения передачи лимфатического филяриоза.
Усилия по ликвидации лимфатического филяриатоза были сосредоточены на массовых программах лечения, которые включают введение лекарств людям, живущим в районах, где болезнь носит эндемический характер, в качестве средства лечения текущих инфекций и предотвращения новых.
Всемирная организация здравоохранения (ВОЗ) координирует Глобальную программу по ликвидации лимфатического филяриатоза, в рамках которой ежегодно лечат около 500 миллионов человек с помощью однократной пероральной дозы одного из утвержденных режимов приема двух препаратов. Людям в регионах с лимфатическим филяриозом обычно требуется лечение ежегодно в течение пяти-семи лет, чтобы снизить уровень инфицирования до уровней, которые больше не поддерживают передачу болезни комарами.
Грант будет использоваться для финансирования многоцентровых исследований экспериментального тройного лекарственного препарата — ивермектина, диэтилкарбамазина и альбендазола, также известного как IDA.В исследованиях на уровне сообществ примут участие более 30 000 человек.
Недавние клинические испытания показали, что схема с тремя препаратами более эффективна, чем используемые в настоящее время схемы с двумя препаратами: диэкарбамазин плюс альбендазол или ивермектин плюс альбендазол. Однако требуется больше информации о безопасности и эффективности, прежде чем она может быть одобрена для широкого использования ВОЗ и другими организациями общественного здравоохранения.
«Люди в мировом сообществе по лечению филяриатоза очень воодушевлены возможностями лечения ЖДА, и мы сделаем все возможное, чтобы тщательно и быстро завершить исследования», — сказал Вейл.«Это новое лечение не только кажется более эффективным в избавлении от инфекции, но также может потребоваться только один раз, в то время как лечение двумя препаратами необходимо повторять в течение многих лет».
«Если наши исследования подтвердят безопасность и эффективность трехкомпонентного режима, это лечение может изменить правила игры в ускорении глобальной программы по ликвидации лимфатического филяриатоза в развивающихся странах», — добавил Вейл.
Новый грант будет финансировать полевые исследования в Гаити, Папуа-Новой Гвинее, Индонезии и Кот-д’Ивуаре, а также частично профинансирует параллельные исследования на Фиджи и в Индии.Вашингтонский университет будет наблюдать за исследованиями и сотрудничать с учеными из Западного резервного университета Кейс и других мест для выполнения работы.
«Хотя мы добились больших успехов во многих странах, лимфатический филяриатоз остается широко распространенным во многих бедных странах Африки и Азии, где он вызывает невероятные страдания и инвалидность», — сказал Вейл. «Стратегия одноразового лечения может оказать преобразующее влияние на наши усилия по ликвидации болезни и может иметь большое значение для достижения нашей цели по ликвидации лимфатического филяриатоза к 2020 году.»
Изначально опубликовано Медицинской школой Кристина Зауэрвайн • 12 октября 2016 г.
Лимфатический филяриатоз | О NTD
Это партнерство государственного и частного секторов, в рамках которого ВОЗ и фармацевтические компании (GlaxoSmithKline (GSK), Merck and Co. Inc, Eisai и др.) Жертвуют или предоставляют лекарства для устранения лимфатического филяриатоза. С целью избавить мир от лимфатического филяриатоза каждая организация также предлагает гранты и экспертизу.
В соответствии с Лондонской декларацией об устранении NTD с 2013 года Eisai начала производство DEC, которое она бесплатно поставляет группам риска через ВОЗ. Общая цель — передать 2,2 миллиарда планшетов DEC 250 миллионам человек в 26 странах и территориях (по состоянию на октябрь 2013 года) к 2020 году.
В 1998 году GSK взяла на себя обязательство передать ВОЗ столько альбендазола, сколько необходимо, до тех пор, пока лимфатический филяриатоз (ЛФ) не будет ликвидирован во всем мире как проблема общественного здравоохранения.В 2010 году GSK объявила о расширении своих обязательств перед ВОЗ, пообещав дополнительно ежегодно жертвовать до 400 миллионов таблеток альбендазола для борьбы с гельминтозами, передаваемыми через почву, у детей школьного возраста. С тех пор, как GSK взяла на себя обязательства по борьбе с этими двумя заболеваниями, GSK пожертвовала более 5 миллиардов таблеток альбендазола 61 стране, осуществляющей мероприятия по ликвидации ЛФ, и 55 странам, проводящим мероприятия по дегельминтизации.
В 1998 году MSD расширила свою программу пожертвований MECTIZAN®, включив профилактику ЛФ в африканских странах, где болезнь сосуществует с онхоцеркозом (речной слепотой).Благодаря этому обязательству MSD будет бесплатно поставлять MECTIZAN® (ивермектин) непосредственно в различные страны на неопределенный срок до тех пор, пока лимфатический филяриатоз не будет успешно ликвидирован. (MECTIZAN® был нацелен на страны, где наблюдается речная слепота или сочетание лимфатического филяриоза и речной слепоты). С 1998 года MSD пожертвовала более 900 миллионов препаратов MECTIZAN® для лечения лимфатического филяриатоза в Африке и Йемене.
В 2012 г. компания Johnson & Johnson взяла на себя обязательство по изменению состава, доклинической и клинической разработке флубендазола как потенциального макрофилярицида.Новый биодоступный препарат, первоначально созданный Janssen Pharmaceutica в качестве глистогонного средства, может использоваться для лечения филярий взрослых особей, вызывающих речную слепоту и лимфатический филяриоз. Если доклиническая разработка окажется успешной, Johnson & Johnson также будет добиваться разрешения регулирующих органов на препарат для лечения двух забытых тропических болезней.
Гонка до нуля: борьба Индии со слоновой болезнью
Субхаш Чандра Чауби было 14 лет в 1981 году, когда его правая нога начала опухать.Сначала изменение было почти незаметным, но в последующие годы оно стало больше и деформировалось. Сегодня его нога напоминает ногу слона, с толстой кожей и раздутой ступней.
Деформированная конечность Чауби является контрольным признаком лимфатического филяриатоза, также известного как слоновость, забытого тропического заболевания, вызываемого паразитарным червем, переносимым комарами, который оседает в организме и нарушает работу лимфатической системы.
Повреждение, обычно сосредоточенное в ноге или руке, а иногда и в паху и гениталиях, нарушает нормальную циркуляцию лимфатической жидкости, которая затем накапливается в пораженной ткани.Это делает пораженные участки уязвимыми для серьезных инфекций даже от самых незначительных царапин или ссадин, особенно в сельских деревнях, где санитария может быть плохой.
Со временем повторяющиеся инфекции, которые вызывают у больного высокую температуру и приводят к сильному отеку конечностей и утолщению кожи, имеют серьезные экономические и социальные последствия для пострадавших и их семей.
«Я обуза, — говорит Чауби, которому сейчас 52 года. — Никто не хочет, чтобы я был рядом.”
В молодости Чауби поддерживал свою семью, обрабатывая землю, унаследованную от своего отца в деревне Сеур в северном штате Уттар-Прадеш. В те дни он мог игнорировать дискомфорт из-за своей слегка опухшей ноги.
Сегодня, однако, вес и форма конечности слишком утомительны, чтобы ухаживать за своей землей. «В таком состоянии я вообще не могу ходить», — говорит он. «Если вы попросите меня просто перейти на главную автомагистраль, я буду измотан».
Вместо этого вечером он садится на свой велосипед и педалирует 1 км до магазина, торгующего газовыми баллонами для приготовления пищи, где он работает ночным сторожем, зарабатывая 3000 рупий (около 47 долларов США) в месяц, чтобы помочь содержать четверых из пяти своих детей. которые все еще живут дома.Его земля была сдана в аренду фермерам-арендаторам, что принесло дополнительный доход.
В поисках лекарства Чауби побывал в больницах Индии, в том числе в Нью-Дели и Мумбаи, но никто не смог предложить ему никакой помощи. На этой поздней стадии заболевания повреждение конечности невозможно устранить, а можно только управлять, чтобы попытаться предотвратить повторные инфекции, которые могут еще больше деформировать ногу.
«Каждый раз, когда я лечился, не было лекарств, чтобы вылечить это», — говорит Чауби.«Ничего не получилось».
Сегодня Чауби больше всего беспокоит, как его обезображивание влияет на его детей. «Они сталкиваются с замешательством», — говорит он.
Деньги — тоже проблема. Его старшая дочь, которой 21 год, вышла замуж в прошлом году и переехала жить к семье мужа. Чауби взял взаймы 300 000 рупий на оплату свадьбы, но у него остались еще две дочери 18 и 16 лет, а также двое сыновей 14 и 11 лет, о которых нужно беспокоиться.
«Если кто-то смотрит на меня, как только они видят, они отворачиваются», — тихо говорит он.«Никто не хочет этого видеть. Люди говорят много чего — я просто должен это проглотить. Бог дал мне эту болезнь, и я должен страдать и жить с ней ».
Паразитические черви используют свои острые чувства, чтобы пробираться сквозь своих хозяев
Паразитические филяриатные нематоды заражают сотни миллионов людей, вызывая такие заболевания, как речная слепота и лимфатический филяриатоз, которые могут привести к слоновости, сильному отеку конечностей.
Комары распространяют паразитических червей, которые совершают сложные миграции внутри своих насекомых и млекопитающих-хозяев.Один червь, Brugia malayi, зарождается в кишечнике комара, мигрирует к его летательным мышцам, а затем к его рту. В своем человеческом хозяине червь перемещается между лимфатической системой и кровью. Исследователи плохо понимают, как нематоды ведут кочевой образ жизни, который имеет решающее значение для их выживания.
Исследователи готовятся ввести под наркозом комара, инфицированного паразитическими нематодами Brugia malayi, молекулы, разрушающие гены, чтобы изучить, как нематоды полагаются на химические ощущения для миграции в пределах их хозяев.(Фото: любезно предоставлено Zamanian Lab)В новом исследовании ученые Университета Висконсин-Мэдисон впервые взглянули на генетические основы миграции червей через их хозяев. Они определили два гена, которые нематоды используют для ответа на сигналы в окружающей среде хозяина. Когда гены нарушены, черви теряются и становятся менее эффективными при заражении своих хозяев.
Гены являются частью хемосенсорной сети нематод, комбинации химически чувствительных белков и нервных клеток, которые позволяют паразитам обнаруживать молекулы в окружающей их среде и реагировать на них.Поскольку эти реакции являются ключевыми для сложного жизненного цикла нематод, они являются потенциальной мишенью для будущих методов лечения.
«Мы надеемся, что лучшее понимание того, как черви передаются между хозяевами и перемещаются внутри них, может привести к новым подходам к лечению паразитов и борьбе с ними», — говорит Мостафа Заманян, профессор патобиологических наук в Ветеринарной школе Университета штата Вашингтон в Мэдисоне. Медицина и старший автор отчета. Работа была опубликована в июне в журнале PLOS Biology.
Все животные используют химиочувствительность. Это то, что позволяет пчеле следить за запахом цветка, а человеку — за ароматом печенья. Заманианская лаборатория пришла к выводу, что филяриальные нематоды использовали ту же систему для перемещения в нужную часть своих комаров и людей в нужное время, отслеживая определенные химические сигнатуры, производимые их хозяевами.
Чтобы проверить эту идею, исследователи добыли более 40 геномов паразитов, чтобы идентифицировать сенсорные гены у нитчатых паразитов. Затем они измерили экспрессию хемосенсорных генов на протяжении жизненного цикла паразита.Они изучили хеморецепторы — белки, которые обнаруживают определенный сигнал — на разных этапах жизненного цикла паразитов в организме человека и комарах-хозяевах, когда паразиты мигрируют в разные ткани.
Мостафа Заманян Николас Уиллер«Мы видели, как хеморецепторы включались и выключались в очень определенные моменты времени, что, вероятно, помогало нематодам добраться до нужного места в нужное время», — говорит Николас Уилер, постдокторский исследователь лаборатории Заманиана и ведущий автор книги. новое исследование.
Исследователи проверили, может ли нарушение сети химиотерапии ухудшить способность червей мигрировать внутри и заражать своих хозяев. Они выделили два гена, которые, как известно, действуют как посредники химиочувствительности у отдаленно родственных нематод: OSM-9 и TAX-4.
Чтобы проверить функцию OSM-9, они подвергли нематод действию химического никотинамида, разрушающего OSM-9, на разных этапах их жизненного цикла. Когда этих пропитанных никотинамидом червей скармливали комарам, насекомые в конечном итоге заражались паразитами на 20-40 процентов меньше.Те нематоды, которые выжили в комарах, хуже мигрировали к летательным мышцам насекомых по сравнению с нематодами с нормально функционирующим OSM-9.
Исследователи также извлекли личинок из комаров на стадии, когда они могут заразить людей, и подвергли их воздействию никотинамида. В эксперименте с чашкой Петри у личинок стало меньше шансов двигаться по химическим сигналам в крови млекопитающих. Результаты экспериментов с никотинамидом показали, что OSM-9 является ключом к помощи червям в навигации.
Филяриатная нематода Brugia malayi на стадии личиночной жизни, когда она может инфицировать людей, паразит может вызвать сильное опухание конечностей, известное как слоновость. (Фото: любезно предоставлено Zamanian Lab)Используя другую систему, исследовательская группа смогла вывести из строя как OSM-9, так и TAX-4, пока нематоды развивались в своих хозяевах-комарах. Исследователям пришлось вручную вводить сотням комаров молекулы, специально предназначенные для нарушения работы каждого гена — привередливая и трудоемкая работа.
Поскольку комары были инфицированы паразитами и потенциально могли их переносить, исследователям пришлось с ног до головы надеть защитную одежду, чтобы избежать укусов. Затем они проверили, насколько хорошо нематоды могут реагировать на химические сигнатуры у млекопитающих.
Филяриатная нематода Brugia malayi на протяжении жизни, когда ее заражают комары, питающиеся инфицированными людьми. У комаров паразит должен пройти от кишечника насекомого до его мускулов полета и, в конечном итоге, его рта, чтобы вернуться к человеческим хозяевам.(Фото: любезно предоставлено Zamanian Lab)«В конце концов, оно того стоило, потому что мы смогли показать, что OSM-9 и TAX-4 участвуют в способности инфекционной личинки ползать к (сигналы хозяина в крови), — говорит Уиллер. Это первые два гена, которые связаны с миграционным поведением этих паразитических нематод.
Существуют эффективные методы лечения филяриозных паразитов, но сложные схемы приема лекарств имеют потенциально серьезные побочные эффекты, и у нематод развилась лекарственная устойчивость.Также появляется все больше свидетельств того, что сенсорные системы играют важную роль в том, как паразиты реагируют на существующие противопаразитарные препараты. Лучшее понимание того, как черви обнаруживают химические сигнатуры и проникают в организм хозяев, однажды может помочь исследователям прервать эти критические миграции, потенциально способствуя лечению.
«Это отправная точка», — говорит Уиллер.
ЭТА РАБОТА ЧАСТИЧНО ФИНАНСИРУЕТСЯ НАЦИОНАЛЬНЫМИ ИНСТИТУТАМИ ЗДРАВООХРАНЕНИЯ (ГРАНТЫ K22AI125473 И R01AI151171).
Эрик Гамильтон
Вулканическая почва, вызвавшая загадочную вспышку слоновости
Местные неправительственные организации в районе Камвенге в Западной Уганде сообщили о кластерах случаев заболевания, хотя известно, что этот регион не пострадал или находится под угрозой заболевания.
Заболевание обычно вызывается паразитическими червями, передающимися через определенные виды комаров. Но расследование министерства здравоохранения страны выявило новую первопричину: вулканическая почва.
Этот метод заражения известен как подокониоз, или нефиляриозный слоновость.
Почва региона образована вулканическими породами, образовавшимися более 2,5 миллионов лет назад, а раздражающие минералы в оставшейся вулканической почве могут вызвать зуд, боль и, в конечном итоге, отек и рубцевание после длительного воздействия.
Официальные лица считают, что нынешняя эпидемия тихо творится более 30 лет.
До 1960-х годов земля была покрыта лесом и в основном была занята охотниками-собирателями.Фермеры въехали и очистили территорию, что привело к появлению контакта с этими почвами.
«Когда мы просмотрели данные, мы обнаружили стабильное заболевание, а не рост», — сказала Кристин Кихембо, старший полевой эпидемиолог Министерства здравоохранения Уганды и ведущий автор исследования вспышки, опубликованного во вторник.«Это происходило тихо», — сказала она.
Кихембо считает, что эпидемии способствовали стигма и изоляция людей с тяжелыми симптомами, а также недостаточная осведомленность местных медицинских работников.
«Пострадавшие не обращались в медицинские учреждения», — сказала она.
Должностные лица министерства в настоящее время работают с местными медицинскими работниками, чтобы улучшить их знания и способность управлять заболеванием, которое не лечится, а также информировать население, подвергающееся риску, для предотвращения его развития.
«Эту болезнь можно полностью предотвратить с помощью защитной обуви и гигиены ног», — сказал Кихембо.
Но люди, страдающие этой формой слоновости, как правило, относятся к бедным слоям населения страны, а это означает, что доступ к обуви не всегда возможен.
Распространяется тихо
В августе 2015 года страновой офис Всемирной организации здравоохранения в Уганде получил отчет от местной организации о «предполагаемом росте числа случаев слоновости», — написала команда Кихембо в своей статье. Аналогичный отчет был подан в 2014 году, после чего новые отчеты стали поводом для расследования.
«Когда поступили эти сообщения, мы сильно подозревали, что это был подокониоз», — сказал Кихембо, добавив, что люди, живущие в регионе, были преимущественно бедными фермерами.
Группа определила 52 человека, страдающих слоновостью, которые, что более интересно, вероятно, заболели им в период с 1980 по 2015 год.
Дальнейшее расследование показало, что 93% заболевших никогда не носили обувь на работе — обычно в сельском хозяйстве — а 80% — не носить дома обувь. Другой исследуемый фактор заключался в том, мыли ли люди ноги сразу после работы или дожидались конца дня.
Было обнаружено, что 70% людей, пораженных этой болезнью, по сравнению с 40% в контрольной группе, мыли ноги в конце дня.
Все признаки указывали на наличие загрязняющих веществ в почве, поскольку люди обрабатывали землю босыми ногами, а образцы показали, что земля богата вулканическими глинами, содержащими определенные раздражающие минералы, которые проникают в кожу. Минералы вызывают зуд и жжение, за которыми следуют отметины на коже, жесткость пальцев ног и припухлость.
«Маленькие кристаллы попадают в вашу лимфатическую систему.… Спустя много лет они блокируют ее, поэтому лимфа не может отодвигаться, а ваша стопа опухает», — сказал Дэвид Мейби, профессор инфекционных заболеваний Лондонской школы гигиены. И тропическая медицина, не принимавшие участия в исследовании.
Район имеет характерные черты региона, в котором эта форма слоновости является эндемической: как правило, большая высота над уровнем моря и обильные годовые осадки поглощают кальций из почвы, делая ее кислой. «Это вулканические почвы», — добавил Мабей.
«Заболевание развивается долго. Это не происходит в одночасье», — сказал Кихембо, добавив, что люди могут страдать годами, прежде чем симптомы слоновости станут очевидными.
«После того, как разовьется слоновость, вы не сможете обратить болезнь вспять», — сказала она.
Важность обуви
Подокониоз был обнаружен как эндемический в восточных частях Уганды, недалеко от горы Элгин, в 2001 году, что заставило чиновников здравоохранения предсказать, что это могло быть основной причиной новой эпидемии на западе страны. страна.
Кихембо говорит, что болезнь поражает 4 миллиона человек во всем мире, в основном в Центральной и Восточной Африке, а также в Юго-Восточной Азии. По данным Всемирной организации здравоохранения, четверть из них находится в Эфиопии.В этих странах «есть вулканические горы, и люди не носят обувь», — сказал Мабей.
Предыдущие исследования показали генетический элемент этого заболевания, о кластеризации семей сообщалось в Руанде, Эфиопии и Бурунди. Одно исследование показало, что братья и сестры пострадавших людей в пять раз больше рискуют заболеть этим заболеванием.
Новое исследование не обнаружило значимой связи, основанной на семейном анамнезе.
Исследование «является надежным и использовало соответствующие методы для выявления подокониоза и описания масштабов проблемы в Камвенге», — сказала Гейл Дейви, профессор глобальной эпидемиологии здравоохранения в Медицинской школе Брайтона и Сассекса , , которая не принимала участия в этом изучение.
«Подокониоз все еще широко недооценивается в тропической Африке», — сказала она. Это открытие, наряду с расследованием 2001 года, «поможет мобилизовать ресурсы для картирования распространения подокониоза по всей стране, а затем направить программы профилактики и лечения в пострадавшие районы».
«Способ предотвратить это — побудить людей носить обувь.… Есть много паразитов, которых можно заразить, если не носить обувь», — сказала Маби. «Когда ваша ступня опухла, уже ничего не поделаешь.»
Древесный отек ног — Фото-викторина
Am Fam Physician. 2003 Feb 1; 67 (3): 583-584.
У 69-летнего мужчины возникла сильная двусторонняя одеревенелость нижних конечностей. отек, галечные гиперкератотические бляшки и зловонный запах (см. сопроводительный рисунок). Корки легко смещались и оставляли мокнущие эрозии. Это состояние прогрессировало в течение многих лет хронической лимфедемы и рецидивирующих кожных инфекций.
Вопрос
Какой из следующих диагнозов является наиболее вероятным на основании истории болезни пациента и медицинского осмотра?
А.Венозный застойный дерматит.
B. Ностры слоновости.
C. Претибиальная микседема.
D. Филяриоз (тропическая слоновая болезнь).
E. Ихтиоз.
Обсуждение
Ответ Б: слоновость ностра. Это заболевание, при котором хроническая лимфедема и рецидивирующая кожная инфекция приводят к сильно деформированному фиброзному увеличению пораженной конечности.1–4 Эпидермис покрывается неплотно прилегающей коркой, которая часто имеет неприятный запах и может быть заселена множеством бактерий и грибов. .2–4
Дифференциальный диагноз включает дерматит с венозным застоем, претибиальную микседему, филяриатоз и ихтиоз. Дерматит с венозным застоем, вызванный хронической венозной недостаточностью, характеризуется точечным отеком и окрашенной гемосидерином плотной кожей, на которой незначительная травма вызывает изъязвление. Претибиальная микседема, связанная с болезнью Грейвса, вызывается внутрикожным накоплением муцина. Обычное проявление — двусторонние претибиальные узелки или бляшки телесного цвета. Филяриоз может вызвать локализованную лимфедему.Закупорка лимфатических каналов нитчатыми червями приводит к отекам, чаще всего поражающим ноги и область гениталий. Если подозрение на филяриоз возникает на основании истории путешествий в эндемичную тропическую зону, его можно диагностировать с помощью серологических исследований или путем обнаружения филяриозных червей в биологических жидкостях. Ихтиоз — это общий термин для различных генетических и приобретенных заболеваний, которые приводят к развитию утолщенных гиперкератозных чешуек на коже. В отличие от ностры слоновой болезни, в анамнезе нет рецидивов инфекции или хронических отеков, приводящих к образованию гиперкератотических изменений кожи.
Лимфедема, независимо от этиологии, является предрасположенностью к развитию ностры слоновости. Однако наибольший ущерб наносят рецидивирующие инфекции. Повторяющиеся эпизоды воспаления приводят к фиброзу дермы и лимфатических каналов, что в конечном итоге приводит к возникновению ностры слоновости. 5–7
Лечение ностры слоновости направлено на предотвращение рецидивов инфекции и отеков. Для уменьшения отеков используются компрессионные чулки. В тяжелых случаях могут быть полезны пневматические компрессионные устройства.6 Для устранения глубоко укоренившихся инфекций могут потребоваться длительные курсы антибиотиков. Местные кератолитики и пероральные ретиноиды использовались для лечения гиперкератотических бляшек, но для сохранения результатов иногда требуется их постоянное применение, и это небезопасно.7 В упорных случаях может помочь хирургическое вмешательство, такое как лимфовенозный анастомоз, но в конечном итоге может потребоваться ампутация. Важное значение имеет раннее лечение инфекции для уничтожения бактерий и сохранения лимфатического дренажа зависимых конечностей.
Чтобы просмотреть статью полностью, войдите в систему или приобретите доступ.
QUENBY L. ERICKSON, CAPT, USAF, MC
TODD KOBAYASHI, MAJ, USAF, MC, FS
PAULA S. VOGEL, LTC, MC, USA
Медицинский центр Wilford Hall
2200 Berquist Dr.
База данных Лэкленда, Техас 78236-5300
ССЫЛКИ
1. Роули М.Дж., Rapini RP. Elephantiasis nostras. Кутис . 1992; 49: 91–6 ….
2. Schissel DJ, Хивнор С, Elston DM.Бородавчатая слоновая болезнь. Кутис . 1998. 62: 77–80.
3. Сандерс Л.Дж., Сломский Ю.М., Бургер-Каплан К. Elephantiasis nostras: восьмилетнее наблюдение прогрессирующего нефиляриозного слоновости нижних конечностей. Кутис . 1988; 42: 406–11.
4. Боуман С.А., Бенинсон Дж. Elephantiasis nostras — отчет о болезни. Ангиология . 1988. 39: 164–8.
5. Schiff BL, Kern AB.Elephantiasis nostras. Кутис . 1980; 25: 88–9.
6. Асбоэ-Хансен Г, Дырбье МО, Мольтке Э, Вегелиус О. Отек тканей — стимул регенерации соединительной ткани. Дж Инвест Дерматол . 1959; 32: 505–7.
7. Кастеллани А. Исследования нострой слоновой болезни и тропической слоновой болезни с особым вниманием к их начальной стадии рецидивирующего лимфангита (лимфангит рекуррентный слоногенный). Дж. Троп Мед Хиг .1969; 72: 214–5.
Редакция AFP приветствует материалы для Photo Quiz. Инструкции по подготовке и отправке рукописи фотокикторины можно найти в Руководстве для авторов по адресу https://www.aafp.org/afp/photoquizinfo. Для рассмотрения для публикации материалы должны соответствовать этим правилам. Отправляйте материалы по электронной почте на адрес [email protected].
Авторское право © 2003 Американской академии семейных врачей.
Этот контент принадлежит AAFP.Человек, просматривающий его в Интернете, может сделать одну распечатку материала и может использовать эту распечатку только в личных некоммерческих целях.

 У этого метода есть длиннвй список осложнений, и он используется тольео для лечения тяжёлых случаев лимфедемы.
У этого метода есть длиннвй список осложнений, и он используется тольео для лечения тяжёлых случаев лимфедемы.