Пересадка сердца (трансплантация) операция
Сердце справедливо считается самым главным жизненно важным органом. Ведь именно оно обеспечивает циркуляцию крови, доставляющей органам и тканям кислород и питательные вещества и уносящей из них углекислоту и продукты распада. Остановка работы сердца означает прекращение кровоснабжения организма и, соответственно, его гибель. Пересадка сердца – это операция, при которой слабое, больное сердце заменяется более здоровым, донорским сердцем.
Трансплантация сердца (heart transplant) – это лечение, которое, как правило, зарезервировано для людей, которые попробовали лекарства или другие операции, но их состояние недостаточно улучшилось. Трансплантация сердца код по МКБ-10: Z94.1 Наличие трансплантированного сердца.

Операция трансплантации сердца
К сожалению, в сердце могут происходить необратимые патологические изменения, приводящие к серьезным нарушениям его функции. Такие патологии могут быть как врожденными, так и приобретенными под действием неблагоприятных факторов, таких как перенесенные заболевания, действие некоторых химических веществ и т.д. Иногда патологические изменения сердца оказываются столь тяжелыми, что не поддаются коррекции ни терапевтическими, ни традиционными хирургическими способами.
В прежние времена пациент с такими нарушениями был обречен. Но сегодня существует радикальная возможность спасти даже таких больных. Благодаря достижениям такой области медицины, как трансплантология, в особо тяжелых случаях может быть проведена замена сердца. Врачи меняют больной орган на здоровый, взятый от донора, так же, как в автомобиле заменяют износившуюся запчасть.
Что же представляет собой такая операция, и в каких случаях она нужна?
Первая пересадка сердца: история
Задолго до того, как трансплантация от человека к человеку когда-либо представлялась общественностью, ученые проводили новаторские медицинские и хирургические исследования, которые в конечном итоге привели бы к сегодняшним успехам в трансплантации. С конца 1700-х годов до начала 1900-х годов, в область иммунологии медленно развивается благодаря работам многочисленных независимых ученых. Среди заметных прорывов были открытие Эрлихом антител и антигенов, типирование крови Ланстайнера и теория Мечникова о сопротивлении хозяина.
Из-за достижений в технике швов в конце 19-го века, хирурги начали трансплантацию органов в своих лабораторных исследованиях. В начале 20-го века было проведено достаточно экспериментов, чтобы знать, что ксенотрансплантаты (перекрестные виды) неизменно терпели неудачу, аллогенные трансплантаты (между особями одного и того же вида) обычно терпели неудачу, в то время как автографты (в пределах одного и того же человека, как правило, кожные трансплантаты) почти всегда были успешными. Было также выражено понимание того, что повторные трансплантации между одним и тем же донором и реципиентом подвергаются ускоренному отторжению и что успех трансплантата является более вероятным, когда донор и реципиент имеют общие “кровные отношения”.
В отечественных СМИ появлялась информация о том, что Шварценеггер получил пересадку сердца, однако это не является правдой.
Первая операция по пересадке сердца человеку от шимпанзе
Первая клиническая трансплантация сердца была проведена в больнице университета Миссисипи 23 января 1964 года доктором Джеймсом Харди. Этой ортотопической трансплантации предшествовали обширные исследования на животных, и клиническая операция полностью поддержала ценность техник, которые ранее использовались в лаборатории.
Реципиентом был 68-летний белый человек, Бойд Раш, в терминальном шоке от чрезвычайно тяжелой атеросклеротической ишемической болезни сердца.
Предполагаемый реципиент пришел в терминальный шок приблизительно в 18:00, с кровяным давлением 70 и практически без дыхания, за исключением продолжающегося использования механической вентиляции через трахеотомическую трубку. Смерть была явно неизбежной, и было очевидно, что если пересадка сердца должна была быть проведена, это нужно было сделать сразу. – вспоминал Харди позже в своих мемуарах.
Несколько часов спустя, Харди и его команда сделали историю, выполнив первую операцию по пересадке сердца. Сердце шимпанзе билось 90 минут в груди Раша, но, к сожалению, оказалось слишком маленьким, чтобы сохранить свое новое человеческое тело живым. Пациент Харди умер вскоре после завершения операции.
Во время трансплантации донорское сердце хорошо сохранилось и легко дефибриллировалось. Сильное качество сокращений миокарда было зафиксировано при помощи видео, а трансплантат функционировал почти два часа после дефибрилляции. Прогрессирующее состояние предоперационного ухудшения обмена веществ у реципиента и размеры донорского органа способствовали как конечной декомпенсации трансплантированного сердца. Этот первый клинический опыт четко определил научную целесообразность трансплантации сердца у человека.
Решение Харди использовать сердце шимпанзе попало под немедленную атаку как со стороны общественности, так и со стороны медицинского сообщества. Операция вызвала интенсивные этические, моральные, социальные, религиозные, финансовые, правительственные и даже юридические проблемы.
В 2017 году бывший американский пауэрлифтер СиТи Флетчер перенес пересадку сердца.
В течение следующих нескольких месяцев некоторые критические замечания в медицинском сообществе ослабли после того, как Харди опубликовал статью в журнале американской медицинской ассоциации, в которой он описал строгие этические принципы, которым он и его команда следовали при оценке как донора, так и получателя.
Даже после первой успешной пересадки сердца от человека к человеку хирурги продолжали экспериментировать с сердечками животных. Между 1964 и 1977 годами сердца овец, бабуинов и шимпанзе были пересажены по крайней мере в четырех взрослых, все из которых умерли в течение нескольких дней после операции.
Первая пересадка сердца человеку от человека

Дениз Дарвалл
Во второй половине дня в субботу 2 декабря 1967 года произошла трагедия, которая должна была привести в действие цепочку событий, которые сделали мировую историю.
Семья, отправившись в гости к друзьям в тот день и не желая приезжать с пустыми руками, остановилась напротив пекарни на главной дороге обсерватории Кейптауна. Мужчина и его сын ждали в машине, в то время как его жена и дочь пошли в магазин, чтобы купить торт. Через несколько минут они появились, начали переходить дорогу, и оба были сбиты проезжающим мимо автомобилем. Мать была убита мгновенно, и дочь была доставлена в больницу Грооте-Шуур в критическом состоянии, а затем объявила о смерти мозга. Эта юная леди в возрасте 25 лет была мисс Дениз Дарвалл.
Только те, кто пережил подобную катастрофу, могут почувствовать то, что пережил отец Дениз Дарвалл. Столкнувшись с потерей своей жены и дочери, мистер Эдвард Дарвалл имел мужество и любовь своих собратьев, чтобы согласиться на пожертвование сердца и почек своей дочери. Пересадка человеческого сердца без разрешения Эдварда Дарвалла была бы невозможной!
Вторая семья в Кейптауне должна была стать неразрывно связанной с трагедией Дарвалла. В конце 1967 года одним из пациентов, которых видели специалисты кардиологического отделения больницы Гроот Шур, был 53-летний доктор из Си-Пойнт. Он перенес ряд сердечных приступов, которые почти полностью вывели из строя его сердечную мышцу. Его тело было раздуто, он едва мог дышать, и он был близок к смерти. Врачи и его семья, однако, признали фантастический дух и мужество, с которыми он боролся, чтобы сохранить свою жизнь. Его звали Луи Вашкански.
Кардиологическое отделение отвечало за большинство пациентов-доноров хирургического отделения кардиоторакальной хирургии больницы Гроот Шур. Покойный профессор Вельва Шрире, возглавлявший эту группу специалистов, имел дальновидность и смелость признать, что используемые в то время хирургические методы не могут помочь всем формам тяжелой сердечной недостаточности. Встреча этого неукротимого пациента и дальновидного профессора кардиологии была еще одним звеном в цепи событий, которые должны были составить историю. Д-р Луи Вашкански был готов и достаточно храбр, чтобы воспользоваться шансом на неисследованное хирургическое лечение, первую пересадку сердца человеку в мире.

3 декабря 1967 г.
Кристиан Барнард, южноафриканский кардиохирург, после выполнения первой в мире удачной трансплантации сердца от человека к человеку, общается с Луи Вашкански. Шрам после пересадки сердца закрыт повязкой.
Заведующим кафедрой Кардиоторакальной хирургии больницы Гроот Шур в то время был профессор Кристиан Барнард. Он вырос и провел детство в регионе Кару, и стал высококвалифицированным и преданным хирургом и, наконец, одним из самых известных кардиохирургов нашего времени. К 1967 году он собрал команду талантливых хирургов, которые помогали ему. Однако, помимо замечательных хирургических способностей профессора Барнарда и его команды, требовались навыки многих других дисциплин. К ним относятся:
- кардиологи, которые оказали помощь в диагностической оценке пациента и подтвердили, что революционная хирургическая процедура является единственной возможной формой лечения;
- радиологи и рентгенологи, которые предоставили рентгеновские снимки;
- патологоанатомы и их технологи, которые обрабатывали лабораторные анализы;
- иммунологи, которые определили, что донорское сердце не будет отвергнуто пациентом;
- анестезиологи, которые предоставили безопасный анастетик и контролировали все жизненно важные функции;
- опытные медсестры в реанимационном отделении и палате, которые оказывали помощь врачам и оказывали квалифицированную медицинскую помощь на каждом этапе;
- технологи, эксплуатировавшие аппарат для лечения легких и другое оборудование;
- служба переливания крови, которая обеспечивала наличие достаточной и безопасной крови.
Кроме этих людей были и другие, которые поддерживали проект на заднем плане по-разному. Все отдельные звенья исторической цепи были выкованы, и вскоре после полуночи в эту субботу началась операция. В 6 утра в воскресенье 3 декабря 1967 года новое сердце в доктора Луи Вашканского было электрически потрясено в действии.
Первая успешная в мире трансплантация человеческого сердца была проведена в больнице Гроот Шур.
Это мероприятие привлекло международное внимание к больнице Гроот Шур и создало мировую осведомленность об опыте и способностях ее сотрудников. Профессор Барнард, без сомнения, имел соответствующую подготовку, опыт в исследованиях и необходимые хирургические навыки для выполнения этого замечательного подвига. Он также имел дальнозоркость и мужество, чтобы принять медицинский, этический и правовой риск, связанный с выполнением первой пересадки сердца в мире от человека. Однако следует помнить, что эта трансплантация никогда не могла произойти без навыков и поддержки многих других дисциплин.
Первая пересадка сердца в СССР
Первая трансплантация сердца в СССР была проведена 4 ноября 1968 года группой хирургов под руководством Александра Александровича Вишневского. Однако информация о данной операция была засекречена и не разглашалась, предполагается, что пересадка сердца завершилась неудачно.
Очень много бюрократических барьеров стояло на пути к проведению такой операции в СССР в последующие годы. Ключевым фактором было то, что смерть мозга не считалась причиной для изъятия донорских органов у человека и трансплантация в таком случае не разрешалась. Законодательство того времени разрешало изымать органы (почки, печень, сердце), только у доноров с работающим сердцем. В данных законах было полное отсутствие логики и здравого сердца. Валерий Шумаков был новаторским кардиохирургом, которому удалось преодолеть бюрократические барьеры и провести первую успешную трансплантацию сердца в СССР 12 марта 1987 году. Пациентом была 27-летняя Александра Шалькова.
Кто первым сделал пересадку сердца
В мире было сделано множество попыток про трансплантации сердца, однако мы приведем в пример только самые известные операции, которые вызвали резонанс в общественности и послужили к развитию отрасли трансплантации.
| Доктор | Место проведения | Пациент | Дата | Донор | Результат |
| Джеймс Харди | Оксфорд, Миссисипи, США | Бойд Раш | 23 января 1964 год | Шимпанзе | Реципиент умер через 90 минут |
| Кристиан Барнард | Кейптаун, ЮАР | Луи Вашкански | 3 декабря 1967 год | Дениз Дарвалл | Умер через 18 дней от воспаления легких |
| А. А. Вишневский | Военно-медицинская академия, Ленинград, СССР | неизвестно | 4 ноября 1968 год | неизвестно | Предположительно операция завершилась неудачно |
| В. И. Шумаков | Национальный медицинский исследовательский центр трансплантологии и искусственных органов имени В. И. Шумакова | 12 марта 1987 год | 12 марта 1987 год | Александра Шалькова | Удачная операция. Пациентка умерла через 10 лет. |
Когда требуется трансплантация сердца
Сегодня операция по пересадке сердца уже не воспринимается людьми как нечто фантастическое. Эта процедура прочно вошла в медицинскую практику во многих странах мира, включая Россию. Несмотря на всю сложность проведения, сердечная трансплантация является весьма востребованной операцией, так как число сердечников, для которых пересадка является лучшим, а, порой, даже единственным способом сохранить жизнь и вернуть здоровье, довольно велико.
Можно смело заявить, что история пересадки сердца началась в 1967 году – когда врач из ЮАР Кристиан Бернард трансплантировал орган пожилому неизлечимо больному пациенту Луи Вашканскому. Несмотря на успешность самой операции, Луис прожил недолго и скончался спустя восемнадцать дней из-за двухстороннего воспаления легких.
Благодаря совершенствованию техники трансплантации и применению препаратов, снижающих опасность иммунного отторжения пересаженного сердца, сегодня продолжительность жизни пациентов после операции превышает десять лет. Дольше всех прожил с трансплантированным сердцем пациент по имени Тони Хьюзман. Он ушел из жизни по причине рака кожи спустя тридцать лет после пересадки.
Показания для операции
Основное показание для трансплантации – это сердечные патологии на тяжелой стадии, во время которых лечение другими средствами является неэффективным.
Предпосылкой для пересадки является нормальная работа других важных органов для жизни человека и надежда на полное восстановление. Поэтому противопоказаниями к трансплантации являются необратимая почечная или печеночная недостаточность, а также тяжелые заболевания легких.
Когда назначается замена сердца
Основным показанием к трансплантации сердца является сердечная недостаточность.
Данная патология представляет собой нарушение функции миокарда. Различают 3 степени этого заболевания. При первой степени наблюдаются одышка с учащенным пульсом при сильной физической нагрузке и некоторое понижение трудоспособности. Вторая степень характеризуется отдышкой и сердцебиением даже при малых нагрузках. При третьей степени отдышка имеет место даже в состоянии покоя. Кроме того, по причине недостаточного кровоснабжения развиваются патологические изменения и в других органах – легких, печени, почках и т.д.
Трансплантацию сердца назначают больным с третьей степенью сердечной недостаточности. Прогрессирующее развитие этого недуга, приводящее к необходимости пересадки, может быть вызвано такими причинами как
- Нарушение способности сердца к сокращению на почве расширения одного или обоих желудочков.
- Тяжелая ишемия, сопровождающая сильной атрофией сердечной мышцы.
- Врожденные пороки сердца, не поддающиеся коррекции путем сердечной пластики.
- Доброкачественные опухоли в сердце.
- Опасные неизлечимые формы аритмии.
Когда трансплантация сердца противопоказана
Пересадка сердца имеет свои ограничения к применению. Эту операцию нельзя проводить в тех случаях, когда она нецелесообразна, или риск негативных последствий слишком велик, а потому неоправдан. Основными противопоказаниями к замене сердца являются различные патологии, в число которых входят:
- Устойчивая гипертония легочной артерии.
- Инфекционные поражения организма, носящие системный характер.
- Системные патологии соединительной ткани.
- Аутоиммунные заболевания.
- Нарушения психики и другие факторы, осложняющие коммуникацию врача и пациента.
- Онкологические заболевания со злокачественным течением.
- Запущенные тяжелые заболевания внутренних органов.
- Сахарный диабет при отсутствии лечения.
- Обостренные язвенные болезни желудка и двенадцатиперстной кишки.
- Вирусные гепатиты в активной форме.
- Чрезмерное употребление спиртных напитков, курение, наркотическая зависимость.
- Избыточный вес.
При наличии заболеваний, являющихся противопоказаниями к пересадке, назначается соответствующее лечение, если таковое возможно. Лишь при достижении ремиссии болезни пациента могут допустить к сердечной трансплантации.
Существуют также возрастные ограничения на проведение трансплантации. Возрастным порогом для пересадки сердца считается шестьдесят пять лет. Однако в некоторых случаях операция может быть сделана и пациентам старшего возраста. Решение о допустимости пересадки принимает врач, исходя из состояния здоровья конкретного больного.
Замена сердца не проводится и в том случае, если пациент отказывается от операции, либо не готов соблюдать врачебные предписания в реабилитационный период.
Как делают пересадку сердца
Процедура замены сердца включает в себя два этапа:
- Подготовка к хирургическому вмешательству.
- Сама операция трансплантации.
Подготовительный этап состоит в тщательном обследовании организма пациента для своевременного выявления противопоказаний к трансплантации.
Что включает в себя подготовка к сердечной трансплантации
Во время подготовки к пересадке сердца выполняются следующие диагностические процедуры:
- Определение показателей крови (группа, резус-фактор, свертываемость).
- Анализ крови на наличие вирусов гепатита и иммунодефицита.
- Обследование на наличие злокачественных новообразований, состоящее в маммографии и взятии мазка и взятии шейки матки для женщин, и анализе крови на простатический специфический антиген для мужчин.
- Обследование на зараженность вирусами герпетической природы.
Герпетические вирусы, такие как цитомегаловирус, вирус герпеса и вирус Эпштейна-Барр, могут активироваться при искусственном подавлении иммунитета, необходимом после трансплантации, и вызвать опасные заболевания – вплоть до общего поражения организма.
Помимо обследования общего состояния организма, производится исследование сердца и прилегающих к нему кровеносных сосудов. В случае необходимости производится шунтирование либо стентирование. Кроме того, пациенту обязательно проверяют легкие с помощью рентгена, а также функцию внешнего дыхания.
Подготовительный этап также включает в себя проведение лечебных процедур, направленных на купирование имеющихся сердечных заболеваний. Терапия включает в себя применение бета-блокаторов, сердечных гликозидов, диуретиков и т.д.
Крайне важной частью подготовки к операции является иммунологическое исследование тканей в соответствии с системой HLA. Согласно результатам этого тестирования будет подобрано подходящее донорское сердце.

Операция по замене сердца
Донором сердца для пересадки может стать человек, не достигший шестидесятипятилетнего возраста, чья жизнь трагически оборвалась в результате несчастного случая, например, автокатастрофы. Основной проблемой при трансплантации является своевременная доставка донорского органа, так как максимальный срок жизнеспособности у сердца, изъятого у трупа, составляет шесть часов от момента смерти. Желательно пересаживать сердце тогда, когда со времени его остановки прошло не более трех часов, поскольку позднее может начаться ишемия тканей.
В идеале, сердце для трансплантации должно быть лишенным ишемии и других патологий. Однако в случае необходимости срочной пересадки допускается использование органа с небольшими отклонениями от нормы.
Кроме тканевой совместимости, критерием выбора донорского органа является также его соответствие грудной клетке реципиента по размеру. Если сердце слишком велико, оно не сможет полноценно работать в условиях ограниченного пространства.
Как выполняется трансплантация сердца
Пересадка сердца является долгой операцией, на проведение которой требуется не менее десяти часов. Хирургическое вмешательство выполняется под общим наркозом. Важнейшей задачей во время трансплантации является обеспечение искусственного кровообращения.
Процедуре предшествует повторное взятие анализа крови на свертываемость и содержание глюкозы, а также измерение кровяного давления. Это позволит определить наиболее оптимальный режим проведения операции.
Замена сердца включает в себя следующие шаги:
- дезинфицирующая обработка зоны проведения операции;
- продольное разрезание тканей над грудиной;
- вскрытие грудной клетки;
- удаление желудочков сердца с сохранением предсердий и подходящих к ним сосудов;
- присоединение донорского органа к предсердиям и сосудам;
- наложение швов на ткани.
Существует гетеротопическая и ортотопическая трансплантация сердца. В первом случае пациенту не удаляют собственное сердце, а донорский орган размещают под ним справа. Этот метод трудоемок в осуществлении, и приводит к сдавливанию легких двумя сердцами, однако он более подходит для пациентов с повышенным давлением в малом круге кровообращения.
При ортотопической пересадке сердце пациента удаляют, а на его место подшивают орган донора.
После замены сердца пациенту назначается терапия, предупреждающая отторжение трансплантированного органа и заключающаяся в применении цитостатических и гормональных препаратов.
Реабилитационный период после замены сердца
После операции пациент обязательно должен проходить биопсию миокарда. В первый месяц после трансплантации частота этой процедуры составляет раз в 7-14 дней. В дальнейшем биопсию проводят реже.
В ранний послеоперационный период требуется постоянный контроль гидродинамики и общего состояния организма пациента. Для заживления раны, оставшейся после хирургического вмешательства, требуется 1-1.5 месяца.
После операции по пересадке сердца наибольшую опасность представляют следующие осложнения:
- Отторжение трансплантата, которое может произойти как сразу пересадки, так и спустя несколько месяцев.
- Открытие кровотечений.
При кровотечениях для устранения проблемы требуется повторная операция.
Возможны также осложнения на почве внесения в рану инфекции. Для их предупреждения пациенту назначают антибактериальные препараты.
В настоящее время в первый год после трансплантации выживает более 85% больных. Примерно у половины пациентов продолжительность жизни после пересадки превышает десять лет.
В норме длительность бесперебойной работы трансплантата составляет от 5 до 7 лет. В дальнейшем в органе начинаются процессы старения и атрофии, которые протекают значительно интенсивнее, чем в здоровом сердце. В результате постепенно развивается недостаточность донорского органа. По этой причине продолжительность жизни людей с трансплантатом меньше среднестатистического значения.
Сколько живут после пересадки сердца
Сегодня пересадка сердца – это единственный эффективный способ лечения людей с серьезными ишемическими сердечными заболеваниями. Годовая продолжительность жизни после пересадки сердца составляет около 85%, пятилетняя – 65%.
Продолжительность жизни
Жизнь после трансплантации сердца зависит от нескольких факторов:
- общая реакция организма;
- состояние иммунной системы пациента;
- возраст.
Невзирая на достижения медицины, вероятность побочных явлений сохраняется. С учетом развития различных патологий зависит, сколько живут после пересадки сердца и возможность улучшить качество жизни.
Осложнения на ранней стадии
Чаще всего происходит отторжение нового органа. Чтобы продлить жизнь после пересадки сердца пациенты обязана принимать медикаментозные средства, угнетающие синтез Т-лимфоцитов. Причем использование этих лекарств является пожизненным.
Клиническая симптоматика отторжения может варьироваться. Первые признаки:
- слабость;
- повышенная температура;
- одышка;
- мигрени.
Лечение отторжения состоит во введении повышенных дозировок глюкокортикостероидов, выполнении плазмофореза и иных мероприятиях, которые направлены на вывод токсических веществ.
Еще одно осложнение – инфекционный заболевания, являющиеся результатом снижения иммунитета человека.
Осложнения на поздней стадии
После нескольких лет вероятность инфекционных болезней и отторжения значительно уменьшается. Но человек сталкивается с другими осложнениями, наиболее частым является уменьшение просвета капилляров. Это основная причина смертельного исхода на поздних стадиях после пересадки.
Проблему сужения капилляр можно определить лишь, когда удастся преодолеть все осложнения на ранних стадиях. На сегодняшний день с этой патологией медики с успехом справляются. Спасти жизнь после замены сердца человека можно лишь с условием своевременного диагностирования сужения артерий.
Сегодня трансплантация сердца является методом выбора у многих больных с сердечно-сосудистыми болезнями. Количество людей, у которых уже выполнена эта операция, ежегодно увеличивается. Невзирая на то, что трансплантация несет множество осложнений, эта операция является очень востребованной.
Сколько стоит пересадка сердца
Сердечная трансплантация является очень дорогой операцией, так как требует высокой квалификации врачей и наличия современного дорогостоящего оборудования. В России замена сердца стоит порядка 100 тысяч долларов, а в западноевропейских странах и США – от 300 до 500 тысяч долларов. Цена в западных значительно выше, однако в эту стоимость включено все послеоперационное обслуживание.
Тем не менее, для пациента существует возможность бесплатной замены сердца. Для этого больной должен встать в очередь на пересадку сердца. Однако в связи с дефицитом органов для трансплантации, бесплатные операции весьма редки и немало людей, нуждающихся в пересадке, так и не дожидаются подхода своей очереди.
Трансплантация сердца в России, цены клиник, отзывы
Плата за ежегодное бесплатное обследование и проживание писать фантастические, угодные этому дохтору и руководителю мединдии в целях рекламы очень при украшенные отзывы! Ничего там такого нет, да он ей на старославянском объяснял про все и они друг друга понимали, переводчика там постоянно искать надо искать и великий профессор не все время находился в клинике, что за сказки, не понятно! Плохое не напишит из за зависимосьи от него и вербиной! Конечно репутация важнейших чем жизни маленьких детей! Ещё раз повторяю после трагедии с моей доченькой как мужчина прятался и не хотел разговаривать с моей женой! Он же переживает о своих пациентах! Провожать он был обязан, так как лечение оплаченного РФ! Какие сглаженные действия его команды, да ни каких, ребёнок в реанимации находился и они знали что все очень плохо, а говорили все ок,как! Великий профессор балакришнан проводя зондирование спровоцировал у ребёнка инфаркт миокарда, вот и весь профессионализм! Не связывайтесь с этим дохторишкой и не верьте этим сказачно хорошим отзывам!
Андрей 7 июн. 2017 г.
Сколько балакришнана не рекламируйте, он великим врачом никогда не были ни когда не станет!
Андрей 6 июн. 2017 г.
Мы познакомились с Доктором Балакришнаном в период отчаяния. Тогда, в 2014-м, нашей единственной дочери был поставлен диагноз, не оставляющий надежд на выздоровление. Ей оставалось прожить не больше года. Спасением была трансплантация сердца, но на Родине ей помочь не могли, детской трансплантации в России не было и пока нет. Италия, Германия, Израиль, США, Беларусь — отказ. Отказ из-за ситуации с донорством в запрашиваемых странах. Отказ из-за отсутствия России в программе «Евротрансплант». Когда я уже мысленно готовилась к неизбежному и страшному, пришло письмо от Анны Вербиной, руководителя компании «МедИндия», русского направления госпиталя «Фортис». «Доктор Балакришнан рассмотрел документы Вашей дочери… Готов оперировать…» Мы прилетели в Индию, увидели доктора, руки которого должны были спасти наши жизни и поверили.. Мощнейшая энергетика доктора Балакришнана, а, в дальнейшим, колоссальный профессионализм и невероятная человечность, не оставили места сомнениям. 3,5 месяца ожидания, на протяжении которых, дочь обследовали и «опекали» тщательнее, чем за все ее 12 лет. Обратиться в Госпиталь можно было круглосуточно с абсолютно любой проблемой, от болей в грудной клетке до изменившегося настроения ребенка. Все обследования, в связи с появившейся проблемой, производились в момент обращения. В госпитале Фортис не госпитализируют «на потом». Проблема исследуется в момент обращения, приглашаются профильные специалисты и, если не требуется госпитализация, помощь оказывается на месте и пациент с рекомендациями отправляется в отель. В день трансплантации в Госпитале не наблюдалось и намека на панику. Все действия четкие и слаженные. Каждый специалист из команды Доктора Балакришнана до автоматизма знает свою работу. Операция длилась 3 часа. Три часа!! Настолько колоссален опыт доктора Балакришнана. После операции, доктор Балакришнан ежедневно, практически ежечасно, находился рядом с нами. Объяснялось всё: какие препараты вводятся ребенку, как меняется её состояние сейчас и как оно будет меняться в будущем, на какие симптомы стоит обращать внимание, а какие купируются. Перед нашим отъездом в Россию, доктор Балакришнан чудом нашел окно в своем сумасшедшем графике и приехал в отель попрощаться с нами. Доктор такого уровня, профессор (!) запросто приехал в гости к своей маленькой пациентке. Каждый год мы летаем на плановое обследование в Индии. Обследование, которое, конечно, можно провести в России. Но только доктор Балакришнан является гарантом моего спокойствия. Только после его «все хорошо», можно выдохнуть с облегчением. Мы с нетерпением ждем встречи с таким уже родным доктором, в текущем году. Спасибо, Доктор Балакришнан! Пусть Ваши руки спасут еще много больших и маленьких сердец…
Юлия 29 мая 2017 г.
стоимость в России и Индии, показания и противопоказания к пересадке, возможные прогнозы и осложнения
Пересадка сердца уже давно перестала быть чем-то невероятным. Современный уровень развития медицины дает возможность проводить самые сложные операции с минимальной угрозой для жизни пациента. Как проводится операция по пересадке сердца, стоимость в России, Индии и других странах, а также кому она показана, узнаете из этой статьи.
Показания к операции
Пересадка сердца
Основными показаниями к проведению трансплантации сердечной мышцы являются тяжелые заболевания сердца, которые невозможно вылечить посредством медикаментозной терапии.
Операция по пересадке – крайняя мера, к которой прибегают только в крайних случаях, когда все другие способы лечения не дают должного результата.
Проведение операции является обязательным при:
- Врожденных пороках сердца и его клапанов
- Дилатационой и ишемической кардиомиопатии при которых проводится подмена миокарда соединительной тканью
- Идиопатической кардиомиопатии
- Низком уровне объемов выброса крови
- Атеросклерозе коронарных артерий
- Злокачественной стенокардии
- Сердечной недостаточности (хронической систолической иди диастолической) при проявлении симптомов заболевания не только во время физических нагрузок, но и в состоянии покоя
- Доброкачественных опухолях
- Хронической ишемической болезни сердечной мышцы
- Аритмии сердечных сокращений
- Поражении сердца вирусами различного происхождения
Жизненно необходимой операция является, если при развитии заболевания специалисты прогнозируют сокращение строка жизни до меньше, чем года. В ряде случаев именно трансплантация сердечной мышцы дает шанс людям с тяжелыми патологиями сердца на спасение собственной жизни.
Сердце донора
При пересадке донорского сердца необходимо учитывать массу критериев. В том числе, орган донора должен подходить больному по ряду параметров. Так орган должен:
- Иметь фракцию выброса крови не меньше пятидесяти процентов
- Возраст донора не должен превышать сорока пяти лет
- Подходить реципиенту по показателям группы крови и резус-фактора
- Подходить по иммунологическим показателям. Это особенно важно, ведь при наличии у донора или реципиента специфических антител может развиться реакция отторжения пересаженного органа, как инородного тела
- Сердце донора должно быть здоровым, не нести каких-либо патологий
- Анатомически соответствовать органу реципиента. Допускает разница в двадцать – пятьдесят процентов
Так как донорское сердце чаще всего извлекается посмертно, врачи обязаны оценить еще и степень контузии сердца. В случае, если оно проходит по всем параметрам, сердце опускают, для хранения, в специальный раствор и перевозят к клинике в специализированном контейнере.
Для предотвращения вероятности развития ишемической болезни сердца у реципиента после операции по пересадке, важным пунктом, также является проверка донора на наличие сахарного диабета и вредных привычек: алкоголизма и курения.
Интересно, также, что в Индии сердце прежде всего пересаживают больным города, в котором проживал донор. Если сердце не было востребованным, предложение поступает в клиники штата, потом страны. Только, если сердце не было востребовано или не подошло никому из жителей страны, его могут пересадить иностранным гражданам.
Подготовка к операции
Пересадка сердца: подготовка к операции
Комплексное обследование пациента перед процедурой пересадки донорского органа – обычная и обязательная процедура, которая дает возможность максимально снизить вероятные негативные последствия. Обследование включает:
- Комплексные анализы крови на различные заболевания: гепатиты, СПИД и другие
- Проверку больного на грибковые инфекции и венерические заболевания
- Проверку пациента на инфекционные и вирусные болезни
- Маммографию
- Проверка внешнего дыхания
- Рентген, КТ, МСКТ, МРТ
- Коронароангиографию
- Диагностика на злокачественные опухоли
- Эхокардиографию
Проведение операции на сердечной мышце предусматривает серьезную комплексную проверку, которая сможет максимально обезопасить и хирурга, и пациента от возможных проблем. Именно поэтому предоперационная проверка включает в себя комплекс разноплановых тестов, которые могут более точно определить картину состояния больного, что чрезвычайно важно при подготовке к трансплантации.
Стоимость в России и Индии
Стоимость операции может изменяться. По последним данным, проведение трансплантации в разных странах обойдется в разные суммы. Так, к примеру:
- В России цена на операцию начинается от 100 тысяч долларов, как и в республике Беларуси
- В Европе операция оценивается в 200 тысяч евро
- В клиниках Израиля и Германии трансплантация обойдется в цену от 350 тысяч долларов
- В Индии от 70 тысяч
Как можно видеть, наиболее дорогостоящей является пересадка в европейских странах, а наименее – в Индии. Однако, разница в ценах совсем не является показателем того, что в Индии работают специалисты более низкой квалификации.
Противопоказания
В ряде случаев операция по пересадке сердечной мышцы может быть противопоказана. Это может быть связано с:
- Заболеваниями сосудов
- Наличием онкологических заболеваний
- Возрастом пациента (пересадки людям старше 65 лет не производятся)
- Серьезными болезнями крови или органов пациента
- Наличием серьезных инфекционных и хронических болезней, которые находятся в фазе обострения (язвах, туберкулезе, гепатите, ВИЧ-инфицировании)
- Тяжелыми психическими расстройствами
- Проблемами с алкоголем и наркотиками
- Ожирением
- Наличием сахарного диабета
- Тромбоэмболией легочной артерии
- Легочной гипертензией (повышенными показателями артериального давления)
- Аутоиммунными болезнями
- Легочной, печеночной или почечной недостаточностью при невозможности медикаментозной терапии
При наличии какой-либо из этих проблем запрос на проведение операции может быть отклонен, так как вероятность успешности ее проведения сводится к минимуму. Кроме того, при оперировании пациентов с некоторыми из этих проблем существенно рискуют инфицироваться и сами врачи.
Долго ли ждать операцию?
Операция по пересадке сердца
Прежде всего, для проведения трансплантации больным должен быть составлен лист ожидания. Составить его можно в центрах трансплантологии, которые сотрудничают с клиниками, где могут появляться доноры.
Время от времени центры перенаправляют в клиники запросы на предмет наличия вероятного донора. По получению ответных данных о вероятных донорах происходит сопоставление со списком реципиентов и проводится отбор, согласно показателям их совместимости.
Получить перенаправление в центр пересадки органов и составления листа можно у кардиолога или кардиохирурга у которого наблюдается больной.
Время ожидания операции зависит прежде всего от того, когда в клинике появится подходящий донор. Если он обнаруживается в скором времени, пересадка может быть осуществлена уже в течении пары недель. Однако, если донор так и не был отыскан, ожидание может затянуться на долгое время, которое пациенты часто не переживают.
Так как основной проблемой при хронической сердечной недостаточности является именно недостаток времени (прогнозируется смерть до истечения года), поиск донора нужно осуществлять как можно быстрее, поскольку любое промедление может привести к летальному исходу.
Операция
Сердце. Пересадка
В настоящее время существует большое количество разных методов проведения операции, однако самым распространенным остается ортотопический способ при котором трансплантируемый орган располагается в стандартной позиции.
Проведение операции включает несколько этапов:
- Сначала происходит извлечение сердца из донорского организма и перенос его в специальный раствор для сохранения и транспортировки
- Одновременно с этим проводится подготовка реципиента к пересадке, в течение которой ему вводится ряд анальгезирующих и седативных медикаментов
- После подготовки пациента и введение его в состояние наркоза, на грудине проводится разрез. На время протекания операции большие кровеносные сосуды подсоединяются к аппарату искусственного кровообращения, который на период пересадки берет на себя функции сердечной мышцы
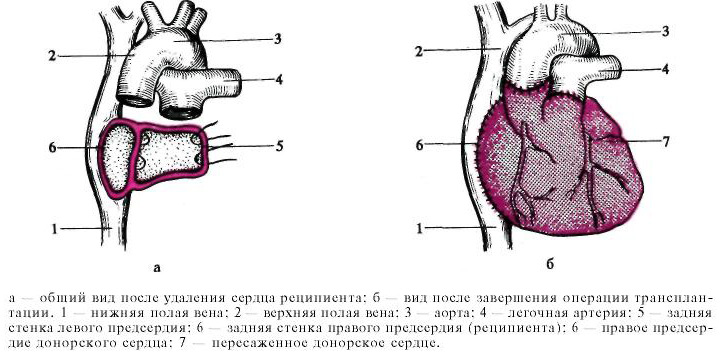
- Правый и левый желудочки удаляются вместе с частью предсердий. Сохраняются только задние стенки и синусовый узел, который задает ритм сокращения сердечной мышцы
- Производится сшивание предсердий донорского сердца с остатками стенок предсердий пациента и установка временного кардиостимулятора, который обеспечивает нормальный ритм сокращений мышцы в послеоперационный период
- Соединяются кровеносные сосуды донорского органа и сосуды пациента
- Производится запуск сердца: самостоятельный или стимулированный с помощью электрошока
- Отключается АИК
- Грудина укрепляется с помощью скоб и сшивается. Последним этапом является накладывание асептической повязки
Операция может занимать от нескольких до более, чем шести часов времени.
После непосредственной пересадки донорского органа производится ряд иммуносупрессивного и кардиотонического лечения, направленного на поддержание деятельности пересаженного сердца. Кроме того, важным этапом является угнетающее воздействие на иммунитет реципиента, которое осуществляется с помощью циклоспорина. Последнее особо важно для предотвращения отторжения донорского органа и его лучшего приживления.
Для контролирования функционирования всех систем органов человека первое время после трансплантации реципиент должен провести в отделе интенсивной терапии. Здесь он должен быть подключен к:
- АИД
- Кардиомонитору, для контролирования работы сердца
- Водителю сердечного ритма
Кроме того, для отведения лишней жидкости из грудины проводится установка специальных дренажных трубок.
Операция по пересадке – довольно тяжелая и кропотливая процедура, которая состоит из нескольких этапов. При качественно проведенной пересадке и соблюдении всех правил постоперационной реабилитации вероятность благоприятного исхода значительно возрастает.
Жизнь после операции
Жизнь после пересадки сердца
После трансплантации жизнь пациента состоит из ряда таких составляющих, как:
- Систематическое принятие лекарств – цитостатиков и разнообразных гормональных медикаментов. Этот аспект является одним из самых важных. Прием медикаментов должен строго соответствовать прописанному врачом времени и дозе. Медикаментозная терапия в постоперационный период направленна в основном на подавление отторжения донорского органа, который может быть воспринят иммунной системой, как чужеродное тело
- Соблюдение правил физической активности. Так, в течение первого месяца необходимо придерживаться всех правил и ограничений. По истечению двух месяцев после операции разрешается вернуться к вождению машины, а еще через пару месяцев рекомендуется начать заниматься физкультурой: легкой гимнастикой или ходьбой
- Правильное питание. В этот пункт входит полный отказ от потребления алкогольных напитков. Кроме того, рекомендуется отказаться от сигарет и исключить из ежедневного рациона жареные, копченые и жирные продукты
- Защита от любых инфекционных заболеваний. После операции рекомендуется избегать контактов с больными, не посещать людные места и обязательно соблюдать правила личной гигиены. Кроме того, потреблять в пищу стоит только те продукты и воду, которые были обработаны при высоких температурах. Все эти предосторожности связаны с тем, что иммунитет, угнетенный для приживления донорского сердца, может не выдержать атаки различных вирусов и бактерий. Это может обусловить развитие серьезных заболеваний и осложнений
Жизнь после операционного периода, разумеется, претерпевает некоторые изменения, однако пациент получает шанс жить дальше. Жить без постоянно одышки, частого сердцебиения и систематического проявления отеков.
Видео о том, как живет человек после пересадки сердца.
Возможные прогнозы
Пересадка сердца, прогнозы
Благодаря современному уровню развития медицины прогнозы в общем благоприятны. Так гарантированно, что:
- 88% оперированных проживут больше года
- 72% — пять лет
- 15% — до двадцати лет и больше
Разница в процентном соотношении обусловлена многочисленными ответными реакциями организма на пересаженное сердце, в результате которых могут развиваться разнообразные патологии клапанов и сосудов.
Для избегания таких проблем в последние годы перед процедурой пересадки органа нередко проводится дополнительное укрепление трехстворчатого клапана и предварительное устранение других недостатков донорского органа.
Осложнения
Несмотря на высокий уровень развития современной науки и медицины, все еще существует высокая вероятность развития осложнений на ранних и поздних постоперационных периодах. К основным относятся:
- Онкологические заболевания – миеломы и лимфомы. Их развитие обусловлено фактом употребления сильнодействующих иммуносупрессоров, подавляющих иммунитет
- Развитие пневмонии и кандидоза, обусловленные падением уровня иммунитета
- Развитие ишемии ткани, которое происходит в результате длительной перевозке или более чем четырехчасовом хранении донорского органа
Для того, чтобы свести к минимуму вероятность прогрессирования любых осложнений, пациент после операции должен строго следовать предписаниям медиков: принимать прописанные препарат в точном соответствии дозировке и проходить регулярные обследования.
Кроме того, рекомендуется немедленно обратиться к врачу при:
- Одышке
- Появлении болезненных ощущений в грудине
- Сильном кашле
- Проявлении отеков
- Систематической мигрени и головокружении
- Повышении температуры тела
- Аритмии
- Чувстве тошноты и рвоте
- Сбоях в координации движений
- Скачках в показателях артериального давления
При ухудшении самочувствия на любом этапе терапии рекомендуется немедленно сообщить об этом лечащему врачу. В противном случае возможно не только развитие серьезных осложнений, но и летальный исход.
Пересаживание сердца может быть проведено, как в России, так и в Индии. Несмотря на различие в ценах на операцию, качество оказываемых услуг не будет отличаться. В любом случае, самым важным является время, потому что любое промедление может стать смертельным для больного.
Заметили ошибку? Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Пересадка сердца: когда показана, проведение
© Автор: Сазыкина Оксана Юрьевна, кардиолог, специально для СосудИнфо.ру (об авторах)
Трансплантология сердца как отдельная сфера медицины возникла на стыке кардиологии и иммунологии – науки, занимающейся иммунитетом человека и имеющей решающее значение в вопросах приживания и отторжения трансплантанта (“подсаживаемого” биоматериала).
Первые исследования, проводимые в области пересадки сердца, начались в пятидесятых годах прошлого столетия. Операции, увенчавшиеся успехом, были проведены врачами в ЮАР и США в 80-х гг. Первая пересадка сердца в СССР была осуществлена в 1988 году В.И. Шумаковым. В связи с тем, что иммунологические основы реакций “трансплантант – хозяин” ранее были недостаточно изучены, качество жизни и ее продолжительность после операции не соответствовали желаемым результатам, а прогноз был неопределенным.
На современном этапе уровень знаний позволяет проводить подобные операции с минимальным риском развития осложнений и с достаточной продолжительностью жизни после пересадки сердца (чуть меньше половины больных после операции живут более 10 лет).
В некоторых случаях возможны даже повторные пересадки, например, один из богатейших людей мира по данным журнала Форбс, Дэвид Рокфеллер, в возрасте 99 лет перенес шестую трансплантацию сердца.
Показания к операции

Операция по пересадке сердца относится к числу наименее распространенных операций в кардиохирургии. Это связано не только с большими финансовыми затратами, но и со следующими нюансами:
- Ограниченное количество доноров – лиц с подтвержденной смертью мозга, но со здоровым сердцем,
- Длительный период времени, необходимый для подбора донора согласно листам ожидания, особенно это касается операции по пересадке сердца ребенку,
- Проблемы этического характера, в том числе с религиозной точки зрения, ( в частности, человек согласно христианским представлениям считается живым, пока бьется его сердце),
- Проблемы послеоперационного ведения больных, связанные с длительностью и дороговизной реабилитационного периода,
- Короткий период времени хранения донорского сердца (до шести часов).
Однако, несмотря на проблемы подобного плана, операции хоть и редко, но все же проводятся, и весьма успешно.
Основным показанием, при котором нужна пересадка сердца, является терминальная (конечная) стадия хронической сердечной недостаточности (ХСН), или 3 – 4-го функционального класса (ФК), не поддающаяся лечению медикаментозными препаратами, с прогнозом выживаемости при таком состоянии менее года.
Именно симптомы, характерные для последней стадии (выраженное ограничение активности, значительные отеки конечностей или всего тела, появление одышки в покое) при неэффективности консервативной терапии могут потребовать пересадки донорского сердца.
Столь тяжелая сердечная недостаточность может развиться вследствие следующих заболеваний:


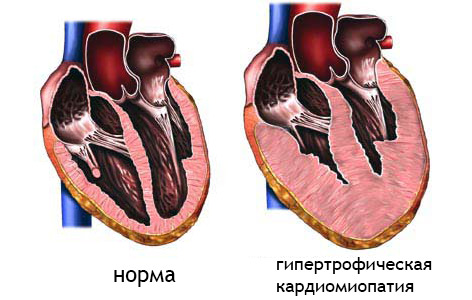
гипертрофическая КМП – основное показание к пересадке сердца
Кардиомиопатия (КМП) – структурная перестройка волокон миокарда, замещение его рубцовой тканью, приводящие к нарушениям сокращения и расслабления сердечной мышцы, чаще развитие ХСН провоцируют дилатационная и ишемическая кардиомиопатия,
- Врожденные и приобретенные неоперабельные пороки сердца,
- Опухоли сердца,
- Неуправляемая стенокардия и тяжелые нарушения сердечного ритма, не поддающиеся медикаментозной терапии и приведшие к тяжелым нарушениям функций сердца.
Кроме вышеперечисленных показаний, учитываются данные объективных методов исследования (УЗИ сердца и катетеризация легочной артерии):
Также должны быть соблюдены определенные условия при планировании операции:
- Возраст реципиента (человека, которому будет пересажено сердце) меньше 65 лет,
- Исполнительность пациента и желание следовать дальнейшему строгому плану лечения и наблюдения.
Каким должно быть сердце донора?
Донором сердца может стать человек, находящийся в коме с подтвержденной смертью головного мозга, сердечная деятельность которого поддерживается с помощью аппаратуры в реанимационном отделении. Как правило, таких тяжелых пациентов наблюдают в больнице после ДТП или инсультов. То есть фактически человек уже мертв, так как дышит за него аппарат искусственной вентиляции легких, а сердце работает с помощью медикаментозных средств. Но если такое сердце подсадить другому человеку, оно будет работать автономно уже в новом организме. Для того, чтобы изъять сердце из организма такого пациента, требуется согласие родственников или самого пациента, написанное еще при жизни. Если же родственников нет, или пациент остается неопознанным, его сердце могут забрать и без официальных документов.
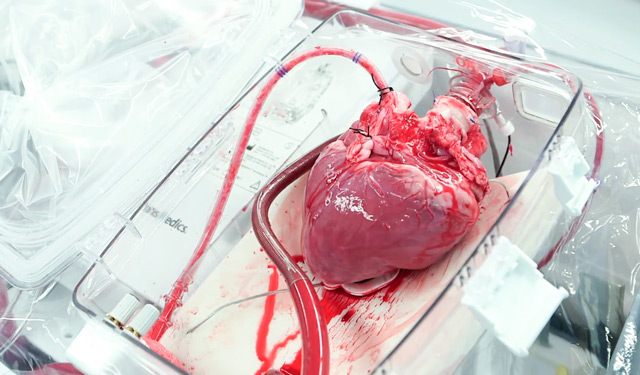

Донорское сердце, готовое к трансплантации
После комиссии из нескольких человек, в том числе главного врача клиники, где находится донор, заполняются необходимые документы, приезжает врач из центра трансплантологии, обязательно с ассистирующей медсестрой. Далее проводится операция по забору донорского сердца, которое помещается в контейнер с кардиоплегическим раствором и транспортируется в центр.
Ниже приведены критерии отбора донорских сердец:
- Отсутствие сердечной патологии, подтвержденное по результатам ЭКГ, УЗИ сердца и коронароангиографии (КАГ, проводится донорам старше 45-50 лет),
- Отсутствие злокачественных опухолей,
- Отсутствие ВИЧ-инфекции, вирусных гепатитов (В, С),
- Совместимость групп крови донора и реципиента по системе АВО,
- Приближенные размеры сердца донора и реципиента, оцениваемые согласно результатам УЗИ сердца.
Как долго ждать операции?
Для того, чтобы пациенту было пересажено новое сердце, требуется составить лист ожидания в центре трансплантологии. Такие центры сотрудничают с лечебными учреждениями, где потенциально могут наблюдаться возможные доноры – больницы травматологического, неврологического профиля и др. Периодически центр отправляет в больницы запрос о наличии возможного донора сердца, а затем сопоставляет нуждающихся в пересадке и имеющихся доноров согласно вышеперечисленным критериям отбора. Направление в центр трансплантологии пациент получает у лечащего врача – кардиолога и/или кардиохирурга.
После составления листа ожидания может пройти достаточное количество времени, и если подходящий донор так и не будет найден, пациент может умереть от сердечной недостаточности, так и не дождавшись операции. Если же донор найден, операция будет проведена в ближайшие недели после этого.
В связи с тем, что основным показанием при ХСН является прогнозируемая выживаемость пациента менее одного года, необходимо искать донора именно в эти критические сроки.
Стоимость операции по пересадке сердца
В мире принят закон о запрете торговли органами, разрешена только трупная и родственная пересадка. Поэтому само сердце достается пациенту бесплатно. Оплачивается только стоимость операции, медикаментозной поддержки до и после пересадки, а также стоимость реабилитационного периода. В целом суммы разнятся и составляют от 70 до 500 тысяч долларов, в среднем около 250 тысяч долларов. В России существует возможность бесплатным обеспечением населения высокотехнологичными видами помощи и оплаты операций по квотам (в системе ОМС), но в любом случае, точную стоимость и возможность бесплатной операции следует уточнять у лечащего врача – трансплантолога.

В России существует только один единый координационный центр, осуществляющий подбор доноров, действующий по территории Москвы и Московской области. Непосредственно пересадка сердца осуществляется в:
- Федеральном научном центре трансплантологии и искусственных органов им. В. И. Шумакова в Москве, (ФГБУ «ФНЦТИО им. В. И. Шумакова»),
- Научно-исследовательском институте патологии кровообращения им. Е. Н. Мешалкина в Новосибирске,
- ФГБУ «Северо-Западном федеральном медицинском исследовательском центре им. В. А. Алмазова» в Санкт-Петербурге.
В связи с тем, что в нашей стране не полностью отработаны законодательно-правовые принципы донорства органов, операции по пересадке сердца проводятся редко, например, в 2014 году было выполнено всего 200 операций, в то время как в США трансплантологических операций было проведено около 28 тысяч. По этой же причине (запрет на изъятие органов у пациентов моложе 18 лет) детям, нуждающимся в пересадке сердца, требовалось дорогостоящее лечение за рубежом (Италия и Индия). Но в мае 2015 года был принят документ о порядке констатации смерти мозга у лиц старше 1 года, что дает возможность дальнейшего развития законодательной базы в области детского донорства.
Противопоказания к операции
Операция может быть противопоказана в следующих случаях:

 Тяжелая легочная гипертензия (высокое давление в легочной артерии),
Тяжелая легочная гипертензия (высокое давление в легочной артерии),- Тяжелый сахарный диабет с поражением сосудов, почек, сетчатки глаз,
- ВИЧ-инфекция, активный туберкулезный процесс,
- Острые инфекционные заболевания,
- Тяжелая почечная и печеночная недостаточность,
- Системные аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит и др),
- Хроническая обструктивная болезнь легких тяжелой степени,
- Алкогольная или наркотическая зависимость,
- Онкологические заболевания,
- Психические болезни в острой стадии.
Подготовка к операции

Когда пациент направляется в центр трансплантологии, и принимается решение поставить его в очередь на пересадку сердца, ему назначается план обследования. К необходимым анализам относятся:
- Флюорография или рентгенограмма органов грудной полости,
- Анализы крови на маркеры ВИЧ-инфекции, вирусных гепатитов, сифилиса,
- Клинический анализ крови, определение свертывающей системы и группы крови,
- Общий анализ мочи,
- УЗИ сердца, ЭКГ, при необходимости – КАГ,
- Осмотр кардиохирурга,
- Осмотры ЛОР-врача и стоматолога (для исключения очагов хронических инфекций в полости носоглотки и рта),
- Осмотр гинеколога или уролога (для женщин и мужчин соответственно).
Для того, чтобы госпитализироваться в центр трансплантологии на операцию в случае, если донор найден, пациент всегда должен иметь на руках оригиналы и копии следующих документов:
- Паспорт, медицинский полис, СНИЛС,
- Выписка из направляющего учреждения с результатами обследования,
- Направление из лечебно-профилактического учреждения по месту постоянной прописки пациента.
Как проводится операция?
Трансплантация сердца начинается с извлечения органа из тела донора и помещения его в кардиоплегический раствор на период времени не дольше 4-6-ти часов. В это время идет предоперационная подготовка реципиента (введение седативных и анальгезирующих препаратов – премедикация). Далее в условиях операционной под общим наркозом осуществляется разрез передней грудной стенки реципиента, крупные сосуды подсоединяются к аппарату искусственного кровообращения (АИК), выполняющего функции «искусственного сердца» во время операции.
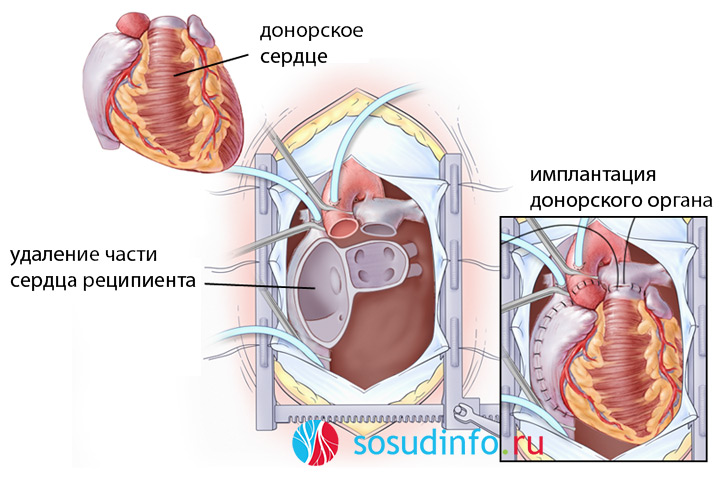

После этого отсекаются правый и левый желудочки сердца, в то время как предсердия сохраняются. При сохранении собственных предсердий остается активным синусовый узел, задающий ритм сокращений сердца и являющийся водителем ритма.
После того, как были пришиты предсердия донора к предсердиям реципиента, устанавливается временный кардиостимулятор для адекватных сокращений сердца после операции. Грудная клетка ушивается, накладывается асептическая повязка. Время операции занимает несколько часов, иногда не более шести.
Следующим этапом трансплантации сердца является проведение иммуносупрессивной и кардиотонической (поддерживающей сердечную деятельность) терапии. Угнетение иммунитета (в основном с помощью циклоспорина) необходимо для препятствия реакциям отторжения трансплантанта и лучшего его приживления.
Схема удаления сердца реципиента и трансплантации:

Видео: ход операции по замене сердца (18+)
Осложнения
К осложнениям в раннем постоперационном периоде относятся кровотечение из операционной раны и инфекционные осложнения. Первое вполне успешно лечится повторным раскрытием раны и ушиванием источника кровотечения. Профилактикой инфекционных (бактериальных, грибковых и вирусных) осложнений является назначение антибиотиков и адекватные режимы иммуносупрессии.
В отдаленном постоперационном периоде возможно развитие реакции отторжения трансплантанта и дисфункция коронарных артерий с развитием ишемии миокарда донорского сердца.
Прогноз
Прогноз после операции благоприятный – более 90% пациентов благополучно переживают первый год, около 60% – первые пять лет и чуть менее половины прооперированных (45%) живут с донорским сердцем более 10 лет.
Образ жизни после операции


Образ жизни после операции по пересадке сердца складывается из следующих составляющих:
- Прием медикаментов. Эта часть жизни пациента после операции является, пожалуй, самой важной. Пациент должен тщательно следить за временем приема лекарств и точно соблюдать предписанную врачом дозировку. В основном речь идет о приеме цитостатиков и гормональных препаратов, угнетающих собственный иммунитет, направленный против чужеродных тканей сердца.
- Физическая активность. В первый месяц пациент должен соблюдать строгий ограничительный режим, но повседневная обычная активность все-таки должна присутствовать. Уже через пару месяцев пациент может снова начать водить автомобиль, а еще через несколько может приступить к легким физическим упражнениям (гимнастика, ходьба и др).
- Питание. Необходимо вести здоровый образ жизни, полностью исключить употребление алкоголя, табакокурение и соблюдать диету с исключением вредных продуктов питания (жирное, жареное, копченое и т. д).
- Защита от инфекций. Пациенту следует избегать посещения людных мест в первые месяцы после операции, избегать контакта с заболевшими инфекционными заболеваниями в дальнейшем, тщательно мыть руки перед едой, употреблять только кипяченую воду и термически хорошо обработанные продукты питания. Это связано с тем, что угнетение иммунитета может привести к повышению заболеваемости бактериальными, грибковыми и вирусными заболеваниями после начала иммуносупрессивной терапии.
В целом можно отметить, что жизнь после операции, несомненно, сильно меняется, но и качество жизни без одышки, сердцебиения и отеков изменяется к лучшему.
Пересадка сердца с позиции религии


Ранее, когда трансплантология только начинала развиваться, представители различных конфессий имели неоднозначную точку зрения на пересадку сердца. В частности, представители христианства считали такую операцию не богоугодным делом, ведь фактически у человека забирают еще «живое» сердце, а человек может выйти из комы даже спустя несколько месяцев (казуистические случаи в медицине). Однако, в связи с тем, что медики четко различают понятие «кома» и «смерть мозга», в последние годы все больше священнослужителей говорят о том, что послужить после своей смерти для спасения другой человеческой жизни – истинное предназначение христианина, ведь в основе этого учения лежит понятие жертвенности. А пожертвование своим сердцем – это ли не благо для другого человека?
Видео: репортаж 1 канала о пересадке сердца
Вывести все публикации с меткой:Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Пересадка сердца в Израиле | $ цены 2020 клиника【Ассута】
Пересадка сердца в Израиле за несколько лет превратилась в рутинную операцию, которую выполняют опытные кардиохирурги, и отличается самыми высокими в мире показателями продолжительности жизни после операции: в среднем 10-15 лет. При этом сохраняется высокое качество жизни – пациенты после этой сложнейшей хирургической процедуры ведут нормальный активный образ жизни.
Операция по пересадке сердца в Израиле может стать единственным вариантом лечения следующих кардиологических патологий:
- неоперабельный порок сердца;
- неоперабельные опухоли на сердце;
- терминальная или тяжелая сердечная недостаточность;
- постинфарктный кардиосклероз;
- миокардиодистрофия, тяжелая кардиомиопатия;
- ишемическая болезнь сердца.
В Израиле перед пересадкой сердца выполняют ряд диагностических процедур, благодаря которым медикам удается максимально точно установить степень готовности организма к хирургическому вмешательству. К ним относится КТ грудной клетки, электрокардиография и эхокардиография, расширенные биохимические исследования крови, холтеровский мониторинг, зондирование полости сердца.
Как проходит пересадка сердца в клинике Топ Ассута
Перед трансплантацией донорское сердце тщательно проверяют на отсутствие патологий и совместимость с реципиентом. При проведении операций на сердце в клинике Топ Ассута работают две бригады опытных хирургов: первая берет орган у донора, вторая в это время готовит к трансплантации организм пациента.
Особые методики обработки донорского сердца позволяют существенно сократить риск любых осложнений. Далее орган помещают в грудную клетку пациента. Хирурги с присущим им мастерством и ювелирной точностью соединяют сосуды донорского органа с венами и артериями реципиента. В Израиле пересадка сердца занимает 3 часа. Благодаря высокой подготовке кардиохирургов операция проходит без осложнений, быстро и безболезненно для пациента.
Послеоперационная реабилитация
Далее следует реабилитация в отделении интенсивной терапии, а спустя 7 дней пациента переводят в обычную палату, где под наблюдением врачей он пробудет еще неделю. Уже после выписки из больницы пациент некоторое время находится под наблюдением лечащего врача, ведь организм может отторгнуть новый орган, и здесь очень важно вовремя принять соответствующие меры.
Что означает пересадка «искусственного сердца»
Если прогрессирующая сердечная недостаточность представляет собой серьезную угрозу жизни пациента и при этом для операции нет никаких противопоказаний, в Израиле он автоматически ставится в очередь на пересадку искусственного сердца, поскольку страна испытывает нехватку донорских органов, а пациенты зачастую не в состоянии ожидать операцию по пересадке.
Особо тяжелые пациенты госпитализируются еще до проведения трансплантации. «Искусственное сердце» представляет собой вспомогательное устройство для левого желудочка, его экстренно имплантируют тем пациентам, которые находятся в критическом состоянии, что позволяет поддержать их организм до момента пересадки донорского органа.
Сколько стоит пересадка сердца в Израиле
Конечно же, этот вопрос интересует каждого, кто столкнулся с необходимостью проведения операции. Стоимость пересадки сердца в Израиле зависит от каждого конкретного случая, на цену трансплантации влияет сложность операции и количество предварительных диагностических процедур.
Узнать более точную информацию? Оставьте заявку на нашем сайте или закажите консультацию с врачом в телефонном режиме.
Получить ценыГлавные преимущества пересадки сердца в клинике Топ Ассута
В клиниках Израиля пересадка сердца является самой успешной во всем мире: вовремя проведенная операция не только спасает от смерти, но и позволяет еще не один год жить полноценной жизнью.
К преимуществам проведения трансплантации сердца в клинике Топ Ассута относятся:
- высочайший уровень квалификации кардиохирургов;
- правильность назначения всех лечебных и восстановительных процедур;
- операционные, оборудованные самыми современными медицинскими установками и аппаратами;
- отсутствие очередей и право выбрать врача;
- доступные цены без посредников и комиссий;
- трансфер и 24-часовое сопровождение на русском языке;
- действующие льготные программы для граждан СНГ.
- 5
- 4
- 3
- 2
- 1
как проходит операция, делают ли в России, как проходит первая пересадка ребенку, сколько живут после
Хотя показаний к трансплантации достаточно много, но ее проведение сопровождается трудностью подбора подходящего донора, совместимого по основным параметрам – группа крови, вес и рост, отсутствие опухолевых или инфекционных болезней. Поэтому операций проводится недостаточно, а для пациентов с тяжелой степенью декомпенсации кровообращения она является последней надеждой на спасение жизни.
Выживаемость после пересадки сердца приближается к 85 процентам, достичь полного восстановления трудоспособности удается у половины больных.
📌 Содержание статьи
История трансплантации
Самый первый опыт пересадки сердца человеку от обезьяны осуществил Д. Харди в 1964 году, пациент прожил немного более часа. Основоположником сердечных трансплантаций считается К. Барнард. В 1967 году сердце 25 летней девушки, умершей после автокатастрофы, пересажено Л. Вашканскому. Хотя сама операция была очень удачной, но 55-летний больной прожил около 2 недель, его смерть связана с тяжелой пневмонией.
До этого, в 50-х годах, советский ученый Демихов провел несколько удачных экспериментов с пересадкой легких и сердца, головы, печени собакам, но по политическим мотивам ему не дали возможности продолжить работу.
Первой успешной трансплантацией в Советском Союзе стала операция Шумакова в 1987 году. Пациентка страдала дилатационной миокардиопатией, ее жизнь удалость продлить, но из-за погрешности в приеме таблеток началась реакция отторжения, закончившаяся смертью. Рекордная продолжительность жизни после трансплантации у американца Хьюсмана, он жил с пересаженным сердцем около 30 лет и умер от рака кожных покровов.
В мире за год проводится около 4000 операций, по частоте они сопоставимы с пересадкой почек. Миллиардер Д. Рокфеллер за свою жизнь перенес 7 трансплантаций сердца, последняя была в 100-летнем возрасте. В 2009 году было пересажено сердце, которое вырастили из собственных стволовых клеток.
Рекомендуем прочитать статью об искусственном сердце. Из нее вы узнаете об установке механического органа, возникновении синдрома пересаженного сердца, принципах работы устройства и возможных осложнениях.
А здесь подробнее о гипертрофии миокарда.
Когда нужна пересадка сердца
Половина всех операций проводится из-за последней стадии ишемической болезни сердца, немного меньшую долю занимает кардиомиопатия, и значительно реже таким образом спасают пациентов с пороками сердца и другими заболеваниями.
Разработаны очень строгие параметры отбора для больных-реципиентов:
- недостаточность кровообращения 4 стадии,
- предполагаемая длительность жизни не более полугода,
- возрастные градации – с рождения до 60 (иногда 65 лет),
- состояние легких, печеночных и почечных функций в норме или есть обратимые нарушения,
- психическая стабильность,
- сосуды в легочной ткани имеют нормальный тонус или поддаются лечению,
- отсутствуют симптомы инфекционного или онкологического заболевания, тромбоэмболии,
- возможности всех других методов лечения исчерпаны.
Кому не проводится операция
Пациента могут исключить из очереди на трансплантацию, если обнаруживают такие противопоказания:
- отсутствие желания проходить длительную реабилитацию и выполнять все рекомендации врачей;
- необратимое сужение легочных сосудов;
- сахарный диабет при склонности к кетоацидозу, выявленной ангиопатии, ретинопатии и нефропатии, гликированный гемоглобин превышает 7,5%;
- системный васкулит, аутоиммунные и неврологические болезни;
- туберкулез, ВИЧ, сифилис;
- недостаточность почек;
- бронхиальная астма или обструктивный бронхит с тяжелой дыхательной недостаточностью;
- перенесенный инсульт или транзиторные ишемические атаки;
- нарушения свертывающей системы крови, не компенсирующиеся медикаментами;
- избыток массы тела, индекс свыше 35 кг/м2;
- зависимость от наркотиков или алкоголя;
- болезни психики, социальная нестабильность;
- опухоли.
Как отбирают доноров
У человека, который может быть донором сердца, должна быть установлена смерть головного мозга. При этом работу сердца до пересадки нужно поддерживать препаратами и иметь возможность для быстрой транспортировки в операционную. Критериями отбора служат:
- возраст до 60 лет,
- одинаковая группа крови,
- нормальная ЭКГ и ЭхоКГ,
- размер донорского сердца в пределах 30 — 50% от реципиента.
Делают ли операции в России, Украине, Беларуси
Из всех постсоветских славянских государств ситуация с трансплантологией на сегодняшней день лучше всего в Беларуси. Именно там проводится большинство операций, это связано с тем, что при констатации смерти головного мозга все умершие могут быть признаны донорами органов.
В России и Украине для этого обязательным является согласие родственников. Поэтому, несмотря на довольно высокую стоимость (70 тысяч долларов), белорусские врачи успешно справляются с пересадками не только для соотечественников, но и для иностранных граждан.
Очереди на пересадку сердца ожидают около 1000 человек в Украине и до 4000 пациентов в России. За 16 лет украинские врачи смогли провести совсем немного операций, причиной этому послужил также громкий скандал вокруг врачей-трасплантологов, которых обвинили в незаконных пересадках органов. Они были оправданы, но опасения во врачебной среде не исчезли.
В России существует всего восемь центров, где может быть осуществлена пересадка сердца, из них четыре – московских. Для сравнения в Германии их 25, а в Америке – 130. Очереди нужно ждать от 200 до 270 дней, поэтому многие пациенты умирают из-за отсутствия подходящего донора.
Обследования до пересадки
Для того чтобы убедиться в отсутствии наиболее значимых противопоказаний для пересадки сердца, пациенты должны пройти такие исследования:
- анализ крови с обязательным показателем тромбоцитов и лейкоцитарной формулы;
- коагулограмма;
- анализ мочи;
- биохимические показатели билирубина, ферментативной активности и липидного спектра, содержание сахара и азотистых оснований;
- группа крови, иммунологические исследования;
- перекрестный тест на совместимость тканей донора и реципиента;
- анализ на гепатит, ВИЧ, вирус герпеса, цитомегаловирусную инфекцию, туберкулез, грибковые болезни;
- онкомаркеры;
- маммография у женщин и заключение гинеколога;
- осмотр у уролога для мужчин;
- коронарография;
- ЭхоКГ – при фракции выброса ниже 25 — 27% прогноз на выживание пессимистичный;
- рентгенография грудной клетки;
- УЗИ почек и печени, сосудов головного мозга.
Данные всех исследований должны быть в пределах физиологических показателей или до операции нужно достичь стойкой компенсации нарушений.
Как проводится пересадка сердца
Вначале проводится разрез грудной клетки по середине грудины и через полые вены подсоединяют пациентов к аппарату искусственного кровообращения. В дальнейшем процесс операции может иметь различные этапы в зависимости от выбранного варианта.
Если сердце донора устанавливается на место, где было сердце пациента, то такой способ назван ортотопическим и может быть выполнен подшиванием правого предсердия донорского к правому предсердию собственного сердца больного.
Гетеротопическая трансплантация предполагает размещение нового сердца рядом с прежним. Создается соединение между такими парными зонами:
- левые предсердия обоих сердец,
- обе аорты,
- верхние полые вены,
- легочные артерии.
Последняя методика предпочтительнее для пациентов с признаками легочной гипертензии, несоразмерности сердец.
Восстановление после
Самым тяжелым этапом после операции являются первые недели, так как организм должен приспособиться к новым условиям кровообращения и чужим антигенам. Чаще всего успешность лечения зависит от прогрессирования недостаточности правого желудочка. Почти у всех пациентов отмечают нарушения ритма и слабость синусового узла. Неблагоприятным признаком также считается комбинированная лево- и правожелудочковая декомпенсация гемодинамики.
Если донорское сердце было травмировано, в нем отмечались обменные нарушения, длительный период гипоксии, то требуются большие дозы кардиотонических препаратов. Прогноз в таких случаях чаще неблагоприятный.
Восстановление работы сердца начинается только к 3 дню. После того, как стабилизируется сердечный выброс, пациента из отделения реанимации переводят в обычную палату, а большинство медикаментов разрешается принимать в виде таблеток.
Особенностями клинических проявлений трансплантированного сердца являются:
- нет боли даже при выраженной ишемии;
- высокая частота пульса в покое, он не меняется в фазы дыхательного цикла, смене положения тела;
- парадоксальная реакция на медикаменты;
- на ЭКГ имеются 2 зубца Р.
Большинству пациентов показана тройная схема цитостатиков и гормонов с применением Циклоспорина, Метилпреднизолона и Азатиоприна. При значительном понижении иммунитета присоединяются бактериальные инфекции, что требует включения в схему антибиотиков.
Самым грозным осложнением является реакция отторжения трансплантата. Она может начинаться в различные сроки, поэтому пациенты должны быть постоянно под наблюдением врачей после выписки из стационара, проходить полное обследование, включая биопсию.
Как жить ребенку с новым сердцем
Если проводится пересадка сердца грудному ребенку, то основное правило для хорошего восстановления – это спокойная обстановка, ребенок не должен сильно плакать, перенапрягаться при кормлении. Важно его оберегать от контакта с посторонними лицами для того, чтобы максимально снизить риск инфицирования.
Обязательны прогулки на свежем воздухе и полноценное питание. Визиты к кардиологу рекомендуются не реже 1 раза в месяц после выписки, а затем их частота может быть меньшей. Дети школьного возраста обычно с трудом переносят ограничения двигательного режима и общения со сверстниками. Но для того, чтобы расширить режим активности, нужно получить на это разрешение от лечащего врача.
Постепенно, по мере восстановления работы сердца, проводится увеличение физических нагрузок в виде лечебной физкультуры.
Имеющиеся результаты успешных операций доказывают, что при правильном лечении и соблюдении рекомендаций пересаженное сердце не является препятствием для нормальной жизни и даже занятий спортом.
Сколько живут после операции
Согласно накопленным данным по пересадке сердца во всех мировых клиниках, годовой показатель выживаемости после операции составляет 85%, а иногда он даже выше. Чаще всего прогноз для жизни определяется первыми неделями и месяцами. В дальнейшем опасность представляет лечение цитостатиками (понижение иммунитета, влияние на печень), отторжение сердца и развитие ангиопатии венечных сосудов.
Десятилетняя продолжительность жизни с пересаженным сердцем отмечена у половины больных. Она ниже при таких факторах риска:
- пожилой возраст донора и/или реципиента;
- донорское сердце длительно находилось в состоянии ишемии;
- высокий уровень билирубина и креатинфосфата у больного;
- инфекционное заболевание, возникшее до пересадки или в 1 год после нее;
- нарушение мозгового кровотока;
- сахарный диабет, особенно 1 типа.
Примерно половине пациентов удается вернуться к трудовой деятельности, отмечены случаи довольно высокой продолжительности жизни. В США проживают более 20 тысяч людей с донорским сердцем, основные параметры их жизнедеятельности не слишком отличаются от здоровых людей.
Рекомендуем прочитать статью о врожденных пороках сердца. Из нее вы узнаете о причинах появления патологии, механизме развития функциональных нарушений, проведении диагностики и методах лечения.
А здесь подробнее о биопсии сердца.
Пересадка сердца является единственным шансом на жизнь для больных с терминальной стадией сердечной недостаточности при ишемии миокарда или декомпенсированной кардиомиопатии. Существуют строгие критерии отбора доноров и реципиентов. Проблема осложняется в странах, где донор может быть только близкий родственник, а для получения разрешения на пересадку органов умершего человека требуется письменное согласие родственников.
После успешной операции необходимо длительно принимать медикаменты, соблюдать рекомендации по питанию и физической активности, регулярно проходить обследование. Самым тяжелым осложнением является реакция отторжения донорского сердца.
Читайте также
Дилатационная кардиомиопатия: диагностика, критерии…
Патология дилатационная кардиомиопатия — опасное заболевание, которое может спровоцировать внезапную смерть. Как проводится диагностика и лечение, какие могут возникнуть осложнения при застойной дилатационной кардиомиопатии?Искусственное сердце: принципы работы аппарата…
Устанавливают искусственное сердце как временный вариант до получения донора. Аппарат действует по принципу обычного, но имеет сложные системы и механизмы. Такое кровообращение в кардиохирургии спасло много жизней, но может принести осложнения.Биопсия сердца: необходимость проведения…
Такое исследование, как биопсия сердца, не делается без особой необходимости. Например, важна эндомиокардиальная биопсия после пересадки сердца. Как проводится и как проходит для пациента биопсия сердца?Аневризма сердца: операция по удалению, прогноз…
Если выявлена аневризма сердца, операция может стать единственным шансом на спасение, только с ней прогноз улучшается. Жить без операции в целом можно, но только в том случае, если аневризма, например, левого желудочка очень маленькая.Дилатация сердца (правых и левых отделов, желудочков…)
Под действием определенных заболеваний развивается дилатация сердца. Она может быть в правых и левых отделах, желудочках, полостей миокарда, камер. Симптоматика у взрослых и ребенка схожа. Лечение в первую очередь направлено на заболевание, которое привело к дилатации.Гипертрофия миокарда: механизм развития гипертрофии…
Развиваться гипертрофия миокарда может незаметно, стадии и признаки вначале неявные. Механизм развития гипертрофии левого желудочка и предсердий известен, их видов выделяют концентрическую, эксцентрическую. Какие экг-признаки и лечение в этом случае?Пункция сердца: когда нужна, зачем делают при…
Проводится пункция сердца в рамках реанимационных мероприятий. Однако и у пациентов, и у родственников возникает множество проблем: когда она нужна, зачем ее проводят при тампонаде, какая используется игла и, конечно же, возможно ли проколоть миокард во время процедуры.
стоимость в России и Индии, показания и противопоказания к пересадке, возможные прогнозы и осложнения — Заболевания сердца
Показания к операции
Из-за высокой стоимости и некоторых физиологических и морально – этических особенностей, трансплантология сердца одно самых редких направлений в кардиохирургии.
- К таким особенностям относятся:
- Ограниченное число вероятных доноров.
- Донором может выступать лицо без присутствия сердечных патологий и констатированной гибелью головного мозга.
- Ограниченное время поиска донора.
- Подбор донора согласно листам ожидания, занимает долгий период времени, в особенности при операции по пересадке сердца в детском возрасте.
- Этическая проблема.
- Неодобрение религиозными организациями идеи пересадки органов.
- Длительность и высокая стоимость реабилитационных мероприятий
- Время хранения донорского биоматериала не должно превышать 6 часов
Несмотря на эти трудности, операции, пусть и в малом количестве, успешно проводятся.
Донорское сердцеОбщим показанием, при котором требуется пересадка сердца выступает ярко выраженное снижение функций сердечного органа, с невозможностью проведения консервативного лечения и малой ожидаемой продолжительностью жизни. При неэффективности традиционных методов лечения, симптомы – невозможность физической активности без проявления симптоматики, значительная задержка жидкости в организме и нарушение частоты дыхания могут потребовать замены сердца.
Состояние, требующее замену сердца наступает в следствии заболеваний:
- Гипертрофическая кардиомиопатия сердца.
- Поражение миокарда с увеличением размеров сердца. Выражается в постепенном замещении соединительной тканью клеток сердечной мышцы, что приводит к нарушению ритма сердца. Может быть спровоцировано дилатационной и ишемической кардиомиопатией.
- Пороки сердца разной природы
- Опухоли сердца различной природы
- Тяжелые нарушения функций сердца, не поддающиеся обычному лечению.
Помимо этих причин, в обязательном порядке учитываются данные комплексных обследований, которые включают в себя ультразвуковое исследование и данные катетеризации легочной артерии. Может рассматриваться показанием к трансплантации сердца при фракции менее 20% и отсутствии тяжелой формы гипертензии легких.
Трансплантация не может быть проведена если имеются противопоказания к операции по пересадке сердца:
- Тяжелая форма сахарного диабета.
- Вирус иммунодефицита человека, активная форма туберкулеза.
- Наличие очагов острых инфекций.
- Острая почечная и печеночная недостаточность.
- Тяжелые формы нарушения иммунитета.
- Тяжелая форма хронической обструктивной легочной болезни.
- Алкоголизм и наркомания.
- Серьезная гипертензия легких.
- Онкология.
- Психические расстройства в активной стадии.
Пересадка сердца
Основными показаниями к проведению трансплантации сердечной мышцы являются тяжелые заболевания сердца, которые невозможно вылечить посредством медикаментозной терапии.
Операция по пересадке – крайняя мера, к которой прибегают только в крайних случаях, когда все другие способы лечения не дают должного результата.
Проведение операции является обязательным при:
- Врожденных пороках сердца и его клапанов
- Дилатационой и ишемической кардиомиопатии при которых проводится подмена миокарда соединительной тканью
- Идиопатической кардиомиопатии
- Низком уровне объемов выброса крови
- Атеросклерозе коронарных артерий
- Злокачественной стенокардии
- Сердечной недостаточности (хронической систолической иди диастолической) при проявлении симптомов заболевания не только во время физических нагрузок, но и в состоянии покоя
- Доброкачественных опухолях
- Хронической ишемической болезни сердечной мышцы
- Аритмии сердечных сокращений
- Поражении сердца вирусами различного происхождения
Жизненно необходимой операция является, если при развитии заболевания специалисты прогнозируют сокращение строка жизни до меньше, чем года. В ряде случаев именно трансплантация сердечной мышцы дает шанс людям с тяжелыми патологиями сердца на спасение собственной жизни.
В ряде случаев операция по пересадке сердечной мышцы может быть противопоказана. Это может быть связано с:
- Заболеваниями сосудов
- Наличием онкологических заболеваний
- Возрастом пациента (пересадки людям старше 65 лет не производятся)
- Серьезными болезнями крови или органов пациента
- Наличием серьезных инфекционных и хронических болезней, которые находятся в фазе обострения (язвах, туберкулезе, гепатите, ВИЧ-инфицировании)
- Тяжелыми психическими расстройствами
- Проблемами с алкоголем и наркотиками
- Ожирением
- Наличием сахарного диабета
- Тромбоэмболией легочной артерии
- Легочной гипертензией (повышенными показателями артериального давления)
- Аутоиммунными болезнями
- Легочной, печеночной или почечной недостаточностью при невозможности медикаментозной терапии
При наличии какой-либо из этих проблем запрос на проведение операции может быть отклонен, так как вероятность успешности ее проведения сводится к минимуму. Кроме того, при оперировании пациентов с некоторыми из этих проблем существенно рискуют инфицироваться и сами врачи.
Когда нужна операция по пересадке сердца?
К необходимости операции по пересадке сердца чаще всего приводит
дилатационная кардиомиопатия, когда размеры сердца начинают увеличиваться,
сердечная мышца «растягивается», а сокращения ее становятся все слабее. Второе место среди заболеваний, приводящих к необходимости
пересадки сердца, занимает ишемическая болезнь сердца, часто приводящая к
образованию инфарктов миокарда с последующими рубцовыми полями, что приводит к потере сердцем способности выполнять
эффективные сокращения. Небольшой процент больных, которым показана пересадка
сердца, составляют пациенты с клапанными пороками.
Для того чтобы продлить жизнь пациента до того времени, пока будет
найдено донорское сердце, у него приходится применить, по выражению
трансплантологов, «мост», т.е. ту или иную методику, улучшающую кровообращение.
Первая из них — «фармакологический мост» — интенсивное использование мощных
кардиотонических средств.
Часто эти лекарственные средства через некоторое
время уже не в состоянии обеспечить нужный уровень кровообращения в организме,
тогда приходится переходить к «механическому мосту» — применению различных
механических насосных устройств — искусственное сердце, которое частично, а
иногда и полностью обеспечивает кровообращение.
Требования к сердцу донора
Донором сердца выступает лицо с констатированной гибелью головного мозга, вследствие получения травм не совместимых с жизнью либо вследствие сосудистой катастрофы. Функциональная деятельность сердца у доноров, обеспечивается аппаратом искусственного жизнеобеспечения.
Чаще всего, такие пациенты поступают в больницу после ДТП или кровоизлияний в мозг. То есть человек в таком состоянии является фактически мертвым, а жизнеобеспечение организма поддерживается искусственными средствами. При проведении операции, сердце начнет функционировать самостоятельно уже в новом организме.
Проводится комиссия, состоящая из специалистов клиники и главного врача медицинского учреждения наблюдающего донора и составляются необходимые документы. По заключению комиссии, из трансплантологического центра присылают хирурга и ассистента и производится изъятие донорского сердца и производится транспортировка в специализированное учреждение.
Необходимо, чтобы сердце донора для операции по пересадке сердца было абсолютно здоровым и соответствовать следующим параметрам:
- Отсутствие заболеваний сердца.
- Отсутствие злокачественных новообразований.
- Отсутствие в крови вирусов иммунодефицита человека, гепатита С, В(HBV) и гепатита С(HCV).
- Группа крови донора и реципиента должна быть совместима.
- Совместимость размера сердец донора и реципиента.
При пересадке донорского сердца необходимо учитывать массу критериев. В том числе, орган донора должен подходить больному по ряду параметров. Так орган должен:
- Иметь фракцию выброса крови не меньше пятидесяти процентов
- Возраст донора не должен превышать сорока пяти лет
- Подходить реципиенту по показателям группы крови и резус-фактора
- Подходить по иммунологическим показателям. Это особенно важно, ведь при наличии у донора или реципиента специфических антител может развиться реакция отторжения пересаженного органа, как инородного тела
- Сердце донора должно быть здоровым, не нести каких-либо патологий
- Анатомически соответствовать органу реципиента. Допускает разница в двадцать – пятьдесят процентов
Так как донорское сердце чаще всего извлекается посмертно, врачи обязаны оценить еще и степень контузии сердца. В случае, если оно проходит по всем параметрам, сердце опускают, для хранения, в специальный раствор и перевозят к клинике в специализированном контейнере.
Интересно, также, что в Индии сердце прежде всего пересаживают больным города, в котором проживал донор. Если сердце не было востребованным, предложение поступает в клиники штата, потом страны. Только, если сердце не было востребовано или не подошло никому из жителей страны, его могут пересадить иностранным гражданам.
Что необходимо знать перед трансплантацией?
Жизнь после пересадки сердца
После трансплантации жизнь пациента состоит из ряда таких составляющих, как:
- Систематическое принятие лекарств – цитостатиков и разнообразных гормональных медикаментов. Этот аспект является одним из самых важных. Прием медикаментов должен строго соответствовать прописанному врачом времени и дозе. Медикаментозная терапия в постоперационный период направленна в основном на подавление отторжения донорского органа, который может быть воспринят иммунной системой, как чужеродное тело
- Соблюдение правил физической активности. Так, в течение первого месяца необходимо придерживаться всех правил и ограничений. По истечению двух месяцев после операции разрешается вернуться к вождению машины, а еще через пару месяцев рекомендуется начать заниматься физкультурой: легкой гимнастикой или ходьбой
- Правильное питание. В этот пункт входит полный отказ от потребления алкогольных напитков. Кроме того, рекомендуется отказаться от сигарет и исключить из ежедневного рациона жареные, копченые и жирные продукты
- Защита от любых инфекционных заболеваний. После операции рекомендуется избегать контактов с больными, не посещать людные места и обязательно соблюдать правила личной гигиены. Кроме того, потреблять в пищу стоит только те продукты и воду, которые были обработаны при высоких температурах. Все эти предосторожности связаны с тем, что иммунитет, угнетенный для приживления донорского сердца, может не выдержать атаки различных вирусов и бактерий. Это может обусловить развитие серьезных заболеваний и осложнений
Жизнь после операционного периода, разумеется, претерпевает некоторые изменения, однако пациент получает шанс жить дальше. Жить без постоянно одышки, частого сердцебиения и систематического проявления отеков.
Видео о том, как живет человек после пересадки сердца.
Для того чтобы не
произошло отторжения донорского органа необходимо соблюдение ряда правил.
Прежде всего необходимо чтобы донор и реципиент были схожи по антигенам
гистосовместимости, которые у человека объединены в систему HLA (Human
leucocyte antigens). По результатам теста на совместимость производится подбор наиболее подходящих донора и реципиента.
При помощи второго
теста (cross-match) определяются потенциально опасные
антитела у реципиента, которые могут повредить трансплантат. Если в крови реципиента их много, высока
вероятность отторжения донорского органа.
Из-за реакции иммунной системы организма на чужеродный орган, после трансплантации сердца необходим прием препаратов, не позволяющих организму отторгнуть донорское сердце. Человеку с трансплантированным сердцем необходимо регулярно поддерживать связь с лечащими врачами, прежде всего
кардиологами. Специалисты НМИЦ в клинике и после выписки будут следить за вашим состоянием
здоровья, делать тесты, чтобы убедиться в том, что ваше новое сердце работает
правильно. В первый год после операции, необходимо относиться к своему здоровью с особой осторожностью, чтобы избежать инфекционных
осложнений.
В большинстве случаев, люди хорошо себя чувствуют после операции.
Могут ходить на работу и вести активный образ жизни. В Клинике им. акад. Е.Н. Мешалкина ежегодно проводятся несколько трансплантаций. Опытные специалисты проводят эту сложнейшую процедуру на высшем уровне. Заботливый медицинский персонал помогает сделать период ожидание донорского органа и послеоперационный период максимально комфортным для пациента.
Время ожидания
Пациенты, испытывающие необходимость в пересадке сердца должны обратиться в центр трансплантологии и пройти регистрацию в качестве лица нуждающегося в операции. Направление выдается наблюдающим врачом кардиохирургом или кардиологом, при наличии показания к операции по пересадке сердца. Центры трансплантологии заключают договор с профильными лечебными учреждениями в которых могут появиться вероятные доноры.
После регистрации пациента в качестве нуждающегося в оперативном вмешательстве может пройти длительное время до проведения самой операции, если не будет возможности найти донора, пациент рискует умереть, не дождавшись пересадки. При нахождении подходящего донора оперативное вмешательство назначают на ближайшее время.
Цена
Согласно законодательному акту о запрете на торговлю органами, принятом во всем мире допускается только трупная и родственная трансплантация. Благодаря этому выплачивается только стоимость самого оперативного вмешательства медикаментов до и после операции и реабилитационных предприятий. Само сердце не оплачивается.
Обычно цена операции по пересадке сердца составляет 250 тыс. долларов, но может доходить до полумиллиона.
Российский центр производящий подбор донорских органов осуществляет деятельность в столице нашей родины. Операции по пересадке сердца осуществляются в специализированных центрах в Москве, Новосибирске и Санкт-Петербурге.
Сейчас в Российской Федерации не существует подробной законодательной базы, регулирующей основные принципы трансплантации тканей. Это одна из причин редкости данного вида операции – в 2014 году проведено всего 200, а, например, в США за тот же период времени провели 28 тысяч.
Также пробелы в принципах детской пересадки органов, в частности запрет на изъятие органов у пациентов моложе 18 лет, приводил к необходимости осуществлять лечение за границей. Только в 2015 году принят законодательный акт о порядке констатации смерти мозга у лиц старше 1 года. Который открывает возможности для совершенствования нормативно правовой базы в области детского донорства.
Подготовка к операции
Пересадка сердца: подготовка к операции
Комплексное обследование пациента перед процедурой пересадки донорского органа – обычная и обязательная процедура, которая дает возможность максимально снизить вероятные негативные последствия. Обследование включает:
- Комплексные анализы крови на различные заболевания: гепатиты, СПИД и другие
- Проверку больного на грибковые инфекции и венерические заболевания
- Проверку пациента на инфекционные и вирусные болезни
- Маммографию
- Проверка внешнего дыхания
- Рентген, КТ, МСКТ, МРТ
- Коронароангиографию
- Диагностика на злокачественные опухоли
- Эхокардиографию
Проведение операции на сердечной мышце предусматривает серьезную комплексную проверку, которая сможет максимально обезопасить и хирурга, и пациента от возможных проблем. Именно поэтому предоперационная проверка включает в себя комплекс разноплановых тестов, которые могут более точно определить картину состояния больного, что чрезвычайно важно при подготовке к трансплантации.
При обращении больного в специализированный центр трансплантологии, и включение его в очередь на трансплантологию составляется план обследования и проводится предоперационная подготовка, включающая в себя:
- Рентген грудной клетки.
- Анализы крови на вирусные инфекции.
- Общеклинический анализ мочи.
- Ультразвуковое исследование сердца, электрокардиограмма.
- Осмотр специалиста по кардиохирургии.
- Стоматологический осмотр.
- Клинический анализ крови.
- Осмотр оториноларинголога.
- Гинекологический или урологический осмотр.
Пациент, находящийся в списках на трансплантацию, должен быть готов срочно прибыть в центр трансплантологии при нахождении донора.
Для этого необходимые документы нужно иметь постоянно с собой:
- Общероссийский паспорт, полис обязательного медицинского страхования и пенсионное свидетельство.
- Выписки и результаты анализов из направляющих учреждений.
Проведение операции
Обычно операция по пересадке сердца длится не больше 6 часов:
- Проведение операции по пересадке сердца начинается с момента изъятия сердца из тела донора и погружения в специальную жидкость. Одновременно производится подготовка к операции по пересадке сердца реципиента, состоящая во введении обезболивающих и психолептиков.
- Операцию проводят под общим наркозом. Сначала вскрывается передняя часть грудной клетки реципиента, и присоединяются к аппарату искусственного кровообращения крупные кровеносные сосуды.
- Затем отрезают желудочки сердца, и оставляют предсердие. Это делается для того что бы синусовый узел, отвечающий за ритмичность сокращений сердца продолжал функционировать.
- После пришивают к предсердиям сердца реципиента предсердия донора и устанавливают кардиостимулятор для обеспечения нормальных показателей сокращения сердца в послеоперационный период.
- Зашивается грудная клетка и накладывается повязка.
- После операции проводятся меры иммуносупрессивной и кардиотонической.
Осложнения
Несмотря на высокий уровень развития современной науки и медицины, все еще существует высокая вероятность развития осложнений на ранних и поздних постоперационных периодах. К основным относятся:
- Онкологические заболевания – миеломы и лимфомы. Их развитие обусловлено фактом употребления сильнодействующих иммуносупрессоров, подавляющих иммунитет
- Развитие пневмонии и кандидоза, обусловленные падением уровня иммунитета
- Развитие ишемии ткани, которое происходит в результате длительной перевозке или более чем четырехчасовом хранении донорского органа
Для того, чтобы свести к минимуму вероятность прогрессирования любых осложнений, пациент после операции должен строго следовать предписаниям медиков: принимать прописанные препарат в точном соответствии дозировке и проходить регулярные обследования.
Кроме того, рекомендуется немедленно обратиться к врачу при:
- Одышке
- Появлении болезненных ощущений в грудине
- Сильном кашле
- Проявлении отеков
- Систематической мигрени и головокружении
- Повышении температуры тела
- Аритмии
- Чувстве тошноты и рвоте
- Сбоях в координации движений
- Скачках в показателях артериального давления
При ухудшении самочувствия на любом этапе терапии рекомендуется немедленно сообщить об этом лечащему врачу. В противном случае возможно не только развитие серьезных осложнений, но и летальный исход.
Пересаживание сердца может быть проведено, как в России, так и в Индии. Несмотря на различие в ценах на операцию, качество оказываемых услуг не будет отличаться. В любом случае, самым важным является время, потому что любое промедление может стать смертельным для больного.
Заметили ошибку? Выделите ее и нажмите Ctrl Enter, чтобы сообщить нам.
Ранний послеоперационный период:
- Кровотечение и инфекции. При появлении кровотечения вскрывают место разреза и ушивают источник (место) кровотечения. Для профилактики инфекционных осложнений назначают прием антибиотиков и проводят иммуносупрессию.
Поздний послеоперационный период:
- Существует вероятность отвергания трансплантата и нарушения нормального функционирования коронарных артерий приводящее к развитию ишемической болезни.
Возможные прогнозы
Пересадка сердца, прогнозы
Благодаря современному уровню развития медицины прогнозы в общем благоприятны. Так гарантированно, что:
- 88% оперированных проживут больше года
- 72% — пять лет
- 15% — до двадцати лет и больше
Разница в процентном соотношении обусловлена многочисленными ответными реакциями организма на пересаженное сердце, в результате которых могут развиваться разнообразные патологии клапанов и сосудов.
Для избегания таких проблем в последние годы перед процедурой пересадки органа нередко проводится дополнительное укрепление трехстворчатого клапана и предварительное устранение других недостатков донорского органа.
Послеоперационный прогноз позитивный – 90% прооперированных живут больше одного года, 60% — больше пяти лет, и примерно половина от общего числа прооперированных могут прожить свыше 10 лет.
Жизнь после операции
Пересадка сердца накладывает определенные ограничения на последующий образ жизни после операции:
- Прием медикаментозных препаратов. Важнейший этап послеоперационного периода. Необходимо тщательно соблюдать дозировку и время приема лекарственных средств.
- Физическая активность. Первые месяцы соблюдается режим ограниченной активности, не распространяющийся на повседневную активность. Начинать водить автомобиль можно через 2 месяца, через 4 месяца после операции необходимо включить легкие физические нагрузки.
- Питание. Исключается никотина и алкоголя и вводится строгая диета.
- Защита от инфекций. Повышена вероятность заболевания различными инфекциями из-за проведения иммуносупрессивной терапии и угнетения собственного иммунитета. Рекомендуется не посещать места скопления людей и соблюдать профилактические меры личной гигиены.
Религиозный аспект
Отношение различных религиозных конфессий к трансплантологии всегда было сложным. Пересадка сердца с позиции религии считалась равносильной убийству, так как орган забирается у фактически живого человека и существует теоретическая возможность выхода человека из комы через некоторое время.
Однако отношение постепенно меняется, благодаря законодательному разграничению понятий кома и гибель мозга. Поэтому в последнее время большое количество служителей церкви придерживаются мнения что помочь после смерти выжить другому человеку – предназначение истинно верующего человека.
Стоимость в России и Индии
Стоимость операции может изменяться. По последним данным, проведение трансплантации в разных странах обойдется в разные суммы. Так, к примеру:
- В России цена на операцию начинается от 100 тысяч долларов, как и в республике Беларуси
- В Европе операция оценивается в 200 тысяч евро
- В клиниках Израиля и Германии трансплантация обойдется в цену от 350 тысяч долларов
- В Индии от 70 тысяч
Как можно видеть, наиболее дорогостоящей является пересадка в европейских странах, а наименее – в Индии. Однако, разница в ценах совсем не является показателем того, что в Индии работают специалисты более низкой квалификации.
Долго ли ждать операцию?
Операция по пересадке сердца
Прежде всего, для проведения трансплантации больным должен быть составлен лист ожидания. Составить его можно в центрах трансплантологии, которые сотрудничают с клиниками, где могут появляться доноры.
Время от времени центры перенаправляют в клиники запросы на предмет наличия вероятного донора. По получению ответных данных о вероятных донорах происходит сопоставление со списком реципиентов и проводится отбор, согласно показателям их совместимости.
Получить перенаправление в центр пересадки органов и составления листа можно у кардиолога или кардиохирурга у которого наблюдается больной.
Время ожидания операции зависит прежде всего от того, когда в клинике появится подходящий донор. Если он обнаруживается в скором времени, пересадка может быть осуществлена уже в течении пары недель. Однако, если донор так и не был отыскан, ожидание может затянуться на долгое время, которое пациенты часто не переживают.
Так как основной проблемой при хронической сердечной недостаточности является именно недостаток времени (прогнозируется смерть до истечения года), поиск донора нужно осуществлять как можно быстрее, поскольку любое промедление может привести к летальному исходу.
Сколько стоит пересадка сердца?
Автор: Howmuchisit.org Персонал
Последнее обновление: 15 августа 2018 г.
Трансплантация сердца — это узкоспециализированная процедура, обычно выполняемая пациентам с тяжелыми сердечными заболеваниями, которые не поддаются лечению лекарствами или другие операции, такие как тяжелые случаи стенокардии, сердечной недостаточности, пороков сердца и / или опасные для жизни нарушения сердечного ритма.
Даже если у вас есть одно из этих условий, есть факторы, которые следует учитывать, прежде чем даже рассматривать процедуру.По данным HealthLine.com, сюда входит ваш возраст, общее состояние здоровья и отношение к вам.
Сколько стоит пересадка сердца?
По данным Национального фонда трансплантологии (NFT), средняя стоимость пересадки сердца и связанные с ней расходы в первый год составляют 1 миллион долларов. Затраты будут различаться для каждого пациента, однако, в зависимости от таких факторов, как страховое покрытие, местоположение центра трансплантации, конкретная проблема со здоровьем пациента и общее состояние здоровья.
USA Today сообщает, что революционная пересадка искусственного сердца будет стоить от 190 000 до 220 000 долларов, что сопоставимо со стоимостью традиционной трансплантации сердца.
TransplantLiving.org разбил расходы на предтрансплантацию, закупки, госпитализацию, гонорары врачей, посттрансплантационные сборы и иммунодепрессанты. Если учесть все эти сборы, пересадка сердца может стоить 997 700 долларов.
В этой инфографике Fortune говорится, что средняя пересадка сердца может стоить 1 доллар.4 миллиона.
Что касается страхования, медицинская школа им. Кека при USC заявляет, что расходы страховых компаний включают, помимо прочего, плату за вашу оценку, плату за хирурга, операционные сборы, расходы на анестезию, продолжительность пребывания в больнице, анализ крови, восстановление органов. затраты, затраты на реабилитацию и / или затраты на лекарства.
Обзор трансплантата сердца
Приведенные выше оценки трансплантата сердца могут включать, а могут и не включать предварительное обследование, операцию и послеоперационное восстановление.В частности, указанная выше средняя сумма в 1000000 долларов США обычно включает следующие медицинские расходы: предтрансплантационная оценка и тестирование, хирургия, сборы за восстановление органов, последующий уход и анализы, профессиональные сборы (хирурги, терапевты, радиолог и анестезиолог), периодические лабораторные анализы. , пребывание в больнице до и после трансплантации, дополнительное пребывание в больнице в связи с осложнениями, лекарствами от отторжения и другими лекарствами, а также реабилитацию (физическую, профессиональную и профессиональную), а также отчисления по страховке и доплаты по страховке.Немедицинские расходы часто включают питание и проживание, междугородние телефонные звонки, транспортировку в центр трансплантации и обратно, уход за детьми и потерю заработной платы.
Операция может длиться до четырех часов, и в течение этого времени вас поместят на аппарат искусственного кровообращения, чтобы кровь циркулировала по всему телу. В это время хирург удалит ваше сердце, оставив легочные вены открытыми, а заднюю стенку левого предсердия нетронутой. Как только донорское сердце встанет на место и начнет биться, вас отключат от аппарата искусственного кровообращения.
После операции медицинский персонал будет постоянно контролировать и назначать обезболивающее. По данным HealthLine, это может быть долгий процесс, часто для осме требуется до шести месяцев. Однако через первый или второй день после процедуры вас переведут из отделения интенсивной терапии, но пребывание в больнице может длиться в среднем две-три недели. Вернувшись домой, вам будут назначены лекарства против отторжения, чтобы ваше тело не отторгало этот орган, и направят в отделение кардиологической реабилитации, чтобы помочь приспособиться.
Какие дополнительные расходы?
Согласно NFT, пациенты с трансплантацией сердца обычно несут пожизненные медицинские расходы на последующее наблюдение и инструкции. Например, затраты на лекарства от отторжения и другие лекарства могут легко превысить 2500 долларов в месяц без страховки.
Последующее наблюдение может стоить более 21 000 долларов в год, но может быть выше или ниже в зависимости от стоимости лекарств, гонораров кардиолога, необходимых анализов, стоимости лечения осложнений и общего состояния здоровья пациента.
Путешествие, питание и проживание могут быть дополнительными расходами, о которых следует помнить во время поездки в больницу. Если потребуется перелет на самолете, это также должно быть предусмотрено в бюджете. На это часто приходится вносить средства, поскольку многие центры трансплантологии не находятся близко к вашему дому.
Не забывайте о потерянной заработной плате, если ваш работодатель не оплачивает время, проведенное вне дома.
Полезные советы:
По данным OrganDonor.gov, среднее время ожидания трансплантации сердца составляет 113 дней.
К сожалению, при любой медицинской процедуре всегда есть возможные отрицательные побочные эффекты, включая сгустки крови, кровотечение во время или после операции, которые могут вызвать необходимость в инфузиях, проблемы с дыханием из-за открытой грудной полости, почечная недостаточность из-за работы так сложно очистить вашу систему и / или коронарную артериопатию.
Ожидаемая продолжительность жизни после трансплантации сердца, по данным Mayo Clinic, общая выживаемость после одного года составляет 88 процентов, а пятилетняя выживаемость — 75 процентов.
В среднем трансплантация сердца длится около 13 лет, но средняя выживаемость, если исключить раннюю смертность, составляет около 20–22 лет, согласно Hopkins Medicine.
Как я могу сэкономить?
В большинстве программ трансплантации есть социальные работники и / или финансовые координаторы, которые могут оказать помощь пациентам и их семьям, чтобы помочь им справиться с финансовым аспектом трансплантации сердца.Поговорите с финансовым координатором в больнице, прежде чем принимать какие-либо решения, поскольку эти финансовые координаторы могут помочь вам понять, как преимущества вашей страховой компании могут быть применены к процедуре трансплантации сердца. Они могут составить финансовый план для оплаты трансплантата и немедицинских расходов. При необходимости они также могут помочь в поиске дополнительных источников финансирования.
.
Стоимость, Процедура, Донор | Нараяна Здоровье
6. Риск и осложнения трансплантации сердца
Процедура трансплантации сердца — важная операция. Из-за операции по пересадке сердца могут возникнуть различные риски и осложнения. Ниже приведены некоторые из рисков, связанных с операцией по пересадке сердца.
Существуют различные лекарства, которые нужно принимать после пересадки сердца.Эти сильнодействующие лекарства могут вызывать некоторые побочные эффекты. Например, иммунодепрессанты, которые вы принимаете после трансплантации сердца, могут вызвать такие проблемы со здоровьем, как повреждение почек. В результате приема этих лекарств вы даже можете получить остеопороз, диабет и высокое кровяное давление.
Организм может отторгнуть донорское сердце, что является одним из самых серьезных рисков трансплантации сердца. Приблизительно у 10% людей, которым сделана пересадка сердца, могут появиться признаки отторжения сердца.Обычно это происходит в первый год после трансплантации донорского сердца. Иммунная система отвечает за обнаружение любого внешнего материала. Когда пересаживается новое сердце, ваша иммунная система может отвергнуть его, поскольку оно начнет атаковать его, думая, что оно не принадлежит вашему телу.
Как правило, лекарства выдаются в случае отказа. Вам не нужно испытывать никаких симптомов, указывающих на отторжение. Врачи будут наблюдать за вами и регулярно выполнять биопсию, особенно в первый год после трансплантации сердца.Биопсия используется для проверки ткани сердца, которая является индикатором того, было ли сердце отторгнуто или нет.
Иммунодепрессанты снижают способность вашего организма защищаться от инфекции. Иногда может возникнуть необходимость в госпитализации пациента из-за серьезной инфекции, вызванной трансплантацией сердца. Когда через некоторое время снижается количество иммунодепрессантов, вместе с этим уменьшается и риск.
Коронарные артерии могут быть поражены после пересадки сердца.Васкулопатия сердечного аллотрансплантата, широко известная как CAV, может развиться после выполнения процедуры трансплантации сердца. В этом состоянии стенки коронарных артерий становятся твердыми и толстыми. Это приводит к нарушению кровообращения, что в конечном итоге может привести к другим проблемам с сердцем, таким как сердечная недостаточность, сердечный приступ и нарушение сердечного ритма. Это также может привести к смерти.
Рак — еще один риск операции по пересадке сердца. Рекомендуется проводить регулярные осмотры, чтобы убедиться, что рак не растет.Иммунодепрессанты несут ответственность за повышение риска развития рака, такого как рак кожи, и неходжкинской лимфомы после трансплантации сердца.
Некоторые из осложнений трансплантации сердца включают образование тромбов, сердечный удар, кровотечение, сердечный приступ и инфекцию.
.Операция по пересадке сердца: чего ожидать
Когда станет доступно донорское сердце, вам позвонит ваш координатор по трансплантации.
Очень важно сразу же попасть в больницу. Мы просим людей, стоящих в очереди на пересадку сердца, быть в течение 4 часов до UPMC.
До обращения в больницу для пересадки сердца:
- Ничего не есть и не пить.
- Возьмите с собой телефон и зарядное устройство.
- Принесите свои лекарства.
- Примите душ Hibiclens® (жидкое антисептическое / противомикробное мыло), если можете.
- Если у вас есть желудочковое вспомогательное устройство (VAD), принесите свое оборудование.
Подготовка к пересадке сердца
Когда вы прибудете в UPMC, мы подготовим вас к операции по пересадке сердца.
Команда доноров осмотрит сердце, чтобы убедиться, что оно подходит для трансплантации и подходит для вас.
А пока — чтобы убедиться, что у вас хорошее здоровье и нет активных заболеваний — вы:
- Заполните анамнез и медосмотр.
- Сдать анализ крови.
- Сделайте рентген.
Перед тем, как перевести вас в операционную, анестезиолог поговорит с вами о том, чего ожидать. Вы получите общую анестезию и поспите во время процедуры трансплантации сердца.
Вы также поговорите с одним из членов хирургической бригады, чтобы получить согласие на трансплантацию.
Сколько времени занимает операция по пересадке сердца?
Время на пересадку сердца зависит от сложности вашего случая и от того, нужны ли вам другие процедуры.
- Если у вас нет VAD , операция займет 3 или 4 часа .
- Если у вас есть VAD , который хирурги должны удалить, или у вас ранее были операции на груди, займет от 6 до 8 часов .
Вы можете находиться в операционной дольше, чем сама процедура, потому что бригада трансплантологов должна работать с донорским центром.
Как врачи проводят пересадку сердца?
Во время трансплантации сердца ваш хирург и медицинская бригада:
- Подключите вас к аппарату искусственного кровообращения.Он выполняет работу вашего сердца и снимает нагрузку с ваших легких. Он перекачивает фильтрованную, богатую кислородом кровь в ваше тело, поэтому ваше сердце все еще находится во время операции.
- Удалите ваше больное сердце.
- Заменить на здоровое донорское сердце.
Как долго я буду в больнице после операции по пересадке сердца?
После трансплантации сердца вы будете:
- Немедленно начните принимать препараты против отторжения. Когда ваше тело обнаруживает что-то новое, ваша иммунная система начинает бороться с тем, что он считает угрозой.Препараты против отторжения подавляют естественную реакцию вашей иммунной системы, поэтому ваш организм примет новый орган.
- Побывайте в отделении интенсивной терапии трансплантата в течение 2 или 3 дней , прежде чем перейти в комнату на этаже трансплантата.
- Пребывание в больнице около 7-10 дней .
В течение этого времени бригада по пересадке сердца:
- Следите за отказом, заражением или другими проблемами.
- Обучает кашля и дыхательных упражнений, которые вам нужно будет часто делать.Это помогает сохранить чистоту легких и предотвратить пневмонию.
- Отрегулируйте лекарства, чтобы подобрать правильную смесь.
- Работайте вместе с вами и вашим опекуном, чтобы подготовиться к уходу за собой дома.
Диетолог из вашей бригады также составит и рассмотрит план питания, которому вы будете следовать дома.
Перед выпиской из больницы убедитесь, что вы и ваш опекун четко понимаете:
- Ваш график приема лекарств.
- План питания и рекомендации по питанию.
- Любые другие инструкции по уходу на дому.
- График последующего наблюдения (анализ крови и посещение клиники).
Людям, которым требуется дополнительная помощь после операции по пересадке сердца, мы можем предложить провести время в стационаре перед возвращением домой.
Пожалуйста, не стесняйтесь попросить членов вашей команды UPMC по пересадке сердца объяснить все, в чем вы не уверены, и ответить на ваши вопросы. Мы здесь для вас на каждом этапе вашего пути к трансплантации.
Звоните в наш офис по телефону 412-648-6202 или по бесплатному телефону 844-548-4591 , чтобы узнать больше. Или заполните контактную форму программы трансплантации сердца UPMC, чтобы записаться на прием или направить пациента.
.Сколько может заработать кардиохирург? | Работа
Автор: Джейн Томпсон Обновлено 27 июня 2018 г.
Кардиохирургия — это специальность в области кардиоторакальной хирургии, куда вы бы обратились, если бы вам потребовалась операция на сердце, легких или грудных артериях. К этому хирургу вы обратились бы, если бы вам понадобилась операция по шунтированию сердца или процедура по исправлению врожденного порока сердца. Все кардиохирурги-специалисты имеют как минимум 15-летнее образование и подготовку по выбранной профессии.Эта ответственная работа приводит к одной из самых высоких зарплат в хирургической сфере.
Описание работы
Кардиохирурги оперируют сердце и связанные с ним «водопроводы», такие как клапаны, артерии и кровеносные сосуды, питающие сердце. Они выполняют сочетание плановых операций и экстренных процедур, чтобы восстановить работу сердца пациента, если оно вышло из строя из-за сердечного приступа или другого опасного для жизни инцидента. Часы долгие и тяжелые, работа напряженная.Успешные хирурги обладают особыми характеристиками, которые помогают им хорошо работать в экстренных ситуациях. У них есть способность думать на ногах, работать в течение длительных периодов абсолютной концентрации, и они очень уважают человеческую жизнь.
Требования к образованию
Во-первых, вам нужно будет стать врачом, для чего требуется степень бакалавра в области доврачебной медицины или предмета, связанного с наукой, с последующим четырехлетним обучением в медицинской школе. Большинство врачей затем получают свой реальный опыт работы в качестве терапевта, прежде чем выбрать специализацию в хирургии.Следующим шагом является пятилетняя программа общей хирургии перед тем, как пройти обучение на кардиохирурга, для чего требуется еще два или три года резидентуры. Некоторые начинающие хирурги сразу же переходят на кардиоторакальное обучение через шестилетнюю ординатуру по кардиоторакальной хирургии. В любом случае, прежде чем вы получите должную квалификацию, вам потребуется как минимум 12-15 лет обучения.
Вся эта тяжелая работа не обошлась без вознаграждения. В то время как в 2018 году хирурги общего профиля зарабатывают в среднем долларов 208000 долларов в год, кардиохирурги получают долларов 353 627 долларов.Медиана — это средняя заработная плата, то есть половина всех хирургов зарабатывает меньше этой суммы, половина зарабатывает больше.
Промышленность
Кардиохирурги проводят как неотложные, так и плановые операции в хирургическом отделении больницы. Некоторые работают кардиологами общего профиля; другие специализируются на определенных процедурах, таких как пересадка сердца или шунтирование. Некоторые кардиохирурги переходят на образование и могут работать исключительно в учебных больницах и медицинских школах, преподая утвержденную кардиоторакальную программу.Спасение жизней — это стресс, и начинающие кардиохирурги должны быть готовы к долгим и ненормированным часам, эмоциональным травмам и потенциально разрушительным последствиям человеческой ошибки.
лет опыта
Кардиохирурги зарабатывают хорошие деньги с самого начала своей карьеры, что неудивительно, если учесть годы, которые они проводят в классах и ординатуре. В то время как младшие кардиохирурги получают очень хорошую зарплату, более опытные хирурги могут рассчитывать на еще больше денег.Типичный диапазон заработной платы кардиоторакального хирурга выглядит следующим образом:
- Новый кардиохирург, менее пяти лет опыта: 203000 долларов
- В середине карьеры, 10-летний опыт: 303000 долларов
- Старший, 20+ лет: 500000 долларов.
Тенденция роста рабочих мест
Ожидается, что количество хирургических рабочих мест вырастет на 13 процентов в период с 2016 по 2026 год, что намного выше, чем средние темпы роста рабочих мест. Это означает, что в экономику добавляется больше хирургических рабочих мест, чем других профессий.Частично эти темпы роста можно отнести на счет старения населения, поскольку пожилые люди чаще нуждаются в операции на сердце. Другая роль принадлежит хирургическим инновациям. Новые достижения в роботизированной хирургии и тканевой инженерии позволяют хирургам выполнять операции, которые, возможно, были невозможны десять лет назад, позволяя лечить больше пациентов, чем когда-либо прежде.
.