симптомы и диагностика. Лечение полинейропатий аксонального типа в Москве
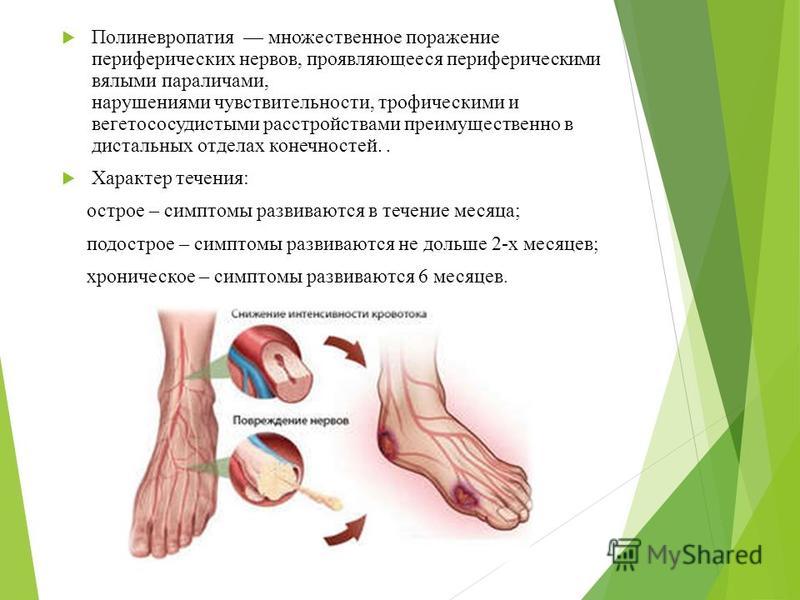
Полинейропатия — это патология периферической нервной системы, которая развивается в результате диффузного повреждения периферических нервов и их аксонов. Отсюда и название болезни. В ее основе — генерализованное поражение осевого цилиндра периферических нервов.
Что такое аксональная полинейропатия
Полиневропатия (второе название — полиневрит) — это клинический синдром, который возникает из-за ряда факторов, влияющих на периферическую нервную систему, и отличается размытыми патогенетическими изменениями. Заболевание занимает одно из лидирующих мест в перечне недугов периферической нервной системы, уступая первенство только вертеброгенной патологии, превосходящей по сложности клинической картины и последствиям, развивающимся из-за нее.
Аскональная полинейропатия считается междисциплинарной проблемой, с ней часто сталкиваются доктора различных специализаций. В первую очередь с данным заболеванием обращаются к неврологу. Частота возникающего синдрома неизвестна, так как отсутствуют статистические данные.
Частота возникающего синдрома неизвестна, так как отсутствуют статистические данные.
На данный момент известны всего три важных патоморфологических механизма, которые лежат в истоках формирования полинейропатии:
- валлеровская дегенерация;
- первичная демиелинизация;
- первичная аксонопатия.
В соответствии с иммунологической теорией полинейропатия является результатом перекрестного образования иммунных глобулинов, уничтожающих собственные клетки, в результате чего возникает некроз тканей и мышечное воспаление.
Исследователи выдвигают ряд гипотез возникновения и проблем течения аксональной полинейропатии:
- Сосудистая. Базируется на вовлечении в процесс сосудов, по которым кислород и питательные вещества поступают в периферические нервы. Изменяются характеристики крови по качественному и количественному составу, что может привести к ишемии нервных окончаний.
- Теория оксидативного стресса.
 Позиционирует формирование болезни со стороны нарушения обмена оксида азота, вследствие чего изменяются калий-натриевые механизмы, лежащие в основе формирования нервного возбуждения и проведения импульсов по нервам.
Позиционирует формирование болезни со стороны нарушения обмена оксида азота, вследствие чего изменяются калий-натриевые механизмы, лежащие в основе формирования нервного возбуждения и проведения импульсов по нервам. - Теория деактивации факторов роста нерва. Говорит о том, что болезнь возникает из-за недостатка аксонального транспорта с последующим развитием аксонопатии.
- Иммунологическая. Объясняет развитие заболевания в результате перекрестного образования антител к структурам периферической нервной системы, которое сопровождается аутоиммунным воспалением, а затем и некрозом нервов.
Даже при использовании ультрасовременных методов диагностики сложно найти достоверную причину патологии, выяснить ее получается только у 50-70% пострадавших.
Факторов возникновения полинейропатии нижних конечностей по аксональному типу очень много. Однако даже инновационные способы исследования не позволяют установить истинную этиологию заболевания.
Мнение эксперта
Автор: Алексей Владимирович Васильев
Руководитель НПЦ болезни двигательного нейрона/БАС, кандидат медицинских наук, врач высшей категории
Аксональная полинейропатия — это одно из самых опасных неврологических заболеваний, сопровождающееся поражением периферической нервной системы.
При болезни разрушаются периферические нервные волокна.
Причин возникновение аксональной полинейропатии несколько. Самые распространенные:
- Сахарный диабет нарушает структуру крови, питающей нервы, в свою очередь происходит сбой в обменных процессах.
- Длительный дефицит витаминов В. Именно они максимально важны для правильной работы нервной системы, поэтому долгая нехватка способна привести к аксональной полинейропатии.
- Воздействие токсинов на организм. К ним относят разнообразные отравляющие вещества, например, алкоголь, а также ВИЧ. При отравлении опасными веществами заболевание может развиться уже через несколько дней.
- Наследственный фактор.
- Синдром Гийена-Барре.
- Различные травмы, к которым также относится длительное сдавливание нервов, которое характерно при грыже или остеохондрозе.
Лечение аксональной полинейропатии обязательно должно быть комплексным, иначе нужного эффекта достичь не удастся. Категорически запрещается заниматься самолечением и при возникновении первых же симптомов нужно срочно обратиться к доктору.
Врачи Юсуповской больницы подбирают лечение индивидуально для каждого пациента. В зависимости от тяжести патологии и симптоматики назначается комплексное лечение под наблюдением опытных специалистов.
Причины
Самые распространенные причины возникновения аксональной полинейропатии нижних конечностей:
- истощение организма;
- длительный недостаток витаминов группы В;
- недуги, ведущие к дистрофии;
- острые инфекции;
- токсическое поражение ртутью, свинцом, кадмием, угарным газом, спиртными напитками, метиловым спиртом, фосфорорганическими соединениями, медицинскими препаратами, принимаемыми без согласования с врачом;
- болезни сердечно-сосудистой, кроветворной, кровеносной и лимфатической систем;
- эндокринологические патологии, в том числе инсулинозависимость.
Главными факторами, которые провоцируют развитие моторной или сенсомоторной аксональной полинейропатии, являются:
- эндогенная интоксикация при почечной недостаточности;
- аутоиммунные процессы, протекающие в организме;
- амилоидоз;
- вдыхание токсических веществ или паров.

Также болезнь может быть обусловлена наследственностью.
Нехватка в организме витаминов группы В, а в особенности пиридоксина и цианокобаламина, крайне негативно воздействует на проводимость нервных и моторных волокон и может вызывать сенсорную аксональную полинейропатию нижних конечностей. Это же происходит при хронической алкогольной интоксикации, глистной инвазии, заболеваниях желудочно-кишечного тракта, которые ухудшают скорость всасывания.
Токсическое отравление лекарственными препаратами, аминогликозидами, золотыми солями и висмутом занимают большой процент в структуре факторов аксональной невропатии.
У пациентов с сахарным диабетом нарушена функция периферических нервов из-за нейротоксичности кетоновых тел, то есть метаболитов жирных кислот. Происходит это из-за невозможности организма использовать глюкозу как главный источник энергии. Поэтому вместо нее окисляются жиры.
При аутоиммунных заболеваниях, протекающих в организме, иммунная система человека атакует собственные нервные волокна, воспринимая их как источник опасности. Это происходит из-за провокации иммунитета, возникающей при неосторожном приеме иммуностимулирующих медикаментов и нетрадиционных методик лечения. Поэтому у людей, которые склонны к возникновению аутоиммунных заболеваний, пусковыми факторами аксональной полинейропатии являются:
Это происходит из-за провокации иммунитета, возникающей при неосторожном приеме иммуностимулирующих медикаментов и нетрадиционных методик лечения. Поэтому у людей, которые склонны к возникновению аутоиммунных заболеваний, пусковыми факторами аксональной полинейропатии являются:
- иммуностимуляторы;
- вакцины;
- аутогемотерапия.
При амилоидозе в организме накапливается такой белок, как амилоид. Именно он нарушает основные функции нервных волокон.
Первые признаки
Заболевание обычно начинает развиваться с поражения толстых или тонких нервных волокон. Зачастую аксональная полинейропатия имеет дистальное симметричное распределение на кисти или стопы. Нейропатия чаще всего сначала поражает нижние конечности, а затем симметрично распространяется вверх по телу. К самым частым первичным симптомам поражения относят:
- мышечную слабость;
- болевой синдром в конечностях;
- жжение;
- ощущение ползания мурашек;
- онемение кожных покровов.

Симптоматика ярче всего проявляется в вечернее и ночное время суток.
Симптомы
Врачи подразделяют хроническое, острое и подострое течение аксональной полинейропатии. Заболевание подразделяется на два вида: первично-аксональный и демиелинизирующий. В ходе течения болезни к ней присовокупляется демиелинизация, а затем и вторично аксональный компонент.
К основным проявлениям недуга относятся:
- вялость в мышцах ног или рук;
- спастический паралич конечностей;
- чувство подергивания в мышечных волокнах;
- головокружение при резкой перемене положения тела;
- отек конечностей;
- жжение;
- покалывание;
- ощущение ползания мурашек;
- снижение чувствительности кожных покровов к высокой или низкой температуре, боли и касаниям;
- нарушение ясности речи;
- проблемы с координацией.
Вегетативными признаками сенсомоторной полинейропатии асконального типа считаются следующие симптомы:
- учащенный или, напротив, замедленный сердечный ритм;
- неумеренное потоотделение;
- чрезмерная сухость кожи;
- изменение цвета кожных покровов;
- нарушение эякуляции;
- эректильная дисфункция;
- проблемы с мочеиспусканием;
- сбой двигательных функций желудочно-кишечного тракта;
- повышенное слюнотечение или, наоборот, сухость во рту;
- расстройство аккомодации глаза.

Заболевание проявляется в нарушениях функций поврежденных нервов. Именно периферические нервные волокна отвечают за двигательные функции мышечной ткани, чувствительность, а также оказывают вегетативное воздействие, то есть регулируют сосудистый тонус.
Для нарушения функции проводимости нервов характерны расстройства чувствительности, например:
- чувство ползания мурашек;
- гиперестезия, то есть увеличение чувствительности кожи к внешним раздражителям;
- гипестезия, то есть уменьшение чувствительности;
- отсутствие ощущения собственных конечностей.
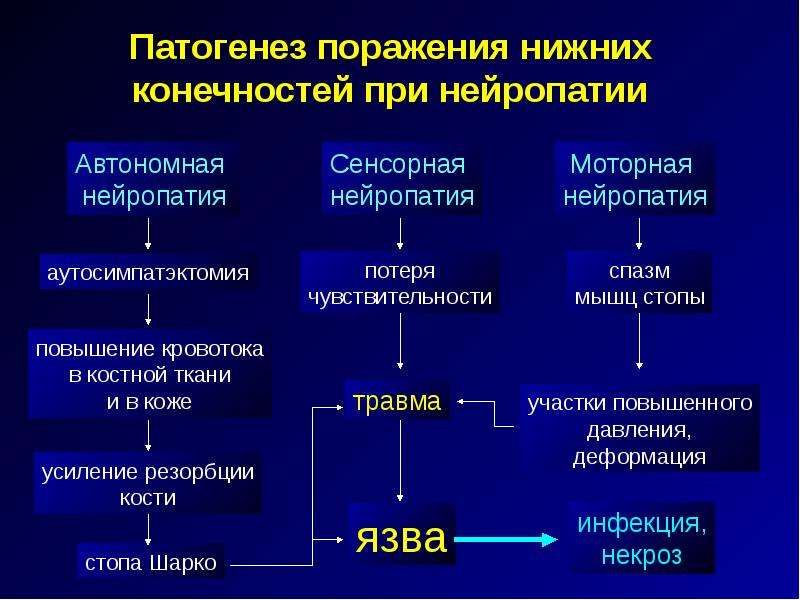
Когда поражены вегетативные волокна, то из-под контроля выходит регуляция сосудистого тонуса. При аксонально-демиелинизирующей полинейропатии наступает сдавление капилляров, из-за чего ткани отекают. Нижние, а затем и верхние конечности из-за скапливания в них жидкости существенно увеличиваются в размерах. Так как при полинейропатии нижних конечностей основное количество крови накапливается именно в пораженных областях тела, то у пациента возникает стойкое головокружение при принятии вертикального положения. Из-за того, что пропадает трофическая функция, могут возникнуть эрозивно-язвенные поражения нижних конечностей.
Из-за того, что пропадает трофическая функция, могут возникнуть эрозивно-язвенные поражения нижних конечностей.
Аксональная моторная полинейропатия проявляется в двигательных нарушениях верхних и нижних конечностей. Когда моторные волокна, отвечающие за движения рук и ног, повреждены, то наступает полный или частичный паралич мышц. Обездвиживание может проявляться совершенно нетипично — может ощущаться как скованность мышечных волокон, так и чрезмерная их расслабленность. При средней степени поражения ослаблен мышечный тонус.
В ходе течения заболевания могут быть усилены или ослаблены сухожильные и надкостничные рефлексы. В редких случаях доктор-невролог их не наблюдает. При болезни часто могут быть поражены черепные нервы, которые проявляются следующими нарушениями:
- глухотой;
- онемением подъязычных мышц и мускулатуры языка;
- невозможностью проглотить еду или жидкость из-за проблем с глотательным рефлексом.
Когда поражен тройничный, лицевой или глазодвигательный нерв, изменяется чувствительность кожных покровов, развиваются параличи, возникает асимметрия лица и подергивание мышц. Иногда при диагностированной аксонально-демиелинизирующей полинейропатии поражения верхних или нижних конечностей могут быть асимметричными. Такое случается при множественной мононейропатии, когда коленные, ахилловы и карпорадиальные рефлексы несимметричны.
Иногда при диагностированной аксонально-демиелинизирующей полинейропатии поражения верхних или нижних конечностей могут быть асимметричными. Такое случается при множественной мононейропатии, когда коленные, ахилловы и карпорадиальные рефлексы несимметричны.
Диагностика
Главной методикой исследования, которая позволяет обнаружить локализацию патологического процесса и степень пораженности нервов, является электронейромиография.
Чтобы определить причину заболевания, врачи назначают следующие анализы:
- определение уровня сахара в плазме крови;
- токсикологические тесты;
- полный анализ мочи и крови;
- выявление уровня холестерина в организме.
Нарушение нервных функций устанавливается при помощи определения температурной, вибрационной и тактильной чувствительности.
При первичном осмотре применяется зрительная методика исследования. То есть врач, к которому обратился с жалобами пострадавший, осматривает и анализирует такие внешние симптомы, как:
- уровень давления крови в верхних и нижних конечностях;
- чувствительность кожных покровов к прикосновениям и температуре;
- наличие всех необходимых рефлексов;
- диагностика отечности;
- изучение внешнего состояния кожи.

Выявить аксональную полинейропатию можно при помощи следующих инструментальных исследований:
- магнитная резонансная томография;
- биопсия нервных волокон;
- электронейромиография.
Лечение аксональной полинейропатии
Лечение аксональной полинейропатии должно быть комплексным и направленным на причину развития заболевания, его механизмы и симптоматику. Гарантией эффективной терапии является своевременное выявление болезни и лечение, которое сопровождается абсолютным отказом от сигарет, алкоголя и наркотических веществ, ведением здорового образа жизни и соблюдением всех рекомендаций врача. В первую очередь проводятся следующие терапевтические мероприятия:
- избавление от токсического воздействия на организм, если оно присутствует;
- антиоксидантная терапия;
- прием препаратов, которые воздействуют на тонус кровеносных сосудов;
- восполнение дефицита витаминов;
- регулярный контроль концентрации глюкозы в плазме крови.

Отдельное внимание уделяется лечению, направленному на купирование острого болевого синдрома.
Если присутствуют периферические парезы, то есть существенное снижение мышечной силы с многократным уменьшением амплитуды движений, то в обязательном порядке показана лечебная физкультура и специальные физические упражнения, направленные на возвращение тонуса мышечным тканям и предотвращение образования различных контрактур. Особенно важна регулярная психологическая поддержка, которая не дает пациенту впасть в депрессию, сопровождающуюся расстройством сна и чрезмерной нервной возбудимостью.
Лечение аксональной полинейропатии — это продолжительный процесс, так как нервные волокна восстанавливаются долго. Поэтому не стоит ожидать моментального выздоровления и возвращения к привычному образу жизни. Медикаментозная терапия включает такие препараты, как:
- обезболивающее;
- глюкокортикоиды;
- витамины группы В;
- антиоксиданты;
- сосудорасширяющие;
- средства, ускоряющие метаболизм и улучшающие микроциркуляцию крови.

Терапия лекарственными препаратами направлена на восстановление функций нервов, улучшение проводимости нервных волокон и скорости передачи сигналов центральной нервной системе.
Лечение следует проводить длительными курсами, которые не стоит прерывать, хоть и эффект от них проявляется не сразу. Чтобы устранить болевые ощущения и расстройство сна, назначают следующие медикаменты:
- антидепрессанты;
- противосудорожные;
- препараты, купирующие аритмию;
- обезболивающие.
Для избавления от боли используют нестероидные противовоспалительные препараты. Но стоит помнить, что применять их можно только короткий промежуток времени, так как длительное употребление может привести к повреждению слизистой оболочки желудочно-кишечного тракта.
К физиотерапевтическим методам лечения аксональной полинейропатии относятся:
- терапия магнитными волнами;
- грязелечение;
- электростимуляция;
- иглоукалывание;
- лечебный массаж;
- физкультура;
- ультрафонофорез;
- гальванотерапия.

Именно лечебная физкультура позволяет сохранить работоспособность мышечных тканей и поддерживать конечности в нужном положении. Регулярные занятия спортом вернут мышцам тонус, гибкость и увеличат амплитуду движений до нормальной.
Прогноз
Если заболевание обнаружено на ранней стадии и комплексно лечится квалифицированными специалистами, то прогноз для жизни и здоровья пациента более чем благоприятный. Стоит вести правильный образ жизни, рацион должен быть богат витаминами и минералами, необходимыми для правильного функционирования организма.
Если долгое время игнорировать болезнь и не предпринимать никаких действий, результат будет плачевным вплоть до полного паралича.
Профилактика
Пациент в обязательном порядке должен совершать профилактические мероприятия, которые помогут избежать рецидива или возникновения опасного заболевания. Они включают в себя обогащение рациона витаминами, регулярный контроль уровня сахара в крови, полный отказ от табакокурения, наркотических веществ и алкогольных напитков.
В целях профилактики болезни рекомендуется:
- носить удобную обувь, которая не пережимает стопу, ухудшая кровоток;
- регулярно осматривать обувь, чтобы избежать образования грибка;
- исключить пешие прогулки на длительные расстояния;
- не стоять долгое время на одном месте;
- мыть ноги прохладной водой или делать контрастные ванночки, что помогает улучшить циркуляцию крови в организме.
Пострадавшим в стадии ремиссии категорически запрещается принимать лекарственные препараты без согласования с лечащим врачом. Важно своевременно лечить воспалительные заболевания, соблюдать меры предосторожности при работе с токсическими веществами, которые оказывают пагубное воздействие на организм, регулярно выполнять лечебные физические упражнения.
симптомы и признаки, прогноз. Лечение полинейропатии в Москве
Полинейропатия относится к одному из самых тяжелых неврологических нарушений. Характеризуется множественными поражениями периферических нервов. При проявлении первых же симптомов заболевания следует немедленно обратиться к врачу, чтобы получить оперативное лечение, направленное на ослабление или устранение причины возникновения патологии.
При проявлении первых же симптомов заболевания следует немедленно обратиться к врачу, чтобы получить оперативное лечение, направленное на ослабление или устранение причины возникновения патологии.
Нейропатия — это заболевание, которое возникает из-за нарушения функций какого-либо нерва. Нейропатия нижних конечностей, симптомы и лечение, которой может отличаться, может быть обнаружена только опытным врачом.
Что такое полинейропатия нижних конечностей
Название заболевания переводится с греческого языка как «болезнь множества нервов», и данный перевод полностью передает суть полинейропатии нижних конечностей. При этом поражаются практически все окончания периферической нервной системы.
Существует несколько форм заболевания:
- Сенсорная полинейропатия нижних конечностей. Проявляется в большей мере расстройством чувствительности в пораженной области, например, онемением, ощущением покалывания или мурашек, жжением. Лечение заключается в купировании сенсорных симптомов препаратами.
 Дистальная сенсорная полинейропатия нижних конечностей приносит массу неудобств пострадавшему, так как изначально заподозрить болезнь достаточно проблематично, но чем дольше откладывать лечение, тем сложнее оно будет проходить.
Дистальная сенсорная полинейропатия нижних конечностей приносит массу неудобств пострадавшему, так как изначально заподозрить болезнь достаточно проблематично, но чем дольше откладывать лечение, тем сложнее оно будет проходить. - Моторная. Основным симптомом является слабость мышц вплоть до полной невозможности двигать руками или ногами. Это может очень быстро привести к мышечной атрофии.
- Сенсомоторная. Совмещает в себе симптомы сенсорной и моторной полинейропатии. В большинстве случаев диагностируется именно эта форма.
- Вегетативная. Отличается тем, что на первом плане присутствуют симптомы поражения вегетативных волокон. Прямыми являются побледнение кожных покровов, повышенная потливость, головокружение, нарушение работы желудочно-кишечного тракта, запоры, тахикардия. Вегетативные расстройства сигнализируют сразу о нескольких проблемах, поэтому необходимо обратиться к доктору в обязательном порядке.
- Смешанная. Данная форма диагностируется в том случае, если наблюдаются все вышеперечисленные симптомы.

Мнение эксперта
Автор: Алексей Владимирович Васильев
Врач-невролог, руководитель НПЦ болезни двигательного нейрона/БАС, кандидат медицинских наук
Полинейропатия — сложное заболевание, характеризующееся атрофией нервных волокон в результате нарушений в работе периферической нервной системы. Патология поражает верхние и нижние конечности, сопровождается нарушением чувствительности покровных тканей, работоспособности мышц, ухудшением кровообращения.
Полинейропатия делится на 2 вида:
- Первичная смертельно опасна, может наблюдаться у любого здорового человека, прогрессирует очень быстро, нередко заканчивается параличом Ландри.
- Вторичная развивается в результате нарушения процессов обмена, является последствием сахарного диабета, дефицита витаминов в организме, общей интоксикации, инфекций, травм.
Симптомы полинейропатии нижних конечностей выраженные. Изначально человек чувствует слабость в ногах, появляется ощущение онемения стоп, постепенно распространяющееся на всю конечность.
Некоторые пациенты жалуются на жжение и боль, покалывание в ногах, в запущенных случаях наблюдается шаткая походка, дисфункции двигательных навыков. В зависимости от тяжести состояния могут проявляться такие симптомы, как темные круги под глазами, головокружение, слабость, тремор. Врачи Юсуповской клиники проведут осмотр пациента, на основании разносторонней диагностики выявят точный диагноз, и назначат лечение в соответствии с общим состоянием и побочными симптомами болезни.
Причины полинейропатии нижних конечностей
Причины полинейропатии нижних конечностей различного типа похожи между собой. К развитию могут привести следующие моменты:
- Сахарный диабет. Является самой распространенной причиной возникновения заболевания, так как нарушает правильную работу сосудов, которые питают нервы, тем самым вызывает отклонение в миелиновой оболочке нервных волокон. При сахарном диабете страдают чаще всего именно ноги.
- Сильный дефицит любого из витаминов группы В.
 Именно на них основывается работа нервной системы, и поэтому их длительная нехватка может привести к развитию болезни.
Именно на них основывается работа нервной системы, и поэтому их длительная нехватка может привести к развитию болезни. - Воздействие на организм токсичных веществ. К токсинам относятся химические отравляющие вещества, спиртные напитки, а также интоксикация при различных инфекционных заболеваниях: дифтерии, вирусе иммунодефицита человека, герпесе. При отравлении организма угарным газом, мышьяком дистальная полинейропатия может развиться буквально за несколько дней, а при алкоголизме и инфекциях характерно более длительное развитие.
- Травматизация. Нервные волокна поражены травмами или оперативными вмешательствами. К первым можно отнести сдавливание нервов, которое характерно для таких заболеваний позвоночника, как грыжа межпозвоночных дисков, остеохондроз.
- Синдром Гийена-Барре. Аутоиммунное заболевание часто развивается в организме человека после инфекционных патологий.
- Наследственная предрасположенность. Исследователями доказано, что определенные нарушения в правильном обмене веществ, которые приводят к полинейропатии, передаются генетически.

В редких случаях патология возникает у беременных женщин, которые, казалось бы, абсолютно здоровы. Проявиться болезнь может на любом сроке — как в первом, так и в третьем триместре. Ученые сходятся во мнении, что причиной является именно дефицит витаминов группы В, длительный токсикоз и непредсказуемая реакция иммунной системы беременной на плод.
Первые признаки полинейропатии нижних конечностей
Первые симптомы обнаруживаются по большей мере на дистальных участках ног. В первую очередь подвергаются заболеванию стопы, а затем симптомы полинейропатии нижних конечностей постепенно распространяются вверх, поэтому важно вовремя начать лечение.
Изначально у пациентов возникают неприятные ощущения:
- жжение;
- покалывание;
- «мурашки»;
- онемение.
Затем появляются боли, причем они возможны даже от легкого прикосновения. Дополнительно может наблюдаться нарушение чувствительности в области поражения нервных волокон — оно может как снизиться, так и повыситься.
Симптоматика осложняется возникновением слабости в мышцах. В крайне редких ситуациях проявляется синдром «беспокойных ног».
Из-за улучшения циркуляции крови в пораженных областях на коже пострадавшего со временем возникают тропические и сосудистые нарушения, которые проявляются в:
- ухудшении или гиперпигментации;
- шелушениях;
- трещинах;
- язвах.
К нарушениям сосудистого типа относят чрезмерную бледность кожных покровов и ощущение холода на участках, подверженных болезни. Симптомы полинейропатии нижних конечностей нельзя увидеть на фото, поэтому стоит прислушиваться к своим ощущениям.
Симптомы полинейропатии нижних конечностей
Причины полинейропатии нижних конечностей разные, но симптомы всегда схожи. Выражаются они в следующем:
- слабость в мышцах;
- уменьшение чувствительности, которая может и вовсе исчезнуть;
- отсутствие рефлексов;
- жжение;
- отеки;
- дрожь в пальцах;
- повышенная потливость;
- учащенное сердцебиение;
- нарушение координации;
- нарушение дыхательных функций;
- сложности с равновесием;
- медленное заживление ран.

Выраженность симптомов может быть различной степени тяжести. Поэтому болезнь может развиваться как годами, так и за считанные дни.
Диагностика полинейропатии нижних конечностей
Наличие полинейропатии можно определить и без особых анализов, опираясь на симптомы и первые признаки. Необходимо проводить специальные тесты, чтобы выявить причину возникновения недуга. Из-за обилия симптомов диагностика может быть затруднена. В таком случае потребуется ряд инструментальных и лабораторных исследований.
Изначально необходима консультация невролога. Доктор должен осмотреть пораженные участки и проверить рефлексы. При подозрении на полинейропатию необходимо сделать:
- общий анализ крови;
- проверить уровень сахара в крови и моче, чтобы исключить или подтвердить наличие сахарного диабета;
- биохимический анализ на такие показатели, как креатинин, мочевину, общий белок, печеночные ферменты, уровень витамина В12.
Иногда может потребоваться проведение биопсии нерва.
Также дополнительно назначается электронейромиография. Нейрофизиологическое исследование помогает узнать, как быстро сигнал доходит до нервных окончаний. Проведение необходимо вне зависимости от клинических симптомов, так как оно помогает выявить скорость распространения возбуждения по нервам. Чтобы оценить симметричность и уровень поражения, требуется провести ЭМГ ног.
Сбор анамнеза и физикальное обследование помогают определить необходимость дополнительных видов исследования для обнаружения причин нейропатии.
Лечение полинейропатии нижних конечностей
Пациенту с полинейропатией нижних конечностей необходимо подготовиться к длительному и тяжелому комплексному лечению. Так как заключается оно не только в купировании симптомов, отравляющих жизнь, но и в искоренении первопричины возникновения недуга.
В результате разрушается нервное волокно, и чтобы его восстановить, потребуется много времени. Курс лечения начинается с непосредственного воздействия на тот фактор, который вызвал полинейропатию, то есть с купирования основного заболевания или стабилизации состояния пациента.
Например, если причиной болезни стал сахарный диабет, то все усилия изначально направляются на снижение уровня сахара в крови, при инфекционной разновидности медикаментозная терапия направлена на борьбу с инфекцией, а если корень проблемы спрятан в дефиците витаминов группы В, то важно вовремя восполнить нехватку. Если причиной полинейропатии являются нарушения работы эндокринной системы, врачом назначается гормональная терапия. Но более широко при лечении используется витаминотерапия.
Положительный результат демонстрируют те препараты, которые направлены на улучшение микроциркуляции крови, а значит, на питание нервных волокон.
При лечении активно используются физиотерапевтические методики, например, электрофорез. Если полинейропатия нижних конечностей сопровождается сильнейшим болевым синдромом, пациенту в обязательном порядке назначаются обезболивающие препараты, местно и внутрь.
Полностью застраховаться от болезни нельзя. Но можно постараться ее предотвратить, используя банальные меры предосторожности. То есть при работе с токсическими веществами обязательно применять соответствующие защитные средства, любые медицинские препараты принимать только после консультации и назначения доктора, а инфекционные заболевания не пускать на самотек, не давая перейти в хронический воспалительный период, когда вылечить болезнь уже будет невозможно и останется только снимать обострения и купировать симптомы. Самыми простыми мерами предупреждения возникновения проблем являются сбалансированное питание, богатое витаминами, постоянная физическая активность, отказ от алкогольных напитков.
То есть при работе с токсическими веществами обязательно применять соответствующие защитные средства, любые медицинские препараты принимать только после консультации и назначения доктора, а инфекционные заболевания не пускать на самотек, не давая перейти в хронический воспалительный период, когда вылечить болезнь уже будет невозможно и останется только снимать обострения и купировать симптомы. Самыми простыми мерами предупреждения возникновения проблем являются сбалансированное питание, богатое витаминами, постоянная физическая активность, отказ от алкогольных напитков.
Изначально лечение ориентировано на устранение причины, а затем продолжается поддерживающая терапия. Необходимо отменить лекарственные препараты и устранить воздействие на организм токсичных веществ, ставших причиной возникновения болезни, скорректировать питание, дополнив его необходимыми витаминами. Учитывая, что только эти меры замедляют ход течения болезни и уменьшают жалобы, выздоровление продвигается крайне медленно и может быть неполным.
В случае если причину купировать невозможно, все лечение сводится к минимизации болевого синдрома и недееспособности. Специалист по реабилитации и физиотерапевт порекомендуют специальные ортопедические приспособления.
Чтобы облегчить такую нейропатическую боль, как жжение или ощущение мурашек, назначаются трициклические антидепрессанты и противосудорожные препараты. Лекарственные средства, воздействующие на центральную нервную систему, подбираются индивидуально каждому пациенту, в зависимости от состояния организма и психики больного. Самостоятельно назначать препараты строго запрещается, чтобы не нанести еще больший вред.
При демиелинизирующей полинейропатии ног зачастую применяется лечение, основанное на иммуномодуляторах. Рекомендуется проведение плазмафереза или внутривенное введение иммуноглобулинов при острой воспалительной демиелинизации.
При хронической миелиновой дисфункции назначается плазмаферез или внутривенное введение иммуноглобулина, кортикостероидов или ингибиторов обмена веществ.
Из всего списка витаминных препаратов предпочтение отдается витаминам В1 и В12, которые также носят названия тиамин и цианокобаламин. Вещества улучшают уровень прохождения возбуждения по всему нервному волокну, что существенно сокращает проявления заболевания, а также дополнительно защищают нервы от воздействия активных радикалов. Назначаются они длительным курсом в виде инъекций, вводимых внутримышечно.
Даже если лечение прошло успешно и все или большая часть нервных волокон восстановилась, расслабляться рано. Необходимо провести длительный курс реабилитационной терапии, так как при полинейропатии в первую очередь страдают мышцы, теряя тонус. Поэтому необходима длительная работа, направленная на восстановление подвижности, — может потребоваться помощь сразу нескольких специалистов.
При реабилитации после перенесенной болезни в обязательном порядке показан массаж. Он многократно улучшает кровоснабжение, возвращает мышечным тканям подвижность и эластичность, улучшает обменные процессы.
Подобный эффект обеспечивают и различные физиотерапевтические методики. Они также улучшают микроциркуляцию, снижают болевой синдром и восстанавливают мышечные клетки. Физиотерапия при полинейропатии нижних конечностей максимально полезна, поэтому пренебрегать ею не рекомендуется.
В случае серьезных поражений, когда абсолютное восстановление работоспособности невозможно, может потребоваться помощь эрготерапевта. Эрготерапия представляет собой лечение действием. Специалист помогает облегчить процесс приспособления пациента к ограниченному в движениях состоянию, разрабатывает новый алгоритм движений, необходимых для выполнения повседневных действий.
Из-за уникальности каждого случая схема реабилитационных мер разрабатывается индивидуально и зависит от состояния пациента. Реабилитация может включать в себя витаминотерапию, длительную работу с психологами, диетотерапию и другие методики, в зависимости от конкретной ситуации.
Лечение полинейропатии нижних конечностей необходимо начинать немедленно, не откладывая на потом. Как только появились тревожные симптомы, следует обратиться к врачу — без своевременной терапии велик риск осложнения в виде паралича, нарушений работы сердечно-сосудистой и дыхательной систем. Вовремя начатое лечение поможет свести вероятность осложнений к минимуму и сохранить полную работоспособность. Не стоит забывать и о восстановительной терапии, именно она закрепит полученный от лечения эффект.
Как только появились тревожные симптомы, следует обратиться к врачу — без своевременной терапии велик риск осложнения в виде паралича, нарушений работы сердечно-сосудистой и дыхательной систем. Вовремя начатое лечение поможет свести вероятность осложнений к минимуму и сохранить полную работоспособность. Не стоит забывать и о восстановительной терапии, именно она закрепит полученный от лечения эффект.
Прогноз полинейропатии нижних конечностей
Заболевание очень опасно для человека, так как само по себе оно не проходит. Если запустить полинейропатию, последствия будут печальны.
Стоит помнить, что длительная мышечная слабость зачастую приводит к снижению тонуса мускулатуры тела и впоследствии к полной атрофии мышц. В свою очередь это может привести к появлению язв на кожных покровах.
В редких случаях полинейропатия завершается полным параличом дистальных плоскостей тела и органов дыхания. Это смертельно опасно для человека. Прогрессирующее заболевание доставляет пострадавшему массу неудобств, принуждая выстраивать новый образ жизни, в корне меняя привычный уклад. Пациенты со временем теряют способность самостоятельно передвигаться и обслуживать себя, что чревато ощущением повышенной тревожности и депрессией. В таком случае срочно необходима помощь квалифицированного психолога. Дистальная полинейропатия нижних конечностей требует длительной реабилитации даже после выздоровления и купирования всех симптомов.
Пациенты со временем теряют способность самостоятельно передвигаться и обслуживать себя, что чревато ощущением повышенной тревожности и депрессией. В таком случае срочно необходима помощь квалифицированного психолога. Дистальная полинейропатия нижних конечностей требует длительной реабилитации даже после выздоровления и купирования всех симптомов.
Профилактика полинейропатии нижних конечностей
В целях профилактики такого заболевания, как полинейропатия нижних отделов тела, необходимо отказаться от употребления спиртных напитков, регулярно контролировать уровень сахара в крови и моче, а при работе с опасными и токсичными веществами в обязательном порядке применять специальные средства индивидуальной защиты.
Чтобы избежать возникновения болевых ощущений после купирования болезни, рекомендуется:
- носить свободную обувь, которая не пережимает стопы;
- не совершать длительные пешие прогулки на большие расстояния;
- не стоять на месте долгое время без смены положения;
- мыть ноги в прохладной воде.

Не стоит забывать о лечебной физкультуре, предназначенной для того, чтобы держать мышцы в постоянном тонусе, не допуская атрофии. Регулярные занятия физиотерапией при полинейропатии укрепят тело. Стоит вести спокойный образ жизни, избегать эмоционального перенапряжения, которое негативно может отразиться на нервной системе, правильно питаться и прислушиваться к состоянию организма, чтобы не допустить возвращения болезни.
причины, симптомы, диагностика и лечение
Полиневропатии — гетерогенная группа заболеваний, характеризующаяся системным поражением периферических нервов. Полиневропатии подразделяются на первично аксональные и первично демиелинизирующие. Независимо от типа полинейропатии ее клиническая картина характеризуется развитием мышечной слабости и атрофии, снижением сухожильных рефлексов, различными нарушениями чувствительности (парестезиями, гипо- и гиперестезией), возникающими в дистальных отделах конечностей, вегетативными расстройствами.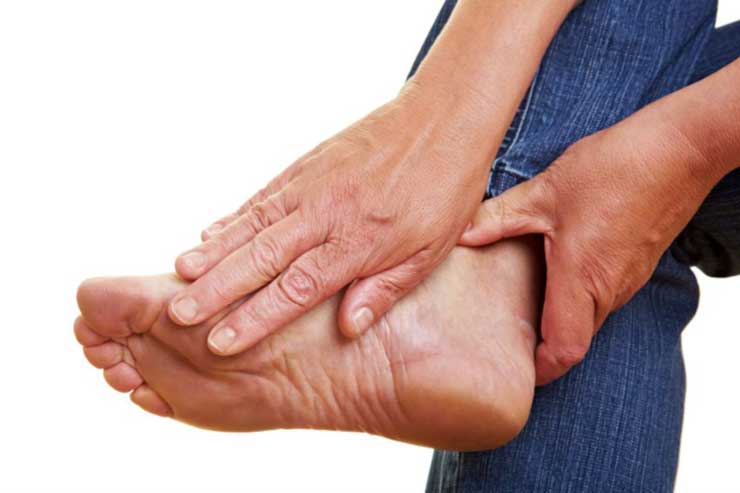 Важным диагностическим моментом при установлении диагноза полиневропатии является определение причины ее возникновения. Лечение полинейропатии носит симптоматический характер, основной задачей является устранение причинного фактора.
Важным диагностическим моментом при установлении диагноза полиневропатии является определение причины ее возникновения. Лечение полинейропатии носит симптоматический характер, основной задачей является устранение причинного фактора.
Общие сведения
Полиневропатии — гетерогенная группа заболеваний, характеризующаяся системным поражением периферических нервов. Полиневропатии подразделяются на первично аксональные и первично демиелинизирующие. Независимо от типа полинейропатии ее клиническая картина характеризуется развитием мышечной слабости и атрофии, снижением сухожильных рефлексов, различными нарушениями чувствительности (парестезиями, гипо- и гиперестезией), возникающими в дистальных отделах конечностей, вегетативными расстройствами. Важным диагностическим моментом при установлении диагноза полиневропатии является определение причины ее возникновения. Лечение полинейропатии носит симптоматический характер, основной задачей является устранение причинного фактора или компенсация основного заболевания.
Полиневропатии
Этиология и патогенез полиневропатий
Независимо от этиологического фактора при полиневропатиях выявляют два типа патологических процессов — поражение аксона и демиелинизацию нервного волокна. При аксональном типе поражения возникает вторичная демиелинизация, при демиелинизирующем поражении вторично присоединяется аксональный компонент. Первично аксональными являются большинство токсических полиневропатий, аксональный тип СГБ, НМСН II типа. К первично демиелинизирующим полиневропатиям относятся классический вариант СГБ, ХВДП, парапротеинемические полиневропатии, НМСН I типа.
При аксональных полиневропатиях страдает главным образом транспортная функция осевого цилиндра, осуществляемая аксоплазматическим током, который несет в направлении от мотонейрона к мышце и обратно ряд биологических субстанций, необходимых для нормального функционирования нервных и мышечных клеток. В процесс вовлекаются в первую очередь нервы, содержащие наиболее длинные аксоны. Изменение трофической функции аксона и аксонального транспорта приводит к появлению денервационных изменений в мышце. Денервация мышечных волокон стимулирует развитие сначала терминального, а затем и коллатерального спраутинга, роста новых терминалей и реиннервацию мышечных волокон, что ведет к изменению структуры ДЕ.
Изменение трофической функции аксона и аксонального транспорта приводит к появлению денервационных изменений в мышце. Денервация мышечных волокон стимулирует развитие сначала терминального, а затем и коллатерального спраутинга, роста новых терминалей и реиннервацию мышечных волокон, что ведет к изменению структуры ДЕ.
При демиелинизации происходит нарушение сальтаторного проведения нервного импульса, в результате чего снижается скорость проведения по нерву. Демиелинизирующее поражение нерва клинически проявляется развитием мышечной слабости, ранним выпадением сухожильных рефлексов без развития мышечных атрофий. Наличие атрофий указывает на дополнительный аксональный компонент. Демиелинизация нервов может быть вызвана аутоиммунной агрессией с образованием антител к различным компонентам белка периферического миелина, генетическими нарушениями, воздействием экзотоксинов. Повреждение аксона нерва может быть обусловлено воздействием на нервы экзогенных или эндогенных токсинов, генетическими факторами.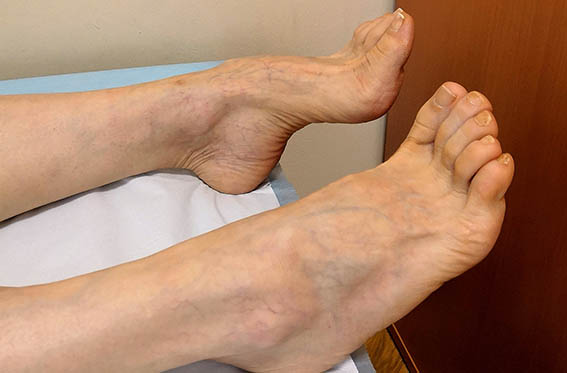
Классификация полиневропатий
На сегодняшний день общепринятой классификации полиневропатий не существует. По патогенетическому признаку полиневропатии разделяют на аксональные (первично поражение осевого цилиндра) и демиелинизирующие (патология миелина). По характеру клинической картины выделяют моторные, сенсорные и вегетативные полиневропатии. Однако в чистом виде эти формы наблюдаются весьма редко, чаще выявляют сочетанное поражение двух или трех видов нервных волокон (моторно-сенсорные, сенсорно-вегетативные др.).
По этиологическому фактору полиневропатии разделяют на наследственные (невральная амиотрофия Шарко-Мари-Тута, синдром Русси-Леви, синдром Дежерина-Сотта, болезнь Рефсума и пр.), аутоиммунные (синдром Миллера-Флешера, аксональный тип СГБ, парапротеинемические полиневропатии, паранеопластические невропатии и др.), метаболические (диабетическая полинейропатия, уремическая полиневропатия, печеночная полинейропатия и др.), алиментарные, токсические и инфекционно-токсические.
Клиническая картина полиневропатии
В клинической картине полиневропатии, как правило, сочетаются признаки поражения моторных, сенсорных и вегетативных волокон. В зависимости от степени вовлеченности волокон различного типа в неврологическом статусе могут преобладать моторные, сенсорные либо вегетативные симптомы. Поражение моторных волокон приводит к развитию вялых парезов, для большинства полиневропатий типично поражение верхних и нижних конечностей с дистальным распределением мышечной слабости, при продолжительных поражениях аксона развиваются мышечные атрофии. Для аксональных и наследственных полиневропатий характерно дистальное распределение мышечной слабости (чаще в нижних конечностях), которая более выражена в мышцах-разгибателях, чем в мышцах-сгибателях. При выраженной слабости перонеальной группы мышц развивается степпаж (т. н. «петушиная походка»).
Приобретенные демиелинизирующие полиневропатии могут проявляться проксимальной мышечной слабостью. При тяжелом течении может отмечаться поражение ЧН и дыхательных мышц, что чаще всего наблюдается при синдроме Гийена-Барре (СГБ). Для полиневропатий характерна относительная симметричность мышечной слабости и атрофии. Асимметричные симптомы характерны для множественных мононевропатий: мультифокальной моторной невропатии, мультифокальной сенсомоторной невропатии Самнера-Льюиса. Сухожильные и периостальные рефлексы при полиневропатии обычно снижаются или выпадают, в первую очередь снижаются рефлексы ахиллова сухожилия, при дальнейшем развитии процесса — коленные и карпорадиальные, сухожильные рефлексы с двуглавых и трехглавых мышц плеча могут оставаться сохранными длительное время.
При тяжелом течении может отмечаться поражение ЧН и дыхательных мышц, что чаще всего наблюдается при синдроме Гийена-Барре (СГБ). Для полиневропатий характерна относительная симметричность мышечной слабости и атрофии. Асимметричные симптомы характерны для множественных мононевропатий: мультифокальной моторной невропатии, мультифокальной сенсомоторной невропатии Самнера-Льюиса. Сухожильные и периостальные рефлексы при полиневропатии обычно снижаются или выпадают, в первую очередь снижаются рефлексы ахиллова сухожилия, при дальнейшем развитии процесса — коленные и карпорадиальные, сухожильные рефлексы с двуглавых и трехглавых мышц плеча могут оставаться сохранными длительное время.
Сенсорные нарушения при полиневропатии также чаще всего относительно симметричны, сначала возникают в дистальных отделах (по типу «перчаток» и «носков») и распространяются проксимально. В дебюте полиневропатии часто выявляют позитивные сенсорные симптомы (парестезия, дизестезия, гиперестезия), но при дальнейшем развитии процесса симптомы раздражения сменяются симптомами выпадения (гипестезия). Поражение толстых миелинизированных волокон приводит к нарушениям глубокомышечной и вибрационной чувствительности, поражение тонких миелинизированных волокон — к нарушению болевой и температурной чувствительности кожи.
Поражение толстых миелинизированных волокон приводит к нарушениям глубокомышечной и вибрационной чувствительности, поражение тонких миелинизированных волокон — к нарушению болевой и температурной чувствительности кожи.
Нарушение вегетативных функций наиболее ярко проявляется при аксональных полиневропатиях, так как вегетативные волокна являются немиелизированными. Чаще наблюдают симптомы выпадения: поражение симпатических волокон, идущих в составе периферических нервов, проявляется сухостью кожных покровов, нарушением регуляции сосудистого тонуса; поражение висцеральных вегетативных волокон приводит к дизавтономии (тахикардия, ортостатическая гипотензия, снижение эректильной функции, нарушение работы ЖКХ).
Диагностика полиневропатий
При выявлении медленно прогрессирующей сенсомоторной полиневропатии, дебютировавшей с перонеальной группы мышц, необходимо уточнить наследственный анамнез, особенно наличие у родственников утомляемости и слабости мышц ног, изменений походки, деформации стоп (высокий подъем). При развитии симметричной слабости разгибателей кисти необходимо исключить интоксикацию свинцом. Как правило, токсические полиневропатии характеризуются, помимо неврологических симптомов, общей слабостью, повышенной утомляемостью и редко абдоминальными жалобами. Кроме того, необходимо выяснить, какие препараты принимал/принимает пациент для того, чтобы исключить лекарственную полиневропатию.
При развитии симметричной слабости разгибателей кисти необходимо исключить интоксикацию свинцом. Как правило, токсические полиневропатии характеризуются, помимо неврологических симптомов, общей слабостью, повышенной утомляемостью и редко абдоминальными жалобами. Кроме того, необходимо выяснить, какие препараты принимал/принимает пациент для того, чтобы исключить лекарственную полиневропатию.
Медленно прогрессирующее развитие асимметричной слабости мышц — клинический признак мультифокальной моторной полиневропатии. Для диабетической полиневропатии характерна медленно прогрессирующая гипестезия нижних конечностей в сочетании с чувством жжения и другими проявлениями в стопах. Уремическая полиневропатия возникает, как правило, на фоне хронического заболевания почек (ХПН). При развитии сенсорно-вегетативной полиневропатии, характеризующейся жжением, дизестезиями, на фоне резкого уменьшения массы тела необходимо исключить амилоидную полиневропатию.
Для наследственных полиневропатий характерны преобладание слабости разгибателей мышц стоп, степпаж, отсутствие ахилловых сухожильных рефлексов, высокий свод стопы. В более поздней стадии заболевания отсутствуют коленные и карпорадиальные сухожильные рефлексы, развиваются атрофии мышц стоп, голеней. Поражение мышц, соответствующее иннервации отдельных нервов, без сенсорных нарушений характерно для множественной моторной полиневропатии. В большинстве случаев преобладает поражение верхних конечностей.
В более поздней стадии заболевания отсутствуют коленные и карпорадиальные сухожильные рефлексы, развиваются атрофии мышц стоп, голеней. Поражение мышц, соответствующее иннервации отдельных нервов, без сенсорных нарушений характерно для множественной моторной полиневропатии. В большинстве случаев преобладает поражение верхних конечностей.
Сенсорные полиневропатии характеризуются дистальным распределением гипестезий. В начальных стадиях заболевания возможна гиперестезия. Сенсомоторные аксональные невропатии характеризуются дистальными гипестезиями и дистальной мышечной слабостью. При вегетативных полиневропатиях возможны как явления выпадения, так и раздражение вегетативных нервных волокон. Для вибрационной полиневропатии типичны гипергидроз, нарушения сосудистого тонуса кистей, для диабетической полиневропатии, напротив, сухость кожных покровов, трофические нарушения, вегетативная дисфункция внутренних органов.
Исследование антител к GM1-гангликозидам рекомендуют проводить у пациентов с моторными невропатиями. Высокие титры (более 1:6400) специфичны для моторной мультифокальной невропатии. Низкие титры (1:400-1:800) возможны при хронической воспалительной демиелинизирующей полирадикулоневропатии (ХВДП), синдроме Гийена-Барре и иных аутоиммунных невропатиях. Следует помнить, что повышенный титр антител к GM1-гангкликозидам выявляют у 5% здоровых людей (особенно пожилого возраста). Антитела к ассоциированному с миелином гликопротеину выявляют у 50% пациентов с диагнозом «парапротеинемическая полиневропатия» и в некоторых случаях других аутоиммунных невропатий.
Высокие титры (более 1:6400) специфичны для моторной мультифокальной невропатии. Низкие титры (1:400-1:800) возможны при хронической воспалительной демиелинизирующей полирадикулоневропатии (ХВДП), синдроме Гийена-Барре и иных аутоиммунных невропатиях. Следует помнить, что повышенный титр антител к GM1-гангкликозидам выявляют у 5% здоровых людей (особенно пожилого возраста). Антитела к ассоциированному с миелином гликопротеину выявляют у 50% пациентов с диагнозом «парапротеинемическая полиневропатия» и в некоторых случаях других аутоиммунных невропатий.
При подозрении на полиневропатии, связанные с интоксикацией свинцом, алюминием, ртутью проводят анализы крови и мочи на содержание тяжелых металлов. Возможно проведение молекулярно-генетического анализа на все основные формы НМСН I, IVA, IVB типов. Проведение игольчатой электромиографии при полиневропатиях позволяет выявить признаки текущего денервационно-реиннервационного процесса. Прежде всего, необходимо исследовать дистальные мышцы верхних и нижних конечностей, а при необходимости и проксимальные мышцы.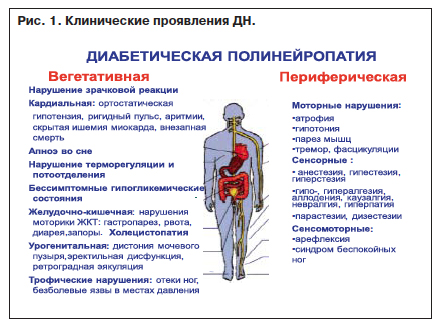 Проведение биопсии нервов оправдано только при подозрении на амилоидную полиневропатию (выявление отложений амилоида).
Проведение биопсии нервов оправдано только при подозрении на амилоидную полиневропатию (выявление отложений амилоида).
Лечение полиневропатий
При наследственных полиневропатиях лечение носит симптоматический характер. При аутоиммунных полиневропатиях цель лечения заключается в достижении ремиссии. При диабетической, алкогольной, уремической и других хронических прогрессирующих полиневропатиях лечение сводится к уменьшению выраженности симптоматики и замедлению течения процесса. Один из важных аспектов немедикаментозного лечения — лечебная физкультура, направленная на поддержание мышечного тонуса и предупреждение контрактур. В случае развития дыхательных нарушений при дифтерийной полиневропатии может потребоваться проведение ИВЛ. Эффективного медикаментозного лечения наследственных полиневропатий не существует. В качестве поддерживающей терапии используют витаминные препараты и нейротрофические средства. Впрочем, эффективность их до конца не доказана.
Для лечения порфирийной полиневропатии назначают глюкозу, которая обычно вызывает улучшение состояния пациента, а также обезболивающие и другие симптоматические препараты.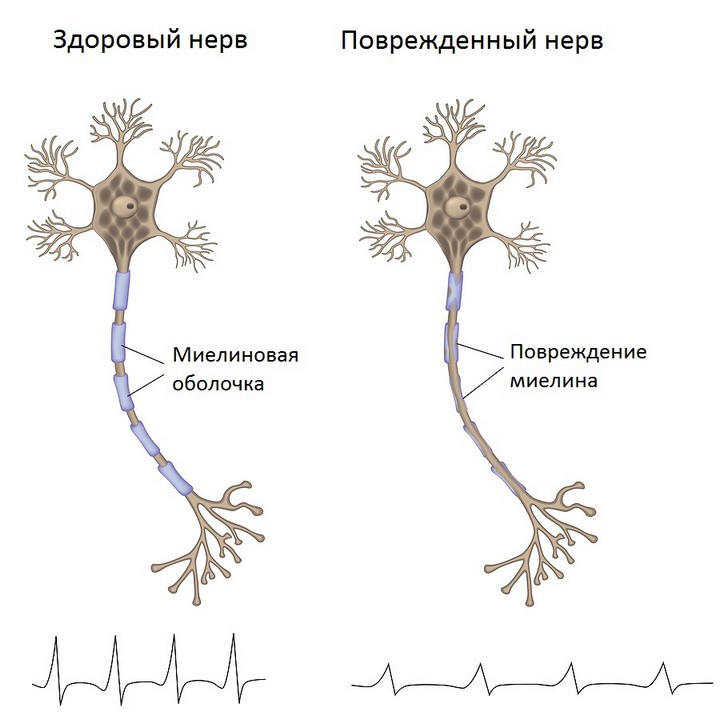 Медикаментозное лечение хронической воспалительной демиелинизирующей полиневропатии включает в себя проведение мембранного плазмафереза, применение иммуноглобулина человеческого или преднизолона. В ряде случаев эффективность плазмафереза и иммуноглобулина оказывается недостаточной, поэтому, если нет противопоказаний, лечение следует сразу начинать с глюкокортикостероидов. Улучшение наступает, как правило, через 25-30 дней; через два месяца можно начинать постепенное снижение дозы до поддерживающей. При снижении дозы глюкокортикостероидов необходимо проведение ЭМГ-контроля. Как правило, полностью отменить преднизолон удается в течение 10-12 месяцев, при необходимости можно «подстраховаться» азатиоприном (либо циклоспорин, либо микофенолата мофетил).
Медикаментозное лечение хронической воспалительной демиелинизирующей полиневропатии включает в себя проведение мембранного плазмафереза, применение иммуноглобулина человеческого или преднизолона. В ряде случаев эффективность плазмафереза и иммуноглобулина оказывается недостаточной, поэтому, если нет противопоказаний, лечение следует сразу начинать с глюкокортикостероидов. Улучшение наступает, как правило, через 25-30 дней; через два месяца можно начинать постепенное снижение дозы до поддерживающей. При снижении дозы глюкокортикостероидов необходимо проведение ЭМГ-контроля. Как правило, полностью отменить преднизолон удается в течение 10-12 месяцев, при необходимости можно «подстраховаться» азатиоприном (либо циклоспорин, либо микофенолата мофетил).
Лечение диабетической полиневропатии проводится совместно с эндокринологом, основной его целью является поддержание нормального уровня сахара крови. Для купирования болевого синдрома применяют трициклические антидепрессанты, а также прегабалин, габапентин, ламотриджин, карбамазепин. В большинстве случаев применяют препараты тиоктовой кислоты и витамины группы В. Регресс симптомов на ранней стадии уремической полиневропатии достигается нефрологами при коррекции уровня уремических токсинов в крови (программный гемодиализ, трансплантация почки). Из лекарственных средств применяются витамины группы В, при выраженном болевом синдроме — трициклические антидепрессанты, прегабалин.
В большинстве случаев применяют препараты тиоктовой кислоты и витамины группы В. Регресс симптомов на ранней стадии уремической полиневропатии достигается нефрологами при коррекции уровня уремических токсинов в крови (программный гемодиализ, трансплантация почки). Из лекарственных средств применяются витамины группы В, при выраженном болевом синдроме — трициклические антидепрессанты, прегабалин.
Основной терапевтический подход в лечении токсической полиневропатии — прекращение контакта с токсическим веществом. При дозозависимых лекарственных полиневропатиях необходимо скорректировать дозу соответствующего лекарственного препарата. При подтвердившемся диагнозе «дифтерия» введение антитоксической сыворотки уменьшает вероятность развития дифтерийной полиневропатии. В редких случаях в связи с развитием контрактур и деформации стоп может понадобиться хирургическое лечение. Однако следует помнить, что длительная обездвиженность после оперативного вмешательства может негативно повлиять на двигательные функции.
Прогноз при полиневропатии
При хронической воспалительной демиелинизирующей полирадикулоневропатии прогноз на жизнь достаточно благоприятный. Летальность очень низкая, однако, полное выздоровление наступает очень редко. До 90% пациентов на фоне иммуносупрессивной терапии достигают полной либо неполной ремиссии. В то же время заболевание склонно к обострениям, применение иммуносупрессивной терапии может быть в виду ее побочных действий, приводящих к многочисленным осложнениям.
При наследственных полиневропатиях редко удается добиться улучшения состояния, так как заболевание медленно прогрессирует. Однако пациенты, как правило, адаптируются к своему состоянию и в большинстве случаев до самых поздних стадий заболевания сохраняют способность к самообслуживанию. При диабетической полиневропатии прогноз на жизнь благоприятный при условии своевременного лечения и тщательного контроля гликемии. Лишь в поздних стадиях заболевания выраженный болевой синдром способен значительно ухудшить качество жизни пациента.
Прогноз на жизнь при уремической полиневропатии полностью зависит от выраженности хронической почечной недостаточности. Своевременное проведение программного гемодиализа либо трансплантация почки способны привести к полному либо почти полному регрессу уремической полиневропатии.
Полинейропатии при соматических заболеваниях: роль невролога в диагностике и лечении | Курушина О.В., Барулин А.Е.
Полинейропатии, или множественные поражения периферических нервов, являются широко распространенными заболеваниями. Высокая подверженность дистальных участков нервов различным патологическим факторам легко объяснима особенностями строения нервных клеток. Питание и остальные метаболические процессы в отростках периферических нервов осуществляются за счет аксоплазматического тока веществ из тела клетки посредством специальной транспортной системы. А так как длина отростков во много тысяч раз превышает размеры самого тела нейрона, то концевые участки нервов являются чрезвычайно уязвимой зоной.
– слабости и/или атрофии мышц;
– снижения или выпадения сухожильных рефлексов;
– снижения чувствительности по полинейропатическому типу;
– болевого синдрома в дистальных отделах конечностей;
– вегетативных нарушений в виде расстройств деятельности сердечно-сосудистой, мочевыделительной систем, желудочно-кишечного тракта (ЖКТ), потоотделения и сексуальной функции.

Но если диагностика полинейропатии как синдрома, по мнению большинства неврологов, не вызывает значительной клинической сложности, то выделение этиологического фактора, послужившего причиной развития этого процесса, напротив, является относительно трудной задачей. В ряде случаев нозологическая принадлежность полинейропатии так и остается невыясненной. Во многих работах утверждается, что в неспециализированных клиниках количество полинейропатий неуточненной этиологии достигает 50%, а в специализированных – 25% случаев.
Алгоритм диагностики полинейропатий может быть следующим:
1. Сбор анамнеза.
2. Неврологический осмотр.
3. Общий осмотр.
4. Электронейромиография (ЭНМГ).
5. Лабораторные методы исследования.
6. Инструментальные методы исследования.

7. Исследование цереброспинальной жидкости.
8. Биопсия нервов.
При сборе анамнеза в первую очередь необходимо обратить внимание на недавно перенесенные инфекционные заболевания, длительный прием лекарственных средств, условия работы и проживания, в частности, контакт с токсическими веществами. Семейный анамнез, наличие известных соматических заболеваний и особенности питания также являются определяющими факторами диагностического поиска. Ввиду высокой распространенности алкогольной полинейропатии необходимо особое внимание уделить свидетельствам хронической алкогольной интоксикации. Немаловажными диагностическими признаками являются скорость развития симптомов полинейропатии, течение заболевания и их связь с произошедшими жизненными событиями.
 При этом каждая из этих групп может проявляться как негативными, так и позитивными симптомами (табл. 1).
При этом каждая из этих групп может проявляться как негативными, так и позитивными симптомами (табл. 1).В ходе неврологического осмотра при неясном характере полинейропатии необходима пальпация доступных нервных стволов. Их утолщение может быть свидетельством специфических видов полинейропатий (при лепре, саркоидозе, болезни Рефсума и т.д.). Обследование других систем и функций нервной системы также может дать возможность поставить нозологический диагноз.
ЭНМГ является одним из наиболее чувствительных методов диагностики полинейропатий и помогает выявить даже субклинические формы. В то же время этот метод исследования определяет неспецифические изменения и не может быть единственным при выставлении нозологического диагноза.

Лабораторные методы исследования направлены на выявление, в первую очередь, метаболических и токсических нарушений у пациента. Кроме клинического анализа крови целесообразно рекомендовать исследование уровня мочевины, креатинина, гликированного гемоглобина, проведение печеночных проб, ревмопроб. При подозрении на интоксикацию необходимо проведение токсикологического скрининга.

Исследование цереброспинальной жидкости вынесено отдельным пунктом в алгоритме обследования, поскольку ее проведение показано при подозрении на демиелинизирующую полинейропатию, острую или хроническую, а также при поиске инфекционных агентов или неопластического процесса.
Последний пункт предложенного алгоритма – биопсию нервов также нецелесообразно рекомендовать в качестве рутинного метода исследования. Однако она входит в перечень общих клинических критериев диагностики периферических нейропатий и может быть использована при необходимости подтверждения диагноза некоторых форм наследственных полинейропатий, поражения периферической нервной системы при амилоидозе, лепре, саркоидозе и т.д. Инвазивность, количество осложнений и побочных явлений при проведении биопсии служат существенными ограничивающими факторами проведения данной процедуры.
 Так, при соматической патологии наиболее часто выделяют следующие виды полинейропатий:
Так, при соматической патологии наиболее часто выделяют следующие виды полинейропатий: 1. Метаболические: уремическая, печеночная, амилоидная.
2. Эндокринные: диабетическая, гипотиреоидная, гипертиреоидная.
3. Токсические: алкогольная, лекарственная, свинцовая, мышьяковая.
4. Инфекционные: дифтерийная, при лепре, СПИДе и т.д.
5. Системные: при системной красной волчанке, узелковом периартериите, склеродермии.
6. Паранеопластические.
Краткая клиническая характеристика наиболее часто встречающихся форм полинейропатий
Уремическая полинейропатия встречается практически у половины больных с хронической почечной недостаточностью. Характерны преимущественно сенсорные или сенсомоторные симметричные дистальные нарушения. Заболевание может дебютировать с крампи (болезненные судороги) и синдрома «беспокойных ног». Затем присоединяются дизестезии, жжение и онемение стоп. Гемодиализ, проводимый при данной патологии, имеет неоднозначное влияние. С одной стороны, отмечается его положительный эффект на течение полинейропатии, с другой – до четверти пациентов отмечают усиление сенсорных симптомов после начала этого вида терапии.
 Кроме того, формирование артериовенозной фистулы, ассоциированной с диализом, приводит к нарастанию ишемических механизмов повреждения периферических нервов.
Кроме того, формирование артериовенозной фистулы, ассоциированной с диализом, приводит к нарастанию ишемических механизмов повреждения периферических нервов. Печеночная полинейропатия возникает как при хроническом, так и при остром поражении печени. Наиболее частыми причинами являются первичный билиарный цирроз, алкогольный цирроз, гепатит С. Клиническая картина чаще всего представлена смешанной сенсо-моторной полинейропатией, которая сочетается с энцефалопатией. Признаки вовлечения вегетативной нервной системы – ортостатическая гипотензия, нарушение моторики ЖКТ – приводят к ухудшению прогноза у этой категории пациентов.
Амилоидная полинейропатия развивается у пациентов с первичным наследственным амилоидозом. Проявляется чаще всего болевыми синдромами в сочетании с нарушениями болевой и температурной чувствительности в дистальных отделах конечностей. Моторные и трофические расстройства возникают на поздних стадиях заболевания.
Диабетическая полинейропатия является наиболее распространенной и изученной формой соматических полинейропатий.
 Чаще всего представлена в виде дистальной симметричной сенсорной формы, которая отличается медленно прогрессирующим течением, начинается с утраты вибрационной чувствительности и выпадения коленных и ахилловых рефлексов. В то же время может проявляться в виде достаточно интенсивного болевого синдрома, с нарастанием алгий в вечернее и ночное время. Многообразие форм поражения периферической нервной системы при сахарном диабете (СД) не позволяет исключить из списка рассматриваемых полинейропатий и преимущественно вегетативную форму с минимальными сенсорными и моторными нарушениями. Она проявляется периферической вегетативной недостаточностью и помимо снижения качества жизни пациентов существенно ухудшает прогноз в связи с развитием вегетативной кардиальной недостаточности. Проксимальная моторная полинейропатия при СД встречается реже и характеризуется амиотрофией, сопровождающейся алгическими нарушениями.
Чаще всего представлена в виде дистальной симметричной сенсорной формы, которая отличается медленно прогрессирующим течением, начинается с утраты вибрационной чувствительности и выпадения коленных и ахилловых рефлексов. В то же время может проявляться в виде достаточно интенсивного болевого синдрома, с нарастанием алгий в вечернее и ночное время. Многообразие форм поражения периферической нервной системы при сахарном диабете (СД) не позволяет исключить из списка рассматриваемых полинейропатий и преимущественно вегетативную форму с минимальными сенсорными и моторными нарушениями. Она проявляется периферической вегетативной недостаточностью и помимо снижения качества жизни пациентов существенно ухудшает прогноз в связи с развитием вегетативной кардиальной недостаточности. Проксимальная моторная полинейропатия при СД встречается реже и характеризуется амиотрофией, сопровождающейся алгическими нарушениями.Алкогольная полинейропатия часто развивается подостро. Характерными симптомами являются парестезии в дистальных отделах конечностей, болезненность икроножных мышц во время пальпации, нейропатические боли, явления сенситивной атаксии.
 В дальнейшем развиваются слабость и парез конечностей, в частности при поражении малоберцового нерва с развитием перонеальной походки. Быстро развиваются гипотония, атрофия парализованных мышц. Сухожильные рефлексы сначала могут быть повышенными, а в дальнейшем снижаются или выпадают. Очень часто наблюдаются вазомоторные, трофические и секреторные расстройства: гипергидроз, отек дистальных отделов конечностей, нарушение их нормальной окраски, изменение температуры кожи. В дифференциальной диагностике этой формы полинейропатии большую роль играет ее сочетание с корсаковским синдромом.
В дальнейшем развиваются слабость и парез конечностей, в частности при поражении малоберцового нерва с развитием перонеальной походки. Быстро развиваются гипотония, атрофия парализованных мышц. Сухожильные рефлексы сначала могут быть повышенными, а в дальнейшем снижаются или выпадают. Очень часто наблюдаются вазомоторные, трофические и секреторные расстройства: гипергидроз, отек дистальных отделов конечностей, нарушение их нормальной окраски, изменение температуры кожи. В дифференциальной диагностике этой формы полинейропатии большую роль играет ее сочетание с корсаковским синдромом. Лекарственная полинейропатия развивается на фоне длительного приема целого ряда медикаментов. Наиболее часто полинейропатия встречается при приеме изониазида, метронидазола, препаратов золота, кардиологических (амиодарон, гидралазин, пергексилин, новокаинамид), онкологических (винкристин, прокарбазин, цисплатин) препаратов. Главными дифференциально-диагностическими признаками данного вида полинейропатий при всем разнообразии клинической картины являются улучшение состояния после отмены препарата и нарастание симптомов после возобновления терапии.

Свинцовая полинейропатия развивается в основном подостро, на протяжении нескольких недель. Заболеванию предшествуют явления общей астенизации, которые проявляются головной болью, головокружением, повышенной утомляемостью, раздражительностью, нарушением сна, снижением памяти. Клинический рисунок нарушения функции периферических нервов при этой форме полинейропатии характеризуется своеобразием: поражение двигательных волокон лучевых нервов предшествует остальным видам расстройств. Если процесс распространяется на нижние конечности, парализуются прежде всего разгибатели стопы. Вместе с параличом дистальных отделов конечностей возникает боль в конечностях и нарушается чувствительность по полиневритическому типу. Течение заболевания обычно длительное – месяцы, а иногда и годы, даже при адекватном лечении, поскольку свинец выводится из организма медленно.
Мышьяковая полинейропатия: при повторных воздействиях небольших количеств мышьяка развивается дистальная симметричная сенсомоторная полинейропатия, при которой доминируют боли и нарушения чувствительности.
 В случае острого отравления развитие клиники полинейропатии следует за латентным периодом в 2–3 нед. При этом мышечная слабость развивается в основном в нижних конечностях. Имеются выраженные вегетативно-трофические расстройства: гиперкератоз, сухость и нарушение пигментации кожи, вазомоторные расстройства, отеки. На ногтях определяют утолщение в виде белой поперечной полоски (полоска Месса). Наблюдаются выпадение волос, трофические расстройства десен и неба (образуются язвы). Восстановление утраченных функций может продолжаться в течение многих месяцев. Диагностика строится на выявлении мышьяка в моче, волосах и ногтях.
В случае острого отравления развитие клиники полинейропатии следует за латентным периодом в 2–3 нед. При этом мышечная слабость развивается в основном в нижних конечностях. Имеются выраженные вегетативно-трофические расстройства: гиперкератоз, сухость и нарушение пигментации кожи, вазомоторные расстройства, отеки. На ногтях определяют утолщение в виде белой поперечной полоски (полоска Месса). Наблюдаются выпадение волос, трофические расстройства десен и неба (образуются язвы). Восстановление утраченных функций может продолжаться в течение многих месяцев. Диагностика строится на выявлении мышьяка в моче, волосах и ногтях.Дифтерийная полинейропатия обусловлена не воспалительным процессом, а токсическим влиянием коринебактерии дифтерии и аутоимунными сдвигами. Разрушение миелина со следующей дегенерацией нервных волокон начинается из конечных разветвлений нервов в мышцах. Генерализированная форма постдифтерийной полинейропатии развивается на 4–7-й нед., в период угасания инфекции. Проявляется периферическим парезом конечностей с арефлексией, затем присоединяются нарушения поверхностной и глубокой чувствительности с развитием сенситивной атаксии.

Полинейропатия при СПИДе встречается почти у 30% больных. Проявляется, как правило, дистальной симметричной, преимущественно сенсорной формой. Обусловлена в основном аксонопатией. Начинается с выпадения вибрационной чувствительности, характеризуется гипералгезией с выраженным болевым компонентом. Данное состояние может усиливаться при лечении инфекционной или неопластической патологии в связи с развитием лекарственной полинейропатии, к которой данная категория пациентов особенно предрасположена.
Полинейропатии при системных заболеваниях могут быть как обусловлены самим патологическим процессом, так и являться результатом поражения печеночной, почечной систем и проведенного вследствие этого лечения (препараты золота и др.). Могут наблюдаться поражения одного нерва, множественная мононейропатия, симметричная сенсорная или сенсомоторная полинейропатия.
Паранеопластические полинейропатии не являются специфичными и встречаются достаточно редко. Проявляются преимущественно моторными, сенсорными или сенсомоторными симптомами.
 Для этого вида поражения периферической нервной системы характерно подострое развитие выраженного неврологического дефицита с последующей стабилизацией состояния, сопровождающееся воспалительными изменениями в цереброспинальной жидкости.
Для этого вида поражения периферической нервной системы характерно подострое развитие выраженного неврологического дефицита с последующей стабилизацией состояния, сопровождающееся воспалительными изменениями в цереброспинальной жидкости.Принципы терапии полинейропатий при соматической патологии
Лечебные мероприятия при этой патологии должны проводиться с учетом традиционных направлений терапии: этиологического, патогенетического, симптоматического.
Этиологическое лечение, как следует из названия, будет учитывать ведущий этиологический фактор, вызвавший развитие данного вида полинейропатии. Необходимо отметить тот факт, что в ряде случаев устранение причины заболевания является неотъемлемым условием излечения (как при лекарственной полинейропатии). Но, к сожалению, не всегда это достижимо – например, при СД или системном аутоиммунном заболевании возможен только полноценный контроль симптомов. А иногда, как в случае с интоксикацией мышьяком или при дифтерийной полинейропатии, ведущий патологический фактор уже сыграл свою отрицательную роль, и дальнейшее воздействие на него лишено смысла.
 Не надо также упускать из внимания тот факт, что достаточно большой процент полинейропатий так и остается несистематизированным. Поэтому этиологическое лечение полинейропатий является желаемым, но не обязательным компонентом лечебного процесса, в отличие от патогенетической терапии.
Не надо также упускать из внимания тот факт, что достаточно большой процент полинейропатий так и остается несистематизированным. Поэтому этиологическое лечение полинейропатий является желаемым, но не обязательным компонентом лечебного процесса, в отличие от патогенетической терапии.Для патогенетического лечения необходимо воздействие на основной механизм, послуживший причиной развития полинейропатии. В случае демиелинизации и аксонопатии предпочтение отдается витаминотерапии, антиоксидантам и вазоактивным препаратам.
Из широкого спектра антиоксидантов в терапии заболеваний периферических нервов при соматической патологии различного генеза хорошо себя зарекомендовали препараты α-липоевой кислоты. Изучение механизма действия этого вида терапии у больных полинейропатией показало комплексное воздействие на нормализацию эндоневрального кровотока, редукцию оксидативного стресса и улучшение васкулярной дисфункции.
В лечении витаминными комплексами при полинейропатиях предпочтение отдается витаминам группы В.
 Они оказывают метаболическое влияние на аксональный транспорт и процессы миелинизации в периферических нервных волокнах. Кроме того, воздействие витаминов группы В, в первую очередь тиамина, на центральную нервную систему опосредовано через метаболизм γ-аминомасляной кислоты и серотонина и вызывает анальгетический эффект.
Они оказывают метаболическое влияние на аксональный транспорт и процессы миелинизации в периферических нервных волокнах. Кроме того, воздействие витаминов группы В, в первую очередь тиамина, на центральную нервную систему опосредовано через метаболизм γ-аминомасляной кислоты и серотонина и вызывает анальгетический эффект.Известно, что тиамин, локализующийся в мембранах нервных клеток, оказывает существенное влияние на процессы регенерации поврежденных нервных волокон, а также участвует в обеспечении энергетических процессов в нервных клетках, нормальной функции аксоплазматического тока. Пиридоксин поддерживает синтез транспортных белков в осевых цилиндрах, кроме того, в последние годы доказано, что витамин В6 имеет антиоксидантное действие. Цианокобаламин влияет на мембранные липиды и участвует в биохимических процессах, обеспечивающих нормальный синтез миелина; необходим для нормального кроветворения и созревания эритроцитов, обладает анальгетическим эффектом. Коферментные формы цианокобаламина – метилкобаламин и аденозилкобаламин – необходимы для репликации и роста клеток.
 В этой связи данные витамины группы В часто называют нейротропными. Комбинация этих витаминов оказывает положительное действие и на сосудистую систему: так, например, комбинация различных витамеров пиридоксина угнетает агрегацию тромбоцитов, реализуя свой эффект опосредованно через активацию рецепторов к простагландину Е.
В этой связи данные витамины группы В часто называют нейротропными. Комбинация этих витаминов оказывает положительное действие и на сосудистую систему: так, например, комбинация различных витамеров пиридоксина угнетает агрегацию тромбоцитов, реализуя свой эффект опосредованно через активацию рецепторов к простагландину Е.Кроме того, недостаток каждого из витаминов группы В может сыграть свою отрицательную роль в формировании клинических проявлений полинейропатий при соматической патологии. При хроническом дефиците тиамина в пище развивается дистальная сенсорно-моторная полинейропатия, напоминающая алкогольную и диабетическую полинейропатии. Дефицит пиридоксина приводит к возникновению дистальной симметричной, преимущественно сенсорной полинейропатии, проявляющейся ощущением онемения и парестезиями в виде «покалывания иголками». Недостаток цианокобаламина проявляется в первую очередь пернициозной анемией. У многих больных с дефицитом витамина В12 развивается подострая дегенерация спинного мозга с поражением задних канатиков, а у относительно небольшого числа больных формируется дистальная сенсорная периферическая полинейропатия, характеризующаяся онемением и выпадением сухожильных рефлексов.

Таким образом, применение комплекса витаминов группы В нашло место во многих клинических рекомендациях по лечению полинейропатий. И одним из представителей грамотно составленных поливитаминных препаратов является Нейромультивит. Сочетанное применение тиамина гидрохлорида в дозе 100 мг, пиридоксина гидрохлорида – 200 мг, цианокобаламина – 200 мкг позволяет достичь значительного нейротропного эффекта, приводящего к благоприятным изменениям в метаболизме нервных волокон. При полинейропатиях различного генеза применение Нейромультивита способно улучшать как структурное, так и функциональное состояние периферической нервной системы.
Определенным преимуществом обладает и лекарственная форма препарата Нейромультивит – таблетка, покрытая пленочной оболочкой. Для пациентов с комплексной соматической патологией применение инъекционных средств зачастую связано с нарастанием постинъекционных осложнений, болевых ощущений и, как следствие, хронического стресса, который значительно понижает их приверженность к терапии.
 Прием Нейромультивита 2–3 р./сут во время еды является достаточно удобной формой терапии.
Прием Нейромультивита 2–3 р./сут во время еды является достаточно удобной формой терапии. Третье направление терапевтической стратегии – симптоматическое лечение полинейропатий. В этом случае из всего комплекса проблем на первый план выходят нарушения вегетативной функции и болевые синдромы. В ряде случаев противоболевая терапия получает поддержку еще на этапе патогенетического лечения. Так, комплексное применение витаминов группы В оказывает доказанное положительное влияние на антиноцицептивную систему, что является крайне важным при лечении нейропатической боли. Коррекция нейропатического болевого синдрома требует применения специфических анальгетиков – антидепрессантов и антиконвульсантов. Но сочетанное влияние витаминов группы В и нестероидных противовоспалительных препаратов способно существенно уменьшить спектр неприятных ощущений. Так, применение препарата Нейродикловит, в котором комплекс витаминов группы В сочетается с диклофенаком (50 мг), успешно приводит к снижению болевых ощущений у пациентов с различными видами полинейропатий.
Наиболее сложной клинической задачей является терапия вегетативных нарушений у пациентов с различными видами полинейропатий. При этом прогноз у них существенно ухудшается вследствие именно нарушения вегетативной регуляции – из-за его негативного влияния на работу сердечно-сосудистой системы. Единых рекомендаций по коррекции данных патологических состояний в настоящее время не разработано. В основном отдается предпочтение немедикаментозным методам терапии ортостатической гипотензии.
Таким образом, диагностика и лечение полинейропатий при соматических заболеваниях являются непосредственной задачей врача-невролога, при решении которой возможно влияние как на состояние периферической нервной системы пациента, так и на прогноз ведущего заболевания и качество жизни этой категории больных в целом.
Литература
1. Баранцевич Е.Р., Мельникова Е.В., Скоромец А.А. Патогенетические аспекты неврологических расстройств при сахарном диабете // Ученые записки СПбГМУ им. И.П. Павлова. 1998. Т. 5. № 2. С. 26.
2. Бойко А.Н., Батышева Т.Т., Костенко Е.В., Пивоварчик Е.М., Ганжула П.А., Исмаилов А.М., Лисинкер Л.Н., Хозова А.А., Отческая О.В., Камчатнов П.Р. Нейродикловит: возможность применения у пациентов с болью в спине // Фарматека. 2010. № 7. С. 63–68.
3. Батуева Е.А., Кайгородова Н.Б., Каракулова Ю.В. Влияние нейротрофической терапии не нейропатическую боль и психовегетативный статус больных диабетической нейропатией // Российский журнал боли. 2011. № 2. С. 46.
4. Воробьева О.В. Полинейропатии. Возможности альфа-липоевой кислоты в терапии полинейропатий, ассоциированных с соматическими заболеваниями // Здоровье Украины. 2007. № 6/1. С. 52–53.
5. Курушина О.В., Рыбак В.А., Барулин А.Е., Саранов А.А. Психофизиологические аспекты формирования хронических болевых синдромов // Вестник Волгоградского государственного медицинского университета. 2010. № 02. С. 52–54.
6. Левин О.С. Полинейропатии. М.: МИА, 2005. 496 с.
7. Морозова О.Г. Полинейропатии в соматической практике // Внутренняя медицина. 2007. № 4 (4). С. 37–39.
8. Вгownlee М. Biochemistry and molecular cell biology of diabetic complication // Nature. 2007. Vol. 414 (6865). Р. 613–820.
9. Granados-Soto V., Sanchez-Ramirez G., La-Torre M.R. et al. Effect of diclofenac on the antiallodinic activity of vitamin B12 in a neuropathic pain model in the rat // Proc West Pharmacol Soc. 2004. Vol. 47. P. 92–94.
10. Zambelis T., Karandreas N., Tzavellas E. et al. Large and small fiber neuropathy in chronic alcohol–dependent subject // J Periph Nerv Sys. 2005. Vol. 10. P. 375–338.
.
Сенсомоторная полинейропатия — Неврология — Здоровье Mail.ru
анонимно, Мужчина, 33 года
Здравствуйте! Мне 33 года, я болею более 10 месяцев. Недавно поставили диагноз: вторичная острая воспалительная (преимущественно аксональная) сенсомоторная полинейропатия с вялым дистальным парезом умеренной степени. В настоящий момент передвигаюсь с помощью костылей, ноги от колен до стоп онемевшие , стопы ног при ходьбе кидает из стороны в сторону, походка парапаретическая, самостоятельно не могу ходить. Кисти рук слабые не разгибаются, с трудом держу в руках предмет. Нарушена работа мочеиспускательной системы и нарушен стул (без слабительных таблеток не могу ходить самостоятельно), постоянно пучит живот. Появляется временами чувство удушья, тошнота, рвота. Результаты обследования в стационаре следующие: оак и оам в пределах нормы; б/х крови: глюкоза 4,9, мочевина 3,0, билирубин 21,2-4,3, креатинин 79, амилаза 43. Сск: пти 85%,птв 12,8, фибр 4,4, этанол тест + hbs-ar, анти вгс суммарные, ат к вич, рв отрицательно экг: син тахикардия 102 в мин, эос горизонтально, повышена нагрузка на лж узи щитовидной железы: умеренные диффузные изменения узи обп: признаки хронического холецистита ээг : значительные общемозговые изменения, раздражение п/корковых структур таламической области, значительное раздражение стволовых структур, очаговые изменения передней-лобной области, наличие множественных острых потенциалов (эпилептиформные изменения) преимущественно по левому полушарию. Раздражение коры, снижение порогу судорожной готовности. Скт шеи: наличие дополнительных мягкотканых образований в проекции гортани не выявлено. Увеличение единичного п/челюстного л.У справа эхо кг: размеры полостей в пределах нормы. Гипертрофии нет. Нарушений локальной сократимости нет. Общая сократимость левого желудочка не снижена. Диастолическая функция левого желудочка нарушена по 1 типу.Спдж- 14 мм рт.Ст. Клапанный аппарат без структурных изменений. Недостаточность трикуспидального клапана 0-1 ст. Перикард, аорта без патологии. Мрт головного мозга без патологии. Энмг характерны для мото-сенсорной полинейропатии в исследованных нервах нижних конечностей по смешанному типу с преобладанием аксонопатии. Лечение в стационаре: глицин, галоперидол, аспирин, карбамазепин, вит в6, в12, амитриптилин, октолипен, прозерин, вит в1, плазмоферез №3, лфк. Лечение в настоящий момент: октолипен 600 мг 1/т в сутки, нейромидин 20 мг 2/р в день, карбамазепин-ретард 200 мг 2/р в день, лечебная физическая нагрузка. Скажите, пожалуйста, излечимо ли это заболевание? Могу ли я восстановиться и как? Посоветуйте,пожалуйста , для дальнейшего лечения куда я могу обратиться? Я живу в городе томске. Заранее благодарен за ответ. С уважением максим!
Диабетическая полинейропатия (лечение, симптомы)
В этой статье вы узнаете:
Диабетическая полинейропатия нижних конечностей по праву занимает первое место в ряду осложнений сахарного диабета, поражая нервную систему человека. Развиваясь незаметно, она со временем приводит к серьёзным изменениям в области стоп, вплоть до гангрены и ампутации.
Однако не только ноги поражаются при сахарном диабете, ведь нервные волокна подходят и к внутренним органам. Поэтому познакомимся со строением нервной системы.
Нервная система человека состоит из центральной части и периферической.
К центральной части относятся головной и спинной мозг. Это «центры управления» всеми жизненными функциями организма. Они принимают и обрабатывают информацию, анализируют её и посылают сигналы к нужным органам. Головной мозг отвечает за познавательную деятельность (зрение, слух, обоняние, мыслительные процессы) и регулирует работу внутренних органов. Спинной мозг отвечает за движения.
К периферической нервной системе относятся все нервы и сплетения, которые соединяют мышцы и внутренние органы с головным и спинным мозгом. Периферическая нервная система делится на:
- Соматическую, связывающую мышцы со спинным мозгом, а также органы чувств с головным мозгом.
- Вегетативную, или автономную, регулирующую работу внутренних органов и сосудов.
При сахарном диабете поражаются периферические отделы нервной системы.
Через 10–15 лет от начала сахарного диабета примерно половина больных имеет диабетическую полинейропатию.
Почему развивается диабетическая полинейропатия?
При сахарном диабете повышается уровень глюкозы в крови. Избыток глюкозы в нервных клетках распадается с образованием токсичных продуктов. Эти продукты повреждают как сами нервные клетки, так и защитные оболочки нервов.
Кроме этого, при сахарном диабете повреждаются и микрососуды, питающие нервы, что приводит к кислородному голоданию и отмиранию участков нервов.
Риск развития диабетической полинейропатии есть у всех больных сахарным диабетом. Увеличивается он с длительностью заболевания и у больных, имеющих неконтролируемые скачки уровня глюкозы в крови, а также у тех, у кого этот уровень постоянно критически высокий.
Диабетическая дистальная полинейропатия
Самой частой формой диабетической полинейропатии является дистальная, или сенсомоторная, форма. При ней поражаются концевые отделы нервов, вызывая двигательные и чувствительные нарушения.
Симптомы диабетической дистальной полинейропатии нижних конечностей:
- Жгучие боли в ногах, усиливающиеся ночью, при соприкосновении с одеждой, могут быть невыносимыми, истощающими, уменьшаются при ходьбе.
- Покалывание, зябкость, онемение.
- Снижение всех видов чувствительности – температурной, болевой, тактильной, вибрационной.
- Сухость кожи, шелушение, натоптыши.
- Повышенная потливость, отёчность стоп.
- Судороги в икроножных мышцах.
- Мышечная слабость, неустойчивая походка.
- В тяжёлых случаях – появление язвенных дефектов на стопах.
Самым неблагоприятным признаком является исчезновение болей в ногах самостоятельно без лечения и нормализации уровня глюкозы в крови. Это говорит о необратимом повреждении нервов и вероятном скором появлении трофических язв.
Диагностика
При выявлении сахарного диабета 2 типа, а также через 5 лет после выявления сахарного диабета 1 типа, больной должен быть осмотрен на предмет наличия дистальной сенсомоторной полинейропатии. Врач-невролог проводит функциональные пробы для определения нарушений чувствительности:
- Вибрационной – используется специальный камертон, который устанавливается на определённых точках стопы.
- Температурной – врач касается стопы предметами различной температуры.
- Болевой – проводится покалывание стоп и голеней специальной иглой, определяются места со сниженной и повышенной чувствительностью.
- Тактильной – производится касание специальным инструментом – монофиламентом – подошвенной поверхности стопы.
- Исследование сухожильных рефлексов неврологическим молоточком.
В сложных случаях могут быть использованы специальные методы исследования: электромиография, биопсия икроножного нерва, МРТ.
Острая диабетическая сенсорная полинейропатия
Острая диабетическая сенсорная полинейропатия нижних конечностей возникает при декомпенсации сахарного диабета, когда начинает появляться ацетон в моче, либо при резком снижении уровня глюкозы в крови, что часто бывает в начале лечения диабета. Появляется острая невыносимая боль в ногах, её провоцирует то, что обычно не вызывает болевых ощущений. Такая полинейропатия проходит самостоятельно через некоторое время (до нескольких месяцев) без последствий.
Диабетическая автономная нейропатия
Диабетическая автономная нейропатия развивается вследствие поражения нервных волокон, подходящих к внутренним органам.
| Форма | Симптомы |
|---|---|
| Кардиоваскулярная |
|
| Гастроинтестинальная |
|
| Урогенитальная |
|
| Нарушение системы дыхания |
|
| Нарушение работы потовых желез |
|
| Бессимптомная гипогликемия | Отсутствие чувствительности к снижению уровня глюкозы в крови до критически низких цифр. |
Для диагностики диабетической автономной нейропатии, кроме опроса и осмотра, используются специальные функциональные пробы. Также выполняются инструментальные методы исследования (суточный мониторинг артериального давления, уровня глюкозы в крови, обследование желудка, УЗИ и др.).
При сочетании диабетической полинейропатии с поражением сосудов (ангиопатией) развивается осложнение сахарного диабета – диабетическая стопа.
Синдром диабетической стопы, кроме симптомов диабетической полинейропатии, характеризуется появлением трофических язв на кончиках пальцев, пятках, в метах трения обуви. На поздних стадиях он приводит к развитию гангрены и дальнейшей ампутации сегментов ноги.
Лечение: принципы, препараты, народные методы
Лечение диабетической полинейропатии, как и всех других осложнений сахарного диабета, начинается с нормализации уровня глюкозы в крови. Должен быть достигнут целевой уровень гликированного гемоглобина, отражающего компенсацию диабета. Он не должен превышать 7%. При необходимости корректируются дозы сахароснижающих препаратов или инсулина.
Обязательно необходимо снизить уровень холестерина и триглицеридов до нормы. Это улучшит состояние сосудов и обогатит нервы кислородом.
При лечении непосредственно диабетической полинейропатии используют несколько групп препаратов:
- Для уменьшения болей назначаются противосудорожные препараты и антидепрессанты. Они блокируют проведение болевого импульса, уменьшают высвобождение веществ, стимулирующих боль, оказывают успокаивающее действие. Чаще используются Габапентин, Ламотриджин, Дулоксетин.
Для лечения сильных болей могут быть использованы и опиоиды (Трамадол). Обычные обезболивающие препараты, типа Анальгина или Нимесулида, неэффективны.
- Витамины группы В улучшают состояние нервов, способствуют восстановлению их защитных оболочек, уменьшают боли. Наиболее известным препаратом этой группы является Мильгамма, включающая в себя комплекс из витаминов В1, В6 и В12.
- Антиоксиданты защищают нервные клетки от повреждения токсическими продуктами. Наибольшим эффектом в отношении нервной ткани обладает α-липоевая, или тиоктовая кислота, известная под названиями Тиоктацид и Тиогамма. Кроме основного антиоксидантного эффекта, эти препараты способны снижать уровень глюкозы в крови, поэтому с началом лечения может потребоваться снижение дозы противодиабетических препаратов.
- Сосудистые препараты (Актовегин) используются в лечении диабетической полинейропатии, хотя их эффект достоверно не доказан.
Лечение диабетической полинейропатии должно быть комплексным, с использованием нескольких групп препаратов, и длительным, курсами по 2–3 мес.
Использование народных средств также не имеет под собой никакой доказательной базы. Возможно увеличение в рационе количества продуктов, содержащих витамины группы В (хлеб из муки грубого помола, печень, мясо, рыба, злаковые), однако такая диета сама по себе диабетическую полинейропатию не вылечит.
Полинейропатия — Обзор информации
Диагностика полинейропатии
Клинические данные, особенно скорость развития, помогают в диагностике и выявлении причины. Асимметричные невропатии предполагают поражение миелиновой оболочки или vasa nervorum, и симметричные, дистальные нейропатии — токсические или метаболические нарушения. Медленно прогрессирующие хронические невропатии могут быть наследственными, связанными с длительным воздействием токсических веществ или нарушениями обмена веществ.Острые невропатии предполагают аутоиммунное заболевание, васкулит или постинфекционную причину. Сыпь, кожные язвы и синдром Рейно в сочетании с асимметричной аксональной нейропатией предполагают состояние гиперкоагуляции, параинфекцию или аутоиммунный васкулит. Снижение массы тела, лихорадка, лимфаденопатия и массивные поражения предполагают опухоль или паранеопластический синдром.
Электродиагностические исследования. Чтобы определить тип нейропатии, необходимо сделать ЭМГ и определить скорость нервной проводимости.Чтобы оценить асимметрию и степень поражения аксона, ЭМГ проводится как минимум на обеих ногах. Поскольку ЭМГ и определение нервной проводимости более тесно связаны с толстыми миелинизированными волокнами в дистальных сегментах конечности, с проксимальной дисфункцией миелина (например, в начале синдрома Гийена-Барре) и с первичным поражением тонких волокон, ЭМГ может быть нормальной. В таких случаях следует количественно оценить чувствительность и функцию вегетативной нервной системы.
Лабораторные испытания.Среди основных лабораторных тестов: общий анализ крови, уровень электролитов, функция почек, экспресс-тест на реакцию, измерение сахара в крови натощак, гемоглобин A 1 s , витамин B 12 , фолиевая кислота и тиреотропный гормон. Необходимость проведения других анализов определяется конкретным типом полинейропатии.
Подход к пациентам с невропатией, вызванной острой демиелинизацией, такой же, как при синдроме Гийена-Барре; Для определения начала дыхательной недостаточности измеряют форсированную жизненную емкость легких.При острой или хронической демиелинизации проводятся тесты на инфекционные заболевания и иммунную дисфункцию, включая тесты на гепатит и ВИЧ и электрофорез сывороточных белков. Кроме того, определяются антитела к миелин-ассоциированному гликопротеину. Если преобладает двигательная дисфункция, определяются антисульфатидные антитела, при первичной сенсорной дисфункции следует выполнить люмбальную пункцию. Демиелинизация из-за аутоиммунного ответа часто вызывает диссоциацию белок-клетку: повышенный уровень белка в спинномозговой жидкости (> 45 мг / дл) при нормальном количестве лейкоцитов (
При асимметричных аксональных невропатиях следует проводить тесты для выявления условий гиперкоагуляции и параинфекции или аутоиммунного васкулита (особенно при наличии клинических подозрений).Как минимум, определяют СОЭ, ревматоидный фактор, антинуклеарные антитела, креатинфосфокиназу (CKF) в сыворотке крови. КК может увеличиваться, когда быстрое развитие болезни приводит к сердечному приступу. При анамнестических показаниях соответствующих нарушений определяют факторы свертывания крови (например, белки С и S, антитромбин III, антикардиолипиновые антитела, уровень гомоцистеина) и даже тесты на саркоидоз, гепатит С или гранулематоз Вегенера. Если причина не установлена, следует провести биопсию мышц и нервов.Обычно берут пораженный икроножный нерв. Можно взять и прилегающий к нерву кусок мышечной ткани, от икроножной мышцы или четырехглавой мышцы бедра, двуглавой или трехглавой мышцы плеча, дельтовидной мышцы. Мышца должна иметь умеренную слабость, а место биопсии не должно содержать следов предыдущих введений иглы (включая ЭМГ). Биопсия нервов при асимметричных аксонопатиях более информативна, чем при других типах полинейропатий.
Если исследование не выявило причину дистальных симметричных аксонопатий, определяют содержание тяжелых металлов в суточной моче и проводят электрофорез белка в моче.При подозрении на хроническое отравление тяжелыми металлами проводится анализ волос из лобковой или подмышечной области. Анамнез и физикальное обследование диктуют необходимость дополнительных анализов для выявления других причин.
Полинейропатия — Диагноз
[38], [39], [40], [41], [42], [43], [44], [45]
Полинейропатия
Полинейропатия — это неврологическое заболевание, возникающее при одновременном сбое в работе многих периферических нервов по всему телу.Он может быть острым и возникать без предупреждения или хроническим и постепенно развиваться в течение длительного периода времени. Многие полинейропатии имеют как моторные, так и сенсорные поражения; некоторые также связаны с дисфункцией вегетативной нервной системы. Эти расстройства часто симметричны и часто поражают ступни и руки, вызывая слабость, потерю чувствительности, ощущения укола иглой или жгучую боль. [1] Существует довольно много состояний, которые могут вызвать полинейропатию.
Классификация
Полинейропатии можно классифицировать по-разному, например, по причине, по скорости прогрессирования или по вовлеченным частям тела.Также важно различать классы полинейропатии в зависимости от того, какая часть нервной клетки поражена в основном: аксон, миелиновая оболочка или тело клетки.
- Дистальная аксонопатия , или «невропатия угасания», является результатом метаболических или токсических нарушений нейронов. Это наиболее распространенная реакция нейронов на метаболические или токсические нарушения, и поэтому она может быть вызвана метаболическими заболеваниями, такими как диабет, почечная недостаточность, синдромами дефицита, такими как недоедание и алкоголизм, или действием токсинов или лекарств, таких как химиотерапия.Их можно разделить в зависимости от типа пораженного аксона: крупные волокна, мелкие волокна или и то, и другое. Наиболее дистальные части аксонов обычно дегенерируют первыми, и атрофия аксонов медленно продвигается к телу нервной клетки. Если причина устранена, регенерация возможна, хотя прогноз зависит от продолжительности и силы стимула. Пациенты с дистальными аксонопатиями обычно имеют сенсомоторные нарушения, которые имеют симметричное распределение «носки и перчатки».В пораженных участках также теряются или уменьшаются глубокие сухожильные рефлексы и функции вегетативной нервной системы.
- Миелинопатия , или «демиелинизирующая полинейропатия», возникает из-за потери миелина (или шванновских клеток, которые его производят и содержат). Эта демиелинизация замедляет или полностью блокирует проведение потенциалов действия через аксон нервной клетки. Наиболее частой причиной является острая воспалительная демиелинизирующая полинейропатия (AIDP, наиболее распространенная форма синдрома Гийена-Барре), хотя другие причины включают хроническую воспалительную демиелинизирующую полинейропатию (CIDP), генетические нарушения обмена веществ ( e.грамм. , лейкодистрофия) или токсины.
- Нейронопатия является результатом разрушения нейронов периферической нервной системы (ПНС). Они могут быть вызваны заболеваниями двигательных нейронов, сенсорными нейронопатиями (, например, , опоясывающий лишай), токсинами или вегетативной дисфункцией. Нейротоксины могут вызывать нейронопатии, например химиотерапевтическое средство винкристин.
Оценка
Оценка и классификация полинейропатий начинается с анамнеза и физического осмотра, чтобы задокументировать характер патологического процесса (руки, ноги, дистальный, проксимальный, симметричный), когда они начались, как долго они продолжались, если они колеблются, и какие дефициты и боль вовлечены.Если боль является фактором (а это часто бывает), определение того, где и как долго будет проводиться лечение полинейропатии в Портороже, Словения
Группа заболеваний, характеризующихся системным поражением периферических нервов. Если поражены аксоны, то говорят об аксональных полинейропатиях, а если развивается устойчивое снижение скорости проводимости по нерву, то говорят о демиелинизирующих полинейропатиях. Симптомы в обеих группах заболеваний схожи: вялый парез, мышечная слабость в руках и ногах, мышечная атрофия, степпинг, могут поражаться черепные нервы и дыхательные мышцы, слабеют или исчезают сухожильные и надкостничные рефлексы, парестезия, дизестезия, искаженное восприятие боли. и температура кожи, развивается сухость кожи, тахикардия, гипотензия, импотенция.Наследственные полинейропатии не излечивают, только купируют симптомы и пытаются добиться стойкой ремиссии. Лечебная физкультура очень важна как способ поддержания мышечного тонуса и предотвращения контрактур. В зависимости от типа полинейропатии вам могут понадобиться: ИВЛ, лечение, хирургическое вмешательство.
Служба поддержки клиентов
Не знаете, по каким критериям выбрать курорт или спа-отель?
Не умеете бронировать?
Позвоните нам, и наша служба поддержки поможет вам.
часто задаваемые вопросыПочинская Марина Руководитель службы поддержки
Консультация врача
Бесплатная помощь врача санатория
Если у вас возникли трудности с выбором санатория или спа-отеля, подходящего для лечения ваших заболеваний, воспользуйтесь бесплатной консультацией санаторно-курортного врача Елены Хорошевой.
Отправьте свой вопрос здесьХорошева Елена Главный врач sanatoriums.

 Позиционирует формирование болезни со стороны нарушения обмена оксида азота, вследствие чего изменяются калий-натриевые механизмы, лежащие в основе формирования нервного возбуждения и проведения импульсов по нервам.
Позиционирует формирование болезни со стороны нарушения обмена оксида азота, вследствие чего изменяются калий-натриевые механизмы, лежащие в основе формирования нервного возбуждения и проведения импульсов по нервам. При болезни разрушаются периферические нервные волокна.
При болезни разрушаются периферические нервные волокна. Врачи Юсуповской больницы подбирают лечение индивидуально для каждого пациента. В зависимости от тяжести патологии и симптоматики назначается комплексное лечение под наблюдением опытных специалистов.
Врачи Юсуповской больницы подбирают лечение индивидуально для каждого пациента. В зависимости от тяжести патологии и симптоматики назначается комплексное лечение под наблюдением опытных специалистов.






 Дистальная сенсорная полинейропатия нижних конечностей приносит массу неудобств пострадавшему, так как изначально заподозрить болезнь достаточно проблематично, но чем дольше откладывать лечение, тем сложнее оно будет проходить.
Дистальная сенсорная полинейропатия нижних конечностей приносит массу неудобств пострадавшему, так как изначально заподозрить болезнь достаточно проблематично, но чем дольше откладывать лечение, тем сложнее оно будет проходить.
 Некоторые пациенты жалуются на жжение и боль, покалывание в ногах, в запущенных случаях наблюдается шаткая походка, дисфункции двигательных навыков. В зависимости от тяжести состояния могут проявляться такие симптомы, как темные круги под глазами, головокружение, слабость, тремор. Врачи Юсуповской клиники проведут осмотр пациента, на основании разносторонней диагностики выявят точный диагноз, и назначат лечение в соответствии с общим состоянием и побочными симптомами болезни.
Некоторые пациенты жалуются на жжение и боль, покалывание в ногах, в запущенных случаях наблюдается шаткая походка, дисфункции двигательных навыков. В зависимости от тяжести состояния могут проявляться такие симптомы, как темные круги под глазами, головокружение, слабость, тремор. Врачи Юсуповской клиники проведут осмотр пациента, на основании разносторонней диагностики выявят точный диагноз, и назначат лечение в соответствии с общим состоянием и побочными симптомами болезни. Именно на них основывается работа нервной системы, и поэтому их длительная нехватка может привести к развитию болезни.
Именно на них основывается работа нервной системы, и поэтому их длительная нехватка может привести к развитию болезни. 

