Салфетки для лечения трофических язв на ногах: варианты лечебных салфеток
Лечение трофических язв на первой стадии проводится при помощи консервативных методов, среди которых можно выделить использование специальных салфеток. На сегодняшний день есть несколько подобных средств, которые продаются в аптеках.
Важно правильно использовать такие накладки, в противном случае результата не будет. Мы представим вашему вниманию наиболее популярные варианты накладок, но окончательный выбор делает только врач.
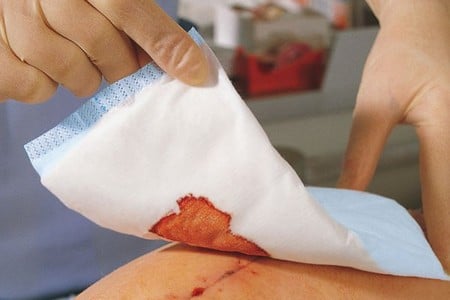
Действие таких средств направлено на очищение ран и удаление инфекции. В их состав часто входит мексидол и трипсин – вещества, обладающие противовоспалительным и антибактериальным действием, а также они помогают расщепляться омертвевшие клетки.
Салфетки для лечения трофических язв на ногах рекомендованы в первую очередь в том случае, если раны длительное время не заживают, имеют гной или же они являются влажными. Рассмотрим наиболее популярные средства данной группы.
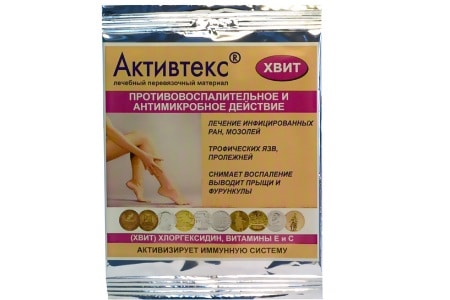
Активтекс. Наиболее популярный вариант, для изготовления которого используется трикотажное полотно.
Сверху ткань пропитана лекарственными веществами и гелеобразным полимером. Используют его на начальных стадиях заболевания, а также после оперативного вмешательства.
Средство является антисептиком, а также оно снимает болевые ощущения и способствует заживлению ран. Именно Активтекс для лечения трофических язв на ногах назначает врач, если раны длительное время не заживают.
На сегодняшний день представлено несколько видов средства, которые отличаются друг от друга основным активным веществом.
- Активтекс Ф. Этот вариант предназначен для общего применения. Активное вещество – фурагин, обладающий способностью бороться с различными микроорганизмов.
- Активтекс Х. В них активным веществом является хлоргексидин, который является сильным антисептиком. Еще он способствует рассасыванию гематом.
- Активтекс ХФ. В таких средствах для лечения язв содержатся вещества из двух рассмотренных выше вариантов. Благодаря этому эффективность повязки значительно повышается. Этот вариант рекомендовано использовать, если раны загрязнены и гноятся.
Есть и другие варианты салфеток Активтекс, например, ХВИТ, ФОМ, ХЛ и др. У каждого варианта есть свое предназначение, но чтобы удалить с ног язвы, часто требуется комплексный подход. Кстати, если человек чувствует сильную боль, то ему рекомендовано покрытие Активтекс ХЛ, которое имеет местный анестетик – лидокаин.
Лечение обычно происходит в два этапа:
- на первой стадии необходимо очистить рану, уменьшить количество отделяемых веществ, убрать воспаление и отек. Для этой цели используется Активтекс ХФ на протяжении 3-4 суток, а затем Активтекс ХВИТ в течение такого же количества времени. В результате язвы полностью очистятся;
- после этого лечение прокладками будет направлено на стимуляцию заживления ран, для чего рекомендуется чередовать накладки Активтекс ХВИТ и ФОМ на протяжении 4-6 дней.
Теперь перейдем к способу применения:
- для начала следует обработать пораженные места слабым раствором антисептика, например, мирамистином, а вот перекись водорода и перманганат калия использовать запрещено;
- в зависимости от масштабов поражений возьмите необходимо количество салфеток и смочите их в холодной воде, но также можно использовать и растворы для обработки ран;
- уже через 10-15 сек. на поверхности появится специальный гель, который позволит наложить повязку с минимальными болезненными ощущениями;
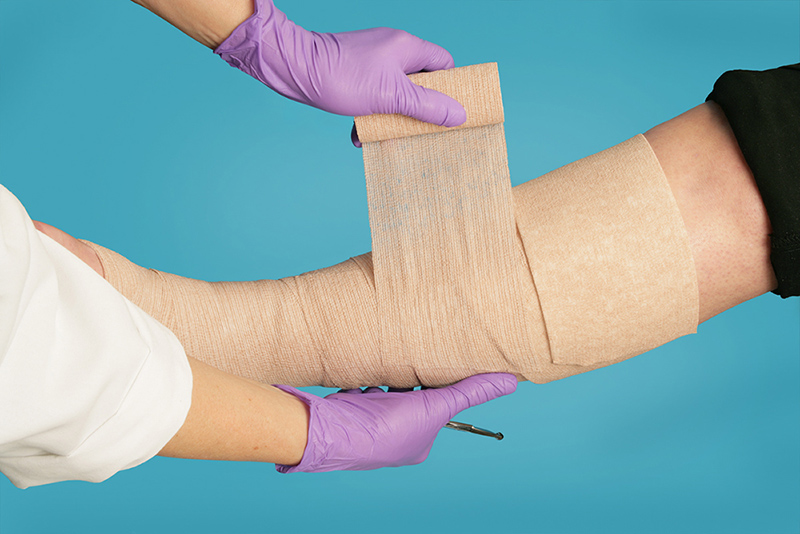
- если выделения обильные, то сверху наложите марлевую повязку. Сверху зафиксируйте сетчатым или эластичным бинтом;
- еще одна важная деталь – поверхность салфеток следует периодически смачивать водой. Для этой цели используйте ватный тампон или пипетку.
Накладки направлены на длительное воздействие на пораженные места, так время доходит до 72 ч. Менять их следует, ориентируясь на количество выделений. Если отделения обильные, то производить замену повязки стоит каждый день, а если умеренные – через 2-3 дня. Чтобы удалять салфетку безболезненно, рекомендуется ее обильно смачивать. К противопоказаниям относится наличие аллергической реакции на компоненты.
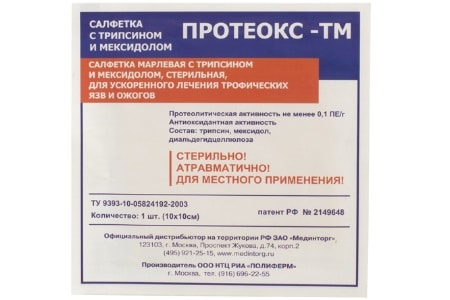
Протеокс-ТМ. На вид это средство представляет собой марлевую салфетку, сложенную в 4 слоя. Изготовлена она по технологии иммобилизации лекарственных компонентов. Помогает это покрытие удалить гнойные и некротические массы, снять воспаление, а еще оно способствует заживлению, стимулируя клеточное дыхание. Курс лечения зависит от размера мест поражений, но в среднем необходимо будет использовать 5-15 шт., меняя их раз в сутки. Кстати, уже через 2 дня заметен эффект очищения.
Схема использования Протеокс-ТМ идентична рассмотренной инструкции по Активтекс.
Есть только несколько дополнительный рекомендаций:
- во-первых, рекомендуется, каждые 4 ч., не снимая повязку, добавлять физраствор или воду на нее;
- во-вторых, фиксировать повязку рекомендуется специальным пленочным покрытием Гидрофилм, поскольку оно удерживает влагу и предотвращает высыхание салфетки;
- когда, язва закроется примерно наполовину, то рекомендуется перейти на другой вид салфеток, который обладает ранозаживляющим действием, например, Мультиферм.
Колетекс. Еще один вариант эффективных накладок, которые содержат многие активные вещества. У таких примочек мощное ранозаживляющее, противомикробное и противовоспалительное действие. Колетекс способствует регенерации клеток, что помогает ранам лучше заживать.
В набор входят два вида салфеток: с метронидазолом и хлоргексидином. Первый вариант эффективно справляется с нагноениями и другими выделения, а второй – удаляет воспаление и имеет антисептическое действие. Покрытие накладывается так же, как и у рассмотренных ранее вариантов.
Мультиферм. Накладки изготавливаются из современного полимерного материала, который обработан специальными компонентами. Они состоят из лечебного и впитывающего слоя. Чтобы добиться заживления имеющихся поражений, потребуется применить 7-15 салфеток, причем действие каждой от 24 до 48 ч. Результат заметен после первой процедуры. Использовать Мультиферм можно только после того, как из ран убран гной и некротические ткани.
Повязка обладает протеолитическим, эластолитическим и коллагенолитическим действием. Имея протеолитическую активность, происходит расщепление нежизнеспособного белка, очищение раны и в итоге стимулируется процесс восстановления ткани. Благодаря улучшению регенерации, снижается риск образования рубца, а также стоит отметить, что снимается болевой синдром. Примочка Мультиферм накладывается, как уже рассмотренные варианты. Побочных действий и противопоказаний нет.
Отдельно хотелось бы поговорить об этом виде накладок, в которых используется серебро, обеспечивающее антимикробное действие. Лечение осуществляется благодаря тому, что активные ионы серебра, соприкасаясь с язвами, не дают возможности бактериям размножаться и проникать в глубокие слои кожи. Благодаря этому через какое время рана начинает затягиваться. Стоит заметить, что ионы серебра не только уничтожают бактерии, но и изменяют их структур.
В аптеках представлен широкий ассортимент накладок с серебром для лечения язв, но наибольшей популярностью пользуются такие варианты: Aквасель Ag и Биатен Ag.
Учитывайте, что серебро может быстро улетучиться, поэтому при выборе средства обязательно изучайте инструкцию и обращайте внимание на этот фактор. Повязка из серебра не должна использоваться больше 21 дня. Лучше всего ограничиться 14-15 днями.
У повязок с серебром есть противопоказания, которые непременно стоит учитывать. В первую очередь это касается людей с аллергией на металлы.
Если в области трофических язв есть ожоги, то такие накладки противопоказаны. Стоит также заметить, что после использования таких салфеток кожа вокруг язв может изменить цвет, будто она загорела. Не переживайте, это вполне нормально, и косметический дефект пройдет.
Мы представили вашему вниманию наиболее популярные и эффективные салфетки для лечения трофических язв. Чтобы получить желаемые результаты, делайте все согласно представленным правилам, не забывая о смене повязок. Подбирайте подходящий вариант вместе с врачом, который учтет индивидуальные показатели.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Повязки для лечения трофических язв, виды, применение и результаты лечения
Трофическая язва представляет собой открытую поверхность на коже с содержанием некротической ткани, которая зачастую образовывается при развитии варикоза, тромбоза либо другом нарушении циркуляции крови. В основном поражаются стопы и голень. Там они могут долгое время мокнуть, гноиться в результате присоединения бактериальной инфекции.
Лечение при образовании язв должен назначать только врач с учетом особенностей их развития. Для этого назначают медикаментозные препараты, которые снимают воспаление, уничтожают патогенные бактерии и микробы, способствуют выведению гнойного содержимого.
Среди аптечных препаратов для заживления гнойно-некротических поверхностей на коже широко применяются повязки для лечения трофических язв. Такие средства позволяют за короткое время очистить поверхность от нежизнеспособных тканей, помогают быстрому заживлению.
- Раневые повязки Протеокс-ТМ представляют собой тонкое покрытие, предназначенное для глубокого очищения и заживления гнойно-некротических трофических язв любого генеза.
Их применяют для лечения следующих заболеваний:
- пролежни;
- флегмоны;
- абсцессы;
- сильные обморожения;
- диабетические язвы.
Содержат такие активные вещества, как диальдегидцеллюлозу, мексидол трипсин. Выпускаются в виде 4-хслойного марлевого покрытия размером 10х10 см, упаковка стерильная.
Температура хранения не должна превышать 40 градусов, могут храниться 5 лет с момента изготовления.
Гнойная поверхность вначале обрабатывается раствором щадящего антисептического средства. Далее сверху на нее накладывается салфетка, заранее смоченная в кипяченой воде или антисептике, и фиксируется. Необходимо постоянно поддерживать влажность салфетки в течение всего времени, что она находится на теле, потому как в сухом виде она не дает никакого эффекта, а только прилипнет к пораженной поверхности и дополнительно ее травмирует при смене.
При смене повязки пораженную область надо обрабатывать Фурацилином, Риванолом или Хлоргексидином. Если эти медикаменты отсутствуют в домашней аптечке, можно заменить их на травяные отвары из ромашки, зверобоя, девясила, корней аира, травы сушеницы.
Язву надо очищать от нежизнеспособной ткани в короткий срок (2-5 суток), после этого регулярно повторять процедуру. Салфетки надо менять утром и вечером.
- Гелевые повязки для лечения трофических язв
Повязка Гидросорб Комфорт, производитель Paul Hartmann, Германия. Сделана на основе гидрогелевых материалов, имеет размер 4,5х7 см, упакована поштучно. Имеет мягкую гелевую структуру с клейким краем. Содержание воды в ней составляет 60%. Хранится в сухом темном месте в горизонтальном положении.
Используется для закрытия чистых неинфицированных язв с низкой и умеренной экссудацией. Подходит для чувствительной кожи. Фиксируется легко за счет липкого слоя. Быстро снимается, может использоваться до 7 дней.
Активные вещества увлажняют пораженную область, благодаря наличию супреабсорбирующих частиц они способствуют поглощению лишней экссудативной жидкости, которая связывается с гелевой структурой средства. За счет этого поддерживается нормальный уровень влажности в пораженной области, происходит стимуляция образования новых грануляций и клеток эпителия.
Перед наложением средства поверхность надо промыть Мирамистином, Хлоргексидином или Физраствором. Промокающими движениями просушить кожу. Снять защитную пленку с покрытия и наложить сверху на кожу, зафиксировать липкий слой. Ни в коем случае не резать. Накладывать сверху бинт или пластырь не надо. Активная подушечка средства должна выходить на края пораженной поверхности на 1-1,5 см.
Когда повязка наполнится жидкостью, она станет мутного цвета, тогда ее надо заменить, держаться она может до 7 дней.
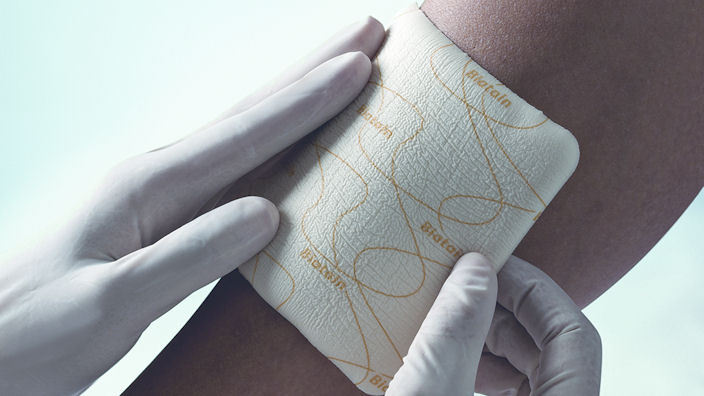
- Повязка с серебром для лечения трофических язв
Биатен Аг с серебром, производитель Колопласт (Coloplast), Дания. Имеет губчатую основу без липкого слоя, размер 10 х10 см. Подходит для лечения поверхностей с диаметром 8-9 см. Хранится в сухом темном месте в горизонтальном положении.
Применяется для лечения воспаленных, инфицированных мокнущих ранок без наличия гноя и некротической ткани с медленным заживлением. Рекомендуется при ношении компрессионного белья.
Средство Биатен Аг изготовлено из гидрофильного полиуретана. Содержит ионы серебра. Благодаря трехмерной структуре подушечки обеспечивается эффективное вертикальное впитывание, то есть отделяемая жидкость не растекается по сторонам, удерживается внутри. Не попадает на ранку и не раздражает ее.
При использовании средства происходит постепенное высвобождение ионов, чем выше уровень отделяемого, тем активнее они будут выделяться в ранку. А полупроницаемая верхняя пленка обеспечивает нормальный баланс между испарением и впитыванием. То есть трофическая ранка не мокнет и не высыхает, за счет чего происходит быстрое заживление во влажной среде.
Обладает следующими свойствами:
- антимикробное воздействие;
- устранение воспалительного процесса;
- ускорение процесса заживления;
- абсорбирующие свойства;
- высокая вертикальная впитывающая способность;
- гипоаллергенна.
Перед наложением средства пораженную поверхность надо обработать антисептиком (Мирамистин, Хлоргексидин, Физраствор). Перекись водорода либо раствор марганцовки применять нельзя. Промокающими движениями просушить кожу.
Снять защитную пленку и приложить к телу, сверху зафиксировать бинтом. Размер салфетки должен быть больше на 2 см. Держать ее можно до 7 дней, в зависимости от наполнения жидкостью салфетка меняется на новую.
Нельзя использовать такие средства в следующих случаях:
- при развитии аллергии на компоненты;
- при появлении ожогов в пораженной области;
- при лечении средствами с ферментными компонентами;
- при ожидании проведения процедуры электростимуляции.
Благодаря применению описываемых средств достигается хороший эффект. Они обеспечивают противовоспалительное и антимикробное воздействие на трофическую пораженную область. Хорошо впитывают большое количество отделяемой жидкости, которая не протекает, удерживается внутри и при этом не раздражает кожу. Благодаря таким свойствам происходит процесс быстрого заживления. Салфетки воздухопроницаемы, поэтому ранка может дышать и получать кислород.
Комфортная замена осуществляет благодаря тому, что средства не прилипают к телу. Дополнительно можно вводить анестетики, не снимая салфетки. Лечение трофических язв – процесс трудоемкий, требует индивидуальной программы подбора лечения для каждого больного. Различные медикаментозные назначения осуществляет врач с учетом стадии болезни и особенностей ее развития. Специальные антисептические повязки с ионами металла, на гелевой основе и другими компонентами производят высокий эффект, очищают пораженную поверхность и способствуют скорейшему заживлению.
Благодаря прозрачности материала можно самостоятельно наблюдать за состоянием кожи и в случае осложнений сразу обращаться к специалисту. Пользоваться ими желательно тоже после консультации врача.
Материалы, размещённые на данной странице, носят информационный характер и предназначены для образовательных целей. Посетители сайта не должны использовать их в качестве медицинских рекомендаций. Определение диагноза и выбор методики лечения остаётся исключительной прерогативой вашего лечащего врача.
Салфетки для лечения трофических язв на ногах: обзор самых лучших
Лечение трофических язв на ногах включает в себя целый комплекс врачебных мер, к стандартным методам врачи добавили полезное новшество – лечебные салфетки со специально подобранными компонентами и серебром. Они не просто очищают, но и убирают инфекцию, препятствуя ее распространению на остальные кожные покровы.
Что это такое?
Лечение трофических язв с использованием повязок можно осуществлять в домашних условиях. Это объясняется простотой применения этих средств и их довольно высокой эффективностью. Они полностью стерильны и обладают очень сильным противовоспалительным действием, способствуя расщеплению омертвевших зон на ноге.
Лечебные салфетки помогают устранить трофические язвы на ногах за счет уникального состава:
- Антибактериальные препараты, ионы серебра.
- Ускорители заживления язв – трипсин, альгинат натрия, прополис, мексидол, деринат и пр., при лечении могут быть разные комбинации. Они расщепляют омертвевшие части ткани и оказывают противовоспалительное действие.
- Впитывающий материал (так как слизистая и кожные покровы при повреждениях часто сочатся выделениями). Обычно это целлюлоза, пропитанная описанными выше веществами.
Выбор повязок для лечения трофических язв, которые появляются на ноге, довольно широк. Чтобы привести ноги в порядок, следует ориентироваться прежде всего на рекомендации врача, который назначит лечение.
Самые популярные товары
Трофические язвы хорошо заживают благодаря применению стерильных повязок. Производители медицинских средств предлагают разные их виды, мы расскажем о наиболее популярных.
Используются для лечения трофических нарывов на ногах, в том числе у диабетиков. Перевязочная основа содержит альгинат натрия, это своеобразный «санитар», который захватывает и перерабатывает вредные микроорганизмы вместе с продуктами их распада, что дает отличный противомикробный эффект. Также он обладает способностью сорбента – устраняет лишнее количество специфических иммуноглобулинов, которые служат причиной трофических язв.

Повязки Колетекс используются для лечения трофических нарывов на ногах.
Медиками разработан специальный ассортимент салфеток Колетекс, каждая разновидность применяется в зависимости от стадий развития заболевания.
На первоначальном этапе используется вид Колетекса на основе фурагина и прополиса, первый подавляет активность вредных микроорганизмов при открытых трофических язвах на ногах, второй выступает в роли активного ранозаживителя. В состоянии средней тяжести язв применяют салфетки с метронидазолом – сильным противомикробным лекарством обширного действия.
При запущенном состоянии используется метод чередования салфеток с деринатом, который отвечает за быстрое заживление ран и ожогов без рубцов, и мексидолом, аналогом витамина В6, мощнейшим антиоксидантом с высокой противомикробной активностью, который снижает потребность тканей в кислороде и нормализует дыхание клеток. Иногда используется метод мексидол+прополис по схеме чередования через день до полного выздоровления.
Несмотря на разделение по видам, салфетки одинаково просты в применении – после обработки антисептическим раствором они накладываются непосредственно на очаги трофических нарывов на ногах, чтобы полностью покрыть пораженные места. Менять их нужно от 1 до 2-3 раз в сутки, в зависимости от состояния. Если целлюлоза полностью пропиталась выделениями, для дальнейшего лечения используется новый материал. Если салфетки подсыхают, их смачивают водой или физраствором. Отличаются доступной ценой от 50 р. за шт.
Используются при лечении поражений кожи на фоне диабета, варикоза и в результате пролежней. На весь курс понадобится от 7 до 15 салфеток, поскольку время действия у каждой длится не менее суток, при этом нарывы на ногах размером 3 кв. см затягиваются через неделю. В состав входит два мексидол и трипсин – фермент протеолитической направленности, расщепляет белки, что обуславливает хорошее отторжение некротических частей отмирающей ткани, хорошо чистит трофические язвы на ногах от гноя, кровяных сгустков и пр. Широко применяется в лечении гнойных ран в хирургии. Именно совокупность этих компонентов обеспечивает быстрое лечение, заживление и дает полноценное дыхание клеткам, при этом дозы лекарств щадящие и не содержат аллергенов. Лечебные салфетки не прилипают к ранам и действуют от до 2 суток, стоимость от 130 до 170 р. за шт.
Протеокс-ТМ используются при лечении поражений кожи на фоне диабета, варикоза и в результате пролежней.
Двухслойная салфетка из сополимера – один слой впитывает, второй поставляет в клетки лекарства, используется для лечения мокнущих трофических язв на ногах без явного нагноения и отмирания тканей.
В состав материала входит хитозан, который обеззараживает раны и усиливает восстановление кожи, и гепатопанкреас краба – обладает антимикробной активностью и быстро снимает воспаление.
Сочетание этих компонентов дает уменьшение воспаления и ускоренное заживление без рубцов на начальной стадии, эффект заметен с первого дня. Время действия от 1 до 2 суток, противопоказаний и побочных эффектов нет. Цена от 130-140 р. за шт.
Салфетки с серебром для лечения мокнущих трофических язв на ногах. Тканевая подложка содержит ионы серебра, которые обладают обеззараживающим действием. Ни один вид бактерий не переносит соприкосновения с частицами серебра, поскольку его активные ионы мешают их размножению, и бактерии гибнут. Накладывается на пораженные ноги раз в неделю и весь период действия выделяет в рану ионы серебра. Цена от 240 р. за шт.
Самыми популярными салфетками для лечения трофических язв стали лечебные салфетки Активтекс. Они отличаются самым большим содержанием лечебных компонентов и универсальностью применения. Рекомендованы взрослым людям любого возраста для лечения трофических язв, ожогов, обморожений, разных стадий варикоза, травм, ран при диабете, пролежней и пр. В пропитку перевязочного материала входят два основных компонента – хлоргексидин, один из самых мощных антисептиков, который не только обеззараживает, но и активно способствует рассасыванию гематом, и лидокаин – сильное обезболивающее средство. Дополнительно в состав входят аминокапроновая кислота, обладающая антимикробным действием, масла-ранозаживители и витамины, питающие кожу на этапе ее восстановления.
Самыми популярными салфетками для лечения трофических язв стали лечебные салфетки Активтекс.
Салфетки имеют некоторую специфику в использовании. Перед тем как наложить на пораженное место, их замачивают в физрастворе, это нужно для выделения полимера гелеобразной структуры. Затем их размещают таким образом, чтобы материал полностью соприкасался с поверхностью ран. Если повреждение глубокое и обширное, лечебные салфетки в нужном количестве закладывают внутрь, как тампон. Сверху они требуют дополнительной повязки, обычно используется пластырь или бинт. После наложения салфетки нужно следить, чтобы она все время оставалась влажной, для этого ее надо постоянно вновь смачивать физраствором по мере высыхания. В противном случае полимер будет присыхать к ранам, провоцировать новые вспышки боли и приносить дополнительные трудности в лечении.
Поскольку Активтекс – салфетки с самым мощным содержанием компонентов, они чаще всего применяются при трофических язвах на ногах, однако у них есть и некоторые противопоказания. Их нельзя применять детям и беременным женщинам, а также в период кормления грудью, так как активные вещества быстро попадают в кровоток и могут спровоцировать аллергию у плода или грудного ребенка. Цена самая доступная – от 30 р. за шт.
Что лучше?
Все салфетки содержат разные сочетания препаратов и отличаются своими преимуществами и недостатками, выбор и лечение будут зависеть от разумного соотношения цена/качество, степени тяжести сопутствующих заболеваний и запущенности состояния ног.
Лечебные салфетки не могут считаться полноценным самостоятельным средством, но они станут хорошим подспорьем в устранении заболевания и избавят от дискомфорта при первом применении. Несмотря на разрешение врачей использовать лечебные салфетки взрослым людям любой возрастной категории, перед выбором того или иного вида стоит проконсультироваться со специалистом. Доктор поможет определиться с составом, поскольку у человека может быть индивидуальная непереносимость одного из компонентов.
Лечение мокнущих трофических язв на ногах
Лечение большинства открытых ран, включая мокнущие, основывается на способности клеток организма к восстановлению. Прежде чем здоровые ткани в ране станут постепенно восстанавливаться, необходимо добиться, чтобы в полости не оставалось некротизированных участков. Репаративные способности тканей начинают проявляться только на «чистых» участках.
Мокнущие раны на ногах становятся следствием трофических нарушений при варикозной болезни, тромбозах и тромбофлебитах, рожистом воспалении. Провоцирующим фактором выступает сахарный диабет. При заболевании часто образуются трофические язвы на ногах.

Этапы терапии мокнущих ран и язв
Лечение мокнущих открытых ран на ногах подразделяется на несколько этапов, совпадающих со стадиями протекания раневого процесса. Течение физиологического процесса заживления любой раны напрямую зависит от биологических реакций в клетках. Современная хирургическая наука рассматривает три основных стадии протекания раневого процесса:
- Первичное самоочищение раневой поверхности.
- Воспалительная реакция прилежащих участков.
- Образование грануляций.
Особенно часто подобные раны появляются на ногах. На первой стадии происходит рефлекторное сжатие просветов сосудов. Это необходимо для формирования скопления тромбоцитов, образования тромба, который закупорит просвет повреждённого сосуда, прекратит кровоизлияние.
Потом просвет сосуда расширяется, блокируется нейрогуморальная регуляция тонуса сосудов. В результате кровоток в раненом участке замедляется, повышается проницаемость стенок сосуда и выход жидкости из сосудистого русла в мягкие ткани с образованием отёка. Избыток жидкости начинает выделяться из мягких тканей, в результате ранка начинает мокнуть. Описанный процесс способствует очищению от омертвевших участков. Основное лечение на этом этапе направлено на устранение патогенетических механизмов и улучшение очищения тканей.

Второй этап течения раневого процесса характеризуется развитием клинических и патогенетических признаков воспаления. Нарастёт отёк, приводя к усилению мокнутия раны. Поражённый участок становится гиперемированным, краснеет, горячий на ощупь. В травмированных тканях происходит интенсивное накопление продуктов распада, имеющих кислую среду, приводя к местному метаболическому ацидозу. Чтобы удалить повреждённые клетки из организма, к ране устремляется большое количество лейкоцитов, происходит выброс антител. В указанной стадии делается акцент на противовоспалительное лечение
Третья стадия обычно совпадает со второй. Наблюдается усиленная пролиферация новых молодых клеток грануляционной ткани. Она начинает заполнять полость раны. При образовании мокнущей раны грануляции протекают вяло и медленно.
Первичная обработка мокнущих ран
Часто мокнутие в ране вызвано присоединением инфекционного процесса и усилением воспаления. В подобном случае первичная обработка на этапе доврачебной помощи включает тщательное промывание раны от гноя, экссудата и загрязнений. Наиболее эффективными средствами для обработки поверхности мокнущей раны становятся антисептические растворы. Выбирают раствор пероксида водорода, водные растворы перманганата калия или фурацилина, хлоргексидин. Кожные покровы вокруг раны требуется обработать спиртовым раствором йода или бриллиантового зелёного. Рану закрывают стерильной повязкой, защищая от попадания пыли и патогенных микроорганизмов.
От чистоты раны зависит дальнейшее лечение, снятие отёка и удаление некротизированных частичек становится принципом, обеспечивающим быстрое и действенное лечение

Если язва на ноге глубокая, иногда применяется хирургическое лечение в виде иссечения повреждённых участков. Метод обеспечивает скорейшую очистку раны от кусочков отмершей ткани, что, по мнению хирургов, становится неотъемлемым компонентом, ускоряющим лечение.
Под общим наркозом или местной анестезией хирург удаляет частички омертвевших тканей, сгустки крови, иссекает поражённую ткань. Швы иногда накладываются не сразу – решение зависит от характера и состояния окружающих мягких тканей. В ряде случаев целесообразно оставить рану открытой. Следующим этапом станет наложение стерильной асептической повязки.
Описанные мероприятия позволяют предупредить грозные осложнения: сепсис, столбняк или гангрена. Чем раньше произведено лечение, тем благоприятнее процесс в прогностическом отношении.
Принципы лечения
Мокнутие раны на ногах чаще обусловлено избыточным выделением серозной или фиброзной экссудативной жидкости из мягких тканей. Вызвано повышением давления в поражённых участках тканей, сниженным осмотическим давлением в плазме крови. Причиной снижения становится низкая концентрация белка плазмы. Эти выделения обнаруживают физиологический смысл и нужны, чтобы процессы заживления протекали быстрее. Однако избыток экссудата может принести вред ране и требует удаления.
В ситуации наиболее разумным подходом станет частая смена промокших повязок. Их необходимо менять немедленно по мере промокания. После каждой замены повязки поверхность раны требуется обработать антисептическим раствором, к примеру, водным раствором Фурацилина. Альтернативным решением станет Мирамистин, Бетадин либо водные препараты на основе йода.
Для уменьшения количества экссудата можно создать условия для отхождения жидкости по градиенту осмотического давления. С подобной целью применяют на открытых повреждениях повязки, которые смачивают в гипертоническом растворе.
Совместное воздействие ионов в растворе приводит к нормализации давления внутритканевых жидкостей, помогает эффективно лечить отёки мягких тканей. Повязку с раствором меняют не реже, чем каждые 5 часов.
Для уменьшения отёка и предупреждения инфицирования применяют гель Фузидин, мазь на основе стрептоцида, Нитацид. Местно допустимо лечить сульфаниламидными препаратами.
Незаменимым средством, чтобы лечить мокнущую язву, считается мазь Левомеколь. Популярна среди практикующих хирургов, прекрасно способствует дегидратации тканей и ускоряет заживление. В состав входит антибактериальное вещество и анаболическое, способствующее репаративным процессам. Мазь обычно накладывается на салфетках либо вводится непосредственно в полость раны.
Чтобы подсушить излишнюю жидкость, применяется порошок Ксероформ или Банеоцин, отличающийся антибактериальным эффектом.

Как вылечить гнойную мокнущую рану
Основной задачей, на решение которой направлено лечение открытой гнойной мокнущей раны, становится создание условий для постоянного оттока гнойного содержимого. Если произойдёт скопление гнойных масс, подобное чреват
ТМ — салфетка для очищения и заживления гнойных ран, трофических язв, ожогов, 10х10 см
Повязка Протеокс-ТМ с трипсином и мексидолом предназначена для лечения ран, пролежней любой стадии, трофических язв, она быстро и эффективно очищает рану от некроза и гноя, снимает воспаление и стимулирует скорое заживление. Идеально подходит для ослабленных и пожилых больных.
Показания к применению:
— гнойно-воспалительные заболевания мягких тканей
— лечение пролежней 1-4 стадий
— венозные, трофические и диабетические язвы
— гнойно-септические осложнения
— абсцессы
— флегмоны
Особенности повязки: Предназначены для быстрого очищения гнойно-некротических ран различного происхождения от нежизнеспособных тканей нехирургическим путём и стимуляции заживления раны. Покрытие выполняет одновременно две функции: растворяет некроз и гнойное отделяемое, а также активизирует рост новых грануляций, значительно ускоряя процесс заживления.
Эффективность салфетки Протеокс-ТМ обусловлена использованием современной технологии молекулярного моделирования (иммобилизация активных веществ на материал-носитель), когда лекарственное вещество посредством ковалентных связей присоединяется к молекуле материала-носителя.
Применение в составе трипсина обусловлено его способностью расщеплять некротизированные ткани, экссудат, сгустки крови, фибринозные образования, обеспечивая скорую и эффективную очистку поверхностей ран, ускоряя эпителизацию.
Мексидол – структурный аналог витаминов группы В. Он является антиоксидантом, оказывает существенное антигипоксическое действие.
Курс лечения в среднем требует от 3 до 10 покрытий в зависимости от состояния и размера раны, интенсивности воспаления.
Преимущества салфеток:
— Сверхбыстрый эффект – прогресс заметен уже через 1-2 суток с начала применения
— Комплексное воздействие на рану: очищение, снятие воспаления, стимулирование заживления, оказание антисептического эффекта
— Общие сроки лечения сокращаются в несколько раз (в среднем, 2,5 раза)
— Повязки атравматичны, не прилипают к поверхности ран
— Редкие перевязки (время действия покрытия – до 48 часов)
— Содержание оптимальной дозировки активных веществ благодаря использованию технологии молекулярного моделирования, в следствие чего минимизация лекарственной нагрузки на организм
— Отсутствие побочных эффектов и аллергических реакций в результате применения
— Высокая экономичность: в 10-30 раз в сравнении с прочими формами средств, содержащих протеолитические ферменты (пропитанные ферментами повязки, мази, растворы, присыпки)
Особенности технологии изготовления: Протеокс-ТМ обладает раноочищающей протеолитической активностью не менее 0,1 ПЕ/г, проявляющейся при гидролитической деструкции материала в период контакта с влажной раневой поверхностью. Сополимер вносит в раневую среду наночастицы, являющиеся фрагментами модифицированной целлюлозы с иммобилизованным трипсином, который растворяет некротизированные белковые массы и очищает поверхность раны. Мексидол обеспечивает антиоксидантное действие и способствует клеточному дыханию. В процессе действия на раневой поверхности образуется тонкая гелевая пленка, не позволяющая повязке прилипнуть к ране.
Инструкция по применению: откройте стерильный пакет и извлеките повязку. Полностью смочите её раствором антисептика (хлоргексидин, мирамистин), физиологическим раствором или кипячёной водой. Промойте рану раствором антисептика (хлоргексидин, мирамистин) и наложите покрытие на рану, обеспечив контакт материала и раневой поверхности. В случае, если рана глубокая – рыхло тампонировать салфетку вглубь раны. Покрытие должно покрывать рану целиком. Для крупных ран используйте несколько повязок. Не рекомендуется использовать в обработке раны перекись водорода и перманганат калия.
Для небольших ран допустимо разделение повязки на несколько частей.
Зафиксируйте покрытие вторичной повязкой — пластырем, бинтом или плёночным покрытием (для этих целей хорошо подходит покрытие Гидрофилм, удерживающее влагу и противостоящее высыханию первичной повязки).
Обратите внимание — сухая салфетка не активна. Необходимо поддерживать влажность в течение всего времени нахождения салфетки на ране либо добавляя хлоргексидин или физраствор каждые 4 часа, либо используя специальные плёночные покрытия, удерживающие влагу.
Рекомендуется производить перевязку раз в сутки.
При замене снимите повязку, хорошо промойте рану раствором антисептика и наложите новую повязку до полного очищения раны от гноя и некроза.
Состав: мексидол, трипсин кристаллический, диальдегидцеллюлоза.
Срок хранения: 5 лет.
Условия хранения: при температуре от 4 до 40°С в сухом, в защищённом от света месте.
Регистрационное удостоверение МЗ России №ФСР 2008/02113..
Трофическая язва — виды и способы лечения
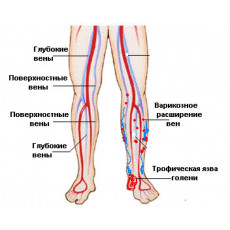
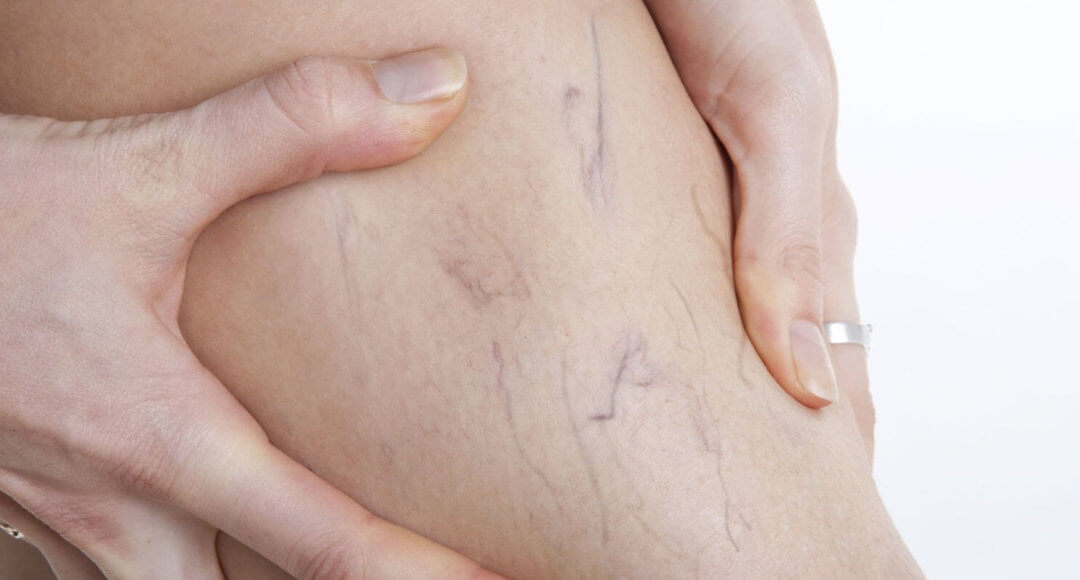
Трофические язвы являют собой дефект кожи или слизистой оболочки тканей в виде открытой раны, не заживающей более месяца. Такое заболевание характеризуется главным образом несклонностью к самозаживлению тканей, частым обострениям и прогрессирующему некрозу. Однако основной негативной особенностью трофической язвы является ее склонность к возвращению симптомов в случае, если не локализована и не устранена изначальная причина вызвавшая заболевание.
Данное повреждение является симптомом множества заболеваний, таких как хроническая венозная недостаточность, появляется на последних стадиях варикозного расширения вен, а также при долгом и неконтролируемом развитии различных кожных заболеваний. Развитию трофической язвы сопутствуют, как правило, нарушения в циркуляции крови и лимфы, разрушение нервных клеток, мягких тканей и кожи, а также повреждения спинного мозга и центральной нервной системы. Чаще всего трофические язвы образуются в виде одиночных или множественных повреждений в нижней трети голени и самой стопе. Язва имеет неправильную округлую форму, реже встречается в форме кольца, охватывающего голень. Края поражения плотные, имеют синеватую или коричневую окраску, дно язвы неглубокое и плоское с выделениями мутной жидкости.

Язвы, как симптом, классифицируют в зависимости от причины возникновения. Трофические язвы бывают: венозными, артериальными, гипертоническими, диабетическими, нейротрофическими, инфекционными, озлокачественными, так же могут являться на фоне кожных заболеваний и лимфостаза.
Виды трофических язв
Наиболее распространенной формой трофической язвы является венозная. Проявляется на последней стадии варикозного расширения вен и после перенесенных тромбофлебитов глубоких вен. Затруднение венозного оттока крови нарушает питание тканей и вызывает некроз. Венозные язвы появляются на внутренней поверхности голени, сопровождаются отеком нижней конечности, а также, тяжестью и болью в нижней трети конечности.
Артериальные трофические язвы развиваются на фоне атеросклероза. Артериальные сосуды при данном заболевании меняют форму, как следствие затрудняется поступление кислорода и питательных веществ в мягкие ткани, что вызывает возникновение язвы. Некроз возникает на различных участках стопы, в основном в области пятки и на фаланге большого пальца. Проявляются поражениями небольшого размера с характерно выраженными болевыми спазмами при физических нагрузках и придании возвышенного положения ноге.
Диабетическая язва наблюдается у пациентов, страдающих сахарным диабетом. Такая патология развивается из-за нарушения циркуляции крови в мелких сосудах. Возникает на фалангах пальцев стопы. Для данного вида язвы характерно отсутствие боли в местах поражений.
Нейотрофические язвы развиваются при повреждениях спинного мозга или нервных стволов. Повреждения большеберцового и седалищного нервов при данных заболеваниях может сопровождается некрозом, возникающим по причине иннервации тканей нижних конечностей. Язвы возникают в зонах нарушения иннервации: на пяточном бугре, наружной половине стопы, подошвенной поверхности большого пальца нижней конечности и т.д. Основными характерными особенностями данной патологии являются долгое заживление и отсутствие боли в пораженных участках.
На фоне гипертонической болезни возможны возникновения гипертонической трофической язвы. Причиной патологии является сужение мелких артерий. Локализация некроза – передняя поверхность голени, поражения сопровождаются ярко выраженными болевыми ощущениями. Чаще всего встречается у пациентов старше 40 лет.
Инфекционные язвы возникают во время снижения иммунитета, при попадании болезнетворных микроорганизмов через мельчайшие повреждения кожного покрова. Сопровождается болью в суставах, увеличением лимфоузлов, ознобом и повышенной температурой тела.
На фоне заболеваний кожи с длительным периодом эпителизации, таких, как экзема и дерматит, так же возможно возникновение трофических язв.
Нередко причиной является лимфостаз, возникающий при нарушениях в образовании и оттоке лимфы. При лимфостазе трофические язвы располагаются в нижней трети голени.
Злокачественные язвы являются ухудшенным состоянием трофической язвы, возникшей в следствие неконтролируемого развития болезни. Малигнизация язвы происходит в результате ряда негативных факторов, таких как: частое травмирование пораженной области, рецидивов, использования раздражающих кожу средств. Патологии свойствен гнилостный запах, сильное припухание пораженного участка и значительное увеличение лимфоузлов в паховой области.
Лечение трофических язв довольно длительный процесс. Язва является лишь симптомом основного заболевания. Важно помнить о том, что к лечению следует подойти комплексно. Необходимо сочетание не только патогенетического и этиологического методов лечения, то есть устранения основной причины патологии и применение антибактериальных препаратов, но и применение местных методов лечения.
Местное лечение направлено на скорейшее заживление раны. Метод такого лечения определяется стадией течения раневого процесса трофической язвы, независимо от ее вида и происхождения.
Протекание раневого процесса трофической язвы делят на четыре стадии.
Первая стадия проходит, как возникновение и прогрессирование некроза тканей.
На второй стадии пациенты чаще всего обращаются к врачу. Трофической язве на этой стадии характерен неприятный гнилостный запах, появление больших некротических масс, ткани вокруг очага поражения имеют признаки сильно выраженного воспалительного процесса. На этом этапе рекомендовано очищение раны, включающее в себя механический и дезинфицирующий методы. Место поражения промывают, хирургическим путем удаляют некротическую ткань, затем накладывается ранозаживляющая повязка повязка.
После полного очищения начинается этап заживления, язва напоминает открытую рану, кровоточащую при любом, даже легком травмировании ткани. На этом этапе используют различные мази и повязки для скорейшего заживления раны.
Последней стадией заживления трофической язвы является полная эпителизация тканей.
Существует множество повязок, используемых на разных стадиях лечения трофических язв, так, например, на этапе заживления трофической язвы используют Протеокс-ТМ, повязку, не только стимулирующую заживление раны, но и очищающую ее от оставшихся некротических тканей. Также используют антимикробные и обезболивающие повязки ПараПран, противовоспалительные повязки ВоскоПран и сорбирующие повязки ВоскоСорб от компании Биотекфарм, использующиеся на этапе очищения раны от некроза. В целом, использование современных раневых повязок для лечения трофической язвы, весьма положительно сказывается, как на процессе, так и на конечном результате лечения.

Трофическая язва, несомненно, тяжкий симптом. Однако не следует забывать, что это именно симптом заболевания – то, на что стоит обратить первостепенное внимание. Появления трофической язвы можно избежать, заметив первые минимальные симптомы заболевания, которые впоследствии могут стать причиной данного типа язвы. В этом случае своевременное оказание помощи исключит возможность встречи с этим опасным недугом.
0 Комментарии к «Трофическая язва — виды и способы лечения»
Трофические язвы | Симптомы и лечение трофических язв
Что вызывает трофические язвы?
Самая частая причина — варикозная недостаточность, за которой следуют артериальная недостаточность, невропатия, сахарный диабет. Факторы риска — малоподвижный образ жизни, травмы, истощение.
Варикозные трофические язвы возникают после тромбоза глубоких вен, недостаточности клапанов поверхностных или прободных вен. При венозной гипертензии капилляры становятся извитыми, их проницаемость для крупных молекул увеличивается, а фибрин откладывается в периваскулярном пространстве.Из-за этого нарушается диффузия кислорода и питательных веществ, что способствует ишемии и некрозу. Незначительные травмы (ушибы и царапины) и контактный дерматит провоцируют образование язв.
Нейротрофические язвы (диабетическая стопа) возникают в результате ишемии в сочетании с сенсорной невропатией. Из-за неправильного распределения давления на стопу костный мозг образуется на костных выступах, которые впоследствии изъязвляются и быстро инфицируются.
Кроме того, большое значение имеет наследственный фактор.Как правило, половина больных с трофическими язвами голеней также страдает от близких родственников. Не исключено, что слабость соединительной ткани и сформированных ею клапанов венозных клапанов передается по наследству.
Смешанные трофические язвы
Смешанные трофические язвы — результат воздействия нескольких этиологических факторов на процесс изъязвления. На их долю приходится не менее 15% всех язвенных дефектов нижних конечностей. Наиболее распространены варианты, сочетающие патологию артерий и вен, артерий и диабетическую невропатию, патологию вен и тяжелую недостаточность кровообращения.
При диагностике смешанных язв, прежде всего, необходимо определить роль каждого из этиологических факторов, выявить приоритетную патологию. Лечение должно быть направлено на исправление всех патогенетических звеньев, образующих кожную язву. При наличии артериальной патологии определение степени артериальной недостаточности считается решающим фактором, определяющим тактику хирургического вмешательства, ввиду реальной или потенциальной опасности потери конечности.
При застойной сердечной недостаточности обычно развиваются трофические язвы на обеих конечностях, они многочисленные, обширные, обильно экссудатные.Этот вид кожных язв обычно поражает пациентов пожилого и старческого возраста. Реальные перспективы заживления таких язв можно оценить только после компенсации недостаточности кровообращения и устранения отека. Ввиду наличия большого количества поражений тканей конечностей, развивающихся на фоне тяжелой недостаточности кровообращения в сочетании с хронической венозной недостаточностью или артериальной недостаточностью, перспективы заживления таких язв крайне малы. В большинстве случаев успехом следует считать устранение воспалительного процесса, уменьшение экссудации, переход раневого процесса во II стадию и устранение болевого синдрома.
Особое значение имеют смешанные трофические язвы артериально-венозной этиологии, которые выявляются наиболее часто. Они представляют определенные трудности для диагностики и лечения.
Гипертонически-ишемическая трофическая язва
Гипертонически-ишемическая трофическая язва (Марторел) составляет не более 2% всех язвенно-некротических поражений нижних конечностей. Возникает у пациентов с тяжелыми формами артериальной гипертензии в результате гиалиноза мелких артериальных стволов в коже нижних конечностей.Изъязвления данной этиологии обычно выявляются у женщин в возрасте 50-60 лет.
Длительная гипертензия приводит к поражению артериол, в результате чего кровоток в этом участке кожи ослабевает. При нарушениях микроциркуляции крови, повышенной проницаемости сосудистой оболочки, формировании локальных микротромбозов, в результате чего образуются некрозы мягких тканей. Трофическая язва обычно располагается на внешней или задней поверхности большеберцовой кости. Часто возникает на симметричных участках голеней.Для язв характерна резкая болезненность как в покое, так и при пальпации. Изъязвление начинается с образования фиолетовых папул или бляшек, которые затем превращаются в геморрагические буллы. Первичные элементы кожи со временем высыхают и трансформируются в сухой некротический струп, вовлекающий в патологический процесс кожу и верхние слои подкожной клетчатки. Перифокальное воспаление обычно не выражено.
При трофической язве Марторель гемодинамически значимых нарушений основного артериального кровотока патологического вено-венозного рефлюкса, определяемого клинически, с помощью ультразвукового допплера и дуплексного ангиосканирования, нет.Для постановки правильного диагноза необходимо исключить все другие причины, которые могут привести к развитию язвенного дефекта голени (сахарный диабет, облитерирующий тромбангиит и атеросклероз, хроническая венозная недостаточность и др.), За исключением гипертонической болезни.
Трофическая язва Марторела характеризуется длительностью течения I фазы раневого процесса, устойчивостью к различным методам и средствам местной и общей терапии. Без стабильной стабилизации АД лечение мало перспективно.При местной терапии при наличии сухой некротической корки предпочтительны гидрогелевые повязки. При обширных трофических язвах, находящихся во II стадии раневого процесса, рассматривается вопрос о возможности проведения аутодермопластики.
Пиогенные трофические язвы
Пиогенные трофические язвы возникают на фоне неспецифических гнойных заболеваний мягких тканей (пиодермия, инфицированные раны и др.) У пациентов из социально незащищенных слоев населения.К этому виду язв можно отнести и длительно заживающие дефекты кожи, возникшие после сложного осложнения ржи, карбункула, абсцесса и флегмоны. В классическом варианте гнойно-трофические язвы представляют собой множественные поверхностные гнойные очаги округлой формы, покрытые толстым гнойным налетом с выраженной перифокальной воспалительной реакцией. Важным диагностическим критерием считается синдром системной воспалительной реакции при отсутствии признаков поражения сосудистой системы конечности и других причин язвенного образования.Развитие трофических язв обычно вызывают грамположительные кокки Staphylococcus aureus, Streptococcus spp., Значительно реже — синегнойная палочка и другие грамотрицательные палочки.
Пиогенные трофические язвы обычно длятся долго, стойко. Основные методы лечения — хирургическое лечение гнойных очагов, антибактериальная терапия (защищенные полусинтетические пенициллины (амоксиклав 625 мг 2 раза в сутки), цефалоспорины II-III поколения и др.), Общеукрепляющая и местная терапия.При образовании обширных кожных дефектов кожный покров пластифицируется.
Посттравматические трофические язвы
Посттравматические трофические язвы — довольно разнородная группа хронических дефектов кожи, возникающих после хирургических вмешательств, различных механических, термических, лучевых и других поражений кожи. В последние годы увеличилась частота постинъекционных язв конечностей у пациентов с лекарственной зависимостью. Следует различать трофические язвы, возникшие после достаточно сильного воздействия травмирующего агента, вызвавшего тяжелые местные нарушения микроциркуляции, от язвенных дефектов, возникших после травмы на фоне венозной, артериальной, неврологической и других патологий.
Основным методом лечения посттравматических язв является иссечение рубцовой и трофической тканей с пластикой кожных дефектов. Для закрытия большинства дефектов используют пластику местными тканями, комбинированные методы. При необходимости закрытия язв на опорных поверхностях конечности, в области суставов, а также при лучевых язвах пластика применяется полнослойными васкуляризированными лоскутами, с использованием дозированной растяжки тканей, ротационной кожно-фасциальные лоскуты, итальянская пластика кожи, ножка Филатова, трансплантация свободных лоскутов в микрососудистые анастомозы.
Трофические язвы на фоне злокачественных новообразований
Трофические язвы на фоне злокачественных новообразований обнаруживаются примерно в 1–1,5% случаев. Они возникают в результате распада и изъязвления опухолей кожи (меланома, базальноклеточная карцинома и др.), Злокачественных опухолей мягких тканей и костей (аденокарцинома молочной железы, фибросаркома, рабдомисаркома, остеосаркома и др.), Метастазов различных опухолей в кожа и подкожные лимфатические узлы. У ряда больных с опухолями внутренних органов и лейкозами трофические язвы развиваются в результате язвенно-некротического васкулита, который считается одним из самых ярких проявлений паранеопластического синдрома.
Такие трофические язвы имеют неровные, подорванные края, дно глубокое, кратерообразное, инфильтрированное, заполненное некрозами, обильный зловонный отделяемый. Для проверки диагноза проводится гистологическое исследование взятых с краев биоптатов. Лечение таких пациентов в основном проводят онкологи и дерматологи.
Методы лечения этой обширной и разнородной группы зависят от стадии злокачественного заболевания. При отсутствии отдаленных метастазов обширное иссечение пораженной ткани с кожной пластикой раневого дефекта или ампутацией (экзартикуляцией) конечности, регионарной лимфаденэктомией.При возникновении осложнений в виде кровотечения, распада опухоли с интоксикацией возможны паллиативные вмешательства в виде частичного или полного удаления опухоли, ампутации конечности, простой мастэктомии. Эти вмешательства позволяют пациентам продлить свою жизнь и улучшить ее качество.
Прогноз выздоровления зависит от стадии онкологического процесса и связан с возможностью проведения радикального вмешательства. Поскольку изъязвление кожи при злокачественных заболеваниях в большинстве случаев является признаком поздней стадии заболевания, прогноз в большинстве случаев неблагоприятен не только для заживления трофической язвы, но и для продолжительности и качества жизни.
Трофические язвы на фоне системных заболеваний соединительной ткани
Трофические язвы на фоне системных заболеваний соединительной ткани обычно не имеют специфических признаков. Для познания природы большое значение имеет диагностика основного заболевания. Целенаправленное обследование пациентов следует проводить с длительным атипичным изъязвлением без тенденции к регенерации, а также при синдромах, проявляющих системное аутоиммунное поражение органов и тканей (полиартрит, полисерозит почек, сердца, легких, глаз и др.)). Трофические язвы возникают на фоне кожного синдрома, в некоторой степени присутствуют у пациентов с коллагенозами. Кожный дефект возникает в результате некротического васкулита. Чаще трофические язвы поражают нижние конечности (голень, стопа), но возможна и атипичная локализация (бедра, ягодицы, туловище, верхние конечности, голова, слизистая рта).
Трофические язвы на фоне других заболеваний
Некоторые клинические особенности имеют трофические язвы, возникшие на фоне гангренозной пиодермии.Чаще всего они возникают у пациентов с болезнью Крона, язвенным колитом. Примерно у 10% этих пациентов наблюдается гангренозная пиодермия — одно из самых тяжелых внекишечных проявлений. Для таких язв характерно наличие множественных резко болезненных гнойно-некротических дефектов кожи, которые постепенно увеличиваются в размерах. Края трофической язвы имеют синюшные беззубые края и кольцо гиперемии. Локализуются трофические язвы преимущественно на стопах и голенях.
У 30% больных возможно образование язвенных дефектов на ягодицах, туловище, верхних конечностях.
Трофические язвы отличаются постоянным течением красной волчанки. При затяжной I фазе раневого процесса. Возможности регенератора резко снижаются, что связано как с течением основного заболевания, так и со стандартной терапией (кортикостероидные гормоны, цитостатики и др.). При стабилизации состояния пациента с достижением стойкой ремиссии аутодермопластика не только значительно ускоряет заживление обширных язвенных дефектов, но и делает это заживление единственно возможным.У пациентов с прогрессирующим характером основного заболевания вероятность их закрытия крайне мала.
Трофические язвы на фоне других, более редких заболеваний выявляются не более чем в 1% случаев, но они вызывают наибольшие трудности в диагностике.
Диагностика их требует тщательного изучения анамнеза, распознавания основного заболевания. Специальное обследование следует проводить при длительном атипичном или прогрессирующем изъязвлении без тенденции к регенерации.В сомнительных случаях показаны биохимические, серологические, иммунологические, гистологические и другие методы исследования, позволяющие выявить характер основного заболевания.
Лечение трофических язв | Грамотно о здоровье на iLive
Для достижения стойкого положительного терапевтического эффекта правильнее поставить задачу вылечить не только и не столько язвенный дефект, сколько основное заболевание, которое привело к его образованию. Успешное выполнение этой задачи создает благоприятные предпосылки для выздоровления пациента.Необходимо комплексное, дифференцированное лечение трофических язв с влиянием на этиологические и патогенетические механизмы язвенного генеза. В зависимости от причины возникновения язвы, развития различных патогенетических синдромов и осложнений в комплексной терапии используется множество методов лечения.
Планирование лечения трофических язв должно исходить из того, что в большинстве случаев история основного заболевания длительная. Само развитие язвы — надежный признак декомпенсации основной патологии и «запущенности» болезни.В зависимости от тяжести основного и сопутствующих заболеваний, особенностей клинического течения и патоморфологических изменений в области язвенного дефекта перед врачом могут стоять разные задачи. Результат лечения — стойкое заживление язвенного дефекта; его временное закрытие с высоким риском рецидива; уменьшение размеров; купирование острых воспалительных явлений в области язв; очищение раны от некроза; прекращение прогрессирования язвенных поражений и образования новых язв.В ряде случаев устранение язвенного дефекта бесперспективно и к тому же велика вероятность не только сохранения язвы, но и ее распространения с развитием различных осложнений. Такая ситуация возникает при заболеваниях с неблагоприятным исходом (злокачественные язвы, язвенные дефекты при некоторых заболеваниях соединительной ткани, лейкоз, лучевые поражения и др.) Или при неблагоприятном течении основного заболевания (артериальные и смешанные поражения в невозможность реконструкции сосудов, обширные «старческие» язвы и др.).
Все кожные язвы инфицированы. Роль инфекционного фактора в патогенезе язв полностью не определена, но ясно, что микрофлора может поддерживать язвенный генез, а в некоторых случаях вызывает развитие инвазивных инфекций и других осложнений (рожистое воспаление, целлюлит, лимфангит и т. Д.) .). Наиболее частыми из язв являются золотистый стафилококк, энтеробактерии, синегнойная палочка. При ишемии конечностей, при пролежневых, диабетических язвенных дефектах с высокой постоянством выявляется анаэробная флора.Антибактериальное лечение трофических язв назначают при наличии язв с клиническими проявлениями раневой инфекции, сопровождающейся местными (обильные гнойные или серозно-гнойные выделения, некроз, перифокальное воспаление) и системными воспалительными изменениями, а также при развитии околоязвенных инфекционных осложнений. (целлюлит, рожа, флегмона). Эффективность антибактериальной терапии в этих ситуациях доказана клинически. В качестве эмпирической антибактериальной терапии назначают цефалоспорины 3-4 поколения, фторхинолоны.При наличии факторов, предрасполагающих к развитию анаэробной инфекции, лечение трофических язв включает антианаэробные препараты (метронидазол, линкозамиды, защищенные пенициллины и др.). При клинических признаках синегнойной палочки препаратами выбора считаются цефтазидим, сульперазон, амикацин, карбапенемы (меропенем и тиенам), ципрофлоксацин. Корректирующая терапия проводится после получения бактериологических данных с определением результатов чувствительности микрофлоры к антибактериальным препаратам.Отмена антибактериальной терапии возможна после стойкого купирования местных и системных признаков инфекционного воспаления и перехода язвы во II стадию раневого процесса. Назначение антибактериального лечения трофических язв у больных с неосложненными формами в большинстве случаев не оправдано, так как оно не снижает заживление язв, но приводит к изменению микробного состава и развитию селекции штаммов, устойчивых к большинству антибактериальных препаратов. наркотики.
Одной из основных задач при лечении трофических язв является улучшение микроциркуляции, что достигается с помощью фармакотерапии. Для этого используются гемореологически активные препараты, влияющие на различные факторы свертываемости крови, препятствующие адгезии тромбоцитов и лейкоцитов и их повреждающему действию на ткани. Клинические исследования подтвердили эффективность назначения синтетических аналогов простагландина Е2 (алпростадил) и пентоксифиллина (в суточной дозировке 1200 мг) при нарушениях микроциркуляции.Это лечение трофических язв в настоящее время признано стандартным в терапии артериальных язв, а также язв, возникших на фоне системных заболеваний соединительной ткани и венозных язв, которые нельзя лечить с помощью обычных флеботоников и компрессионной терапии.
Методы физического воздействия широко применяются при лечении трофических язв. В настоящее время доступен широкий арсенал современных физиотерапевтических процедур, благотворно влияющих на процессы заживления трофических язв различного генеза.Физиотерапевтическое лечение улучшает микроциркуляцию в тканях, способствует стимуляции репаративных процессов, оказывает противовоспалительное, противоотечное действие и ряд других эффектов. В то же время большинство физиотерапевтических методик не имеют доказательной базы, основанной на рандомизированных клинических исследованиях, и поэтому их цель эмпирическая.
В лечении трофических язв в настоящее время используется множество различных методов и средств, в том числе гипербарическая оксигенация, УФ, лазерное облучение крови, гирудотерапия, плазмаферез, лимфосорбция и другие методы детоксикации, использование иммуномодуляторов и другие методы, не прошедшие качественные клинические исследования.С точки зрения доказательной медицины, их нельзя использовать в качестве стандартных методов лечения.
Местное лечение трофических язв — одно из важнейших направлений терапии. Раны любого происхождения едины в своих генетических законах заживления. В связи с этим общие принципы лечения единообразны для ран любой этиологии, а лечебная тактика местного воздействия зависит от фазы раневого процесса и его особенностей у конкретного пациента.Совершенно очевидно, что универсальных повязок не существует. Только дифференцированный подход и направленное воздействие на раневой процесс на разных этапах лечения язв с учетом индивидуальных особенностей их течения позволяет достичь главной цели — избавить пациента от язвенного дефекта, который иногда существует в течение месяца или год. Искусство врача, занимающегося лечением трофических язв, — это глубокое понимание процессов, происходящих в ране на всех этапах ее заживления, его способность своевременно реагировать на изменения, происходящие в процессе раневого процесса, с адекватной коррекция лечебной тактики.
Оптимальный выбор повязок, используемых для лечения язв, остается одним из важнейших вопросов, во многом определяющих положительный исход болезни. При развитии язвенного поражения кожи повязка должна выполнять ряд важных функций, без соблюдения которых заживление язвенного дефекта затруднено или невозможно:
- защищает рану от заражения ее микрофлорой;
- подавляют размножение микроорганизмов в зоне поражения;
- поддерживать основание язвы во влажном состоянии, не допуская ее высыхания;
- обладают умеренным абсорбирующим действием, удаляют излишки раны отделяемым, что в противном случае приводит к мацерации кожи и активации раневой микрофлоры, при этом не высушивая рану;
- обеспечивают оптимальный газообмен раны;
- удаляется безболезненно, не травмируя ткани.
На первом этапе раневого процесса местное лечение трофических язв направлено на решение следующих задач:
- подавление инфицирования раны;
- активация процессов отторжения нежизнеспособных тканей;
- эвакуация раневого содержимого с абсорбцией продуктов микробного и тканевого распада.
Полное очищение язв от некротических тканей, уменьшение количества и характера выделений, устранение перифокального воспаления, уменьшение засоренности раны микрофлорой ниже критического уровня (менее 105 КОЕ / мл), появление грануляций свидетельствует о переходе раны во II фазу, в которой необходимо:
- обеспечивают оптимальные условия для роста грануляционной ткани и миграции эпителиальных клеток;
- стимулируют репаративные процессы;
- предохраняют кожный дефект от вторичного заражения.
Физико-химические условия, в которых происходит заживление, оказывают значительное влияние на нормальное течение процессов восстановления. Работа ряда исследователей показала особую важность влажной среды для самоочищения раны, разрастания и миграции эпителиальных клеток. Установлено, что при достаточном количестве воды во внеклеточном матриксе образуется более рыхлая фиброзная ткань с последующим образованием менее грубого, но более стойкого рубца.
Одной из наиболее простых и одновременно удобных классификаций язв (хронических ран) считается их разделение по цвету. Различают рану «черную», «желтую» (как ее разновидности — «серую» или «зеленую» в случае заражения Pseudomonas), «красную» и «белую» («розовую»). Внешний вид раны, описываемый цветовой шкалой, достаточно достоверно определяет стадию раневого процесса, позволяет оценить его динамику, разработать программу местного лечения раны.Итак, «черные» и «желтые» раны соответствуют первой стадии раневого процесса, но в первом случае обычно отмечается сухой некроз и ишемия тканей, а во втором — влажные. Наличие «красной» раны свидетельствует о переходе раневого процесса во вторую стадию. «Белая» рана свидетельствует об эпителизации раневого дефекта, что соответствует III фазе.
При лечении трофических язв любого происхождения эффективными оказались интерактивные повязки, не содержащие активных химических, цитотоксических добавок и позволяющие создавать влажную среду в ране.Эффективность большинства интерактивных повязок довольно высока и имеет прочную доказательную базу для большинства используемых в настоящее время повязок.
В стадии экссудации основная задача — удалить экссудат и очистить язву от гнойно-некротических масс. По возможности туалет язвенной поверхности проводится несколько раз в день. Для этого губку промывают физиологическим мыльным раствором под проточной водой, после чего язву промывают раствором антисептика и осушают.Чтобы предотвратить обезвоживание кожи вокруг язвы, на нее наносят увлажняющий крем (детский крем, крем после бритья с витамином F и др.). В случае мацерации кожи на них наносят мази, лосьоны или болты, содержащие салицилаты (дипрозаль, белила, оксид цинка и др.).
При наличии трофической язвы, представляющей собой сухую, плотно зафиксированную струпу («черную» рану), лечение следует начинать с наложения гидрогелевых повязок. С помощью этих повязок можно быстро добиться полного отграничения некроза, регидратировать плотный струп с отклонением его от ложа раны.После этого легко произвести механическое удаление некротических тканей. Использование окклюзионной или полуокклюзионной повязки усиливает лечебный эффект и способствует более быстрому устранению некроза. Применение гидрогелей противопоказано при наличии ишемии тканей из-за риска активизации раневой инфекции.
На стадии «желтой» раны выбор средств местного лечения трофических язв более обширен. На этой фазе в основном используются дренажные сорбенты, содержащие протеолитические ферменты, Тендер-24, гидрогели, водорастворимые мази, альгинаты и др.Выбор повязки на этой стадии раневого процесса зависит от степени экссудации раны, массивности некротических тканей и фибринозного наложения, активности инфекции. При адекватной местной и системной антибактериальной терапии быстро разрешается гнойно-воспалительный процесс, активируется отторжение сухих и влажных очагов некроза, плотные пленки фибрина, появляются грануляции.
Во время фазы пролиферации количество повязок уменьшается до 1-3 в неделю, чтобы предотвратить травмирование нежной грануляционной ткани и появляющегося эпителия.На этом этапе для санации язвенной поверхности противопоказано использование агрессивных антисептиков (перекись водорода и др.), Предпочтение отдается промыванию раны изотоническим раствором натрия хлорида.
При достижении стадии «красных» ран решается вопрос о целесообразности пластического закрытия язвенного дефекта. При отказе от кожной пластики лечение продолжают под повязками, способными поддерживать влажную среду, необходимую для нормального протекания репаративных процессов, а также защищать грануляцию от травм и одновременно предотвращать активацию раневой инфекции.Для этого используются препараты из группы гидрогелей и гидроколлоидов, альгинаты, биоразлагаемые раневые покрытия на основе коллагена и др. Влажная среда, создаваемая этими препаратами, способствует беспрепятственной миграции эпителиальных клеток, что в конечном итоге приводит к эпителизации язвенного дефекта.
Профилактика и лечение язв ног и стоп при сахарном диабете
Определение
Язва определяется как разрушение кожи, которое может распространяться на подкожную ткань или даже на уровень мышц или костей.Эти поражения распространены, особенно на нижних конечностях. Язвы на ногах и стопах имеют множество причин, которые могут в дальнейшем определять их характер.
Вернуться к началу
Распространенность
Распространенность язв на ногах составляет приблизительно от 1% до 2% и несколько выше у пожилых людей. 1 Венозные язвы являются наиболее частой формой язв голеней, составляя почти 80% всех язв нижних конечностей. 2 Пик распространенности — от 60 до 80 лет. 3 Примерно у трети пациентов с хронической венозной недостаточностью в возрасте до 40 лет развиваются венозные язвы. 2 Кроме того, венозные язвы могут иметь длительную продолжительность и связаны с высокой частотой рецидивов, что способствует их распространенности.
Язвы, связанные с диабетом, являются наиболее частой причиной язв стопы. Большинство этих язв являются прямым результатом потери чувствительности вследствие периферической невропатии.
Примерно у 15% людей с диабетом в течение жизни развиваются язвы стопы. 4 Большинству ампутаций нижних конечностей в США предшествует язва стопы. 5
Артериальные язвы составляют от 10% до 20% язв нижних конечностей. Другие причины изъязвления нижних конечностей встречаются редко. Многие язвы могут иметь смешанную причину с двумя или более факторами, приводящими к изъязвлению, присутствующими у одного и того же пациента.Мы акцентируем внимание на наиболее частых причинах образования язв.
Вернуться к началу
Патофизиология
Нейротрофические язвы
Развитие нейротрофических язв стопы у пациентов с сахарным диабетом имеет несколько компонентов, включая невропатию, биомеханическое давление и сосудистое кровоснабжение. Периферическая невропатия, несомненно, является доминирующим фактором в патогенезе язв диабетической стопы.
Невропатия, связанная с диабетом, представляет собой дистальную симметричную сенсомоторную полинейропатию. Существует четкая корреляция между наличием гипергликемии и развитием нейропатии. Механизм, с помощью которого это происходит, хотя и широко изучен, продолжает изучаться. Много внимания было уделено пути полиола. Этот путь может привести к отложению сорбита в периферических нервах. Кроме того, могут образовываться кислородные радикалы, которые могут способствовать повреждению нервов.Сосудистые заболевания сосудов, снабжающих нервы, могут способствовать развитию невропатии. Совсем недавно была постулирована повышенная восприимчивость к компрессии у пациентов с диабетом как фактор, способствующий развитию нейропатии. 6
Сенсорный компонент невропатии приводит к снижению способности воспринимать боль от инородных тел, травм или областей повышенного давления на стопу. Потеря чувствительности, сопровождающаяся травмой или повышенным давлением, способствует разрушению кожи, что часто сопровождается образованием язвы в месте давления.
Моторный компонент нейропатии может привести к атрофии внутренней мускулатуры стопы, что приводит к пальцевым контрактурам и областям повышенного давления на подошвенную стопу. Кроме того, слабость передней мускулатуры голени может способствовать деформации эквинуса с отсутствием адекватного тыльного сгибания в голеностопном суставе, что приводит к повышенному подошвенному давлению в передней части стопы.
Может развиться вегетативная нейропатия с потерей симпатического тонуса и артериовенозным шунтированием крови в стопе.Также могут быть поражены потовые железы; в результате ангидроз приводит к сухой, потрескавшейся коже и предрасполагает ее к разрушению.
Существует четко установленная связь между диабетом и повышенным риском развития атеросклероза и заболеваний периферических артерий. Это чаще встречается у курильщиков. Это не микрососудистое заболевание, а макрососудистое заболевание, в основном, инфрагеникулярных (большеберцовая и малоберцовая артерии) сосудов с сохранением сосудов стопы.Следовательно, ишемия может по крайней мере частично способствовать развитию или сохранению язв стопы у пациентов с диабетом.
Венозные язвы
Венозная язва — это конечный результат венозной гипертензии. Это имеет несколько причин, но наиболее частой причиной является недостаточность или недостаточность венозного клапана, которая может быть врожденной или приобретенной. Отказ венозной или мышечной помпы или венозная обструкция также могут способствовать венозной гипертензии.Конечным результатом является передача повышенного венозного давления от глубоких вен к поверхностным, с местными эффектами, ведущими к изъязвлению. Хотя считается, что венозная гипертензия играет доминирующую роль в развитии изъязвления, существует несколько гипотез, пытающихся объяснить прямую причину изъязвления.
Теория фибриновой манжеты, предложенная Browse и коллегами, 7 утверждает, что в результате повышенного венозного давления фибриноген выходит из капилляров.Это приводит к образованию перикапиллярных фибриновых манжет, которые служат барьером для диффузии кислорода и питательных веществ. Эта теория потеряла популярность как единственная причина, потому что фибрин, вероятно, не является таким значительным препятствием для диффузии, как считалось ранее.
Еще одна гипотеза — захват белых клеток эндотелием капилляров. Венозная гипертензия приводит к уменьшению кровотока в капиллярах, что приводит к накоплению лейкоцитов. Эти белые клетки могут затем выделять протеолитические ферменты, а также мешать оксигенации тканей. 8
Была предложена другая гипотеза ловушки. Это говорит о том, что венозная гипертензия вызывает проникновение различных макромолекул в дерму и улавливание факторов роста. Эти факторы роста недоступны для восстановления поврежденной ткани. 9
Артериальные язвы
Атеросклероз — наиболее частая причина окклюзионной болезни периферических артерий. Это преимущественно влияет на поверхностные бедренные и подколенные сосуды, уменьшая кровоток к нижним конечностям.Когда ишемия достаточно серьезна, развиваются язвы.
Облитерирующий тромбангиит (болезнь Бюргера) — это воспалительное сегментарное тромботическое заболевание средних и мелких сосудов конечностей, обычно связанное с курением. Это причина заболевания периферических артерий и язв.
Атероэмболия может вызвать окклюзию периферической артерии, когда проксимальные бляшки отламываются и перемещаются дистально. Это называется холестериновой эмболой или синдромом синего пальца ноги.
Вернуться к началу
Признаки и симптомы
Венозные язвы
Пациенты с венозными язвами могут жаловаться на усталость, опухание и боль в ногах. Эти язвы могут быть болезненными, но не такими серьезными, как при ишемических язвах. Ноги обычно отечные, часто с гиперпигментацией нижних конечностей из-за хронического венозного застоя.Кожа вокруг язвы гиперпигментирована. Эти язвы обычно находятся на лодыжках или рядом с ними, обычно на дистальной части медиальной ножки. Края язв неровные, с неглубоким основанием. Может присутствовать липодерматосклероз, состояние кожи, при котором она становится уплотненной и фиброзной по окружности, напоминающей перевернутую бутылку шампанского.
Нейротрофические язвы
Поскольку основной причиной образования язв является невропатия, многие пациенты жалуются на жжение, покалывание или онемение стоп при поступлении.Язва обычно находится на подошвенной стопе, чаще всего под большим пальцем стопы или головкой первой плюсневой кости. Из-за давления он часто окружен ободком из гиперкератозной ткани, который может даже покрыть язву и создать иллюзию, что язва зажила, хотя на самом деле это не так. Инфицированные язвы могут быть связаны с целлюлитом, лимфангитом, аденопатией, калорией, отеком, неприятным запахом и гнойным выделением. Системные признаки, такие как жар и озноб, могут быть связаны, но часто отсутствуют даже при тяжелой инфекции.Язвой может быть деформация стопы или выступающие участки давления.
Артериальные язвы
Артериальные язвы почти всегда болезненны. Пациенты могут связывать перемежающуюся хромоту, боль в конечностях или ягодицах с деятельностью, которая уменьшается в покое. Если окклюзия достаточно сильная, может быть боль даже в покое. Знакомая жалоба — это боль в ногах, когда он лежит ночью в постели, которая облегчается от свешивания ног с края кровати.При физикальном обследовании выявляется уменьшение или отсутствие пульса на нижних конечностях, трофические изменения кожи, снижение роста волос и ногти, которые могут быть утолщенными или выступающими. Кожа может быть блестящей, гладкой, прохладной и иметь бледность или красновато-синее изменение цвета. Язвы имеют склонность к латеральной стороне голени, задней части пятки, дистальной части пальцев, медиальной части головки первой плюсневой кости и латеральной стороне пятой плюсневой кости. Сама язва часто имеет сухое темное основание струпа.Может присутствовать гангрена. Поражения часто выбиты с четко обозначенной границей.
Вернуться к началу
Диагностика
Точный диагноз — основа лечения язвы. Неправильный диагноз может привести к неправильному ведению больного, к невозможности выздоровления и даже к разрушительным последствиям. Например, венозные язвы лечат компрессией.Если ишемическая язва ошибочно диагностирована как венозная и лечится компрессией, возможно дальнейшее прогрессирование ишемии пораженной конечности.
Обычно анамнез и физикальное обследование являются основными средствами постановки правильного диагноза. Описанные ранее признаки и симптомы позволят врачам поставить правильный диагноз для наиболее распространенных типов язв. Тем, у кого нетипичный внешний вид, может потребоваться дополнительное обследование или направление к специалисту.При длительно существующих язвах может потребоваться биопсия, чтобы исключить злокачественность.
Больных диабетом следует обследовать на невропатию. Вибрационное тестирование может быть выполнено с помощью камертона 128 Гц на тыльной стороне большого пальца ноги. Следует исследовать рефлексы ахиллова сухожилия и надколенника. Ответ на эти тесты уменьшается при невропатии. Однако самый простой и эффективный способ выявления нейропатии — это обследование с помощью моноволокна массой 10 г. Неспособность обнаружить моноволокно при нанесении под головки или пальцы плюсневой кости указывает на невропатию.Пациент с нейропатией в анамнезе, который жалуется на впервые возникшую боль в конечности, должен выразить беспокойство по поводу патологического процесса, такого как инфекция или нейропатическая артропатия Шарко.
Правильная оценка сосудов имеет решающее значение для оценки диабетической стопы. Необходимо провести обследование сосудов, включая пальпацию тыльной части стопы и пульса на задней большеберцовой кости, а также общий осмотр конечностей. Пациентов с признаками ишемии следует дополнительно обследовать с помощью сосудистых исследований.Отличным инструментом является лодыжечно-плечевой индекс (ЛПИ), который определяется путем деления более высокого систолического давления в передних и задних большеберцовых сосудах на самое высокое систолическое давление в плече. Давление в голеностопном суставе определяется с помощью доплеровского зонда; результат от 1,0 до 1,1 — это нормально. Значения менее 1,0 являются ненормальными и отражают снижение перфузии в нижнюю конечность. Медиальный кальциноз большеберцовых сосудов, который часто встречается у диабетиков, может ложно повысить давление в лодыжке.Давление на пальцах ног у таких пациентов более точно отражает перфузию. Определение сегментарного давления, запись пульсового объема, дуплексное сканирование, чрескожная диффузия кислорода, контрастная ангиография и магнитно-резонансная ангиография — это другие сосудистые исследования, которые могут оценить перфузию.
Необходимо проверить все язвы на предмет потенциальной инфекции. Инфицированные язвы могут быть опасными для конечностей и даже для жизни.Помимо ранее отмеченных признаков, следует осмотреть основание язвы. Язвы диабетической стопы следует исследовать, поскольку они часто обнаруживают под кожей тракт, в котором может находиться абсцесс. Кроме того, зондирование позволяет оценить глубину язвы. Грейсон и его сотрудники 10 обнаружили положительную прогностическую ценность 89%, когда язва проникает на глубину кости. Лейкоцитоз может присутствовать, но часто отсутствует у пациентов с диабетом. Скорость оседания эритроцитов часто повышается в инфицированных язвах, и значения, превышающие 70 мм / час, должны усилить подозрение на остеомиелит.Глубокий посев тканей или гнойных образований помогает установить микробиологию инфекции. Поверхностный мазок из носовых пазух ненадежен. Костный посев — окончательный метод диагностики остеомиелита.
При подозрении на инфекцию кости необходимо сделать рентгенограммы. Пленки следует проверять на наличие газов в тканях. Признаки остеомиелита включают периостальную реакцию, остеопению и кортикальную эрозию. К сожалению, эти признаки проявляются не сразу, потому что примерно 50% кости должно быть разрушено до того, как остеомиелит станет очевидным рентгенологически.Сканирование костей и магнитно-резонансная томография (МРТ) — другие полезные методы для установления диагноза костной инфекции.
В начало
Лечение
Венозные язвы
При любом изъязвлении нижних конечностей лучшее лечение — это профилактика. Лечение отека следует начинать до развития язвы.Механическая терапия — золотой стандарт лечения венозной недостаточности. Поднятие ног над уровнем сердца на 30 минут три или четыре раза в день может уменьшить отек и улучшить кожную микроциркуляцию. 11 Поднятие ног во время сна ночью также уменьшает отек.
Компрессионные чулки — это основной метод лечения отеков, особенно у активных пациентов. Эти методы также являются основой лечения при развитии венозной язвы.Использование компрессионных чулок у послушных пациентов увеличивает скорость заживления язв и снижает частоту рецидивов. 12 Считается, что компрессионная терапия оказывает положительное влияние на венозные язвы за счет усиления фибринолиза, снижения венозной гипертензии и улучшения кожной микроциркуляции. Чулки, оказывающие давление от 30 до 40 мм рт. Ст., Обычно используются при венозных изъязвлениях. Многослойные компрессионные повязки также эффективно уменьшают отек. Компрессия, как правило, не должна применяться при заболевании периферических артерий или некомпенсированной застойной сердечной недостаточности.
Хотя компрессионная терапия является ключом к лечению венозной язвы, некоторым пациентам требуется дополнительная терапия для достижения заживления язвы. Кроме того, у некоторых пациентов есть венозные язвы в сочетании с окклюзионной болезнью артерий, что делает чрезмерную компрессионную терапию опасным вмешательством. В этих случаях иногда применяется фармакологическая терапия.
Было показано, что пентоксифиллин улучшает заживление венозных язв как при компрессионной терапии, так и без нее. 13 Двойное слепое рандомизированное клиническое исследование 20 пациентов, получавших аспирин с энтеросолюбильным покрытием, 300 мг в день, показало, что в группе, получавшей аспирин, размер язвы уменьшался значительно лучше. 14
Диуретики можно применять в течение короткого времени при сильных отеках. Венозный отек трудно мобилизовать с помощью диуретической терапии, поэтому при длительном применении может произойти уменьшение объема.
Нейротрофические язвы
Невропатия — это ключ к развитию язвы стопы у больных сахарным диабетом.Было показано, что интенсивное лечение концентрации глюкозы в крови задерживает начало и замедляет прогрессирование периферической невропатии. 15 Поэтому крайне важно, чтобы пациенты с язвой стопы или с риском ее развития получали соответствующее управление концентрацией глюкозы от своего лечащего врача или эндокринолога. Регулярное обследование на предмет развития невропатии, интенсивная ортопедическая помощь и индивидуальная обувь могут снизить риск образования язвы стопы. 16 Как только язва развивается, лечение должно быть сосредоточено на снятии давления, удалении и лечении инфекции.
Полное контактное литье — золотой стандарт для снятия нагрузки с диабетической стопы. Повязку нельзя снять, что снижает риск несоблюдения пациентом режима сброса давления. Нанесение литья является технически сложным и должно выполняться только с осторожностью и опытом. Его не следует использовать при наличии инфекции или чрезмерного дренажа. Съемные ходунки обычно используются для снятия нагрузки с диабетической стопы вместо полной контактной повязки. Поскольку устройство является съемным, за раной можно ежедневно наблюдать и использовать ее при наличии инфекции.Это также позволяет пациенту снимать устройство во время сна и купания. Однако, поскольку это устройство является съемным, его успех зависит от согласия пациента.
При удалении раны удаляются нежизнеспособные ткани, которые, если оставить их в ране, могут способствовать развитию инфекции. Также удаляется гиперкератозная ткань, которая увеличивает давление на подошву. Удаление раны может способствовать заживлению, превращая хроническую рану в острую. Тромбоциты собираются в очищенной ране, инициируя воспалительную фазу заживления раны.
Лечение инфекции — наиболее важный аспект лечения диабетической стопы. Инфицированные язвы стопы обычно опасны для конечностей или даже для жизни. Инфекции следует лечить эмпирически, пока не будут получены результаты анализов. Цефазолин и ингибиторы бета-лактамаз являются эффективными эмпирическими средствами для лечения таких инфекций. После получения результатов посева и чувствительности может быть назначена окончательная терапия. Разрез и дренирование следует выполнять при наличии глубокой инфекции или абсцесса.При остеомиелите обычно необходима антибактериальная терапия в сочетании с хирургической удалением инфицированной кости.
Артериальные язвы
В отношении артериальных язв следует проконсультироваться со специалистом по сосудистой медицине или хирургии. Следует определить, является ли пациент кандидатом на процедуру периферической реваскуляризации. Интервенционные радиологи также проводят менее инвазивные процедуры на сосудах, которые могут увеличить периферический кровоток.Без достаточной оксигенации тканей эти раны не заживают. Инфицированная или гангренозная ткань должна быть удалена, что часто требует частичной ампутации. При необходимости необходима консультация сосудов, чтобы определить подходящий уровень ампутации.
Уход за ранами
Как правило, раны должны быть чистыми и влажными, чтобы способствовать грануляции и предотвратить инфекцию. Существует огромное количество доступных средств для ухода за ранами и повязок, которые выходят за рамки этого обсуждения.Клиницисты часто ошибочно полагаются только на местную терапию для заживления раны. Следует подчеркнуть, что в большинстве случаев именно следование принципам, изложенным ранее, а не то, что наносят на рану, приводит к успешному результату. Однако раны, устойчивые к заживлению, могут выиграть от многих доступных методов ухода за ранами. Актуальные факторы роста, терапия ран отрицательным давлением, эквиваленты живой кожи и пропитанные серебром повязки — это одни из многих дополнительных методов лечения, доступных для лечения язв, особенно для специалистов.
Вернуться к началу
Заключение
Обсуждались оценка и лечение наиболее распространенных типов язв ног и стоп. Представленные общие принципы могут быть использованы для успешного лечения большинства язв ног и стоп. Однако при наличии раны, которая нетипична по форме или не поддается лечению традиционным лечением, клиницисты должны иметь низкий порог для направления к специалисту.
Вернуться к началу
Сводка
- Язвы ног и стоп у диабетиков имеют три основные причины: венозная недостаточность, периферическая нейропатия (нейротрофические язвы) или окклюзионное заболевание периферических артерий.
- Расположение язв и связанные с ними клинические признаки, такие как отек, мозоль или снижение пульса, помогают охарактеризовать преобладающую причину язвы.Однако тщательное обследование сосудов и невропатического статуса важно для правильного ведения.
- Стратегии ведения включают компрессионную терапию (венозные язвы), разгрузочные процедуры (нейротрофические язвы) и, возможно, реваскуляризацию артерий.
- Инфекция в язве увеличивает риск неблагоприятных исходов и может контролироваться с помощью местной и системной терапии.
Национальные практические рекомендации
- Американский колледж хирургов стопы и голеностопного сустава.http://www.acfas.org/HealthcareCommunity/Content.aspx?id=330
- Национальный информационный центр руководящих принципов. Клинические рекомендации по диабету 2 типа. Профилактика и лечение проблем со стопами, 2008.
- Национальный информационный центр руководящих принципов. Диагностика и лечение инфекций диабетической стопы, 2008.
Вернуться к началу
Рекомендуемая литература
- Американская диабетическая ассоциация.Конференция по разработке консенсуса по лечению ран диабетической стопы. 7-8 апреля 1999 г., Бостон, Массачусетс, США. 1999, 12: 353-361.
- Aszmann OC, Kress KM, Dellon AL. Результаты декомпрессии периферических нервов у диабетиков: проспективное слепое исследование. Plast Reconstr Surg. 2000, 106: 816-822.
- Browse NL, Burnand KG. Причина венозного изъязвления. Ланцет. 1982, 2: 243-245.
- Gonsalves CF.Венозные язвы голеней. Методы сосудистой и интервенционной радиологии. 2003, 6: 132-136.
- Грейсон М.Л., Гиббонс Г.В., Балог К. и др. Зондирование костей в инфицированных язвах стопы. JAMA. 1995, 27: 721-723.
- Mayberry JC, Moneta GL, Taylor LM, Porter JM. Пятнадцатилетние результаты амбулаторной компрессионной терапии хронических венозных язв. Операция. 1991, 109: 575.
- Mekkes JR, Loots MAM, Van Der Wal AC, Bos JD.Причины, исследование и лечение язвы на ногах. Br J Dermatol. 2003, 148: 388-401.
- Pecoraro RE, Reiber GE, Burgess EM. Пути к диабетической ампутации конечностей: основа для профилактики. Уход за диабетом. 1990, 13: 513-521.
- Сингх Н., Армстронг Д.Г., Липски Б.А. Профилактика язв стопы у больных сахарным диабетом. JAMA. 2005, 293: 217-228.
- Исследовательская группа по борьбе с диабетом и его осложнениям.Влияние интенсивного лечения диабета на развитие и прогрессирование отдаленных осложнений инсулинозависимого сахарного диабета. N Engl J Med. 1993, 329: 977-986.
Список литературы
- Mekkes JR, Loots MAM, Van Der Wal AC, Bos JD. Причины, исследование и лечение язвы на ногах. Br J Dermatol. 2003, 148: 388-401.
- Gonsalves CF.Венозные язвы голеней. Методы сосудистой и интервенционной радиологии. 2003, 6: 132-136.
- Callam MJ, Ruckley CV, Dale JJ и др.: Хроническое изъязвление ноги: масштабы проблемы и оказание помощи. Br Med J. 1985, 290: 1855-1856.
- Американская диабетическая ассоциация. Конференция по разработке консенсуса по лечению ран диабетической стопы. 7-8 апреля 1999 г., Бостон, Mass Adv Wound Care. 1999, 12: 353-361.
- Pecoraro RE, Reiber GE, Burgess EM.Пути к диабетической ампутации конечностей: основа для профилактики. Уход за диабетом. 1990, 13: 513-521.
- Aszmann OC, Kress KM, Dellon AL. Результаты декомпрессии периферических нервов у диабетиков: проспективное слепое исследование. Plast Reconstr Surg. 2000, 106: 816-822.
- Browse NL, Burnand KG. Причина венозного изъязвления. Ланцет. 1982, 2: 243-245.
- Кольридж-Смит П.Д., Томас П., Скурр Дж. Х. и др.: Причины венозного изъязвления: новая гипотеза ?.Br Med J. 1988, 296: 1726-1727.
- Falanga V, Eaglstein WH. Гипотеза ловушки венозного изъязвления. Ланцет. 1993, 341: 1006-1008.
- Грейсон М.Л., Гиббонс Г.В., Балог К. и др. Зондирование костей в инфицированных язвах стопы. JAMA. 1995, 27: 721-723.
- Abu-Own A, Scurr JH, Coleridge Smith PD. Влияние подъема ног на микроциркуляцию кожи при хронической венозной недостаточности. J Vasc Surg.1994, 20: 705-710.
- Mayberry JC, Moneta GL, Taylor LM, Porter JM. Пятнадцатилетние результаты амбулаторной компрессионной терапии хронических венозных язв. Операция. 1991, 109: 575.
- Jull A, Waters J, Arroll B. Пентоксифиллин для лечения венозных язв ног: систематический обзор. Ланцет. 2002, 359: 1550-1554.
- Layton AM, Ibbotson SH, Davies JA, et al: Рандомизированное испытание перорального аспирина при хронических венозных язвах ног.Ланцет. 1994, 344: 164-165.
- Исследовательская группа по борьбе с диабетом и его осложнениям. Влияние интенсивного лечения диабета на развитие и прогрессирование отдаленных осложнений инсулинозависимого сахарного диабета. N Engl J Med. 1993, 329: 977-986.
- Сингх Н., Армстронг Д.Г., Липски Б.А. Профилактика язв стопы у больных сахарным диабетом. JAMA. 2005, 293: 217-228.
Вернуться к началу
Симптомы и лечение язвы стопы
Лечение язвы стопы
Цели для лечения язв стопы
Множество вариантов лечения язв стопы направлено на:
- Сохранение функции конечностей
- Управлять распространением инфекции
- Уменьшить боль
- Повышение подвижности конечностей
Виды лечения язвы стопы
Врачи UPMC Orthopaedic Care могут назначать как хирургические, так и нехирургические методы лечения язв стопы.
Нехирургическое лечение язв стопы может включать:
- Уход за раной
- Кастинг
- Сжатие
- Разгрузка
- Ортопедия
Если нехирургические методы лечения не работают со временем, ваш врач может посоветовать операцию.
Общие хирургические процедуры для лечения и коррекции язв стопы варьируются от обычных процедур ухода за ранами, таких как хирургическая обработка раны, до ампутации в случае инфицирования язвы.
В дополнение к нехирургическому и хирургическому лечению врачи могут назначить приемы противовоспалительных препаратов и антибиотиков, чтобы помочь заживлению язв стопы.
Преимущества и риски лечения язвы стопы
После лечения язв стопы часто требуется период разгрузки стопы. Это может длиться до четырех месяцев после хирургической операции.
При своевременном обследовании и лечении врачи могут надлежащим образом лечить язвы стоп и минимизировать распространение инфекции.
Чтобы как можно быстрее выявлять язвы стопы, регулярно проверяйте свои стопы и обращайтесь к врачу для полного осмотра стопы, если у вас есть какие-либо предрасполагающие заболевания.
Записаться на лечение язвы стопы
Записаться на прием к хирургу-ортопеду UPMC:
Подробнее о лечении язв стопы
Ссылки ниже откроют новое окно браузера.
Блог UPMC HealthBeat :
Из нашей библиотеки здоровья :
7 Симптомы язвы желудка у детей и ее лечение
Язвенная болезнь — это открытая язва или поражение на слизистой оболочке, выстилающей внутреннюю стенку желудка или двенадцатиперстной кишки (верхняя часть тонкой кишки).Эти язвы можно разделить на язвы желудка (желудка) и язвы двенадцатиперстной кишки, в зависимости от их расположения.
Пептические язвы у детей встречаются редко. Если у вашего ребенка симптомы язвы, обратитесь за медицинской помощью. Диеты при язве и лекарства, отпускаемые без рецепта, могут не излечить ее, поскольку она часто вызывается бактериальной инфекцией, вызываемой Helicobacter pylori ( H.pylori или HP).
Прочтите этот пост MomJunction, чтобы узнать больше о признаках, симптомах, причинах, факторах риска, диагностике, лечении и профилактике пептических язв у детей.
Признаки и симптомы язв желудка и двенадцатиперстной кишки у детей
Иногда язвы могут протекать бессимптомно. Однако часто бывает грызущая или жгучая боль в желудке, которая длится от нескольких минут до часов.
Следующие симптомы также могут наблюдаться при язве желудка и двенадцатиперстной кишки (1).
- Тошнота
- Часто рвота с появлением «кофейной гущи» или крови
- Отсутствие аппетита
- Слабость
- Вздутие живота
- Потеря веса
- Анемия (бледная кожа)
Когда звонить врачу
Обратиться за медицинской помощью если у вашего ребенка есть признаки и симптомы язвенной болезни.Язва может вызвать жгучую боль в желудке по утрам и между приемами пищи.
Если вы заметили темный стул и рвоту «кофейной гущей», немедленно обратитесь к педиатру. Внезапное появление резкой боли в животе у ребенка с язвенной болезнью может быть связано с перфорацией, требующей неотложной помощи.
Что вызывает пептические язвы у детей?
Основной причиной язв желудка (желудка) и двенадцатиперстной кишки является инфекция Helicobacter pylori, хотя у детей она встречается реже, чем у взрослых.Стресс, диета, желудочный сок и лекарства могут быть причинами язвы.
Вот список вероятных причин язвенной болезни у детей (2) (3).
- pylori инфекция : Эти бактерии заражают внутреннюю оболочку желудка и двенадцатиперстной кишки. Внутренняя слизистая оболочка защищает желудок и стенки кишечника от желудочной кислоты и пищеварительных ферментов, таких как пепсин. H.pylori может вызывать воспаление этих слизистых оболочек, что приводит к образованию язвы.
- Стресс: Физический стресс, такой как травмы, тяжелые ожоги, тяжелые операции и т. Д., Может вызвать язву желудка. Эти вызванные стрессом язвы желудка называются язвами Керлинга. Однако эмоциональный стресс не является причиной стрессовой язвы. Психологические факторы могут только усилить восприятие язвенной боли.
- Синдром Золлингера-Эллисона или гастринома : Это заболевание вызывает повышенную секрецию кислоты желудочного сока, вызывая, таким образом, язвы. Однако в педиатрической популяции это заболевание встречается редко.
- Нестероидные противовоспалительные препараты (НПВП) : Лекарства, такие как ибупрофен, аспирин и напроксен, могут вызывать язву желудка. Эти лекарства могут быть основной причиной язв, не связанных с HP.
По всей видимости, употребление острой пищи не увеличивает риск развития пептических язв (1). Кофеин из кофе может увеличить производство кислоты в желудке. Однако это может усугубить боль в уже имеющихся язвах (5). Детский гастроэнтеролог может диагностировать причину язв.
Кто подвержен риску пептической язвы?
Дети с повышенным риском заражения Helicobacterial pylori инфекции имеют повышенный риск развития язв желудка и двенадцатиперстной кишки. Эти бактерии могут попасть к вашему ребенку через прямой контакт со слюной, рвотой или фекалиями инфицированного человека или через зараженную пищу и воду.
Следующие факторы могут увеличить риск инфекции H.pylori у детей (6).
- Жизнь в тесноте
- Отсутствие чистой воды
- Антисанитарные условия жизни
- Проживание с инфицированным человеком
- Совместное использование посуды и других предметов с инфицированным человеком
- Несоблюдение гигиены рук
Вы можете обратиться за медицинской помощью Будьте осторожны, если вы заметили у ребенка стойкие симптомы, такие как изжога, боль в животе, темный стул и т. д. Ранняя диагностика и лечение инфекции H.pylori могут предотвратить ее осложнения.
Как диагностируют пептические язвы у детей?
Педиатры выслушают историю симптомов и признаков и проведут медицинский осмотр. Следующие тесты заказываются на основе оценки (7).
- Эзофагогастродуоденоскопия (ЭГД) и биопсия также называется гастроскопией, дуоденоскопией или эндоскопией. Маленькая гибкая трубка (эндоскоп) со специальными камерами и светом используется для наблюдения за внутренней оболочкой пищеварительного тракта.Визуализируются язвы, и при необходимости берутся образцы тканей с помощью специальных инструментов. Образцы ткани желудка проверяются на наличие пилори . Это лучший способ поставить точный диагноз.
- Верхний отдел желудочно-кишечного тракта (ЖКТ) или рентген брюшной полости или бариевая клизма. Серия Upper GI помогает визуализировать верхнюю часть пищеварительной системы. Ребенку необходимо будет выпить бариевую жидкость (контраст) перед рентгенологическим исследованием брюшной полости для проверки видимости.Этот тест проводит радиолог.
- Экспресс-тест на уреазу (CLO-тест ) — это диагностический тест на инфекцию pylori , выполняемый с использованием образцов биопсии.
- Анализ стула может помочь определить наличие инфекции pylori . Анализ стула на скрытую кровь может помочь определить кровь в стуле.
- В тесте на дыхание врач может дать еду или питье с радиоактивным углеродом и попросить через некоторое время подуть в мешок. pylori расщепляет углерод и образует углекислый газ, который можно найти в образце дыхания, если у вашего ребенка инфекция.
- Анализ крови может помочь определить анемию и наличие воспалительных и инфекционных маркеров в крови.
Лечение пептической язвы у детей
Лечение язвы может варьироваться в зависимости от причины. Следующие лекарства обычно используются для лечения язвенной болезни у детей (8).
- Антибиотики уничтожают бактерии в желудке.
- h3-блокаторы , такие как циметидин и фамотидин (Пепсид), помогают снизить секрецию кислоты в желудке.
- Ингибиторы протонной помпы (ИПП) , , такие как омепразол и лансопразол, снижают выработку кислоты в желудке.
- Антациды помогают нейтрализовать кислоту желудка. Это может помочь облегчить симптомы, но не излечивает язву.
- Цитопротекторы защищают слизистую оболочку пищеварительного тракта от пищеварительных ферментов и кислоты желудка. Карафат (сукральфат) и Cytotec (мизопростол) являются цитопротективными средствами. Они также используются для профилактики язв (предотвращение язв).
- Язвы, вызванные НПВП , лечат отменой НПВП и введением ИПП.
Протоколы лечения язвенной болезни и гастрита с H.pylori , известна как Helicobacter pylori протоколы ликвидации . Эти методы лечения направлены на искоренение бактерий и облегчение симптомов.
Любая из перечисленных ниже комбинированных схем с антибиотиками и ингибитором протонной помпы с субсалицилатом висмута или без него применяется для оптимальной эрадикации (9).
- Тройная терапия : Лечение первой линии с использованием антибиотиков кларитромицин и амоксициллин или метронидазол с пероральным ИПП проводится два раза в день в течение 14 дней.
- Четверная терапия : Это лечение второй линии с применением ИПП, субсалицилата висмута, тетрациклина и тинидазола или метронидазола в течение десяти дней.
- Последовательная терапия: Это двойная терапия, включающая лечение ИПП и амоксициллином в течение первых пяти дней. Затем следует стандартная тройная терапия в течение еще пяти дней.
Педиатры могут заменить антибиотики, если у вашего ребенка аллергия на определенный антибиотик и если в вашем регионе есть резистентность к антибиотикам.
Плановые операции по поводу язвенной болезни редко необходимы для лечения язвенной болезни, поскольку большинство детей поправляются с помощью лекарств (5). Однако перфоративная язвенная болезнь требует лапароскопической пластики сальника (лапароскопическая оментопексия) у педиатрических пациентов.
Несмотря на то, что некоторые лекарства здесь продаются без рецепта, вы можете посетить педиатра для диагностики и точной дозировки лекарств в зависимости от состояния здоровья вашего ребенка.
Осложнения пептических язв
Пептические язвы могут вызвать серьезные осложнения, если их не лечить или лечить плохо.Наиболее частые осложнения язвы: (5):
- Кровотечение : Если язвы или язвы глубокие и разъедают кровеносные сосуды, это может вызвать сильное внутреннее кровотечение. Это может привести к кровотечению из язв. Рвота «кофейной гущей» и черный дегтеобразный стул — признаки кровотечения из язвенной болезни. Это может привести к анемии и необходимости переливания крови, если не лечить в течение длительного времени.
- Перфорация : Язва может вызвать отверстие в стенке желудка или двенадцатиперстной кишки.Кислота желудка, пищеварительные ферменты и пища могут попадать в брюшную полость через это отверстие и вызывать перитонит (воспаление брюшной стенки). Это чрезвычайная ситуация, и вам потребуется срочная помощь.
- Непроходимость: Язвы на конце желудка могут блокировать или сужать отверстие кишечника. Это предотвращает попадание пищи в кишечник и вызывает сильную рвоту.
- Рак желудка: pylori Инфекция и невылеченные язвы желудка могут вызвать рак желудка в более позднем возрасте.
Советы по профилактике язвенной болезни у детей
Профилактика инфекции H.pylori — один из лучших способов предотвратить язвенную болезнь. Следующие советы могут помочь вашему ребенку снизить риск развития язвенной болезни (9) (3).
- Мыть руки водой с мылом
- Избегайте совместного использования посуды и других предметов с инфицированным человеком
- Пейте чистую воду
- Избегайте еды и питья в антисанитарных местах
- Потребляйте фрукты и овощи после их тщательного мытья
- Избегайте применения НПВП в течение длительного времени без рецепта
- Всегда принимайте лекарства, такие как Пантоп (пантопразол), данные для профилактики язвы были указаны
Избегать острой пищи, жирной пищи или кислой пищи или придерживаться язвенных диет, таких как щадящая диета, неизвестно предложить лекарство от язвы желудка или двенадцатиперстной кишки (10).
Часто задаваемые вопросы
1. Как я могу помочь моему ребенку жить с язвенной болезнью?
Выполняйте лечение по рецепту педиатра. Хотя симптомы исчезают, следует соблюдать рекомендованный курс терапии, чтобы избежать рецидива инфекции H.pylori . Вы можете попросить ребенка избегать еды, которая может ухудшить симптомы.
2. Сколько времени нужно для заживления язвы желудка?
Язвы желудка (желудка) могут потребовать больше времени для заживления, чем язвы двенадцатиперстной кишки, из-за желудочной кислоты.Полное излечение неосложненной язвы желудка и двенадцатиперстной кишки у большинства пациентов может занять до шести недель. Однако симптомы могут исчезнуть намного раньше, и часто язва заживает в течение двух недель (11). Язвы, вызванные НПВП, начинают заживать практически сразу после прекращения приема препарата. Ингибиторы протонной помпы могут еще больше ускорить процесс заживления (4).
Блокаторы желудочной кислоты и ИПП могут вылечить язву и облегчить симптомы. Однако присутствие H.pylori в желудке может вызвать рецидивирующие язвы.Если у вашего ребенка пептические язвы и инфекция H. pylori , то всегда обращайтесь за медицинской помощью и соблюдайте рекомендованный режим лечения. Язвы могут быть опасными для жизни, если их не лечить, а более позднее лечение может вызвать повышенный риск рецидива язвы.
Обучайте ребенка с раннего возраста соблюдать правила гигиены рук. Частое мытье рук водой с мылом может помочь предотвратить заражение вирусом H.pylori и другими инфекциями.
Ссылки:
Рекомендуемые статьи
Язва желудка — симптомы, лечение, диета, причины, типы, хирургия
Мэри 7 августа 2018 года.
Что такое язва желудка?
Язва желудка или язвенная болезнь желудка — очень болезненное, ноющее состояние. Язвенная болезнь или PUD — это термин, который используется в медицине для лечения язвы желудка. Выстилка желудка локально поражена эрозией или образованием полой поверхности (язвой). Это вызывает боль и возможное кровотечение. Многие жаловались на боль во время еды или после еды. Это состояние может приходить и уходить, но если оно серьезно прогрессирует, крайне ожидается рецидив.Таким образом, без надлежащего лечения и ухода это заболевание, скорее всего, может беспокоить вас в течение долгого времени.
Симптомы язвы желудка
Поскольку имеется повреждение слизистой оболочки желудка, конечный результат будет следующим:
Боль в животе — обычно описывается как ощущение жжения и грызения, сопровождающееся чувством полноты.
Потеря аппетита , сопровождающаяся похуданием — с мучительной болью во время или после еды.Пострадавший склонен чувствовать вздутие живота и теряет аппетит к еде.
Тошнота и рвота — организм склонен удалять пищу, вызывающую дискомфорт.
Hematemesis — рвота кровью. Это полностью указывает на перфорацию слизистой оболочки желудка, что является осложнением тяжелой язвы.
Кровотечение — признак осложнения, вызванного серьезной перфорацией или эрозией слизистой оболочки
Причины язвы желудка
Язвы желудка в первую очередь возникают из-за чрезмерного производства соляной кислоты, основного пищеварительного сока желудка.После того, как это открыто, слизистая оболочка становится тонкой, и в результате возникают язвы. Другой причиной образования язвы желудка являются бактерии Helicobacter pylori. Это может передаваться через зараженную пищу и воду. Условно-патогенные бактерии, которые размножаются в слизистой оболочке желудка, вызывая воспаление. Эти бактерии можно определить с помощью дыхательного теста, называемого дыхательным тестом на мочевину. Он может идентифицировать присутствие H. pylori в желудке, если он окажется положительным. Как бы вы узнали? Бактерии могут переваривать мочевину в двуокись углерода, поэтому пациенту дают капсулу, содержащую мочевину.Присутствие H. pylori указывается, если с помощью дыхательного теста определяется большое количество изотопного углерода. Прямое культивирование образца также может быть выполнено для идентификации бактерий. Другие факторы риска включают:
Стресс — это вызывает выработку соляной кислоты, поэтому увеличение количества стресса пропорционально количеству пищеварительного фермента
Стимуляторы — например, специи, шоколад, молоко, кофе
Курение сигарет — увеличивает кислотность желудочного сока и разрушает слизистые образования
Раздражители — злоупотребление алкоголем, истончение слизистой оболочки
Лекарственные препараты — применение НПВП и аспирина
Лечение язвы желудка
Медикаментозное лечение язвенной болезни заключается в приеме лекарств, уменьшении чрезмерной секреции кислоты и изменении образа жизни.Для облегчения боли довольно часто используются антациды, такие как знаменитый маалокс и тамс. Использование цитопротективных препаратов необходимо для защиты слизистой оболочки и предотвращения дальнейшего повреждения желудка. Сукральфат (Carafate) и мизопростол (Cytotec) — распространенные препараты, применяемые при язве желудка. Ингибиторы протонной помпы, такие как омепразол (Прилосек) и лансопразол (Превацид), нацелены на ингибирование образования кислоты. h3-антагонисты снижают кислотность желудка, препятствуя отсрочке новых вспышек язвы.Общее название — ранитидин.
Нам необходимо контролировать бактерии H. pylori. Прямого лечения от этой бактерии нет, но мы можем уменьшить инфекцию, принимая лекарства. Амоксициллин (Амоксициллин) — рекомендуемый противомикробный препарат. Другие препараты включают кларитромицин, метронидазол и тетрациклин. Очень полезны антибиотики, если их принимать вместе с ингибитором протонной помпы.
Мы уже знаем, что стресс, стимуляторы, раздражители и курение сигарет могут вызывать язву желудка.Нам просто нужно избегать этого, чтобы избавить нашу пищеварительную систему от язв. Стресс неизбежен, но методы снятия стресса следует изучать или практиковать регулярно. Здоровый образ жизни, диета и ограниченная диета сделают вас на шаг от язвы желудка.
Типы язвы желудка
Язвенную болезнь можно классифицировать по пораженным участкам. У нас язвы двенадцатиперстной кишки и желудка.
Язва двенадцатиперстной кишки
Язва двенадцатиперстной кишки — поражение двенадцатиперстной кишки (первый отдел двенадцатиперстной кишки, который находится сразу после желудка).Это зависит от симптомов язвы желудка. Боль не ощущается во время еды, а не после еды. В основном это связано с анатомическим расположением двенадцатиперстной кишки. Но через два-три часа начинаются боли. Это чаще встречается у мужчин.
Язва желудка
Язва желудка — поражение слизистой оболочки желудка. Боль ощущается во время еды, включая тошноту и рвоту. Еда усугубляет дискомфорт, поэтому очевидно, что человек, страдающий язвой желудка, теряет вес за несколько дней.Этот тип язвы чаще встречается у женщин, чем у мужчин.
Язвы можно классифицировать по степени тяжести и близости в соответствии с Модифицированной классификацией пептических язв Джонсона:
- Тип I — Язва расположена на малом изгибе желудка
- Тип II — это наличие двух язв, обнаруженных в области желудка и двенадцатиперстной кишки
- Тип III — расположен в пилорическом канале, препилорический
- Тип IV — Между пищеводом и верхней частью желудка
- Тип V — возникает в любом месте желудка
Диета при язве желудка
Поскольку бактерии Helicobacter pylori являются основным виновником язвы желудка, следует очень осторожно относиться к тому, что вы едите.Бактерии могут попадать в плохо приготовленную пищу или напитки. Таким образом, здоровая диета является обязательной, особенно если вы в настоящее время лечитесь от язвы желудка.
Будет легче, если мы будем знать, каких продуктов следует избегать (например, кислых продуктов):
- Овощи с добавлением жира
- Лимоны, апельсины, ананасы и ягоды
- Молоко, шоколад, молоко, сливки и сыр
- Сильно приправленные, острые, жареные мясо, птица и рыба
Это рекомендуемые продукты:
- Хлеб
- Свежие и даже замороженные фрукты и овощи (кроме упомянутых выше), особенно богатые клетчаткой
- Нежирные продукты
- Нежирное молоко (другое с низким или обезжиренным на этикетке)
- Постное мясо
Хирургия язвы желудка
Ваготомия
Процедура : серьезное хирургическое вмешательство, при котором перерезается блуждающий нерв.Он бывает четырех видов, в зависимости от серьезности ситуации:
- Абдоминальная ваготомия общая
- Выборочная ваготомия
- Высокоселективная ваготомия
- Тораскопическая ваготомия
Эти типы различаются в зависимости от серьезности ситуации. Восстановление после этой процедуры займет недели, и есть риски. Сюда входит распространенное осложнение абдоминальной хирургии — демпинг-синдром. Это состояние, при котором после еды отмечаются диарея, потоотделение (потливость), тахикардия от внезапной гипогликемии.Чтобы избежать такого явления, необходимо ограничение жидкости. Рекомендуется лежать после еды и избегать прогулок после еды, чтобы не произошло резкого пищеварения.
Показание : Блуждающий нерв отвечает за секрецию кислоты в желудке. В экстренных случаях, когда боль из-за язвенной болезни двенадцатиперстной кишки невыносима и клиент не получает желаемого эффекта от лекарств, проводится эта процедура. Если производство кислоты в желудке невозможно контролировать, необходимо перерезать блуждающий нерв.При сильном кровотечении, перфорации и непроходимости выбирают резекцию блуждающего нерва.
Антрэктомия
Процедура: Эта процедура включает удаление части желудка, называемой антральным отделом. Эта часть расположена в нижней трети желудка. Поскольку это удаление части желудка, его иногда называют частичной гастрэктомией. Риски этого состояния такие же, как и при ваготомии. Но мы должны учитывать возможную потерю веса и недоедание — распространенный побочный эффект при удалении части желудка.
Показания: Это показано пациентам, страдающим язвенной болезнью, которые не реагируют на лечение, проводимое врачом. Не только при ЯБ, но и при раке желудка и желудочной непроходимости. Обычно это делается вместе с ваготомией. Это выполняется в случаях сильных язв желудка и перфорации.
Пилоропластика
Процедура: Пластика — хирургическое вмешательство. Пилорический клапан разрезают, повторно зашивают и, наконец, расслабляют пилорический сфинктер в двенадцатиперстной кишке.Теперь это облегчает вывод содержимого желудка в двенадцатиперстную кишку. Один из рисков, о котором не упоминалось выше, — это возможное возникновение грыжи живота. Это дает повод рассматривать еще одну хирургическую операцию.
Показание: Язвенная болезнь препятствует опорожнению желудка. Это указывает на то, что пилорический клапан утолщен и процесс пищеварения уже затруднен. Это лечение стеноза привратника — возможное осложнение, когда язвы стали серьезными.
.