Если при орви сильно болит голова
Головная боль при ОРВИ в зависимости от степени развития инфекции бывает разной интенсивности.
Появление осложнений меняет ее характер и требует коррекции назначенного лечения.
Важно узнать причины, по которым болит голова, и что делать для их устранения в домашних условиях.
Как давно у вас этот болевой синдром?
- Несколько дней (26%, 782)
- Первый день (21%, 634 Голосов)
- Несколько месяцев (13%, 382)
- Неделя (10%, 309)
- Несколько недель (10%, 301)
- Около месяца (8%, 250)
- Хроническая форма (7%, 205)
- Около года (6%, 181)
Всего проголосовавших: 3 045
Загрузка …
Используй поиск Мучает какая-то проблема? Введите в форму “Симптом” или “Название болезни” нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
↑
Почему при ОРВИ болит голова
Проникновение в организм респираторного вируса приводит, к уничтожению клеток слизистой оболочки носоглотки. Если не начать лечение, болезнь продвигается вниз по трахее к бронхам, а при наиболее неблагоприятном течении захватывает легкие.
Если не начать лечение, болезнь продвигается вниз по трахее к бронхам, а при наиболее неблагоприятном течении захватывает легкие.
Если интоксикация значительна, то появляется головная боль. Зона риска – простуда с наложенной на нее ОРВИ. Вначале болезненность локализуется в лобной, височной части, около надбровных дуг.
Температура может не превышать 37-37,3 градусов, но ее рост сопровождается увеличением площади болей, появлением тяжести, пульсации.
Специалисты выделяют несколько основных причин болезненных проявлений в области головы при ОРВИ:
- Надсадный кашель на поздней стадии заболевания.
- Развитие самой тяжелой респираторной формы – гриппа.
- Появление гнойного синусита из-за присоединенной бактериальной инфекции.
- Конкретизация синусита – гайморит, фронтит, сфеноидит.
- Осложнение, представленное воспалением тройничного нерва.
- Присоединение менингита.
- Обострение мигрени.
В таблице показана зависимость характера головных болей на фоне ОРВИ от их причин.
| Причина болевых ощущений | Особенности, локализация боли |
| Сильный кашель | Возникает тяжесть в верхней части головы, висках |
| Грипп | Надбровные дуги, глазницы |
| Синусит | Челюстно-лицевые боли тупого, пульсирующего, распирающего характера |
| Острый гайморит | Верхнечелюстные (гайморовы) пазухи, отдача в висок, скулы, лоб – острое течение, проявляется по вечерам |
| Фронтит | Распирающая, давящая, тупая боль в лобной части, особенно после наклонов головы; при остром течении – по утрам, при хроническом – по вечерам |
| Сфеноидит | Виски, темя, затылок, глазные орбиты |
| Невралгия тройничного нерва | Челюстно-лицевая, височная области |
| Менингит | Сильная или слабая постоянная, нарастающая – “разлита” по всей голове |
| Мигрень | Сильная односторонняя, чувствительная к раздражителям |
Таблица дает общее представление о признаках разных заболеваний в зависимости от вида боли в голове, но последнее слово остается за врачом.
↑
Что делать при болях
Основа любого лечения – устранение не следствия болезни, а воздействие на ее причину. Поэтому, чтобы избавиться от болей, надо бороться с ОРВИ.
При первых признаках болезни принимаются противовирусные, назначенные врачом. Их действие обусловлено временем принятия: они эффективны в самом начале заболевания (в первые часы).
Это будут как дорогие препараты (например, “Тамифлю”), так и хорошо зарекомендовавшие себя недорогие, особенно содержащие в составе ацетилсалициловую кислоту.
Она обладает противовирусным эффектом при респираторных инфекциях. Одновременно при болях в горле проводят полоскания кипяченой теплой водой, в 200 мл которой растворены треть чайной ложки соли и столько же питьевой соды.
Антибиотики в начале лечения противопоказаны, их мишень – бактерии, а не вирусы, на которые эта группа препаратов не может воздействовать. Если течение ОРВИ осложнилось бактериальной инфекцией, то только тогда они уместны.
При синуситах хорошо зарекомендовали себя капли в нос (назальные) “Полидекса”: зеленый бактериальный насморк, носящий затяжной характер, излечивается менее чем за неделю. Чаще такое комплексное лечение помогает избавиться от болей в голове.
Чаще такое комплексное лечение помогает избавиться от болей в голове.
Но если они усиливаются или не прекращаются, принимают болеутоляющие лекарства (цитрамон, анальгин, пенталгин, ибупрофен). Осложнения после респираторно-вирусной инфекции (все виды синуситов, менингит, пневмония) лечатся строго под наблюдением врача.
В медучреждении для исключения или подтверждения пневмонии делают рентген легких, менингита – бактериологические исследования, люмбальную пункцию.
Полезен массаж головы: кончиками пальцев делаются круговые или расходящиеся движения в районе темени, затылка, боковых сторон, лба, крыльев носа. Это улучшает кровообращение, способствуя снятию отеков, уменьшению болей.
При ОРВИ и сопровождающих ее болях в голове важно правильное питание. Рацион пополняется большим количеством горячих напитков, богатых витамином С цитрусовых и киви. Помогают бороться с инфекцией и болями сочетание клюквы и кедровых орехов – особенно в первый день или даже первые часы появления симптомов.
Меню должно включать такие блюда:
- Куриный бульон, овощные супы без белокочанной капусты;
- Отварную курицу, нежирную рыбу, паровые котлеты;
- Овсяную, рисовую кашу;
- Брокколи, сырые чеснок и лук;
- Омлеты, кисломолочные продукты.
Выпечку, сладкое ограничивают.
↑ https://gidpain.ru/bolit/golovnaya-orvi.html
Почему возникают сильные боли и как их лечить
Появление таких болей – опасный симптом, который сигнализирует о тяжелых осложнениях после ОРВИ. Срочное обращение к врачу, возможен даже вызов скорой помощи. Лучше перестраховаться, чем потом постоянно болеть.
До оказания медицинской помощи принимаются лекарства, выписанные ранее узкими специалистами (например, от мигрени элетриптан и другие триптаны), болеутоляющие, относящиеся к группе противовоспалительных нестероидных или комбинированных (анальгин, нурофен, пенталгин). От спазмолитиков лучше воздержаться, если это приступ мигрени, они только навредят.
Больному обеспечивается покой, приток свежего воздуха, выполняется легкое поглаживание той области головы, где локализуется боль. Подушка укладывается так, чтобы было комфортно.
Подушка укладывается так, чтобы было комфортно.
Часто снимает приступ обычная давящая повязка на область лба, хорошо смоченная холодной водой.
Причины головных болей при ОРВИ имеют различное происхождение. Но лечение направлено на причину. Когда инфекция побеждена, болевые ощущения отступают.
↑
К какому врачу обращаться
Часто после физических нагрузок или умственного перенапряжения у людей ухудшается самочувствие. Характер болей может быть разнообразен. Возможны сжимающие, давящие, пульсирующие, боли в одной стороне головы.
Боли при нагрузках часто имеют функциональный характер. Они могут возникать по многим причинам:
- Перепады температуры и атмосферного давления;
- Стрессовое состояние во время физической нагрузки;
- Жара и духота в помещении;
- Обезвоженность часто бывает причиной боли в голове;
- Обильная еда перед тренировками;
- Люди с лишним весом часто страдают от гипоксии при нагрузках.
Вероятность болезни выше у людей, имеющих специальности: программиста, бухгалтера, водителя, которые много часов проводят за компьютером или постоянно напрягают мышцы глаз и шеи.
Упорные цефалгии, возникающие регулярно, требуют обязательного обращения к врачу, чтобы исключить серьезную патологию и вовремя назначить правильное лечение.
Первичный приём должен сделать терапевт. Он проведёт общий осмотр, измерит артериальное давление, выпишет направления на анализы и направит к узким специалистам.
При неприятных ощущениях в области головы и шеи, хорошо иметь домашний тонометр, с помощью которого можно отследить скачки давления в разных жизненных ситуациях. Подъём артериального давления после физической нагрузки часто может быть причиной болевого синдрома.
Направление к отоларингологу врач даёт, чтобы исключить хронический отит, синусит или воспаление гайморовых пазух (гайморит).
Доктор может дать направление к окулисту, чтобы выявить изменения на глазном дне и возможные дефекты зрения.
Большинство причин дискомфорта в голове связано с неврологической симптоматикой, поэтому лечением болезней, сопровождаемых синдромом боли в голове, занимается врач-невролог.
↑
Какие обследования обычно назначаются
На приёме у невролога проводится физикальный осмотр пациента: проверяются основные неврологические рефлексы, исследуются мышцы шеи.
Врач выписывает направление на анализы: общий анализ крови, биохимический анализ крови, кровь на сахар.
Общий анализ крови при увеличении СОЭ или повышенном содержании лейкоцитов говорит о воспалении в организме.
Биохимия крови может указывать на недостаток одного из жизненно важных элементов, что приводит к дискомфорту в области головы.
Пониженный уровень глюкозы в крови часто сопровождается цефалгией, головокружением и слабостью.
Доктор может выписать направление на дополнительные анализы:
- Газовый состав артериальной крови-может выявить гипоксию головного мозга.
- Анализ крови на гормоны – определяет разные отклонения в работе гипоталамуса.
Невролог может дать направление на один или несколько методов диагностики:
- Магнитно-резонансная томография (МРТ)- исключается наличие разных новообразований (опухолей и кист), аневризм.
 На снимках отчётливо видны посттравматические дефекты, нейродегенеративные отклонения, изменения сосудов, поражённых атеросклерозом.
На снимках отчётливо видны посттравматические дефекты, нейродегенеративные отклонения, изменения сосудов, поражённых атеросклерозом. - Компьютерная томография (КТ)- наиболее информативный метод исследования головного мозга. Она даёт чёткое представление о патологических изменениях черепа и мозга, патологии костной ткани, сосудов и мозговых структур. Даёт информацию о последствиях черепно-мозговых травм. Недостатком этого метода считается значительная доза облучения при проведении исследования.
- Электроэнцефалография- даёт представление о наличии патологических изменений в сосудах, нарушении мозгового кровообращения.
- УЗДГ (УЗИ сосудов головы и шеи)- показывает наличие атеросклеротических бляшек в артериях; сужение и извитость артерий, приводящих к гипоксии мозга; периферическое сопротивление сосудов.
- Реоэнцефалография (РЭГ)- даёт представление о тонусе и кровенаполнении сосудов. С помощью РЭГ диагностируются: гипертония, атеросклероз, вегето-сосудистая дистония.

- МРТ шейного отдела позвоночника – наличие шейного остеохондроза может вызвать боли в области головы и шеи, усиливающиеся при поворотах головы.
- Реовазография сосудов головного мозга (РВГ)- показывает качество кровотока по магистральным сосудам, оценивает коллатеральное кровообращение.
- Рентгенография будут менее известной. На снимке можно увидеть только костные структуры черепа, мягкие ткани не видны.
Не нужно впадать в панику при назначении такого серьёзного обследования. Врач исключает редкие тяжёлые патологии и ищет причины болевого процесса.
На основании проведённых исследований, если не обнаружено серьёзных органических поражений, обычно диагностируется причина болезни. Она развивается в результате: сосудистых спазмов, гипоксии мозга, гипертонуса сосудов головного мозга, нарушений гормонального фона, вегето-сосудистой дистонии или остеохондроза, провоцируемых физической или психо-эмоциональной нагрузкой.
↑
Безопасные лекарства и таблетки
Планируя посещение врача, больной должен быть готов ответить на вопросы, как часто возникает болевой синдром, и какова его интенсивность. Это поможет врачу выработать правильную тактику лечения.
Это поможет врачу выработать правильную тактику лечения.
↑
Группы препаратов эффективные при эпизодических приступах боли
Лекарства для лечения этой патологии-нестероидные противовоспалительные препараты (НПВП). Они обладают обезболивающим действием, снимают воспаление, устраняют отёчность.
Часто назначают:
- Ибупрофен-400 мг в сутки;
- Кетопрофен-100 мг/с;
- Напроксен-500 мг/с;
- Мелоксикам-7,5-15 мг/с ;
- Целекоксиб-200 мг/с.
Большинство НПВП имеют негативный побочный эффект: при длительном применении они отрицательно влияют на органы желудочно-кишечного тракта, вплоть до развития лекарственного гастрита.
Лекарства Мелоксикам и Целекоксиб-препараты нового поколения, не оказывающие негативного воздействи
Почему при ОРВИ болит голова
Профилактические меры ОРВИ
Первые признаки гриппа несколько отличаются от симптомов ОРВИ. Чаще всего у человека внезапно поднимается температура тела до 38-39 градусов, которая сопровождается головной болью, ломотой в теле и общей слабостью.
Такое лихорадочное состояние в среднем продолжается до 3 дней. При тяжелых формах высокая температура может продержаться до 7 дней.
Начинается ОРВИ с насморка и першения в горле, которое переходит в кашель. Вирус гриппа и ОРВИ постепенно развивается в верхних дыхательных путях, поэтому основные симптомы и дальнейшее заболевание связно с ЛОР-органами.
Несмотря на то, что некоторыми ОРЗ и ОРВИ воспринимается как одно и то же заболевание, на самом деле – это различные по степени тяжести недуги. Так, под ОРЗ понимается обычная простуда, проходящая в течение одной декады.
Различие между этими двумя недугами заключается в причинах, их вызывающих.
Так, ОРЗ – это собирательный термин для целого ряда инфекционных респираторных заболеваний.
ОРВИ – недуг, вызываемый вирусом. Вирус ОРВИ не единичен, недуг может быть вызван:
- аденовирусом;
- риновирусными инфекциями;
- реовирусами.
Каждый год вирусы видоизменяются, поэтому, даже сделав прививку, можно заболеть. Длительность и течение ОРВИ в первую очередь зависит от типа инфекции.
При объявлении эпидемии вирусных заболеваний в районе во избежание заражения необходимо следовать простым правилам поведения:
- носить маску;
- избегать массовых мероприятий и свести к минимуму поездки на общественном транспорте;
- воздержаться от рукопожатий;
- не допускать переохлаждения организма;
- питаться исключительно здоровой пищей;
- много гулять на свежем воздухе и проветривать жилище;
- регулярно проводить дезинфекцию и соблюдать гигиену;
- заниматься спортом, больше двигаться.

Если есть подозрение на вирус ОРВИ, нужно обращаться к терапевту или пульмонологу. При правильном лечении вирусной инфекции облегчение симптомов наступит уже через несколько дней.
В ходе простудного заболевания воспаляются полости, что проявляется насморком; причина заключается в отечности и воспалении. В результате развивается головная боль при простуде, ощущаемая во лбу, глазах, лице.
Сильная головная боль при простуде – это только одна из составляющих болевого синдрома, развивающегося на фоне характерной для ОРЗ острой интоксикации организма. Интоксикация – состояние, возникающее в очаге воспаления под воздействием выделяемых вирусами токсических веществ, иначе говоря продуктов их жизнедеятельности в организме человека.
Такое состояние опасно тем, что приводит к нарушению функционирования внутренних органов. На самых ранних этапах ОРВИ вирусные токсины проникают в жидкие ткани (кровь и лимфу), а затем по сосудам практически мгновенно распространяются по всему организму. Попадая в нейроны корковых и подкорковых отделов головного мозга, отравляющие вещества изменяют восприятие болевых импульсов. Субъективно подобное состояние ощущается как сильная боль.
Попадая в нейроны корковых и подкорковых отделов головного мозга, отравляющие вещества изменяют восприятие болевых импульсов. Субъективно подобное состояние ощущается как сильная боль.
Если ОРЗ (в том числе гриппу и другим ОРВИ) сопутствует насморк, головная боль может быть симптомом синусита или отита (бактериальных осложнений вирусной инфекции). В данной ситуации на фоне заболевания может развиваться воспаление уха или носовых пазух. Головная боль при насморке во время кашля, чихания, наклонов тела и поднятия тяжестей обычно усиливается.
Появление болевого синдрома при насморке
При простуде и гриппе головная боль – явление типичное. Это один из наиболее частых симптомов, особенно в начальный период болезни. В подавляющем большинстве случаев головная боль сопровождается повышением температуры (38 °C и выше). Головная боль и сама по себе выбивает из колеи, мешая и работать, и отдыхать, а если болит не только голова, но и горло, насморк и кашель дают о себе знать и появляются другие симптомы собственно простудного заболевания или гриппа, мы готовы приложить все усилия, чтобы избавиться от них.
К счастью, решение есть.
– носит давящий или распирающий характер;- беспокоит человека постоянно, в любое время суток;- может сопровождаться слезотечением при взгляде на яркий свет;- отличается слабой или умеренной интенсивностью.
Если болит голова при простуде, знайте, что это одна из составляющих болевого синдрома. Он появляется у заболевших простудой или гриппом из-за интоксикации. Интоксикация – это поступление в организм токсинов, которые выделяются вирусами. Таким образом, источником интоксикации является очаг воспаления.
В начале болезни токсины поступают в жидкости организма (межклеточную жидкость, лимфу, кровь) и с их помощью распространяются по всему телу. Происходит накопление токсинов в тканях, отравляющие вещества проникают в клетки, нарушая их деятельность. Рецепторы болевой системы сообщают мозгу о произошедших изменениях, вот почему при простуде болит голова.
Если ОРВИ или гриппу сопутствует насморк, то головная боль может быть признаком осложнения вирусной инфекции. Данный симптом иногда свидетельствует о таких заболеваниях, как синусит и отит. В этом случае при простуде сильная головная боль возникает из-за воспаления носовых пазух. Если болезненные ощущения усиливаются при кашле и чихании, наклоне тела, поднятии тяжестей, это может свидетельствовать о гайморите или неврологических нарушениях. Сильная головная боль особенно опасна и требует немедленной консультации с врачом.
Данный симптом иногда свидетельствует о таких заболеваниях, как синусит и отит. В этом случае при простуде сильная головная боль возникает из-за воспаления носовых пазух. Если болезненные ощущения усиливаются при кашле и чихании, наклоне тела, поднятии тяжестей, это может свидетельствовать о гайморите или неврологических нарушениях. Сильная головная боль особенно опасна и требует немедленной консультации с врачом.
Головная боль при простуде обычно менее интенсивна, чем при гриппе. У больных гриппом она сосредотачивается в области лба или висков, а также в области глаз. Если боль становится сильнее при физической нагрузке или кашле, следует обязательно обратиться к врачу. Другой настораживающий фактор – высокая температура.
Головная боль – это реакция организма на инфекцию, которая не выполняет никаких защитных функций, в отличие от повышенной температуры при гриппе. Именно поэтому нет никакого смысла терпеть неприятные ощущения. Вы можете начать лечение сразу же, как только почувствуете приступ головной боли.
Использовать симптоматическую терапию. Способствовать устранению головной боли при простуде могут жаропонижающие средства или комбинированные препараты. Одними из таких препаратов являются комплексные средства РИНЗА® и РИНЗАсип® c витамином С. Они способствуют устранению и головной боли, и озноба, и заложенности носа, и «ломоты» в суставах, и других симптомов ОРВИ и гриппа.
Соблюдать постельный режим. Снять «ломоту», головную боль и быстрее восстановить нормальную работу организма поможет полноценный отдых, 8-часовой или более длительный сон, ограничение физических нагрузок и исключение нервного перенапряжения. Проведите самые сложные дни простуды или гриппа в постели и постарайтесь исключить все раздражающие факторы.
Проветривать комнату. Головная боль может усиливаться из-за гипоксии, вызванной недостатком кислорода в помещении. Проветривайте комнату каждый час, но делайте это осторожно, избегая сквозняков. Постарайтесь поддерживать комфортный микроклимат: в помещении не должно быть слишком сухо, холодно или жарко. Оптимальная температура воздуха при ОРВИ, сопровождающейся головной болью, – от 20 до 22 °С.
Оптимальная температура воздуха при ОРВИ, сопровождающейся головной болью, – от 20 до 22 °С.
Пить больше жидкости . Обильное питье помогает быстрее вывести из организма токсины, которые способствуют развитию болевого синдрома при гриппе и ОРВИ. От умеренной головной боли может помочь чай с лимоном или малиной, ягодный морс, отвар шиповника. Пейте часто, но небольшими порциями.
https://www.youtube.com/watch?v=8Cxw66RGJKY
Если сильная головная б
Почему при ОРВИ болит голова
Симптомы ОРВИ: рвота, головная боль, тошнота и интоксикация
ОРВИ в медицинской практике называется группа острых заболеваний, которая поражает верхние органы дыхания, имеет вирусное происхождение. На сегодняшний день, возбудителей данного заболевания насчитывается более 200 видов.
Среди них известный каждому грипп с его разновидностями, и менее известный парагрипп, риновирусная и аденовирусная инфекции.
Неизбежными спутниками ОРВИ выступают насморк, одышка, головная боль, озноб, кашель, иногда рвота и тошнота. Когда болит голова – это существенно ухудшает состояние пациента.
Когда болит голова – это существенно ухудшает состояние пациента.
Поэтому и возникает вопрос, почему появляется головная боль и что делать, чтобы от нее избавиться?
Причины и симптомы
В наиболее частных случаях пути передачи инфекции – это контакт с зараженным человеком. Больной постоянно кашляет и чихает, вследствие чего наружу выбрасывается огромное количество вирусов.Чуть реже пути передачи инфекции – бытовые. То есть заражение осуществляется через предметы быта, грязные руки, посуду, туалетные принадлежности и прочее.
С того момента, как вирус попал в организм, ему необходимо немного времени, чтобы начать размножаться и оказывать негативное влияние на общее состояние человека.
Период инкубации составляет от 2 дней. После этого уже и начинает проявляться классическая симптоматика ОРВИ. По завершению периода инкубации происходит поражение органов дыхания, и проявляются первичные симптомы заболевания. Клиническая картина ОРВИ у взрослых:
- Резко поднимается температура тела.
- Царапает, першит в горле, реже одышка.
- Чихание, кашель, головная боль.
- Режет в глазах, слезотечение.
- Нарушается сон.
- Общая интоксикация организма — слабость, апатия, вялость, ломит суставы.
- Тошнота, иногда рвота.
Интоксикация, обычно возникает после первичных симптомов, при гриппе быва
➤ Головная боль при гриппе и простуде
Опубликовано: 20 октября 2018
Головная боль при гриппе и простуде — частое явление. Неприятные ощущения у всех людей проявляются по-разному. Одни жалуются на легкий дискомфорт, другие — на ощущение тяжести и распирания в голове, третьи — на невыносимую боль.
С детства каждый из нас знает, что терпеть головную боль нельзя. Узнайте, как с ней справиться и улучшить общее самочувствие на фоне респираторной инфекции.
Содержание статьи
Почему болит голова?
Головную боль при гриппе и простуде могут спровоцировать разные факторы.
- Жар и лихорадка. При правильной работе системы терморегуляции при внедрении в организм болезнетворных вирусов поднимается температура. Это позволяет создать благоприятную среду для гибели микробов, но пагубно влияет на общее самочувствие — может спровоцировать приступы сильнейшей головной боли.
- Повышенное давление из-за постоянного чихания, кашля и насморка. Боль в этом случае локализуется в области переносицы, лба и глаз. Чем сильнее выражены катаральные явления, тем выше интенсивность неприятных ощущений.
Длительная боль ухудшает общее состояние больного и отнимает силы, необходимые для борьбы с инфекцией. Поэтому так важно вовремя принять меры для ее лечения.
Боремся с болью без лекарств
Головную боль при простуде и гриппе можно снять, не прибегая к медикаментам. Вот несколько способов, обладающих высокой эффективностью.
- Горячие ванны. Способствуют оттоку крови от мозга и устраняют расширение сосудов. Внимание: методику можно применять только при нормальной температуре тела. Если у Вас жар, ни в коем случае не пользуйтесь этим способом облегчения боли.
- Массаж височной области и пальцев рук. Воздействие на биологически активные точки облегчает состояние и помогает уменьшить интенсивность болевых ощущений.
- Кожура лимона. Для достижения терапевтического эффекта ее прикладывают к вискам. Таким же образом можно использовать и масло ментола.
- Чай с малиной. Две столовые ложки сухих ягод заливают кипятком и настаивают в течение нескольких минут. За счет содержания важнейших органических кислот, эфирных масел, витаминов и биологически активных веществ малиновый настой способствует уменьшению головной боли.

Справиться с плохим самочувствием помогут и регулярные проветривания комнаты, где находится больной. Приток свежего воздуха, обогащенного кислородом, пойдет только на пользу.
Воздействуем на причину болезни
Головная боль на фоне простуды и гриппа — это только побочный эффект разрушительной деятельности вирусов. Чтобы вернуть хорошее самочувствие, нужно воздействовать на причину болезни. С этой целью в состав комплексной терапии респираторных инфекций многие специалисты включают Деринат. Препарат действует сразу в нескольких направлениях:
- способствует уничтожению возбудителей простуды и гриппа — патогенных вирусов;
- укрепляет собственные защитные силы организма, повышая тем самым сопротивляемость к инфекциям;
- за счет репаративного эффекта заживляет микроповреждения на слизистой носоглотки — первого и важнейшего природного барьера на пути вирусов, препятствуя присоединению вторичной инфекции, затягиванию болезни и развитию осложнений.

Средство выпускается в форме спрея и капель, действующее вещество быстро попадает непосредственно к очагу инфекции, не нагружая пищеварительный тракт. Деринат помогает не только бороться с инфекцией, но и предотвращать частые простуды у взрослых и детей. Как правильно использовать препарат для лечения и профилактики гриппа и ОРВИ, читайте в инструкции и на нашем сайте. Перед применением проконсультируйтесь со специалистом. Побеждайте болезнь и возвращайтесь к здоровой жизни!
Продукция Деринат
Полезные статьи:
Головная боль при орви у взрослых без температуры
Головная боль при ОРВИ в зависимости от степени развития инфекции бывает разной интенсивности.
Появление осложнений меняет ее характер и требует коррекции назначенного лечения.
Важно узнать причины, по которым болит голова, и что делать для их устранения в домашних условиях.
Как давно у вас этот болевой синдром?
- Несколько дней (26%, 976)
- Первый день (21%, 799 Голосов)
- Несколько месяцев (12%, 452)
- Неделя (10%, 376)
- Несколько недель (10%, 358)
- Около месяца (8%, 312)
- Хроническая форма (6%, 236)
- Около года (6%, 210)
Всего проголосовавших: 3 720
Загрузка …
Используй поиск
Мучает какая-то проблема? Введите в форму “Симптом” или “Название болезни” нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
↑
Почему при ОРВИ болит голова
Проникновение в организм респираторного вируса приводит, к уничтожению клеток слизистой оболочки носоглотки. Если не начать лечение, болезнь продвигается вниз по трахее к бронхам, а при наиболее неблагоприятном течении захватывает легкие.
Если интоксикация значительна, то появляется головная боль. Зона риска – простуда с наложенной на нее ОРВИ. Вначале болезненность локализуется в лобной, височной части, около надбровных дуг.
Температура может не превышать 37-37,3 градусов, но ее рост сопровождается увеличением площади болей, появлением тяжести, пульсации.
Специалисты выделяют несколько основных причин болезненных проявлений в области головы при ОРВИ:
- Надсадный кашель на поздней стадии заболевания.
- Развитие самой тяжелой респираторной формы – гриппа.
- Появление гнойного синусита из-за присоединенной бактериальной инфекции.
- Конкретизация синусита – гайморит, фронтит, сфеноидит.

- Осложнение, представленное воспалением тройничного нерва.
- Присоединение менингита.
- Обострение мигрени.
В таблице показана зависимость характера головных болей на фоне ОРВИ от их причин.
| Причина болевых ощущений | Особенности, локализация боли |
| Сильный кашель | Возникает тяжесть в верхней части головы, висках |
| Грипп | Надбровные дуги, глазницы |
| Синусит | Челюстно-лицевые боли тупого, пульсирующего, распирающего характера |
| Острый гайморит | Верхнечелюстные (гайморовы) пазухи, отдача в висок, скулы, лоб – острое течение, проявляется по вечерам |
| Фронтит | Распирающая, давящая, тупая боль в лобной части, особенно после наклонов головы; при остром течении – по утрам, при хроническом – по вечерам |
| Сфеноидит | Виски, темя, затылок, глазные орбиты |
| Невралгия тройничного нерва | Челюстно-лицевая, височная области |
| Менингит | Сильная или слабая постоянная, нарастающая – “разлита” по всей голове |
| Мигрень | Сильная односторонняя, чувствительная к раздражителям |
Таблица дает общее представление о признаках разных заболеваний в зависимости от вида боли в голове, но последнее слово остается за врачом.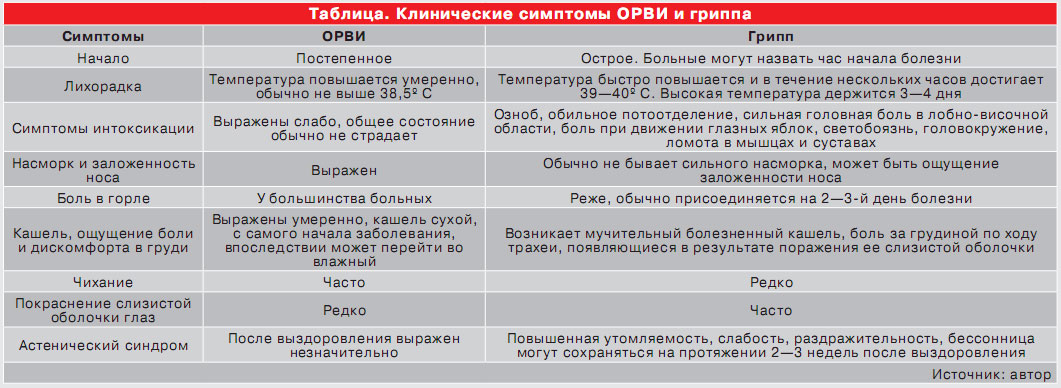
↑
Что делать при болях
Основа любого лечения – устранение не следствия болезни, а воздействие на ее причину. Поэтому, чтобы избавиться от болей, надо бороться с ОРВИ.
При первых признаках болезни принимаются противовирусные, назначенные врачом. Их действие обусловлено временем принятия: они эффективны в самом начале заболевания (в первые часы).
Это будут как дорогие препараты (например, “Тамифлю”), так и хорошо зарекомендовавшие себя недорогие, особенно содержащие в составе ацетилсалициловую кислоту.
Она обладает противовирусным эффектом при респираторных инфекциях. Одновременно при болях в горле проводят полоскания кипяченой теплой водой, в 200 мл которой растворены треть чайной ложки соли и столько же питьевой соды.
Антибиотики в начале лечения противопоказаны, их мишень – бактерии, а не вирусы, на которые эта группа препаратов не может воздействовать. Если течение ОРВИ осложнилось бактериальной инфекцией, то только тогда они уместны.
При синуситах хорошо зарекомендовали себя капли в нос (назальные) “Полидекса”: зеленый бактериальный насморк, носящий затяжной характер, излечивается менее чем за неделю. Чаще такое комплексное лечение помогает избавиться от болей в голове.
Чаще такое комплексное лечение помогает избавиться от болей в голове.
Но если они усиливаются или не прекращаются, принимают болеутоляющие лекарства (цитрамон, анальгин, пенталгин, ибупрофен). Осложнения после респираторно-вирусной инфекции (все виды синуситов, менингит, пневмония) лечатся строго под наблюдением врача.
В медучреждении для исключения или подтверждения пневмонии делают рентген легких, менингита – бактериологические исследования, люмбальную пункцию.
Полезен массаж головы: кончиками пальцев делаются круговые или расходящиеся движения в районе темени, затылка, боковых сторон, лба, крыльев носа. Это улучшает кровообращение, способствуя снятию отеков, уменьшению болей.
При ОРВИ и сопровождающих ее болях в голове важно правильное питание. Рацион пополняется большим количеством горячих напитков, богатых витамином С цитрусовых и киви. Помогают бороться с инфекцией и болями сочетание клюквы и кедровых орехов – особенно в первый день или даже первые часы появления симптомов.
Меню должно включать такие блюда:
- Куриный бульон, овощные супы без белокочанной капусты;
- Отварную курицу, нежирную рыбу, паровые котлеты;
- Овсяную, рисовую кашу;
- Брокколи, сырые чеснок и лук;
- Омлеты, кисломолочные продукты.
Выпечку, сладкое ограничивают.
↑
https://gidpain.ru/bolit/golovnaya-orvi.html
Почему возникают сильные боли и как их лечить
Появление таких болей – опасный симптом, который сигнализирует о тяжелых осложнениях после ОРВИ. Срочное обращение к врачу, возможен даже вызов скорой помощи. Лучше перестраховаться, чем потом постоянно болеть.
До оказания медицинской помощи принимаются лекарства, выписанные ранее узкими специалистами (например, от мигрени элетриптан и другие триптаны), болеутоляющие, относящиеся к группе противовоспалительных нестероидных или комбинированных (анальгин, нурофен, пенталгин). От спазмолитиков лучше воздержаться, если это приступ мигрени, они только навредят.
Больному обеспечивается покой, приток свежего воздуха, выполняется легкое поглаживание той области головы, где локализуется боль. Подушка укладывается так, чтобы было комфортно.
Часто снимает приступ обычная давящая повязка на область лба, хорошо смоченная холодной водой.
Причины головных болей при ОРВИ имеют различное происхождение. Но лечение направлено на причину. Когда инфекция побеждена, болевые ощущения отступают.
↑
К какому врачу обращаться
Часто после физических нагрузок или умственного перенапряжения у людей ухудшается самочувствие. Характер болей может быть разнообразен. Возможны сжимающие, давящие, пульсирующие, боли в одной стороне головы.
Боли при нагрузках часто имеют функциональный характер. Они могут возникать по многим причинам:
- Перепады температуры и атмосферного давления;
- Стрессовое состояние во время физической нагрузки;
- Жара и духота в помещении;
- Обезвоженность часто бывает причиной боли в голове;
- Обильная еда перед тренировками;
- Люди с лишним весом часто страдают от гипоксии при нагрузках.

Вероятность болезни выше у людей, имеющих специальности: программиста, бухгалтера, водителя, которые много часов проводят за компьютером или постоянно напрягают мышцы глаз и шеи.
Упорные цефалгии, возникающие регулярно, требуют обязательного обращения к врачу, чтобы исключить серьезную патологию и вовремя назначить правильное лечение.
Первичный приём должен сделать терапевт. Он проведёт общий осмотр, измерит артериальное давление, выпишет направления на анализы и направит к узким специалистам.
При неприятных ощущениях в области головы и шеи, хорошо иметь домашний тонометр, с помощью которого можно отследить скачки давления в разных жизненных ситуациях. Подъём артериального давления после физической нагрузки часто может быть причиной болевого синдрома.
Направление к отоларингологу врач даёт, чтобы исключить хронический отит, синусит или воспаление гайморовых пазух (гайморит).
Доктор может дать направление к окулисту, чтобы выявить изменения на глазном дне и возможные дефекты зрения.
Большинство причин дискомфорта в голове связано с неврологической симптоматикой, поэтому лечением болезней, сопровождаемых синдромом боли в голове, занимается врач-невролог.
↑
Какие обследования обычно назначаются
На приёме у невролога проводится физикальный осмотр пациента: проверяются основные неврологические рефлексы, исследуются мышцы шеи.
Врач выписывает направление на анализы: общий анализ крови, биохимический анализ крови, кровь на сахар.
Общий анализ крови при увеличении СОЭ или повышенном содержании лейкоцитов говорит о воспалении в организме.
Биохимия крови может указывать на недостаток одного из жизненно важных элементов, что приводит к дискомфорту в области головы.
Пониженный уровень глюкозы в крови часто сопровождается цефалгией, головокружением и слабостью.
Доктор может выписать направление на дополнительные анализы:
- Газовый состав артериальной крови-может выявить гипоксию головного мозга.
- Анализ крови на гормоны – определяет разные отклонения в работе гипоталамуса.

Невролог может дать направление на один или несколько методов диагностики:
- Магнитно-резонансная томография (МРТ)- исключается наличие разных новообразований (опухолей и кист), аневризм. На снимках отчётливо видны посттравматические дефекты, нейродегенеративные отклонения, изменения сосудов, поражённых атеросклерозом.
- Компьютерная томография (КТ)- наиболее информативный метод исследования головного мозга. Она даёт чёткое представление о патологических изменениях черепа и мозга, патологии костной ткани, сосудов и мозговых структур. Даёт информацию о последствиях черепно-мозговых травм. Недостатком этого метода считается значительная доза облучения при проведении исследования.
- Электроэнцефалография- даёт представление о наличии патологических изменений в сосудах, нарушении мозгового кровообращения.
- УЗДГ (УЗИ сосудов головы и шеи)- показывает наличие атеросклеротических бляшек в артериях; сужение и извитость артерий, приводящих к гипоксии мозга; периферическое сопротивление сосудов.

- Реоэнцефалография (РЭГ)- даёт представление о тонусе и кровенаполнении сосудов. С помощью РЭГ диагностируются: гипертония, атеросклероз, вегето-сосудистая дистония.
- МРТ шейного отдела позвоночника – наличие шейного остеохондроза может вызвать боли в области головы и шеи, усиливающиеся при поворотах головы.
- Реовазография сосудов головного мозга (РВГ)- показывает качество кровотока по магистральным сосудам, оценивает коллатеральное кровообращение.
- Рентгенография будут менее известной. На снимке можно увидеть только костные структуры черепа, мягкие ткани не видны.
Не нужно впадать в панику при назначении такого серьёзного обследования. Врач исключает редкие тяжёлые патологии и ищет причины болевого процесса.
На основании проведённых исследований, если не обнаружено серьёзных органических поражений, обычно диагностируется причина болезни. Она развивается в результате: сосудистых спазмов, гипоксии мозга, гипертонуса сосудов головного мозга, нарушений гормонального фона, вегето-сосудистой дистонии или остеохондроза, провоцируемых физической или психо-эмоциональной нагрузкой.
↑
Безопасные лекарства и таблетки
Планируя посещение врача, больной должен быть готов ответить на вопросы, как часто возникает болевой синдром, и какова его интенсивность. Это поможет врачу выработать правильную тактику лечения.
↑
Группы препаратов эффективные при эпизодических приступах боли
Лекарства для лечения этой патологии-нестероидные противовоспалительные препараты (НПВП). Они обладают обезболивающим действием, снимают воспаление, устраняют отёчность.
Часто назначают:
- Ибупрофен-400 мг в сутки;
- Кетопрофен-100 мг/с;
- Напроксен-500 мг/с;
- Мелоксикам-7,5-15 мг/с ;
- Целекоксиб-200 мг/с.
Большинство НПВП имеют негативный побочный эффект: при длительном применении они отрицательно влияют на органы желудочно-кишечного тракта, вплоть до развития лекарственного гастрита.
Лекарства Мелоксикам и Целекоксиб-препараты нового поколения, не оказывающие негативного воздействия на ЖКТ. К минусам использования этих препаратов относятся относительно высокую цену.
Анальгетики часто применяются в домашних условиях для снятия приступа. Они не лечат заболевание, а только снимают болевые ощущения. Препараты этой группы подходят для купирования эпизодических приступов, но систематическое их применение приводит к возникновению абузусного синдрома.
При приступе боли можно принять Парацетамол-100 мг, Цитрамон, Анальгин-500мг или Миг 200-400 мг.
Если при обследовании было обнаружено появление цефалгии после нагрузки в результате повышения кровяного давления, врач выпишет препараты, назначаемые на ранней стадии развития гипертонии. К ним относятся: сосудорасширяющие средства, ингибиторы АПФ, диуретики, блокаторы кальциевых каналов.
Самостоятельное назначение себе антигипертензивных препаратов недопустимо. Самолечение приводит к тяжёлым последствиям.
При мышечном напряжении, в составе комплексного лечения, применяют препараты группы миорелаксантов. Они расслабляют спазмированные мышцы головы и шеи, снимая боль спастической природы, помогают восстановлению кровотока.
Часто назначают:
- Мидокалм-150-450 мг в сутки;
- Сирдалуд (Тизанидин)-4 мг/c;
- Баклофен-15 мг/с.
В составе комплексного лечения часто назначают ноотропные препараты: Фенибут, Ноотропил, Глицин. Ноотропы оказывают активизирующее влияние на функции мозга, повышают его устойчивость к повреждающим факторам. Препараты улучшают мозговое кровообращение, устраняют последствия черепно-мозговых травм.
Седативные средства в комплексе с основными препаратами приводят к расслаблению мышц и снижению тонуса сосудов. Приём транквилизаторов помогает снятию болевых ощущений, но этот тип лекарств быстро вызывает лекарственную зависимость с синдромом отмены.
Седативные средства, к которым не возникает привыкания: Афобазол, Атаракс; спиртовые настойки валерианы, пустырника, Марьина корня.
При сильных приступах применяют сочетание лекарств: Сирдалуд 2 мг + Аспирин 500 мг или Анальгин 250 мг + седативное средство.
Хорошо зарекомендовало себя применение витаминных комплексов группы В. Витамины В1, В6, В12 благоприятно действуют на центральную нервную систему, восстанавливают структуру нервных тканей. Часто назначают витаминные комплексы: Нейромультивит, Мильгамма, Нейровитан.
Витамины В1, В6, В12 благоприятно действуют на центральную нервную систему, восстанавливают структуру нервных тканей. Часто назначают витаминные комплексы: Нейромультивит, Мильгамма, Нейровитан.
Если приступы боли повторяются чаще 10 раз в месяц, прописывают курсовое лечение Ибупрофеном дозой 400 мг в сутки в течение 2-3 недель и лечение миорелаксантами в течение 2-4 недель.
Единой схемы снятия болевого синдрома не существует. В зависимости от причины, каждому пациенту нужно индивидуальный подбор препаратов.
↑
Лечение хронического течения заболевания
Иногда цефалгия приобретает хронический характер. Боли мучают каждый день, непрерывно, с разной степенью интенсивности.
Назначают трициклические антидепрессанты длительным курсом 2-6 месяцев. Они снимают болевые ощущения, помогают нормализации психовегетативного состояния нервной системы.
Чаще назначают Амитриптилин 10-100 мг/с, дозу увеличивают постепенно. Препарат хорошо снимает болевые ощущения, но имеет много отрицательных побочных эффектов, вызывает привыкание.
В качестве альтернативы назначают селективные ингибиторы обратного захвата серотонина: Флуоксетин, Пароксетин, Сертралин. Курс лечения не менее 2 месяцев. Эти препараты обладают меньшей токсичностью.
Кроме назначения медикаментозной терапии врач порекомендует массаж, курс физиотерапии или иглорефлексотерапии.
↑
Противопоказания к применению
Любые лекарственные препараты имеют как показания к применению, так и противопоказания. В приложенной к ним инструкции указаны возможные побочные действия, возникающие в результате их приема, случаи, в которых их прием не рекомендован.
Общие, часто отмечаемые противопоказания к применению обезболивающих средств:
- Индивидуальная непереносимость лекарства, компонентов препарата.
- Беременность, период лактации. Это обусловлено высокой способностью препаратов проникать сквозь плаценту, секретироваться с молоком, что неблагоприятно сказывается на жизнедеятельности плода или новорожденного ребенка.
 В крайних случаях, когда невозможно другим способом избавиться от длительной боли, возможно употребление Парацетамола.
В крайних случаях, когда невозможно другим способом избавиться от длительной боли, возможно употребление Парацетамола. - Язва, эрозийные поражения органов пищеварения.
- Гепатит.
- Дерматозные проявления.
- Заболевания сердечно-сосудистой системы.
- Бронхиальная астма.
- Нарушение кроветворения.
- Аллергия.
- Нарушение работы печени, почек. Применение лекарств рекомендовано только под непосредственным контролем врача.
- Детский возраст.
Ацетилсалициловая кислота не применяется в возрасте до 14 лет из-за опасности развития синдрома Рея. Это форма острой печеночной недостаточности, встречающаяся в педиатрии.
Нестероидные противовоспалительные препараты различаются обширным перечнем противопоказаний к их приему, особенно при воспалительных заболеваниях желудочно-кишечного тракта. Исключение составляет Парацетамол. Он щадяще действует на организм, не блокируя процесс синтеза простагландинов в периферических тканях.
Частый прием лекарственных препаратов от боли противопоказан для всех категорий лиц.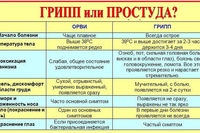
Результатом долгого приема лекарств станет:
- Усиление, учащение приступов боли, мигрени;
- Перерастание боли в хроническую форму;
- Развитие патологий органов пищеварительной системы;
- Провоцирование аллергической реакции;
- Нарушение в работе печени, почек.
Болят глаза когда смотришь вверх и по сторонам при простуде
1 О проявлениях и причинах боли в глазах
Появления жжения, рези в глазах при простуде и гриппе различаются, так как вызваны эти похожие, но разные симптомы каждый своими причинами.
Почему одновременно болят глаза и голова?
1.1 При простуде
При простудных заболеваниях боль в глазах чаще всего связана с возникновением сильного насморка. В таких случаях конъюнктива, веки и крылья носа краснеют и отекают, наряду с обильным течением из носа наблюдается безостановочное слезотечение. Резь в глазах носит постоянный характер, болит голова.
В этом случае симптомы спровоцированы именно насморком.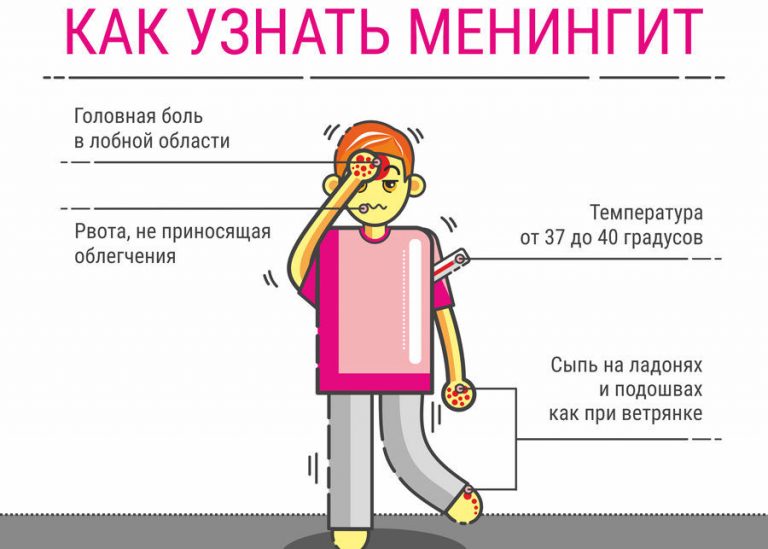 Риниты вызывают обширный отек слизистых носа, что нарушает естественный ход слезы из-за перекрытия слезного канала. Именно это и провоцирует болевые ощущения.
Риниты вызывают обширный отек слизистых носа, что нарушает естественный ход слезы из-за перекрытия слезного канала. Именно это и провоцирует болевые ощущения.
Среди первых признаков синуситов (воспаления пазух носа) как осложнения ОРЗ будет покраснение конъюнктивы и резь. Это связано с той же отечностью слизистых носа и нарушением движения слезы. Но при синуситах появляется очень сильная головная боль, которая усиливается при наклонах. Наблюдается повторное повышение температуры тела.
Если при ОРВИ есть лихорадка, то она провоцирует боль в глазах. Так организм сигнализирует о том, что присутствует соматическое (системное) нарушение. Здесь головная боль будет сопровождаться сильным жжением, при этом больно, когда двигаешь глазами, а на ярком свету появляется острая резь.
Резкая боль в глазу: причины и методы лечения
1.2 При гриппе
Грипп также сопровождается болью в глазах. Сильная резь возникает на ярком свету, при движении глазами, закрывании и открывании век, острота зрения несколько снижается, больно даже шевелить головой.
Все эти симптомы связаны с интоксикацией. Так как грипп возникает как результат проникновения вируса, который поражает слизистые среды, то заболевший ощущает ломоту в суставах, сильную головную боль при движении и тошноту, у него лихорадка выше +38,5 °C.
Болит глаз и голова с одной стороны: причины, другие симптомы, лечение
1.2.1 Осложнения после гриппа
Среди причин глазной боли после гриппа будут и такие осложнения:
- Острый конъюнктивит является частым осложнением на фоне сниженного болезнью иммунитета. Возникает при попадании на слизистые глаза бактериальной инфекции. В таких случаях наблюдаются гнойные выделения на краях ресниц, образование гнойных корочек по утрам, острая резь в глазу. Проходит за 3—5 дней.
- Глазной грипп. Он проявляется сразу после обычного гриппа или через несколько дней после выздоровления. Чаще касается роговицы, но нередко распространяется на сосудистую оболочку глаза, нервные окончания, в сложных случаях — на все глазное яблоко.
 В таких случаях наблюдается острое жжение, краснота склеры, сильное слезотечение, боль при шевелении глазами. Проходит за 5—7 дней.
В таких случаях наблюдается острое жжение, краснота склеры, сильное слезотечение, боль при шевелении глазами. Проходит за 5—7 дней.
Офтальмологические причины боли в глазах
Боли в глазах при движении глазного яблока – симптом развития патологии глазного яблока. Если присутствуют также следующие симптомы, необходимо обратиться к офтальмологу:
- Тошнота.
- Рвота.
- Озноб, лихорадка.
- Снижение остроты зрения.
- Затруднение вращательных движений глаз.
При обследовании врач выявит причину дискомфорта, поставит диагноз, назначит лечение. Предположительными причинами недуга являются следующие болезни, которые мы рассмотрим по порядку.
Блефарит
Инфекционное заболевание зрительного аппарата, причиной которого является золотистый стафилококк. Это воспаление, поражающее края века.
Симптомы блефарита:
- Утомляемость глаз.
- Повышенная чувствительность органа зрения на свет.
- Покраснение век.

- Боль при повороте глаз.
- Отек.
- Зуд.
- Гнойные выделения, склеивающие веки.
Вторичные причины развития недуга:
- Снижение иммунитета.
- Авитаминоз.
- Анемия.
- Аллергия.
- Болезни пищеварительной системы.
- Использование просроченной косметики.
- Астигматизм.
- Близорукость.
- Дальнозоркость.
Миозит
Болезненность аппарата зрения, выраженная воспалением мышц глаза. Глазные мышцы вызывают неприятные ощущения при поднятии глаз вверх, в стороны, при вращении. В ходе развития болезни движение глаз становится невозможно. Дополнительный симптом – отек век. Спусковыми механизмами образования недуга становятся:
- Инфекционное заболевание.
- Стресс, вызывающий сильное нервное истощение.
- Перенапряжение глаз (работа за компьютером, чтение).
- Переохлаждение.
- Травма.
Глаукома
Хроническое заболевание, развиваемое благодаря повышенному глазному давлению, зрение резко снижается. Без лечения глаукома неминуемо ведет к слепоте. Первый симптом: больно водить глазами по сторонам. Также недуг характеризуется расширенным зрачком. Если я смотрю перед собой и вижу черное пятно – начало отслоения сетчатки, будет проведено хирургическое вмешательство.
Без лечения глаукома неминуемо ведет к слепоте. Первый симптом: больно водить глазами по сторонам. Также недуг характеризуется расширенным зрачком. Если я смотрю перед собой и вижу черное пятно – начало отслоения сетчатки, будет проведено хирургическое вмешательство.
Дополнительные симптомы:
- Нарушение зрения.
- Резь в глазах.
- Слезотечение.
- Покраснение глаз.
- Мигрень.
- Отечность.
- Рвота, тошнота.
Основные причины заболевания:
- Преклонный возраст.
- Близорукость.
- Наследственность.
- Курение.
- Сахарный диабет.
- Воспалительные заболевания зрительного органа.
- Нарушение баланса оттока-притока водянистой влаги полости глаз.
Спазм аккомодации
Ложная миопия, вызванная спазмом глазной мышцы. Ведет к развитию близорукости, провоцирует косоглазие. Патологию определяют по следующим симптомам:
- Утомляемость глаз.
- Болит голова.
- Больно поворачивать глаза.

- Слезотечение.
- Покраснение органа зрения.
- Дискомфорт.
- Резь, жжение.
Заболевание встречается у студентов и детей школьного возраста, так как причина – чтение, сидение у компьютера, зрительное перенапряжение, авитаминоз, остеохондроз.
Деструкция стекловидного тела
Разрушается стекловидное тело. Жалобы пациентов: больно двигать органом зрения, плавающие мушки в глазах – отслоившиеся частицы коллагена. Без лечения грозит отслойка стекловидного тела. Заболевание вызвано:
- Близорукостью.
- Нарушением глазного кровообращения.
- Обменные заболевания.
- Вирусы.
- Механические повреждения глазного яблока.
Болят глаза при простуде, что делать?
Большинству людей известны основные признаки простуды: кашель и насморк, нередко их дополняет слезотечение, начинают болеть глаза.
Лечите синусит
Простуда – заболевание, которое быстро выводит человека из привычного ритма жизни, значительно осложняя работу и отдых. Если слизистая воспалилась, вам неприятен яркий свет, значит, заболевание развивается и следует незамедлительно начинать лечение.
Если слизистая воспалилась, вам неприятен яркий свет, значит, заболевание развивается и следует незамедлительно начинать лечение.
В первую очередь необходимо определить причину боли. Одной из них является синусит. Это заболевание связано с воспалением придаточных пазух. Он наступает как следствие опухания носовой перегородки, закупорившей проходы носа. Этот период осложняется повышенной выработкой мокроты. Дыхание затрудняется, давление в пазухах носа увеличивается, провоцируя боль в лобной части и вокруг глазниц.
При отеке слезно-носового канала жидкость начинает скапливаться и выходить через слезоотводящие каналы. Лечить синусит следует под руководством врача, поэтому обратитесь к специалисту. Некоторые скажут, что это очень простое заболевание, пустяковое
Но, если для вас важно отсутствие последствий, не пренебрегайте профессиональной помощью. Заметим, что синусит представляет опасность для органов дыхания, поэтому применения антибактериальных средств не избежать
Еще причины
В любом случае, если вы заметили слезотечение, пейте больше жидкости.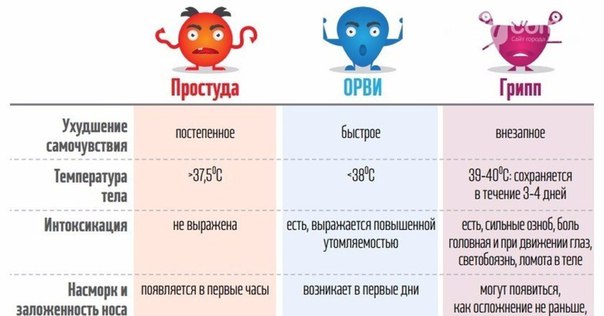 Высокая температура вызывает слабость, начинает болеть голова, мышцы. Постепенно боль распространяется и на глазницы, человеку становится тяжело смотреть на яркий свет. Больно при движении глаз в стороны. При достаточно высокой температуре тела, более 38,5 градусов ее следует сбивать, и одновременно с жаром уйдет головная и глазная боль. Но так бывает не всегда.
Высокая температура вызывает слабость, начинает болеть голова, мышцы. Постепенно боль распространяется и на глазницы, человеку становится тяжело смотреть на яркий свет. Больно при движении глаз в стороны. При достаточно высокой температуре тела, более 38,5 градусов ее следует сбивать, и одновременно с жаром уйдет головная и глазная боль. Но так бывает не всегда.
- Токсины. Дело в том, что в процессе болезни в мышцах образовались токсины и для их выведения потребуется время. Поэтому назначают обильное питье, которое их успешно выводит.
- Мигрень. Еще одной причиной болезни может быть мигрень, которой сопровождается простудное заболевание. В данном случае следует принять болеутоляющее.
- Вирус. Он может попасть на слизистую глаза, вызвать покраснение и слезотечение. Лучше обратиться к офтальмологу, который назначит схему лечения. Самостоятельные действия могут привести к осложнениям. Ведь, даже простой конъюнктивит имеет свои особенности.
Чем лечиться в домашних условиях?
- Промывание отварами трав, обладающими выраженным противовоспалительным действием.
 С этой целью можно заварить душицу, багульник, зверобой, ромашку, календулу, эвкалипт. Сухую траву в количестве 4 столовых ложек залить 1 стаканом кипятка. Далее нужно нагревать на водяной бане полчаса или укутать, как заварной чайник. Процедить, долить воды до 200 мл. Этим раствором промывают нос для снятия воспаления пазух, вместе с воспалением уйдет и боль в глазах, появившаяся при простуде.
С этой целью можно заварить душицу, багульник, зверобой, ромашку, календулу, эвкалипт. Сухую траву в количестве 4 столовых ложек залить 1 стаканом кипятка. Далее нужно нагревать на водяной бане полчаса или укутать, как заварной чайник. Процедить, долить воды до 200 мл. Этим раствором промывают нос для снятия воспаления пазух, вместе с воспалением уйдет и боль в глазах, появившаяся при простуде. - Промывание соленой водой. Для этого нужно сделать слабый раствор из расчета на 1 стакан воды 2 чайные ложки поваренной или морской соли.
- Промывание с содой. На 1 стакан воды берут 1 чайную ложку пищевой соды.
Многие не знают, как правильно промывать нос. Самый простой способ – налить жидкость для промывания в ладонь и втягивать носом. Единственное условие, не втягивайте резко, чтобы инфекцию не занести в уши. Далее высморкайтесь. Процедуру повторяют 2 раза в день.
Медикаментозное лечение
Что делать, если болят глаза? Конечно, необходимо обратиться к специалисту. Врач проведет осмотр глазного дна, возможно, потребуется дополнительная диагностика. Лечение должно назначаться после установления диагноза.
Врач проведет осмотр глазного дна, возможно, потребуется дополнительная диагностика. Лечение должно назначаться после установления диагноза.
При повышенном внутриглазном давлении выписывают противоглаукомные препараты: капли для глаз Глаумол, Карбахол, Люксфен, раствор для местного применения Латиссе, аэрозоль Проксофелин.
Если опухло веко – это симптом воспалительного, инфекционного заболевания, чаще всего Конъюнктивит. Воспаление легко поддается лечению. Офтальмологи прописывают различные капли: Альбуцид, Флоксал, Левомицетин. Последнее средство попадает в кровь, борется с целым списком инфекционных заболеваний. При инфекционных болезнях лечение должно идти изнутри. Офтальмологи назначают антибиотики, противовирусные, иммунные препараты.
Спазм аккомодации снимают Ирифрином, Мидриацилом, Лютеином. Препараты расслабляют мышцы глаза, предотвращая развитие миопии, исчезает давящая боль.
Лечение глаз должно сопровождаться регулярным походом к специалисту. Соблюдайте предписания врача. Другие препараты затянут лечение, ухудшат положение дел.
Другие препараты затянут лечение, ухудшат положение дел.
Почему болят глаза при простуде?
Глазные яблоки имеют большое количество рецепторов и нервных окончаний, поэтому глаза чувствительны к внешним и внутренним факторам. Они реагируют на изменения во внутренних органах. Боль в глазах – защитная реакция при попадании вируса в организм человека. При попадании внутрь вирусные инфекции распространяются по всему организму, вызывая патологические изменения в слезных органах. У больного человека появляются чувства жжения, светобоязни, слезоточивости.
Причины таких ощущений:
- Мигрень.
- Синусит – воспаление пазух носа.
- Отек слизистых носа, в результате которого возникает давление на глазное яблоко, вызывая чувства тяжести, болезненность в области глаз.
Близкое анатомическое расположение верхних дыхательных путей к органам зрения – причина воспаления. Когда острая респираторная инфекция попадает через носовые проходы в слизистую носа, по носослезным каналам она легко поднимается в область глазного аппарата, вызывая ощущения давления и слезотечения в глазных яблоках. При насморке, рините, гайморите, иногда при гипертонических нарушениях могут возникать болевые ощущения в глазах.
Если причиной является вирусная инфекция, простуда или грипп – боль в глазах сопутствующий синдром основного заболевания и не требует лечения. Пациенту назначаются противовирусные и противовоспалительные средства. Если температура выше 38, необходим прием жаропонижающего лекарства, большого количества жидкости для скорейшего выведения вирусной инфекции из организма. Это поможет избавиться от признаков простуды, вместе с ними уйдет и боль в глазах. Когда у человека сильно давит голову, болит ее часть, дискомфорт в глазах не проходит после температуры, это говорит о мигрени.
Непосредственные причины воспаления глазных яблок
Глаза могут воспаляться при попадании инфекции напрямую в орган зрения. Конъюнктивит – распространенное заболевание глаз, вызванное попаданием микробов. Палочки стафилококка, стрептококка, энтерококка, псевдомонады и другие вызывают воспаление органов зрения. Занесение аденовирусной инфекции, а также ротавирусной и энтеровирусной способствуют развитию офтальмологических заболеваний.
Здесь необходимо целенаправленное лечение от микробов. Капли в глаза с противовирусным компонентом помогут снять глазную боль и купировать распространение инфекции. При конъюнктивите необходимо исследовать пазухи носа на наличие бактерий и устойчивость к антибиотикам. Врачи назначают взятие пункций из пазух носа для определения вида микроорганизмов. В зависимости от характера патологии у пациентов выбираются различные средства лечения боли в глазах, в том числе сосудосуживающие капли в нос, которые снимают отек слизистой оболочки.
Заболевания глаз
Помимо синусита и других причин боль в области глаз могут спровоцировать и инфекционные заболевания, к самым распространенным относятся:
- Ячмень. Если при простуде больно шевелить глазом, это может говорить о начале воспалительного процесса в волосяных мешочках или железах, расположенных внутри века. Данное заболевание называется ячмень, оно сопровождается сильной головной болью, воспаление лимфоузлов, сильной припухлостью глаз. Как правило, ячмень поражает только один глаз, но при неправильном лечении очаг воспаления может перейти и на второй.
- При попадании патогенных микроорганизмов (стафилококка или стафилококка) у пациента может развиться не только ячмень, но и периорбитальный целлюлит. В данном случае у больного наблюдается сильная боль в области глаз, заболевание считается очень опасным и требует обязательного медицинского лечения.
- Если при простуде появляется резь в глазах, это может говорить о развитии конъюнктивита. Это заболевание сопровождается распространением инфекционных микроорганизмов в конъюнктиву глаза. При этом помимо рези и боли, глаза у больного начинают сильно зудеть и чесаться.
Именно конъюнктивит чаще всего вызывает боль и неприятные ощущения в глаза при простуде. В легкой форме заболевание легко поддается лечению, а вот в тяжелых случаях может привести к частичной или полной потере зрения.
Очень важно дифференцировать обычный конъюнктивит от аллергического. Очень часто у людей развивается аллергия на цветение растений, шерсть животных и т
д. В таком случае присутствуют все признаки простуды (насморк, слезоточивость, головная боль и т. д.).
Однако лечение бактериального и аллергического конъюнктивита разное, поэтому при первых неприятных симптомах лучше обратиться к врачу, который проведет обследование и установит четкую причину боль в глазах.
Ещё одной причиной, почему болят глазные яблоки при простуде, является глазной грипп. Это заболевания появляется через несколько дней после окончания лечения. В данном случае помимо основного симптома у больного наблюдается покраснение белков глаз, сильная слезоточивость и зуд. Глазной грипп легко поддается лечению и проходит в течение недели.
Если у человека болят глаза при простуде без температуры, то это может быть последствием сильного насморка. При затягивании лечения болезнь перейдет в синусит и может вызвать появление других неприятных симптомов.
Ещё одной причиной такого состояния может быть банальная закупорка слезно-носового канала из-за сильной отечности. При простуде у больного отекают носовые пазухи, в результате образующаяся слизь не может полноценно выводится из него. Поэтому жидкость начинает искать другие пути выхода и находит их через слезный канал глаза.
Боль в глазных яблоках при простуде могут вызвать вирусы или бактерии, которые распространяются на различные части органа. В результате у человека диагностируют такие заболевания, как склерит, блефарит, дакриоаденит и т. д. Установить точный диагноз сможет профильный специалист.
Ещё одним фактором, почему болят глаза во время простуды, является одно их осложнений в виде глазного герпеса. Это заболевание достаточно опасное и лечиться длительное время. Пациентам, у которых присутствует герпесная сыпь на губах, категорически запрещается тереть глаза руками или умываться в направлении от губ к глазам. Это может способствовать распространению вируса и вызвать «лихорадку на глазах».
Возможные причины
Боль в глазах может провоцировать созревание ячменя
Родители должны знать, что может провоцировать развитие состояний, вызывающих боль:
бактерии или вирусы, в частности золотистый стафилококк, который попадает в органы зрения из-за грязных рук ребенка;
воспалительные процессы в организме;
развитие болевых ощущений на фоне простудных заболеваний;
инфекция в ротовой полости, а также ЛОР-органов;
переутомление — частая причина возникновения глазной боли у детей, последствия чрезмерной нагрузки на глаза у школьников (может снижаться острота зрения) — вот почему так важно контролировать время, которое ребенок проводит за экраном телевизора;
результат серьезного переохлаждения;
проникновение в глаз инородного объекта;
аллергическая реакция в организме;
наследственная предрасположенность;
особенности органа зрения врожденного характера;
аутоиммунное заболевание;
травмирование роговицы — характерно при проникновении соринки в глазное яблоко, особенно если малыш начинает при этом тереть глазки.
Давайте рассмотрим, почему возникает боль в глазах, по причине каких заболеваний.
- Конъюнктивит. Воспалительный процесс слизистой глаза характеризуется возникновением красноты, со временем появляются выделения гнойного характера.
- Нарушение процесса слезоотделения. При этом могут возникнуть гнойные выделения из глаз.
- Спазм сосудов головного мозга. Боль носит давящий характер. Ребенок будет постоянно закрывать глазки, тереть их.
- Миопия. Кроме боли в глазах, наблюдается снижение остроты зрения, ребенку будет сложно рассмотреть предметы, находящиеся на дальнем расстоянии. Может возникнуть вследствие долгого нахождения перед экраном телевизора, малоподвижного образа жизни, также является наследственным проявлением.
- Синусит. Боль в глазах возникает по причине воспалительного процесса в носовых пазухах. Также может присутствовать воспалительный процесс в других ЛОР-органах.
- Дистрофия желтого пятна. У ребенка возникнет дискомфорт при взгляде на источник света, при этом зрение усиливается в сумерках.
- Халязион. Слизистая глаза краснеет, отекает, присутствует чувство жжения и зуда в области века. Спустя несколько дней может возникнуть образование уплотненного характера внутри века.
- Грипп или другой вирусное заболевание. При этом боль глазах будет сопровождаться высокой температурой. Болезненные ощущения исчезнут по мере выздоровления ребенка.
- Иридоциклит. Характеризуется наличием боли в глазах, возможно в голове. Снижается острота зрения, появляется светобоязнь, сужение зрачка и слезотечение. Это может говорить о прогрессировании данного заболевания.
- Ячмень. Характерно наличие гиперемии в области глаза, затем появляется легкая припухлость, на которой будет формироваться нарыв. Не исключено повышение температуры тела. Часто возникает при сниженном иммунитете, возникновении паразитов, хронических инфекционных заболеваниях, а также нарушении функционирования органов ЖКТ.
- Дальнозоркость. При этом заболевании ребенок не видит предметы, которые находятся вблизи от него. Может развиться по причине аномалии в строении глаз, вследствие длительного переутомления, наследственной предрасположенности, недостаточно развитой роговице.
- Астигматизм. Развивается, как врожденное нарушение формы роговицы, а также появляется в результате гипоплазии зрительного нерва или является наследственным заболеванием.
Гайморит, ринит и зубы
Нередко простуда может быть причиной боли всех зубов больного. Иногда болят только верхние зубы или только нижние. Неприятные ощущения могут локализоваться лишь с правой или с левой стороны. Во многом это зависит от того, в каком месте в организме образовался инфекционный очаг.
Может ли возникнуть зубная боль от действия инфекционных бактерий, если зубы практически здоровы и больной регулярно посещает стоматолога? Медицинская практика показывает, что ныть зубы у людей начинают после инфекционного поражения дыхательной системы.
Часто неприятный симптом вызывают риниты и гаймориты. Во время возникновения этих заболеваний очаг поражения захватывает гайморовы пазухи носа. Под действием возбудителя болезни образуется слизь, блокирующая носовые каналы. От этого возникает давление, и если оно приходится на область дёсен и зубов, их боль обеспечена. По этой же причине часто болят зубы при насморке.
Офтальмологические недуги
Еще одна болезнь глаз – дакриоаденит – воспаление слезной железы. Бывает острым и хроническим. Хронический дакриоаденит – сопутствующий симптом при ангине, свинке, ревматизме, иногда при туберкулезе и тифе. Острая форма заболевания чаще встречается у детей, является одним из осложнений гриппа, болезней кишечника, ангины. Проявляется заболевание воспалением верхнего века, покраснением, отеком и болью в уголках глаз.
Обычно используют стационарную терапию. Определяется первопричина, назначаются препараты для лечения основного заболевания или непосредственно для дакриоаденита. При остром течении назначают антибиотики широкого спектра действия, внутривенные капельницы раствора глюкозы и аскорбиновой кислоты. Применяют противомикробные мази, в запущенных случаях абсцесс вырезается, после чего необходимо применение мазей и антибиотиков. Лечение хронической формы включает УВЧ-терапию, тепловые процедуры, параллельно с лечением основного заболевания. Необходимо полное восстановление организма для скорейшего излечения болезни.
Блефарит – хроническое воспаление век, может быть самостоятельным или следствием хронических инфекционных или аллергических патологий. Проявляется заболевание жжением, покраснением и набуханием век, глаза слезятся, наблюдается светочувствительность, быстрая утомляемость. Различают:
- Чешуйчатый;
- Язвенный;
- Демодекозный;
- Аллергический блефарит.
Лечение включает гигиеническую обработку век специальными мазями и растворами, применяют капли с антибиотиками. Иногда назначается массаж век. Дополнительно ведется оздоровление организма путем приема витаминов, коррекции питания, укрепления иммунитета.
Ячмень – припухлость на веке, вызванная попаданием инфекции стафилококка. Неприятный симптом, вызывающий слезотечение и ощущение «песка» в глазу. Обычно односторонний, иногда двусторонний. Ячмень бывает внутренний и внешний. В обоих случаях заметно уплотнение на веке, при нажатии возникает боль. Лечение не требует медикаментозного вмешательства, обычно достаточно делать теплый компресс в домашних условиях, согревание способствует выходу гноя.
Лечение
Если при простуде краснеют и болят глаза, посещение окулиста не требуется. Симптомы исчезнут на фоне правильного лечения причинного заболевания. Что делать, если человек простудился и болят глаза:
- Постельный режим назначается до тех пор, пока не температура не снизится до нормы. Помещение рекомендуется ежедневно проветривать. Если у заболевшего гриппом болят глаза, нужно закрывать комнату от солнечного света.
- Обязательно назначаются противовирусные или антибактериальные препараты. Они воздействуют на причину заболевания.
- Для нормализации температуры показаны жаропонижающие средства. Взрослым — “Парацетамол”, “Ибуклин”. Детям — “Панадол”, “Нурофен”.
- Глаза можно обработать каплями “Альбуцид”. Они оказывают противомикробное действие, препятствуют распространению инфекции.
- На веки делают примочки с отваром ромашки, шалфея. Растения помогают уменьшить воспаление, убирают отек.
- Антигистаминные препараты назначают, если развилась аллергическая реакция — “Супрастин”, “Кларитин”.
Консультация офтальмолога нужна, если развился конъюнктивит или образовался ячмень.
Чтобы обезопасить свою семью от вирусных заболеваний необходимо предотвращать первые признаки, предлагаем к просмотру познавательное видео на данную тему:
Почему возникает?
В головной мозг с током крови проникают токсические вещества, оказывающие негативное воздействие на нервные окончания зрительных органов. Если ухудшается зрение и больно двигать глазами, то это может также сигнализировать о распространении инфекционного очага на глазную мускулатуру. При температуре и вирусной болезни у пациента ослабевает иммунная система, из-за чего часто проявляется воспаление органов зрения. Болеть глаза во время простуды могут по таким причинам:
Дискомфорт может быть вызван образованием ячменя на веке.
- Ячмень. Если пациенту больно поворачивать глаза в сторону, то проблема может заключаться в воспаленных волосяных фолликулах ресниц. Пациента также беспокоит головная боль и слипшиеся веки, особенно в утренние часы.
- Преорбитальный целлюлит. Болезнь спровоцирована патогенными микроорганизмами, которые вызывают ячмень. В таком случае проявляется болезненность и чешутся глаза, при этом боль отдает в голову, носовую полость. Нередко заболевание протекает без температуры.
- Конъюнктивит. При недуге человек замечает, что воспалились конъюнктивы. Подобное нарушение часто фиксируется во время простуды.
- Дакриоаденит. Если режет глаза при движении, выделяются постоянно слезы и фиксируется повышенная температура и другие патологические симптомы, то это может указывать на воспаление слезной железы.
- Блефарит. Часто наблюдается боль и ухудшение зрения при воспаленных нижних либо верхних веках. Вирусы, спровоцировавшие простуду, быстро распространяются на многие структуры зрительных органов.
Дополнительные симптомы
При вирусной инфекции больному хочется потереть зрительные органы, поскольку он ощущает жжение в них.
Глазной грипп может сопровождаться иными признаками, которые требуют своевременного внимания и лечения. Часто на фоне простуды воспалительная реакция переходит на глаза, из-за чего пациента тревожат патологические симптомы. Если воспалился глаз при ОРВИ, то фиксируется такая клиническая картина:
- Жжет и режет глазное яблоко. Пациент чувствует постоянную необходимость трогать и тереть зрительные органы, из-за чего слезятся глаза еще больше.
- Ощущение песка или другого инородного тела в глазном яблоке. Неприятный симптом не проходит даже после умывания.
- Зуд и отек. Чем больше отекли глаза во время простуды, тем шире распространение инфекционного очага.
- Краснота и ощущение жара в зрительных органах. Патологические проявления особенно усиливаются в жару или в ночные часы.
Не при любой простуде у ребенка болят глаза и нарушается зрительная функция. В зависимости от типа вирусного заболевания может изменяться клиническая картина, которая представлена в таблице:
| Признаки | ОРВИ | Простуда | Грипп |
| Температура | Не выше 38 | Более 37 | 39 и выше |
| Ухудшение общего состояния | Быстрое | Медленное | Резкое |
| Боль в голове | Возможна при развитии осложнений | – | + |
| Проблемы со сном | Появляются при высокой температуре | ||
| Боль в глазах | В редких случаях | ||
| Насморк | + | В случае осложнений | |
| Чихание | – | ||
| Симптомы интоксикации организма | Присутствуют | Слабо выражена | Имеется |
| Болезненность в горле | Проявляется на 2 сутки | ||
| Утомляемость | При повышенной температуре | – | + |
Почему и как болят глаза, когда ими двигаешь
Причинами, когда больно двигать глазными яблоками, являются различные заболевания, связанные с органом зрения либо с окружающими его структурами. Иногда глаза могут болеть при поворотах вправо-влево из-за переутомления удерживающих его мышц. Такое случается при длительной работе за компьютером, наблюдении за чем-либо.
Глазам больно к концу дня, если человек использует неподходящие контактные линзы. Они вызывают раздражение слизистой, пересыхание роговицы.
Трудно двигать глазами может быть после сварки. Возникает напряжение этого органа, также возможен ожог слизистой или роговицы, если не используются защитные очки.
Проблемы зрения
Чаще всего трудно двигать глазками именно по причине офтальмологического заболевания:
- Конъюнктивит. Это заболевание сопровождается покраснением, отеком слизистой. Появляется прозрачное или гнойное отделяемое. Больно становится из-за раздражения воспаленной слизистой.
- Ячмень. Это воспаление одной слезной железы, расположенной на верхнем или нижнем веке. Она отекает, образуется напряженный бугорок. Из-за него становится больно поднимать или опускать глаза вверх или вниз.
- Блефарит. Так называют воспаление, возникающее по краям век. При этом они становятся красными, отечными, появляется сильный зуд. Неприятно двигать глазными яблоками из-за раздражения края век.
- Глаукома. Это заболевание связано с повышением давления внутри глазного яблока. Жидкость, находящаяся в нем, как бы давит изнутри, поэтому глаза болят, когда поворачиваешь взгляд в стороны.
- Болевые ощущения могут появиться при аллергии. Это состояние проявляется выраженным отеком конъюнктивы, сильным зудом, слезотечением. Двигать глазками больно из-за отека.
Не связано со зрением
Бывает, что больно шевелить и двигать глазами не из-за их патологии, а из-за болезней близлежащих структур.
- Мигрень. Это сильный приступ головной боли, при которой больно смотреть и поворачивать глаза. Обычно боль возникает только с одной стороны.
- Гайморит – воспаление верхнечелюстных пазух носа. В них отекает слизистая, скапливается гной. Возникает давление на глазницу, поэтому двигать глазками может быть больно.
- Фронтит. Это заболевание, сходное с гайморитом, но проявляющееся воспалением лобных пазух, которые расположены над глазницами. Для фронтита и гайморита характерно повышение температуры тела.
- Инфекционные заболевания. Во время простуды часто болят мышцы глаз при их движении. Это связано с высокой температурой, интоксикацией.
- Травмы костей черепа. Даже при внешне незаметных травмах у человека болят глаза, когда он смотрит по сторонам. Такие ощущения связаны с отеком тканей, повреждением нервных окончаний.
Если патология не связана с поражением глазных яблок, она имеет проявления со стороны других органов.
Головная боль после пункции — NYSORA
Брайан Э. Харрингтон и Мигель Анхель Рейна
ВВЕДЕНИЕ
Тем не менее, наше понимание этого серьезного осложнения остается на удивление неполным. В этом разделе суммируется текущее состояние знаний об этой знакомой ятрогенной проблеме, а также тесно связанных темах случайной или непреднамеренной пункции твердой мозговой оболочки (ADP или UDP, соответственно) и эпидуральной пластыри кровью (EBP).
ИСТОРИЯ И АКТУАЛЬНОСТЬ
Как одно из самых ранних признанных осложнений регионарной анестезии, PDPH имеет долгую и яркую историю. Доктор Август Бир отметил этот неблагоприятный эффект у первого пациента, успешно перенесшего спинномозговую анестезию 16 августа 1898 года (рис. 1). Бир заметил: «Через два часа после операции у него заболели спина и левая нога, у пациента началась рвота, и он пожаловался на сильную головную боль. Боль и рвота вскоре прекратились, но на следующий день головная боль все еще присутствовала »(курсив добавлен).На следующей неделе Бир и его ассистент доктор Август Хильдебрандт провели на себе эксперименты по кокаинизации спинного мозга. В описании ППГБ, которое едва ли улучшилось за прошедшее столетие, Бир позже рассказал из первых рук о своем опыте в последующие дни: «У меня было ощущение очень сильного давления на мой череп, и у меня началось головокружение, когда я быстро встал со стула. Все эти симптомы сразу исчезли, когда я лег, но вернулись, когда я встал. … Меня заставили лечь в постель, и я оставался там девять дней, потому что все проявления повторились, как только я встал.… Симптомы окончательно исчезли через девять дней после люмбальной пункции ». В истории болезни мало осложнений, которые были так тесно связаны с конкретной техникой, как ПГБ со спинальной анестезией. При использовании методов начала 20 века спинальная анестезия часто сопровождалась сильной и продолжительной головной болью, что бросало тень на развитие и принятие этого метода. Исследования причин этих тревожных симптомов в конечном итоге привели к выводу, что они были вызваны постоянной потерей спинномозговой жидкости (CSF) через разрыв, созданный в мозговых оболочках.Наиболее заметные успешные попытки минимизировать потерю спинномозговой жидкости были за счет использования игл меньшего диаметра и «не режущих» игл (как убедительно продемонстрировали в 1950-х годах Вандам и Дриппс и Харт и Уитакр, соответственно). Несмотря на эти значительные успехи в профилактике, ППГ оставалась удручающе распространенным явлением.
Обширный поиск эффективных методов лечения PDPH восходит к времени Bier. Тем не менее, усилия в первой половине 20-го века, хотя зачастую они были интенсивными и творческими, были сомнительно стоящими.В монографии, призванной стать всесторонним обзором ПГБ с 1890-х по 1960 год, д-р Уоллас Туретт и его коллеги привели десятки отдельных и далеко идущих рекомендаций по лечению, включая такие вмешательства, как внутривенное введение этанола, рентген черепа, симпатические блоки. , и манипуляции с позвоночником. К сожалению, до введения EBP не существовало лечебных мероприятий, которые можно было бы охарактеризовать как значительные улучшения по сравнению с простым течением времени. В своем учебнике 1955 года «Осложнения регионарной анестезии» д-р.Дэниел С. Мур подробно описал полный 3-дневный протокол лечения ППГ. В заключение он отметил, что 3 дня были обычной продолжительностью нелеченых головных болей от легкой до умеренной, но что «Тем не менее, пациент чувствует, что делается попытка решить его проблему». EBP, поразительно уникальная медицинская процедура, оказалась главным прорывом в лечении PDPH. Концепция использования аутокрови для «заделки» отверстия в мозговых оболочках была введена в конце 1960 года доктором Джеймсом Гормли, хирургом общего профиля.
Тем не менее, краткий отчет Гормли оставался практически незамеченным в течение почти десяти лет, потому что для практикующих врачей того времени ятрогенная эпидуральная гематома вызывала серьезные опасения по поводу рубцевания, инфекции и повреждения нервов. Лишь позже процедура была популяризирована в кругах анестезиологов и выполнялась как настоящая эпидуральная инъекция, в основном благодаря работе докторов. Энтони ДиДжиованни и Бёрдетт Данбар. Процедура EBP была дополнительно усовершенствована в 1970-х годах, когда объем обычно используемой крови увеличился до 20 мл.Сегодня EBP почти повсеместно используется в качестве краеугольного камня для лечения тяжелой PDPH. Постдуральная пункционная головная боль остается серьезной клинической проблемой и по сей день. Во многом из-за изменений в практике, последовавших за идентификацией факторов риска, частота ППГБ после спинномозговой анестезии неуклонно снижалась, с частоты, превышающей 50% во времена Биера, примерно до 10% в 1950-х годах, до нынешнего уровня 1% или разумно ожидать меньшего. Однако, как, возможно, группа самого высокого риска, неудачный 1.7% акушерских пациентов продолжают испытывать ППГГ после спинальной анестезии с использованием игл Whitacre 27-го размера. Во избежание прокола менингеальной оболочки эпидуральные методы являются привлекательной альтернативой спинальной анестезии.
Тем не менее, случайный АДФ, с иглой или катетером, неизбежен (и может быть нераспознан в настоящее время более чем у 25% пациентов, у которых в конечном итоге развивается ППГ). В неакушерских ситуациях (например, при интерламинарных эпидуральных инъекциях стероидов) уровень АДФ должен быть меньше 0.5%. Тем не менее, АДФ вызывает наибольшее беспокойство в условиях акушерской анестезии, где частота этого нежелательного явления составляет около 1,5%. Более половины всех пациентов, у которых наблюдается АДФ с эпидуральной иглой, в конечном итоге разовьются симптомы головной боли, причем во многих исследованиях в акушерских популяциях сообщается, что частота ППГБ составляет 75% или выше. Кроме того, было отмечено, что АДФ у рожениц ассоциируется с хронической головной болью и болью в спине, которая уменьшается, но не полностью устраняется с помощью EBP. В дополнение к анестезиологическим вмешательствам, PDPH остается слишком частым ятрогенным осложнением после миелографии и диагностической / терапевтической люмбальной пункции (LP).В этих ситуациях по-прежнему часто упоминается уровень MPH около 10%, поскольку практикующие врачи часто продолжают использовать иглы Quincke большого диаметра, которые считаются необходимыми из-за вязкости контрастного вещества и для облегчения своевременного сбора спинномозговой жидкости. Следовательно, есть данные, позволяющие предположить, что большинство случаев PDPH в настоящее время не связано с анестезией.
NYSORA Tips
• PDPH может нести риск судебно-медицинской ответственности.
• АДФ может вызвать хроническую головную боль и боль в спине.
• Анестезиологические процедуры с риском ППГБ требуют надлежащего информированного согласия.
ПАТОФИЗИОЛОГИЯ
Долгое время считалось, что PDPH является результатом нарушения нормального гомеостаза CSF. Однако, несмотря на большое количество исследований и данных наблюдений, патофизиология PDPH остается не полностью изученной. Спинномозговая жидкость вырабатывается в основном в сосудистом сплетении со скоростью примерно 0.35 мл / мин и реабсорбируется через арахноидальную виллу. Общий объем спинномозговой жидкости у взрослых поддерживается на уровне около 150 мл, из которых примерно половина является экстракраниальным, что приводит к нормальному давлению раскрытия поясничного отдела позвоночника 5–15 см вод. Ст. В горизонтальном положении (40–50 см вод. Ст. В вертикальном положении). Экспериментально было показано, что потеря примерно 10% от общего объема спинномозговой жидкости предсказуемо приводит к развитию типичных симптомов ПГБ, которые быстро исчезают с восстановлением этого дефицита.Принято считать, что PDPH возникает из-за потери CSF из-за постоянной утечки в мозговые оболочки. В связи с этим было высказано предположение, что клеточная паутинная оболочка (содержащая частые плотные и закрывающие соединения), возможно, более важна, чем более проницаемая и бесклеточная твердая мозговая оболочка в возникновении симптомов. На свежих трупах Рейна и др. Изучали повреждения дурального мешка человека, вызванные разными спинными иглами и разной ориентацией скоса. Твердая мозговая оболочка имеет толщину около 400 мкм и образована случайно распределенными волокнами, расположенными вокруг 80 концентрических слоев, известных как дуральные пластинки, в то время как паутинный слой имеет толщину около 40 мкм1 (рис. 2).
РИСУНОК 2. A: Твердая мозговая оболочка человека. Коллагеновые волокна в произвольном направлении. Сканирующая электронная микроскопия. Увеличение x6500. Воспроизведено с разрешения Dittmann M, Reina MA, López García A: Новые результаты в визуализации твердой мозговой оболочки позвоночника с помощью сканирующей электронной микроскопии. Анестезиолог. 1998 Май; 47 (5): 409-413. B: Арахноидальный слой спинного мозга человека. Арахноидальные клетки. Просвечивающая электронная микроскопия. Увеличение х150000. Воспроизведено с разрешения Reina MA1, Prats-Galino A, Sola RG и др.: Структура паутинного слоя спинномозговых оболочек человека: барьер, регулирующий проницаемость дурального мешка.Преподобный Эсп Анестезиол Реаним. Октябрь 2010 г.; 57 (8): 486–492.Недавно эти авторы сообщили о возможной важности паутинного слоя в закрытии дуральных и паутинных поражений. Паутинная оболочка может закрывать ткань твердой мозговой оболочки, поскольку ее основная функция — действовать как барьер; следовательно, он может не обладать эластичными свойствами дюралюминиевого слоя. Паутинный слой ограничивает утечку жидкости, поэтому количество спинномозговой жидкости, потерянной через проколотое отверстие, вероятно, связано со скоростью закрытия паутинного поражения (Рисунки 3–6).
РИСУНОК 3. Твердая мозговая оболочка человека. Твердо-паутинное поражение производят иглой Квинке 25 калибра. Сканирующая электронная микроскопия. Увеличение × 200. A: Поверхность из дюраля. B: Арахноидальная поверхность.Головная боль
Головная боль (цефалгия в медицинской терминологии) — это состояние боли в голове; иногда боль в шее или верхней части спины также может быть интерпретирована как головная боль.
Это одна из самых распространенных жалоб на местную боль.
Подавляющее большинство головных болей носят доброкачественный характер и проходят самостоятельно.
Распространенными причинами являются напряжение, мигрень, напряжение глаз, обезвоживание, низкий уровень сахара в крови и синусит.
Гораздо реже возникают головные боли из-за опасных для жизни состояний, таких как менингит, энцефалит, церебральные аневризмы, чрезвычайно высокое кровяное давление и опухоли головного мозга.
Когда головная боль возникает в сочетании с травмой головы, причина обычно очевидна.
Большой процент головных болей у женщин вызван постоянно колеблющимся уровнем эстрогена во время менструального цикла.
Это может произойти до, во время или даже в середине цикла.
Лечение неосложненной головной боли обычно симптоматическое с помощью безрецептурных обезболивающих, таких как аспирин, парацетамол (ацетаминофен) или ибупрофен, хотя некоторые специфические формы головной боли (например, мигрень) могут потребовать другого, более подходящего лечения.
Можно связать возникновение головной боли с другими конкретными триггерами (такими как стресс или определенные продукты), которых затем можно избежать.
Хотя статистически головные боли, скорее всего, безвредны и проходят самостоятельно, некоторые специфические синдромы головных болей могут потребовать специального лечения или могут быть предупреждающими сигналами о более серьезных расстройствах.
Некоторые подтипы головной боли характеризуются определенным набором симптомов, и дальнейшие исследования могут не потребоваться, в то время как другие могут потребовать проведения дополнительных диагностических тестов.
Головная боль, связанная со специфическими симптомами, может потребовать неотложной медицинской помощи, особенно внезапная сильная головная боль или внезапная головная боль, связанная с ригидностью шеи; головные боли, связанные с лихорадкой, судорогами или сопровождающиеся спутанностью сознания или потерей сознания; головные боли после удара по голове или связанные с болью в глазах или ухе; постоянная головная боль у человека, ранее не болевшего; и повторяющаяся головная боль у детей.
Наиболее важным шагом в диагностике головной боли для врача является тщательный сбор анамнеза и осмотр пациента.
В большинстве случаев диагнозом будет головная боль напряжения или мигрень, оба из которых можно лечить на основе четкой клинической картины.
Если остаются сомнения или при осмотре обнаруживаются отклонения, дальнейшие исследования являются оправданными.
Обычно выполняется компьютерная томография (КТ / КТ) головного мозга или пазух или магнитно-резонансная томография (МРТ) в определенных условиях.
Анализы крови могут помочь сузить дифференциальный диагноз, но редко подтверждают конкретные формы головной боли.
Сильная головная боль — Здоровье — Нигерия
Сильная головная боль — Здоровье — Найраленд
Nairaland Forum / Nairaland / Общие / Здоровье / Сильная головная боль (16592 просмотров)
«Телефон воспламеняется от газа, будьте осторожны!» — Женщина, страдающая сильными ожогами / Девушка с сильно искривленными ногами не может дождаться танцев после операции. Фотографии / Мужчина протаранил свою машину в полицейский фургон после тяжелого приступа астмы (2) (3) (4)
(1) (2) (3) (4) (5) (6) ( Ответить ) ( Вниз )
| Сильная головная боль от babyme1 (f): 11:27 утра 20 мая , 2017 |
| Пожалуйста, домой, мне нужна помощь.Моей маме чуть за 60. У нее нет диабета, ее АД в норме. Насколько я помню, истории болезни нет. У нее внезапно появилась сильная головная боль в области уха. Сначала она подумала, что это боли в ушах. Она пошла к ЛОР-врачу, была проведена всесторонняя проверка, но ничего не было обнаружено. Она была в специализированной больнице Ибом, где индейцы сделали сканирование ее головы, но ничего не нашли. Ей дали много лекарств, но боли не прекращаются. Боль настолько сильна, что иногда она плачет. Мы сделали все, что в наших силах, но мама не в порядке. Я только что разговаривал с ней по телефону, и я действительно плачу, потому что чувствую боль по телефону. Что могло быть причиной этого? Что нам делать? Мы не хотим терять ее, пожалуйста. Спасибо 1 Нравится |
| Re: Сильная головная боль от Destined2win: 11:48 20 мая , 2017 |
| Немного веря, я хочу, чтобы вы позвонили ей и помолитесь за нее по телефону.Она должна поверить и получить свое исцеление. Плач не решит проблему. * Изменено * Некоторые люди нападают за то, что просят ее молиться. О, каким невежественным можно быть. Молитва — единственное преимущество, которое те, кто действует в духовном мире, имеют над обычным человеком, поэтому манипулировать ими так легко. Люди действительно гибнут от незнания. Позвольте мне остановиться здесь abeg. 88 лайков 5 раз поделились |
| Re: Сильная головная боль от babyme1 (f): 11:51 утра 20 мая , 2017 |
Destined2win : |

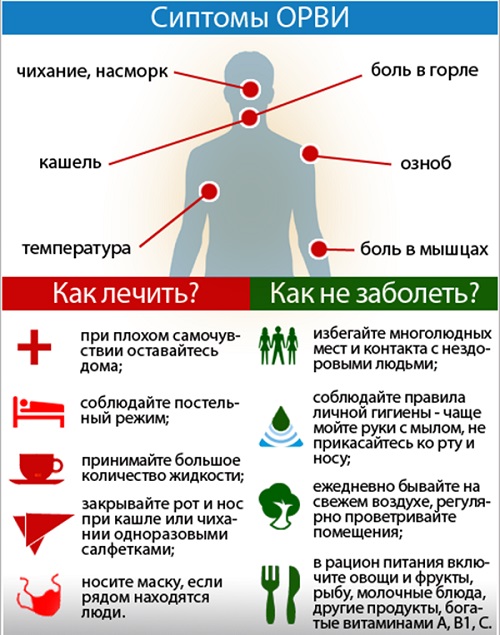 На снимках отчётливо видны посттравматические дефекты, нейродегенеративные отклонения, изменения сосудов, поражённых атеросклерозом.
На снимках отчётливо видны посттравматические дефекты, нейродегенеративные отклонения, изменения сосудов, поражённых атеросклерозом.
 Так, ОРЗ – это собирательный термин для целого ряда инфекционных респираторных заболеваний.
Так, ОРЗ – это собирательный термин для целого ряда инфекционных респираторных заболеваний.
 К счастью, решение есть.
К счастью, решение есть.





 В крайних случаях, когда невозможно другим способом избавиться от длительной боли, возможно употребление Парацетамола.
В крайних случаях, когда невозможно другим способом избавиться от длительной боли, возможно употребление Парацетамола. В таких случаях наблюдается острое жжение, краснота склеры, сильное слезотечение, боль при шевелении глазами. Проходит за 5—7 дней.
В таких случаях наблюдается острое жжение, краснота склеры, сильное слезотечение, боль при шевелении глазами. Проходит за 5—7 дней.

 С этой целью можно заварить душицу, багульник, зверобой, ромашку, календулу, эвкалипт. Сухую траву в количестве 4 столовых ложек залить 1 стаканом кипятка. Далее нужно нагревать на водяной бане полчаса или укутать, как заварной чайник. Процедить, долить воды до 200 мл. Этим раствором промывают нос для снятия воспаления пазух, вместе с воспалением уйдет и боль в глазах, появившаяся при простуде.
С этой целью можно заварить душицу, багульник, зверобой, ромашку, календулу, эвкалипт. Сухую траву в количестве 4 столовых ложек залить 1 стаканом кипятка. Далее нужно нагревать на водяной бане полчаса или укутать, как заварной чайник. Процедить, долить воды до 200 мл. Этим раствором промывают нос для снятия воспаления пазух, вместе с воспалением уйдет и боль в глазах, появившаяся при простуде.