Последствия дисплазии тазобедренных суставов у детей
Дисплазия тазобедренного сустава – это врожденное заболевание, которое может возникнуть по множеству причин. Беременность редко протекает идеально. Грязный воздух, нездоровая пища, неблагоприятная наследственность – все это может повлиять на развитие плода.
Выявить этот недуг лучше всего у новорожденных, чтобы с самых первых дней создать необходимые условия для коррекции. В противном случае велик риск развития осложнений.
Симптомы
Дисплазией тазобедренного сустава принято называть недоразвитие вертлужной впадины, связок с мышцами, хрящевой ткани или же самого сустава. Данное заболевание не так опасно, если своевременно его диагностировать у детей.
Девочки страдают от дисплазии тазобедренного сустава чаще, чем мальчики, поэтому осматривать их нужно внимательнее. Даже опытный педиатр может пропустить тревожные симптомы из-за усталости или невнимательности. Родители могут самостоятельно распознать дисплазию у новорожденных и грудничков по следующим признакам:
- Одна нога младенца заметно короче другой.
- Ягодичные складочки асимметричны.
- На бедре присутствует необычная складка
- Согнутые коленки находятся на разной высоте.
Довольно часто при данной патологии тазобедренный сустав движется слишком свободно, издавая громкий щелчок при переходе в крайнее положение. Этот звук говорит о том, что бедренная кость выскакивает из вертлужной впадины. Таз развивается неравномерно, структура бедра нестабильна. Если у ребенка обнаружились эти признаки, как можно скорее покажите его врачу.
Бывает и так, что дисплазию не замечают у детей старше года. Такое возможно, если ребенок пропускал обследования у ортопеда. Следующие признаки должны насторожить родителей:
- Ребенок не ходит нормально, если его не поправлять. Предпочитает ходить на носочках.
- Не держит равновесие. При ходьбе его корпус раскачивается из стороны в сторону.
- Не дает развести ноги, согнутые в коленях, кричит или плачет от боли.
- Ноги легко выворачиваются в неестественное положение.
Патология не будет развиваться, пока малыш не встанет на ноги. Девять из десяти детей полностью избавляются от всех симптомов заболевания после прохождения годового лечения.
Лечение
Как и другие патологии, лечить это заболевание необходимо, особенно если оно было диагностировано слишком поздно. Ведь ребенку все еще можно вернуть возможность ходить нормально. Правда, шансы на полное выздоровление все меньше с каждой неделей после того, как малыш пошел.
Если вы не уверены, страдает ли малыш от деформации тазобедренного сустава, но не имеете возможности проконсультироваться со специалистом, постарайтесь не усугублять течение заболевания. Для этого:
- Не пеленайте новорожденных туго: такая фиксация заставляет сустав постоянно пребывать в вывернутом положении.
- Применяйте лучше широкое пеленание: разведите ножки младенца так, чтобы они смотрели в разные стороны, и положите между ними две сложенные пеленки. Так косточка окажется в правильном месте, и развитие тазобедренного сустава будет протекать нормально.
Что рекомендуют в качестве лечения:
- Ортопедические средства. Самыми знаменитыми на сегодняшний день являются стремена Павлика.
- ЛФК, плаванье на животике. Упражнения для каждого возраста свои.
- Физиопроцедуры: озокеритовая аппликация, электрофорез с кальцием и хлором, грязелечение.
- Массаж.
В редких случаях требуется хирургическая операция. В основном проводят ее детям старшего возраста.
Вылечить дисплазию тазобедренного сустава намного сложнее, если деформация была обнаружена после шести месяцев. В данном случае период восстановления может длиться пять лет и более.
Последствия
Врожденный подвывих бедра приводит к патологическим изменениям в развитии всей тазобедренной системы. У новорожденных практически нет неприятных ощущений от дисплазии. Но чем старше будет становиться ребенок, тем больше боли и страданий будет причинять ему заболевание.
У новорожденных
При отсутствии опыта сложно определить, является ли странное положение ножки признаком дисплазии. Бедро может выглядеть необычно из-за отсутствия мышечного тонуса. Но последствия болезни специфичны, их невозможно перепутать с другими недугами.
Какие осложнения характерны для дисплазии:
- Постепенная утрата функций тазобедренного сустава. Подвывих со временем усугубляется, поскольку сустав не имеет возможности развиваться нормально. Отведение согнутой в колени ножки причиняет боль.
- Укорочение травмированной конечности. Асимметрия увеличивается с каждой неделей жизни малыша, особенно при неправильном пеленании.
- Деформация суставной впадины. Со временем косточка перестанет вставать на место даже при приведении в правильное положение.
- Развитие асимметрии таза. Недостаток питания костей приводит к их атрофии, на стороне деформации таз уменьшается в размерах.
- Увеличение шеечно-диафизарного угла. Ноги располагаются еще более асимметрично.
Возможны также редкие осложнения. Смещение головки косточки у новорожденных может спровоцировать образование новой вертлужной впадины. Это приводит к развитию нового сустава, становящегося впоследствии причиной деформирующего артроза.
Всех этих негативных последствий можно избежать, если начать корректировать положение косточки с первых месяцев.
Если успеть начать лечение до трех месяцев, к полутора годам ребенок полностью избавится от подвывиха. В этом случае болезнь никак не повлияет ни на его походку, ни на развитие тазобедренных суставов.
Дети от года до двух
Последствия дисплазии у детей, обследованных позже шести месяцев, тяжелее, чем у грудничков. Чем старше становится малыш, тем крепче его кости, а значит, труднее проводить коррекцию. Если младенца достаточно фиксировать в правильном положении, чтобы исправить положение тазобедренного сустава, то детям постарше нужен целый комплекс процедур для излечения всех произошедших деформаций.
При дисплазии головка бедренной кости не имеет упора и постоянно страдает от перегрузок. Как результат, вся бедренная кость не может нормально расти. Это приводит к следующим осложнениям:
- Уменьшение шеечно-диафизарного угла.
- Растяжение, атрофирование связки бедренной кости, вплоть до полного ее исчезновения к четырем годам.
- Укорочение мышц поврежденного бедра и всей конечности.
Эти деформации причиняют ребенку множество неудобств, мешают нормально ползать и ходить. Дети, страдающие дисплазией, нередко предпочитают сидеть в причудливых, странных положениях. Они стараются избегать болевых ощущений, вызываемых непроизвольным выпадением бедренной кости.
Старшие дети
Со временем множество мелких изменений приводят к тяжелым последствиям. Случаи поздней диагностики дисплазии тазобедренного сустава крайне редки, поэтому медики еще не успели изучить все деформации, вызванные заболеванием. Вот основные проблемы, развивающиеся вследствие запоздалого лечения или его отсутствия:
- Таз перекашивается вперед, смещаясь на больную сторону. Постоянная неравномерная нагрузка на позвоночный столб приводит к сколиозу.
- Ребенок испытывает боль при ходьбе и прихрамывает на недоразвитую ногу. С годами прихрамывание усиливается.
- Развивается патологический вывих бедра в обе стороны.
- Движения коленного сустава становятся болезненными из-за процесса атрофии.
- Ребенок не может удерживать таз в равновесии и переваливается при ходьбе с ноги на ногу. Формируется «утиная походка», практически не поддающаяся коррекции при развитии патологии.
- Возникают хронические боли в пояснице, вынужденной справляться с колоссальными перегрузками. Развивается гиперлордоз в поясничном отделе.
- Органы таза подвергаются постоянному неестественному механическому воздействию. Это приводит к болям, возникновению хронических заболеваний, поражению органов таза и общему ухудшению их функционирования.
Возможно и полное блокирование движения поврежденного бедра в старшем возрасте из-за дальнейших перегрузок ослабленного сустава и гормональных перестроек. Это самый неприятный вариант из возможных, возникающий только в запущенных случаях. Во взрослой жизни это может привести к развитию диспластического коксартроза. Данное заболевание требует операции по замене сустава. В противном случае человек теряет трудоспособность.
Другие последствия
Малыши с дисплазией всегда встают на ножки позже, чем их здоровые ровесники. Даже самый благоприятный вариант прогрессирования болезни безнадежно уродует походку детей, лишая ее устойчивости. При отсутствии своевременного лечения ребенок может крениться набок, косолапить, хромать и неуклюже переваливаться с бока на бок одновременно.
Исправить походку, пока косточка выскакивает из сустава, невозможно. Начать прививать новые привычки можно только тогда, когда лечебные процедуры начнут приносить плоды.
Нередко ходить нормально у детей получается только после оперативного вмешательства.
Отсутствие своевременного лечения, постоянная нагрузка на деформированное бедро могут сделать из здорового ребенка маленького инвалида. Чего можно ожидать:
- Со стороны грудного сегмента практически неизбежно развивается искривление верхнего отдела позвоночного столба (кифоз), «уравновешивающее» изгиб позвоночника вперед в области поясницы. С годами кифоз у детей прогрессирует, компенсируя усиливающийся лордоз.
- Дети с дисплазией не могут переносить длительные нагрузки, поскольку их тела вынуждены постоянно справляться с нелегкой задачей удержания равновесия.
- Опорно-двигательная система находится в постоянном движении по причине гипермобильности бедра.
Изредка детский организм может попытаться самостоятельно исправить положение за счет изменения очертаний сустава, причем косточка начнет вставать на место. Результат можно считать самоисцелением, однако такой сустав не позволит деформированной конечности двигаться так же свободно, как здоровой.
С годами даже дети, неполучавшие лечения, привыкают к своему положению и учатся жить с инвалидностью. Но растущее тело создает все большую нагрузку на недоразвитую половину. Это приводит к развитию новых заболеваний у детей, включая остеохондроз, и дальнейшему прогрессированию патологии. Поэтому важно как можно быстрее бросить все силы на исцеление детей, вне зависимости от того, на какой стадии была обнаружен подвывих тазобедренного сустава.
С возрастом количество доступных и безболезненных вариантов лечения сокращается, поскольку кости детей растут и становятся крепче. Но не существует возрастного порога, по достижении которого дисплазия перестает причинять боль, деформировать скелет. Хирургическое вмешательство помогает даже в запущенных случаях, возвращая возможность жить полноценной жизнью.
это это такое, симптомы и лечение дисплазии у малыша
Дисплазия тазобедренных суставов у детей
Болезни костно-мышечной системы, которые могут привести к стойкому нарушению походки, часто встречаются у малышей разного возраста. Лечить такие патологии лучше максимально рано, прежде чем возникли серьезные осложнения. Дисплазии тазобедренных суставов у детей также достаточно часто встречаются у детишек.
Что это такое?
Развивается данная болезнь из-за воздействия различных провоцирующих причин, которые приводят к появлению неблагоприятных последствий на суставы. В результате врожденных нарушений строения тазобедренные суставы перестают осуществлять все базовые функции, которые наложены на них природой. Все это приводит к появлению и развитию специфических симптомов болезни.
Данная патология встречается чаще у малышек. У мальчиков дисплазия регистрируется намного реже. Обычно у каждого третьего из сотни рожденных малышей ортопеды находят это заболевание. Отмечаются также географические различия в заболеваемости дисплазией тазобедренных суставов у малышей, рожденных в разных странах.
Например, в Африке случаев этого заболевания гораздо меньше. Это легко можно объяснить способом ношения малышей на спине, когда ножки оказываются широко разведенными в разные стороны.
Причины
К развитию заболевания могут привести различные факторы. Крупные суставы, в том числе тазобедренный, начинают закладываться и формироваться еще внутриутробно. Если во время беременности происходят определенные нарушения, то это приводит к развитию анатомических аномалий в строении опорно-двигательного аппарата.
К наиболее частым причинам, приводящим к дисплазии, относятся:
- Генетическая предрасположенность. В семьях, в которых у близких родственников есть проявления болезни, наблюдается более высокая вероятность рождения ребенка с данной болезнью. Она составляет более 30%.
- Нарушение формирование суставов малыша во время беременности в результате неблагоприятной экологической ситуации или воздействия токсических веществ на организм будущей мамы.
- Высокий уровень гормонов во время беременности. Окситоцин, который вырабатывается в организме будущей мамы, вызывает улучшение подвижности связочного аппарата. Это свойство необходимо перед родами. Также окситоцин воздействует на улучшение подвижности всех суставов, в том числе провоцирует в дальнейшем избыточную амплитуду движений. Наиболее подвержены такому воздействию тазобедренные суставы.
- Тугое пеленание. Чрезмерное подтягивание ножек во время этой ежедневной процедуры приводит к формированию дисплазии. Изменение вида пеленания приводит к улучшению функционирования суставов и предупреждает развитие заболевания. Это также подтверждают многочисленные исследования, проведенные в Японии.
- Рождение ребенка в возрасте старше 35 лет.
- Вес малыша при рождении более 4 килограммов.
- Недоношенность.
- Ягодичное предлежание.
- Тесное расположение плода. Обычно это встречается при узкой или небольшой матке. Если плод крупный, то он может достаточно плотно прилегать к стенкам матки и практически не двигаться.
Варианты развития
Врачи выделяют несколько различных вариантов данного заболевания. Различные классификации позволяют установить диагноз наиболее точно. В нем указывается вариант заболевания и степень тяжести.
Варианты дисплазии по нарушению анатомического строения:
- Ацетабулярная. Дефект находится в области хрящей лимбуса или по периферии. Избыточное внутрисуставное давление приводит к нарушению подвижности.
- Эпифизарная (болезнь Майера). При этой форме происходит сильное уплотнение и точечное окостенение хрящей. Это приводит к сильной тугоподвижности, прогрессированию болевого синдрома, а также может вызвать деформации.
- Ротационная.
По степени тяжести:
- Легкая. Также называется предвывихом. Формируются небольшие отклонения, при которых наблюдаются нарушение архитектуры в строении крупнейших суставов детского организма. Нарушения активных движений проявляются незначительно.
- Средней степени. Или подвывих. При этом варианте вертлужная впадина несколько уплощенная. Движения значительно нарушены, наблюдаются характерные симптомы укорочения и нарушения походки.
- Тяжелое течение. Также называется вывих. Эта форма болезни приводит к многочисленным отклонениям в совершении движений.
Симптомы
На ранних этапах определить заболевание достаточно трудно. Обычно основные клинические признаки болезни становится возможным выявить после года с момента рождения малыша. У грудничков симптомы дисплазии определяются легко только при достаточно выраженном течении заболевания или консультации с опытным ортопедом.
К самым основным проявлениям болезни относят:
- Звуковой «щелчок» при разведении тазобедренных суставов при одновременном сгибании коленных суставов малыша. В этом случае появляется небольшой хруст при входе головки бедренной кости в сустав. При обратном движении — слышен щелчок.
- Нарушения отведения. В этом случае происходит неполное разведение в тазобедренных суставах. При средне тяжелом течении или вывихе возможно сильное нарушение движений. Даже если угол разведения составляет менее 65% – это также может свидетельствовать о наличии стойкой патологии
- Асимметричное положение кожных складочек. По этому признаку часто даже у новорожденных можно заподозрить наличие заболевания. При рассматривании кожных складок также следует обратить внимание на их глубину и уровень, где и как они располагаются.
- Укорочение нижних конечностей с одной или двух сторон.
- Излишний разворот стопы на поврежденной стороне снаружи. Так, при повреждении левого тазобедренного сустава стопа с левой стороны сильно разворачивается.
- Нарушение походки. Ребенок, щадя поврежденную ножку, начинает ступать на цыпочках или прихрамывать. Наиболее часто этот признак регистрируется у малышей в 2 года. Если у ребенка полный вывих, то его движения становятся более вычурными.
- Болевой синдром. Обычно развивается у малышей с достаточно тяжелым течением заболевания. Длительное течение болезни приводит к прогрессированию болевого синдрома. Для устранения боли обычно требуется применение лекарств.
- Атрофия мышц на пораженной ножке. Этот симптом может встречаться при тяжелом течении болезни, а также при длительном развитии заболевания. Обычно мышцы на другой ножке более сильно развиты. Это встречается в связи с компенсаторной реакцией. Обычно на здоровую ножку оказывается повышенное давление.
Диагностика
Для того чтобы установить диагноз дисплазии на ранних стадиях, зачастую требуется проведение дополнительного обследования. Уже в первые шесть месяцев после рождения ребенка его обязательно консультирует детский ортопед. Доктор сможет выявить первые симптомы болезни, которые часто являются неспецифичными.
Самым распространенным методом обследования является ультразвуковое исследование. Этот метод диагностики позволяет точно установить все анатомические дефекты, которые возникают при дисплазии. Это исследование является высокоточным и достаточно информативным. Его можно применять даже у самых маленьких детей.
Также для установления дисплазии достаточно успешно применяется рентгенодиагностика. Однако, применение рентгена в раннем детском возрасте не показано. Такое исследование у грудничков является опасным и может вызвать неблагоприятные последствия.
Использование рентгенодиагностики может быть вполне информативным у малышей, которые смогут спокойно лежать в течение некоторого времени без сильного движения. Это нужно для правильной настройки аппарата и точного проведения исследования.
При установлении диагноза и проведении всех предшествующих обследований в ряде случаев требуется дополнительное проведение компьютерной или магнитно-резонансной томографии. Зачастую к этим исследованиям прибегают перед выполнением хирургических операций. Такие методы позволяют максимально точно описать все имеющиеся у ребенка структурные и анатомические аномалии суставов. Такие обследования очень точные, но весьма дорогостоящие. Инструментальные исследования суставов не получили широкого распространения.
Артроскопия — это обследование полости сустава с помощью специальных аппаратов. Оно не получило в нашей стране широкого применения. Это исследование является достаточно травматичным. При нарушении тактики проведения артроскопии в полость сустава может попасть вторичная инфекция, и начаться сильнейшее воспаление. Наличие такого риска привело к тому, что такие исследования практически не используются в детской практике для диагностики дисплазии.
При своевременном определении специфических симптомов болезни и проведении точной диагностики можно начать лечение в положенные сроки. Однако при тяжелом течении заболевания или при позднем установлении диагноза, развитие дисплазии может привести к появлению различных неблагоприятных отклонений.
Последствия
Довольно частым неприятным итогом длительного развития болезни и некачественно проведенного лечения является нарушение походки. Обычно малыши начинают хромать. Степень хромоты зависит от исходного уровня повреждения тазобедренных суставов.
При полном вывихе и несвоевременном оказании медицинской помощи ребенок в последующем сильно хромает и практически не наступает на поврежденную ножку. Ходьба вызывает у малыша усиление боли.
У детей в возрасте 3-4 года могут наблюдаться выраженные укорочения нижних конечностей. При двухстороннем процессе этот симптом может проявиться лишь в небольшом отставании в росте.
Если же поражен только один сустав, то укорочение может привести также к нарушению походки и хромоте. Малыши начинают не только прихрамывать, но и несколько подпрыгивать. Этим они стараются компенсировать невозможность правильной ходьбы.
Данная патология опорно-двигательного аппарата может стать причиной установления группы инвалидности. Решение о выдаче такого заключения принимает целая комиссия врачей. Доктора оценивают степень выраженности нарушений, учитывают характер повреждений и лишь затем выносят заключение об установлении группы. Обычно при дисплазии средней степени тяжести и наличии стойких осложнений болезни устанавливается третья группа. При более тяжелом течении болезни — вторая.
Лечение
Все лечебные процедуры, которые могут помочь в предотвращении прогрессирования болезни, назначаются малышу, как можно раньше. Обычно уже при первом обращении к ортопеду, доктор может заподозрить наличие дисплазии. Назначения лекарственных средств требуется не при всех вариантах заболевания.
Все терапевтические меры можно разделить на несколько групп. В настоящее время насчитывается более 50 различных методов, которые официально применяются в медицине для лечения дисплазии у малышей в разном возрасте. Выбор конкретной схемы остается за ортопедом. Только после полноценного осмотра ребенка можно составить точный план терапии малыша.
Все способы лечения дисплазии можно разделить на несколько групп:
- Более свободное пеленание. Обычно такой вариант называется широким. При данном пеленании ножки ребенка находятся в несколько разведенном состоянии. Широкий способ позволяет устранить первые неблагоприятные симптомы болезни и предотвратить ее прогрессирование. Штанишки Бекера являются одним из вариантов такого пеленания.
- Использование различных технических средств. К ним можно отнести многообразные шины, подушки, стремена и многие другие. Такие изделия позволяют надежно фиксировать ножки малыша разведенными.
- Применение разводящих шин при ходьбе. Они позволяют сохранять правильный угол разведения в тазобедренных суставах и применяются только по назначению лечащего врача. Обычно применяют шины Волкова или Виленского.
- Проведение хирургической операции. Применяется достаточно редко. Обычно в сложных случаях болезни, когда другие методы оказались неэффективными. Такие ортопедические операции выполняются у малышей старше года, а также при частых рецидивах болезни и отсутствии эффекта от ранее проведенного лечения.
- Массаж. Обычно такое лечение нравится практически всем малышам. Даже новорожденные воспринимают массаж не как терапию, а как настоящее удовольствие. Проводит его специалист, которые имеет не только специализированное образование по детскому массажу, но также обладающий достаточным клиническим опытом по работе с детьми, у которых установлен диагноз дисплазии. Во время массажа активно прорабатывается зона тазобедренных суставов, а также шея и спинка.
- Упражнения лечебной физкультуры. Имеют выраженный эффект при начальных стадиях болезни. Выполнять такие упражнения врачи рекомендуют 2-3 раза в неделю, а при некоторых формах болезни — ежедневно. Обычно длительность занятий составляет 15-20 минут. Упражнения может проводить мама или медицинская сестра в поликлинике. Их нельзя проводить сразу после еды или перед сном.
- Электрофорез на область тазобедренных суставов. Позволяет уменьшить выраженность болевого синдрома, улучшает кровоснабжение хрящей, которые образуют сустав. Электрофорез назначается курсом. Обычно применяется 2-3 курса в течение года. Эффект от лечения оценивает врач-ортопед.
- Гимнастика с новорожденными. Обычно этот метод применяются при выявлении небольших отклонений в работе тазобедренных суставов. Он позволяет предупредить развитие дисплазии и может применяться не только в лечебных целях, но и в качестве профилактики.
- Проведение физиотерапевтического лечения. Для улучшения кровоснабжения и улучшение иннервации суставных хрящей можно применять различные виды термо — и индуктотерапии. Такие методы назначаются физиотерапевтом и имеют ряд противопоказаний. Применяются обычно при легком и средне тяжелом варианте течения болезни. Также достаточно успешны после проведенного хирургического лечения для устранения неблагоприятных симптомов, возникших в ходе операции.
- Грязелечение. Этот метод широко используется не только в санаториях и оздоровительных центрах, но и также может выполняться в физиотерапевтическом кабинете детской поликлиники. Биологически активные компоненты грязи, которые входят в ее состав, оказывают заживляющее и прогревающее действие на суставы, что приводит к уменьшению проявления неблагоприятных симптомов болезни.
Профилактика
Для того, чтобы уменьшить вероятность развития дисплазии у малышей, родителям следует обратить внимание на следующие советы:
- Не старайтесь туго и плотно пеленать ребенка.
Выбирайте широкое пеленание. Такой способ является обязательным, если у малыша есть первые признаки дисплазии.
- Держите малыша правильно. Во время неправильного расположения ребенка на руках взрослых часто ножки малыша оказываются сильно прижатыми к туловищу. Такое положение может вызвать дисплазию или другие патологии тазобедренных и коленных суставов. Обращайте внимание на комфортное расположение ребенка во время проведения грудных кормлений.
- Выбирайте специальные детские кресла для провозки малыша в автомобиле. Современные устройства позволяют сохранять функциональное и правильное положение ножек детей во время нахождения в машине во время всего путешествия.
- Не забывайте посещать врача-ортопеда. Проведение ортопедической консультации входит в обязательный перечень необходимых исследований у малышей первого года жизни.
- Встретиться с дисплазией тазобедренных суставов может каждая мамочка. Лечение этого заболевания достаточно трудоемкое и потребует огромной концентрации сил и внимания родителей. Не допустить развития серьезных осложнений можно только при ежедневном выполнении всех рекомендаций.
- При своевременной диагностике и назначении лечения у малышей практически не возникает негативных последствий, и они ведут достаточно активный образ жизни.
Более подробно о дисплазии у детей вы можете узнать в следующем видео:
Дисплазия тазобедренных суставов | Дети ждут
По статистике, с подобной проблемой сталкиваются родители троих из ста новорожденных малышей. Врачи под термином «дисплазия» подразумевают врожденное недоразвитие сустава, которое приводит к нарушению его работы и в самом тяжелом случае может стать причиной хронического вывиха бедра.
Подобное заболевание при отсутствии лечения ничем хорошим не заканчивается. Нарушение функции нижней конечности, походки, боли в тазобедренных суставах и высокий риск инвалидности — вот последствия запущенной дисплазии. А потому всем родителям нужно знать первые симптомы этого недуга и понимать важность своевременных визитов к ортопеду. Ранняя диагностика и правильное лечение помогут избежать осложнений. Помните, чем раньше будет поставлен диагноз, тем более благоприятным будет прогноз!
Единого мнения специалистов по поводу развития дисплазии тазобедренного сустава у детей до сих пор нет. По одной из версий, основная причина — порок развития суставных тканей на ранних сроках беременности (первые 2-3 месяца). К этому предрасполагают неблагоприятная экология, воздействие токсичных веществ и некоторые инфекционные заболевания.
По другой теории, на развитие суставов действует высокий уровень окситоцина — гормона, вызывающего начало родов. Накапливающийся к III триместру, окситоцин повышает тонус бедренных мышц плода, в результате чего постепенно развивается подвывих тазобедренных суставов. Возможно, именно в этом кроется причина большей распространенности дисплазии среди девочек (в 5 раз чаще, чем у мальчиков), которые более подвержены влиянию гормонального фона матери.
Еще повышают риск неправильное внутриутробное положение плода и затянувшиеся тяжелые роды (в ягодичном предлежании).
Склонность к дисплазии нередко передается по наследству, поэтому, если такие случаи уже были у кого-то из родственников, нужно заранее подумать о ранней диагностике.
Заподозрить неладное родители могут и сами, еще до консультации ортопеда. Чаще всего это происходит при тяжелой форме заболевания, когда головка бедренной кости полностью выходит из суставной впадины. В более легких случаях определить наличие дисплазии может только специалист, так как подвывих и предвывих тазобедренного сустава внешне практически никак себя не проявляют. Однако есть основные признаки:
- ограничение подвижности (разведения) бедер, нередко малыш начинает плакать при попытке отвести ножку в сторону;
- асимметрия (несовпадение) паховых и ягодичных складок, которые становятся более выраженными на поврежденной стороне.
Но наличие только этих симптомов при дисплазии тазобедренного сустава у ребенка не является абсолютным признаком болезни и может быть следствием нарушения мышечного тонуса.
В случае вывиха тазобедренный сустав практически утрачивает свои функции, а пораженная ножка укорачивается. Возникает „симптом щелчка» — соскальзывание головки бедренной кости с поверхности сустава при сгибании ножек ребенка в коленных и тазобедренных суставах, а также ее вправление при их разведении.
Если дисплазия не была диагностирована в первые 6 месяцев жизни после родов, то поражение сустава прогрессирует — конечность еще более укорачивается, формируется патологическая („утиная») походка или перемежающаяся хромота (при двустороннем вывихе).
Диагностику дисплазии нередко проводят еще в роддоме. Если этого не произошло (в последнее время УЗИ делают только при наличии проблем), то родители могут сами попросить педиатра провести обследование. Оно безопасно для здоровья малыша и гарантирует высокую точность диагноза.
Однако, если однократное УЗИ показало нормальное развитие суставов, все равно не забывайте о постоянном наблюдении у ортопеда. Плановые обследования помогут ребенку избежать возможных проблем.
Первый визит к ортопеду должен состояться не позднее 1 месяца, тогда же выполняется обязательное УЗИ тазобедренного сустава. Это непременное условие ранней диагностики дисплазии. Повторное обследование проводят к концу 3-го, началу 4-го месяцев, тогда же доктор может порекомендовать сделать рентген. Наиболее сложен для диагностики подвывих тазобедренного сустава, который практически никак себя не проявляет и может быть замечен только на рентгеновском снимке.
Отнеситесь серьезно к профилактическому наблюдению у ортопеда — сроки осмотра назначены не случайно, каждый из них связан с важным этапом в детском развитии. Так, если дисплазию удалось выявить в первые 3 месяца жизни малыша, то после курса лечения работоспособность сустава полностью восстанавливается (как правило, к 6-8 месяцам), и отдаленных последствий не возникает.
Чем младше ребенок, тем легче проходит лечение дисплазии. Например, у малышей до 3-х месяцев сустав может восстановиться самостоятельно, при условии, что детские ножки все время будут находиться в нужном положении. Именно поэтому основной метод лечения на ранних стадиях болезни — свободное пеленание, при котором ножки ребенка находятся в разведенном состоянии. В возрасте 3-х месяцев разведенное положение ножек достигается с помощью использования подушки Фрэйка (Фото 1), подобранной по размеру ребенка. Чем позже начато лечения, тем более серьезные ортопедические аппараты используются, в 6 месяцев уже применяются шина Мирзоевой (Фото 2) или стремена Павлика (Фото 3).
| Фото 1. Подушка Фрэйка | Фото 2. Шина Мирзоевой | Фото 3. Стремена Павлика |
В этом отношении интересен опыт стран Азии и Африки, где матери традиционно большую часть времени носят детишек на животе или за спиной и не пеленают. Случаи дисплазии здесь редки, ведь суставам обеспечиваются идеальные условия для нормального развития. С другой стороны, в европейских странах принято достаточно плотно пеленать новорожденных (прижимая ножки друг к другу) — в таком положении даже самые легкие формы недоразвития суставов могут привести к формированию дисплазии.
Врачи считают, что свободное пеленание не только позволяет вывиху самостоятельно вправиться на раннем этапе, но также стимулирует дальнейшее развитие суставов, предупреждая возникновение осложнений. Смысл свободного пеленания в том, что ножки малыша должны все время находиться в разведенном положении, но при этом иметь достаточную свободу движений. Проще всего этого добиться при помощи широкой пеленки и одноразовых подгузников: после надевания на ребенка чистого подгузника поверх него укладывается плотная пеленка, свернутая в широкую ленту — так, чтобы малыш не мог сдвинуть ножки вместе. В таком положении маленький пациент должен находиться 24 часа в сутки. Нередко к этому врач добавляет курс лечебного массажа и ежедневной гимнастики (включающей отводяще-круговые движения в тазобедренных суставах). В большинстве случаев легких форм (подвывих, предвывих с небольшим смещением головки бедра) такого лечения оказывается достаточно.
Но если лечение и профилактика не проводились в первые 3 месяца жизни, то для полного выздоровления потребуется более серьезное и длительное лечение. Опасность нераспознанной дисплазии в том, что кости малыша в силу возрастных особенностей очень гибкие и подвержены различным деформациям. Скелет малыша постоянно растет, но этот же фактор объясняет и большую его склонность к порокам развития. Большинство суставов (в том числе и тазобедренный) в первые месяцы жизни состоят преимущественно из хрящевой ткани, и любые нарушения в соединении костей приводят к образованию серьезных деформаций. Чтобы остановить прогрессирование заболевания, необходимо вернуть в нормальное положение все части сустава. Для этого обычно используют различные виды отводящих шин (указаны выше), они удерживают ножки малыша в нужном положении. Через некоторое время сустав постепенно „закрепляется» и начинает правильно развиваться.
В возрасте 2-3-х месяцев маленьким пациентам с подозрением на дисплазию рентген обычно не проводят, так как даже с неподтвержденным диагнозом принято назначать профилактический курс лечения: применение мягких разводящих шин, курс лечебной гимнастики (с отводяще-круговыми движениями) и массаж ягодичных мышц. Шинирование и массаж хорошо сочетаются с методами физиотерапии, ускоряя выздоровление.
Используя разводящие шины, помните, что их конструкция не должна препятствовать свободным движениям ножек малыша, иначе эффективность лечения снижается. Снимать удерживающую конструкцию без разрешения врача нельзя, фиксированное положение суставов должно сохраняться постоянно. В случае легких форм заболевания разводящая шина надевается на малыша только на время сна. Решение о прекращении лечения принимается врачом на основании результатов нескольких рентгенологических исследований и исчезновения симптомов.
Если после 2-4 недель лечения не происходит самопроизвольного вправления вывиха, но достигнуто полное расслабление бедренных мышц, назначается более жесткая фиксация в сочетании с постоянным вытяжением. Для этого накладывают гипсовую повязку, которая позволяет удержать тазобедренные суставы ребенка полностью разведенными и согнутыми под прямым углом. К такому лечению прибегают в случае тяжелых форм или поздней диагностики дисплазии, когда более мягкие способы уже неэффективны. Поэтому еще раз хочется обратить внимание родителей на важность раннего обследования: при выявлении дисплазии в первые 3 месяца полное восстановление тазобедренных суставов у 95 % детей достигается в течение 3-6 месяцев лечения.
Многим такое длительное лечение кажется тяжелым и утомительным, нередко родители пытаются найти более эффективные методы и… совершают ошибку. Мягкое поэтапное лечение для грудного ребенка оказывается куда более эффективным и, безусловно, более щадящим, чем применение одномоментного закрытого вправления вывиха под наркозом, которое порой может повлечь за собой тяжелейшие осложнения.
К концу первого года жизни все малыши снова проходят плановое обследование у ортопеда. Тогда условно выделяют несколько групп:
- дети с дисплазией, не получавшие никакого лечения;
- дети с тяжелыми, слабо корректируемыми формами дисплазии;
- малыши с остаточными явлениями дисплазии.
Каждому ребенку в случае необходимости назначается дальнейшее лечение — консервативное (массаж, гимнастика, физиотерапия) либо хирургическое вмешательство. Если подтверждается диагноз «невправимого вывиха», то необходима операция — открытое вправление сустава под наркозом.
Если же вывих удалось вправить консервативными методами, операция на суставе не проводится, но иногда требуется внесуставная операция, которая поможет закрепить (стабилизировать) сустав. Чаще всего подобные вмешательства проводят у малышей старше 3-х лет, когда детский организм легче переносит наркоз. Но хирургическое лечение самого сустава должно проводиться как можно раньше! Поэтому оптимальным считается формирование сустава к 12-13 месяцам, когда малыш начинает ходить.
признаки, симптомы, лечение и профилактика
Дисплазия тазобедренных суставов у детей — опасная «не болезнь»
Само понятие «дисплазия тазобедренных суставов» — отнюдь не означает наличие у вашего крохи какой-то серьезной патологии или болезни. Тем не менее все медики окажутся правы, когда скажут вам, что дисплазия у детей, которая осталась без внимания родителей и врачей на первом году жизни малыша, может уже к двум-трем годам сформировать у ребенка тяжелейшие воспалительные процессы, болезненный вывих бедра и в будущем — хромоту на всю жизнь.
Такой вот парадокс: дисплазия тазобедренных суставов — по сути не болезнь, и «лечится» она элементарно просто. Однако оставленная вовсе без внимания, эта «не болезнь» оборачивается в будущем серьезным уроном для здоровья ребенка — хроническим вывихом сустава, постоянными болями и хромотой.
Когда речь идет о новорожденных и младенцах, то под дисплазией следует понимать неправильно сформированный тазобедренный сустав. В случае с новорожденными крохами точнее было бы даже говорить — «недо-формированный» тазобедренный сустав. Либо за счет того, что головка бедренной кости занимает не должное место в суставной (иными словами — в вертлужной) впадине, либо за счет того, что держится она там некрепко и при каждом «удобном» случае норовит выскочить в сторону.
Нередко дисплазия тазобедренных суставов у новорожденных и детей до года объясняется тем, что головка бедренной кости (чаще всего — левая) вообще не находится в суставной сумке, а расположена значительно выше, тогда как сама вертлужная впадина, «осиротевшая» и опустевшая, постепенно начинает заполняться жировой тканью.
На этапе первого года жизни такие недо-формирования тазобедренного сустава у младенцев считаются вполне физиологическими (то бишь — нормальными!), и требуют не серьезного лечения, а скорее разумной плановой, хоть и довольно длительной, корректировки. Которая (повторимся для пущего успокоения всех мам и пап) может бесследно и навсегда избавить ребенка от самой дисплазии тазобедренных суставов и ее негативных последствий.
Только не теряйте времени! Если дисплазию распознали у ребенка в возрасте до полугода и провели надлежащие меры лечения, то очень велики шансы, что уже к полутора годам его жизни вы забудете о том, что она вообще у крохи была. Если дисплазию нашли уже во втором полугодии жизни младенца — корректировка может занять аж несколько лет, но при этом быть весьма успешной. А вот если вы или ваш ортопед повели себя халатно, махнув рукой на опасную ситуацию, и «очнулись» лишь тогда, когда малыш уже пошел — вполне вероятно, что проблемы с тазобедренным суставом у вашего ребенка приобретут хроническую форму.
Почему у моей Лялечки дисплазия есть, а у соседского Митьки — нет?
Существуют несколько факторов, которые определяют своего рода группу риску по дисплазии тазобедренных суставов. Но прежде чем рассказывать о них, имеет смысл сообщить о том, почему вообще возникает такой феномен, как дисплазия у детей, и конкретно — у новорожденных.
Наука в настоящее время выдвигает несколько теорий относительно причин возникновения дисплазии у новорожденных, одна из которых выглядит намного правдоподобнее и логичнее других.
Суть в том, что за некоторое время до родов в организме женщины начинает усиленно вырабатываться гормон релаксин — он отвечает за то, чтобы бедренно-крестцовые суставы сделались к моменту родов максимально мягкими и эластичными. Этот же гормон делает и тазовые кости будущей мамы подвижными. Но гормон не работает избирательно — воздействуя на кости мамы, он размягчает их и у ее малыша.
Но если мама, имея крепкие, давно сформированные связки, не рискует заполучить вывих тазобедренной кости во время и после родов, то вот новорожденный ребенок — наоборот: мягкая головка бедренной косточки легко вылетает из суставной впадины, не имея возможности вернуться обратно из-за отсутствие связок.
Статистика утверждает: до 30 % новорожденных ребятишек имеют ту или иную форму дисплазии тазобедренных суставов, иными словами — рождаются с подвывихами. В большинстве случаев под постоянным наблюдением ортопеда суставы самостоятельно «дорастают» и приходят в анатомическую норму. В остальных — им просто нужно немного помочь.
Два слова о группе риска. К наиболее значительным факторам, которые увы, увеличивают ваши шансы родить ребенка с дисплазией тазобедренных суставов, относятся:
- Первые роды. При первичном акте рождения малыша организм женщины «старается» максимально облегчить ей задачу — поэтому никогда больше ее организм не будет вырабатывать так много релаксина, как во время первых родов.
- Крупный плод (предполагаемый вес больше 3 500 г). Чем крупнее плод — тем более сильное давление испытывают на себе тазобедренные суставы в утробе матери. Причем так уж повелось, что, как правило, левый сустав малыша страдает чаще и сильнее правого.
- Вы ждете девочку. Природой задумано, что женская кость заведомо более пластична, чем мужская. И под действием гормона релаксина кости девочки размягчаются сильнее, чем кости плода мужского пола.
По статистике на одного мальчика с дисплазией тазобедренных суставов приходится в среднем 7 девочек с этим же диагнозом.
- Тазовое предлежание плода (и ягодичные роды). Когда малыш рождается не головкой вперед, а совсем наоборот — попой, то эта самая попа испытывает более сильные «перегрузки». Учитывая, что кости таза при этом у ребенка пребывают в размягченном состоянии, не удивительно, что в итоге головка бедренной кости далеко не всегда находит свое анатомически верное место в вертлужной впадине сустава.
- Наследственность. Причем по женской линии. Тут объяснять нечего, тут сама за себя говорит статистика: если у кого-то из ваших родственников-дам наблюдалась (или наблюдается) дисплазия тазобедренных суставов — то вероятность ее «проявления» в младенческом возрасте ваших детей повышается в 4 раза.
Конечно, всегда есть возможность свести риски к минимуму: например, если вы ждете своего первенца, причем — девочку, и доктора вам ставят вероятность ягодичных родов, то тут имеются все основания подумать о том, чтобы провести операцию кесарева сечения — в этом случае гормон релаксин не успеет воздействовать на кости, и малышка избежит того давления на суставы, которое она получит при прохождении через родовые пути.
Симптомы дисплазии у детей, которые может увидеть мама
Сами по себе симптомы и признаки дисплазии тазобедренных суставов у детей можно условно разделить на две категории: те, что доступны лишь «взору» опытного детского ортопеда (например, определенные углы, под которыми расположены кости на рентгеновском снимке малыша и т.п.) и те, что могут насторожить родителей, даже не подкованных в вопросах педиатрии.
Конечно, делать выводы о наличии дисплазии у ребенка по тем симптомам, что доступны визуально, невозможно — достоверной информации маловато. Но для того, чтобы собрать малыша в кулек и отнести на прием к ортопеду — этого вполне хватит.
Итак, вы должны (не откладывая!!) показать свое чадо детскому ортопеду, если при осмотре своего ребенка вы обнаружите:
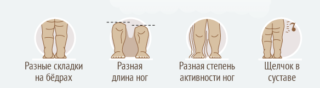
Асимметрию ягодичных, паховых и бедренных складочек. А именно: положите малыша на спину или на животик, аккуратно выпрямите его ножки и приглядитесь к тому, как расположены складки кожи у него в паху, на бедрах и под попой — в каждой паре складки должны быть одинаковыми и примерно под одинаковым углом.
Коленки малыша разной высоты. А именно: положите малютку на спинку, выпрямите его ножки и согните в коленях — коленки при этом должны оказаться на одном уровне. Если одна коленка оказалась выше или ниже другой — это повод задуматься о том, что и суставы, вероятно, у малыша расположены на разной высоте.
При разведении ножек в стороны у суставов разная амплитуда. Поясним: положите ребенка на спину, согните его ножки в коленях и разведите в стороны (в норме у новорожденных и детей до года бедра обладают высокой гибкостью — вы может практически без усилий развести бедра младенца так, что они «лягут» на стол) — естественно, никакого силового давления здесь применять категорически нельзя! Если амплитуда одного бедра заметно отличается от другого — как правило, это признак дисплазии тазобедренного сустава. А если при разведении бедер вы в добавок ко всему услышите щелчок — шансы на то, что у малыша действительно дисплазия суставов, удваиваются.
Первая помощь при дисплазии тазобедренных суставов — отнести ребенка к врачу!
Даже если вы обнаружили у своего малыша все эти симптомы, это еще отнюдь не значит, что у него на деле развивается дисплазия тазобедренных суставов. И наоборот — если вы отчетливо не обнаружили ни один из этих признаков — это вовсе не гарантирует, что дисплазии у ребенка гарантированно нет. Например, недо-развитие сустава может быть и двухсторонним. В этом случае никакой асимметрии вы не обнаружите, как говорится — дела одинаково плохи на обоих фронтах.
А стало быть: самое разумное решение (особенно, если вы в группе риска по дисплазии суставов) — превентивная мера! То есть: при малейшем сомнении пойти и показать малыша детскому ортопеду. Ему во всяком случае есть, чем проверить свои подозрения — наличие или отсутствие дисплазии тазобедренных суставов у детей можно определить с помощью таких медицинских процедур, как:
Ультразвуковая диагностика. Это скриннинговый анализ, который проводится всем деткам в возрасте от 0 до 3 месяцев. Более старшим младенцам, а также при оставшихся сомнениях, делается рентгеновский снимок.
Рентгенография. К сожалению, удержать неподвижно крошечного ребенка во время снимка довольно сложно. Кроме того, кости младенца отнюдь не такие плотные, как у взрослых, поэтому на снимках они просматриваются намного хуже. Это значит, что отправляясь на рентген, вы должны «помочь» своему ортопеду прочитать будущий снимок. Например, вы можете подгадать поход в рентгенкабинет и время сна вашего малыша (если во время процедуры он не проснется и будет лежать неподвижно, то снимок получится в разы более ясный и четкий).
Способы лечения дисплазии у новорожденных и детей до года
Сама по себе дисплазия у детей до года болезнью не считается. Повторимся — это лишь некое анатомически некорректное состояние тазобедренного сустава (одного или обеих). Которое, тем не менее, обязательно нуждается в корректировке — затем, чтобы в будущем у подросшей девочки или мальчика не было проблем с опорно-двигательным аппаратом.
Главная задача терапии по поводу дисплазии тазобедренных суставов сводится к тому, чтобы зафиксировать головку бедренной кости в суставной впадине должным образом и дать ей время обрасти связками так плотно, чтобы потом при движении головка уже не смещалась куда-либо в сторону.
Вам, как родителям, важно знать только одну анатомическую подробность: при дисплазии тазобедренных суставов головка бедренной кости у младенца именно тогда встает в нужное положение, когда ножки ребенка согнуты и разведены в стороны. Иными словами, даже постоянное ношение подгузника на 2 размера больше (что не позволяет малышу вытягивать ножки ровно) — это уже прекрасная профилактика дисплазии у детей.
Да, именно так — даже постоянное ношение подгузников можно отнести к способам коррекции при дисплазии у детей, конечно если речь не идет об уже тяжелых и запущенных формах этого недуга. Кроме того, зафиксировать и сформировать в будущем здоровый тазобедренный сустав помогают:
- Широкое пеленание. Это способ пеленания, при котором ручки ребенка плотно фиксируются вдоль тела (считается, что в таком положении малыш крепче спит), а вот ногам предоставляется возможность «раскарячиваться» в оздоровительных целях.
Традиционно в Японии было принято с рождения очень туго пеленать младенцев, вытягивая им ручки и ножки «по струнке». И статистика гласит: в то время в стране около 10 % жителей имели так называемый врожденный вывих тазобедренного сустава. Как только в 1971 году национальная оздоровительная программа провела пропаганду широкого пеленания, уже спустя несколько лет цифры резко изменились: только 0,2% ребятишек в возрасте после года страдали этим недугом.
- Ортопедические устройства, которые надежно фиксируют ножки младенца в согнутом и разведенном виде. К таким устройствам относятся всевозможные шины (своего рода распорки между ног), пластиковые корсеты и даже гипсовые фиксаторы. Самое популярное фиксирующей приспособление — это так называемые стремена Павлика. Причем Павлик здесь — это не мальчик, который первым испробовал на себе чудо-агрегат, а талантливый чешский врач-ортопед, придумавший фиксировать ножки малыша с помощью особой шлейки.
что это такое, как лечить детей до года, УЗИ при незрелости и недоразвитости
После рождения у новорожденных часто встречаются дисплазии тазобедренного сустава. Диагностика таких болезней достаточно сложная. Заподозрить первые признаки родители смогут уже у детей до года. Это заболевание опасно развитием неблагоприятных осложнений, которые могут значительно ухудшить качество жизни малыша.
Что это такое?
Данная патология опорно-двигательной системы возникает от воздействия многочисленных причин, которые приводят к нарушению внутриутробной закладки органов. Эти факторы способствуют недоразвитию тазобедренных суставов, а также всех суставных элементов, которые образуют тазобедренные сочленения.
При выраженной патологии нарушается сочленение между головкой бедренной кости и вертлужной впадиной, которые образуют сустав. Такие нарушения приводят к появлению неблагоприятных симптомов болезни и даже появлению осложнений.
Врожденная недоразвитость тазобедренных сочленений встречается достаточно часто. Практически у каждого третьего из родившейся сотни ребятишек регистрируется данное заболевание. Важно отметить, что подверженность к этой болезни выше у девочек, а мальчики болеют несколько реже.
В европейских государствах дисплазии крупных суставов более обычное явления, чем в странах Африки.
Обычно встречается патология с левой стороны, правосторонние процессы регистрируются гораздо реже, как и случаи двухсторонних процессов.
Причины возникновения
Провоцирующих факторов, которые могут привести к развитию физиологической незрелости крупных суставов, насчитывается несколько десятков. Большинство воздействий, которые приводят к незрелости и нарушению строения крупных сочленений, приходятся на первые 2 месяца беременности с момента зачатия малыша. Именно в это время проходит внутриутробное строение всех элементов опорно-двигательного аппарата ребенка.
К наиболее часто встречаемым причинам болезни можно отнести:
- Генетика. Обычно в семьях, где встречались случаи данной болезни, вероятность появления малыша с патологиями крупных суставов вырастает на 40%. При этом девочки имеют более высокий риск заболеть.
- Воздействие токсических химических веществ во время беременности. Наиболее опасна эта ситуация в первом триместре, когда происходит внутриутробная закладка органов опорно-двигательного аппарата.
- Неблагополучная экологическая ситуация. Вредные факторы внешней среды оказывают негативное действие на развитие будущего ребенка. Недостаточное количество поступающего кислорода и большая концентрация углекислого газа могут вызвать внутриутробную гипоксию плода и привести к нарушению строения суставов.
- Будущая мама старше 35 лет.
- Масса ребенка более 4 килограммов при родах.
- Рождение малыша раньше положенного срока.
- Ягодичное предлежание.
- Вынашивание крупного плода при исходно небольших размерах матки. В этом случае малышу физически не хватает достаточно места для активных движений. Такая вынужденная пассивность во время внутриутробного развития может привести к ограничению подвижности или врожденным вывихам после рождения.
- Инфицирование различными инфекциями будущей мамы. Во время беременности любые вирусы или бактерии легко проходят через плаценту. Такое инфицирование на ранних стадиях развития малыша может привести к врожденным дефектам в строении крупных суставов и связочного аппарата.
- Некачественное питание, недополучение жизненно необходимых витаминов, которые нужны для полноценного развития хряща и оссификации – формирования костной ткани.
- Избыточное и сильно плотное пеленание. Чрезмерное прижатие ножек ребенка к туловищу может привести к развитию многообразных вариантов дисплазий.
Виды
Различные формы болезни врачи классифицируют по нескольким основным признакам. При дисплазиях такие критерии объединяют в две большие группы: по анатомическому уровню поражения и по степени тяжести болезни.
По анатомическому уровню поражения:
- Ацетабулярная. Происходит нарушение в строении основных крупных элементов, составляющих тазобедренное сочленение. В основном, при этом варианте происходит поражение лимбуса и краевой поверхности. При этом сильно меняется архитектура и строение сочленения. Данные повреждения приводят к нарушению движений, которые должны выполняться тазобедренным сочленением в норме.
- Эпифизарная. Характерно выраженное нарушение подвижности в суставе. В этом случае норма углов, которые измеряются для оценки работы крупных суставов, заметно искажается.
- Ротационная. При этом варианте болезни может происходить нарушение анатомического строения в суставах. Это проявляется отклонением основных структур, которые образуют тазобедренное сочленение, от срединной плоскости. Наиболее часто данная форма проявляется нарушением походки.
По степени тяжести:
- Легкой степени. Врачи также называют эту форму предвывихом. Сильных нарушений, которые возникают при этом варианте и приводят к инвалидности, как правило, не возникает.
- Средне тяжелая. Может называться и подвывихом. При данном варианте головка бедренной кости обычно выходит за пределы сочленения при активных движениях. Эта форма болезни приводит к развитию неблагоприятных симптомов и даже отдаленных негативных последствий заболевания, которые требуют проведения более активного лечения.
- Тяжелое течение. Такой врожденный вывих может привести к приводящей контрактуре. При данной форме происходит выраженное нарушение и деформация тазобедренного сочленения.
Симптомы
Выявление первых симптомов анатомических дефектов крупных сочленений суставов проводится уже в первые месяцы после рождения малыша. Заподозрить болезнь можно уже у грудничка. При появлении первых признаков болезни следует показать малыша врачу-ортопеду. Доктор проведет все дополнительные обследования, которые позволят уточнить диагноз.
К наиболее характерным проявлениям и признакам болезни относятся:
- Асимметрия расположения кожных складок. Обычно они достаточно хорошо определяются у новорожденных и грудничков. Оценить данный симптом может каждая мама. Все кожные складки должны находиться приблизительно на одном уровне. Выраженная асимметрия должна насторожить родителей и натолкнуть на мысль о наличии у ребенка признаков дисплазии.
- Появление характерного звука, напоминающего щелчок, во время приведения тазобедренных сочленений. Также этот симптом можно определить при любых движениях в суставе, при которых происходит отведение или приведение. Этот звук возникает вследствие активных движений головки бедренной кости по суставным поверхностям.
- Укорочение нижних конечностей. Может встречаться как с одной стороны, так и с обеих. При двухстороннем процессе у малыша часто наблюдается отставание в росте. Если же патология возникает только с одной стороны, то у ребенка может развиться хромота и нарушение походки. Однако данный симптом определяется несколько реже, при попытках вставания малыша на ножки.
- Болезненность в крупных суставах. Этот признак усиливается при попытке ребенка встать на ножки. Усиление болезненности происходит при выполнении различных движений в более быстром темпе или с широкой амплитудой.
- Вторичные признаки заболевания: небольшая атрофия мышц в области нижних конечностей, как компенсаторная реакция. При попытках определения пульса на бедренных артериях может наблюдаться несколько сниженная импульсация.
Последствия
Дисплазия опасна развитием неблагоприятных осложнений, которые могут встречаться при длительном течении заболевания, а также при недостаточно эффективном и качественно подобранном лечении болезни в начальных стадиях.
При длительном течении болезни могут развиться стойкие нарушения походки. В этом случае требуется уже хирургическое лечение. После такой терапии малыш может немного прихрамывать. Однако далее этот неблагоприятный симптом полностью исчезает.
Также, если признаки болезни наблюдались в течение долгого времени, то может произойти атрофия мышц на поврежденной нижней конечности. Мышцы на здоровой ноге наоборот могут быть излишне гипертрофированными.
Сильное укорочение также достаточно часто приводит к нарушению походки и сильной хромоте. В тяжелых случаях такая ситуация может привести даже к развитию сколиоза и различных нарушений осанки. Это происходит вследствие смещения опорной функции поврежденных суставов.
Дисплазия крупных сочленений может привести к различным неблагоприятным последствиям во взрослом возрасте. Довольно часто у таких людей регистрируются случаи остеохондроза, плоскостопие или диспластический коксартроз.
Диагностика
Как правило, данная патология начинается достаточно стерто. Определить первые симптомы может только специалист, сделать это самостоятельно в домашних условиях родителям достаточно сложно.
Первой ступенью установления диагноза является консультация врача-ортопеда. Уже в первый год жизни ребенка доктор определяет наличие предрасполагающих факторов, а также первичных симптомов болезни. Обычно распознать первые ортопедические признаки заболевания можно в течение первого полугодия жизни ребенка. Для точной верификации диагноза назначаются различные виды дополнительных обследований.
Самым безопасным и информативным методом, который можно использовать у грудничков, является ультразвуковое исследование. Расшифровка УЗИ позволяет установить различные, характерные для болезни признаки. Также этот метод помогает установить транзиторную форму болезни и описать характерные для этого варианта специфические изменения, происходящие в суставе. С помощью узи можно точно установить сроки окостенения ядер тазобедренных суставов.
Ультразвуковая диагностика является также высокоинформативным методом, который четко описывает все анатомические дефекты, наблюдаемые при различных видах дисплазий. Данное исследование абсолютно безопасно, и выполняется с самых первых месяцев после рождения малыша. Выраженной лучевой нагрузки на суставы при этом обследовании не возникает.
Рентгенодиагностика применяется только в самых сложных случаях заболевания. Рентген нельзя проводить для малышей младше одного года. Иследование позволяет достаточно точно описать различные анатомические дефекты, возникшие после рождения. Такая диагностика применяется также в сложных клинических случаях, при которых требуется исключение сопутствующих болезней.
Все хирургические методы исследования крупных суставов у новорожденных малышей не используется. При артроскопии врачи с помощью инструментальных инструментов проводят исследование всех элементов, которые составляют тазобедренное сочленение. Во время таких исследований риск вторичного инфицирования возрастает в несколько раз.
Обычно магнитно-резонансную и компьютерную томографию крупных сочленений проводят перед планированием различных оперативных вмешательств. В сложных случаях врачи-ортопеды могут назначить данные обследования для исключения различных заболеваний, которые могут протекать со сходными симптомами.
Лечение
Лечить заболевания опорно-двигательного аппарата нужно достаточно долго и со строгим соблюдением рекомендаций. Только такая терапия позволяет максимально устранить все неблагоприятные симптомы, которые возникают при данной патологии. Комплекс ортопедической терапии назначает врач-ортопед после проведения осмотра и обследования малыша.
Среди самых эффективных и часто используемых методов лечения следующие:
- Использование широкого пеленания. Этот вариант позволяет сохранять максимально комфортное для тазобедренных суставов положение – они находятся в несколько разведенном состоянии. Такой вид пеленания можно применять даже у малышей уже с первых дней после рождения. Штаны Бекера представляют собой один из вариантов широкого пеленания.
- Применение разных технических средств. Наиболее часто используются различные шины и распорки. Они могут быть разной жесткости и фиксации. Подбор таких технических средств проводится только по рекомендации врача-ортопеда.
- Физические упражнения и комплекс ЛФК должны выполняться регулярно. Обычно такие упражнения рекомендуют делать ежедневно. Комплексы следует выполнять под руководством медицинского персонала поликлиники, а в последующем – и самостоятельно.
- Массаж. Назначается с первых дней после рождения малыша. Проводится курсами, несколько раз в год. При таком массаже специалист хорошо прорабатывает ножки и спину малыша. Этот метод лечения отлично воспринимается ребенком и при правильном проведении не вызывает у него никакой болезненности.
- Гимнастика. Специальный комплекс упражнений нужно выполнять ежедневно. Отведение и приведение ножек в определенной последовательности позволяет улучшить движения в тазобедренных сочленениях и уменьшить проявления тугоподвижности в суставах.
- Физиотерапевтические методы лечения. Грудничку можно провести озокерит и электрофорез. Также для малышей активно применяются различные виды теплового лечения и индуктотерапии. Выполнять физиотерапевтические процедуры для лечения дисплазий можно в условиях поликлиники или специализированных детских стационарах.
- Санаторно-курортное лечение. Помогает эффективно справляться с неблагоприятными симптомами, возникшими при дисплазии. Пребывание в санатории может заметно повлиять на течение болезни и даже улучшить самочувствие малыша. Для деток с дисплазиями тазобедренных суставов рекомендуется проходить санаторно-курортное лечение ежегодно.
- Полноценное питание с обязательным включением всех необходимых витаминов и микроэлементов. Обязательно малыши с нарушениями в опорно-двигательном аппарате должны кушать достаточное количество кисломолочных продуктов. Содержащийся в них кальций благоприятно влияет на структуру костной ткани и улучшает рост и физическое развитие ребенка.
- Хирургическое лечение у новорожденных детей, как правило, не проводится. Такая терапия возможна лишь у детей более старшего возраста. Обычно до достижения 3-5 лет врачи стараются провести все необходимые методы лечения, которые не требуют проведения операции.
- Применение обезболивающих нестероидных противовоспалительных средств для устранения выраженного болевого синдрома. Назначаются такие препараты преимущественно при тяжелых вариантах течения болезни. Выписывает обезболивающее врач-ортопед или педиатр после осмотра ребенка и выявлении противопоказаний к таким лекарствам.
- Наложение гипса. Применяется достаточно редко. При этом пораженная ножка достаточно плотно фиксируется гипсовой повязкой. После некоторого времени гипс обычно снимается. Применение данного метода достаточно ограничено и имеет ряд противопоказаний.
Профилактика
Даже при наличии генетической предрасположенности болезни можно заметно снизить риск появления неблагоприятных признаков при развитии дисплазии. Регулярное соблюдение профилактических мер поможет заметно улучить самочувствие ребенка и снизить возможное наступление опасных осложнений.
Для того, что уменьшить риск возможного развития дисплазии, воспользуйтесь следующими советами:
- Старайтесь выбирать более свободное или широкое пеленание, если у ребенка есть несколько факторов риска развития дисплазий крупных суставов. Такой способ пеленания может снизить риск развития нарушений в тазобедренных сочленениях.
- Контроль за здоровым течением беременности. Старайтесь ограничить воздействие различных токсических веществ на организм будущей мамы. Сильный стресс и различные инфекции могут вызвать разные внутриутробные пороки развития. Будущая мама обязательно должна следить за тем, чтобы обезопасить свой организм от контактов с любыми болеющими или лихорадящими знакомыми.
- Использование специальных автомобильных кресел. В этом случае ножки ребенка находятся в анатомически правильном положении в течение всего времени путешествия в машине.
- Старайтесь правильно держать ребенка на руках. Не прижимайте ножки малыша плотно к туловищу. Анатомически более выгодным положением считается более разведенное положение тазобедренных суставов. Также помните об этом правиле во время грудных вскармливаний.
- Профилактический комплекс гимнастических упражнений. Такую гимнастику можно выполнять уже с первых месяцев после рождения ребенка. Сочетание упражнений вместе с массажем заметно улучшает прогноз течения болезни.
- Выбирайтесь подгузники правильно. Меньший размер может вызвать вынужденное приведенное состояние ножек у ребенка. Не допускайте чрезмерного наполнения подгузника, меняйте их достаточно часто.
- Проходите регулярные обследования у врача-ортопеда. На таких консультациях обязательно должен побывать каждый малыш до наступления шестимесячного возраста. Доктор сможет установить первые признаки болезни и назначить соответствующий комплекс лечения.
При качественно проведенном лечении большинство негативных проявлений дисплазии можно устранить практически полностью. Медицинское наблюдение за ребенком, которому установлен диагноз дисплазии, должно быть на протяжении долгого времени. Такие малыши проходят регулярные обследования у невролога и ортопеда. Контроль течения болезни позволяет предотвратить развитие опасных и неблагоприятных осложнений.
О том, что такое дисплазия тазобедренного сустава, как лечится и в каком возрасте лучше всего начинать лечение, смотрите в следующем видео.
Дисплазия тазобедренных суставов у детей: причины и лечение

Дисплазия тазобедренных сочленений у малышей – это недоразвитие одного или обоих суставов таза.
Дисплазия тазобедренных суставов у детей проблема врожденная. При таком заболевании у крохи происходит недоразвитие суставной впадины и головки бедренной кости. Также этот диагноз может обозначать чрезмерную подвижность сустава, которая спровоцирована слабостью связочно-мышечного аппарата.
Дисплазия суставов у детей может затрагивать только одну или сразу две стороны. Такое состояние может привести к повышенной травмоопасности для малыша. Поэтому родитель должен знать, первые симптомы проблемы и как проводится лечение дисплазии тазобедренных суставов у детей.
Содержание статьи
Причины появления
На самом деле, такую патологию можно обнаружить уже с первых дней младенца. Если родитель вовремя не заметит ситуацию, то в дальнейшем это может привести к нарушению функциональности нижних конечностей. Конечно, во многом ситуация зависит от степени нарушения, но тем не менее, какая бы не была стадия заболевания, меры нужно принимать оперативно.
Дисплазия тазобедренного сустава не такое уж и распространенное заболевание – серьезные проявления недуга всего лишь в 1 — 2%. Но вот у этой болезни есть свои «предпочтения» — из всех случаев девочки страдают в 80%. Но пусть родители не впадают в панику, ведь такой недуг вполне успешно лечится, особенно, если использовать комплексный подход.
Не смотря на то, что медицина шагнула далеко вперед в своем прогрессе, врачи еще не пришли к единому мнению касательно того, почему развивается дисплазия тазобедренного сустава у ребенка.
Но есть несколько мнений на этот счет:
- Гены. Иногда случается так, что малыш получает предрасположенность к ортопедическим отклонениям. Это проявляется тем, что еще в утробном периоде возникает порок костно-суставных структур. Как показывает практика, если у мамы есть такая проблема, то на 25 — 30% есть вероятность, что она же повторится у ребенка.
- Гормоны. Есть теория о том, что материнский прогестерон провоцирует размягчение хрящей и связок таза, благодаря чему женщине становится легче родить. Но именно он оказывает аналогичное воздействие и на детские ткани, что и приводит к дисплазии.
Также есть определенные факторы риска:
| Причина | Комментарий |
| особенности плода | крупные размеры, поперечное положение, малыш повернут попой вниз к родовым путям |
| патология во время беременности | маловодие, многоплодная беременность, сильные и частые токсикозы, угроза выкидыша, прием медикаментов без наблюдения врача |
| гинекология | аномалия или миома матки |
| болезни у матери | пороки сердца, ревматические заболевания |
| вирусные, инфекционные заболевания острой формы в период вынашивания ребенка | ОРВИ, грипп и т.д. |
| нарушение режима | вредные привычки (алкоголь и курени), вредные продукты, нерегулярное питание и т.д. |
| первые и трудные роды | |
| тугое пеленание |
Все эти моменты могут привести к развитию проблемы, из-за чего потом и диагностируется дисплазия суставов у малышей.

Многие специалисты сходятся в том, что свое начало дисплазия суставов у детей берет еще во внутриутробный период.
Классификация заболевания
Дисплазия суставов у детей имеет свою классификацию. От этого зависит вид терапии для малыша, ведь чем легче форма, тем более простой и щадящий метод будет использован.
Патология имеет три основных формы – ацетабулярную, ротационную и болезнь верхнего отдела. В первом случае происходит нарушение формирования вертлужной впадины, во втором наблюдается изменение угла между головкой бедра и вертлужной впадиной, а в третьем варианте идет ассиметрия бедренной кости в горизонтальном положении по отношению к впадине.
Детская дисплазия тазобедренного сустава также имеет деление по степени тяжести:
- незрелость ТБС – такая форма зачастую встречается у деток, которые родились раньше срока, из-за чего суставные структуры еще не успели окончательно сформироваться, поэтому это считается пограничным состоянием;
- предвывих – характеризуется скошенностью вертлужной впадины;
- подвывих – впадина имеет более уплощенную форму и скошенность тут становится более выраженной, за счет чего головка кости смещается вверх и к наружной стороне, а некоторые движения ребенка могут спровоцировать ее выпадение из вертлужной впадины;
- вывих – самая тяжелая форма патологии, так как тут головка бедра имеет сильный сдвиг, что приводит к полному выходу из впадины.

На фото показаны степени дисплазии тазовых сочленений у детей.
Дисплазия может, быть как односторонней, так и двухсторонней.
Симптоматика
Последствия дисплазии тазобедренных суставов у детей достаточно тяжелы, вплоть до инвалидности. Родители должны понимать, что их невнимательность может стоить полноценной жизни их малышу, чтобы избежать таких последствий необходимо делать массаж, подробнее про массаж тут.
Как определить патологию, если малыш еще не ходит?
Пожалуй, дисплазия тазобедренного сустава у детей до года имеет самую большую опасность. Почему? Все дело в том, что кроха еще не может даже ползать, а сама патология каких-либо дискомфортных ощущений за собой не влечет.
Поведение больного ребенка ничем не отличается от здоровых детей. Тем не менее, есть ряд признаков, по которым родителя могут заподозрить неладное.
Осмотр легко провести вовремя купания или пеленания. У больных грудничков наблюдается несимметричность складок на коже ног (ягодицы и бедра), нижние конечности могут отличаться по длине, с пораженной стороны начинается деформирование разворота стопы.
Также мама может заметить, что ножки в бедрах у ее малыша не свободно или же, наоборот, чересчур свободно двигаются. Если таковые признаки присутствуют, то ребенка нужно немедленно показать врачу.

У новорожденных малышей дисплазия проявляет себя рядом клинических симптомов.
Когда ребенок начал ходить
Если заболевание тазовых сочленений по каким-либо причинам не было обнаружено у грудничков, то после года симптомы дисплазии тазобедренных суставов у детей можно увидеть намного легче. Во время движения ног патология проявляет себя намного ярче.
Если речь идет о двухсторонней форме заболевания, то ребенок во время ходьбы начнет раскачиваться из стороны в сторону, ходить на носочках, стараясь не наступать на пятки. Когда у малыша имеет место врожденный вывих, то он начинает жаловаться на боль, буквально уже с первых шагов. Когда речь идет про одностороннюю дисплазию, то малыш может просто прихрамывать на одну ножку.

После годика дисплазия таза проявляет себя хромотой, болезненными ощущениями при ходьбе и изменениями в походке.
Подростки и взрослые
Бывает так, что дисплазию в раннем возрасте не выявляют, будь то безалаберность родителей или другие причины. Но с годами такая патология может привести к серьезному осложнению – диспластическому коксартрозу.
Дисплазия тазобедренного сустава детей 10 лет и старше может проявляться в виде серьезного изменения походки – жалобы на боль в бедрах во время обыкновенной ходьбы, бег, приседания и прыжки становятся затруднительными. Даже при простом движении нижних конечностей, появляются болевые ощущения.
При односторонней дисплазии, с пораженной стороны начинают атрофироваться мышцы, из-за чего больная нога становится в прямом смысле короче. Это приводит к искривлению позвоночника и сбоям в работе органов малого таза.
Чем старше становится пациент, тем тяжелее будет провести вправление, так как пустая суставная впадина постепенно заполняется соединительной и жировой тканью. Таким образом, больной может получить 2 или 3 группу инвалидности, а все по халатности родителей, которые не соизволили вовремя обратить внимание на проблему!
Врачи настоятельно рекомендуют первый свой визит к ортопеду произвести не позже 3-х месяцев. Там малышу проведут рентген тазобедренной области, и врач сможет определить, в каком состоянии находятся суставы.
Также повторный визит к ортопеду проводится в 6, 12 и 18 месяцев, то есть уже в тот период, когда кроха начинает активно использовать ножки. Чем раньше будет выявлена патология, тем легче будет с ней справиться.

Врач-ортопед должен регулярно осматривать грудничка.
Диагностика и лечение
Еще в роддоме, у мамы берут новорожденного, чтобы осмотреть и определить, есть ли дисплазия тазобедренных суставов у ребенка. Если в самом начале проблемы не обнаружено, то родители должны самостоятельно в дальнейшем контролировать этот вопрос при помощи педиатра и ортопеда.
Грамотный специалист путем определенных упражнений и манипуляций сразу поймет, что у малыша есть дисплазия. Для этого используют разведение ножек по сторонам (слышен щелчок, отведение бедра ограничено), анализирует уровень складочек на ягодицах и бедрах (глубина, симметричность, форма), смотрит на разворот стопы.
Кроме того, что врач малыша осматривает, также он направляет на прохождение рентгена и УЗИ тазобедренных суставов. Последняя диагностика безопасна для малышей и дает результатов не меньше, чем рентген. Тем более, что эти два метода даже у взрослых назначаются повсеместно.

УЗИ тазобедренных суставов у грудничков используют с целью диагностики дисплазии.
Лечение дисплазии тазобедренных суставов у детей назначается только после всестороннего обследования. Ведь форма и степень патологии определяют подход в терапии. Такой проблемой кроме ортопеда еще будет заниматься мануальный терапевт, врач ЛФК и физиотерапевт.
Есть несколько направлений в терапии, которые могут использовать в лечении такого недуга:
- Широкое пеленание. Тут происходит закрепление тазобедренного сустава в правильном положении. Данный метод помогает тем деткам, у которых диагностировано заболевание на первой стадии, то есть практически с самого рождения. Ножки фиксируют в согнутом положении, разведя их по сторонам. Между ног укладывают пеленку, сложенную в несколько раз. Первые разы пеленания должны пройти под наблюдением врача. Видео в этой статье может наглядно продемонстрировать, как выполняется пеленание.
- Стремена Павлика. Если у ребенка дисплазия тазобедренных суставов первой или начало второй стадии, то такое ортопедическое приспособление поможет выровнять ножки. Малышу предстоит находиться в нем до тех пор, пока врач не увидит восстановление правильного положения кости. Устройство представляет собой грудной бандаж и распорки, фиксирующиеся на голеностопы посредством липучек.

В лечении дисплазии таза у малышей часто используют стремена Павлика.
- Абдукционные шины. Такие приспособления назначают в самом конце лечения, когда могут остаться незначительные дефекты после основной терапии.
- ЛФК. В каждом возрасте группа упражнений будет своя. Даже для новорожденного врач подбирает свою гимнастику. Это поможет укрепить мышечный скелет и связки ТБС, что обеспечит полноценное развитие. Но родители должны понимать, что дисплазия тазобедренного сустава (10 лет ребенку или 5) требует комплексного подхода. Одними упражнениями от нее избавиться не получится.
- Физиотерапия. В эту категорию входят такие процедуры, как аппликации с парфином, УФО, электрофарез с применением аскорбиновой кислоты, кокарбоксилазой, хлористым кальцием.
- Массаж. Такую процедуру должен выполнять только специалист. Она разрешена со второй недели жизни. Массаж помогает улучшить кровоснабжение больного сустава, восстанавливает мышечный тонус, не дает мышцам атрофироваться. По мере взросления малыша, форма массажа может меняться. Постепенно родители тоже к этому могут подключаться. Инструкция того, как он правильно выполняется, дается специалистом. Поэтому мама и папа должны внимательно наблюдать за всеми действиями массажиста.
- Гипсовая повязка. Такой метод применяется в том случае, если вправлялся вывих. Данный тип восстановления допустим до 5 — 6 лет.
К сожалению, бывает и так, что дисплазия левого тазобедренного сустава у ребенка или правого может исправиться только путем хирургического вмешательства. К операции прибегают, если консервативное лечение не дало положительного результата или, когда патология была обнаружена слишком поздно.
Также она целесообразна, если малышу проводили закрытое вправление, но вывих произошел повторно. В любом случае, оперативное вмешательство можно проводить не раньше, чем ребенку исполнится год.
Как говорит всем известный Комаровский: «Здоровье ребенка только в руках родителей». Поэтому мама с папой должны с первых дней не только любить свое чадо, но и внимательно относится к его состоянию. Ведь цена полноценной жизни своего маленького ребенка – это всего лишь ваша забота и внимание!
причины, признаки, последствия и фото
Содержание статьи:
Недоразвитие тазовых костей у новорожденных – это не болезнь, но оставлять без внимания и активных действий это состояние нельзя, так как в будущем дисплазия может обернуться стойкими нарушениями походки, искривлением позвоночного столба. В большинстве случаев дисплазия тазобедренных суставов у младенца лечится просто, но начинать необходимо сразу после постановки диагноза, чтобы малыш быстрее начал ходить и не испытывал при этом неудобств.
Причины и факторы риска развития дисплазии ТБС у детей
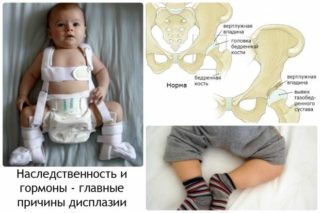 Не до конца сформированный тазобедренный сустав врачи определяют следующим образом: в первом случае это неправильное положение бедренной головки в суставной впадине, во втором – нестабильное положение, при котором головка может в любой момент выскочить. Бывает, что при рождении вертлужная впадина пустует, а головка бедренной кости находится выше. Это состояние называется вывихом и требует срочного лечения, так как в запущенном случае ребенок не сможет ходить, одна конечность будет отставать в развитии.
Не до конца сформированный тазобедренный сустав врачи определяют следующим образом: в первом случае это неправильное положение бедренной головки в суставной впадине, во втором – нестабильное положение, при котором головка может в любой момент выскочить. Бывает, что при рождении вертлужная впадина пустует, а головка бедренной кости находится выше. Это состояние называется вывихом и требует срочного лечения, так как в запущенном случае ребенок не сможет ходить, одна конечность будет отставать в развитии.
Повлиять на процесс формирования костной ткани ребенка в период беременности сложно, так как мать часто не догадывается, что такая патология существует и не знает, у кого в роду были подобные проблемы, на что необходимо обращать внимание. Важно обнаружить проблему в первом полугодии жизни, чтобы вовремя провести коррекцию. В этот период кости еще поддаются внешним воздействиям. Если создать подходящие условия, признаки дисплазии тазобедренных суставов у грудничков исчезнут.
Девочки больше подвержены возникновению патологии, чем мальчики. Это связано с релаксином – гормоном, который вырабатывается в организме женщины в третьем триместре беременности. Релаксин подготавливает тазовые кости к родам и делает их подвижными. При этом вещество воздействует не только на кости матери, ребенок девочка также ему подвергается. Группа риска:
- Первенцы, так как наибольшее количество релаксина вырабатывается перед первыми родами, впоследствии его будет гораздо меньше.
- Дети, вес которых превышает 3,5 кг – чем больше вес плода, тем большее давление приходится на тазовые кости.
- Ягодичное предлежание, когда ноги согнуты в тазобедренном суставе и стопы находятся возле плеч ребенка. Если малыш рождается самостоятельно, тазовая область испытывает большие нагрузки. Учитывая, что кости сами по себе мягкие, да еще находятся под воздействием релаксина, можно ожидать, что ребенок родится с подвывихом или даже с вывихом. В связи с этим матерям, у которых дети «сидят» на попе в утробе, делают кесарево сечение;
- Наследственность. Определяется по женской линии, при этом риск родить ребенка с дисплазией возрастает в 3 – 4 раза.
Для сравнения: на каждый случай рождения мальчика с недоразвитыми тазовыми суставами приходится 7 случаев рождения девочек с аналогичной патологией.
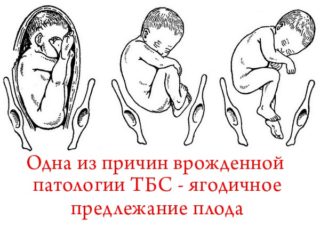 Кроме гормонального воздействия и неправильного положения плода есть еще несколько причин, которые прямо или косвенно влияют на развитие ТБС:
Кроме гормонального воздействия и неправильного положения плода есть еще несколько причин, которые прямо или косвенно влияют на развитие ТБС:
- недоношенность и нарушение метаболизма в соединительной ткани из-за сниженного тонуса стенок артерий и недостаточном поступлении кислорода и питательных веществ к суставной сумке;
- неврологические расстройства, в том числе нарушения в шейном отделе позвоночника, которые приводят к мышечным спазмам на уровне таза, что вызывает его перекрут;
- вагинальный бактериоз матери и другие инфекции родовых путей;
- токсоплазмоз матери;
- возраст первородящей женщины моложе 20 лет, так как кости заканчивают свое формирование позже и на момент родов являются незрелыми;
- курение во время беременности;
- родовые травмы и тугое пеленание новорожденных.
Исследование, проведенное кандидатом медицинских наук Каменских М. С, показывает, что не все методы терапевтического воздействия применимы к новорожденным, тем более если малыш родился недоношенным.
Формы и степени патологии
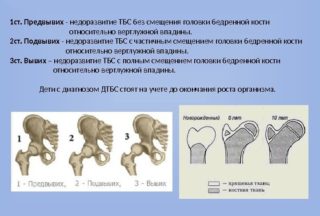 Встречается 3 вида дисплазии тазобедренных суставов у новорожденных:
Встречается 3 вида дисплазии тазобедренных суставов у новорожденных:
- Предвывих. Определяют по свободному перемещению сустава в вертлужной впадине. Связки ослаблены, что создает нестабильность в тазовых костях. Эта проблема встречается чаще всех остальных.
- Подвывих. Бедренная головка может выскакивать из своего места и возвращаться обратно. Обычно слышен глухой звук наподобие щелчка. Подвывих может возникнуть после незамеченного предвывиха. Это состояние более серьезное и требует внимания.
- Вывих. Встречается при рождении редко. Бывает полным и неполным. В первом случае нарушается контакт впадины с головкой. При неполном сустав сдвигается.
По статистике, 30 % новорожденных имеют подвывих или предвывих. В таких случаях ребенка показывают ортопеду, который назначает лечебные мероприятия. Кости дорастают, и сустав принимает правильное положение.
Симптомы дисплазии
Некоторые признаки дисплазии тазобедренных суставов у детей до года можно определить визуально. Этого достаточно, чтобы посетить детского ортопеда и начать принимать меры.
Тревожные для родителей симптомы:
- Складки на ножках и под ягодицами должны располагаться одинаково. При асимметрии есть подозрение, что у ребенка врожденная дисплазия. При сильном расхождении складок возможен вывих.
- Колени малыша должны располагаться на одном уровне. Если один коленный сустав находится выше, нужно проводить дальнейшее обследование: делать рентген и смотреть, что с тазовыми костями.

Признаки дисплазии ТБС
- Малыши в норме могут свободно разводить ножки, согнутые в коленях, в стороны. Если одна или обе ноги не раскладываются полностью, значит тазовые суставы не развились полностью. Чаще страдает левая сторона тела.
- При разведении ног слышен звук. Это означает, что головка бедренной кости выскакивает из впадины, чего в норме не должно быть.
Двухстороннее поражение тазобедренного сустава не дает асимметрии складок, поэтому ребенка показывают ортопеду в любом случае, особенно, если у матери или ее родственников по женской линии были какие-либо проблемы с костями.
Различают 3 степени дисплазии у грудничков, каждая из которых имеет свои симптомы:
- 1 степень характеризуется слабой симптоматикой. Ножки ребенка одинаковой длины, асимметрия складок либо отсутствует, либо выражена неярко. Заподозрить патологию можно по легкому толчку при разведении ножек в стороны на 90 градусов.
- При 2 степени складки на стороне тела, где есть патология, расположены выше. Они более глубокие. Конечности разной длины. Характерно вальгусное расположение стоп, при котором пятка смотрит наружу, а стопа заваливается внутрь. При дисплазии 2 степени имеется недоразвитие заднего края суставной выемки.
- Дисплазию 3 степени выявляют, когда ребенок начинает ходить. Изменения в походке и сильное напряжение приводящих мышц, которые расположены на внутренней поверхности бедра, дают основания предположить, что центр вертлужной впадины не совпадает с центром бедренной головки. В этом возрасте родителям будет предложено загипсовать ножки, так как время упущено, а последствия неправильного формирования тазобедренного сустава будут преследовать человека всю оставшуюся жизнь.
Если диагностирована патология 3 степени, следует приложить максимум усилий для исправления суставов, так как ребенку грозит нарушение осанки, походки, возможны неврологические заболевания из-за искривления позвоночного столба.
Диагностика
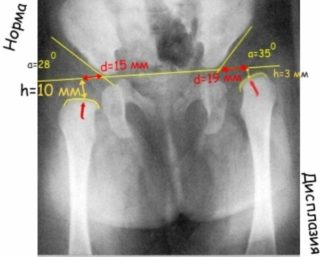
Рентгеновский снимок ТБС
Первый осмотр проводит врач еще в роддоме. Далее назначают плановые посещения врача-педиатра, который в случае неправильного положения ножек направляет на консультацию к ортопеду. После визуального осмотра необходимо подтверждение на рентгеновском аппарате или УЗИ.
Для детей до 3 месяцев единственно доступным методом является УЗИ тазобедренных суставов. Рентген не очень информативен, так как кости ребенка имеют другую структуру. Чтобы получить качественный снимок, малыш должен лежать неподвижно на столе. Лучше приходить на процедуру, когда ребенок спит.
Методы терапии
Подобрать правильно лечение – главная задача ортопеда. Важно не переборщить с различными приспособлениями, иначе ребенок будет развиваться хуже. Не редки случаи, когда малыш, длительно находящийся в неподвижном состоянии, выглядит угнетенным. Ограниченность в движениях влияет на психику, делает малыша угрюмым или беспокойным. Подходить к решению проблемы только с ортопедической стороны неправильно.
Комплексный подход – мануальная терапия, ортопедические приспособления, массаж, хирургия – нужны только в самых тяжелых случаях при истинном вывихе бедра, если возраст ребенка не позволяет провести мягкую коррекцию.
 Врачи часто пугают родителей, что ребенок будет хромать, однако хромота бывает только при тяжелых вывихах. При дисплазии лечение должно проводиться интенсивно, но не ограничивать ребенка в движении. Выход предлагают мануальные терапевты:
Врачи часто пугают родителей, что ребенок будет хромать, однако хромота бывает только при тяжелых вывихах. При дисплазии лечение должно проводиться интенсивно, но не ограничивать ребенка в движении. Выход предлагают мануальные терапевты:
- восстановить подвижность позвоночника в грудном возрасте, чтобы впоследствии не было сколиоза или остеохондроза;
- снять мышечный тонус спины, мешающий правильно формироваться суставам в теле;
- если есть ограничение в движении головой, значит, присутствует кривошея, что также устраняется при помощи мануальной терапии.
Насколько правильно определена причина, настолько эффективным и быстрым будет лечение. Не всем детям помогают стремена или гипсование. У некоторых положительной динамики не наблюдается вовсе, но время уходит. В детском организме каждую минуту происходят изменения, поэтому важно направить их по верному пути.
Пример: у ребенка родовая травма – подвывих шейного позвонка, вследствие чего мышцы плечевого пояса напряжены и неправильно развивается тазобедренный сустав, потому что напряжение передается ниже. Малышу одели стремена и «дорастили» суставы. При этом проблема с шеей осталась. Результат: отставание в развитии по причине гипоксии мозга.
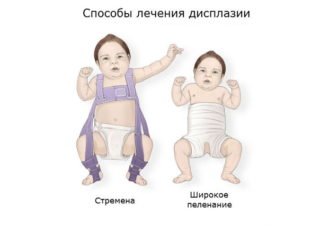 Традиционная методика лечения дисплазии заключается в использовании различных «распорок» для поддержания ног в нужном положении и под нужным углом. Такой подход ограничивает подвижность сустава и, следовательно, его питание. Мануальные терапевты поступают по-другому: они не ограничивают движение сустава, но вправляют головку в вертлужную впадину, снимая мышечное напряжение. Без расслабления мышц невозможно добиться стабильного положения сустава и его дальнейшего нормального развития. При такой методике у ребенка открываются зоны роста, улучшается питание и кровоснабжение суставов.
Традиционная методика лечения дисплазии заключается в использовании различных «распорок» для поддержания ног в нужном положении и под нужным углом. Такой подход ограничивает подвижность сустава и, следовательно, его питание. Мануальные терапевты поступают по-другому: они не ограничивают движение сустава, но вправляют головку в вертлужную впадину, снимая мышечное напряжение. Без расслабления мышц невозможно добиться стабильного положения сустава и его дальнейшего нормального развития. При такой методике у ребенка открываются зоны роста, улучшается питание и кровоснабжение суставов.
Возможные осложнения и последствия
Степень тяжести и возможные осложнения часто преувеличены врачами. По статистике, у детей после ношения стремян скорее разовьется искривление позвоночника, чем хромота. Далее, во взрослом возрасте, возможен остеохондроз.
Ношение фиксирующих приспособлений детьми в возрасте 6 – 12 месяцев сказывается на общем развитии ребенка. В этот период малыши активно исследуют мир, а стремена мешают процессу, что вызывает недовольство и формируют капризный характер. Если применяется гипсование в более старшем возрасте, таким образом можно сломать формирующуюся психику малыша и затормозить развитие на много лет вперед. Ни один ребенок не хочет лежать в кровати без движения – это не свойственно детскому организму.
Предложения врачей обездвижить растущего малыша нужно обдумать с нескольких позиций: прежде всего, с позиции ребенка.
Существуют специальные методики, которые не используют старые направления лечения. Автором одной из них является Геннадий Игнатьев. У его пациентов не наблюдается отсроченных осложнений, которые появляются в подростковом или взрослом возрасте из-за неправильно установленных причин дисплазии тазобедренных суставов.
Профилактические меры
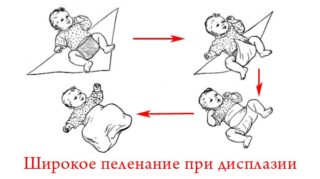 Профилактика прежде всего касается матери будущего ребенка. Если женщина находится на учете у ортопеда или травматолога, гинеколог отправит ее на осмотр. Вместе с тем, если проблем не было до беременности, это не означает, что они не могут появиться во время нее или после родов. Многие детские болезни связаны с состоянием матери и ее скрытыми болезнями.
Профилактика прежде всего касается матери будущего ребенка. Если женщина находится на учете у ортопеда или травматолога, гинеколог отправит ее на осмотр. Вместе с тем, если проблем не было до беременности, это не означает, что они не могут появиться во время нее или после родов. Многие детские болезни связаны с состоянием матери и ее скрытыми болезнями.
После рождения малыша не рекомендуется тугое пеленание с вытянутыми ножками. В странах Африки женщины носят грудных детей на спине с широко разведенными ногами, случаев дисплазии у них намного меньше. В Японии были времена, когда около 10 % населения страдали проблемами тазобедренных суставов из-за привычки туго пеленать детей. Уровень заболеваемости снизился, когда была проведена кампания, заставившая бабушек и мам пересмотреть подход к пеленанию.
Кормить ребенка грудным молоком полезнее с точки зрения усвоения питательных веществ, а солнечные ванны стимулируют образование витамина D, в паре с которым лучше усваивается кальций.
Дисплазия развития тазобедренного сустава — знания для студентов-медиков и врачей
Дисплазия развития бедра (DDH) относится к нестабильности бедра, подвывиху / вывиху головки бедра и / или дисплазии вертлужной впадины в развивающемся тазобедренном суставе. Этиология еще полностью не изучена, но тазовое предлежание и семейный анамнез ВДГ являются наиболее важными факторами риска. Клинические особенности зависят от возраста ребенка. В течение первых 6 месяцев у ребенка не будет симптомов, но бедро может быть легко вывихнуто, и при осмотре бедра ощущается стук.По мере взросления ребенка у него развиваются контрактуры, и отведение бедра становится ограниченным. Также развиваются деформации и несоответствие длины ног. Пациент с DDH подвержен повышенному риску развития остеоартрита. Поскольку ВДГ является распространенной врожденной аномалией, все новорожденные должны проходить физикальное обследование на наличие ВДГ. Дополнительный скрининг с визуализацией рекомендуется детям с семейным анамнезом DDH, тазовым предлежанием в анамнезе и / или клиническими признаками DDH. Ультрасонография является методом выбора для младенцев младше 4 месяцев, тогда как рентгеновские лучи используются для детей старшего возраста.Целью лечения является уменьшение и удержание головки бедренной кости в вертлужной впадине как можно раньше, чтобы тазобедренный сустав мог нормально развиваться. Жесткая шлейка используется у детей младше 6 месяцев. Детей в возрасте 6–18 месяцев следует лечить с помощью закрытой репозиции, а для детей старше 18 месяцев — открытой репозиции. После закрытой или открытой репозиции бедро следует иммобилизовать в гипсовой повязке. Прогноз неблагоприятный, если лечение начато через 6 месяцев.
.Младенец с аномальным исследованием тазобедренного сустава
Нажмите, чтобы открыть pdf: Аномальное обследование бедра
Фон
Регулярный неонатальный скрининг на дисплазию тазобедренного сустава (DDH) очень важен для всех новорожденных. DDH относится к аномальному развитию бедра, при котором наблюдается нестабильность (смещаемость) бедра и дисплазия (неправильная форма) вертлужной впадины. Физикальное обследование с использованием тестов Барлоу и Ортолани часто дает положительный результат у пациентов с ВДГ, однако он не является патогномоничным для дисплазии / вывиха головки бедренной кости в вертлужной впадине.Скорее, наличие ненормального физического осмотра требует немедленного дальнейшего расследования и возможного вмешательства. В этой статье описываются эпидемиология, факторы риска, признаки и симптомы, диагностика и лечение DDH, а также его осложнения и дифференциальные диагнозы.
Эпидемиология и факторы риска
DDH поражает одного из тысячи живорожденных и чаще всего встречается у здоровых младенцев. Слабость бедра и незрелость развития вертлужной впадины часто выявляются у здоровых новорожденных в первые несколько недель жизни.Эта слабость проходит в большинстве случаев, и вертлужная впадина продолжает нормально развиваться. Причина DDH в большинстве случаев неизвестна, но считается многофакторной, несмотря на множество конкурирующих теорий, которые пытаются объяснить ее этиологию.
ОднакоDDH может возникать в сочетании с другими состояниями, такими как синдром Элерса-Данлоса, синдром Дауна и различные формы нервно-мышечной дисплазии бедра. Другие причины DDH связаны с тератогенами во время гестационного периода.
Факторы риска DDH включают женский пол, тазовое предлежание и положительный семейный анамнез DDH.Девочки с тазовым предлежанием подвергаются наибольшему риску с оценочным риском 12%. У мальчиков с тазовым предлежанием риск составляет 2,6%. Девочки с семейным анамнезом имеют риск 4,4%, тогда как мальчики с семейным анамнезом ДДГ имеют риск только 0,9%. Расчетный риск ВДГ у девочек без других факторов риска составляет 1,9%.
Презентация
Врожденный DDH представлен по спектру, который можно классифицировать как: дисплазия вертлужной впадины (без вывиха), подвывих или частичный вывих головки бедренной кости или полный вывих головки бедренной кости из вертлужной впадины.Клиническая картина DDH зависит от возраста на момент обращения и серьезности аномалии (см. Таблицу 1). Однако возраст на момент обращения оказывает наибольшее влияние на варианты лечения, способность к ремоделированию и, следовательно, на конечный результат.
Младенцы с DDH могут протекать бессимптомно или с симптомами. Пациенты с уменьшающейся частотой обращаются с патологией левого бедра, двустороннего бедра и правого бедра.
Возраст на момент презентации | Клинические характеристики |
От рождения до 3 месяцев | Диагностика: нестабильность тазобедренного сустава, подтвержденная положительными результатами тестов Ортолани или Барлоу Прогноз: асимметричные складки на ногах (паховые, ягодичные, бедренные, подколенные), явное укорочение бедра Сопутствующие находки: плюсневая мышца, косолапость, кривошея, плагиоцефалия, контрактуры разгибания колена |
от 3 до 12 месяцев | Ограничение отведения бедра при сгибании на 90 ° Видимое укорочение бедра Положение нижних конечностей с боковым вращением Заметная асимметрия складок на ногах |
После того, как ребенок начал ходить | Чрезмерный поясничный лордоз, большой вертел, ягодичная мышца, ягодичная мышца, положительный симптом Тренделенбурга Короткая хромота, походка на носок и носком наружу Нарастающая приводящая контрактура бедра |
Таблица 1: Клинические данные в DDH — адаптировано из клинических характеристик и диагностики DDH, www.uptodate.com
Дифференциальный диагноз нестабильности тазобедренного сустава у младенца включает в себя фокальную недостаточность проксимального отдела бедра, врожденный тазобедренный сустав, инфицированное бедро, приводящее к патологическому вывиху, мышечный дисбаланс у детей с церебральным параличом или миеломенингоцеле.
Медицинский осмотр
Обычный скрининг на дисплазию тазобедренного сустава проводится всем новорожденным и младенцам с помощью маневров Ортолани и Барлоу. Каждое бедро следует осматривать отдельно, в идеале, когда ребенок спокоен.Положите ребенка на спину, согнув бедро под углом 90 °, в нейтральное положение.
Маневр Барлоу : Этот тест пытается обнаружить подвывих или вывих сустава, пытаясь сместить головку бедренной кости кзади и латерально от вертлужной впадины. Поместите указательный и средний пальцы вдоль большого вертела, а большой палец — на внутреннюю поверхность бедра. Затем осторожно приведите бедро и надавите сзади. Вы можете почувствовать «лязг» или «рывок» и движение назад, если бедро вывихнуто.Вы чувствуете, как головка бедренной кости выходит из вертлужной впадины, и это свидетельствует о положительном результате теста Барлоу. Если бедро подвывих, вы можете почувствовать скольжение.
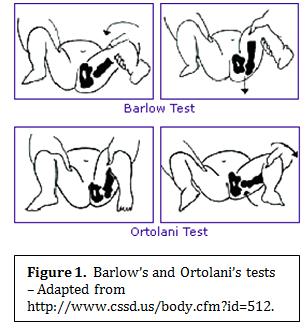
Тест Ортолани: Этот тест пытается определить, восстанавливается ли подвывих или вывих тазобедренного сустава после выполнения маневра Барлоу. Держа руки в том же положении, что и раньше, осторожно отведите бедро, поднимая ногу кпереди, пытаясь поднять головку бедра обратно в вертлужную впадину.Если обнаружен ощутимый «лязг», это указывает на вправляемый вывих и положительный результат теста Ортолани.
Обратите внимание, довольно часто можно обнаружить высокие «хлопки» или «щелчки» без какого-либо обнаружения движения бедер или ощутимого лязга; эти звуки НЕ связаны с DDH.
Процедуры расследования
Оценка радиографа:
Ультразвук широко используется для подтверждения диагноза DDH и используется для оценки морфологии и стабильности бедра.Это полезное дополнение до 3–5 месяцев. Однако для точной интерпретации требуется опыт, и часто бывает завышение отчетов (25/1000), что приводит к ненужному лечению у многих пациентов.
Рентген показан и более полезен для младенцев старшего возраста (> 6 месяцев) и детей из-за наличия большего количества окостенения. Он также может иметь ограниченную полезность для младенцев, даже если он сочетается с подробным анамнезом и тщательно проведенным физическим осмотром. Передняя рентгенограмма должна быть получена с бедрами в нейтральном положении; если они получены в период новорожденности, бедра должны располагаться под углом 20-30 °. Диагноз на рентгеновском снимке ставится после того, как были проведены линии Хильгейрейнера (H; горизонтальный) и Перкина (P; вертикальный) и проксимальный эпифиз бедренной кости. наблюдается латеральное или проксимальное смещение, указывающее на смещение.Если измеренный вертлужный индекс (тета) превышает 30 градусов, вероятно аномальное развитие вертлужной впадины, как показано на рисунке 2.
Рисунок 2
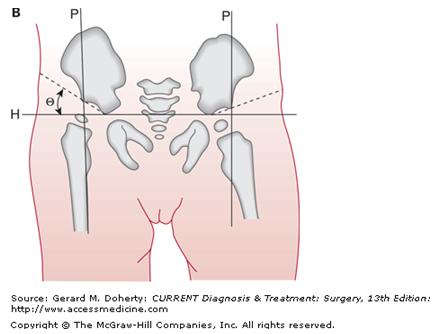
Менеджмент
Ведение DDH зависит от возраста, но у пожилых пациентов лечение становится все труднее. Любого ребенка с нестабильностью бедра следует направить к детскому хирургу-ортопеду.
0–18 месяцев (вывих, вправляемое бедро): Новорожденным с подтвержденным вывихом и вправляемым бедром лечат абдукционным шинированием (привязь Павлика) до подтверждения стабильности.Младенцы не должны сгибать и отводить бедро более чем на 60 градусов, чтобы не нарушить кровоснабжение головки бедренной кости и не повредить бедренный нерв.
0–18 месяцев (вывих бедра, не подлежащий восстановлению): часто возможно закрытое вправление с последующим наложением колючей повязки для поддержания репозиции. Если закрытое сокращение не может быть выполнено, требуется открытое сокращение. После этого следует артрография и компьютерная томография для подтверждения успешного репозиции.
18 месяцев — 4 года: часто требуется открытая редукция.Если репозиция сохраняется до 4 лет, результаты хорошие, так как ремоделирование вертлужной впадины происходит до 4 лет.
> 4 лет: лечение в этом возрасте наиболее сложно, поскольку ремоделирование вертлужной впадины минимально. Даже успешная репозиция может не обеспечить стабильного, безболезненного тазобедренного сустава, поэтому для улучшения механики сустава иногда выполняются спасательные остеотомии. Во многих случаях, несмотря на вмешательство, полное эндопротезирование тазобедренного сустава по-прежнему требуется из-за возникающей боли и ограниченного диапазона движений, которые испытывают многие пациенты.
Осложнения
Аваскулярный некроз головки бедренной кости после оперативного и консервативного лечения является серьезным осложнением. Многие пациенты также могут испытывать ограниченный диапазон движений и неспособность добиться или поддерживать стабильное сокращение.
Заключение
Естественное течение нелеченой DDH сопряжено со значительными осложнениями, которых можно избежать с помощью раннего вмешательства. Таким образом, чрезвычайно важно, чтобы обследование тазобедренного сустава проводилось у всех новорожденных как часть стандартного обследования новорожденных.
Список литературы
1. Шринивасан Рамеш К., Толхерст Стивен, Вандерхейв Келли Л., «Глава 40. Ортопедическая хирургия» (Глава). Доэрти GM: ТЕКУЩИЕ Диагностика и лечение: хирургия, 13e: http://www.accessmedicine.com/content.aspx?aID=5314010.
2. Бити Джеймс, «Глава 27 — Врожденные аномалии и аномалии развития бедра и таза» (Глава). Canale & Beaty: Campbell’s Operative Orthopaedics, 11-е е: http://www.mdconsult.com.ezproxy.library.ubc.ca/books/page.do? sid = 1100205994 & eid = 4-u1.0-B978-0-323-03329-9..50030-1 & isbn = 978-0-323-03329-9 & type = bookPage & sectionEid = 4-u1.0-B978-0-323 -03329-9..50030-1 – cesec1 & uniqId = 231509832-13
3. Фонд Немур, «Дисплазия развития бедра». http://kidshealth.org/parent/medical/bones/ddh.html
4. Леманн HP, Хинтон Р., Морелло П. и др.: Дисплазия развития тазобедренного сустава. Практическое руководство: технический отчет. Комитет по улучшению качества и Подкомитет по дисплазии тазобедренного сустава.Педиатрия 2000; 105: E57
5. MacEwen GD, Ramsey PL: Бедро. В: Lovell WW, Winter RB, ed. Детская ортопедия, Филадельфия: Lippincott; 1978.
6. Medline Plus, «Дисплазия развития тазобедренного сустава». http://www.nlm.nih.gov/medlineplus/ency/article/000971.htm
7. Waanders, NA. Клинические особенности и диагностика дисплазии развития тазобедренного сустава. UpToDate 2011. www.uptodate.com.
Благодарности
Автор: Жаклин Ли
Отредактировал: Энн Мари Джекилл, доктор медицины (резидент-педиатр)
.Международный институт дисплазии тазобедренного сустава
Английский Испанский
Поиск по ключевым словам
Меню
- Меню
- Узнать больше О нас
- История Уятта Уитни
- Миссия и цели
- Медицинская консультативная группа — учредители
- Международный консультативный комитет
- Врачи IHDI
- Новости
- Основание — Партнеры
- Свяжитесь с нами
- Спонсируемые исследования и клинические испытания
- Младенцы и дети Дисплазия тазобедренного сустава
- Причины DDH
- Профилактика, пеленание и уход за ребенком
- Признаки и симптомы у младенцев
- Диагностика младенцев
- Планирование лечения детей
- Методы лечения детей
- Советы родителям
- Другие ресурсы для родителей
- FAQ Детская дисплазия тазобедренного сустава
- Взрослые и подростки Дисплазия тазобедренного сустава
- Диагноз для взрослых
- Процедуры для взрослых
- Заболевания тазобедренного сустава у взрослых
- Дисплазия тазобедренного сустава и повседневная жизнь
- Вопросы для врача
- Прочие ресурсы
- Часто задаваемые вопросы о дисплазии тазобедренного сустава у взрослых
- Прочитать актуальные истории пациентов
Дисплазия развития тазобедренного сустава
Дисплазия развития тазобедренного сустава (DDH) — это заболевание, при котором у младенцев и детей младшего возраста не формируется должным образом шарнирный сустав бедра.
Иногда его называют врожденным вывихом бедра или дисплазией бедра.
Тазобедренный сустав прикрепляет бедренную кость (бедренную кость) к тазу. Верхняя часть бедра (головка бедра) закруглена, как шар, и находится внутри тазобедренной впадины чашеобразной формы.
В DDH суставная впадина бедра слишком мелкая, а головка бедренной кости не удерживается на месте плотно, поэтому тазобедренный сустав ослаблен. В тяжелых случаях бедро может выйти из лунки (вывихнуть).
DDH может поражать одно или оба бедра, но чаще встречается в левом бедре. Это также чаще встречается у девочек и первенцев.
Примерно у 1 или 2 из 1000 детей есть DDH, которые необходимо лечить.
Без лечения DDH может вызвать проблемы в дальнейшей жизни, в том числе:
При ранней диагностике и лечении большинство детей могут нормально развиваться и иметь полный диапазон движений в бедре.
Диагностика DDH
Бедра вашего ребенка будут проверены в рамках медицинского осмотра новорожденного в течение 72 часов после рождения.
При обследовании нужно осторожно двигать тазобедренными суставами ребенка, чтобы проверить, нет ли каких-либо проблем. Это не должно вызывать у них дискомфорта.
Вашему ребенку нужно пройти ультразвуковое сканирование бедра до того, как ему исполнится 2 недели, если врач, акушерка или медсестра считают, что его бедро нестабильно.
Младенцы также должны пройти УЗИ бедра до достижения 6-недельного возраста, если:
- В вашей семье (родители, братья или сестры) были проблемы с бедрами в детстве
- Ваш ребенок находился в тазовом предлежании (ступнями или низом вниз) на последнем месяце беременности
- Ваш ребенок родился в тазовом предлежании
Если у вас были близнецы или двойня, и у 1 из детей есть какой-либо из этих факторов риска, каждому ребенку необходимо пройти ультразвуковое сканирование бедер к тому времени, когда им исполнится 6 недель.
Иногда бедро ребенка стабилизируется само по себе до того, как назначено сканирование, но их все же следует проверить, чтобы убедиться в этом.
Получите помощь и поддержку от благотворительной организации Steps, если вашему ребенку поставили диагноз DDH
Обработка DDH
Шлейка Павлик
Младенцы с диагнозом DDH в раннем возрасте обычно лечатся тканевой шиной, которая называется Павлик. упряжь.
Это обеспечивает устойчивое положение бедер вашего ребенка и позволяет им нормально развиваться.
Кредит:DR P. MARAZZI / НАУЧНАЯ ФОТОБИБЛИОТЕКА
https://www.sciencephoto.com/media/729142/view
Ремень необходимо постоянно носить в течение нескольких недель, и его не должен снимать никто, кроме медицинского работника.
Ремень можно отрегулировать во время последующих посещений. Ваш врач обсудит с вами состояние вашего ребенка.
Ваша больница предоставит подробные инструкции о том, как ухаживать за вашим ребенком, когда он носит шлейку Pavlik.
Это будет включать информацию о:
- как переодеть ребенка, не снимая ремня безопасности — подгузники можно носить как обычно
- Очистка ремня безопасности, если он загрязнен — его все равно нельзя снимать, но можно очистить с помощью моющего средства и старой зубной щетки или щетки для ногтей
- позиционирование ребенка во время сна — его следует класть на спину, а не на бок
- как избежать раздражения кожи вокруг ремней привязи — вам могут посоветовать обернуть ремни мягким гигиеническим материалом
В конце концов, вам могут дать совет по снятию и замене ремня безопасности на короткие периоды времени, пока он не будет удален окончательно.
Вам будет предложено позволить вашему ребенку свободно двигаться, когда ремни безопасности сняты. Часто рекомендуется плавание.
Хирургия
Операция может потребоваться, если вашему ребенку был поставлен диагноз ВДГ после 6 месяцев или если шлейка Павлика не помогла.
Самая распространенная операция называется редукцией. Это включает в себя установку головки бедренной кости обратно в тазобедренный сустав.
Редукционная операция проводится под общим наркозом и может быть проведена как:
- закрытая редукция — головка бедренной кости помещается в тазобедренную впадину без больших надрезов
- открытая редукция — в паху делается разрез, позволяющий хирургу вставить головку бедренной кости в тазобедренный сустав
Вашему ребенку может потребоваться носить гипс в течение как минимум 12 недель после операции.
Через 6 недель бедро снова будет проверено под общим наркозом, чтобы убедиться, что оно стабильно и хорошо заживает.
После этого исследования ваш ребенок, вероятно, будет носить гипс как минимум еще 6 недель, чтобы его бедро полностью стабилизировалось.
Некоторым детям также может потребоваться костная хирургия (остеотомия) во время открытой репозиции или позднее для исправления любых деформаций кости.
Поздние признаки DDH
Медицинский осмотр новорожденного и обычный осмотр через 6-8 недель направлены на раннюю диагностику ВДГ.
Но иногда после этих проверок могут развиться проблемы с бедром.
Важно как можно скорее обратиться к терапевту, если вы заметили, что у вашего ребенка появились какие-либо из следующих симптомов:
- ограничение движения в 1 ноге при смене подгузника
- Одна нога волочится за другую при ползании
- Одна нога кажется длиннее другой
- неровные кожные складки на ягодицах или бедрах
- Хромота, ходьба на пальцах ног или развитие аномальной «перевязки»
Ваш ребенок будет направлен в больницу к ортопеду для проведения ультразвукового или рентгенологического исследования, если ваш врач сочтет, что у него проблема с бедром.
Предотвращение DDH
Важно помнить, что DDH нельзя предотвратить, и в этом никто не виноват.
Бедра ребенка от природы становятся более гибкими в течение короткого периода после рождения. Но если ваш ребенок проводит много времени в плотно закутанном (пеленальном) состоянии с прямыми и сжатыми вместе ногами, существует риск, что это может повлиять на развитие его бедра.
Использование техники пеленания, не нарушающей здоровье бедер, может снизить этот риск. Убедитесь, что ваш ребенок может свободно двигать бедрами и коленями.
Узнайте больше о пеленании для здоровья бедер на сайте Международного института дисплазии тазобедренных суставов
Последняя проверка страницы: 23 июля 2018 г.
Срок следующей проверки: 23 июля 2021 г.