Удаление легкого при раке: последствия, реабилитация, прогноз
Частичное удаление легкого при раке способствует предотвращению прогрессирования заболевания и распространения метастазов. Эти операции чаще применяются при немелкоклеточной карциноме, которая имеет более благоприятный прогноз. Есть множество негативных последствий после резекции легкого, но по сравнению с проявлениями рака, они не ведут к быстрому летальному исходу, а способны продлить выживаемость пациентов.
Показания
Операция по удалению легкого при раке выполняется в следующих случаях:
- аденокарцинома;
- отсутствие метастазов;
- опухоль не проросла в соседние органы;
- быстрое прогрессирование заболевания;
- выраженная неэффективность консервативных методов лечения;
- рак легких 1—3 стадии;
- паллиативная операция по удалению части новообразования с целью улучшения общего состояния больного.
Вернуться к оглавлениюВ публикациях «Журнала им. Н. И. Пирогова» есть сведения о бесшовной резекции легкого аппаратом LigaSure, которую можно использовать даже на 4 стадии рака.
Как проводится?
В таблице описаны разновидности операции на легких в зависимости от степени распространения злокачественного процесса и цели:
| Вид резекции | Характеристика |
|---|---|
| Лобэктомия | Удаление легкого при раке в границах одной или нескольких долей |
| Обширное иссечение, требующее дальнейшего дренирования плевральной полости | |
| Включает иссечение регионарных лимфатических узлов | |
| Сегментэктомия | Резекция сегмента |
| Применяется в случае небольшого объема опухоли | |
| Имеет благоприятный прогноз | |
| Пульмонэктомия | Удаление целого легкого |
| Используется при значительном распространении рака | |
| Подразумевает пластику дыхательной трубки | |
| Имеет длительный и тяжелый послеоперационный период | |
| Краевая резекция | Не требует анатомического деления структуры пораженного органа |
| Характеризуется выполнением клиновидного иссечения | |
| Подразумевает удаление поврежденного участка в границах здоровых структур | |
| Направлена на то, чтобы сохранить как можно больше легочной ткани |
Осложнения
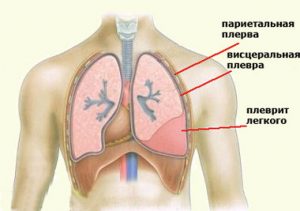 Осложнением после хирургического вмешательства является попадание инфекции, вследствие чего развивается плеврит.
Осложнением после хирургического вмешательства является попадание инфекции, вследствие чего развивается плеврит.Со стороны дыхательной системы операция при раке легких может привести к таковым негативным реакциям:
- Кровотечение вследствие повреждения легочной артерии;
- Присоединение вторичной инфекции с развитием воспалительных процессов:
- плеврит;
- гангрена легкого;
- бронхит;
- бронхоэктазы.
- Кислородная недостаточность.
- Нарушение дренирования бронхов.
Операция на легких при раке требует длительного восстановительного периода. Сразу после выхода с наркоза пациент чувствует головокружение, головную боль, нехватку воздуха. Возникает одышка, которую нужно купировать, чтобы не допустить нарушений швов. При нарушениях правил асептики и антисептики, вторичная инфекция может попасть в дыхательную систему и распространиться по организму с развитием сепсиса. Это опасно для онкологических больных, поскольку аденокарцинома негативно влияет на иммунитет и он не в состоянии бороться с патогенными возбудителями.
Вернуться к оглавлениюРеабилитация
Период восстановления после удаления легкого длится до 2 лет, поскольку отсутствие необходимого количества легочной ткани сказывается не только на состоянии дыхательной системе, но и на работе всех органов и структур. Если пациент будет придерживаться правил реабилитации, он сможет вести нормальную жизнедеятельность после резекции.
Вернуться к оглавлениюНужно понимать, что чем меньший объем удаления, тем быстрее проходит восстановление и лучше качество жизни.
Ранний этап
 В период реабилитации и пока идет приспособление легочной системы у пациентов наблюдается одышка и кашель.
В период реабилитации и пока идет приспособление легочной системы у пациентов наблюдается одышка и кашель.Сразу после операции в плевральную полость помещают дренажные трубки для оттока накопления крови и патологической жидкости. Пациента беспокоит кашель, одышка, дискомфорт в дыхании, поскольку анатомическая структура легочной системы изменена и нужно время, чтобы приспособиться. Рекомендуется делать короткие и несильные кашлевые движения для отхождения мокроты. Для снижения боли назначают анальгетики. Чтобы предотвратит гипоксию органов, во время нахождения больного в стационаре, используют кислородную маску.
Вернуться к оглавлениюПоздний этап
Особенности питания
Пациент должен придерживаться диеты, чтобы не нагружать желудочно-кишечный тракт для нормального дыхания. Если больной будет переедать, диафрагма поднимется вверх и будет создавать давление на легкие, что отобразится развитием одышки, кашля, боли и дискомфорта в груди. Нужно исключить из рациона жирную, жаренную, копченую, соленую пищу, которая длительно задерживается в желудке. Запрещается употреблять алкоголь и никотин.
Рекомендуется употреблять нежирные сорта мяса в вареном или пареном виде, кисломолочные продукты, обработанные на пару овощи, крупы. Нельзя пить воду сразу после приема еды, а нужно, чтобы прошло хотя бы 40 минут. Частота употребления пищи должна составлять 5—6 раз в день небольшими порциями. Запрещается ложиться сразу после еды, потому что это может спровоцировать икоту, кашель или одышку. Нужно следить за весом, так как ожирение повышает нагрузку на дыхательную и сердечно-сосудистую систему.
Вернуться к оглавлениюФизические упражнения
 Для восстановления дыхательной функции запрещаются любые нагрузки на нее, например, такие как спорт.
Для восстановления дыхательной функции запрещаются любые нагрузки на нее, например, такие как спорт.После операции запрещается занятие спортом. Любые нагрузки ведут к нарастанию функции дыхательной системы, которая изменилась после резекции. Поэтому нельзя самостоятельно решать режим физической активности. Врач ЛФК разрабатывает для каждого пациента индивидуальную программу, которая включает дыхательную гимнастику и умеренную физическую деятельность, направленную для правильного дренирования бронхов и тонуса мышц тела.
Вернуться к оглавлениюКаков прогноз?
Сколько живут пациенты после резекции легкого зависит от многих факторов: стадия злокачественного процесса, степень распространения рака, возраст больного, объем удаления, выполнение правил реабилитации. В 7% случаев наблюдается летальный исход в ранний послеоперационный этап. Десятилетняя выживаемость составляет 60%. Если пациент откажется от курения и будет выполнять все рекомендации для восстановления, качество его жизни будет на достаточном уровне.
Операция на легких: можно ли жить после удаления легкого, реабилитация и питание
Легочные заболевания очень разнообразны, и врачи используют разные методы их лечения. В некоторых случаях терапевтические меры оказываются неэффективными, и чтобы побороть опасную болезнь, приходится использовать оперативное вмешательство.
 Операции на легких – это вынужденная мера, которую применяют в тяжелых ситуациях, когда нет иной возможности справиться с патологией. Но многие пациенты испытывают тревогу, когда узнают, что им нужна такая операция. Поэтому важно знать, что представляет собой такое вмешательство, опасно ли оно, и как повлияет на дальнейшую жизнь человека.
Операции на легких – это вынужденная мера, которую применяют в тяжелых ситуациях, когда нет иной возможности справиться с патологией. Но многие пациенты испытывают тревогу, когда узнают, что им нужна такая операция. Поэтому важно знать, что представляет собой такое вмешательство, опасно ли оно, и как повлияет на дальнейшую жизнь человека.
Следует сказать, что операции на грудной клетке с использованием новейших технологий не несут никакой угрозы здоровью. Но это справедливо, лишь если у врача, который занимается выполнением, имеется достаточный уровень квалификации, а также если соблюдены все меры предосторожности. В этом случае даже после серьезного хирургического вмешательства больной сможет восстановиться и жить полноценной жизнью.
- Если осталось одно легкое
- Послеоперационное восстановление
Показания и виды операций
Операции на легком не проводятся без особенной необходимости. Врач сначала предпринимает попытки справиться с проблемой без использования радикальных мер. Тем не менее, бывают ситуации, когда проведение операции необходимо. Это:
 врожденные отклонения,
врожденные отклонения,- легочные травмы,
- наличие новообразований (злокачественных и незлокачественных),
- легочный туберкулез в тяжелой форме,
- кисты,
- инфаркт легких,
- абсцесс,
- ателектаз,
- плеврит и пр.
В любом из этих случаев трудно справиться с болезнью, используя лишь медикаменты и терапевтические процедуры. Однако на начальном этапе заболевания эти методы могут оказаться эффективными, поэтому так важно своевременно обращаться за помощью к специалисту. Это позволит избежать применения радикальных мер лечения. Так что даже при наличии указанных сложностей операцию могут не назначить. Врач должен ориентироваться на особенности пациента, степень тяжести заболевания и многие другие факторы, прежде чем принимать такое решение.
Операции, которые выполняются при заболеваниях легких, разделяют на 2 группы. Это:
 Пневмоэктомия. Иначе такую операцию называют пульмонэктомией. Она подразумевает полное удаление легкого. Ее назначают при наличии злокачественной опухоли в одном легком или при широком распространении патологических очагов в легочных тканях. В этом случае проще удалить легкое целиком, чем отделять поврежденные участки. Удаление легкого является самой значительной операцией, поскольку ликвидируется половина органа.
Пневмоэктомия. Иначе такую операцию называют пульмонэктомией. Она подразумевает полное удаление легкого. Ее назначают при наличии злокачественной опухоли в одном легком или при широком распространении патологических очагов в легочных тканях. В этом случае проще удалить легкое целиком, чем отделять поврежденные участки. Удаление легкого является самой значительной операцией, поскольку ликвидируется половина органа.Практикуется такое вид вмешательства не только в отношении взрослых, но и для детей. В некоторых случаях, когда пациентом является ребенок, решение о проведении такой операции принимается даже быстрее, поскольку патологические процессы в поврежденном органе препятствуют нормальному развитию организма. Выполняется операция по удалению легкого под общим наркозом.
Резекция легкого. Этот вид вмешательства предполагает удаление части легкого, той, в которой расположен очаг патологии. Резекция легкого бывает нескольких видов. Это:
- атипичная резекция легкого. Другое название этой операции – краевая резекция легкого. В ходе нее удаляют один участок органа, расположенный с краю,
- сегментоэктомия. Такая резекция легких практикуется при повреждении отдельного сегмента вместе с бронхом. Вмешательство подразумевает удаление этого участка. Чаще всего при его проведении нет необходимости в разрезании грудной клетки, а необходимые действия выполняются с помощью эндоскопа,
- лобэктомия. Такой тип операции практикуется при поражении легочной доли, которую приходится удалять хирургическим путем,
- билобэктомия. В ходе данной операции производится удаление двух долей легкого,
- удаление доли легкого (или двух) является самым распространенным типом вмешательства. Необходимость в нем возникает при наличии туберкулеза, кист, опухолей, локализующихся в пределах одной доли, и пр. Такая резекция легкого может выполняться малоинвазивным способом, но решение должно оставаться за врачом,
- редукция. В этом случае предполагается удаление нефункционирующей легочной ткани, за счет чего уменьшаются размеры органа.
 Согласно технологиям проведения вмешательства, такие операции можно разделить еще на два вида. Это:
Согласно технологиям проведения вмешательства, такие операции можно разделить еще на два вида. Это:- Торакотомическая операция. При ее осуществлении производится широкое вскрытие грудной клетки для выполнения манипуляций.
- Торакоскопическая операция. Это малоинвазивный тип вмешательства, при котором нет необходимости в разрезании грудной клетки, поскольку используется эндоскоп.
Отдельно рассматривается операция по пересадке легкого, которая появилась относительно недавно. Осуществляют ее в самых тяжелых ситуациях, когда легкие пациента прекращают свое функционирование, и без такого вмешательства наступит его смерть.
Жизнь после операции
Как долго будет восстанавливаться организм после хирургического вмешательства, сказать сложно. На это влияют очень многие обстоятельства. Особенно важно, чтобы пациент соблюдал рекомендации врача и избегал вредных воздействий, это поможет минимизировать последствия.
Если осталось одно легкое
Чаще всего пациентов волнует вопрос, можно ли жить с одним легким. Необходимо понимать, что решение об удалении половины органа врачи не принимают без необходимости. Обычно от этого зависит жизнь больного, поэтому такая мера оправдана.
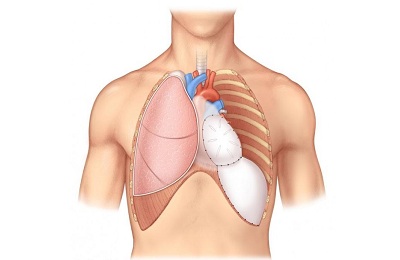 Современные технологии осуществления различных вмешательств позволяют получить хорошие результаты. Человек, прошедший операцию по удалению одного легкого, может успешно адаптироваться к новым условиям. Это зависит от того, насколько правильно была выполнена пневмоэктомия, а также от агрессивности болезни.
Современные технологии осуществления различных вмешательств позволяют получить хорошие результаты. Человек, прошедший операцию по удалению одного легкого, может успешно адаптироваться к новым условиям. Это зависит от того, насколько правильно была выполнена пневмоэктомия, а также от агрессивности болезни.
В некоторых случаях болезнь, вызвавшая необходимость в таких мерах, возвращается, что становится очень опасным. Тем не менее, это более безопасно, чем пытаться сохранить поврежденный участок, из которого патология сможет распространиться еще дальше.
Другой важный аспект заключается в том, что после удаления легкого человек должен посещать специалиста для плановых осмотров.
Это позволяет своевременно обнаружить рецидив и начать лечение, чтобы не допустить аналогичных проблем.
В половине случаев после пневмоэктомии люди получают инвалидность. Это делается для того, чтобы человек смог не перенапрягаться, занимаясь выполнением своих трудовых обязанностей. Но получение группы по инвалидности не означает, что она будет постоянной.
 Спустя некоторое время инвалидность могут отменить, если организм больного восстановился. Это означает, что жить с одним легким возможно. Разумеется, что потребуется соблюдение мер предосторожности, но даже в этом случае у человека есть шансы прожить долго.
Спустя некоторое время инвалидность могут отменить, если организм больного восстановился. Это означает, что жить с одним легким возможно. Разумеется, что потребуется соблюдение мер предосторожности, но даже в этом случае у человека есть шансы прожить долго.
Относительно продолжительности жизни пациента, перенесшего операцию на легких, рассуждать сложно. Она зависит от многих обстоятельств, таких как форма заболевания, своевременность лечения, индивидуальная выносливость организма, соблюдение мер профилактики и т.д. Иногда бывший больной способен вести обычный образ жизни, практически ни в чем себя не ограничивая.
Послеоперационное восстановление
После того как была проведена операция на легких любого типа, первое время у больного будет нарушена дыхательная функция, поэтому восстановление подразумевает возвращение этой функции в нормальное состояние. Происходит это под контролем врачей, поэтому первичная реабилитация после операции на легких подразумевает пребывание пациента в стационаре. Д
ля того чтобы дыхание нормализовалось быстрее, могут быть назначены специальные процедуры, дыхательная гимнастика, прием лекарственных средств и прочие меры. Все эти мероприятия врач подбирает в индивидуальном порядке, учитывая особенности каждого конкретного случая.
Очень важная часть восстановительных мер – питание пациента. Необходимо уточнить у врача, что можно есть после операции. Еда не должна быть тяжелой. Но для восстановления сил требуется кушать полезную и питательную пищу, в которой много белка и витаминов. Это укрепит организм человека и ускорит процесс выздоровления.
Кроме того, что на восстановительном этапе важно правильное питание, нужно соблюдать и другие правила. Это:
- Полноценный отдых.

- Избегание серьезных физических усилий.
- Выполнение гигиенических процедур.
- Прием назначенных лекарственных средств.
- Отказ от вредных привычек, особенно от курения.
- Частые прогулки на свежем воздухе.
Очень важно не пропускать профилактические осмотры и сообщать врачу о любых неблагоприятных изменениях в организме.
 Загрузка…
Загрузка…Сколько живут с раком легких после операции и если не лечить злокачественную опухоль
Содержание↓[показать]Злокачественное новообразование дыхательной системы – рак легких занимает по частоте обнаружение первое место среди онкологических заболеваний. Сколько живут с раком легких на сегодняшний день можно только предполагать, но, согласно статистическим данным, эта цифра уже перешла черту тридцати двух миллионов людей. При данном виде патологии наблюдается высокий уровень летальности. Раку легких в большей мере подвержены мужчины.
Очень часто у больных заболевание развивается без какой-либо симптоматики, а потом еще сколько живут, не замечая первые симптомы рака легкого.
Сколько живут люди, если не лечить рак легких, зависит от формы рака, локализации, стадии и т.п., но в любом случае прогноз неблагоприятный.
Сколько живут пациенты, в которых уже есть признаки и симптомы рака легкого, будет зависеть и от локализации. Согласно классификации по локализации рак легких делится на центральный, периферический и массивный. В случае центрального рака развивается выраженная клиническая картина рака намного раньше, чем при периферическом, для которого характерное бессимптомное течение. Клинические симптомы при периферическом раке появляются уже на поздних стадиях, поэтому прогноз хуже.
В целом, сколько живут люди со злокачественной опухолью легкого, будет зависеть от многих факторов. Большую роль играет гистологическая структура и степень дифференцировки клеток. Прогностически неблагоприятным фактором считается наличие низкодифференцированных клеток. Слабыми темпами развертывается дифференцированный плоскоклеточный или аденокарцинома, быстро — недифференцированный, например, крупноклеточный. Недифференцированные формы злокачественного заболевания лёгкого характеризуются бурным развитием, стремительным и обильным метастазированием, как лимфо-, так и гематогенным путями.
Меньше года – вот сколько живут без лечения больные раком легких. Эта печальная статистика связана с высокой агрессивностью рака легких, ранним метастазированием, частыми осложнениями.
Лечением рака легких занимаются врачи Юсуповской больницы. Онкологи не стоят на месте, постоянно мониторят новые исследования, разработки и т.п. Хирургические методы лечения усовершенствуются, искусство хирургов доводится до совершенства. Появление все новых химиотерапевтических препаратов связано с необходимостью максимального устранения побочных явлений, повышением эффективности медикаментов. Персонал постоянно повышает квалификацию. Оборудование Юсуповской больницы современное, а палаты комфортабельные.
Прогноз при лечении рака легких
Прогноз для жизни при лечении рака легких однозначно улучшается.
Лечение рака легких проводится тремя методами:
- Оперативное лечение;
- Лучевая терапия;
- Химиотерапия.
Очень часто возникает необходимость в комбинации нескольких методов.
Хирургическое лечение заключается в удалении доли, нескольких долей или целого легкого и не редко с лимфатическими узлами.
Пациенты боятся удалять орган, не знают, живут ли с одним легким после онкологии, но после объяснений лечащим врачом, соглашаются на операцию, услышав, сколько живут после операции по поводу рака легких без рецидива. В случае удаления легкого из-за рака прогноз улучшается, так как после радикального лечения опухоли, второе легкое компенсаторно берет на себя его функцию.
При лечении, например, лимфомы легкого прогноз благоприятный и пятилетняя выживаемость составляет около шестидесяти процентов. Так же высокий процент пятилетней выживаемости в случае радикального удаления легкого при раке, прогноз становится благоприятный.
Прогноз для жизни в случае возникновения гидроторакса легких при онкологии считается неблагоприятным. В этом случае многие хирурги выполняют торакоцентез, который дает только временное облегчение. Прогноз в случае гидроторакса при раке улучшается, если выполняется плевродез. Процедура выполняется с использованием склерозирующих препаратов.
Если в больных возникает кахексия, пневмонии, легочное кровотечение при раке легких прогноз для жизни считается неблагоприятным. Эти состояния требуют немедленного оказания медицинской помощи.
Все виды медицинской помощи в круглосуточном режиме оказывает Юсуповская больница. Современное учреждение с огромным количеством высококвалифицированных работников и новым оборудованием. Диагностика и лечение осуществляется с учетом ведущих клиник Европы.
Автор
Юлия Владимировна КузнецоваВрач-онколог
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology — 5th Edition, eMEDICAL BOOKS, 2013
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
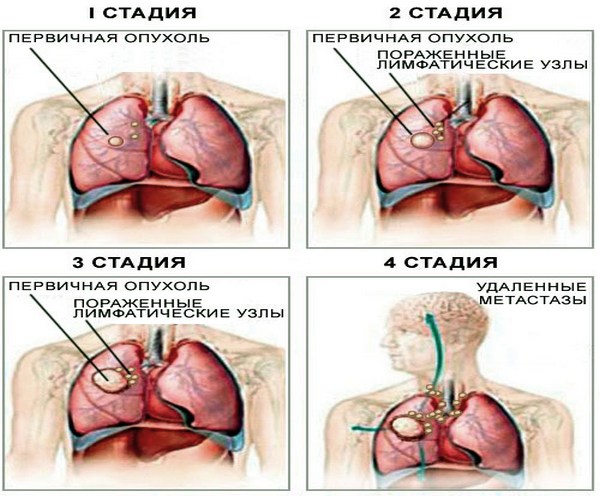
Сколько живут с раком легких на разных стадиях?
Каждый человек, услышавший от врача печальный диагноз «рак легких», сразу задается вопросом – сколько живут с таким заболеванием и насколько лечение может продлить срок жизни? Продолжительность жизни при онкологическом заболевании строится на совокупности многих факторов – формы и стадии опухоли, метастазирования.

Для каждого человека этот вопрос индивидуален. Если одному пациенту удается прожить более 10-15 лет, то для другого пациента этот показатель может составлять всего 2-4 месяца. От каких именно факторов зависит показатель выживаемости при онкологии органов дыхания?
- Своевременность диагностирования – чем раньше поставлен диагноз, тем больше у пациента шансов на долгую жизнь. В случае, если заболевание было обнаружено уже на поздних стадиях, при ярко выраженном метастазировании, вероятность выживаемости на протяжении года составляет 15-20%, для пяти лет эта цифра уже составляет 5-8%.
- Степень развития опухоли – на первой стадии заболевания показатель выживаемости составляет 80%. При этом, своевременное лечение и резекция легкого или его фрагмента позволяет увеличить эту цифру до 90%. На четвертой стадии выжить удается только 8-10% пациентов.
- Немаловажная роль отводится и возрасту пациента. Молодые люди с сильным организмом и высоким иммунитетом могут значительно дольше прожить с раком легких, чем пожилые.
Прогноз для рака легких

Выживаемость при раке легких зависит от того, на какой стадии заболевания человек обратился за медицинской помощью и какая именно тактика лечения была предпринята. И если на начальных этапах рака легких прогноз весьма благоприятный, то для поздних этапов многие прогноз уже абсолютно неутешителен.
Кроме того, прогноз при раке легких различается и в зависимости от типа онкологического заболевания. Наиболее агрессивная форма опухоли, мелкоклеточный рак, требует незамедлительного лечения сразу же после постановки диагноза. Для этого применяется оперативное удаление опухоли, пораженного фрагмента легкого или всего органа, последующее проведение химиотерапии и лучевой терапии.
Без соответствующего лечения прогноз выживаемости для мелкоклеточного рака чрезвычайно неутешителен и составляет не более 2-6 месяцев.
Химиотерапия позволяет примерно в 5 раз продлить срок жизни человека, так как мелкоклеточная форма онкологической опухоли очень чувствительна к химиотерапевтическому лечению. Средняя продолжительность жизни при проведении комплексного лечения может варьироваться от 1 года до 5 лет. И только 3-5% больных удается преодолеть пятилетний режим.
В случае, если мелкоклеточная опухоль обнаружена уже на поздних стадиях, когда имеют место метастазы в другие внутренние органы, операция становится невозможной. В таких случаях люди могут прожить от 6 до 12 месяцев.
Немелкоклеточный рак легкого отличается практически полным отсутствием симптомов на ранних стадиях, что значительно затрудняет своевременную диагностику. Как правило, болезнь удается обнаружить уже на 3-4 стадии. В таких случаях даже при грамотном лечении средняя продолжительность жизни человека составляет 2-3 года. И только 15% пациентов удается прожить более 4-5 лет.

Любая форма онкологии органов дыхания требует лечения. Без соответствующей операции или терапии в 90% случаев на протяжении 2 лет наступает смерть человека.
Немаловажная роль отводится и уровню метастазирования и месту локализации метастазов. Единичные метастазы хорошо поддаются химиотерапии и лучевой терапии, которые позволяют на несколько лет продлить жизнь пациенту. Множественные метастазы, поражающие жизненно важные органы и системы, практически не поддаются лечению.
Чаще всего при онкологии органов дыхания поражается печень. Метастатическое поражение печени сопровождается крайне неблагоприятным прогнозом – даже при проводимой терапии максимальная продолжительность жизни таких людей составляет 3-6 месяцев.
Не менее часто раковая опухоль может метастазировать в костную систему. При поражении костей оперативное или медикаментозное лечение практически не дает никаких результатов. В таких случаях основной целью терапии считается снятие болей и максимально возможное продление жизни пациента. Но при всех стараниях врачей обычно длительность жизни не превышает 9-12 месяцев.
Прогноз выживаемости для разных стадий рака

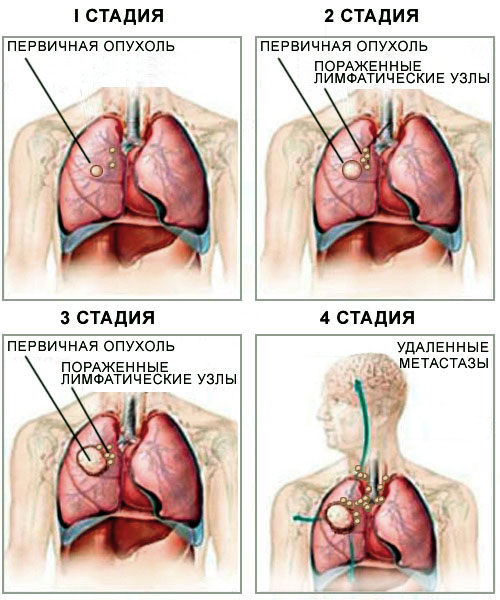
Основополагающая роль в вопросе продолжительности жизни при раке легкого отводится стадии заболевания. Наиболее благоприятный прогноз у людей с 1 и 2 стадией онкологического новообразования – оперативное удаление опухоли с одновременным проведением химиотерапии и лучевой терапии позволяет значительно увеличить срок жизни пациента. В таком случае прогноз жизни человека всего на 2-3 года отличается от полностью здорового человека.
- 1 стадия заболевания – на этом этапе размеры опухоли обычно не превышает 3 см. Болезнь часто протекает бессимптомно, а кашель, одышку и осиплость голоса человек часто «списывает» на простуду. Рак чаще всего обнаруживается совершенно случайно, во время проведения флюорографии. При своевременно начатом лечении прогноз благоприятный – 80% пациентов удается преодолеть 5-10-летний порог выживаемости. После оперативного удаления пораженного легкого или его фрагмента этот показатель увеличивается до 90-92%.
- 2 стадия болезни – опухоль имеет размеры 5-6 см. Могут иметь место единичные метастазы в лимфатические узлы и другие внутренние органы. Оперативное вмешательство, химиотерапия, проведенные на 2 этапе рака легких, позволяет достичь 45-48% выживаемости.
- 3 стадия опухоли легких характеризуется дальнейшим увеличением новообразования, которое уже превышает 6 см. Заболевание стремительно прогрессирует, метастазы поражают не только лимфатические узлы, но и сердце, а также другие жизненно важные органы. На этой стадии уровень выживаемости для немелкоклеточного рака составляет 23%, для мелкоклеточного эта цифра уже не превышает 10-12%.
- 4 стадия онкологии легких – метастазы поражают практически все внутренние органы и системы, сама опухоль выходит за пределы легкого. К сожалению, последняя стадия рака легких практически не совмещается с жизнью и оставляет человеку всего несколько месяцев жизни.
На 4 стадии заболевания даже самые эффективные и передовые методики лечения оказываются неэффективными. Необратимые патологические процессы практически не поддаются никакому медицинскому контролю. Человеческий организм полностью разрушен онкологическим заболеванием. На этом этапе лечение направлено на то, чтобы облегчить состояние человека и максимально уменьшить проявления болезни.
Прогноз 5-летней выживаемости при онкологии легких 4 степени обычно не превышает 2-5%.
Рак легких – одно из самых тяжелых и опасных онкологических заболеваний. Но ни в коем случае не стоит сдаваться и прекращать борьбу за свою жизнь. Соответствующее психологическое состояние, боевой настрой, применение различных современных методов лечения – все это помогает не только продлить продолжительность жизни, но и улучшить ее качество.
Удаление легкого при раке: особенности операции и последствия
Хирургические операции при раковых заболеваниях проводят достаточно часто, в некоторых случаях это приводит к выздоровлению пациента и сохранению его жизни. Удаление легкого при раке применяют в том случае, когда опухоль имеет небольшой размер и не распространила метастазы на другие органы и ткани. Перед проведением хирургического вмешательства онкологи всегда назначают обследования с целью выявления возможности проведения операции на данном органе, а также способность пациента ее перенести. Бытует мнение, что с одним легким человеку будет трудно дышать, но это не так. С одним легким человек может дышать так же хорошо, как и с двумя, но в случае наличия проблем с дыханием до проведения операции, они могут сильно усугубиться.
Необходимость хирургического вмешательства
Обычно к операции прибегают при немелкоклеточном раке легкого, когда опухоль небольшого размера и не дала метастазов. Операция по удалению легкого обычно происходит на начальной стадии развития заболевания. Врач назначает прохождение всех дополнительных исследований для того для того, чтобы убедиться в том, что человек готов к хирургическому вмешательству, а последствия лечения будут хорошими. При этом особое внимание обращают на следующие моменты:
- Выживаемость после операции на легких составляет в среднем 40%, при условии локализованной опухоли, которая медленно растет.
- При нарушении функции сердца и легких риск смертельного исхода после хирургического лечения увеличивается.
- Всегда существует риск развития осложнений и негативных последствий после хирургического вмешательства на легком.
Противопоказания к операции
Удаление легкого может спровоцировать развитие различных осложнений, поэтому она показана не всем пациентам. Нельзя проводить хирургическое вмешательство в таких случаях:
- преклонный возраст;
- распространение метастазов по организму;
- наличие тяжелых заболеваний сердца и сосудов, а также других жизненно важных органов;
- нарушения дыхательной и кровеносной систем;
- избыточная масса тела.
Виды оперативного вмешательства
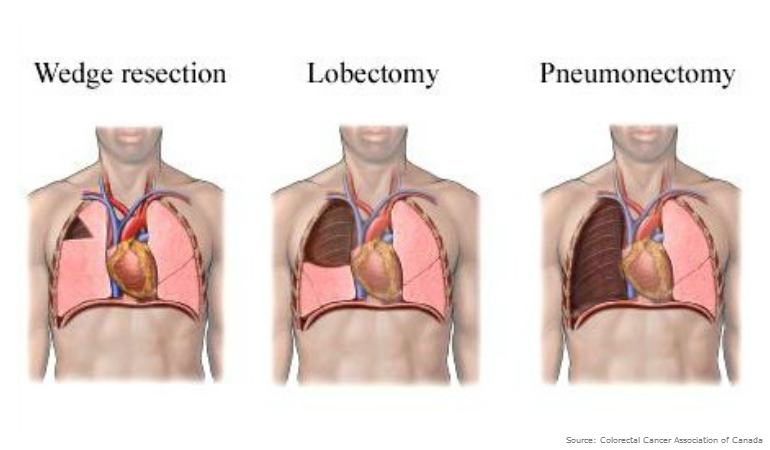
Выбор метода хирургии при карциноме легких зависит от локализации раковой опухоли и ее размеров. При проведении операции грудную клетку пациента вскрывают, затем проводят удаление пораженного органа. В онкологии применяются следующие виды операций:
- Клиновидная резекция, при которой происходит удаление части пораженной доли легкого. Целью резекции выступает удаление патологической ткани органа таким образом, чтобы оставить как можно больше здорового участка нетронутым. В этом случае хирургическое лечение может спасти орган и укорить процесс реабилитации и восстановления после удаления легкого при раке.
- Лобэктомия характеризуется удалением всей доли легкого. Во время операции хирург удаляет и лимфатические узлы в грудной клетке. После окончания процедуры в груди пациента устанавливаются дренажные трубки, через которые будет выходить из грудной полости накапливающаяся жидкость. Затем разрез закрывается швом или скобками.
- Пульмонэктомия обуславливается удалением всего легкого. Обычно к данному методу прибегают в случае распространенности патологии и при большом размере опухоли.
- Сегментэктомия представляет собой удаление сегмента легкого. Операция проводится в том случае, когда раковая опухоль имеет небольшой размер и не выходит за пределы сегмента легкого.
Обратите внимание! Пульмонэктомия является самой важной по объему операцией при онкологии легких, так как человек в этом случае лишается целого органа.
При использовании хирургического метода терапии пациента необходимо госпитализировать, а после проведения операции наблюдать за ним еще несколько недель или месяцев. Способы лечения и профилактики разрабатывает лечащий врач.
Период реабилитации
Удаление легкого при раке последствия может иметь различные, от нарушения дыхания до развития инфекционного процесса. Чаще всего у пациентов после оперативного вмешательства наблюдается слабость, дыхание с болью, одышка, расстройство респираторных процессов. В тяжелых случаях может развиться кровотечение и различные осложнения после применения наркоза.
Период восстановления дыхательной системы длится около двух лет. При этом у человека наблюдается расстройство анатомической связи органов. Двигательная активность пациента уменьшается, что приводит к повышению массы тела, которая в свою очередь увеличивает нагрузку на органы дыхания, появляется постоянный кашель.
При накоплении в полости, которая осталась после удаления легкого, жидкости, ее удаляют при помощи пункции. Биоптат потом направляют на гистологическое исследование.
В послеоперационный период врач назначает ЛФК для укрепления стенок грудной клетки, дыхательные упражнения. Также обязательно назначается диета после операции.
Обратите внимание! Вылечить рак легкого очень тяжело, но удаление легкого дает шанс на выживание. Добиться этого можно только при правильной подготовке к операции, а также соблюдении всех рекомендаций врача и избегание влияния негативных факторов в послеоперационный период.
Врачи не рекомендуют выполнять тяжелые физические упражнения для нормализации состояния дыхательной системы.
Осложнения и негативные последствия
Операция всегда предполагает риск развития осложнений. В данном случае у человека может развиться дыхательная недостаточность, вторичные инфекционные заболевания, кровотечения. При развитии острого гнойного процесса, например, тяжелого инфекционного бронхита у взрослых, может со временем появиться гангрена легкого, сепсис, что приведет к летальному исходу. Такие негативные последствия могут наступить в любой момент после операции, если не было достигнуто стабильное состояние пациента. При возникновении любых неприятных симптомов, необходимо в срочном порядке пройти обследование.
Инвалидность после удаления легкого развивается у половины пациентов, которым была назначена пневмонэктомия. После длительного периода восстановления большинство людей восстанавливает трудоспособность.
Обратите внимание! Не менее распространенным осложнением выступает рецидив рака. Врач не может дать гарантию на полное удаление новообразования и отсутствие раковых клеток в организме пациента. Всегда существует риск повторного образования опухоли.
Прогноз и профилактика патологии
Рак легкого выступает опасным недугом, который практически не оставляет шансов на нормальную жизнедеятельность. Обычно человек испытывает сильные боли, которые приносят ему мучение, часто наблюдается летальный исход. Смерть также возможна и после проведения хирургического вмешательства, она происходит у 7% прооперированных пациентов.
Профилактика болезни должна начинаться с отказа от пагубных привычек, в частности курения, касается это и пассивного курения, которое также опасно. Также рекомендуется избегать радиоактивного облучения, воздействия канцерогенов, своевременно лечить заболевания органов дыхания. Врачи настаивают на ежегодном прохождении флюорографии, которая дает возможность обнаружить отклонения в легких на ранних стадиях развития патологии.
 Загрузка…
Загрузка…сколько можно прожить при патологии на всех стадиях
Рак легких представляет собой злокачественное новообразование, которое поражает органы дыхательной системы по различным причинам. Такое заболевание является смертельной патологией, которое встречается как у мужчин, так и у женщин разных возрастов. Однако, как показывает статистика, чаще всего, диагноз рак легких ставится мужчинам, что связано с наличием вредных привычек. Онкологические заболевания трудно поддаются лечению, поэтому очень важно своевременно выявить патологию, чтобы избежать смертельного исхода. Сколько можно прожить с диагнозом рак легких, следует рассмотреть более подробно.
Особенности патологии
Рак легких являет собой опухоль злокачественного характера, которая формируется по причине мутации клеток. Причины мутации клеток самые разнообразные, но толчком для этого является любой сбой или нарушение, происходящее в легких. Чаще всего, рак развивается на одном легком, но не исключены случаи и двустороннего рака легких.
Прогнозы при раке легких неутешительные, но все зависит от времени выявления патологии. Чем раньше будет выявлена патология, тем выше шансы на полное излечение. Именно при раке легких самая высокая смертность среди людей всего мира. Это связано с тем, что выявить своевременно патологию крайне сложно, а диагностика недуга на 3-4 стадии, не может обеспечить полного избавления от рака.
Почему умирает человек с раком легких
Каковы причины смерти при раке легких – это самый важный вопрос, которым задаются пациенты. Выживаемость при онкологических недугах зависит от состояния запущенности патологии. Основными причинами летальных случаев при раке легких являются:
- Интоксикация организма. Интоксикация возникает по причине выделения опухолью токсических веществ, травмирующие клетки, а также провоцирующие кислородное голодание.
- Снижение массы тела. Вес теряется по причине истощения и ослабления организма.
- Болезненность. Если возникает повреждение плевры легкого, которая имеет множество нервных окончаний, то человек начинает испытывать сильные боли. Эти боли объясняются тем, что образование прорастает в легочную оболочку.
- Дыхательная недостаточность. Если опухоль перекрывает просвет бронхов, то возникает серьезное осложнение, посредством которого человек не может сделать вдох.
- Легочное кровотечение. Кровотечение возникает по причине повреждения легких опухолью.
- Формирование вторичных очагов. Если говорить иными словами, то вторичные очаги возникают по причине метастазирования.
Метастазирование – это процесс, посредством которого мутирующие злокачественные клетки начинают распространяться по организму. Путь распространения метастаз по организму заключается в кровообращении и лимфотоке. Если онкология переходит в стадию метастазирования, то врачи уже ничего не могут сделать, и человеку остается считать дни до смертельного исхода.
Важно знать! Часто смертность возникает именно по причине метастазирования. Все вышеперечисленные факторы хотя и приводят к смерти, но появление метастаз ускоряет процесс возникновения летального исхода.
Какие факторы сказываются на выживаемости
Существует ряд факторов, которые отражаются на показателях выживаемости. К таковым факторам относятся:
- Своевременность определения патологии. Чем быстрее будет поставлен диагноз, тем больше шансов у пациента на продолжительную жизнь. Если патология рак легких выявляется на 4 стадии, то о выздоровлении можно позабыть. Терапевтическими способами можно продлить жизнь человеку на несколько лет или месяцев. Однако, как показывает практика, люди с раком легких 4 стадии живут не более 6-8 месяцев.
- Скорость развития образования. От того, как быстро увеличиваются размеры опухоли, зависит выживаемость. Если на 1 стадии показатели выживаемости людей составляют 80-90%, то на четвертой это значение не превышает 8%.
- Возраст пациента. Чем моложе человек, тем возможность прожить у него больше, чем у пожилых. Если человек имеет сильный и крепкий иммунитет, то выживаемость будет намного выше, чем у тех людей, которые болеют хроническими заболеваниями.
Сколько можно прожить с раком легких
Если выявить рак легких на начальной стадии, то своевременное оказание помощи позволит пролонгировать жизнь человеку на срок более 10 лет. На второй стадии онкологии благоприятный прогноз только для 70% больных. Вторая стадия не имеет признаков возникновения метастазов, поэтому очень важно своевременно вмешаться, и оказать соответствующую помощь. Продолжительность жизни при диагнозе рак легких 3 стадии в среднем составляет 5 лет для 25% людей после операции.
Важно знать! 2 стадия рака легких возникает не раньше, чем спустя 5 лет после зарождения патологии. Однако этот период может существенно сократиться, если будет продолжаться негативное воздействие на органы дыхания.
На 4 стадии выживаемость крайне низкая, так как ее опасность заключается в активности метастазирования. Помочь человеку излечить онкологию на 4 стадии невозможно, поэтому на данном этапе самая высокая смертность. Обычно на запущенной стадии рака легких человеку удается прожить не более 3 месяцев.
Существует три формы рака легких:
- Мелкоклеточная.
- Немелкоклеточная.
- Периферическая.
Рассмотрим эти формы онкологических заболеваний более подробно.
Мелкоклеточная форма
Мелкоклеточная форма зачастую встречается у курильщиков. Она представляет собой агрессивный вид заболеваний, в результате которого наблюдается быстрое распространение метастаз. Курение – это самая распространенная причина возникновения данной патологии, именно поэтому рак легких диагностируют в 95% случаев у людей, которые имеют серьезный стаж с этой вредной привычкой.
Важно знать! Лишь в 5% случаев курильщикам удается доживать до глубокой старости, не выпуская изо рта сигареты. Это объясняется высоким уровнем защищенности организма. Однако в большинстве случаев курильщики с малых лет не доживают до 30-летнего возраста.
Чтобы излечить патологию с мелкоклеточной формой на ранней стадии развития, требуется воспользоваться химическими препаратами и лучевой терапией. Однако стоит помнить, что не во всех случаях химиотерапия и лучевая терапия помогают достичь положительного результата. Иногда на химиотерапевтическое лечение онкология никак не реагирует.
Часто для облегчения состояния больного на завершающих стадиях прибегают к проведению паллиативного лечения. Такое лечение основывается на таких методиках:
- Обезболивание.
- Насыщение клеток и тканей организма кислородом.
- Операция по облегчению состояния пациента.
Мелкоклеточная форма рака легких является одной из наиболее опасных, поэтому длительность жизни пациентов не превышает 4-5 месяцев. Причинами скорой смерти являются признаки возникновения вторичных опухолей.
Немелкоклеточная форма
Немелкоклеточная форма встречается намного чаще, чем предыдущий тип. Такая форма, в свою очередь, подразделяется на такие виды:
- Плоскоклеточный рак. Выживаемость зависит от степени поражения органа, и обычно на третьей стадии выживаемость из 100 человек составляет только 20.
- Крупноклеточный рак. Такая форма диагностируется крайне редко. Основным симптомом крупноклеточной формы рака являются кашель. Кашель, как правило, возникает еще на первой стадии, и с течением времени только обостряется. Если метастазы еще не успели распространиться, то выполняется хирургическая операция. В 85% случаев поздняя стадия рака приводит к летальным исходам.
- Аденокарцинома. Рак немелкоклеточного типа, который встречается довольно часто. Если патология осложняется заражением лимфоузлов, то это приводит к смерти пациента в течение 1 года. Карцинома последней стадии не подлежит излечению, так как это попросту бесполезное занятие.
Периферическая форма
Еще одна опасная форма рака легкого. Опасность такой формы заключается в том, что на начальных стадиях ее диагностировать практически невозможно. Заболевание имеет много общего по симптоматике с иными недугами дыхательных путей.
Для выявления локализации опухоли прибегают к проведению диагностики. Зачастую встречается периферийный рак легкого, затрагивающий верхнюю часть органа. Для диагностирования применяются такие методики, как рентген, КТ, МРТ и биопсия. Потребуется также сдать анализ крови, что позволит выявить наличие патологии в крови.
Важно знать! Диагностика проводится не только для того, чтобы подтвердить предварительный диагноз, но еще и для точного определения патологии, выявления размеров, места локализации и т.п.
Выживаемость при разных стадиях
Прогнозы для разных стадий рака легких существенно отличаются, однако даже они не являются эталонными. Для каждого случая особое внимание уделяется индивидуальным особенностям организма человека. Прогнозы для каждой стадии рака следующие:
- Для первой стадии патологии характерно увеличение опухоли до размеров в 3 см. При этом отсутствуют какие-либо симптомы, за исключением периодического кашля. Обычно рак если и выявляется на 1 стадии, то совершенно случайно, при прохождении флюорографии. Если своевременно выявлена патология, и начато лечение, то выживаемость составляет до 80% с порогом свыше 10 лет.
- Для второй стадии характерно увеличение размеров опухоли до 6 см. Изредка уместно возникновение метастаз, однако своевременное вмешательство позволяет достичь результатов в 45%.
- Для третьей стадии характерно увеличение новообразования до 7-8 см. Однако при этом начинает активный процесс метастазирования опухоли. При немелкоклеточной форме рака выживаемость не превышает 23%, а при мелкоклеточном – 10-12%.
- Для четвертой стадии характерно поражение метастазами внутренних органов и систем. Последняя стадия онкологии относится к практически несовместимым с жизнью патологиям.
Лечение онкологии на 4 стадии является неэффективным. Если при 2-3 стадии вырезают участок легких, то на 4 стадии такие процедуры не принесут положительного результата. Мало того, если удалить легкое на 4 стадии, то все равно метастазы приведут к полному поражению организма.
В завершении следует отметить, что рак легких представляет собой тяжелый недуг, но при этом важно никогда не сдаваться. Чтобы не допустить серьезных осложнений, нужно регулярно проходить медицинские обследования. Особенно это важно для людей в возрасте старше 40 лет. Если все же патология выявлена, то нужно прибегнуть к его излечению как можно скорее.
Сколько живут с раком легких, сколько можно прожить
Для того чтобы знать приблизительный срок выживаемости больных раком легких нужно учитывать множество факторов, непосредственно влияющих на этот процесс. Немаловажную роль здесь играет и стадия развития заболевания, и своевременность его диагностирования, и состояние иммунной системы организма, а также психологический настрой пациента. На сегодняшний день достигнуть высоких показателей продолжительности жизни и значительно увеличить благоприятные прогнозы ученым пока не удалось. Но, все же существует существенная зависимость продолжительности жизни больного от множественных окружающих его факторов, по которым можно построить прогнозы.
Оказывающие влияние на продолжительность жизни факторы
Для того чтобы диагностировать вероятный исход данного заболевания, нужно учитывать ряд окружающих факторов:
- Тип онкологического поражения. Вне зависимости от расположения клеток по микроскопом, опухоль может иметь большое или незначительное распространение.
- Период обнаружения рака легких. От времени диагностирования заболевания зависит степень распространения злокачественных клеток.
- Выполненный метод лечения и последующая реакция организма на него. Удаленная опухоль без распространения ее в иные отделы организма может свидетельствовать о 5 – летнем сроке жизни в 40% случаев.
- Возраст больного. Чем моложе организм, тем легче он переживает проведенные манипуляции.
По статистике, лица младше 30 лет, после хирургического вмешательства могут прожить 4 года в 85% случаев, при условии обнаружения опухоли на ранних стадиях заболевания.
- Скорость распространения заболевания.
- Наличие иных болезней усугубляет процесс и сокращает годы жизни больного.
- Индивидуальная реакция организма на вводимые в процессе лечения препараты и терапевтические процедуры.

Продолжительность жизни в зависимости от стадии заболевания
Важным фактором при определении срока жизни является установление стадии рака легких:
- При первой стадии размеры новообразований не превышают 3 см. Симптомы могут быть незаметными, а частый кашель, одышка и осиплость голоса часто остаются без внимания заболевшего. Для этой стадии характерно случайное обнаружение очагов раковых новообразований. Оперативное лечение позволяет 80% людей достигнуть 10 летнего порога жизни. После проведения оперативного лечения по удалению легкого или его части данный показатель поднимается до 92%.
- На второй стадии опухоль вырастает до 5 – 6 см. Может возникнуть частичное распространение метастаз в лимфоузлы. На данной стадии своевременное проведение операции или химиотерапии позволяют зафиксировать 48% порог выживаемости.
- На третьей стадии опухоль достигает 6 см. Начинается активный прогрессирующий процесс метастаз в сердце и многие другие органы. 23% выживаемость характерна для немелкоклеточного рака, мелкоклеточная форма говорит о 12% пороге этого показателя.
- На четвертой стадии поражаются другие органы и опухоль распространяется за пределы легкого. Данная стадия не совместима с жизнью. Больно может прожить всего пару месяцев, реже 3 — 4 месяца.
На последней стадии болезни лечение проводить бесполезно. Бессильными оказываются любые старания профессионалов, основанные на передовых технологиях. В организме неминуемо происходят необратимые патологические процессы.
Весь процесс лечения сводится к облегчению состояния человека и к уменьшению его болевых и психологических травм. 5 — летняя выживаемость может быть только в 5% случаев.
Общий статистический прогноз выживаемости
По сравнению с другими онкологическими заболеваниями рак легких имеет самую печальную статистику по выживаемости. Независимо от формы и стадии для немелкоклеточного рака легких характерно:
- 30% больных с различными формами заболевания смогут прожить после его диагностирования минимум один год;
- каждые 10 из 100 пациентов проживут до 5 лет после поставленного диагноза;
- примерно 6 человек (6%) проживут в течении 10 лет, но не больше.
На момент постановки диагноза о мелкоклеточном образовании в легком 2 из 3 человек уже имеют обширные повреждения во многих органах. Даже интенсивное лечение может гарантировать выживаемость только 5 больных из 100 после 5 лет их жизни.
На сегодняшний день прогнозы по выживаемости прошедших полный курс лечения и химиотерапию больных неутешительные. Чем раньше удается диагностировать и начать лечение болезни, тем больше шансов прожить подольше у пациента появляется. Ученые бьются над созданием действующего лекарства и проводят различные испытания в этой области. Возможно, в скором будущем им удастся улучшить положение вещей и продлить продолжительность жизни больного пациента еще на более значительный срок.
Как долго органы могут оставаться вне тела до трансплантации?
Когда дело доходит до операции по пересадке органов, врачи спешат на время, а время не на их стороне.
Группа врачей должна сначала извлечь орган у донора. Руки в перчатках координируют свои действия, чтобы ловко отщеплять ткань от тела. Затем врачи подготавливают извлеченный орган для транспортировки реципиенту, который может оказаться в нескольких часах пути на самолете. Как только орган достигнет места назначения, можно, наконец, начать операцию по трансплантации; опять же, хирурги должны действовать быстро, чтобы гарантировать безопасность пациента и жизнеспособность органа.
Это описание может сделать операцию по пересадке органов похожей на телевизионную драму, в которой медперсонал бежит по коридорам больницы с холодильниками, заполненными частями тела. Но все эти суеты поднимают вопрос, гораздо более важный, чем телешоу: как долго орган может существовать вне тела и оставаться пригодным для трансплантации?
Это зависит от органа. На данный момент временное окно может составлять от 4 до 36 часов. Но когда-нибудь врачи надеются, что смогут поддерживать органы в течение нескольких недель.
Связано: 12 удивительных изображений в медицине
Органы на льду
По данным United Network for Organ Sharing (UNOS), в 2018 году только в США было проведено более 36 500 операций по пересадке органов. . На сегодняшний день чаще всего пересаживают почек, — более 21 000 трансплантаций. Следующими наиболее часто пересаживаемыми органами были печень, , сердце, и легкие, в указанном порядке, за которыми следовали поджелудочная железа, кишечник и многоорганные трансплантаты.
Большинство органов после извлечения помещается в «статическое холодильное хранилище», а это означает, что орган помещается в холодильник, наполненный льдом, согласно отчету 2019 года в журнале Journal of International Medical Research .
«Первоначальная идея сохранения холода очень похожа на то, когда мы кладем нашу еду в холодильник», — сказал доктор Минъяо Лю, директор Института медицинских наук и профессор хирургии, медицины и физиологии Университета Торонто.
Перед тем, как поместить орган в холодное хранилище, врачи сначала промывают ткань «консервирующим раствором», чтобы защитить орган от повреждений, вызванных сильным холодом, сказал Лю Live Science.
При температуре тела клетки закачивают химические вещества в свои мембраны и из них, чтобы поддерживать низкие концентрации натрия и высокие концентрации калия внутри клетки. Но холодные клетки не могут эффективно перекачивать. Химические вещества просачиваются через их мембраны, и со временем протекающие клетки набухают с избытком жидкости, получая серьезные повреждения.Консервационные растворы помогают отсрочить это повреждение, контролируя уровни натрия и калия и . Эти растворы также могут содержать питательные вещества и антиоксиданты для поддержания клеток и подавления воспаления, сказал Лю. В сочетании со льдом и охладителем консервационные растворы могут поддерживать жизнеспособность органов в течение нескольких часов после сбора урожая.
При температуре от 32 до 39 градусов по Фаренгейту (от 0 до 4 градусов по Цельсию) клеточный метаболизм падает примерно до 5% от его нормальной скорости , поэтому ткани сжигают свои запасы энергии намного медленнее и требуют меньше кислорода для поддержания их деятельность.Из-за этого охлаждение органа помогает отсрочить наступление ишемии, состояния, при котором ткань становится поврежденной или нефункциональной из-за недостатка кислорода.
Положение органа на лед также увеличивает ограниченные запасы энергии его клеток, предотвращая накопление вредных метаболитов и разрушение тканей органа, согласно отчету за 2018 год в Йельского журнала биологии и медицины .
Среди обычно пересаживаемых органов сердце теряет жизнеспособность быстрее всего, когда хранится в холодильнике, сказал доктор.Брайан Лима, директор отделения трансплантации сердца в университетской больнице Норт-Шор в Манхассете, Нью-Йорк. По его словам, в идеале сердце не следует помещать в статическое холодильное хранилище более чем на 4-6 часов. На 4-часовой отметке функция сердечных клеток начинает нарушаться, и вероятность того, что орган у реципиента выйдет из строя, резко возрастает. По словам Лима, недостаточность трансплантата, известная как первичная дисфункция трансплантата, является «наиболее опасным осложнением», связанным с трансплантацией твердых органов.
«Сердце… наиболее чувствительно к недостатку кровотока», — сказала Лима. «С другой стороны, почки очень устойчивы». Собранные почки могут оставаться жизнеспособными в течение 24–36 часов при хранении в холодильнике — дольше, чем любой из четырех других органов для трансплантации. По словам доктора Джеймса Маркманна, главы отделения трансплантологии Массачусетской больницы общего профиля в Бостоне, легкие могут оставаться жизнеспособными от 6 до 8 часов, а печень может оставаться в холодильнике около 12 часов.
Связано: 10 самых удивительных фактов о вашем сердце
Альтернативный метод
Несмотря на низкую технологичность, метод охлаждения льда «предлагает простой и эффективный способ сохранения и транспортировки органов» и широко используется с 1960-х годов, согласно отчету Лю за 2018 год. Но методика не лишена недостатков. По словам Лю, не только органы, хранящиеся в холодильнике, теряют жизнеспособность в течение нескольких часов, но и у врачей нет возможности оценить качество замерзших органов.
По сути, ни один объективный тест не может сказать клиницистам, функционирует ли орган, когда рассматриваемый орган находится в холодном холодильнике, а его клеточный метаболизм замедляется. Однако одна альтернатива холодному хранению позволяет врачам проверять органы перед их трансплантацией, и этот вариант может вскоре стать более распространенным, как сообщили Live Science эксперты.
Этот альтернативный метод сохранения, известный как перфузия, включает подключение извлеченного органа к машине, которая перекачивает жидкость, богатую кислородом и питательными веществами, через ткани органа, как сердце в организме, согласно отчету 2018 г. Йельский журнал.Когда этот орган подключен к машине, по мере того как этот орган метаболизирует энергию и производит отходы, его запасы сахара пополняются, а токсичные метаболиты выводятся из организма.
Перед тем, как хирурги извлекут орган, сердце донора перестает перекачивать насыщенную кислородом кровь в ткани на определенный период времени, что вызывает повреждение. По словам Маркманна, помещение органа в перфузионный аппарат может дать ткани шанс на восстановление. Кроме того, по его словам, врачи могут проверить состояние органа, отслеживая уровни метаболита лактата, циркулирующего в системе.Клетки используют лактат во время нормальных метаболических функций, поэтому «если орган работает хорошо, лактат должен со временем выводиться», — сказал Маркманн.
«Лактат — это в лучшем случае грубый метаболический показатель перфузии через тело», но он по-прежнему служит лучшим показателем по сравнению с наблюдением за почти замороженным органом перед трансплантацией, — добавила Лима. В зависимости от органа врачи могут также оценить состояние ткани по другим параметрам, например по выработке желчи печенью.
Связано: 27 необычных медицинских случаев
Может ли перфузия поддерживать здоровье органов дольше?
Некоторые перфузионные системы по-прежнему требуют охлаждения органа в рамках процесса консервации, но в течение последних 20 лет несколько исследовательских групп решили поддерживать орган в тепле и заливать ткани теплой кровью.При температуре от 68 до 92 F (от 20 до 33 C) изолированные органы функционируют так же, как и в человеческом теле. И холодная, и теплая перфузионные системы сейчас широко используются в Австралии и Великобритании, но большинство этих устройств все еще проходят клинических испытаний в США
Однако одна перфузионная система в США попала в заголовки газет в декабре в рамках первая в своем роде трансплантация сердца. Врачи Медицинского центра Университета Дьюка в Дареме, Северная Каролина, удалили сердце пациента после того, как оно перестало биться; затем они по существу «реанимировали» орган с помощью системы теплой перфузии, сообщает CNN .Обычно у доноров с мертвым мозгом сердца удаляются до того, как орган перестает биться, чтобы избежать обширного повреждения от ишемии. Врачи ранее «реанимировали» детские сердца в США, но они никогда не использовали эту систему для органов взрослого человека. По словам Лима, в странах, которые использовали эту систему в течение многих лет, донорский пул приемлемых сердец увеличился примерно на 30-40%.
«Если это перевести на Соединенные Штаты, мы говорим о больших, больших цифрах», — добавил он.
Доктор Джейкоб Шредер, доцент кафедры хирургии Университета Дьюка и один из хирургов, которые помогли выполнить знаковую пересадку сердца, сказал CNN, что использование системы в масштабах всей страны может «увеличить пул доноров и количество трансплантатов [сердца] на 30%. .«
Хотя пул доноров может расшириться, улучшится ли состояние органов? На данный момент мало исследований напрямую сравнивают более холодное хранение с перфузией, но, по некоторым данным, органы с перфузией, как правило, работают лучше.
Например, в одном В ходе исследования, сравнивавшего систему перфузии печени со стандартным холодным хранением, врачи отклонили только 16 перфузированных печени по сравнению с 32, полученными из холодильников, а органы с перфузией оказались менее поврежденными, согласно Stat News .Лю сказал, что он наблюдал аналогичные тенденции в своей собственной работе с трансплантатами легких. Лю и его коллеги разработали «перфузионную систему ex vivo» для легких; до его внедрения в его университетской больнице было успешно трансплантировано менее 20% донорских легких. Теперь программа расширила свою деятельность на 70%, «с отличными результатами», согласно отчету за 2018 год .
Обычно легкие остаются подключенными к перфузионной системе в течение 4-6 часов, но экспериментальные исследования органов животных показывают, что перфузированные легкие могут оставаться жизнеспособными в течение 12-18, а может быть, даже до 36 часов, сказал Лю.Он добавил, что когда-нибудь орган можно будет перфузировать неделями. Чем дольше органы могут оставаться в системе, тем больше времени у врачей для восстановления поврежденных тканей. Лю и его коллеги сейчас исследуют, как можно предотвратить воспаление и гибель клеток в легких с перфузией. Но в будущем, возможно, органы можно будет лечить с помощью генной терапии или терапии стволовыми клетками при подключении к перфузионной машине, сказал он.
На данный момент, однако, большинство пожертвованных органов все еще отправляются получателям в холодильниках с тающим льдом.Почему?
«Честно говоря, препятствием для [перфузии] является стоимость, — сказала Лима. По его словам, перфузионная система для одного органа может стоить несколько тысяч долларов, что явно превышает цену стандартного кулера. Поскольку немногие исследования сравнивали перфузию со стандартным холодным хранением, не существует «потрясающих данных», которые могли бы убедить больницы сделать переход по всей стране.
Но, учитывая недавний успех трансплантации сердца Duke, Лима сказала, что перфузия вскоре может стать стандартом лечения.
Первоначально опубликовано на Live Science .
.Сколько времени требуется новому лекарству для прохождения клинических испытаний
На этой странице рассказывается о вещах, которые могут повлиять на то, сколько времени потребуется новому лекарству для прохождения клинических испытаний. Есть информация о
Тестирование и лицензирование наркотиков
Факторы, влияющие на продолжительность испытаний
Тестирование на наркотики и лицензирование
Все новые лекарства и методы лечения должны быть тщательно протестированы, прежде чем они будут лицензированы и доступны для пациентов.
Новое лекарство впервые проходит лабораторные исследования.Если это выглядит многообещающим, его внимательно изучают на людях. Если испытания покажут, что он работает хорошо и не вызывает слишком много побочных эффектов, он может быть лицензирован. Вы можете услышать, как этот процесс называется «от скамьи к постели».
Типичного времени, необходимого для тестирования и утверждения препарата, нет. Для завершения всех трех этапов клинических испытаний до этапа лицензирования может потребоваться от 10 до 15 лет или более. Но на этот раз промежуток времени сильно разнится.
Есть много факторов, которые влияют на то, сколько времени требуется для получения лицензии на лекарство.
Факторы, влияющие на продолжительность испытаний
Тип рака
Клинические испытания более редких видов рака часто занимают больше времени, потому что в них участвует меньше пациентов. Группам исследователей из нескольких разных стран может потребоваться сотрудничество, чтобы набрать достаточно пациентов. Это может означать, что на организацию и настройку пробной версии уйдет больше времени. Но международные испытания часто позволяют быстрее набирать людей, и поэтому в долгосрочной перспективе они, вероятно, будут быстрее.
Исследователи, проводящие клинические испытания по более распространенным видам рака, обычно могут найти достаточно людей, чтобы принять в них участие.
Вид обращения
Испытания, в которых используются новые методы лечения, такие как, например, новый способ проведения лучевой терапии, могут занять больше времени для подготовки и проведения. Это связано с тем, что исследовательским группам требуется специальное оборудование и дополнительная подготовка. Эти испытания могут проводиться только в небольшом количестве больниц по сравнению с испытаниями, в которых используются стандартные способы лечения.
Продолжительность лечения также может повлиять на результаты. Скорее всего, будет быстрее получить результаты для испытания однократной дозы или короткого курса лечения по сравнению с лечением, которое длится в течение месяцев или даже лет.
Тип судебного разбирательства
В некоторых исследованиях изучаются методы лечения рака или способы его выявления. Скрининг — это тестирование на рак у людей, у которых нет никаких признаков или симптомов. Людям, участвующим в этих испытаниях, не ставили диагноз рака. Исследовательская группа часто хочет следить за ними в течение многих лет, чтобы увидеть, у кого развивается рак, а у кого нет. Затем они будут сравнивать различные экспериментальные группы, чтобы увидеть, может ли конкретное лечение помочь предотвратить рак. Или поможет ли тест диагностировать его на ранней стадии.
Эти испытания часто требуют много времени для получения результатов по сравнению с испытаниями лечения. Могут потребоваться годы, чтобы увидеть четкую разницу в количестве людей в разных группах, у которых развивается рак.
Необходимое количество пациентов
Специалисты по статистикеанализируют то, что группа исследователей хочет выяснить, и план исследования, а затем определяют, сколько пациентов необходимо. Если в нем участвует недостаточно пациентов, результаты могут быть ненадежными.
Количество людей, которые им понадобятся для получения надежных результатов, будет зависеть от количества терапевтических групп и того, что именно хочет выяснить исследовательская группа.
Период наблюдения
Исследовательские группы изучают, насколько хорошо люди чувствуют себя в течение некоторого времени после прохождения лечения в рамках исследования. Это необходимо для того, чтобы увидеть, насколько хорошо лечение действует в течение более длительного периода времени, и узнать больше о долгосрочных побочных эффектах.
Период наблюдения может составлять от нескольких месяцев до более 10 лет, в зависимости от типа лечения и группы пациентов. Или, может быть, дольше для пробного изучения скрининга или профилактики.
Проблемы с новым лечением
Могут возникнуть проблемы с новыми лекарствами или методами лечения, о которых исследователи не знают, пока не проведут испытания.Могут возникнуть неожиданные побочные эффекты или реакции на лечение. Или могут возникнуть трудности с назначением лечения пациентам.
Проблемы с новым лечением могут означать, что испытание займет больше времени.
Связанная информация
Найти клиническое исследование
Результаты клинических исследований
Понимание статистики в исследованиях рака
.Как долго длится COVID-19?
Сколько длится COVID-19? Наши данные показывают, что каждый десятый болеет в течение трех или более недель.
Принято считать, что COVID-19 — это краткосрочное заболевание, вызванное заражением новым коронавирусом SARS-CoV-2, и большинство источников в области здравоохранения предполагают, что люди выздоравливают в течение двух недель или около того.
Но становится все более очевидным, что это не относится ко всем, кто инфицирован коронавирусом. Некоторые люди сообщают о симптомах в течение трех недель и более, в то время как другие страдают месяцами.
Мы смотрим на то, что данные приложения COVID Symptom Study говорят нам о количестве людей, живущих с COVID-19 в долгосрочной перспективе, о симптомах, которые они испытывают, и о том, являются ли они по-прежнему заразными.
Как долго длится COVID-19?
Данные нашего исследования симптомов COVID показывают, что, хотя большинство людей выздоравливают от COVID-19 в течение двух недель, у каждого десятого человека симптомы могут сохраняться через три недели, а некоторые могут страдать месяцами.
Наше исследование показывает, что некоторые люди испытывают усталость, головные боли, кашель, аносмию (потерю обоняния), боль в горле, делирий и боль в груди в течение более трех недель после первого сообщения о симптомах в приложении.
Данные исследования симптомов COVID показывают, что каждый десятый человек все еще имеет симптомы COVID-19 через три неделиУ людей, у которых развиваются тяжелые случаи COVID-19, мы знаем, что симптомы следуют типичной схеме: аносмия, лихорадка и кашель в первые два дня, которые перерастают в тяжелые респираторные симптомы, которые часто требуют госпитализации примерно через неделю.
Но, как ни странно, кажется, что у людей с легкими формами заболевания больше шансов иметь множество странных симптомов, которые появляются и исчезают в течение более длительного периода. «Чем больше мы узнаем о коронавирусе, тем страннее он становится», — говорит руководитель исследования симптомов COVID профессор Тим Спектор из Королевского колледжа Лондона.
«Я изучил 100 болезней. COVID — самый странный из тех, что я видел в своей медицинской карьере», — сказал он недавно Guardian.
Какие симптомы испытывают люди с длительным периодом COVID?
Несколько месяцев назад мы думали, что COVID-19 — это просто респираторное заболевание, характеризующееся кашлем и высокой температурой.
Но теперь мы знаем, что вирус может вызывать широкий спектр симптомов, от сердечно-сосудистых заболеваний до желудочно-кишечного расстройства. Многие пациенты, страдающие COVID в течение длительного времени, сообщают о появлении и исчезновении разнообразных « атипичных » симптомов со временем.
Мы говорили с доктором Рэйчел Поуп, старшим преподавателем европейской предыстории Ливерпульского университета, которая страдала от симптомов в течение 13 недель.
«Все началось как простуда или грипп», — говорит она. «К четвертой неделе большинству людей вокруг меня, у которых тоже было это заболевание, включая мою дочь и моего бывшего партнера, стало лучше.».
Но хотя Рэйчел улучшилось на четвертой неделе, ей снова стало хуже на пятой неделе, и ее симптомы переместились из дыхательных путей во внутренние органы, что привело к проблемам с сердцем, которые привели ее в отделение неотложной помощи.
подумали, что у меня инсульт, а во второй раз они подумали, что это сердечный приступ », — говорит она.
Рэйчел не одна. Все больше людей сообщают о долгосрочных симптомах COVID-19. Некоторые сообщают проблемы с сердцем, которые врачи связывают с поствирусным воспалением, вызванным COVID-19, а не продолжающейся инфекцией.
Эксперты недавно предупредили, что COVID-19 может нанести длительный вред другим внутренним органам, включая легкие, печень, мозг и почки. Это может объяснить, почему некоторые люди продолжают испытывать симптомы еще долгое время после того, как вирус был выведен из организма.
Остается ли заразным COVID-19 «долгосрочные»?
Короткий ответ на этот вопрос: мы не знаем, когда люди с COVID-19 перестают быть заразными. Одно китайское исследование сообщило подробности о пациенте, который выделял коронавирус в течение 49 дней, несмотря на то, что у него были только легкие симптомы, поэтому люди могли оставаться заразными в течение длительного времени.
Является ли человек все еще заразным через несколько недель после первого заражения коронавирусом, зависит от того, являются ли его симптомы результатом продолжающейся инфекции или повреждения, которое сохраняется после того, как его иммунная система очистила вирус.
Рэйчел признается, что не знает, заразна ли она.
«Я лично думаю, что вирусный хвост все еще сохранялся до 11 недели. У меня все еще была сильная диарея на тот момент, так что я думаю, что он все еще был вирусным.»
NHS рекомендует продолжать самоизолироваться, если у вас температура, насморк, болезнь, диарея или потеря аппетита, даже если с момента появления симптомов прошло более 14 дней, поскольку у вас все еще может быть активный вирусный вирус. инфекция.
Люди с хроническим COVID-19 изо всех сил пытаются вернуться к нормальной жизни
«Эти люди, возможно, возвращаются к работе и не достигают максимальных результатов», — сказал Guardian профессор Тим Спектор. . «Есть и другая сторона вируса, на которую не обращали внимания из-за идеи, что« если вы не мертвы, все в порядке.’»
Люди, испытывающие длительные последствия COVID-19, недовольны отсутствием информации и поддержки.
«Замечательно, что мы не умерли, но вот уже три месяца я страдаю от серьезных проблем со здоровьем при очень ограниченной поддержке», — говорит Рэйчел.
Приложение COVID Symptom Study призвано помочь таким людям, как Рэйчел, понять долгосрочные последствия пандемии коронавируса для здоровья. Если вы относитесь к опыту Рэйчел и можете извлечь выгоду из поддержки коллег, вы также можете проверить эту группу в Facebook.
Нам нужно, чтобы как можно больше людей ежедневно использовали приложение для регистрации своего здоровья, даже если вы чувствуете себя хорошо или думаете, что уже переболели COVID-19.
Вы также можете настроить профили пользователей для друзей или членов семьи, включая детей, которые не могут использовать приложение, но все же хотят принять участие в этом жизненно важном исследовательском проекте.
Низкий уровень долгосрочного COVID-19
- Большинство людей выздоравливают от легкой формы COVID-19 в течение двух недель и более серьезного заболевания в течение трех недель
- Некоторые люди страдают от воздействия вируса на намного дольше
- Вирус может вызвать повреждение внутренних органов, что приведет к долгосрочным или потенциально постоянным проблемам со здоровьем
- В настоящее время мало информации и поддержки для людей с длительным COVID-19
- Нам необходимо постоянно собирать данные о здоровье нации, чтобы понять долгосрочные последствия этой болезни
Чтобы узнать больше и загрузить приложение и внести свой вклад в наши исследования, посетите сайт covid.joinzoe.com/
Дополнительная информация:
.Сохраняющиеся проблемы COVID-19 тревожат ученых: от «мозгового тумана» до сердечного приступа | Наука
Нейробиолог Афина Акрами страдает изнурительными симптомами после заражения коронавирусом более 4 месяцев назад.
Райан ЛоуАвтор: Дженнифер Кузен-Франкель
Science ’ s Отчетность о COVID-19 поддерживается Пулитцеровским центром и Фондом Хейзинг-Саймонса.
Лаборатория нейробиологии Афины Акрами открылась в прошлом месяце без нее. Жизнь 38-летней женщины — бледная тень того, что было до 17 марта, дня, когда у нее впервые появились симптомы нового коронавируса. В Университетском колледже Лондона (UCL) студенты Акрами исследуют, как мозг организует воспоминания для поддержки обучения, но дома она изо всех сил пытается ясно мыслить и борется с болью в суставах и мышцах.«Раньше я ходил в спортзал три раза в неделю, — говорит Акрами. Теперь «Моя физическая активность — это от кровати к дивану, может быть, с дивана на кухню».
Ее ранние симптомы напоминали симптомы COVID-19: лихорадка и кашель, за которыми следовали одышка, боль в груди и сильная усталость. В течение нескольких недель она изо всех сил пыталась вылечиться дома. Но вместо того, чтобы со временем утихать, симптомы Акрами усиливались и ослабевали, но никогда не исчезли. У нее было всего 3 недели с марта, когда температура ее тела была нормальной.
«Все говорят о бинарной ситуации: либо она легкая и быстро выздоравливает, либо вы серьезно заболеете и попадете в отделение интенсивной терапии», — говорит Акрами, который не попадает ни в одну из категорий.Тысячи людей повторяют ее историю в онлайн-группах поддержки COVID-19. Появляются амбулаторные клиники для выживших, и некоторые из них уже перегружены. Акрами ждала приема у одного из них более 4 недель, несмотря на направление от своего терапевта.
Список хронических заболеваний, вызванных COVID-19, длиннее и разнообразнее, чем могло представить большинство врачей. Постоянные проблемы включают усталость, учащенное сердцебиение, одышку, боль в суставах, затуманенное мышление, стойкую потерю обоняния и повреждение сердца, легких, почек и мозга.
Трудно определить вероятность того, что у пациента разовьются стойкие симптомы, потому что в разных исследованиях отслеживаются разные результаты и наблюдаются выжившие в течение разного периода времени. Одна группа в Италии обнаружила, что 87% пациентов, госпитализированных с острым COVID-19, 2 месяца спустя все еще испытывали трудности. Данные исследования симптомов COVID, в котором используется приложение, в котором миллионы людей в США, Великобритании и Швеции обнаружили свои симптомы, показывают, что от 10% до 15% людей, включая некоторые «легкие» случаи, не быстро поправиться.Но поскольку кризису всего несколько месяцев, никто не знает, как далеко продлятся симптомы в будущем и вызовет ли COVID-19 начало хронических заболеваний.
Я ходил в спортзал три раза в неделю. [Теперь] моя физическая активность — это кровать к дивану, может быть, диван к кухне.
Афина Акрами, Университетский колледж Лондона
Исследователи теперь сталкиваются со знакомым повествованием о COVID-19: они пытаются разобраться в загадочной болезни.Отличительные особенности вируса, в том числе его склонность вызывать обширное воспаление и свертывание крови, могут сыграть свою роль в ряде возникающих сейчас проблем. «Мы наблюдаем действительно сложную группу продолжающихся симптомов», — говорит Рэйчел Эванс, пульмонолог из Университета Лестера.
Исследования выживших начинают исследовать их. В этом месяце исследователи из Соединенного Королевства, в том числе Эванс, начали исследование, в котором будут прослеживать 10 000 выживших в течение 1 года с начала и до 25 лет.В конечном итоге исследователи надеются не только понять длинную тень болезни, но и предсказать, кто подвергается наибольшему риску затяжных симптомов, и узнать, может ли лечение в острой фазе болезни предотвратить их.
Для Гетца Мартина Рихтера, радиолога клиники Штутгарта в Германии, особенно поразительно то, что как острые симптомы болезни непредсказуемо меняются, так и те, которые сохраняются. Рихтер вспоминает двух пациентов, которых он лечил: мужчину среднего возраста, перенесшего легкую пневмонию из-за COVID-19, и пожилую женщину, уже страдающую хроническим лейкозом и артериальным заболеванием, которая чуть не умерла от вируса и ее пришлось реанимировать.Три месяца спустя человек с легкой формой болезни «засыпает весь день и не может работать», — говорит Рихтер. У женщины минимальные повреждения легких, чувствует себя нормально.
В начале пандемии врачи узнали, что SARS-CoV-2, вирус, вызывающий COVID-19, может нарушить захватывающий дух массив тканей в организме. Подобно ключу, аккуратно вставляемому в замок, SARS-CoV-2 использует белок-шип на своей поверхности для фиксации на рецепторах ACE2 клеток. Легкие, сердце, кишечник, почки, кровеносные сосуды и нервная система, среди других тканей, несут ACE2 на поверхности своих клеток и, таким образом, уязвимы для COVID-19.Вирус также может вызывать сильную воспалительную реакцию, в том числе в головном мозге. Часто «опасность возникает, когда организм реагирует несоразмерно инфекции», — говорит Адрия Хаджра, врач Медицинского колледжа Альберта Эйнштейна в Нью-Йорке. Она продолжает заботиться о тех, кто заразился весной и все еще выздоравливает.
Несмотря на новизну SARS-CoV-2, у его долгосрочных эффектов есть прецеденты: инфекции другими патогенами связаны с длительными последствиями, начиная от проблем с сердцем и заканчивая хронической усталостью.«Медицина использовалась для решения этой проблемы» острого вирусного заболевания с продолжающимися симптомами, — говорит Майкл Занди, невролог из UCL. Даже обычные заболевания, такие как пневмония, могут означать выздоровление на несколько месяцев. «Я вижу много людей, у которых 3-4 года назад был энцефалит [воспаление головного мозга], и они все еще не могут думать или устали», — говорит Занди. Инфекции, вызванные некоторыми бактериями и вирусом Зика, среди прочего, связаны с синдромом Гийена-Барре, при котором иммунная система атакует нервную ткань, вызывая покалывание, слабость и паралич.(Сообщалось о некоторых случаях заболевания Гийен-Барре после COVID-19, но «это не определенно [есть] всплеск», — говорит Рэйчел Браун, невролог из UCL, работающая с Занди.)
У подгруппы пациентов с COVID-19 наблюдаются постоянные симптомы и осложнения, такие как повреждение органов, и исследователи предлагают причины некоторых из них (внизу). Ученые пытаются определить такие симптомы, насколько они распространены, как долго они сохраняются, кто подвержен риску, а также как их лечить и предотвращать.1.
 врожденные отклонения,
врожденные отклонения,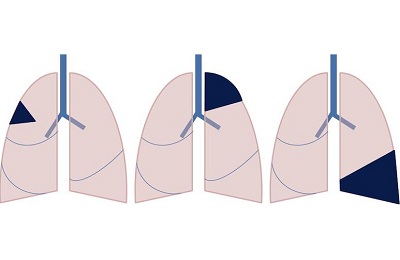 Пневмоэктомия. Иначе такую операцию называют пульмонэктомией. Она подразумевает полное удаление легкого. Ее назначают при наличии злокачественной опухоли в одном легком или при широком распространении патологических очагов в легочных тканях. В этом случае проще удалить легкое целиком, чем отделять поврежденные участки. Удаление легкого является самой значительной операцией, поскольку ликвидируется половина органа.
Пневмоэктомия. Иначе такую операцию называют пульмонэктомией. Она подразумевает полное удаление легкого. Ее назначают при наличии злокачественной опухоли в одном легком или при широком распространении патологических очагов в легочных тканях. В этом случае проще удалить легкое целиком, чем отделять поврежденные участки. Удаление легкого является самой значительной операцией, поскольку ликвидируется половина органа. Согласно технологиям проведения вмешательства, такие операции можно разделить еще на два вида. Это:
Согласно технологиям проведения вмешательства, такие операции можно разделить еще на два вида. Это: