Ревматоидный полиартрит: симптомы, методы лечения, осложнения
Содержание статьи
Ревматоидный полиартрит – аутоиммунное заболевание, при котором собственный организм атакует здоровые клетки соединительной и хрящевой ткани. Причиной аномалии может стать банальная простуда или сезонное заболевание. Положительный прогноз даётся только на начальных стадиях, последующие осложнения могут стать фатальными. Аутоиммунное заболевание суставов — приговор или здоровый образ жизни до конца дней? Решение остаётся за больным.
Ревматоидный полиартрит — что это такое?
Ревматоидный полиартрит – патология, поражающее хрящевую ткань сустава. В отличие от других артритных заболеваний, не затрагивает суставную капсулу, а только её внешнюю оболочку. В силу невыясненной этиологии, болезнь затруднительна в диагностировании на ранних стадиях.
Последние исследования ревматоидного полиартрита, доказали его принадлежность к аутоиммунным заболеваниям, при которых естественная биологическая защита организма, при невыясненных обстоятельствах, начинает нападать на здоровые клетки хрящевой ткани.
Преимущественно поражает не крупные суставы конечностей – в пальцах и кистях. Реже, патология наблюдается в коленных, локтевых, голеностопных и позвоночных суставах. Проявляется симметрично, на двух и больше соединениях. Даёт тяжелые осложнения на печень, почки, легкие, эпидермис, нервную и сердечно-сосудистую системы.
Причины
Этиология заболевания до сих пор не раскрыта. Существует несколько направлений, в которых работают ученые, для определения причин заболевания. Основными являются:
Генетические факторы. Если ближайшим кровным родственникам был поставлен неутешительный диагноз, то человек автоматически входит в группу риска. Иммунные нарушения очень часто передаются по наследству.
Перенесенные инфекционные заболевания. Сбой в организме может произойти после вирусной атаки. Краснуха, ларингит, гайморит, герпес и другие инфекции, способны нанести удар по иммунной системе и заставить её бороться с собственными клетками.
Гормональные сбои. Психологические нарушения и стрессы могут спровоцировать сбой в эндокринной системе. Выброс в организм большого количества гормонов крайне негативно сказывается на иммунитете. Что в свою очередь проявляется в виде ревматоидного полиартрита.
Психологические нарушения и стрессы могут спровоцировать сбой в эндокринной системе. Выброс в организм большого количества гормонов крайне негативно сказывается на иммунитете. Что в свою очередь проявляется в виде ревматоидного полиартрита.
К перечисленным факторам добавляются переломы, ушибы, воздействие низких температур, повышенная нагрузка, возраст – причин для появления патологии может быть множество.
Виды ревматоидного полиартрита суставов
Заболевание классифицируется по двум типам — серопозитивный и серонегативный
Серопозитивный
Патологию относят к этому типу, если в анализах находят ревматоидные вирусы. В хронической форме заболевания иммунитет начинает вырабатывать повышенное количество антител, уничтожающих здоровые клетки хрящевой ткани сустава.
Биохимический состав крови незамедлительно меняется и показывает ревматоидный индекс, по которому определяется вид полиартрита.
Симптоматические проявления обширны:
- Суставная боль;
- Васкулиты;
- Дрожь в теле;
- Нарушение мелкой моторики;
- Постоянная повышенная температура тела;
- Гипертония, тахикардия, легочные патологии.
Серонегативный
Ревматоидный фактор в анализах отсутствует. Это затрудняет постановку диагноза. Но дополнительные исследования и общий анамнез заболевания позволяют определить ревматоидный полиартрит.
Характеризуется незначительным болевым синдромом в суставах и существенным в мышцах, быстрой утомляемостью без видимых причин, частыми аллергическими реакциями, дискомфортом в области сердца.
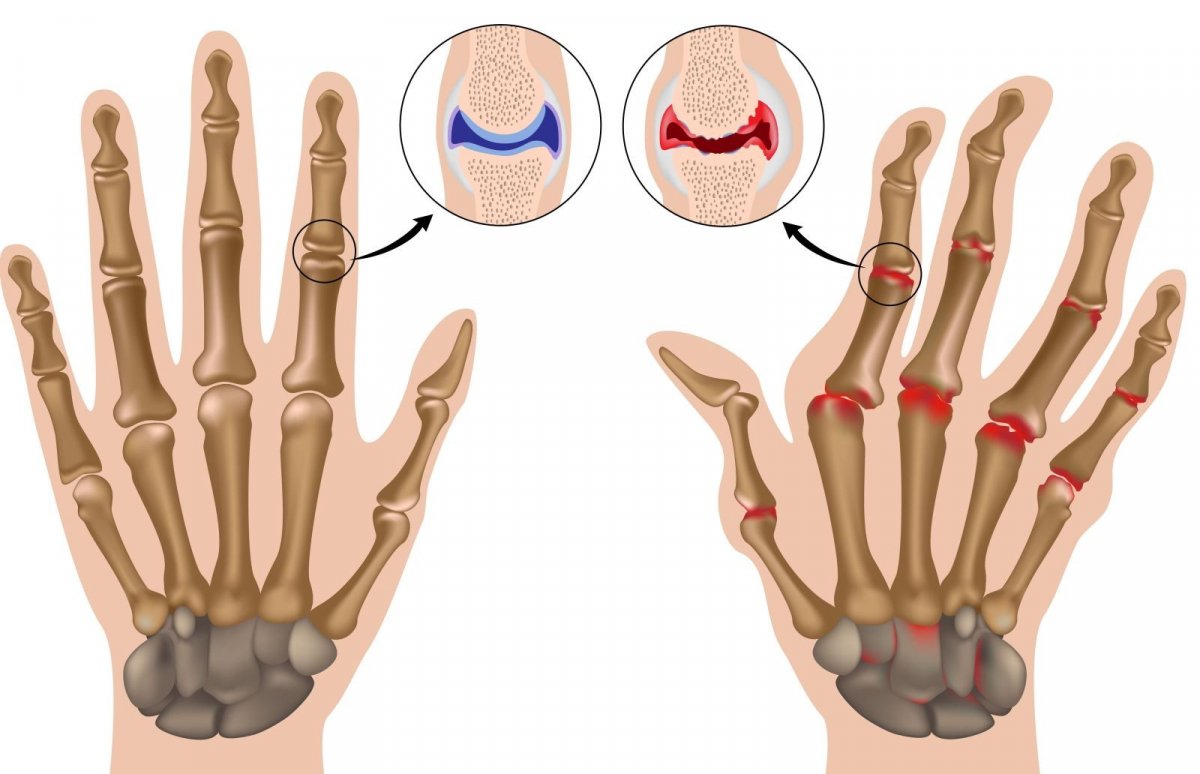
Так выглядит ревматоидный полиартрит, не запускайте болезнь до такого, лечитесь!
Стадии
Само заболевание прогрессирует постепенно. Каждый этап патологии поражает новые органы и суставы.
Каждый этап патологии поражает новые органы и суставы.
Всего существует 4 стадии:
I стадия. На этом этапе распознать болезнь крайне сложно. Симптомы почти полностью отсутствуют. За исключением некоторой отечности вокруг суставов пальцев конечностей. Вовремя проведенные диагностические мероприятия выявляют истончение костей, поражение средних суставов и изменения мышечной ткани.
II стадия. На костной ткани, окружающей суставы, формируются эрозии. Мышцы начинают атрофироваться, появляются ревматоидные узелки. Суставы отекают и увеличиваются в размерах.
III стадия. Анатомическая конструкция суставов полностью деформируется. Двигательная функция нарушается. Утолщаются мягкие ткани. Конечности приобретают специфическую форму (в частности, кисти рук отклоняются в сторону).
IV стадия. Поражения становятся многочисленными, осуществлять движение невозможно. В процесс втягиваются внутренние органы. Больше всего страдают печень и почки. Нарушается сердечно-сосудистая деятельность, на коже появляется характерная желтизна, отказывает селезёнка. Больной прикован к постели.
В процесс втягиваются внутренние органы. Больше всего страдают печень и почки. Нарушается сердечно-сосудистая деятельность, на коже появляется характерная желтизна, отказывает селезёнка. Больной прикован к постели.
Симптоматика
Ревматоидный полиартрит крайне редко имеет стремительное течение. Как правило, болезнь развивается много месяцев, а то и лет, без ярко выраженных признаков. В этом заключается главная опасность болезни. Она даёт возможность привыкнуть к дискомфорту. Поэтому больные не обращаются за медицинской помощью на ранних стадиях.
Внимательное отношение к подсказкам организма поможет избежать нежелательных последствий. Наличие одного или нескольких неспецифических признаков весомый повод обратиться к ревматологу:
- Ощущение постоянной усталости;
- Болевой синдром в суставах;
- Резкая потеря веса;
- Повышенная температура;
- Скованность в теле.
Если такое состояние длится более двух недель, без дополнительных условий (например, простудных заболеваний), то имеет смысл обратиться в клинику.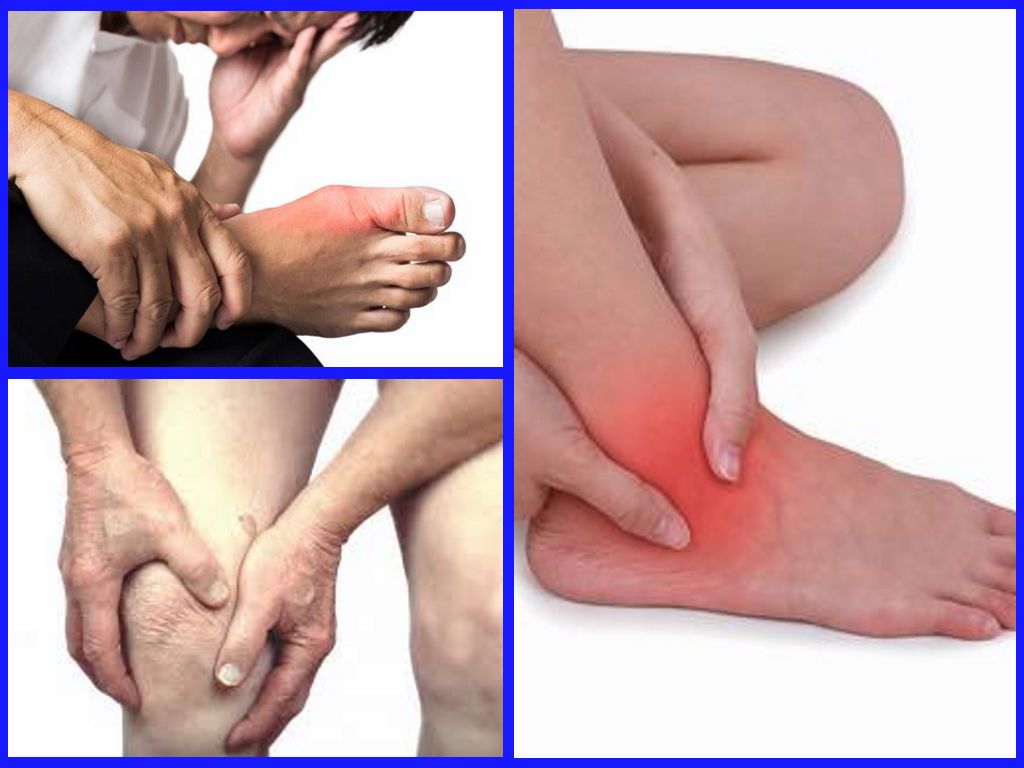
Следующие признаки уже свойственны одной из стадий заболевания и требуют безотлагательной медицинской помощи:
- Сильные болевые ощущения в суставах;
- Двухсторонняя отечность в местах сгиба конечностей;
- Симметричное поражение подвижных соединений;
- Характерные «ревматоидные» симптомы: межфаланговые суставы неподвижны, завернуты вверх или вниз, отклонены в сторону;
- Пальцы утолщаются в ногтевой пластине и в местах сгиба;
- Деформация стопы, вследствие чего появляется дугообразное искривление голеней.
Болезнь поражает практически всю кровеносную систему и внутренние органы. Поэтому симптоматика проявляется в совокупности с признаками других заболеваний. Тонзиллит, ларингит, пневмония, плеврит, аритмия, инфаркт миокарда, интерстициальный фиброз. Эти патологии могут стать как причиной заболевания, так и серьёзными побочными осложнениями.
Лечение ревматоидного полиартрита
Схема терапии составляется индивидуально и полностью зависит от степени поражения органов.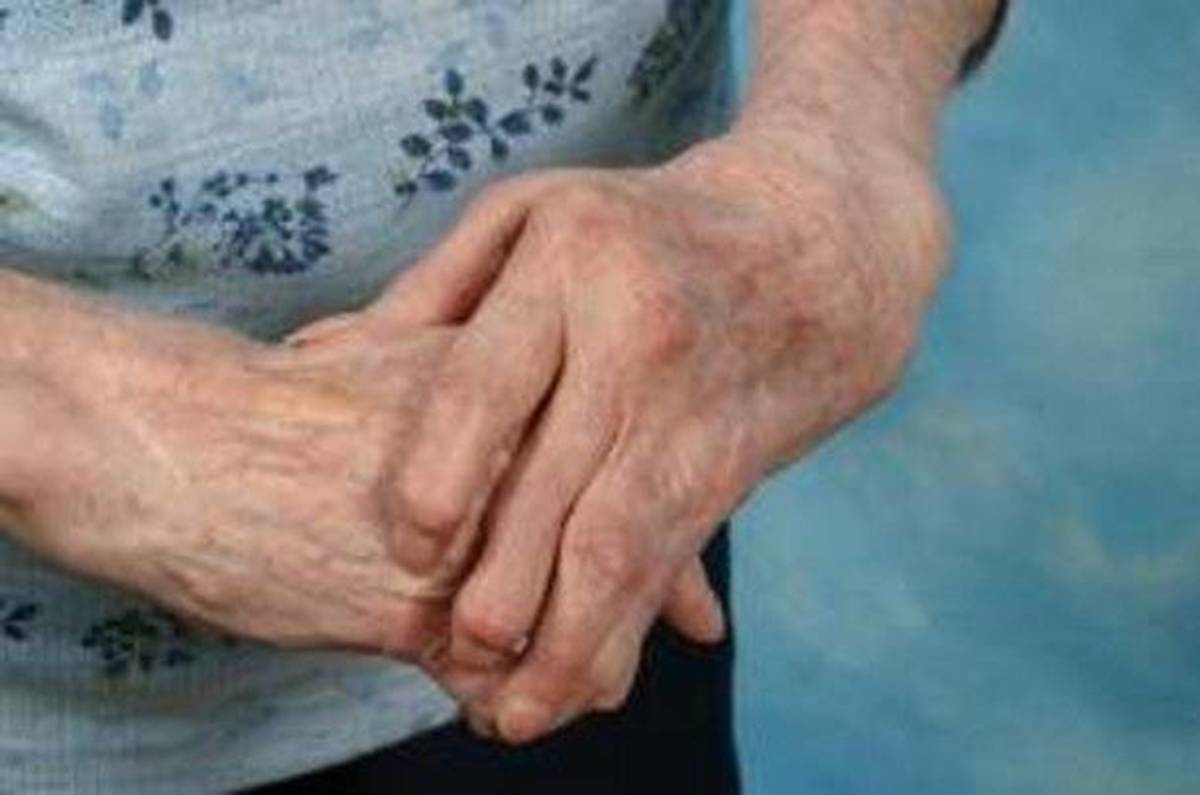 Лечение направлено на остановку прогрессирования ревматоидного полиартрита. Комбинация медикаментов составляется с учётом состояния больного.
Лечение направлено на остановку прогрессирования ревматоидного полиартрита. Комбинация медикаментов составляется с учётом состояния больного.
Медикаментозное лечение
Требует максимальной ответственности и терпения пациента. Курс лечения длится не менее 6 месяцев препаратами нескольких групп:
- Иммунодепрессанты. Подавляют разрушительную деятельность иммунной системы против организма. С этой целью назначают «Циклофосфан», «Лефлуномид», «Циклоспорин», «Метотрексат» и др.
- Сульфаниламиды. Антибактериальные препараты, предотвращают образование микробных колоний на внешних оболочках суставов. «Сульфаниламид», «Сульфаперин», «Сульфаметоксазол».
- Иммунноглобулины. Распознают и выводят из организма чужеродные компоненты. Такие препараты, как «Мабтера», «Герцептин», «Ритуксан», показали хорошую эффективность в борьбе с аутоиммунными заболеваниями.
- Соли золота. Обладают хорошей эффективностью при лечении инфекции. Курс лечения от 6 недель до 6 месяцев.
 В настоящее время применяются «Ауротиомалат натрия» и «Ауротиоглюкоза».
В настоящее время применяются «Ауротиомалат натрия» и «Ауротиоглюкоза». - Антималярийные средства. Останавливают воспалительные процессы. Назначаются «Плаквенил», «Гидроксихлорохин», «Хлорохин».
- Глюкокортикостероиды. Показаны к приёму на последних стадиях болезни. Подавляют выработку гормона кортизола, ответственного за активную деятельность иммунной системы. «Гидрокортизон ацетат», «Кеналог», «Бетаметазон Нортон», «Целестон-В» — успешно применяются для лечения всех видов артрита.
- Противовоспалительные средства. «Аспирин», «Диклофенак», «Кетопрофен», «Мовалис», «Мелоксикам» — это лишь краткий список противовоспалительных препаратов общего действия.
- Анальгетики. Помогают снять боль и облегчить состояние пациента. В зависимости от стадии, могут быть опиат содержащими. Самые простые, безрецептурные препараты такие как «Темпалгин», «Анальгин», «Парацетамол» — доступные и достаточно эффективные средства для снятия не сильных болей.
Физиотерапевтические методы
Незаменимы для комплексной борьбы с ревматоидным полиартритом.
Наиболее распространённые:
- Лазеротерапия. Коррекция хрящевой ткани суставов с помощью лазера.
- Ультразвуковое воздействие. Ускоряет метаболизм.
- Плазмофорез. Обновление крови улучшает состояние иммунной системы.
- Криотерапия. Значительно уменьшает болевые ощущения и снимает воспаления.
- Электрофорез.
- ЛФК. Комплекс упражнений помогает вернуть подвижность.
- Мануальная терапия. Предотвращает мышечную атрофию.
- Санаторно-курортное лечение.
Для предотвращения рецидивов и поддержания стабильного состояния, пациент, с диагнозом «ревматоидный полиартрит», состоит до конца жизни на учете у ревматолога и регулярно обследуется, для назначения своевременной терапии.
Диета
При ревматоидном полиартрите, диета является обязательной лечебной мерой. Схема питания разрабатывается врачом-диетологом, после тщательного изучения анамнеза заболевания. Учитываются все детали: стадия болезни, пораженность суставов, принимаемые препараты, вес и возраст больного, наличие сопутствующих заболеваний.
Учитываются все детали: стадия болезни, пораженность суставов, принимаемые препараты, вес и возраст больного, наличие сопутствующих заболеваний.
Общие рекомендации по соблюдению пищевого режима для больных ревматоидным полиартритом:
- Овощные супы, с добавление круп;
- Диетическое куриное или индюшиное мясо, парная телятина, кролик;
- Морская, речная рыба, нежирная;
- Растительное масло — оливковое, подсолнечное, льняное, кукурузное;
- Кисломолочные продукты с низким или нулевым содержанием жира – творог, молоко, несоленые сорта сыра;
- Овощи и фрукты в увеличенном объеме;
- Компоты из сухофруктов, морсы и свежевыжатые соки, негазированная минеральная вода.
При заболевании запрещено употреблять в пищу:
- Жирное мясо и бульоны на нем;
- Колбаса, балык, окорок;
- Мясные полуфабрикаты;
- Всевозможные соусы;
- Сдобная выпечка;
- Жареная, соленая, консервированная, маринованная, острая пища.

Питание должно быть частым, 6-7 раз в день. Полностью исключаются из рациона алкогольные и слабоалкогольные напитки. Такая диета не только помогает успешно бороться с заболеванием, но и держать под контролем массу тела. Болезнь не является приговором. Сбалансированное питание и коррекция образа жизни способны долгие годы поддерживать хорошее физическое состояние больного, без потери качества жизни.
виды, причины, симптомы, диагностика и лечение
Содержание статьи
Полиартрит – тяжелое заболевание суставов, которое трудно поддается диагностике. В большинстве случаев, развивается вследствие перенесенных инфекционных заболеваний. Эффективное лечение возможно только на ранних стадиях – до 90% пациентов благополучно выздоравливают. Запущенные формы, в настоящее время, считаются неизлечимыми.
Что такое полиартрит сустава?
Патологии в суставных тканях, в совокупности с инфекционными заболеваниями могут проявляться тяжелыми, последовательными поражениями суставов – полиартритом (др.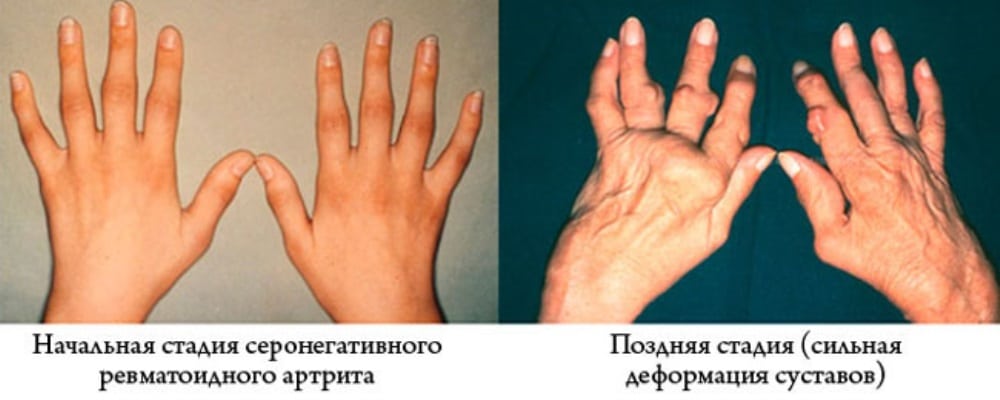 греч. πολυ- — «много» и ἄρθρον — «сустав»). Заболевание является одной из форм артритов – воспалительных процессов в костных соединениях. В отличие от артрита, патология поражает не один сустав, а два и больше. Характеризуется ярко выраженными болями. Течение болезни часто бывает стремительным.
греч. πολυ- — «много» и ἄρθρον — «сустав»). Заболевание является одной из форм артритов – воспалительных процессов в костных соединениях. В отличие от артрита, патология поражает не один сустав, а два и больше. Характеризуется ярко выраженными болями. Течение болезни часто бывает стремительным.
Разновидности
Из определения заболевания следует, что отличительной чертой полиартрита является одновременное нарушение функций нескольких суставов, чаще всего, симметричных. Этот процесс может быть как одновременным, так и постепенным – по мере прогрессирования патологии, суставы «втягиваются» друг за другом.
Классификация полиартрита разделяет болезнь на несколько групп:
- Ревматический. Воспалительные процессы заболевания поражают крупные и средние суставы – коленные, голеностопные, тазобедренные, локтевые. Помимо суставов, что уже представляет большую опасность, болезнь затрагивает сердечные мышечные ткани и нервные клетки.
 Возможно развитие порока сердца. Чаще всего появляется на фоне стрептококковых бактериальных инфекций. Носоглоточные заболевания — тонзиллит, гайморит, отит, ларингит оказывают разрушительное действие на суставы и дают мощный толчок ревматической форме полиартрита.
Возможно развитие порока сердца. Чаще всего появляется на фоне стрептококковых бактериальных инфекций. Носоглоточные заболевания — тонзиллит, гайморит, отит, ларингит оказывают разрушительное действие на суставы и дают мощный толчок ревматической форме полиартрита. - Реактивный. Аутоиммунное заболевание развивается вследствие перенесенных инфекций хламидийного, дизентерийного, сальмонеллёзного происхождения. В поражённых суставах, возбудители заболевания отсутствуют, несмотря на прямую, хронологическую связь. Страдают мелкие суставы опорно-двигательного аппарата, глаза, кожа и слизистые оболочки, мочеполовая система.
- Ревматоидный. Поражает преимущественно периферические суставы в пальцах рук и ног. Носит хронический воспалительный характер. Ревматоидный полиартрит приводит к необратимым деформациям костей и суставов. Крайне негативно отражается практически на всех органах организма – глаза, почки, печень, легкие и т.д. Главная опасность кроется в невозможности определения причин, по которым иммунная система атакует собственные органы.
 Лечение затруднительное.
Лечение затруднительное. - Кристаллический. Нарушения обмена веществ, приводит к развитию патологии. В суставах откладываются кристаллы соли, которые раздражают окружающие ткани. В результате формируется сильный воспалительный процесс. Заболевание больше известно, как подагрический приступ. Поражает суставы нижних конечностей. Реже – позвоночник и руки. Имеет острую и хроническую форму течения.
- Инфекционный. Болезнь развивается на фоне острых инфекционных заболеваний, вошедших в пик проявления – туберкулёз, гонорея, бруцеллёз, дизентерия. Затрагивает все виды суставов, в зависимости от этиологии инфекции. Может начинаться как артрит, с поражения только единичного сустава. Но очень быстро переходит в полиартрит. Инфекционной форме свойственны очень сильные болевые ощущения.
- Псориатический. Протекает на фоне псориаза, помимо суставов поражаются сухожилия и мышцы. Что, незамедлительно, проявляется на функциях опорно-двигательного аппарата. Ограничение движения наблюдается уже на первых стадиях.
 Медицине в настоящее время неизвестно, по каким причинам кожное заболевание даёт подобного рода осложнения. Болезнь протекает тяжело, может привести к необратимой деформации рук и ног. Затрагивает позвоночные суставы. Часто развивается симметрично.
Медицине в настоящее время неизвестно, по каким причинам кожное заболевание даёт подобного рода осложнения. Болезнь протекает тяжело, может привести к необратимой деформации рук и ног. Затрагивает позвоночные суставы. Часто развивается симметрично.
Симптоматика
Общая информация о видах полиартрита помогает выделить несколько характерных симптомов, свойственных для начальной стадии заболевания:
- Поражение двух и больше суставов одновременно;
- Сильный болевой синдром;
- Повышение температуры в зонах пораженных суставов;
- Ограничение подвижности.
Если на этом этапе проявления заболевания обратиться к ревматологу, то можно осуществить успешное лечение, свести к нулю возможную деформацию суставов и забыть о полиартрите навсегда.
Специфические симптомы указывают на определенный вид суставного заболевания:
- Ревматоидный полиартрит. Признаки ярко выраженные.
 Утренняя и ночная скованность, симметричное поражение суставов, болевые приступы случаются через равные промежутки времени, появление ревматических узелков, температура, насморк, сухой кашель, жжение в слизистых носоглотки.
Утренняя и ночная скованность, симметричное поражение суставов, болевые приступы случаются через равные промежутки времени, появление ревматических узелков, температура, насморк, сухой кашель, жжение в слизистых носоглотки. - Инфекционная форма заболевания. Свойственны большие отечности и припухлости на больных суставах, очень высокая температура (до 40С), острая боль, увеличение печени, лимфоузлов, невралгии.
- Кристаллический полиартрит проявляет себя внезапной болью, которая длится несколько дней и проходит без лечения. Как правило, приступы появляются регулярно. Могут быть как с большим перерывом в полгода, так и один раз в месяц. Сопровождаются покраснением и отечностью вокруг пораженных суставов.
- Псориатический вид имеет широкий набор симптомов. Сильная боль, утренняя скованность, воспаление сухожилий на руках, постоянная усталость, анемия, отслоение ногтей, конъюнктивит и другие процессы.
- Реактивный полиартрит интенсивно развивается через 2-4 недели после перенесенного инфекционного заболевания.
 Начинается сразу с острой формы. Появляются лихорадка, озноб, общее недомогание, конъюнктивиты, язвы и уретриты.
Начинается сразу с острой формы. Появляются лихорадка, озноб, общее недомогание, конъюнктивиты, язвы и уретриты.
Лечение полиартрита
Выбор схемы лечения напрямую зависит от степени выраженности симптомов. Продолжительность заболевания, физическое состояние больного определяют виды терапии. Как было отмечено выше, полиартрит – тяжелое заболевание. Часто пациентам с таким диагнозом может помочь только хирургическое вмешательство.
Но, учитывая, что многие формы болезни, поражают дыхательную и сердечную системы, делают радикальную методику лечения недоступной. В таких случаях необходимо готовиться к длительной и сложной борьбе с полиартритом.
Если же патология выявлена на ранних стадиях, то прогноз становится более благоприятным. Под комплексным наблюдением ортопеда, хирурга и физиотерапевта вполне возможно добиться полного выздоровления.
Основные результаты достигаются при помощи медикаментозного и физиотерапевтического лечения. Хирургическое вмешательство применяется только в тяжёлых случаях, когда пациент уже не может самостоятельно передвигаться и испытывает невыносимые боли. Народные средства и методы нетрадиционной медицины применяются, как вспомогательные, эффективность научно не доказана.
Хирургическое вмешательство применяется только в тяжёлых случаях, когда пациент уже не может самостоятельно передвигаться и испытывает невыносимые боли. Народные средства и методы нетрадиционной медицины применяются, как вспомогательные, эффективность научно не доказана.
Медикаментозное лечение
Снятие первичных симптомов, таких как сильная боль, отечность, воспаление, лихорадка возможно только при помощи медикаментозного лечения. Назначение препаратов и разработка схемы приёма лечения носит сугубо индивидуальный характер. Полиартрит крайне многогранное заболевание, поэтому не существует стандартного рецепта и определенного набора препаратов.
Для лечения назначаются препараты следующих групп:
- Кортикостероиды. С их помощью подавляется атака иммунной системы на собственные органы. Активные вещества – гормоны.
- Нестероидные противовоспалительные средства. Блокируют простагландины, которые несут ответственность за воспалительные процессы.

- Противоревматические препараты. Используются длительное время для комплексной терапии.
- Анальгетики. Для снятия болевого синдрома разной степени выраженности. Для подавления невыносимых болей используются препараты опиумной группы.
- Антибиотики. Назначаются для лечения полиартрита инфекционной формы, для предотвращения развития гнойных воспалений и абсцессов.
- Анти-ФНО. Препараты группы блокируют некротические костные процессы, которые способствуют полному разрушению сустава. Назначаются в тяжелых и хронических формах полиартрита.
Перечисленные группы препаратов имеют множество побочных эффектов. Неправильная или самостоятельно составленная схема лечения может крайне негативно отразиться на картине заболевания.
Только квалифицированный ортопед или ревматолог может назначать лекарственные препараты для лечения полиартрита.
Физиотерапевтические мероприятия
Лечение полиартрита – сложный и долгий процесс. Медикаментозная терапия только поддерживает стабильное состояние больного и снимает внешние проявления болезни. Остановить развитие заболевания и вернуть подвижность суставов помогают физиотерапевтические мероприятия, которые назначаются в период ремиссии. Лечащий врач-ревматолог, исходя из общей картины и прогноза болезни, назначает один или несколько видов терапии.
Медикаментозная терапия только поддерживает стабильное состояние больного и снимает внешние проявления болезни. Остановить развитие заболевания и вернуть подвижность суставов помогают физиотерапевтические мероприятия, которые назначаются в период ремиссии. Лечащий врач-ревматолог, исходя из общей картины и прогноза болезни, назначает один или несколько видов терапии.
Это может быть:
- Мануальная терапия;
- Ультразвуковое воздействие;
- Магнитотерапия;
- Лечение низкими температурами;
- Электрофорез.
В обязательном порядке назначается ЛФК и показано регулярное санаторно-курортное оздоровление. Рецидивы предупреждаются грязевыми обертываниями, солевыми компрессами, стимулирующими ваннами, общим массажем, гидротерапией и другими процедурами, направленными на восстановление суставов.
Хирургическое вмешательство
Вынужденная и крайняя мера для лечения полиартрита запущенной, тяжелой формы. Применяется в случаях заведомо бессмысленного медикаментозного лечения, для восстановления полной или частичной возможности движения. Часто приводит к инвалидности больного.
Применяется в случаях заведомо бессмысленного медикаментозного лечения, для восстановления полной или частичной возможности движения. Часто приводит к инвалидности больного.
Планирование хирургической операции осуществляется с учётом анамнеза заболевания, осложнений и прошлого лечения. Цели операции находятся в зависимости от тяжести состояния больного.
Основные направления:
- Снятие болевого синдрома;
- Восстановление нормального функционала сустава;
- Возвращение общей подвижности пациента;
- Удаление полностью разрушенных суставов и протезирование;
- Обездвиживание соединений для ускорения восстановления костных тканей;
- В крайне тяжелых случаях – сохранение жизни.
Если для пациента не существует альтернативных способов лечения, то хирургическое вмешательство – это единственный шанс сохранить подвижность и не остаться на всю жизнь прикованным к инвалидному креслу.
youtube.com/embed/jQwF3sWDnbA?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Диагностирование
Полиартрит требует проведения множества исследований. В первую очередь, проходит общее обследование пациента, для исключения системных заболеваний, требующих интенсивной терапии. Опасных патологий, которые сопровождаются артритом, существует несколько. Например, красная волчанка, полихондрит, острая ревматическая лихорадка. Они не всегда очевидны и только целенаправленный поиск может их обнаружить.
Изучение истории болезни особенно важно для определения полиартрита. Предшествующие инфекционные заболевания, такие как краснуха, сальмонеллез, хламидиоз, дизентерия, помогут восстановить хронологическую связь и понять причины суставных нарушений.
Следующим этапом диагностических мероприятий становится составление клинической картины заболевания. Симптомы, места локализации, особенности болевых ощущений (острая, тянущая, ноющая боль) свидетельствуют о степени поражения суставов.
Непосредственный осмотр пациента позволяет врачу визуально определить наличие или отсутствие полиартрита. Для этого определяются точные зоны поражения, их сочетание с другими анатомическими структурами опорно-двигательного аппарата, а также с внесуставными изменениями организма.
Ценное значение для установления полиартрита имеют внесуставные проявления болезни. Изменения кожных покровов, слизистых оболочек, ногтей и околосуставных тканей могут быть достаточно очевидными признаками.
После первичного обследования проводятся лабораторные исследования. Общий и биохимический анализ крови, пункция спинно-мозговой жидкости, микробиологические, иммунологические, аллергические пробы относятся к минимальному числу анализов, необходимых для диагностики воспалительных процессов в суставах.
Аппаратная диагностика становится заключительным этапом постановки диагноза. Первичные и лабораторные исследования должны быть подтверждены при помощи рентгенографии, УЗИ, КТ, МРТ и других процедур, которые необходимы по собранным данным.
Чем раньше будет поставлен диагноз, тем эффективность назначенного лечения выше. Иногда, больного лечат от вирусов, инфекционных заболеваний, даже не подозревая о том, что процесс развития полиартрита уже в активной фазе.
Для того, чтобы избежать подобных врачебных ошибок, следует при малейших подозрениях обращаться к ревматологу. Пусть это будет просто плановый осмотр, который не подтвердит наличие полиартрита, чем запущеннная форма болезни с перспективой инвалидности.
Следует помнить, что полиартрит – тяжелое и опасное заболевание, которое неизлечимо в запущенной форме.
Избежать тяжелых осложнений и физической немощности помогут своевременная квалифицированная диагностика, лечение и реабилитация. Регулярный профилактический осмотр у ревматолога – это сохранение активного образа жизни до глубокой старости.
его виды и способы медикаментозного и народного лечения
Полиартрит – это системное заболевание, которое поражает несколько суставов, расположенных в различных частях тела. Воспалительные процессы проявляются на хрящах, сухожилиях и связках, что в результате приводит к интенсивным болям, которые становятся еще сильнее при движении в пораженном органе. Обычно оно возникает у людей с возрастом (старше 50 лет), но с каждым годом отмечаются случаи появления болезни у более молодых пациентов. Как вылечить полиартрит рассмотрим в данной статье.
Воспалительные процессы проявляются на хрящах, сухожилиях и связках, что в результате приводит к интенсивным болям, которые становятся еще сильнее при движении в пораженном органе. Обычно оно возникает у людей с возрастом (старше 50 лет), но с каждым годом отмечаются случаи появления болезни у более молодых пациентов. Как вылечить полиартрит рассмотрим в данной статье.
Причины возникновения заболевания
Болезнь полиартрит характеризуется заболеванием нескольких элементов опорно-двигательной системы. При этом воспаляться суставы могут одновременно или же их поражение происходит последовательно, один за другим.
Воспаление охватывает синовиальную оболочку или суставные ткани. В них находится большое количество кровеносных сосудов и окончаний нервных волокон. Именно по этой причине происходит быстрое воспаление ткани сустава. В результате этих процессов видоизменяются пораженные части костей и хрящей. При тяжелой форме болезни возможно их деформирование.
Часто причинами развития полиартрита становятся вирусные или инфекционные заболевания:
- ОРВИ;
- ОРЗ;
- краснуха;
- герпес;
- вирусный гепатит;
- болезнь Эпштейна-Барра.

Возникновение патологии возможно и после полученных травм, при нарушенном обмене веществ, сбоях в иммунитете, расстройствах нервной системы, генной предрасположенности. Стать причиной полиартрита также могут физическое перенапряжение, наличие аллергических заболеваний, избыточный вес, переохлаждение.
В зависимости от причин, которые вызвали недуг, различают несколько видов полиартрита.
Ревматоидный полиартрит
Эта разновидность полиартрита поражает суставы в стопах и на кистях. При дальнейшем прогрессе недуга страдают сердце, сосуды, почки. Характеризуется как аутоиммунное заболевание, когда в организме происходит сбой, и он начинает вырабатывать защиту против собственных клеток. Причины возникновения до настоящего време
Реактивный полиартрит: симптомы и методы лечения
Реактивный полиартрит – это воспалительное заболевание нескольких суставов одновременно или поочередно. Развитие болезни сопровождается снижением качества жизни, ввиду сопровождающими его проявлениями. Возникновение заболевания спровоцировано ответной реакцией иммунной системы на чужеродные, патогенные бактерии, проникшие в суставную полость. Также оно может быть вызвано аллергической реакцией. Подвержены этому недугу по большей части мужчины трудоспособного возраста (от 20 до 50 лет), женщины значительно реже подвергаются опасности им заболеть.
Развитие болезни сопровождается снижением качества жизни, ввиду сопровождающими его проявлениями. Возникновение заболевания спровоцировано ответной реакцией иммунной системы на чужеродные, патогенные бактерии, проникшие в суставную полость. Также оно может быть вызвано аллергической реакцией. Подвержены этому недугу по большей части мужчины трудоспособного возраста (от 20 до 50 лет), женщины значительно реже подвергаются опасности им заболеть.
Что такое реактивный полиартрит?
Полиартрит с реактивным развитием – это воспалительный процесс синовиальной оболочки сустава, с увеличением количества синовиальной жидкости, ухудшением ее качественного состава, образованием серозного выпота, иногда гнойного. Чаще всего у мужчин развивается полиартрит коленного сустава.
В начале болезни очаг развивается в суставе колена, начальное поражение синовиальной полости наблюдается у 7-10% больных. При интенсивном инфицировании экссудат быстро становится гнойным и является реактивным ответом организма, спровоцированного специфическим патологическим процессом в суставе.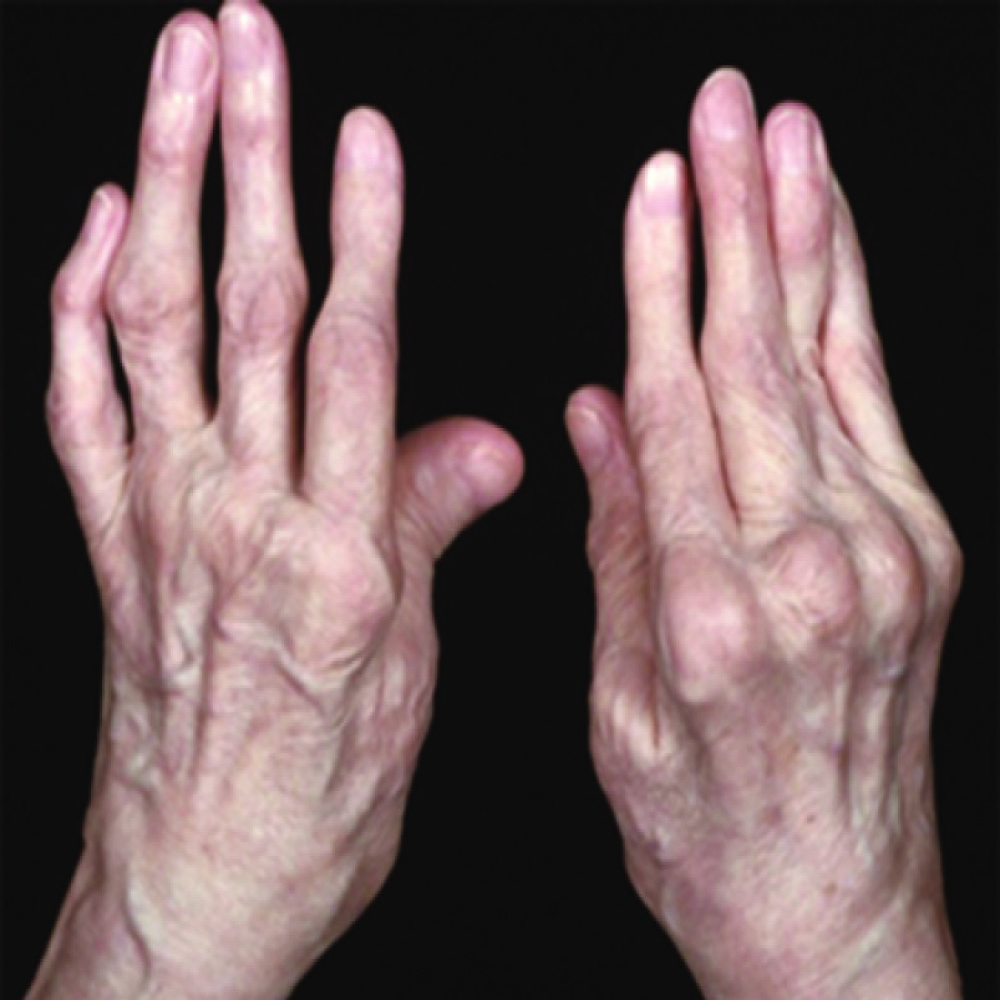 В некоторых запущенных случаях после кратковременного экссудативного периода образуются гранулемы, которые впоследствии разрушают сустав.
В некоторых запущенных случаях после кратковременного экссудативного периода образуются гранулемы, которые впоследствии разрушают сустав.
В конечном итоге происходит деформация пораженного сустава, наблюдаются подвывихи, контрактуры и анкилозы (неподвижность) в неправильном положении конечностей.
У женщин наиболее часто развивается полиартрит пальцев рук, при отсутствии лечения осложняющийся наступлением оссификации с образованием костной мозоли вокруг очага деструкции.
Причины, предрасполагающие факторы и механизм развития
Этиология развития полиартрита многообразна. Аллергические реактивные артриты встречаются в семьях лиц, страдающих аллергией, а при сывороточной болезни – как один из симптомов этого заболевания. Реактивное развитие они получают после приема определенной пищи и иногда сопровождаются крапивницей или отеком Квинке.
Инфекционный реактивный полиартрит, причины возникновения и развития имеет другие.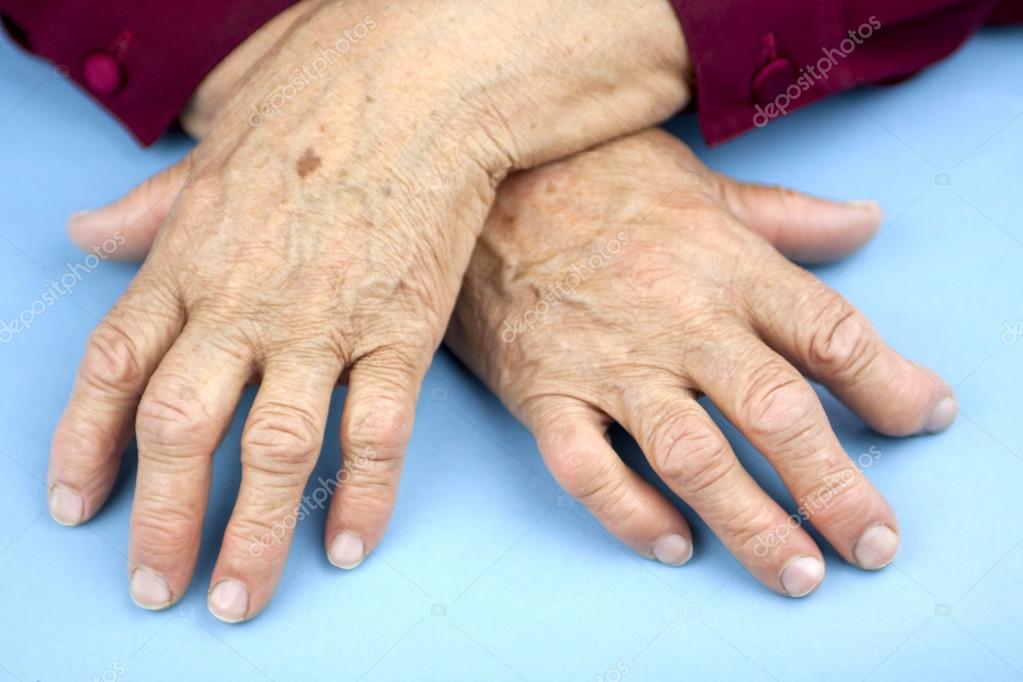
Зачастую оно вызвано присутствием в синовиальной полости причинных патогенных микроорганизмов или продуктов их жизнедеятельности:
- Хламидии, Микоплазма, Уреаплазма, Гонорея (инфекции мочеполовой системы).
- Эшерихия коли, Сальмонелла, Иерсиния (инфекции желудочно-кишечного тракта).
- Стрептококк, Хламидии, Палочка Коха (микроорганизмы, развивающиеся в дыхательных путях).
- Другие неспецифические инфекции – Корь, Краснуха, Паротит.
Однако наличия инфекции не всегда достаточно для иммунного ответа и развития болезни. Провокаторами в этом случае могут стать:
В большинстве случаев полиартрит развивается через 2-3 недели с момента начала основного заболевания- травматизм;
- повышенная стрессовая нагрузка;
- чрезмерная механическая и физическая нагрузка;
- резкое переохлаждение организма;
- наследственная предрасположенность;
- нарушения работы иммунной системы;
- изменения функционирования эндок
Полиартрит: симптомы, лечение и причины
Полиартрит возникает, когда четыре или более сустава становятся болезненными и воспаляются. Это состояние также известно как полиартралгия, что означает «многочисленные боли в суставах».
Это состояние также известно как полиартралгия, что означает «многочисленные боли в суставах».
Название полиартрит происходит от двух греческих слов:
- «поли», что означает «много, много»,
- «артрон», что означает «сустав»
В этой статье мы рассмотрим некоторые из различных форм полиартрит, а также симптомы, которые могут возникнуть, и то, что можно сделать для их лечения.
Поделиться на Pinterest У полиартрита есть ряд симптомов, аналогичных ревматоидному артриту, включая боль, отек и скованность в пораженных суставах.Симптомы полиартрита могут быть похожи на симптомы ревматоидного артрита. Они могут развиваться в организме в течение многих месяцев или внезапно.
Симптомы включают:
- боль
- скованность
- припухлость или покраснение в пораженной области
- сыпь
- усталость или недостаток энергии
- высокая температура 100.4 ºF (38 ºC) или выше
- потливость
- отсутствие аппетита
- неожиданная потеря веса
Полиартрит может возникать в результате генетических факторов. У некоторых людей в организме естественным образом содержатся разрушающие болезнь белки, называемые антителами, которые облегчают развитие заболевания.
У некоторых людей в организме естественным образом содержатся разрушающие болезнь белки, называемые антителами, которые облегчают развитие заболевания.
Определенные триггеры также могут вызывать полиартрит, когда в организме есть инфекция, ослабляющая иммунную систему.
Полиартрит может быть серопозитивным или серонегативным:
- Серопозитивный : это означает, что у человека в крови есть антитела, которые могут атаковать его организм, а не инфекции, такие как бактерии или вирусы, поэтому у него может быть больше шансов на развитие полиартрита. .
- Серонегативный : Этот диагноз указывает на то, что эти конкретные антитела не присутствуют в чьей-либо крови.
Иногда полиартрит возникает в результате перенесенной инфекции или болезни, а также может сопровождаться другим заболеванием. Это параллельное явление часто затрудняет постановку диагноза.
Этот процесс описан в одном исследовании 2016 года, в котором описывается, как 19-летней женщине был поставлен диагноз менингита, а также обнаружен полиартрит.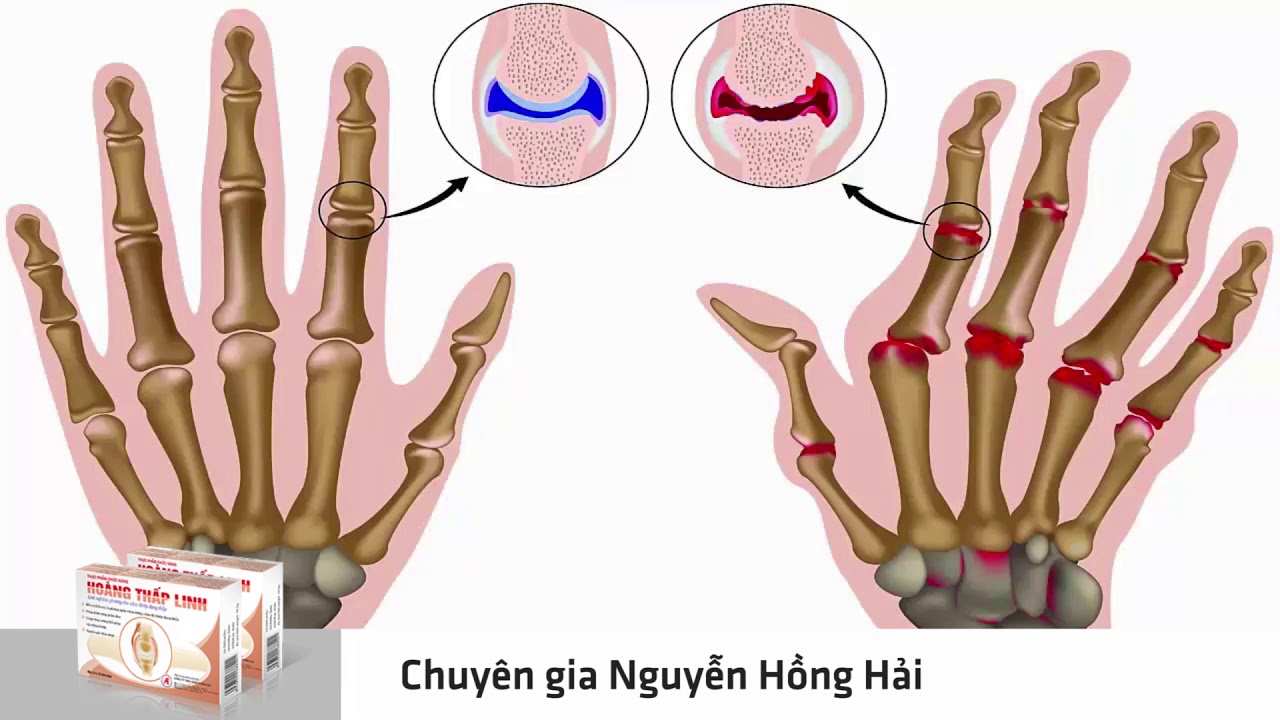
Вирусы, вызывающие краснуху и эпидемический паротит, также активируют иммунную систему организма и могут вызвать воспалительную реакцию, которая приводит к развитию полиартрита.
Каковы факторы риска?
Факторы риска полиартрита бывают двух видов: те, которые можно изменить, и те, которые нельзя изменить.
Факторы, которые можно изменить:
- Образ жизни : Курение, употребление алкоголя и кофеина могут сделать человека более уязвимым для развития полиартрита.
- Ранний жизненный опыт : Если ребенок подвергается воздействию факторов, таких как наличие курящих родителей, это может увеличить риск развития полиартрита в более позднем возрасте.
Факторы, которые нельзя изменить, включают:
- Возраст : С возрастом люди становятся более предрасположенными к развитию полиартрита.
- Пол : Уровень диагностирования недавних случаев у женщин выше, чем у мужчин.

- Наследование : определенные гены могут повышать вероятность полиартрита у человека.
По данным Центров США по контролю и профилактике заболеваний (CDC), в период с 2013 по 2015 год около 54,4 миллионов взрослых ежегодно диагностировались одной из форм артрита, фибромиалгии, подагры или волчанки.
Существует несколько различных форм заболевания. полиартрит, включая следующие:
Полиартикулярный ЮИА
Когда полиартрит проявляется у молодых людей, от раннего возраста до позднего подросткового возраста, он классифицируется как ювенильный идиопатический артрит или ЮИА.
Может вызывать очень болезненный отек мелких и крупных суставов от лодыжек, запястий и рук до бедер и колен. Это может произойти даже в области шеи и челюсти.
Врачи не всегда знают, что вызывает ЮИА. Во многих случаях это состояние может улучшиться со временем и при хорошем лечении.
Волчанка
Эта форма полиартрита не только поражает суставы, но и часто поражает кожу, почки и центральную нервную систему.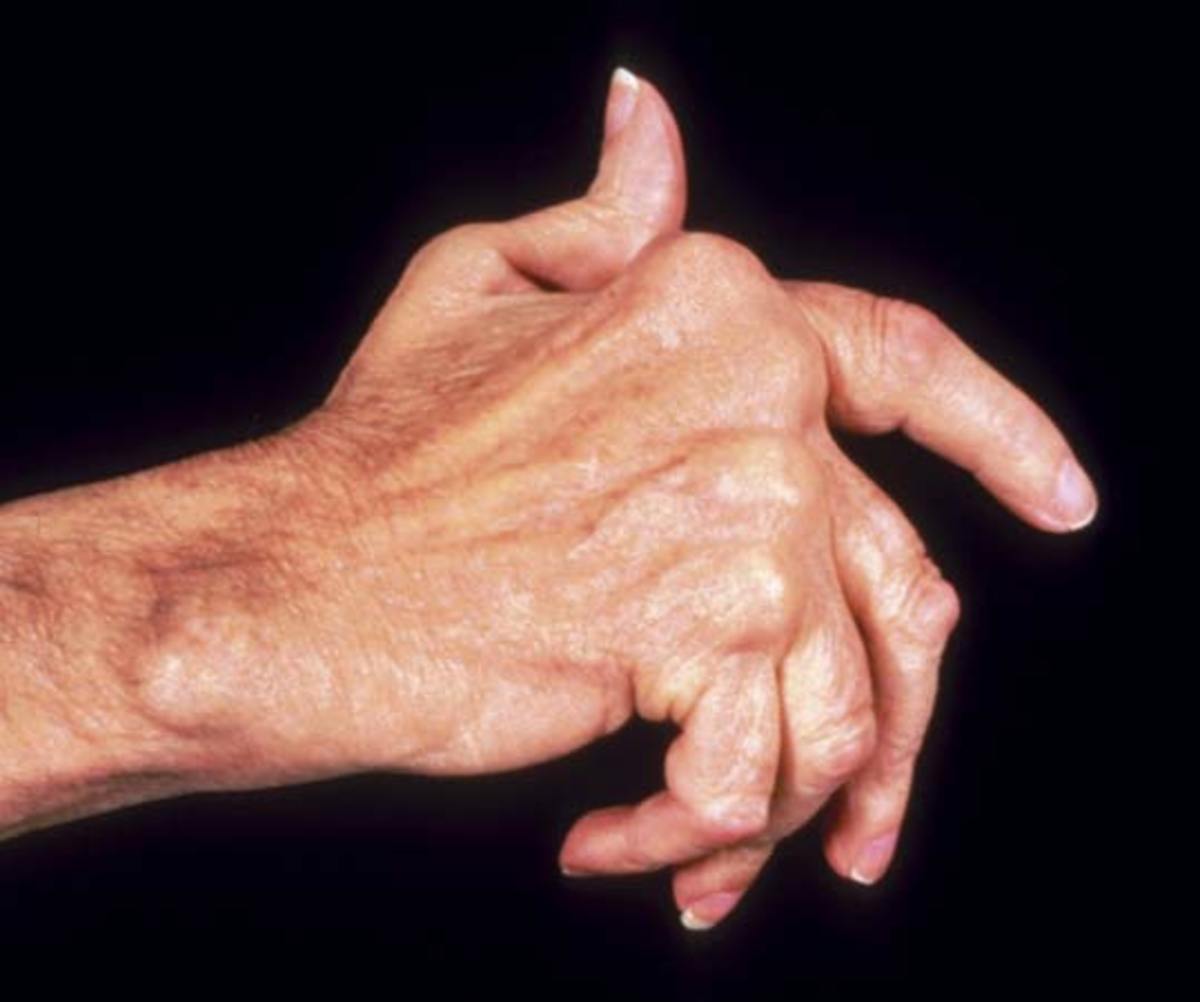
Псориатический артрит
Псориатический артрит, как следует из названия, может присутствовать у людей, страдающих псориазом.Иногда сначала развивается артрит.
Симптомами, на которые следует обратить внимание, могут быть чешуйчатая красная сыпь, а также опухание пальцев рук и ног, напоминающее «сосиску» только на одной стороне тела.
Полиартрит не является специфическим заболеванием, и люди с ним могут сначала обратиться к своему врачу с чем-то другим, вызывающим беспокойство. Например, ранний полиартрит может вызвать сильную усталость или симптомы гриппа.
Есть некоторые состояния, которые могут сопровождать полиартрит или быть признаком другой проблемы.К ним относятся:
- Контрактура Дюпюитрена : Когда соединительная ткань руки сжимается, чтобы стать более плотной, любой из пальцев человека может свернуться в ладонь.
- Фибромиалгия : это состояние, которое поражает все тело, вызывая боль и усталость во многих областях, включая мышцы.

- Гемохроматоз : Если организм хранит слишком много железа, а не использует его, накопление железа может привести к развитию полиартрита.
- Воспалительное заболевание кишечника : ВЗК, например язвенный колит и болезнь Крона, вызывает воспаление в тонкой и толстой кишке человека.
- Болезнь Рейно : Это состояние характеризуется плохим кровообращением в руках и ногах. Пальцы иногда могут стать белыми на концах или очень красными или пурпурными.
Полиартрит сложно диагностировать, потому что существует множество различных форм, и врачи должны проводить многочисленные тесты, чтобы выяснить, какой тип они наблюдают.
Если у кого-то есть один или несколько из следующих симптомов, рекомендуется обратиться к врачу:
- Жесткость суставов, продолжающаяся более 30 минут, с сохраняющимся отеком или болью
- боль в суставах, которая затрудняет повседневную деятельность
- суставов, которые могут быть теплыми на ощупь и красными
- Любой из вышеперечисленных симптомов, длящийся 3 или более дней
- Боль или отек, которые повторяются в течение короткого периода времени
Врач понесет из множества тестов, в том числе анализов крови, которые могут искать доказательства вирусных инфекций или маркера, называемого ревматоидным фактором (RF).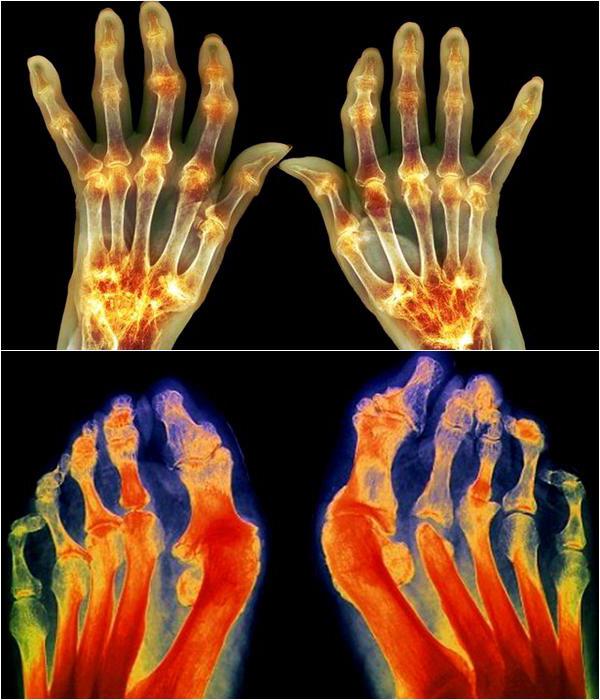 RF — это белок, который может атаковать здоровые ткани тела.
RF — это белок, который может атаковать здоровые ткани тела.
Врач также проверит суставы, определив, опухли ли они или горячие на ощупь, и насколько легко или сложно их двигать. Они также могут предложить рентген, чтобы определить причину боли.
Чтобы помочь им в дальнейшем обследовании, чтобы выяснить, какой тип полиартрита может присутствовать, они могут взять образец жидкости из болезненных суставов. Этот процесс называется устремлением.
Поделиться на PinterestПолиартрит может вызвать рубцевание легких, что приводит к одышке и кашлю.Повышенный риск сердечных приступов также является потенциальным осложнением.Если полиартрит плохо лечить или контролировать, могут быть серьезно поражены другие органы и части тела. Воздействие на другие части тела включает:
- Легкие : Рубцы на легких могут вызвать осложнения, такие как одышка и хронический кашель.
- Глаза : Сухие глаза или воспаление белков глаз.
- Кожа : Сыпь или комочки ткани, развивающиеся под кожей.

- Сердце : подкладка вокруг сердца может воспаляться, вызывая боль в груди. Сердечные приступы и инсульты также могут быть более вероятными.
Вероятность развития определенных состояний выше, если полиартрит присутствует какое-то время. К ним относятся запястный канал, необратимые повреждения суставов и проблемы с суставами в верхней части позвоночника.
Хотя полиартрит еще нельзя вылечить, его можно лечить с помощью лекарств и немедицинских элементов, таких как диета, упражнения и образ жизни.По мере продвижения исследований становится доступно все больше и больше лекарств.
Текущие доступные лекарства включают:
- Обезболивающие : К ним относятся безрецептурные лекарства, такие как парацетамол.
- Нестероидные противовоспалительные препараты (НПВП) : Лекарства, такие как ибупрофен, напроксен и диклофенак, помогают уменьшить боль и скованность.
- Модифицирующие болезнь противоревматические препараты (DMARD) : Они действуют дольше, чем обезболивающие, и помогают замедлить течение болезни.
 Метотрексат — это широко используемый DMARD, который может уменьшить повреждение суставов, вызванное полиартритом.
Метотрексат — это широко используемый DMARD, который может уменьшить повреждение суставов, вызванное полиартритом. - Биологические методы лечения : Они замедляют развитие полиартрита. Они используют иммунную систему организма для борьбы с этим заболеванием. Общие примеры этих препаратов включают инфликсимаб и этанерцепт.
- Стероиды : Инъекции, капельницы в вену или таблетки, содержащие стероиды, могут уменьшить воспаление и помочь контролировать боль. Стероиды используются только в краткосрочной перспективе, поскольку при длительном применении могут возникнуть побочные эффекты.
По данным Британского национального общества ревматоидного артрита, суточная доза стероида в 7,5 миллиграммов (мг) начинает действовать в течение нескольких дней после начала лечения. Одноразовая инъекция большой дозы 25 мг называется импульсной.
Было обнаружено, что в редких случаях метотрексат вызывает проблемы с печенью. В результате рекомендуется обсудить с врачом риски, а также количество выпитого алкоголя.
Немедицинское лечение для облегчения боли и симптомов скованности при полиартрите может включать физиотерапию и упражнения с малой нагрузкой, такие как плавание, ходьба и езда на велосипеде.Все, что оказывает легкое или умеренное воздействие на суставы, полезно.
План упражнений должен соответствовать потребностям человека. Людям может быть полезно составить план с врачом или специалистом по физическим упражнениям.
ревматический полиартрит | ревматический
Полиартрит Кранкхейта — ревматоидный артрит
Als polyarthritis rheumatica bezeichnet man eine rheumatische Erkrankung bei der viele, d.h. mehr als fünf Gelenke betroffen sind. Im angelsächsischen (und immer stärker auch im deutschen) spricht man von der «ревматоидный артрит».Sie ist die häufigste und folgenschwerste entzündlich-rheumatische Erkrankung.
Die Krankheit setzt oftmals plötzlich ein und ist verbunden mit Schmerzen in den kleinen Finger- oder Zehengelenken. Es können aber auch andere Gelenke betroffen sein, insbesondere die Hand-, Knie-, Schulter, Fuß-, Hüftgelenke. Die Finger- und Zehenendgelenke sind, im Gegensatz zur Krankheit Gicht, nicht betroffen. Die betroffenen Gelenke schwellen an und sind überwärmt — entzündet. Zusätzlich kann eine Rötung der betroffenen Gelenke hinzukommen.Die Symptome sind morgens oftmals am stärksten ausgeprägt; auch bekannt unter dem Begriff «Morgensteife». Im Verlauf der Krankheit werden immer mehr Gelenke befallen, wobei der Verlauf meist schubweise verläuft. Ein Schub dauert typischerweise zwischen einigen Wochen und Monaten an. Die Beschwerden lassen zwischen den einzelnen Schüben nach. Die Behandlung ist dadurch erschwert, da eine Besserung des Gesundheitszustandes verwechselt werden kann mit einer «Pause» zwischen den Schüben und nicht zwingend auf die Therapie zurückzuführen ist.
Abgekürzt wird die Krankheit mit RA für rheumatoide Arthritis or cP für chronische Polyarthritis.
Sonderformen der Rheumatoiden Arthritis sind das Felty-Syndrom, das Caplan-Syndrom und die Juvenile andiopathische Arthritis.
Auslöser und Ursachen der chronischen Polyarthritis
Die genauen Ursachen und Auslöser der rheumatoiden Arthritis sind bis heute nicht genau bekannt und immer noch Gegenstand aktueller Forschungen. Mediziner und Biologen nehmen eine eine autoimmune Ursache an, d.час es handelt sich um eine Krankheit, deren Ursache eine überschießende Reaktion des Immunsystems gegen körpereigenes Gewebe ist. Die körpereigene Substanzen, z. B. der Gelenkknorpel wird von den Zellen des Immunsystems angegriffen. Krankheitsauslösend können dabei, so eine wissenschaftliche Hypothese, Viren und Bakterien sein. Neuerdings wird auch der Zusammenhang zwischen einer Parodontitis-Erkrankung und dem Entstehen einer rheumatoiden Arthritis diskutiert. Durch Zwillingssstudien konnte ein genetischer Einfluss mehrfach nachgewiesen werden.
Диагностика ревматического полиартрита
Die Diagnose eine rheumatoiden Arthritis erfolgt durch Laborbefunde — meist aus Blutproben -, Klinik und bildgebende Verfahren.
- Im Labor wird nach Rheumafaktoren (RF-Antikörpern) im Blut gesucht, die Blutsenkungsgeschwindigkeit (BSG) и das C-reaktive Protein (CRP) getestet. Rheumafaktoren (RF) sind hierbei jedoch kein Nachweis einer Rheumaerkrankung, sondern nur hinweisend. Es lassen sich auch bei anderen Erkrankungen Rheumafaktoren nachweisen.Fälle von seronegativer Arthritis sind ebenso bekannt wie Fälle, in denen Betroffene einen so niedrigen Rheumafaktor aufweisen, dass er zur Diagnostik nicht ausreicht.
In neuerer Zeit haben die Testsysteme zum serologischen Nachweis der so genannten ACPAs (Anti-Citrullinated Protein / Peptide Antibodies, Antikörper gegen citrullinierte Protein- / Peptid-Antigene) die klassische Serodiagnostik üaf. Prominenteste Vertreter der ACPA-Testsysteme sind der CCP-Assay und der Nachweis von Autoantikörpern gegen mutiertes citrulliniertes Vimentin (Anti-MCV-ELISA).Beide erreichen Sensitivitäten von nahezu 80% and Spezifitäten von nahezu 98%. - In der Klinischen Diagnostik erfolgt eine Zählung und Lokalisation schmerzhafter, geschwollener und überwärmter Gelenke. Dazu werden umfangreiche, Patientenselbsteinschätzungen erhoben wie z.B. der DAS28 (показатель активности заболевания 28).
- Mit Hilfe von bildgebenden Verfahren wie Röntgen- oder MRT-Untersuchungen lassen sich Schädigungen der Knochen (Erosionen) abschätzen. Typische radiologische Befunde sind subchondrale Osteoporose, Destruktionen des umliegenden Knochens, Ankylosen und Gelenkfehlstellungen (Knopflochdeformität, Schwanenhalsdeformität, Ulnardeviation).
Mit der Weichteil- und Knochenszintigraphie kann außerdem das Verteilungsmuster der Entzündungsaktivität der verschiedenen Gelenke recht gut dargestellt werden.
Therapie und Behandlung der Rheumatoiden Arthritis
Bei der Therapie rheumatischer Erkrankungen mittels Medikamenten (es gibt daneben auch operative und Naturheil-Verfahren) werden trandenell vier Hauptgruppen von Medikamenten unterschieden:
- Анальгетика (Шмерцмиттель)
- nicht-steroidale Antiphlogistika NSAID auch als nichtsteroidale Antirheumatika (NSAR)
- Глюкокортикоид
- Basistherapeutika (Langwirksame Antirheumatika (LWAR), krankheitskontrollierende Medikamente (Модифицирующие заболевание противоревматические препараты, DMARD))
- Dazu kommen sogenannte Biologika, die in neuerer Zeit die mediakmentöse Behandlung Revolutioniert haben
Die Verschiedenen Medikamentengruppen haben unterschiedliche Wirkungen und therapeutische Zielsetzungen, weshalb zumeist mehrere Medikamente gleichzeitig verschrieben werden.Häufig werden z. B. neben Basistherapeutika zusätzlich Cortison или cortisonfreie Entzündungshemmer verabreicht.
Moderne Konzepte der Rheumabehandlung zeichnen sich gerade dadurch aus, dass verschiedene Methoden miteinander kombiniert werden und so Individual auf den Patienten eingegangen wird. Der Erfolg der Behandlung hängt dann im wesentlich davon ab, ob für die unterschiedlichen Krankheitsbilder und -situationen die jeweils Individual richtige Behandlungskombination zusammengestellt wurde.Sehr häufig wird dabei allein oder в Kombination das Basistherapeutikum MTX (Methotrexat) eingesetzt. Weitere konventionelle Basistherapeutika sind Leflunomid, Sulfasalazin, Chloroquin und Hydroxychloroquin, Cyclosporin A und Azathioprin.
Die Biologika als neue Therapeutika sind Antikörper die gegen proinflammatorische Zytokine с IL-1, IL-6 или TNF-alpha gerichtet sind. Gegen TNF-alpha gerichtete Biologika sind die TNF-alpha-Antikörper Infliximab und Adalimumab sowie der lösliche TNF-alpha-Rezeptor Etanercept.Der Wirkstoff der als Antagonist für den IL-1-Rezeptor wirkt ist Anakinra. Eine weiter Therapieoption bietet die B-Zell-Therapie mit Rituximab, die seit Juli 2006 europaweit zugelassen ist. Rituximab wird derzeit meist nach dem Versagen des ersten TNF-alpha-Antikörpers eingesetzt. Seit Mai 2007 ist zudem eine Substanz zugelassen, die die T-Zell-Ko-Stimulation moduliert. Es handelt sich um das vollständig humane Fusionsprotein CTLA4Ig (Abatacept). Abatacept wird derzeit nach Versagen mindestens eines TNF-alpha-Antagonisten eingesetzt.Kürzlich zugelassen wurden als TNF-alpha-Antagonisten das Certolizumab pegol und Golimumab. Seit Januar 2009 ist der humanisierte Antikörper Tocilizumab europaweit zugelassen, der speziell Interleukin-6-Rezeptoren hemmt. Weitere Wirkstoffe, insbesondere aus der Gruppe der Biologika befinden sich in der klinischen Erforschung und sind in den nächsten Jahren auf dem Medikamentenmarkt zu erwarten
Ревматическая полимиалгия — Диагностика и лечение
Диагноз
Медицинский осмотр, включая осмотр суставов и неврологический осмотр, а также результаты анализов могут помочь вашему врачу определить причину вашей боли и скованности.Во время экзамена он или она может осторожно двигать вашей головой и конечностями, чтобы оценить диапазон ваших движений.
Ваш врач может пересмотреть ваш диагноз по мере продвижения вашего лечения. Некоторые люди, которым изначально был поставлен диагноз ревматической полимиалгии, позже переклассифицированы как страдающие ревматоидным артритом.
Тесты, которые может порекомендовать ваш врач, включают:
- Анализы крови. Помимо проверки общего анализа крови, ваш врач будет искать два индикатора воспаления — скорость оседания эритроцитов (скорость седиментации) и С-реактивный белок.Однако у некоторых людей с ревматической полимиалгией эти тесты нормальны или незначительно завышены.
- Визуальные тесты. Ультразвук все чаще используется для отличия ревматической полимиалгии от других состояний, вызывающих аналогичные симптомы. МРТ также может выявить другие причины боли в плече, например, изменения суставов.
Мониторинг гигантоклеточного артериита
Ваш врач будет следить за вами на предмет признаков и симптомов, которые могут указывать на начало гигантоклеточного артериита.Немедленно обратитесь к врачу, если у вас есть что-либо из следующего:
- Новые, необычные или постоянные головные боли
- Боль или болезненность в челюсти
- Затуманенное зрение, двоение в глазах или потеря зрения
- Болезненность кожи головы
Если ваш врач подозревает, что у вас может быть гигантоклеточный артериит, он или она, скорее всего, назначит биопсию артерии в одном из ваших висков. Эта процедура, выполняемая под местной анестезией, включает в себя удаление небольшого образца артерии, который затем исследуется на предмет воспаления.
Лечение
Лечение обычно включает прием лекарств, которые облегчают симптомы. Рецидивы часты.
Лекарства
Кортикостероиды. Ревматическая полимиалгия обычно лечится низкой дозой пероральных кортикостероидов, таких как преднизон (Rayos). Скорее всего, вы почувствуете облегчение от боли и скованности в течение первых двух-трех дней.
После первых двух-четырех недель лечения ваш врач может начать постепенно снижать дозировку в зависимости от ваших симптомов и результатов анализов крови.Из-за возможных побочных эффектов цель состоит в том, чтобы держать вас на минимально возможной дозе, не вызывая рецидива симптомов.
Большинству людей с ревматической полимиалгией необходимо продолжать лечение кортикостероидами в течение года или более. Вам потребуются частые контрольные посещения врача, чтобы контролировать эффективность лечения и наличие побочных эффектов.
Длительное применение кортикостероидов может вызвать серьезные побочные эффекты, включая увеличение веса, потерю плотности костей, высокое кровяное давление, диабет и катаракту.Ваш врач будет внимательно следить за вами на предмет проблем. Он или она может скорректировать вашу дозу и назначить лечение, чтобы контролировать реакцию на лечение кортикостероидами.
- Кальций и витамин D. Ваш врач, скорее всего, пропишет вам ежедневные дозы добавок кальция и витамина D, чтобы предотвратить потерю костной массы в результате лечения кортикостероидами. Американский колледж ревматологии рекомендует от 1000 до 1200 миллиграммов добавок кальция и от 600 до 800 международных единиц добавок витамина D всем, кто принимает кортикостероиды в течение трех или более месяцев.
- Метотрексат. Совместное руководство Американского колледжа ревматологии и Европейской лиги против ревматизма предлагает некоторым пациентам использовать метотрексат (Trexall) с кортикостероидами. Это лекарство, подавляющее иммунитет, которое принимают внутрь. Это может быть полезно на ранних этапах курса лечения или позже, если у вас рецидив или отсутствие ответа на кортикостероиды.
Физиотерапия
Большинство людей, принимающих кортикостероиды при ревматической полимиалгии, возвращаются к своему прежнему уровню активности.Однако, если у вас был длительный период ограниченной активности, вам может помочь физиотерапия. Поговорите со своим врачом о том, подходит ли вам физиотерапия.
Образ жизни и домашние средства
Безрецептурные нестероидные противовоспалительные препараты, такие как ибупрофен (Адвил, Мотрин IB и др.) Или напроксен натрия (Алев), обычно не рекомендуются для ослабления признаков и симптомов ревматической полимиалгии.
Выбор здорового образа жизни может помочь вам справиться с побочными эффектами, которые может вызвать лечение кортикостероидами:
- Соблюдайте здоровую диету. Придерживайтесь диеты, состоящей из фруктов, овощей, цельного зерна, нежирных белков и молочных продуктов. Ограничьте количество соли (натрия) в своем рационе, чтобы предотвратить скопление жидкости и высокое кровяное давление.
- Регулярно занимайтесь спортом. Поговорите со своим врачом о упражнениях, которые подходят вам для поддержания здорового веса и укрепления костей и мышц.
- Отдыхайте. Отдых необходим организму для восстановления после физических упражнений и повседневной активности.
- Используйте вспомогательные устройства. Рассмотрите возможность использования тележек для багажа и продуктов, вспомогательных приспособлений, поручней для душа и других вспомогательных устройств, которые помогут облегчить повседневные задачи.
Помощь и поддержка
Даже если вы почувствуете себя лучше вскоре после начала лечения, ежедневный прием лекарств, особенно тех, которые могут вызвать такие серьезные побочные эффекты, может расстраивать.Спросите у своего лечащего врача, какие шаги вы можете предпринять, чтобы оставаться здоровым, пока принимаете кортикостероиды.
Ваш врач может также знать о местных группах поддержки в вашем районе. Может быть полезно поговорить с другими людьми, страдающими той же болезнью и проблемами.
Подготовка к приему
Скорее всего, вы начнете с посещения лечащего врача, который может направить вас к специалисту по воспалительным заболеваниям мышц и скелетной системы (ревматологу).
Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
При записи на прием спросите, нужно ли вам что-нибудь сделать заранее, например, ограничить свой рацион.
Составьте список из:
- Ваши симптомы, включая любые, которые могут показаться не связанными с причиной, по которой вы записались на прием, и когда они начались
- Ключевая личная информация, , включая серьезные стрессы или недавние изменения в жизни, а также личный и семейный медицинский анамнез
- Любые лекарства, витамины и другие добавки , которые вы принимаете, включая дозы
- Вопросы, которые следует задать Вашему врачу
Попросите члена семьи или друга поехать с вами, если это возможно, чтобы помочь вам запомнить полученную информацию.
В случае ревматической полимиалгии вам следует задать врачу следующие вопросы:
- Какая наиболее вероятная причина моих симптомов?
- Каковы еще возможные причины моих симптомов?
- Какие тесты мне нужны? Они требуют специальной подготовки?
- Это временное или продолжительное состояние?
- Какие методы лечения доступны и какие вы рекомендуете?
- Какие побочные эффекты можно ожидать от лечения?
- Какие альтернативы основному подходу вы предлагаете?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- У вас есть брошюры или другой печатный материал, который я могу получить? Какие сайты вы рекомендуете?
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам вопросы, например:
- Где ваша боль или скованность?
- Как бы вы оценили свою боль по шкале от 1 до 10?
- Симптомы ухудшаются в определенное время дня или ночи?
- Как долго сохраняется скованность после пробуждения утром или после периода бездействия?
- Ограничивает ли ваша активность боль или скованность?
- Были ли у вас новые или сильные головные боли или боли в челюсти?
- Вы заметили изменения в своем видении?
Лечение полиартрита в Бирштонасе, Литва
Артриты — группа воспалительных заболеваний суставов.Под артритом обычно понимают моноартрит, то есть заболевание одного конкретного сустава, а одновременное или последовательное поражение нескольких суставов называется полиартритом. Симптомом артрита является боль и ограничение движений в пораженном суставе, возможны отеки и локализованная температура. В некоторых случаях артрит сопровождается повышением температуры тела, вялостью, лейкоцитозом, повышенным уровнем СОЭ. Лечится полиартрит комплексно, в его основе лежит медикаментозная терапия (как правило, нестероидные противовоспалительные препараты, при сильных поражениях — кортикостероиды и глюкокортикостероиды), физиотерапия, изменение образа жизни и санаторно-курортное лечение.
Лучшие спа-отели в Бирштонасе по качеству лечения
Спа Отель Эгле Комфорт 4 *
От 61 € за 1 день полный пансион и лечение
9,1 /10Спа-отель Vytautas Mineral SPA 4 *
От 80 € за 1 день полный пансион и лечение
8,8 /10 Показать все спа-отели в городе БирштонасСлужба поддержки клиентов
Не знаете, по каким критериям выбрать курорт или спа-отель?
Не умеете бронировать?
Позвоните нам, и наша служба поддержки поможет вам.
часто задаваемые вопросыПочинская Марина Руководитель службы поддержки
Консультация врача
Бесплатная помощь врача санатория
Если у вас возникли трудности с выбором санатория или спа-отеля, подходящего для лечения ваших заболеваний, воспользуйтесь бесплатной консультацией санаторно-курортного врача Елены Хорошевой.
Отправьте свой вопрос здесьХорошева Елена Главный врач sanatoriums.com
Поиск
Реабилитация онкологии patientsDiseases эндокринной системы, расстройство пищевого поведения и метаболическое disordersDiseases опорно-двигательного аппарат systemDisease женской половых органов Болезни системы кровообращения (сердечно-сосудистые заболевания) санаторно-курортное лечение и реабилитация childrenNeurological diseasesRespiratory diseasesDiseases органов пищеварения (желудочно-кишечный тракт) аутоиммунный тиреоидит ( Хашимото болезнь) Сахарный диабет типа 1 и типа 2Diabetic angiopathyDisturbance липопротеинов обмена веществ и других lipidemiaGoutHyperlipoproteinemiaHypothyroidism без тяжелой complicationsLipid метаболизма disordersMetabolic disordersNontoxic диффузный goiterOverweight и obesityOxaluriaPrevention камня formationSubclinical гипотиреоза из-за йода deficiencyThyroiditisAngina pectorisArterial гипертензия (гипертония) Артериальное hypotensionAtherosclerosis конечности arteriesAtherosclerosis сердца vesselsCardiomyopathyCervical erosionClimacteric синдром Комбинированное поражение o Состояния после гинекологической операции Состояния после операции на сердцеСостояния, связанные с искусственной менопаузойВрожденные пороки сердцаКоронарная болезнь сердца (ИБС) Нарушения системы кровообращения после медицинских процедурЭндометриозЖенское бесплодие, связанное с ановуляцией (мио) метрит, хронический метритХронические воспалительные заболевания влагалища и вульвыХронический параметрит и тазовый флегмона инфаркт в прошлом, миокардит, нейроциркуляторная дистония, неревматические поражения митрального клапана, блитерирующий тромбангит (болезнь Бургера), эндартериит O ligomenorrheaOvarian dysfunctionPain в нижнем abdomenParoxysmal tachycardiaPelvic перитонеального спайки в womenPelvioperitonitisPeripheral сосудистой diseasePhlebeurysmPhlebitis и синдром thrombophlebitisPostinfarction cardiosclerosisPregravid preparationPremenstrual (PMS) Первичный amenorrheaPrimary яичников (недостаточности эстрогена) Рецидивирующие miscarriageRehabilitation после mastectomyRehabilitation беременных женщин «Почечная» hypertensionRheumatic сердца diseaseSalpingoophoritis (аднексит) Половая дисфункция, frigidityAnkylosing spondylitisArthritis (неострая стадия) Артроз (остеоартроз) Астма (в фазе ремиссии с легкими, нечастыми приступами астмы, дыхательной недостаточностью не выше 2 стадии) Астма с преобладанием аллергической составляющей энцефалопатия) Цервикобрахиалгия Цервикокраниалгия Состояние после ортопедической операции (с использованием суставов г протезирование) Состояния после хирургии нижних airwayConditions после операции на опорно-двигательного аппарата systemCongenital бедра deformitiesConsequences из burnsConsequences цереброваскулярных заболеваний (кровоизлияний, сердечных приступов, ударов) Последствия fracturesConsequences воспалительных заболеваний центральной нервной systemConsequences из injuriesConsequences травм нервных корешков и сплетений, спинного nervesContracturesCoxarthrosis (тазобедренного сустава артроз) Давка нервных корешков и сплетений с межпозвоночных дисков disordersDeforming дорсопатии (остеохондроза) замедленное разрушение healingDorsalgia (радикулопатии, Цервикалгия, радикулит, люмбаго) DorsopathiesDystoniaEncephalitisEnthesopathiesEpicondylosis (эпикондилит) FibromyalgiaFlatfootFrequent острых респираторных заболеваний в childrenGonarthrosis (артроз коленного сустава ) Подагрический артрит Синдромы головной боли Пяточная шпора Наследственная и идиопатическая нейропатия Плечевой периартрозХондропатия (остеохондропатия) Хронический бронхит Хрони с гематогенным osteomyelitisChronic обструктивная болезнь легких (ХОБЛ) Хронический pneumoniaChronic легочная недостаточность вследствие surgeryIdiopathic goutInfectious arthritisInflammatory polyneuropathyIntervertebral диска lesionsJuvenile ревматоидных arthritisKyphosisLesions (невралгии) тройничного nerveLesions лицевого nerveLindeman roundbackMeningitisMigraineMononeuropathy из верхней и нижней extremitiesMultiple sclerosisMyalgiaMyelitis, энцефаломиелит, poliomyelitisMyopathyMyositisNeck и плеча syndromesNeuralgiaNeurasthenia (астено-невротический синдром) NeuritisNeurosis и неврозоподобные statesnocturnal enuresisNon-аллергика asthmaOsteomyelitisOsteoporosisParkinson в diseasePerthes diseasePleural adhesionsPneumoconiosisревматоидного артрита / chronische полиартрит — Rheuma-онлайн
Es handelt Сечь бей дер rheumatoiden артрит (chronischen полиартрит) гм сделайте Erkrankung, бей дер эс zu Entzündungen in vielen Gelenken kommt.Sie äußert sich zunächst durch Schwellungen, Überwärmungen und eine Funktionseinschränkung in den betroffenen Gelenken. Im weiteren Verlauf kommt es unbehandelt zu einer zunehmenden Zerstörung der Gelenke und des gelenknahen Knochens mit der Folge von Fehlstellungen, Verformungen und zunehmender Behinderung.
Für die Diagnosestellung ist dabei das sogenannte Gelenkbefallsmuster wichtig. Typischerweise betroffen sind kleine Gelenke (Fingergelenke, Zehengelenke). Ebenso typisch ist der sogenannte «simrische» Befall, d.час eine Gelenkbeteiligung auf beiden Seiten des Körpers, z.B. Fingergrundgelenke an der rechten Hand und Fingergrundgelenke an der linken Hand oder Beteiligung beider Handgelenke usw .. Im Gegensatz zu einer akuten Polyarthritis gehen die Entzündungen bei einer chronischen Polyarthritis nicht innerhalbürsensin der einer chronischen Polyarthritis nicht innerhalden Полиартрит). Die seronegative chronische Polyartritis unterscheidet sich von der sehr ähnlichen seropositiven chronischen Polyarthritis dadurch, dass bei ihr der sogenannte Rheumafaktor im Blut («Сыворотка») nicht nachweisbar ist («Serum») nicht nachweisbar ist («Serum») nicht nachweisbar ist, die Untersuchung ist (die Untersuchung ist, die Untersuchung ist, die Untersuchung ist).
Die Ursache der rheumatoiden Артрит (серонегативный и серопозитивный) — неопознанный. Man weiß lediglich, dass es zu einer Störung im Immunsystem kommt, jedoch nicht, wodurch diese ausgelöst wird. Gegenwärtig zählt man die rheumatoide Arthritis zu den sogenannten Autoimmunerkrankungen.
Eine rheumatoide Arthritis macht sich durch Entzündungen in den Gelenken bemerkbar. Diese Entzündungen äußern sich in erster Linie durch Schmerzen, aber auch Überwärmungen der Gelenke, Hitzegefühl, desweiteren Schwellungen und z.T. auch Ergußbildungen (Wasser in den Gelenken, hat mit Blutergüssen nichts zu tun). Im Gegensatz zu verschleißbedingten Gelenkerkrankungen, sogenannten Arthrosen, ist der Entzündungsschmerz in den Gelenken typischerweise в Ruhe und bessert sich bei Bewegung. Bei starken Entzündungen kommt es zu nächtlichen Gelenkschmerzen, von denen man aufwacht. Ebenfalls typisch für entzündliche Gelenkerkrankungen sind eine ausgeprägte Morgensteifigkeit, die je nach Schwere und Aktivität der Erkrankung bis weit in den Tag andauert und z.T. sogar den ganzen Tag über nicht verschwindet.
Die chronische Polyarthritis ist aber keine reine Gelenkerkrankung, obwohl sie davon ihren Namen hat. Sie ist eine Allgemeinerkrankung mit mehr oder weniger stark ausgeprägten Allgemeinsymptomen. Dies hängt damit zusammen, dass die zugrundeliegende Störung im Immunsystem liegt und das Immunsystem in all Bereiche es Körpers hineinwirken kann.
Typische Begleiterscheinungen der rheumatoiden Arthritis sind damit eine je nach Krankheitsaktivität mehr oder minder ausgeprägte Müdigkeit, desweiteren u.U. ein allgemeines Krankheitsgefühl, Appetitlosigkeit, Gewichtsabnahme, Lustlosigkeit, Depressivität, außerdem vor allem в Schubsituationen deutliche allgemeine Leistungsminderung, Abgeschlagenheit sowber köörörhöße eine.
Außerhalb der Gelenke kann die chronische Polyarthritis die Weichteile befallen. Typische Bespiele sind Sehnenscheidenentzündungen (Karpaltunnelsyndrom, Sehnenscheidenentzündungen auf dem Handrücken bzw.

 В настоящее время применяются «Ауротиомалат натрия» и «Ауротиоглюкоза».
В настоящее время применяются «Ауротиомалат натрия» и «Ауротиоглюкоза».
 Возможно развитие порока сердца. Чаще всего появляется на фоне стрептококковых бактериальных инфекций. Носоглоточные заболевания — тонзиллит, гайморит, отит, ларингит оказывают разрушительное действие на суставы и дают мощный толчок ревматической форме полиартрита.
Возможно развитие порока сердца. Чаще всего появляется на фоне стрептококковых бактериальных инфекций. Носоглоточные заболевания — тонзиллит, гайморит, отит, ларингит оказывают разрушительное действие на суставы и дают мощный толчок ревматической форме полиартрита. Лечение затруднительное.
Лечение затруднительное.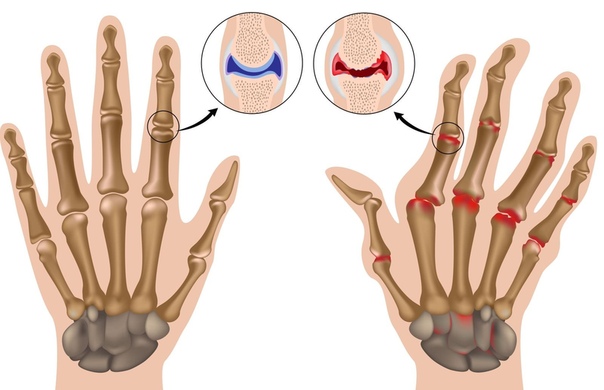 Медицине в настоящее время неизвестно, по каким причинам кожное заболевание даёт подобного рода осложнения. Болезнь протекает тяжело, может привести к необратимой деформации рук и ног. Затрагивает позвоночные суставы. Часто развивается симметрично.
Медицине в настоящее время неизвестно, по каким причинам кожное заболевание даёт подобного рода осложнения. Болезнь протекает тяжело, может привести к необратимой деформации рук и ног. Затрагивает позвоночные суставы. Часто развивается симметрично. Утренняя и ночная скованность, симметричное поражение суставов, болевые приступы случаются через равные промежутки времени, появление ревматических узелков, температура, насморк, сухой кашель, жжение в слизистых носоглотки.
Утренняя и ночная скованность, симметричное поражение суставов, болевые приступы случаются через равные промежутки времени, появление ревматических узелков, температура, насморк, сухой кашель, жжение в слизистых носоглотки.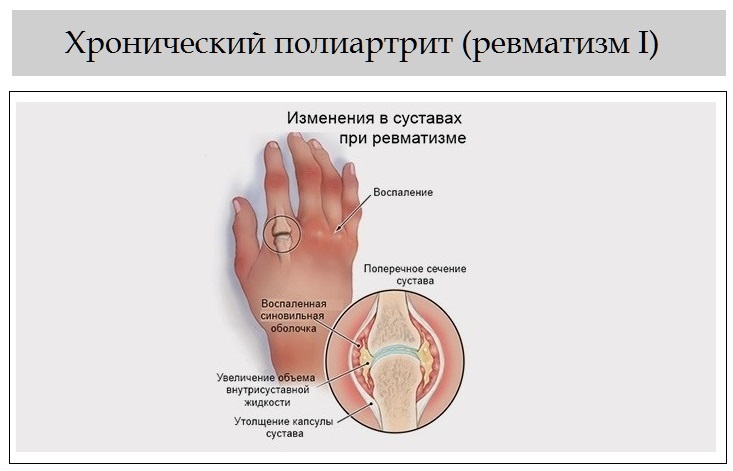 Начинается сразу с острой формы. Появляются лихорадка, озноб, общее недомогание, конъюнктивиты, язвы и уретриты.
Начинается сразу с острой формы. Появляются лихорадка, озноб, общее недомогание, конъюнктивиты, язвы и уретриты.




 Метотрексат — это широко используемый DMARD, который может уменьшить повреждение суставов, вызванное полиартритом.
Метотрексат — это широко используемый DMARD, который может уменьшить повреждение суставов, вызванное полиартритом.