Кардиостимулятор ▷ Показания, Операция, Специалисты
Что такое кардиостимулятор?
Кардиостимулятор представляет собой плоское устройство размером примерно 3–5 см, которое имплантируется пациентам с определенными нарушениями сердечного ритма во время короткой операции. Функция кардиостимулятора - измерять частоту сердечных сокращений и электрические импульсы, если собственный сердечный ритм работает недостаточно хорошо.
Когда требуется имплантация кардиостимулятора?
Наше сердце управляется и регулируется посредством электрических импульсов. В определенном участке сердца, называемым синусовым узлом, возникает электрический импульс, который передается по всему сердце согласно определенной схеме и приводит к сокращению сердечной мышцы и выбросу крови в аорту. Таким образом, кровь, которая приходит в правый желудочек, соответствует тому количеству, которое выбрасывается из левого желудочка, что представляет собой точную синхронизацию двух половин сердца.
Многие заболевания приводят к нарушениям работы сердца. В худшем случае это означает, что сердце не может поставить достаточное количество крови и, следовательно, кислорода и питательных веществ органам, что в конечном итоге приводит к смерти.
Некоторые из заболеваний можно лечить с помощью лекарств. Если это не приводит к улучшению или риск возникновения спонтанного сбоя сердечного ритма высок и может привести к смерти, необходима установка кардиостимулятора.
Как проводится установка кардиостимулятора?
После тщательной диагностики кардиологом или терапевтом назначается дата установки (имплантации) кардиостимулятора. Если до операции необходимо прекратить определенную медикаментозную терапию, которую проходит пациент, следует обсудить это с лечащим врачом. В первую очередь это касается лекарств, разжижающих кровь.
В отличие от операции на коронарных сосудах (операция шунтирования) , установка электрокардиостимулятора не требует работы на открытом сердце. Такое лечение является одним из видов малой хирургии на сердце.
Такое лечение является одним из видов малой хирургии на сердце.
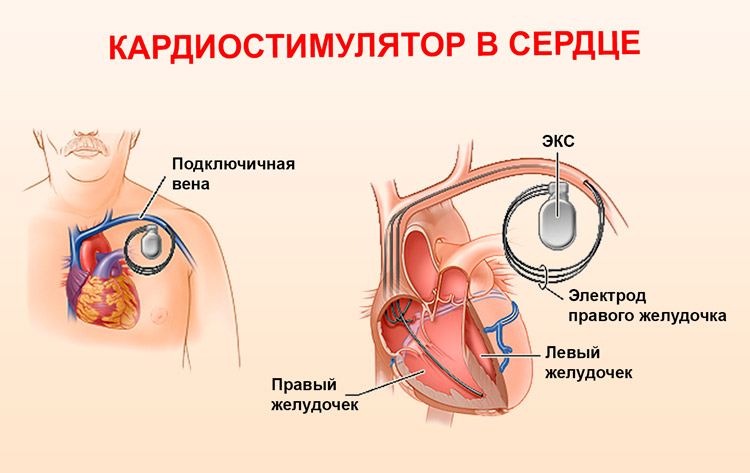
В большинстве случаев установка кардиостимуляторов сегодня выполняется под местной анестезией. Пациент получает лекарство, которое вызывает у него сонливость. Убедившись, что препарат подействовал, врач начинает установку кардиостимулятора путем местного обезболивания кожи под ключицей. После этого в том месте делается небольшой разрез (около 4–7 см). Через него находят вену, ведущую к сердцу, и продвигают электроды кардиостимулятора (1 или 2 тонких провода) через вену в сердце.
Другой конец электрода затем подключается к кардиостимулятору, который после настройки программы устанавливается под кожу. В конце зашивают рану и проверяют работу кардиостимулятора. После такой операции пациент, как правило, остается в больнице на 24 часа.
Каковы прогнозы и вероятность прогрессирование заболевания после установки кардиостимулятора?
Поскольку установка кардиостимулятора представляет собой операцию, всегда есть риск осложнений. К ним относятся дислокация электродов, кровотечение, образование тромбов, тампонада сердца (в связи с кровотечением в области между сердечной мышцей и ее защитной оболочкой), неправильное электрическое стимулирование диафрагмальной мышцы и многое другое. Все риски должны быть детально обсуждены до операции. Ошибки устройства, такие как неправильное измерение или программирование, как правило, обнаруживаются при работе кардиостимуляторов относительно рано.
К ним относятся дислокация электродов, кровотечение, образование тромбов, тампонада сердца (в связи с кровотечением в области между сердечной мышцей и ее защитной оболочкой), неправильное электрическое стимулирование диафрагмальной мышцы и многое другое. Все риски должны быть детально обсуждены до операции. Ошибки устройства, такие как неправильное измерение или программирование, как правило, обнаруживаются при работе кардиостимуляторов относительно рано.
Также после установки кардиостимулятора пациент получает удостоверение, которое должен носить с собой. (Например, предъявлять при предполетном контроле в аэропорту).
Продолжительность жизни с кардиостимулятором
Имплантация кардиостимулятора позволяет вести жизнь свободную от дискомфорта и боли. После короткого периода привыкания, как правило, носители ЭКС забывают о наличии данного устройства в организме. В зависимости от состояния здоровья и побочных эффектов пациенты могут опять вернуться к привычной досуговой активности. Однако вопрос о физической нагрузке, подходящей для конкретного пациента, должен быть предварительно согласован с врачом.
Кроме того, возможное взаимодействие с другим электрооборудованием также обсуждается с врачом. Как правило, небольшие приборы не приносят проблем, мощные же устройства, как электропилы или электрические плиты, необходимо держать на определенном расстоянии. Как правило, 30 см.
Какие врачи и клиники являются специалистами по вопросам установки кардиостимулятора?
Естественно, кто нуждается в операции по установке кардиостимулятора, желает получить наилучшее медицинское лечение.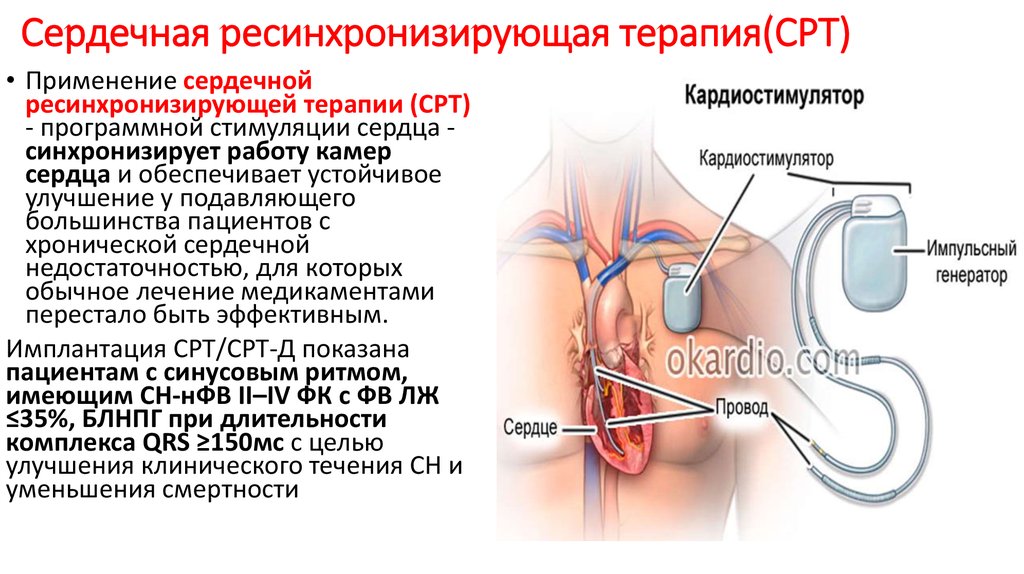 Вот почему пациент спрашивает себя, где он может найти лучшую клинику для имплантации кардиостимулятора?
Вот почему пациент спрашивает себя, где он может найти лучшую клинику для имплантации кардиостимулятора?
Поскольку на этот вопрос нельзя дать объективный ответ и настоящий врач никогда не будет утверждать, что он является лучшим, можно полагаться только на его опыт. Чем больше кардиостимуляторов установил врач, тем больше опыта он имеет в данной сфере.
Таким образом, специалистами по установке кардиостимуляторов являются кардиологи, которые специализируются на лечении сердечных аритмий. Благодаря своим знаниям и многолетнему опыту работы в качестве кардиологов со специализацией в ритмологии и хирургическом лечении аритмий, они являются правильным выбором для имплантации кардиостимулятора.
Источники:
Герольд, Герд: Внутренняя медицина. Кельн, самиздат, 2012 (Herold, Gerd: Innere Medizin. Köln, Eigenverlag 2012)
Арашее, K .; Бэнклер, Х.-В. ; Бибер, C .; и др:. Внутренняя медицина. Штутгарт, изд. Георг Тиме KG 2009.
Установка кардиостимулятора
Автор: Хирург, специалист в рентгенэндоваскулярной диагностике и лечении, хирург-аритмолог, к.м.н. Сухоруков Олег
Электрокардиостимуляторы (ЭКС) — это устройства небольшого размера, которые устанавливаются с целью отслеживания и нормализации сердечного ритма.
Показания к установке электрокардиостимулятора
Кардиостимуляторы предназначены для лечения:
- брадикардии — низкой частоты сердечных сокращений
- пауз, возникающих между сердечными сокращениями
- некоторых разновидностей обморочных состояний
- хронической сердечной недостаточности
- гипертрофической кардиомиопатии (утолщения сердечной мышцы).
Преимущества установки электрокардиостимулятора
Все кардиостимуляторы обладают т. н. «функцией чувствительности», что позволяет распознавать собственную электрическую активность сердца пациента. ЭКС контролирует нормальную работу сердца и наносит стимулы лишь тогда, когда это необходимо (паузы, брадикардия, эпизоды блокады). У некоторых пациентов потребность в стимуляции составляет 100%, в то время как у других может быть менее 1%. Кардиостимулятор является своеобразной «подушкой безопасности» для пациента – может «включиться» один раз за много лет, но его работа спасёт жизнь.
н. «функцией чувствительности», что позволяет распознавать собственную электрическую активность сердца пациента. ЭКС контролирует нормальную работу сердца и наносит стимулы лишь тогда, когда это необходимо (паузы, брадикардия, эпизоды блокады). У некоторых пациентов потребность в стимуляции составляет 100%, в то время как у других может быть менее 1%. Кардиостимулятор является своеобразной «подушкой безопасности» для пациента – может «включиться» один раз за много лет, но его работа спасёт жизнь.
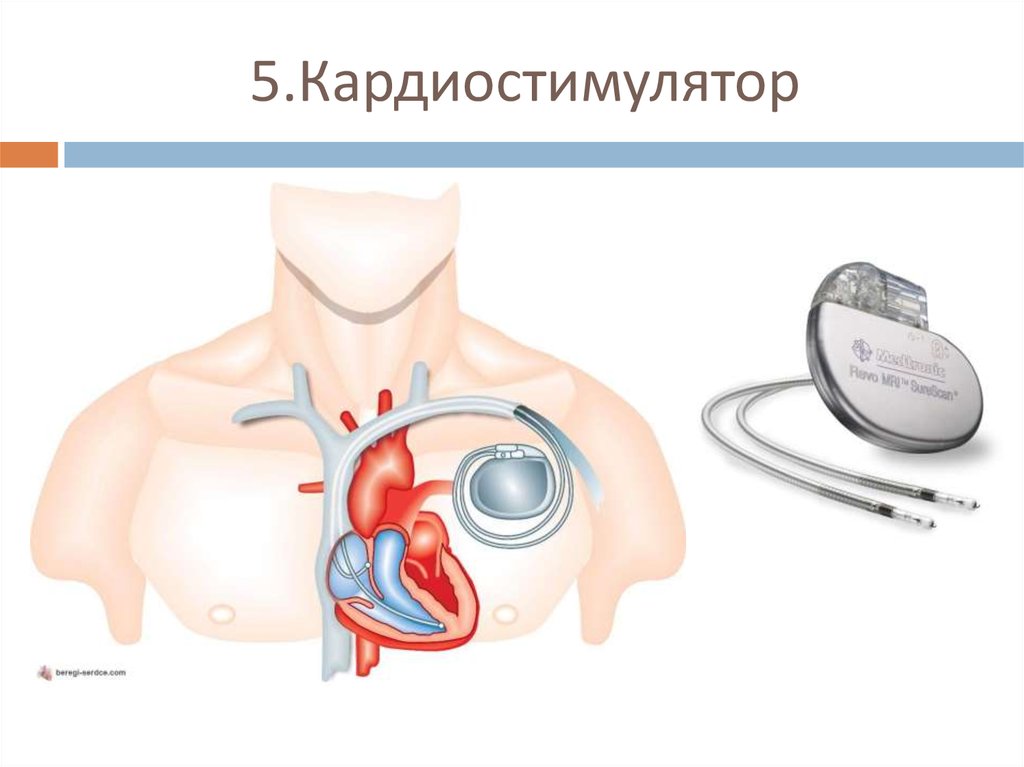
Виды кардиостимуляторов
В зависимости от заболевания пациенту может потребоваться имплантация одно- или двухкамерной системы ЭКС. Вопрос о выборе типа кардиостимулятора решается лечащим врачом на основании конкретно выявленного вида аритмии. Трехкамерные устройства используют для лечения некоторых форм хронической сердечной недостаточности. Современные кардиостимуляторы обладают целым рядом дополнительных функций и алгоритмов, что позволяет адаптировать их работу у каждого конкретного пациента в различных ситуациях.
Функции, которые присутствуют практически во всех моделях:
- частотная адаптация (способность ЭКС менять частоту при физической нагрузке)
- алгоритм «переключения режимов» (переключение режима с двухкамерной синхронизированной стимуляции на однокамерную желудочковую при развитии предсердной тахиаритмии),
- ночной режим, гистерезис и др.
Некоторые современные устройства имеют алгоритм, позволяющий выполнить пациенту с имплантированным устройством МРТ-сканирование, что было невозможно у ЭКС предыдущего поколения. В Клинике сердца и сосудов ЕМС доступны имплантируемые устройства последнего поколения ведущих мировых производителей, клиника — одна из немногих в России, обладающая уникальным опытом установки МРТ-совместимых кардиостимуляторов.
Подготовка к установке кардиостимулятора
В большинстве случаев, когда лекарственная терапия пациента оптимальна, то есть соответствует стандартам лечения, перед имплантацией ЭКС не требуется отменять прием лекарств. Не вносите какие-либо изменения и не отменяйте прием препаратов, не обсудив это с лечащим врачом. Если у Вас есть диабет, вопрос о переводе на инсулин, изменении схемы инсулинотерапии решается индивидуально (до госпитализации).
Не вносите какие-либо изменения и не отменяйте прием препаратов, не обсудив это с лечащим врачом. Если у Вас есть диабет, вопрос о переводе на инсулин, изменении схемы инсулинотерапии решается индивидуально (до госпитализации).
Операция выполняется натощак. Питайтесь в обычном режиме вечером накануне процедуры. Если утром есть необходимость в приеме лекарств, примите его, запив небольшим количеством воды. Воздержитесь от приема пищи или посоветуйтесь с лечащим врачом. Непосредственно перед операцией необходимо сбрить волосяной покров в области оперативного вмешательства (на груди под ключицей справа или слева). Рекомендуется снять все ювелирные украшения и часы перед процедурой.
Процесс установки кардиостимулятора
Операция имплантации ЭКС проводится в специально оборудованной рентгеноперационной. Пациента укладывают на операционный стол. Подключается система мониторинга (ЭКГ, артериальное давление, пульсоксиметр).
В подавляющем большинстве случаев используется местная анестезия раствором наропина. Общая седация сопряжена с риском осложнений и применяется намного реже (обычно у детей, при непереносимости местных анестетиков, при нарушениях сознания пациента, что чаще встречается в экстренных ситуациях).
Особенность местных анестетиков заключается в том, что тактильная чувствительность будет сохранена. Вы можете чувствовать прикосновение, давление, тянущие ощущения. При этом интенсивной боли быть не должно. При появлении болевых ощущений незамедлительно сообщите об этом хирургу.
Как происходит имплантация ЭКС?
После разреза хирург находит «целевую» вену, через которую в полость сердца будут заводиться электроды. В случае, если диаметр найденной вены не позволяет завести электроды, может выполняться пункция более глубокой вены и доставка электродов осуществляется через нее с помощью специального устройства – разрывного интродъюссера.
Установка электродов в сердце производится под контролем рентгеноскопии. В случае двухкамерных ЭКС один электрод устанавливается и фиксируется в правом предсердии, второй — в правом желудочке. После установки электродов производится электрофизиологическое тестирование, задачей которого является определение так называемого порога стимуляции — минимальной энергии импульса, вызывающей сокращение миокарда.
В момент стимуляции Вы можете ощущать учащенное сердцебиение, что не должно служить поводом для беспокойства. Если же это сопровождается «подергиванием» в области желудка или диафрагмы и/или болевыми ощущениями в области сердца, об этом незамедлительно необходимо сообщить хирургу. В этом случае необходимо изменить место фиксации электродов, т.к. возможна стимуляция диафрагмального нерва, сопровождающаяся неприятными ощущениями в послеоперационном периоде.
После проведения интраоперационного тестирования электроды фиксируются и подсоединяются к кардиостимулятору. ЭКС устанавливается в ранее сформированное ложе под фасцию грудной мышцы и рана послойно ушивается. На кожу накладывается косметический внутрикожный шов из рассасывающегося материала, не требующий в последующем процедуры «снятия швов».
ЭКС устанавливается в ранее сформированное ложе под фасцию грудной мышцы и рана послойно ушивается. На кожу накладывается косметический внутрикожный шов из рассасывающегося материала, не требующий в последующем процедуры «снятия швов».
В подавляющем большинстве случаев операция продолжается около 40-60 минут.
Реабилитация после имплантации кардиостимулятора
Сразу после имплантации на область вмешательства помещают холод-груз для уменьшения размера возможной гематомы и отека. В первые сутки необходим постельный режим. В зоне оперативного вмешательства необходим покой, ограничение движений рукой с оперированной стороны. Через 30-40 минут можно попить воды и если не беспокоит тошнота, то можно неплотно перекусить. Через 2 часа можно полноценно принимать любую пищу.
Можно пользоваться мобильным телефоном. Рекомендуется держать мобильный телефон во время разговора со стороны, противоположной стороне оперативного вмешательства.
При неосложненном течении послеоперационного периода в большинстве случаев на вторые-третьи сутки можно выписаться домой.
В послеоперационном периоде один или несколько раз проводится тестирование функционирования ЭКС и электродов, программируются параметры работы ЭКС, с которыми пациент будет выписан. Настройка устройства проводится с помощью специального прибора, программатора. При отсутствии жалоб со стороны области имплантации и общего состояния пациента, плановый осмотр назначается через месяц после имплантации, затем через 6 месяцев и далее не менее 1 раз в год. Частота осмотров может изменяться с учетом индивидуальных особенностей пациента.
После имплантации Вам будет выдана карточка пациента, содержащая Ваши данные, серийный номер устройства и телефона врача для экстренной связи.
Важная информация для пациентов:
- МРТ категорически противопоказано (если речь не идет об имплантации МРТ-совместимого кардиостимулятора).
 Даже у ЭКС с возможностью выполнения МРТ необходимо активировать эту функцию перед исследованием и обязательно ее отключить после. В противном случае возможен быстрый разряд источника питания, что потребует преждевременной замены ЭКС.
Даже у ЭКС с возможностью выполнения МРТ необходимо активировать эту функцию перед исследованием и обязательно ее отключить после. В противном случае возможен быстрый разряд источника питания, что потребует преждевременной замены ЭКС. - Рекомендуется избегать источников сильного электромагнитного поля
- Бытовая техника (телевизоры, компьютеры, микроволновые печи, холодильники и т.д.) безопасны при условии их исправности
- В случае планирования оперативного вмешательства обязательна консультация аритмолога (поскольку часто необходимо перепрограммирование ЭКС во время операции)
При подозрениях на дисфункцию устройства необходимо как можно скорее произвести тестирование ЭКС и получить консультацию аритмолога.
* Цены в Прайс-листе указываются в условных единицах
(если Сторонами не определено иное, 1 условная единица равна 1 евро), все расчеты по Договору осуществляются
в рублевом эквиваленте.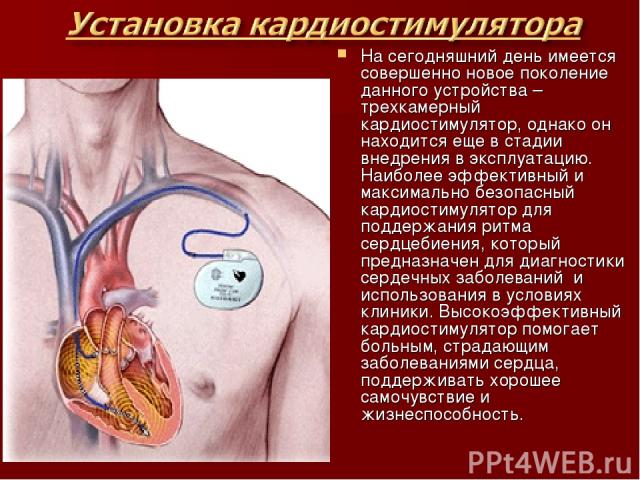 Оплата по Договору осуществляется Заказчиком по курсу ЦБ РФ, действующему на день оплаты,
если курс ЦБ РФ не превышает внутренний курс Клиники на день оплаты, указанный путем размещения в сети «Интернет»,
на официальном сайте медицинских центров Клиники, и на информационных стендах в медицинских центрах.
Если курс ЦБ РФ превышает внутренний курс Клиники на день оплаты, оплата осуществляется по внутреннему курсу Клиники.
Оплата по Договору осуществляется Заказчиком по курсу ЦБ РФ, действующему на день оплаты,
если курс ЦБ РФ не превышает внутренний курс Клиники на день оплаты, указанный путем размещения в сети «Интернет»,
на официальном сайте медицинских центров Клиники, и на информационных стендах в медицинских центрах.
Если курс ЦБ РФ превышает внутренний курс Клиники на день оплаты, оплата осуществляется по внутреннему курсу Клиники.
Показания для кардиостимуляторов — StatPearls — NCBI Bookshelf
Программа непрерывного образования
Кардиостимуляторы — это электронные устройства, стимулирующие сердце электрическими импульсами для поддержания или восстановления функционального сердечного ритма. Кардиостимуляторы изначально были внешними и включали размещение подкожных электродов для пациентов с неадекватной внутренней активностью кардиостимулятора и/или аномальной проводящей тканью. Полную блокаду сердца лечили с помощью электродов, прикрепленных непосредственно к сердцу. В конечном итоге кардиостимулятор эволюционировал, и был разработан полностью имплантируемый кардиостимулятор. С тех пор в кардиостимуляторах было сделано несколько усовершенствований, и современный постоянный кардиостимулятор устанавливается подкожно. В ходе этого мероприятия рассматриваются показания и противопоказания к установке кардиостимуляторов и подчеркивается роль межпрофессиональной команды в лечении пациентов, нуждающихся в них.
В конечном итоге кардиостимулятор эволюционировал, и был разработан полностью имплантируемый кардиостимулятор. С тех пор в кардиостимуляторах было сделано несколько усовершенствований, и современный постоянный кардиостимулятор устанавливается подкожно. В ходе этого мероприятия рассматриваются показания и противопоказания к установке кардиостимуляторов и подчеркивается роль межпрофессиональной команды в лечении пациентов, нуждающихся в них.
Цели:
Определите показания для установки кардиостимулятора.
Опишите противопоказания к установке кардиостимулятора.
Ознакомьтесь с осложнениями при установке кардиостимулятора.
Объясните стратегии межпрофессиональной бригады по улучшению координации помощи и коммуникации для улучшения лечения дисфункции синусового узла с помощью кардиостимуляторов для улучшения результатов.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Кардиостимуляторы — это электронные устройства, стимулирующие сердце электрическими импульсами для поддержания или восстановления нормального сердечного ритма. В 1952 г. Золль описал эффективное средство поддержки пациентов с собственной кардиостимуляторной активностью и/или проводящей тканью с помощью искусственного электрического внешнего кардиостимулятора. Стимуляция сердца осуществлялась с помощью подкожных электродов, но ее можно было поддерживать только в течение короткого периода времени. В 1957, полную блокаду сердца лечили с помощью электродов, прикрепленных непосредственно к сердцу. Эти ранние наблюдения породили идею о том, что сердечную электрическую недостаточность можно контролировать. В конечном итоге это привело к разработке Чардаком, Гейджем и Грейтбэтчем полностью имплантируемого кардиостимулятора. С тех пор в кардиостимуляторах было сделано несколько усовершенствований, и современный постоянный кардиостимулятор представляет собой устройство, размещаемое под кожей. [1][2][3]Существует 3 типа искусственных кардиостимуляторов:
[1][2][3]Существует 3 типа искусственных кардиостимуляторов:
или миокардиальные электроды
Внешний, миниатюрный, портативный для пациента, с питанием от батареи, генератор импульсов с внешними электродами для временной трансвенозной эндокардиальной или трансторакальной стимуляции миокарда текущие эндокардиальные или миокардиальные контуры для временной стимуляции в асинхронном режиме или режиме по требованию, с ручным или триггерным запуском стимуляции
Все кардиостимуляторы состоят из 2 компонентов: генератора импульсов, который обеспечивает электрический импульс для стимуляции миокарда, и 1 или более электродов или отведений, которые передают электрический импульс от генератора к миокарду. Это обсуждение сосредоточено на показаниях к размещению кардиостимулятора.
Показания
Наиболее частыми показаниями для имплантации постоянного кардиостимулятора являются дисфункция синусового узла (SND) и атриовентрикулярная (AV) блокада высокой степени. Рекомендации по имплантации кардиостимуляторов были разработаны рабочей группой, созданной совместно Американским колледжем кардиологов (ACC), Американской кардиологической ассоциацией (AHA) и Обществом сердечного ритма (HRS). Европейское общество кардиологов разработало аналогичные рекомендации. [4] ACC/AHA/HRS делит показания к имплантации кардиостимулятора на 3 конкретных класса:
Рекомендации по имплантации кардиостимуляторов были разработаны рабочей группой, созданной совместно Американским колледжем кардиологов (ACC), Американской кардиологической ассоциацией (AHA) и Обществом сердечного ритма (HRS). Европейское общество кардиологов разработало аналогичные рекомендации. [4] ACC/AHA/HRS делит показания к имплантации кардиостимулятора на 3 конкретных класса:
Класс I: Это состояния, при которых имплантация кардиостимулятора считается необходимой и полезной (преимуществ намного больше, чем рисков).
Класс II: Это состояния, при которых показано размещение, но имеются противоречивые данные или расхождения во мнениях. В классе IIa масса доказательств говорит в пользу эффективности (польза больше, чем риск), в то время как в классе IIb эффективность установлена менее четко (польза больше или равна риску).
Класс III: это состояния, при которых постоянная электрокардиостимуляция не рекомендуется, а в некоторых случаях может быть вредной (риски превышают пользу).

Следующие условия включены в рекомендации ACC/AHA/HRS по установке кардиостимулятора.[5][6][4][7][8] Мы обсудим рекомендации класса I и II.
Дисфункция синусового узла
Приобретенная атриовентрикулярная (АВ) блокада
Хроническая бифасцикулярная блокада
После острой фазы инфаркта миокарда
Нейрокардиогенный синкоп и гиперчувствительный синдром сонной карты. терапия у пациентов с тяжелой систолической сердечной недостаточностью
Пациенты с врожденными пороками сердца
Дисфункция синусового узла
Показания класса I
Подтвержденная симптоматическая синусовая брадикардия, включая частые синусовые паузы, вызывающие симптомы, и симптоматическая синусовая брадикардия, являющаяся результатом необходимой лекарственной терапии по состоянию здоровья или неформальный стресс-тест, или неспособность установить соответствующую возрасту частоту сердечных сокращений во время повседневной деятельности)
Показания класса II
Синусовая брадикардия с частотой сердечных сокращений менее 40, но без четкой связи между симптомами и брадикардией Минимально симптоматические пациенты с хронической ЧСС менее 40 в состоянии бодрствования
Приобретенная атриовентрикулярная (АВ) блокада
Показания класса I
Полная АВ-блокада третьей степени с симптомами или без них.

Симптоматическая АВ-блокада второй степени, тип Мобитц I и II
АВ-блокада второй или третьей степени, вызванная физической нагрузкой, при отсутствии инфаркта миокарда
Мобитц II с расширенным комплексом QRS 9002 7
- 5 Показания класса II
Бессимптомный Мобитц II типа с узким комплексом QRS.
АВ-блокада первой степени при нарушении гемодинамики.
Бессимптомная АВ-блокада второй степени на уровне Intra или Infra-His, обнаруженная в исследованиях EP
Прогрессирующая АВ-блокада второй степени или перемежающаяся АВ-блокада третьей степени
Перемежающаяся блокада ножек пучка Гиса
АВ-блокада второй степени II типа.
У пациентов с обмороками, не связанными с АВ-блокадой, когда исключены другие вероятные причины, особенно желудочковая тахикардия (ЖТ)
) или инфрагис-блокада, индуцированная электрокардиостимуляцией, у бессимптомных пациентов.
 Интервал HV — это время проведения от пучка Гиса, расположенного чуть ниже АВ-узла, до первого идентифицируемого начала желудочковой активации
Интервал HV — это время проведения от пучка Гиса, расположенного чуть ниже АВ-узла, до первого идентифицируемого начала желудочковой активацииМожет рассматриваться у пациентов с нервно-мышечными заболеваниями, такими как миотоническая мышечная дистрофия, дистрофия Эрба и малоберцовая мышечная дистрофия с бифасцикулярной блокадой или любой фасцикулярной блокадой, с симптомами или без них
Постоянная желудочковая стимуляция при стойкой АВ-блокаде второй степени в системе Гиса-Пуркинье с чередующейся блокадой ножек пучка Гиса или АВ-блокаде третьей степени в пределах или ниже системы Гиса-Пуркинье после ИМ с подъемом сегмента ST (ИМпST)
Постоянная желудочковая стимуляция при преходящей прогрессирующей инфранодальной АВ-блокаде второй или третьей степени и связанной с ней блокаде ножек пучка Гиса
Постоянная желудочковая стимуляция при стойкой и симптоматической АВ-блокаде второй или третьей степени
Постоянная желудочковая стимуляция может быть рассмотрена при бессимптомной персистирующей АВ-блокаде второй или третьей степени на уровне АВ-узла.

Рецидивирующие обмороки, вызванные спонтанно возникающей стимуляцией каротидного синуса и давлением каротидного синуса, которые вызывают желудочковую асистолию более 3 секунд
Приемлемо у пациентов с обмороками без отчетливых и провокационных событий и с гиперчувствительной кардиотормозной реакцией продолжительностью 3 секунды и более
Может рассматриваться при выраженном симптоматическом нейрокардиогенном обмороке, связанном с брадикардией, зарегистрированной спонтанно или во время тилт-теста
При стойкой неадекватной или симптоматической брадикардии, которая, как ожидается, не исчезнет, и при других показаниях класса I к постоянной кардиостимуляции.

Может рассматриваться при продолжительной или рецидивирующей относительной брадикардии, что ограничивает реабилитацию или выписку после послеоперационного восстановления.
Может рассматриваться при обмороке после трансплантации сердца, даже если брадикардия не была документально подтверждена.
Может рассматриваться у фармакорезистентных пациентов с симптомами ГКМП и со значительной обструкцией выходного тракта левого желудочка в покое или спровоцированной
ЖТ, зависящая от устойчивой паузы, с удлинением интервала QT или без него
Подходит для пациентов с высоким риском с врожденным синдромом QT.

Может рассматриваться для профилактики симптоматической, резистентной к лекарствам, рецидивирующей фибрилляции предсердий у пациентов с сопутствующей дисфункцией синусового узла
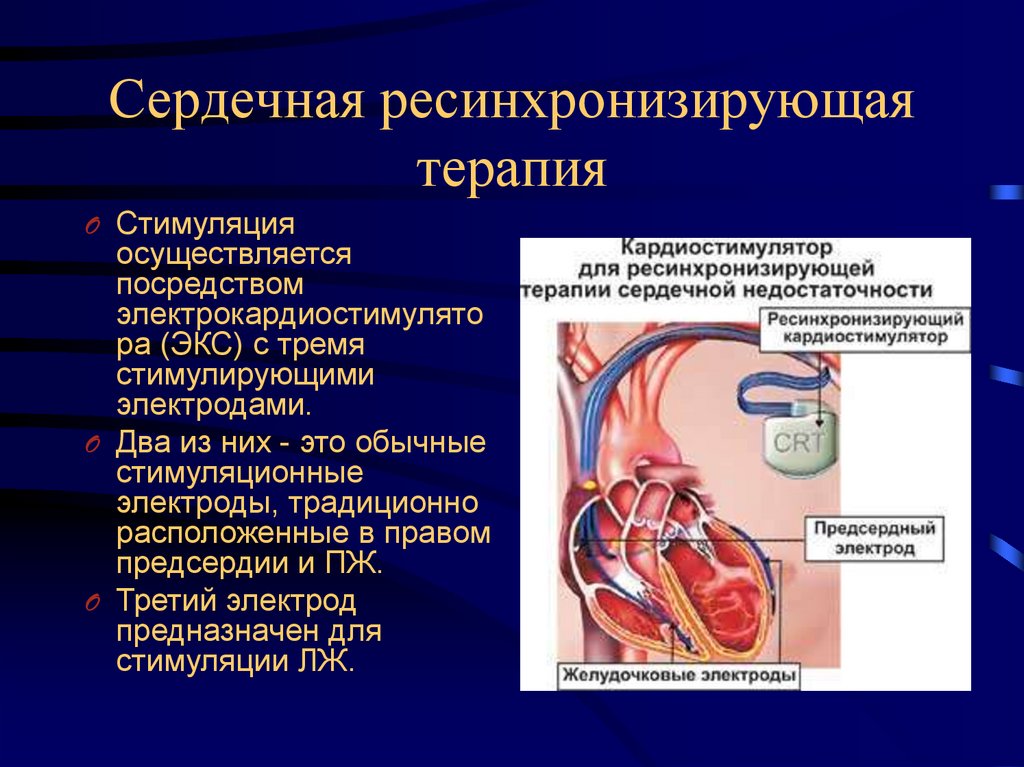
Пациенты с фракцией выброса левого желудочка (ФВЛЖ) менее или равной 35%, синусовым ритмом, БЛНПГ (блокадой левой ножки пучка Гиса), симптомами класса II, III или IV Нью-Йоркской кардиологической ассоциации (NYHA) при оптимальном медикаментозная терапия при продолжительности комплекса QRS больше или равной 150 мс, показана СРТ с ИКД или без него
ФВ ЛЖ меньше или равна 35%, синусовый ритм, БЛНПГ с симптомами класса III или IV по NYHA на фоне оптимальной медикаментозной терапии и длительностью комплекса QRS от 120 до 149 мс, рекомендуется СРТ с ИКД или без него.

ФВ ЛЖ меньше или равна 35 %, синусовый ритм, паттерн без БЛНПГ с QRS больше или равен 150 мс и класс III по NYHA/класс IV по NYHA при GDMT
Полезно для пациентов с фибрилляцией предсердий и ФВ ЛЖ меньше или равной 35 % при GDMT, если пациенту требуется желудочковая стимуляция или иным образом соответствует критериям СРТ, а аблация АВ-узла или фармакологический контроль частоты позволит почти 100 % желудочковой стимуляции с помощью СРТ
ФВ ЛЖ меньше или равна 35%, класс III или IV по NYHA, при оптимальной медикаментозной терапии и при частой зависимости от желудочковой стимуляции целесообразна СРТ
При выраженной АВ-блокаде второй или третьей степени, связанной с симптоматической брадикардией, желудочковой дисфункцией или низким сердечным выбросом; также для выраженной АВ-блокады второй или третьей степени, которая, как ожидается, не разрешится или сохраняется в течение 7 дней или дольше после операции на сердце
При дисфункции синусового узла с корреляцией симптомов с возрастной несоответствующей брадикардией у младенцев с частотой сокращений желудочков менее или равной 55 ударов в минуту или с врожденным пороком сердца с частотой сокращений желудочков менее или равной 70 ударов в минуту
Для пациентов с врожденными пороками сердца и синусовой брадикардией для профилактики повторных эпизодов внутрипредсердной реципрокной тахикардии; Дисфункция синусового узла может быть внутренней или вторичной по отношению к антиаритмическому лечению.

При врожденной АВ-блокаде третьей степени после первого года жизни со средней частотой сердечных сокращений менее 50 ударов в минуту, внезапными паузами в частоте желудочков, которые в 2 или 3 раза превышают базовую продолжительность цикла, или в сочетании с симптомами, обусловленными хронотропными некомпетентность.
Может рассматриваться при транзиторной послеоперационной АВ-блокаде третьей степени, которая возвращается к синусовому ритму с остаточной бифасцикулярной блокадой.
Рассматривается при бессимптомной синусовой брадикардии после бивентрикулярной пластики врожденного порока сердца у пациентов с частотой сердечных сокращений в покое менее 40 ударов в минуту или с паузами желудочкового ритма более 3 секунд
Синусовая брадикардия без выраженных симптомов; бессимптомная АВ-блокада первой степени. [9]
АВ-блокада, которая, как ожидается, разрешится и вряд ли повторится, например, лекарственная токсичность, болезнь Лайма или транзиторное повышение тонуса блуждающего нерва брадикардия, которая, как было задокументировано, возникает даже при отсутствии брадикардии.
Бессимптомная блокада Мобитц второй степени, тип I
Бессимптомное удлинение интервала RR с мерцательной аритмией или другими причинами транзиторных желудочковых пауз
- неопределенные симптомы, такие как головокружение, предобморочное состояние
Бессимптомная брадикардия во время сна
СРТ не показана пациентам, чей функциональный статус и продолжительность жизни ограничены преимущественно внесердечными состояниями
Блокада правой ножки пучка Гиса с отклонением оси пучка Гиса влево без обморока или других симптомов, характерных для перемежающейся АВ-блокады способность к быстрому антероградному проведению
Пациенты с симптомами класса I или II по NYHA и паттерном без БЛНПГ с продолжительностью комплекса QRS менее 150 мс
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
- 1.

Каррион-Камачо М.Р., Марин-Леон И., Молина-Доньоро Х.М., Гонсалес-Лопес М.Р. Безопасность имплантации постоянного кардиостимулятора: проспективное исследование. Дж. Клин Мед. 01 января 2019 г.; 8(1) [бесплатная статья PMC: PMC6352172] [PubMed: 30609668]
- 2.
Parkash R, Sapp J, Gardner M, Gray C, Abdelwahab A, Cox J. Использование административных данных для мониторинга осложнений, связанных с имплантируемыми электронными устройствами сердца. Может Джей Кардиол. 2019 Январь; 35(1):100-103. [В паблике: 30595171]
- 3.
Полименакос А.С., Матис Л., Шафер Б., Камат М.В. Селективное использование временных эпикардиальных электродов для кардиостимуляции в раннем младенчестве после операции на сердце: осуществимость и определяющие факторы клинического применения. Педиатр Кардиол. 2019 март; 40(3):630-637. [PubMed: 30564866]
- 4.
Боб-Мануэль Т., Нанда А., Латам С., Пур-Газ И., Скелтон В.П., Хузам Р.
 Н. Установка постоянного кардиостимулятора у пациентов с нарушениями проводимости после транскатетерной замены аортального клапана: обзор и предлагаемые рекомендации. Энн Трансл Мед. 2018 янв;6(1):11. [Бесплатная статья PMC: PMC5787712] [PubMed: 29404357]
Н. Установка постоянного кардиостимулятора у пациентов с нарушениями проводимости после транскатетерной замены аортального клапана: обзор и предлагаемые рекомендации. Энн Трансл Мед. 2018 янв;6(1):11. [Бесплатная статья PMC: PMC5787712] [PubMed: 29404357]- 5.
Костин А., Борос А.М., Геллер Л., Меркели Б. Сердечная ресинхронизирующая терапия: текущие преимущества и недостатки. Кардиол Пол. 2018;76(10):1420-1425. [PubMed: 300
Хроническая бифасцикулярная блокада
Показания класса I
Показания класса II
После острой фазы инфаркта миокарда
Показания класса I
Показания класса II
Нейрокардиогенный обморок и синдром гиперчувствительности каротидного синуса
Показания класса I
Показания класса II
После трансплантации сердца
Показания класса I
Показания класса II
Гипертрофическая кардиомиопатия (ГКМП)
Показания класса I
Показания класса II
Электрокардиостимуляция для предотвращения тахикардии
Показания класса I
Показания класса II
Сердечная ресинхронизирующая терапия (СРТ) у пациентов с тяжелой систолической сердечной недостаточностью
Показания класса I
Показания класса II
Врожденный порок сердца
Показания класса I
Показания класса II
Противопоказания
Вставка кардиостимулятора должна быть выбрана с умом для конкретного пациента. Бывают ситуации, когда установка кардиостимулятора бесполезна или недостаточно данных для поддержки его использования.
 Их иногда также называют показаниями класса III в рекомендациях ACC/AHA/HRS или рекомендациях Европейского общества кардиологов.
Их иногда также называют показаниями класса III в рекомендациях ACC/AHA/HRS или рекомендациях Европейского общества кардиологов.Осложнения
Электрокардиостимуляция и СРТ связаны с осложнениями.
 Большинство осложнений возникает в стационаре или в течение первых 6 мес. Осложнения свинца являются основной причиной повторной имплантации кардиостимулятора и устройств СРТ. Другие осложнения включают, но не ограничиваются инфекциями, образованием гематомы, перикардиальным выпотом или тампонадой, пневмотораксом, расслоением коронарного синуса или перфорацией. Некоторые старые кардиостимуляторы небезопасны для МРТ. [10]
Большинство осложнений возникает в стационаре или в течение первых 6 мес. Осложнения свинца являются основной причиной повторной имплантации кардиостимулятора и устройств СРТ. Другие осложнения включают, но не ограничиваются инфекциями, образованием гематомы, перикардиальным выпотом или тампонадой, пневмотораксом, расслоением коронарного синуса или перфорацией. Некоторые старые кардиостимуляторы небезопасны для МРТ. [10]Клиническая значимость
Имплантация кардиостимулятора снижает смертность. Исследование CARE-HF (сердечная ресинхронизация при сердечной недостаточности) ограничивало субъектов длительностью QRS более 150 мс (89% пациентов) или длительностью QRS от 120 до 150 мс с эхокардиографическими признаками диссинхронии (11% пациентов). Это было первое исследование, показавшее значительное (36%) снижение уровня смертности при ресинхронизирующей терапии, не сопровождаемой резервной дефибрилляцией, по сравнению с медикаментозной терапией по рекомендациям (GDMT). Многочисленные рандомизированные исследования CRT-D у пациентов со сниженной ФВ ЛЖ и классом II по NYHA показали, что CRT может обеспечить функциональное улучшение и снизить риск развития СН и комбинированных исходов.
 В клинических испытаниях CRT-D не показал улучшения при сердечной недостаточности I класса по NYHA. В рекомендациях ACC/AHA/HRS от 2012 г. тщательно рассмотрены состояния гипертрофической кардиомиопатии, аритмогенной дисплазии/кардиомиопатии правого желудочка, синдрома генетической аритмии, неизлечимой болезни и врожденных пороков сердца, и не было внесено никаких изменений по сравнению с рекомендациями 2008 г. по этим состояниям. В рекомендациях ACC/AHA/HRS 2012 г. произошли изменения в рекомендациях по показаниям для установки СРТ по сравнению с рекомендациями 2008 г. Они включены в раздел «Показания к применению кардиостимулятора», упомянутый выше.
В клинических испытаниях CRT-D не показал улучшения при сердечной недостаточности I класса по NYHA. В рекомендациях ACC/AHA/HRS от 2012 г. тщательно рассмотрены состояния гипертрофической кардиомиопатии, аритмогенной дисплазии/кардиомиопатии правого желудочка, синдрома генетической аритмии, неизлечимой болезни и врожденных пороков сердца, и не было внесено никаких изменений по сравнению с рекомендациями 2008 г. по этим состояниям. В рекомендациях ACC/AHA/HRS 2012 г. произошли изменения в рекомендациях по показаниям для установки СРТ по сравнению с рекомендациями 2008 г. Они включены в раздел «Показания к применению кардиостимулятора», упомянутый выше.Новые рекомендации рекомендуют СРТ пациентам с продолжительностью комплекса QRS больше или равной 150 мс вместо 120 мс на основании множественных анализов/исследований (показания класса I). Дополнительное различие в рекомендациях по СРТ включает пациентов с продолжительностью комплекса QRS, превышающей или равной 150 мс, с БЛНПГ в качестве показания класса I.
 Новые рекомендации, основанные на нескольких исследованиях, предполагают, что у пациентов, у которых QRS больше или равен 120 мс, но нет полной БЛНПГ, доказательства пользы СРТ менее убедительны. Рекомендации Европейского общества кардиологов аналогичны рекомендациям ACC/AHA/HRS, но между ними мало отличий. Одно из основных отмеченных отличий заключается в том, что в руководствах ESC есть показания CRT для QRS, меньшего или равного 120 мс, у пациентов с фибрилляцией предсердий (у которых мы имеем неадекватный контроль ЧСС, требующий аблации АВ-узла) и сердечной недостаточностью с ФВ меньше или равной 35%. В руководствах ACC/AHA/HRS такого указания нет.
Новые рекомендации, основанные на нескольких исследованиях, предполагают, что у пациентов, у которых QRS больше или равен 120 мс, но нет полной БЛНПГ, доказательства пользы СРТ менее убедительны. Рекомендации Европейского общества кардиологов аналогичны рекомендациям ACC/AHA/HRS, но между ними мало отличий. Одно из основных отмеченных отличий заключается в том, что в руководствах ESC есть показания CRT для QRS, меньшего или равного 120 мс, у пациентов с фибрилляцией предсердий (у которых мы имеем неадекватный контроль ЧСС, требующий аблации АВ-узла) и сердечной недостаточностью с ФВ меньше или равной 35%. В руководствах ACC/AHA/HRS такого указания нет.Улучшение результатов медицинского персонала
В некоторых областях показания к установке кардиостимулятора ясны, но есть несколько областей, где клиническая оценка и опыт играют большую роль. Хотя в рекомендациях делается попытка определить методы, которые удовлетворяют потребности большинства пациентов, окончательное решение для пациента должно основываться на конкретном сценарии пациента, оценке клинициста и обсуждении с пациентом рисков и преимуществ процедуры.
 Существуют специальные генераторы кардиостимуляторов, которые используются для пациентов с АВ-блокадой и дисфункцией синусового узла в зависимости от клинической картины. Различные типы генераторов включают однокамерные, двухкамерные и бивентрикулярные. Перед установкой кардиостимулятора настоятельно рекомендуется консультация кардиолога.
Существуют специальные генераторы кардиостимуляторов, которые используются для пациентов с АВ-блокадой и дисфункцией синусового узла в зависимости от клинической картины. Различные типы генераторов включают однокамерные, двухкамерные и бивентрикулярные. Перед установкой кардиостимулятора настоятельно рекомендуется консультация кардиолога.Контрольные вопросы
Рисунок
Стол для кардиостимулятора. Предоставлено Мэтью Эллисоном, доктором медицины, FASA
Рис.
Потенциалы сердечного действия; кардиомиоциты и кардиостимуляторы. Предоставлено Робом Оберманом
Рисунок
Рентгенограмма грудной клетки Вид спереди, показывающий ИКД (слева) с отведениями в правом и правом желудочках. Также виден однокамерный кардиостимулятор (справа) с выводом на верхушке ПЖ. Предоставлено Сайедом Фаррухом Джамалом, MBBS, FCPS
Ссылки
]- 6.
Проклемер А., Зекчин М., Д’Онофрио А., Бориани Г., Факчин Д., Ребеллато Л., Гидина М., Бьянко Г., Бернарделли Э., Пучер Э., Грегори Д. [The Реестр кардиостимуляторов и имплантируемых кардиовертеров-дефибрилляторов Итальянской ассоциации аритмологов и кардиостимуляторов — годовой отчет за 2016 г.]. G Ital Cardiol (Рим). 2018 Фев; 19(2):119-131. [PubMed: 29531385]
- 7.
Проклемер А., Зекчин М., Д’Онофрио А., Ботто Г.Л., Факчин Д., Ребеллато Л., Гидина М., Бьянко Г., Бернарделли Э.
 , Пучер Э., Грегори Д. [The Реестр кардиостимуляторов и имплантируемых кардиовертеров-дефибрилляторов Итальянской ассоциации аритмологов и кардиостимуляции — годовой отчет за 2014 г.]. G Ital Cardiol (Рим). 2016 фев; 17 (2): 95-107. [PubMed: 27029759]
, Пучер Э., Грегори Д. [The Реестр кардиостимуляторов и имплантируемых кардиовертеров-дефибрилляторов Итальянской ассоциации аритмологов и кардиостимуляции — годовой отчет за 2014 г.]. G Ital Cardiol (Рим). 2016 фев; 17 (2): 95-107. [PubMed: 27029759]- 8.
Самий С.М. Показания к кардиостимуляторам, имплантируемым кардиовертерам-дефибрилляторам и устройствам сердечной ресинхронизации. Мед Клин Норт Ам. 2015 июль;99(4):795-804. [PubMed: 26042883]
- 9.
Зартнер П. [Антибрадикардическая терапия: показания и реализация]. Herzschrittmacherther Электрофизиол. 2016 июнь;27(2):88-94. [PubMed: 27221084]
- 10.
Poh PG, Liew C, Yeo C, Chong LR, Tan A, Poh A. Кардиоваскулярные имплантируемые электронные устройства: обзор опасностей и трудностей при МРТ-сканировании и попытки улучшения безопасность. Инсайты. 2017 авг;8(4):405-418. [Бесплатная статья PMC: PMC5519496] [PubMed: 28624970]
Определите показания для установки кардиостимулятора.
Опишите противопоказания к установке кардиостимулятора.
Ознакомьтесь с осложнениями при установке кардиостимулятора.
Объясните стратегии межпрофессиональной бригады по улучшению координации помощи и коммуникации для улучшения лечения дисфункции синусового узла с помощью кардиостимуляторов для улучшения результатов.

или миокардиальные электроды
Внешний, миниатюрный, портативный для пациента, с питанием от батареи, генератор импульсов с внешними электродами для временной трансвенозной эндокардиальной или трансторакальной стимуляции миокарда текущие эндокардиальные или миокардиальные контуры для временной стимуляции в асинхронном режиме или режиме по требованию, с ручным или триггерным запуском стимуляции
Класс I: Это состояния, при которых имплантация кардиостимулятора считается необходимой и полезной (преимуществ намного больше, чем рисков).
Класс II: Это состояния, при которых показано размещение, но имеются противоречивые данные или расхождения во мнениях. В классе IIa масса доказательств говорит в пользу эффективности (польза больше, чем риск), в то время как в классе IIb эффективность установлена менее четко (польза больше или равна риску).
Класс III: это состояния, при которых постоянная электрокардиостимуляция не рекомендуется, а в некоторых случаях может быть вредной (риски превышают пользу).

Дисфункция синусового узла
Приобретенная атриовентрикулярная (АВ) блокада
Хроническая бифасцикулярная блокада
После острой фазы инфаркта миокарда
Нейрокардиогенный синкоп и гиперчувствительный синдром сонной карты. терапия у пациентов с тяжелой систолической сердечной недостаточностью
Пациенты с врожденными пороками сердца
Подтвержденная симптоматическая синусовая брадикардия, включая частые синусовые паузы, вызывающие симптомы, и симптоматическая синусовая брадикардия, являющаяся результатом необходимой лекарственной терапии по состоянию здоровья или неформальный стресс-тест, или неспособность установить соответствующую возрасту частоту сердечных сокращений во время повседневной деятельности)
Синусовая брадикардия с частотой сердечных сокращений менее 40, но без четкой связи между симптомами и брадикардией Минимально симптоматические пациенты с хронической ЧСС менее 40 в состоянии бодрствования
Полная АВ-блокада третьей степени с симптомами или без них.

Симптоматическая АВ-блокада второй степени, тип Мобитц I и II
АВ-блокада второй или третьей степени, вызванная физической нагрузкой, при отсутствии инфаркта миокарда
Мобитц II с расширенным комплексом QRS 9002 7
- 5 Показания класса II
Бессимптомный Мобитц II типа с узким комплексом QRS.
АВ-блокада первой степени при нарушении гемодинамики.
Бессимптомная АВ-блокада второй степени на уровне Intra или Infra-His, обнаруженная в исследованиях EP
Прогрессирующая АВ-блокада второй степени или перемежающаяся АВ-блокада третьей степени
Перемежающаяся блокада ножек пучка Гиса
АВ-блокада второй степени II типа.
У пациентов с обмороками, не связанными с АВ-блокадой, когда исключены другие вероятные причины, особенно желудочковая тахикардия (ЖТ)
) или инфрагис-блокада, индуцированная электрокардиостимуляцией, у бессимптомных пациентов.
 Интервал HV — это время проведения от пучка Гиса, расположенного чуть ниже АВ-узла, до первого идентифицируемого начала желудочковой активации
Интервал HV — это время проведения от пучка Гиса, расположенного чуть ниже АВ-узла, до первого идентифицируемого начала желудочковой активацииМожет рассматриваться у пациентов с нервно-мышечными заболеваниями, такими как миотоническая мышечная дистрофия, дистрофия Эрба и малоберцовая мышечная дистрофия с бифасцикулярной блокадой или любой фасцикулярной блокадой, с симптомами или без них
Постоянная желудочковая стимуляция при стойкой АВ-блокаде второй степени в системе Гиса-Пуркинье с чередующейся блокадой ножек пучка Гиса или АВ-блокаде третьей степени в пределах или ниже системы Гиса-Пуркинье после ИМ с подъемом сегмента ST (ИМпST)
Постоянная желудочковая стимуляция при преходящей прогрессирующей инфранодальной АВ-блокаде второй или третьей степени и связанной с ней блокаде ножек пучка Гиса
Постоянная желудочковая стимуляция при стойкой и симптоматической АВ-блокаде второй или третьей степени
Постоянная желудочковая стимуляция может быть рассмотрена при бессимптомной персистирующей АВ-блокаде второй или третьей степени на уровне АВ-узла.

Рецидивирующие обмороки, вызванные спонтанно возникающей стимуляцией каротидного синуса и давлением каротидного синуса, которые вызывают желудочковую асистолию более 3 секунд
Приемлемо у пациентов с обмороками без отчетливых и провокационных событий и с гиперчувствительной кардиотормозной реакцией продолжительностью 3 секунды и более
Может рассматриваться при выраженном симптоматическом нейрокардиогенном обмороке, связанном с брадикардией, зарегистрированной спонтанно или во время тилт-теста
При стойкой неадекватной или симптоматической брадикардии, которая, как ожидается, не исчезнет, и при других показаниях класса I к постоянной кардиостимуляции.

Может рассматриваться при продолжительной или рецидивирующей относительной брадикардии, что ограничивает реабилитацию или выписку после послеоперационного восстановления.
Может рассматриваться при обмороке после трансплантации сердца, даже если брадикардия не была документально подтверждена.
Может рассматриваться у фармакорезистентных пациентов с симптомами ГКМП и со значительной обструкцией выходного тракта левого желудочка в покое или спровоцированной
ЖТ, зависящая от устойчивой паузы, с удлинением интервала QT или без него
Подходит для пациентов с высоким риском с врожденным синдромом QT.

Может рассматриваться для профилактики симптоматической, резистентной к лекарствам, рецидивирующей фибрилляции предсердий у пациентов с сопутствующей дисфункцией синусового узла
Пациенты с фракцией выброса левого желудочка (ФВЛЖ) менее или равной 35%, синусовым ритмом, БЛНПГ (блокадой левой ножки пучка Гиса), симптомами класса II, III или IV Нью-Йоркской кардиологической ассоциации (NYHA) при оптимальном медикаментозная терапия при продолжительности комплекса QRS больше или равной 150 мс, показана СРТ с ИКД или без него
ФВ ЛЖ меньше или равна 35%, синусовый ритм, БЛНПГ с симптомами класса III или IV по NYHA на фоне оптимальной медикаментозной терапии и длительностью комплекса QRS от 120 до 149 мс, рекомендуется СРТ с ИКД или без него.

ФВ ЛЖ меньше или равна 35 %, синусовый ритм, паттерн без БЛНПГ с QRS больше или равен 150 мс и класс III по NYHA/класс IV по NYHA при GDMT
Полезно для пациентов с фибрилляцией предсердий и ФВ ЛЖ меньше или равной 35 % при GDMT, если пациенту требуется желудочковая стимуляция или иным образом соответствует критериям СРТ, а аблация АВ-узла или фармакологический контроль частоты позволит почти 100 % желудочковой стимуляции с помощью СРТ
ФВ ЛЖ меньше или равна 35%, класс III или IV по NYHA, при оптимальной медикаментозной терапии и при частой зависимости от желудочковой стимуляции целесообразна СРТ
При выраженной АВ-блокаде второй или третьей степени, связанной с симптоматической брадикардией, желудочковой дисфункцией или низким сердечным выбросом; также для выраженной АВ-блокады второй или третьей степени, которая, как ожидается, не разрешится или сохраняется в течение 7 дней или дольше после операции на сердце
При дисфункции синусового узла с корреляцией симптомов с возрастной несоответствующей брадикардией у младенцев с частотой сокращений желудочков менее или равной 55 ударов в минуту или с врожденным пороком сердца с частотой сокращений желудочков менее или равной 70 ударов в минуту
Для пациентов с врожденными пороками сердца и синусовой брадикардией для профилактики повторных эпизодов внутрипредсердной реципрокной тахикардии; Дисфункция синусового узла может быть внутренней или вторичной по отношению к антиаритмическому лечению.

При врожденной АВ-блокаде третьей степени после первого года жизни со средней частотой сердечных сокращений менее 50 ударов в минуту, внезапными паузами в частоте желудочков, которые в 2 или 3 раза превышают базовую продолжительность цикла, или в сочетании с симптомами, обусловленными хронотропными некомпетентность.
Может рассматриваться при транзиторной послеоперационной АВ-блокаде третьей степени, которая возвращается к синусовому ритму с остаточной бифасцикулярной блокадой.
Рассматривается при бессимптомной синусовой брадикардии после бивентрикулярной пластики врожденного порока сердца у пациентов с частотой сердечных сокращений в покое менее 40 ударов в минуту или с паузами желудочкового ритма более 3 секунд
Синусовая брадикардия без выраженных симптомов; бессимптомная АВ-блокада первой степени. [9]
АВ-блокада, которая, как ожидается, разрешится и вряд ли повторится, например, лекарственная токсичность, болезнь Лайма или транзиторное повышение тонуса блуждающего нерва брадикардия, которая, как было задокументировано, возникает даже при отсутствии брадикардии.
Бессимптомная блокада Мобитц второй степени, тип I
Бессимптомное удлинение интервала RR с мерцательной аритмией или другими причинами транзиторных желудочковых пауз
- неопределенные симптомы, такие как головокружение, предобморочное состояние
Бессимптомная брадикардия во время сна
СРТ не показана пациентам, чей функциональный статус и продолжительность жизни ограничены преимущественно внесердечными состояниями
Блокада правой ножки пучка Гиса с отклонением оси пучка Гиса влево без обморока или других симптомов, характерных для перемежающейся АВ-блокады способность к быстрому антероградному проведению
Пациенты с симптомами класса I или II по NYHA и паттерном без БЛНПГ с продолжительностью комплекса QRS менее 150 мс
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
- 1.

Каррион-Камачо М.Р., Марин-Леон И., Молина-Доньоро Х.М., Гонсалес-Лопес М.Р. Безопасность имплантации постоянного кардиостимулятора: проспективное исследование. Дж. Клин Мед. 01 января 2019 г.; 8(1) [бесплатная статья PMC: PMC6352172] [PubMed: 30609668]
- 2.
Parkash R, Sapp J, Gardner M, Gray C, Abdelwahab A, Cox J. Использование административных данных для мониторинга осложнений, связанных с имплантируемыми электронными устройствами сердца. Может Джей Кардиол. 2019 Январь; 35(1):100-103. [В паблике: 30595171]
- 3.
Полименакос А.С., Матис Л., Шафер Б., Камат М.В. Селективное использование временных эпикардиальных электродов для кардиостимуляции в раннем младенчестве после операции на сердце: осуществимость и определяющие факторы клинического применения. Педиатр Кардиол. 2019 март; 40(3):630-637. [PubMed: 30564866]
- 4.
Боб-Мануэль Т., Нанда А., Латам С., Пур-Газ И., Скелтон В.П., Хузам Р.
 Н. Установка постоянного кардиостимулятора у пациентов с нарушениями проводимости после транскатетерной замены аортального клапана: обзор и предлагаемые рекомендации. Энн Трансл Мед. 2018 янв;6(1):11. [Бесплатная статья PMC: PMC5787712] [PubMed: 29404357]
Н. Установка постоянного кардиостимулятора у пациентов с нарушениями проводимости после транскатетерной замены аортального клапана: обзор и предлагаемые рекомендации. Энн Трансл Мед. 2018 янв;6(1):11. [Бесплатная статья PMC: PMC5787712] [PubMed: 29404357]- 5.
Костин А., Борос А.М., Геллер Л., Меркели Б. Сердечная ресинхронизирующая терапия: текущие преимущества и недостатки. Кардиол Пол. 2018;76(10):1420-1425. [PubMed: 300
Хроническая бифасцикулярная блокада
Показания класса I
Показания класса II
После острой фазы инфаркта миокарда
Показания класса I
Показания класса II
Нейрокардиогенный обморок и синдром гиперчувствительности каротидного синуса
Показания класса I
Показания класса II
После трансплантации сердца
Показания класса I
Показания класса II
Гипертрофическая кардиомиопатия (ГКМП)
Показания класса I
Показания класса II
Электрокардиостимуляция для предотвращения тахикардии
Показания класса I
Показания класса II
Сердечная ресинхронизирующая терапия (СРТ) у пациентов с тяжелой систолической сердечной недостаточностью
Показания класса I
Показания класса II
Врожденный порок сердца
Показания класса I
Показания класса II
Противопоказания
Вставка кардиостимулятора должна быть выбрана с умом для конкретного пациента. Бывают ситуации, когда установка кардиостимулятора бесполезна или недостаточно данных для поддержки его использования.
 Их иногда также называют показаниями класса III в рекомендациях ACC/AHA/HRS или рекомендациях Европейского общества кардиологов.
Их иногда также называют показаниями класса III в рекомендациях ACC/AHA/HRS или рекомендациях Европейского общества кардиологов.Осложнения
Электрокардиостимуляция и СРТ связаны с осложнениями.
 Большинство осложнений возникает в стационаре или в течение первых 6 мес. Осложнения свинца являются основной причиной повторной имплантации кардиостимулятора и устройств СРТ. Другие осложнения включают, но не ограничиваются инфекциями, образованием гематомы, перикардиальным выпотом или тампонадой, пневмотораксом, расслоением коронарного синуса или перфорацией. Некоторые старые кардиостимуляторы небезопасны для МРТ. [10]
Большинство осложнений возникает в стационаре или в течение первых 6 мес. Осложнения свинца являются основной причиной повторной имплантации кардиостимулятора и устройств СРТ. Другие осложнения включают, но не ограничиваются инфекциями, образованием гематомы, перикардиальным выпотом или тампонадой, пневмотораксом, расслоением коронарного синуса или перфорацией. Некоторые старые кардиостимуляторы небезопасны для МРТ. [10]Клиническая значимость
Имплантация кардиостимулятора снижает смертность. Исследование CARE-HF (сердечная ресинхронизация при сердечной недостаточности) ограничивало субъектов длительностью QRS более 150 мс (89% пациентов) или длительностью QRS от 120 до 150 мс с эхокардиографическими признаками диссинхронии (11% пациентов). Это было первое исследование, показавшее значительное (36%) снижение уровня смертности при ресинхронизирующей терапии, не сопровождаемой резервной дефибрилляцией, по сравнению с медикаментозной терапией по рекомендациям (GDMT). Многочисленные рандомизированные исследования CRT-D у пациентов со сниженной ФВ ЛЖ и классом II по NYHA показали, что CRT может обеспечить функциональное улучшение и снизить риск развития СН и комбинированных исходов.
 В клинических испытаниях CRT-D не показал улучшения при сердечной недостаточности I класса по NYHA. В рекомендациях ACC/AHA/HRS от 2012 г. тщательно рассмотрены состояния гипертрофической кардиомиопатии, аритмогенной дисплазии/кардиомиопатии правого желудочка, синдрома генетической аритмии, неизлечимой болезни и врожденных пороков сердца, и не было внесено никаких изменений по сравнению с рекомендациями 2008 г. по этим состояниям. В рекомендациях ACC/AHA/HRS 2012 г. произошли изменения в рекомендациях по показаниям для установки СРТ по сравнению с рекомендациями 2008 г. Они включены в раздел «Показания к применению кардиостимулятора», упомянутый выше.
В клинических испытаниях CRT-D не показал улучшения при сердечной недостаточности I класса по NYHA. В рекомендациях ACC/AHA/HRS от 2012 г. тщательно рассмотрены состояния гипертрофической кардиомиопатии, аритмогенной дисплазии/кардиомиопатии правого желудочка, синдрома генетической аритмии, неизлечимой болезни и врожденных пороков сердца, и не было внесено никаких изменений по сравнению с рекомендациями 2008 г. по этим состояниям. В рекомендациях ACC/AHA/HRS 2012 г. произошли изменения в рекомендациях по показаниям для установки СРТ по сравнению с рекомендациями 2008 г. Они включены в раздел «Показания к применению кардиостимулятора», упомянутый выше.Новые рекомендации рекомендуют СРТ пациентам с продолжительностью комплекса QRS больше или равной 150 мс вместо 120 мс на основании множественных анализов/исследований (показания класса I). Дополнительное различие в рекомендациях по СРТ включает пациентов с продолжительностью комплекса QRS, превышающей или равной 150 мс, с БЛНПГ в качестве показания класса I.
 Новые рекомендации, основанные на нескольких исследованиях, предполагают, что у пациентов, у которых QRS больше или равен 120 мс, но нет полной БЛНПГ, доказательства пользы СРТ менее убедительны. Рекомендации Европейского общества кардиологов аналогичны рекомендациям ACC/AHA/HRS, но между ними мало отличий. Одно из основных отмеченных отличий заключается в том, что в руководствах ESC есть показания CRT для QRS, меньшего или равного 120 мс, у пациентов с фибрилляцией предсердий (у которых мы имеем неадекватный контроль ЧСС, требующий аблации АВ-узла) и сердечной недостаточностью с ФВ меньше или равной 35%. В руководствах ACC/AHA/HRS такого указания нет.
Новые рекомендации, основанные на нескольких исследованиях, предполагают, что у пациентов, у которых QRS больше или равен 120 мс, но нет полной БЛНПГ, доказательства пользы СРТ менее убедительны. Рекомендации Европейского общества кардиологов аналогичны рекомендациям ACC/AHA/HRS, но между ними мало отличий. Одно из основных отмеченных отличий заключается в том, что в руководствах ESC есть показания CRT для QRS, меньшего или равного 120 мс, у пациентов с фибрилляцией предсердий (у которых мы имеем неадекватный контроль ЧСС, требующий аблации АВ-узла) и сердечной недостаточностью с ФВ меньше или равной 35%. В руководствах ACC/AHA/HRS такого указания нет.Улучшение результатов медицинского персонала
В некоторых областях показания к установке кардиостимулятора ясны, но есть несколько областей, где клиническая оценка и опыт играют большую роль. Хотя в рекомендациях делается попытка определить методы, которые удовлетворяют потребности большинства пациентов, окончательное решение для пациента должно основываться на конкретном сценарии пациента, оценке клинициста и обсуждении с пациентом рисков и преимуществ процедуры.
 Существуют специальные генераторы кардиостимуляторов, которые используются для пациентов с АВ-блокадой и дисфункцией синусового узла в зависимости от клинической картины. Различные типы генераторов включают однокамерные, двухкамерные и бивентрикулярные. Перед установкой кардиостимулятора настоятельно рекомендуется консультация кардиолога.
Существуют специальные генераторы кардиостимуляторов, которые используются для пациентов с АВ-блокадой и дисфункцией синусового узла в зависимости от клинической картины. Различные типы генераторов включают однокамерные, двухкамерные и бивентрикулярные. Перед установкой кардиостимулятора настоятельно рекомендуется консультация кардиолога.Контрольные вопросы
Рисунок
Стол для кардиостимулятора. Предоставлено Мэтью Эллисоном, доктором медицины, FASA
Рис.
Потенциалы сердечного действия; кардиомиоциты и кардиостимуляторы. Предоставлено Робом Оберманом
Рисунок
Рентгенограмма грудной клетки Вид спереди, показывающий ИКД (слева) с отведениями в правом и правом желудочках. Также виден однокамерный кардиостимулятор (справа) с выводом на верхушке ПЖ. Предоставлено Сайедом Фаррухом Джамалом, MBBS, FCPS
Ссылки
]- 6.
Проклемер А., Зекчин М., Д’Онофрио А., Бориани Г., Факчин Д., Ребеллато Л., Гидина М., Бьянко Г., Бернарделли Э., Пучер Э., Грегори Д. [The Реестр кардиостимуляторов и имплантируемых кардиовертеров-дефибрилляторов Итальянской ассоциации аритмологов и кардиостимуляторов — годовой отчет за 2016 г.]. G Ital Cardiol (Рим). 2018 Фев; 19(2):119-131. [PubMed: 29531385]
- 7.
Проклемер А., Зекчин М., Д’Онофрио А., Ботто Г.Л., Факчин Д., Ребеллато Л., Гидина М., Бьянко Г., Бернарделли Э.

Показания для кардиостимуляторов — StatPearls — NCBI Bookshelf
Continuing Education Activity
Кардиостимуляторы — это электронные устройства, которые стимулируют сердце электрическими импульсами для поддержания или восстановления функционального сердечного ритма. Кардиостимуляторы изначально были внешними и включали размещение подкожных электродов для пациентов с неадекватной внутренней активностью кардиостимулятора и/или аномальной проводящей тканью. Полную блокаду сердца лечили с помощью электродов, прикрепленных непосредственно к сердцу. В конечном итоге кардиостимулятор эволюционировал, и был разработан полностью имплантируемый кардиостимулятор. С тех пор в кардиостимуляторах было сделано несколько усовершенствований, и современный постоянный кардиостимулятор устанавливается подкожно. В ходе этого мероприятия рассматриваются показания и противопоказания к установке кардиостимуляторов и подчеркивается роль межпрофессиональной команды в лечении пациентов, нуждающихся в них.
Кардиостимуляторы изначально были внешними и включали размещение подкожных электродов для пациентов с неадекватной внутренней активностью кардиостимулятора и/или аномальной проводящей тканью. Полную блокаду сердца лечили с помощью электродов, прикрепленных непосредственно к сердцу. В конечном итоге кардиостимулятор эволюционировал, и был разработан полностью имплантируемый кардиостимулятор. С тех пор в кардиостимуляторах было сделано несколько усовершенствований, и современный постоянный кардиостимулятор устанавливается подкожно. В ходе этого мероприятия рассматриваются показания и противопоказания к установке кардиостимуляторов и подчеркивается роль межпрофессиональной команды в лечении пациентов, нуждающихся в них.
Цели:
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Кардиостимуляторы — это электронные устройства, стимулирующие сердце электрическими импульсами для поддержания или восстановления нормального сердечного ритма. В 1952 г. Золль описал эффективное средство поддержки пациентов с собственной кардиостимуляторной активностью и/или проводящей тканью с помощью искусственного электрического внешнего кардиостимулятора. Стимуляция сердца осуществлялась с помощью подкожных электродов, но ее можно было поддерживать только в течение короткого периода времени. В 1957, полную блокаду сердца лечили с помощью электродов, прикрепленных непосредственно к сердцу. Эти ранние наблюдения породили идею о том, что сердечную электрическую недостаточность можно контролировать. В конечном итоге это привело к разработке Чардаком, Гейджем и Грейтбэтчем полностью имплантируемого кардиостимулятора. С тех пор в кардиостимуляторах было сделано несколько усовершенствований, и современный постоянный кардиостимулятор представляет собой устройство, размещаемое под кожей. [1][2][3]Существует 3 типа искусственных кардиостимуляторов:
[1][2][3]Существует 3 типа искусственных кардиостимуляторов:
Все кардиостимуляторы состоят из 2 компонентов: генератора импульсов, который обеспечивает электрический импульс для стимуляции миокарда, и 1 или более электродов или отведений, которые передают электрический импульс от генератора к миокарду. Это обсуждение сосредоточено на показаниях к размещению кардиостимулятора.
Показания
Наиболее частыми показаниями для имплантации постоянного кардиостимулятора являются дисфункция синусового узла (SND) и атриовентрикулярная (AV) блокада высокой степени. Рекомендации по имплантации кардиостимуляторов были разработаны рабочей группой, созданной совместно Американским колледжем кардиологов (ACC), Американской кардиологической ассоциацией (AHA) и Обществом сердечного ритма (HRS). Европейское общество кардиологов разработало аналогичные рекомендации. [4] ACC/AHA/HRS делит показания к имплантации кардиостимулятора на 3 конкретных класса:
Рекомендации по имплантации кардиостимуляторов были разработаны рабочей группой, созданной совместно Американским колледжем кардиологов (ACC), Американской кардиологической ассоциацией (AHA) и Обществом сердечного ритма (HRS). Европейское общество кардиологов разработало аналогичные рекомендации. [4] ACC/AHA/HRS делит показания к имплантации кардиостимулятора на 3 конкретных класса:
Следующие условия включены в рекомендации ACC/AHA/HRS по установке кардиостимулятора.[5][6][4][7][8] Мы обсудим рекомендации класса I и II.
Дисфункция синусового узла
Показания класса I
Показания класса II
Приобретенная атриовентрикулярная (АВ) блокада
Показания класса I

 Даже у ЭКС с возможностью выполнения МРТ необходимо активировать эту функцию перед исследованием и обязательно ее отключить после. В противном случае возможен быстрый разряд источника питания, что потребует преждевременной замены ЭКС.
Даже у ЭКС с возможностью выполнения МРТ необходимо активировать эту функцию перед исследованием и обязательно ее отключить после. В противном случае возможен быстрый разряд источника питания, что потребует преждевременной замены ЭКС.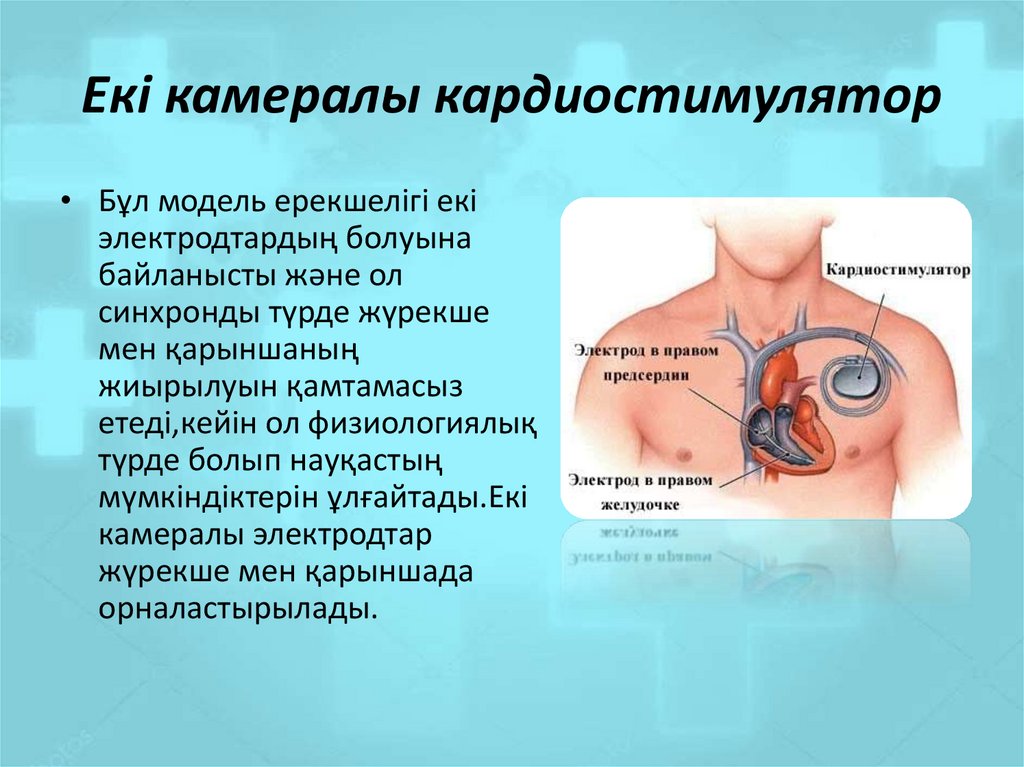

 Интервал HV — это время проведения от пучка Гиса, расположенного чуть ниже АВ-узла, до первого идентифицируемого начала желудочковой активации
Интервал HV — это время проведения от пучка Гиса, расположенного чуть ниже АВ-узла, до первого идентифицируемого начала желудочковой активации



 Их иногда также называют показаниями класса III в рекомендациях ACC/AHA/HRS или рекомендациях Европейского общества кардиологов.
Их иногда также называют показаниями класса III в рекомендациях ACC/AHA/HRS или рекомендациях Европейского общества кардиологов. Большинство осложнений возникает в стационаре или в течение первых 6 мес. Осложнения свинца являются основной причиной повторной имплантации кардиостимулятора и устройств СРТ. Другие осложнения включают, но не ограничиваются инфекциями, образованием гематомы, перикардиальным выпотом или тампонадой, пневмотораксом, расслоением коронарного синуса или перфорацией. Некоторые старые кардиостимуляторы небезопасны для МРТ. [10]
Большинство осложнений возникает в стационаре или в течение первых 6 мес. Осложнения свинца являются основной причиной повторной имплантации кардиостимулятора и устройств СРТ. Другие осложнения включают, но не ограничиваются инфекциями, образованием гематомы, перикардиальным выпотом или тампонадой, пневмотораксом, расслоением коронарного синуса или перфорацией. Некоторые старые кардиостимуляторы небезопасны для МРТ. [10] В клинических испытаниях CRT-D не показал улучшения при сердечной недостаточности I класса по NYHA. В рекомендациях ACC/AHA/HRS от 2012 г. тщательно рассмотрены состояния гипертрофической кардиомиопатии, аритмогенной дисплазии/кардиомиопатии правого желудочка, синдрома генетической аритмии, неизлечимой болезни и врожденных пороков сердца, и не было внесено никаких изменений по сравнению с рекомендациями 2008 г. по этим состояниям. В рекомендациях ACC/AHA/HRS 2012 г. произошли изменения в рекомендациях по показаниям для установки СРТ по сравнению с рекомендациями 2008 г. Они включены в раздел «Показания к применению кардиостимулятора», упомянутый выше.
В клинических испытаниях CRT-D не показал улучшения при сердечной недостаточности I класса по NYHA. В рекомендациях ACC/AHA/HRS от 2012 г. тщательно рассмотрены состояния гипертрофической кардиомиопатии, аритмогенной дисплазии/кардиомиопатии правого желудочка, синдрома генетической аритмии, неизлечимой болезни и врожденных пороков сердца, и не было внесено никаких изменений по сравнению с рекомендациями 2008 г. по этим состояниям. В рекомендациях ACC/AHA/HRS 2012 г. произошли изменения в рекомендациях по показаниям для установки СРТ по сравнению с рекомендациями 2008 г. Они включены в раздел «Показания к применению кардиостимулятора», упомянутый выше. Новые рекомендации, основанные на нескольких исследованиях, предполагают, что у пациентов, у которых QRS больше или равен 120 мс, но нет полной БЛНПГ, доказательства пользы СРТ менее убедительны. Рекомендации Европейского общества кардиологов аналогичны рекомендациям ACC/AHA/HRS, но между ними мало отличий. Одно из основных отмеченных отличий заключается в том, что в руководствах ESC есть показания CRT для QRS, меньшего или равного 120 мс, у пациентов с фибрилляцией предсердий (у которых мы имеем неадекватный контроль ЧСС, требующий аблации АВ-узла) и сердечной недостаточностью с ФВ меньше или равной 35%. В руководствах ACC/AHA/HRS такого указания нет.
Новые рекомендации, основанные на нескольких исследованиях, предполагают, что у пациентов, у которых QRS больше или равен 120 мс, но нет полной БЛНПГ, доказательства пользы СРТ менее убедительны. Рекомендации Европейского общества кардиологов аналогичны рекомендациям ACC/AHA/HRS, но между ними мало отличий. Одно из основных отмеченных отличий заключается в том, что в руководствах ESC есть показания CRT для QRS, меньшего или равного 120 мс, у пациентов с фибрилляцией предсердий (у которых мы имеем неадекватный контроль ЧСС, требующий аблации АВ-узла) и сердечной недостаточностью с ФВ меньше или равной 35%. В руководствах ACC/AHA/HRS такого указания нет. Существуют специальные генераторы кардиостимуляторов, которые используются для пациентов с АВ-блокадой и дисфункцией синусового узла в зависимости от клинической картины. Различные типы генераторов включают однокамерные, двухкамерные и бивентрикулярные. Перед установкой кардиостимулятора настоятельно рекомендуется консультация кардиолога.
Существуют специальные генераторы кардиостимуляторов, которые используются для пациентов с АВ-блокадой и дисфункцией синусового узла в зависимости от клинической картины. Различные типы генераторов включают однокамерные, двухкамерные и бивентрикулярные. Перед установкой кардиостимулятора настоятельно рекомендуется консультация кардиолога.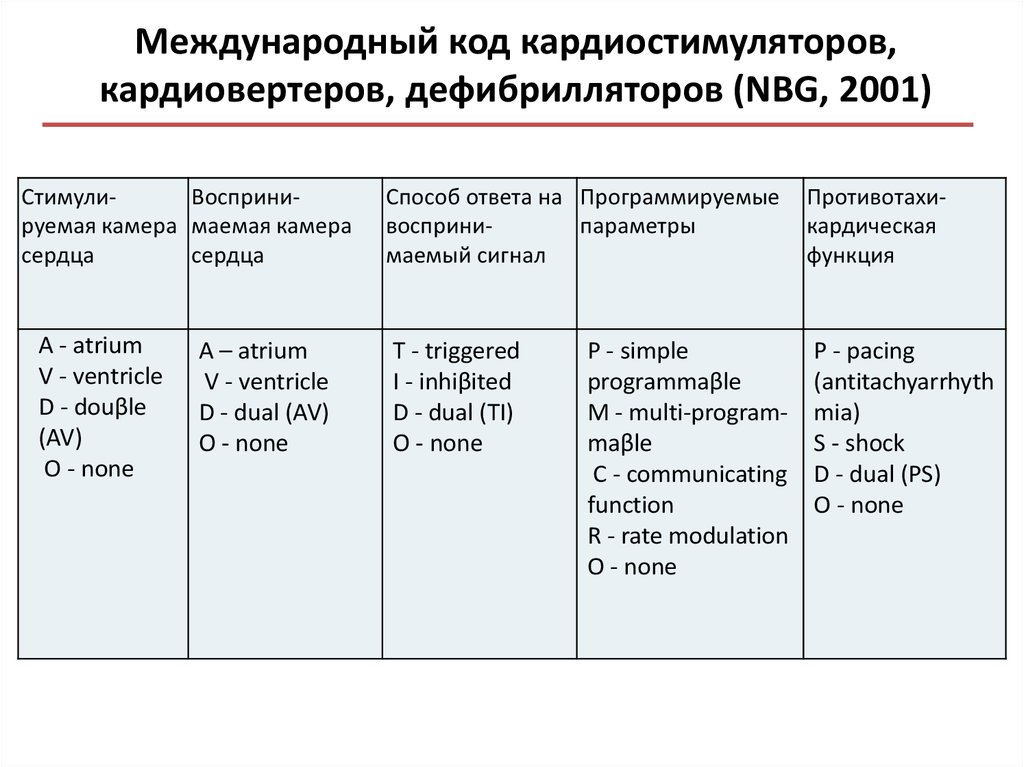
 Н. Установка постоянного кардиостимулятора у пациентов с нарушениями проводимости после транскатетерной замены аортального клапана: обзор и предлагаемые рекомендации. Энн Трансл Мед. 2018 янв;6(1):11. [Бесплатная статья PMC: PMC5787712] [PubMed: 29404357]
Н. Установка постоянного кардиостимулятора у пациентов с нарушениями проводимости после транскатетерной замены аортального клапана: обзор и предлагаемые рекомендации. Энн Трансл Мед. 2018 янв;6(1):11. [Бесплатная статья PMC: PMC5787712] [PubMed: 29404357] , Пучер Э., Грегори Д. [The Реестр кардиостимуляторов и имплантируемых кардиовертеров-дефибрилляторов Итальянской ассоциации аритмологов и кардиостимуляции — годовой отчет за 2014 г.]. G Ital Cardiol (Рим). 2016 фев; 17 (2): 95-107. [PubMed: 27029759]
, Пучер Э., Грегори Д. [The Реестр кардиостимуляторов и имплантируемых кардиовертеров-дефибрилляторов Итальянской ассоциации аритмологов и кардиостимуляции — годовой отчет за 2014 г.]. G Ital Cardiol (Рим). 2016 фев; 17 (2): 95-107. [PubMed: 27029759]

 Интервал HV — это время проведения от пучка Гиса, расположенного чуть ниже АВ-узла, до первого идентифицируемого начала желудочковой активации
Интервал HV — это время проведения от пучка Гиса, расположенного чуть ниже АВ-узла, до первого идентифицируемого начала желудочковой активации




 Их иногда также называют показаниями класса III в рекомендациях ACC/AHA/HRS или рекомендациях Европейского общества кардиологов.
Их иногда также называют показаниями класса III в рекомендациях ACC/AHA/HRS или рекомендациях Европейского общества кардиологов. Большинство осложнений возникает в стационаре или в течение первых 6 мес. Осложнения свинца являются основной причиной повторной имплантации кардиостимулятора и устройств СРТ. Другие осложнения включают, но не ограничиваются инфекциями, образованием гематомы, перикардиальным выпотом или тампонадой, пневмотораксом, расслоением коронарного синуса или перфорацией. Некоторые старые кардиостимуляторы небезопасны для МРТ. [10]
Большинство осложнений возникает в стационаре или в течение первых 6 мес. Осложнения свинца являются основной причиной повторной имплантации кардиостимулятора и устройств СРТ. Другие осложнения включают, но не ограничиваются инфекциями, образованием гематомы, перикардиальным выпотом или тампонадой, пневмотораксом, расслоением коронарного синуса или перфорацией. Некоторые старые кардиостимуляторы небезопасны для МРТ. [10] В клинических испытаниях CRT-D не показал улучшения при сердечной недостаточности I класса по NYHA. В рекомендациях ACC/AHA/HRS от 2012 г. тщательно рассмотрены состояния гипертрофической кардиомиопатии, аритмогенной дисплазии/кардиомиопатии правого желудочка, синдрома генетической аритмии, неизлечимой болезни и врожденных пороков сердца, и не было внесено никаких изменений по сравнению с рекомендациями 2008 г. по этим состояниям. В рекомендациях ACC/AHA/HRS 2012 г. произошли изменения в рекомендациях по показаниям для установки СРТ по сравнению с рекомендациями 2008 г. Они включены в раздел «Показания к применению кардиостимулятора», упомянутый выше.
В клинических испытаниях CRT-D не показал улучшения при сердечной недостаточности I класса по NYHA. В рекомендациях ACC/AHA/HRS от 2012 г. тщательно рассмотрены состояния гипертрофической кардиомиопатии, аритмогенной дисплазии/кардиомиопатии правого желудочка, синдрома генетической аритмии, неизлечимой болезни и врожденных пороков сердца, и не было внесено никаких изменений по сравнению с рекомендациями 2008 г. по этим состояниям. В рекомендациях ACC/AHA/HRS 2012 г. произошли изменения в рекомендациях по показаниям для установки СРТ по сравнению с рекомендациями 2008 г. Они включены в раздел «Показания к применению кардиостимулятора», упомянутый выше. Новые рекомендации, основанные на нескольких исследованиях, предполагают, что у пациентов, у которых QRS больше или равен 120 мс, но нет полной БЛНПГ, доказательства пользы СРТ менее убедительны. Рекомендации Европейского общества кардиологов аналогичны рекомендациям ACC/AHA/HRS, но между ними мало отличий. Одно из основных отмеченных отличий заключается в том, что в руководствах ESC есть показания CRT для QRS, меньшего или равного 120 мс, у пациентов с фибрилляцией предсердий (у которых мы имеем неадекватный контроль ЧСС, требующий аблации АВ-узла) и сердечной недостаточностью с ФВ меньше или равной 35%. В руководствах ACC/AHA/HRS такого указания нет.
Новые рекомендации, основанные на нескольких исследованиях, предполагают, что у пациентов, у которых QRS больше или равен 120 мс, но нет полной БЛНПГ, доказательства пользы СРТ менее убедительны. Рекомендации Европейского общества кардиологов аналогичны рекомендациям ACC/AHA/HRS, но между ними мало отличий. Одно из основных отмеченных отличий заключается в том, что в руководствах ESC есть показания CRT для QRS, меньшего или равного 120 мс, у пациентов с фибрилляцией предсердий (у которых мы имеем неадекватный контроль ЧСС, требующий аблации АВ-узла) и сердечной недостаточностью с ФВ меньше или равной 35%. В руководствах ACC/AHA/HRS такого указания нет.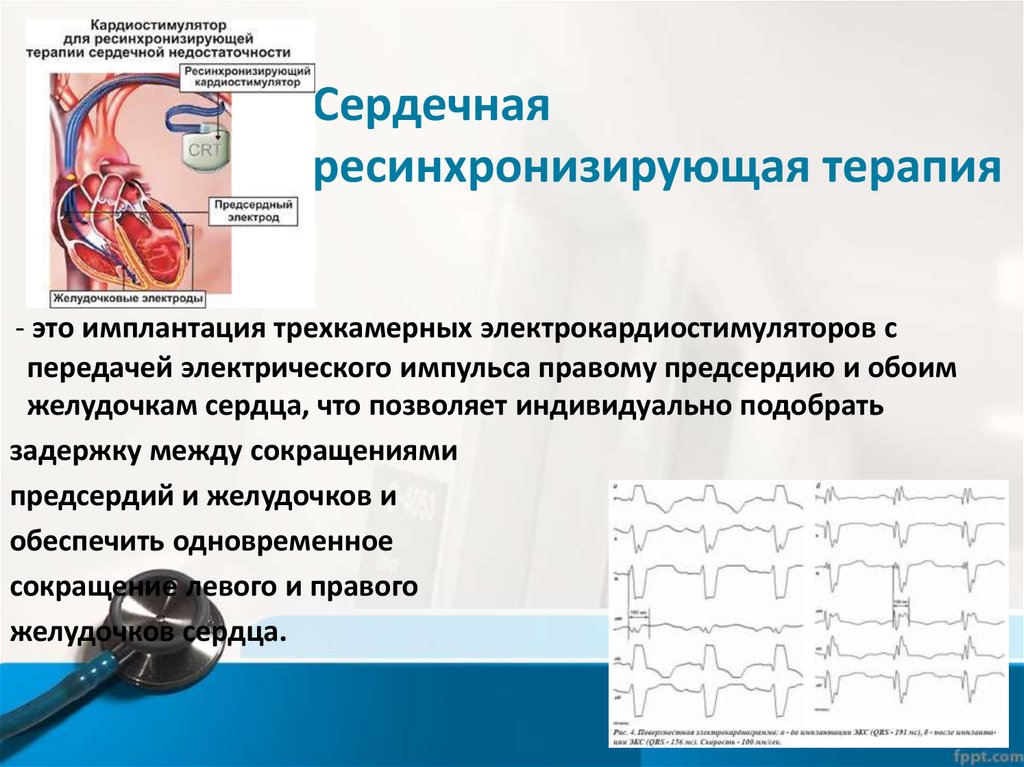 Существуют специальные генераторы кардиостимуляторов, которые используются для пациентов с АВ-блокадой и дисфункцией синусового узла в зависимости от клинической картины. Различные типы генераторов включают однокамерные, двухкамерные и бивентрикулярные. Перед установкой кардиостимулятора настоятельно рекомендуется консультация кардиолога.
Существуют специальные генераторы кардиостимуляторов, которые используются для пациентов с АВ-блокадой и дисфункцией синусового узла в зависимости от клинической картины. Различные типы генераторов включают однокамерные, двухкамерные и бивентрикулярные. Перед установкой кардиостимулятора настоятельно рекомендуется консультация кардиолога.
 Н. Установка постоянного кардиостимулятора у пациентов с нарушениями проводимости после транскатетерной замены аортального клапана: обзор и предлагаемые рекомендации. Энн Трансл Мед. 2018 янв;6(1):11. [Бесплатная статья PMC: PMC5787712] [PubMed: 29404357]
Н. Установка постоянного кардиостимулятора у пациентов с нарушениями проводимости после транскатетерной замены аортального клапана: обзор и предлагаемые рекомендации. Энн Трансл Мед. 2018 янв;6(1):11. [Бесплатная статья PMC: PMC5787712] [PubMed: 29404357]