Увеличение лимфатических узлов — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Увеличение лимфатических узлов — причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Лимфатические узлы – маленькие биологические фильтры, относящиеся к лимфатической системе. Основная их функция – защита организма. Лимфатические узлы пропускают через себя поток лимфы и в своих структурах задерживают патогены, которые уничтожаются защитными клетками – лимфоцитами.
Под прицелом лимфатических узлов находятся бактерии, опухолевые клетки и токсичные вещества.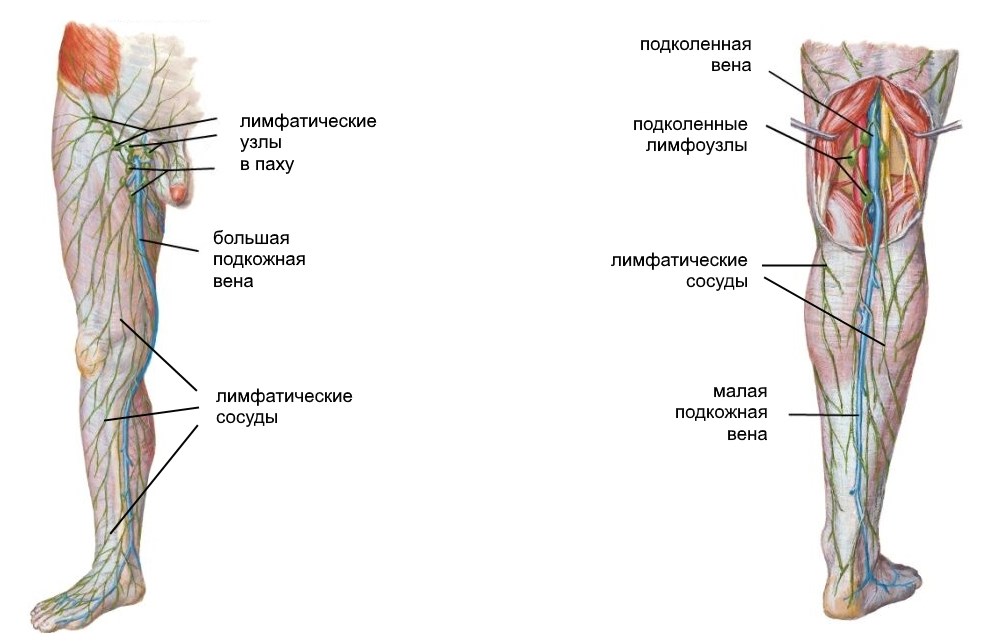
Что представляют собой лимфатические узлы? Это небольшие скопления лимфоидной ткани, расположенной на соединительнотканном каркасе.
Лимфоидная ткань – это пул клеток, которые участвуют в уничтожении поврежденных и опухолевых клеток и микроорганизмов.
Увеличение лимфатических узлов может быть симптомом как легкого инфекционного заболевания, так и серьезной патологии, которая может привести к тяжелому исходу. Поэтому во всех случаях увеличения лимфатических узлов стоит обратиться к врачу для проведения диагностики и выяснения причины.
Классификация
В зависимости от локализации различают следующие группы лимфатических узлов:
- затылочные;
- шейные;
- подчелюстные;
- подбородочные;
- надключичные и подключичные;
- подмышечные;
- локтевые;
- паховые;
- подколенные.

Врач при осмотре пальпирует (ощупывает) лимфатические узлы и определяет их размер, структуру, болезненность, изменение кожи над лимфатическим узлом.
Причины увеличения лимфатических узлов
Увеличение лимфатических узлов свидетельствует о патологическом процессе. Изолированное увеличение лимфоузла, или генерализованная лимфаденопатия напрямую зависит от причины, лежащей в основе заболевания.
Большинство случаев увеличения лимфоузлов носит временный характер.
Причинами увеличения лимфоузлов служат:
- инфекционные процессы;
- аутоиммунные заболевания;
- опухолевые патологии;
- болезни накопления (группа заболеваний, сопровождаемых нарушением метаболизма).
Лимфатические узлы участвуют в формировании иммунитета, и при любом инфекционном процессе в них активируется деление клеток, защищающих организм.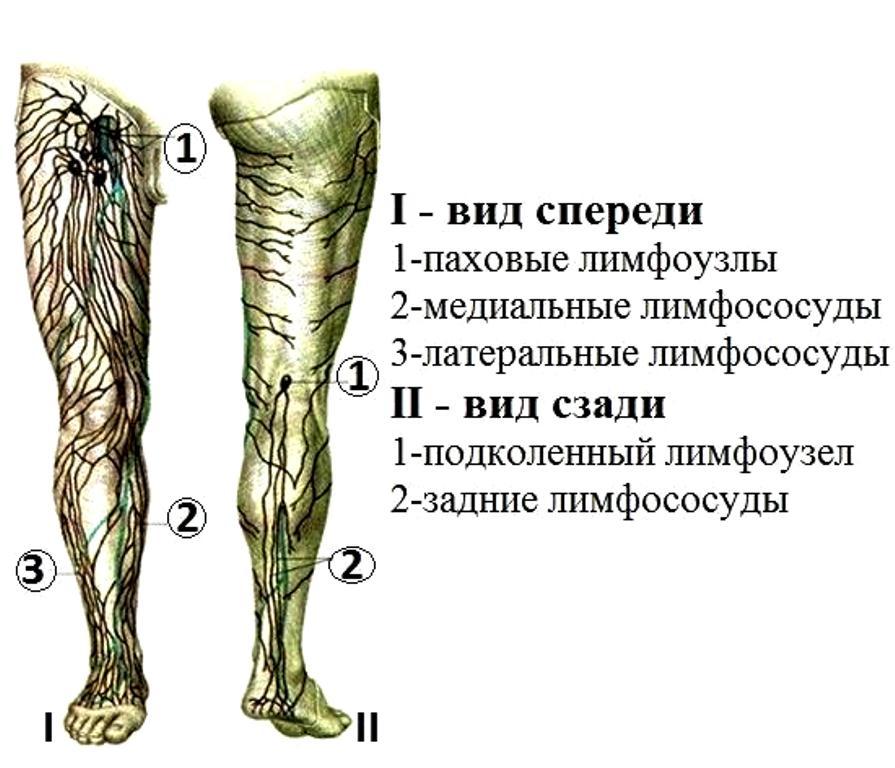
Так, при бруцеллезе, туберкулезе, сифилисе, дифтерии бактерии могут оседать в лимфатических узлах, вызывая их воспаление. При этом лимфатические узлы увеличиваются в размере за счет усиленного притока лимфы и крови.
Наиболее часто лимфатические узлы увеличиваются при острых инфекциях верхних дыхательных путей. Среди них наибольший размер лимфоузлы приобретают при тонзиллите (ангине).
Болезненное увеличение лимфоузлов может быть признаком болезни кошачьих царапин (из названия понятно, что заболевание возникает у лиц, поцарапанных кошкой). Причиной возникновения воспалительного процесса является бактерия Bartonella henselae.
Одним из ярких примеров вирусного заболевания, сопровождаемого значительным увеличением лимфоузлов, является инфекционный мононуклеоз. Болезнь вызывает вирус Эпштейна-Барр и цитомегаловирус.
Инфекционный мононуклеоз чаще встречается в детском и молодом возрасте. Кроме увеличения лимфоузлов характеризуется повышением температуры тела, слабостью и болью в горле.
Кроме увеличения лимфоузлов характеризуется повышением температуры тела, слабостью и болью в горле.
У детей генерализованная лимфаденопатия встречается при детских инфекционных заболеваниях, таких как корь, краснуха, паротит, ветряная оспа.
Среди других вирусных заболеваний, сопровождаемых лимфаденопатией, стоит отметить ВИЧ-инфекцию.
Лимфаденопатии при ВИЧ-инфекции сопутствует ряд симптомов: потеря массы тела, необъяснимая лихорадка, ночная потливость, утомляемость, а позднее и инфекционные заболевания (герпес, цитомегаловирусная инфекция, кандидоз).
Системные (аутоиммунные) заболевания соединительной ткани, такие как ревматоидный артрит, системная красная волчанка могут сопровождаться увеличением лимфоузлов. При этих состояниях происходит нарушение распознавания «чужих» и «своих» белков, вследствие чего организм начинает атаковать свои клетки. Если процесс проходит активно, то лимфатические узлы увеличиваются в размере из-за возрастающей нагрузки.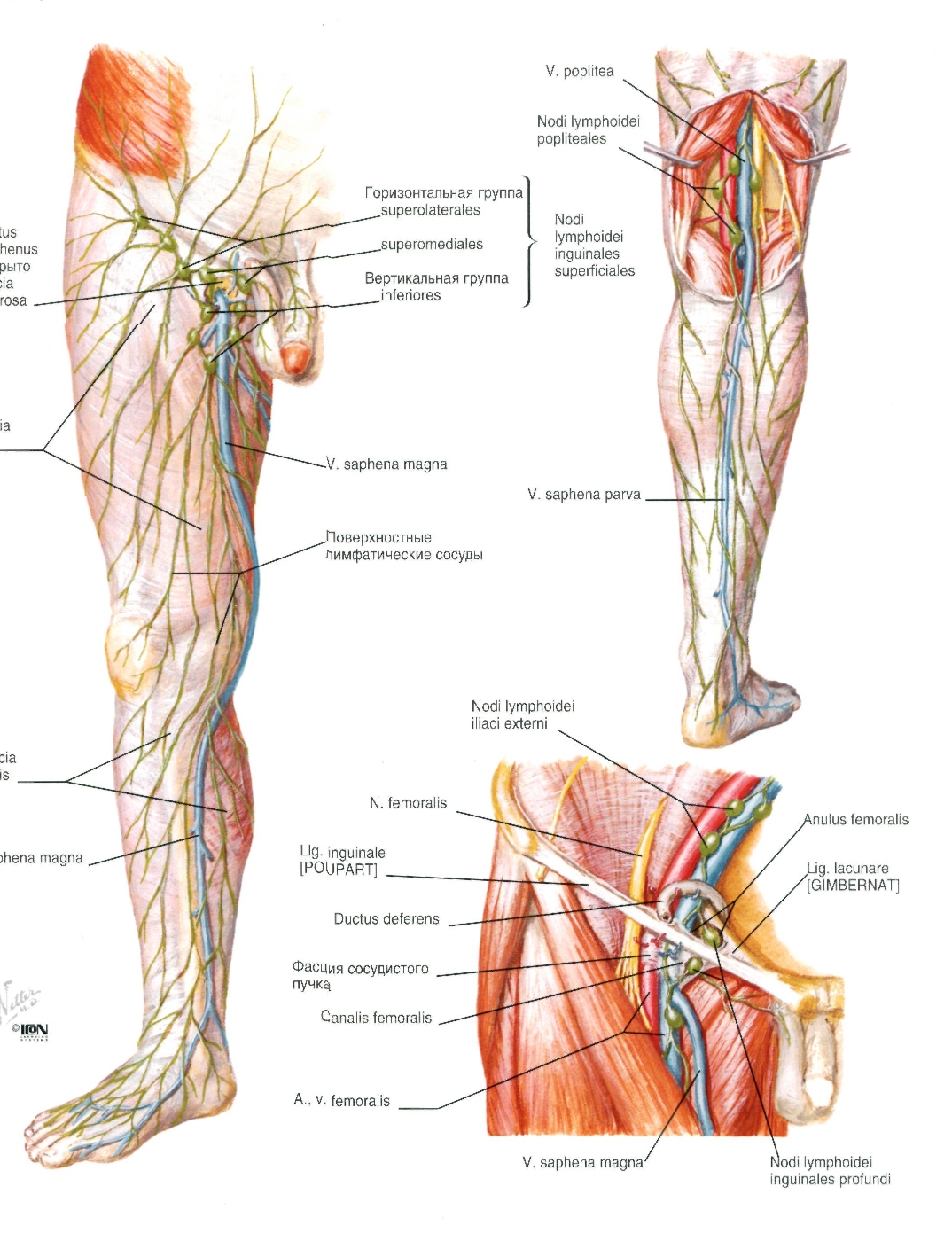
Часто аутоиммунные заболевания сопровождаются увеличением селезенки и дополнительными симптомами.
При системной красной волчанке поражается кожа, почки и серозные оболочки внутренних органов (возникают волчаночные плевриты, серозиты). При ревматоидном артрите преимущественно поражаются суставные хрящи.
Увеличение лимфатических узлов может быть симптомом прогрессирования опухолевого процесса в организме. Атипичные (опухолевые) клетки мигрируют в лимфоузлы, застревают в них, размножаются и растягивают узел своей массой.
Отдельно стоит выделить группу злокачественных новообразований, поражающих непосредственно лимфатическую систему.
- Лимфома Ходжкина, или лимфогранулематоз протекает с образованием в лимфоузлах и селезенке конгломератов из пораженных незрелых лимфоцитов.
- Неходжкинские лимфомы

Увеличение лимфоузлов может быть симптомом болезни накопления: какое-то вещество в результате нарушения метаболизма скапливается в органах и тканях, в том числе и лимфатических узлах. Среди таких заболеваний: гемохроматоз (накопление железа), болезнь Вильсона-Коновалова (накопление меди) и другие наследственные нарушения обмена.
Аллергические реакции иногда приводят к увеличению лимфатических узлов. Гиперчувствительность к некоторым лекарствам приводит к генерализованной лимфаденопатии.
Среди эндокринологических заболеваний гипертиреоз может характеризоваться лимфаденопатией, увеличением селезенки и повышением содержания лимфоцитов в крови. При лечении все показатели возвращаются к норме.
Стоит помнить, что через лимфоузлы проходит вся лимфа, оттекающая от органов, и если человек занимается тяжелым физическим трудом, то локтевые и подколенные лимфоузлы могут быть увеличены из-за большой нагрузки.
Также лимфоузлы в редких случаях увеличиваются после вакцинации на соответствующей стороне.
К каким врачам обращаться при увеличении лимфатических узлов?
Взрослый должен обратиться к врачу-терапевту, а ребенка и подростка осматривает педиатр. В зависимости от сопутствующих симптомов может потребоваться консультация следующих специалистов: Диагностика и обследование при увеличении лимфатических узлов
- Клинический анализ крови;
Подколенные лимфоузлы: воспаление, боль, увеличение
Подколенные лимфоузлы являются частью лимфатической системы и призваны защищать организм от попадания патогенных микроорганизмов, а также от мутации собственных клеток.
Воспаление подколенных лимфоузлов может указывать на безобидные заболевания или травмы, но иногда является признаком серьезных болезней.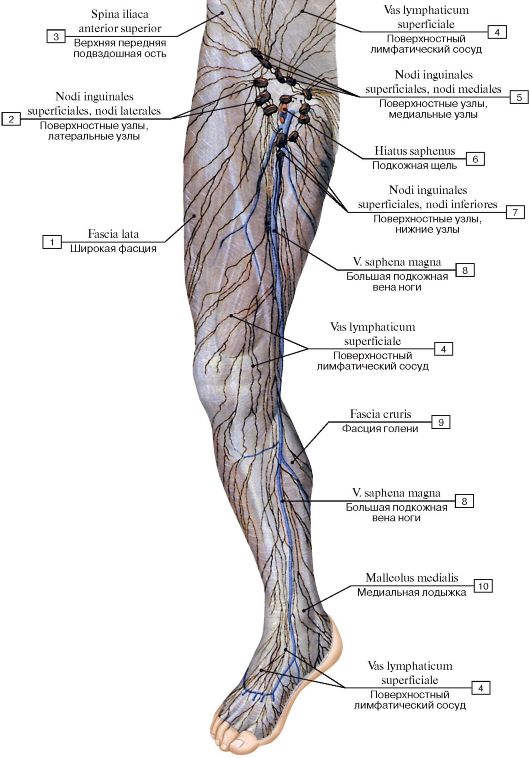
Расположение подколенных лимфоузлов и размеры
Под коленом лимфоузлы не только отвечают за работу мышц, сухожилий и суставов нижних конечностей, но также являются частью лимфатической системы в целом. Поэтому их воспаление может говорить не только о заболеваниях ног, но и сбое в работе других органов.
Точный размер определить сложно, так как он варьируется от 7 до 10 мм (у каждого человека по-разному). Превышение в диаметре 1 см говорит о том, что лимфоузел под коленом сзади воспалился, а значит, в организме имеется патологический очаг.
Причины воспаления (увеличения) лимфоузлов под коленом
Причины, почему увеличиваются подколенные лимфоузлы, бывают вполне безобидными, не представляющими серьезной опасности для жизни и здоровья.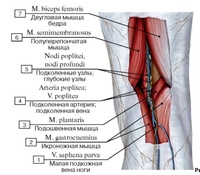 В некоторых же случаях воспалительный процесс говорит о наличии опасной патологии, которая требует комплексного специфического лечения. Наиболее вероятные причины, вызывающие подколенный лимфаденит, следующие:
В некоторых же случаях воспалительный процесс говорит о наличии опасной патологии, которая требует комплексного специфического лечения. Наиболее вероятные причины, вызывающие подколенный лимфаденит, следующие:
- Травмы коленного сустава различного происхождения. Это переломы, вывихи, растяжения связок, ушибы и т.д. Так как происходит механическое воздействие на ткани, организм стремится восстановить поврежденные участки, поэтому и подключается иммунная система. Лимфоциты начинают активно размножаться, вызывая воспаление.
- Переохлаждение. Частая и наиболее безобидная причина лимфаденита, которая характерна для любого времени года, а не только зимы. Например, летом переохлаждение возможно на сквозняках и от кондиционеров (лимфоузлы колена может просто продуть).
- Открытые раны нижних конечностей, в которые попадает инфекция.
- Аутоиммунные заболевания и патологии иммунитета, при которых возможет умеренный лимфоцитоз (сахарный диабет, болезнь Лайма, системная красная волчанка и др.
 ).
). - Инфекции различной этиологии, бактериального, вирусного или грибкового происхождения. Чаще всего это венерические заболевания, передающиеся половым путем. Они служат причиной воспаления не только лимфоузлов в коленях, но и в паху.
- Онкологический процесс как в самих узлах, так и в других органах. Во втором случае лимфатические узлы поражаются перенесенными через кровь и лимфу раковыми клетками, образуя метастазы.
Первичный осмотр
- Патологии суставов и костей.
Симптомы воспаления лимфоузлов под коленом
Клинические проявления подколенного лимфаденита практически не отличаются в зависимости от заболевания, явившегося причиной. Однако имеются некоторые особенности.
Так, общими признаками является боль под коленом, увеличение размера лимфоузла. Его можно прощупать — при воспалении набухает небольшой шарик. Человеку становится сложно ходить и вообще любое движение ног причиняет дискомфорт.
При развитии гнойного процесса кожа в месте воспаления краснеет, становится горячей. Температура тела может повышаться или оставаться в норме.
Температура тела может повышаться или оставаться в норме.
Дальнейшие симптомы определяются причинным заболеванием. При травмах и открытых ранах все понятно – присутствует боль в месте поражения, а также внешние признаки повреждений.
При переохлаждении признаки схожи с простудным заболеванием – вероятно появление боли в горле, кашля, насморка, гипертермии.
Наиболее «смазанной» является симптоматика аутоиммунных и онкологических заболеваний, так как сочетает в себе признаки других болезней. Человек испытывает слабость, субфебрилитет, при этом иные проявления зачастую отсутствуют. Поэтому при возникновении симптомов воспаления лимфоузлов под коленом не стоит пренебрегать обращением к врачу, т. к. можно упустить из виду злокачественный процесс в организме.
Диагностика
Определение причины, по которой началось воспаление подколенных узлов, включает в себя следующие мероприятия:
- Сбор симптоматики, изучение истории болезни и хронических заболеваний в анамнезе.

- Внешний осмотр зоны поражения, пальпация. На этом этапе можно заподозрить гнойный процесс или онкологию. Во втором случае подколенный лимфоузел твердый и не подвижный, иногда даже не болит.
- Далее берутся анализы крови (общий, на сахар, биохимия). Специфические пробы необходимы при подозрении на конкретное заболевание – венерическое (ВИЧ, СПИД, сифилис, гонорея), онкологию (пробы на онкомаркеры).
- УЗИ лимфоузлов коленной области.
- Биопсия лимфатической ткани для определения клеточного состава.
Первичное обращение проводится к терапевту, а затем, при необходимости, он дает направление к более узкому специалисту.
Лечение подколенных лимфоузлов
После постановки диагноза определяются направления лечебного процесса:
- В случае травм необходимо устранение поврежденных тканей и их регенерация. Накладывается гипс, шина, используются различные фиксаторы и эластичные бинты.
 Показано применение местных противовоспалительных и обезболивающих средств, например, Фастум-гель, Вольтарен, Феброфид и др.
Показано применение местных противовоспалительных и обезболивающих средств, например, Фастум-гель, Вольтарен, Феброфид и др. - При внешних открытых ранах необходима полная их санация во избежание попадания инфекции. Для обработки тканей применяются местные антисептики (Хлоргексидин, Мирамистин, перекись водорода, зеленка и т.д.), иногда требуется назначение антибиотиков.
- В случае переохлаждения используются антибиотики, противовоспалительные препараты и иммуномодуляторы. Выбор конкретного средства зависит от общего состояния больного.
- При «половых» заболеваниях используют антибактериальные средства (в зависимости от возбудителя), а также препараты для стимуляции иммунитета.
- Онкологический процесс устраняется при помощи оперативного вмешательства и дальнейшей химио-, радио или лучевой терапии.
При обнаружении воспаленных узлов под коленом не следует затягивать поход к врачу и заниматься самолечением.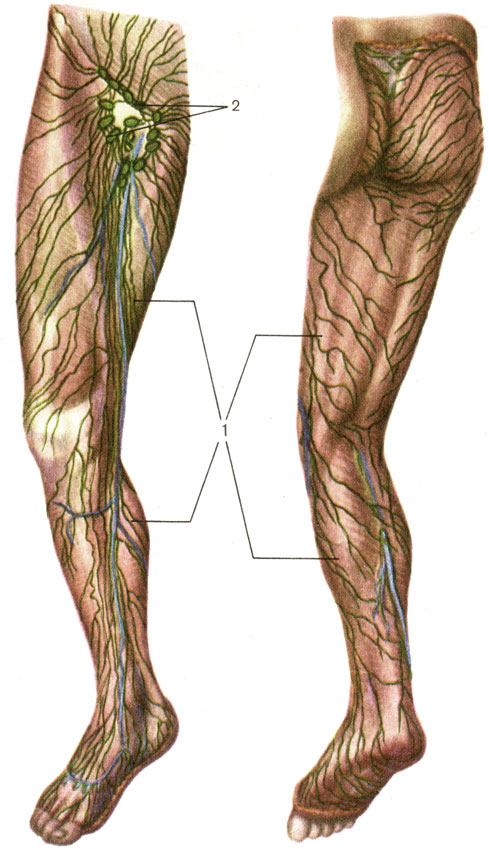 Более того, прогревание каким-либо способом строго запрещено!
Более того, прогревание каким-либо способом строго запрещено!
Воспаление лимфоузлов под коленом не является самостоятельной патологией, поэтому лечение базируется на устранении основного заболевания, его вызвавшего. При грамотном подходе к лечению лимфоузлы сами быстро приходят в норму.
Воспаление лимфоузлов под коленом сзади: симптомы, фото
Чтобы лучше понять, почему воспалился лимфоузел под коленным суставом, нужно понять, как устроена лимфатическая система и ее работа. Лимфатическая система похожа на рыболовную сеть, распространенную по всему организму, состоящая из мелких капилляров.
Сосудами лимфатической системы пронизаны практически все органы за исключением плаценты, внутреннего уха, селезенки, а также спинного и головного мозга. Лимфа стекается по сосудам в группы ближайших лимфатических узлов, которые находятся близлежащих органов, для того чтоб осуществлять свои функции, а именно: – дренажную; – очистительную; – транспортную; – иммунную; – гомеостатическую.
Под коленом есть ямка, которая заполненная жировой тканью в которой находится лимфоузлы, препятствующие прохождению инфекции их области голеностопа и ступни. Лимфатическая система “изгоняет” из тканей задержавшуюся лишнюю жидкость, токсины, распространят иммунные клетки по организму, и отфильтровывает весь водный состав. Так почему же опухают лимфатические узлы под коленом, если они являются “стражниками” всего организма? Ответом на этот вопрос является: Попадание инфекционных агентов, развитие аутоиммунной реакции организма. В лимфоузле начинается в буквальном смысле борьба токсинов с лимфоцитами, отсюда становится ясным, почему они увеличиваются в размерах.
Происхождение патологии лимфоузлов под коленями
Подколенные лимфоузлы
Лимфаденит не развивается беспричинно, все они делятся на специфические и неспецифические.
Воспаления специфической этиологии возникают при:
- туберкулезе;
- ВИЧе;
- онкологических заболеваниях;
- суставных патологиях;
- кори;
- сифилисе.

Неспецифические воспаления развиваются из-за:
- проникновения патогенных микроорганизмов;
- инфицирования стафилококком или стрептококком.
Лечить воспаления неспецифической этиологии следует своевременно и грамотно, так как не пролеченные инфекционные заболевания вызывают тяжелые осложнения. Увеличение и воспаление лимфатических узлов под коленями развивается на фоне:
- стоматологических болезней;
- тонзиллита;
- простудных болезней;
- аллергической реакции на выявленный возбудитель;
- наличия гнойных ран;
- токсоплазмоза;
- снижение иммунитета.
Из-за любой из этих причин развиваются заболевания, провоцирующие лимфаденит. Самое распространенное и опасное для лимфоузлов заболевание – это ревматоидный артрит. Воспаленный лимфоузла сзади под коленом говорит о прогрессе артрита, что он берет верх над иммунитетом. Причиной воспаления лимфоузлов под коленом может стать и постоянный прием некоторых лекарств, направленных на снятие судорог и спазмов мышц.
Этиологический фактор
Этиологией зачастую выступают патогенные микробы -стафилококк и стрептококк, редко – иные гноеродные микробы, вирусы. Первоначальным патпроцессом при лимфодените является:
- Гнойсодержащая раневая поверхность.
- Гнойничковые повреждения дермы и подкожной жировой клетчатки нижних конечностей (фурункул, карбункул, рожестое воспаление, трофическая язва, панариций, тромбофлебит)
Провоцирующими факторами выступают:
- Расстройство защитной функции иммунитета.
- Сахарный диабет.
- Варикоз сосудов ног.
- Гнойничковые патологии
- Несоблюдение рациона.
Причины развития воспаления
Воспаленный лимфоузел
Лимфоузел вырабатывает лимфоциты, которые убивают инфекционных агентов — в этом состоит защита суставов от заболеваний. Когда факторы, определяющие и начинающие заболевание, оказываются сильнее иммунитета, лимфоузлы не справляются с воспалительным процессом и инфицируются сами. Патология легко переходит сначала в острое, затем хроническое течение.
Длительное увеличение подколенного лимфоузла является симптомом хронического процесса какого-то заболевания. При этом важно попасть на прием к врачу, провести все необходимые анализы, включая гистологию и биопсию.
Одна из причин воспаления лимфоузлов в подколенной ямке – операции на других лимфоузлах.
Оперативное вмешательство разрывает целостность цепочки лимфатических связей во всем организме, из-за этого блокируется движение лимфы в системе и она начинает накапливаться в других узлах. Часто страдают подколенные узлы — в них скапливается излишек лимфы в системе, они реагируют на это болезненным увеличением, вплоть до начала воспаления из-за её застоя.
Врач в обязательном порядке следит за состоянием всех лимфоузлов, если проведена операция на одном из них. Среди диагностических мероприятий, наиболее показательным является УЗИ-исследование лимфоузлов, вызывающих у врача подозрение.
Увеличиваются подколенные лимфоузлы на фоне дренирования ран на других послеоперационных рубцах, особенно, если дренаж стоит долго. Осложнение может быть обнаружено не сразу, поэтому врачи рекомендуют длительное время контролировать температуру тела и общее самочувствие. При малейшем подозрении на увеличение или воспаление в узлах под коленкой, следует сразу же обратиться к своему врачу.
При малейшем подозрении на увеличение или воспаление в узлах под коленкой, следует сразу же обратиться к своему врачу.
Лимфоузлы под коленом сзади являются составной частью иммунитета, которые неразрывно связаны с остальной цепочкой, с ее состоянием. Фото показывает схему лимфатической системы, расположение узлов, их взаимосвязь в организме. Пониженный иммунитет при проникновении инфекционного агента в лимфу не справляется с инфицированием, что отражается одновременно на всей системе, она отвечает воспалением сразу в нескольких узлах.
Коленные лимфоузлы являются «слабым звеном», они реагируют воспалением чаще, чем остальные. Если они не справляются с инфекцией, развивается болезнетворная флора, от которой слабеет весь организм.
Лечебные мероприятия
Есть ли возможность вылечить лимфаденит, можно судить только в зависимости от формы заболевания. Так, если ранее задние подколенные узлы не воспалялись, и это случилось впервые, как правило, проводят консервативное лечение, предоставив пораженной области полный покой и, ограничив физические нагрузки. Совместно назначают применение противовоспалительных мазей и проведение физиотерапии (электрофореза, гальванизации и др.).
Совместно назначают применение противовоспалительных мазей и проведение физиотерапии (электрофореза, гальванизации и др.).
При инфекционной этиологии воспалительного процесса в лечение включают антибиотические препараты. Особую эффективность таковые представляют, если в области лимфоузла развивается гнойный процесс. Антибиотики начинают принимать только после вскрытия абсцесса и вычищения из него гнойной массы. Также после операции проводят ежедневные перевязки и обработку раны. Если в области подколенного или иного лимфоузла развивается опухолевидное новообразование, назначают химиотерапию и лучевое лечение.
Симптоматическая терапия хронического воспалительного процесса заключается в приеме анальгетических препаратов, которые помогут устранить болевой синдром, а также противовоспалительных средств, купирующих иные симптомы.
Самостоятельно проводить лечение лимфаденита категорически запрещено, ведь можно вызвать необратимые последствия. Средства народной медицины в терапии такого заболевания также не приветствуются специалистами.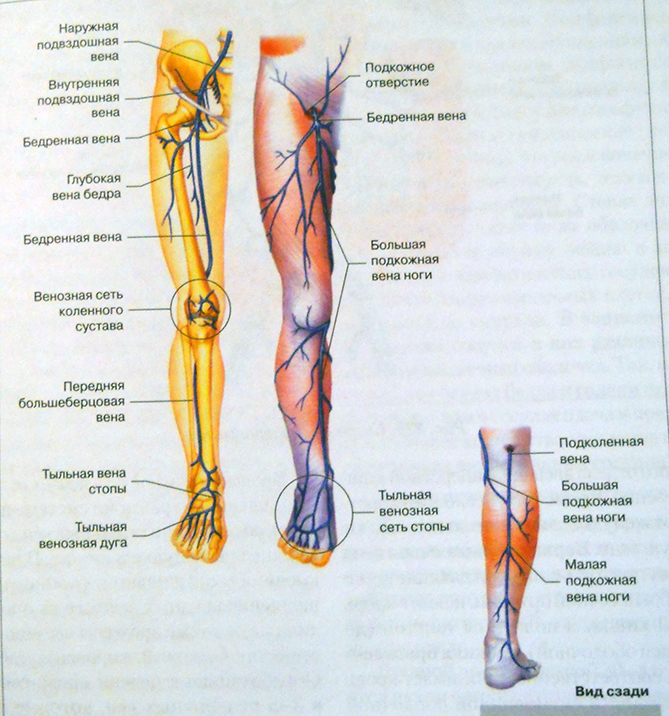
Деятельность подколенных желез
Лимфоузлы тела
Причиной постоянных болей ног может стать воспаление лимфоузлов под коленями. Лимфатическая система опутывает весь организм, давая путь лимфе ко всем системам и органам. Лимфа течет по сосудам и капиллярам, питает ткани и органы, фильтрует кровь, захватывает из нее посторонние вещества — попавшие или образовавшиеся. Железы играют роль фильтров, в которые попадают бактерии и инфекция.
Процесс борьбы с ними вызывает набухание узлов, от чего образуется лимфаденит. При нормальных функциях увеличение узла быстро исчезает, не заставив колено болеть. В случае, если лимфоузел не справляется со своей задачей и не убивает попадающую в него инфекцию, он разбухает, воспаляется, формируется лимфаденопатия.
При лимфаденопатии узлов, в подколенной ямке врач при пальпации определяет несколько образований опухолевого вида. При этом пациент жалуется на боли в ступне или во всей ноге. Очаг поражения расположен по наружному краю подколенной ямки — с явным увеличением размеров желез.
В это же время увеличиваются другие лимфатические узлы. В ямке под коленом пальпируют увеличенные узлы, или же они прощупываются плотным конгломератом.
Лимфоузлы в сгибах под коленом лежат неглубоко, их можно прощупать самостоятельно. Через лимфоузлы, как сквозь фильтр, просеивается межтканевая жидкость, которую необходимо своевременно очистить и обезвредить от микробов, что и делают узлы. Если они не справляются со своей задачей, то многократно увеличиваются в размерах, в них начинается лимфаденит – воспалительное заболевание. Если подключается вся иммунная система, а воспаление в одном узле проходит — значит, организм сам выполнил задачу самозащиты.
Если в ходе инфекционного поражения подколенные железы увеличиваются на 2-3 сантиметра, то это лимфаденопатия, проявляющаяся в болезненном прощупывании узлов, их быстрым увеличением, слипанием в единый конгломерат. Тем не менее, эти явления не опасны, а при надлежащем лечении проходят за несколько дней.
Лимфоузлы на ногах
На ногах размещено несколько групп лимфоузлов: паховые и подколенные. Все они связаны между собой лимфососудами разного калибра.
Выделяют поверхностные и глубокие паховые лимфатические узлы. Первые ограничены бедренным треугольником, а вторые расположены на широкой фасции бедра (оболочка, которая покрывает мышцы, сухожилья, нервы и т. д.), возле больших кровеносных сосудов.
Количество поверхностных лимфоузлов колеблется от 4 до 20, а глубоких – от 2 до 7. К ним оттекает лимфа из нижних конечностей (стоп, голень, бёдер), органов малого таза (мочевого пузыря и, прямой кишки), и половых органов.
На каждой ноге существуют еще и подколенные лимфатические узлы. Они расположены на задней стороне коленных суставов, в области их сгиба. Отвечают за отток лимфы стоп, голень и бедер.
Расположение лимфоузлов на ногах одинаково у мужчин и у женщин.
Тревожные признаки в состоянии лимфоузлов
Воспаленный лимфоузел у ребенка
Как правило, железы под коленками увеличиваются с началом болезни.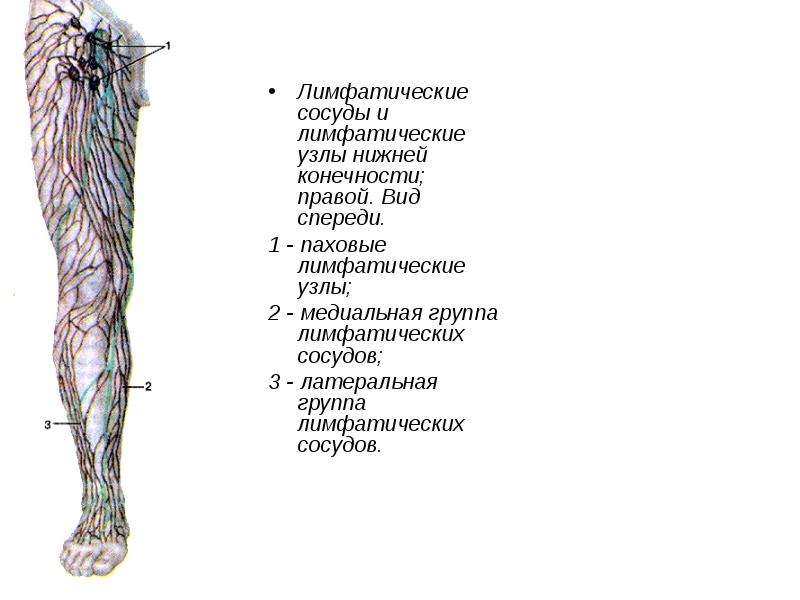 Есть и обратная ситуация – патологическое состояние узлов, когда при совершенно здоровом организме они остаются крупными и твердыми, как фасолины, а с началом воспалительного заболевания размягчаются и уменьшаются. Это патология, но она считается нормой, если у ребёнка неоднократно повторяется такая ситуация.
Есть и обратная ситуация – патологическое состояние узлов, когда при совершенно здоровом организме они остаются крупными и твердыми, как фасолины, а с началом воспалительного заболевания размягчаются и уменьшаются. Это патология, но она считается нормой, если у ребёнка неоднократно повторяется такая ситуация.
Стоит задуматься, если:
- узлы увеличены несколько недель;
- узлы увеличены только в одной подколенной ямке;
- вместе с ними увеличены другие лимфоузлы;
- сложно пальпировать края железы;
- не сдвигается кожа над железой.
Зачастую кожа меняет цвет, становится горячей, может появиться кожное изъязвление. Иногда признаком болезни является одна лимфаденопатия, при эттом не проявляются другие симптомы. Это те ситуации, где надо сделать верный шаг – идти в поликлинику.
Киста Бейкера
Это вырост синовиальной оболочки сустава, наполненный суставной жидкостью. Встречается довольно часто, обычно у женщин после 40 лет. Киста Бейкера может вызывать ноющую боль под коленом и припухлость в подколенной ямке, при больших размерах кисты нога не сгибается в колене полностью, а сзади колена прощупывается «шишка».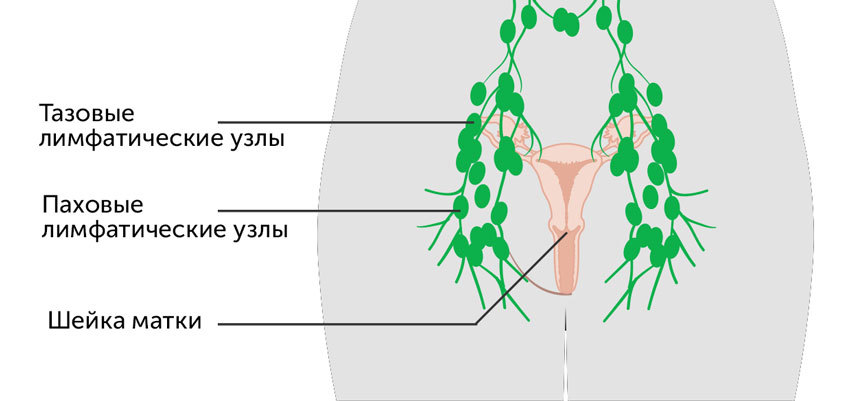 Для уточнения диагноза используется УЗИ колена и МРТ.
Для уточнения диагноза используется УЗИ колена и МРТ.
Причинами кисты Бейкера могут быть воспалительные заболевания, травмы, артроз колена. Несмотря на то, что это не опухоль, кисту необходимо удалить или пунктировать, поскольку она может пережимать сосуды под коленом и вызвать такие осложнения, как тромбофлебит и тромбоэмболию.
Доктор определит причины роста желез под коленями
Лейкоз
Болезненное увеличение лимфоузла только под одной ногой – это лимфаденит. Причинами чаще всего становятся бактерии, проникшие в лимфоузел. Выраженная односторонняя болезненность лимфоузла и общее недомогание должны стать причиной посещения терапевта.
Распространенная причина лимфаденита – местная инфекция:
- простуда, грипп, ангина;
- корь, краснуха;
- гепатиты В и С;
- лейкоз, лимфома.
При любых причинах проявления, подколенный лимфаденит сопровождают одинаковые симптомы: усталость, слабость, потеря аппетита, частые простуды. Сами же признаки проявления лимфаденопатии – это первые симптомы сложной патологии.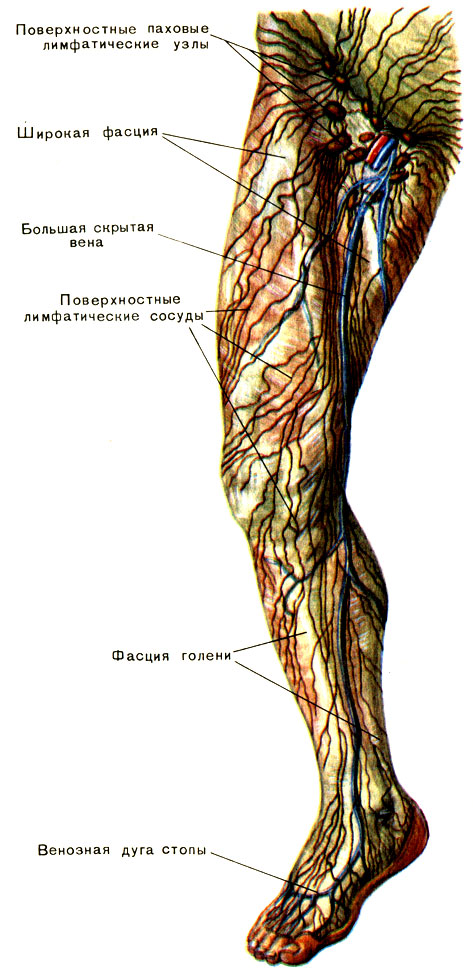 Увеличенные лимфоузлы у детей врачи обычно связывают с аллергией, генетическим недоразвитием иммунитета.
Увеличенные лимфоузлы у детей врачи обычно связывают с аллергией, генетическим недоразвитием иммунитета.
Анатомически лимфоузлы под коленями напрямую связаны с железами в паху, помогают им противостоять инфекции в заболеваниях ступней, пальцев ног.
Эффективные методы лечения лимфостаза нижних конечностей в домашних условиях
Самым частым патологическим недугом, который связан с ногами человека, считается лимфостаз нижних конечностей, лечение в домашних условиях этого заболевания проходит долго, но успешно на первых этапах.
Статистика, взятая из данных Всемирной Организации Здравоохранения, показывает, что около 10 % населения планеты Земля страдают лимфостазом ног. Основные симптомы болезни и особенности лечебной терапии в домашних условиях – далее в статье.
Диагностика лимфоденита
В нормальном состоянии лимфатические узлы в подколенной ямке не пальпируются, они не увеличены в размере, не дают болевого синдрома. При настораживающих проявлениях требуется консультация специалиста. Врач пальпирует больные узлы, определяет давность проявления симптомов.
Врач пальпирует больные узлы, определяет давность проявления симптомов.
Другие методы диагностики:
- общий анализ крови – повышенный лейкоцитоз характерен лимфадениту;
- биопсия увеличенного лимфоузла для последующего гистологического исследования;
- анализы на исключение туберкулеза – кожно-аллергическая проба, микроскопия мокроты и крови, рентген;
- УЗИ узлов;
- КТ узлов и прилегающих тканей.
Все это проводится для установления причин воспаления, выбора верного направления терапии. Лечение подколенных лимфоузлов проводится комплексно — не только в направлении терапии лимфатических узлов, но и в сторону заболевания, вызвавшего их увеличение.
Травмы мениска – разрыв, киста
Разрыв мениска, как правило, происходит на пике физической нагрузки и сопровождается острой болью. Если разрыв произошел в задней части мениска, боль будет отдавать под колено и назад. Травмы такого рода бывают у людей, активно занимающихся спортом, как правило на профессиональном уровне.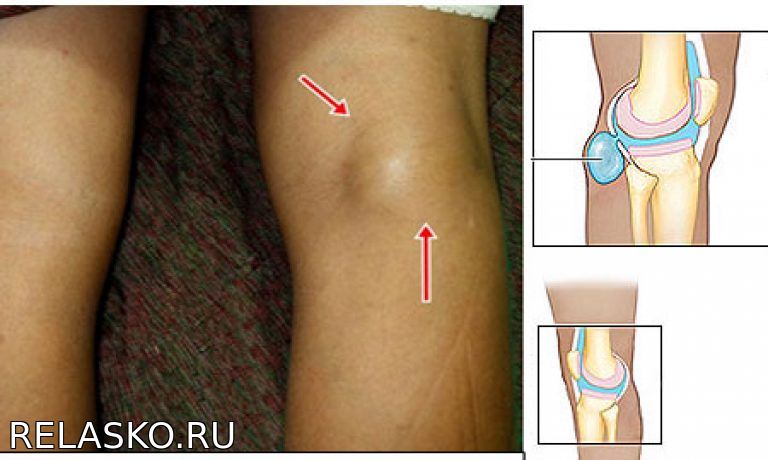 Диагностировать разрыв мениска можно с помощью МРТ, рентген в этом случае бессилен.
Диагностировать разрыв мениска можно с помощью МРТ, рентген в этом случае бессилен.
Киста мениска может появляться при выраженном артрозе коленных суставов и не всегда связана с травмой. Большую роль играет изношенность суставов и постоянные нагрузки на них. Диагностировать кисту мениска можно по данным МРТ.
Лечение в обоих случаях должно проводиться травматологом-ортопедом. Как правило, это хирургическая операция, у спортсменов речь может идти о протезировании мениска. Из более щадящих методов в травматологии используются инъекции противовоспалительных препаратов в сустав, искусственная синовиальная жидкость.
Методы остеопатии мы с успехом применяем у таких больных на этапе реабилитации и восстановления после травмы. Мягкие фасциальные техники позволяют добиться того, что невозможно достичь грубым вмешательством – улучшить функциональное состояние фасций, связок и тканей вокруг сустава, добиться правильного распределения нагрузки на сустав.
Преимущества остеопатии при лечении боли под коленом
- Мягкие техники, не вызывающие усиления боли.

- Во многих случаях остеопатия помогает справиться с болезнью без операции.
- Только остеопат в случае болезней ног поможет восстановить баланс тела и убрать вторичные дисфункции.
- После операции остеопатия помогает ускорить процесс восстановления.
- Всем пациентам мы проводим полный осмотр, независимо от симптомов, а также полную коррекцию всех значительных дисфункций организма, поскольку в нашем теле все взаимосвязано!
Источник: doctorkutuzov.ru
Диагностирование
Диагноз выставляют на основании анамнестических сведений и физикального обследования пациента. Для уточнения диагноза проводят дифдиагностику между гнойными процессами подкожной жировой клетчатки и лимаденопатиями (в результате новообразований). В этом случае процесс постановки диагноза предусматривает:
- Исследование крови (общее и биохимическое) и мочи.
- УЗИ поврежденных лимфоузлов.
- Лимфаденография.
- Биопсия (для исключения злокачественной опухоли).

- Определение патогенного агента.
Заболевания мягких тканей сустава, сухожилий
Коленный сустав имеет 6 связок и до 10 сумок (зависит от индивидуальных особенностей), тонкую капсулу окружающую сустав. У нетренированных людей даже незначительные долгие нагрузки могут вызвать тендинит (воспаление сухожилия) или бурсит (воспаление сумки). При неловком движении капсула сустава может ущемляться между связками. Все это вызывает боль, которая чаще носит тянущий характер и нередко локализована в задней части колена и под ним.
Диагностика заболеваний коленных связок обязательно включает МРТ. Для лечения используется холод, покой и противовоспалительные препараты. Нашим пациентам мы проводим остеопатические манипуляции, которые позволяют освободить ущемленную капсулу сустава, либо снять напряжение со связок и фасций колена. Боль под коленом после комплексного лечения проходит в несколько раз быстрее.
Киста Бейкера
Это заболевание чаще всего провоцирует образование опухоли сзади под коленкой.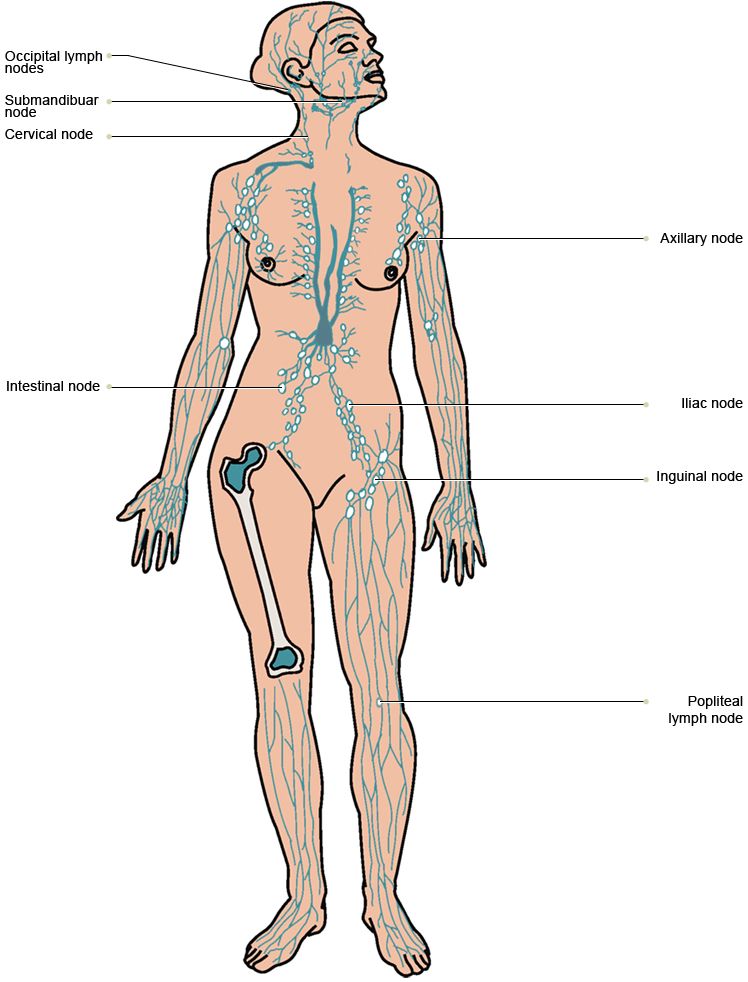 Встречается оно у людей после 40 лет и является результатом воспаления. Оболочка синовиита вырабатывает жидкость, которая при патологических изменениях может накапливать излишнее ее количество. В задней части образуется своеобразная капсула с веществом, имеющая плотную структуру и болезненна на ощупь. Если кисту немного сдавить, она может незначительно уменьшиться. То же самое происходит при сгибании.
Встречается оно у людей после 40 лет и является результатом воспаления. Оболочка синовиита вырабатывает жидкость, которая при патологических изменениях может накапливать излишнее ее количество. В задней части образуется своеобразная капсула с веществом, имеющая плотную структуру и болезненна на ощупь. Если кисту немного сдавить, она может незначительно уменьшиться. То же самое происходит при сгибании.
Диагностировать кисту Бейкера необходимо только на разогнутых конечностях.
Причина
Боль сзади колена и кисту Бейкера провоцируют:
- артрит;
- травма хрящевых тканей;
- профессиональный спорт с сильными физическими нагрузками;
- воспалительные процессы.
Симптомы
Распознать опухоль сзади колена достаточно просто. Возникают характерные признаки:
- боль в процессе сгибания;
- визуально просматривается четкая припухлость, которая со временем может переходить и на переднюю часть колена;
- немеет нога;
- появляется покалывание в стопе больной ноги;
- становится трудно двигать ногой;
- пальцы начинают сгибаться только при дополнительном усилии, так как под коленом происходит сдавливание нервных волокон;
- боль при пальпации.

Лечение
При незапущенной кисте достаточно провести консервативное лечение:
- сперва определяется природа заболевания, для чего в амбулаторных условиях проводится пункция вещества за коленным суставом;
- затем проводят откачку излишней жидкости и колют противовоспалительные средства;
- после этого накладывается эластичный бинт, который необходимо носить на протяжении нескольких недель, дабы ситуация не повторилась;
- на некоторое время исключается нагрузка на колено.
Чем опасна киста?
При разрастании киста может спровоцировать сдавливание кровеносных сосудов и нервных окончаний. При этом сильно нарушается кровообращение и двигательная активность. Может создаваться впечатления отнимающихся ног. Пальцы ног начинают все чаще и чаще неметь, становятся неприятно холодными и возникают боли при ходьбе. При сдавливании кровеносных сосудов сзади на голени появляются сгустки крови. При таких накоплениях возможно развитие тромбофлебита.
Если не лечить кисту, она может со временем разорваться и стать причиной воспаление голени.
Лимфоузлы под коленом сзади: симптомы и причины воспаления
Появление боли и дискомфорта под коленом всегда приводит к появлению тревоги и опасений относительно возможного диагноза. Предположения относительно опухоли требует опровержения или подтверждения для дальнейшего принятия мер, и результат можно получить во время обследования. Когда врачом ставится диагноз, что сзади под коленом воспалились лимфоузлы и это стало главной причиной дискомфорта, появляются вопросы о последствиях такой проблемы. Поэтому имеет смысл рассмотреть, насколько обоснованы такие тревоги.
Симптомы
Лимфоузлы — органы иммунной системы, расположение которых распределено практически равномерно по всему телу, могут достаточно сильно увеличиваться при воспалительных заболеваниях. Большинство из нас привыкло к их увеличению в области шеи при ангинах, ОРВИ.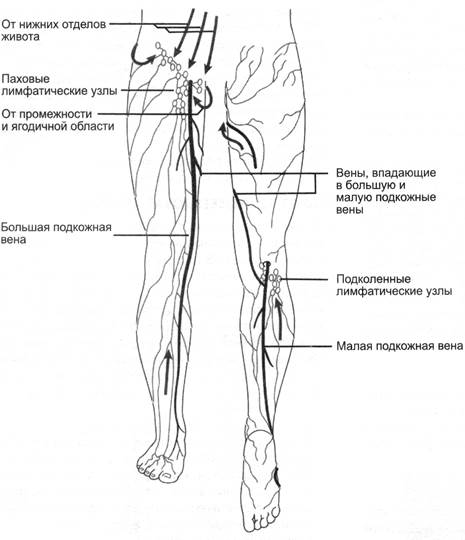 Часто проблемы возникают в подмышечной и паховой областей, но воспаление может произойти в любой другой части тела. Всего известно 10 мест локализации, и в них находится более 600 таких органов иммунной системы, но при этом узлы, находящиеся сзади под коленом, воспаляются очень редко.
Часто проблемы возникают в подмышечной и паховой областей, но воспаление может произойти в любой другой части тела. Всего известно 10 мест локализации, и в них находится более 600 таких органов иммунной системы, но при этом узлы, находящиеся сзади под коленом, воспаляются очень редко.
Воспаление считается естественной реакцией лимфоузлов на проникновение инфекции в организм, поскольку уничтожение вируса происходит именно здесь. Расположение места «утилизации» обусловливает локализацию симптомов, и в нашем случае заболевание даёт о себе знать именно сзади под коленом. В это время наблюдается:
- боль при незначительном прикосновении;
- повышение температуры;
- дискомфорт во всей ноге;
- увеличение размера узла;
- общее недомогание.
При этом может присутствовать не одно временное новообразование, а два или более в зависимости от активности каждого узла лимфы. Здесь нужно также учитывать, что с правой стороны реакция на инфекцию может быть более заметной, поскольку с правой стороны тела находится больше органов и лимфатических сосудов от них.
В зависимости от вида реакции на инфекцию симптомы могут несколько отличаться. Так, при гнойном виде заболевания отмечается сильная, постоянная и пульсирующая боль под коленом, а сами лимфоузлы практически сливаются с тканями, расположенными неподалеку. Иногда нагноение приобретает крупные размеры и в этом случае вокруг узла и над ним краснеет кожа, появляется новообразование, имеющие чёткие контуры, но его плотность неоднородна, а во время прощупывания возникает звук, напоминающий хруст снега. Гнойный вид поражения лимфоузлов отличается ещё и тем, что общее состояние ухудшается резко, а воспаление быстро охватывает остальные участки тела. Негнойный характер поражения определённой зоны особенного дискомфорта не создаёт, но, учитывая, что проблемный участок находится сзади, то любые движения, связанные со сгибанием ног в коленях, вызывают боль.
Незначительный перечень симптомов обусловлен тем, что узлы под коленом сзади находятся глубоко в подкожно-жировой клетчатке, поэтому покраснение и отёчность, которыми обычно сопровождается воспаление, могут быть почти незаметными.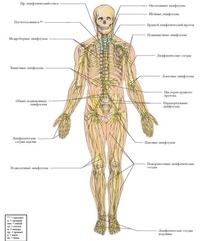 Кроме того, воспаление подколенных зон может выступать в качестве симптома другого заболевания. Поэтому при появлении боли сзади под коленом следует обратиться к доктору и пройти обследование, в которое может войти ангиография или рентгенографическое исследование кровеносных сосудов, а также МРТ или компьютерная томография. Однако, прежде всего, пациент направляется на анализ крови (общий и биохимический), и в зависимости от сложности заболевания может потребоваться проведение пункции суставной полости. После получения результатов обследования назначается лечение, и если, к примеру, в проблемной зоне обнаружен гной, то его удаляют хирургическим путём. Назначаются также противовоспалительные препараты внутрь и наружно и принимаются все меры, направленные на устранение первопричины заболевания, связанного с проникновением инфекции.
Кроме того, воспаление подколенных зон может выступать в качестве симптома другого заболевания. Поэтому при появлении боли сзади под коленом следует обратиться к доктору и пройти обследование, в которое может войти ангиография или рентгенографическое исследование кровеносных сосудов, а также МРТ или компьютерная томография. Однако, прежде всего, пациент направляется на анализ крови (общий и биохимический), и в зависимости от сложности заболевания может потребоваться проведение пункции суставной полости. После получения результатов обследования назначается лечение, и если, к примеру, в проблемной зоне обнаружен гной, то его удаляют хирургическим путём. Назначаются также противовоспалительные препараты внутрь и наружно и принимаются все меры, направленные на устранение первопричины заболевания, связанного с проникновением инфекции.
Факторы, которые приводят к патологии
Инфекции
Как известно, воспаление лимфоузлов является следствием другого заболевания, и эти первопричины можно условно разделить на две группы: инфекционные заболевания и опухолевая патология.
Первая группа включает в себя заболевания, вызванные стафилококковой и стрептококковой инфекцией, сальмонеллезом, сифилисом, различными вирусами и паразитами, и в этом случае воспаление может наблюдаться в нескольких зонах. К этой группе относится также ВИЧ-инфекция, которая всегда связана с низким уровнем иммунитета, и лимфоузлы, как органы иммунной системы, что называется, принимают удар на себя. Аналогичное явление наблюдается и при вирусном гепатите, кори, туберкулёзе, проникновении грибковой и хламидийной инфекции и даже в результате заражения через кошачьи царапины. Воспаление может быть вызвано и каким-либо видом злокачественной опухоли.
Заболевание иммунитета
Известны также достаточно редкие причины появления данной проблемы, и здесь первое место занимают иммунные заболевания, среди которых лидирует ревматоидный артрит. Появление уплотнения под коленным суставом в этом случае может свидетельствовать о том, что артрит прогрессирует, а иммунная система с трудом справляется с воспалительным процессом в суставах. Своеобразным толчком для образования узлов может стать и приём некоторых видов препаратов, в частности, тех, действие которых направлено на снятие судорог и спазмов в мышцах.
Своеобразным толчком для образования узлов может стать и приём некоторых видов препаратов, в частности, тех, действие которых направлено на снятие судорог и спазмов в мышцах.
Иногда воспаление возникает после такой процедуры, как имплантация силикона. Здесь нужно отметить, что данный материал используется не только для увеличения груди, но и как фиксатор в костных протезах. Иммунная система реагирует на его присутствие воспалительным процессом, и на такие проявления приходится 15% от общего числа всех случаев применения материала. Однако следует учесть, что практически любое заболевание или чрезмерная нагрузка может привести к появлению уплотнения, а его развитие зависит от состояния иммунитета.
Существуют признаки, по которым определяется характер новообразований. Так, если увеличение коснулось только одной группы узлов, боль появляется только при их пальпации, а сами новообразования при этом мягкие и подвижные, не привели к изменениям кожи и сосудов, то можно предполагать инфекционное происхождение проблемы.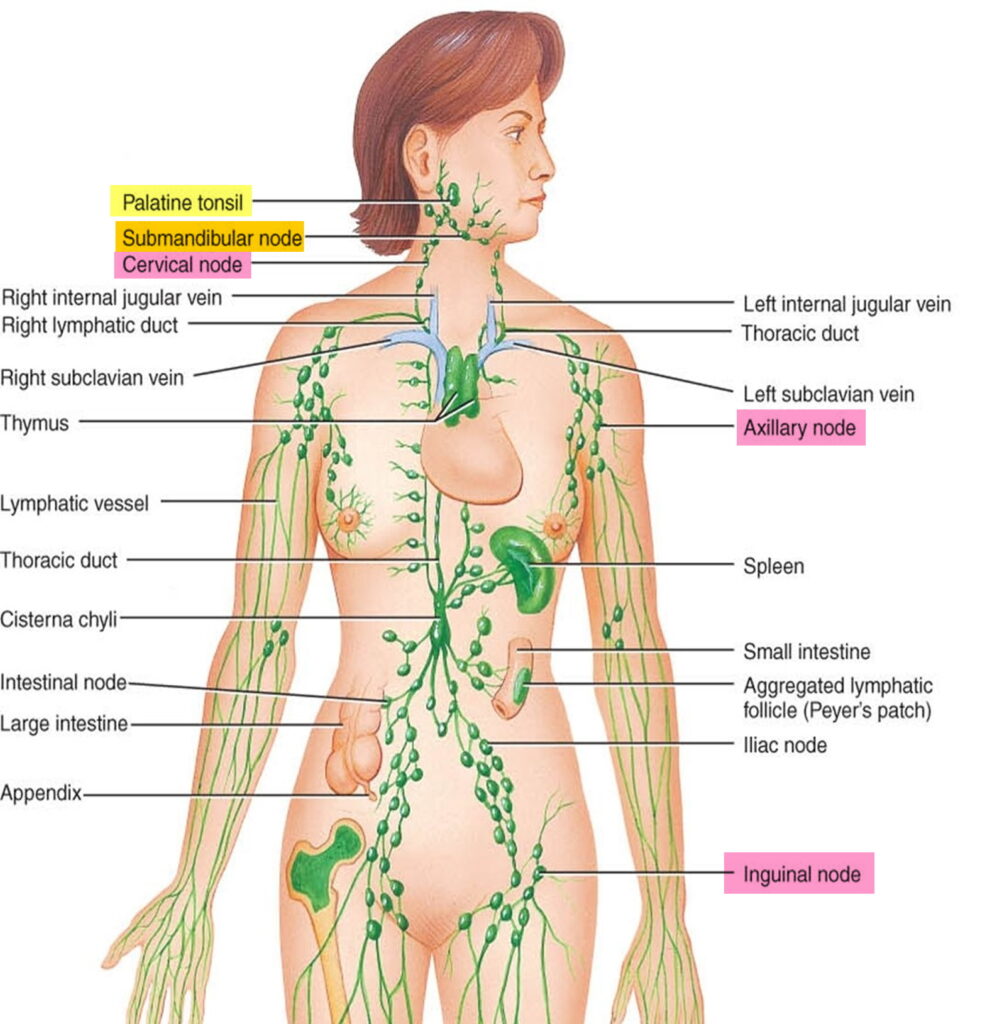 При этом часто наблюдается повышение температуры. Серьёзнее обстоит дело, если новообразования эластичные и совершенно безболезненные, поскольку в этом случае чаще всего диагностируется опухоль. Если узлы на прикосновение твёрдые, то здесь речь идёт, как правило, о развитии злокачественного образования лимфоидной ткани. В этом случае происходит быстрое поражение органов и систем, а заболевание сопровождается излишней потливостью и резким снижением веса.
При этом часто наблюдается повышение температуры. Серьёзнее обстоит дело, если новообразования эластичные и совершенно безболезненные, поскольку в этом случае чаще всего диагностируется опухоль. Если узлы на прикосновение твёрдые, то здесь речь идёт, как правило, о развитии злокачественного образования лимфоидной ткани. В этом случае происходит быстрое поражение органов и систем, а заболевание сопровождается излишней потливостью и резким снижением веса.
Как свидетельствует практика, большинство причин увеличения подколенных лимфоузлов кроется в местной инфекции. При этом нормой считается размер новообразования до 1,5 см, но если на протяжении месяца он не уменьшился, то это служит поводом для детального обследования и здесь может потребоваться биопсия. Следует также учитывать возраст: чем он больше, тем выше риск образования злокачественной опухоли. В любом случае нужно знать: если лимфоузел в области под коленом воспалился, в организме присутствует инфекция, и её следует устранить. Сделать это можно, обратившись к врачу для дальнейшего обследования и лечения.
Сделать это можно, обратившись к врачу для дальнейшего обследования и лечения.
Лимфатические узлы — что это такое, функции, расположение.
Какой анализ берут у человека в первую очередь, чтобы определить, здоров он или нет? Крови.
А представь, если бы еще существовал простой и безболезненный анализ содержимого лимфоузла. Вот тогда бы мы узнали все, о чем умалчивает кровь! Ведь в лимфоузел доставляются весь “мусор”, который есть в организме: токсины, вирусы, бактерии, грибки, паразиты и даже раковые клетки. Здесь же весь этот убийственный коктейль полностью уничтожается.
Лимфоузлы – наши главные защитники, которые охраняют наше здоровье, красоту, молодость.
А что ты знаешь о лимфоузлах?
Когда последний раз проверяла свои?
Что делаешь для того, чтобы они могли бесперебойно работать?
Если эти простые вопросы поставили тебя в тупик, читай эту статью и устраняй пробелы.
Что такое лимфатические узлы
Лимфа – это преданная напарница крови, без которой та просто бы не существовала. От слаженной работы этих двух трудяг зависит жизнь каждой нашей клеточки.
Кровь доставляет к клетке газы, питательные вещества и воду. Лимфа же, омывая клетку, «засасывает» из нее все ненужное и вредоносное и отправляет по своим каналам на очистку и вывод из организма.
Только представь, сколько разного «мусора» образуется в человеческом организме каждый день: отмершие клетки, трупики вирусов и бактерий, всевозможные токсины, которые проникли с пищей и воздухом, — многомиллиардная армия!
И все это из клеток откачивает лимфа. Ловит весь «мусор» и гонит его по своим путям.
Как и у кровеносной системы, у лимфатической есть своя обширная «транспортная сеть», к которой «подключена» каждая клеточка нашего организма. Эта сеть состоит из сосудов, капилляров, протоков, стволов. И совершенно особая, уникальная роль в этой биологической «канализации» отводится лимфатическим узлам – своего рода отстойникам.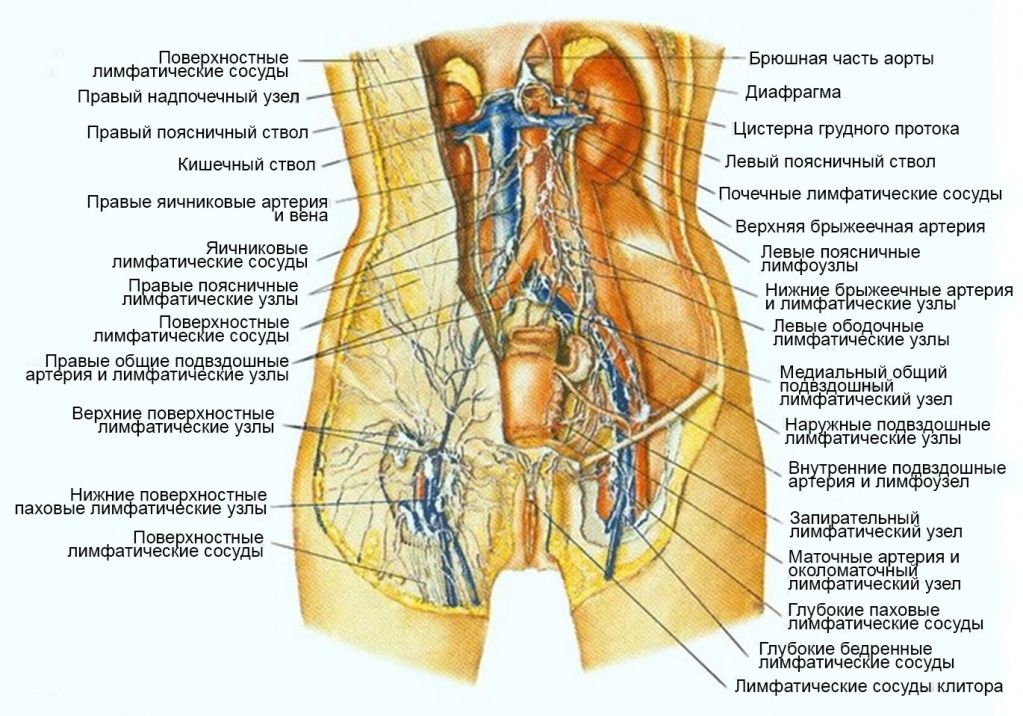
Именно в узлах обезвреживается и ликвидируется вся накопившаяся в организме «грязь»: токсины, отмершие клетки, трупы вирусов, бактерий, грибков, паразитов, клеток злокачественных опухолей. Все это фильтруется, как потоки канализации в отстойниках. А борются со всеми патогенами специальные клетки лимфоциты, которые образуются в лимфатических узлах, — наши главные защитники.
Функции лимфоузлов
- Барьерно-защитная
В лимфоузлах образуются защитные клетки: лимфоциты, фагоциты, антитела. Лимфоузлы захватывают из лимфы вредоносных агентов и «переваривают» их. В частности, они препятствуют размножению раковых клеток, защищают организм от проникновения инфекционных агентов. Также лимфоузлы ответственны за иммунный ответ на антигены.
- Кроветворная
После прохождения через узлы-«отстойники» лимфа течет в кровеносное русло чистая и обогащенная лимфоцитами. Лимфоциты, попадая в системный кровоток, разносятся с током крови во все ткани и органы, где выполняют свои защитные функции.

- Дренажная
Узлы участвуют в оттоке жидкости. Они собирают лимфу из сосудов, которые идут от тканей. Если эта функция нарушается, в тканях скапливаются излишки жидкости, возникает отек.
- Депонирующая
Узел выступает временным хранилищем лимфы. Определенное количество лимфы задерживается в лимфоузле и выключается из лимфотока. Зачем это нужно? Например, лимфоузел способен обеспечить аварийную разгрузку кровеносного русла в условиях венозного застоя, для этого он может увеличиться на 40-50%.
- Обменная
Узлы участвуют в обмене веществ: белков, жиров, углеводов и др.
И еще о насущном женском.
От полноценного функционирования лимфоузлов зависит не только твое здоровье, но также твой внешний вид, красота и молодость.
Когда лимфоузлы не справляются со всем «мусором», который в них попадает с лимфой, они закупориваются и воспаляются.

- Отекшие руки – признак закупорки подмышечных узлов, из-за нее не отходит жидкость от верхних конечностей.
- Слоновьи ноги означают проблемы с подколенными и паховыми лимфоузлами, из-за нарушения их дренажной функций жидкость не может подняться от ног.
- Заплывшие глаза – свидетельство того, что со своей задачей не справляются подчелюстные и околоушные лимфоузлы.
Анатомия лимфоузлов
Лимфоузлы только кажутся чем-то маленьким и незначительным. Их в организме человека насчитывается до 1 тысячи, и вместе они составляют примерно 1% от массы тела.
Большинство из них находится глубоко под кожей и даже около внутренних органов, поэтому прощупать их нельзя. Но некоторые (под челюстью, в паху, под мышками) поддаются пальпации даже в здоровом состоянии.
Размер лимфоузлов – от 1 миллиметра до 3 сантиметров. Форма – почковидная, округлая, овальная, лентовидная.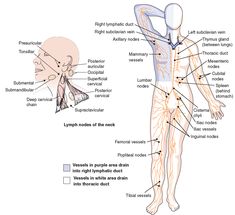 С выпуклой стороны узла в него входят приносящие лимфатические сосуды, а с обратной стороны (из так называемых ворот) выходят выносящие.
С выпуклой стороны узла в него входят приносящие лимфатические сосуды, а с обратной стороны (из так называемых ворот) выходят выносящие.
Как правило, к узлу подходят 2-4 приносящих сосуда, а выходит 1-2 выносящих. То есть лимфы выходит меньше, чем поступает.
Кроме того, лимфоузел сообщается с кровеносными сосудами. В его ворота входят артерии и нервы, а выходят вены.
Поверхность лимфоузла покрыта соединительнотканной капсулой. Под ней сконцентрирована лимфоидная ткань, которая пропитана множеством лимфоцитов.
В узлах лимфа медленно просачивается по узким щелевидным пространствам, которые называются синусами. Так она и очищается от всего инородного.
Классификация лимфатических узлов
Лимфоузлы делятся на несколько видов по разным признакам. Вот только некоторые из них:
- По глубине расположения: поверхностные (под кожей) и глубокие (на поверхности органов, на стенках полостей, в местах деления крупных кровеносных сосудов).
- По расположению в стенках туловища (париетальные) или внутри его полостей (висцеральные).

- По расположению в воротах органов (органные) или между органами (межорганные).
- По локализации: выделяется несколько групп в зависимости от расположения рядом с тем или иным органом/ частью тела.
Расположение лимфоузлов в теле человека
Как правило, лимфоузлы располагаются «стайками» рядом с определенными органами или частями тела.
В каждую группу лимфоузлов собирается лимфа от тканей и органов, которые располагаются поблизости. Прежде чем попасть в кровоток, лимфа последовательно фильтруется в нескольких узлах, один за другим. В кровь она течет уже очищенная и обогащенная лимфоцитами.
Сильнее всего подвержены поражению узлы на шее, под мышками и в паху.
Основные группы лимфоузлов на теле человека:
Лимфоузлы головы и шеи
Это обширная и очень важная группа.
Во-первых, рядом с ними находится головной мозг. От исправной работы шейно-головного участка лимфатической системы зависит защита мозговых тканей от проникновения в них инфекций и патологических клеток.

Во-вторых, от лимфоузлов головы и шеи зависит красота нашего лица. Именно они ответственны за чистоту головного лимфатического бассейна, а, значит и за состояние кожи и мягких тканей на лице. Какие-то перебои в узлах – лимфа застаивается на лице «гниющим болотцем» — нечистоты вырываются наружу прыщами, сыпью, отеками, мешками под глазами, складками, брылями, вторым подбородком, дряблостью кожи.
Лимфоузлы головы:
- околоушные,
- затылочные,
- сосцевидные (за ухом),
- поднижнечелюстные,
- подбородочные,
- лицевые.
Лимфоузлы шеи:
- передние поверхностные,
- передние глубокие (предгортанные, предтрахеальные, щитовидные и др.),
- латеральные поверхностные,
- латеральные глубокие (надключичные, заглоточные, узлы около внутренней яремной вены).

Проще всего прощупать поднижнечелюстные лимфоузлы, они располагаются слева и справа под челюстью.
В отличие от всего остального тела, лимфа на лице и шее движется сверху вниз. В узлах она фильтруется, насыщается лимфоцитами и уже чистая и обогащенная направляется в кровоток через вену, которая находится между ключицами.
Как правило, воспаление лимфоузлов на шее, около ушей, под челюстью является реакцией на простудные заболевания.
Группа подмышечных лимфоузлов
Подмышечные лимфоузлы легко нащупать самостоятельно. Их воспаление может свидетельствовать о заболевании близлежащих органов.
Особенно за размером подмышечных узлов нужно следить женщинам: их увеличение может свидетельствовать о заболеваниях груди. Кстати, у женщин есть лимфоузлы и в самих молочных железах, но их не так просто обнаружить самостоятельно, как подмышечные.
Нащупала увеличенный узел под мышками? Не паникуй.
 Это может быть одна из следующих ситуаций:
Это может быть одна из следующих ситуаций:- В результате бритья повредился кожный покров, и через него проникла инфекция.
- Ты обильно пользовалась дезодорантом на нечистое тело: закупорились поры, в которых остались бактерии, и размножение микроорганизмов привело к воспалению.
- Ты беременна или кормишь грудью.
Паховые лимфоузлы
Легко прощупываются в районе паховой складки. За их состоянием очень важно следить, поскольку они отвечают за здоровую детородную функцию.
Паховые узлы находятся вблизи с органами репродуктивной системы и обезвреживают агрессоров, которые идут с нижней части тела. К паховым узлам лимфа поступает от ног, ягодиц, брюшной стенки (нижней части), промежности, половых органов.
Воспаленные лимфоузлы в паху набухают, становятся размером с фасолину и даже перепелиное яйцо, при надавливании болят.

Подколенные лимфоузлы
Расположены сзади колена, в подколенной ямке.
Подколенные узлы отвечают за отток лимфы от стопы и голени. Они защищают организм при травмах и повреждениях ног, так как препятствуют проникновению инфекции.
Распухли ноги ниже колен? Это говорит о закупорке подколенных лимфоузлов.
Увеличенные узлы в этой зоне можно прощупать самостоятельно: они располагаются неглубоко под кожей.
Обычно подколенные лимфоузлы увеличиваются из-за какого-нибудь локального инфекционного заболевания (например, фурункулеза) или при ушибах, переломах ног.
Узлы грудной клетки
Располагаются глубоко, нащупать их невозможно. Ответственны за внутренние органы.
Делятся на:
- окологрудинные,
- межреберные,
- предпозвоночные,
- перикардиальные (около сердца),
- верхние диафрагмальные,
- бронхолегочные,
- трахеобронхиальные,
- околотрахеальные,
- узлы средостения (части грудной полости между правой и левой плеврами).

Узлы брюшной полости и живота
Располагаются глубоко и не прощупываются. Делятся на пристеночные (расположены в поясничной области) и внутренностные (желудочные, печеночные, панкреатические, селезеночные, брыжеечные, почечные, подвздошные и др.).
Причины увеличения лимфатических узлов
Пока лимфа бесперебойно транспортирует в лимфоузлы то, что должна, а узлы справляются с нагрузкой, организм защищен от всего вредоносного и чужеродного.
Но если количество такого «мусора» стало зашкаливать, то узлы начинают активнее работать, увеличиваются в размерах. И лимфоцитов, несмотря на их молниеносное размножение, может не хватить на то, чтобы обезвредить все эти «нечистоты». Тогда лимфоузел воспаляется.
К увеличению узлов стоит относиться внимательно. Это первый сигнал, который сообщает, что в организме не все в порядке. «Красная кнопка», которая может загореться и в результате какого-то легкого инфекционного заболевания, и в результате серьезной патологии.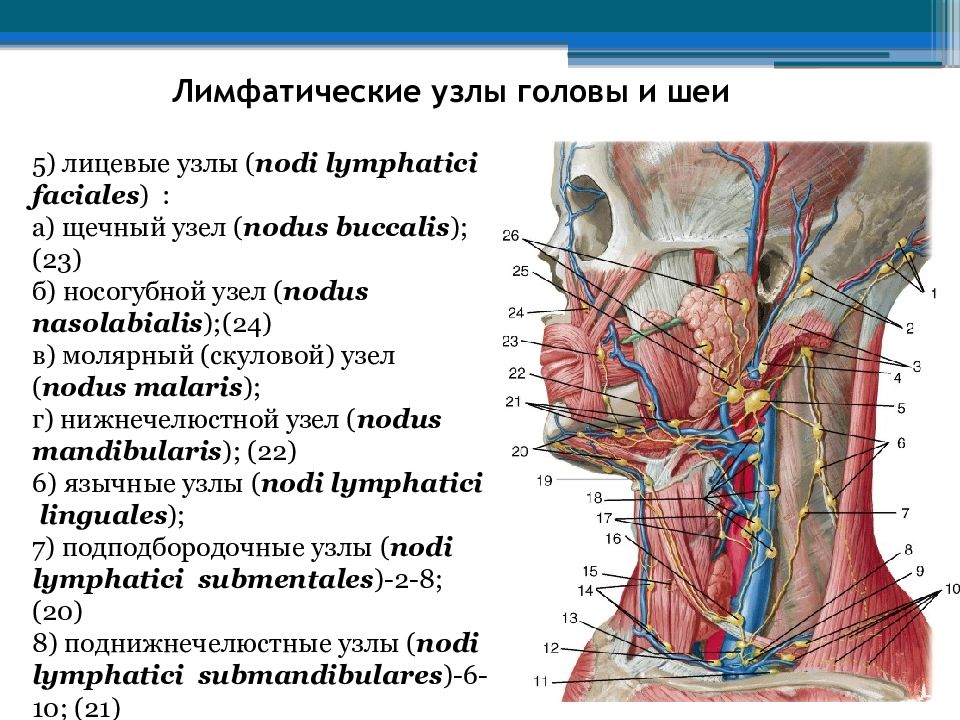
Например, увеличение сразу нескольких групп узлов – один из симптомов ВИЧ.
Основные причины увеличения лимфоузлов:
- инфекционные процессы (особенно острые инфекции верхних дыхательных путей),
- аутоиммунные заболевания,
- опухоли,
- заболевания, которые сопровождаются нарушением метаболизма.
Но при увеличении лимфоузла совсем не обязательно развивается его воспаление. Оно возникает, только если возбудителей инфекции слишком много, и они не все погибают при встрече с лимфоцитами.
Бить тревогу стоит, если узел достиг огромного размера (вплоть до грецкого ореха), болит, или увеличение длится слишком долго.
Болезни лимфоузлов
У лимфоузлов есть свои заболевания, так называемые первичные поражения лимфоузлов.
Но намного чаще воспаление лимфоузла возникает как вторичный процесс, реакция на какое-то другое инфекционное и воспалительное заболевание. И, как правило, очаг находится где-то поблизости.
Инфекция поразила горло – воспалились лимфоузлы на шее.
Нагноился палец на руке – воспалились подмышечные лимфоузлы.
Присоединилась половая инфекция – увеличились лимфоузлы в паху.
Воспаление лимфоузла (лимфаденит) – это реакция на ослабленный иммунитет. И в группе риска в первую очередь находятся люди, у которых понижены иммунные силы. А это почти каждый человек на планете.
Посмотри, как мы живем? Едим не пойми что, дышим не пойми чем, испытываем постоянные стрессы, заменили спорт гаджетами. Сидим в своих телефонах, согнувшись в три погибели и жуя какие-нибудь «ешки».
Откуда взяться крепкому иммунитету? Среди прочего его снижают нервные расстройства, нехватка витаминов, переохлаждения, длительные болезни, анемия.
Симптомы при воспалении
Что происходит с лимфоузлами при их воспалении:
- они увеличиваются в размере,
- увеличенный узел давит на соседние ткани и органы, появляется боль, она усиливается при прикосновении,
- на пораженном участке может покраснеть кожа, возникнуть отек.

При воспалении лимфоузлов ухудшается общее самочувствие. Появляется:
- температура,
- недомогание,
- головная боль,
- снижение аппетита.
При острой форме воспаления лимфоузел может нагнаиваться, появляется тошнота, сильная головная боль. Но такое развитие – редкость.
Диагностика
Диагностика воспаления лимфоузлов (лимфаденита) складывается обычно из анализа крови и аппаратных методик: ультразвук, МРТ, КТ. В редких случаях требуется биопсия узла – пункция и забор его содержимого на анализ.
Что делать, когда лимфоузлы воспалились
Спросишь, как лечить воспаление лимфоузлов? Сам вопрос некорректный. Лимфаденит – это не самостоятельная болезнь, а реакция на прокравшиеся в организм инфекции и воспаления. И лечить следует не узлы, а причину их возникновения.
Сами лимфоузлы следует оставить в покое. Главная помощь в данном случае – не навредить.
Лимфоузлы нельзя:
- прогревать,
- массировать,
- давить.

Тепло для узлов – это как источник огня для пороховой бочки. Всю «грязь» разнесет по организму так, что мало не покажется.
Воспаленным лимфатическим узлам нужен покой. Позаботься о создании соответствующих условий.
Не исключено, что придется обратиться за помощью физиотерапии.
Если начинает повышаться температура, значит, инфекция прогрессирует. Не затягивай с обращением к врачам. Если дело дойдет до гнойного воспаления, может потребоваться даже хирургическая операция.
Как сохранить лимфоузлы здоровыми
Как таковой профилактики воспаления лимфоузлов нет, а лучшая помощь для них – это крепкий иммунитет.
Не допускаем в организм все вредное и чужеродное – не создаем непосильную нагрузку для лимфоузлов.
Выполняем общие правила для укрепления иммунитета, чтобы инфекции держались нас стороной:
- физическая активность,
- закаливания,
- здоровое питание,
- свежий воздух,
- достаточный отдых.

Еще следим за здоровым током лимфы. Делаем все для того, чтобы лимфа была чистой, лимфоузлы справлялись со своей задачей.
Что делаем для деликатной очистки лимфатических узлов и протоков:
- Сгоняем излишки жидкости при помощи механической чистки. Разжижаем лимфу, помогаем лимфоузлам выбрасывать токсины в кишечник. Проверенный вариант – корень солодки + активированный уголь.
- Больше двигаемся: ходим, бегаем, плаваем, прыгаем, играем в спортивные игры. Мышцы сокращаются – лимфа качается по сосудам.
- Остерегаемся ушибов и травм. Женщины должны особенно защищать молочные железы. Отказываемся от «карательных» бюстгальтеров с косточками, которые впиваются в участки скопления узлов.
- Выполняем специальные лимфодренажные техники. Разгоняем и очищаем лимфу, повышаем проходимость лимфатических сосудов, активизируем микроциркуляцию.
За лимфодренажными упражнениями и лучшими техниками самомассажа — в базовый марафон «СмелоНЕТ».
Читай подробности о марафоне ниже и регистрируйся.
Воспаление лимфоузлов на ноге
Симптомы и признаки воспаления лимфоузлов под коленом на ногах – частая причина обращения к врачам общего профиля. Подколенный лимфаденит – неспецифическое воспаление лимфатических узлов на ногах, вызванное, как правило, бактериями. Причина заболевания – чаще всего развитие инфекционного процесса на фоне снижения общего иммунитета. Ранняя диагностика и правильно назначенное лечение – залог профилактики опасных осложнений воспаления лимфатических узлов.
Лимфоузлы нижних конечностей
Лимфоузлы на ногах расположены небольшими группами и создают вместе с лимфатическими сосудами единую лимфатическую сеть. На нижней конечности определяют следующие группы регионарных лимфатических узлов:
- Глубокие паховые лимфоузлы.
- Поверхностные паховые лимфоузлы.
- Подколенные лимфатические узлы.
В норме размеры лимфатических узлов не должны превышать 1 см.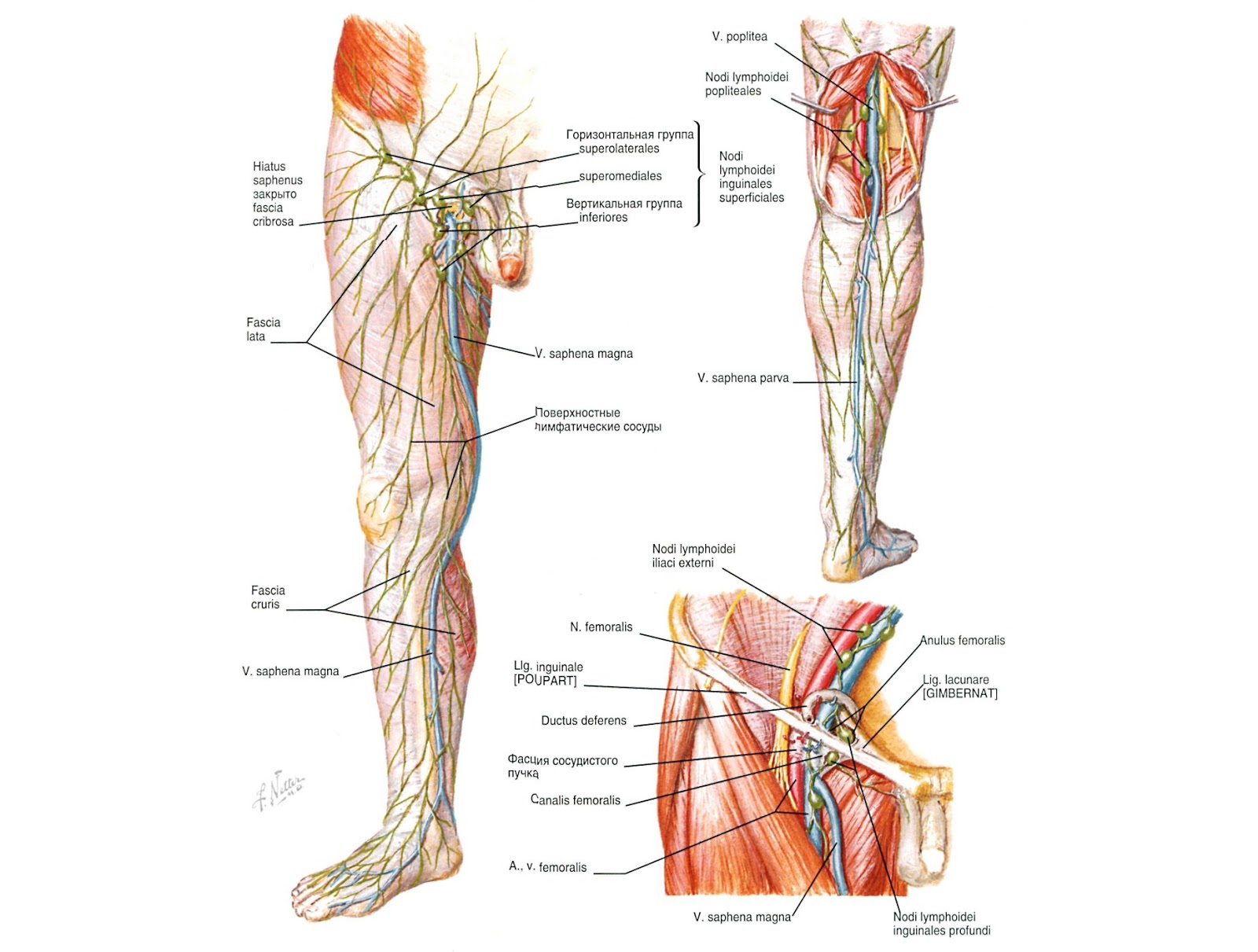 В большинстве случаев они не прощупываются при пальпации. Функция лимфатических узлов состоит в том, чтобы фильтровать лимфатическую жидкость от чужеродных белков, бактерий и вирусов. Подколенные лимфатические узлы собирают лимфу от стоп, мышц голени, подкожной клетчатки и подколенной ямки. Паховые лимфоузлы располагаются по внутренних сторонах бедер.
В большинстве случаев они не прощупываются при пальпации. Функция лимфатических узлов состоит в том, чтобы фильтровать лимфатическую жидкость от чужеродных белков, бактерий и вирусов. Подколенные лимфатические узлы собирают лимфу от стоп, мышц голени, подкожной клетчатки и подколенной ямки. Паховые лимфоузлы располагаются по внутренних сторонах бедер.
Причины увеличения и воспаления лимфоузлов, расположенных в подколенной ямке
Лимфоузлы на задней поверхности колена могут воспаляться по разным причинам. В частых случаях они воспаляются в следствии проникновения бактерий. Возбудители – преимущественно стафилококки и стрептококки. Это неспецифическая инфекция, источником которой есть очаг бактериального воспаления в организме. Например, лимфаденит на ногах возникает при ангине, гнойных процессах в ротовой полости, ухе, абсцессах.
Лимфатический узел воспаляется при присутствии специфического возбудителя в организме. В этом случае воспаление – симптом, который сопровождает основное заболевание.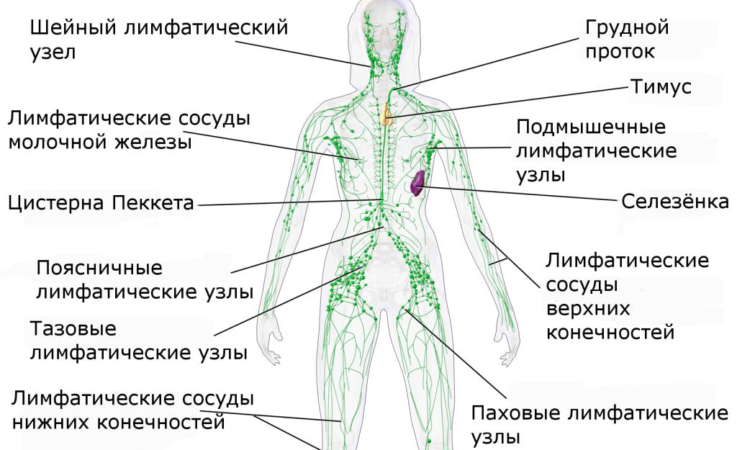 В таблице представлено заболевания, при которых развивается специфический лимфаденит и их возбудители.
В таблице представлено заболевания, при которых развивается специфический лимфаденит и их возбудители.
|
Заболевание |
Возбудитель |
|
ВИЧ |
Вирус из семейства Ретровирусов |
|
Туберкулез |
Палочка Коха (микобактерия туберкулеза) |
|
Сифилис |
Бледая трепонема |
|
Корь |
Вирус из семейства Парамиксовирусов |
При специфических лимфаденитах необходимо в первую очередь лечить основное заболевание.
Клинические признаки воспаления подколенных лимфоузлов
Воспалился коленный сустав при лимфадените (фото: www. opuholi.org)
opuholi.org)
Клиническая картина подколенного лимфаденита такая же, как и при любых иных воспалительных процессах в организме. Подколенные лимфоузлы реагируют на воспаление такими симптомами:
- Боль – возникает при раздражении нервных окончаний. Причина болевого синдрома – отек в месте воспаления. Вместе с этим важную роль играет изменение реакции среды в месте воспаления.
- Отек – увеличение лимфатического узла и окружающих тканей в месте воспаления.
- Покраснение – местное увеличение температуры приводит к расширению подкожных сосудов и изменению цвета кожи.
- Нарушение функции коленного сустава, как следствие отека и других вышеперечисленных симптомов.
В начале заболевания быстро увеличивается один лимфатический узел в одной из регионарных групп. В ходе развития патологического процесса в него вовлекаются другие лимфоузлы. Они увеличиваются, становятся твердыми, могут срастаться между собой. Возникает боль в коленных суставах, человек ограничивает движение в нем.
В дальнейшем, воспаление и отек узлов на ногах – причины гнойных осложнений. Возможно развитие сепсиса и инфекционно-токсического шока. Сепсис возникает, когда возбудитель из очага инфекции распространяется по всему организму. Это приводит к нарушению функции всех органов и систем и может завершиться летально.
Какие обследования придется пройти при увеличении и воспалении лимфоузлов под коленом
МРТ – современный метод диагностики причин воспаления лимфоузлов на ногах (фото: www.likarni.com)
Воспаление лимфоузлов на ноге – проблема, которой занимаются специалисты различного профиля. В зависимости от причины воспаления ими могут быть: врач-инфекционист, терапевт, хирург, иммунолог. В первую очередь при обнаружении симптомов лимфаденита необходимо обратиться к участковому доктору, чтобы определить что делать дальше. Диагностика заболевания проводится по алгоритму от простого к сложному. К простым, общим анализам и обследованиям относят:
- Общий анализ крови – определяет наличие воспалительного процесса в организме, его выраженность.
 Также возможно косвенно судить о бактериальной или вирусной причине воспаления.
Также возможно косвенно судить о бактериальной или вирусной причине воспаления. - Общий анализ мочи – определяет функцию почек, указывает на возможные заболевания мочеполовой системы.
- Анализ крови на глюкозу – диагностика сахарного диабета.
- Анализ кала на яйца глистов – наличие или отсутствие глистной инвазии.
- Измерение температуры тела, артериального давления.
На первой стадии диагностики врач собирает жалобы, выясняет как и почему развивалось заболевание, с чем это может быть связано. Далее происходит общий осмотр, пальпация лимфатических узлов под коленом сзади, определение нарушений функции других органов и систем. После сдачи и получения сведений от общих анализов, как правило, назначается соответственное лечение. В других случаях, когда достоверно невозможно определить точный диагноз прибегают к более сложным методам диагностики. К ним относят:
- Ультразвук – определяет размеры лимфатических узлов нижних конечностей, наличие воспаления, состояние окружающих тканей.

- Рентгенологическое обследование – оценивает состояние твердых тканей – костей.
- Доплерография – ультразвуковой метод оценки кровоснабжения в очаге воспаления.
- Магниторезонансная томография – информативный метод, с помощью которого определяют состояние мягких тканей. Этот метод хорошо подходит для диагностики гнойных осложнений. Например, при лимфадените может воспалиться подкожная жировая клетчатка.
- Бактериологический и вирусологический методы – используют при лимфаденитах, вызванных специфическими возбудителями для их определения.
После прохождения необходимых обследований доктор назначает курс лечения или отправляет пациента к узкому специалисту.
Основные принципы лечения воспаления подколенных лимфоузлов
Лечение воспаления подколенных лимфоузлов проводится в нескольких направлениях. Этиотропная терапия – призвана ликвидировать причину заболевания. Так, как при лимфадените в большинстве случаев причина – бактерии, то назначают курс антибактериальной терапии. В таблице представлено группы антибиотиков, которые используют при воспалении лимфоузлов, их групповую принадлежность и способ применения.
В таблице представлено группы антибиотиков, которые используют при воспалении лимфоузлов, их групповую принадлежность и способ применения.
|
Группа |
Название препарата |
Способ применения |
|
Пенициллины |
Ампициллин |
По 2 таблетки (500мг) каждые 8 часов за 30 минут до еды или 2 часа после. Курс лечения 7-10 дней. |
|
Цефалоспорины |
Зиннат (цефуроксим) |
По 1 таблетке (250 мг) два раза в сутки на протяжении от 5 до 10 дней |
|
Макролиды |
Суммамед (азитромицин) |
1 раз в сутки не менее чем за час до еды или через 2 часа после. |
|
Аминогликозиды |
Гентамицин |
По 3 мг на кг массы тела 3 раза в сутки в инъекциях на протяжении 7 дней |
Чтобы увеличился эффект от антибактериальной терапии в некоторых случаях местно используют электрофорез с действующим веществом. Кроме воздействия на причину воспаления необходимо также снять его симптомы. С этой целью применяют противовоспалительные средства. Их можно использовать в различных лекарственных формах: таблетках, мазях, гелях, аппликациях. Воспаленные суставы рекомендуют мазать гелем для лучшего местного всасывания действующего вещества.
Важно! При наличии осложненного гнойного воспалительного процесса для лечения обязательно необходима консультация врача-хирурга.
Для лучшего эффекта в курс лечения можно добавить физиотерапевтические процедуры. Также важно поддерживать иммунитет. Рекомендуют употреблять витаминные комплексы. На протяжении всего лечения необходимо избегать переохлаждений и находится в тепле.
Также важно поддерживать иммунитет. Рекомендуют употреблять витаминные комплексы. На протяжении всего лечения необходимо избегать переохлаждений и находится в тепле.
Белорусский государственный медицинский университет
1.
Внутренние подвздошные лимфатические узлы
, nodi lymphatici iliaci interni. Расположены по ходу внутренней подвздошной артерии и собирают лимфу от тазовых органов, промежности, а также стенок таза. Выносящие сосуды заканчиваются в общих подвздошных лимфоузлах. 2.Верхние ягодичные лимфатические узлы
, nodi lymphatici gluteales superiores. Расположены по ходу верхней ягодичной артерии и собирают лимфу от стенок таза. Рис. А.3.
Нижние ягодичные лимфатические узлы
, nodi lymphatici gluteales inferiores. Локализуются по ходу нижней ягодичной артерии. Собирают лимфу от предстательной железы, проксимальной части мочеиспускательного канала. Рис.А. 4.Крестцовые лимфатические узлы
, nodi lymphatici sacrales. Расположены на тазовой поверхности крестца. Собирают лимфу от предстательной железы. Рис. А.
Расположены на тазовой поверхности крестца. Собирают лимфу от предстательной железы. Рис. А.5.
ТАЗ: ВИСЦЕРАЛЬНЫЕ ЛИМФАТИЧЕСКИЕ УЗЛЫ
, pelvis: nodi lymphatici viscerales. 6.Околомочепузырные лимфатические узлы
, nodi lymphatici paravesiculares. Собирают лимфу от мочевого пузыря и предстательной железы. Рис. А. 7.Предмочепузырные лимфатические узлы
, nodi lymphatici prevesiculares. Лежат между мочевым пузырем и лобковым симфизом. Рис. А. 8.Замочепузырные лимфатические узлы
, nodi lymphatici postvesiculares. Расположены позади мочевого пузыря. Рис. А. 9.Латеральные мочепузырные лимфатические узлы
, nodi lymphatici vesiculares laterales. Локализуются в нижней части медиальной пупочной связки. Рис. А. 10.Околоматочные лимфатические узлы
, nodi lymphatici parauterini. Расположены возле матки и собирают лимфу от cervix uteri. Рис. А. 11.Околовлагалищные лимфатические узлы
, nodi lymphatici paravaginales. Расположены вблизи влагалища, от которого собирают лимфу. Рис. А. 12.
Расположены вблизи влагалища, от которого собирают лимфу. Рис. А. 12.Околопрямокишечные (аноректальные) лимфатические узлы
, nodi lymphatici pararectales (anorectales). Расположены на поверхности мышечного слоя прямой кишки, собирают лимфу от ее стенки, а также от влагалища. Рис. А.13.
НИЖНЯЯ КОНЕЧНОСТЬ
, membrum inferius.14.
Поверхностные паховые лимфатические узлы
, nodi lymphatici inguina les superficiales. Расположены в подкожной клетчатке на широкой фасции, собирают лимфу от заднего прохода, наружных половых органов, промежности, стенки живота и от нижней конечности. Выносящие сосуды поверхностных паховых узлов заканчиваются в nodi lymphatici iliaci externi. 15.Верхнемедиальные поверхностные паховые лимфатические узлы
, nodi lymphatici inguinales superficiales superomediales. Лежат по ходу паховой связки, ближе к ее середине. Рис. Б. 16.Верхнелатеральные поверхностные паховые лимфатические узлы
, nodi lymphatici inguinales superficiales superоlaterales. Расположены снизу от паховой связки, ближе к ее латеральному концу. Рис. Б. 17.
Расположены снизу от паховой связки, ближе к ее латеральному концу. Рис. Б. 17.Нижние поверхностные паховые лимфоузлы
, nodi lymphatici inguinales superficiales inferiores. Расположены вдоль вертикальной линии, которая является продолжением проксимального конца большой подкожной вены. В них заканчиваются поверхностные лимфатические сосуды нижней конечности. Рис. Б. 18.Глубокие паховые лимфатические узлы
, nodi lymphatici inguinales profundi. Расположены под широкой фасцией на уровне подкожной щели. Верхний узел этой группы (узел Розенмюллера) обычно находится в области бедренного кольца. Глубокие паховые узлы собирают лимфу от глубоких сосудов нижней конечности и отводят ее в наружные подвздошные лимфоузлы. Рис. Б. 19.Поверхностные подколенные лимфатические узлы
, nodi lymphatici poplitealessuperficiales. Расположены у проксимального конца малой подкожной вены и собирают лимфу от латерального края стопы и голени. Их выносящие сосуды проходят через сухожильную щель (большой приводящей мышцы) и заканчиваются в глубоких паховых лимфоузлах. Рис. В. 20.
Рис. В. 20.Глубокие подколенные лимфатические узлы
, nodi lymphatici popliteales profundi. Находятся между капсулой коленного сустава и подколенной артерией. Собирают лимфу от задней поверхности голени. Выносящие сосуды заканчиваются в глубоких паховых лимфоузлах. Рис. В.21. [
Передний большеберцовый узел
, nodus tibialis anterior]. Расположен возле передней большеберцовой артерии. Присутствует непостоянно.22. [
Задний большеберцовый узел
, nodus tibialis posterior]. Иногда определяется возле задней большеберцовой артерии.23. [
Малоберцовый узел
, nodus fibularis]. Может обнаруживаться возле малоберцовой артерии.Подколенные лимфатические узлы: анатомия и расположение
Подколенные лимфатические узлы: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.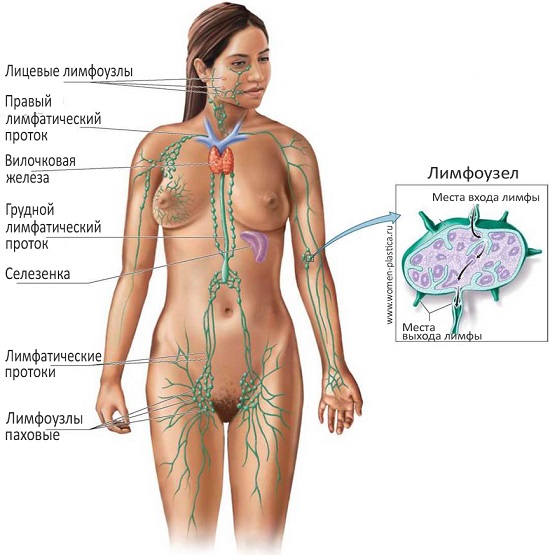
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Читать далее. Ким Бенгочеа, Университет Реджиса, Денвер
Автор:
Шахаб Шахид MBBS
• Рецензент:
Урудж Зехра MBBS, MPhil, PhD
Последний раз отзыв: 31 августа 2020 г.
Время чтения: 3 минуты.
Поптеальная ямка — это пространство позади колена.Это ромбовидная форма с полуперепончатой и полусухожильной мышцами, образующими надосредиальную границу, в то время как двуглавая мышца бедра находится на суперолатеральной стороне. Нижние границы этого пространства ограничены головками икроножных мышц.
Подколенные лимфатические узлы — одно из немногих компонентов этой ямки, встроенных в жировую клетчатку пространства. В этой статье мы обсудим грубую и функциональную анатомию подколенных лимфатических узлов и их расположение. Мы также обсудим клиническую значимость структуры и дадим краткое изложение ключевых моментов в конце статьи.В заключение мы зададим несколько вопросов для обзора, чтобы проверить, насколько читатель понимает содержание статьи.
В этой статье мы обсудим грубую и функциональную анатомию подколенных лимфатических узлов и их расположение. Мы также обсудим клиническую значимость структуры и дадим краткое изложение ключевых моментов в конце статьи.В заключение мы зададим несколько вопросов для обзора, чтобы проверить, насколько читатель понимает содержание статьи.
Содержимое подколенной ямки
Подколенные лимфатические узлы находятся в подколенной ямке вместе с другим содержимым. Подколенная артерия , является самой глубокой, в то время как подколенная вена расположена немного более поверхностно, но обычно плотно прилегает к артерии. большеберцовых и общих малоберцовых нервов , отходящих от седалищного нерва (вентральные ветви L4-S3), делятся значительно выше подколенной ямки.Большеберцовый нерв иннервирует все мышцы заднего отдела бедра (кроме короткой головки двуглавой мышцы бедра, которая иннервируется общим малоберцовым нервом).
Ниже вы можете найти простой и быстрый способ запомнить границы и содержимое подколенной ямки:
Подача и залп следующего мяча!
- S emitendinosus (медиальный край)
- S emimembranosus (медиальный край)
- Подколенная А ртерия (самая глубокая структура)
- Подколенная V ein (поверхностно по отношению к артерии)
- Большеберцовая и общая малоберцовая N эрв (наиболее поверхностные структуры подколенной ямки)
- B iceps femoris (Боковая граница)
- G astrocnemius две головы (нижняя граница)
Подколенные лимфатические узлы
Подколенные лимфатические узлы относительно небольшие по размеру.Обычно имеется от 6 до 7 подколенных лимфатических узлов, и они встроены в подколенный жир.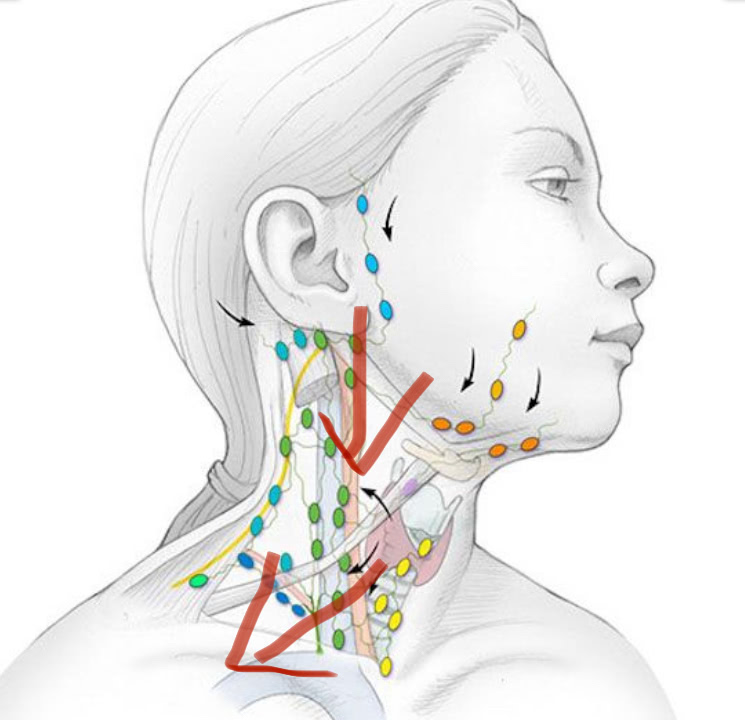 Один лежит в месте соединения короткой подкожной вены с подколенной веной. Его можно найти глубоко в подколенной фасции, и дренирует территорию подкожной вены , например. поверхностные области боковой части ноги и подошвы стопы. Второй узел находится между подколенной артерией и дорсальной стороной коленного сустава. Он принимает лимфатические сосуды от коленного сустава .Остальные лимфатические узлы лежат вокруг подколенных сосудов и получают лимфатическую жидкость из стволов , которые сопровождают переднюю большеберцовую, заднюю большеберцовые и малоберцовые артерии.
Один лежит в месте соединения короткой подкожной вены с подколенной веной. Его можно найти глубоко в подколенной фасции, и дренирует территорию подкожной вены , например. поверхностные области боковой части ноги и подошвы стопы. Второй узел находится между подколенной артерией и дорсальной стороной коленного сустава. Он принимает лимфатические сосуды от коленного сустава .Остальные лимфатические узлы лежат вокруг подколенных сосудов и получают лимфатическую жидкость из стволов , которые сопровождают переднюю большеберцовую, заднюю большеберцовые и малоберцовые артерии.
Подавляющее большинство эфферентов подколенных лимфатических узлов проходит по бедренным сосудам, чтобы достичь глубоких паховых лимфатических узлов . Несколько подколенных лимфатических узлов сопровождают большую подкожную вену и, следовательно, стекают в поверхностную паховую группу лимфатических узлов.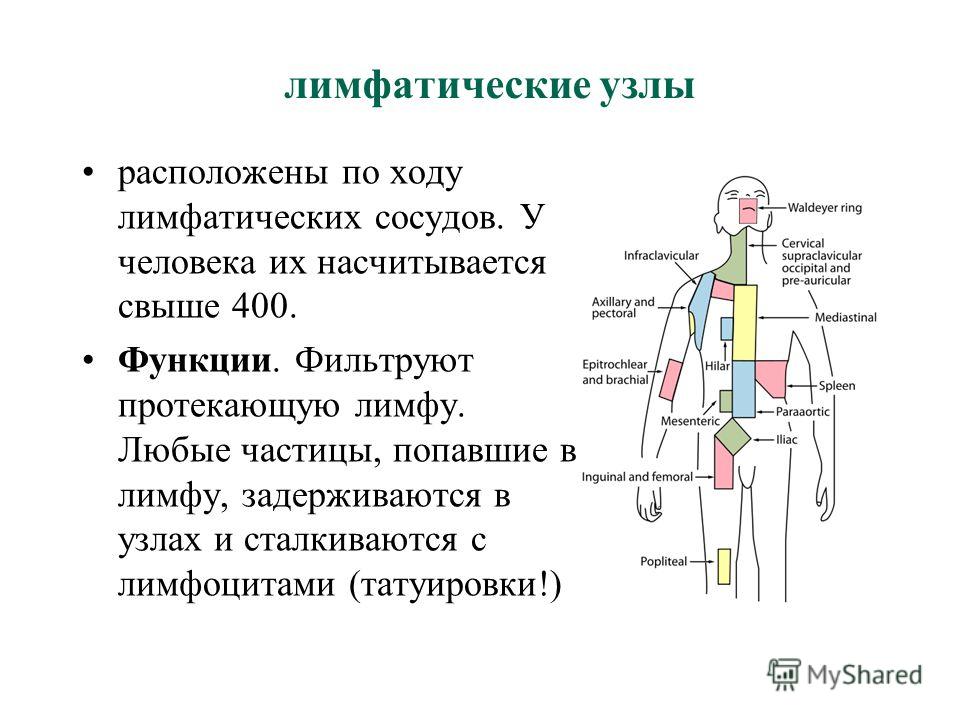 Движению лимфатической жидкости от ног к колену и вверх к бедренной группе в бедренном треугольнике помогают мышечные сокращения мускулатуры ноги. Клапаны в лимфатических сосудах также предотвращают обратный ток жидкости. Эта система отражает венозное кровообращение нижней конечности.
Движению лимфатической жидкости от ног к колену и вверх к бедренной группе в бедренном треугольнике помогают мышечные сокращения мускулатуры ноги. Клапаны в лимфатических сосудах также предотвращают обратный ток жидкости. Эта система отражает венозное кровообращение нижней конечности.
Подколенная лимфаденопатия
Подколенные лимфатические узлы могут увеличиваться из-за меланомы, абсцесса или местной инфекции.Лучше всего это демонстрируется при прямом ручном осмотре и ультразвуковом исследовании.
Подколенные лимфатические узлы: хотите узнать об этом больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Читать далее. Ким Бенгочеа, Университет Реджиса, Денвер
Показать ссылкиАртикул:
- Фрэнк Х.
 Неттер MD: Атлас анатомии человека, 5-е издание, Elsevier Saunders.
Неттер MD: Атлас анатомии человека, 5-е издание, Elsevier Saunders. - Chummy S.Sinnatamby: Анатомия Ласта, региональная и прикладная, 12-е издание, Churchill Livingstone Elsevier.
- Ричард Л. Дрейк, А. Уэйн Фогл, Адам. W.M. Митчелл: Анатомия Грея для студентов, 2-е издание, Черчилль Ливингстон Эльзевьер.
- Hacking C. MD и Niknejad M. MD et al: Анатомия подколенной ямки (мнемоника). Radiopaedia.org (дата обращения 19.03.2016).
- Patel M. MD et al: Реактивные подколенные лимфатические узлы. Radiopaedia.org (дата обращения 19.03.2016).
Иллюстраторы:
- Подколенная артерия (вид сверху) — Лиене Знотина
- Поверхностные подколенные узлы (вид снизу) — Begoña Rodriguez
- Глубокие паховые лимфатические узлы (вид снизу) — Ирина Мюнстерманн
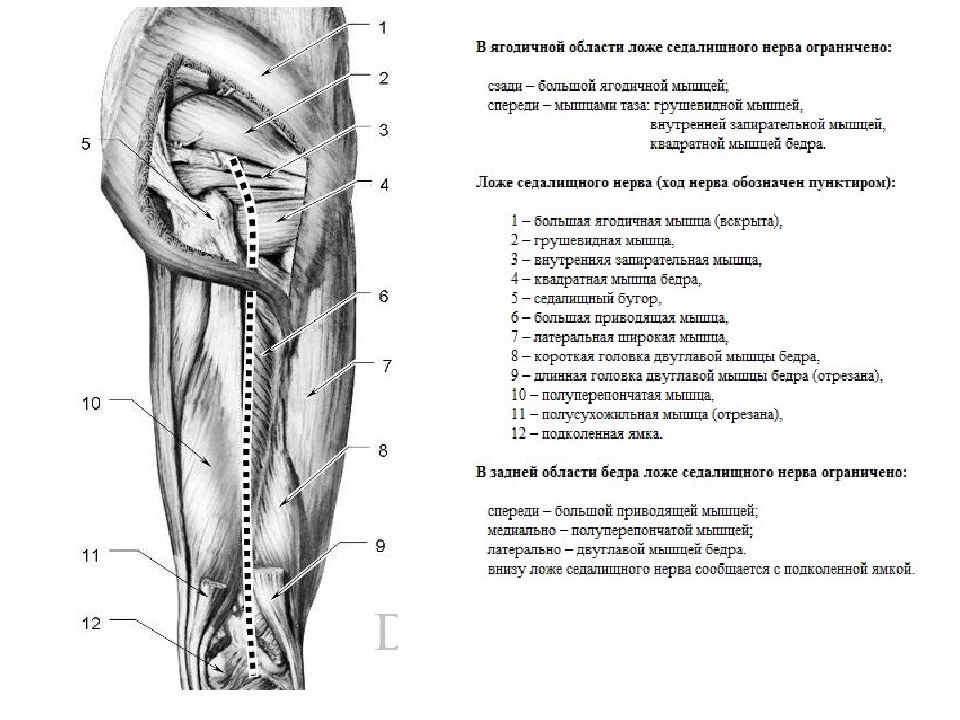 Все права защищены.
Все права защищены.Диссекция подколенных лимфатических узлов при метастазах кожной злокачественной меланомы
Пациенту (JRS), мужчине 58 лет, была сделана эксцизионная биопсия темного кожного очага на левой стопе. При световой микроскопии была диагностирована акральная меланома толщиной 1,5 мм по Бреслоу. Клиническая стадия: T2 N0 M0, нормальный уровень ЛДГ (355 мг / дл) и нормальные результаты КТ грудной клетки и брюшной полости.
В зависимости от клинической стадии и толщины по Бреслоу была проведена биопсия сторожевого узла и иссечение широкого края.При лимфосцинтиграфическом исследовании основное поглощение радионуклида было локализовано в подколенных и паховых лимфатических узлах, которые были вырезаны и подвергнуты гистопатологическому исследованию. Эти лимфатические узлы были признаны положительными для метастатической меланомы, и, следовательно, была показана лимфаденэктомия глубокого и поверхностного паха, а также подколенных областей. После этой процедуры гистопатологическое исследование выявило семь подколенных лимфатических узлов, все без каких-либо заболеваний.
Хирургическая анатомия и техника операции
Обычно в жировой ткани, окружающей нервы и основные сосуды подколенной ямки, локализовано от 2 до 9 лимфатических узлов.Подколенные лимфатические узлы — это глубокие структуры, встречающиеся под вкладывающей фасцией ноги, и они получают лимфатический дренаж из глубоких структур дистального отдела ноги и стопы. Лимфодренаж от кожи происходит нечасто, но у некоторых людей происходит прямо в эти лимфатические узлы. Хирургическая процедура диссекции подколенных лимфатических узлов включает удаление en bloc всей фиброзной, жировой и лимфатической ткани в подколенной ямке с осторожным сохранением нервов и сосудов.
Пациент находится в положении лежа со слегка согнутым коленом. Для доступа к подколенной ямке выполняется S-образный разрез (рис.
). Боковой лоскут сначала поднимается к поверхности двуглавой мышцы бедра проксимально, а латеральная головка икроножной мышцы дистально и поверхностно до уровня фасции Скарпа.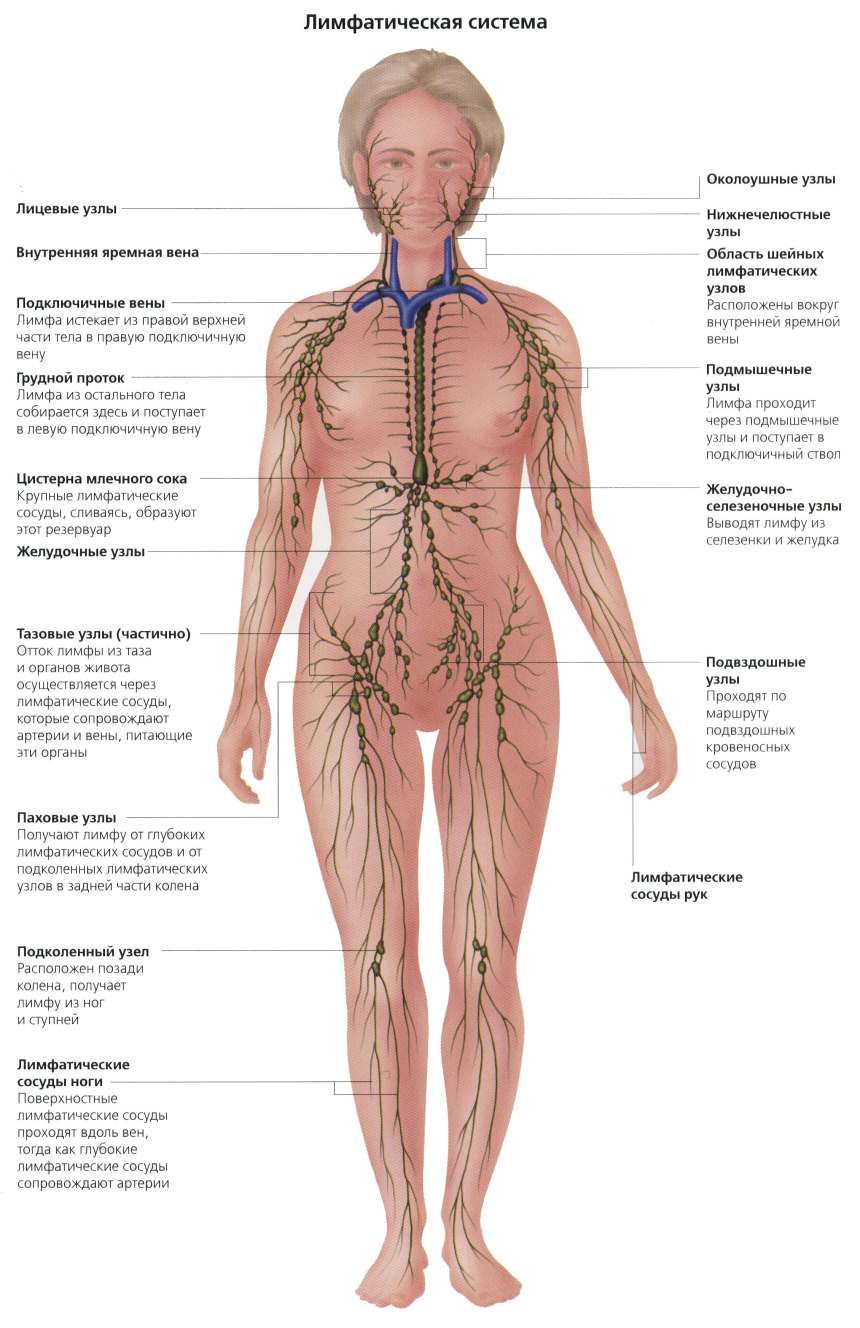 Медиальный лоскут поднимается до полусухожильной и полуперепончатой мышц проксимально и до медиальной головки икроножной мышцы дистально.Кожаные крючки или автостатические ретракторы используются для поддержания поднятой тяги лоскута.
Медиальный лоскут поднимается до полусухожильной и полуперепончатой мышц проксимально и до медиальной головки икроножной мышцы дистально.Кожаные крючки или автостатические ретракторы используются для поддержания поднятой тяги лоскута.
S-образный разрез для лимфаденэктомии подколенной ямки.
Верхний угол подколенной ямки образован двуглавой и полуперепончатой мышцами. Медиально от края двуглавой мышцы бедра через слой жировой ткани идентифицируется общий малоберцовый нерв. Производится резкое восходящее рассечение от нерва до уровня его отхождения от седалищного нерва. Это осторожное рассечение продолжается дистально до поверхности длинной малоберцовой мышцы.В этот момент большеберцовый нерв также рассекается в подколенной ямке, поверхностно до подколенных сосудов, и оба нерва соединяются петлями сосудов, чтобы обеспечить латеральную тракцию язычников (рис. ).
Разветвление седалищного нерва на общий малоберцовый нерв и большеберцовый нерв.
Выходящий из боковой поверхности малоберцового нерва, мы можем идентифицировать латеральный икроножный кожный нерв (рис.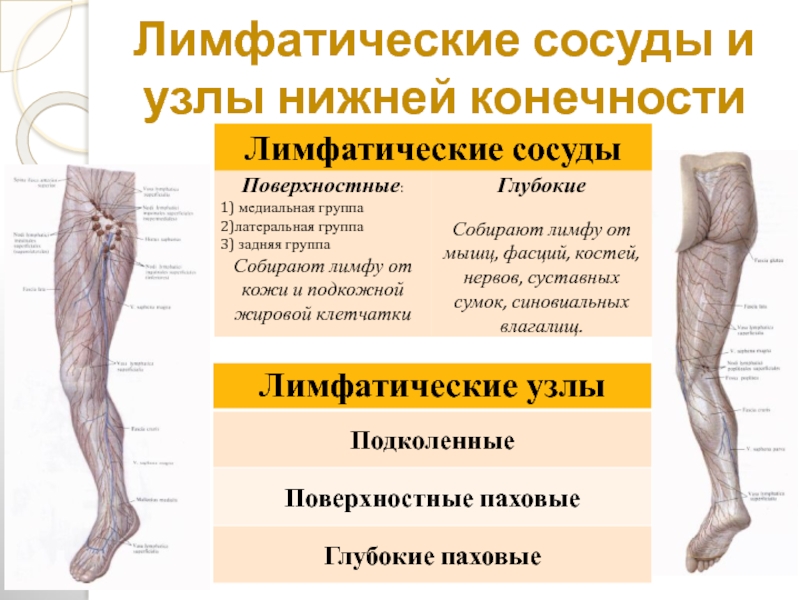 ). Этот нерв отвечает за сенсорную иннервацию заднебоковой поверхности ноги.Икроножный нерв образуется в результате слияния сообщающейся ветви латерального икроножного кожного нерва и медиального икроножного кожного нерва в середине ноги. Если возможно, эту поверхностную сообщающуюся ветвь следует сохранить во время рассечения над боковой головкой икроножной мышцы. В случае поражения опухолью латерального кожного нерва икроножного нерва или сообщающейся с ним ветви, их умерщвление не вызывает значительного сенсорного дефицита, если сохраняется медиальный кожный нерв икроножной мышцы.Медиальный кожный икроножный нерв берет свое начало от большеберцового нерва и выходит из подколенного пространства, чтобы поверхностно проходить в борозде между двумя головками икроножной мышцы рядом с малой подкожной веной в середине задней части голени. Разделение медиального кожного нерва икроножного нерва приводит к кожной анестезии.
). Этот нерв отвечает за сенсорную иннервацию заднебоковой поверхности ноги.Икроножный нерв образуется в результате слияния сообщающейся ветви латерального икроножного кожного нерва и медиального икроножного кожного нерва в середине ноги. Если возможно, эту поверхностную сообщающуюся ветвь следует сохранить во время рассечения над боковой головкой икроножной мышцы. В случае поражения опухолью латерального кожного нерва икроножного нерва или сообщающейся с ним ветви, их умерщвление не вызывает значительного сенсорного дефицита, если сохраняется медиальный кожный нерв икроножной мышцы.Медиальный кожный икроножный нерв берет свое начало от большеберцового нерва и выходит из подколенного пространства, чтобы поверхностно проходить в борозде между двумя головками икроножной мышцы рядом с малой подкожной веной в середине задней части голени. Разделение медиального кожного нерва икроножного нерва приводит к кожной анестезии.
Рассечение основных нервных стволов по нисходящей линии и правильная идентификация кожных ветвей икроножных нервов с точки зрения их происхождения.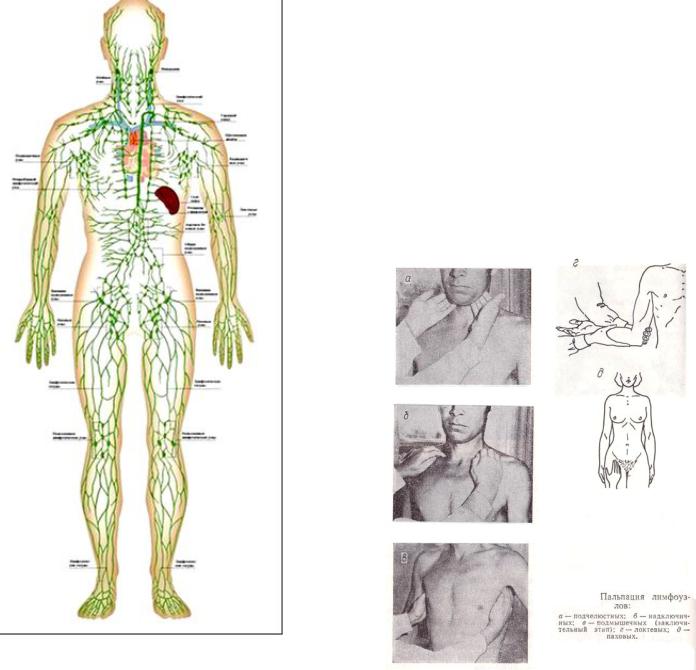
Глубокая фасция отделяется от поверхности икроножной мышцы, а медиальный кожный икроножный нерв зацепляется петлями сосудов, как и латеральный икроножный кожный нерв, причем оба удерживаются латерально.Подошли к подколенным сосудам. Подколенная артерия проходит медиальнее подколенной вены и лежит глубже. Оба расположены между головками икроножной мышцы (рис. ).
Панорамный вид подколенной ямки и идентификация основных анатомических структур после удаления хирургического образца.
Нисходящая диссекция продолжается, и небольшая подкожная вена перевязывается рядом с местом ее прикрепления к подколенной вене (рис.
). Вся фиброзная жировая ткань вокруг подколенных сосудов удаляется, и на этом этапе можно идентифицировать некоторые лимфатические узлы.Одиночный лимфатический узел также можно найти между задней частью колена и подколенной артерией. Иногда встречаются две подколенные вены, между которыми проходит артерия. Подколенная артерия делится на две основные ветви: переднюю и заднюю большеберцовые артерии и различное количество коленных ветвей. Хирургический образец удаляется непрерывно с надлежащей идентификацией нервов и сосудов. В качестве последнего шага в подколенную ямку помещается закрытый отсасывающий дренаж.
Хирургический образец удаляется непрерывно с надлежащей идентификацией нервов и сосудов. В качестве последнего шага в подколенную ямку помещается закрытый отсасывающий дренаж.
Крупным планом вид подколенных сосудов in situ . Обратите внимание на подколенную артерию, лежащую глубже вены в верхней границе подколенной ямки.
Поверхностные лимфатические сосуды, расположенные на икре, могут сопровождать короткую подкожную вену по направлению к подколенной ямке, дренирующуюся в подколенные лимфатические узлы. Из серии из базы данных рака Сиднея.
[3], среди 236 лимфосцинтиграмм, выполненных у пациентов с первичной ММ на уровне колена или дистальнее колена, было 6,9% прямых дренирований в один или несколько подколенных лимфатических узлов. Данные этих лимфосцинтиграфических исследований показали, что лимфодренаж к подколенным лимфатическим узлам может происходить в любом месте ноги и стопы.Однако метастатическое поражение подколенных лимфатических узлов выявлялось клинически только в 0,31% случаев. [3]. В серии Menes et al., Подколенные лимфатические узлы были идентифицированы лимфосцинтиграфией у 9% из 106 пациентов с ММ ниже колена или в более дистальных участках, а метастатические лимфатические узлы в подколенной ямке были обнаружены у 2,8% пациентов.
[4].
[3]. В серии Menes et al., Подколенные лимфатические узлы были идентифицированы лимфосцинтиграфией у 9% из 106 пациентов с ММ ниже колена или в более дистальных участках, а метастатические лимфатические узлы в подколенной ямке были обнаружены у 2,8% пациентов.
[4].
Есть два основных показания для выполнения диссекции подколенных лимфатических узлов: i) сильно метастатическое заболевание, обнаруженное при клиническом обследовании, или ii) микроскопическое заболевание, выявленное в образцах лимфаденэктомии сторожевого узла. [5].Диссекция подколенного узла — необычная процедура, но согласно имеющимся в современной литературе данным, она адекватно показана. [6]. Тщательное знакомство с анатомическими ориентирами и техническими деталями процедуры рассечения подколенной ямки является обязательным.
В 1980 году Каракусис опубликовал элегантное описание этой нечастой оперативной процедуры с подробной информацией о хирургической анатомии и технике. [2]. Однако с тех пор опубликованных данных о технических аспектах подколенной лимфаденэктомии стало мало.Чтобы выбрать вид разреза, необходимо учитывать оптимальную экспозицию, необходимую для снижения риска образования рубцов контрактуры. Наиболее часто используемый доступ к подколенной ямке медиальным путем (описан в учебниках по сосудистой хирургии для коррекции подколенных аневризм или выполнения бедренно-подколенного обходного анастомоза) не позволяет должным образом обнажить структуры для выполнения радикальной лимфаденэктомии. [7]. Длинный S-образный разрез, используемый для доступа к подколенной ямке, разработан, чтобы обеспечить обширное обнажение и избежать деформации контрактуры сустава.Другие авторы предпочитают разрез Z-пластики для тех же целей. [8,9].
Чтобы гарантировать достаточную экспозицию, продолжалась прогрессивная диссекция, инициированная сдавливанием бокового лоскута, на протяжении всего удаления всех мягких тканей. Последующие хирургические операции выполняются в соответствии с тем же принципом удаления всей фиброзной и жировой ткани вокруг, под и рядом с подколенными сосудами и нервами. После втягивания лоскутов простая идентификация малоберцового нерва и его восходящее расслоение до начала его отхождения в седалищном нерве позволяет быстро идентифицировать большеберцовый нерв.Последующее распознавание кожных нервов икроножной кости и их ветвей делает рассечение безопасным. Следующим важным шагом является резекция всей жировой ткани вблизи подколенных сосудов. Необходимо провести тщательный осмотр и пальпацию подколенной ямки, чтобы не оставить незамеченными лимфатические узлы.
Радиологические проявления старческих лимфатических узлов в подколенной ямке
Цель: Определить рентгенологические проявления старческих лимфатических узлов в подколенной ямке для радиологического и клинического применения.
Методы: Всего было исследовано шесть нижних конечностей четырех бальзамированных человеческих трупов. Под хирургическим микроскопом использовали 6% перекись водорода для обнаружения лимфатических сосудов, начинающихся от стопы и голени. В сосуды вводили иглу 30 калибра и вводили рентгеноконтрастную смесь оксида свинца. Образцы были рентгенограммы и сфотографированы, чтобы продемонстрировать лимфатические узлы в подколенной ямке.Окончательные результаты были переданы в компьютер для анализа изображений.
Полученные результаты: В подколенной ямке нижней конечности было обнаружено в среднем два лимфатических узла (от 1 до 3). Они были разделены на поверхностные и глубокие подколенные группы. Поверхностная группа располагалась в поверхностном слое подколенной ямки вокруг малой подкожной вены (SSV). Глубокая группа располагалась близко к подколенной поверхности бедра и всегда располагалась рядом с подколенной веной.Все лимфатические узлы были прозрачными на вид и содержали извитые лимфатические канальцы. Размер и плотность канальцев различны.
Заключение: Радиологические проявления старческих лимфатических узлов в подколенной ямке были представлены и обсуждены для обновления наших рентгенологических и анатомических знаний. Это будет полезно для радиологических и клинических применений.
Диссекция подколенных лимфатических узлов при метастатической плоскоклеточной карциноме: клинический случай необычной процедуры при необычном проявлении | World Journal of Surgical Oncology
В 2008 году у 41-летней женщины развилась язва на левой пятке. Он был удален хирургом в другой больнице. Патологическое исследование выявило умеренно дифференцированный ПКР 3,8 см; поля были задействованы. Пациенту не было предложено дальнейшего лечения.Год спустя, в июне 2009 года, опухоль повторилась и была снова удалена; на этот раз поля были отрицательными.
Через два месяца ее направили в наш центр для дальнейшего лечения. При осмотре обнаружена небольшая незаживающая язва на левой пятке. Пальпируются ЛУ в подколенной и паховой областях той же конечности. МРТ была сделана в подколенной и паховой областях (рис. 1). Он показал множественные паховые ЛУ и подколенную массу 3 см, частично покрывающую подколенную артерию.КТ грудной клетки и печени отдаленных метастазов не выявила. Биопсия язвы пятки подтвердила наличие остаточного ПКР.
Рисунок 1МРТ, показывающее подколенные метастазы .
Произведено широкое местное иссечение опухоли, подколенная и паховая диссекция. Язва иссечена с широким краем, включая часть пяточной кости. Образовавшийся дефект прикрыли лоскутом. Пациенту выполнена подколенная диссекция в положении лежа.Подколенная масса и ЛУ были удалены вместе с прикрепленным сегментом подколенной артерии (рис. 2). Затем была проведена реконструкция аутологичным трансплантатом подкожной вены. Рассечение паха проводилось в положении пациента лежа на спине и включало бедренную, подвздошную и запирательную ЛУ. Пациентка выздоровела хорошо, кроме небольшой серомы в паху, у нее не было никаких осложнений. Гистопатологическое исследование выявило язвенную, умеренно дифференцированную плоскоклеточную карциному с умеренной атипией, небольшим количеством митотических фигур и кератиновыми жемчужинами (рис. 3).Опухоль полностью иссечена с отрицательными краями. Было 3 пораженных подколенных ЛУ, один из них полностью замещен опухолью, а 13 — паховыми ЛУ из 32 удаленных. Опухоль в ЛУ имела морфологию, аналогичную первичной опухоли (рис. 4). Из-за обширного поражения лимфатических узлов пациенту была предложена лучевая терапия в этой области. Как и ожидалось, у нее развился значительный лимфатический отек, но она осталась амбулаторно без посторонней помощи, когда ее последний раз осматривали через 11 месяцев после операции.
Рисунок 2На этом снимке показана рассеченная подколенная ямка . Подколенную артерию иссекают вместе с опухолевой массой.
Рисунок 3Слайд гематоксилина и эозина (H&E), показывающий первичную опухоль (см. Текст) .
Рисунок 4Слайд H&E, показывающий отложение опухоли в LN (см. Текст) .
Диссекция подколенных лимфатических узлов
Подколенная ямка представляет собой ромбовидную область, ограниченную сверху головками обеих мышц двуглавой мышцы бедра и семимембранозной мышцы, а снизу — двумя головками Gastrocnemius мышцы (рис. 5).Это пространство покрыто жесткой подколенной фасцией и содержит подколенные ЛУ в дополнение к подколенно-сосудистому пучку. Сосудисто-нервные структуры проходят через ямку посередине. LN содержатся в жировой ткани, расположенной вдоль сосудов. Для адекватного рассечения ЛУ необходимо удалить все жирное содержимое. В подкожной клетчатке обычно имеется 1 LN, обычно относительно того места, где небольшая подкожная вена пересекает фасцию. Изготовление экстрафасциальных кожных лоскутов обеспечивает иссечение этой ЛУ.Подколенных ЛУ обычно бывает от 2 до 7 [3–5].
Рисунок 5Анатомия левой подколенной ямки .
Обычно диссекция подколенной LN проводится в 2 этапа. Первый шаг — адекватное обнажение ромбовидной ямки. Это должно включать тщательную идентификацию и сохранение сосудисто-нервных структур. Как только это будет сделано, следует тщательно рассечь жировую подушечку.
Пациент лежит на животе, слегка согнув колени на подушке.Задний доступ обеспечивает наилучшую экспозицию для этой процедуры [6]. Кожа надрезается в форме буквы S, поперечная конечность над задней складкой колена (рис. 6). Черепное расширение производится латерально, а каудальное — медиально. Крайне важно, чтобы разрез не пересекал поперечную складку; это может привести к некоторой контрактуре коленного сустава, особенно если пациенту предстоит послеоперационная лучевая терапия в этой области. В некоторых случаях этот разрез может быть изменен, чтобы включить предыдущий рубец процедуры биопсии СЛУ; поэтому разрез для биопсии СЛУ следует тщательно планировать.Кожные лоскуты рассекают до подколенной фасции. При рассечении нижней части лоскутов обнаруживаются 2 структуры: малая подкожная вена и медиальный икроножный нерв. Вену обычно перевязывают и разделяют. Однако иногда возможно сохранение. В некоторых случаях вена не будет встречаться на этом этапе, потому что она пересекает фасцию на более низком уровне. Медиальный икроножный нерв, который отходит от большеберцового нерва, обычно проходит за веной, и по возможности его следует сохранить.В некоторых случаях это невозможно, и это приводит к области кожной анестезии на латеральной стороне стопы и голеностопного сустава.
Рисунок 6Разрез для диссекции подколенных лимфатических узлов .
Затем вводят подколенную ямку, открывая подколенную фасцию вертикально по средней линии. Первой появляющейся структурой является большеберцовый нерв, который пересекает вертикально и исчезает между двумя головками Gastrocnemius. Боковой к нему проходит малоберцовый нерв, который проходит латерально вдоль сухожилия двуглавой мышцы бедра, а затем поворачивается под углом к малоберцовой кости.Оба нерва следует отвести латерально с петлями сосудов, чтобы обеспечить адекватное и безопасное обнажение сосудов и ЛУ. При глубоком рассечении большеберцового нерва выявляется подколенная вена. Подколенная артерия проходит глубоко и немного медиальнее вены. Это самая глубокая структура в подколенной ямке, лежащая на бедре и капсуле коленного сустава. ЛУ содержатся в жировой ткани, которая находится на поверхности, рядом с подколенными сосудами и глубоко по отношению к ним. Следовательно, расслоение LN должно включать всю жировую ткань в подколенной ямке до задней поверхности коленного сустава.Следует отметить, что подколенная ямка в более глубокой части шире, чем в поверхностной. Следовательно, адекватное втягивание головок Gastrocnemius важно для обеспечения адекватного обнажения и рассечения всех LN.
После обеспечения гемостаза фасция сближается и рана закрывается через дренаж с отрицательным всасыванием. На этом этапе предпочтительно накладывать шину на колено или заднюю пластину и оставлять ее на первые несколько послеоперационных дней. Послеоперационный лимфатический отек ожидается у некоторых пациентов [4].Ожидается, что частота лимфедемы резко возрастет с добавлением паховой диссекции и / или лучевой терапии.
Единственная диссекция «интервального узла» может быть адекватным хирургическим лечением
Мы представляем пациента со злокачественной меланомой пятки. Было выполнено широкое местное иссечение, а также биопсия сторожевых лимфатических узлов паховых и подколенных поражений. Первичный участок не имел опухоли по всем краям; паховые узлы были отрицательными, но подколенный узел был положительным для метастатической меланомы.Была выполнена только радикальная диссекция подколенных лимфатических узлов. Пациент продолжил получать адъювантную химиоиммунотерапию. До долгосрочного наблюдения рецидивов или осложнений не было. Подколенный дренаж из-под колена встречается редко, а частота подколенно-положительных и паховых отрицательных случаев составляет менее 1% всех меланом. Нет достоверных доказательств того, как лечить лимфатические узлы в этих случаях. Поскольку мы рассматривали подколенные узлы как региональный, а не интервальный бассейн лимфатических узлов, была проведена только диссекция подколенных лимфатических узлов и достигнуто хорошее послеоперационное течение.Первый участок дренажа — это сторожевой узел, а подколенный узел может быть сторожевым узлом. Паховый узел не является сигнальным узлом для всех меланом нижних конечностей. Этот случай демонстрирует важность индивидуального детального исследования паттернов лимфодренажа от стопы к паховым и подколенным узлам.
1. Введение
Биопсия сторожевого лимфатического узла в настоящее время является важной процедурой для лечения злокачественной меланомы кожи. Лимфосцинтиграфия обычно используется для идентификации сторожевого лимфатического узла, который иногда обнаруживается в неожиданных областях, таких как подколенная ямка в случаях меланомы дистальных отделов нижних конечностей.Они называются интервальными узлами. Подколенный дренаж из-под колена встречается редко, а метастазы в подколенный узел редки. В частности, частота подколенно-положительных и паховых отрицательных случаев составляет менее 1% всех меланом.
В этих случаях лечение лимфатической диссекции необходимо для окончательного хирургического лечения, но в литературе нет четкого ответа и установленных доказательств того, как лечить лимфатические узлы. Некоторые хирурги не исследуют подколенную ямку, не проводят биопсию подколенного узла или считают наличие подколенных метастазов показанием к паховой диссекции.
Мы представляем случай пациента со злокачественной меланомой на левой пятке, у которого был положительный метастаз в подколенный узел и отрицательный паховый узел. Была выполнена только диссекция подколенных лимфатических узлов, рецидивов или осложнений не было до долгосрочного наблюдения. Это тематическое исследование демонстрирует важность более подробного индивидуального исследования характера лимфатического дренажа от стопы к паховым и подколенным лимфатическим узлам.
2. Описание клинического случая
72-летний мужчина поступил в дерматологическое отделение с двухнедельной историей географического меланотического поражения левой пятки.При первом диагнозе поражение было миллиметровым размером с безъязвленным узлом диаметром 15 мм в центре (рис. 1). Результаты дерматоскопии подтвердили наличие злокачественной меланомы. Ни паховый, ни подколенный лимфатический узел не пальпировался, и при контрастной компьютерной томографии и позитронно-эмиссионной томографии 18 F-фтордезоксиглюкоза не было обнаружено отдаленных метастазов или увеличения лимфатических узлов. Глубина инвазии опухоли оценивалась по поверхностному слою подкожной жировой ткани с помощью магнитно-резонансной томографии.
Больной направлен в отделение пластической и реконструктивной хирургии на хирургическое лечение. За день до операции лимфосцинтиграфией были обнаружены лимфатические узлы в паховых и подколенных поражениях (рис. 2). Перед иссечением вокруг первичной опухоли внутрикожно вводили 1 мл прозрачного синего. Было выполнено широкое местное иссечение с краем 1,5 см, включая подошвенную фасцию, а также биопсию сторожевых лимфатических узлов паховых и подколенных поражений с использованием комбинации гамма-зонда и выделенных лимфатических сосудов, полученных из лакированного синего красителя.После иссечения злокачественной меланомы с левой пятки дефект закрыли медиальным подошвенным лоскутом и кожной пластикой из левой бедренной кости.
При патологическом исследовании было подтверждено, что образец представляет собой лентигинозную акральную меланому толщиной 4,2 мм, уровень IV по Кларку. Первичный участок не имел опухоли по всем краям; паховые узлы были отрицательными (0/3), но подколенные узлы были положительными (1/1) на метастатическую меланому. Поэтому была проведена радикальная диссекция подколенных лимфатических узлов [1].Жировая подушечка и лимфатическая ткань под подколенной фасцией были рассечены вокруг подколенных сосудов и основных нервных стволов до голени с помощью S-образного разреза. Хотя меньшая подкожная вена была принесена в жертву, другие сосуды (подколенная артерия и вена) и нервы (большеберцовый, общий малоберцовый и медиальный икроножный кожный нервы) были сохранены (рис. 3).
Исследование образца показало, что узлы положительные (2/2). Клиническая стадия AJCC / UICC — T4aN2aM0, стадия IIIA.Пациент продолжал получать адъювантную химиоиммунотерапию с пятью курсами терапии DAV-фероном (состоящим из дакарбазина, нимустина гидрохлорида, винкристина и бета-интерферона) и ежемесячной местной инъекцией бета-интерферона в левую пятку и подколенную область, проводимую дерматологами.
Послеоперационное выздоровление прошло без осложнений. Все раны зажили удовлетворительно. До 33-месячного наблюдения не было местных или системных признаков рецидива, а лимфедема левой голени не наблюдалась (рис. 4).
3. Обсуждение
Считается, что наиболее эффективным лечением злокачественной меланомы является хирургическое удаление первичной опухоли и метастатического поражения. Степень иссечения должна быть необходимой и достаточной с точки зрения рецидива опухоли и послеоперационных осложнений, а определение показаний для лимфодиссекции иногда бывает затруднительным.
Лимфодренаж кожной меланомы во многих случаях нацелен на шейные, подмышечные или паховые поражения, но некоторые меланомы первоначально дренируют в неожиданные области, такие как эпитрохлеарная область или подколенная ямка [2].Лимфатические узлы в этих поражениях были описаны как промежуточные или транзитные узлы, включая дренаж в подколенные узлы для дистального отдела нижней конечности. Согласно классической анатомической теории, дренаж от тыльной и медиальной сторон стопы проходит параллельно направлению большой подкожной вены к паховому поражению, а дренаж из заднебоковой части пятки, подошвы и боковой лодыжки следует по меньшей подкожной вене. вену подколенного легиона. Томпсон и др. [3] показали, что положительные узлы в подколенной ямке могут возникать в любом месте ниже колена.Биопсия этих интервальных узлов при меланоме показывает, что они так же часто вовлечены в метастатическое заболевание, как и узлы в обычном бассейне лимфатических узлов [4]. Тем не менее, частота обнаружения подколенных узлов, по сообщениям [2–8], составляет от 1,8% до 9,6%, поэтому метастазы в подколенные лимфоузлы относительно редки. Более того, частота всех меланом, расположенных ниже колена, с положительными и отрицательными паховыми метастазами составляет от 0,16% до 0,94% [2–7].
В этих подколенно-положительных и паховых отрицательных случаях важен вопрос о том, какие поражения следует препарировать.Нет достоверных доказательств по этому поводу. Поскольку мы рассматривали подколенные узлы как региональный, а не интервальный лимфатический бассейн и определили подколенный статус независимо от статуса паховых узлов, была выполнена только диссекция подколенных лимфатических узлов без диссекции следующего узлового бассейна. В результате в нашем учреждении было достигнуто хорошее послеоперационное течение без рецидивов и осложнений. Лимфедема — неприятное осложнение расслоения паховых и подвздошно-паховых лимфатических узлов, которое может вызывать хроническое чувство тяжести, дискомфорта и боли, что иногда приводит к ограничению активности пациента.Сообщается, что это происходит у 9–55% пациентов, но лимфедема редко наблюдается только после диссекции подколенных лимфатических узлов [9, 10]. В нашем случае только «интервальная» диссекция узла считается адекватным лечением. Поскольку Steen et al. сообщили, что в двух случаях с положительным подколенным узлом и отрицательным паховым узлом наблюдались рецидивы узлов в паху после безрецидивных интервалов около 60 месяцев [6], у нашего пациента необходимы дальнейшее длительное наблюдение и быстрое лечение рецидива.
Лимфосцинтиграфия в настоящее время обычно используется для биопсии сторожевых лимфатических узлов и иногда выявляет подколенный лимфатический дренаж, который в некоторых случаях может быть единственным местом метастазов в лимфатические узлы [4].Первым местом дренажа поражения является по определению сторожевой узел, поэтому подколенный узел может быть сторожевым лимфатическим узлом, а не «интервальным узлом». Паховый узел не является сигнальным узлом во всех меланомах нижних конечностей, и все сигнальные узлы, идентифицированные лимфосцинтиграммой, должны быть удалены. Считается, что существуют некоторые модели лимфодренажа от стопы к паховым и подколенным лимфатическим узлам [5]. Следует провести более подробное исследование анатомических прогнозов лимфатического дренажа, и ожидается, что более подходящее хирургическое лечение улучшит качество жизни пациента.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Метастаз остеосаркомы большеберцовой кости в подколенные лимфатические узлы
Основные моменты
- •
Метастазы остеосаркомы в лимфатические узлы, которые встречаются редко.
- •
Метастатические паттерны не могут быть четко объяснены.
- •
Влияние метастазов в лимфатические узлы на прогноз также четко не определено, и необходимы дальнейшие исследования.
Abstract
ВВЕДЕНИЕ
Мы сообщаем о случае метастазов в лимфатические узлы при остеосаркоме, которая является редкостью по сравнению с гематогенными метастазами в легких или костях.
ПРЕДСТАВЛЕНИЕ ДЕЛА
Пациент 27 лет обратился в нашу клинику с жалобой на продолжающуюся боль в левом колене и отек в течение месяца без предшествующей травмы. Магнитно-резонансная томография (МРТ) выявила массу злокачественной природы, которая вызывает более заметное расширение и разрушение кости дистально с периостальной реакцией.Лимфаденомегалия диаметром 16 мм × 13 мм также присутствовала в подколенной ямке, имеющей тот же характер сигнала, что и первичное поражение. Через тринадцать недель после первого направления пациента была выполнена широкая резекция и реконструкция модульным протезом опухоли. Подколенный лимфатический узел иссечен через тот же разрез. При патологическом исследовании резецированного образца обнаружена остеобластическая остеосаркома. Сообщалось, что лимфатический узел, удаленный из подколенной ямки, является метастазом первичной опухоли.
ОБСУЖДЕНИЕ
Остеосаркома длинных костей является наиболее частым первичным злокачественным новообразованием костей как у детей, так и у взрослых. Остеосаркомы обычно гематогенно метастазируют в легкие и кости. Метастазы в лимфатические узлы — редкое явление. Подобные исследования сообщают о показателях от 2,3% до 4%. Четко не объясняется, как происходит метастазирование в лимфатические узлы при остеосаркоме, несмотря на отсутствие лимфатического дренажа в нормальной кортикальной и губчатой кости.
ЗАКЛЮЧЕНИЕ
Метастазы остеосаркомы в лимфатические узлы — редкое явление, и характер метастазов не может быть четко объяснен.С другой стороны, влияние метастазов в лимфатические узлы на прогноз также четко не определено, и необходимы дальнейшие исследования.
Ключевые слова
Опухоль
Метастаз в лимфатических узлах
Остеосаркома
Остеобластическая остеосаркома
Рекомендуемые статьиЦитирующие статьи (0)
Просмотреть аннотациюCopyright © 2014 Авторы. Опубликовано Elsevier Ltd.
Рекомендуемые статьи
Цитирующие статьи
Расположение и взаимосвязь количества, жировых изменений и размера лимфатических узлов с возрастом
Обсуждение
У млекопитающих лимфатические узлы составляют основную часть периферийных устройств
лимфоидные ткани.Лимфатическая жидкость отводится
из анатомически различных областей в сторожевой лимфатический узел
, и он становится основным местом-мишенью, где происходит взаимодействие между антигенным материалом и иммунологическими клетками
. Следовательно, морфологические изменения, происходящие
в региональном лимфатическом узле, могут отражать местную иммунную реакцию
(1).
Периферические лимфатические узлы могут быть подколенного, подмышечного, подмышечного или пахового типа и имеют максимальное развитие в течение первого года жизни.При рождении в подколенных
лимфатических узлах в определенной степени уже произошли жировые изменения
, и к первому году это достигает значительных уровней
(1). Наличие шести или семи небольших
подколенных лимфатических узлов было описано в учебниках по анатомии
(4, 9), но, насколько нам известно, ни одно исследование с визуализацией
не описывало подколенные лимфатические узлы человека
. В этом отчете о МРТ среднее количество
лимфатических узлов на человека было равно 0.71, меньше
, чем можно было бы ожидать на основе существующих анатомических знаний
. На это есть несколько причин. Во-первых,
жировых изменений в подколенных лимфатических узлах
затрудняют их дифференциацию на МРТ от соседнего жира. Во-вторых,
из-за артефакта частичного усреднения объема узел
достаточно мал, чтобы его нельзя было обнаружить.
Анатомически подколенные лимфатические узлы обычно лежат между подколенной артерией и задней стороной коленного сустава
, получающие от этого сустава прямые сосуды, или
может располагаться рядом с концом малой подкожной вены
(9).Однако, насколько нам известно, их точное местонахождение,
, определенное с помощью визуализационных исследований, в частности изображений MR
, не сообщалось. Согласно результатам
нашего исследования, они обычно обнаруживаются в переднемедиальной
и заднебоковой областях, на расстоянии 4,6 ± 1,4 см от самой дистальной поверхности сустава бедра
.
В заключение, наши результаты показывают, что с возрастом количество подколенных лимфатических узлов
уменьшалось, но частота жировых изменений
увеличивалась, и что узлы
чаще встречались в переднемедиальных и заднебоковых
областях.
Ссылки
1. Лусциети П., Хубшмид Т., Коттье Х., Хесс М.В., Собин Л.Х. Человек
Морфология лимфатических узлов в зависимости от возраста и местоположения. J Clin Pathol
1980; 33: 454-461
2. Gray AC, Carrington BM, Hulse PA, Swindell R, Yates W.
Магнитно-резонансный вид нормальных паховых узлов. Clin
Radiol 2000; 55: 124-130
3. Парсонс В.Дж., Кэррингтон Б.М., Дугал М. Нормальная подмышечная лимфа
узла, как показано с помощью компьютерной томографии.Br J Radiol 1996; 69S: 237
4. Фрэнк Х. Неттер. Коллекция медицинских иллюстраций Ciba, 3-е изд.
Нью-Джерси: Ciba-Geigy Corp, 1987: 121
5. Ingram CE, Belli AM, Lewars MD, Reznek RH, Husband J.E.
Нормальный размер лимфатических узлов в средостении: ретроспективное исследование
в двух группах. Clin Radiol 1989; 40: 35-39
6. Dooms GC, Hericak H, Crooks LE, Higgins CB. Магнитно-резонансная томография лимфатического узла: сравнение с КТ.Радиология
1984; 153: 719-728
7. Роберт Э., Дорфман MD, Майкл Б. и др. Лимфа верхнего отдела брюшной полости
узла: критерии нормального размера определены с помощью КТ. Радиология
1991; 180: 319-322
8. Vinnicombe SJ, Norman AR, Nicholson V, Husband JE. Нормальные
тазовых лимфатических узлов: оценка с помощью КТ после двуногой лимфангио-
рафии. Радиология 1995; 194: 349-355
9. Уильям П.Л., Уорвик Р., Дайсон М., Баннистер Л.Х. Gray’s
Anatomy, 37-е изд.Лондон: Черчилль Ливингстон, 1989: 848-849
10. Стейнкамп Х. Дж., Хостен Н., Рихтер С., Шедель Х., Феликс Р. Увеличенные
шейных лимфатических узла при спиральной компьютерной томографии.


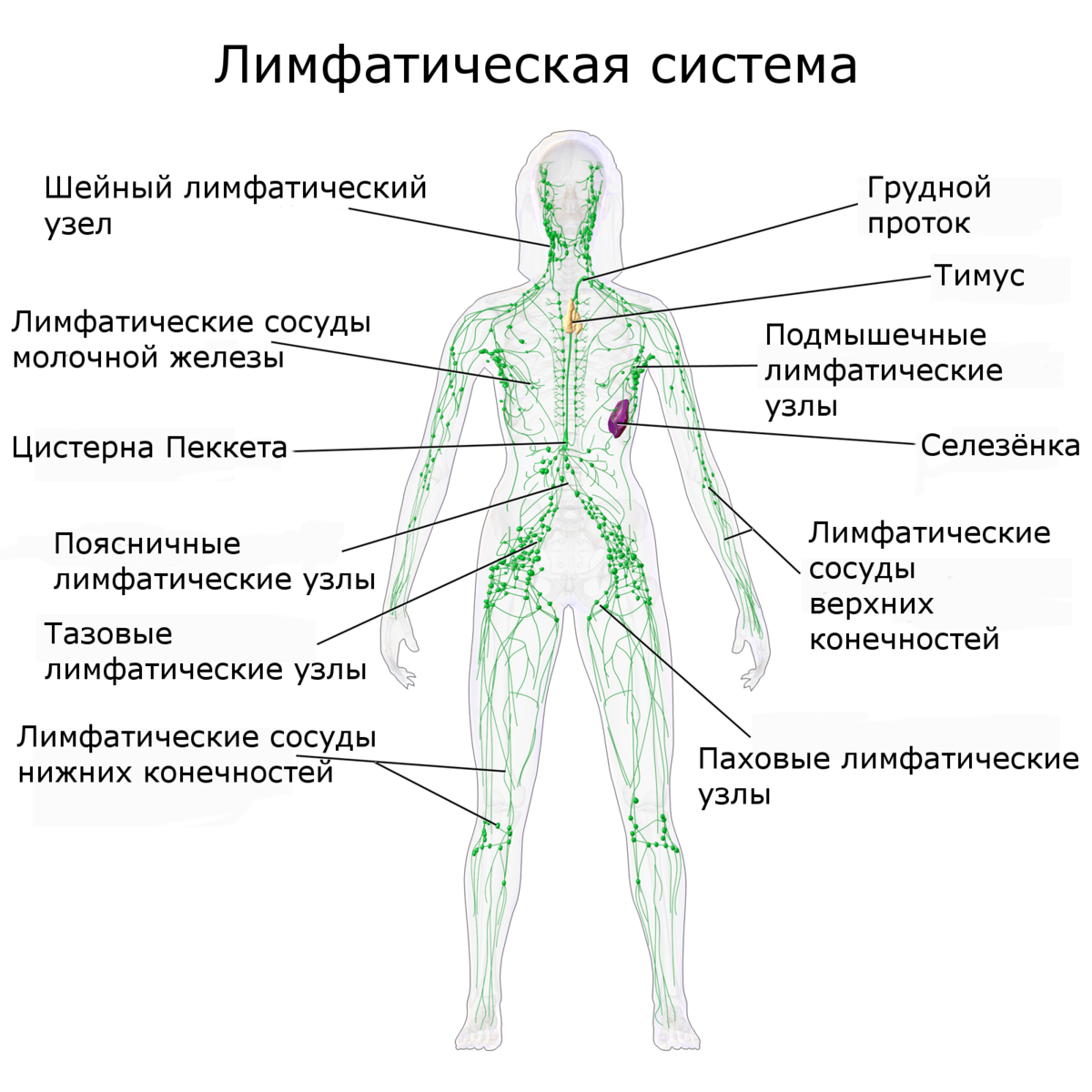
 ).
).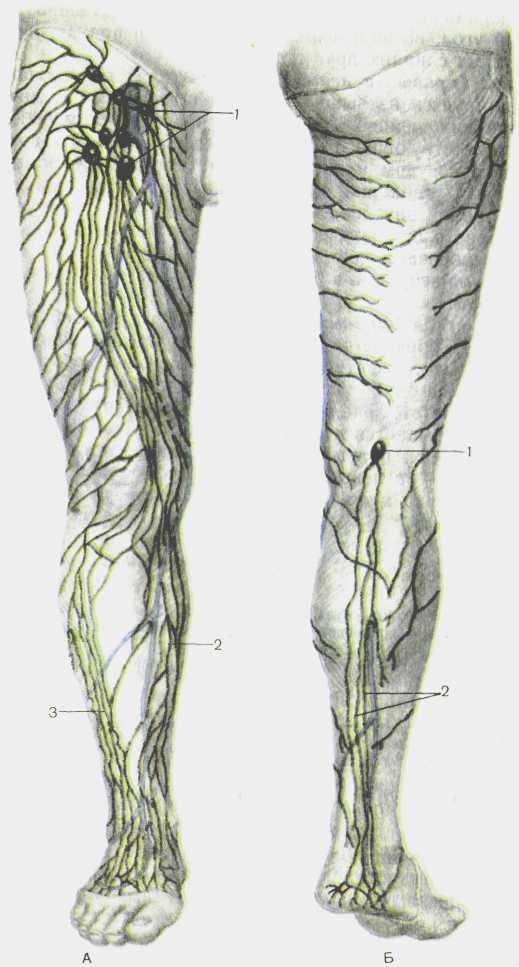
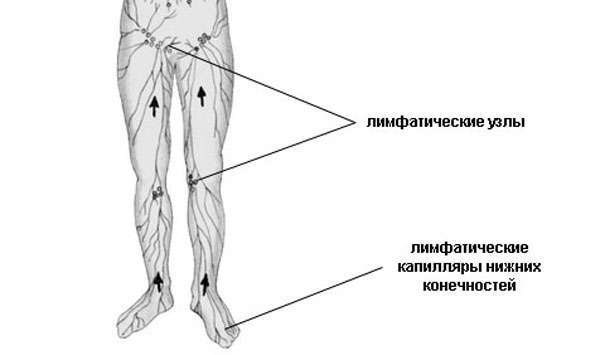 Показано применение местных противовоспалительных и обезболивающих средств, например, Фастум-гель, Вольтарен, Феброфид и др.
Показано применение местных противовоспалительных и обезболивающих средств, например, Фастум-гель, Вольтарен, Феброфид и др.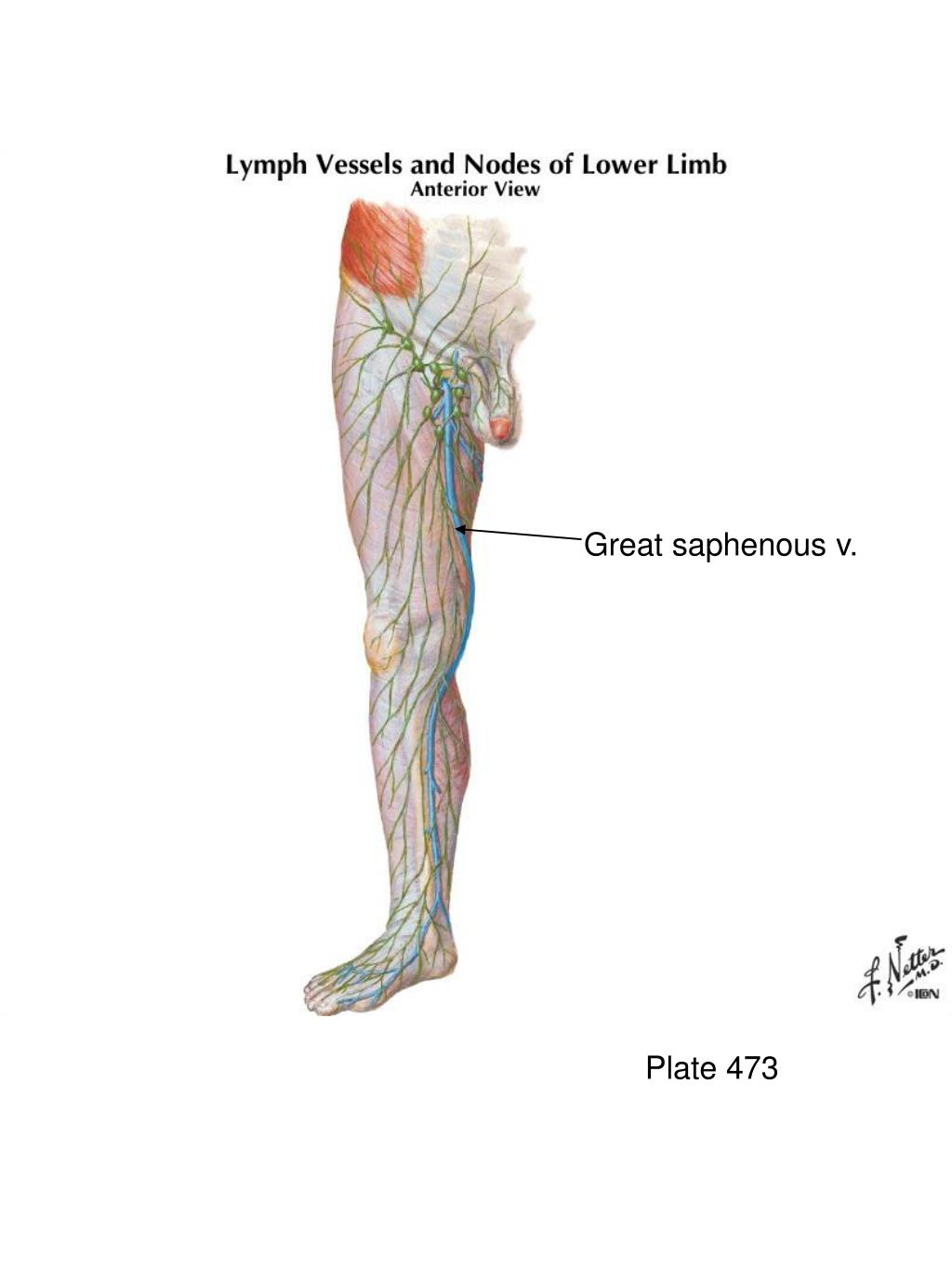




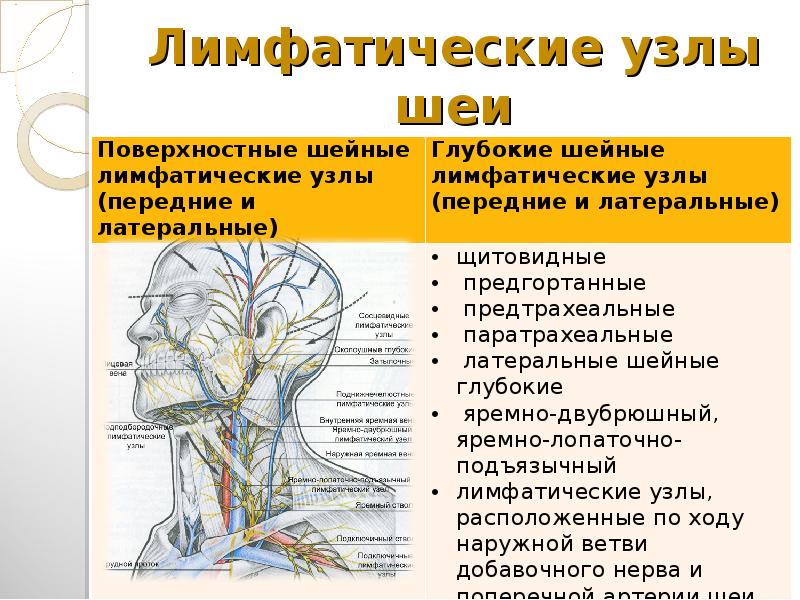

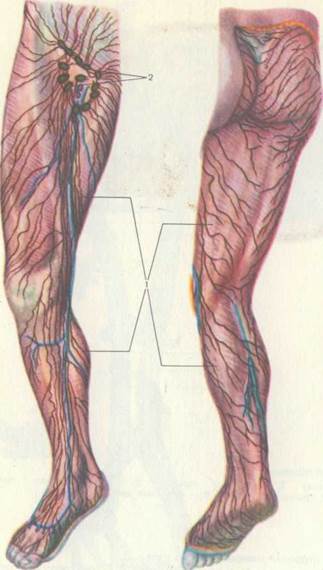

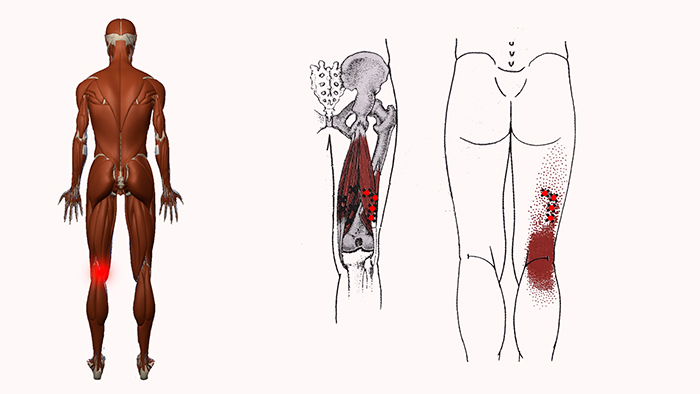 Это может быть одна из следующих ситуаций:
Это может быть одна из следующих ситуаций: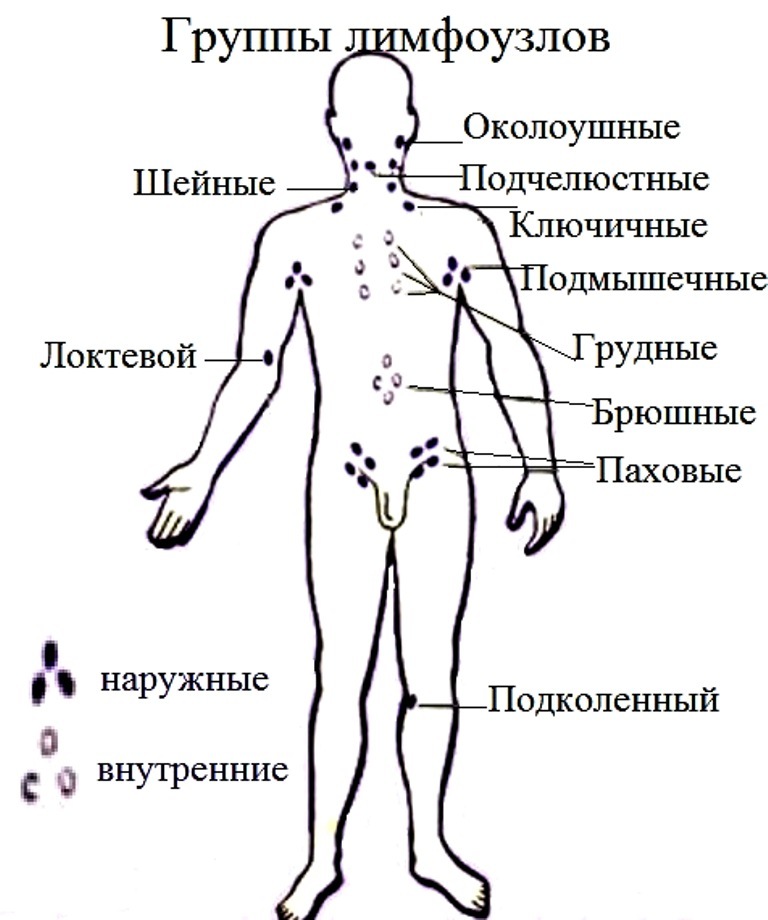




 Также возможно косвенно судить о бактериальной или вирусной причине воспаления.
Также возможно косвенно судить о бактериальной или вирусной причине воспаления.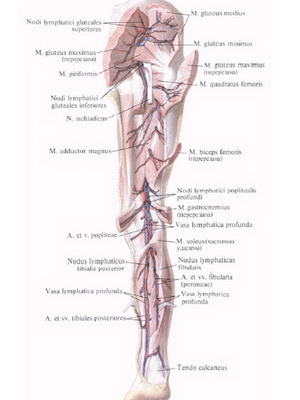
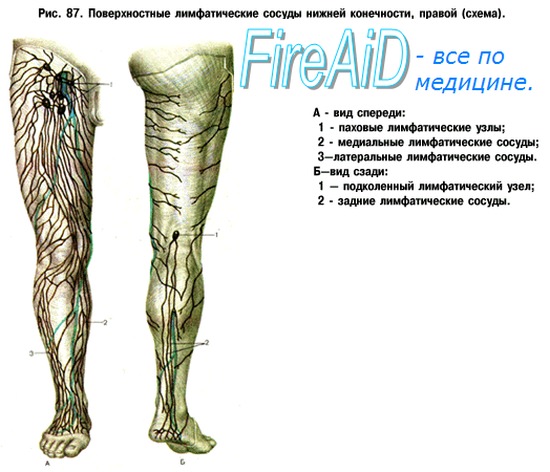 Курс лечения – 3 дня.
Курс лечения – 3 дня. Неттер MD: Атлас анатомии человека, 5-е издание, Elsevier Saunders.
Неттер MD: Атлас анатомии человека, 5-е издание, Elsevier Saunders.