Паллиативные и радикальные операции при злокачественных новообразованиях пищевода, желудка, толстого кишечника
Терапия злокачественных опухолей пищеварительной системы (пищевода, желудка и толстого кишечника) – это сочетание или самостоятельное использование трех основных методов: хирургического, лучевого и химиотерапевтического. Доля оперативного вмешательства составляет при этом примерно 40-50%.
Показания к хирургическому лечению злокачественных новообразований
Лечение онкологического заболевания пищевода, желудка и толстого кишечника наиболее эффективно в том случае, когда:
- опухоль локализуется в пределах серозной ткани органа, его капсулы;
- четко видны границы злокачественного новообразования;
- ткани и клетки опухоли хотя бы частично сохранили морфологические и функциональные признаки здоровой ткани;
- медленные темпы роста, прогрессирования новообразования.
Хирургия злокачественных новообразований в ОН КЛИНИК
Высококвалифицированные врачи хирургического отделения Международного медицинского центра ОН КЛИНИК имеют большой опыт оперативного лечения опухолевых заболеваний пищеварительной системы.
В ОН КЛИНИК проводятся как радикальные операции злокачественных новообразований, так и паллиативные. В чем их отличие?
Радикальное оперативное вмешательство – это иссечение опухоли в пределах здоровых тканей одновременно с регионарным лимфатическим аппаратом.
Паллиативная операция – это хирургическое вмешательство, при котором удаляется большая часть раковых тканей, а на оставшиеся клетки опухоли и метастазы (если они есть) воздействуют в последствие с помощью лучевой или химиотерапии.
Какой метод выбрать, решает хирург на основе состояния пациента, стадии заболевания, обширности опухоли и сопутствующих заболеваний.
Паллиативное лечение рака
Рак всё чаще называют излечимой болезнью. И этот факт неоспорим — действительно, благодаря современным медицинским достижениям немалый процент заболевших после серьёзной терапии, как минимум достигает стабильной и продолжительной ремиссии.
Но, увы, добиться такого позитивного исхода возможно не всегда. Иногда человек пошёл к врачу слишком поздно и болезнь успела развиться. Иногда процесс просто протекает очень быстро, опухоль метастазирует в кости и органы, и лечение оказывается максимально затруднено.
Без сомнений, специалисты в хорошей клинике сделают и в этих случаях всё возможное, чтобы затормозить развитие болезни и привести к стабильной ремиссии. Довольно часто старания врачей приводят к успеху. Но иногда врачи на каком-то этапе вынуждены признать: борьба именно за излечение пациента не имеет смысла. И вот на этом моменте наступает время паллиативной медицины.
Паллиативная медицина — это специальный раздел медицины, задачами которого является облегчение страданий, улучшение общего качества жизни больного, когда радикальные методы лечения исчерпаны и эффекта не возымели. В паллиативной медицине также используются все лучшие методы и достижения мировой медицины.
Паллиативная медицина включает в себя паллиативные операции, все качественные виды обезболивания, все методы, направленные на купирование мучительных симптомов онкозаболевания. Специалисты передовых клиник относятся к больным, которым предписано паллиативное лечение, ничуть не менее бережно, чем к тем, которых лечат радикальными методами, направляя усилия на искоренение болезни.
Специалисты передовых клиник относятся к больным, которым предписано паллиативное лечение, ничуть не менее бережно, чем к тем, которых лечат радикальными методами, направляя усилия на искоренение болезни.
Паллиативная помощь и паллиативная медицина — немного разные вещи, но паллиативная помощь включает в себя медицину. Заглавными принципами паллиативной помощи является повышение качества жизни пациента, сколько бы ему не оставалось жить, согласно данным личных исследований и анализов. Во время паллиативного лечения уже не стоит задача вызвать ремиссию. Здесь акценты смещаются: не продлить жизнь, но повысить её качество.
Что чаще всего понижает качество жизни болеющего человека?
Боли, на четвёртой стадии онкологического заболевания, особенно при наличии метастаз, они очень сильные.
Тошнота, рвота, головокружение, слабость.
В некоторых случаях — потеря подвижности.
Всё это вызывает у пациента состояние глубокой депрессии. Также тяжело страдают его близкие, находящиеся рядом с онкобольным.
Этическим долгом медиков является в данном случае купирование всех тяжёлых симптомов страдающего, в той степени, в какой это возможно на имеющейся у него стадии заболевания. Очевидна связь паллиативной медицины и медицины клинической, так как современная паллиативная медицина реализует эффективный подход, гармонично сочетающийся с лечением имеющейся болезни.
Нельзя расценивать паллиативную помощь как своеобразный альтернативный вариант при возможности радикального лечения, но именно на паллиативную помощь остаётся вся надежда, когда на прогрессирующее заболевания перестали эффективно воздействовать радикальные клинические методы.
В европейских онкологических клиниках специалистами центра паллиативной помощи являются дипломированные онкологи и анестезиологи, которые прошли курс особой подготовки для работы с этим непростым ответвлением медицины.
Специалисты консультируют больных с запущенной формой онкологии и иногда отправляют их выполнять предписания домой, иногда — оставляют в клинике. Чаще всего для пациентов с запущенным раковым заболеванием существуют специальные медицинские учреждения, где они имеют возможность круглосуточно получать специальную помощь, необходимую в их ситуации. Что относится к такой помощи?
Чаще всего для пациентов с запущенным раковым заболеванием существуют специальные медицинские учреждения, где они имеют возможность круглосуточно получать специальную помощь, необходимую в их ситуации. Что относится к такой помощи?
Во-первых, терапия, направленная на устранение боли: оценив степень интенсивности болевого синдрома у конкретного больного, для него подбираются соответствующие препараты, купирующие боль. Чаще всего они вводятся внутривенно или внуримышечно, потому что главной задачей здесь является быстродействие. Такая терапия расчитывается по часовой схеме и направлена на максимальное избавление пациента от страданий.
Во-вторых, фармокологическое лечение непосредственных симптомов болезни: устранение тошноты и рвоты, симптоматическое лечение кожного зуда, корректирование гематологических проблем и т.д.
В-третьих, нутритивная поддержка: к этой области паллиативного лечения относится расчёт для конкретно взятого больного режима питания, поддержка функции кишечника, лечебная диета.
Все назначения обсуждаются с самим больным и/или его родными и близкими. Паллиативные операции являются тоже симптоматическим лечением. Их цель — устранить опасные симптомы болезни хотя бы на время, когда при помощи лекарств этого уже не достичь, уменьшить размер опухоли и сократить метастазы, чтобы снизить общую степень интоксикации организма больного.
Лечебные операции
Радикальные операции. Радикальными называют операции, выполняемые с целью излечения от заболевания. Таких операций в хирургии большинство.
Пример 1. У больного острый аппендицит:
хирург выполняет аппендэктомию (удаляет
червеобразный отросток) и таким образом
излечивает больного (рис./22/22_2.jpg)
Пример 2. У больного приобретённая вправимая пупочная грыжа. Хирург устраняет грыжу: содержимое грыжевого мешка вправляет в брюшную полость, грыжевой мешок иссекает и осуществляет пластику грыжевых ворот. После такой операции больной излечивается от грыжи (подобная операции получила в России название «радикальная операция пупочной грыжи»).
Пример 3. У больного рак желудка, отдалённых метастазов нет: с соблюдением всех онкологических принципов выполняют субтотальную резекцию желудка с удалением большого и малого сальников, направленную на полное излечение больного.
Паллиативные операции. Паллиативные операции направлены на улучшение состояния больного, но не на излечение его от заболевания. Наиболее часто такие операции выполняют онкологическим больным, когда радикально удалить опухоль невозможно, но можно улучшить состояние пациента за счёт устранения ряда осложнений.
Пример 1. У больного злокачественная
опухоль головки поджелудочной железы
с прорастанием печёночно-двенадцатиперстной
связки, осложнённая механической
желтухой (вследствие сдавления общего
жёлчного протока) и развитием дуоденальной
непроходимости (из-за прорастания кишки
опухолью). В связи с распространённостью
процесса радикальную операцию выполнить
нельзя. Однако можно облегчить состояние
больного путём устранения наиболее
тяжёлых для него синдромов: механической
желтухи и кишечной непроходимости.
Выполняют паллиативную операцию:
холедохоеюностомию и гастроеюностомию
(создают искусственные обходные пути
для пассажа жёлчи и пищи). При этом
основное заболевание — опухоль
поджелудочной железы — не устраняют.
В связи с распространённостью
процесса радикальную операцию выполнить
нельзя. Однако можно облегчить состояние
больного путём устранения наиболее
тяжёлых для него синдромов: механической
желтухи и кишечной непроходимости.
Выполняют паллиативную операцию:
холедохоеюностомию и гастроеюностомию
(создают искусственные обходные пути
для пассажа жёлчи и пищи). При этом
основное заболевание — опухоль
поджелудочной железы — не устраняют.
Рис. 9-3. Типичная аппендэктомия: а — мобилизация червеобразного отростка; б — удаление отростка; в — погружение культи
Пример 2. У больного рак желудка с
отдалёнными метастазами в печень.
Большие размеры опухоли — причина
интоксикации и частых кровотечений.
Больного оперируют: выполняют паллиативную
резекцию желудка, опухоль удаляют, что
существенно улучшает состояние пациента,
но операция не направлена на излечение
от онкологического заболевания, так
как остались множественные метастазы,
потому операцию считают паллиативной.
Нужны ли паллиативные операции, не вылечивающие пациента от основного заболевания? — Безусловно, да. Это связано со следующими обстоятельствами:
• паллиативные операции увеличивают продолжительность жизни больного;
• паллиативные вмешательства улучшают качество жизни;
• после паллиативной операции консервативное лечение может иметь большую эффективность;
• существует вероятность появления новых методов, способных излечить неустранённое основное заболевание;
• есть вероятность ошибки в диагнозе, и больной после паллиативной операции может восстановиться практически полностью.
Последнее положение требует определённого
комментария. На памяти у любого хирурга
есть несколько случаев, когда после
выполненных паллиативных операций
пациенты жили в течение многих лет.
Такие ситуации необъяснимы и непонятны,
но они бывают. По прошествии многих лет
после операции, увидев живого и здорового
пациента, хирург понимает, что в своё
время ошибся в основном диагнозе, и
благодарит Бога за то, что решил выполнить
тогда паллиативное вмешательство,
благодаря которому удалось сохранить
человеческую жизнь.
Симптоматические операции. В целом симптоматические операции напоминают паллиативные, но, в отличие от последних, направлены не на улучшение состояние пациента в целом, а на устранение одного конкретного симптома.
Пример. У больного рак желудка, желудочное кровотечение из опухоли. Выполнение радикальной или паллиативной резекции невозможно (опухоль прорастает в поджелудочную железу и корень брыжейки). Хирург выполняет симптоматическую операцию: перевязывает желудочные сосуды, кровоснабжающие опухоль, для остановки кровотечения.
Паллиативная хирургия
Большие проблемы возникают при лечении рака у онкобольных с неудалимой опухолью. Довольно часто истинная стадия опухоли обнаруживается только на операции, несмотря на все современные методы диагностики рака. В таких случаях встает вопрос о проведении паллиативной хирургической операции.
Часто паллиативные хирургические операции проводятся вынужденно из-за возникновения у больных угрожающих жизни состояний, например, кровотечение, прободение полого органа.
Паллиативная хирургическая операция – это вмешательство, которое не преследует цель полного удаления опухоли, то эта операция нерадикальна. Нерадикальность паллиативной хирургической операции должна быть подтверждена гистологическим исследованием.
В отечественной онкологии существует термин симптоматическая операция, под которым понимают вмешательство без затрагивания первичной опухоли (обходные анастомозы, свищи для питания). В западной онкологии такие операции отдельно не выделяются и относятся к паллиативным хирургическим операциям.
Показания к паллиативной хирургической операции возникают в случае наличия опухолей чувствительных к лучевой терапии или химиотерапии. В таких случаях проводится удаление как можно большей части опухоли или метастаза, с последующим консервативным лечением. Такие вмешательства также называют циторедуктивными, они есть эффективными, поскольку массивные опухоли менее чувствительны к консервативному лечению. Паллиативная хирургическая операция есть частью комбинированного лечения злокачественных опухолей.
В последнее время в онкологии, особенно в детской, расширяются показания к проведению паллиативных хирургических операций, в связи с усовершенствованием лекарственных и лучевых методов лечения.
Хирургу не всегда просто решить вопрос о том, нужно ли проводить обширную радикальную операцию или лучше ограничиться паллиативной хирургической операцией. В недавнем прошлом среди онкологов бытовало такой правило выбора объема хирургического вмешательства при раке: маленькая опухоль – большая операция, большая опухоль – маленькая операция.
То есть имеется ввиду, что радикальное вмешательство нужно только про небольших опухолях, то есть на ранних стадиях. А при больших опухолях было принято ограничиться пробной или паллиативной хирургической операцией. Такое правило и в наши дни не лишено рациональности.
В определенных случаях при распространенных опухолях для пациента лучшим выбором будет паллиативная хирургическая операция, возможно в сочетании с последующей химиотерапией, чем обширное травматичное вмешательство, которое значительно увеличивает риск послеоперационных осложнений и раннюю смертность и не дает существенных шансов на полное излечение от рака.
Но в некоторых случаях расширение операции необходимо. Это относится к тем случаям, когда при значительном местном распространении опухоли отсутствуют отдаленные метастазы. Например при распространенном раке желудка при отсутствии отдаленных метастазов возможно удаление желудка, сальника, селезенки, части толстой кишки и печени, хвоста поджелудочной железы.
При нецелесообразности такого вмешательства нужно решить вопрос о том, что делать дальше – паллиативную хирургическую операцию или ограничиться только биопсией опухоли. Это тоже есть сложной задачей и требует определенного опыта.
Поделиться ссылкой:
Паллиативная помощь онкологическим больным — центр онкологии СМ-Клиники в СПб
Различные паллиативные вмешательства направлены на улучшение качества жизни и ее продолжительности, если радикальное излечение невозможно.
Оказание паллиативного лечения онкологическим больным в «СМ-Клиника» проводится с применением всех возможных мероприятий, поддерживающих максимально удовлетворительное состояние больных. Усилия врачей направлены на улучшение общего состояния, физического и психологического самочувствия. Врачи и средний медперсонал используют все возможности клиники, чтобы пациенты были окружены заботой и находились в максимально комфортных условиях.
Усилия врачей направлены на улучшение общего состояния, физического и психологического самочувствия. Врачи и средний медперсонал используют все возможности клиники, чтобы пациенты были окружены заботой и находились в максимально комфортных условиях.
Когда прибегают к паллиативной помощи
Направление в отделение паллиативной помощи при онкологических заболеваниях может требоваться в ситуации:
- Если рак находится в поздней стадии, состояние пациента запущенное, опухоль не может быть полностью удалена, нет возможности проведения других радикальных методов терапии.
- Опухоль резистентна к проводимому лечению, исчерпаны все методы радикальной терапии, состояние прогрессирует.
- Хирургическое удаление опухоли провести невозможно в виду противопоказаний, которые не могут быть устранены (нельзя применять наркоз, слабое сердце, есть дыхательная, почечная недостаточность и т. д.).
- Консервативное лечение будет лишком тяжелым для пациента, травматичным или не принесет ожидаемой пользы.
 Сопровождается слишком тяжелыми побочными эффектами, которые сами по себе опасны для больного.
Сопровождается слишком тяжелыми побочными эффектами, которые сами по себе опасны для больного. - Пациент в силу различных обстоятельств не хочет проводить радикальное лечение, отказывается от хирургического или консервативного вмешательства.
- Общее состояние здоровья пациента неудовлетворительное, невозможно проведение оперативного вмешательства или химиотерапии, необходимо время для того, чтобы восстановить функции органов и тканей.
Возможно применение паллиативной терапии перед радикальным хирургическим удалением опухоли. Это нужно, чтобы она уменьшилась в размерах.
Особенности паллиативного лечения в «СМ-Клиника»
Тактика паллиативной медицинской помощи онкологическим больным в стационаре разрабатывается по индивидуальным планам. Конкретные лечебные мероприятия зависят от стадии рака и особенностей его течения, определенных противопоказаний к тем или иным методам терапии и общего состояния. Помощь оказывается в соответствии с самыми современными стандартами, с использованием новейшего оборудования и препаратов.
В программу паллиативной терапии возможно включение хирургического вмешательства – эндоскопического или полостного, применение лекарственной терапии, направленной на опухолевые клетки и облегчение возникающих симптомов – обезболивание, устранение расстройств пищеварения. Проводятся необходимые лечебные процедуры, с пациентами работает психолог.
Все самые современные медикаменты, применяемые при оказании паллиативной помощи, имеют доказанную эффективность, минимальные побочные эффекты. Специалисты обучают родных пациента общим принципам ухода в домашних условиях.
Паллиативная терапия проводится стационарно и амбулаторно, возможны определенные мероприятия на дому. Индивидуальная программа включает в себя консультации врачей, лабораторные тесты, лечебные процедуры, а также круглосуточную помощь психолога или психотерапевта.
Преимущества паллиативного лечения в «СМ-Клиника»
Весь курс лечения врачи составляют на основе международных рекомендаций и отечественных протоколов лечения. Учитываются все противопоказания и особенности организма, длительность пребывания в отделении паллиативной помощи при онкологических заболеваниях, создание максимально комфортных условий и полноценного ухода.
Учитываются все противопоказания и особенности организма, длительность пребывания в отделении паллиативной помощи при онкологических заболеваниях, создание максимально комфортных условий и полноценного ухода.
Паллиативные операции на сосудах | ILYSSA MEDICAL GROUP
Паллиативное хирургическое вмешательство – это вспомогательная мера, которая применяется в отношении больных, находящихся в крайне тяжелом состоянии. Такая операция не способна излечить человека, но может на время облегчить его состояние.
Впрочем, паллиативная хирургия не всегда подразумевает, что больной не имеет никаких шансов на выздоровление. В некоторых случаях именно паллиативное вмешательство может дать возможность пациенту дожить до радикальной операции и вылечиться.
Чаще всего такие операции необходимы больным с онкологическими проблемами, но могут назначаться и пациентам с иными отклонениями, например, с заболеваниями сосудов. В наше время израильские специалисты по сосудистой хирургии располагают рядом достаточно эффективных технологий проведения паллиативных хирургических вмешательств.
В каких случаях рекомендованы паллиативные сосудистые операции?
Как было сказано выше, такая манипуляция может частично снять негативную симптоматику и сопутствующие осложнения, улучшить кровоток в органах и тканях пациента. Основу паллиативной ангиохирургии составляют лигатурные операции, суть которых состоит в перевязке сосудов с целью исключения из кровотока артериовенозного соустья или аневризмы. Такие операции назначаются в крайних случаях, поскольку ликвидируют проходимость крупных сосудов и могут вызвать ишемию и гангрену конечности.
До недавнего времени врачи могли использовать только такие технологии в лечении заболеваний и травматических поражений сосудов. Сейчас лигатурные операции на сосудах проводятся только в тех случаях, когда провести реконструктивную операцию не позволяют анатомические особенности пациента, в операционной нет необходимого инструментария или у хирурга отсутствует должный опыт (при этом привлечь более опытного специалиста нет возможности). Такую операцию рекомендуют, когда пациент серьезно болен, либо его органы претерпели необратимые изменения.
Такую операцию рекомендуют, когда пациент серьезно болен, либо его органы претерпели необратимые изменения.
Преградой для паллиативной операции на сосудах может стать преклонный возраст пациента.
Как проводятся паллиативные операции на сосудах?
Когда сосуд поврежден, его перевязывают непосредственно в области ранения или на всем его протяжении. Лигатура поможет быстро остановить кровь. Большие артерии или сосуды перевязывают только тогда, когда хирург смог их выделить и обследовать, при этом врач должен адекватно оценивать возможные необратимые последствия своих манипуляций.
Для эффективной работы ангиохирургу нужно, чтобы рана была сухой. Чтобы обеспечить это, хирург обязан временно остановить сильное кровотечение с помощью одного из существующих методов: например, можно перетянуть вену жгутом, наложить специальный зажим, а в крайнем случае – зажать поврежденный сосуд пальцем.
Травмированные края сосуда обязательно иссекаются. Это необходимо для того, чтобы коллатеральные сосуды в дальнейшем не сузились. Параллельно с этим следует пересечь вазоконстрикторы, то есть симпатические нервы, которые тянутся вдоль стенок сосудов.
Параллельно с этим следует пересечь вазоконстрикторы, то есть симпатические нервы, которые тянутся вдоль стенок сосудов.
Артерия по всей своей длине перевязывается очень редко, но такая хирургическая технология востребована в том случае, когда невозможно обнажить сосуд из-за анатомических особенностей. В качестве примера можно привести неоперабельные аневризмы в области шеи, внезапные разрывы аневризмы в момент проведения операции, аррозивное кровотечение в месте скопления гноя (аррозивные кровотечения обусловлены разрушением стенки сосуда в результате изъязвления, некроза или разрушения опухолью).
Многие методы оперативных вмешательств, которые были разработаны для устранения аневризм, а также артериовенозных соустий, является паллиативными. К этой группе вмешательств относятся, например, операции по методу Пирогова-Вредена, Антиллуса, Киршнера или Анеля-Гунтера. Еще раз отметим, что подобные операции не могут обеспечить решение проблемы, кроме того, пациент не застрахован от тяжелых последствий в виде нарушенного кровообращения.
Паллиативная хирургия в Израиле | $ цены 2020 клиника【Ассута】
Благодаря широким возможностям израильской медицины врачи Топ Ассута достигают значительных успехов в лечении онкологических заболеваний различной сложности.
Рассчитать стоимость леченияПаллиативная хирургия является эффективным методом симптоматического лечения рака, дает возможность максимально увеличить продолжительность жизни пациентов и повысить эффективность химиотерапии и лучевой терапии.
Особенности паллиативной хирургии в Израиле
При выборе паллиативной операции врачи руководствуются рядом показателей, основными из которых являются размер опухоли и степень ее угрозы для жизни пациента. Опухоли слишком больших размеров плохо поддаются консервативным методам лечения, тогда врачи назначают циторедуктивные операции, которые позволяют существенно повысить эффективность лечения и избежать вероятных осложнений.
Современная паллиативная хирургия являет собой эффективный метод продления жизни пациентов на многие годы, а также позволяет в краткие сроки восстановить нарушенные болезнью жизненно важные функции организма.
Большинство операций паллиативного характера осуществляются малоинвазивными методами и способствуют существенному улучшению состояния больного.
Наиболее часто паллиативные операции проводятся при неоперабельных формах рака желудка, который, к сожалению, зачастую диагностируется на поздних стадиях развития. Такого рода операции позволяют обеспечить проходимость кишечника и пищевода, избежать внутрибрюшного кровотечения.
Проведение паллиативной операции в Израиле
Все паллиативные операции осуществляются под общим наркозом. Опытный хирург выполняет частичную резекцию опухоли с помощью лапароскопических инструментов. При необходимости осуществляются соответствующие манипуляции для восстановления функций пораженного раком органа.
В послеоперационный период пациенту назначается ряд необходимых антибиотиков, при необходимости питание осуществляется путем внутривенного вливания жидкости и питательных веществ. Все это время пациент находится под наблюдением опытного персонала клиники.
Стоимость паллиативной хирургии в Израиле
Цена на паллиативную операцию формируются на основании сложности вмешательства и формы оперируемой опухоли. Стоит отметить, что стоимость всех медицинских услуг в Израиле, включая и хирургические вмешательства, значительно ниже, чем в специализированных клиниках Западной Европы и США. Разница может достигать 40 – 50%, что является немаловажным преимуществом в сравнении с лечением в аналогичных клиниках других стран. Государственные структуры регулируют цены на лечение в Израиле и активно финансируют развитием медицины в стране.
Для получения более подробной информации о стоимости паллиативной операции в Израиле заполните форму ниже, оставив свои контактные данные. С вами свяжется наш консультант, чтобы ответить на интересующие вас вопросы.
Сообщите мне ценыПреимущества паллиативной хирургии в Израиле
- Применение современной медицинской техники в лечении и диагностике различных заболеваний, которое гарантирует точные результаты исследований и более качественную терапию.

- Опыт израильских врачей, приобретенный в ходе многолетней практики в лечении онкологических заболеваний различной сложности. Врачи, работающие в Топ Ассута, постоянно работают над повышением уровня своих знаний, участвуя в многочисленных научных работах и международных консилиумах.
- Качественный уход за пациентами обеспечивает высококвалифицированный медицинский персонал клиники, который обладает широчайшими знаниями в области терапии различных заболеваний.
- Комфортное пребывание в клинике гарантировано всем пациентам. Персонал клиники прикладывает все усилия, чтобы облегчить пациенту период лечения и пребывания в клинике.
- Профессиональная психологическая поддержка помогает пациентам реабилитироваться после лечения и вернуться к нормальной полноценной жизни.
- Сотрудники Международного отдела Топ Ассута обеспечивают пациента всецелой поддержкой.
 Ему предоставляется личный переводчик-координатор, который обеспечивает быстрое решение всех бытовых проблем.
Ему предоставляется личный переводчик-координатор, который обеспечивает быстрое решение всех бытовых проблем.
- 5
- 4
- 3
- 2
- 1
Паллиативных и реконструктивных операций | SEER Обучение
Помимо диагностических, лечебных и профилактических операций, хирургические процедуры также проводятся для улучшения качества жизни пациента. Они могут восстановить функцию или внешний вид органов или тканей, которые были удалены или изменены в результате лечения рака.
Паллиативная хирургия
Рак причиняет боль большинству больных раком, как и лечение.Подсчитано, что у 80% больных раком бывает два или более эпизода боли. Больше пациентов испытывают боль на запущенной стадии заболевания. Качество жизни пациентов, испытывающих сильную боль в результате болезни или лечения, значительно снижается. При таких обстоятельствах может быть проведена паллиативная операция. Например, процедура может включать удаление болезненной первичной или метастатической опухолевой массы, такой как одиночный метастаз в позвоночник.
Например, процедура может включать удаление болезненной первичной или метастатической опухолевой массы, такой как одиночный метастаз в позвоночник.
Цель паллиативной хирургии — уменьшить боль у пациента.Операция не обязательно должна быть направлена на искоренение раковой ткани у пациента. На самом деле онкологи часто считают паллиативную операцию целесообразной и выполнимой, когда болезнь не поддается лечению ни одним из видов лечения. Успешная паллиативная операция может не только сделать жизнь пациента более комфортной, но и в некоторых случаях продлить жизнь больного раком. Паллиативная операция по удалению раковых тканей считается хирургической операцией против рака. Паллиативная хирургия, такая как процедура блокады нерва для прерывания сигналов боли в нервной системе или установка стента для облегчения обструкции и т. Д.операция, при которой не удаляются раковые ткани, не регистрируется как операция по лечению рака. Паллиативные процедуры регистрируются как хирургические вмешательства, не направленные против рака.
Реконструктивная хирургия
Реконструктивные операции выполняются пациентам с физическими уродствами и аномалиями, вызванными травматическими повреждениями, врожденными дефектами, аномалиями развития или заболеваниями.
Цели реконструктивной хирургии отличаются от целей косметической хирургии; В то время как косметическая операция проводится для изменения формы нормальных структур тела для улучшения внешнего вида и самооценки пациента, реконструктивная хирургия проводится на аномальных или поврежденных структурах тела.Во многих случаях причиной операции является восстановление повреждений, вызванных лечебной операцией, а также улучшение функций определенных анатомических частей тела. При лечении рака, если лечебные хирургические процедуры вызывают какое-либо обезображивание, дисфункцию или деформацию, может потребоваться реконструктивная операция. Реконструкция груди после хирургического лечения рака груди, пожалуй, самый распространенный пример реконструктивной хирургии.
У многих пациентов с простой или модифицированной радикальной мастэктомией реконструкция груди может быть возможна во время той же хирургической процедуры.В этом типе реконструктивной хирургии избегают дополнительных операций, и пациенты не просыпаются от «шока» потери груди. В то время как мастэктомия выполняется хирургом-онкологом, реконструктивная хирургия обычно выполняется пластическим хирургом. Реконструкция груди может мешать адъювантному лечению, например химиотерапии или лучевой терапии. В этих случаях реконструктивная операция может быть отложена.
Иногда бывает недостаточно одноэтапной реконструкции; Для получения оптимальных результатов может потребоваться несколько этапов, когда требуется отсроченный перенос ткани.Как и в случае со всеми другими типами операций при лечении рака, поощряются тщательные обсуждения между больными раком и их врачами и пластическими хирургами, чтобы решения относительно хирургии рака и реконструктивной хирургии могли быть приняты в наилучших интересах пациента.
Реконструктивная операция записывается в поле данных «Реконструктивная / Реставрационная».
Паллиативная хирургия как расширенное лечение рака
Паллиативная помощь — это не только то, чтобы помочь вам почувствовать себя комфортно, если вы страдаете опасным для жизни и неизлечимым заболеванием.Хотя это и не лекарство, на поздней стадии рака паллиативная операция может принести облегчение, помогая справиться с симптомами.
Рассматриваемые факторыХирург учитывает несколько факторов, прежде чем рекомендовать паллиативное хирургическое лечение запущенного рака. Как правило, хирург учитывает расположение опухоли, скорость роста и распространяемость. Как правило, медленнорастущие опухоли с низкой скоростью роста и низким метастатическим потенциалом обеспечивают наилучшие результаты после операции.
Ваш хирург даст наилучшие рекомендации в зависимости от вашего состояния. Тем не менее, последнее слово перед операцией всегда остается за вами. В процессе принятия решения обязательно внимательно изучите плюсы и минусы рекомендованной операции. Ваш хирург объяснит риски, связанные с операцией, как хирургическая бригада уменьшит эти риски и что вы можете сделать, чтобы помочь.
В процессе принятия решения обязательно внимательно изучите плюсы и минусы рекомендованной операции. Ваш хирург объяснит риски, связанные с операцией, как хирургическая бригада уменьшит эти риски и что вы можете сделать, чтобы помочь.
Общие послеоперационные риски включают:
- Застойная сердечная недостаточность
- Тромбоэмболия легочной артерии
- Сердечный приступ
- Бронхопневмония
- Дыхательная недостаточность
- Инфекция
Прежде чем рекомендовать операцию, ваш хирург рассмотрит стадию рака, на которой вам впервые поставили диагноз, эффективность вашего предыдущего лечения и обычную картину заболевания с момента постановки диагноза.Кроме того, ваш хирург также поможет вам оценить ваше текущее состояние здоровья и вашу способность восстановиться после операции.
Цели паллиативной хирургии Для многих людей улучшение качества жизни является основной целью лечения рака. Если стандартное лечение окажется неэффективным и излечение маловероятно, ваш хирург может порекомендовать паллиативную операцию. Успешная паллиативная хирургия часто уменьшает боль, кровотечение, язвы, вызванные раком, и его распространение.В результате многие пациенты получают большую продолжительность жизни в дополнение к улучшению качества жизни.
Если стандартное лечение окажется неэффективным и излечение маловероятно, ваш хирург может порекомендовать паллиативную операцию. Успешная паллиативная хирургия часто уменьшает боль, кровотечение, язвы, вызванные раком, и его распространение.В результате многие пациенты получают большую продолжительность жизни в дополнение к улучшению качества жизни.
Паллиативная операция не означает отказ от надежды. План паллиативной помощи сосредоточен на ваших целях, личных ценностях, убеждениях и отношениях. Если вы хотите увеличить продолжительность жизни или улучшить качество жизни, паллиативная хирургия поможет вам почувствовать себя лучше, и вы сможете сосредоточиться на жизни и борьбе.
Как справиться с симптомами хирургическим путем Когда стандартное лечение становится неэффективным, паллиативная хирургия может стать ответом на улучшение лечения симптомов.Паллиативная хирургия также может сократить количество времени, которое вы должны проводить в больнице для лечения рака и связанных с заболеванием осложнений.
Если вы выберете паллиативную операцию — особенно на ранней стадии после постановки диагноза рака — у вас может быть меньше эмоциональных проблем, таких как депрессия, во время лечения. Боль вызывает эмоциональный стресс, но уменьшение физической боли может помочь вам более эффективно справиться с симптомами, другими методами лечения рака и неприятными побочными эффектами лечения рака.Кроме того, если вы приступите к раку раньше, ваши шансы на успех увеличиваются.
Наряду с уменьшением тревожности и депрессии обезболивающее помогает лучше спать и в результате дает больше энергии. Кроме того, обезболивание может помочь вам чувствовать себя более позитивно и мотивированным во время лечения рака.
Обезболивающее Боль — частое беспокойство онкологических больных, поэтому ваш врач может порекомендовать хирургическое вмешательство, если другие менее инвазивные методы лечения не дали результата.Кроме того, если вы страдаете от невыносимых побочных эффектов от лечения рака, корректирующая операция может помочь вам справиться с болью. Ваш хирург примет во внимание локализацию и интенсивность вашей боли, а также любые другие симптомы, которые она вызывает.
Ваш хирург примет во внимание локализацию и интенсивность вашей боли, а также любые другие симптомы, которые она вызывает.
К сожалению, операция не может повысить вашу долгосрочную выживаемость. Однако, уменьшая боль и другие симптомы, операция может помочь вам оставаться в рабочем состоянии и сохранять независимость.
Паллиативная хирургия часто поддерживает такие виды лечения, как химиотерапия и лучевая терапия.Сочетание этих методов лечения помогает более эффективно бороться с раком. Хирургическое вмешательство также может замедлить рост рака и предотвратить или отсрочить появление дополнительных симптомов.
Во время лечения рака вы можете получать как лечебную, так и паллиативную помощь. Паллиативная помощь, которая может включать паллиативную хирургию, может начаться с момента постановки вам первого диагноза и продолжаться наряду с полученным лечебным лечением. Когда стандартные методы лечения перестают контролировать симптомы рака, паллиативная хирургия устраняет боль и связанный с ней дискомфорт.
Идеальный кандидат для паллиативной хирургии с большой продолжительностью жизни и высоким показателем выживаемости. И вы, и ваш хирург должны обсудить, является ли инвазивное лечение, такое как паллиативная хирургия, лучшим выбором для лечения ваших симптомов.
Даже при наличии злокачественной опухоли на поздней стадии хирургическое вмешательство может быть практическим вариантом для облегчения симптомов, связанных с раком. Каждый случай уникален; поэтому важно рассматривать операцию как возможную паллиативную меру, которая может улучшить качество вашей жизни.
Если у вас есть вопросы о том, может ли паллиативная хирургия быть правильным выбором для вас, свяжитесь с The Surgical Clinic для получения дополнительной информации. Наши врачи и хирурги-онкологи рассмотрят ваш случай и порекомендуют лучший подход к лечению.
Хирургическая паллиация в онкологическом центре: частота и результаты | Конец жизни | JAMA Surgery
Гипотеза Хирургическое вмешательство в паллиативной помощи является обычным явлением; однако показания, риски и результаты описаны недостаточно хорошо.
Конструкция Ретроспективный обзор хирургических случаев в течение 1-летнего периода с обновлением данных о выживаемости не менее 1 года.
Настройка Комплексный онкологический центр, назначенный Национальным институтом рака.
Пациенты Пациенты с диагнозом онкологические заболевания, проходящие оперативные вмешательства.
Основные показатели результатов Количество паллиативных операций и анализ продолжительности пребывания, заболеваемости и смертности.
Результаты Из 1915 хирургических вмешательств паллиативные операции составили 240 (12,5%). Было проведено 170 основных и 70 малых процедур. Нейрохирургические (46,0%), ортопедические (31,3%) и торакальные (21,5%) хирургические вмешательства часто оказывались паллиативными. Наиболее частыми первичными диагнозами были рак легких, толстой кишки, груди и простаты. Продолжительность пребывания в больнице составила 12,4 дня (диапазон от 0 до 99 дней), 21,3% процедур выполнялись амбулаторно. 30-дневная летальность составила 12.2%, при этом 5 пациентов умерли в течение 5 дней после процедуры. Общая летальность составила 23,3% (56/240). Смертность при хирургических вмешательствах, классифицированных как серьезные, составила 21,9% (44/170) и 10,0% (7/70) для пациентов, классифицированных как незначительные (точный критерий Фишера, P <0,01).
30-дневная летальность составила 12.2%, при этом 5 пациентов умерли в течение 5 дней после процедуры. Общая летальность составила 23,3% (56/240). Смертность при хирургических вмешательствах, классифицированных как серьезные, составила 21,9% (44/170) и 10,0% (7/70) для пациентов, классифицированных как незначительные (точный критерий Фишера, P <0,01).
Выводы В нашем онкологическом центре проводится значительное количество паллиативных процедур. Общая заболеваемость и смертность были высокими; однако у значительного числа пациентов была непродолжительная госпитализация и низкая заболеваемость.Паллиативная хирургия должна оставаться важной частью ухода за пациентами в конце жизни. Пациенты и их семьи должны осознавать высокие риски и понимать четкие цели этих процедур.
РАК — вторая по частоте причина смерти в США. У каждого третьего американца в течение жизни будет диагностирована какая-либо форма рака, и более одной трети этих пациентов умрут от этой болезни. В трех из четырех семей будет член семьи, больной раком. 1 Онкологическая помощь включает множество форм лечения, предназначенных для излечения или паллиативного лечения, включая химиотерапию, лучевую терапию, а также хирургическую терапию. Паллиативная хирургия рака рассматривается при осложнениях, связанных с заболеванием, которые ставят под угрозу жизненно важные функции и вызывают такие симптомы, как боль, одышка, тошнота и другие симптомы, которые влияют на функцию и качество жизни (QOL).
В трех из четырех семей будет член семьи, больной раком. 1 Онкологическая помощь включает множество форм лечения, предназначенных для излечения или паллиативного лечения, включая химиотерапию, лучевую терапию, а также хирургическую терапию. Паллиативная хирургия рака рассматривается при осложнениях, связанных с заболеванием, которые ставят под угрозу жизненно важные функции и вызывают такие симптомы, как боль, одышка, тошнота и другие симптомы, которые влияют на функцию и качество жизни (QOL).
Паллиативная хирургия — важный, но малоизученный аспект паллиативной помощи.Всемирная организация здравоохранения (ВОЗ) определяет паллиативную помощь как «активный тотальный уход за пациентами, болезнь которых не поддается лечению. Контроль боли, других симптомов, а также психологических, социальных и духовных проблем имеет первостепенное значение. Цель паллиативной помощи — это достижение наилучшего качества жизни для пациентов и их семей ». 2 Хотя это широкое определение полезно, в нем отсутствует описание точных аспектов паллиативной помощи, таких как начало, продолжительность и степень паллиативности, а также контроль конкретных симптомов. 3
3
Паллиативная помощь сосредоточена преимущественно на использовании паллиативной химиотерапии или лучевой терапии, а не хирургических вмешательств. Роль хирургии в паллиативной помощи многогранна и недостаточно изучена. 5 основных функций хирургической паллиативной помощи, как определено Боллом и др. 4 : (1) начальная оценка заболевания, (2) местный контроль болезни, (3) контроль выделений или кровотечения, (4) контроль боли. и (5) реконструкция и реабилитация.Однако цель хирургической процедуры может быть неизвестна до тех пор, пока не будет проведено обследование в операционной. 5 Хирургические процедуры для паллиативной терапии включают резекции, реконструкцию, функциональное восстановление, дренирование и биопсию. Первичные преимущества включают улучшение качества жизни за счет предотвращения или контроля симптомов, а преимущество в выживаемости — как вторичное преимущество. 6 Риски заболеваемости и связанной с лечением смертности обычно высоки из-за характера запущенного заболевания, сопутствующих заболеваний и плохой работоспособности.
Данных о масштабах и количестве паллиативных хирургических процедур, проводимых в США, очень мало. 7 Исследования были ограничены конкретной процедурой, а не обзором объема паллиативных операций. Miner et al., , 8, проанализировали 348 публикаций, касающихся паллиативной хирургии с 1990 по 1996 год, и обнаружили, что эти исследования в основном были сосредоточены на заболеваемости и смертности, в то время как только 12% исследований рассматривали обезболивание, 2% — стоимость, а 17% — оценку качества жизни.Они также обнаружили серьезные методологические ограничения этих исследований. Их анализ завершился настоятельной рекомендацией о расширении исследований, связанных с паллиативной хирургией при уходе за пациентами в конце жизни, с уделением внимания результатам такого лечения и улучшенным методам. 8
Роль и результаты паллиативной хирургии можно оценить только тогда, когда охарактеризованы масштабы и цели процедур. Для оценки конечных результатов и установления стандартов необходимо дать более четкое определение терминов, относящихся к паллиативной хирургии. В этой статье описываются результаты ретроспективного обзора паллиативной хирургии в онкологическом центре города надежды (COH), Дуарте, Калифорния, с интервалом в 1 год. Это исследование рассматривает хирургическую паллиативную терапию как важный аспект ухода за пациентами в конце жизни и представляет собой попытку количественно оценить и изучить паллиативные процедуры с целью углубления знаний в этой ограниченной области.
В этой статье описываются результаты ретроспективного обзора паллиативной хирургии в онкологическом центре города надежды (COH), Дуарте, Калифорния, с интервалом в 1 год. Это исследование рассматривает хирургическую паллиативную терапию как важный аспект ухода за пациентами в конце жизни и представляет собой попытку количественно оценить и изучить паллиативные процедуры с целью углубления знаний в этой ограниченной области.
Национальный медицинский центр COH — это комплексный онкологический центр, назначенный Национальным институтом рака.В апреле 1999 г. журналы регистрации случаев с 1 апреля 1998 г. по 31 марта 1999 г. были ретроспективно просмотрены 14 штатными хирургами (5 общих онкологических [LDW, DZJC], 3 урологических, 1 торакальный, 1 нейрохирург, 1 гинекологический, 1 реконструктивный, 1 врач-оториноларинголог и 1 ортопед) из отделения хирургии. Оперирующего хирурга (L.D.W., D.Z.J.C.) попросили закодировать каждый случай как паллиативный на основании определения, что «целью операции было улучшение качества жизни пациента, чья длительная выживаемость была менее 5%. «Все процедуры для данного пациента после назначенной паллиативной процедуры были включены в перечень паллиативных процедур, если характер процедуры был подобен или был связан с осложнением исходной процедуры. Если пациенту была сделана не связанная с этим операция, процедура оставалась с Назначение оперирующего хирурга, основанное на его интерпретации определения паллиативной процедуры.
«Все процедуры для данного пациента после назначенной паллиативной процедуры были включены в перечень паллиативных процедур, если характер процедуры был подобен или был связан с осложнением исходной процедуры. Если пациенту была сделана не связанная с этим операция, процедура оставалась с Назначение оперирующего хирурга, основанное на его интерпретации определения паллиативной процедуры.
Затем была создана база данных процедур. Были проанализированы данные относительно продолжительности пребывания в стационаре, смертности, заболеваемости, количества процедур и первичного диагноза.Журналы случаев были изучены с оперирующим хирургом для отдельных процедур, классификация которых была неясной. Исследовательская группа, состоящая из членов отделений хирургии (RSK, BG, LDW, DZJC), медсестринских исследований (GJ, BRF) и биостатистики (RAN), часто встречалась для обзора схемы классификации, данных, и методы анализа. Это включало проверку кодирования случаев и методов для регистрации всех случаев и результатов. Данные о выживаемости были обновлены так, чтобы было подтверждено как минимум 1-летнее наблюдение.
Данные о выживаемости были обновлены так, чтобы было подтверждено как минимум 1-летнее наблюдение.
Затем из базы данных были проанализированы множественные факторы. Критерии для рассмотрения процедуры как единственной включали, связана ли процедура с одним и тем же заболеванием. Примеры включали множественные подкожные или кожные иссечения для одного и того же диагноза, узловую биопсию в непрерывном режиме с интересующим органом и сложные внутрибрюшные операции, которые включали несколько различных процедур. Операция определялась как состоящая из нескольких процедур, если она включала реконструкцию или резекцию отдельной хирургической бригадой, процедуры на несвязанных участках тела или процедуры для полностью независимых целей.Каждый случай также рассматривался на предмет статуса «серьезной» или «незначительной» процедуры с использованием таких критериев, как техническая сложность, назначенная анестезия, продолжительность операции, а также известные заболеваемость и смертность, связанные с процедурами. Примеры основных процедур паллиативной терапии включают желудочно-кишечное шунтирование; резекция или экстернализация желудочно-кишечных или урологических органов для снятия непроходимости; внутричерепные резекции по поводу неврологических симптомов; резекции и реконструкция кожи и мягких тканей при болях или косметических средствах; и ортопедическая стабилизация и ремонт для передвижения.Незначительные процедуры включают венозный доступ, введение дренажной трубки для дренажа или плевродеза, санацию ран или установку эндоскопической трубки для питания. База данных хирургических процедур и конкретных конечных точек была проверена на точность с помощью нескольких компьютерных систем через Департамент информационных технологий, Департамент управления рисками и ресурсами, Департамент биостатистики и Департамент медицинских записей. Информация о заболеваемости была получена из отчетов на конференциях по хирургической заболеваемости и смертности, а также из внеплановых госпитализаций.Были включены все хирургические случаи, за исключением процедур сосудистого доступа, эндоскопии, бронхоскопии и цистоскопии без биопсии.
Примеры основных процедур паллиативной терапии включают желудочно-кишечное шунтирование; резекция или экстернализация желудочно-кишечных или урологических органов для снятия непроходимости; внутричерепные резекции по поводу неврологических симптомов; резекции и реконструкция кожи и мягких тканей при болях или косметических средствах; и ортопедическая стабилизация и ремонт для передвижения.Незначительные процедуры включают венозный доступ, введение дренажной трубки для дренажа или плевродеза, санацию ран или установку эндоскопической трубки для питания. База данных хирургических процедур и конкретных конечных точек была проверена на точность с помощью нескольких компьютерных систем через Департамент информационных технологий, Департамент управления рисками и ресурсами, Департамент биостатистики и Департамент медицинских записей. Информация о заболеваемости была получена из отчетов на конференциях по хирургической заболеваемости и смертности, а также из внеплановых госпитализаций.Были включены все хирургические случаи, за исключением процедур сосудистого доступа, эндоскопии, бронхоскопии и цистоскопии без биопсии.
Статистический анализ проводился с использованием программного обеспечения SAS и JMP (SAS Institute Inc, Кэри, Северная Каролина). Все значения P двусторонние, с α = 0,05. Кривые выживаемости были построены с использованием метода Каплана-Мейера со значениями P , вычисленными с использованием лог-рангового критерия.
С 1 апреля 1998 г. по 31 марта 1999 г. в Национальном медицинском центре COH было проведено 1915 больших и малых хирургических вмешательств 1466 пациентам.В результате ретроспективного обзора, проведенного основным хирургом, 240 из этих процедур (12,5%) были классифицированы как паллиативные для 164 пациентов (таблица 1). Из этих 164 пациентов 83 были мужчинами и 81 женщинами, средний возраст составил 56,4 года (возрастной диапазон от 6 до 88 лет). Наиболее распространенными первичными видами рака, включающими паллиативную операцию, были рак легких, толстой кишки, груди и простаты (таблица 2), при этом хирургические процедуры выполнялись при первичном, рецидивирующем и метастатическом заболевании.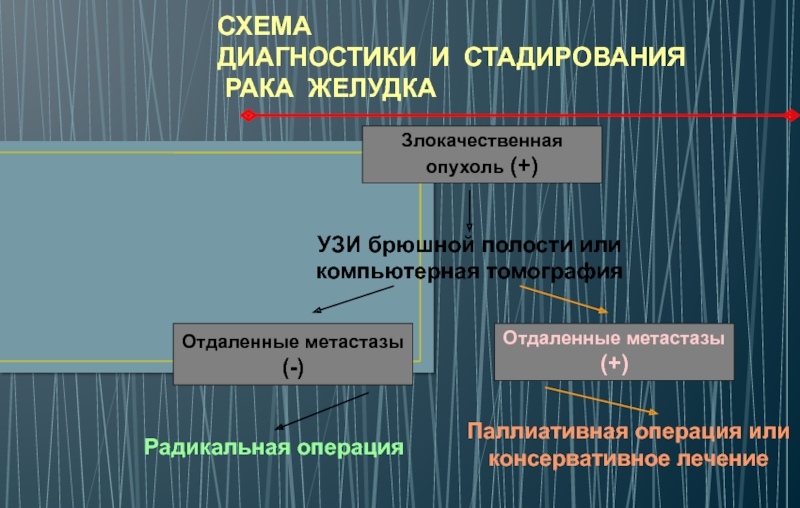 Для процедур, классифицируемых как паллиативные, было выполнено 170 крупных и 70 малых операций (таблица 1), из которых 52 (31.7%) из 164 пациентов, перенесших более 1 паллиативной процедуры (от 2 до 7) в течение года. Из этих 52 пациентов 24 (46,2%) перенесли более 1 процедуры в течение 30 дней. Кроме того, многие хирургические процедуры включали более одной паллиативной процедуры в одном месте (29,7%) (таблица 3), при этом большинство из них (81,7%) выполнялись более чем одним штатным хирургом. Всего в 24,4% хирургических вмешательств было задействовано более 1 хирурга. Процент хирургов, которые были сочтены паллиативными, в отделениях урологии находился в широком диапазоне (4.3% -19,5%) и общей онкологической хирургии (4,9% -19,7%).
Для процедур, классифицируемых как паллиативные, было выполнено 170 крупных и 70 малых операций (таблица 1), из которых 52 (31.7%) из 164 пациентов, перенесших более 1 паллиативной процедуры (от 2 до 7) в течение года. Из этих 52 пациентов 24 (46,2%) перенесли более 1 процедуры в течение 30 дней. Кроме того, многие хирургические процедуры включали более одной паллиативной процедуры в одном месте (29,7%) (таблица 3), при этом большинство из них (81,7%) выполнялись более чем одним штатным хирургом. Всего в 24,4% хирургических вмешательств было задействовано более 1 хирурга. Процент хирургов, которые были сочтены паллиативными, в отделениях урологии находился в широком диапазоне (4.3% -19,5%) и общей онкологической хирургии (4,9% -19,7%).
Общая заболеваемость составила 21,3% (51 из 240), при хирургических вмешательствах, классифицированных как серьезные, с заболеваемостью 25,9% (44 из 170), а при малых, с заболеваемостью только 10% (7 из 70) ( P =. 004). Наблюдалась статистически значимая разница в заболеваемости по общей онкологической хирургии (24,5% заболеваемости), урологии (13,3% заболеваемости), торакальной (6,9% заболеваемости) и нейрохирургической (35,0% заболеваемости) службам ( P =. 01). Средняя продолжительность пребывания в больнице составила 12,4 дня (диапазон от 0 до 99 дней), при этом 51 хирургическая процедура (21,3%) была проведена в амбулаторных условиях. Всего 20 пациентов (12,2%) умерли в течение 30 дней после операции, 5 из этих пациентов умерли в течение первой недели. Анализ выживаемости, сравнивающий основные и второстепенные процедуры, не выявил различий в средней выживаемости между группами ( P = 0,91) (Рисунок 1).
01). Средняя продолжительность пребывания в больнице составила 12,4 дня (диапазон от 0 до 99 дней), при этом 51 хирургическая процедура (21,3%) была проведена в амбулаторных условиях. Всего 20 пациентов (12,2%) умерли в течение 30 дней после операции, 5 из этих пациентов умерли в течение первой недели. Анализ выживаемости, сравнивающий основные и второстепенные процедуры, не выявил различий в средней выживаемости между группами ( P = 0,91) (Рисунок 1).
Паллиативная хирургия — важная часть комплексной междисциплинарной онкологической помощи в онкологических центрах; однако его объем, количество процедур и стоимость не были хорошо задокументированы.Фактически, литература по хирургической онкологии редко фокусируется на вопросах качества жизни и в первую очередь полагается на конечные точки заболеваемости и смертности, а также на ретроспективный обзор. 8 Среди междисциплинарных подходов к лечению рака (лучевая терапия, химиотерапия, реабилитация, консультация службы боли и т. Д.) Хирургия наименее изучена. Недавнее исследование 9 провело обзор 50 ведущих медицинских учебников для оценки содержания в конце жизни. В то время как во всех областях специализации были серьезные недостатки, тексты по хирургии получили самые низкие оценки — 71.8% рассмотренных тем в конце жизни полностью отсутствуют в ведущих текстах по хирургии. Наконец, было показано, что хирургическая подготовка может быть недостаточной для адекватного обучения пациентов уходу в конце жизни. 10 Паллиативная хирургия — первостепенная и центральная тема для дальнейших исследований, поскольку совершенствуются как хирургические методы, так и уход за пациентами в конце жизни. 11
Д.) Хирургия наименее изучена. Недавнее исследование 9 провело обзор 50 ведущих медицинских учебников для оценки содержания в конце жизни. В то время как во всех областях специализации были серьезные недостатки, тексты по хирургии получили самые низкие оценки — 71.8% рассмотренных тем в конце жизни полностью отсутствуют в ведущих текстах по хирургии. Наконец, было показано, что хирургическая подготовка может быть недостаточной для адекватного обучения пациентов уходу в конце жизни. 10 Паллиативная хирургия — первостепенная и центральная тема для дальнейших исследований, поскольку совершенствуются как хирургические методы, так и уход за пациентами в конце жизни. 11
Удивительно, что, хотя многие методы лечения рака являются паллиативными по своему назначению, не существует согласованного определения «паллиативного эффекта» или стандартного подхода к его измерению. 3 В этом обзоре мы даем широкое определение паллиативной помощи, и ее интерпретация в первую очередь основана на субъективной классификации отдельных хирургов. Хотя это может быть ограничением данного исследования, единого определения хирургической паллиативной терапии не существует, а терминология паллиативной хирургии может вызвать разногласия среди хирургов и исследователей. Об этом свидетельствует широкий разброс ответов в службах общей онкологической хирургии и урологии. Определение отдельного хирурга может варьироваться в зависимости от множества факторов.Паллиативные процедуры могут рассматриваться только как процедуры, целью которых является облегчение проблем, непосредственно связанных с опухолью. Другие могут включать более широкие определения, включая предотвращение надвигающихся осложнений рака, проблем, связанных с лечением онкологии, или неотложных хирургических вмешательств, не связанных с раком, у пациента с неизлечимым заболеванием. Есть также много процедур, для которых из-за природы заболевания долгосрочные цели не могут быть выяснены, пока операция не будет завершена. В конечном счете, для всех исследований, посвященных паллиативной помощи, эти термины должны быть определены таким образом, чтобы можно было использовать общий словарь и результаты можно было бы более единообразно изучать.
Хотя это может быть ограничением данного исследования, единого определения хирургической паллиативной терапии не существует, а терминология паллиативной хирургии может вызвать разногласия среди хирургов и исследователей. Об этом свидетельствует широкий разброс ответов в службах общей онкологической хирургии и урологии. Определение отдельного хирурга может варьироваться в зависимости от множества факторов.Паллиативные процедуры могут рассматриваться только как процедуры, целью которых является облегчение проблем, непосредственно связанных с опухолью. Другие могут включать более широкие определения, включая предотвращение надвигающихся осложнений рака, проблем, связанных с лечением онкологии, или неотложных хирургических вмешательств, не связанных с раком, у пациента с неизлечимым заболеванием. Есть также много процедур, для которых из-за природы заболевания долгосрочные цели не могут быть выяснены, пока операция не будет завершена. В конечном счете, для всех исследований, посвященных паллиативной помощи, эти термины должны быть определены таким образом, чтобы можно было использовать общий словарь и результаты можно было бы более единообразно изучать. В попытке утвердить более универсальные определения паллиативной хирургии в настоящее время мы проводим опрос хирургов-онкологов, который, как мы надеемся, прояснит эти вопросы.
В попытке утвердить более универсальные определения паллиативной хирургии в настоящее время мы проводим опрос хирургов-онкологов, который, как мы надеемся, прояснит эти вопросы.
Наш ретроспективный обзор показывает, что паллиативные хирургические процедуры являются важной частью ухода за больными раком в конце жизни, включая 12,5% хирургических случаев в нашем учреждении. Как указывалось ранее, Оксфордский учебник паллиативной медицины 4 выделяет 5 основных функций паллиативной медицины.Примеры паллиативных хирургических процедур из нашей серии, которые включали определенные роли, приведены в Таблице 4. Наш обзор показывает, что многие из этих процедур (170 из 240) были серьезными, с несколькими процедурами с участием более одного хирурга (24,4%).
Хирургические и другие варианты лечения должны быть тщательно рассмотрены до начала терапии. Назначение многих паллиативных процедур включает в себя надежду на увеличение продолжительности жизни в дополнение к улучшению качества жизни. Наше исследование действительно демонстрирует высокую смертность от паллиативных процедур, хотя многие пациенты имеют долгосрочную выживаемость.На рисунке 1 показано, что выживаемость в большей степени зависит от основного прогноза, связанного с основным диагнозом, а не от сложности выполняемой процедуры.
Некоторые разногласия существуют относительно хирургического вмешательства на поздних стадиях заболевания. Например, многие пациенты с запущенным заболеванием имеют приказ «не реанимировать» (DNR), но многие учреждения требуют, чтобы приказ DNR был приостановлен во время операции. Это может вызвать конфликты персонала при проведении хирургических операций пациентам с паллиативными намерениями.Серьезные факторы также связаны с затратами и управляемым лечением. Паллиативная хирургия может увеличить медицинские расходы из-за использования дорогостоящих технологий, хотя новые методы, такие как минимально инвазивная хирургия, могут привести к снижению затрат. Хирургическая заболеваемость может увеличить расходы на здравоохранение. Общая заболеваемость в нашем исследовании составила 21,3%, что выше, чем общие показатели общей хирургической заболеваемости от 3% до 5,45%, о которых сообщают другие. 12 , 13 И наоборот, разумное использование паллиативных хирургических процедур может значительно снизить затраты за счет уменьшения потребности в стационарном лечении и предотвращения других осложнений, связанных с заболеванием.Тридцать процентов процедур в нашем исследовании выполнялись либо амбулаторно, либо просто с ночевкой (72 из 240), демонстрируя, что расходы на больницу часто можно свести к минимуму. Кроме того, многочисленные процедуры считались второстепенными, что подразумевало необходимость минимальных ресурсов.
Лечение рака с лечебной целью следует четко определенным хирургическим принципам с основными целями продления жизни, сохранения функции и ограничения токсических эффектов.Роль хирургического вмешательства в улучшении качества жизни менее определена. Вопросы выживаемости при конкретном заболевании, заболеваемости инвазивными вмешательствами и, в конечном итоге, влияния на качество жизни становятся равносильными в паллиативной хирургии. Хотя некоторые рекомендации по хирургической паллиативной помощи были ранее опубликованы, 4 -6,14 , 15 , на практике не существует стандарта. В целом хирургическая литература сосредоточена на физиологических и биологических исходах, в меньшей степени учитывая результаты КЖ или семейные перспективы.
В отчетах о случаях заболевания, ретроспективных исследованиях и проспективных рандомизированных исследованиях оценивались различные исходы для многих типов рака, леченных с помощью паллиативной хирургии. Соображения по поводу паллиативного вмешательства включают безопасность, эффективность, комфорт пациента, устранение симптомов, продолжительность пребывания в больнице, среднюю выживаемость, послеоперационные осложнения, повторение симптомов и временное применение альтернативных вмешательств, таких как трансплантация. 16 , 17 При запущенном раке первоочередной задачей хирурга должно быть облегчение симптомов, а не обращение вспять самого злокачественного процесса. 5 В нашем исследовании паллиативные процедуры отражали наиболее распространенные виды рака, приводящие к смерти в Соединенных Штатах. 18 Это контрастирует с первичными диагнозами в большинстве сообщений о паллиативных процедурах в литературе, которые включают рак пищевода, колоректального рака, поджелудочной железы и желчных путей. 8 Это, скорее всего, связано с небольшим потенциалом излечивающей хирургии многих из этих видов рака.
При локальном или отдаленном рецидиве есть несколько показаний к паллиативной операции.Иногда это необходимо выполнять в экстренных случаях. Одним из примеров таких показаний к паллиативным процедурам является обструкция внутренних органов, таких как толстый или тонкий кишечник, желудок, пищевод, желчные протоки или мочевыводящая система. 4 , 6 Далее может потребоваться резекция опухоли для кровотечения (желудок, толстая кишка, почки), предотвращения местных осложнений (груди, меланомы, метастазов в кости) или контроля боли (ущемление нервных корешков, опухоли головы и шеи). , вторжение в грудную стенку). 4 , 6 Кроме того, процедуры по уменьшению скопления жидкости, такие как плевральные, перикардиальные или внутрибрюшинные, могут быть связаны с нарушением дыхательной функции, затрудненным приемом пищи или дискомфортом.Сдавление спинного мозга может потребовать хирургической процедуры для стабилизации, особенно если опухоль радиорезистентна или если пациент не может получить лечение на основе предшествующей терапии. Точно так же метастазы в мозг также могут потребовать хирургического вмешательства на основании неврологических симптомов. 5 Лечение надвигающихся патологических переломов и опухолевой инвазии позвоночника с болью, неврологическими нарушениями или нестабильностью позвоночника часто являются показаниями для таких процедур. Хирургическая резекция, стабилизация и декомпрессия могут улучшить качество жизни за счет уменьшения боли, улучшения функции и улучшения ухода за больными. 19 -22
Существует множество факторов, влияющих на пациента и его или ее решение относительно ухода в конце жизни. Обсуждения с пациентом и семьей должны вращаться вокруг целей хирургической процедуры, потенциальных результатов, рисков и осложнений, неопределенности результатов во время операции, а также развития заболевания при отсутствии хирургического вмешательства. . 5 Как показано в нашем исследовании, пациенты часто имеют множественные осложнения паллиативных процедур, и цели не всегда могут быть достигнуты.
В случае паллиативной хирургии факторы, влияющие на принятие решения, включают пациента, медицинский персонал и семью. Поскольку каждый участник, участвующий в принятии решений, рассматривает паллиативную хирургию как вариант, процесс начинается с признания альтернатив. Цель паллиативной помощи — выбрать лучшее лечение, которое максимизирует качество жизни и сводит к минимуму риски и вред. Чтобы сделать такой выбор, необходимо определить общую цель лечения. Эта цель часто фокусируется на поддержании функции как можно дольше или облегчении тревожных симптомов.Поскольку потребности пациентов сильно различаются, такие решения должны учитывать ценности пациента. Выбор пациентом паллиативной помощи включает варианты паллиативной хирургии, химиотерапии, лучевой терапии или комбинации этих методов лечения. Также необходимо рассмотреть другие неинвазивные методы лечения. Положительные результаты включают облегчение симптомов, улучшение качества жизни, возможное увеличение выживаемости и конечную цель — мирную смерть. И наоборот, отрицательные результаты лечения могут привести к неконтролируемым симптомам, снижению качества жизни, снижению выживаемости и немирной смерти. 23
Это исследование является первым шагом в идентификации и количественной оценке паллиативных процедур в онкологическом центре. Измеренные результаты являются общими для результатов, используемых для определения эффективности лечения рака. Исходы качества жизни могут быть экстраполированы на основе этих исходов, но их невозможно по-настоящему измерить без участия пациентов и их семей. Благодаря такому взаимодействию мы сможем определять эффекты паллиативных процедур и определять их целесообразность, особенно когда доступны нехирургические подходы.В настоящее время мы также проводим национальный опрос хирургов-онкологов, чтобы узнать их мнение о проблемах паллиативной помощи.
Таким образом, хирургические процедуры являются важной частью паллиативной помощи. Их количество и объем не были четко определены, но этот обзор демонстрирует необходимость исследований для описания многогранного воздействия паллиативных процедур на пациентов, семьи и результаты медицинских услуг. Необходимо усовершенствовать методы исследования, чтобы дать более стандартные определения паллиативной хирургии.Принятие решения, связанного с паллиативной хирургией в качестве варианта лечения, учитывая скудность данных в этой области, может быть трудным для всех вовлеченных сторон, и необходимо руководство для оказания помощи, чтобы помочь определить цели и прогнозировать результаты. Медицинское сообщество, и, что наиболее важно, хирургическое сообщество, должны быть осведомлены о природе паллиативных процедур. Суть паллиативной помощи предполагает, что все методы лечения следует рассматривать так, чтобы уход в конечном итоге основывался на агрессивном внимании к симптомам, качеству жизни и мирной смерти.
Автор, ответственный за перепечатку, и перепечатки: Роберт С. Кроуз, доктор медицинских наук, Отдел медицинских наук по делам ветеранов Южной Аризоны, линия хирургической помощи, 678 / 2-112, Тусон, Аризона 85723 (электронная почта: [email protected]).
1.Паркер SLTong TBolden SWingo PA Статистика рака, 1997. CA Cancer J Clin. 1997; 475-27Google ScholarCrossref 2.Всемирная организация здравоохранения, Обезболивание при раке и паллиативная помощь: отчет комитета экспертов ВОЗ.Женева, Швейцария, Всемирная организация здравоохранения, 1990; 11 Серия технических отчетов № 804.
3. Стивенс RJHopwood PGirling DJ Определение и анализ облегчения симптомов в клинических испытаниях рака: обманчиво сложное упражнение. Br J Рак. 1999; 79538-544Google ScholarCrossref 4. Ball ABBaum MBreach НМ и другие. Хирургическое паллиативное лечение. Дерек DHanks GWCMacDonald N Оксфордский учебник паллиативной медицины . Oxford, England Oxford Press, 1998; 282–297Google Scholar5.Forbes JF Паллиативная хирургия у онкологических больных: принципы и возможности паллиативной хирургии у пациентов с запущенным раком. Последние результаты Cancer Res. 1988; 108134-142Google Scholar6.Markham M Хирургия для поддержки и паллиативной помощи пациентам со злокачественными заболеваниями. Semin Oncol. 1995; 22 (приложение 3) 91-94Google Scholar7.Milch RADunn GP Роль хирурга в паллиативной помощи. Bull Am Coll Surg. 1997; 8214-17Google Scholar8.Miner TJJaques DPTavaf-Motamen HShriver CD Принятие решения о паллиативном хирургическом вмешательстве на основании данных об исходах пациентов. Am J Surg. 1999; 177150-154Google ScholarCrossref 9.Rabow MWHardie GEFair JMMcPhee SJ Содержание по уходу за пациентами в конце жизни в 50 учебниках по разным специальностям. JAMA. 2000; 283771-778Google ScholarCrossref 10.Rappaport WPreval CWitzke DFulginiti JBallard JWachtel T Просвещение о смерти и умирании во время хирургической ординатуры. Am J Surg. 1991; 161690-692Google ScholarCrossref 11.Комитет по уходу в конце жизни, Отдел медицинских услуг, Институт медицины, Филдс MJedCassell CKed приближается к смерти: улучшение ухода в конце жизни. Вашингтон, округ Колумбия, Национальная академия прессы, 1997 год;
12.McGuire HH JrHorsley JS IIISalter DRSobel M Измерение и управление качеством хирургии: статистические и случайные подходы. Arch Surg. 1992; 127733-738Google ScholarCrossref 13. Gawande AAThomas EJZinner MJBrenman TA Частота и характер хирургических побочных эффектов в Колорадо и Юте в 1992 году. Surgery. 1999; 12666-75Google ScholarCrossref 15. Сингер PAMacDonald N Биоэтика для врачей, 15: качественная помощь в конце жизни. CMAJ. 1998; 159159-162Google Scholar16.DiFonzo LDEgrari SO’Connell TX Холедоходуоденостомия для паллиативной терапии неоперабельного рака поджелудочной железы. Arch Surg. 1998; 133820-825Google ScholarCrossref 17.Schlitt HJ Weiman А.Клемпнауэр J и другие. Периферическая гепатоеюностомия как паллиативное лечение нерезектабельных злокачественных опухолей ворот печени. Ann Surg. 1999; 229181-186Google ScholarCrossref 18. Гринли RTMurray TBolden SWingo PA Статистика рака, 2000. CA Cancer J Clin. 2000; 507-33Google ScholarCrossref 19.Dijkstra AWiggers Тван Гил BNBoxma H Надвигающиеся и актуальные патологические переломы у пациентов с метастазами длинных костей. Eur J Surg. 1994; 4160535-542Google Scholar20.Weber Б.Г. Хирургическое лечение переломов конечностей, связанных с опухолями. Последние результаты Cancer Res. 1988; 108160-162Google Scholar21.Magerl Ф. Жаннере B Хирургическое лечение нестабильности позвоночника, связанной с опухолью. Последние результаты Cancer Res. 1988; 108163-171Google Scholar22.Bono BCazzaniga PPini V и другие. Паллиативная хирургия метастатической болезни костей: обзор 83 случаев. Eur J Cancer. 1991; 27556-558Google ScholarCrossref 23. Феррелл BREberts MTMcCaffery MGrant M Принятие клинических решений и боль. Cancer Nurs. 1991; 14289-297Google ScholarCrossrefПаллиативная хирургия саркомы
Дж. Харрисон Ховард, доктор медицины и Рафаэль Поллок, доктор медицины, доктор философии
в Мнениях и гипотезах ESUN
Как хирурги, мы гордимся тем, что можем предложить пациентам с саркомой возможность вылечиться.Лучевая терапия и химиотерапия могут сделать наши скальпели более эффективными, но операция остается краеугольным камнем терапии саркомы. Опыт с этим заболеванием быстро умаляет нашу гордость, поскольку у нас есть пациенты, которые возвращаются, несмотря на многопрофильную помощь и все наши личные усилия. После рецидива, возможно, у нас появится вторая возможность для лечения. У нас может быть даже третий или четвертый шанс, но для многих пациентов с саркомой наступит время, когда скальпель больше не сможет предложить возможность излечения; однако может ли это помочь? При наличии опыта, общения и правильного суждения паллиативная хирургия может значительно улучшить качество жизни пациентов с саркомой, несмотря на их неизлечимое заболевание.
«… хирурги должны быть бдительно осведомлены о подходящем пациенте и надлежащем времени для вмешательства с паллиативным хирургическим намерением».
Один из интригующих, но сложных аспектов хирургии саркомы заключается в том, что болезнь может проявиться в любом месте тела. Обычно для успешной резекции саркомы и последующего восстановления дефекта требуются специализированные хирургические бригады. Хотя эти операции приятно выполнять лично, сложность заболевания может привести к рецидивам и осложнениям, ятрогенным и другим причинам, с которыми очень трудно справиться.Из-за неоднородности саркомы связанные с заболеванием проблемы, требующие паллиативной хирургии, могут проявляться в виде закупорки полых внутренних органов, хронических некротических или язвенных ран, кровотечения или другой слабости. Как хирурги, мы просто не можем бросить пациентов, заявив, что ничего другого нельзя сделать, кроме паллиативной химиотерапии, лучевой терапии или неизлечимой помощи в качестве вариантов лечения. Этот клинический сценарий предоставляет уникальную возможность целенаправленно и откровенно обсудить с пациентами вопросы, связанные с окончанием жизни, их личные цели в отношении продолжающегося ухода, качество их оставшейся жизни и то, как может помочь паллиативное хирургическое вмешательство.Хирурги, привлекающие пациентов в это время большой нужды, могут помочь создать атмосферу, наполненную отрадно высокими показателями удовлетворенности, о которых сообщают эти пациенты. 1 Большинство пациентов с неизлечимыми заболеваниями не нуждаются в хирургическом вмешательстве; однако, будучи частью многопрофильной бригады по лечению саркомы, хирурги должны быть бдительно осведомлены о подходящем пациенте и надлежащем времени для вмешательства с паллиативным хирургическим намерением.
Паллиативная хирургия определяется как преднамеренное использование хирургической процедуры от имени пациента с неизлечимым заболеванием с целью облегчения симптомов, минимизируя психические расстройства, тем самым улучшая качество жизни. 2 Данные об использовании паллиативной хирургии у пациентов с терминальной стадией рака ограничены; тем не менее, разрешение симптомов после паллиативного хирургического вмешательства достигло 80-90%. 1,3 В исследовании Miner et al. Медиана выживаемости без симптомов после паллиативной операции составила 135 дней. 3 Это важное наблюдение, поскольку в том же исследовании было определено, что средняя выживаемость для этих пациентов составляла 194 дня, что свидетельствует о том, что паллиативные хирургические подходы могут предложить добросовестное улучшение качества жизни пациентов на последних этапах их существования. .
«… цель состоит в том, чтобы прийти к общему и взаимоприемлемому решению между пациентом, врачом и семьей».
Общение между хирургом, пациентом и семьей имеет первостепенное значение при обсуждении вариантов паллиативного хирургического вмешательства. Следует четко сформулировать четко определенные цели операции и связанные с этим риски. Пациенты часто не могут понять идею паллиативной операции; Следует уделить время объяснению того, что может быть разумно достигнуто с помощью операции, не имеющей лечебной цели.Не менее важно, чтобы врач понимал цели пациента, а не проецировал свои ожидания или оценочные суждения на это, по общему признанию, трудное обстоятельство. Пациент может согласиться с исходом, который может быть неприемлемым для хирурга; Следует помнить, что для пациента нет ни правильного, ни неправильного выбора, и что цель состоит в том, чтобы прийти к общему и взаимоприемлемому решению между пациентом, врачом и семьей.
«…пациенты чаще всего выбирали паллиативную операцию как средство устранения симптомов, ведущих к улучшению качества жизни ».
Тщательный отбор пациентов является критическим фактором при проведении паллиативной операции пациенту с саркомой. Пациенты с терминальной стадией рака имеют много хирургических факторов риска, таких как недоедание, анемия и другие системные побочные эффекты химиотерапии, которые приводят к послеоперационной заболеваемости от 20 до 40%. 1,3,4 Одно из немногих проспективных исследований, посвященных паллиативной хирургии, продемонстрировало, что пациенты с большей вероятностью выбирают паллиативную операцию как средство для устранения симптомов, ведущих к улучшению качества жизни; очень немногие пациенты выразили обеспокоенность по поводу периоперационной заболеваемости. 5 Честно говоря, в духе откровенного и открытого обсуждения, пациент должен быть полностью проинформирован о том, что осложнения могут привести к ухудшению, неразрешенным или новым симптомам и, возможно, даже ускорить их исчезновение. Хотя все возможные осложнения невозможно точно предсказать, открытое и заблаговременное общение об этих возможностях обычно способствует глубокому чувству личного доверия между хирургами, их пациентами и членами их семей. В этом доверительном контексте было замечено, что пациенты часто очень довольны после паллиативных операций по поводу рака терминальной стадии, даже когда симптомы не исчезают или когда возникают серьезные осложнения. 1
«Крайне важно, чтобы обучаемые принимали трудные решения относительно паллиативной хирургии; по необходимости, эти разговоры должны включать стажеров, чтобы будущие поколения хирургов могли спокойно вести такие обсуждения».
Решение о проведении паллиативной хирургии у пациента с саркомой является сложным. Для достижения цели лечения пациента может потребоваться серьезная и потенциально обезображивающая операция. В идеале в этих обсуждениях должен участвовать совет по опухолям саркомы, чтобы гарантировать, что многопрофильный опыт по конкретным заболеваниям будет задействован, поскольку такие решения часто предполагают хирургический опыт и суждения вместо доказательств, которые могут быть просто недоступны.Сообщество саркомы имеет возможность стать лидером и получить образование в области паллиативной хирургии. Очень важно, чтобы слушатели принимали трудные решения относительно паллиативной хирургии; по необходимости в этих беседах должны участвовать стажеры, чтобы будущие поколения хирургов могли спокойно вести такие обсуждения. По мере расширения возможностей лечения пациенты с терминальной саркомой, вероятно, будут жить дольше и, следовательно, будут чаще попадать в ситуации, требующие активного рассмотрения паллиативных хирургических подходов.Персоналу центра саркомы большого объема следует провести проспективные исследования для улучшения идентификации и отбора пациентов, у которых есть наибольшие шансы на улучшение качества жизни с помощью конкретных паллиативных хирургических вмешательств. В тандеме эти усилия могут также предоставить возможность улучшить образование и общение с пациентами, чтобы они имели реалистичное представление о целях паллиативной хирургии.
Используя паллиативную хирургию у пациентов с саркомой, чтобы позволить им есть, облегчить боль или помочь вылечить некротическую рану с неприятным запахом, мы можем предложить этим людям возможность покинуть больницу, вернуться домой и сохранить свое достоинство и чувство себя в конце жизни.Хотя есть большое личное и профессиональное удовлетворение в избавлении пациента от болезни с помощью скальпеля, не менее отрадной является возможность использовать хирургический арсенал от имени благодарного пациента, чье достоинство восстановлено благодаря своевременным вмешательствам для облегчения боли и страданий при излечении. больше невозможно.
, автор: J. Harrison Howard, MD
и Raphael Pollock, MD, PhD
Медицинский центр Wexner при Университете штата Огайо
Arthur G.Онкологическая больница Джеймса и Исследовательский институт Ричарда Дж. Солова в Колумбусе, Огайо,
Список литературы
1. Майнер Т.Дж., Коэн Дж., Шарпантье К., Макфиллипс Дж., Марвелл Л., Чоффи В.Г. Паллиативный треугольник: улучшенный отбор пациентов и результаты, связанные с паллиативными операциями. Архив хирургии 2011; 146: 517-22.
2. Шахтер Т.Дж. Коммуникация как основной навык паллиативной хирургической помощи. Анестезиологические клиники 2012; 30: 47-58.
3. Шахтер Т.Дж., Бреннан М.Ф., Жак Д.П. Перспективный, связанный с симптомами, анализ результатов 1022 паллиативных процедур при запущенном раке.Анналы хирургии 2004; 240: 719-26; обсуждение 26-7.
4. Бэджвелл Б.Д., Смит К., Лю П., Брюра Э., Керли С.А., Кормье Дж. Н.. Показатели хирургического вмешательства и выживаемости онкологических стационарных пациентов, требующих хирургической оценки для паллиативной терапии. Поддерживающая терапия при раке: официальный журнал Многонациональной ассоциации поддерживающей терапии при раке 2009; 17: 727-34.
5. Коллинз Л.К., Гудвин Дж. А., Спенсер Г. Дж. И др. Обоснование пациентов в паллиативной хирургической онкологии. Журнал хирургической онкологии 2013; 107: 372-5.
V11N6 ESUN Авторские права © 2014 Liddy Shriver Sarcoma Initiative.
(PDF) Паллиативная хирургия. Что это?
66 Nomikos IN
Hellenic Journal of Surgery 90
1. Уважайте достоинство и независимость пациентов, суррогатов пациентов
и лиц, осуществляющих уход.
2. Уважайте право компетентного пациента или заместителя
выбирать среди методов лечения, включая те, которые могут
или не могут продлить жизнь.
3. Эффективно и сочувственно общайтесь с пациентами,
их семьями и опекунами.
4. Определите основные цели лечения с точки зрения пациента
и рассмотрите, как помощь хирурга может
достичь целей пациента.
5. Стремитесь облегчить боль и другие обременительные физические
и нефизические симптомы.
6. Узнавать, оценивать, обсуждать и предлагать доступ к услугам
по психологическим, социальным и духовным вопросам.
7. Обеспечить доступ к терапевтической поддержке, охватывающей
спектр от лечения, продлевающего жизнь, до ухода в хосписе
, когда реально можно ожидать, что
улучшат качество жизни в восприятии пациента.
8. Осознавать ответственность врача противодействовать лечению
, которое вряд ли приведет к достижению целей пациента,
и побуждать пациентов и их семьи рассмотреть вопрос об уходе в хосписе
, когда прогноз выживания, вероятно, будет меньше
-год.
9. Обеспечьте непрерывность ухода за пациентом первичным
и / или врачом-специалистом, облегчая ощущение того, что
брошенных пациентов могут чувствовать, когда «лечебные» методы лечения
больше не нужны.
10. Поддерживайте коллегиальное и поддерживающее отношение к
другим людям, которым доверена забота о пациенте и
целей пациента. Поощряйте пациентов и их семьи рассмотреть вопрос об уходе за больными в больнице [10].
Этические вопросы и основные принципы
паллиативной хирургии
Моральные и этические вопросы, касающиеся паллиативной операции
, аналогичны тем, которые возникают при любом другом медицинском лечении
этой уязвимой группы пациентов.Проблема
в паллиативной хирургии — это баланс между моральным долгом
помогать и этическими требованиями непричинения вреда
и милосердия. Другими факторами, которые затрудняют ау-
тономию пациента при планировании любой инвазивной паллиативной процедуры
, являются следующие:
•
Неправильная интерпретация часто используемой фразы
«делать все возможное».
• Недостаток знаний пациентов и их окружения о менее инвазивных, но столь же эффективных альтернативных методах лечения
.
• Недостаток данных о научных результатах многих паллиативных процедур
.
• Давление со стороны семьи «сделать что-то»
Следующие принципы применимы к паллиативной хирургии:
• patients Бессимптомных пациентов нельзя паллиативно.
•
Паллиатив не противоположен лечению. Он имеет собственные показания
и должен оцениваться независимо.
•
Перед принятием решения о паллиативном хирургическом вмешательстве мы
должны подтвердить значимое ожидание выживаемости.
После этого хирургические решения лучше всего принимать в соответствии с этическими, научными и техническими принципами.
•
Цели должны быть четко и честно объяснены пациенту
и его семье, которые должны понимать
значимость симптомов, подлежащих лечению, поскольку возникает множество этических проблем
.
Принятие решений в паллиативной хирургии
Практика паллиативной хирургии широко применяется в
дисциплине хирургическая онкология.Как упоминалось выше, паллиативная хирургия
связана с многочисленными этическими дилеммами,
наиболее распространенной является предоставление пациентам достоверной информации
без разрушения надежды и принятие решений
о комплексном лечении. Многие переменные влияют на решение хирурга
при соответствующем выборе пациентов
с запущенными, солидными злокачественными новообразованиями, и возникает несколько вопросов
, на которые нужны взвешенные и честные ответы
[11].К таким вопросам относятся:
• Насколько вероятно, что запланированная операция избавит
от конкретных симптомов, для лечения которых предназначена операция?
• Доступны ли другие альтернативные варианты паллиативной помощи?
•
Будет ли облегчение симптомов хирургическим путем перевешивать
потенциальных связанных с операцией заболеваний или даже смертности?
•
Перевесят ли преимущества облегчения конкретных симптомов
посредством хирургического вмешательства масштабы
прогрессирующих симптомов метастатического заболевания, таких как
усталости и кахексии, которые не поддаются
хирургическому вмешательству?
Оценка облегчения симптомов — сложная задача,
, особенно в контексте запущенного заболевания.Любой хирургический успех в облегчении предоперационных симптомов
пациентов должен быть тщательно сбалансирован с
потенциальным развитием новых симптомов, связанных с хирургическими
осложнениями, или повторением предоперационных симптомов
, которые могут возникнуть в результате неполная резекция и последующий повторный рост опухоли
[12,13].
В дополнение к задаче отбора пациентов, хирурги
должны выбрать наиболее подходящую процедуру, которая удовлетворяет потребности пациента
.Учитывая отсутствие данных, основанных на доказательствах,
, основные факторы, определяющие выбор паллиативной процедуры
, включают:
• симптомы пациента и личные цели.
•
ожидаемое влияние процедуры на качество жизни, функцию,
и / или прогноз (время).
•
прогноз основного заболевания (время и функциональные ожидания снижения
).
Паллиативные процедуры при раке поджелудочной железы
В ситуациях, когда рак распространился и не может быть полностью удален хирургическим путем, приоритетом является облегчение или смягчение таких симптомов, как желтуха, боль, тошнота и проблемы с пищеварением.Паллиативные хирургические и эндоскопические методы призваны улучшить качество жизни и сделать пациента более комфортным.
Установка стента
Если опухоль расположена так, что блокирует общий желчный проток, проток поджелудочной железы или двенадцатиперстную кишку, это может вызвать желтуху и боль. В некоторых случаях для снятия закупорки можно установить стент эндоскопически. Стент — это небольшая трубка, сделанная из пластика или металла, которая вставляется в заблокированную область, чтобы открыть проток и восстановить поток. Пластиковый стент считается краткосрочным решением и часто устанавливается, когда пациенту может быть сделана операция на поджелудочной железе в будущем.Металлический стент — более долговечное устройство.
Хирургический обходной анастомоз
В ситуациях, когда закупорку невозможно открыть с помощью стента, хирург может выполнить процедуру обхода, чтобы восстановить нормальный кровоток. Если опухоль блокирует желчный проток, обход желчных путей может перенаправить поток желчи вокруг опухоли, чтобы уменьшить боль и желтуху. Если опухоль блокирует двенадцатиперстную кишку, можно выполнить гастроеюностомию или обходной желудочный анастомоз, чтобы пища могла проходить из желудка вокруг опухоли и через остальную пищеварительную систему.
Обезболивание
Опухоль, давящая на нервы в брюшной полости, может вызвать сильную боль, особенно на более поздних стадиях рака поджелудочной железы. Во многих случаях обезболивание с помощью морфина или аналогичных препаратов может принести значительное облегчение. В ситуациях, когда лекарства не контролируют боль должным образом, нервы, ответственные за посылку болевых сигналов, можно перерезать или ввести в них нервную блокаду для облегчения симптомов.
Следующие шаги
Если вы или кто-то, о ком вы заботитесь, страдаете заболеванием поджелудочной железы, Центр поджелудочной железы здесь для вас.Если вам нужен диагноз, лечение или другое мнение, у нас есть целая команда экспертов, готовых помочь.
Позвоните нам по телефону (212) 305-9467 или воспользуйтесь нашей онлайн-формой, чтобы связаться с нами сегодня.
Сопутствующие услуги
Связанные темы
Паллиативная помощь хирургическим пациентам | Паллиативная помощь на практике
Поддерживая качественный уход за счет улучшенного отбора пациентов и управления рисками, паллиативная помощь, в свою очередь, может помочь решить другие ключевые проблемы для хирургических лидеров: затраты, производительность и выгорание рабочей силы.Паллиативная помощь хирургическим пациентам может улучшить исходы, сократить расходы и сократить продолжительность пребывания в отделении интенсивной терапии. [V, vii] Дополнительные преимущества включают уменьшение количества заторов для хирургических бригад, смягчая общую проблему, заключающуюся в том, что пациенты вынуждены ждать рутинных процедур, потому что комнаты восстановления и отделения интенсивной терапии полны. Это также может помочь предотвратить моральный стресс, выгорание и дорогостоящую текучесть кадров.
Паллиативная помощь также может поддерживать поставленные хирургическими руководителями цели в области качества в отношении показателей удовлетворенности пациентов, включая ключевые компоненты показателей HCAHPS (оценка потребителей медицинских услуг в больницах и систем), такие как коммуникация, лечение боли и опыт пациентов.Trinity Health, вторая по величине система здравоохранения США, в 2015 г. предприняла общесистемную инициативу по улучшению показателей HCAHPS путем развертывания обучения компетентности в области паллиативной помощи для всех врачей первичного звена, включая хирургов, обеспечивая модель того, как обучение паллиативной помощи может значение поддержки. Анализ баллов по шкале боли HCAHPS для отделений больницы Тринити, которые реализовали программу обучения паллиативной помощи, показал чистое положительное улучшение в течение пилотного периода обучения.
Хотя важно выявить хирургов-лидеров паллиативной помощи на всех уровнях в их отделениях и подразделениях, нельзя упускать из виду ценность лидерства в хирургии сверху вниз. Специалисты по паллиативной помощи, стремящиеся к более тесному сотрудничеству с хирургическими отделениями, могут использовать вышеупомянутые проблемы как углы, с помощью которых можно привлечь хирургических руководителей на вершине иерархии отделений. Хирургические кресла, руководители отделений и специалисты по качеству могут задавать тон отделению и управлять поведением отдельных хирургов с помощью различных стратегий.

 Сопровождается слишком тяжелыми побочными эффектами, которые сами по себе опасны для больного.
Сопровождается слишком тяжелыми побочными эффектами, которые сами по себе опасны для больного.
 Ему предоставляется личный переводчик-координатор, который обеспечивает быстрое решение всех бытовых проблем.
Ему предоставляется личный переводчик-координатор, который обеспечивает быстрое решение всех бытовых проблем.