Паллиативная операция при раке — что это, понятие о радикальных и паллиативных вмешательствах, проведение операции в Москве
Содержание↓[показать]Тяжелая и неизлечимая болезнь всегда является большим стрессом как для самих больных, так и для их близких. Чаще всего они абсолютно неподготовлены к подобному удару, не понимают происходящее, не могут дать трезвую оценку существующим возможностям лечения и не в состоянии смириться с предстоящей неминуемой смертью – собственной или близкого человека.
Несмотря на развитие современной диагностики, почти половина больных онкологическими заболеваниями обращаются за медицинской помощью на запущенных стадиях рака, когда шансы на полное выздоровление уже безнадежно утеряны. В таких ситуациях онкологи оказывают паллиативную помощь онкобольным, жить которым осталось немного.

Как можно помочь неизлечимым больным?
Паллиативная помощь – это сравнительно новое направление медицины, цель которой — максимальное повышение качества жизни больного и его семьи в ситуации тяжелого, прогрессирующего, опасного для жизни или неизлечимого заболевания. В фокусе паллиативной помощи – физический, психологический, социальный комфорт больного и его ближайшего окружения.
Паллиативная помощь заключается в следующем:
Облегчение боли и других тягостных симптомов. Прогрессирование тяжелых заболеваний сопровождается многими тягостными симптомами, такими как боль, одышка, кашель, тошнота и рвота, проблемы со стулом и аппетитом, зуд, образование пролежней, нарушение сна, депрессия. Участие специалиста по паллиативной помощи помогает взять под контроль тягостные симптомы как в период активного лечения, так и в период конца жизни и в процессе умирания.
- Специальные медицинские вмешательства, направленные на продление жизни или повышение ее качества. В случае онкологических заболеваний это, в зависимости от стадии, – противоопухолевая терапия (химиотерапия, лучевая терапия, иммунная терапия), паллиативная хирургия, искусственное питание. Кислород, антибактериальная терапия, сердечно-легочная реанимация.
- Психологическая поддержка больного и его близких. Как принять болезнь и смириться с неизбежностью смерти? Как найти в себе силы для борьбы с тяжелым недугом? Как вести себя с близким человеком, который тяжело болен, страдает или умирает? Стоит ли говорить с ним о болезни, лечении, планах и будущем? Как говорить с больным, который отрицает реальное положение вещей и ищет спасения там, где его нет? Как провести последние недели, дни и часы так, чтобы наилучшим образом подготовить себя к жизни после ухода любимого человека? Эти и другие вопросы стоят перед всеми людьми, столкнувшимися с тяжелым и опасным заболеванием. Важно помочь найти на них ответы…
- Помощь в социальных и юридических вопросах, которые возникают вследствие заболевания и приближения летального исхода.
Кроме онкологических больных, паллиативная помощь в Юсуповской больнице оказывается пациентам, больным СПИДом, а также людям, имеющим неонкологические прогрессирующие заболевания.
Методы оказания помощи онкобольным
На терминальных стадиях онкопатологии больные страдают сильнейшими мучительными болями, которые делают невозможным нормальное существование и препятствуют совершению привычных дел.
Как правило, для купирования болей врачи паллиативной медицины Юсуповской больницы назначают внутримышечное или пероральное применение препаратов анальгезирующего действия. При подборе терапевтической схемы используется индивидуальный подход. По мере нарастания болевого синдрома и при неэффективности анальгетиков назначается прием более сильного препарата или наркотического средства.
У многих онкологических больных развиваются диспепсические расстройства, появление которых связано с интоксикацией организма, возникающей вследствие прогрессирования злокачественного процесса, приема многочисленных медикаментов, последствий химиотерапии и прочих негативных факторов.
Зачастую состояние сопровождается тошнотой и нестерпимой рвотой, которые требуют назначения противорвотных препаратов. Одной из важных составляющих нормального самочувствия больных онкологическим заболеванием является правильное питание. Сбалансированный, полноценный рацион питания необходим для предотвращения потери веса, тошноты и рвотных позывов, кроме того, способствует улучшению общего состояния и настроения.
Новейшим методом паллиативной медицины, который применяется в Юсуповской больнице для избавления онкобольных от напряжения, тревоги, стресса, депрессивных состояний и бессонницы, является ксенотерапия. Суть метода заключается в использовании ксенона – нетоксичного и абсолютно безвредного для человеческого организма инертного газа. Он применяется не только для онкобольных, но и в других медицинских сферах, поскольку оказывает иммуностимулирующее, противовоспалительное, антистрессовое, спазмолитическое, анальгетическое и кардиопротекторное действие.
Для каждого пациента врачи Юсуповской больницы разрабатывают индивидуальную терапевтическую тактику, подбирают подходящую диету с учетом его пожеланий и особенностей организма.
Около 50% пациентов, страдающих онкологическими заболеваниями, нуждаются в психологической поддержке, успокоительных препаратах и консультациях психотерапевтов. Эти мероприятия необходимы для нормализации психоэмоционального фона, «принятия» болезни и скорого наступления смерти. Опытные психиатры и психологи Юсуповской больницы направляют свои усилия на изменение отношения к смерти, восстановление душевного равновесия больного и его родственников. Весь медицинский персонал клиники, оказывающий паллиативную помощь, проходит специальную психологическую подготовку.
Мнение эксперта
Автор:
Алексей Андреевич Моисеев
Врач-онколог, химиотерапевт
В настоящий момент в России в паллиативной помощи нуждаются 1,5 млн человек. Эта отрасль находится под тщательным контролем со стороны Министерства здравоохранения. Благодаря поддержке правительства решается проблема адекватного обезболивания пациентов. Главной задачей паллиативной медицины считается облегчение состояния тяжелых больных.
Всемирная организация здравоохранения установила, что специфическая терапия и паллиативная помощь неизлечимым больным должны осуществляться в комплексе. Следуя протоколам ВОЗ, начинать помощь необходимо сразу после постановки диагноза. Подобным образом удается повысить качество жизни пациентов и облегчить выраженность клинических симптомов.
В настоящее время бесплатная паллиативная помощь может оказываться в домашних или стационарных условиях. Согласно Конституции РФ, на это имеет право каждый житель страны. В Юсуповской больнице паллиативная помощь оказывается на высоком уровне. Для пациентов создаются все условия, облегчающие их физическое и духовное состояние. Объем терапии подбирается в зависимости от состояния больного.
Критерии
Паллиативную помощь в онкологии трудно переоценить, ведь ежегодно количество онкобольных растет. Зачастую люди узнают о своей болезни уже на поздних стадиях, когда медицина оказывается бессильной. Сегодня в России на 100000 населения приходится около 2000 больных, нуждающихся в паллиативной медпомощи.
Медики считают, что основными критериями отбора нуждающихся в паллиативной помощи пациентов, должно быть следующее:
- прогнозируемый период жизни – не более 6 месяцев;
- несомненность того факта, что заболевание является неизлечимым;
- наличие определенной симптоматики (болевой синдром, сложный психоэмоциональный настрой, депрессия, склонность к суициду).
- оказание помощи в стационаре;
- оказание помощи на дому.
Стационарными учреждениями являются хосписы, отделения паллиативной помощи на базе медицинских учреждений и онкологических диспансеров. Выездные службы оказывают паллиативную помощь на дому. Также возможно амбулаторное лечение, когда пациент в состоянии посещать медицинское учреждение в назначенные часы для проведения процедур и манипуляций.
Паллиативная терапия может проводиться с применением различных методов:
- химиотерапии;
- гормонотерапии;
- радиотерапии;
- приема обезболивающих препаратов;
- хирургических манипуляций (лапароцентеза) – при необходимости.
Что такое паллиативное вмешательство?
В ходе проведения радикальной операции при раке злокачественную опухоль полностью удаляют. Однако, несмотря на применение современных диагностических методов на новейшей аппаратуре, врачам Юсуповской больницы зачастую удается установить истинную стадию заболевания только во время операции. При отсутствии технических возможностей для полного удаления злокачественного новообразования онкологи клиники выполняют паллиативную операцию.
Паллиативное вмешательство отличается от радикальной операции, так как во время него опухоль полностью не удаляется. Для подтверждения не радикальности паллиативного вмешательства специалисты Юсуповской больницы выполняют гистологическое исследование. Пациентам, перенесшим паллиативные операции, необходим специализированный уход. Медицинский персонал клиники онкологии Юсуповской больницы ознакомлен со всеми особенностями течения онкопатологий. Они оказывают квалифицированную помощь высокого качества больным после паллиативных операций.
Для проведения паллиативных хирургических вмешательств существуют определенные показания. Они выполняются при чувствительности опухолей к химиотерапевтическому лечению или лучевой терапии. В подобных ситуациях проводится удаление максимально большой части опухоли либо метастаза, после чего пациенту назначается консервативная терапия.
Паллиативное вмешательство является частью комбинированной терапии онкологических заболеваний. Оно обеспечивает не только приостановку роста опухоли, но часто и полное обратное развитие злокачественных очагов, восстановление трудоспособности и продление жизни больных на несколько лет.
Виды вмешательств
Существуют два вида паллиативных вмешательств. Паллиативная операция первого типа выполняется для устранения осложнений, которые вызвала опухоль. Хирурги-онкологи перевязывают сосуды при кровотечениях, накладывают билиодигестивные анастомозы или обходные кишечные анастомозы, выполняют трахеостомию, колостомию, гастростомию при опухолях соответствующих органов, признанных неоперабельными. Благодаря подобным операциям восстанавливаются жизненно важные функции организма: дыхание, питание, кровообращение, отведение содержимого желчных путей, кишечника. Паллиативные вмешательства могут проводиться в неотложном и экстренном порядке.
В ходе паллиативной операции второго типа выполняют паллиативное удаление злокачественной опухоли или паллиативную резекцию. В отличие от первого типа операции во время проведения паллиативного вмешательства второго типа выполняют удаление части опухолевой ткани (первичной опухоли или метастаза). Паллиативная резекция проводится в двух случаях.
Прежде всего она показана при новообразованиях, чувствительных или относительно чувствительных к лучевой или медикаментозной терапии в обычных или модифицирующих чувствительность условиях. В подобных ситуациях хирурги-онкологи Юсуповской больницы производят удаление основной массы опухоли, первичного новообразования и его метастазов для проведения дополнительного противоопухолевого лечения оставшейся меньшей части опухолевой ткани.
Показаниями для подобных хирургических вмешательств являются следующие онкологические заболевания:
рак яичников;
семинома яичка;
недифференцированные местно-распространённые, метастатические и рецидивные формы сарком мягких тканей;
распадающаяся большая опухоль молочной железы;
- рак молочной железы после недостаточно успешного предварительно проведенного специального лечения.
Во-вторых, паллиативная резекция проводится при угрозе развития осложнений либо при уже развившихся осложнениях онкопатологии. С помощью таких хирургических вмешательств предотвращаются жизненно опасные осложнения. Иногда проведение паллиативного вмешательства оправдано даже при наличии отдаленных метастазов.
В последние годы благодаря усовершенствованию медикаментозных и лучевых методов терапии паллиативные хирургические вмешательства проводятся и при других показаниях.
Решение об эффективности и целесообразности паллиативной операции экспертный совет с участием профессоров и врачей высшей категории Юсуповской больницы принимает коллегиально.
Операции при раке желудка
Благодаря применению паллиативной хирургии онкологи Юсуповской больницы добились высоких результатов по улучшению качества жизни у больных раком желудка на поздних стадиях. Методики проведения паллиативных оперативных вмешательств постоянно развиваются и совершенствуются. Это позволяет добиваться значительного улучшения состояния пациентов.
Паллиативные хирургические операции на желудке хирурги клиники онкологии выполняют при следующих состояниях:
четвёртой стадии рака желудка, когда злокачественной опухолью поражены соседние органы и близлежащие лимфатические узлы, выявлены отдалённые метастазы;
непосредственной угрозе для жизни пациента: прободении стенок желудка, кровотечении из новообразования, стенозе;
невозможности нормального питания;
желтухе, которая возникает в случае поражения печени или желчевыводящих путей;
сдавливание крупных сосудов метастазами.
При раке желудка онкологи Юсуповской больницы выполняют паллиативные операции двух типов. Первая группа оперативных вмешательств направлена на улучшение питания и стабилизацию общего состояния пациента. При этом очаги поражения не удаляются. К этому типу паллиативных операций относят гастроэнтероанастомоз, гастростомию и еюностомию.
Хирургические вмешательства второго типа проводят с целью удаления первичного очага новообразования или метастазов. Данный тип операций включает паллиативную резекцию, паллиативную гастрэктомию и удаление метастазов. Чаще всего их выполняют для того, чтобы повысить эффективность последующего противоракового лечения.
Вмешательства при раке прямой кишки
У больных четвёртой стадией рака прямой кишки часто развиваются осложнения, требующие выполнения паллиативных оперативных вмешательств. Паллиативная операция предполагает удаление первичного новообразования при остающихся отдалённых метастазах. Удаление первичного узла опухоли уменьшает раковую интоксикацию, устраняет или предупреждает непроходимость кишки, снижает темпы дальнейшей генерализации опухолевого процесса. При обширном метастазировании, канцероматозе брюшины, тяжёлых сопутствующих заболеваниях паллиативную операцию выполнить сложно.
К симптоматическим оперативным вмешательствам при раке прямой кишки относится колостомия. Хирурги клиники онкологии выполняют эту операцию при неподлежащих удалению новообразованиях с угрозой непроходимости или при развившейся кишечной непроходимости. Иногда онкологи накладывают колостому у пациентов с опухолью, которую можно удалить, но это невозможно сделать в связи с наличием противопоказаний к радикальной операции.
Наиболее часто при раке прямой кишки онкологи накладывают двуствольную сигмостому. При анатомических трудностях, связанных со спаечным процессом или короткой брыжейкой, вовлечении сигмовидной кишки в опухолевый процесс используют трансверзостомы. После исключения пассажа каловых масс через прямую кишку, пораженную злокачественной опухолью, уменьшается опасность кровотечения, воспаления. Если есть воспалительный процесс вокруг новообразования, создаются условия для того, чтобы его остановить. После радикальной операции, стому закрывают хирургическим путём.
Операции при раке яичников
Паллиативные операции при раке яичников выполняются на поздних стадиях заболевания, при наличии метастазов. Если патологический процесс проник в другие области таза или брюшной полости, онкологи Юсуповской больницы стремятся удалить максимальной объём опухолевой ткани. Такая паллиативная операция называется циторедукция. После оперативного вмешательства врачи назначают химиотерапию. Химиотерапевтические препараты уничтожают сохранившиеся раковые сегменты.
Иногда рак яичников полностью блокирует кишечник и приводит к развитию непроходимости. В некоторых случаях хирурги клиники онкологии удаляют часть кишечника. Если болезнь затронула орган и блокировала его, создают искусственное отверстие для выхода испражнений – колостому.
В том случае, когда нарушается проходимость мочеточников, моча накаливается в почках. Их объём увеличивается, нарушается функция органа. Для восстановления оттока мочи онкологи устанавливают в мочеточник внутренний стент или накладывают нефростому. У многих женщин с раком яичников развивается асцит – скопление жидкости в брюшной полости. При асците хирурги выполняют парацентез (пункцию брюшной полости) или устанавливают долгосрочный катетер.
При наличии технических возможностей онкологи в дальнейшем удаляют всю или большую часть опухоли и назначают химиотерапию. В некоторых случаях вначале проводят лечение цитостатиками, а после уменьшения объёма опухоли её оставшуюся часть удаляют. В послеоперационном периоде вновь проводят химиотерапию. Такая операция называется промежуточной или интервальной циторедукцией.
Право на бесплатную паллиативную помощь
Согласно ст. 41 Конституции Российской Федерации каждый имеет право на бесплатную медицинскую помощь, которая оказывается за счет бюджетных ассигнований. Это значит, что для получения паллиативной помощи на дому или в стационаре не обязательно иметь полис медицинского страхования.
Бесплатная паллиативная помощь оказывается как в амбулаторных, так и стационарных условиях медицинскими работниками, которые прошли специальную подготовку при взаимодействии с врачами по профилю основного заболевания пациента.
Бесплатная паллиативная помощь предоставляется на базе государственных медицинских учреждений и выездными патронажными службами. Естественно, бюджетных ассигнований недостаточно для того, чтобы в полной мере оказать надлежащую помощь всем нуждающимся в ней пациентам, поэтому создаются частные центры и хосписы, в которых качество предоставления услуг значительно лучше. Кроме того, в платных учреждениях не нужно ждать очередь на помещение в стационар для оказания паллиативной помощи, что часто можно наблюдать в государственных больницах.
Преимущества помощи инкурабельным больным в Юсуповской больнице
Пациентам Юсуповской больницы оказывается паллиативная медицинская помощь высокого уровня. Врачи-онкологи Юсуповской больницы постоянно контролируют состояние пациентов, страдающих раком. Они отдают предпочтение использованию специальных видов лечения, облегчающих симптоматику онкологического заболевания.
Отдельной задачей является оказание психологической и духовной поддержки больным и их родственникам. Комфортные условия, созданные в больнице, способствуют продлению жизни больных и улучшению её качества. Существенным преимуществом клиники является возможность родственников находиться с больным круглосуточно, независимо от стадии заболевания.
Команда онкологов, психологов, химиотерапевтов, неврологов, реабилитологов и медицинских сестер Юсуповской больницы оказывают каждому пациенту эффективную комплексную помощь. Персонал обеспечивает хороший уход даже лежачим больным, чего не всегда можно добиться в бесплатном государственном учреждении.
Оформление документов
Для госпитализации больного необходима предварительная запись по телефону для уточнения всех нюансов оформления в стационар. В назначенное время нужно прибыть в Юсуповскую больницу, взяв с собой паспорт, страховой медицинский полис, выписку из истории болезни и результаты ранее проведенных исследований и лабораторных анализов. В случае необходимости можно организовать перевозку пациента в сопровождении специализированной медицинской бригады Юсуповской больницы.
После выбора палаты, размещения и необходимых организационных мероприятий больного осматривает лечащий врач и специалисты: онколог, невролог, терапевт, кардиолог, реабилитолог, гастроэнтеролог и другие доктора, в распоряжении которых имеется новейшее диагностическое и лечебное оборудование клиники. Затем подписывается договор об оказании медицинских услуг, вносится авансовый платеж, после чего лечащим врачом составляется индивидуальная программа лечения.
Специалисты центра паллиативной медицины Юсуповской больницы ставят перед собой задачу не только облегчить страдания неизлечимо больного, но и создать для него максимально комфортные условия. При необходимости у близких имеется возможность круглосуточного нахождения в палате с больным. Узнать больше информации о паллиативной помощи в Юсуповской больнице можно по телефону.
Автор
 Алексей Андреевич Моисеев
Алексей Андреевич МоисеевЗаведующий онкологическим отделением, онколог, химиотерапевт, кандидат медицинских наук
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Черенков В. Г. Клиническая онкология. — 3-е изд. — М.: Медицинская книга, 2010. — 434 с. — ISBN 978-5-91894-002-0.
- Широкорад В. И., Махсон А. Н., Ядыков О. А. Состояние онкоурологической помощи в Москве // Онкоурология. — 2013. — № 4. — С. 10—13.
- Волосянко М. И. Традиционные и естественные методы предупреждения и лечения рака, Аквариум, 1994
- John Niederhuber, James Armitage, James Doroshow, Michael Kastan, Joel Tepper Abeloff’s Clinical Oncology — 5th Edition, eMEDICAL BOOKS, 2013
Наши специалисты

Заведующий онкологическим отделением, онколог, химиотерапевт, кандидат медицинских наук

Онколог

Хирург-онколог

Онколог

Заведующая терапевтическим отделением. Врач-терапевт, врач-кардиолог, врач-онколог.
Цены на оказание паллиативной помощи
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги

Мы работаем круглосуточно
как хирург может продлить и улучшить жизнь пациенту даже без радикальной операции / Блог компании Медицина 24/7 / Хабр
Спорим, вы не угадаете, что это? Это стент в просвете пищевода
Не каждый из тех, кто кашляет весной 2020 – болен COVID-19. Есть пациенты, кому еще хуже: они задыхаются, и им не помогут 2 недели в инфекционной больнице. У них рак. Рак легких, или молочной железы, или яичников, или, возможно, лимфома.
При многих опухолях частое осложнение – скопление жидкости в плевральной полости (вокруг легких). Ее бывает много, до нескольких литров (!) – и она сдавливает легкие, мешая им работать. Это называется гидроторакс.
В этом случае вернуть человеку способность дышать может только хирург. Он проводит операцию под названием «торакоцентез» – прокалывает плевральную полость толстой иглой и через нее отводит скопившуюся жидкость. Легкие расправляются, пациент снова нормально дышит.
Заметьте, хирург позволяет человеку жить дальше, хотя не действует на главную причину беды: злокачественную опухоль. Это один из примеров паллиативной хирургии.
Паллиативная хирургия – это такая, которая не устранит главную проблему – раковую опухоль, не вылечит человека полностью. Но паллиативная операция, вероятно, продлит ему жизнь и заметно повысит ее качество: он сохранит способность к самообслуживанию и социальную адекватность, сможет сам передвигаться, есть или ходить в туалет, перестанет мучиться от боли.
А ведь такие улучшения для наших пациентов в «Медицине 24/7» нужны особенно. Больше половины из них – люди с III и IV стадиями рака.
Многие попали к нам после того, как в районном онкодиспансере им сказали: «Резать поздно». Но мы режем – ориентируясь на новые международные протоколы и опыт западных коллег. И пациент даже на последних стадиях получает прирост качества жизни, а часто – и ее продолжительности.
Сегодня расскажем, как помогают при раке операции, которые не убирают опухоль, и почему стоит оперировать «безнадежных» больных.
Почему бывает нельзя просто вырезать опухоль?
Хирургическое лечение в онкологии многие считают только радикальным: когда все очаги поражения можно просто иссечь. А иначе ведь – зачем и связываться с травматичными вмешательствами и вообще впустую размахивать скальпелем? Это распространенный стереотип.
Дело в том, что рак в России почти в 40% случаев выявляют на поздних стадиях. К этому моменту часто злокачественный процесс генерализован – распространился по всему организму. И «просто вырезать опухоль и все метастазы» – становится задачей, несовместимой с жизнью пациента.
Если, например, кроме опухоли в молочной железе у женщины метастазы в печени, легких и позвоночнике – придется удалять слишком много тканей из разных органов сразу, и риск умереть от такой операции у нее будет выше, чем от прогрессирования болезни.
Органы, куда чаще всего метастазирует рак молочной железы
Но это не значит, что таким людям ничем нельзя помочь! Паллиативная помощь может значительно облегчить состояние пациента и улучшить качество его жизни, а иногда и продлить ее – не прибегая к радикальному лечению.
Паллиативная медицина чаще всего использует химио- и лучевую терапию. К сожалению, это отложилось в головах у многих российских врачей слишком плотно: они не готовы применять хирургию, когда заранее понимают, что оставят опухоль или часть ее внутри пациента. Хотя в онкологических отделениях по миру до 20% всех операций – паллиативные.
И их становится больше. Показания к хирургическому лечению на любой стадии рака – даже при распространённом процессе – расширяются. Появляются новые малоинвазивные способы вмешательства – они снижают риски для пациента и после них легче восстановиться.
Паллиативная хирургия становится частью комплексного лечения. У нас этому очень помогает налаженное междисциплинарное взаимодействие. Когда хирург, онколог, химиотерапевт, врач лучевой терапии и реаниматолог собираются вместе, они не тянут одеяло на себя (как вы могли подумать), а находят оптимальную лечебную тактику, чтобы избавить пациента от мучительных симптомов максимально безопасно, и насколько возможно долго.
На сегодня успехи таковы. С помощью паллиативной операции можно:
- Уменьшить размер опухоли, чтобы появилась возможность действовать на нее химиотерапевтическими методами.
- Снизить опухолевую интоксикацию.
- Убрать тягостные симптомы.
- Остановить/предотвратить внутреннее кровотечение.
- Уменьшить боли.
- Реконструировать поврежденную часть тела и помочь реабилитации после радикальных методов лечения.
Не можем удалить – уменьшим. Циторедуктивные операции
Циторедуктивные – буквально переводится как «те, что уменьшают количество клеток». Раковых клеток в организме. То есть — удаление полностью или частично первичной опухоли, удаление максимально возможного числа метастазов. Это нужно, чтобы:
б) убрать тягостные симптомы,
в) предотвратить жизнеугрожающие состояния.
Часто опухолевые очаги нельзя удалить целиком. Например, опухоль слишком крупная – вместе с ней пришлось бы удалять жизненно важный орган или очень большой его участок. Или поражены слишком много систем организма – множественные отдаленные метастазы. Или очаги метастазирования мелкие, до микроскопического размера, зато их тысяча – как при канцероматозе брюшины.
Таких пациентов часто нарекают «неоперабельными», и оставляют им только симптоматическое лечение и химиотерапию, которая не всегда дает хороший результат.
Хотя в таких случаях часто есть возможность удалить не всю, но максимально возможную часть опухоли. Это уменьшит тяжелые симптомы, вызванные жизнедеятельностью раковых клеток. А главное – не остановит, но замедлит распространение злокачественного процесса, позволит пациенту выиграть время, даст больше шансов на то, что химио- и лучевая терапия подействуют – они работают тем эффективнее, чем меньше объем опухолевой ткани в организме.
Циторедуктивные операции становятся частью комплексного лечения. Мы уже рассказывали про HIPEC, гипертермическую внутрибрюшинную терапию, которая помогает пациентам на последних стадиях рака яичников, желудка, различных отделов кишечника, печени.
На этом видео можно посмотреть, как проходит циторедуктивная операция при канцероматозе брюшины. Осторожнее, если вы не любите заглядывать людям слишком глубоко внутрь!
Одна из наших пациенток, которой удаляли аденокарциному яичников, выполняет циторедуктивную операцию в сочетании с HIPEC уже 5-й раз подряд – и это 5 лет жизни.
Кроме рака яичников, циторедуктивные операции, как один из этапов лечения, показывают улучшение показателей по выживаемости при колоректальном раке, раке желудка, аденокарциноме аппендикса, саркомах мягких тканей – даже на тех стадиях, когда опухоль уже начала метастазировать.
Циторедуктивная операция нередко оказывается способом избежать худшего в ситуации, когда пациенту угрожают серьезные, опасные осложнения. Например, такое вмешательство помогает предотвратить перфорацию кишечника или сильное кровотечение из-за распада опухоли.
Эти меры, хотя и являются паллиативными – не дают пациенту уйти из жизни раньше времени.
Поэтому мы стараемся всегда найти максимум возможных вариантов лечения и следить за прогрессированием, даже когда невозможно выполнить радикальное вмешательство или опухоль плохо реагирует на химиотерапию.
Не можем удалить причину – режем следствия. Симптоматические операции
Симптоматические паллиативные хирургические вмешательства вообще не затрагивают опухоль, в отличие от циторедуктивных операций, но борются с опасными последствиями для пациента, которые вызывает рост злокачественного новообразования.
Например, про торакоцентез при скоплении жидкости в грудной клетке мы описали в самом начале статьи. Но не реже происходит скопление жидкости в брюшной полости – асцит. Это обычное осложнение при раке желудка, яичников, колоректальном раке и др.
При асците (скоплении жидкости в брюшной полости) объем жидкости может достигать 10 и более литров. Пациент чувствует себя очень плохо: одышка, нарушение в работе ЖКТ и внутренних органов. Чтобы облегчить это состояние, выполняют лапароцентез – прокол в стенке брюшной полости, чтобы вывести жидкость. Если жидкость скапливается быстро, устанавливают дренаж – он выводит излишки непрерывно.
Однако чаще всего симптоматические операции нужны, чтобы организм, по сути, продолжал производить с окружающей средой обмен, который всем нам так привычен и воспринимается здоровыми людьми как должное.
Анастомоз. Искусственно созданное сообщение между сосудами, органами или полостями. В онкологии чаще всего это необходимо при раке органов пищеварительного тракта. Большинству неоперабельных пациентов с раком пищевода, желудка, ободочной и прямой кишки рано или поздно приходится формировать обходные анастомозы, выключать опухоль из пищетока, потому что она создает обтурацию (непроходимость.) Для этого часть органа, пораженного раком, удаляют, а оставшиеся части сшивают. «Как будто так и было», скорее всего, ни у кого никогда не получится, но мы всегда стараемся сохранить пациенту непрерывный ЖКТ, выполняющий свои базовые функции – чтобы он мог нормально питаться.
Удаление части ободочной кишки и формирование анастомоза
Однако, анастомоз наложить удается не всегда: например, пищевод или кишечник может быть слишком сильно поврежден опухолью. Существует еще ряд ситуаций, когда возникает необходимость создать прямое сообщение между полостью любого органа и окружающей средой.
На этот случай существуют стомы – отверстия, хирургическим путем сформированные на коже, к которым подшивают края нужной полости, в зависимости от локализации неоперабельной опухоли, которая закрывает просвет.
Например, гастростома – если не удается задействовать для питания пищевод: желудок подшивают к стенке брюшной полости и формируют отверстие на коже, через которое вводят полужидкую пищу.
Устройство гастростомы
Колостома и илеостома. Если предыдущее отверстие было предназначено для питания пациента, то это – наоборот. При колостомии на кожу живота выводят отверстие из ободочной кишки, при илеостомии – подвздошной кишки. Через коло- или илеостому в специальный мешок-калоприемник отходят продукты жизнедеятельности.
Резекция толстой кишки с выведением колостомы
Обеспечение функции дыхания
Трахеостома. При опухолях гортани, чтобы не допустить удушья, проводят трахеостомию — на кожу выводят отверстие из трахеи, через которое человек может дышать.
Трахеостома и проведение процедуры трахеостомии
Обеспечение мочевыделения
Нефростома – специальная полая трубка, которая выполняет функцию дренирования при нарушениях оттока мочи. Ее устанавливают в почечную лоханку через прокол на коже под контролем УЗИ.
Нефростома
Когда возможно – не режем, а используем эндоскоп
Когда опухоль разрастается и вовлекает какой-либо полый орган (пищевод, желудок, желчный проток, мочеточник, и т.д.), это может приводить к сдавливанию стенок органа, сужению просвета и полной непроходимости.
Зачастую в таких случаях есть возможность установить стент — металлический или полимерный сетчатый цилиндр-расширитель, который автоматически расправляется внутри полости органа и создает каркас, чтобы поддерживать достаточный просвет и проходимость.
Билиарный стент (для желчного протока)
Стенты можно устанавливать эндоскопически. Для этого не нужно делать больших разрезов, достаточно небольших проколов. В них через тонкую трубку-эндоскоп вводят миниатюрную видеокамеру и инструменты: врач с помощью этой камеры видит все манипуляции на экране и делает операцию «в прямом эфире», под дополнительным контролем рентгена или УЗИ. Подобный малоинвазивный метод позволяет проводить серьезные операции, не прибегая к «большой хирургии». После такой операции на порядок меньше осложнений и быстрее реабилитация.
Да и не нужно, пожалуй, объяснять, почему стентирование лучше для любого пациента по сравнению с наложением, например, гастростомы: мы сохраняем человеку нормальную человеческую жизнь, без необходимости питаться «через трубочку».
С помощью стентирования у нас получается сохранить физиологические функции многих органов даже на поздних стадиях опухолевого процесса.
Нормальное отведение желчи и лечение механической желтухи. Стентирование желчных протоков восстанавливает беспрепятственный отток желчи из печени в двенадцатиперстную кишку. Во-первых, пациент избавится от опасного состояния: механической желтухи. Она вызывается нарушением оттока желчи, провоцирует повышение уровня билирубина в крови и токсическое действие на ЦНС. Во-вторых, пациенту не придется ходить с выходящими наружу дренажами. В-третьих, естественный ток желчи сохранит нормальную работу кишечника. Так одна малоинвазивная операция делает очень много для сохранения качества жизни.
Стентирование желчного протока с помощью эндоскопа
Обеспечение работы пищевода и возможности самостоятельно питаться. Мы можем стентировать пищевод и желудок в случаях, когда опухоль находится в самом органе, или разрастается, придавливая его снаружи, или сужение просвета стало результатом более ранних вмешательств или иных повреждений (рубцов от химического ожога, например).
Работа стента в пищеводе, сдавленном опухолью
Установка стента буквально «творит чудеса», с точки зрения пациентов.
Судите сами: пациента привезли на реанимобиле с механической желтухой и стенозом пищевода, а выписали через 10 дней в состоянии, когда он может самостоятельно принимать пищу через рот и нормально ее переваривать.
Удалить всё и восстановить красоту. Санационные операции и реконструктивные
Когда опухоль не оперировали, и не слишком успешно лечили иными методами, она продолжает расти, а потом начинает распадаться. Эта опухолевая ткань может инфицироваться, вызывать массивные кровотечения, некрозы, оказывать токсическое действие на организм пациента, и сильно ухудшает его состояние.
Чтобы не допустить этого, нужно удалить как можно большее количество инфицированной опухолевой ткани. Такие паллиативные операции в онкологии называются санационными. Их выполняют, например, при раке молочной железы. Необходимость в таких операциях возникает у 30-40% женщин на III-IV стадиях. Также такие операции проводятся при угрозе распада и нагноения опухолей других органов: например, печени, ободочной кишки.
Часто после объемных оперативных вмешательств с полным удалением пораженного органа требуется последующая реконструкция. Например, молочной железы, частей лица или части кишечника, мочевого пузыря – для восстановления жизнедеятельности организма.
Это крайне важно и для психоэмоционального настроя пациента – чтобы он снова чувствовал себя нормальным человеком, с симметричными молочными железами и способностью ходить в туалет без дренажей и мочеприемников. От этого в большой мере зависит, будет ли человек находить радость в жизни и мотивацию для продолжения лечения.
Этой статьей мы хотим, во-первых, напомнить в нынешнее тревожное время, как счастливы те из нас, чей организм не нуждается в поддержке хирургов, чтобы есть или дышать.
А во-вторых, показать: даже в запущенных и тяжелых случаях все еще остается довольно много возможностей помочь онкологическому пациенту, продлить жизнь, убрать или облегчить мучительные симптомы. Даже если по прогнозам, жизни осталось совсем немного – есть очень большая разница в том, как ее прожить. В качестве, а не только в количестве. Паллиативная медицина – и паллиативная хирургия в частности, сегодня могут многое сделать для качества.
Будьте здоровы!
Паллиативные операции в онкологии

Содержание:
- В каких случаях при онкологических заболеваниях нужны паллиативные операции?
- Циторедуктивные операции
- Симптоматические операции
- Стентирование при онкологических заболеваниях
- Санационные операции
Паллиативными называют такие операции, которые направлены на улучшение качества жизни больного, уменьшение болей и других мучительных симптомов. В отличие от радикальных хирургических вмешательств, они не избавляют от рака, а лишь помогают улучшить состояние. Согласно мировой статистике, 10–20% всех операций в онкологии носят паллиативный характер. В зависимости от целей, они бывают циторедуктивными (паллиативная резекция), симптоматическими, санационными. Реконструктивно-пластические операции и биопсию тоже можно рассматривать как разновидности паллиативной хирургии. Основные цели паллиативных операций в онкологии:
- Первичная оценка и уточнение диагноза.
- Уменьшение размера опухоли и борьба с местными симптомами.
- Уменьшение опухолевой интоксикации.
- Борьба с кровотечением.
- Уменьшение боли.
- Реконструкция и реабилитация.
В каких случаях при онкологических заболеваниях нужны паллиативные операции?
Классически основу паллиативной помощи в онкологии составляет лучевая терапия и химиотерапия. К паллиативной хирургии прибегают не так часто, но в последнее время показания расширяются. Появляются новые малоинвазивные вмешательства. Решение о проведении паллиативной операции нужно принимать индивидуально, врач должен хорошо взвесить все за и против. Важно понимать, насколько большую пользу принесет пациенту вмешательство, поможет ли повысить качество и продолжительность жизни, надолго облегчить симптомы. В то же время, необходимо правильно оценить возможные риски. Принимая решение, врач учитывает тип и стадию опухоли, количество и расположение очагов в организме, возраст и состояние здоровья пациента, прогнозируемую продолжительность жизни и другие факторы. Важен междисциплинарный подход. С пациентом должны работать врачи разных специальностей: хирург, химиотерапевт, врач лучевой терапии, другие профильные специалисты. Иногда операция является не единственным выходом. Возможно, того же эффекта удастся достичь другими, более безопасными, способами. Когда разные специалисты работают в тесном сотрудничестве, вместе им проще принять правильное решение, выбрать оптимальную лечебную тактику.
Циторедуктивные операции
В случае, когда невозможно радикальное удаление опухоли, хирург может постараться удалить как можно большую ее часть. Такие операции называются циторедуктивными. Они могут решать две задачи:
- уменьшить симптомы;
- увеличить продолжительность жизни.
Характерный пример циторедуктивной операции — хирургическое лечение при раке яичников, осложненном канцероматозом (поражением раковыми клетками) брюшины и асцитом (скоплением жидкости в брюшной полости), когда есть риск обструкции кишечника. Удаление максимального объема опухолевой ткани в таких случаях помогает не только улучшить состояние пациента, но и увеличить выживаемость. Зачастую циторедуктивные операции проводят как часть комбинированного лечения рака. После хирургического вмешательства назначают курс химиотерапии или лучевой терапии. Эти методы лечения работают более эффективно после того, как удален основной объем опухоли.

Один из наглядных современных примеров сочетания паллиативной хирургии и медикаментозного лечения — HIPEC, гипертермическая интраперитонеальная химиотерапия. Ее применяют при раке, осложнившемся канцероматозом брюшины.
- Сначала проводят операцию, во время которой хирурги удаляют все видимые узлы, проводят резекцию пораженных органов.
- Затем брюшную полость промывают подогретым раствором химиопрепарата — он уничтожает мелкие очаги, которые не были удалены. Это помогает существенно продлить жизнь пациента (годы вместо месяцев).
В некоторых случаях удается добиться ремиссии. Нередко вопрос о паллиативном циторедуктивном вмешательстве встает, когда есть риск серьезных, опасных для жизни осложнений, например, перфорации кишечника, сильного кровотечения. Операция помогает их предотвратить.
Симптоматические операции
Симптоматические паллиативные вмешательства направлены на борьбу с теми или иными симптомами, вызванными злокачественной опухолью. Вот некоторые примеры:
- При кишечной непроходимости хирург может наложить обходной анастомоз: петли кишечника соединяют в обход участка, заблокированного опухолью.
- Если человек не может питаться самостоятельно (при сужении опухолью пищевода, лучевой терапии головы и шеи), выполняют гастростомию: желудок подшивают к стенке брюшной полости и формируют отверстие на коже, через которое вводят пищу. В некоторых случаях проводят дуоденостомию — на поверхность кожи выводят отверстие из двенадцатиперстной кишки.
- Если неоперабельная опухоль находится в нижних отделах кишечника, может быть выполнена колостомия — операция во время которой на кожу выводят отверстие из ободочной кишки, или илеостомия — с использованием подвздошной кишки (нижней части тонкого кишечника). Через полученное отверстие — коло- или илеостому — отходит кал.
- При опухолях гортани, вызывающих удушье, проводят трахеостомию — на кожу выводят отверстие из трахеи, через которое человек может дышать.
- Для борьбы с кровотечениями и некоторыми другими осложнениями (например, при асците, связанном с циррозом) прибегают к перевязке и эмболизации сосудов.
- При асците (скоплении жидкости в брюшной полости) выполняют лапароцентез (в стенке брюшной полости делают прокол, чтобы вывести жидкость), паллиативные хирургические вмешательства: оментогепатофренопексию, перитонеовенозный шунт, деперитонизацию стенок брюшной полости.
- При экссудативном плеврите (скопление жидкости в грудной клетке между листками плевры) проводят торакоцентез (эвакуацию жидкости через прокол в грудной стенке), плевродез (введение препаратов, которые приводят к склеиванию листков плевры).
- При нарушении оттока мочи может быть выполнена нефростомия: в почечную лоханку через прокол на коже устанавливают специальный катетер, через который в дальнейшем оттекает моча.
Стентирование при онкологических заболеваниях

При непроходимости полых органов, вызванной опухолевыми процессами, устанавливают стенты — полые цилиндрические каркасы с сетчатой стенкой из металла или полимерного материала. Зачастую стент можно установить эндоскопически, для этого не нужно делать разрез. Он расширяет просвет полого органа и восстанавливает его проходимость. Стенты можно устанавливать в кишечник, желудок, пищевод, мочеточники, желчные протоки, верхнюю полую вену и др. Это менее инвазивное вмешательство, по сравнению, например, с наложением обходного анастомоза, оно лучше переносится пациентами.
Санационные операции
Распадающаяся опухолевая ткань может инфицироваться. При этом ухудшается состояние больного, возникает риск распространения инфекции в организме. Для того чтобы это предотвратить, нужно удалить как можно большее количество инфицированной опухолевой ткани. Такие паллиативные операции в онкологии называются санационными. Их выполняют, например, при раке молочной железы.
Даже в запущенных случаях все еще остается довольно много возможностей помочь онкологическому больному, продлить жизнь, избавить от мучительных симптомов. И для этого прибегают не только к паллиативной хирургии: врач может назначить химиопрепараты, таргетные препараты, иммунопрепараты, лучевую терапию, поддерживающее лечение. Позвоните нам, мы знаем, где найти врача-эксперта и клинику, в которой применяются наиболее современные технологии: +7 (495) 023-10-24.
Паллиативные операции — это что такое?
Люди, страдающие от неутешительных онкологических патологий, вынуждены сталкиваться с серьезными проблемами. Дело в том, что чаще всего подобные состояния выявляются только в процессе оперативного вмешательства. Даже несмотря на то что сегодня существует огромное количество современных методов диагностирования рака, не всегда происходит его своевременное выявление.
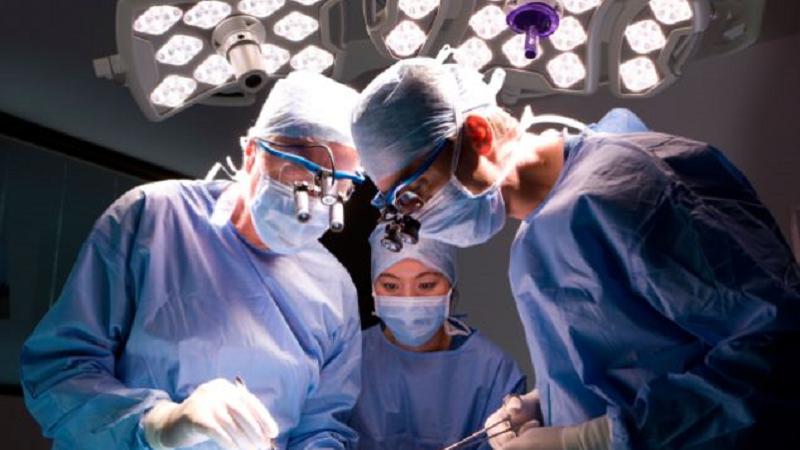
В подобных ситуациях у специалистов появляется дилемма, которая заключается в том, что далеко не всегда есть возможность полностью удалить новообразование. Бывают обстоятельства, когда сразу осуществить операцию по основному заболеванию невозможно. На этот случай существует паллиативная операция. Это хирургическое вмешательство, которое нацелено на облегчение состояние пациента. В этом случае есть больше шансов на продление жизни больного. Однако стоит рассмотреть подробнее особенности этой процедуры.
Общие сведения
Паллиативные операции – это вмешательство, в процессе которого не преследуется цель полного удаления опухоли. Это означает, что данная хирургическая процедура носит не радикальный характер. При этом обязательно проводятся гистологические исследования.
Если говорить об отечественной онкологии, то в ней есть такое понятие, как симптоматическая операция. В этом случае речь идет о том, что в органах человека будет произведено вмешательство хирурга, однако первичные опухоли не затронутся.
Если говорить о западных медиках, то подобные процедуры не выделяются в отдельную группу. В этом случае паллиативная операция – это одна из стандартных процедур, которые предлагаются больным, страдающим онкологическим заболеванием.
Если говорите о том, в каких ситуациях требуется выполнение этой процедуры, то чаще всего к ней прибегают, когда у человека появилась опухоль, чувствительная к лучевой терапии и применению химических составляющих. В этом случае паллиативная операция – это единственный вариант помочь человеку. Выполняется удаление большей части опухоли или метастаза. После этого начинается период консервативного лечения, который включает в себя лучевую или химиотерапию.
На сегодняшний день паллиативная медицина считается очень эффективной. Чаще всего такие варианты процедур производятся при лечении злокачественных опухолей. Однако они могут потребоваться и в ряде других ситуаций. Например, нередкими сегодня стали паллиативные операции при врожденных пороках сердца и других опасных патологиях, при которых сложно использовать радикальные методы лечения, не нанеся при этом вред человеку. В некоторых случаях такие меры способны даже спасти жизнь пациента.
Плюсы и минусы
Если говорить о преимуществах паллиативной медицины, то в этом случае стоит отметить, что травматизм будет значительно меньше, чем при стандартном хирургическом вмешательстве. Однако нужно понимать, что данная методика не обладает сильной эффективностью. Действительно помочь человеку справиться с патологией таким путем можно только в том случае, если провести процедуру на первичной стадии развития опухоли. Если же размер новообразования уже слишком большой, то полное удаление такой опухоли приводит к серьезным последствиям.

Тем не менее, когда речь идет о ранней стадии, то все же рекомендуется провести радикальное оперативное вмешательство. Это означает, что образование должно быть удалено полностью. Это объясняется тем, что при удалении небольшого опухолевого образования, человек реже всего страдает от тяжелых последствий. Однако в этом случае удается практически полностью исключить вероятность того, что опухоль будет дальше расти или переродиться в злокачественные образования.
Кроме этого, нужно понимать, что при выполнении паллиативных операций в онкологии (в качестве консервативного лечения), общее здоровье пациентов все равно ухудшается. Если говорить о подобной хирургии, то, как правило, такое лечение применяется для того, чтобы облегчить состояние детей, больных раком. Это объясняется тем, что малыши намного сложнее переносят радикальные операции. Кроме этого, нужно учитывать, что совсем молодой организм сформирован еще не до конца, и неизвестно, как он будет реагировать на полное удаление опухолевого образования.
Однако даже если врач приходит к выводу, что намного целесообразнее провести паллиативную хирургическую операцию, нет никаких гарантий, что подобная процедура действительно сможет облегчить состояние пациента. Есть шанс снять неприятные симптомы. Однако недуг останется в теле человека.
Например, если выполняется паллиативная операция при раке желудка, то есть риск, что частицы опухоли уже распространились по другим системам, и в разных частях организма стали появляться метастазы. В подобных ситуациях чаще всего проводится полное удаление желудка и хвостовых частей, поджелудочной железы и прочих органов (или их частей). При этом «легкая» процедура может оказаться абсолютно бездейственной.
Особенности паллиативных операций
Как уже говорилось ранее, подобное хирургическое вмешательство не способно избавить человека от проблем целиком. Подобная процедура выполняется только в том случае, если необходимо устранить неприятные или в некоторых ситуациях смертельные симптомы. Например, иногда опухолевые образования начинают давить на близлежащие органы. Это сильно вредит организму человека, влияет на все аспекты его жизни. В этом случае принимается решение избавиться от части опухоли, благодаря чему давление значительно снижается.
Как правило, после выполнения паллиативной операции при раке желудка и других разновидностях опухолей больным назначаются специальные препараты, которые помогают остановить рост образований, а также предотвратить распространение метастаз.
Также стоит отметить, что подобные процедуры помогают человеку получить больше шансов на успешное восстановление. Нужно учитывать, что данная процедура помогает избавиться от боли за счет устранения первоисточника. Поэтому после ее проведения человек начинает нормально себя чувствовать. Это значительно улучшает клиническую картину. Подобные процедуры помогают получить больше драгоценного времени, чтобы продолжить дальнейшее лечение.
Одна из главных целей паллиативной операции – обезболить пораженное место при последних стадиях рака. Если говорить о противопоказаниях данных процедурах, то у большинства пациентов их нет. Поэтому такое хирургическое вмешательство, в отличие от других методов, считается наиболее рациональным в некоторых ситуациях.

Кроме этого, данные манипуляции применимы не только при раке. Есть и другие заболевания, которые приводят к сильным болевым ощущениям. Если эти патологии невозможно вылечить или избавиться от них при помощи «агрессивных» мер, то в этом случае единственным решением становится подобная процедура.
Кроме этого, в процессе операции хирург получает возможность как можно ближе разглядеть пораженную зону и откорректировать схему лечения. Благодаря этому увеличивается успех на восстановление и выздоровление человека.
Паллиативная операция. Показания
Данный метод нерадикального типа чаще всего используется в том случае, если опухоль сильно чувствительная. Также не обойтись без данной процедуры, если новообразование не реагирует на лекарства и плохо отвечает на лечение. Кроме этого, процедура проводится при огромных новообразованиях. Как правило, они начинают давить на окружающие органы, и у больного человека нет времени на то, чтобы ждать действенного эффекта от химиотерапии.
В этом случае у пациента сразу удаляется часть опухоли, после чего дальнейшая борьба осуществляется при помощи медикаментов. Благодаря этому срок лечения значительно сокращается. Человек быстрее начинают чувствовать себя лучше. Немаловажным является тот факт, что реабилитация после паллиативных операций занимает намного меньше времени.
Также к показаниям стоит добавить появление злокачественных образований. Они далеко не всегда удаляются при помощи радикальных способов. Однако нужно понимать, что шансов на полное выздоровление после данной процедуры не существует. Тем не менее все зависит от конкретной ситуации, запущенности онкологии и особенностей человеческого организма.

Несомненно то, что нерадикальное лечение такого плана помогает смягчить травматизм и превосходно сочетается с лечением при помощи химических препаратов. Как правило, данные процедуры показаны тем, у кого поставлен смертельный диагноз.
Экстренные случаи
Речь идет о том, что врачам необходимо быстро отреагировать на резкое ухудшение состояния пациента. В противном случае человеку начинает угрожать смерть. В подобных ситуациях чаще всего выполняются трахеостомия, гастростомия и другие. Это самый распространенный тип паллиативного вмешательства.
Трахеостомия
Процедура заключается в том, что происходит удаление опухоли, перекрывающей гортань. Если не произвести срочного хирургическое вмешательство или помощь запаздывает по адекватным причинам, то пациенту будет слишком сложно дышать. В какой-то момент произойдет кислородное голодание мозга, из-за чего пациент может скончаться.

Гастростомия
В этом случае операция необходима для того, чтобы человек смог нормально питаться. Это объясняется тем, что при патологии внутренние органы больного сильно ослабевают и истощаются. Из-за этого он не может самостоятельно питаться.
Гастроэнтроанастомоз
Также в экстренных ситуациях проводится операция этого типа. Эта процедура осуществляется в том случае, если у больного наблюдается стеноз выходного отдела желудка. Чаще всего данный диагноз ставится при язве.
Кроме этого, в редких ситуациях больному пациенту может потребоваться создание противоестественного заднего прохода. Очень часто при развитии опухолей кишечника начинается его непроходимость. Из-за этого у пациента начинаются сильные запоры, которые крайне негативно влияют на его состояние, усугубляя и без того нелегкий недуг. Чтобы облегчить протекание патологии, врачи, по большому счету, проделывают новый задний проход путем разрезания прямой кишки.
Плановое вмешательство
В этом случае операция планируется заранее. Происходит удаление части опухоли, и в будущем пациент переходит к медикаментозному лечению. В этом случае подобная процедура выполняется также в нескольких ситуациях. Например, если опухоль очень большая. В подобной ситуации новообразование может быть злокачественным или доброкачественным. Это не влияет на решение об операции, так как в первую очередь врач обращает внимание на размер опухоли. Если она сильно давит на другие органы, в частности, на сердце или легочную систему, то стоит как можно быстрее убрать это неприятное давление.
Благодаря технике паллиативных операций человек быстрее чувствует себя лучше и практически не жалуются на симптомы рака. При этом он может вести нормальный образ жизни, работать и отдыхать. Кроме этого, подобная операция выполняется при слишком стремительном развитии патологии. Если согласно анализам врач увидит, что темпы роста онкологии начинают слишком быстро увеличиваться, то данное оперативное вмешательство позволяет несколько притормозить этот процесс. Дополнительное время необходимо специалисту для того, чтобы пересмотреть схему лечения и разработать новые рекомендации для больного.
Если у человека появляется метастазы, то это считается одним из худших осложнений. В этом случае речь идет о том, что рак снова активизировался. В подобных ситуациях лучше всего проводить нерадикальную операцию.
Стоит отметить, что паллиативная операция – это процедура, которая помогает человеку быстрее встать на ноги, не испытывая излишнего травматизма. После выполнения процедуры практически все органы больного начинают функционировать в нормальном режиме. Он дышит самостоятельно, принимает пищу, у него наблюдается нормальное кровообращение и так далее.
Стоит отметить, что оперативное вмешательство этого типа спасло немало жизней. При смертельном диагнозе многие из них продлевали свою жизнь на много лет. Кроме этого, в процессе данной процедуры врачи получают чуть больше времени на то, чтобы уточнить результативность химиотерапии.
На сегодняшний день паллиативная хирургия – это наиболее эффективный и современный способ диагностирования злокачественных опухолей и решение проблем с сильной симптоматикой. Также данная процедура очень эффективна, если речь идет о детских онкологических заболеваниях. Поэтому данные операции сегодня являются очень востребованными.
Однако несмотря на огромное количество положительных отзывов о проведении данной процедуры, ее можно допустить только при особых обстоятельствах. Больной обязательно должен проконсультироваться с врачом-онкологом, который определит анализы и решит, какое именно лечение лучше на данном этапе развития патологии. Если появляется серьезная угроза здоровью жизни пациента, то иногда бывает намного лучше провести радикальную операцию. Но непосредственно в процессе хирургического вмешательства, когда врач наглядно видит все внутренние органы человека, он может изменить свое решение и перейти к более легкой процедуре. Только в том случае, если он видит, что это поможет улучшить состояние больного без ухудшения его здоровья.
Нужна ли такая процедура, если она не помогает полностью вылечиться от недуга
Это вполне закономерный вопрос, так как по определению паллиативная операция не способна избавить от опухоли. Однако стоит учитывать, что данная процедура действительно помогает в значительной степени улучшить качество жизни больного. Что немаловажно, согласно статистическим данным, большая часть пациентов, прошедших через данное хирургическое вмешательство, смогли прожить намного дольше. Благодаря частичному удалению патологии назначенное им лечение стало действовать быстрее.
Кроме этого, консервативный тип лечения после проведения процедуры отличается большей эффективностью. Оказывается меньший вред на внутренние органы человека. Благодаря тому, что пациент получает больше времени, у него есть шансы на то, чтобы рассмотреть другие разновидности лечения или дождаться новых разработок в медицине.
Если врач допустил ошибку при диагностике, то после подобной операции больной сможет довольно быстро восстановиться. Согласно мнению специалистов и их богатому опыту, в медицинской практике существует огромное количество подтверждений того, что после проведения подобных операций пациенты счастливо жили еще на протяжении долгих лет.
Паллиативная хирургическая операция
Большие проблемы возникают при лечении рака у онкобольных с неудалимой опухолью. Довольно часто истинная стадия опухоли обнаруживается только на операции, несмотря на все современные методы диагностики рака. В таких случаях встает вопрос о проведении паллиативной хирургической операции.
Часто паллиативные хирургические операции проводятся вынужденно из-за возникновения у больных угрожающих жизни состояний, например, кровотечение, прободение полого органа.
Что такое паллиативная хирургическая операция
Паллиативная хирургическая операция – это вмешательство, которое не преследует цель полного удаления опухоли, то эта операция нерадикальна. Нерадикальность паллиативной хирургической операции должна быть подтверждена гистологическим исследованием.
В отечественной онкологии существует термин симптоматическая операция, под которым понимают вмешательство без затрагивания первичной опухоли (обходные анастомозы, свищи для питания). В западной онкологии такие операции отдельно не выделяются и относятся к паллиативным хирургическим операциям.
Показания к паллиативной операции
Показания к паллиативной хирургической операции возникают в случае наличия опухолей чувствительных к лучевой терапии или химиотерапии. В таких случаях проводится удаление как можно большей части опухоли или метастаза, с последующим консервативным лечением. Такие вмешательства также называют циторедуктивными, они есть эффективными, поскольку массивные опухоли менее чувствительны к консервативному лечению. Паллиативная хирургическая операция есть частью комбинированного лечения злокачественных опухолей.
В последнее время в онкологии, особенно в детской, расширяются показания к проведению паллиативных хирургических операций, в связи с усовершенствованием лекарственных и лучевых методов лечения.
Какую операцию необходимо проводить
Хирургу не всегда просто решить вопрос о том, нужно ли проводить обширную радикальную операцию или лучше ограничиться паллиативной хирургической операцией. В недавнем прошлом среди онкологов бытовало такой правило выбора объема хирургического вмешательства при раке: маленькая опухоль – большая операция, большая опухоль – маленькая операция.
То есть имеется ввиду, что радикальное вмешательство нужно только про небольших опухолях, то есть на ранних стадиях. А при больших опухолях было принято ограничиться пробной или паллиативной хирургической операцией. Такое правило и в наши дни не лишено рациональности.
В определенных случаях при распространенных опухолях для пациента лучшим выбором будет паллиативная хирургическая операция, возможно в сочетании с последующей химиотерапией, чем обширное травматичное вмешательство, которое значительно увеличивает риск послеоперационных осложнений и раннюю смертность и не дает существенных шансов на полное излечение от рака.
Но в некоторых случаях расширение операции необходимо. Это относится к тем случаям, когда при значительном местном распространении опухоли отсутствуют отдаленные метастазы. Например при распространенном раке желудка при отсутствии отдаленных метастазов возможно удаление желудка, сальника, селезенки, части толстой кишки и печени, хвоста поджелудочной железы.
При нецелесообразности такого вмешательства нужно решить вопрос о том, что делать дальше – паллиативную хирургическую операцию или ограничиться только биопсией опухоли. Это тоже есть сложной задачей и требует определенного опыта.
Паллиативные операции, показания и процедуры
Паллиативные операции – это вид хирургического вмешательства, когда заболевание не поддается лечению, например онкологическое. Цель хирурга – облегчить состояние пациента или улучшить работу определенного органа. Не всегда такие операции проводятся по согласию. Паллиативная помощь часто является спасательным кругом во время другого вида лечения.
Особенности и нюансы
Паллиативная хирургия никогда не убирает проблему целиком. К ней обращаются за помощью в устранении неприятных или даже смертельных симптомов. Например, большая опухоль давит на ближайшие органы, чем вредит организму. Хирург удаляет лишь часть опухоли, чтобы избавиться от давления.
Чаще всего эта терапия используется в онкологии. После процедуры пациенту назначают лекарства, которые должны остановить дальнейший рост опухоли или распространение метастаз. Паллиативная операция дает больным шанс на восстановление и влияет на следующие моменты:
- убирает боль за счет устранения ее истоков;
- дает возможность человеку нормально себя чувствовать;
- улучшает клиническую ситуацию;
- ставит на ноги, чтобы продолжить лечение;
- является единственным способом обезболить больное место на последней стадии рака;
- восстанавливает организм после химиотерапии;
- убирает симптомы, которые несет за собой диагноз.
Паллиативную терапию можно проводить большинству пациентов. И речь не только об онкологии. Есть масса заболеваний, который вызывают сильные болевые ощущения. И их нельзя убрать с помощью медикаментов.
Кроме того, хирург имеет возможность близко рассмотреть пораженную область и внести коррективы в будущее лечение. Это дает дополнительные гарантии на успех.
Показания для операции
Этот нерадикальный метод используют на основе нескольких показаний. Во-первых, это чувствительная опухоль, которая яростно встречает лекарства и не поддается им. Во-вторых, это огромные новообразования. Они уже давят на другие органы, поэтому нет времени ждать, когда химиотерапия подействует.
Подобное лечение часто преподносят, как идеальное. У больного раком сразу вырезают часть опухоли. А дальше продолжают бороться с помощью медикаментов. Время лечения резко сокращается. Пациент чувствует себя намного лучше.
Другим показанием можно назвать злокачественные образования. Их не всегда можно убрать радикальным способом. Паллиативная терапия может работать в таких случаях. Она успешно помогает даже детям. Это направление активно развивается в детской онкологии.
Также к операции могут прибегнуть во время хирургического вмешательства радикального плана. Хирург, на основе анализов и снимков, назначил полное удаление опухоли. Но увидев перед собой всю картину, понял, что решение было ошибочным. Он резко меняет план и удаляет лишь часть опухоли.
Внимание! Бывают случаи, когда исследования не дают пациенту шансов на выздоровление и назначают паллиативную терапию. Но во время операции хирург находит лазейку. Он успешно устраняет проблему полностью.
Нерадикальное лечение смягчает травматизм и отлично сочетается с химиотерапией. Но принять окончательное решение почти всегда сложно. Задача хирурга – оценить все шансы, проанализировать все возможные исходы и выбрать один путь.
Особенности проведения операций
Несмотря на хирургический способ борьбы с болезнью, паллиативные операции всегда связывают с нерадикальным лечением. Работают они с пациентами, чьи диагнозы прогнозируют смертельный исход. Поэтому часто на операционном столе оказывают люди, которые срочно нуждаются в помощи. Все операции такого плана делятся на две основные группы:
ГРУППА №1 – Экстренные ситуации
Сюда относят случаи быстрого реагирования. Пациенту уже угрожает смерть. Началом операции могут послужить осложнения во время хирургического вмешательства или резкое ухудшение состояния человека. Из наиболее популярных операций можно выделить:
1. Трахеостомия. Удаление опухоли, которая перекрывает гортань. Пациенту сложно дышать. Из-за нехватки воздуха, начинается кислородное голодание мозга. Конечно, первые сигналы не опасны. Они должны подтолкнуть к походу к врачу. Отсутствие лечение может привести к фатальному исходу, так как скорая помощь может просто не успеть спасти человека.
2. Гастростомия. Процесс кормления пациента, страдающего от рака пищевода. Его внутренние органы ослаблены и истощены, поэтому они не могут самостоятельно справиться с пищей. Операция может проводиться неоднократно, так как лечение проходит тяжело.
3. Гастроэнтроанастомоз. Назначается при стенозе выходного отдела желудка. Этот диагноз может быть поставлен и при наличии язвы. Но хирург работает в основном с больными, стеноз которых был вызван опухолью в желудке.
4. Создание противоестественного заднего прохода. Из-за развития опухоли, может начаться непроходимость кишечника. Пациент страдает от запоров, которые лишь усугубляют его положение. Для облегчения ситуации врачи делают новый задний проход, разрезая прямую кишку.
Главная функция операций этой группы – наладить работу организма: восстановить кровообращение, наладить самостоятельное дыхание, питание и опорожнение. Опухоль не ликвидируется. Убираются лишь симптомы, которые она вызывает. Обеспечивается покой как новообразования, так и ближайших органов.
Этот вид паллиативной помощи дает возможность людям жить в нормальном темпе еще месяца или годы (все зависит от сложности диагноза).
ГРУППА №2 – Плановое вмешательство
Здесь речь идет о заранее запланированной операции, которая является частью лечения. Удаляется часть опухоли, чтобы в будущем воздействовать на остатки с помощью химиотерапии. На подобную терапию записывают пациентов со следующими недугами:
1. Наличие большой опухоли. Она может быть злокачественной или доброкачественной. Врачей в первую очередь интересует ее рост. Если она влияет на другие органы, в особенности сердце или легкие, то необходимо убрать ее часть. Такое удаление почти полностью убирает симптомы рака. Человек чувствует себя отлично, так как остаток не мешает ему вести нормальный способ жизни.
2. Активное развитие болезни. Если анализы показывают увеличение темпов развития онкологии или другого диагноза, то паллиативная терапия дает шанс притормозить процесс, чтобы было время найти новое лечение.
3. Появление метастаз. Это один из худших видов осложнений, так как он свидетельствует об активизации рака. Терапия улучшает работу зараженных органов, убирает неприятные симптомы.
4. Смертельная опасность. Ко второй группе относят и все моменты первой. Исключением является лишь наличие плановости, подготовленности. Все процедуры проводят заранее, когда еще есть время для лечения.
Паллиативные операции – это нерадикальные процедуры, которые без лишнего травматизма ставят человека на ноги. Они обеспечивают нормальное функционирование всех органов, возобновление самостоятельного дыхания, приема пищи, кровообращения и т.д. Часто именно операции этого вида спасали людям жизнь или увеличивали ее на долгие годы.
Во многих случаях терапия является не просто одноразовым решением на короткий срок. Ее результат дает шанс врачам продолжить химиотерапию и довести лечение до положительного завершения.
Паллиативные операции. К ним относятся хирургические вмешательства, которые не предполагают полную ликвидацию опухолевого процесса. После таких операций опухолевые ткани остаются (что должно быть обязательно подтверждено гистологическим или цитологическим исследованием). Проблема паллиативных операций весьма актуальна, поскольку высоким остается число онкологических больных, у которых заболевание выявлено в поздних стадиях. Хирургические вмешательства, предпринимаемые при далеко зашедших формах злокачественных новообразований, трудно уложить в какую-либо определенную схему, так как невозможно в каждом конкретном случае предугадать особенности складывающейся клинической и жизненной ситуации. В связи с этим перед хирургом возникает задача как можно правильнее оценить общее состояние больного, распространенность опухоли, характер ее роста, возможные осложнения с тем, чтобы избрать наиболее рациональный план и вид хирургического пособия. Паллиативные операции в онкологии можно разделить на две основные группы. К первой группе относятся операции, выполняемые в плане комплексного лечения некоторых генерализованных гормонально-зависимых форм рака (например, овариэктомия, адреналэктомия, удаление правого надпочечника и пересадка левого в желудочно-ободочную связку, орхэктомия). Как показано в НИИ онкологии и медицинской радиологии им. Н.Н. Александрова, операции такого рода на эндокринных органах позволяют не только приостановить рост, но и добиться во многих случаях полного регресса очагов злокачественной опухоли, восстановить трудоспособность и продлить жизнь больных на многие годы. Ко второй группе относятся собственно паллиативные операции. Они представлены двумя основными типами. Первый тип — это паллиативные операции, устраняющие осложнения, вызванные опухолью (например, перевязка сосудов на их протяжении при кровотечениях, наложение обходных кишечных анастомозов, билиодигестивных анастомозов, трахеостомия, гастростомия, колостомия при неоперабельных опухолях соответствующих органов). Цель операций этого типа — восстановление жизненно важных функций организма: дыхания, кровообращения, питания, отведения содержимого тонкой, толстой кишок, желчных путей. Они выполняются чаще всего безотлагательно — в неотложном и экстренном порядке. Второй тип паллиативных операций — паллиативное удаление опухоли, или паллиативная резекция. Этот тип операций отличается от первого тем, что при нем удаляют часть опухолевой ткани (первичную опухоль или метастазы). Паллиативные резекции имеют два вида показаний. В первом случае показания к паллиативной резекции возникают при опухолях, чувствительных или относительно чувствительных к лучевым и/или лекарственным Методам лечения в обычных или особых (модифицирующих чувствительность) условиях. В таких случаях удаляют основную массу опухоли, первичную опухоль и/или ее метастазы с тем, чтобы на оставшийся меньший массив опухолевой ткани с большей надеждой на успех направить дополнительное противоопухолевое лечение. При этом паллиативная резекция (по современной терминологии, циторедуктивная операция) является компонентом комбинированного и комплексного (точнее, многокомпонентного) лечения. Дело в том, что лекарственное лечение оказывает большее действие при небольшом массиве опухолевой ткани и, следовательно, циторедуктивная операция, специально рассчитанная на применение дополнительных методов лечения, создает благоприятные условия для других компонентов комплексного лечения. Такие операции оказались, в частности, вполне оправданными при раке яичников, семиноме яичка, распадающейся большой опухоли молочной железы, раке молочной железы после недостаточно успешного предварительно проведенного специального лечения, недифференцированных местно-распространенных, рецидивных и метастатических формах сарком мягких тканей и др. В последние годы показания к циторедуктивным хирургическим вмешательствам расширяются, так как существенно возросли возможности дополнительных методов противоопухолевой терапии. Естественно, повышаются требования в плане выработки строгих показаний и противопоказаний к их применению и совершенствованию хирургической техники их выполнения. Второй вид показаний к паллиативной резекции в онкологии — это угроза развития осложнений или уже развившиеся осложнения. В принципе такие хирургические вмешательства рассчитаны на предупреждение жизненно опасных осложнений. Так, например, при небольшой пилороантральной раковой опухоли со стенозом, метастазами в печени и лимфатических узлах за пределами регионарного лимфатического барьера может оказаться более оправданной не наложение обходного гастроэнтероанастомоза, а резекция желудка. В отдельных случаях при реальной угрозе развития жизненно опасных осложнений (например, назревающая перфорация опухоли кишки, желудка, угроза развития профузного кровотечения из распадающейся опухоли полого органа, легкого с развившимся абсцессом и т.д.) также оправдана паллиативная резекция даже при отдаленных метастазах опухоли. Безусловно, в этих случаях должно быть чувство меры. |
Паллиативных и реконструктивных операций | SEER Training
Помимо диагностических, лечебных и профилактических операций, хирургические процедуры также проводятся для улучшения качества жизни пациента. Они могут восстановить функцию или внешний вид органов или тканей, которые были удалены или изменены в результате лечения рака.
Паллиативная хирургия
Рак причиняет боль большинству больных раком, как и лечение.Подсчитано, что у 80% больных раком бывает два или более эпизода боли. Больше пациентов испытывают боль на запущенной стадии заболевания. Качество жизни пациентов, испытывающих сильную боль в результате болезни или лечения, значительно ухудшается. При таких обстоятельствах может быть проведена паллиативная операция. Например, процедура может включать удаление болезненной первичной или метастатической опухолевой массы, такой как одиночный метастаз в позвоночник.
Цель паллиативной хирургии — уменьшить боль у пациента.Операция не обязательно должна быть направлена на уничтожение раковой ткани пациента. На самом деле онкологи часто считают паллиативную операцию целесообразной и выполнимой, когда заболевание не поддается лечению. Успешная паллиативная операция может не только сделать жизнь пациента более комфортной, но и в некоторых случаях продлить жизнь больного раком. Паллиативная операция по удалению раковых тканей считается хирургической операцией против рака. Паллиативная хирургия, такая как процедура блокады нерва для прерывания сигналов боли в нервной системе или установка стента для облегчения обструкции и т. Д., при котором не удаляются раковые ткани, не регистрируется как хирургическое вмешательство, направленное на лечение рака. Паллиативные процедуры регистрируются как хирургические вмешательства, не направленные против рака.
Реконструктивная хирургия
Реконструктивные операции выполняются пациентам с физическими уродствами и аномалиями, вызванными травматическими повреждениями, врожденными дефектами, аномалиями развития или заболеваниями.
Цели реконструктивной хирургии отличаются от целей косметической хирургии; в то время как косметическая хирургия проводится для изменения формы нормальных структур тела для улучшения внешнего вида и самооценки пациента, реконструктивная хирургия проводится на аномальных или поврежденных структурах тела.Во многих случаях причиной операции является восстановление повреждений, вызванных лечебной операцией, а также улучшение функций определенных анатомических частей тела. При лечении рака, если лечебные хирургические процедуры вызывают какое-либо обезображивание, дисфункцию или деформацию, может потребоваться реконструктивная операция. Реконструкция груди после хирургического лечения рака груди, пожалуй, самый распространенный пример реконструктивной хирургии.
Для многих пациентов с простой или модифицированной радикальной мастэктомией реконструкция груди может быть возможна во время той же хирургической процедуры.При этом типе реконструктивной хирургии избегают дополнительных операций, и пациенты не просыпаются от «шока» потери груди. В то время как мастэктомия выполняется хирургом-онкологом, реконструктивная хирургия обычно выполняется пластическим хирургом. Реконструкция груди может мешать адъювантному лечению, например химиотерапии или лучевой терапии. В этих случаях реконструктивная операция может быть отложена.
Иногда бывает недостаточно одноэтапной реконструкции; Для получения оптимальных результатов может потребоваться несколько этапов, когда требуется отсроченный перенос ткани.Как и в случае со всеми другими типами операций при лечении рака, поощряются тщательные обсуждения между больными раком и их врачами и пластическими хирургами, чтобы решения относительно хирургии рака и реконструктивной хирургии могли быть приняты в наилучших интересах пациента.
Реконструктивная операция регистрируется в поле данных «Реконструктивная / реставрационная».
,Паллиативная хирургия | Статья о паллиативной хирургии от The Free Dictionary
— отрасли медицины, изучающей заболевания, излечиваемые в основном оперативным вмешательством, и разрабатывает операционные методы и приемы. Наряду с внутренней медициной современная хирургия превратилась в важную клиническую дисциплину, выросшую из «ручного лечения» в узком практическом смысле. От хирурга требуется не только владение оперативной техникой, но и общие биологические и медицинские знания, на которых основаны методы лечения.
«Хирургические заболевания» не составляют четко очерченной группы патологических процессов; сама концепция меняется в объеме с ростом научного знания. Например, до конца XIX века хирургическое лечение аппендицита было неизвестно, и это заболевание считалось относящимся к сфере внутренней медицины; Сегодня острый аппендицит считается хирургическим заболеванием и лечится только оперативным вмешательством. Изучение и лечение сердечных заболеваний были исключительной прерогативой терапевтов до середины 20 века, то есть до развития сердечно-сосудистой хирургии, которая влечет за собой изучение и хирургическое лечение пороков сердца, аневризм, стенокардии и инфаркта миокарда.Достижения современной хирургии связаны с прогрессом естественных наук и технологий, а также с достижениями анестезиологии, реаниматологии и науки о переливании крови. Все эти достижения позволили использовать хирургические методы для лечения заболеваний ранее недоступных жизненно важных органов, таких как сердце, легкие, основные кровеносные сосуды, головной и спинной мозг.
История . Наряду с внутренней медициной и акушерством, хирургия — одна из старейших медицинских специальностей.Археологические находки и древние рукописи свидетельствуют о том, что хирургическое лечение было предпринято еще в каменном веке. Кровопускание, наложение костей, кесарево сечение и удаление камней из мочевого пузыря практиковались в Египте во втором или третьем тысячелетии до г. до н. Э. В древней Индии дефекты носа исправляли с помощью пересадки кожи со лба. В греческих медицинских сочинениях времен Гиппократа описываются такие операции, как трепанация черепа, пункция полостей и лечение переломов, а также большое количество хирургических инструментов.Цельс описывает ампутацию, при которой кровотечение было остановлено перевязкой крупных кровеносных сосудов. Греческий врач II века Антилл провел операцию по поводу аневризмы кровеносных сосудов и писал о лечении свищей и дроблении камня в мочевом пузыре.
Средневековая медицина в соответствии с религиозными догмами запрещала проливание крови и использование трупов для анатомических исследований. Это привело к противостоянию медицины, которой занимались «ученые» врачи, и хирургии, которая перешла в руки парикмахеров и банщиков и стала ремеслом.Достижения в анатомии, связанные с работами Везалия, Фаллопио и Евстахио в эпоху Возрождения, заложили научные основы для развития хирургии. Использование огнестрельного оружия также сыграло свою роль, поскольку оно привело к огромному количеству жертв и большей потребности в лечении ран. Паре, один из основоположников научной хирургии, разработал технику ампутации и внес вклад в науку о перевязках и лечении огнестрельных ран. Французский хирург П. Франко, современник Паре, усовершенствовал технику паховой герниотомии и литотомии.
Другими существенными вкладами в хирургию были Б. Магги (Италия) и Ф. Вюрц (Швейцария) в XVI веке, а также Х. Фабрициус (Италия), Дж. Хантер (Великобритания) и А. Скарпа (Италия). ) в 17-18 вв. В 1731 году в Париже была основана хирургическая академия, а в 1743 году ей были предоставлены те же права, что и медицинскому факультету Парижского университета. Теперь хирургия была официально признана медицинской профессией.
В России первые хирурги были шарлатанами и костоправами.«Иностранные хирурги выступали при дворе великого князя Московского в 15-16 веках. В XVII веке в армейских войсках были свои полковые врачи, цирюльники и «кровопийцы», т. Е. Лица, которые производили кровопускание и накладывали повязки. В 1707 году по указу Петра I при Московской больнице общего профиля была открыта госпитальная школа, в которой хирургия преподавалась совместно с анатомией. Подобные школы были открыты в Санкт-Петербурге и Кронштадте в 1733 году. Первая русская хирургическая клиника открылась в Санкт-Петербурге.Петербург 1806 г .; он был назван в честь И. Ф. Буша, написавшего справочник по хирургии на русском языке. И. В. Буяльский и другие известные хирурги были последователями хирургической школы Буша.
Введение анестезии и асептики в XIX веке устранило две основные проблемы — боль и послеоперационное нагноение раны — которые препятствовали прогрессу хирургии, несмотря на довольно высокий уровень операционных технологий. Это было сделано всего за два десятилетия. Наркоз с помощью эфира был предложен У.Мортон в 1846 году; год спустя Дж. Симпсон заменил эфир хлороформом в качестве анестетика. В 1867 году Дж. Листер предположил, что микроорганизмы, загрязняющие рану, можно контролировать с помощью карболовой кислоты, и таким образом заложил основы антисептики. В конце 19 века это было заменено асептикой, направленной на предоперационное уничтожение микроорганизмов и их спор физическими средствами — например, путем кипячения белья и инструментов в воде или стерилизации паром.
Открытие рентгеновских лучей позволило врачам 20-го века исследовать глубоко расположенные органы и ткани, что значительно повысило качество хирургической диагностики.Еще одним важным фактором стало развитие эндоскопии, которая позволила исследовать такие органы, как мочевыводящие пути, прямая кишка и пищевод.
Во Франции успехи хирургии XIX века связаны с именами Д. Ларрея, Г. Дюпюитрена и Ж. Лисфранка (1790–1847). Серозный шов, предложенный А. Лембером в 1826 г., остается основой хирургии желудочно-кишечного тракта. Британские хирурги, такие как А.А., разработали различные техники перевязки крупных артериальных стволов, грыжесечения, операций на костях и суставах.Купер (1768–1841) и Дж. Пэджет (1814–1899). В последней четверти XIX века лидерство в развитии хирургии перешло к Германии и Австрии. Б. Лангенбек, в честь которого названы многие операции, и Т. Бильрот, пионер в хирургии желудка, были основоположниками научной хирургии в Германии. Среди их учеников и последователей были швейцарский хирург Т. Кохер и немецкие хирурги Ф. фон Эсмарх (1823–1908), Э. фон Бергманн (1836–1907), Ф. Тренделенбург (1844–1924), Я. фон Микулич-Радецки. (1850–1905), А.Бир (1861–1949).
Среди значительных достижений середины XIX века — работы русского хирурга и анатома Н.И. Пирогова, основоположника топографической анатомии (основы рациональной хирургии) и современной военно-полевой хирургии, пионера широкого применения анестезии и хирургии. антисептика в России, видный сторонник анатомо-физиологического подхода в хирургии. Другими русскими, внесшими свой вклад в развитие хирургии, были Н. В. Склифосовский, А. А. Бобров, П. И. Дьяконов и Н.А. Вельяминов.
Конец 19-го и начало 20-го века также были отмечены быстрым прогрессом в хирургии в Соединенных Штатах, связанным с превосходным оборудованием, доступным в таких крупных хирургических центрах, как клиника Майо в Рочестере. Среди американских хирургов, чьи работы получили мировую известность, — Х. В. Кушинг и Г. Крил (1864–1943).
Современные разработки . Основные изменения в хирургии сопровождали эволюцию современной медицины, с ее разделением на все более узкие дисциплины и одновременной интеграцией смежных областей различных дисциплин для образования сложных ветвей, занимающихся патологией, диагностикой, лечением и профилактикой заболеваний конкретных органов и систем. — например, кардиология.Еще в середине 19 века хирургия стала выделяться на отдельные отрасли, ставшие самостоятельными медицинскими дисциплинами (офтальмология, оториноларингология, урология, ортопедия, травматология). Онкология стала отдельной отраслью в ХХ веке. Дальнейшая дифференциация и специализация, проистекающие из специализированных методов обследования и лечения, разработанных в середине века, привели к становлению проктологии как самостоятельной научной отрасли; то же самое можно сказать о легочной и сосудистой хирургии.
С начала века хирургия стремилась не только удалить больные органы, но и восстановить их; это отражается в широком использовании пластической хирургии для коррекции врожденных и приобретенных аномалий. Дальнейший прогресс в хирургии во многом зависит от достижений в области переливания крови, методов профилактики шока и использования антибиотиков.
В СССР первые признаки быстрого прогресса в хирургии можно увидеть через десятилетие после Октябрьской социалистической революции 1917 года.С. П. Федоров основал хирургическую школу и провел новаторские исследования в области хирургии желчевыводящих и мочевыводящих путей; П. А. Герцен и Н. Н. Петров заложили основы онкологии в СССР; И. И. Греков, И. И. Джанелидзе, В. С. Левит, А. В. Мартынов, А. Г. Савиных, С. И. Спасокукоцкий, В. Н. Шамов, С. С. Юдин внесли важный вклад в области абдоминальной и экстренной хирургии; Н. Н. Бурденко и В. А. Оппель сыграли важную роль в развитии советской нейрохирургии, хирургической эндокринологии и военно-полевой хирургии; и А.В. Вишневский внес вклад в науку о местной анестезии.
Заметный прогресс кардиохирургии во второй половине 20-го века основан на достижениях современной анестезиологии, а также на успешном использовании аппаратов искусственного кровообращения и устройств, вызывающих гипотермию (то есть снижение температуры тела). ). Важную работу в этой области проделали Р. Брок и Х. К. Саттар (Великобритания), К. Бейли, М. Дебейки. А. Блэлок, Д. Кули, Д. Харкен (США), П.Валдони и А. Дольотти (Италия), К. Крафорд (Швеция) и Н. М. Амосов, А. Н. Бакулев, В. И. Бураковский, А. А. Вишневский, П. А. Куприянов, Е. Н. Мешалкин, Б. В. Петровский (СССР).
Успехи физиологии и иммунологии позволили хирургам в 1960-х и 1970-х годах осуществить успешную трансплантацию почек (например, Б. В. Петровский в СССР), а также сердца и печени, заложив основы трансплантологии. Первая успешная трансплантация сердца человека была проведена в 1967 году К.Барнард (ЮАР). Недавно было проведено несколько многообещающих совместных американо-советских экспериментов с целью создания искусственного сердца.
Хирургия преподается на хирургических факультетах медицинских институтов и школ; в СССР обучение ведется также на кафедрах топографической анатомии и оперативной хирургии. Дополнительную хирургическую подготовку и специализацию можно получить в хирургических клиниках (включая институты усовершенствования врачей в СССР) и различных отделениях крупных больниц.Научные исследования в области хирургии сосредоточены в крупных хирургических клиниках и специализированных хирургических институтах. В СССР такими исследовательскими центрами являются Институт клинической и экспериментальной хирургии и Институт хирургии им. А.В. Вишневского в Москве, институты скорой медицинской помощи в Москве и Ленинграде, Институт клинической и экспериментальной хирургии в Киеве, Институт общей хирургии. и неотложная хирургия в Харькове.
Первое русское общество хирургов было основано в 1873 году в Москве.Хирургические проблемы обсуждались на Пироговских съездах с 1885 по 1899 год. Первый съезд русских хирургов состоялся в 1900 году; начиная с 22-го, состоявшегося в 1932 году, они назывались всесоюзными съездами. 29-е прошло в 1974 году в Киеве. С 1953 г. Всесоюзное общество хирургов входит в состав Международного общества хирургии (основано в 1902 г.), которое проводит конгрессы каждые два года; 24-е прошло в 1971 году в Москве.
В СССР издаются журналы по общей хирургии: Хирургия (с 1925 г.), Вестник хирургии им.Грекова И.И. (Ленинград, с 1855 г.), Клиническая хирургия (Киев, с 1921 г.). Зарубежные хирургические журналы включают Acta Chirurgica Scandinavica (Стокгольм, с 1869 г.), Zentralblatt für Chirurgie (Лейпциг, с 1874 г.), American Journal of Surgery (Нью-Йорк, с 1890 г.), British Journal of Surgery (Bristol , с 1913 г.) и Архив хирургии (Чикаго, с 1920 г.).
СПИСОК ЛИТЕРАТУРЫ
Оппель, В.А. История русской хирургии . Вологда, 1923.Мейер-Штейнег Т., Судхофф К. История медицины . Москва-Ленинград, 1925. (Пер. С немецкого.)
Разумовский В. И. Исторический очерк развития русской хирургии. В Руководство практической хирургии , т. 1. Ленинград-Москва, 1936.
Заблудовский А.М. «Состояние хирургии на Западе в первую половину XIX века». Вестник хирургии им. Грекова , 1937, т. 50, книги 133–134; том51, кн 135.
Колесов В.И. Страницы из истории отечественной хирургии . Москва, 1953.
Многотомное руководство по хирургии , т. 1-12. Под редакцией Б. В. Петровского. Москва, 1959–68.
Геселевич А.М., Смирнов Э.И. Николай Иванович Пирогов: Научно-биографический очерк . М., 1960.
Заблудовский П.Е. История отечественной медицины , ч. 1–2. Москва, 1960–71.
Юдин, С. С. Размышления хирургии .М., 1968.
Стручков В.И. Общая хирургия , 3-е изд. М., 1972.
Банков, Г. История хирургии . London, 1947.
Traité de technic chirurgicale , 2 ed., Vols. 1-8. Париж, 1952–61.
Маркус, Э. и Л. М. Циммерман. Принципы хирургической практики . Нью-Йорк, 1960.
Schmitt, W. Основы хирургии . Leipzig, 1962.
Chirurgische Operationslehre , 8-е изд., Тт. 1-6. Лейпциг, 1969–76.
Б.С. Р ОЗАНОВ и А. Г. К ISSIN
Ветеринарная хирургия . Ветеринарная хирургия — это отрасль хирургии, связанная с методами диагностики, лечения и профилактики хирургических заболеваний животных, особенно травмированных сельскохозяйственных животных. Ветеринарная хирургия как научная дисциплина в СССР включает в себя разделы общей и специализированной хирургии, офтальмологии (при заболеваниях глаз), ортопедии (при заболеваниях копыт и ковки животных) и оперативной хирургии совместно с топографической анатомией.Военно-полевая ветеринарная хирургия была подразделением хирургии до 1945 года. Хирургические ветеринарные службы в СССР строго основаны на том, в какой степени лечение служит экономическим целям. Таким образом, главная цель — быстрое восстановление сниженной или утраченной продуктивности сельскохозяйственных животных при минимальных затратах.М. А. Мальцев, Л. С. Сапожников, Б. М. Оливков и И. Д. Медведев внесли значительный вклад в ветеринарную хирургию СССР. Советские ветеринары разработали и внедрили новые методы проведения экономически выгодных операций на сельскохозяйственных животных.Текущие исследования посвящены анестезиологии, свойствам ран у различных видов животных, а также операциям на конечностях, репродуктивных органах, пищеварительной и других системах. Основными исследовательскими центрами являются соответствующие отделы учреждений ветеринарного образования; такие исследования координирует ветеринарный отдел Всесоюзной академии сельскохозяйственных наук им. В. И. Ленина. Ветеринарная хирургия преподается в ветеринарных учебных заведениях и техникумах.,
Как хирургическое вмешательство используется при раке
Хирургия используется для предотвращения, диагностики, определения стадии и лечения рака. Хирургическое вмешательство также может облегчить (смягчить) дискомфорт или проблемы, связанные с раком. Иногда одна операция может решить несколько из этих задач. В других случаях со временем могут потребоваться другие операции. Вы найдете конкретные операции по лечению рака, обсуждаемые в информации о лечении для каждого типа рака.
Операция по диагностике рака
Хирургия — один из способов диагностировать рак.В большинстве случаев единственный способ узнать, есть ли у человека рак и что это за рак, — это взять небольшой кусочек ткани (так называемый образец ) и протестировать его. Диагноз ставится при изучении клеток образца под микроскопом или путем проведения других лабораторных тестов.
Эта процедура называется биопсией . Биопсии, взятые во время операции, часто называют хирургическими биопсиями .
Способ отбора образца зависит от того, где находится опухоль и какой тип рака подозревается.Например, метод биопсии простаты отличается от метода биопсии легкого.
Узнайте больше о различных типах биопсии в разделе «Тестирование биопсийных и цитологических образцов на рак».
Операция по удалению рака
Операция по стадированию проводится, чтобы выяснить, насколько распространен рак и насколько далеко он распространился. Во время этой операции исследуется область вокруг рака, включая лимфатические узлы и близлежащие органы. Это важно, потому что это дает информацию для принятия будущих решений о лечении и прогнозирования реакции людей на лечение.Чтобы узнать больше об этом, см. Стадия рака.
Лечебная хирургия
Лечебная или первичная хирургия обычно проводится, когда рак обнаружен только в одной части тела, и есть вероятность, что можно удалить весь рак. Это называется «лечебным», потому что цель операции — полностью удалить рак. В этом случае основным лечением может быть операция. Его можно использовать вместе с другими видами лечения, такими как химиотерапия или лучевая терапия, проводимая до или после операции, но хирургическое вмешательство также может использоваться отдельно.
Операция по удалению опухоли
Операция по дебулькингу используется для удаления некоторых, но не всех опухолей. Это называется «удалением опухоли», потому что обрабатываемая опухоль представляет собой большой, громоздкий объект и может располагаться очень близко к важным органам или тканям. Таким образом, уменьшение объема опухоли может помочь уменьшить ее размер. Эта операция иногда выполняется, когда удаление всей опухоли может вызвать слишком большой ущерб близлежащим органам или тканям. Например, его можно использовать при запущенном раке яичников и некоторых лимфомах.В этих случаях врач может удалить как можно большую часть опухоли, а затем обработать то, что осталось, с помощью лучевой терапии, химиотерапии или других методов лечения.
Паллиативная хирургия
Этот тип хирургии используется для лечения проблем, вызванных распространенным раком. Паллиативную хирургию можно использовать с другими методами лечения для решения проблемы, вызывающей дискомфорт или инвалидность. Например, некоторые виды рака живота (брюшной полости) могут стать достаточно большими, чтобы заблокировать (заблокировать) кишечник. Если это произойдет, можно использовать операцию по удалению закупорки.Паллиативная хирургия также может использоваться для лечения боли, когда боль трудно контролировать с помощью лекарств. Паллиативная хирургия помогает облегчить проблемы, вызванные раком, и помогает людям чувствовать себя лучше, но поскольку рак обычно находится на поздней стадии, ее не проводят для лечения или излечения самого рака.
Поддерживающая хирургия
Поддерживающая операция проводится, чтобы облегчить людям получение других видов лечения. Например, устройство для сосудистого доступа, такое как Port-A-Cath ® или Infusaport ® , представляет собой тонкую гибкую трубку, которую можно хирургическим путем ввести в большую вену и подключить к небольшому барабановидному устройству, которое помещается просто под кожей.Иглу вводят в барабан порта для лечения и забора крови, вместо того, чтобы вставлять иглы в руки и руки каждый раз при внутривенном введении жидкостей, переливании крови или лечении.
Восстановительная (реконструктивная) хирургия
Реконструктивная хирургия используется для улучшения ухода за пациентом после серьезной онкологической хирургии. Он также используется для восстановления функции органа или части тела после операции. Примеры включают реконструкцию груди после мастэктомии или использование тканевых лоскутов, костных трансплантатов или протезных (металлических или пластиковых) материалов после операции по поводу рака головы и шеи.
Профилактическая (профилактическая) хирургия
Профилактическая или профилактическая операция проводится для удаления ткани тела, которая может стать раковой, даже если во время операции нет никаких признаков рака.
Иногда удаляют весь орган, если у человека есть заболевание, которое подвергает его очень высокому риску заболеть раком. Операция проводится, чтобы снизить риск рака и помочь предотвратить вероятность рака, но она не гарантирует профилактику рака.
Например, у некоторых женщин с сильным семейным анамнезом рака груди имеется наследственное изменение гена рака груди (называемое BRCA1 или BRCA2 ). Поскольку риск рака груди очень высок, можно рассмотреть возможность удаления груди (профилактическая мастэктомия). Это означает, что грудь удаляется до обнаружения рака.
,Что такое паллиативная помощь? | Определение паллиативной помощи
Определение
Паллиативная помощь — это специализированная медицинская помощь людям, живущим с тяжелыми заболеваниями. Этот тип ухода направлен на облегчение симптомов болезни и стресса. Цель — улучшить качество жизни как пациента, так и его семьи.
Паллиативная помощь предоставляется специально обученной командой врачей, медсестер и других специалистов, которые работают вместе с другими врачами пациента, чтобы обеспечить дополнительный уровень поддержки. Паллиативная помощь основана на потребностях пациента, а не на его прогнозе. Он уместен в любом возрасте и на любой стадии тяжелого заболевания, может применяться наряду с лечебным лечением.
улучшает качество жизни
Команды паллиативной помощи сосредоточены на качестве жизни.Они лечат людей, страдающих симптомами и стрессом серьезных заболеваний, таких как рак, застойная сердечная недостаточность (ХСН), хроническая обструктивная болезнь легких (ХОБЛ), заболевания почек, болезни Альцгеймера, Паркинсона, боковой амиотрофический склероз (БАС) и многие другие.
Избавляет от симптомов и стресса
Целью паллиативной помощи является облегчение страданий и обеспечение наилучшего качества жизни для пациентов и их семей. Симптомы могут включать боль, депрессию, одышку, усталость, запор, тошноту, потерю аппетита, проблемы со сном и беспокойство. ,Команда поможет вам набраться сил, чтобы жить повседневной жизнью. Короче говоря, паллиативная помощь поможет улучшить качество вашей жизни.
И недавние исследования, в том числе опубликованное в Медицинском журнале Новой Англии, показали, что пациенты с серьезным заболеванием, получившие паллиативную помощь, жили дольше, чем те, кто не получал эту помощь.
помогает сопоставить варианты лечения с вашими целями
Команда паллиативной помощи также тратит время, чтобы помочь вам согласовать ваш выбор лечения с вашими целями.Они также позаботятся о том, чтобы все ваши врачи знали и понимали, чего вы хотите. Это даст вам больше контроля над вашим лечением и улучшит качество вашей жизни.
Работает вместе с другими врачами
Бригады паллиативной помощи — это специалисты, которые работают вместе с вами, вашей семьей и другими вашими врачами. Они обеспечивают дополнительный уровень поддержки, когда вам это нужно больше всего. Помимо лечения ваших симптомов и стресса, а также поддержки вас и вашей семьи, команда паллиативной помощи общается со всеми вашими врачами, чтобы все были на одной странице.Они поддерживают вас на каждом этапе пути.
Как получить паллиативную помощь
Если вы или ваш близкий человек серьезно заболел, вам может быть оказана паллиативная помощь. Вы можете получить паллиативную помощь на любом этапе болезни. Поищите в Справочнике поставщиков услуг паллиативной помощи, чтобы найти их рядом с вами. Пройдите тест, если вы не уверены. Затем поговорите со своим врачом и попросите его. Возьмите с собой рекламный проспект!
,