Лечение отеков коленного сустава — Синовит, бурсит
Отекло колено? Кожный покров в проекции отека приобретает ярко красный окрас? Состояние сопровождается болью, жжением? Это острая симптоматика при бурсите или синовите, которые всегда проявляются отечностью сустава колена. Самолечение в таком случае недопустимо – важно в срочном порядке обратиться к специалисту и пролечить проблему.
Специалисты Медицинского центра «Свобода движения» помогут определить точные причины отечности коленного сустава. Не терпите боль и дискомфорт, которые при отсутствии квалифицированной помощи будут лишь усиливаться.
Бурсит – воспаление синовиальной или околосуставной сумки, которая выделяет так называемую синовиальную жидкость. При нарушении работы в этой области наблюдается дефицит жидкости, а потому суставные поверхности начинают активно тереться друг о друга, нарушается процесс питания хряща, повышается давление на сустав при движении, формируется так называемый выпот (скопление жидкости из кровеносных сосудов при воспалении). При хроническом течении бурсита патология перетекает в артроз коленного сустава.
При хроническом течении бурсита патология перетекает в артроз коленного сустава.
Синовит характеризуется воспалением в синовиальной оболочке сустава, где формируется выпот.
Причины отека коленного сустава
- повышенная нагрузка на колени;
- травмы;
- повреждение кожи, вследствие чего была занесена инфекция;
- нарушения обмена веществ на фоне сахарного диабета, лишнего веса, гормональных перестроек;
- аутоиммунные заболевания;
- травмы или же не долеченные в прошлом травмы.
Клинические симптомы отека коленного сустава
Бурсит и синовит имеют схожие симптомы на начальной стадии развития. Главное проявление – это отечность мягких тканей в надколенной области. Колено увеличивается в объеме, кожа краснеет. При пальпации может прощупываться овальное образование. Что касается ощущений пациента, он чувствует боль, особенно после длительного сохранения сидячего положения. Может повышаться температура, пациент хромает на ногу, становится тяжело согнуть и разогнуть колено, отмечается повышенная утомляемость. При ходьбе отмечается скованность.
При ходьбе отмечается скованность.
Лечение отека коленного сустава
Для эффективного лечения отека коленного сустава важно найти первопричину патологию. Наиболее информативным видом обследования является МРТ. Также назначаются:
- прием медикаментов для купирования боли и снятия острой симптоматики;
- лечебный массаж;
- физиотерапевтические процедуры;
- курс лечебной физкультуры для восстановления функций коленного сустава и двигательной активности.
Начать лечение стоит с обращения к опытным специалистам Медицинского центра «Свобода движения». Запись по телефону +7 (495) 212-08-81. Первичное обращение к доктору – это один из самых важных шагов на пути к выздоровлению. Обращайтесь к экспертам по здоровью коленных суставов!
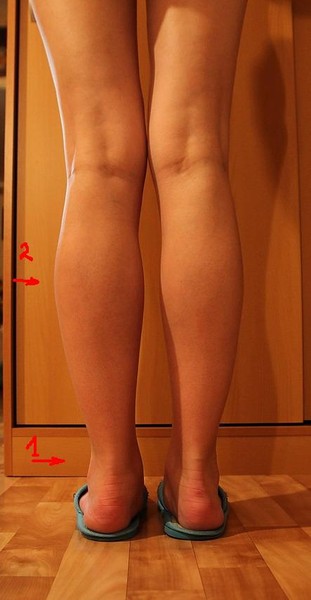
Что за шишки возникают под коленями?
Мы решили, что надо рассказать об основной патологии, вызывающей такие жалобы, поподробнее.
Киста Беккера – под этим термином подразумевается скопление воспалительной жидкости (не гноя) в слизистой сумке, расположенной на задней поверхности голени, чуть ниже подколенной ямки. У 50% людей эта сумка находится между сухожилиями мышц (икроножной и полуперепончатой), она сообщается с коленным суставом с помощью небольших отверстий и является вариантом нормального развития сустава.
У 50% людей эта сумка находится между сухожилиями мышц (икроножной и полуперепончатой), она сообщается с коленным суставом с помощью небольших отверстий и является вариантом нормального развития сустава.
В случае, если в коленном суставе протекает длительный воспалительный процесс, жидкость, которая образуется в результате, и скапливается в этой межсухожильной сумке и приобретает название этого заболевания. Физически, киста представляет собой припухлость с обратной стороны колена. При воспалении, в колене скапливается жидкость, которая может просочиться в эту “сумку”, тем самым увеличивая ее в размерах. Чаще всего болезнь развивается из-за обменно-дистрофических или воспалительных процессов, которые протекают в коленном суставе. Кисту Беккера вызывают патологии вроде остеоартрита, артроза, ревматоидного артрита, но возможны и другие варианты. Кроме того встречаются сложные кисты Бейкера — сросшиеся (синехии), с перегородками внутри (септы), с мелкими дочерними кисточками внутри основной.
Основные причины развития кисты Беккера:
Чрезмерные физические нагрузки.
Патологические изменения менисков.
Воспалительные процессы в коленном суставе.
Механические повреждения колена.
Проблемы с хрящами, их постепенное разрушение.
Независимо от того, что именно послужило причиной запуска патологического процесса, из-за этого начнется усиленная выработка синовиальной жидкости, которая заполняет сухожильную сумку, из-за чего и формируется киста. По статистическим данным эта болезнь чаще возникает у пожилых людей, спортсменов, грузчиков, но может встретиться и у детей.
Небольшая киста коленного сустава, как правило, себя не проявляет, заболевание протекает без явных признаков. Кожа над новообразованием не гиперемирована, не горячая, ее структура не имеет изменений. Это свидетельствует об отсутствии воспаления над кистой. Визуально — небольшое кистозное образование, выступающее под коленом, при прощупывании болезненности нет. В процессе двигательной активности незначительные боли могут проявляться.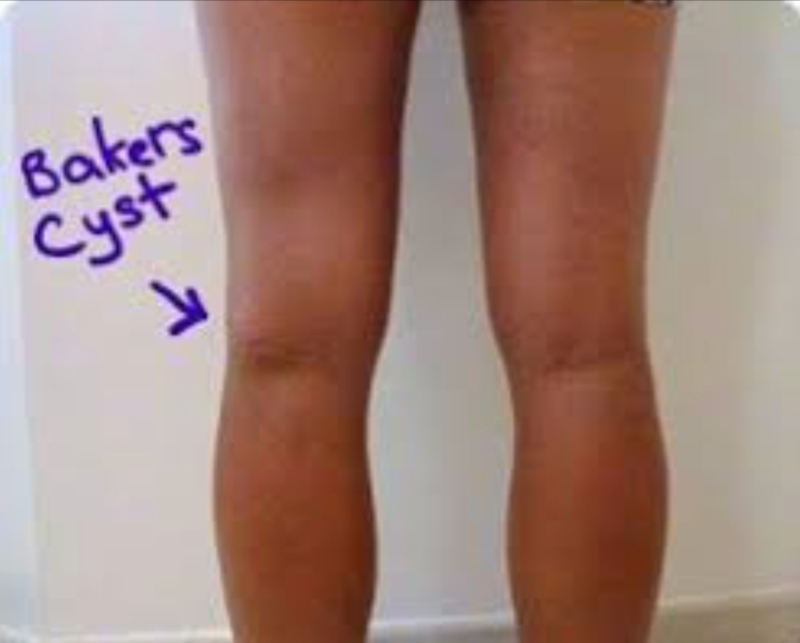 При этом киста подвижна и изменчива, может исчезнуть без лечения.
При этом киста подвижна и изменчива, может исчезнуть без лечения.
В начале развития кисты Бейкера больной начинает ощущать только некоторый дискомфорт в коленном суставе, но если она продолжает увеличиваться, появляются характерные признаки болезни:
️Выраженная, подвижная с четкими краями опухоль под коленом; ️
При пальпации болезненные ощущения;
️Постоянные ноющие боли в коленном суставе; ️
С увеличением кисты болезненность распространяется на мышцы голени, усиливается под действием нагрузок, может отдавать в бедро или голень.
️Появляется и нарастает чувство распирания и дискомфорта от инородного образования, связанное с его ростом. ️ Во время движения и нагрузок в суставе появляется скованность;
️Значительно снижается подвижность коленного сустава, развивается онемение конечности; ️
Отмечается отечность всего органа движения; ️
Становится проблематичным сгибание в колене, сложным подъем по ступеням вверх и приседания, при этом усиливается боль; ️Возможно наступление полной неподвижности коленного сустава.
Диагностика кисты Беккера
Осмотр специалиста выявит изменения, характерные для данной патологии.
Рентгологическое исследование, к сожалению, не может выявить кисту, поэтому…
Основным, самым доступным методом является ультразвуковая диагностика сустава и/или мягких тканей сустава. Она позволяет уточнить размеры и структуру кисты.
Также кисту можно выявить при проведении МРТ коленных суставов. ️
Течение и лечение заболевания могут быть длительными. При этом наблюдается отечность колена и голени, покраснение под коленом и в области икроножных мышц, острые боли в суставе, повышенная температура тела. Увеличивающаяся киста давит на вены голени, в которых развиваются застойные явления и воспаляются стенки сосудов.
При очень крупных киста могут возникать тромбофлебиты, варикозы и тромбозы (о риске осложнения которых мы Представим Вам отдельную статью). Сдавливание лимфатических сосудов приводит к отечности конечности. Давление на нервы вызывает онемение ноги.
Также могут нарушаться обменные процессы, которые провоцируют развитие некрозов и трофических язв. Нагноение кисты может вызвать воспаление сустава — артрит.
Заболевание начинают лечить после постановки диагноза, учитывают общее состояние здоровья больного, наличие хронических болезней, возраст, образ жизни, профессию. Оно направлено, прежде всего, на устранение причины, вызвавшей появление этой патологии.
Больному рекомендуют покой и отсутствие нагрузок на пораженную ногу. Боль и отечность уменьшают прикладыванием холода на колено периодически в период до двух дней. Но это временный эффект. Фиксация органа движения эластичным или простым бинтом помогает снизить отечность. Повязка должна быть плотной, но не нарушающей кровоснабжение, что может усугубить заболевание. При этом нога должна находиться в приподнятом состоянии, что способствует улучшению кровотока и снижению отечности.
Если нет необходимости в стационарном лечении, врач может назначить противовоспалительные средства с обезболивающим эффектом — нестероидные препараты(ибупрофен, нимесулид, парацетамол или другие). Можно использовать НПВС и местной, в виде мащей. Но необходимо помнить, что использование мази — это только дополнительный метод лечения. Также важно их правильное использование и соблюдение дозировок. Повышение температуры при кисте Бейкера обычно вызывает нагноение, ее разрыв или обострение основной болезни. В этом случае применяют нестероидные противовоспалительные препараты и могут подключать к лечению антибиотики. Также определяют и назначают этиотропное лечение, которое направлено на угнетение причин, вызвавших патологический процесс.
Можно использовать НПВС и местной, в виде мащей. Но необходимо помнить, что использование мази — это только дополнительный метод лечения. Также важно их правильное использование и соблюдение дозировок. Повышение температуры при кисте Бейкера обычно вызывает нагноение, ее разрыв или обострение основной болезни. В этом случае применяют нестероидные противовоспалительные препараты и могут подключать к лечению антибиотики. Также определяют и назначают этиотропное лечение, которое направлено на угнетение причин, вызвавших патологический процесс.
Если образование кисты Бейкера связано с аутоиммунными заболеваниями соединительной ткани — ревматоидный артрит, красная волчанка, то в лечение включают кортикостероидные гормональные препараты (Дексаметазон, Преднизолон, Гидрокортизон). Лекарства прекращают воздействие клеток иммунной системы больного на клетки соединительной ткани организма.
При наличии псориатического артрита назначают кортикостероиды, антигистаминные — для снятия зуда и иммуномодулирующие лекарства с целью улучшения работы иммунной системы. Для снижения количества образования и ускорения выведения из организма мочевой кислоты, которая вызывает воспаление и способствует выработке суставной жидкости, прописывают при подагрическом артрите — аллопуринол и т.п.
Для снижения количества образования и ускорения выведения из организма мочевой кислоты, которая вызывает воспаление и способствует выработке суставной жидкости, прописывают при подагрическом артрите — аллопуринол и т.п.
Если диагностировано, что киста вызвана остеоартритом, врач может применить способ инъекционного введения кортикостероидных препаратов в полость кисты. При этом хорошо снимается воспаление и отечность в области новообразования. Часто специалисты принимают решение о лечении кисты методом дренирования. С помощью толстой иглы проникают в ее полость, и большим шприцом отсасывают жидкое содержимое. После этого вводят гормональные противовоспалительные лекарства. Процедуру можно повторять. Ее положительное действие наступает быстро. Уходит боль, уменьшается отечность, восстанавливаются двигательные функции сустава.
В консервативном лечении используют также современные физиотерапевтические методы.
Если медикаменты и дополнительные методы не дают положительного результата, отмечается рецидив заболевания, киста достигает больших размеров, заболевание продолжает развиваться, проявляются симптомы осложнений, прибегают к оперативному лечению.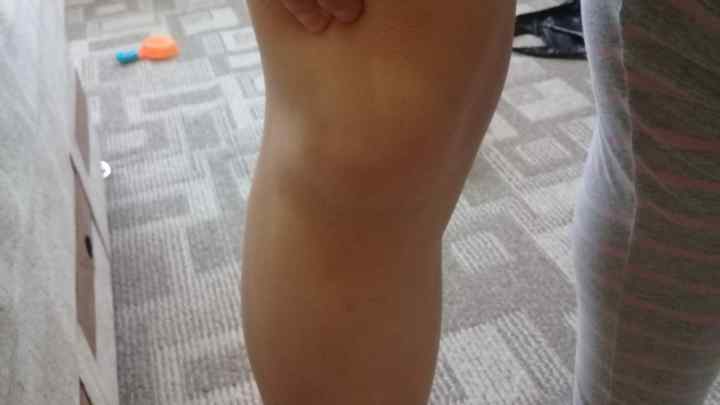 В ходе хирургического вмешательства патологическое образование рассекается и удаляется. Современный метод оперативного лечения кисты с помощью артроскопа через два точечных разреза на колене. Эта операция с минимальной травматичностью и возможностью инфицирования раны. ️
В ходе хирургического вмешательства патологическое образование рассекается и удаляется. Современный метод оперативного лечения кисты с помощью артроскопа через два точечных разреза на колене. Эта операция с минимальной травматичностью и возможностью инфицирования раны. ️
Будьте здоровы, но не забывайте о профилактике заболеваний !
Pes Anserine (коленное сухожилие) Бурсит — OrthoInfo
Бурсы представляют собой небольшие желеобразные мешочки, расположенные по всему телу, в том числе вокруг плеча, локтя, бедра, колена и пятки. Они содержат небольшое количество жидкости и располагаются между костями и мягкими тканями, выступая в качестве подушек, помогая уменьшить трение.
Бурсит гусиной лапки — это воспаление бурсы, расположенной между большеберцовой костью (большеберцовой костью) и тремя сухожилиями подколенного сухожилия на внутренней стороне колена. Это происходит, когда бурса раздражается и вырабатывает слишком много жидкости, что вызывает ее отек и давление на соседние части колена.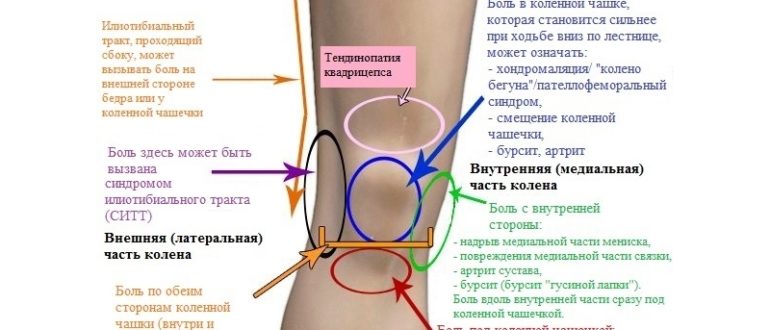
Боль и болезненность на внутренней стороне колена, примерно на 2–3 дюйма ниже сустава, являются распространенными симптомами гусиного бурсита коленного сустава.
Боль при бурсите гусиной лапки локализуется на внутренней стороне колена, чуть ниже сустава.
Бурсит обычно развивается в результате чрезмерной нагрузки или постоянного трения и нагрузки на бурсу. Гусиный бурсит часто встречается у спортсменов, особенно у бегунов. Люди с остеоартритом колена также восприимчивы.
Несколько факторов могут способствовать развитию бурсита гусиной лапки, в том числе:
- Неправильные методы тренировки, такие как пренебрежение растяжкой, чрезмерный бег в гору и резкое увеличение пробега
- Напряженные мышцы задней поверхности бедра
- Ожирение
- Кривоногие или кривые колени
- Остеоартроз коленного сустава
Симптомы бурсита гусиной лапки включают:
- Медленно развивающаяся боль с внутренней стороны колена и/или в центре большеберцовой кости, примерно на 2–3 дюйма ниже коленного сустава.

- Боль, усиливающаяся при физической нагрузке или подъеме по лестнице
- Отечность или болезненность при прикосновении в этой области
Ваш врач осмотрит ваше колено и расскажет вам о ваших симптомах.
Симптомы бурсита гусиной лапки могут имитировать симптомы стрессового перелома, поэтому для диагностики обычно требуется рентген. Симптомы могут также имитировать симптомы разрыва медиального мениска.
Лечение бурсита гусиной лапки почти полностью неоперативное.
Спортсмены с бурситом гусиной лапки должны изменить свою программу тренировок, чтобы воспаление не рецидивировало.
Другие виды лечения включают:
- Отдых. Прекратите занятие или замените его другим, пока бурсит не пройдет.
- Лед. Прикладывайте лед через равные промежутки времени три или четыре раза в день по 20 минут.
- Противовоспалительные препараты. Нестероидные противовоспалительные препараты (например, аспирин, ибупрофен и напроксен) могут облегчить боль и уменьшить воспаление.
 Вы также можете использовать местные НПВП, такие как безрецептурный гель диклофенака.
Вы также можете использовать местные НПВП, такие как безрецептурный гель диклофенака. - Инъекция. Ваш врач может ввести раствор анестетика и стероида в бурсу, что часто приносит быстрое облегчение.
- Физиотерапия. Ваш врач может порекомендовать физиотерапию для определенных упражнений на растяжку, а также лечение льдом и ультразвуком.
К началу
Препателлярный (коленный) бурсит — OrthoInfo
Бурсы представляют собой небольшие желеобразные мешочки, расположенные по всему телу, в том числе вокруг плеча, локтя, бедра, колена и пятки. Они содержат небольшое количество жидкости и располагаются между костями и мягкими тканями, выступая в качестве подушек, помогая уменьшить трение.
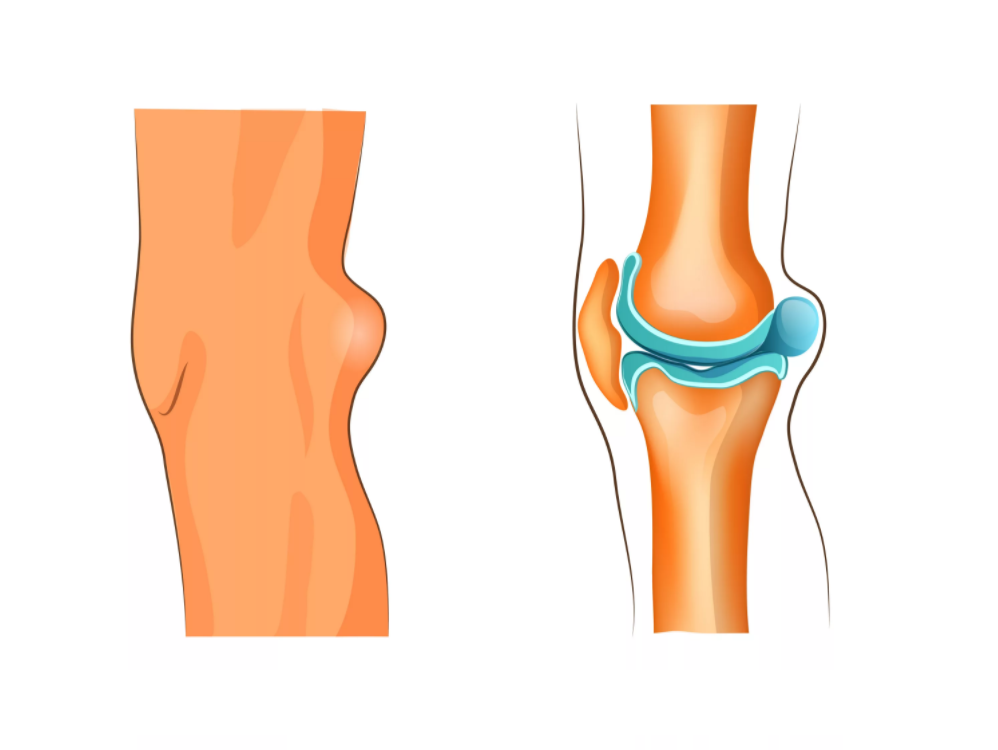
Препателлярный бурсит — это воспаление сумки в передней части надколенника (надколенника). Это происходит, когда бурса раздражается и вырабатывает слишком много жидкости, что вызывает ее отек и давление на соседние части колена.
( Lef t) Нормальная анатомия колена, вид сбоку. Бурса небольшая и расположена между надколенником и кожей. ( Right ) При препателлярном бурсите бурса воспаляется и опухает.
(слева) Воспроизведено из J Bernstein, ed: Musculoskeletal Medicine. Роузмонт, Иллинойс, Американская академия хирургов-ортопедов, 2003 г. (справа) Воспроизведено и адаптировано из Альманаха тела. (c) Американская академия хирургов-ортопедов, 2003 г., с. 191.
Препателлярный бурсит часто вызывается давлением от постоянного стояния на коленях. Сантехники, кровельщики, укладчики ковров, шахтеры и садовники подвергаются большему риску развития этого заболевания.
Прямой удар по передней части колена также может вызвать препателлярный бурсит. Спортсмены, которые участвуют в видах спорта, в которых распространены прямые удары или падения на колено, таких как футбол, борьба или баскетбол, подвергаются большему риску заболевания.
Другие люди, которые более восприимчивы к этому заболеванию, включают людей с ревматоидным артритом или подагрой.
Препателлярный бурсит также может быть вызван бактериальной инфекцией. Если травма колена, такая как укус насекомого, царапина или колотая рана, повреждает кожу, бактерии могут попасть внутрь бурсы и вызвать инфекцию. Это называется инфекционный бурсит. Инфекционный бурсит встречается реже, но более серьезен и требует более срочного лечения, хотя и не всегда с помощью хирургического вмешательства.
На фотографиях пациентка с воспаленной бурсой, заполненной жидкостью, в передней части левой коленной чашечки. Ее правое колено в норме.
- Боль при физической активности, но обычно не ночью
- Быстрый отек передней части коленной чашечки
- Нежность и тепло на ощупь
- Бурсит, вызванный инфекцией, может сопровождаться выделением жидкости и покраснением, а также лихорадкой и ознобом
К началу
История болезни и медицинский осмотр Ваш врач обсудит с вами ваши симптомы, такие как тяжесть вашей боли, как долго у вас есть симптомы и ваши факторы риска развития препателлярного бурсита.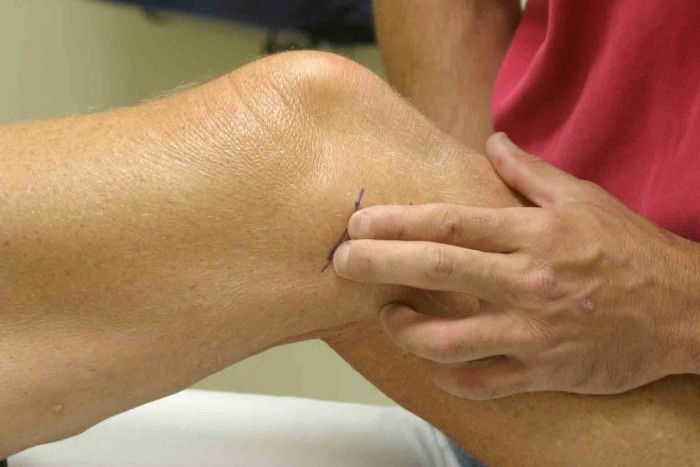
Ваш врач, скорее всего, задаст вопросы о любых признаках или симптомах инфекции, таких как лихорадка или озноб. Препателлярный бурсит, вызванный инфекцией, требует другого плана лечения.
Во время физического осмотра врач осмотрит пораженное колено и сравнит его со здоровым коленом. Они осмотрят ваше колено, проверив его на болезненность, а также оценят диапазон движений в колене и не мешают ли вам его сгибать из-за боли.
- Рентген. Рентгеновские снимки обеспечивают четкое изображение кости. Ваш врач может назначить их, чтобы убедиться, что нет перелома или другой проблемы с костями, которая вызывает ваши симптомы.
- Другие тесты визуализации. Диагноз бурсита обычно ставится при медицинском осмотре, но для проверки других повреждений мягких тканей могут быть назначены компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
- Аспирация. Если ваш врач обеспокоен возможностью инфекции, он может аспирировать (набрать жидкость иглой) из бурсы и отправить этот образец в лабораторию для анализа.

Нехирургическое лечение обычно эффективно, если бурса просто воспалена и не инфицирована:
- Изменение активности. Избегайте действий, которые ухудшают симптомы. Замените другим видом деятельности, пока бурсит не исчезнет. Упражнения с низкой нагрузкой, такие как езда на велосипеде или использование эллиптического тренажера, являются хорошим вариантом.
- Лед. Прикладывайте лед через равные промежутки времени 3 или 4 раза в день по 20 минут. Каждый сеанс должен значительно уменьшить отек, если колено также отдыхает.
- Высота над уровнем моря. Поднимите пораженную ногу, за исключением случаев, когда необходимо ходить.
- Нестероидные противовоспалительные препараты (НПВП). Лекарства, такие как напроксен и ибупрофен, могут облегчить боль и контролировать воспаление. Ацетаминофен можно использовать в качестве альтернативы, если вы не переносите НПВП или страдаете аллергией.

Если отек и боль не реагируют на эти меры, врач может дренировать (аспирировать) бурсу иглой, а затем ввести в бурсу кортикостероид (инъекция кортизона). Кортикостероид является противовоспалительным препаратом, более сильным, чем лекарства, которые можно принимать внутрь.
Инфекционный бурсит вначале лечат антибиотиками. Хирургический дренаж требуется, если инфекция не поддается лечению только антибиотиками.
Дренирование бурсы также может лечить хронический отек, вызывающий инвалидность, но если отек продолжается, ваш хирург-ортопед может порекомендовать хирургическое удаление бурсы. После операции колено должно восстановить свою гибкость через несколько дней, и вы сможете вернуться к нормальной деятельности через несколько недель.
Вы можете помочь предотвратить бурсит, следуя этим простым рекомендациям:
- Носите наколенники, если вы работаете на коленях или занимаетесь контактными видами спорта, такими как футбол, баскетбол или борьба.



 Вы также можете использовать местные НПВП, такие как безрецептурный гель диклофенака.
Вы также можете использовать местные НПВП, такие как безрецептурный гель диклофенака.