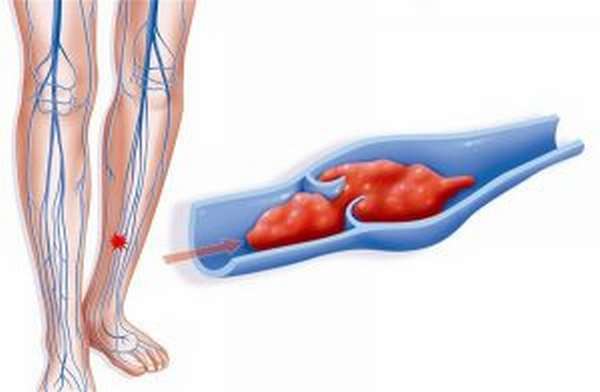
Тромбофлебит (тромбоз) поверхностных вен
Тромбофлебит поверхностных вен (тромбоз поверхностных вен) – заболевание, подразумевающее одновременно и воспаление и тромбирование пораженной вены. Говоря о «тромбофлебите», мы ведем речь только о поверхностных венах. Подобное поражение глубоких (магистральных) вен называется тромбозом глубоких вен.
Острый тромбофлебит на голени
Чаще всего тромбофлебит поверхностных вен развивается у пациентов с варикозным расширением поверхностных вен нижних конечностей. Поражаются, соответственно, вены ног. Так же возможно развитие тромбофлебита поверхностной вены любой другой локализации – к примеру – руки. Нередко тромбофлебиты возникают на фоне многочисленных инъекций в поверхностные вены, в особенности – у людей, пристрастных к инъекционным наркотическим средствам. Возможно возникновение поверхностного тромбофлебита в результате травмы конечности.
Развитие тромбофлебита в варикозных венах
Симптомы острого тромбофлебита
Клинически тромбофлебит проявляется болью, покраснением кожи, отёчностью по ходу поражённой вены.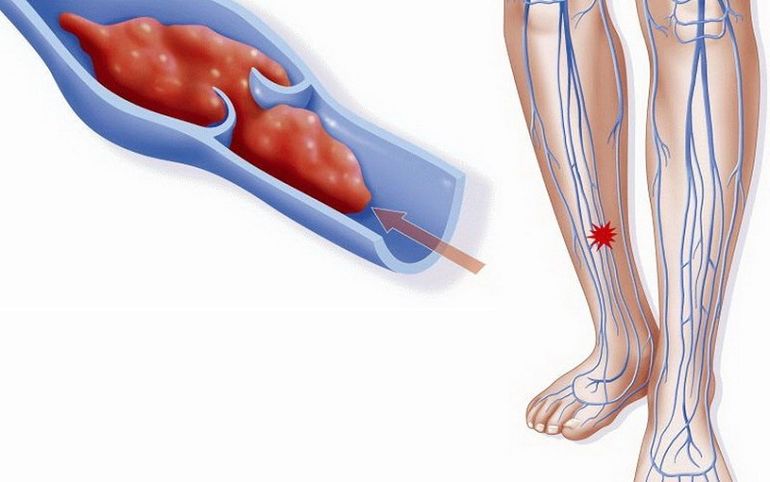 В некоторых случаях, особенно без соответствующего лечения, патология может осложняться тромбозом глубоких вен.
В некоторых случаях, особенно без соответствующего лечения, патология может осложняться тромбозом глубоких вен.
Самый частый симптом тромбофлебита – болезненное покраснение по ходу варикозных узлов
Своевременное обращение за медицинской помощью к хирургу-флебологу позволяет не только правильно поставить диагноз поверхностного тромбофлебита, но и назначить адекватное лечение, приводящее к быстрому выздоровлению. К счастью, тромбофлебит поверхностных вен, в отличие от тромбоза глубоких вен, обычно протекает доброкачественно и достаточно быстро, не приводя к развитию посттромботической болезни. Тромбофлебит может пройти самостоятельно. Однако, в ряде случаев, возможно распространение воспалительного процесса и тромбообразования с поверхностных на глубокие вены. В этом случае возможно развитие грозных осложнений тромбоэмболического характера.
Самые частые симптомы острого тромбофлебита
Определить, как правильно лечить пациента с поверхностным тромбофлебитом, и в каких условиях это делать (дома или в стационаре), может только хирург-флеболог или опытный общий хирург.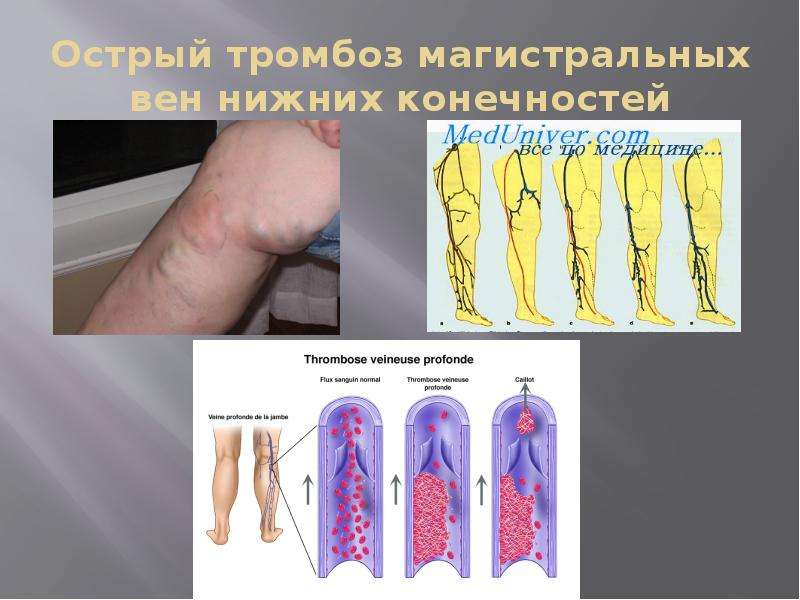
На УЗИ выявлен подвижный тромб в просвете варикозной вены
В ряде случаев, таких как восходящий тромбофлебит на бедре с флотацией тромба, показана экстренная госпитализация в хирургическое отделение, а иногда – и хирургическое вмешательство, препятствующее распространению тромба на глубокие вены.
Консервативное лечение тромбофлебита поверхностных вен включает:
- обязательную эластическую компрессию. Предпочтительно использовать готовый трикотаж (чулки), а не эластичные бинты.
- антикоагулянтная терапия (препараты, разжижающие кровь и препятствующие распространению процесса) – строго по показаниям;
- нестероидные противовоспалительные средства – снижают боль и купируют воспалительный процесс;
- местное лечение (гели и мази, содержащие нестероидные противовоспалительные средства и гепарин).

Следует помнить, что при тромбофлебите поверхностных вен не следует лежать, как это было рекомендовано раньше! Постельный режим противопоказан!
Правильное лечение тромбофлебита, приводящее к быстрому излечению и восстановлению трудоспособности, может быть назначено только специалистом. Не занимайтесь самолечением!
Лечение тромбофлебита современными методами в Твери
Обратившись за помощью к хирургу-флебологу в Инновационный Флебологический Центр в Твери, Вы пройдете современное обследование и лечение тромбофлебита. Мы располагаем всем необходимым оборудованием и опытом как для диагностики, так и для инновационного лечения тромбофлебита поверхностных вен. Ультразвуковая диагностика и назначение лечения проводятся в день обращения. В дальнейшем, хирург-флеболог наблюдает и консультирует Вас до полного выздоровления.
Лечение тромбоза и тромбофлебита нижних конечностей
Вены болят даже когда вы не двигаетесь.
Становятся более чувствительными.
С этих симптомов часто начинается тромбофлебит — воспаление и тромбоз вен, провоцирующие серьёзные осложнения, вплоть до летального исхода.
Заболевание поражает сосуды как на поверхности, так и в глубине ног.
Признаки тромбофлебита поверхностных вен:
- Покраснение и припухлость кожи вокруг воспалённых сосудов
- Боль на участке с поражёнными венами
При глубоком тромбозе ещё хуже.
Вены не видны, но вся нога опухает и постоянно болит.
Главная опасность для жизни — венозные тромбоэмболические осложнения (ВТО). Простой процесс — часть тромба в ногах отрывается и попадает в кровоток. Осколок плывёт к сердцу и проходит по венам через многие важные органы. Например, через лёгкие. Тромб застревает в одной из артерий. Иногда кровообращение останавливается и это убивает пациента.
Особенно высок риск осложнений при тромбофлебите глубоких вен — тромбы сразу попадают в крупные сосуды и легко разносятся по кровеносной системе.
Лечить болезнь нужно сразу. А ещё лучше — предотвратить проблему, но для этого важно знать почему она возникает.
Причины тромбофлебита
Тромбофлебит развивается из-за сгустка крови в сосудах. Основные причины формирования тромба:
- Повреждение вен
Сосуды обычно травмируются во время операции или при несчастных случаях. Например, врач вводит в ногу лекарство, а игла раздражает венозные стенки. Или пациент поранил руку, а с ней и вены. Разрушенная стенка сосудов воспаляется и около неё начинает скапливаться кровь, которая вскоре превращается в полноценный тромб. Кровоток нарушается.
- Наследственное расстройство свёртываемости крови
Из-за усиленной свёртываемости крови у некоторых людей тромбы в венах формируются особенно часто. Сгустки крови перекрывают кровоток. Сосуды постепенно растягиваются. Их стенки повреждаются и воспаляются — в результате человек заболевает тромбофлебитом.
- Долгая неподвижность из-за постельного режима или ранения
Даже когда вы просто сидите или лежите без движения кровообращение в венах ухудшается. Им нужна помощь мышц, чтобы перекачивать кровь к сердцу вопреки силе тяжести, иначе она будет стекать вниз и накапливаться в сосудах. Постельный режим опасен для вен. Сосуды на долгое время остаются без поддержки и в них формируется множество тромбов.
Не всех причин тромбофлебита можно избежать. С генетической предрасположенностью нельзя бороться и людям с этой проблемой остаётся только не забывать проверять вены.
Неподвижность — другое дело.
Если вам пришлось прописаться в больнице или постоянно лежать в постели, то проконсультируйтесь с флебологом о защите от сгустков крови.
Риск тромбофлебита увеличивает:
- Курение
- Беременность и послеродовой период
- Введение катетера в сосуды для лечения некоторых болезней
- Противозачаточные таблетки или лекарства с гормонами
- Ожирение
- Рак
- Возраст старше 60 лет
- Случаи тромбофлебита в прошлом
Вы связаны хотя бы с одним фактором риска?
Если да, то регулярно проходите обследование у флеболога, желательно ультразвуковое дуплексное сканирование — это самая точная диагностика сосудов.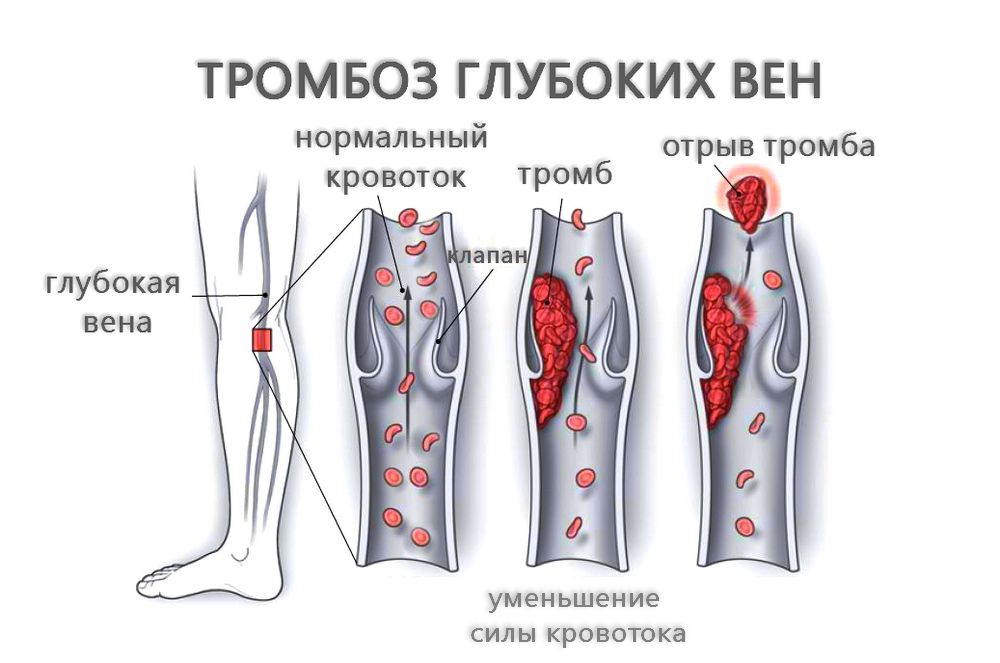
Виды тромбофлебитов
Врачи выделяют виды заболевания по разным критериям: скорость развития, наличие инфекции, местоположение.
Особенно важно, где появляется сгусток крови.
В подкожных венах или в глубоких.
В зависимости от этого флеболог выбирает метод лечения и предотвращает возможные осложнения.
Рассмотрим основные виды болезни отдельно.
Тромбофлебит поверхностных вен
Воспаление возникает в сосудах под поверхностью кожи. Обычно болезнь поражает вены ног, но в редких случаях она укореняется на руках или шее.
Женщинам не везёт.
Они страдают от тромбофлебита чаще мужчин из-за многочисленных факторов риска, связанных с беременностью и гормонами. Да и варикозное расширение нередко их беспокоит.
Но не всё так страшно.
В большинстве случаев тромбофлебит поверхностных вен нижних конечностей возникает и исчезает очень быстро. Без осложнений.
Впрочем, не всем пациентам улыбается удача.
Осложнения у тромбофлебитов поверхностных вен всё же есть, пусть и всего два:
- Целлюлит — кожная бактериальная инфекция. Лечится антибиотиками.
- Тромбоз глубоких вен — тромбы формируются в сосудах внутри мышц ног. Это состояние часто вызывает лёгочную эмболию, которая может привести к смерти.
Почти все люди с тромбофлебитом подкожных вен благополучно выздоравливают за 1-2 недели. Иногда дольше. Затвердевшие сосуды вылечить сложнее. Они медленно восстанавливаются, если возникла инфекция или у пациента тромбоз глубоких вен.
Тромбофлебит глубоких вен
Внутри ног между мышцами проходят крупные сосуды. Иногда в них скапливаются сгустки крови, которые затвердевают и ухудшают кровообращение.
Обычно тромбы вырастают в ногах.
Крайне редко — в других частях тела.
Симптомы тромбофлебита глубоких вен нижних конечностей проявляются только в половине случаев. Их отсутствие не гарантирует, что вы не больны.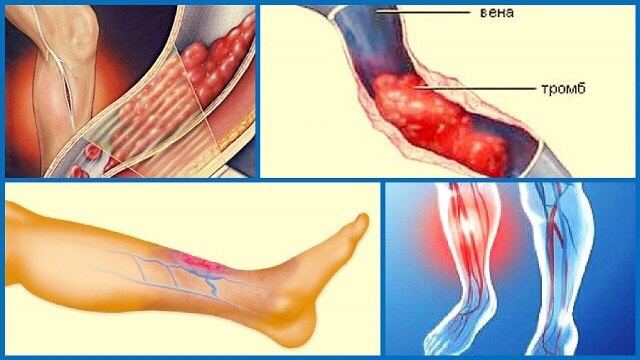 Поэтому важно регулярно проходить осмотр у флеболога и делать ультразвуковое сканирование сосудов.
Поэтому важно регулярно проходить осмотр у флеболога и делать ультразвуковое сканирование сосудов.
Признаки тромбофлебита глубоких вен:
- Припухлости на ногах, обычно с одной стороны
- Сильная беспричинная боль в ногах
- Кожа на одних участках теплее, чем на других
- Кожа над повреждённой веной покраснела, побледнела или посинела
Тромбы формируются и в руках, но крайне редко.
Восходящий тромбофлебит
Так называется разновидность заболевания, которая движется к паховой области, поражая всё новые и новые сосуды.
Под ударом глубокие вены.
Восходящий тромбофлебит опасен тем, что часто вызывает эмболию лёгких.
Основные симптомы:
- Чувство слабости
- Боль в ногах
- Повышение температуры
- Покраснение кожи вокруг повреждённых сосудов
- Отёки ноги
Любой из признаков болезни — повод для обращения к флебологу.
Но ещё опаснее острый восходящий тромбофлебит. И не без причины —воспаление очень быстро переходит с поверхностных сосудов на глубокие. С лечением тянуть нельзя. Иначе кровоток пациента скоро заполнят осколки тромбов, которые ищут новое место жительства, а жизненно важные органы точно не обрадуются такому соседству.
Тромбофлебит при беременности
Проблемы с сосудами при беременности нельзя в полной мере назвать разновидностью тромбофлебита. Просто во время вынашивания ребёнка и некоторое время после его рождения повышен риск воспаления и тромбоза вен.
Боль.
Основной симптом болезни у беременных. Также возникает покраснение и припухлость кожи рядом с больными сосудами.
Хотя тромбофлебит атакует беременных чаще, чем других людей, его случаи редки — 1-2 на 1000 беременностей. Риск мал.
Но если вам не повезло, то проконсультируйтесь с флебологом насчёт лечения тромбофлебита при беременности. Он выпишет противовоспалительные или даже кроверазжижающие препараты.
Первые признаки тромбофлебита
Да, мы уже рассказали о симптомах заболевания, но для лечения необходимо как можно раньше обратиться к врачу. Поэтому повторим их.
Главные признаки тромбофлебита нижних конечностей:
- Боль
- Повышение температуры на отдельном участке кожи
- Припухлость
- Покраснение
- Чувствительность кожи
Лёгкие симптомы. Не доставляют сильного дискомфорта и о них легко забыть. Но каждый день, когда вы позволяете болезни развиваться, приближает смертельно опасные осложнения.
Пожалуйста, не откладывайте визит к флебологу, если у вас появятся симптомы тромбофлебита — так вы легко избавитесь от заболевания без хирургического вмешательства и длительного лечения.
Диагностика тромбофлебита
Врачи начинает диагностику с осмотра ног. Иногда внешних признаков достаточно, чтобы выявить заболевание.
Иногда.
К сожалению, болезнь выявляют по характерным симптомам.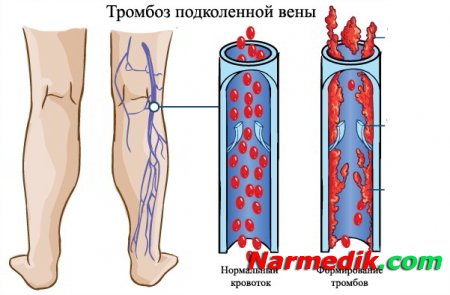 Но многих пациентов с тромбофлебитом глубоких вен она протекает бессимптомно. Как быть?
Но многих пациентов с тромбофлебитом глубоких вен она протекает бессимптомно. Как быть?
Для подтверждения или исключения заболевания в диагностике тромбофлебита нижних конечностей используется два метода:
- Анализ крови на уровень D димера
Когда в крови формируются тромбы, организм вырабатывает специальное вещество — D димер, которое расщепляет сгустки крови. Анализ не точен. Он указывает на тромбы, но они образуются не только при тромбофлебите. Зато отрицательный результат исключает все остальные заболевания, а положительный указывает на необходимость другого исследования.
- Ультразвуковое сканирование
Флеболог использует специальное устройство для проверки сосудов с помощью высокочастотных звуковых волн. Они проходят через вены и отражаются назад, а на экране появляется подробное изображение. Видны все повреждения сосудов. Ещё врач измеряет скорость кровотока и определяет, насколько сильно тромбы мешают движению крови. Потом он расшифровывает результаты исследования и ставит диагноз.
Потом он расшифровывает результаты исследования и ставит диагноз.
Проверка вен на тромбофлебит — безопасная и безболезненная процедура. К ней легко подготовиться. Просто не курите за 2 часа до диагностики, поскольку никотин сужает сосуды и снижает точность исследования.
Методы лечения тромбофлебита
Врач выбирает метод борьбы с болезнью в зависимости от её местоположения и степени тяжести. Хирургическое лечение тромбофлебита нужно редко — только, когда поражена большая часть вены.
Обычно не всё так плохо.
Флеболог диагностирует болезнь и назначает лечение тромбофлебита без операции. Пациент принимает специальные препараты, регулярно ходит на обследование и благополучно выздоравливает.
Основные методы против тромбофлебита:
- Кроверазжижающие препараты
Останавливают рост тромбов. Сгусток крови не увеличивается, и потому его осколки не попадают в кровоток, не разносятся по другим органам.
- Лекарства против тромбов
Эти препараты постепенно растворяют сгустки крови.
- Компрессионный трикотаж
Специальное бельё, которое давит на ноги, а значит и на сосуды. Ноги не опухают, а вероятность осложнений уменьшается.
Если пациенту противопоказаны кроверазжижающие препараты, то врачи вставляют в вену фильтрующее приспособление. Против тромбов. Фильтр пропускает обычную кровь, но останавливает твёрдые сгустки — до выздоровления. Потом его вынимают.
- Удаление вены
Не все сосуды можно спасти — некоторые поражены болезнью настолько сильно, что постоянно болят. Их убирают разными методами. В одних случаях флебололи выполняют лечение тромбофлебита лазером, в других — склеротерапию. Врач решает, какой метод более эффективен для конкретного пациента.
Тромбофлебит поверхностных и глубоких сосудов флебологи обычно устраняют разными способами.
Лечение тромбофлебита глубоких вен
Почти всегда врачи выписывают препараты для разрушения тромбов.
Это необходимо.
Сгустки крови в глубоких венах часто вызывает лёгочную эмболию. Поэтому их нужно быстро растворить и лучше всего использовать именно такие лекарства.
Иногда вместе с приёмом препаратов в сосуды устанавливают фильтр. Чтобы оттянуть время. Фильтр задерживает тромбы, пока лекарство полностью их не уничтожит. Зачем его вытаскивают.
Для закрепления результата пациент всё время носит компрессионный трикотаж.
Лечение тромбофлебита поверхностных вен
Мы упоминали — этот вид болезни не очень опасен и обычно исчезает за пару недель. Но есть и риск. Тромбофлебит поверхностных вен нередко переходит на глубокие сосуды.
Для борьбы с заболеванием флебологи прописывают нестероидные противовоспалительные препараты и компрессионный трикотаж.
Профилактика тромбофлебита
К сожалению, не все причины болезни можно предотвратить. Лишь отдельные. Вот несколько простых советов, которые помогут избежать формирования тромбов и улучшат кровообращение:
- Чаще прогуливайтесь
Если долгое время сидите или лежите без движения, каждый час нужно вставать и немного ходить. Во время долгих поездок на машине регулярно останавливайтесь у обочины и бродите рядом с автомобилем.
Во время долгих поездок на машине регулярно останавливайтесь у обочины и бродите рядом с автомобилем.
- Двигайте ногами
Когда сидите перед компьютером или за столом ежечасно разминайте ноги — приподнимайтесь на носки и медленно опускайте пятку вниз. Повторите 10 раз.
- Носите свободную одежду
Она не обтягивает тело и не затрудняет кровообращение.
- Пейте больше жидкости
Обезвоживание увеличивает густоту крови, а чем больше неалкогольных напитков вы пьёте, тем реже образуются тромбы.
Ничего сложного. Следуйте этим советам — вы снизите риск тромбофлебита и поможете венам перекачивать кровь к сердцу.
Врачи «Института Вен» диагностируют тромбофлебит за 30 минут или быстрее
Зачем обращаться именно в эту клинику?
Конечно, вы можете обследовать вены у любого флеболога. Рядом с домом. Или в той поликлинике, куда вы ходите по ОМС. Или даже в крупном медицинском центре, о котором вам рассказали знакомые. Вариантов много.
Или даже в крупном медицинском центре, о котором вам рассказали знакомые. Вариантов много.
Мы просто расскажем о нашей клинике, а дальше судите сами — идти к нам или нет.
Успешная диагностика тромбофлебита зависит от разных факторов. От опыта врачей. От оборудования.
В «Институте Вен» ультразвуковое сканирование вен проводится на цифровых системах Toshiba APLIO. Устройство показывает все части сосудов — венозные стенки, клапаны и любые повреждения. Потом врач расшифровывает результаты.
Наши флебологи лечат болезни сосудов свыше 20 лет. За это время они успешно прооперировали более 4000 человек, а консервативным лечением вернули к здоровой жизни ещё больше пациентов.
Мы гордимся этим.
У нас работают опытнейшие флебологи Киева и Харькова.
Причем они занимаются не только лечебной, но и научно-исследовательской работой. Хороший пример — Рустем Османов и Оксана Рябинская, которые пишут научные статьи и даже патентуют изобретения в сфере флебологии.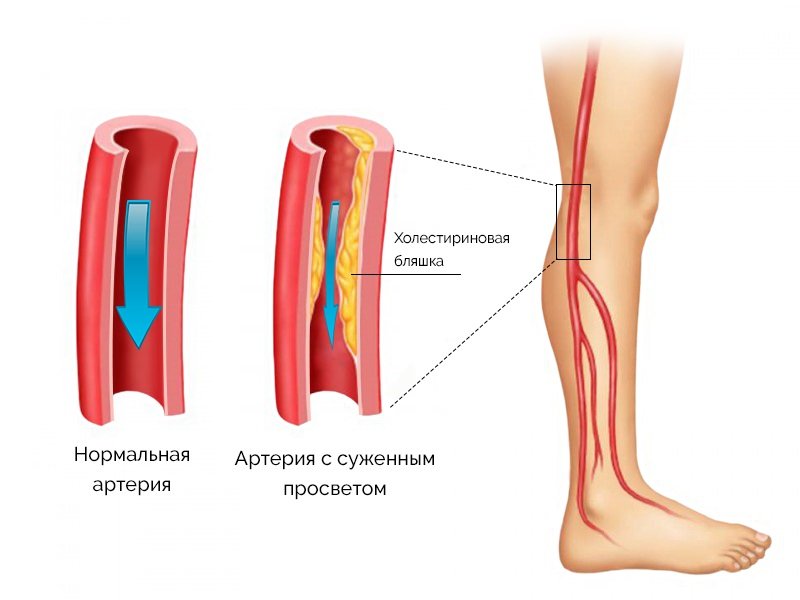 Откуда только силы берутся! Число их публикаций уже перевалило за 70 и они не собираются на этом останавливаться.
Откуда только силы берутся! Число их публикаций уже перевалило за 70 и они не собираются на этом останавливаться.
Наши врачи постоянно участвуют в международных конференциях. Александр Толстов выступает на съездах сосудистых хирургов и ангиологов. Оксана Рябинская — на флебологических форумах. Вот такой у них отдых. А после него они снова возвращаются к бесконечной борьбе за здоровье сосудов.
Приходите в «Институт Вен» для быстрой диагностики и малотравматичного лечения тромбофлебита и других заболеваний.
Врач-хирург высшей категории, флеболог
Опыт работы: 21 год
Врач-хирург высшей категории, флеболог
Опыт работы: 20 лет
Флеболог высшей категории
Опыт работы: 34 года
Дерматолог высш. кат., директор
Опыт работы: 20 лет
Врач-хирург первой категории
Опыт работы: 15 лет
Врач-хирург, флеболог
Опыт работы: 17 лет
Врач-хирург, флеболог
Опыт работы: 5 лет
Врач-хирург первой категории
Опыт работы: 12 лет
Сосудистый хирург, флеболог
Опыт работы: 10 лет
Сосудистый хирург, главный врач
Опыт работы: 11 лет
Сосудистый хирург, флеболог
Опыт работы: 8 лет
Сосудистый хирург, флеболог
Опыт работы: 5 лет
Тромбоз и тромбофлебит вен нижних конечностей: лечение и диагностика в Одессе
Тромбоз и тромбофлебит вен: в чем опасность?
Основные симптомы тромбофлебита – боль, уплотнение и покраснение вен. Если речь идет о тромбофлебите нижних конечностей – человеку трудно ходить, возникает тяжесть и усталость в ногах. Тромбофлебит верхних конечностей помимо уплотнения, боли и покраснения вен может проявляться увеличением лимфатических узлов. При остром тромбофлебите также незначительно повышается температура тела.
Если речь идет о тромбофлебите нижних конечностей – человеку трудно ходить, возникает тяжесть и усталость в ногах. Тромбофлебит верхних конечностей помимо уплотнения, боли и покраснения вен может проявляться увеличением лимфатических узлов. При остром тромбофлебите также незначительно повышается температура тела.
Тромбоз глубоких вен – более серьезное состояние, которое требует незамедлительного лечения. У 30% пациентов протекает скрытно и сопровождается лишь легкой болью, незначительным отеком.
Если вас беспокоят признаки, указывающие на наличие этих заболеваний, лечение можно пройти в Медицинском доме Odrex, специалисты которого помогут как можно быстрее улучшить качество вашей жизни благодаря большому опыту и использованию передовых технологий.
Диагностика
Диагностика тромбоза и тромбофлебита начинается с проведения дуплексного сканирования. Желательно, чтобы исследование проводил тот врач УЗИ-диагностики, который работает в команде с сосудистыми хирургами, как это и происходит в нашей клинике.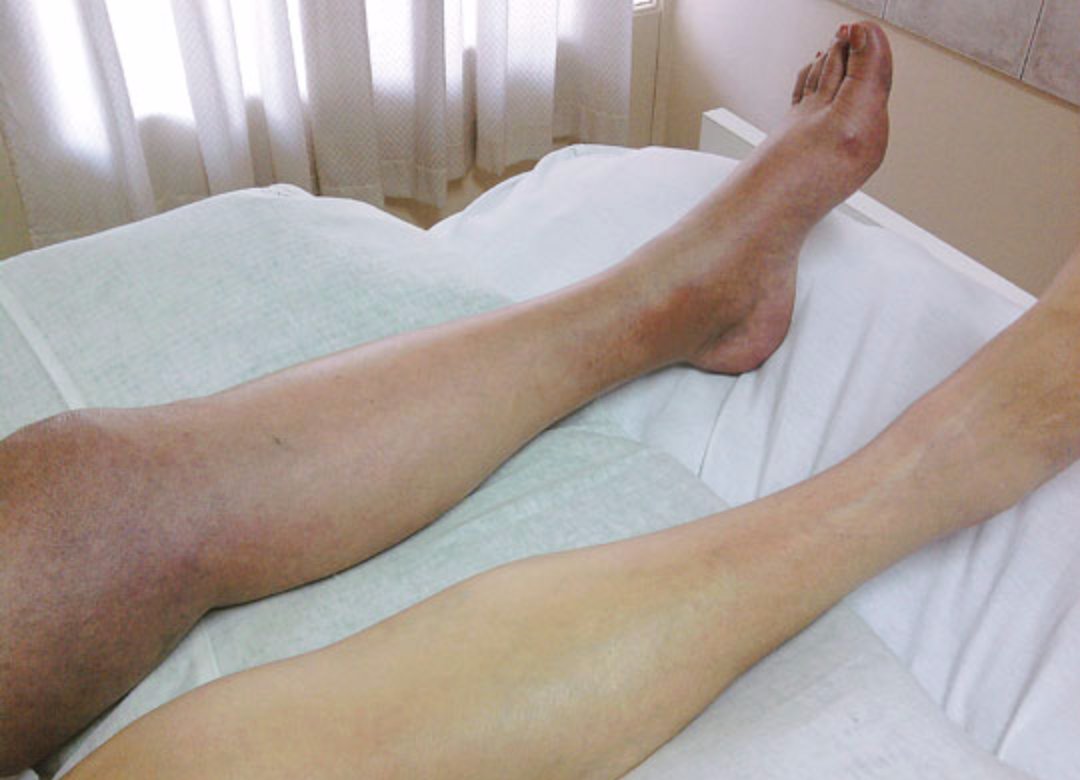
Тромбофлебит поверхностных вен, равно как и тромбоз глубоких вен, на этапе диагностики требует обязательного проведения анализа крови и исследования легких. При обращении пациента следует установить состояние кровотока в системе легочных артерий, в которые могут попадать частички тромба из вен или более крупные участки тромба.
Следующий этап обследования – УЗИ сердца, кардиограмма и, при необходимости, осмотр кардиолога. Эти диагностические меры дают возможность выявить тех пациентов, у которых произошло тромбирование сосудов легких.
Лечение тромбофлебита и тромбоза в Одессе
Лечение болезней начинается с первых минут пребывания пациента в стационаре. При установлении диагноза больному сразу вводят препараты, разжижающие кровь, чтобы прекратить нарастание тромба.
Необходимость хирургических методов лечения обсуждается уже после получения данных дуплексного сканирования. В некоторых случаях операция проводится незамедлительно, а в других – только после снятия воспаления. Зачастую – операция не нужна вовсе (например, при тромбозе глубоких вен).
Зачастую – операция не нужна вовсе (например, при тромбозе глубоких вен).
Хирургическое лечение тромбофлебита
Если у пациента диагностирован тромбофлебит и требуется операция, в клинике Odrex (Одесса) есть для этого все условия. Операция в таких случаях заключается в удалении тромбированных вен и тех участков, которые ещё не тромбированы, но могут стать таковыми в ближайшее время. Зачастую обычными проколами и лазерным воздействием, как при неосложненной варикозной болезни, уже не обойтись. Поэтому, как правило, делают несколько небольших разрезов.
Тромбоз глубоких вен ног – это не повод для хирургического вмешательства в срочном порядке, за исключением некоторых случаев, таких как синяя или белая флегмазия. (Крайняя степень нарушения венозного оттока). В других случаях возможно проведение операции по устранению флотирующей части тромба. Флотация – это свободное движение в вене верхушки тромба, которая представляет особую угрозу, так как может оторваться и попасть в легкие. Если такое состояние определяют по результатам УЗИ, это влияет на режим нагрузок, на госпитализацию или амбулаторное лечение и на длительность терапии.
Если такое состояние определяют по результатам УЗИ, это влияет на режим нагрузок, на госпитализацию или амбулаторное лечение и на длительность терапии.
Существует методика промежуточная между консервативным и оперативным лечением – фибринолиз. Она предполагает внутривенное введение специальных лекарств, которые растворяют тромбы и позволяют быстро освободиться просвету вены. Препараты вводятся системно или локально – в ту зону, где расположен тромб. В процессе такой терапии возможен риск отрыва, поэтому устанавливают временный кава-фильтр при необходимости. Тромбы старше недели растворять этими лекарствами уже нельзя.
Наряду с основным этапом лечения, который может заключаться в консервативной терапии, проведении хирургического вмешательства или фибринолизе, доктор назначает пациенту ряд препаратов: венотоники, антикоагулянты, предназначенные для разжижения крови, противовоспалительные средства. Используется и лечебный трикотаж, который защищает пациента от новых эпизодов воспаления вен и создает условия для выздоровления.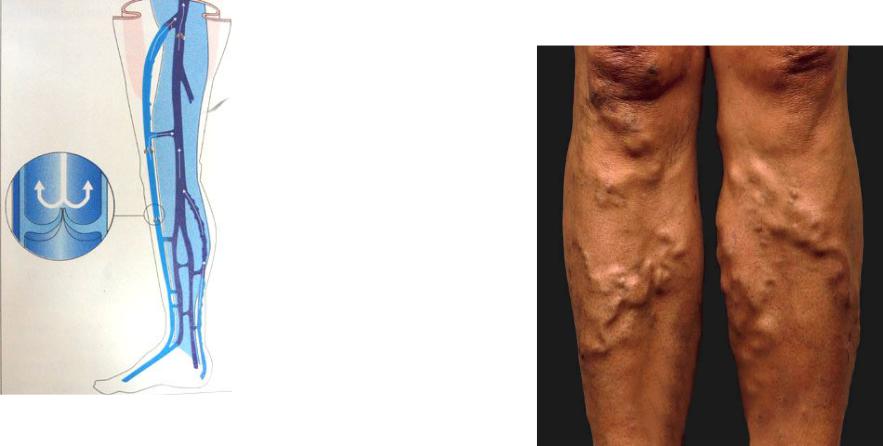
Стоит отметить, что все перечисленные методы лечения тромбоза и тромбофлебита успешно применяются в Медицинском доме Odrex (Одесса). В комбинации с качественной диагностикой, предшествующей лечению, и последующей терапией они позволяют пациенту уберечь себя от негативных последствий данных заболеваний.
Восстановление
В случае проведения операции пациенты остаются в стационаре на 2-3 дня, так как нуждаются в наблюдении. Но если пациент стабилен, молод, соблюдает все рекомендации, его могут выписать и на первые сутки. Активизировать пациентов пытаются как можно раньше. Движение, прогулки после операции полезны и используются как лечебный фактор. Однако к тяжелому физическому труду человек может вернуться не ранее чем через месяц.
Вопрос — ответ
В чем опасность тромбоза глубоких вен нижних конечностей?
Тромбозы верхних и нижних конечностей характеризуются примерно одинаковыми симптомами. У пациента внезапно появляется отек, боль, которая заставляет его остановиться или ограничить движения, свинцовость или тяжесть пораженного участка тела, изменение цвета кожи. Глубокие вены имеют, в отличие от поверхностных, прямую связь с центральным кровотоком. Если тромб образуется в системе глубоких вен, он может оторваться, попасть в центральные вены и закупорить легочные артерии. Как следствие – резкое ухудшение состояния или даже летальный исход.
Глубокие вены имеют, в отличие от поверхностных, прямую связь с центральным кровотоком. Если тромб образуется в системе глубоких вен, он может оторваться, попасть в центральные вены и закупорить легочные артерии. Как следствие – резкое ухудшение состояния или даже летальный исход.
Можно ли самостоятельно определить у себя тромбофлебит подкожных вен?
Есть простой метод, который может использовать любой человек, страдающий варикозом. Нужно лечь, поднять вверх ногу и подержать минуту в таком положении. Свободные от тромбов вены становятся пустыми и не только исчезают, но и в некоторых случаях образуют ямки на коже. А вот место, где есть тромб или воспаление вены, останется твердым, плотным и выпуклым. Это уже повод обратиться к врачу.
Как долго следует лечиться при тромбозе вен?
Лечение при тромбозе глубоких вен продолжительное и зависит от выбранных препаратов. Иногда связь с врачом необходимо держать каждую неделю-две. В других случаях это могут быть редкие встречи, но регулярный УЗИ-контроль и длительное использование лекарственных средств и трикотажа обязательно.
В других случаях это могут быть редкие встречи, но регулярный УЗИ-контроль и длительное использование лекарственных средств и трикотажа обязательно.
Может ли возникнуть рецидив после операции и как его предупредить?
Риск повторного возникновения тромбоза глубоких вен у пациента не исчезает никогда. Если в жизни вам уже пришлось однажды столкнуться с этой проблемой, нужно раз в год проходить тщательное обследование и консультацию сосудистого хирурга. Чтобы снизить риск рецидива, рекомендуется, в частности, пить как можно больше очищенной воды с нормальным содержанием минералов и других полезных веществ. Это препятствует сгущению крови.
Как относиться к местному лечению при тромбозе и тромбофлебите?
Многие ошибочно считают, что это основной вид лечения. Мази, компрессы, гели оказывают положительное воздействие, но, по большей мере, – психологическое. Эти методы являются дополнительными и их ни в коем случае нельзя принимать за единственный вариант лечения.
ТРОМБОЗ ГЛУБОКИХ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ И ЕГО ОСЛОЖНЕНИЯ. ПРОФИЛАКТИКА И ЛЕЧЕНИЕ | ООО «Медсервис»
Тромбоз глубоких вен нижних конечностей (ТГВ) — острое заболевание, вызванное образованием тромбов в венах ног, с появлением отека, изменения цвета кожи, в тяжелых случаях — трофических нарушений (язв).
Глубокие вены (в отличие от подкожных) проходят в глубине мышц. По этим венам идёт основной отток крови от ног к сердцу против силы тяжести. Сокращения мышц ног сдавливают вены, проталкивая вверх находящуюся в них кровь, а обратному её движению препятствуют венозные клапаны, пропускающие кровь только снизу вверх. Таким образом, кровь продвигается от ног к сердцу против силы тяжести. Совокупность венозных клапанов организма называют «вторым сердцем». Но, второе сердце работает только при ходьбе, беге, физической активности. При длительном стоянии или сидении первому сердцу приходится работать за двоих.
Тромбы чаще развиваются в глубоких венах голени, бедра или таза, чему способствует склонность к повышенному тромбообразованию, малоподвижный образ жизни, длительное вынужденное сидячее или лежачее положении (например, при длительных перелетах, при лечении переломов и травм), лишний вес, диабет, воспалительные и онкологические заболевания.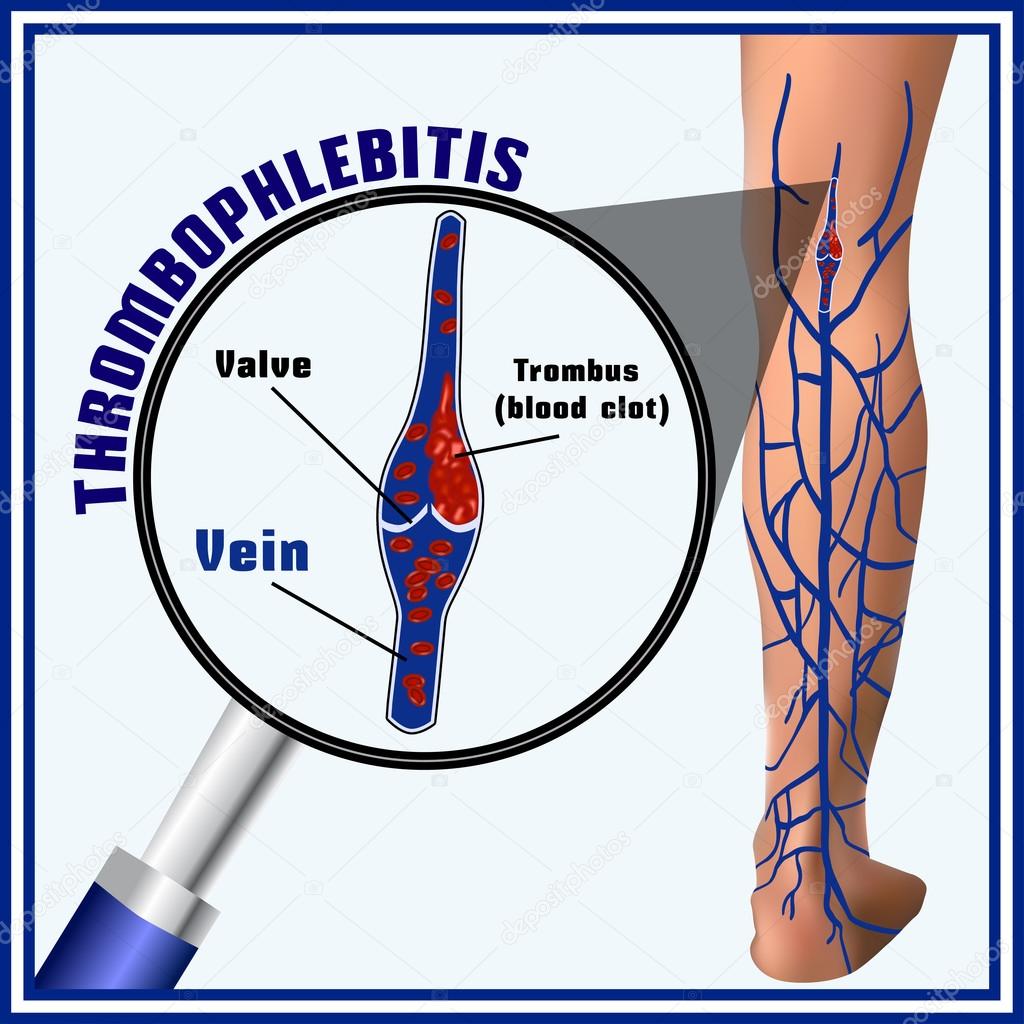 На клапанах могут образовываться кровяные сгустки, вызывающие тромбоз вен.
На клапанах могут образовываться кровяные сгустки, вызывающие тромбоз вен.
Диагностика и лечение острого ТГВ
Если тромб полностью не закупоривает вену, болезнь может течь бессимптомно. При тромбах, полностью закрывающих просвет магистральной вены, возникает отек ноги, боли и нарушение движения. В ряде случаев требуется неотложное хирургическое лечение.
При подозрении на тромбоз глубоких вен проводится УЗИ вен, по результатам которого врач выбирает тактику лечения. Если тромбоз произошел в крупных венах, то назначаются антикоагулянты — лекарства, замедляющие свертывание крови с целью предупреждения дальнейшего роста тромбов и улучшения кровотока по нижним конечностям. Через определенное время (от месяца до года, зависит от объема тромба) возникает реканализация — в тромбе образуются многочисленные канальцы и проходимость вены частично восстанавливается. Но, нормальная работа венозных клапанов при этом нарушается, что сопровождается развитием посттромбофлебитического синдрома с периодическим отеком ног и варикозным расширением поверхностных вен, что требует длительного консервативного лечения.
В настоящее время в мире существуют и более радикальные методы лечения ТГВ, направленные на полное растворение и удаление всех тромбов. Одним из таких методов является катетер-управляемый тромболизис (КУТ). При КУТ через прокол под местным обезболиванием тонкий катетер проводится непосредственно в тромбированные вены и в тромбы медленно вводится тромболитик (лекарство, растворяющее тромбы). Лечение длится от 1 до нескольких суток. Иногда требуется помочь лекарству: удалить часть тромбов наружу через катетер (тромбаспирация) и расширить баллоном (ангиопластика) суженный участок вены (если такой блок кровотоку имеется). Комбинированный подход ускоряет наступление желаемого результата и значительно повышает эффективность лечения. В России данный современный вид лечения освоен пока лишь в небольшом количестве медицинских центров, в Башкортостане применяется пока только в нашей клинике.
Пример лечения с применением катетер-управляемого тромболизиса:
Пациентка поступила с тромбозом магистральных вен нижней конечности (по УЗИ – тромбоз вен голени, подколенной, поверхностной бедренной, большой подкожной, малой подкожной, подвздошных вен левой нижней конечности с отсутствием кровотока по указанным венам). Жалобы на боли и выраженный отёк конечности.
Жалобы на боли и выраженный отёк конечности.
Промежуточный результат катетер-управляемого тромболизиса – появление минимального кровотока в исходно тотально тромбированных подвздошных и общей бедренной венах.
Промежуточный результат катетер-управляемого тромболизиса – появление минимального кровотока в исходно тотально тромбированной поверхностной бедренной вене.
Финальный результат катетер-управляемого тромболизиса – полное восстановление кровотока с растворением всех тромбов в исходно тотально тромбированных подвздошных и общей бедренной венах.
Финальный результат катетер-управляемого тромболизиса – полное восстановление кровотока с растворением всех тромбов в исходно тотально тромбированной поверхностной бедренной вене.
Пациентка выписана с выздоровлением: боли прошли полностью, отёчность конечности спала.
Тромбоэмболия легочной артерии. Диагностика
При несвоевременной диагностике или недостаточно эффективном лечении ТГВ, болезнь может прогрессировать, тромб растет, становясь угрозой. Наиболее тяжелое осложнение ТГВ — тромбоэмболия легочной артерии (ТЭЛА) — отрыв тромба, миграция его в сердце и закупорка лёгочной артерии, что приводит к инвалидизации или даже мгновенной смерти, вызванной прекращением кровотока в легких.
Наиболее тяжелое осложнение ТГВ — тромбоэмболия легочной артерии (ТЭЛА) — отрыв тромба, миграция его в сердце и закупорка лёгочной артерии, что приводит к инвалидизации или даже мгновенной смерти, вызванной прекращением кровотока в легких.
Тромбоэмболия чаще всего развивается в случае неплотной фиксации тромба к стенке сосуда. Особенно опасны флотирующие тромбы — обтекаемые кровью сгустки, фиксированные к венозной стенке только тонкой ножкой. Такой тромб не полностью перекрывает просвет вены, болезнь может протекать бессимптомно. Отрыв тромбов может провоцировать массаж больной ноги, повышенные физические нагрузки (в том числе резкое напряжение брюшного пресса, кашель), травма, операции на пораженной конечности.
Опасна и хроническая эмболия мелкими тромбами, которая протекает по типу воспаления легких и ведет к легочной недостаточности. Появление приступов одышки, воспаления легких на фоне венозного тромбоза нижних конечностей требует обязательной консультации сосудистого хирурга и проведения УЗИ вен! Появление отека голени, либо всей нижней конечности, также требует обязательного проведения данного исследования!
Лечение ТЭЛА
При уже случившейся ТЭЛА эффективно применение препаратов, растворяющих тромбы. Такое лечение проводится, как правило, при тяжёлых ТЭЛА, сопровождающихся низким артериальным давлением. Тромболитик может вводиться как в периферическую вену, так и через катетер, непосредственно в тромбированную лёгочную артерию. Катетер способен разрушить крупный тромб на более мелкие фрагменты, что увеличивает эффективность тромболизиса.
Такое лечение проводится, как правило, при тяжёлых ТЭЛА, сопровождающихся низким артериальным давлением. Тромболитик может вводиться как в периферическую вену, так и через катетер, непосредственно в тромбированную лёгочную артерию. Катетер способен разрушить крупный тромб на более мелкие фрагменты, что увеличивает эффективность тромболизиса.
Предупреждение ТЭЛА
При высоком риске ТЭЛА рентгенэндоваскулярный хирург устанавливает в просвет нижней полой вены специальное устройство проволочной конструкции — противоэмболический кава-фильтр. Оторвавшийся тромб в этом случае не попадает в сердце и лёгкие, а задерживается фильтром. Это устройство простое в установке, свободно пропускает кровь, но создает надёжное препятствие для тромбов. Фильтр проводится под местным обезболиванием через прокол кожи по катетеру диаметром 2-3 мм. Фильтр сам по себе не устраняет причину развития тромбов, это задача медикаментозного лечения. Однако, он предотвращает эмболию легочной артерии оторвавшимся тромбом и снижает риск внезапной смерти.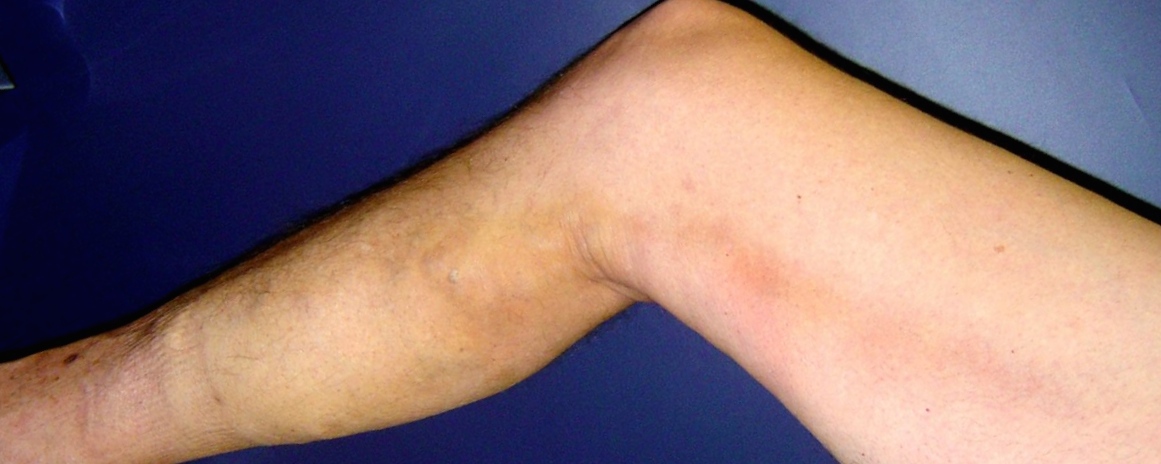 Фильтры обычно имплантируются временно и удаляются после ликвидации риска ТЭЛА. Решение вопроса об удалении фильтра принимается после выполнения повторного УЗИ вен, при котором оценивается динамика разрешения тромбоза. Удаление фильтра не требует общего обезболивания и также выполняется под рентген-контролем через прокол. При невозможности устранения риска ТЭЛА, фильтр может быть оставлен на постоянной основе.
Фильтры обычно имплантируются временно и удаляются после ликвидации риска ТЭЛА. Решение вопроса об удалении фильтра принимается после выполнения повторного УЗИ вен, при котором оценивается динамика разрешения тромбоза. Удаление фильтра не требует общего обезболивания и также выполняется под рентген-контролем через прокол. При невозможности устранения риска ТЭЛА, фильтр может быть оставлен на постоянной основе.
После выписки из стационара
обязателен прием препаратов, разжижающих кровь – чаще всего это варфарин, Прадакса или Ксарелто. При наличии хронической венозной недостаточности необходимо диспансерное наблюдение у сосудистого хирурга, употребление флеботоников и ношение компрессионного трикотажа.
В нашей клинике при лечении пациентов с острым ТГВ и ТЭЛА возможно применение всех описанных в статье методик. Решение о выборе метода лечения принимается индивидуально.
Вопросы, связанные с проведением ангиографических и рентгенэндоваскулярных вмешательств в ООО «Медсервис», вы можете задать:
Тел.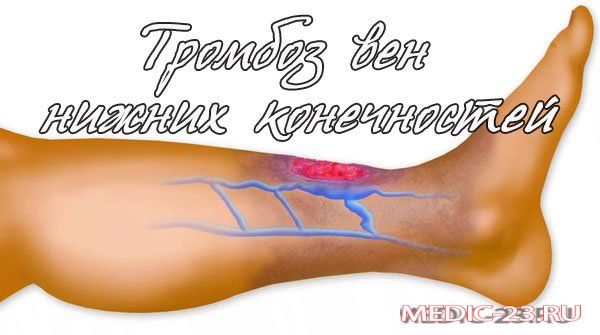 : +7 (3476) 39-52-38, эл. почта: [email protected]
: +7 (3476) 39-52-38, эл. почта: [email protected]
Иванов Андрей Геннадьевич (заведующий отделением рентгенохирургических методов диагностики и лечения, врач высшей категории по специальности “рентгенэндоваскулярная диагностика и лечение”)
Тромбоз глубоких вен
Содержание:
- Что такое тромбоз глубоких вен нижних конечностей
- Диагностика тромбоза глубоких вен
- Лечение тромбоза глубоких вен
Что такое тромбоз глубоких вен нижних конечностей
Тромбоз глубоких вен – это заболевание, при котором в глубоких венах происходит образование тромбов, вызванных сворачиванием крови. Тромбы препятствуют кровотоку и со временем могут полностью закупорить вену.
Тромбоз глубоких вен левой нижней конечности и нашего пациента
Ведущими причинами возникновения заболевания являются:
- повышенная свертываемость крови
- повреждения венозных стенок
- замедленный кровоток.

Чаще всего от тромбоза глубоких вен страдают пожилые люди, причем у женщин риск развития заболевания намного выше, чем у мужчин. Однако никто не застрахован от этого недуга – тромбоз может появиться даже у молодых людей. Длительное времяпрепровождение на ногах или в сидячем положении, беременность и роды, лишний вес, курение, операции и травмы служат сопутствующими факторами возникновения заболевания. Особенно уязвимыми становятся люди, прикованные к кровати.
Механизм развития тромбоза глубоких вен
Тромбоз глубоких вен чаще всего поражает нижние конечности и сопровождается тромбофлебитом. Симптоматика тромбоза глубоких вен проявляется в виде сильных отеков и пигментирования кожных покровов в месте образования тромба. Могут беспокоить тяжесть в ногах, жжение, боли в мышцах и покраснения. В редких случаях повышается температура тела. Но коварство заболевания заключается в том, что очень часто оно протекает бессимптомно, со временем вызывая осложнения с возможным летальным исходом. Поэтому наличие даже одного признака – серьезный повод обратиться к московскому флебологу. И лучше выбрать для этих целей хороший центр городской флебологии в Москве. Обращаться к хирургу в государственную поликлинику не самая лучшая идея, так как в связи с очередью на ультразвуковое исследование диагностика может быть значительно затянута по времени, что абсолютно неприемлемо.
Поэтому наличие даже одного признака – серьезный повод обратиться к московскому флебологу. И лучше выбрать для этих целей хороший центр городской флебологии в Москве. Обращаться к хирургу в государственную поликлинику не самая лучшая идея, так как в связи с очередью на ультразвуковое исследование диагностика может быть значительно затянута по времени, что абсолютно неприемлемо.
Диагностика тромбоза глубоких вен
Диагностировать тромбоз глубоких вен только на основании жалоб пациента и наличия симптомов очень сложно. Определить место образования тромба можно только с помощью сложных аппаратных исследований.
Ультразвуковую диагностику тромбоза глубоких вен проводит доктор Семенов А.Ю.
Ведущим методом выявления тромбоза в Москве является дуплексное сканирование; в некоторых случаях специалисты Москвы назначают КТ-ангиографию или рентгеноконтрастную флебографию, при которой вены осматривают с помощью рентгена. Все эти инновационные методы позволяют назначить наиболее корректное лечение тромбоза глубоких вен (при обнаружении тромба и постановке диагноза «Глубокий тромбоз» оно должно быть начато незамедлительно).
Лечение тромбоза глубоких вен
При развитии тяжелой формы тромбоза глубоких вен нижних конечностей, наиболее эффективной технологией лечения будет инновационное вмешательство — тромболизис. Это самая современная и эффективная технология помощи пациентам с тромбозами глубоких вен. В процессе выполнения вмешательства возможны развитие не только побочных эффектов, но и осложнений.
Хирургические методы лечения тромбоза глубоких вен
Поэтому процедура тромболизиса проводится исключительно опытными сосудистыми хирургами. Тромболизис выполняется в Москве в лучших стационарах сосудистой хирургии государственных медицинских учреждений. В Москве также остаются актуальными такие вмешательства при тромбозе глубоких вен, как хирургическая тромбэктомия и установка кава-фильтра, специальной ловушки для тромботических масс.
Ведущее значение в Москве и Московской области занимает консервативная терапия тромбоза глубоких вен. Для этой цели применяются современные медицинские препараты и европейский компрессионный трикотаж.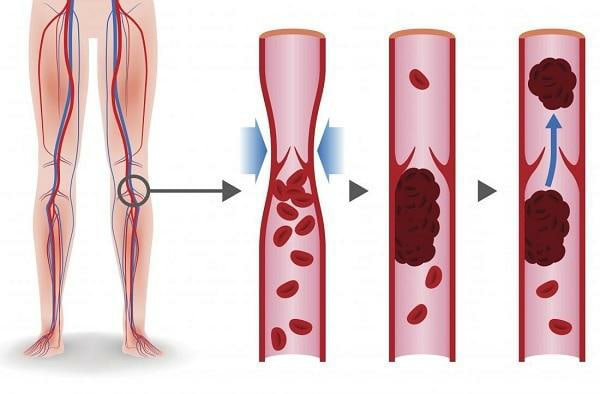
Для медикаментозного лечения венозного тромбоза применяются современные антикоагулянты, медицинские препараты, препятствующие росту тромба. Как правило, назначается курсовое лечение, длительность которого будет определяться индивидуально для каждого пациента с тромбозом глубоких вен.
Важное значение имеет использование хорошего европейского компрессионного трикотажа. Применение современной компрессии имеет ведущее значение в купировании клинической симптоматики венозного тромбоза и значимо повышает качество жизни пациента.
В зависимости от стадии болезни назначается курс медицинских препаратов или сразу хирургическое вмешательство, чтобы не допустить отрыва тромба.
Тромбоз. Что это? Как лечить тромбоз?
В последнее время нередко диагностируют тромбоз, тромбофлебит и тромбоэмболию. Однако далеко не все правильно понимают и могут хотя бы в общих словах объяснить, что такое тромбоз. Между тем, подобное состояние случалось у каждого. И уж точно об этом явлении вам рассказывали на школьном уроке биологии.
Итак, тромбоз – это формирование кровяного сгустка (тромба) внутри сосудистого русла (венозного, артериального или капиллярного). Его вызывает ряд факторов, самый часто встречающийся из которых — травма с повреждением сосуда, внутри которого и формируется тромб. Для чего нужен тромб? Кровяной сгусток (тромб), закрывая поврежденный сосуд, предотвращает вытекание жидкой крови. Этот механизм очень важен для организма, без него мы бы умерли от кровотечения в результате даже самого мелкого пореза.
Что же такое тромб? Это — кровяной сгусток, сформированный белками плазмы (жидкой фракции крови), которые полимеризуются (создают длинные белковые цепочки) и в которых «застревают» или прилипают некоторые клетки крови, в частности, тромбоциты. Таким образом, тромбоз — один из важнейших эволюционных факторов, позволивших выжить организмам с кровеносной системой.
Тромб (сгусток крови) под микроскопом
К сожалению, любой механизм нашего организма время от времени дает сбой. Избыточное формирование тромбов или нарушение обратного механизма – тромболизиса (а это собственный механизм организма, способный растворять тромбы) может приводить к тромбозу, мешающему сосудистой системе обеспечивать циркуляцию крови. Кроме того, сформировавшийся сгусток может оторваться от зоны прикрепления и переместиться в другие части кровеносной системы, вызвав внезапную закупорку здоровых сосудов.
Избыточное формирование тромбов или нарушение обратного механизма – тромболизиса (а это собственный механизм организма, способный растворять тромбы) может приводить к тромбозу, мешающему сосудистой системе обеспечивать циркуляцию крови. Кроме того, сформировавшийся сгусток может оторваться от зоны прикрепления и переместиться в другие части кровеносной системы, вызвав внезапную закупорку здоровых сосудов.
Если говорить об артериальной системе, то тромбозы артерий могут приводить к катастрофическим последствиям. Речь идет о возникновении острого голодания (ишемии, инфаркта), которое развивается очень быстро (обычно в течение минут, реже — часов) и приводит к необратимым последствиям – смерти органа или ткани, а иногда и всего организма. Наши органы и ткани непрерывно потребляют питательные вещества и кислород. Как только доставка этих веществ снижается до критического уровня, происходит отмирание клеток, нарушается работа органа, что неминуемо сказывается на деятельности всего организма. Последний реагирует на такое «голодание» (ишемию) сильнейшими болями и другими сигналами, зависящими от функции и местонахождения органа (или конечности). Пропустить такую проблему очень сложно.
Последний реагирует на такое «голодание» (ишемию) сильнейшими болями и другими сигналами, зависящими от функции и местонахождения органа (или конечности). Пропустить такую проблему очень сложно.
Тромбозы в артериальной системе, если нет явной травмы сосуда, в подавляющем большинстве связаны с атеросклерозом. Напомню, что атеросклероз – это отложение холестериновых бляшек в стенке артерий с формированием сужения сосуда. Артериальное русло испытывает значительные нагрузки, связанные с необходимостью постоянно прокачивать кровь и подпитывать органы и ткани питательными веществами и кислородом.
В норме артериальное давление на сосудах предплечья (стандартная точка измерения артериального давления) составляет 120 на 80 мм рт. ст. Кстати, знаете ли вы, почему артериальное давление составляет именно 120 на 80? Дело в том, что верхнее давление формируется во время сокращения сердца (а точнее левого желудочка), которое выталкивает кровь в основной, самый главный и крупный сосуд – аорту. После того, как сердце сократилось и вытолкнуло кровь в аорту, клапан аорты закрывается, чтобы кровь не потекла обратно в сердце, а распределилась по многочисленным аортальным ветвям, питая органы и ткани. Давление в аорте на пике сокращения достигает 120 мм рт. ст. Далее сердце «расслабляется» (хотя современными физиологами доказано, что это тоже энергоемкий процесс), забирая в себя порцию крови из легких, а давление в аорте начинает снижаться до 80 мм рт. ст. Так формируется нижнее артериальное давление. Далее процесс повторяется. За поддержание артериального давления отвечает сердце (как основной насос), а так же «емкость» русла (то есть количество свободного места, куда можно закачать кровь). Емкость сосудистого русла регулируется двумя факторами: диаметром просвета артерий и общим объемом крови в теле человека.
После того, как сердце сократилось и вытолкнуло кровь в аорту, клапан аорты закрывается, чтобы кровь не потекла обратно в сердце, а распределилась по многочисленным аортальным ветвям, питая органы и ткани. Давление в аорте на пике сокращения достигает 120 мм рт. ст. Далее сердце «расслабляется» (хотя современными физиологами доказано, что это тоже энергоемкий процесс), забирая в себя порцию крови из легких, а давление в аорте начинает снижаться до 80 мм рт. ст. Так формируется нижнее артериальное давление. Далее процесс повторяется. За поддержание артериального давления отвечает сердце (как основной насос), а так же «емкость» русла (то есть количество свободного места, куда можно закачать кровь). Емкость сосудистого русла регулируется двумя факторами: диаметром просвета артерий и общим объемом крови в теле человека.
Вернемся к атеросклерозу и артериальному тромбозу. Как мы уже выяснили, атеросклероз — это заболевание, связанное с отложением холестерина в стенке сосуда и приводящее к формированию бляшек (наростов) на артериальной стенке. Сами по себе бляшки начинают представлять опасность, когда настолько сильно сужают просвет сосуда, что это приводит к голоданию (ишемии) связанного с сосудом органа или ткани. В процессе роста бляшка может полностью перекрыть заболевший сосуд или лопнуть из-за повышения артериального давления. В этом случае запускается такой же механизм формирования тромба, как и при повреждении сосуда, вызывая тромбоз.
Сами по себе бляшки начинают представлять опасность, когда настолько сильно сужают просвет сосуда, что это приводит к голоданию (ишемии) связанного с сосудом органа или ткани. В процессе роста бляшка может полностью перекрыть заболевший сосуд или лопнуть из-за повышения артериального давления. В этом случае запускается такой же механизм формирования тромба, как и при повреждении сосуда, вызывая тромбоз.
Атеросклеротическая бляшка внутри артерии
Особенности артериального тромбозаОсобенностью артериального тромбоза является непременное участие в нем особых клеток крови – тромбоцитов. Они прилипают друг к другу, формируя прочный кровяной сгусток (тромб), способный выдержать значительные колебания давления, свойственные артериальному руслу, но, к сожалению, параллельно вызывающий ишемию питаемого органа.
Второй особенностью атеросклероза является то, что это заболевание развивается с возрастом. Холестериновые бляшки постепенно откладываются в артериях. Обычно недуг начинает проявляться после 40-50 лет. Женщин «защищают» женские половые гормоны, препятствую отложению холестерина. Диабет, курение, неправильное питание (жирная, соленая пища), высокое артериальное давление ускоряют рост бляшек. Поэтому пациент с атеросклерозом должен получать препараты, которые действуют против артериального тромбоза.
Обычно недуг начинает проявляться после 40-50 лет. Женщин «защищают» женские половые гормоны, препятствую отложению холестерина. Диабет, курение, неправильное питание (жирная, соленая пища), высокое артериальное давление ускоряют рост бляшек. Поэтому пациент с атеросклерозом должен получать препараты, которые действуют против артериального тромбоза.
Самый изученный препарат — ацетилсалициловая кислота (входит в состав препаратов аспирин, кардиомагнил, тромбоАСС). Он синтезирован более 100 лет назад, однако в качестве профилактики артериальных тромбозов применяется около 30 лет. Все дело в том, что аспирин блокирует фермент циклооксигеназу-1, которая участвует в агрегации (склейке) тромбоцитов. В результате, даже если происходит разрыв атеросклеротической бляшки, тромбоз не формируется или имеет менее выраженное течение. Поэтому аспирин назначают именно возрастным пациентам с признаками атеросклероза и высоким риском артериального тромбоза в результате разрыва холестериновой бляшки.
Другими более современными и мощными препаратами, блокирующими развитие артериального тромбоза, являются клопидогрел (плавикс) и тикагрелор (брилинта). Их назначают пациентам с высоким риском артериальных тромбозов (после установки стентов в артерии, аорто-коронарного шунтирования).
Если врач предполагает наличие у пациента атеросклероза (или заболевание доказано исследованиями), для профилактики назначается аспирин или аспиринсодержащий препарат и рекомендуется обязательное соблюдение низкохолестериновой диеты, а также проверка уровня холестерина и сахара раз в полгода. В случае появления резких болей в проблемном органе или конечности пациента немедленно госпитализируют в сосудистые отделения клиник.
Венозный тромбозСовременные исследования показали, что в своей основе венозный тромбоз имеет принципиально иной механизм формирования кровяного сгустка. Кроме того, развитие венозного тромбоза (в отличие от артериального) далеко не всегда приводит к критическому поражению органа или ткани, в которой он развивается.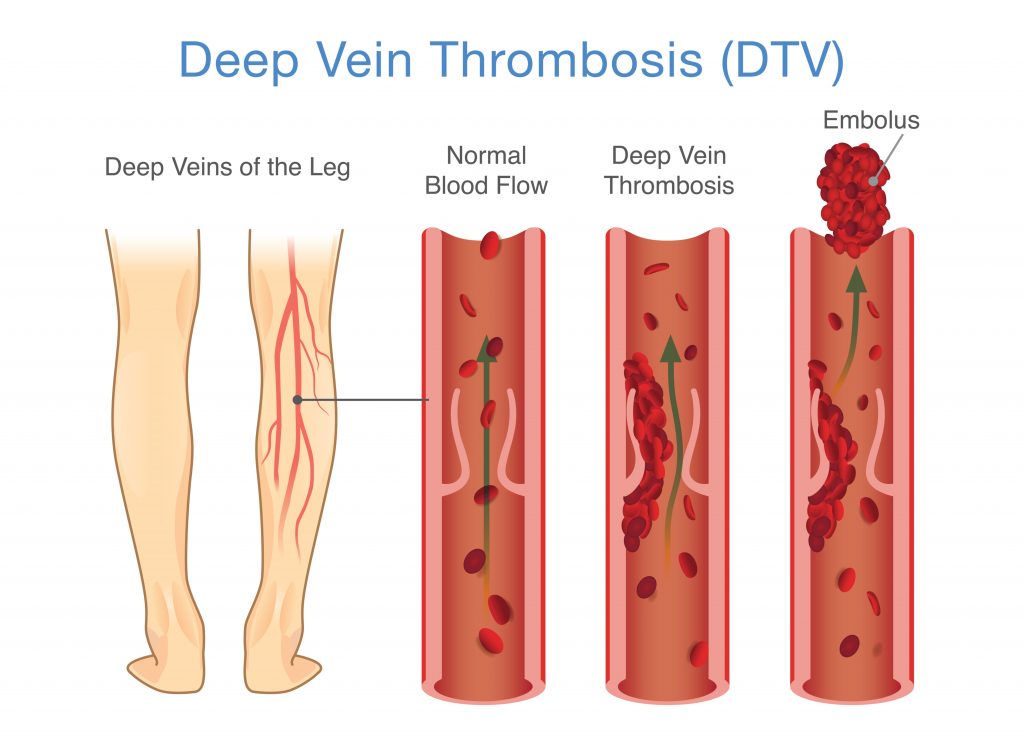 В связи с этим ряд тромбозов протекает малосимптомно или вообще бессимптомно до той поры, пока повреждение не станет жизнеугрожающим.
В связи с этим ряд тромбозов протекает малосимптомно или вообще бессимптомно до той поры, пока повреждение не станет жизнеугрожающим.
В формировании венозного тромба участвуют, прежде всего, белковые структуры жидкой части крови (плазмы) и, в меньшей степени, клетки. В венозном русле отсутствуют холестериновые бляшки, но есть клапанный аппарат. Если рассматривать человека, находящегося в вертикальном положении, то кровь в венозном русле ног течет снизу вверх, то есть против силы тяжести. Для того чтобы кровь не стекала обратно вниз, внутри вен есть клапаны, которые представляют собой полулунные лепестки, выросты стенки вены. Кроме того, кровь в венозной системе имеет меньшую скорость кровотока, снижение которой может приводить к застою венозной крови.
Макроскопически застой венозной крови может проявляться в виде такого явления, как сладж – оседание и скучивание более тяжелых фракций крови (клеток и белковых макромолекул). Достаточно наглядным примером формирования сладжа можно назвать наливание компота в стакан. Если размешать компот ложкой, его элементы равномерно распределятся по стакану, а затем осядут на дне. Примерно так же ведет себя кровь, во время застоя венозной крови, только элементы «компота» внутри нее очень мелкие. Конечно, сам по себе сладж крови не имеет серьезного значения при нормальной тромболитической активности плазмы (системы, которая растворяет тромбы) и без других провоцирующих факторов. Тем не менее, это может создавать предпосылки к венозному тромбозу.
Если размешать компот ложкой, его элементы равномерно распределятся по стакану, а затем осядут на дне. Примерно так же ведет себя кровь, во время застоя венозной крови, только элементы «компота» внутри нее очень мелкие. Конечно, сам по себе сладж крови не имеет серьезного значения при нормальной тромболитической активности плазмы (системы, которая растворяет тромбы) и без других провоцирующих факторов. Тем не менее, это может создавать предпосылки к венозному тромбозу.
Если говорить о венозной системе ног, за перекачку крови отвечает сердце (правые отделы), диафрагма и легкие, а так же очень важный механизм, который называется мышечная помпа голени. Дело в том, что внутри икроножной мышцы находятся разветвленные венозные резервуары, представленные суральными (икроножными) и подколенной венами. При сокращении мышц голени (например, во время ходьбы), венозная кровь из этих вен перекачивается в бедренную вену и далее в вены малого таза, обеспечивая ускорение кровотока в венозной системе и не допуская застоя. Когда мы находимся в вертикальном положении или сидим не двигаясь, венозная «помпа» голени не работает, а значит застой крови усиливается. Все эти особенности создают предпосылки для формирования тромбоза.
Когда мы находимся в вертикальном положении или сидим не двигаясь, венозная «помпа» голени не работает, а значит застой крови усиливается. Все эти особенности создают предпосылки для формирования тромбоза.
Если рассматривать венозный тромбоз с точки зрения нозологии, то имеются заболевания, которые способствуют его развитию. Известны и некоторые нюансы в развитии тромбозов глубоких и поверхностных вен, которые отличают их друг от друга. Наиболее частой причиной тромбоза поверхностных (подкожных) вен является, конечно, варикозная болезнь.
Варикоз – это расширение подкожных вен с нарушением их функции, потому что внутри них не работают клапаны, что не дает возможности поднимать кровь вверх, к сердцу. Поскольку в перегруженной кровью вене клапаны перестают смыкаться, формируется обратный (сверху вниз) ток крови или «рефлюкс».
Варикотромбофлебит большой подкожной вены
Кроме того, венозная кровь в такой вене постоянно находится в состоянии сладжа.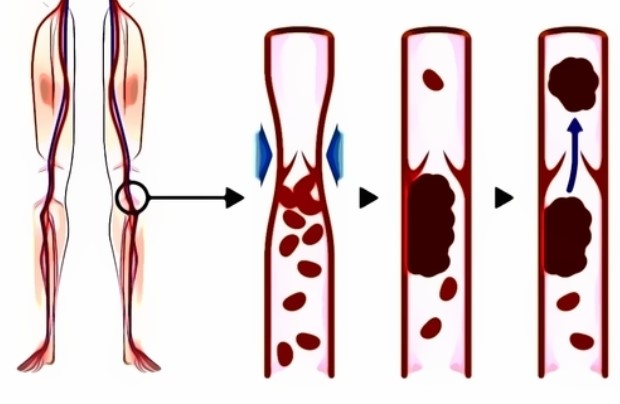 Перерастяжение вены приводит к изменениям внутренней стенки (интимы) больного венозного сосуда, которая должна препятствовать адгезии (налипанию) на нее клеток крови и белковых молекул. При неблагоприятном стечении обстоятельств в такой вене происходит выраженный сладж крови, снижение скорости кровотока, а также воспаление в стенке вены.
Перерастяжение вены приводит к изменениям внутренней стенки (интимы) больного венозного сосуда, которая должна препятствовать адгезии (налипанию) на нее клеток крови и белковых молекул. При неблагоприятном стечении обстоятельств в такой вене происходит выраженный сладж крови, снижение скорости кровотока, а также воспаление в стенке вены.
Внешнее воздействие (удар, ушиб, укус насекомого), а также перегрев, потере жидкости в жаркое или переохлаждение в холодное время года, вирусные и другие болезни с подъемом температуры могут привести к формированию тромбоза и последующему его росту вдоль больной варикозной вены. Так формируется тромбофлебит – тромбоз поверхностной вены, протекающий с воспалительными изменениями кожи, болью и покраснением над варикозными узлами.
Тромбофлебит ствола большой подкожной вены левой ноги
Согласно статистике, в 70-90% случаев тромбофлебит возникает на фоне варикоза. На долю тромбоза здоровых (неварикозных) поверхностных вен приходится около 10% случаев: как правило, это пациенты с онкозаболеваниями или с тромбофилиями (генетическими дефектами белков участвующих в тромбообразовании).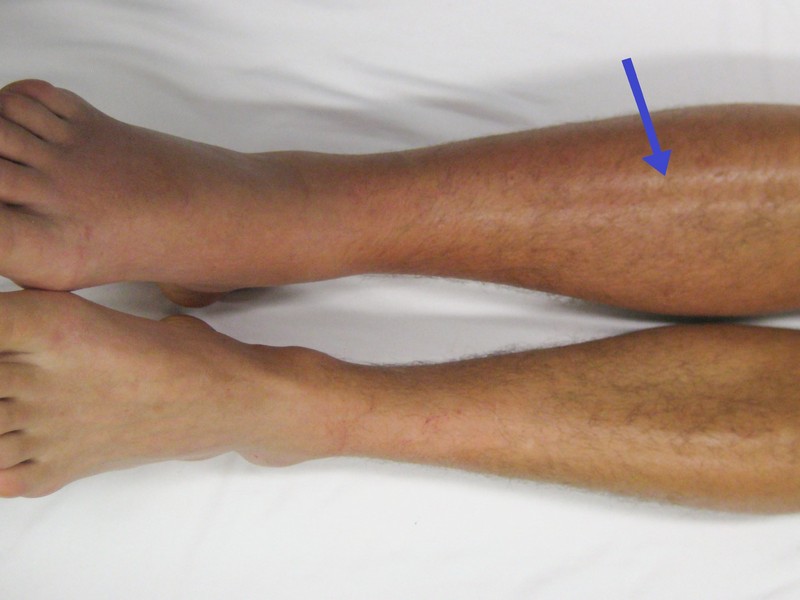 Таким образом, наиболее частой причиной тромбоза поверхностных вен является варикозная болезнь.
Таким образом, наиболее частой причиной тромбоза поверхностных вен является варикозная болезнь.
Тромбоз поверхностных (подкожных) вен опасен в случае распространения на глубокую венозную систему. Тем не менее, наличие тромба в поверхностных венах заставляет врачей применять более активную лечебную тактику. Если тромбоз локализуется в притоках магистральной подкожной вены, возможно использование местных противовоспалительных препаратов и компрессионной терапии (гольфы или чулки в зависимости от локализации тромбоза).
Миграция тромба из поверхностной вены в глубокую (с развитием эмболии)
Миграция тромба из поверхностной вены в глубокую венозную систему — опасное осложнение тромбоза поверхностных вен с возможной тромбоэмболией легочных вен. Смотрите видео на моем канале https://www.youtube.com/watch?v=uAKyIHKliXU
Большинство флебологов рекомендуют использовать антикоагулянты. Для лечения тромбоза поверхностных вен на территории РФ сертифицирован всего один препарат – это парнапарин натрия (флюксум). Использование другого препарата для лечения тромбоза подкожных вен является неправильным с юридической точки зрения.
Использование другого препарата для лечения тромбоза подкожных вен является неправильным с юридической точки зрения.
Парнапарин натрия (флюксум)
Хирургические методики направлены, в основном, на предотвращение распространения тромба на глубокие вены (восходящий путь). Это — кроссэктомия (перевязка и пересечение большой подкожной вены и впадающих в нее сосудов на ноге) в зоне сафено-феморального (место слияния большой подкожной вены с глубокой бедренной) или сафено-поплитеального соустий, а также эндоваскулярные методы (радиочастотная или лазерная кроссэктомии). Обычно и та, и другая методики дополняются антикоагулянтами (препаратами, разжижающими кровь).
Удаление тромба из вены при оперативном лечении варикозной болезни (минифлебэктомии). Оперирует Раскин В.В.
Удаленный венозный тромб
Как происходило удаление тромба во время эндовенозной лазерной облитерации? Смотрите видео на моем youtube канале. https://www.youtube.com/watch?v=7kqs7iNP_XQ
В 2019 году вышли последние рекомендации Ассоциации флебологов России по диагностике и лечению тромбофлебита поверхностных вен конечностей. Текст рекомендаций можно посмотреть здесь https://www.mediasphera.ru/issues/flebologiya/2019/2/1199769762019021078
Текст рекомендаций можно посмотреть здесь https://www.mediasphera.ru/issues/flebologiya/2019/2/1199769762019021078
Что касается глубоких вен, которые обеспечивают основной отток крови, то самыми частыми причинами тромбоза являются опухоли, длительная иммобилизация конечности при травмах или постельный режим при операциях, прием гормональных контрацептивов, тромбофилии, а также сочетанный с варикозным тромбозом тромбоз глубоких вен. Тромбоз и закупорка этих вен приводит к нарушению оттока жидкости от ноги и возникновению отека ниже зоны тромбоза. Пациент испытывает боль из-за перерастяжения тканей мышц и кожи в результате отека, где находится много различных тканевых рецепторов, в том числе, и болевых. Отечная конечность часто имеет синюшный оттенок.
Для подтверждения или исключения венозного тромбоза проводят ультразвуковое ангиосканирование (УЗИ вен ног). Если же после исследования исключить тромбоз не удается, есть возможность лабораторного подтверждения — анализ крови на д-димер.
Для лечения острого (недавнего) тромбоза глубоких вен применяют несколько методик. Самый простой – назначение лечебных доз антикоагулянтов (препаратов, блокирующих формирование тромбомасс). К ним относятся вводимые подкожно или внутривенно гепарин, низкомолекулярные гепарины (клексан, фраксипарин), фондапаринукс (арикстра), а также таблетированные формы — антагонисты витамина К (варфарин, синкумар) и новые оральные антикоагулянты (НОАК) —ривароксабан (ксарелто), апиксабан (эликвис), дабигатран (прадакса). Все они блокируют синтез нового тромба. Растворение же тромба происходит за счет преобладания собственной тромболитической активности плазмы крови при заблокированной тромбообразующей активности. Таким образом, эти препараты сами не растворяют тромб. В связи с этим, несмотря на достаточно высокую эффективность лекарственных средств, в ряде случаев тромбоз может сохраняться и даже продолжать расти. Растворение (реканализация) тромбоза занимает от нескольких недель до нескольких месяцев.
Растворение (реканализация) тромбоза занимает от нескольких недель до нескольких месяцев.
Ривароксабан (ксарелто) — эффективный препарат для лечения тромбоза глубоких вен
Другой методикой является тромболизис, то есть введение препаратов, действующих непосредственно на тромб. Методика эффективна и позволяет растворять свежие тромбы в течение нескольких часов или дней. В то же время в связи с полным блоком тромбообразующей системы возможны сильнейшие неконтролируемые кровотечения, вплоть до летального исхода у пациентов с высоким риском кровотечений (при язвенных заболеваниях пищеварительного тракта и некоторых других болезнях). Поэтому проведение тромболитической терапии проходит под постоянным контролем квалифицированных докторов в условиях стационара или блока интенсивной терапии.
Современным методом введения тромболитиков является катетер-управляемый тромболизис (КУТ), когда введение препарата осуществляется локально непосредственно в тромб (через специально установленный катетер). Это позволяет оптимизировать дозировку и вводить препарат непосредственно в зону воздействия. К сожалению, в России лишь небольшое количество клиник имеют возможность использовать данную технологию. Так же существуют эндоваскулярные (внутривенные) системы механического удаления тромба из вены, однако их внедрение пока не получило широкого распространения.
Это позволяет оптимизировать дозировку и вводить препарат непосредственно в зону воздействия. К сожалению, в России лишь небольшое количество клиник имеют возможность использовать данную технологию. Так же существуют эндоваскулярные (внутривенные) системы механического удаления тромба из вены, однако их внедрение пока не получило широкого распространения.
Чем больше времени прошло от момента тромбоза, тем меньшую эффективность показывают консервативные методы лечения. Объясняется это структурной реорганизацией зоны тромбоза: замещением тромба плотной соединительной тканью – рубцом, иногда с включением кальция. В данной ситуации помочь пациенту можно только оперативным путем. Современная методика заключается в баллонной ангиопластике и стентировании пораженной окклюзированной (закрытой) вены. Впрочем, остаются нерешенные вопросы о необходимости антикоагулянтной терапии после стентирования, выборе стентов и препаратов, а также возможном рефлюксе (обратном токе крови) в стентированых участках, поскольку клапанный аппарат вены в этой зоне необратимо поврежден.
Посттромботическая болезнь у пациента с давним тромбозом подколенной вены левой ноги
Подытоживая все вышесказанное, отмечу, что любой тромбоз требует правильного обследования и лечения. В случае артериального тромбоза терапия должно осуществляться максимально экстренно в специализированных сосудистых отделениях. При венозном — зависит от давности появления симптомов и локализации тромба. В ряде ситуаций при венозном тромбозе (тромбоз подкожных вен, дистальные тромбозы глубоких вен без отечного синдрома) возможно амбулаторное лечение (на дому) или эндоваскулярная амбулаторная хирургия. Проксимальные тромбозы (уровень бедренной вены, подвздошных или нижней полой вены) требуют госпитализации и наблюдения, для предотвращения отрыва тромба и тромбоэмболии (закупорки) легочной артерии.
Отзыв о враче хирурге-флебологе Раскине Владимире Вячеславовиче
Хочу выразить свою благодарность хирургу-флебологу Раскину Владимиру Вячеславовичу за квалифицированно проведённую операцию, его высокий профессионализм в своей работе, за его «золотые руки» и вежливое отношение к пациенту.
В марте 2017 года мне была сделана операция — эндовенозная лазерная облитерация с минифлебэктомией по Варади на обеих ногах. Качество работы безупречное, что обеспечило мне быстрое восстановление. Доктор Раскин Владимир Вячеславович ответственный и внимательный врач. Успехов и удачи Вам! Ещё раз огромное спасибо!
Оленин А.В.
г. Раменское, Московская область
5 июля, 2017
1. Как записаться на прием к врачу флебологу? Где проводится прием?
Записаться на прием к сосудистому хирургу флебологу, к.м.н. Раскину Владимиру Вячеславовичу можно по телефону +7 (495) 641-62-77. Прочитать информацию о докторе можно здесь https://phlebo.center/o-doktore
Прием проводится в городском флебологическом центре по адресу: метро Коломенская, ул Якорная, д. 7, стр. 1 Пожалуйста, посмотрите адрес и схему проезда здесь https://phlebo.center/kontakty
2. Что взять с собой на прием к врачу флебологу?
Возьмите с собой медицинскую документацию (выписки, консультации врачей по Вашему заболеванию или сопуствующей патологии), а так же список препаратов, которые вы принимаете постоянно
3.
 Надо ли делать узи вен перед приемом врача-флеболога?
Надо ли делать узи вен перед приемом врача-флеболога?УЗИ вен перед приемом врача флеболога делать необязательно, т.к. наши врачи флебологи сами имеют экспертный класс владения ультразвуковой диагностикой вен ног. Однако если Вы уже делали такие исследования, захватите результаты с собой, чтобы доктор смог оценить динамику заболевания.
4. Какие анализы надо сдавать перед приемом врача флеболога?
Перед первичным приемом сдавать анализы необязательно. Однако если Вы уже делали такие исследования, захватите результаты с собой, чтобы доктор смог оценить динамику заболевания.
5. Сколько стоит прием врача флеболога?
Записаться на прием к сосудистому хирургу флебологу, к.м.н. Раскину Владимиру Вячеславовичу и узнать актуальную информацию по стоимости приема и процедур можно по телефону +7 (495) 641-62-77. Здесь также можно ознакомится с ценами на диагностику и лечение https://phlebo.center/price
Владимир РАСКИН, врач-флеболог, кандидат медицинских наук.
Информация о тромбозе во время беременности
Повышенный риск тромбоза
Риск развития глубокого тромбоза ног и / или тазовых вен во время беременности и родов в 5-6 раз выше, чем у небеременных женщин. Нет точных статистических данных о частоте возникновения тромбоза, потому что объективные диагностические процедуры, такие как флебография или фибриноген-тесты если и используются во время беременности, то с большой оговоркой. Кроме того, клинические признаки тромбоза не являются полностью надежными, и зачастую трудно различить поверхностный тромбофлебит и глубокий тромбоз.
Пик заболеваемости тромбозом у беременных приходится на второй триместр беременности. Левая нога поражается гораздо чаще, чем правая. Причиной этого, вероятно, является давление правой подвздошной артерии на левую подвздошную вену при их пересечении.
Патогенез тромбоза у беременных
Три патогенетических фактора в триаде Вирхова также имеют решающее значение для начала тромбоза во время беременности:
- изменения в нормальном кровотоке
- изменения в составе крови
- состояние кровеносных сосудов
Тромбоз во время беременности может быть результатом изменений в нормальном кровотоке в нижних конечностях, вызванных обструкцией венозного возвратного кровотока растущей маткой.
Риск тромбоза повышается за счет соответствующих изменений в системе свертывания крови (гемостаза), поскольку часто наблюдается заметное увеличение синтеза факторов свертывания плазмы и тромбоцитов.
В частности, может быть резкое повышение уровня фибриногена до значений, в два раза превышающих нормальные(от 400 до 650 мг/дл), на поздних сроках беременности. Кроме того, факторы в системе фибринолиза также уменьшаются.
Тромбоз глубоких вен ног и таза, наблюдаемые после кесарева сечения, составляют около трех-восьми процентов при отсутствии антикоагулянтной профилактики, то есть они в четыре-восемь раз чаще, чем после вагинального родоразрешения. Смертность от эмболии составляет два-три процента и, таким образом, в 10 раз выше, чем после самопроизвольных родов.
Причиной может быть хирургическая травма сосудов и тканей с повышенным присутствием тромбопластического материала в кровообращении. Пациенты, у которых развивается инфекция периферических сегментов сосудов, подвергаются особому риску.
Как лечить тромбофлебит?
Тромбофлебит — это поверхностное воспаление, которое встречается особенно часто вдоль длинных или коротких подкожных вен. Как правило, тромбы мелкие, и разделение редко встречается в глубоких венах из-за хода вен и анатомии клапанов. Лечение состоит из местных физических мер, а именно — использования компрессионных чулок, специальных компрессов, а также двигательной активности пациентов. Компрессионная терапия способствует повышению эффективности мышечно-венозной помпы в ногах и, следовательно, венозного кровотока, что предотвращает прогрессирование тромбоза.
Профилактика
Эпидемиологически подтвержденными рисками, связанными с началом тромбоза во время беременности и родов, являются:
- беременность в позднем возрасте
- предыдущие тромбоэмболические осложнения
- ожирение
- курение
- варикозное расширение вен
- кесарево сечение в анамнезе
Беременные женщины с особым риском развития тромбоэмболических осложнений должны вставать на учет как можно раньше.
Помимо физической (компрессионного трикотажа) и физиотерапевтической профилактики, может потребоваться профилактика тромбоза с помощью лекарств, в зависимости от того, насколько серьезен риск.
Часто используется низкомолекулярный гепарин (например, Fragmin P или Fraxiparin), потому что его применение относительно просто и безопасно. Эти препараты вводятся один раз в день с помощью шприца.
Гиперкоагуляция при беременности
Ряд врожденных и приобретенных заболеваний приводит к более высокой частоте тромбоэмболических осложнений в обычной жизни и тем более во время беременности.
Помимо лечения основного заболевания, во время беременности необходима особенно тщательная физическая и медикаментозная профилактика тромбоза.
Компрессионное белье от medi
Компрессионное белье
Тело человека
Как работают вены?
Вены
Что такое ТГВ верхних конечностей?
Что такое тромбоз глубоких вен верхних конечностей?
Тромбоз глубоких вен (ТГВ) возникает, когда сгусток крови образуется в вене глубоко внутри вашего тела.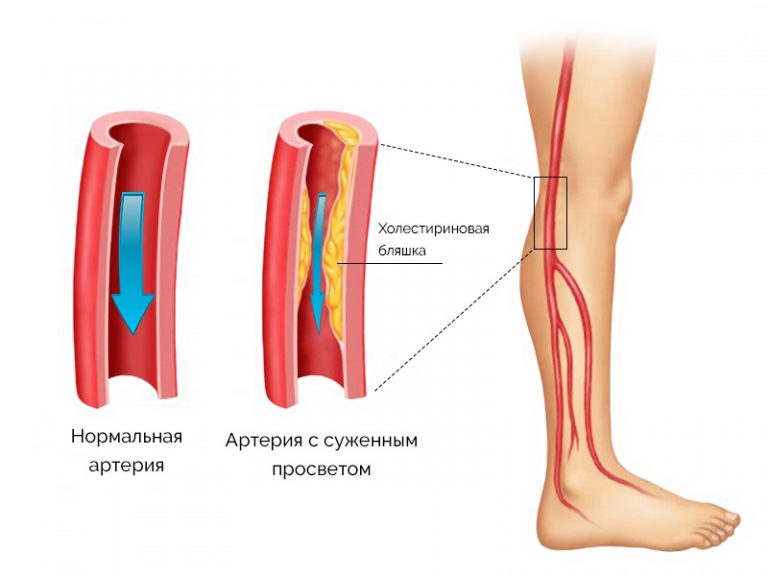 Сгустки крови могут образовываться, когда кровь сгущается и собирается вместе. Если сгусток крови все-таки образуется, он может оторваться и отправиться в кровоток.
Сгустки крови могут образовываться, когда кровь сгущается и собирается вместе. Если сгусток крови все-таки образуется, он может оторваться и отправиться в кровоток.
Иногда сгусток может попасть в легкие и ограничить кровоток. Это известно как легочная эмболия (ТЭЛА). Сгустки крови, образующиеся в икрах или тазу, с большей вероятностью отламываются и вызывают ТЭЛА, чем сгустки в других областях.
Если вам когда-либо приходилось сидеть неподвижно в течение длительного времени, например, во время длительного полета на самолете, возможно, вы слышали о риске образования тромба в ноге и о том, что с этим делать. В разных обстоятельствах этот тип сгустка может образоваться выше талии.
ТГВ верхних конечностей (UEDVT) может появиться в шее или руках и попасть в легкие. Этот тип ТГВ также может привести к ПЭ.
Около 10 процентов всех DVT происходит в верхних конечностях. УЭДВТ затрагивают примерно 3 человек из 100 000 человек.
Симптомы УЭДВТ расплывчаты. Это потому, что они также могут быть симптомами других заболеваний. Эти симптомы могут включать:
Эти симптомы могут включать:
- боль в плече
- боль в шее
- опухоль руки или кисти
- синеватый цвет кожи
- боль, которая распространяется на руку или предплечье
- слабость руки
Иногда UEDVT не имеет симптомов .
UEDVT имеет несколько возможных причин:
Напряженная деятельность
Несмотря на то, что напряженная деятельность может вызвать UEDVT, UEDVT также может возникнуть из-за чего-то столь же обычного, как ношение тяжелого рюкзака.В частности, такие занятия, как гребля или бейсбольный мяч, могут повредить внутреннее покрытие кровеносного сосуда и вызвать тромб. Это называется спонтанным UEDVT. Обычно это редко.
Когда они случаются, этот тип UEDVT обычно проявляется у молодых, в остальном здоровых спортсменов. Обычно это происходит у мужчин, но это соотношение может измениться по мере того, как все больше женщин занимаются легкой атлетикой, отмечает Ричард Беккер, доктор медицинских наук, руководитель отдела сердечно-сосудистых заболеваний и заболеваний, а также директор и главный врач Института сердца, легких и сосудов. в Медицинском колледже Университета Цинциннати.Это вызывает около 20 процентов всех УЭДВТ.
в Медицинском колледже Университета Цинциннати.Это вызывает около 20 процентов всех УЭДВТ.
Травма
Перелом плечевой кости, ключицы или ребер или любая травма окружающих мышц может повредить близлежащие кровеносные сосуды. Это может привести к UEDVT.
Медицинские процедуры
Медицинские процедуры, такие как введение кардиостимулятора или центрального венозного катетера, могут привести к UEDVT. Это вторичная причина UEDVT. Одно из возможных объяснений заключается в том, что катетер, который представляет собой тонкую гибкую трубку, может повредить кровеносные сосуды, когда врач вводит его или вводит лекарства.Присутствие постороннего предмета в вашей вене также может ограничить кровоток. Ограниченный кровоток является фактором риска ТГВ.
UEDVT может также возникать у людей, у которых есть катетер для длительного приема лекарств, или у людей, у которых для диализа установлен катетер выше талии.
Физические отклонения
У людей с первичным или спонтанным UEDVT из-за напряженной активности может быть дополнительное ребро высоко в груди или аномальное прикрепление мышц. Дополнительное ребро известно как шейное ребро.По словам Беккера, в большинстве случаев это безвредно, но при повторяющихся движениях может вызвать раздражение вены или нервы. Дополнительное ребро может быть видно на рентгеновском снимке. Иногда вашему врачу может потребоваться компьютерная томография.
Дополнительное ребро известно как шейное ребро.По словам Беккера, в большинстве случаев это безвредно, но при повторяющихся движениях может вызвать раздражение вены или нервы. Дополнительное ребро может быть видно на рентгеновском снимке. Иногда вашему врачу может потребоваться компьютерная томография.
Синдром грудного выхода также может вызывать UEDVT. Если у вас это заболевание, ваше ребро сдавливает кровеносные сосуды и нервы, когда они выходят из груди и входят в верхнюю конечность.
Нарушения свертывания крови
Определенные условия могут вызвать свертывание крови больше, чем обычно.Когда кровь свертывается слишком много, это называется гиперкоагуляцией. Это могут быть определенные генетические аномалии. Это может включать состояния, при которых наблюдается дефицит или отклонение от нормы определенных белков, участвующих в свертывании крови.
Иногда UEDVT может развиться из-за другого медицинского состояния, такого как рак или заболевание соединительной ткани, например волчанка. Иногда врач может диагностировать ТГВ, связанный с раком, до того, как обнаружит рак. Исследователи задокументировали связь между DVT, особенно UEDVT, и ранее не обнаруженными раками.
Иногда врач может диагностировать ТГВ, связанный с раком, до того, как обнаружит рак. Исследователи задокументировали связь между DVT, особенно UEDVT, и ранее не обнаруженными раками.
Иногда вторичный UEDVT может развиться без видимой причины.
Люди с вторичным UEDVT могут с большей вероятностью иметь состояния, вызывающие легкое свертывание крови. Ваш врач будет искать другие условия, связанные со свертыванием крови, при оценке вашего риска UEDVT.
Ваш врач может использовать один или несколько из следующих тестов визуализации для диагностики UEDVT:
- ультразвук
- компьютерная томография
- MRI
Ваш врач может лечить UEDVT следующими способами:
Разжижители крови
При УЭДВТ врачи обычно назначают препараты для разжижения крови.Обычно назначают разбавитель крови варфарин (кумадин). Если вы принимаете кумадин, вам необходимо периодически сдавать анализы крови, чтобы убедиться, что ваша доза кумадина правильная.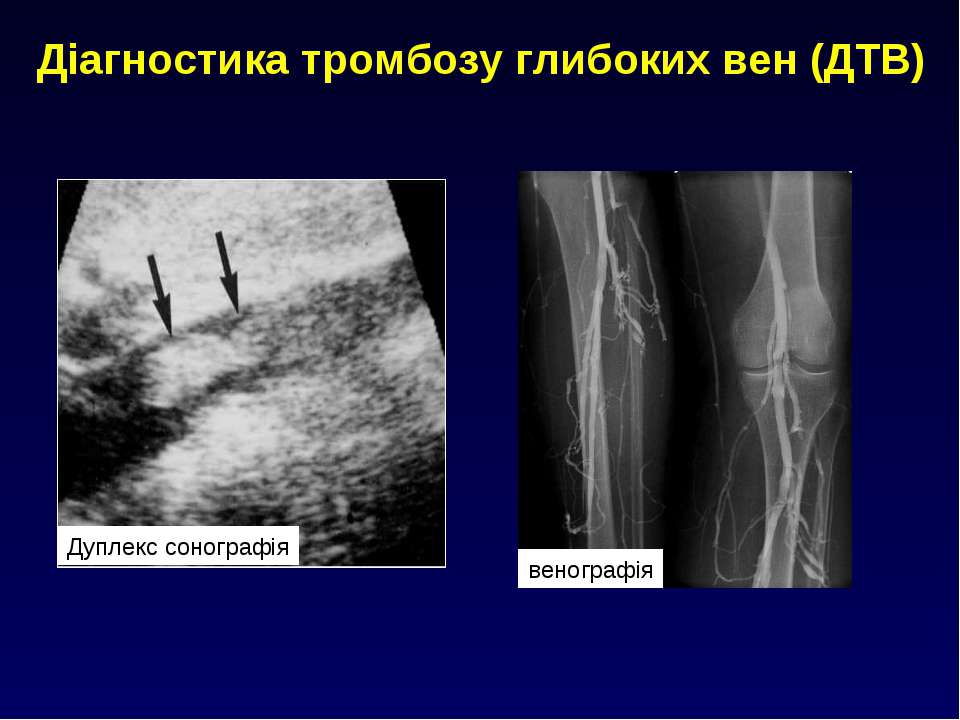
Некоторые новые препараты для разжижения крови не требуют контроля. Это включает апиксабан, ривароксабан и эдоксабан. Ваш врач может порекомендовать вам продолжать использовать его от одного до шести месяцев. Это зависит от местоположения и степени тяжести сгустка, а также от его реакции на лечение.
Тромболитики
Тромболитики — это препараты, которые могут растворять сгусток крови.Один из вариантов — ввести лекарство в вену, чтобы кровоток доставил лекарство к сгустку. Другой вариант — провести катетер, по которому лекарство будет проходить через вену прямо к тромбу. Катетерный метод работает лучше всего, если ваш врач использует его менее чем через две недели после появления первых симптомов.
Этот метод может привести к серьезным осложнениям, таким как внутреннее кровотечение и кровотечение в головном мозге. Врачи обычно оставляют его для ситуаций, когда сгусток вызывает опасные для жизни осложнения.
Хирургия
Физические меры также могут быть уместны в тяжелых случаях UEDVT. В хирургии по поводу UEDVT врач может разрезать вену и удалить сгусток. Альтернативой является использование катетера, чтобы пропустить баллон через сгусток. Когда ваш врач надувает баллон, он может вытащить сгусток из вены. Физические вмешательства опасны. Врачи в основном используют их для лечения тяжелых УЭДВТ.
В хирургии по поводу UEDVT врач может разрезать вену и удалить сгусток. Альтернативой является использование катетера, чтобы пропустить баллон через сгусток. Когда ваш врач надувает баллон, он может вытащить сгусток из вены. Физические вмешательства опасны. Врачи в основном используют их для лечения тяжелых УЭДВТ.
Ваш врач может использовать комбинацию этих подходов для лечения UEDVT.Наилучший подход будет зависеть от:
- ваших симптомов
- вашего возраста
- вашего общего состояния здоровья
- возраста сгустка
Первичный UEDVT менее распространен, чем вторичный UEDVT. Вторичный UEDVT обычно происходит при установке кардиостимулятора или катетера центральной линии, либо при других медицинских процедурах. Если вы получите своевременную диагностику и лечение UEDVT, вероятно, это будет управляемо.
Симптомы, это опасно, причины и лечение
Сгустки крови могут образовываться в венах по всему телу, в том числе в руке. Эти сгустки могут быть опасными, если они вытесняются и попадают в другие части тела, поэтому очень важно незамедлительно начать лечение.
Эти сгустки могут быть опасными, если они вытесняются и попадают в другие части тела, поэтому очень важно незамедлительно начать лечение.
В организме образуются сгустки крови в результате пореза, царапины или травмы. Если у человека открыта рана, тромбоциты в крови образуют пробку, останавливающую кровотечение. Когда это происходит на месте раны, это приносит пользу. Однако когда в венах образуется сгусток, это может быть опасно.
В этой статье мы рассмотрим, что происходит, когда в руке образуется тромб, возможные причины и варианты лечения.
Сгусток крови — это полутвердый сгусток крови, который обычно образуется, чтобы остановить кровотечение из пореза. Иногда в вене может образовываться тромб.
Врачи описывают и определяют тромбы в зависимости от того, где они образуются в организме. Существует три типа сгустков:
- поверхностный тромбофлебит — сгусток, образующийся в вене у поверхности кожи
- тромбоз глубоких вен (ТГВ) — сгусток, образующийся в вене глубоко внутри тела
- эмбол — сгусток, который перемещается из одной части тела в другую.

Сгустки, образующиеся в глубоких венах рук, являются формой ТГВ.Согласно одному обзору исследований, от 4% до 10% всех случаев ТГВ происходит в руках.
ТГВ поражает примерно одного человека из 1000 в год. Большинство случаев происходит в ногах человека.
Многие люди не испытывают никаких симптомов, когда у них формируется ТГВ. В других случаях симптомы могут развиваться медленно.
Когда они возникают, симптомы сгустка крови в руке могут включать:
- кожа, теплая на ощупь
- боль, похожая на спазмы
- опухоль в руке, где сгусток
- красный или синий оттенок кожи
- болезненность
При появлении этих симптомов человеку следует обратиться за неотложной медицинской помощью.ТГВ в руках может быть очень опасным.
Некоторые из возможных осложнений тромба в руке могут быть опасными.
Одна из самых больших опасностей заключается в том, что сгусток может сместиться и попасть в легкие. Если это происходит, это называется тромбоэмболией легочной артерии. Он может блокировать приток крови к части легких, вызывая отмирание этой области ткани.
Если это происходит, это называется тромбоэмболией легочной артерии. Он может блокировать приток крови к части легких, вызывая отмирание этой области ткани.
Тромбоэмболия легочной артерии может быть фатальной, поэтому очень важно отнестись к ней серьезно. Если человек испытывает боль в груди вместе с внезапной одышкой, у него может быть тромбоэмболия легочной артерии.
Кроме того, у человека могут быть:
- боль и припухлость в руке
- повышенное артериальное давление
- частичная закупорка верхней полой вены
Человек должен обратиться за неотложной медицинской помощью, если он испытывает любую из симптомы тромба на руках или тромбоэмболии легочной артерии.
Врач может диагностировать тромб и назначить соответствующее лечение, чтобы предотвратить дальнейшие осложнения.
Когда в руке образуется тромб, врачи классифицируют его как первичный или вторичный.Они основывают эти обозначения на причине сгустка.
Первичные сгустки
Первичные сгустки редки по сравнению с вторичными сгустками. Одна из известных причин — синдром Педжета-Шреттера, который обычно возникает после напряженной деятельности с использованием руки, такой как гребля.
Одна из известных причин — синдром Педжета-Шреттера, который обычно возникает после напряженной деятельности с использованием руки, такой как гребля.
Разрастание мышц, рост костей и переломы костей также могут вызывать первичные тромбы. Иногда причина первичного тромба неизвестна.
Вторичные сгустки
Вторичные сгустки встречаются гораздо чаще и составляют 80% всех случаев ТГВ.
Вторичные сгустки возникают, когда сгусток запускается событием. Некоторые события, которые могут иметь такой эффект, включают:
- введение кардиостимулятора
- рост опухоли
- введение венозного катетера
Имплантация медицинского устройства в руку может подвергнуть людей повышенному риску развития тромб в этой части тела. Более частое использование как катетеров в венах, так и кардиостимуляторов привело к увеличению числа случаев ТГВ в руках.
Рак — еще один распространенный фактор риска развития ТГВ в одной из рук. Операция также увеличивает риск образования тромба в этой части тела.
Некоторые другие факторы, повышающие риск образования тромба в руке, включают:
Поделиться на Pinterest Специалисты в области здравоохранения обычно используют ультразвуковое сканирование для изучения возможных тромбов.Диагностика обычно начинается с физического осмотра области, в которой человек испытывает симптомы.
Во время осмотра этой области врач может задать вопросы о том, когда появились симптомы, что происходило до их появления, а также о любых других симптомах, которые испытывает человек.
Если врач подозревает наличие тромба, он часто назначает сканирование изображения. Одно из наиболее часто запрашиваемых сканирований — это УЗИ. Врач также может назначить одно из следующего:
Если человек находится в больнице после операции с кардиостимулятором или другой процедуры, медицинская бригада будет следить за ним на предмет признаков сгустка крови.Они будут знать признаки и симптомы тромба, а также узнают, как лечить его, если он образуется.
Лечение обычно начинается с того, что врач составляет план действий. В большинстве планов лечения цели заключаются в следующем:
- остановить рост сгустка
- предотвратить перемещение сгустка в другие части тела
- облегчить симптомы, такие как боль и отек
Типичные методы лечения сгусток крови в руке включает:
- возвышение, чтобы помочь уменьшить отек и боль
- разжижители крови
- градуированный компрессионный рукав для увеличения кровотока от руки к сердцу
Когда сгусток не реагирует на эти процедуры , врач может порекомендовать удаление сгустка.Они могут удалить сгусток, используя небольшую хирургическую процедуру или введя лекарство, чтобы его разрушить.
Со временем человеку, возможно, придется продолжать использовать антикоагулянты или компрессию. Это поможет предотвратить образование еще одного сгустка в руке. Врач порекомендует определенный период продолжения терапии, который обычно длится несколько месяцев.
Человек должен немедленно обратиться за медицинской помощью, если он подозревает, что у него может быть тромб в руке.
Сгусток крови в любой из рук может быть опасен, поскольку он может оторваться и попасть в легкие.Если это произойдет, это может вызвать опасную для жизни ситуацию.
Врач может вылечить тромб в руке с помощью нескольких простых методов и методов лечения. После лечения человек может ожидать продолжения терапии в течение нескольких месяцев, чтобы предотвратить дальнейшее образование сгустков.
Симптомы, это опасно, причины и лечение
Сгустки крови могут образовываться в венах по всему телу, в том числе в руке. Эти сгустки могут быть опасными, если они вытесняются и попадают в другие части тела, поэтому очень важно незамедлительно начать лечение.
В организме образуются сгустки крови в результате пореза, царапины или травмы. Если у человека открыта рана, тромбоциты в крови образуют пробку, останавливающую кровотечение. Когда это происходит на месте раны, это приносит пользу. Однако когда в венах образуется сгусток, это может быть опасно.
Однако когда в венах образуется сгусток, это может быть опасно.
В этой статье мы рассмотрим, что происходит, когда в руке образуется тромб, возможные причины и варианты лечения.
Сгусток крови — это полутвердый сгусток крови, который обычно образуется, чтобы остановить кровотечение из пореза.Иногда в вене может образовываться тромб.
Врачи описывают и определяют тромбы в зависимости от того, где они образуются в организме. Существует три типа сгустков:
- поверхностный тромбофлебит — сгусток, образующийся в вене у поверхности кожи
- тромбоз глубоких вен (ТГВ) — сгусток, образующийся в вене глубоко внутри тела
- эмбол — сгусток, который перемещается из одной части тела в другую.
Сгустки, образующиеся в глубоких венах рук, являются формой ТГВ.Согласно одному обзору исследований, от 4% до 10% всех случаев ТГВ происходит в руках.
ТГВ поражает примерно одного человека из 1000 в год. Большинство случаев происходит в ногах человека.
Многие люди не испытывают никаких симптомов, когда у них формируется ТГВ. В других случаях симптомы могут развиваться медленно.
Когда они возникают, симптомы сгустка крови в руке могут включать:
- кожа, теплая на ощупь
- боль, похожая на спазмы
- опухоль в руке, где сгусток
- красный или синий оттенок кожи
- болезненность
При появлении этих симптомов человеку следует обратиться за неотложной медицинской помощью.ТГВ в руках может быть очень опасным.
Некоторые из возможных осложнений тромба в руке могут быть опасными.
Одна из самых больших опасностей заключается в том, что сгусток может сместиться и попасть в легкие. Если это происходит, это называется тромбоэмболией легочной артерии. Он может блокировать приток крови к части легких, вызывая отмирание этой области ткани.
Тромбоэмболия легочной артерии может быть фатальной, поэтому очень важно отнестись к ней серьезно. Если человек испытывает боль в груди вместе с внезапной одышкой, у него может быть тромбоэмболия легочной артерии.
Кроме того, у человека могут быть:
- боль и припухлость в руке
- повышенное артериальное давление
- частичная закупорка верхней полой вены
Человек должен обратиться за неотложной медицинской помощью, если он испытывает любую из симптомы тромба на руках или тромбоэмболии легочной артерии.
Врач может диагностировать тромб и назначить соответствующее лечение, чтобы предотвратить дальнейшие осложнения.
Когда в руке образуется тромб, врачи классифицируют его как первичный или вторичный.Они основывают эти обозначения на причине сгустка.
Первичные сгустки
Первичные сгустки редки по сравнению с вторичными сгустками. Одна из известных причин — синдром Педжета-Шреттера, который обычно возникает после напряженной деятельности с использованием руки, такой как гребля.
Разрастание мышц, рост костей и переломы костей также могут вызывать первичные тромбы. Иногда причина первичного тромба неизвестна.
Вторичные сгустки
Вторичные сгустки встречаются гораздо чаще и составляют 80% всех случаев ТГВ.
Вторичные сгустки возникают, когда сгусток запускается событием. Некоторые события, которые могут иметь такой эффект, включают:
- введение кардиостимулятора
- рост опухоли
- введение венозного катетера
Имплантация медицинского устройства в руку может подвергнуть людей повышенному риску развития тромб в этой части тела. Более частое использование как катетеров в венах, так и кардиостимуляторов привело к увеличению числа случаев ТГВ в руках.
Рак — еще один распространенный фактор риска развития ТГВ в одной из рук. Операция также увеличивает риск образования тромба в этой части тела.
Некоторые другие факторы, повышающие риск образования тромба в руке, включают:
Поделиться на Pinterest Специалисты в области здравоохранения обычно используют ультразвуковое сканирование для изучения возможных тромбов.Диагностика обычно начинается с физического осмотра области, в которой человек испытывает симптомы.
Во время осмотра этой области врач может задать вопросы о том, когда появились симптомы, что происходило до их появления, а также о любых других симптомах, которые испытывает человек.
Если врач подозревает наличие тромба, он часто назначает сканирование изображения. Одно из наиболее часто запрашиваемых сканирований — это УЗИ. Врач также может назначить одно из следующего:
Если человек находится в больнице после операции с кардиостимулятором или другой процедуры, медицинская бригада будет следить за ним на предмет признаков сгустка крови.Они будут знать признаки и симптомы тромба, а также узнают, как лечить его, если он образуется.
Лечение обычно начинается с того, что врач составляет план действий. В большинстве планов лечения цели заключаются в следующем:
- остановить рост сгустка
- предотвратить перемещение сгустка в другие части тела
- облегчить симптомы, такие как боль и отек
Типичные методы лечения сгусток крови в руке включает:
- возвышение, чтобы помочь уменьшить отек и боль
- разжижители крови
- градуированный компрессионный рукав для увеличения кровотока от руки к сердцу
Когда сгусток не реагирует на эти процедуры , врач может порекомендовать удаление сгустка. Они могут удалить сгусток, используя небольшую хирургическую процедуру или введя лекарство, чтобы его разрушить.
Они могут удалить сгусток, используя небольшую хирургическую процедуру или введя лекарство, чтобы его разрушить.
Со временем человеку, возможно, придется продолжать использовать антикоагулянты или компрессию. Это поможет предотвратить образование еще одного сгустка в руке. Врач порекомендует определенный период продолжения терапии, который обычно длится несколько месяцев.
Человек должен немедленно обратиться за медицинской помощью, если он подозревает, что у него может быть тромб в руке.
Сгусток крови в любой из рук может быть опасен, поскольку он может оторваться и попасть в легкие.Если это произойдет, это может вызвать опасную для жизни ситуацию.
Врач может вылечить тромб в руке с помощью нескольких простых методов и методов лечения. После лечения человек может ожидать продолжения терапии в течение нескольких месяцев, чтобы предотвратить дальнейшее образование сгустков.
Симптомы, лечение, профилактика и многое другое
Что такое тромб?
Когда вас порезают, компоненты вашей крови сливаются вместе, образуя сгусток. Это останавливает кровотечение. Иногда кровь внутри ваших вен или артерий может образовывать полутвердый комок и вызывать бесполезный сгусток.Это может быть опасно.
Это останавливает кровотечение. Иногда кровь внутри ваших вен или артерий может образовывать полутвердый комок и вызывать бесполезный сгусток.Это может быть опасно.
Если у вас образовался сгусток в венах глубоко в теле, это называется тромбозом глубоких вен (ТГВ). Если в венах у поверхности кожи образовался сгусток с воспалением, это называется поверхностным тромбофлебитом. Сгустки, которые вытесняются и перемещаются в другие части тела, называются эмболами.
ТГВ обычно возникает в венах ног, но может развиться и в ваших руках. Когда это происходит в руках, это называется ТГВ верхних конечностей (DVT-UE). Согласно систематическому обзору 2017 года, из всех случаев ТГВ от 4 до 10 процентов приходится на ТГВ-Н.
Согласно тому же обзору 2017 года, до 60 процентов людей с тромбом в глубокой вене руки могут вообще не испытывать никаких симптомов. Симптомы также могут появляться постепенно.
Вы можете заметить некоторые или все из них на руке:
- припухлость, обычно в одной руке
- схваткообразная боль
- болезненность на ощупь
- красноватый или синеватый оттенок кожи
- теплый на ощупь
Если вы испытываете какие-либо из этих симптомов, немедленно обратитесь за медицинской помощью.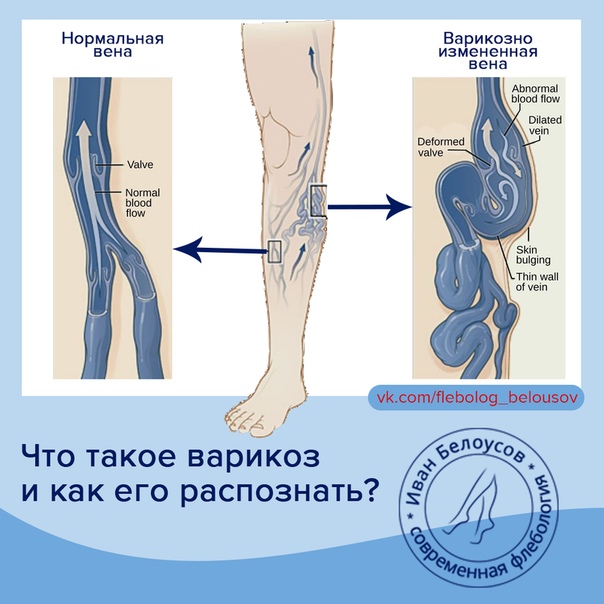
Сгустки крови образуются, когда клетки крови, называемые тромбоцитами, и различные белки заставляют кровь свертываться в полутвердую массу. Сгустки крови в руках классифицируются как первичные или вторичные, в зависимости от того, что вызвало свертывание крови.
Первичный ТГВ-УЭ встречается редко. Это может быть либо из-за тромбоза усилия, также называемого синдромом Педжета-Шреттера, либо оно может быть идиопатическим. Это означает, что нет очевидной причины или триггера. У людей с тромбозом от усилия образуется сгусток — обычно в их доминирующей руке — после напряженной деятельности, такой как гребля, борьба, поднятие тяжестей или бейсбольный мяч.
Вторичные DVT-UE составляют 80 процентов случаев. Это происходит, когда что-то разрывает вену, вызывая сгусток.
Эти триггеры могут включать:
- центральные венозные катетеры
- кардиостимуляторы
- опухоли
Сгустки крови в руке стали более обычным явлением из-за того, что в вены все чаще помещаются медицинские инструменты.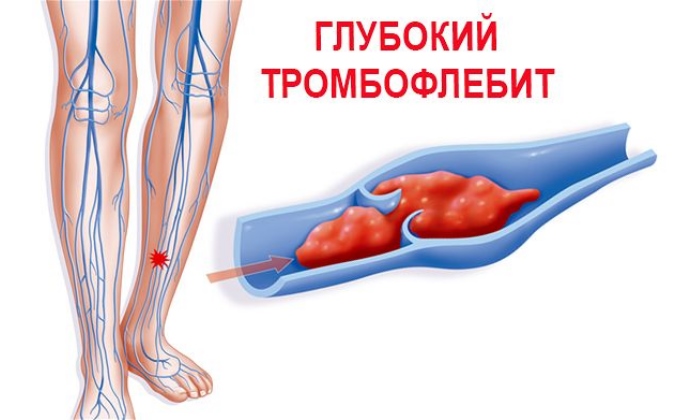 Более половины людей с ТГВ-НЭ имеют кардиостимулятор или центральный венозный катетер в области сгустка.Согласно обзору 2002 года, до четверти людей с центральным венозным катетером разовьется тромб.
Более половины людей с ТГВ-НЭ имеют кардиостимулятор или центральный венозный катетер в области сгустка.Согласно обзору 2002 года, до четверти людей с центральным венозным катетером разовьется тромб.
Вторым по частоте фактором риска образования тромбов в руке является рак. До 49 процентов людей с DVT-UE имеют опухоль.
Хирургия — еще один фактор риска образования тромбов. У 54 процентов людей с этими тромбами они развиваются после операции.
Другими факторами, которые могут увеличить риск образования тромба в руках, являются:
- возраст старше 40 лет
- неспособность много двигаться
- курение
- наличие других тромбов в анамнезе
Если вы Вам сделали операцию, имплантировали центральную линию или установили кардиостимулятор, ваша медицинская бригада будет следить за признаками сгустков крови.Они смогут быстро диагностировать и лечить вас. Если вы дома и заметили какие-либо симптомы сгустка крови, запишитесь на прием к врачу.
Ваш врач начнет с медицинского осмотра и задаст вам ряд вопросов о том, когда появились симптомы, что вы делали до их появления и о других симптомах, которые могут у вас возникнуть. Тогда вы, вероятно, пройдете тест на визуализацию.
Ультразвук — это самый быстрый, простой и дешевый способ найти сгусток крови в руке. В этом тесте звуковые волны проникают через вашу кожу и создают вид на ваши вены.
Другие визуализационные тесты, которые ваш врач может использовать для постановки диагноза или для помощи в лечении, включают:
- Компьютерная томография. Этот визуализирующий тест может использоваться для исключения тромбов в других частях вашего тела, кроме руки. Он использует компьютеры и рентгеновские лучи для получения изображений поперечного сечения вашего тела.
- МРТ. МРТ использует радиоволны и магниты для получения изображений вашего тела. Этот тест можно использовать, чтобы увидеть ваши вены.
- Контрастная венография.
 Для этой процедуры вводится контрастный краситель, а затем используются рентгеновские лучи, чтобы увидеть ваши вены.
Для этой процедуры вводится контрастный краситель, а затем используются рентгеновские лучи, чтобы увидеть ваши вены.
Если вам поставили диагноз «тромб из глубоких вен на руке», основная цель лечения будет заключаться в том, чтобы остановить рост сгустка, облегчить симптомы и предотвратить его перемещение в легкие или другие части тела, где это может вызвать повреждение.
Это будет сделано со следующим:
- Подъем конечности. Это поможет уменьшить отек и облегчить боль.
- Гильза ступенчатого сжатия рычага. Это как плотный носок для руки. Это увеличивает кровоток от руки к сердцу.
- Препараты, разжижающие кровь. Хотя эти лекарства на самом деле не «разжижают» кровь, они замедляют образование новых сгустков и не дают существующим сгусткам увеличиваться.
Если эти методы лечения не решают проблему или если у вас очень большой сгусток, врач может порекомендовать его удаление. Сгусток крови может быть разрушен путем введения лекарства в проблемную вену или же его можно разрушить и удалить хирургическим путем.
Сгусток крови может быть разрушен путем введения лекарства в проблемную вену или же его можно разрушить и удалить хирургическим путем.
После завершения начального лечения вы, вероятно, продолжите поддерживающую терапию. Это может длиться от 3 до 6 месяцев или в долгосрочной перспективе, в зависимости от ситуации. Продолжайте принимать антикоагулянты и носить компрессионный рукав, чтобы предотвратить рост имеющегося сгустка. Это также предотвратит образование новых сгустков.
Самым опасным осложнением ТГВ в руке является то, что кусок сгустка отрывается и попадает в легкое, образуя тромбоэмболию легочной артерии.До одной трети людей с DVT-UE будет иметь тромбоэмболию легочной артерии. Это чрезвычайная ситуация и может быть смертельной. Если у вас внезапная одышка и резкая колющая боль в груди, немедленно обратитесь за медицинской помощью.
Посттромботический синдром может возникнуть, если клапаны внутри свернувшейся вены повреждены и вызывают высокое кровяное давление в этой вене. Симптомы варьируются от легкой задержки жидкости с небольшим дискомфортом до изнурительного отека конечностей с болью и образованием кожных язв.Следование своему плану лечения, включая прием лекарств и ношение компрессионных рукавов, может предотвратить или ограничить посттромботический синдром.
Симптомы варьируются от легкой задержки жидкости с небольшим дискомфортом до изнурительного отека конечностей с болью и образованием кожных язв.Следование своему плану лечения, включая прием лекарств и ношение компрессионных рукавов, может предотвратить или ограничить посттромботический синдром.
Если вы будете придерживаться плана лечения, ваш общий прогноз после тромба в руке будет хорошим. Но известно, что они повторяются, особенно если вам нужно оставить центральный венозный катетер для продолжающегося лечения. Если вы начнете испытывать какие-либо необычные симптомы, обратитесь к врачу.
Есть несколько практических шагов, которые вы можете предпринять, чтобы предотвратить образование тромбов в ваших руках:
- Если вас госпитализируют, спросите своего врача, нужны ли вам разбавители крови и компрессионное белье (шланг для ног и рукавов. для оружия).
- Если вам нужен центральный венозный катетер или кардиостимулятор, узнайте у врача, как предотвратить образование тромбов.

- Оставайтесь активными и занимайтесь спортом.
- Поддерживайте здоровый вес.
- Не сидите на месте слишком долго. Двигайте ступнями, лодыжками, кистями, запястьями и руками, чтобы кровь продолжала течь.
- Проходите регулярные осмотры для поиска и лечения сердечных заболеваний, диабета и рака.
Симптомы, лечение, профилактика и многое другое
Что такое тромб?
Когда вас порезают, компоненты вашей крови сливаются вместе, образуя сгусток.Это останавливает кровотечение. Иногда кровь внутри ваших вен или артерий может образовывать полутвердый комок и вызывать бесполезный сгусток. Это может быть опасно.
Если у вас образовался сгусток в венах глубоко в теле, это называется тромбозом глубоких вен (ТГВ). Если в венах у поверхности кожи образовался сгусток с воспалением, это называется поверхностным тромбофлебитом. Сгустки, которые вытесняются и перемещаются в другие части тела, называются эмболами.
ТГВ обычно возникает в венах ног, но может развиться и в ваших руках. Когда это происходит в руках, это называется ТГВ верхних конечностей (DVT-UE). Согласно систематическому обзору 2017 года, из всех случаев ТГВ от 4 до 10 процентов приходится на ТГВ-Н.
Когда это происходит в руках, это называется ТГВ верхних конечностей (DVT-UE). Согласно систематическому обзору 2017 года, из всех случаев ТГВ от 4 до 10 процентов приходится на ТГВ-Н.
Согласно тому же обзору 2017 года, до 60 процентов людей с тромбом в глубокой вене руки могут вообще не испытывать никаких симптомов. Симптомы также могут появляться постепенно.
Вы можете заметить некоторые или все из них на руке:
- припухлость, обычно в одной руке
- схваткообразная боль
- болезненность на ощупь
- красноватый или синеватый оттенок кожи
- теплый на ощупь
Если вы испытываете какие-либо из этих симптомов, немедленно обратитесь за медицинской помощью.
Сгустки крови образуются, когда клетки крови, называемые тромбоцитами, и различные белки заставляют кровь свертываться в полутвердую массу. Сгустки крови в руках классифицируются как первичные или вторичные, в зависимости от того, что вызвало свертывание крови.
Первичный ТГВ-УЭ встречается редко. Это может быть либо из-за тромбоза усилия, также называемого синдромом Педжета-Шреттера, либо оно может быть идиопатическим. Это означает, что нет очевидной причины или триггера. У людей с тромбозом от усилия образуется сгусток — обычно в их доминирующей руке — после напряженной деятельности, такой как гребля, борьба, поднятие тяжестей или бейсбольный мяч.
Вторичные DVT-UE составляют 80 процентов случаев. Это происходит, когда что-то разрывает вену, вызывая сгусток.
Эти триггеры могут включать:
- центральные венозные катетеры
- кардиостимуляторы
- опухоли
Сгустки крови в руке стали более обычным явлением из-за того, что в вены все чаще помещаются медицинские инструменты. Более половины людей с ТГВ-НЭ имеют кардиостимулятор или центральный венозный катетер в области сгустка.Согласно обзору 2002 года, до четверти людей с центральным венозным катетером разовьется тромб.
Вторым по частоте фактором риска образования тромбов в руке является рак. До 49 процентов людей с DVT-UE имеют опухоль.
До 49 процентов людей с DVT-UE имеют опухоль.
Хирургия — еще один фактор риска образования тромбов. У 54 процентов людей с этими тромбами они развиваются после операции.
Другими факторами, которые могут увеличить риск образования тромба в руках, являются:
- возраст старше 40 лет
- неспособность много двигаться
- курение
- наличие других тромбов в анамнезе
Если вы Вам сделали операцию, имплантировали центральную линию или установили кардиостимулятор, ваша медицинская бригада будет следить за признаками сгустков крови.Они смогут быстро диагностировать и лечить вас. Если вы дома и заметили какие-либо симптомы сгустка крови, запишитесь на прием к врачу.
Ваш врач начнет с медицинского осмотра и задаст вам ряд вопросов о том, когда появились симптомы, что вы делали до их появления и о других симптомах, которые могут у вас возникнуть. Тогда вы, вероятно, пройдете тест на визуализацию.
Ультразвук — это самый быстрый, простой и дешевый способ найти сгусток крови в руке. В этом тесте звуковые волны проникают через вашу кожу и создают вид на ваши вены.
Другие визуализационные тесты, которые ваш врач может использовать для постановки диагноза или для помощи в лечении, включают:
- Компьютерная томография. Этот визуализирующий тест может использоваться для исключения тромбов в других частях вашего тела, кроме руки. Он использует компьютеры и рентгеновские лучи для получения изображений поперечного сечения вашего тела.
- МРТ. МРТ использует радиоволны и магниты для получения изображений вашего тела. Этот тест можно использовать, чтобы увидеть ваши вены.
- Контрастная венография. Для этой процедуры вводится контрастный краситель, а затем используются рентгеновские лучи, чтобы увидеть ваши вены.
Если вам поставили диагноз «тромб из глубоких вен на руке», основная цель лечения будет заключаться в том, чтобы остановить рост сгустка, облегчить симптомы и предотвратить его перемещение в легкие или другие части тела, где это может вызвать повреждение.
Это будет сделано со следующим:
- Подъем конечности. Это поможет уменьшить отек и облегчить боль.
- Гильза ступенчатого сжатия рычага. Это как плотный носок для руки. Это увеличивает кровоток от руки к сердцу.
- Препараты, разжижающие кровь. Хотя эти лекарства на самом деле не «разжижают» кровь, они замедляют образование новых сгустков и не дают существующим сгусткам увеличиваться.
Если эти методы лечения не решают проблему или если у вас очень большой сгусток, врач может порекомендовать его удаление. Сгусток крови может быть разрушен путем введения лекарства в проблемную вену или же его можно разрушить и удалить хирургическим путем.
После завершения начального лечения вы, вероятно, продолжите поддерживающую терапию. Это может длиться от 3 до 6 месяцев или в долгосрочной перспективе, в зависимости от ситуации. Продолжайте принимать антикоагулянты и носить компрессионный рукав, чтобы предотвратить рост имеющегося сгустка. Это также предотвратит образование новых сгустков.
Самым опасным осложнением ТГВ в руке является то, что кусок сгустка отрывается и попадает в легкое, образуя тромбоэмболию легочной артерии.До одной трети людей с DVT-UE будет иметь тромбоэмболию легочной артерии. Это чрезвычайная ситуация и может быть смертельной. Если у вас внезапная одышка и резкая колющая боль в груди, немедленно обратитесь за медицинской помощью.
Посттромботический синдром может возникнуть, если клапаны внутри свернувшейся вены повреждены и вызывают высокое кровяное давление в этой вене. Симптомы варьируются от легкой задержки жидкости с небольшим дискомфортом до изнурительного отека конечностей с болью и образованием кожных язв.Следование своему плану лечения, включая прием лекарств и ношение компрессионных рукавов, может предотвратить или ограничить посттромботический синдром.
Если вы будете придерживаться плана лечения, ваш общий прогноз после тромба в руке будет хорошим. Но известно, что они повторяются, особенно если вам нужно оставить центральный венозный катетер для продолжающегося лечения. Если вы начнете испытывать какие-либо необычные симптомы, обратитесь к врачу.
Есть несколько практических шагов, которые вы можете предпринять, чтобы предотвратить образование тромбов в ваших руках:
- Если вас госпитализируют, спросите своего врача, нужны ли вам разбавители крови и компрессионное белье (шланг для ног и рукавов. для оружия).
- Если вам нужен центральный венозный катетер или кардиостимулятор, узнайте у врача, как предотвратить образование тромбов.
- Оставайтесь активными и занимайтесь спортом.
- Поддерживайте здоровый вес.
- Не сидите на месте слишком долго. Двигайте ступнями, лодыжками, кистями, запястьями и руками, чтобы кровь продолжала течь.
- Проходите регулярные осмотры для поиска и лечения сердечных заболеваний, диабета и рака.
Чем ТГВ верхних конечностей отличается от ТГВ нижних конечностей
Тромбоз глубоких вен (ТГВ) — это сгусток крови, который образуется в кровеносном сосуде внутри вашего тела вдали от кожи и переносит кровь к сердцу.В основном это происходит в ногах и тазу. Это называется ТГВ нижних конечностей. Это также может произойти в ваших руках, хотя и не так часто. Это ТГВ верхней конечности.
Причины
ТГВ как в верхней, так и в нижней части тела может случиться практически у любого человека в любом возрасте и по многим причинам. Например, ваша вена могла быть повреждена в результате травмы или операции. Половина тромбов возникает после операции или пребывания в больнице.
Кровь может скапливаться, и вероятность ее свертывания повышается, когда вам приходится оставаться в постели или сидеть на месте в течение длительного времени, например, в самолете или поездке на автомобиле.В основном это вызывает ТГВ нижних конечностей.
Некоторые вещи вызывают ТГВ только в верхней части тела. Наиболее распространенным является наличие устройства в руке или груди, например катетера (иногда называемого центральной линией), кардиостимулятора или дефибриллятора.
Продолжение
Рак также повышает вероятность ТГВ верхних конечностей. Некоторые лекарства от рака также проходят через центральную линию.
ТГВ верхних конечностей может возникнуть у людей с заболеванием, которое называется синдромом Педжета-Шреттера (PSS). Как правило, у молодых спортсменов ПСС появляется в руке, которую они чаще всего используют в таких видах спорта, как бейсбол, плавание или теннис.Когда вы делаете одно и то же движение снова и снова, вены на шее и плече сжимаются. Это может вызвать тромб.
У вас гораздо больше шансов получить тромб в ноге, чем в руке. Тем не менее, ТГВ верхних конечностей встречается чаще. Это может быть связано с тем, что все больше людей получают центральные линии и кардиостимуляторы.
Ваш шанс получить сгусток выше, если вы:
Симптомы
Обычно они одинаковы, независимо от того, где находится ТГВ в вашем теле. Но симптомы возникают только в половине случаев.
- Отек
- Боль
- Покраснение
- Теплая нежная кожа там, где находится сгусток
Осложнения
Важно поймать и лечить ТГВ, прежде чем это вызовет больше проблем. Самая большая опасность гораздо чаще возникает при ТГВ нижних конечностей. Сгусток может оторваться от стенки вены и попасть через кровь в легкие. Тогда это называется тромбоэмболией легочной артерии (ТЭЛА).
Небольшой сгусток может повредить ваши легкие. Большой сгусток может быть смертельным.
У вас может быть ПЭ без каких-либо симптомов ТГВ. Немедленно обратитесь за медицинской помощью, если:
Диагноз
Другие проблемы со здоровьем могут сильно напоминать ТГВ. Разорванная мышца, кожная инфекция или сгусток в вене прямо под кожей (тромбофлебит) могут вызывать те же симптомы. Ваш врач может провести тесты, чтобы выяснить, что происходит.
Продолжение
Дуплексное ультразвуковое исследование является основным способом проверки ТГВ верхних и нижних конечностей. Это позволяет врачу заглянуть внутрь вашего тела без рентгеновских лучей.Вместо этого он использует звуковые волны для создания изображений. На изображениях могут быть показаны места, где кровоток замедляется или останавливается. Ультразвук дает быстрые результаты, не вызывает боли и не вызывает побочных эффектов.
Чтобы лучше рассмотреть сгусток верхней конечности или исключить другие проблемы, врач может использовать тесты КТ и МРТ.
D-димер — это анализ крови, который ищет белок, оставшийся при расщеплении сгустков в организме. Отрицательный результат теста обычно означает, что у вас нет ТГВ.
Лечение
Маленькие сгустки иногда растворяются сами по себе, особенно ниже колена.Большие сгустки, которые не двигаются и не уходят, более серьезны.
Наиболее распространенным средством лечения ТГВ как верхних, так и нижних конечностей является прием лекарств, разжижающих кровь. Эти препараты еще называют антикоагулянтами.
Разжижитель крови на самом деле не разжижает вашу кровь. Но он может препятствовать росту тромба и образованию новых. Вероятно, вы будете принимать его не менее 3 месяцев, хотя это может варьироваться.
Если у вас очень большой сгусток, который сильно болит и вызывает отек, ваш врач может посоветовать лекарство, чтобы его разрушить.Разбиватели сгустков используются не так часто, потому что они могут вызывать более серьезные побочные эффекты, чем разжижители крови.
тромбоз глубоких вен (ТГВ); Симптомы, причины, лечение и профилактика
Обзор
Что такое тромбоз глубоких вен?
Тромбоз глубоких вен (ТГВ, также называемый венозным тромбозом) — это сгусток крови, который образуется в вене глубоко в теле.Сгусток может частично или полностью блокировать кровоток по вене. Большинство ТГВ возникают в голени, бедре или тазу, хотя они также могут возникать в других частях тела, включая руку, мозг, кишечник, печень или почки.
Чем опасен ТГВ?
Несмотря на то, что ТГВ сам по себе не опасен для жизни, сгусток крови может вырваться наружу и пройти через кровоток, где он может застрять в кровеносных сосудах легких (известная как легочная эмболия ).Это может быть опасным для жизни состоянием. Поэтому необходимы своевременная диагностика и лечение.
ТГВ также может приводить к осложнениям в ногах, которые называются хронической венозной недостаточностью или посттромботическим синдромом . Это состояние характеризуется скоплением крови, хроническим отеком ног, повышенным давлением, усилением пигментации или обесцвечиванием кожи и язвами на ногах, известными как язвы венозного застоя .
В чем разница между ТГВ и тромбозом поверхностных вен?
A тромбоз поверхностных вен (также называемый флебитом или поверхностным тромбофлебитом ) представляет собой сгусток крови, который развивается в вене, расположенной близко к поверхности кожи.Эти типы сгустков крови обычно не попадают в легкие, если они сначала не перемещаются из поверхностной системы в глубокую венозную систему.
Симптомы и причины
Каковы симптомы ТГВ?
ТГВ обычно формируется в одной ноге или одной руке. Не у всех с ТГВ будут симптомы, но симптомы могут включать:
- Отек ноги или руки (иногда происходит внезапно)
- Боль или болезненность в ноге (может возникать только при стоянии или ходьбе)
- Отек или болит область ноги или руки может быть теплее, чем обычно
- Красная или обесцвеченная кожа
- Вены у поверхности кожи могут быть больше, чем обычно
Симптомы тромбоэмболии легочной артерии включают:
- Внезапная одышка или учащенное дыхание
- Острая боль в груди, часто возникающая при кашле или движении
- Боль в спине
- Кашель (иногда с кровянистой мокротой / мокротой)
- Повышенное потоотделение
- Учащенное сердцебиение
- Чувство головокружения или обморока
Некоторые люди не знают, что у них есть ТГВ, пока сгусток не переместится из их ноги или руки в легкое.
Важно немедленно позвонить своему врачу или обратиться в отделение неотложной помощи, если у вас есть симптомы тромбоэмболии легочной артерии или ТГВ. Не ждите, пока симптомы «исчезнут». Немедленно обратитесь за лечением, чтобы предотвратить серьезные осложнения.
Что вызывает ТГВ?
Следующие условия могут увеличить ваш риск ТГВ:
- Унаследованное (генетическое) заболевание, повышающее риск образования тромбов
- Рак и некоторые виды его лечения (химиотерапия)
- Ограниченный кровоток в глубокой вене из-за травмы, хирургического вмешательства или иммобилизации
- Длительные периоды бездействия, снижающие кровоток, например:
- Длительное сидение в поездках в автомобиле, грузовике, автобусе, поезде или самолете
- Обездвиженность после операции или тяжелой травмы
- Беременность и первые 6 недель после родов
- Возраст старше 40 лет (хотя ТГВ может возникнуть у людей любого возраста)
- Избыточный вес
- Прием противозачаточных таблеток или гормональной терапии
- Наличие центрального венозного катетера или кардиостимулятора
Диагностика и тесты
Как диагностируется ТГВ?
Прием, чтобы узнать, есть ли у вас ТГВ, включает осмотр и изучение вашей истории болезни.Вам также понадобится тестирование. Общие тесты для диагностики ТГВ:
A Дуплексное ультразвуковое исследование вен . Это наиболее распространенный тест, используемый для диагностики ТГВ. Он показывает кровоток в венах и любые существующие тромбы. Специалист по ультразвуку будет оказывать давление при сканировании вашей руки или ноги. Если давление не вызывает сжатия вены, это может означать наличие тромба.
Венография . В этом тесте используются рентгеновские лучи, чтобы показать ваши глубокие вены. В вены вводится специальный краситель (контрастное вещество), поэтому рентген показывает вены и любые сгустки крови.Также можно увидеть любую блокировку кровотока. Если результаты дуплексного УЗИ не ясны, можно использовать венографию.
Другие тесты, которые вы можете пройти, включают:
- Магнитно-резонансная томография (МРТ) или магнитно-резонансная венография (MRV): MRI показывает изображения органов и структур внутри тела, а MRV показывает изображения кровеносных сосудов в теле. Во многих случаях МРТ и MRV могут предложить больше информации, чем рентген.
- Компьютерная томография (КТ) — это вид рентгеновского снимка, который показывает структуры внутри тела.Компьютерная томография может использоваться для обнаружения ТГВ в брюшной полости или тазу, а также сгустков крови в легких (тромбоэмболия легочной артерии).
Если ваш врач считает, что у вас может быть генетическое заболевание, вызывающее образование тромбов, вам могут потребоваться анализы крови. Это может быть важно, если:
- У вас есть тромбы, которые не могут быть связаны ни с какой другой причиной
- У вас есть тромб в необычном месте, например в вене кишечника, печени, почек или головного мозга
- У вас сильная семейная история сгустков крови
Ведение и лечение
Руководство по деятельности
DVT может затруднить вам передвижение.Вы должны постепенно вернуться к своей обычной деятельности. Если ваши ноги опухшие или тяжелые, лягте в кровать, подперев пятки примерно на 5–6 дюймов. Это помогает улучшить кровообращение и уменьшить отек.
Дополнительно:
- Если вы длительное время сидите неподвижно, тренируйте мышцы голени.
- Встаньте и ходите несколько минут каждый час в бодрствующем состоянии.
- Не носите тесную одежду, которая может ухудшить кровообращение в ногах.
- Носите компрессионные чулки в соответствии с рекомендациями врача.
- Избегайте действий, которые могут привести к серьезным травмам.
Какие методы лечения доступны для пациентов с ТГВ?
Пациентам с ТГВ может потребоваться лечение в больнице. Другие могут пройти лечение амбулаторно.
Лечение включает в себя лекарства, компрессионные чулки и поднятие пораженной ноги. Если сгусток крови обширный, вам может потребоваться более инвазивное обследование и лечение.Основными целями лечения являются:
- Остановить рост сгустка
- Предотвратить отрыв сгустка в вене и его перемещение в легкие
- Снизить риск повторного образования тромба
- Предотвращает долгосрочные осложнения со стороны тромба (хроническая венозная недостаточность).
Лекарства
Важная информация о лекарствах
- Принимайте лекарства в точном соответствии с предписаниями врача.
- Сдайте анализ крови в соответствии с указаниями врача и соблюдайте все запланированные приемы в лабораторию.
- Не прекращайте и не начинайте принимать какие-либо лекарства (включая лекарства и добавки, отпускаемые без рецепта / без рецепта), не посоветовавшись со своим врачом.
- Поговорите со своим врачом о своей диете. Возможно, вам придется внести изменения, в зависимости от принимаемого лекарства.
Лечение ТГВ может включать:
Антикоагулянты («разжижители крови»).Этот тип лекарств затрудняет свертывание крови. Антикоагулянты также не дают сгусткам увеличиваться в размерах и предотвращают их перемещение. Антикоагулянты не разрушают сгустки. Ваше тело может растворить сгусток естественным образом, но иногда сгустки не исчезают полностью.
Существуют разные типы антикоагулянтов. Ваш врач подскажет, какие лекарства лучше всего подходят для вас.
Если вам нужно принять антикоагулянт, возможно, вам потребуется принимать его только в течение 3–6 месяцев.Но ваше время лечения может быть другим, если:
- У вас раньше были сгустки, время лечения может быть больше.
- Вы лечитесь от другого заболевания (например, рака), вам может потребоваться прием антикоагулянта, если у вас выше риск образования тромба.
Самый частый побочный эффект антикоагулянтов — кровотечение. Вам следует немедленно позвонить своему врачу, если вы заметили, что при приеме этого лекарства у вас легко появляются синяки или кровотечение.
Компрессионные чулки
Чтобы избавиться от отека ног, скорее всего, потребуется надеть компрессионные чулки с градуированной шкалой.Отек часто возникает из-за того, что клапаны в венах ног повреждены или вена заблокирована ТГВ. Большинство компрессионных чулок носят чуть ниже колена. Эти чулки плотно прилегают к щиколотке и становятся более свободными по мере продвижения по ноге. Это вызывает легкое давление (сжатие) на ногу.
Процедуры лечения ТГВ
Фильтры полой вены используются, когда вы не можете принимать лекарства для разжижения крови или если у вас есть сгустки крови во время приема этого типа лекарств. Фильтр предотвращает перемещение сгустков крови из вены ног в легкое (тромбоэмболия легочной артерии).Фильтр устанавливается во время небольшой операции. Он вводится через катетер в большую вену в паху или на шее, а затем в полую вену (самую большую вену в организме). Оказавшись на месте, фильтр улавливает сгустки по мере их движения по телу. Это лечение помогает предотвратить тромбоэмболию легочной артерии, но не предотвращает образование большего количества сгустков.
Профилактика
Можно ли предотвратить ТГВ?
После того, как у вас будет ТГВ, вам необходимо снизить риск образования тромбов в будущем:
- Принимайте лекарства в соответствии с предписаниями врача.
- Запись на прием к врачу и в лабораторию. Они необходимы, чтобы увидеть, насколько эффективно ваше лечение.
Если у вас никогда не было ТГВ, но есть повышенный риск его развития, обязательно:
- Тренируйте мышцы голени, если вам нужно долго сидеть неподвижно. Встаньте и гуляйте хотя бы каждые полчаса, если вы летите в дальний полет. Или выходите из машины каждый час, если вам предстоит долгая поездка.
- Встаньте с постели и передвигайтесь как можно скорее после болезни или операции.Чем раньше вы начнете двигаться, тем меньше у вас шансов на образование сгустка.
- Принимайте лекарства или используйте компрессионные чулки после операции (если это предписано врачом), чтобы снизить риск образования тромба.
- Проконсультируйтесь с врачом в соответствии с указаниями и следуйте его рекомендациям, чтобы снизить риск образования тромба.
Ресурсы
Доктора различаются по квалификации из-за разницы в обучении и опыте; больницы различаются по количеству доступных услуг.Чем сложнее ваша медицинская проблема, тем больше эти различия в качестве и тем больше они имеют значение.
Очевидно, что врач и больница, которые вы выберете для получения комплексной специализированной медицинской помощи, будут иметь прямое влияние на то, насколько хорошо вы себя чувствуете. Чтобы помочь вам сделать этот выбор, ознакомьтесь с результатами нашего Института сердца, сосудов и торакала семьи Миллер.
Cleveland Clinic Heart, Vascular & Thoracic Institute Специалисты и хирурги сосудистой медицины
Выбор врача для лечения сосудистого заболевания зависит от того, на каком этапе диагностики и лечения вы находитесь.Следующие отделения и отделения Института сердца, сосудов и торакальной хирургии лечат пациентов со всеми типами сосудистых заболеваний, включая нарушения свертывания крови:
Секция сосудистой медицины: для оценки, медицинского обслуживания или интервенционных процедур для лечения сосудистых заболеваний. Кроме того, неинвазивная лаборатория включает в себя современное оборудование для компьютерной визуализации, которое помогает диагностировать сосудистые заболевания без дополнительного дискомфорта для пациента. Позвоните на прием в сосудистую медицину по бесплатному телефону 800-223-2273, добавочный 44420 или запишитесь на прием через Интернет.
Отделение сосудистой хирургии: хирургическая оценка хирургического лечения сосудистых заболеваний, в том числе заболеваний аорты, периферических артерий и вен. Позвоните на прием в сосудистую хирургию по бесплатному телефону 800-223-2273, добавочный 44508 или запишитесь на прием через Интернет.
Вы также можете воспользоваться нашей консультацией MyConsult о втором мнении через Интернет.
Институт сердца, сосудов и грудной клетки также имеет специализированные центры и клиники для лечения определенных групп пациентов:
Узнайте больше об экспертах, специализирующихся на диагностике и лечении сосудистых и артериальных заболеваний.
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, пообщайтесь в чате с медсестрой или позвоните в Ресурсную и информационную медсестру Института сердечно-сосудистых заболеваний и торакальной хирургии семьи Миллер по телефону 216.445.9288 или по бесплатному телефону 866.289.6911. Будем рады вам помочь.
Стать пациентом
Варианты лечения
Дополнительную информацию о вариантах лечения сосудов можно найти по телефону:
Руководства по лечению
Диагностические тесты
Диагностические тесты используются для диагностики ишемической болезни сердца и наиболее эффективного метода лечения.
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Дополнительная информация и ресурсы
* Откроется новое окно браузера с этой ссылкой. Включение ссылок на другие веб-сайты не означает одобрения материалов на этих веб-сайтах или какой-либо связи с их операторами.
Почему стоит выбрать клинику Кливленда для лечения?
Наши результаты говорят сами за себя.Пожалуйста, ознакомьтесь с нашими фактами и цифрами, и если у вас есть какие-либо вопросы, не стесняйтесь их задавать.



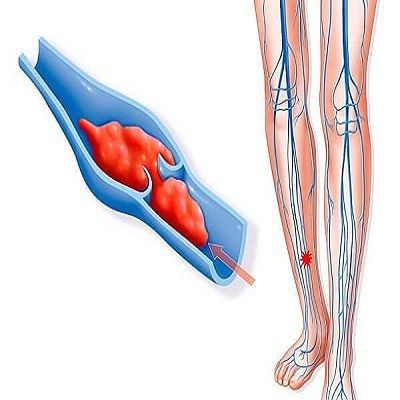 В марте 2017 года мне была сделана операция — эндовенозная лазерная облитерация с минифлебэктомией по Варади на обеих ногах. Качество работы безупречное, что обеспечило мне быстрое восстановление. Доктор Раскин Владимир Вячеславович ответственный и внимательный врач. Успехов и удачи Вам! Ещё раз огромное спасибо!
В марте 2017 года мне была сделана операция — эндовенозная лазерная облитерация с минифлебэктомией по Варади на обеих ногах. Качество работы безупречное, что обеспечило мне быстрое восстановление. Доктор Раскин Владимир Вячеславович ответственный и внимательный врач. Успехов и удачи Вам! Ещё раз огромное спасибо!
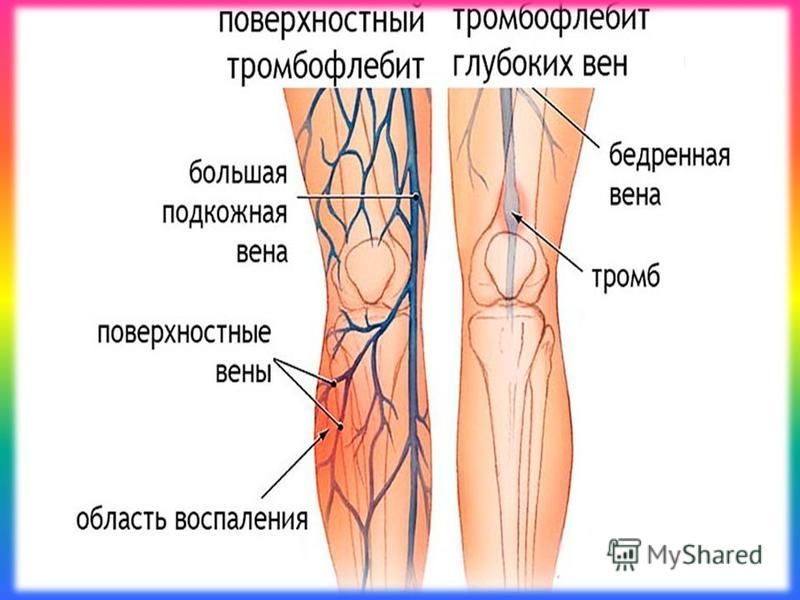 Для этой процедуры вводится контрастный краситель, а затем используются рентгеновские лучи, чтобы увидеть ваши вены.
Для этой процедуры вводится контрастный краситель, а затем используются рентгеновские лучи, чтобы увидеть ваши вены.