Операция при переломе лодыжки | Фото до и после, операция, отзывы, лечение, реабилитация и восстановление
Переломы лодыжек являются одной из наиболее частых причин обращения к травматологам-ортопедам.
Консервативное лечение методом гипсовой иммобилизации возможно в ситуации изолированных переломов наружной или внутренней лодыжек без смещения костных фрагментов и повреждения связочных структур. Даже в случаях подобных изолированных повреждений сроки иммобилизации не могут быть меньше 6 недель, что в конечном счёте значительно затрудняет реабилитацию и может приводить к более продолжительным срокам нетрудоспособности в сравнении с оперативным лечением. Плюсами консервативного лечения перелома лодыжек являются отсутсвие рисков связанных с самим оперативным вмешательством и наркозом, а также отсутсвие необходимости удалять металлофиксаторы в будущем.
Итак, подавляющее большинство переломов лодыжек требует оперативного вмешательства, при отсутсвии противопоказаний.
К сожалению данная классификация довольно сложная и громосткая, мы не будем приводить её здесь полностью, так как только её треть относящаяся к группе А выглядит примерно так:
Максимально упрощая, можно свести переломы лодыжек к одно\двух\трёх- лодыжечным переломам и их эквивалентам. Консервативное лечение применимо только в случае однолодыжечных переломов. При консеравтином лечении двух- и трёх-лодыжечных переломов и их эквивалентов вторичное смещение практически неизбежно, что приводит в дальнейшем к нарушению взаимоотношений между таранной костью и соответсвующих ей суставных поверхностей большеберцовой и малоберцовой костей, что в свою очередь приводит к неправильному распределению нагрузки, износу суставного хряща и формированию посттравматического артроза с грубым нарушением функции опоры и ходьбы уже в течение 1-2 лет после травмы.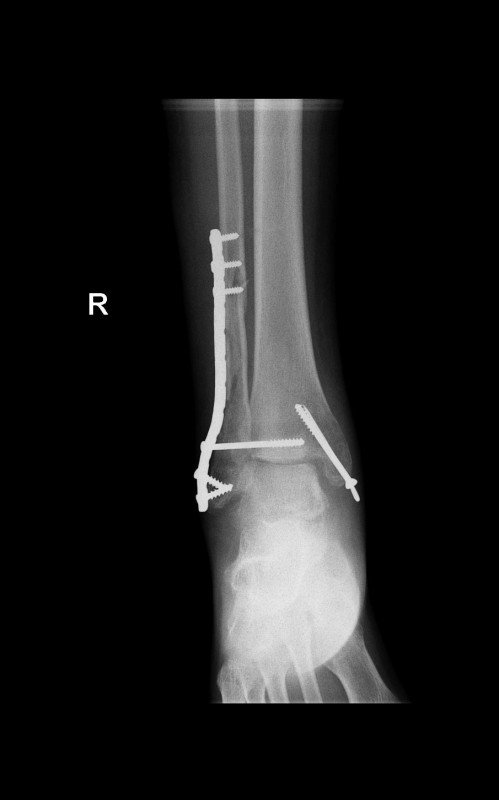
Главной целью хирургического лечения перелома лодыжек является восстановление нормального взаимоотношения костей в голеностопном суставе. Даже при смещении таранной кости кнаружи на 1 мм площадь её контакта с большеберцовым плато уменьшается на 40%. Получается что при сращении наружной лодыжки с, казалось бы, небольшим смещением в 1 мм кнаружи, на 60 % площади будет приходиться 100 % нагрузки.
Вторым важным моментом является обеспечение условий для сращения перелома за счёт плотного контакта костных фрагментов и их надёжной фиксации, предотвращающей движение отломков между собой.
Третьей целью является уход от иммобилизации. Гипсовая повязка сама по себе способна нанести значительный вред её обладателю за 6 недель, приводя к нарушению питания тканей, атрофии мышц, повышая риски тромбоза глубоких вен нижних конечностей, препятствуя движению в суставе, что в конечном счёте может приводить к его контрактуре. При правильно выполненном остеосинтезе движения в голеностопном суставе разрешаются уже на следующий день после операции. Вы можете посмотреть статью посвящённую операции при переломе лодыжки перейдя по этой ссылке.
При правильно выполненном остеосинтезе движения в голеностопном суставе разрешаются уже на следующий день после операции. Вы можете посмотреть статью посвящённую операции при переломе лодыжки перейдя по этой ссылке.
В нашем центре мы стараемся максимально быстро и эффективно оказывать помощь пациентам с переломами любой локализации, в том числе и с переломами лодыжек. Полное предоперационное обследование и операция выполняются в течение первых 24 часов после обращения. Выписка под наблюдения травматолога поликлиники в большинстве случаев происходит уже на вторые сутки после обращения и операции. При обращении вам выполнят рентгенограммы для подтверждения диагноза, будет наложена транспортная гипсовая иммобилизация. Непосредственно перед операцией с профилактической целью вводятся внутривенно антибиотики. Возможно использование спинномозговой анестезии или эндотрахеального наркоза. С целью снижения стресса от оперативного вмешательства за 10 минут до операции вас погрузят в медикаментозный сон, проснётесь вы также через 10 минут после её окончания.
При переломе лодыжек выполняется оперативное вмешательство называемое: открытая репозиция и внутренняя фиксация, или остеосинтез. Для доступа к сломанной кости выполняются разрезы вне проекции крупных сосудисто нервных пучков.
Сломанная кость обнажается, производится сопоставление костных отломков, временная фиксация при помощи костодержателей, спиц, костных цапок. Далее выполняется остеосинтез при помощи пластин и винтов. Временная фиксация удаляется.
Производится гемостаз, рана послойно ушивается, накладывается асептическая повязка, эластическая компрессия.
После операции нога должна находится на возвышении, через повязку на область оперативного вмешательства укладывается лёд (лучше всего мягкая резиновая грелка наполненная льдом и холодной водой) на 30 минут каждые 3 часа. Это позволяет уменьшить отёк и боль в зоне вмешательства. После операции вам будут вводиться обезболивающие и противовоспалительные препараты. Вечером в день операции или на следующий день после операции инструктор по лечебной физкультуре обучит вас каким образом надо правильно ходить с дополнительной опорой на костыли и покажет вам упражнения которые надо будет выполнять для сохранения массы и силы мышц голени. Утром на следующий день после операции вам сделают перевязку. После этого вы можете быть выписаны под наблюдение травматолога по месту жистельства. Дома также следует продолжать использовать возвышенное положение конечности и лёд для более быстрого спадения отёка и уменьшения болей. Через 2 недели после операции вам надо будет приехать в клинику для того чтобы снять швы.
Существует ряд осложнений характерных для любого хирургического вмешательства и для любого вида анестезии. Операция при переломе лодыжек не исключение. К ним относятся инфекция, повреждение сосудов и нервов, кровотечение, тромбоз глубоких вен. Их риск не превышает 2 % от общего числа вмешатльств.
Также существуют специфические осложнения. К ним относятся тугоподвижность голеностопного сустава, слабость мышц голени, формирование посттравматического артрозп голеностопного сустава. Эти риски в значительной степени зависят от морфологии перелома, наличия сопутсвующих заболеваний, таких как диабет, аутоимунные заболевания требующие приёма стероидных препаратов, курение.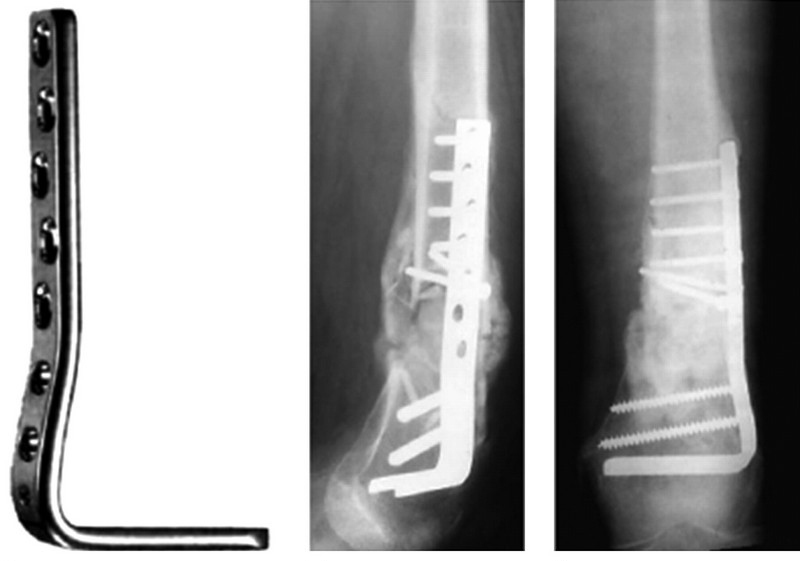
Пластины и винты используемые в современной хирургической практики сделаны или сплава титана или хирургической стали не вызывающих реакции со стороны организма. Их удаление показано в случаях когда они вызывают раздражение мягких тканей за счёт механического их повреждения, в случаях инфекционных осложнений, а также при настойчивом желании пациента. Также зачастую требуется удаление позиционного винта через 6-8 недель при фиксации межберцового синдесмоза. Полное удаление металлофиксаторов при переломе лодыжек рекомендуется не ранее 12 месяцев после операции.
Пациентка Т. 80 лет. Травма за 3 недели до обращения, получила перелом обеих лодыжек правой голени со смещением, подвывихом стопы кнаружи. Обратилась в РТП, выполнена рентгенография, наложена гипсовая повязка. В связи с сохраняющимся выраженным отёком и болевым синдромом обратилась в клинику К+31.
На рентгенограммах в гипсе определяется значительный подвывих таранной кости кнаружи, консолидирующийся перелом нижней трети малоберцовой кости.
В день обращения пациентка послоностью обследована, проведено оперативное лечение, открытая репозиция, остеосинтез перелома нижней трети малоберцовой кости пластиной, внутренней лодыжки винтом, внутренняя лодыжка дополнительно фиксирована анкерным фиксатором.
На контрольных рентгенограммах после операции положение отломков, металлофиксаторов правильное, подвывих таранной кости устранён.
Пациентка выписана на 2 сутки после операции на амбулаторное долечивание.
Пациентка Л. 50 лет, травма в быту, получила закрытый перелом обеих лодыжек с вывихом стопы кнаружи и кзади. Данный случай интересен значительным повреждением мягких тканей произошедшем при травме и потребовавшем значительных усилий в борьбе с отёком, а также морфологией перелома внутренней лодыжки, сломавшейся одним большим блоком вместе с задним краев большеберцовой кости, что потребовало её фиксации при помощи пластины и винтов.
В связи с выраженным отёком мягких тканей, высоким риском некроза краёв ран и инфекционных осложнений пациентке с целью предоперационной подготовки выполнялись скелетное вытяжение, сосудистая и метаболическая терапия, лимфодренаж, физиотерапия. После спадения отёка, на 3 день после поступления выполнено оперативное вмешательство: открытая репозиция, остеосинтез переломов наружной и внутренней лодыжек пластинами и винтами.
После спадения отёка, на 3 день после поступления выполнено оперативное вмешательство: открытая репозиция, остеосинтез переломов наружной и внутренней лодыжек пластинами и винтами.
Через 4 дня пациентка выписана на амбулаторное долечивание. Послеоперационные раны зажили первичным натяжением, швы удалены через 14 дней.
Через 6 недель после первичного вмешательства произведено удаление позиционного винта, пациентка приступила к активной разработке движений в голеностопном суставе.
Амплитуда движений через 8 недель после травмы и оперативного вмешательства по поводу этого тяжёлого повреждения близка к полной. Пациентка ходит с полной опорой, не используя костыли или трость, не хромает, боли не беспокоят. Сохраняется умеренный отёк в области голеностопного сустава.
Ещё одну статью посвящённую переломам лодыжек вы можете посмотреть тут.
Перелом лодыжки | Фото до и после, операция, отзывы, лечение, реабилитация и восстановление
Переломы лодыжек включают как простые переломы наружной лодыжки, которые позволяют ходить с полной опорой на травмированную ногу, так и сложные двух- и трёх-лодыжечные переломы, с подвывихом и даже вывихом стопы, требующие хирургического лечения и длительной последующей реабилитации.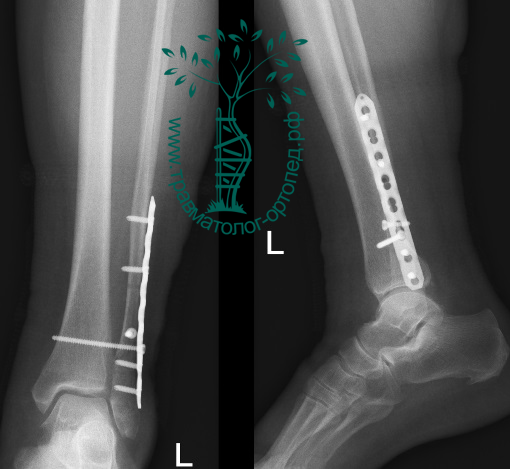 Переломы лодыжек являются одними из самых распространённых, составляя до 10 % всех переломов костей скелета и до 30 % переломов костей нижней конечности.
Переломы лодыжек являются одними из самых распространённых, составляя до 10 % всех переломов костей скелета и до 30 % переломов костей нижней конечности.
Существует множество различных классификаций переломов лодыжек, используемых в повседневной работе врача травматолога-ортопеда, однако ни одна из них не получила решающего перевеса в клинической практике. Выделяют следующие основные паттерны повреждения при переломах лодыжек:
— Изолированный перелом наружной лодыжки
— Изолированный перелом внутренней лодыжки
— Двухлодыжечный перелом
— Трёхлодыжечный перелом
— Переломовывих лодыжек Босворта
— Открытый перелом лодыжек
— Перелом лодыжек с повреждением межберцового синдесмоза
Анатомия голеностопного сустава. Лодыжки.
Голеностопный сустав образован тремя костями: большеберцовой, малоберцовой и таранной. Большеберцовая и малоберцовая кости образуют паз, внутри которого двигается таранная кость. Костными стенками паза выступают соответственно лодыжки, кроме них голеностопный сустав укреплён множеством связок. Основная функция лодыжек — обеспечение ограниченной амплитуды движения таранной кости, необходимой для эффективной ходьбы и бега и равномерного распределения осевой нагрузки. То есть они препятствуют смещению таранной кости относительно суставной поверхности большеберцовой кости.
Так как повреждение связок голеностопного сустава может сопровождаться такой же симптоматикой, как и перелом лодыжек, любое подобное повреждение должно быть тщательно оценено на предмет костной патологии. Основными симптомами перелома лодыжек являются:
— Немедленно следующая за травмой и ярко выраженная боль
— Отёк
— Кровоподтёк
— Боль при пальпации
— Невозможность осевой нагрузки
— Деформация (при переломовывихах)
Помимо характерного анамнеза и клинической картины в диагностике перелома лодыжек первостепенное значение имеет рентгенография. Помимо прямой и боковой проекции целесообразно выполнить рентгенографию с 15° внутренней ротации для адекватной оценки дистального межберцового сустава и состояния дистального межберцового синдесмоза. При диастазе более 5 мм между большеберцовой и малоберцовой костью встаёт вопрос о необходимости реконструкции дистального межберцового синдесмоза. В редких случаях, когда происходит разрыв межберцового синдесмоза на всём протяжении, перелом наружной лодыжки может происходить в области шейки малоберцовой кости, поэтому необходимо как тщательно осматривать данную область, так и захватывать её при рентгенографии. Также при рентгенографии необходимо оценивать таранно-большеберцовый угол, который позволяет оценить степень укорочения малоберцовой кости вследствие перелома, а также оценить адекватность её длины после оперативного лечения.
Таранно-большеберцовый угол (слева после остеосинтеза перелома наружной лодыжки, справа норма)
Существующие классификации переломов лодыжек можно разделить на три группы. Первая группа это чисто анатомические классификации, учитывающие только расположение линий переломов, к этой группе относится классификация приведённая выше во введении. Вторая группа учитывает как анатомический аспект, так и основной биомеханический принцип повреждения. К ней относятся классификация Danis-Weber и AO-ATA делящие переломы на основные группы в зависимости от их расположения относительно дистального межберцового синдесмоза на инфрасиндесмозные, транссиндесмозные и надсиндесмозные. Третья группа учитывает главным образом биомеханику травмы, наиболее известна классификация Lauge-Hansen. Для понимания принципов классификации, а также биомеханики повреждений, следует помнить об основных видах движений осуществляемых в голеностопном суставе.
Базовые движения в голеностопном суставе.
Сложные движения в голеностопном суставе.
|
Механизм травмы по Lauge-Hansen |
Патогенез |
|
Супинационно-Аддукционный (СА)
|
1.Разрыв таранно-малоберцовых связок или отрывной перелом наружной лодыжки. 2. Вертикальный перелом внутренней лодыжки или импакционный перелом передне-внутренней части суставной поверхности большеберцовой кости |
|
Супинационно-Ротационный (СР)
|
1.Разрыв передней межберцовой связки 2. Короткий косой перелом наружной лодыжки 3. Разрыв задней межберцовой связки или отрывной перелом задней лодыжки. 4. Поперечный перелом внутренней лодыжки или разрыв дельтовидной связки |
|
Пронационно-абдукционный (ПА)
|
1.Поперечный перелом внутренней лодыжки или разрыв дельтовидной связки. 2.Разрыв передней межберцовой связки 3.Поперечный оскольчатый перелом малоберцовой кости над уровнем дистального межберцового синдесмоза |
|
Пронационно-ротационный (ПР)
|
1.Поперечный перелом внутренней лодыжки или разрыв дельтовидной связки 2. Разрыв передней межберцовой связки 3. Короткий косой или спиралевидный перелом наружной лодыжки 4.Разрыв задней межберцовой связки или отрывной перелом задней лодыжки |
Классификация переломов лодыжек Lauge—Hansen
Лечение перелома лодыжек может быть консервативным и оперативным. Показания к консервативному лечению сильно ограничены, к ним относятся: изолированные переломы внутреней лодыжки без смещения, отрывы верхушки внутренней лодыжки, изолированные переломы наружной лодыжки со смещением менее 3 мм и отсутствием наружного смещения, переломы задней лодыжки с вовлечением менее 25% суставной поверхности и менее 2 мм смещения по высоте.
Оперативное лечение — открытая репозиция и внутренняя фиксация, показано при следующих типах переломов: любой перелом со смещением таранной кости, изолированные переломы наружной и внутреней лодыжки со смещением, двух — и трёх- лодыжечные переломы, переломовывихи Bosworth, открытые переломы.
Целью оперативного лечения прежде всего является стабилизация положения таранной кости, так как даже 1 мм наружного смещения приводит к потере 42% площади большеберцово-таранного контакта.
Оперативное лечение оказывается успешным в 90% случаев. Характерен длительный реабилитационный период, ходьба с нагрузкой возможна через 6 недель, вождение автомобиля через 9 недель, полное восстановление спортивной физической активности может занимать до 2-х лет.
Перелом внутренней лодыжки.
Как говорилось выше при изолированных переломах без смещения показано консервативное лечение. Иммобилизация в короткой циркулярной гипсовой повязке или жёстком ортезе на срок до 6 недель.
Короткая циркулярная гипсовая повязка на голеностоп и жёсткий голеностопный ортез, применяемые для консервативного лечения перелома лодыжек.
После окончания периода иммобилизации начинается фаза активной разработки активных движений, усиления мышц голени, тренировка мышечного баланса. На начальном этапе, сразу же после снятия гипса или жёсткой повязка ходьба может доставлять сильный дискомфорт, поэтому лучше использовать дополнительную опору, такую как костыли и трость, по крайней мере, в течение ещё двух недель. Учитывая высокий риск сопутствующего повреждения связочного аппарата голеностопного сустава, с целью частичной разгрузки после снятия повязки, в раннем реабилитационном периоде так же показано ношение лёгкой ортезной повязки.
Полужёсткий ортез на голеностопный сустав, применяемый во время реабилитации после перелома лодыжек.
По мере восстановления силы мышц голени и подвижности голеностопного сустава возможно постепенное возвращение к спортивным нагрузкам. Однако не стоит сразу форсировать высокие спортивные достижения, так как для окончательной перестройки костной ткани в зоне перелома потребуется от 12 до 24 месяцев.
Оперативное лечение показано при любом переломе внутренней лодыжки со смещением, чаще всего сводится к открытой репозиции и остеосинтезу перелома двумя компрессирующими винтами.
Остеосинтез перелома внутренней лодыжки двумя компрессирующими винтами.
Альтернативными вариантами является использование противососкальзывающей пластины при косых переломах и проволочной петли и спиц Киршнера.
Остеосинтез перелома внутренней лодыжки одним компрессирующим винтом и противососкальзывающей пластиной.
Перелом наружной лодыжки.
Консервативное лечение как указывалось выше показано при отсутствии смещения таранной кости (то есть при интактных внутренних стабилизаторах голеностопного сустава), и менее 3 мм смещения собственно наружной лодыжки. Классическая точка зрения о том что ширина суставной щели по внутреней поверхности более 5 мм свидетельствует о разрыве внутрених стабилизаторов в последнее время пересмотрена. Это связано с тем, что в биомеханических исследованиях на трупах показано что возможно смещение тараной кости вплоть до 8-10 мм при смоделированном переломе наружной лодыжки и интактной дельтовидной связке. По этой причине существует необходимость подтверждения разрыва дельтовидной связки при помощи УЗИ или МРТ.
Оперативное лечение при изолированных переломах наружной лодыжки чаще всего производится с использованием пластин. Существует два основных метода установки пластин — по наружной и по задней поверхности. При установке пластины по наружной поверхности возможно использование компрессирующего винта и нейтрализующей пластины
Остеосинтез перелома наружной лодыжки при помощи компрессирующего винта и нейтрализующей пластины установленной по наружной поверхности малоберцовой кости.
или использование блокируемой пластины как мостовидного фиксатора.
Остеосинтез перелома наружной лодыжки при помощи пластины установленной по наружной поверхности малоберцовой кости по принципу мостовидной фиксации, с дополнительной фиксацией дистального межберцового синдесмоза двумя винтами.
При установке пластины по задней поверхности малоберцовой кости возможно использование её как противососкальзывающей пластины,
Остеосинтез перелома наружной лодыжки при помощи пластины установленной по задней поверхности малоберцовой кости по принципу компрессирующей и противососкальзывающей.
Или как нейтрализующей пластины при использовании компрессирующего винта. Заднее расположение пластины более оправдано в биомеханическом плане, однако частым осложнением является раздражение сухожилий малоберцовых мышц, что может приводить к длительному болевому синдрому.
Альтернативными вариантами могут быть изолированная фиксация перелома несколькими компрессирующими винтами, интрамедуллярными штифтами или TEN, но они менее распространены в хирургической практике.
После открытой репозиции и накостного остеосинтеза следует 4-6 недель иммобилизации в гипсе или в ортезе, продолжительность иммобилизации в два раза выше в группе диабетических больных.
Перелом задней лодыжки.
Чаще всего встречается в сочетании с переломом наружной лодыжки или как часть трёхлодыжечного перелома. Оперативное лечение показано при вовлечении более 25% площади опорного плато большеберцовой кости, смещении более 2 мм. Чаще всего используется фиксация винтами, в случае если смещение удаётся устранить закрыто винты устанавливаются спереди назад, если выполняется открытая репозиция из параахиллярного доступа, то винты устанавливаются с задней стороны кпереди, также возможно использование противососкальзывающей пластины, устанавливаемой проксимально.
Двухлодыжечный перелом.
К этой группе относится как перелом наружной и внутренней лодыжек так и функционально двухлодыжечный перелом — перелом наружной лодыжки и разрыв дельтовидной связки. В большинстве случаев показано хирургическое лечение. Часто используется комбинация из нейтрализующих, мостовидных, противососкальзывающих пластин, компрессирующих винтов.
Остеосинтез перелома наружной лодыжки при помощи компрессирующего винта и нейтрализующей пластины установленной по наружной поверхности малоберцовой кости, остеосинтез перелома внутренней лодыжки двумя компрессирующими винтами.
При повреждении дистального межберцового синдесмоза, которое часто имеет место при надсиндесмозных (высоких) переломах малоберцовой кости, показана установка позиционного винта на срок 8-12 недель с полным исключением осевой нагрузки.
При лечении функционального двухлодыжечного перелома нет необходимости выполнять шов дельтовидной связки если она не мешает репозиции, то есть при удовлетворительном положении таранной кости. При её подворачивании в полость сустава устранить подвывих закрыто невозможно, по этой причине выполняется доступ к внутренней лодыжке, устранение блока сустава и шов дельтовидной связки.
Трёхлодыжечный перелом.
Как следует из названия включает в себя перелом всех трёх лодыжек. При оперативном лечении изначально устраняется смещение наружной лодыжки, затем следует репозиция и остеосинтез задней и внутренней лодыжки.
Остеосинтез перелома наружной лодыжки при помощи 2-х компрессирующих винтов и блокируемой пластины установленной по наружной поверхности малоберцовой кости по принципу мостовидной фиксации, остеосинтез перелома внутренней лодыжки компрессирующим винтом, остеосинтез задней лодыжки компрессирующим винтом и противососкальзывающей пластиной.
Необходимо отдельно выделить повреждения межберцового синдесмоза в комплексе с переломом лодыжек. Разрыв синдесмоза часто сопровождает «высокие» переломы малоберцовой кости, также встречается при переломах диафиза большеберцовой кости. Для подтверждения диагноза часто недостаточно прямой, боковой и косой проекций, и приходится прибегать к стресс-рентгенограммам с наружной ротацией и аддукцией стопы. Так же необходимо оценить подвижность малоберцовой кости относительно большеберцовой интраоперационно после выполнения остеосинтеза. Это можно выполнить с использованием малого однозубого костодержателя и пальцев хирурга. Для фиксации синдесмоза чаще всего используется 1 или 2 3,5 или 4,5 мм кортикальных винта, проходящих через 3 или 4 кортикальных слоя. Винты проводятся под углом 30° кпереди, после их проведения следует оценить амплитуду движений голеностопного сустава так как возможно их «перезатягивание». Необходимо воздержаться от осевой нагрузки в течение 8-12 недель после операции. Альтернативным вариантом может быть использование искусственных связок и специального шовного материала, в комплексе с пуговчатыми фиксаторами.
Отрыв передней межберцовой связки от переднего большеберцового бугорка (повреждение Tillaux-Chaput) является разновидностью повреждения межберцового синдесмоза. Часто отрыв происходит с костным фрагментом, достаточно большим чтобы выполнить его остеосинтез 4 мм винтом, если размер фрагмента небольшой возможно использование 2 мм винта или трансоссального шва. В редких случаях связка отрывается не от большеберцовой, а от малоберцовой кости, принципы хирургического лечения остаются те же.
Для хирургического лечения переломов лодыжек характерен хороший функциональный результат в 90% случаев. Риск инфекционных осложнений составляет 4-5%, в 1-2% это глубокая инфекция. Риск инфекционных осложнений значительно выше в группе больных с сахарным диабетом (до 20%), особенно в случае периферической нейропатии.
Если вы – пациент, и предполагаете, что у вас или ваших близких может быть перелом лодыжек и вы хотите получить высококвалифицированную медицинскую помощь, вы можете обратиться к сотрудникам центра хирургии стопы и голеностопного сустава.
Если вы врач, и у вас есть сомнения в том что вы сможете самостоятельно решить ту или иную медицинскую проблему связанную с переломом лодыжек, вы можете направить своего пациента на консультацию к сотрудникам центра хирургии стопы и голеностопного сустава.
Учитывая огромное разнообразие переломов лодыжек существует великое множество спорных моментов, которые продолжают обсуждаться в травматологическом сообществе и их решение ещё до конца не определено. К ним относятся: когда оперировать изолированный перелом лодыжки, а когда можно лечить его консервативно? В какой последовательности выполнять остеосинтез лодыжек при трёхлодыжечных переломах? когда и как оперировать или не оперировать переломы задней лодыжки? когда и как фиксировать дистальный межберцовый синдесмоз?
Например к сложным ситуациям может относиться изолированный перелом наружной лодыжки. Например у вас есть пациент с изолированным переломом наружной лодыжки. Если перелом без смещения — всё просто, накладываем гипс на 3 недели, потом функциональный брейс ещё на 3, всё само по себе срастается и восстанавливается хорошо. Но что значит «без смещения»? В реальной жизни к таким переломам относят все переломы со смещением до 2мм включительно, но на стандартных рентгенограммах у двух разных специалистов эти самые 2 мм могут отличаться. Более того, если смещение не по ширине, а скажем по длине, или тем более ротационное, оценить его рентгенологически намного сложнее, и иногда просто невозможно. Часто в такой ситуации происходит не самый оптимальный выбор лечебной тактики.
Пример. Девушка с изолированным переломом наружной лодыжки. 28 лет. 6 месяцев после травмы.
Если оценивать только прямую и боковую проекцию может сложиться впечатление что этот перелом относится к категории без смещения(на первичных снимках смещение точно такое же как и на снимках через 6 месяцев). Собственно именно так и расценят такой перелом абсолютное большинство травматологов амбулаторного звена и просто большинство травматологов оперирующих. Поэтому девушка лечилась консервативно, 6 недель в гипсе. Потом 6 недель лечебной физкультуры. Но боль и ощущение нестабильности в суставе не пропали. И через 6 месяцев девушка пришла к нам в клинику.
Если делать снимки с внутренней ротацией 15 градусов, смещение становится более явным, а при МСКТ и особенно 3-д моделировании становится понятно что перелом сросся со смещением — в положении наружной ротации, отведения и укорочения. При клинической оценке определяется грубо — положительный тест латерального тилта таранной кости.
Ну и что, скажете вы? Каких то несколько миллиметров, и даже не по ширине, а ротационно. Но это сильно нарушает биомеханику голеностопного сустава, вызывает боли и ощущение нестабильности, а в перспективе приводит к артрозу и стойкой утрате нормальной функции опоры и ходьбы. И по моему мнению в этой ситуации выход один — оперировать.
На фотографии хорошо видно что на большом протяжении перелом не сросся, так как отсутсвовал нормальный контакт между костными отломками. По передней и задней поверхности образовались кортикальные мостики, которые пришлось разделять при помощи долота. Освобождённый дистальный отломок низведён и ротирован кнутри, фиксирован пластиной с угловой стабильностью Synthes. При клинической оценке во время операции латеральный тилт таранной кости полностью устранён.
Рентгенологически определяется полное устранение смещения, нормальное взаимоотношение костей в голеностопном суставе восстановлено.
В представленном выше случае пациентке требовалось оперативное лечение, которого она не получила, и это частая проблема при переломе лодыжек. Но существует и другая проблема — а именно неадекватно выполненная хирургия. И эта проблема не менее распространена. Причём известно, что количество осложнений и ошибок возрастает вместе со сложностью перелома. Так при переломах одной лодыжки количество ошибок при остеосинтезе не превышает 8 %, при переломе двух лодыжек 16%, а при тяжёлых трёхлодыжечных переломах их количество составляет по меньшей мере 35%. Эта ситуация ставит пациента перед выбором, доверить ли своё здоровье специалисту на месте травмы, или же обратиться за более узкоспециализированной помощью.
Наиболее частыми ошибками остеосинтеза является неадекватное устранение смещения и недостаточно стабильная фиксация.
Клинический пример одного из пациентов, проходивших лечение у нас в клинике. Перелом двух лодыжек со смещением, операция выполнена в одной из больниц нашей необъятной родины.
Определяется отсутсвие консолидации в области перелома медиальной лодыжки, винт и спица мигрировали в дистальном направлении. Пластина на латеральной лодыжке установлена ниже чем требуется на 1,5 см. Рентгенограммы выполнены через 12 недель после операции. Сохраняется боль в области внутренней лодыжки при ходьбе. Пациентка обратилась в нашу клинику, рекомендовано повторное оперативное вмешательство.
Выполнен реостеосинтез перелома медиальной лодыжки с костной пластикой 2 компрессирующими маллеолярными винтами. Пластина с наружной лодыжки удалена. Через шесть недель от операции перелом полностью консолидирован, пациент вернулся к активным занятиям спортом — акробатике и катанию на сноуборде.
Ещё одной дискутабельной проблемой в лечении переломов лодыжек является разрыв дистального межберцового синдесмоза и разрыв дельтовидной связки, а также способы их восстановления.
Наше мнение сводится к тому, что эти связочные структуры не менее важны для стабильности голеностопного сустава чем собственно переломы лодыжек и они нуждаются в хирургическом восстановлении и аугментации в 100 % случаев. При наличии перелома заднего края предпочтительно его непосредственное восстановление из задне-латерального доступа, так как это позволяет восстановить стабильность синдесмоза и в 90% случаев необходимость в транссиндесмозной фиксации отпадает. Чисто связочные повреждения синдесмоза более редки, и чаще встречаются при высоких переломах малоберцовой кости. При таких повреждениях транссиндесмозная фиксация необходима, и может быть осуществлена двумя наиболее распространёнными в настоящее время способами — при помощи позиционных винтов или при помощи пуговчатых фиксаторов.
При любом способе необходима прямая визуализация передней или задней щели синдесмоза, или инцизуры малоберцовой кости, во избежание неправильного позиционирования имплантов и как следствия — нарушения биомеханики дистального межберцового соединения.
Пример, пациент с низким косым переломом латеральной лодыжки, разрывом дельтовидной связки и разрывом дистального межберцового синдесмоза. Все три структуры должны быть восстановлены во время хирургического вмешательства.
Остеосинтез перелома наружной лодыжки выполняется с использованием классической методики AO\OTA компрессирующим винтом и нейтрализирующей пластиной Synthes, фиксация межберцового синдесмоза при помощи 2 пуговиц и стягивающей петли Tight-Rope Arthrex, фиксация отрыва дельтовидной связки при помощи анкерного фиксатора.
Тонкостей и нюансов в хирургическом лечении переломов лодыжек множество, и все они в итоге оказывают влияние на результат. Конечно, чем тяжелее перелом лодыжек и чем больше повреждены мягкие ткани и суставная поверхность тем хуже прогноз. Но во избежание развития посттравматического артроза и других осложнений крайне важно выполнять хирургическое лечение своевременно и технически правильно, с использованием качественных имплантов и грамотного предоперационного планирования.
Операция по остеосинтезу лодыжки пластиной и винтами
Содержание статьи:
Остеосинтез лодыжки – операция, позволяющая зафиксировать множественные отломки кости при переломе. При сложных повреждениях это иногда единственный способ восстановить кость и вернуть человеку подвижность. Остеосинтез бывает открытого и закрытого типа. Технологию операции выбирает врач с учетом сложности травмы.
Диагностика перед операцией остеосинтеза
Диагностика перед операцией
Проводится обычное обследование: врач оценивает клиническую картину заболевания. При пальпации – нестерпимая боль, видимый глазу отёк, заметна синюшность кожных покровов. Подвижность голеностопа нарушена. Нога может онеметь и даже полностью потерять чувствительность, если задеты нервы.
Необходимо сделать рентгеновские снимки в нескольких проекциях, на них будет видна геометрия смещения костных отломков, наличие осколков кости, защемление мягких тканей голени.
Затем требуется исследовать периферический кровоток, для этого назначают допплерографию. Специальный прибор фиксирует пульс на стопе, оценивает сохранность двигательной и тактильной функций. Обычно такого обследования бывает достаточно, чтобы группа врачей смогла правильно оценить ситуацию, принимается коллегиальное решение делать операцию по методу остеосинтеза.
Цель оперативного вмешательства – экстренно устранить деформацию костей и суставов в области голеностопа с точной реконструкцией суставных поверхностей.
В зависимости от сложности перелома и тяжести общего состояния пострадавшего, анестезиолог и хирург выбирают тип обезболивания: введение местного анестетика или общий наркоз. Хирургическое вмешательство допустимо спустя 4-6 дней после травмы. Припухлость и гиперемия кожи не являются причиной переносить операцию.
Лечение методом остеосинтеза
Операция
Показания к операции методом остеосинтеза:
- открытый перелом;
- отсутствие результатов при лечении консервативными методами;
- вторичное смещение;
- разрывы связок;
- переломы со смещением.
Если переломы затрагивают более 1/3 сустава, имеют место старые, неправильно сросшиеся повреждения, хирурги принимают решение о проведении операции методом остеосинтеза. Врачам приходится сначала сломать, а затем вновь соединять кости в месте разлома. Если же повреждены от природы малоподвижные или неподвижные сочленения, речь идёт о восстановлении их синдесмоза.
Противопоказания к операции методом остеосинтеза:
- тяжелое состояние пациента;
- дефекты кожи и мягких тканей;
- недавнее инфекционное заболевание.
Изучение и анализ результатов оперативного и консервативного лечения переломов лодыжек у разных пациентов даёт врачам-практикам неоценимую информацию. На основании изучения эффекта от разных способов лечения хирурги пришли к решению, что практически для всех переломов в области щиколотки изначально рекомендуется применять хирургическое лечение.
Ход операции:
- делается иссечение наружных тканей;
- края кожного разреза раздвигаются крючками, при этом обращается внимание на связки – их надо максимально щадить. В открытой ране становится видно направление перелома;
- удаляются сгустки крови, мелкие осколки кости;
- сопоставляются отломки – в открытой ране это сделать несложно;
- лодыжка фиксируется кетгутовым швом.
Методика остеосинтеза допускает использование титановых пластин, гвоздей или винтовых элементов. Остеосинтез лодыжек с пластиной и винтами используется при сложных переломах, при переломах с вывихами.
Техника установки винта или гвоздя предполагает их введение в травмированную кость перпендикулярно направлению перелома. В заключение накладывается аккуратный шов, разрез полностью закрывается. По решению врача в шве на пару дней остаётся дренажная трубка, которая легко удаляется, не мешая полному заживлению верхнего шва. После установки металлических «помощников» рану зашивают, сразу же обязательно накладывают гипс с обязательным соблюдением прямого угла на пятке.
Операция занимает от 30 минут до 1,5 часов в зависимости от сложности перелома.
Швы рекомендуется снимать через неделю. Для этого гипс нужно снять, после обработки раны гипсовая повязка вновь накладывается на место травмы. Металлические детали удаляются под наркозом спустя 2-3 месяца.
Долго держать металл в организме не рекомендуется, он может давать дополнительную отёчность тканей. Врач определяет срок удаления пластин со штифтами в индивидуальном порядке.
Остеосинтез наружной лодыжки даёт, как правило, позитивные результаты, оперативное лечение конечности признаётся эффективным, хотя ступня может неметь ещё некоторое время в период реабилитации.
Остеосинтез проводится также с использованием тонких спиц, костного штифта. Для введения штифта врачу необходимо просверлить канал во внутренней лодыжке.
После наложения швов обязательно местное введение антибиотиков и наложение гипса. Если увеличивается отёк, гипс рассекается, освобождая место отёчности, чтобы избежать сильного сдавливания мягких тканей.
Гипс накладывается в среднем на 6 недель. Спустя 8-10 недель после травмы, в зависимости от показаний контрольных рентгеновских снимков, врач может разрешить постепенную нагрузку на поврежденную ногу.
Когда гипс снимается, нагрузку и продолжительность тренировок нужно постепенно наращивать.
При этом врачи рекомендуют носить ортопедическую обувь, опираться на палочку, вкладывать в привычные ботинки супинатор. Это необходимо для разгрузки повреждённого отдела эпифиза.
Цена операции определяется сложностью перелома, квалификацией врача. В стоимость всего комплекса входят работа персонала, расходные материалы.
Когда снимается гипсовая повязка, врач разрешает постепенно наступать на ногу, назначается лечебная гимнастика, физиолечение, плавание в бассейне. Со временем состояние пациента стабилизируется.
Реабилитация после остеосинтеза лодыжки включает физиотерапию, это обязательное мероприятие для полного восстановления после операции.
В домашних условиях можно делать примочки, компрессы, которые дополняют процесс выздоровления.
Физиотерапия, включающая дозированный массаж, помогает пациенту улучшить общее состояние, забыть о болях и твёрдо встать на ноги. При этом травмированная нога перестаёт неметь, к человеку возвращается полноценная чувствительность и подвижность.
Занимаясь лечебной физкультурой, важно наращивать нагрузку постепенно, чтобы равномерно распределять нагрузку на обе ноги. Если выполнять все рекомендации врача, подвижность восстановится в полном объеме.
пластин, спиц, болтов и винтов
Содержание статьи:
Металлическими элементами хирурги скрепляют сломанные кости. Это надёжный метод, он существенно сокращает время выздоравливания пациентов после переломов любой сложности.
Чтобы удалить металлические элементы, спустя определённое время требуется ещё одно хирургическое вмешательство. Но и оставлять их в теле небезопасно, ведь инородный предмет может вызвать в организме некоторые физиологические изменения.
Современные пластины и их удаление
Пластина для сращивания перелома голени
Сегодня разработаны пластины разных модификаций и размеров для сращивания переломов методом остеосинтеза. Одной из самых распространённых операций остеосинтеза с помощью металлических фиксаторов является восстановление целостности костей голени и наружной лодыжки.
Устанавливая фиксатор, врач предупреждает, что спустя некоторое время придётся сделать еще одну операцию, чтобы удалить его. Срок извлечения крепежа определяется в индивидуальном порядке, с учетом тяжести травмы и скорости регенерации.
Современные технологии наркоза позволяют сделать операцию по удалению металлических элементов в стационаре одного дня или амбулаторно.
Удаление фиксатора
Фиксаторы на рентгеновском снимке
Когда надо снять пластину или удалить спицы после перелома лодыжки врач решает на основании данных рентгеновского обследования. Контрольные снимки показывают степень сращения, положение крепежа, его совместимость с костными тканями. Если перелом не компенсируется за полгода, это считается формированием ложного сустава.
Здесь потребуется помощь травматолога-ортопеда, который определит необходимость повторной операции, чтобы удалить старую пластину и закрепить новую.
Показания к удалению пластины:
- полное сращение перелома. Это определяется на контрольных рентгеновских снимках, где врач видит формирование костной мозоли на месте сращения и принимает решение убирать фиксаторы;
- ограниченная подвижность сустава. Развивается при конфликте тканей и материала пластины, формируется контрактура сустава. При этом следует срочно доставать болт, позиционные винты, чтобы освободить мышцы, сухожилия. После такой операции требуется правильная реабилитация для восстановления функциональности ноги, предотвращения осложнений;
- первичная установка пластины из материала низкого качества, которое определяется по паспорту имплантата и по справке из лечебного учреждения. Это случаи из практики страховой медицины, когда операции проводятся по cito, после ДТП или спортивных травм, где пациент находится без сознания. Врачи используют материал из имеющегося в больнице арсенала. Когда же проводится плановая операция, у пациента есть выбор и поддержка, он может приобрести титановые элементы, которые никогда не вызывают осложнений;
- смещение металлоконструкции, поломка её крепёжных элементов. Это также можно увидеть на контрольных рентгеновских снимках;
- инфекция в области операции. При этом металлическая конструкция снимается, начинается курс антибактериального лечения;
- проводится удаление позиционного винта при переломе лодыжки после полного восстановления объёма движений;
- косметическая коррекция послеоперационного рубца. Для тех, кто хочет скрыть следы вмешательства и настаивает на косметической операции, обязательно предлагается предварительное снятие пластины с иссечением старого шва;
- проводится удаление металлоконструкций после перелома лодыжки при восстановлении двигательной активности голеностопного сустава.
Срок проведения каждой операции определяет лечащий врач, чаще всего именно тот, который проводил первичное вмешательство и фиксировал перелом пластиной. Обычно снятие пластины после перелома лодыжки проводится при заживление и возвращение подвижности. Восстанавливается полный объём движений лодыжки, снижается вероятность формирования деформирующего остеоартроза.
Операция по удалению позиционного винта на лодыжке тоже относится к повторным хирургическим вмешательствам, ее назначает коллегиально группа врачей – хирург, травматолог.
Анестезиолог подбирает анестезию в соответствии с состоянием и возрастом пациента.
Длится такая операция намного меньше по времени, чем основная. Удаленные пластины и металлические элементы не подлежат повторному использованию.
Качество пластины
Операция по удалению пластины
Пластины, используемые сегодня в хирургической практике, и крепежные элементы для них производятся из специальных металлических сплавов с особым химическим составом. Это важное требование Роспотребнадзора для допуска металлических элементов к использованию в медицине. Высокое качество требуется для снижения вероятности металлозов. Это, по сути, коррозия металла.
В тканях увеличивается содержание Fe, Ni, Ti, Cr. Сочетание разных марок стали в пластине увеличивает вероятность металлоза. Однако «чистое» содержание металлов влияет и на стоимость металлических элементов для фиксации костей после переломов.
В паспорте к пластине производители указывают процентное соотношение металлов, используемых в сплаве. Врачи знают, какие металлы неблагоприятно сказываются на скорости заживления травм. Исключены сочетания в сплавах Cr с кобальтом, Ti c ванадием, Ni в высоком процентном соотношении с любыми металлами. Особенно подвержены коррозии металлические имплантаты с содержанием Fe, Na, К, Сb, которые являются электролитами.
Составу металлических элементов, используемых в хирургии переломов, уделяется особое внимание.
Степень коррозии имплантатов напрямую влияет на снижение рН-среды, а это прямой путь к гнойно-воспалительным осложнениям.
Поэтому хирурги стремятся вырезать пластины или удалить фиксирующий болт из лодыжки сразу, как только снимки покажут сращение костей щиколотки.
Реабилитация перед удалением фиксатора
Лечебная физкультура перед удалением пластин
После перелома лодыжки восстановительный период длится около года. Всё это время пациент проходит последовательное комплексное лечение. После того, как сняты внутренние отёки на месте травмы, а внешние имеют тенденцию спадать, показано включить в план реабилитации лечебную физкультуру, чтобы мобилизовать травмированные конечности.
После того как врач позволит снять гипс, к ЛФК добавляется массаж травмированной зоны. По отзывам врачей, пациенты быстро восстанавливаются, если добросовестно проходят все назначенные процедуры.
Только по окончании срока восстановления возможно удаление пластины после перелома лодыжки.
Каждый конкретный случай для врача – повод индивидуально принимать решение о снятии фиксатора.
После такой операции требуется недолгое наблюдение врача и внимательное отношение к себе самого пациента. Этого требует и реабилитация после удаления металлоконструкций лодыжки, чтобы к ноге вернулась свобода движений.
Как происходит операция при переломе лодыжек
Хирургический метод лечения заключается в фиксации фрагментов костей металлической конструкцией. Отломки сопоставляются вместе, на них накладывается пластина и закрепляется винтами на кости. После операции перелом в области лодыжек фиксируется гипсовой повязкой на четыре недели. На втором этапе лечения под местной анестезией удаляется фиксирующая конструкция.
Хирургическое лечение
Возвращение полного выздоровления пациенту проходит в два основных этапа.
После анализа травмы подбирается вид фиксатора. Популярный вариант при переломе лодыжки со смещением – это проведение операции с пластиной. Во время операции в определенном месте делается разрез, затем фрагменты костей совмещаются, фиксатор накладывается так, чтобы с его помощью можно было максимально зафиксировать кости в воссозданном положении.
Если есть только один осколок, то его закрепляют вертикальной пластиной. Если же их много, то используется пластина, похожая на буквы У или Т. Такое особое строение позволяет добиться полной неподвижности всех частей. Отверстия в конструкции позволяют прикрепить ее винтами на любом нужном участке.
На практике применяют следующие методы остеосинтеза закрытый и открытый. Закрытый проводится без вскрытия. Чаще же используют открытый остеосинтез.
Схема действий открытым путем имеет свои особенности и зависит от вида травмирования. Общей особенностью является обязательное применение анестезии.
Остеосинтез травмы наружной щиколотки
На поверхности передненаружной дистальной части малой берцовой кости делают разрез на восемь сантиметров. Разрез начинается на пять сантиметров выше места суставной щели. Кожу отделяют и получают доступ к боковой части сломанного места, нижней надсуставной части малоберцовой кости, межберцовому сочленению. Смещение устраняется, отломки сопоставляются и фиксируются пластиной, либо с внешней стороны вводится гвоздь в наружную щиколотку, практически в самом верху, под косым углом снизу вверх и вовнутрь через межберцовое соединение в большую берцовую кость. Гипс накладывается на два месяца, а гвоздь удаляется с применением местной анестезии через четыре месяца.
Остеосинтез травмы внутренней щиколотки
Ниже верха лодыжки делают разрез в два сантиметра. Края кожи немного отделяют от мышечных тканей и раскрывают крючками. Чаще бывает, что отломанная внутренняя кость ушла вниз или развернулась вокруг собственной же верхушки. В основании берцовой кости обычно видны обрывки связок и частички надкостницы. Эти осколки убирают, обнажая травму большой берцовой кости и получая доступ к основанию внутренней щиколотки. Теперь их можно спокойно сопоставить. Если щиколотка после постановки на место не держится и сдвигается, ее скрепляют с большой берцовой костью двухлопастным гвоздем. Его вколачивают в берцовую кость через верх лодыжки. Ширина лопастей гвоздя примерно 2 мм, а длина 35 мм. Отломки фиксируют спицами и винтами.
В завершении лечения перелома лодыжки рану зашивают и накладывают гипс до колена. На восьмой день снимаются швы, а гвоздь удаляется под местной анестезией через два месяца.
Остеосинтез двухлодыжечной травмы
В первую очередь хирургическое вмешательство проводят на внутренней щиколотке, во вторую на наружной. Если при повреждении разошлась вилка, третьим этапом делается разрез вдоль малой берцовой кости, и ее оперируют. Процесс операции после перелома завершается накладыванием гипса на область лодыжек на два месяца, а фиксатор удаляется через 5 месяцев.
При всех хирургических вмешательствах обнаруживаются различные травмы капсулы сустава и надкостницы. Также часто повреждаются части суставного хряща и его поверхности. Такие участки хряща минимально иссекаются, а шероховатости выравниваются. Ушить капсулу, в основном, не получается, и кожа зашивается наглухо. Если при этом кожа сильно натянулась, ее послабляют боковыми разрезами в шахматном порядке вокруг раны.
Интересно почитать как происходит операция с пластиной при переломе ключицы со смещением.
Реабилитация
На втором этапе необходимо провести полное восстановление работоспособности сустава. В первый день после операции пациенту назначается курс реабилитации. От его качества зависит итог терапии. Первое время уйдет на заживление ран, в этот момент делают перевязки, если не наложен гипс. Три недели следует пользоваться костылями, чтоб не перегружать ногу. Спустя 3-8 недель после операции организм частично восстанавливается, и костыли не требуются, но обязательно следует беречь сустав от нагрузок. В комплекс восстановительных мероприятий входит лечебная физкультура, физиопроцедуры, массаж. Такие процедуры способствуют образованию костной мозоли, восстановлению дееспособности сустава.
Реабилитация после операции щиколотки подбирается индивидуально, врач учитывает все особенности организма пациента. Обобщенно ее можно представить так:
- Массаж начинают проводить через неделю или больше после хирургии, желательны поверхностные методы.
- Как только снимается фиксирующая повязка, назначается ЛФК.
- Двигательная активность начинается как можно раньше, дозировано и производится под наблюдением специалиста.
- Назначаются рассасывающие, прогревающие, обезболивающие физиопроцедуры.
- Все части металлической конструкции, пластина с винтами после операции должны быть удалены. После обследования врач решает, в какой срок это должно быть сделано. При фиксации осколка только винтами и отсутствии раздражения мягких тканей металл можно не удалять.
Читайте также и про трехлодыжечный перелом.
Осложнения после остеосинтеза
После оперативного вмешательства возможны следующие осложнения:
- отторжение фиксатора или его поломка,
- заражение раны инфекцией, нагноение,
- сильная боль,
- повышение температуры,
- последствием лечения травмы со смещением может быть нарастание ложного сустава,
- некроз кожи и кровотечение,
- подвывих в области голеностопа,
- повреждение сосудов и нерва, мышц и тканей,
- тромбоэмболия,
- неправильное срастание перелома,
- формирование артроза,
- посттравматическая дистрофия стопы,
- замедленная консолидация.
На этапах выздоровления могут развиться различные осложнения. Важным аспектом является не только пристальное внимание со стороны специалистов, но и собственное внимание к сигналам организма. Только совместные усилия позволят предупредить возможные проблемы и поправить ситуацию на ранней стадии ее развития.
Когда требуется операция на голеностопном суставе, какими способами проводится, показания
Во время стояния или при передвижении человека голеностоп испытывает постоянные сильные нагрузки. Он является одним из самых загруженных во всем организме. В повседневной жизни этот сустав часто повреждается из-за особенностей своего строения. Как правило, возникают переломы. Даже после операции и при идеальном срастании отломков сохраняется высокий риск артроза. Травмы – самые частые причины разрушения этого сочленения.
Операции на голеностопном суставеПоказания к проведению операции
Оперативное вмешательство проводится не при каждой форме перелома. Простые травмы, которые не сопровождаются смещениями, поддаются консервативной терапии в амбулаторных условиях. При наличии смещения оно может быть вправлено посредством одномоментной репозиции или вытяжения.
Хирургическое вмешательство в обязательном порядке назначается при таких диагнозах:
- перелом, сопровождающийся разрыванием синдесмоза между костями;
- открытый перелом с обширной травмой кожи и мягких тканей;
- отсутствие эффекта после ручной репозиции отломков и вытяжения.
Абсолютных противопоказаний хирургия не имеет, но к относительным можно отнести шок, декомпенсированные патологии, сильное травмирование тканей в месте перелома.
Виды вмешательства
Основными операциями на суставе являются артродез и эндопротезирование. Артродез предполагает создание неподвижности, а эндопротезирование – замену голеностопа на искусственный. В первом случае не получится вернуться к обычной физиологической походке, а вот при постановке протеза функциональный результат в разы лучше, но требуется длительная реабилитация, а также выше вероятность осложнений.
Специалист, как правило, настаивает на реализации операции для голеностопа. После перелома в первую очередь требуется сопоставление отломков и фрагментов костей, чтобы лодыжка быстрее срослась. Именно после операции голеностопный сустав может восстановиться полностью, вернуть свою работоспособность. Ортопед при необходимости подбирает имплантаты для фиксации костей, чтобы не дать им смещаться и двигаться.
Операцию должны проводить опытные врачи, что сделает минимальными риски негативных последствий. Если нет возможности сопоставления тканей костей, то для хирургии потребуются винты и пластины из металла. Костная ткань надежно фиксируется, и в таком состоянии голеностоп остается на 12 месяцев и дольше. В этот период запрещается нагрузка на больную ногу. По истечению года пластины убираются с помощью нового оперативного вмешательства, на место травмы накладывается повязка, а пациенту разрешают несильные нагрузки на голеностоп.
Артроскопия
Это артроскопический малоинвазивный хирургический метод лечения. Артроскопию голеностопа проводят как с целью лечения, так и для диагностики. Достоинства способа в том, что не делаются крупные разрезы, отсутствуют кровопотери, а срок реабилитации минимальный.
АртроскопияДоктор совершает манипуляции через несколько маленьких разрезов – диаметром не больше 1 см. Когда задача операции – диагностика, то делают один разрез, через который вводится артроскоп и проводится исследование полости сустава. Если требуется резекция дефектов, извлечение суставных мышей и обломков или реформация связок, то делается дополнительный разрез, чтобы артроскопически ввести специальные хирургические инструменты.
Артродез
Операция предполагает полное обездвиживание голеностопа. Сначала суставы голеностопа стачиваются, потом плотно присоединяются друг к другу и фиксируются специальными приспособлениями. Замкнутый орган не будет функционировать как прежде, но его работа частично компенсируется другими сочленениями ног. Замыкание помогает купировать непроходящие болевые ощущения, вернуть ноге функции опоры.
Артротомия
Артротомия проводится в самых сложный ситуациях, когда остальные методы оказываются нецелесообразными. Артротомическое вмешательство – открытая операция, которая считается травматичной и имеет высокую вероятность осложнений и сложную реабилитацию. В процессе артротомии доктор вправляет врожденные вывихи, реализует резекцию травмированной структуры соединения, удаляет нагноения и обломки костей, фрагменты хрящевой ткани.
Подготовка пациента
Перед хирургией требуется проведение полной диагностики и при необходимости выбор конструкции по размеру. Обязательно нужна предоперационная консультация с ортопедом и травматологом. Пациент должен рассказать о своих хронических заболеваниях, аллергиях на лекарства и другие вещества. Сдаются общие анализы мочи и крови, проводится ЭКГ. Если требуется выбор протеза, то дополнительно проводится МРТ, диагностическая артроскопия, рентгенография.
Для исследования общего состояния опорно-двигательной системы специалист обращает внимание на правильность походки больного, на его осанку. Также проверяется присутствие и интенсивность болевых ощущений, наличие отеков, деформаций в голеностопе, нарушений целостности кожи. Обязательно подбирается комбинация деталей модульного протеза в соответствии с индивидуальными особенностями человека.
Осмотр до операцииДля успешности операции требуются обязательные подготовительные мероприятия:
- за месяц запрещается принимать лекарства, особенно антикоагулянты и гормональные;
- за 2 недели нужно отказаться от сигарет и спиртного;
- заранее стоит выбрать костыли по размеру;
- важно исключить такие диагнозы, как сахарный диабет и острая недостаточность сердца.
Какие еще суставы оперируют
Помимо голеностопа хирургические операции проводятся и на других сочленениях:
- тазобедренном;
- коленном;
- плечевом;
- плюснефаланговом – для устранения вальгусной деформации большого пальца и сохранения подвижности суставов.
Восстановительный период
Для ускорения процессов восстановления и возвращения к привычной жизни после переломов и других серьезных травм голеностопного сустава важно правильно провести реабилитацию. Она предполагает организацию ЛФК, физиотерапевтических процедур и массажа. Пока больной находится в стационаре, ему назначают определенные методы восстановления, которые требуется продолжать и после выписки.
Правила послеоперационной реабилитацииКогда пациент находится в лежачем положении, требуется обеспечение прооперированной ноге возвышенного расположения – это улучшает токи крови и лимфы в ней.
Для каждого человека реализуется профилактический курс антибиотиками на протяжении трех дней после операции. Также требуется прием анальгетиков, противовоспалительных средств и других препаратов в соответствии с проявляющимися симптомами.
Когда болевые ощущения отступают, допускается приступать к разработке суставов. Через несколько дней разрешено постепенно вставать, ходить, соблюдая дозированные непродолжительные нагрузки с костылями.
За все время восстановления в условиях больничного отделения пациент должен медленно и аккуратно разрабатывать травмированную голень под контролем врача. Амплитуда увеличивается поэтапно. Обязательно регулярно проводятся физиопроцедуры для нормализации кровотока, уменьшения отекания и стимуляции работы мышечных структур. Через 3 – 5 дней больного выписывают домой, где человек сам продолжает занятия.
Продолжительность восстановления соотносится с индивидуальными характеристиками организма больного и со сложностью проведенной операции.
Массаж для восстановленияПолноценное функционирование голеностопа возможно только при точном следовании установкам доктора и прохождении полноценного курса реабилитационных мероприятий.
После выписки массаж и ЛФК могут делать близкие. Для физиопроцедуры потребуется посещать поликлинику, также можно самостоятельно приобрести аппараты в специализированных магазинах.
Первые месяцы после проведенной хирургии потребуется отказаться от больших физических нагрузок, ходить с тростью или костылями. Если проводилось эндопротезирование, то при правильной и бережной эксплуатации срок максимальной службы доходит до 15 – 20 лет.
Итак, оперативное вмешательство на голеностопном сочленении после переломов и других тяжелых травм часто становится единственным шансом на полноценное выздоровление и возвращение ноге нормального функционирования. Чем раньше проводится хирургическое лечение, тем больше шансов на положительный исход и полное восстановление здоровья.
Хирургия перелома голеностопного сустава | FootCareMD
Что такое хирургия перелома лодыжки?
Голеностопный сустав состоит из трех костей:
- большеберцовой кости (голени), которая образует внутреннюю, переднюю и заднюю части лодыжки
- малоберцовая кость, которая образует внешнюю часть лодыжки
- таранная кость, небольшая кость, которая находится между большеберцовой и малоберцовой костью и пяточной костью
Концы этих костей называются лодыжками. На большеберцовой кости есть медиальные (внутренние) лодыжки и задние лодыжки.Малоберцовая кость образует боковые (наружные) лодыжки.
A Сломанная лодыжка (перелом лодыжки) возникает, когда лодыжки сломан. Эти переломы очень распространены. Переломы лодыжки случаются при перекручивании лодыжки, падении, автомобильной аварии или другой травме. Одна, две или все три лодыжки могут быть сломаны. Переломы голеностопного сустава могут быть смещенными (несмещенными) или несмещенными. Симптомы перелома лодыжки включают боль, особенно при переносе веса, отек, синяк и проблемы с движением лодыжки.Рентген помогает определить, требуется ли лечение у хирурга-ортопеда стопы и голеностопного сустава .
Основная цель операции при переломе голеностопного сустава — вернуть голеностопный сустав на место и стабилизировать кости для заживления. Возвращение голеностопного сустава на место помогает снизить риск развития артрита голеностопного сустава . Стабилизация голеностопа пластинами
а винты могут допускать более раннее перемещение.
Диагностика
Если перелом лодыжки нестабилен или находится в неправильном положении, для восстановления голеностопного сустава требуется операция.В некоторых случаях кости лодыжки могут проткнуть кожу. Такие переломы называются открытыми переломами лодыжки и требуют хирургического вмешательства.
Операция по поводу перелома лодыжки не требуется, если лодыжка находится в правильном положении и стабильна, несмотря на перелом. Хирургическое вмешательство может быть слишком рискованным, если у пациента тяжелое состояние здоровья
Восстановление
Хирургическое лечение переломов лодыжки позволяет пациентам восстановить функцию лодыжки, в то время как кости и суставы заживают. Сразу после операции ваша лодыжка будет иммобилизована на несколько недель.Как только раны заживут, вам будет наложен гипс . или пыльник . Многие хирурги используют съемный ботинок. Ботинок защищает лодыжку во время заживления, но его можно снять для мытья, проверки ран и обледенения.
Как только сломанные кости начнут заживать, вам сообщат, когда вы можете положить вес на лодыжку в гипсе или ботинке. Затем вам разрешают снять гипс или обувь. После полного заживления костей вы можете перейти к нормальной деятельности. Некоторые пациенты может потребоваться физиотерапия для лодыжки, чтобы восстановить полную подвижность и силу.Хотя все люди разные, некоторым пациентам может потребоваться до года после операции, чтобы восстановить функцию лодыжки.
Риски и осложнения
Все операции сопровождаются возможными осложнениями, включая риски, связанные с анестезией, инфекцией, повреждением нервов и кровеносных сосудов, а также кровотечением или образованием тромбов.
Потенциальные долгосрочные проблемы после операции по поводу перелома лодыжки включают жесткость, слабость и артрит в голеностопном суставе. Возможные осложнения включают инфекцию и проблемы с заживлением.Факторы, повышающие риск после операции по поводу перелома лодыжки, включают диабет,
употребление стероидов и курение сигарет .
Часто задаваемые вопросы
Придется ли когда-нибудь снимать крепеж для лодыжки (пластину и / или винты)?
Пластины и винты, используемые для фиксации перелома лодыжки, не удаляются, если они не вызывают проблем. У большинства людей нет проблем с тарелкой и
винты. В редких случаях пластина и винты могут вызвать боль или раздражение. Когда это происходит, аппарат можно удалить после заживления перелома, примерно через год после первоначальной операции.
Первоначально написано Дэвидом Левином, MD
Последний раз проверяла Наоми Шилдс, MD, 2019
Американское общество ортопедов стопы и голеностопного сустава (AOFAS) предлагает информацию на этом сайте в качестве образовательной услуги. Содержимое FootCareMD, включая текст, изображения и графику, предназначено только для информационных целей. Контент не предназначен для замены для профессиональной медицинской консультации, диагностики или лечения. Если вам нужна медицинская консультация, воспользуйтесь поиском « Find a Surgeon », чтобы найти хирурга-ортопеда стопы и голеностопного сустава в вашем районе.
Ankle Fusion | Johns Hopkins Medicine
Что такое артродез голеностопного сустава?
Артродез голеностопного сустава — это операция по сращению костей лодыжки в одно целое. Он также известен как артродез голеностопного сустава. Операция обычно проводится для лечения артрита голеностопного сустава.
Голеностопный сустав также называют тибиоталарным суставом. Это место, где большеберцовая кость (большеберцовая кость) опирается на кость стопы, называемую таранной костью. Голеностопный сустав также включает подтаранный сустав. Здесь встречаются две кости стопы, называемые таранной и пяточной.
Эти 2 сустава стопы могут поражаться артритом. Со временем гладкий хрящ на поверхности костей изнашивается. Это приводит к боли, воспалению и опуханию сустава.
Артродез голеностопного сустава — операция по сращению двух или более костей голеностопного сустава. Это помогает снять боль и отек. Хирург сделает разрез на лодыжке, чтобы обработать сустав. Затем он или она сожмет кости вместе и прикрепит их пластинами, гвоздями, шурупами или другим оборудованием. Ваш лечащий врач также может использовать костный трансплантат, чтобы помочь костям срастаться.
В некоторых случаях артродез голеностопного сустава может быть выполнен с помощью малоинвазивной хирургии. Для проведения операции используется меньший разрез и крошечная камера.
Зачем может понадобиться артродез голеностопного сустава?
Вам может потребоваться артродез лодыжки, если у вас тяжелый артрит лодыжки. Это может вызвать такие симптомы, как сильная боль, воспаление и скованность. Это может затруднить ходьбу. 3 основных типа артрита голеностопного сустава:
- Остеоартроз, вызванный износом с течением времени
- Ревматоидный артрит, вызванный аутоиммунным заболеванием суставов
- Артрит, вызванный предыдущей травмой сустава
Если у вас артрит легкой или средней степени тяжести, ваш врач, скорее всего, сначала порекомендует другие методы лечения.Они могут включать обезболивающие и инъекции кортикостероидов. Вам могут подарить специальную обувь или стельки для обуви. Или ваш лечащий врач может посоветовать физиотерапию. Если у вас все еще есть серьезные симптомы, которые мешают вашей повседневной деятельности, ваш лечащий врач может порекомендовать операцию по сращению голеностопного сустава. Поговорите со своим врачом о своем выборе.
Каковы риски артродеза голеностопного сустава?
Каждая операция сопряжена с риском. Риски артродеза голеностопного сустава включают:
- Инфекция
- Повреждение ближайших нервов
- Кровотечение
- Сгусток крови
- Кости неправильно соединяются
- Смещение костей
- Новый артрит близлежащих суставов (очень часто)
Нормальным побочным эффектом артродеза голеностопного сустава является уменьшение диапазона движений в суставе.Для большинства людей это не большая проблема.
Ваш риск осложнений зависит от вашего возраста и общего состояния здоровья. Например, если вы курите или у вас низкая плотность костей, у вас может быть более высокий риск определенных осложнений. Люди с плохо контролируемым диабетом также могут иметь более высокий риск возникновения проблем. Поговорите со своим лечащим врачом, чтобы узнать, какие риски наиболее актуальны для вас.
Как подготовиться к артродезу голеностопного сустава?
Поговорите со своим врачом, как подготовиться к операции.Сообщите своему врачу обо всех лекарствах, которые вы принимаете. Сюда входят лекарства, отпускаемые без рецепта, такие как аспирин. Возможно, вам придется заранее прекратить прием некоторых лекарств, например антикоагулянтов. Если вы курите, вам нужно бросить курить до операции. Курение может замедлить заживление. Если вам нужна помощь, чтобы бросить курить, поговорите со своим врачом.
Перед операцией вам могут потребоваться визуализирующие обследования. Они могут включать компьютерную томографию, ультразвук, рентген или магнитно-резонансную томографию (МРТ).
Не ешьте и не пейте после полуночи накануне операции. Сообщите своему врачу обо всех недавних изменениях в вашем здоровье, например о повышении температуры тела.
Возможно, вам придется запланировать некоторые изменения дома, чтобы помочь вам выздороветь. Это потому, что какое-то время вы не сможете нормально ходить на ногах. Запланируйте, чтобы кто-нибудь отвез вас домой из больницы.
Что происходит при артродезе голеностопного сустава?
Ваш лечащий врач может помочь объяснить детали вашей конкретной операции.Хирург-ортопед выполнит вам артродез голеностопного сустава с помощью команды профессиональных медицинских работников. Вся операция может занять несколько часов. В целом можно ожидать следующего:
- Возможно, вам сделают спинномозговую анестезию. Так вы не почувствуете ничего ниже пояса. Вам также, вероятно, дадут успокоительное, чтобы расслабиться. Или вам могут сделать общую анестезию. Это предотвратит боль и заставит вас уснуть во время операции.
- Медицинский работник будет следить за вашими жизненно важными показателями, такими как частота сердечных сокращений и артериальное давление, во время операции.
- Хирург сделает разрез кожи и мышц на лодыжке и, вероятно, еще один разрез на стопе. Если у вас малоинвазивная операция, хирург сделает меньший разрез. Затем он или она будет использовать крошечную камеру с подсветкой, чтобы помочь сделать операцию.
- Ваш хирург удалит оставшийся хрящ из пораженного сустава. Он или она соединит кости вместе в нужном положении, используя при необходимости оборудование.
- Ваш хирург выполнит любой другой необходимый ремонт.
- Бригада закроет слои кожи и мышц вокруг лодыжки и стопы с помощью швов или скоб.
Что происходит после артродеза голеностопного сустава?
Поговорите со своим врачом о том, чего вы можете ожидать после операции. Когда вы просыпаетесь, ваша нога, скорее всего, будет приподнята и зафиксирована, чтобы она не двигалась. Вы можете вернуться к нормальной диете, как только сможете. Вам может потребоваться последующий рентген, чтобы увидеть, как прошла ваша операция. Скорее всего, вам нужно будет остаться в больнице на несколько дней.
Сразу после операции вы можете испытывать сильную боль. Обезболивающие могут помочь облегчить вашу боль. Боль должна уйти через несколько дней. Может быть полезно отдохнуть и максимально приподнять ногу сразу после операции.
После операции вам, вероятно, понадобится несколько недель носить шину. Возможно, вам также придется использовать костыли в течение нескольких недель. Ваш лечащий врач даст вам инструкции о том, как вы можете двигать ногой в процессе восстановления.Вы не сможете набрать полный вес в течение нескольких месяцев.
Сначала вы не сможете увидеть свой разрез. Но сразу же сообщите своему врачу, если боль в месте разреза усиливается, или если у вас жар или озноб.
Обязательно записывайтесь на все последующие визиты. Это необходимо для того, чтобы ваш лечащий врач мог отслеживать ваш прогресс. Через пару недель после операции вам могут заменить шину на гипс или ботинок. Повязка может сняться через несколько недель после операции.Вам может понадобиться физиотерапия на несколько месяцев. Это поможет вам сохранить силу в лодыжке и ноге. Может пройти несколько месяцев, прежде чем вы сможете вернуться к своей обычной деятельности.
Обязательно соблюдайте все инструкции вашего врача о лекарствах, уходе за ранами и упражнениях. Это поможет убедиться, что операция вам подходит.
Следующие шаги
Перед тем, как согласиться на тест или процедуру, убедитесь, что вы знаете:
- Название теста или процедуры
- Причина, по которой вы проходите тест или процедуру
- Каких результатов ожидать и что они означают
- Риски и преимущества теста или процедуры
- Возможные побочные эффекты или осложнения
- Когда и где вы должны пройти тест или процедуру
- Кто будет проводить тест или процедуру и какова квалификация этого человека
- Что бы произошло, если бы вы не прошли тест или процедуру
- Любые альтернативные тесты или процедуры, о которых можно подумать
- Когда и как вы получите результаты
- Кому звонить после теста или процедуры, если у вас есть вопросы или проблемы
- Сколько вам придется заплатить за тест или процедуру
Хирургия перелома голеностопного сустава — Dr.Нил Блитц
Что такое перелом лодыжки?
Перелом лодыжки (или перелом лодыжки) означает, что одна или несколько костей лодыжки сломаны. Перелом — синоним перелома. Голеностопный сустав состоит из двух костей ноги (большеберцовой и малоберцовой) и одной кости стопы (таранной кости). Перелом голеностопного сустава может вызвать нестабильность кости, а положение голеностопного сустава может измениться, что называется смещением перелома, что является более серьезным. Переломы голеностопного сустава обычно возникают в результате травмы или травмы.
Каковы симптомы перелома голеностопного сустава?
Симптомы перелома лодыжки зависят от степени травмы. Обычно отличительными признаками являются опухоль, боль и невозможность передвигаться на конечностях. Простые перерывы могут вызвать легкую боль / дискомфорт, и пациенты могут перенести некоторый вес на ногу. Более сложные переломы могут быть довольно болезненными, и пациенты не могут переносить вес на лодыжку. Значительные переломы могут вызвать вывих голеностопа. Некоторые переломы могут быть очень серьезными, и сломанная кость может выскочить из кожи — так называемый открытый перелом, который требует неотложной хирургической помощи.Кроме того, сильный отек может потребовать неотложной хирургической помощи, так как он может нарушить кровообращение в ступне и ноге.
Причины переломов голеностопного сустава
Переломы лодыжки возникают в результате травмы голеностопного сустава. Наиболее распространены вращательные травмы голеностопного сустава, вызывающие ломкость голеностопного сустава, и были выявлены серии травм. Часто возникают инверсионные травмы, когда ступня поворачивается внутрь на ноге и ломает внешнюю лодыжку. Падение с высоты, приземление на ногу, также может вызвать перелом лодыжки, поскольку ступня толкается вверх в кость ноги.Простые поскальзывания и падения могут вызвать переломы лодыжки, а также заниматься экстремальными видами спорта. У некоторых людей с плохим качеством костей из-за ослабленных костей могут развиться стрессовые переломы.
Когда обращаться за лечением при переломах лодыжки
Как и при любой травме стопы и лодыжки, важно обратиться за медицинской помощью. При травмах и переломах голеностопного сустава лучше всего обратиться за помощью сразу после травмы.
Лечение переломов голеностопного сустава
В зависимости от вашего общего состояния здоровья, симптомов и тяжести перелома лодыжки лечение может быть консервативным или хирургическим.Консервативная терапия обычно включает некоторую степень иммобилизации либо в ботинке, либо в гипсовой повязке с костылями (или без нее), в зависимости от тяжести перелома. Хирургическое вмешательство обычно рекомендуется, когда кости смещены и неправильно выровнены. С хирургическим вмешательством или без него на заживление сломанных костей уходит 6-8 недель.
Как определить, требуется ли операция при переломе голеностопного сустава
Основа хирургии перелома лодыжки — вручную разместить сломанную (ые) кость (кости) с правильным выравниванием и стабилизировать сломанные кости (часто с помощью винтов и пластин), пока происходит заживление кости.Расположение и ориентация перелома (ей) обычно определяют метод и тип фиксации, используемые для фиксации кости (ей).
Тип операции при переломе лодыжки зависит от пораженной кости (ей), ориентации перелома, смещения, разделения костей, механизма повреждения и стабильности перелома / лодыжки. Легче всего отличить метод восстановления перелома по пораженной кости (костям) — классифицируются по анатомическим ориентирам костей лодыжки, называемым лодыжками — их три: медиальная лодыжка, задняя лодыжка и латеральная лодыжка.Большеберцовая кость имеет медиальную лодыжку, расположенную на внутренней стороне лодыжки, а также заднюю лодыжку, расположенную на тыльной стороне лодыжки. Малоберцовая кость, меньшая по размеру кость лодыжки, имеет латеральную лодыжку и расположена с внешней стороны лодыжки.
Типы переломов лодыжки перечислены ниже:
- Отрыв (или откол) Перелом лодыжки
- Перелом боковой лодыжки
- Перелом медиальной лодыжки
- Перелом задней лодыжки
- Бималлеолярный перелом голеностопного сустава
- Перелом трималлеолярной лодыжки
- Бималлеолярный эквивалент перелома лодыжки
- Синдесмоз перелом голеностопного сустава
1.Отрыв (или откол) перелом лодыжки
Маленькие / крошечные отколы на конце лодыжки (-ов) на большеберцовой или малоберцовой кости лучше классифицировать как переломы отрывного типа. Термин отрыв относится к разрыву связки в месте ее прикрепления (или контакта) с костью. Когда связка натягивается или растягивается в значительной степени, она может разорваться в средней части этой связки или может разорваться в месте прикрепления кости. Разрывы связок на границе с костями могут быть достаточно сильными, чтобы тянуть за собой часть кости, и классифицируются как отрывные переломы.Важно понимать, что при отрывных переломах связка не повреждена в средней части и разорвана в месте ее прикрепления к кости. Отрывные переломы часто указывают на серьезность травмы и в некоторых случаях лечатся так же, как и переломы более выраженной кости.
2. Перелом боковой лодыжки
Хирургия стопы и голеностопного сустава | Варианты лечения
Артрит голеностопного сустава обычно вызывается остеоартритом. Здесь хрящ, покрывающий концы костей, постепенно становится шероховатым и тонким, а кость под ним утолщается.
Это также может быть вызвано повреждением от других ревматических состояний, например, если у вас ревматоидный артрит или если у вас ранее была травма этой области. Это приводит к боли, припухлости и случайной деформации сустава. Если симптомы тяжелые, вам может потребоваться операция. Есть три хирургических варианта:
Слияние с голеностопным суставом — Слияние с голеностопным суставом включает удаление поврежденного голеностопного сустава и сращение таранной кости с большой берцовой костью, чтобы сформировать жесткую, но безболезненную лодыжку.Ваша ступня прилегает к ноге под прямым углом, в том положении, в котором вы бы стояли. Ваши кости скрепляются винтами, и новая кость растет, образуя одну кость вместо двух. Обычно для полного сращения требуется от 12 до 14 недель, и после этого ваша кость продолжает укрепляться.
В некоторых случаях эта процедура может быть выполнена с использованием хирургии замочной скважины (артроскопии), что означает, что ее можно провести через небольшой разрез, поэтому нет необходимости открывать сустав.Процедура занимает от одного до двух часов.
После операции вам необходимо будет носить гипс в течение 6–12 недель, в зависимости от вашей ситуации. После снятия гипса вы сможете носить обычную обувь, хотя иногда требуются некоторые изменения. Вам будет легче ходить нормально или даже комфортнее, чем до операции, если другие суставы не поражены артритом, но бегать не рекомендуется.
Тройной спондилодез — Тройной спондилодез — это хирургическое сращение трех суставов (таранно-ладьевидного, подтаранного и пяточно-кубовидного суставов) либо для лечения артрита в этих суставах, либо как метод коррекции жесткой деформации стопы.Для этого часто используется комбинация пластин, шурупов или скоб. Для завершения слияния требуется 12–14 недель.
Замена голеностопного сустава — Замена голеностопного сустава включает удаление изношенных концов большеберцовой и таранной костей и их замену искусственными (искусственными) концами из пластика или металла. В отличие от артродеза голеностопного сустава, замена позволяет сместить сустав после операции.
Процедура занимает от одного до двух часов, и обычно вам нужно оставаться в больнице в течение двух дней.Впоследствии на вашу ногу наложат временную повязку, но затем она будет перевязана, и вам может понадобиться шина для поддержки. Это позволит вам перемещать его довольно скоро после операции, но вам, вероятно, придется использовать костыли в течение примерно шести недель.
Замена голеностопных суставов не использовалась так долго, как замена тазобедренных и коленных суставов, и они не служат так долго, но могут длиться около 10–15 лет. Ваш терапевт или физиотерапевт посоветует вам, как ухаживать за новым суставом.
Как и при любой замене сустава, есть вероятность, что ваш новый сустав со временем изнашивается, и вам может потребоваться его удаление для операции по сращению голеностопного сустава. Спондилодез после замены осуществить сложнее, чем первичный, и может потребоваться удаление большего количества кости. Вам может потребоваться костный трансплантат (где кость берется из другого места вашего тела, обычно из таза), чтобы заменить удаленную кость. Это довольно распространенная процедура, и артродез голеностопного сустава после замены обычно бывает очень успешным.
КомпанияVersus Arthritis недавно выделила грант на исследование OARS, в котором будут оцениваться основные факторы, предсказывающие то, что думают пациенты (результаты, сообщаемые пациентами) в первый год после тотального эндопротезирования лодыжки.
Артрит голеностопного сустава | Нехирургическая помощь
Что такое артрит голеностопного сустава и как его лечить?
Артрит, который означает повреждение сустава, может возникнуть в любом месте человеческого тела. Поскольку голеностопный сустав — это часто травмируемый сустав, износ, который медленно происходит в течение многих лет после травмы, может вызвать проблемы в более позднем возрасте.Эта посттравматическая дегенерация является одной из причин, по которой вам крайне важно обратиться за соответствующим лечением для растяжения связок голеностопного сустава или другой травмы голеностопного сустава, когда это происходит.
Если у вас есть боль в лодыжке любого типа, запишитесь на прием сегодня, чтобы приехать к нам в клинику в Сиэтле.
Видео: Варианты лечения артрита голеностопного сустава
«Дегенеративный артрит» — это повреждение и воспаление сустава в результате износа и называется остеоартритом.В общем, термин артрит описывает более 100 различных заболеваний, включая воспалительные состояния, такие как подагра, инфекция и ревматоидный артрит. У каждого свои причины и протоколы лечения.
В Вашингтонском центре стопы и голеностопного сустава мы можем лечить большинство случаев артрита голеностопного сустава консервативным способом и избегать хирургического вмешательства. Поскольку артрит голеностопного сустава со временем может ухудшиться, вам следует как можно скорее осмотреться, если вы испытываете симптомы артрита или боли в лодыжке, или если вам поставили диагноз артрит голеностопного сустава. Свяжитесь с нами сегодня , чтобы получить срочный прием по поводу боли в лодыжке.
Ниже приведены ответы на наиболее часто задаваемые вопросы об артрите голеностопного сустава.
У кого артрит лодыжки?
Примерно 90% людей с артритом голеностопного сустава либо имеют заболевание, которое делает их предрасположенными к остеоартриту, либо перенесли ранее травмы голеностопного сустава. В последние годы появляется все больше данных, свидетельствующих о том, что остеоартрит может быть генетическим и имеет тенденцию возникать в семье.Исследования также показывают, что остеоартрит без предшествующей травмы может быть связан с химическим составом хряща в суставе.
У сустава, который ранее был травмирован, в семь раз выше вероятность развития артрита, а травма является основной причиной до 80% случаев артрита голеностопного сустава. Другие причины остеоартрита голеностопного сустава включают основные заболевания, такие как:
- Ревматоидный артрит
- Гемофилия или гемохроматоз
- Косолапость или генетические дефекты, влияющие на выравнивание голеностопного сустава
- Нарушения кровообращения, включая бессосудистый некроз таранной кости и рассекающий остеохондроз
Каковы симптомы артрита голеностопного сустава?
При сильном повреждении голеностопного сустава хрящ часто отрывается от кости.Затем фрагменты хряща плавают в суставе, вызывая боль и дальнейшие повреждения. Поскольку хрящ не заживает и не отрастает, это вызывает постоянный дефект, который со временем заполняется рубцовой тканью, вызывая еще большую боль и нестабильность. В конечном итоге сустав больше не будет функционировать, что приведет к усилению воспаления и сильной боли в суставах.
На вопрос, ограничивает ли их деятельность боль в лодыжке, большинство пациентов могут не знать об этом. Но когда мы спрашиваем, каков уровень их активности сейчас по сравнению с уровнем пятилетней давности, многие видят, что они изменили свою активность из-за дискомфорта в лодыжке. Свяжитесь с нами, чтобы сразу же записаться на прием. в нашем офисе в Сиэтле, если вы испытываете следующие симптомы:
- Хроническая или повторяющаяся боль в лодыжке
- Боль в лодыжке после сидения или сна
- Отек голеностопного сустава
- Жесткость в голеностопном суставе
- Уменьшение диапазона движений в голеностопном суставе
- Щелчки или другие звуки при сгибании или указании пальца ногой
Как диагностируется артрит голеностопного сустава?
Когда вы придете к нам в Центр стопы и голеностопного сустава, мы изучим вашу медицинскую карту и семейный анамнез, чтобы рассмотреть факторы риска, чтобы определить тип артрита, который у вас может быть.Тщательное медицинское обследование помогает оценить и определить тип и степень повреждения сустава. Во время этого обследования мы измерим диапазон движений вашей лодыжки и можем взять жидкость для проверки на наличие инфекции. Мы также сделаем рентген, чтобы оценить степень повреждения и помочь в постановке диагноза.
Как лечить артрит голеностопного сустава?
Существует ряд консервативных безоперационных протоколов лечения артрита голеностопного сустава, которые доказали свою высокую эффективность.Наша цель — по возможности избежать хирургического вмешательства. Фактически, самые легкие формы артрита голеностопного сустава можно лечить, избегая сильных ударов и делая лучший выбор обуви. Мы всегда сначала пробуем нехирургические методы лечения артрита голеностопного сустава и имеем хороший опыт устранения или значительного уменьшения боли без хирургического вмешательства. И если ваш артрит голеностопного сустава не поддается более консервативному лечению, мы сообщим вам, следует ли и когда рассматривать операцию.
Какие неинвазивные методы лечения артрита голеностопного сустава?
Избегание ударных нагрузок, таких как прыжки и бег, и переключение на плавание, езду на велосипеде или ходьбу по мягким поверхностям может значительно помочь.Помимо основных изменений активности, ниже приведены некоторые консервативные меры, которые мы можем порекомендовать при лечении артрита голеностопного сустава:
- Ортопедические приспособления для стопы при артрите голеностопного сустава — При тяжелом артрите голеностопного сустава могут быть рекомендованы индивидуальные ортопедические приспособления для стопы , защищающие голеностопный сустав. Ортопедия, изготовленная по индивидуальному заказу, адаптирующаяся к вашим стопам, может значительно уменьшить боль в лодыжке. Специализированные ортопедические приспособления с функциями, обеспечивающими больший контроль, предпочтительнее, поскольку стандартные ортопедические приспособления обычно не обеспечивают оптимального обезболивания.
Ортопедический элемент FootChair с регулируемой аркой
Однако, если вы не можете получить индивидуальный ортопедический аппарат, мы рекомендуем ортопедический ортопедический аппарат с регулируемой аркой для ног FootChair. Это лучшая высота арки, которую мы когда-либо встречали на внебиржевой арочной опоре, благодаря регулируемой арке с помощью подкладок, которые можно вставить под крышку.
Если сборный ортез голеностопного сустава неэффективен, следующим шагом будет изготовленный на заказ ортез голеностопного сустава («AFO»), который представляет собой индивидуальный ортез, сделанный из слепка вашей стопы и лодыжки.«Перчатка AFO» обычно является наиболее эффективной AFO при артрите голеностопного сустава. Наши врачи являются экспертами в создании удобных и эффективных AFO. Если вы носили AFO в прошлом и у вас были проблемы с ним, знайте, что сегодняшние AFO намного изящнее и удобнее, чем те, что были даже несколько лет назад.
- Модификации обуви при артрите голеностопного сустава — В дополнение к ортопедии стопы или голеностопного сустава, модификации обуви могут помочь снизить нагрузку на голеностопный сустав.В частности, в исследованиях было показано, что модификация под названием «качающаяся подошва » значительно снижает нагрузку на лодыжку. Мы можем посоветовать, подходит ли рокерская подошва для вашего состояния. Если это так, мы можем прописать рокерскую подошву в дополнение к вашей обуви. Рокер-подошвы можно использовать во многих типах обуви.
- Лекарства от артрита голеностопного сустава — Мы также можем порекомендовать такие лекарства, как нестероидные противовоспалительные средства (НПВП) или лекарства, прописанные ревматологом, если у вас есть аутоиммунные или воспалительные заболевания, способствующие развитию артрита голеностопного сустава.Есть много типов лекарств, которые могут быть частью первой линии защиты от артрита до рассмотрения любой хирургической процедуры.
- Добавки для лечения артрита голеностопного сустава — Многие пациенты спрашивают о добавках, таких как глюкозамин и хондроитин, для лечения артрита, потому что они видели рекламу, обещающую облегчение. Однако нет никаких доказательств того, что они эффективны и значимых доказательств того, что они не работают.На сегодняшний день крупнейшее и лучше всего разработанное исследование — это исследование по вмешательству при глюкозамино-хондроитиновом артрите (GAIT) при поддержке Национальных институтов здравоохранения. Исследование GAIT показало, что глюкозамин-хондроитин не уменьшал боль при остеоартрите более эффективно, чем плацебо. Те, кто принимал стандартные противовоспалительные препараты, показали результаты примерно на 17% лучше, чем плацебо. Таким образом, это не рекомендуемая терапия артрита голеностопного сустава.
Когда рекомендуется операция при артрите голеностопного сустава?
Если менее инвазивные меры не эффективно устраняют симптомы артрита голеностопного сустава, вы продолжаете испытывать сильную боль и страдаете инвалидностью, может быть рекомендовано хирургическое вмешательство.В Центре стопы и голеностопного сустава наши опытные ортопеды часто могут добиться значимого облегчения боли, не прибегая к хирургическому вмешательству. Если другой врач сказал вам, что вам нужна операция на голеностопном суставе, мы рекомендуем вам связаться с нами для получения второго мнения.
Какой вариант хирургии лучше при артрите голеностопного сустава?
После того, как менее инвазивные методы исчерпаны, и если облегчение не было достигнуто, можно рекомендовать один из трех хирургических вариантов. К ним относятся остеомотия (редко используется), фиксация голеностопного сустава или замена голеностопного сустава.Мы порекомендуем хирургический протокол, основанный на ваших уникальных обстоятельствах, степени вашей боли, вашем конкретном диагнозе и причине артрита голеностопного сустава. Вот три хирургических процедуры, из которых обычно рекомендуются только две:
- Остеотомия — Если разрушение сустава асимметрично (только на одной стороне сустава), врач может рассмотреть возможность остеотомии. Это включает разрезание кости, чтобы изменить несущую поверхность сустава и помочь более равномерно распределить вес.Обычно это не удается выполнить в лодыжке, однако в редких случаях это иногда рассматривается.
- Fusion голеностопного сустава — Эта процедура, также называемая артродезом, обеспечивает постоянную жесткость голеностопного сустава с помощью винтов, которые постоянно прикреплены к кости. До недавнего времени артроз голеностопного сустава был традиционным хирургическим методом лечения артрита голеностопного сустава из-за его болеутоляющих свойств. Однако слияние приводит к сильно ограниченному движению. Со временем суставы над и под сращением (стопы и колена) подвергаются дополнительной нагрузке.
Примерно пять лет назад не существовало каких-либо достойных компонентов для замены голеностопного сустава, которые демонстрировали бы положительные долгосрочные результаты. Хотя артродез голеностопного сустава по-прежнему является успешным вариантом для облегчения боли при заболевании внутри сустава, новое поколение конструкций имплантатов и хирургических методов предоставило пациентам дополнительный жизнеспособный вариант лечения.
- Замена голеностопного сустава — Замена голеностопного сустава на искусственные части называется протезом и может помочь тем, кто страдает тяжелым артритом голеностопного сустава.По данным Американского колледжа хирургов стопы и голеностопного сустава (ACFAS), операция по полной замене голеностопного сустава является безопасным и эффективным вариантом лечения для отдельных пациентов с терминальной стадией артрита голеностопного сустава, ведущей причиной хронической инвалидности в Северной Америке.
Исследования показали, что операция по полной замене голеностопного сустава, при которой голеностопный сустав заменяется искусственным, может улучшить функцию пациента, уменьшить боль и улучшить качество жизни пациентов. Хирурги ACFAS отмечают, что не каждый пациент с тяжелым артритом голеностопного сустава является кандидатом на полную операцию по замене голеностопного сустава.
Поражения купола таларской кости — костно-хрящевые дефекты таранной кости
МРТ поражения купола Талара
Поражение купола таранной кости представляет собой тип очень локализованного артрита голеностопного сустава и по существу представляет собой прорыв в хряще и кости на верхней части таранной кости голеностопного сустава. Это также известно как костно-хрящевое поражение таранной кости.
Повреждения купола Талара обычно возникают в результате травмы. Например, в ситуации, когда растяжение связок голеностопного сустава просто не заживает так, как должно, одним из диагнозов, которые мы всегда будем рассматривать, будет поражение купола таранной кости.Во многих случаях боль, связанная с костно-хрящевыми дефектами таранной кости, может проявиться через месяцы или даже годы после начала травмы.
Признаки и симптомы поражения купола талар включают:
- Боль глубоко в голеностопном суставе
- Боль, усиливающаяся при физической активности (часто болят во время занятий спортом)
- Случайные щелчки или «защемления» лодыжки во время ходьбы
- Ощущение, что лодыжка «сжимается» или «выдает»
- Эпизодический отек голеностопного сустава
Диагностика повреждений купола талар
Эти травмы иногда бывает трудно диагностировать, поскольку симптомы часто бывают очень прерывистыми.Часто диагноз основывается прежде всего на истории болезни пациента. В ходе нашего обследования мы будем искать любые щелчки или защемления лодыжки, хотя эти признаки не всегда присутствуют.
Обычно делают рентгеновские снимки, но в целом эти костно-хрящевые поражения лодыжек трудно увидеть на рентгеновских снимках. Иногда мы можем ввести в лодыжку местный анестетик, чтобы определить, устраняет ли это боль. Если это так, это явный признак того, что боль ограничивается голеностопным суставом.
В большинстве случаев мы делаем сканирование костей и МРТ, чтобы установить окончательный диагноз.
Лечение костно-хрящевых поражений голеностопного сустава
Обычно мы стараемся лечить поражения купола таранной кости безоперационным лечением. Безоперационные варианты включают:
- Ортопедические приспособления для улучшения положения голеностопного сустава
- Период иммобилизации в ботинке для ходьбы, чтобы дать ткани лодыжки отдохнуть и зажить
- Использование фиксации голеностопного сустава для защиты лодыжки, позволяя пациенту вернуться к работе
- Физиотерапия для укрепления голеностопного сустава
Операция рассматривается, если безоперационное лечение не помогает облегчить боль.Хирургическое вмешательство часто включает удаление дряблой кости и хряща из сустава. Иногда это можно сделать с помощью артроскопической хирургии, но существует ряд хирургических подходов к этому состоянию, каждый из которых имеет свои преимущества и недостатки. Мы обсудим с вами каждый подход.
Свяжитесь с нами сегодня для лечения артрита голеностопного сустава в Сиэтле
Доктор Дуглас С. Хейл и доктор Лоуренс З. Хаппин из Вашингтонского центра стопы и голеностопного сустава — квалифицированные специалисты, прошедшие повышенную подготовку в области заболеваний стопы и голеностопного сустава.Оба имеют многолетний опыт и хорошо известны своим консервативным, неинвазивным, но высокоэффективным лечением артрита голеностопного сустава. Наши врачи заслужили доверие сотен лечащих врачей, а также тысяч довольных пациентов.
Не жить с болью в лодыжке. Если вы живете в районе Сиэтла / Пьюджет-Саунд и хотите, чтобы боль в лодыжке вылечили наиболее эффективным и консервативным методом, свяжитесь с нами, чтобы записаться на прием в нашем офисе в Сиэтле.Если вы приезжаете из другого города для оценки и лечения боли в щиколотке, обязательно сообщите нашему регистратору, когда вы записываетесь на прием.
Список статей из медицинской литературы, связанных с использованием ортопедических изделий при лечении артрита голеностопного сустава, доступен на нашей библиографии , странице .
Информация о растяжениях, деформациях и переломах
Чрезвычайно распространены травмы лодыжки.По оценкам, около 25 000 человек ежедневно травмируют лодыжки по всей стране. Эта травма может произойти у любого человека любого возраста, мужчины или женщины.
Наши лодыжки представляют собой очень сложную структуру. Голеностопная кость и концы двух костей голени (большеберцовая и малоберцовая) составляют голеностопный сустав. Связки соединяют кости друг с другом, стабилизируя и поддерживая лодыжку, а мышцы и сухожилия позволяют двигаться.
Общие травмы голеностопного сустава включают:
Деформации возникают при перенапряжении мышцы или сухожилия.Они реже возникают с лодыжкой и чаще возникают с задней мышцей подколенного сухожилия. Растяжения связок — очень частая травма лодыжки.
Они более серьезны, чем напряжение, и также вызваны перенапряжением. Иногда связка отрывается и уносит с собой фрагмент кости. Это называется отрывным переломом.
По оценкам экспертов, 85 процентов всех травм голеностопного сустава связаны с растяжением лодыжек, а 45 процентов всех спортивных травм связаны с голеностопным суставом.Также могут возникать травмы сухожилий и хрящей, которые смягчают суставы.
Спортсмены подвержены травмам лодыжки. Просто спросите Green Bay Packers, бегущего за Райаном Грантом. Он получил травму правой лодыжки, повредившую связки, и завершил сезон 2010–2011 годов.
Симптомы травм голеностопного сустава, о которых следует знать
Симптомы травмы лодыжки будут зависеть от типа полученной травмы. Симптомы растяжения и растяжения могут включать:
- Боль или болезненность в области травмы
- Отек голеностопного сустава
- Покраснение
- Синяк в области травмы, который может появиться сразу или через несколько часов после травмы
- Потеря подвижности или трудности при ходьбе
Симптомы перелома костей могут включать:
- Сильная боль в месте разрыва или перелома
- Значительный отек, не обязательно локализованный в месте перелома
- Волдыри на ногах, особенно над местом перелома
- Синяк, развивающийся практически сразу после травмы
- Изменение внешнего вида голеностопного сустава
- Кость может выступать из-под кожи
- Неспособность или трудности при ходьбе
- Онемение, покалывание или паралич (это редкая чрезвычайная ситуация)
- Бледность или деформация
Почему болит лодыжка?
Травмы голеностопного сустава могут возникать по-разному.Наиболее частые травмы — растяжения и деформации голеностопного сустава — возникают, когда стопа выкручивается внутрь, повреждая боковые связки, расположенные снаружи стопы.
Их также называют инверсионными повреждениями, и они встречаются чаще, чем противоположные им, пронационные повреждения. Травмы пронации случаются, когда медиальные связки на внутренней стороне стопы выкручены наружу.
Растяжения обычно оцениваются по шкале от 1 до 3, где 1 — легкое, 2 — умеренное и 3 — тяжелое. Степень вашей травмы будет зависеть от того, насколько сильно разорвана связка.Рентген используется для исключения переломов и вывихов.
Переломы гораздо серьезнее растяжений и растяжений, и они также могут возникать по-разному. Существует несколько типов переломов: стресс-переломы, отрывные переломы, простые переломы и оскольчатые переломы.
Стресс-переломы возникают, когда внутренняя поверхность кости находится под большим давлением с течением времени. Отрывные переломы возникают, когда отрывается небольшой кусок или кусочки кости.
Простые переломы немного более серьезны — они возникают, когда кость полностью распадается на две части. Оскольчатые переломы являются наиболее серьезными и возникают, когда кость разбивается на фрагменты.
Переломы можно разделить на подкатегории: смещенные (сломанные кости смещены из своего нормального положения), несмещенные (кости слегка смещены), открытые (часть кости выступает из кожи) или закрытые (кость не смещена) t нарушить поверхность кожи).
Распространенные причины растяжения связок, деформаций и переломов голеностопного сустава:
- Ожирение
- Неправильный шаг по неровной поверхности
- Наступить ногой во время движения
- Неправильная посадка после прыжка
- Прыжки в неуравновешенном положении
Когда обращаться к врачу при травме лодыжки
Если вы повредили лодыжку, вам следует обратиться за медицинской помощью, чтобы избежать дальнейшего повреждения мышц, сухожилий, связок, нервов или костей.Многие люди не чувствуют необходимости обращаться к врачу, особенно если они могут ходить или стоять на травмированной лодыжке.
Например, если ребенок спрыгнет с крыши и неправильно приземлится на лодыжку, он или она сможет встать и продолжить бег. Это связано с тем, что не все симптомы появляются сразу после травмы.
Но симптомы могут развиться в течение нескольких часов, и при травме лодыжки потребуется медицинская помощь. При появлении любого из следующих симптомов немедленно обратитесь к врачу:
- Усиление боли
- Повышенный отек
- Ушиб
- Синяя или серая кожа ниже места перелома (на стопе)
- Онемение
- Потеря чувствительности ниже места перелома (стопы)
Первая помощь СОВЕТ : Если вы находитесь рядом с кем-то, кто повредил лодыжку, окажите первую помощь при кровотечении, закрыв все открытые раны.Не пытайтесь переместить человека, если этого можно избежать, и двигайте его как можно меньше. Немедленно доставьте человека в больницу или к его врачу, особенно если симптомы, указанные выше, очевидны.
Осложнения при травме голеностопного сустава, о которых необходимо знать
Если вы получили травму лодыжки и оставите ее без лечения ортопедом или врачом, вы можете повысить риск будущих осложнений. Эти осложнения могут не только повлиять на вашу лодыжку и стопу, они также могут привести к проблемам с вашими коленями, бедрами, шеей и спиной.
Со временем у вас могут развиться даже деформации ног, которые могут вызвать сильную боль. Другие осложнения, которые могут возникнуть, включают:
- Травматический артрит
- Воспаление
- Хроническая боль и отек
- Скованность в суставах
- Сильная боль
- Дисбаланс в других суставах
- Неспособность лечить должным образом
- Шок от кровопотери
- Непроходимость соседних артерий
- Путешествие жировых клеток из места повреждения в легкие или мозг
Большинство этих осложнений возникает в результате повреждения хряща при травме лодыжки.Хрящ предотвращает трение костей друг о друга во время движения. Когда он поврежден, он разрушается и ослабевает, со временем стираясь слой за слоем.
По мере удаления каждого слоя от голеностопного сустава пространство внутри сустава становится более узким. Вот что вызывает дисбаланс в суставе.
Как диагностируются травмы голеностопного сустава?
Важно, чтобы вы как можно скорее обратились к педиатру после травмы лодыжки. Существует множество видов растяжений, деформаций и переломов, и ожидание может усугубить проблему.Ваш врач задаст вопросы о вашей истории болезни и вашей деятельности и проведет физический осмотр, чтобы определить тяжесть травмы. Он или она также закажет рентген, чтобы проверить наличие переломов, переломов или вывихов. Правильный диагноз обычно можно поставить с помощью визуализации.
Как лечить травму лодыжки?
Как лечить травму лодыжки, во многом зависит от типа и тяжести травмы. Важно знать, что травмы лодыжки обычно заживают очень медленно, обычно в течение двух или трех месяцев.
Для деформации и растяжения обычно требуется метод RICE: отдых, лед, сжатие и приподнятие.
Вам могут дать костыли, чтобы не стоять на ногах, или ваш врач может наложить бандаж или гипс на вашу лодыжку. Лед следует прикладывать на двадцать минут за раз. Сжатие включает обертывание лодыжки эластичной повязкой для поддержки, а возвышение помогает минимизировать синяки и отек.
В течение первых сорока восьми часов лодыжка должна находиться как можно выше над сердцем.Лекарства, отпускаемые без рецепта, такие как ибупрофен, также используются для уменьшения отека и боли.
Для правильного заживления большинства растяжений и деформаций голеностопного сустава требуется от шести до восьми недель. Если травма серьезная, восстановление может занять до двенадцати недель, и может потребоваться физиотерапия. Физиотерапия или реабилитация обычно начинается после того, как боль и отек уменьшаются.
В редких случаях для восстановления связок используются хирургические процедуры. Обычно это делается, если человек испытывает сильную боль, отек или периодические растяжения.
Лечение переломов обычно включает исправление перелома или соединение костей вместе. При открытых или смещенных ранах назначают антибиотики для предотвращения инфекций. Обычно пациента обездвиживают с помощью гипса и выдают костыли, чтобы он мог не стоять на ноге, стоя в вертикальном положении.
В большинстве случаев заживление занимает от восьми до двенадцати недель. Если вы сломали кость лодыжки, вашему врачу, возможно, придется использовать винты, металлические пластины, булавки или скобы для стабилизации частей.
Как упоминалось ранее, как только боль и отек уменьшатся, ваш врач попросит вас как можно чаще использовать лодыжку.
Он или она порекомендует физиотерапию, чтобы избежать скованности в голеностопном суставе, отека (избытка жидкости в тканях) и потери мышечной массы. Ваш врач даст вам конкретные инструкции, которым вы будете следовать после начала лечения.
Как предотвратить травмы лодыжки?
Есть несколько способов предотвратить травмы лодыжки, даже если вы занимаетесь спортом с высокой нагрузкой или участвуете в мероприятиях, которые подвергают вас большему риску.Вот несколько советов по предотвращению травм лодыжек:
- Поддержание физической формы
- Поддержание здорового веса и диета
- Носите подходящую обувь и другое защитное снаряжение для занятий спортом или деятельностью
- Растяните мышцы до и после тренировки
- Укрепление слабых мышц с помощью упражнений
- Защитите дом и офис от несчастных случаев
- Увеличьте потребление витаминов A, D и C, а также добавок цинка для укрепления здоровья костей
- Следуйте указаниям врача
Вопросы, которые стоит задать врачу
Вот несколько вопросов о травме лодыжки, которые вы можете задать своему врачу:
- Смогу ли я возобновить деятельность, вызвавшую эту травму?
- У вас есть специальные ортезы, которые помогут мне предотвратить повторение этой травмы после ее заживления?
- Стоит ли худеть?
- Как долго мне ждать, чтобы связаться с вами, если процесс заживления не продвигается вперед? Есть ли дополнительные симптомы, на которые я должен обратить внимание, которые могут указывать на исцеление
