норма в третьем, втором и первом триместрах у беременных по неделям, таблица норм и причины отклонений
Материнская кровь во время беременности питает и обеспечивает ребенка всем необходимым. Поэтому здоровье крови имеет огромное значение и для малыша, и для мамы, и для процесса предстоящих родов.
Многочисленные анализы, которые сдает беременная, дают врачу достаточно полную картину о состоянии ее здоровья. Значение имеет и гемоглобин, и количество тромбоцитов. Также проверяется количество фебриногена. О том, что это такое, и сколько его должно быть в крови будущей мамы, мы расскажем в этом материале.
Что это такое
Когда человеку угрожает кровопотеря, его организм запускает защитный механизм свертываемости крови.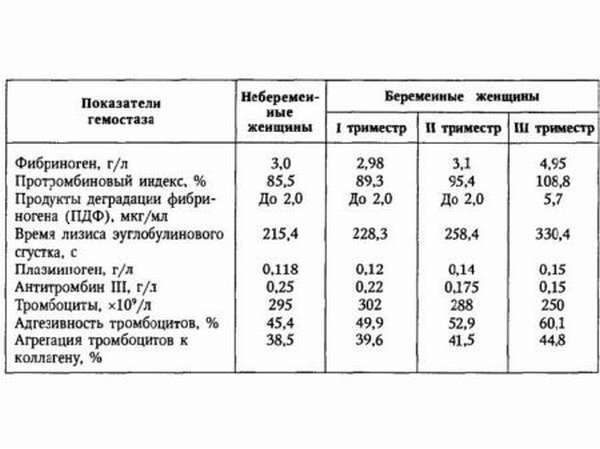
При ранении, порезе, хирургическом вмешательстве и других угрозах благополучию организма фибриноген начинает вступать в реакцию с ферментом тромбином. В результате образуется фибрин-мономер.
Он выпадает в осадок в виде тончайших нитей, которые невозможно увидеть невооруженным взглядом. Эти нити связывают между собой клетки крови, особенно тромбоциты. Так образуется тромб, который полностью закрывает рану и препятствует дальнейшей утечке крови. Впоследствии тромб рассасывается под воздействием других веществ, и сосуды от него очищаются.
Во время беременности важно, чтобы свертываемость крови была нормальной. Это позволит ребенку получать достаточное количество кислорода и полезных веществ, а маме — спокойно доносить кроху до положенного срока и родить его без проблем.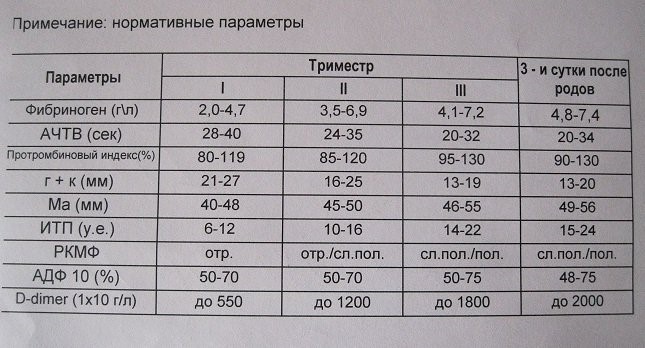
Именно поэтому кровь на свертываемость проверяют несколько раз за время вынашивания малыша.
Анализ на фибриноген
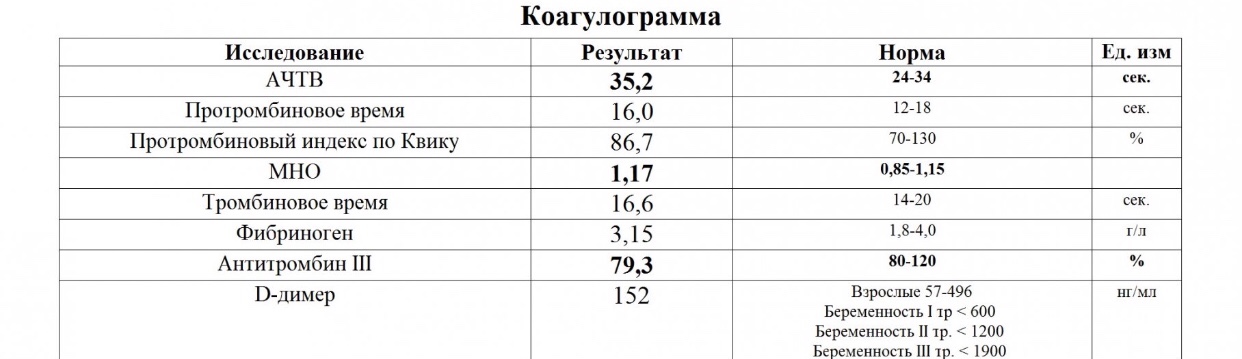
Фибриноген не является единственным показателем способности крови к образованию тромбов, а потому отдельного анализа на него не существует. Уровень плазменного белка определяется во время проведения комплексного исследования РФМК (растворимый фибрин-мономерный комплекс), которое еще называют коагулограммой.
Для анализа подходит только венозная кровь. Ее забор производится несколько раз в течение беременности, а потом в обязательном порядке перед родами или проведением кесарева сечения. Врачи должны быть уверены, что у женщины нет риска массированного кровотечения в родах.
На результаты анализа могут повлиять некоторые факторы извне, а потому перед посещением лаборатории или процедурного кабинета женщине следует соблюсти несколько важных условий:
- за двое суток до сдачи крови нельзя нервничать, переживать, выяснять отношения с близкими и посторонними — меняющийся в стрессе гормональный фон повлияет на свертываемость крови;
- за двое суток до анализа нельзя есть жирную, острую, чрезмерно соленую или сладкую пищу;
- за несколько дней следует ограничить физическую активность;
- препараты, разжижающие кровь (например, аспирин) нельзя принимать за неделю до анализа;
- кровь сдают натощак — последний прием пищи будущей мамы должен происходить не позднее, чем за 8 часов до забора крови;
- если будущая мама не смогла распрощаться с вредной привычкой курить, то за час до посещения лаборатории курить нельзя.
 В лаборатории из нее отделяют плазменную составляющую, и в плазме определяют количество фибриногена. Для этого в нее добавляют специальные реактивы, которые запускают в образце процесс тромбообразования. По количеству образовавшихся нитей фибрина лаборант судит о количестве фибриногена.
В лаборатории из нее отделяют плазменную составляющую, и в плазме определяют количество фибриногена. Для этого в нее добавляют специальные реактивы, которые запускают в образце процесс тромбообразования. По количеству образовавшихся нитей фибрина лаборант судит о количестве фибриногена.Нормы значений
На этом сроке формируется плацента – и новые сосуды, в том числе сосуды пуповины, нуждаются в бережном и щадящем отношении. Для этого материнская кровь и становится более жидкой.
Во втором триместре, когда сосуды плаценты и пуповины становятся более прочными и крепкими, а основная закладка органов у ребенка завершается, у материнского организма появляется новая задача — подготовиться к предстоящим родам.
Истинная опасность в процессе родов — отхождение плаценты. Когда «детское место» рождается, это всегда сопровождается кровотечением. Насколько обильным и контролируемым оно будет, зависит от времени, которое необходимо для начала образования тромбов.
Таблица норм концентрации фибриногена при беременности по неделям:
Причины отклонений
Следует отметить, что уровень фибриногена при беременности всегда несколько повышен по сравнению с результатами анализов небеременных женщин.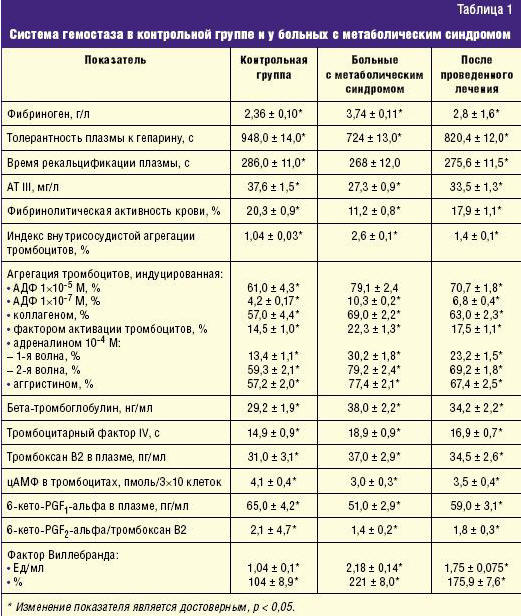
Если уровень повышен
Превышение фебриногена в крови будущей мамы может быть вызвано токсикозом или инфекционным заболеванием, ведь при этих состояниях организм теряет жидкость, обезвоживается.
К повышению белка в крови может привести перенесенный грипп или ОРВИ, а также обострения хронических заболеваний. Более густой кровь становится и вследствие сильных стрессов, которые испытывает женщина, а также в случае, если ее деятельность связана с серьезными физическими нагрузками.
Высокая концентрация фибриногена может говорить о проблемах с щитовидной железой, о заболеваниях сердца и сосудов, о воспалении легких и ревматизме, а также о развитии тромбофлебита у женщины.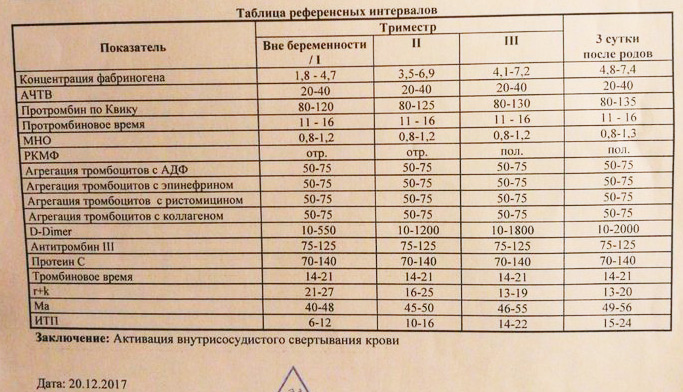
Наиболее тревожной является ситуация, при которой фибриноген в крови растет в ответ на злокачественные опухолевые процессы.
Врачи с сожалением констатируют, что в последние годы количество женщин, у которых онкологические проблемы выявляются именно в период вынашивания ребенка, стремительно растет.
Если уровень понижен
Пониженным уровень плазменного белка в крови будущей матери может оказаться из-за гестоза, а также по причине патологического дефицита в ее организме витамина В 12.
Низкий фибриноген и снижение фибринолитической активности свойственны ДВС-синдрому (диссеминированному внутрисосудистому свёртыванию). Это опасное состояние, которое требует квалифицированной медицинской помощи. Снижение фибриногена сопровождает и такие заболевания, как гепатиты.
Показатели плазменного белка могут быть существенно снижены, если женщина недавно перенесла травму, получала ожоги, теряла кровь в результате хирургических вмешательств, а также перенесла отравление со значительной интоксикацией. Как и в случае с повышенным значением фибриногена, причиной снижения может стать токсикоз.
Возможные последствия
Небольшое превышение фибриногена легко поддается лечению, и обычно проблем не вызывает. Более длительное и существенное превышение нормы может стать причиной самопроизвольного прерывания беременности, остановки развития малыша и его гибели.
Слишком «густая» кровь повышает вероятность тромбоза маточно-плацентарных сосудов, что может привести к смерти ребенка в утробе. Для материнского организма высокий фибриноген представляет опасность развития тромбофлебита и тромбоза легочной артерии, который является смертельным.
Из-за не в меру «густой» крови кровоток между матерью и малышом будет затрудненным, в результате кроха получит меньше витаминов, питательных веществ и кислорода, что может вызвать задержку внутриутробного развития, а также кислородное голодание — гипоксию.
Пониженный фибриноген обнаруживается у беременных значительно реже, чем повышенный. Это очень тревожный признак, поскольку женщине с «жидкой» кровью угрожает кровотечение и тотальная кровопотеря. Это может случиться и до родов, и во время родов, и в послеродовый период.
В ведении такой беременности гинекологу будет помогать врач-гематолог, поскольку такие женщины нуждаются в тщательном наблюдении и особом подходе.
Лечение
Для назначения грамотной терапии одной коагулограммы бывает недостаточно. Врачам нужно установить точные причины, которые привели к отклонениям лабораторного анализа от нормы. Для этого назначаются дополнительные исследования — УЗИ, УЗДГ, КТГ (если проблема обнаружилась в третьем триместре беременности), а также другие лабораторные анализы крови. Возможно, придется посетить врача-гематолога или трансфузиолога, чтобы выбрать препараты для терапии.
Что делать при повышенном значении?
Если повышение плазменного белка незначительное, бывает достаточно изменить образ жизни и подход к питанию, чтобы показатели свертываемости крови нормализовались.
Женщине запрещаются стрессы и сильные физические нагрузки. Она должна спать достаточное количество времени (не менее 9 часов) и соблюдать правильный питьевой режим. При этом важно вместе с доктором выработать тактику — сколько воды можно пить в сутки, чтобы не было отеков и обезвоживания.
В рацион включают свежие томаты, облепиху, клюкву, кабачки и капусту. Эти продукты хорошо «разжижают кровь». Полезны свежевыжатые соки красного цвета, включая овощные, например, свекольный.
Очень хорошо помогает березовый сок (добытый из березы, а не из магазина). Женщине дополнительно могут быть назначены витаминные комплексы и отдельно — витамины группы В, фолиевая кислота, небольшое количество аспирина ежедневно.
Обычно такого лечения бывает вполне достаточно, чтобы показатели свертываемости крови пришли в норму уже через пару недель.
Если этого не происходит, к ведению подключается врач-гематолог, который прописывает препараты — антикоагулянты и индивидуально определяет режим их дозирования.
Что делать при низких показателях?
Как и в случае с повышенным уровнем белка фибриногена, женщине рекомендуется изменить образ жизни. В ее рацион включают продукты, которые обладают свойствами сгущать кровь. Это бананы, печеный картофель, гречневая каша, куриные и перепелиные яйца, свиная печень, овес, грецкие орехи и пшеница.
Обычно «жидкой» кровь становится на фоне позднего токсикоза, поэтому женщина не должна отказываться от предлагаемой в этом случае госпитализации в стационар, где симптомы и интоксикация будут сняты при помощи медикаментов.
Все препараты для лечения нарушения свертываемости крови нежелательны во время беременности, но, если другого выхода не будет, женщине могут назначить средства — коагулянты (гемостатики), препараты кальция, поскольку этот важный минерал участвует в процессе свертывания крови.
Чтобы свести риски для ребенка от приема мамой таких средств к минимуму, терапию гемостатиками стараются назначить как можно позже, ближе к родам. Проводится она исключительно в условиях стационара под наблюдением врача.
Лечить народными средствами проблемы гемостаза не принято: если отклонения значительны, нужны медикаменты, а не отвары трав, тем более что применение большинства рекомендуемых нетрадиционными целителями рецептов также противопоказаны беременным.
Например, отвар крапивы, которая обладает кровоостанавливающим действием, может вызвать «перебои» в маточно-плацентарном кровотоке, а отвар зверобоя вообще противопоказан женщинам в «интересном положении».
Прогнозы обычно благоприятные, тем более, что современный уровень медицины позволяет оказать женщине всю необходимую помощь в родах и в послеродовом периоде, даже если уровень фибриногена в период вынашивания малыша нормализовать не удалось.
Более подробную информацию о тромбофилии при беременности смотрите в следующем видео.
как снизить показатель выше нормы и какие критерии нормы при беременности, что делать при отклонениях от нормы в разных триместрах
Фибриноген представляет собой белок, который вырабатывается клетками печени – именно он отвечает за свертываемость крови. Но когда женщина вынашивает ребенка – организм ее кардинально перестраивается, меняются многие физиологические показатели. Это же касается показателей фибриногена.
Фибриноген, как белок, вырабатываемый печенью прямо влияет на естественные процессы свертываемости крови и именно за счет него и образуются в сосудах тромбы, препятствующие обильной кровопотере в случае травмы. Повышение или понижение уровня данного в крови элемента ведет к серьезным отклонениям в работе организма матери, приводя к серьезным патологиям, вплоть до выкидыша или же летального исхода.
Повышение или понижение уровня данного в крови элемента ведет к серьезным отклонениям в работе организма матери, приводя к серьезным патологиям, вплоть до выкидыша или же летального исхода.
Фибриноген при беременности: роль в организме
Именно данный элемент служит основой сгустка крови – тромба. При естественных, физиологических родах женщина теряет порядка 250-300 мл крови, при кесаревом сечении – до 700 мл. Если врачи говорят о патологическом состоянии и осложненных родах, неспособности крови нормально свертываться или же аномальном уровне тромбов, развивающихся в силу повышенного/пониженного уровня фибриногена возможен летальный исход матери и плода.
Анализ на фибриноген: когда назначают
Назначают проведение лабораторного анализа при наличии таких показаний:
- При подготовке к операции или же после нее – это позволит предотвратить обильные кровопотери или же образование тромбов, приводящих в будущем к закупорке сердечно-сосудистой системы.
- В случае диагностировании заболеваний сердечно-сосудистой системы.

- При сбое в работе печени.
- В курсе диагностики воспалительных процессов.
- При проведении исследования на гемофилию.
Решение о направлении женщины на анализ принимает врач – не стоит заниматься постановкой самой себе диагноза и тем более назначать лечение.
Сроки для назначения
Врач направляет беременную женщину на сдачу анализа в первую неделю каждого из триместров, что позволит отследить уровень фибриногена и принимать меры по коррекции его показателей. При наличии иных показаний к назначению сдачи крови на анализ – исследование может проводиться и чаще, поскольку не имеет строгих ограничений и противопоказаний к проведению.
Как проходит
Лабораторный анализ на определение уровня фибриногена называют врачи коалуграммой. У беременной женщины на исследование берут венозную кровь, но чтобы результаты анализов были максимально точными, стоит соблюдать ряд правил:
- Кровь сдается утром, на голодный желудок – последний раз женщина должна кушать не раньше 12 ч.
 до сдачи анализа.
до сдачи анализа. - За 1-2 часа исключить любые стрессовые ситуации и физические нагрузки.
- Запрещено курить за час до сдачи крови, а за 2 суток – запрет на употребление спиртного.
Забранный биоматериал исследуют в последующем при помощи оптического метода или же колориметрическим, весовым или же иммунохимическим тестированием.
Нормы по триместрам
Норма показателей белка у беременной напрямую определена сроками течения гестации – на первом триместре они ближе к норме, на третьем достигая своего максимального уровня, и это не считается патологией.
1 триместр
В самом первом триместре срока, до 14 недели – показатели белка варьируют на уровне в 2.5-5 г/л. Если же у беременной наблюдается тяжелая форма токсикоза – показатель может достигать 3-4 г/л, постепенно увеличиваясь.
2 триместр
На втором триместре течения беременности нормальными показателями белка в крови составляет 3-3.2 г/л. На данном сроке течения беременности особенно важно вести точные измерения белка в крови, не допуская тромбоза плацентарных сосудов, что может стать причиной выкидыша, преждевременными родами.
3 триместр
На третьем триместре уровень белка в составе крови увеличивается до отметки в 6 г/л – обусловлено такое повышение активным ростом и развитием плода. Кровеносная система матери связана через плаценту с сердечно-сосудистой системой плода, за счет чего увеличивается кровоток и повышается уровень белка, вырабатываемого печенью.
Что делать, если повышен фибриноген во время беременности
Высокий уровень вырабатываемого печенью белка фибриногена может указывать на течение самых разных патологических процессов в организме матери. Потому данное отклонение, так же как и пониженный уровень белка, не стоит оставлять без внимания.
Причины
Говоря о причинах, которые могут спровоцировать снижение уровня фибриногена – врачи выделяют следующие:
- Течение острого инфекционного заболевания. Чаще всего уровень белка повышается при течении воспалительного процесса, очаг которого локализован в ЖК, поражении крови или же сердца.
- В случае ожога различной природы происхождения, при котором резко повышается выброс печенью плазменных белков.

- Злокачественные новообразования, которые могут спровоцировать существенные сдвиги в показателях свертывающих в крови субстанций, нарушая естественное течение беременности.
Это далеко не полный список причин – только результаты анализов, их расшифровка даст точный ответ на вопрос, что могло спровоцировать повышение фибриногена.
Лечение
В случае незначительного повышения уровня фибриногена – врач прописывает курс приема препаратов общего действия:
- прием фолиевой кислоты;
- витамины группы В;
- препараты, разжижающие кровь;
- противовоспалительные препараты;
- в случае онкологии – курс противораковой терапии.
Немаловажным моментом терапии есть и пересмотр собственного рациона питания. В меню стоит ввести продукты, разжижающие кровь – семечки подсолнечника и кукурузу, шоколад и цитрусовые, морская капуста, малину и землянику, а также зеленый чай. Также показано беременной принимать и по 1 зубчику чеснока в день – природного антикоагулянта.
Что делают при пониженном показателе
Низкие показатели фибриногена встречаются реже, нежели повышенные, но опасность патологии от этого не снижается. Главное что должна помнить женщина – не стоит заниматься самолечением, чтобы не усугубить собственное положение.
Причины
К причинам, которые могут снизить показатели фибриногена, врачи относят следующие факторы:
- Течение у женщины тяжелой формы токсикоза – чем сильнее токсикоз, тем ниже будет уровень белка.
- Нехватка витаминов, принимающих активное участие в процессе гемостаза. Прежде всего, такими витаминами есть витамины В12 и С.
- Диагностирование у беременной 2 или 3 стадии ДВС-синдрома, приводящее к сильному разжижению крови, обусловленное врожденными/приобретенными патологиями.
В каждом отдельно взятом случае первопричину патологического снижения уровня фибриногена устанавливает врач гинеколог на основании результатов лабораторных анализов и осмотра пациентки.
Лечение
В данном случае врач назначает лечение в зависимости от причины, спровоцировавшей патологию – важно пройти обследование и консультацию врача гинеколога и гематолога.
- Антикоагулянты – они угнетают активность свертываемости белка и не допускают развитие тромбоза. Чаще всего прописывают такие препараты как Гепарин или же Эноксипарин.
- Курс приема антиагрегантов – их прописывают для предотвращения тромбофлебита и сопутствующих осложнений.
- Витамины группы Р – он укрепляет стенки сосудов и снижает активность фрагментов, нарушающих уровень свертываемости крови.
Также показано ввести в собственный рацион продукты, повышающие уровень свертываемости крови – картофель и крупы, свежие овощи и капусту, печень и зеленые помидоры, зелень, злаки. Полезно вводить в рацион и отвар из тысячелистника, заменив им чай, добавляя крапиву или же арнику.
Как во время беременности понизить уровень фибриногена
При патологически высоком уровне фибриногена, единственным действенным методом снизить его показатели врачи называют плазмоферез. Метод позволяет понизить уровень белка в крови за 2-3 часа. Также важно соблюдать все рекомендации врача, разнообразить свой рацион питания, сделав его полноценным. В частности, из рациона стоит исключить все красные продукты – виноград и гранаты, красную рыбу и печень, свеклу и так далее.
В частности, из рациона стоит исключить все красные продукты – виноград и гранаты, красную рыбу и печень, свеклу и так далее.
Профилактика
Все профилактические меры по нормализации уровня белка в крови – фибриногена в период вынашивания плода женщина должна согласовать с наблюдающим ее гинекологом.
- Прежде всего, пересмотрите свой рацион – он должен быть полноценным и разнообразным, включив или же наоборот исключив продукты, которые могут повышать/снижать показатели свертываемости крови.
- Всегда пить достаточное количество жидкости, в особенности в летнее время.
- Показано своевременно сдавать назначенные врачом анализы и проходить диагностику, выполнять все назначения гинеколога.
- Отказаться до планирования беременности и в период вынашивания плода от вредных привычек.
- Больше времени проводить на свежем воздухе.
Системный контроль за здоровьем, как со стороны женщины, так и врача – позволит легко перенести беременность и выносить здорового малыша.
С наступлением беременности многие системы, внутренние органы перестраивают под новое для себя состояние и при помощи системы гемостаза готовятся к будущим кровопотерям при родах. Потому так важно уделять особое внимание показателям фибриногена в составе крови.
Пониженный/повышенный уровень белка, вырабатываемого печенью, несет в себе опасность для здоровья матери и плода, а своевременно принятые меры позволят защитить беременность и будущего ребенка от развития неблагоприятных, негативных последствий.
Полезное видео
Фибриноген повышен при беременности — насколько это опасно и что делать
С наступлением гестации многие женщины сталкиваются с коагулограммой впервые.
Если вас волнует, почему фибриноген повышен при беременности и для чего он нужен в организме, статья даст ответы на все ваши вопросы.
Какую функцию выполняет фибриноген и как определить его уровень
Фибриногеном называют белок, вырабатываемый гепатоцитами. Он стимулирует выработку гормонов, желчных кислот, инсулина и прогестерона. При беременности указанный фактор свертываемости крови считается одним из самых важных показателей гемостазиограммы.
Для перехода в активное состояние белку требуется пройти каскад цепных реакций: из фибриногена возникает фибрин-мономер, который под влиянием 12 фактора преобразуется в фибрин-полимер.
При этом поврежденные сосудистые стенки укрепляются с формированием кровяного сгустка, в котором вещество выступает основой тромба. Через некоторое время фибрин расщепляется под действием фибринолизина, появляются небольшие субстанции, постепенно усваивающиеся в организме.
Врачи на протяжении всей беременности наблюдают за содержанием показателя, так как он показывает степень тромбообразования, что особенно важно при родоразрешении. Кровяные сгустки уменьшают потерю крови при выходе малыша из утробы. При этом фибринолиз во время гестации замедлен.
Кровяные сгустки уменьшают потерю крови при выходе малыша из утробы. При этом фибринолиз во время гестации замедлен.
Содержание фибриногена определяется с помощью гемостазиограммы трижды за весь период беременности (в первом, втором и третьем триместрах), если нет особых показаний, по которым потребуется сдавать коагулограмму чаще.
Чтобы тест был более информативным и помог врачу предупредить возможные осложнения, соблюдайте необходимые условия:
- Сдавайте кровь с утра натощак. Нельзя проходить исследование, приняв пищу, и за час до взятия анализа пить соки, чай или кофе. Накануне гемостазиограммы желательно поужинать легкой едой, исключив жирную пищу за 2 дня до теста.
- Перед коагулограммой постарайтесь не выполнять напряженную работу и не нагружать организм. Постарайтесь хорошо выспаться.
- Если вы принимаете антикоагулянты, следует предупредить об этом специалиста.
- За 1-2 часа до исследования выпейте 1 стакан чистой воды.

Для определения показателя беременная приходит в процедурный кабинет, где выполняется забор венозной крови. Специалист перетягивает предплечье жгутом, после чего на месте локтевого сгиба вводит иглу в вену, набирая кровь в специальные пробирки. После процедуры будущая мама пережимает область инъекции, а медсестра переворачивает многократно емкость с материалом, чтобы предупредить образование в ней тромбов.
Для определения содержания показателя по Клауссу лаборанты не применяют ручной метод, поскольку так не обеспечивается плотная фиксация образовавшегося тромба. Для этой цели используют специальные коагулометры.
Каким должен быть уровень фибриногена при беременности
В норме содержание фактора свертывания в крови небеременной составляет 2-4 г/л.
После произошедшего оплодотворения показатель растет, достигая своего максимального значения в 3 триместре. Специалисты используют таблицу концентрации фибриногена, показывающую его норму в каждом триместре.
В первом триместре
В начале гестации на ранних сроках содержание белка практически не отличается от показателей нормы вне беременности, чуть превышая указанное значение.
Его концентрация должна находиться в пределах 2,3 -5 г/л.
Во втором триместре
Содержание фактора свертывания в крови постепенно повышается и составляет около 5,1 г/л.
В третьем триместре
С наступлением завершающих недель беременности концентрация показателя достигает 5,0-6,2 г/л.
В чем опасность повышения фибриногена
Несмотря на физиологическое увеличение содержания вещества, чересчур высокие значения показателя провоцируют формирование большого количества кровяных сгустков. Это означает, что они могут нарушать кровообращение в различных органах, приводя к серьезным осложнениям, а в некоторых случаях и летальному исходу будущей мамы и плода в утробе.
Наиболее опасными неблагоприятными последствиями считают:
- развитие самопроизвольного выкидыша с образованием в перспективе привычного невынашивания и бесплодия;
- замирание беременности;
- возникновение преждевременной отслойки плаценты;
- образование тромбоза в пуповинных сосудах, которые в зависимости от размера сгустка крови приводят к внутриутробной задержке плода или его гибели;
- развитие позднего гестоза в конце беременности;
- появление тромбофлебита у беременной;
- ТЭЛА (тромбоэмболия легочной артерии) — это серьезное состояние практически всегда грозит гибелью женщины.

Для предотвращения осложнений все 9 месяцев беременной необходимо делать трижды гемостазиограмму для контроля содержания показателя. В конце срока по результатам анализа факторов свертывания врач заключает, насколько женский организм подготовлен к предстоящей родовой деятельности и вероятно ли развитие тромбоза.
Возможные причины отклонения от нормы
Повышенное содержание фибриногена связывают с возникновением следующих патологических процессов во время беременности:
- Активация бактериальной или вирусной инфекции – ОРВИ, грипп, пневмония, менингит.
- Появление злокачественных новообразований.
- Заболевания щитовидной железы с последующим формированием гормонального дисбаланса.
- Тромбофилия.
- Ревматизм.
- Сахарный диабет.
- Туберкулезное поражение организма.
- Затяжной токсикоз со рвотой вплоть до 21 недели.
- Обезвоживание.
- Курение.
Причинами пониженного содержания показателя во время беременности специалисты чаще всего называют:
- формирование позднего гестоза;
- авитаминоз витамина В12 и С;
- развитие ДВС-синдрома;
- диффузное поражение печени – гепатит, цирроз;
- гематологические заболевания;
- нерациональное питание;
- ослабление иммунитета.

Как понизить фибриноген при беременности — тактика лечения
На основании содержания белка в совокупности с другими показателями коагулограммы (7, 8, 10, 12 фактор, Д-димер, 12-а зависимый фактор фибринолиза, РФМК) врач оценивает свертываемость и при наличии отклонений проводит меры для их коррекции.
Не занимайтесь самолечением: на различных форумах для беременных размещены всевозможные способы борьбы с высоким фибриногеном. Однако подобные действия опасны для вас и малыша, так как лечение индивидуально для каждой будущей мамы. Все, что требуется – строго соблюдать докторские рекомендации и назначения, способствуя устранению проблемы под руководством специалиста.
Если во время вынашивания показатель завышен, врач назначает консультацию гематолога.
Чтобы понизить уровень, чаще всего прописываются следующие лекарственные средства:
- Антикоагулянты. Эти лекарства угнетают активность свертывания крови и предупреждают развитие чрезмерного количества кровяных сгустков.
 Доктор подбирает препараты с учетом риска тератогенного влияния на плод. Чаще всего при беременности назначается Гепарин и низкомолекулярный гепарин – Фраксипарин, Эноксипарин. Они позволяют снизить тромботическую активность, но при этом не проходят через плацентарный барьер, поэтому лишены способности навредить малышу.
Доктор подбирает препараты с учетом риска тератогенного влияния на плод. Чаще всего при беременности назначается Гепарин и низкомолекулярный гепарин – Фраксипарин, Эноксипарин. Они позволяют снизить тромботическую активность, но при этом не проходят через плацентарный барьер, поэтому лишены способности навредить малышу. - Антиагреганты. Применяются для устранения тромбофилии и предупреждения образования тромбоэмболических осложнений.
- Витамин Р: укрепляет стенки сосудов и угнетает действие ферментов, которые нарушают свертывание крови.
Придется придерживаться специальной диеты, продукты которой понижают содержание показателя в плазме.
Вы можете принимать в пищу:
- сырые семечки подсолнуха;
- малину;
- натуральный черный шоколад;
- фрукты: гранат, грейпфрут;
- овощи: огурцы, помидоры, свекла;
- морепродукты;
- дыню;
- морскую капусту;
- зеленый чай;
- рыбий жир.

Хорошо помогают отвары из каштана, пиона и клюквы, понижающие концентрацию фибриногена в плазме.
Употребление в пищу продуктов с высоким содержанием витамина Е также приводит к нормализации коагуляции. Он находится в цельных злаках, подсолнечном масле, печени.
Если лечебные мероприятия не приводят к ожидаемому эффекту, а уровень показателя в крови не удается стабилизировать, риск появления тромбоэмболических осложнений высок. По этой причине родоразрешение будет происходить в специальных условиях с участием опытной медицинской бригады.
Профилактические меры
Предупредить проблемы с повышенным содержанием фибриногена помогут следующие мероприятия:
- Планирование беременности с предварительным определением содержания показателей свертываемости крови: фибриногена, Д-димера, 12а зависимого фактора фибриногена и др.
- Сделайте корректировку питания, ограничив употребление продуктов, способствующих повышению фибриногена или содержащих витамин К ввиду его способности сгущать кровь (цветная капуста, зеленые листовые овощи).

- Выпивайте достаточное количество жидкости, особенно в летнее время.
- Своевременно сдавайте анализы и проходите необходимое обследование.
- Регулярно посещайте лечащего врача и выполняйте все его назначения.
- Откажитесь от вредных привычек – курения, приема алкоголя.
- Не нервничайте, постарайтесь избегать стрессовых ситуаций.
- Проводите больше времени на свежем воздухе.
Чем опасно нарушение гемостаза, расскажет врач в этом видеоролике:
Заключение
С наступлением беременности организм с помощью системы гемостаза подготавливается к предупреждению кровопотери при родах. В этот период отмечается увеличение содержания большинства факторов свертывания с одновременным снижением фибринолитической активности.
Такая кровь гораздо быстрее коагулируется. Однако при высоких показателях свертывающей системы крови, в частности, фибриногена, повышается риск развития тромбоза, опасного для здоровья и жизни будущей мамы с малышом. Своевременные врачебные мероприятия позволяют защитить беременную и плод от развития неблагоприятных последствий.
Своевременные врачебные мероприятия позволяют защитить беременную и плод от развития неблагоприятных последствий.
норма, повышенные и пониженные показатели в первом, втором и третьем триместре
Даже люди, не имеющие глубоких познаний в медицине, понимают важное значение крови для человеческого организма. Во время беременности именно она обеспечивает малыша всеми необходимыми веществами. Определяющую роль в этом процессе играет показатель свёртываемости, он же во многом обуславливает благополучный исход родов. В этом сложном механизме ключевым действующим веществом является фибриноген.
Фибриноген — что за вещество
Фибриноген — это специфический растворимый белок, который вырабатывается печенью. Когда повреждаются ткани (в результе ранения, пореза, хирургического вмешательства и пр.) и возникает кровотечение, то организм запускает механизм свёртываемости крови. Начинается синтез фермента тромбина, он воздействует на фибриноген, в результате белок превращается в фибрин.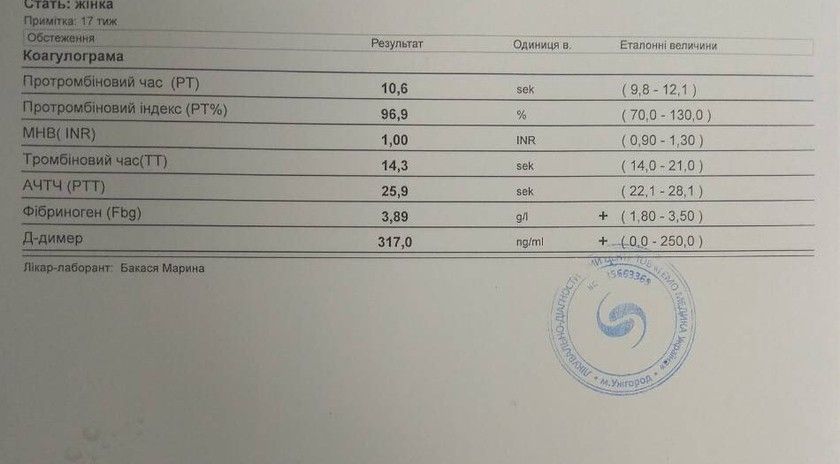 Он представляет собой тонкие длинные нити: они опутывают собой кровяные клетки, в особенности тромбоциты. Создаётся тромб — сгусток, который целиком закрывает рану, что препятствует дальнейшей кровопотере.При повреждении тканей фибриногена преобразуется в фибрин, формирующий тромб
Он представляет собой тонкие длинные нити: они опутывают собой кровяные клетки, в особенности тромбоциты. Создаётся тромб — сгусток, который целиком закрывает рану, что препятствует дальнейшей кровопотере.При повреждении тканей фибриногена преобразуется в фибрин, формирующий тромб
Важно, что в тромбе оказываются закупоренными все токсические вещества. Таким образом, белок фибриноген также препятствует развитию воспалительного процесса.
Видео: нити фибриногена под микроскопом
Норма фибриногена у беременной женщины
Очевидно, что достаточное количество фибриногена необходимо каждому человеку, особенно это касается будущих мам. Когда в утробе появляется эмбрион, организм старается создать ему самые благоприятные условия. Это затрагивает и систему гемостаза.
Гемостаз — это совокупность в организме систем свёртываемости и противосвёртываемости.
Чтобы беременность протекала без осложнений, необходим баланс между составляющими гемостаза. От количества фибриногена зависит рост и развитие будущего ребёнка, ведь все необходимые вещества (включая кислород) он получает из материнской крови через пуповину. И повышенное содержание указанного белка будет препятствовать нормальному питанию, вызовет кислородное голодание.Все питательные вещества плод получает через пуповину, поэтому слишком густая кровь будет препятствовать этому процессу
Белок важен и для благополучного исхода родов. Ведь женщина в этот период теряет немало крови. И если фибриногена в организме окажется недостаточно, кровопотеря будет очень обильной.
Самый высокий риск кровопотери во время родов возникает при отхождении плаценты. Матка после этого представляет собой большую кровавую рану. И время, которое нужно организму для формирования тромбов, имеет решающее значение. При кесаревом же сечении опасность кровопотери возрастает вдвое.После отхождения плаценты матка представляет собой сплошную кровавую рану, и достаточный уровень фибриногена снизит риск большой кровопотери
Нормальный уровень фибриногена в крови небеременной женщины составляет 2–4 г/л. Мудрая природа предусмотрительно устроила так, что при зарождении новой жизни показатель белка снижается естественным образом. Это происходит сразу после зачатия и продолжается до конца первого триместра: так эмбрион сможет получить максимум питательных веществ, поскольку кровь приобретает большую текучесть. Пониженная свёртываемость важна и для формирования плаценты и пуповины: возникают новые сосуды, которым требуется щадящее отношение (более жидкая кровь).Новые сформировавшиеся сосуды плаценты и пуповины нуждаются в бережном отношении — им нужна более жидкая кровь
Мудрая природа предусмотрительно устроила так, что при зарождении новой жизни показатель белка снижается естественным образом. Это происходит сразу после зачатия и продолжается до конца первого триместра: так эмбрион сможет получить максимум питательных веществ, поскольку кровь приобретает большую текучесть. Пониженная свёртываемость важна и для формирования плаценты и пуповины: возникают новые сосуды, которым требуется щадящее отношение (более жидкая кровь).Новые сформировавшиеся сосуды плаценты и пуповины нуждаются в бережном отношении — им нужна более жидкая кровь
В первом триместре нормой считается показатель фибриногена в крови примерно 2, 98 г/л.
Во втором триместре уже завершена закладка ключевых органов у малыша, сосуды плаценты и пуповины становятся достаточно крепкими. Организм ставит перед собой новую задачу — постепенно готовиться к родам, избежать вероятной большой кровопотери. Уровень фибриногена растёт, в результате кровь постепенно становится гуще, обретает повышенную свёртываемость. Этот показатель становится максимальным к моменту появления младенца на свет.
Этот показатель становится максимальным к моменту появления младенца на свет.
Если в конце второго триместра уровень белка составляет примерно 3,1 г/л, то к финалу беременности — уже 4,95–6 г/л.
Исследование крови на фибриноген
Содержание фибриногена в организме беременной определяют с помощью специализированного исследования крови. Поскольку этот белок — не единственный показатель свёртывания, то отдельного анализа на него не бывает, женщине проводят коагулограмму.
Коагулограмма — совокупность показателей крови, влияющих на процесс свёртываемости.
За девять месяцев вынашивания ребёнка кровь проверяется каждый триместр. Впервые — при постановке на учёт, второй раз — примерно на сроке 22–24 недели и обязательно ближе к родам — в 30–36 недель. По результатам последнего анализа врач делает вывод о готовности женского организма к появлению малыша на свет.У беременной кровь на свёртываемость проверяют в каждом триместре
Более частый контроль свёртываемости крови требуется, если у беременной имеются следующие проблемы:
- Заболевания печени.

- Варикозная болезнь.
- Отрицательный резус-фактор.
- Невынашивание беременности в прошлом.
- Продолжительное бесплодие до беременности.
Если очередной результат анализа фиксирует отклонения, то пациентке назначается дополнительное обследование (более расширенное). Это УЗИ, УЗДГ (доплерография сосудов). Если проблема появилась в третьем триместре, проводится КТГ. В ситуации уже разбирается врач-гематолог и трансфузиолог.
Методика исследования крови
Для анализа на свёртываемость требуется венозная кровь. Она помещается в пробирку, которая заранее обработана особым составом (как правило, это солевой раствор лимонной кислоты): он препятствует формированию тромбов. В лаборатории от крови отделяется плазма, а в ней уже оценивают количество фибриногена. Чтобы это сделать, используется особый реактив, запускающий процесс тромбообразования. Содержание белка определяется по числу образовавшихся фибриновых нитей.
Поскольку на результат анализа способны повлиять внешние факторы, перед визитом в процедурный кабинет беременная должна соблюсти ряд важных условий:
- Кровь сдаётся строго натощак.
 После последнего приёма пищи должно пройти не менее 8 часов.
После последнего приёма пищи должно пройти не менее 8 часов. - Предыдущие двое суток под запретом находится слишком солёная и сладкая пища, жирные и острые блюда.
- За час до визита в процедурный кабинет нельзя курить (если, конечно, беременная не рассталась с этой пагубной привычкой).
- За два часа до забора крови запрещены физические упражнения. Вообще, двигательную активность нужно ограничить за несколько дней до анализа.
- В течение недели до забора крови нельзя принимать препараты для разжижения крови (Аспирин и пр.).
- За двое суток до анализа нужно избегать стресса: он влечёт за собой изменения гормонального фона, что способно повлиять на качество свёртываемости крови.
Причины отклонения уровня фибриногена от нормальных значений
Если анализ на свёртываемость крови выявил отклонение от нормы, возможно, в организме женщины присутствует какая-либо патология. В данной проблеме предстоит разобраться специалистам.
В данной проблеме предстоит разобраться специалистам.
Причин повышения фибриногена бывает достаточно много:
- Тяжёлый токсикоз, который сопровождает рвота, которая может возникать более десяти раз в сутки. При этом организм теряет много жидкости — происходит обезвоживание, которое и вызывает сгущение крови.
- Инфекционные заболевания (например, грипп либо ОРВИ).
- Обострение хронических заболеваний.
- Повышенные физические нагрузки.
- Эмоциональное потрясение, стресс.
- Замирание беременности.
- Преждевременная отслойка плаценты.
- Тромбоз в сосудах пуповины.
- Развитие у будущей мамы тромбофлебита. При этом очень опасное состояние — это тромбоз лёгочной артерии: это может даже привести к гибели пациентки.
Фотогалерея: возможные причины повышения фибриногена
- На показатель свёртываемости влияет стрессовый фактор
- Повышение фибриногена вызывают инфекционные заболевания, например, ОРВИ или грипп
- Сильный токсикоз с многократной рвотой может вызывать сгущение крови
- Причиной повышенного фибриногена может быть варикозное расширение вен
Нужно отметить, что пониженный фибриноген фиксируется у будущих мам намного реже, недели повышенный. Однако это также очень серьёзно. Такое состояние может быть спровоцировано следующими причинами:
Однако это также очень серьёзно. Такое состояние может быть спровоцировано следующими причинами:
- Поражение печени: гепатит либо цирроз.
- Значительный дефицит в организме витаминов С и В2.
- Тяжёлый гестоз (или поздний токсикоз).
- ДВС-синдром (патологические изменения в системе гемостаза).
- У беременной недавно была травма, хирургическое вмешательство (сопровождающиеся потерей крови), ожоги.
Способы нормализации содержания фибриногена
При отклонении показателя фибриногена от нормы к лечению беременной пациентки подключается врач-гематолог. Он даёт пациентке важные рекомендации и в случае необходимости назначает приём медикаментов.
Если превышение плазменного белка в крови незначительное, будущей маме часто бывает достаточно скорректировать свой образ жизни и привычное меню. Необходимо избегать стрессов, чрезмерных физических нагрузок, хорошо высыпаться (ночной сон должен занимать не менее девяти часов в сутки), употреблять достаточно жидкости (однако важно не переусердствовать, чтобы не допустить отёков).
Продукты, помогающие понизить уровень фибриногена (способствующие разжижению крови):
- Свежие овощи: помидоры, огурцы, красный перец, свёкла, морковь, баклажаны (в них почти нет витамина К, который увеличивает свёртываемость крови).
- Свежие фрукты: цитрусовые (особенно лимон).
- Ягоды красного цвета: клюква, малина, вишня, клубника, красные сорта винограда. Также нужно употреблять крыжовник.
- Свежевыжатые соки из указанных фруктов и ягод, а также свекольный. Очень хороший природный антикоагулянт — берёзовый сок, но только не магазинный, а собранный своими руками.
- Растительные масла в чистом виде: оливковое, льняное.
- Морепродукты, особенно жирная морская рыба.
Мясо следует выбирать нежирных сортов. Молоко и кисломолочные продукты также нужно выбирать с низкой жирностью.
Фотогалерея: продукты, понижающие содержание фибриногена в крови
При выполнении всех вышеуказанных рекомендаций показатель свёртываемости обычно приходит в норму уже через две недели.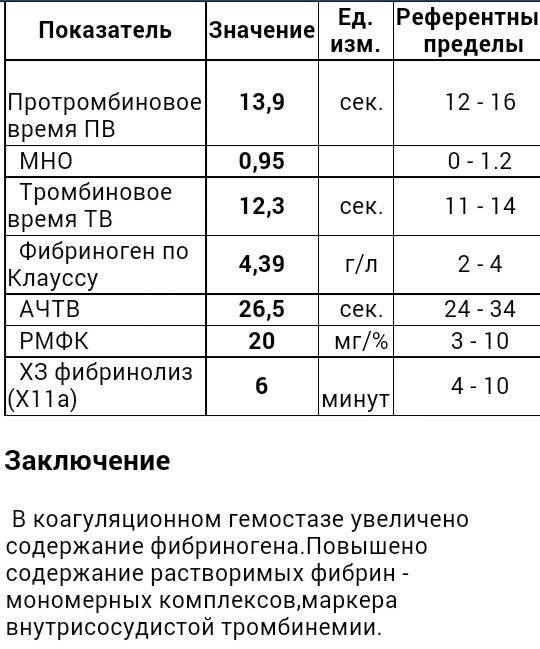 Если же данные меры не приносят результата, врач выписывает беременной специальные препараты для разжижения крови и предотвращения образования тромбов (Аспирин, Кардиомагнил, Тромбо АСС, Курантил и пр.).
Если же данные меры не приносят результата, врач выписывает беременной специальные препараты для разжижения крови и предотвращения образования тромбов (Аспирин, Кардиомагнил, Тромбо АСС, Курантил и пр.).
При понижении уровня фибриногена в крови гематолог также посоветует будущей маме скорректировать свой образ жизни. Здесь опять-таки большую роль играет рацион питания: в него нужно включить больше продуктов, способствующих сгущению крови:
- Бананы.
- Овощи зелёного цвета.
- Фрукты с вяжущими свойствами: хурма, айва.
- Ягоды: облепиха, чёрная смородина, черноплодная рябина, земляника, черника.
- Бобовые.
- Яйца (как куриные, так и перепелиные).
- Свиная печень.
- Орехи.
- Злаки: овёс, пшеница, гречка.
Фотогалерея: продукты, повышающие содержание фибриногена в крови
В продуктах должны присутствовать танины (дубильные вещества), витамины К и Р (рутин).Все эти вещества способствуют сгущению крови.
Поскольку кровь часто становится жидкой по причине гестоза (позднего токсикоза), беременной нельзя отказываться от госпитализации. Там интоксикацию и все симптомы медики будут устранять с помощью медикаментов.
Если указанные меры не помогают, женщине назначаются коагулянты, а также препараты кальция (данный минерал играет определённую роль в качестве свёртываемости крови). Поскольку многие лекарства нежелательно принимать в период беременности в виду их возможного негативного влияния на плод, врачи стараются применять медикаментозную терапию как можно ближе к родам. Причём лучше всего делать это в стационарных условиях, чтобы контролировать состояние будущей мамы и ребёнка.
Необходимо помнить, что нормальный показатель фибриногена в крови неотделим от отказа от вредных привычек — алкоголя и курения (какой бы минимальной не была доза).
Для нормализации показателей свёртываемости крови беременной категорически запрещено заниматься самолечением. Нужно во всём следовать указаниям лечащего врача. Ведь все организмы разные, и реакция на то или иное средство может быть непредсказуемой. Особенно это касается народных рецептов. К примеру, отвар крапивы, известный своими кровоостанавливающими свойствами, способен нарушить кровоток между маткой и плацентой, а отвар зверобоя вовсе противопоказан при вынашивании ребёнка.
Нужно во всём следовать указаниям лечащего врача. Ведь все организмы разные, и реакция на то или иное средство может быть непредсказуемой. Особенно это касается народных рецептов. К примеру, отвар крапивы, известный своими кровоостанавливающими свойствами, способен нарушить кровоток между маткой и плацентой, а отвар зверобоя вовсе противопоказан при вынашивании ребёнка.
Видео: нарушение гемостаза и патологии беременности (объясняет врач-гемостазиолог)
Определение уровня фибриногена в крови является важной и обязательной процедурой для беременной. Ведь повышенный либо пониженный уровень этого белка напрямую влияет на качество свёртываемости. А она играет важную роль при вынашивании ребёнка, во многом определяет благополучный исход родов. Если на этой почве возникли проблемы, то женщина должна внимательно выполнять все предписания гинеколога и гематолога.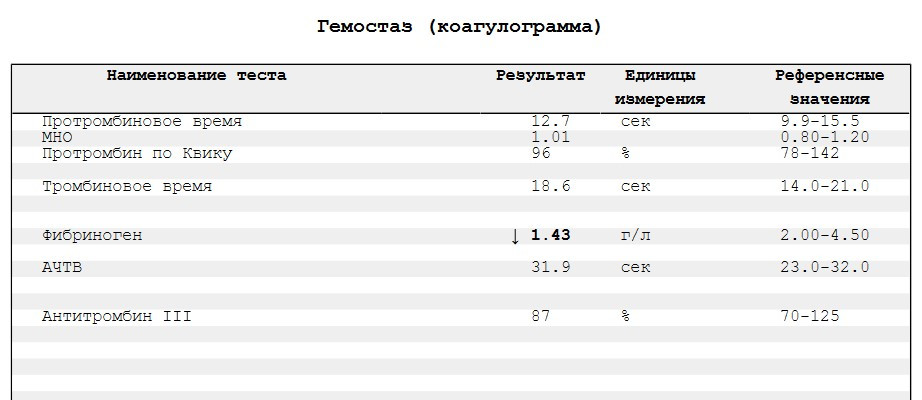
Фибриноген у беременных норма по триместрам
Нормы фибриногена при беременности
Материнская кровь во время беременности питает и обеспечивает ребенка всем необходимым. Поэтому здоровье крови имеет огромное значение и для малыша, и для мамы, и для процесса предстоящих родов.
Многочисленные анализы, которые сдает беременная, дают врачу достаточно полную картину о состоянии ее здоровья. Значение имеет и гемоглобин, и количество тромбоцитов. Также проверяется количество фебриногена. О том, что это такое, и сколько его должно быть в крови будущей мамы, мы расскажем в этом материале.
Что это такое
Когда человеку угрожает кровопотеря, его организм запускает защитный механизм свертываемости крови. И ключевым звеном в нем является белок с названием «фибриноген». Его вырабатывает печень, после чего фибриноген полностью растворяется в плазме крови.
При ранении, порезе, хирургическом вмешательстве и других угрозах благополучию организма фибриноген начинает вступать в реакцию с ферментом тромбином. В результате образуется фибрин-мономер.
Он выпадает в осадок в виде тончайших нитей, которые невозможно увидеть невооруженным взглядом. Эти нити связывают между собой клетки крови, особенно тромбоциты. Так образуется тромб, который полностью закрывает рану и препятствует дальнейшей утечке крови. Впоследствии тромб рассасывается под воздействием других веществ, и сосуды от него очищаются.
Во время беременности важно, чтобы свертываемость крови была нормальной. Это позволит ребенку получать достаточное количество кислорода и полезных веществ, а маме — спокойно доносить кроху до положенного срока и родить его без проблем.
Именно поэтому кровь на свертываемость проверяют несколько раз за время вынашивания малыша.
Анализ на фибриноген
Фибриноген не является единственным показателем способности крови к образованию тромбов, а потому отдельного анализа на него не существует. Уровень плазменного белка определяется во время проведения комплексного исследования РФМК (растворимый фибрин-мономерный комплекс), которое еще называют коагулограммой.
Уровень плазменного белка определяется во время проведения комплексного исследования РФМК (растворимый фибрин-мономерный комплекс), которое еще называют коагулограммой.
Для анализа подходит только венозная кровь. Ее забор производится несколько раз в течение беременности, а потом в обязательном порядке перед родами или проведением кесарева сечения. Врачи должны быть уверены, что у женщины нет риска массированного кровотечения в родах.
На результаты анализа могут повлиять некоторые факторы извне, а потому перед посещением лаборатории или процедурного кабинета женщине следует соблюсти несколько важных условий:
- за двое суток до сдачи крови нельзя нервничать, переживать, выяснять отношения с близкими и посторонними — меняющийся в стрессе гормональный фон повлияет на свертываемость крови;
- за двое суток до анализа нельзя есть жирную, острую, чрезмерно соленую или сладкую пищу;
- за несколько дней следует ограничить физическую активность;
- препараты, разжижающие кровь (например, аспирин) нельзя принимать за неделю до анализа;
- кровь сдают натощак — последний прием пищи будущей мамы должен происходить не позднее, чем за 8 часов до забора крови;
- если будущая мама не смогла распрощаться с вредной привычкой курить, то за час до посещения лаборатории курить нельзя.
Кровь помещают в пробирку, обработанную специальным составом, препятствующим образованию тромбов. В лаборатории из нее отделяют плазменную составляющую, и в плазме определяют количество фибриногена. Для этого в нее добавляют специальные реактивы, которые запускают в образце процесс тромбообразования. По количеству образовавшихся нитей фибрина лаборант судит о количестве фибриногена.
Нормы значений
Мудрая природа предусмотрела все для беспрепятственного развития в материнской утробе новой жизни. Поэтому в самом начале беременности и на протяжении первого триместра фибриноген в крови снижается, чтобы эмбрион мог получить больше полезных веществ, ведь текучесть крови повышается.
На этом сроке формируется плацента – и новые сосуды, в том числе сосуды пуповины, нуждаются в бережном и щадящем отношении. Для этого материнская кровь и становится более жидкой.
Во втором триместре, когда сосуды плаценты и пуповины становятся более прочными и крепкими, а основная закладка органов у ребенка завершается, у материнского организма появляется новая задача — подготовиться к предстоящим родам. О том, что риск кровопотери в процессе рождения ребенка неизбежен, говорить не надо, это очевидно. Поэтому кровь начинает «густеть», уровень фебриногена растет, а следственно, кровь начинает быстрее сворачиваться.
Истинная опасность в процессе родов — отхождение плаценты. Когда «детское место» рождается, это всегда сопровождается кровотечением. Насколько обильным и контролируемым оно будет, зависит от времени, которое необходимо для начала образования тромбов.
На этот показатель и влияет количество фебриногена. Поэтому в третьем триместре уровень этого плазменного белка в норме всегда выше.
Таблица норм концентрации фибриногена при беременности по неделям:
Акушерский срок (недели)
Концентрация фибриногена – минимум
Концентрация фибриногена – максимум
источник
Фибриноген при беременности
Фибриноген – это особый биологический белок, входящий в состав крови человека. Его основная биологическая роль – обеспечение свертывания крови. Уровень содержания этого вещества очень важен во время беременности, а также в момент процесса родоразрешения.
Для его определения используют особую методику исследования – коагулограмму.
Изменение количества содержания фибриногена, как в сторону понижения, так и в сторону увеличения крайне нежелательно для беременной женщины.
Что такое фибриноген при беременности
Фибриноген – вещество белковой природы, которое входит в состав плазмы крови. Это растворимое вещество.Данный кровяной компонент синтезируется в печени, а затем транспортируется в кровяное русло.
При травматизации сосуда фибриноген под воздействием особого фермента тромбина трансформируется в нерастворимое вещество – фибрин.
Он играет непосредственную роль в процессе формирования сгустка крови или тромба.
Уровень фибриногена в составе плазмы крови может изменяться как в большую, так и в меньшую сторону. Это зависит от общего состояния организма и наличия сопутствующих заболеваний.
Функции фибриногена в организме беременной
Основная функция данного белка – обеспечение процесса свёртываемости крови. От этого зависит уровень кровопотери в процессе родов.
Для ребенка фибриноген так же крайне важен. Он участвует в работе плаценты.
Факторы, влияющие на изменения уровня фибриногена у беременных
Содержание фибриногена в крови может отклоняться от нормального значения. Под действие целого ряда факторов его количество может либо повышаться, либо понижаться.Причины повышенного уровня содержания фибриногена у беременной женщины:
- Воспалительные процессы в организме беременной женщины;
- Наличие заболеваний инфекционной природы;
- Сильные проявления токсикоза беременных;
- Высокий уровень физической нагрузки;
- Повышенная тревожность женщины и состояние стресса.
Причины пониженного уровня содержания фибриногена у беременной женщины:
- Недостаточное питание беременной женщины;
- Наличие заболеваний пищеварительной системы;
- Наличие в организме опухолей как доброкачественных, так и онкологических;
- Сахарный диабет.
Следует отметить, что ситуация когда фибриноген понижен возникает значительно реже, чем патологичные состояния связанные с его повышением.
Этот вариант отклонения не менее опасен для беременной женщины.
Диагностика уровня данного белка
На протяжении всей беременности у женщины контролируется уровень содержания данного белка в крови.Обязательным является анализ коагулограмма, который сдается 3 раза за весь период вынашивания ребенка – один раз в триместр.
Существует еще одна разновидность анализа крови на фибриноген – гемостазиограмма, которая является более подробной.
Для того, чтобы получить достоверный результат исследования очень важно правильно к нему подготовится.
- Анализ сдается только натощак. Желательно за час до сдачи крови прекратить употребление даже жидкости;
- Не менее чем за 2 часа до анализа очень важно снизить уровень волнения и тревожности, т.к. при этом состоянии количество фибриногена повышается.
Анализ крови на фибриноген сдается из вены. Полученную биологическую жидкость обрабатывают особым солевым раствором и отделяют плазму.
Из нее можно выделить фибриноген разнообразными способами:- Фибриноген по Клаусу или оптический;
- Колориметрический или методика определения фибриногена по цвету;
- Гравиметрический – способ определения фибриногена по его удельному весу;
- Иммунохимический.
На основании этих показаний можно установить, в каком содержании имеется белок фибриноген в составе крови беременной женщины.
Показатели уровня и их значение при норме фибриногена у беременных
Норма содержания фибриногена в крови при беременности отличается от таковой в обычный период.У женщин, которые вынашивают ребенка, данный белок несколько повышен и это допустимо.
Уровень его содержания зависит от срока беременности.
Нормы фибриногена при беременности по триместрам:
- 1 триместр ( 1-13 неделя ) 2,98 г/л;
- 2 триместр (14-27 неделя) 3,1 г/л;
- 3 триместр (с 28 недели до родов) 4,95 – 6 г/л.
Количество фибриногена в кровяной плазме становится больше с увеличением срока беременности. Максимальное его содержание отмечается в 3 триместре беременности.
Если данные показатели изменяются как в сторону понижения, так и в сторону понижения – это сигнал о развитии патологии.
О чем говорит и чем опасно повышение уровня фибриногена
Очень важно понимать, чем опасен повышенный фибриноген при беременности.При развитии данного патологичного состояния в 1 триместре беременности может произойти самопроизвольный выкидыш или внутриутробное замирание развития плода.
Также высокий уровень фибриногена до 12 недели беременности может провоцировать развитие развития внутриутробных аномалий развития плода, тромбоз и отслойку плаценты.
Самым опасным последствие является тромбоз легочной артерии, который практически всегда заканчивается летальным исходом женщины.
Во 2 и 3 триместре беременности повышенный фибриноген может свидетельствовать о следующих патологиях:
- Инфекционные заболевания женщины;
- Внутриутробные заболевания плода инфекционной и воспалительной природы;
- Воспалительные процессы в организме будущей матери.
Если уровень понижен
Еще одной разновидностью нарушения, которое связано с уровнем фибриногена является его пониженное содержание в крови.В большинстве случаев причиной данной патологии становится очень сильный токсикоз у беременной женщины.
Также к причинам низкого фибриногена можно отнести ДВС-синдром и авитаминоз.
Пониженный фибриноген не менее опасен, чем его избыточное содержание.
Если снижена фибринолитическая активность при беременности, то могут развиваться следующие осложнения:
- Внутриутробный летальный исход для плода;
- Эмболия или попадание амниотической жидкости в кровяное русло беременной женщины;
- Преждевременная отслойка плаценты;
- Снижение тонуса матки;
- Повышение артериального давления матери и ребенка.
Коррекция уровня фибриногена у беременных
В случае изменения содержания фибриногена в крови беременной женщины врач назначает необходимые меры по коррекции этого состояния.Изменить количество данного белка в плазме крови можно следующими способами:
- Медикаментозно;
- При помощи некоторых продуктов питания;
- С помощью лекарственных трав.
Повышают свёртываемость крови такие лекарственные препараты как:
Для снижения количества фибриногена врач может назначить:
Необходимую терапию назначает врач, после сбора полного анамнеза состояния женщины.
Продукты, которые повышают фибриноген:В большинстве случает для нормализации уровня фибриногена достаточно скорректировать свой рацион питания.
Так же повышающей способностью обладают некоторые травы.
Продукты, которые понижают фибриноген:- Кукуруза;
- Ламинария или морская капуста;
- Зеленый чай;
- Земляника;
- Малина;
- Горький шоколад;
- Апельсины и другие цитрусовые.
Сюда же можно отнести и травы:
Из лекарственных трав чаще всего изготавливают отвары.Спиртовые настойки употреблять не рекомендуется из-за негативного влияния спирта на развитие ребенка.
Не стоит заниматься самолечением. Коррекцию питания и назначение лекарственных средств назначает только врач.
При неправильном самолечении можно лишь усугубить возникшее состояние и еще сильнее навредить себе и ребенку.
Уровень белка фибриногена в крови беременной женщины – очень важный показатель. От его количества зависит благополучное протекание беременности, и состояние здоровья матери и ребенка.
Даже если в ходе анализов было диагностировано отклонения данного показателя от нормы, при своевременной и правильной терапии можно свести риски развития осложнений к минимуму.
Контроль над состоянием своего здоровья, правильное питание и соблюдения основных правил здорового образа жизни являются лучшей профилактикой заболеваний.
Видео: Что такое фибриноген?
источник
Что делать, если повышен фибриноген при беременности: нормы по таблице, советы, как понизить или стабилизировать белок
Фибриноген представляет собой белок, который вырабатывается клетками печени – именно он отвечает за свертываемость крови. Но когда женщина вынашивает ребенка – организм ее кардинально перестраивается, меняются многие физиологические показатели. Это же касается показателей фибриногена.
Фибриноген, как белок, вырабатываемый печенью прямо влияет на естественные процессы свертываемости крови и именно за счет него и образуются в сосудах тромбы, препятствующие обильной кровопотере в случае травмы. Повышение или понижение уровня данного в крови элемента ведет к серьезным отклонениям в работе организма матери, приводя к серьезным патологиям, вплоть до выкидыша или же летального исхода.Фибриноген при беременности: роль в организме
Именно данный элемент служит основой сгустка крови – тромба. При естественных, физиологических родах женщина теряет порядка 250-300 мл крови, при кесаревом сечении – до 700 мл. Если врачи говорят о патологическом состоянии и осложненных родах, неспособности крови нормально свертываться или же аномальном уровне тромбов, развивающихся в силу повышенного/пониженного уровня фибриногена возможен летальный исход матери и плода.
Анализ на фибриноген: когда назначают
Назначают проведение лабораторного анализа при наличии таких показаний:- При подготовке к операции или же после нее – это позволит предотвратить обильные кровопотери или же образование тромбов, приводящих в будущем к закупорке сердечно-сосудистой системы.
- В случае диагностировании заболеваний сердечно-сосудистой системы.
- При сбое в работе печени.
- В курсе диагностики воспалительных процессов.
- При проведении исследования на гемофилию.
Сроки для назначения
Врач направляет беременную женщину на сдачу анализа в первую неделю каждого из триместров, что позволит отследить уровень фибриногена и принимать меры по коррекции его показателей. При наличии иных показаний к назначению сдачи крови на анализ – исследование может проводиться и чаще, поскольку не имеет строгих ограничений и противопоказаний к проведению.
Как проходит
Лабораторный анализ на определение уровня фибриногена называют врачи коалуграммой. У беременной женщины на исследование берут венозную кровь, но чтобы результаты анализов были максимально точными, стоит соблюдать ряд правил:- Кровь сдается утром, на голодный желудок – последний раз женщина должна кушать не раньше 12 ч. до сдачи анализа.
- За 1-2 часа исключить любые стрессовые ситуации и физические нагрузки.
- Запрещено курить за час до сдачи крови, а за 2 суток – запрет на употребление спиртного.
Нормы по триместрам
Норма показателей белка у беременной напрямую определена сроками течения гестации – на первом триместре они ближе к норме, на третьем достигая своего максимального уровня, и это не считается патологией.
1 триместр
В самом первом триместре срока, до 14 недели – показатели белка варьируют на уровне в 2.5-5 г/л. Если же у беременной наблюдается тяжелая форма токсикоза – показатель может достигать 3-4 г/л, постепенно увеличиваясь.2 триместр
На втором триместре течения беременности нормальными показателями белка в крови составляет 3-3.2 г/л. На данном сроке течения беременности особенно важно вести точные измерения белка в крови, не допуская тромбоза плацентарных сосудов, что может стать причиной выкидыша, преждевременными родами.
3 триместр
На третьем триместре уровень белка в составе крови увеличивается до отметки в 6 г/л – обусловлено такое повышение активным ростом и развитием плода. Кровеносная система матери связана через плаценту с сердечно-сосудистой системой плода, за счет чего увеличивается кровоток и повышается уровень белка, вырабатываемого печенью.
Что делать, если повышен фибриноген во время беременности
Высокий уровень вырабатываемого печенью белка фибриногена может указывать на течение самых разных патологических процессов в организме матери. Потому данное отклонение, так же как и пониженный уровень белка, не стоит оставлять без внимания.
Причины
Говоря о причинах, которые могут спровоцировать снижение уровня фибриногена – врачи выделяют следующие:- Течение острого инфекционного заболевания. Чаще всего уровень белка повышается при течении воспалительного процесса, очаг которого локализован в ЖК, поражении крови или же сердца.
- В случае ожога различной природы происхождения, при котором резко повышается выброс печенью плазменных белков.
- Злокачественные новообразования, которые могут спровоцировать существенные сдвиги в показателях свертывающих в крови субстанций, нарушая естественное течение беременности.
Лечение
В случае незначительного повышения уровня фибриногена – врач прописывает курс приема препаратов общего действия:
- прием фолиевой кислоты;
- витамины группы В;
- препараты, разжижающие кровь;
- противовоспалительные препараты;
- в случае онкологии – курс противораковой терапии.
Немаловажным моментом терапии есть и пересмотр собственного рациона питания. В меню стоит ввести продукты, разжижающие кровь – семечки подсолнечника и кукурузу, шоколад и цитрусовые, морская капуста, малину и землянику, а также зеленый чай. Также показано беременной принимать и по 1 зубчику чеснока в день – природного антикоагулянта.
Что делают при пониженном показателе
Низкие показатели фибриногена встречаются реже, нежели повышенные, но опасность патологии от этого не снижается. Главное что должна помнить женщина – не стоит заниматься самолечением, чтобы не усугубить собственное положение.Причины
К причинам, которые могут снизить показатели фибриногена, врачи относят следующие факторы:
- Течение у женщины тяжелой формы токсикоза – чем сильнее токсикоз, тем ниже будет уровень белка.
- Нехватка витаминов, принимающих активное участие в процессе гемостаза. Прежде всего, такими витаминами есть витамины В12 и С.
- Диагностирование у беременной 2 или 3 стадии ДВС-синдрома, приводящее к сильному разжижению крови, обусловленное врожденными/приобретенными патологиями.
В каждом отдельно взятом случае первопричину патологического снижения уровня фибриногена устанавливает врач гинеколог на основании результатов лабораторных анализов и осмотра пациентки.
Лечение
В данном случае врач назначает лечение в зависимости от причины, спровоцировавшей патологию – важно пройти обследование и консультацию врача гинеколога и гематолога.- Антикоагулянты – они угнетают активность свертываемости белка и не допускают развитие тромбоза. Чаще всего прописывают такие препараты как Гепарин или же Эноксипарин.
- Курс приема антиагрегантов – их прописывают для предотвращения тромбофлебита и сопутствующих осложнений.
- Витамины группы Р – он укрепляет стенки сосудов и снижает активность фрагментов, нарушающих уровень свертываемости крови.
Также показано ввести в собственный рацион продукты, повышающие уровень свертываемости крови – картофель и крупы, свежие овощи и капусту, печень и зеленые помидоры, зелень, злаки. Полезно вводить в рацион и отвар из тысячелистника, заменив им чай, добавляя крапиву или же арнику.
Как во время беременности понизить уровень фибриногена
При патологически высоком уровне фибриногена, единственным действенным методом снизить его показатели врачи называют плазмоферез. Метод позволяет понизить уровень белка в крови за 2-3 часа. Также важно соблюдать все рекомендации врача, разнообразить свой рацион питания, сделав его полноценным. В частности, из рациона стоит исключить все красные продукты – виноград и гранаты, красную рыбу и печень, свеклу и так далее.
Профилактика
Все профилактические меры по нормализации уровня белка в крови – фибриногена в период вынашивания плода женщина должна согласовать с наблюдающим ее гинекологом.- Прежде всего, пересмотрите свой рацион – он должен быть полноценным и разнообразным, включив или же наоборот исключив продукты, которые могут повышать/снижать показатели свертываемости крови.
- Всегда пить достаточное количество жидкости, в особенности в летнее время.
- Показано своевременно сдавать назначенные врачом анализы и проходить диагностику, выполнять все назначения гинеколога.
- Отказаться до планирования беремен
Фибриноген при беременности норма по неделям таблица
Приветствую дорогих читателей на нашем блоге!
Кровь беременной женщины играет невероятно важную роль в вынашивании здорового малыша. Она снабжает плод всеми обязательными веществами, жизненно необходимыми для его развития и роста. Вот почему в это время важно регулярно проходить всевозможные медицинские обследования и сдавать анализы, которые определяют состояние беременной пациентки.
Помимо гемоглобина и тромбоцитов проверяется еще такой белок крови, как Фибриноген при беременности норма по неделям таблица, которую ведет лечащий врач с помощью методики исследования коагулограммы. Если показатели отклоняются от нормы в сторону увеличения или уменьшения, тогда специалист диагностирует нарушение нормального вынашивания ребенка.
Почему скачки уровня фибриногена нежелательны во время беременности, что собой представляет указанный белок крови и какими должны быть его показатели на разных сроках — обсудим далее в статье.
Содержание страницы
Фибриноген при беременности: что это и какую функцию он выполняет?
Когда беременная женщина узнает, какие анализы ей предстоит пройти за все 9 месяцев, она не может не поинтересоваться, что значит Фибриноген, так как его тоже нужно будет проверять для отслеживания возможных отклонений в здоровье. Представляет он собою биологический белок, входящий в состав плазмы крови.
Образуется в печени, после чего попадает в главный кровяной поток и разносится по всему организму. Он растворим, но во время нарушения целостности сосуда переходит в форму нерастворимого вещества под названием «фибрин». Подобное происходит через взаимодействие тромбина с фибриногеном.
Почему же этот белок так важен для организма будущей матери и ее малыша? Его важность объясняется тем, что он обеспечивает свертывание крови. Если процесс будет нарушен, женщина может потерять очень много жидкой соединительной ткани во время родов.
Другая функция белка — это участие в работе плаценты, что крайне важно для нормального развития малыша в утробе матери. Исследование фибриногена также необходимо, как анализ на тромбоциты или глобулин в крови.
Причины изменений фибриногена в крови беременной: при повышенном и пониженном уровне
Содержание белка фибриногена в крови женщины, вынашивающей ребенка, может меняться под воздействием разных факторов. Если говорить о превышении нормы, то причин тому может быть несколько.
Среди них:
- воспаления в организме;
- патологии инфекционного характера;
- очень сильный токсикоз;
- превышен допустимый уровень физической нагрузки на организм будущей мамы;
- стрессовые ситуации, депрессии, тревожность.
Если Фибриноген понижен, тогда, скорее всего, на это повлияли следующие факторы:
- неправильное или очень скудное питание;
- болезни органов ЖКТ;
- сахарный диабет;
- наличие опухолей разной природы.
Кроме того, нередко Фибриноген повышен при онкологии, так как в организме возникают воспалительные реакции, и концентрация белка заметно увеличивается.
Диагностика уровня белка в крови будущей мамы: подготовка и особенности проведения
При беременности врачи делают общий анализ крови пациентки, чтобы прослеживать все составляющие органическую жидкость белки, так как каждый из них играет важную роль в поддержании жизнедеятельности плода. Одним из дополнительных методов обследования, который позволяет более детально изучить отдельный их вид, является коагулограмма.
Лучше вникнуть в суть процедуры поможет женский форум, на котором посетительницы делятся своими результатами за каждый триместр. Если есть необходимость исследовать белок еще подробнее, прибегают к диагностической процедуре — гемостазиограмме.
Перед обследованием для получения наиболее точных данных женщине необходимо воздержаться от питья за 1 час до прохождения диагностики, а накануне дня «Х» — еще и от еды. Нельзя волноваться, чтобы искусственно не повышать количество фибриногена.
Кровь отбирается из вены. После этого в лабораторных условиях жидкость отделяется от плазмы путем воздействия на нее солевым раствором. Образование фибриногена может быть определено оптическим, гравиметрическим, колориметрическим или иммунохимическим методами.
Полученные результаты позволяют установить уровень содержания белка в крови беременной и его отклонения от нормы в ту или иную сторону.
Нормы значений в таблице: максимальные и минимальные значения по неделям
В организме беременной уровень фибриногена всегда немного выше, чем у женщины в обычном состоянии. Для каждого периода вынашивания малыша допустим конкретный показатель уровня белка.
Врачи смотрят на его концентрацию по неделям, которая должна быть в таких пределах:
| Срок беременности в неделях | Минимальное значение содержания белка в г/л | Максимальные значение содержания белка в г/л |
|---|---|---|
| 1-13 | 2,13 | 4,34 |
| 14-21 | 2,89 | 5,29 |
| 22-29 | 3,00 | 5,70 |
| 30-35 | 3,20 | 5,70 |
| 36-42 | 3,49 | 6,49 |
Изучая белок Фибриноген — норма по триместрам которого указана в таблице — позволяет сделать вывод, что на поздних сроках его уровень всегда выше.
Опасность повышения уровня фибриногена: возможные патологии и меры предосторожности
Превышение нормы в первом триместре чревато выкидышем или замиранием плода. До 12 недели подобный диагноз также может повлиять не только на развитие у плода тромбоза, но и на отслоение плаценты. В таких случаях врач обязан объяснить пациентке, чем опасно повышение РФМК — растворимого фибрин-мономерного комплекса, отвечающего за тромбообразования внутри сосудов.
Последствия могут быть разные — от гипоксии плода и выкидыша до образования тромба в пуповине и осложнений во время родов. При завышении показателей во втором и третьем триместрах медики говорят о рисках инфекционного заражения женщины и развития воспалительных патологий плода.
Чтобы узнать, правда ли Фибриноген повышен, перед операцией, а также перед и после ЭКО, тщательно изучается сыворотка крови. Опухоли, какой бы природы они не были, несут угрозу для малыша и матери.
Основными маркерами торфообразования является не только Фибриноген, но еще и Д-димер — белковый элемент, образующийся в процессе растворения кровяного сгустка, который возникает во время ее сворачивания.
Что, если уровень понижен: ключевой фактор и возможные осложнения
Из всех возможных причин понижения концентрации белка в крови чаще всего подобное случается из-за сильного токсикоза.
В результате могут наблюдаться такие негативные реакции:
- преждевременные сложные роды;
- отслойка плаценты;
- сниженный тонус матки;
- эмболия;
- повышенное артериальное давление.
К счастью, в медицинской практике предусмотрены меры, позволяющие восстановить уровень компонента сыворотки крови.
Восстановление нормального уровня фибриногена в организме беременной: препараты, продукты питания, травы
Для повышения концентрации компонента крови в аптеке можно купить:
- «Викасол».
- «Тромбин» или «Фитоменадион».
Препараты, снижающие Фибриноген — это:
- «Куркумин».
- «Бромелайн».
- «Наттокиназа».
- «Серрапептаза».
Из продуктов и трав, повышающих нормы белка можно отметить:
- гречку;
- овес;
- капусту;
- печень;
- картофель;
- зелень;
- арнику;
- тысячелистник и крапиву.
А к понижающим смело относим:
- землянику;
- зеленый чай;
- кукурузу;
- горький шоколад;
- малину;
- апельсины;
- алоэ;
- шиповник и пустырник.
Чтобы достичь полного физического и психоэмоционального расслабления, необходимо хорошо отдыхать не только ночью, но и днем. Справиться с этой задачей, а также расслабить мышцы спины, шеи, плеч и поясницы поможет подушка-трансформер «Notal Pillow». Беременная может использовать ее дома, на работе, в общественном транспорте или в личном авто.
Выводы
В статье достаточно доступно изложена информация о белковом компоненте фибриногене, для чего он нужен, его норме в организме беременной в разных триместрах и к чему может привести отклонение количества белка от нормального уровня.
Владея этими полезными сведениями, вы сможете лучше позаботиться о своем здоровье. А ознакомив со статьей своих друзей и знакомых в социальных сетях, сделаете доброе дело многим из них, уберёгши от необратимых последствий. Всего доброго всем читателям и до скорых встреч в последующих статьях!
С уважением, Кетрин Гримова, мама замечательной дочурки!
Frontiers | Физиологические и фармакокинетические изменения при беременности
Введение
Использование рецептурных и безрецептурных лекарств является обычным явлением во время беременности, при этом среднестатистическая беременная пациентка в США и Канаде употребляет более двух лекарств в течение беременности (Mitchell et al., 2001). Одна из причин этого заключается в том, что некоторые женщины вступают в беременность с уже имеющимися заболеваниями, такими как диабет, гипертония, астма и другие, которые требуют фармакотерапии; и для многих других гестационные заболевания (гиперемезис беременных, гестационный диабет, преждевременные роды) осложняют беременность женщины и требуют лечения.Более того, практически на большинство систем органов во время беременности оказывают влияние существенные анатомические и физиологические изменения, причем многие из этих изменений начинаются на ранних сроках беременности. Многие из этих изменений существенно влияют на фармакокинетические (абсорбция, распределение, метаболизм и выведение) и фармакодинамические свойства различных терапевтических агентов (Pacheco et al., 2013). Следовательно, для клиницистов и фармакологов становится важным понимать эти адаптации к беременности, чтобы оптимизировать фармакотерапию во время беременности и ограничить материнскую заболеваемость из-за чрезмерного или недостаточного лечения беременных женщин.Цель этого обзора — обобщить некоторые физиологические изменения во время беременности, которые могут повлиять на фармакокинетику лекарств.
Сердечно-сосудистая система
Беременность связана со значительным анатомическим и физиологическим ремоделированием сердечно-сосудистой системы. Увеличиваются масса стенки желудочка, сократительная способность миокарда и податливость сердца (Rubler et al., 1977). Как частота сердечных сокращений, так и ударный объем увеличиваются во время беременности, что приводит к увеличению сердечного выброса (СО) матери на 30–50% с 4 до 6 л / мин (Рисунок 1; Clark et al., 1989). Эти изменения происходят в основном на ранних сроках беременности, и 75% увеличения произойдет к концу первого триместра (Capeless and Clapp, 1991; Pacheco et al., 2013). Плато CO между 28 и 32 неделями беременности, а затем существенно не меняется до родов (Robson et al., 1989). В течение третьего триместра увеличение частоты сердечных сокращений становится в первую очередь ответственным за поддержание увеличения СО (Pacheco et al., 2013). Это увеличение CO является предпочтительным, при котором кровоток в матке увеличивается в 10 раз (17% от общего CO по сравнению с 2% до беременности), а почечный кровоток увеличивается на 50%; в то время как кровоток в печени и головном мозге изменяется минимально (Frederiksen, 2001).Кроме того, по сравнению с первородящими женщинами, повторнородящие женщины имеют более высокий уровень CO (5,6 против 5,2 л / мин), ударный объем (73,5 мл против 70,5 мл) и более высокую частоту сердечных сокращений (Turan et al., 2008). Во время родов и сразу после родов CO увеличивается в результате увеличения объема крови (300-500 мл) с каждым сокращением матки, а затем вторично из-за «самотрансфузии» или перенаправления крови из маточно-плацентарной единицы обратно в кровоток матери. после родов (Pacheco et al., 2013). По мере увеличения CO у беременных женщин наблюдается значительное снижение как системного, так и легочного сосудистого сопротивления (Clark et al., 1989). Вторично по отношению к сосудорасширяющему действию прогестерона, оксида азота и простагландинов, системного сосудистого сопротивления и артериального давления снижаются на ранних сроках беременности, достигая минимальной точки на 20–24 неделе и приводя к физиологической гипотензии. После этого снижения сосудистое сопротивление и вторичное кровяное давление снова начинают расти, приближаясь к значениям до беременности к сроку (Clark et al., 1989; Seely and Ecker, 2011). Это особенно важно для пациентов с ранее существовавшей гипертензией и принимающих гипотензивные препараты (Pacheco et al., 2013; Таблица 1).
РИСУНОК 1. Изменения частоты сердечных сокращений (ЧСС, уд / мин) и ударного объема (УО, мл) во время беременности. По оси X отложен срок беременности в неделях. NP представляет небеременное состояние (рисунок адаптирован из Robson et al., 1989).
ТАБЛИЦА 1. Резюме сердечно-сосудистых изменений во время беременности.
Начиная с 6–8 недель беременности и достигая пика на 32 неделе, объем материнской крови увеличивается на 40–50% по сравнению с объемом крови небеременных (Hytten and Paintin, 1963).Это, в сочетании с падением концентрации сывороточного альбумина, приводит к снижению коллоидно-осмотического давления сыворотки и гемодилюционной анемии. Из-за повышенной эластичности правого и левого желудочков во время беременности окклюзия легких и центральное венозное давление остаются фиксированными (Bader et al., 1955). Хотя точное происхождение увеличенного объема крови до конца не изучено, механизм может быть связан с вазодилатацией, опосредованной оксидом азота, повышением продукции аргинина вазопрессина и активности минералокортикоидов, с задержкой воды и натрия, что приводит к гиперволемии (Winkel et al., 1980). Считается, что индуцированная беременностью гиперволемия обеспечивает беременным женщинам преимущество в выживании, защищая ее от гемодинамической нестабильности с кровопотерей во время родов (Carbillon et al., 2000; Pacheco et al., 2013).
Увеличение общего количества воды в организме, объема крови и капиллярного гидростатического давления значительно увеличивает объем распределения гидрофильных субстратов. Клинически больший объем распределения может потребовать более высокой начальной и поддерживающей дозы гидрофильных препаратов для получения терапевтических концентраций в плазме.Кроме того, из-за снижения концентрации сывороточного альбумина и других белков, связывающих лекарства во время беременности; препараты, которые сильно связываются с белками, могут демонстрировать более высокие уровни свободного связывания из-за снижения доступности связывания с белками и, следовательно, более высокой биологической активности. Например, если препарат сильно (99%) связан с альбумином у небеременных пациенток, небольшое снижение связывания с белками до 98% во время беременности приводит к удвоению активной фракции препарата во время беременности. Дигоксин, мидазолам и фенитоин являются примерами лекарств, в первую очередь связанных с альбумином (Pacheco et al., 2013).
Дыхательная система
Из-за увеличения концентрации эстрогена во время беременности дыхательная система претерпевает анатомические изменения, приводящие к увеличению кровоснабжения и отеку слизистой оболочки верхних дыхательных путей (Taylor, 1961). Это может объяснить повышенную распространенность ринита и носового кровотечения во время беременности. Хотя это теоретический риск и никакие исследования не показали повышенной токсичности, ингаляционные лекарства, такие как стероиды, используемые для лечения астмы, могут легче всасываться беременными пациентами (Pacheco et al., 2013).
Беременность связана с увеличением дыхательного объема на 30–50%, которое начинается в начале первого триместра. Хотя частота дыхания не отличается от состояния небеременной, минутная вентиляция (произведение частоты дыхания и дыхательного объема) значительно увеличивается, аналогично, на 30–50%. Эти изменения в основном вызваны увеличением концентрации прогестерона во время беременности (Elkus and Popovich, 1992; McAuliffe et al., 2002). Кроме того, диафрагма сдвинута на 4–5 см вверх из-за повышенного внутрибрюшного давления из-за увеличения матки и межжелудочковой трети.Это приводит к двухбазилярному альвеолярному коллапсу, базилярному ателектазу и снижению функциональной остаточной емкости и общей емкости легких на 10–20% (Baldwin et al., 1977; Tsai and De Leeuw, 1982). Снижение функциональной остаточной емкости может предрасполагать беременных к гипоксемии во время индукции общей анестезии. Жизненная емкость легких остается неизменной, так как уменьшение резервных объемов выдоха сопровождается увеличением резервных объемов вдоха (Baldwin et al., 1977; Pacheco et al., 2013).
При оценке газов крови во время беременности важно отметить, что артериальное парциальное давление кислорода (PaO2) обычно повышается до 101–105 мм рт. Ст., А углекислого газа (PaCO2) снижается до 28–31 мм рт. Эти изменения в основном вызваны увеличением минутной вентиляции, описанной выше. Падение PaCO2 в материнской циркуляции создает градиент между PaCO2 матери и плода, что позволяет CO2 свободно диффундировать от плода через плаценту к матери, где он может быть выведен через легкие матери (Pacheco и другие., 2013). Кроме того, pH артериальной крови матери слегка повышается до 7,4–7,45, что соответствует легкому респираторному алкалозу. Этот алкалоз частично корректируется увеличением почечной экскреции бикарбоната, что приводит к снижению уровня бикарбоната в сыворотке между 18 и 21 мэкв / л и снижению буферной способности (Elkus, Popovich, 1992; Pacheco et al., 2013). Этот частично компенсированный респираторный алкалоз немного сдвигает кривую диссоциации оксигемоглобина вправо, тем самым способствуя диссоциации кислорода и облегчая его перенос через плаценту, но он также может влиять на связывание с белками некоторых лекарств (Tsai and De Leeuw, 1982).
Почечная система
Эффекты прогестерона и релаксина на гладкие мышцы также наблюдаются в мочевыделительной системе, что приводит к расширению мочевыводящей системы с последующим застоем мочи, что предрасполагает беременных женщин к инфекциям мочевыводящих путей (Rasmussen and Nielse, 1988). Это чаще встречается на правой стороне из-за правовращения беременной матки и правой яичниковой вены, которая пересекает правый мочеточник.
Как почечный кровоток, так и скорость клубочковой фильтрации (СКФ) увеличиваются на 50% уже на 14 неделе беременности (Davison and Dunlop, 1984).Механизмы увеличения СКФ, вероятно, вторичны по отношению к вазодилатации афферентных и эфферентных артериол. Увеличение СКФ приводит к снижению концентрации креатинина в сыворотке, поэтому, когда концентрация креатинина в сыворотке выше 0,8 мг / дл во время беременности, это может указывать на лежащую в основе почечную дисфункцию (Pacheco et al., 2013). Увеличение почечного клиренса может иметь значительное увеличение. (20–65%) в скорости выведения очищенных почками лекарств, что приводит к более короткому периоду полураспада. Например, клиренс лития, который используется для лечения биполярного расстройства, удваивается в третьем триместре беременности по сравнению с небеременным состоянием, что приводит к субтерапевтическим концентрациям препарата (Schou et al., 1973; Пачеко и др., 2013). Другие препараты, которые выводятся почками, включают ампициллин, цефуроксим, цефарадин, цефазолин, пиперациллин, атенолол, дигоксин и многие другие (Anderson, 2005).
Почки также в основном участвуют в осморегуляции воды и натрия. Вазодилатирующие простагландины, предсердный натрийуретический фактор и прогестерон способствуют натрийурезу; тогда как альдостерон и эстроген способствуют удержанию натрия (Barron and Lindheimer, 1984). Хотя повышенная СКФ ведет к дополнительному истощению натрия, более высокий уровень альдостерона, который реабсорбирует натрий в дистальных отделах нефрона, компенсирует это истощение (Barron and Lindheimer, 1984).Результатом является значительная задержка воды и натрия во время беременности, что приводит к кумулятивной задержке почти грамма натрия и значительному увеличению общего количества воды в организме на 6-8 л, включая до 1,5 л в объеме плазмы и 3,5 л в объеме плазмы. плод, плацента и околоплодные воды. Этот «эффект разведения» приводит к умеренному снижению уровня натрия в сыворотке (концентрация 135–138 мэкв / л по сравнению с 135–145 мэкв / л у небеременных женщин), а также к осмолярности сыворотки (нормальное значение во время беременности ~ 280 мОсм / л по сравнению с с 286–289 мОсм / л у небеременных женщин; Schou et al., 1973). Другим следствием увеличения объема является снижение пиковых концентраций в сыворотке (Cmax) многих гидрофильных лекарственных средств, особенно если лекарственное средство имеет относительно небольшой объем распределения.
Желудочно-кишечная система
При беременности повышение уровня прогестерона приводит к задержке опорожнения желудка и увеличению времени прохождения через тонкий кишечник примерно на 30–50%. Повышенное давление в желудке, вызванное задержкой опорожнения, а также сдавливанием беременной матки, наряду со сниженным мышечным тонусом нижнего сфинктера пищевода в состоянии покоя, закладывает основу для желудочно-пищеводного рефлюкса во время беременности (Cappell and Garcia, 1998).Кроме того, эти изменения изменяют параметры биодоступности, такие как Cmax и время достижения максимальной концентрации (Tmax) перорально вводимых лекарств (Parry et al., 1970). Снижение Cmax и увеличение Tmax особенно актуально для лекарств, принимаемых в виде разовой дозы, потому что для этих лекарств обычно требуется быстрое начало действия (Dawes and Chowienczyk, 2001).
Всасывание лекарств также снижается из-за тошноты и рвоты на ранних сроках беременности. Это приводит к снижению концентрации лекарственного средства в плазме.По этой причине пациентам с тошнотой и рвотой во время беременности (невирапин) обычно советуют принимать лекарства, когда тошнота минимальна. Более того, увеличивающаяся распространенность запоров и использование опиатных препаратов для облегчения боли во время родов замедляет моторику желудочно-кишечного тракта и задерживает всасывание лекарств в тонком кишечнике. Это может привести к повышению уровня лекарств в плазме крови после родов (Clements et al., 1978). Повышение pH желудочного сока может увеличить ионизацию слабых кислот, уменьшая их всасывание.Кроме того, лекарственное взаимодействие становится важным, поскольку антациды и железо могут хелатировать совместно вводимые лекарства, что еще больше снижает их и без того сниженное всасывание (Carter et al., 1981).
Повышение уровня эстрогена во время беременности приводит к увеличению сывороточных концентраций холестерина, церулоплазмина, тироид-связывающего глобулина и кортизол-связывающего глобулина, фибриногена и многих других факторов свертывания крови (Lockitch, 1997). Уровень щелочной фосфатазы в сыворотке крови повышается во время беременности, так как она также вырабатывается плацентой, и ее уровни у беременных женщин могут быть в два-четыре раза выше, чем у небеременных людей; следовательно, ограничивая его клиническую применимость при исследовании функции печени или ферментов (Lockitch, 1997; Pacheco et al., 2013). Остальные функциональные тесты печени, такие как сывороточные трансаминазы (SGOT, SGPT), лактатдегидрогеназа, билирубин и гамма-глутамилтрансфераза, не затрагиваются (Lockitch, 1997).
Метаболизм лекарств также изменяется во время беременности частично из-за повышенного содержания половых гормонов и изменений ферментов метаболизма лекарств, включая ферменты, участвующие в фазе I (восстановление, окисление или гидролиз) или фазе II (глюкуронизация, ацетилирование, метилирование и сульфатирование) метаболизма ( Эванс и Реллинг, 1999).Цитохром P450 (CYP450) представляет собой семейство окислительных ферментов печени и является основным путем метаболизма многих лекарств. Например, CYP3A4 проявляет широкую субстратную специфичность, которая включает нифедипин, карбамазепин, мидазолам и антиретровирусные препараты саквинавир, индинавир, лопинавир и ритонавир, а также многие другие препараты (Evans and Relling, 1999; Schwartz, 2003; Mattison and Зайчек, 2006). Поскольку количество и активность CYP3A4 увеличиваются во время беременности, клиренс его субстратов также увеличивается, что требует корректировки дозы (Little, 1999).Примеры изменений в метаболизме фазы II включают повышение активности конъюгированного фермента уридин-5′-дифосфоглюкуронозилтрансферазы (UGT) 1A4, что приводит к увеличению перорального клиренса ламотриджина, одного из его субстратов (de Haan et al., 2004; Pacheco et al. др., 2013).
Гематологические и коагуляционные системы
Количество белых (WBC) и эритроцитов (RBC) увеличивается во время беременности. Считается, что первый является вторичным по отношению к гранулопоэзу костного мозга; тогда как увеличение массы эритроцитов на 30% (250–450 мл) в основном обусловлено увеличением продукции эритропоэтина.Более высокое количество лейкоцитов иногда может затруднить диагностику инфекции; однако обычно увеличение WBC не связано со значительным увеличением полос или других незрелых форм WBC (Pacheco et al., 2013). Несмотря на увеличение массы эритроцитов, как описано ранее, объем плазмы увеличивается значительно (~ 45%), что приводит к «физиологической анемии» беременности. Анемия обычно достигает пика в начале третьего триместра (30–32 недели) и может стать клинически значимой у пациентов, уже страдающих анемией (дефицит железа, талассемия и т. Д.).) в начале беременности (Pritchard, 1965; Peck, Arias, 1979). Эта физиологическая гемодилюция может обеспечить преимущество выживания женщинам во время беременности и родов, поскольку менее вязкая кровь улучшает перфузию матки и межворсинчатую перфузию, в то время как увеличенная масса эритроцитов в сочетании с повышенным кровотоком в матке оптимизирует транспорт кислорода к плоду и в то же время со временем кровь, потерянная во время родов, будет более разбавленной (Koller, 1982; Letsky, 1995; Pacheco et al., 2013). Увеличение массы эритроцитов сопровождается увеличением потребности матери в железе на дополнительные 500 мг во время беременности.Это сочетается с дополнительными 300 мг железа, которые передаются плоду, и 200 мг, которые необходимы для нормальных суточных потерь железа, в результате чего общая потребность в железе во время беременности составляет около 1 г (Pacheco et al., 2013).
Беременность — это состояние гиперкоагуляции, вторичное по отношению к застою крови, а также изменениям коагуляции и фибринолитического пути, таким как повышенные уровни факторов свертывания в плазме (VII, VIII, IX, X, XII), фибриногена и фактора фон Виллебранда. Фибриноген увеличивается в первом триместре и достигает пика в третьем триместре в ожидании родов.Уровни протромбина и фактора V остаются неизменными во время беременности. В то время как протеин S уменьшается во время беременности, протеин C обычно не изменяется и, таким образом, может быть исследован при необходимости во время беременности. Уровни свободного антигена протеина S выше 30% во втором триместре и 24% в третьем триместре считаются нормальными во время беременности (Pacheco et al., 2013). Уровни антитромбина III не изменяются, однако уровни активатора плазминогена снижены, а уровни ингибитора активатора плазминогена (PAI-1) увеличиваются в 2–3 раза, что приводит к подавлению фибринолитического состояния во время беременности.Функция тромбоцитов и стандартные панели экрана коагуляции остаются в норме. Это состояние гиперкоагуляции может обеспечить преимущество в выживании за счет минимизации кровопотери после родов, но оно также предрасполагает беременных женщин к более высокому риску тромбоэмболии (Hehhgren, 1996; Pacheco et al., 2013).
Эндокринная система
Концентрация йодида в плазме снижается во время беременности из-за использования плодами и увеличения клиренса йодида у матери. Это предрасполагает к увеличению размеров и объема щитовидной железы почти у 15% женщин.Помимо анатомических изменений, щитовидная железа увеличивает выработку гормонов щитовидной железы во время беременности. Это связано с повышением регуляции тироид-связывающего глобулина, который является основным связывающим гормоны щитовидной железы белком, почти на 150% по сравнению с концентрацией до беременности 15–16 мг / л до 30–40 мг / л в середине беременности. . Такое резкое увеличение вызвано гиперэстрогенной средой во время беременности и снижением печеночного клиренса. Конечный результат — увеличение общего количества тетра-йодтирониновых и три-йодтирониновых гормонов (ТТ4 и ТТ3) во время беременности.Несмотря на увеличение общего Т4 и Т3, свободные формы гормонов (fT4 и fT3) остаются относительно стабильными или немного сниженными, но остаются в пределах нормальных значений, и эти пациенты клинически эутиреоидны (Glinoer, 1997; Glinoer, 1999; Pacheco et al. , 2013). Повышенная выработка гормонов щитовидной железы происходит в основном в первой половине беременности, достигая плато примерно за 20 недель до срока. Клинически из-за этих изменений использование общего Т4, общего Т3 и поглощения трийодтиронина смолы не рекомендуется для мониторинга статуса гормонов щитовидной железы во время беременности, поскольку они будут увеличиваться (ТТ4, ТТ3) и уменьшаться (rT3U) соответственно.Пациентам с гипотиреозом, которым требуется заместительная терапия левотироксином во время беременности, рекомендуется увеличить дозу левотироксина на 30% на ранних сроках беременности, контролировать ее во время беременности и снизить дозу в послеродовом периоде (Alexander et al., 2004). .
Уровень тиреотропного гормона (ТТГ) снижается в течение первой половины беременности из-за отрицательной обратной связи от периферических Т3 и Т4, вторичных по отношению к стимуляции щитовидной железы хорионическим гонадотропином человека (ХГЧ).В течение первой половины беременности нормальное значение ТТГ составляет 0,5–2,5 мМЕ / л (по сравнению с верхним пределом нормального значения ТТГ в 5 мМЕ / л в небеременном состоянии). Другие факторы, влияющие на метаболизм и уровень гормонов щитовидной железы во время беременности, включают: (1) увеличение выведения йода почками матери (вторичное по отношению к увеличению СКФ), (2) более высокие метаболические потребности матери и его скорость во время беременности, (3) тиреотропное действие ХГЧ, который имеет аналогичную α-субъединицу с рецептором ТТГ и обладает слабой тиреотропной активностью, (4) увеличение трансплацентарного транспорта тироидных гормонов к плоду на ранних сроках беременности и (5) повышение активности плацентарного типа III 5 -дейодиназа (ферменты, которые превращают Т4 в неактивный обратный Т3; Glinoer, 1997; Glinoer, 1999; Pacheco et al., 2013).
Заключение
Глубокие физиологические и анатомические изменения происходят практически в каждой системе органов во время беременности. Это имеет серьезные последствия для фармакокинетических и фармакодинамических свойств различных лекарств при использовании беременными женщинами. Данные о последствиях этих изменений для различных терапевтических агентов отсутствуют, и крайне необходимы дальнейшие исследования.
Заявление о конфликте интересов
Автор заявляет, что исследование проводилось в отсутствие каких-либо коммерческих или финансовых отношений, которые могут быть истолкованы как потенциальный конфликт интересов.
Список литературы
Александр, Э. К., Марки, Э., Лоуренс, Дж., Яролим, П., Фишер, Г. А., и Ларсен, П. Р. (2004). Сроки и величина увеличения потребности в левотироксине во время беременности у женщин с гипотиреозом. N. Engl. J. Med. 351, 241–249. DOI: 10.1056 / NEJMoa040079
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
Бадер, Р. А., Бадер, М. Г., Роуз, Д. Дж., И Браунвальд, Э. (1955). Гемодинамика в покое и при физической нагрузке при нормальной беременности по данным катетеризации сердца. J. Clin. Вкладывать деньги. 34, 1524–1536. DOI: 10.1172 / JCI103205
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
Болдуин, Г. Р., Мурти, Д. С., Велтон, Дж. А., и МакДоннелл, К. Ф. (1977). Новые функции легких при беременности. Am. J. Obstet. Гинеколь. 127, 235–239.
Pubmed Аннотация | Pubmed Полный текст
Barron, W. M., and Lindheimer, M. D. (1984). Почечный натрий и обработка воды во время беременности. Акушерство. Гинеколь. Анну. 13, 35–69.
Pubmed Аннотация | Pubmed Полный текст
Карбийон, Л., Узан, М., и Узан, С. (2000). Беременность, сосудистый тонус и материнская гемодинамика: важная адаптация. Акушерство. Гинеколь. Surv. 55, 574–581. DOI: 10.1097 / 00006254-200009000-00023
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
Картер Б. Л., Гарнетт В. Р., Пеллок Дж. М., Страттон М. А. и Хауэлл Дж. Р. (1981). Влияние антацидов на биодоступность фенитоина. Ther. Препарат, средство, медикамент. Монит. 3, 333–340. DOI: 10.1097 / 00007691-198104000-00003
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
Кларк, С. Л., Коттон, Д. Б., Ли, В., Бишоп, К., Хилл, Т., Саутвик, Дж. И др. (1989). Оценка центральной гемодинамики при нормальной доношенной беременности. Am. J. Obstet. Гинеколь. 161, 1439–1442. DOI: 10.1016 / 0002-9378 (89)
- -9
- заболевание почек
- моложе 20 лет или старше 40
- африканец Американское происхождение
- страдает диабетом
- имеет в анамнезе высокое кровяное давление
- многоплодную беременность
- преэклампсия и другие гипертонические расстройства беременности обычно возникают после 20-й недели беременности и могут привести к проблемам с печенью, почки или другие органы
- преждевременные роды.
- ограничение роста плода, при котором недостаток питательных веществ и кислорода может привести к снижению веса при рождении
- кесарево сечение
- отслойка плаценты, которая происходит, когда плацента отделяется от стенки матки
- мертворождение
- отек, особенно в руках или лице
- головная боль, которая не проходит при приеме лекарств
- быстрое увеличение веса
- может только сделать небольшое количество мочи
- нарушение зрения
- рвота или тошнота, которая начинается или усиливается после 20-й недели беременности
- изменения зрения
- боль в области живота или в верхней правой части живота
- ежедневно принимать утвержденные лекарства от артериального давления
- контролировать артериальное давление дома
- есть продукты, богатые питательными веществами, и избегать соли, полуфабрикатов и добавленного сахара
- посещать все медицинские осмотры
- избегать употребления алкоголя, курения и рекреационных наркотиков
- оставаться активным путем ходьбы или других упражнений, если не указано иное
- поговорить с врачом до беременности о любых существующих проблемах со здоровьем и лекарствах
- получать регулярную и раннюю дородовую помощь
- убедиться, что все лекарства безопасны для продолжения во время беременности
- употребление здоровой пищи
- регулярные упражнения
- увеличение количества натрия в рационе
- увеличение количества жидкости
- поддержание легких и умеренных физических упражнений
- медленное стояние из положения сидя или лежа
- отказ от алкоголя
- Ректальное кровотечение: Человек может заметить ярко-красную кровь на туалетной бумаге или в унитазе.
- Выпавший геморрой: Это происходит, когда внутренний геморрой выпадает через задний проход из-за напряжения.
- зуд вокруг ануса
- болезненные твердые уплотнения возле ануса
- ноющие боли в анусе или боль, которая усиливается при сидении
- давление из-за увеличения веса развивающегося плода и матки на таз
- увеличенный объем крови
- запор
- хронический запор
- напряжение во время дефекации
- диету с низким содержанием клетчатки
- длительное сидение на унитазе
- поднятие тяжелых предметов
- ослабление поддерживающей ткани вокруг ануса
- беременность
- потребляя больше клетчатки в своем рационе
- выполняя упражнения Кегеля
- лежа на левом боку
- используя подушку для пончиков
- принимая пищевые добавки с клетчаткой
- используя смягчители стула
- принимая мягкие слабительные
- пакеты со льдом или холодный компресс
- нанесение гамамелиса на внешний геморрой с помощью марли или хлопка
- употреблять продукты с высоким содержанием клетчатки
- пить воду
- избегать напряжения во время дефекации
- избегать подъема тяжестей
- избегать длительного сидения в туалете
- геморрой тромбируется или становится синюшным
- симптомы ухудшаются
- происходит сильное кровотечение
- нервная система и мозг
- внешний слой кожи
- волосы
- хрусталик глаза
- пигментные клетки
- ногти
- молочные и потовые железы
- зубная эмаль
- сердце
- лимфатические клетки
- половые органы
- скелет и скелет мышцы
- соединительные ткани
- мочеполовая система
- дерма кожи
- почки и селезенка
- легкие
- печень 2 поджелудочную железу 90×2
- желудок
- мочевой пузырь
- щитовидная железа и паращитовидная железа
- й e кишечник
- слизистая оболочка уретры
- психическом и физическом здоровье
- рост, вес и артериальное давление
- любые принимаемые лекарства, включая используемые методы контроля рождаемости
- личный и семейный анамнез, включая аллергии
- предыдущие беременности, включая потери или прерывания
- Для матери: внешний значок преэклампсии, внешний значок эклампсии, инсульт, необходимость в индукции родов (введение лекарства для начала родов) и отслойка плаценты (отделение плаценты от стенки матки). 1,4,5
- Для ребенка: преждевременные роды (роды, которые происходят до 37 недель беременности) и низкий вес при рождении (когда ребенок рождается с массой тела менее 5 фунтов 8 унций). 1,6 Высокое кровяное давление у матери затрудняет получение ребенком достаточного количества кислорода и питательных веществ для роста, поэтому матери, возможно, придется рожать ребенка раньше срока.
- Составьте план на случай беременности и обсудите со своим врачом или медперсоналом следующее:
- Любые проблемы со здоровьем, которые у вас были или были, и любые лекарства, которые вы принимаете. Если вы планируете забеременеть, поговорите со своим врачом. 7 Ваш врач или медицинская бригада могут помочь вам найти лекарства, которые можно безопасно принимать во время беременности.
- Способы поддержания здорового веса за счет здорового питания и регулярной физической активности. 1,7
- Получите ранний и регулярный пренатальный значок внешнего вида. Посещайте каждый прием к врачу или медицинскому работнику.
- Поговорите со своим врачом о любых лекарствах, которые вы принимаете, и о том, какие из них безопасны. Не прекращайте и не начинайте принимать какие-либо лекарства, включая лекарства, отпускаемые без рецепта, без предварительной консультации с врачом. 7
- Следите за своим кровяным давлением дома с помощью внешнего значка домашнего монитора кровяного давления. Обратитесь к врачу, если ваше кровяное давление выше обычного или если у вас есть симптомы преэклампсии. Поговорите со своим врачом или в страховой компании о приобретении домашнего монитора.
- Продолжайте выбирать здоровую пищу и поддерживать здоровый вес. 8
- Обратите внимание на то, как вы себя чувствуете после родов. Если во время беременности у вас было высокое кровяное давление, у вас повышенный риск инсульта и других проблем после родов.Сообщите своему врачу или позвоните по телефону 9-1-1 сразу же, если после родов у вас появятся симптомы преэклампсии. Вам может потребоваться неотложная медицинская помощь. 9,10
- Головная боль, которая не проходит
- Изменения зрения, включая нечеткое зрение, пятна или изменения зрения
- Боль в верхней части живота
- Тошнота или рвота
- Отек лица или рук
- Резкое увеличение веса
- Проблемы с дыханием
- Вы впервые родили.
- У вас была преэклампсия во время предыдущей беременности.
- У вас хроническое (длительное) высокое кровяное давление, хроническая болезнь почек или и то, и другое.
- У вас в анамнезе есть тромбофилия (состояние, повышающее риск образования тромбов).
- Вы беременны несколькими детьми (например, двойней или тройней).
- Вы забеременели при экстракорпоральном оплодотворении.
- У вас есть семейная история преэклампсии.
- У вас диабет 1 или 2 типа.
- У вас ожирение.
- У вас волчанка (аутоиммунное заболевание).
- Вы старше 40 лет.
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
Клементс, Дж.А., Хединг, Р. К., Ниммо, В. С. и Прескотт, Л. Ф. (1978). Кинетика абсорбции ацетаминофена и опорожнения желудка у человека. Clin. Pharmacol. Ther . 24, 420–431.
Pubmed Аннотация | Pubmed Полный текст
Дэвисон, Дж. М., и Данлоп, В. (1984). Изменения почечной гемодинамики и функции канальцев, вызванные нормальной беременностью человека. Семин. Нефрол. 4, 198.
де Хаан, Г., Эдельбрук, П., Сегерс, Дж., Энгельсман, М., Линдхаут, Д., Девил-Нотшеле, М., и другие. (2004). Изменения фармакокинетики ламотриджина, вызванные беременностью: исследование монотерапии. Неврология 63, 571–573. DOI: 10.1212 / 01.WNL.0000133213.10244.FD
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
Хехгрен, М. (1996). гемостаз при беременности и в послеродовом периоде. Гемостаз 26, 244–247.
Hytten, F. E., и Paintin, D. B. (1963). Увеличение объема плазмы при нормальной беременности. J. Obstet. Gynaecol.Br. Commonw. 70, 402–407. DOI: 10.1111 / j.1471-0528.1963.tb04922.x
CrossRef Полный текст
Маколифф, Ф., Каметас, Н., Костелло, Дж., Рафферти, Г. Ф., Гриноу, А., и Николаидес, К. (2002). Дыхательная функция при беременности одиночкой и двойней. BJOG 109, 765–768. DOI: 10.1111 / j.1471-0528.2002.01515.x
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
Митчелл, А.А., Эрнандес-Диас, С., Луик, К., и Верлер, М.М.(2001). Использование лекарств при беременности. Фармакоэпидемиол. Drug Saf. 10, S146.
Пачеко, Л., Костантин, М. М., и Хэнкинс, Г. Д. В. (2013). «Физиологические изменения во время беременности», в Clincal Pharmacology When Pregnancy, ed. Д. Р. Маттисон (Сан-Диего: Academic Press), 5–14.
Парри, Э., Шилдс, Р., Тернбулл, А. С. (1970). Время прохождения в тонком кишечнике при беременности. J. Obstet. Gynaecol. Br. Commonw. 77, 900–901. DOI: 10.1111 / j.1471-0528.1970.tb03423.x
Pubmed Аннотация | Pubmed Полный текст | CrossRef Полный текст
Робсон, С. К., Хантер, С., Бойз, Р. Дж., И Данлоп, В. (1989). Серийное исследование факторов, влияющих на изменение сердечного выброса во время беременности человека. Am. J. Physiol. 256, h2060 – h2065.
Pubmed Аннотация | Pubmed Полный текст
Рублер С., Дамани П. и Пинто Э. (1977). Размер сердца и работоспособность во время беременности оцениваются с помощью эхокардиографии. Am. J. Cardiol. 49, 534–540. DOI: 10.1016 / 0002-9149 (77)


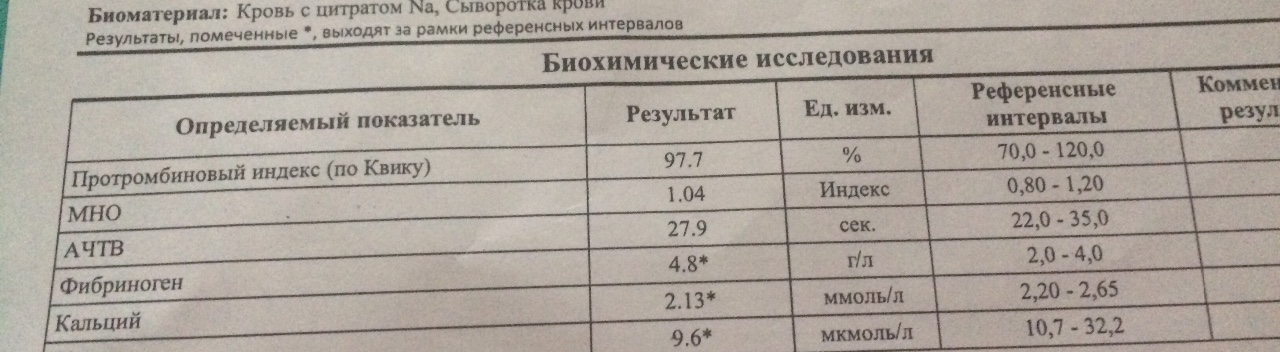
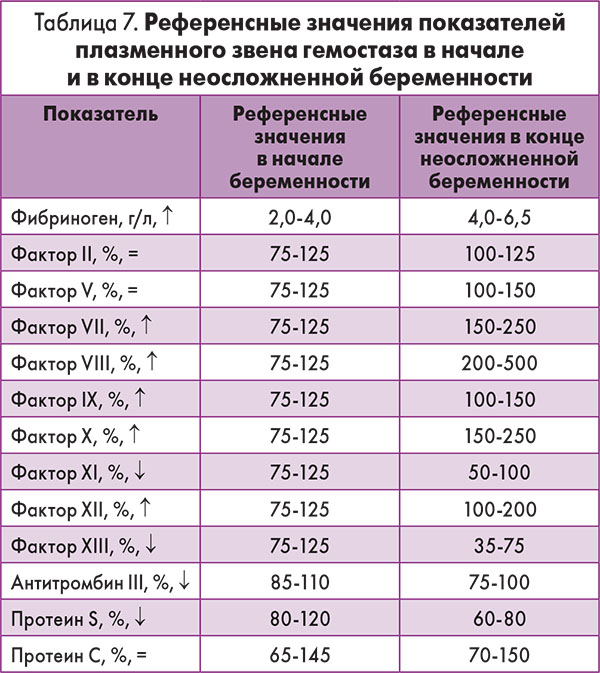
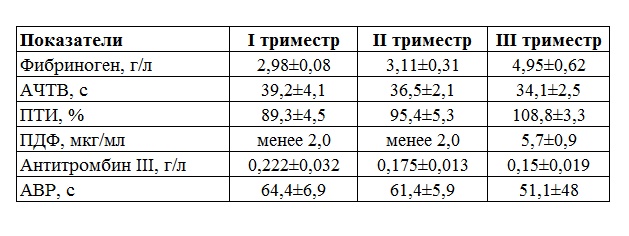 до сдачи анализа.
до сдачи анализа.


 Доктор подбирает препараты с учетом риска тератогенного влияния на плод. Чаще всего при беременности назначается Гепарин и низкомолекулярный гепарин – Фраксипарин, Эноксипарин. Они позволяют снизить тромботическую активность, но при этом не проходят через плацентарный барьер, поэтому лишены способности навредить малышу.
Доктор подбирает препараты с учетом риска тератогенного влияния на плод. Чаще всего при беременности назначается Гепарин и низкомолекулярный гепарин – Фраксипарин, Эноксипарин. Они позволяют снизить тромботическую активность, но при этом не проходят через плацентарный барьер, поэтому лишены способности навредить малышу.


 После последнего приёма пищи должно пройти не менее 8 часов.
После последнего приёма пищи должно пройти не менее 8 часов.