Немеет колено: нужно ли что-то предпринимать
Согласно анатомическому толкованию, колено – это сустав, соединяющий бедро и голень. На него возложена большая функциональна нагрузка по обеспечению подвижности в ноге и способности человека ходить.
Если немеет колено, двигаться становится не комфортно, походка выглядит неуверенной, а выполнение некоторых движений становится вовсе невозможным.
Как развивается процесс
Признаки онемения колена могут появиться у человека любого возраста, независимо от рода его занятий. Обусловлены они бывают:
- Неудобной позой.
- Длительным пребыванием в одном положении.
- Интенсивной физической работой или спортивной нагрузкой.
- Ношением узкой одежды.
- Травмой.
- Анатомическими особенностями.
Такие факторы вызывают временное нарушение чувствительности в области коленной чашечки. Оно проходит в результате самостоятельных действий: растирания, легких уколов, перемены положения тела, осуществления постепенных сгибающих и разгибающих движений.
Обусловлены такие нарушения механическим передавливанием нервных волокон и окончаний либо недостаточным поступлением крови в ткани коленного сустава.
Если же человек отмечает регулярные потери чувствительности в коленной области, она начинает болеть, быть горячей на ощупь, по ней «бегут мурашки» либо обостряется чувство покалывания, не исключено, что это серьезная болезнь.
Какие болезни могут быть причиной
В первую очередь, когда немеют колени, подозреваются проблемы с позвоночником. Вследствие остеохондрозных изменений (уплощение межпозвоночных дисков) становится вероятным ущемление нервных волокон и слабая чувствительность иннервируемых областей. Для области колена симптом может быть вызван ущемлением седалищного нерва и его ветвей.
Кроме этого факторами риска выступают:
- бурситы (воспаление околосуставной сумки),
- артрозы и артриты коленного сустава,
- атеросклероз сосудов или снижение их просвета по другим причинам,
- тендинит и тендиноз (воспаления сухожильных тканей).

На особом месте стоит болезнь Осгуда-Шлаттера. Травмированное колено болит, немеет, ограничивает двигательную активность. Кожа над спровоцированным участком может белеть, быть холоднее либо горячее соседних кожных покровов. Причины патологии иногда не «лежат на поверхности», а затрагивают более глубокие коленные ткани.
Онемение колена по причине бурсита вызывается, например, снижением в суставной сумке количества амортизационной жидкости или гиалуроновой кислоты.
В результате этого возникают трения костей и хрящей друг о друга с возможным ущемлением нервных отростков. Развивается бурсит не только по причине травмы колена, но и является следствием большой физической нагрузки, а также может возникать в результате ряда инфекционных заболеваний (туберкулёз сустава, сифилис, гонорея и прочие).
Когда пациенту выставлен диагноз «артроз коленного сустава», онемение колена – не обязательный, но возможный симптом. Дифференцировать такое состояние легко, если параллельно отмечаются:
- чувство жжения, особенно при подъеме по ступенькам,
- боли в колене, если долго идти либо стоять (возможно, даже после длительного лежания в одной позе),
- слабость в ногах, вплоть до их подкашивания.

Симптомам артроза свойственно прогрессировать. При отсутствии адекватного лечения за несколько месяцев «подвижные» боли могут перейти в «боли покоя».
Если немеют колени, не исключены и дефекты кровоснабжения, которое в этой области осуществляется посредством подколенных сосудов. Расположение соответствующих вен и артерий характеризуется схожестью с направлениями нервных ветвей, поэтому могут наблюдаться их сочетанные поражения.
Сосудистые нарушения, начинающиеся с онемения колен, могут привести к кислородному голоданию коленных тканей, переходящему в гипоксию и даже в атрофию. По мере развития анаэробных процессов развивается гангрена и следующая за ней необходимость ампутации ноги.
Как устанавливают диагноз
Однотипность клинической картины заболеваний с жалобами, что немеют колени, определяет возможность неправильной диагностики и неадекватного лечения. Происходит это часто при самостоятельной постановке диагноза и самоназначениях лечения. Чтобы так не произошло, необходимо обратиться к травматологу, ортопеду, хирургу, невропатологу.
Чтобы так не произошло, необходимо обратиться к травматологу, ортопеду, хирургу, невропатологу.
Для получения представления об изменениях в коленном суставе, повлекших на собой онемение одного либо обоих колен, назначаются следующие виды обследований:
- Рентгенологическое (позволяет выявить либо исключить дефекты костной ткани, патофизиологические проблемы коленного сустава).
- КТ либо МРТ (для диагностики опухолевых процессов, оценки состояния мягких тканей, сосудов и нервных ветвей).
- УЗИ (доплерографические исследования позволят диагностировать атеросклеротические изменения в сосудах и ставить диагноз ишемических поражений тканей).
- Электронейромиография (позволяет оценить полноценность периферических нервов и мышц, проанализировать скорость прохождения нейроимпульса от центрального отдела к иннервируемой области).
- Клинические и биохимические анализы крови и мочи.
- Бактериологические анализы (для выявления инфекционной природы болезни).

Следует помнить, что неврологические симптомы могут иметь психическое происхождение, т.е. проявляться у пациентов с «психогенными» заболеваниями. В таком случае необходима консультация психиатра.
В отдельных случаях жалобы на то, что немеют колени, пациенты отмечают в числе прочих проблем: нечеткости зрения, головокружения, общей слабости, непроизвольного мочеиспускания, онемения мышц, в том числе лица с правой или левой стороны, затрудненной координации движений, нечленораздельной речи и прочих. В таком случае это часть клинической картины серьезных неврологических заболеваний, лечение которых – дело профессиональной медицины.
Каковы подходы к лечению
Очередность терапевтических назначений зависит от причины заболевания, наличия сопутствующих патологий, характеристики процесса развития и анамнеза жизни пациента.
Если симптом онемения колена носит функциональный характер, возможно, стоит изменить условия труда, привычки отдыхать, хобби, образ жизни.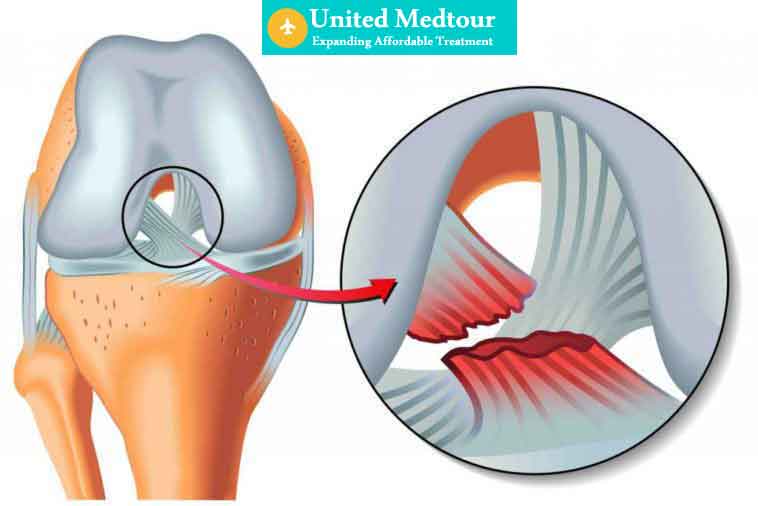 Необходимо исключить факторы, способствующие задержке кровоснабжения и неравномерной иннервации.
Необходимо исключить факторы, способствующие задержке кровоснабжения и неравномерной иннервации.
Симптом, являющийся признаком заболевания, не пройдет сам по себе. Его проявление – результат физиологической несостоятельности коленного сустава исполнять свои функции. Поэтому основное внимание – лечению первичного заболевания.
Наряду с медикаментами целенаправленного воздействия (противовоспалительные, миорелаксанты, нейропротекторы, атеросклеротические, антикоагулянты, статины и прочие), врачи рекомендуют принимать физиотерапевтические процедуры, а также:
- соблюдать диету, богатую витаминами, микроэлементами,
- разработать схему физических нагрузок на ноги и заниматься по ней при постепенном увеличении силы,
- избегать переохлаждений,
- принимать контрастные ванны и душевые процедуры,
- не принимать спиртные напитки и бросит курить,
- ограничить потребление кофе, газированных напитков и продуктов, приготовленных с применением искусственных улучшителей вкуса.

О народных методах лечения
Онемение колена многие предпочитают лечить самостоятельно. В их распоряжении большой арсенал природных лекарств, помогающих справиться с симптомом. Однако следует быть уверенным, что из-за индивидуальных особенностей каждого человека применение таких лекарств может оказать отрицательное воздействие. Итак:
- Тыквенный компресс. Очищенную от кожуры и натертую на крупной терке тыкву положить в марлю и приложить к коленям. Можно немного развести кашицу теплым молоком. Аналогичный способ приготовления лукового компресса. Не допускается наличие на коже свежих царапин и ссадин.
- Медовые аппликации. Теплый мед нанести на колени, накрыть полиэтиленовой пленкой и укутать. Держать такую аппликацию полчаса, после чего смыть теплой водой. К меду рекомендуют добавлять ржаную муку, желток куриного яйца, несколько капель оливкового масла.
- Растирка из богульника.
 Залить измельченное растение спиртом (1:3) и дать настояться в темном месте неделю. Втирать в онемелые колени трижды в день.
Залить измельченное растение спиртом (1:3) и дать настояться в темном месте неделю. Втирать в онемелые колени трижды в день. - Масляные втирания. 100 г молотого черного перца перемешать с литром любого растительного масла. Проварить средство на малом огне полчаса и остудить. Раздражающее пекущее воздействие облегчается масляными составляющими, но, в то же время, активизирует процессы кровоснабжения.
- Компресс на основе сирени. Цветы сложить в стакан, залить половиной литра спирта (или водки) и поставить в темное место на две недели. Курс применения такого компресса 10 дней. Аналогично готовится настойка для компрессов из листьев каланхоэ.
- Настойка из черной редьки. Полтора стакана сока вылить в 0,5 стакана водки. Добавить столовую ложку соли и полстакана меда. Натирать больные колени на ночь. Иногда рекомендуют принимать такой состав внутрь. Тогда его дозировка составляет 30 мл на прием трижды в день.

Наиболее популярные рецепты
- Ванночки из корней лопуха и девясила. Измельченную смесь трав залить кипятком (1л). Настоять пару часов и применять для ванночек ежедневно.
- Мазь на основе лаврового листа. Смешать 6 частей измельченной «лаврушки» с 1 частью иголок можжевельника. В смеси добавить 12 частей любого жира. Растереть и оставить на пару часов. После приготовления втирать к вожу круговыми массирующими движениями.
- Камфарная мазь. Можно купить в аптеке либо приготовить самостоятельно. 100 г спирта смешать с 50 г камфары. Добавить столько же сухой горчицы и два белка яица. Все тщательно перемешать и приступить к втираниям. Условие: отсутствие аллергии на любой из используемых компонентов.
- Аппликации из черники. Растолочь спелые ягоды черники, собрать кашицу в марлю и прикладывать к коленям в конце рабочего дня. Средство обладает хорошим противовоспалительным, успокаивающим, витаминизирующим действием на кожу и подкожные слои.

Для приема внутрь можно приготовить лекарство:
Чесночный напиток. Выжать сок из трех крупных головок. Вылить его в поллитровую банку и до верху долить водой. Оставить в темном месте на неделю, периодически производя встряхивающие движения. Принимать по столовой ложке, можно запивать или предварительно разбавить в трети стакана воды.
Для лечения онемения колен сосудистой этиологии рекомендуется:
- Капли на основе свеклы, клюквы, черной редьки. Смешать компоненты в равных количествах и залить спиртом. Настаивать две недели и темном проветриваемом помещении, после чего процедить и принимать по 30 мл за полчаса до утреннего приема пищи.
- Настойка лимона с добавлением чеснока. Выжать сок из 4 лимонов и 4 головок молодого чеснока. Залить двумя литрами воды и закрыть крышкой. Должно постоять не менее трех дней. Принимать по полстакана ежедневно, лучше в середине дня. Средство хорошо очищает сосуды от холестериновых бляшек и проводит профилактику атеросклероза.

В чем заключается профилактика
Онемение колена – состояние, которое при отсутствии серьезного заболевания, можно корректировать. Чтобы устранить симптом покалывания, «бегания мурашек», гипоестезии необходимо обеспечить коленному составу ничем не ограниченное функционирование, а также полноценное кровоснабжение и иннервацию. Для этого необходимо:
- организовать равномерную физическую нагрузку посильной интенсивности,
- исключить курение, употребление повышенных доз спиртных напитков,
- обогатить рацион питания витаминами и микроэлементами,
- побольше дышать свежим воздухом,
- не принимать без контроля врача медикаменты,
- своевременно лечить возникающие болезни,
- проходить периодические медосмотры для раннего выявления возникающих патологий.
При онемении рук, затылка или ног не занимайтесь самолечением, обратитесь за консультацией к врачу.
Онемение колена – неприятный, но поддающийся воздействию симптом.
Немеет (правое, левое) колено, что делать?
Онемение колена – это полное или же частичная потеря чувствительности нижних конечностей. Или же онемение может начинаться с постепенного снижения чувствительности. Что делать, если немеет правое/левое колено?Потеря чувствительности в области колена сопровождается неприятным покалыванием, болью и зудом в нижних конечностях. Онемение нижних конечностей – это действительно серьезная проблема, на которую необходимо обратить пристальное внимание.
Прежде, чем мы разберем наиболее распространенные и часто диагностируемые у пациентов причины онемения правого/левого колена, стоит предупредить о том, что неправильная самостоятельная постановка диагноза может привести к ухудшению самочувствия и осложнению состояния. Поэтому, информацию в статье можно принять к сведению, но визит к врачу никто не отменял.
Заболевания опорно-двигательного аппарата
Если обратиться к неприятной медицинской статистике, то стоит сказать, что в 85% от всех клинических случаев, онемение колена указывает на нарушения в работе позвоночника или же всего опорно-двигательного аппарата.
Конечно, и современный образ жизни также дает о себе знать. Это и малоподвижный образ жизни, и нарушения работы центральной нервной системы, и заболевания сердечно-сосудистой системы и как следствие – страдает весь организм.
Очень часто онемение колен, икр, бедер преследует тех, у кого работа связана с тяжелым физическим трудом и постоянным нахождением на ногах. Это касается такого труда, как продавцы, кассиры, расклейщики объявлений, рабочие на заводах.
Симптомы онемения колен
Перепутать онемение нижних конечностей вы не сможете ни с чем. Изначально у вас может покалывать в ногах – или же по всей площади нижних конечностей или же только в коленях. Затем, ощущение дискомфорта продолжает усиливаться и человек уже жалуется на:
- Жжение в коленках;
- Пропадает ощущение холода/жары – нет реакции на изменение температурного режима;
- Ощущение неприятного холодка в нижних конечностях.
Среди причин, которые прежде всего должен рассмотреть врач, являются такие, как – нарушение работы центральной нервной системы и как следствие — онемение конечностей; заболевания опорно-двигательного аппарата; нарушения работы сердечно-сосудистой системы.
Если возникает сильная боль во время сгибания колена
Если возникает очень сильная боль в колене во время сгибания и затем теряется чувствительность в этой области, то что это может означать?
Рассмотрим основные причины боли в левом/правом колене при сгибании.
- Первичная остеохондропатия или же болезнь Осгуда-Шлаттера. Что это за болезнь и чем она опасна?
Первичная остеохондропатия – это патологическое течение, которое полностью поражает коленный сустав человека. В результате возникает очень сильная кинжальная боль, которую очень сложно терпеть.
Чаще всего, это заболевание развивается после полученной травмы.
У больных возникают жалобы на то, что они не чувствуют своих колен; им тяжело подниматься по лестницам вверх; длительная ходьба приносит страдания.
Если вовремя оказаться медикаментозное противоспалительное и обезболивающее лечение, то первичная остеохондропатия беспокоит человека не более месяца.
Бурсит колена
Если у вас снизилась чувствительность в области коленного сустава, начался отек в колене, то это может быть проявлением воспалительного процесса под названием бурсит.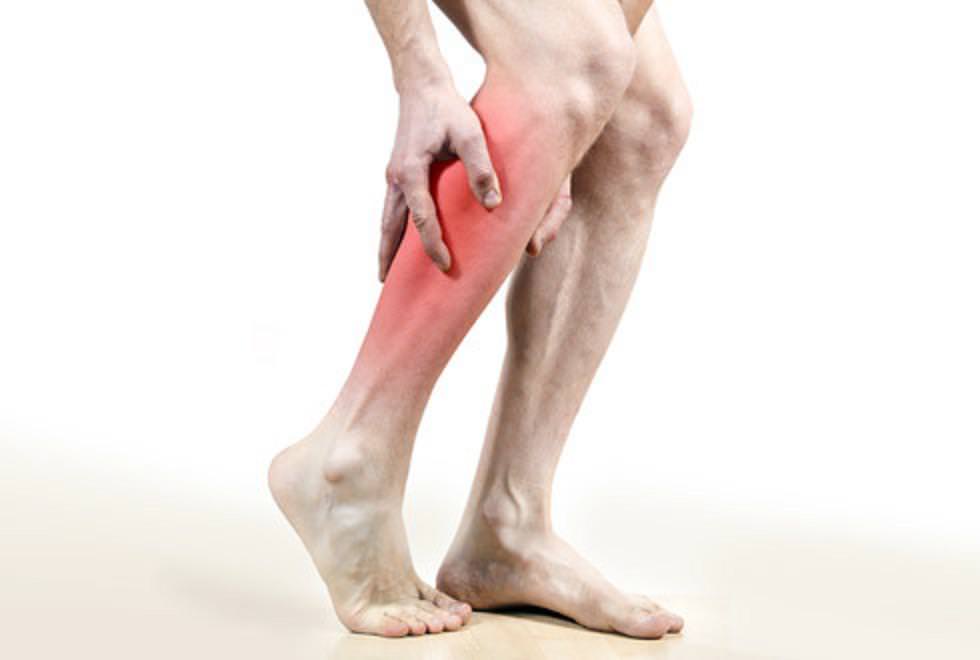 При воспалении суставной сумки, которая находится в колене, человеку начинает казаться, что его колено горит жаром. Движения при бурсите носят ограничения и приносят болезненные ощущения.
При воспалении суставной сумки, которая находится в колене, человеку начинает казаться, что его колено горит жаром. Движения при бурсите носят ограничения и приносят болезненные ощущения.
Артроз колена
Когда колено болит, отекает, вы не чувствуете колена, но при этом во время движения слышится неприятный хруст и возникает дискомфорт, то это состояние вероятнее всего характеризует такое заболевание, как артроз коленного сустава.
При прогрессировании артроза самочувствие человека ухудшается с каждым днем. И в завершении этого патологического процесса наступает полная обездвиженность коленного сустава.
Патологии хряща в коленном суставе
Онемение колена, как левого, так и правого, может быть связано с патологическими процессами, происходящими в хряще надколенника.
Человек при этом жалуется на сильную боль в колене, ощущение неприятного хруста/треска.
Воспаление седалищного нерва
При воспалительном процессе седалищного нерва начинается сильнейшая боль в области колена. Конечно, онемение может быть связано и с защемлением нерва под коленной чашечкой, но человек самостоятельно не сможет диагностировать данную патологию.
Конечно, онемение может быть связано и с защемлением нерва под коленной чашечкой, но человек самостоятельно не сможет диагностировать данную патологию.
При возникновении онемения в левом/правом колене, человеку необходимо обратиться к таким специалистам, как травматолог, хирург, терапевт и ревматолог.
Как лечить онемение левой/правой ноги?
Прежде, чем начать лечение онемения левой/правой ноги, нужно изначально обратиться к врачу за постановкой диагноза. И уже после прибегнуть к той или иной терапии.
Чтобы восстановить чувствительность в колене, необходимо:
- Заниматься спортом, чтобы разгружать коленный сустав. Желательно, выбирать тот вид спорта, в котором будет не такая сильная нагрузка. В качестве терапии подойдет плавание.
Занятия спортом помогают укрепить коленный сустав, усиливают кровообращение, а также снижают дискомфорт.
Хотя бы временно откажитесь от алкогольных напитков, курения, а также употребления чая и кофеинсодержащих напитков.
- Необходимо употреблять больше творога, рыбы, куриного мяса и полезных каш.
- Для того, чтобы восстановилась чувствительность в нижних конечностях, рекомендуется принимать контрастные ванны.
Лечение онемения можно проводить и с помощью примочек и народных компрессов. С этой целью используют настойки грецкого ореха или же настойку сирени на спирту.
Но, все же не стоит заниматься самолечением без предварительной и наиболее полной диагностики вашего недуга. Иначе, вы можете только временно уменьшить неприятную симптоматику, а болезнь тем временем будет развиваться все больше.
Немеет колено: причины и диагностика
На сегодняшний день все чаще и чаще люди сталкиваются с очень неприятной проблемой – онемение коленного сустава. В медицине под термином «онемение» подразумевается утрата чувствительности на определённом участке тела человека. На сегодняшний день выделяют две большие группы данного недуга, это:
- частичное онемение конечности в области колена;
- полная утрата чувствительности.

Данное заболевание требует срочного лечения сразу же после его возникновения. Известно, что онемение не проходит само по себе, а несвоевременная терапия может привести к различным осложнениям. Существует огромное количество методов, которые помогут в максимально краткое время вылечится и забыть о болезни навсегда. Для того, чтобы правильно определить какой именно метод нужно использовать, для этого необходимо знать причины способствующие появлению онемения.
Причины
На данное время известно огромное количество факторов, которые могут привести к потере чувствительности. Очень часто этот недуг возникает вследствие длительного нахождения на ногах, а также в результате сильных физических нагрузок. Такая неприятная ситуация зачастую возникает у общества, которые работают стоя или много передвигаются пешком. Кроме этого при долгом сидении в одной и той же неудобной позе может также возникать такое явление. Но оно исчезает через некоторое время при смене положения на более удобное.
Зачастую бывает, что причины вследствие которых немеет правое и левое колено разные. Онемение левого колена может говорить о наличии проблемы с позвоночным столбом, а правое о нарушении невропатии седалищного нерва.
Кроме вышеописанного существуют и иные причины, которые способны спровоцировать возникновение недуга. Основным фактором является наличие заболеваний, таких как:
Болезнь Осгуда – Шлаттера
Остеохондропатия или болезнь Осгуда – Шлаттера часто встречаемое заболевание в области коленного сустава. Основной причиной появление болезни является травма. Симптоматика недуга проявляется онемением, а также очень сильными болевыми ощущениями в области колена, переносить её очень сложно. Возникает она в основном при сгибании и разгибании конечности, это очень ощутимо особенно при ходьбе по ступенькам. После своевременно назначенного курса терапии все симптомы со временем исчезнут и перестанут тревожить. Для лечения используют противовоспалительные и обезболивающие препараты.
Бурсит
В коленном суставе возникает воспалительный процесс в синовиальной сумке, который имеет название бурсит. Данный недуг провоцирует частичную потерю чувствительности. А также возникает дискомфорт при движении, болезненность, может повысится температура тела.
Артроз
С появлением такого заболевания, как артроз в области коленного сустава возникает невероятно сильная боль, отёчность, вследствие этого человек не может ощутить сустав. Движения становятся скованным и практически невозможны, а также возникает специфический хруст. Ко всему этому болезнь может переходить в хроническую форму. Это может привести к полному обездвиживанию колена. Возникать такое состояние может в левом и правом колене одновременно.
Воспаление седалищного нерва
Причиной онемения колена также бывает воспаление седалищного нерва. Происходит такой процесс вследствие защемления нерва под коленкой. Определить такую причину самому практически невозможно, для этого нужна консультация и осмотр врача. В этом вам помогут следующие специалисты:
В этом вам помогут следующие специалисты:
Артрит
При этой болезни происходит воспаление сустава вследствие травмы, нарушения обмена веществ, инфекции или аллергии. Ткани сочленения воспаляются, колено опухает и сильно болит, нарушается его двигательная активность. Если артрит не лечить, он провоцирует разрушение хряща и нарушение функции сустава, человек становится инвалидом.
Тендинит
Это воспаление, возникающее в сухожилиях вокруг коленного сустава. Появляется недуг вследствие получения травмы и надрыва сухожилия. Выявить болезнь на раннем этапе не так легко так, как болевые ощущения практически отсутствуют или выражены очень слабо, но со временем заболевание переходит на следующий уровень и симптоматика становится заметной даже при обычной ходьбе.
Атеросклероз сосудов
Очень распространённое заболевания, которое приводит к сужению сосудов. На стенках артерий начинает образовываться холестерин и со временем он превращается в бляшку. Нарушается работа системы кровообращения, вследствие этого питательные вещества не поступают в ткани, мышцы и остальные органы.
Остеохондроз поясничного отдела
Основной причиной возникновения заболевания является износ межпозвоночных дисков, из-за слабости мышц позвоночника и его деформации. Такие пациенты часто ведут пассивный образ жизни, а пир любых нагрузках позвоночник и суставы не выдерживают нагрузки и разрушаются, в тканях нарушается кровообращение. Меж позвонками может появиться грыжа и не одна, а несколько.
Симптоматика
Первыми и основными признаками появления болезни являются:
- покалывание в суставе, а также и всей конечности;
- болевые ощущения;
- дискомфорт при движении;
- повышение температуры тела;
- жжение;
- хруст.

При возникновении какого — либо признака нужно сразу же обратиться в медицинское учреждение для определения причины сопутствующей развитию онемения.
Для этого они исследуют онемевший сустав с помощью следующих видов диагностики:
Помните быстрое определение причины онемения залог быстрого избавления от недуга.
Поделиться:
Деформация коленного сустава | Блог о здоровье
У многих людей проблемы с суставами колена и бедра начинаются в пожилом возрасте. Это связано с разрушением костей и истончением хрящевой ткани. Но деформация коленного сустава, в отличие от артрита или старых травм, проявляется и в детском возрасте, и даже может быть заложена ещё в период беременности.
Что такое искривление коленного сустава?
Искривлённые колени — одно из самых распространённых ортопедических заболеваний. Из-за него меняется походка, появляется косолапость. Ощущается постоянная боль в коленях. Простые прогулки приносят дискомфорт и усталость. Лёгкая деформация не приносит боли при обычной жизни, и носит исключительно эстетический характер.
Из-за него меняется походка, появляется косолапость. Ощущается постоянная боль в коленях. Простые прогулки приносят дискомфорт и усталость. Лёгкая деформация не приносит боли при обычной жизни, и носит исключительно эстетический характер.
При деформации колено смещается внутрь или наружу, что приводит к разворачиванию бедра и голени, изменению угла опоры и искривлению костей ноги. Врачи различают два вида деформации:
- вальгусная — колени выворачиваются внутрь, силуэт ног похож на букву Х;
- варусная — колени смещаются наружу, ноги напоминают букву О.
Заболевание делится также по степени проявления:
- лёгкая, при которой отклонение ноги не превышает 15 градусов;
- средняя, которая характеризуется углом ноги в 15-20 градусов и смещением механической оси ноги к краю кости;
- тяжёлая, при которой угол голени превышает 20 градусов, а колено находится за пределами механической оси ноги.
Причины деформации коленного сустава
Заболевание может развиться в разные стадии жизни: до рождения, в детстве и у взрослого человека. Врождённая аномалия формы коленей проявляется, если у матери во время беременности:
Врождённая аномалия формы коленей проявляется, если у матери во время беременности:
- было отравление токсическими веществами,
- происходили частые стрессовые ситуации,
- присутствовало лечение антибиотиками,
- были проблемы с эндокринной системой.
Если же ребёнок родился здоровым, то у него есть шанс заболеть деформацией суставов в следующих случаях:
- при недостатке кальция и витамина D в пище,
- при избыточной массе тела,
- на фоне хронических или врождённых болезней хрящевой и костной ткани,
- при долгом ограничении движения,
- при слишком ранней попытке научиться ходить.
Из-за недостатка питательных веществ кости и хрящи становятся более мягкими и хрупкими. Если ребёнок рано встанет на ноги, которые ещё не будут приспособлены держать его вес, то суставы неизбежно искривятся.
У взрослого человека есть несколько путей приобретения этого заболевания:
- переломы ног со смещением,
- разрыв связок и вывих одного и того же колена несколько раз,
- повреждения и заболевания хрящевой ткани.

Конечно, при недостатке витаминов и минералов в питании проблемы с коленями появятся и у взрослого. Однако на уже развитых суставах риск получить серьёзное искривление куда ниже, чем во время роста.
Как диагностировать и лечить?
Врач увидит сильную деформацию коленного сустава при визуальном осмотре. Для этого он измерит расстояние между щиколотками (при вальгусной деформации) или коленями (при варусной) в расслабленном состоянии. Если у него появится подозрение на патологию, то он назначит полноценные обследования коленей и костей таза:
В редких случаях, при запущенной стадии болезни нужно сделать снимки поясничного и крестцового отделов позвоночника.
Если болезнь проявилась после травмы или развития патологий суставов, врачам придётся поработать с первичным заболеванием. Здесь уже могут понадобиться снимки позвоночника, общий и биохимический анализы крови, а также исследования синовиальной жидкости.
Лечение деформации включает в себя физиотерапию и массаж, использование ортопедической обуви, лёгкую лечебную физкультуру, изменение диеты. Могут назначить хондропротекторы и противовоспалительные препараты. В тяжёлой стадии искривление исправляют хирургическим путём.
Могут назначить хондропротекторы и противовоспалительные препараты. В тяжёлой стадии искривление исправляют хирургическим путём.
Избавиться от болезни-причины необходимо, так как кривизна ног приведёт к тяжёлым последствиям. Нарушается строение не только нижних конечностей, но и всего тела. Деформация коленного сустава имеет множество последствий: от плоскостопия до сколиоза и серьёзных искривлений позвоночника. Боль в коленях и пояснице будет усиливаться со временем, разовьётся быстрая усталость и утомляемость при ходьбе.
Профилактика искривления коленных суставов
У детей
Первую профилактику следует проводить ещё матери: она должна тщательно следить за своим питанием и приёмом лекарств во время беременности. При возможности, нужно провести это время в чистом районе, а не в центре города. Следует избегать любого взаимодействия с токсическими веществами: красками, растворителями, инсектицидами.
В первые годы ребёнок должен получать достаточное количество кальция и витамина D, регулярно бывать на свежем воздухе. Не следует ограничивать его движения или, наоборот, пытаться посадить или поставить на ноги раньше, чем он сам будет готов это сделать. Если у него есть врождённая склонность к слабым суставам, следует наблюдаться у специалиста. Возможно, он посоветует коррекцию питания или физической активности.
Не следует ограничивать его движения или, наоборот, пытаться посадить или поставить на ноги раньше, чем он сам будет готов это сделать. Если у него есть врождённая склонность к слабым суставам, следует наблюдаться у специалиста. Возможно, он посоветует коррекцию питания или физической активности.
У взрослых
Взрослому человеку достаточно вести здоровый образ жизни, регулярно делать хотя бы лёгкую гимнастику, полноценно питаться и носить удобную обувь. Берегите себя от травм, вовремя лечите инфекционные заболевания.
Для предотвращения развития уже имеющейся деформации следуйте рекомендациям врача: принимайте назначенные препараты, используйте ортопедическую обувь, занимайтесь лечебной физкультурой. Обязательно следите за своим питанием, чтобы в нём присутствовало достаточное количество витаминов и минералов. Эти действия не только помогут при проблемах с суставами, но и избавят от множества других неприятных симптомов.
И не откладывайте визит к врачу, если вы или ваш ребёнок почувствовали боль в колене и изменение походки. Деформация коленного сустава намного проще лечится на начальной стадии, когда проблемы ещё почти незаметны.
Деформация коленного сустава намного проще лечится на начальной стадии, когда проблемы ещё почти незаметны.
Почему болят колени после бега
Боли в коленях после бега – это не редкость, а весьма актуальная проблема для большого числа людей, увлекающихся бегом. Наш корреспондент Анна Инькова связалась с доктором остеопатии, спортивным врачом ПХК ЦСКА Владимиром Демченко, чтобы разобраться не только в том, почему болят колени после бега, но и что делать, чтобы этого избежать.
Если не хотите читать – слушайте подкаст в iTunes или Яндекс.Музыке.
«Колено бегуна», «колено прыгуна» и «колено велосипедиста»
«Колено бегуна» — собирательный термин, за которым скрываются разные заболевания. Это не медицинский диагноз. Чаще всего под «коленом бегуна» подразумевается пателлофеморальный синдром. Также «коленом бегуна» иногда называют IT Band-синдром или синдром илиотибиального тракта.
У людей, занимающихся бегом, встречаются еще несколько очень распространенных состояний: «колено прыгуна», или тендинит собственной связки надколенника, и «колено велосипедиста», или тендинит гусиной лапки. Именно с этими заболеваниями бегуны чаще всего обращаются по поводу болей в области коленного сустава.
Именно с этими заболеваниями бегуны чаще всего обращаются по поводу болей в области коленного сустава.
Читайте также: Почему болят суставы после бега
Симптомы
При пателлофеморальном синдроме боль возникает в области коленной чашечки и под ней. Не снизу, а внутри нее — «снизу изнутри». Иногда бывает чуть-чуть по наружному или внутреннему краю коленной чашечки. Боль — довольно острого характера — начинается во время бега, как правило, прямо в самом начале тренировки.
Если мы говорим о проблеме собственной связки надколенника, или о «колене прыгуна», это тоже боль в области переднего отдела коленного сустава, но не в самой чашке, а сразу под ней, снизу. Там есть так называемая собственная связка надколенника, практически продолжение сухожилия квадрицепса. И она будет болеть под коленной чашкой, боли будут во время тренировок и на следующий день. Довольно интенсивными они становятся при ускорениях, беге вниз и на следующий день при ходьбе по лестнице вниз.
Характерное место боли при синдроме илиотибиального тракта — посередине коленного сустава снаружи. Боль (она даже не собственно в колене) возникает из-за трения так называемого илиотибиального тракта о латеральный мыщелок бедренной кости. Боль будет сбоку. Очень характерные болевые ощущения, появляющиеся ближе к концу тренировки. Усиливается боль при ускорениях. Важно, что на следующий день будет больно ходить вниз по лестнице.
Боль (она даже не собственно в колене) возникает из-за трения так называемого илиотибиального тракта о латеральный мыщелок бедренной кости. Боль будет сбоку. Очень характерные болевые ощущения, появляющиеся ближе к концу тренировки. Усиливается боль при ускорениях. Важно, что на следующий день будет больно ходить вниз по лестнице.
Похожие симптомы при воспалении гусиной лапки («колено велосипедиста»): особенно ощутимая боль на следующий день; усиление ближе к концу тренировки.
Иногда боль возникает в начале пробежки, после разогревания она уменьшается — но ближе к концу тренировки все равно возвращается. На следующий день также будет больно ходить. Но локализация боли изнутри. То есть, место боли при «колене велосипедиста» — внутренняя поверхность коленного сустава. И она бывает как на уровне коленного сустава, так и чуть ниже него по внутренней поверхности, потому что крепление гусиной лапки распространяется еще примерно на 5 сантиметров ниже уровня сгибания в коленном суставе.
Причины появления боли в колене после бега
Беговые травмы в подавляющем большинстве случаев — это травмы избыточного использования («overuse»). Нормальные ткани, анатомически не измененные, реагируют воспалительным процессом на нагрузку, с которой они не могут справиться. Чаще всего боль будет исходить из сухожилий и связок, и вести она себя будет всегда примерно одинаково.
Болевые ощущения от «overuse» поначалу будут появляться только на больших дистанциях или при ускорениях, на следующий день все будет проходить. При усугублении ситуации боль будет появляться уже на более ранних этапах и задерживаться после тренировки на 2–3 часа.
И следующий период — боль появляется в самом начале тренировки и держится 3–5 дней. Самая крайняя стадия — когда боль уже не уходит совсем, может длиться до полутора–двух недель, даже при полном отказе от тренировок. Природа боли — воспалительный процесс связки, микротравма.
Какие ошибки приводят к появлению боли в колене?
Первая ошибка — бег в неправильной обуви. Довольно частая ситуация: человек, занимающийся бегом, едет в отпуск, на дачу или ещё куда-то и выходит на пробежку в том, что у него есть — в сандалиях или еще в чем-то совсем неподходящем.
Довольно частая ситуация: человек, занимающийся бегом, едет в отпуск, на дачу или ещё куда-то и выходит на пробежку в том, что у него есть — в сандалиях или еще в чем-то совсем неподходящем.
Второй момент — неправильно подобранный план нагрузок. Люди, например, готовятся к соревнованиям по плану подготовки, но нарушают его какими-нибудь внеплановыми забегами.
К примеру, идет подготовка к марафону, есть какой-то определенный недельный объем; он выполняется и, например, сверху человек участвует в «Бегущих сердцах». Казалось бы, почему не пробежать 10 км? Но получается, что люди полностью выполняют объем своего тренировочного плана и сверху накидывают 10–15–20 км дополнительными забегами, которые в итоге уже становятся лишними. Получается «overuse».
Следующая ошибка — недостаточное восстановление. Особенно часто этим грешат любители. Профессионалы все очень хорошо разминаются, заминаются, растягиваются, ходят на массаж.
Непрофессионалы любят бегать и не любят восстановительные мероприятия: растяжку, раскатку на foam-роллере, массаж, восстановительное плавание. Таким образом, мышцы дольше остаются забитыми, а в таком состоянии они больше подвержены травмам.
Таким образом, мышцы дольше остаются забитыми, а в таком состоянии они больше подвержены травмам.
«Зоны риска»
Первая – это люди с высоким весом, более 90 килограмм.
Вторая – люди без какого-либо спортивного прошлого, слишком резко начинающие бегать (или спортивное прошлое было, но между последними физическими активностями и возвратом в спорт прошло несколько лет). В зоне риска все офисные сотрудники, которые вдруг решили пробежать марафон.
Гораздо более радужная картина у того, кто, например, ходил в зал, бегал там в качестве разминки, но в какой-то момент решил бег сделать основной нагрузкой.
В зоне риска люди с ортопедическими проблемами — с продольным, поперечным плоскостопием. Также в зоне риска бегуны, у которых были проблемы с опорно-двигательным аппаратом, в том числе люди с переломами или операциями на коленном суставе.
Я не замечал, что травмам колена подвергаются люди определенного пола. По моим наблюдениям, если на прием приходит мужчина, значит, у него уже запущенный случай.
Мужчины больше склонны к самолечению, к тому, чтобы потерпеть, перебегать. Женщины более трепетно относятся к своему здоровью. И скорее придет женщина с не очень выраженной травмой, чем мужчина. Поэтому в целом может казаться, что женщины более подвержены болезням коленного сустава.
Если боль застала в процессе тренировки или соревнования
Если боль застала на соревновании, то самое разумное — сойти с дистанции.
Более тонкий момент — что делать, если колено заболело перед соревнованием или вы просто знаете, что у вас есть проблемы с коленом. Во-первых, желательно проконсультироваться с врачом, чтобы убедиться, что это не какая-то жуткая вещь. Если боли легкие, то позволительно выпить какую-нибудь таблетку НПВС — и пробежать, например, на ибупрофене.
Такое относительно позволительно: все же сначала врач должен исключить вероятность серьёзных патологий. Скорее всего, потом придется дольше восстанавливаться, сделать больший перерыв, как-то подольше полечиться, но если это соревнование, к которому вы готовились целый год, то принятие таблетки допустимо. Но если это какая-то серьезная патология, если боль достаточно интенсивная, то желательно сойти с дистанции.
Но если это какая-то серьезная патология, если боль достаточно интенсивная, то желательно сойти с дистанции.
Я очень часто вижу людей, которые терпят до финиша, дохрамывают, а потом лечатся по полгода, по году. Поэтому если прихватило прямо на дистанции, то продолжать гонку не стоит.
Что можно сделать сразу после соревнования? Для смягчения последствия беговых травм я всегда рекомендую проморозить болевую зону. Лед, обернутый в тонкую ткань, прикладывать три раза по пять минут.
Терпеть ли боль в колене
Боль бывает разная: бывает хорошая боль, бывает боль плохая. Хорошая боль — это боль в мышцах, она многим знакома. Мышечная боль, связанная с молочной кислотой, «разбегивается», от тренировки к тренировке ваше состояние улучшается — в таком случае боль можно потерпеть.
Есть еще адаптационные боли, которые возникают у людей, только начинающих бегать или осваивающих новые объёмы. Как распознать такой вид боли?
Она должна быть не в каком-то конкретном месте. Боль должна быть «размазанной» по всему колену — и обязательно с двух сторон. Должна проходить не более чем за 2 дня после тренировки. Лучше — в течение суток. Вот такие боли терпеть можно и нужно — это просто адаптация суставов.
Боль должна быть «размазанной» по всему колену — и обязательно с двух сторон. Должна проходить не более чем за 2 дня после тренировки. Лучше — в течение суток. Вот такие боли терпеть можно и нужно — это просто адаптация суставов.
Но если боль односторонняя, есть выраженная точка боли, то терпеть нельзя. Велика вероятность патологии. Скорее всего, перебегать не получится, а вот ухудшить ситуацию — легко. А потом придется долго лечиться.
В чём заключается лечение
90% процентов лечения заключается в определении проблемы. Если у вас болят колени после бега, нужно не просто найти воспаленную связку — важно понять, почему она воспалилась.
А часто бывает как? Врач видит воспаление — и вся терапия направляется на его снятие. У нас есть боль и воспаление. Вот тебе таблетка от боли, вот — от воспаления.
Но самое главное, что пытаюсь сделать я — это понять, почему произошла такая ситуация. И тогда лечение будет индивидуальное.
Кому-то будет достаточно подкорректировать график тренировок, для кого-то — поправить технику. Одним будет рекомендовано подобрать правильные кроссовки, другим — изготовить стельки. А для кого-то будут подбираться упражнения, укрепляющие мышцы, слабость которых и дает нагрузку на воспаленную связку.
Одним будет рекомендовано подобрать правильные кроссовки, другим — изготовить стельки. А для кого-то будут подбираться упражнения, укрепляющие мышцы, слабость которых и дает нагрузку на воспаленную связку.
А может быть, проблема в том, что какие-то мышцы у пациента укорочены, не растянуты, — тогда подберутся упражнения на растяжку, на расслабление конкретных мышц. В общем, нужно проанализировать, что происходит, понять, почему это происходит и дальше работать с причиной.
А вот лечение самой болевой зоны — на последнем месте. Зацикливание на лечении того места, которое болит, обычное снятие воспалительного процесса приводит к возобновлению боли при возврате к бегу.
Ограничения при боли в колене после бега
Если дело совсем плохо, то я стараюсь на какое-то время ограничить бег или вообще физическую активность.
Если дело средненько идет, и у человека четко беговая травма, то я его прошу перейти на какое-то время на циклические виды активности, не связанные с ударной нагрузкой: велосипед, плавание, эллипсоид. Часто бывает так, что колено сильно болит при беге, но при этом абсолютно не болит при занятии другими видами спорта. Такая смена физической активности позволит не терять сердце, сохранить хороший «колотун».
Часто бывает так, что колено сильно болит при беге, но при этом абсолютно не болит при занятии другими видами спорта. Такая смена физической активности позволит не терять сердце, сохранить хороший «колотун».
Когда человек восстанавливается, моя самая частая рекомендация — в ранние этапы восстановления практики бега убрать ускорения и бег с горы. Начинать бегать стоит примерно с 30% обычного объема. А вообще я стараюсь человека как можно быстрее вернуть в тренировочный процесс, стараюсь как можно меньше ограничивать его физическую активность.
Бандаж при боли в колене
В некоторых случаях бандажи бывают полезными. Но, во-первых, подбираться он должен спортивным врачом. Во-вторых, бандаж должен быть исключительно средством, помогающим в восстановлении, а не постоянным элементом.
Если использовать его в постоянном режиме, очень быстро начинают ослабевать мышцы, возникает привыкание и, к сожалению, люди начинают бегать уже только в бандаже. Поэтому бандаж надевается только на то время, пока идет восстановление и только если это действительно необходимо.
Скажем так, если брать 100% людей, которые пришли ко мне с коленным суставом, то бандаж я посоветую в 2-3% случаев.
Можно ли вылечить «колено бегуна» раз и навсегда
Да, конечно. Если вы разобрались в причинах боли, определили «запускающий фактор», то, естественно, излечение будет полным.
Что будет, если не лечить «колено бегуна»
Если мы берем пателлофеморальный синдром, то там может полностью сточиться хрящ, довести можно до замены коленного сустава, замены хряща на металл. Если боли вызваны синдромом илиотибиального тракта, то там, скорее всего, дело дойдет до того (если мы берем крайний случай, и боль у человека сохраняется полгода), что человек вряд ли дальше будет бегать.
Какие мышцы тренировать, чтобы предотвратить боль в колене при беге?
Самые важные группы мышц здесь — большая ягодичная, средняя ягодичная, квадрицепс. Эти мышцы надо качать. Также есть мышцы, которые надо растягивать — это тоже квадрицепс и икроножная мышца. Короткая икроножная мышца очень сильно влияет на боль в коленном суставе.
Среди других профилактических мер — заминки, разминки, полезно использовать foam-роллер. Важно не перегружаться, следовать плану тренера, в принципе позаниматься с тренером. Нужно прислушиваться к своему телу. Если вы чувствуете, что ткани не выдерживают, то надо уметь вовремя останавливаться. Бегать в хорошей, правильной обуви и регулярно ее менять.
Тейпирование при боли в колене
Кинезиотейпирование — хорошая вещь, но важно, чтобы аппликацию подбирал врач. Дальше, когда вы обучитесь, тейпироваться можно самостоятельно. Используют тейпы и для профилактики, и при лечении. Я чаще рекомендую использовать как помощь в лечении.
Ошибки при самостоятельном лечении
Самая большая ошибка — это просто принятие противовоспалительных средств. Многие пьют, например, нимесил — и на нем бегают. Это приводит к очень неприятным последствиям. Еще одна ошибка — слишком ранний возврат к тренировкам. Люди чувствуют, что боль ослабевает — и тут же врубают по полной все тренировки и получают большие проблемы.
А если это не «колено бегуна», то что
Боль в колене может быть связана с повреждением мениска, могут быть проблемы с крестовидными связками, медиальными связками — что угодно.
В последнее время часто приходят с маршевыми травмами — это внутрикостные переломы внутриберцовой кости. В этом сезоне пациентов 6 было. У людей тяжелых, неправильно бегающих, происходит внутрикостный перелом плато большеберцовой кости (это рядом с коленным суставом). Такая травма “выстегивает” очень надолго.
Читайте по теме:
Онемение
Причина онемения обычно заключается в т.н. компрессионной нейропатии или ущемлении нерва.
Существует более 20 видов нейропатии, наиболее часто проблема заключается в карпальном канале — пространстве между костями ладони и связкой, в которой находятся сгибающие пальцы сухожилия и срединный нерв. Если она не эластична, при возрастании давления нерв ущемляется. Если же нерв сильно и длительно ущемлен на любом уровне (ладони, локтя, плеча), могут возникнуть нарушения чувствительности кожи и подвижности, ибо часть нервных волокон гибнет. При прогрессировании болезни боль и онемение распространяется по всей руке. Эта проблема обычно возникает у людей с однообразной напряженной работой, которая перенапрягает ладонь и способствует ущемлению нерва. Например, у людей, работающих на лесопилках, на конвейере, на компъютере. Ощущение онемения и боль чаще всего появляется ночью, лишая человека сна.
При прогрессировании болезни боль и онемение распространяется по всей руке. Эта проблема обычно возникает у людей с однообразной напряженной работой, которая перенапрягает ладонь и способствует ущемлению нерва. Например, у людей, работающих на лесопилках, на конвейере, на компъютере. Ощущение онемения и боль чаще всего появляется ночью, лишая человека сна.
Долго работая на компъютере, может появиться ущемление локтевого нерва, чаще на левой руке. Характерным признаком является онемение мизинца, подчас и ощущение замерзания, дискомфорт на внутренней поверхности предплечья. Поначалу обычно не бывает боли, поэтому пациенты к врачу обращаются запоздало.
Онемение рук может быть одним из симптомов не только карпального канала, но и других серьезных заболеваний.
Если немеют обе руки и/или обе ноги, это может быть полинейропатия или какая-либо другая патология. Полинейропатия означает, что в процесс заболевания вовлечены многие нервы, обычно затрагивающие периферию — ладони, пальцы, стпы, ноги. Могут неметь только пальцы, может вся ладонь и рука до плеча. То же и с ногами — может неметь только стопа или до половины голени. Полинейропатия проявляется также в виде боли, ощущения жжения, как синдром «беспокойных ног», при котором человек ночью не может заснуть из-за поисков для ног удобного места.
Могут неметь только пальцы, может вся ладонь и рука до плеча. То же и с ногами — может неметь только стопа или до половины голени. Полинейропатия проявляется также в виде боли, ощущения жжения, как синдром «беспокойных ног», при котором человек ночью не может заснуть из-за поисков для ног удобного места.
Если немеет вся рука или нога, это может быть не периферийная полинейропатия, а повреждение нервов и сплетений нервных корешков.
Если по началу онемение кратковременно, но со временем наступает все чаще, пока вообще не проходит, причина скорее всего кроется в центральной нервной системе. Это может быть симптомом опухоли головного мозга, нарушения мозгового кровообращения, предвестия инсульта. Поэтому для врача важно знать, онемение у пациента постоянное или волнообразное, связанное со статической или динамической нагрузкой, с определенным временем суток и т.п.
Ощущение онемения у пожилых людей чаще всего связано с преходящими нарушениями кровообращения, поэтому необходимо обследовать сосуды головного мозга.
Это ощущение может быть проявлением тяжелого заболевания и у молодых людей — например, рассеянного склероза. Онемение может свидетельствовать об опухоли, аневризме (расширении) сосудов головного мозга. В зависимости от того, в какой части мозга сосуды расширяются, они давят на окружающие ткани мозга, порождая ощущение пульсирования, головную боль и другие меняющиеся симптомы.
Чтобы определить причину онемения, необходима консультация
невролога. В тяжелых случаях, когда консервативная терапия не приносит желаемого результата, необходима консультация нейрохирурга, блокада или хирургическое лечение.Список симптомов
Почему немеют ноги — причины онемения в стопах и голенях, что делать / НВ
18 октября 2020, 05:42
Цей матеріал також доступний українськоюПочему у вас немеют ноги (Фото: Nobilior/Depositphotos)
НВ уже писал о том, почему немеют руки, и что делать в таких случаях. Теперь поговорим о не менее распространенном явлении. Итак, что делать, если у вас немеют ноги.
Теперь поговорим о не менее распространенном явлении. Итак, что делать, если у вас немеют ноги.
Поначалу многие не обращают на это внимания. Ну подумаешь, ноги затекли во время сна.
На самом деле, онемение ног может быть весьма красноречивым симптомом.
Для нервной и кровеносной системы наши ноги, в частности, стопы являются «конечной станцией». Если у вас немеют ноги, значит, либо кровь, либо нервные импульсы не доходят до конечной точки назначения, теряются где-то по пути.
Попробуем разобраться, почему это может происходить и может ли онемение ног свидетельствовать об опасной болезни.
Итак, первой и самой распространенной причиной онемения ног бывает… неудобная обувь. Порой из-за узкой обуви переживаются подошвенные нервы. Иногда сдавливаются нервы в голеностопной области из-за того, что вы слишком туго затягиваете шнурки.
Однако, чаще всего такие несистемные повреждения проявляются на одной ноге, редко — на двух сразу.
А вот если немеют обе ноги сразу, значит, дело не в обуви или внешних факторах, а в системных нарушениях в вашем организме.
Но и здесь не все возможные объяснения сразу носят характер приговора. На самом деле, чаще всего онемение ног вызывает банальная нехватка витамина В12.
Но есть и более опасные варианты.
Для того, чтобы распознать их, стоит глубже разобраться в симптомах. Именно о них вас начнет расспрашивать врач, к которому, кстати, стоит обратиться как можно скорее, в случае, если вы убедились в том, что ноги немеют не из-за обуви.
Самодиагностикой заниматься не стоит, лучше пусть диагнозы ставит врач. Однако, для того, чтобы понимать масштаб проблемы, следует знать о потенциальных вариантах.
Если ноги немеют ниже колен, возможно, речь идет о проблемах с позвоночником.
Если немеют стопы, скорее всего, речь идет о неправильном кровообращении или же сахарном диабете.
Если немеет большой палец, вероятно, расстройство периферической нервной системы или сбои в метаболизме.
Среди других потенциальных объяснений могут быть и варикозная болезнь ног, поражение нервов, гормональная перестройка, атеросклероз.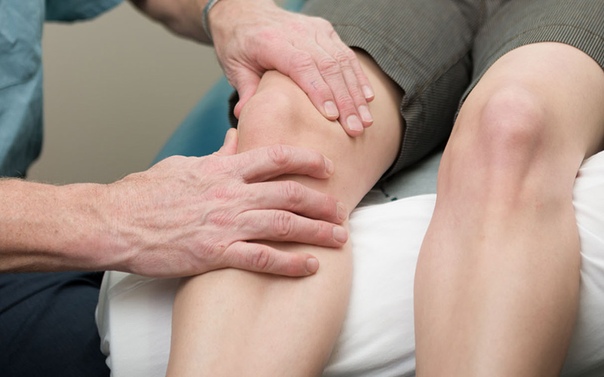
Как видите, существует вероятность, что онемение ног свидетельствует о каком-то серьезном системном заболевании.
Стоит обратиться к врачу, не откладывая, чтобы установить правильный диагноз и начать лечение как можно раньше.
Чувство жжения в коленях — симптомы, причины, лечение
Чувство жжения в коленях может развиться из-за ожогов или травм кожи, а также из-за процессов, которые приводят к воспалению в коленном суставе. Боль перемежающейся хромоты, которая возникает при недостаточном кровоснабжении ног при заболевании периферических артерий, может восприниматься как ощущение жжения.
Поверхностные причины жжения в коленях
Чувство жжения в коленях может быть вызвано ожогами поверхности кожи, включая:
- Термические ожоги, включая солнечный ожог
Воспалительные причины жжения в коленях
Заболевания, такие как различные формы артрита, вызывающие воспаление в суставах или вокруг них, могут вызывать боль в колене, которая в некоторых случаях может восприниматься как жжение.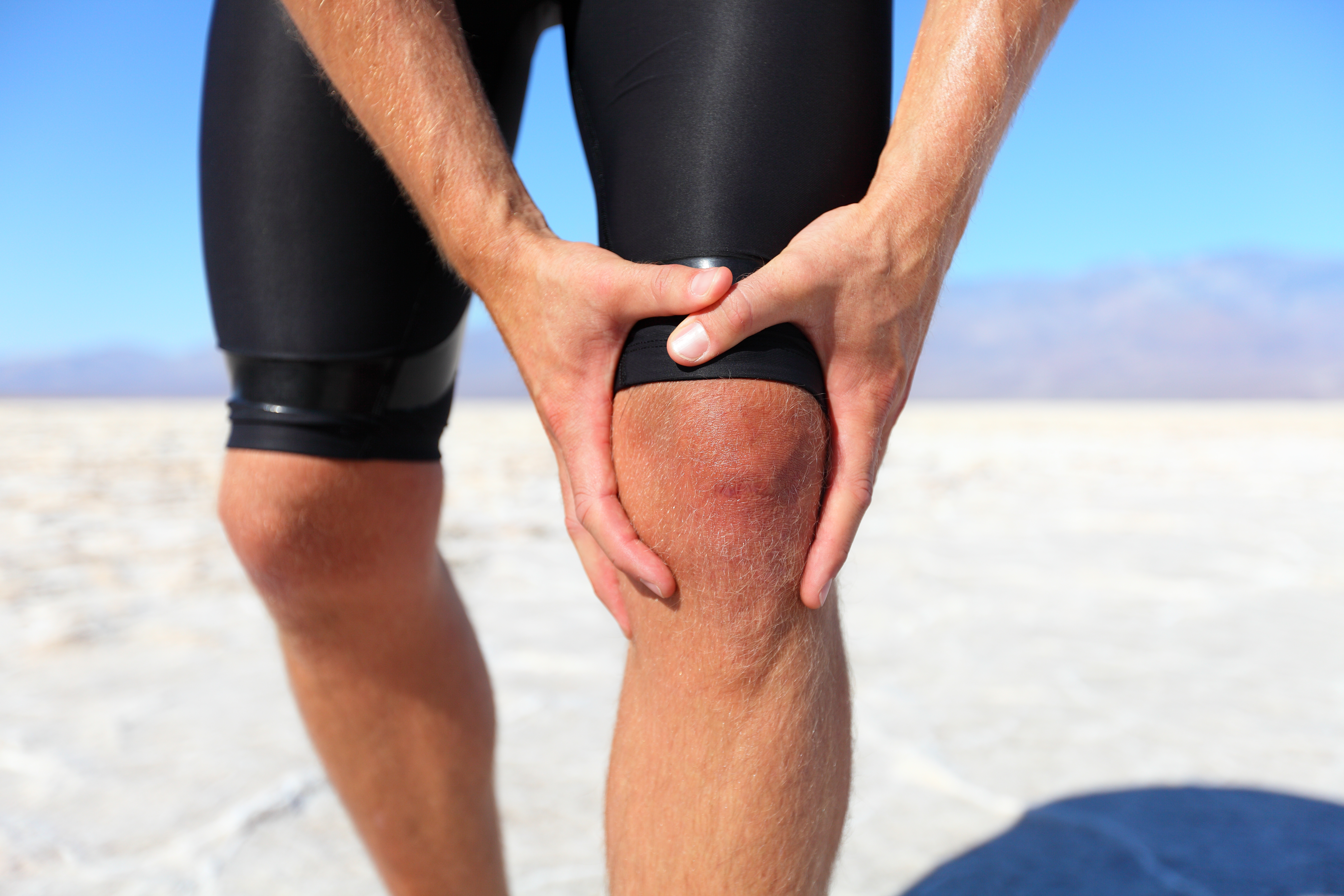 Примеры включают:
Примеры включают:
- Бурсит (воспаление мешочков, заполненных защитной жидкостью вокруг сустава)
- Хондромаляция (проблема со структурой хряща коленной чашечки)
- Подагра (тип артрита, вызванного скоплением мочевой кислоты в суставах) и псевдоподагра
- Инфекционный артрит (инфекция суставной щели)
- Псориатический артрит (артрит, связанный с псориазом кожи)
- Системная красная волчанка (заболевание, при котором атакует собственные здоровые клетки и ткани)
Неврологические причины жжения в коленях
Повреждение нервов ног (периферическая невропатия) вызывает ощущение жжения или покалывания, которое с медицинской точки зрения известно как парестезия.Диабет и злоупотребление алкоголем — две распространенные причины периферической невропатии. Неврологические причины жжения в коленях включают:
- ущемление или сдавление нерва
Сосудистые причины жжения в коленях
Ощущение жжения в коленях может быть связано с болью от перемежающейся хромоты, которая возникает при недостаточном кровоснабжении ног при заболевании периферических артерий. В этом случае боль может ощущаться в любом месте нижних конечностей.
В этом случае боль может ощущаться в любом месте нижних конечностей.
Серьезные или опасные для жизни причины жжения в коленях
В некоторых случаях ощущение жжения в коленях может быть симптомом серьезного или опасного для жизни состояния, которое следует немедленно оценить в экстренных случаях. К ним относятся:
Вопросы для диагностики причины жжения в коленях
Чтобы диагностировать ваше состояние, ваш врач или лицензированный практикующий врач задаст вам несколько вопросов, связанных с ощущением жжения в коленях, включая:
- Как долго вы ощущаете жжение в коленях?
- Чувство жжения присутствует только на одном или обоих коленях?
- Есть ли у вас другие симптомы?
- Вы повредили колено?
- Что-нибудь облегчает или ухудшает ощущение?
Причины и лечение онемения и слабости
Что такое онемение или слабость?
Онемение или слабость могут возникнуть во многих частях нашего тела в любое время.
От неправильного сна до длительного сидения большинство из нас однажды испытали какое-то онемение или слабость.
Хотя состояние может длиться недолго, могут быть проблемы со здоровьем, которые усугубляют проблему.
Причины онемения и слабости
Онемение и слабость кистей, пальцев и запястий
Часто, когда у нас онемение или слабость в пальце, руке или запястье, это может быть связано с ежедневными или повторяющимися задачами, которые напрягают или обездвиживают эту конкретную область.
Например:
- Сон в неудобном положении
- Использование компьютера или мобильного устройства
- Живопись
Однако выполнение этих задач на регулярной основе может привести к долгосрочным проблемам, в том числе:
Онемение и слабость в плече
Каждый раз, когда наши руки двигаются, наши плечевые суставы двигаются.
В какой-то момент большинство из нас чувствует онемение или слабость в плече, будь то от:
- Ежедневная деятельность
- Травма
- Старение
- Простой износ
Общие причины онемения и слабости плеча могут включать:
Онемение и слабость в ноге или колене
У большинства из нас нога «засыпает», когда мы чувствуем онемение или слабость до такой степени, что не можем стоять или ходить.
Хотя обычно мы восстанавливаем нормальную функцию в течение нескольких минут, существуют состояния, которые вызывают онемение или слабость в ноге или колене на длительное время.
Некоторые из наиболее распространенных проблем со здоровьем, влияющих на ноги и колени, включают:
Онемение и слабость в стопах или пальцах ног
Хотя выбор обуви является одной из наиболее частых причин онемения или слабости стоп и пальцев ног, существуют также заболевания, которые могут вызвать проблемы.
Наиболее распространенные проблемы со здоровьем, которые могут вызвать онемение или слабость в стопах и пальцах ног, включают:
Записаться на прием по поводу онемения или слабости
Хотя время от времени онемение или слабость могут возникать в любой из наших конечностей по целому ряду причин, обязательно сообщите своему врачу о симптомах, которые могут указывать на более серьезную проблему.
Записаться на прием к хирургу-ортопеду UPMC:
Узнайте больше о онемении и слабости суставов
Ссылки ниже откроют новое окно браузера.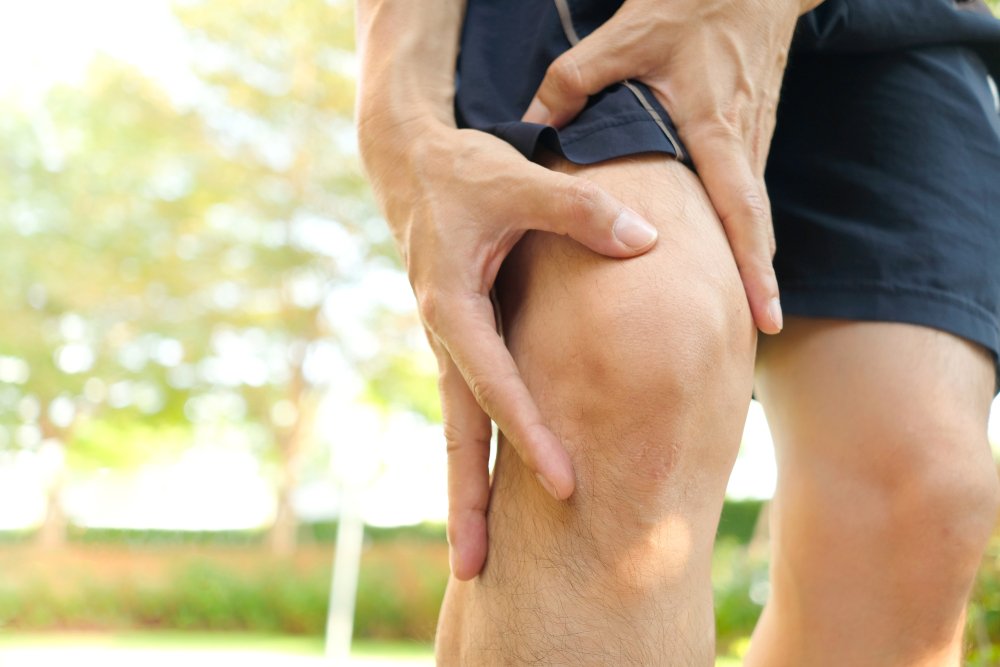
Блог UPMC HealthBeat :
Учебные материалы для пациентов UPMC :
Из нашей библиотеки здоровья :
Боль в колене с возможным разрывом мениска
Мениск представляет собой жесткую хрящевую подушечку, которая смягчает внутреннюю часть коленного сустава.Он помогает поглотить шок от движения. Он также равномерно распределяет вес вашего тела на коленный сустав. Это предотвращает чрезмерный износ костей этого сустава.
Наиболее частыми причинами разрывов мениска являются травмы, особенно связанные со спортом, и дегенеративные заболевания, возникающие при старении.
Разрыв мениска обычно происходит при скручивании, когда колено сгибается. Это вызывает боль, отек, снижение подвижности колена и затруднения при ходьбе. Могут быть хлопки, щелчки, блокировка сустава или невозможность полностью выпрямить колено.Также могут быть травмированы связки колена.
Разрыв мениска диагностируется при физическом осмотре и рентгенографии. В случае серьезной травмы колено может быть слишком болезненным для полного осмотра. Более точный осмотр можно провести после того, как спадет первоначальный отек. Для постановки окончательного диагноза может быть проведена МРТ.
В случае серьезной травмы колено может быть слишком болезненным для полного осмотра. Более точный осмотр можно провести после того, как спадет первоначальный отек. Для постановки окончательного диагноза может быть проведена МРТ.
Если ваш лечащий врач подозревает травму мениска, вы обработаете колено льдом и отдыхом и предотвратите движение колена. Для защиты сустава можно надеть шину или коленный бандаж, удерживающий ногу прямо.В зависимости от тяжести травмы может потребоваться операция. Для заживления травмы хряща может потребоваться от 4 до 12 недель, в зависимости от степени тяжести.
Уход на дому
Держитесь подальше от травмированной ноги, пока вы не сможете ходить по ней без боли. При сильной боли при ходьбе могут быть прописаны костыли или ходунки. (Их можно взять напрокат или купить во многих аптеках, магазинах хирургических или ортопедических товаров). Следуйте советам врача о том, когда начинать прибавлять вес в этой ноге.
Держите ногу в приподнятом положении, чтобы уменьшить боль и отек.
 Во время сна подкладывайте подушку под травмированную ногу. Сидя, поддерживайте травмированную ногу так, чтобы она находилась выше уровня сердца. Это очень важно в течение первых 48 часов.
Во время сна подкладывайте подушку под травмированную ногу. Сидя, поддерживайте травмированную ногу так, чтобы она находилась выше уровня сердца. Это очень важно в течение первых 48 часов.Прикладывайте пакет со льдом к поврежденному месту на 15–20 минут каждые 3–6 часов. Вы должны делать это в течение первых 24-48 часов. Вы можете сделать пакет со льдом, заполнив полиэтиленовый пакет, закрывающийся сверху, кубиками льда, а затем обернув его тонким полотенцем.При необходимости продолжайте использовать пакеты со льдом для облегчения боли и отека. Когда лед тает, будьте осторожны, чтобы не намочить повязку, шину или гипс. Через 48 часов применяйте тепло (теплый душ или теплая ванна) на 15–20 минут несколько раз в день или чередуйте лед и тепло. Вы можете поместить пакет со льдом прямо на шину. Если вам нужно носить коленный бандаж на липучке, вы можете расстегнуть его, чтобы приложить пакет со льдом или нагреть прямо к колену. Никогда не кладите лед прямо на кожу. Всегда заверните лед в полотенце или другую ткань.

Вы можете использовать безрецептурные обезболивающие для снятия боли, если не было прописано другое обезболивающее. Если у вас хроническое заболевание печени или почек, или когда-либо была язва желудка или желудочно-кишечное кровотечение, проконсультируйтесь с врачом перед применением этих лекарств.
Если вам поставили шину, держите ее всегда сухой. Примите ванну с шиной из воды. Защитите его большим пластиковым пакетом с резиновыми полосами или лентой на верхнем конце.Если стекловолоконная шина намокнет, вы можете высушить ее с помощью прохладного фена. Если у вас есть коленный бандаж на липучке, вы можете снять его, чтобы искупаться, если не указано иное.
Проконсультируйтесь с лечащим врачом перед тем, как вернуться к занятиям спортом или полноценной работе.
Последующее наблюдение
Наблюдайте за вашим лечащим врачом или в соответствии с рекомендациями. Обычно это происходит в течение 1-2 недель. Для проверки степени травмы может потребоваться дополнительное обследование.
Если вам сделали рентген, вам сообщат обо всех новых результатах, которые могут повлиять на ваше лечение.
Позвоните
911Позвоните 911 , если у вас:
Одышка
Боль в груди
Когда обращаться за медицинской помощью
Немедленно позвоните своему поставщику медицинских услуг, если любой из этих возникают:
Пальцы или стопы опухают, становятся холодными, синими, онемевшими или покалывающими
Боль или припухлость распространяется на колено или икру
Тепло или покраснение появляется над коленом или икрой
Лихорадка 100.4 ° F (38 ° C) или выше, или по указанию врача
Озноб
Колено, голеностопный сустав и стопа — передовая физическая медицина
Общие проблемы с коленями могут включать:
- Боль, болезненность или нежность.

- Отек или синяк вокруг колена.
- Нестабильность колена; где колено может подвести или не выдержать ваш вес.
- Скованность, ограниченное движение или блокировка колена.
- Щелчки, хлопки или скрежет при движении.
Травмы — одна из наиболее частых причин проблем с коленями. Однако может быть сложно вспомнить конкретную травму, особенно если симптомы появились постепенно или во время повседневной деятельности, например:
- Травмы, вызванные чрезмерным перенапряжением (например, бурсит, тендинит или пателлофеморальный болевой синдром), часто возникают в результате повторяющихся действий или повторяющегося или длительного давления на колено. Сюда могут входить такие действия, как подъем по лестнице, езда на велосипеде, бег трусцой или прыжки, при которых суставы подвергаются нагрузке, что в конечном итоге приводит к раздражению и воспалению.
- Внезапные (острые) травмы могут возникнуть в результате прямого удара по колену или чрезмерного сгибания или скручивания колена.
 К острым травмам относятся:
К острым травмам относятся: - Растяжение / Растяжение.
- Разрыв связок. Медиальная коллатеральная связка (MCL) — это наиболее часто травмируемая связка.
- Разорванный мениск
- Переломы / вывих колена
Боль, синяк или опухоль в результате острой травмы могут быть сильными и развиваться в течение нескольких минут после травмы. Нервы или кровеносные сосуды могут быть защемлены или повреждены во время травмы.Колено или голень, в свою очередь, могут ощущаться онемение, слабость или холод, что приводит к покалыванию; или может выглядеть бледным или синим.
Другие причины боли:
- Остеоартрит (дегенеративное заболевание суставов) может вызывать боль в коленях, которая усиливается в начале дня и улучшается в конце дня. Часто он развивается на месте предыдущей травмы или проблемы.
- Болезнь Осгуда-Шлаттера, распространенная у мальчиков в возрасте от 11 до 15 лет, вызывает боль, отек и болезненность в передней части колена ниже коленной чашечки.

- Подколенная киста (или киста Бейкера) — частая причина отека задней части колена.
- Инфекция кожи (целлюлит), суставов (инфекционный артрит), костей (остеомиелит) или бурсы (септический бурсит) может привести к боли и ограничению движений в коленях. Один вздох состоит в том, что кожа над коленом может быть красной, опухшей или горячей, может присутствовать гной, или у вас может быть жар или озноб.
- Проблема в другом месте тела, например защемление нерва в пояснице или проблема в бедре, иногда может вызывать боль в коленях.
В сфере передовой физиотерапии лечение травм колена может включать в себя наколенники, костыли, физиотерапию, упражнения, манипуляции с коленным суставом, передовые методы регенерации, такие как клеточная терапия или обогащенная тромбоцитами плазма и противовоспалительные инъекции. Варианты лечения будут зависеть от возраста и состояния здоровья пациента, тяжести болей и симптомов, а также от типа травмы (если травма произошла). Позвоните нам СЕГОДНЯ, чтобы назначить БЕСПЛАТНУЮ консультацию!
Позвоните нам СЕГОДНЯ, чтобы назначить БЕСПЛАТНУЮ консультацию!
У большинства людей были незначительные проблемы с пальцем ноги, ступней или лодыжкой.Многие проблемы могут возникнуть в результате повседневного износа или чрезмерного использования. Проблемы с лодыжкой, стопой или пальцем ноги также могут возникать в результате травм или естественного процесса старения.
Одной из наиболее распространенных проблем являются мышечные судороги «лошади Чарли», когда пальцы ног, ступни или лодыжки могут гореть, жалить, болеть, чувствовать усталость, болезненность, жесткость, онемение, покалывание, жар или холода. Еще одна распространенная проблема — отеки ступней или лодыжек. Возможно, вы заметили неприятный запах от ног. Некоторые из этих проблем нормальны с возрастом или во время беременности.Лечение в домашних условиях — это обычно все, что нужно для облегчения симптомов этих простых проблем.
Проблемы с пальцами, ступнями или лодыжками могут быть вызваны травмой. Если вы считаете, что причиной проблемы стала травма, см. Раздел Травмы пальцев ног, стопы или лодыжки.
Если вы считаете, что причиной проблемы стала травма, см. Раздел Травмы пальцев ног, стопы или лодыжки.
У большинства людей были незначительные травмы пальцев ног, стопы или лодыжки, которые в то или иное время вызывали боль или отек.
Травмы пальцев ног, стопы или лодыжки чаще всего возникают во время:
- Занятия спортом.
- Деятельность, связанная с работой.
- Активный отдых по дому.
Внезапная (острая) травма:
Острая травма может возникнуть в результате падения, чрезмерного скручивания или сгибания конечности. Боль может быть быстрой и даже сильной. После травмы могут быстро развиться синяки и отек.
К острым травмам относятся:
- Синяки. После травмы лодыжки синяк может распространиться на пальцы ног под действием силы тяжести.
- Травмы связок или сухожилий, например разрыв сухожилий пятки (ахиллова сухожилия).У мальчиков от 8 до 14 лет может быть заболевание, известное как болезнь Севера, которое вызывает повреждение растущей кости в месте прикрепления ахиллова сухожилия.
 Обычно это происходит во время активности и облегчается домашним лечением.
Обычно это происходит во время активности и облегчается домашним лечением. - Травмы суставов (растяжения). Если растяжение не заживает, возможно, имеется состояние, известное как рассекающий остеохондрит, вызывающее стойкие симптомы.
- Растянутые мышцы (растяжения). Мышцы стопы и голеностопа могут быть растянуты, а также могут разорваться.
- Вывихи / переломы
- Размозжение, которое может привести к компартмент-синдрому. Дети больше подвержены риску компартмент-синдрома при травме стопы.
Травмы, вызванные перенапряжением стопы:
Травмы, вызванные чрезмерным перенапряжением, возникают, когда сустав или другие ткани подвергаются чрезмерной нагрузке, часто из-за «переутомления» или повторения одного и того же действия снова и снова, включая:
- Ретропусковой бурсит.
- Тендинит или тендинит ахиллова сухожилия.
- Стресс-переломы.
- Подошвенный фасциит.
- Метатарзалгия.
Стопа Проблемы с суставами:
Пальцевые суставы более склонны к развитию проблем, чем другие суставы стопы.
- Жар, боль, покраснение, отек и сильная болезненность, которые быстро возникают в суставе большого пальца ноги, могут быть вызваны подагрой . Подобные симптомы могут возникнуть при инфекции.
- Если у вас опухоль или шишка у основания большого пальца ноги, возможно, у вас косточка .
- Если у вас есть бугорок на внешней стороне мизинца, возможно, вам понадобится бунионетка .
- Если пальцы на ногах, кроме больших, согнуты в странном положении, это может означать, что пальцы на ногах молотко, молотковые или когтистые.
- Боль в суставах, скованность и припухлость являются обычным явлением при бурсите, артрите, волчанке или подагре.
Боль в стопе:
У вас может появиться боль в передней части (подушечке стопы) стопы (плюсневая боль) или в пятке. Проблемы с пяткой обычно возникают, когда вы чрезмерно напрягаете икроножные мышцы, носите обувь на высоком каблуке или участвуете в таких действиях, как бег, которые вызывают повторяющиеся удары по пяткам.
- Острая боль внизу пятки может быть вызвана подошвенным фасциитом .
- Боль в задней части пятки и голеностопного сустава может быть вызвана тендинитом, тендинозом ахиллова сухожилия или ретрокалканеальным бурситом.
- Боль, которая усиливается до или после тренировки, но уменьшается во время тренировки, может быть вызвана стрессом перелом кости стопы (обычно плюсневой кости).
- Небольшие костные образования под пяточной костью могут быть пяточной шпорой .
- Боль в средней части стопы может быть вызвана выпадением свода стопы или плоскостопием .
Нервы стопы могут поражать многие состояния, которые могут вызывать онемение, покалывание и жжение.
- Боль, жжение, покалывание или онемение, возникающие между пальцами ног, особенно между третьим и четвертым пальцами, а также в подушечке стопы, могут быть вызваны разрастанием вокруг нервов ( Неврома Мортона ).

- Боль, онемение и покалывание, которые начинаются в спине или ягодицах, переходят вниз по ноге в стопу, могут быть ишиасом, вызванным защемлением нерва ( компрессия нервного корешка ).
- Боль в стопе и лодыжке, которая возникает при онемении и слабости стопы, может быть вызвана защемлением нерва в лодыжке ( синдром тарзального канала ) или спине ( ишиас ).
- Жжение, онемение или отсутствие чувствительности в ногах могут быть вызваны плохим кровообращением, особенно у людей с диабетом или заболеванием периферических сосудов. Нарушение кровообращения может привести к повреждению нервов ( периферических невропатий, ). Проблемы со стопами чаще развиваются у людей с такими заболеваниями.
В области передовой физической медицины мы предлагаем эффективные методы лечения заболеваний стопы / голеностопного сустава, которые могут включать физиотерапию, хиропрактику, восстановительные процедуры, такие как клеточная терапия и плазма, богатая тромбоцитами, и многое другое. Лечение зависит от:
Лечение зависит от:
- Тип, расположение и серьезность проблемы.
- Возраст, состояние здоровья и потребности пациента.
Позвоните нам СЕГОДНЯ, чтобы назначить БЕСПЛАТНУЮ консультацию!
Ремонт мениска, Ортоспорт Хирурги-ортопеды
Ремонт обычно может быть выполнен артроскопически без каких-либо отдельных разрезов с использованием специальных устройств, но иногда может потребоваться один или два других разреза на коже.Есть преимущества и недостатки менискового шва.
Преимущества
- Сохранение защитной роли мениска
- Снижает риск артрита
Недостатки
- Более длительный период реабилитации
- Более длительное ограничение работы и занятий спортом
- Отказ заживления мениска (15-20% ) из-за плохого кровоснабжения
- Немного повышенный риск сосудисто-нервных структур
- Повреждение суставной поверхности некоторыми из используемых устройств
В целом, если мениск можно восстановить (у правильного пациента с правильным типом разрыва) ), лучше так делать, так как это защищает колено от преждевременного артрита.
Послеоперационные
Послеоперационные инструкции будут отличаться от одного колена к другому в зависимости от степени ремонта и повреждения других структур. Обычно операция проводится в дневном режиме. Вам могут потребоваться костыли и шина. В зависимости от объема ремонта ваша нагрузка и сгибание могут быть снова ограничены. Время, необходимое для отдыха, варьируется от нескольких дней до нескольких месяцев в зависимости от вашей профессии. Занятия спортом можно возобновить через 3-6 месяцев.
Если ваш мениск не заживает, у вас могут развиться постоянные симптомы, и вам потребуется дополнительная артроскопическая операция для удаления разорванной части мениска, которая не зажила.
Осложнения
Любая хирургическая процедура может вызвать осложнения. Это редко при артроскопии, но может произойти. Принимаются все меры предосторожности, чтобы минимизировать риск. Осложнения могут быть связаны с анестезией, общего характера могут возникнуть при любой операции или быть специфическими для артроскопии коленного сустава.
Кровотечение в сустав может возникнуть в результате операции. Небольшое кровотечение не редкость, однако, если ваше колено опухнет и станет напряженным, вам следует отдохнуть, приподнять и заморозить его.Колено может потребоваться дренировать в палатах, и иногда требуется повторная артроскопия.
сочитсясочится из разрезов, и обычно это не проблема. Вы можете самостоятельно сменить повязку с помощью антисептика или попросить местного врача, если вы обеспокоены.
ИнфекцияИнфекция встречается редко. Если вы почувствуете недомогание или колено станет все более опухшим или красным, вам следует как можно скорее пройти обследование. Это может вызвать повреждение поверхностей соединения и привести к его жесткости.Лечение включает антибиотики и часто дальнейшее хирургическое вмешательство.
Повреждение сосудов или нервов Может произойти повреждение сосудов или нервов, особенно при наложении швов мениска. Это может привести к онемению кожи и слабости в голени. Может возникнуть некоторое онемение, покалывание или раздражение вокруг порезов кожи, но значительные повреждения основных структур встречаются крайне редко.
Это может привести к онемению кожи и слабости в голени. Может возникнуть некоторое онемение, покалывание или раздражение вокруг порезов кожи, но значительные повреждения основных структур встречаются крайне редко.
Это состояние, возникающее из-за гиперактивности нервов вокруг операционного поля.Его причина не совсем понятна медицинским работникам, и его трудно лечить. К счастью, после артроскопии это случается очень редко.
Тромбоз глубоких венТГВ или сгустки крови в ноге могут вызвать боль и отек в икроножных мышцах, которые повреждают сосуды или нервы. Они также редки после артроскопии. Если они все же возникают, вам могут потребоваться препараты для разжижения крови в виде инъекций или таблеток.
Неспособность облегчить боль Это нечасто, но, к сожалению, некоторые операции могут быть не совсем успешными для снятия боли.Некоторые колени могут потребовать дальнейшего исследования или даже повторной артроскопии.
Аллергические реакции на лекарства или материалы, используемые в операционной.
Жесткость суставовЖесткость суставов может возникнуть независимо от процедуры, ее можно минимизировать и лечить с помощью физиотерапии.
ДавлениеДавление на участки тела в операционной, вызывающее повреждение нервов.
Ожоги диатермииОжоги диатермии от устройства для прижигания, используемого при большинстве открытых операций (очень редко).
ХромотаХромота может возникнуть из-за мышечной слабости.
Могут возникнуть любые медицинские осложнения, о которых вы слышали, особенно если у вас уже есть уже существующие медицинские проблемы. Такие осложнения включают сердечный приступ, инсульт, почечную недостаточность, пневмонию, непроходимость кишечника, инфекцию или непроходимость мочевого пузыря и т. Д. Серьезные медицинские проблемы могут привести к постоянным проблемам со здоровьем, длительной госпитализации или, в редких случаях, к смерти.
Д. Серьезные медицинские проблемы могут привести к постоянным проблемам со здоровьем, длительной госпитализации или, в редких случаях, к смерти.
Онемение кожи вокруг заменяющих разрезов коленного сустава
Операция по замене коленного сустава — это обычная хирургическая процедура, которая имеет очень высокий уровень успеха.Хотя подавляющее большинство людей, перенесших эту операцию, очень довольны своими результатами, есть несколько причин, по которым люди могут быть не полностью удовлетворены своим результатом. Наиболее распространенные проблемы, которые могут возникнуть после замены коленного сустава, включают постоянную боль, жесткость коленного сустава и проблемы с имплантатом для замены коленного сустава. Некоторые из этих возможных осложнений могут быть очень серьезными и даже потребовать дополнительных хирургических процедур. Одна из менее серьезных и менее распространенных проблем — онемение кожи вокруг разреза для замены коленного сустава.
Imagesbybarbara / Getty Images Ощущение кожи определяется небольшими нервами, которые являются ответвлениями более крупных нервов, соединяющих мозг со всеми частями нашего тела.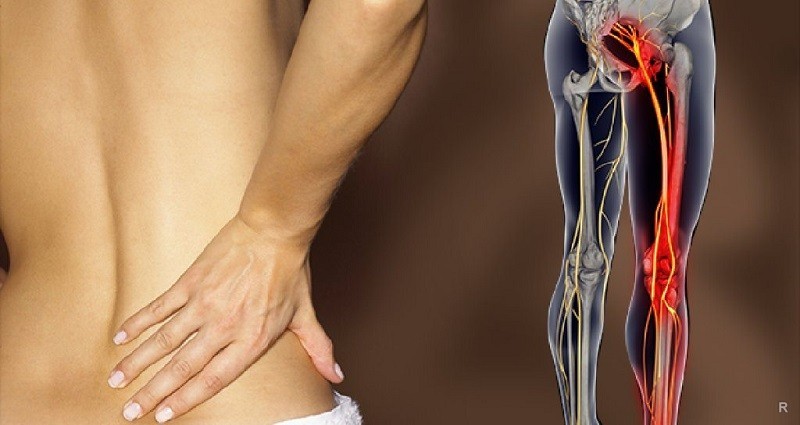 Сенсорные нервы способны обнаруживать ощущения, начиная от давления, легкого прикосновения, вибрации и других сенсорных ощущений. Эти нервы образуют ветвящийся узор, очень похожий на структуру дерева, где главные нервы — это ствол, а чувствительные нервы к коже — тонкие ветви. Повреждение на любом уровне этого соединенного пути может привести к появлению аномальных ощущений в теле.
Сенсорные нервы способны обнаруживать ощущения, начиная от давления, легкого прикосновения, вибрации и других сенсорных ощущений. Эти нервы образуют ветвящийся узор, очень похожий на структуру дерева, где главные нервы — это ствол, а чувствительные нервы к коже — тонкие ветви. Повреждение на любом уровне этого соединенного пути может привести к появлению аномальных ощущений в теле.
Разрезы для замены коленного сустава
Разрезы для замены коленного сустава могут незначительно отличаться в зависимости от предпочтений хирурга, хирургического подхода и используемых имплантатов. Традиционный разрез для замены коленного сустава размещается непосредственно над передней частью колена. Этот разрез, называемый разрезом по средней линии, является наиболее распространенным хирургическим подходом для выполнения полной замены коленного сустава.
Другие варианты хирургического разреза включают медиальный парапателлярный разрез и косой разрез подвастной мышцы, оба из которых ориентированы больше на внутреннюю (медиальную) сторону коленного сустава.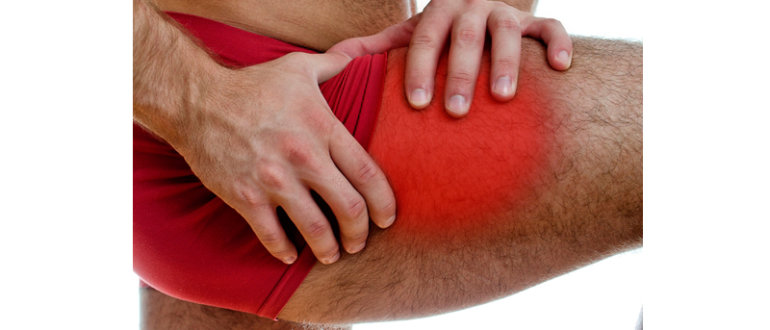 В таких случаях хирург слегка сместит разрез, чтобы шрам не находился прямо над передней частью коленной чашечки. Длина хирургического разреза может сильно различаться. В недавнем исследовании исследователи обнаружили, что средняя длина разреза при замене коленного сустава составляет чуть более 11 см, но варьируется от примерно 7 см до примерно 19 см.
В таких случаях хирург слегка сместит разрез, чтобы шрам не находился прямо над передней частью коленной чашечки. Длина хирургического разреза может сильно различаться. В недавнем исследовании исследователи обнаружили, что средняя длина разреза при замене коленного сустава составляет чуть более 11 см, но варьируется от примерно 7 см до примерно 19 см.
У вашего тела есть маленькие, нежные кожные нервы, которые лежат прямо под кожей и пересекают область разреза при замене коленного сустава.По сути, нет способа полностью избежать кожных нервов при выполнении операции по замене коленного сустава. Когда ваш хирург делает первый разрез и рассекает коленный сустав, эти кожные нервы неизбежно перерезаются. Даже если бы можно было защитить кожные нервы во время первоначального разреза, практичность их сохранения при попытке выполнить шаги, необходимые для подготовки и имплантации искусственного колена, была бы сложной.
Насколько распространено онемение?
Как уже говорилось, чувствительные кожные нервы неизменно перерезаются во время операции по замене коленного сустава.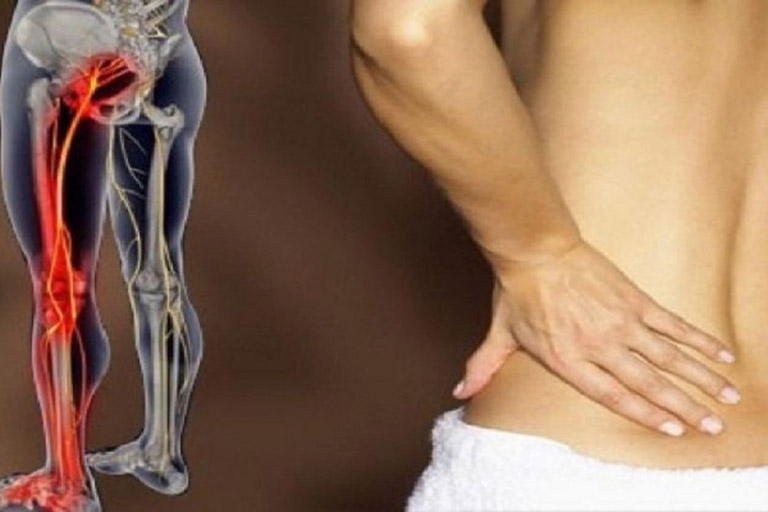 Около 50% людей замечают симптомы онемения в области кожного разреза через год после хирургической операции. Тем не менее, менее 10% этих людей обеспокоены этим симптомом.
Около 50% людей замечают симптомы онемения в области кожного разреза через год после хирургической операции. Тем не менее, менее 10% этих людей обеспокоены этим симптомом.
Три фактора, которые наиболее заметно связаны с онемением:
- Длина разреза: Самой сильной ассоциацией с онемением была длина хирургического разреза. Более длинные хирургические разрезы с большей вероятностью перережут нервы под кожей.
- Женский Пол: Похоже, женщины чаще страдали от аномальных ощущений вокруг разрезов, и более трех четвертей пациентов, сообщивших о дискомфорте в результате, были женщины.
- Возраст пациента: У людей старше 70 лет было меньше жалоб на то, что их беспокоят ненормальные ощущения вокруг разрезов.
В дополнение к этим факторам нерв, который обеспечивает чувствительность передней части колена, начинается на внутренней стороне сустава и проходит через переднюю часть сустава, идя к внешней стороне коленного сустава. Когда разрез кожи располагается больше по направлению к внутренней стороне коленного сустава, более вероятно, что разрез будет большая часть нерва, тогда как разрез, расположенный больше по направлению к внешней стороне сустава, как правило, затрагивает более мелкие ветви. Когда срезаются только более мелкие ветки, влияние на восприятие ощущений уменьшается.
Когда разрез кожи располагается больше по направлению к внутренней стороне коленного сустава, более вероятно, что разрез будет большая часть нерва, тогда как разрез, расположенный больше по направлению к внешней стороне сустава, как правило, затрагивает более мелкие ветви. Когда срезаются только более мелкие ветки, влияние на восприятие ощущений уменьшается.
Что касается наблюдаемой разницы в восприятии онемения у мужчин и женщин, причина неясна. Исследования не показали гендерных различий в ориентации кожных нервов.Отчасти это различие может быть связано с разницей в одежде. Женщины особо отметили, что их беспокоит, когда они носят юбки или платья, которые могут натирать их разрез.
Что делать
Немногое можно сделать с онемением вокруг разреза после замены коленного сустава. Со временем неприятные ощущения могут уменьшиться, и может произойти некоторое восстановление нормальной чувствительности в этой области. Большинство людей, заметивших симптомы онемения, обнаруживают, что эта область со временем постепенно сужается.
Положительным моментом является то, что никогда не было никаких доказательств того, что это онемение приводит к фактическим функциональным ограничениям при замене коленного сустава. Даже если людей беспокоит ненормальное ощущение, протезирование колена должно работать так же хорошо, независимо от того, есть ли участок кожи онемения.
Хорошо известно, что восстановление нерва после повреждения и регенерация нерва — это очень медленные процессы. Хотя полное восстановление нервных ощущений может быть маловероятным, может потребоваться год или больше, чтобы аномальные ощущения полностью восстановились.
Слово от Verywell
Повреждение нервов, обеспечивающих ощущение кожи вокруг коленного сустава, часто бывает после операции по замене коленного сустава. Пациент редко замечает такое повреждение нерва, но в результате у некоторых людей появляются неприятные симптомы. Положительным моментом является то, что ненормальные ощущения вокруг разреза при замене коленного сустава редко приводят к ограничению функции коленного сустава. Кроме того, ненормальные ощущения могут улучшаться в течение года с момента операции.Ограничение длины хирургического разреза, вероятно, является наиболее эффективным способом ограничить потенциальное повреждение чувствительных нервов.
Кроме того, ненормальные ощущения могут улучшаться в течение года с момента операции.Ограничение длины хирургического разреза, вероятно, является наиболее эффективным способом ограничить потенциальное повреждение чувствительных нервов.
Частичное онемение колена с явной горячей болью при стоянии на коленях
Частичное онемение колена с явной горячей болью при стоянии на коленях
У моего колена образовалась полностью онемевшая область на внешней стороне колена, интенсивность онемения варьируется в зависимости от полностью онемевшей области размером с монету R5.Если я встаю на колени, то сильная горячая боль проникает в ту же область, что и онемение (не в области, соприкасающейся с землей), а также, если я провожу рукой по переднему краю колена, происходит то же самое. Область, в которой ощущается боль, не болит на ощупь, только когда я провожу рукой от голени к надколеннику. Это продолжается какое-то время и только ухудшается из-за странной боли, которая сейчас ощущается стоя. Моя спина вызывает эту боль или само колено, у меня действительно есть серьезные проблемы со спиной (нижняя, средняя и шея).Спасибо
Это продолжается какое-то время и только ухудшается из-за странной боли, которая сейчас ощущается стоя. Моя спина вызывает эту боль или само колено, у меня действительно есть серьезные проблемы со спиной (нижняя, средняя и шея).Спасибо
Отвечать 23993 просмотра
Привет, Шэрон
Похоже, это реальная проблема с коленом — ваш терапевт должен иметь возможность диагностировать и направить вас для получения соответствующей помощи.В качестве альтернативы — если у вас есть проблемы со спиной, я бы порекомендовал как можно скорее хиропрактика. В некоторых случаях проблема с коленом из-за изменения механизмов бега, ходьбы и т. Д. Может повлиять на нижнюю часть спины. Таким образом, мануальный терапевт также может определить, где возникла ваша проблема, и требуется ли вам какое-либо направление.
Таким образом, мануальный терапевт также может определить, где возникла ваша проблема, и требуется ли вам какое-либо направление.
Предоставленная информация не является диагнозом вашего состояния.Вам следует проконсультироваться с практикующим врачом или другим подходящим специалистом в области здравоохранения для медицинского осмотра, диагностики и официального совета. Health34 и эксперт не несут ответственности за любой ущерб или личный вред, который вы можете понести в результате использования этого контента.
.



 Залить измельченное растение спиртом (1:3) и дать настояться в темном месте неделю. Втирать в онемелые колени трижды в день.
Залить измельченное растение спиртом (1:3) и дать настояться в темном месте неделю. Втирать в онемелые колени трижды в день.
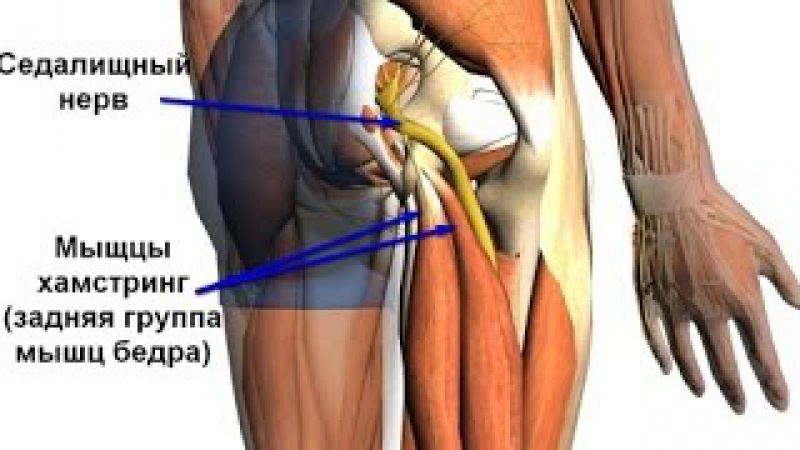




 Во время сна подкладывайте подушку под травмированную ногу. Сидя, поддерживайте травмированную ногу так, чтобы она находилась выше уровня сердца. Это очень важно в течение первых 48 часов.
Во время сна подкладывайте подушку под травмированную ногу. Сидя, поддерживайте травмированную ногу так, чтобы она находилась выше уровня сердца. Это очень важно в течение первых 48 часов.

 К острым травмам относятся:
К острым травмам относятся:
 Обычно это происходит во время активности и облегчается домашним лечением.
Обычно это происходит во время активности и облегчается домашним лечением.