Повышенные лейкоциты в крови у ребенка: причины и лечение
Вы здесь: Лейкоциты повышены у ребенкаЛейкоциты повышены у ребенка (син. лейкоцитоз) – представляет собой содержание большого количества белых кровяных телец в главной биологической жидкости человеческого организма. При этом нормальные показатели отличаются в зависимости от возрастной категории.
Причинами такого нарушения являются как патологические, так и физиологические факторы. Во втором случае отклонение от нормы может быть вызвано влиянием стресса, потреблением пищи или банальным приемом ванны.
Повышение лейкоцитов в крови детей имеет собственную клиническую картину, которая совмещает в себе усталость и головокружения, выделение большого количества пота и проблемы со сном, снижение аппетита и повышение температуры.
Обнаружить такое отклонение можно по результатам общеклинического анализа крови. Однако для выявления провокатора необходимо комплексное лабораторно-инструментальное обследование организма.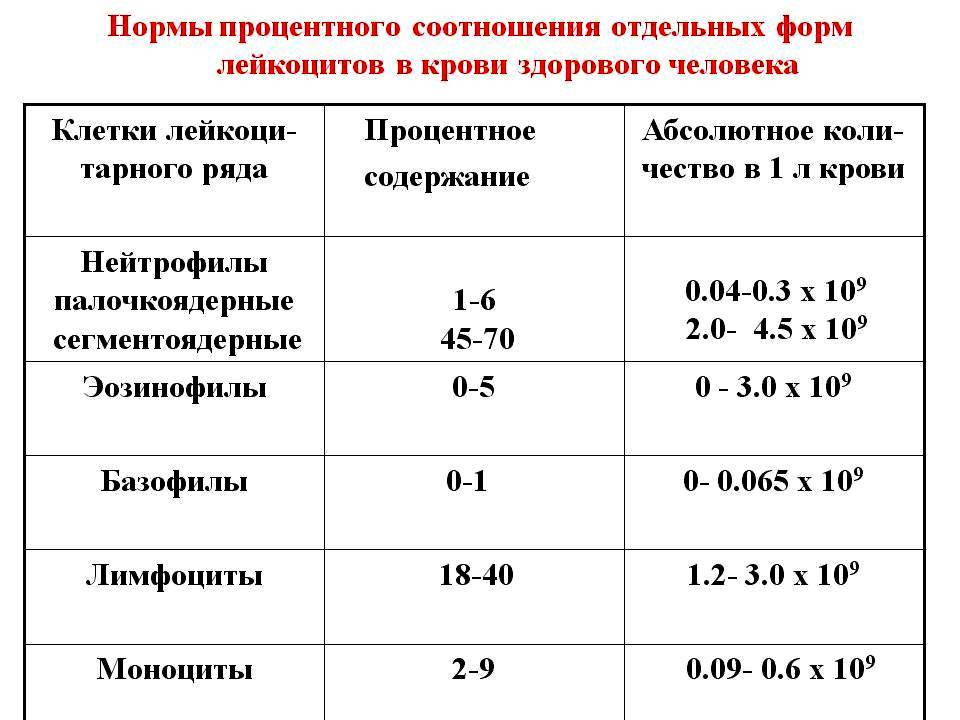
Если результат общего анализа крови превышает такие значения, то клиницисты говорят про лейкоцитоз.
Как было указано выше, причины высокого содержания лейкоцитов в крови у ребенка могут быть связаны с протеканием какого-либо недуга, но также довольно часто провоцируется это физиологическими факторами.
Первая категория источников представлена:
- гнойными инфекциями, например, менингитом или отитом, воспалением червеобразного отростка или легких, пиелонефритом или холециститом, сепсисом или формированием абсцессов;
- хроническими патологиями ЖКТ;
- артритом и ревматизмом;
- бронхитом и гепатитом;
- гриппом и туберкулезом;
- мононуклеозом и корью;
- лейкозом и лимфогранулематозом;
- краснухой и ОРВИ;
- болезнями аллергического характера;
- грибковыми инфекциями;
- неспецифическим язвенным колитом;
- проникновением в организм простейших, гельминтов или паразитов;
- обширными ожогами;
- аутоиммунными патологиями;
- болезнью Ходжкина;
- скарлатиной и малярией;
- обильными кровопотерями и переливанием крови;
- операбельным иссечением селезенки;
- болезнями щитовидной железы;
- злокачественным поражением костного мозга;
- онкопатологиями;
- перенесенным ранее хирургическим вмешательством;
- нерациональным применением некоторых лекарственных препаратов.

Несмотря на то что такая ситуация, при которой лейкоциты повышены у новорожденных считается вполне нормальным явлением, спровоцировать такое состояние могут:
- различные травмы;
- широкий спектр инфекций;
- возрастание вязкости крови;
- усиленное образование белых кровяных телец в костном мозге.
Лейкоциты в крови у новорожденного и детей старшего возраста также могут повышаться на фоне:
- потребления пищи;
- активной физической нагрузки;
- приема горячей ванны;
- влияния стрессовых ситуаций;
- продолжительного плача;
- сильнейшего испуга;
- предменструального синдрома у девушек-подростков.
Если на повышенные лейкоциты у малыша повлиял один из таких факторов, то специфического лечения не требуется.
Такое состояние, как лейкоцитоз, в зависимости от этиологического фактора бывает:
- физиологическим – нарушение не связано с протеканием какого-либо недуга;
- патолого-симптоматическим – является характерной особенностью одного из вышеописанных заболеваний;
- кратковременным – это следствие воздействия стресса.

Повышенные лейкоциты в крови у ребенка имеют собственную клиническую картину. Стоит отметить, что симптомы, выражающиеся при таком расстройстве, неспецифичны и не могут с точностью указать на протекание именно такого нарушения.
Помимо этого, внешние проявления, свойственные такому состоянию, могут остаться незамеченными, поскольку зачастую на первый план выходит симптоматика базового недуга.
Очень сложно определить возрастание количества белых кровяных телец в крови у грудничка. Это обуславливается тем, что младенцы не могут словами описать свое состояние и ощущения.
Симптомы, развивающиеся на фоне того, что повысились лейкоциты у ребенка, включают в себя:
- постоянную усталость;
- потерю аппетита;
- повышение температурных показателей;
- головокружения;
- обильное потоотделение;
- расстройство сна;
- незначительное снижение остроты зрения;
- мышечные и суставные боли;
- снижение массы тела;
- частую смену настроения;
- повышенную капризность и плаксивость у грудничков;
- проблемы с концентрацией у старших детей;
- понижение физической активности.

Такие внешние проявления являются общими для всех возрастных категорий. Единственным отличием может выступать интенсивность выраженности симптоматики.
Выявить лейкоцитоз поможет общий анализ крови. Для этого исследования понадобится биологический материал, взятый из пальца, реже из вены. Чтобы врач-гематолог, в компетенции которого находится расшифровка результатов, получил наиболее достоверную информацию, пациентам необходимо сдавать главную биологическую жидкость натощак – после последнего приема пищи должно пройти не менее 8 часов. Другой подготовки от детей не требуется.
Поскольку все компоненты крови взаимосвязаны между собой, то помимо сдвига лейкоцитарной массы могут развиваться иные нарушения, например, будут понижены или повышены лимфоциты, базофилы, нейтрофилы, моноциты и эозинофилы. Нередко ускоряется СОЭ и лейкоциты выше нормы.
Тем не менее данных указанного диагностического лабораторного теста будет недостаточно для выявления причин, на фоне которых повышаются лейкоциты. Для выявления этиологического фактора потребуется комплексное обследование организма.
Для выявления этиологического фактора потребуется комплексное обследование организма.
Прежде всего, необходимо осуществление мероприятий, проводимых непосредственно клиницистом, например:
- ознакомление с историй болезни для поиска первопричины, имеющей под собой патологическую основу;
- сбор и анализ жизненного анамнеза – сюда относится информация касательно потребления ребенком каких-либо медикаментов, пищевых пристрастий и общего образа жизни;
- тщательный физикальный осмотра больного;
- детальный опрос пациента или его родителей на предмет первого времени возникновения характерных признаков, а также для составления клиницистом общей симптоматической картины.
В качестве дополнительных мер диагностики могут выступать специфические лабораторные тесты (общий анализ мочи или микроскопия каловых масс, а также бактериальный посев крови), инструментальные процедуры (ультрасонография, рентгенография, КТ, МРТ) и консультации специалистов из других сфер медицины.
Ультрасонография
Если в процессе диагностирования подтвердилось, что у ребенка возросло содержание лейкоцитов, то в первую очередь начинают лечение основной патологии.
Тактика терапии подбирается лично для каждого больного и может быть:
- консервативной;
- хирургической;
- комплексной.
Снизить уровень белых кровяных телец помогут следующие медикаменты:
- антибактериальные вещества широкого спектра действия;
- нестероидные противовоспалительные средства;
- противомикробные препараты.
Дозировка и длительность приема лекарства может быть установлена лечащим врачом.
Быстро нормализовать содержание лейкоцитов помогут рецепты народной медицины, но их можно использовать только после одобрения клинициста.
Самыми эффективными в таком случае считаются:
- полевой хвощ;
- листья и цветки липы;
- почки березы;
- листья брусники и земляники;
- терн;
- прополис.

Помимо этого, рекомендуется соблюдать некоторые правила питания:
- частое и дробное потребление пищи;
- обогащение меню детей продуктами растительного происхождения, соей и рыбой;
- полное исключение жирной, жареной и острой пищи, а также сладостей;
- обильный питьевой режим.
Необходимо помнить, что это лишь основные правила лечения.
Чтобы избежать развития такой проблемы, как лейкоцитоз, родителям необходимо постоянно контролировать выполнение нескольких общих, простых рекомендаций.
Правила профилактики включают в себя:
- ведение в меру активного образа жизни;
- здоровое и сбалансированное питание;
- укрепление иммунной системы;
- прием медикаментов согласно предписаниям клинициста;
- избегание влияния стрессовых ситуаций;
- регулярное посещение педиатра, а при необходимости и других детских специалистов, а также сдача крови, что укажет не только на основное отклонение, но и на то, что изменились значения СОЭ, лимфоциты понижены или повышены так же, как и моноциты, базофилы или иные компоненты главной биологической жидкости организма.

Прогноз повышенных лейкоцитов напрямую диктуется основным этиологическим фактором. В любом случае родителям стоит учитывать, что полный отказ от врачебной помощи и самостоятельные попытки избавиться от такой проблемы приведут к формированию осложнений базового недуга, что может представлять опасность для жизни ребенка.
Лейкоцитоз. Почему повышены лейкоциты в крови, норма содержания. Что такое лейкоциты
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Пищеварительный тракт и обмен веществ
- Кровь и система кроветворения
- Сердечно-сосудистая система
- Дерматологические препараты
- Mочеполовая система и половые гормоны
- Гормональные препараты
- Противомикробные препараты
- Противоопухолевые препараты и иммуномодуляторы
- Костно-мышечная система
- Нервная система
- Противопаразитарные препараты, инсектициды и репелленты
- Дыхательная система
- Органы чувств
- Прочие препараты
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .
 . Ацидоз
. Ацидоз - [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазопрессин .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Деацетилазы гистонов .. Дофамин
- [Ж] Железы .. Жиры
- [И] Иммунитет .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Макрофаги .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Онкоген .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
- [А] Абазия .
О чем говорит уровень лейкоцитов в результатах анализа крови и мочи
Один из самых ярких показателей в анализах мочи и крови, свидетельствующий о возможном наличии патологии, – уровень лейкоцитов.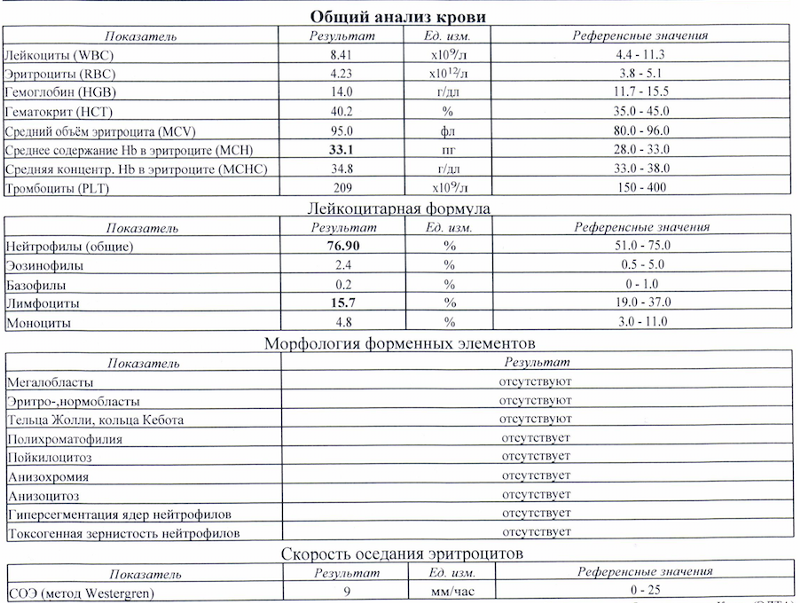 В крови он варьируется в очень широких пределах, а вот если повышенные лейкоциты показал общий анализ мочи – это повод насторожиться. Скорее всего, вам будут назначены дополнительные диагностические мероприятия.
В крови он варьируется в очень широких пределах, а вот если повышенные лейкоциты показал общий анализ мочи – это повод насторожиться. Скорее всего, вам будут назначены дополнительные диагностические мероприятия.
Однако давайте поговорим обо всем по порядку: что собой представляют лейкоциты и какие функции они выполняют? Почему их уровень так важен для диагностики и о чем говорят цифры в бланке анализа?
Причины назначения анализов на определение уровня лейкоцитов
Лейкоциты (от греческого λευκός – бесцветный) среди прочих кровяных телец человека выделяются своими крупными размерами и способностью к амебоидному движению. Их основная функция – распознавать и уничтожать чужеродные включения, от молекул до целых клеток, что справедливо как в отношении болезнетворных микроорганизмов и аллергенов, так и собственных отмерших или больных клеток. Определив уровень лейкоцитов в крови, можно судить о сопротивляемости организма.
Определив уровень лейкоцитов в крови, можно судить о сопротивляемости организма.
Скачок лейкоцитов вверх как в анализе крови, так и моче возможен в следующих случаях:
- воспаления и нагноения, сепсис;
- заражение вирусами, бактериями, грибками;
- развитие некоторых видов злокачественных опухолей;
- попадание в организм аллергенов;
- инфаркт миокарда;
- беременность, кормление грудью;
- повышенные физические нагрузки.
При ощутимом снижении уровня лейкоцитов необходимо проверить лимфатическую систему и красный костный мозг, поскольку именно они продуцируют эти клетки крови. Количество лейкоцитов также может быть снижено при лучевой болезни, различных видах тифа, во время приема некоторых лекарств.
Количество лейкоцитов также может быть снижено при лучевой болезни, различных видах тифа, во время приема некоторых лекарств.
Чаще всего для определения уровня лейкоцитов используются клинические анализы крови и мочи. В случае проблем гинекологического характера может быть назначен анализ мазка из влагалища. При выраженных воспалениях желудочно-кишечного тракта, когда назначается анализ кала, лейкоциты могут быть обнаружены и в нем. Однако в данном случае это неспецифический показатель, и его необходимо рассматривать в совокупности с жалобами пациента.
Это полезно знать!
Как повышенный, так и пониженный уровень лейкоцитов может возможен на фоне развития инфекции. Однако первый случай является следствием инфицирования, а второй – причиной. Согласно медицинской статистике, если выраженное снижение уровня лейкоцитов в крови длится более двух недель, то тяжелая инфекция проявляется у каждого четвертого пациента. Через полтора месяца стойкого снижения числа белых кровяных телец пациент подвергнется той или иной инфекции со 100-процентной вероятностью.
Через полтора месяца стойкого снижения числа белых кровяных телец пациент подвергнется той или иной инфекции со 100-процентной вероятностью.
Анализ крови на лейкоциты
Прежде всего следует уточнить – нормальный уровень лейкоцитов в общем анализе крови еще не говорит о том, что пациент здоров. Лейкоциты бывают разных видов: одни занимаются захватом и «поеданием» чужеродных микроорганизмов напрямую, а другие вырабатывают антитела. В некоторых случаях для уточнения клинической картины необходимо определение лейкоцитарной формулы, которая покажет процентное соотношение разных видов лейкоцитов. Таким образом, например, можно определить природу возникновения сыпи: инфекция это или аллергическая реакция организма.
Как подготовиться к процедуре и что она собой представляет?
Кровь берут из подушечки безымянного пальца левой руки путем прокола стерильным одноразовым скарификатором, который распечатывают в присутствии пациента, либо при помощи иглы – из вены. Венозная кровь является более качественным биоматериалом для анализа, поэтому, если речь идет о взрослом пациенте, этот вариант всегда предпочтительнее. Дети часто боятся шприцов, поэтому у них берут кровь из пальца.
Венозная кровь является более качественным биоматериалом для анализа, поэтому, если речь идет о взрослом пациенте, этот вариант всегда предпочтительнее. Дети часто боятся шприцов, поэтому у них берут кровь из пальца.
Кровь обычно (но не обязательно) берут рано утром натощак. Если это невозможно, то с момента последнего приема пищи должно пройти не менее четырех часов. За сутки до сдачи биоматериала следует воздержаться от приема алкоголя и лекарственных препаратов, физических нагрузок, перегрева. Физиотерапевтические, рентгеновские, массажные процедуры, назначенные за день до сдачи крови, необходимо перенести на потом. Для повторной сдачи крови желательно выбрать те же часы, что и ранее. Перед тем, как войти в процедурный кабинет, следует 10–15 минут спокойно посидеть в холле, отдохнуть.
Результат анализа можно получить на руки в течение суток-двух.
В лаборатории количество лейкоцитов определяют с помощью специальных роботизированных анализаторов или микроскопа. Микроскопическое исследование является традиционным, однако, более трудоемким. Поэтому его используют либо при невозможности оснащения лаборатории современным анализатором, либо как дополнительный метод исследования – например, если нужно рассмотреть окрашенный препарат крови для выявления аномальных включений.
Микроскопическое исследование является традиционным, однако, более трудоемким. Поэтому его используют либо при невозможности оснащения лаборатории современным анализатором, либо как дополнительный метод исследования – например, если нужно рассмотреть окрашенный препарат крови для выявления аномальных включений.
Расшифровка результатов
Итак, вы получили бланк анализа с некими результатами. Полезно знать показатели нормы, если анализ плановый. Тогда в случае отклонений вы не станете затягивать с визитом к врачу. Если же исследование было назначено в силу каких-либо ваших жалоб на здоровье, не стоит пытаться ставить себе диагноз – это все-таки дело специалиста.
- Норма содержания лейкоцитов в анализе . В течение жизни показатели нормы сильно меняются, поэтому следует учитывать возраст пациента.
 Пол не так важен. Принято считать, что у женщин уровень лейкоцитов несколько выше, чем у мужчин. Однако в целом норма для взрослых варьируется в достаточно широких пределах, поэтому можно пренебречь половыми различиями.
Пол не так важен. Принято считать, что у женщин уровень лейкоцитов несколько выше, чем у мужчин. Однако в целом норма для взрослых варьируется в достаточно широких пределах, поэтому можно пренебречь половыми различиями.
Возраст | Концентрация лейкоцитов, |
1 день–12 месяцев | 6,0–7,5 |
12 месяцев–2 года | 6,0–17,0 |
2–4 года | 5,5–15,5 |
4 года–6 лет | 5,0–14,5 |
6–10 лет | 4,50–13,5 |
10–16 лет | 4,50–13,0 |
Старше 16 лет | 4,50–11,0 |
- Лейкоциты повышены .
 Здесь могут быть как патологические, так и физиологические причины. После спортивных тренировок, обильного приема пищи, эмоциональных нагрузок, при беременности, в постоперационный период, при ожогах или травмах повышение лейкоцитов в крови само по себе не является тревожным симптомом. Если эти причины исключены, следует искать инфекционные, аллергические или онкологические заболевания.
Здесь могут быть как патологические, так и физиологические причины. После спортивных тренировок, обильного приема пищи, эмоциональных нагрузок, при беременности, в постоперационный период, при ожогах или травмах повышение лейкоцитов в крови само по себе не является тревожным симптомом. Если эти причины исключены, следует искать инфекционные, аллергические или онкологические заболевания. - Лейкоциты понижены . Прежде всего, следует учитывать, принимает ли пациент какие-либо лекарства, поскольку сниженный показатель можно наблюдать при длительном приеме антидепрессантов, антигистаминных, противосудорожных, сердечных и химиотерапевтических средств. При отсутствии подобных причин возникает подозрение на сбой в обмене веществ, аутоиммунные заболевания, ВИЧ, лучевую болезнь, рак крови.
Анализ мочи на содержание лейкоцитов
Общий анализ мочи в отношении лейкоцитов более категоричен: если их уровень выше нормы, необходимо искать патологию. Однако самодиагностика и самолечение по-прежнему не допустимы – доверьте это врачу.
Однако самодиагностика и самолечение по-прежнему не допустимы – доверьте это врачу.
Подготовка и особенности проведения процедуры
За сутки до сбора мочи на анализ следует снизить физические и эмоциональные нагрузки, исключить из рациона тяжелую пищу и алкогольные напитки. Мочу собирают в стерильный контейнер, который можно купить в любой аптеке. Делается это рано утром, натощак. Предварительно требуется провести гигиенические процедуры. После начала мочеиспускания нужно подождать несколько секунд, после чего собрать 20–100 мл в контейнер. В лабораторию последний следует сдать в течение двух часов.
Норма содержания лейкоцитов в анализе мочи . В капле мужской мочи под микроскопом может быть видно до трех лейкоцитов, в женской и детской – до семи. Это норма. 7–10 – уже подозрительный результат, свыше 10 – серьезный признак патологии. Если получен «плохой» общий анализ мочи на лейкоциты, дополнительно часто назначается анализ по Нечипоренко. По этой методике норма для взрослых – 2000 ед./мл осадка мочи, для детей – до 4000 ед./мл.
Это норма. 7–10 – уже подозрительный результат, свыше 10 – серьезный признак патологии. Если получен «плохой» общий анализ мочи на лейкоциты, дополнительно часто назначается анализ по Нечипоренко. По этой методике норма для взрослых – 2000 ед./мл осадка мочи, для детей – до 4000 ед./мл.
Уровень лейкоцитов в моче повышен . Если моча на анализ была собрана по всем правилам, повышенные лейкоциты могут свидетельствовать о наличии острого или хронического пиелонефрита, гломерулонефрита, цистита, уретрита, простатита, камнях в мочеточнике, тубулоинтерстициальном нефрите, люпус-нефрите, об отторжении почечного трансплантата.
Плановый анализ мочи назначают при беременности для профилактики инфекций, которые могут навредить плоду.
Сдача анализа мочи или крови для многих просто формальность, особенно при нормальном самочувствии. Однако не стоит забывать о существовании бессимптомно протекающих серьезных заболеваниях, наличие которых можно вовремя определить именно благодаря анализам. Врачи рекомендуют сдавать мочу и кровь в рамках общей диспансеризации дважды в год, это недорого и необременительно.
Однако не стоит забывать о существовании бессимптомно протекающих серьезных заболеваниях, наличие которых можно вовремя определить именно благодаря анализам. Врачи рекомендуют сдавать мочу и кровь в рамках общей диспансеризации дважды в год, это недорого и необременительно.
причины, что означает высокий уровень, как снизить
Моча является не менее информативным биоматериалом, чем кровь, и при этом благодаря исследованию выделяемой почками жидкости удается более конкретно определить очаг локализации патологии.
Поскольку урина образуется и проходит через мочевыделительную систему, то ее состав в большинстве случаев указывает на наличие заболеваний данных органов. Воспалительные процессы мочевыводящей системы – одна из основных групп болезней, которые характерны для пациентов различных полов и возрастов.
Учитывая, что при их развитии практически всегда выявляются повышенные лейкоциты в моче, это изменение является самым ярким лабораторным маркером подобных патологий. На основе данного показателя врач может с почти стопроцентной уверенностью утверждать о присутствии заболевания и назначать дальнейшую, более конкретную диагностику.
На основе данного показателя врач может с почти стопроцентной уверенностью утверждать о присутствии заболевания и назначать дальнейшую, более конкретную диагностику.
Почему повышаются лейкоциты в моче?
Уже практически ни для кого не является секретом, что белые кровяные тельца или лейкоциты – это клетки, отвечающие за осуществление защитной функции организма. Поэтому при попадании в тело человека чужеродных объектов (болезнетворных микроорганизмов либо токсичных веществ) они устремляются к месту внедрения патогенов и поглощают их.
Пожирание и переваривание, ведущие к нейтрализации деятельности вредоносных агентов, имеет название фагоцитоз. После поглощения чужеродных объектов большинство лейкоцитов погибает, образуя гноевидные скопления.
В области последних под воздействием высвобожденных ферментов изменяется кровообращение и функциональная активность клеток, что в свою очередь приводит к отечности, повышению температуры и другим признакам воспалительного процесса. Из-за стремительной гибели лейкоцитов вследствие фагоцитоза синтезирующие органы начинают их усиленно продуцировать, что проявляется в анализах ростом показателя.
Из-за стремительной гибели лейкоцитов вследствие фагоцитоза синтезирующие органы начинают их усиленно продуцировать, что проявляется в анализах ростом показателя.
Если увеличение белых телец в крови может быть результатом множества заболеваний, локализацию которых иногда достаточно сложно обнаружить, то повышение лейкоцитов в моче – явный признак патологий мочевыделительной системы. Такая уверенность объясняется тем, что урина образуется и выводится в указанных органах, следовательно, и инфекция в ней появляется именно из них.
Нормы и отклонения
Прежде чем рассуждать о заболеваниях, которым подвержены органы мочевыделительной системы, сопровождающиеся высоким содержанием лейкоцитов в выделяемой жидкости или лейкоцитозом, следует подробно изучить особенности референсных значений.
Во-первых, нормальные показатели отличаются у людей в зависимости от гендерной принадлежности и, во-вторых, у различных возрастных категорий. Кроме того, существует несколько состояний, при которых также уровень данных клеток может возрастать. Признаками здоровья у взрослых людей принято считать следующие значения: у мужчин 1-3 клетки в поле зрения микроскопа и у женщин – 5-7.
Признаками здоровья у взрослых людей принято считать следующие значения: у мужчин 1-3 клетки в поле зрения микроскопа и у женщин – 5-7.
В идеале белые кровяные тельца вообще не должны обнаруживаться в образце. У новорожденных детей и у беременных женщин нормальными показателями являются 8-10 единиц, что обусловлено незначительными отклонениями в деятельности их мочевыделительной системы. И это не расценивается как патология.
Более высокие значения уже свидетельствуют о различной степени инфекционного или воспалительного процесса, и чем больше отклонения от нормы, тем, соответственно, он серьезнее и опаснее для пациента. Так, к примеру, показатели 20-25 Ед указывают на незначительное воспаление, чаще всего характерное для инфицирования нижних мочевых путей – уретрита (воспаления мочеиспускательного канала) или цистита (воспаления мочевого пузыря).
При получении результатов микроскопии с лейкоцитами 75-100 Ед можно смело утверждать о распространении инфекции по верхним отделам мочевыводящих путей. Заболеваниями, способными повысить для таких показателей содержание белых телец, являются нефрит (воспаление почки), пиелонефрит (воспаление почечной лоханки) и гломерулонефрит (воспаление клубочков почки).
Заболеваниями, способными повысить для таких показателей содержание белых телец, являются нефрит (воспаление почки), пиелонефрит (воспаление почечной лоханки) и гломерулонефрит (воспаление клубочков почки).
В случае, когда анализ биоматериала показал, что лейкоцитов в мазке сильно много и в бланке описывается словом «сплошь», обозначает, что подсчитать их количество не представляется возможным.
Как правило, их численность превышает 250-500 единиц в поле зрения, что явно свидетельствует о генерализованном воспалении мочевыделительной системы. Зачастую такие высокие показатели отмечаются при туберкулезе почки с вовлечением других органов мочевыводящего тракта.
Причины лейкоцитурии
Факторов, способных привести к увеличению содержания белых кровяных пластинок в выделяемой жидкости, достаточно много, причем не все они обусловлены развитием заболевания. Также уже давно выделены и непатологические причины, из-за которых бывают повышены лейкоциты в моче.
Физиологические факторы
Самыми частыми причинами лейкоцитоза в моче непатологического характера являются беременность, состояние до и после родов и период новорожденности у младенцев. Во время зачатия и дальнейшего развития эмбриона в первом триместре беременности белые кровяные тельца устремляются к матке, чтобы максимально защитить плод от внедрения возможных инфекций.
Во время зачатия и дальнейшего развития эмбриона в первом триместре беременности белые кровяные тельца устремляются к матке, чтобы максимально защитить плод от внедрения возможных инфекций.
Учитывая, что матка располагается в непосредственной близости от мочевыделительных органов и лейкоциты способны проникать через их оболочку, то становится понятно, почему они могут отображаться в анализе.
При этом из-за беременности и при отсутствии инфекции превышение показателя в данном случаев незначительно, всего на несколько единиц, а значит, не должно вызывать опасений у лечащего врача и самой женщины.
До и после родов также нередко содержание белых кровяных телец возрастает, что связано с подстраховкой организма к предстоящему и событию, и периоду после него, с целью защитить его от заражения возможными инфекциями.
Если показатель увеличивается немного, то есть до 10-12 единиц, то переживать не стоит, тогда как при значениях, достигающих 30-50 клеток в поле зрения, нужно обязательно проверить почки. То же самое относится и к новорожденным малышам, мочевыделительная система которых еще не до конца сформирована и способна пропускать лейкоцитов в урину чуть больше.
То же самое относится и к новорожденным малышам, мочевыделительная система которых еще не до конца сформирована и способна пропускать лейкоцитов в урину чуть больше.
Лейкоцитурия, или наличие белых кровяных клеток в моче, у ребенка зачастую носит временный характер и проходит, как только его органы начинают функционировать на должном уровне. Однако появление большого количества описываемых клеток говорит о присутствии патологии и требует немедленного обследования и лечения.
Справка! Эритроциты, лейкоциты и белок в моче стопроцентно свидетельствуют о развитии серьезных заболеваний мочевыделительного тракта. Поэтому нельзя откладывать диагностику в надежде, что «само пройдет».
Ситуации, когда следует немедленно обратиться за медицинской помощью
Патологические причины
К самым распространенным заболеваниям мочевыделительного тракта относятся инфекционные поражения нижних и верхних путей, которые могут быть как первичного, так и вторичного характера.
К первому указанному типу причисляются самостоятельные заболевания, развивающиеся вследствие непосредственного попадания возбудителя в орган, и ко второму – болезни, возникшие, к примеру, как осложнения после перенесенной простуды, ангины и т. д.
д.
Инфекции нижних мочевых путей
В эту группу входят уретрит и цистит, которые не считаются опасными для жизни пациента заболеваниями, но при этом способны доставить ему большое количество мучений. Лейкоцитоз в моче при них в основном умеренный, однако, если данные патологии по какой-либо причине не излечиваются до конца, велика вероятность, что инфекция по мочеточникам распространится в почки, и течение болезни усугубится.
Поражение верхних отделов мочевого тракта
Нефрит, пиелонефрит и гломерулонефрит протекают значительно тяжелее для пациента и требуют более длительного консервативного лечения. Нередко его приходится госпитализировать в стационар, чтобы иметь возможность регулярно контролировать состояние и осуществлять комплексную терапию.
В случае несвоевременного принятия необходимых мер заболевания могут переходить в хроническую форму, что в свою очередь способно стать причиной почечной недостаточности и как результат инвалидности пациента.
Мочекаменная болезнь (МКБ)
Не всегда попадание инфекции в мочевыделительную систему является первопричиной для появления лейкоцитурии, иногда бактерии могут развиваться в благоприятной для их роста и развития среде.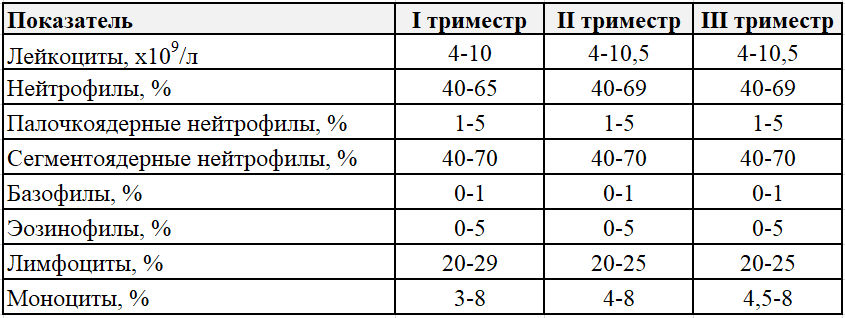 Такой «комфорт» им нередко обеспечивает МКБ.
Такой «комфорт» им нередко обеспечивает МКБ.
Вследствие нарушений обменных процессов в организме соли и минеральные вещества не циркулируют разрозненно, как должно быть в норме, а начинают скапливаться в песок, а затем в камни. Такие образования постепенно приобретают размеры, которых достаточно, чтобы перекрыть проток в почке, мочеточнике, что в результате приводит к застою мочи.
Условно-патогенные микроорганизмы, не превышающие у здорового человека нормальные значения, постепенно размножаются, что приводит к воспалительному процессу, о чем и говорят данные анализа мочи, а именно увеличенное количество лейкоцитов.
Онкологические новообразования
По приблизительно такому же принципу, как при МКБ, развиваются воспалительные заболевания органов мочевыделительной системы и во время роста раковых опухолей. Перекрывая проходы для отфильтрованной почками жидкости, новообразования способствуют развитию микробной флоры, вызывая заболевания на том или ином участке мочевого тракта. В большинстве случаев такие патологии требуют хирургического вмешательства, поскольку рано или поздно приводят к тяжелым и опасным осложнениям.
В большинстве случаев такие патологии требуют хирургического вмешательства, поскольку рано или поздно приводят к тяжелым и опасным осложнениям.
Патологические причины лейкоцитурии
Длительное воздержание от мочеиспускания
Очень часто люди, объясняя своей занятостью, не успевают сходить в туалет и опорожнить мочевой пузырь. И зря – это делать крайне опасно! Сдерживая мочеиспускание, человек искусственно провоцирует развитие застойных процессов, из-за которых размножается бактериальная микрофлора, ведущая сначала к циститу, а затем и к более тяжелым заболеваниям.
Справка! Пациенты, которым приходится часто проводить катетеризацию, подвержены возникновению инфекционных заболеваний мочевыделительной системы во много раз больше, нежели другие больные. То же самое касается и людей, имеющих слабый иммунитет.
Что делать при лейкоцитуриии?
Изначально следует понимать, что лейкоцитоз в моче не является самостоятельным заболеванием – это отдельный симптом, который означает наличие неполадок в организме различной степени.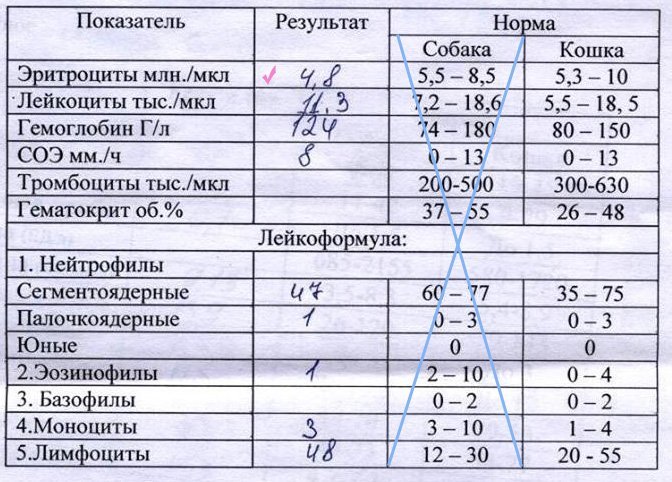 Поэтому, для того чтобы снизить содержание белых кровяных телец, необходимо выяснить причину их повышения.
Поэтому, для того чтобы снизить содержание белых кровяных телец, необходимо выяснить причину их повышения.
Как правило, обнаружить лейкоцитурию достаточно просто, если провести общий анализ мочи, который покажет все изменения состава выделяемой жидкости. Затем уже на основании его данных врач, по всей вероятности, назначит последующую диагностику, направленную на определение место локализации патологического очага и особенностей течения заболевания.
Терапевт после диагностирования патологий мочевыделительной системы отправит пациента для консультации и прохождения терапии к профильным специалистам, таким как уролог, нефролог, гинеколог и т.д. В случае выявления лейкоцитурии может проводиться ультразвуковое исследование органов малого таза, почек, экскреторная урография, цистоскопия, рентген мочевого пузыря и другие инструментальные методики.
Методы коррекции показателей
После того, как причина роста количества лейкоцитов в моче была установлена, назначается соответствующее лечение.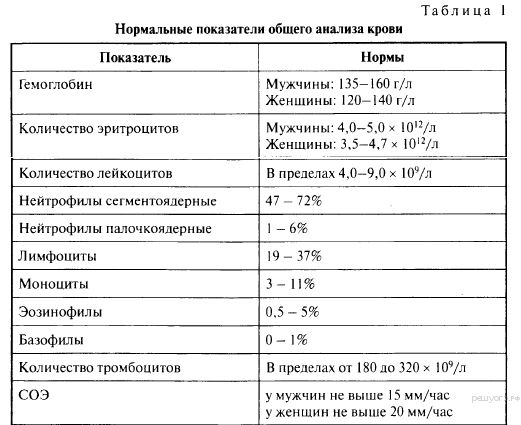 Ни в коем случае нельзя самостоятельно предпринимать какие-либо действия, предполагая, что это поможет уменьшить численность белых телец.
Ни в коем случае нельзя самостоятельно предпринимать какие-либо действия, предполагая, что это поможет уменьшить численность белых телец.
Как бы ни абсурдно звучало подобное желание, однако, к сожалению, достаточно часто люди, проходящие плановые медосмотры, чтобы получить «хорошие» результаты анализов, могут вместо того, чтобы лечить заболевания, искать различные пути, которые нормализуют данный показатель.
Таких путей нет! Редкие случаи, при которых может исправиться картина анализа мочи, – это если образец биоматериала был собран неправильно и в него попали лейкоциты со слизистой оболочки половых органов либо повышение было физиологическое и временное. В остальных обязательно требуется прохождение терапевтического курса.
Так, при несложных и нетяжелых инфекциях – цистит и уретрит – назначаются противовоспалительные препараты и диета, подразумевающая отказ от соленых, острых и пряных блюд, которые раздражают слизистую, усугубляя симптоматику заболевания. Кроме того, пациенту рекомендуется постельный режим, и его соблюдение будет способствовать скорейшему выздоровлению.
При воспалительных процессах в почках в обязательном порядке прописываются антибиотики. Для лечения инфекций, наиболее часто развивающихся в мочевыделительном тракте, в основном используют Амоксиклав, Амоксициллин, Кларитромицин и препараты цефалоспоринового ряда.
Правильно собранный образец для анализа гарантирует получение достоверных результатов
Также назначается диета, запрещающая острое, соленое и пряное. Блюда рекомендуется отваривать, готовить на пару, запекать, то есть подвергать щадящей обработке, и ни в коем случае не жарить и не коптить. Очень важно соблюдать питьевой режим, и при отсутствии почечной недостаточности употреблять в сутки не менее двух литров жидкости.
Патологии, которые нуждаются в хирургическом вмешательстве, следует оперировать как можно раньше, поскольку это поможет понизить вероятность развития осложнений, вызванных, к примеру, МКБ или разросшимися новообразованиями. Несвоевременное обращение за медицинской помощью в этих ситуациях могут стоить пациенту жизни.
Следует упомянуть о народных методиках лечения. Безусловно, многие травы, такие как толокнянка, крапива двудомная, применяются в ходе терапии инфекций мочевыделительной системы, но их роль является второстепенной, то есть вспомогательной. Возлагать все надежды на их целительную силу крайне опасно, особенно при тяжелых воспалительных процессах.
Памятка пациентам. Первое, что нужно сделать при получении анализа с повышенными лейкоцитами, – это произвести повторный тест. Если результаты идентичны, то обязательно обратиться к специалисту за помощью. В процессе прохождения терапевтического курса нужно тщательно выполнять все рекомендации лечащего врача, чтобы избежать осложнений.
Лейкоциты в крови повышены: причины, что это значит
Лейкоциты – это своеобразные стражи иммунной системы, которые не позволяют инфекции распространяться по организму. Такие клетки часто называют белыми кровяными тельцами, хотя их расцветка совсем другая.
Стоит только попасть в рану какому-то микроорганизму, как показатели в крови повышаются. Однако специалисты предупреждают, что не всегда необходимо принимать меры, если лейкоциты в крови повышены.
Однако специалисты предупреждают, что не всегда необходимо принимать меры, если лейкоциты в крови повышены.
Лейкоциты и их обязанности
Лейкоцит представляет собой бело-розовое образование, которое противостоит инфекциям. В норме он содержится в крови в небольшом количестве, а за его выработку отвечает лимфатическая система и костный мозг. Срок жизни клеток не превышает 12 дней.
Как выглядят лейкоциты
После этого они разрушаются в селезенке, а им на смену приходят молодые.
При появлении источника угрозы, клетки начинают активно размножаться. Они создают защитный барьер, который не позволяет инфекции проникнуть дальше. В месте столкновения лейкоцитов и источника угрозы возникает воспаление, а все показатели в анализах повышены.
Вне зависимости от вида угрозы, создается одинаковая защита. Когда причиной повышения становится обычная заноза, гнойное воспаление проходит самостоятельно. Если лейкоциты повышенные из-за попадания патогенных микроорганизмов, ситуация усугубляется. Без квалифицированной медицинской помощи состояние больного ухудшается.
Без квалифицированной медицинской помощи состояние больного ухудшается.
Признаки повышения лейкоцитов
- Слабость.
- Повышенная утомляемость.
- Сильное потоотделение.
- Нарушение сна.
- Потеря аппетита.
- Снижение массы тела.
- Мышечные и суставные боли.
Увеличенные лейкоциты могут проявляться и по-другому, так как все зависит от провоцирующего фактора. Часто высокие показатели свидетельствуют о временных неполадках в организме. Также необходимо помнить о правильном порядке сдачи анализов, от чего зависит результат.
Что может повлиять на результаты анализа?
Если человек перед сдачей крови занимался физическим трудом или плотно покушал, высокий уровень лейкоцитов ему обеспечен. Чтобы не получить ложные сведения, следуют простым правилам.
Как правильно сдавать анализ:
- Кровь сдают натощак.
- Отсутствие физической активности перед процедурой.

- Запрет на прием любых медикаментов в день обследования.
Желательно вечером накануне сдачи крови принять легкий ужин, чтобы из-за еды лейкоциты не были повышены. Также следует отказаться от тренировки, если обычно она приходится на вторую половину дня.
Норма лейкоцитов в крови
Когда лейкоциты выше нормы – это значит, что в организме протекает воспалительный процесс. Однако могут быть колебания результатов в зависимости от половой принадлежности, возраста и общего самочувствия человека.
Информация по лейкоцитам для разных категорий
| Категория обследуемого | Количество единиц при анализе(ед·109/л.) |
| Взрослые | От 4 до 9 |
| Подростки от 11 до 16 лет | До 13 |
| Новорожденные | От 10 до 30 |
| Дети | До 15 |
| Беременные | До 12-15 |
Если на прием приходит обычный человек среднего возраста, то результаты не должны быть повышены до 9 единиц. Когда лейкоциты у взрослого больше 10, состояние называется лейкоцитоз. Он может быть вызван различными причинами, в зависимости от которых и принимают соответствующие меры.
Когда лейкоциты у взрослого больше 10, состояние называется лейкоцитоз. Он может быть вызван различными причинами, в зависимости от которых и принимают соответствующие меры.
Также для постановки более точного диагноза необходимо установить, какие именно виды лейкоцитов превышены. Каждый вид отвечает за свою сферу, поэтому вероятность ошибки при назначении лечения становится минимальной.
| Виды клеток лейкоцитарного ряда | Процентное содержание в крови |
| Нейтрофилы | 40 — 75 |
| Лимфоциты | 20 – 45 |
| Моноциты | 3 – 8 |
| Эозинофилы | До 5 |
| Базофилы | До 1 |
Если специалист сомневается, почему увеличены лейкоциты, он назначает развернутый анализ. Также производится опрос пациента, чтобы исключить воздействие физиологических факторов.
Причины повышения показателей
Чаще всего увеличенное количество лейкоцитов обнаруживается при простуде.
Также существуют вполне безобидные причины повышенных белых кровяных телец:
- Тяжелый физический труд.
- Чрезмерное употребление мясных продуктов.
- Прием некоторых лекарственных средств.
- Стрессовые ситуации.
- Переутомление.
- Прием горячих и холодных ванн.
- Прохождение вакцинации.
- Смена климатического пояса.
- Длительное пребывание на солнце.
Если человек пришел в лабораторию в утомленном состоянии или после серьезных физических нагрузок, возможно небольшое увеличение количества белых кровяных телец.
В таких случаях не требуется никакого медицинского вмешательства, так как организм быстро восстанавливается. Достаточно только исключить влияние негативных факторов, как результаты обследования приходят в норму.
Причины у женщин:
- Беременность.
- Предменструальный синдром.
Женщины острее реагируют на внешние раздражители, поэтому у них часто наблюдается повышенная норма лейкоцитов в крови. Если другие данные не меняются, то специальных мер принимать не следует.
Когда уровень белых кровяных телец повышается в 2-3 раза, говорят о патологических процессах. Для исключения ошибки обязательно производится повторная сдача крови через несколько дней.
О чем говорят завышенные лейкоциты
- Инфекционных расстройствах.
- Воспалительных заболеваниях инфекционной и неинфекционной природы.
- Инфарктах миокарда, легких и серьезных патологиях других органов.
- Появлении злокачественных новообразований.
- Сильных ожогах.
- Большой кровопотери.
- Пролиферативных болезнях кроветворения.
Чтобы уточнить диагноз, требуются развернутые сведения. В них указывается, какие виды лейкоцитов повышены.
Если повышенный показатель нейтрофилов
То возможны следующие состояния:
- Шок.
- Острый воспалительный процесс.
- Интоксикация.
- Кровотечения.
- Острый инфаркт миокарда.
Когда завышены эозинофилы
Говорят о следующих патологиях:
- Аллергиях.
- Бронхиальной астме.
- Заражении паразитами.
- Опухолях.
- Детских инфекциях.
Что означает рост лимфоцитов
- Туберкулез.
- Коклюш.
- Бронхиальную астму.
- Тиреотоксикоз.
- Наркотическую зависимость.
- Хроническую лучевую болезнь.
Базофилы
Могут быть повышены только совместно с другими показателями. Их количество возрастает при заболеваниях крови, патологиях пищеварительной системы или аллергических реакциях. Также возможно диагностирование хронического синусита и болезни Ходжкина.
Уровень моноцитов повышен
При длительных инфекционных процессах в организме. Самые высокие показатели обнаруживаются при хроническом моноцитарном лейкозе. Нормальные показатели меняются и при сифилисе, туберкулезе, язвенном колите, ревматоидном артрите и системной красной волчанке.
Самые высокие показатели обнаруживаются при хроническом моноцитарном лейкозе. Нормальные показатели меняются и при сифилисе, туберкулезе, язвенном колите, ревматоидном артрите и системной красной волчанке.
Внимание! Повышение лейкоцитов у ребенка необходимо рассматривать в индивидуальном порядке. Такие изменения могут оказаться реакцией на введение прикорма или изменение окружающих условий.
В каждом конкретном случае врач назначает дополнительные виды обследования, чтобы определить место воспаления.
Как лечить лейкоцитоз
Может определить только специалист. Повышенные лейкоциты не лечатся, если состояние не спровоцировано патологическим сбоем в организме. В таких случаях белые кровяные тельца воспринимают свои клетки в качестве чужеродных.
По такому принципу развивается системная красная волчанка и ревматоидный полиартрит. Чтобы победить заболевание, назначаются препараты, блокирующие выработку лейкоцитов.
Если была проведена операция по трансплантации донорских тканей или органов, можно столкнуться с повышенной выработкой лейкоцитов. Они мешают восстановлению, поэтому на время их блокируют. Когда пересаженные ткани приживаются, прием препаратов прекращают, а функционирование кровеносной системы нормализуется.
В большинстве случаев достаточно найти очаг воспаления и пролечить основное заболевание. Необходимо полное обследование, так как причиной повышенных лейкоцитов способны стать как кариозные зубы, так и злокачественные новообразования. Из-за этого самолечение запрещено, а прием медикаментов без контроля специалистов только усугубит состояние.
Видео: Лейкоциты. Белая формула крови.
Загрузка…Повышены лейкоциты в крови: что значит превышение лейкоцитов
В кабинете терапевта можно часто услышать фразу о том, что повышены лейкоциты в крови.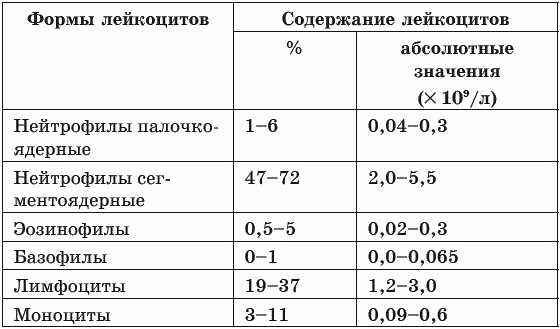 После оглашения вердикта о лейкоцитозе пациенту вручают ворох направлений для дополнительного обследования. Что это — приговор или обычная перестраховка? Насколько опасен лейкоцитоз и чем его лечить?
После оглашения вердикта о лейкоцитозе пациенту вручают ворох направлений для дополнительного обследования. Что это — приговор или обычная перестраховка? Насколько опасен лейкоцитоз и чем его лечить?
Для чего нужны лейкоциты и чем лейкоз отличается от лейкоцитоза
Белые кровяные клетки, к которым относят все типы лейкоцитов, распознают и уничтожают бактерии, вирусы, грибки, отмершие и неправильные клетки организма, паразитов, инородные тела как с помощью прямой физической расправы, так и синтезируя отравляющие вещества направленного действия. В неравном бою много лейкоцитов гибнет с высвобождением веществ, запускающих воспалительную реакцию.
Высвобожденные элементы еще и становятся своеобразным сигналом, призывающим к месту воспаления подкрепление из свежих сил. Циркулирующие в периферической крови белые тельца могут свободно проникать через капиллярные стенки и следовать в межклеточное пространство для борьбы с проникшим извне врагом, а скопление гноя в тканях — не что иное, как погибшие лейкоциты.
Высокий уровень лейкоцитов говорит о воспалительных реакциях в организме, а если превышение значительно больше нормы, то о возможном развитии опухолевых процессов. Если высокая концентрация лейкоцитов в крови не связана с онкологией, то состояние принято называть лейкоцитозом. И красные клетки, и лейкоциты в крови повышены при обезвоживании, кровопотерях. При подтверждении злокачественности повышенного уровня лейкоцитов в крови говорят о ряде тяжелых заболеваний с общим названием лейкоз.
WBC-анализ
Что такое WBC? Определить, завышены ли лейкоцитарные клетки, можно с помощью исследования, которое называется общий анализ крови. WBC — это показатель в распечатке результатов анализа, обозначающий общее число лейкоцитов.
Нормой для взрослых считается значение 4-9х109/л, для детей порог допустимого составляет 17х109/л в зависимости от возраста.
Чтобы узнать, по каким видам лейкоцитов произошло увеличение WBC (всего их 5 – лимфо- и моноциты, нейтро-, базо-, и эозинофилы), в анализе крови число белых клеток исследуется в развернутом виде — по лейкоцитарной формуле. Такое подробное изучение позволяет диагностировать широкий спектр заболеваний, если наблюдается повышение лейкоцитов в крови. Нормы WBC для взрослых в разрезе по типам клеток:
- нейтрофилы палочкоядерные 0,04-0,3х109/л или 1-6% от всей массы лейкоцитов;
- нейтрофилы сегментоядерные 2-5,5х109/л или 47-72%;
- базофилы до 0,065х109/л или не более 1%;
- эозинофилы 0,02-03х109/л или 0,5-5%;
- моноциты 0,09-0,6х109/л или 3-11%;
- лимфоциты 1,2-3х109/л или 19-37%.
Причины лейкоцитоза
При высоком уровне лейкоцитарных клеток и отсутствии симптомов заболевания анализ крови желательно повторить спустя 3-5 дней. Если лейкоцитозу предшествовало острое воспалительное заболевание, то срок может быть увеличен. Перед сдачей анализа ни в коем случае нельзя употреблять пищу, поэтому лучшее время для контрольного забора крови — с утра.
В предыдущий день необходимо также воздержаться от острой и жирной еды, спиртного, за несколько часов до сдачи крови на анализ от курения лучше отказаться. Желательно не подвергать себя эмоциональной и физической нагрузке. Подобные предосторожности призваны найти и установить точную причину повышения белых кровяных клеток без вероятных искажений результатов анализа. Причины лейкоцитоза могут быть физиологическими, — не связанными с патологиями, или говорящими о наличии заболеваний.
Физиологические причины
Если повышенные лейкоциты в крови то что это значит? Чаще всего это хороший признак, означающий, что организм защищается от всего, что способно внести дисбаланс в его отлаженную работу.
Также уровень белых клеток начинает увеличиваться при включении компенсационных механизмов — например, при колебании окружающей температуры, физической и эмоциональной нагрузке.
Немного превысить норму он может к вечеру и после принятия пищи. У женщин повышен уровень лейкоцитов перед наступлением менструации, во второй половине беременности и после родов. Подобные отклонения известны как физиологический лейкоцитоз. Что делать, нужно ли принимать меры при физиологическом увеличении количества лейкоцитов? Нет, это нормальная реакция организма и картина крови спустя непродолжительное время стабилизируется.
Патологические
Если повышенные лейкоциты в крови не связаны с физиологическими особенностями, или количество лейкоцитов в крови намного выше нормы, то для предварительных выводов на лейкограмме смотрят, какие клетки начали повышаться, насколько сильно выражено отклонение и велико их количество. В зависимости от того, какие повышены лейкоциты, возможны следующие причины лейкоцитоза:
- Нейтрофилы — при анализе важны не только абсолютное содержание в крови, но и степень зрелости клеток. Большое количество лейкоцитов этого вида чаще всего говорит в пользу бактериальной инфекции. Если одновременно выявляются незрелые нейтрофилы и отсутствуют эозинофилы, то течение болезни тяжелое, с вероятностью гнойно-септического осложнения. Легкое течение инфекционной болезни отражается повышением уровня палочкоядерных нейтрофилов.
- Базофилы. Их уровень может повысить норму при аллергии, воспалительных заболеваниях пищеварительного тракта, приеме гормональных препаратов, хроническом синусите, гемолитических анемиях.
- Моноциты. Повышенное количество лейкоцитов моноцитарного ряда бывает при бактериальных хронических заболеваниях (туберкулезе, сифилисе, пиелонефрите и т.п.), острых инфекционных заболеваниях и после них в период выздоровления. Также к причинам, сильно повышающим уровень моноцитов в крови, относят опухолевые заболевания крови, системные аутоиммунные (красная волчанка, ревматоидный артрит и т.п.).
- Эозинофилы. Повышенный уровень лейкоцитов-эозинофилов свидетельствует об аллергических реакциях, паразитарной инфекции, бронхиальной астме, скарлатине. Также они превышают норму при лимфогранулематозе, онкологии, антибиотикотерапии, после приема препаратов на основе сульфаниламидов.
- Лимфоциты. Как и в случае с моноцитами, повышенное содержание лейкоцитов в крови этого вида говорит о наличии бактериальных вялотекущих болезней, при острых инфекциях и в период выздоровления. Кроме того, лимфоциты повышены у зависимых от табакокурения и наркотических веществ, при лейкозе — когда число белых клеток повышено до 100х109/л, тиреотоксикозе, после облучения высокими дозами ионизирующего излучения.
Если анализ крови показывает лейкоцитоз, то самостоятельным поиском того, чего может не быть, лучше не заниматься. Разумнее и спокойней доверить интерпретацию результатов врачу. Первоначально этим занимается терапевт, который назначает комплексное обследование и устанавливает предварительный диагноз. Лейкоцитоз не лечится — т.к. это не болезнь, а следствие. С устранением причины роста лейкоцитарных клеток показатели крови приходят к нормальным значениям.
Вконтакте
Google+
Одноклассники
Индивидуальный WBC | eClinpath
Нейтрофилы
Нейтрофилы продуцируются в костном мозге, высвобождаются в кровь после завершения своего созревания в костном мозге, циркулируют менее суток (5-15 часов) и мигрируют из сосудов в ткани или в альвеолы и просвет кишечника. Эффектные нейтрофилы (завершившие свою жизнь) подвергаются апоптозу и удаляются макрофагами в процессе, называемом эффероцитозом (Duffin et al., 2010). Во время циркуляции нейтрофилы распределяются между крупными сосудами (нейтрофилы здесь образуют пул циркулирующих нейтрофилов или CNP; это нейтрофилы в обычном образце крови) и мелкими сосудами (нейтрофилы здесь образуют пограничный пул нейтрофилов или MNP).Общий пул нейтрофилов организма или TNP включает CNP, MNP и пул постмитотических нейтрофилов в костном мозге. Отношение нейтрофилов в MGP к CGP составляет около 1: 1 у большинства видов, за исключением кошек, которое составляет до 2-3: 1. Изменения соотношения MGP: CGP вызовут изменения в количестве нейтрофилов, отобранных во время сбора крови, и внесут свой вклад в изменение количества нейтрофилов общего анализа крови, наблюдаемое от определенных веществ, таких как адреналин, кортикостероиды и эндотоксемия. При уменьшении маржинального пула можно было ожидать увеличения нейтрофилов в 1 раз (например,грамм. 2x верхняя граница референтного интервала) у большинства видов, за исключением кошки, где мы могли видеть увеличение в 2-3 раза.
Гуморальные факторы, продуцируемые в очагах воспаления, стимулируют повышенную продукцию нейтрофилов в костном мозге и повышенное высвобождение нейтрофилов из костного мозга. Хемотаксические факторы, такие как интерлейкин-8, продуцируемые в очагах воспаления, вызывают прямую миграцию нейтрофилов из кровеносных сосудов в ткани на этих участках.
Обычно нейтрофилы высвобождаются из костного мозга в зависимости от возраста, т.е.е. наиболее зрелые клетки высвобождаются раньше, чем менее зрелые клетки. Эндотоксин имеет тенденцию вызывать секвестрацию нейтрофилов в селезенке, печени и легких, тем самым снижая количество нейтрофилов в образце крови.
Терминология, связанная с изменениями нейтрофилов (пропорции зрелых / сегментированных или незрелых / палочкоядерных нейтрофилов), может сбивать с толку. Для получения дополнительной информации об этом, пожалуйста, обратитесь к шаблонам лейкограмм для получения полезных советов и в таблице рекомендаций.
Нейтрофилия
Выраженный лейкоцитоз
Нейтрофилия — это повышенное количество сегментированных или зрелых нейтрофилов (абсолютные числа , а не процентов), и может возникать из-за следующих механизмов, наиболее распространенными из которых являются кортикостероиды, адреналин и воспаление (повышенная продукция и высвобождение из костного мозга). ).
- Переход от маржинального к циркулирующему пулу: Кортикостероиды и адреналин вызывают перемещение нейтрофилов от MNP к CNP. Оба гормона способствуют возникновению нейтрофилии, связанной с возбуждением или стрессом (физиологическая лейкограмма и стрессовая лейкограмма, соответственно).
- Повышенное высвобождение из костного мозга :
- Воспаление : Воспалительные цитокины стимулируют высвобождение накопительного пула нейтрофилов (который ниже у жвачных).Если воспаление от умеренного до тяжелого, также могут высвобождаться полоски.
- Кортикостероиды: Может также вызывать высвобождение нейтрофилов из постмитотического запаса в костном мозге. Обычно высвобождаются только зрелые сегментированные нейтрофилы, но при хронических обычно высоких дозах (иммунодепрессивных) стероидах вы можете увидеть легкий сдвиг влево (300-400 клеток / мкл) без токсических изменений и обычно с нормальным количеством сегментированных нейтрофилов.
- Повышенная продукция костным мозгом (занимает 3-6 дней): ответ на воспалительные цитокины (воспаление), которые стимулируют гранулопоэз.Нейтрофилы (зрелые и незрелые формы) могут быть токсичными, если происходит ускоренное или преждевременное высвобождение клеток. Обратите внимание, что легкое воспаление вызовет только зрелую нейтрофилию, тогда как полосы и другие формы незрелых нейтрофилов могут высвобождаться с более тяжелой тканевой потребностью и устойчивым ответом костного мозга, особенно у тех видов с низким запасом костного мозга (например, жвачные животные).
- Снижение миграции в ткани , например Отсутствие молекул адгезии у бычьего или собачьего дефицита адгезии лейкоцитов не позволяет нейтрофилам прилипать к активированному эндотелию и реагировать на источник воспаления.У пораженных животных обычно очень высокое количество лейкоцитов и постоянные или повторяющиеся инфекции. Это нечастая причина нейтрофилии.
- Отсроченный апоптоз : Длительное выживание нейтрофилов можно увидеть в некоторых ситуациях, например кортикостероиды, воспаление. В этих случаях нейтрофилы могут быть гиперсегментированными.
Общие причины нейтрофилии включают воспаление (инфекционное или неинфекционное [травмы, хирургические операции, ожоги и т. Д.]), Экзогенные или эндогенные кортикостероиды и адреналин.Иммуноопосредованные заболевания, такие как иммуноопосредованная гемолитическая анемия, также обычно связаны с нейтрофилией из-за действия воспалительных цитокинов. Нейтрофилия — это признак нескольких различных паттернов лейкограмм, включая воспалительную лейкограмму, стрессовую лейкограмму и физиологический лейкоцитоз. Напряженные упражнения у лошадей, связанные с экстремальным стрессом (Schalm’s Veterinary Hematology, 4-е издание) или тренировками (Rose et al., 1983), могут вызвать увеличение количества нейтрофилов. В одном исследовании, проведенном на 16 неразбитых годовиках четвероногих лошадей, количество нейтрофилов колебалось от 3700 до 14 400 / мкл сразу после поимки.У большинства пойманных лошадей был лимфоцитоз (> 4600 / мкл) (Schalm’s Veterinary Hematology). За 6 недель тренировок среднее количество нейтрофилов увеличилось с 3500 до 5300 / мкл после тренировки и было в пределах исходного уровня через 30 минут после восстановления (Rose et al 1983). В другом исследовании скаковых лошадей среднее количество нейтрофилов не изменилось в течение 10 минут после скачек (Snow et al, 1983). В обоих последних двух обучающих исследованиях увеличение количества лимфоцитов и PCV было более последовательным результатом.
Обратите внимание, что в Корнельском университете мы ограничиваем фразу «нейтрофилия» увеличением зрелых или сегментированных нейтрофилов, а не увеличением незрелых нейтрофилов (полосы и другие формы, но полосы обычно преобладают). Увеличение незрелых нейтрофилов называется сдвигом влево и обычно является пропорциональным, то есть более зрелые формы превосходят по численности более незрелые формы (полосы> метамиелоциты> миелоциты> програнулоциты). Миелоидные бласты обычно не видны на воспалительной лейкограмме и чаще указывают на сопутствующий или лежащий в основе лейкоз.Увеличение незрелых нейтрофилов выше верхнего контрольного предела с высоким, нормальным или низким числом нейтрофилов будет называться нейтрофилией со сдвигом влево, нормальным числом нейтрофилов со сдвигом влево и нейтропенией со сдвигом влево соответственно. Обратите внимание, что в Корнельском университете мы обычно помещаем все незрелые стадии под заголовок полосовых нейтрофилов, поскольку обычно доминируют палочкоядерные нейтрофилы. Затем мы добавляем комментарий, если видим больше незрелых стадий, чем полосовых нейтрофилов (обычно указывает на более серьезное воспаление или более сильное растяжение ткани).Количество полосовых нейтрофилов выше, чем количество сегментированных нейтрофилов (особенно при низком или нормальном количестве зрелых нейтрофилов), называется дегенеративным сдвигом влево и обычно указывает на тяжелое воспаление. Дегенеративный сдвиг влево обычно сопровождается токсическим изменением нейтрофилов (зрелых и незрелых форм).
Нейтропения
Нейтропения — это уменьшение числа сегментированных нейтрофилов (абсолютные числа , а не процентов) и может возникать из-за механизмов, противоположных тем, которые вызывают нейтрофилию.Наиболее частой причиной является сильное воспаление (усиление движения в ткани), особенно когда есть признаки незрелости нейтрофилов (токсическое изменение и сдвиг влево или усиление образования полос).
- Переход от циркулирующего к маржинальному пулу : Возникает при острой эндотоксемии. Этот сдвиг способствует кратковременной (1-3 часа) нейтропении, наблюдаемой после первоначального воздействия эндотоксинов. Однако довольно быстро эндотоксины также стимулируют повышенное высвобождение и продукцию нейтрофилов в костном мозге, поэтому эта начальная нейтропения может не проявляться клинически.Нейтропения может снова возникать позже в ходе болезни, но тогда это происходит из-за повышенного потребления нейтрофилов, а не из-за изменений в MGP: CGP. Обратите внимание, что исследования эндотоксина обычно включают инъекцию очищенного токсина. При бактериальных инфекциях существует ряд других медиаторов, которые изменяют кинетику нейтрофилов.
- Снижение выделения из костного мозга : Врожденные или наследственные дефекты выделения из костного мозга у людей называют миелокатексисом. У животных об этом не сообщалось.
- Снижение продукции костным мозгом : Это может быть связано со следующим:
- Прочие первичные заболевания костного мозга , например идиопатическая аплазия костного мозга, миелофтоз, вторичный по отношению к инфильтратам опухоли или первичная гемопоэтическая неоплазия костного мозга (например, острый лейкоз), лекарственное повреждение или гипоплазия, неэффективный гематопоэз вторичный по отношению к Ehrlichia canis.
- Дефицит цитокинов (например, колониестимулирующего фактора гранулоцитов) также может привести к стойкой идиопатической нейтропении (Lanevschi et al., 1999).
- Врожденный или наследственный дефект : У людей было выявлено несколько различных типов врожденных дефектов, приводящих к нейтропении, включая конституциональную или этическую нейтропению (чаще встречается у людей из Африки или стран Средиземноморья), доброкачественную семейную нейтропению, тяжелую врожденную нейтропению (вызванную различными дефекты, включая ген эластазы нейтрофилов), циклическую нейтропению и нейтропению, связанную с другими дефектами, такими как анемия Фанкони (Gibson and Berliner 2014).Врожденные дефекты продукции нейтрофилов редко выявляются у животных, а циклический дефект у серых собак колли (и их помесей) является наиболее хорошо охарактеризованным из этих синдромов. Этот синдром приводит к 11-14-дневному циклу нейтропении и был приписан дефекту внутриклеточного транспорта эластазы нейтрофилов из-за снижения выработки субъединицы β1 комплекса адаптерных белков 3, которая помогает упаковке эластазы в гранулы. Считается, что эластаза разрушает цитокины или их рецепторы, что приводит к циклической нейтропении (сопровождающейся легкой анемией и тромбоцитозом) (Horwitz et al., 2004). Собаки с наследственными дефектами всасывания кобаламина (синдром Имерслунда-Грасбека) могут иметь нейтропению с гиперсегментированными нейтрофилами, например Бордер-колли (Kather et al, 2020).
- Вирусное заболевание : Вирус лейкемии кошек также может вызывать нейтропению, как и вирус иммунодефицита кошек. Механизм нейтропении может быть многофакторным (снижение продукции, усиление разрушения).
- Лекарства и токсины : Различные лекарства, включая химиотерапевтические, противоэпилептические (Berson et al 2014) и антитиреоидные препараты (Peterson et al 1988), могут вызывать нейтропению из-за повреждения предшественников или ингибирования миелопоэза из-за прямых эффектов или иммуноопосредованные механизмы.
- Повышенная миграция в ткани : В ответ на воспалительные цитокины и хемокины. Это происходит из-за воспаления тканей (например, бактериального сепсиса, некроза опухоли, абсцесса, эндотоксемии). Это наиболее частая причина нейтропении, особенно у крупного рогатого скота с тяжелым острым воспалением (например, маститом, метритом), когда в костном мозге уменьшаются запасы нейтрофилов, которые они могут выделять в ответ на воспаление. Нейтропения обычно сопровождается дегенеративным сдвигом влево и токсическим изменением.У других видов нейтропения наблюдается только тогда, когда запасы костного мозга истощены (реже), и костный мозг не может справиться с потребностями (очень сильное воспаление). Что касается крупного рогатого скота, то это обычно сопровождается сдвигом влево (часто дегенеративным) и токсическим изменением нейтрофилов.
- Повышенная деструкция : Это может происходить при иммуноопосредованной нейтропении (как одиночный синдром, часть генерализованного иммуноопосредованного заболевания, такого как системная красная волчанка), гистиоцитарных нарушениях, включая гемофагоцитарные синдромы (хотя обычно присутствуют другие цитопении) и гистиоцитарная саркома, лекарственные препараты (множество различных препаратов), токсины и вирусы (например,грамм. парвовирус собак, панлейкопения кошек, вирусная диарея крупного рогатого скота). Когда деструкция носит периферический характер, одновременно возникает гранулоцитарная гиперплазия. Однако деструкция также может происходить в костном мозге, что приводит к ряду изменений в костном мозге, от чистой аплазии белых клеток (Weiss and Henson, 2007) до гиперплазии гранулоцитов (неэффективного гранулопоэза). Аллоиммунная неонатальная нейтропения была зарегистрирована у людей (Gibson and Berliner 2014). Иммуноопосредованный патогенез нейтропении можно заподозрить, если нейтропения разрешится с помощью кортикостероидной терапии (Brown et al, 2006).
- Неизвестные механизмы :
- Дефицит витамина B12 у бордер-колли (также, по-видимому, наследуется), ризеншнауцеров (Fyfe et al., 1991), гончих (Kook et al., 2014) и других пород также может вызывать нейтропению через неясные механизмы. Прерывистый метарубрицитоз и нерегенеративная анемия от легкой до умеренной также наблюдались у пораженных колли (Lutz et al., 2013). Дефект бордер-колли был идентифицирован как мутация кубилина, который образует комплекс с амнионом без амниона (AMN) с образованием рецептора кобаламина в подвздошной кишке и почечных канальцах.Этот дефект также называют синдромом Имерсланда-Грасбека (Fyfe et al., 2013). Хотя можно ожидать макроцитарной анемии и есть мегалобластные изменения в предшественниках эритроидов в костном мозге (поскольку витамин B12 необходим для метаболизма ДНК), анемия обычно бывает нормоцитарной и нормохромной.
- Идиопатическая нейтропения у кошек : Кошки могут страдать идиопатической нейтропенией (без сдвига влево или токсических изменений). Кошки обычно отрицательны на распространенные вирусы, связанные с нейтропенией, такие как вирус иммунодефицита кошек (FIV) и вирус лейкемии кошек (FeLV), и обычно протекают бессимптомно (они не страдают от рецидивирующих бактериальных инфекций).Любая кошка с необъяснимой нейтропенией должна быть проверена на эти вирусы. Количество нейтрофилов может быть менее 1000 / мкл, но, как правило, немного выше, а низкие количества постоянно регистрируются (Swenson et al, 1988). По нашему опыту, аспират костного мозга бесполезен для этих животных, поскольку в костном мозге обычно не наблюдается аномалий (клетки линии нейтрофилов могут быть нормальными или гипопластическими). Эта нейтропения у кошек аналогична хронической идиопатической нейтропении, зарегистрированной у взрослых людей (Gibson and Berliner 2014).
- Связанный с породой : У некоторых пород собак более низкое количество нейтрофилов, включая тервуренских овчарок (Гринфилд и др., 2000), австралийских овчарок (личные наблюдения, Корнельский университет) и родственных им лабрадоров (личные наблюдения, Корнельский университет).
Лимфоциты
Маленькие зрелые лимфоциты являются наиболее распространенными лимфоцитами периферической крови. Лимфоциты могут быть наиболее многочисленным типом клеток у некоторых видов животных, включая крупный рогатый скот и грызунов.У собак, кошек, лошадей и верблюдов их количество превосходит сегментированные нейтрофилы по здоровью. У крупного рогатого скота они часто встречаются в соотношении 1: 1 с нейтрофилами. Большинство лимфоцитов меньше нейтрофилов, хотя обычно может быть небольшое количество лимфоцитов от среднего до большого, особенно у крупного рогатого скота, где до 50% лимфоцитов могут быть промежуточными по размеру. Мы определяем размер лимфоцитов на основе нейтрофилов (которые имеют более одинаковый размер у разных видов по сравнению с эритроцитами). При таком размере мы используем размер ядра, , а не всей клетки (поскольку некоторые клетки с большим количеством цитоплазмы, чем обычно, могут быть ошибочно определены как большие).
| Размер лимфоцитов | Размер ядра по отношению к нейтрофилу |
| Малый | Ядро лимфоцита может поместиться внутри нейтрофила |
| Промежуточный | Ядро лимфоцита такого же размера, как нейтрофил |
| Большой | Нейтрофил может поместиться внутри ядра |
Реактивные лимфоциты
Отличительной чертой лимфоцитов является их плотное, округлое или слегка зазубренное ядро с гладким (слипшимся или блочным хроматином, т.е.е. гетерохроматин), небольшое количество прозрачной или бледно-голубой цитоплазмы с высоким соотношением ядро: цитоплазма (т.е. большая часть клетки занята ядром, при этом виден лишь небольшой объем цитоплазмы). У большинства здоровых животных небольшое количество лимфоцитов имеет красные цитоплазматические гранулы. Эти , гранулярных лимфоцитов, и участвуют в клеточно-опосредованной цитотоксичности и являются либо цитотоксическими Т-клетками (CD3 + , CD8 + ), либо естественными клетками-киллерами (CD3 —).Повышенное количество гранулярных лимфоцитов в крови можно наблюдать при реактивных (например, инфекция Ehrlichia canis у собак) или неопластических состояниях (например, лимфома или лейкемия гранулярных лимфоцитов). Реактивные лимфоциты — это клетки, которые имеют увеличенное количество и, как правило, более глубокую синюю цитоплазму. Некоторые из них могут быть больше, чем нормальные лимфоциты, но они все равно содержат слипшийся хроматин. Реактивные лимфоциты реагируют на неспецифический антигенный стимул. Низкое количество реактивных лимфоцитов часто наблюдается у молодых наивных животных.Важно различать реактивные лимфоциты и неопластические клетки (лимфоидные или миелоидные) в крови. Для получения дополнительной информации см. «Взрывы» ниже и связанные ссылки.
Лимфоциты, в отличие от других лейкоцитов, вырабатываются в лимфоидной ткани, а не в костном мозге. Большинство лимфоцитов в крови — это долгоживущие клетки, которые рециркулируют между кровью и тканями. Изменения количества лимфоцитов в крови обычно отражают изменения в распределении, а не изменения продукции или потерь.
Лимфоцитоз
Лимфоцитоз, который указывает на увеличение абсолютного числа , а не процентов лимфоцитов, можно увидеть в ситуациях, приведенных ниже. Наиболее частые причины — физиологический или возрастной лимфоцитоз.
- Физиологический лейкоцитоз : ответ адреналина, особенно у кошек и, предположительно, у молодых лошадей и, возможно, у молодых животных других видов, который приводит к временному лимфоцитозу зрелых клеток.Исследования проточной цитометрии на кошках показали, что популяция лимфоцитов состоит из смешанных B- и T (CD4 +) клеток (Avery A, личное сообщение). Напряженные упражнения, страх или возбуждение могут значительно увеличить количество лимфоцитов у лошадей. В вышеупомянутом исследовании 16 неповрежденных годовалых четвероногих лошадей количество лимфоцитов колебалось от 5600 до 14000 / мкл сразу после их первого отлова (Schalm’s Veterinary Hematology).
- Физиологические из-за молодости : Молодые животные (обычно в возрасте <6 месяцев) могут иметь более высокое количество лимфоцитов, чем взрослые, поэтому они, по-видимому, имеют лимфоцитоз по сравнению с контрольными интервалами, основанными на взрослых животных (Harvey et al 1983).
- Физиологические из-за физических упражнений у лошадей: При упражнениях, связанных с тренировкой, количество лимфоцитов увеличилось в среднем с 2800 до 4500 / мкл за 5 минут, снизилось в среднем до 3800 / мкл через 15 минут и достигло исходного уровня в течение 30 минут после упражнение. Этот образец оставался неизменным в начале и через 3 и 6 недель тренировки (Rose et al 1983). В другом исследовании скаковых чистокровных лошадей количество лимфоцитов увеличилось в среднем с 4100 до 5700 / мкл в одной группе лошадей с более умеренным увеличением (от 3000 до 3400 / мкл) в другой группе лошадей в другом географическом регионе в течение 10 минут. завершения галопа (Сноу и др., 1983).В обоих этих исследованиях количество лимфоцитов нормализовалось в течение 30 минут после тренировки, что указывает на временный ответ. Хотя эти реакции связаны с опосредованным адреналином сокращением селезенки или измененным лимфатическим потоком, введение 2 мг адреналина внутривенно лошадям не привело к значительному изменению лейкоцитов или дифференциального числа в одном исследовании, хотя изменений у отдельных лошадей не было показано (Lumsden et al 1976, Proceedings Первого Международного симпозиума по гематологии лошадей).Однако последняя доза, возможно, не повторила увеличение, наблюдаемое у лошадей при физических нагрузках или экстремальном стрессе.
- Антигенная стимуляция: Любая причина антигенной стимуляции может привести к лимфоцитозу, но это довольно редко.
- Инфекционные агенты : Инфекция Ehrlichia canis может привести к гранулярному лимфоцитозу (который может быть клональным размножением цитотоксических Т-клеток) в крови и жидкостях полостей тела (CSF). Вирус лейкемии крупного рогатого скота может вызывать стойкий лимфоцитоз В-клеток, который может прогрессировать, а может и не прогрессировать до лимфомы (обычно нет).Протозойные инфекции, такие как тейлериоз и трипаносомоз, также могут вызывать лимфоцитоз у крупного рогатого скота и лошадей (до 34 000 мкл / мкл в одном исследовании лошадей с Trypanosoma evansi [Rodrigues et al 2005]).
- Хроническое воспаление часто указывается как причина лимфоцитоза, но, вероятно, клинически не проявляется, за исключением некоторых инфекций, таких как указанные выше.
- Гипоадренокортицизм : Лимфоцитоз обычно умеренный, но может быть выраженным (до 30 000 / мкл) у некоторых животных.Обычно отсутствие стрессовой лейкограммы у больного животного является ключом к пониманию возможности основной болезни Аддисона.
- Нелимфоидная неоплазия : Тимомы связаны с периферическим лимфоцитозом.
- Хронический лимфолейкоз : Это может произойти у животного любого возраста, но его следует считать основным дифференциальным диагнозом у пожилых животных с необъяснимым лимфоцитозом.
Лимфопения
Лимфопения происходит из-за уменьшения абсолютного числа , а не процентов лимфоцитов.Есть несколько причин, наиболее частая из которых — эндогенные кортикостероиды (стресс-лейкограмма).
- Стресс-лейкограмма : Это вызвано эндогенными или экзогенными кортикостероидами и является наиболее частой причиной лимфопении. Это связано с перемещением лимфоцитов из циркулирующих в другие пулы (например, уменьшение оттока из лимфатических узлов или их задержка в костном мозге). Хронический стресс (кортикостероиды, особенно в больших количествах) также может вызывать лимфоцитолиз.
- Острая инфекция : Это может быть опосредовано кортикостероидами или следствием инфекции (снижение продукции, увеличение маргинализации и эмиграция в ткани, снижение выхода из лимфоидной ткани в кровь).
- Потеря лимфоцитов: Потеря лимфоцитов (например, хилоторакс) или потеря лимфы (обычно из желудочно-кишечного тракта, например, лимфангиэктазия)
- Лимфоцитолиз : Последствие вирусной инфекции или кортикостероидов (обычно в высоких дозах).
- Первичный (врожденный) или вторичный (приобретенный) иммунодефицит , например тяжелый комбинированный иммунодефицит у лошадей.
Моноциты
Моноциты имеют общие коммитированные стволовые клетки с нейтрофилами.Они производятся в костном мозге, ненадолго циркулируют в крови и мигрируют в ткани, где они дифференцируются дальше, чтобы стать макрофагами. В костном мозге нет пула хранения моноцитов; их количество в костном мозге в данный момент времени очень мало. Моноциты в крови неравномерно распределены между маргинальным и циркулирующим пулами. Эффект кортикостероидов различается у разных видов. Факторы, продуцируемые в очагах воспаления, могут увеличивать продукцию моноцитов.
Моноцитоз
Распространенными причинами моноцитоза, которые указывают на увеличение абсолютных чисел , а не процентов лимфоцитов, являются:
- Реакция на стресс : Это может вызвать моноцитоз, особенно у собак.Общие.
- Воспаление (инфекционное или неинфекционное, острое или неострое). Общие.
- Восстановление после острой травмы костного мозга : например, вторично по отношению к химиотерапевтическим средствам. Моноцитоз может быть довольно выраженным и имитировать лейкоз. Нечасто.
- Паранеопластический ответ : Различные типы опухолей, например лимфома может вызывать моноцитоз за счет секреции цитокинов (предположительно, колониестимулирующий фактор гранулоцитов и моноцитов). Нечасто.
- Моноцитарный / монобластный лейкоз: Вариант острого или хронического миелоидного лейкоза. Нечасто.
Моноцитопения
Моноцитопению трудно документировать, потому что референсные интервалы моноцитов часто опускаются до нуля и не имеют клинического значения.
Эозинофилы
Эозинофилы продуцируются из общего миелоидного предшественника в костном мозге, который дифференцируется на эозинофилы под влиянием эозинофилопоэтических цитокинов, таких как интерлейкин-5.
Эозинофилия
Эозинофилия — это повышенное количество эозинофилов (абсолютное значение , а не процентов). Причины эозинофилии:
- Аллергия или реакция гиперчувствительности: Обычная, например аллергическое заболевание кожи.
- Паразиты : Эктопаразиты или паразиты с фазой миграции тканей. Сердечный червь ( Dirofilaria immitis ) также является частой причиной эозинофилии у собак. Не все паразитарные инфекции связаны с эозинофилией, и большинство гемопаразитов (например,грамм. Mycoplasma ) не вызывают эозинофилию (Hepatozoon является исключением, но эозинофилия может быть вызвана тканевыми кистами паразита). Частая причина эозинофилии.
- Паранеопластический ответ : Некоторые новообразования могут также способствовать выработке и высвобождению эозинофилов. Это чаще всего наблюдается с опухолями тучных клеток, но также описано с лимфомой (в основном, с вариантами Т-клеток, но также с В-клеточной лимфомой), плоскоклеточным раком и некоторыми другими типами опухолей.Механизм этой паранеопластической эозинофилии не всегда известен, но может быть связан с высвобождением цитокинов неопластическими клетками, которые способствуют выработке эозинофилов (например, интерлейкина-5).
- Гипоадренокортизм : болезнь Аддисона. Недостаток кортикостероидов может привести к эозинофилии, которая обычно бывает легкой.
- Идиопатический гиперэозинофильный синдром : Об этом сообщалось у собак (ротвейлеров) и кошек (различных пород) (McEwan et al., 1985). Заболевание связано с устойчивой эозинофилией от умеренной до выраженной (зрелые эозинофилы с минимальным сдвигом эозинофилов влево) и инфильтратами эозинофильных тканей без установленной причины.Собаки реагируют на иммуносупрессивные дозы кортикостероидов (Sykes et al., 2001).
- Хронический эозинофильный лейкоз . Это редкая причина эозинофилии у животных, и ее следует дифференцировать от реактивного ответа (аллергия или паразиты), паранеопластического синдрома или идиопатического гиперэозинофильного синдрома. Доказательства аномального созревания (более незрелые, чем зрелые формы, дисплазия) эозинофилов с увеличением бластов костного мозга и сопутствующими цитопениями (нерегенеративная анемия, тромбоцитопения) могут помочь в диагностике лейкемии.
Эозинопения
Эозинопения — это уменьшение количества эозинофилов (абсолютное количество , а не процентов). Это может быть трудно задокументировать, потому что нормальный диапазон эозинофилов может упасть до нуля. Эозинопению чаще всего связывают с повышением уровня кортикостероидов (стресс-лейкограмма).
Базофилы
Базофилия
Базофилы также продуцируются из общего миелоидного предшественника, однако цитокины, участвующие в дифференцировке базофилов, недостаточно изучены.Также неясно, происходят ли базофилы и тучные клетки (которые выглядят очень похожими у некоторых видов) из одного или разных гематопоэтических предшественников.
Базофилия
Повышенное абсолютное количество (не процентное содержание) базофилов (базофилия) — относительно редкая находка, которая обычно возникает в связи с эозинофилией. Базофилы без эозинофилов могут быть обнаружены при хроническом миелопролиферативном заболевании, таком как хронический миелоидный лейкоз и эссенциальная тромбоцитемия (хронический лейкоз тромбоцитов).Базофильный лейкоз также редко встречается у животных.
Басопения
Поскольку у большинства здоровых животных базофилы в крови отсутствуют, референтный интервал обычно не включает базофилов, поэтому базопения не является значимым признаком.
Гистиоциты
Эритрофагоцитарный гистиоцит в крови собаки с ИМГА
Гистиоциты — это общий термин, включающий макрофаги, происходящие из моноцитов, и дендритные клетки. Все эти клетки происходят от общего миелоидного предшественника в костном мозге и являются антигенпрезентирующими клетками.Эти клетки обычно не находятся в крови, но клетки, похожие на макрофаги (эксцентрические круглые ядра, обильная вакуолизированная цитоплазма, фагоцитарная активность), можно увидеть в крови как в реактивных, так и в неопластических состояниях. Реактивные состояния включают воспаление, иммуноопосредованную гемолитическую анемию (в клетках может наблюдаться эритрофагоцитоз или некоторые из них могут содержать железо при внутрисосудистом гемолизе) и инфекционные агенты (например, системные микозы, такие как гистоплазмоз, и протозойные инфекции, такие как Cytauxzoon ).В некоторых из последних случаев возбудитель болезни может наблюдаться внутри клетки (и, возможно, нейтрофилы, поскольку нейтрофилы также могут быть фагоцитарными). Гистиоциты или макрофаги также могут наблюдаться в крови при гистиоцитарных и негистиоцитарных неоплазиях, таких как лимфома и гемангиосаркома. Большое количество гистиоцитов, особенно с аномальными ядерными особенностями, должно вызывать подозрение на лежащую в основе гистиоцитарную саркому или дендритный лейкоз (редкий вариант лейкемии) (Allison et al., 2008). Макрофаги также могут быть артефактом накопления (со временем моноциты могут активироваться in vitro и напоминать макрофаги).
Тучные клетки
Тучные клетки в крови
Подобно гистиоцитам, тучные клетки обычно не обнаруживаются в крови здоровых животных. Тучные клетки (мастоцитемия) можно увидеть в крови собак как при реактивных (особенно при тяжелом воспалении), так и при аллергических и неопластических состояниях, включая лимфому и опухоли тучных клеток (McManus, 1999).Мазки лейкоцитов для оценки наличия циркулирующих тучных клеток часто запрашиваются у собак с задокументированными опухолями тучных клеток. Однако нет доказанной корреляции между тучными клетками в крови и метастатическим заболеванием. Фактически, больше тучных клеток обнаруживается в крови собак с аллергией, воспалением и неоплазией тучных клеток, чем у собак с неоплазией тучных клеток. Тучные клетки редко наблюдаются в крови кошек без опухолей тучных клеток, но наличие небольшого количества циркулирующих тучных клеток в крови (1-2 клетки / мазок) также не является диагностическим признаком опухоли тучных клеток у кошек (Piviani et al. ., 2013). Большое количество тучных клеток наблюдается в крови собак и кошек с системным или висцеральным мастоцитозом (происходящим из селезенки). Когда они присутствуют в небольших количествах, тучные клетки наиболее легко наблюдаются на краю мазка крови.
Взрывов
Монобласты
В Корнельском университете мы обычно используем термин «бласты» для описания клеток в крови, происхождение которых мы не уверены, то есть они могут быть миелоидными или лимфоидными. Причина, по которой мы не можем определить их происхождение, заключается в том, что они являются незрелыми клетками, у которых отсутствуют или проявляются некоторые особенности дифференцировки по определенной линии.Наличие бластов в крови указывает на лейкоз. Этот термин обычно применяется к мононуклеарным клеткам в крови, которые имеют тонкий хроматин (много эухроматина или клетки, которые активно транскрибируют ДНК) и небольшое количество цитоплазмы (высокое соотношение ядер к цитоплазме). Они могут иметь или не иметь ядрышки (они могут быть не очевидны в мазках, окрашенных по Райту, поэтому ядрышки не вызывают и не разрушают «взрыв»). Клетки обычно большие (ядро больше нейтрофила), но некоторые бласты имеют ядра того же размера, что и нейтрофилы, и их гораздо труднее отличить от нормальных лимфоцитов в крови.Хотя мы используем различные цитологические признаки (например, наличие или отсутствие цитоплазматических гранул, форму ядра) вместе с данными гемограммы (наличие или отсутствие цитопении), чтобы предположительно идентифицировать клеточную линию бластов (миелоидных или лимфоидных), сами по себе эти признаки не могут надежно определить клеточную линию. Дополнительное тестирование (иммунофенотипирование, цитохимия) обычно требуется для определения клеточного происхождения. В Корнельском университете мы помещаем «бласты» в категорию «ДРУГИЕ лейкоциты» (если их достаточно для подсчета дифференциального подсчета лейкоцитов).Обычно мы не кодируем реактивные лимфоциты в этой категории, а скорее указываем их присутствие, добавляя комментарий или полуколичественный анализ к части наших гемограмм, посвященной исследованию лейкоцитов.
Также важно отличать бласты от больших реактивных лимфоцитов, которые действительно могут имитировать друг друга. Опять же, мы используем различные данные, включая клинические признаки, гематологические результаты, цитологические характеристики клеток, чтобы помочь сделать это определение (то есть все зависит от контекста или случая). В некоторых случаях мы не можем отличить «бласты» от реактивных лимфоцитов.В таких случаях потребуется оценка пациента на предмет наличия рака или серийное наблюдение за пациентом, чтобы помочь с этим различием.
Ссылки по теме
- Паттерны лейкограммы: как мы интерпретируем изменения лейкоцитов и распознаем паттерны, которые определяют основные патологические процессы, например воспаление, лейкоз.
- Морфологические особенности лейкоцитов. Сюда входит таблица с характеристиками, которые мы используем, чтобы различать реактивные и неопластические клетки в крови.
- Лейкемия: Классификация лейкозов и инструменты, используемые для дифференциации различных типов лейкемии.
- «Большие синие клетки»: Алгоритм рекомендаций по различению реактивных и неопластических клеток в крови.
- Лаборатория клинической патологии в Центре диагностики здоровья животных Корнельского университета: информация о клинических патологических тестах, включая иммунофенотипирование. Сюда входят предлагаемые нами тесты и рекомендации по сбору и обращению с пробами.
Прочие лейкоциты | eClinpath
Другие лейкоциты кроветворного происхождения, которые обычно не обнаруживаются в крови, включают гистиоциты (общий термин, применяемый к дендритным клеткам или макрофагам) и тучные клетки.
Гистиоциты
Гистиоцитов в крови
Гистиоциты — это общий термин, включающий макрофаги, происходящие из моноцитов, и дендритные клетки. Все эти клетки происходят от общего миелоидного предшественника в костном мозге и являются антигенпрезентирующими клетками.Эти клетки обычно не находятся в крови, но клетки, похожие на макрофаги (эксцентрические круглые ядра, обильная вакуолизированная цитоплазма, фагоцитарная активность), можно увидеть в крови как в реактивных, так и в неопластических состояниях. Реактивные состояния включают воспаление, иммуноопосредованную гемолитическую анемию и инфекционные агенты (например, системные микозы, такие как гистоплазмоз, и протозойные инфекции, такие как цитауксзооноз). В некоторых из последних случаев возбудитель болезни может наблюдаться внутри клетки (и, возможно, нейтрофилы, поскольку нейтрофилы также могут быть фагоцитарными).В случае гемолитической анемии макрофаги могут быть эритрофагоцитами и / или содержать гемосидерин в цитоплазме, полученный из железа внутри порфиринового кольца фагоцитированного гемоглобина. Гемосидерин также может быть обнаружен в нейтрофилах и моноцитах (при этом клетки называются сидролейкоцитами) в этом случае. В редких случаях у собак с холестазом мы наблюдали цилиндры желчи в нейтрофилах и гистиоцитах (см. Галерею собачьей крови). Эритрофагоцитарная активность моноцитов или макрофагов в крови и гемосидерофагов (макрофагов с гемосидерином в их цитоплазме) может наблюдаться у рептилий вторично по отношению к кровоизлиянию в ткань (George et al, 2008).Такой механизм предположительно возможен и у других видов, хотя и не признан таковым. Гистиоциты или макрофаги также могут наблюдаться в крови при гистиоцитарных и негистиоцитарных неоплазиях, таких как лимфома и гемангиосаркома. Большое количество гистиоцитов, особенно с аномальными ядерными характеристиками, должно вызывать подозрение на лежащую в основе гистиоцитарную саркому или дендритный лейкоз (редкий вариант лейкемии) (Allison et al., 2008). Макрофаги также могут быть артефактом накопления (со временем моноциты могут активироваться in vitro и напоминать макрофаги).
Тучные клетки
Тучные клетки в крови
Подобно гистиоцитам, тучные клетки обычно не обнаруживаются в крови здоровых животных. Тучные клетки (мастоцитемия) можно увидеть в крови собак как при реактивных (особенно при тяжелом воспалении), так и при аллергических и неопластических состояниях, включая лимфому и опухоли тучных клеток (McManus., 1999). Мазки лейкоцитов для оценки наличия циркулирующих тучных клеток часто запрашиваются у собак с задокументированными опухолями тучных клеток.Однако нет доказанной корреляции между тучными клетками в крови и метастатическим заболеванием. Фактически, больше тучных клеток обнаруживается в крови собак с аллергией, воспалением и неоплазией тучных клеток, чем у собак с неоплазией тучных клеток. Тучные клетки редко наблюдаются в крови кошек без опухолей тучных клеток, но наличие небольшого количества циркулирующих тучных клеток в крови (1-2 клетки / мазок) также не является диагностическим признаком опухоли тучных клеток у кошек (Piviani et al. ., 2013). Большое количество тучных клеток наблюдается в крови собак и кошек с системным или висцеральным мастоцитозом (происходящим из селезенки).Когда они присутствуют в небольших количествах, тучные клетки наиболее легко наблюдаются на краю мазка крови.
лейкоцитов | Новое руководство по здоровью
Что такое лейкоциты?
Лейкоциты, также называемые лейкоцитами, являются важными компонентами крови и также играют ключевую роль в иммунной системе. Есть несколько разных типов лейкоцитов, каждый из которых выполняет определенную функцию в вашем организме. Если у вас высокое количество лейкоцитов в крови, это может указывать на наличие основного заболевания или инфекции.Точно так же, когда у вас низкий уровень (лейкопения), это может быть признаком некоторых медицинских проблем.
Лейкоциты делятся на два основных типа, а именно: агранулоциты и гранулоциты.
1. Агранулоциты
Агранулоциты распадаются на лимфоциты, составляющие около 20-40 процентов от общего количества лейкоцитов. Он включает клетки, В-клетки, моноциты и естественные клетки-киллеры.
Клеточные мембраны агранулоцитов не имеют гранул. Моноциты составляют около 2–9 процентов лейкоцитов, они были разработаны, чтобы давать лимфоцитам антигены, чтобы можно было стимулировать иммунную систему.Клетки в конечном итоге созревают и становятся макрофагами, которые представляют собой специализированные лейкоциты, которые нейтрализуют чужеродный материал, поглощая его.
2. Гранулоциты
Гранулоциты бывают трех типов: нейтрофилы, эозинофилы и базофилы. Гранулоциты содержат небольшие гранулы материала в клеточной мембране. Гранулы выпускаются для уничтожения грибков, бактерий и любых других захватчиков.
Эозинофилы были разработаны таким образом, чтобы они могли атаковать всех паразитов.Они также имеют значение, когда дело доходит до аллергических реакций. Нейтрофилы нацелены на грибки и бактерии, тогда как базофилы влияют на ваш иммунный ответ. У человека с нормальным уровнем лейкоцитов 50-60 процентов нейтрофилов, 1-4 процента эозинофилов и менее двух процентов базофилов.
Лейкоциты в моче
Мочевыделительная система состоит из мочевого пузыря, уретры, почек и мочеточников. Если при анализе мочи в моче обнаруживаются лейкоциты без следов нитратов, это может указывать на наличие инфекции мочевыводящей системы.
Нормальный уровень лейкоцитов в моче должен составлять около 0-10 лев / л. Если уровень превышает 20 лв / л, у вас есть основная проблема со здоровьем, и поэтому вам как можно скорее требуется медицинская помощь.
1. Симптомы лейкоцитов в моче
- Кровь в моче
- Дрожь и жар
- Частое мочеиспускание
- Мутная моча с неприятным запахом
- Ощущение боли и жжения при мочеиспускании
- Системная красная волчанка или опухоль мочевого пузыря
- Воспаление почек
2.Причины лейкоцитов в моче
- Инфекция мочевого пузыря. Также называемый циститом (воспаление мочеточников и мочевыводящих путей) приводит к наличию лейкоцитов в моче.
- Инфекция почек. Например, пиелонефрит может увеличить количество лейкоцитов в моче. Это инфекция, которая возникает в мочевых путях, а затем распространяется на почки. Однако люди со слабой иммунной системой подвергаются риску инфицирования почек и имеют длительный срок службы мочевых катетеров.
- Закупорка мочевыделительной системы. Это может привести к гематурии, то есть наличию крови в моче. Обструктивное сканирование может быть вызвано травмой, камнями в мочевом пузыре / почках, опухолью таза, ненужными инородными телами или гипертрофией простаты в мочевыводящих путях.
- Беременность. Если вы беременны, обнаружение лейкоцитов и белка в моче — нормальное явление и не должно вызывать беспокойства. Однако, если присутствие этих двух веществ сохраняется и в вашей моче присутствует несколько следов, вам необходимо проконсультироваться с врачом, чтобы он мог определить, есть ли у вас инфекция мочевого пузыря.
- Другие причины. Во время полового акта бактерии могут попасть в уретру, следовательно, в моче присутствуют лейкоциты. Вы также можете обнаружить лейкоциты в моче, если задерживаете мочу слишком долго. Мочевой пузырь перенапрягается и становится слабым, что не позволяет ему опорожняться. Оставшаяся моча может вызвать образование бактерий, вызывая инфекции мочевого пузыря или мочевыводящих путей.
3. Лечение лейкоцитов в моче
Лечение лейкоцитов в моче зависит от причины инфекции.Антибиотики хорошо избавляют от инфекции. Если вы также избегаете упомянутых ситуаций, по возможности вы можете предотвратить заражение мочевыводящих путей и появление дополнительных лейкоцитов в моче для искоренения этой инфекции.
Если инфекция достигнет крайней степени, немедленно обратитесь за медицинской помощью, чтобы получить необходимое лечение. Их несколько
Как определить нормальные лейкоциты в мазке крови
В. Я не уверен, что могу правильно определить лейкоциты.Не могли бы вы дать мне несколько советов? Огромное спасибо.
A. Конечно! Когда вы только начинаете заниматься гематопатологией, это может быть немного сложно. На самом деле это не так сложно, как кажется. В нормальной периферической крови вы видите всего 5 видов клеток, и, выполнив несколько рекомендаций, вы можете легко их отличить.
Нейтрофилы
Это самые многочисленные лейкоциты в нормальной крови. На изображении выше их два (из WebPath), один около 3 часов и один около 10 часов.Они являются частью категории белых клеток, называемой «гранулоциты», что относится к цитоплазматическим гранулам, которые вы видите в этих клетках. У нейтрофилов цитоплазматические гранулы в основном представляют собой маленькие бледно-персиково-розовые гранулы. Эти гранулы (называемые «специфическими гранулами») и придают цитоплазме нейтрофилов розоватый цвет. Есть также разбросанные более крупные темно-пурпурные (или «азурофильные») гранулы. Их называют «первичными гранулами», потому что они появляются первыми по мере созревания нейтрофилов.Если вы забудете о созревании нейтрофилов, вы можете вспомнить, что есть что, вспомнив, что слова p идут вместе (первичный = фиолетовый).
Ядро нормального нейтрофила также выглядит уникально. Он сегментирован — разделен на разные части, как звенья сосиски, а не круглый, как большинство других ячеек. Нейтрофилы иногда называют полиморфноядерными лейкоцитами, потому что в ядре (ядерном) имеется несколько (поли) телец (морфо). Редко вы можете увидеть «полосовую» клетку (нейтрофил на 10 часов), которая является стадией нейтрофила прямо перед тем, как ядро станет сегментированным.Хроматин нейтрофилов в целом бугристый, ядрышек не видно.
Лимфоциты
Это второй по численности тип лейкоцитов в нормальной крови. На изображении выше один лимфоцит в 8 часов. Лимфоциты обычно немного меньше нейтрофилов, и то, что их отличает, — это их хроматин, который одновременно является комковатым и нечетким. Похоже, кто-то взял палец и потер ядро до полного высыхания чернил. Хотя в хроматине лимфоцитов есть скопления, между ними нет отдельных белых пространств, как вы видите в хроматине нейтрофилов.Посмотрите изображение выше, и вы поймете, что я имею в виду. Иногда вы увидите лимфоциты, которые немного больше, с большим количеством цитоплазмы и, возможно, с несколькими крупными гранулами. Т-клетки часто имеют такой вид (хотя вы действительно не можете сказать наверняка, не проведя специальных исследований).
Моноциты
Моноциты — это большие клетки (одна находится примерно на 8 часов выше) с большим количеством цитоплазмы. Цитоплазма часто имеет вид «помойной воды», что означает, что она мутная и сероватая. Иногда, как в ячейке выше, это больше бледно-лилового цвета.Вы также можете увидеть разбросанные мелкие фиолетовые гранулы. Ядро большое и обычно изрезанное или подковообразное. Хроматин довольно хороший (более тонкий, чем хроматин нейтрофилов или лимфоцитов), и при высоком увеличении он имеет странный «гребенчатый» вид (похоже, кто-то испортил хроматин, проведя по нему граблями).
Эозинофилы
Эти клетки, наряду с базофилами, вероятно, легче всего обнаружить (на 2 часа вверху есть эозинофил). И эозинофилы, и базофилы являются гранулоцитами.Гранулы у эозинофилов красивы — они большие, светящиеся, красновато-оранжевые. Слово эозин происходит от греческого слова eos , что означает «рассветное небо». Очень крутое название для этих великолепных гранул цвета восхода солнца. На самом деле, ядро не о чем писать домой — оно разделено на несколько частей и похоже на ядро нейтрофилов.
Базофилы
Базофилов можно отличить за милю: это клетка с большими супер-темно-пурпурно-синими гранулами (одна на 4 часа выше).Гранулы настолько многочисленны и темны, что часто закрывают ядро (которое представляет собой довольно скучное ядро, обычно разделенное на два сегмента). Базофилы наименее многочисленны из всех белых кровяных телец — возможно, вам придется просмотреть несколько полей, чтобы найти одно.
И все! Когда вы начинаете изучать различные заболевания (например, инфекцию или лейкоз), все становится немного сложнее, потому что вы часто видите незрелые клетки в крови. Но пока вы можете просто сосредоточиться на нормальных зрелых белых клетках.Как только вы познакомитесь с ними, они начинают выглядеть как маленькие друзья, которых вы с радостью узнаете через улицу.
Еще патология!
Подсчет лейкоцитов (лейкоцитов): цель, процедура и результаты
Определение количества лейкоцитов (лейкоцитов)
Подсчет лейкоцитов (лейкоцитов) — это тест, который измеряет количество лейкоцитов в вашем организме. тело. Этот анализ часто включается в общий анализ крови (ОАК).Термин «количество лейкоцитов» также используется в более общем смысле для обозначения количества лейкоцитов в вашем теле.
Есть несколько типов белых кровяных телец, и ваша кровь обычно содержит процент каждого типа. Однако иногда количество белых кровяных телец может упасть или выйти за пределы нормального диапазона.
лейкоциты, также называемые лейкоцитами, являются важной частью иммунной системы. Эти клетки помогают бороться с инфекциями, нападая на бактерии, вирусы и микробы, вторгшиеся в организм.
Белые кровяные тельца происходят из костного мозга, но циркулируют по кровотоку. Существует пять основных типов лейкоцитов:
Симптомы низкого количества лейкоцитов включают:
Высокое количество лейкоцитов не часто вызывает симптомы, хотя основные состояния, вызывающие высокое количество лейкоцитов, могут вызывать свои собственные симптомы.
Симптомы низкого уровня лейкоцитов могут побудить вашего врача порекомендовать определение количества лейкоцитов. Также нормально, что врачи заказывают общий анализ крови и проверяют количество лейкоцитов во время ежегодного медицинского осмотра.
Медицинский работник или лаборант должен взять кровь, чтобы проверить количество лейкоцитов. Этот образец крови берется либо из вены на руке, либо из вены на тыльной стороне ладони. На забор крови у вас уйдет всего пара минут, и вы можете испытать небольшой дискомфорт.
Медицинский работник сначала очищает место укола, чтобы убить любые микробы, а затем завязывает резинку вокруг верхней части руки. Эта резинка помогает крови наполнять вашу вену, облегчая забор крови.
Медицинский работник медленно вводит иглу в вашу руку или руку и собирает кровь в прикрепленную пробирку. Затем врач снимает эластичную ленту с вашей руки и медленно извлекает иглу. Наконец, техник накладывает марлю на место иглы, чтобы остановить кровотечение.
Медицинские работники используют другую технику при заборе крови у маленьких детей и младенцев: медицинские работники сначала прокалывают кожу ланцетом (колющей иглой), а затем используют тест-полоску или небольшой флакон для сбора крови.
Результаты отправляются в лабораторию для проверки.
Сдача крови — простая процедура, и осложнения возникают крайне редко.
Иногда бывает трудно взять кровь у людей с мелкими венами. Лаборант может быть не в состоянии найти вену, или, когда игла окажется внутри руки или кисти, ему, возможно, придется переместить иглу, чтобы взять кровь. Это может вызвать резкую боль или покалывание.
Редкие осложнения включают:
Подсчет лейкоцитов не требует специальной подготовки.Вам просто нужно записаться на прием к врачу или назначить встречу в местной медицинской лаборатории.
Некоторые лекарства могут повлиять на результаты ваших лабораторных исследований и снизить или увеличить количество лейкоцитов. К лекарствам, которые могут повлиять на результаты анализа, относятся:
Перед сдачей крови сообщите врачу обо всех лекарствах, отпускаемых по рецепту и без рецепта, которые вы принимаете в настоящее время.
Ненормальные результаты тестов классифицируются по числам, которые выше или ниже нормального диапазона для вашего возраста.
Низкое или высокое количество лейкоцитов может указывать на заболевание крови или другое заболевание. Чтобы определить точную причину высокого или низкого количества лейкоцитов, ваш врач примет во внимание несколько факторов, таких как ваш список текущих лекарств, симптомы и история болезни.
Лейкопения — это медицинский термин, используемый для описания низкого количества лейкоцитов. Низкое число может быть вызвано:
Лейкоцитоз — это медицинский термин, используемый для описания высокого количества лейкоцитов. Это может быть вызвано:
После диагностики причины высокого или низкого количества лейкоцитов и рекомендации плана лечения ваш врач будет периодически проверять ваши лейкоциты.
Если количество лейкоцитов остается высоким или низким, это может указывать на ухудшение вашего состояния. Ваш врач может скорректировать ваше лечение.
Если количество лейкоцитов в норме, это обычно означает, что лечение работает.
Q:
Могу ли я съесть какие-нибудь продукты, которые помогут увеличить количество лейкоцитов?
A:
Исследования по увеличению производства белых кровяных телец не подтвердили никаких конкретных продуктов питания или диеты.
Очень важно включить в свой рацион хороший источник белка, поскольку аминокислоты, содержащиеся в белке, необходимы для образования лейкоцитов.
Витамины B-12 и фолиевая кислота также необходимы для производства лейкоцитов, поэтому рассмотрите возможность ежедневного добавления поливитаминных и минеральных добавок. Хотя это и не доказано, некоторые считают, что добавление витамина C, витамина E, цинка, чеснока, селена и даже острой пищи в ваш рацион может укрепить иммунную систему.
Если вы лечитесь от рака или других причин лейкоцитоза, поговорите со своим врачом, прежде чем принимать какие-либо добавки, поскольку они могут помешать лечению.
Дебора Уэзерспун, доктор философии, RN, CRNA Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.Лейкоциты: норма | Грамотно о здоровье на iLive
Какая норма в лейкоцитах?
Норма лейкоцитов — это специфическая формула лейкоцитов, по которой рассчитывается процентное содержание отдельных подвидов.
Нормой считаются следующие параметры:
Лейкограмма гранулоцитов (нейтрофилов):
- Миелоциты (лейкоциты новорожденных) — 0;
- Метамиелоциты (молодые) — 0-1;
- Уколы 1-5;
- сегментированный — 45-70;
- Эозинофилы — 1-5;
- Базофилы — 0-1.2.
Лейкограмма агранулоцитов:
- Лимфоциты — 20-40;
- Моноциты — 2-10.
Лейкоцитоз — это отклонение от нормы более чем на десятки тысяч, что может означать острые воспалительные процессы, инфекционные патологии органов и систем. Также на лейкоцитоз указывает специфический термин — сдвиг лейкоцитарной формулы влево. Если норма лейкоцитов превышена на сотни тысяч — это угрожающий признак, свидетельствующий о лейкемии.Изменения нейтрофильных показателей указывают на дегрануляцию (повреждение клетки, патологические изменения ее структуры), вакуолизацию (клеточную дистрофию с образованием полостей, содержащих жидкость).
Лейкопенией называют изменение показателей в сторону уменьшения количества. Снижение ниже порога 4000 смертельно опасно для организма. Агранулоцитоз — это практически полная незащищенность систем и органов перед инфекциями, вирусами и интоксикациями.
Норма лейкоцитов также является возрастным индексом здоровья:
Детей:
- Первый день жизни — 8.



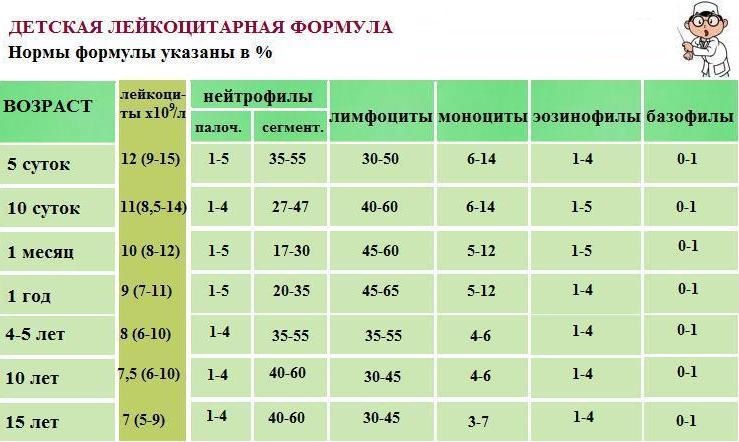


 . Ацидоз
. Ацидоз Пол не так важен. Принято считать, что у женщин уровень лейкоцитов несколько выше, чем у мужчин. Однако в целом норма для взрослых варьируется в достаточно широких пределах, поэтому можно пренебречь половыми различиями.
Пол не так важен. Принято считать, что у женщин уровень лейкоцитов несколько выше, чем у мужчин. Однако в целом норма для взрослых варьируется в достаточно широких пределах, поэтому можно пренебречь половыми различиями. Здесь могут быть как патологические, так и физиологические причины. После спортивных тренировок, обильного приема пищи, эмоциональных нагрузок, при беременности, в постоперационный период, при ожогах или травмах повышение лейкоцитов в крови само по себе не является тревожным симптомом. Если эти причины исключены, следует искать инфекционные, аллергические или онкологические заболевания.
Здесь могут быть как патологические, так и физиологические причины. После спортивных тренировок, обильного приема пищи, эмоциональных нагрузок, при беременности, в постоперационный период, при ожогах или травмах повышение лейкоцитов в крови само по себе не является тревожным симптомом. Если эти причины исключены, следует искать инфекционные, аллергические или онкологические заболевания.
