Диабетическая ангиопатия: 4 стадии симптомов, лечение
В этой статье вы узнаете:
В связи с широким распространением сахарного диабета, ростом инвалидности по причинам, связанным с диабетом, всё большее значение придаётся профилактике и лечению осложнений этого заболевания. Одним из самых частых и серьёзных осложнений является диабетическая ангиопатия. Рассмотрим эту проблему ближе.
Диабетическая ангиопатия – это поражение сосудов, связанное с сахарным диабетом. Как правило, ангиопатия развивается спустя 10–15 лет после начала заболевания, однако, может возникнуть и раньше, если уровни глюкозы в крови длительно высокие или часто «скачут» от высоких до низких цифр.
Какой бывает ангиопатия?
Выделяют два типа ангиопатий, в зависимости от того, какие сосуды поражаются:
- Микроангиопатии – поражаются мелкие сосуды, капилляры. Микроангиопатии делятся на:
- Ретинопатии – поражение сосудов глаз.
- Нефропатии – поражение сосудов почек.

- Макроангиопатии – поражаются крупные сосуды, артерии и вены:
- Ишемическая болезнь сердца.
- Цереброваскулярная болезнь.
- Периферические ангиопатии.
Микроангиопатии
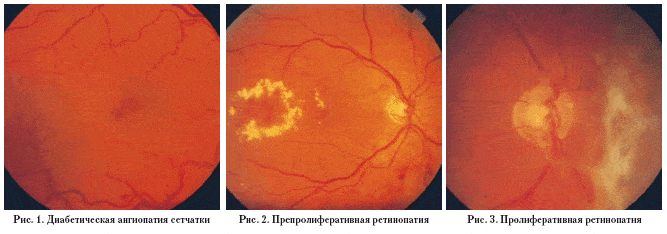
При диабетической ретинопатии происходят кровоизлияния в сетчатку, сосуды расширяются, уплотняются, сетчатка перестаёт получать достаточное количество кислорода. В неё прорастают новые сосуды, приводя к поражению зрительного нерва и отслоения сетчатки. Если не проводится лечение, включая лазерную коагуляцию, возможна полная потеря зрения.
В течение 15 лет после начала сахарного диабета у 50% больных, не получающих инсулин, развивается диабетическая ретинопатия. У тех же, кто его получает, эта цифра составляет от 80 до 100%.
При диабетической нефропатии утолщаются микрокапилляры клубочков почек. Это приводит к усилению кровотока в почках и их повреждению, выделению белка с мочой. Со временем работа почек ухудшается, и развивается почечная недостаточность. В тяжёлых случаях больному необходим гемодиализ.
В тяжёлых случаях больному необходим гемодиализ.
Макроангиопатии
Основная причина макроангиопатий – атерокслероз сосудов.
Ишемическая болезнь сердца – это поражение сердечной мышцы вследствие атросклероза сосудов сердца. При ишемической болезни сердца человека беспокоят боли за грудиной при физической нагрузке, одышка, нехватка воздуха, перебои в работе сердца, отёки. Могут развиваться инфаркт миокарда и сердечная недостаточность.
Цереброваскулярная болезнь – это хроническая недостаточность кровообращения в головном мозге. Проявляется головокружением, шумом в ушах, головными болями, снижением памяти. На поздних стадиях возможны инсульты.
Периферические ангиопатии играют ведущую роль в развитии серьёзных осложнений сахарного диабета. Чаще всего поражаются сосуды ног, это состояние называется диабетической ангиопатией нижних конечностей. Остановимся на ней подробнее.
Почему развивается диабетическая ангиопатия ног?
Диабетическая ангиопатия нижних конечностей – это поражение артерий ног, которое возникает у больных сахарным диабетом как 1, так и 2 типов.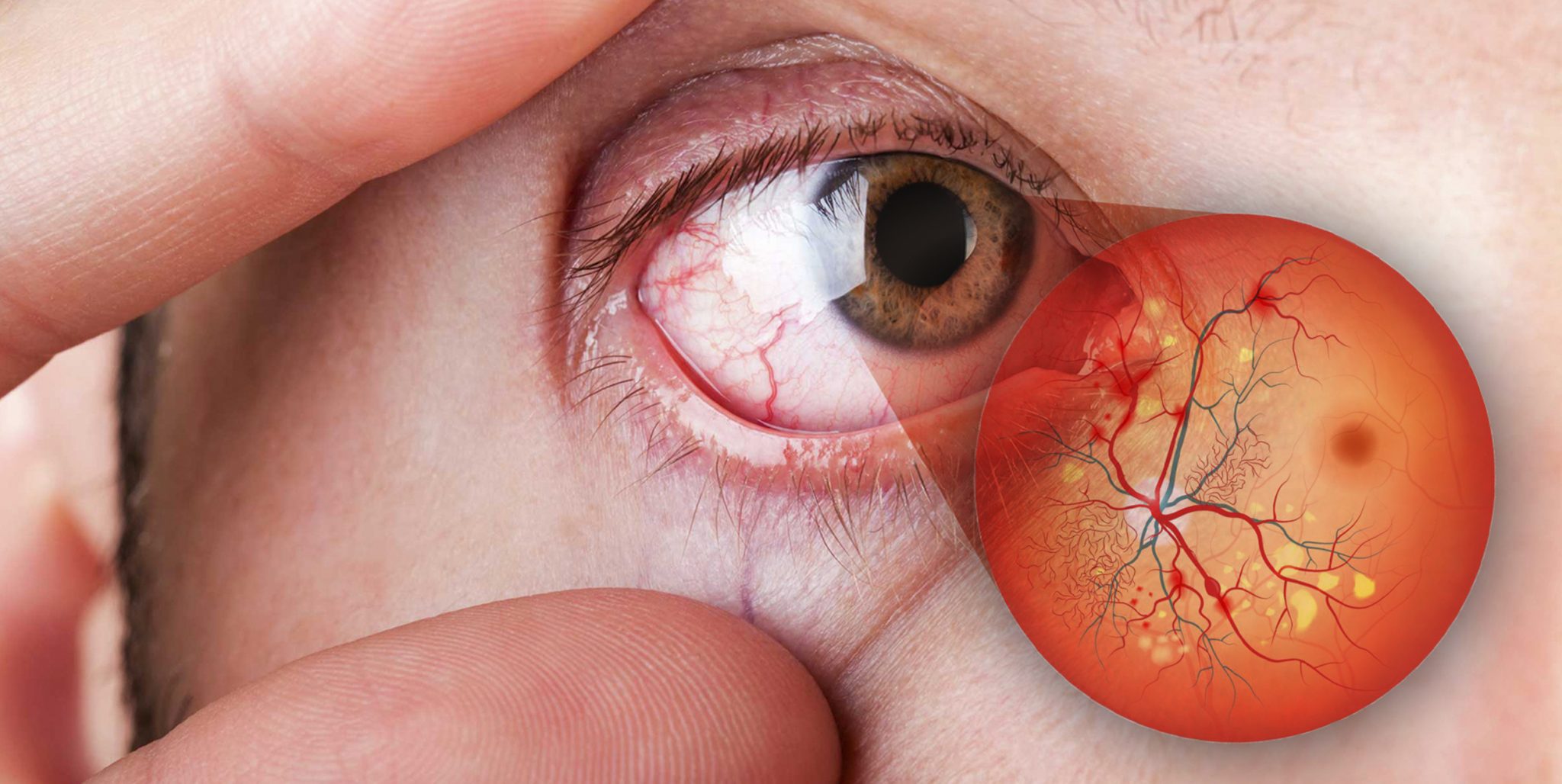
При сахарном диабете поражаются артерии среднего и мелкого размеров. В них образуются атеросклеротические бляшки.
Из-за повышения уровня глюкозы в крови, к элементам стенки сосудов присоединяются остатки сахаров. Это приводит к микроповреждению сосудов. К участкам повреждений присоединяются «плохие» липиды, тромбоциты (клетки, отвечающие за свёртываемость крови), другие элементы крови. Образуется атеросклеротическая бляшка.
Со временем атеросклеротическая бляшка увеличивается в размерах, уплотняется, перекрывая собой часть кровотока. Так же она может разрушаться, вызывая образование тромбов.
Ситуацию усугубляет поражение мелких сосудов. Они утолщаются, уменьшается поступление кислорода и питательных веществ к тканям. В дополнение ко всему, происходит сгущение крови, замедляющее кровоток.
Атеросклероз сосудов ног встречается и у людей, не больных сахарным диабетом. Так в чём же их отличия?
| Признак | Больной с диабетом | Больной без диабета |
|---|---|---|
| Какие артерии поражаются чаще | Средние и мелкие | Крупные |
| Симметричность поражения | Поражение двухстороннее, затронуто много сегментов артерий | Чаще с одной стороны и в одном сегменте артерии |
| Коллатеральные артерии («обходные», позволяющие сохранить кровоток при поражении основных) | Поражены | Не поражены |
При сахарном диабете атеросклероз сосудов ног развивается на 10 лет раньше, чем у людей, не болеющих диабетом.
Как распознать – симптомы диабетической ангиопатии
Симптомы диабетической ангиопатии нижних конечностей зависят от её стадии.
Выделяют 4 стадии:
- Стадия I – бессимптомная. Поражение сосудов есть, но оно себя никак не проявляет. Может быть выявлена при помощи специальных методов обследования.
- Стадия II – боли при физической нагрузке. Появляется перемежающаяся хромота. После прохождения определённой дистанции у больного появляются боли в икроножных мышцах, вызванные недостатком кислорода. После остановки кровоток восстанавливается, и боли проходят.
Также беспокоят тяжесть в ногах, онемение, парестезии (ощущение мурашек), судороги.
- Стадия III – боли в покое. Боли, судороги в мышцах появляются в горизонтальном положении. Больной вынужден свешивать ногу с кровати, таким образом уменьшая боль.
- Стадия IV – появляются трофические нарушения – трофические язвы, гангрена.
Нужно отметить, что при сахарном диабете наряду с сосудами поражаются и нервы, что вызывает уменьшение боли и перемежающейся хромоты.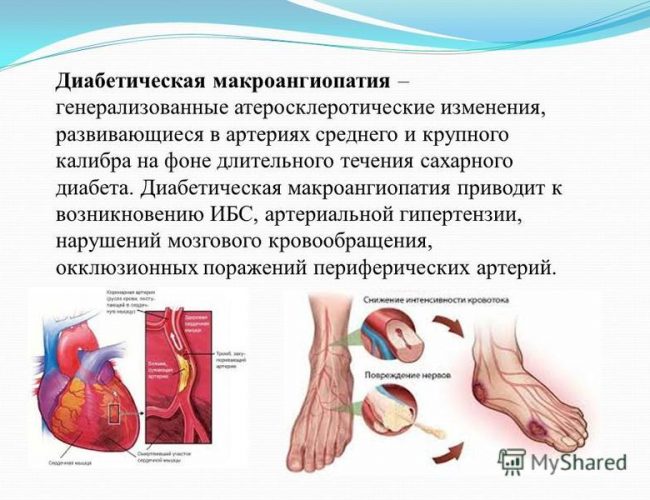 Человек может не почувствовать появления трофических язв, поэтому необходимо регулярно осматривать стопы на предмет их наличия.
Человек может не почувствовать появления трофических язв, поэтому необходимо регулярно осматривать стопы на предмет их наличия.
Как выглядят ноги при диабетической ангиопатии нижних конечностей?
Кожа ног при диабетической ангиопатии бледная, холодная. Количество волос на ногах уменьшено, либо они вообще отсутствуют. На стопах появляются участки уплотнения, натоптыши, могут быть трофические язвы.
Развитие диабетической ангиопатииДиагностика диабетической ангиопатии
Если вы больны сахарным диабетом и обнаружили у себя симптомы диабетической ангиопатии ног, нужно обратиться к своему лечащему врачу. Он выполнит следующие исследования:
- Осмотр ног. Возможно, кроме ангопатии у вас развилась диабетическая нейропатия (поражение нервов).
- Пальпация артерий ног. Врач прощупает пульс на артериях, определяя, на каких участках он имеется, ослаблен, а на каких отсутствует.
- Ультразвуковое исследование сосудов с допплерографией. Простой и доступный метод исследования, позволяющий определить состояние стенки сосуда и кровотока в нём.

- При выявлении серьёзной патологии, для того, чтобы уточнить, каким методом лучше лечить пациента, выполняют более серьезные исследования:
- Ангиография артерий – исследование сосудов при помощи рентгеновских лучей после введения в них контрастного вещества;
- Компьютерная или магнитно-резонансная томография.
Лечение диабетической ангиопатии нижних конечностей
Лечение диабетической ангиопатии должно начинаться с нормализации уровня глюкозы в крови. Даже самые лучшие препараты и самые высокотехнологичные операции не изменят состояние сосудов, если сахарный диабет не будет компенсирован.
Необходимо тщательно соблюдать диету, выполнять физические упражнения, регулярно контролировать уровень глюкозы в крови, принимать назначенные препараты. Старайтесь поддерживать показатель гликированного гемоглобина на уровне не более 7,5%.
Не отказывайтесь от начала инсулинотерапии, если ваш врач говорит, что это сделать необходимо.
Своевременно назначенный инсулин помогает отсрочить или избежать наступление тяжелых осложнений сахарного диабета.
Важным моментом является и контроль уровня холестерина в крови. При его снижении затормаживается процесс образования атеросклеротической бляшки, кровь разжижается, уменьшается вероятность тромбозов. Всё это улучшает кровоток в поражённых сосудах.
Ни в коем случае не курите, а если курите – бросьте! Курение вызывает ускорение развития атеросклероза, сужает сосуды, уменьшая и без того слабый кровоток в них.
Лечение же самих сосудистых поражений бывает консервативным и оперативным.
К консервативному лечению диабетической ангиопатии нижних конечностей относится назначение лекарственных препаратов. Основные из них:
- Препараты простагландина Е. Они обладают способностью расширять сосуды, защищать их стенки от повреждений, уменьшать образование тромбов.
- Антикоагулянты и дезагреганты разжижают кровь, уменьшают количество тромбов в сосудах, способствуя поступлению кислорода в ткани. Должны назначаться под контролем офтальмолога, поскольку могут вызвать кровоизлияние на глазном дне.

- Препараты, снижающие уровень холестерина в крови (статины, фибраты) обязательно назначаются всем больным, страдающим диабетической ангиопатией ног.
Имеются и другие группы препаратов, влияющих на сосуды. Однако доказано, что актовегин, пентоксифилин, но-шпа при диабетической ангиопатии ног неэффективны и бесполезны так же, как и лечение средствами народной медицины.
Оперативное лечение включает в себя операции на сосудах и обработку пораженных тканей.
Операции на сосудах – это самый современный метод лечения диабетической ангиопатии ног. Однако, возможность их выполнить есть не в каждом случае, поскольку при сахарном диабете поражаются большие участки сосудов, их коллатерали, а сами сосуды достаточно мелкие.
Выполняются следующие вмешательства:
- Баллонная ангиопластика. В поражённую артерию вводится специальный катетер, имеющий на своем конце баллон. Баллон раздувается внутри артерии, увеличивая её просвет. Обычно этот метод сочетается со следующим.

- Стентирование поражённой артерии. В участок поражения устанавливают стент – специальную «пружинку», расширяющую просвет сосуда.
- Шунтирование сосуда. Во время операции создаётся обходной путь вокруг поражённого участка, тем самым восстанавливается кровоток ниже него.
- Эндартерэктомия. Если сосуд достаточно крупный, хирург может удалить атеросклеротическую бляшку вместе с внутренней стенкой артерии.
Обработка пораженных тканей осуществляется в кабинете диабетической стопы, если имеется трофическая язва или натоптыши. В более серьёзных ситуациях, при развитии гангрены, выполняется ампутация пораженного участка.
Помните, что при своевременном обращении за медицинской помощью, а также выполнении рекомендаций своего лечащего врача, можно сохранить здоровые ноги и достойное качество жизни!
Ангиопатия – лечение, виды, причины, симптомы, последствия
Ангиопатия сетчатки глаза – это изменение капилляров и сосудов, спровоцированное расстройством нервной регуляции сосудистого тонуса, затруднением оттока или притока крови в просвете.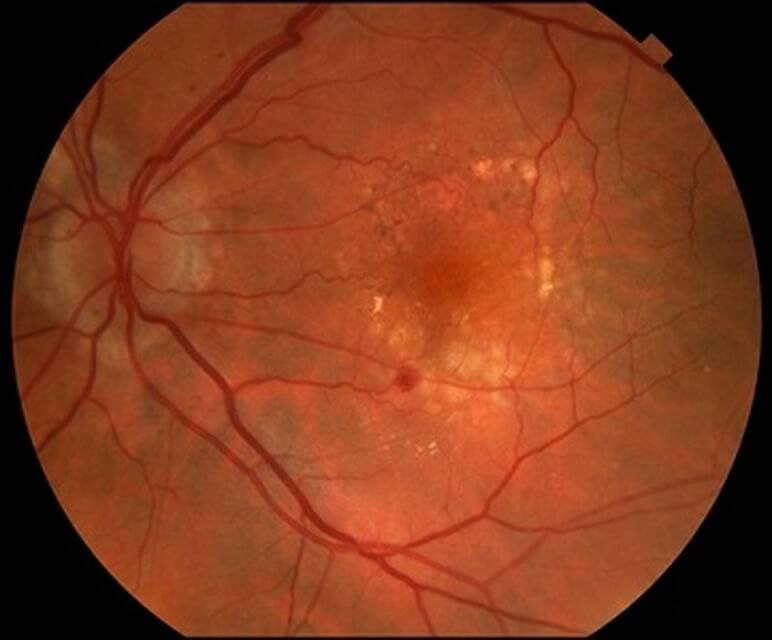 Ангиопатия является результатом болезней, поражающих сосудистую систему всего организма, а также сосуды сетчатки. Отклонения может увидеть офтальмолог путем проведения осмотра глазного дна, то есть с помощью офтальмоскопии.
Ангиопатия является результатом болезней, поражающих сосудистую систему всего организма, а также сосуды сетчатки. Отклонения может увидеть офтальмолог путем проведения осмотра глазного дна, то есть с помощью офтальмоскопии.
Заболевание может привести к сбоям в функционировании и питании глаз (появлению и развитию близорукости, дистрофии сетчатки), а также вызвать такие признаки, как «затуманивание» и «молнии» в глазах. Со временем зрение снижается и восстановлению поддается не всегда.
Ангиопатия характеризуется нарушением просвета кровеносных сосудов или их прохода – сужением, расширением, полнокровностью, извитостью и другими проявлениями. Признаки заболевания зависят от причины, его спровоцировавшей. Отметим, что симптоматика появляется на обоих глазах.
Виды ангиопатии сетчатки глаза
Среди разновидностей заболевания выделяют следующие:
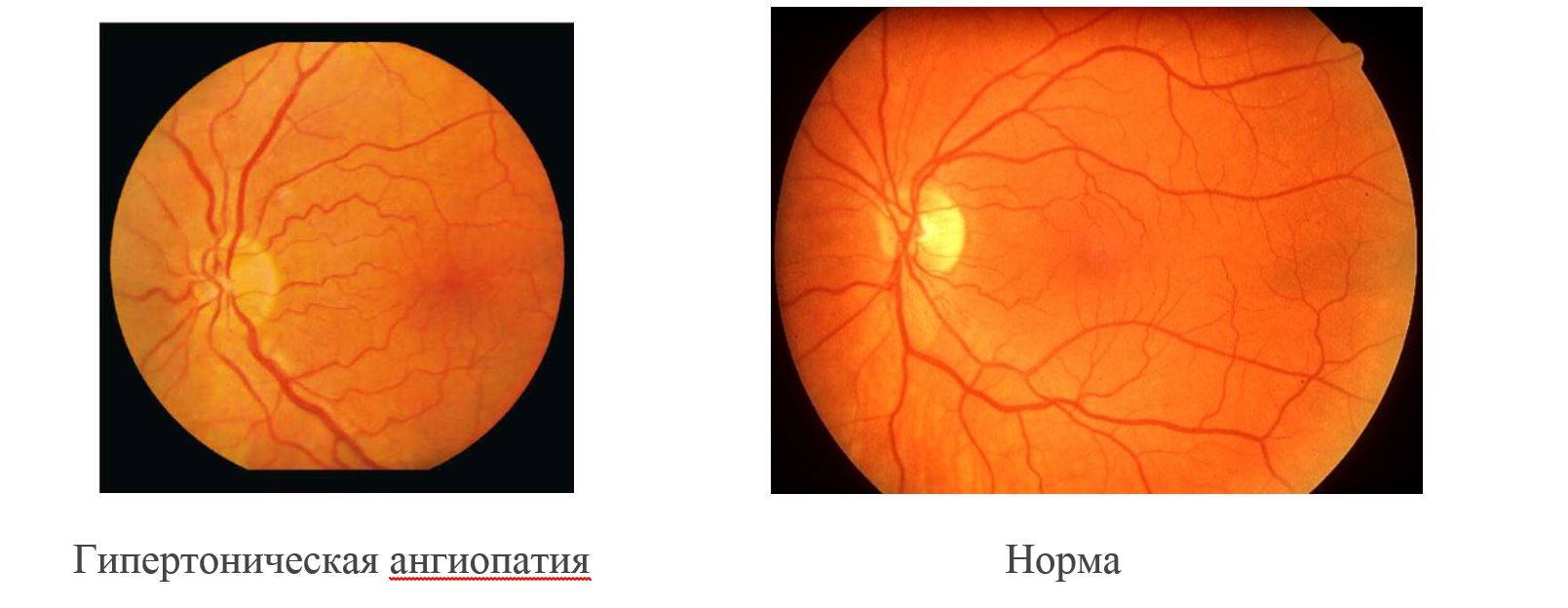
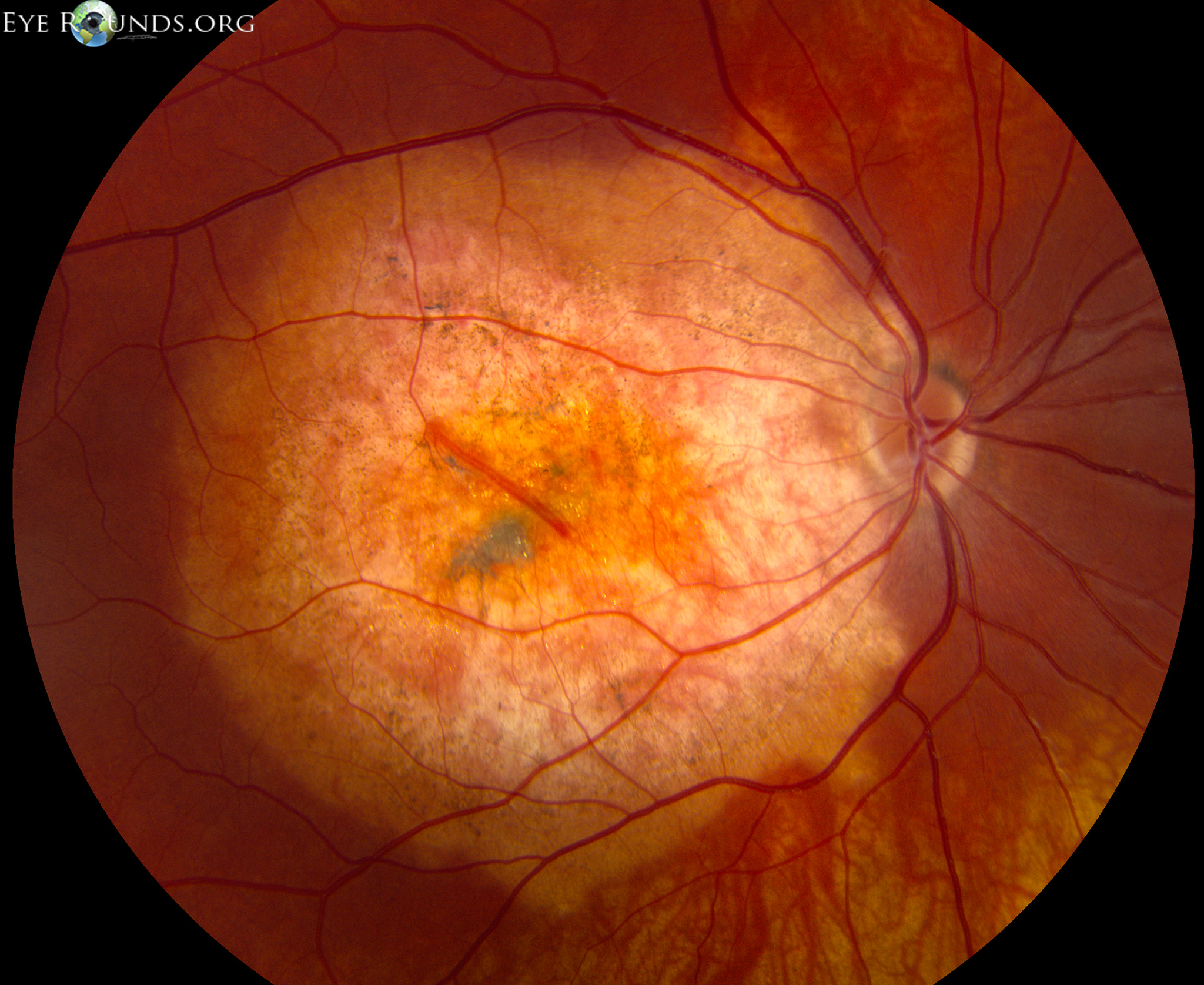
- Гипертоническая ангиопатия – это следствие гипертонической болезни, которой страдает человек. В данном случае у пациента наблюдается неравномерное сужение артерий на глазном дне, расширение вен, точечные кровоизлияния в различных отделах глазного яблока, ветвистость вен.
 При запущенной стадии гипертонической ангиопатии происходит видоизменение тканей сетчатки. Если заболевание вовремя устранить, то глазное дно снова возвращается к здоровому виду и нормальному функционированию;
При запущенной стадии гипертонической ангиопатии происходит видоизменение тканей сетчатки. Если заболевание вовремя устранить, то глазное дно снова возвращается к здоровому виду и нормальному функционированию; - Диабетическая ангиопатия появляется вследствие несвоевременного лечения сахарного диабета. Заболевание данного вида подразделяется на макро- и микроангиопатию. Диабетическая ангиопатия первого типа поражает крупные сосуды глаз, в то время как второго – провоцирует истощение стенок капилляров, что приводит к кровоизлиянию в тканях и общему нарушению циркуляции крови. Заболевание, вызванное сахарным диабетом, способствует утолщению базальных мембран, засорению стенок сосудов, вследствие чего может возникнуть их закупорка. Данные патологические изменения затрудняют микроциркуляцию крови, что становится причиной гипоксии тканей (недостатка кислорода). В тяжелых случаях диабетической ангиопатии у человека происходят множественные кровоизлияния в глазном яблоке, что снижает зрение в несколько раз;
- Гипотоническая ангиопатия отличается сильным расширением артерий, извитостью сосудов и пульсацией вен;
- Травматическая ангиопатия возникает при неожиданном сдавливании грудной клетки или в результате различных травм шейного отдела позвоночника и головного мозга.

Причины возникновения ангиопатии сетчатки глаза
Среди факторов, которые могут стать причинами развития ангиопатии, выделяют следующие:
- Травматические повреждения;
- Шейный остеохондроз;
- Курение;
- Повышенное внутричерепное давление;
- Заболевания крови;
- Нарушения нервной регуляции, которая отвечает за тонус стенок сосудов;
- Неблагоприятные рабочие условия;
- Пожилой возраст;
- Сахарный диабет;
- Интоксикация организма;
- Артериальная гипертензия;
- Врожденные особенности структуры стенок сосудов.
Лечение ангиопатии
Для диагностики заболевания необходимо обратиться к квалифицированному специалисту, который проведет офтальмоскопию для выявления вида и стадии ангиопатии. Медики, как правило, назначают препараты, которые улучшают микроциркуляцию крови в сосудах глазного яблока, например, Солкосерил, Эмоксипин, Милдронат, Трентал и другие.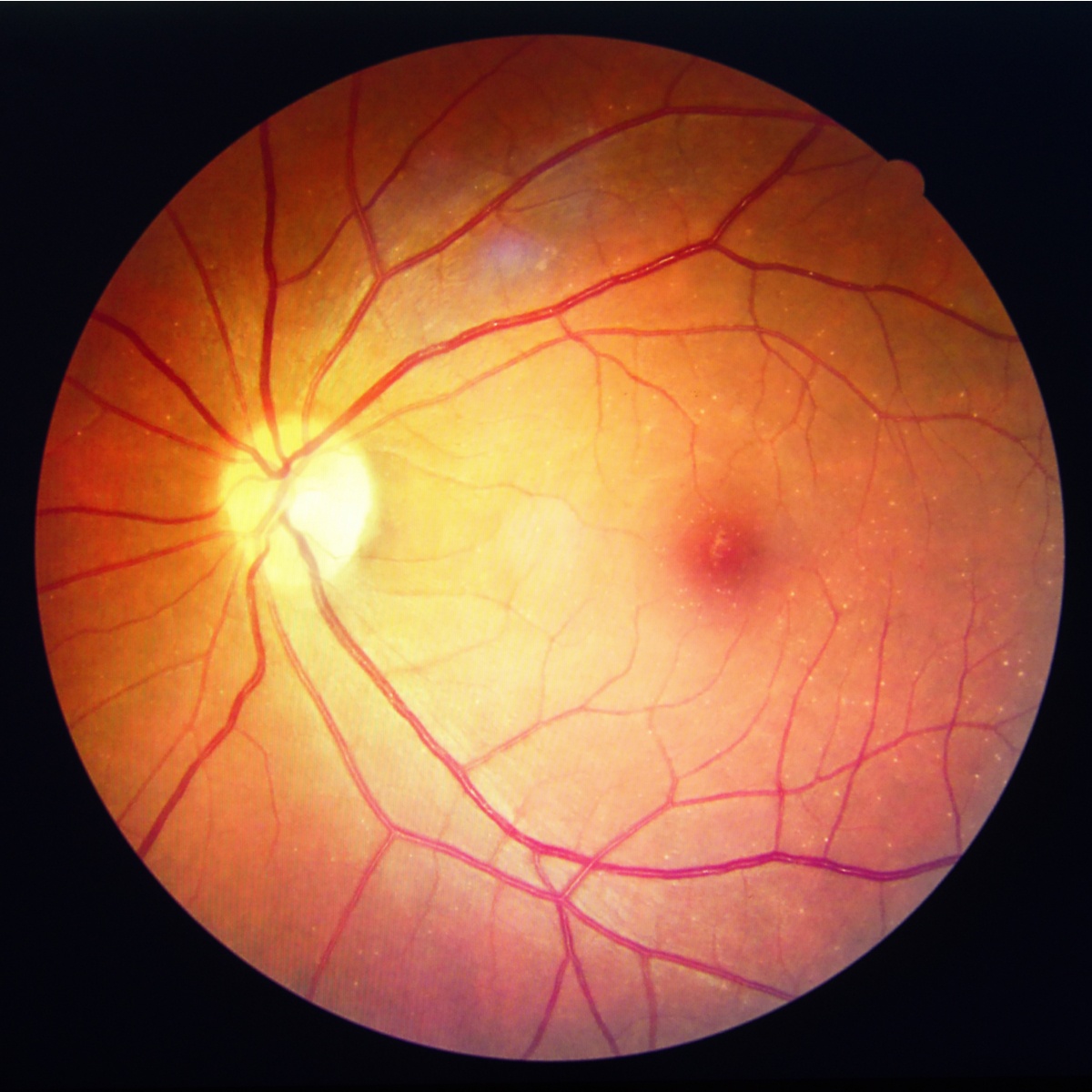
При лечении ангиопатии диабетического типа показана специальная диета на фоне основного приема медикаментов. В данном случае пациенту запрещается пища, богатая углеводами. Преимущество отдается легким продуктам, насыщенным витаминами, белками и различными микро- и макроэлементами. Важную роль в лечении ангиопатии играет витамин С, отлично укрепляющий сосуды. Также физические нагрузки умеренного характера способствуют потреблению сахара всеми группами мышц и улучшению работы сердечно-сосудистой системы.
Для лечения гипертонической ангиопатии необходимо нормализовать давление и снизить уровень холестерина в крови. В этом процессе важную роль играет терапевт или кардиолог, назначающий курс лечения.
Состояние больного улучшается благодаря физиотерапевтическим методам, таким как лазерное облучение, магнитотерапия и иглорефлексотерапия.
Можно сделать вывод, что основное лечение проводит специалист смежных направлений медицины. Офтальмолог же может поставить диагноз и порекомендовать препараты для сосудов в виде капель, а также витамины в форме таблеток для внутреннего приема, улучшающие кровообращение в сосудах глаза и сохраняющие зрение пациента.
Ангиопатия симптомы, лечение, описание
Ангиопатия может выражаться дистонией, обратимыми спазмами и парезами сосудов.
К факторам, ведущим к развитию ангиопатии можно отнести: преклонный возраст, воспалительные заболевания сосудов аутоиммунного характера, сахарный диабет любого типа, врожденные анатомические особенности строения стенки сосудов, артериальная гипертензия, влияние вредных производственных факторов и различных интоксикаций организма, нарушение нервной регуляции стенки сосудов, некоторые заболевания крови, травмы, табакокурение.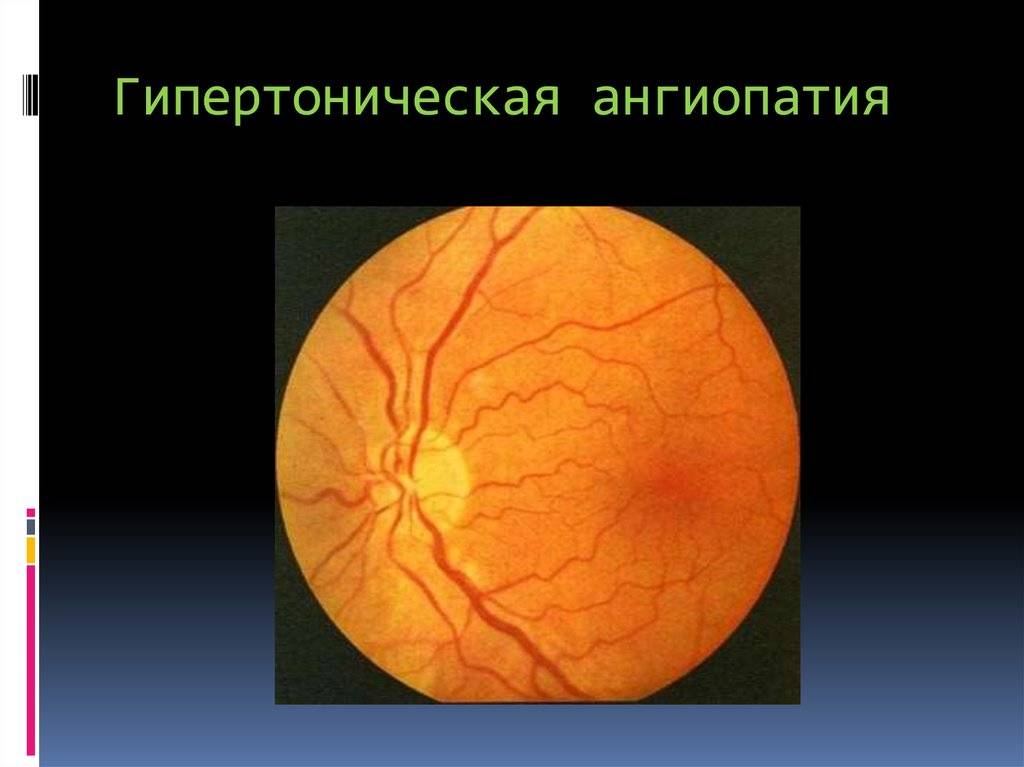
Различают несколько видов ангиопатий:
* Диабетическая;
* Сетчатки глаза;
* Гипертоническая;
* Гипотоническая;
* Травматическая;
* Нижних конечностей
Практически всегда у людей, страдающих сахарным диабетом любого типа, отмечается поражение кровеносных сосудов, т.е. диабетическая ангиопатия. Данная патология поражает не только мелкие, но и крупные сосуды. Базальные мембраны начинают утолщаться, а на внутренних стенках осаждаются мукополисахаридные комплексы, в результате чего сужается просвет сосуда и может произойти его закупорка. Такие процессы в большей степени затрагивают капилляры сетчатки, почек, сердца, нижних конечностей. Происходит нарушение микроциркуляции в соответствующих органах и развивается гипоксия их тканей.
Диабетическая ангиопатия может быть причиной поражения важных органов и приводить к инвалидности. Данный вид ангиопатии рассматривают как специфическое для сахарного диабета поражение глаз и почек.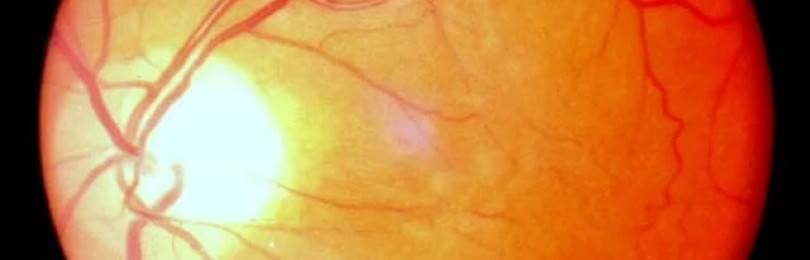
Ангиопатия нижних конечностей
При этом заболевании поражаются мелкие капилляры ног, теряется их пропускная способность и нарушается кровообращение в тканях конечностей, приводящая к их атрофии. Из-за ослабления стенок сосудов возможно кровоизлияние в прилегающие ткани.
Симптомы ангиопатии нижних конечностей выражаются в сильных болях во время ходьбы, оттеках, чувствах онемения, зуда и/или жжения в ногах, сухости, шелушении кожи и др. трофических изменениях. Во время заболевания атрофируются сначала пальцы, затем стопа, голень, бедро. При прогрессирующей ангиопатии нижних конечностей возможно возникновение гангрены, влекущее за собой соответствующее хирургическим вмешательство – поэтапную ампутацию конечностей.
Гипертоническая ангиопатия
Гипертоническая болезнь нередко осложняется гипертонической ангиопатией. Причинами гипертонии является повышенное давление крови на стенки сосудов. Нередко гипертоническая болезнь развивается на фоне атеросклероза.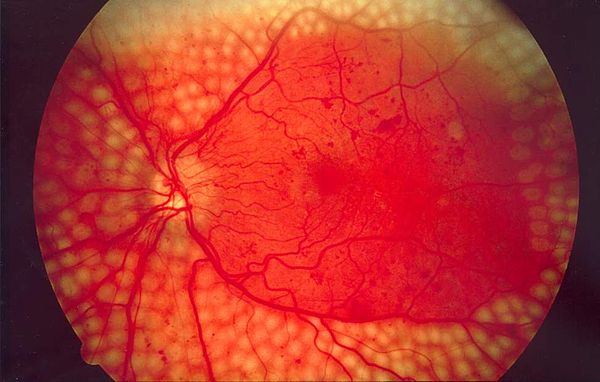 При этом атеросклеротическим изменениям подвергаются все сосуды организма, они не способны сопротивляться давлению, становятся хрупкими. При резком повышении артериального давления, сосуды, пораженные гипертонической ангиопатией, разрываются, что приводит к кровоизлиянию в окружающие ткани. Наиболее опасным является кровоизлияние в вещество головного мозга, т.е. геморрагический инсульт – заболевание, сопровождающееся высокой летальностью. Помимо этого измененные сосуды значительно хуже пропускают кровь, что приводит к ишемии тканей. Это является причиной развития ИБС (ишемической болезни сердца) и наиболее опасного ее проявления инфаркта миокарда.
При этом атеросклеротическим изменениям подвергаются все сосуды организма, они не способны сопротивляться давлению, становятся хрупкими. При резком повышении артериального давления, сосуды, пораженные гипертонической ангиопатией, разрываются, что приводит к кровоизлиянию в окружающие ткани. Наиболее опасным является кровоизлияние в вещество головного мозга, т.е. геморрагический инсульт – заболевание, сопровождающееся высокой летальностью. Помимо этого измененные сосуды значительно хуже пропускают кровь, что приводит к ишемии тканей. Это является причиной развития ИБС (ишемической болезни сердца) и наиболее опасного ее проявления инфаркта миокарда.
Своевременное диагностирование и обязательной лечение артериальной гипертензии может снизить риск развития патологии сосудов и является по своей сути мерой профилактики развития гипертонической ангиопатии. При уже пораженных сосудах, принятие гипотензивных препаратов уменьшает возможность развития осложнений.
Ангиопатия сетчатки глаза
У людей, страдающих нестабильным артериальным давлением, а также некоторыми расстройствами сосудов функционального характера, может развиться изменение строения сосудов глаза.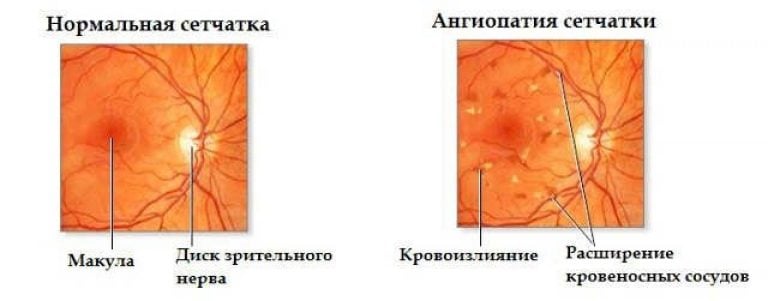 Обычно такие изменения наблюдаются в глазном дне и называются ангиопатией сетчатки. При этой патологии при осмотре глазного дня врач видит застойную картину, обусловленную спазмом артериол. Нередко при ангиопатии сетчатки пациенты предъявляют жалобы на ощущение пульсации в области глазных яблок.
Обычно такие изменения наблюдаются в глазном дне и называются ангиопатией сетчатки. При этой патологии при осмотре глазного дня врач видит застойную картину, обусловленную спазмом артериол. Нередко при ангиопатии сетчатки пациенты предъявляют жалобы на ощущение пульсации в области глазных яблок.
На фоне диабетической ангиопатии также возможны нарушения в сосудах глаза, при которых возникает макулярный отек сетчатки. В юношеском возрасте встречаются проявления ангиопатии сетчатки глаза, называемые болезнью Изла. При прогрессирующей юношеской ангиопатии возможно отслоение сетчатки.
Лечение ангиопатии
Лечение ангиопатии достаточно сложный и длительный процесс. При выборе схемы лечения врач учитывает, прежде всего, причину, приведшую к возникновению патологии сосудов, степень ее выраженности и общее состояние здоровья пациента.
Для улучшения микроциркуляции крови в тканях используют лекарственные средства уменьшающие ее свертываемость (антикоагулянты) и вязкость (дезагреганты), а также препараты с сосудорасширяющим действием (спазмолитики).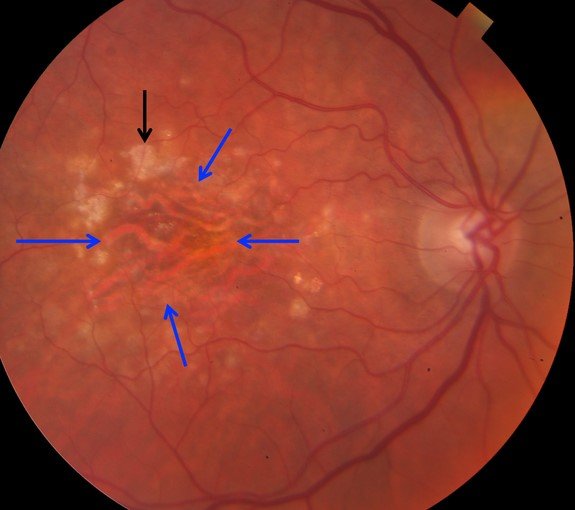
Инсулинотерапия используется для нормализации уровня сахара в крови.
В лечении ангиопатии не малое значение отводится и использованию различных физиотерапевтических методик (грязелечение, электролечение и плазмофорез).
Снижение симпатического действия на артерию, приводящее к ликвидации спастического компонента в развитии болезни, выполняется с помощью хирургического лечения ангиопатии.
Любой метод лечения выбирается в зависимости от состояния основного заболевания и проводится комплексно.
- Новости
- Здоровье
- Семья и дети
- Питание и диета
- Красота и мода
- Отношения
- Спорт
- О портале
Здоровье
- Диагностика
- КТ
- МРТ-диагностика
- Медицинские манипуляции
- Осмотр тела
- Эндоскопия (эндоскопия)
- Радионуклидная диагностика
- Рентген (рентгеновские исследования)
- Ультразвуковая диагностика (УЗИ)
- лечение
- Операции
- Медицинские специальности
- Лечение болезней
- Обзор лекарственных средств
- Альтернативная медицина
- Стволовые клетки
- Физиотерапия
- Переливание крови
- Трансплантация
- Болезни
- Беременность, роды и послеродовой период
- Синдромы
- Хирургические болезни
- Болезни зубов (стоматология)
- Болезни молочных желез (маммология)
- Болезни суставов, мышц и соединительной ткани (ревматология)
- Рак (онкология)
- Болезни иммунной системы (иммунология)
- Болезни крови (гематология)
- Болезни сердца и сосудов (кардиология)
- Психическое здоровье (психиатрия)
- Травмы и отравления
- Болезни кожи и подкожной клетчатки (дерматология)
- Болезни легких, бронхов и плевры (пульмонология)
- Болезни уха, горла и носа (отоларингология)
- Болезни эндокринной системы и нарушения обмена веществ (эндокринология)
- Инфекции, передающиеся половым путем (венерические болезни)
- Гинекологические заболевания (гинекология)
- Болезни глаз (офтальмология)
- Болезни детей (педиатрия)
- Болезни печени и желчевыводящих путей
- Болезни прямой кишки и анальной области
- Болезни нервной системы (неврология)
- Болезни желудочно-кишечного тракта (гастроэнтерология)
- Болезни инфекционные и паразитарные
- Болезни мочеполовой системы
- Анализирует
- Анализы на гормоны
- Гематологические исследования
- Генетические исследования
- Определение наркотиков
- Пренатальная диагностика
- ПЦР (полимеразная цепная реакция, ПЦР-диагностика)
- Серологические тесты
- Токсикологические исследования
- Онкомаркеров
- Диагностика аутоиммунных заболеваний
- Иммунитет
- Исследование системы гемостаза
- Исследование ферментов и изоферментов
- Мониторинг наркотиков
- Микроэлементы
- Курс обмена пигмента
- Липиды, липопротеины и аполипопротеины
Диабетическая ангиопатия — Infogalactic: ядро планетарных знаний
| Диабетическая ангиопатия | |
|---|---|
| Классификация и внешние ресурсы | |
| Специальность | Ошибка Lua в модуле: Викиданные в строке 446: попытка проиндексировать поле wikibase (нулевое значение). |
| МКБ-10 | E10.5, E11.5, E12.5, E13.5, E14.5 |
| ICD-9-CM | 250,7 |
| Пациент Великобритания | Диабетическая ангиопатия |
| МеШ | D003925 |
[[[d: Ошибка Lua в модуле: Викиданные в строке 863: попытка проиндексировать поле wikibase (нулевое значение). | редактировать в Викиданных]]] | |
Диабетическая ангиопатия — это форма ангиопатии, связанная с сахарным диабетом.Хотя это и не исключение, две наиболее распространенные формы — это диабетическая ретинопатия и диабетическая нефропатия, патофизиология которых во многом идентична.
Патофизиология
Поскольку инсулин необходим для усвоения глюкозы, гипергликемия при сахарном диабете не приводит к чистому увеличению внутриклеточной глюкозы в большинстве клеток. Однако хроническое нарушение регуляции уровня глюкозы в крови при диабете токсично для клеток эндотелия сосудов, которые пассивно ассимилируют глюкозу. То есть клетки, в которых инсулин не требуется для межклеточного транспорта глюкозы, особенно перициты микрососудов.В дополнение к прямому повреждению, вызванному глюкозой, за счет (например) гликирования, перициты экспрессируют ферменты, которые превращают глюкозу в осмологически активные метаболиты, такие как сорбит, что приводит к гипертоническому лизису клеток.
Однако хроническое нарушение регуляции уровня глюкозы в крови при диабете токсично для клеток эндотелия сосудов, которые пассивно ассимилируют глюкозу. То есть клетки, в которых инсулин не требуется для межклеточного транспорта глюкозы, особенно перициты микрососудов.В дополнение к прямому повреждению, вызванному глюкозой, за счет (например) гликирования, перициты экспрессируют ферменты, которые превращают глюкозу в осмологически активные метаболиты, такие как сорбит, что приводит к гипертоническому лизису клеток.
Со временем гибель перицитов может привести к нарушению целостности капилляров; впоследствии происходит утечка альбумина и других белков в жидкости. Клубочки почек особенно чувствительны (см. Диабетическую нефропатию), когда утечка белка, вызванная поздней стадией ангиопатии, приводит к диагностической протеинурии и, в конечном итоге, к почечной недостаточности.Конечным результатом диабетической ретинопатии часто является слепота из-за необратимого повреждения сетчатки.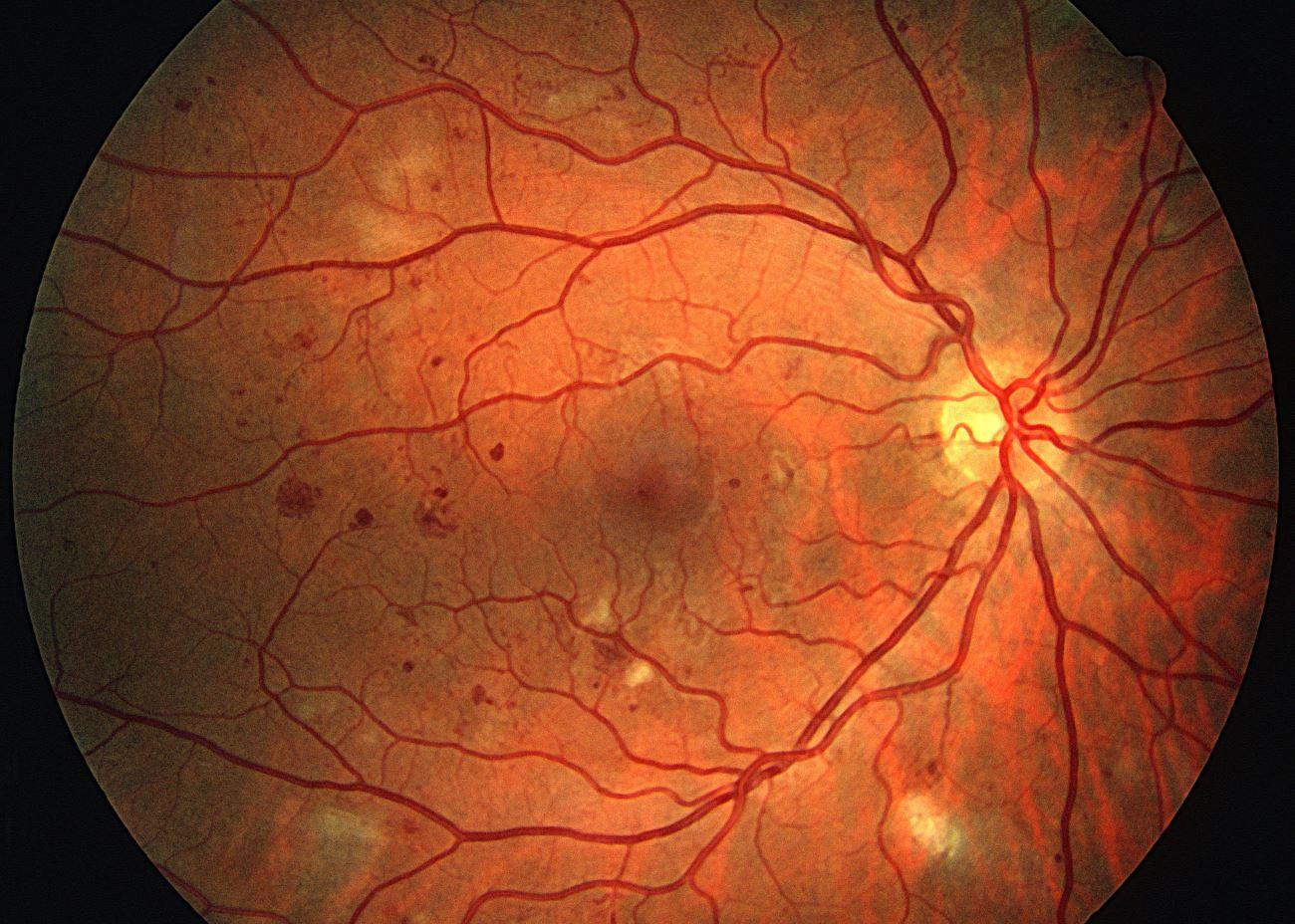
Прогноз и осложнения
Сахарный диабет — самая частая причина почечной недостаточности у взрослых во всем мире. Это также наиболее частая причина ампутации пальцев ног и стоп в США, часто в результате гангрены и почти всегда в результате заболевания периферических сосудов. Повреждение сетчатки (из-за микроангиопатии) делает его самой частой причиной слепоты среди людей пожилого возраста в США.
Прогноз обычно плохой для всех форм диабетической ангиопатии, поскольку симптоматика связана с развитием основной патологии, то есть у пациента на ранней стадии либо проявляются неспецифические симптомы, либо нет вообще.
«Диабетическая дермопатия» — проявление диабетической ангиопатии. Часто встречается на голени.
Есть еще невропатия; также связаны с сахарным диабетом; тип 1 и 2.
Рецензент патологии: Панариций
Панариций — это острая или хроническая инфекция пальца руки или ноги, она может быть поверхностной, глубокой или располагаться вокруг ногтя. Причиной заражения могут быть как бактерии, так и грибки, микробы создают полость, в которой собирается гной. Оставленный без лечения панариций либо открывается к коже и выводит гной (свищи), либо распространяется в глубокие ткани.
Причиной заражения могут быть как бактерии, так и грибки, микробы создают полость, в которой собирается гной. Оставленный без лечения панариций либо открывается к коже и выводит гной (свищи), либо распространяется в глубокие ткани.Микробы, вызывающие панариций
Панариций чаще всего ассоциируется со Staphylococcus aureus, который обнаруживается в 50% случаев и выделяет густой гнойный гной без запаха. Из очага поражения можно выделить и другие микробы:- Streptococcus, продуцирующий серозно-гнойный секрет
- Анаэрбные микробы, выделяющие сероватый, зловонный (зловонный) гной.Например, Bacteroides и анаэробные стрептококки .
- Грамотрицательные микробы, которые могут быть аэробными (Pseudomonas) или анаэробными (Escherichia coli, Enterobacter)
Как развивается панариций?
Чаще всего инфекция возникает в результате травмы, которая приводит к заражению микробов с последующим их размножением.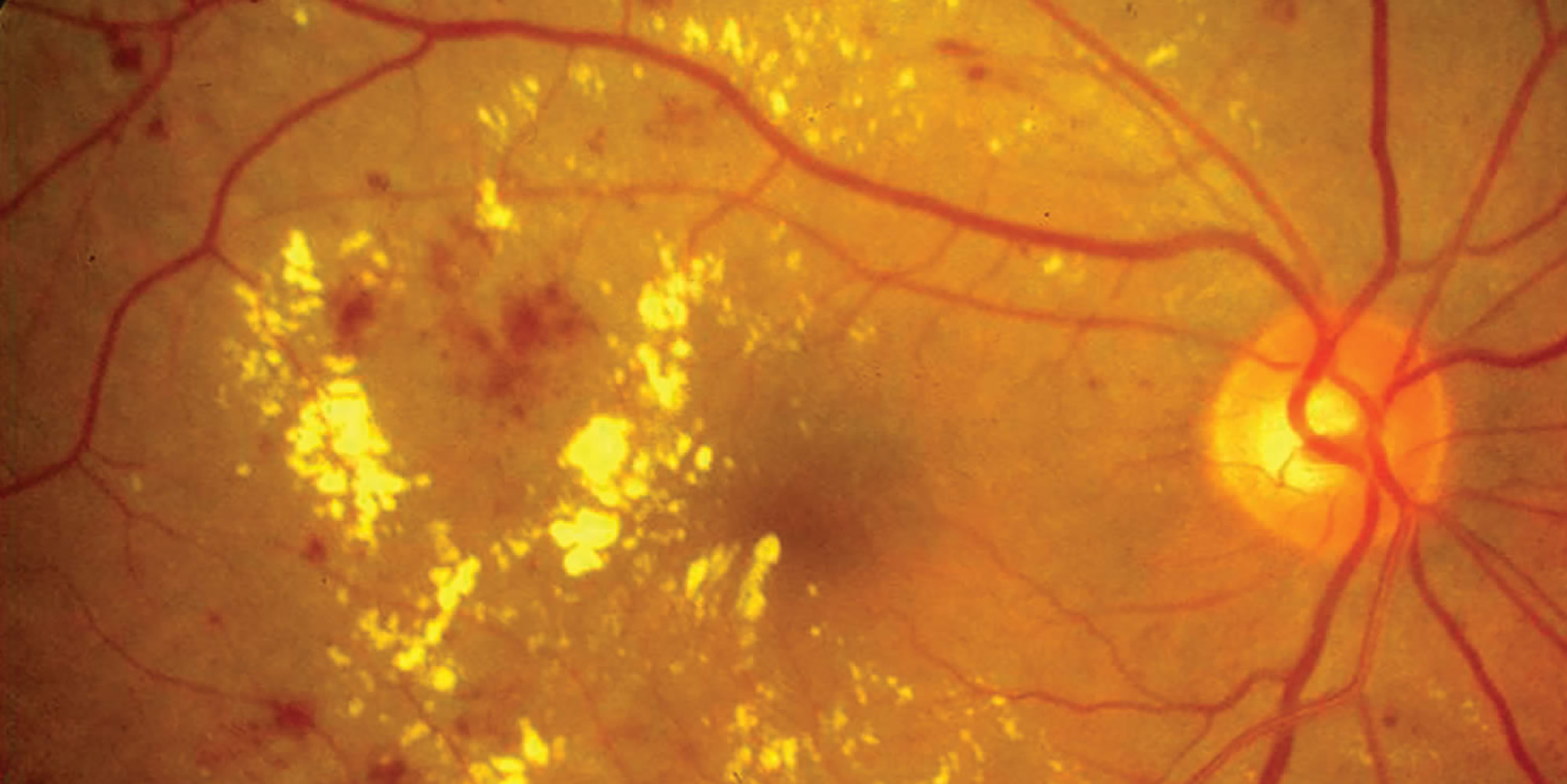 В редких случаях возможна гематогенная инокуляция, при которой микробы переносятся по кровеносным сосудам из другого очага инфекции в организме.
В редких случаях возможна гематогенная инокуляция, при которой микробы переносятся по кровеносным сосудам из другого очага инфекции в организме.Микробы выделяют ряд ферментов, а также эндо- и экзотоксины. Эти продукты бактериального метаболизма стимулируют мононуклеарную фагоцитарную систему организма, что приводит к воспалительной реакции в месте инокуляции. Это застойная фаза инфекции, которая катетеризуется при развитии отека.
Отек приводит к повышенному давлению в ткани, что приводит к застою крови в венозном кровотоке и, таким образом, способствует развитию микротромбоза.Результатом является ишемия ткани, которая со временем приводит к некрозу и развитию абсцесса, это называется гнойной фазой. Абсцесс — это полость со склерозирующими стенками, которая составляет барьер между здоровыми тканями и разрушенными. Клинически в этой фазе наблюдается пульсирующая боль и колебания.
Анатомические пространства пальцев и кисти делают возможным распространение инфекции, которая может поражать сухожилия, синовиальные оболочки, суставы и кости.
 Также инфекция может распространяться на предплечье, приводя к лимфангиту, адениту и даже сепсису.Это также называется фазой выведения из-за того, что может образоваться тегументарный свищ, через который удаляются сфацели, образовавшиеся в результате некроза ткани.
Также инфекция может распространяться на предплечье, приводя к лимфангиту, адениту и даже сепсису.Это также называется фазой выведения из-за того, что может образоваться тегументарный свищ, через который удаляются сфацели, образовавшиеся в результате некроза ткани. Последняя фаза — это фаза заживления, характеризующаяся заживлением с последствиями или без них, в зависимости от того, насколько быстро и справедливо было применено лечение.
Причины панариция?
- Травма с последующим инфицированием: недостаточная очистка раны, без обработки некротических тканей, неэффективное дренирование.
- Незначительные поражения кожи: ссадины, укусы, маникюр, укушенные раны, пиодермит, экзема, дерматит
- Термические или химические ожоги, которыми можно заразиться
- Ушибы, которые с самого начала считаются инфицированными
- Анатомия соответствующей области, характеризующаяся структурами, бедными кровеносными сосудами (сухожилия, суставы) или богатыми концевыми кровеносными сосудами (кончик пальца), которые способствуют инфекции
- Плохая гигиена тегумента при агрессии
- Сопутствующие заболевания
- Диабет, кортикотерапия, иммунодепрессанты, способствующие распространению инфекции и замедляющие регенерацию
- Болезни крови, приводящие к снижению иммунитета
- рак определяет степень устойчивости организма к инфекции и задерживает заживление очага
Классификация панаритум
- В зависимости от локализации поражения различают:
- Панариций дистальный — передняя поверхность дистальной фаланги
- Средний панариций — передняя поверхность средней фаланги
- Проксимальный панариций — передняя поверхность проксимальной фаланги
- Задний панаритум — на задней поверхности указанных сегментов
- В зависимости от глубины поражения насчитывается:
- Поверхностная панариция, затрагивающая только эпидермис и дерму.
 Различают несколько форм: эритематозный панаритум, фликтенулярный панаритум, антракоидный панаритум. Также к этой категории относятся инфекции, поражающие боковую поверхность ногтя (паронихия), корень ногтя (эпонихия) и поверхность под ногтем (субонихия)
Различают несколько форм: эритематозный панаритум, фликтенулярный панаритум, антракоидный панаритум. Также к этой категории относятся инфекции, поражающие боковую поверхность ногтя (паронихия), корень ногтя (эпонихия) и поверхность под ногтем (субонихия) - Подкожный панариций, поражающий подкожную клетчатку пальца. К этой категории относятся панариции, поражающие пульпу проксимальной и средней фаланги. В качестве осложнения инфекция может распространяться под ними и поражать синовиальную оболочку сухожилий (тендосиновит), костей (остит) и суставов (артрит)
Все, что вам нужно знать
Остеопатия без наркотиков, неинвазивные мануальная терапия, которая направлена на улучшение здоровья во всех системах организма путем манипулирования и укрепления костно-мышечной рамки.
Врач-остеопат сосредоточит внимание на суставах, мышцах и позвоночнике. Лечение направлено на положительное воздействие на нервную, кровеносную и лимфатическую системы организма.
Мануальная медицина означает, что и диагностика, и лечение проводятся руками.
Остеопатия — это дополнительная терапия. Он используется вместе с обычным лечением для улучшения здоровья. Однако врачи-остеопаты также имеют квалификацию врачей (MD) и имеют большую подготовку, чем другие дополнительные терапевты, такие как натуропаты.Они специализируются на остеопатии.
Остеопатия — одна из самых быстрорастущих медицинских профессий в Соединенных Штатах (США).
Краткие сведения об остеопатии
- Остеопатия использует безмедикаментозную неинвазивную форму мануальной медицины, которая направлена на здоровье всего тела, а не только травмированной или пораженной части.
- Врач-остеопат специализируется на суставах, мышцах и позвоночнике.
- Остеопатическое вмешательство может помочь в лечении артрита, болей в спине, головных болей, теннисного локтя, проблем с пищеварением и проблем с осанкой.
- Лечение также может помочь при нарушениях сна и при нервных, сердечных и лимфатических симптомах.

Остеопатия использует целостный подход к здравоохранению, охватывающий все тело.
Он использует ручные «практические» методы для улучшения кровообращения и исправления измененной биомеханики без использования лекарств.
Врач-остеопат не концентрируется только на проблемной зоне, но использует мануальные методы, чтобы сбалансировать все системы организма и обеспечить хорошее здоровье и хорошее самочувствие.
Диагностика и лечение состояний с использованием этих методов называется остеопатической манипулятивной медициной (OMM).
Техники включают растяжение, легкое давление и сопротивление, известные как остеопатическая манипулятивная медицина.
Врач-остеопат может также выписать рецептурные лекарства и использовать хирургические методы для поддержки целостного мануального лечения.
Многие врачи-остеопаты также работают в качестве врачей первичного звена в таких областях, как семейная медицина, внутренняя медицина и педиатрия.
Остеопатия может обеспечить облегчение и лечение широкого спектра состояний.
К ним относятся:
- артрит
- боль в ступнях, лодыжках, бедрах и коленях
- боль в спине, шее и радикулит
- боль в руке, плече и локтях
- головные боли
- теннис и гольфист
- локоть проблемы осанки, вызванные беременностью, спортивной травмой, перегрузкой вождения или работой, проблемами пищеварения
- невралгия
Врачи-остеопаты также могут выявить состояния, которые не поддаются лечению с помощью остеопатии, чтобы направить пациентов к другим специалистам.
Поделиться на Pinterest Прежде всего, остеопат полностью оценит состояние здоровья пациента, чтобы решить, какое лечение необходимо во время сеансов.Люди, посещающие остеопата, должны убедиться, что их врач аккредитован Американской остеопатической ассоциацией (AOA) и имеет лицензию на практику.
Попросите показать эту документацию, если она еще не представлена в их практике.
Человек может получить направление от лечащего врача или сам.
Самостоятельно обращающиеся пациенты должны проинформировать своего лечащего врача, чтобы обеспечить постоянный уход.
Остеопатия ориентирована на пациента. Первичная консультация будет проводиться до начала активного лечения или лечения.
Во время этой консультации врач-остеопат обсудит проблемы со здоровьем пациента, выслушает и сделает записи о болезни. Сеанс продлится примерно 45 минут.
Физический осмотр
Врач-остеопат физически осмотрит пациента, которому, возможно, потребуется снять одежду для постановки диагноза. Во время этого процесса следует уважать конфиденциальность пациентов.
Экзамен может занять от 1 до 2 часов.
Пациенту будет предложено продемонстрировать простые растяжки и движения, чтобы помочь врачу-остеопату провести точный анализ его позы и подвижности.
Врач также оценит состояние суставов, связок и тканей, используя хорошо обученную технику осязания, известную как пальпация.
Врач-остеопат предложит план лечения, отвечающий потребностям пациента.
Это будет включать количество сеансов, которые могут потребоваться, хотя это число может меняться в зависимости от реакции пациента на лечение.
Остеопатия делает упор на самоисцеление, поэтому врач-остеопат может также посоветовать изменения в питании, программы домашних упражнений и изменения образа жизни.
Манипуляции и ручная работа щадящие, но из-за выполняемой физической работы пациент с остеопатией может чувствовать болезненные ощущения в течение первых 24-48 часов.
Сколько это будет стоить?
Стоимость будет варьироваться в зависимости от клиники, плана страхования пациента и штата, в котором он проживает. Многие страховые планы финансируют остеопатию в соответствующих условиях.
Стоит спросить страховщика, есть ли ограничение на сеанс или общий лимит для дополнительных амбулаторных терапий.
Врач-остеопат — это то же самое, что и хиропрактик?
Хиропрактики также могут лечить спину, но их внимание, скорее всего, будет уделяться положению позвоночника и суставов с целью улучшения функции нервов и способности к заживлению.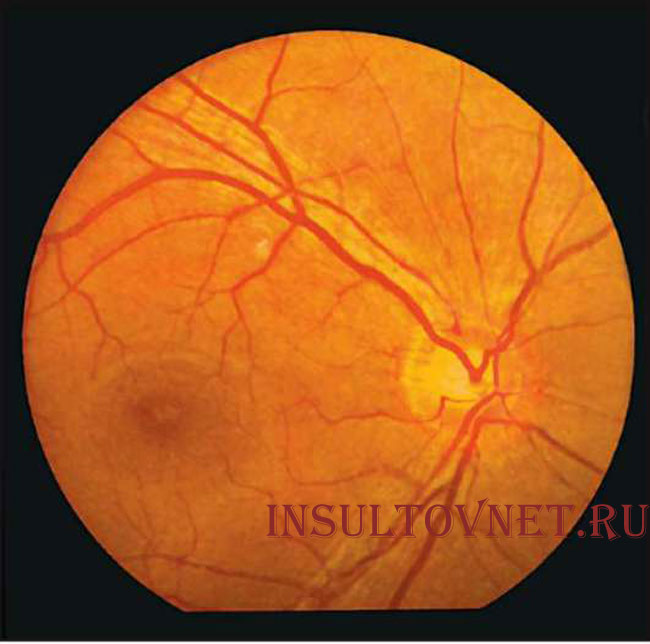
Мануальный терапевт с большей вероятностью «лопнет» или «сломает» суставы. Врач-остеопат обычно этого не делает.Хиропрактик сосредоточится на конкретной проблемной области, а остеопат — на теле в целом. Врач-остеопат — это врач, прошедший специальную подготовку по быстрорастущему подходу к исцелению и благополучию.
Остеопатия может принести пользу скелетно-мышечной системе и другим системам.
Остеопатия и боли в спине
Многие люди обращаются к врачу-остеопату с болью в спине, но профилактическое лечение также возможно.
Сегодняшний все более малоподвижный образ жизни означает, что средний американец тратит более href = ”http: // edition.cnn.com/2016/06/30/health/americans-screen-time-nielsen/index.html ”target =” _ blank ”> 10,5 часов в день перед экраном. Это может привести к ухудшению осанки и опорно-двигательного аппарата.
Лечение включает мягкие и тонкие манипуляции, особенно с мышцами и мягкими тканями. Врач может растянуть или массировать мышцу.
Если есть признаки смещения межпозвоночного диска или другого серьезного состояния, врач-остеопат может порекомендовать сделать некоторые визуализирующие тесты и направить пациента на традиционное лечение.
Врач-остеопат может помочь предотвратить проблемы, своевременно определив потенциальные источники отраженной боли.
Они могут предложить диетические изменения и изменения в эргономике рабочего места, например, в положении сидения и стола.
Профилактические советы могут включать:
- упражнения на растяжку
- техники подъема
- осанку
- дыхание
- снижение стресса
Эти методы могут помочь улучшить осанку и уменьшить боль.Научитесь поднимать ноги или, например, растягиваться перед тренировкой, чтобы уменьшить травму.
Изменения в образе жизни могут значительно улучшить здоровье и снизить текущие риски и затраты для здоровья.
Предотвращение травм означает больше времени на активный образ жизни, меньшее количество перерывов на работе и свободу пользоваться преимуществами здорового образа жизни.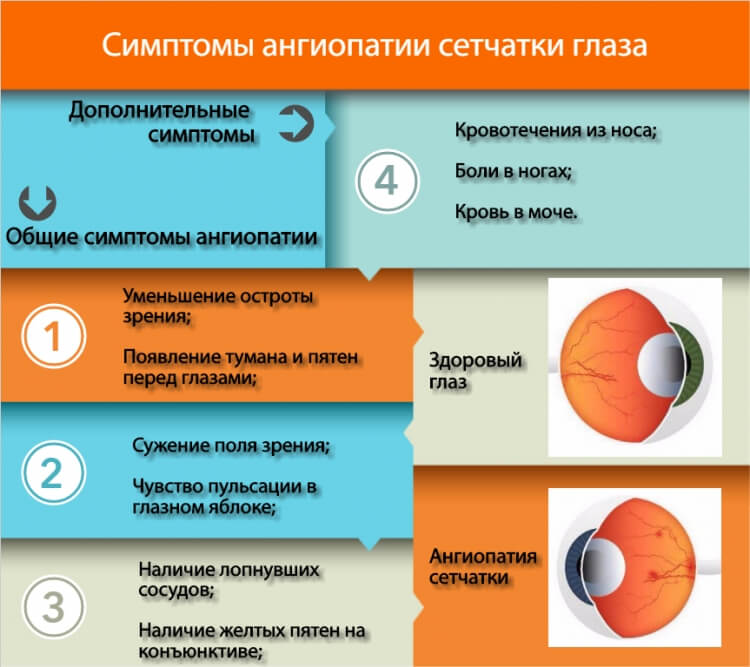
Остеопатия и сон
Поделиться на PinterestОстеопатия может помочь человеку уснуть, когда хроническая боль вызывает бессонницу.Боль и дискомфорт могут привести к бессоннице или беспокойным ночам.
Это может затруднить нормальное функционирование организма и снизить способность справляться с болью.
Доказано, что остеопатия уменьшает бессонницу и бессонницу, вызванные хронической болью.
Исследования показали, что остеопатическое лечение может уменьшить апноэ во сне у детей младше 4 месяцев, но для подтверждения этого необходимы дальнейшие исследования.
Другие системы организма
Остеопатическое лечение может положительно влиять на нервную, кровеносную и лимфатическую системы, улучшая функции организма и общее состояние здоровья.
Некоторые остеопатические методы могут улучшить здоровье лимфатической системы и вызвать внутренние улучшения в организме без необходимости инвазивного хирургического лечения.
Как и все виды лечения, остеопатия сопряжена с определенными рисками.




 При запущенной стадии гипертонической ангиопатии происходит видоизменение тканей сетчатки. Если заболевание вовремя устранить, то глазное дно снова возвращается к здоровому виду и нормальному функционированию;
При запущенной стадии гипертонической ангиопатии происходит видоизменение тканей сетчатки. Если заболевание вовремя устранить, то глазное дно снова возвращается к здоровому виду и нормальному функционированию;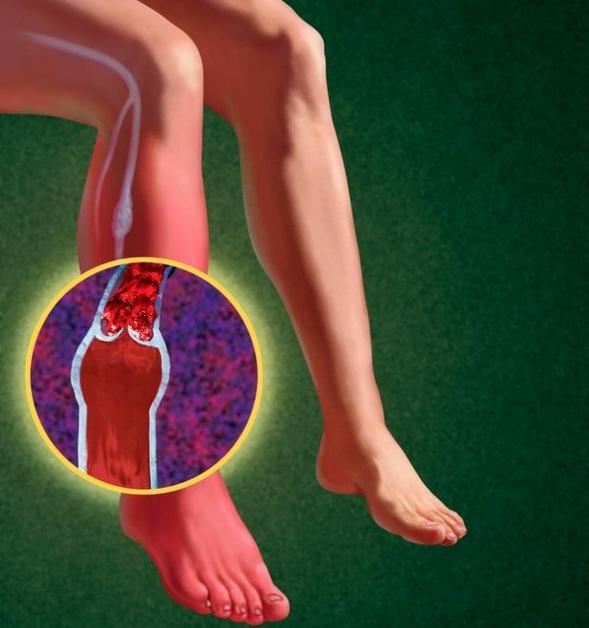
 Различают несколько форм: эритематозный панаритум, фликтенулярный панаритум, антракоидный панаритум. Также к этой категории относятся инфекции, поражающие боковую поверхность ногтя (паронихия), корень ногтя (эпонихия) и поверхность под ногтем (субонихия)
Различают несколько форм: эритематозный панаритум, фликтенулярный панаритум, антракоидный панаритум. Также к этой категории относятся инфекции, поражающие боковую поверхность ногтя (паронихия), корень ногтя (эпонихия) и поверхность под ногтем (субонихия)