Острый аппендицит: симптомы, признаки, лечение
Аппендикс, lat. appendix vermiformis – червеобразный отросток, 5-7 см в длину (иногда 20 см), 1 см в диаметре, слепо заканчивающейся, трубкообразной формы.
Аппендицит – термин с окончанием на (-ит). В медицине такое окончание используется для обозначения воспаления, в данном случае воспаление аппендикса.
Диагноз острый аппендицит является клиническим. Определяется типичной историей заболевания (анамнез) и другими диагностическими признаками. Причина болезни достоверно не установлена и имеет многофакторный характер. Аппендицит может быть вызван обтурацией (перекрытие просвета), погрешностями в питании, наследственностью. Метод выбора (главный метод) в лечении – аппендэктомия (хирургическое удаление аппендикса), которая, все чаще, производится лапароскопическим методом.
Острый аппендицит является ведущей причиной состояний под общим названием «острый живот», которые расцениваются как неотложные ситуации.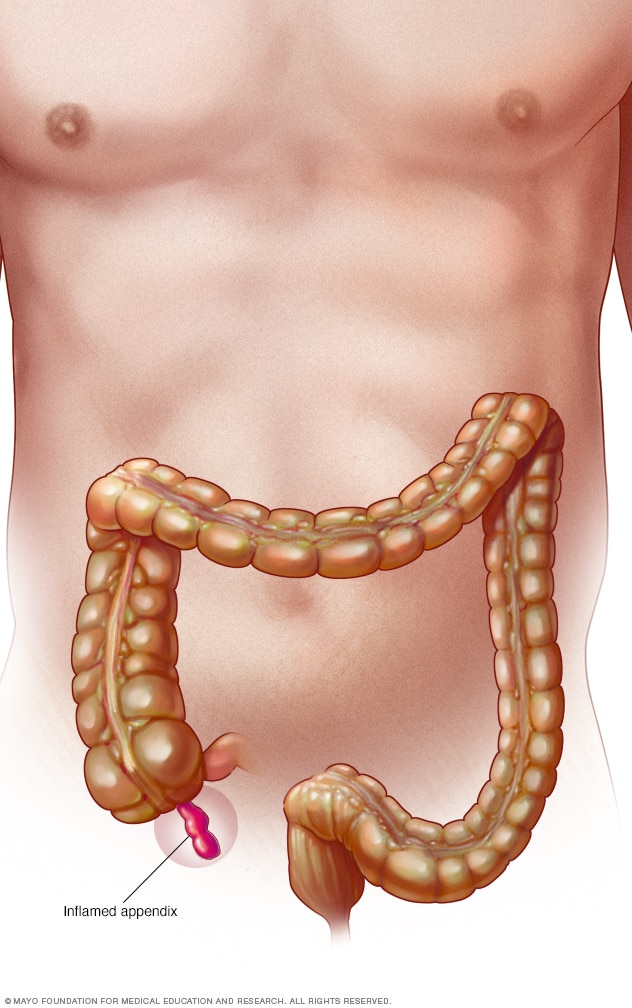
Диагностика острого аппендицита опирается на тщательный анамнез и клинико-лабораторные методы.
Симптомы острого аппендицита
Базовый и самый главный признак аппендицита – боль в животе. Патогномоничной (характерной именно для этого заболевания) особенностью является перемещение болезненных ощущений из околопупочной области в подвздошную. Пациент говорит, что вначале боль усиливалась в районе пупка в первые сутки, а потом переместилась в правый бок. Эту особенность впервые заметил и описал в своей практике американский хирург Дж.Б. Мерфи. Перемещение локализации боли характерно для 50% случаев острого аппендицита. Это связанно с особенностями иннервации кишечника. В начале процесса болевые сигналы поступают по висцеральным нервным путям, а затем, в результате прогрессирования воспаления и вовлечения париетальной (пристеночной) брюшины, боль перемещается в правую подвздошную область.
Это связанно с особенностями иннервации кишечника. В начале процесса болевые сигналы поступают по висцеральным нервным путям, а затем, в результате прогрессирования воспаления и вовлечения париетальной (пристеночной) брюшины, боль перемещается в правую подвздошную область.
Другими характерными симптомами, которые часто сопровождают острый аппендицит, могут быть потеря аппетита, тошнота, понос, запор.
Обильная, неукротимая рвота свидетельствует о том, что произошел разрыв аппендикулярного отростка и развивается воспаление брюшной полости (перитонит). Для простого аппендицита данный симптом нехарактерен.
Мета-анализ данных симптомов и признаков данного заболевания не позволил сделать какой-то один диагностический вывод, но определил, что миграция боли из околопупочной зоны в правую подвздошную, чаще всего, связана с острым аппендицитом.
Картина болезни у пациентов с крайностями возрастного спектра, таких как младенцы, дети и старики, а также при неспецифичном расположении червеобразного отростка – может сильно отличаться от классического симптоматического представления болезни.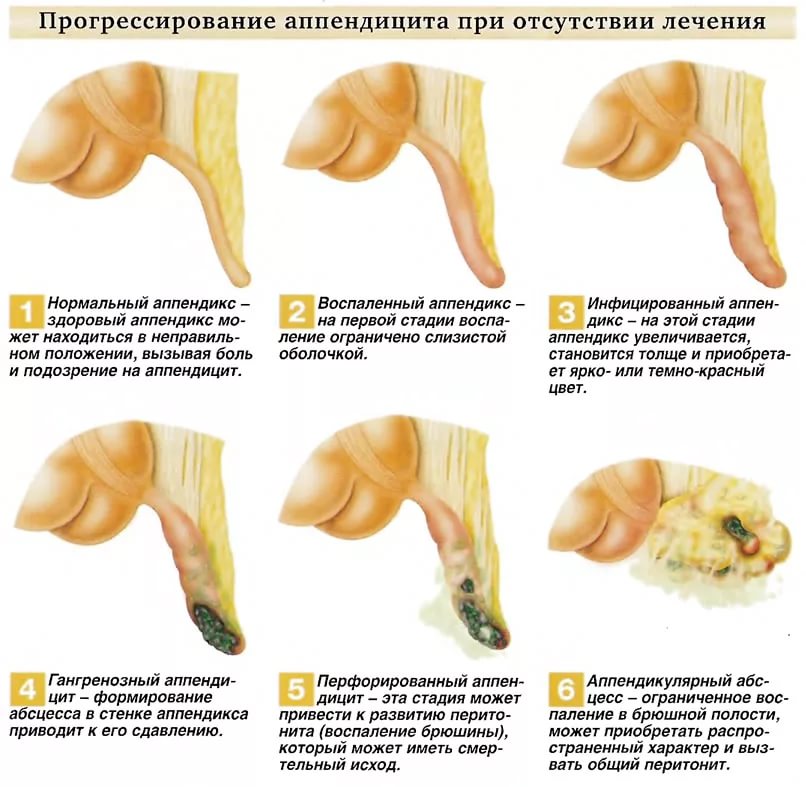 Что приводит к сложностям в постановке верного диагноза, поэтому таких пациентов наблюдают с особой настороженностью.
Что приводит к сложностям в постановке верного диагноза, поэтому таких пациентов наблюдают с особой настороженностью.
Объективные признаки
При обследовании живота определяется напряженность мышц брюшной стенки и повышенная чувствительность в подвздошной области справа. Пациенты сообщают о том, что боль усиливается при движениях или при покашливании. Если провести линию от пупка к передней верхней ости подвздошной кости (наиболее выступающее место костей таза спереди), можно определить точку наибольшей чувствительности (точка Мак-Берни), которая располагается на 2/3 книзу по этой линии.
При ректальном, либо вагинальном осмотре пациента, иногда не выявляется никаких особенностей, хотя может проявляться повышенная чувствительность в правом боку. Ректальный осмотр является дополнительным методом обследования и не может быть определяющим в постановке диагноза.
Существует большое количество приемов, которые используют в диагностике острого аппендицита, все они направлены на выявление признаков раздражения брюшины (именно вовлечение брюшины в воспалительный процесс дает характерные болезненные признаки). Вот некоторые из них:
- Симптом Аарона – при надавливании в правом боку возникает болезненность в области желудка.
- Симптом Бартоломью-Михельсона – при пальпации (надавливании) в правом боку болезненность больше, когда пациент лежит на левом боку.
- Симптом Бриттена – при надавливании в болезненной точке в правом боку правое яичко подтягивается вверх.
- Симптом Воскресенского – натягивается рубашка пациента и резким движением сверху вниз к правой подвздошной области по ней проводят двумя пальцами, при этом в конце движения наблюдается резкая болезненность в правом боку.
- Симптом Иванова – расстояние от пупка к наиболее выступающей части таза справа меньше чем слева.
- Симптом Коупа – боль усиливается, если больной лежит на левом боку и разгибает бедро.

- Симптом Затлера – если пациент сидит и поднимает правую ногу, боль усиливается.
- Симптом Островского – боль усиливается, когда больной лежит и поднимает правую ногу, затем доктор резко опускает ее в горизонтальное положение.
Специальные методы диагностики аппендицита
Диагностика аппендицита, в большинстве случаев, не требует каких-либо дополнительных методов обследования и является клинической. Не существует специфичного теста на определение данной патологии, который мог бы точно определить, в конкретном случае, наличие аппендицита. Разумное использование общих анализов мочи, крови, тестов на воспалительные реакции позволяют подтвердить диагноз, полученный при клиническом обследовании, отдифференцировать воспаление аппендикса от других заболеваний. Были предложены определенные схемы и алгоритмы дополнительных методов обследования, но они не получили широкого распространения.
Применение радиоволновой диагностики в определении аппендицита при системном анализе показало, что такие методы должны быть использованы у тех больных, у которых есть определенные сложности в клинико-лабораторном обследовании. Метод УЗИ требует высокого профессионализма от исследователя и имеет более низкую достоверность, чем компьютерная томография (КТ). Но в отличие от КТ, УЗИ не подвергает пациента ионизирующему облучению. Статистические данные показывают, что использование этих технологий достоверно снижают частоту госпитализаций с острым аппендицитом и риск диагностической ошибки.
Метод УЗИ требует высокого профессионализма от исследователя и имеет более низкую достоверность, чем компьютерная томография (КТ). Но в отличие от КТ, УЗИ не подвергает пациента ионизирующему облучению. Статистические данные показывают, что использование этих технологий достоверно снижают частоту госпитализаций с острым аппендицитом и риск диагностической ошибки.
С какими заболеваниями можно спутать острый аппендицит?
Острый аппендицит необходимо отличить от всех заболеваний, которым характерна боль в правом боку.
Хирургические болезни:
- кишечная непроходимость;
- инвагинация кишечника;
- острый холецистит;
- перфорация при язвенной болезни;
- мезоденит;
- дивертикул Меккеля;
- панкреатит;
Урологические болезни:
- почечная колика;
- пиелонефрит справа;
- инфекции мочевыводящих путей.
Гинекологические болезни:
- внематочная беременность;
- апоплексия яичника;
- сальпингоофорит.

Терапевтические болезни:
- гастроэнтерит;
- нижнедолевая пневмония;
- диабетический кетоацидоз;
- порфирия.
При этом, дифференциальная диагностика не должна выходить за определенные временные рамки, так как «острый живот» – симптомокомплекс, угрожающий жизни пациента.
Лечение острого аппендицита
Герберт Фитц является первым автором, в публикациях которого говорится о необходимости ранней диагностики и оперативного лечения острого аппендицита. Эта тактика лечения актуальна и сегодня, оперативное вмешательство – метод выбора при воспалении аппендикса. Нет достоверных доказательств, подтверждающих идею, что обезболивание при «остром животе» противопоказано на основании возможного риска смазать клиническую картину. Так же пациентам назначают превентивное (предупреждающее) антибактериальное лечение средствами с широким спектром действия, которое необходимо для снижения риска возникновения послеоперационной раневой инфекции.
Сроки оперативного лечения
Недавнее ретроспективное исследование не обнаружило существенных различий между ранней (до 12 часов после подтверждения диагноза) или поздней (12-24 часа после подтверждения диагноза) аппендэктомией. После 36 часов с момента появления первых симптомов вероятность перфорации (разрыва) аппендикса составляет 16-36% и увеличивается на 5% каждые последующие 12 часов. Поэтому, после подтверждения диагноза, операция должна быть выполнена без лишнего промедления.
Операция
Традиционно аппендэктомия проводится открытым способом, когда делается разрез в точке Мак-Берни перпендикулярно линии, соединяющей пупок и переднюю подвздошную ость. Однако, доля открытых оперативных вмешательств существенно снизилась после появления лапароскопических методик.
Преимущества лапароскопической аппендэктомии:
- Снижается риск раневых инфекций.
- Низкий уровень послеоперационных болей.
- Сокращается время пребывания в стационаре.

Еще одним преимуществом этой методики является возможность предварительно провести лапороскопическую диагностику и выявить альтернативную причину «острого живота».
При том, что лапароскопическая аппендэктомия набирает все большую популярность, этот метод остается более требовательным к техническому оснащению операционной и квалификации хирурга. Выбор оперативной методики определяется уровнем знаний оперирующего хирурга и наличием специального оборудования.
Также, возможно позитивное разрешение аппендицита без хирургического вмешательства, на фоне раннего применения внутривенных антибиотиков. Но высокая частота рецидивов (повторного заболевания) при консервативном лечении и более низкий риск смертности при хирургическом лечении – определяют использование антибактериальной терапии аппендицита только у тех пациентов, которым, по тем или иным причинам, противопоказано оперативное вмешательство.
Возможные осложнения аппендицита
Аппендэктомия относительно безопасная операция, показатель смертности при простом аппендиците в пределах 0,8 на 1000 случаев, а при перфорации аппендикса 5,1 на 1000. Вероятность перфорации, указанная выше, составляет 16-30%, однако, у пациентов старческого возраста и детей этот показатель может достигать 97%, что связано со сложностями в диагностике. Высокий уровень смертности и осложнений в случаях перфорации аппендикса определяет отрицательные эффекты при аппендэктомии на уровне 20-25%. Различные осложнения не исключены при хирургическом лечении и простого аппендицита, несмотря на позитивные тенденции к снижению их общего числа.
Раневые инфекции
Раневые инфекции возникают в результате интраоперационного обсеменения патогенными микроорганизмами. Вероятность развития данного осложнения колеблется от 5%, при простом аппендиците, до 20%, в случаях гангрены или перфорации аппендикса. Использование в предоперационном периоде антибиотиков значительно снижает количество случаев раневых инфекций.
Использование в предоперационном периоде антибиотиков значительно снижает количество случаев раневых инфекций.
Интраабдоминальный абсцесс
Интраабдоминальный абсцесс, или абсцесс полости таза, развивается из-за тотального инфицирования, например, при перфорации аппендикса. Для данного осложнения характерны лихорадка и наличие диагностических признаков на УЗИ или КТ исследовании. При абсцессах может возникнуть необходимость в лечении посредством дренажных методик. Количество случаев данного осложнения так же снижается при использовании превентивной антибактериальной терапии.
Аппендикулярный инфильтрат
Аппендикулярный инфильтрат (уплотнение) обычно возникает на 3 сутки от начала заболевания. Это уплотнение, которое хорошо прощупывается, образуется в результате обволакивания воспаленного червеобразного отростка брюшиной либо петлями кишечника. При этом яркая симптоматика, свойственная обычному аппендициту, смазывается. Болезненность слабо выражена, температура либо в пределах нормы, либо субфебрильная. Хорошо поддается диагностике с помощью УЗИ и КТ. Но, необходимо проводить тщательный дифференциальный анализ с опухолевыми процессами, особенно улиц старческого возраста. Аппендикулярный инфильтрат при адекватной антибактериальной терапии может разрешаться без оперативного вмешательства, при этом сохраняется высокий риск повторного заболевания.
Хорошо поддается диагностике с помощью УЗИ и КТ. Но, необходимо проводить тщательный дифференциальный анализ с опухолевыми процессами, особенно улиц старческого возраста. Аппендикулярный инфильтрат при адекватной антибактериальной терапии может разрешаться без оперативного вмешательства, при этом сохраняется высокий риск повторного заболевания.
Аппендикулярный абсцесс
Аппендикулярный абсцесс (нагноение) сопровождается ярко выраженной лихорадкой, тахикардией и лейкоцитозом. Чаще всего, абсцесс локализуется в подвздошной области, реже в полости малого таза. Ректальное обследование при этой патологии имеет высокую информативность. Диагноз подтверждается на УЗИ и КТ. Хирургическое лечение только открытым методом с установкой дренажной системы.
Хронический аппендицит
Общее количество случаев хронического аппендицита составляет не более 1%. Обычно, это заболевание развивается после приступа острого аппендицита. Причиной могут быть спайки и рубцы, которые сужают просвет отростка, а также оставшаяся инфекция. В периоды ремиссии (временного выздоровления) клинических признаков не наблюдается. С целью предотвратить риск развития острого воспалительного процесса показана плановая аппендэктомия.
В периоды ремиссии (временного выздоровления) клинических признаков не наблюдается. С целью предотвратить риск развития острого воспалительного процесса показана плановая аппендэктомия.
Аппендицит и беременность
Наиболее частым не акушерским оперативным вмешательством при беременности является аппендэктомия, с частотой от 0,15 до 2,1 на 1000 беременных. Недавнее крупномасштабное исследование со случайной выборкой показало, что у беременных женщин риск развития аппендицита ниже чем у небеременных, особенно в 3-ем триместре. Смещение аппендикулярного отростка, из-за роста беременной матки, существенно осложняет диагностику, аппендицит часто путают с началом родовой деятельности. Возможна нехарактерная картина клинических проявлений. Тошнота и рвота ассоциирована с болью в любых отделах брюшной полости справа. В случаях простого аппендицита материнская смертность незначительна, но увеличивается до 4% при перфорации аппендикса. Смертность плода на уровне 0-1,5% при простом аппендиците, и 20-35% при перфорации.
причины, симптомы и лечение в статье хирурга Свечкарь И. Ю.
Дата публикации 20 ноября 2017Обновлено 18 июля 2019
Определение болезни. Причины заболевания
Острый аппендицит — это быстро развивающееся воспаление червеобразного отростка (лат. appendix) слепой кишки.
Нет в хирургии заболевания более известного, чем острый аппендицит, но эта «известность» ни в коей мере не делает его простым и легким в выявлении и лечении. Любой хирург, часто сталкивающийся в своей профессиональной деятельности с этим заболеванием, скажет вам, что установка диагноза острого аппендицита в каждом конкретном случае — задача нелегкая, вариативная и основана прежде всего на опыте и интуиции врача.
Аппендикс представляет собой отходящую от стенки слепой кишки и слепо заканчивающуюся трубчатую структуру длиной 4-10 см, диаметром 0,5-0,7 см.
Стенка аппендикса состоит из тех же 4 слоев, что и друге отделы кишечника, и толщина ее примерно такая же. Но хотя червеобразный отросток является частью кишечника, в функциях переваривания пищи он практически не участвует. [1] Еще менее столетия назад в научных кругах он считался бесполезной частью организма, к тому же весьма опасной и непредсказуемой. Представьте, что вам завтра предстоит выступление на важной конференции, международный перелет, ну или ваша собственная свадьба. Вы здоровы и бодры, преисполнены грандиозных планов. И вдруг ночью (как правило, именно в это время суток) у вас внезапно развиваются боли в животе, тошнота, рвота, врач в приемном покое круглосуточной больницы устанавливает диагноз: острый аппендицит. Планы рушатся, вы оказываетесь на операционном столе. И это может случиться с любым человеком в любой момент. Возникает логичный и оправданный вопрос: а ежели он, этот несчастный отросток, и не нужен вовсе, не удалять ли его всем подряд заранее в определенном возрасте? Скажем, в детстве? Нет, не нужно. Опыт профилактической плановой аппендэктомии военнослужащим нацистской Германии в 30-х годах XX века показал, что в дальнейшем подвергшиеся операции люди гораздо чаще остальных страдали от хронических заболеваний кишечника и инфекционных заболеваний в целом.
Но хотя червеобразный отросток является частью кишечника, в функциях переваривания пищи он практически не участвует. [1] Еще менее столетия назад в научных кругах он считался бесполезной частью организма, к тому же весьма опасной и непредсказуемой. Представьте, что вам завтра предстоит выступление на важной конференции, международный перелет, ну или ваша собственная свадьба. Вы здоровы и бодры, преисполнены грандиозных планов. И вдруг ночью (как правило, именно в это время суток) у вас внезапно развиваются боли в животе, тошнота, рвота, врач в приемном покое круглосуточной больницы устанавливает диагноз: острый аппендицит. Планы рушатся, вы оказываетесь на операционном столе. И это может случиться с любым человеком в любой момент. Возникает логичный и оправданный вопрос: а ежели он, этот несчастный отросток, и не нужен вовсе, не удалять ли его всем подряд заранее в определенном возрасте? Скажем, в детстве? Нет, не нужно. Опыт профилактической плановой аппендэктомии военнослужащим нацистской Германии в 30-х годах XX века показал, что в дальнейшем подвергшиеся операции люди гораздо чаще остальных страдали от хронических заболеваний кишечника и инфекционных заболеваний в целом. Как выяснилось при дальнейших исследованиях, в аппендиксе имеется повышенное содержание лимфоидных тканей.[2] Вероятнее всего, с учетом его расположения на границе тонкого и толстого кишечника, он является прежде всего органом иммунной системы — «стражем» тонкокишечной микрофлоры. Ненужных органов в организме человека нет, и червеобразный отросток не исключение. Немного эпидемиологических сведений: заболеваемость острым аппендицитом составляет 4-6 человек на 1000 населения в год. Ранее он считался самым частым острым хирургическим заболеванием, в последние годы уступает по частоте острому панкреатиту и острому холециститу. Чаще развивается в возрасте 18-42 лет. Почти в 2 раза чаще им заболевают женщины. Может развиваться в детском возрасте, чаще в 6-12 лет.[1]
Как выяснилось при дальнейших исследованиях, в аппендиксе имеется повышенное содержание лимфоидных тканей.[2] Вероятнее всего, с учетом его расположения на границе тонкого и толстого кишечника, он является прежде всего органом иммунной системы — «стражем» тонкокишечной микрофлоры. Ненужных органов в организме человека нет, и червеобразный отросток не исключение. Немного эпидемиологических сведений: заболеваемость острым аппендицитом составляет 4-6 человек на 1000 населения в год. Ранее он считался самым частым острым хирургическим заболеванием, в последние годы уступает по частоте острому панкреатиту и острому холециститу. Чаще развивается в возрасте 18-42 лет. Почти в 2 раза чаще им заболевают женщины. Может развиваться в детском возрасте, чаще в 6-12 лет.[1]
Говоря о причинах заболевания, предупредим сразу: семечки не винить! Одной, явной и безусловной причины развития острого аппендицита нет. Определенную роль может играть алиментарный фактор, то есть характер питания. Замечено, что в странах с более высоким потреблением мяса частота заболеваемости острым аппендицитом выше. Объяснением служит тот факт, что мясная пища в большей степени служит причиной возникновения гнилостных процессов в кишечнике и нарушения эвакуации. В странах с высокой культурой потребления жареных подсолнечных семечек, как например, в России, данных о повышенной частоте развития острого аппендицита не выявлено. В детском возрасте причиной заболевания может явиться наличие гельминтов в толстой кишке с проникновением их в аппендикс с нарушением эвакуации из последнего.[2]
Замечено, что в странах с более высоким потреблением мяса частота заболеваемости острым аппендицитом выше. Объяснением служит тот факт, что мясная пища в большей степени служит причиной возникновения гнилостных процессов в кишечнике и нарушения эвакуации. В странах с высокой культурой потребления жареных подсолнечных семечек, как например, в России, данных о повышенной частоте развития острого аппендицита не выявлено. В детском возрасте причиной заболевания может явиться наличие гельминтов в толстой кишке с проникновением их в аппендикс с нарушением эвакуации из последнего.[2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аппендицита
1. Боль. Самый главный, частый и важный симптом острого аппендицита. Чаще всего возникает в ночное время или ранним утром. Локализация боли в первые часы заболевания — в эпигастральной области, то есть в верхней центральной части живота, под грудиной. Также могут быть нечетко выраженные боли по всему животу. Эти первоначальные боли редко бывают интенсивными, могут носить спастический характер, на некоторое время утихать. Через 2-3 часа происходит так называемый симптом Кохера — смещение болей и локализация их в правой подвздошной области — правой нижней части живота, примерно на середине расстояния между паховой складкой и пупком.
Также могут быть нечетко выраженные боли по всему животу. Эти первоначальные боли редко бывают интенсивными, могут носить спастический характер, на некоторое время утихать. Через 2-3 часа происходит так называемый симптом Кохера — смещение болей и локализация их в правой подвздошной области — правой нижней части живота, примерно на середине расстояния между паховой складкой и пупком.
Вышеописанные боли характерны при типичном анатомическом расположении аппендикса. При других вариантах его расположения, а их немало (под печенью, в малом тазу, позади слепой кишки, забрюшинно, а также — в редчайших случаях при situs viscerum inversus — зеркальном расположении внутренних органов), боли могут отмечаться соответственно в правом подреберье, правой поясничной области, над лобком, в правом бедре, в области заднего прохода, в левой половине живота. Весьма разнообразно, не правда ли?
Существует ряд симптомов, связанных с болью при аппендиците и названных в честь открывших их врачей — Ровзинга, Ситковского, Воскресенского, Образцова, Коупа. Некоторые из них обязательно и с удовольствием опробует на вас дежурный хирург приемного покоя больницы. Не возмущайтесь и не сопротивляйтесь! Он знает, что делает, а вам эти авторские симптомы знать, запоминать и применять при случае на знакомых с болями в животе совершенно необязательно.
Некоторые из них обязательно и с удовольствием опробует на вас дежурный хирург приемного покоя больницы. Не возмущайтесь и не сопротивляйтесь! Он знает, что делает, а вам эти авторские симптомы знать, запоминать и применять при случае на знакомых с болями в животе совершенно необязательно.
2.Тошнота и рвота. Могут отмечаться не всегда, примерно в 2/3 случаев. Обычно вскоре после появления первоначальных болей появляется тошнота, а затем и одно- или двухкратная рвота, которая редко бывает обильной. Рвота носит рефлекторный характер как результат раздражения нервных окончаний брюшины в области развивающегося воспаления. При несвоевременном обращении за помощью по истечении 2 суток от момента начала заболевания рвота может возобновляться, но уже на фоне развивающегося перитонита и общей интоксикации организма.
3. Повышение температуры тела. В первые 12 часов при начальной стадии воспалительного процесса температура тела обычно составляет 37,2-37,5 градусов по Цельсию. В 3-7% случаев может в первые часы достигать 38 С и больше. В дальнейшем после 12 часов и до 2 суток температура обычно достигает фебрильных цифр — 38 С и выше, появляется чувство жара или озноба.
В 3-7% случаев может в первые часы достигать 38 С и больше. В дальнейшем после 12 часов и до 2 суток температура обычно достигает фебрильных цифр — 38 С и выше, появляется чувство жара или озноба.
4. Нарушение стула. Нечасто, но может наблюдаться жидкий стул, 1-3 раза. Происходит при тазовом расположении аппендикса и прилежании его к прямой кишке или раздражении нервных окончаний тазовой брюшины.
5. Частое мочеиспускание. Чаще наблюдается у женщин, связано или с вышеописанным раздражением тазовой брюшины, или воздействием на мочевой пузырь или правый мочеточник при близком к нему расположении воспаленного аппендикса.
6. Общая слабость и недомогание. Связаны с развивающейся интоксикацией организма.[2]
Патогенез аппендицита
Воспаление в аппендиксе почти всегда начинается изнутри — со слизистой и в последующем распространяется последовательно на более наружные слои. Порядок может быть нарушен в случае закупорки (тромбоза) аппендикулярного питающего кровеносного сосуда, в этом случае наступает гангрена всех слоев органа. Основной путь развития острого воспаления — энтерогенный, что подразумевает инфицирование определенными видами бактерий со стороны просвета слепой кишки. Чаще — в 90% случаев — источником острого воспаления служит анаэробная флора, в остальных — аэробные микроорганизмы, в том числе широко известная всем кишечная палочка. Существует также теория гематогенного (через кровеносное русло) и лимфогенного (через лимфатические протоки и узлы) пути инфицирования стенки аппендикса из других очагов воспаления. Но вероятность этих событий весьма низка и возможна только у ослабленных пациентов и лиц с иммунодефицитом. Важным фактором в патогенезе и развитии острого аппендицита служит нарушение эвакуации из него: при закупорке устья калом, гельминтами или отечных явлениях при воспалительных заболеваниях кишечника.
Основной путь развития острого воспаления — энтерогенный, что подразумевает инфицирование определенными видами бактерий со стороны просвета слепой кишки. Чаще — в 90% случаев — источником острого воспаления служит анаэробная флора, в остальных — аэробные микроорганизмы, в том числе широко известная всем кишечная палочка. Существует также теория гематогенного (через кровеносное русло) и лимфогенного (через лимфатические протоки и узлы) пути инфицирования стенки аппендикса из других очагов воспаления. Но вероятность этих событий весьма низка и возможна только у ослабленных пациентов и лиц с иммунодефицитом. Важным фактором в патогенезе и развитии острого аппендицита служит нарушение эвакуации из него: при закупорке устья калом, гельминтами или отечных явлениях при воспалительных заболеваниях кишечника.
Классификация и стадии развития аппендицита
В нашей стране принята классификация профессора В. С. Савельева. Отражает стадии течения острого аппендицита, которые следуют одна за другой по ходу прогрессирования воспалительного процесса. [3]
[3]
Формы острого типичного аппендицита:
- катаральный аппендицит;
- флегмонозный аппендицит;
- гангренозный аппендицит;
- перфоративный аппендицит.
К атипичным формам острого аппендицита относят варианты его вариантного расположения:
- ретроцекальный;
- подпеченочный;
- тазовый;
- левосторонний;
- а также эмпиему червеобразного отростка.
Осложнения аппендицита
При несвоевременном обращении за медицинской помощью или несвоевременном ее оказании, по истечении 2-3 суток от начала заболевания, может развиваться ряд очень неприятных, а порой и жизнеугрожающих осложнений:[2][4]
- Перитонит — острое воспаление брюшины. Местный перитонит в зоне первичного воспалительного очага — аппендикса начинает развиваться с флегмонозной формы. В дальнейшем при условии неотграничения процесса он прогрессирует, распространяется на остальные отделы брюшной полости, приобретает гнойный характер к 3-4 суткам заболевания.
 При отсутствии лечения разлитой гнойный перитонит подразумевает летальный исход.
При отсутствии лечения разлитой гнойный перитонит подразумевает летальный исход. - Периаппендикулярный инфильтрат. Биологическим смыслом образования инфильтрата является отграничение острого воспалительного очага от остальных органов брюшной полости и попытка организма уберечься от перитонита. Инфильтрат представляет собой спаянные вокруг аппендикса петли тонкого кишечника и толстую кишку с их брыжейками, жировую ткань брюшной полости, прилежащую брюшную стенку.
- Аппендикулярный абсцесс. Внутрибрюшной отграниченный гнойник, возникающий вследствие деструкции аппендикса. Часто является следующей фазой процесса после образования инфильтрата.
- Абсцессы брюшной полости. Представляют собой отграниченные внутрибрюшные гнойники на фоне перитонита.
- Флегмона брюшной стенки. Развивается при прилежании деструктивного аппендикса или абсцесса к брюшной стенке с последующим распространением воспалительного процесса на ее ткани.
 Забрюшинная флегмона — распространение воспалительного процесса по забрюшинной клетчатке при соответствующем расположении червеобразного отростка.
Забрюшинная флегмона — распространение воспалительного процесса по забрюшинной клетчатке при соответствующем расположении червеобразного отростка. - Пилефлебит. Редкое, но крайне тяжелое осложнение, представляет собой септический тромбофлебит крупных висцеральных вен брюшной полости — верхнебрыжеечной и воротной вен. Путь распространения гнойного воспаления — сосудистый, от аппендикулярных сосудов.[4]
- Сепсис.
Диагностика аппендицита
Попытка самодиагностики и дальнейшего самолечения пациента в отношении острого аппендицита может быть весьма вредна. При сохраняющихся более 1,5-2 часов болях в животе и наличии прочих перечисленных симптомов лучшим выходом будет обращение в приемный покой клиники, круглосуточной и имеющей лицензию на оказание соответствующей помощи. Как правило, это относится к наиболее крупным государственным муниципальным клиникам, в составе которых есть хирургические отделения (центральные районные, городские и краевые больницы). Большинство частных клиник помощь при аппендиците не оказывает и перенаправляет пациентов в соответствующие учреждения.
Большинство частных клиник помощь при аппендиците не оказывает и перенаправляет пациентов в соответствующие учреждения.
Диагностика при остром аппендиците заключается в следующих мероприятиях:
- Осмотр дежурного врача, сбор анамнеза у пациента — выяснение характерных особенностей и симптомов болезни, термометрия, пальпация живота с выявлением зоны болезненности, симптомов раздражения брюшины, проверкой так называемых «аппендикулярных симптомов». Имеются клинические шкалы, которые по совокупности симптомов показывают вероятность наличия острого аппендицита. Так, в западных странах распространена шкала Alvarado.
- Общий анализ крови: может выявить повышение уровня лейкоцитов (в первые сутки до 11-15 тыс\мкл, в дальнейшем уровень может быть еще выше), а также сдвиг лейкоцитарной формулы «влево» — феномен появления незрелых форм лейкоцитов; также может наблюдаться эозинофилия).
- УЗИ органов брюшной полости. Не обладает 100% чувствительностью и специфичностью в диагностике острого аппендицита, но должно выполняться всегда при абдоминальном болевом синдроме неясного происхождения ввиду необходимости проведения дифференциальной диагностики с другими заболеваниями.
 На аппаратуре высокого разрешения специалистом высокой квалификации с большим опытом информативность ультразвуковой диагностики острого аппендицита может достигать 90%.
На аппаратуре высокого разрешения специалистом высокой квалификации с большим опытом информативность ультразвуковой диагностики острого аппендицита может достигать 90%. - КТ брюшной полости. Применяется в сложных для диагностики случаях, в том числе при атипичных формах заболевания. Информативность достигает 95%.
Ряд заболеваний имеют сходную с острым аппендицитом картину, например: почечная колика, острый пиелонефрит, острый холецистит, острый панкреатит, язвенная болезнь, болезнь Крона, острый гастроэнтерит, апоплексия яичника, сальпингит и прочие. Поэтому непременно должна быть проведена дифференциальная, то есть, отличающая одно заболевание от другого, диагностика, сопоставлены характерные признаки, при необходимости проведены дополнительные обследования: биохимический анализ крови, ЭГДС, УЗИ органов малого таза и почек, обзорная и экскреторная урография, осмотр гинеколога и уролога. Но даже при соблюдении всех этих условий и у опытного врача могут остаться сомнения в правильном диагнозе. В таком случае показана госпитализация в хирургический стационар и выполнение диагностической лапароскопии под общим наркозом.[4][5]
В таком случае показана госпитализация в хирургический стационар и выполнение диагностической лапароскопии под общим наркозом.[4][5]
Лечение аппендицита
При установке диагноза «острый аппендицит» показано экстренное хирургическое вмешательство: удаление аппендикса, или аппендэктомия. Первые 24-48 часов от начала заболевания протекают, как правило, без развития осложнений, поэтому операция ограничивается только объемом удаления аппендикса. Операция может быть выполнена путем разреза брюшной стенки в правой подвздошной области длиной 5-7 см (доступ по МакБерни-Волковичу-Дьяконову).
Более современна и предпочтительна лапароскопическая операция. Лапароскопия — более универсальная методика, позволяет провести вначале диагностический этап — осмотр органов брюшной полости, червеобразного отростка. При подтверждении диагноза острого аппендицита возможно выполнение аппендэктомии лапароскопическим путем. При неподтверждении диагноза лапароскопия позволяет избежать ненужного разреза брюшной стенки, в любом отношении является более щадящей и косметически выгодной методикой, чем разрез. [5]
[5]
В случае выявления диагноза распространенного гнойного перитонита, что происходит с 3-4 суток заболевания, операция производится уже в объеме большого разреза брюшной стенки — срединной лапаротомии, что продиктовано необходимостью не только удаления аппендикса, но и полноценной санации брюшной полости. При катаральной форме аппендицита назначение антибиотиков не обязательно. При флегмонозной и гангренозной форме аппендицита и перитоните — обязательное назначение антибактериальных препаратов, начиная с момента проведения операции. Также из зоны вмешательства производится бактериологический посев для возможной дальнейшей коррекции терапии.
При выявлении диагноза аппендикулярного инфильтрата немедленная аппендэктомия не показана, в связи с повышенной травматичностью данной операции ввиду риска повреждения вовлеченных в инфильтрат органов. Как правило, назначается антибактериальная терапия до стихания воспалительных явлений. При выявлении аппендикулярного абсцесса производится малоинвазивное дренирование гнойника — установка трубки в просвет гнойника с целью его опорожнения и устранения очага воспаления.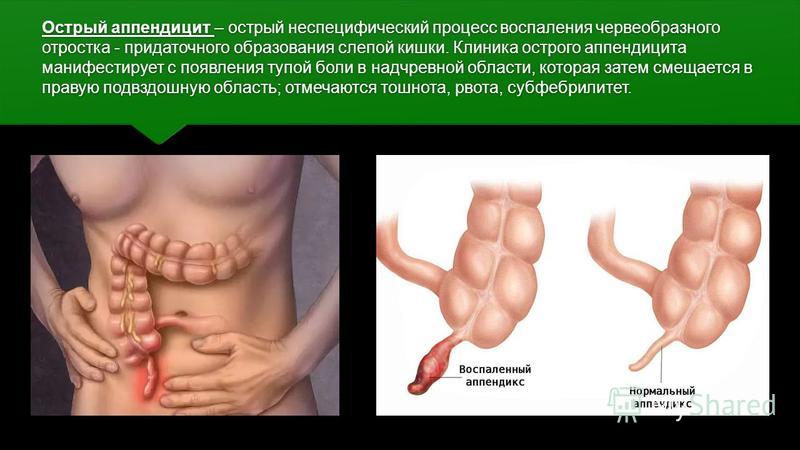 Дренаж может быть оставлен в полости абсцесса на срок до 2-3 месяцев. Как при аппендикулярном инфильтрате, так и при аппендикулярном абсцессе показана отсроченная операция в объеме аппендэктомии в срок через 1-3 месяца (в зависимости от ситуации) после первичного лечения. Это время требуется для стихания воспалительных явлений и выполнения вмешательства в относительно благоприятном «холодном» периоде.
Дренаж может быть оставлен в полости абсцесса на срок до 2-3 месяцев. Как при аппендикулярном инфильтрате, так и при аппендикулярном абсцессе показана отсроченная операция в объеме аппендэктомии в срок через 1-3 месяца (в зависимости от ситуации) после первичного лечения. Это время требуется для стихания воспалительных явлений и выполнения вмешательства в относительно благоприятном «холодном» периоде.
Диагноз «хронический аппендицит» вызывает сомнения своей правомочностью у многих исследователей и обычно является состоянием после ранее перенесенного острого аппендицита, пролеченного не оперативным путем, а посредством антибактериальной терапии. Ведь многие люди очень любят принимать антибиотики по любому поводу! Хронический аппендицит требует оперативного лечения в плановом порядке.
Прогноз. Профилактика
Прогноз звучит очень просто и может служить девизом всей медицины: чем раньше, тем лучше. При неосложненном течении острого аппендицита и выполнении операции в течение первых суток прогноз благоприятный, пациент обычно проводит в клинике 2-3 суток. При проведении операции в течение 2-х суток заболевания прогноз в целом также благоприятный, однако вероятность осложнений чуть выше и длительность пребывания в стационаре увеличивается за счет проведения курса антибактериальной терапии — до 5-7 дней. При перитоните и других осложненных формах острого аппендицита успех и продолжительность лечения будут уже зависеть от многих факторов: объема операции, наличия и степени распространенности перитонита, возраста пациента и наличия сопутствующих заболеваний.
При проведении операции в течение 2-х суток заболевания прогноз в целом также благоприятный, однако вероятность осложнений чуть выше и длительность пребывания в стационаре увеличивается за счет проведения курса антибактериальной терапии — до 5-7 дней. При перитоните и других осложненных формах острого аппендицита успех и продолжительность лечения будут уже зависеть от многих факторов: объема операции, наличия и степени распространенности перитонита, возраста пациента и наличия сопутствующих заболеваний.
Поэтому при появлении у вас подозрительных симптомов не ждите, пока «грянет гром», не занимайтесь самолечением, а отправляйтесь к врачу.
причины, симптомы, диагностика и лечение
Аппендицит – это острая, реже хроническая форма воспаления придатка слепой кишки – аппендикса (червеобразного отростка). В зависимости от формы может протекать с болями в правой подвздошной области различной выраженности, нарушением пищеварения (тошнотой, рвотой, задержкой стула и газов), повышенной температурой тела.
Общие сведения
Аппендицит является одной из наиболее распространенных патологий брюшной полости, на долю которой приходится 89,1% от общего количества госпитализаций в хирургический стационар. Аппендицит встречается у мужчин и женщин, может развиваться в любом возрасте; пик заболеваемости приходится на возраст от 10 до 30 лет. Воспаление червеобразного отростка выявляется примерно у 5 людей из 1000 в год. Лечение аппендицита занимаются специалисты в сфере абдоминальной хирургии.
Аппендицит
Причины аппендицита
В возникновении заболевания, как правило, принимает участие полимикробная флора, представленная кишечной палочкой, стафилококками, энтерококками, стрептококками, анаэробами. В стенку аппендикса возбудители попадают энтерогенным путем, т. е. из его просвета.
В стенку аппендикса возбудители попадают энтерогенным путем, т. е. из его просвета.
Условия для развития аппендицита возникают при застое кишечного содержимого в червеобразном отростке вследствие его перегиба, наличия в просвете инородных тел, аппендикулярных камней, гиперплазии лимфоидной ткани. Механическая блокада просвета отростка приводит к повышению внутрипросветного давления, расстройству кровообращения в стенке аппендикса, что сопровождается снижением локального иммунитета, активизацией гноеродных бактерий и их внедрением в слизистую оболочку.
Определенную роль, предрасполагающую к развитию аппендицита, играет характер питания и особенности расположения отростка. Известно, что при обильном употреблении мясной пищи и склонности к запорам в кишечном содержимом накапливается избыточное количество продуктов распада белка, что создает благоприятную среду для размножения патогенной флоры. Кроме механических причин, к развитию аппендицита могут приводить инфекционные и паразитарные заболевания – иерсиниоз, брюшной тиф, амебиаз, туберкулез кишечника и др.
Более высокий риск развития аппендицита существует у беременных женщин, что связано с увеличением матки и смещением слепой кишки и червеобразного отростка. Кроме того, предрасполагающими факторами к развитию аппендицита у беременных могут служить запоры, перестройка иммунной системы, изменение кровоснабжения тазовых органов.
Патанатомия
Аппендикс – рудиментарный придаток слепой кишки, имеющий форму узкой вытянутой трубки, дистальный конец которой оканчивается слепо, проксимальный — сообщается с полостью слепой кишки посредством отверстия воронкообразной формы. Стенка червеобразного отростка представлена четырьмя слоями: слизистым, подслизистым, мышечным и серозным. Длина отростка составляет от 5 до 15 см, толщина – 7-10 мм. Аппендикс имеет собственную брыжейку, удерживающую его и обеспечивающую относительную подвижность отростка.
Функциональное назначение червеобразного отростка до конца неясно, однако доказано, что аппендикс выполняет секреторную, эндокринную, барьерную функции, а также принимает участие в поддержании микрофлоры кишечника и формировании иммунных реакций.
Классификация
Различают две основные формы аппендицита – острую и хроническую, каждая из которых имеет несколько клинико-морфологических вариантов. В течение острого аппендицита выделяют простую (катаральную) и деструктивные формы (флегмонозный, флегмонозно-язвенный, апостематозный, гангренозный аппендицит). Катаральный аппендицит характеризуется признаками расстройства кровообращения и лимфообращения в отростке, развитием фокусов экссудативно-гнойного воспаления в слизистом слое. Аппендикс набухает, его серозная оболочка становится полнокровной.
Прогрессирование катарального воспаления ведет к острому гнойному аппендициту. Через 24 часа после начала воспаления лейкоцитарная инфильтрация распространяется на всю толщу стенки аппендикса, что расценивается как флегмонозный аппендицит. При данной форме стенка отростка утолщена, брыжейка гиперемирована и отечна, из просвета аппендикса выделяется гнойный секрет.
Если при диффузном воспалении формируются множественные микроабсцессы, развивается апостематозный аппендицит; при изъязвлениях слизистой – флегмонозно-язвенный аппендицит. Дальнейшее прогрессирование деструктивных процессов приводит к развитию гангренозного аппендицита. Вовлечение в гнойный процесс тканей, окружающих червеобразный отросток, сопровождается развитием периаппендицита; а его собственной брыжейки – развитием мезентериолита. К осложнениям острого (чаще флегмонозно-язвенного) аппендицита относится перфорация отростка, приводящая к разлитому или отграниченному перитониту (аппендикулярному абсцессу).
Дальнейшее прогрессирование деструктивных процессов приводит к развитию гангренозного аппендицита. Вовлечение в гнойный процесс тканей, окружающих червеобразный отросток, сопровождается развитием периаппендицита; а его собственной брыжейки – развитием мезентериолита. К осложнениям острого (чаще флегмонозно-язвенного) аппендицита относится перфорация отростка, приводящая к разлитому или отграниченному перитониту (аппендикулярному абсцессу).
Среди форм хронического аппендицита различают резидуальную, первично-хроническую и рецидивирующую. Течение хронического аппендицита характеризуется атрофическими и склеротическими процессами в червеобразном отростке, а также воспалительно-деструктивными изменениями с последующим разрастанием грануляционной ткани в просвете и стенке аппендикса, образованием спаек между серозной оболочкой и окружающими тканями. При скоплении в просвете отростка серозной жидкости образуется киста.
Симптомы аппендицита
При типичной клинике острого воспаления отмечаются боль в подвздошной области справа, выраженная местная и общая реакция. Болевой приступ при остром аппендиците, как правило, развивается внезапно. Сначала боль имеет разлитой характер или преимущественно локализуется в эпигастрии, в околопупочной области. Обычно чрез несколько часов боль концентрируется в правой подвздошной области; при нетипичном расположении аппендикса может ощущаться в правом подреберье, в области поясницы, таза, над лобком. Болевой синдром при остром аппендиците выражен постоянно, усиливается при покашливании или смехе; уменьшается в положении лежа на правом боку.
Болевой приступ при остром аппендиците, как правило, развивается внезапно. Сначала боль имеет разлитой характер или преимущественно локализуется в эпигастрии, в околопупочной области. Обычно чрез несколько часов боль концентрируется в правой подвздошной области; при нетипичном расположении аппендикса может ощущаться в правом подреберье, в области поясницы, таза, над лобком. Болевой синдром при остром аппендиците выражен постоянно, усиливается при покашливании или смехе; уменьшается в положении лежа на правом боку.
К характерным ранним проявлениям аппендицита относятся признаки расстройства пищеварения: тошнота, рвота, задержка стула и газов, понос. Отмечается субфебрилитет, тахикардия до 90-100 уд. в мин. Интоксикация наиболее выражена при деструктивных формах аппендицита. Течение аппендицита может осложняться образованием абсцессов брюшной полости – аппендикулярного, поддиафрагмального, межкишечного, дугласова пространства. Иногда развивается тромбофлебит подвздошных или тазовых вен, что может явиться причиной ТЭЛА.
Свое своеобразие имеет клиника аппендицита у детей, пожилых людей, беременных, у пациентов с атипичной локализацией червеобразного отростка. У детей раннего возраста при остром аппендиците преобладает общая симптоматика, присущая многим детским инфекциям: фебрильная температура, диарея, многократная рвота. Ребенок становится малоактивным, капризным, вялым; при нарастании болевого синдрома может наблюдаться беспокойное поведение.
У пожилых пациентов клиника аппендицита обычно стерта. Заболевание нередко протекает ареактивно, даже при деструктивных формах аппендицита. Температура тела может не повышаться, боли в гипогастрии выражены незначительно, пульс в пределах нормы, симптомы раздражения брюшины слабые, лейкоцитоз небольшой. У лиц старшего возраста, особенно при наличии пальпируемого инфильтрата в подвздошной области, необходима дифференциальная диагностика аппендицита с опухолью слепой кишки, для чего требуется проведение колоноскопии или ирригоскопии.
При аппендиците у беременных боли могут локализоваться значительно выше подвздошной области, что объясняется оттеснением слепой кишки кверху увеличенной маткой. Напряжение мышц живота и другие признаки аппендицита могут быть слабо выражены. Острый аппендицит у беременных следует отличать от угрозы самопроизвольного прерывания беременности и преждевременных родов.
Хронический аппендицит протекает с ноющими тупыми болями в правой подвздошной области, которые периодически могут усиливаться, особенно при физическом напряжении. Для клиники аппендицита характерны симптомы нарушения пищеварения (упорные запоры или поносы), ощущения дискомфорта и тяжести в эпигастральной области. Температура тела в норме, клинические анализы мочи и крови без выраженных изменений. При глубокой пальпации ощущается болезненность в правых отделах живота.
Диагностика
При осмотре пациента с острым аппендицитом обращает внимание стремление больного занять вынужденное положение; усиление болей при любом спонтанном напряжении мышц – смехе, покашливании, а также в положении лежа на левом боку вследствие смещения слепой кишки и ее отростка влево, натяжения брюшины и брыжейки (симптом Ситковского). Язык в первые часы влажный, покрытый белым налетом, затем становится сухим. При осмотре живота нижние отделы брюшной стенки отстают при дыхании.
Пальпация живота при подозрении на аппендицит должна проводиться с осторожностью. Важное диагностическое значение при аппендиците имеет симптом Ровсинга (характеризуется усилением болей справа вслед за толчкообразным надавливанием на живот в левой подвздошной области) и Щеткина-Блюмберга (усиление болей после легкого надавливания и быстрого отнятия руки от брюшной стенки).
В ходе осмотра хирурга проводится пальцевое ректальное исследование, позволяющее определить болезненность и нависание передней стенки прямой кишки при скоплении экссудата. При гинекологическом исследовании у женщин определяется болезненность и выпячивание правого свода влагалища. В крови при остром аппендиците обнаруживается умеренно выраженный лейкоцитоз 9-12х10*9/л со сдвигом лейкоцитарной формулы влево и тенденцией к нарастанию изменений в течение 3-4 часов. УЗИ органов брюшной полости при остром аппендиците выявляет скопление небольшого количества свободной жидкости вокруг увеличенного червеобразного отростка.
КТ ОБП. Выраженное утолщение червеобразного отростка до 1,5 см с наличием воспалительных изменений периаппендикулярной клетчатки
Острый аппендицит следует дифференцировать от правосторонней почечной колики, острого холецистита и панкреатита, прободной язвы желудка и двенадцатиперстной кишки, дивертикулита, пищевой токсикоинфекции, кишечной непроходимости, правосторонней пневмонии, острого инфаркта миокарда. Поэтому в диагностически неясных случаях используются дополнительные методы – биохимические пробы крови, обзорная рентгенография легких и брюшной полости, ЭКГ, диагностическая лапароскопия.
У женщин необходимо исключить гинекологическую патологию – острый аднексит, апоплексию яичника, внематочную беременность. С этой целью проводится консультация гинеколога, осмотр на кресле, УЗИ органов малого таза. У детей аппендицит дифференцируют с ОРВИ, детскими инфекциями, копростазом, заболеваниями мочевыводящей системы и ЖКТ.
В диагностике хронического аппендицита используются контрастные рентгенологические исследования — рентгенография пассажа бария по толстому кишечнику, ирригоскопия. Для исключения новообразований слепой кишки может потребоваться колоноскопия.
Лечение аппендицита
Общепринятой тактикой при остром воспалительном процессе является как можно более раннее хирургическое удаление червеобразного отростка. На этапе догоспитальной помощи при подозрении на острый аппендицит показаны постельный режим, исключение приема жидкости и пищи, прикладывание холода к правой подвздошной области. Категорически воспрещается прием слабительных препаратов, использование грелки, введение анальгетиков до окончательного установления диагноза.
При остром аппендиците выполняется аппендэктомия – удаление червеобразного отростка через открытый разрез в правой подвздошной области или путем лапароскопии. При аппендиците, осложненном разлитым перитонитом, производится срединная лапаротомия для обеспечения тщательной ревизии, санации и дренирования брюшной полости. В постоперационном периоде проводится антибиотикотерапия.
По мнению хирургов, аппендэктомия при хроническом аппендиците показана, если отмечается упорный болевой синдром, лишающий больного нормальной активности. При относительно легкой симптоматике может быть применена консервативная тактика, включающая устранение запоров, прием спазмолитических препаратов, физиотерапию.
Прогноз и профилактика
При своевременной и технически грамотно проведенной операции по поводу аппендицита прогноз благоприятный. Трудоспособность обычно восстанавливается через 3-4 недели. Осложнениями аппендэктомии может явиться образование послеоперационного воспалительного инфильтрата, межкишечного абсцесса, абсцесса дугласова пространства, развитие спаечной непроходимости кишечника. Все эти состояния требуют экстренной повторной госпитализации. Причинами осложнений и летального исхода при аппендиците служат запоздалая госпитализация и несвоевременно выполненное оперативное вмешательство.
Хронический аппендицит — причины, симптомы, диагностика и лечение
Хронический аппендицит – это вялотекущая форма воспалительного процесса в червеобразном отростке слепой кишки, чаще всего связанная с ранее перенесенным приступом острого аппендицита. Клиническая картина хронического аппендицита характеризуется дискомфортом, ноющими болями в подвздошной области справа, усиливающимися при физическом напряжении; тошнотой, метеоризмом, диареей или запором, мочепузырными, вагинальными или ректальными симптомами. Диагностика хронического аппендицита основана на исключении иных возможных причин данной симптоматики и может включать изучение анамнеза, проведение обзорной рентгенографии, ирригоскопии, колоноскопии, УЗИ и других дифференциально-диагностических исследований органов брюшной полости. Лечение хронического аппендицита при невыраженных проявлениях – консервативное, при стойком болевом синдроме показана аппендэктомия.
Общие сведения
Хронический аппендицит, в отличие от его острой формы, достаточно редко встречающееся в клинической гастроэнтерологии заболевание. При хроническом аппендиците на фоне вялотекущего воспаления могут развиваться атрофические и склеротические изменения в аппендиксе, разрастания грануляционной ткани, рубцы и спайки, приводящие к облитерации просвета и деформации отростка, его сращению с соседними органами и окружающими тканями.
Хронический аппендицит
Причины
Различают три формы хронического аппендицита: резидуальную, рецидивирующую и первично-хроническую.
- Резидуальная (остаточная) форма хронического аппендицита характеризуется наличием в анамнезе больного одного острого приступа, который закончился выздоровлением без оперативного вмешательства.
- При хронической рецидивирующей форме отмечаются повторные приступы острого аппендицита с минимальными клиническими проявлениями в стадии ремиссии.
- Ряд авторов выделяет также первично-хронический (бесприступный) аппендицит, развивающийся постепенно, без предшествовавшего ему острого приступа.
Патогенез
Резидуальная (остаточная) форма хронического аппендицита является следствием ранее перенесенного приступа острого аппендицита, купировавшегося без хирургического удаления отростка. При этом после стихания острых проявлений в слепой кишке сохраняются условия для поддержания воспалительного процесса: спайки, кисты, перегибы аппендикса, гиперплазия лимфоидной ткани, затрудняющие его опорожнение.
Нарушение кровообращения в пораженном слепом отростке способствует снижению местного иммунитета слизистой оболочки и активации патогенной микрофлоры. Рецидив аппендицита возможен, как в отсутствие его оперативного лечения, так и после субтотальной аппендэктомии при оставлении отростка длиной от 2 см.
Симптомы хронического аппендицита
Клиническая картина хронического аппендицита характеризуется преобладанием неявно выраженных, смазанных симптомов. Хронический аппендицит проявляется ощущением дискомфорта и тяжести, тупыми ноющими болями в правой подвздошной области, постоянными или возникающими эпизодически, после физической нагрузки и погрешностей в диете. Больные хроническим аппендицитом могут жаловаться на расстройства пищеварения: тошноту, метеоризм, запоры или понос. Температура при этом чаще остается нормальной, иногда по вечерам поднимается до субфебрильной.
При хроническом аппендиците могут наблюдаться и другие симптомы: мочепузырный (болезненное и частое мочеиспускание), вагинальный (боль при гинекологическом исследовании), ректальный (болевые ощущения при ректальном исследовании). Повторные приступы острого воспаления слепого отростка проявляются симптомами острого аппендицита.
Диагностика
Диагностика хронического аппендицита вызывает затруднения в связи с отсутствием объективных клинических симптомов заболевания. Легче всего диагностировать хронический рецидивирующий аппендицит, при этом очень важны данные анамнеза (наличие нескольких острых приступов). Во время очередного острого приступа ставится диагноз острого аппендицита, а не обострение хронического.
Косвенными признаками хронического аппендицита при пальпации живота могут быть локальная болезненность в правой подвздошной области, нередко положительный симптом Образцова, иногда – положительные симптомы Ровзинга, Ситковского.
Для диагностики хронического аппендицита обязательно выполняют рентгенконтрастную ирригоскопию толстого кишечника, позволяющую выявить отсутствие или частичное заполнение барием слепого отростка и замедление его опорожнения, что свидетельствует об изменении формы аппендикса, деформации, сужении его просвета. Проведение колоноскопии помогает отвергнуть наличие новообразований в слепой и толстой кишке, а обзорной рентгенографии и УЗИ – в брюшной полости. Клинические анализы крови и мочи больного при хроническом аппендиците, как правило, без выраженных изменений.
Дифференциальная диагностика
При первично-хроническом аппендиците диагноз ставят методом исключения других возможных заболеваний органов брюшной полости, дающих схожую симптоматику. Необходимо проводить дифференциальную диагностику хронического аппендицита с:
Лечение хронического аппендицита
При установленном диагнозе хронического аппендицита и стойком болевом синдроме показано хирургическое лечение: удаление слепого отростка – аппендэктомия открытым способом или лапароскопическим способом. В ходе операции также выполняют ревизию органов брюшной полости для выявления других возможных причин болей в правой подвздошной области.
В послеоперационном периоде обязательно проводится антибиотикотерапия. Отдаленные результаты после оперативного лечения хронического аппендицита несколько хуже, чем после острого аппендицита, так как чаще отмечается развитие спаечного процесса.
Если у больного с хроническим аппендицитом отмечается невыраженная симптоматика, применяют консервативное лечение – прием спазмолитических препаратов, физиотерапевтические процедуры, устранение расстройств кишечника.
Макроскопические изменения в аппендиксе при хроническом аппендиците могут быть настолько невыраженными, что выявить их можно только при морфологическом исследовании удаленного отростка. Если слепой отросток оказался неизмененным, есть вероятность, что хирургическое вмешательство может еще более усугубить имеющийся болевой синдром, послуживший основанием для аппендэктомии.
Симптомы аппендицита, первые признаки у взрослых
Аппендицит или воспаление червеобразного отростка слепой кишки (аппендикса) является распространенной патологией, которую лечат только с помощью хирургической операции.
Аппендикс – это внутренний орган, который обычно находится в нижнем правом отделе живота.
В группу риска входят как взрослые, так и дети, начиная с 3-х летнего возраста. Симптомы при аппендиците отличаются в зависимости от стадии заболевания и от возраста пациента (молодые женщины болеют чаще, чем мужчины и пожилые люди).
Особенно опасен аппендицит для беременных и для пожилых.
Первый признак аппендицита у мужчин женщин и детей – боль в животе
Основной и главный симптом аппендицита при классическом расположении – постоянная колющая (иногда ноющая) боль, которая начинается внезапно, без ярко выраженной причины, чаще во второй половине дня.
Первоначально характерная болезненность ощущается в районе пупка и выше (это эпигастральная зона), затем наблюдается изменение характера болевых ощущений, они становятся более выраженными, интенсивными и локализуются в правой стороне в подвздошной области (в нижней части живота справа).
Человек в этом состоянии не может легко ходить. Как и при ходьбе, при кашле и при смехе человека беспокоят приступы сильной острой боли. Единственное, что может делать больной – это лежать в определенном положении на правом боку или на спине, иначе значительно усиливается болезненность.
Если расположение аппендикса нетипичное (ретроцекальный аппендицит встречается в 5%-12% случаев, а тазовый в 8 – 19%), то болевые ощущения из эпигастрия (так называют околопупочную область) смещаются не в нижний правый отдел живота, а в паховую область, в поясницу или в подреберье в зависимости от особенностей расположения аппендикса. Хотя сначала, как и при обычном аппендиците, резко возникает постоянная, колющая боль, в этих случаях часто наблюдается медленное нарастание симптомов, выражены они слабо, из-за чего клиническая картина заболевания не яркая.
При тазовом расположении аппендикса (слепая кишка расположена в области малого таза и нередко близко к мочевому пузырю и к прямой кишке) болеть может в зоне над лобком. Болевые ощущения носят неприятный характер и схожи с теми, что наблюдаются при воспалении органов мочеполовой системы.
Важно! Если боль резко стихает и исчезает, это может свидетельствовать о начале процесса омертвения нервных клеток стенок отростка. Это верный признак того, что будет перитонит (который сопровождается очень сильной болью, слабостью, лихорадкой и даже потерей сознания), который приводит к осложнениям и даже к смерти. Поэтому при подозрении на аппендицит надо срочно вызывать скорую помощь.
Стадии развития или виды аппендицита
Общий срок развития аппендицита – 48 часов или двое суток. После этого воспаление приводит к серьезным осложнениям, что опасно для жизни человека.
Классификация форм острого аппендицита по степени его развития следующая:
- Классический аппендицит начинается с возникновения благоприятных условий для развития патогенной микрофлоры, в результате чего появляется воспалительный процесс на слизистом слое оболочки внутренних стенок отростка. Это катаральная стадия, при которой симптомы скрытые. Она переходит в поверхностную форму, когда уже видно очаг воспаления. Начальный этап длится в течение первых 12 часов приступа.
- Вторая флегмонозная стадия – это когда начинают появляться развивающиеся деструктивные изменения, приводящие к воспалительным процессам во всех тканях стенок аппендикса. После этого воспаляется брюшина и ее раздражение вызывает главные симптомы или проявления болезни. Первый признак характерная боль в правой подвздошной области. Бывает, что происходит образование нескольких очагов воспаления, тогда говорят о флегмонозно язвенном аппендиците. Длится этот этап около 36 часов и начинается на второй день после начала заболевания. В течение этого времени удаление аппендицита не приводит к тяжелым последствиям и протекает легко для человека.
- Гангренозная форма, это запущенная деструктивная стадия поражения, когда из-за некроза (омертвения) тканей отростка происходит потеря чувствительности и у человека исчезают постоянные болевые ощущения. Следующая перфоративная стадия – прободение (разрыв) или перфорация стенок приводит к гнойному перитониту (гной выходит из аппендикса, попадает в брюшную полость). Это сопровождается тем, что резко появляется острая боль, и если срочно не сделать операцию наступает смерть.
Хронический аппендицит встречается в 1% случаев, чаще у молодых женщин. При этом заболевании воспаление червеобразного отростка постепенное, медленно развивающееся. Главный симптом — усиление болезненных ощущений в правой подвздошной области при физических нагрузках, во время напряжения брюшных мышц при дефекации или во время кашля.
Бывает, что симптомы хронического аппендицита беспокоят человека несколько лет. Заболевание может переходить в острую форму на протяжении всего этого периода. В таком случае применяют консервативное лечение, так снимают воспаление, отек и восстановить процесс кровообращения (прием антибиотиков, диета и питание по часам)
Во время периодического обострения появляется тошнота и рвота, а также наблюдаются расстройства стула (запор, либо понос) и другие симптомы острого аппендицита. Для лечения делают операцию по удалению аппендикса (аппендэктомию).
Наиболее частые причины появления аппендицита и его профилактика
Возможные причины появления аппендицита:
- Механическая закупорка просвета червеобразного отростка каловыми камнями из-за запоров (точнее, из-за застоя каловых масс) или закупорку паразитами (при аскаридозе, амебиазе).
- Присутствие онкологических опухолей или других новообразований в просвете аппендикса
- Нарушение кровоснабжения отростка из-за тромбоза
- Деформация аппендикса из-за индивидуальных особенностей его строения
- Смещение отростка во время беременности у женщин
- Переход инфекции на аппендикс от воспаленных органов женской мочеполовой системы (яичников, придатков и т.д.)
- Попадания бактерий в аппендикс из-за дисбактериоза, диареи или повышенного газообразования (метеоризма), а также ругих инфекционных заболеваний
Профилактика аппендицита:
- Правильное питание – наличие в пище достаточного количества овощей и фруктов.
- Лечение от паразитов,
- Лечение с запоров, дисбактериоза, расстройства пищеварения и других нарушений в работе ЖКТ
- Своевременное лечение инфекционных заболеваний
Симптомы у взрослых при аппендиците
Изменение клинической картины у взрослых по часам
| Симптом | I Стадия Катаральный (первые 12 часов) |
II Стадия Флегмонозный (от 12 – 48 часов) |
III Стадия Гангренозный (после 48 часов) |
|---|---|---|---|
| Аппетит и общее состояние организма | Самый ранний признак, потеря аппетита и общий дискомфорт. Плохой сон. | Аппетита нет. Человек может только лежать на правом боку, либо ложится на спину. | Состояние организма, похожее на сильную интоксикацию при пищевом отравлении |
| Боль | Первоначально боль слабая в эпигастральной области (в районе пупка). Если боль с самого начала очень сильная, это говорит о серьезном нарушении кровообращения отростка из-за тромбоза аппендикулярной артерии. | Усиление и локализация боли в правой нижней области живота. | Очень сильная. Затем из-за омертвения нервных клеток, боль стихает. Если аппендицит лопнет или произойдет перфорация отростка и его содержимое выйдет в брюшную полость (инфекция распространяется на брюшную полость), это проявляется резкими болевыми ощущениями. |
| Слабость | Незначительная | Более сильная | Невозможно что-либо делать. Сильная слабость может приводить к потере сознания. Это очень опасное состояние. |
| Температура тела | Нормальная или субфебрильная температура (37,3˚С – 37,5˚С) | Повышение до 38˚С (согласно симптому Видмера температура в правой подмышечной впадине немного выше, чем в левой). В прямой кишке при воспалительных процессах температура выше, чем в подмышке примерно на 10 градусов | Высокая (от 38˚С – 40˚С). Может приводить к гипертермии или к лихорадке |
| Язык | Отсутствует сухость во рту, у основания есть специфический белый налет. | Не сухой, весь белый | Язык сухой и весь белый |
| Тошнота и рвота | Через 6 часов после начала приступа появляется тошнота, рвотный рефлекс слабый. | Однократная или двукратная рвота свидетельствует о развитии деструктивных изменений. Она не дает облегчения и, по сути, является рефлекторной реакцией организма на боль. | |
| Сухость во рту | Нет | Начинается | Сильная |
| Стул | Расстройства дефекации (запор, иногда понос диарея, метеоризм, вздутие живота, жидкий стул) При тазовом расположении аппендикса — частый жидкий стул со слизью и кровью |
||
| Мочеиспускание | Учащенные позывы к мочеиспусканию (дизурия), если аппендицит располагается около мочевого пузыря | ||
| Пульс | Нарушается, если присутствуют сопутствующие заболевания | 80-85 уд./мин. | Учащенный (тахикардия) |
| Давление | Давление повышается, если есть сопутствующие заболевания, которые обостряются при аппендиците. Например, возникает одышка (дыхание затруднено) | Повышенное | |
Симптомы аппендицита у детей
Общее время развития болезни у детей намного меньше, чем у взрослых и длится 24 – 36 часов. В таблице ниже приведена информация о проявлениях болезни по трем основным возрастам, когда присутствует вероятность появления аппендицита. Аппендицит у годовалых детей практически не встречается, а у подростков (с 11 – 18 лет) симптомы схожи с признаками болезни у взрослых.
| Симптом | У детей до 3 лет | У детей от 3 – 6 лет | У детей с 7 – 10 лет |
|---|---|---|---|
| Особенность возраста | Не может сказать, где болит. | Может сказать, где болит, но может не обращать внимания на слабую боль и не говорить родителям. | Ребенок может бояться сказать родителям о боли в животе из-за того, что он напуган. |
| Потеря аппетита | Отказ от еды выделяют, как самый ранний признак аппендицита у детей | ||
| Общее состояние организма (слабость) | Ребенок вялый, его постоянно что-то беспокоит (плохой сон), резкий монотонный плач. | Слабость. Необоснованное раздражение и плач. | Слабость. |
| Боль | Болит живот. Боль усиливается при наклоне вправо. Ребенок не может лежать на левом боку. Болезненные ощущения при ходьбе. При надавливании боль стихает, а если отпустить руку усиливается. | Болит живот, какой характер боли, ребенок сказать не в состоянии | Сначала болит весь живот, затем через 2 -3 часа в классическом случае переходит в правую нижнюю половину. Боль усиливается при наклоне вниз. |
| Температура тела | До 40˚С | 38˚С – 39 ˚С | До 38 ˚С (озноб) |
| Язык |
|
||
| Тошнота и рвота | Возникает тошнота и многократная рвота | Рвота 1 – 2 раза | |
| Сухость во рту | Присутствует на последней стадии заболевания (ребенок хочет пить) | ||
| Стул | Жидкий (иногда со слизью), вызывающий обезвоживание организма. | Вздутие живота (метеоризм или повышение газообразования), задержка стула, но не запор | Редко присутствует запор |
| Мочеиспускание | Болезненное | Нормальное | Нормальное в типичном случае (либо частое, при тазовом расположении) |
| Пульс | Выше нормы | «Симптом токсических ножниц» Пульс не соответствует температуре тела. Он обычно выше нормы. В норме пульс должен повышаться на 10 уд./мин. при повышении температуры на 1˚С | |
| Поведение ребенка | Маленький ребенок не позволяет себя проводить осмотр и подтягивает к себе правую ногу. | Беспокойное | Слабость |
Важно! Если у ребенка в течение 6 часов болит живот, есть температура и другие признаки аппендицита, необходимо срочно обращаться к врачу.
Диагностика аппендицита – симптомы по авторам
Диагностические мероприятия начинаются с того, что врач получает данные о жалобах больного и проводит осмотр. Какие методы применяют, чтобы поставить диагноз — аппендицит? Ниже приведены симптомы по авторам и небольшая информация о том, как их проверяют.
| Автор клинического симптома | Как проверяют | Когда симптом положительный (диагностируют аппендицит) |
Cхема |
|---|---|---|---|
| Щеткина Блюмберга | Врач надавливает правой рукой на правую подвздошную область, затем резко отпускает руку. | Человек чувствует сильную боль, когда врач отпускает руку. | |
| Кохера (симптом миграции боли) |
Самый важный симптом. Боль начинается в эпигастральной области (возле пупка) и переходит в правую нижнюю половину живота | ||
| Воскресенского (симптом рубашки) |
Хирург левой рукой тянет внизу рубашку пациента. Больной делает глубокий вздох, а врач в этот момент проводит пальцами скользящее движение от подложечной области в правую сторону. | Во время остановки движения руки в самом конце, без отрыва от брюшной стенки, появляется резкая боль | |
| Бартомье – Михельсона | Больной ложиться на левый бок. Врач надавливает на место, где располагается аппендицит. | Усиливается болезненность во время пальпации | |
| Ровзинга (Ровсинга) | Хирург надавливает пальцами руки на левую подвздошную область живота, а в это время правой рукой проводит толчки по ходу прямой кишки. Перемещение газов в толстой кишке вызывает раздражение отростка. | Появляется болезненность в правой подвздошной области (раздражение воспаленного аппендикса вызывает боль). | |
| Раздольского (Менделя) | Пациент лежит на спине. Тот, кто проводит осмотр, выполняет легкое постукивание пальцами по передней брюшной стенке в правой подвздошной области. | Появляется боль. | |
| Ситковского | Человек ложиться на левый бок. | Появляется или усиливается боль в правой подвздошной области. | |
| Иванова | Сравнивается расстояние от пупка до наиболее выступающей части таза слева и справа. | Справа меньше, чем слева | |
| Островского | В положении лежа, прямая правая нога больного поднимается под углом 130˚С и удерживается в этом положении, а затем резко отпускается. | Болит в правой подвздошной области. | |
| Аарона | Врач надавливает в правой подвздошной области | В районе эпигастрия возникает ощущение распирания | |
| Волковича | Больной наклоняется на левую сторону | Боль усиливается в области червеобразного отростка | |
| Крымова | Врач проводит пальпацию наружного отверстия пахового канала | Появляется болезненность в правой половине живота внизу | |
| Образцова | Применяют для диагностики острого ретроцекального аппендицита. Пациент, лежа на спине, поднимает прямую правую ногу. | Появляются болезненные ощущения | |
| Коупа | Применяют для диагностики тазового аппендицита. Есть два вида проверки этого симптома:
|
Появляется боль в месте расположения аппендицита | |
| Габая | Аналогичен симптому Щеткина Блюмберга, (сначала надавливают, а затем резко отпускают руку) только пальпация проводится в пояснице области петитова треугольника | Появляется характерная боль справа | |
| Яуре Розанова | Применяют только, при атипичном (ретроцекальном) расположении аппендикса. Врач надавливает пальцем в т.н. «Пти» | Появляется болезненность | |
У мужчин аппендицит проявляется также легким подтягиванием яичка с правой стороны во время проведения осмотра методом пальпации. Легкое потягивание мошонки также вызывает боль в правом яичке.
У женщин диагностику значительно усложняет, если приступ начался во время месячных.
Важно! Для постановки диагноза необходимо видеть полную клиническую картину. Поэтому при подозрении на аппендицит пациенту необходимо обращение к врачу и срочная госпитализация для более тщательного обследования. В домашних условиях это сделать невозможно.
В больнице, чтобы определить болезнь, обязательно необходимо сдавать общий анализ крови и мочи. Редко хирург назначает проведение ректального обследования (только при низком тазовом расположении) или достаточно часто влагалищное исследование (у женщин так исключают наличие гинекологических и урологических проблем). Если картина неясная, часто необходима дополнительная консультация гастроэнтеролога и гинеколога.
Если общий анализ крови показывает повышенное количество лейкоцитов в крови (выше нормы 9 при отсутствии беременности у женщин), это свидетельствует о наличии воспалительного процесса. Если выявляется, что этот показатель превышает 20, есть вероятность разрыва аппендицита (перитонита). Лейкоцитоз наблюдается в 52% случаев заболевания. Иначе медицинские специалисты говорят, что возможно это скрытый аппендицит (анамнез или симптоматика при этой болезни несколько отличается). Количество С-реактивных белков в крови также показывает наличие воспаления (норма у взрослых мужчин и женщин – 10 мг/л, показатели выше нормы могут указывать на воспалительный процесс, за исключением беременных женщин, для которых норма 20 мг/л). Показатели реактивности увеличиваются через 12 часов после начала приступа.
Общий анализ мочи в 25% случаев (при тазовом и ретроцекальном аппендиците), показывает наличие в ней небольшого количества ретроцитов и лейкоцитов.
Если этого мало и точно диагностировать аппендицит не удается, кроме анализов и осмотра больного хирургом, для дальнейшей диагностики и его выявления проводят ряд инструментальных исследований. Чаще УЗИ органов малого таза и лапароскопию. В отличие от ультразвукового исследования, лапароскопический метод позволяет точно определить наличие или отсутствие патологии, и если диагноз подтверждается, аппендицит сразу удаляют. Чаще лапароскопию проводят под общим наркозом, поэтому она имеет ряд противопоказаний.
Чем опасен аппендицит и его осложнения?
Аппендицит опасен своими осложнениями, а точнее их последствиями. Многие из них представляют угрозу для жизни и здоровья человека. Поэтому самое важное значение в успешном лечении патологии и снижения риска смерти имеет своевременное обращение к врачу и ранняя диагностика.
Самые распространенные осложнения аппендицита это:
- Перитонит – это, когда аппендицит лопнул (из-за перфорации или разрыва стенки отростка) и гной попадает в брюшную полость и воспалительный процесс распространяется, вызывая гнойные абсцессы (образование гнойников или свищей на внутренних органах брюшной полости), следствиями которых являются общее заражение крови (сепсис) и смерть. Чаще всего поражение затрагивает брюшину и некоторые отделы кишечника. Первые признаки перитонита – резкая боль, сухость во рту и лихорадка. Так как пораженные участки кишечника также потребуется удалить хирургическим путем, операция по удалению перитонеального аппендицита значительно серьезнее и приводит к появлению таких проблем, как: спайки кишечника и кишечная непроходимость.
- Аппендикулярный инфильтрат – серьезное осложнение, которое приводит к хроническому аппендициту. Вокруг отростка образовывается плотное патологическое образование. Это защитная реакция организма на появление инородного органа. Удалить это образование очень трудно.
- Пилефлебит – наиболее опасное состояние, когда болезнь быстро поражает главные сосуды печени, они воспаляются, и кровоснабжение органа нарушается, что, в большинстве случаев, в результате приводит к смерти.
Показатели количества летальных исходов (случаев смерти) от аппендицита значительно увеличиваются, в критических случаях поступления в больницу пациентов, требующих неотложной помощи, с запущенной болезнью на поздних стадиях со сложным перитонитом или пилефлебитом.
Важно! При подозрении на аппендицит обязательно срочно обращайтесь в скорую помощь независимо от вашего местонахождения! Эта мера может спасти жизнь! До врачебного осмотра нельзя ставить грелку, давать обезболивающие или слабительное.
Лечение аппендицита — срочная аппендэктомия
Лечение аппендицита – это срочная операция по его удалению или аппендэктомия. Хирургическое вмешательство проводят либо через один большой разрез (7-10 см.), либо через три небольших разреза (1 – 2 см.) лапароскопическим методом под общим наркозом.
Для того, чтобы определить место разреза, ориентируются на точку Мак Бурнея.
Чем раньше диагностировали болезнь, тем легче операция протекает для пациента.
Нередко встречаются случаи, когда хирургу уже во время операции становится видно, что аппендицита нет, тогда применяют интраоперационную дифференциальную диагностику. Особенное внимание в ходе лапароскопии уделяют гинекологическим патологиям.
Случай из жизни. Одной пациентке сделали лапароскопию. В ходе обследования обнаружили, что аппендицит сочетается с разрывом яичника.
В большинстве случаев прогноз положительный, затруднение представляют случаи, когда имеет место:
- пожилой возраст
- наличие большого количества сопутствующих хронических заболеваний (серьезные болезни сердца, почек, печени и других внутренних органов)
- запущенная стадия болезни.
Осложнениями после аппендэктомии могут быть:
- Внутреннее кровотечение
- Послеоперационная паховая грыжа (зависит от пациента)
- Образование инфильтратов
- Внутренние абсцессы
- Нагноение швов из-за инфекции
- Спаечные процессы в кишечнике, приводящие к образованию свищей (после удаления аппендицита с разлитым перитонитом)
- Кишечная непроходимость (человек страдает от резких болей и от других опасных последствий)
Послеоперационный период
Сразу после аппендэктомии примерно в течение 12 часов нужно лежать, при этом нельзя кушать и пить. Если необходимо, то на месте разреза устанавливается специальная дренажная трубка, которая необходима для отвода внутренней жидкости и для введения антибиотиков. Ее снимают уже на третий, четвертый день. Какое-то время после операции врач назначает прием обезболивающих препаратов.
Во вторую половину первых суток можно будет пить небольшое количество подкисленной воды.
На 2 день, можно немного покушать нежирный кефир или творог. Уже необходимо пробовать подниматься с постели и потихоньку ходить. У активных пациентов восстановление организма протекает быстрее.
На 7 – 10 день после операции снимают швы.
Где-то в течение полутора недель надо придерживаться диеты, а потом можно постепенно вводить привычное питание.
Во время восстановления надо носить утягивающий бандаж и снижать любые физические нагрузки (ни в коем случае, не поднимать тяжести).
Важно! Послеоперационный период после аппендэктомии простого аппендицита длится от 20 дней до месяца. Если же операцию делали пожилому человеку или удаляли аппендицит с перитонитом, то для полного восстановления организма, может потребоваться до шести месяцев.
В это время, чтобы избежать осложнений, надо соблюдать все рекомендации и обязательно приходить на прием к врачу.
Схожие по симптомам заболевания – таблица
Применение дифференциальной диагностики дает возможность врачу отличить аппендицит от других болезней.
Ниже показано, какие основные симптомы аппендицита присутствуют в некоторых других похожих заболеваниях.
Температура |
Боль в животе |
Тошнота и рвота |
Сухость во рту |
Запор/Понос |
Учащенное |
|
|---|---|---|---|---|---|---|
| Гастрит | + | + | + | + | ||
| Гастроэнтерит | + | + | + | + | ||
| Язва желудка | + | + | ||||
| Прободная язва двенадцатиперстной кишки |
+ | + | + | |||
| Панкреатит | + | + | + | + | ||
| Дивертикулит Меккеля | + | + | + | + | ||
| Аднексит (воспаление придатков матки) |
+ | + | + | |||
| Апоплексия (разрыв яичника) |
+ | + | + | + | ||
| Колит | + | + | + | |||
| Туберкулез кишечника | + | + | + | + | ||
| Цистит | + | + | + | |||
| Воспаление почек | + | + | + | |||
| Холецистит | + | + | + | + |
Симптомы аппендицита у взрослых, первые признаки
Аппендицит у взрослого человека в возрасте от 20 до 40 лет встречается довольно часто. Операцию аппендэктомию (удаление аппендицита) делают чаще других видов хирургических вмешательств. С этим заболеванием знакомо большинство людей.
Аппендицит – это острое воспаление червеобразного отростка, которое появляется внезапно и устраняется только с помощью операции. Знание самых первых признаков патологии очень важно, так как если вовремя определить проблему, можно сделать вовремя операцию. С другой стороны, если медлить с постановкой диагноза – это может закончиться для мужчины или женщины в лучшем случае серьезными осложнениями, а в худшем летальным исходом.
Причины аппендицита у взрослых
- У взрослых людей аппендицит возникает по следующим причинам:
- Попадание в аппендикс частичек пищи или каловых камней достаточно большого размера. Так как отросток довольно подвижен, есть большой риск, что возникнет его закупорка. Это ведет к застою, а это в свою очередь к размножению болезнетворных бактерий и стенки аппендикса воспаляются.
- В полость отростка попадает кишечная палочка, анаэробы, стрептококки, стафилококки, энтерококки. Проблема возникает при условии, что опорожнению аппендикса мешает большой перегиб или гиперплазия лимфоидных узлов.
- Туберкулез кишечника, брюшной тиф, амебиаз и другие.
- У женщин к появлению симптомов может привести соприкасающийся с аппендиксом воспаленный орган половой системы, например яичник.
- Часто к застою содержимого отростка слепой кишки приводит попадание в его просвет гельминтов.
- Неправильное питание с повышенным содержанием белков. Употребление большого количества мяса приводит к тому, что в кишечнике будет преобладать повышенное содержание продуктов распада белка, что способствует развитию процессов гниения. Поэтому для профилактики надо следить за тем, чтобы в рационе присутствовало достаточное количество клетчатки.
- Частые запоры приводят к образованию в кишечнике каловых камней, которые также могут препятствовать опорожнению аппендикса.
Какие симптомы аппендицита?
У взрослого человека симптомы можно подразделить на несколько основных стадий. Первичная начальная форма воспаления длится примерно двенадцать часов. В это время воспаление еще не приводит к разрушению тканей и называется катаральным или простым аппендицитом.
- Вот подробный список основных симптомов при подозрении на аппендицит у взрослого человека:
- Боль в центральной части живота. Обычно начинается приступ вечером или ночью.
- Слабость, теряется аппетит, тошнота и присутствует однократная или двукратная рвота. Причем рвота не приносит облегчения (как это бывает при отравлениях). В преклонном возрасте тошнота часто отсутствует или выражена слабо.
- Через несколько часов после появления первых признаков приступа боль становится пульсирующей, давящей с нарастающей силой. При этом болезненные ощущения концентрируются в правой нижней области живота (там, где располагается аппендицит). Это один из самых ярких симптомов.
- Из-за раздражения кишечника может появиться понос или возникает запор. Есть случаи, когда учащается мочеиспускание. Это бывает у женщин, у которых аппендицит расположен близко к мочевому пузырю.
- Наличие субфебрильной температуры. Это значит, что столбик термометра поднимается до показателей 37 – 37,5 С. Температура часто сопровождается учащенным пульсом и недомоганием.
- Характерным признаком наличия катаральной стадии является небольшой налет белого цвета у корня языка. Если налет обкладывает язык полностью – можно говорить о том, что воспаление уже переросло в деструктивную стадию, но об этом позднее.
Важно!Если удалось диагностировать патологию на ранней стадии, это лучшее время, чтобы сделать операцию без ощутимого вреда для пациента.
Если операцию не сделали на первоначальной стадии, то начинают развиваться деструктивные изменения.
Симптомы флегмонозного аппендицитаФлегмонозный аппендицит (появляется через 12 часов после начала приступа) – это начало деструктивной стадии воспаления, которое характеризуется острым воспалением стенок отростка.
Среди симптомов начала деструктивных изменений можно назвать:
- Интенсивные пульсирующие боли, которые локализуются в правой подвздошной области (у женщин такие боли схожи с признаками многих заболеваний мочеполовой системы, ввиду особенностей анатомического строения женского организма).
- Тошнота не отступает
- Пульс учащенный (примерно 90 ударов в минуту)
- Температура в молодом возрасте (от двадцати до сорока) начинает подниматься до 38 С.
- Если посмотреть на живот, при дыхании правая сторона, как бы отстает. А мышцы в этой области напряжены. Это первые признаки перехода воспаления на брюшину.
- Именно на флегмонозной стадии врач наблюдает положительную реакцию организма на симптом Щеткина-Блюмберга, симптом Розвинга, симптом Ситковского, симптом Бартомье-Михельсона и другие. Каждый из этих медицинских терминов подразумевает определенный порядок воздействий на организм больного и проверка реакции мужчины или женщины на них.
Важно! Самостоятельно провести полноценный осмотр в большинстве случаев невозможно.
- Если обратить внимание на язык, то налет на этой стадии уже покрывает его большую часть. Но он все еще достаточно влажный.
Важно! Первые признаки флегмонозной или флегмонозно-язвенной стадии заболевания в большинстве случаев вызывают беспокойство. Поэтому именно в этот момент чаще всего пациенты попадаются на операционный стол. Если есть признаки острого аппендицита бдительность и обязательный осмотр врачом необходимы!
Симптомы аппендицита на последней стадииГангренозный аппендицит – это самая опасная последняя стадия воспаления. Как правило, это состояние появляется на вторые сутки. По сути это значит, что стенки отростка начинаются отмирать, что приводит к образованию отверстий и попаданию гноя в область кишечника, вызывая множественные воспалительные процессы.
- О начале гангренозной стадии свидетельствует следующие симптомы:
- Боль перестает мучать. Мужчине либо женщине кажется, что ему стало легче, но это состояние обманчиво. Это возникает из-за того, что отмирают нервные окончания отростка, и организм не реагирует на их раздражение болью.
- На фоне отсутствия болей, становятся более заметными симптомы общего отравления организма: выраженная тахикардия, снижение температуры, сильнейшая слабость, появляется рвота.
- Если обследовать живот, присутствует заметное вздутие. Если нажать на правую подвздошную область, человеку очень больно.
- Перитонит
- Абсцесс брюшной полости
- Пилефлебит
- Аппендикулярный инфильтрат
- Острая интоксикация организма
- Общее заражение крови и даже смерть.
Важно! Гангренозная форма несет в себе серьезную опасность для жизни человека. Он считается уже сильно запущенным случаем, и может очень быстро привести к серьезным нежелательным осложнениям, таким как:
Перфоративный аппендицит с перитонитом – возникновение признаков этой стадии говорит о серьезных осложнениях. Суть процесса происходящего внутри заключается в том, что стенка аппендикса прорывается и гной попадает в брюшную полость.
О начале перфоративной стадии говорят следующие признаки:
- Возникает острейшая боль в правой нижней половине живота. Она ни на минуту не прекращается. Болевой синдром только усиливается. У пациента появляется многократная рвота, сильнейшая тахикардия, вздутие живота усиливается.
- Если взглянуть на язык, то он полностью обложен налетом с коричневатого цвета. При этом больной испытывает сухость во рту.
- Наблюдается повышение температуры тела до показателей 39 – 40 С.
Важно! Указанные выше сроки развития болезни не точные. Они могут быть разными. Есть случаи, когда скрытый аппендицит развивался очень быстро и приводил к перитониту раньше обычного. И напротив, встречаются пациенты с вялотекущим воспалительным процессом.
Важно! Если вы уже вызвали скорую помощь с подозрением на аппендицит, до прихода врача ни в коем случае НЕЛЬЗЯ: принимать обезболивающие препараты, прогревать живот грелкой или смазывать его согревающими мазями, принимать слабительные и антибиотики. Все эти действия значительно осложняют постановку диагноза, так как смазывают клиническую картину заболевания.
Далее на видео в рамках телевизионного репортажа врач-хирург Юрий Плакин больше рассказывает о симптомах аппендицита, а также о том, что можно, а что нельзя делать до приезда скорой помощи.
Случай из жизни. На форумах одна молодая женщина рассказала, что у нее боль не перемещалась в правый бок, а болело в области желудка. Приступ сопровождался рвотой и тошнотой. После этого боли прекратились полностью. Хорошо, что рядом оказался папа-врач, который смог опознать проблему. В итоге операция была сделана вовремя.
Как проявляется хронический аппендицит у взрослых
Хроническое воспаление аппендицита встречается довольно редко. Если рассматривать общую статистику, то на долю хронического приходится лишь одна сотая часть.
При этом заболевании клиническая картина схожа с симптомами следующих болезней:
- Язвенная болезнь
- Пиелонефрит
- Хронический холецистит
- Хронические гинекологические заболевания
Хроническая форма аппендицита может проявляться следующими симптомами:
- Периодически у мужчины или у женщины начинает болеть в правом боку.
- Характерная особенность этих болей в том, что они усиливаются во время ходьбы или при кашле.
Воспаление или приступ обострения по симптомам схож с признаками острого аппендицита.
Важно! Когда обостряется хронический аппендицит, температура поднимается до 37 – 37,5 или же будет нормальной. Если случился приступ, очень важно, вызывать скорую помощь или немедленно обращаться к врачу
Диагностика аппендицита у взрослыхСамодиагностика в случае с аппендицитом – это очень опасная идея. Поэтому к ней советуют не прибегать.
Чтобы выявить болезнь и поставить точный достоверный диагноз, начинающий специалист или врач, имеющий профессиональный опыт, всегда анализирует следующую группу сведений:
- Жалобы больного
- Результаты осмотра доктором (пальпация, осмотр языка, врач должен проверить наличие или отсутствие положительной реакции на ряд симптомов, а также поверить температуру тела)
- Полученные ответы общего анализа крови и мочи (в данном случае главным образом обращают внимание на лейкоцитоз)
- Результаты инструментальных обследований (УЗИ или КТ)
- Когда требуется, делают лапароскопию в целях уточнения диагноза и в случае его подтверждения, аппендицит сразу удаляют.
Симптомы аппендицита очень важно отличить от:
- Острого панкреатита
- Прободения язвы желудка либо двенадцатиперстной кишки
- Острого гастроэнтерита
- Ложного аппендицита
- Плевропневмонии и так далее.
Лечение аппендицита
Единственный возможный эффективный способ лечения аппендицита у взрослого человека — удаление аппендикса в ходе операции, которая называется аппендэктомия. Чаще ее делают под общим наркозом двумя способами:
Важно! Дома с применением народных средств аппендицит вылечить невозможно! Бороться с симптомами болезни бесполезно и опасно!
ЛапароскопияДанный метод предусматривает удаление или резекцию аппендицита через три небольших прокола в правой части живота. Проколы необходимы для того, чтобы ввести лапароском или небольшую видеокамеру и необходимые хирургические инструменты, которым нужно будет выполнять все необходимые манипуляции. Изображение, полученное камерой, поступает на большой монитор в увеличенном виде. А значит, врач может добиться максимально точности своих действий.
Лапароскопическим методом удаляют воспаленный аппендицит на ранней стадии.
Случай из жизни. Пациентка на форуме оставила такой отзыв об аппендэктомии сделанной с применением лапароскопа. Приступ начался с вечера. Была тошнота, рвота, болел желудок, болела голова. К утру боль переместилась вниз в правую половину живота, и она обратилась к доктору. В итоге ей сделали операцию через проколы. Остался лишь небольшой шрам где-то 2см. В госпитале она находилась всего 2 дня. Восстановилась очень быстро.
Если все прошло хорошо, через неделю (7 – 10 дней) человек уже возвращается к нормальной жизни. Какое-то время ему нужно соблюдать диету и ограничить физические нагрузки, в том числе занятия спортом.
Полосная операцияЧерез прямой разрез аппендэктомию делают чаще всего на последних стадиях аппендицита. Особенно, если уже произошел перитонит и воспалительный процесс вышел за пределы аппендикса. В таких случаях уже требуется более обширное хирургическое вмешательство. Встречаются ситуации, когда в ходе лапароскопической операции выясняется что, уже есть осложнения и нужно сделать разрез.
Случай из жизни. Одной женщине начали делать операцию по удалению аппендицита лапароскопическим методом. В ходе аппендэктомии выяснилось, что расположение аппендицита атипичное, поэтому сделали поперечный разрез длиной 10 см.
Восстановление после такой операции длится дольше и во избежание обострений сопровождается усиленной антибиотикотерапией. То сколько времени займет реабилитация, зависит от возраста пациента и от степени осложнений. У пожилых людей, как правило, процесс восстановления затягивается.
Важно! Если вы точно знаете, что у вас есть аллергия на какие-то лекарственные препараты или присутствуют серьезные хронические заболевания (эпилепсия, астма, диабет и так далее). Очень важно эту информацию своевременно сказать или показать врачу (оперирующему хирургу). Также необходимы сведения о том, проходите ли вы на данный момент какое-то медикаментозное лечение. В некоторых ситуациях такая предусмотрительность может спасти пациенту жизнь.
Хронический аппендицит: симптомы, лечение и перспективы
Хронический аппендицит — это длительное воспаление аппендикса. Хотя это случается редко, это может стать очень болезненным, а в некоторых случаях опасным для жизни.
В этой статье мы рассмотрим симптомы и диагностику хронического аппендицита, а также способы лечения этого состояния.
Аппендикс представляет собой небольшой мешочек в форме пальца или сосиски. Он связан со дном толстой кишки. Аппендицит возникает, когда аппендикс воспаляется и инфицируется.Первым заметным признаком аппендицита обычно является боль в животе.
У людей с хроническим аппендицитом аппендицит продолжается длительное время. Это означает, что аппендицит сохраняется дольше недели.
Хронический аппендицит встречается относительно редко, всего лишь 1,5 процента всех случаев аппендицита считаются хроническим аппендицитом.
Хронический аппендицит может возникать по разным причинам, и во многих случаях причина не ясна.
Часто хронический аппендицит возникает из-за воспаления и непроходимости аппендикса. Другие возможные причины включают:
- накопление фекалий, которое может произойти, если кто-то страдает запором
- кальцинированные каловые отложения, также известные как «камни аппендикса»
- травма брюшной полости
- опухоли
- увеличенные лимфатические узлы и железы
- черви
- скопление посторонних предметов, таких как камни, мрамор или булавки
Хронический аппендицит может быть трудно диагностировать, поскольку симптомы могут быть довольно легкими и их легко принять за другое заболевание.
Многие люди сначала испытывают легкую боль в животе, и это может оставаться их единственным симптомом.
Боль обычно локализуется в правой нижней части живота, но может распространяться в сторону пупка. Боль может быть тупой или острой.
Помимо боли в животе, люди с хроническим аппендицитом могут также испытывать следующие симптомы:
- лихорадка
- вздутие и болезненность живота
- чувство усталости и отсутствие энергии
- тошнота или диарея
- недомогание или общее недомогание чувство недомогания
Не у всех людей с хроническим аппендицитом будут все эти симптомы.Симптомы также могут исчезнуть сами по себе, а затем вернуться, что затрудняет для врачей постановку точного диагноза, если человек не испытывает симптомов в то время.
Однако, поскольку хронический аппендицит может стать опасным для жизни, важно, чтобы люди с повторяющейся болью в животе и вышеуказанными симптомами обращались за медицинской помощью, особенно если симптомы становятся более серьезными.
Хотя хронический и острый аппендицит имеют схожие симптомы, между ними есть важные различия.
Хронический аппендицит — это состояние, при котором у человека наблюдаются длительные симптомы, которые обычно приходят и уходят. Если хронический аппендицит не диагностирован, симптомы могут сохраняться в течение многих лет.
Острый аппендицит — это когда у человека внезапно развиваются тяжелые симптомы, обычно в течение 24–48 часов. Эти симптомы невозможно будет игнорировать, и они потребуют немедленной неотложной медицинской помощи.
Наиболее типичным признаком острого аппендицита является боль в животе, которая начинается вокруг пупка и переходит в нижнюю правую часть живота.Эта боль может начаться как слабая и тупая, но, скорее всего, усилится.
Другие симптомы острого аппендицита включают:
- тошноту с рвотой или без нее
- субфебрильная температура
- запор или диарея
- отсутствие аппетита
- неспособность отводить газы
Аппендицит обычно возникает при непроходимости, например как инородный предмет или кальцинированный стул, блокирует внутреннюю полость или просвет аппендикса.
Хронический аппендицит может возникнуть, когда просвет аппендикса заблокирован только частично.Однако со временем закупорка может усугубиться, вызывая нарастание давления.
Когда это происходит у людей с хроническим аппендицитом, давление может преодолеть частичную непроходимость, и симптомы уменьшатся или исчезнут полностью.
Симптомы вернутся в следующий раз, когда закупорка приведет к воспалению аппендикса.
Врач сначала проведет физический осмотр, чтобы определить, болезнен ли живот и где находится боль.Они также зададут вопросы о симптомах и истории болезни человека.
В большинстве случаев врач проведет несколько тестов, чтобы исключить другие заболевания с такими же симптомами.
Условия, которые врач может попытаться исключить, включают:
Тесты, используемые для исключения этих состояний, включают:
- анализы крови
- гинекологический осмотр
- тест на беременность
- анализ мочи или анализ мочи человека
- компьютерная томография (КТ)
- УЗИ брюшной полости
- магнитно-резонансная томография (МРТ)
Если диагностирован хронический аппендицит, врач может назначить антибиотики или может посоветовать слить гной, образовавшийся вокруг аппендикса из-за инфекции.
Однако наиболее распространенным методом лечения является полное удаление аппендикса. Эта операция называется аппендэктомией.
Аппендэктомия обычно выполняется с помощью лапароскопической хирургии, которая является малоинвазивной. Эта операция также известна как хирургия замочной скважины и проводится под общим наркозом.
Наиболее частыми осложнениями хронического аппендицита являются:
- острый аппендицит
- разрыв аппендицита или разрыв аппендикса человека
- абсцесс или образование гноя вокруг аппендикса
- сепсис или попадание химических веществ в кровоток, вызывающий воспаление всего тела
- перитонит или воспаление слизистой оболочки живота
Вышеупомянутые осложнения серьезны и требуют немедленной медицинской помощи.Крайне важно не игнорировать симптомы аппендицита и срочно обратиться за медицинской помощью.
Перспективы
Хронический аппендицит — это хроническое заболевание, характеризующееся симптомами аппендицита, которые появляются и исчезают с течением времени. Он отличается от острого аппендицита, но может иметь серьезные осложнения.
Хотя человек может жить с хроническим аппендицитом в течение многих лет, важно, чтобы он не игнорировал симптомы. Повторяющаяся боль внизу живота может быть симптомом многих основных заболеваний, поэтому очень важно поставить правильный диагноз.
У вас приступ аппендицита?
Привезено вам больницами Маунт-Элизабет
- Дом
- Рекомендуемые
- Последние
- В тренде
- Видео
- Популярные теги
- от А до Я
- Языки
- Дом
- Рекомендуемые
- Недавние
- В тренде
- Ролики
- Популярные теги
- от А до Я
- Задний
- Здоровье сердца
- Образ жизни
- Инфекционная болезнь
- Продукты питания и питание
- Несчастные случаи и чрезвычайные ситуации
- Травма
- Расстройства пищеварения
- Спорт
- Живот
- Женщины
- Болезни органов дыхания
- Похудание
- Рак
- Легкое
- Детский
- Печень
- Коронавирус
- Беременность
- Диабет
- Детские
- Минимально инвазивная хирургия
- Высокое кровяное давление
- Гинекологические заболевания
- Фут
- Кости
- Потребление алкоголя
- Бросить курить
- Нога
- Период боли
- Плодородие
- Глаз
- Почки
- Рука
- Холестерин
- Перелом
- Назад
- Уход за пожилыми людьми
- Уход на дому
- Воспитание
- Плечо
- Для беременных
- Болезни сосудов
- Двоеточие
- Ожирение
- Желчный пузырь
- Женщины-раки
- Рука
- Рак молочной железы
- Колоректальный рак
- Медицинское страхование
- Ход
- Спланируйте посещение
- Управление стрессом
- Аллергия
- Артрит
- Мозг
- Колено
- Пересадка печени
- Испытания и процедуры
- Рак печени
- Рак шейки матки
Аппендицит
2
Обнаружена связь между аппендицитом и аллергией
Августа7, 2018 — Согласно новому исследованию, у детей с аллергией риск развития осложненного аппендицита ниже. Полученные данные могут проложить путь для новых диагностических инструментов в …
Колоноскопия может быть связана с аппендицитом
26 января 2018 г. — Хотя заболеваемость аппендицитом в Соединенных Штатах снижается в течение многих лет, это заболевание по-прежнему поражает примерно семь процентов американцев …
Почему аппендицит не всегда диагностируют в отделении неотложной помощи?
Мар.16, 2020 — В новом исследовании изучаются факторы, связанные с потенциально пропущенным диагнозом аппендицита у детей и взрослых в экстренных случаях …
Методика, разработанная для улучшения лечения аппендицита у педиатрических пациентов
13 марта 2018 г. — Исследователи разработали новый калькулятор риска аппендицита у детей (pARC), чтобы помочь в диагностике …
Использование одних только антибиотиков успешно лечит неосложненный аппендицит у детей
27 июля 2020 г. — Из 1068 пациентов из 10 медицинских центров, принявших участие в исследовании, 67.1% из тех, кто решил изначально управлять своим лечением только с помощью антибиотиков, не испытали вредных побочных эффектов и не …
Исследование показывает, что антибиотики могут быть эффективным методом лечения аппендицита
6 октября 2020 г. — В крупнейшем рандомизированном исследовании аппендицита в США исследователи сообщают, что семь из 10 пациентов, получавших антибиотики, избегали операции и что пациенты, принимавшие антибиотики для облегчения симптомов …
Менингококковый менингит: боль в желудке следует рассматривать как предупреждающий знак
Апр.26 февраля 2018 г. — У пациентов с менингококковой инфекцией обычно появляются симптомы, включая высокую температуру, рвоту и ригидность шеи. Но у них также может быть сильная боль в животе. Это может быть настолько серьезно, что …
Хирурги сообщают, что 12-часовые смены улучшают результаты пациентов, снижая затраты
30 октября 2019 г. — Ученые использовали модель, чтобы ограничить смену хирурга 12 часами для покрытия срочных хирургических вмешательств, и исследование показало, что это привело к сокращению сроков пребывания в больнице и снижению общих затрат для пациентов с…
Осложнения кори могут включать гепатит, аппендицит и вирусный менингит, предупреждают врачи
17 февраля 2020 г. — Осложнения кори могут быть многочисленными и разнообразными и более серьезными, чем люди могут себе представить, предупредили врачи после лечения серии взрослых с помощью …
Выявлены генетические мутации рака аппендикса, которые могут повлиять на лечение
8 августа 2018 г. — Чтобы понять, почему некоторые пациенты с раком аппендикса реагируют на стандартное лечение, а другие — нет, исследователи провели генетическое профилирование 703 опухолей аппендикса — крупнейшее подобное исследование…
Обнаружена связь между аппендицитом и аллергией — ScienceDaily
Согласно новому исследованию, проведенному университетом Лунд и университетской больницей Сконе в Швеции, у детей с аллергией меньше риск развития осложненного аппендицита. Результаты, опубликованные в JAMA Pediatrics , могут проложить путь для новых диагностических инструментов в будущем.
«В исследовании всех детей, перенесших операцию по поводу аппендицита в Лунде, Швеция, в течение десяти лет, мы обнаружили, что наиболее распространенная форма аллергии, такая как аллергия на пыльцу и шерсть животных, была связана с тремя в разы ниже риск развития осложненного аппендицита.Более низкий риск остался, когда мы скорректировали другие параметры, которые, как известно, увеличивают риск серьезного аппендицита, такие как более низкий возраст и длительные симптомы «, — говорит Мартин Сало, исследователь из Лундского университета и врач университетской больницы Сконе.
Аппендицит широко распространен среди детей и молодежи, и это состояние является наиболее частой причиной экстренной абдоминальной хирургии в мире.
Треть больных детей страдает более сложной формой аппендицита, которая требует более длительного пребывания в больнице, а иногда и нескольких операций.Пока неясно, почему некоторые дети страдают этой более серьезной формой аппендицита, и можно ли предотвратить ее.
Согласно одной теории, осложненный аппендицит зависит от иммунологического ответа организма, который отличается от ответа в случае неосложненного аппендицита. Согласно этой теории, дети с аллергией имеют более низкий риск заражения осложненным аппендицитом, потому что их иммунологический ответ отличается от такового у детей, не страдающих аллергией.Однако до сих пор это не исследовалось более подробно.
«Результаты исследования подтверждают теорию о том, что осложненный аппендицит имеет другое иммунологическое развитие по сравнению с неосложненным аппендицитом. Результаты также дают подсказки, которые, как мы надеемся, могут привести к разработке новых диагностических средств, таких как анализы крови», — заключает Мартин Сало.
Краткое исследование
В исследование были включены все дети в возрасте до 15 лет, перенесшие операцию по поводу аппендицита в университетской больнице Сконе в Лунде в период с 2007 по 2017 год.Всего в исследовании приняли участие 605 детей.
Исследователи сравнили результаты для детей с так называемой IgE-опосредованной аллергией (102 ребенка) с результатами для детей без этой аллергии (503 ребенка). Среди детей с IgE-опосредованной аллергией 19,6% заболели более сложным аппендицитом. В группе детей без IgE-опосредованной аллергии заболеванием было 46.9%.
История Источник:
Материалы предоставлены Лундским университетом . Примечание. Содержимое можно редактировать по стилю и длине.
Детский аппендицит — Статья A SAGES Wiki
Эпидемиология:
Аппендицит — наиболее частое острое хирургическое заболевание у детей. Ежегодно в Соединенных Штатах Америки страдают около 70 000 детей. Пик заболеваемости аппендицитом у детей приходится на возраст от 12 до 18 лет. Мальчики страдают чаще, чем девочки. Смертность низкая, но высокая заболеваемость при перфорированном аппендиците.Перфорация присутствует у 20-35% детей, чаще у детей младшего возраста, приближаясь к 100% у младенцев.
Патофизиология:
Считается, что аппендицит возникает из-за закупорки просвета отростка фекалитами, инородными телами, паразитами, опухолями и / или лимфоидной гиперплазией. Эта обструкция в конечном итоге приводит к увеличению внутрипросветного давления, которое вызывает лимфатический и венозный застой, нарушение артериальной перфузии и, наконец, ишемию и некроз аппендикса, ведущие к перфорации.
Типичное представление:
Сначала у ребенка наблюдается недомогание и анорексия, которые могут быстро прогрессировать до боли в животе и рвоты. Боль в животе изначально не связана с активностью, коликами и околопупочной локализацией из-за висцерального воспаления. Через 12-24 часа боль становится соматической, локализующейся в правом нижнем квадранте живота. Соматическая боль обычно усиливается при движении и сопровождается анорексией. За болью в животе обычно следуют тошнота и рвота.Лихорадка обычно субфебрильная с легкой тахикардией. Менее 50% детей будут иметь классические проявления аппендицита, несмотря на наличие аппендицита. Если постановка диагноза задерживается более 48 часов, частота перфорации превышает 65%. После перфорации у ребенка обычно меньше боли в животе и острых симптомов, но в конечном итоге появляются признаки сепсиса и / или непроходимости тонкой кишки.
Физический осмотр:
Сначала заставьте ребенка успокоиться, расслабиться и отвлечься. Понаблюдайте за ребенком на предмет признаков усталости или сонливости.Затем осторожно пальпируйте от области боли. Постучите по животу. Можно ввести небольшую дозу наркотиков, чтобы ребенку было комфортнее, не меняя экзамена.
Точка МакБерни: болезненность при пальпации на расстоянии 1/3 между пупком и правой передней верхней подвздошной остью.
Признак Ровсинга: боль в правом нижнем квадранте при пальпации левого нижнего квадранта является признаком отраженной боли от аппендицита, поскольку иннервация кишечника не локализуется должным образом.
Признак поясничной мышцы: боль в правом нижнем квадранте с внешним вращением правого бедра указывает на аппендицит или поясничную мышцу. абсцесс и может указывать на то, что аппендикс имеет ретроцекальное расположение, поскольку подвздошно-поясничная мышца находится в забрюшинном пространстве.
Обтураторный признак: боль в правом нижнем квадранте с внутренней ротацией согнутого правого бедра указывает на раздражение внутренней запирательной мышцы, что является еще одним признаком аппендицита.
Эти признаки могут отсутствовать у детей.
Рентгенография / Лаборатории:
Общий анализ крови может первоначально показать нормальное количество лейкоцитов, но со временем прогрессирует до лейкоцитоза со сдвигом влево. Анализ мочи ненормальный в 10-25% с лейкоцитами и / или эритроцитами без бактерий. Около сорока процентов детского аппендицита можно диагностировать после физического осмотра и лабораторных исследований без дальнейшего обследования.
Ультразвук часто является первой линией в оценке аппендицита и имеет 85% чувствительность и 94% специфичность.Аппендикс обычно имеет целевой внешний вид, имеет диаметр> 6 мм и не сжимается. Чтобы исключить аппендицит с помощью УЗИ, необходимо визуализировать нормальный аппендикс. Компьютерная томография более точна с чувствительностью и специфичностью 95%, но обычно не используется у детей из-за воздействия радиации. Его использование ограничено пациентами, у которых диагноз не установлен клиническими исследованиями / лабораториями или УЗИ. КТ может быть наиболее полезной у детей с ожирением и у детей с подозрением на длительную перфорацию, у которых есть подозрение на наличие абсцесса.Расширенный толстостенный аппендикс, воспалительная полоса окружающей брыжеечной жировой ткани и / или абсцесс — все это признаки аппендицита или разрыва аппендикса.
Установлено, что педиатрические хирурги имеют точность около 95% при использовании осмотра, лабораторных исследований и выборочного наблюдения с повторным осмотром и лабораторными исследованиями.
Дифференциальный диагноз:
Дифференциальный диагноз аппендицита у детей включает инвагинацию, дивертикул Меккеля, гастроэнтерит, запор, мезентериальный аденит, пиелонефрит, нефролитиаз, воспалительные заболевания органов малого таза, внематочную беременность, тифлит.
Лечение:
Традиционное лечение неперфорированного аппендицита состоит из аппендэктомии и периоперационных антибиотиков, которые покрывают кожу и флору толстой кишки, таких как цефокситин или пиперациллин / тазобактам. Есть ранние данные, позволяющие предположить, что многих пациентов можно успешно лечить одними антибиотиками, хотя в настоящее время это не считается стандартным лечением.
В случае явного перитонита следует провести хирургическое обследование и агрессивное орошение.В случае перфорированного аппендицита со зрелой полостью абсцесса, ИК-дренирование и внутривенное введение антибиотиков с или без отсроченной интервальной аппендэктомии обсуждаются, но обычно используются.
Лапароскопическая аппендэктомия (LA):
После размещения пуповинного порта два дополнительных порта диаметром 3-5 мм обычно размещаются в нижней части живота. Также описана аппендэктомия с одним портом через пупочный ввод. Пациента слегка поворачивают, чтобы приподнять правый бок. Аппендикс идентифицируют по прослойке слепой кишки до ее основания.Приложение захватывается. В основании брыжейки создается окно. Аппендикулярная артерия и основание отростка перевязывают и разделяют. Можно использовать ряд стратегий, включая прижигание, эндо-петли, Harmonic и т. Д. Затем аппендикс помещают в мешок для образцов и удаляют через рану пупочного порта. Затем подтверждается гемостаз.
В послеоперационном периоде пациентам предлагается диета, если аппендикс не был перфорирован, вместе с периоперационными обезболивающими. В случае перфорированного аппендицита Американская педиатрическая хирургическая ассоциация рекомендует минимум пять дней внутривенного введения антибиотиков.Средняя продолжительность госпитализации детей, перенесших лапароскопическую аппендэктомию, составляет 1,6 дня.
Лапароскопическая или открытая аппендэктомия (ОА):
Преимущества лапароскопической аппендэктомии — это более короткое пребывание в больнице (ЛП: 1,6 дня, ОА: 2,0 дня), менее заметные участки разрезов и возможность выполнить диагностическую лапароскопию, если у пациента не обнаружено аппендицита.
Нет сообщений о значительных различиях в послеоперационных осложнениях между открытой и лапароскопической аппендэктомией, включая схожую частоту возникновения внутрибрюшных абсцессов, сшивающих абсцессов, раневой инфекции и непроходимости тонкой кишки.
9 признаков аппендицита, о которых вы, возможно, не знали
Скорее всего, кто-то, кого вы любите, страдал аппендицитом в детстве или подростковом возрасте. Хотя об этом редко говорят, каждый год от аппендицита страдают сотни тысяч людей в Соединенных Штатах. Фактически, в Америке ежегодно выполняется более 250 000 аппендэктомий (операций по удалению аппендикса) (1). Так на что похож аппендицит? Какие признаки аппендицита? Читай дальше что бы узнать!
Что такое приложение?
Аппендикс — это фактически часть вашего пищеварительного тракта, находящаяся на стыке тонкой и толстой кишок.Следовательно, он расположен в правом нижнем углу живота. Он примерно четыре дюйма в длину и довольно тонкий (2). У некоторых людей аппендикс находится позади толстой кишки.
Несмотря на то, что он есть у всех, врачи не совсем уверены, что на самом деле делает аппендикс. Многие считают, что это остатки пищеварительного тракта наших предков, у которых была совсем другая диета, чем сейчас. Другие считают, что он содержит жизненно важные бактерии, которые помогают пищеварению и укрепляют иммунную функцию (3).
Хотя мы мало о нем знаем, аппендикс — рудиментарный орган, а это означает, что вы можете жить совершенно счастливым и здоровым без него.
Причины аппендицита
Согласно данным Medical News Today, аппендицит — это состояние, при котором аппендикс опухает, воспаляется и наполняется гноем. Обычно это происходит либо при попадании инфекции в пищеварительную систему в аппендикс, либо из-за закупорки пищи внутри аппендикса (3).
Другие причины аппендицита включают паразитарные инфекции, бактериальный дисбаланс в кишечнике, тяжелые запоры и повреждение пищеварительного тракта.
Это также может быть вызвано инфекцией верхних дыхательных путей, которая может привести к увеличению лимфатического узла в стенке кишечника (4).
При отсутствии лечения аппендицит может вызвать разрыв аппендикса уже через 48 часов после первоначального заражения, в результате чего инфицированный гной попадет в брюшную полость. Абсцесс возникает, когда инфекция внутри аппендикса смешивается с содержимым кишечника. Если не лечить, это может привести к перитониту.
Перитонит, как вы, возможно, знаете, представляет собой смертельную инфекцию брюшины, которая представляет собой оболочку, выстилающую брюшную полость и покрывающую большую часть ваших органов пищеварения.Перитонит быстро распространяется по телу и может вызвать необратимые повреждения или даже смерть.
Как узнать, что это Аппендицит
Аппендицит следует лечить очень серьезно и требует экстренной поездки к врачу.
Для диагностики состояния ваш врач может запросить:
- Анализ крови для выявления инфекции
- Анализ мочи для выявления инфекции почек или мочевого пузыря, а также белков, связанных с аппендицитом.
- МРТ, КТ или УЗИ для создания трехмерной модели аппендикса и поиска воспаления.
Лечение аппендицита состоит из антибиотиков и хирургического удаления аппендикса.
Если аппендикс действительно разрывается, остатки удаляются, и гной удаляется из брюшной полости. Врач также, вероятно, оставит дренажную трубку в брюшной полости на несколько дней после операции по поводу аппендицита, чтобы удалить всю жидкость (5).
Аппендицит может возникнуть в любое время, но чаще всего он возникает в возрасте от 10 до 30 лет. Он также чаще встречается у мужчин, чем у женщин.
9 Признаков аппендицита
Несмотря на то, что аппендицит невероятно распространен, диагностировать его нелегко.
На самом деле аппендицит можно легко спутать с чем-то еще, например (6):
- гастроэнтерит
- синдром тяжелого раздраженного кишечника (СРК)
- запор
- инфекции мочевого пузыря или мочевого пузыря
- болезнь Крона
- инфекция органов малого таза
Также известно, что диагноз у детей и беременных женщин сложно диагностировать, поскольку признаки аппендицита могут имитировать другие состояния, такие как детская инфекция и симптомы беременности.
Вот несколько наиболее очевидных симптомов.
1. Постепенно нарастающая боль
Инфекция и воспаление редко возникают без боли, поэтому вполне естественно, что боль в животе является первым признаком аппендицита в этом списке.
Боль при аппендиците может начаться в середине живота, около пупка.
Аппендицит обычно сопровождается постепенным появлением тупой, схваткообразной или ноющей боли в животе. По мере развития воспаления ваш аппендикс начинает раздражать слизистую оболочку брюшной стенки (брюшину).
По мере развития инфекции вы можете даже почувствовать резкую боль в правой нижней части живота.
Если вы родились с аппендиксом, расположенным позади толстой кишки, аппендицит, скорее всего, вызовет боль в пояснице или тазу.
2. Боль от кашля
Вышеупомянутая боль в животе должна усиливаться при движении, глубоком вдохе, кашле или чихании.
Это один из самых очевидных ранних признаков аппендицита.
3. Рвота
Рвота часто возникает из-за непроходимости пищеварительного тракта.
Это также частый симптом инфекции, поскольку ваше тело пытается избавиться от гноя, скапливающегося в аппендиксе.
4. Запор
Запор — частый симптом аппендицита, но для его облегчения важно не прибегать к слабительным средствам или клизмам.
Это потому, что эти методы лечения могут вызвать разрыв аппендикса, что быстро ухудшит ваше состояние.
5. Диарея
Диарея, как и рвота, — это способ вашего тела избавиться от всего, что раздражает ваш пищеварительный тракт.
Не забывайте пить во время диареи и следите за своим стулом.
Если у вас есть кровь или темное вещество в стуле, немедленно обратитесь к врачу.
6. Отсутствие аппетита
При всех трех предыдущих симптомах, упомянутых выше, неудивительно, что ваш пищеварительный тракт не хочет никакого содержимого какое-то время.
В сочетании с болью в животе вам может казаться, что каждый укус только ухудшает ваше состояние.
Это явный знак того, что вам следует как можно скорее попасть в клинику.
7. Лихорадка
Аппендицит обычно вызывает повышение температуры от 99 ° F (37,2 ° C) до 100,5 ° F (38 ° C).
Эта лихорадка обычно сопровождается ознобом.
Если ваш аппендикс лопается, ваша температура поднимется до 101 ° F (38,3 °) или выше. Это также будет сопровождаться более высокой частотой сердечных сокращений.
8. Неспособность отводить газы
Запор влияет не только на способность отхождения стула, но и на отхождение газов!
В это время вы также можете испытывать боли при газах.
9. Не чувствую себя «правильным»
Ощущение, будто что-то «не так», — одна из самых распространенных жалоб среди людей, страдающих аппендицитом или разрывом аппендикса.
Не игнорируйте интуицию, если подозреваете, что ваш аппендикс не совсем правильный.
Управление вашим состоянием
Если вы испытываете один или несколько из вышеперечисленных признаков аппендицита, как можно скорее обратитесь в клинику и пройдите соответствующее обследование. На ранних стадиях заражения врач может просто отправить вас домой с антибиотиками.
Вот что рекомендует клиника Кливленда (7):
Если вас отправят домой:
- Не принимайте обезболивающие. Это лекарство затрудняет наблюдение за болью и понимание того, становится ли вам лучше.
- Не используйте клизмы или слабительные, так как они увеличивают риск разрыва аппендикса.
- Измеряйте температуру каждые 2 часа и записывайте. Возьмите его с собой, когда вернетесь к врачу. Высокая температура является отличным признаком инфекции, поэтому важно держать ее под контролем.
- Не принимайте антибиотики, если это не предписано врачом.
- Обратитесь к врачу, если вы заметите какие-либо изменения в своем состоянии в течение следующих 6–12 часов. Первые 48 часов после заражения имеют решающее значение для предотвращения разрыва аппендикса.
- Если вы вернетесь на следующий экзамен, не ешьте и не пейте в день экзамена.
Немедленно позвоните своему врачу, если:
- У вас возникла неконтролируемая рвота
- У вас усилилась боль в животе
- В рвоте или моче кровь
- У вас кружится голова или вы теряете сознание
- Ваша боль становится невыносимой
Как упоминалось выше, аппендицит — не шутка, и в этом списке нет никаких признаков аппендицита.



 При отсутствии лечения разлитой гнойный перитонит подразумевает летальный исход.
При отсутствии лечения разлитой гнойный перитонит подразумевает летальный исход. Забрюшинная флегмона — распространение воспалительного процесса по забрюшинной клетчатке при соответствующем расположении червеобразного отростка.
Забрюшинная флегмона — распространение воспалительного процесса по забрюшинной клетчатке при соответствующем расположении червеобразного отростка. На аппаратуре высокого разрешения специалистом высокой квалификации с большим опытом информативность ультразвуковой диагностики острого аппендицита может достигать 90%.
На аппаратуре высокого разрешения специалистом высокой квалификации с большим опытом информативность ультразвуковой диагностики острого аппендицита может достигать 90%.