Где прячется хороший и плохой холестерин | Правильное питание | Здоровье
Надпись «не содержит холестерина» сегодня украшает даже этикетки на бутылках подсолнечного масла – продукта, в котором по определению нет и быть не может вещества, имеющего исключительно животное, а не растительное происхождение. Простим производителям эту рекламную хитрость и попробуем разобраться, так ли страшен холестерин, как его малюют.
Слово нашему эксперту – врачу высшей категории, кандидату медицинских наук, кардиологу Василию Петрову.
На грани
Среди факторов риска, приводящих к смертельно опасным заболеваниям, связанным с атеросклерозом, повышенный уровень холестерина стоит на первом месте. Этот тревожный показатель опережает все другие факторы – такие, как высокое артериальное давление, курение, ожирение и сахарный диабет.
Но, с другой стороны, именно холестерин – абсолютно необходимый нам химический компонент, присутствующий в большинстве тканей.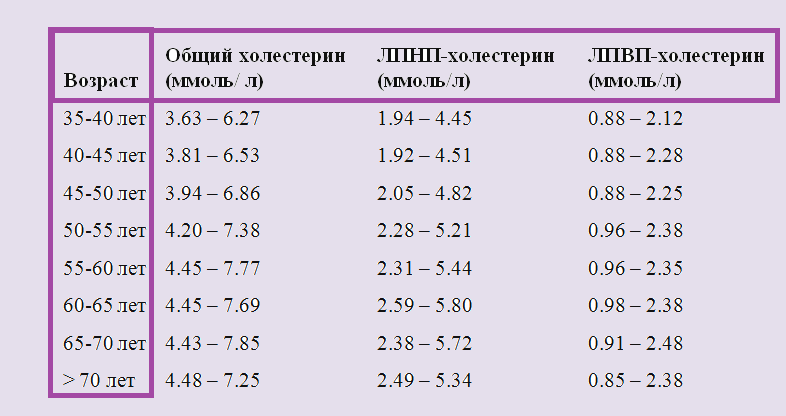
Но «хорошим» холестерин остается только до тех пор, пока его уровень в крови находится в безопасных пределах. Стоит ему превысить пограничную отметку в 200–250 мг/дл, как из доброго помощника он превращается в настоящего вредителя.
Высокие и низкие
Поступая в организм из пищи, холестерин проникает в кровь, где и превращается в сывороточный холестерин, который, в свою очередь, делится на «хороший» и «плохой». Первый образуют так называемые липопротеиды высокой плотности (ЛПВП). Они, как и подобает положительным героям, занимаются добрыми делами: очищают артерии.
Второй формируется из липопротеидов низкой плотности (ЛПНП), которые при малейшем избытке начинают вредить: забивают стенки сосудов атеросклеротическими бляшками.
Липопротеиды высокой плотности м
что это такое, норма, отличия высокой и низкой плотности
Последнее время вопрос о том, холестерин – что это такое, особенно актуален. У некоторых это название ассоциируется с чем-то вредным, что содержится в жирной пищи и опасно для здоровья. На самом деле, говорить о пользе или вреде холестерина можно, только если лучше узнать его разновидности.
Что такое холестерин и его функции
Холестерин – это органическое соединение, необходимое для нормальной жизнедеятельности человеческого организма. Его структура жироподобная, оно не растворяется в воде. Холестерин полезный для нормальной работы многих внутренних органов и систем, его основными функциями являются:
- входит в состав клеточных оболочек, выполняя защитную функцию;
- принимает участие в выработке витамина Д;
- отвечает за выработку некоторых гормонов, особенно половых: прогестерона, эстрогенов, других;
- укрепляет нервную систему;
- принимает участие в процессах иммунной системы.

Холестерин еще называется холестеролом – это два взаимозаменяемых термина.
Холестерин попадает в организм двумя путями:
- Вырабатывается печенью. Повлиять на неправильные синтез ферментов холестерина могут хронические заболевания печени. Если орган здоровый, он вырабатывает столько липопротеидов, сколько нужно.
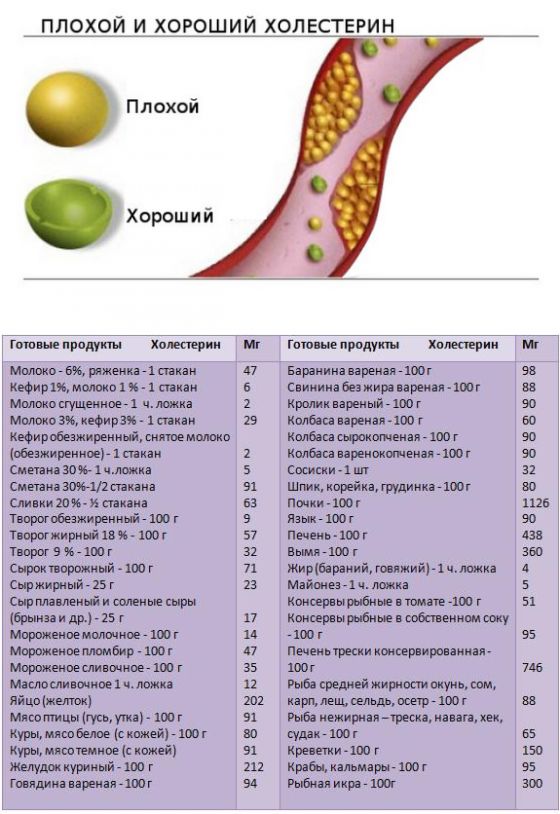
- Поступает с пищей. Холестерол содержится во многих продуктах питания, но больше всего его концентрация в жирной пищи – жирах животного происхождения.
Хотя причин того, что холестерин повышен много, все они делятся на две группы: первые связаны со сбоями в работе печени, вторые с неправильным питанием. Более чем в 70% случаев превышение нормы связано с употреблением жирной пищи в больших количествах. Это значит, что чтобы поддерживать его количество в норме, необходимо вести правильный образ жизни.
Хороший и плохой
Плохой и хороший холестерин – это условное деление всего холестерола, содержащегося в организме на две группы. В крови это вещество принимает виды растворимых соединений – липопротеинов. Их качество и определяет, каким считается холестерин:
В крови это вещество принимает виды растворимых соединений – липопротеинов. Их качество и определяет, каким считается холестерин:
- ЛПВП – липопротеины высокой плотности. Считаются хорошим холестеролом, принимают участие в защите клеточных мембран, выработке витамина Д, других полезных функций. Основное необходимое количество для нормальной жизнедеятельности ЛПВП вырабатывается печенью.
- ЛПНП – липопротеины низкой плотности. Это плохой холестерин, вредный для организма в большом количестве. Если их немного – это норма, потому что ЛПНП также входят в состав клеточных оболочек, выполняют некоторые другие полезные функции. Холестерин низкой плотности в большом количестве накапливается на стенках сосудов, образуя атеросклеротические бляшки.
Бляшки, откладываемые из-за излишка ЛПНП, со временем увеличиваются, что приводит к сужению просвета внутри сосудов и артерий
Выделяют также очень плохой холестерин, который обозначается ЛПОНП, это самый агрессивный вид, его появление быстро провоцирует образование бляшек в сосудах и тромбов.
Показатели нормы
Определить, понижен холестерин, повышен или находится в пределах нормы, можно в анализе крови. Ее берут из вены, затем специалист дает результат. В идеале, в организме человека должны присутствовать липопротеины и высокой, и низкой плотности, но первых должно быть в разы больше.
Основной параметр результата анализа крови – общий холестерин, он измеряется в ммоль/л. Допустимые показатели отличаются по возрасту и полу. У мужчин они немного выше, чем у женщин. И также нормальным считается увеличение допустимых показателей с возрастом. В таблице ниже приведены усредненные данные для мужчин:
| Возраст | Общий холестерин | ЛПНП | ЛПВП |
| 5–10 | 2,95–5,25 | 4,63–3,34 | 0,98–1,94 |
| 10–20 | 3,08–5,10 | 1,66–3,37 | 0,96–1,63 |
| 20–30 | 3,16–6,32 | 1,71–4,27 | 0,78–1,63 |
| 30–40 | 3,57–6,99 | 2,02–4,90 | 0,72–1,60 |
| 40–50 | 3,91–7,15 | 2,25–5,23 | 0,70–1,66 |
| 50–60 | 4,09–7,15 | 2,31–5,26 | 0,72–1,84 |
| 60–70 | 4,12–7,10 | 2,15–5,44 | 0,78–1,94 |
| Старше 70 лет | 3,73–6,86 | 2,49–5,34 | 0,80–1,94 |
В таблице ниже приведены усредненные данные для женщин:
| Возраст | Общий холестерин | ЛПНП | ЛПВП |
| 5–10 | 2,26–5,30 | 1,76–3,63 | 0,93–1,89 |
| 10–20 | 3,21–5,18 | 1,76–3,55 | 0,96–1,91 |
| 20–30 | 3,16–5,75 | 1,48–4,25 | 0,85–2,15 |
| 30–40 | 3,37–6,27 | 1,81–4,45 | 0,93–2,12 |
| 40–50 | 3,81–6,86 | 1,92–4,82 | 0,88–2,25 |
| 50–60 | 4,20–7,77 | 2,28–5,44 | 0,96–2,35 |
| 60–70 | 4,45–7,85 | 2,59–5,72 | 0,98–2,48 |
| Старше 70 лет | 4,48–7,25 | 2,49–5,34 | 0,85–2,38 |
Приведенные показатели нормы объясняют, почему деление холестерина на плохой и хороший является условным: в крови должны присутствовать и ЛПНП, и ЛПВП. Основным показателем считается общий. Именно отклонение от него свидетельствует о том, что количество холестерола в организме необходимо повысить или понизить.
Основным показателем считается общий. Именно отклонение от него свидетельствует о том, что количество холестерола в организме необходимо повысить или понизить.
Анализ на холестерин
Чтобы узнать, какой уровень холестерина у пациента, назначают анализ крови. Ее берут из вены, процедура требует определенной подготовки. Анализ назначается на утреннее время, сдается натощак. С момента последнего приема пищи должно пройти 12–14 часов. Подготовка начинается за несколько дней до сдачи крови, пациенты получают такие рекомендации:
- не кушать жирной, тяжелой пищи, избегать переедания;
- вечером, накануне анализа, желателен легкий ужин из овощей, небольшого количества белковой пищи;
- отказаться от алкоголя;
- за день отложить интенсивные физические нагрузки.
Важно сообщить врачу, давшему направление на анализ крови, о том, какие таблетки вы принимаете на постоянной основе. Прием некоторых из них, таких как мочегонные препараты, оральные контрацептивы, на время придется отменить.
В лабораториях используют разные методики исследования крови, наиболее распространенными являются:
- титрометрические;
- гравиметрические;
- нефелометрические;
- хроматографические;
- полярографические;
- ферментативные.
В результате проведения любой методики пациент получает на руки результат, в котором указаны показатели ЛПНП, ЛПВП, общий холестерин.
Причины повышения
Высокий показатель холестерина в крови может быть связан со многими причинами. Некоторые из них возникает не по вине человека, другие – связаны с его образом жизни. К первой группе относятся:
- генетическая предрасположенность: если у родителей диагностирован атеросклероз, у ребенка с раннего возраста могут быть проблемы, при которых требуется уменьшить холестерин;
- сахарный диабет;
- нарушения функции почек и/или печени;
- заболевания эндокринной системы;
- гормональные сбои в организме (чаще встречаются у женщин).

Все же, часто причиной увеличения холестерина становятся вредные привычки и неправильный образ жизни человека. Ими являются:
- неправильное питание, злоупотребление вредной пищей;
- алкоголизм;
- курение;
- малоподвижный образ жизни;
- лишний вес и ожирение.
Действие вредной пищи постепенное: холестериновые отложения могут начинать откладываться в молодости, дадут о себе знать после 40 лет
Часто, чтобы убрать лишний холестерин, требуется просто откорректировать питание, заниматься спортом и отказаться от вредных привычек. Опасность заключается в том, что симптоматика патологии неярко выражена. Обычно пациенты обращаются в больницу уже с последствиями длительно превышенного уровня холестерина – болезнями сердечно-сосудистой системы, атеросклерозом, другими серьезными патологиями.
Причины понижения
Сниженный уровень холестерина встречается реже, чем повышенный. Последствиями такой патологии являются заболевания сердца, инсульт, а также психические отклонения. Из-за пониженного холестерола человек сталкивается с постоянным упадком сил, депрессивными состояниями, другими психическими отклонениями. Поэтому ошибочно полагать, что опасен только повышенный холестерин, пониженный – также требует неотложного лечения.
Из-за пониженного холестерола человек сталкивается с постоянным упадком сил, депрессивными состояниями, другими психическими отклонениями. Поэтому ошибочно полагать, что опасен только повышенный холестерин, пониженный – также требует неотложного лечения.
Основные причины пониженного холестерола в крови связаны с неполноценным питанием. Часто это связано с соблюдением неправильных диет для похудения, например, монодиет, когда на протяжении длительного времени употребляются 1–2 продукта. Иногда причины не связаны с неправильным питанием, провоцирующими факторами могут быть осложнения после инфекционных болезней, анемия, другие патологии.
Как поддерживать в норме
Чтобы соотношение ЛПНП и ЛПВП было в норме, рекомендуется соблюдать такие простые правила:
- Питайтесь правильно. Старайтесь максимально заменять жиры животного происхождения жирами растительного. Это не означает, что мясо запрещено, оно обязательно должно присутствовать в рационе, но нежирные сорта.
 Ограничьте употребление соли, сахара, сладостей, мучного, острого, копченостей.
Ограничьте употребление соли, сахара, сладостей, мучного, острого, копченостей. - Откажитесь от курения. Эта вредная привычка пагубно сказывается на печени – органе, который синтезирует холестерин и другие внутренних органах. И также табачный дым способствует замедлению обмена веществ, что ускоряет рост и развитие холестериновых бляшек.
- Ограничьте употребление спиртного. Этот вопрос неоднозначен, некоторые специалисты допускают немного алкоголя в умеренных дозах. Однако желательно чтобы это было сухое вино (не более 150–200 мл в сутки). Дешевый, некачественный алкоголь вовсе неприемлем.
- Занимайтесь спортом. Физические нагрузки активизируют обменные процессы, оказывают другое благотворное влияние на организм. Подобрать подходящий спорт можно для любого возраста. Особенно полезными считаются бег, спортивная ходьба, плаванье.
Ежегодно необходимо сдавать анализ крови на биохимию, чтобы вовремя обнаруживать любые отклонения
Соблюдение этих правил поможет не только поддерживать в норме холестерин, но и предотвратит многие другие заболевания, укрепит общее здоровье.
Лечение
Если при исследовании крови обнаружены нарушения показателей холестерина, врач решает, что делать исходя из критичности показателей. Если норма превышена ненамного, назначается строгая диета, даются другие рекомендации по образу питания и жизни в целом. Обычно через несколько месяцев удается добиться нормализации показателей.
Если диетотерапия не принесла результаты или показатели критичны, начался развиваться атеросклероз или другие осложнения, назначаются лекарства. Схема медикаментозного лечения подбирается индивидуально лечащим врачом. Основной лекарственной группой являются статины: препараты, стимулирующие выработку печенью хорошего холестерина, способствующие уменьшению уровня плохого.
В дополнение к статинам назначаются препараты на основе фолиевой кислоты, витаминные комплексы, иммунноукрепляющие средства. Некоторые эффективно пользуются народными средствами, особенно рецептами на основе трав. Но делать это можно только по согласованию с лечащим врачом.22.jpg)
Плохой и хороший холестерин – это условное деление общего показателя холестерола в крови. Если сказать просто, то чрезмерное количество этого вещества – плохо, опасно для сосудов, сердечно-сосудистой системы, других внутренних органов. Рекомендуется регулярно проверять количество холестерина, сдавая кровь из вены, чтобы при необходимости вовремя начать лечение.
Чем опасен высокий холестерин? И как его контролировать?
Содержание статьи
Наверняка все слышали, что холестерин вреден для здоровья, и что его потребление необходимо ограничить. На деле всё обстоит не совсем так. Ведь холестерин бывает разным, как «плохим», так и «хорошим». При этом организму необходимы оба типа, только в определенных количествах. А всё потому, что холестерин – один из важнейших нутриентов, что присутствуют в нашем теле. Как такое может быть? Давайте разберемся, что к чему.
Что такое холестерин?
Холестерин — это жировое вещество, которое вырабатывает наш организм, в основном оно производиться в печени.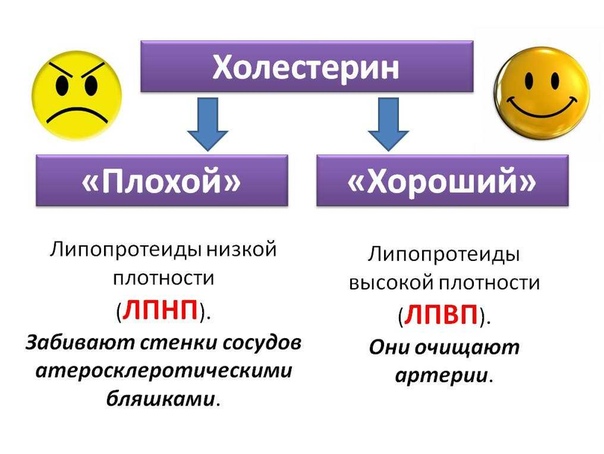
Холестерин присутствует в клетках человека, он нерастворим в воде и в крови, однако расщепляется в жирах. Его транспортировка ко всем органам организма осуществляется с помощью белковых соединений.
Для чего нужен холестерин?
Холестерин принимает участие во многих биохимических процессах, что протекают в нашем организме. Он необходим для строительства новых клеток и выработки многих жизненно необходимых человеку гормонов.
Функции холестерина
- Строительный материал для клеточных мембран.
- Укрепление иммунной системы организма. Он защищает эритроциты крови от разрушения гемолитическими антителами.
- Участвует в выработке витамина D (способствует усвоению кальция и фосфора, полезных для костей и зубов), который крайне необходим для здоровья кожи и нормальной работы центральной нервной системы.

- Выработка стероидных гормонов, таких как тестостерон, кортизол, эстроген и альдостерон.
- Помогает в производстве желчных кислот, которые ответственны за процесс переваривания пищи и всасывание жиров. Желчные кислоты также способствуют здоровью и нормальной работе микрофлоры кишечника.
Хороший и плохой холестерин, в чём различия?
Весь холестерин принято делить на две группы: хороший и плохой. Так, хороший холестерин служит для того, чтобы вывести из организма плохой холестерин, Но что оба из этих типов из себя представляют?
- «Плохой» холестерин (ЛПНП, LDL) — это липопротеины низкой плотности. Их задача — транспортировка холестерина из печени к остальным клеткам организма. В случае, когда его слишком много, то излишки «нарастают» на стенках сосудов, что в дальнейшем может привести к серьёзным нарушениям и вызвать атеросклерозные заболевания.
- «Хороший» холестерин (ЛПВП, HDL) — это липопротеины высокой плотности.
 Они, в свою очередь, притягивают к себе излишки «плохого» холестерина из тканей и кровеносных сосудов, а затем переносят их в печень, где происходит их утилизация. Это необходимо для поддержки нормальной работы сердечно-сосудистой системы и профилактики заболеваний сердца.
Они, в свою очередь, притягивают к себе излишки «плохого» холестерина из тканей и кровеносных сосудов, а затем переносят их в печень, где происходит их утилизация. Это необходимо для поддержки нормальной работы сердечно-сосудистой системы и профилактики заболеваний сердца.
Однако, такое разделение на «хороший» и «плохой» очень условно. Дисбаланс любого из типов приводит к серьёзной дестабилизации работы организма. Разница лишь в том, что недостаток или переизбыток «плохого» холестерина влечет за собой более опасные риски, чем недостаток «хорошего»
Какие нормы холестерина в крови?
К сожалению, мы склонны решать проблемы по мере их поступления и не заботимся о профилактике. Тем не менее, немаловажно знать меры, которые существуют для каждого вида холестерина, и не нарушать их.
[fruitful_alert color=»alert-danger»]Безопасная норма общего холестерина для всех людей — это 5.5 ммоль/л, норма ЛПНП – 4 ммоль/л.[/fruitful_alert]Тем не мене, на практике эти показатели отличаются по возрастному и гендерному принципам (см. таблицы 1 и 2). Так, к примеру, нормы холестерина в крови для женщин несколько выше, чем для мужчин. Но в организме женщины он собирается на стенках сосудов в меньшей степени. Такой процесс объясняется усиленной работой женских половых гормонов.
таблицы 1 и 2). Так, к примеру, нормы холестерина в крови для женщин несколько выше, чем для мужчин. Но в организме женщины он собирается на стенках сосудов в меньшей степени. Такой процесс объясняется усиленной работой женских половых гормонов.
Согласно статистике, около 60% людей преклонного возраста имеют повышенный ЛПНП и пониженный ЛПВП.
Таблица 1Таблица 2Период беременности может сопровождаться повышенными показателями. Не стоит пугаться, это нормальное явление и происходит оно из-за изменений гормонального фона.
Чем опасен высокий холестерин в крови?
Высокий уровень холестерина в крови создает риск развития
сердечно-сосудистых недугов, таких как:
- Инфаркт или инсульт (препятствие доступа крови к сердцу или головному мозгу)
- Атеросклероз (закупоривание артерий)
- Стенокардия (нехватка крови, проходящей через сердечную мышцу)
- Корональная болезнь сердца (нехватка кислорода для сердца)
Самолечение в таких случаях может только навредить, а вот задуматься о своем образе жизни точно стоит.
Как можно снизить холестерин?
Наш организм — очень сложная система взаимосвязанных биохимических процессов, и чтобы всё это функционировало исправно, необходимо соблюдать баланс белков, жиров и углеводов. Это вовсе не значит, что нам нужно ПОЛНОСТЬЮ исключать жиры, или существенно снижать/повышать потребление углеводов или белков. Нет, дело в правильном рационе и выборе продуктов, которые дадут вам качественные жиры, белки и углеводы!
Как уменьшить уровень холестерина без применения лекарств?
Начав с простых шагов, можно кардинальным образом восстановить баланс холестерина в крови, не прибегая к помощи медикаментов или врачей.
- Бросьте пить и курить.
- Займитесь спортом.
- Избавьтесь от лишнего веса.
- Перейдите на правильное и здоровое питание.
- Снизьте потребление сладкого и белого хлеба.
- Следите за тем, чтобы в вашем рационе было достаточно белка.

Во многих случаях этого уже достаточно, чтобы привести множество показателей в норму и вернуть организм к полноценной работе.
Лекарства для снижения холестерина
Если дисбаланс холестерина уже дал осложнения, на помощь могут прийти следующие медикаменты, однако сперва обязательно проконсультируйтесь с врачом.
[fruitful_alert color=»alert-warning»]Эти препараты имеют противопоказания и побочные эффекты. Их нельзя принимать для профилактики![/fruitful_alert]- Питавастатин
- Ловастатин
- Аторвастатин
- Никотиновая кислота
- Симвастатин
- Церивастатин
Какие продукты снижают холестерин?
Не смотря на то, что из пищи мы получаем лишь пятую часть холестерина, она всё же косвенно очень влияет на положение дел и биохимических процессов, протекающих в организме.
Напомню, что холестерин не расщепляется в воде (а значит и в крови), зато расщепляется в жирах, их то мы и будем использовать, только в нашем случае это будут «правильные» полезные жиры.
Заключение
В заключении хочется обобщить всё вышесказанное. Сегодня мы имеем множество соблазнов в плане еды, будь-то перекус во время перерыва на работе, полноценный прием пищи или посиделки с друзьями, мы часто позволяем себе съесть что-то вкусненькое и калорийное.
Это вполне нормальное являние, но важно не забывать про компенсацию, ведь всё вредное склонно откладываться в нашем теле в виде жировых и не только отложений. И та еда, что в начале казалась небольшой и безобидной, со временем образует жировой ком, который катится на нашу печень, сердце и остальные органы.
Таким образом, после каждого приема пищи как минимум выходите на прогулку или выполняйте физическими упражнения. Это не займет много времени, но поможет в значительной мере улучшить здоровье и самочуствие.
Спасибо, что дочитали до конца, будьте здоровы и счастливы!
Вас может заинтересовать:
Основы холестерина — хороший холестерин, плохой холестерин: что все это значит для вас?
Прежде чем мы зайдем слишком далеко в гиперлипидемию — высокий уровень холестерина в крови — мы должны понять, что такое холестерин и что он делает. Холестерин — это жироподобное вещество (часто его называют «восковым»), которое используется вашим организмом для выработки витамина D, гормонов и веществ, способствующих пищеварению. Это необходимо для правильного функционирования вашего тела.
Холестерин — это жироподобное вещество (часто его называют «восковым»), которое используется вашим организмом для выработки витамина D, гормонов и веществ, способствующих пищеварению. Это необходимо для правильного функционирования вашего тела.
Ваше тело на самом деле вырабатывает большую часть необходимого вам холестерина, хотя вы получаете его часть из того, что вы едите.Холестерин вырабатывается в печени.
У вас есть два типа холестерина, и вы, вероятно, слышали о них раньше: «хороший» холестерин и «плохой» холестерин.
Оба вида холестерина проходят через вашу кровь в виде липопротеинов: вы можете думать о них как о маленьких пакетиках, которые отправляются по вашему телу. На внутренней стороне упаковки находятся жиры (холестерин), а на внешней стороне — белки.
Но какой холестерин хороший, а какой плохой и почему это важно?
Хороший холестерин
Липопротеины высокой плотности (ЛПВП) — это «хороший» холестерин.Эти маленькие упаковки более плотные, и часть их работы заключается в транспортировке холестерина из других частей вашего тела обратно в печень, где он затем удаляется.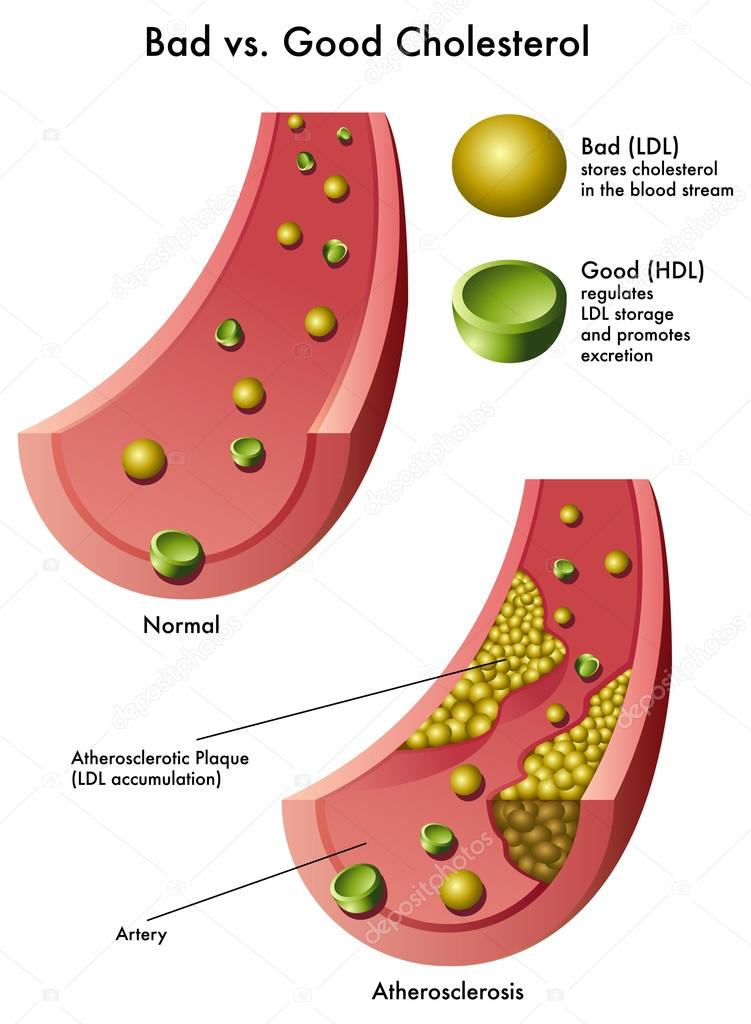
холестерин ЛПВП — это хорошо, потому что он выводит холестерин из кровотока (помните, слишком много холестерина в крови при гиперлипидемии). Как только холестерин возвращается в печень, он расщепляется и выводится из организма.
У вас должен быть высокий уровень ЛПВП, «хорошего» холестерина.
Плохой холестерин
Липопротеины низкой плотности (ЛПНП) — это «плохой» холестерин. Они переносят холестерин из печени в другие клетки организма — и в этом проблема. ЛПНП могут переносить слишком много холестерина (больше, чем необходимо клеткам), и тогда холестерин будет накапливаться в крови.
Накопленные ЛПНП могут вызвать закупорку артерий, образуя бляшки, ограничивающие кровоток.
У вас должен быть низкий уровень ЛПНП, «плохого» холестерина.
И не забывайте о триглицеридах
Триглицериды являются частью вашего общего липидного профиля — количества жира в крови. Любые калории, которые ваше тело не использует сразу после еды, превращаются в триглицериды, которые сохраняются в жировых клетках и используются позже.
Любые калории, которые ваше тело не использует сразу после еды, превращаются в триглицериды, которые сохраняются в жировых клетках и используются позже.
Если принять во внимание ваше общее состояние сердечно-сосудистой системы, важны триглицериды.
Оптимальное количество холестерина
Как человек с диабетом, вы должны внимательно следить за своим липидным профилем.(На самом деле, все должны, но это особенно важно, если у вас диабет.)
Согласно данным Американской кардиологической ассоциации 1 ваш уровень должен быть:
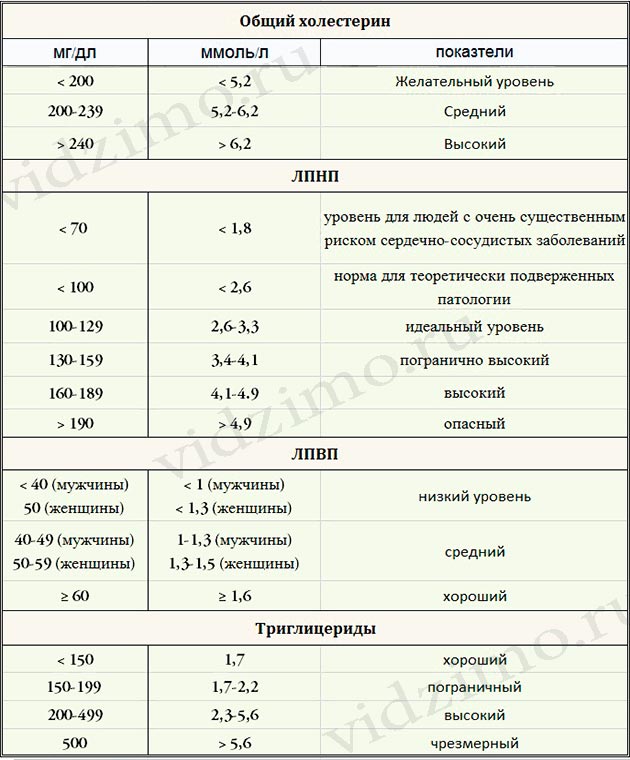
- Общий холестерин: Менее 200 мг / дл
- ЛПВП (хороший) Холестерин: Выше 40 мг / дл для мужчин и выше 50 мг / дл у женщин — это очень хорошо, но если ваш уровень ЛПВП составляет 60 мг / дл или выше, риск сердечных заболеваний будет ниже. значительно ниже.
- ЛПНП (плохой) холестерин: Менее 100 мг / дл
- Триглицериды: Менее 150 мг / дл
Как часто следует проверять уровень холестерина?
Национальная образовательная программа по холестерину рекомендует, чтобы все люди в возрасте от 20 лет и старше проходили анализ липопротеинового профиля натощак (липидный профиль) каждые 5 лет. 2 . Ваш врач может порекомендовать другой график, учитывая ваше здоровье и историю.
2 . Ваш врач может порекомендовать другой график, учитывая ваше здоровье и историю.
Это тест натощак, как следует из названия: перед тестом нужно пройти от 9 до 12 часов без еды, жидкостей или таблеток.
Холестерин важен для вашего здоровья
Как видите, холестерин и нормальный уровень холестерина важны для вашего общего состояния здоровья, особенно если у вас диабет и вы хотите избежать сердечно-сосудистых осложнений.
Обновлено: 09.09.11
Диабет и риск сердечно-сосудистых заболеваний
Низкий пульс — это хорошо или плохо для вас? — Основы здоровья от клиники Кливленда
Вы ожидаете, что ваше тело немного замедлится с возрастом, но если такое же замедление происходит с вашим сердцем, хорошо это или плохо?
Клиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Политика
Низкая частота сердечных сокращений, называемая брадикардией, часто возникает у пожилых людей, говорит кардиолог Хосе Баез-Эскудеро, доктор медицины. Это не всегда проблема, но в некоторых случаях требует лечения.
«Когда люди стареют, электрическая система сердца время от времени изнашивается», — говорит он. «В результате нормальный ритм имеет тенденцию замедляться.”
Если у вас медленный пульс, но симптомы отсутствуют, нет причин для беспокойства. Однако рекомендуется знать признаки проблемы и проконсультироваться с врачом, если вы заметили какой-либо из этих признаков.
Насколько медленно слишком медленно?
Врачи считают частоту сердечных сокращений ниже 60 ударов в минуту низкой, — говорит доктор Баэз-Эскудеро.
Если у вас брадикардия, у вас будет устойчивый пульс ниже 60, даже когда вы бодрствуете и активны. Нормальный диапазон составляет от 60 до 100 ударов в минуту в бодрствующем состоянии.Во время сна частота сердечных сокращений также может замедляться до 40-60 ударов в минуту.
Опасна ли брадикардия?
Для большинства молодых людей, высококвалифицированных спортсменов и людей, регулярно занимающихся спортом, частота пульса ниже 60 является нормальным и здоровым явлением. Вполне возможно, что у вас будет низкая частота сердечных сокращений и не будет никаких симптомов.
Однако, если у вас есть симптомы, но вы их игнорируете, иногда это может вызвать более серьезные проблемы.
Проконсультируйтесь с врачом, если вы испытываете некоторые из этих симптомов и у вас есть связанная с этим низкая частота сердечных сокращений:
- Недостаток энергии.
- Низкая выносливость.
- Головокружение.
- Слабость.
- Боли в груди.
- Путаница / проблемы с памятью.
- Учащенное сердцебиение или трепетание.
Если ваша частота пульса упадет до 30, ваш мозг может не получать достаточно кислорода, что может привести к обморокам, головокружению и одышке. Кровь также может скапливаться в камерах сердца, вызывая застойную сердечную недостаточность.
Почему возникает брадикардия?
Наиболее частой причиной брадикардии является нарушение работы естественного водителя ритма сердца, синусового узла.Он контролирует, насколько быстро верхняя и нижняя камеры сердца прокачивают кровь по телу. Другой причиной является атриовентрикулярная блокада (AV-блокада), при которой верхняя и нижняя камеры не сообщаются должным образом, и в результате снижается частота сердечных сокращений.
«Это как виртуальные электрические кабели и провода внутри сердца», — говорит доктор Баэз-Эскудеро. «И они ухудшаются с возрастом. Обычные лекарства, которые используются у пожилых людей, также часто могут сделать брадикардию более значительной ».
Фактически, возраст является наиболее частым фактором риска развития брадикардии.Заболевание чаще всего встречается среди мужчин и женщин старше 65 лет.
Болезнь или другие состояния также могут вызывать это. Эти другие причины включают:
- Сердечные приступы вследствие ишемической болезни сердца.

- Бактериальная инфекция в крови, поражающая сердце.
- Воспаление сердечной мышцы.
- Низкая функция щитовидной железы.
- Нарушение баланса электролита.
- Слишком много калия в крови.
- Некоторые лекарства, включая бета-адреноблокаторы и антиаритмики.
Врожденные пороки сердца, диабет или длительное высокое кровяное давление могут повысить вероятность брадикардии, говорит доктор Баез-Эскудеро.
Как ваш врач обнаружит и лечит брадикардию?
Ваш врач спросит о вашей обычной деятельности и проведет медицинский осмотр.
Он или она может использовать электрокардиограмму (ЭКГ) для измерения электрических сигналов в вашем сердце (чтобы проверить, правильно ли они срабатывают). Носимый 24-часовой монитор может сообщить врачу, как работает ваше сердце с течением времени.
Как только ваш врач решит, что вам нужно лечение, он или она попытается исключить лекарства или другие ранее существовавшие заболевания в качестве причин.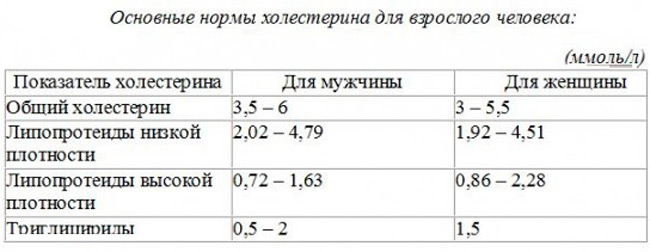 Иногда проблему может решить смена лекарств или аналогичные стратегии.
Иногда проблему может решить смена лекарств или аналогичные стратегии.
В противном случае имплантация кардиостимулятора с помощью минимально инвазивной хирургии — единственный способ ускорить сердечный ритм, — говорит доктор Баез-Эскудеро.
Он отмечает, что брадикардия не всегда является экстренной ситуацией, поэтому у врачей есть время, чтобы выбрать правильное лечение.
«В общем, брадикардия дает нам время, чтобы оценить состояние и исключить причину любого другого заболевания», — говорит он.«Затем мы можем скорректировать лекарства или предпринять другие шаги, если потребуется».
«Плохой» холестерин не так уж плох, как думают люди, показывает исследование — ScienceDaily
Так называемый «плохой холестерин» — липопротеин низкой плотности, обычно называемый ЛПНП — в конце концов, может быть не так уж и плох, показывает Техасский A&M Университетское исследование, проливающее новый свет на дебаты о холестерине, особенно среди взрослых, которые занимаются спортом.
Стив Рихман, исследователь из Департамента здравоохранения и кинезиологии, говорит, что исследование показывает, что ЛПНП не является злом здоровья Дарта Вейдера, как его представляли в последние годы, и что необходимо принять новое отношение к субстанция.Его работа с помощью коллег из Университета Питтсбурга, Кентского государственного университета, Центра управления весом Джонса Хопкинса и Медицинской школы Северного Онтарио опубликована в Геронтологическом журнале , .
Рихман и его коллеги обследовали 52 взрослых в возрасте от 60 до 69 лет, которые в целом имели хорошее здоровье, но не были физически активными, и ни один из них не участвовал в программе обучения. Исследование показало, что после довольно интенсивных тренировок участники, набравшие наибольшую мышечную массу, также имели самый высокий уровень ЛПНП (плохого) холестерина, «очень неожиданный результат, который нас удивил.
«Это показывает, что вам действительно нужно определенное количество ЛПНП, чтобы набрать больше мышечной массы. Нет сомнений, что вам нужны оба — ЛПНП и ЛПВП — и правда в том, что это (холестерин) все хорошо. Вы просто можете «Не удаляет весь« плохой »холестерин из вашего тела без серьезных проблем.
Нет сомнений, что вам нужны оба — ЛПНП и ЛПВП — и правда в том, что это (холестерин) все хорошо. Вы просто можете «Не удаляет весь« плохой »холестерин из вашего тела без серьезных проблем.
Холестерин содержится во всех людях и представляет собой тип жира вокруг тела. Общий уровень холестерина в организме человека состоит из холестерина ЛПНП (липопротеинов низкой плотности) и ЛПВП (липопротеинов высокой плотности).
ЛПНП почти всегда называют «плохим» холестерином, потому что он имеет тенденцию накапливаться в стенках артерий, вызывая замедление кровотока, что часто приводит к сердечным заболеваниям и сердечным приступам.
HDL, обычно называемый «хорошим холестерином», часто помогает удалить холестерин из артерий.
«Но здесь люди склонны ошибаться», — говорит Рихман.
«ЛПНП служит очень полезной цели. Он действует как предупреждающий знак, что что-то не так, и он сигнализирует телу об этих предупреждающих знаках.Он выполняет свою работу так, как должен.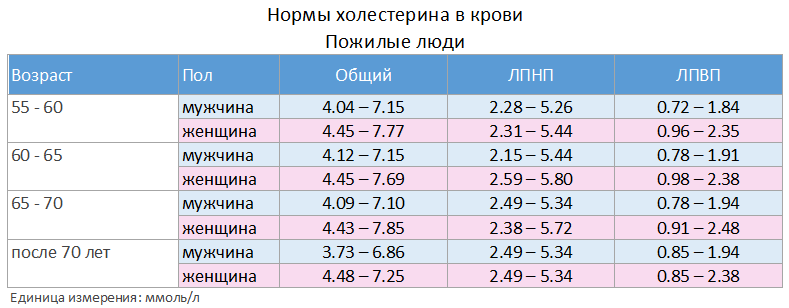
«Люди часто говорят:« Я хочу избавиться от всего моего плохого (ЛПНП) холестерина », но факт в том, что если бы вы сделали это, вы бы умерли», — добавляет профессор A&M из Техаса. «Каждому нужно определенное количество как ЛПНП, так и ЛПВП в организме. Мы должны изменить представление о том, что ЛПНП всегда является злом — он нужен нам всем, и он нужен нам для выполнения своей работы».
По данным Американской кардиологической ассоциации, около 36 миллионов взрослых американцев имеют высокий уровень холестерина.
«Наши ткани нуждаются в холестерине, а ЛПНП поставляют его», — отмечает он. «ЛПВП, хороший холестерин, очищается после завершения восстановления. И чем больше ЛПНП в вашей крови, тем лучше вы сможете нарастить мышцы во время силовых тренировок».
Рихман говорит, что исследование может быть полезным при изучении состояния, называемого саркопенией, то есть потери мышечной массы из-за старения. Предыдущие исследования показывают, что после 40 лет мышечная масса обычно теряется со скоростью 5 процентов в десять лет, что вызывает серьезную озабоченность, поскольку мышечная масса является основным фактором, определяющим физическую силу. После 60 лет саркопения от умеренной до тяжелой формы распространена примерно у 65 процентов всех мужчин и примерно у 30 процентов всех женщин, и на нее приходится более 18 миллиардов долларов расходов на здравоохранение в Соединенных Штатах.
После 60 лет саркопения от умеренной до тяжелой формы распространена примерно у 65 процентов всех мужчин и примерно у 30 процентов всех женщин, и на нее приходится более 18 миллиардов долларов расходов на здравоохранение в Соединенных Штатах.
«Суть в том, что ЛПНП — плохой холестерин — служит напоминанием о том, что что-то не так, и нам нужно выяснить, что это такое», — говорит Рихман.
«Это дает нам предупреждающие знаки. Проблема в курении, в диете, в недостатке физических упражнений, в том, что у человека слишком высокий холестерин? Он играет очень полезную роль, выполняет ту работу, для которой был предназначен, и нам необходимо откажитесь от него, всегда называя его «плохим» холестерином, потому что это не совсем плохо.«
Холестерин: какова ваша цель?
Холестерин — это тип жира, который содержится в крови. Хотя это необходимо для жизни, слишком высокий уровень холестерина считается фактором риска сердечно-сосудистых заболеваний, таких как сердечный приступ и инсульт.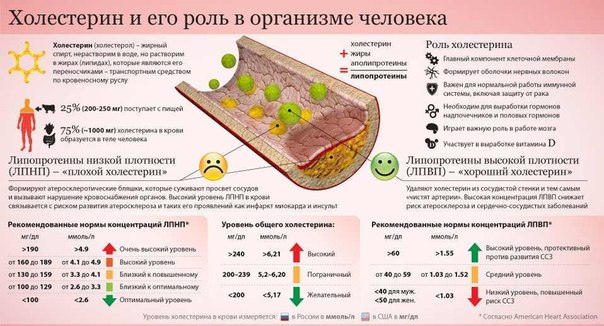
Виды холестерина
Хотя знание вашего общего уровня холестерина важно, также важно измерять уровни различных видов холестерина. Простой анализ крови может определить ваш уровень:
- холестерин общий;
- липопротеин высокой плотности (ЛПВП), «хороший» холестерин;
- липопротеин низкой плотности (ЛПНП), «плохой» холестерин;
- триглицеридов — еще один вид жира, обнаруженный в кровотоке.
Высокий уровень холестерина ЛПВП («хороший») может помочь снизить риск ишемической болезни сердца, в то время как высокий уровень холестерина ЛПНП («плохой») повышает риск сердечно-сосудистых заболеваний.
Все эти измерения могут помочь вашему врачу решить, нужно ли вам изменить образ жизни или лечение, чтобы изменить уровень холестерина.
Факторы, влияющие на уровень холестерина
Ваш уровень холестерина зависит от ряда факторов, включая:
- ваш генетический состав;
- ваш вес;
- ваш уровень физической активности; и
- типы продуктов, которые вы едите.

Каков допустимый уровень холестерина?
Ваш врач будет использовать результаты вашего теста на холестерин в сочетании с другими факторами риска сердечно-сосудистых заболеваний, чтобы определить, нужно ли вам снизить уровень холестерина.
Цели лечения холестерина
Если вы подвержены повышенному риску сердечно-сосудистых заболеваний, ваш врач может посоветовать меры по изменению образа жизни и / или лечение для снижения уровня холестерина.
Примеры факторов риска сердечно-сосудистых заболеваний:
- страдает диабетом;
- страдающий заболеванием почек;
- с семейной гиперхолестеринемией — генетическим заболеванием, повышающим уровень холестерина.
- с высоким кровяным давлением; и
- перенес сердечный приступ или инсульт.
Для людей, которым необходимо лечение от холестерина, австралийские руководящие принципы устанавливают целевые уровни, к которым следует стремиться (см. Ниже).
Ниже).
ЛПНП-холестерин
Австралийское руководство гласит, что люди, нуждающиеся в лечении от высокого холестерина, должны стремиться к снижению уровня ЛПНП («плохого») ниже 2,0 ммоль / л. Тем не менее, люди, относящиеся к группе высокого риска, например, перенесшие сердечный приступ, должны стремиться к уровню ЛПНП ниже 1.8 ммоль / л.
ЛПВП-холестерин
В целом, люди, которым необходимо лечение от высокого холестерина, должны стремиться к уровню HDL-холестерина («хорошего» холестерина) 1,0 ммоль / л или более. ЛПВП-холестерин защищает от сердечно-сосудистых заболеваний, таких как сердечные приступы, поэтому более высокий уровень — это хорошо. HDL-холестерин очищает «плохой» холестерин (LDL-холестерин) от стенок артерий и доставляет его в печень для обработки.
Триглицериды
Триглицериды способствуют развитию атеросклероза — затвердению и сужению артерий.Как правило, австралийцы, проходящие лечение от холестерина, должны стремиться к уровню триглицеридов ниже 2,0 ммоль / л.
Нравится:
Нравится Загрузка …
Связанные
Последняя редакция: 06.10.2015
myDr
Список литературы
1. Национальный альянс по профилактике сосудистых заболеваний. 2012. Абсолютное управление рисками сердечно-сосудистых заболеваний. Краткое справочное руководство для специалистов здравоохранения.(по состоянию на июнь 2015 г.).
2. Национальный фонд сердца Австралии. Кардиологическое общество Австралии и Новой Зеландии. 2012. Снижение риска сердечных заболеваний. Экспертное руководство по клинической практике вторичной профилактики ишемической болезни сердца — резюме. (по состоянию на июнь 2015 г.).
Как снизить уровень ЛПНП (плохой холестерин)
Не используйте Repatha ® , если у вас аллергия на эволокумаб или любой из ингредиентов Repatha ® .
Перед тем, как начать использовать Repatha ® , сообщите своему врачу обо всех ваших медицинских состояниях, в том числе если у вас аллергия на резину или латекс, вы беременны или планируете забеременеть, кормите грудью или планируете кормить грудью. Крышки игл на одноразовых предварительно заполненных шприцах и внутренняя часть колпачков игл на одноразовых предварительно заполненных автоинжекторах SureClick ® содержат сухой натуральный каучук. Одноразовая система Pushtronex ® (инфузор на теле с предварительно заполненным картриджем) не изготавливается из натурального латекса.
Крышки игл на одноразовых предварительно заполненных шприцах и внутренняя часть колпачков игл на одноразовых предварительно заполненных автоинжекторах SureClick ® содержат сухой натуральный каучук. Одноразовая система Pushtronex ® (инфузор на теле с предварительно заполненным картриджем) не изготавливается из натурального латекса.
Сообщите своему врачу или фармацевту о любых рецептурных и внебиржевых лекарствах, витаминах или травяных добавках, которые вы принимаете.
Каковы возможные побочные эффекты Repatha ® ?
Repatha ® может вызывать серьезные побочные эффекты, в том числе серьезные аллергические реакции.Прекратите принимать Repatha ® и немедленно позвоните своему врачу или обратитесь за неотложной помощью, если у вас есть какие-либо из этих симптомов: затрудненное дыхание или глотание, выпуклые шишки (крапивница), сыпь или зуд, отек лица, губ, языка, горла. или оружие.
Наиболее частые побочные эффекты Repatha ® включают: насморк, боль в горле, симптомы простуды, гриппа или гриппоподобные симптомы, боль в спине, высокий уровень сахара в крови (диабет) и покраснение, боль или синяки. в месте укола.
в месте укола.
Сообщите своему врачу, если у вас есть побочные эффекты, которые вас беспокоят или которые не проходят.
Это не все возможные побочные эффекты Repatha ® . За дополнительной информацией обратитесь к своему врачу или фармацевту. Позвоните своему врачу для получения медицинской консультации о побочных эффектах.
Вам рекомендуется сообщать в FDA о побочных эффектах рецептурных лекарств. Посетите www.fda.gov/medwatch или позвоните по телефону 1-800-FDA-1088.
См. Полную информацию о назначении.
Холестерин — полезен для мозга, вреден для сердца
К. Рональд Кан, доктор медицины, главный научный сотрудник Центра диабета Джослина. Доктор Кан является соруководителем секции интегративной физиологии и метаболизма и профессором медицины Мэри К. Якокка в Гарвардской медицинской школе. Предоставлено: Джон Соарес. Здоровый мозг нуждается в большом количестве холестерина для нервных клеток, чтобы расти и работать должным образом, но диабет может снизить количество холестерина в мозге, как продемонстрировала команда Центра диабета Джослин. Исследователи из Джослина и их коллеги продемонстрировали, что мыши, генетически модифицированные для подавления выработки холестерина в мозге, демонстрируют драматические симптомы неврологических нарушений.
Исследователи из Джослина и их коллеги продемонстрировали, что мыши, генетически модифицированные для подавления выработки холестерина в мозге, демонстрируют драматические симптомы неврологических нарушений.
Это открытие может помочь объяснить, почему риск развития болезни Альцгеймера увеличивается при диабете, — говорит Хизер Феррис, доктор медицины, доктор философии, научный сотрудник Джослин и ведущий автор статьи о работе, опубликованной в PNAS .
Ученые давно изучали роль холестерина в головном мозге при болезни Альцгеймера, одна из причин заключается в том, что мутации в холестерин-несущем белке, известном как APOE, являются сильнейшим генетическим фактором риска заболевания, отмечает Феррис.
Считается, что астроциты, важный класс поддерживающих клеток мозга, производят большую часть холестерина. В своем последнем исследовании исследователи из Джослина создали модель мыши, в которой был отключен ген, известный как SREBP2, главный регулятор синтеза холестерина.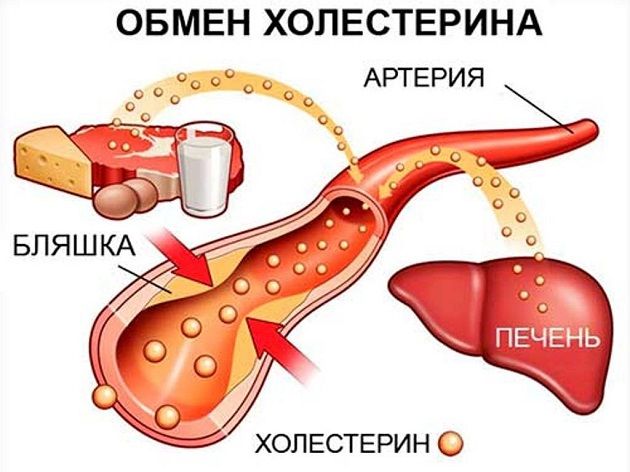
Результаты были поразительными. «По сравнению с нормальными животными у этих мышей очень маленький мозг и множество поведенческих аномалий», — говорит Феррис.
«У этих мышей не только проблемы с обучением и запоминанием, они не могут выполнять некоторые другие обычные повседневные действия, такие как постройка гнезда», — добавляет К. Рональд Кан, доктор медицины, старший автор статьи, главный научный сотрудник Джослина и Мэри К. Якокка, профессор медицины Гарвардской медицинской школы. «Некоторые из этих эффектов были немного похожи на болезнь Альцгеймера у мышей, за исключением того, что они были гораздо более серьезными.«
Как ни странно, у мышей также были обнаружены изменения в обмене веществ во всем теле, они сжигали больше углеводов и набирали меньше веса.
«Мы только находимся в начале исследования того, как диабет и болезнь Альцгеймера могут быть связаны, но холестерин может быть посредником», — говорит Феррис. Хотя исследователи из других лабораторий предположили, что повышенный, а не пониженный уровень холестерина может быть связан с заболеваниями мозга, «мы думаем, что наша модель может быть более клинически актуальной», — говорит она.
Лекарства, снижающие уровень холестерина в сердечно-сосудистой системе, могут принести большую пользу людям с диабетом или связанными с ним заболеваниями, но холестерин в крови, как правило, не может проникать в мозг, а метаболизм холестерина в мозге совершенно иной, отмечает она.
В дальнейшем исследователи создают модели мышей, которые объединят модель пониженного холестерина в головном мозге с моделями болезни Альцгеймера, диабета 1 типа или диабета 2 типа. Ученые также изучат эффекты депривации холестерина в мозге у взрослых мышей, в дополнение к мышам, рожденным с модификацией.
«Эта работа дает еще один пример того, как исследования в одной области биомедицины могут повлиять на знания в другой области», — комментирует Кан. «Мы не начинали думать о болезни Альцгеймера; мы пытались понять влияние диабета на мозг».
Диабет снижает уровень холестерина в мозгу
Дополнительная информация: Хизер А.
 Ferris et al. Потеря синтеза холестерина астроцитами нарушает функцию нейронов и изменяет метаболизм всего тела, Proceedings of the National Academy of Sciences (2017). DOI: 10.1073 / pnas.1620506114 Предоставлено
Центр диабета Джослин
Ferris et al. Потеря синтеза холестерина астроцитами нарушает функцию нейронов и изменяет метаболизм всего тела, Proceedings of the National Academy of Sciences (2017). DOI: 10.1073 / pnas.1620506114 Предоставлено
Центр диабета ДжослинСсылка : Холестерин — полезен для мозга, вреден для сердца (2017, 23 января) получено 7 декабря 2020 из https: // medicalxpress.ru / news / 2017-01-cholesterolgood-brain-bad-heart.html
Этот документ защищен авторским правом.



 Ограничьте употребление соли, сахара, сладостей, мучного, острого, копченостей.
Ограничьте употребление соли, сахара, сладостей, мучного, острого, копченостей.
 Они, в свою очередь, притягивают к себе излишки «плохого» холестерина из тканей и кровеносных сосудов, а затем переносят их в печень, где происходит их утилизация. Это необходимо для поддержки нормальной работы сердечно-сосудистой системы и профилактики заболеваний сердца.
Они, в свою очередь, притягивают к себе излишки «плохого» холестерина из тканей и кровеносных сосудов, а затем переносят их в печень, где происходит их утилизация. Это необходимо для поддержки нормальной работы сердечно-сосудистой системы и профилактики заболеваний сердца.

