Филлоидная фиброаденома — НЦЗД
Пациентка 13 лет. Самостоятельно обнаружила уплотнение в молочной железе и янтарные кровянистые выделения из соска.
Клинический осмотр: молочные железы развиты правильно, на коже левой молочной железы в верхних квадрантах – стрии (растяжки кожи), у ареолы – легкое покраснение и раздражение кожи (со слов пациентки за счет компрессов).
Пальпаторно: правая молочная железа мягкая, без особенностей; левая молочная железа плотная по всему объему. Выделения из левого соска при надавливании янтарные.
Взят мазок.
Цитология: эритроциты, макрофаги.
Ультразвуковое исследование:
Молочные железы представлены железистой тканью. Слева за ареолой – полицикличное образование с неоднородной эхоструктурой, четкими, ровными контурами и анэхогенным включением до 3 см. Усилен кровоток. Размеры выходят за границы визуализации. Лимфоузлы структурные
Для решения вопроса об объеме последующего оперативного лечения и активности процесса проведено МРТ исследование молочных желез в аксиальной и коронарной плоскости, в режиме 3D, а также с внутривенным введением 7,5 мл гадовиста в режиме динамического контрастного усиления. В левой молочной железе определяется объемное образование, занимающее практически всю зону железистой ткани, размером 6,6×4,6×5,2 см. Структура опухоли дольковая с множественными сосудами по междольковым перегородкам. В нижних отделах опухоли визуализируется неправильной округлой формы киста с геморрагическим содержимым размером до 3,3 см в диаметре (рис. 1)
В левой молочной железе определяется объемное образование, занимающее практически всю зону железистой ткани, размером 6,6×4,6×5,2 см. Структура опухоли дольковая с множественными сосудами по междольковым перегородкам. В нижних отделах опухоли визуализируется неправильной округлой формы киста с геморрагическим содержимым размером до 3,3 см в диаметре (рис. 1)
Рис. 1. Ультразвуковая картина: гипоэхогенное образование, выходящее за размер датчика, с усиленным кровотоком и полицикличными контурами.
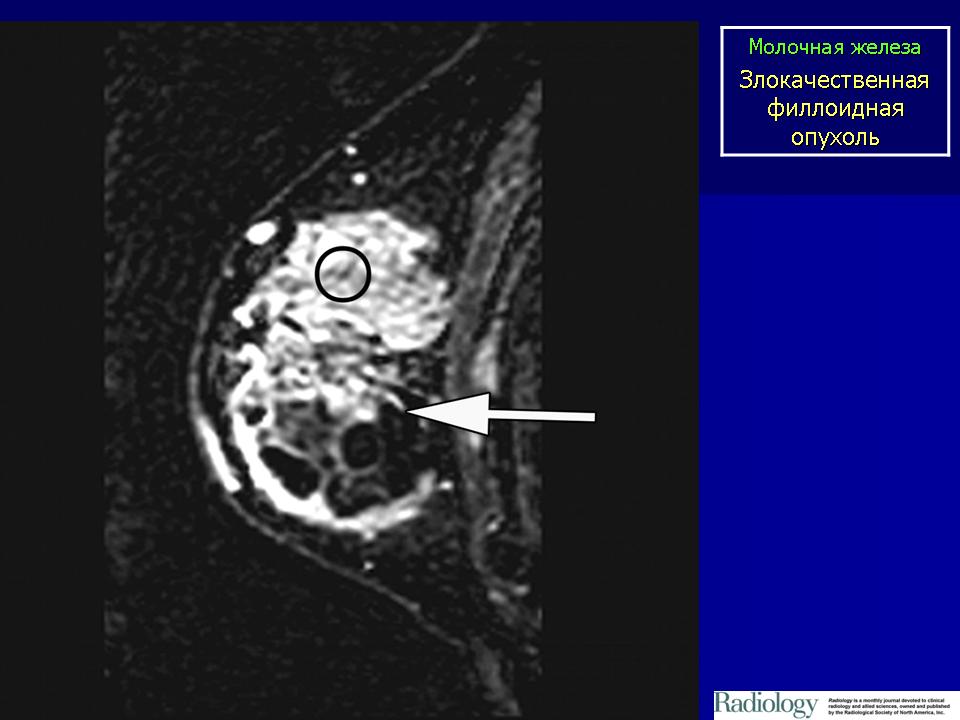
В режиме диффузии данная зона патологически изменена. При динамическом контрастном усилении отмечается выраженное накопление контрастного препарата опухолью и капсулой кисты, а так же внутрикапсульными разрастаниями (рис. 2-3).
Рис 2. МРТ.
Рис. 3. График накопления контрастного вещества.
Правая молочная железа без особенностей. Лимфоузлы в аксиллярных зонах визуализируются, увеличены, структурны.
После инструментальных методов диагностики, проведена диагностическая пункция образования из нескольких мест.
Цитология: обильное скопление клеток кубического эпителия (3-х мерные структуры), оксифильные массы.
Учитывая клиническую картину, объемность опухоли, активность кровотока в ней, УЗИ, МРТ-исследование и график накопления контраста, а также результаты цитологического исследования был поставлен диагноз: «Листовидная фиброаденома с кистозным компонентом левой молочной железы».
Проведена энуклеация опухоли молочной железы.
Гистология: филлоидная опухоль (фото 1).
Фото 1. Макропрепарат (филлоидная фиброаденома)
При повторном обследовании пациентки через 3 месяца после оперативного вмешательства асимметрии молочной железы не наблюдается. Пальпаторно левая молочная железа без особенностей. При УЗИ выявлена рубцовая деформация тканей молочной железы в месте оперативного вмешательства (фото 2).
Фото 2. Послеоперационный рубец.
ФИЛЛОИДНЫЕ ОПУХОЛИ МОЛОЧНЫХ ЖЕЛЕЗ. СОВРЕМЕННОЕ СОСТОЯНИЕ ПРОБЛЕМЫ | Зикиряходжаев
1. Atalay C, Kinas V, Celebioglu S.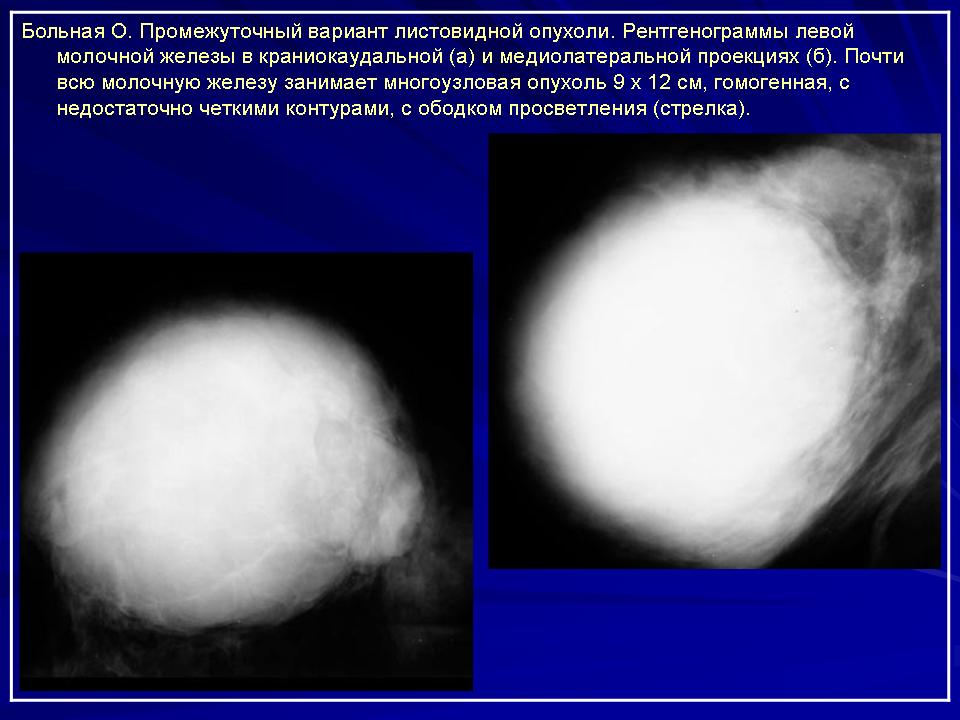 Analysis of patients with phylloides tumor of the breast. Turkish J Surg. 2014; 30 (3): 129–132. DOI: 10.5152/UCD.2014.2719
Analysis of patients with phylloides tumor of the breast. Turkish J Surg. 2014; 30 (3): 129–132. DOI: 10.5152/UCD.2014.2719
2. Волченко А. А., Пак Д. Д., Усов Ф. Н., Фетисова Е. Ю., Ефанов В. В. Гигантская листовидная опухоль молочной железы. Онкохирургия. 2012; 4 (2): 77–80.
3. Müller J. Über den feineren Ban und die Formen der Krankaften Geschwulste. Berlin: G Reiner. 1838; 1: 54–57.
4. World Health Organization Histological typing of breast tumors. Tumori. 1982; 68: 181–198.
5. Liang М, Ramaswamy В, Patterson С, McKelvey MT, Gordillo G, Nuovo GJ, et al. Giant breast tumors: Surgical management of phyllodes tumors, potential for reconstructive surgery and a review of literature. World J Surg Oncol. 2008; 6: 117. DOI: 10.1186/1477–7819–6-117
6. Tavassoli FA, Devilee P.Pathology and genetics of tumours of the breast and female genital organs. In: World Health Organization Classification of Tumours, IARC Press, Lyons 2003. p. 99.
7. Bernstein L, Deapen D, Ross RK. The descriptive epidemiology of malignant cystosarcoma phyllodes tumors of the breast. Cancer. 1993; 71 (10): 3020–3024. DOI: 10.1002/1097–0142 (19930515)71:10<3020:: AID-CNCR2820711022>3.0.CO;2-G
The descriptive epidemiology of malignant cystosarcoma phyllodes tumors of the breast. Cancer. 1993; 71 (10): 3020–3024. DOI: 10.1002/1097–0142 (19930515)71:10<3020:: AID-CNCR2820711022>3.0.CO;2-G
8. Barrio AV, Clark BD, Goldberg JI, Hoque LW, Bernik SF, Flynn LW, et al. Clinicopathologic features and long-term outcom es of 2 93phyllodes tum ors of the breast. Ann Surg Oncol 2007; 14 (10): 2961–2970. DOI: 10.1245/s10434–007–9439-z
9. Calhoun K, Lawton TJ, Kim JM, et al. Phyllodes tumors. In: Diseases of the breast. Harris J, Lippman ME, Osborne CK, Morrow M (eds). Lippincott Williams and Wilkins, 2010, p.781.
10. Telli ML, Horst KC, Guardino AE, Dirbas FM, Carlson RW. Phyllodes tumors of the breast: natural history, diagnosis, and treatment. J Natl Compr Canc Netw. 2007 Mar; 5 (3): 324–330. DOI: 10.6004/jnccn.2007.0027
11. Carter BA, Page DL. Phyllodes tumor of the breast: local recurrence versus metastatic capacity. Hum Pathol. 2004; 35 (9): 1051–1052. DOI: 10. 1016/j.humpath.2004.08.001
1016/j.humpath.2004.08.001
12. Reinfuss M, Mituś J, Duda K, Stelmach A, Ryś J, Smolak K. The treatment and prognosis of patients with phyllodes tumor of the breast: an analysis of 170 cases. Cancer. 1996; 77 (5): 910–916. DOI: 10.1002/(SICI)1097–0142 (19960301)77:5<910:: AID-CNCR16>3.0.CO;2–6
13. National Comprehensive Cancer Network (NCCN). NCCN Clinical practice guidelines in oncology. Availavle at: http://www.nccn.org/professionals/physician_gls/f_guidelines.asp (Accessed on February 27, 2016)
14. Jacklin RK, Ridgway PF, Ziprin P, Healy V, Hadjiminas D, Darzi A. Optimising preoperative diagnosis in phyllodes tumour of the breast. J Clin Pathol. 2006; 59 (5): 454–459. DOI: 10.1136/jcp.2005.025866
15. Jang JH, Choi MY, Lee SK, Kim S, Kim J, Lee J, et al. Clinicopathologic risk factors for the local recurrence of phyllodes tumors of the breast. Ann Surg Oncol. 2012 Aug; 19 (8): 2612–7. DOI: 10.1245/s10434–012–2307–5
16. Tavassoli FA, Devilee P.Genetics of tumours of the breast and female genital organs.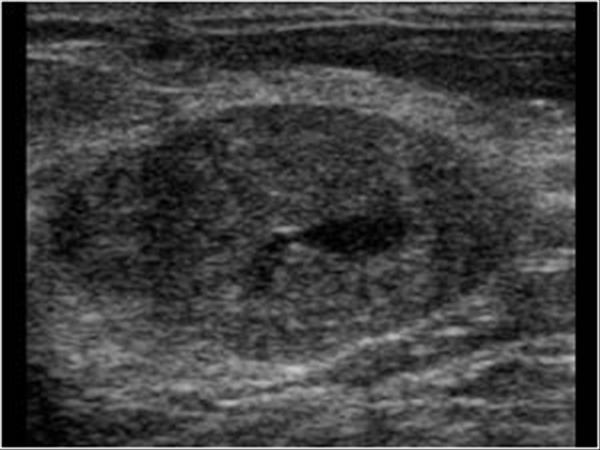 In: World Health Organization Classification of Tumours, IARC Press, Lyons 2003. p. 99.
In: World Health Organization Classification of Tumours, IARC Press, Lyons 2003. p. 99.
17. Kuijper A, Buerger H, Simon R, Schaefer KL, Croonen A, Boecker W, et al. Analysis of the progression of fibroepithelial tumours of the breast by PCR-based clonality assay. J Pathol. 2002; 197 (5): 575–581. DOI: 10.1002/path.1161
18. Wiratkapun C, Piyapan P, Lertsithichai P, Larbcharoensub N. Fibroadenoma versus phyllodes tumor: distinguishing factors in patients diagnosed with fibroepithelial lesions after a core needle biopsy. Diagn Interv Radiol. 2014 Jan-Feb; 20 (1): 27–33. DOI: 10.5152/dir.2013.13133
19. Летягин В. П., Ермилова В. Д., Воротников И. К. Злокачественные неэпиелиальные опухоли молочных желез. Вестник РОНЦ им. Н. Н. Блохина РАМН. 1996; 7 (3): 57–59
20. Волченко А. А., Пак Д. Д., Усов Ф. Н., Фетисова Е. Ю. Гигантская листовидная опухоль молочной железы: клиническое наблюдение. Опухоли женской репродуктивной системы. 2012; 2: 27–29.
21. Spitaleri G, Toesca A, Botteri E, Bottiglieri L, Rotmensz N, Boselli S, et al.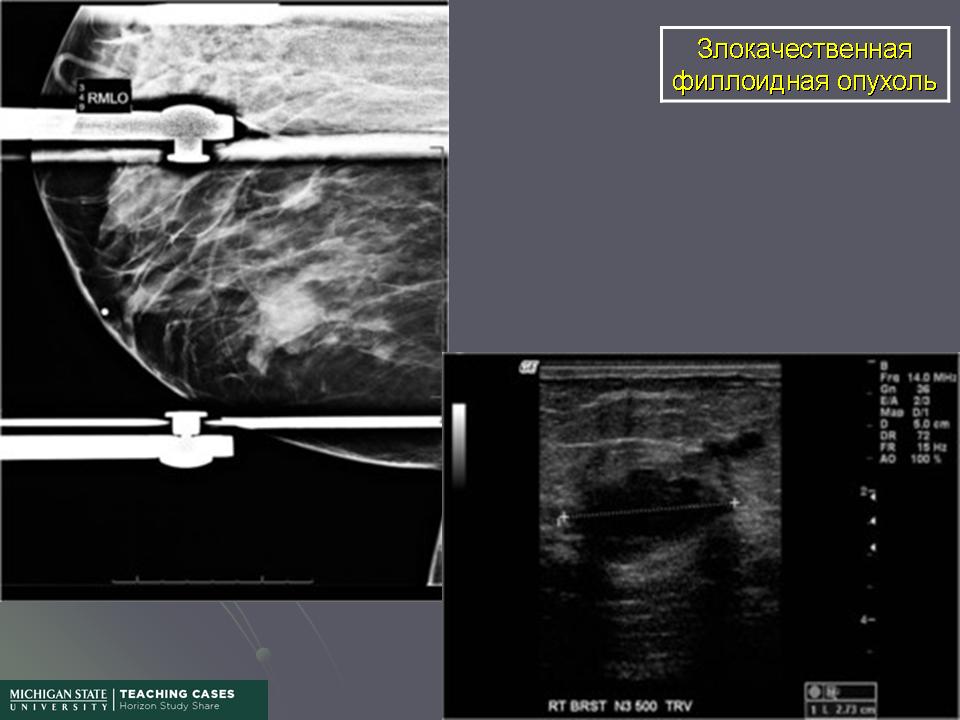 Breast phyllodes tumor: a review of literature and a single center retrospective series analysis. Crit Rev Oncol Hematol. 2013 Nov; 88 (2): 427–36. DOI: 10.1016/j.critrevonc.2013.06.005
Breast phyllodes tumor: a review of literature and a single center retrospective series analysis. Crit Rev Oncol Hematol. 2013 Nov; 88 (2): 427–36. DOI: 10.1016/j.critrevonc.2013.06.005
22. Chaney AW, Pollack A, McNeese MD, Zagars GK, Pisters PW, Pollock RE, et al. Primary treatment of cystosarcoma phyllodes of the breast. Cancer 2000; 89 (7): 1502–1511.
23. Ward RM, Evans HL. Cystosarcoma phyllodes: a clinicopathologic study of 26 cases. Cancer. 1986; 58 (10): 2282–2289. DOI: 10.1002/1097–0142 (19861115)58:10<2282:: AID-CNCR2820581021>3.0.CO;2–2
24. Cohn-Cedermark G, Rutqvist LE, Rosendahl I, Silfverswärd C. Prognostic factors in cystosarcoma phyllodes. A clinicopathologic study of 77 patients. Cancer. 1991; 68 (9): 2017–2022. DOI: 10.1002/1097–0142 (19911101)68:9<2017:: AID-CNCR2820680929>3.0.CO;2-V
25. Norris HJ, Taylor HB. Relationship of histologic features to behavior of cystosarcoma phyllodes. Analysis of ninety-four cases. Cancer. 1967; 20 (12): 2090–2099.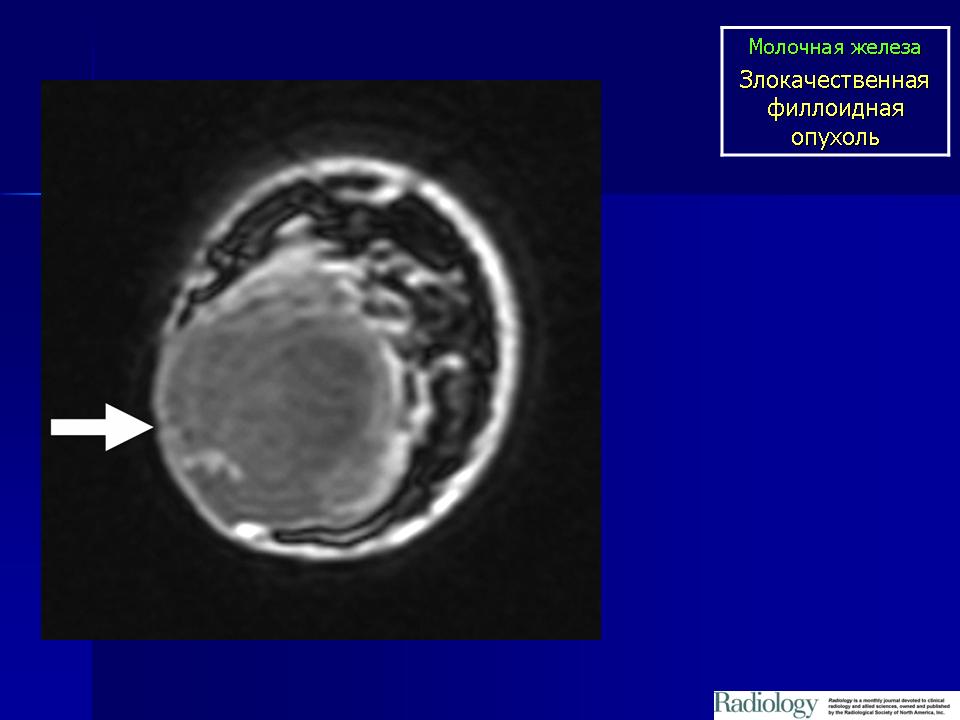 DOI: 10.1002/1097–0142 (196712)20:12<2090:: AID-CNCR2820201206>3.0.CO;2-L
DOI: 10.1002/1097–0142 (196712)20:12<2090:: AID-CNCR2820201206>3.0.CO;2-L
26. Hawkins RE, Schofield JB, Fisher C, Fisher C, Wiltshaw E, McKinna JA. The clinical and histologic criteria that predict m etastases from cystosarcom a phyllodes. Cancer 1992; 69 (1): 141–147. DOI: 10.1002/1097–0142 (19920101)69:1<141:: AID-CNCR2820690125>3.0.CO;2–1
27. Fajdić J, Gotovac N, Hrgović Z, Kristek J, Horvat V, Kaufmann M. Phyllodes tumors of the breast diagnostic and therapeutic dilemmas. Onkologie. 2007 Mar; 30 (3): 113–118. DOI: 10.1159/000099580
28. Macdonald OK, Lee CM, Tward JD, Chappel CD, Gaffney DK. Malignant phyllodes tumor of the female breast: association of primary therapy with cause-specific survival from the Surveillance, Epidemiology, and End Results (SEER) program. Cancer 2006; 107 (9): 2127–2133. DOI: 10.1002/cncr.22228
29. Barth RJ Jr, Wells WA, Mitchell SE, Cole BF. A prospective, multi-institutional study of adjuvant radiotherapy after resection of malignant phyllodes tumors. Ann Surg Oncol. 2009 Aug; 16 (8): 2288–2294. DOI: 10.1245/s10434–009–0489–2
Ann Surg Oncol. 2009 Aug; 16 (8): 2288–2294. DOI: 10.1245/s10434–009–0489–2
30. Kapiris I, Nasiri N, A’Hern R, Healy V, Gui GP. Outcome and predictive factors of local recurrence and distant m etastases following prim ary surgical treatm ent of highgrade malignant phyllodes tumours of the breast. Eur J Surg Oncol. 2001; 27 (8): 723–730. DOI: 10.1053/ejso.2001.1207
31. Parker SJ, Harries SA. Phyllodes tumours. Postgrad Med J. 2001 Jul; 77 (909): 428–435. DOI: 10.1136/pmj.77.909.428
32. Belkacémi Y, Bousquet G, Marsiglia H, Ray-Coquard I, Magné N, Malard Y, et al. Phyllodes tumor of the breast. Int J Radiat Oncol Biol Phys 2008; 70 (2): 492–500. DOI: 10.1016/j.ijrobp.2007.06.059
33. Pezner RD, Schultheiss TE, Paz IB. Malignant phyllodes tumor of the breast: local control rates with surgery alone. Int J Radiat Oncol Biol Phys. 2008 Jul 1; 71 (3): 710–713. DOI: 10.1016/j.ijrobp.2007.10.051
34. Gnerlich JL, Williams RT, Yao K, Jaskowiak N, Kulkarni SA. Utilization of radiotherapy for malignant phyllodes tumors: analysis of the National Cancer Data Base, 1998–2009. Ann Surg Oncol. 2014 Apr; 21 (4): 1222–30. DOI: 10.1245/s10434–013–3395–6
Ann Surg Oncol. 2014 Apr; 21 (4): 1222–30. DOI: 10.1245/s10434–013–3395–6
35. Morales-Vásquez F, Gonzalez-Angulo AM, Broglio K, Lopez-Basave HN, Gallardo D, Hortobagyi GN, et al. Adjuvant chemotherapy with doxorubicin and dacarbazine has no effect in recurrence-free surviv al of m alignant phyllodes tumors of the breast. Breast J. 2007 Nov-Dec; 13 (6): 551–556. DOI: 10.1111/j.1524–4741.2007.00510.x
36. Burton GV, Hart LL, Leight GS Jr, Iglehart JD, McCarty KS Jr, Cox EB. Cystosarcoma phyllodes. Effective therapy with cisplatin and etoposide chemotherapy. Cancer. 1989; 63 (11): 2088–2092. DOI: 10.1002/1097–0142 (19890601)63:11<2088:: AID-CNCR2820631103>3.0.CO;2-C
37. Sapino A, Bosco M, Cassoni P, Castellano I, Arisio R, Cserni G, et al. Estrogen receptor-beta is expressed in stromal cells of fibroadenoma and phyllodes tumors of the breast. Mod Pathol 2006; 19 (4): 599–606. DOI: 10.1038/modpathol.3800574
38. Tse GM, Lee CS, Kung FY, Scolyer RA, Law BK, Lau TS, et al. Hormonal receptors expression in epithelial cells of mammary phyllodes tumors correlates with pathologic grade of the tumor: a multicenter study of 143 cases. Am J Clin Pathol. 2002; 118 (4): 522–526. DOI: 10.1309/D206-DLF8-WDNC–XJ8K
Hormonal receptors expression in epithelial cells of mammary phyllodes tumors correlates with pathologic grade of the tumor: a multicenter study of 143 cases. Am J Clin Pathol. 2002; 118 (4): 522–526. DOI: 10.1309/D206-DLF8-WDNC–XJ8K
39. Confavreux C, Lurkin A, Mitton N, Blondet R, Saba C, Ranchère D, et al. Sarcomas and malignant phyllodes tumours of the breast — a retrospective study. Eur J Cancer. 2006 Nov; 42 (16): 2715–2721. DOI: 10.1016/j.ejca.2006.05.040
Phyllodes опухоли молочной железы
Phyllodes опухоли (или филлоидные опухоли) – это редкие опухоли молочной железы, которые начинаются в соединительной (стромальной) ткани молочной железы, а не в протоках или железах (где возникает большинство случаев рака молочной железы). Большинство филлодийных опухолей доброкачественные, и лишь небольшое количество злокачественных (рак).
Опухоли Phyllodes чаще всего встречаются у женщин в возрасте 40 лет,
но они могут быть у женщин любого возраста. Женщины с синдромом Ли-Фраумени (редкое наследственное генетическое заболевание) имеют повышенный риск развития филлодных опухолей.
Опухоли Phyllodes часто делят на 3 группы в зависимости от того, как они выглядят под микроскопом:
- Доброкачественные (нераковые) опухоли составляют более половины всех филлодных опухолей. Эти опухоли наименее склонны к быстрому росту или распространению.
- Пограничные опухоли имеют промежуточные признаки между доброкачественными и злокачественными (раковыми) опухолями.
- Злокачественные (раковые) опухоли составляют примерно 1 из 4 филлодных опухолей. Они, как правило, растут быстрее всего и чаще всего распространяются или возвращаются после лечения.
Диагностика филлодовых опухолей
Филлодовые опухоли обычно ощущаются как твердая безболезненная опухоль молочной железы, но некоторые из них могут причинять боль. Они имеют тенденцию расти довольно быстро и часто растягивают кожу.
Иногда эти опухоли сначала видны при визуализации (например, при УЗИ или маммографии), и в этом случае их часто трудно отличить от фиброаденомы.
Диагноз часто можно поставить с помощью толстоигольной биопсии, но иногда необходимо удалить всю опухоль (во время эксцизионной биопсии), чтобы точно знать, что это филлодная опухоль, и является ли она злокачественной.
Как филлодные опухоли влияют на риск развития рака молочной железы?
Наличие доброкачественной опухоли филлода не влияет на риск развития рака молочной железы. Если у вас злокачественная опухоль филлода, это не влияет на риск развития других видов рака молочной железы. Тем не менее, вы можете наблюдаться более внимательно и проходить регулярные тесты визуализации после лечения филлодовой опухоли, потому что эти опухоли могут иногда возвращаться после операции.
Лечение филлодных опухолей
Опухоли Phyllodes обычно необходимо полностью удалять хирургическим путем.
Если опухоль окажется доброкачественной , может потребоваться эксцизионная биопсия, если опухоль удалена полностью.
Если опухоль пограничная или злокачественная , обычно также необходимо удалить более широкий край (участок нормальной ткани вокруг опухоли). Это может быть сделано с помощью органосохраняющей операции (лампэктомии или частичной мастэктомии), при которой удаляется часть груди. Или вся грудь может быть удалена с помощью мастэктомии, особенно если край нормальной ткани молочной железы не может быть удален с помощью органосохраняющей операции. Лучевая терапия может быть назначена на область после операции, особенно если неясно, была ли удалена вся опухоль.
Это может быть сделано с помощью органосохраняющей операции (лампэктомии или частичной мастэктомии), при которой удаляется часть груди. Или вся грудь может быть удалена с помощью мастэктомии, особенно если край нормальной ткани молочной железы не может быть удален с помощью органосохраняющей операции. Лучевая терапия может быть назначена на область после операции, особенно если неясно, была ли удалена вся опухоль.
Злокачественные филлодные опухоли отличаются от более распространенных типов рака молочной железы. Они с меньшей вероятностью реагируют на некоторые методы лечения, обычно используемые при раке молочной железы, такие как гормональная терапия или химиотерапевтические препараты, обычно используемые при раке молочной железы. Опухоли Phyllodes, которые распространились на другие части тела , часто лечат скорее как саркомы (рак мягких тканей), чем как рак молочной железы.
Опухоли Phyllodes иногда могут рецидивировать в одном и том же месте. Из-за этого после лечения обычно рекомендуется тщательное наблюдение с частыми осмотрами груди и визуализирующими тестами.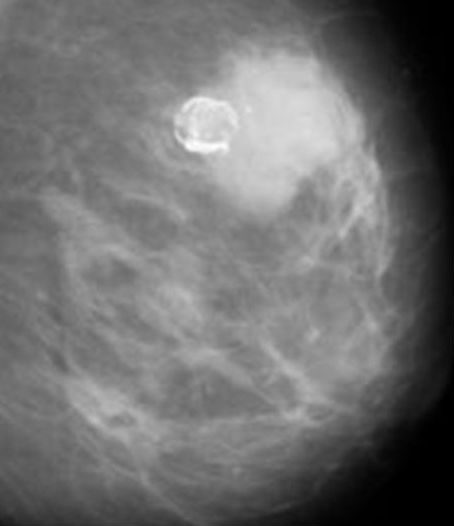
- Написано
- использованная литература
Группа медицинского и редакционного контента Американского онкологического общества
Наша команда состоит из врачей и сертифицированных онкологических медсестер с глубокими знаниями в области лечения рака, а также журналистов, редакторов и переводчиков с большим опытом написания медицинских текстов.
Калхун К.Э., Эллисон К.Х., Ким Дж.Н., Рахбар Х., Андерсон Б.О. Глава 62: Опухоли Phyllodes. В: Harris JR, Lippman ME, Morrow M, Osborne CK, eds. Болезни молочной железы . 5-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2014.
Grau AM, Chakravarthy AB, Chugh R. Phyllodes опухоли молочной железы. Своевременно. 2021. Доступ по адресу https://www.uptodate.com/contents/phyllodes-tumors-of-the-breast 1 ноября 2021 г.
Гурай М., Сахин А.А. Доброкачественные заболевания молочной железы: классификация, диагностика и лечение.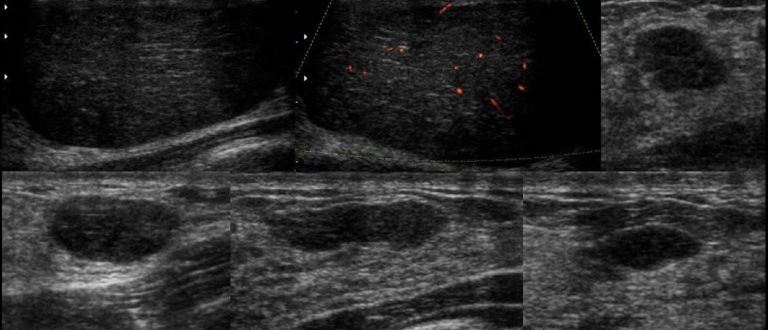
Hartmann LC, Sellers TA, Frost MH и др. Доброкачественные заболевания молочной железы и риск рака молочной железы. N Английский J Med . 2005;353:229-237.
Генри Н.Л., Шах П.Д., Хайдер И. и др. Глава 88: Рак груди. В: Нидерхубер Дж. Э., Армитаж Дж. О., Дорошоу Дж. Х., Кастан М. Б., Теппер Дж. Э., ред. Клиническая онкология Абелоффа . 6-е изд. Филадельфия, Пенсильвания: Elsevier; 2020.
Джагси Р., Кинг Т.А., Леман С. и др. Глава 79: Злокачественные опухоли молочной железы. В: ДеВита В.Т., Лоуренс Т.С., Розенберг С.А., ред.
Мутте А., Шопен Н., Форе С. и др. Хирургическое лечение доброкачественных и пограничных филлодозных опухолей молочной железы. Грудь J . 2016;22(5):547-552.
Национальная комплексная онкологическая сеть. Клинические рекомендации NCCN по онкологии. Рак молочной железы. Версия 8.2021. Доступ по адресу www.nccn.org/professionals/physician_gls/pdf/breast.pdf 2 ноября 2021 г.
Рак молочной железы. Версия 8.2021. Доступ по адресу www.nccn.org/professionals/physician_gls/pdf/breast.pdf 2 ноября 2021 г.
Orr B, Kelley JL. Доброкачественные заболевания молочной железы: оценка и лечение. Клин Акушерство Гинекол . 2016;59(4):710-726.
Ссылки
Калхун К.Э., Эллисон К.Х., Ким Дж.Н., Рахбар Х., Андерсон Б.О. Глава 62: Опухоли Phyllodes. В: Harris JR, Lippman ME, Morrow M, Osborne CK, eds. Болезни молочной железы . 5-е изд. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2014.
Grau AM, Chakravarthy AB, Chugh R. Phyllodes опухоли молочной железы. Своевременно. 2021. Доступ по адресу https://www.uptodate.com/contents/phyllodes-tumors-of-the-breast 1 ноября 2021 г.
Гурай М., Шахин А.А. Доброкачественные заболевания молочной железы: классификация, диагностика и лечение.
Hartmann LC, Sellers TA, Frost MH и др. Доброкачественные заболевания молочной железы и риск рака молочной железы.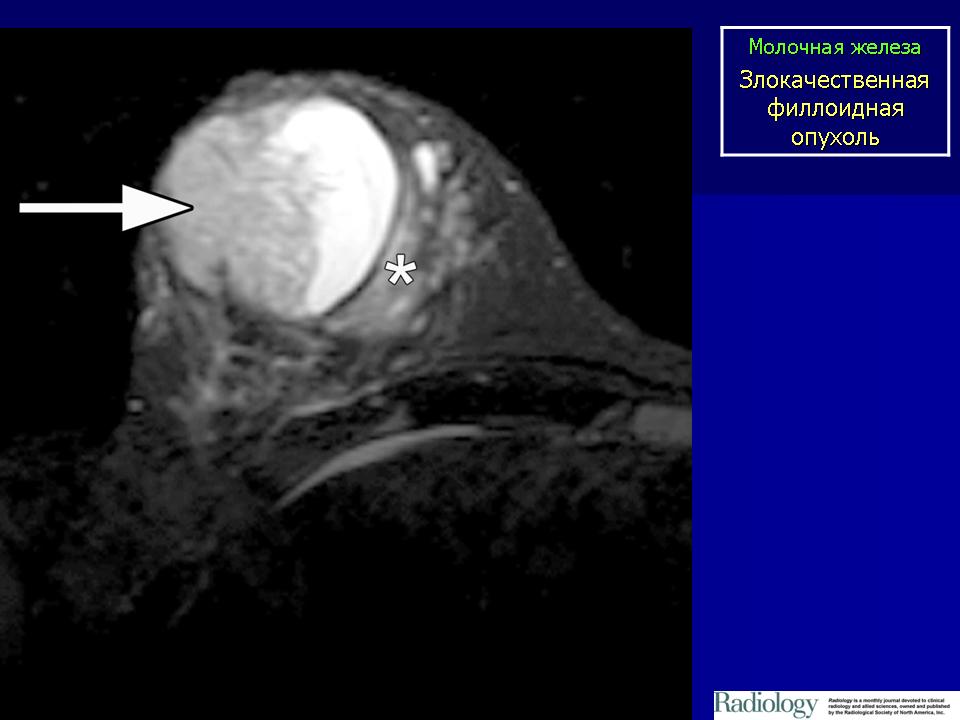 N Английский J Med . 2005;353:229-237.
N Английский J Med . 2005;353:229-237.
Генри Н.Л., Шах П.Д., Хайдер И. и др. Глава 88: Рак груди. В: Нидерхубер Дж. Э., Армитаж Дж. О., Дорошоу Дж. Х., Кастан М. Б., Теппер Дж. Э., ред. Клиническая онкология Абелоффа . 6-е изд. Филадельфия, Пенсильвания: Elsevier; 2020.
Джагси Р., Кинг Т.А., Леман С. и др. Глава 79: Злокачественные опухоли молочной железы. В: ДеВита В.Т., Лоуренс Т.С., Розенберг С.А., ред.
Мутте А., Шопен Н., Форе С. и др. Хирургическое лечение доброкачественных и пограничных филлодозных опухолей молочной железы. Грудь J . 2016;22(5):547-552.
Национальная комплексная онкологическая сеть. Клинические рекомендации NCCN по онкологии. Рак молочной железы. Версия 8.2021. Доступ по адресу www.nccn.org/professionals/physician_gls/pdf/breast.pdf 2 ноября 2021 г.
Орр Б.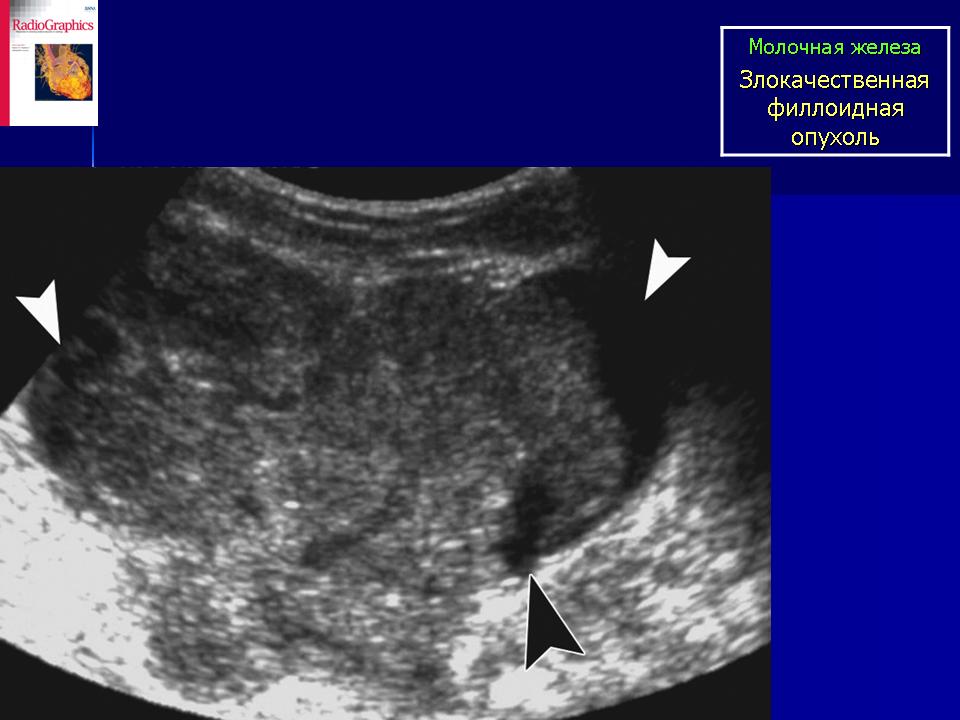 , Келли Дж.Л. Доброкачественные заболевания молочной железы: оценка и лечение.
, Келли Дж.Л. Доброкачественные заболевания молочной железы: оценка и лечение.
Последняя редакция: 15 июня 2022 г.
Медицинская информация Американского онкологического общества защищена авторским правом. Запросы на перепечатку см. в нашей Политике использования контента.
Филлоды и фиброаденомы с общим началом и разным окончанием
. 2012 март; 36(1):235-41.
Светлана Оприч 1 , Деян Оприч, Дамир Гугич, Мирослав Гранич
принадлежность
- 1 Университетская клиническая больница «Безания коса», Белград, Сербия.
- PMID: 22816226
Светлана Оприч и др. Колл Антропол.
2012 9 марта0003
Колл Антропол.
2012 9 марта0003
. 2012 март; 36(1):235-41.
Авторы
Светлана Оприч 1 , Деян Оприч, Дамир Гугич, Мирослав Гранич
принадлежность
- PMID: 22816226
Абстрактный
Филлоды и фиброаденомы являются наиболее распространенными доброкачественными опухолями молочной железы. Они возникают из внутридольковой фиброзной ткани как своеобразное образование и через некоторое время дифференцируются в двух направлениях: в фиброаденому и в филлодные опухоли. Фиброаденомы вырастают до 2-3 см, а затем перестают расти, а филлодные опухоли растут постоянно и иногда достигают размеров до 40 см. Оба эти поражения состоят из двух компонентов: эпителиального и стромального. Клинически фиброаденомы представляют собой хорошо очерченные, твердые, овальные, подвижные очаги. Они могут быть одиночными, множественными, односторонними и двусторонними. Они являются гормонозависимыми изменениями, поскольку меняют свою консистенцию во время менструального цикла и беременности. Наиболее часто используемая гистологическая классификация состоит из двух типов: периканальцевого и внутриканальцевого типа. Филлодные опухоли составляют около 1% всех опухолей молочной железы. Эта опухоль имеет много синонимов. Начинается как фиброаденома во внутридольковом стромальном компоненте. Он имеет непрерывный рост и биологически может быть доброкачественным, пограничным и злокачественным. Первое описание принадлежит Миллеру (1838 г.). Основная цель – найти точку расхождения, когда развивается прямая фиброаденома или филлодная опухоль.
Фиброаденомы вырастают до 2-3 см, а затем перестают расти, а филлодные опухоли растут постоянно и иногда достигают размеров до 40 см. Оба эти поражения состоят из двух компонентов: эпителиального и стромального. Клинически фиброаденомы представляют собой хорошо очерченные, твердые, овальные, подвижные очаги. Они могут быть одиночными, множественными, односторонними и двусторонними. Они являются гормонозависимыми изменениями, поскольку меняют свою консистенцию во время менструального цикла и беременности. Наиболее часто используемая гистологическая классификация состоит из двух типов: периканальцевого и внутриканальцевого типа. Филлодные опухоли составляют около 1% всех опухолей молочной железы. Эта опухоль имеет много синонимов. Начинается как фиброаденома во внутридольковом стромальном компоненте. Он имеет непрерывный рост и биологически может быть доброкачественным, пограничным и злокачественным. Первое описание принадлежит Миллеру (1838 г.). Основная цель – найти точку расхождения, когда развивается прямая фиброаденома или филлодная опухоль.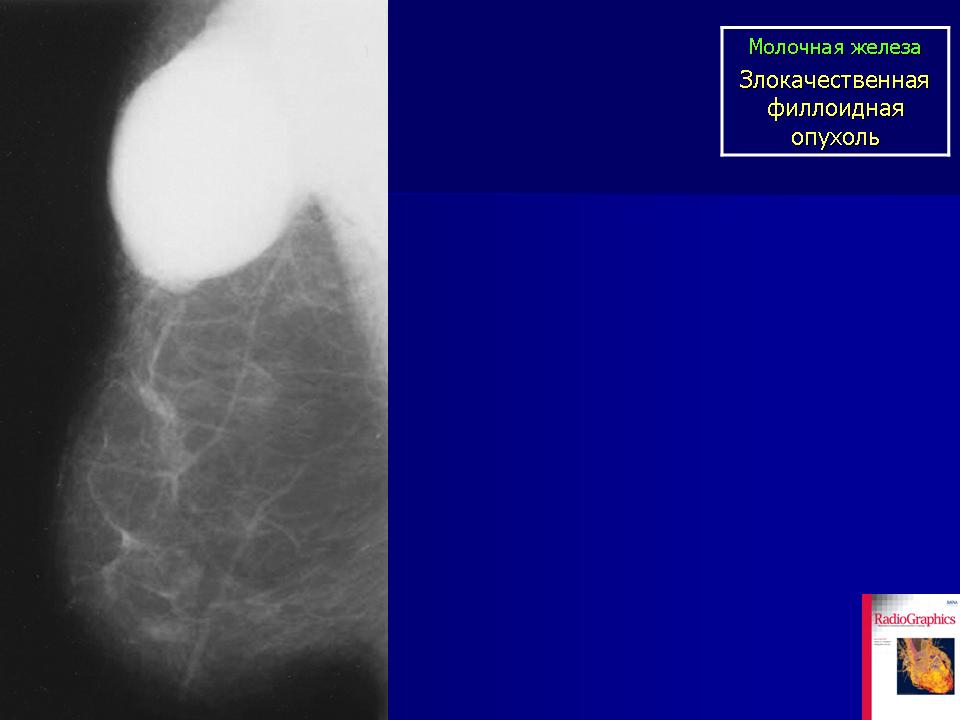 Вторая цель — исследовать судьбу эпителиального и стромального компонентов в этих двух поражениях. Проведен ретроспективный анализ всех фиброаденом и филлодных опухолей в отделении патологии Медицинского центра «Безанияска коса» в период с 19с 98 по 2006 год. За этот период 2919 женщин были прооперированы по поводу изменений молочной железы. Было диагностировано 343 фиброаденомы (24,4%), доброкачественные филлоды у 95 женщин (6,7%), злокачественные филлоды в 4 случаях или 0,2%. Все слайды от этих пациентов были проанализированы на множество различных гистологических параметров, а также было использовано иммуногистологическое исследование стероидных рецепторов, c-erbB2 (Her2/Neu), PCNA (пролиферативный клеточный ядерный антиген) и Ki-67, рецептора андрогена и p53. Все данные были подвергнуты статистическому исследованию (отношение шансов, доверительный интервал, точный критерий Фишера, критерий суммы Уилкоксона и критерий Кендалла). Сделан вывод о том, что фиброаденомы и филлоды возникают из внутридольковой фиброзной ткани, оба изменения вначале имеют очень близкую гистологию, а позже начинается дивергентный рост.
Вторая цель — исследовать судьбу эпителиального и стромального компонентов в этих двух поражениях. Проведен ретроспективный анализ всех фиброаденом и филлодных опухолей в отделении патологии Медицинского центра «Безанияска коса» в период с 19с 98 по 2006 год. За этот период 2919 женщин были прооперированы по поводу изменений молочной железы. Было диагностировано 343 фиброаденомы (24,4%), доброкачественные филлоды у 95 женщин (6,7%), злокачественные филлоды в 4 случаях или 0,2%. Все слайды от этих пациентов были проанализированы на множество различных гистологических параметров, а также было использовано иммуногистологическое исследование стероидных рецепторов, c-erbB2 (Her2/Neu), PCNA (пролиферативный клеточный ядерный антиген) и Ki-67, рецептора андрогена и p53. Все данные были подвергнуты статистическому исследованию (отношение шансов, доверительный интервал, точный критерий Фишера, критерий суммы Уилкоксона и критерий Кендалла). Сделан вывод о том, что фиброаденомы и филлоды возникают из внутридольковой фиброзной ткани, оба изменения вначале имеют очень близкую гистологию, а позже начинается дивергентный рост.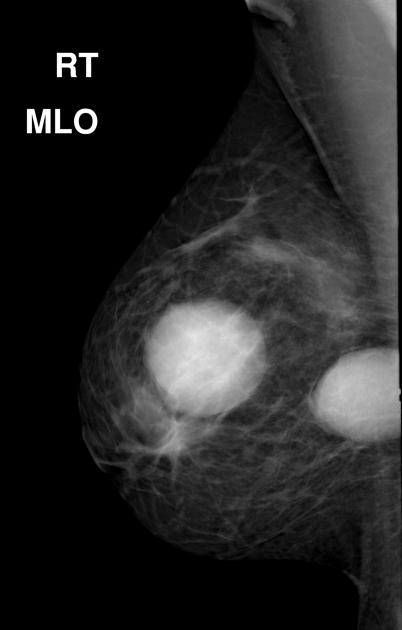 Различия присутствуют в стромальном компоненте. Опухоль Phyllodes имеет двухкомпонентную строму. Стромальные клетки в филлоидных опухолях более позитивны по PCNA, чем в фиброаденомах, а также Ki-67 и рецепторы андрогенов более позитивны в филлоидных опухолях. Гистологически филлодные опухоли имеют перфорированную капсулу с пальцевидными выступами. Эти данные определяют хирургическую тактику, широкое иссечение филлодов и простое иссечение фиброаденом.
Различия присутствуют в стромальном компоненте. Опухоль Phyllodes имеет двухкомпонентную строму. Стромальные клетки в филлоидных опухолях более позитивны по PCNA, чем в фиброаденомах, а также Ki-67 и рецепторы андрогенов более позитивны в филлоидных опухолях. Гистологически филлодные опухоли имеют перфорированную капсулу с пальцевидными выступами. Эти данные определяют хирургическую тактику, широкое иссечение филлодов и простое иссечение фиброаденом.
Похожие статьи
Рецептор эстрогена-бета экспрессируется в стромальных клетках фиброаденомы и филлоидных опухолях молочной железы.
Сапино А., Боско М., Кассони П., Кастеллано И., Арисио Р., Черни Г., Деи Тос А.П., Фортунати Н., Каталано М.Г., Буссолати Г. Сапино А. и др. Мод Патол. 2006 апр; 19 (4): 599-606. doi: 10.1038/modpathol.3800574. Мод Патол. 2006. PMID: 16554735
Полногеномный анализ потери гетерозиготности в первичной и рецидивирующей филлодной опухоли и фиброаденоме молочной железы с использованием массивов однонуклеотидного полиморфизма.

Ван З.К., Бураймох А., Иглхарт Д.Д., Ричардсон А.Л. Ван З.К. и др. Лечение рака молочной железы. 2006 г., июнь; 97 (3): 301-9. doi: 10.1007/s10549-005-9124-5. Лечение рака молочной железы. 2006. PMID: 16791486
Экспрессия тромбоцитарного фактора роста в филлодных опухолях и фиброаденомах молочной железы.
Feakins RM, Wells CA, Young KA, Sheaff MT. Фикинс Р.М. и соавт. Хум Патол. 2000 г., 31 октября (10): 1214-22. doi: 10.1053/hupa.2000.18481. Хум Патол. 2000. PMID: 11070114
Фиброэпителиальные поражения; Спектр ВОЗ.
Крингс Г., Бин Г.Р., Чен Ю.Ю. Крингс Г. и др. Семин Диагн Патол. 2017 сен; 34 (5): 438-452. doi: 10.1053/j.semdp.2017.05.006. Эпаб 2017 28 мая. Семин Диагн Патол.
 2017.
PMID: 28688536
Обзор.
2017.
PMID: 28688536
Обзор.Фиброэпителиальные опухоли молочной железы — обзор.
Лервилл М.Ф., Ли А.Х.С., Тан П.Х. Лервилл М.Ф. и соавт. Арка Вирхова. 2022 Январь; 480 (1): 45-63. doi: 10.1007/s00428-021-03175-6. Epub 2021 10 сентября. Арка Вирхова. 2022. PMID: 34505197 Обзор.
Посмотреть все похожие статьи
Цитируется
Локализация и гиперсекреция фактора роста нервов в филлоидных опухолях молочной железы: данные предварительного исследования.
Кумар А., Раза К., Наг Т.К., Шривастава А., Сегал Р. Кумар А. и др. Представитель рака (Хобокен). 2021 Февраль;4(1):e1300. doi: 10.1002/cnr2.1300. Epub 2020 7 октября. Представитель рака (Хобокен).


 2017.
PMID: 28688536
Обзор.
2017.
PMID: 28688536
Обзор.