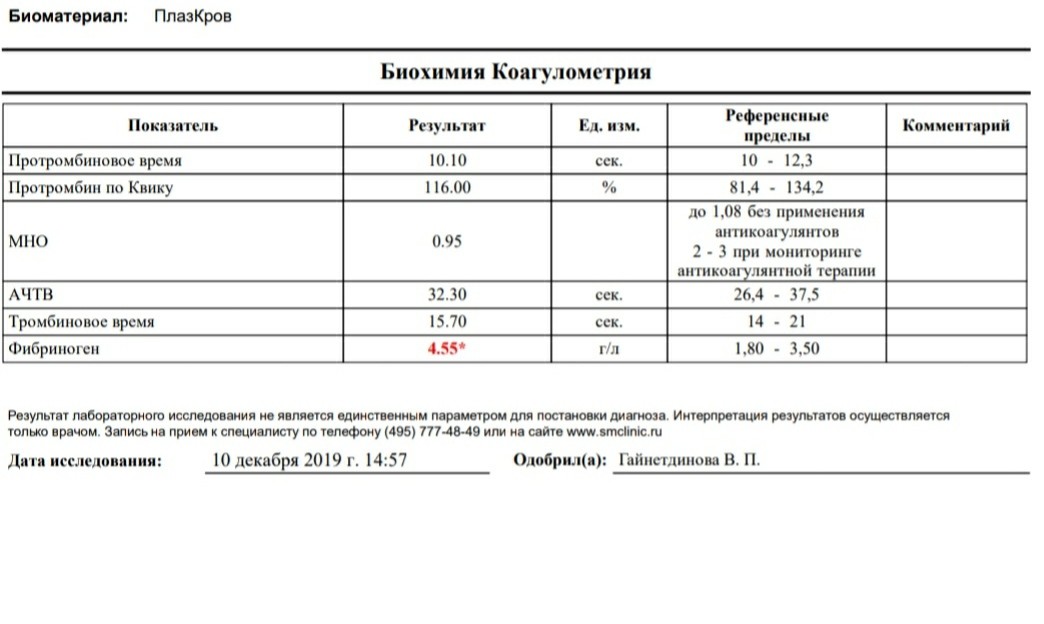
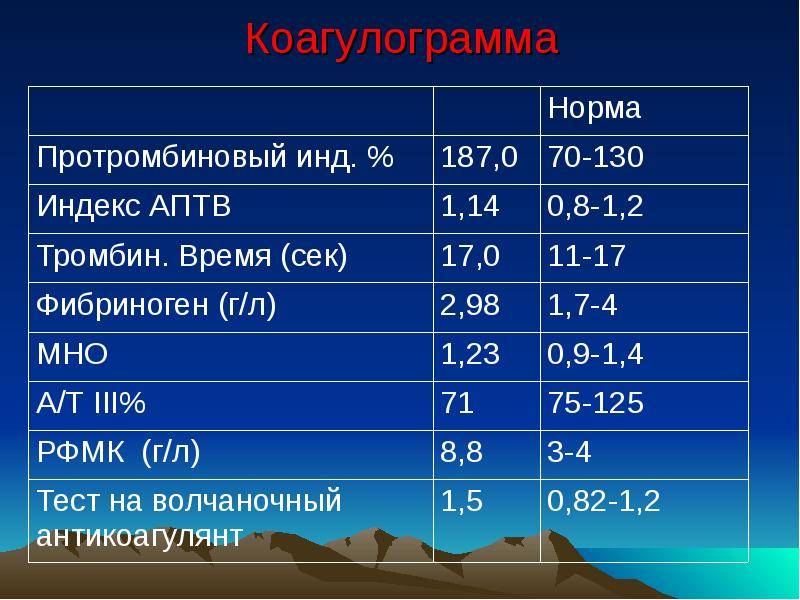
Фибриноген
Фибриноген – белок, вырабатываемый в печени и превращающийся в нерастворимый фибрин – основу сгустка при свертывании крови.
Синонимы русские
Фактор I (первый) свертывающей системы плазмы.
Синонимы английские
Fibrinogen Activity and Fibrinogen Antigen Assays, Factor I, Fibrinogen Activity, Functional Fibrinogen, Fibrinogen Antigen.
Метод исследования
Метод детекции бокового светорассеяния, определение процента по конечной точке.
Единицы измерения
Г/л (грамм на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов перед анализом.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.

- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Фибриноген по международной номенклатуре – фактор I (первый) свертывающей системы плазмы крови. Он вырабатывается печенью и выбрасывается в кровь вместе с несколькими другими веществами, влияющими на ее свертывание.
Если кровеносный сосуд или ткань повреждены, в организме начинается гемостаз, или свертывание крови, следствием чего является появление кровяного сгустка (тромба), который способствует замедлению, а затем и прекращению кровотечения. В процессе этого возникают нити белка, называемые фибрином. Они переплетаются, образуя фибриновую сетку, которая вместе с тромбоцитами способствует образованию тромба, который остается на месте повреждения сосуда до его полного заживления.
При достаточном количестве тромбоцитов каждый из коагуляционных факторов должен действовать правильно для того, чтобы обеспечить образование стабильного кровяного сгустка. Недостаточное количество или неправильное взаимодействие этих факторов может привести к кровотечению или к тромбозу.
Недостаточное количество или неправильное взаимодействие этих факторов может привести к кровотечению или к тромбозу.
Анализ на фибриноген необходим в предоперационном обследовании, пренатальной диагностике, при воспалительных и сердечно-сосудистых заболеваниях.
Фибриноген также является одним из факторов крови, известных под названием «ревматические пробы». Уровни фибриногена и других ревматических факторов резко возрастают в крови при воспалении или повреждении ткани.
Уровень фибриногена в крови повышается при острых воспалительных заболеваниях, а также при отмирании тканей. В остальных случаях оно может означать острые инфекционные и воспалительные заболевания, инсульты, инфаркт миокарда, гипотиреоз, амилоидоз, пневмонию, злокачественные опухоли. Причиной повышения уровня фибриногена являются перенесенные операции, ожоги, прием пациентом эстрогенов или оральных контрацептивов.
Стоит отметить, что лечение при повышенном уровне фибриногена может не понадобиться в двух случаях: при беременности и воспалительном процессе.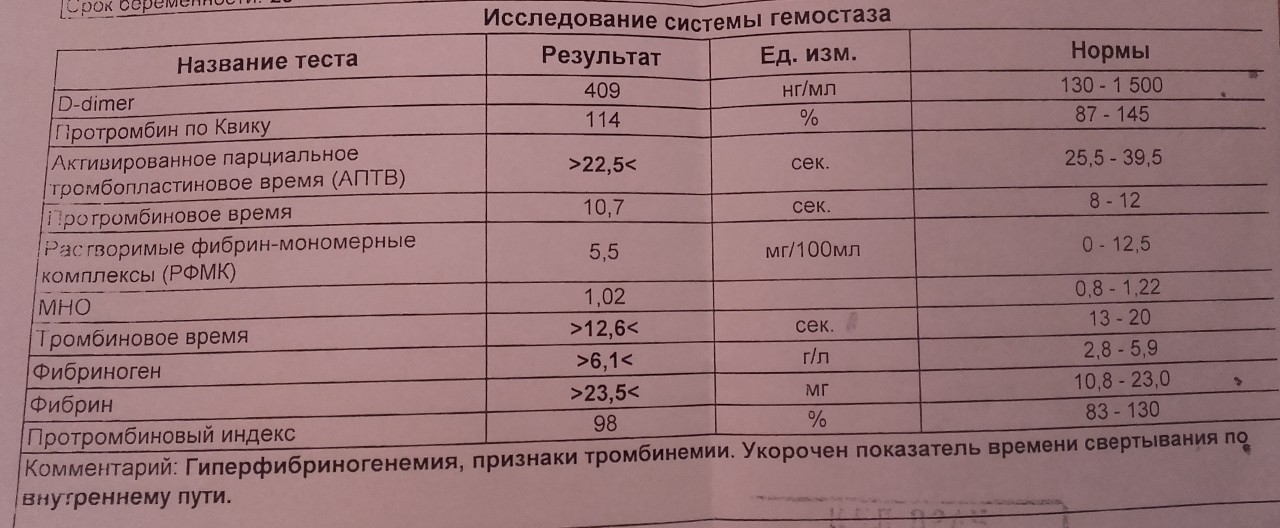
Для чего используется исследование?
Чтобы оценить способность организма к тромбообразованию и выявить связанные с этим нарушения, например наследственную афибриногемию или гипофибриногемию, хронические заболевания печени, истощение организма, воспалительный процесс.
Когда назначается исследование?
- При кровотечении или тромботическом эпизоде.
- При исследовании активированного частичного тромбопластинового времени (АЧТВ) или тромбинового времени (ТВ).
- В случае прогрессирующей болезни печени.
Что означают результаты?
Референсные значения
|
Референсные значения |
|
1,8 — 3,5 г/л |
|
Неделя беременности |
Референсные значения |
|
1-13-я |
2,12 — 4,33 г/л |
|
13-21-я |
2,9 — 5,3 г/л |
|
21-29-я |
3 — 5,7 г/л |
|
29-35-я |
3,2 — 5,7 г/л |
|
35-42-я |
3,5 — 6,5 г/л |
Фибриноген является белком острой фазы воспаления.
Уровень фибриногена повышается в следующих случаях:
- при наличии в организме злокачественных опухолей,
- при инфаркте миокарда,
- при ожогах,
- после перенесенной операции,
- при гипотиреозе,
- при острых воспалительных и инфекционных заболеваниях (гриппе, туберкулезе),
- в первые сутки после перенесенного инсульта,
- при амилоидозе,
- при пневмонии,
- в результате приема эстрогенов и оральных контрацептивов.
Факторы, понижающие уровень фибриногена:
- ДВС-синдром (в динамике),
- заболевания печени (гепатит, цирроз),
- токсикоз,
- недостаток витамина С и В12,
- эмболия околоплодными водами (у новорождённых),
- хронический миелолейкоз,
- полицитемия,
- отравление змеиным ядом.

Что может влиять на результат?
- Пониженный уровень фибриногена бывает следствием переливания пациенту большого количества крови.
- Некоторые препараты понижают уровень фибриногена: стероидные анаболические средства, фенобарбитал, стрептокиназа, урокиназа, а также вальпроевая кислота.
Важные замечания
- Дисфибриногемия (недостаток фибриногена) – редкое нарушение процесса свертываемости, вызываемое мутациями в гене, контролирующем выработку фибриногена в печени. Оно может привести к венозным тромбам или, что случается нечасто, к кровотечениям. Пациенты с дисфибриногемией могут иметь плохую свертываемость крови.
- Превосходящий норму показатель фибриногена может указывать на повышенный риск сердечно-сосудистых заболеваний, тогда необходимо принять меры для его нормализации, это может быть применение лекарств и медицинских процедур, позволяющих снизить уровень холестерола в крови.

- Некоторые исследования подтверждают то, что употребление препаратов, содержащих жирные кислоты омега-3 и омега-6, снижает уровень фибриногена в крови.
Также рекомендуется
Кто назначает исследование?
Терапевт, кардиолог, хирург, гинеколог, гематолог.
Медицинские анализы — Фибриноген — норма и показатели воспаления, анализ крови
Factor I Activity, Fibrinogen
— показатель свертывающей системы крови и острофазовый белок (показатель воспаления). Основные показания к назначению: оценка свертывающей системы крови, воспалительные процессы, заболевания сердечнососудистой системы.
Фибриноген — белок, синтезируется в печени и участвует в образовании тромба. Фибриноген — один из факторов свертывающей системы крови (первый фактор свертывания — Фактор I), из которого на последних этапах тромбообразования образуется фибрин — белок, составляющий основу кровяного сгустка. Повышение содержания фибриногена в крови можно рассматривать как фактор риска развития тромбоза и развития сердечнососудистых заболеваний.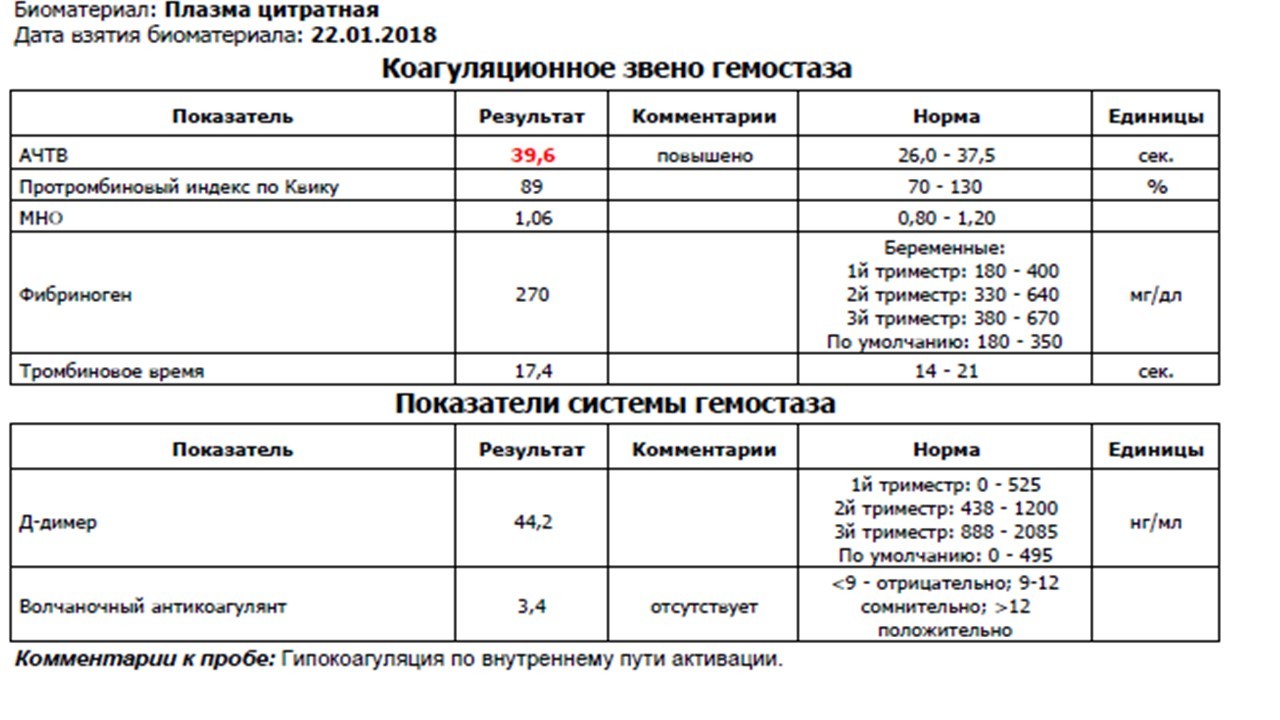
Увеличение содержания
1. Различные воспалительные процессы при заболевании почек (гломерулонефрит, острый и хронический пиелонефрит), перитонит, пневмонии.
2. Инфаркт миокарда.
3. Коллагенозы.
4. Реакция острой фазы при инфекционных заболеваниях, травмах, ожогах, хирургических вмешательствах.
5. Амилоидоз.
6. Беременность, менструация.
7. Злокачественные опухоли (особенно рак легкого).
Уменьшение содержания
1. Наследственный дефицит.
2. ДВС-синдром (внутрисосудистое диссеминированное свертывание).
3. Употребление ряда лекарственных препаратов (фенобарбитал).
4. Состояние после кровотечения.
5. Тромболитическая терапия.
6. Лейкозы.
7. Заболевания печени (цирроз, отравление гепатотропными ядами).
8. Рак простаты с метастазами.
9. Поражение костного мозга (метастазы в костный мозг).
Нарушения свертывания крови у пациентов с COVID-19: рекомендации экспертов
COVID-19 ассоциируется с усилением свертываемости крови. У пациентов с COVID-19 часто повышен уровень Д-димера, высокая концентрация которого является предиктором смерти. Эксперты Международного общества специалистов по тромбозу и гемостазу (ISTH) полагают, что повышение уровня Д-димера в 3-4 раза у пациента с COVID-19 является самостоятельным показанием для госпитализации.
У пациентов с COVID-19 часто диагностируются как очевидные тромботические осложнения с выявлением крупных тромбов (причем не только в венах и легочных артериях, но и в сердце, сосудах головного мозга, почек, печени), так и признаки тромбоза на микроциркуляторном уровне, который прижизненно доказать довольно сложно. Часть исследователей предполагает, что при COVID-19 тромбоз микроциркуляторного русла может лежать в основе поражения многих органов вплоть до полиорганной недостаточности. Так, например, тромбоз сосудов почек может приводить к нарастающей почечной недостаточности, микроциркуляторного русла легких — к уугублению дыхательной недостаточности. Интересно, что при поражении миокарда признаками воспаления и интерстициальным фиброзом вирусных частиц непосредственно в миокарде не обнаруживается. Исследователи предполагают, что повреждение миокарда может развиваться на фоне гипоксии, тромбоза микроциркуляторного русла и системной воспалительной реакции.
Часть исследователей предполагает, что при COVID-19 тромбоз микроциркуляторного русла может лежать в основе поражения многих органов вплоть до полиорганной недостаточности. Так, например, тромбоз сосудов почек может приводить к нарастающей почечной недостаточности, микроциркуляторного русла легких — к уугублению дыхательной недостаточности. Интересно, что при поражении миокарда признаками воспаления и интерстициальным фиброзом вирусных частиц непосредственно в миокарде не обнаруживается. Исследователи предполагают, что повреждение миокарда может развиваться на фоне гипоксии, тромбоза микроциркуляторного русла и системной воспалительной реакции.
Механизм гиперкоагуляции у пациентов с COVID-19, предположительно, связан с выраженной эндотелиальной дисфункцией и индукцией агрегации тромбоцитов (эндотелий несет на себе рецепторы АПФ2 и является мишенью для вируса SARS-COV-2). Также опубликованы отдельные серии работ, в которых у пациентов с COVID-19 и массивным тромбозом выявлено повышение титров антител к фосфолипидам (https://www. nejm.org/doi/full/10.1056/NEJMc2007575), однако подобные транзиторные изменения могут носить неспецифический характер, поскольку часто выявляются при выраженной воспалительной реакции.
nejm.org/doi/full/10.1056/NEJMc2007575), однако подобные транзиторные изменения могут носить неспецифический характер, поскольку часто выявляются при выраженной воспалительной реакции.
Сейчас назначение антикоагулянтов в профилактической дозе у госпитализированных пациентов с тяжелым течением COVID-19 с целью профилактики венозной тромбоэмболии стало практически повсеместной практикой; показано, что такая терапия снижает смертность у пациентов с COVID-19. Не определены четкие показания к назначению антикоагулянтов, до конца не решен вопрос, какие препараты при этом лучше использовать. Теоретически представляется, что нефракционированный гепарин, обладающий собственным противовоспалительным действием, может иметь определенные преимущества. Более того, есть мнение, что он может снижать связывание вирусных частиц с клетками-мишенями. С другой стороны, использование НФГ требует более частого визита медсестры к пациенту (несколько раз в сутки), что подвергает персонал большему риску. Поэтому во многих клиниках в США для профилактики ВТЭО применяют прямые пероральные антикоагулянты.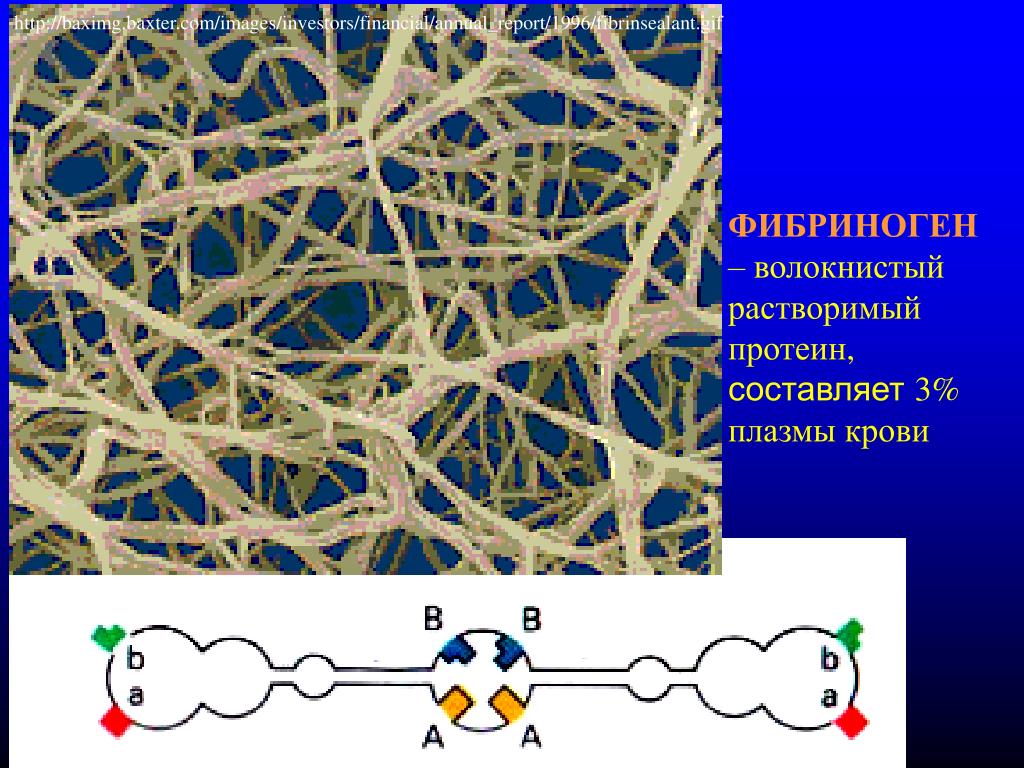
Тем не менее, на сегодняшний момент экспертные сообщества рекомендуют использовать у тяжелых пациентов с COVID-19 низкомолекулярные гепарины. Так, ISTH рекомендует назначать НМГ в профилактической дозе всем пациентам, госпитализированным в связи с COVID-19, даже если они не находятся в реанимации (противопоказания — активное кровотечение, тромбоцитопения <25 -=»» 1500=»» 8=»» p=»»>В последней версии временных рекомендаций Минздрава РФ по лечению пациентов с COVID-19 на этот счет сказано следующее: «Рекомендовано включать в схемы терапии таких пациентов препараты низкомолекулярного гепарина. Критерием назначения препаратов могут быть совокупные изменения в общем анализе крови (тромбоцитопения) и коагулограмме (повышение уровня Д-димера, протромбинового времени) или риск развития коагулопатии, который был стратифицирован по шкале сепсис-индуцированной коагулопатии (СИК)» (https://static-1.rosminzdrav.ru/system/attachments/attaches/000/049/951/original/09042020_%D0%9C%D0%A0_COVID-19_v5. pdf).
pdf).
У тяжелых пациентов с COVID-19 частота тромботических осложнений остается высокой даже на фоне применения антикоагулянтов в профилактической дозе, поэтому некоторыми экспертами обсуждается возможность назначения антикоагулянтов в полной, лечебной дозе.
Учитывая отсутствие адекватной доказательной базы, тактика в отношении антикоагулянтной терапии у каждого тяжелого пациента с COVID-19 должна быть обсуждена индивидуально с учетом риска тромбозов и кровотечений.
Эксперты рекомендуют контролировать такие показатели, характеризующие свертывание крови, как протромбиновое время, уровень Д-димера, фибриногена, число тромбоцитов.
У пациентов с COVID-19 тяжелого течения достаточно часто развивается тромбоцитопения, однако геморрагические осложнения редки. Лабораторные признаки гипокоагуляции без кровотечения не требуют какой-либо коррекции.
Если у пациентов развивается большое кровотечение, эмпирически следует использовать свежезамороженную плазму (СЗП), по показаниям — эрмассу, далее тактика зависит от лабораторных показателей:
— при МНО>1,5 или увеличении АЧТВ более, чем в 1,5 раза — использовать СЗП
— если фибриноген менее 1,5 г/л — криопреципитат или концентрат фибриногена
— если тромбоциты менее 50 тыс/мкл — трансфузия тромбомассы
— при отсутствии признаков ДВС может быть использована также транексамовая кислота, — не следует использовать препараты рекомбинантного фактора VIIa.
По материалам:
- ACC/Chinese Cardiovascular Association COVID-19 Webinar 1. https://www.youtube.com/
- Thachil J et al. ISTH interim guidance on recognition and management of coagulopathy in COVID-19. published: 25 March 25, 2020 (ссылка)
- Hunt B et al. Practical guidance for the prevention of thrombosis and management of coagulopathy and disseminated intravascular coagulation of patients infected with COVID-19. March 25, 2020. Published on
Текст: Шахматова О.О.
Преобладание защитных свойств фибриногена над протромботическими при COVID-19 и других воспалительных состояниях
Введение
Гиперкоагуляция является распространённым осложнением при COVID-19. Точные механизмы, вызывающие массивную активацию процесса коагуляции, до сих пор не выявлены. Однако одно из наиболее подходящих объяснений — выявленное на лабораторном уровне повышение уровня фибриногена, и в некоторых случаях это повышение очень значительно. Высокий уровень циркулирующего в крови фибриногена долгие годы связывали с тромбозом, и именно поэтому гиперфибриногенемия может считаться одним из механизмов коагулопатии при COVID-19. В данной статье будет обсуждаться не привычная протромботическая, а защитная функция фибриногена. Уровень фибриногена, как и других широко известных реактантов острой фазы, повышается при COVID-19 — возможно, для того, чтобы защитить самого пациента.
Высокий уровень циркулирующего в крови фибриногена долгие годы связывали с тромбозом, и именно поэтому гиперфибриногенемия может считаться одним из механизмов коагулопатии при COVID-19. В данной статье будет обсуждаться не привычная протромботическая, а защитная функция фибриногена. Уровень фибриногена, как и других широко известных реактантов острой фазы, повышается при COVID-19 — возможно, для того, чтобы защитить самого пациента.
COVID-19 продолжает быть причиной большого количество смертей по всему миру. Одной из основных патогенных особенностей при COVID-19 является интенсивное воспаление, вызванное тяжёлым острым респираторным синдромом, связанным с коронавирусом-2 (SARS-CoV-2), с развитием цитокинового шторма в наиболее тяжёлых случаях. С точки зрения процесса коагуляции, врачи из различных стран отметили увеличение уровня фибриногена (в несколько раз) у множества пациентов, особенно у тех, кто нуждался в интенсивной терапии. Возникает вопрос, почему уровень фибриногена повышается так сильно?
Фибриноген — это гликопротеин, который продуцируется самой главной «синтетической фабрикой» организма — печенью, чья роль в защите от инфекций зачастую упускается из вида. Одно из наиболее явных доказательств этой функции печени — то, что сепсис является одной из наиболее распространённых причин смерти у пациентов с циррозом печени. Печень, выполняя свою роль в борьбе с инфекциями, высвобождает некоторые реактанты острой фазы, включая фибриноген, ферритин, С-реактивный белок (СРБ) и большое количество цитокинов. Некоторые сообщения подтверждают значительное увеличение концентрации этих белков острой фазы воспаления у пациентов, нуждающихся в госпитализации про COVID-19, что предполагает функциональную перегрузку печени. Эти молекулы, включая ферритин, С-реактивный белок и фибриноген, могут играть ключевую роль в защите человеческого организма от патогенов.
Одно из наиболее явных доказательств этой функции печени — то, что сепсис является одной из наиболее распространённых причин смерти у пациентов с циррозом печени. Печень, выполняя свою роль в борьбе с инфекциями, высвобождает некоторые реактанты острой фазы, включая фибриноген, ферритин, С-реактивный белок (СРБ) и большое количество цитокинов. Некоторые сообщения подтверждают значительное увеличение концентрации этих белков острой фазы воспаления у пациентов, нуждающихся в госпитализации про COVID-19, что предполагает функциональную перегрузку печени. Эти молекулы, включая ферритин, С-реактивный белок и фибриноген, могут играть ключевую роль в защите человеческого организма от патогенов.
Защитные свойства реактантов острой фазы
Ферритин и регуляторная молекула гепцидин (гепсидин) являются ключевыми участниками системы “железо-инфекция”. Каждому микроорганизму требуется железо для выживания. При развитии инфекции железо изолируется (секвестрируется) из циркуляции внутри ферритина; этот процесс регулируется гепцидином, благодаря чему ограничивается приток железа для патогенных микроорганизмов. Эта важная роль ферритина была изучена в ходе негативных исследований, в которых рутинное дополнение железом рациона дошкольников в эндемичных по малярии популяциях привело к увеличению риска тяжёлых заболеваний и смерти. Другой реактант острой фазы, С-реактивный белок, также играет защитную роль при про-воспалительных состояниях с высокой вероятностью возникновения респираторного дистресс-синдрома у взрослых. Было также показано, что у пациентов с травмой С-реактивный белок защищает человеческий организм от гистон-индуцированного повреждения эндотелиальных клеток. Эксперименты на мышах показали, что СРБ формирует комплекс с гистонами и предохраняет пациента от повреждения и повышения проницаемости эндотелия, которые могут приводить к отёку лёгких и лёгочному тромбозу (оба состояния были отмечены при COVID-19). Третий компонент этой значимой группы белков — гаптоглобин — действует как антиоксидант, связывая циркулирующий внеклеточный гемоглобин при воспалительных процессах, и может стимулировать ответ моноцитарно-макрофагальной системы.
Эта важная роль ферритина была изучена в ходе негативных исследований, в которых рутинное дополнение железом рациона дошкольников в эндемичных по малярии популяциях привело к увеличению риска тяжёлых заболеваний и смерти. Другой реактант острой фазы, С-реактивный белок, также играет защитную роль при про-воспалительных состояниях с высокой вероятностью возникновения респираторного дистресс-синдрома у взрослых. Было также показано, что у пациентов с травмой С-реактивный белок защищает человеческий организм от гистон-индуцированного повреждения эндотелиальных клеток. Эксперименты на мышах показали, что СРБ формирует комплекс с гистонами и предохраняет пациента от повреждения и повышения проницаемости эндотелия, которые могут приводить к отёку лёгких и лёгочному тромбозу (оба состояния были отмечены при COVID-19). Третий компонент этой значимой группы белков — гаптоглобин — действует как антиоксидант, связывая циркулирующий внеклеточный гемоглобин при воспалительных процессах, и может стимулировать ответ моноцитарно-макрофагальной системы.
Защитная функция фибриногена как белка острой фазы
Роль фибриногена среди этих “молекулярных защитников” является скорее всего двухкомпонентной: во-первых, регулирование антимикробной функции иммунных клеток, во-вторых — образование тромба\сгустка крови, который будет ограничивать распространение патогена. Flick и соавторы [1] показали, что фибриноген является физиологически релевантным (подходящим) лигандом для лейкоцитарного интегрина Mac-1, и таким образом играет важную роль в регуляции воспалительного ответа вне зависимости от тромбообразующей функции. По отношению к вирусным инфекциям, Mac-1 является поверхностным рецептором для внеклеточной двухцепочечной РНК (SARS Co-V 2 — это РНК-вирус). Возможно, что фибриноген, как лиганд, перенасыщает Mac-1 как рецептор и таким образом ослабляет вредные эффекты, вызываемые вирусом. Повышение концентрации растворимого фибриногена — как белка острой фазы — препятствует привлечению лейкоцитов и может вносить вклад в прекращение процесса воспаления. Некоторые роли фибриногена в защите организма были объединены в обзоре, где детально описаны два основных механизма — помощь в обеспечении защитной иммунной функции и образования фибриновых матриц, которые служат защитными барьерами [2].
Некоторые роли фибриногена в защите организма были объединены в обзоре, где детально описаны два основных механизма — помощь в обеспечении защитной иммунной функции и образования фибриновых матриц, которые служат защитными барьерами [2].
Защитная функция фибриногена и тромбоз
Образование тромба, ограничивающее распространение патогенов, было давно известно как один из механизмов защиты организма пациента. Различные компоненты каскада коагуляции важны и как участники противоинфекционного процесса. В числе этих компонентов центральной фигурой является тромбин, также важны антикоагуляционные белки — такие как протеин С и тромбомодулин, компоненты контактного каскада свёртывания крови — как, например, фактор свёртывания XII (фактор Хагемана), и, разумеется, фибриноген. Flick и соавторы [1] предприняли попытку провести границу между фибриноген- и фибрин-зависимыми антимикробными функциями in vivo при помощи выведения FibAEK мышей, организм которых был лишён способности образовывать полимеры фибрина. На подобных модельных животных было показано, что функциональная возможность для взаимодействия тромбоцитов сохранена, однако была утеряна способность образовывать полимеры и очищать внутрибрюшинное пространство от инокулята Staphylococcus aureus, что позволяет предположить, что образование тромбов является важным этапом процесса антимикробной защиты. Увеличенное тромбообразование в лёгких скорее всего является попыткой системы коагуляции ограничить распространение вируса SARS-CoV-2. Последние отчёты об аутопсии пациентов с COVID-19 указывают на наличие таких локализованных микро-тромбов в образцах лёгочной ткани.
На подобных модельных животных было показано, что функциональная возможность для взаимодействия тромбоцитов сохранена, однако была утеряна способность образовывать полимеры и очищать внутрибрюшинное пространство от инокулята Staphylococcus aureus, что позволяет предположить, что образование тромбов является важным этапом процесса антимикробной защиты. Увеличенное тромбообразование в лёгких скорее всего является попыткой системы коагуляции ограничить распространение вируса SARS-CoV-2. Последние отчёты об аутопсии пациентов с COVID-19 указывают на наличие таких локализованных микро-тромбов в образцах лёгочной ткани.
Гиперфибриногенемия и риск тромбоза
Увеличенный уровень фибриногена в плазме при воспалительных состояниях в виде травмы и при беременности были связаны с увеличением риска тромбообразования, однако без указания на определённую этиологию. В подобных клинических сценариях увеличение активации коагуляции — включая более высокие уровни фибриногена — является необходимым в связи с разнообразными физиологическими механизмами, но в основном они требуются для ограничения текущих (травма) или последующих (беременность) кровотечений. Однако, несмотря на высокие уровни фибриногена, при беременности тромбоз не развивается у всех женщин поголовно, что позволяет предположить, что гиперфибриногенемия является маловероятным протромботическим фактором. Аналогично, не все травмы или послеоперационные случаи связаны с тромбозом. И действительно, не было показано, что фибриноген играет ключевую роль или является основной причиной в развитии таких состояний. В исследованиях Machlus и соавторы [3] были проведены эксперименты на животных для демонстрации взаимосвязи между высокими уровнями фибриногена и тромбозом. Было показано, что гиперфибриногенемия не вызывает спонтанное тромбообразование in vivo. Они также процитировали предыдущие работы, в которых отмечалось, что инъекционное введение человеческого фибриногена мыши не вызывало спонтанного образования фибринозных наложений. В заключении исследования было указано, что требовалось большое число факторов в дополнение к повышенным уровням фибриногена для того, чтобы инициировать тромбообразование.
Однако, несмотря на высокие уровни фибриногена, при беременности тромбоз не развивается у всех женщин поголовно, что позволяет предположить, что гиперфибриногенемия является маловероятным протромботическим фактором. Аналогично, не все травмы или послеоперационные случаи связаны с тромбозом. И действительно, не было показано, что фибриноген играет ключевую роль или является основной причиной в развитии таких состояний. В исследованиях Machlus и соавторы [3] были проведены эксперименты на животных для демонстрации взаимосвязи между высокими уровнями фибриногена и тромбозом. Было показано, что гиперфибриногенемия не вызывает спонтанное тромбообразование in vivo. Они также процитировали предыдущие работы, в которых отмечалось, что инъекционное введение человеческого фибриногена мыши не вызывало спонтанного образования фибринозных наложений. В заключении исследования было указано, что требовалось большое число факторов в дополнение к повышенным уровням фибриногена для того, чтобы инициировать тромбообразование. Разумеется, у пациентов с травмой в развитие тромбоза могут вносить вклад разнообразные факторы, в то время как у беременных женщин дополнительные осложнения, такие как пре-эклампсия и вызванная неукротимой рвотой дегидратация, могут играть роль дополнительных факторов для запуска процесса тромбообразования.
Разумеется, у пациентов с травмой в развитие тромбоза могут вносить вклад разнообразные факторы, в то время как у беременных женщин дополнительные осложнения, такие как пре-эклампсия и вызванная неукротимой рвотой дегидратация, могут играть роль дополнительных факторов для запуска процесса тромбообразования.
Тромбоциты и циркулирующий фибриноген
Если фибриноген проявляет защитную функцию как реактант острой фазы в одном случае и как протромботическая молекула в другом случае, возможно ли, что он появляется из двух разных источников для выполнения двух отличающихся функций? Модель двухуровневого тромбоза, продемонстрированная в исследовании Stalker с соавторами [4], может дать подсказки относительно этого дуализма фибриногена. Их эксперименты демонстрируют иерархическую модель организации тромбообразования, в которой внутренним ядром является плотный тромб из активированных тромбоцитов, а снаружи него находится неплотная, проницаемая для плазмы оболочка, которая менее зависит от наличия активированных тромбоцитов. Любопытно, что во внутреннем ядре активированные тромбоциты связаны между собой посредством интегрина αIIbβ3, который является тромбоцитарным рецептором фибриногена. Фибриноген для внутреннего ядра тромба появляется из альфа-гранул тромбоцитов, в которых также содержатся другие коагуляционные белки (факторы V, XI и XIII), вовлечённые в процесс вторичного гемостаза. В то же время циркулирующий фибриноген, вероятно, выполняет свою роль как белок острой фазы. Несмотря на то, что двойственная роль фибриногена не была изучена в деталях, тромбоциты и циркулирующий фактор фон Виллебранда, другой реактант острой фазы, были изучены. Тромбоцитарные альфа-гранулы содержат 20% всего белка фактора фон Виллебранда и являются мультимерными формами с высокой молекулярной массой. С использованием трансплантационной модели костного мозга свиньи было показано, что тромбоцитарный фактор фон Виллебранда значительно снижает интенсивность кровотечений в тяжёлых случаях болезни Виллебранда, а также то, что в его присутствии требуется значительно меньшая концентрация плазменного фактора фон Виллебранда для обеспечения гемостаза.
Любопытно, что во внутреннем ядре активированные тромбоциты связаны между собой посредством интегрина αIIbβ3, который является тромбоцитарным рецептором фибриногена. Фибриноген для внутреннего ядра тромба появляется из альфа-гранул тромбоцитов, в которых также содержатся другие коагуляционные белки (факторы V, XI и XIII), вовлечённые в процесс вторичного гемостаза. В то же время циркулирующий фибриноген, вероятно, выполняет свою роль как белок острой фазы. Несмотря на то, что двойственная роль фибриногена не была изучена в деталях, тромбоциты и циркулирующий фактор фон Виллебранда, другой реактант острой фазы, были изучены. Тромбоцитарные альфа-гранулы содержат 20% всего белка фактора фон Виллебранда и являются мультимерными формами с высокой молекулярной массой. С использованием трансплантационной модели костного мозга свиньи было показано, что тромбоцитарный фактор фон Виллебранда значительно снижает интенсивность кровотечений в тяжёлых случаях болезни Виллебранда, а также то, что в его присутствии требуется значительно меньшая концентрация плазменного фактора фон Виллебранда для обеспечения гемостаза. Это позволяет предположить, что тромбоцитарный фактор фон Виллебранда является основной формой, вовлечённой в образование тромба, в то время как циркулирующий фактор фон Виллебранда, как и фибриноген, скорее всего может играть роль в защите организма во время воспаления.
Это позволяет предположить, что тромбоцитарный фактор фон Виллебранда является основной формой, вовлечённой в образование тромба, в то время как циркулирующий фактор фон Виллебранда, как и фибриноген, скорее всего может играть роль в защите организма во время воспаления.
Связь с COVID-19
Каким образом можно собрать в единую картину все данные, приведённые выше? У пациентов с COVID-19 уровень фибриногена (и фактора фон Виллебранда) повышается в связи с защитной реакцией организма. На начальных этапах основная функция — это регулирование чрезмерного воспалительного ответа организма, и чрезвычайно высокий уровень фибриногена может не являться недостатком. На этой стадии функция фибриногена как белка острой фазы доминирует над его ролью в тромбообразовании, которое происходит при не таких высоких концентрациях (что отражается средним увеличением количества D-димеров). Такой сценарий похож на большое количество других клинических случаев, где ответ острой фазы похож на состояния, характерные для беременности, травмы или послеоперационного состояния, при которых повышение уровня фибриногена является физиологичным, и повышение уровня D-димеров отмечено без клинических признаков образования тромбов.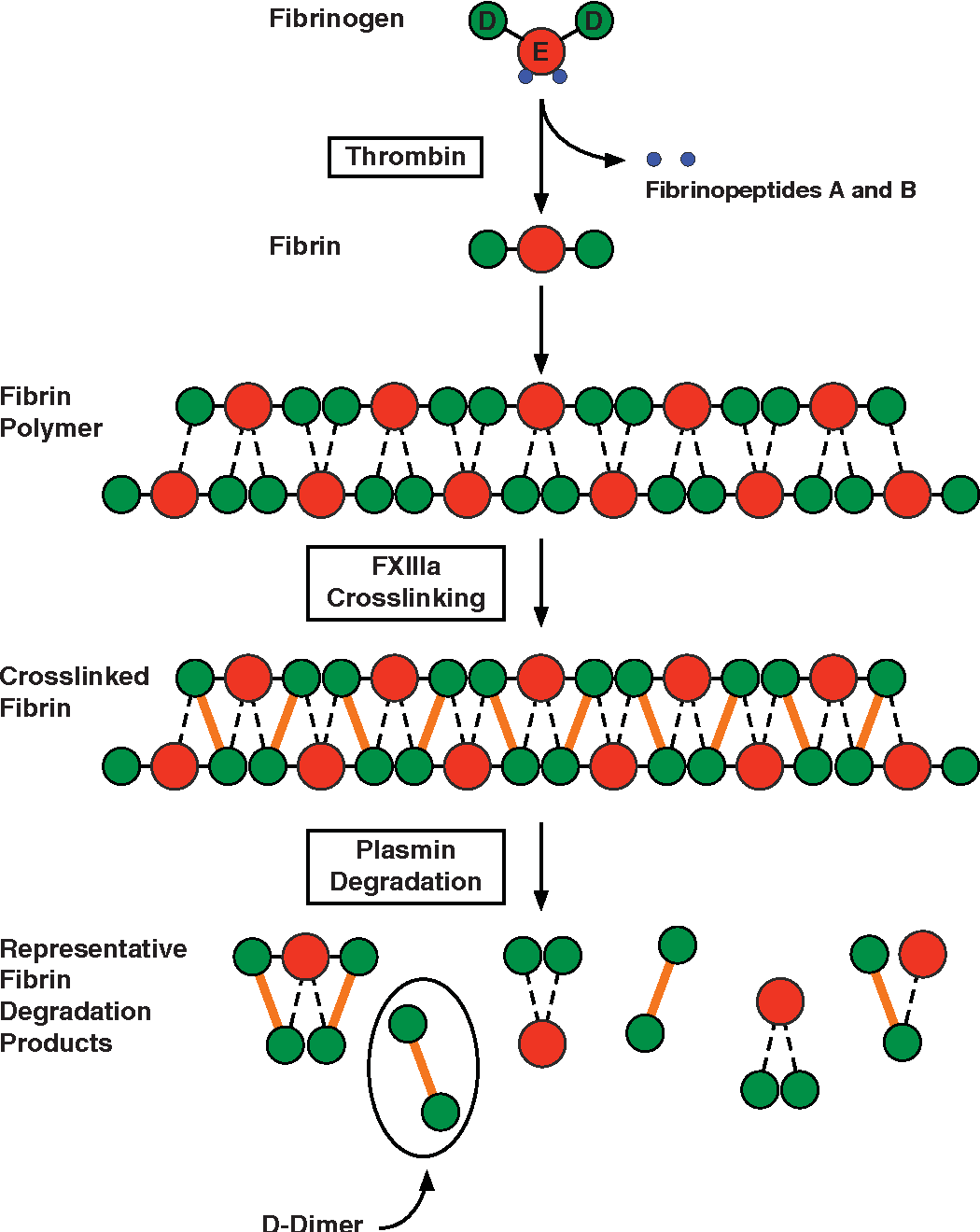 Однако, если основное заболевание, связанное с воспалением, или же воспалительный ответ организма не теряют интенсивности, система гемостаза отвечает на это повсеместным тромбообразованием для того, чтобы ограничить распространение микроорганизмов или белков, ассоциированных с повреждениями. Выраженное тромбообразование приводит к значительному увеличению уровня D-димеров, однако также приводит и к истощению тромбоцитарных гранул. И поскольку фибриноген больше не высвобождается из тромбоцитов, его уровень начинает падать — в ассоциации с увеличением уровня D-димеров. Эта взаимосвязь была чётко описана в одной из наиболее цитируемых статей по тематике способности к гиперкоагуляции при COVID-19 [5]. В этой работе было обнаружено чёткое различие между выжившими и не выжившими пациентами — по значительно увеличенным уровням D-димеров и сниженного уровня фибриногена (а не повышенного). Соотношение “D-димер/фибриноген” было в прошлом идентифицировано как тромботический фактор. Kucher и соавторы показали повышенный уровень D-димеров и сниженный уровень фибриногена у пациентов с лёгочной эмболией — и даже предложили использовать значение соотношения “D-димер/фибриноген” более 103 единиц как высокоспецифичный маркер для наличия тромбов в лёгких.
Однако, если основное заболевание, связанное с воспалением, или же воспалительный ответ организма не теряют интенсивности, система гемостаза отвечает на это повсеместным тромбообразованием для того, чтобы ограничить распространение микроорганизмов или белков, ассоциированных с повреждениями. Выраженное тромбообразование приводит к значительному увеличению уровня D-димеров, однако также приводит и к истощению тромбоцитарных гранул. И поскольку фибриноген больше не высвобождается из тромбоцитов, его уровень начинает падать — в ассоциации с увеличением уровня D-димеров. Эта взаимосвязь была чётко описана в одной из наиболее цитируемых статей по тематике способности к гиперкоагуляции при COVID-19 [5]. В этой работе было обнаружено чёткое различие между выжившими и не выжившими пациентами — по значительно увеличенным уровням D-димеров и сниженного уровня фибриногена (а не повышенного). Соотношение “D-димер/фибриноген” было в прошлом идентифицировано как тромботический фактор. Kucher и соавторы показали повышенный уровень D-димеров и сниженный уровень фибриногена у пациентов с лёгочной эмболией — и даже предложили использовать значение соотношения “D-димер/фибриноген” более 103 единиц как высокоспецифичный маркер для наличия тромбов в лёгких.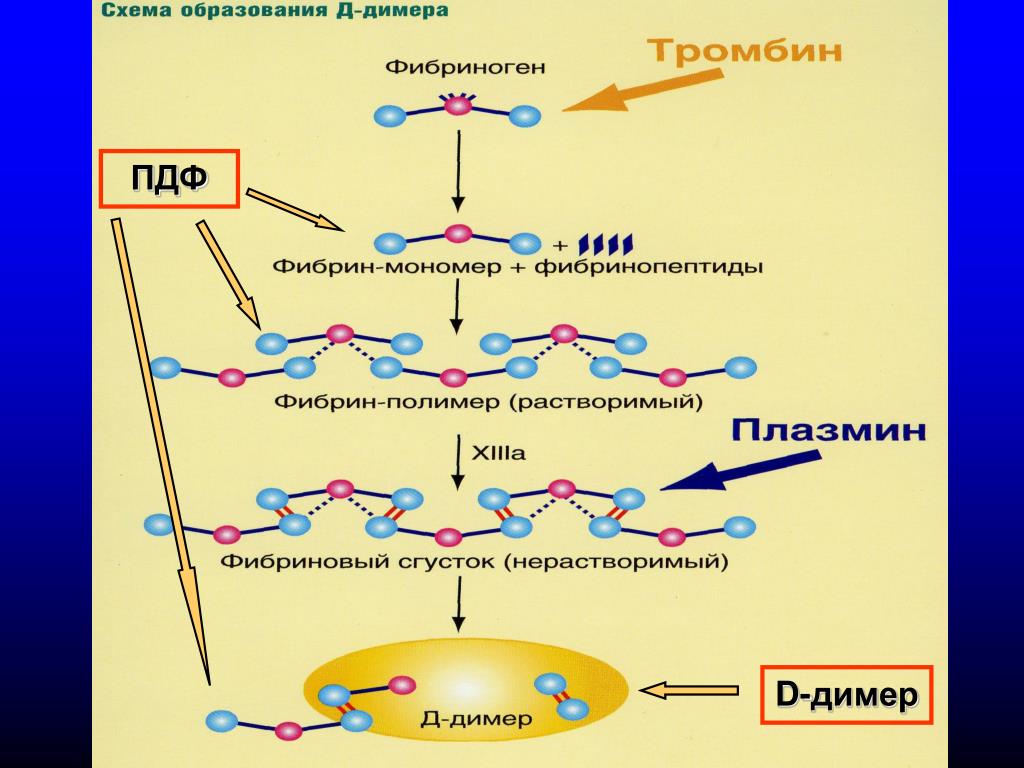 Авторы также высказались на тему возможной связи сниженного уровня фибриногена и повышенного уровня лёгочной окклюзии.
Авторы также высказались на тему возможной связи сниженного уровня фибриногена и повышенного уровня лёгочной окклюзии.
Клиническая значимость гипотезы
Какова же клиническая значимость гипотезы о защитных свойствах фибриногена? Отслеживание уровня фибриногена вместе с уровнем D-димеров у пациентов в критическом состоянии с (и без) COVID-19, очевидно, является очень важным. Если уровень D-димеров не увеличивается параллельно с уровнем фибриногена, тогда можно предположить, что защитная роль фибриногена является доминирующей (ответ острой фазы >>> тромбообразование). Однако, если уровень D-димеров начинает увеличиваться, а уровень фибриногена начинает снижаться, то именно в этот момент начинается значительная активация процесса коагуляции и тромбообразования. К сожалению, клиницисты обращают внимание на уровень фибриногена только тогда, когда он значительно снижен, и у пациента уже могло начаться кровотечение, что в некоторых случаях приводит к неизлечимым состояниям. Любопытная дилемма здесь заключается в том, необходимо ли дополнительно поддерживать высокую концентрацию фибриногена или же требуется вводить фибриноген дополнительно только тогда, когда его уровень начинает падать — а в такие моменты трансфузии могут быть вредны. К сожалению, большая часть клинических исследований по фибриногену нацелена на изучение последствий кровотечений и в редких случаях описывают его полезные свойства, не касающиеся гемостаза.
Любопытная дилемма здесь заключается в том, необходимо ли дополнительно поддерживать высокую концентрацию фибриногена или же требуется вводить фибриноген дополнительно только тогда, когда его уровень начинает падать — а в такие моменты трансфузии могут быть вредны. К сожалению, большая часть клинических исследований по фибриногену нацелена на изучение последствий кровотечений и в редких случаях описывают его полезные свойства, не касающиеся гемостаза.
Выводы
До настоящего времени защитная функция фибриногена как реактанта острой фазы остаётся гипотезой. Некоторые научные исследования подтверждают такую его роль, однако клинические исследования не рассматривают функции фибриногена, не связанные с инициацией тромбообразования, которые не имеют основательных доказательств в свою пользу. Необычно, когда для эволюционного механизма вроде реакции острой фазы появляются доказательства её вредоносности для организма, особенно когда это происходит в таких ситуациях, как сепсис и травмы, которые поражают людей с ранних лет. Настало время изучать не связанные с гемостазом функции фибриногена в последующих исследованиях. Также может быть полезно изучить другие коагуляционные белки — как фактор фон Виллебранда, — чтобы определить их возможную защитную функцию во время острой фазы воспаления.
Настало время изучать не связанные с гемостазом функции фибриногена в последующих исследованиях. Также может быть полезно изучить другие коагуляционные белки — как фактор фон Виллебранда, — чтобы определить их возможную защитную функцию во время острой фазы воспаления.
Список использованных ресурсов:
- Flick MJ, Du X, Witte DP, Jirousková M, Soloviev DA, Busuttil SJ, Plow EF, Degen JL. Leukocyte engagement of fibrin(ogen) via the integrin receptor alphaMbeta2/Mac-1 is critical for host inflammatory response in vivo. J Clin Invest. 2004 Jun;113(11):1596-606. doi: 10.1172/JCI20741.
- Ko YP, Flick MJ. Fibrinogen Is at the Interface of Host Defense and Pathogen Virulence in Staphylococcus aureus Infection. Semin Thromb Hemost. 2016 Jun;42(4):408-21.
- Machlus KR, Cardenas JC, Church FC, Wolberg AS. Causal relationship between hyperfibrinogenemia, thrombosis, and resistance to thrombolysis in mice. Blood. 2011 May 5;117(18):4953-63.

- Stalker TJ, Traxler EA, Wu J, et al. Hierarchical organization in the hemostatic response and its relationship to the platelet-signaling network. Blood. 2013 Mar 7;121(10):1875-85.
- Tang N, Li D, Wang X, Sun Z. Abnormal coagulation parameters are associated with poor prognosis in patients with novel coronavirus pneumonia. J Thromb Haemost. 2020 Apr;18(4):844-847.
- Kucher N, Kohler HP, Dornhöfer T, Wallmann D, Lämmle B. Accuracy of D-dimer/fibrinogen ratio to predict pulmonary embolism: a prospective diagnostic study. J Thromb Haemost. 2003 Apr;1(4):708-13
Источник
Фибриноген: повышенный и низкий уровень, способы улучшения | Здоровье
Как один из 12 факторов, ответственных за свертывание крови, фибриноген необходим для процессов заживления тела, которые мы часто принимаем как должное. Однако повышенные уровни фибриногена могут быть вредны для вашего здоровья. Фибриноген является очень важным маркером для контроля, особенно если вы не ведете здоровый образ жизни или у вас есть хронические заболевания. Далее в статье будет описание возможностей фибриногена, его положительные и отрицательные роли, и как вы можете повлиять на свой уровень фибриногена.
Фибриноген является очень важным маркером для контроля, особенно если вы не ведете здоровый образ жизни или у вас есть хронические заболевания. Далее в статье будет описание возможностей фибриногена, его положительные и отрицательные роли, и как вы можете повлиять на свой уровень фибриногена.
Фибриноген представляет собой белок, вырабатываемый в печени, и который необходим для различных процессов, в том числе образования сгустка крови, заживления ран, протекания воспаления, и роста кровеносных сосудов.
Что такое фибриноген и почему он важен для здоровья?
Он циркулирует в крови в концентрации 2-4 г/л, что является самыми высокими концентрациями из всех факторов свертывания крови. Этот белок распадается примерно через 6 дней после попадания в кровоток.
Реакция острой фазы. Воспалительный стимул приводит к активации моноцитов и макрофагов, которые выделяют цитокины. Цитокины действуют на печень, стимулируя производство белков острой фазы.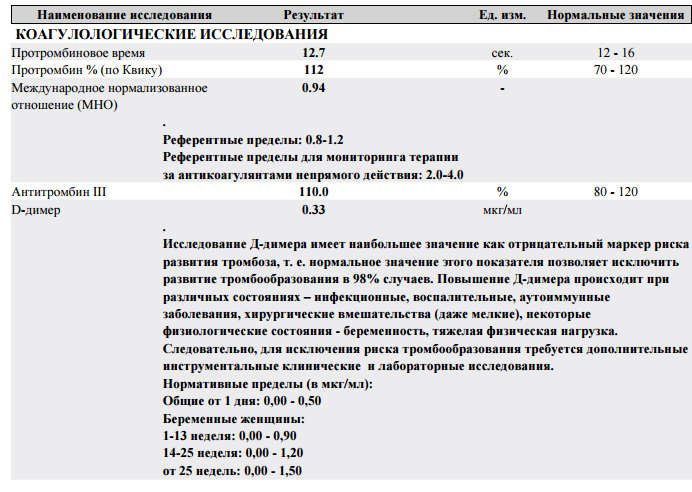 Цитокины вместе с белками острой фазы вырабатывают системный ответ с нейроэндокринными, метаболическими, гематологическими и биохимическими изменениями.
Цитокины вместе с белками острой фазы вырабатывают системный ответ с нейроэндокринными, метаболическими, гематологическими и биохимическими изменениями.
Фибриноген является положительным белком острой фазы, что означает, что его производство увеличивается во время травмы, инфекции и воспаления. Это происходит, главным образом, при посредничестве цитокинов (например, IL-6).
Показаны характерные закономерности изменения, которые происходят в плазме крови через концентрацию некоторых белков острой фазы после умеренного воспаления. Обратите внимание на длительность выработки фибриногена (одновременное увеличение СОЭ).
Роль фибриногенаФибриноген создает сгустки кровиСгустки крови очень важны для нашего здоровья, потому что они останавливают чрезмерные потери крови и начинают процесс заживления раны.
В процессе коагуляции (свертывания) крови происходит объединение вместе белковых нитей и клеточных фрагментов (бляшек) для формирования твердого сгустка крови. Сформированный сгусток используется в виде заглушки на месте раны, предотвращая дальнейшее кровотечение из нарушенного кровеносного сосуда.
Сформированный сгусток используется в виде заглушки на месте раны, предотвращая дальнейшее кровотечение из нарушенного кровеносного сосуда.
Процесс формирования сгустков (тромбов) крови при ране
Образование сгустка крови происходит через серию шагов- Фибриноген метаболизируется под действием фермента тромбина в нити фибрина.
- Далее, фермент, фактор XIII свертывания крови (активированный тромбином) формирует перекрестные связи этих нитей фибрина, чтобы создать сеть, которая вместе с тромбоцитами формирует тромб.
- Нити фибрина также связываться с тромбином, чтобы предотвратить его длительное воздействие на фибриноген, тем самым подавляя непрерывное образование кровяного сгустка.
- Фибриноген в дальнейшем способствует образования сгустка путем связывания с рецепторами на поверхности тромбоцитов.
Фибриноген и его преемник фибрин оказывают влияние на распад сгустков крови (фибринолиз).
Пока фибрин активирует плазмин (энзим который разрушает сгустки крови), фибриноген блокирует его. Эти противоположные действия гарантируют, что сгустки крови будут разрушены только после того, как они больше не нужны и не возобновится кровотечение из раны.
Если действие фибриногена усиливается при увеличении его уровня в крови, то это может быть опасно для здоровья, поскольку большое число сгустков (тромбов) становятся вредным, и они могут заблокировать кровеносные сосуды, что приводит к сердечному приступу или инсульту
Фибриноген участвует в иммунной защите организмаФибриноген связывает и активирует специфические белые клетки крови(U937, ТНР-1, МАС-1) у мышей и в пробирке, указывая, что он играет важную роль в иммунной реакции на инфекцию или травму.
При изучении генов у 631 пациента с сепсисом, те люди, которые имели генетические мутации, которые приводят к повышению в крови уровней фибриногена, демонстрировали более быстрое восстановление и снижение смертности.
Другое исследование, проведенное на мышах с поврежденной печенью ацетаминофеном, установило, что фибриноген способствовал улучшению восстановлении ткани печени при активации лейкоцитов.
Взаимодействие фибриногена, иммунной системы, эндотелия сосудов и эритроцитов в регуляции, образовании тромбов и заболевании кровеносных сосудов
Нормальные уровни фибриногена
Значения фибриногена в крови изменяется в общей популяции населения и составляют диапазон значения от 1,5 до 3,5 г/л, в зависимости от географического региона. Минимум фибриногена, необходимого для гомеостаза организма – 0,5 г/л.
При беременности на 2-м и 3-м триместре может быть рост значений фибриногена до 5,6 г/л.
Естественно, что референсные значения при анализе будет зависеть от лабораторий и применяемых систем диагностики. Часто референсные значения пр анализе фибриногена показываются в пределах от 2 до 4,5 г/л.
Низкие уровни фибриногена
По данным Всемирной федерации гемофилии, низкий уровень фибриногена в крови приводит к около 7% кровотечений во всем мире , и это состояние более распространено у женщин, чем у мужчин.
Причины низкого фибриногена
ТравмаПриобретенная гипофибриногенемия, определяемая как дефицит фибриногена, развивается в более поздние года жизни, и чаще всего вызывает серьезные потери крови. Подобное снижение уровня фибриногена происходит потому, что большую часть фибриногена организм уже использовал, чтобы остановить кровотечение при травме.
Эксперимент с нанесением тупой травмы печени у свиней привел к снижению производства фибриногена и его уровня в крови.
ЛекарстваЛекарственные препараты, применяемые для уменьшения тромбов (сгустков) крови, такие как стрептокиназа, урокиназа и тканевой активатор плазминогена, уменьшают в крови уровень фибриногена в лабораторных и клинических исследованиях.
Препарат урокиназа способен уменьшить уровень фибриногена в артериях среднем на 35% после 24 часов от момента введения (исследование с участием 204 пациентов с инсультом).
Препараты против эпилептических припадков с вальпроевой кислотой (мета-анализ из 11 исследований, 967 участников) и фенобарбитал снижают в крови концентрации фибриногена в организме человека и животных, но механизмы этого эффекта остаются неясными.
В результате многочисленных исследований было установлено, что некоторые виды химиотерапии могут снизить в крови человека показатели фибриногена, вероятно, путем ингибирования (подавления) производства белков в печени.
При 2-х недельном получении анаболических стероидов на 22% уменьшается уровень фибриногена в клиническом исследовании из 14 здоровых взрослых.
При мышечной боли препарат пентоксифиллин понижает значения фибриногена в исследовании с участием 427 больных с периферийной сосудистой болезни 2-й стадии, вероятно из-за подавления его производства.
ЗаболеванияБолезнь печени может привести к снижению уровня фибриногена, либо нарушить способность организма производить фибриноген, или сильно стимулировать расщепление сгустков крови и использование для этого фибриногена.
Лейкоз может уменьшить содержание фибриногена в крови путем содействия образованию сгустков (тромбов) и деградации фибриногена (из выводов исследований с участием 1.304 пациентов, 17 пациентов и 379 пациентов). Это означает, что гипофибриногенемия (дефицита фибриногена) может служить ранним маркером для диагностики лейкоза.
Другие заболевания с низким фибриногеном:- ДВС – синдром (II и III стадия)
- поражения костного мозга (лейкоз, опухолевые метастазы)
- дефицит витаминов В12, С
- инфекционный мононуклеоз
- поражение змеиными ядами
- хронический миелолейкоз
- полицитемия
Врожденная гипофибриногенемия
Врожденная гипофибриногенемия характеризуется низким уровнем содержания фибриногена в крови (от 0,5 до 1,5 г/л) и удлинении процесса свертывания крови.
Это состояние вызвано либо доминантными или рецессивными мутациями, и частота подобных случаев исчисляется как 1 человек на 100. У многих из этих людей нет симптомов, содержание фибриногена поддерживается на достаточном уровне для образования сгустков в сосудах при мелких повреждениях (исследование с участием 100 пациентов; геномные базы данных анализа, в том числе около 140.000 человек).
У многих из этих людей нет симптомов, содержание фибриногена поддерживается на достаточном уровне для образования сгустков в сосудах при мелких повреждениях (исследование с участием 100 пациентов; геномные базы данных анализа, в том числе около 140.000 человек).
Врожденная афибриногемия
Врожденная афибриногемия характеризуется крайне низким уровнем фибриногена в крови (менее 0,1 г/л). Время свертывания крови не может быть определено, потому что кровь не имеет сгустков.
Это рецессивное заболевание, и означает, что оба родителя должны иметь генетическую мутацию, переданную своему ребенку. Это заболевание затрагивает приблизительно 10 человек на миллион населения. Заболевание, как правило, диагностируется в младенчестве (опрос среди 155 участников исследования; геномные базы данных анализа, в том числе около 140.000 человек).
Болезнь хранения фибриногена
Эта генетическая болезнь характеризуется низким содержанием в крови фибриногена, а также заболеванием печени.
Болезнь печени, вызванное избыточным хранением фибриногена в клетках печени, ассоциируется исключительно с доминирующими мутациями в гене FGG.
Заболевание обычно проявляется в детстве и по оценкам, затрагивает 1 человека из 100 (геномные базы данных анализа, в том числе около 140 000 человек).
Негативные последствия низкого фибриногена
Низкие уровни фибриногена способствуют кровотечениямНаиболее распространенные симптомы пониженного уровня фибриногена — длительное кровотечение и просто кровоподтеки на коже, особенно после травмы или хирургической операции. Многие люди также испытывают спонтанные кровоподтеки в мышцах (гематомы), и иногда возникают кишечные кровотечения.
При низком содержании в крови фибриногена также вероятны — спонтанные кровотечения, особенно на деснах и около суставов.
Низкий фибриноген вызывает осложнения при беременностиЖенщины с пониженным фибриногеном показывают больший риск развития слишком обильных менструаций и осложнений беременности, что может привести к выкидышу.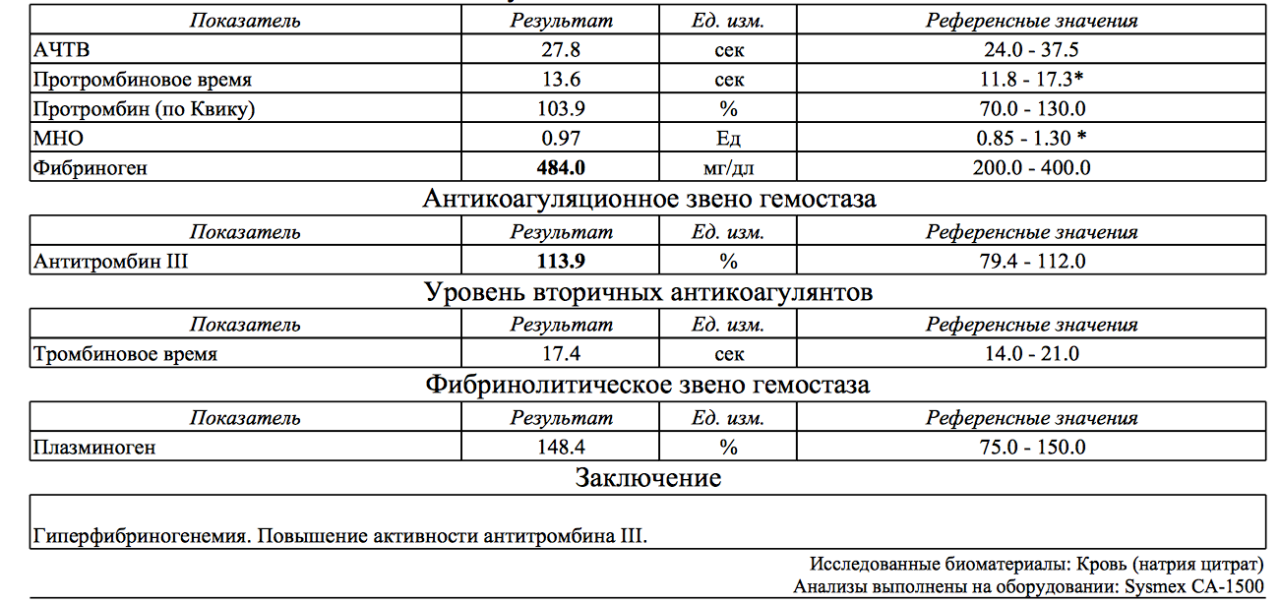
«Плавающие тромбы»
Низкий фибриноген способен увеличить риск тромба
Парадоксально, но люди с очень низким уровнем фибриногена могут фактически обладать высоким риском к свободно-перемещающихся в крови сгустков, которые могут перегородить кровеносные сосуды. Это происходит из-за того, что фибриноген не представляет препятствие образованию внутренних тромбов.
Способы увеличения фибриногенаЗаместительная терапия
Заместительная терапия фибриногена рекомендуется для профилактики и лечения сильного кровотечения, особенно во время беременности.
В зависимости от региона мира может быть доступна заместительная терапия в виде плазмы (крови) – концентрата производных фибриногена (замороженной плазмы, содержащей высокие концентрации фибриногена).
Диета
Изучение питания 1.854 человек привело к выводу, что люди с повышенным содержанием в крови холестерина и жирных кислот, имели высокий уровень фибриногена. Это указывает на диету, которая повышает уровень холестерина, как на возможный способ увеличения фибриногена.
Это указывает на диету, которая повышает уровень холестерина, как на возможный способ увеличения фибриногена.
Кроме того диеты с высоким содержанием железа, сахара, и кофеина также способствуют росту уровня фибриногена (исследование с участием 206 японских эмигрантов на Гавайях).
Белки, в частности, также могут быть необходимы для поддержания здоровых значений фибриногена. Животные с дефицитом белка имеют низкий уровень фибриногена по сравнению с их правильно питающимися коллегами.
Исследование с 16 взрослыми людьми также установило, что фибриноген увеличивался на 20-40% непосредственно после того, как участники выпивали протеиновый коктейль или специальной смеси сбалансированного питания, но такого роста не наблюдалось после питьевой воды.
Причины повышенного уровня фибриногена
СтрессМногочисленные исследования (158 и 636 участников) обнаружили, что уровни фибриногена увеличиваются сразу после стрессовых задач.
Психологический стресс немедленно стимулирует выработку кортизола и воспалительных белков IL-6, IL-1, ФНО-а, СРБ, ИНФ-а)
Кроме того, в исследовании с 302 участниками было выяснено, что люди с высоким уровнем кортизола в крови также имели повышенный фибриноген.
Подобная связь объясняется, возможно, тем, что происходит активация генов (fga, fgb, а fgg), ответственных за производство фибриногена, вместе с ростом воспалительного цитокина IL-6.
БеременностьБеременные женщины демонстрируют повышенный уровень фибриногена, вероятно, чтобы предотвратить чрезмерное кровотечение во время родов.
По мере развития плода, концентрация фибриногена увеличивается до 3-х раз больше, чем нормальный диапазон, а затем возвращается к своему исходному уровню в течение 4-6 недель после родов.
КурениеМногочисленные исследования (9.127 участников; 200 участников; 11. 059 участников) показали, что курильщики и бывшие курильщики имеют значительно более высокое содержание фибриногена в крови, чем некурящие люди (от 11% до 53% больше фибриногена).
059 участников) показали, что курильщики и бывшие курильщики имеют значительно более высокое содержание фибриногена в крови, чем некурящие люди (от 11% до 53% больше фибриногена).
Чем больше человек курит, тем больше увеличиваются показания фибриногена, и его уровень не возвращается к нормальным показаниям до 15 лет после того, как человек бросит курить (исследования с 11.059 и 118 участниками).
Женщины курильщицы, которые имели диабет и/или повышенный уровень холестерина демонстрировали особенно высокий фибриноген (два исследования с участием 200 и 118 женщин).
КонтрацептивыОральные контрацептивы способствуют росту фибриногена, особенно, если у женщины обнаруживается высокий эстроген (рандомизированное перекрестное исследование с 28 участницами в течение 16 недель; и обследование 200 женщин).
Эстроген может повысить фибриногена за счет увеличения экспрессии гена FGG и производства альбумина, как это выявлено у крыс. Как показано в другом исследовании с 194 участниками, этот эффект усугубляется у женщин, которые курили во время беременности.
Как показано в другом исследовании с 194 участниками, этот эффект усугубляется у женщин, которые курили во время беременности.
Многочисленные исследования (9.127 участников; 72 участника; 12 участников; 3.967 участников) обнаружили, что пожилые люди склонны к более высокому содержанию в крови фибриногена, и его концентрация растет на 0,1-0,2 г/л каждые 10 лет.
Холодные температурыХолодные температуры способствуют увеличению фибриногена, что приводит его к хроническому повышению в течение зимних месяцев (12 участников; годовое наблюдение за 1.002 людьми; годовое наблюдение за 24 участниками).
ПитаниеПовышенные показатели фибриногена в исследовании с участием 206 японских эмигрантов на Гавайях были связаны с большим употреблением в пищу железа и сахара. Это может указывать, что питание с повышенным содержанием в диете мясных блюд и пищи с высоким гликемическим индексом (быстрые углеводы) тесно связано с развитием сердечно-сосудистых заболеваний.
Опрос 1.854 люди выявил, что высокий фибриноген был связан с низкой концентрации в крови минеральных веществ и витаминов, таких как железо и витамин В6, а также с высоким содержанием холестерина и жирных кислот. Это говорит о том, что недоедание, так и переедание способны увеличить фибриноген.
Исследование с участием 16 взрослых людей установило, что фибриноген повышался на 20-40% непосредственно после того, как участники выпивали протеиновый коктейль или специальную сбалансированную смесь, но такой рост не был обнаружен после питьевой воды.
ОжирениеМногочисленные исследования (87 участников; 200 участников; 64 участника; 1.342 участника) обнаружили, что люди, которые имеют избыточный вес, как правило, обладают и повышенным уровнем фибриногена.
Хотя причинно-следственная связь не доказана, но известна способность физических упражнений уменьшать фибриноген, что свидетельствует о потенциала жировых отложений влиять на уровень фибриногена (исследования с 87 участниками; и 3. 967 участниками).
967 участниками).
- острое воспаление и инфекции (грипп, туберкулёз)
- инсульт (1-е сутки)
- гипотиреоз
- инфаркт миокарда
- ожоги
- амилоидоз
- злокачественные опухоли (особенно при раке легких)
- коллагенозы (ревматоидный артрит, узелковый периартериит)
- заболевания почек (пиелонефрит, гломерулонефрит, гемолитико-уремический синдром)
- ночная пароксизмальная гемоглобинурия.
Негативные последствия высокого фибриногена
Фибриноген способствует воспалениюФибриноген в крови и мозге активирует молекулы, которые усиливают воспаление (IL-8, МСР-1,ММP-9, Mac-1) в то время, как одновременно подавляет молекулы, способные уменьшить воспаление (PPARα, PPARγ).
Мыши с низким уровнем фибриногена или с мутациями фибриногена, который нельзя было привязать к белым клеткам крови, демонстрировали значительно низкие воспалительные реакции.
Определенных виды бактерий (стрептококки) взаимодействуют с фибриногеном и способствуют развитию воспаления при инфекции.
Поэтому, терапия, направленная на уменьшения связей фибриногена и определенных белых кровяных клеток (иммунных клеток) может улучшить симптомы распространенных воспалительных заболеваний, таких как ревматоидный артрит, рассеянный склероз, или бактериальные инфекции.
Повышенный фибриноген увеличивает риск тромбовПовышенный уровень фибриногена связан с более высокой частотой заболевания сердца, дисфункции кровеносных сосудов, и развития инсульта. По некоторым оценкам, высокий фибриноген предсказывает эти заболевания, а также является маркером высокого кровяного давления и курения.
В исследовании с участием 1.363 пациентов, высокий фибриноген был также связан с повышенным риском развития сердечных заболеваний в течение ближайших 18 месяцев.
Тромбофлебит — развитие тромбоза и воспаления в венах
Кроме того, еще одно исследование с 158 участниками пришло к выводу, что люди с большим выбросом фибриногена в моменты психологического стресса демонстрировали плохое здоровье кровеносных сосудов, и поэтому обладали большим риском сердечно-сосудистых заболеваний в течение последующих 3-х лет.
Высокий фибриноген может быть маркером наличия повышенного содержания холестерина в крови, в частности, ЛПНП (плохого холестерина) у людей, не имеющих ранее сердечно-сосудистых заболеваний.
Фибриноген и его побочные продукты также были найдены в артериальных бляшках и в холестерине, который накапливается на стенках кровеносных сосудов и может привести к атеросклерозу.
Однако лабораторные эксперименты и исследования на животных не смогли подтвердить, что высокий фибриноген является причиной болезней сердца.
Высокий фибриноген может ухудшить здоровье мозгаВысокие уровни фибриногена прогнозируют развитие нарушений в работе мозга, а также развитие болезни Альцгеймера и деменции.
Фибриноген способен ухудшить протекание болезни Альцгеймера. Исследования в лабораториях и на крысах показали, что за счет связывания с бляшками в кровеносных сосудах мозга, фибриноген способствовал увеличению повреждений клеток головного мозга и кровеносных сосудов, а также росту воспаления в головном мозге.
Повышенный фибриноген также был связан с поражением головного мозга в исследовании с участием 58 пациентов с рассеянным склерозом, возможно, за счет нарушения гематоэнцефалического барьера.
Фибриноген также подавляет способность мозга к самовосстановлению (в лабораторных экспериментах). Это происходило через ингибирование регенерации клеток головного мозга и защитных миелиновых оболочек, которые обычно их покрывают.
Повышенный фибриноген связан с диабетом и его осложнениямиЛюди с диабетом имеют более высокие уровни фибриногена в крови.
Значительные показатели фибриногена также связаны с сахарным диабетом и сердечно-сосудистыми заболеваниями, высоким холестерином, или с осложнениями диабета, таких, как повреждение нервов.
Различные механизмы, влияющие на развитие заболевания кровеносных сосудов при диабете 2-го типа
В исследование с участием 6 больных с диабетом были подтверждены высокие значения фибриногена и глюкагона, гормона, отвечающего за повышение сахара в крови, но также были нормальные уровни альбумина, маркера резистентности к инсулину.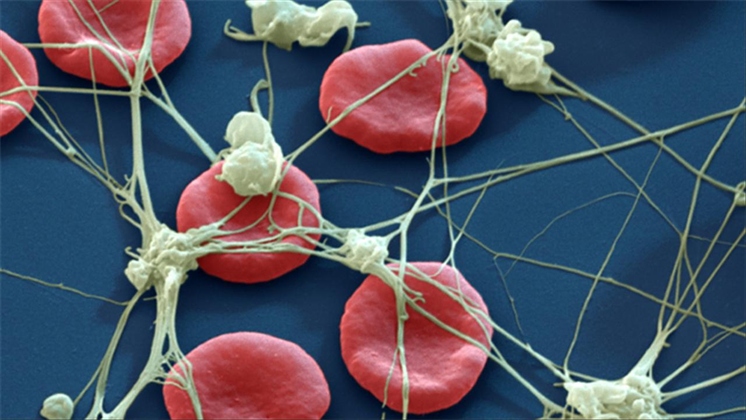 Иными словами, повышенный фибриноген может предшествовать и, возможно, способствовать развитию сахарного диабета.
Иными словами, повышенный фибриноген может предшествовать и, возможно, способствовать развитию сахарного диабета.
Повышенный фибриноген связан с увеличением роста злокачественной опухоли, а также может прогнозировать плохие клинические результаты для пациентов с раком матки, раком желудка и раком почек.
В частности, фибриноген способствует увеличению адгезии (сцепления) клеток опухоли и их выживания при раке легкого у мышей.
Похоже, что помогающий раку эффект фибриногена связан с его воспалительными действиями, а также угнетением активности естественных киллеров (NK-клеток), что, как правило, может остановить рост опухоли.
Увеличение фибриногена связано с высоким кровяным давлениемЛюди с высоким кровяным давлением часто также имеют повышенный фибриноген.
Исследование с участием 143 взрослых людей за 3 года наблюдения обнаружило, что повышенное содержание фибриногена после стрессовых ситуаций предсказывало дальнейшее развитие гипертонии. Однако, если при стрессе уровень фибриногена оставался стабильным, то у таких людей не развивалось высокое кровяное давление. По неизвестным причинам, этот эффект был найден исключительно у женщин.
Однако, если при стрессе уровень фибриногена оставался стабильным, то у таких людей не развивалось высокое кровяное давление. По неизвестным причинам, этот эффект был найден исключительно у женщин.
Способы снижения фибриногена
Лекарства и диеты для уменьшения холестеринаМета-анализ из 22 исследований и 2.762 участников обнаружил, что фибраты, группа лекарств для уменьшения холестерина в крови, также снижают уровень фибриногена по сравнению с другой группой лекарств – статинами.
В частности, Безафибрат понизил уровень фибриногена в среднем на 40% в 2-х двойных слепых плацебо-контролируемых рандомизированных исследований с 50 и 100 участниками.
Продукты, богатые пищевыми волокнами (клетчаткой)
Продукты питания, которые нормализуют количество ЛПНП (плохого холестерина) также могут снижать уровень фибриногена, например, полезные жиры и пищевые волокна.
Лекарственный препарат Тиклопидин для торможения агрегации тромбоцитов снижает концентрацию фибриногена 10-25%.
Рыбий жирМета-анализ с общим числом участников в 162 человека установил, что фибриноген снижается примерно на 10% после приема в среднем 2,4 гр. в день Омега-3 полиненасыщенных жирных кислот.
Двойное слепое перекрестное исследование с 20 участниками продемонстрировало, что 6 грамм рыбьего жира в день, понижает фибриноген на 20% после 6-ти недель приема.
Еще одно исследование из 25 участников установило, что 3 гр. в день рыбьего жира в течение 4-х недель снижает содержание фибриногена в крови на 3% в среднем.
Похудение и физическая нагрузкаНесколько исследований обнаружили взаимосвязь между регулярными физическими упражнениями и снижением уровня фибриногена (исследования с 1.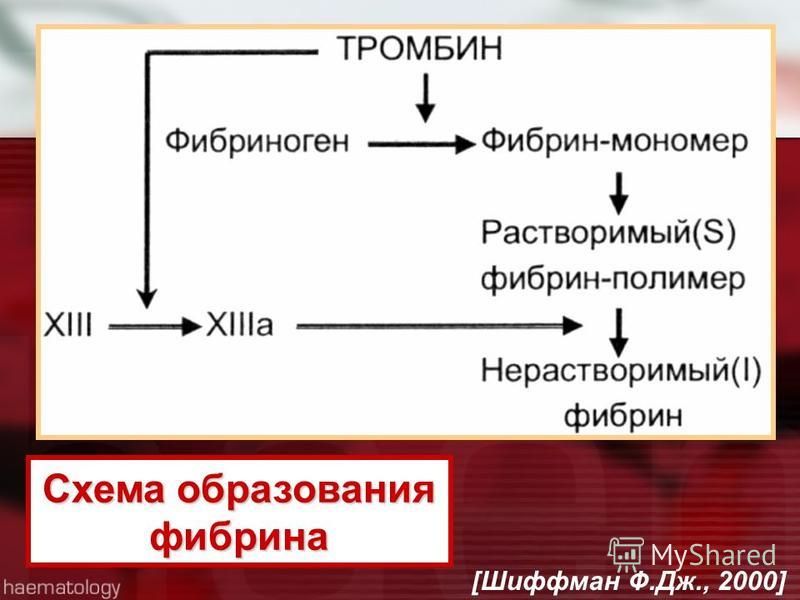 284, 2.398, и 3.967 участниками).
284, 2.398, и 3.967 участниками).
Похудение и физические тренировки способствуют уменьшению воспаления (и фибриногена)
Похоже, что напряженная физическая активность уменьшает содержание фибриногена. Два исследования показали (с участием 156 и 8 взрослых людей), что уровень фибриногена снизился на 10-20% после интенсивных тренировок.
КуркумаКуркумин из куркумы — известное лечебное средство при воспалении и болезни сердца, позволил уменьшить уровень фибриногена в исследовании с 30 пациентами. Фибриноген также может связываться с куркумином таким образом, что куркумин будет более медленно метаболизироваться в крови.
Традиционная китайская медицинаВ традиционной китайской медицине Quyu Jiedu и Xuebijing способствовали уменьшению уровней фибриногена в выводах 2-х мета-анализов (15 исследований с 1.364 пациентами; 11 исследований с 686 пациентами), которые оцененивали использование традиционной китайской медицины для лечения высокого кровяного давления и боли в груди при болезни сердца.
Многочисленные исследования (117 участников в течение 1 месяца; 20 участников в течение 6 недель; 11 участников в течение 12 недель) показали, что ежедневное умеренное употребление алкоголя (вина или пива) уменьшало в крови содержание фибриногена.
Бокал красного вина в день в течение 40 дней был отмечен, как способ снижения фибриногена в крови на 8-15% (клиническое исследование с 69 здоровыми взрослыми).
Оливковое маслоВ двойном слепом перекрестном исследовании, 6 граммов оливкового масла в деньснижает в крови уровень фибриногена в среднем на 18% (наблюдение за 20-ю здоровыми добровольцами) после 6 недель приема масла.
Ферментированная сояИсследование с 12-ю здоровыми взрослыми людьми обнаружило, что одна доза (2000 ед. фермента Наттокиназа), получаемого из ферментированных соевых бобов, значительно сократила в крови фибриноген через 4 часа.
Двух недельный курс анаболических стероидов понижал показатели фибриногена на 22% в эксперименте с участием 12 здоровых взрослых.
Заместительная гормональная терапияМногочисленные исследования (152 женщин в течение 1 года; 29 женщин в течение 6 месяцев; обследование 4,837 женщин; обследование 300 женщин) обнаружили, что заместительная гормональная терапия может помочь уменьшить уровни фибриногена у женщин в постменопаузе, хотя эффект оказывается минимальным.
Витамины группы ВВитамины группы В, особенно В6, В9 и В12, увеличивают расщепление фибриногена, сокращая количество аминокислоты гомоцистеина.
Исследование с участием 24 взрослых людей показало, что 5 мг/сутки витамина В9 в течение 4-х недель снижает уровни фибриногена в среднем на 9%.
Другое, 4-х недельное исследование показало, что получение витаминов В6, В9, В12 приводило у снижению в крови уровня фибриногена у 21 больных с сепсисом.
Сочетание с лекарствами
Людям с низким уровнем фибриногена рекомендуется избегать приема аспирина или другие препараты для «разжижения» крови, что позволит снизить их способность образовывать плавающие тромбы, если прием этих лекарств не предписан врачом.
С другой стороны, антикоагулянты, такие как гепарин, аспирин, или Lepirudinрекомендуются в сочетании с заместительной терапией фибриногена, для уменьшения вероятности образования внутренних тромбов.опубликовано econet.ruГемостаз при беременности — норма, причины нарушений
Нормальная беременность сопровождается множеством изменений, направленных на обеспечение роста плода. Перемены происходят и в системе гемостаза, при этом любые отклонения от нормы могут быть чреваты серьезными осложнениями как для матери, так и для ребенка.
Изменения гемостаза при беременности
Перемены в системе гемостаза у беременных женщин в первую очередь связаны с появлением нового круга кровообращения — маточно-плацентарного, необходимого для полноценного обеспечения плода кислородом и питательными веществами.
Изменения уровня тромбоцитов
В большинстве случаев содержание в крови тромбоцитов остается неизменным, однако примерно у 10% женщин1 концентрация этих клеток снижается — развивается тромбоцитопения. Обычно она связана с тремя состояниями2:
- Гипертонические расстройства, например, преэклампсия
- Гестационная тромбоцитопения, вызванная увеличением общего объема крови
- Идиопатическая (то есть развившаяся по невыясненным причинам) тромбоцитопеническая пурпура.
Изменения свертывающей системы крови
В период беременности происходят существенные изменения в системе гемостаза, направленные на усиление суммарной активности факторов свертывания крови3.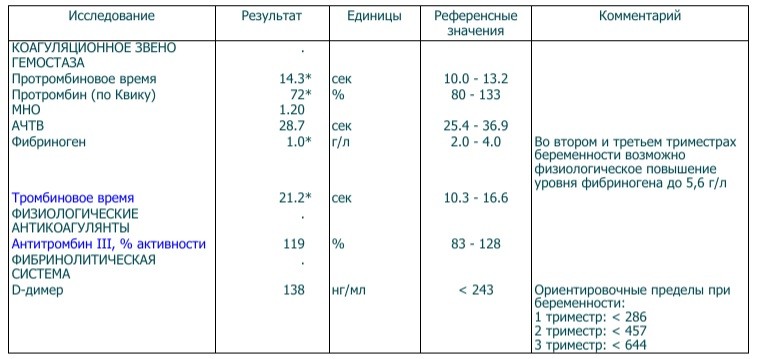 Это обусловлено тем, что в стенках сосудов, обеспечивающих плацентарный кровоток и, следовательно, жизнедеятельность плода, нет слоя, который позволяет предотвратить свертывание крови внутри сосудов. На тканях плаценты регулярно скапливаются нити фибрина. Чтобы они не нарушали кровоток, необходимо постоянно их растворять, а для этого фибринолитическая система крови должна быть гораздо более активна, чем до зачатия. Именно поэтому показатели, отражающие уровень коагуляции и фибринолиза у здоровых женщин, которые ждут ребенка, повышены.
Это обусловлено тем, что в стенках сосудов, обеспечивающих плацентарный кровоток и, следовательно, жизнедеятельность плода, нет слоя, который позволяет предотвратить свертывание крови внутри сосудов. На тканях плаценты регулярно скапливаются нити фибрина. Чтобы они не нарушали кровоток, необходимо постоянно их растворять, а для этого фибринолитическая система крови должна быть гораздо более активна, чем до зачатия. Именно поэтому показатели, отражающие уровень коагуляции и фибринолиза у здоровых женщин, которые ждут ребенка, повышены.
С увеличением коагуляционного потенциала и связано значительное повышение уровня почти всех факторов свертывания крови, кроме факторов XI и XIII. Кроме того, увеличивается и концентрация в плазме фибриногена.
Изменения в показателях гемостаза у беременных женщин, общая картина1:
- Уровень плазменного фибриногена в конце беременности может быть выше нормы
- Содержание фактора VII может увеличиваться в несколько раз
- Уровень фактора фон Виллибранда и фактора VIII повышается в поздние сроки, когда активность коагуляционной системы увеличивается более чем вдвое по сравнению с небеременным состоянием
- Уровень фактора IX увеличивается незначительно
- Уровень фактора XI незначительно снижается
- Содержание фактора XIII после первоначального увеличения постепенно снижается, достигая половины нормального значения для небеременных женщин
- Уровень факторов II и V существенно не изменяется
- Антитромбин часто остается на прежнем уровне
- Активность протеина С, предположительно, не изменяется
- Антигены протеина С имеют тенденцию к увеличению во втором триместре, тем не менее они остаются в пределах нормы
- Общий и свободный протеин S снижается с увеличением срока гестации.

- Фибринолитическая активность при беременности снижается, оставаясь низкой в родах ив послеродовый период.
Из важных изменений, происходящих в системе гемостаза у здоровых женщин, необходимо отметить рост концентрации D-димера по мере увеличения сроков беременности.
Таким образом, при беременности наблюдаются физиологические изменения системы гемостаза в сторону гиперкоагуляци.
Какие лабораторные параметры позволяют оценить систему гемостаза при беременности?
Большинство специалистов сходится во мнении, что оценку гемостаза обязательно проводить на разных сроках беременности, начиная с момента первичного обследования.
Для оценки гемостаза исследуется уровень нескольких показателей, каждый из которых играет важное значение в функционировании системы свертывания крови.
Минимальное обследование гемостаза включает в себя определение следующих параметров:
АЧТВ — активированное частичное тромбопластиновое время. В некоторых лабораториях этот показатель называют АПТВ (активированное парциальное тромбопластиновое время). АЧТВ — это время, необходимое для сворачивания плазмы крови после добавления к ней кальция, фосфолипидов и каолина.
Укорочение АЧТВ говорит об ускорении свертывания и увеличении вероятности развития ДВС-синдрома, а также о возможном наличии антифосфолипидного синдрома или недостаточности факторов свертывания.
Удлинение АЧТВ характерно для недостаточной коагуляционной способности крови и риске кровотечений во время родов или в послеродовой период.
Протромбиновое время — показатель гемостаза, показывающий, сколько времени нужно для свертывания плазмы крови при добавлении к ней кальция и тканевого фактора. Отражает внешний путь свертывания.
Укорочение протромбинового времени характерно для ДВС-синдрома.
Удлинение может говорить об увеличении вероятности послеродового кровотечения вследствие дефицита ряда факторов свертывания, заболеваний печени, недостаточности витамина К и некоторых других состояний и заболеваний.
В различных лабораториях протромбиновое время может быть представлено тремя способами:
- Протромбиновый индекс, представляющий собой отношение данного результата протромбинового времени к результату нормальной плазмы крови.
- Протромбин по Квику, который отражает уровень различных факторов свертывания в процентах.
- МНО, или INR — международное нормализованное отношение, показатель, отражающий сравнение свертывания крови исследуемого образца со свертыванием стандартизированной крови в норме.
Фибриноген — белок, из которого образуется фибрин, участвующий в формировании красного тромба.
Снижение содержания этого белка наблюдается при ДВС-синдроме, патологии печени.
Повышение уровня фибриногена во время беременности — вариант нормы. Также следует определять количество тромбоцитов в крови для исключения тромбоцитопатий.
D-димер — это продукт распада фибрина, небольшой фрагмент белка, присутствующий в крови после разрушения тромба. То есть его повышение говорит об активном процессе тромбообразования. В то же время этот показатель физиологически повышается при беременности.
Однако для того, чтобы подтвердить, что у пациента развился тромбоз, только измерения уровня D-димера недостаточно. Для подтверждения диагноза следует провести дополнительные инструментальные методы исследования (ультразвуковое дуплексное ангиосканирование, КТангиография) и оценить наличие клинических признаков заболевания.
При подозрении на наличие антифосфолипидного синдрома (АФС) врачи могут определять наличие волчаночного антикоагулянта, антикардиолипиновых антител и антител к β2-гликопротеину 1.
Также в некоторых случаях врачи могут предполагать наличие наследственной тромбофилии (генетически обусловленной способности организма к формированию тромбов). С более подробной информацией о наследственных тромбофилиях вы можете ознакомиться в соответствующем разделе.
Список литературы
- Prisco D., Ciuti G., Falciani M. Hemostatic changes in normal pregnancy // Hematol. Meet.Reports (formerly Haematol. Reports). 2009;1(10):1-5.
- Katz D., Beilin Y. Disorders of coagulation in pregnancy // Br. J. Anaesth. / ed. Hemmings H.C.Oxford University Press. 2015;115(suppl 2):ii75-ii88.
- Иванов А.В. Нарушение системы гемостаза при беременности: клинико-диагностическиеаспекты // Лабораторная медицина — 2014. — Т. 4. — № 11. — С. 60–63.
SARU.ENO.19.03.0436
Фибриноген
Фибриноген — белок, вырабатываемый в печени и превращающийся в нерастворимый фибрин – основу сгустка при свертывании крови.
Единицы измерения
Г/л (грамм на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов перед анализом.
- Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования.
- Не курить в течение 30 минут до сдачи крови.
Общая информация об исследовании
Фибриноген по международной номенклатуре — фактор I (первый) свертывающей системы плазмы крови. Он вырабатывается печенью и выбрасывается в кровь.
Если кровеносный сосуд или ткань повреждены, в организме начинается гемостаз, или свертывание крови, следствием чего является появление кровяного сгустка (тромба), который способствует замедлению, а затем и прекращению кровотечения. В процессе этого возникают нити белка, называемые фибрином. Они переплетаются, образуя фибриновую сетку, которая вместе с тромбоцитами способствует образованию тромба, который остается на месте повреждения сосуда до его полного заживления.
Анализ на фибриноген необходим в предоперационном обследовании, пренатальной диагностике, при воспалительных и сердечно-сосудистых заболеваниях.
Фибриноген также является одним из факторов крови, известных под названием «ревматические пробы». Уровни фибриногена и других ревматических факторов резко возрастают в крови при воспалении или повреждении ткани.
Уровень фибриногена в крови повышается при острых воспалительных заболеваниях, а также при отмирании тканей. В остальных случаях оно может означать острые инфекционные и воспалительные заболевания, инсульты, инфаркт миокарда, гипотиреоз, амилоидоз, пневмонию, злокачественные опухоли. Причиной повышения уровня фибриногена являются перенесенные операции, ожоги, прием пациентом эстрогенов или оральных контрацептивов.
Для чего используется исследование?
Чтобы оценить способность организма к тромбообразованию и выявить связанные с этим нарушения, например наследственную афибриногемию или гипофибриногемию, хронические заболевания печени, истощение организма, воспалительный процесс.
Что означают результаты?
Референсные значения
| Референсные значения |
|---|
| 1,8 — 3,5 г/л |
Фибриноген является белком острой фазы воспаления. Это значит, что концентрация фибриногена может резко возрастать при любом состоянии, вызванном воспалительными процессами или повреждениями тканей. Сам по себе повышенный фибриноген не дает врачу информацию о причине такого изменения. Обычно оно носит временный характер и уровень фибриногена в крови пациента возвращается в норму после прекращения воздействия ниже указанных факторов.
Уровень фибриногена повышается в следующих случаях:
- при наличии в организме злокачественных опухолей,
- при инфаркте миокарда,
- при ожогах,
- после перенесенной операции,
- при гипотиреозе,
- при острых воспалительных и инфекционных заболеваниях,
- в первые сутки после перенесенного инсульта,
- при амилоидозе,
- при пневмонии,
- в результате приема эстрогенов и оральных контрацептивов.
Факторы, понижающие уровень фибриногена:
- ДВС-синдром (в динамике),
- заболевания печени (гепатит, цирроз),
- токсикоз,
- недостаток витамина С и В12,
- эмболия околоплодными водами (у новорожденных),
- хронический миелолейкоз,
- полицитемия,
- отравление змеиным ядом.
Вопрос: КМ | 17 Июня, 2021
Здравствуйте! Планирую приехать из региона (из списка) 7 августа 2021г. Могу ли я записаться на прохождения теста ПЦР сейчас?
Здравствуйте. Запись на обследование методом ПЦР на коронавирус на 07.08.21 будет доступна после 25.07.21. Записаться можно через наш сайт!
Вопрос: Евгений | 08 Июня, 2021
Как максимально ыстро делается тест пцр
Здравствуйте. При сдаче анализа до 15-00 часов срочное выполнение анализа возможно в течение 6 часов.
Фибриноген | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре
Gersten, T. et. al. (Обновлено 7 февраля 2017 г.). Анализ крови на фибриноген. Медицинская энциклопедия MedlinePlus. Доступно на сайте https://medlineplus.gov/ency/article/003650.htm. По состоянию на февраль 2019 г.
Мир, М. (12 мая 2016, обновлено). Нарушения гемостаза без тромбоцитов. Медицинская гематология. Доступно на сайте https://emedicine.medscape.com/article/210467-overview. По состоянию на февраль 2019 г.
Jackson, B. et. al. (Июль 2018 г., обновлено). Необычный факторный дефицит. ARUP Consult. Доступно в Интернете по адресу https://arupconsult.com/content/factor-deficiencies-uncommon. По состоянию на февраль 2019 г.
(© 1995–2019). Фибриноген, Плазма. Клиника Мэйо Медицинские лаборатории Мэйо. Доступно на сайте https://www.mayomedicallaboratories.com/test-catalog/Clinical+and+Interpretive/40937. По состоянию на февраль 2019 г.
Ачарья, С. (обновлено 15 августа 2016 г.). Унаследованные аномалии фибриногена.Медицинская педиатрия: общая медицина. Доступно в Интернете по адресу https://emedicine.medscape.com/article/960677-overview По состоянию на февраль 2019 г.
(6 февраля 2017 г., проверено). Диагностика гемофилии. Центры по контролю и профилактике заболеваний. Доступно в Интернете по адресу https://www.cdc.gov/ncbddd/hemophilia/diagnosis.html. По состоянию на февраль 2019 г.
Моак, Дж. И Кокс, Дж. У. (Апрель 2016 г., обновлено). Обзор гемостаза. Руководство Merck Professional Version. Доступно на сайте https://www.merckmanuals.com / professional / hematology-and-oncology / гемостаз / обзор-гемостаз. По состоянию на февраль 2019 г.
Вильчинский, К. (12 февраля 2014 г., обновлено). Фибриноген. Медицинская лаборатория медицины. Доступно на сайте https://emedicine.medscape.com/article/2085501-overview. По состоянию на февраль 2019 г.
(2018) Национальная организация редких заболеваний. Врожденная афибриногенемия. Доступно в Интернете по адресу https://rarediseases.org/rare-diseases/afibrinogenmia-congenital/. По состоянию на февраль 2019 г.
(2016) Национальная организация редких заболеваний. Дисфибриногенемия. Доступно в Интернете по адресу https://rarediseases.org/gard-rare-disease/2004/dysfibrinogenmia/. По состоянию на февраль 2019 г.
(14.07.2019) Информационный центр по генетическим и редким заболеваниям (GARD). Дисфибриногенемия. Доступно в Интернете по адресу https://rarediseases.info.nih.gov/diseases/2004/dysfibrinogenmia. По состоянию на февраль 2019 г.
(30.05.2016) Информационный центр по генетическим и редким заболеваниям (GARD). Афибриногенемия.Доступно в Интернете по адресу https://rarediseases.info.nih.gov/diseases/5761/afibrinogenmia. По состоянию на февраль 2019 г.
(15.10.2009) Информационный центр по генетическим и редким заболеваниям (GARD). Гипофибриногенемия, семейная. Доступно в Интернете по адресу https://rarediseases.info.nih.gov/diseases/2887/hypofibrinogenmia-familial. По состоянию на февраль 2019 г.
Источники, использованные в предыдущих обзорах
Томас, Клейтон Л., редактор (1997). Циклопедический медицинский словарь Табера. Компания F.A. Davis, Филадельфия, Пенсильвания [18-е издание].
Пагана, Кэтлин Д. и Пагана, Тимоти Дж. (2001). Справочник по диагностическим и лабораторным испытаниям Мосби, 5-е издание: Mosby, Inc., Сент-Луис, Миссури. ПП 421-422
Тестовые панели коагуляции. Клинические и исследовательские лаборатории, Институт рака больницы Флориды [Информация в Интернете]. Доступно в Интернете по адресу http://www.fhci-labs.com/researchlabs/clinicallabs/hemostasisandthrombosis/panels.htm.
Эльстром, Р. (25 ноября 2001 г., обновлено). Фибриноген. Медицинская информация MedlinePlus, Медицинская энциклопедия [он-лайн информация].Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003650.htm.
Лапосата, М. и Ванкотт, Э. (2000, январь). Как повысить гиперкоагуляцию. CAP в новостях [онлайн-исследование коагуляции]. Доступно в Интернете по адресу http://www.cap.org/CAPToday/casestudy/coag5.html.
Кровотечения. Руководство Merck по домашней медицинской информации, издание, раздел 14. Заболевания крови, глава 155 [Он-лайн информация]. Доступно в Интернете по адресу http://www.merck.com/mrkshared/mmanual_home/sec14/155.jsp.
Ядовитые укусы и укусы. Руководство Merck по медицинской информации — домашнее издание, раздел 24. Несчастные случаи и травмы, глава 287 [Он-лайн информация]. Доступно в Интернете по адресу http://www.merck.com/mrkshared/mmanual_home/sec24/287.jsp.
Балка, (19 апреля 2000 г., редакция 19.04.2006). Что мне нужно знать о тромбофилии. Университет Сент-Луиса, Консультанты по коагуляции [Он-лайн информация]. Доступно в Интернете по адресу http://www.slucare.edu/clinical/pathlab/coagulation/thrombophilia.штмл.
Мента, С. (Весна 1999 г.). Каскад коагуляции. Оценка физиологических расстройств, Медицинский колледж, Университет Флориды [он-лайн информация]. Доступно в Интернете по адресу http://www.medinfo.ufl.edu/year2/coag/title.html.
Эльстром, Р. (21 октября 2001 г., обновлено). Нарушения свертываемости крови. Медицинская информация MedlinePlus, Медицинская энциклопедия [он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/001304.htm.
Эльстром, Р. (19 октября 2001 г., обновлено).ДВС-синдром (диссеминированное внутрисосудистое свертывание). Медицинская информация MedlinePlus, Медицинская энциклопедия [он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/000573.htm.
Дагдейл, Д. (Обновлено 2 марта 2009 г.). Фибриноген. Медицинская энциклопедия MedlinePlus [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003650.htm. По состоянию на сентябрь 2010 г.
Баласа В. (Обновлено 28 июля 2010 г.). Унаследованные аномалии фибриногена.eMedicine. [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/960677-overview. По состоянию на сентябрь 2010 г.
Brick, W. et. al. (Обновлено 17 ноября 2009 г.). Дисфибриногенемия. eMedicine. [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/199723-overview. По состоянию на сентябрь 2010 г.
Дагдейл, Д. (Обновлено 2 марта 2009 г.). Врожденная афибриногенемия. Медицинская энциклопедия MedlinePlus [Он-лайн информация]. Доступно в Интернете по адресу http: // www.nlm.nih.gov/medlineplus/ency/article/001313.htm. По состоянию на сентябрь 2010 г.
Spence, R. et. al. (Обновлено 12 января 2010 г.). Нарушения гемостаза, нелетромбоцитарная медицина. [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/210467-overview. По состоянию на сентябрь 2010 г.
Пагана, К. Д. и Пагана, Т. Дж. (© 2007). Справочник по диагностическим и лабораторным испытаниям Мосби, 8-е издание: Mosby, Inc., Сент-Луис, Миссури. С. 458-459.
Ву, А. (© 2006). Клиническое руководство по лабораторным исследованиям Тиц, 4-е издание: Saunders Elsevier, St.Луи, штат Миссури. С. 404-405.
Chen Y. (Обновлено 3 марта 2013 г.). Фибриноген. Медицинская энциклопедия MedlinePlus. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003650.htm. По состоянию на март 2013 г.
Wilczynski, C. et al. (Обновлено 12 февраля 2014 г.). Фибриноген. Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/2085501-overview. По состоянию на март 2013 г.
Баласа В. (Обновлено 16 мая 2012 г.). Унаследованные нарушения работы с фибриногеном. Medscape.Доступно в Интернете по адресу http://emedicine.medscape.com/article/960677-overview. По состоянию на март 2013 г.
Burgess R. et. al. (Обновлено 10 января 2012 г.). Дисфибриногенемия. Medscape. Доступно в Интернете по адресу http://emedicine.medscape.com/article/199723-overview. По состоянию на март 2013 г.
Дагдейл Д. и Чен Ю. (Обновлено 21 февраля 2011 г.). Врожденная афибриногенемия. Медицинская энциклопедия MedlinePlus. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/001313.htm. По состоянию на март 2013 г.
Пагана, К. Д. и Пагана, Т. Дж. (© 2013). Справочник по диагностическим и лабораторным испытаниям Мосби, 11-е издание: Mosby, Inc., Сент-Луис, Миссури. С. 445-446.
Фибриноген | eClinpath
Концентрацию фибриногена можно измерить тремя способами, наиболее точным из которых является свертываемый фибриноген.
Тепловые осадки
Тепловое осаждение выполняется на образцах с антикоагулянтом (предпочтительно ЭДТА). Он в основном используется для определения концентрации фибриногена как индикатора воспаления у лошадей, жвачных животных и верблюдов и может быть включен в обычные гемограммы у лошадей.Фибриноген является белком-реагентом острой фазы, и печень увеличивает производство этого белка в ответ на воспалительные цитокины. Он считается умеренным, но отсроченным маркером воспаления у лошадей. Концентрация увеличивается в течение 24-48 часов после воспалительного раздражителя, и наблюдается умеренное повышение. Значения могут оставаться повышенными некоторое время после разрешения воспаления. Исследования показали, что другие белки острой фазы (особенно сывороточный амилоид А у лошадей, гаптоглобин у крупного рогатого скота) и реагенты (концентрация железа в сыворотке или плазме) являются лучшими маркерами острого воспаления.У лошадей пониженная концентрация сывороточного железа и повышенная сывороточная концентрация амилоида А предшествуют увеличению фибриногена, и значения падают быстрее с исчезновением воспаления. Тест также не оказался чувствительным к воспалениям у верблюдовых (неофициальные наблюдения).
Этот метод определения фибриногена является довольно грубым (значения изменяются в количествах 100 мг / дл, а минимальный определяемый предел составляет 100 мг / дл), и метод недостаточно чувствителен, чтобы обнаружить снижение концентрации фибриногена при нарушениях свертывания крови.Измерение фибриногена в таблице сгустка является более точным как для повышенных, так и для пониженных концентраций. Таким образом, этот тест всегда следует использовать в качестве приблизительного ориентира для определения концентрации фибриногена (нормальные значения не исключают воспаление или гипофибриногенемию). Он не рекомендуется для мелких животных, поскольку измерение свертываемого фибриногена более точное и доступное.
- Метод измерения : Цельная кровь с антикоагулянтом EDTA отбирается в две микрогематокритные пробирки.Один немедленно центрифугируют, и рефрактометром определяют общий белок в надосадочной плазме. Вторую пробирку помещают в водяную баню при 56 ° C на 3 минуты. Фибриноген — это пироглобулин, который при нагревании выпадает в осадок. Затем нагретую пробирку для микрогематокрита центрифугируют и с помощью рефрактометра определяют общий белок. Разница между двумя измерениями рефрактометра эквивалентна концентрации фибриногена в мг / дл, то есть фибриногену, который был удален из плазмы во второй пробирке путем нагревания и центрифугирования.Результаты представлены в мг / дл.
- Интерпретация : Нормальные концентрации не исключают воспаления (значения плохо коррелируют с результатами свертывания фибриногена). Результаты будут неточными, если в крови есть помехи, влияющие на измерение показателя преломления (липемия, гемолиз). Высокие концентрации наблюдаются в следующих условиях:
- Воспаление любой причины, например сепсис у лошадей, почечная недостаточность у коров. Фибриноген может не быть хорошим (чувствительным) положительным белком острой фазы у верблюдовых.
Свертывающийся фибриноген (метод Клаусса)
Это часть панелей скрининга коагуляции в некоторых лабораториях и интерпретируется вместе с протромбиновым временем (PT), активированным частичным тромбопластиновым временем (APTT) и временем тромбинового сгустка (TCT).
- Метод измерения: Концентрация фибриногена определяется с использованием модифицированного ТСТ, при котором измеряется время, необходимое для свертывания образца пациента после добавления стандартного количества тромбина.TCT модифицируется для измерения фибриногена путем включения ингибиторов гепарина и разбавления образца пациента, что сводит к минимуму влияние ингибиторов полимеризации фибрина на время свертывания. Затем время свертывания сравнивают со стандартной кривой, построенной для (предпочтительно) видоспецифичного фибриногена. TCT обратно пропорционален концентрации фибриногена, поэтому длительное TCT указывает на гипофибриногенемию и наоборот. Концентрация фибриногена указывается в миллиграммах на децилитр (мг / дл).
- Интерпретация : Препятствия (липемия, гемолиз) не должны влиять на анализ, если только TCT не выполняется с использованием фотооптических измерений (на которые влияет мутность образца).
- Низкий фибриноген (гипофибриногенемия): Это происходит при синтетической печеночной недостаточности и ДВС-синдроме (последнее происходит из-за потребления).
- Высокий фибриноген (гиперфибриногенемия): Фибриноген является белком-реагентом острой фазы. Синтез печени увеличивается в ответ на воспалительные цитокины, напримерграмм. интерлейкин-1, интерлейкин-6. В одном проспективном исследовании 116 собак, госпитализированных в центр неотложной помощи, концентрации фибриногена были значительно выше у собак с локализованным воспалением (553 ± 270 мг / дл) и синдромом системного воспалительного ответа или сепсисом (500 ± 234 мг / дл), чем в клинически здоровой крови. собаки-доноры (213 ± 103 мг / дл), хотя группы частично совпадали. Концентрации фибриногена показали хорошее различие между собаками с локализованным или системным воспалением по сравнению со здоровыми контрольными собаками на основе характеристических кривых оператора приемника с площадью под кривыми в диапазоне от 0.868-0,906 (Торренте и др., 2015). Высокие концентрации фибриногена также могут наблюдаться при заболевании почек у кошек и крупного рогатого скота (механизм неизвестен).
Антиген фибриногена
Антиген фибриногена можно измерить с помощью фибриногена в таблице сгустка для диагностики дисфибриногенемии, то есть там, где фибриноген присутствует, но не может быть свернут под действием тромбина, или афибриногенемии (отсутствие фибриногена).
- Метод измерения : Это выполняется с помощью иммунологических анализов, в которых фибриноген в образце пациента реагирует со специфическими антителами против фибриногена.Методы включают ELISA и нефелометрию (иммунотурбидометрический анализ). Затем определяется количество фибриногенового антигена путем сравнения изменения мутности (нефелометрия) или изменения цвета (ELISA) с таковой стандартной кривой для серийно разведенных видоспецифичных (предпочтительно) фибриногенов. Измерение антигена фибриногена предлагается только специализированными ветеринарными лабораториями по тестированию коагуляции, такими как Лаборатория сравнительной коагуляции при Корнельском университете, где это делается с помощью ELISA.
- Интерпретация : Результаты интерпретируются с помощью результатов свертывания фибриногена.
- Низкий антиген фибриногена, низкая свертываемость фибриногена : Гипофибриногенемия (приобретенные нарушения, например, синтетическая печеночная недостаточность, ДВС-синдром), афибриногенемия (наследуемая), если антиген не обнаружен при очень длительном ТСТ.
- Нормальный антиген фибриногена, фибриноген с низкой свертываемостью : Дисфибриногенемия (аномальная структура фибриногена). Это может быть унаследовано или приобретено (высокие концентрации FDP или парапаротеинов).
Ссылки по теме
Фибриноген: прокоагулянт и антикоагулянт | Кровь
Фибриноген:
Прокоагулянт и антикоагулянт
Введение: Кровотечение возникает вторично по отношению к приобретенному дефициту фибриногена, но влияние высокого фибриногена более спорно.Зарегистрирована корреляция между повышенным уровнем фибриногена и венозным или артериальным тромбозом. Однако фибриноген увеличивается в острой фазе ответа и может быть невинным биомаркером, обнаруживаемым на повышенных уровнях у лиц с сопутствующим заболеванием. Недавние исследования на животных показали, что высокий уровень фибриногена не вызывает тромбоз как таковой, но усиливает тромботическую окклюзию сосудов после повреждения ткани. Цели: Это исследование направлено на изучение влияния повышенных уровней фибриногена на образование тромбина и устойчивость сгустка к ускоренному фибринолизу.Мы предположили, что фибриноген способствует стабильности сгустка после стимула с высоким тканевым фактором (TF), но будет действовать как антикоагулянт после стимула с низким TF. Метод: В нормальную плазму человека добавляли фибриноген для достижения конечных концентраций в плазме 2,7, 3,2, 3,7, 4,7, 5,7, 6,7, 8 и 11,7 г / л. Коагуляцию начинали с TF в различных разведениях (1: 20000, 1: 500) плюс кальций. Для оценки стабильности сгустка был проведен тот же анализ с одновременным добавлением тканевого активатора плазминогена (t-Pa 0.75 нмоль). Образование сгустка и лизис регистрировали по светопоглощению (FLUOstar Omega). Стабильность сгустка также измеряли тромбоэластометрией цельной крови; Цельную кровь, стабилизированную цитратом и CTI, брали у здорового человека и добавляли фибриноген (расчетные концентрации в плазме: 3,2, 4, 3,9, 5,5, 9,9, 16 г / л). Коагуляцию запускали TF (1: 50000 или 1: 500), кальций и t-Pa (2 нмоль). Площадь под кривой эластичности (AUEC) через 90 минут была первичной конечной точкой. Генерацию тромбина в плазме проводили в плазме после добавления фибриногена с использованием флуорогенного субстрата и кальция (FluCä, Thrombinoscope BV, Нидерланды). Результаты: Анализ образования плазменного сгустка: Дозозависимое сокращение времени образования сгустка и времени до пика мутности наблюдалось при увеличении фибриногена после сильного стимула TF (TF 1: 500) (рисунок 1 — панель A). И наоборот, после стимула с низким TF увеличение фибриногена вызывало удлинение времени свертывания. Анализы лизиса плазмы и цельной крови: При высоком стимуле TF фибриноген вызывал дозозависимое увеличение показателей стабильности сгустка (AUC / AUEC) как в анализах плазмы, так и цельной крови (рисунок 1, панель B).После слабого стимула TF увеличение концентрации фибриногена привело к подавлению стабильности сгустка. Образование тромбина: Уменьшение общего образования тромбина наблюдалось с увеличением фибриногена (фиг. 2) как при высоком, так и при низком уровне TF. При высоком TF не было изменения времени задержки, но при низком стимуле TF время задержки прогрессивно удлинялось по мере увеличения концентрации фибриногена. Обсуждение: Фибриноген действует как прокоагулянт, способствуя образованию сгустка и поддерживая стабильность сгустка после сильного стимула TF.Однако после слабого стимула TF повышенный фибриноген становится антикоагулянтом, что демонстрируется продлением времени свертывания и снижением стабильности сгустка как в плазме, так и в цельной крови. В заключение, наши данные позволяют предположить, что повышенный уровень фибриногена сам по себе не является тромбогенным. Однако после серьезной травмы, приводящей к сильному стимулированию тканевого фактора и высокому образованию тромбина, фибриноген действует преимущественно как прокоагулянт, усиливая образование сгустка и поддерживая стабильность сгустка. Это может защитить от кровотечения или способствовать развитию патологических тромботических явлений.Напротив, после незначительной травмы, вызывающей минимальную стимуляцию тканевого фактора, фибриноген преимущественно действует как антикоагулянт и может защищать от тромбоза.
Часто задаваемые вопросы Конский фибриноген
Что такое фибриноген?
Фибриноген (фактор I) — растворимый гликопротеин плазмы, синтезируемый печенью, который превращается тромбином в фибрин во время свертывания крови. Это достигается за счет процессов в каскаде свертывания, которые активируют зимогенный протромбин в сериновую протеазу тромбин, которая отвечает за превращение фибриногена в фибрин.Затем фибрин перекрестно сшивается фактором XIII с образованием сгустка.
Почему фибриноген используется в диагностике?
Концентрация фибриногена в плазме обычно увеличивается в течение 24-48 часов в ответ на воспаление. Поэтому фибриноген считается одним из белков острой фазы. При измерении в цитратной плазме уровень выше нормального диапазона 2,0-4,0 г / л указывает на системную воспалительную реакцию. При оценке уровня фибриногена необходимо учитывать возраст и породу (Lacerda et al.2006 г.). У новорожденных жеребят обычно на 40% меньше фибриногена в плазме, достигающего нормального уровня через 4-7 дней после рождения (Barton et al., 1995), что означает, что нормальный диапазон фибриногена у новорожденных жеребят ниже по сравнению с более старыми жеребятами и взрослыми лошадьми.
Обнаружение низкого уровня фибриногена может указывать на системную активацию системы свертывания крови, при которой факторы свертывания расходуются быстрее, чем синтез. Чрезмерное потребление фактора свертывания крови известно как диссеминированная внутрисосудистая коагуляция (ДВС).В контексте острого критического заболевания, такого как сепсис или травма, ДВС-синдром может быть трудно диагностировать, но сильным признаком является обнаружение низкого фибриногена и сопутствующее наблюдение увеличенного времени свертывания (PT и
aPTT). Проблемы с печенью также могут привести к снижению уровня фибриногена.
Сообщалось ли о каких-либо научных результатах, касающихся фибриногена как полезного диагностического маркера?
О полезности фибриногена в качестве маркера воспаления, травм и различных типов инфекций сообщалось в ряде научных статей
- Общая воспалительная реакция, вызванная инфекцией. Фибриноген обычно увеличивается в течение 24-48 часов с нормального уровня 2-4 г / л и может превышать 10 г / л на 4-7 день после инфицирования. У лошадей нередко повышенный уровень фибриногена в плазме является единственным индикатором воспаления.
S. Jacobsen et al. 2009, С. Якобсен 2007, Пустерла и др. 2006, Аллен и Колд 1988. - Хирургическая травма. Уровни сывороточного амилоида А, фибриногена и железа отражают интенсивность хирургической травмы, тогда как лейкоциты этого не делают.Таким образом, фибриноген является хорошим диагностическим маркером для наблюдения за процессом заживления после хирургической процедуры.
S. Jacobsen et al. 2009, Allen & Kold 1988, Feige K. et al. 2003. - Бактериальная инфекция. Уровень фибриногена можно использовать для прогнозирования динамики бактериальной инфекции, как это было показано с эндотоксином Escherichia coli. Также было показано, что он является эффективным инструментом скрининга для диагностики инфекций Rhodococcus Equi у жеребят. Было также показано, что концентрации фибриногена позволяют более точно диагностировать тяжесть воспаления, чем диагноз, основанный просто на клинических условиях респираторных заболеваний, особенно бактериальной пневмонии.
Burrowes 1981, Heidmann et al. 2006, Takizawa% Hobo 2006. - Вирусная инфекция. Доказано, что у лошадей с конским гриппом и вирусом герпеса 2 повышенный уровень фибриногена наблюдается через 3 дня после заражения.
Heidmann et al. 2006 г., Саттон и др. 1997/98, Hubert et al. 2004 г. - Паразитарная инфекция. Паразитированные (Strongelus Vulgaris) пони показали в исследовании значительно повышенный уровень фибриногена по сравнению с контрольной группой через 9, 14, 21 и 45 дней после заражения.
Heidmann et al. 2006 г., Саттон и др. 1997/98, Hubert et al. 2004 г. - Асептический артрит. Экспериментально индуцированное асептическое воспаление показало значительное увеличение фибриногена с максимальным уровнем через 3-6 дней после инъекции.
Hubert et al. 2004, Hulten et al. 2002.
Имеет ли значение метод взятия пробы крови?
Правильная техника взятия крови важна для получения точных результатов. Кровь следует брать как можно более нетравматично в шприц или пробирку с цитратом натрия.Образцы с видимым свертыванием или обломками следует выбросить и получить свежий образец. Образец должен быть подготовлен и протестирован в течение 12 часов.
Когда в клиниках можно использовать тест Equine Fibrinogen ™?
Тест QuickVet® Equine Fibrinogen ™ следует использовать для подтверждения подозрений на воспалительное состояние у пациента и отслеживания прогрессирования заболевания. Тест может быть успешно использован до появления других клинических признаков.
Клиники используют тест для:
- Определение и мониторинг системного воспаления
- Мониторинг хирургической травмы и процесса заживления
- Инструмент для диагностики бактериальных, вирусных и паразитарных инфекций
- Мониторинг терапии и прогрессирования заболевания
Имеет ли тест QuickVet® Equine Fibrinogen ™ нормальные референсные интервалы?
Да, вкладыш в тестовый пакет дает нормальные эталонные значения.Для лошадей нормальный диапазон составляет 1,5–4,0 г / л. Эти референсные диапазоны были основаны на обширном анализе диапазонов нормального фибриногена, о которых сообщается в научной литературе. Диапазон нормальности отображается на экране вместе с результатом и на распечатках.
Какие животные могут быть протестированы с помощью теста QuickVet® Equine Fibrinogen ™?
Хотя тест QuickVet® Equine Fibrinogen ™ работает с большинством видов животных, он был одобрен только для лошадей.
границ | Факторы свертывания крови фибриноген, тромбин и фактор XII при воспалительных заболеваниях — систематический обзор
Введение
Система свертывания крови — это строго регулируемый каскад, который в конечном итоге приводит к образованию тромба.Основная цель коагуляции — гемостаз, то есть остановка кровотечения из поврежденного кровеносного сосуда.
Концепция ступенчатого процесса или каскада системы коагуляции была впервые описана в 1964 г. (1). Хотя эта традиционная модель описывает два отдельных пути, внутренний и внешний, которые завершаются общим путем, современные взгляды поддерживают взаимосвязанные отношения между ними (2, 3). Контактный путь (также называемый системой калликреин-кинин) состоит из трех зимогенов [фактор XII (FXII), калликреин плазмы (PK) и высокомолекулярный кининоген (HMWK)]. In vitro , начальное инициирующее событие приводит к образованию сгустка через активацию FXII на искусственной поверхности. Однако, in vivo, , активация этого фактора все еще обсуждается, так что текущие исследования рассматривают тканевой фактор (TF), трансмембранный гликопротеин, экспрессируемый в периваскулярной ткани, как главный инициатор свертывания крови in vivo (4 ). TF образует комплекс с фактором VII (FVII) для активации фактора X (FX) либо напрямую, либо путем активации фактора IX (FIX).Оба пути связаны с активацией FX, что приводит к расщеплению протромбина (фактор II) до тромбина (фактор IIa). На последней стадии тромбин опосредует расщепление фибриногена на мономеры фибрина, которые после полимеризации образуют фибриновый сгусток и останавливают кровотечение. Образование этих сгустков зависит от наличия тромбина, кальция и отрицательно заряженных фосфолипидных мембран. Весь каскад коагуляции очень жестко регулируется несколькими контрольными точками, которые функционируют в петле положительной или отрицательной обратной связи (5).
Однако в последние годы появились важные доказательства участия факторов свертывания также в восстановлении тканей и воспалительных реакциях. В соответствии с этим, некоторые из основных факторов свертывания крови, такие как ТФ, тромбин или фибриноген, описаны как потенциальные движущие силы воспаления в моделях болезней, таких как сепсис, эндотоксемия, энцефаломиелит или рассеянный склероз (РС) (2, 6–2). 8). Таким образом, эти факторы усиливают воспаление не только в кровотоке, но и в тканях.Кроме того, известно, что FXII запускает высвобождение брадикинина (BK) из HMWK посредством расщепления PK, оставляя позади двухцепочечный HMWK, который обладает многочисленными свойствами, регулирующими адгезию (9, 10), включая ингибирующую активность во взаимодействии между фибриногеном и интегрин лейкоцитов CD11b / CD18 (11). Связывание BK с рецепторами BK может активировать провоспалительные пути, которые вызывают хемотаксис лейкоцитов и увеличивают проницаемость сосудов (12).
Был проведен протеомный анализ материала головного мозга человека от людей с РС, выявивший нарушение регуляции нескольких белков каскада свертывания, таких как ТФ или ингибитор протеина С (13).Кроме того, на животной модели рассеянного склероза, то есть экспериментального аутоиммунного энцефаломиелита (EAE), можно было показать, что другие факторы, такие как FXII или тромбин, активируются в центральной нервной системе (ЦНС) (14, 15). Было продемонстрировано, что это нарушение регуляции свертывающей системы не ограничивается ЦНС, но также может быть обнаружено в периферической крови (15). Как FXII, так и тромбин сильно повышаются в плазме пациентов с РС (16). Более того, было обнаружено, что нарушение регуляции BK-рецепторов имеет отношение к MS (17, 18).
Хотя необходимы дальнейшие исследования с использованием животных моделей рассеянного склероза, имеющиеся данные показывают, что взаимодействие между факторами свертывания и иммунными клетками и / или эндотелиальными клетками мозга может модулировать начало и / или течение нейровоспалительных расстройств.
В этом обзоре мы суммируем ключевые связи между воспалением и коагуляцией, уделяя особое внимание молекулярной роли факторов свертывания крови FXII, фибриногена и тромбина в нейровоспалении, а также в нейровоспалительных расстройствах.Обсуждается также роль факторов свертывания в воспалительных заболеваниях неневрологического характера. Представленные здесь данные свидетельствуют о том, что манипуляции с компонентами системы свертывания крови могут быть потенциально терапевтически применимы не только при воспалительных заболеваниях ЦНС, но и при аутоиммунных заболеваниях в целом.
Методы
Обзор литературы был проведен в декабре 2017 года в базе данных PubMed с использованием элементов поиска: BK, факторы свертывания крови, колит, комплемент, болезнь Крона, EAE, FXII, фибриноген, воспалительное заболевание кишечника, калликреин-кининовая система, тромбин, MS и ревматоидный артрит (РА).Условия поиска использовались в различных комбинациях и множественном числе, а поиск ограничивался статьями на английском языке. Ссылки были проверены для дополнительных статей. Были включены исследования на мышах и людях.
Результаты и обсуждение
Фактор XII и нейровоспаление
Фактор XII представляет собой растворимый зимоген с молекулярной массой около 80 кДа, который продуцируется в печени (3). FXII состоит из тяжелой цепи (353 остатка) и легкой цепи (243 остатка), удерживаемых вместе дисульфидной связью (рис. 1) (19).Он имеет несколько доменов, а именно: лидерный пептид, домен фибронектина типа II, домен, подобный эпидермальному фактору роста (EGF), домен фибронектина типа I, второй домен, подобный EGF, домен крингла, область, богатую пролином. , и каталитический домен (рис. 1). Протеолитическое расщепление его сайта R353 – V354 превращает зимоген FXII в активированный FXII (FXIIa). Этот расщепленный белок циркулирует в виде двухцепочечного белка, тяжелой и легкой цепи, удерживаемых вместе дисульфидной связью (19). In vitro , FXII может быть активирован PK, плазмином или на отрицательно заряженных поверхностях, в то время как in vivo активация все еще обсуждается (20, 21).Предполагается, что FXIIa инициирует внутреннюю коагуляцию, контакт и системы комплемента (рис. 1). Таким образом, FXIIa приводит к расщеплению ПК с образованием активной ПК (контактная система, рис. 2), запускает образование фибрина через активацию фактора XI (FXI; рис. 1) и активирует путь комплемента. Ингибитор сериновой протеазы C1 (C1-INH) является основным ингибитором FXII и, таким образом, регулирует его протеолитическую активность. Помимо C1-INH, антитромбин III и ингибитор I активатора плазминогена также обладают ингибирующей способностью к FXII.Несмотря на свой вклад в образование фибрина in vitro , FXII, по-видимому, не является существенным для гемостаза in vivo (21, 22). Однако при патологических состояниях FXII участвует в образовании тромбов и тромбоэмболических нарушениях, таких как инсульт (23).
Рисунок 1 . Обзор известных путей, активируемых фактором XII (FXII) и внешней системой свертывания крови. Показаны только те факторы, которые участвуют в воспалении. Активированный FXII приводит к расщеплению фактора XI, активирует внутреннюю, контактную и комплементарную системы и может связываться с CD87.В конечном итоге тканевой фактор приводит к высвобождению тромбина (FIIa), который может напрямую связывать несколько рецепторов и активирует фибриноген до фибрина. Отложение фибрина регулируется плазмином. Сокращения: C1-INH, ингибитор сериновой протеазы C1; CD87, рецептор активатора плазминогена урокиназного типа; tPA, тканевый активатор плазминогена; PAI-1, ингибитор 1 активатора плазминогена; PAR, рецептор, активируемый протеазой.
Рисунок 2 . Обзор контактной системы. Активация фактора XII (FXII) приводит к расщеплению прекалликреина плазмы до калликреина.Калликреин может активировать как факторы комплемента C3 и C5, так и высокомолекулярный кининоген (HMWK). Сокращения: B1R, рецептор брадикинина 1; B2R, рецептор брадикинина 2; БК, брадикинин; КФК, креатининфосфокиназа.
Что касается нейровоспаления, мы смогли показать, что дефицит FXII приводит к ослаблению тяжести заболевания при EAE, что сопровождается уменьшением количества продуцирующих интерлейкин (IL) -17A эффекторных Т-хелперных клеток (T H 17). Роль FXII в EAE опосредована его способностью изменять цитокиновый профиль дендритных клеток (DC), необходимый для индукции дифференцировки эффекторных Т-клеток (см. Также таблицу 1) (15).Фармакологическое ингибирование FXII рекомбинантным человеческим альбумином, меченным инфестином-4 (24), также привело к снижению тяжести EAE (см. Таблицу 1). Эти данные предполагают потенциальную новую связь между FXII и иммунной системой при нейровоспалении. Поразительно, но мы также обнаружили значительно повышенную активность FXII в плазме у людей с ремиттирующим и вторично прогрессирующим РС по сравнению со здоровыми донорами, что указывает на роль этого фактора в патогенезе РС человека (15).
Таблица 1 .Изучение внутренних и контактных системных факторов: влияние на нейровоспалительные процессы у трансгенных мышей или с использованием фармакологических веществ.
Как упоминалось выше, FXIIa приводит к расщеплению FXI (Рисунок 1). Однако исследования нашей лаборатории показывают, что последний фактор не играет значительной роли в EAE (см. Также Таблицу 1), предполагая, что задействована не вся внутренняя система свертывания крови, а скорее то, что эффект FXII при нейровоспалении зависит от других запускаемых путей. пользователя FXII (15).
В частности, помимо гемостаза, FXII приводит к активации контактной системы и, таким образом, к высвобождению BK (Рисунок 2). Сообщения о функции BK в MS и EAE остаются противоречивыми. В то время как три отчета описывают защитную роль генетического или фармакологического ингибирования одного отдельного рецептора брадикинина (рецептор брадикинина 1, B1R), другое исследование продемонстрировало усиление воспаления за счет блокады B1R (см. Также Таблицу 1) (25–28). Было показано, что у пациентов с РС B1R оказывает пагубное влияние, поскольку он активируется на Т-лимфоцитах у пациентов с вторичным прогрессирующим РС или рецидивирующе-ремиттирующим РС во время активного рецидива (17).Уровни экспрессии B1R на мононуклеарных клетках положительно коррелируют с расширенной шкалой статуса инвалидности с возникновением клинических рецидивов и объемами поражений на T2-взвешенных изображениях, но не с очагами, повышающими уровень гадолиния (40). Кроме того, была описана потенциальная роль B1R в регуляции проницаемости гематоэнцефалического барьера и продукции хемокинов (18), что указывает на участие этого фактора в нейровоспалении.
FXII обладает способностью активировать классический путь комплемента путем прямого расщепления C1q (20).Однако было показано, что C1q не влияет на нейровоспаление, по крайней мере, с точки зрения клинических симптомов (30). Известно, что ПК может активировать компоненты комплемента С3 и С5 (20). Однако сообщения об этих членах системы комплемента в контексте нейровоспаления остаются неуловимыми. В то время как три отчета показали значительную роль C3, поскольку у животных с дефицитом C3 было ослабленное течение заболевания EAE и уменьшенная инфильтрация Т-клеток (31, 33, 34), другое исследование показало отсутствие клинических различий, но тенденцию к усилению воспаления и демиелинизации. (32).Для C5 была предложена двойная роль в EAE: одно исследование показало, что C5 приводит к уменьшению воспаления и восстановлению тканей при острых поражениях, в то время как этот фактор, по-видимому, ответственен за повышенное повреждение аксонов и усиление глиоза при хронических поражениях (35). Кроме того, было показано, что C5 может ограничивать апоптоз олигодендроцитов при EAE, тем самым способствуя ремиелинизации (36). Использование трансгенных мышей, которые экспрессируют C5 под действием промотора глиального фибриллярного кислого белка, специфичного для астроцитов, не выявило значительного вклада в развитие заболевания этого компонента в ЦНС (37), так что роль комплемента в EAE остается противоречивой.
Хотя большинство исследований сосредоточено на FXII как сериновой протеазе, FXII может взаимодействовать с клетками независимо от своей ферментативной активности. В соответствии с этим FXII может связываться с рецептором активатора плазминогена урокиназы (uPAR, CD87; Рисунки 1 и 3) (20). Исследования нашей лаборатории продемонстрировали высокий уровень CD87 на DC. В этом контексте мы могли бы показать, что FXII оказывает свои иммунорегуляторные эффекты непосредственно через CD87 и регулируя циклический аденозинмонофосфат (цАМФ) и, таким образом, уровни цитокинов (например,г., ИЛ-6, ИЛ-23) в ДЦ. Напротив, мы могли исключить участие альтернативных путей, запускаемых FXII, таких как внутренняя коагуляция, система контакта и комплемента, в патогенезе ЕАЭ.
Рисунок 3 . Фактор XII (FXII) как медиатор воспалительного заболевания. FXII действует на дендритные клетки через рецептор активатора плазминогена урокиназного типа (CD87), усиливая высвобождение интерлейкина (IL) -6 и -23. Этот цитокиновый сдвиг приводит к увеличению количества продуцирующих IL-17A CD4 + эффекторных Т-хелперных клеток (T H 17).Сокращения: АЦ, аденилатциклаза; CD11b / CD18, молекула адгезии интегрина лейкоцитов.
Однако сообщения о значимости ингибирования CD87, per se , при EAE остаются противоречивыми: в то время как два сообщения указывали на защитную роль с точки зрения клинической оценки и воспаления, когда CD87 отсутствовал (15, 39), а другой показал усиление воспаление (38).
В заключение, полученные данные указывают на значительную роль FXII и нижестоящих факторов и путей в нейровоспалении.Однако необходимы дальнейшие исследования, чтобы прояснить оставшиеся противоречия.
Фибриноген и нейровоспаление
Фибриноген (фактор I) — это гликопротеин массой 340 кДа, который синтезируется в печени (41). Он активируется до фибрина тромбином, открывая несколько участков полимеризации, которые сшиваются с нерастворимым фибриновым сгустком при участии активированного фактора XIII (41, 42). Хотя активация системы свертывания и, следовательно, образование фибрина важны для остановки летального кровотечения, отложение фибрина тщательно регулируется, чтобы избежать тромботических инцидентов (43).Это достигается с помощью фибринолитической системы, в которой плазмин особенно уравновешивает прокоагуляторные сигналы, приводит к растворению сгустка и приводит к образованию растворимых фрагментов фибрина, таких как фрагменты D и E, и d-димеров (44). Генерация плазмина регулируется двумя протеазами, тканевым активатором плазминогена (tPA) и uPA (45), которые контролируются ингибитором активатора плазминогена-1 (PAI-1; рисунки 1 и 4) (46).
В физиологических условиях концентрация фибриногена в плазме составляет от 2 до 4 г / л; однако известно, что эта концентрация может быстро увеличиваться при патологических состояниях (острофазовых реакциях), таких как травма, инфекция или воспаление (47, 48).Точно так же повышенные уровни продуктов распада фибрина, таких как d-димер, используются в клинической практике в качестве индикаторов воспаления и предикторов риска тромботических событий (49). В большинстве случаев провоспалительная функция фибрина / фибриногена опосредуется его способностью связываться с различными иммунными клетками, например, с рецептором интегрина CD11b / CD18 (также называемым Mac-1) на макрофагах, моноцитах или микроглии, который вызывает высвобождение активных форм кислорода и требуется для повреждения аксонов при EAE (8, 47, 50).В этом контексте было показано, что связывание фибрина / фибриногена с рецептором интегрина CD11b / CD18 приводит к активации провоспалительных каскадов, таких как ядерный фактор κB, что приводит к высвобождению воспалительных цитокинов, таких как фактор некроза опухоли (TNF). -α или IL-1β (51, 52) и, таким образом, могут влиять на такие заболевания, как RA (53) или рак, связанный с колитом (рис. 4) (54). Кроме того, фибриноген-зависимые эффекты тромбоцитов также могут вносить вклад в патогенез заболевания EAE (55).
Рисунок 4 .Фибриноген как медиатор воспаления. Фибриноген действует на различные клетки через рецепторы интегрина и не-интегрина, вызывая специфические воспалительные эффекты. Сокращения: CD11b / CD18, молекула адгезии интегрина лейкоцитов; ICAM-1, молекула межклеточной адгезии-1; ИЛ-1β, интерлейкин-1β; NF-κB, ядерный фактор κB; tPA, тканевый активатор плазминогена; PAI-1, ингибитор 1 активатора плазминогена; TNF-α, фактор некроза опухоли α.
Пагубная роль фибрина / фибриногена также была высказана в отношении нейровоспаления, поскольку отложение фибрина в ЦНС коррелирует с активацией микроглии в активных очагах рассеянного склероза (56, 57).В соответствии с этим открытием было показано, что фибриноген может напрямую активировать микроглию, усиливать их фагоцитарную способность, индуцировать рекрутирование периферических макрофагов и локальную активацию ЦНС миелиновых антиген-специфических клеток T H 1 (58, 59). Более того, генетическая делеция фибриногена привела к уменьшению воспаления и демиелинизации с использованием трансгенной TNF-модели РС (у мышей, у которых отсутствует рецептор TNF, развиваются спонтанные клинические симптомы паралича и они умирают к 5-недельному возрасту; TgK21fib — / — ; см. также таблицу 2) (60).Кроме того, ингибирование связывания фибриногена с CD11b / CD18 путем генетической мутации CD11b / CD18-связывающего мотива ( Fib γ 390–396A ) (61) или пептида (γ 377–395 ) приводит к снижение активации микроглии и ослабление течения болезни при EAE (см. также таблицу 2) (58).
Таблица 2 . Изучение факторов системы свертывания: влияние на нейровоспалительные процессы с использованием трансгенных мышей или фармакологических веществ.
Интересно, что ни один из этих ингибирующих подходов не нарушает свертывающую функцию фибриногена (53, 58).Более того, полученный из стафилококка внеклеточный адгезионный белок, который, среди прочего, препятствует взаимодействию между CD11b / CD18 и фибриногеном, также подавлял тяжесть заболевания EAE у мышей (67), в то время как стратегии фармакологического лечения с использованием дефибриногенерирующих агентов на основе змеиного яда, таких как ancrod или батроксобин, подавляют клинические симптомы в различных моделях РС на животных (см. также Таблицу 2) (60, 62–64, 68).
Усиленное отложение фибрина обычно уравновешивается плазмином, который вырабатывается tPA и uPA.Интересно, что uPA, как и PAI-1, значительно увеличиваются при острых поражениях MS, в то время как уровни tPA не изменяются (69, 70). Результаты относительно активности tPA остаются противоречивыми; в то время как один отчет указывает на снижение активности tPA в нормальном белом и сером веществе и поражениях у людей с РС (70), другие описывают значительное увеличение активности в поражениях и спинномозговой жидкости у пациентов с РС во время острого, но не во время острого периода. фаза хронического заболевания (71).
Когда EAE индуцировали у uPA — / — мышей, эти животные демонстрировали обострение заболевания.Это открытие сопровождалось повышенной активацией микроглии (см. Также Таблицу 2) (38). В соответствии с этими результатами, лечение пептидом, производным от ингибитора PA (PAI-1-dp), который увеличивает способность uPA к активации плазминогена, подавляет развитие симптомов EAE (см. Также таблицу 2) (38). Напротив, в другой публикации с использованием ε-аминокапроновой кислоты, ингибитора плазминогена и активатора трипсиногена, сообщалось о подавлении тяжести EAE (см. Также таблицу 2) (65).
Результаты экспериментов с EAE на tPA-дефицитных животных остаются противоречивыми: в то время как две публикации описывают повышенную тяжесть и замедленное выздоровление с усиленной демиелинизацией и повреждением аксонов после генетического истощения tPA, в литературе сообщается, что начало заболевания было либо более ранним, либо отложенным (см. также таблица 2) (39, 66).Из-за значительной повышающей регуляции PAI-1 у пациентов с РС было показано, что EAE, индуцированный у животных с дефицитом PAI-1, имеет умеренную клиническую защиту с уменьшенными периваскулярными манжетами, но не наблюдалось никакой разницы в терминах демиелинизации или повреждения аксонов (39).
Тем не менее, имеющиеся на данный момент данные указывают на значительную роль локальных отложений фибрина в нейровоспалении и указывают на многообещающий противовоспалительный терапевтический потенциал воздействия на этот путь.
Тромбин и нейровоспаление
Протромбин (фактор II) — растворимый белок массой 72 кДа, который вырабатывается печенью.Он активируется до тромбина (фактор IIa) посредством ферментативного расщепления двух сайтов активированным FX (FXa). Активированный тромбин приводит к расщеплению фибриногена на мономеры фибрина, которые при полимеризации образуют фибриновый сгусток. Следовательно, активация протромбина имеет решающее значение для физиологической и патофизиологической коагуляции. Например, различные редкие заболевания, такие как врожденная гипопротромбинемия (заболевание крови, при котором дефицит протромбина приводит к нарушению свертывания крови) и приобретенная гипопротромбинемия (например,g., при аутоиммунных заболеваниях с применением волчаночного антикоагулянта) (72, 73).
Помимо своей ключевой роли в коагуляции, тромбин может опосредовать другие эффекты, например, тромбин является сильным сосудосуживающим средством и участвует в спазмах сосудов после субарахноидального кровоизлияния (74).
Что касается нейровоспаления, было обнаружено, что активность тромбина значительно повышена в спинном мозге мышей с EAE (14). Активность тромбина предшествует появлению неврологических признаков и коррелирует с количеством отложений фибрина, активацией микроглии, демиелинизацией, повреждением аксонов и клинической тяжестью.Интересно, что ингибирование активности тромбина гирудином приводит к значительному уменьшению тяжести заболевания (13) (см. Также таблицу 2). Это сопровождается снижением пролиферации иммунных клеток и секреции цитокинов, а также уменьшением количества воспалительных поражений (13). Кроме того, было показано, что уровни ингибиторов тромбина значительно повышаются во время ЕАЕ. Например, антитромбин III (а также протеазный нексин 1) был обнаружен на более высоких уровнях в гомогенатах ЦНС во время EAE по сравнению с контролем (75).Кроме того, недавно было показано, что уровни протромбина повышены в плазме пациентов, страдающих ремиттирующим РС или вторично прогрессирующим РС, что указывает на заметную роль этого фактора свертывания крови в нейровоспалении (16).
Факторы свертывания крови при неврологических воспалительных заболеваниях
Растущее количество доказательств также подтверждает решающую роль факторов свертывания крови в регуляции воспалительных реакций при неврологических воспалительных заболеваниях. Например, значительный вклад различных факторов свертывания крови был предложен при РА или воспалительном заболевании суставов, поскольку отложения фибрина могут быть обнаружены в суставах пациентов с РА (76).Более того, продукты распада фибрина, такие как d-димер, используются в качестве общих биомаркеров активности заболевания (77, 78). In vitro было показано, что фибриноген может усиливать секрецию IL-8 и экспрессию молекулы 1 межклеточной адгезии синовиальными фибробластами человека, что приводит к усилению адгезии лимфоцитов (79). Дальнейшая прямая провоспалительная роль фибрина / фибриногена была предложена в патогенезе РА, поскольку его генетическое истощение у мышей приводит к улучшению клинических симптомов в моделях РА на животных и приводит к снижению синовиального воспаления (см. Таблицу 3) (53).Интересно, что было показано, что взаимодействие фибриногена с иммунными клетками через CD11b / CD18 является релевантным партнером для этого эффекта. Кроме того, фармакологическое ингибирование тромбина посредством гирудина привело к значительному снижению синовиального воспаления и тяжести заболевания в двух различных моделях РА на животных (см. Таблицу 3) (80, 81). В этом контексте можно показать, что активность плазмина снижается, в то время как уровни PAI-1 увеличиваются как в крови, так и в воспаленных суставах мышей с коллаген-индуцированным артритом (CIA) (82).
Таблица 3 . Изучение факторов системы свертывания: влияние на воспалительные процессы с использованием трансгенных мышей или фармакологических веществ.
Хотя лечение uPA и tPA улучшает активность плазмина и удаляет отложения фибриногена в суставах, тяжесть заболевания остается неизменной, что ставит под сомнение патофизиологическую роль фибриногена в этом контексте (82). Тем не менее, значительный вклад uPA можно было увидеть в других исследованиях, но это остается противоречивым для различных моделей артрита: в моноартикулярных моделях у мышей с дефицитом uPA болезнь протекала с обострением (90, 93).Напротив, другие исследования с использованием полиартикулярных моделей животных продемонстрировали устойчивость или подавление заболевания и снижение воспаления у животных, у которых отсутствовал uPA, что указывает на особую роль uPA в различных типах артрита (91, 92, 94–96). Такой же результат наблюдался у животных с дефицитом плазминогена (90–92). В отличие от uPA, исследования с использованием tPA-дефицитных животных до сих пор указывали на обострение заболевания с усилением воспаления (93, 94).
Обсуждается существенная роль контактной системы при артрите.Например, уровни FXIIa были значительно увеличены у пациентов с РА по сравнению со здоровым контролем (97). Кроме того, фармакологическая блокада ПК различными ингибиторами выявила снижение тяжести заболевания и воспаления на различных моделях артрита (88, 89). В соответствии с этими находками, генетическое или фармакологическое ингибирование HMWK ведет к ослаблению активации системы PK-kinin, местного и системного воспаления, указывая на терапевтический потенциал при RA (84-86). Более того, тяжесть артрита значительно снижается у мышей, лишенных B1R и B2R (83), или при лечении антагонистом B2R (87, 98).
Помимо РА, потенциальная лекарственная способность системы свертывания крови и ее факторов рассматривается для лечения воспалительного заболевания кишечника. Интересно, что было показано, что пациенты с болезнью Крона имеют значительно более высокие уровни С1-ингибитора и калликреина кишечной ткани, в то время как уровни прекалликреина, FXI и HMWK в плазме не изменяются (99). Кроме того, воспалительное заболевание кишечника у людей связано с более высокими уровнями в плазме фибриногена, протромбина, фактора V, фактора VIII, плазминогена и тромбоцитов (100).В соответствии с этими результатами, животные модели колита продемонстрировали уменьшение воспаления у животных с генетическим нарушением связывания фибриногена с рецептором интегрина CD11b / CD18 (см. Таблицу 3) (54). Поскольку связь между хроническим воспалением и развитием опухоли, например колита и колоректального рака, может быть установлена (101), интересно, что как мыши с дефицитом фибриногена, так и мыши с генетическим нарушением взаимодействия между фибриногеном и интегрином CD11b / CD18 рецептора развиваются значительно реже аденом (54).
В совокупности эти результаты демонстрируют четкую роль системы свертывания крови не только в нейровоспалении, но и в других аутоиммунных и воспалительных заболеваниях.
Заключение
В этом обзоре мы обсудили связь между свертыванием и воспалением, сосредоточив внимание на роли различных факторов свертывания в нейровоспалительных расстройствах. В целом, становится все более очевидным, что отложение различных факторов свертывания в ткани ЦНС может вызвать обострение воспаления, тем самым ограничивая механизмы регенерации.Важная роль была особенно описана для фибриногена, тромбина и фактора XII. По мере выявления новых молекулярных и клеточных партнеров по связыванию роль факторов свертывания крови эволюционирует от регуляторов гемостаза к многогранным сигнальным молекулам, которые контролируют баланс между механизмами иммунной защиты и обширным воспалением.
Интересно, что связывание факторов свертывания с их клеточными мишенями требует отдельных неперекрывающихся эпитопов и обычно не зависит от их протеазной функции.Используя преимущества этих знаний, целевое ингибирование факторов свертывания, которые способствуют патогенезу заболевания, не влияя на их протеазную активность, представляет собой идеальную стратегию для фармакологического вмешательства при различных нейровоспалительных расстройствах без неоправданных побочных эффектов, таких как кровотечение. Следовательно, необходимы будущие исследования, чтобы выяснить точный вклад белков крови в аутоиммунную нейродегенерацию.
Взносы авторов
Составил рукописьКГ.SE, HW, TC, CK и SM тщательно отредактировали рукопись. KG и TC финансировали исследование. Все авторы внесли существенный вклад на протяжении всего процесса.
Заявление о конфликте интересов
Авторы заявляют, что исследование проводилось при отсутствии каких-либо коммерческих или финансовых отношений, которые могут быть истолкованы как потенциальный конфликт интересов.
Благодарности
Эта работа была поддержана Else-Kröner-Fresenius-Stiftung EKFS (2015_A113 to KG), Deutsche Forschungsgemeinschaft DFG (GO2505 / 1-1 to KG), Медицинским факультетом (младшая исследовательская группа для KG) и Европейским сообществом. Седьмая рамочная программа (по грантовому соглашению №602699 — DIREKT в TC).
Список литературы
1. Macfarlane RG. Ферментный каскад в механизме свертывания крови и его функция в качестве биохимического усилителя. Nature (1964) 202: 498–9. DOI: 10.1038 / 202498a0
CrossRef Полный текст | Google Scholar
9. Чавакис Т., Бекель Н., Сантосо С., Восс Р., Исордия-Салас I, Пиксли Р.А. и др. Ингибирование адгезии и агрегации тромбоцитов определенной областью (Gly-486-Lys-502) высокомолекулярного кининогена. J Biol Chem (2002) 277 (26): 23157–64. DOI: 10.1074 / jbc.M202529200
CrossRef Полный текст | Google Scholar
10. Чавакис Т., Пиксли Р.А., Исордия-Салас I, Колман Р.В., Прейсснер К.Т. Новая антитромботическая роль высокомолекулярного кининогена как ингибитора функции ингибитора-1 активатора плазминогена. J Biol Chem (2002) 277 (36): 32677–82. DOI: 10.1074 / jbc.M204010200
CrossRef Полный текст | Google Scholar
11. Чавакис Т., Кансе С.М., Пиксли Р.А., Мэй А.Е., Исордия-Салас I, Колман Р.В. и др.Регулирование рекрутирования лейкоцитов полипептидами, происходящими из высокомолекулярного кининогена. FASEB J (2001) 15 (13): 2365–76. DOI: 10.1096 / fj.01-0201com
PubMed Аннотация | CrossRef Полный текст | Google Scholar
12. Лееб-Лундберг Л.М., Марсо Ф., Мюллер-Эстерл В., Петтибоун Д.Д., Зурав Б.Л. Международный союз фармакологов. XLV. Классификация семейства кининовых рецепторов: от молекулярных механизмов до патофизиологических последствий. Pharmacol Rev (2005) 57 (1): 27–77.DOI: 10.1124 / pr.57.1.2
PubMed Аннотация | CrossRef Полный текст | Google Scholar
13. Хан М.Х., Хван С.И., Рой Д.Б., Лундгрен Д.Х., Прайс СП, Усман С.С. и др. Протеомный анализ активных очагов рассеянного склероза позволяет выявить терапевтические цели. Nature (2008) 451 (7182): 1076–81. DOI: 10.1038 / nature06559
PubMed Аннотация | CrossRef Полный текст | Google Scholar
14. Давалос Д., Бетен К. М., Уитни М. А., Маллинс Е. С., Фридман Б., Олсон Е. С. и др. Раннее определение активности тромбина при нейровоспалительном заболевании. Ann Neurol (2014) 75 (2): 303–8. DOI: 10.1002 / ana.24078
PubMed Аннотация | CrossRef Полный текст | Google Scholar
15. Gobel K, Pankratz S, Asaridou CM, Herrmann AM, Bittner S, Merker M, et al. Фактор XII свертывания крови управляет адаптивным иммунитетом во время нейровоспаления посредством модуляции дендритных клеток, опосредованной CD87. Нац Коммуна (2016) 7: 11626. DOI: 10.1038 / ncomms11626
CrossRef Полный текст | Google Scholar
16. Gobel K, Kraft P, Pankratz S, Gross CC, Korsukewitz C., Kwiecien R, et al.Протромбин и фактор X повышены у пациентов с рассеянным склерозом. Энн Нейрол (2016) 80 (6): 946–51. DOI: 10.1002 / ana.24807
CrossRef Полный текст | Google Scholar
17. Прат А., Вайнриб Л., Бехер Б., Пуарье Дж., Дюкетт П., Кутюр Р. и др. Экспрессия и функция рецептора брадикинина B1 на Т-лимфоцитах при активном рассеянном склерозе. Неврология (1999) 53 (9): 2087–92. DOI: 10.1212 / WNL.53.9.2087
PubMed Аннотация | CrossRef Полный текст | Google Scholar
18.Prat A, Biernacki K, Pouly S, Nalbantoglu J, Couture R, Antel JP. Экспрессия и функция рецептора кинина B1 на эндотелиальных клетках головного мозга человека. J Neuropathol Exp Neurol (2000) 59 (10): 896–906. DOI: 10.1093 / jnen / 59.10.896
PubMed Аннотация | CrossRef Полный текст | Google Scholar
19. Ставру Э, Шмайер А. Фактор XII: что он способствует нашему пониманию физиологии и патофизиологии гемостаза и тромбоза. Thromb Res (2010) 125 (3): 210–5.DOI: 10.1016 / j.thromres.2009.11.028
CrossRef Полный текст | Google Scholar
22. Spronk HM, Dielis AW, Panova-Noeva M, van Oerle R, Govers-Riemslag JW, Hamulyak K, et al. Мониторинг образования тромбина: нужно ли добавление ингибитора кукурузного трипсина? Thromb Haemost (2009) 101 (6): 1156–62. DOI: 10.1160 / TH08-10-0670
PubMed Аннотация | CrossRef Полный текст | Google Scholar
23. Kleinschnitz C, Stoll G, Bendszus M, Schuh K, Pauer HU, Burfeind P, et al.Фактор XII свертывания крови обеспечивает защиту от патологического тромбоза при ишемии головного мозга, не нарушая гемостаза. J Exp Med (2006) 203 (3): 513–8. DOI: 10.1084 / jem.20052458
PubMed Аннотация | CrossRef Полный текст | Google Scholar
24. Хагедорн И., Шмидбауэр С., Плейнс И., Кляйншниц С., Кронталер Ю., Штолл Г. и др. Ингибитор фактора XIIa рекомбинантный человеческий альбумин Инфестин-4 устраняет образование окклюзионных артериальных тромбов, не влияя на кровотечение. Тираж (2010) 121 (13): 1510–7. DOI: 10.1161 / CIRCULATIONAHA.109.924761
PubMed Аннотация | CrossRef Полный текст | Google Scholar
25. Gobel K, Pankratz S, Schneider-Hohendorf T, Bittner S, Schuhmann MK, Langer HF, et al. Блокада кининового рецептора B1 защищает от аутоиммунного заболевания ЦНС за счет снижения трафика лейкоцитов. J Autoimmun (2011) 36 (2): 106–14. DOI: 10.1016 / j.jaut.2010.11.004
PubMed Аннотация | CrossRef Полный текст | Google Scholar
26.Шульце-Топпхофф У., Прат А., Прозоровски Т., Сиффрин В., Патерка М., Херц Дж. И др. Активация кининового рецептора B1 ограничивает рекрутирование энцефалитогенных Т-лимфоцитов в центральную нервную систему. Nat Med (2009) 15 (7): 788–93. DOI: 10,1038 / нм 1980
PubMed Аннотация | CrossRef Полный текст | Google Scholar
27. Dutra RC, Leite DF, Bento AF, Manjavachi MN, Patricio ES, Figueiredo CP и др. Роль кининовых рецепторов в предотвращении нейровоспаления и его клиническая тяжесть при экспериментальном аутоиммунном энцефаломиелите у мышей. PLoS One (2011) 6 (11): e27875. DOI: 10.1371 / journal.pone.0027875
PubMed Аннотация | CrossRef Полный текст | Google Scholar
28. Дутра Р.С., Бенто А.Ф., Лейте Д.Ф., Манджавачи М.Н., Маркон Р., Бикка М.А. и др. Роль кининовых рецепторов B1 и B2 в стойкой боли, вызванной экспериментальным аутоиммунным энцефаломиелитом (EAE) у мышей: доказательства участия астроцитов. Neurobiol Dis. (2013) 54: 82–93. DOI: 10.1016 / j.nbd.2013.02.007
PubMed Аннотация | CrossRef Полный текст | Google Scholar
29.Dos Santos AC, Roffe E, Arantes RM, Juliano L, Pesquero JL, Pesquero JB, et al. Рецептор кинина B2 регулирует экспрессию хемокинов CCL2 и CCL5 и модулирует рекрутинг лейкоцитов и патологию при экспериментальном аутоиммунном энцефаломиелите (EAE) у мышей. J Нейровоспаление (2008) 5:49. DOI: 10.1186 / 1742-2094-5-49
PubMed Аннотация | CrossRef Полный текст | Google Scholar
30. Урих Э., Гатчер И., Принц М., Бехер Б. Демиелинизация, опосредованная аутоантителами, зависит от активации комплемента, но не от активирующих Fc-рецепторов. Proc Natl Acad Sci U S. A (2006) 103 (49): 18697–702. DOI: 10.1073 / pnas.0607283103
PubMed Аннотация | CrossRef Полный текст | Google Scholar
31. Натаф С., Кэрролл С.Л., Ветсел Р.А., Салаи А.Дж., Барнум С.Р. Ослабление экспериментальной аутоиммунной демиелинизации у мышей с дефицитом комплемента. J Immunol (2000) 165 (10): 5867–73. DOI: 10.4049 / jimmunol.165.10.5867
PubMed Аннотация | CrossRef Полный текст | Google Scholar
32. Калида Д.М., Константинеску С., Пурев Е., Чжан Г.Х., Вентура Е.С., Лави Е. и др.Передний край: C3, ключевой компонент активации комплемента, не требуется для развития экспериментального аутоиммунного энцефаломиелита, индуцированного миелин-олигодендроцитарным гликопротеиновым пептидом у мышей. J Immunol (2001) 166 (2): 723-6. DOI: 10.4049 / jimmunol.166.2.723
PubMed Аннотация | CrossRef Полный текст | Google Scholar
33. Szalai AJ, Hu X, Adams JE, Barnum SR. Еще раз о комплементе при экспериментальном аутоиммунном энцефаломиелите: C3 необходим для развития максимального заболевания. Mol Immunol (2007) 44 (12): 3132–6. DOI: 10.1016 / j.molimm.2007.02.002
PubMed Аннотация | CrossRef Полный текст | Google Scholar
34. Смит С.С., Людвиг М., Волер Дж. Э., Буллард О.К., Салаи А.Дж., Барнум С.Р. Удаление как ICAM-1, так и C3 увеличивает тяжесть экспериментального аутоиммунного энцефаломиелита по сравнению с мышами с дефицитом C3. Neurosci Lett (2008) 442 (2): 158–60. DOI: 10.1016 / j.neulet.2008.07.005
PubMed Аннотация | CrossRef Полный текст | Google Scholar
35.Вирт С.Х., Рус Х., Шин М.Л., Рейн С.С. Комплемент C5 при экспериментальном аутоиммунном энцефаломиелите (EAE) облегчает ремиелинизацию и предотвращает глиоз. Am J Pathol (2003) 163 (3): 1069–80. DOI: 10.1016 / S0002-9440 (10) 63466-9
PubMed Аннотация | CrossRef Полный текст | Google Scholar
36. Никулеску Т., Верт С., Никулеску Ф., Кудричи С., Рус В., Рейн С.С. и др. Влияние комплемента C5 на апоптоз при экспериментальном аутоиммунном энцефаломиелите. J Immunol (2004) 172 (9): 5702-6.DOI: 10.4049 / jimmunol.172.9.5702
PubMed Аннотация | CrossRef Полный текст | Google Scholar
37. Рейман Р., Кампос Торрес А., Мартин Б. К., Тинг Дж. П., Кэмпбелл Иллинойс, Барнум С. Р.. Экспрессия C5a в головном мозге не усугубляет экспериментальный аутоиммунный энцефаломиелит. Neurosci Lett (2005) 390 (3): 134–8. DOI: 10.1016 / j.neulet.2005.08.022
CrossRef Полный текст | Google Scholar
38. Гур-Ванон Д., Мизрахи Т., Маарави-Пинто Ф.Й., Лурбопулос А., Григориадис Н., Хигази А.А. и др.Система активатора плазминогена: участие в воспалении центральной нервной системы и потенциальное место для терапевтического вмешательства. J Нейровоспаление (2013) 10: 124. DOI: 10.1186 / 1742-2094-10-124
PubMed Аннотация | CrossRef Полный текст | Google Scholar
39. Ист Э., Бейкер Д., Прайс Г., Лайнен Х. Р., Кузнер М.Л., Гверик Д. Роль системы активатора плазминогена в воспалении и нейродегенерации в центральной нервной системе во время экспериментального аллергического энцефаломиелита. Am J Pathol (2005) 167 (2): 545–54. DOI: 10.1016 / S0002-9440 (10) 62996-3
PubMed Аннотация | CrossRef Полный текст | Google Scholar
40. Прат А., Бирнацки К., Сароли Т., Орав Дж. Э., Гуттманн С. Р., Вайнер Х. Л. и др. Экспрессия рецептора кинина B1 на мононуклеарных клетках рассеянного склероза: корреляция с Т2-взвешенным объемом поражения на магнитно-резонансной томографии и клинической инвалидностью. Arch Neurol (2005) 62 (5): 795–800. DOI: 10.1001 / archneur.62.5.795
PubMed Аннотация | CrossRef Полный текст | Google Scholar
46.Восток Э., Гверик Д., Бейкер Д., Прайс Г., Лайнен Х.Р., Кузнер М.Л. Хронический рецидивирующий экспериментальный аллергический энцефаломиелит (CREAE) у мышей с нокаутом активатора плазминогена-1: эффект фибринолиза во время нейровоспаления. Neuropathol Appl Neurobiol (2008) 34 (2): 216–30. DOI: 10.1111 / j.1365-2990.2007.00889.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
48. Теннент Г.А., Бреннан С.О., Стангу А.Дж., О’Грэйди Дж., Хокинс П.Н., Пепис МБ. Фибриноген плазмы человека синтезируется в печени. Кровь (2007) 109 (5): 1971–4. DOI: 10.1182 / кровь-2006-08-040956
CrossRef Полный текст | Google Scholar
49. Lowe GD. Измерение фибриногена для оценки риска артериального тромбоза у отдельных пациентов: пока нет. J Thromb Haemost (2005) 3 (4): 635–7. DOI: 10.1111 / j.1538-7836.2005.01256.x
CrossRef Полный текст | Google Scholar
50. Соловьев Д.А., Плюскота Э., Плуг Э.Ф. Определенные роли альфа- и бета-субъединиц в функциях интегрина alphaMbeta2. J Biol Chem (2005) 280 (2): 1336–45. DOI: 10.1074 / jbc.M406968200
PubMed Аннотация | CrossRef Полный текст | Google Scholar
51. Перес Р.Л., Роман Дж. Фибрин усиливает экспрессию ИЛ-1 бета мононуклеарными клетками периферической крови человека. Последствия легочного воспаления. J Immunol (1995) 154 (4): 1879–87.
PubMed Аннотация | Google Scholar
52. Перес Р.Л., Ритценталер Д.Д., Роман Дж. Регуляция транскрипции промотора интерлейкина-1бета через взаимодействие фибриногена с рецептором интегрина CD18. Am J Respir Cell Mol Biol (1999) 20 (5): 1059–66. DOI: 10.1165 / ajrcmb.20.5.3281
PubMed Аннотация | CrossRef Полный текст | Google Scholar
53. Флик MJ, LaJeunesse CM, Talmage KE, Witte DP, Palumbo JS, Pinkerton MD, et al. Фибрин (оген) обостряет воспалительное заболевание суставов через механизм, связанный с мотивом связывания интегрина альфа-Мбета2. J Clin Invest (2007) 117 (11): 3224–35. DOI: 10.1172 / JCI30134
PubMed Аннотация | CrossRef Полный текст | Google Scholar
54.Steinbrecher KA, Horowitz NA, Blevins EA, Barney KA, Shaw MA, Harmel-Laws E, et al. Рак, связанный с колитом, зависит от взаимодействия между кровоостанавливающей и воспалительной системами и поддерживается интегрином альфа (М) бета (2) взаимодействием с фибриногеном. Cancer Res (2010) 70 (7): 2634–43. DOI: 10.1158 / 0008-5472.CAN-09-3465
PubMed Аннотация | CrossRef Полный текст | Google Scholar
55. Лангер Х.Ф., Чой Е.Ю., Чжоу Х., Шлейхер Р., Чунг К.Дж., Тан З. и др. Тромбоциты вносят вклад в патогенез экспериментального аутоиммунного энцефаломиелита. Circ Res (2012) 110 (9): 1202–10. DOI: 10.1161 / CIRCRESAHA.111.256370
PubMed Аннотация | CrossRef Полный текст | Google Scholar
56. Wakefield AJ, More LJ, Difford J, McLaughlin JE. Иммуногистохимическое исследование повреждения сосудов при остром рассеянном склерозе. J Clin Pathol (1994) 47 (2): 129–33. DOI: 10.1136 / jcp.47.2.129
PubMed Аннотация | CrossRef Полный текст | Google Scholar
57. Гей Ф. В., Дри Т. Дж., Дик Г. В., Эсири М. М.. Применение многофакторного кластерного анализа для определения стадии образования бляшек при раннем рассеянном склерозе.Выявление и характеристика первичного демиелинизирующего поражения. Мозг (1997) 120 (Pt 8): 1461–83. DOI: 10.1093 / мозг / 120.8.1461
PubMed Аннотация | CrossRef Полный текст | Google Scholar
58. Адамс Р.А., Бауэр Дж., Флик М.Дж., Сикорски С.Л., Нуриэль Т., Лассманн Х. и др. Произведенный из фибрина пептид гамма377-395 ингибирует активацию микроглии и подавляет рецидивирующий паралич при аутоиммунном заболевании центральной нервной системы. J Exp Med (2007) 204 (3): 571–82.DOI: 10.1084 / jem.20061931
PubMed Аннотация | CrossRef Полный текст | Google Scholar
59. Ryu JK, Petersen MA, Murray SG, Baeten KM, Meyer-Franke A, Chan JP, et al. Белок свертывания крови фибриноген способствует аутоиммунитету и демиелинизации за счет высвобождения хемокинов и презентации антигена. Нац Коммун (2015) 6: 8164. DOI: 10.1038 / ncomms9164
PubMed Аннотация | CrossRef Полный текст | Google Scholar
60. Акассоглу К., Адамс Р.А., Бауэр Дж., Меркадо П., Цевелеки В., Лассманн Х. и др.Истощение фибрина уменьшает воспаление и задерживает начало демиелинизации в модели трансгенных мышей с фактором некроза опухоли для рассеянного склероза. Proc Natl Acad Sci U S. A (2004) 101 (17): 6698–703. DOI: 10.1073 / pnas.0303859101
PubMed Аннотация | CrossRef Полный текст | Google Scholar
61. Flick MJ, Du X, Witte DP, Jirouskova M, Соловьев Д.А., Busuttil SJ и др. Вовлечение лейкоцитов фибрина (огена) через рецептор интегрина alphaMbeta2 / Mac-1 имеет решающее значение для воспалительной реакции хозяина in vivo. Дж. Клин Инвест (2004) 113 (11): 1596–606. DOI: 10.1172 / JCI20741
PubMed Аннотация | CrossRef Полный текст | Google Scholar
62. Патерсон П.Ю. Экспериментальный аллергический энцефаломиелит: роль отложения фибрина в иммунопатогенезе воспаления у крыс. Fed Proc (1976) 35 (13): 2428–34.
Google Scholar
63. Ян И, Тянь С.Дж., Ву Л., Хуанг Д.Х., Ву В.П. Препарат, истощающий фибриноген, батроксобин положительно влияет на экспериментальный аутоиммунный энцефаломиелит. Cell Mol Neurobiol (2011) 31 (3): 437–48. DOI: 10.1007 / s10571-010-9637-2
PubMed Аннотация | CrossRef Полный текст | Google Scholar
64. Иноуэ А., Кох С.С., Шимада К., Янагисава Н., Йошимура К. Подавление перенесенного клетками экспериментального аутоиммунного энцефаломиелита у дефибринированных крыс Льюиса. J Neuroimmunol (1996) 71 (1-2): 131-7. DOI: 10.1016 / S0165-5728 (96) 00150-6
PubMed Аннотация | CrossRef Полный текст | Google Scholar
65. Сибли В.А., Кирнат Дж., Лагуна Дж. Ф.Модификация экспериментального аллергического энцефаломиелита эпсилон аминокапроновой кислотой. Неврология (1978) 28 (9 Pt 2): 102–5. DOI: 10.1212 / WNL.28.9_Part_2.102
PubMed Аннотация | CrossRef Полный текст | Google Scholar
66. Лу В., Бхасин М., Цирка С.Е. Участие тканевого активатора плазминогена в начальной и эффекторной фазах экспериментального аллергического энцефаломиелита. J Neurosci (2002) 22 (24): 10781–9. DOI: 10.1523 / JNEUROSCI.22-24-10781.2002
PubMed Аннотация | CrossRef Полный текст | Google Scholar
67.Xie C, Alcaide P, Geisbrecht BV, Schneider D, Herrmann M, Preissner KT и др. Подавление экспериментального аутоиммунного энцефаломиелита внеклеточным адгезионным белком Staphylococcus aureus . J Exp Med (2006) 203 (4): 985–94. DOI: 10.1084 / jem.20051681
PubMed Аннотация | CrossRef Полный текст | Google Scholar
68. Патерсон П.Ю. Экспериментальная индуцирующая аллергический энцефаломиелит активность синтетических полиадениловых и полиуридиловых гомополимеров и комплексов у морских свинок. Cell Immunol. (1976) 21 (1): 48–55. DOI: 10.1016 / 0008-8749 (76)
-9CrossRef Полный текст | Google Scholar
69. Гверик Д., Ханемаайер Р., Ньюкомб Дж., Ван Лент Н.А., Сиер К.Ф., Кузнер М.Л. Активаторы плазминогена в очагах рассеянного склероза: влияние на воспалительную реакцию и повреждение аксонов. Мозг (2001) 124 (Pt 10): 1978–88. DOI: 10.1093 / мозг / 124.10.1978
PubMed Аннотация | CrossRef Полный текст | Google Scholar
70. Гверик Д., Эррера Б., Петцольд А., Лоуренс Д.А., Кузнер М.Л.Нарушение фибринолиза при рассеянном склерозе: роль ингибиторов тканевого активатора плазминогена. Мозг (2003) 126 (Pt 7): 1590–8. DOI: 10.1093 / мозг / awg167
PubMed Аннотация | CrossRef Полный текст | Google Scholar
71. Акенами Ф.О., Сирен В., Коскиниеми М., Сиймес М.А., Теравайнен Х., Вахери А. Активность тканевого активатора плазминогена в спинномозговой жидкости у пациентов с неврологическими заболеваниями. J Clin Pathol (1996) 49 (7): 577–80. DOI: 10.1136 / jcp.49.7.577
PubMed Аннотация | CrossRef Полный текст | Google Scholar
72.Mazodier K, Arnaud L, Mathian A, Costedoat-Chalumeau N, Haroche J, Frances C и др. Синдром гипопротромбинемии волчаночного антикоагулянта: сообщение о 8 случаях и обзор литературы. Медицина (Балтимор) (2012) 91 (5): 251–60. DOI: 10.1097 / MD.0b013e31826b971f
CrossRef Полный текст | Google Scholar
74. Хирано К., Хирано М. Современные взгляды на роль рецептора тромбина в церебральном вазоспазме после субарахноидального кровоизлияния. J Pharmacol Sci (2010) 114 (2): 127–33.DOI: 10.1254 / jphs.10R03CP
PubMed Аннотация | CrossRef Полный текст | Google Scholar
75. Бейлин О., Каруссис Д.М., Корчин А.Д., Гурвиц Д., Аронович Р., Хантай Д. и др. Повышенное ингибирование тромбина при экспериментальном аутоиммунном энцефаломиелите. J Neurosci Res (2005) 79 (3): 351–9. DOI: 10.1002 / jnr.20270
PubMed Аннотация | CrossRef Полный текст | Google Scholar
77. Со А.К., Вариско П.А., Кемкес-Маттес Б., Херкенн-Морард С., Чобаз-Пеклат В., Герстер Дж. С. и др.Артрит связан с местной и системной активацией путей коагуляции и фибринолиза. J Thromb Haemost (2003) 1 (12): 2510–5. DOI: 10.1111 / j.1538-7836.2003.00462.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
78. Инженьоли Ф., Фантини Ф., Фавалли Э. Г., Сольди А., Гриффини С., Гальбиати В. и др. Воспалительные и протромботические биомаркеры у пациентов с ревматоидным артритом: эффекты блокады фактора некроза опухоли альфа. J Autoimmun (2008) 31 (2): 175–9.DOI: 10.1016 / j.jaut.2008.07.002
PubMed Аннотация | CrossRef Полный текст | Google Scholar
79. Лю X, Пила-Смит TH. Фибрин (оген) -индуцированная экспрессия ICAM-1 и хемокинов в синовиальных фибробластах человека. J. Immunol. (2000) 165 (9): 5255–61. DOI: 10.4049 / jimmunol.165.9.5255
PubMed Аннотация | CrossRef Полный текст | Google Scholar
80. Varisco PA, Peclat V, van Ness K, Bischof-Delaloye A, So A, Busso N. Влияние ингибирования тромбина на синовиальное воспаление при артрите, индуцированном антигеном. Ann Rheum Dis (2000) 59 (10): 781–7. DOI: 10.1136 / ard.59.10.781
PubMed Аннотация | CrossRef Полный текст | Google Scholar
81. Марти И., Пеклат В., Кирдайте Г., Салви Р., Со А., Буссо Н. Улучшение индуцированного коллагеном артрита за счет ингибирования тромбина. J Clin Invest (2001) 107 (5): 631-40. DOI: 10.1172 / JCI11064
PubMed Аннотация | CrossRef Полный текст | Google Scholar
82. Kwiecinski J, Josefsson E, Jin T. Фибринолиз подавляется при артрите, индуцированном коллагеном у мышей, но его нормализация не облегчает течение болезни. Inflamm Res (2011) 60 (11): 1021–9. DOI: 10.1007 / s00011-011-0363-0
PubMed Аннотация | CrossRef Полный текст | Google Scholar
83. Xie Z, Dai J, Yang A, Wu Y. Роль брадикинина в развитии артрита, индуцированного антителами против коллагена. Ревматология (Оксфорд) (2014) 53 (7): 1301–6. DOI: 10.1093 / ревматология / keu015
PubMed Аннотация | CrossRef Полный текст | Google Scholar
84. Эспинола Р.Г., Укнис А., Сайнс И.М., Исордия-Салас И., Пиксли Р., ДеЛа Кадена Р. и др.Моноклональные антитела к высокомолекулярному кининогену являются терапевтическими на модели реактивного артрита на грызунах. Am J Pathol (2004) 165 (3): 969–76. DOI: 10.1016 / S0002-9440 (10) 63358-5
PubMed Аннотация | CrossRef Полный текст | Google Scholar
85. Кейт Дж. К. Младший, Сайнс И. М., Изордия-Салас И., Пиксли Р. А., Лизерби И., Альберт Л. М. и др. Моноклональные антитела против кининогена уменьшают воспаление у трансгенных крыс HLA-B27. Arthritis Res Ther (2005) 7 (4): R769–76.DOI: 10.1186 / ar1728
PubMed Аннотация | CrossRef Полный текст | Google Scholar
86. Сайнс И.М., Исордия-Салас I, Кастанеда Дж.Л., Агелан А., Лю Б., ДеЛа Кадена Р.А. и др. Модуляция воспаления дефицитом кининогена на крысиной модели воспалительного артрита. Arthritis Rheum (2005) 52 (8): 2549–52. DOI: 10.1002 / art.21202
PubMed Аннотация | CrossRef Полный текст | Google Scholar
87. Valenti C, Giuliani S, Cialdai C, Tramontana M, Maggi CA. Противовоспалительный синергизм MEN16132, антагониста рецептора кинина B (2), и дексаметазона при индуцированном каррагенаном артрите коленного сустава у крыс. Br J Pharmacol (2010) 161 (7): 1616–27. DOI: 10.1111 / j.1476-5381.2010.00995.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
88. Dela Cadena RA, Stadnicki A, Uknis AB, Sartor RB, Kettner CA, Adam A, et al. Ингибирование калликреина в плазме предотвращает индуцированный пептидогликаном артрит у крыс Lewis. FASEB J (1995) 9 (5): 446–52. DOI: 10.1096 / fasebj.9.5.7896018
PubMed Аннотация | CrossRef Полный текст | Google Scholar
89.Фудзимори Ю., Накамура Т., Симидзу К., Ямамуро Т., Ванака К., Окамото С. и др. Эффекты высокоселективного ингибитора калликреина в плазме на индуцированный коллагеном артрит у мышей. Действия агентов (1993) 39 (1–2): 42–8. DOI: 10.1007 / BF01975713
PubMed Аннотация | CrossRef Полный текст | Google Scholar
90. Буссо Н., Пеклат В., Ван Несс К., Колодзещик Е., Деген Дж., Бугге Т. и др. Обострение антиген-индуцированного артрита у мышей с дефицитом урокиназы. J Clin Invest (1998) 102 (1): 41–50.DOI: 10.1172 / JCI2312
PubMed Аннотация | CrossRef Полный текст | Google Scholar
91. Li J, Ny A, Leonardsson G, Nandakumar KS, Holmdahl R, NY T. Система активатор плазминогена / плазмин важна для развития совместной воспалительной фазы артрита, индуцированного коллагеном II типа. Am J Pathol (2005) 166 (3): 783–92. DOI: 10.1016 / S0002-9440 (10) 62299-7
CrossRef Полный текст | Google Scholar
92. Li J, Guo Y, Holmdahl R, Ny T. Контрастные роли дефицита плазминогена в различных моделях ревматоидного артрита. Arthritis Rheum (2005) 52 (8): 2541–8. DOI: 10.1002 / art.21229
CrossRef Полный текст | Google Scholar
94. Кук А.Д., Брейн Е.Л., Кэмпбелл И.К., Гамильтон Д.А. Различные роли урокиназы и активатора плазминогена тканевого типа при артрите, индуцированном коллагеном. Am J Pathol (2002) 160 (3): 917–26. DOI: 10.1016 / S0002-9440 (10) 64914-0
PubMed Аннотация | CrossRef Полный текст | Google Scholar
95. Кук А.Д., Де Нардо С.М., Брейн Э.Л., Тернер А.Л., Влахос Р., Вэй К.Дж. и др.Активатор плазминогена урокиназного типа и прогрессирование артрита: роль в системном заболевании с вовлечением иммунного комплекса. Arthritis Res Ther (2010) 12 (2): R37. DOI: 10.1186 / ar2946
PubMed Аннотация | CrossRef Полный текст | Google Scholar
96. Де Нардо С.М., Лензо Дж. К., Побджой Дж., Гамильтон Дж. А., Кук А. Д.. Активатор плазминогена урокиназного типа и прогрессирование артрита: противоположные роли в моделях системного и моноартикулярного артрита. Arthritis Res Ther (2010) 12 (5): R199.DOI: 10.1186 / ar3171
PubMed Аннотация | CrossRef Полный текст | Google Scholar
98. Укнис А.Б., ДеЛа Кадена Р.А., Джанардхам Р., Сартор Р.Б., Уолли Е.Т., Колман Р.В. Антагонисты рецепторов брадикинина 2 типа ослабляют воспалительные изменения при остром артрите, вызванном пептидогликаном, у крыс Lewis. Inflamm Res (2001) 50 (3): 149–55. DOI: 10.1007 / s000110050739
PubMed Аннотация | CrossRef Полный текст | Google Scholar
99. Девани М., Куньо М., Векки М., Ферреро С., Ди Берардино Ф., Авесани Е.С. и др.Активация калликреин-кининовой системы при болезни Крона: различия в кишечных и системных маркерах. Am J Gastroenterol (2002) 97 (8): 2026–32. DOI: 10.1111 / j.1572-0241.2002.05919.x
PubMed Аннотация | CrossRef Полный текст | Google Scholar
100. Долапчиоглу С., Сойлу А., Кендир Т., Инче А.Т., Долапчиоглу Н., Пуриса С. и др. Параметры коагуляции при воспалительном заболевании кишечника. Int J Clin Exp Med (2014) 7 (5): 1442–8.
PubMed Аннотация | Google Scholar
Повышенный фибриноген: фактор риска образования тромбов
Фибриноген необходим для образования тромбов, но высокий уровень фибриногена связан с несколькими заболеваниями.
В этой статье объясняется, почему уровни фибриногена важны, а затем показано, как проверить свои генетические данные, чтобы определить, есть ли у вас генетически более высокий фибриноген.
Фибриноген, здоровье сердца и генетика:
- Фибриноген — это гликопротеин, который помогает тромбоцитам объединяться и образовывать тромбы. На генетику приходится около 50% изменчивости уровней фибриногена (остальное — это диета, образ жизни, общее состояние здоровья). [Ref]
- Фибриноген в основном вырабатывается печенью, но эпителиальные клетки, выстилающие легкие и кишечник, также могут вырабатывать фибриноген.Также было показано, что опухолевые клетки продуцируют фибриноген. [Ref]
- Уровень фибриногена повышается при системном воспалении.
Создание сгустка из фибриногена:
Для образования сгустка необходим фермент , тромбин , который превращает фибриноген в фибрин , образуя волокнистую часть сгустка крови.
Нити фибрина сшиваются друг с другом с использованием фактора XIIIa, образуя сгруппированную сеть фибрина.
Сгусток крови не просто образуется и остается там вечно (очевидно).Напротив, это динамическое событие с постоянным образованием и разрушением сгустков. Плазмин, фермент, разрушающий сгустки, и фибрин активируют образование плазмина. Когда плазмин расщепляет часть фибрина, высвобождается d-димер . (Уровни D-димера часто проверяются в больницах, чтобы узнать, был ли сгусток.)
Воспаление и фибриноген
- В дополнение к его роли в свертывании, фибриноген активируется острым воспалением (будь то из раны или из других источников).[ref]
- Производство фибриногена в печени немедленно увеличивается в острых воспалительных ситуациях.
- Кроме того, фибриноген заставляет макрофаги продуцировать воспалительные цитокины. [Ref]
Таким образом, фибриноген вырабатывается в ответ на воспаление , а также может вызывать усиление воспаления при определенных условиях.
Фибриноген при сердечных заболеваниях
Одним из ключевых факторов сердечно-сосудистых заболеваний (ССЗ) является фибриноген плазмы.Это основной компонент тромбов в артериях. В целом, уровни фибриногена выше у людей с сердечно-сосудистыми заболеваниями, и чем выше уровень фибриногена, тем выше риск смерти . [Ref]
«Конечные точки» сердечно-сосудистых заболеваний определяются как инсульт, сердечная недостаточность, ишемическая болезнь сердца и заболевание периферических артерий. Некоторые исследователи полагают, что уровни фибриногена при сердечно-сосудистых заболеваниях отражают усиление воспаления, которое сопровождает сердечные заболевания.Таким образом, усиление воспаления вызывает высокий уровень фибриногена, который затем усиливает атеросклероз (налет в артериях). [Ref]
Генетические варианты, повышающие фибриноген, увеличивают риск сердечных заболеваний. Но факторов образа жизни играют здесь большую роль — курение, диета, отсутствие физических упражнений — все это усиливает воспаление и, таким образом, повышает уровень фибриногена. Например, курение сигарет увеличивает фибриноген более чем на 10%. [Ref]
Использование исследований по менделевской рандомизации пытается определить, вызывает ли что-либо заболевание (например,грамм. вызывает ли более высокий фибриноген сердечно-сосудистые заболевания или сердечно-сосудистые заболевания вызывают более высокий уровень фибриногена). Менделирующее рандомизированное исследование генов, связанных с фибриногеном, показало, что фибриноген играет небольшую причинную роль в сердечно-сосудистых заболеваниях. [ref] Опять же — это указывает на генетических факторов + факторов образа жизни.
Коагуляция при COVID-19
Врачи и исследователи обнаружили, что люди с тяжелой формой COVID-19 , скорее всего, будут иметь гиперкоагуляцию — слишком сильное свертывание по сравнению с разрушением сгустков.[ref]
- Пациенты с протромбиновым временем> 3 с имели 4-кратный риск развития «тромботического события», включая инсульт, сердечный приступ, тромбоз глубоких вен или тромбоэмболию легочной артерии. [Ref]
- Другое исследование показало, что повышенные уровни D-димера и увеличенное протромбиновое время являются прогностическими факторами смертности у пациентов с COVID-19 в больнице. [Ref]
- Исследование, проведенное в июле 2020 года, показало, что повысили уровень фибриногена, и «резко увеличили» уровни D-димера у пациентов с COVID-19.СРБ, фактор VIII и фактор фон Виллебранда — все они участвуют в свертывании крови — также были увеличены. [Ref]
Существует несколько теорий относительно того, что происходит с аномальной коагуляцией при COVID-19:
.- Во-первых, плазмин (фермент, расщепляющий сгустки) активируется всякий раз, когда фибриноген активируется для образования сгустка. Плазмин также может усиливать патогенность некоторых вирусов — и исследователи считают, что это возможно с вирусом SARS-CoV-2. [Ref]
- Во-вторых, у пациентов с тяжелой формой COVID-19 повышен уровень провоспалительных цитокинов.Эти воспалительные цитокины затем склоняют чашу весов в сторону чрезмерной коагуляции и недостаточной антикоагуляции. [Ref]
Сейчас большинство пациентов начинают принимать антикоагулянты, когда находятся в больнице по поводу COVID-19. [Ref]
Уровни фибриногена при раке
Уровни фибриногена повышаются на при определенных типах рака . Более высокие уровни фибриногена при раке легких, таком как НМРЛ и мезотелиома, позволяют прогнозировать исход. [Ref] [ref] Исследование женщин с лейомиосаркомой матки, редким раком матки, показало, что пациенты с более высоким уровнем фибриногена имели гораздо более низкий уровень заболеваемости выживание.[ref]
Кроме того, здесь может быть небольшая причинная роль . Люди с более высоким уровнем фибриногена также подвержены более высокому риску рака легких. Исследователи считают, что это связано с тем, что повышенная коагуляция может быть причиной рака легких. [Ref]
Стресс и фибриноген:
Как психический стресс, так и клеточный стресс могут повышать уровень фибриногена. Острый и хронический психический стресс может повысить уровень воспаления во всем теле, что приводит к повышению уровня фибриногена.[ref]
Три белка в фибриногене:
Молекула фибриногена состоит из трех разных аминокислотных цепей — α, β и γ . [Ref] Эти компоненты объединяются, чтобы сформировать молекулу фибриногена, циркулирующую в кровотоке, и когда происходит событие коагуляции, они распадаются до образуют фибрин.
Есть три гена, которые кодируют три компонента фибриногена — FBA, FGB и FGG. Все три гена имеют генетические варианты, по-разному влияющие на уровень фибриногена.
Генетические варианты в генах фибриногена:
Войдите, чтобы увидеть свои данные ниже Не зарегистрированы? Присоединяйся сейчас. ~ Очистить данные ~
Дополнительный риск:
Исследования тромботических явлений, таких как инсульт и тромбоз глубоких вен (ТГВ), показывают, что наличие комбинации вариантов, повышающих фибриноген, может в сумме увеличить риск. Кроме того, варианты гена F5 (фактор V) и гена F2 (протромбин) увеличивают риск, связанный с вариантами фибриногена.[ref]
Ген FGA:
Проверьте свои генетические данные на rs6050 Thr312Ala (23andMe v4, v5):
- C / C: повышенный риск хронической тромбоэмболической легочной гипертензии, более устойчив к антикоагулянтной терапии [ref]; повышенный риск инсульта (в 2 раза) [ref]; повышенный риск ТГВ [ref]; более высокие уровни D-димера [ref]
- C / T: типичный риск инсульта; повышенный риск ТГВ
- T / T: типичный
Члены: Ваш генотип для rs6050 -.
Проверьте свои генетические данные на rs2070022 (23andMe v4; AncestryDNA):
- G / G: типичный
- A / G: снижение уровня фибриногена
- A / A: снижение уровня фибриногена [ref]
Члены: Ваш генотип для rs2070022 -.
Ген FGB:
Проверьте свои генетические данные на rs1800787 C148T (23andMe v4; AncestryDNA):
- C / C: типичный
- C / T: повышенный риск ишемического инсульта, повышенный риск сердечно-сосудистых заболеваний, повышенный фибриноген
- T / T: повышенный риск ишемического инсульта [ref]; повышенный риск сердечно-сосудистых заболеваний [ref] повышенный уровень фибриногена, усугубляемый воспалением (IL-6) [ref]
Члены: Ваш генотип для rs1800787 -.
Проверьте свои генетические данные на rs1800789 (23andMe v4, v5; AncestryDNA):
- A / A: повышенный уровень фибриногена [ref]; усугубляется воспалением (IL-6) [ref]
- A / G: повышенный уровень фибриногена, усугубляемый IL6
- G / G: типичный
Члены: Ваш генотип для rs1800789 -.
гены FGG:
Проверьте свои генетические данные на rs2066865 (23andMe v4, v5; AncestryDNA):
- G / G: типичный
- A / G: типичный риск ТГВ; несколько повышенный фибриноген
- A / A: повышенный фибриноген; повышенный риск ТГВ [ref] [ref]
Члены: Ваш генотип для rs2066865 -.
Проверьте свои генетические данные на rs2066860 (23andMe v4, v5; AncestryDNA):
- C / C: типичный
- C / T: повышенный уровень триглицеридов, часть гаплотипа, связанного с DVT
- T / T: повышенный уровень триглицеридов [ref], часть гаплотипа, связанного с DVT [ref]
Члены: Ваш генотип для rs2066860 -.
Лайфхаки:
Фибриноген — это то, что вам нужно на правильном уровне в вашем организме — слишком большое количество может увеличить риск образования тромбов, а слишком маленькое может увеличить риск кровотечения.
Если вы принимаете какие-либо лекарства, особенно сердечные, проконсультируйтесь с врачом, прежде чем добавлять какие-либо добавки.
Будьте активны и оставайтесь активными:
Легкие или умеренные упражнения показали снижение уровня фибриногена. [Ref]
Рыбий жир:
На протяжении десятилетий исследования показали, что рыбий жир помогает снизить свертываемость крови у некоторых людей — при общем среднем снижении, если смотреть на большие группы. Исследование показало, что рыбий жир действительно эффективно снижает коагуляцию у людей, носивших аллель С rs6050 .[ref]
Оливковое масло:
Одно исследование показало, что увеличение потребления оливкового масла на 6 г в день было почти таким же эффективным, как и рыбий жир (также 6 г / день) в отношении снижения уровня фибриногена в плазме. [Ref]
Lactobacillus plantarum:
Клинические испытания показали, что пробиотик Lactobacillus plantarum 299v снижает уровень фибриногена у здоровых взрослых. [Ref]
Наттокиназа:
Дополнительная наттокиназа (или регулярное употребление натто) может помочь снизить уровень фибриногена.Исследование с использованием 2000FU / капсула показало, что уровень фибриногена значительно снизился через два месяца. [ref]
Уменьшите стресс:
Хронический умственный стресс увеличивает уровень фибриногена (и риск сердечно-сосудистых заболеваний). Взрослые с высоким уровнем кортизола по утрам также, скорее всего, будут иметь более высокий уровень фибриногена. [Ref] Кроме того, исследования показывают, что подвергание людей психологическому стрессу (собеседование при приеме на работу, мысленный тест по математике перед аудиторией) увеличивает уровень кортизола, что коррелирует с повышением в фибриноген.
Бокал красного вина?
Умеренное потребление красного вина связано с небольшим снижением уровня фибриногена. [Ref]
Родственные гены и статьи:
Липопротеин (а): скрытый фактор риска сердечных приступов
Высокий уровень ЛП (а) является большим фактором риска внезапных сердечных приступов. Уровни Lp (a) в основном контролируются вашими генетическими вариантами. Проверьте, есть ли у вас генетические варианты, которые увеличивают или уменьшают Lp (a).
Фактор V Лейден и сгустки крови
Генетическая мутация фактора V Лейдена значительно увеличивает риск образования тромбов на протяжении всей жизни.Проверьте свои генетические данные, чтобы увидеть, являетесь ли вы носителем этой мутации, а затем научитесь распознавать симптомы сгустков крови.
7 генетических вариантов, которые увеличивают риск образования тромбов
В наши дни в новостях говорят о сгустках крови из-за увеличения числа людей с COVID-19. Узнайте больше о том, как генетические варианты увеличивают риск образования тромбов, которые могут привести к тромбоэмболии легочной артерии и тромбоэмболии.
Дебби Мун — основательница Genetic Lifehacks.Она имеет степень магистра биологических наук Университета Клемсона и степень бакалавра инженерии в Горной школе Колорадо. Дебби — научный коммуникатор, увлеченный объяснением основанной на фактах информации о здоровье. Ее цель с помощью Genetic Lifehacks — преодолеть разрыв между исследованиями, скрытыми в научных журналах, и возможностью каждого использовать эту информацию. Чтобы связаться с Дебби, посетите страницу контактов.
Фибриноген крови как биомаркер хронической обструктивной болезни легких
Введение
Хроническая обструктивная болезнь легких (ХОБЛ) — это многокомпонентное заболевание, которое характеризуется не полностью обратимой обструкцией дыхательных путей.Это результат аберрантной воспалительной реакции на сигаретный дым, аэротоксины и пары биомассы. Обструкция дыхательных путей может быть результатом заболевания дыхательных путей или деструкции альвеол (эмфиземы) и связана с гиперсекрецией слизи, потерей безжировой массы тела и повышенным риском сопутствующих заболеваний, таких как сердечно-сосудистые заболевания и остеопороз.1 ХОБЛ является основной причиной заболеваемости и смертности. во всем мире и, по оценкам, станет третьей по значимости причиной смерти в 2020 году.2 Наиболее широко используемым маркером тяжести и прогрессирования заболевания является объем форсированного выдоха за 1 секунду (FEV 1 ).Однако ОФВ 1 плохо коррелирует как с симптомами, так и с другими показателями прогрессирования заболевания и, следовательно, не может быть хорошим суррогатным маркером активности заболевания. Поэтому необходимы новые подходы для определения заболевания, мониторинга его прогрессирования и определения клинически значимых конечных точек. Биомаркеры могут стать подходящими заменителями при раннем выявлении заболеваний, стратификации субъектов и в качестве конечных точек для клинических испытаний.
Поиск биомаркеров сосредоточен вокруг белков и других молекул в конденсате дыхания, мокроте, моче, бронхоальвеолярном лаваже и крови, которые участвуют в патогенезе ХОБЛ.4 Профилирование биомаркеров крови позволило идентифицировать ряд биомаркеров, которые могут отличать людей с ХОБЛ от контрольных субъектов, включая белок-16 клеток Клары легкого (CC-16), сурфактантный белок-D (SP-D) и CCL-18, маркеры разрушения внеклеточного матрикса, включая матриксные металлопротеиназы (ММП) 8 и 9, и системные воспалительные биомаркеры: С-реактивный белок (СРБ), интерлейкин (ИЛ) -6 и ИЛ-8,5, 6 Эти ассоциации наблюдаются на уровне популяции, но не наблюдаются. являются достаточно мощными для использования в качестве биомаркера для диагностики или предиктора фенотипов заболевания.Кроме того, многие из этих биомаркеров изменчивы при стабильном заболевании, что еще больше ограничивает их использование5. Таким образом, продолжается поиск отдельных или составных биомаркеров, пригодных для использования у отдельных пациентов.
Фибриноген стал многообещающим биомаркером при ХОБЛ и в настоящее время рассматривается для квалификации в качестве инструмента разработки лекарств Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США и Европейским агентством по лекарственным средствам.7 Это растворимый гликопротеин плазмы острой фазы, синтезируемый в основном в печени. и превращается тромбином в фибрин при свертывании крови.Нормальный уровень фибриногена в крови составляет от 1,5 до 3,5 г / л, но может увеличиваться в три раза во время острой фазы стимуляции8 в ответ на повышенное производство ИЛ-6.9, 10 Мы рассматриваем здесь потенциал фибриногена как кровяного биомаркера ХОБЛ. Мы оцениваем доказательства связи между фибриногеном и риском развития ХОБЛ, тяжестью заболевания, прогрессированием и смертностью. Мы также проверяем, связан ли фибриноген с сопутствующими заболеваниями ХОБЛ или на него влияют существующие или новые противовоспалительные препараты (кратко изложено в таблице 1).
Таблица 1Резюме литературы, оценивающей связь между фибриногеном и хронической обструктивной болезнью легких (ХОБЛ)
Методы
В период с марта 2011 г. по май 2012 г. на PubMed был проведен поиск по запросам фибриноген, ХОБЛ, эмфизема, хронический бронхит, ОФВ 1 , сердечно-сосудистые заболевания, заболевания периферических сосудов, обострение и смертность.
Фибриноген и ХОБЛ в популяционных когортах в целом
Когорты из общей популяции использовались для оценки поперечных и продольных ассоциаций между фибриногеном и ХОБЛ.На исходном уровне наблюдалась обратная зависимость между фибриногеном и% предсказанного ОФВ 1 в когорте из 8955 человек, выбранных случайным образом из населения Копенгагена; у лиц с фибриногеном в высшем тертиле наблюдалось избыточное ежегодное снижение ОФВ -1 по сравнению с теми, кто находился в низшем тертиле.11 Эта разница наблюдалась у нынешних курильщиков и «некурящих», определяемых как никогда не курившие и бывшие курильщики вместе взятые . Те, у кого был самый высокий исходный фибриноген, также с большей вероятностью были госпитализированы с обострением ХОБЛ в течение 6-летнего периода наблюдения, с частотой госпитализаций 93 и 52 на 10 000 человеко-лет с наивысшим и самым низким тертилями фибриногена, соответственно. .Различия между группами нельзя объяснить одним лишь курением. Однако эти данные не были скорректированы с учетом функции легких на исходном уровне. Если не исключать пациентов с ранее существовавшим заболеванием легких, количество людей с ХОБЛ могло быть чрезмерно представлено в группе с самым высоким фибриногеном, что объясняет более высокую частоту госпитализаций во время последующего наблюдения.11 Однако два исследования, которые действительно скорректировали относительно исходного уровня. функция легких показала связь между фибриногеном и ХОБЛ. Валви и его коллеги изучили 20 192 человек из когорты исследования риска атеросклероза в сообществах (ARIC) и исследования здоровья сердечно-сосудистой системы (CHS), показав, что исходные уровни фибриногена позволяют прогнозировать будущие случаи ХОБЛ и госпитализации, связанной с ХОБЛ.12 Дополнительная когорта из 5247 мужчин, случайно выбранных из когорты родившихся в Мальмё, также имела больше госпитализаций с ХОБЛ, если у них был более высокий исходный фибриноген после 25 лет наблюдения, даже после корректировки на статус курения и исходный ОФВ 1 ,13 Пятнадцать -летние данные наблюдения из исследования развития риска коронарных артерий у молодых взрослых (CARDIA) с участием 2132 человек показали, что более высокий фибриноген приводил к большей потере ОФВ 1 и форсированной жизненной емкости легких (ФЖЕЛ) и развитию аномального ОФВ 1 или FVC независимо от статуса курения.Однако они не продемонстрировали связи с развитием обструктивной спирометрии, соответствующей диагнозу ХОБЛ.14 В более старшей (> 65 лет) когорте из CHS, где исходный уровень фибриногена оценивался в квинтилях, наблюдалась связь между более высоким фибриногеном. и более низкий% прогнозируемого соотношения ОФВ 1 и ОФВ 1 : ФЖЕЛ. У индивидов FEV -1 снижалось быстрее, если у них был более высокий исходный фибриноген, хотя этот эффект нивелировался, если из анализа были исключены курильщики.15 Доказательства, предоставленные такими исследованиями когорт из общей популяции, предполагают, что повышенный фибриноген предсказывает более быстрое снижение функции легких на популяционном уровне, хотя окончательных доказательств предрасположенности к ХОБЛ нет. Этот эффект, по-видимому, не зависит от статуса курения, что свидетельствует о врожденной предрасположенности к усиленной воспалительной реакции, а не возникает в результате воздействия провоспалительных ингаляционных агентов.
Фибриноген и компоненты ХОБЛ
Диагностика, тяжесть и смертность ХОБЛ
Многие поперечные исследования показали, что уровни фибриногена в крови выше у лиц с ХОБЛ по сравнению со здоровыми людьми из контрольной группы.16–18, 33, 36, 50 Метаанализ подтвердил этот вывод и отметил, что он не зависит от текущего статуса курения.19 Маннино и его коллеги показали в поперечной когорте из 8342 человек с ХОБЛ из Третьего национального комитета здравоохранения и питания. Исследование (NHANES III), которое показало, что фибриноген плазмы был связан с тяжестью умеренного и тяжелого заболевания.18 Данные 1793 человек из когорты оценки ХОБЛ для определения предиктивных суррогатных конечных точек (ECLIPSE) подтвердили связь между исходным фибриногеном и ОФВ 1 .25 Гарсия-Рио и его коллеги не смогли воспроизвести этот результат в меньшем по размеру эпидемиологическом исследовании ХОБЛ в Испании (EPI-SCAN) когорте 324 пациентов с ХОБЛ и 110 контрольных пациентов, дополнительно не обнаружив связи между фибриногеном и диагнозом ХОБЛ, когда у них была диагностирована ХОБЛ. с поправкой на возраст, пол, индекс массы тела (ИМТ) и историю курения.20 Аналогичным образом Эйкхофф и его коллеги не обнаружили корреляции между фибриногеном и тяжестью заболевания (согласно определению Глобальной инициативы по обструктивному заболеванию легких (GOLD)) у 60 пациентов с ХОБЛ. в исследование системной сосудистой функции при ХОБЛ.17 Это предполагает умеренную связь между фибриногеном и тяжестью заболевания, которую можно увидеть только в больших когортах.
Важно отметить, что большой метаанализ проспективных исследований с участием более 154 000 человек продемонстрировал четкую корреляцию между фибриногеном в плазме и смертностью от ХОБЛ (HR 3,7 (95% ДИ 2,75–4,97) на 1 г / л увеличения фибриногена) 21. из общих популяционных когорт ARIC / CHS и NHANES III также показали повышенную смертность от всех причин у лиц с более высоким уровнем циркулирующего фибриногена.12, 22
Развитие болезни
Если фибриноген плазмы способен прогнозировать снижение ОФВ 1 с течением времени, то он может действовать как суррогатный маркер активности заболевания у людей с ХОБЛ. Это будет иметь огромное значение в нынешних клинических условиях, в которых мы не можем предсказать, кто останется стабильным, а кто, вероятно, быстро ухудшится. Дональдсон и его коллеги наблюдали за небольшой группой из 148 человек из Великобритании с умеренной ХОБЛ (медиана FEV 1 , прогнозируемая 38%) в течение в среднем 3 лет, обнаружив, что уровни фибриногена выросли в среднем на 0.1 г / литр / год и что у тех, у кого исходный фибриноген «высокий» (выше медианы), наблюдалось более быстрое снижение ОФВ 1 ,23. Однако данные не были скорректированы с учетом статуса курения, пола и исходного уровня ОФВ 1 . В другой небольшой группе из 96 японцев с более легкой формой ХОБЛ (медиана ОФВ 1 70% от прогноза) Хигашимото и его коллеги обнаружили, что у людей с более высоким уровнем фибриногена в крови не наблюдается значимая тенденция к более быстрому снижению функции легких (p = 0,054). ) в течение среднего 2-летнего периода наблюдения.24 Наоборот, фибриноген был связан с исходным уровнем ОФВ 1 , но не с продольным снижением ОФВ 1 в более крупной многонациональной когорте из 1793 человек из исследования ECLIPSE.25 Эти данные предполагают, что фибриноген не связан с продольным снижением функции легких, несмотря на наличие связи с базовой функцией легких.
Компоненты ХОБЛ
Эмфизема в сравнении с хроническим бронхитом
В небольшом исследовании (n = 49) мужчин со стабильной ХОБЛ уровень фибриногена в крови был выше у пациентов с КТ-признаками эмфиземы, чем у пациентов без эмфиземы (и, предположительно, с поражением мелких дыхательных путей), когда были внесены поправки на различия в исходном ОФВ 1 .26
Риск обострения
Повышенный уровень фибриногена связан с увеличением частоты обострений в когортах лиц с ХОБЛ; пациенты с болезнью GOLD стадии II в когорте ECLIPSE имели более высокий риск обострения, если их фибриноген в плазме был> 1 SD выше среднего.27 Предыдущее годичное исследование 111 человек с умеренным и тяжелым заболеванием не обнаружило связи между фибриногеном. и частота обострений28, но числа, вероятно, были слишком малы, чтобы выявить какой-либо эффект.Также может существовать связь между фибриногеном и риском тяжелых обострений, то есть тех, которые требуют госпитализации.29 Крупномасштабные продольные исследования в когортах из общей популяции также показали, что люди с самым высоким фибриногеном имели повышенную частоту госпитализаций с обострениями ХОБЛ. в течение периода последующего наблюдения.11,13 Недавние данные свидетельствуют о том, что тест на оценку ХОБЛ (CAT), состоящий из восьми пунктов, увеличивается на исходном уровне у лиц с частыми обострениями и что это в значительной степени связано с уровнем фибриногена.Кроме того, показатели CAT повышаются во время обострений, но не связаны с изменениями фибриногена.30
Колонизация дыхательных путей
Даже при стабильном заболевании бактериальная или вирусная колонизация дыхательных путей (по данным положительного посева мокроты и посева ± ПЦР соответственно) связана с более высоким фибриногеном в крови, чем те, у которых патогены дыхательных путей не обнаружены в двух небольших исследованиях.31, 32 имея сопоставимый% прогнозируемого ОФВ 1 с теми, у кого его не было, у них была тенденция к более высокой частоте обострений (p = 0.09), что само по себе предрасполагает к более высокому фибриногену.
Таким образом, имеются убедительные доказательства того, что фибриноген является предиктором обострений, но требуются дополнительные доказательства ассоциации с другими компонентами фенотипа ХОБЛ.
Изменения фибриногена при обострениях ХОБЛ
Уровни фибриногена в плазме воспроизводимы у лиц со стабильной ХОБЛ.5 Однако, в соответствии с его ролью в качестве белка острой фазы, уровни повышаются во время обострения28, 33, 34 и значительно снижаются в течение следующих 4–6 недель.34–36 Небольшие исследования показывают, что этот рост более заметен при наличии симптомов, соответствующих инфекционной этиологии, например, гнойной мокроты, насморка 28, и что существует тенденция к более заметному повышению фибриногена при выявлении вирусной инфекции. патоген.32 Однако уровни фибриногена в начале обострения не коррелировали с улучшением симптомов в процессе выздоровления в небольшой группе из 30 человек.35
Фибриноген может оказаться полезным при принятии решения о том, следует ли рассматривать противомикробные препараты при лечении обострения, если крупномасштабные исследования могут воспроизвести эту связь и определить клинически значимые параметры для использования на индивидуальной основе.Требуются более масштабные исследования, чтобы прояснить роль фибриногена в прогнозировании выздоровления после обострений ХОБЛ.
Фибриноген и сопутствующие заболевания ХОБЛ
Пациенты с ХОБЛ часто также имеют сопутствующие заболевания, включая ишемическую болезнь сердца, сердечную недостаточность, диабет, кахексию, рак легких и остеопороз. Хотя многие из этих состояний имеют общие этиологические факторы, некоторые сопутствующие заболевания ХОБЛ могут быть следствием системной воспалительной реакции у этих людей.Следовательно, как воспалительный маркер, фибриноген может быть индикатором таких сопутствующих заболеваний при ХОБЛ и, если он повышен, требует дополнительных исследований.
Уровень фибриногена повышается у лиц с ХОБЛ и сердечно-сосудистыми заболеваниями.54 Действительно, циркулирующий фибриноген является независимым фактором риска развития сердечных заболеваний в здоровой когорте.20 Сердечно-сосудистые заболевания широко распространены при ХОБЛ55. хронический бронхит был связан с риском ишемической болезни сердца у 19 444 финских мужчин.37 Фаукс и его коллеги исследовали взаимосвязь между ХОБЛ и аневризмой брюшной аорты в небольшой группе из 89 человек, обнаружив связь между аневризмой брюшной аорты и снижением функции легких, которая не зависела от курения в анамнезе и наличия других сердечно-сосудистых заболеваний. Однако маркеры системного воспаления (включая фибриноген) были важными смешивающими факторами, предполагающими возможную причинную связь.38 И наоборот, Эйкхофф и его коллеги не обнаружили связи между фибриногеном и опосредованной кровотоком артериальной дилатацией (мерой сердечно-сосудистого риска) в когорте 60 пациентов с ХОБЛ.Однако была связь с CRP, предполагающая связь с системным воспалением.17
Заболевания периферических сосудов (PVD) более распространены у лиц с ХОБЛ, чем у здоровых людей.39 У людей с ХОБЛ и PVD более низкий ИМТ и возраст, 40 и более тяжелая форма PVD связана с более высокими уровнями фибриногена. 41, 42 Эта связь между низким ИМТ и повышенными воспалительными маркерами может частично объяснить «парадокс ожирения», когда более низкий ИМТ связан с более высокой смертностью.56 Наличие PVD также может влиять на взаимосвязь между фибриногеном и FEV 1 .
Многие из описанных в этом обзоре исследований, в которых изучалась взаимосвязь между фибриногеном и ХОБЛ, исключали людей с серьезными сердечно-сосудистыми заболеваниями на том основании, что они могут искажать результаты. Хотя это и понятно, возможно, что при этом важная взаимосвязь между ХОБЛ, сердечно-сосудистыми заболеваниями и фибриногеном полностью не исследована. Этот компонент фенотипа ХОБЛ оценивается в недавно начатом проекте ERICA (Оценка роли воспаления в проявлениях нелегочных заболеваний при хронических заболеваниях дыхательных путей).57
Метаболический синдром, включающий гипертензию, ожирение, гиперхолестеринемию и инсулинорезистентность, является фактором риска развития сердечно-сосудистых заболеваний и чаще встречается у лиц с ХОБЛ.43 Хотя фибриноген повышается при метаболическом синдроме58, прямой связи между фибриногеном и наличие / отсутствие метаболического синдрома в когорте из 200 пациентов с ХОБЛ.43
У людей с ХОБЛ более высокий уровень фибриногена связан со сниженным уровнем физической активности.44, 45 Более того, снижение уровня физической активности связано с повышенным риском смерти. Фибриноген был выше у тех, кто не выжил, хотя он не был связан с риском смерти в исследовании 170 человек со стабильной ХОБЛ, 46 оставив физическую активность самым сильным предиктором смертности от всех причин у людей с ХОБЛ.
Недостаток физической активности также связан с риском развития сопутствующих заболеваний ХОБЛ. В своем исследовании метаболического синдрома при ХОБЛ Уотц и его коллеги обнаружили, что фибриноген обратно пропорционален уровню физической активности, а отсутствие физических нагрузок само по себе является фактором риска развития метаболического синдрома.43 Более высокий уровень физической активности также снижает риск сердечно-сосудистых заболеваний. Исследование 27 055 практически здоровых женщин показало, что большая физическая активность коррелирует с более низким уровнем фибриногена 59, и что примерно треть очевидного снижения риска сердечно-сосудистых событий из-за физической активности можно объяснить повышенными воспалительными маркерами, включая фибриноген.
На сегодняшний день нет исследований, специально изучающих важность фибриногена в определении наличия других провоспалительных сопутствующих заболеваний при ХОБЛ.Крупномасштабное обсервационное исследование, определяющее их связь с фибриногеном и другими биомаркерами, будет иметь огромное значение для выявления маркеров, отражающих бремя системного заболевания при ХОБЛ.
Фибриноген и генетика
При измерении биомаркера следует учитывать генетические полиморфизмы, поскольку они могут влиять на экспрессию белка. Циркулирующие уровни фибриногена являются наследственными60, 61 с полиморфизмом, объясняющим некоторую наследственность реакции острой фазы.62 Однонуклеотидные полиморфизмы (SNP) гена, кодирующего β-цепь фибриногена, были изучены, но никакой связи между этими SNP и риском ХОБЛ или родственных фенотипов не было обнаружено в конкретном исследовании ассоциации случай-контроль.47 Это указывает на то, что повышенный уровень фибриногена в люди с ХОБЛ являются отражением болезни, а не причинным фактором.
Влияние лечения ХОБЛ на фибриноген
Ценную информацию можно получить, используя фибриноген в качестве суррогатного маркера активности заболевания при оценке текущих и предполагаемых методов лечения ХОБЛ.Лечение, влияющее на фибриноген плазмы, может изменить важные исходы при ХОБЛ.
Лечение кортикостероидами
Стероиды составляют основу стабильного заболевания (в виде ингаляторов) и обострений при использовании коротких курсов пероральных или внутривенных кортикостероидов. Хигашимото и его коллеги не обнаружили различий в уровнях фибриногена между теми, кто принимает ингаляционные или поддерживающие пероральные стероиды.24 Кроме того, мы показали, что лечение людей со стабильным заболеванием шестинедельным курсом перорального преднизолона не приводило к изменению уровней фибриногена48; также 12-недельный курс ингаляционных стероидов после периода вымывания перед началом лечения.49 Напротив, у лиц с обострением ХОБЛ внутривенное лечение стероидами (40 мг метилпреднизолона в течение 10 дней) привело к значительно большему снижению фибриногена, чем у пациентов, получавших только нестероидные препараты 50
Таким образом, стероиды влияют на фибриноген плазмы у пациентов с обострениями, возможно, как часть более общего воздействия на воспалительную реакцию. Однако у пациентов со стабильной болезнью эффекта не наблюдается. Это может дать представление о механизмах основного заболевания; в частности, что хроническое воспаление, приводящее к прогрессированию заболевания, отличается от острого воспалительного ответа при обострениях и, следовательно, могут быть эффективными различные методы лечения.
Противовоспалительные препараты прочие
Активированные митогеном протеинкиназы (MAPK) представляют собой сигнальные молекулы, которые реагируют на стрессовые стимулы, такие как осмотический стресс, тепловой шок и провоспалительные цитокины. При активации передача сигналов p38MAPK приводит к продукции провоспалительных цитокинов. Этот путь активируется при ХОБЛ63 и участвует в патогенезе этого заболевания.64 Ингибитор p38 MAPK, лосмапимод, снижает уровень фибриногена в плазме на 11% у лиц со стабильной ХОБЛ после 3-месячного периода лечения.49 Точно так же SB-681323, другой ингибитор p38 MAPK, снижал уровень фибриногена в плазме на 11% у лиц со стабильной ХОБЛ после 28-дневного периода лечения. 51 Этого не было в случае ингаляционных стероидов. Несмотря на мелкомасштабный характер исследований, влияние ингибиторов p38 MAPK на фибриноген при стабильной ХОБЛ резко контрастирует с отсутствием эффекта, наблюдаемого при применении стероидов. Это предполагает различные механизмы действия и подчеркивает потенциальную полезность биомаркеров для определения фармакологической активности и ответа на лечение.
Другие противовоспалительные агенты, включая инфликсимаб против фактора некроза опухолей и статины, изучались в контексте лечения ХОБЛ; ни один из них не снижает фибриноген в плазме.52, 53
Обсуждение
Фибриноген плазмы может быть идеальным биомаркером крови для существования системного воспаления. Уровни легко измерить и уже интегрированы в клиническую диагностическую практику. Кроме того, у пациентов можно легко измерить биомаркеры крови без необходимости проведения инвазивных процедур.Эти практические причины сделали его кандидатом в биомаркеры ряда заболеваний, включая ХОБЛ.
Фибриноген присоединился к постоянно растущему списку биомаркеров, которые могут отличать людей с ХОБЛ (определяемых критериями GOLD) от контроля на уровне популяции. К ним относятся другие маркеры системного воспаления (CRP, IL-6, IL-8) и белки легкого (SP-D, CCL-18, CC-16) и маркеры разрушения внеклеточного матрикса (MMP-8 и MMP-9. ). Теперь задача состоит в том, чтобы определить, как эти биомаркеры по отдельности или в качестве составных маркеров могут быть полезны в клинической практике.
Клинически полезный биомаркер должен воспроизводиться при стабильном заболевании. Действительно, фибриноген, SP-D и CC-16 воспроизводились при стабильном заболевании в течение 3 месяцев в подгруппе когорты ECLIPSE.5, 48, 66 Отсутствие воспроизводимости, вероятно, ограничивает использование других биомаркеров-кандидатов, включая CCL-18, CRP, IL-6 и IL-8.5. В большинстве исследований, описанных в этом обзоре, измерялся только исходный фибриноген, но в будущих исследованиях необходимо проводить серийные измерения, чтобы подтвердить, что в клинической практике один образец дает полезный и репрезентативный результат.
биомаркеров необходимы при ХОБЛ для помощи в диагностике, определения клинических фенотипов и мониторинга реакции на существующие и новые терапевтические стратегии, особенно в условиях клинических испытаний. Следовательно, индивидуальный или составной биомаркер должен быть полезен на индивидуальном уровне. На сегодняшний день ни один биомаркер не является достаточно мощным, чтобы его можно было использовать в качестве диагностического инструмента для ХОБЛ, но фибриноген можно предвидеть как часть составного биомаркера для помощи в диагностике. Фибриноген, наряду с CRP65 и IL-8, коррелирует с тяжестью заболевания, измеряемой стадией GOLD.Использование этого компаратора на основе FEV 1 может показаться контрпродуктивным, поскольку цель состоит в разработке биомаркеров, которые лучше коррелируют с клиническими фенотипами, чем FEV 1 ; однако, как наиболее широко используемый показатель серьезности заболевания, кажется разумным использовать его в качестве приблизительной оценки перед более подробным анализом представляющих интерес биомаркеров. Фибриноген предсказывает риск специфической смертности от ХОБЛ и связан со смертностью от сердечно-сосудистых заболеваний21; CRP также связан с ХОБЛ и смертностью от всех причин67, а смертность от сердечно-сосудистых заболеваний увеличивается у лиц с ХОБЛ с более высокими уровнями циркулирующего CCL-18.68 Более того, циркулирующий фибриноген умеренно связан с ишемической болезнью сердца, инсультом, сосудистой и несосудистой смертностью в популяции без сердечно-сосудистых заболеваний в анамнезе.21 Таким образом, фибриноген и другие маркеры могут быть полезны для выявления лиц с повышенным риском смертности, независимо от того, из-за респираторных осложнений или распространенных сопутствующих заболеваний, таких как сердечно-сосудистые заболевания, в популяции ХОБЛ.
Фибриноген также выше у людей с метаболическим синдромом58 и одним из его компонентов, низкой физической активностью, 44, 45, где медиаторы воспаления составляют большую часть риска сердечно-сосудистых заболеваний.59 Это указывает на то, что фибриноген может вносить основной вклад в развитие сопутствующих заболеваний ХОБЛ.
Определение лиц с более активным заболеванием позволит соответствующим образом нацелить существующие методы лечения и выбрать подходящих людей для клинических испытаний новых терапевтических агентов. У людей с более активным заболеванием может наблюдаться более быстрое снижение функции легких или повышенная предрасположенность к обострениям. Фибриноген стал полезным инструментом для определения субпопуляции людей с ХОБЛ, склонных к более частым обострениям; CCL-18 и CRP также были связаны с частотой обострений в когорте ECLIPSE, но оба страдают недостаточной воспроизводимостью.5, 27 И наоборот, именно CC-16, а не фибриноген, связан со скоростью снижения функции легких.25
Реакция биомаркеров на лечение может помочь идентифицировать тех, кто будет реагировать, но также предоставит информацию о механизмах заболевания. Фибриноген снижается стероидами во время обострений и ингибиторами p38 MAPK при стабильном заболевании, тогда как SP-D и CCL-18 снижаются стероидами при стабильном заболевании.48, 68 Это говорит о том, что эти биомаркеры являются индикаторами двух разных воспалительных путей и могут быть полезны при мониторинг реакции на различные виды лечения.Тот факт, что ингибиторы p38 MAPK влияют на фибриноген, поможет идентифицировать подходящих людей для включения в будущие испытания ингибиторов p38 MAPK и добавляет вес аргументу о том, что можно использовать биомаркеры крови для «фенотипа» людей с ХОБЛ и соответственно подбирать лечение.
Таким образом, появляются новые доказательства того, что фибриноген является полезным биомаркером при ХОБЛ, в частности, для определения тех, которые с большей вероятностью обостряются, связи с важными клиническими конечными точками и в качестве суррогатного маркера успеха лечения.