Опасность энцефалопатии, ее виды, симптомы и методы профилактики
Под воздействием вредных внешних или внутренних факторов течение биохимических реакций в головном мозге человека может нарушаться. Ткани перестают получать кислород и питательные вещества в достаточном объеме, происходит гибель нервных клеток. Такую патологию называют энцефалопатией головного мозга. Примечательно, что это состояние не является самостоятельной болезнью. Она развивается на фоне ряда недугов и физиологических сбоев. Процесс характеризуется постепенным развитием и волнообразным течением. Своевременная постановка диагноза и правильно подобранная терапия позволяют корректировать проблему с помощью современных терапевтических методов.
Классификация энцефалопатий
Из-за дефицита необходимых веществ орган перестает функционировать на прежнем уровне, что приводит к появлению характерных симптомов.
Вообще, все формы энцефалопатии головного мозга разделяют на две больших группы:
- врожденная – перинатальная разновидность патологии ишемического или гипоксического типа, которая возникает у ребенка еще во время внутриутробного развития и диагностируется у новорожденного малыша;
- приобретенная – осложнение основной болезни, обычно возникающей на фоне воспаления или инфекционного поражения тканей головного мозга, травмы, органических изменений.

Больше о врожденной форме болезни узнайте из этой статьи.
Выделяют несколько обособленных видов приобретенной формы недуга. Сбои в структуре и работе органа возникают под влиянием разных патогенных факторов. По этой причине симптоматика состояний может заметно отличаться. В каждом отдельном случае потребуется свое специфическое лечение.
Формы приобретенной церебральной патологии:
- дисциркуляторная – прямое последствие нарушения тока крови по сосудам головного мозга. Может быть венозной, гипертензивной и атеросклеротической. Еще одна из разновидностей патологии – микроангиопатия. Она поражает самые мелкие сосуды органа, но при этом не менее опасна для здоровья;
- травматическая – функциональность головного мозга снижается в результате травмы, перенесенной недавно или несколько лет назад;
- токсическая – патологические изменения вызывают химикаты, яды, лекарственные препараты, наркотики, никотин и вредные свойства других веществ, поступивших извне.
 Одна из разновидностей формы – алкогольная энцефалопатия;
Одна из разновидностей формы – алкогольная энцефалопатия; - лучевая – последствие воздействия на организм радиации в результате экологической ситуации или особенностей профессиональной деятельности;
- токсико-инфекционная – возникает на фоне острых инфекционных процессов, кровопотери, интоксикации, поражений органов брюшной полости, болезней нервной и эндокринной систем;
- метаболическая – головной мозг страдает из-за нарушения привычного течения обменных процессов, гормональных сбоев;
- резидуальная – дефицит неврологического типа, который диагностируется у детей, перенесших родовые травмы или инфекционные заболевания;
- очаговая энцефалопатия – характеризуется локальным поражением тканей головного мозга на фоне течения полиомавирусного заболевания.
Узнайте больше про патологию смешанного генеза из данной публикации.
Еще существует ряд редких форм патологии. Они возникают под влиянием изменения состава крови, сбоя нейроэндокринного обмена, перерождения тканей отделов ЦНС, массовой гибели нервных клеток. Перечисленные болезни опасны для здоровья и жизни человека. Их выявление на ранней стадии развития повышает шансы на успешную коррекцию состояния пациента.
Перечисленные болезни опасны для здоровья и жизни человека. Их выявление на ранней стадии развития повышает шансы на успешную коррекцию состояния пациента.
Причины энцефалопатии
Патологическое поражение головного мозга приобретенного типа – результат игнорирования серьезного органического или системного заболевания. Своевременное выявление недуга и его комплексное лечение сводит к минимуму вероятность развития негативных последствий. Практика показывает, что гораздо проще бороться с провокаторами энцефалопатии, чем с их осложнениями.
Распространенные причины болезни:
- сужение просвета сосудов из-за атеросклеротических бляшек;
- перенесенные травмы головы;
- стойкое повышение артериального и внутричерепного давления;
- сахарный диабет;
- снижение функциональности мелких и крупных сосудов;
- болезни печени и почек;
- опухоли;
- вегетососудистая дистония;
- инфекционные заболевания;
- нарушение правил сопровождения родовой деятельности;
- контакт с токсическими веществами и радиацией;
- курение, употребление алкоголя и наркотиков.

Злоупотребление алкоголем и табакокурение увеличивает риск развития энцефалопатии
Больше о влиянии алкоголя и развитии болезни вы узнаете здесь.
Врожденные патологии нервных клеток и сосудов головного мозга могут стать результатом генетического сбоя или внутриутробных нарушений. Но чаще они оказываются следствием неправильного ведения беременности, наличия у будущей матери вредных привычек, перенесения ею инфекционного заболевания. В большинстве случаев всего этого можно избежать под контролем опытного гинеколога.
Симптомы энцефалопатии
Независимо от причины и типа поражения тканей головного мозга, у пациентов зачастую отмечаются общие характерные проявления. Их выраженность и специфика зависят от степени развития недуга и возраста человека.
Обнаружение хотя бы двух признаков из приведенных в списках – показание для обращения к врачу и начала тщательной диагностики.
Перечень симптомов, характерных для пожилых людей:
- утомляемость;
- дрожь в руках;
- нарушение сна – сбой биологических часов или хроническая бессонница;
- приступы головной боли, которые плохо снимаются лекарствами;
- снижение качества памяти и проблемы с речью;
- судороги.

На фоне ангиоэнцефалопатии головного мозга у пожилых могут меняться характер и поведение. Зачастую их состояние усугубляется обострением хронических проблем со здоровьем. Пациент становится капризным и конфликтным, отказывается признавать наличие у него возрастной патологии.
Признаки энцефалопатии у взрослых:
- снижение мышечного тонуса и функциональности конечностей;
- ухудшение зрения и слуха;
- спутанное сознание;
- отклонения психической природы;
- появление приступов мигрени или их учащение;
- головокружение, тошнота и рвота.Систематическое головокружение, тошнота и рвота одни из признаков энцефалопатии
В случае отсутствия квалифицированной помощи симптоматика становится ярче, перечень характерных признаков увеличивается. Из-за длительного кислородного голодания тканей площадь поражения органа разрастается, что ухудшает прогноз.
Патологические процессы в головном мозге проявляются у детей таким образом:
- подавленность и апатия;
- заторможенность реакции;
- снижение качества мышления, замедление скорости развития;
- отсутствие ярких эмоций;
- проблемы с развитием речевых навыков;
- узкий спектр интересов.

Изменения в поведении ребенка быстро становятся очевидны для внимательных родителей. Не стоит самостоятельно пытаться решить проблему или дожидаться, пока все нормализуется. Лучше сразу же обратиться к участковому педиатру. Он проведет первичный осмотр малыша и в случае необходимости направит к профильному специалисту.
Диагностика энцефалопатии
Данных клинической картины и анамнеза недостаточно для подтверждения патологии и определения ее формы. Во время первичного осмотра невролог оценивает психическое состояние посетителя и координацию движений, проверяет рефлексы. По результатам осмотра ставится предварительный диагноз. В зависимости от этого назначаются анализы и исследования.
Для диагностики энцефалопатии используются такие подходы:
- общий анализ крови, в котором внимание обращается на уровень липидов;
- выявление в крови аутоантител, которые указывают на развитие слабоумия;
- тест на наркотики и токсины;
- проверка уровня креатинина для оценки работы почек;
- ультразвуковые методы исследования (допплерография, сканирование, мониторирование) помогают выявить проблемы с кровообращением, абсцессы, холестериновые бляшки, тромбы;
- КТ и МРТ необходимы для исключения опухолей и других аномалий головного мозга;
- ЭЭГ позволяет оценить работу органа;
- РЭГ ставит оценку кровотоку в отделе ЦНС.

Больше о методах диагностики мозга вы узнаете здесь.
Исследования проводят с целью подтверждения энцефалопатии и выявления заболевания, которое послужило причиной развития патологии. В случае необходимости могут быть назначены дополнительные подходы.
Показания к госпитализации
Снижение функциональности головного мозга у пожилых людей в большинстве случаев лечится амбулаторно. Запущенные стадии недуга подразумевают патронажное посещение пациента медицинским персоналом. Лишь острая энцефалопатия, которая чревата развитием инсульта, инфаркта или тяжелых соматических патологий, является показанием к госпитализации больного человека. По мнению врачей, принудительная и необязательная стационарная помощь способна ухудшить психоэмоциональное состояние пациента и спровоцировать кризис.
Профилактика энцефалопатии
Снижению риска развития энцефалопатии у взрослого человека способствует ведение правильного образа жизни. Сюда относят отказ от вредных привычек, коррекцию питания путем исключения из рациона жирной пищи, внедрение в режим оптимальных физических нагрузок.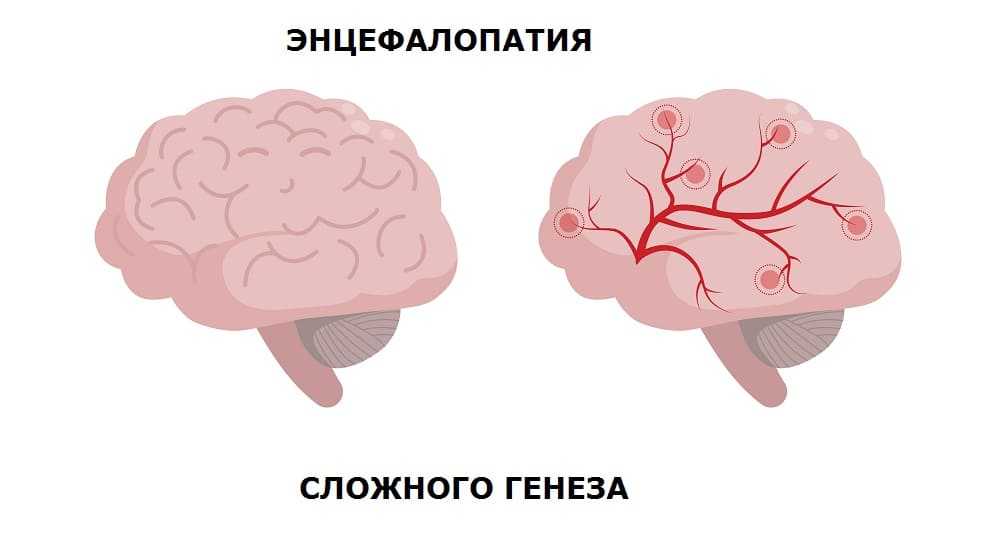 Хороший эффект дает умственная работа, которая заставляет ткани мозга активно работать и предупреждает массовую гибель нервных клеток. В качестве дополнительных манипуляций людям пожилого возраста стоит рассмотреть массаж воротниковой зоны, иглоукалывание, ЛФК.
Хороший эффект дает умственная работа, которая заставляет ткани мозга активно работать и предупреждает массовую гибель нервных клеток. В качестве дополнительных манипуляций людям пожилого возраста стоит рассмотреть массаж воротниковой зоны, иглоукалывание, ЛФК.
Здоровый образ жизни один из способов профилактики энцефалопатии
Профилактика врожденной патологии возможна при своевременном выявлении потенциальных проблем с течением беременности и их устранении. В группу риска входят женщины с резус-конфликтом, гестозами, высоким риском гипоксии плода. Не стоит экспериментировать с вариантами родовспоможения. При наличии показаний не рекомендуется отказываться от кесарева сечения с целью профилактики травм или гипоксии.
Диета при энцефалопатии
При лечении и профилактике патологических процессов в головном мозге рацион формируется с целью снижения избыточного веса пациента до нормальных показателей. Употребление натуральной пищи без преобладания вредных жиров позволяет прочистить сосуды от холестериновых бляшек и восстановить кровоток на проблемных участках мозга. Отказ от чрезмерного употребления соли избавляет от отеков, способных стать причиной гипертонической болезни. Максимальный эффект возможен при введении в меню свежих фруктов и овощей, зелени, травяных чаев, семян и нежирной рыбы.
Отказ от чрезмерного употребления соли избавляет от отеков, способных стать причиной гипертонической болезни. Максимальный эффект возможен при введении в меню свежих фруктов и овощей, зелени, травяных чаев, семян и нежирной рыбы.
Симптомы дисциркуляторной энцефалопатии
Многим людям приходится сталкиваться с проявлениями дисциркуляторной формы патологии (ДЭП) у их пожилых родственников. Развитие болезни в этом случае затрагивает не только самого пациента, но и его близких. Изменения в поведении человека способны осложнить жизнь окружающим. Важно понимать, что попытки убедить или «перевоспитать» человека с таким диагнозом не увенчаются успехом. Ему поможет только профильное лечение под контролем специалиста.
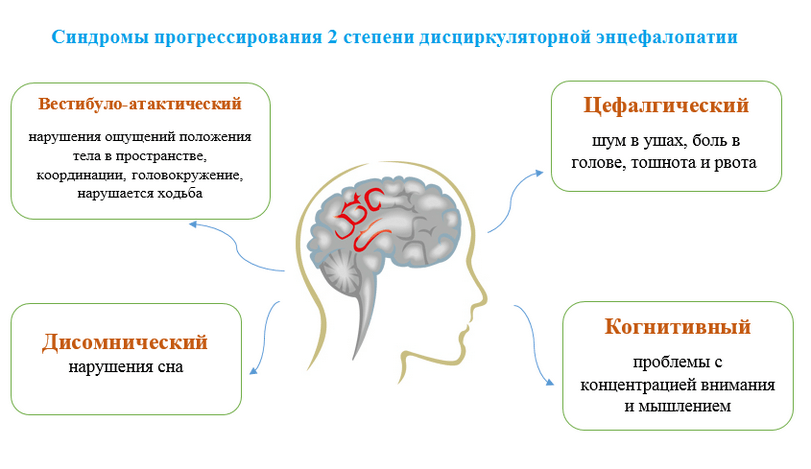
Врачи выделяют 3 степени ДЭП:
- для 1 степени характерно незначительное нарушение эмоционального состояния, неврологический статус при этом не страдает. У пациентов отмечаются резкая смена настроения, апатия, желание жаловаться по любому поводу и видеть только плохое даже в благоприятной ситуации.
 Для большинства больных характерны снижение памяти и концентрация внимания, быстрая утомляемость. Не исключены незначительные двигательные расстройства, головокружение;
Для большинства больных характерны снижение памяти и концентрация внимания, быстрая утомляемость. Не исключены незначительные двигательные расстройства, головокружение; - при 2 степени симптоматика усугубляется и к ней добавляется заметное снижение интеллекта. У пациента нарушена трудоспособность, он может часами ничего не делать или выполнять бесполезные действия. Такие люди нуждаются в контроле из-за проблем с ориентацией во времени и пространстве;
- 3 – самая тяжелая степень – человек полностью теряет способность связно мыслить, работать и выполнять осознанные действия. Зачастую в этот период у пациента уже отсутствуют разборчивая речь, отмечаются судорожные припадки, высок риск травм и переломов.
Про особенности первой степени течения патологии вы узнаете здесь.
Прогрессирующая патология сосудов и тканей мозга может развиваться по разным сценариям. Врачи не способны точно сказать, сколько можно прожить при 3 степени болезни. Уход за такими пациентами в какой-то степени упрощается, так как сводится к механическому выполнению ряда манипуляций и не подразумевает общения. Под контролем родственников или сиделок эти люди способны прожить еще несколько лет.
Под контролем родственников или сиделок эти люди способны прожить еще несколько лет.
Лечение энцефалопатии головного мозга
После получения результатов анализов и проведенных исследований врач невролог ставит диагноз и подбирает подходящие методы лечения пациента. Обычно схема терапии подразумевает перечень манипуляций, направленных на корректировку ситуации и повышение качества жизни больного. Оптимальный вариант воздействия зависит от диагноза, возраста и индивидуальных особенностей человека.
Хирургическое лечение
Крайний, радикальный вариант воздействия. Он применяется в случае отсутствия нужного эффекта от консервативных методик. Хирургическое лечение энцефалопатии головного мозга подразумевает операцию, в ходе которой расширяют просвет сосудов органа. Это способствует нормализации кровотока в тканях. Даже запущенные стадии энцефалопатии головного мозга у слабых и пожилых людей редко корректируются таким способом из-за неоправданно высоких рисков.
Медикаментозное лечение
Лекарственные препараты при энцефалопатии назначаются в соответствии с причинами патологического процесса. Больному могут прописать прием лекарств, стимулирующих обменные процессы в тканях, препараты для нормализации внутричерепного или артериального давления. Терапия проводится курсами по 1-3 месяца.
Больному могут прописать прием лекарств, стимулирующих обменные процессы в тканях, препараты для нормализации внутричерепного или артериального давления. Терапия проводится курсами по 1-3 месяца.
Народные средства лечения
Хороший эффект дает длительное употребление травяных чаев и настоев. Есть простой рецепт. Надо заварить 2 столовых ложки сушеного шиповника в 2 стаканах кипятка и настоять 2-3 часа. Готовый напиток улучшает мозговое кровообращение и оказывает на организм общеукрепляющее действие. При борьбе с проявлениями энцефалопатии не стоит пытаться обойтись лечением народными натуральными средствами. Только комплексный подход к решению проблемы способен дать стойкий положительный результат.
Лечение физиопроцедурами
Электрофорез, магнитотерапия, озонотерапия, иглоукалывание, ЛФК и массаж способствуют насыщению тканей мозга кислородом. Эти подходы сами положительно воздействуют на пациента и повышают эффективность применения остальных лечебных методик.
Последствия энцефалопатии
Прогрессирующее развитие патологии грозит инвалидностью пациента, стремительным ухудшением его здоровья и смертью.
Осложнения недуга связаны со снижением функциональности головного мозга. Это сказывается не только на мыслительных процессах, но и состоянии всего организма. При своевременном начале лечения на фоне правильного диагноза таких последствий, как инфаркт, инсульт, слабоумие, отказ работы внутренних органов можно избежать.
Прогноз
На вопрос, можно ли вылечить патологическое поражение головного мозга, врачи в большинстве случаев дают отрицательный ответ. Такие случаи очень редки. Обычно поражение столь важного отдела ЦНС оказывается необратимым. К счастью, современные методики терапии позволяют сделать все возможное для повышения качества жизни таких пациентов до хорошего или удовлетворительного уровня.
Дают ли инвалидность с диагнозом дисциркуляторная энцефалопатия?
При 1-ой степени болезни работоспособность пациента не нарушена, а пациент может сам о себе заботиться. Последняя стадия недуга автоматически подразумевает получение инвалидности. Порой сложно отличить 2-ю степень энцефалопатии от 3-ей, поэтому в этом случае все происходит на усмотрение врача.
Последняя стадия недуга автоматически подразумевает получение инвалидности. Порой сложно отличить 2-ю степень энцефалопатии от 3-ей, поэтому в этом случае все происходит на усмотрение врача.
Дисциркуляторная энцефалопатия 1 и 2 степени, причины, лечение, прогноз
Рейтинг автора
Автор статьи
Терапевт, образование: Северный медицинский университет. Стаж работы 10 лет.
Написано статей
Любая проблема мозга, что провоцирует необратимые изменения в нем, может быть для человека фатальной. Энцефалопатия
Дисциркуляторная энцефалопатия— это болезнь, при которой любой участок мозга начинает голодать, недополучая свою норму полезных веществ и кислорода. Это заболевание приводит к тому, что ткани отекают, утрачивают свою функциональность и отмирают. Дисциркуляторная энцефалопатия опасна. Причины ее возникновения — сбой в работе кровеносных сосудов как мелких, так и крупных.
Зона риска
Первые признаки дисциркуляторной энцефалопатии — это головные боли, слабость, ухудшение памяти и депрессивное состояние. Изменения головного мозга на этой стадии еще можно обратить, если лечение будет начато своевременно. Диагноз ставит не участковый лечащий врач-терапевт, а невролог. И перед этим пациенту нужно будет пройти тщательное обследование. Диагностика включает в себя:
- кардиограмму;
- обследование сосудистой системы головы и шеи;
- электроэнцефалографию;
- обследование глазного дна;
- МРТ;
- психологические тесты на память, эмоциональность и мышление.
Важно!Дисциркуляторнаяэнцефалопатия головного мозга как диагноз будет зафиксирована, если изменения развивались более полугода с постепенным ухудшением самочувствия.
Заболевание распространено среди пожилых и людей старше 45 лет. В особой зоне риска находятся работники умственного труда, т. к. нередко их мозг работает на пределе возможностей, но без физических нагрузок. Чем старше человек, тем выше шанс, что диагноз «дисциркуляторная энцефалопатия» будет ему поставлен. Именно она приводит к старческому слабоумию или ишемическому инсульту. Дисциркуляторную энцефалопатию обосновано называют опасной, ведь инвалидность и смертность из-за нее самые частые по всему миру.
В особой зоне риска находятся работники умственного труда, т. к. нередко их мозг работает на пределе возможностей, но без физических нагрузок. Чем старше человек, тем выше шанс, что диагноз «дисциркуляторная энцефалопатия» будет ему поставлен. Именно она приводит к старческому слабоумию или ишемическому инсульту. Дисциркуляторную энцефалопатию обосновано называют опасной, ведь инвалидность и смертность из-за нее самые частые по всему миру.
Болезнь быстрее развивается, если есть:
- несбалансированный рацион;
- избыточный вес;
- злоупотребление алкоголем;
- курение;
- гормональный сбой;
- стабильное, высокое артериальное давление;
- сахарный диабет;
- травмы головы или шеи;
- атеросклероз;
- неправильное лечение шейных и позвоночных болезней.
ВБН можно вылечить, т. к. она является обратимым процессом. Недостаточность такого типа встречается часто. Вертебробазилярный аппарат легко приходит в норму, если соблюдать рекомендации врача.
Этапы и степени развития болезни
Чтобы нормально функционировать, мозгу нужно постоянное и полноценное питание. Все это напрямую зависит от мозгового кровообращения. Любое расстройство этой системы приводит к серьезным проблемам. И дисциркуляторная мозговая энцефалопатия не исключение. Болезнь начинается с того, что капилляры какого-то участка мозга не приносят достаточный объем крови. Это приводит к потере функциональности стенки сосуда, что, в свою очередь, приводит к пропусканию в мозг различных жидкостей. Из-за отека нейроны не получают нормального питания и погибают. А это уже микроинфаркт мозга.
Заболевание наносит первый удар по подкорковому белому веществу. А значит, мозгу будет труднее обрабатывать сигналы от конечностей и управлять ими.
Следующим страдает серое вещество, из-за отмирания которого люди страдают от расстройства мышления. В лобных и височных долях погибает практически половина клеток. Это приводит к возникновению очагов некроза и летальному исходу.
Дисциркуляторная энцефалопатия имеет 3 стадии, которые во многом влияют на клиническую картину, методики лечение и прогноз:
Дисциркуляторнаяэнцефалопатия 1 степени характеризуется:
- легкими головными болями;
- нехваткой жизненной энергии;
- бессонницей;
- резкой сменой настроения от слез до крайней агрессии;
- головокружениями;
- сбоями в слухе, зрении и речи;
- легким онемением рук или ног.
На этом этапе мозг еще может самостоятельно регулировать ситуации, и симптомы дисциркуляторной энцефалопатии проходят за сутки.
Дисциркуляторная
 К вышеуказанным признакам присоединяются:
К вышеуказанным признакам присоединяются:- шум в ушах;
- интенсивность вертиго и головных болей усиливается;
- постоянная сонливость и слабость;
- нарушения памяти;
- невозможность воспринять речь;
- полная смена поведенческих привычек;
- изменение голоса;
- начинают дергаться губы.
Дисциркуляторнаяэнцефалопатия 3 степени характеризуется еще большим ухудшением самочувствия, но сам человек даже не понимает, что с ним происходит. Моральные ценности становятся неважными, присутствует постоянная раздражительность и агрессия. Падает или полностью пропадает зрение или слух. Походка становится шаткой и неуверенной. Развивается синдром слабоумия. Без посторонней помощи человек не может даже обслужить себя.
Нередко диагноз «дисциркуляторная энцефалопатия 3 степени» формирует вопрос: сколько можно прожить с ним? Все индивидуально, но инвалидность такому пациенту точно обеспечена. Хуже всего, если диагностирована дисциркуляторная энцефалопатия смешанного генеза. Лечить ее сложнее, и прогноз нередко неутешительный.
Хуже всего, если диагностирована дисциркуляторная энцефалопатия смешанного генеза. Лечить ее сложнее, и прогноз нередко неутешительный.
Что приводит к болезни?
Диагностические мероприятия призваны не только выявить заболевание, но и найти причину, которая его спровоцировала. Развитию энцефалопатии головного мозга способствует любое повреждение сосудистой системы. Чаще всего это происходит из-за:
- Атеросклероза, который блокирует сосуды бляшками холестерина. Просвет либо серьезно уменьшается, либо полностью перекрывается. Кровь не попадает в мозговой участок, что провоцирует его голодание. Атеросклеротическая причина является самой частой при постановке диагноза «венозная дисциркуляция головного мозга».
- Артериальная гипертензия травмирует сосуд, что приводит к заливанию участка мозга кровью или плазмой и его отечности.
- Гипотония, при которой в сосудах наблюдается нехватка крови, и из-за ее медленного движения клетки голодают.

- Кровь повышенной вязкости также приводит к плохой ее циркуляции, что провоцирует формирование тромбов, из-за которых возникают некрозные очаги.
- Остеохондроз, при котором костные отростки или спазмы сжимают артерию позвоночника, что приводит к недостаточному поступлению крови в мозг.
- Травма мозга или позвоночника, при которой формируются гематомы. Они пережимают сосудистую систему поврежденного участка и ведут к сбою питания мозговых клеток.
- Аномальное развитие кровеносной системы организма.
- Табакокурение, которое провоцирует спазмы сосудов головного мозга.
- Болезни кровеносной и сосудистой систем.
- Гормональный сбой. При нем идет неправильная выработка гормонов, которые отвечают за нормальное функционирование всего организма.
Терапия
Первую степень болезни чаще всего можно вылечить просто изменив свои привычки и нормализовав питание. Но если это дисциркуляторная энцефалопатия 2 степени или 3, то без лекарств, которые восстановят приток крови в базилярном бассейне и приведут нервные клетки в порядок, не обойтись.
Лекарственные препараты
Лечение дисциркуляторной энцефалопатии 2-3 степени проводят комплексно, с четкой схемой приема лекарств. Чаще всего назначают следующие препараты:
- понижающие артериальное давление , как Лизиноприл, если причиной болезни является гипертензия. Они блокируют определенный фермент, повышающий давление. Гладкие мышцы сосудов расслабляются, расширяя просвет, что приводит к снижению давления;
- ингибиторы кальция , как Нимодипин. Нередко дисциркуляторная энцефалопатия 3 степени, как и второй, возникает из-за его избытка. При приеме лекарства тонус сосудов снижается, они расслабляются и расширяют просвет, что обеспечивает мозг необходимым количеством крови. На начальном этапе препарат назначается внутривенно, а дальше в таблетированной форме;
- бета-адреноблокаторы , как Атенолол. С ним нормализуется работа сердца, понижаются давление и частота пульса, что приводит к нормализации притока крови к мозгу.
 Помимо этого, выводятся соль натрия и избыток воды из организма;
Помимо этого, выводятся соль натрия и избыток воды из организма; - таблетки для защиты и укрепления сосудов , как Курантил. Он способствует расширению капилляров и увеличению их просвета. Мозг начинает получать достаточно крови, без склейки тромбоцитов;
- мочегонные средства , которые снижают объемы крови и уменьшают артериальное давление;
- разжижающие кровь . Частоиспользуемым средством является Аспирин. С ним тромбоциты не склеиваются, что является лучшей профилактикой тромбоза;
- снижающие уровень холестерина в крови , как никотиновая кислота, которая позволяет улучшить питание клеток мозга и сосудов;
- для улучшения памяти и мышления. Обычно для этих средств используют электрофорез. Помимо основного назначения, они являются мощнейшими антиоксидантами, защищающими человека от вреда свободных радикалов. Нормализуют соединения нервных клеток и передачу импульсов по ним.
Энцефалопатия второй и третьей степени лечится специально разработанным лекарством Вазобрал, которое не только улучшает поступление крови в мозг, но и восстанавливает его функции. С ним уменьшается количество сгустков, нормализуется обменный процесс в клетках, что приводит к устойчивости мозга к кислородному голоданию. Риск отечности на 2 стадии снижается на 74%.
С ним уменьшается количество сгустков, нормализуется обменный процесс в клетках, что приводит к устойчивости мозга к кислородному голоданию. Риск отечности на 2 стадии снижается на 74%.
Физиопроцедуры
Как лечить болезнь без таблеток? Если это начальная стадия, то можно обойтись диетой и физиопроцедурами. Но если причина болезни была хроническая и привела к тому, что образовалась энцефалопатия сложного генеза, то лечить нужно только тандемно, объединяя таблетки, диету и физиопроцедуры – воздействие на организм физических факторов, которые оказывают лечебное воздействие. Минимальный курс для лечения церебральной дисциркуляторной энцефалопатии — 10 процедур.
Устранение дисциркуляторной энцефалопатии проводят:
- Электросном, который стимулирует мозговую деятельность током. У него низкая частота и сила. Проникновение тока осуществляют через веки. С помощью этой процедуры улучшаются обменные процессы, нормализуются нейронные связи между нервными окончаниями.

- Гальванотерапией, которая воздействует на шею и плечи током слабой силы. Нормализуется декомпенсация капилляров, приток крови в них увеличивается. Нередко процедуру усиливают йодом и оротатом калия.
- УВЧ-терапией , при которой электромагнитное поле высокой частоты формирует ионный ток в крови. Это усиливает ее движение по мелким капиллярам, обогащая мозг кислородом. Любые негативные проявления цефалгического типа исчезают или уменьшаются.
- Лазером , который возобновляет работу дисфункциональных участков в шейно-воротничковой зоне. Нервные клетки работают лучше, приток крови увеличивается, кровь разжижается, что усиливает скорость ее движения.
- Лечебные ванны, которые бывают кислородными, углекислыми и радоновыми. После первой процедуры нормализуется сон, проходит вертиго и шум в ушах.
- Лечебный массаж , который бывает акупунктурным, лимфодренажным и обычным в шейно-воротничковой зоне.
 В первом случае воздействие идет на конкретные точки, которые нормализуют работу мозга. Отеки хорошо убирает массаж лимфодренажного типа, а обычный — снимает спазмы, которые влияют на артерии.
В первом случае воздействие идет на конкретные точки, которые нормализуют работу мозга. Отеки хорошо убирает массаж лимфодренажного типа, а обычный — снимает спазмы, которые влияют на артерии.
Народная медицина
Лечение дисциркуляторной энцефалопатии народными средствами применяется давно и дает хорошие результаты. Симптомы и лечение будут связаны, но нужно понимать, что эти методы применимы, если дисциркуляторная энцефалопатия нуждается в профилактике. Лечение народными средствами на тяжелой стадии может быть дополнительным к основной терапии. Чаще всего ДЭП лечат:
- Сборами трав. Используют, например, «Сбор крымский», состоящий из лепестков шиповника, донника, листьев березы, мать-и-мачехи, подорожника, солодки, цветков липы, душицы, плодов малины и шиповника, все берется в равных пропорциях. Чай готовят из столовой ложки смеси и стакана кипятка. Курс лечения 3 месяца. Хорошо помогает от цереброваскулярной энцефалопатии успокоительный сбор, состоящий из ромашки, мяты, мелисы, валерианы и лимонной цедры. Длительность приема от 2 до 3 месяцев.
- Кавказским бальзамом, который готовят из прополиса, диоскореи кавказкой и красного клевера. Клиника нормализуется уже на второй неделе приема. Человек чувствует необычайный прилив сил.
- Боярышником, который является мощнейшим стимулятором для сердца и крови. Его кушают как в сыром виде, так и используют для настоев и отваров. При правильном подходе через 7 дней приема уходят головные боли.
Диета
Одной из причин возникновения проблем в работе мозга является ожирение. Поэтому рацион нужно сформировать так, чтобы вес снизился, а после держался на нормативном уровне. Не стоит использовать кардинальные методики, дающие быстрый результат. Питание должно быть сбалансированным, но низкокалорийным. Нужно отдать предпочтение овощам и фруктам, а также белкам животного происхождения. Последние должны относиться к диетическому типу. Соблюдение водного баланса также важно.
Прогноз
Если вертебрально-базилярные аномалии привели к тому, что человек не может трудиться и ухаживать за собой, то ему будет назначена инвалидность. При этом стадия болезни должна быть 2 или 3. Группа инвалидности назначается следующая:
- 3 группа — болезнь имеет 2 стадию, больной может самообслуживаться, а трудовая деятельность невозможна, помощь посторонних выборочная;
- 2 группа — стадия болезни 2-3, жизнедеятельность ограничена, проблемы с памятью, присутствуют выраженные невралгические сбои, повторные инсульты;
- 1 группа — 3 стадия, которая стремительно прогрессирует, провоцируя сбой в двигательных функциях, кровообращении, ярко выражены слабоумие и агрессивность.
Прогноз для больных с 1-2 стадией с грамотным лечением чаще положительный, и прожить они могут довольно долго. Вторую стадию болезни можно остановить в развитии на 5-7 лет. Если лечения нет, то инвалидность обеспечена. Чем выше стадия, тем больше риск осложнений и ухудшения качества жизни. При 3 стадии прогресс болезни идет быстро, что делает терапию сложной и затратной. Но это может отсрочить смерть. Летальный исход в таком случае чаще всего происходит из-за инфарктов, инсультов ишемического типа и сердечно-сосудистого коллапса. Если игнорировать рекомендации врача, то новая атака дисциркуляторной энцефалопатии и ее переход на новую стадии имеет интервал 1,5-2 года. Но лучше всего просто следить за своим здоровьем, правильно питаться, делать зарядку, что является самым лучшим средством от дисциркуляторной энцефалопатии.
симптомы и лечение, степени тяжести болезни
Термин «энцефалопатия» происходит из двух древнегреческих слов «encephalon» и «pathos», которые в переводе означают «головной мозг» и «болезнь» соответственно.
Энцефалопатия представляет собой синдром диффузного поражения головного мозга дистрофического характера, развивающийся, как правило, на фоне другого тяжелого патологического процесса. У пациентов с таким диагнозом наблюдается уменьшение объема нервной ткани и существенное нарушение функции.
Это может быть врожденным заболеванием, представляющим собой следствие негативного воздействия на плод во время внутриутробного развития. Такое патологическое состояние может развиваться при генетических отклонениях, обуславливающих неправильное развитие центральной нервной системы, а также под воздействием таких повреждающих факторов как гипоксия плода, родовая травма. В зависимости от выраженности имеющихся нарушений первые признаки заболевания могут быть выявлены непосредственно после рождения или через некоторое время при обращении к педиатру по поводу тех или иных изменений. Как правило, такого рода энцефалопатия имеет тяжелые последствия и зачастую приводит к инвалидности больного, однако при правильном и своевременном лечении некоторые нарушения могут быть скорректированы благодаря высоким компенсаторным возможностям детского организма.
Приобретенная энцефалопатия встречается несколько чаще. Ее возникновение может быть обусловлено разнообразными этиологическими факторами. Как правило, приобретенная форма возникает на фоне тяжелых системных заболеваний, приводящих к развитию ишемии клеток головного мозга.
В условии хронического недостатка кислорода и глюкозы работа центральной нервной системы начинает давать сбои, что со временем приводит к серьезным нарушениям. Несомненно, подобные изменения чаще наблюдаются у пациентов пожилого и старческого возраста.
Виды и степени тяжести
Энцефалопатия представляет собой собирательное понятие, включающее несколько разновидностей патологических процессов. Так в зависимости от этиологии и характера патогенеза выделяют следующие разновидности энцефалопатии головного мозга:
Выраженность симптомов может существенно различаться у разных пациентов. Для удобства оценки тяжести состояния больных специалисты условно выделяют три степени тяжести:
- I степень – характеризуется наличием определенных изменений в ткани головного мозга, выявляемых при помощи инструментальных методов исследования, при отсутствии клинических проявлений заболевания;
- II степень – на этой стадии развития заболевания проявления расстройств мозговой деятельности выражены слабо или же носят скрытый, непостоянный характер;
- III степень – для этого периода характерно наличие выраженного неврологического расстройства, как правило, приводящего к инвалидности больного.
Причины
Специалисты выделяют следующие этиологические факторы энцефалопатии головного мозга:
Симптомы и признаки
Клиническая картина энцефалопатии может быть весьма вариабельной и во многом зависит от характера патологического процесса, приведшего к поражению мозга. Наиболее часто у пациентов с такой патологией встречаются следующие симптомы:
- головокружение;
- головные боли;
- раздражительность и неустойчивость психики;
- нарушение сна;
- шум в голове;
- снижение памяти;
- повышенная утомляемость;
- потеря способности к концентрации внимания;
- сужение круга интересов;
- склонность к депрессии или, напротив, к эйфории и расторможенности с отсутствием критики к своему состоянию;
- изменение личности;
- нарушение иннервации различных областей тела;
- тремор рук;
- расстройство половой функции;
- нарушение мимики и звукопроизношения;
- расстройство координации движений;
- появление патологических рефлексов;
- снижение слуха и зрения;
- расстройства сознания.
Диагностика
Проводится при помощи ряда инструментальных методик:
- реоэнцефалография – представляет собой неинвазивный метод обследования, позволяющий получить информацию о состоянии стенок сосудов головного мозга. Проведение РЭГ является простым путем к получению достаточной информации о функционировании артериальных и венозных сосудов центральной нервной системы;
- ультразвуковая допплерография – это безопасный и высокоинформативный методов для диагностики сосудистых нарушений, лежащих в основе развития энцефалопатии. При выполнении УЗГД основное внимание специалист уделяет изучению сонных, позвоночных, подключичных и магистральных артерий головного мозга;
- МРТ – является незаменимым методом обследования пациентов с признаками энцефалопатии. Для получения полноценной информации при тех или иных клинических симптомах может потребоваться выполнение МРТ сосудов головного мозга, головы и шеи (МРТ ангиография), черепных нервов, гипофиза, глазного яблока, орбит. МРТ-трактография позволяет выявлять патологию белого вещества головного мозга, обусловленную врожденными и приобретенными заболеваниями;
- диагностика основного заболевания – несомненно, для назначения эффективного лечения требуется определение точной причины развития энцефалопатии. С этой целью в клинике применяются самые разнообразные методы исследования от общего анализа крови до биопсии печени.
Лечение
Выбор тактики лечения энцефалопатии головного мозга определяется характером основного заболевания, приведшего к поражению центральной нервной системы. Только при коррекции сопутствующей патологии удается ослабить или даже устранить некоторые проявления энцефалопатии.
На сайте описаны и другие заболевания нервной системы, например, неврома Мортона.
А в данном материале подробно описано, как происходит удаление опухоли головного мозга.
- Коррекция образа жизни – устранение факторов риска развития цереброваскулярных заболеваний играет ключевую роль в лечении пациентов с дисциркуляторной формой энцефалопатии. Для повышения эффективности терапии и снижения темпов прогрессирования заболевания больным рекомендуется устранить избыточную массу тела, отказаться от употребления насыщенных жиров, поваренной соли, соблюдать правильный двигательный режим. Несомненно, предупреждение прогрессирования энцефалопатии не возможно без отказа от курения, употребления алкоголя и наркотиков.
- Медикаментозное лечение – уменьшить темпы прогрессирования заболевания позволяет прием антигипертензивных, сосудорасширяющих и диуретических препараты. Кроме того пациентам с таким диагнозом широко назначаются препараты из групп оптимизаторов мозгового кровообращения и нейропротекторов.
При различных вариантах данного патологического состояния может понадобиться введение других лекарственных средств, например, раствора витамина В1 при энцефалопатии Вернике. - Хирургическое лечение – наиболее часто с целью коррекции выполняются сосудистые оперативные вмешательства, позволяющие наладить нормальный кровоток в головном мозге. Наибольшей эффективностью и безопасностью отличаются эндоваскулярные операции, которые проводятся без нарушения целостности тканей. Так стентирование сонных артерий при атеросклеротическом поражении обеспечивает нормальный приток крови к головному мозгу и предупреждает прогрессирование заболевания.
- Физиотерапевтическое лечение – для лечения пациентов могут использоваться методики магнитотерапии, электромагнитной стимуляции, электрофореза с лекарственными препаратами, ультрафиолетового облучения крови, озонотерапии, иглоукалывания. Не менее эффективными являются процедуры экстракорпорального очищения крови, такие как плазмаферез, гемосорбция.
Последствия и прогноз
Прогрессирующее течение болезни приводит к угнетению мозговых функций и инвалидизации больного. Однако при адекватном и своевременном лечении при условии соблюдения больным рекомендаций специалистов серьезных последствий данного заболевания можно избежать.
Core Concepts — Диагностика и лечение печеночной энцефалопатии — Лечение осложнений, связанных с циррозом
Диагностика
Открытая печеночная энцефалопатия диагностируется на основании клинических данных и путем исключения других причин изменения психического статуса. [2] Наиболее частыми расстройствами, которые следует учитывать при дифференциальной диагностике явной печеночной энцефалопатии, являются побочные эффекты, связанные с приемом лекарств, тяжелые электролитные нарушения (гипонатриемия и гиперкальциемия), уремия, системная инфекция, инфекция центральной нервной системы, психические расстройства, связанные с алкоголем (интоксикация, абстинентный синдром). , или синдром Вернике-Корсакова), гипогликемию, гиперкапнию, бессудорожную эпилепсию и внутричерепное кровотечение или инсульт.[2,4] В рамках диагностического процесса врач должен классифицировать тип и тяжесть явной печеночной энцефалопатии. [2] Для большинства пациентов критерии Вест-Хейвена считаются золотым стандартом для классификации тяжести явной печеночной энцефалопатии; он классифицирует тяжесть печеночной энцефалопатии на основе клинической оценки с оценкой от 0 (отсутствие аномалий) до 4 (кома) (рис. 3). [9,10] Шкала комы Глазго, однако, может быть более полезной у пациентов с тяжелой энцефалопатией и заметным изменением психического статуса (рис. 4).[2] Диагноз минимальной печеночной энцефалопатии требует специального психометрического тестирования. [20,21,22]
Лабораторные испытания
У пациентов с циррозом печени и подозрением на печеночную энцефалопатию лабораторные исследования играют важную роль в выявлении провоцирующих факторов и исключении альтернативных причин измененного мышления. Стандартные лабораторные исследования включают оценку функции печени и почек, электролитов, глюкозы, посевов и скрининг на лекарства. Хотя уровни аммиака в артериальной и венозной крови могут коррелировать с тяжестью печеночной энцефалопатии, образец крови следует собирать без использования жгута и перевозить на льду в лабораторию для анализа в течение 20 минут, чтобы гарантировать точность результатов.[4] Кроме того, существует множество внепеченочных причин гипераммониемии, таких как желудочно-кишечное кровотечение, почечная недостаточность, гиповолемия, обширное мышечное напряжение, нарушение цикла мочевины, парентеральное питание, уросепсис и использование определенных лекарств (например, вальпроевой кислоты). Хотя пациенты с печеночной энцефалопатией имеют повышенный уровень аммиака в сыворотке крови, тяжесть печеночной энцефалопатии не коррелирует с уровнями аммиака в сыворотке сверх определенной точки. [23,24] По всем этим причинам получение уровней аммиака в сыворотке для диагностики печеночной энцефалопатии не рекомендуется , но если тест был назначен и результат был нормальным, диагноз печеночной энцефалопатии должен потребовать повторной оценки.[2] Если у пациента диагностирована печеночная энцефалопатия и он получает медикаментозное лечение для снижения уровня аммиака, для оценки эффективности лечения можно использовать серийный мониторинг уровня аммиака в крови. [2]
Изображения
Компьютерная томография головного мозга (КТ) имеет низкую чувствительность для обнаружения отека головного мозга на ранней стадии, но может помочь исключить другие причины измененного мышления, такие как внутримозговое кровоизлияние. Магнитно-резонансная томография головного мозга (МРТ) может использоваться для диагностики отека головного мозга и других аномалий мозга, связанных с печеночной энцефалопатией.Двусторонняя и симметричная гиперинтенсивность бледного шара в базальных ганглиях на Т 1 -взвешенных МРТ-изображениях может быть замечена у пациентов с циррозом и печеночной энцефалопатией, но эти результаты не коррелируют со степенью печеночной энцефалопатии [25]. Считается, что это открытие связано с избыточным уровнем циркулирующего марганца. Неясно, связаны ли эти изменения МРТ конкретно с печеночной энцефалопатией или вместо этого могут быть вызваны циррозом или портосистемным шунтированием. Таким образом, МРТ не используется для диагностики или оценки печеночной энцефалопатии.Для оценки факторов, провоцирующих печеночную энцефалопатию, также можно использовать другие виды визуализации, например рентгенограмму грудной клетки для оценки инфекции или визуализацию кишечника для оценки обструкции или кишечной непроходимости.
Психометрические тесты
При отсутствии очевидных результатов физикального обследования печеночной энцефалопатии, нейропсихометрические тесты могут использоваться для выявления нарушений внимания, зрительно-пространственных способностей, мелкой моторики и памяти. Эти нейропсихометрические тесты необходимы для диагностики минимальной печеночной энцефалопатии.[26] К сожалению, большинство этих тестов требуют специальных знаний, могут потребовать очень много времени для проведения и могут не быть широко доступны для использования в Соединенных Штатах, так как необходимы нормативные данные для местного населения. Они также неспецифичны, поскольку любая причина дисфункции мозга может привести к ненормальным результатам. С практической точки зрения, диагностика минимальной печеночной энцефалопатии важна, поскольку она часто связана с нарушением навыков вождения. [27,28] Ниже приведены некоторые из наиболее признанных и широко используемых психометрических тестов для диагностики минимальной печеночной энцефалопатии.[2,21,22,29]
- Тест критической частоты мерцания (CFF) : Тест CFF использует тестовую систему Шухфрида для оценки зрительного различения и функциональной эффективности коры головного мозга (общее возбуждение). [30,31] CFF выполняется с помощью светового диод для создания интрафовеальной стимуляции и, таким образом, оценки способности пациента обнаруживать мерцание света; Тест является чувствительным и воспроизводимым средством для количественной оценки тяжести минимальной печеночной энцефалопатии.[30,31] С практической точки зрения для этого теста требуется специальное оборудование, и он не подходит для лиц с красно-зеленой дальтонизмом. [2]
- Тест Струпа : Тест Струпа оценивает избирательное внимание и скорость обработки по интерференции между визуальным цветом и написанным названием цвета. EncephalApp Stroop — это приложение для смартфонов, которое использует смартфон или планшет в качестве инструмента для выявления минимальной печеночной энцефалопатии путем оценки избирательного внимания и тормозных реакций.[32,33] В тесте используется «выключенное состояние» с нейтральными стимулами и «включенное состояние» с неконгруэнтными стимулами.
- Тест ингибиторного контроля (ICT) : ICT — это компьютеризированный тест, который оценивает устойчивое ухудшение внимания и рабочей памяти. [34,35]
Энцефалопатия (стационарное лечение) — что вам нужно знать
- Примечания по уходу
- Энцефалопатия
- Стационарное лечение
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях.Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Энцефалопатия — это термин, используемый для описания заболевания или повреждения головного мозга. Обычно он развивается из-за такого состояния здоровья, как цирроз печени или травма головного мозга. Симптомы могут быть легкими или тяжелыми, а также кратковременными или постоянными.
КОГДА ВЫ ЗДЕСЬ:
Информированное согласие
— это юридический документ, объясняющий, какие тесты, методы лечения или процедуры могут вам понадобиться. Информированное согласие означает, что вы понимаете, что будет сделано, и можете принимать решения о том, чего хотите.Вы даете свое разрешение, когда подписываете форму согласия. Вы можете попросить кого-нибудь подписать эту форму за вас, если вы не можете ее подписать. Вы имеете право понимать свое медицинское обслуживание известными вам словами. Прежде чем подписывать форму согласия, осознайте риски и преимущества того, что будет сделано. Убедитесь, что на все ваши вопросы есть ответы.
Лекарства:
- Лекарство от кровяного давления может быть дано для повышения или понижения кровяного давления.
- Антибиотики помогают вылечить инфекцию, вызванную бактериями.
- Лекарство может быть дано для увеличения или уменьшения количества глюкозы (сахара) в крови. Вам также могут потребоваться лекарства, чтобы скорректировать уровень калия, натрия или кальция.
- Добавка витамина B может быть назначена, если уровень в вашей крови слишком низкий.
Тесты:
- Анализы крови или мочи можно использовать для проверки на наличие инфекции или химического вещества, такого как свинец. Также можно проверить уровень глюкозы, натрия и витамина B1.Ваша кровь может быть проверена на алкоголь, наркотики или лекарства. Анализы крови также можно использовать для проверки функции печени или почек.
- Снимки КТ или МРТ могут показать отек, травму или инфекцию в мозгу.
- ЭЭГ может использоваться, чтобы проверить, как работает ваш мозг. На голову надевают небольшие подушечки или металлические диски. У каждого есть провод, который прикреплен к машине. Эта машина печатает на бумаге графики активности мозговых волн в разных частях вашего мозга.
- Неврологический осмотр может показать, насколько хорошо работает ваш мозг после травмы или болезни. Ваш лечащий врач проверит, как ваши зрачки реагируют на свет. Он может проверить вашу память и то, насколько легко вы просыпаетесь. Также можно проверить хватку и равновесие.
- Для проверки на наличие инфекции можно использовать люмбальную пункцию, или спинномозговую пункцию. Ваш лечащий врач возьмет образец спинномозговой жидкости для анализа.
Лечение:
- Аппарат ИВЛ — это аппарат, который дает вам кислород и дышит за вас, когда вы не можете дышать самостоятельно.Эндотрахеальная (ЭТ) трубка вводится в рот или нос и присоединяется к аппарату ИВЛ. Вам может потребоваться трахея, если невозможно установить ЭТ трубку. Траха — это трубка, вводимая через разрез в трахею.
- Жидкости можно вводить через капельницу для повышения кровяного давления. Также можно давать жидкости для корректировки уровня калия, натрия или кальция.
- Может потребоваться искусственная поддержка печени . Машина используется для очистки вашей крови, когда ваша печень не может.Химические вещества и продукты жизнедеятельности удаляются из вашей крови с помощью фильтровальной машины. Ваша кровь проходит через фильтр, а затем возвращается в ваше тело.
- Операция для коррекции кровотока в печени или может потребоваться трансплантация печени.
РИСКИ:
Даже после лечения у вас может быть необратимое повреждение мозга. Это может вызвать проблемы в вашем настроении, поведении и образе мыслей. Серьезное повреждение головного мозга может привести к коме и быть опасным для жизни.
ДОГОВОР ОБ УХОДЕ:
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения.© Copyright IBM Corporation 2020 Информация предназначена только для использования Конечным пользователем, ее нельзя продавать, распространять или иным образом использовать в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
Приведенная выше информация является только учебным пособием. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.
Дополнительная информация
Всегда консультируйтесь со своим лечащим врачом, чтобы информация, отображаемая на этой странице, соответствовала вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Подробнее об энцефалопатии (стационарное лечение)
Сопутствующие препараты
IBM Watson Micromedex
Портально-системная энцефалопатия | определение портальной системной энцефалопатии по Медицинскому словарю
энцефалопатия
[en-sef ″ ah-lop´ah-the]любое дегенеративное заболевание головного мозга.
билиарная энцефалопатия ( билирубиновая энцефалопатия ) ядерная желтуха. губчатая энцефалопатия крупного рогатого скота прионная болезнь взрослого крупного рогатого скота на Британских островах с неврологическими симптомами. Он передается через корм, содержащий белок в виде мясокостной муки, полученной от инфицированных животных. Этиологический агент также является причиной нового варианта болезни Крейтцфельдта-Якоба. Вызывается также коровьим бешенством. боксерская энцефалопатия ( боксерская травматическая энцефалопатия ) синдром, вызванный кумулятивными ударами по голове, поглощенными боксерским рингом, характеризующийся замедлением умственных функций, случайными приступами спутанности сознания и рассеянной потерей памяти.Это может прогрессировать до более серьезного слабоумия боксера. См. Также постконтузионный синдром. диализная энцефалопатия дегенеративное заболевание головного мозга, связанное с длительным использованием гемодиализа, характеризующееся нарушениями речи и постоянными миоклоническими подергиваниями, прогрессирующим до глобальной деменции.печеночная энцефалопатия состояние, обычно возникающее на фоне прогрессирующего заболевания печени, отмеченное нарушениями сознания, которые могут прогрессировать до глубокой комы (печеночной комы), психиатрическими изменениями различной степени, тремором хлопка и плодом печени.
ВИЧ-энцефалопатия ( ВИЧ-ассоциированная энцефалопатия ) прогрессирующая первичная энцефалопатия, вызванная инфицированием вирусом иммунодефицита человека I типа, проявляющаяся различными когнитивными, моторными и поведенческими отклонениями. Вызывается также СПИД-энцефалопатией.гипернатремическая энцефалопатия тяжелая геморрагическая энцефалопатия, вызванная гиперосмолярностью, сопровождающей гипернатриемию и обезвоживание.
гипертоническая энцефалопатия комплекс церебральных явлений, таких как головная боль, судороги и кома, возникающих при злокачественной гипертензии.
гипоксическая энцефалопатия энцефалопатия, вызванная гипоксией либо из-за снижения скорости кровотока, либо из-за снижения содержания кислорода в артериальной крови; Легкие случаи вызывают временные интеллектуальные, зрительные и двигательные нарушения, а тяжелые могут вызвать необратимое повреждение мозга в течение пяти минут. Вызывается также аноксической энцефалопатией. подострая губчатая энцефалопатия ( трансмиссивная губчатая энцефалопатия ) прионная болезнь. энцефалопатия Вернике неврологическое расстройство, характеризующееся спутанностью сознания, апатией, сонливостью, атаксией походки, нистагмом и офтальмоплегией; это происходит из-за дефицита тиамина, обычно из-за хронического злоупотребления алкоголем.Он почти всегда сопровождается синдромом Корсакова или сопровождается им, а также часто сопровождается другими пищевыми полинейропатиями. См. Также синдром Вернике-Корсакова.Энциклопедия и словарь Миллера-Кина по медицине, сестринскому делу и смежному здоровью, седьмое издание. © 2003 Saunders, принадлежность Elsevier, Inc. Все права защищены.
Эклампсия: причины, симптомы, лечение | Грамотно о здоровье на iLive
Лечение эклампсии
Интенсивное лечение эклампсии в пренатальном периоде:
- стабилизация состояния,
- с достижением противосудорожного эффекта,
- снижение артериального давления.
Немедикаментозное лечение
- Оценка проходимости дыхательных путей, давление на перстневидный хрящ (для предотвращения аспирации желудочного содержимого), кислородная терапия.
- Поверните на левую сторону.
- Неинвазивный мониторинг артериального давления, частоты сердечных сокращений, сатурации, контроль диуреза.
Лекарство
В рамках противосудорожной терапии используются несколько препаратов в указанном порядке.
Сульфат магния — основной препарат для лечения тяжелого гестоза и эклампсии.Схема применения 5 г внутривенно в течение 10-15 минут, затем — капельно 2 г / час.
Эффекты сульфата магния седативное, противосудорожное, гипотензивное, токолитическое, пролонгирующее действие миорелаксантов. Сульфат магния превосходит бензодиазепины, фенитоин и нимодипин по эффективности профилактики эклампсии, не увеличивает частоту кесарева сечения, кровотечений, инфекционных заболеваний и лекарственной депрессии новорожденных. Сульфат магния противопоказан при индивидуальной непереносимости, болезни Аддисона, миастении, анурии и тяжелом поражении печени.Осторожно применяется при олигурии и анурии.
Бензодиазепины — диазепам 20 мг внутримышечно или внутривенно. Диазепам оказывает седативное, противосудорожное, анксиолитическое, миорелаксирующее действие. Не рекомендую употреблять в больших дозах.
Барбитураты — фенобарбитал 0,2 г / сут внутрь. Эффекты фенобарбитального противосудорожного, седативного, анксиолитического, миорелаксирующего средств.
Если показана неэффективность, дополнительное введение 2 г сульфата магния, бензодиазепинов и внутривенное введение общих анестетиков, миорелаксантов и перевод на ИВЛ.
Стабилизация артериального давления
Единых стандартов применения гипотензивных препаратов нет. В литературе считается, что антигипертензивная терапия при эклампсии рекомендуется в соответствии с региональными стандартами, поскольку на сегодняшний день не доказано, что ни один препарат является эффективным. Учитывая все побочные эффекты, не рекомендуются диазоксид, кетансерин и атенолол. Также не рекомендую никаких диуретиков. Абсолютно противопоказаны ингибиторы ангиотензинпревращающего фермента и антагонисты рецепторов ангиотензина.Гипотензивная терапия проводится при повышении диастолического артериального давления более 90 мм. Gt; Изобразительное искусство.
Инфузионная терапия
В настоящее время не доказаны преимущества ни одного из заменителей плазмы при интенсивной эклампсии для исхода беременности и родов. Было показано, что ограничение вводимой жидкости положительно влияет на результат, и в первую очередь это касается прогрессирования ОРДС. Инфузия (только кристаллоиды) проводится в объеме до 80 мл / час, оптимально — 40-45 мл / час.Контроль за проведением инфузионной терапии осуществляется с помощью оценки скорости диуреза:
- менее 30 мл / ч — олигурия,
- 30-50 мл / ч — пониженный диурез,
- 50-60 мл / ч и более — адекватный диурез.
При эклампсии ЦВД не столь информативен и поэтому при отсутствии других показаний нет необходимости в катетеризации подключичной вены в остром периоде.
Протокол медикаментозной терапии эклампсии перед родами
- Внутривенно сульфат магния 5 г в течение 5-10 минут, а затем со скоростью 2 г / ч.
- Бензодиазепины (диазепам 20 мг).
- Барбитураты (фенобарбитал 0,2 мг). При сохранении судорожной готовности — тиопентал натрия 100-200 мг внутривенно капельно и ИВЛ.
- Инфузионная терапия в объеме до 40-45 мл / час (только кристаллоиды).
Гипотензивная терапия
При сохраненном сознании после приступа судорог следует продолжить консервативную терапию в течение 1-4 часов с насыщением магния сульфатом и наблюдением за неврологическим статусом.При этом доставка необходима.
При отсутствии сознания после приступа судорог (комы) необходимо начать ИВЛ в условиях первичной анестезии тиопенталом натрия с последующими экстренными родами.
За последние 20 лет не проводились рандомизированные контролируемые испытания использования следующих лекарств и методов лечения, таких как:
- о-нейролептики (дроперидол),
- FFP, альбумин,
- Плазмаферез, УФ,
- дипиридамол, пентоксифиллин,
- диуретики (фуросемид, маннитол),
- наркотических анальгетиков (морфин, тримеперидин, промедол),
- гепарин натрия.
Доставка
Эклампсия — показание для неотложных родов. Предпочтительным методом родоразрешения после приступа эклампсии является кесарево сечение. Операция наложения акушерских щипцов показана, если при попытке произошел приступ эклампсии и головка плода находится в узкой части или в плоскости выхода из полости таза. Консервативное завершение родов через естественные родовые пути при эклампсии возможно только при врезании головки плода.
При сроке беременности менее 34 недель при отсутствии критического состояния женщине следует рекомендовать предотвратить ОРДС плода с помощью глюкокортикоидов в течение 24 часов, но на практике это очень редко.
[33], [34], [35]
Интенсивная терапия при эклампсии и анестезия при кесаревом сечении
После приступа эклампсии и потери сознания во время операции кесарева сечения методом выбора является общий наркоз, который проводится по схеме ниже:
- Общая анестезия с учетом риска развития высокой АГ тиопентал натрия — 6-7 мг / кг и фентанил — 50-100 мкг.
- Чтобы предотвратить прогрессирование гипертонии на этапе операции перед извлечением плода, можно использовать ингаляционный анестетик энфлуран до 1,0 об.%, Изофлуран до 1,0 об.% Или севофлуран до 1,5 об.%.
- Качеству индукционной анестезии у женщин с эклампсией нужно уделять особое внимание, она не должна быть поверхностной, якобы во избежание лекарственной депрессии плода, а наоборот — максимально глубокой.
- После приступа эклампсии и сохраненного сознания возможно кесарево сечение на фоне спинальной анестезии.
- Сразу после операции введение сульфата магния в дозе 2 г / час (продолжение) до достижения противосудорожного эффекта.
- Для профилактики послеродового кровотечения при ушивании раны матки применяется только окситоцин, а метилэргометрин категорически противопоказан.
Тактика интенсивной терапии после родов
После завершения кесарева сечения в условиях общей анестезии пациенту проводят длительную вентиляцию легких в условиях седации тиопенталом натрия и тотальной миоплегии.Временных рекомендаций по длительной вентиляции быть не должно, поскольку она действительно не нужна более чем 50% женщин с эклампсией.
Показания к длительной ИВЛ
- кома,
- кровоизлияние в мозг,
- коагулопатическое кровотечение,
- шок (геморрагический, септический, анафилактический и др.),
- синдром острого поражения легкого APL, ORD C, альвеолярный AL,
- нестабильная гемодинамика,
- прогрессивный PON.
Анестезиолог-реаниматолог должен учитывать, что без адекватной комплексной терапии тяжелых форм гестоза и эклампсии, направленной на устранение нарушений мозгового кровообращения и, соответственно, обеспечивающей противосудорожный и гипотензивный эффект, аппарат ИВЛ сам по себе не даст благоприятного исхода. По этой причине продолжительность вентиляции будет определяться в каждом конкретном случае и может составлять от нескольких часов до нескольких дней и недель.
При проведении длительной вентиляции необходимо обеспечить режим нормовентиляции и определить степень неврологических нарушений в первые часы после родов.Для этого на первом этапе отменяют миорелаксанты и оценивают судорожную готовность. При его отсутствии следующим этапом является отмена всех седативных средств, кроме сульфата магния, который обеспечивает в этих условиях противосудорожный эффект. После окончания действия седативных средств определяется уровень сознания, при неосложненном течении эклампсии элементы сознания должны появиться в течение 24 часов. Если этого не произошло при полной отмене седативных средств в течение 24 часов, следует провести КТ и МРТ головного мозга.В этой ситуации вентиляция продолжается до выяснения диагноза.
Интенсивная медикаментозная терапия эклампсии после родов
- Продолжение приема сульфата магния в дозе 1-2 г / ч внутривенно не менее 24 часов.
- Гипотензивная терапия при диастолическом артериальном давлении более 90 мм. Gt; Изобразительное искусство.
- Внутривенное вливание окситоцина (10 ЕД 2-3 часа).
- Профилактика тромбоэмболических осложнений, введение в профилактических дозах низкомолекулярных гепаринов начинают через 12 часов после родов и продолжают до выписки.Эластическая компрессия нижних конечностей.
- Антибактериальная терапия (цефалоспорины III-IV поколения, карбапенемы — по показаниям).
- Ранняя нутритивная поддержка до 2000 ккал / день (через назогастральный зонд с первых часов после операции).
В зависимости от конкретной ситуации (объем интраоперационной кровопотери, степень поражения печени, почек и др.) Программа инфузионной терапии может быть расширена за счет включения растворов 6% гидроксиэтилкрахмала средней молекулярной массы (200 / 05, 130/0.42) или модифицированный желатин и кристаллоиды. Однако, если в послеоперационном периоде пациенту проводится искусственная вентиляция легких с отеком мозга или легочной недостаточностью (ОРДС), объем внутривенной жидкости необходимо минимизировать, а больше внимания следует уделять энтеральному питанию.
- Наиболее значимые рекомендации по интенсивной терапии эклампсии, имеющие высокий уровень доказательности.
- Этиология и патогенез эклампсии до конца не изучены, и в 30% случаев эклампсия возникает внезапно с любой степенью тяжести преэклампсии.
- Лабораторные и инструментальные методы диагностики имеют низкую прогностическую ценность при развитии эклампсии.
- Приступ припадка при эклампсии связан с нарушением ауторегуляции МК, повышенным тонусом сосудов головного мозга, гиперперфузией и вазогенным отеком мозга. Развитие комы происходит из-за своевременно не устраненного нарушения мозгового кровообращения, что приводит к усилению гипоксии, вазогенного и цитотоксического отека мозга и формированию энцефалопатии сложного генеза.
- Профилактика эклампсии основана на противосудорожной и гипотензивной терапии.
- Препарат выбора для профилактики и лечения эклампсии — сульфат магния 5 г внутривенно болюсно в течение 10 мин, затем внутривенно стронтанно со скоростью 2 г / ч. Сульфат магния превосходит все противосудорожные средства, которые в настоящее время используются для предотвращения эклампсии.
- Гипотензивная терапия включает комплекс препаратов, применение которых должно основываться на региональных стандартах. Необходимо учитывать противопоказания к применению гипотензивных средств при беременности.
- При проведении инфузионной терапии следует ограничить количество вводимой внутривенно жидкости до 40-45 мл / час (максимум — 80 мл / час) и использовать только кристаллоиды.
- Перед родами необходимо постоянное наблюдение за сердцебиением плода.
- Для предотвращения развития эклампсии у женщин с преэклампсией для обезболивания родов и акушерских операций следует использовать региональную анестезию (эпидуральную, спинальную).
- Для предотвращения послеродового кровотечения используется только окситоцин.Метилергометрин женщинам с эклампсией противопоказан.
- После родов необходима ранняя оценка неврологического статуса для исключения необходимости нейрохирургического вмешательства и корректировки лечебной тактики.

 Одна из разновидностей формы – алкогольная энцефалопатия;
Одна из разновидностей формы – алкогольная энцефалопатия;



 Для большинства больных характерны снижение памяти и концентрация внимания, быстрая утомляемость. Не исключены незначительные двигательные расстройства, головокружение;
Для большинства больных характерны снижение памяти и концентрация внимания, быстрая утомляемость. Не исключены незначительные двигательные расстройства, головокружение;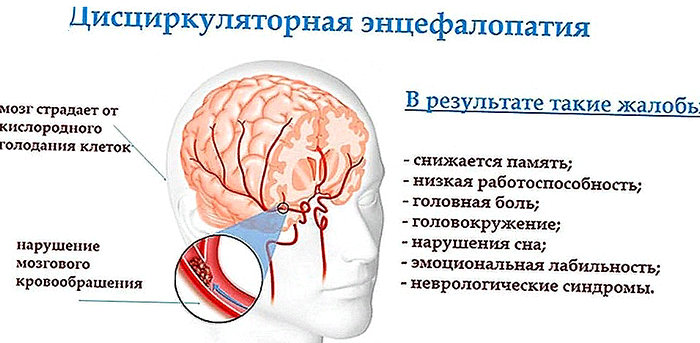 Следующим страдает серое вещество, из-за отмирания которого люди страдают от расстройства мышления. В лобных и височных долях погибает практически половина клеток. Это приводит к возникновению очагов некроза и летальному исходу.
Следующим страдает серое вещество, из-за отмирания которого люди страдают от расстройства мышления. В лобных и височных долях погибает практически половина клеток. Это приводит к возникновению очагов некроза и летальному исходу.
 Помимо этого, выводятся соль натрия и избыток воды из организма;
Помимо этого, выводятся соль натрия и избыток воды из организма;
 В первом случае воздействие идет на конкретные точки, которые нормализуют работу мозга. Отеки хорошо убирает массаж лимфодренажного типа, а обычный — снимает спазмы, которые влияют на артерии.
В первом случае воздействие идет на конкретные точки, которые нормализуют работу мозга. Отеки хорошо убирает массаж лимфодренажного типа, а обычный — снимает спазмы, которые влияют на артерии.