Принципы и современные тенденции лечения эхинококкоза печени
Роль паразитов в структуре заболеваемости населения Российской Федерации в последние годы неуклонно возрастает. Все чаще эхинококкоз встречается в неэндемичных очагах, где врачи не знакомы или мало знакомы с основными принципами его диагностики и лечения, что нередко приводит к позднему выявлению заболевания и к досадным ошибкам в лечении. Эти факты заставляют уделять более пристальное внимание проблеме эхинококковой инвазии. Ведь помимо того, что страдают, как правило, молодые трудоспособные люди, а также дети, более чем 2/3 пациентов требуется хирургическое лечение. К сожалению, остается высокой частота рецидивов заболевания, что вызывает вполне понятную неудовлетворенность хирургов результатами лечения этой категории больных [2, 4, 8]. В этой работе мы ставили своей целью обсудить основные особенности развития эхинококка и соответственно течения заболевания, а также важные моменты хирургического и консервативного лечения инвазии.
Возбудителем эхинококкоза является цепень Echinococcus granulosus, который паразитирует на плотоядных животных. Эхинококкоз относится к тяжелым паразитарным заболеваниям и в своем развитии всегда проходит стадию формирования кист. Эхинококкоз человека и животных одинаков, и для полного развития паразита обязательно необходим промежуточный хозяин.
Промежуточные хозяева паразита — человек и сельскохозяйственные животные. Окончательные хозяева, например собаки, заражаются, поедая внутренности животных с эхинококковыми кистами. Содержащиеся в кисте зародышевые элементы (протосколексы и ацефалоцисты) прикрепляются к стенке тонкой кишки животного и вырастают во взрослые особи. Созревшие членики, содержащие 400—800 онкосфер, отрываются от брюшка протосколекса; инфицированные фекалии собак загрязняют траву, землю; яйца попадают в кишечник овец, свиней, верблюдов или человека, на шерсть собак. Человек может заразиться, гладя собаку, употребляя в пищу загрязненные овощи.
Распространенное даже среди некоторых медицинских работников мнение о возможности заражения здорового человека от больного в корне неверно. В работе с заразившимися эхинококкозом и их окружением стоит обращать особое внимание на такого рода разъяснительные беседы, поскольку часто таких пациентов зачем-то изолируют. Однако, сталкиваясь со случаем заражения эхинококкозом одного из членов семьи, всегда имеет смысл обследовать и остальных. Это связано не с тем, что они заражают друг друга, а с тем, что члены одной семьи вместе могли употребить пищу, уже содержавшую яйца эхинококка.
После попадания яйца эхинококка (онкосферы) в организм промежуточного хозяина происходит следующее.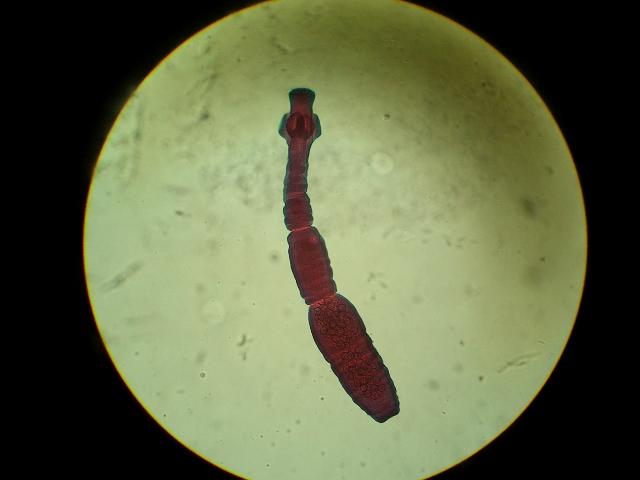
Из зародыша эхинококка в течение нескольких месяцев развивается материнская киста, представляющая собой пузырь, заполненный жидкостью. Стенка эхинококковой кисты состоит из двух оболочек: наружной кутикулярной и внутренней герминативной (зародышевой). Кутикулярная и герминативная оболочки макроскопически представлены единой капсулой, поэтому чаще всего они фигурируют под единым понятием «хитиновая оболочка». Снаружи эхинококковая киста окружена плотной соединительнотканной фиброзной капсулой, образующейся из тканей органа в результате защитной реакции промежуточного хозяина против продуктов метаболизма паразита [3].
В раннем периоде эхинококкоз протекает практически бессимптомно. В связи с этим больные зачастую обращаются за медицинской помощью, когда паразитарная киста достигает значительных размеров, сдавливая соседние органы, или в связи с прорывом кисты в плевральную полость или в бронхи и т.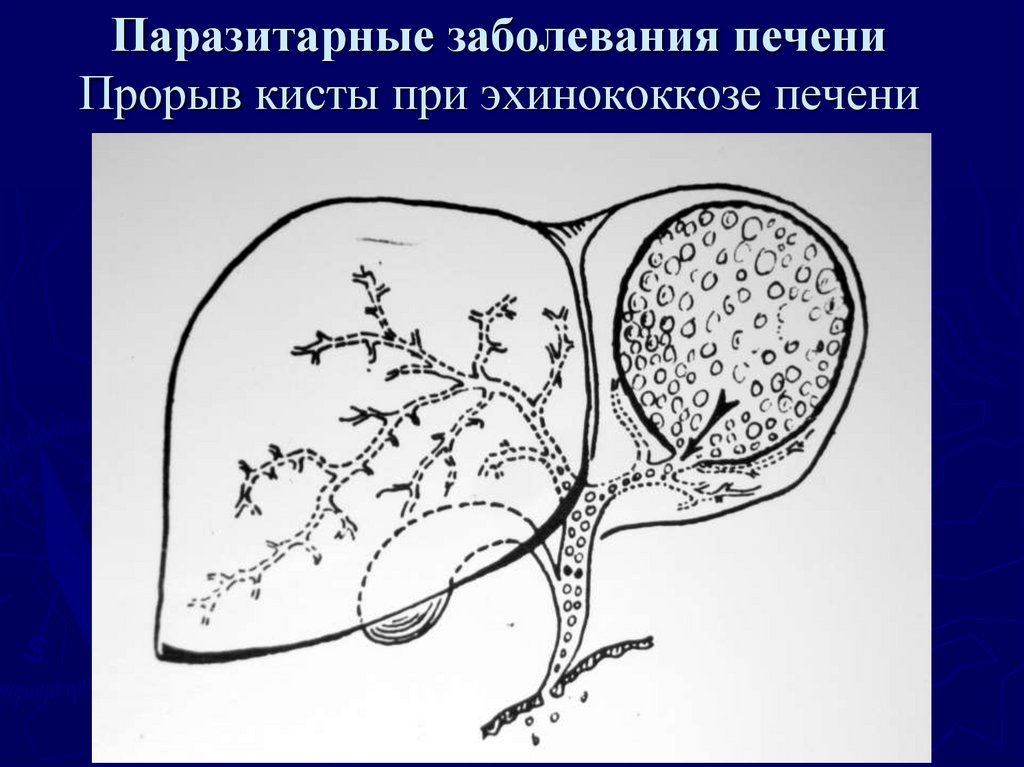
Решающее значение в диагностике ранних стадий, а также в качестве подтверждающего метода при наличии радиологических признаков эхинококкоза имеют иммунологические исследования — выявление в крови специфических антител к эхинококку с помощью реакции иммуноферментного анализа (ИФА). Высокое содержание специфических антител наблюдается у 95% больных с активным процессом: при локализации живых кист паразита в печени, брюшной полости и забрюшинном пространстве, а также при множественном и сочетанном поражении внутренних органов. Имеет смысл выполнять не качественный, а количественный анализ на эхинококкоз в связи с высокой частотой ложноположительных результатов при качественном анализе.
Эозинофилия встречается в 18—83% наблюдений; некоторые авторы отмечают характерное для больных эхинококкозом повышение количества лейкоцитов, общего белка плазмы крови. Количество лимфоцитов крови обычно снижено; уровень всех классов иммуноглобулинов крови чаще повышен. Оговоримся, что все эти изменения состава крови характерны для активных форм и даже полиорганного поражения паразитом.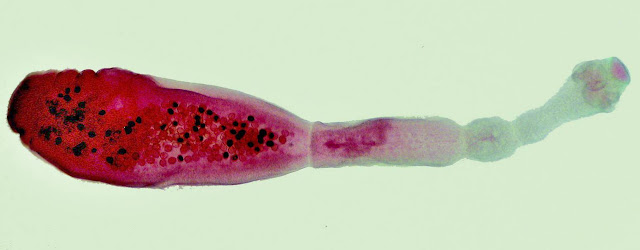
Ведущим методом лучевой диагностики эхинококкоза печени и прочих органов является ультразвуковое исследование (УЗИ). Метод общедоступен и позволяет диагностировать эхинококкоз в стадии, когда паразитарные кисты имеют еще небольшой размер, начиная с 1,5—2 см.
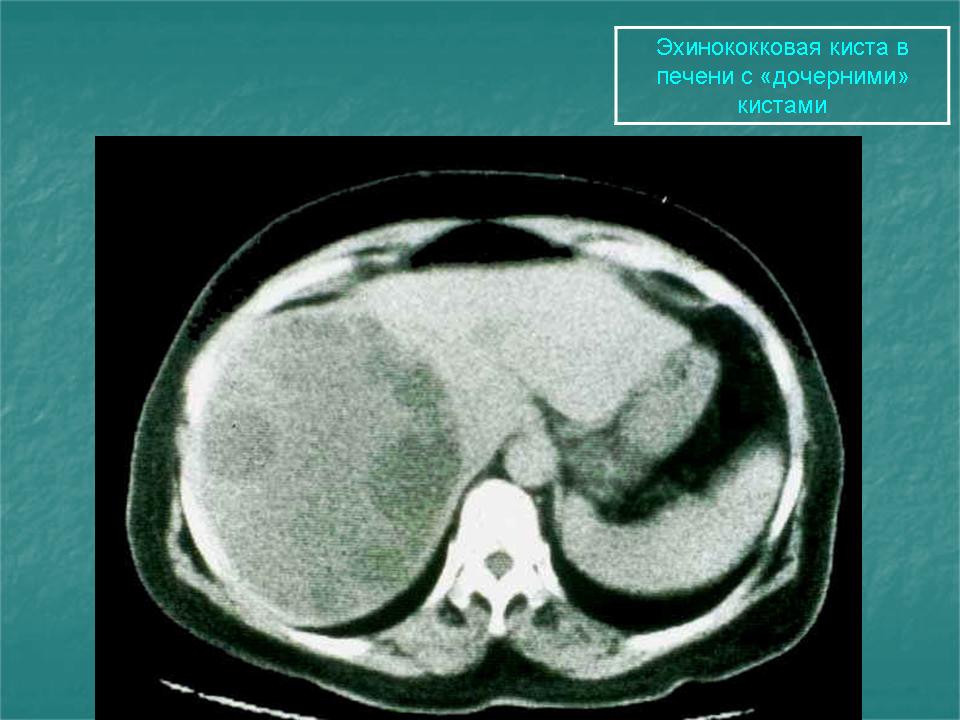
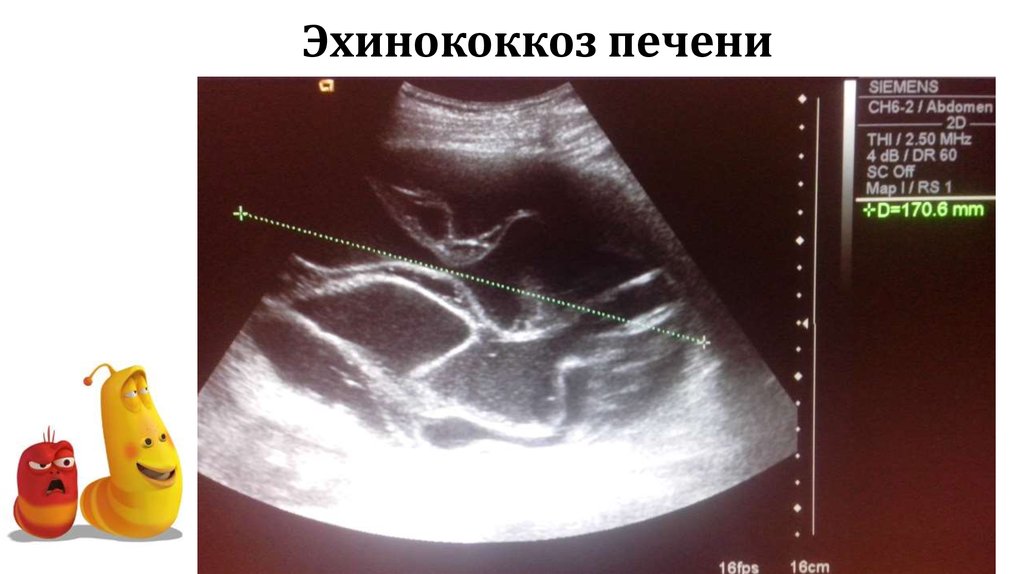
На сонограмме сама эхинококковая киста представляет собой гипоэхогенное (анэхогенное) образование с двойным контуром. Это и есть хитиновая оболочка, которая выглядит как гиперэхогенный внутренний слой кисты. Внутри нее нередко определяются множественные подвижные гиперэхогенные включения по типу осадка. Это зародышевые элементы эхинококка, так называемый «гидатидный песок». Фиброзная капсула выглядит как гиперэхогенный ободок и отделена от хитиновой оболочки гипоэхогенным слоем — «лимфатической щелью» (рис. 1). Рис. 1. Сонограмма эхинококковой кисты печени. Определяется анэхогенное образование с базальным усилением, гипоэхогенным ободком и четким двухконтурным строением стенки.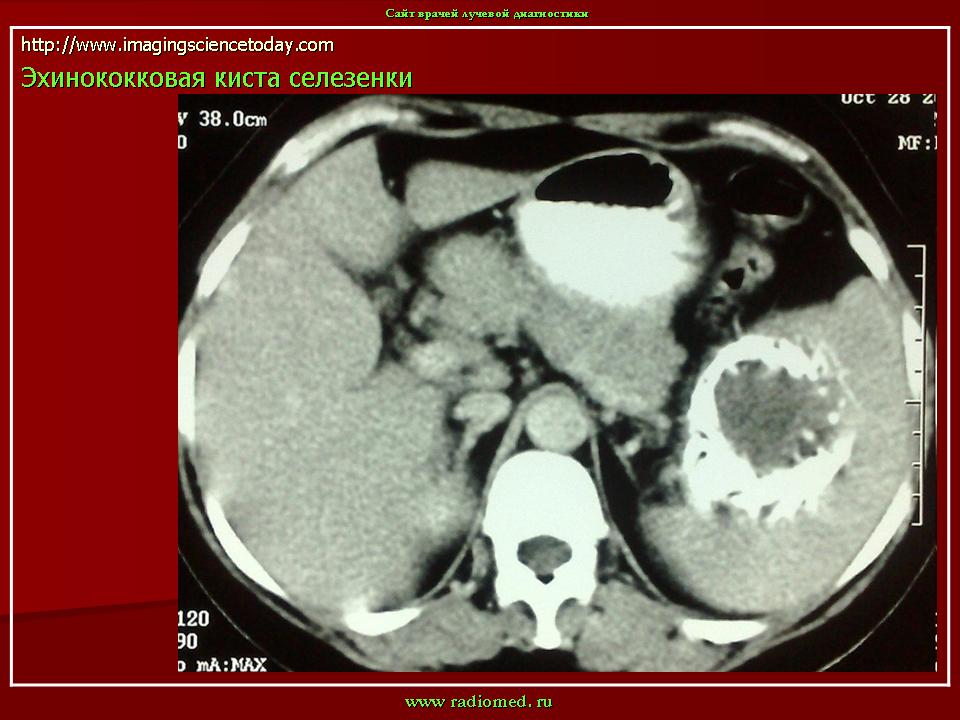
Ленточная гиперэхогенная структура в просвете кисты (отслоившаяся хитиновая оболочка), как и дополнительные кистозные включения (дочерние кисты), патогномоничны только для эхинококковых кист (рис. 2). Рис. 2. Сонограмма эхинококковой кисты с отслоившейся хитиновой оболочкой (ленточная гиперэхогенная структура, указана стрелками). Диагноз эхинококкоза правомочен уже при сочетании двух—трех из указанных признаков [3].
При размере кисты до 30—40 мм эти признаки слабо выражены, что чрезвычайно затрудняет дифференциальную диагностику, поэтому при небольших кистах, помимо ИФА крови на эхинококкоз, целесообразно выполнение магнитно-резонансной томографии (МРТ). Как правило, МРТ позволяет определить признаки, характерные для паразитарной кисты [9].
ЛечениеДля химиотерапии эхинококковой инвазии разработан препарат альбендазол. Однако в качестве единственного метода лечения альбендазол эффективен лишь на ранних стадиях заболевания, пока не сформировалась плотная фиброзная капсула с лимфатической щелью вокруг собственно паразитарной кисты [4]. Эти структуры надежно защищают эхинококк от системных воздействий. В связи с этим наиболее распространенным методом лечения большинства больных эхинококкозом является хирургическое вмешательство [3, 7].
Эти структуры надежно защищают эхинококк от системных воздействий. В связи с этим наиболее распространенным методом лечения большинства больных эхинококкозом является хирургическое вмешательство [3, 7].
Для хирургического лечения эхинококкоза разработано три типа вмешательств: традиционные открытые, лапароскопические и миниинвазивные чрескожные. По данным мировой статистики, в настоящее время миниинвазивные вмешательства применяют почти у трети больных эхинококкозом [5, 7, 8]. При этом хирурги более склонны к щадящим вмешательствам в странах, относящихся к эндемичным, где число больных существенно больше. В тех странах, где болезнь встречается спорадически, все еще доминирует чрезмерно радикальный подход с преобладанием тотальной перицистэктомии либо резекции печени.
Привлекательная, на первый взгляд, методика лапароскопического удаления эхинококковых кист себя не всегда оправдывает. Дело в том, что различные технические приспособления, препятствующие попаданию гидатидной жидкости в брюшную полость, по мере спадения полости уже не позволяют надежно исключить риск обсеменения. С этим связана высокая частота рецидивов после операции. В последние годы показания к лапароскопической операции при эхинококкозе печени были пересмотрены, и техническая доступность кисты уже не считается одним из основных показаний к ней. Лапароскопические вмешательства целесообразны при технической возможности удаления кисты без ее вскрытия, т. е. при возможности выполнения так называемой идеальной эхинококкэктомии. Такая ситуация складывается при краевом либо экстраорганном расположении кисты, что встречается крайне редко [7, 10].
С этим связана высокая частота рецидивов после операции. В последние годы показания к лапароскопической операции при эхинококкозе печени были пересмотрены, и техническая доступность кисты уже не считается одним из основных показаний к ней. Лапароскопические вмешательства целесообразны при технической возможности удаления кисты без ее вскрытия, т. е. при возможности выполнения так называемой идеальной эхинококкэктомии. Такая ситуация складывается при краевом либо экстраорганном расположении кисты, что встречается крайне редко [7, 10].
Чрескожная эхинококкэктомия на сегодняшний день является стандартом оперативного лечения больных эхинококкозом печени при кистах I—II типа по классификации Gharbi [6]. Методика сочетает в себе преимущества малотравматичного доступа и возможность эрадикации паразита [1, 5, 9]. По мере накопления опыта пересматриваются и противопоказания к чрескожным вмешательствам. Наш опыт свидетельствует, что традиционные противопоказания к чрескожной эхинококкэктомии, такие как расположение кисты поверхностно, подкапсульно, внепеченочно, близко к магистральным сосудам и протокам в ткани печени или вне ее, а также наличие небольшого количества дочерних кист внутри материнской, весьма относительны.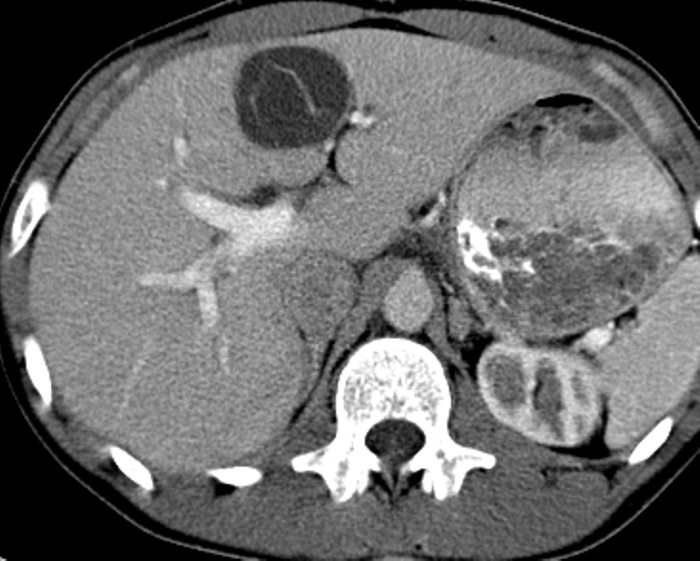 Такие особенности несколько усложняют операцию, но при квалифицированном ее выполнении не влияют на результат [3, 5].
Такие особенности несколько усложняют операцию, но при квалифицированном ее выполнении не влияют на результат [3, 5].
Главным и по сути единственным противопоказанием к чрескожной эхинококкэктомии является выход зародышевых элементов за пределы фиброзной капсулы — так называемое экзогенное почкование. При таком варианте кисты нет возможности воздействовать гермицидом на отпочковавшийся фрагмент, и это почти всегда приводит к рецидиву болезни.
Методика чрескожной эхинококкэктомии из печениВ зарубежной практике методика чрескожной эхинококкэктомии фигурирует под аббревиатурой PAIR — puncture, aspiration, injection, and respiration (пункция, аспирация, инъекция и реаспирация). Как нетрудно догадаться, это перечисление основных этапов операции [5].
Чрескожное вмешательство при эхинококкозе требует весьма тщательного соблюдения методики выполнения операции. Основными требованиями являются использование при первичном вхождении в кисту иглы-катетера и чреспеченочный доступ проведения инструмента. При первичной пункции живой эхинококковой кисты абсолютно недопустимо применение методики Сельдингера, т. е. введение катетера по проводнику после удаления пункционной иглы. Поскольку гидатидная жидкость находится в кисте под большим давлением, излияние ее с обсеменением полости в процессе замены иглы на катетер неизбежно. По этой же причине необходим чреспеченочный доступ к кисте, какой бы заманчивой и безопасной не казалась траектория пункции вне органа. Ткань печени служит дополнительным барьером между кистой и свободной брюшной полостью.
При первичной пункции живой эхинококковой кисты абсолютно недопустимо применение методики Сельдингера, т. е. введение катетера по проводнику после удаления пункционной иглы. Поскольку гидатидная жидкость находится в кисте под большим давлением, излияние ее с обсеменением полости в процессе замены иглы на катетер неизбежно. По этой же причине необходим чреспеченочный доступ к кисте, какой бы заманчивой и безопасной не казалась траектория пункции вне органа. Ткань печени служит дополнительным барьером между кистой и свободной брюшной полостью.
Итак, после пункции кисты иглой-катетером под контролем УЗИ выполняют противопаразитарную обработку эффективным гермицидом. Гидатидную жидкость полностью удаляют и отправляют на паразитологическое исследование для дополнительной верификации диагноза. Оставшуюся полость в соответствующем объеме по катетеру заполняют гермицидом. Одним из наиболее эффективных интраоперационных гермицидов с доказанным противопаразитарным действием на Echinococcus granulosus in vitro и in vivo является 87% водный раствор глицерина с экспозицией не менее 7 мин.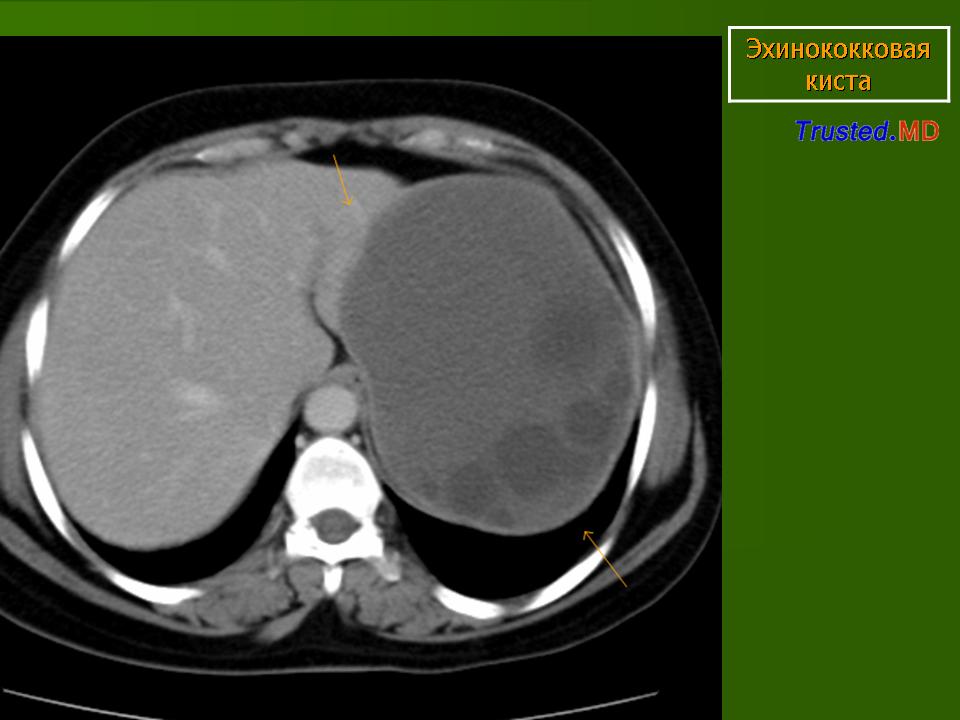 Именно этап удаления гидатидной жидкости и противопаразитарной обработки является наиболее ответственным во всей операции и требует скрупулезного соблюдения методики. Высок риск излияния жидкости в окружающее пространство с развитием в отдаленном периоде обсеменения и рецидива либо выраженной аллергической реакции у пациента во время операции вплоть до анафилаксии. В связи с этим целесообразна превентивная профилактика анафилактических реакций путем заблаговременного интраоперационного введения дозы кортикостероида. Экспозиция гермицида длительнее 7 мин не оправдана. Экспериментальные исследования на мышах подтвердили, что для полной гибели протосколексов экспозиции 87% водного раствора глицерина в течение 6—7 мин достаточно.
Именно этап удаления гидатидной жидкости и противопаразитарной обработки является наиболее ответственным во всей операции и требует скрупулезного соблюдения методики. Высок риск излияния жидкости в окружающее пространство с развитием в отдаленном периоде обсеменения и рецидива либо выраженной аллергической реакции у пациента во время операции вплоть до анафилаксии. В связи с этим целесообразна превентивная профилактика анафилактических реакций путем заблаговременного интраоперационного введения дозы кортикостероида. Экспозиция гермицида длительнее 7 мин не оправдана. Экспериментальные исследования на мышах подтвердили, что для полной гибели протосколексов экспозиции 87% водного раствора глицерина в течение 6—7 мин достаточно.
После полного удаления гермицида наступает этап собственно эхинококкэктомии, т. е. удаления всех элементов паразита с хитиновой оболочкой. После обработки глицерином, т. е. уничтожения живых протосколексов, уже возможна замена иглы-катетера на дренаж достаточного диаметра (не менее 16 Fr) по проводнику. Это позволяет при определенном опыте полностью удалить все элементы паразита и хитиновой оболочки в первые сутки после операции. Возможно ли оставление оболочки в уже обработанной гермицидом кисте? Возможно, но нецелесообразно, потому что почти всегда сохраняется остаточная полость, риск нагноения которой достоверно почти в 2 раза выше при оставленной оболочке. После удаления максимально возможного объема хитиновой оболочки дренаж из кисты можно извлекать и считать эхинококкэктомию завершенной.
Это позволяет при определенном опыте полностью удалить все элементы паразита и хитиновой оболочки в первые сутки после операции. Возможно ли оставление оболочки в уже обработанной гермицидом кисте? Возможно, но нецелесообразно, потому что почти всегда сохраняется остаточная полость, риск нагноения которой достоверно почти в 2 раза выше при оставленной оболочке. После удаления максимально возможного объема хитиновой оболочки дренаж из кисты можно извлекать и считать эхинококкэктомию завершенной.
После чрескожной эхинококкэктомии перед хирургом встает вопрос об остаточной полости после операции. Однозначного решения этой проблемы пока нет. Нами эмпирически установлено, что у детей практически всегда остаточная полость самостоятельно закрывается в течение первого года после операции. У взрослых сокращение объема полости происходит реже. При этом попытки повторных вмешательств с целью дополнительного склерозирования полости только усугубляют ситуацию.
Опыт показывает, что остаточная полость требует выжидательной тактики и динамического наблюдения. Чем больше сроки наблюдения, тем меньше число больных с остаточной полостью. В то же время чем чаще повторные вмешательства, тем ригиднее и устойчивее к воздействиям становятся стенки кисты. В принципе очевидно, что существование остаточной полости малых размеров, порядка 4—5 см, не оказывает существенного влияния ни на функцию печени, ни на организм в целом. Выработанного международного алгоритма в отношении остаточных полостей пока нет. На основании собственного опыта мы пришли к выводу, что при клинически значимой остаточной полости более эффективна ее микроволновая абляция, чем повторное чрескожное дренирование и склерозирование.
Чем больше сроки наблюдения, тем меньше число больных с остаточной полостью. В то же время чем чаще повторные вмешательства, тем ригиднее и устойчивее к воздействиям становятся стенки кисты. В принципе очевидно, что существование остаточной полости малых размеров, порядка 4—5 см, не оказывает существенного влияния ни на функцию печени, ни на организм в целом. Выработанного международного алгоритма в отношении остаточных полостей пока нет. На основании собственного опыта мы пришли к выводу, что при клинически значимой остаточной полости более эффективна ее микроволновая абляция, чем повторное чрескожное дренирование и склерозирование.
Стоит коснуться и традиционных открытых методов лечения эхинококкоза печени. С накоплением опыта сформировались четкие показания к выполнению лапаротомии при эхинококкозе. На сегодняшний день необходимость большой травматичной операции нередко обусловлена обсеменением брюшной полости в случае несоблюдения правил анти- и апаразитарности при предыдущем лапароскопическом или чрескожном вмешательстве [7, 9].
Общее стремление к минимизации травматичности операции коснулось и традиционного хирургического лечения при эхинококкозе печени. Доказано, что простая эхинококкэктомия, заключающаяся во вскрытии и противопаразитарной обработке кисты с последующим удалением оболочек и при необходимости капитонажем остаточной полости, дает столь же удовлетворительные отдаленные результаты в отношении рецидива заболевания, как и тотальная перицистэктомия или резекция печени, т. е. полное удаление кисты даже вместе с фиброзной капсулой [7].
Несмотря на усовершенствование методик вмешательства, соблюдение принципов анти- и апаразитарности выполнения хирургического вмешательства, внедрение различных химических и физических методов воздействия на паразита, использование совершенного инструментария, частота рецидивов заболевания остается высокой и достигает 5—33% [8, 10], поэтому огромное влияние на результаты лечения оказывает последующая химиотерапия, или противогельминтная терапия. Она необходима и для воздействия на отсевы эхинококка малых размеров, недоступные современным методам диагностики. Несколькими многоцентровыми исследованиями, в которых участвовала и наша клиника, доказано, что курс специфических противопаразитарных препаратов строго обязателен для предупреждения рецидива болезни даже после идеально выполненной операции [7—9].
Несколькими многоцентровыми исследованиями, в которых участвовала и наша клиника, доказано, что курс специфических противопаразитарных препаратов строго обязателен для предупреждения рецидива болезни даже после идеально выполненной операции [7—9].
Наиболее эффективными и общепринятыми препаратами, воздействующими на гидатидозный эхинококк, являются альбендазол и его аналоги [4, 9]. Досадно, что хирурги не очень охотно рекомендуют больным послеоперационное медикаментозное лечение. Преобладающая точка зрения о чрезвычайной токсичности препарата не соответствует действительности. Более того, химиотерапия оправдана и в качестве самостоятельного метода лечения при кистах размером до 3 см и менее, особенно при легочном эхинококкозе. Подчеркнем, однако, что при кисте большого размера показано обязательное оперативное лечение в том или ином объеме, поскольку применение в этом случае только альбендазола малоэффективно.
Таким образом, научные достижения последних лет кардинально изменили подходы к диагностике и выбору метода лечения больных эхинококкозом. Новые аспекты морфологии паразита показали, что результатом применения современных высокоинформативных инструментальных методов исследования является не просто констатация факта наличия кисты, но и указание в протоколе исследования ее характеристик, размера, характера содержимого, формы, описание формы дочерних кист, упоминание о наличии экзо- и эндогенно почкующихся кист, степени их проникновения в фиброзную капсулу. Наиболее эффективными в этом плане признаны УЗИ и МРТ. Выявление кистозных образований практически всегда требует проведения серологических реакций на эхинококкоз. Больные эхинококкозом независимо от размера и локализации кист не подлежат динамическому наблюдению и должны быть направлены в хирургический стационар, располагающий опытом лечения таких больных. Обязательным является комплексный подход, включающий применение послеоперационной противогельминтной терапии. Хирургическому лечению подлежат все больные с эхинококковыми кистами размером более 3 см. Выбор методики вмешательства определяется в зависимости от технической возможности стационара и характеристик самой кисты.
Новые аспекты морфологии паразита показали, что результатом применения современных высокоинформативных инструментальных методов исследования является не просто констатация факта наличия кисты, но и указание в протоколе исследования ее характеристик, размера, характера содержимого, формы, описание формы дочерних кист, упоминание о наличии экзо- и эндогенно почкующихся кист, степени их проникновения в фиброзную капсулу. Наиболее эффективными в этом плане признаны УЗИ и МРТ. Выявление кистозных образований практически всегда требует проведения серологических реакций на эхинококкоз. Больные эхинококкозом независимо от размера и локализации кист не подлежат динамическому наблюдению и должны быть направлены в хирургический стационар, располагающий опытом лечения таких больных. Обязательным является комплексный подход, включающий применение послеоперационной противогельминтной терапии. Хирургическому лечению подлежат все больные с эхинококковыми кистами размером более 3 см. Выбор методики вмешательства определяется в зависимости от технической возможности стационара и характеристик самой кисты.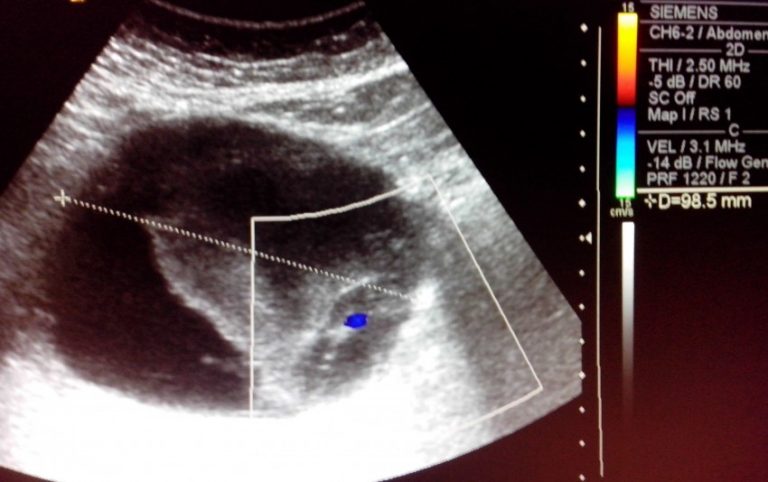
Авторы заявляют об отсутствии конфликта интересов.
Эхинококкоз: симптомы, лечение, диагностика заболевания
Эхинококкозом называют заражение человека ленточным червем – эхинококком, пребывающим на момент инвазии в стадии личинки. В отличие от прочих глистов, эхинококк обитает не в кишечнике, а в других органах, поражая печень, легкие и даже головной мозг. Обитая в постоянно разрастающихся эхинококковых кистах, паразит вызывает сдавливание внутренних органов и мягких тканей, из-за чего снижается их функция. Кроме того, он отравляет организм человека токсичными отходами своей жизнедеятельности.
Формы и симптоматика
Клинические симптомы эхинококкоза зависят от стадии заболевания.
- Бессимптомная – продолжающаяся с момента заражения до образования первой небольшой кисты, с бессимптомным течением.
- Средняя – с появлением дискомфорта либо легких болей в пораженном органе. Больной ощущает слабость, у него появляются крапивница и ощущение зуда кожи, а также постепенно развиваются симптомы, специфические для пораженного органа.
 При поражении печени больной ощущает тошноту, боли или тяжесть в правом подреберье. Эхинококкоз легких проявляется болями в груди, кашлем с отхаркиванием крови. При поражении сердца боли в грудине похожи на приступы стенокардии и сопровождаются нарушениями ритма сердцебиений, одышкой, слабостью. Киста в головном мозге приводит к локальным нарушениям чувствительности, ощущениям покалывания, судорожным приступам.
При поражении печени больной ощущает тошноту, боли или тяжесть в правом подреберье. Эхинококкоз легких проявляется болями в груди, кашлем с отхаркиванием крови. При поражении сердца боли в грудине похожи на приступы стенокардии и сопровождаются нарушениями ритма сердцебиений, одышкой, слабостью. Киста в головном мозге приводит к локальным нарушениям чувствительности, ощущениям покалывания, судорожным приступам. - Осложненная – с разрывом кисты и проникновением ее содержимого в брюшную полость или плевру, из-за чего у больного развивается перитонит либо плеврит. Возможно нагноение кисты, которое сопровождается резким повышением температуры, лихорадкой, признаками интоксикации.
Эхинококкоз – опасное заболевание, которое сложно диагностировать. При отсутствии своевременного лечения вероятен летальный исход.
Причины болезни
Основной причиной эхинококкоза является заражение ленточным червем Echinococcus granulosus, или лавроцистой. В организме человека этот гельминт проходит личиночную стадию своего развития, а окончательными его хозяевами служат хищные животные, в кишечнике которых они достигают зрелости. Люди и травоядные животные, домашние и дикие, служат для паразита промежуточными хозяевами. После попадания в организм человека эхинококк лишается возможности оставить потомство, поскольку не достигает зрелости и не может отложить яйца, которые бы выделились в окружающую среду и стали источником инвазии для новой жертвы.
В организме человека этот гельминт проходит личиночную стадию своего развития, а окончательными его хозяевами служат хищные животные, в кишечнике которых они достигают зрелости. Люди и травоядные животные, домашние и дикие, служат для паразита промежуточными хозяевами. После попадания в организм человека эхинококк лишается возможности оставить потомство, поскольку не достигает зрелости и не может отложить яйца, которые бы выделились в окружающую среду и стали источником инвазии для новой жертвы.
Размеры взрослого эхинококка невелики, не более сантиметра. Его яйца покидают организм окончательного хозяина во время дефекации и сохраняются в почве в течение нескольких месяцев. При проникновении в организм человека оболочка яйца растворяется, личинка проникает в кишечную стенку, а оттуда – в кровоток, который доставляет ее в орган, на котором она будет паразитировать.
В тканях начинает развиваться киста, вырастая примерно на 1 мм в месяц, внутри и снаружи которой образуются дочерние пузыри. Их общее количество может превышать тысячу при достаточно долгой жизни паразита. В случае прорыва кисты у человека развивается гнойное воспаление тканей, которое при отсутствии медицинской помощи может закончиться смертью. В некоторых случаях паразит самопроизвольно погибает, и киста рассасывается.
Их общее количество может превышать тысячу при достаточно долгой жизни паразита. В случае прорыва кисты у человека развивается гнойное воспаление тканей, которое при отсутствии медицинской помощи может закончиться смертью. В некоторых случаях паразит самопроизвольно погибает, и киста рассасывается.
Пути передачи
Основным источником заражения для человека служат домашние животные.
- В организме кошек и собак паразит развивается из личиночной до взрослой стадии, и тогда человек может заразиться, контактируя с фекалиями своих любимцев.
- У сельскохозяйственных животных источником заражения служат их мясо, печень, легкие и другие органы: при недостаточной термической обработке личинки сохраняют жизнеспособность и попадают с пищей в кишечник человека, а в дальнейшем – в его печень или другие органы.
Наиболее частым путем заражения эхинококком становится попадание в организм через немытые руки или с овощами, фруктами, контактировавшими с зараженной почвой.
Особенности диагностики
Присутствие паразита не сопровождается отчетливыми клиническими проявлениями, его легко спутать с другими заболеваниями. Поэтому диагностика эхинококкоза требует проведения целого ряда клинических исследований. Пациенту проводят:
- общее и биохимическое исследование крови;
- бактериальный посев микрофлоры мочи и мокроты;
- аллергический тест Касони;
- иммунологические исследования РНГА, ИФА, РФА;
- ультразвуковое исследование пораженного органа;
- КТ, МРТ;
- рентгеновское исследование.
Специальное обследование на эхинококк проводят довольно редко. В большинстве случаев эхинококковая киста обнаруживается случайно, при диагностике других заболеваний.
Лечение
Избавиться от паразита чрезвычайно сложно. Наиболее эффективным является хирургическое лечение эхинококкоза, однако оно возможно не во всех случаях. В настоящее время существуют четыре основных способа лечения.
В настоящее время существуют четыре основных способа лечения.
- Хирургический. Пораженный орган вскрывают, удаляют кисту, полость промывают антисептиком. После вмешательства пациенту проводят длительную противопаразитарную терапию во избежание повторного заражения из-за случайного прорыва одной из кист.
- Чрескожный. Применяется в случае однокамерной кисты. Оболочку прокалывают, отсасывают содержимое, промывают антисептиком. Проведение противопаразитарного лечения необходимо и в этом случае.
- Консервативный. В некоторых случаях хирургическое лечение невозможно, тогда ограничиваются длительным противопаразитарным лечением, которое может продолжаться от нескольких месяцев до двух лет.
- Выжидательный. При подозрении на самопроизвольную гибель кисты (отсутствие роста при наблюдении, отсутствие эозинофилов в анализах) некоторое время пациент находится под наблюдением.
После излечения пациент в течение 10 лет находится на диспансерном наблюдении и периодически проходит обследование.
Профилактические меры
Профилактика эхинококкоза заключается в:
- соблюдении гигиенических требований: мытье рук после контакта с животными либо с почвой, мытье овощей и фруктов;
- тщательной термической обработке мясопродуктов, мытье рук и кухонной посуды после контакта с сырыми мясопродуктами;
- регулярной дегельминтизации собак и кошек;
- регулярных медицинских обследованиях, если профессиональная деятельность требует контактов с сельскохозяйственными животными либо сырыми мясопродуктами.
Статистика
В России заболевание встречается редко, преимущественно в Краснодарском крае, Поволжье, Западной Сибири, на Дальнем Востоке. При заражении эхинококкоз печени развивается в 75-80% случаев, примерно в 15% паразит поражает легкие, и лишь несколько процентов случаев приходится на остальные органы.
Диагностика и лечение эхинококкоза в Москве
АО «Медицина» предлагает жителям и гостям Москвы качественную, информативную диагностику эхинококкоза при помощи современного медицинского оборудования, с последующим квалифицированным лечением. В нашей клинике ведут прием опытные паразитологи и инфекционисты, которые смогут распознать инвазию, диагностировать заболевание и гарантированно вылечить эхинококкоз навсегда.
В нашей клинике ведут прием опытные паразитологи и инфекционисты, которые смогут распознать инвазию, диагностировать заболевание и гарантированно вылечить эхинококкоз навсегда.
Вопросы и ответы
Какой врач лечит эхинококкоз?
По поводу лечения эхинококкоза необходимо обратиться к паразитологу либо инфекционисту, а если в вашей поликлинике нет этих специалистов – к хирургу.
Эхинококкоз: как заражается человек?
Заражение человека происходит через контакты с животными либо через немытые руки, немытые овощи или фрукты, загрязненную воду, плохо прожаренное зараженное мясо или субпродукты.
Эхинококкоз у человека: как передается другим людям?
Эхинококкоз никогда не передается от одного человека к другому.
Кистозный эхинококкоз печени: учебник для гепатологов
1. Eckert JGM, Meslin FX, Pawlowski ZS, под ред. Руководство WHOI/OIE по эхинококкозу людей и животных: проблема общественного здравоохранения, имеющая глобальное значение. Париж: Всемирная организация здравоохранения по охране здоровья животных; 2001. [Google Scholar]
Руководство WHOI/OIE по эхинококкозу людей и животных: проблема общественного здравоохранения, имеющая глобальное значение. Париж: Всемирная организация здравоохранения по охране здоровья животных; 2001. [Google Scholar]
2. Eckert J, Deplazes P. Биологические, эпидемиологические и клинические аспекты эхинококкоза, вызывающего все большую озабоченность зооноза. Clin Microbiol Rev. 2004; 17:107–135. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3. Craig PS, Budke CM, Schantz PM, Li T, Qiu J, Yang Y, Zeyhle E, Rogan MT, Ito A. Эхинококкоз человека: забытая болезнь? Троп Мед Хил. 2007; 35: 283–292. [Google Scholar]
4. Макманус Д.П., Чжан В., Ли Дж., Бартли П.Б. Эхинококкоз. Ланцет. 2003; 362:1295–1304. [PubMed] [Google Scholar]
5. Budke CM, Deplazes P, Torgerson PR. Глобальные социально-экономические последствия кистозного эхинококкоза. Эмердж Инфекция Дис. 2006; 12: 296–303. [Бесплатная статья PMC] [PubMed] [Google Scholar]
6. Педроса И., Саиз А.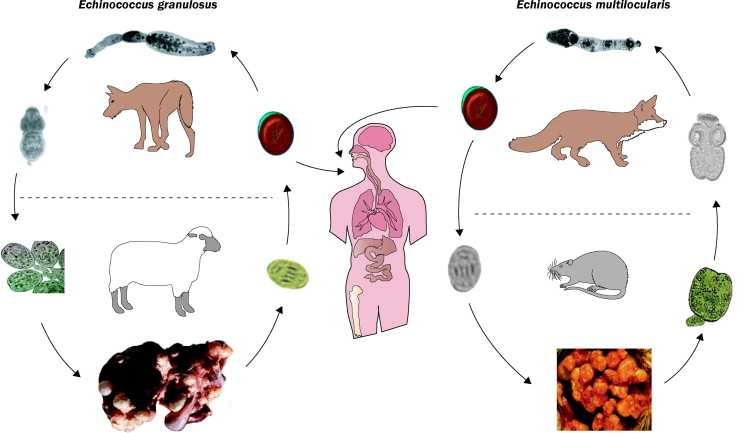 , Аррасола Дж., Феррейрос Дж., Педроса К.С. Эхинококковая болезнь: рентгенологические и патологоанатомические особенности и осложнения. Рентгенография. 2000; 20: 795–817. [PubMed] [Google Scholar]
, Аррасола Дж., Феррейрос Дж., Педроса К.С. Эхинококковая болезнь: рентгенологические и патологоанатомические особенности и осложнения. Рентгенография. 2000; 20: 795–817. [PubMed] [Google Scholar]
7. Schantz PM, Kern P, Brunetti E. Эхинококкоз: тропические инфекционные заболевания. Соединенное Королевство: Эльзевир Сондерс; 2011. [Google Scholar]
8. Budke CM, Carabin H, Ndimubanzi PC, Nguyen H, Rainwater E, Dickey M, Bhattarai R, Zeziulin O, Qian MB. Систематический обзор литературы о частоте кистозного эхинококкоза во всем мире и связанных с ним клинических проявлениях. Am J Trop Med Hyg. 2013;88:1011–1027. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Brunetti E, Garlaschelli AL, Filice C, Schantz P. Comment on «Острый эхинококкоз: клинический случай» J Clin Microbiol. 2003; 41:523. [Бесплатная статья PMC] [PubMed] [Google Scholar]
10. Феррейра А.М., Иригоин Ф., Брейхо М., Сим Р.Б., Диас А. Как Echinococcus granulosus справляется с комплементом. Паразитол сегодня. 2000; 16: 168–172. [PubMed] [Google Scholar]
Паразитол сегодня. 2000; 16: 168–172. [PubMed] [Google Scholar]
11. Геммелл М.А., Лоусон Дж.Р., Робертс М.Г. Динамика популяций при эхинококкозе и цистицеркозе: биологические показатели Echinococcus granulosus у собак и овец. Паразитология. 1986; 92 (ч. 3): 599–620. [PubMed] [Google Scholar]
12. Rogan MT, Hai WY, Richardson R, Zeyhle E, Craig PS. Эхинококковые кисты: каждое изображение рассказывает историю? Тенденции Паразитол. 2006; 22: 431–438. [PubMed] [Google Scholar]
13. ВОЗ-IWGE, ПАРА: пункция, аспирация, инъекция, повторная аспирация. Вариант лечения кистозного эхинококкоза. Том. WHO/CDS/CSR/APH/2001.6 2003. Женева: ВОЗ; [Google Scholar]
14. Trotta F, Prati U, Roveda L, Brunetti E, Filice C. Интраоперационная ПАРА эхинококковой кисты печени после холецистэктомии лапароскопическим доступом. Печень инт. 2007; 27: 284–286. [PubMed] [Академия Google]
15. Sierra J, Oviedo J, Berthier M, Leiguarda R. Скорость роста вторичных эхинококковых кист головного мозга.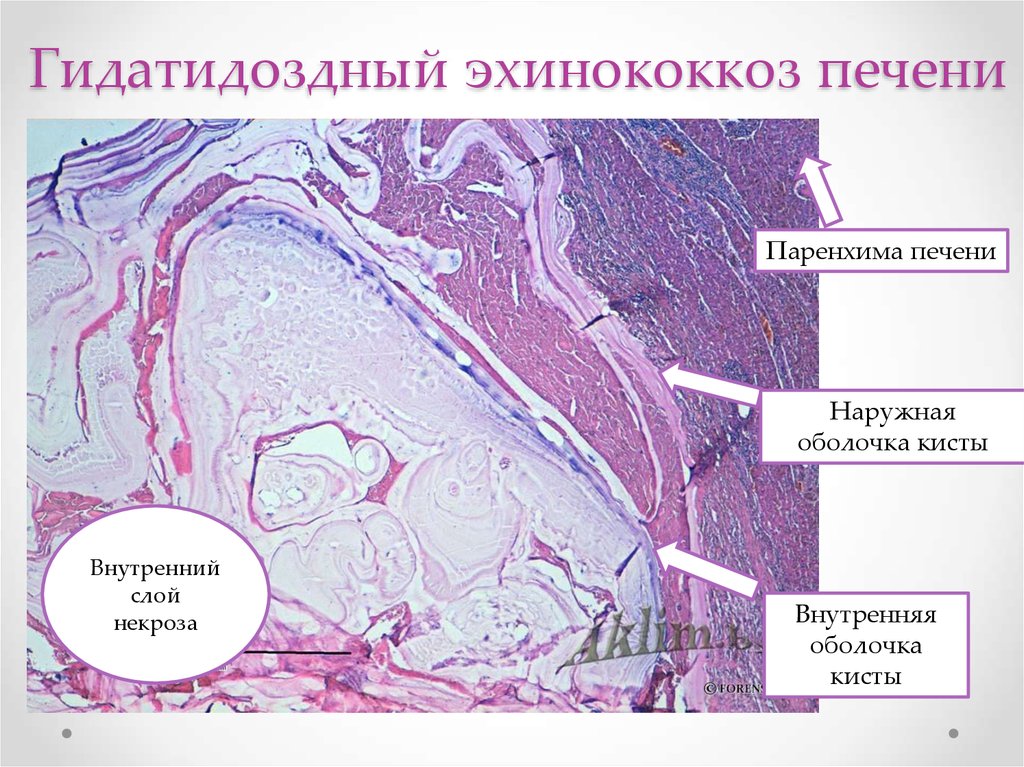 История болезни. Дж Нейрохирург. 1985; 62: 781–782. [PubMed] [Google Scholar]
История болезни. Дж Нейрохирург. 1985; 62: 781–782. [PubMed] [Google Scholar]
16. Romig T, Zeyhle E, Macpherson CN, Rees PH, Were JB. Рост кисты и спонтанное излечение эхинококковой болезни. Ланцет. 1986; 1:861. [PubMed] [Google Scholar]
17. Moro PL, Gilman RH, Verastegui M, Bern C, Silva B, Bonilla JJ. Гидатидоз человека в центральных Андах Перу: эволюция болезни за 3 года. Клин Инфекция Дис. 1999;29:807–812. [PubMed] [Google Scholar]
18. Frider B, Larrieu E, Odriozola M. Отдаленные результаты бессимптомного эхинококкоза печени. J Гепатол. 1999; 30: 228–231. [PubMed] [Google Scholar]
19. Brunetti E, Gulizia R, Garlaschelli AL, Filice C. Кистозный эхинококкоз печени, связанный с повторными международными поездками в эндемичные районы. J Travel Med. 2005; 12: 225–228. [PubMed] [Google Scholar]
20. Cattaneo F, Graffeo M, Brunetti E. Внепеченочная текстилома, долгое время ошибочно диагностируемая как кальцифицированная эхинококковая киста. Представитель Gastrointest Med.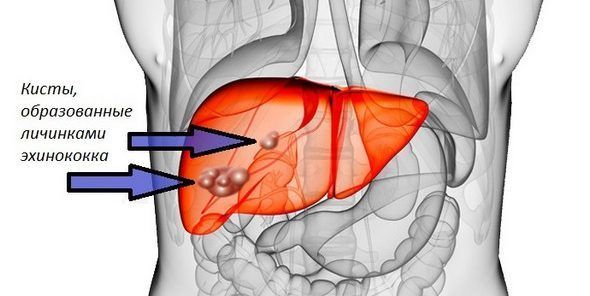 2013;2013:261685. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2013;2013:261685. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. Полат П., Кантарчи М., Альпер Ф., Сума С., Коруюку М.Б., Окур А. Эхинококковая болезнь с головы до ног. Рентгенография. 2003;23:475–494; викторина 536-537. [PubMed] [Google Scholar]
22. Gharbi HA, Hassine W, Brauner MW, Dupuch K. Ультразвуковое исследование гидатической печени. Радиология. 1981; 139: 459–463. [PubMed] [Google Scholar]
23. Неофициальная рабочая группа ВОЗ. Международная классификация ультразвуковых изображений при кистозном эхинококкозе для применения в клинических и полевых эпидемиологических условиях. Acta Trop. 2003; 85: 253–261. [PubMed] [Академия Google]
24. Grisolia A, Troìa G, Mariani G, Brunetti E, Filice C. Простая сонографическая система оценки в сочетании с рутинной серологией полезна для дифференциации паразитарных и непаразитарных кист печени () J УЗИ. 2009; 12:75–79. [Бесплатная статья PMC] [PubMed] [Google Scholar]
25. Hosch W, Stojkovic M, Jänisch T, Kauffmann GW, Junghanss T. Роль кальцификации в стадировании кистозного эхинококкоза (CE) Eur Radiol. 2007; 17: 2538–2545. [PubMed] [Google Scholar]
Роль кальцификации в стадировании кистозного эхинококкоза (CE) Eur Radiol. 2007; 17: 2538–2545. [PubMed] [Google Scholar]
26. Junghanss T, da Silva AM, Horton J, Chiodini PL, Brunetti E. Клиническое лечение кистозного эхинококкоза: состояние дел, проблемы и перспективы. Am J Trop Med Hyg. 2008;79: 301–311. [PubMed] [Google Scholar]
27. Hosch W, Junghanss T, Stojkovic M, Brunetti E, Heye T, Kauffmann GW, Hull WE. Оценка метаболической жизнеспособности кистозного эхинококкоза с помощью высокопольной 1H МРС содержимого кисты. ЯМР Биомед. 2008; 21: 734–754. [PubMed] [Google Scholar]
28. Stojkovic M, Zwahlen M, Teggi A, Vutova K, Cretu CM, Virdone R, Nicolaidou P, Cobanoglu N, Junghanss T. Лечебный ответ кистозного эхинококкоза на бензимидазолы: систематический обзор. PLoS Negl Trop Dis. 2009 г.;3:e524. [Бесплатная статья PMC] [PubMed] [Google Scholar]
29. Кабаалиоглу А., Чекен К., Алимоглу Э., Апайдин А. Чрескожное лечение эхинококковых кист печени под контролем визуализации: делают ли долгосрочные результаты предпочтительным? Евр Дж Радиол. 2006; 59: 65–73. [PubMed] [Google Scholar]
2006; 59: 65–73. [PubMed] [Google Scholar]
30. Секин Х., Ягмурлу Б., Йигитканлы К., Карс Х.З. Метаболические изменения во время успешной медикаментозной терапии эхинококковой кисты головного мозга: клинический случай. Сур Нейрол. 2008; 70: 186–189. [PubMed] [Google Scholar]
31. Riganò R, Buttari B, De Falco E, Profumo E, Ortona E, Margutti P, Scottà C, Teggi A, Siracusano A. Echinococcus granulosus-специфические Т-клеточные линии, полученные от пациентов на различных клинических стадиях кистозного эхинококкоза. Иммунол от паразитов. 2004; 26:45–52. [PubMed] [Академия Google]
32. Tamarozzi F, Meroni V, Genco F, Piccoli L, Tinelli C, Filice C, Brunetti E. Ex vivo оценка сывороточных цитокинов у пациентов с кистозным эхинококкозом печени. Иммунол от паразитов. 2010; 32: 696–700. [PubMed] [Google Scholar]
33. Ригано Р., Профумо Э., Бруски Ф., Карулли Г., Аззара А., Иопполо С., Буттари Б., Ортона Э., Маргутти П., Тегги А. и др. Модуляция иммунного ответа человека антигеном B Echinococcus granulosus и его возможная роль в уклонении от защиты хозяина.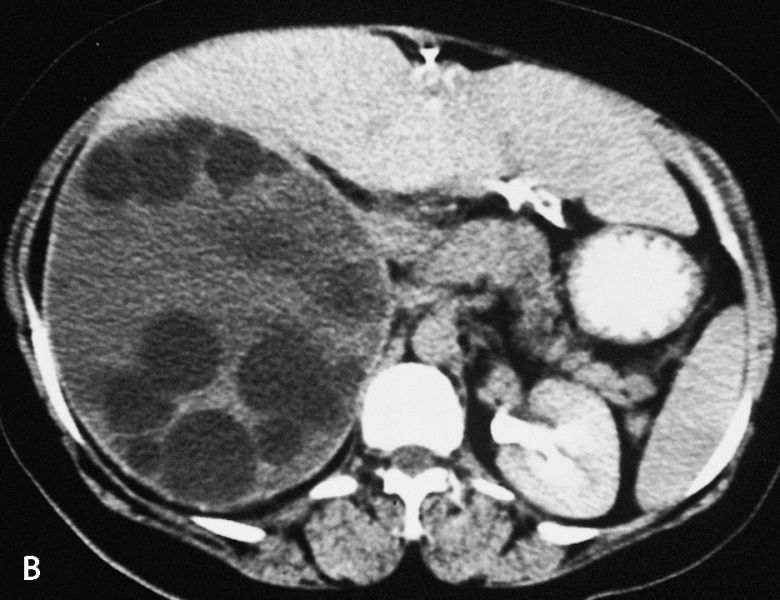 Заразить иммун. 2001;69: 288–296. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Заразить иммун. 2001;69: 288–296. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Эрнандес-Поми А., Боррас-Сальвадор Р., Мир-Гисберт А. Анализ профилей цитокинов и специфических антител у пациентов с эхинококком с первичной инфекцией и рецидивом заболевания. Иммунол от паразитов. 1997; 19: 553–561. [PubMed] [Google Scholar]
35. Rigano R, Profumo E, Buttari B, Teggi A, Siracusano A. Экспрессия генов цитокинов в мононуклеарных клетках периферической крови (PBMC) у пациентов с фармакологически леченным кистозным эхинококкозом. Клин Эксп Иммунол. 1999;118:95–101. [Бесплатная статья PMC] [PubMed] [Google Scholar]
36. Riganò R, Profumo E, Ioppolo S, Notargiacomo S, Ortona E, Teggi A, Siracusano A. Иммунологические маркеры, указывающие на эффективность фармакологического лечения эхинококкового заболевания человека. Клин Эксп Иммунол. 1995; 102: 281–285. [Бесплатная статья PMC] [PubMed] [Google Scholar]
37. Hosch W, Stojkovic M, Jänisch T, Heye T, Werner J, Friess H, Kauffmann GW, Junghanss T. МРТ для диагностики цистобилиарных фистул при кистозных эхинококкоз. Евр Дж Радиол. 2008; 66: 262–267. [PubMed] [Академия Google]
МРТ для диагностики цистобилиарных фистул при кистозных эхинококкоз. Евр Дж Радиол. 2008; 66: 262–267. [PubMed] [Академия Google]
38. Стойкович М., Розенбергер К., Кауцор Х.У., Юнгханс Т., Хош В. Диагностика и определение стадии кистозного эхинококкоза: как КТ и МРТ работают по сравнению с ультразвуком? PLoS Negl Trop Dis. 2012;6:e1880. [Бесплатная статья PMC] [PubMed] [Google Scholar]
39. Филиппу Д., Целепис Д., Филиппу Г., Пападопулос В. Успехи в лечении эхинококкоза печени: диагностика и лечение. Клин Гастроэнтерол Гепатол. 2007; 5: 152–159. [PubMed] [Google Scholar]
40. Brunetti E, White AC. Цестодозные инвазии: эхинококкоз и цистицеркоз. Заразить Dis Clin North Am. 2012; 26: 421–435. [PubMed] [Академия Google]
41. Кармена Д., Бенито А., Эрасо Э. Антигены для иммунодиагностики инфекции Echinococcus granulosus: обновление. Acta Trop. 2006; 98: 74–86. [PubMed] [Google Scholar]
42. Zhang W, Li J, McManus DP. Концепции иммунологии и диагностики эхинококкоза.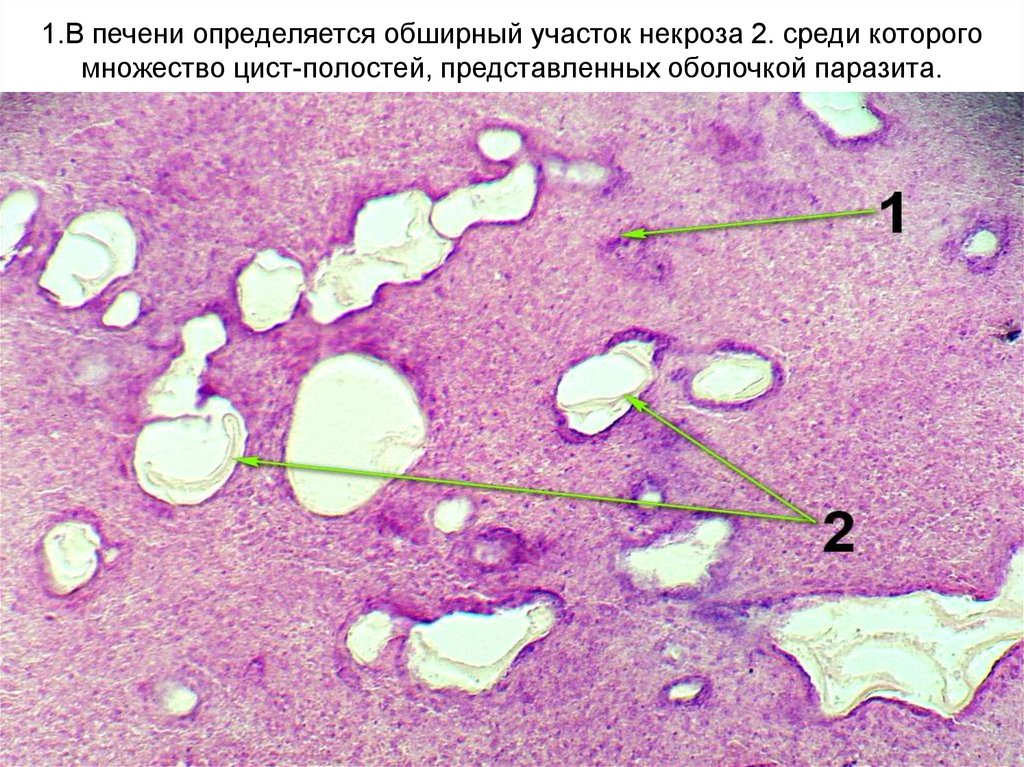 Clin Microbiol Rev. 2003; 16:18–36. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Clin Microbiol Rev. 2003; 16:18–36. [Бесплатная статья PMC] [PubMed] [Google Scholar]
43. Lorenzo C, Ferreira HB, Monteiro KM, Rosenzvit M, Kamenetzky L, García HH, Vasquez Y, Naquira C, Sánchez E, Lorca M, et al. Сравнительный анализ диагностической эффективности шести основных антигенов Echinococcus granulosus, оцененных в двойном слепом рандомизированном многоцентровом исследовании. Дж. Клин Микробиол. 2005;43:2764–2770. [Бесплатная статья PMC] [PubMed] [Google Scholar]
44. Ито А., Крейг П.С. Иммунодиагностические и молекулярные подходы к выявлению тениидных цестодных инфекций. Тенденции Паразитол. 2003; 19: 377–381. [PubMed] [Google Scholar]
45. Ortona E, Siracusano A, Castro A, Rigano R, Mühlschlegel F, Ioppolo S, Notargiacomo S, Frosch M. Использование моноклонального антитела против антигена B Echinococcus granulosus для очистки и обнаружение антигена В. Аппл Паразитол. 1995; 36: 220–225. [PubMed] [Google Scholar]
46. Ортона Э., Ригано Р., Буттари Б. , Делунардо Ф., Иопполо С., Маргутти П., Профумо Э., Тегги А., Ваккари С., Сиракузано А. Обновление иммунодиагностики кистозного эхинококкоза. Acta Trop. 2003; 85: 165–171. [PubMed] [Академия Google]
, Делунардо Ф., Иопполо С., Маргутти П., Профумо Э., Тегги А., Ваккари С., Сиракузано А. Обновление иммунодиагностики кистозного эхинококкоза. Acta Trop. 2003; 85: 165–171. [PubMed] [Академия Google]
47. Pawlowski Z, Eckert J, Vuitton DA, Amman RWP, Kern P, Craig PS, Dar KF, De Rosa F, Filice C, Gottstein B, et al. Эхинококкоз у людей: клинические аспекты, диагностика и лечение, в руководстве ВОЗ/МЭБ по эхинококкозу у людей и животных: проблема общественного здравоохранения, имеющая глобальное значение. Париж, Франция: ВОЗ/МЭБ; 2001. С. 20–66. [Google Scholar]
48. Iacona A, Pini C, Vicari G. Иммуноферментный анализ (ИФА) в серодиагностике гидатидной болезни. Am J Trop Med Hyg. 1980;29:95–102. [PubMed] [Google Scholar]
49. Дар Ф.К., Бухидма М.А., Кидвай С.А. Гидатидный ложноположительный серологический тест приводит к малигнизации. Br Med J (Clin Res Ed) 1984; 288:1197. [Бесплатная статья PMC] [PubMed] [Google Scholar]
50. Poretti D, Felleisen E, Grimm F, Pfister M, Teuscher F, Zuercher C, Reichen J, Gottstein B.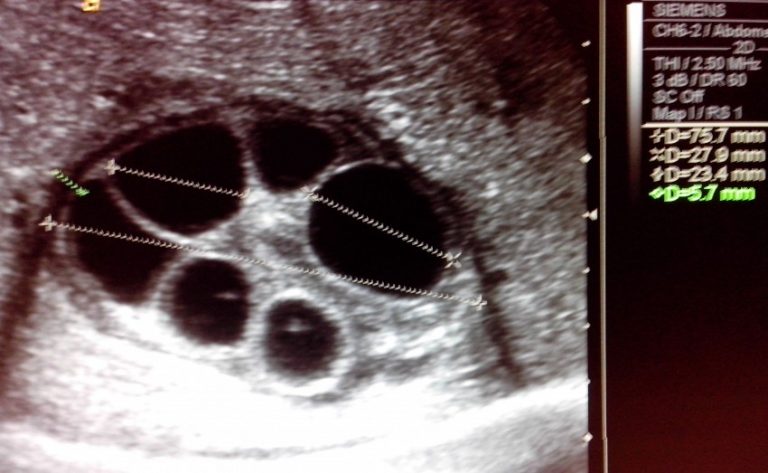 Дифференциальная иммунодиагностика между кистозной эхинококковой болезнью и другими перекрестными инфекциями. реактивные патологии. Am J Trop Med Hyg. 1999; 60: 193–198. [PubMed] [Академия Google]
Дифференциальная иммунодиагностика между кистозной эхинококковой болезнью и другими перекрестными инфекциями. реактивные патологии. Am J Trop Med Hyg. 1999; 60: 193–198. [PubMed] [Академия Google]
51. Галица З., Базарский Е., Снейер Р., Пайзер Дж., Эль-Он Дж. Повторное лечение кистозного эхинококкоза у больных с длительным иммунологическим ответом после успешного хирургического удаления кисты. Trans R Soc Trop Med Hyg. 2006; 100:126–133. [PubMed] [Google Scholar]
52. Эрнандес-Гонсалес А., Муро А., Баррера И., Рамос Г., Ордунья А., Сайлес-Лукас М. Полезность четырех различных рекомбинантных антигенов Echinococcus granulosus для серодиагностики однокамерной эхинококковой болезни (UHD) и послеоперационное наблюдение за пациентами, пролеченными по поводу УГД. Клин Вакцина Иммунол. 2008; 15: 147–153. [Бесплатная статья PMC] [PubMed] [Google Scholar]
53. Hernández-González A, Santivañez S, García HH, Rodríguez S, Muñoz S, Ramos G, Orduña A, Siles-Lucas M. Улучшенная серодиагностика кистозного эхинококкоза с использованием нового рекомбинантного антигена 2B2t.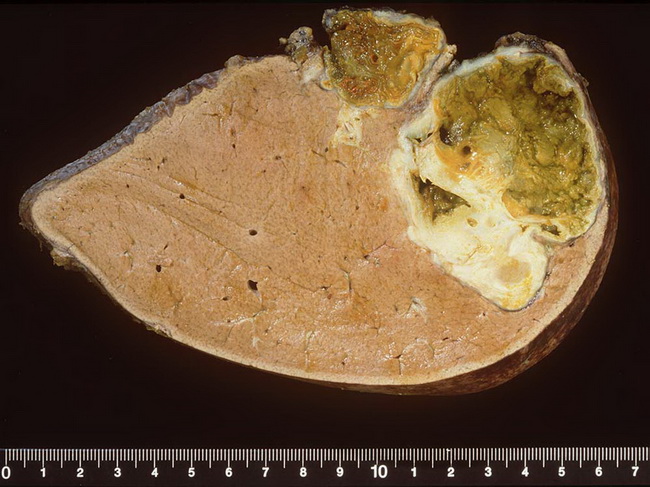 PLoS Negl Trop Dis. 2012;6:e1714. [Бесплатная статья PMC] [PubMed] [Google Scholar]
PLoS Negl Trop Dis. 2012;6:e1714. [Бесплатная статья PMC] [PubMed] [Google Scholar]
54. Neumayr A, Troia G, de Bernardis C, Tamarozzi F, Goblirsch S, Piccoli L, Hatz C, Filice C, Brunetti E. Обоснованное беспокойство или преувеличенный страх: Риск анафилаксии при чрескожном лечении кистозного эхинококкоза — систематический обзор литературы. PLoS Negl Trop Dis. 2011;5:e1154. [Бесплатная статья PMC] [PubMed] [Google Scholar]
55. Стефаниак Дж. Тонкоигольная аспирационная биопсия в дифференциальной диагностике кистозного эхинококкоза печени. Acta Trop. 1997; 67: 107–111. [PubMed] [Google Scholar]
56. Менезеш да Силва А. Гидатидная киста печени-критерии выбора адекватного лечения. Acta Trop. 2003; 85: 237–242. [PubMed] [Google Scholar]
57. Дзири С., Хауэ К., Фингерхут А. Лечение эхинококковой кисты печени: где доказательства? Мир J Surg. 2004; 28: 731–736. [PubMed] [Академия Google]
58. Brunetti E, Garcia HH, Junghans T. Кистозный эхинококкоз: хронический, сложный и до сих пор игнорируемый.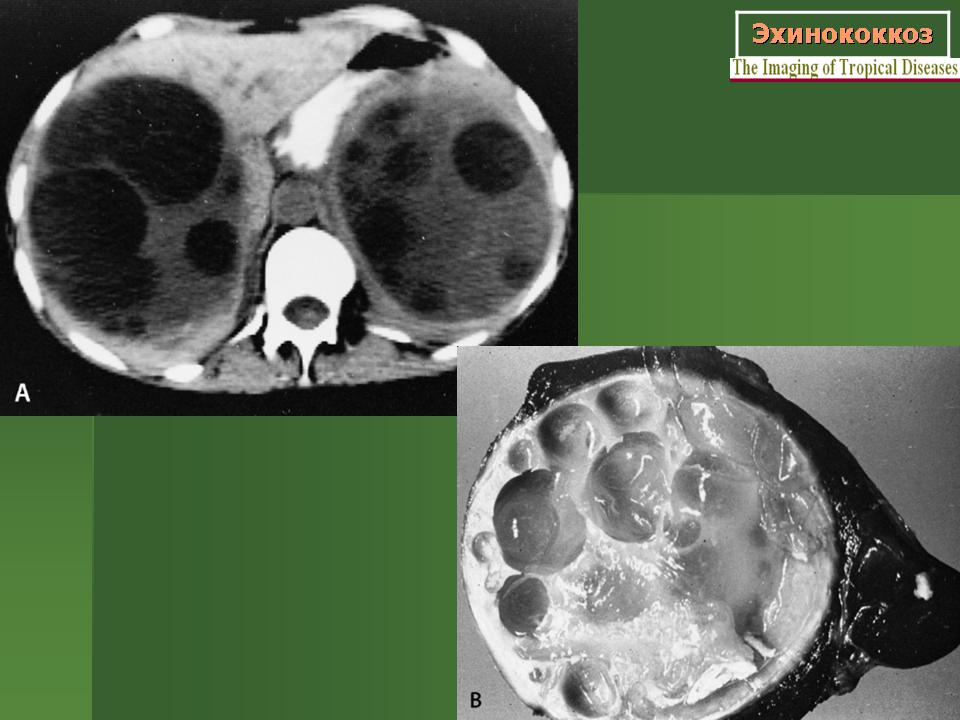 PLoS Negl Trop Dis. 2011;5:e1146. [Бесплатная статья PMC] [PubMed] [Google Scholar]
PLoS Negl Trop Dis. 2011;5:e1146. [Бесплатная статья PMC] [PubMed] [Google Scholar]
59. Брунетти Э., Керн П., Виттон Д.А. Консенсус экспертов по диагностике и лечению кистозного и альвеолярного эхинококкоза у человека. Acta Trop. 2010; 114:1–16. [PubMed] [Google Scholar]
60. El Malki HO, El Mejdoubi Y, Souadka A, Mohsine R, Ifrine L, Abouqal R, Belkouchi A. Прогностические факторы глубоких абдоминальных осложнений после операции по поводу эхинококковой кисты печени: 15 многолетний опыт работы с 672 пациентами. J Am Coll Surg. 2008;206:629–637. [PubMed] [Google Scholar]
61. Gollackner B, Längle F, Auer H, Maier A, Mittlböck M, Agstner I, Karner J, Langer F, Aspöck H, Loidolt H, et al. Радикальное хирургическое лечение абдоминальной кистозной эхинококковой болезни: факторы рецидива. Мир J Surg. 2000; 24:717–721. [PubMed] [Google Scholar]
62. Peng X, Zhang S, Niu JH. Тотальная субадвентициальная цистэктомия для лечения 30 пациентов с эхинококковыми кистами печени. Чин Дж. Генерал Хирург. 2002; 17: 529–530. [Google Scholar]
Чин Дж. Генерал Хирург. 2002; 17: 529–530. [Google Scholar]
63. Капан М., Капан С., Гоксой Е., Перек С., Кол Е. Послеоперационный рецидив при эхинококковой болезни печени. J Gastrointest Surg. 2006; 10: 734–739.. [PubMed] [Google Scholar]
64. Daradkeh S, El-Muhtaseb H, Farah G, Sroujieh AS, Abu-Khalaf M. Предикторы заболеваемости и смертности при хирургическом лечении эхинококковой кисты печени. Langenbecks Arch Surg. 2007; 392:35–39. [PubMed] [Google Scholar]
65. Айдын У., Язычи П., Онен З., Озсой М., Зейтунлу М., Килич М., Кокер А. Оптимальное лечение эхинококковой кисты печени: радикальная операция со значительным снижением риска повторение. Терк Дж. Гастроэнтерол. 2008; 19:33–39. [PubMed] [Google Scholar]
66. Buttenschoen K, Carli Buttenschoen D. Инфекция Echinococcus granulosus: проблема хирургического лечения. Langenbecks Arch Surg. 2003; 388: 218–230. [PubMed] [Google Scholar]
67. Bedioui H, Bouslama K, Maghrebi H, Farah J, Ayari H, Hsairi H, Kacem M, Jouini M, Bensafta Z. Прогностические факторы заболеваемости после хирургического лечения эхинококковой кисты печени. Pan Afr Med J. 2012; 13:29. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Прогностические факторы заболеваемости после хирургического лечения эхинококковой кисты печени. Pan Afr Med J. 2012; 13:29. [Бесплатная статья PMC] [PubMed] [Google Scholar]
68. Prousalidis J, Kosmidis C, Antimidis G, Kapoutzis K, Karamanlis E, Fachantidis E. Послеоперационный рецидив кистозного гидатидоза. Может J Surg. 2012;55:15–20. [Бесплатная статья PMC] [PubMed] [Google Scholar]
69. Lissandrin R, Agliata S, Brunetti E. Вторичный перитонеальный эхинококкоз, вызывающий массивный двусторонний гидронефроз и почечную недостаточность. Int J Infect Dis. 2013;17:e141–e142. [PubMed] [Google Scholar]
70. Дервизоглу А., Эрзурумлу К., Тач К., Арслан А., Гюрсель М., Хёкелек М. Следует ли рутинно использовать интраоперационное УЗИ при эхинококкозе печени? Гепатогастроэнтерология. 2002; 49: 1326–1328. [PubMed] [Google Scholar]
71. Бедирли А., Сакрак О., Созуер Э.М., Керек М., Инс О. Хирургическое лечение спонтанного интрабилиарного разрыва эхинококковых кист печени. Серж сегодня. 2002;32:594–597. [PubMed] [Google Scholar]
Серж сегодня. 2002;32:594–597. [PubMed] [Google Scholar]
72. Manouras A, Genetzakis M, Antonakis PT, Lagoudianakis E, Pattas M, Papadima A, Giannopoulos P, Menenakos E. Эндоскопическое лечение рецидивирующей эхинококковой кисты с интрабилиарным разрывом: клинический случай и обзор литературы. Можно J Гастроэнтерол. 2007; 21: 249–253. [Бесплатная статья PMC] [PubMed] [Google Scholar]
73. Килич М., Йолдас О., Коч М., Кескек М., Каракосе Н., Эртан Т., Гочмен Э., Тез М. Можно ли предсказать сообщение билиарной кисты до операции по поводу эхинококкоз печени: имеет ли значение размер? Am J Surg. 2008;196: 732–735. [PubMed] [Google Scholar]
74. Unalp HR, Baydar B, Kamer E, Yilmaz Y, Issever H, Tarcan E. Бессимптомное скрытое цистобилиарное сообщение без желчи в полость эхинококковой кисты печени: ловушка в консервативной хирургии . Int J Surg. 2009; 7: 387–391. [PubMed] [Google Scholar]
75. Эрзурумлу К., Дервисоглу А., Полат С., Сенюрек Г., Йетим И., Хокелек М. Интрабилиарный разрыв: алгоритм лечения спорного осложнения эхинококкоза печени. Мир J Гастроэнтерол. 2005; 11: 2472–2476. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Интрабилиарный разрыв: алгоритм лечения спорного осложнения эхинококкоза печени. Мир J Гастроэнтерол. 2005; 11: 2472–2476. [Бесплатная статья PMC] [PubMed] [Google Scholar]
76. Сингх В., Редди Д.К., Верма Г.Р., Сингх Г. Эндоскопическое лечение эхинококковой кисты с разрывом интрабилиарной системы. Печень инт. 2006; 26: 621–624. [PubMed] [Google Scholar]
77. Galati G, Stepetti AV, Caputo M, Adduci M, Lucandri G, Brozzetti S, Bolognese A, Cavallaro A. Эндоскопическая ретроградная холангиография при интрабилиарном разрыве эхинококковой кисты. Am J Surg. 2006; 191: 206–210. [PubMed] [Google Scholar]
78. Chowbey PK, Shah S, Khullar R, Sharma A, Soni V, Baijal M, Vashistha A, Dhir A. Хирургия минимального доступа при эхинококковой кисте: лапароскопический, торакоскопический и ретроперитонеоскопический подходы. . J Laparoendosc Adv Surg Tech A. 2003; 13:159–165. [PubMed] [Google Scholar]
79. Агарвал С., Сикора С.С., Кумар А., Саксена Р., Капур В.К. Подтекание желчи после операции по поводу эхинококковой болезни печени. Индийский J Гастроэнтерол. 2005; 24:55–58. [PubMed] [Google Scholar]
Индийский J Гастроэнтерол. 2005; 24:55–58. [PubMed] [Google Scholar]
80. Ozturk A, Ozturk E, Zeyrek F, Sirmatel O. Поздние результаты ультразвукового исследования в случаях, оперированных по поводу эхинококковой кисты печени. Евр Дж Радиол. 2005; 56: 91–96. [PubMed] [Google Scholar]
81. Dziri C, Haouet K, Fingerhut A, Zaouche A. Лечение осложнений и диссеминации кистозного эхинококкоза: где доказательства? Мир J Surg. 2009 г.;33:1266–1273. [PubMed] [Google Scholar]
82. Ben Amor N, Gargouri M, Gharbi HA, Golvan YJ, Ayachi K, Kchouck H. Пробная терапия неоперабельных эхинококковых кист брюшной полости путем пункции. Энн Параситол Хум Комп. 1986; 61: 689–692. [PubMed] [Google Scholar]
83. Гаргури М., Бен Амор Н., Бен Чехида Ф., Хамму А., Гарби Х.А., Бен Шейх М., Кчук Х., Аячи К., Голван Дж.Ю. Чрескожное лечение эхинококковых кист (Echinococcus granulosus) Cardiovasc Intervent Radiol. 1990; 13: 169–173. [PubMed] [Академия Google]
84. Филиче С., Пирола Ф. , Брунетти Э., Дугетти С., Стросселли М., Фольени С.С. Новый терапевтический подход к эхинококковым кистам печени. Аспирация и инъекция алкоголя под сонографическим контролем. Гастроэнтерология. 1990; 98: 1366–1368. [PubMed] [Google Scholar]
, Брунетти Э., Дугетти С., Стросселли М., Фольени С.С. Новый терапевтический подход к эхинококковым кистам печени. Аспирация и инъекция алкоголя под сонографическим контролем. Гастроэнтерология. 1990; 98: 1366–1368. [PubMed] [Google Scholar]
85. Mueller PR, Dawson SL, Ferrucci JT, Nardi GL. Эхинококковая киста печени: успешное чрескожное дренирование. Радиология. 1985; 155: 627–628. [PubMed] [Google Scholar]
86. Schipper HG, Lameris JS, van Delden OM, Rauws EA, Kager PA. Чрескожная эвакуация (PEVAC) мультивезикулярных эхинококковых кист с цистобилиарными фистулами или без них, содержащих недренируемый материал: первые результаты модифицированного метода PAIR. Кишка. 2002; 50: 718–723. [Бесплатная статья PMC] [PubMed] [Google Scholar]
87. Ахан О., Гумус Б., Акинджи Д., Каркаалтинкаба М., Озмен М. Диагностика и чрескожное лечение эхинококковых кист мягких тканей. Cardiovasc Intervent Radiol. 2007; 30: 419–425. [PubMed] [Google Scholar]
88. Vuitton DA, Wang XZ, Feng SL, Chen JS, Shou LY, Li SF, Ke TQ.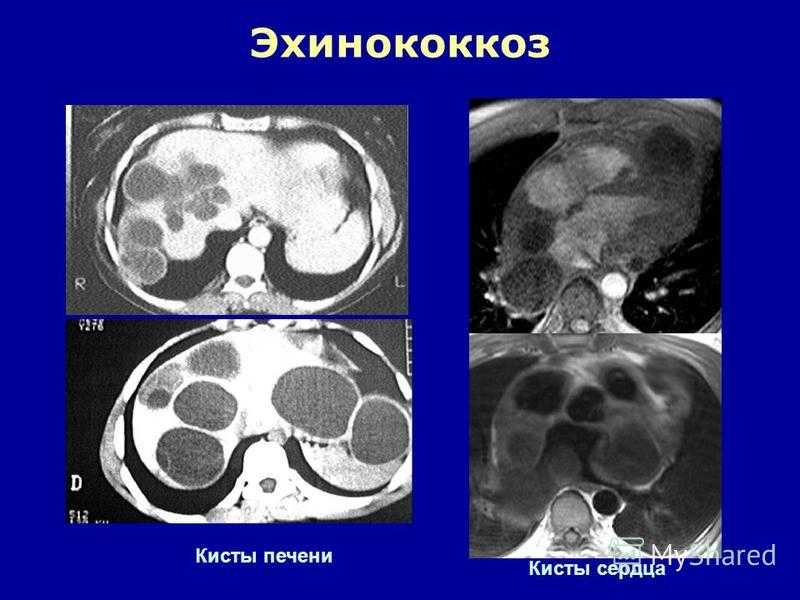 Методы лечения кистозного эхинококкоза под контролем США, полученные с помощью PAIR: китайский опыт (электронное письмо) Gut. 2002 [Google Scholar]
Методы лечения кистозного эхинококкоза под контролем США, полученные с помощью PAIR: китайский опыт (электронное письмо) Gut. 2002 [Google Scholar]
89. Giorgio A, de Stefano G, Esposito V, Liorre G, Di Sarno A, Giorgio V, Sangiovanni V, Iannece MD, Mariniello N. Отдаленные результаты чрескожного лечения эхинококковых кист печени: единый центр 17 лет опыта. Инфекционное заболевание. 2008; 36: 256–261. [PubMed] [Академия Google]
90. Големанов Б., Григоров Н., Митова Р., Генов Дж., Вучев Д., Тамароцци Ф., Брунетти Е. Эффективность и безопасность ПАИР при кистозном эхинококкозе: опыт на большой серии пациентов из Болгарии. Am J Trop Med Hyg. 2011;84:48–51. [Бесплатная статья PMC] [PubMed] [Google Scholar]
91. Khuroo MS, Wani NA, Javid G, Khan BA, Yattoo GN, Shah AH, Jeelani SG. Чрескожное дренирование по сравнению с хирургическим вмешательством при эхинококковых кистах печени. N Engl J Med. 1997; 337: 881–887. [PubMed] [Академия Google]
92. Смего Р.А., Бхатти С. , Халик А.А., Бег М.А. Чрескожная аспирация-инъекция-реаспирационный дренаж плюс альбендазол или мебендазол при кистозном эхинококкозе печени: метаанализ. Клин Инфекция Дис. 2003; 37: 1073–1083. [PubMed] [Google Scholar]
, Халик А.А., Бег М.А. Чрескожная аспирация-инъекция-реаспирационный дренаж плюс альбендазол или мебендазол при кистозном эхинококкозе печени: метаанализ. Клин Инфекция Дис. 2003; 37: 1073–1083. [PubMed] [Google Scholar]
93. Yagci G, Ustunsoz B, Kaymakcioglu N, Bozlar U, Gorgulu S, Simsek A, Akdeniz A, Cetiner S, Tufan T. Результаты хирургического, лапароскопического и чрескожного лечения гидатидной болезни печени: 10-летний опыт, 355 пациентов. Мир J Surg. 2005;29: 1670–1679. [PubMed] [Google Scholar]
94. Смего Р.А., Себанего П. Варианты лечения кистозного эхинококкоза печени. Int J Infect Dis. 2005; 9: 69–76. [PubMed] [Google Scholar]
95. Filice C, Brunetti E. Использование PAIR при кистозном эхинококкозе человека. Acta Trop. 1997; 64: 95–107. [PubMed] [Google Scholar]
96. Устюнсёз Б., Ахан О., Камилоглу М.А., Сомунджу И., Угурел М.С., Цетинер С. Чрескожное лечение эхинококковых кист печени: отдаленные результаты. AJR Am J Рентгенол. 1999;172:91–96.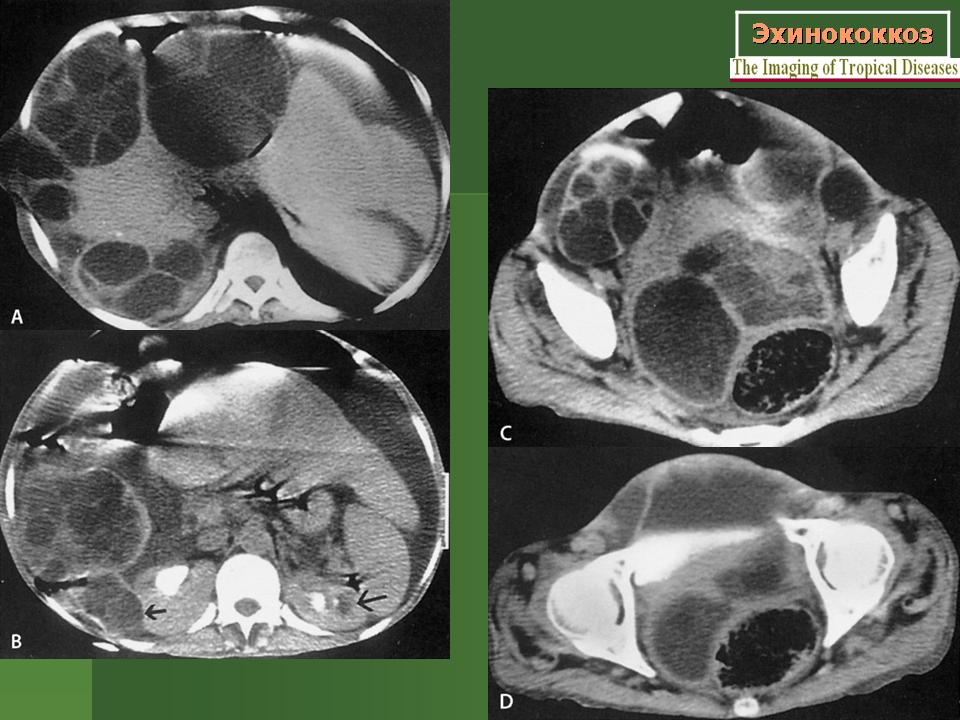 [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
97. Men S, Yücesoy C, Edgüer TR, Hekimoğlu B. Чрескожное лечение гигантских эхинококковых кист брюшной полости: долгосрочные результаты. Surg Endosc. 2006; 20:1600–1606. [PubMed] [Google Scholar]
98. Taranto D, Beneduce F, Vitale LM, Loguercio C, Del Vecchio Blanco C. Химический склерозирующий холангит после введения сколицидного раствора. Ital J Гастроэнтерол. 1995; 27:78–79. [PubMed] [Google Scholar]
99. Belghiti J, Benhamou JP, Houry S, Grenier P, Huguier M, Fékété F. Едкий склерозирующий холангит. Осложнение хирургического лечения эхинококковой болезни печени. Арка Сур. 1986;121:1162–1165. [PubMed] [Google Scholar]
100. Кастеллано Г., Морено-Санчес Д., Гутьеррес Дж., Морено-Гонсалес Э., Колина Ф., Солис-Эррузо Дж. А. Каустический склерозирующий холангит. Отчет о четырех случаях и совокупный обзор литературы. Гепатогастроэнтерология. 1994; 41: 458–470. [PubMed] [Google Scholar]
101. Sahin M, Eryilmaz R, Bulbuloglu E.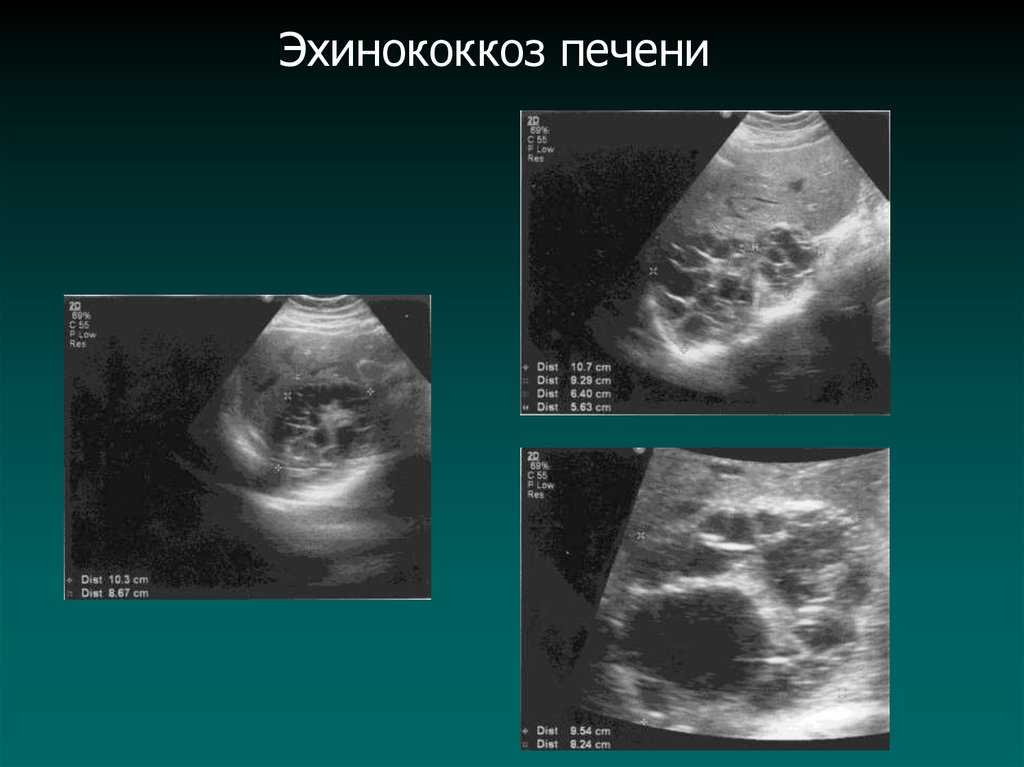 Влияние сколицидных агентов на печень и билиарное дерево (экспериментальное исследование) J Invest Surg. 2004; 17: 323–326. [PubMed] [Академия Google]
Влияние сколицидных агентов на печень и билиарное дерево (экспериментальное исследование) J Invest Surg. 2004; 17: 323–326. [PubMed] [Академия Google]
102. Houry S, Languille O, Huguier M, Benhamou JP, Belghiti J, Msika S. Склерозирующий холангит, вызванный раствором формальдегида, введенным в желчное дерево крыс. Арка Сур. 1990; 125:1059–1061. [PubMed] [Google Scholar]
103. Адас Г., Арикан С., Кемик О., Онер А., Сахип Н., Каратепе О. Использование альбендазолсульфоксида, альбендазолсульфона и комбинированных растворов в качестве сколицидных агентов при эхинококковых кистах (исследование in vitro). ) Мир J Гастроэнтерол. 2009; 15:112–116. [Бесплатная статья PMC] [PubMed] [Google Scholar]
104. Кисмет К., Киликоглу С.С., Киликоглу Б., Эрел С., Генчай О., Соркун К., Эрдемли Э., Акхан О., Аккус М.А., Сайек И. Влияние сколицидного агента прополиса на печень и желчное дерево. J Gastrointest Surg. 2008; 12:1406–1411. [PubMed] [Google Scholar]
105. Рухани С. , Салехи Н., Камалинеджад М., Зайери Ф. Эффективность водного экстракта барбариса обыкновенного на жизнеспособность Echinococcus granulosus protoscolices. J Invest Surg. 2013; 26: 347–351. [PubMed] [Google Scholar]
, Салехи Н., Камалинеджад М., Зайери Ф. Эффективность водного экстракта барбариса обыкновенного на жизнеспособность Echinococcus granulosus protoscolices. J Invest Surg. 2013; 26: 347–351. [PubMed] [Google Scholar]
106. Topcu O, Sumer Z, Tuncer E, Aydin C, Koyuncu A. Эффективность глюконата хлоргексидина во время операции по поводу эхинококковой кисты. Мир J Surg. 2009 г.;33:1274–1280. [PubMed] [Google Scholar]
107. Paksoy Y, Odev K, Sahin M, Arslan A, Koç O. Чрескожное лечение эхинококковых кист печени: сравнение прямой инъекции альбендазола и гипертонического солевого раствора. AJR Am J Рентгенол. 2005; 185:727–734. [PubMed] [Google Scholar]
108. Brunetti E, Filice C, Meroni V. Комментарий о чрескожном лечении эхинококковых кист печени. AJR Am J Рентгенол. 2006;186:1198–1199; ответ автора 1199-1200. [PubMed] [Академия Google]
109. Паксой Ю., Одев К., Сахин М., Дик Б., Эргюль Р., Арслан А. Чрескожное ультразвуковое лечение эхинококковых кист у овец: прямая инъекция мебендазола и альбендазола. J УЗИ Мед. 2003; 22: 797–803. [PubMed] [Google Scholar]
J УЗИ Мед. 2003; 22: 797–803. [PubMed] [Google Scholar]
110. Дегер Э., Хокелек М., Дегер Б.А., Тутар Э., Асил М., Пакдемирли Э. Новый терапевтический подход к лечению кистозного эхинококкоза: чрескожная инъекция альбендазола сульфоксида без реаспирации. Am J Гастроэнтерол. 2000; 95: 248–254. [PubMed] [Академия Google]
111. Хортон Дж. Альбендазол для лечения эхинококкоза. Фундам Клин Фармакол. 2003; 17: 205–212. [PubMed] [Google Scholar]
112. Тегги А., Ластилла М.Г., Де Роса Ф. Терапия гидатидной болезни человека мебендазолом и альбендазолом. Противомикробные агенты Chemother. 1993; 37: 1679–1684. [Бесплатная статья PMC] [PubMed] [Google Scholar]
113. Franchi C, Di Vico B, Teggi A. Долгосрочная оценка пациентов с эхинококком, получавших лечение карбаматами бензимидазола. Клин Инфекция Дис. 1999;29:304–309. [PubMed] [Google Scholar]
114. Тодоров Т., Вутова К., Мечков Г., Георгиев П., Петков Д., Тончев З., Неделков Г. Химиотерапия кистозного эхинококкоза человека: сравнительная эффективность мебендазола и альбендазола.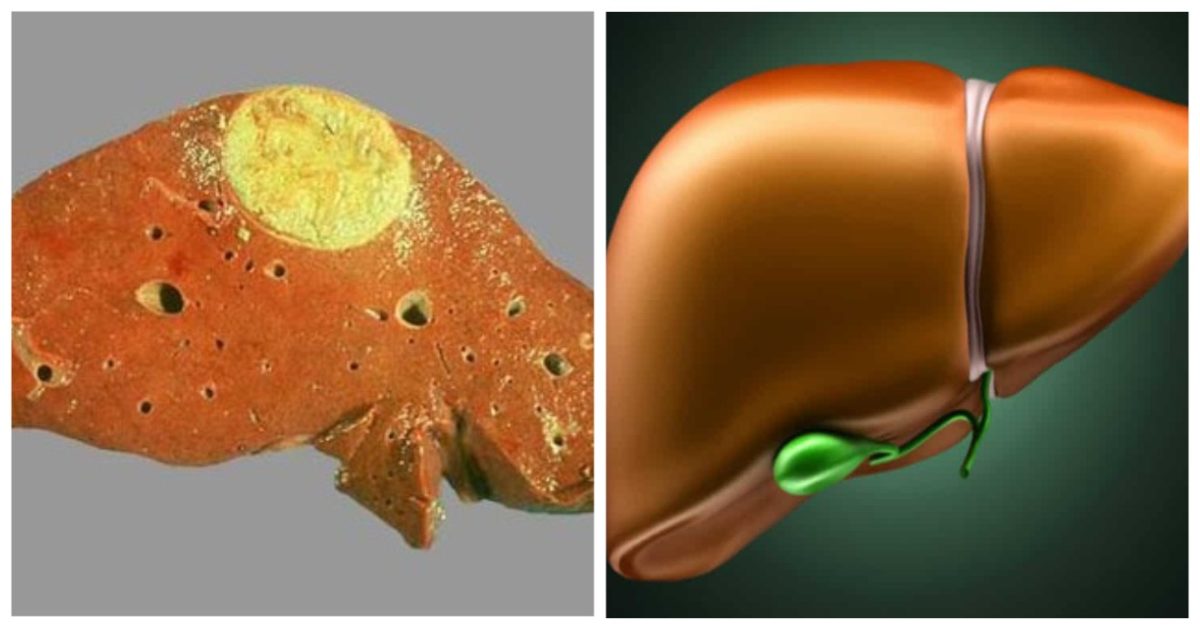 Энн Троп Мед Паразитол. 1992; 86: 59–66. [PubMed] [Google Scholar]
Энн Троп Мед Паразитол. 1992; 86: 59–66. [PubMed] [Google Scholar]
115. Nahmias J, Goldsmith R, Soibelman M, el-On J. Последующее наблюдение после лечения альбендазолом 68 пациентов с кистозным эхинококкозом (эхинококковая болезнь) через 3–7 лет. Ann Trop Med Паразитол. 1994;88:295–304. [PubMed] [Google Scholar]
116. Horton RJ. Химиотерапия эхинококковой инфекции у мужчин альбендазолом. Trans R Soc Trop Med Hyg. 1989; 83: 97–102. [PubMed] [Google Scholar]
117. Тодоров Т., Мечков Г., Вутова К., Георгиев П., Лазарова И., Тончев З., Неделков Г. Факторы, влияющие на ответ на химиотерапию при кистозном эхинококкозе человека. Всемирный орган здравоохранения Быка. 1992; 70: 347–358. [Бесплатная статья PMC] [PubMed] [Google Scholar]
118. Wen H, Zou PF, Yang WG, Lu J, Wang YH, Zhang JH, New RR, Craig PS. Химиотерапия альбендазолом при кистозном и альвеолярном эхинококкозе человека в северо-западном Китае. Trans R Soc Trop Med Hyg. 1994;88:340–343. [PubMed] [Google Scholar]
119. Салинас Дж. Л., Вилдосола Гонсалес Х., Астувилка Дж., Арсе-Вильявисенсио Й., Карбахаль-Гонсалес Д., Тальедо Л., Уиллиг Дж. Х. Долгосрочная эффективность альбендазола при кистозном эхинококкозе печени. Am J Trop Med Hyg. 2011;85:1075–1079. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Салинас Дж. Л., Вилдосола Гонсалес Х., Астувилка Дж., Арсе-Вильявисенсио Й., Карбахаль-Гонсалес Д., Тальедо Л., Уиллиг Дж. Х. Долгосрочная эффективность альбендазола при кистозном эхинококкозе печени. Am J Trop Med Hyg. 2011;85:1075–1079. [Бесплатная статья PMC] [PubMed] [Google Scholar]
120. Li T, Ito A, Pengcuo R, Sako Y, Chen X, Qiu D, Xiao N, Craig PS. Последующее исследование абдоминального кистозного эхинококкоза после лечения в тибетских общинах северо-западной провинции Сычуань, Китай. PLoS Negl Trop Dis. 2011;5:e1364. [Бесплатная статья PMC] [PubMed] [Google Scholar]
121. el-Mufti M, Kamag A, Ibrahim H, Taktuk S, Swaisi I, Zaidan A, Sameen A, Shimbish F, Bouzghaiba W, Haasi S. Терапия гидатид альбендазолом: 2-летнее наблюдение за 40 случаи. Энн Троп Мед Паразитол. 1993; 87: 241–246. [PubMed] [Google Scholar]
122. Liu Y, Wang X, Wu J. Непрерывная длительная терапия альбендазолом при интраабдоминальном кистозном эхинококкозе. Chin Med J (англ.) 2000; 113: 827–832. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
123. Gil-Grande LA, Rodriguez-Caabeiro F, Prieto JG, Sánchez-Ruano JJ, Brasa C, Aguilar L, García-Hoz F, Casado N, Bárcena R, Alvarez AI. Рандомизированное контролируемое исследование эффективности альбендазола при интраабдоминальном гидатидозе. Ланцет. 1993;342:1269–1272. [PubMed] [Google Scholar]
124. Брэдли М., Хортон Дж. Оценка риска терапии бензимидазолом во время беременности. Trans R Soc Trop Med Hyg. 2001; 95:72–73. [PubMed] [Google Scholar]
125. Кобо Ф., Ярноз С., Сесма Б., Фрайле П., Айзкорбе М., Трухильо Р., Диас-де-Лиано А., Сига М.А. Альбендазол плюс празиквантел по сравнению с монотерапией альбендазолом в качестве предоперационной терапии интраабдоминального эхинококка, вызванного Echinococcus granulosus. Троп Мед Int Health. 1998; 3: 462–466. [PubMed] [Академия Google]
126. Мохамед А.Е., Ясави М.И., Аль Карави М.А. Комбинация альбендазола и празиквантела по сравнению с монотерапией альбендазолом при лечении эхинококковой болезни. Гепатогастроэнтерология. 1998;45:1690–1694. [PubMed] [Google Scholar]
Гепатогастроэнтерология. 1998;45:1690–1694. [PubMed] [Google Scholar]
127. Bygott JM, Chiodini PL. Празиквантел: забытый препарат? Неэффективное лечение? Или терапевтический выбор при кистозной эхинококковой болезни? Acta Trop. 2009; 111: 95–101. [PubMed] [Google Scholar]
128. Larrieu E, Del Carpio M, Salvitti JC, Mercapide C, Sustersic J, Panomarenko H, Costa M, Bigatti R, Labanchi J, Herrero E, et al. Ультрасонографическая диагностика и медикаментозное лечение кистозного эхинококкоза человека у бессимптомных носителей школьного возраста: 5-летнее наблюдение. Acta Trop. 2004;91: 5–13. [PubMed] [Google Scholar]
129. Wang Y, He T, Wen X, Li T, Waili A, Zhang W, Xu X, Vuitton DA, Rogan MT, Wen H, et al. Последующее наблюдение за кистозным эхинококкозом человека на северо-западе Китая. Acta Trop. 2006; 98:43–51. [PubMed] [Google Scholar]
130. Кешмири М., Бахарвахдат Х., Фаттахи С.Х., Давачи Б., Дабири Р.Х., Барадаран Х., Раджабзаде Ф. Альбендазол по сравнению с плацебо при лечении эхинококкоза. Trans R Soc Trop Med Hyg. 2001; 95: 190–194. [PubMed] [Академия Google]
Trans R Soc Trop Med Hyg. 2001; 95: 190–194. [PubMed] [Академия Google]
131. Киш М.А. Руководство по разработке методических рекомендаций. Клин Инфекция Дис. 2001; 32: 851–854. [PubMed] [Google Scholar]
Эхинококкоз печени: клинические и терапевтические аспекты
1. Рауш Р., Д’Алесандро А. Эпидемиология эхинококкоза, вызванного Echinococcus oligarthrus и E vogeli в неотропах. В: Craig P, Pawlowksi Z, редакторы. Цестодозные зоонозы: эхинококкоз и цистицеркоз. Амстердам: IOS Press; 2002. стр. 107–130. [Google Scholar]
2. Д’Алесандро А. Поликистозный эхинококкоз в тропической Америке: Echinococcus vogeli и Eoligarthrus. Acta Trop. 1997;67:43–65. [PubMed] [Google Scholar]
3. Полат П., Кантарчи М., Альпер Ф., Сума С., Коруюку М.Б., Окур А. Эхинококковая болезнь с головы до ног. Рентгенография. 2003;23:475–494; викторина 536-537. [PubMed] [Google Scholar]
4. McManus DP, Thompson RC. Молекулярная эпидемиология кистозного эхинококкоза. Паразитология. 2003; 127 Дополнение: S37–S51. [PubMed] [Google Scholar]
2003; 127 Дополнение: S37–S51. [PubMed] [Google Scholar]
5. Thompson RC, McManus DP. К таксономической ревизии рода Echinococcus. Тенденции Паразитол. 2002; 18: 452–457. [PubMed] [Академия Google]
6. Томпсон Р.К., Макманус Д.П. Этиология: паразиты и жизненные циклы. В: Eckert J, Gemmell M, Meslin FX, Pawlowski Z, редакторы. Руководство WHOI/OIE по эхинококкозу людей и животных: проблема общественного здравоохранения, имеющая глобальное значение. Париж: Всемирная организация по охране здоровья животных; 2001. С. 1–19. [Google Scholar]
7. Томпсон Р.С. Биология и систематика эхинококков. В: Thompson RCA, Lymbery AJ, редакторы. Биология эхинококка и эхинококковой болезни. Уоллингфорд: CAB International; 1995. С. 1–50. [Google Scholar]
8. Чжан В., Ли Дж., Макманус Д.П. Концепции иммунологии и диагностики эхинококкоза. Clin Microbiol Rev. 2003; 16:18–36. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Archer GT, Robson JE, Thompson AR. Эозинофилия и гиперплазия тучных клеток, индуцированные фосфолипидами паразитов. Патология. 1977; 9: 137–153. [PubMed] [Google Scholar]
Патология. 1977; 9: 137–153. [PubMed] [Google Scholar]
10. Ригано Р., Профумо Э., Сиракузано А. Новые перспективы в иммунологии инфекции Echinococcus granulosus. Параситология. 1997;39:275–277. [PubMed] [Google Scholar]
11. Rigano R, Profumo E, Teggi A, Siracusano A. Продукция IL-5 и IL-6 мононуклеарными клетками периферической крови (PBMC) у пациентов с инфекцией Echinococcus granulosus. Клин Эксп Иммунол. 1996; 105: 456–459. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Vuitton DA. Эхинококкоз и аллергия. Клин Рев Аллергия Иммунол. 2004; 26: 93–104. [PubMed] [Google Scholar]
13. Touil-Boukoffa C, Bauvois B, Sancéau J, Hamrioui B, Wietzerbin J. Производство оксида азота (NO) при эхинококкозе человека: взаимосвязь между производством нитритов и уровнями гамма-интерферона. Биохимия. 1998;80:739–744. [PubMed] [Google Scholar]
14. McManus DP, Bryant C. Биохимия, физиология и молекулярная биология эхинококка. В: RCA Thompson and AJ Lymbery. , редактор. Биология эхинококка и эхинококковой болезни. Уоллингфорд: CAB International; 1995. С. 355–410. [Google Scholar]
, редактор. Биология эхинококка и эхинококковой болезни. Уоллингфорд: CAB International; 1995. С. 355–410. [Google Scholar]
15. Riganò R, Profumo E, Ioppolo S, Notargiacomo S, Ortona E, Teggi A, Siracusano A. Иммунологические маркеры, указывающие на эффективность фармакологического лечения гидатидной болезни человека. Клин Эксп Иммунол. 1995;102:281–285. [Бесплатная статья PMC] [PubMed] [Google Scholar]
16. Vuitton DA. Неоднозначная роль иммунитета при эхинококкозе: защита хозяина или паразита? Acta Trop. 2003; 85: 119–132. [PubMed] [Google Scholar]
17. Феррейра А.М., Вюрцнер Р., Хобарт М.Дж., Лахманн П.Дж. Исследование in vitro активации альтернативного пути комплемента жидкостью эхинококковой кисты Echinococcus granulosus. Иммунол от паразитов. 1995; 17: 245–251. [PubMed] [Google Scholar]
18. Annen JM, Köhler P, Eckert J. Цитотоксичность жидкости кисты Echinococcus granulosus in vitro. Z Parasitenkd. 1981;65:79–88. [PubMed] [Google Scholar]
19. Диксон Дж. Б., Дженкинс П. Иммунология метацестодных инфекций млекопитающих. I. Антигены, протективный иммунитет и иммунопатология. Шлем Абстр. 1995; 64: 532–542. [Google Scholar]
Диксон Дж. Б., Дженкинс П. Иммунология метацестодных инфекций млекопитающих. I. Антигены, протективный иммунитет и иммунопатология. Шлем Абстр. 1995; 64: 532–542. [Google Scholar]
20. Wang Q, Qiu JM, Schantz P, He JG, Ito A, Liu FJ. Исследование факторов риска развития эхинококкоза человека среди животноводческих хозяйств тибетских районов западной провинции Сычуань. Чжунго Цзи Шэн Чун Сюэ Юй Цзи Шэн Чун Бин За Чжи. 2001;19: 93–96. [PubMed] [Google Scholar]
21. Эккерт Дж., Шанц П., Гассер Р. Географическое распространение и распространенность. В: Эккерт Дж., Геммелл М.А., Меслин Ф.Х., Павловский З.С., редакторы. Руководство WHOI/OIE по эхинококкозу людей и животных: проблема общественного здравоохранения, имеющая глобальное значение. Париж: Всемирная организация по охране здоровья животных; 2001. С. 100–141. [Google Scholar]
22. Ito A, Urbani C, Jiamin Q, Vuitton DA, Dongchuan Q, Heath DD, Craig PS, Zheng F, Schantz PM. Борьба с эхинококкозом и цистицеркозом: проблема общественного здравоохранения для международного сотрудничества в Китае. Acta Trop. 2003; 86: 3–17. [PubMed] [Академия Google]
Acta Trop. 2003; 86: 3–17. [PubMed] [Академия Google]
23. Тодоров Т., Боева В. Эхинококкоз человека в Болгарии: сравнительный эпидемиологический анализ. Всемирный орган здравоохранения Быка. 1999; 77: 110–118. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. Шайкенов Б.С., Торгерсон PR. Распространение Echinococcus multilocularis в Казахстане. В: Craig P, Pawlowski Z, редакторы. Цестодозные зоонозы: эхинококкоз и цистицеркоз, актуальная и глобальная проблема. Амстердам: IOS Press; 2002. стр. 299–307. [Google Scholar]
25. Шайкенов Б.С., Ваганов Т.Ф., Торгерсон П.Р. Кистозный эхинококкоз в Казахстане: новое заболевание после обретения независимости от Советского Союза. Паразитол сегодня. 1999;15:172–174. [PubMed] [Google Scholar]
26. Моро П.Л., Каверо К.А., Тамбини М., Брисеньо Ю., Хименес Р., Кабрера Л. Выявление факторов риска кистозного эхинококкоза в пригородном населении Перу. Trans R Soc Trop Med Hyg. 2008; 102:75–78. [PubMed] [Google Scholar]
27. Кампос-Буэно А., Лопес-Абенте Г., Андрес-Серкадильо А.М. Факторы риска инфекции Echinococcus granulosus: исследование случай-контроль. Am J Trop Med Hyg. 2000;62:329–334. [PubMed] [Google Scholar]
Кампос-Буэно А., Лопес-Абенте Г., Андрес-Серкадильо А.М. Факторы риска инфекции Echinococcus granulosus: исследование случай-контроль. Am J Trop Med Hyg. 2000;62:329–334. [PubMed] [Google Scholar]
28. Macpherson CNL. Эпидемиология Echinococcus granulosus при отгонном животноводстве. В: Эккерт Дж., Геммелл М.А., Меслин Ф.Х., Павловский З.С., редакторы. Руководство ВОЗ/МЭБ по эхинококкозу людей и животных: проблема общественного здравоохранения, имеющая глобальное значение. Париж: Всемирная организация по охране здоровья животных; 2001. стр. 156–163. [Академия Google]
29. Prousalidis J, Tzardinoglou E, Kosmidis C, Katsohis K, Aletras O. Хирургическое лечение кальцифицированных эхинококковых кист печени. HPB Surg. 1999; 11: 253–259. [PMC free article] [PubMed] [Google Scholar]
30. Атли М., Кама Н.А., Юксек Ю.Н., Доганай М., Гозалан У., Кологлу М., Даглар Г. Интрабилиарный разрыв эхинококковой кисты печени: сопутствующие клинические факторы и правильное управление. Арка Сур. 2001; 136:1249–1255. [PubMed] [Google Scholar]
Арка Сур. 2001; 136:1249–1255. [PubMed] [Google Scholar]
31. Kammerer WS, Schantz PM. Эхинококковая болезнь. Заразить Dis Clin North Am. 1993;7:605–618. [PubMed] [Google Scholar]
32. Павловски З., Эккерт Дж., Виттон Д.А., Амманн Р.В., Керн П., Крейг П.С. Эхинококкоз человека: клиника, диагностика и лечение. В: Eckert J, Gemmell MA, Meslin FX, Pawlowski Z, редакторы. Руководство ВОЗ/МЭБ по эхинококкозу у людей и животных. Париж: Международное бюро по эпизоотиям; 2001. С. 20–71. [Google Scholar]
33. Ergüney S, Tortum O, Taspinar AH, Ertem M, Gazioğlu E. [Осложненные эхинококковые кисты печени] Ann Chir. 1991;45:584–589. [PubMed] [Google Scholar]
34. Педроса И., Саиз А., Аррасола Дж., Феррейрос Дж., Педроса С.С. Эхинококковая болезнь: рентгенологические и патологоанатомические особенности и осложнения. Рентгенография. 2000; 20: 795–817. [PubMed] [Google Scholar]
35. Cohen H, Paolillo E, Bonifacino R, Botta B, Parada L, Cabrera P, Snowden K, Gasser R, Tessier R, Dibarboure L, et al. Кистозный эхинококкоз человека в уругвайском сообществе: сонографическое, серологическое и эпидемиологическое исследование. Am J Trop Med Hyg. 1998;59:620–627. [PubMed] [Google Scholar]
Кистозный эхинококкоз человека в уругвайском сообществе: сонографическое, серологическое и эпидемиологическое исследование. Am J Trop Med Hyg. 1998;59:620–627. [PubMed] [Google Scholar]
36. Шамбеш М.А., Крейг П.С., Макферсон К.Н., Роган М.Т., Гусби А.М., Эхтуиш Э.Ф. Обширное ультразвуковое и серологическое исследование для изучения распространенности кистозного эхинококкоза человека в северной Ливии. Am J Trop Med Hyg. 1999; 60: 462–468. [PubMed] [Google Scholar]
37. Неофициальная рабочая группа ВОЗ. Международная классификация ультразвуковых изображений при кистозном эхинококкозе для применения в клинических и полевых эпидемиологических условиях. Acta Trop. 2003; 85: 253–261. [PubMed] [Академия Google]
38. Gharbi HA, Hassine W, Brauner MW, Dupuch K. Ультразвуковое исследование гидатической печени. Радиология. 1981; 139: 459–463. [PubMed] [Google Scholar]
39. Hosch W, Junghanss T, Stojkovic M, Brunetti E, Heye T, Kauffmann GW, Hull WE. Оценка метаболической жизнеспособности кистозного эхинококкоза с помощью высокопольной 1H МРС содержимого кисты. ЯМР Биомед. 2008; 21: 734–754. [PubMed] [Google Scholar]
ЯМР Биомед. 2008; 21: 734–754. [PubMed] [Google Scholar]
40. Zhang W, McManus DP. Последние достижения в иммунологии и диагностике эхинококкоза. FEMS Immunol Med Microbiol. 2006; 47: 24–41. [PubMed] [Академия Google]
41. Ито А. Серологическая и молекулярная диагностика зоонозных личиночных цестодных инфекций. Паразитол Интерн. 2002; 51: 221–235. [PubMed] [Google Scholar]
42. Готтштейн Б. Молекулярно-иммунологическая диагностика эхинококкоза. Clin Microbiol Rev. 1992; 5:248–261. [Бесплатная статья PMC] [PubMed] [Google Scholar]
43. Craig PS, Rogan MT, Campos-Ponce M. Эхинококкоз: болезнь, обнаружение и передача. Паразитология. 2003; 127 Приложение: S5–20. [PubMed] [Google Scholar]
44. Liu D, Rickard MD, Lightowlers MW. Оценка моноклональных антител к антигену Echinococcus granulosus 5 и антигену B для обнаружения циркулирующих антигенов гидатид человека. Паразитология. 1993; 106 (часть 1): 75–81. [PubMed] [Google Scholar]
45. Ортона Э. , Ригано Р., Маргутти П., Нотарджакомо С., Иопполо С., Ваккари С., Барка С., Буттари Б., Профумо Э., Тегги А. и др. Нативные и рекомбинантные антигены в иммунодиагностике кистозного эхинококкоза человека. Иммунол от паразитов. 2000; 22: 553–559. [PubMed] [Google Scholar]
, Ригано Р., Маргутти П., Нотарджакомо С., Иопполо С., Ваккари С., Барка С., Буттари Б., Профумо Э., Тегги А. и др. Нативные и рекомбинантные антигены в иммунодиагностике кистозного эхинококкоза человека. Иммунол от паразитов. 2000; 22: 553–559. [PubMed] [Google Scholar]
46. Poretti D, Felleisen E, Grimm F, Pfister M, Teuscher F, Zuercher C, Reichen J, Gottstein B. Дифференциальная иммунодиагностика между кистозной эхинококковой болезнью и другими перекрестно-реактивными патологиями. Am J Trop Med Hyg. 1999;60:193–198. [PubMed] [Google Scholar]
47. Hira PR, Shweiki H, Lindberg LG, Shaheen Y, Francis I, Leven H, Behbehani K. Диагностика эхинококковой болезни: роль аспирационной цитологии. Ланцет. 1988; 2: 655–657. [PubMed] [Google Scholar]
48. Хабири А.Р., Багери Ф., Ассмар М., Сиаваши М.Р. Анализ специфических антител подклассов IgE и IgG для диагностики Echinococcus granulosus. Иммунол от паразитов. 2006; 28: 357–362. [PubMed] [Google Scholar]
49. Брунетти Э. , Керн П., Виттон Д.А. Консенсус экспертов по диагностике и лечению кистозного и альвеолярного эхинококкоза у человека. Acta Trop. 2010; 114:1–16. [PubMed] [Академия Google]
, Керн П., Виттон Д.А. Консенсус экспертов по диагностике и лечению кистозного и альвеолярного эхинококкоза у человека. Acta Trop. 2010; 114:1–16. [PubMed] [Академия Google]
50. Эрденер А., Озок Г., Демиркан М. Хирургическое лечение эхинококковой болезни печени у детей. Eur J Pediatr Surg. 1992; 2:87–89. [PubMed] [Google Scholar]
51. Perdomo R, Alvarez C, Monti J, Ferreira C, Chiesa A, Carbó A, Alvez R, Grauert R, Stern D, Carmona C, et al. Принципы хирургического доступа при кистозном эхинококкозе печени человека. Acta Trop. 1997; 64: 109–122. [PubMed] [Google Scholar]
52. Cirenei A, Bertoldi I. Эволюция хирургии эхинококкоза печени с 19От 50 до наших дней: анализ личного опыта. Мир J Surg. 2001; 25:87–92. [PubMed] [Google Scholar]
53. Дзири С., Хауэ К., Фингерхут А. Лечение эхинококковой кисты печени: где доказательства? Мир J Surg. 2004; 28: 731–736. [PubMed] [Google Scholar]
54. Ammann RW, Eckert J. Cestodes. Эхинококк. Гастроэнтерол Клин Норт Ам. 1996; 25: 655–689. [PubMed] [Google Scholar]
1996; 25: 655–689. [PubMed] [Google Scholar]
55. Ариф С.Х., Шамс-Уль-Бари Н.А., Заргар С.А., Вани М.А., Табассум Р., Хуссейн З., Баба А.А., Лоун Р.А. Альбендазол в качестве вспомогательного средства при стандартном хирургическом лечении эхинококковой кисты печени. Int J Surg. 2008; 6: 448–451. [PubMed] [Академия Google]
56. Неофициальная рабочая группа по эхинококкозу. ПАРА: пункция, аспирация, инъекция, повторная аспирация. Вариант лечения кистозного эхинококкоза. Женева: ВОЗ; 2003. [Google Scholar]
57. Хуроо М.С., Дар М.Ю., Яттоо Г.Н., Заргар С.А., Джавид Г., Хан Б.А., Бода М.И. Чрескожный дренаж по сравнению с терапией альбендазолом при эхинококкозе печени: проспективное рандомизированное исследование. Гастроэнтерология. 1993; 104: 1452–1459. [PubMed] [Google Scholar]
58. Смего Р.А., Бхатти С., Халик А.А., Бег М.А. Чрескожная аспирация-инъекция-реаспирационный дренаж плюс альбендазол или мебендазол при кистозном эхинококкозе печени: метаанализ. Клин Инфекция Дис. 2003; 37: 1073–1083. [PubMed] [Академия Google]
2003; 37: 1073–1083. [PubMed] [Академия Google]
59. Вутова К., Мечков Г., Вачков П., Петков Р., Георгиев П., Ханджиев С., Иванов А., Тодоров Т. Влияние мебендазола на кистозный эхинококкоз человека: роль дозировки и продолжительности лечения. Энн Троп Мед Паразитол. 1999; 93: 357–365. [PubMed] [Google Scholar]
60. Сеньюз О.Ф., Ешилдаг Э., Селаир С. Терапия альбендазолом при лечении эхинококкового заболевания печени. Серж сегодня. 2001; 31: 487–491. [PubMed] [Google Scholar]
61. Nahmias J, Goldsmith R, Soibelman M, el-On J. Последующее наблюдение за 68 пациентами с кистозным эхинококкозом (эхинококкозом) через 3-7 лет после лечения альбендазолом (эхинококковая болезнь) Ann Trop Med Паразитол. 1994;88:295–304. [PubMed] [Google Scholar]
62. Кумар А., Лал Б.К., Чаттопадхай Т.К. Эхинококковая болезнь печени — нехирургические варианты. J Assoc врачей Индии. 1993; 41: 437–438. [PubMed] [Google Scholar]
63. Стойкович М., Звален М., Тегги А., Вутова К. , Крету С.М., Вирдоне Р., Николаиду П., Кобаноглу Н., Юнгханс Т. Лечебный ответ кистозного эхинококкоза на бензимидазолы: систематический обзор. PLoS Negl Trop Dis. 2009;3:e524. [Бесплатная статья PMC] [PubMed] [Google Scholar]
, Крету С.М., Вирдоне Р., Николаиду П., Кобаноглу Н., Юнгханс Т. Лечебный ответ кистозного эхинококкоза на бензимидазолы: систематический обзор. PLoS Negl Trop Dis. 2009;3:e524. [Бесплатная статья PMC] [PubMed] [Google Scholar]
64. Кобо Ф., Ярнос С., Сесма Б., Фрайле П., Айзкорбе М., Трухильо Р., Диас-де-Лиано А., Сига М.А. Альбендазол плюс празиквантел по сравнению с монотерапией альбендазолом в качестве предоперационной терапии интраабдоминального эхинококка, вызванного Echinococcus granulosus. Троп Мед Int Health. 1998; 3: 462–466. [PubMed] [Google Scholar]
65. Эккерт Дж., Геммелл М.А., Меслин Ф.Х., Павловский З.С. Руководство ВОЗ/МЭБ по эхинококкозу людей и животных: проблема общественного здравоохранения, имеющая глобальное значение. Всемирная организация по охране здоровья животных (Международное бюро по эпизоотиям) и Всемирная организация здравоохранения. Париж: ВОЗ; 2001. [Google Академия]
66. Eckert J. Альвеолярный эхинококкоз (Echinococcus multilocularis) и другие формы эхинококкоза (Echinococcus oligarthrus и Echinococcus vogeli). В: Palmer SR, Soulsby EJL, Simpson DIH, editors. Оксфорд: Издательство Оксфордского университета; 1998. стр. 689–716. [Google Scholar]
В: Palmer SR, Soulsby EJL, Simpson DIH, editors. Оксфорд: Издательство Оксфордского университета; 1998. стр. 689–716. [Google Scholar]
67. Рикард-Блюм С., Брессон-Хадни С., Герре С., Гренар П., Волле П.Дж., Ристели Л., Гримо Дж.А., Вюиттон Д.А. Механизм стабилизации коллагеновой сети при необратимом гранулематозном фиброзе печени человека. Гастроэнтерология. 1996;111:172–182. [PubMed] [Google Scholar]
68. Grenard P, Bresson-Hadni S, El Alaoui S, Chevallier M, Vuitton DA, Ricard-Blum S. Сшивание, опосредованное трансглутаминазой, участвует в стабилизации внеклеточного матрикса у человека. фиброз печени. J Гепатол. 2001; 35: 367–375. [PubMed] [Google Scholar]
69. Vuitton DA, Guerret-Stocker S, Carbillet JP, Mantion G, Miguet JP, Grimaud JA. Коллагеновое иммунотипирование фиброза печени при альвеолярном эхинококкозе человека. Z Parasitenkd. 1986;72:97–104. [PubMed] [Google Scholar]
70. Gottstein B, Hemphill A. Иммунопатология эхинококкоза. Хим Иммунол. 1997; 66: 177–208. [PubMed] [Google Scholar]
[PubMed] [Google Scholar]
71. Emery I, Leclerc C, Sengphommachanh K, Vuitton DA, Liance M. Лечение in vivo рекомбинантным IL-12 защищает мышей C57BL/6J от вторичного альвеолярного эхинококкоза. Иммунол от паразитов. 1998; 20:81–91. [PubMed] [Google Scholar]
72. Liance M, Ricard-Blum S, Emery I, Houin R, Vuitton DA. Инфекция Echinococcus multilocularis у мышей: лечение in vivo низкой дозой IFN-gamma снижает рост метацестод и фиброгенез печени. Паразит. 1998;5:231–237. [PubMed] [Google Scholar]
73. Sturm D, Menzel J, Gottstein B, Kern P. Интерлейкин-5 является преобладающим цитокином, продуцируемым мононуклеарными клетками периферической крови при альвеолярном эхинококкозе. Заразить иммун. 1995; 63: 1688–1697. [Бесплатная статья PMC] [PubMed] [Google Scholar]
74. Godot V, Harraga S, Deschaseaux M, Bresson-Hadni S, Gottstein B, Emilie D, Vuitton DA. Повышенная базальная продукция интерлейкина-10 мононуклеарными клетками периферической крови при альвеолярном эхинококкозе человека. Европейская сеть цитокинов. 1997;8:401–408. [PubMed] [Google Scholar]
Европейская сеть цитокинов. 1997;8:401–408. [PubMed] [Google Scholar]
75. Godot V, Harraga S, Beurton I, Deschaseaux M, Sarciron E, Gottstein B, Vuitton DA. Устойчивость/восприимчивость к инфекции Echinococcus multilocularis и профиль цитокинов у людей. I. Сравнение пациентов с прогрессирующим и абортивным поражением. Клин Эксп Иммунол. 2000; 121:484–490. [Бесплатная статья PMC] [PubMed] [Google Scholar]
76. Godot V, Harraga S, Beurton I, Tiberghien P, Sarciron E, Gottstein B, Vuitton DA. Устойчивость/восприимчивость к инфекции Echinococcus multilocularis и профиль цитокинов у людей. II. Влияние гаплотипа HLA B8, DR3, DQ2. Клин Эксп Иммунол. 2000;121:491–498. [Бесплатная статья PMC] [PubMed] [Google Scholar]
77. Bresson-Hadni S, Liance M, Meyer JP, Houin R, Bresson JL, Vuitton DA. Клеточный иммунитет при экспериментальной инфекции Echinococcus multilocularis. II. Последовательное и сравнительное фенотипическое исследование перипаразитарных мононуклеарных клеток у устойчивых и чувствительных мышей. Клин Эксп Иммунол. 1990; 82: 378–383. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Клин Эксп Иммунол. 1990; 82: 378–383. [Бесплатная статья PMC] [PubMed] [Google Scholar]
78. Rakha NK, Dixon JB, Carter SD, Craig PS, Jenkins P, Folkard S. Антигены Echinococcus multilocularis изменяют функцию дополнительных клеток макрофагов. Иммунология. 1991;74:652–656. [Бесплатная статья PMC] [PubMed] [Google Scholar]
79. Kizaki T, Ishige M, Bingyan W, Day NK, Good RA, Onoé K. Генерация Т-клеток-супрессоров CD8+ протосколексами Echinococcus multilocularis in vitro. Иммунология. 1993; 79: 412–417. [Бесплатная статья PMC] [PubMed] [Google Scholar]
80. Виттон Д.А., Брессон-Хадни С., Ларош Л., Кайзерлиан Д., Геррет-Стокер С., Брессон Дж.Л., Жилле М. Клеточный иммунный ответ при инфекции Echinococcus multilocularis у людей . II. Активность естественных киллеров и клеточные субпопуляции в крови и в перипаразитарной гранулеме больных альвеолярным эхинококкозом. Клин Эксп Иммунол. 1989;78:67–74. [Бесплатная статья PMC] [PubMed] [Google Scholar]
81. Frosch PM, Frosch M, Pfister T, Schaad V, Bitter-Suermann D. Клонирование и характеристика иммунодоминантного основного поверхностного антигена Echinococcus multilocularis. Мол Биохим Паразитол. 1991; 48: 121–130. [PubMed] [Google Scholar]
Клонирование и характеристика иммунодоминантного основного поверхностного антигена Echinococcus multilocularis. Мол Биохим Паразитол. 1991; 48: 121–130. [PubMed] [Google Scholar]
82. Gottstein B. Echinococcus multilocularis: антигенная дисперсия между различными изолятами паразитов. Паразитол рез. 1991; 77: 359–361. [PubMed] [Google Scholar]
83. Bretagne S, Assouline B, Vidaud D, Houin R, Vidaud M. Echinococcus multilocularis: микросателлитный полиморфизм в генах мяРНК U1. Опыт Паразитол. 1996;82:324–328. [PubMed] [Google Scholar]
84. Romig T, Dinkel A, Mackenstedt U. Современная ситуация с эхинококкозом в Европе. Паразитол Интерн. 2006; 55 Дополнение: S187–S191. [PubMed] [Google Scholar]
85. Шайкенов Б.С. Распространение и экология Echinococcus multilocularis в Средней Азии. Паразитол Интерн. 2006; 55 Дополнение: S213–S219. [PubMed] [Google Scholar]
86. Craig PS, Deshan L, MacPherson CN, Dazhong S, Reynolds D, Barnish G, Gottstein B, Zhirong W. Крупный очаг альвеолярного эхинококкоза в центральном Китае. Ланцет. 1992;340:826–831. [PubMed] [Google Scholar]
Крупный очаг альвеолярного эхинококкоза в центральном Китае. Ланцет. 1992;340:826–831. [PubMed] [Google Scholar]
87. Kern P, Bardonnet K, Renner E, Auer H, Pawlowski Z, Ammann RW, Vuitton DA, Kern P. Европейский регистр эхинококкоза: альвеолярный эхинококкоз человека, Европа, 1982–2000 гг. Эмердж Инфекция Дис. 2003; 9: 343–349. [Бесплатная статья PMC] [PubMed] [Google Scholar]
88. Eckert J, Deplazes P. Альвеолярный эхинококкоз у людей: текущая ситуация в Центральной Европе и необходимость контрмер. Паразитол сегодня. 1999;15:315–319. [PubMed] [Академия Google]
89. Schweiger A, Ammann RW, Candinas D, Clavien PA, Eckert J, Gottstein B, Halkic N, Muellhaupt B, Prinz BM, Reichen J, et al. Альвеолярный эхинококкоз человека после увеличения популяции лисиц, Швейцария. Эмердж Инфекция Дис. 2007; 13: 878–882. [Бесплатная статья PMC] [PubMed] [Google Scholar]
90. Eckert J, Conraths FJ, Tackmann K. Эхинококкоз: возникающий или вновь возникающий зооноз? Int J Паразитол. 2000;30:1283–1294. [PubMed] [Google Scholar]
2000;30:1283–1294. [PubMed] [Google Scholar]
91. Hildreth MB, Sriram S, Gottstein B, Wilson M, Schantz PM. Неспособность выявить альвеолярный эхинококкоз у охотников из Южной Дакоты, несмотря на высокую распространенность Echinococcus multilocularis среди диких псовых. J Паразитол. 2000; 86: 75–77. [PubMed] [Академия Google]
92. Дои Р., Сео Х., Фукуяма Ю., Накао М., Инаока Т., Куцуми С. Эпидемиология многоочагового эхинококкоза на Хоккайдо. Сероэпидемиологическое исследование охотников. Jap J Pub Health. 1987; 34: 357–365. [Google Scholar]
93. Сато Н., Аоки С., Мацусита М., Учино Дж. Клинические признаки. В: Учино Дж., Сато Н., редакторы. Альвеолярный эхинококкоз печени. Саппоро: Медицинский факультет Университета Хоккайдо; 1993. С. 63–68. [Google Scholar]
94. Torgerson PR, Schweiger A, Deplazes P, Pohar M, Reichen J, Ammann RW, Tarr PE, Halkik N, Müllhaupt B. Альвеолярный эхинококкоз: от смертельной болезни к хорошо контролируемой инфекции. Относительное выживание и экономический анализ в Швейцарии за последние 35 лет. J Гепатол. 2008;49: 72–77. [PubMed] [Google Scholar]
J Гепатол. 2008;49: 72–77. [PubMed] [Google Scholar]
95. Bartholomot G, Vuitton DA, Harraga S, Shi DZ, Giraudoux P, Barnish G, Wang YH, MacPherson CN, Craig PS. Комбинированный ультразвуковой и серологический скрининг на альвеолярный эхинококкоз печени в центральном Китае. Am J Trop Med Hyg. 2002; 66: 23–29. [PubMed] [Google Scholar]
96. Bresson-Hadni S, Delabrousse E, Благосклонов O, Bartholomot B, Koch S, Miguet JP, André Mantion G, Angèle Vuitton D. Аспекты визуализации и нехирургическое интервенционное лечение альвеол человека эхинококкоз. Паразитол Интерн. 2006; 55 Дополнение: S267–S272. [PubMed] [Академия Google]
97. Reuter S, Nüssle K, Kolokythas O, Haug U, Rieber A, Kern P, Kratzer W. Альвеолярный эхинококкоз печени: сравнительное исследование трех методов визуализации. Инфекционное заболевание. 2001; 29: 119–125. [PubMed] [Google Scholar]
98. Stumpe KD, Renner-Schneiter EC, Kuenzle AK, Grimm F, Kadry Z, Clavien PA, Deplazes P, von Schulthess GK, Muellhaupt B, Ammann RW, et al. Позитронно-эмиссионная томография с F-18-фтордезоксиглюкозой (ФДГ) поражений печени Echinococcus multilocularis: проспективная оценка ее значения для диагностики и наблюдения во время терапии бензимидазолом. Инфекционное заболевание. 2007; 35:11–18. [PubMed] [Академия Google]
Позитронно-эмиссионная томография с F-18-фтордезоксиглюкозой (ФДГ) поражений печени Echinococcus multilocularis: проспективная оценка ее значения для диагностики и наблюдения во время терапии бензимидазолом. Инфекционное заболевание. 2007; 35:11–18. [PubMed] [Академия Google]
99. Kern P, Wen H, Sato N, Vuitton DA, Gruener B, Shao Y, Delabrousse E, Kratzer W, Bresson-Hadni S. Классификация ВОЗ альвеолярного эхинококкоза: принципы и применение. Паразитол Интерн. 2006; 55 Дополнение: S283–S287. [PubMed] [Google Scholar]
100. Scheuring UJ, Seitz HM, Wellmann A, Hartlapp JH, Tappe D, Brehm K, Spengler U, Sauerbruch T, Rockstroh JK. Длительное лечение бензимидазолом альвеолярного эхинококкоза с гематогенной подкожной и костной диссеминацией. Мед Микробиол Иммунол. 2003;192: 193–195. [PubMed] [Google Scholar]
101. Ma L, Ito A, Liu YH, Wang XG, Yao YQ, Yu DG, Chen YT. Альвеолярный эхинококкоз: Em2plus-ELISA и Em18-вестерн-блоты для последующего наблюдения после лечения альбендазолом. Trans R Soc Trop Med Hyg. 1997; 91: 476–478. [PubMed] [Google Scholar]
Trans R Soc Trop Med Hyg. 1997; 91: 476–478. [PubMed] [Google Scholar]
102. Xiao N, Mamuti W, Yamasaki H, Sako Y, Nakao M, Nakaya K, Gottstein B, Schantz PM, Lightowlers MW, Craig PS, et al. Оценка использования рекомбинантного Em18 и аффинно очищенного Em18 для серологической дифференциации альвеолярного эхинококкоза от кистозного эхинококкоза и других паразитарных инфекций. Дж. Клин Микробиол. 2003;41:3351–3353. [Бесплатная статья PMC] [PubMed] [Google Scholar]
103. Ито А., Ма Л., Пол М., Стефаниак Дж., Павловский З.С. Оценка Em18-, Em16-, антиген B-вестерн-блоттинга, Em2plus-ELISA и четырех других тестов для дифференциальной серодиагностики пациентов с альвеолярным и кистозным эхинококкозом в Польше. Паразитол Интерн. 1998; 47: 95–99. [Google Scholar]
104. Gottstein B, Jacquier P, Bresson-Hadni S, Eckert J. Улучшение первичной иммунодиагностики альвеолярного эхинококкоза у людей с помощью твердофазного иммуноферментного анализа с использованием антигена Em2plus. Дж. Клин Микробиол. 1993;31:373–376. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Дж. Клин Микробиол. 1993;31:373–376. [Бесплатная статья PMC] [PubMed] [Google Scholar]
105. Lanier AP, Trujillo DE, Schantz PM, Wilson JF, Gottstein B, McMahon BJ. Сравнение серологических тестов для диагностики и наблюдения за альвеолярным эхинококковым заболеванием. Am J Trop Med Hyg. 1987; 37: 609–615. [PubMed] [Google Scholar]
106. Rausch RL, Wilson JF, Schantz PM, McMahon BJ. Спонтанная гибель Echinococcus multilocularis: случаи, диагностированные серологически (с помощью ИФА Em2) и клиническое значение. Am J Trop Med Hyg. 1987;36:576–585. [PubMed] [Google Scholar]
107. Ито А., Шанц П.М., Уилсон Дж.Ф. Em18, новый серодиагностический маркер для дифференциации активных и неактивных случаев альвеолярного эхинококкового заболевания. Am J Trop Med Hyg. 1995; 52:41–44. [PubMed] [Google Scholar]
108. Ито А., Сяо Н., Лианс М., Сато М.О., Сако Ю., Мамути В., Исикава Ю., Накао М., Ямасаки Х., Накая К. и др. Оценка твердофазного иммуноферментного анализа (ИФА) с аффинно-очищенным Em18 и ИФА с рекомбинантным Em18 для дифференциальной диагностики альвеолярного эхинококкоза: результаты слепого теста. Дж. Клин Микробиол. 2002; 40:4161–4165. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Дж. Клин Микробиол. 2002; 40:4161–4165. [Бесплатная статья PMC] [PubMed] [Google Scholar]
109. Vuitton DA, Zhang SL, Yang Y, Godot V, Beurton I, Mantion G, Bresson-Hadni S. Стратегия выживания Echinococcus multilocularis в организме человека. Паразитол Интерн. 2006; 55 Приложение: S51–S55. [PubMed] [Google Scholar]
110. Wen H, Craig PS, Ito A, Vuitton DA, Bresson-Hadni S, Allan JC, Rogan MT, Paollilo E, Shambesh M. Иммуноблот оценка ответов антител подкласса IgG и IgG для иммунодиагностики альвеолярного эхинококкоза человека. Энн Троп Мед Паразитол. 1995; 89: 485–495. [PubMed] [Академия Google]
111. Вэнь Х., Крейг П.С. Реакции подкласса иммуноглобулина G при кистозном и альвеолярном эхинококкозе человека. Am J Trop Med Hyg. 1994; 51: 741–748. [PubMed] [Google Scholar]
112. Dreweck CM, Lüder CG, Soboslay PT, Kern P. Специфическая для подкласса серологическая реактивность и распознавание IgG4-специфического антигена при эхинококкозе человека. Троп Мед Int Health. 1997; 2: 779–787. [PubMed] [Google Scholar]
1997; 2: 779–787. [PubMed] [Google Scholar]
113. Вэнь Х., Брессон-Хадни С., Виттон Д.А., Ленис Д., Ян Б.М., Дин З.С., Крейг П.С. Анализ иммуноглобулина подкласса G в сывороточных гуморальных реакциях больных альвеолярным эхинококкозом после хирургического лечения и химиотерапии для оценки исхода. Trans R Soc Trop Med Hyg. 1995;89:692–697. [PubMed] [Google Scholar]
114. Ямасаки Х., Накая К., Накао М., Сако Я.И. Значение молекулярной диагностики с использованием гистопатологических образцов при цестодных зоонозах. Троп Мед Здоровье. 2007; 35: 307–321. [Google Scholar]
115. Kadry Z, Renner EC, Bachmann LM, Attigah N, Renner EL, Ammann RW, Clavien PA. Оценка лечения и отдаленное наблюдение за больными альвеолярным эхинококкозом печени. Бр Дж Сур. 2005; 92:1110–1116. [PubMed] [Google Scholar]
116. Buttenschoen K, Carli Buttenschoen D, Gruener B, Kern P, Beger HG, Henne-Bruns D, Reuter S. Многолетний опыт хирургического лечения альвеолярного эхинококкоза. Langenbecks Arch Surg. 2009 г.;394:689–698. [PubMed] [Google Scholar]
2009 г.;394:689–698. [PubMed] [Google Scholar]
117. Koch S, Bresson-Hadni S, Miguet JP, Crumbach JP, Gillet M, Mantion GA, Heyd B, Vuitton DA, Minello A, Kurtz S. Опыт трансплантации печени при неизлечимых альвеолярных отростках эхинококкоз: европейский совместный отчет о 45 случаях. Трансплантация. 2003; 75: 856–863. [PubMed] [Google Scholar]
118. Reuter S, Jensen B, Buttenschoen K, Kratzer W, Kern P. Бензимидазолы в лечении альвеолярного эхинококкоза: сравнительное исследование и обзор литературы. J Антимикробная химиотерапия. 2000; 46: 451–456. [PubMed] [Академия Google]
119. Рейтер С., Бак А., Гребе О., Нюссле-Кюгеле К., Керн П., Манфрас Б.Дж. Спасательное лечение амфотерицином В при прогрессирующем альвеолярном эхинококкозе человека. Противомикробные агенты Chemother. 2003;47:3586–3591. [Бесплатная статья PMC] [PubMed] [Google Scholar]
120. Kern P, Abboud P, Kern W, Stich A, Bresson-Hadni S, Guerin B, Buttenschoen K, Gruener B, Reuter S, Hemphill A.

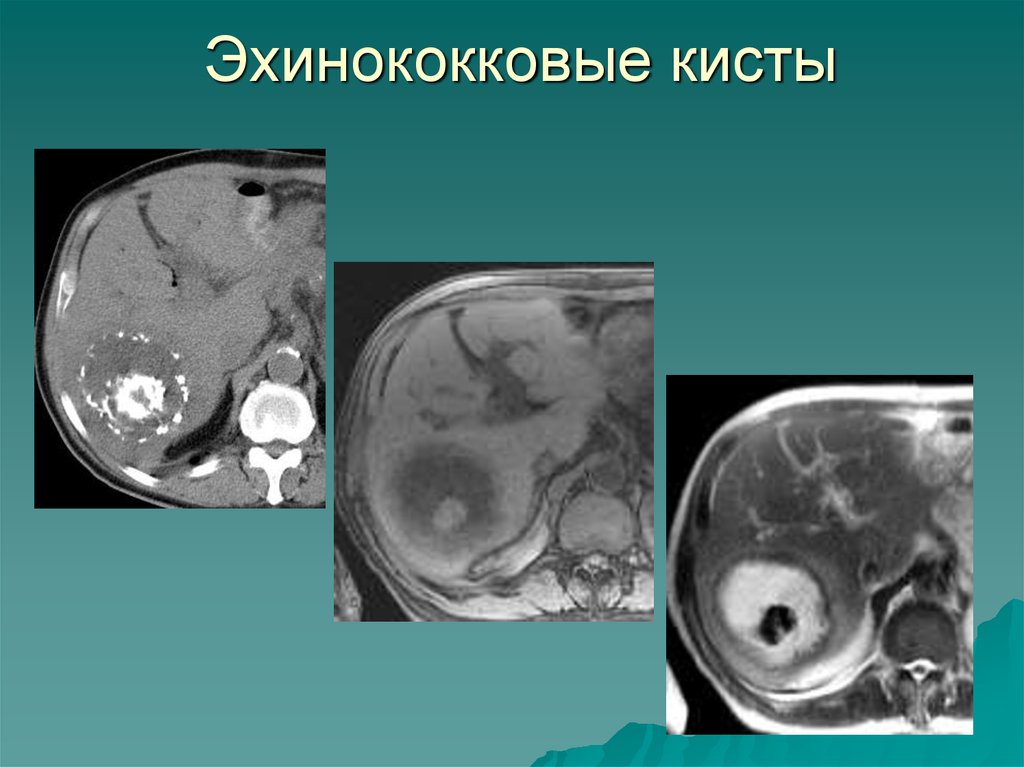 При поражении печени больной ощущает тошноту, боли или тяжесть в правом подреберье. Эхинококкоз легких проявляется болями в груди, кашлем с отхаркиванием крови. При поражении сердца боли в грудине похожи на приступы стенокардии и сопровождаются нарушениями ритма сердцебиений, одышкой, слабостью. Киста в головном мозге приводит к локальным нарушениям чувствительности, ощущениям покалывания, судорожным приступам.
При поражении печени больной ощущает тошноту, боли или тяжесть в правом подреберье. Эхинококкоз легких проявляется болями в груди, кашлем с отхаркиванием крови. При поражении сердца боли в грудине похожи на приступы стенокардии и сопровождаются нарушениями ритма сердцебиений, одышкой, слабостью. Киста в головном мозге приводит к локальным нарушениям чувствительности, ощущениям покалывания, судорожным приступам.