Цветное дуплексное сканирование вен нижних конечностей
Нередко при диагностике варикоза назначают процедуру цветного дуплексного сканирования вен нижних конечностей. Что это за исследование? Как проводится? В чем его особенности? Ответы на эти вопросы – ниже в статье.
Что это такое
ЦДС вен нижних конечностей представляет собой современный и точный метод ультразвукового исследования состояния стенок сосудов. С его помощью определяют проходимость и работоспособность систем клапанов.
Он применяется для обнаружения атеросклеротических бляшек, что делает возможным выявить патологию на самых ранних этапах течения.
Показания, приобретённые в ходе обследования, позволят врачу-диагносту получить полную видимую картину состояния венозных стенок и просветов нижних конечностей.
По результатам сканирования отображаются как нарушения кровотока, так и сами причины, что даёт основания медицинскому работнику с максимальной точностью поставить заключение.
Большинству пациентов знакома процедура под название УЗИ, однако не всем известно о том, что такое ЦДС сосудов и о различиях между разного рода методами ультразвукового исследования.
Желательно уметь различать допплерографию (УЗДГ) и цветное дуплексное сканирование, также именуемое как ЦДС.
Оба варианта исследования нацелены на изучение состояния сосудов с использованием ультразвука. Главное различие заключается в сложности используемых технологий.
Информация, полученная в результате УЗДГ ориентируется на эритроциты, определяя характер и скорость кровотока. Таким образом врач узнаёт необходимую информацию о проходимости и повреждениях сосудистых стенок. Специалист получает одномерное изображение на монитор, интерпретирует полученные данные и, основываясь на них, выставляет диагноз.
Исследование работает по схожему принципу допплерографии, но с использованием более современного B-режима. Он позволяет в двухмерной перспективе разглядеть мельчайшие сосуды и повреждения.
Кроме того, в отличии от монохромного изображения УЗДГ, в этом случае изображение получается цветным. Это на порядок повышает информативность данных, полученных при исследовании.
Весомым преимуществом ЦДС перед другими методами ультразвуковой диагностики считается высочайшая точность и содержательность данных. Благодаря им врач способен интерпретировать информацию как о проходимости крупных, так и о морфологическом состоянии даже мельчайших сосудов. Это даёт возможность выявлять и купировать заболевания в начальной стадии.
Подготовка и проведение
При проведении ЦДС нет необходимости в госпитализации, сам процесс в среднем длится 15 минут, в редких случаях достигая одного часа.
Несмотря на кажущуюся простоту процедуры, пациенту желательно заранее знать, как проводится дуплексное сканирование вен.
В процедурном кабинете потребуется обнажить бёдра вплоть до тазобедренной складки. После чего врач нанесёт на кожу и датчик аппарата специальный гель, применяемый при ультразвуковой диагностике для уменьшения трения и улучшения проводимости сигнала.
Процедура проводится лёжа или стоя на подставке или кушетке. Чтобы специалист мог почерпнуть как можно большее количество информации о состоянии сосудов и особенностей кровотока, пациент должен будет некоторое количество раз изменить положение. Возможно врач попросит ненадолго задержать дыхание.
Для обследования подколенных сосудов и вен верхней части голени пациент должен лечь на живот. Для изучения магистральных и крупных поверхностных – положение лёжа на спине.
Важно помнить, что на поздних сроках беременности крайне не рекомендуется ложиться на живот.
Показания
Показанием для дуплексного сканирования вен нижних конечностей заболевание, связанное с нарушением кровоснабжения. Приобретённая в результате медосмотра пациента информация также может послужить причиной для применения процедуры.
ЦДС является универсальным методом обнаружения тромбоза, атеросклероза. Она позволяет измерить скорость кровотока и получить точную информацию о состоянии кровеносной системы.
Симптомы, свидетельствующие о необходимости пройти ЦДС:
При появлении одного из вышеприведённых симптомов следует незамедлительно обратиться к врачу. Промедление может негативно сказаться на здоровье и, соответственно, усложнить последующее лечение.
Периодическое обследование данным методом необходимо проходить пациентам из группы риска развития сердечно-сосудистых заболеваний. Также тем, чей вид деятельности подразумевает частое пребывание в стоячем или сидячем положении. Люди с лишним весом, должны помнить о рисках развития сосудистых заболеваний и не забывать проходить ЦДС.
Исследование вен и артерий при помощи ультразвука предотвращает риск развития тромба, что в будущем может спасти жизнь.
Противопоказания и возможные осложнения
Цветовое дуплексное сканирование сосудов нижних конечностей не имеет противопоказаний. Она подходит для женщин на любом сроке беременности и может применяться даже к пациентам в тяжелом состоянии.
На данный момент нет зафиксированных случаев осложнений, причиной который могло бы послужить ультразвуковое исследование. Напротив, ЦДС вен нижних конечностей помогает выявить и устранить заболевание на ранних этапах.
Кто, где и как проводит
Благодаря высокой точности и сравнительно низкой стоимости, дуплексное сканирование обрело широкую распространённость как в частных клиниках, так и в муниципальных медицинских учреждениях.
Плюсы и минусы
Описанный выше метод обследования имеет ряд преимуществ.
- Отсутствие необходимости в предварительной подготовке и госпитализации.
- Врач-диагност заметит даже небольшие атеросклеротические бляшки и тромбы, что может послужить основой для своевременной постановки диагноза и, следовательно, скорейшему лечению.
- Позволяет пристально рассмотреть те сосуды, которые невозможно увидеть при помощи обычного УЗИ.
- Процедура отнимает мало времени, а результат можно получить почти сразу.

- Подходит для всех возрастов, независимо от состояния пациента.
- Полностью безопасен при беременности.
- Не имеет противопоказаний и осложнений.
При всех вышеописанных плюсах, цифровое дуплексное сканирование не имеет недостатков. Вкупе с высокой точностью, низкой стоимостью и отсутствием противопоказаний является универсальным современным методом обследования кровотока нижних конечностей.
ЦДС артерий нижних конечностей | «Московский Доктор»
Симптомы заболеваний предполагающих проведение ЦДС.
Данное исследование, назначается непосредственно лечащим врачом при наличии определенных предпосылок, позволяющих заподозрить наличие заболевания сосудистой системы нижних конечностей. Для правильной и четкой постановки диагноза, и назначения приемлемого лечения, пациент направляется на диагностику. В данном случае, метод позволяющий определить наличие возможных заболеваний звучит, как Цветовое Дуплексное Сканирование артерий нижних конечностей.
В данном случае, метод позволяющий определить наличие возможных заболеваний звучит, как Цветовое Дуплексное Сканирование артерий нижних конечностей.
пациенты направляются на данное сканирование при наличии соответствующих симптомов таких, как:
1. Наличие болей в ногах, а точнее в икроножных мышцах, которые возникают при ходьбе или в состоянии покоя.2. Наличие таких состояний как холодные ноги или горячие стопы.
3. явное побледнение кожи на ногах.
4. Полное или частичное отсутствие пульсации на месте проекции артерий.
5. Отсутствие или нарушение чувствительности в конечностях, а точнее в стопах и в пальцах.
6. Наличие на ногах трофических язв или долго незаживающих ран.
Все эти перечисленные показатели, являются не только причиной направления на исследование ЦДС, но и их наличие вообще подразумевает немедленное обращение к врачу.
Клиническая картина состояния предполагающего направление на ЦДС.
Наличие нескольких или даже одного из перечисленных клинических состояний, говорит о том, что пройти исследование просто необходимо. Для прояснения полной картины заболевания и для четкой постановки диагноза, которому способствует данный метод исследования сосудистых заболеваний.
Перечень клинических состояний:
1. Наличие у пациента сосудистого заболевания, такого как артерио-венозная фистула или аневризма.2. Признаки острой или хронической ишемии.
3. Признаки ангиоспазма нижних конечностей, характерными симптомами которого служат:
— побледнение и выраженное снижение температуры,
— отсутствие пульсации в местах проекции артерий,
— отсутствие или нарушение чувствительности в стопах или в пальцах ног, в плоть до паралича.
4. Наличие трофических изменений нижних конечностей.
5. Наличие ряда заболеваний, способствующих развитию, нарушений периферического кровообращения:
— сахарный диабет,
— васкулит,
— артериальная гипертензия,
— мерцательная аритмия.
6. Наличие заболеваний связанных с нарушением свертываемости крови.
7. Наличие изменения кровотока, скрытого присутствием болевого синдрома, при остеохондрозе поясничного отдела позвоночника.
8. Данный метод исследования показан всем курильщикам.
Цель исследования.
Данная методика исследования состояния сосудистой системы человека позволят дать объективную оценку и этому вопросу и освятить характерные структурные изменения в сосудах. Помимо этого, более конкретное направление этого метода заключается в диагностировании атеросклероза, артериального тромбоза, а также такого редкого заболевания как тромбангиит Бюргера, то есть облитерируеющему эндартерииту.
Данная методика позволяет определить локализацию и структурный характеристики атеросклеротических бляшек. А точнее позволяет описать их количество и протяженность, а также степень сужения просвета артерии. Более того, исследование такого типа дает возможность прояснить гемодинамическую значимость, то есть влияние на периферическое кровообращение, непосредственно, атеросклеротических бляшек. ЦДС позволяет определить наличие и характеристики тромбов в просвете артерий нижних конечностей. В целом, становится понятна вся значимость данного исследования для точной постановки диагноза, и для принятия решения о методе будущего лечения. Оно может носить оперативный характер, если того требует ситуация, а может быть традиционным, медикаментозным или комбинированным, то есть с применением медицинских манипуляций. Но этот вопрос решает лечащий врач или сосудистый хирург.
ЦДС позволяет определить наличие и характеристики тромбов в просвете артерий нижних конечностей. В целом, становится понятна вся значимость данного исследования для точной постановки диагноза, и для принятия решения о методе будущего лечения. Оно может носить оперативный характер, если того требует ситуация, а может быть традиционным, медикаментозным или комбинированным, то есть с применением медицинских манипуляций. Но этот вопрос решает лечащий врач или сосудистый хирург.
| Брюшной аорты с допплерографией | 1500 |
| Допплер сосудов щитовидной железы | 2000 |
| Допплеровское исследование (без акушерского УЗИ) | 2000 |
| Допплеровское исследование (в комплексе с акушерским УЗИ) | 3500 |
| Допплеровское исследование полового члена без фрам. нагрузки | 2500 |
| Допплеровское исследование полового члена с фарм.нагрузкой без стоимости препаратов | 5000 |
Допплеровское исследование полового члена с фарм.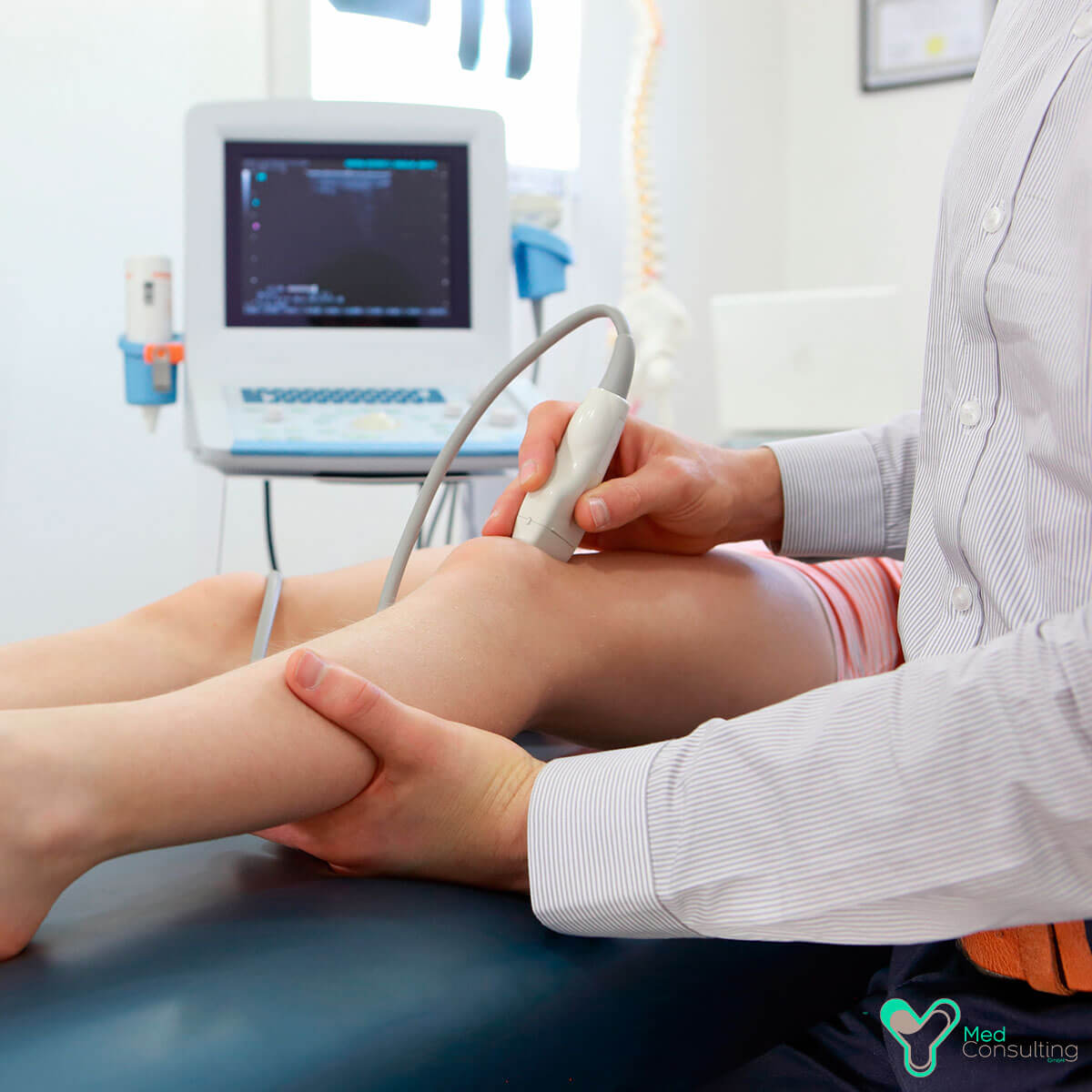 нагрузкой + стоимость препаратов нагрузкой + стоимость препаратов | 8500 |
| Допплеровское исследование сосудов почек | 2000 |
| Дуплексное сканирование артерий верхних конечностей | 2200 |
| Дуплексное сканирование артерий нижних конечностей | 2700 |
| Дуплексное сканирование артерий почек | 2300 |
| Дуплексное сканирование вен верхних конечностей | 2200 |
| Дуплексное сканирование вен нижних конечностей | 3000 |
| Дуплексное сканирование сосудов шеи (сонной и позвоночной артерии) | 3000 |
| Запись на диск | 800 |
| Здоровье женщины (УЗИ органов брюшной полости, Узи мочевого пузыря, УЗИ органов малого таза УЗИ молочных желез, УЗИ щитовидной железы, УЗИ почек и надпочечников) | 7000 |
| Здоровье мужчины (УЗИ органов брюшной полости, Узи мочевого пузыря, ТРУЗИ, УЗИ органов мошонки, УЗИ щитовидной железы, УЗИ почек и надпочечников) | 7000 |
| Транскраниальное дуплексное сканирование сосудов головы (ТКДС) | 3000 |
| УЗИ 3D | 3600 |
| УЗИ Гайморовых пазух | 2500 |
| УЗИ акушерское (доплата +1 плод) | 1200 |
| УЗИ беременность до 12 недель | 2200 |
| УЗИ беременность (большие сроки) | 3000 |
| УЗИ брюшной полости: печень, желчный пузырь, поджелудочная железа, селезенка | 2300 |
| УЗИ желчного пузыря (функциональная проба) | 850 |
| УЗИ исследование яичников (контроль доминантного фолликула)фолликулометрия | 1600 |
| УЗИ лимфатических узлов (1регион) | 1000 |
| УЗИ молочных желез с региональными лимфоузлами | 1800 |
| УЗИ мочевого пузыря | 1000 |
| УЗИ мышц тазового дна (промежности) | 1200 |
| УЗИ мягких тканей 1 область | 1350 |
| УЗИ одного сустава | 1600 |
| УЗИ органов малого таза (трансабдоминально) | 1600 |
| УЗИ органов малого таза (трансвагинально) | 1800 |
| УЗИ органов малого таза (трансвагинально+трансабдоминально) | 2400 |
| УЗИ органов мошонки с ЦДК | 1600 |
| УЗИ парные суставы | 2600 |
| УЗИ почек | 1600 |
| УЗИ мочевыводящей системы (почки, мочевой пузырь, мочеточники и надпочечники) | 2000 |
| УЗИ предстательной железы (трансабдоминально) | 1400 |
| УЗИ предстательной железы (трансаректально) | 1600 |
| УЗИ предстательной железы (трансректально+трансабдоминально) | 2200 |
| УЗИ слюнных желез | 1500 |
| УЗИ щитовидной железы | 1800 |
| Узи сустава | 1800 |
| Эхокардиография (УЗИ сердца) | 3000 |
| Холтер ( суточное мониторирование ЭКГ) | 3000 |
| Регистрация и расшифровка ЭКГ | 1100 |
| Расшифровка результатов ЭКГ сторонних клиник | 500 |
| УЗИ ДЕТЯМ: | |
Узи-скринингдля детей 1-го года жизни расширенный. (сердце,бр/п, головного мозга ,почек, тазобедренных суставов) (сердце,бр/п, головного мозга ,почек, тазобедренных суставов) | 9850 |
| Узи тазобедренных суставов | 1700 |
| Узи головного мозга (Нейросонография) | 2000 |
| Узи вилочковой железы | 1500 |
| Узи сердца-ЭХОКГ (Эхокардиография) | 3000 |
| Узи мякгих тканей | 1500 |
| Узи сосудов | 4500 |
| Узи лимфотических узлов | 1500 |
| Узи сосудов головного мозга (Доплерография) | 3500 |
| Узи гайморовых пазух носа | 2500 |
| Узи брюшной полости | 2400 |
| Узи щитовидной железы | 1800 |
| Узи малого таза (абдоминально) | 2400 |
| Узи молочных желез | 1850 |
| Узи почек и мочевого пузыря | 2500 |
| Узи мочевого пузыря с определением остаточной мочи | 1300 |
| Узи почек | 1800 |
| УЗи слюнных желез | 1500 |
| Узи желудка (водно-сифонная проба) | 1700 |
| Узи желчного пузыря с определением функции (холецистография) | 1900 |
|
WordReference Англо-греческий словарь © 2020:
WordReference Англо-греческий словарь © 2020:
Ο ρος ‘ extremity ‘ βρέθηκε επίσης στις εγγραφές: Возрастной номер: | ||||||||||||||||||||||||||||||||
Варианты протезирования и ортопедии для ампутации и реконструкции нижних конечностей
Введение
Травмы нижних конечностей, приводящие к дисфункции и деформациям, могут быть вызваны множеством состояний, включая врожденные аномалии, травмы, ожоги, сосудистые заболевания и нейропатические расстройства (включая сахарный диабет, проказа, недостаточность питания, дегенерация аксонов и демиелинизирующие процессы). Независимо от этиологии, хирургическая реконструкция или ампутация часто рассматриваются для восстановления функции конечности, когда более консервативные методы лечения не дают результата [1] . Решение о том, какой вариант является оптимальным для конкретного пациента, может быть непростым. Существенные предшествующие исследования сравнивали реконструкцию с ампутацией с точки зрения функции [2,3] , качества жизни [4,5] и экономической эффективности [6,7] . Одним из наиболее важных факторов при выборе оптимального хирургического лечения являются варианты протезирования и ортопедии для восстановления функции после операции.В последнее время достижения в области протезов и ортезов предоставили пациентам более широкий спектр возможностей, которые следует учитывать при принятии решения о реконструкции конечности против ампутации .
Независимо от этиологии, хирургическая реконструкция или ампутация часто рассматриваются для восстановления функции конечности, когда более консервативные методы лечения не дают результата [1] . Решение о том, какой вариант является оптимальным для конкретного пациента, может быть непростым. Существенные предшествующие исследования сравнивали реконструкцию с ампутацией с точки зрения функции [2,3] , качества жизни [4,5] и экономической эффективности [6,7] . Одним из наиболее важных факторов при выборе оптимального хирургического лечения являются варианты протезирования и ортопедии для восстановления функции после операции.В последнее время достижения в области протезов и ортезов предоставили пациентам более широкий спектр возможностей, которые следует учитывать при принятии решения о реконструкции конечности против ампутации .
Протезирование после ампутации нижней конечности преследует несколько целей. Первым и, возможно, самым важным, является восстановление функциональной подвижности и статического положения конечности. Передвижение с использованием протеза требует повышенных затрат энергии, поскольку уровень ампутации перемещается проксимально [8] .Следовательно, протез нижней конечности должен быть спроектирован и приспособлен таким образом, чтобы минимизировать это увеличение расхода энергии [9,10] . Во-вторых, хорошо подогнанные протезы также служат для предотвращения разрушения оставшихся мягких тканей за счет перераспределения сжимающей силы при нагрузке и минимизации силы сдвига на коже [11] . Наконец, при назначении адаптивного протеза следует учитывать использование обычной обуви и одежды, хотя это не всегда может вызывать беспокойство у пациента.Не следует недооценивать психологическое воздействие ампутации и ее влияние на социальное функционирование и идентичность [12] .
Передвижение с использованием протеза требует повышенных затрат энергии, поскольку уровень ампутации перемещается проксимально [8] .Следовательно, протез нижней конечности должен быть спроектирован и приспособлен таким образом, чтобы минимизировать это увеличение расхода энергии [9,10] . Во-вторых, хорошо подогнанные протезы также служат для предотвращения разрушения оставшихся мягких тканей за счет перераспределения сжимающей силы при нагрузке и минимизации силы сдвига на коже [11] . Наконец, при назначении адаптивного протеза следует учитывать использование обычной обуви и одежды, хотя это не всегда может вызывать беспокойство у пациента.Не следует недооценивать психологическое воздействие ампутации и ее влияние на социальное функционирование и идентичность [12] .
Реконструкция может проводиться, когда у пациента есть разумные шансы выдерживать нагрузку и нормально передвигаться. Решение реконструировать ампутацию или также зависит от неврологического и сосудистого статуса конечности, наличия перелома, риска продолжающихся ран или инфекции, а также от функциональных целей пациента. Иногда ампутация конечности может дать больше шансов на более полное восстановление функции конечности, чем восстановление конечности, и наоборот.Количество операций и общее время, затрачиваемое на активную реабилитацию, больше при восстановлении конечности с реконструкцией по сравнению с ампутацией [13] . Несмотря на такое первоначальное использование здравоохранения, прогнозируемая стоимость реконструкции нижней конечности в течение всего срока службы значительно ниже, чем стоимость ампутации [6] . Влияние нескольких операций и последующего восстановления на общее состояние здоровья человека также следует учитывать при выборе между реконструкцией и ампутацией .
Иногда ампутация конечности может дать больше шансов на более полное восстановление функции конечности, чем восстановление конечности, и наоборот.Количество операций и общее время, затрачиваемое на активную реабилитацию, больше при восстановлении конечности с реконструкцией по сравнению с ампутацией [13] . Несмотря на такое первоначальное использование здравоохранения, прогнозируемая стоимость реконструкции нижней конечности в течение всего срока службы значительно ниже, чем стоимость ампутации [6] . Влияние нескольких операций и последующего восстановления на общее состояние здоровья человека также следует учитывать при выборе между реконструкцией и ампутацией .
В отличие от ампутации, которую можно разделить на категории по уровню, реконструкция нижней конечности не обязательно следует дискретному алгоритму с точки зрения адаптивных устройств после реконструкции. Вместо этого необходимо учитывать индивидуальные дефекты — их этиологию, расположение, размер и глубину — наряду с факторами пациента, чтобы определить потребность в конкретном послеоперационном ортезе. Основными целями любого адаптивного устройства являются улучшение функции, предотвращение рецидива или изъязвления дефекта, а также возможность использования обычной обуви и / или одежды.
Основными целями любого адаптивного устройства являются улучшение функции, предотвращение рецидива или изъязвления дефекта, а также возможность использования обычной обуви и / или одежды.
В этой статье мы представляем хирургические аспекты различных типов ампутации и реконструкции нижних конечностей, а также определяем роль послеоперационных адаптивных устройств, включая протезы и ортезы.
Ампутация нижней конечности
Когда ампутация конечности считается целесообразной с медицинской точки зрения, выбор правильного уровня имеет решающее значение для потенциала заживления и для оптимального функционирования. Местоположение ампутации и результирующая остаточная длина и форма конечности помогают определить функцию, затраты энергии, необходимые для передвижения, и варианты протезирования ампутированной конечности.Вообще говоря, более дистальная ампутация более функциональна, так как она сохраняет наибольшее количество суставов и оставляет более длинное плечо рычага, что обеспечивает более высокий крутящий момент и меньшие ежедневные затраты энергии на передвижение. Однако дистальная ткань также должна иметь перфузию, достаточную для заживления, а покрытие мягких тканей должно оставаться прочным на протяжении всей жизни пациента. Кроме того, более проксимальная ампутация может обеспечить лучшую функцию, если самый проксимальный сустав имеет ограниченный диапазон движения или функции.Таким образом, выбор уровня ампутации может быть сложным, и в идеале решение должно приниматься совместными усилиями хирурга, выполняющего ампутацию, специалиста по реабилитации, пациента и, в более сложных случаях, реконструктивного пластического хирурга.
Однако дистальная ткань также должна иметь перфузию, достаточную для заживления, а покрытие мягких тканей должно оставаться прочным на протяжении всей жизни пациента. Кроме того, более проксимальная ампутация может обеспечить лучшую функцию, если самый проксимальный сустав имеет ограниченный диапазон движения или функции.Таким образом, выбор уровня ампутации может быть сложным, и в идеале решение должно приниматься совместными усилиями хирурга, выполняющего ампутацию, специалиста по реабилитации, пациента и, в более сложных случаях, реконструктивного пластического хирурга.
Данные относительно сравнительной эффективности протезов нижних конечностей ограничены, а измеримые результаты не всегда стандартизированы. Вместо этого мы часто полагаемся на консенсус экспертов по протезированию и реабилитации. Обзор уровней ампутации и соображения относительно исходов и вариантов протезирования представлены ниже.
Трансметатарзальная ампутация
Как следует из названия, трансметатарзальная ампутация (ТМА) выполняется путем пересечения между головкой и основанием плюсневой кости, таким образом спасая среднюю и заднюю часть стопы [14] . ТМА чаще всего выполняются при инфекции, ранах или деформациях пальцев ног или головок плюсневых костей. Подошвенный лоскут, включающий перерезанные сухожилия сгибателей или разрез «рыбий рот», используется для закрытия операционного поля и покрытия мягкими тканями дистального отдела стопы.Точное место ампутации через трансметатарзальный сустав может быть различным. Например, ампутация может проходить непосредственно проксимальнее головки плюсневой кости или через ступню дистальнее кубовидной и клиновидной костей. Более длинная остаточная стопа обеспечивает дополнительную несущую поверхность и меньший мышечный дисбаланс, но следует учитывать качество покрытия мягких тканей.
ТМА чаще всего выполняются при инфекции, ранах или деформациях пальцев ног или головок плюсневых костей. Подошвенный лоскут, включающий перерезанные сухожилия сгибателей или разрез «рыбий рот», используется для закрытия операционного поля и покрытия мягкими тканями дистального отдела стопы.Точное место ампутации через трансметатарзальный сустав может быть различным. Например, ампутация может проходить непосредственно проксимальнее головки плюсневой кости или через ступню дистальнее кубовидной и клиновидной костей. Более длинная остаточная стопа обеспечивает дополнительную несущую поверхность и меньший мышечный дисбаланс, но следует учитывать качество покрытия мягких тканей.
Наиболее частым биомеханическим осложнением ТМА (и других ампутаций среднего отдела стопы) является эквиноварусная деформация — результирующий дисбаланс между оторванными тыльными сгибателями и интактными подошвенными сгибателями.Следовательно, удлинение ахиллова сухожилия должно выполняться во время ТМА, чтобы снизить риск эквиноварусной деформации [15] . Более того, укороченная стопа может быть нестабильной во время ходьбы, а пятка может демонстрировать чрезмерное движение в обуви пациента. Эти послеоперационные факторы предрасполагают к осложнениям — сообщаемые показатели отсроченного заживления ран достигают 43% -54% [16,17] , а изъязвления — до 27% [18] . Кроме того, ТМА по определению снижает моментное плечо оставшейся стопы, что приводит к уменьшению крутящего момента подошвенного сгибателя голеностопного сустава во время отрыва носка.В результате у пациентов наблюдается неэффективная походка без протеза. Соответствующее послеоперационное ведение ТМА с точки зрения перевязок (жестких или нежестких) и мер предосторожности при переносе веса еще не установлено.
Более того, укороченная стопа может быть нестабильной во время ходьбы, а пятка может демонстрировать чрезмерное движение в обуви пациента. Эти послеоперационные факторы предрасполагают к осложнениям — сообщаемые показатели отсроченного заживления ран достигают 43% -54% [16,17] , а изъязвления — до 27% [18] . Кроме того, ТМА по определению снижает моментное плечо оставшейся стопы, что приводит к уменьшению крутящего момента подошвенного сгибателя голеностопного сустава во время отрыва носка.В результате у пациентов наблюдается неэффективная походка без протеза. Соответствующее послеоперационное ведение ТМА с точки зрения перевязок (жестких или нежестких) и мер предосторожности при переносе веса еще не установлено.
Протез и ортез для трансметатарзальной ампутации
После того, как трансметатарзальная ампутация в достаточной степени зажила, и пациент перешел на нагрузку, может быть назначен частичный протез стопы или ортез. В настоящее время доступно несколько различных типов устройств для улучшения передвижения после частичной ампутации стопы. Ортопедический протез в обуви с полным контактом с плюсневой подушечкой, сформованной по контуру остаточной стопы пациента, используется для лучшего распределения сжимающих усилий по подошвенной поверхности. Наполнитель пальца, соответствующий контуру обуви, также часто используется для предотвращения лишних движений во время ходьбы и уменьшения усилий, воздействующих на подошвенную поверхность и заднюю часть пятки. Однако было продемонстрировано, что использование полноразмерной обуви со вставкой и подошвой с рокером снижает подошвенное давление в большей степени, чем обычная обувь с наполнителем для пальцев [19] .
Ортопедический протез в обуви с полным контактом с плюсневой подушечкой, сформованной по контуру остаточной стопы пациента, используется для лучшего распределения сжимающих усилий по подошвенной поверхности. Наполнитель пальца, соответствующий контуру обуви, также часто используется для предотвращения лишних движений во время ходьбы и уменьшения усилий, воздействующих на подошвенную поверхность и заднюю часть пятки. Однако было продемонстрировано, что использование полноразмерной обуви со вставкой и подошвой с рокером снижает подошвенное давление в большей степени, чем обычная обувь с наполнителем для пальцев [19] .
Усеченное плечо рычага стопы после трансметатарзальной ампутации можно смягчить, используя либо вставку из углеродного волокна [20] , либо стальную пружину [21] , встроенную в ортопедический каркас, таким образом обеспечивая дополнительную силу во время терминальной стойки и помогая продвинуть конечность вперед. Частичный пищевой протез, пересекающий голеностопный сустав, также можно использовать для создания дополнительной силы для отталкивания и обеспечения стабильности для пациентов с нарушением равновесия или силы [22] . Устройства варьируются от простых, таких как ортопедические изделия в обуви, до таких сложных, как частичный протез стопы на уровне бугорка большеберцовой кости. Правильное адаптивное устройство — для любого уровня — зависит от факторов и целей пациента.
Устройства варьируются от простых, таких как ортопедические изделия в обуви, до таких сложных, как частичный протез стопы на уровне бугорка большеберцовой кости. Правильное адаптивное устройство — для любого уровня — зависит от факторов и целей пациента.
Ампутации средней части стопы — Лисфранк и Чопарт
Эпонимы Лисфранк и Чопарт, названные в честь своих хирургов-первопроходцев, относятся к двум различным уровням ампутации средней части стопы. Обе эти дисартикуляции, хотя и выполняются реже, полезны, когда недостаток мягких тканей в переднем отделе стопы препятствует успешной трансметатарзальной ампутации или имеется значительная нестабильность в соответствующем суставе.Ампутация Лисфранка отделяет все пять плюсневых костей от кубовидной или соответствующей клиновидной кости [23] . Как и в случае трансметатарзальной ампутации, потеря короткого замыкания малоберцовой кости, длинных и дорсифлексорных вставок приводит к беспрепятственному подошвенному сгибанию с последующей деформацией эквиноваруса.
Ампутация по Шопарту иссекает большую часть средней части стопы и разъединяет таранно-ладьевидный и пяточно-кубовидный суставы. Эта ампутация имеет еще большую предрасположенность к эквиноварусной деформации [24] .Существует несколько методов восстановления баланса стопы после такой процедуры [25,26] , которые включают удлинение ахиллова сухожилия, резекцию икроножной мышцы и пересадку сухожилия передней большеберцовой мышцы. В большинстве случаев сохранение голеностопного сустава не помогает, так как плечо рычага короткое. Исторически полезность традиционных ампутаций среднего отдела стопы оценивалась как низкая с учетом высоких показателей последующих ревизионных ампутаций проксимального отдела [27] . Однако преимущество этого уровня состоит в том, что он позволяет человеку поставить ногу на землю, что может быть полезно при передвижении на короткие расстояния.Достижения в области частичного протеза стопы с динамическим ортезом голеностопного сустава (AFO) предоставили улучшенные возможности для пациентов с ампутацией средней части стопы.
Протез и ортез для ампутации средней части стопы
Как и при трансметатарзальной ампутации, для стабилизации стопы и предотвращения чрезмерного движения пятки можно использовать специально подобранный ортез и наполнитель для пальцев. Механизмы, такие как стальная пружина или карбоновая вставка, могут снова использоваться для противодействия дисбалансу сил между тыльными и подошвенными сгибателями [Рисунок 1].Протезы с сухожилиями надколенника использовались для разгрузки короткой остаточной стопы, хотя эти устройства громоздки и уменьшают ценность дополнительной длины, обеспечиваемой выбранным уровнем ампутации. Также были описаны новые протезы над голеностопным суставом, которые адекватно защищают место ампутации и корректируют варусную деформацию, при этом используя полную длину ампутации. [27] .
Рис. 1. Частичный протез стопы из углеродного волокна после ампутации Чопарта. Пациент остается активным и может бегать с этим устройством.
Сохранение голеностопного сустава в дополнение к использованию этих вкладок может вызвать несоответствие длины конечностей между обработанной и необработанной сторонами. Более тонкие устройства, похожие на тапочки, призванные минимизировать это несоответствие, обеспечивают защиту, но мало что делают для исправления эквиноварусной деформации. Более функциональные устройства часто требуют контралатерального подъема обуви, чтобы исправить несоответствие длины.
Более тонкие устройства, похожие на тапочки, призванные минимизировать это несоответствие, обеспечивают защиту, но мало что делают для исправления эквиноварусной деформации. Более функциональные устройства часто требуют контралатерального подъема обуви, чтобы исправить несоответствие длины.
В нашем учреждении AFO из углеродного волокна со вставкой или ортез типа Phat Brace (Bio-Mechanical Composites, Des Moines, IA, USA) обычно используется для улучшения третьей фазы походки и создания одинаковых длин шагов.
Ампутация Сайма
Ампутация Сайма, впервые описанная шотландским хирургом Джеймсом Саймом в 1843 г. [28] , является синонимом процедуры дисартикуляции голеностопного сустава для лечения различных патологий стопы, не поддающихся более дистальной резекции.Эту ампутацию также часто проводят детям с врожденными деформациями стопы. Пересечение проводится через голеностопный сустав и включает медиальную и латеральную лодыжки для достижения ровной суставной поверхности. Проксимальная пяточная накладка используется для покрытия. Этот уровень ампутации является преимуществом по сравнению с транстибиальной ампутацией, поскольку обеспечивает превосходную стабильность походки и снижение расхода энергии [29,30] . Это также обеспечивает большую длину плеча рычага по сравнению с более проксимальной ампутацией.Послеоперационная жесткая гипсовая повязка позволяет выполнять частичную нагрузку почти сразу после процедуры, а ранняя установка протеза часто возможна. Пациентам требуется меньше физиотерапевтических тренировок походки, чем при транстибиальной ампутации [31] . Сохраненная подошвенная ткань обеспечивает прочную несущую поверхность, а проприоцепция концевых конечностей остается неизменной. Остаточная конечность позволяет опору на конец, чтобы можно было ходить на короткие расстояния без протеза. У пациентов, для которых когнитивные или другие факторы здоровья могут препятствовать использованию протеза, опора на конец может быть функционально полезна для переноса или стоячего ADL.
Проксимальная пяточная накладка используется для покрытия. Этот уровень ампутации является преимуществом по сравнению с транстибиальной ампутацией, поскольку обеспечивает превосходную стабильность походки и снижение расхода энергии [29,30] . Это также обеспечивает большую длину плеча рычага по сравнению с более проксимальной ампутацией.Послеоперационная жесткая гипсовая повязка позволяет выполнять частичную нагрузку почти сразу после процедуры, а ранняя установка протеза часто возможна. Пациентам требуется меньше физиотерапевтических тренировок походки, чем при транстибиальной ампутации [31] . Сохраненная подошвенная ткань обеспечивает прочную несущую поверхность, а проприоцепция концевых конечностей остается неизменной. Остаточная конечность позволяет опору на конец, чтобы можно было ходить на короткие расстояния без протеза. У пациентов, для которых когнитивные или другие факторы здоровья могут препятствовать использованию протеза, опора на конец может быть функционально полезна для переноса или стоячего ADL. Этот принцип также верен для ампутаций Шопарта и Лисфранка.
Этот принцип также верен для ампутаций Шопарта и Лисфранка.
Протез и ортез для ампутации по Сайму
Есть несколько ортопедических особенностей, уникальных для ампутации по Сайму. Гнездо протеза должно соответствовать луковицеобразной дистальной остаточной конечности и поэтому может быть громоздким. Вообще говоря, доступны два основных типа протезов: закрытые или оконные. Закрытые протезы имеют внешний вид «печной трубы», поскольку в них используется остаточный контур голеностопного сустава для подвешивания протеза.Варианты с оконным проемом обеспечивают более естественный внешний контур лодыжки, но должны быть закрыты ремнями на липучке [Рисунок 2]. Сочленение остаточной конечности и адаптивного протеза стопы дистально подвергается значительной нагрузке. Эту силу необходимо учитывать и впоследствии снимать с протеза стопы. До недавнего времени сложные компоненты стопы были ограничены для ампутации этого уровня. Тем не менее, ряд производителей протезов теперь поставляют стопы Syme, сохраняющие энергию, из углеродного волокна.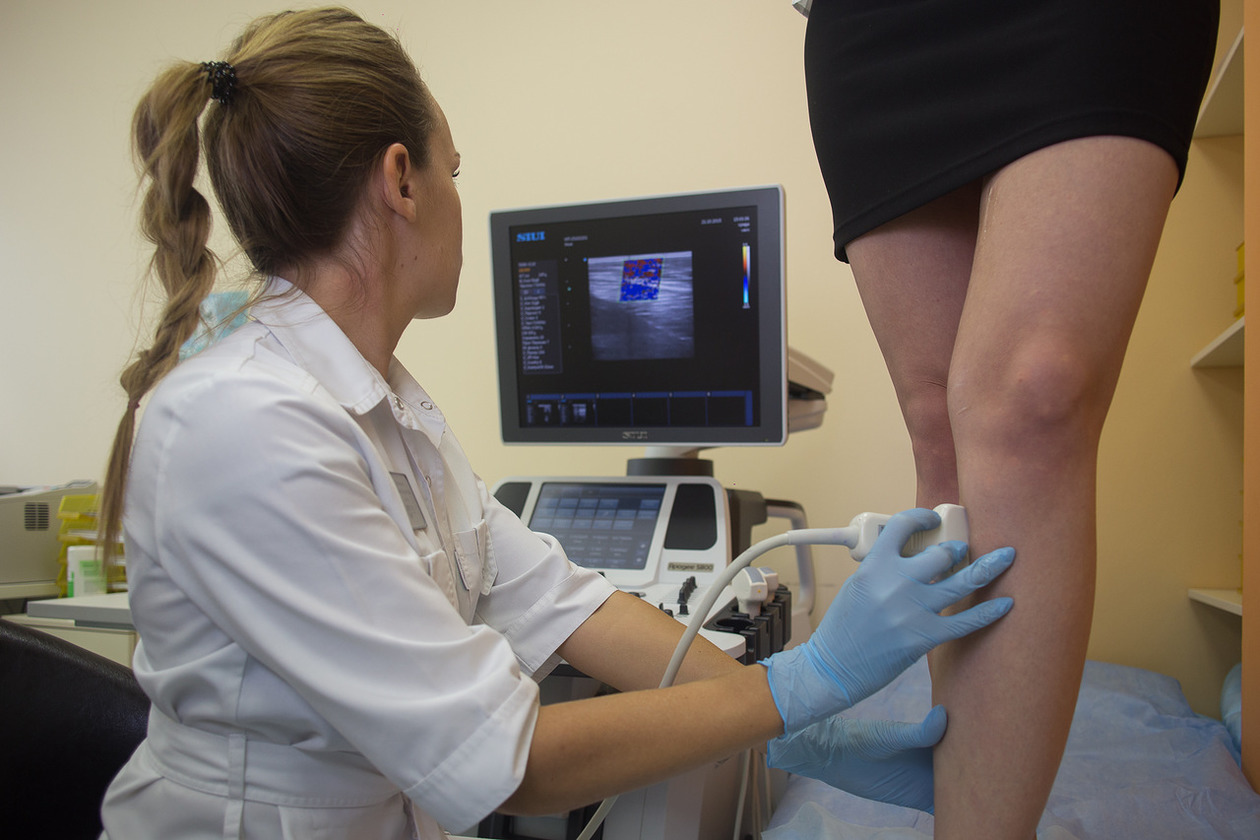 Следует отметить, что ампутация Сайма почти всегда приводит к несоответствию длины конечности, так как протез ступни необходимо размещать под остаточной пяткой. Поэтому ортез в контралатеральной обуви необходим для исправления несоответствия длины конечностей.
Следует отметить, что ампутация Сайма почти всегда приводит к несоответствию длины конечности, так как протез ступни необходимо размещать под остаточной пяткой. Поэтому ортез в контралатеральной обуви необходим для исправления несоответствия длины конечностей.
Рис. 2. Протез при врожденной ампутации Сайма с сухожилием надколенника с проксимальной манжетой и дистальным наростом из-за короткой конечности
Транстибиальная ампутация
Транстибиальная ампутация или ампутация ниже колена (BKA) является наиболее распространенным уровнем ампутация.Подавляющее большинство пациентов, перенесших транстибиальную ампутацию, излечивают место ампутации без осложнений [32] . Пациенты, перенесшие ампутацию ниже колена, имеют гораздо большую вероятность передвигаться с протезом по сравнению с пациентами с ампутацией выше колена благодаря как механическим преимуществам сохранения коленного сустава, так и основным факторам пациента, предрасполагающим к уровню ампутации (т.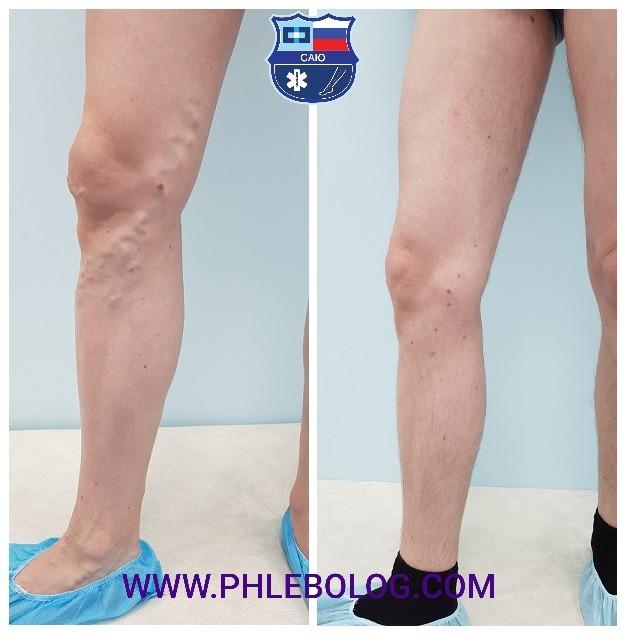 е. часто эти пациенты будет иметь больший функциональный резерв по сравнению с теми, кто перенес ампутацию выше колена).Однако следует отметить, что есть ситуации, в которых ампутация ниже колена может быть не лучше ампутации более высокого уровня. Например, BKA может предрасполагать к сгибательной контрактуре коленного сустава, особенно у неамбулаторных пациентов. Сгибательные контрактуры коленного сустава могут предрасполагать к развитию пролежней на дистальном отделе конечности из-за лежания в постели. Пациенты со спастичностью и ранее существовавшими сгибательными контрактурами могут не подходить для BKA, поскольку это может усугубить контрактуру.
е. часто эти пациенты будет иметь больший функциональный резерв по сравнению с теми, кто перенес ампутацию выше колена).Однако следует отметить, что есть ситуации, в которых ампутация ниже колена может быть не лучше ампутации более высокого уровня. Например, BKA может предрасполагать к сгибательной контрактуре коленного сустава, особенно у неамбулаторных пациентов. Сгибательные контрактуры коленного сустава могут предрасполагать к развитию пролежней на дистальном отделе конечности из-за лежания в постели. Пациенты со спастичностью и ранее существовавшими сгибательными контрактурами могут не подходить для BKA, поскольку это может усугубить контрактуру.
Первичное хирургическое рассмотрение транстибиальной ампутации связано с точным анатомическим уровнем пересечения кости. Идеальная длина остаточной конечности составляет от 12,5 до 17,5 см от медиальной линии сустава. Часто упоминается, что для приемлемой функции и подгонки протеза требуется минимум 5 см, хотя это не всегда является абсолютным требованием. Врач и пациент должны учитывать преимущества и недостатки короткой конечности с сохранением сустава vs. ампутация выше колена. Однако ампутация в дистальной трети голени часто осложняется недостаточным покрытием мягких тканей остаточной конечности. Были описаны различные лоскуты для покрытия транстибиальной ампутации, хотя длинный задний кожно-мышечный лоскут идеален.
Врач и пациент должны учитывать преимущества и недостатки короткой конечности с сохранением сустава vs. ампутация выше колена. Однако ампутация в дистальной трети голени часто осложняется недостаточным покрытием мягких тканей остаточной конечности. Были описаны различные лоскуты для покрытия транстибиальной ампутации, хотя длинный задний кожно-мышечный лоскут идеален.
В случае травматической BKA с неадекватной местной мягкой тканью для покрытия остаточной конечности и пограничной длины кости реконструктивные пластические хирурги часто консультируются по поводу остаточного покрытия конечности для сохранения длины.Целью реконструкции является создание мягкого, гибкого, прочного интерфейса с несращенным разрезом (т.е. подвижным над костью) в месте на 2-8 см выше переднего края. Расположение линии разреза проксимальнее переднего дистального отдела большеберцовой кости предотвратит нахождение рубца в месте максимального давления и максимального трения при ношении протеза.
При оперативном лечении необходимо учитывать состояние кожи и мягких тканей, мышц, нервов и костей. Во-первых, закрытие кожи должно быть без напряжения, но не избыточным.Чем больше площадь поверхности кожи доступна для контакта с ортопедическим гнездом, тем меньшее давление будет оказываться на каждую единицу площади поверхности кожи. Остаточная конечность цилиндрической формы с обильной мышечной подушечкой представляет меньше проблем с кожей, чем костная атрофическая остаточная конечность с конусом.
Во-первых, закрытие кожи должно быть без напряжения, но не избыточным.Чем больше площадь поверхности кожи доступна для контакта с ортопедическим гнездом, тем меньшее давление будет оказываться на каждую единицу площади поверхности кожи. Остаточная конечность цилиндрической формы с обильной мышечной подушечкой представляет меньше проблем с кожей, чем костная атрофическая остаточная конечность с конусом.
При современных ампутациях с улучшенными протезными интерфейсами, такими как гелевые лайнеры, кожные трансплантаты разделенной толщины могут выдерживать силы, прикладываемые протезом, когда он не прилегает к кости. Таким образом, наложение кожного трансплантата на васкуляризованное мышечное ложе является эффективным методом реконструкции культи после ампутации.Однако без хотя бы тонкого слоя подкожного жира или мускулов, поглощающих силу сдвига, трансплантаты не так прочны и, как ожидается, ломаются. Поэтому пересадка кожи поверх гранулирующей кости не рекомендуется.
Максимальное сохранение функциональных мышц необходимо для придания конечности силы, размера, формы, кровообращения и проприоцепции. Таким образом, когда нативная мышца остается, но потеряла дистальное прикрепление, часто помогают миодез или миопластика. Миодез, как правило, предпочтительнее, если качество кости не является плохим.
Таким образом, когда нативная мышца остается, но потеряла дистальное прикрепление, часто помогают миодез или миопластика. Миодез, как правило, предпочтительнее, если качество кости не является плохим.
Следует проявлять осторожность, чтобы во время операции идентифицировать пять нервов: большеберцовый, поверхностный малоберцовый, глубокий малоберцовый, подкожный и икроножный. Их следует разрезать проксимально и закапывать в мягкие ткани вдали от запланированного разреза, чтобы предотвратить образование невромы.
Силы, передаваемые между протезом, остаточной конечностью и остальным телом, в основном передаются через оставшуюся кость в ампутированной конечности. Обработка краев разорванной кости имеет важное значение для безболезненного заживления и снижает вероятность того, что кость разрушит покрывающую кожу.Дистальный угол большеберцовой кости должен быть удален со скосом спереди 45 °, а края должны быть смягчены пилой или рашпилем. Малоберцовая кость должна быть на 1-2 см короче большеберцовой кости и скошена для удаления бокового края.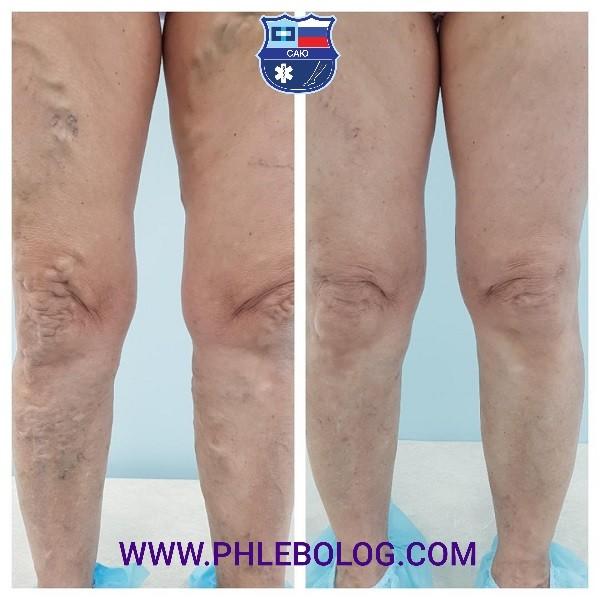
Протез и ортез для ампутации ниже колена
Протезы для ампутации ниже колена можно разделить на следующие элементы: гнездо, интерфейс, подвеска, голень и ступня / лодыжка. Протезное гнездо покрывает остаточную конечность и часто классифицируется как «опора сухожилия надколенника» — распределение веса на несколько устойчивых к давлению областей, включая сухожилие надколенника, — или как «опора на всю поверхность», что обеспечивает более равномерное распределение веса по всей розетка.В современной практике большинство конструкций представляют собой гибрид двух [33] . Интерфейс описывает материал между лункой и остаточной конечностью, которая часто является вкладышем. Общие варианты интерфейса включают жесткую розетку с подкладкой из тканевого носка, пелита (пены) или силикона. Рецепты интерфейсов учитывают зрелость и форму остаточной конечности, метод подвешивания, уровень активности пациента, когнитивные способности пациента, функцию верхних конечностей и предпочтения пациента.
Механические свойства некоторых материалов футеровки, такие как растяжение, сжатие, сдвиг и трение, хорошо изучены [34] .Было высказано предположение, что более жесткие вкладыши лучше подходят для пациентов с избыточными мягкими тканями, в то время как более мягкие и удобные вкладыши лучше для пациентов с костными выступами [35] . Кроме того, вкладыши влияют на влажность пней и удержание тепла. Материалы подкладки обычно непроницаемы для влаги [36] и не теплопроводны для передачи тепла [37] , что способствует остаточной мацерации конечностей, дерматиту, гипергидрозу и целлюлиту. Вообще говоря, в современных вкладышах используются наматываемые эластомерные материалы, более прочная и клейкая альтернатива вкладышам из пенопласта [38] .Между подкладкой и кожей часто используются носки с различным слоем, и их можно добавлять или снимать, чтобы приспособиться к неизбежным изменениям объема конечностей.
Подвешивание относится к способу прикрепления к остаточной конечности. Вариантов множество, и они могут использовать анатомические конструкции для подвешивания гнезда. Это может включать надмыщелковые манжеты и поля, может использовать дополнительные компоненты, такие как неопреновые рукава, бедра и фиксаторы, или использовать перепады давления, как в случае вакуумной подвески.Опять же, рецепты учитывают анатомические, когнитивные, социальные и другие личные факторы. Хвостовик соединяет гнездо со стопой и лодыжкой и может быть разделен на эндо- или экзоскелетный. Чаще всего используются эндоскелетные пилоны, поскольку они имеют модульную конструкцию, что позволяет изменять высоту, вращение и выравнивание, а также может иметь меньший вес.
Вариантов множество, и они могут использовать анатомические конструкции для подвешивания гнезда. Это может включать надмыщелковые манжеты и поля, может использовать дополнительные компоненты, такие как неопреновые рукава, бедра и фиксаторы, или использовать перепады давления, как в случае вакуумной подвески.Опять же, рецепты учитывают анатомические, когнитивные, социальные и другие личные факторы. Хвостовик соединяет гнездо со стопой и лодыжкой и может быть разделен на эндо- или экзоскелетный. Чаще всего используются эндоскелетные пилоны, поскольку они имеют модульную конструкцию, что позволяет изменять высоту, вращение и выравнивание, а также может иметь меньший вес.
Существует множество вариантов протезов стопы, которые различаются по весу, прочности и функциональности.Как правило, к ним относятся пятка с твердой подушкой и амортизацией, одноосная, многоосная, а также ступни с накоплением энергии / динамическим откликом, гидравлические и микропроцессорные ступни. Было высказано предположение, что стопы, сохраняющие энергию, обеспечивают как сосудистым, так и травматическим инвалидам более удобную длину шага и скорость ходьбы по сравнению с традиционными пяточными устройствами с твердой подушкой для лодыжки [39-41] . Одноосная стопа может быть более полезна для менее активных пациентов, поскольку она обеспечивает раннюю стабилизацию стопы и своевременную передачу веса на поддерживающий протез [42] .Недостатком этих устройств является меньшее ограничение тыльного сгибания и, следовательно, меньшая стабильность в фазе поздней стойки [43,44] . Следовательно, не существует единого протеза стопы / голеностопного сустава, который обеспечивает превосходную функцию для всех пациентов, и вместо этого рецепт на протез должен быть адаптирован к исходному уровню каждого пациента, прогнозируемому функциональному состоянию и уникальным потребностям.
Одноосная стопа может быть более полезна для менее активных пациентов, поскольку она обеспечивает раннюю стабилизацию стопы и своевременную передачу веса на поддерживающий протез [42] .Недостатком этих устройств является меньшее ограничение тыльного сгибания и, следовательно, меньшая стабильность в фазе поздней стойки [43,44] . Следовательно, не существует единого протеза стопы / голеностопного сустава, который обеспечивает превосходную функцию для всех пациентов, и вместо этого рецепт на протез должен быть адаптирован к исходному уровню каждого пациента, прогнозируемому функциональному состоянию и уникальным потребностям.
Дисартикуляция коленного сустава
Дисартикуляция коленного сустава — это менее часто выполняемый уровень ампутации с преимуществами и недостатками по сравнению с более проксимальной ампутацией выше колена (AKA).Ранние варианты ампутации через колено использовали закрытие мягких тканей, состоящих только из кожи и подкожной ткани, оставляя хрупкую оболочку, подверженную обнажению кости, если произошло расхождение. Диссартикуляция коленного сустава была значительно улучшена за счет использования брюшков икроножных мышц для прокладки дистального конца и, таким образом, обеспечения кровоснабжения и дополнительной амортизации закрытия и культи, несущей нагрузку, соответственно [45] . Коленное разобщение способно к опоре на конце, уравновешено мускулами в отношении сгибания / разгибания [46] и обеспечивает отличную платформу для сидения и длинную ручку рычага для перемещения инвалидных колясок у неамбулаторных пациентов [47] .У детей важно сохранить неповрежденный эпифиз бедренной кости, так как это позволит продолжить продольный рост бедренной кости. У растущих пациентов задержка продольного роста тщательно рассчитывается, чтобы протез коленного сустава мог лучше соответствовать длине здоровой стороны.
Диссартикуляция коленного сустава была значительно улучшена за счет использования брюшков икроножных мышц для прокладки дистального конца и, таким образом, обеспечения кровоснабжения и дополнительной амортизации закрытия и культи, несущей нагрузку, соответственно [45] . Коленное разобщение способно к опоре на конце, уравновешено мускулами в отношении сгибания / разгибания [46] и обеспечивает отличную платформу для сидения и длинную ручку рычага для перемещения инвалидных колясок у неамбулаторных пациентов [47] .У детей важно сохранить неповрежденный эпифиз бедренной кости, так как это позволит продолжить продольный рост бедренной кости. У растущих пациентов задержка продольного роста тщательно рассчитывается, чтобы протез коленного сустава мог лучше соответствовать длине здоровой стороны.
Сквозная ампутация коленного сустава может создавать проблемы в отношении стабильной и удобной посадки, хотя это не обязательно верно, если протезист имеет опыт создания подходящей лунки. Это особенно проблематично для латерального мыщелка бедренной кости, который может быть подвержен несбалансированной нагрузке и последующему разрушению кожи.
Это особенно проблематично для латерального мыщелка бедренной кости, который может быть подвержен несбалансированной нагрузке и последующему разрушению кожи.
Протез и ортез при вывихе коленного сустава
Дисартикуляция коленного сустава приводит к выпуклости на конце культи, что наиболее заметно, когда мыщелки бедренной кости остаются нетронутыми. В этих обстоятельствах выбор лайнера становится более важным, поскольку он может еще больше увеличить объем дистальной остаточной конечности. Существует несколько методов, позволяющих лучше приспособить громоздкий конец, в том числе внутренние выступы и медиальные дверные проемы для прохождения мыщелков и улучшенное подвешивание протеза.Более подробно выбор компонента колена будет рассмотрен ниже; тем не менее, одним из факторов, влияющих на разобщение коленного сустава, является положение протеза колена. Аналогично протезу стопы / голеностопного сустава с ампутацией по Сайму, центр протеза коленного сустава располагается более дистально, чем в противоположном колене, после разобщения, что более очевидно, когда пациент сидит. Впоследствии голеностопная часть протеза голени должна быть укорочена, чтобы избежать несоответствия длины ног, что может вызвать некоторые проблемы с синхронизацией фазы качания походки на протезной стороне.
Впоследствии голеностопная часть протеза голени должна быть укорочена, чтобы избежать несоответствия длины ног, что может вызвать некоторые проблемы с синхронизацией фазы качания походки на протезной стороне.
Трансфеморальная ампутация
Трансфеморальная ампутация, или AKA, является менее желательным уровнем ампутации и зарезервирована для обстоятельств, при которых ампутации ниже или через колено недостаточно для устранения основной патологии, учитывая достаточную длину большеберцовой кости для протезирования примерка или обеспечение адекватной ткани для закрытия остаточной конечности. Доказано, что трансфеморальная ампутация увеличивает расход энергии при ходьбе из-за изменения механики походки [8] .Потеря контакта с большеберцовой костью и беспрепятственный отводящий механизм заставляет бедренную кость принять отведенное положение, таким образом снижая эффективность походки [48] .
В идеале трансфеморальная ампутация выполняется на расстоянии не более 5-7 см проксимальнее коленного сустава, оставляя рычаг такой длины, насколько это возможно, при этом оставляя место для протеза коленного сустава. Ранние методы трансфеморальной ампутации приносили в жертву приводящие мышцы бедра, что приводило к беспрепятственному отведению и сгибанию.Сохранение большой приводящей мышцы и фиксация на дистальном отделе бедренной кости улучшает положение бедренной кости. В целом трансфеморальная ампутация имеет тенденцию к быстрому заживлению, а остаточная бедренная кость имеет достаточно мягких тканей со всех сторон, особенно при проведении миодеза. Это позволяет более раннюю протезную подгонку по сравнению с более дистальными ампутациями. Однако у пациентов, перенесших ампутацию выше колена, менее успешны протезирование [49] .
Ранние методы трансфеморальной ампутации приносили в жертву приводящие мышцы бедра, что приводило к беспрепятственному отведению и сгибанию.Сохранение большой приводящей мышцы и фиксация на дистальном отделе бедренной кости улучшает положение бедренной кости. В целом трансфеморальная ампутация имеет тенденцию к быстрому заживлению, а остаточная бедренная кость имеет достаточно мягких тканей со всех сторон, особенно при проведении миодеза. Это позволяет более раннюю протезную подгонку по сравнению с более дистальными ампутациями. Однако у пациентов, перенесших ампутацию выше колена, менее успешны протезирование [49] .
Протез и ортез для ампутации выше колена
Как и в случае с протезами ниже колена, конструкция гнезда, интерфейс и подвеска являются необходимыми факторами при назначении протезов выше колена.Современные конструкции лунок обычно имеют узкий медиолатеральный размер и должны охватывать седалищную кость — отсюда и термин «седалищная локализация» лунки. Они способствуют приведению бедра и улучшают эффективность походки по сравнению с более традиционным «четырехугольным» узким передне-задним дизайном, в котором не было седалищной кости [50] . Способы подвешивания аналогичны методам с BKA и чаще всего включают присоску, фиксаторы или ремни / ремни.
Они способствуют приведению бедра и улучшают эффективность походки по сравнению с более традиционным «четырехугольным» узким передне-задним дизайном, в котором не было седалищной кости [50] . Способы подвешивания аналогичны методам с BKA и чаще всего включают присоску, фиксаторы или ремни / ремни.
Основная проблема для пользователя протезами с трансфеморальной ампутированной конечностью — полагаться на два нечувствительных сустава во время передвижения.Существует несколько разновидностей протезов колена. Колено с фиксатором представляет собой самый простой и стабильный сустав для пользователя, хотя и приводит к худшей эффективности походки. Иногда его используют на ранних этапах физиотерапии для тренировки походки, для длительного использования у пациентов с высоким риском падений и в амбулаторных больницах с минимальным количеством операций. Колено по существу остается заблокированным в выдвинутом положении на всех этапах цикла походки, но его можно разблокировать, чтобы обеспечить переход из положения сидя в положение стоя и наоборот. Одноосное колено с постоянным трением и контролем опоры также является относительно стабильным коленным суставом, позволяющим заблокировать разгибание при нагрузке и изгибаться при переносе веса с протеза. Одноосное колено с постоянным трением без контроля стойки позволяет фиксировать темп ходьбы вдоль одной оси и дает пользователю больший контроль над положением ног; он легкий, прочный и недорогой, но пользователь должен обладать достаточной силой разгибателя бедра и осознанием своего положения, чтобы предотвратить искривление колена.Полицентрические колени с четырьмя перекладинами не позволяют контролировать стойку, но по своей природе более стабильны, чем колени с одной осью. Кроме того, коленный блок относительно короткий, что может быть полезно для пациентов с дисартикуляцией коленного сустава. Колени с гидравлическим управлением позволяют изменять темп ходьбы с помощью гидравлики или пневматики. Эти устройства обычно назначаются более активным пациентам с более высокими целями мобильности, включая изменяемую скорость и / или пересеченную местность.
Одноосное колено с постоянным трением и контролем опоры также является относительно стабильным коленным суставом, позволяющим заблокировать разгибание при нагрузке и изгибаться при переносе веса с протеза. Одноосное колено с постоянным трением без контроля стойки позволяет фиксировать темп ходьбы вдоль одной оси и дает пользователю больший контроль над положением ног; он легкий, прочный и недорогой, но пользователь должен обладать достаточной силой разгибателя бедра и осознанием своего положения, чтобы предотвратить искривление колена.Полицентрические колени с четырьмя перекладинами не позволяют контролировать стойку, но по своей природе более стабильны, чем колени с одной осью. Кроме того, коленный блок относительно короткий, что может быть полезно для пациентов с дисартикуляцией коленного сустава. Колени с гидравлическим управлением позволяют изменять темп ходьбы с помощью гидравлики или пневматики. Эти устройства обычно назначаются более активным пациентам с более высокими целями мобильности, включая изменяемую скорость и / или пересеченную местность. Точно так же в коленях с микропроцессором используется гидравлика, но с добавленной функцией компьютерных пользовательских настроек для регулирования функции колена.Они не обеспечивают активное сгибание или разгибание колена, а скорее точно регулируют стабильность колена до 50 раз в секунду в зависимости от силы грунта и угла сустава. Это полезно для оптимизации походки и уменьшения количества падений инвалида. Очевидные недостатки микропроцессорных колен включают увеличенный вес и стоимость, частое обслуживание и необходимость ежедневной зарядки.
Точно так же в коленях с микропроцессором используется гидравлика, но с добавленной функцией компьютерных пользовательских настроек для регулирования функции колена.Они не обеспечивают активное сгибание или разгибание колена, а скорее точно регулируют стабильность колена до 50 раз в секунду в зависимости от силы грунта и угла сустава. Это полезно для оптимизации походки и уменьшения количества падений инвалида. Очевидные недостатки микропроцессорных колен включают увеличенный вес и стоимость, частое обслуживание и необходимость ежедневной зарядки.
Уровни функциональной классификации Medicare — это рейтинговая система для определения способности человека с ампутированной конечностью передвигаться.Критерии страхового покрытия коленных протезов были адаптированы из этой системы и остаются в силе [51] . Уровни варьируются от K0, или неамбулаторный, до K4, или высокоэффективный [Таблица 1]. Постоянное трение, ручная фиксация, контроль позы и полицентрические колени обычно рекомендуются пользователям K1 и K2 — тем, кто может передвигаться по дому, и тем, кто может преодолевать незначительные препятствия окружающей среды за пределами дома. Протезы с жидкостным управлением и микропроцессорные протезы покрываются страховкой для тех, кто может превосходить требования рутинных передвижений, хотя эти устройства могут быть полезны для предотвращения падений и у людей с ограниченными возможностями передвижения.
Протезы с жидкостным управлением и микропроцессорные протезы покрываются страховкой для тех, кто может превосходить требования рутинных передвижений, хотя эти устройства могут быть полезны для предотвращения падений и у людей с ограниченными возможностями передвижения.
Уровни функциональной классификации Medicare
| Уровень K | Определение |
|---|---|
| 0 | Не имеет способности или потенциала безопасно передвигаться или перемещаться с помощью или без посторонней помощи, а протез не может повысить качество жизни или мобильность |
| 1 | Имеет возможность или потенциал использовать протез для перемещения или передвижения по ровным поверхностям с фиксированной частотой вращения педалей.Типичный домашний амбулатор с ограниченным и неограниченным доступом. |
| 2 | Обладает способностью или потенциалом для передвижения со способностью преодолевать низкоуровневые препятствия окружающей среды, такие как бордюры, лестницы или неровные поверхности. Типичный амбулатор для ограниченного сообщества |
| 3 | Обладает способностью или потенциалом для передвижения с переменной частотой вращения педалей. Типичный амбулаторный амбулатор, способный преодолевать большинство экологических барьеров и имеющий профессиональную, терапевтическую или физическую активность, требующую использования протезов помимо простого передвижения |
| 4 | Обладает способностями или потенциалом для протезирования, превышающими базовые навыки, демонстрирующие высокий уровень воздействия, стресса или энергии.Типичное протезирование ребенка, активного взрослого или спортсмена |
Реконструкция нижней конечности
Цели реконструкции
Термин «реконструкция нижней конечности» состоит из разнородной группы процедур, направленных на восстановление функции костной ткани опора, а также прилегающие мягкие ткани дефекта деформации нижней конечности. Как упоминалось ранее, реконструкция нижней конечности направлена на достижение функциональной несущей способности и самостоятельного передвижения.Было создано несколько систем оценки для прогнозирования возможности восстановления конечности после травматического повреждения [52-57] . Эти системы, однако, не могут точно предсказать, какие пациенты в конечном итоге перенесут ампутацию, из-за их низкой чувствительности, что ограничивает их полезность в клинических условиях [58] . Таким образом, решение о реконструкции нижней конечности принимается с учетом конкретных факторов и потребностей пациента, конечной стоимости и социальной поддержки реабилитации.
Как упоминалось ранее, реконструкция нижней конечности направлена на достижение функциональной несущей способности и самостоятельного передвижения.Было создано несколько систем оценки для прогнозирования возможности восстановления конечности после травматического повреждения [52-57] . Эти системы, однако, не могут точно предсказать, какие пациенты в конечном итоге перенесут ампутацию, из-за их низкой чувствительности, что ограничивает их полезность в клинических условиях [58] . Таким образом, решение о реконструкции нижней конечности принимается с учетом конкретных факторов и потребностей пациента, конечной стоимости и социальной поддержки реабилитации.
Ортезы после реконструкции нижней конечности
Основная задача ортезов в данном контексте — защитить как оставшиеся, так и реконструированные мягкие ткани. Одна из иллюстраций этой концепции — реконструкция подошвенной поверхности стопы. Пяточная накладка и дистальная подошвенная область характеризуются четкой микроархитектурной анатомией, которая выдерживает сжимающие и сдвигающие силы во время цикла походки. Реконструированные мягкие ткани с кожными трансплантатами, локорегиональными лоскутами и свободным переносом тканей также должны противостоять этим силам.Результатом неадекватно перераспределенного давления является изменение механики походки, боль в чувствительных тканях и рецидивирующие язвы [59,60] . Было показано, что использование стелек с полным контактом после реконструкции заднего отдела стопы снижает максимальные силы в пятке и улучшает скорость ходьбы [61] .
Реконструированные мягкие ткани с кожными трансплантатами, локорегиональными лоскутами и свободным переносом тканей также должны противостоять этим силам.Результатом неадекватно перераспределенного давления является изменение механики походки, боль в чувствительных тканях и рецидивирующие язвы [59,60] . Было показано, что использование стелек с полным контактом после реконструкции заднего отдела стопы снижает максимальные силы в пятке и улучшает скорость ходьбы [61] .
За последние 10 лет были достигнуты значительные успехи в разгрузке конструкций ортезов голеностопного сустава / стопы, которые позволили людям со значительной травмой нижних конечностей участвовать в деятельности более высокого уровня.Динамические AFO — это пассивные устройства, которые управляют движением голеностопного сустава и ограничивают нагрузку на лодыжку для устранения боли, слабости и ограничений диапазона движений [62-64] . Динамические AFO обычно изготавливаются из углеродного волокна с претибиальной оболочкой, которая позволяет снимать нагрузку на стопу и лодыжку с помощью задних распорок переменной жесткости [Рисунок 3]. Устройство накапливает энергию во время фазы стойки и использует ее для создания более мощного отталкивания.
Устройство накапливает энергию во время фазы стойки и использует ее для создания более мощного отталкивания.
Рис. 3. Динамический ортез на голеностопный сустав с претибиальной оболочкой, которая позволяет разгрузить стопу и голеностопный сустав
Одно из таких устройств, динамический экзоскелетный ортез Intrepid (IDEO), было разработано для оптимизации биомеханики и улучшения мощности после восстановления серьезно травмированной нижней части. конечности у солдат [65,66] .Систематический обзор устройства IDEO показал, что оно улучшает маневренность, мощность и скорость по сравнению с нестандартными распорками и реабилитацией без корсетов [64] . Динамические AFO могут потенциально изменить пост-реконструктивную функцию у пре-патологически здоровых пациентов и послужить основанием для отказа от ампутации.
Достижения и будущие направления в области протезов нижних конечностей
За последние десятилетия были достигнуты огромные улучшения в уходе за пациентами с ампутированными конечностями и их реабилитации. Одним из таких достижений является разработка так называемых «бионических» устройств с внешним питанием. Активация может управляться микропроцессором (MPC) или управляться миоэлектрическими входами, тогда как функция описывается как пассивная или активная. Все имеющиеся в продаже протезы нижних конечностей управляются микропроцессором. Для этих систем интегрированный компьютер регулирует движения на основе расчетов в реальном времени интерпретации цикла походки. Большинство бионических протезов действуют пассивно за счет модуляции трения в суставе.Например, колени MPC увеличивают сопротивление во время стойки, имитируя эксцентрическое разгибание колена, и уменьшают сопротивление во время воспринимаемого замаха, чтобы помочь зазору пальца. Компоненты коленного сустава MPC могут повысить безопасность и уверенность за счет быстрой регулировки сопротивления во время предполагаемых падений и могут снизить зависимость от стратегий компенсаторной походки [67-69] .
Одним из таких достижений является разработка так называемых «бионических» устройств с внешним питанием. Активация может управляться микропроцессором (MPC) или управляться миоэлектрическими входами, тогда как функция описывается как пассивная или активная. Все имеющиеся в продаже протезы нижних конечностей управляются микропроцессором. Для этих систем интегрированный компьютер регулирует движения на основе расчетов в реальном времени интерпретации цикла походки. Большинство бионических протезов действуют пассивно за счет модуляции трения в суставе.Например, колени MPC увеличивают сопротивление во время стойки, имитируя эксцентрическое разгибание колена, и уменьшают сопротивление во время воспринимаемого замаха, чтобы помочь зазору пальца. Компоненты коленного сустава MPC могут повысить безопасность и уверенность за счет быстрой регулировки сопротивления во время предполагаемых падений и могут снизить зависимость от стратегий компенсаторной походки [67-69] .
Системы миоэлектрического контроля, которые в настоящее время используются для протезов нижних конечностей, требуют жизнеспособной мышечной ткани для размещения электродов. Сигнальный шум остается серьезной проблемой для миоэлектрических устройств, усугубляемой тем фактом, что кинетика замкнутой цепи может изменять контакт электрода с остаточным током внутри гнезда. Для решения этой проблемы исследуются многочисленные подходы, включая распознавание образов ЭМГ, внутримышечные электроды ЭМГ и разложение сигналов ЭМГ [70] .
Сигнальный шум остается серьезной проблемой для миоэлектрических устройств, усугубляемой тем фактом, что кинетика замкнутой цепи может изменять контакт электрода с остаточным током внутри гнезда. Для решения этой проблемы исследуются многочисленные подходы, включая распознавание образов ЭМГ, внутримышечные электроды ЭМГ и разложение сигналов ЭМГ [70] .
Еще одно ограничение миоэлектрических устройств, особенно для нижних конечностей, — это однонаправленный характер управления; в частности, этим системам не хватает проприоцептивной афферентной информации, необходимой для рефлексивного и волевого контроля.Эта проблема была решена путем хирургического создания мионеврального интерфейса агонист-антагонист. Этот метод включает в себя коаптацию антагонистических групп мышц нижних конечностей внутри остаточной конечности, что позволяет антагонистическим рецепторам растяжения лучше передавать проприоцептивную информацию в центральную нервную систему. Модели на животных продемонстрировали способность передавать дифференцированные афферентные сигналы аналогично архитектуре нативных мышц [71] . Последующее испытание этого метода на одном человеке продемонстрировало объективно улучшенный контроль над протезом и предоставило субъективное ощущение воплощения конечности [72] .
Последующее испытание этого метода на одном человеке продемонстрировало объективно улучшенный контроль над протезом и предоставило субъективное ощущение воплощения конечности [72] .
Заметные недостатки бионических компонентов включают повышенную стоимость и сложность, а также необходимость зарядки. Ненадежная прочность и повышенный вес также являются проблемой для миоэлектрических компонентов верхних конечностей. При рассмотрении любого рецепта на протезирование необходимо учитывать функциональные ожидания и цели пациента, а также их способность к сложным технологиям.
Декларации
Вклад авторовОбзор литературы: Crowe CS, Impastato KA, Donaghy AC, Earl C
Составление первичной рукописи: Crowe CS, Impastato KA, Donaghy AC
Концептуальный дизайн: Crowe CS, Friedly JL, Keys KA
Существенная редакция рукописи: Earl C, Friedly JL, Keys KA
Доступность данных и материаловНе применимо.
Финансовая поддержка и спонсорство Нет.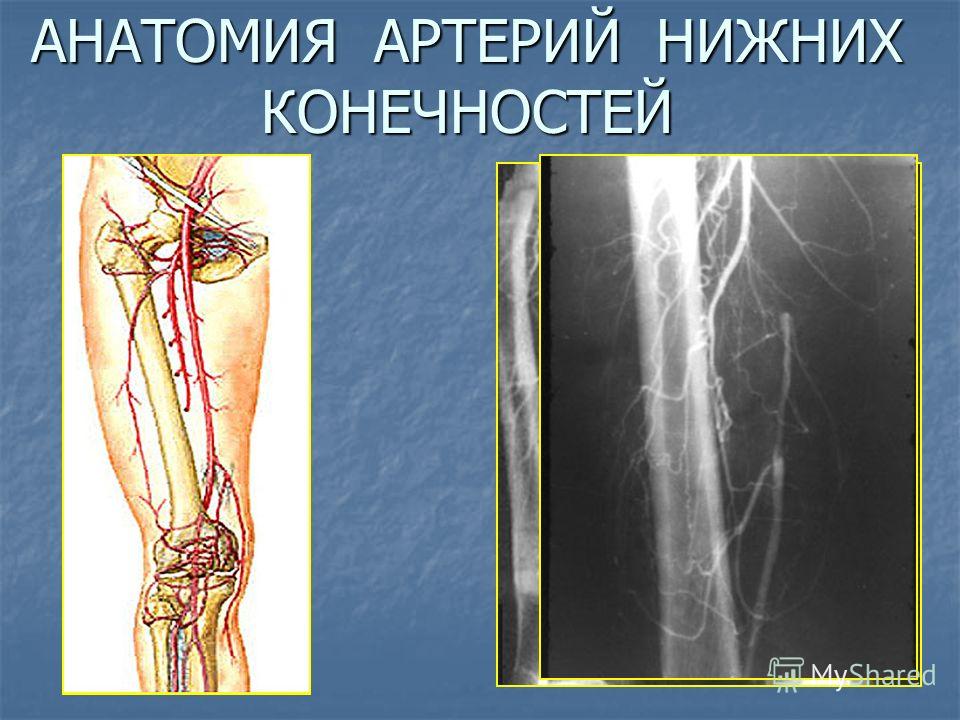
Все авторы заявили об отсутствии конфликта интересов.
Этическое одобрение и согласие на участиеНе применимо.
Согласие на публикациюНе применимо.
Copyright© Автор (ы) 2019.
ГЛАВА 7 НИЖНЯЯ КОНЕЧНОСТЬ — Скачать PDF бесплатно
Заброшенная рана / Плохой уход за раной
Глава 18 ХРОНИЧЕСКИЕ РАНЫ КЛЮЧЕВЫЕ ЦИФРЫ: Открытая рана Рана, покрытая кожным трансплантатом. Хронические раны — это открытые раны, которые по какой-то причине просто не заживают.Они могут присутствовать месяцами или даже годами. Часто
Подробнее Эндоскопическая подошвенная фасциотомия
Эндоскопическая подошвенная фасциотомия Введение Подошвенный фасциит — распространенное заболевание, при котором боль сосредоточена вокруг пятки.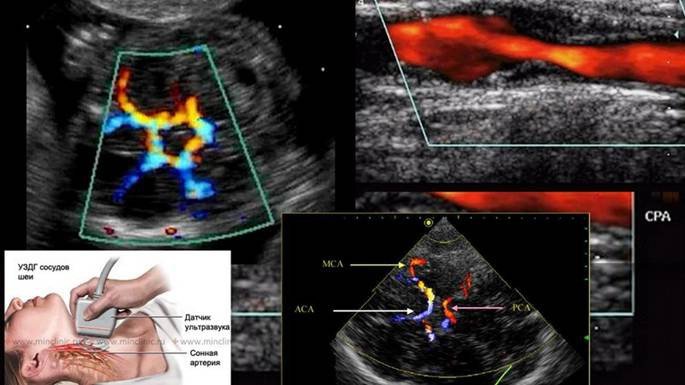 Это может быть достаточно серьезно, чтобы повлиять на регулярную деятельность. Медицинские учреждения
Это может быть достаточно серьезно, чтобы повлиять на регулярную деятельность. Медицинские учреждения
Выпуск подошвенной фасции
Выделение подошвенной фасции Введение Подошвенный фасциит — распространенное заболевание, которое вызывает боль в области пятки.Это может быть достаточно серьезно, чтобы повлиять на регулярную деятельность. Если другие методы лечения оказались безуспешными,
Услуги дерматологии и ухода за ранами
Дерматология и услуги по уходу за ранами Ведущий: Сара Сан Педро CPC, CPMA, CEMC, CCP-P AHIMA Утверждено ICD-10 CM & PCS Тренер / посол Цели Хирургический пакет и модификаторы Общие услуги по уходу за ранами
ПодробнееСПРАВОЧНИК РЕЗИДЕНТОВ ПЛАСТИЧЕСКОЙ ХИРУРГИИ
СПРАВОЧНИК ДЛЯ РЕЗИДЕНТОВ ПЛАСТИЧЕСКОЙ ХИРУРГИИ I.
Переломы пяточной кости
Copyright 2010 Американская академия хирургов-ортопедов Переломы пяточной кости Переломы пяточной кости или пяточной кости могут привести к инвалидизирующим травмам. Чаще всего они возникают при столкновениях при высоких энергиях
ПодробнееАРТРОСКОПИЧЕСКАЯ ХИРУРГИЯ
АРТРОСКОПИЧЕСКАЯ ХИРУРГИЯ Тазобедренного сустава Артроскопия тазобедренного сустава — относительно простая процедура, с помощью которой можно диагностировать и лечить общие заболевания бедра с помощью хирургии замочной скважины.Некоторые условия, которые ранее были
Групповые упражнения по артродезу позвоночника
Групповые упражнения по артродезу позвоночника 1.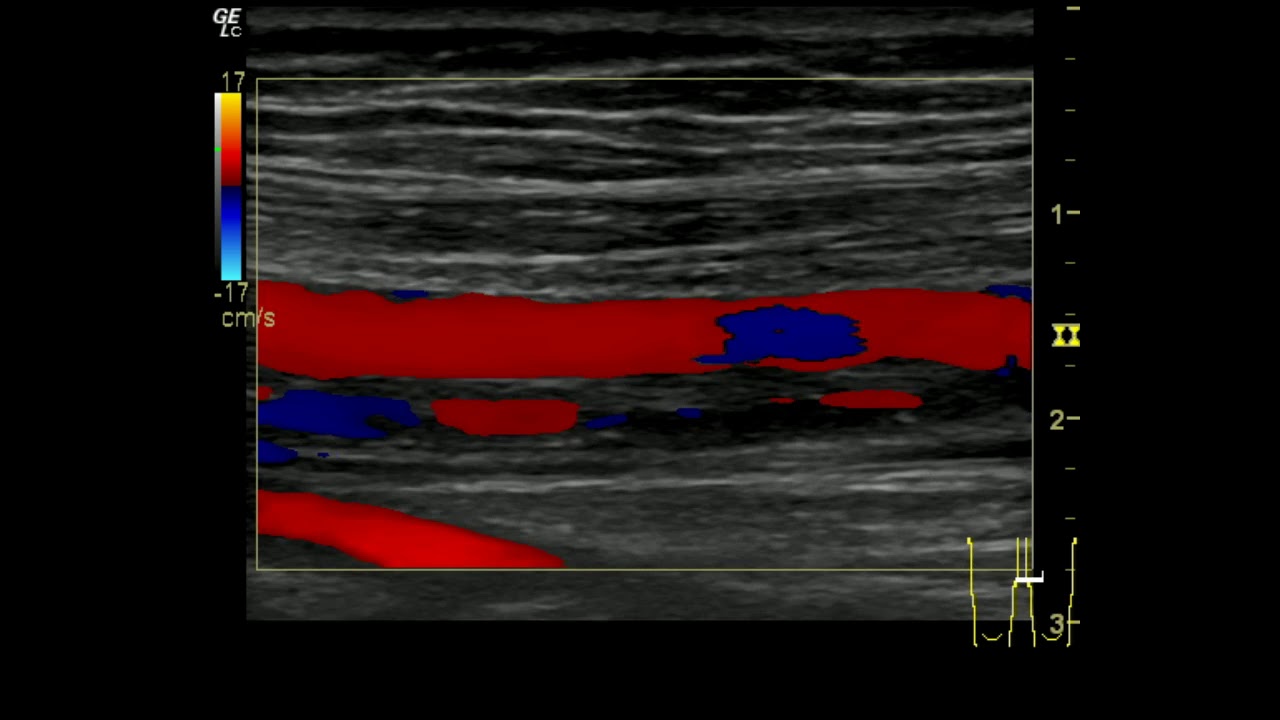 Два хирурга работают вместе, чтобы выполнить артродез. Доктор Бонет, общий хирург, делает передний разрез, чтобы получить доступ к позвоночнику для процедуры артродеза.
Два хирурга работают вместе, чтобы выполнить артродез. Доктор Бонет, общий хирург, делает передний разрез, чтобы получить доступ к позвоночнику для процедуры артродеза.
Интрамедуллярный гвоздь большеберцовой кости
Тибиальный интрамедуллярный гвоздь Turnberg Building Orthopaedics 0161 206 4898 Все права защищены 2015.Документ для выдачи раздаточного материала. Процедура Большеберцовая кость — длинная большеберцовая кость в голени. Это гиря
г. ПодробнееМЕЖДУНАРОДНЫЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ
МЕЖДУНАРОДНЫЙ МЕДИЦИНСКИЙ КОЛЛЕДЖ Совместная магистерская программа: имплантология и стоматологическая хирургия (M.Sc.) Базовые модули: Список отдельных модулей Базовый модуль 1 Основные принципы общей и стоматологической медицины
ПодробнееВизуализация травмы Лисфранка
Ноябрь 2011 г. Визуализация травмы Лисфранка Грег Цветанович, Гарвардская медицинская школа, 4 год Повестка дня Презентация случая Введение Анатомия Классификация травм Лисфранка Визуализация Лечение 2 Презентация случая
Визуализация травмы Лисфранка Грег Цветанович, Гарвардская медицинская школа, 4 год Повестка дня Презентация случая Введение Анатомия Классификация травм Лисфранка Визуализация Лечение 2 Презентация случая
Да, если соответствует критериям ниже
Лечение заболеваний вен MP9241 Покрываемая услуга: Требуется предварительное разрешение: Дополнительная информация: Политика Medicare: Политика BadgerCare Plus: Да, если соответствует критериям ниже Да Нет Dean Health Plan покрывает
Боль в пятке и подошвенный фасциит
Руководство пациента Боль в пятке и подошвенный фасциит Фред Робинсон, бакалавр, хирург FRCS (ортопедия), консультант-травматолог, хирург-ортопед Алекс Ви, бакалавр наук, FRCS (ортопед), консультант, хирург-травматолог.Что вызывает
ПодробнееЮридический центр травм ДРУГИЕ ТРАВМЫ
Юридический центр травм Примечание. Эта информация предоставлена для того, чтобы вы получили общее представление о травме. Это не предназначено как медицинский совет. Вам следует проконсультироваться с квалифицированным врачом. ДРУГИЕ ТРАВМЫ
Эта информация предоставлена для того, чтобы вы получили общее представление о травме. Это не предназначено как медицинский совет. Вам следует проконсультироваться с квалифицированным врачом. ДРУГИЕ ТРАВМЫ
Резюме рекомендаций
Сводка рекомендаций * УРОВЕНЬ ДОКАЗАТЕЛЬСТВ Практические рекомендации Оценка 1.1 Проведите анамнез и целенаправленное физическое обследование. IV 1.2 Провести психосоциальную оценку для определения клиента
ПодробнееРаспространенные спортивные травмы стопы и голеностопного сустава
Распространенные симптомы спортивных травм стопы и голеностопного сустава, связанные с аномальной биомеханикой стопы и их дифференциальным диагнозом Дэниел Панг, бакалавр наук (Hon) P&O, сертифицированный педортист Cped (США) Только 10% стопы имеют структуру
Глава 7. Обнажить травмированную область
Обнажить травмированную область
Глава 7 ОГНЕТАТЕЛЬНЫЕ РАНЫ КЛЮЧЕВЫЕ РИСУНКИ: Входные / выходные раны В этой главе описывается, как лечить внешние поверхностные раны, нанесенные пулей. Оценка основной травмы, связанной с огнестрельными ранениями
ПодробнееКак диабет влияет на ноги
Как диабет влияет на ноги Какие изменения кожи могут произойти? Диабет может вызвать изменения кожи стопы.Иногда ваша стопа может стать очень сухой. Кожа может шелушиться и трескаться. Проблема в том, что
ПодробнееСиндром предислокации
Синдром предислокации Медицинский центр Скай-Ридж, синдром преддислокации Аспен-билдинг, капсулит и метатарзалгия — все похожие проблемы, как правило, на подушечке стопы около второго и третьего
ПодробнееПолная замена бедра
Если у вас возникли проблемы после операции, свяжитесь с больницей на золотом побережье. Доктор Бенджамин Хьюитт, хирург-ортопед, Полная замена тазобедренного сустава. Тазобедренный сустав представляет собой шаровой шарнир, который соединяет
Доктор Бенджамин Хьюитт, хирург-ортопед, Полная замена тазобедренного сустава. Тазобедренный сустав представляет собой шаровой шарнир, который соединяет
Глава 11. Неровные края кожи
Глава 11 ПЕРВИЧНОЕ ЗАКРЫТИЕ РАНЫ КЛЮЧ. РИСУНОК: Выворачивающиеся края кожи При первичном закрытии раны края кожи сшивают вместе, чтобы закрыть дефект. По возможности и целесообразно первичный
ПодробнееРесурс для направления кожи / раны
Ресурс для направления к специалистам по коже / ране Этот ресурс был разработан Междисциплинарным комитетом по профилактике пролежней системы здравоохранения Мичиганского университета для медсестер и врачей.Этот документ s
ПодробнееЛечение ран
Категория правила: Биллинг `Ссылка: №: 2012-BR-0007 Контроль версий: Версия № 3.0 Дата вступления в силу: 8 декабря 2012 г. Дата пересмотра: август 2015 г. Правило вынесения решения по лечению ран Содержание Аннотация
ПодробнееСИНДРОМ ИЛИОТИБНОЙ ПОЛОСЫ
СИНДРОМ подвздошно-большеберцовой перевязи Описание Подвздошно-большеберцовая перевязь — это сухожилие, прикрепляющее мышцы бедра к верхней части ноги (большеберцовой кости) чуть ниже колена с внешней стороны передней части ноги.Где сухожилие
ПодробнееАМЕРИКАНСКИЙ ВЕНОЗНЫЙ ФОРУМ
Пересмотренный балл клинической степени тяжести вен АМЕРИКАНСКИЙ ВЕНОЗНЫЙ ФОРУМ Боль: 0 Легкая: 1 или другой дискомфорт (например, боль, тяжесть, усталость, болезненность, жжение), эпизодическая боль или другой дискомфорт (например, не
Подробнее .

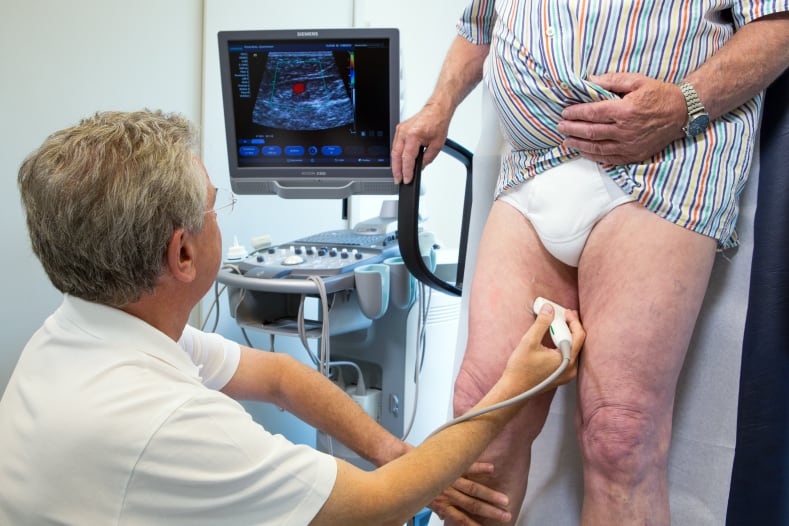


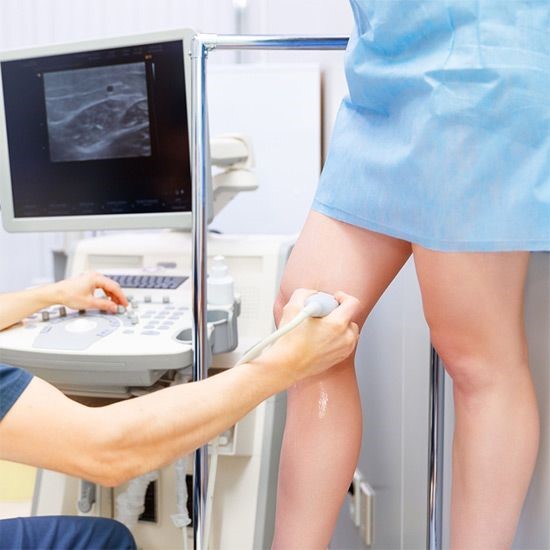 com
com 

 Обнажить травмированную область
Обнажить травмированную область