Препараты для лечения аритмии【Интернет-Аптека】 | E-apteka
Лекарство от аритмии сердца – какое лучше и подойдет именно вам?
Нормальный показатель сердцебиения человека – 60-80 ударов/минуту. Если наблюдаются отклонения, сердце работает со сбоями. В таком случае наблюдается нарушение ритмов, частоты, неравномерное сокращение. Когда доктор ставит диагноз «аритмия», попутно назначаются лекарственные препараты. А так как причины возникновения заболевания разные, и применяемые средства отличаются.
Нарушение сердечного ритма: как распознать, какие виды существуют?Если сердечные сокращения в состоянии покоя превышают показатель 100 уд./мин., человек испытывает неприятные ощущения в области сердца. Очень часто это встречается при сердечной недостаточности, миокардите, анемии, сбое в работе щитовидной железы и т.д.
Когда наблюдается менее 60 уд./мин., это свидетельствует о повышенном внутричерепном давлении, неврозе, инфаркте миокарда, возможно при вирусных заболеваниях, приеме некоторых видов лекарственных препаратов и пр.
При заболеваниях миокарда, ишемической болезни, нарушениях работы клапанного аппарата ставится диагноз экстрасистолия (когда характерны внеочередные сокращения сердечной мышцы).Как отличить нарушения сердечного ритма?
Наблюдаются:
• одышка;
• обмороки;
• потеря сознания;
• головокружение;
• слабость;
• чувство возникновения толчков в области сердца и пр.
Схема лечения напрямую зависит от особенностей заболевания. Если наблюдается сбитый сердечный ритм, применяется Хинидин. Но назначает его исключительно лечащий врач. Пожилым людям необходимо принимать также препараты, которые нормализуют трофику миокарда, антиангинальные средства. Не обойтись без витаминов:
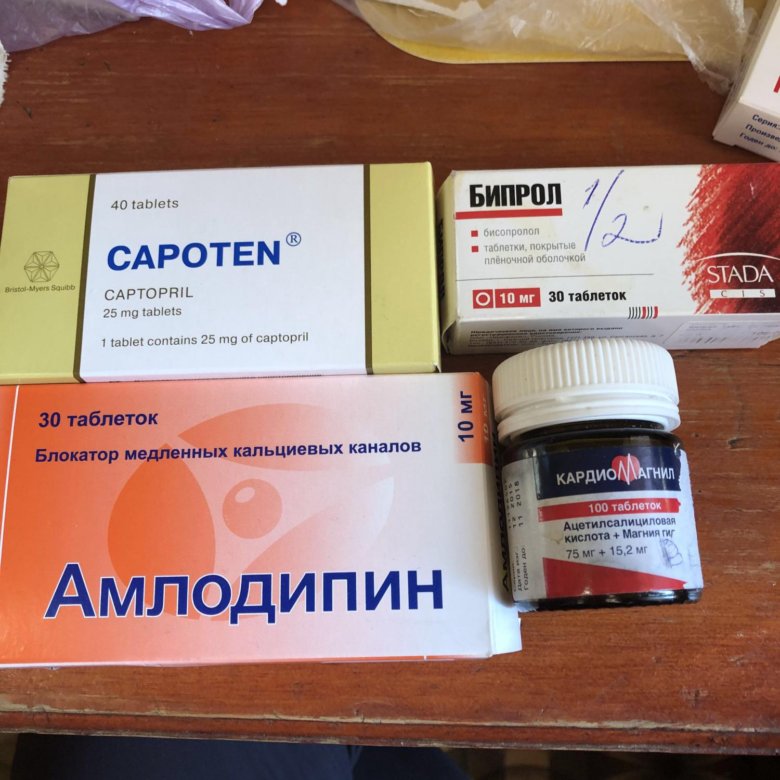 Не позволяет образовываться тромбам.
Не позволяет образовываться тромбам.• Е – укрепляет капилляры, сердечную мышцу.
• Р – возвращает эластичность сосудам, предотвращает возникновение ломкости капилляров. В результате – гарантировано нормальное кровоснабжение сердца, сокращение мышцы.Препараты для лечения аритмии в интернет-аптеке Киева
Ассортимент эффективных средств против аритмии велик – фармацевтические компании не стоят на месте, всячески стараются удовлетворить потребности пациентов.
В «Аптеке гормональных препаратов» вы найдете:
• Средства от брадикардии (Физиотенс, Капли Зеленина, Рибоксин и т.д.).
• Препараты от сердечной аритмии – тахикардии. Представлены Кораксаном, Краталом, Кардиолином, Хомвиокорин-N-ом, Атенололом, А-Дистоном, Небилетом, Небиволол Сандозом, Аритмилом и др.
Уточняйте у провизоров «Аптеки гормональных препаратов» информацию о нужном товаре. Здесь представлено огромное многообразие лекарственных средств в виде таблеток, капсул, капель, инъекций по приемлемой стоимости.
Лечение нарушений ритма сердца | #12/02
Почему терапия аритмий считается одним из самых сложных разделов кардиологии?
Как классифицируются аритмии?
Какие группы лекарственных препаратов используются при лечении аритмий?
Нарушения ритма сердца (аритмии) представляют собой один из самых сложных разделов клинической кардиологии. Отчасти это объясняется тем, что для диагностики и лечения аритмий необходимо очень хорошее знание электрокардиографии, отчасти — огромным разнообразием аритмий и большим выбором способов лечения. Кроме того, при внезапных аритмиях нередко требуется проведение неотложных лечебных мероприятий.
Одним из основных факторов, повышающих риск возникновения аритмий, является возраст. Так, например, мерцательную аритмию выявляют у 0,4% людей, при этом большую часть пациентов составляют люди старше 60 лет [1, 2, 4]. Увеличение частоты развития нарушений ритма сердца с возрастом объясняется изменениями, возникающими в миокарде и проводящей системе сердца в процессе старения.
Основные клинические формы нарушений ритма сердца
- Экстрасистолия.
- Тахиаритмии (тахикардии).
- Наджелудочковые.
- Желудочковые.
- Синдром слабости синусового узла.
- Нарушения атриовентрикулярной и внутрижелудочковой проводимости.
По характеру клинического течения нарушения ритма сердца могут быть острыми и хроническими, преходящими и постоянными. Для характеристики клинического течения тахиаритмий используют такие определения, как «пароксизмальные», «рецидивирующие», «непрерывно рецидивирующие» [2].
Лечение нарушений ритма сердца
Показаниями для лечения нарушений ритма являются выраженные нарушения гемодинамики или субъективная непереносимость аритмии.
Антиаритмические препараты
Основным способом терапии аритмий является применение антиаритмических препаратов. Хотя антиаритмические препаты не могут «вылечить» от аритмии, они помогают уменьшить или подавить аритмическую активность и предотвратить рецидивирование аритмий.
Любое воздействие антиаритмическими препаратами может вызывать как антиаритмический, так и аритмогенный эффект (то есть, наоборот, способствовать возникновению или развитию аритмии). Вероятность проявления антиаритмического эффекта для большинства препаратов составляет в среднем 40–60% (и очень редко для некоторых препаратов при отдельных вариантах аритмии достигает 90%). Вероятность развития аритмогенного эффекта составляет в среднем примерно 10%, при этом могут возникать опасные для жизни аритмии.
Согласно наиболее распространенной на сегодняшний день классификации антиаритмических препаратов Вогана Вильямса, все антиаритмические препараты подразделяются на 4 класса:
I класс — блокаторы натриевых каналов.
II класс — блокаторы бета-адренергических рецепторов.
III класс — препараты, увеличивающие продолжительность потенциала действия и рефрактерность миокарда.
IV класс — блокаторы кальциевых каналов.
Применение комбинаций антиаритмических препаратов в ряде случаев позволяет достичь существенного повышения эффективности антиаритмической терапии. Одновременно отмечается уменьшение частоты и выраженности побочных явлений вследствие того, что препараты при комбинированной терапии назначают в меньших дозах [3, 17].
Одновременно отмечается уменьшение частоты и выраженности побочных явлений вследствие того, что препараты при комбинированной терапии назначают в меньших дозах [3, 17].
Следует отметить, что показаний для назначения так называемых метаболических препаратов пациентам с нарушениями ритма не существует. Эффективность курсового лечения такими препаратами, как кокарбоксилаза, АТФ, инозие-Ф, рибоксин, неотон и т. п., и плацебо одинаковы. Исключение составляет милдронат, препарат цитопротективного действия, имеются данные об антиаритмическом эффекте милдроната при желудочковой экстрасистолии [3].
Особенности лечения основных клинических форм нарушений ритма
Экстрасистолия
Клиническое значение экстрасистолии практически целиком определяется характером основного заболевания, степенью органического поражения сердца и функциональным состоянием миокарда. У лиц без признаков поражения миокарда с нормальной сократительной функцией левого желудочка (фракция выброса больше 50%) наличие экстрасистолии не влияет на прогноз и не представляет опасности для жизни. У больных с органическим поражением миокарда, например с постинфарктным кардиосклерозом, экстрасистолия может рассматриваться в качестве дополнительного прогностически неблагоприятного признака. Однако независимое прогностическое значение экстрасистолии не определено. Экстрасистолию (в том числе экстрасистолию «высоких градаций») даже называют «косметической» аритмией, подчеркивая таким образом ее безопасность.
У больных с органическим поражением миокарда, например с постинфарктным кардиосклерозом, экстрасистолия может рассматриваться в качестве дополнительного прогностически неблагоприятного признака. Однако независимое прогностическое значение экстрасистолии не определено. Экстрасистолию (в том числе экстрасистолию «высоких градаций») даже называют «косметической» аритмией, подчеркивая таким образом ее безопасность.
Как было уже отмечено, лечение экстрасистолии с помощью антиаритмических препаратов класса I C значительно увеличивает риск смерти. Поэтому при наличии показаний лечение начинают с назначения β-блокаторов [8, 17, 18]. В дальнейшем оценивают эффективность терапии амиодароном и соталолом. Возможно также применение седативных препаратов. Антиаритмические препараты класса I C используют только при очень частой экстрасистолии, в случае отсутствия эффекта от терапии β-блокаторами, а также амидороном и соталолом (табл. 3)
Тахиаритмии
В зависимости от локализации источника аритмии различают наджелудочковые и желудочковые тахиаритмии. По характеру клинического течения выделяют 2 крайних варианта тахиаритмий (постоянные и пароксизмальные. Промежуточное положение занимают преходящие или рецидивирующие тахиаритмии. Чаще всего наблюдается мерцательная аритмия. Частота выявления мерцательной аритмии резко увеличивается с возрастом больных [1, 17, 18].
По характеру клинического течения выделяют 2 крайних варианта тахиаритмий (постоянные и пароксизмальные. Промежуточное положение занимают преходящие или рецидивирующие тахиаритмии. Чаще всего наблюдается мерцательная аритмия. Частота выявления мерцательной аритмии резко увеличивается с возрастом больных [1, 17, 18].
Мерцательная аритмия
Пароксизмальная мерцательная аритмия. В течение первых суток у 50% больных с пароксизмальной мерцательной аритмией отмечается спонтанное восстановление синусового ритма. Однако произойдет ли восстановление синусового ритма в первые часы, остается неизвестным. Поэтому при раннем обращении больного, как правило, предпринимаются попытки восстановления синусового ритма с помощью антиаритмических препаратов. В последние годы алгоритм лечения мерцательной аритмии несколько усложнился. Если от начала приступа прошло более 2 суток, восстановление нормального ритма может быть опасным — повышен риск тромбоэмболии (чаще всего в сосуды мозга с развитием инсульта). При неревматической мерцательной аритмии риск тромбоэмболий составляет от 1 до 5% (в среднем около 2%). Поэтому, если мерцательная аритмия продолжается более 2 суток, надо прекратить попытки восстановления ритма и назначить больному непрямые антикоагулянты (варфарин или фенилин) на 3 недели в дозах, поддерживающих показатель международного нормализованного отношения (МНО) в пределах от 2 до 3 (протромбиновый индекс около 60%). Через 3 недели можно предпринять попытку восстановления синусового ритма с помощью медикаментозной или электрической кардиоверсии. После кардиоверсии больной должен продолжить прием антикоагулянтов еще в течение месяца.
При неревматической мерцательной аритмии риск тромбоэмболий составляет от 1 до 5% (в среднем около 2%). Поэтому, если мерцательная аритмия продолжается более 2 суток, надо прекратить попытки восстановления ритма и назначить больному непрямые антикоагулянты (варфарин или фенилин) на 3 недели в дозах, поддерживающих показатель международного нормализованного отношения (МНО) в пределах от 2 до 3 (протромбиновый индекс около 60%). Через 3 недели можно предпринять попытку восстановления синусового ритма с помощью медикаментозной или электрической кардиоверсии. После кардиоверсии больной должен продолжить прием антикоагулянтов еще в течение месяца.
Таким образом, попытки восстановления синусового ритма предпринимают в течение первых 2 суток после развития мерцательной аритмии или через 3 недели после начала приема антикоагулянтов. При тахисистолической форме сначала следует уменьшить ЧСС (перевести в нормосистолическую форму) с помощью препаратов, блокирующих проведение в атриовентрикулярном узле: верапамила, β-блокаторов или дигоксина.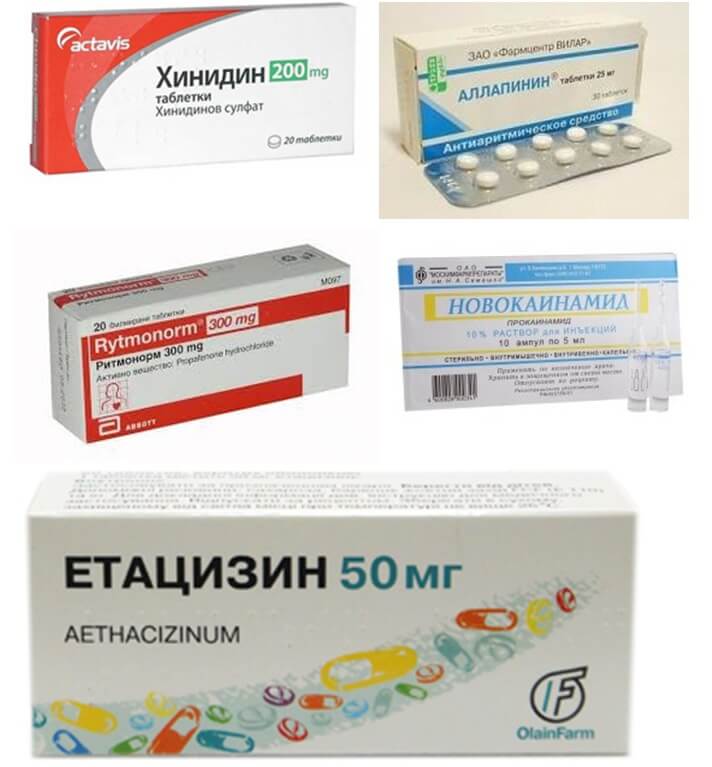
Для восстановления синусового ритма наиболее эффективны следующие препараты:
- амиодарон — 300-450 мг в/в или однократный прием внутрь в дозе 30 мг/кг;
- пропафенон — 70 мг в/в или 600 мг внутрь;
- новокаинамид — 1 г в/в или 2 г внутрь;
- хинидин — 0,4 г внутрь, далее по 0,2 г через 1 ч до купирования (макс. доза — 1,4 г).
Сегодня с целью восстановления синусового ритма при мерцательной аритмии все чаще назначают однократную дозу амиодарона или пропафенона перорально. Эти препараты отличаются высокой эффективностью, хорошей переносимостью и удобством приема. Среднее время восстановления синусового ритма после приема амиодарона (30 мг/кг) составляет 6 ч, после пропафенона (600 мг) — 2 ч [6, 8, 9].
При трепетании предсердий кроме медикаментозного лечения можно использовать чреспищеводную стимуляцию левого предсердия с частотой, превышающей частоту трепетания, — обычно около 350 импульсов в минуту, продолжительностью 15–30 с. Кроме того, при трепетании предсердий очень эффективным может быть проведение электрической кардиоверсии разрядом мощностью 25–75 Дж после в/в введения реланиума.
Кроме того, при трепетании предсердий очень эффективным может быть проведение электрической кардиоверсии разрядом мощностью 25–75 Дж после в/в введения реланиума.
Постоянная форма мерцательной аритмии. Мерцание предсердий является наиболее часто встречающейся формой устойчивой аритмии. У 60% больных с постоянной формой мерцательной аритмии основным заболеванием являются артериальная гипертония или ИБС. В ходе специальных исследований было выявлено, что ИБС становится причиной развития мерцательной аритмии примерно у 5% больных. В России существует гипердиагностика ИБС у больных с мерцательной аритмией, особенно среди людей пожилого возраста. Для постановки диагноза ИБС всегда необходимо продемонстрировать наличие клинических проявлений ишемии миокарда: стенокардии, безболевой ишемии миокарда, постинфарктного кардиосклероза.
Мерцательная аритмия обычно сопровождается неприятными ощущениями в грудной клетке, могут отмечаться нарушения гемодинамики и, главное, повышается риск возникновения тромбоэмболий, прежде всего в сосуды мозга. Для снижения степени риска назначают антикоагулянты непрямого действия (варфарин, фенилин). Менее эффективно применение аспирина [1, 17, 18].
Для снижения степени риска назначают антикоагулянты непрямого действия (варфарин, фенилин). Менее эффективно применение аспирина [1, 17, 18].
Основным показанием для восстановления синусового ритма при постоянной форме мерцательной аритмии является «желание больного и согласие врача».
Для восстановления синусового ритма используют антиаритмические препараты или электроимпульсную терапию.
Антикоагулянты назначают, если мерцательная аритмия наблюдается более 2 суток. Особенно высок риск развития тромбоэмболий при митральном пороке сердца, гипертрофической кардиомиопатии, недостаточности кровообращения и тромбоэмболиях в анамнезе. Антикоагулянты назначают в течение 3 недель до кардиоверсии и в течение 3 — 4 недель после восстановления синусового ритма. Без назначения антиаритмических препаратов после кардиоверсии синусовый ритм сохраняется в течение 1 года у 15 — 50% больных. Применение антиаритмических препаратов повышает вероятность сохранения синусового ритма. Наиболее эффективно назначение амиодарона (кордарона) — даже при рефрактерности к другим антиаритмическим препаратам синусовый ритм сохраняется у 30 — 85% больных [2, 12]. Кордарон нередко эффективен и при выраженном увеличении левого предсердия.
Наиболее эффективно назначение амиодарона (кордарона) — даже при рефрактерности к другим антиаритмическим препаратам синусовый ритм сохраняется у 30 — 85% больных [2, 12]. Кордарон нередко эффективен и при выраженном увеличении левого предсердия.
Кроме амиодарона для предупреждения повторного возникновения мерцательной аритмии с успехом используются соталол, пропафенон, этацизин и аллапинин, несколько менее эффективны хинидин и дизопирамид. При сохранении постоянной формы мерцательной аритмии больным с тахисистолией для снижения ЧСС назначают дигоксин, верапамил или β-блокаторы. При редко встречающемся брадисистолическом варианте мерцательной аритмии эффективным может быть назначение эуфиллина (теопек, теотард).
Проведенные исследования показали, что две основные стратегии ведения больных с мерцательной аритмией — попытки сохранения синусового ритма или нормализация ЧСС на фоне мерцательной аритмии в сочетании с приемом непрямых антикоагулянтов — обеспечивают примерно одинаковое качество и продолжительность жизни больных [17].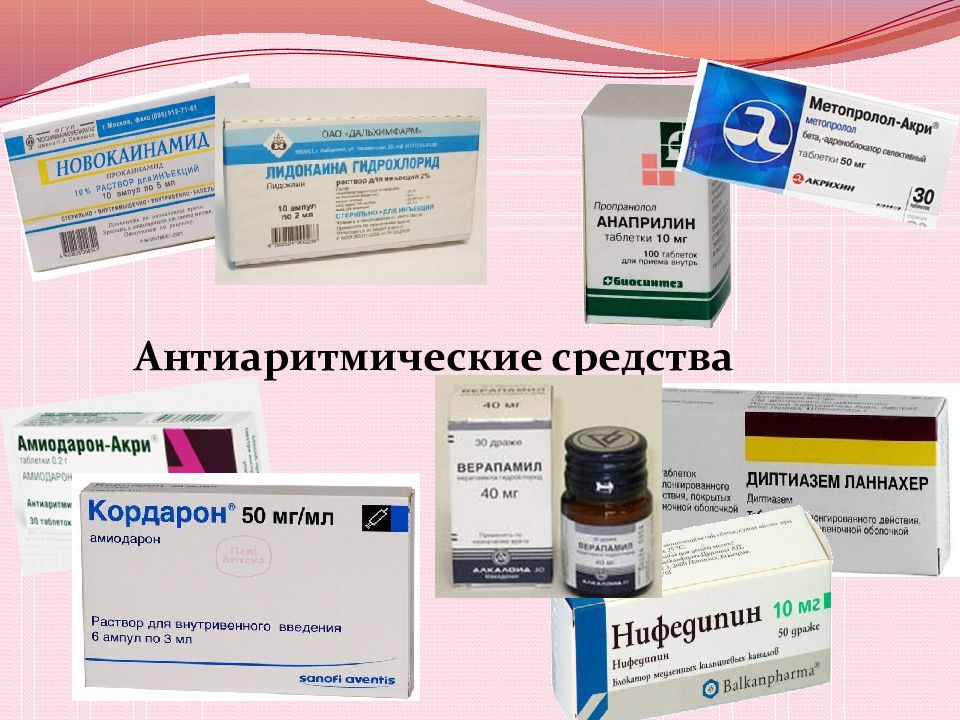
Пароксизмальные наджелудочковые тахикардии
Пароксизмальные наджелудочковые тахикардии, встречающиеся гораздо реже, чем мерцательная аритмия, не связаны с наличием органического поражения сердца. Частота их выявления с возрастом не увеличивается.
Купирование пароксизмальных наджелудочковых тахикардий начинают с применения вагусных приемов. Наиболее часто используют пробу Вальсальвы (натуживание на вдохе около 10 с) и массаж сонной артерии. Очень эффективным вагусным приемом является «рефлекс ныряния» (погружение лица в холодную воду) — восстановление синусового ритма отмечается у 90% больных. При отсутствии эффекта от вагусных воздействий назначают антиаритмические препараты. Наиболее эффективны в этом случае верапамил, АТФ или аденозин.
У больных с легко переносящимися и сравнительно редко возникающими приступами тахикардии практикуется самостоятельное пероральное купирование приступов. Если в/в введение верапамила оказывается эффективным, можно назначить его внутрь в дозе 160–240 мг однократно, в момент возникновения приступов. Если более эффективным признается в/в введение новокаинамида — показан прием 2 г новокаинамида. Можно иcпользовать 0,5 г хинидина, 600 мг пропафенона или 30 мг/кг амиодарона внутрь.
Если более эффективным признается в/в введение новокаинамида — показан прием 2 г новокаинамида. Можно иcпользовать 0,5 г хинидина, 600 мг пропафенона или 30 мг/кг амиодарона внутрь.
Желудочковые тахикардии
Желудочковые тахикардии в большинстве случаев возникают у больных с органическим поражением сердца, чаще всего при постинфарктном кардиосклерозе [13, 14].
Лечение желудочковой тахикардии. Для купирования желудочковой тахикардии можно использовать амиодарон, лидокаин, соталол или новокаинамид.
При тяжелых, рефрактерных к медикаментозной и электроимпульсной терапии, угрожающих жизни желудочковых тахиаритмиях применяют прием больших доз амиодарона: внутрь до 4 — 6 г в сутки перорально в течение 3 дней (то есть по 20 — 30 табл.), далее по 2,4 г в сутки в течение 2 дней (по 12 табл.) с последующим снижением дозы [6, 10, 15, 16].
Предупреждение рецидивирования тахиаритмий
При частых приступах тахиаритмий (например, 1 — 2 раза в неделю) последовательно назначают антиаритмические препараты и их комбинации до прекращения приступов. Наиболее эффективным является назначение амиодарона в качестве монотерапии или в комбинации с другими антиаритмическими препаратами, прежде всего с β-блокаторами.
Наиболее эффективным является назначение амиодарона в качестве монотерапии или в комбинации с другими антиаритмическими препаратами, прежде всего с β-блокаторами.
При редко возникающих, но тяжелых приступах тахиаритмий подбор эффективной антиаритмической терапии удобно проводить с помощью чреспищеводной электростимуляции сердца — при наджелудочковых тахиаритмиях — и программированной эндокардиальной стимуляции желудочков (внутрисердечное электрофизиологическое исследование) — при желудочковых тахиаритмиях. С помощью электростимуляции в большинстве случаев удается индуцировать приступ тахикардии, идентичный тем, которые спонтанно возникают у данного больного. Невозможность индукции приступа при повторной электрокардиостимуляции на фоне приема препаратов обычно совпадает с их эффективностью при длительном приеме [17, 18]. Следует отметить, что некоторые проспективные исследования продемонстрировали преимущество «слепого» назначения амиодарона и соталола при желудочковых тахиаритмиях перед тестированием антиаритмических препаратов класса I с помощью программированной электростимуляции желудочков или мониторирования ЭКГ.
При тяжелом течении пароксизмальных тахиаритмий и рефрактерности к медикаментозной терапии применяют хирургические способы лечения аритмий, имплантацию кардиостимулятора и кардиовертера-дефибриллятора.
Подбор антиаритмической терапии у больных с рецидивирующимим аритмиями
С учетом безопасности антиаритмических препаратов оценку эффективности целесообразно начинать с β-блокаторов или амиодарона. При неэффективности монотерапии оценивают действенность назначения амиодарона в комбинации с β-блокаторами [17]. Если нет брадикардии или удлинения интервала РR, с амиодароном можно сочетать любой β-блокатор. У больных с брадикардией к амиодарону добавляют пиндолол (вискен). Показано, что совместный прием амиодарона и β-блокаторов способствует значительно большему снижению смертности пациентов с сердечно-сосудистыми заболеваниями, чем прием каждого из препаратов в отдельности. Некоторые специалисты даже рекомендуют имплантацию двухкамерного стимулятора (в режиме DDDR) для безопасной терапии амиодароном в сочетании с β-блокаторами.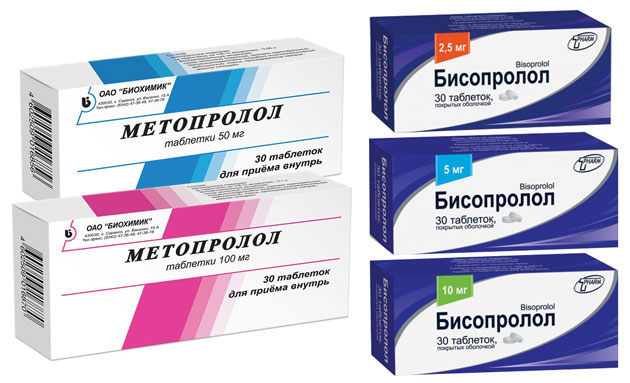 Антиаритмические препараты класса I применяют только при отсутствии эффекта от β-блокаторов и/или амиодарона. Препараты класса I C, как правило, назначают на фоне приема бета-блокатора или амиодарона. В настоящее время изучается эффективность и безопасность применения соталола (β-блокатора, обладающего свойствами препаратов класса III).
Антиаритмические препараты класса I применяют только при отсутствии эффекта от β-блокаторов и/или амиодарона. Препараты класса I C, как правило, назначают на фоне приема бета-блокатора или амиодарона. В настоящее время изучается эффективность и безопасность применения соталола (β-блокатора, обладающего свойствами препаратов класса III).
П. Х. Джанашия, доктор медицинских наук, профессор
Н. М. Шевченко, доктор медицинских наук, профессор
С. М. Сорокoлетов, доктор медицинских наук, профессор
РГМУ, Медицинский центр Банка России, Москва
Литература
- Джанашия П. Х., Назаренко В. А., Николенко С. А. Мерцательная аритмия: современные концепции и тактика лечения. М.: РГМУ, 2001.
- Сметнев А. С., Гросу А. А., Шевченко Н. М. Диагностика и лечение нарушений ритма сердца. Кишинев: Штиинца, 1990.
- Люсов В. А., Савчук В. И., Серегин Е. О. и др. Применение милдроната в клинике для лечения нарушений ритма сердца у больных ишемической болезнью сердца// Экспериментальная и клиническая фармакотерапия.
 1991. № 19. С. 108.
1991. № 19. С. 108. - Brugade P., Guesoy S., Brugada J., et al. Investigation of palpitations// Lancet 1993. № 341: 1254.
- Calkins H., Hall J., Ellenbogen K., et al. A new system for catheter ablation of atrial fibrillation // Am. J. Cardiol 1999. 83(5): 1769.
- Evans S. J., Myers M., Zaher C., et al: High dose oral amiodarone loading: Electrophysiologic effects and clinical toleranse // J. Am. Coll. Cardiol. 19: 169. 1992.
- Greene H. L., Roden D. M., Katz R. J., et al: The Cardiac Arrythmia Supression Tryal: First CAST . . . then CAST-II // J. Am. Coll. Cardiol. 19: 894, 1992.
- Kendall M. J., Lynch K. P., Hyalmarson A., et al: Beta-blockers and Sudden Cardiac Death // Ann. Intern. Med. 1995. 123: 358.
- Kidwell G. A. Drug-induced ventricular proarrythmia // Cardiovascular Clin. 1992. 22: 317.
- Kim S. G., Mannino M. M., Chou R., et al: Rapid supression of spontanius ventricular arrythmias during oral amiodarone loading // Ann. Intern. Med. 1992. 117: 197.
- Mambers of Sicilian Gambit: Antyarrythmic Therapy. A Pathophysiologic Approach. Armonc, NY, Futura Publishyng Company, 1994.
- Middlecauff H. R., Wiener I., Stevenson W. G. Low dose amiodarone for atrial fibrillation // Am. J. Card. 1993. 72: 75F.
- Miller J. M. The many manifestations of ventricular tachycardia // J. Cardiovasc Electrophysiol. 1992. 3: 88.
- Roden D. M. Torsades de pointes // Clin. Cfrdiol. 1993. 16: 683.
- Russo A. M., Beauregard L. M., Waxman H. L. Oral amiodarone loading for the rapid treatment of friquent, refractory, sustained ventricular arrythmias associated with coronary artery disease // Am. J. Cardiol. 1993. 72: 1395.
- Summit J., Morady F., Kadish A. A comparision of standart and high dose regimes foe initiation of amidarone therapy // Am. Heart. J. 1992. 124: 366.
- Zipes D. P. Specific arrythmias. Diagnosis and treatment. In Heart Disease: A Textbook of Cardiovascular Medicine, 6th ed, Braunwald E (ed). Philadelphia, Saunders, 2001.
- Zipes D. P., Miles W. M. Assesment of patient with a cardiac arrythmia. In Cardiac Electrophysiology: From Cell to Bedside. 3rd ed. Zipes D. P., Jalife (eds). Philadelphia, Saunders, 2000.
Лекарства от аритмии — поиск лекарств и наличие в аптеках
Аритмия – патология, при которой отмечается нарушение нормальной частоты, регулярности и последовательности сокращений сердечной мышцы. Подобные нарушения сердечного ритма могут носить патологический или физиологический характер. Какие эффективные лекарства от аритмии сердца можно использовать при лечении патологии?
Особенности лечения аритмии
Лечение аритмии заключается в устранении первопричины развития патологии, а также в купировании проявляющихся симптомов. Лекарственные препараты, используемые в таком случае, делятся на несколько групп:
- антиаритмики
- адреноблокаторы
- бета-блокаторы
- натриевые, калиевые и кальциевые блокаторы
- препараты неотложной помощи
- седативные лекарственные средства
- сердечные гликозиды
- транквилизаторы
Лекарства – антиаритмики
Среди наиболее эффективных средств данной группы можно выделить:
- Аллапинин
- Пропанорм – лекарство от аритмии, используемое при лечении желудочковых аритмических нарушений
- Пропафенон
- Пульснорма
- Ритмонорм
- Хинидин
- Этмозин
Адреноблокаторы
Данные препараты понижают артериальное давление и уменьшают потребность миокарда в кислороде. Адреноблокаторы эффективны при лечении аритмии, которая протекает в сочетании с ишемической болезнью и гипертензией. Список лекарств-адреноблокаторов от аритмии:
- Атенолол
- Ацебуталол
- Беталок
- Вазокардин
- Метопролол
- Небиволол
Мембраностабилизирующие препараты
Эти лекарства от аритмии сердца стабилизируют электрический импульс. Подобные препараты делятся на три группы:
1.Средства, тормозящие транзит нервного импульса:
- Аймалин
- Гилуритмал
- Новокаиномид
- Норпэйс
- Прокаинамид
- Ритмилен
- Хинидин
2.Те, которые не оказывают воздействие на импульс:
- Катен
- Ксилокаин
- Мекситил
- Фенитоин
3.Препараты, тормозящие проводимость, но не оказывающие влияния на потенциал действия:
- Боннекор
- Этацизин
- Этмозин
Бета-блокаторы
Лекарственные средства этой группы необходимы для снижения сократительной частоты ритма миокарда, их применение способствует снижению нагрузки на сердце. Бета-блокаторы:
- Пропранолол — часто применяемый препарат, снижающий частоту и силу сокращений миокарда. Лекарственное средство эффективно проявляет себя при лечении синусовой тахикардии и экстрасистолии желудочков.
- Карведилол.
Вышеперечисленные лекарства от аритмииимеют широкий спектр побочных явлений (тошнота, сонливость, сухость во рту).
Сердечные гликозиды
Это достаточно действенные лекарственные средства на растительной основе, замедляющие ритм биения сердца. Сердечные гликозиды стимулируют работу миокарда таким образом, что он начинает потреблять меньшее количество кислорода. Пример сердечных гликозидов:
- Дигитоксин
- Дигоксин
- Строфантин
Кальциевые блокаторы
Кальциевые блокаторы – препараты, способствующие улучшению кровоснабжения сердца и уменьшению нагрузки на миокард. Кроме того, эти средства замедляют сердечный ритм. Пример кальциевых блокаторов:
- Верапамил эффективен при лечении тахикардии, предсердного мерцания и трепетания.
- Дилтиазем.
Натриевые и калиевые блокаторы
Натриевые блокаторы способствуют снижению возбудимости клеток миокарда, в результате чего сократительный период сердечной мышцы уменьшается. Список лекарств натриевых блокаторов от аритмии сердца:
- Галлопамил
- Лидокаин
- Новокаинамид
- Финоптин
Калиевые блокаторы препятствуют выходу калия из клеток:
- Амиодарон
- Бретилий
- Ибутилид
- Кордарон
- Нибентан
- Сотогексал
- Тедисамил
Транквилизаторы
Для лечения пациентов с индивидуальной непереносимостью антиаритмических препаратов применяются транквилизаторы. Подобные лекарства от аритмии оказывают сосудорасширяющий, седативный эффект, уменьшают частоту сердечных сокращений. Препараты-транквилизаторы:
- Грандаксин
- Диазепам
- Ксанакс
- Медазепам
- Седуксен
- Феназепам
- Элениум
Седативные средства
Пациентам с аритмией необходимо всегда иметь при себе седативные препараты:
- Антарес
- Валериана
- Валокардин
- Кардиофит
- Корвалол
- Кордевит
- Кратал
- Персен
Аритмия – серьезная патология, при неправильном лечении которой возникает риск не только для здоровья, но и для жизни. Перед началом приема каких-либо препаратов необходима консультация специалиста.
Что делать, если появилась аритмия и одышка?
Любое нарушение регулярности или частоты нормального сердечного ритма, а также электрической проводимости сердца, считается аритмией. Аритмия может протекать бессимптомно или ощущаться в виде сердцебиения, замирания или перебоев в работе сердца. Нормальное состояние сердца предполагает, что сокращение происходит через равные промежутки времени, частота сокращений — от 60 до 80 ударов в минуту. Однако бывает, что сердце замедляет либо ускоряет свою работу, что является признаком аритмии, когда ритм сердечной деятельности отличается от обычного нормального синусового ритма.
Сегодня аритмия достаточно распространенное явление, что подтверждается статистическими данными. 1% людей в возрасте 50 лет страдают аритмией в разных формах. К 60 годам распространенность заболеваемости аритмией составляет уже 10%. У представителей мужского пола аритмия развивается в 1,5 раза чаще, чем у женской половины населения. У 0,6% детей и подростков наблюдается врожденная аритмия, у 8% детей аритмия связана с различными патологиями. Значимый признак аритмии выражается появлении одышки – ощущения, что не хватает воздуха в сочетании с тахи- или брадиаритмией, что подтверждает нарушение способности сердца перекачивать кровь. Таким образом, становится очевидным, что проблема аритмии и одышки приобрела серьезные масштабы и требует срочного решения, предполагающего привлечение средств медицины.
Чем лечить одышку при аритмии?
Стоит понимать, что универсальная схема лечения недуга отсутствует. Чтобы избавить пациента от проблемы одышки при аритмии, врачи назначают:
— Анксиолитические средства, так как изменение восприятия больным данного симптома способствует уменьшению нарушения дыхания;
— Кислород: показано пациентам, у которых одышка наблюдается даже во сне.
— Респираторная помощь — вентиляция лёгких специальными масками.
Чтобы устранить одышку, человек должен не только соблюдать рекомендации по лечению, но и вести соответствующий образ жизни. Людям, желающим избавиться от одышки, надо научиться управлять своим стрессом, придерживаться диеты и соблюдать двигательную активность. Больной должен забыть о вредных привычках. Таким людям рекомендуется часто и много гулять в парках или в лесных массивах. Людям с одышкой надо выбирать одежду, не стесняющую движения. Лекарственные препараты всегда должны находиться на видном месте. Изголовье кровати следует приподнять на 40 градусов. Есть такие люди должны маленькими порциями.
Что нельзя делать при одышке:
— Принимать лекарственные препараты, которые задерживают жидкость;
— Изменять дозировку, не посоветовавшись с врачом;
— Игнорировать назначенный режим дня;
— Спать меньше 8 часов;
— Долго пребывать в душном помещении.
Если сердце бьется не в такт. Как избавиться от аритмии?
нина андреева-россЗдоровье 03 Июня 2020
Аритмией, то есть нарушением ритма сердца, страдает каждый третий житель планеты. Многие вообще не считают это заболеванием и никак не лечатся — до тех пор, пока вдруг не потеряют сознание на улице, и такое часто случается именно с молодыми людьми. Более того, 25% ишемических инсультов связаны именно с аритмией. Если сердце бьется не в такт, как восстановить его ритм? Об этом сегодня рассказывает директор Национального медицинского исследовательского центра хирургии им. А. В. Вишневского, президент Российского общества аритмологов, академик РАН Амиран РЕВИШВИЛИ.
Фото: Pixabay / Pexels
— Амиран Шотаевич, в чем причины возникновения аритмии? Почему сердце, до поры до времени отбивавшее четкий ритм, вдруг начинает с него сбиваться?
— Виной тому может быть много обстоятельств: болезни сердца, нарушения в вегетативной нервной системе, артериальная гипертензия, изменение гормонального статуса (у женщин в менопаузе риск повышается), заболевания щитовидной железы, вредные привычки (курение, алкоголь), переохлаждение и много чего еще…
В том числе — те же стрессы. Их постоянное «присутствие» запускает в организме воспалительные процессы, которые разрушают сердечную ткань и вызывают нарушения сердечного ритма. Или синдром эмоционального выгорания. То есть ощущение неудовлетворенностью жизнью в сочетании с переутомлением и раздражительностью — от него сердечный ритм тоже может страдать…
Поэтому я советую всем стараться быть оптимистами, вести активный образ жизни, каждый день хотя бы 45 минут гулять на свежем воздухе. Не курить и обязательно следить за артериальным давлением.
— Люди в основном знакомы с тремя видами аритмий: тахиаритмией (с частотой сердцебиения до 120 — 150 ударов в минуту), брадиаритмией (с пульсом меньше 55 ударов в минуту) и мерцательной аритмией. Но кардиологи утверждают, что разновидностей гораздо больше и каждый вид лечится по-своему.
— Это так! Кроме тахикардии и брадикардии аритмии разделяют на наджелудочковые и желудочковые — в зависимости от того, в какой части сердца они возникли. Согласно еще одной классификации, аритмия бывает пароксизмальная (приступообразная) и постоянная (хроническая).
Также существует множество аритмий, при которых сердце бьется неравномерно. Самые распространенные из них — экстрасистолическая (преждевременное сокращение всего сердца или только желудочков) и мерцательная (хаотичное сокращение отдельных групп мышечных волокон, пульс при этом достигает 100 — 150 ударов в минуту).
Мерцательная аритмия относится к числу таких внезапных нарушений сердечного ритма, при которых сразу же надо вызывать «скорую». Впрочем, она и без того одна из самых частых причин ее приезда.
— Насколько опасна та или иная аритмия?
— При той же мерцательной высок риск образования тромбов, которые могут перемещаться по сосудам и закупоривать их, создавая угрозу инфаркта или инсульта. Если же нарушения ритма связаны с редким пульсом, то возникает угроза кратковременной остановки сердца, прекращающей кровообращение и приводящей к потере сознания.
Но есть виды аритмий вполне безобидные, не приводящие к значительным последствиям. Коварство же этого заболевания в том, что аритмия может протекать бессимптомно. Поэтому даже при хорошем самочувствии нерегулярный ритм, пойманный домашним тонометром, — это повод обратиться к кардиологу.
С ним стоит проконсультироваться, даже если никакого лечения потом не потребуется. Скажем, иногда пациенты жалуются на сердечные перебои, замирания с последующим резким толчком. Такое состояние нередко возникает при физической нагрузке или от волнения, довольно часто бывает и в покое. При такой экстрасистолии полезно принять успокаивающее.
А, например, во время магнитных бурь иногда случается так: аритмия возникнет, а через какое-то время благополучно проходит. Но надо знать, что в это время все же произошло замедление кровотока, что ухудшило питание жизненно важных органов, да еще и кровь стала гуще. Значит, надо держать под рукой препараты против образования сгустков в сосудах. Но назначить их обязательно должен врач.
Есть и несколько совсем простых советов, позволяющих как-то унять возникшее вдруг сильное сердцебиение. В случае если человек просто сильно переволновался или испугался чего-то. Сядьте в кресло или лягте на кровать, дышите медленно, глубоко, размеренно — это быстро нормализует учащенный пульс. И еще так: глубоко вдохните, зажмите нос, сильно напрягите живот — пульс быстро придет в норму.
Можно взять на вооружение такой психологический прием. Ощущая приближение приступа, человек обычно интуитивно хватается за сердце, словно пытаясь блокировать боль — он как бы успокаивает сердце, дает ему команду биться медленнее. Дайте такую же команду своему сердцу: «Бейся медленнее… Еще медленнее…».
— Мерцательная аритмия, как вы сказали, одна из частых причин инсультов. Можно ли как-то от нее избавиться?
— Начинать избавление надо с ликвидации основного заболевания, которое к аритмии и привело (например, повышенное артериальное давление). Существует и медикаментозное лечение. Если врач уже точно поставил диагноз «мерцательная аритмия», то он его и назначит. Если терапия не помогает, то стоит подумать о хирургическом вмешательстве — оно называется абляция.
До недавнего времени аритмию лечили путем открытой операции с подключением системы искусственного кровообращения. Хотя очаг-то болезни крохотный, всего несколько миллиметров, но найти его трудно. Мы разработали новый метод поиска этого самого очага — оригинальную процедуру компьютерного поверхностного картирования.
На теле пациента размещают электроды, они одномоментно снимают электрокардиограммы. Много — до 240 кардиограмм. Затем больному проводят МРТ грудной клетки. После обработки результатов томографии врач получает 3D-модель сердца, на которой источник аритмии указан с максимальной точностью. Сегодня нашей технологией пользуются во многих странах мира.
После того как источник аритмии установлен, его устраняют с помощью катетерной процедуры. Через бедренную артерию или вену вводят катетеры, которые, продвигаясь по сосудам, достигают сердца и «прижигают» аритмогенную зону. Лечение проводится под рентген-контролем. Причем с помощью рентгенохирургии диагностика и лечение проходят проще и быстрее. Процедура проводится под местной анестезией и занимает не более часа-полутора.
Сегодня в России технология электрокардиографического картирования сердца применяется во многих клиниках. Выполняются десятки тысяч процедур, но потребность в полтора раза больше.
Точно так же отработана и другая процедура — установка кардиостимулятора. Она требуется пациентам с брадикардией. Ежегодно в стране делается более 40 тысяч операций, что в пятнадцать раз больше, чем выполняли десять лет назад, но втрое меньше, чем нужно.
— Что мешает проводить процедуры всем нуждающимся? Не хватает медицинских центров?
— Не хватает специалистов высокой квалификации! У каждого пациента — свой вид аритмии, поэтому одной стандартной операции для всех быть не может.
Вообще аритмолог — специальность довольно редкая. Это врач мультидисциплинарный. Он должен одинаково хорошо владеть всеми методами лечения (электрофизической диагностикой, катетерными, торакоскопическими и хирургическими методами), чтобы выбрать тот способ лечения, который оптимально подходит пациенту. Чтобы работать самостоятельно, ему нужно не менее десяти лет учиться и выполнить за этот срок минимум тысячу процедур.
КСТАТИ
Специалисты дают такие советы по профилактике аритмии:
— чтобы сердце работало без сбоев, включите в свой рацион апельсины, груши, малину, смородину. Зимой пусть это будут замороженные ягоды, все равно хорошо. В питании должны присутствовать и красный сладкий перец, помидоры, свекла, петрушка, яблоки, кукуруза;
— очень полезна смесь из меда, грецких орехов, лимона, кураги и изюма. В этих продуктах много калия, магния, кальция, которые нужны для нормальной работы сердца;
— при аритмии и сердечно-сосудистых заболеваниях лучше употреблять чай с мятой. Мята снимает раздражительность, успокаивает. При этом следует подольше держать жидкость во рту и пить ее маленькими глотками. Можно также пососать перед сном мятные леденцы;
— полезен и настой ягод калины. В ней содержится большое количество витамина К, который благотворно влияет на сердце и сосуды, нормализует сердечную деятельность. Также калина богата витамином С, укрепляющим иммунитет, и витамином Р, который необходим для того, чтобы организм усвоил аскорбиновую кислоту. Вот почему калина незаменима при повышенном давлении. Рецепт прост:
1 стакан плодов залить 1 литром горячей воды, поставить на небольшой огонь и дать прокипеть минут 10. Затем процедить и охладить. Пить по полстакана три раза в день;
— а как быть с кофе? Ученые пришли к такому выводу: если сильная кофейная передозировка может привести к аритмии, то пара чашек хорошего зернового кофе в день, как оказалось, почему-то стабилизируют ритм сердца. В основном это касается мерцательной аритмии.
Материал опубликован в газете «Санкт-Петербургские ведомости» № 094 (6692) от 03.06.2020 под заголовком «Если сердце бьется не в такт».
Материалы рубрики
Аритмия: как лечить и что делать при внезапном сильном сердцебиении | Лекарственный справочник | Здоровье
Важно
Мерцательная аритмия – самый опасный вид нарушения сердечного ритма. Она чревата не только неприятными ощущениями сердечных перебоев, одышкой и болями в области груди, но и опасным застоем крови, в результате которого в сосудах сердца образуются сгустки – тромбы. Прикрепляясь к сосудистой стенке, они закупоривают кровяное русло, препятствуя нормальному кровотоку.
Но самое страшное происходит, когда этот сгусток отрывается от стенок сосудов и вместе с током крови через желудочки сердца поступает в аорту, а затем – в головной мозг. Наступает кардиоэмболический инсульт, разрушительные последствия которого вызывают масштабные повреждения мозга.
Проверьте себя
При различных нарушениях сердечного ритма наблюдаются:
- слабость;
- головокружение;
- ощущение «замирания» или, наоборот, резких толчков сердца;
- одышка;
- обмороки;
- потеря сознания.
Памятка пациенту
Различают следующие нарушения ритма:
- с увеличением частоты сердечных сокращений (тахикардия), при которых частота сердечных сокращений в покое превышает 100 уд./мин. Наблюдается при повышении температуры тела, миокардитах, сердечной недостаточности, нарушении функции щитовидной железы, анемии, заболеваниях нервной системы. В подобном состоянии у больного наблюдается усиленное сердцебиение с неприятными ощущениями в области сердца.
- с урежением частоты сердечных сокращений менее 60 уд./мин. (брадикардия). Может быть проявлением нейроциркуляторной дистонии, а также возникать при инфаркте миокарда, синдроме слабости синусового узла, при повышении внутричерепного давления, снижении функции щитовидной железы (гипотиреоз), при некоторых вирусных заболеваниях, под влиянием ряда лекарств. Встречается также при неврозах, патологии органов пищеварения.
- с внеочередными сокращениями сердца (экстрасистолия). Наиболее частыми причинами появления таких сокращений являются заболевания миокарда, поражения клапанного аппарата сердца, ишемическая болезнь, рефлекторные воздействия со стороны других органов (при язвенной болезни желудка, желчно-каменной болезни, диафрагмальной грыже и т. д.).
- с беспорядочными, хаотичными сокращениями сердца (мерцательная аритмия), при которых предсердия в целом не сжимаются, а желудочки работают неритмично с частотой до 150 ударов в минуту. Наблюдается при артериальной гипертензии, врожденных пороках сердца, кардиомиопатии, перикардитах, хронических обструктивных заболеваниях легких, заболеваниях щитовидной железы (особенно с ее избыточной функцией), вирусных инфекциях.
Иногда приступ мерцательной аритмии возникает на фоне приема некоторых лекарств (в частности – мочегонных), интенсивного напряжения, хронического стресса, а также употребления большего, чем обычно, количества алкоголя.
Кстати
При внезапном увеличении частоты сердечных сокращений эффективны следующие приемы:
- умеренное надавливание на глазные яблоки в течение нескольких секунд;
- искусственное вызывание рвоты;
- глубокий вдох с максимальным выдохом с закрытым ртом и зажатым носом.
При отсутствии эффекта от вагусных приемов назначается лекарственная или электроимпульсная терапия.
При урежении частоты сердечных сокращений лечение должно быть направлено на основное заболевание. В тяжелых случаях (особенно при синдроме слабости синусового узла) бывает показана временная или постоянная электрокардиостимуляция (установка искусственного водителя ритма).
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Печатную версию справочника покупайте в киосках вашего города или закажите в редакции по тел +7 (495)646-57-57 или по электронной почте [email protected] с пометкой ЛС (в письме укажите ФИО, почтовый адрес и телефон).
Мерцательная аритмия сердца: лечение, симптомы
Мерцательную аритмию диагностируют у пациентов, страдающих гипертонией, а также заболеваниями щитовидной железы, болезнями почек, легких.
Лечение мерцательной аритмии
Метод лечения мерцательной аритмии подбирается врачом для каждого пациента в индивидуальном порядке и будет во многом зависеть от формы заболевания. Иногда для эффективного лечения достаточно приема лекарств. Правильно подобранная терапия дает хорошие результаты. При неэффективности медикаментозного лечения рассматривается проведение катетерного лечения аритмии (радиочастотная или криоаблация).
Симптомы мерцательной аритмии
Мерцательная аритмия сопровождается болевыми ощущениями в области сердца, одышкой, повышенным давлением, слабостью и чрезмерным потоотделением.
Неприятные ощущения могут усиливаться при физической нагрузке и длительной активности. Мерцательная аритмия сопровождается учащенным сердцебиением (тахикардия) или замедленным (брадикардия).
В легкой форме мерцательная аритмия не обладает ярко выраженной симптоматикой. Человек может долгие годы не догадываться о заболевании.
Всем пациентам с приступами нерегулярного сердечного ритма, внезапного учащенного сердцебиения, синкопальными (обморочными) состояниями, перенесенным ишемическим инсультом (особенно атеротромботическим типом ом), с врожденными и приобретенными пороками сердца показан диагностический поиск аритмии.
Способы диагностики мерцательной аритмии
Чтобы точно определить природу и вид аритмии, врач оценивает общее состояние пациента и назначает дополнительные обследования. Для диагностики мерцательной аритмии используют электрокардиограмму (ЭКГ), суточное мониторирование, ЭКГ-холтер в течение 24 или 48 часов, эхокардиографию. В дальнейшем диагностический поиск заключается в выявлении причины мерцательной аритмии.
При аритмии частота сокращений сердца не соответствует частоте пульса, пульс хаотичный, присутствуют аномальные шумы.
После проведения диагностики и получения результатов всех исследований специалист определит дальнейшую тактику лечения мерцательной аритмии.
Профилактика мерцательной аритмии
Для профилактики заболеваний сердечно-сосудистой системы рекомендуется отказаться от вредных привычек, следить за питанием, вести активный образ жизни, а также ежегодно проходить диспансеризацию для выявления и лечения хронических заболеваний.
Изнурять себя тренировками ни в коем случае нельзя, нагрузка должна быть равномерной. Отлично подойдут прогулки на свежем воздухе, скандинавская ходьба, катание на лыжах и просто зарядка по утрам (отжимания, приседания, растяжка и пр.).
Важно исключить жирную и очень соленую, копченую пищу. Жирное мясо заменить на диетическое (курица, индейка, кролик) и рыбу. Ограничить употребление легкоусвояемых углеводов (выпечка, кондитерские изделия). Предпочтение стоит отдавать свежим овощам и фруктам, кашам из цельнозерновых круп. Полезно включать в рацион продукты, богатые необходимыми сердцу микроэлементами – калием и магнием.
При появлении симптомов следует обращаться к врачу-кардиологу и следовать его рекомендациям. Специалисты Скандинавского Центра Здоровья готовы оказать квалифицированную помощь. Если диагноз «мерцательная аритмия» поставлен вовремя – лечение будет успешным и эффективным.
Как алкоголь взаимодействует с AFib
Безопасно ли какое-либо количество алкоголя для пациентов с AFib?
Вино известно своими полезными для сердца антиоксидантами, пиво с друзьями может стать отличным завершением напряженной недели, а коктейли оживят вечеринку. Но здоровье сердца может ухудшиться, когда вы пьете, а нарушения ритма, такие как AFib, обычно плохо сочетаются с алкоголем.
Как подтверждает это недавнее исследование, существует неоспоримая связь между алкоголем и фибрилляцией предсердий.Похоже, что даже умеренное употребление алкоголя может вызвать симптомы ФП, превратить пароксизмальную ФП в стойкую ФП и повысить вероятность повторения симптомов после операции на сердце. Врачи согласны с тем, что любые сердечно-сосудистые преимущества, связанные с употреблением легкого алкоголя, не распространяются на пациентов с ФП.
Трудно сказать, как алкоголь повлияет на ваши симптомы — многое зависит от количества и частоты употребления алкоголя, а также от вашей истории болезни и режима приема лекарств. Стоит ли вообще избегать употребления алкоголя? Вот несколько вещей, которые следует учесть перед тем, как позвонить.
Воздействие алкоголя на сердце
Хотя эксперты до сих пор не знают, как именно алкоголь влияет на работу сердца, существуют теории, объясняющие такие негативные симптомы, как учащенное сердцебиение и прерывистое сердцебиение. Один из них связан с блуждающим нервом: нерв, проходящий через шею, кажется, реагирует на алкоголь, и чем больше вы пьете, тем больше активность блуждающего нерва. Этот всплеск реакции блуждающего нерва может спровоцировать фибрилляцию предсердий.
Симптомы AFib также могут появиться, когда уровень жидкости не оптимален, и алкоголь легко может привести к такой ситуации.Поскольку алкоголь является мочегонным средством, он помогает организму выводить больше воды, что может привести к обезвоживанию. В лучшем случае обезвоживание доставляет дискомфорт; в худшем случае это может вызвать стресс для ваших органов, истощить уровень минералов и, в конечном итоге, вызвать фибрилляцию предсердий.
Так же, как разные лекарства могут мешать друг другу, алкоголь может взаимодействовать с лекарствами, которые вы принимаете для лечения ФП. Антагонисты витамина К, такие как варфарин или аценокумарол, особенно проблематичны при встрече с алкоголем: эти разжижающие кровь лекарства могут увеличить риск кровотечения при употреблении алкоголя.Употребление алкоголя также может вызвать накопление варфарина в организме, что может вызвать другие осложнения.
Каковы рекомендации для пациентов с ФП?
Поскольку кажется, что существует прямая связь между AFib и алкоголем, Американская кардиологическая ассоциация рекомендует не начинать пить, если вы еще не пьете. Тем не менее, некоторые люди могут принимать внутрь время от времени, если их история здоровья и сердечные симптомы соответствуют этому. Главное — поговорить со своим врачом о любых проблемах и честно рассказать о своих симптомах — это поможет определить, можно ли вам выпить или лучше вообще избегать этого.
Поиск баланса
Чрезмерное употребление алкоголя и AFib — плохая комбинация: три или более порции напитка в день значительно увеличивают риск приступа, а с каждым напитком вдобавок к этому риск возрастает еще на 8%. Если вы пьете умеренно (две порции в день для мужчин или одна порция в день для женщин), с вами все в порядке, но ваш врач все же может посоветовать вам немного сократить.
Если вы хотите включить алкоголь в свой рацион без значительного повышения риска реакции фибрилляции предсердий, помните следующие советы:
Возьмите дни без питья. Пьянство — определенно плохая идея, но даже умеренное употребление алкоголя каждый день может способствовать развитию AFib. Эксперты рекомендуют проводить два или три сухих дня в неделю, чтобы уменьшить нагрузку на печень и сердце. Вода слишком скучна? Наполните коробку различными травяными чаями и поставьте ее на прилавок, чтобы у вас был выбор вкусов, которые сохранят интерес.
Обратите особое внимание на свои числа. Когда вы живете с сердечным заболеванием, вам нужно уделять особое внимание своему телу.Это означает не только наблюдение за симптомами, но и проверку ключевых уровней. Поскольку алкоголь повышает кровяное давление, что может повлиять на работу сердца, обязательно используйте тонометр, когда вы выпьете или два. Если цифры большие, это знак перехода на воду.
Долейте жидкости и минералы. Алкоголь побуждает почки вытягивать воду из тканей и выводить ее из организма. Но вы теряете не только воду: важные минералы, такие как натрий и калий, имеющие решающее значение для правильного функционирования органов, тоже будут истощаться.Без этих электролитов работа сердца будет нарушена, поэтому вы захотите пополнить свой уровень водой и питательной пищей. Спортивные напитки могут быть полезны, но они могут содержать много сахара, так что не торопитесь.
Пропустить на ночь. Хороший сон напрямую влияет на уровень стресса, частоту и тяжесть эпизодов фибрилляции предсердий. Отсюда следует, что плохой сон может вызвать проблемы со здоровьем, а алкоголь может легко нарушить естественный режим сна. Вечерний напиток может успокоить вас в данный момент, но он ускорит ваш метаболизм ночью, пока ваше тело пытается переработать энергию.Это может привести к тому, что вы будете постоянно ворочаться и ворочаться, а по утрам — еще больше неприятных симптомов.
Модерация — ключ к успеху. Употребление алкоголя явно влияет на ваши шансы на проявление симптомов ФП, поэтому имеет смысл предпринять шаги, чтобы сократить употребление алкоголя. Почему бы не воспользоваться возможностью изучить свою диету и посмотреть, что еще можно сделать с ее корректировкой? Сделав пару добавлений или вычитаний, вы можете начать замечать некоторые приятные изменения в вашем уровне энергии и качестве жизни в течение нескольких недель.
Связанный:
Сокращение употребления алкоголя помогает при фибрилляции предсердий
В медицинской школе есть множество забавных имен, которые помогают нам учиться и запоминать вещи.«Праздничное сердце» — одно из них — оно напоминает практикующим врачам, что чрезмерное употребление алкоголя может привести к эпизоду фибрилляции предсердий (фибрилляции предсердий). Ассоциация настоящая; Я встречал несколько пациентов, которые пережили неудачное приобщение к afib благодаря ночному (или выходному) приему большого количества алкоголя. Когда это происходит, мы советуем пациентам избегать в будущем чрезмерного употребления алкоголя, поскольку чрезмерное употребление алкоголя может вызвать у них повторяющиеся эпизоды афибрилляции.
Алкоголь: известный риск для afib
Связь между алкоголем и afib, нарушением сердечного ритма, при котором верхние камеры сердца (предсердия) бьются быстро и нерегулярно, не уникальна для запоя.Фактически, есть веские доказательства того, что в целом чем больше вы пьете, тем выше вероятность развития афибрилляции.
Но для пациентов, которым известно о том, что AFIB не связан с периодами чрезмерного веселья, советы, которые они получают, были, скорее всего, сосредоточены на таких вещах, как сокращение потребления кофеина и предотвращение депривации сна. Вы можете подумать, что это потому, что мы не знали, имеет ли значение сокращение потребления алкоголя. Но были доказательства того, что прямо или косвенно (алкоголь связан с увеличением веса и повышенным кровяным давлением, оба из которых также связаны с афибией), сокращение потребления алкоголя, вероятно, будет полезным.
Тем не менее, это большая просьба пациентов; легче посоветовать людям постараться поспать побольше, чем сказать им, что они должны отказаться от ночного бокала вина. И было неясно, какую выгоду они купят себе, пойдя на такую жертву. Но теперь у нас есть некоторые доказательства, чтобы восполнить этот пробел в знаниях.
Новое исследование изучает влияние воздержания от алкоголя на AFIB
В этом месяце группа австралийских исследователей опубликовала в журнале New England Journal of Medicine исследование, посвященное влиянию изменения потребления алкоголя на пациентов, у которых был выявлен афибриллятор.Чтобы попасть в исследование, участники должны были употреблять умеренное количество алкоголя. В исследовании определено, что умеренная — 10 или более «стандартных» напитков (то есть 10 или более напитков, содержащих около 12 граммов чистого алкоголя) в неделю. Пациенты с признаками алкогольной зависимости или злоупотребления не могли быть включены в исследование, но модель запоя была разрешена.
В ходе исследования пациентам случайным образом распределяли: либо продолжать пить, как раньше, либо воздерживаться от алкоголя в течение шести месяцев.Всех участников исследования попросили отправлять электрокардиограмму (ЭКГ) два раза в день с помощью приложения для мобильного телефона, если у них еще не был кардиостимулятор или имплантируемый петлевой регистратор, который можно было бы использовать для контроля их сердечного ритма. Если они испытывали симптомы, они также должны были передавать дополнительные записи сердечного ритма во время и после этих симптомов.
Afib реже возникает у пациентов, которые меньше пьют
Исследование было небольшим — всего 140 пациентов, почти все мужчины. Пациенты, которым было сказано воздерживаться, проделали замечательную работу по сокращению потребления алкоголя: 61% из них полностью воздержались от алкоголя, а еще 15% сократили потребление до двух или меньше порций в неделю.В целом, потребление алкоголя в группе воздержания упало с почти 17 порций в неделю до двух порций в неделю. Пациенты, которые продолжали употреблять алкоголь в обычном режиме, также несколько сократили свое потребление: в среднем с 16 порций в неделю до в среднем 13 порций в неделю.
Исследователи хотели выяснить, реже ли возникает афибия у пациентов, которые употребляли меньше алкоголя, и именно это они обнаружили. Afib реже рецидивировал в группе воздержания, а когда это действительно происходило, появлялось больше времени, чем в контрольной группе (те, которые продолжали пить как обычно).
Это не означает, что группа воздержания была свободна от афибрилляции. Более половины пациентов в группе воздержания (53%, если быть точным) действительно имели рецидив афибрилляции. Но это было значительно ниже, чем 73% рецидивов в контрольной группе.
Воздержание от алкоголя эффективно — для тех, кто хочет изменить свой образ жизни
Важным моментом является то, что небольшой размер исследования частично объясняется тем, что многие люди не хотят рассматривать отказ от алкоголя. Фактически, более 70% пациентов, подходящих для участия в исследовании, не хотели участвовать в нем, потому что они не хотели бросать употреблять алкоголь.
Изменения образа жизни должны быть терпимыми и устойчивыми, чтобы быть эффективными. Но для пациентов, которые или готовы снизить потребление алкоголя или полностью исключить его, это исследование предполагает, что в результате у них может быть меньше АФБ. И некоторые люди, вероятно, сочтут это приемлемым компромиссом.
В качестве услуги для наших читателей Harvard Health Publishing предоставляет доступ к нашей библиотеке заархивированного контента. Обратите внимание на дату последнего обзора или обновления всех статей.На этом сайте нет контента, независимо от даты, никогда не следует использовать вместо прямого медицинского совета вашего врача или другого квалифицированного клинициста.
Комментарии к записи закрыты.
Пациенты, рассказывающие врачам о фибрилляции предсердий, вызванной холодными напитками и едой
Пермь J. 2020; 24: 19.238.
, MD 1Дэвид Винсон
1 Отделение неотложной медицины, Медицинский центр Kaiser Permanente (KP) Сакраменто, Сакраменто, Калифорния; Медицинская группа Permanente, сеть CREST и исследовательское подразделение КП, Окленд, Калифорния
1 Отделение неотложной медицины, Медицинский центр Kaiser Permanente (KP) Сакраменто, Сакраменто, Калифорния; Permanente Medical Group, Сеть CREST и Исследовательский отдел КП, Окленд, Калифорния,
Автор, отвечающий за переписку.Abstract
В этом эссе я рассказываю историю проницательных пациентов со всего мира с предсердными аритмиями от холодных напитков, особенно с фибрилляцией предсердий (AF). Это распространенное заболевание мало изучалось и остается неизвестным многим врачам. Недостаточная репрезентация «холодного сердца» в литературе побудила меня и моего коллегу несколько лет назад опубликовать отчет по этой теме в журнале с открытым доступом. Я указал свой адрес электронной почты, чтобы врачи и исследователи могли связаться со мной.Хотя я искал аудиенции у врача, доклад нашел отклик у пациентов. С тех пор шестнадцать человек написали мне, чтобы выразить свою благодарность за получение медицинского подтверждения причинной связи, которую они установили между проглатыванием холодного напитка или еды и их эпизодами пароксизмальной ФП. Подтверждение было тем более важным из-за того, что их врачи часто игнорировали связь, из-за чего они упускали возможность сотрудничать со своими пациентами в лечении ФП путем избегания триггера.Я объясняю здесь, как эти пациенты справлялись со своей холодно-питьевой ФП, и связываю свои отчеты с немногими опубликованными в литературе. Эти обширные обмены электронной почтой демонстрируют, насколько пациенты могут быть нетерпеливы к объяснению своего состояния здоровья и к возможности управлять своими симптомами. Эти сообщения также напоминают нам о важной роли, которую пациенты играют в обучении врачей. Эти пациенты, пишущие электронные письма, оказали всем нам огромную услугу, обучая их факторам, вызывающим, предотвращая и нераспознавая предсердные аритмии, вызванные употреблением холодных напитков.
Ключевые слова: Фибрилляция предсердий, холодные напитки, непрерывное медицинское образование, этиология, обучение пациентов, публикации в открытом доступе
ВВЕДЕНИЕ
Одним из преимуществ дополнения медицинской карьеры клиническими исследованиями является спокойное удовлетворение от осознания того, что наш работа улучшает уход и жизнь пациентов, выходя далеко за рамки наших собственных практик. Но мы никогда не ожидаем получить известие от таких пациентов. Это объясняет мое удивление, когда впервые пришли электронные письма.Зачем пациентам писать врачу-исследователю, которого они никогда не встречали?
Это не имело ничего общего ни с одним из моих с трудом выигранных исследований. В наших крупных прагматических контролируемых испытаниях и многоцентровых проспективных наблюдательных исследованиях ни разу не было получено ни одного письма или электронного письма пациенту. Ответ на электронные письма ускорил простой отчет о болезни в 2016 году, который моя коллега Луговская и И1 не писали для пациентов. Мы стремились разъяснить врачам причинную связь между быстрым приемом ледяных напитков или мороженого и острой пароксизмальной фибрилляцией предсердий (ФП).Я указал свой адрес электронной почты, чтобы другие врачи и исследователи могли легко связаться со мной. Ни у кого не было, и поэтому я не знаю, дошло ли когда-либо до предполагаемой медицинской аудитории. Но она достигла любознательных пациентов и человек. Шестнадцать человек со всего мира написали на данный момент, чтобы выразить свою благодарность. Один пациент даже отправил мне электронное письмо во время своего визита в отделение неотложной помощи (ED): «Этим утром у меня был еще один эпизод [пароксизмальной ФП], когда я пил холодный коктейль, и вуаля, вот я в отделении неотложной помощи.
ИГЕР, ЧТОБЫ ПОНИМАТЬ, ЧТО ВЫЗЫВАЕТ ИХ СИМПТОМЫ
Эти пациенты сильно подозревали прямую связь между их замороженными напитками и десертами и их внезапным началом ФП, особенно когда симптомы предсказуемо возобновлялись с последующими провокациями в виде проглатывания ледяного холода. Пациенты искали профессионального подтверждения: «Действительно ли холодный напиток привел меня в [ED]?» — спросил один. Это расследование побудило их искать в Интернете, что привело к нашему онлайн-отчету.1 Они успокоились и успокоились, узнав, что они не единственный человек с этим, казалось бы, необычным состоянием.
Отчет о случае мог лучше восприниматься пациентами, чем большинство исследовательских статей, потому что он начинался с истории. Повествования гораздо более приемлемы для широкой аудитории, чем более сухие детали методов и результатов исследования. Но этот отчет никогда бы не попал в руки стольких пациентов, если бы он не был опубликован в журнале с открытым доступом, таком как этот.Большинство пациентов не имеют доступа к библиотеке больницы или университета, которая делится своими платными подписками со своими членами. Широкое распространение результатов наших исследований на пациентов — еще одна причина для поддержки высококачественных публикаций в открытом доступе.2
ОТЧЕТ О ПРАКТИКЕ ПАЦИЕНТЫ НАЙДЕНЫ В ИНТЕРНЕТЕ
В историческом отчете мы с Луговской 1 рассказали историю молодого здорового человека. , которая шла домой после долгого жаркого дня тяжелых работ на свежем воздухе. Он остановился в местном мини-маркете, чтобы купить ледяной слякотный напиток.Когда он быстро проглотил холодный напиток, у него внезапно возникла головная боль, вызванная замораживанием мозга, и одновременный приступ острой ФП. Сочетание «головной боли от мороженого» и «сердца холодного напитка» напрямую указывает на то, что быстрое проглатывание холода является триггером обоих состояний. Когда неприятные ощущения при пальпации не разрешились спонтанно (в отличие от головной боли), он обратился за неотложной медицинской помощью, как это сделали многие мои электронные корреспонденты. Под медицинской помощью ему поставили диагноз предсердной аритмии — пароксизмальная ФП () — и восстановление нормального ритма с помощью внутривенной фармакотерапии (ибутилид).3 Интересно, что он приземлился в отделении неотложной помощи для идентичного эпизода 3 лета спустя, после того, как остановился в том же магазине и купил тот же самый густой напиток — после длительного перерыва от ледяных напитков и приступов ФП.
Электрокардиограмма в 12 отведениях, полученная от молодого взрослого мужчины, поступившего в отделение неотложной помощи с недавно начавшейся фибрилляцией предсердий от холодных напитков с быстрым желудочковым ответом, вызванным быстрым приемом ледяного густого напитка1
ПРОСТОЕ, ПРЕОБРАЗОВАТЕЛЬНОЕ ИЗМЕНЕНИЕ ОБРАЗА ЖИЗНИ
Как описано в отчете о случае, лечащие врачи главного героя не смогли приписать происхождение ФП ледяному напитку.1 Не обращая внимания на нексус, они не посоветовали ему избегать повторного воздействия. Пациент, однако, соединил точки и впоследствии избегал быстрого приема замороженных напитков, за исключением одного рокового повторного случая через 3 года. В отчете я и мой соавтор ясно дали понять, что простое изменение образа жизни может иметь серьезные последствия: уменьшить воздействие ледяных напитков и еды и снизить риск рецидива аритмии.
Мои корреспонденты оценили этот момент и написали мне о своем успехе в изменении образа жизни, сродни многим разрозненным, самостоятельным исследованиям с одним субъектом.4 Один автор электронного письма говорит от имени группы: «Я очень осторожен, чтобы пить холодные напитки очень медленно, и за последние 3 года у меня не было симптоматических эпизодов». Другие пошли еще дальше в своих усилиях по профилактике: «Я полностью отказался от того, чтобы есть что-нибудь холодное. Это может показаться чрезмерным, но после моих многочисленных посещений [ED] по поводу ФП я не хочу делать ничего, что могло бы усугубить ее ». Для многих решимость остается твердой, даже несмотря на диетические жертвы: «Но если такие простые действия, как отказ от холода, могут избавить меня от ФП, то я полностью за то, чтобы попробовать это, даже если это означает упустить мороженое.”
Не осознавая запускающую способность проглатывания холодных раздражителей, многие врачи упускают возможность сотрудничать со своими пациентами в управлении симптомами1. Однако этот дефицит медицинской помощи можно исправить. В настоящее время проводятся исследования для пациентов с пароксизмальной ФП, чтобы помочь им определить свои триггеры и снизить риск заражения (например, идентификатор Clinicaltrials.gov {«type»: «клиническое испытание», «attrs»: {«text»: «NCT03323099» , «term_id»: «NCT03323099»}} NCT03323099). Подобные исследования могут помочь информировать пациентов и их врачей о важности распознавания и снижения триггеров ФП.Подобное образование врачей необходимо, поскольку мы учимся у наших информативных пациентов. Изречение Уильяма Ослера сегодня так же актуально, как и более 100 лет назад: «Слушайте своего пациента; он сообщает вам диагноз ».
EAGER ДЛЯ ПРОВЕРКИ
Один пациент, отправивший письмо по электронной почте, выразил разочарование, обычное для многих в группе, когда медицинская бригада «не поняла»: «Я упомянул медсестрам, врачам отделения неотложной помощи, ординаторам и кардиологу, что это состояние [ холодное питье AF] началось через несколько секунд после сильного замораживания мозга, но никто не упомянул о корреляции.Другой пациент пишет: «Похоже, никого не волновала связь с холодными напитками, несмотря на то, что, по моим указаниям, это единственный очевидный спусковой крючок. [Их] больше интересовало, курю ли я, пью алкоголь или кофеин ». Я видел это в нашем отчете по делу. Врачи предупредили пациента о потенциальном вреде употребления напитков с кофеином, но не дали советов относительно холодных продуктов и напитков. Результаты исследования показывают, однако, что умеренные дозы чая и кофе безопасны для людей с ФП. Третий пациент выразил свое мнение о том, что связь между ФП и холодными напитками может показаться сумасшедшей, что помогло ему объяснить недоверие своего врача.«В 4 из этих 5 случаев [пароксизмальной ФП] я ел ледяной поп, мороженое или слякоть в течение примерно 5 минут после приступов. Я даже упомянул об этом врачу после третьего эпизода, и они отклонили это (вероятно, потому, что я говорил как сумасшедший) ». Другой пациент признался, что в то время он не упомянул своему врачу о предшествовавшем ему холодном напитке, потому что он «не считал это важным». Я полагаю, что пациенты часто забывают упомянуть об осаждающем холодном напитке, потому что недооценивают его важность, а когда им случается упоминать о нем, врачи часто не осознают важность этого напитка.Учитывая, что пациенты и врачи недооценивают это заболевание, это означает, что оно, вероятно, будет существенно недокументировано в медицинских картах.1 Это объясняет, почему ретроспективное исследование, обусловленное случайностью обсуждения и документации, сильно недооценивает распространенность то, что я в просторечии называю сердцем холодного напитка.
Именно отчет о клиническом случае за 2016 год1 предоставил этим пациентам необходимую валидацию. Один из отправителей электронного письма написал об этом так: «Мой лечащий кардиолог не был уверен в причине, но, найдя вашу статью в PubMed, я теперь уверен, что это действительно была выпивка.«Для многих заболеваний у нас, в медицинском сообществе, нет рационального причинно-следственного объяснения, и в отсутствие научных доказательств это может указывать на плохие гены или невезение. Но когда объяснение готово, мы должны найти ему хорошее применение. Для многих наших пациентов жизнь может быть хаотичной, и многое в ней непредсказуемо и не поддается объяснению. Но объяснения могут быть бесценными. «Когда твоя жизнь меняется в мгновение ока (это не каламбур), — написал один из отправителей электронного письма, — хорошо знать, почему». Мы не должны упускать возможность объяснить причину пароксизмальной ФП у нашего пациента, когда проглатывание холода является легко идентифицируемым провоцирующим фактором.
ПАЦИЕНТЫ, ОБУЧАЮЩИЕ СВОИХ ВРАЧОВ
Многие пациенты стремились поделиться тем, что они узнали из нашего описания болезни, своим амбулаторным врачам. Издание распечатали и доставили в клинику. Один пациент даже хотел получить дополнительные рекомендации, чтобы укрепить свой случай: «Мое утверждение о том, что замороженный смузи спровоцировал эту [пароксизмальную ФП], было отклонено соответствующими врачами… но я знаю, что это была непосредственная причина. Не могли бы вы указать мне на любую дополнительную информацию, которой я мог бы поделиться с ними, чтобы подкрепить мою аргументацию и открыть им глаза? » Образование врача может быть любым.Добавьте это к длинному списку того, чему мы можем научиться у наших пациентов.
Не все врачи пренебрегали тем, что проглатывание холодного напитка было причиной пароксизмальной ФП у их пациентов. Один кардиолог теперь беззаботно называет этого пациента «пьющим» после того, как он сам себе комично назвал себя. Пациент объясняет: «Имя« пьющий »прижилось, когда они спросили, как дела, и я сказал им, что у меня все еще есть проблемы с алкоголем. Помощница врача [помощник врача] была очень расстроена, потому что она сразу подумала, что я имел в виду напиться.В любом случае, это было хорошо для смеха ».
Подключение холодных напитков помогло некоторым пациентам воспроизвести свои симптомы во время медицинского обследования. «Мой кардиолог … спросил, могу ли я воспроизвести проблему. Я был уверен, что смогу, даже на Тикосине [дофетилиде]. Я взял ледяной напиток и проглотил его. Я сразу вошел в AF ». Другой пошутил, что холодный напиток был бы лучшим «лекарством» от индуцибельности: «Я перенес абляцию в январе, и хирург не смог вызвать ФП адреналином.Думаю, ему нужно, чтобы я выпил слякоти, прежде чем подставить.
ПРЕДЛАГАЕТ ПОМОЩЬ
Доброта и щедрость этих отправителей электронной почты впечатляют. Они стремились ответить взаимностью на полученную помощь и предлагали мне свои истории в надежде, что они могут продвинуть мои исследования ФП. «Просто дать вам знать, что пациент из вашего тематического исследования — не единственный». Их великодушие кратко выражено здесь: «Пожалуйста, свяжитесь со мной, если я могу продолжить ваше исследование…» Другой автор описал случай в более широком контексте общего исследования AF: «Спасибо за ваш вклад в эту область, и если вы хотите, любая дополнительная информация, пожалуйста, дайте мне знать.«Один пациент прислал мне вдумчивое продолжение своего дела через 2 года после нашего первоначального обмена электронной почтой:« Я хотел предоставить краткую информацию; возможно, это может быть полезно ». Другой корреспондент предложил мне помощь в распространении информации, понимая, что эта тема нуждается в более широком распространении как среди пациентов, так и среди врачей: «Свяжитесь со мной, если я могу помочь в вашем исследовании и распространении информации».
РАСШИРЯЯ ТО, ЧТО ГОВОРИТ НАМ ЛИТЕРАТУРА
Мы с коллегами также стремились донести информацию.Именно это желание рассказать врачам о холодно-питьевой ФП изначально побудило нас опубликовать наш клинический случай1. Мы сочли это важным, потому что по этой теме было опубликовано очень мало — в основном, несколько историй болезни. О первом из них сообщалось в литературе в 1994 году. У здоровой 43-летней женщины была ФП с быстрой желудочковой реакцией при употреблении замороженного йогурта. Однако связь между ее йогуртовым десертом и тахидисритмией, возможно, была просто случайной, а не причинной, поскольку это был разовый опыт и не воспроизводился с аналогичным приемом холодной пищи до того, как она прошла лечение аблацией.
Проглатывание холодного напитка является более вероятным виновником, если его осаждение AF воспроизводится с последующими воздействиями. Это была природа симптомов в нашем собственном отчете1 и у многих пациентов, писавших электронные письма. У некоторых пациентов с этим состоянием приступы пароксизмальной ФП развиваются независимо от проглатывания холодных напитков, тогда как у других пациентов они развиваются только при приеме холодных напитков или мороженого. Одна женщина дала понять, что ее AF была вызвана исключительно холодными напитками: «[H] исторически каждый эпизод AF был вызван , только был вызван питьем холода.Один из первых опубликованных отчетов, демонстрирующих исключительно воспроизводимую природу этого состояния, был опубликован в 1999 году.7 55-летний мужчина рассказал о долгой истории пароксизмальной ФП. Каждый эпизод происходил, когда он «быстро пил ледяной напиток». Он смог продемонстрировать причинную связь во время электрокардиографического мониторинга, выпив ледяной безалкогольный напиток, который «немедленно вызвал» ФП. Похожая картина нечастой, но предсказуемо рецидивирующей пароксизмальной ФП была описана в 2000 году у молодого человека без сердечного заболевания, который проглатывал холодные коктейли и мороженое с фруктами.8
Опубликованный отчет за 2001 год рассказывает аналогичную историю. У здорового 42-летнего мужчины возникало кратковременное учащенное сердцебиение «после того, как он пил холодные напитки». 9 Приступы аритмии были зарегистрированы в нескольких случаях как ФП. Он придумал то же самое профилактическое решение, которое открыли мои соответствующие пациенты. Авторы пишут: «В последнее время у него редко случаются приступы сердцебиения, потому что он старательно избегает глотать что-нибудь холодное». В отчете за 2014 г. прослеживалась параллельная картина: ледяные напитки снова и снова вызывали ФП, пока «сознательное избегание» не привело к длительному бессимптомному перерыву.10
Уникальной особенностью отчета 2001 года является семейная склонность к холодному питью ФП, о которой не упомянул ни один из моих пациентов, писавших электронные письма.9 79-летний отец 42-летнего мужчины, описанный в отчете. Было обнаружено, что состояние его сына ухудшилось после того, как он проглотил ледяной напиток. Ни у кого из членов семьи, кроме этих двух, не было этого особого состояния (или ФП в целом) .9 Считается, что триггеры ФП, вызванные холодным напитком и мороженым, опосредованы блуждающим нервом (например, состояние сна, состояния после еды и состояния после тренировки).11,12 Некоторые исследования показали, что пациенты с блуждающими триггерами ФП с большей вероятностью имеют семейный анамнез ФП, чем пациенты с адренергическими или случайными триггерами 13,14, хотя семейная склонность к ФП холодного питья, в частности, имеет не исследовались, за исключением случаев, описанных в отчете о болезни за 2001 год.9
В этих нескольких отчетах содержатся полезные подробные сведения о холодном сердце для конкретных пациентов, но они не могут дать оценку распространенности этого состояния. К счастью, исследователи из Калифорнийского университета в Сан-Франциско начинают восполнять этот пробел с помощью недавно опубликованного опроса пациентов с симптоматической ФП.11 Исследователи пригласили 1295 пациентов из отдельного исследования ФП и из ориентированной на пациента организации по защите интересов пациентов для участия в анкетировании по общим триггерам пароксизмальной ФП. Список триггеров был основан на литературе, опыте врача и на нескольких пациентах с ФП, которые выступали в качестве консультантов по исследованию. В отличие от некоторых исследований триггеров острой ФП, в исследование были включены 12,14–16 холодных блюд и напитков. Из 957 респондентов 122 (13%) сообщили, что проглатывание холодной еды или напитков иногда или всегда вызывает приступы пароксизмальной ФП.Распространенность примерно схожа с данными гораздо меньшего шведского исследования, в котором 8 (8%) из 100 взрослых, обратившихся за стационарным лечением по поводу пароксизмальной ФП, указали холодные напитки как провоцирующие ФП в анкете о триггерах ФП17. субпопуляция больных. Авторы других исследований, однако, предполагают, что пациенты с вагально опосредованной ФП обычно моложе и реже имеют структурно аномальные предсердия или сопутствующие сердечные заболевания, чем пациенты с симпатической или случайной ФП.13,14
Что касается демографических данных пациентов с холодно-питьевой ФП, составленных мной по электронной почте, из такого небольшого числа случаев нельзя сделать много выводов, но это все, что мне нужно сказать на данный момент. На сегодняшний день пятнадцать из 16 корреспондентов были мужчинами. В основном они были молоды; среди 9, указавших свой возраст, медиана составила 38 лет (диапазон = 27–57 лет), хотя немногие сообщили, в каком возрасте началось заболевание. Один 54-летний мужчина сказал, что его первый эпизод ФП от холодных напитков произошел, когда ему было 16 лет.Сообщалось, что сердце холодного напитка было у подростков.18 Большинство писателей моих писем были здоровы и не имели других сердечно-легочных диагнозов. Эти пациенты также рассказывают мне, насколько разнообразными могут быть раздражители холода, включая охлажденную воду, ледяные газированные напитки, ароматизированные ледяные сладости (как в нашем первоначальном отчете1), замороженный йогурт и мороженое — независимо от вкуса. Все это были безалкогольные триггеры, поэтому врачи могут не путать сердце холодного напитка с сердцем праздника, которое вызвано чрезмерным употреблением алкоголя.19,20
НАЗВАНИЕ ЭТОГО СОСТОЯНИЯ
Холодный напиток AF не имеет общепринятого диагностического названия. В описаниях клинических случаев он упоминается под несколькими названиями, ни одно из которых обычно не используется: AF18, вызванный простудой, связанный с глотанием; пароксизмальный AF21, вызванный глотанием холодной воды; холодовая ФП; или ФП, вызванная холодным глотанием.1 В нескольких отчетах о случаях даже не упоминается само состояние, а представлена только более широкая диагностическая категория, в которой оно находится, например, вагально опосредованная AF8 или тахиаритмия, вызванная глотанием.22 Я предпочитаю описывать это состояние как AF холодного питья. Подобно термину , обморок от кашля , AF от холодного питья кратко и ясно сообщает как о наиболее распространенном триггере, так и о последствии. Подразумевается модификатор «индуцированный»; например, обморок при кашле означает обморок, вызванный кашлем. Под холодным напитком AF подразумевается, что он не включает напитки, такие как мороженое и замороженный йогурт. Из того, что мы знаем из сегодняшней литературы, ФП — это распространенная предсердная аритмия, вызванная проглатыванием холодных напитков и еды, но вполне возможны и другие предсердные аритмии, как видно на примере праздничного сердца.19,20 «ФП при холодном раздражении» — подходящее название, но этот стимул не является специфическим и может быть неверно истолкован как воздействие холода или прикладывание пакета холодного льда к опухшей лодыжке. В разговорной речи я предпочитаю холодный напиток сердце, которое было вдохновлено головной болью от мороженого23 и праздничным сердцем.19,20
ПОЧЕМУ НАША РАБОТА ВАЖНА
Эти многочисленные внимательные отправители электронной почты напомнили мне, почему клинические исследования имеют значение. Наши публикации — включая отчеты о случаях — меняют жизнь пациентов в наших собственных медицинских центрах и за их пределами.«Обнаружение твоей газеты изменило мою жизнь… Я не могу сказать тебе достаточно спасибо!» любезно выразился один писатель. Какое подтверждение.
Я написал это эссе для врачей, чтобы взять то, что я узнал от этих щедрых пациентов — о распространенности, профилактике и недостаточном распознавании холодно-питьевой ФП — и поделиться им с врачами. Моя цель — помочь им лучше понять и заботиться о своих пациентах с холодно-питьевой ФП. Но я надеюсь, что это эссе также попадет в руки пациентов с холодным сердцем, как и наш случай.
Если некоторые из моих корреспондентов читают, спасибо за ваши электронные письма. Я ценю вдохновение, которое дала ваша переписка. Вы напомнили мне, что научные публикации могут иметь далеко идущие положительные эффекты, включая прямое обучение пациентов. Вы также напомнили мне, какую роль могут играть пациенты в обучении врачей. Мы сможем лучше заботиться о вас — и о других, подобных вам, — когда мы научимся прислушиваться к тому, чему вы нас хотите научить.
Выражение признательности
Эта работа была поддержана научными программами и исследовательскими программами для врачей Permanente Medical Group, Окленд, Калифорния.
Я благодарен Неле Луговской Немчек, бакалавра медицины, Медицинская школа Дэвиса Калифорнийского университета, Сакраменто, Калифорния, за руководство нашими усилиями по первоначальному описанию случая этого состояния. Я также признателен Арту Клацки, доктору медицины, старшему редактору журнала Permanente Journal, и его блестящей команде рецензентов, чьи многочисленные полезные предложения значительно улучшили это эссе.
Кэтлин Лауден, ELS, Louden Health Communications выполнила редактирование первичной копии.
Сноски
Заявление о раскрытии информации
Автор (ы) не имеет конфликта интересов для раскрытия.
Список литературы
1. Луговская Н., Винсон Д.Р. Пароксизмальная фибрилляция предсердий и замораживание мозга: случай повторяющегося сопутствующего выпадения осадка из замороженного напитка. Am J Case Rep. 13 января 2016 г .; 17: 23–6. DOI: 10.12659 / ajcr.896035. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 2. Финч Дж., Белл С., Беллинган Л. и др. Доступность, устойчивость, превосходство: как расширить доступ к исследовательским публикациям. Управляющее резюме. Int Microbiol. 2013 июн; 16 (2): 125–132. DOI: 10,2436 / 20.1501.01.187. [PubMed] [CrossRef] [Google Scholar] 3. Винсон Д.Р., Луговская Н., Вартон Е.М. и др. Эффективность и безопасность ибутилида при кардиоверсии фибрилляции и трепетания предсердий в отделении неотложной помощи. Ann Emerg Med. 2018 Янв; 71 (1): 96–108.e102. DOI: 10.1016 / j.annemergmed.2017.07.481. [PubMed] [CrossRef] [Google Scholar] 4. Lillie EO, Patay B, Diamant J, Issell B, Topol EJ, Schork NJ. Клиническое исследование n-of-1: окончательная стратегия индивидуализации медицины? Per Med. 2011 Март; 8 (2): 161–173.DOI: 10.2217 / pme.11.7. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 5. Воскобойник А., Кальман Дж. М., Кистлер П. М.. Кофеин и аритмии: время перемалывать данные. JACC Clin Electrophysiol. 2018 Апрель; 4 (4): 425–432. DOI: 10.1016 / j.jacep.2018.01.012. [PubMed] [CrossRef] [Google Scholar] 6. Бродский М.А., Орлов М.В., Аллен Б.Дж., Селван А. Замороженный йогурт в условиях глубокой заморозки. Am J Cardiol. 15 марта 1994 г., 73 (8): 617–618. DOI: 10.1016 / 0002-9149 (94)-2. [PubMed] [CrossRef] [Google Scholar] 8. Ringdahl EN. Блуждающая фибрилляция предсердий у молодого человека.Arch Fam Med. 2000 апр; 9 (4): 389–390. [PubMed] [Google Scholar] 9. Тан CW, Джерри JL, Glancy DL. Мерцательная аритмия у отца и сына после приема холодных веществ. Am J Med Sci. 2001 Май; 321 (5): 355–357. DOI: 10.1097 / 00000441-200105000-00010. [PubMed] [CrossRef] [Google Scholar] 10. Аль-Фарси Й., Тарик О, Сиддики А., Шареф Ю.В. Фибрилляция предсердий с редкой причиной возникновения. История болезни. Med J Babylon. 2014. 11 (2): 482–6. [Google Scholar] 11. Groh CA, Faulkner M, Getabecha S и др. Триггеры пароксизмальной фибрилляции предсердий, сообщаемые пациентами.Сердечного ритма. Июль 2019; 16 (7): 996–1002. DOI: 10.1016 / j.hrthm.2019.01.027. [PubMed] [CrossRef] [Google Scholar] 12. Россо Р., Спаркс ПБ, Мортон Дж. Б. и др. Пароксизмальная фибрилляция предсердий блуждающего нерва: распространенность и исход аблации у пациентов без структурных заболеваний сердца. J Cardiovasc Electrophysiol. 2010 Май; 21 (5): 489–493. DOI: 10.1111 / j.1540-8167.2009.01658.x. [PubMed] [CrossRef] [Google Scholar] 13. Карпентер А., Фронтера А., Бонд Р., Дункан Е., Томас Г. Фибрилляция предсердий блуждающего нерва: что это такое и должны ли мы ее лечить? Int J Cardiol.2015 15 декабря; 201: 415–421. DOI: 10.1016 / j.ijcard.2015.08.108. [PubMed] [CrossRef] [Google Scholar] 14. Mandyam MC, Vedantham V, Scheinman MM, et al. Алкоголь и тонус блуждающего нерва как триггеры пароксизмальной фибрилляции предсердий. Am J Cardiol. 2012, 1 августа; 110 (3): 364–368. DOI: 10.1016 / j.amjcard.2012.03.033. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 15. Ефремидис М., Летсас К.П., Лиони Л. и др. Влияние ваготонического, адренергического и случайного типов пароксизмальной фибрилляции предсердий на исходы абляции левого предсердия.Int J Cardiol. 2013 г. 9 октября; 168 (4): 4015–4018. DOI: 10.1016 / j.ijcard.2013.06.075. [PubMed] [CrossRef] [Google Scholar] 16. Ли SH, Пак SJ, Byeon K и др. Факторы риска между пациентами с одиночной и неединой фибрилляцией предсердий. J Korean Med Sci. 2013 август; 28 (8): 1174–1180. DOI: 10.3346 / jkms.2013.28.8.1174. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 17. Ханссон А., Мадсен-Хардиг Б., Олссон С.Б. Факторы и симптомы, провоцирующие аритмию в начале пароксизмальной фибрилляции предсердий: исследование, основанное на опросах 100 пациентов, обращающихся за помощью в больницу.BMC Cardiovasc Disord. 3 августа 2004 г .; 4:13. DOI: 10.1186 / 1471-2261-4-13. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar] 18. Робинсон Дж. А., Синдер К. С.. Фибрилляция предсердий, вызванная холодом, связанная с глотанием, у подростков. J Innov Card Rhythm Manag. 2016; 7 (6): 2391–2393. DOI: 10.19102 / icrm.2016.070604. [CrossRef] [Google Scholar] 19. Ettinger PO, Wu CF, De La Cruz C, Jr, Weisse AB, Ahmed SS, Regan TJ. Аритмии и «праздничное сердце»: нарушение сердечного ритма, связанное с алкоголем. Am Heart J., 1978, май; 95 (5): 555–562.DOI: 10.1016 / 0002-8703 (78)-х. [PubMed] [CrossRef] [Google Scholar] 21. Ян П.С., Пак Дж. Г., Пак Х. Н.. Катетерная абляция при пароксизмальной фибрилляции предсердий, вызванной глотанием холодной воды: отчет о клиническом случае. Сердечного ритма. 2014 декабрь; 11 (12): 2300–2302. DOI: 10.1016 / j.hrthm.2014.08.020. [PubMed] [CrossRef] [Google Scholar] 22. Тада Х., Касено К., Кубота С. и др. Предсердные тахиаритмии, вызванные глотанием: распространенность, характеристики и результаты радиочастотной катетерной аблации. Стимуляция Clin Electrophysiol.2007 Октябрь; 30 (10): 1224–1232. DOI: 10.1111 / j.1540-8159.2007.00844.x. [PubMed] [CrossRef] [Google Scholar]
Как алкоголь влияет на людей с AFib
К сожалению, для людей с сердечными аритмиями, такими как фибрилляция предсердий, даже умеренное количество алкоголя может нанести вред их организму. Многочисленные исследования показали, что регулярное употребление алкоголя может вызвать у кого-то развитие фибрилляции предсердий или значительно усугубить существующее состояние.
Если у вас есть AFib или вы обеспокоены риском ее развития, приведенная ниже информация поможет вам спланировать, как справиться с потреблением алкоголя.
Как алкоголь влияет на сердце
Это помогает сначала понять, как алкоголь влияет на ваше сердце. Мы довольно хорошо осведомлены о влиянии алкоголя на печень и мозг, но сердечно-сосудистая система часто упускается из виду в этом обсуждении. Возможно, вы слышали, что небольшое количество алкоголя, например стакан красного вина, на самом деле может быть полезно для сердца. Это верно, потому что определенные спирты способствуют выработке вашим организмом ЛПВП (липопротеинов высокой плотности), которые выводят холестерин из ваших артерий и снижают риск ишемической болезни сердца.Однако с увеличением потребления алкоголя усиливаются и негативные последствия. Для людей с AFib повышенный риск серьезного сердечного приступа просто не стоит того.
В то время как мы склонны думать о сердечных заболеваниях, медленно развивающихся в течение многих лет плохого выбора здоровья, алкоголь может вызвать развитие фибрилляции предсердий у совершенно здоровых людей за короткий промежуток времени. Наиболее распространенный случай этого заболевания известен как синдром праздничного сердца из-за внезапного притока людей, обращающихся в отделения неотложной помощи после праздников.Если кто-то выпьет пару напитков на корпоративной вечеринке, домашней вечеринке или праздничном ужине, это быстро складывается. Внезапное увеличение потребления алкоголя может привести к приступу AFib, который очень похож на полную остановку сердца. Хорошая новость в том, что этот вид AFib обычно проходит сам по себе.
Алкоголь может ухудшить AFib
Алкоголь также может вызвать развитие легкой формы AFib в более тяжелую. Пароксизмальная фибрилляция предсердий определяется как эпизодические, спорадические эпизоды ФП.В некоторых случаях у людей может быть единичный приступ AFib, который никогда не будет повторяться. Однако регулярное употребление алкоголя может привести к развитию пароксизмальной фибрилляции предсердий в стойкую фибрилляцию предсердий, которая длится более 7 дней. К счастью, этот вид AFib все еще поддается лечению.
Если ничего не предпринять для решения проблемы, в том числе не уменьшить количество потребляемого алкоголя, AFib может перейти в хроническую AFib, которая является наиболее тяжелой формой. На этом этапе состояние, скорее всего, необратимо, и человеку придется бороться с ним всю оставшуюся жизнь.
Почему алкоголь отрицательно влияет на сердце?
Хотя нет четкого консенсуса относительно того, как алкоголь взаимодействует с организмом, чтобы повредить сердце, существует множество доказательств относительно его эффектов. Алкоголь ослабляет саму сердечную мышцу, а это означает, что ей приходится усерднее работать, чтобы перекачивать кровь к остальной части вашего тела, повышая кровяное давление. Ослабленное сердце также более подвержено развитию аритмий, таких как AFib.
Другой фактор связан с определенной частью вашего тела: блуждающим нервом.Блуждающий нерв проходит через шею и отвечает за передачу огромного количества информации. К сожалению, он также чувствителен к алкоголю, и всплеск реакции блуждающего нерва может вызвать приступ фибрилляции предсердий.
Наконец, необходимо учитывать условия, связанные с чрезмерным употреблением алкоголя. Когда вы много пьете, вы обезвоживаетесь, потому что алкоголь является мочегонным средством. Это также одна из основных причин похмелья. Обезвоживание является частой причиной эпизодов ФП, особенно когда оно сочетается с другими факторами образа жизни, связанными с употреблением алкоголя, такими как потеря качества сна и плохое питание.
Итог: как пить (или не пить), если у вас AFib
Чрезмерное употребление алкоголя или запой всегда вредны для вас. Нет никакой пользы для здоровья и огромный список вредных вещей, которые он наносит организму. Для здоровых людей умеренное употребление алкоголя, скорее всего, не приведет к каким-либо негативным последствиям для здоровья. Министерство здравоохранения США определило умеренное употребление алкоголя как один напиток в день для женщин и два напитка в день для мужчин, хотя в настоящее время эксперты рассматривают возможность снижения этой рекомендации до одного напитка в день для мужчин.
Людям с AFib лучше всего время от времени пить или вообще не пить, если можете. Исследование, проведенное Медицинским журналом Новой Англии, показало, что у тех, кто воздерживался от алкоголя, резко снижается риск возникновения приступа AFib. Если вы регулярно пьете, радикальное изменение образа жизни может оказаться трудным, но для людей с AFib преимущества вполне реальны.
Не уверены, что вы находитесь в группе риска или даже у вас есть AFib? Пройдите проверку!
AFib может протекать бессимптомно, пока не перейдет в более тяжелую стадию.Многие люди имеют AFib и даже не осознают этого.
Если вы хотите знать, где ваше здоровье в отношении сердечных аритмий, таких как фибрилляция предсердий. Скрининг линии жизни предлагает простой, неинвазивный тест и результаты с точностью до лаборатории. Используя монитор ЭКГ, обученный техник будет считывать ваш сердечный сигнал в течение примерно 15 минут и сообщать вам о любых нарушениях во время скрининга.
Записаться на прием очень просто, благодаря удобному расположению по всей территории Соединенных Штатов.Нажмите ниже, чтобы найти ближайшее к вам место проведения скрининга «Линия жизни».
Алкоголь и афибрилляция: риск очевиден при употреблении всего нескольких глотков в день
Несмотря на предполагаемую пользу легкого питья для сердечно-сосудистой системы, небольшое количество алкоголя все еще было связано с фибрилляцией предсердий (Afib) в большом наблюдательном исследовании.
Повышенный риск афибрилляции крови наблюдался при употреблении всего одного напитка в день, содержащего 12 г этанола (отношение рисков 1.16, 95% ДИ 1,11–1,22), был ли напиток 120 мл вина (четыре пятых одного стандартного бокала), 330 мл пива (стоимость почти банки) или 40 мл крепких спиртных напитков (примерно одна порция), сообщила Ренате Шнабель, доктор медицинских наук, Университетский центр сердца и сосудов Гамбурга, Германия, и ее коллеги.
Даже очень низкое потребление алкоголя, 2 г в день, было незначительно связано с риском афибрилляции в течение почти 14 лет наблюдения (ОР 1,02, 95% ДИ 1,0–1,04), написали они в European Heart Journal .
Результаты были одинаковыми как для мужчин, так и для женщин. Взаимосвязь между алкоголем и впервые возникшей афибией осталась после поправки на сердечную недостаточность в анамнезе и сердечные биомаркеры NT-proBNP и hs-тропонин I.
«Наше крупное исследование на уровне общины ясно показывает, что низкое потребление алкоголя уже связано с повышенным риском возникновения афибиалгии. Мы наблюдали нелинейно возрастающую взаимосвязь между потреблением алкоголя и инцидентной афибией, независимо от общих факторов», — заключила группа Шнабеля.
Информация о низком потреблении алкоголя отсутствовала в литературе, связывающей хроническое употребление алкоголя и афиб.
«Вместе с недавним рандомизированным исследованием, показывающим, что снижение потребления алкоголя привело к уменьшению рецидивов афибантии, эти данные свидетельствуют о том, что снижение потребления алкоголя может иметь важное значение как для профилактики, так и для лечения афибиопатии», — прокомментировал Хорхе Вонг, доктор медицинских наук, магистр здравоохранения. и Дэвид Конен, доктор медицины, магистр здравоохранения, оба из Исследовательского института здоровья населения Университета Макмастера в Гамильтоне, Онтарио.
«Чистая клиническая польза от употребления небольшого количества алкоголя требует дальнейшего изучения, в идеале с помощью рандомизированных исследований с достаточной мощностью. До тех пор каждый человек должен принять [свое] собственное наиболее обоснованное решение относительно того, употреблять ли до 1 алкогольного напитка в расчете на одну порцию. день стоит и безопасен », — написали они в сопроводительной редакционной статье.
Для своего исследования Шнабель и его коллеги объединили пять когорт сообществ из Европы общей численностью 107 845 взрослых, а затем сократились до 100 092 человека (средний возраст 47.8; 48,3% мужчин) после исключения людей, у которых в анамнезе была афибия или трепетание предсердий.
В среднем потребление алкоголя составило 3 г (четверть напитка) в день.
На основании анкет и историй болезни у 5 854 человека афибия развивалась в среднем за 13,9 лет.
Также была обнаружена J-образная взаимосвязь между употреблением алкоголя и возникшей сердечной недостаточностью: потребление менее 20 г алкоголя (1,6 порции) в день было связано со снижением риска, тогда как большее потребление было связано с повышенным риском, обнаружили авторы исследования.
Группа Шнабеля признала, что основным ограничением в исследовании было то, что авторы сами сообщили о способах употребления алкоголя. Исследователи также предупредили, что у них были уровни биомаркеров только на исходном уровне, и что некоторые случаи Afib могли остаться незамеченными из-за отсутствия систематического скрининга среди участников исследования.
Кроме того, «в исследовании не сообщалось об абсолютных рисках афибантии, связанных с низким уровнем потребления алкоголя. Этот важный вопрос следует принимать во внимание при рассмотрении потенциально благоприятных ассоциаций умеренного потребления алкоголя с другими сердечно-сосудистыми исходами», — говорится в сообщении. Вонг и Конен.
«Влияние алкоголя на электрофизиологию предсердий, вероятно, зависит от множества факторов, включая изменения реполяризации предсердий, тонуса блуждающего нерва, а также прямое повреждение миокарда и фиброз. Необходимы дополнительные исследования, изучающие, как алкоголь влияет на электрофизиологию предсердий через эти потенциальные пути», — сказали редакторы.
Николь Лу — корреспондент MedPage Today, где освещает новости кардиологии и другие разработки в медицине.Подписаться
Раскрытие информации
Исследование финансировалось Европейским исследовательским советом, Европейским союзом, Немецким центром сердечно-сосудистых исследований, Министерством исследований и образования Германии и ERACoSysMed3.
Schnabel раскрыл соответствующие отношения с Bristol Myers Squibb / Pfizer.
Вонг не сообщил о каких-либо отношениях с промышленностью. Конен раскрыл соответствующие отношения с Servier Canada.
Исследованиеподтверждает рекомендации по предотвращению употребления алкоголя с AFib
Следует по-прежнему рекомендовать воздержание от алкоголя пациентам с нарушением сердечного ритма на основании недавнего исследования, которое подтвердило связь между алкоголем и рецидивом фибрилляции предсердий (AFib).Результаты были представлены на 68-й ежегодной научной сессии Американского колледжа кардиологов и подтверждают рекомендации о том, что пациенты с AFib ограничивают потребление алкоголя.
AFib — наиболее распространенный тип нерегулярного сердечного ритма, которым страдают до шести миллионов взрослых в США. Это происходит, когда сердце бьется слишком быстро, слишком медленно или нерегулярно, и увеличивает риск инсульта и других серьезных осложнений.
Мы знаем, что употребление слишком большого количества алкоголя может увеличить риск развития AFib и ухудшить симптомы.Но, согласно последним данным, сокращение употребления алкоголя может иметь большое влияние на результаты лечения пациентов с ФП.
В этом исследовании, проведенном в шести больницах Австралии, изучалось влияние употребления алкоголя на эпизоды AFib. В него вошли 140 пациентов с ФП, которые употребляли не менее 10 напитков в неделю и имели продолжающиеся эпизоды ФП. Участников случайным образом распределили для прекращения употребления алкоголя или продолжения их обычных алкогольных привычек, при этом их сердечный ритм контролировался дистанционно в течение шестимесячного периода исследования.
После наблюдения за участниками в течение шести месяцев исследователи обнаружили, что участники, которые не пили, в среднем 118 дней отсутствовали нерегулярного сердечного ритма по сравнению с 86 днями для тех, кто продолжал пить. Эта разница привела к уменьшению частоты рецидивов ФП у тех, кто не пил, на 37% по сравнению с теми, кто пил.
Исследователи также обнаружили, что отказ от алкоголя был связан с потерей веса, а также со значительно меньшим количеством госпитализаций по поводу AFib.
Хотя связь между алкоголем и AFib не является чем-то новым, это первое исследование такого рода, в котором проверяется связь у умеренно пьющих. По мнению авторов, результаты подтверждают, что сокращение потребления алкоголя должно стать ключевым изменением образа жизни умеренно пьющих с AFib.
«Это подтверждает то, что мы считали правдой и рекомендовали нашим пациентам. Это потрясающе, когда наука подтверждает это утверждение». говорит главный редактор ACC.org Ким А. Игл, доктор медицины, MACC.
Согласно руководящим принципам умеренное употребление алкоголя определяется как менее семи порций в неделю для женщин и менее четырнадцати порций в неделю для мужчин. Хотя эти ограничения могут быть низким риском для многих взрослых, результаты показывают, что полное прекращение употребления алкоголя полезно для пациентов с ФП.
Алкоголь может вызвать у вас нерегулярное сердцебиение — Основы здоровья от клиники Кливленда
Вы знаете, что пить слишком много алкоголя — плохо. Но даже умеренное употребление алкоголя может быть тяжелым для вашего тела, в том числе для вашего сердца.
Клиника Кливленда — некоммерческий академический медицинский центр. Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
Некоторые исследования показывают, что употребление всего одного-трех алкогольных напитков в день может увеличить риск фибрилляции предсердий, наиболее распространенного типа нерегулярного сердечного ритма. Afib вызывает симптомы, включая недостаток энергии, головокружение, одышку, учащенное сердцебиение и боль в груди, и, если его не лечить, может привести к серьезным осложнениям.
Связь между алкоголем и афибензией стоит отметить людям с этим заболеванием и без него, — говорит кардиолог Брюс Вилкофф, доктор медицины.
Людям, страдающим афибией, давно советуют избегать употребления алкоголя, поскольку известно, что он ухудшает симптомы. Прошлые исследования также связали чрезмерное употребление алкоголя с большей вероятностью того, что у кого-то, у кого нет Afib, оно разовьется. (Термин «синдром праздничного сердца» был придуман для описания ощущения трепетания сердца во время запоя.)
«Что отличает новые исследования от других, так это то, что более умеренное потребление алкоголя, по-видимому, также коррелирует с развитием фибрилляции предсердий», -Уилкофф говорит.
Не только пьянство может повлиять на сердце
В одном недавнем исследовании исследователи из Каролинского института в Швеции наблюдали за более чем 79 000 мужчин и женщин в возрасте от 45 до 83 лет. Через 12 лет исследователи внимательно изучили влияние различных типов алкоголя на этих людей.
Они обнаружили повышенный риск фибрилляции предсердий у людей, которые выпивали от одного до трех стаканов вина и ликера в день.Они не нашли такой связи с распитием пива.
Они также подсчитали, что риск развития Afib увеличивается на 8% с каждым дополнительным алкогольным напитком в день, который они употребляют.
В другом недавнем исследовании исследователи обнаружили, что люди, употреблявшие умеренное количество алкоголя, часто имели больший риск афибантии, чем те, кто время от времени выпивал много алкоголя за один присест или выпивал запой.
Главное — модерация
Доктор Вилкофф говорит, что в этой области необходимы дополнительные исследования.
Хотя уже было проведено множество исследований воздействия алкоголя на сердце, результаты нарисовали сложную картину. Например, несмотря на выводы об умеренном употреблении алкоголя и риске афибрилляции, многие исследования выявили более низкие показатели сердечно-сосудистых заболеваний среди людей, которые умеренно употребляют алкоголь.

 1991. № 19. С. 108.
1991. № 19. С. 108.