Артропатия — лечение, симптомы, причины, диагностика
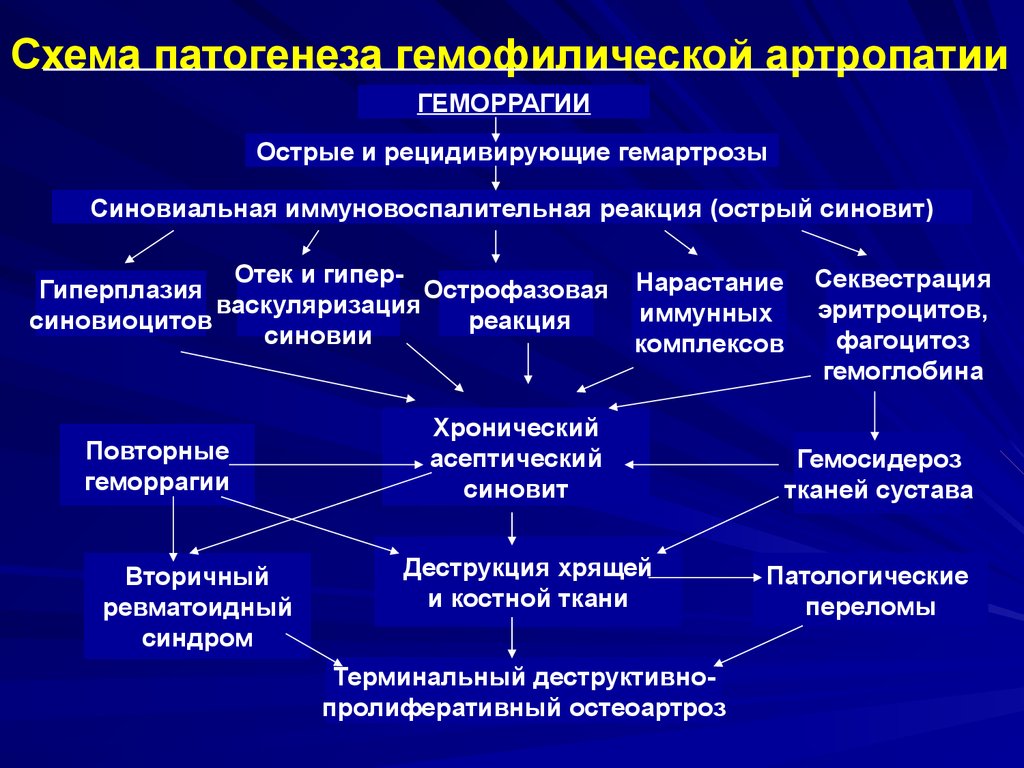
Артропатия это общий термин, который применяется для обозначения поражений суставов дистрофической природы различного генеза (нарушения иннервации, эндокринные заболевания или метаболические нарушения или онкологические процессы, различные инфекции). При невропатической артропатии изменения в суставах возникают вследствие нарушений чувствительности рецепторов, которые могут повреждаться при таких заболеваниях, как сахарный диабет, инфекции, анемия, спина бифида или при таком заболевании, как амилоидоз. При метаболической артропатии, например, подагре или пирофосфатной артропатии, происходит накопление кристаллов в суставах и развитие дистрофических процессов. Артропатия нередко обусловлена травмами суставов, нестабильностью суставов или дегенеративными изменениями в суставах.
Из дегенеративных заболеваний суставов наиболее распространен остеоартроз, при котором происходит постепенная дегенерации структур сустава – сначала изменения происходят в хрящевой ткани, с постепенным истончением, а затем образованием костных разрастаний, вследствие нарушения фрикционных свойств суставного хряща. Кроме того, при наличии нестабильности возможен отрыв кусочков хряща с образованием суставной мыши, что приводит к крепитации или эпизодам блокировки сустава. Артропатия может развиваться также в результате воспалительных заболеваний суставов, таких как ревматоидный артрит, болезнь Бехтерева или аутоиммунных заболеваний (неспецифический язвенный колит болезнь Крона системная красная волчанка или полимиалгия. Артропатия может быть также связана с реактивным артритом, вследствие инфекций причиной, которой могут быть операции, инъекции, укусы насекомых или животных, абсцессы, остеомиелит, сепсис.
Кроме того, при наличии нестабильности возможен отрыв кусочков хряща с образованием суставной мыши, что приводит к крепитации или эпизодам блокировки сустава. Артропатия может развиваться также в результате воспалительных заболеваний суставов, таких как ревматоидный артрит, болезнь Бехтерева или аутоиммунных заболеваний (неспецифический язвенный колит болезнь Крона системная красная волчанка или полимиалгия. Артропатия может быть также связана с реактивным артритом, вследствие инфекций причиной, которой могут быть операции, инъекции, укусы насекомых или животных, абсцессы, остеомиелит, сепсис.
Наиболее подвержены риску развития артропатии пациенты с наличием таких заболеваний, как сахарный диабет или дегенеративные заболеваний суставов. Заболеваемость артропатиями не имеет точных статистических данных, так как появление артропатии вторично по отношению к основному заболеванию.
Симптомы
Основным симптомом артропатии являются боли в суставе или околосуставной области. Боли могут быть как в одном суставе, так и нескольких в зависимости от заболевания, которое послужило причиной артропатии. Кроме болевого синдрома возможно появление отечности и припухлости в области сустава, в результате воспалительной реакции. Болевой синдром может усиливаться при нагрузках или спровоцирован обострением основного заболевания или нарушением диеты как, например, при подагре или псевдоподагре. Кроме того, при некоторых формах артропатии возможно нарушение функции сустава, нестабильность сустава (посттравматическая артропатия или невропатическая артропатия). Все симптомы при артропатии неспецифичны и аналогичны тем, что возникают при других заболеваниях суставов.
Боли могут быть как в одном суставе, так и нескольких в зависимости от заболевания, которое послужило причиной артропатии. Кроме болевого синдрома возможно появление отечности и припухлости в области сустава, в результате воспалительной реакции. Болевой синдром может усиливаться при нагрузках или спровоцирован обострением основного заболевания или нарушением диеты как, например, при подагре или псевдоподагре. Кроме того, при некоторых формах артропатии возможно нарушение функции сустава, нестабильность сустава (посттравматическая артропатия или невропатическая артропатия). Все симптомы при артропатии неспецифичны и аналогичны тем, что возникают при других заболеваниях суставов.
Диагностика
В первую очередь, для диагностики артропатии имеет большое значение история заболевания. Наличие травмы в анамнезе, характер и время появление болей. Наличие у пациента сопутствующих соматических заболеваний (сахарный диабет, подагра или ревматоидный артрит). Кроме того, необходима информация о наличии инфекций, оперативных вмешательств, наличие общих симптомов интоксикации (лихорадка, потеря веса, общая слабость). Физикальное обследование позволяет определить наличие локальной болезненности в области сустава, припухлости или отечности, определить возможную амплитуду движений в суставе, наличие крепитации. Кроме того, возможно проведение функциональных тестов для определения возможной нестабильности.
Физикальное обследование позволяет определить наличие локальной болезненности в области сустава, припухлости или отечности, определить возможную амплитуду движений в суставе, наличие крепитации. Кроме того, возможно проведение функциональных тестов для определения возможной нестабильности.
Лабораторные исследования. Анализы крови могут диагностировать наличие воспалительного процесса как, например увеличение СОЭ, С – реактивного белка, изменения в лейкоцитарной формуле, изменения в уровне гемоглобина или количества эритроцитов. Анализы биохимические позволяют определить наличие метаболических нарушений (например, сахарный диабет или подагра). Иммуноферментные анализы позволяют определить наличие специфических антител к инфекциям или к собственным тканям. Возможно также лабораторное исследование пунктата синовиальной жидкости.
Рентгенография позволяет обнаружить истончение суставного хряща, наличие остеофитов, наличие увеличения суставов, подвывихов суставов. МРТ и КТ исследования применяются для дифференциальной диагностики с другими заболеваниями суставов и более качественной визуализации тканей суставов. Сканирование костей с использованием радиоизотопов необходимо в случае подозрения на онкологические заболевания или дифференциации стрессовых переломов.
Сканирование костей с использованием радиоизотопов необходимо в случае подозрения на онкологические заболевания или дифференциации стрессовых переломов.
Лечение
Лечение зависит от конкретного заболевания или причины развития артропатии и привело к развитию болевого синдрома и воспаления в суставах. Нередко компенсация основного заболевания позволяет значительно минимизировать симптоматику со стороны суставов.
Разгрузка сустава необходима при выраженном болевом синдроме или же наличия травмы в анамнезе. Возможно также применение ортезов для снижения нагрузки на сустав.
Медикаментозное лечение. Применение препаратов НПВС оправдано при наличии воспалительной реакции и позволяет приостановить воспалительный процесс в суставах и деструктивные нарушения. Особенно эффективно применение этих препаратов при наличии таких заболеваний, как ревматоидный артрит. При остеоартрозе применение препаратов НПВС помогает уменьшить симптомы, но не прогрессирование заболевания. Применение антибиотиков показано при наличии вторичного поражения суставов инфекциями. Возможно также локальное введение стероидов, как короткого действия, так и пролонгированных. Кроме того, при наличии остеоартроза возможно внутрисуставное введение эндопротезов синовиальной жидкости или производных гиалуроновой кислоты. Возможен прием хондропротекторов курсами, что позволяет в определенной степени притормозить дегенеративные изменения в суставах.
Применение антибиотиков показано при наличии вторичного поражения суставов инфекциями. Возможно также локальное введение стероидов, как короткого действия, так и пролонгированных. Кроме того, при наличии остеоартроза возможно внутрисуставное введение эндопротезов синовиальной жидкости или производных гиалуроновой кислоты. Возможен прием хондропротекторов курсами, что позволяет в определенной степени притормозить дегенеративные изменения в суставах.
Физиотерапия позволяет уменьшить воспалительный процесс, уменьшить болевые проявления, улучшить кровообращение в суставе и околосуставных тканях.
ЛФК. Дозированные физические нагрузки позволяют восстановить мышечный тонус и улучшить стабильность и опорную функцию суставов.
Хирургические методы лечения показаны в случаях тяжелой артропатии. Например, при гипертрофической фасеточной артропатии применяется частичная фасетэктомия или же применяется спондилодез (фиксация) позвонков при наличии выраженной нестабильности. Возможно также полная замена сустава (эндопротезирование) коленного или тазобедренного сустава в тех случаях, когда есть выраженные морфологические изменения в суставах и есть значительные нарушения функций.
Возможно также полная замена сустава (эндопротезирование) коленного или тазобедренного сустава в тех случаях, когда есть выраженные морфологические изменения в суставах и есть значительные нарушения функций.
Прогноз при артропатии зависит от основного заболевания. Симптоматика при системных инфекциях может исчезнуть по мере выздоровления. Если же речь идет о таких заболеваниях как остеоартроз, ревматоидный артрит, или псориатический артрит или подагра, то симптоматика будет появляться и исчезать по мере перехода заболевания из стадии обострения в стадию ремиссии.
Клиническая картина артропатии суставов
Отдельную группу составляют артропатии, развившиеся после инсульта на фоне трофических нарушений.
Подавляющее количество больных реактивным артритом, ассоциированным с этими инфекциями, – лица мужского пола до 40 лет. При этом обнаружилось, что заболевшие чаще всего являются носителями гена HLA-B27. Именно у них после хламидиоза или кишечной инфекции в 50 раз увеличивается риск развития артропатии.
Клиническая картина
Для артропатии суставов характерно наличие воспалительного процесса в связочно-суставном аппарате нижних конечностей и позвоночника. При этом чаще поражаются крупные несимметричные суставы (не более 4-6), и практически всегда в воспаление вовлекаются связки, крепящиеся к пораженному суставу. Возможно развитие воспаления в крестцово-подвздошных сочленениях и выше расположенных отделах позвоночника.
Классическим примером реактивного артрита является болезнь Рейтера, которая может иметь от 3 до 5 характерных симптомов – артрит, конъюнктивит, уретрит, колит и кератодермия (ороговение кожи). Заболевание начинается спустя месяц после перенесенной урогенитальной или кишечной инфекции с воспаления мочеполовой системы, к которому затем присоединяются остальные симптомы.
Помимо этого есть и другие симптомы, свидетельствующие в пользу артропатии суставов:
- баланит, цервицит, язвочки и эрозии в полости рта, увеит;
- поражение ногтей в виде желтых пятен, очагов повышенной хрупкости и ломкости, приводящие позже к их разрушению;
- увеличение крупных лимфатических узлов, особенно паховых;
- кардиальные проблемы – перикардит, миокардит, аортальная недостаточность;
- плеврит;
- гломерулонефрит;
- полиневрит.

Диагностика
При постановке диагноза обращают внимание на начало заболевания, какие проявления предшествовали ему, каково было самочувствие больного. Для верификации артропатии суставов обязательно назначают лабораторные исследования:
- общий клинический и биохимический анализ крови и мочи;
- ПЦР на хламидии и наличие антител к ним;
- анализ на гонококки, СПИД;
- исследование кала на шигеллы и сальмонеллы;
- анализ на наличие ревматоидного фактора.
Помимо этого проводят исследование синовиальной жидкости, рентгенографию поврежденных суставов, эхокардиографию.
Лечение
Артропатия суставов лечится медикаментозно (антибиотики, противовоспалительные, стероидные и иммуносупрессивные средства) и физиотерапевтически – назначаются процедуры, оказывающие обезболивающие, противовоспалительное и общеукрепляющее действие, среди которых наиболее значимую роль играют водные процедуры, лекарственный электрофорез, светолечение, инфракрасное облучение, рефлексотерапия. Последняя позволяет усилить сопротивляемость организма и запустить репаративные процессы в суставах и связках. При выполнении всех назначений врача вероятность хронизации заболевания существенно снижается и большинство больных полностью вылечиваются.
Последняя позволяет усилить сопротивляемость организма и запустить репаративные процессы в суставах и связках. При выполнении всех назначений врача вероятность хронизации заболевания существенно снижается и большинство больных полностью вылечиваются.
Наиболее часто к нам обращаются со следующими проблемами:
- Болит голова
- Заклинило шею
- Искривление позвоночника
- Боли при глубоком вдохе
- Плоскостопие
- Лицевые боли
- Боли в спине после физической нагрузки
- Кружится голова
- Болит челюсть
Мы практикуем комплексный подход для эффективного лечения пациентов со стоматологическими, неврологическими, двигательными и другими проблемами.
Не откладывайте визит к врачу при появлении жалоб! –
Лечение в нашей клинике проходит максимально комфортно и быстро.
Неврология
Мануальная терапия
Гирудотерапия
Рефлексотерапия
Стоматология
ЛФК
Акупунктура
Функциональная диагностика
Логопедия
Иммунодиетология
Желаемая дата:
*Нажимая кнопку «Записаться», вы принимаете условия пользовательского соглашения
Симптомы и лечение фасеточной артропатии
 Исследования показывают, что 80 процентов населения США хоть раз в жизни испытывали боль в спине. Часто боль в спине сопровождается другими болями, в том числе болью в шее. При поиске облегчения проблема заключается в диагностике конкретной причины боли. Если вы боретесь с хронической или усиливающейся болью в шее и/или спине, пришло время обратиться к ортопеду. Среди состояний, которые могут быть причиной вашей боли, есть состояние, называемое фасеточной артропатией.
Исследования показывают, что 80 процентов населения США хоть раз в жизни испытывали боль в спине. Часто боль в спине сопровождается другими болями, в том числе болью в шее. При поиске облегчения проблема заключается в диагностике конкретной причины боли. Если вы боретесь с хронической или усиливающейся болью в шее и/или спине, пришло время обратиться к ортопеду. Среди состояний, которые могут быть причиной вашей боли, есть состояние, называемое фасеточной артропатией. Артропатия фасеточных суставов — это дегенеративное состояние, поражающее позвоночник. Позвоночник состоит из сегментов позвонков, идущих вдоль позвоночного столба. Между каждым позвонком два фасеточных сустава. Фасеточные суставы вдоль задней части позвоночника помогают выровнять позвонки и ограничить движение. Фасеточные суставы состоят из двух костных поверхностей, покрытых хрящом и смазываемых синовиальной жидкостью. Фасеточная артропатия возникает, когда фасеточные суставы начинают изнашиваться и оказывать давление на спинной мозг, что приводит к боли.
Симптомы
Симптомы фасеточной артропатии включают:
- Боль: Наиболее частым и заметным симптомом фасеточной артропатии является боль. Особенности боли, вызванной фасеточной артропатией, включают:
- Боль, усиливающаяся после сна или отдыха
- Боль в пояснице, усиливающаяся при скручивании, наклоне назад и стоянии
- Боль сосредоточена в одной конкретной области позвоночника
- Тупая боль с одной или обеих сторон в нижней части спины
- В отличие от боли, вызванной ишиасом или грыжей диска, боль при фасеточных артропатиях обычно не распространяется вниз по ногам
- Развитие других состояний, включая костные шпоры и спинальный стеноз
Причины
Хотя не существует единой очевидной причины фасеточной артропатии, это состояние в первую очередь обусловлено старением. Факторы, которые могут способствовать развитию фасеточной артропатии, включают:
- Остеоартрит: Дегенерация суставного хряща с течением времени
- Дегенерация фасеточных суставов в результате износа с годами
- Прямая травма сустава
- Синовиальная киста: заполненный жидкостью мешок, который развивается на позвоночнике, как правило, как симптом старения
- Изнашивание фасеточных суставов приводит к воспалению, запуская болевые сигналы в нервных окончаниях позвоночника
Лечение
Хотя лечения фасеточной артропатии не существует, существуют способы эффективного снятия боли.
- НПВП для снятия боли и уменьшения воспаления
- Избегайте движений, которые усиливают боль (поднятие тяжестей, чрезмерное вытягивание спины и т. д.)
- Физиотерапия для восстановления силы и подвижности позвоночника
- Стероидные инъекции
- Абляция нерва: процедура, при которой радиочастотные волны используются для выключения функции нерва в пораженной области
Операция
В крайних случаях может потребоваться хирургическое вмешательство. Хирургическое лечение фасеточных артропатий включает:
Профилактика
Как и при многих других заболеваниях, часто лучшим лечением является профилактика. Чтобы избежать развития фасеточной артропатии в более позднем возрасте, используйте следующие профилактические меры:
Чтобы избежать развития фасеточной артропатии в более позднем возрасте, используйте следующие профилактические меры:
- Поддержание здоровой массы тела
- Избегайте травм позвоночника
- Носите защитное снаряжение во время занятий спортом
- Поддерживать хорошую осанку
- Попробуйте добавки для поддержки костей, такие как витамин D и кальций. Всегда обсуждайте использование добавок со своим врачом.
В то время как фасеточная артропатия является дегенеративным симптомом, с профилактическими мерами, нехирургическим и хирургическим лечением возможно облегчение и эффективное устранение боли. В MidAmerica Orthopaedics наша преданная команда экспертов по позвоночнику может помочь вам на пути к комфорту и исцелению.
К нашей команде по лечению боли присоединился Роберт Мецлер, доктор медицинских наук. Доктор Метцлер — специалист в области физиотерапии и реабилитации (управление болью), специализирующийся на диагностике и лечении фасеточных артропатий.
Чтобы узнать больше о MidAmerica Orthopedics и различных доступных вам вариантах лечения, запишитесь на прием онлайн или позвоните по телефону (708) 237-7200. MidAmerica Orthopedics обслуживает различные районы, такие как Чикаго, Тинли-Парк, Палос-Хиллз, Мокена, Эвергрин-Парк, Нью-Ленокс, Ок-Лоун, Орланд-Парк и другие.
Артропатия фасеточных суставов: симптомы, причины и лечение
Что такое артропатия фасеточных суставов?
Фасеточные суставы вашего тела — это суставы в задней части позвоночника, которые уравновешивают диски внутри позвонков позвоночника. Они важны для ограничения движения позвоночника, чтобы позвонки оставались в правильном положении.
С возрастом фасеточные суставы изнашиваются. Артрит этих суставов также может возникать с течением времени, как и в любом другом суставе. Это называется фасеточной артропатией.
Это называется фасеточной артропатией.
Люди с фасеточной артропатией часто испытывают боль в пояснице, которая усиливается при скручивании, стоянии или наклонах назад. Эта боль обычно сосредоточена в одной конкретной части позвоночника. Это может также ощущаться как тупая боль с одной или обеих сторон нижней части спины.
В отличие от боли при смещении межпозвонкового диска или ишиасе, боль при фасеточных артропатиях обычно не иррадиирует в ягодицы или вниз по ногам. Однако сустав может увеличиться, как и любой другой сустав, страдающий артритом, и сдавливать нервные корешки, что может вызвать иррадиацию боли в нижнюю конечность.
Боль при артропатии фасеточных суставов обычно облегчается при наклоне вперед. Давление или нагрузка на фасеточные суставы уменьшается, когда вы наклоняете тело вперед в положение сгибания позвоночника.
Старение часто является косвенной причиной фасеточной артропатии. Другие состояния, которые поражают фасеточные суставы и приводят к фасеточной артропатии, включают:
- остеоартрит — дегенерация суставного хряща и нижележащей кости, часто возникающая в среднем возрасте
- фасеточная дегенерация — изнашивание фасеточных суставов, вызванное старением0012
- Травма фасеточных суставов — травма фасеточных суставов, вызванная ударом, например, автомобильной аварией или падением
- Синовиальная киста — заполненный жидкостью мешок, который развивается в позвоночнике, обычно в результате старения
Записаться на прием обратитесь к врачу, если вы испытываете постоянную боль в пояснице.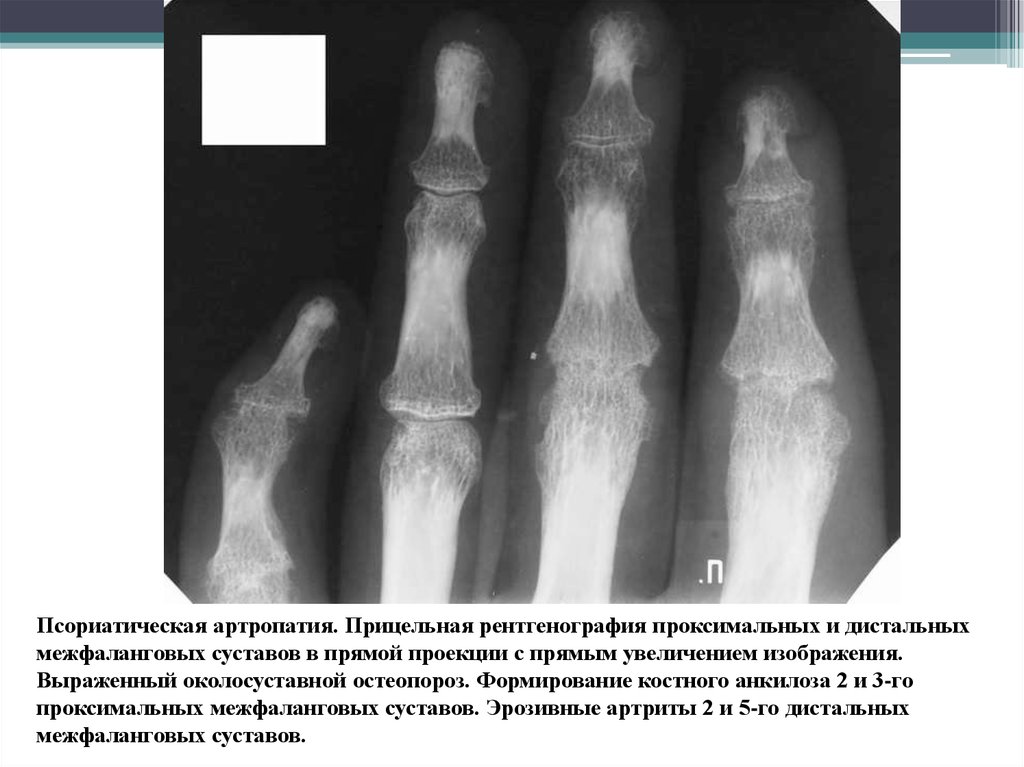 Если у вас еще нет поставщика медицинских услуг, наш инструмент Healthline FindCare поможет вам связаться с врачами в вашем районе. Ваш врач определит причину вашей боли, сначала проведя медицинский осмотр. Они также зададут вам вопросы о вашей боли и истории болезни.
Если у вас еще нет поставщика медицинских услуг, наш инструмент Healthline FindCare поможет вам связаться с врачами в вашем районе. Ваш врач определит причину вашей боли, сначала проведя медицинский осмотр. Они также зададут вам вопросы о вашей боли и истории болезни.
Ваш врач может также назначить один или несколько из следующих тестов, чтобы определить, есть ли у вас артропатия фасеточных суставов:
- КТ или МРТ: эти визуализирующие исследования могут показать признаки дегенерации фасеточных суставов даже в случаях легкой и средней степени тяжести. .
- Сканирование костей: Этот тест, который показывает плотность кости, может показать, где в вашем позвоночнике есть активные области воспаления.
- Инъекция противовоспалительного стероида: если инъекция стероида и анестетика в фасеточные суставы облегчает боль в спине, скорее всего, у вас фасеточная артропатия.
- Обычные рентгеновские снимки: они помогут врачу оценить состояние вашего позвоночника.

Артропатия фасеточных суставов может вызывать костные шпоры, представляющие собой крошечные костные выступы или выросты. Костные шпоры могут уменьшить пространство, доступное для нервных корешков, что может привести к состоянию, называемому спинальным стенозом.
Стеноз позвоночника может вызывать боль, онемение и слабость в ягодицах и ногах. Это часто связано с другими состояниями, которые могут способствовать возникновению симптомов фасеточной артропатии, таких как артрит.
Артрит в других частях позвоночника или остеохондроз, которые возникают естественным образом с возрастом, приводят к тому, что диски между позвонками теряют свою гибкость, эластичность и способность поглощать удары при ходьбе и других видах деятельности. Все это может вызвать сильную боль в спине и других частях тела.
Существует несколько способов лечения боли при артропатии фасеточных суставов. Лечение включает:
- противовоспалительные препараты
- избегание движений, вызывающих боль (таких как повторяющиеся скручивания, поднятие или разгибание нижней части спины)
- операции на спине при компрессии нервных корешков, часто спондилодез (удаление фасеточных суставов между сросшимися частями позвоночника)
- эпидуральные инъекции стероидов
- абляция фасеточных суставов (разрушение фасеточных нервов электрическим током)
- физиотерапия
Со временем дегенерация позвоночника только усугубляется — это означает, что ваши симптомы, вероятно, никогда не исчезнут.


