Пролежни на пятках: как лечить? Образования на пятках черного цвета у лежачих больных (фото)
Пролежни на пятках черного цвета возникают у лежачих больных не только дома, но и в стационаре и представляют собой омертвевшие участки пяточной кожи. Развитие пролежней происходит при продолжительном сдавливании мягких тканей и кожных покровов между пяточной костью и поверхностью постели. Чаще всего черные пролежни на пятках возникают у пациентов с длительной неподвижностью, особенно на фоне нарушения кровообращения. Трофические язвы на пятках поддаются лечению, но некоторые из них никогда полностью не заживают. Пролежень легче предотвратить, чем вылечить. Степень повреждения кожи и тканей колеблется от покраснения кожи до глубокой некротической раны, затрагивающей кость. Многие пациенты и их родственники пытаются проводить лечение пролежней на пятках в домашних условиях. Такой подход может принести успех при ранней стадии развития заболевания, однако при развитии процесса вглубь до пяточной кости вылечить такой пролежень без сложной реконструктивной пластической операции становится невозможно.
Стадии и симптомы
Пролежни могут быстро развиваться, но образование пролежней и язв проходит через четыре стадии (каждая из которых имеет свою симптоматику):
- Стадия 1
Покраснение неповрежденной кожи. Она слегка воспалена и может быть болезненной, зудящей и теплой на ощупь. Вы также можете заметить, что текстура кожи немного изменилась. На этой стадии пролежни на пятках напоминают солнечный ожог. Эту начальную стадию трудно обнаружить у людей с темной кожей.
- Стадия 2
На второй стадии появляются первые признаки повреждения кожи. Они выглядят как ссадины, пузырьки или небольшие ямки. Наружный слой кожи нарушен, красный и болезненный. Окружающая ткань может быть бледной, красной и опухшей. Верхние слои тканей, как наиболее поврежденные, начинают отмирать и шелушиться. Синяки на этой стадии указывают на подозрение на возможное более глубокое повреждение тканей, вовлечение жировой прослойки или мышечной ткани.
- Стадия 3
Полная потеря ткани.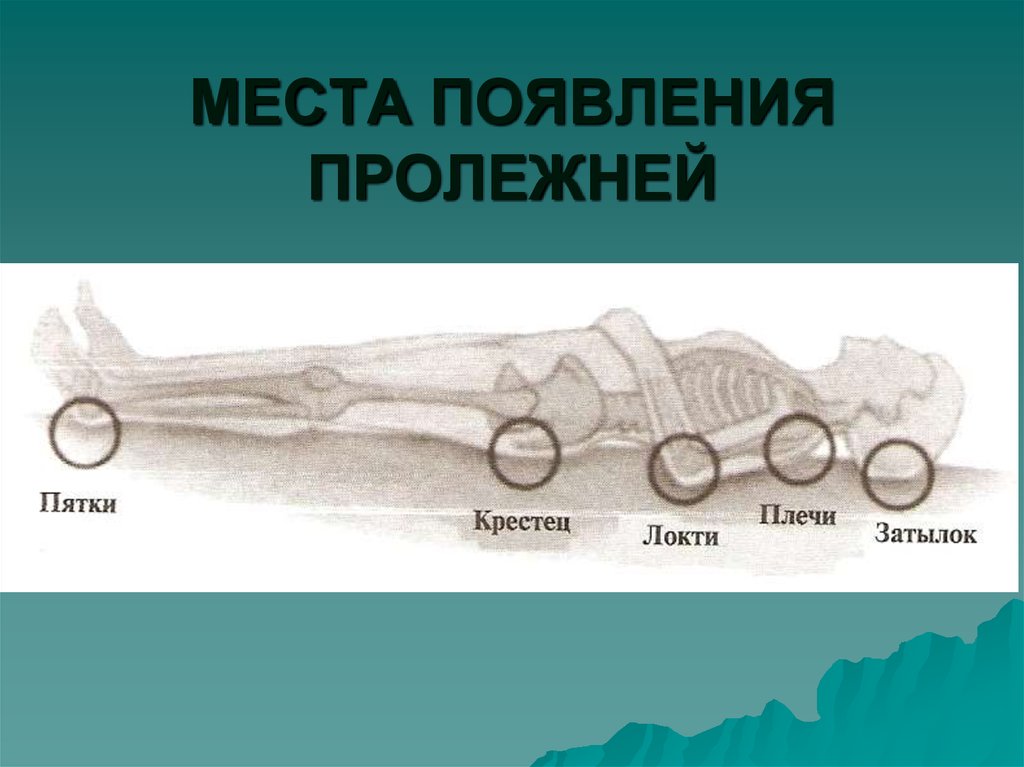 Повреждение простирается до более глубоких слоев тканей на пятке. Присутствуют кратерные язвы, которые подвержены инфекции. Подкожный жир может быть виден, но кости, сухожилия или мышцы не подвергаются воздействию. Глубина язвы 3-ей стадии зависит от её анатомического положения. Чаще всего пролежни на пятках проходят до 3 стадии, пока их не заметят окружающие и не начнут лечить.
Повреждение простирается до более глубоких слоев тканей на пятке. Присутствуют кратерные язвы, которые подвержены инфекции. Подкожный жир может быть виден, но кости, сухожилия или мышцы не подвергаются воздействию. Глубина язвы 3-ей стадии зависит от её анатомического положения. Чаще всего пролежни на пятках проходят до 3 стадии, пока их не заметят окружающие и не начнут лечить.
- Стадия 4
Потеря ткани, открытие кости и сухожилий. Язвы с краями черного цвета распространяются на пяточную кость и могут привести к развитию остеомиелита (гнойно-некротического процесса в кости). Открытая пяточная кость видна или непосредственно ощутима на дне трофической язвы. Такие язвы чрезвычайно трудно лечатся и может потребоваться много месяцев и действий для заживления. Поэтому более серьёзно следует относится к предотвращению развития язвы.
Осложнения
Осложнения пролежней (особенно пролежневых язв) могут быть опасны для жизни и включают:
- Флегмону
Острое гнойное воспаление кожи и мягких тканей.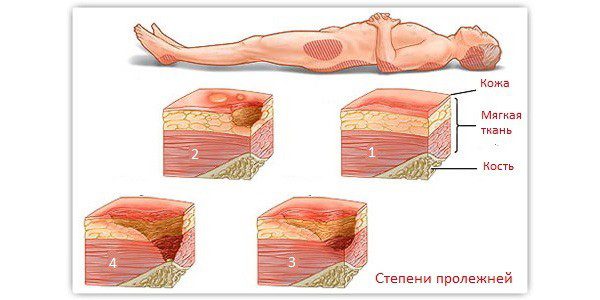 Люди с повреждением нерва (нейропатией) или после травмы позвоночника часто не чувствуют боли в области, затронутой воспалением и пролежнем. Флегмона может вызвать тяжелую интоксикацию и даже общее заражение крови (сепсис).
Люди с повреждением нерва (нейропатией) или после травмы позвоночника часто не чувствуют боли в области, затронутой воспалением и пролежнем. Флегмона может вызвать тяжелую интоксикацию и даже общее заражение крови (сепсис).
- Язву пятки
Длительно не заживающая хроническая рана пятки, значительно ухудшает качество жизни пациента, так как ведёт к нарушению функции опоры и ходьбы. Трофическая язва пятки может возникать вследствие пролежня причём не только у спинальных больных, но и у послеоперационных и послереанимационных пациентов вследствие их длительного обездвиживания.
- Поражение костей и суставов
Инфекция от язвы может затронуть суставы и кости. Попадание инфекции в полость суставов может вызвать общее заражение крови. Костные инфекции (остеомиелит) могут уменьшить привести к разрушению пяточной кости.
- Рак
Длительно незаживающие раны могут со временем превратиться в плоскоклеточный рак кожи.
- Сепсис
Общее заражение крови развивается при ослаблении иммунитета, сахарном диабете и прочих тяжелых сопутствующих заболеваниях и часто являются причиной летального исхода.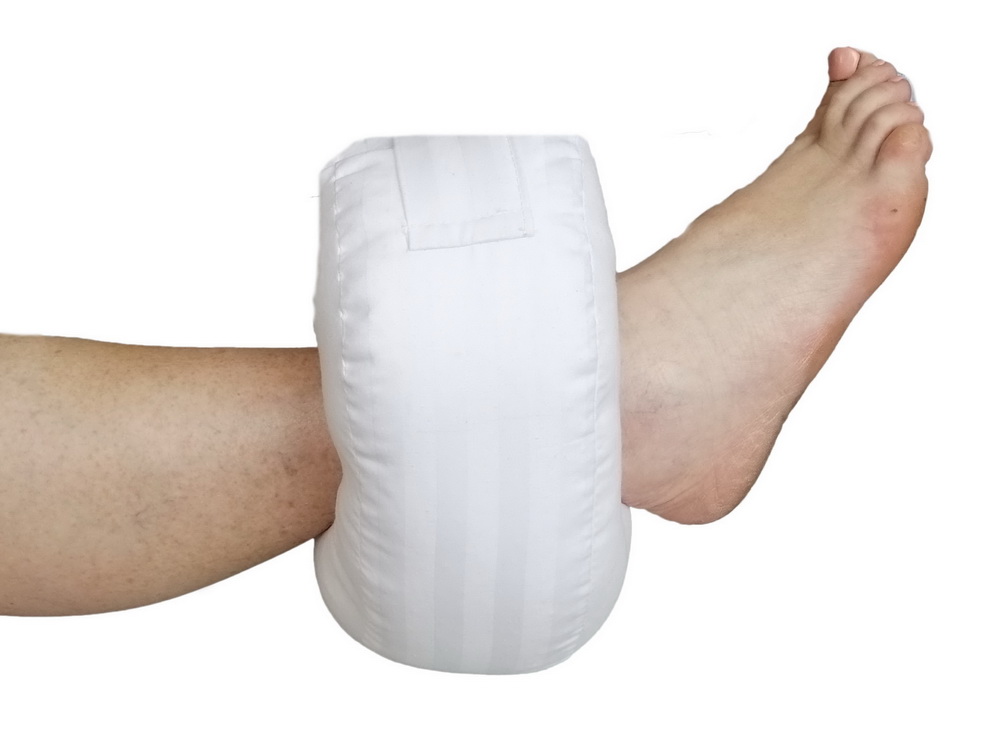
Профилактика и прогноз
Движение постоянно перераспределяет давление на наше тело. Если болезнь или травма ограничивают нашу подвижность, давление нарастает на определенных участках тела, а кровообращение уменьшается. Это может привести к гибели кожи и тканей, создавая пролежни и язвы. Для уменьшения риска необходимо использовать противопролежневые системы и устройства, снимающие давление на костные выступы.
Заживление раны на пятке затягивается из за неподвижного положения пациента, плохой трофики из-за сосудистых поражений и общего состояния организма. Неправильный уход за раной, разнообразные народные рецепты отрицательно влияют на состояние больного. Пролежень осложняется поражением окружающий мягких тканей, инфицированием и гнойными выделениями. Длительный гнойно-деструктивный процесс приводит ухудшению общего состояния, нарушению усвоения питательных веществ. У пациента без надлежащего ухода образуются новые пролежни в других частях тела, которые усугубляют патологический процесс.
Однако простые лечебные мероприятия могут помочь предотвратить эти болезненные и опасные проблемы.
- Позаботьтесь о коже:
Осматривайте кожу больного несколько раз в день. Уделяйте особое внимание пяточным областям и другим точкам тела испытывающих давление. Минимизируйте контакт влаги с телом. Держите кожные покровы чистыми и сухими. Промывайте её мягким очищающим средством, маслом для ухода и насухо вытирайте. Как можно быстрее осуществляйте гигиенические процедуры, мытье с мылом, чтобы ограничить воздействие на кожу влаги, мочи и кала. Вовремя меняйте постельные принадлежности и одежду. Следите за тем, чтобы на постельном белье и одежде под больным не было складок.
- Защитите кожу от травмы:
Избегайте массирования в местах пораженных участков мягких тканей над костными выступами. Меняйте положение тела, по крайней мере, каждые 2 часа. Уменьшите трение. Если пациент прикован к постели, изголовье кровати должно быть поднято как можно меньше. Когда оно поднимается выше 30 градусов, человек может скользить по поверхности кровати, повреждая ткани и небольшие кровеносные сосуды.
Когда оно поднимается выше 30 градусов, человек может скользить по поверхности кровати, повреждая ткани и небольшие кровеносные сосуды.
Должны использоваться подушки и специальные подкладки, чтобы избегать соприкосновения коленей и лодыжек при повороте больного на бок. Если пациент полностью неподвижен, подушки должны находиться под ногами от середины голени до лодыжки, чтобы снять давление с пяток. Никогда не кладите подушки под колени. Это ухудшает кровообращение.
- Ешьте хорошо:
Сбалансированная диета очень важна для здоровья кожи на всех этапах лечения. Здоровая ткань менее подвержена повреждениям. В случаях появления потертостей и ссадин проводите обработку дефектов антисептическими препаратами.
- Улучшите способность пациентов двигаться:
Программа реабилитации может помочь некоторым людям быстро восстановить форму.
- Часто переносите вес и меняйте положение:
Если вы используете инвалидное кресло, попробуйте переносить свой вес примерно каждые 15 минут.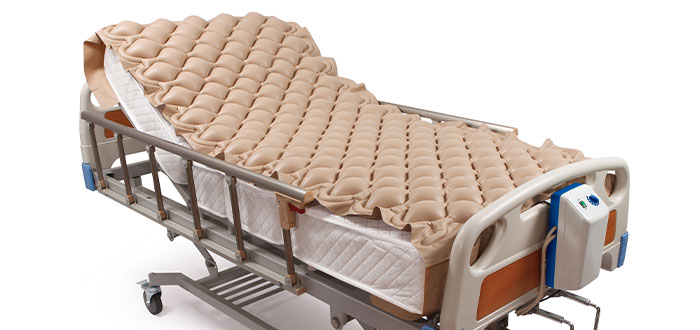 Поднимитесь, если это возможно. Если у вас есть достаточная сила в руках, сделайте отжимание — подняв свое тело с сиденья, опираясь на подлокотники кресла. Лежачие пациенты могут испытывать дискомфорт, боль, социальную изоляцию или депрессию. Постарайтесь найти себе занятие по физическим возможностям.
Поднимитесь, если это возможно. Если у вас есть достаточная сила в руках, сделайте отжимание — подняв свое тело с сиденья, опираясь на подлокотники кресла. Лежачие пациенты могут испытывать дискомфорт, боль, социальную изоляцию или депрессию. Постарайтесь найти себе занятие по физическим возможностям.
Попытки лечения пролежней дома народными средствами часто приводят к обратному эффекту. Не пытайтесь справиться с проблемой без специалистов — вы можете завести ситуацию в безвыходный тупик.
Лечение в Инновационном сосудистом центре
Врачи Инновационного сосудистого центра, занимаясь лечением тяжелых сосудистых пациентов с множеством сопутствующих заболеваний знают о проблеме пролежней на пятках не понаслышке. Часто пациенты уже поступают к нам с такими пролежнями, иногда они развиваются во время продолжительных сосудистых заболеваний. Сложность и опасность этой проблемы побудила наших хирургов разработать методы профилактики и эффективного лечения пролежней, очищения пораженных тканей у больного человека, ведь появление пролежней приводит к изменению течения основного заболевания в худшую сторону.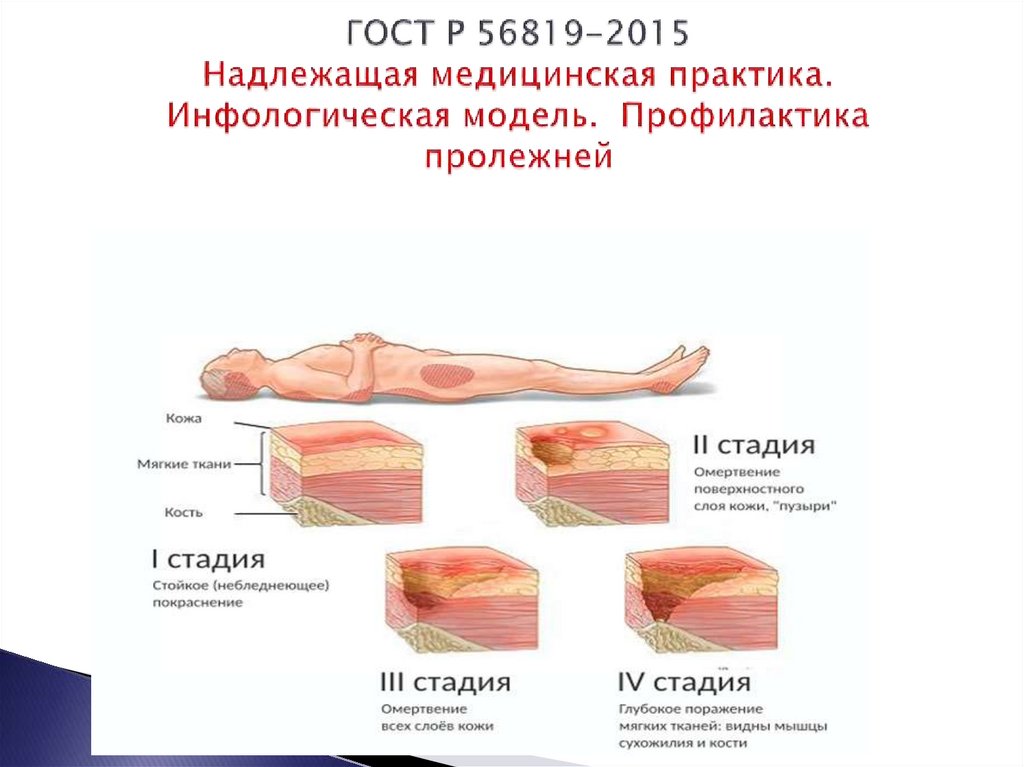 Мы умеем закрывать любые пролежни, используя методы реконструктивной пластической хирургии.
Мы умеем закрывать любые пролежни, используя методы реконструктивной пластической хирургии.
как лечить в домашних условиях, причины, стадии, профилактика
Содержание:
-
Причины развития пролежней на пятках
-
Стадии и симптомы
-
Профилактика и прогноз
-
Диагностика
-
Лечение
-
Народные средства терапии
-
Осложнения
Пролежни на пятках успешно поддаются лечению вне клиники только на первой и второй стадиях. Более тяжелое течение заболевания требует хирургического вмешательства и дальнейшего лечения в клинических условиях.
Мы категорически не рекомендуем заниматься самолечением. Применение любых повязок для терапии и лечения ран вам должен назначать только врач!
Применение любых повязок для терапии и лечения ран вам должен назначать только врач!
Причины развития пролежней на пятках
Длительное пребывание больных в лежачем положении может вызвать сдавливание мышечной ткани между выступающими костными образованиями и поверхностью. Трофические процессы начинают развиваться уже в течение нескольких часов неподвижного положения. Такого рода поражения затрагивают места с незначительной толщиной подкожно-жирового слоя, в том числе пятки пациента.
В некоторых случаях причина возникновения пролежней может носить экзогенный характер, например от длительного сдавливания тканей плотной гипсовой повязкой. Возникновение пролежней может быть спровоцировано длительным пребыванием пациента во влажной среде из-за повышенного потоотделения, недержания мочи и кала.
К факторам риска также следует отнести ожирение, истощение, авитаминоз, сахарный диабет.
Стадии и симптомы
Процесс образования пролежней на пятках проходит несколько стадий.
В результате постоянного компрессионного воздействия на пятки прекращается кровоснабжение, начинаются некротические процессы, а омертвевшие ткани становятся благоприятной средой для развития патогенной микрофлоры, вызывающей образование язв.
Процесс некротизации тканей может быть поверхностным, развивающимся в мышечном слое и глубоким, проникающим до кости.
На первом этапе образования пролежней кожа не имеет явных повреждений, она немного уплотнена, имеет неестественный белый или красный цвет иногда с синюшным оттенком.
На втором этапе наблюдаются язвенно-некротические поражения тканей в виде язв и волдырей.
Для пролежней 3 степени пяточных областей характерно поражение кожи по всей толщине, образование некротических ран черного или синеватого цвета с гнойными выделениями, сопровождающимися гнилостным запахом.
На четвертой стадии некротические процессы затрагивают мышечные и иногда костные ткани.
Профилактика и прогноз
Профилактика пролежней должна обеспечивать решение следующих задач:
-
максимально удобное положение с равномерным давлением на все части тела;
-
обеспечение нормального притока крови ко всем частям тела;
-
предотвращение изменения кожных покровов.
Основным профилактическим мероприятием является гигиена больного, включающая осмотр тела 1–2 раза в день, обработку кожных покровов для предотвращения избыточной сухости или влажности, регулярная смена постельного и нательного белья.
Массаж и физкультура обеспечивают нормализацию притока крови ко всем частям тела, а также улучшают психологическое состояние больного. Положение тела больного необходимо менять не реже, чем каждые два часа.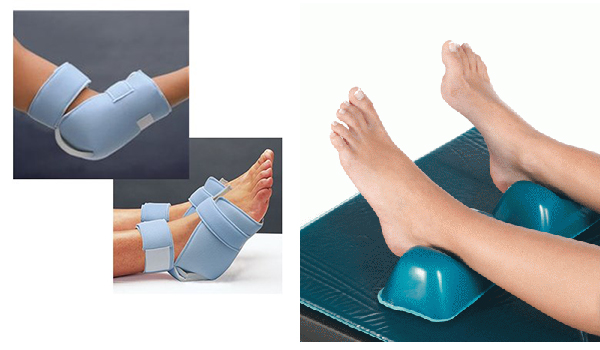
Необходима также регулярная обработка зон с высоким риском поражения противопролежневыми препаратами. Даже если больной прикован к постели и полностью неподвижен, очень важно обеспечить ему сбалансированное питание. Диету пациента необходимо согласовать с лечащим врачом.
Диагностика
Пролежни на пятках диагностируются на основании внешнего осмотра, сбора анамнеза и лабораторных исследований.
Рекомендуется сдать клинический и биохимический анализ крови, выполнить посевы отделяемого из раны на наличие грибка и бактериальных инфекций, провести цитологическое исследование, если у пациента обнаружены длительно незаживающие язвы.
Лечение
Разберемся, как лечить пролежни на ногах 1 и 2 степени.
На первой стадии образования пролежней нужно купировать воспалительные процессы, снять отек и предотвратить образование некротических поражений. Для этого нужно особое внимание уделить гигиене больного, а также как можно чаще менять положение пациента.
На второй стадии хорошие результаты дает медикаментозная терапия, направленная на очистку раны, приостановку процесса омертвения тканей, профилактику инфицирования. Применяют противомикробные и противовоспалительные препараты, а также средства, стимулирующие кровообращение. Для обработки раны рекомендуется пользоваться повязками с антисептической пропиткой.
На третьей и четвертой стадиях заболевания необходимо проходить лечение в условиях клинического стационара, в том числе хирургическими методами.
Народные средства терапии
Попытки самостоятельного лечения пролежней на пятках домашними средствами могут привести к обратному эффекту — необратимым ухудшениям состояния, когда время для оказания квалифицированной врачебной помощи будет безвозвратно упущено.
Современная медицина и фармакология предлагает эффективные средства помощи больному.
Осложнения
Глубокие пролежни на пятках сопровождаются постоянными выделениями из раны и характерным гнилостным запахом. Опасность пролежней в том, что они значительно усугубляют состояние больного, а возможные осложнения могут привести к летальному исходу.
Пролежни пяток могут быть осложнены следующими заболеваниями:
-
заражение крови, часто приводящее к летальному исходу на 3–4 стадии заболевания;
-
контактный остеомиелит;
-
флегмона;
-
гнойный пяточный артрит;
-
гангрена нижних конечностей;
-
эрозивное кровотечение вследствие поражения стенок кровеносных сосудов;
-
кожные новообразования злокачественного характера.

Пролежни | Johns Hopkins Medicine
Что такое пролежни?
Пролежни могут возникнуть, когда человек прикован к постели или иным образом неподвижен, без сознания или не может чувствовать боль. Пролежни — это язвы, возникающие на участках кожи, которые находятся под давлением лежания в постели, сидения в инвалидной коляске или ношения гипса в течение длительного времени. Пролежни также называют пролежнями, пролежнями, пролежнями или пролежнями.
Пролежни могут быть серьезной проблемой для ослабленных пожилых людей. Они могут быть связаны с качеством ухода, который получает человек. Если малоподвижного или прикованного к постели человека не перевернуть, правильно расположить, обеспечить полноценное питание и уход за кожей, могут развиться пролежни. Люди с диабетом, проблемами кровообращения и плохим питанием подвергаются более высокому риску.
Что вызывает пролежни?
Пролежень развивается при прекращении кровоснабжения кожи более чем на 2–3 часа.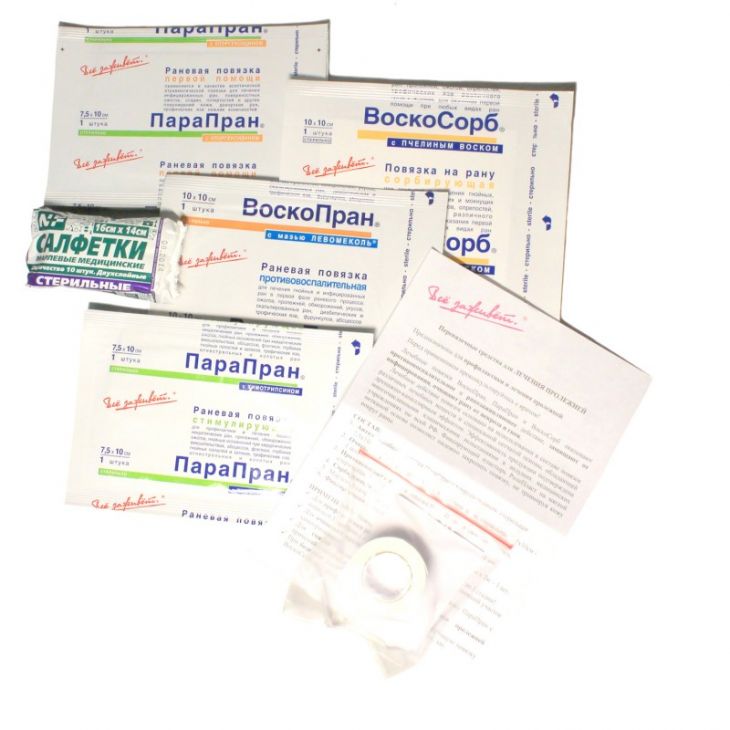 Когда кожа отмирает, пролежень сначала проявляется в виде красной болезненной области, которая со временем становится багровой. При отсутствии лечения кожа может лопнуть, и пораженный участок может заразиться.
Когда кожа отмирает, пролежень сначала проявляется в виде красной болезненной области, которая со временем становится багровой. При отсутствии лечения кожа может лопнуть, и пораженный участок может заразиться.
Пролежень может стать глубоким. Он может проникать в мышцы и кости. Как только пролежень развивается, он часто очень медленно заживает. В зависимости от тяжести пролежней, физического состояния человека и наличия других заболеваний (например, диабета) заживление пролежней может занять дни, месяцы или даже годы. Им может потребоваться операция, чтобы помочь процессу заживления.
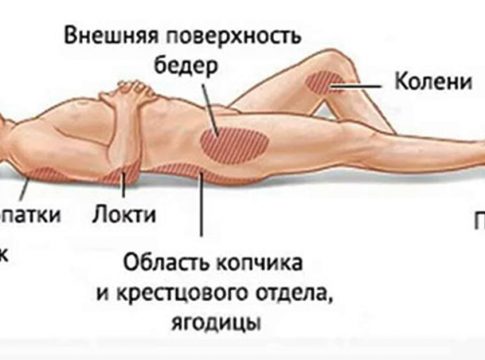
Пролежни чаще возникают на:
- В области ягодиц (на копчике или бедрах)
- Пятки стоп
- Лопатки
- Затылок
- Задняя и боковые части колен
Каковы факторы риска возникновения пролежней?
Прикованность к постели, бессознательное состояние, неспособность чувствовать боль или неподвижность повышают риск развития пролежней. Риск увеличивается, если человека не переворачивают, не держат в правильном положении или не обеспечивают должным питанием и уходом за кожей. Люди с диабетом, проблемами с кровообращением и недоеданием подвергаются более высокому риску.
Риск увеличивается, если человека не переворачивают, не держат в правильном положении или не обеспечивают должным питанием и уходом за кожей. Люди с диабетом, проблемами с кровообращением и недоеданием подвергаются более высокому риску.
Каковы симптомы пролежней?
Пролежни делятся на 4 стадии, от наименее тяжелой до наиболее тяжелой. Это:
- Этап 1. Область выглядит красной и теплой на ощупь. При более темной коже область может иметь синий или фиолетовый оттенок. Человек также может жаловаться на жжение, боль или зуд.
- Стадия 2. Участок выглядит более поврежденным и может иметь открытую рану, царапину или волдырь. Человек жалуется на сильную боль, а кожа вокруг раны может изменить цвет.
- Стадия 3. Область имеет вид кратера из-за повреждения под поверхностью кожи.
- Стадия 4. Область сильно повреждена, имеется большая рана. Могут быть вовлечены мышцы, сухожилия, кости и суставы.
 Инфекция представляет собой значительный риск на этом этапе.
Инфекция представляет собой значительный риск на этом этапе.
Ране не присваивают стадию, когда имеется полное поражение тканей и дно язвы покрыто струпом или в ложе раны обнаружен струп. Слизь может быть коричневого, серого, зеленого, коричневого или желтого цвета. Струп обычно желтовато-коричневый, коричневый или черный.
Как диагностируются пролежни?
Медицинские работники диагностируют пролежни, осматривая кожу лиц, подверженных риску их возникновения. Они поставлены в соответствии с их внешним видом.
Как лечат пролежни?
Конкретное лечение пролежня обсуждается с вами вашим лечащим врачом и бригадой по уходу за раной в зависимости от тяжести состояния. Лечение может быть более сложным, если кожа повреждена, и может включать следующее:
- Устранение давления на пораженный участок
- Защита раны лечебной марлей или другими специальными повязками
- Содержание раны в чистоте
- Обеспечение хорошего питания
- Удаление поврежденных, инфицированных или мертвых тканей (санация)
- Пересадка здоровой кожи в область раны (кожные трансплантаты)
- Лечение ран отрицательным давлением
- Лекарства (например, антибиотики для лечения инфекций)
Медицинские работники будут внимательно следить за пролежнями. Они документируют размер, глубину и реакцию на лечение
Они документируют размер, глубину и реакцию на лечение
Каковы осложнения пролежней?
После появления пролежня на его заживление могут уйти дни, месяцы или даже годы. Он также может заразиться, вызывая лихорадку и озноб. Зараженный пролежень может занять много времени, чтобы очиститься. По мере того как инфекция распространяется по телу, она также может вызывать спутанность сознания, учащенное сердцебиение и общую слабость.
Можно ли предотвратить пролежни?
Пролежни можно предотвратить, ежедневно осматривая кожу на наличие участков покраснения (первый признак повреждения кожи), уделяя особое внимание костным участкам. Другие методы предотвращения пролежней и предотвращения обострения существующих язв включают:
- Поворот и изменение положения каждые 2 часа
- Сидеть прямо и прямо в инвалидной коляске, меняя положение каждые 15 минут
- Обеспечение мягкой обивкой инвалидных колясок и кроватей для снижения давления
- Обеспечение надлежащего ухода за кожей путем поддержания ее чистоты и сухости
- Обеспечение хорошего питания, потому что без достаточного количества калорий, витаминов, минералов, жидкости и белка пролежни не могут зажить, независимо от того, насколько хорошо вы ухаживаете за больным
Основные сведения о пролежнях
- Пролежни — это язвы, возникающие на участках кожи, которые находятся под давлением в результате лежания в постели, сидения в инвалидном кресле и/или ношения гипсовой повязки в течение длительного периода времени.

- Пролежни могут возникнуть, когда человек прикован к постели, без сознания, не может чувствовать боль или неподвижен.
- Пролежни можно предотвратить, ежедневно осматривая кожу на наличие участков покраснения (первый признак повреждения кожи), уделяя особое внимание костным участкам.
Дальнейшие действия
Советы, которые помогут вам получить максимальную отдачу от посещения вашего поставщика медицинских услуг:
- Знайте причину вашего визита и то, что вы хотите, чтобы произошло.
- Перед визитом запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задавать вопросы и помнить, что говорит вам ваш врач.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш врач.
- Знайте, почему прописывается новое лекарство или лечение и как оно вам поможет.
 Также знайте, каковы побочные эффекты.
Также знайте, каковы побочные эффекты. - Спросите, можно ли лечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство или не пройдете тест или процедуру.
- Если у вас запланирована повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться со своим поставщиком медицинских услуг, если у вас есть вопросы.
Пролежни (пролежни) – лечение
Лечение пролежней (пролежней) включает в себя регулярное изменение положения, использование специальных матрасов для уменьшения или снятия давления, а также повязки, способствующие заживлению язвы. Иногда может потребоваться хирургическое вмешательство.
Изменение положения
Движение и регулярная смена положения помогают уменьшить давление на уже развившиеся язвы. Это также помогает предотвратить образование пролежней.
Это также помогает предотвратить образование пролежней.
После того, как ваша команда по уходу оценит риск развития пролежней, они составят график изменения положения. Здесь указано, как часто вам нужно переезжать или перемещаться, если вы не можете сделать это самостоятельно.
Для некоторых людей это может происходить каждые 15 минут. Другие, возможно, потребуется перемещать только один раз каждые 2-4 часа.
Вас также могут обучить и проконсультировать по следующим вопросам:
- правильное положение сидя и лежа
- как регулировать положение сидя и лежа
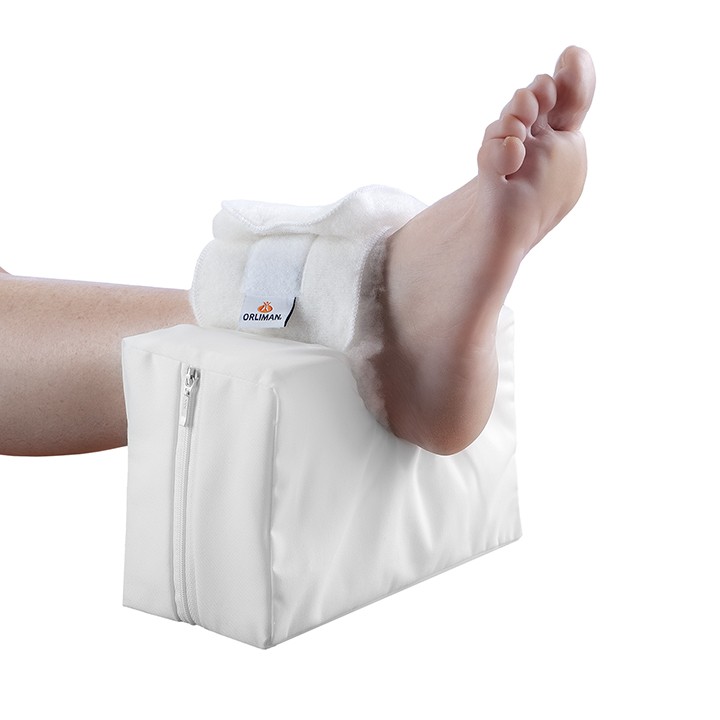
- как лучше поддерживать ноги, чтобы уменьшить давление на пятки
- любое специальное оборудование, которое вам нужно, и как его использовать
матрасы и подушки
ваша команда по уходу порекомендует специально разработанный матрас из статической пены или динамического матраса.
Если у вас более серьезная язва, вам понадобится более сложный матрас или система кроватей, например, матрас, соединенный с насосом, который обеспечивает постоянный поток воздуха в матрас.
Также имеется ряд подушек из пеноматериала или с перераспределением давления. Спросите своего опекуна о типах, наиболее подходящих для вас.
Тем не менее, Национальный институт здравоохранения и передового опыта (NICE) сообщает, что существует ограниченное количество данных о том, какие типы устройств для перераспределения давления лучше всего подходят для облегчения и предотвращения пролежней в разных местах, таких как пятки или бедра.
Повязки
Специально разработанные повязки можно использовать для защиты пролежней и ускорения процесса заживления.
К ним относятся:
- альгинатные повязки – изготовлены из морских водорослей и содержат натрий и кальций, которые, как известно, ускоряют процесс заживления
- гидроколлоидные повязки – содержат гель, стимулирующий рост новой кожи клеток в язве, сохраняя окружающую здоровую кожу сухой
- другие типы повязок , такие как пены, пленки, гидроволокна/гелевые волокна, гели и антимикробные (антибиотики) повязки
Спросите у своего опекуна, какой тип повязки он использует для лечения вашей пролежней.
Марлевые повязки не рекомендуются ни для профилактики, ни для лечения пролежней.
Кремы и мази
Местные антисептические или противомикробные (антибиотики) кремы и мази обычно не рекомендуются для лечения пролежней.
Но защитные кремы могут понадобиться для защиты кожи, которая была повреждена или раздражена при недержании мочи.
Антибиотики
Антибиотики могут быть назначены для лечения инфицированной язвы или при тяжелой инфекции, такой как:
- заражение крови (сепсис)
- бактериальная инфекция подкожных тканей (флегмона)
- инфекция кости (остеомиелит)
Диета и питание
Соблюдение здоровой сбалансированной диеты, содержащей достаточное количество белка и большое разнообразие витаминов и минералов, может ускорить процесс выздоровления.
Если вы плохо питаетесь, вам может потребоваться консультация диетолога. Они могут составить для вас подходящий план питания.
Также важно пить много жидкости, чтобы избежать обезвоживания, поскольку обезвоживание может замедлить процесс заживления.
Удаление поврежденной ткани (санация)
Иногда может быть необходимо удалить мертвую ткань из пролежневой язвы, чтобы ускорить ее заживление. Это известно как санация.
При наличии небольшого количества омертвевших тканей их можно удалить с помощью специально разработанных повязок.
Большие количества омертвевших тканей можно удалить с помощью:
- струй воды под высоким давлением
- ультразвука
- хирургических инструментов, таких как скальпели и щипцы хирургическая обработка раны (если ее не лечат повязкой) не причиняет вам боли.


 Инфекция представляет собой значительный риск на этом этапе.
Инфекция представляет собой значительный риск на этом этапе.
 Также знайте, каковы побочные эффекты.
Также знайте, каковы побочные эффекты.