Плацентарная недостаточность — что это и как лечить
Большинство женщин знают, что плацента связывает маму и малыша во время беременности и при помощи нее к малышу поступают питательные вещества и кислород. Бывают ли такие ситуации, когда плацента перестает правильно и полноценно выполнять свою функцию? Можно ли как то предотвратить это?
Какую функцию выполняет плацента
Итак, плацента – это важный орган, который образуется только во время беременности. Образуется плацента из хориона — зародышевых оболочек плода. В самом начале беременности ворсины хориона – выросты оболочки — равномерно покрывают всю поверхность плодного яйца, начиная со второго месяца беременности с одной стороны плодного яйца ворсины начинают удлиняться, увеличиваться в размерах и формируют плаценту.
Внутри ворсин течет кровь малыша, а снаружи они омываются кровью матери. Между кровотоком мамы и малыша расположен всего один слой клеток, который и играет роль барьера между организмом матери и ребенка. Благодаря этой мембране кровь матери и плода не смешивается.
Однако в последние годы стало известно, что клетки крови плода все-таки проникают через плацентарный барьер в кровоток матери и благодаря этому стало возможным проведение генетических анализов и определение хромосомных аномалий, резуса фактора и пола плода по крови беременной женщины (неинвазивный пренатальный тест).
В плаценте происходит постоянный обмен веществ между мамой и ребенком. Из материнской крови к плоду поступает кислород и питательные вещества, от плода обратно к матери углекислый газ и продукты обмена, подлежащие выведению из организма.Плацентарный барьер выполняет иммунологическую функцию, поскольку пропускает некоторые защитные антитела – клетки крови, обеспечивающие борьбу с инфекционными агентами, кроме того он является непроницаемым для некоторых вредных веществ, вирусов и бактерий. К сожалению, плацентарный барьер легко преодолевают наркотические вещества, алкоголь, никотин, компоненты многих лекарств и некоторые вирусы.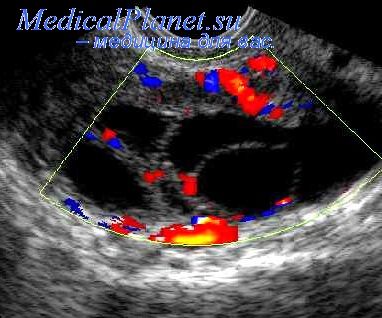
Важной функцией плаценты является выработка гормонов и биологически активных веществ. В первую очередь это гормоны, важные для успешного вынашивания беременности, например хорионический гонадотропин, плацентарный лактоген, эстрогены и др.
К сожалению, не всегда все складывается вполне благополучно. В силу самых различных причин на разных сроках беременности могут происходить отклонения в развитии и функционировании плаценты. Изменения эти никогда не проходят бесследно для мамы и малыша, а зачастую имеют грозные последствия.
Если плацента перестает выполнять свои функции в полной мере, развивается так называемая плацентарная недостаточность. По сути, она заключается в ухудшении кровообращения в системе мать-плацента-плод.
Виды и причины плацентарной недостаточности
Врачи различают острую и хроническую плацентарную недостаточность:
Острая плацентарная недостаточность — это состояние, требующее экстренного вмешательства врачей. Она характеризуется стремительным ухудшением плацентарного кровотока. Острая плацентарная недостаточность возникает в основном в результате отслойки плаценты или гибели отдельных участков ткани плаценты например при образовании тромбов в сосудах. Причиной отслойки может послужить травма живота, антифосфолипидный синдром.
Фосфолипиды – это сложные жиры, которые входят в состав оболочек всех клеток организма. В ряде случаев иммунная система организма вырабатывает большое количество антител к некоторым собственным фосфолипидам и белкам, связывающим эти липиды. Они называются антифосфолипидные антитела и при взаимодействии с клетками организма вызывают повреждение клеток и активацию свертывающей системы крови, что приводит к тромбообразованию.
Антифосфолипидный синдром является самой частой причиной тромботических осложнений при беременности, в том числе причиной отслойки плаценты и острой плацентаной недостаточности.
Острая плацентарная недостаточность развивается при отслойке более 2/3 поверхности плаценты.
В случае развития острой плацентарной недостаточности необходимо максимально быстро провести операцию кесарева сечения для сохранения жизни малыша и мамы.
Значительно чаще у беременных женщин встречается хроническая плацентарная недостаточность. В этом случае происходит нарушение формирования и созревания плаценты, уменьшается маточно-плацентарный и плодово-плацентарный кровотоки, ограничивается газообмен и обмен веществ в плаценте, снижается синтез плацентарных гормонов. Все эти изменения определяют недостаточное поступление кислорода и питательных веществ малышу, вызывают задержку роста и развития плода.
Причинами плацентарной недостаточности чаще всего являются перенесенные аборты, особенно хирургический аборт при первой беременности, курение, при этом количество и крепость выкуриваемых сигарет значения не имеют, поскольку на формировании неполноценных сосудов плаценты негативное действие оказывает табачный дым, а не никотин.
В группу риска по развитию плацентарной недостаточности входят также женщины с хроническими заболеваниями, такими как артериальная гипертензия, железодефицитная анемия, пиелонефрит, сахарный диабет, заболевания щитовидной железы.
В последние годы наблюдается значительный рост плацентарной недостаточности, вызванной бактериями, вирусами, грибами. Причиной этого может быть как острая инфекция, перенесенная будущей мамой во время беременности, так и активация хронического инфекционного процесса в организме беременной женщины.
Немаловажное значение в формировании хронической плацентарной недостаточности играет патология матки: эндометриоз, пороки развития матки (седловидная, двурогая). Фактором риска врачи считают также миому матки. Безусловно, целый ряд лекарственных средств оказывает неблагоприятное влияние на формирование плаценты и развитие плода. В настоящее время определен список препаратов, не разрешенных к применению во время беременности.
Также большое значение в развитии плацентарной недостаточности имеет тромбофилия – повышенная склонность организма к образованию сгустков крови — тромбов в сосудах.
В некоторых случаях плацентарная недостаточность может быть обусловлена наличием хромосомных нарушений у плода, в частности при синдромах Дауна (наличие дополнительной 21 хромосомы у плода) или синдроме Эдвардса (дополнительная 18 хромосома у плода) уже в ранние сроки беременности диагностируется нарушение функции плаценты.
Следует отметить, что среди осложнений беременности, наиболее часто приводящих к развитию хронической плацентарной недостаточности, существенным фактором является преэклампсия (или поздний гестоз) – это осложнения второй половины беременности, проявляющееся отеками, повышением давления и появлением белка в моче.
Независимо от факторов, способствующих развитию плацентарной недостаточности, в основе ее лежат нарушения кровообращения в маточно-плацентарном комплексе, приводящие к нарушению всех функций плаценты. Следовательно, симптомы хронической плацентарной недостаточности будут обусловлены недостатком поступления кислорода и питательных веществ к плоду.
Это прежде всего, задержка внутриутробного развития плода – отставание размеров плода и замедление темпов его роста. Часто имеют место изменение двигательной активности плода. Сначала может быть некоторое усиление движений, а затем уменьшение. Нарушение защитной функции плаценты приводит к внутриутробному инфицированию плода под действием проникающих через плаценту патогенных (болезнетворных) микроорганизмов. Плод, развитие которого происходит в условиях плацентарной недостаточности, в значительно большей степени подвержен риску травматизации в родах, у них отмечается нарушение адаптации к внеутробной жизни, повышенная заболеваемость в первый год жизни.
По времени возникновения врачи разделяют плацентарную недостаточность на раннюю и позднюю.
Ранняя (или первичная) плацентарная недостаточность развивается до 16 недель беременности.
 Она возникает уже на этапе формирования плаценты и связана с заболеваниями беременной женщины, имеющимися до беременности, к примеру с патологией матки, хронической артериальной гипертензией, эндокринологическими заболеваниями. При этом происходит формированием неполноценных сосудов в плаценте.
Она возникает уже на этапе формирования плаценты и связана с заболеваниями беременной женщины, имеющимися до беременности, к примеру с патологией матки, хронической артериальной гипертензией, эндокринологическими заболеваниями. При этом происходит формированием неполноценных сосудов в плаценте.Важным является подразделение плацентарной недостаточности на компенсированную и декомпенсированные формы. Компенсированная плацентарная недостаточность развивается, к примеру, при угрозе прерывания беременности и нетяжелых формах позднего гестоза, в случае, если эти осложнения успешно поддаются медикаментозной коррекции. Декомпенсированная плацентарная недостаточность вызывает развитие задержки развития плода, хронической внутриутробной гипоксии, вплоть до гибели плода.
Диагностика плацентарной недостаточности
Лечить уже развившуюся плацентарную недостаточность практически невозможно, поэтому врачи активно стремятся выявлять беременных женщин, угрожаемых в отношении формирования нарушений функции плаценты. Если плацентарная недостаточность выявляется в 3 триместре беременности, эффективного лечения, к сожалению, не существует. Поэтому очень активно в настоящее время применяются все способы выявления в ранние сроки беременности тех женщин, в формировании плаценты которых произошли нарушения.
В первую очередь, при постановке на учет по беременности выявляют максимально значимые факторы риска – курение, перенесенные аборты, отягощенную наследственность (низкий вес при рождении, склонность к тромбозам), наличие хронических заболеваний сердца, сосудов, сахарного диабета.
Профилактические мероприятия против развития плацентарной недостаточности особенно актуальны и необходимы до 16-17 недель беременности, когда происходит формирование структур плаценты.
Значимую помощь в оценке риска развития плацентарной недостаточности оказывает пренатальный скрининг, который проводится в 11-14 недель беременности. Он проводится для выявления синдромов Дауна, Эдвардса и др. хромосомных болезней у плода. В настоящее время самым актуальным является проведение комплексного ранний скрининг беременной на прогнозирование риска развития плацентарной недостаточности, преэклампсии и внутриутробной задержки развития плода. Поскольку данный вид диагностики относится к самым современным и передовым, к сожалению, он пока не включен в перечень услуг, предоставляемых в женской консультации в рамках ОМС, но доступен всем желающим в центрах пренатальной диагностики.
Определение белков, вырабатываемых плацентой
В первую очередь проводят определение белка РАРР-А, он является также маркером хромосомных аномалий плода. Снижение концентрации РАРР-А в крови в 11-14 недель беременности встречается у беременных женщин, имеющих высокий риск плацентарной недостаточности и задержки развития плода.
Второй гормон плаценты, который помогает в оценке рисков плацентарной недостаточности – PIGF (плацентарный фактор роста). Его концентрация в крови снижается задолго до первых проявлений плацентарной недостаточности. Его определение применяют не настолько широко, как PAPP-A, но тем не менее многие лаборатории уже включили данный белок в пренатальный скрининг 1 триместра. Крайне важное значение при проведении скрининга 1 триместра имеет измерение кровотоков в сосудах матки. Однозначно доказано, что сужение сосудов матки, определяемое при исследовании, свидетельствует о неполноценности формирования плаценты, которое будет ухудшаться с увеличением срока беременности и приведет к снижению питания малыша и снабжения его кислородов, то есть к развитию плацентарной недостаточности и задержки развития плода. При нормальных размерах маточных сосудов в 11-14 недель беременности риск тяжелой плацентарной недостаточности ничтожно мал.
При нормальных размерах маточных сосудов в 11-14 недель беременности риск тяжелой плацентарной недостаточности ничтожно мал.
Следующее обязательное скрининговое ультразвуковое исследование проводится в 20-21 неделю беременности. При этом обязательно проводят измерения плода, чтобы оценить, нет ли отставания в росте. Ведь при кислородном голодании замедляются темпы роста плода и размеры его начинают отставать от нормы для каждого срока беременности. Кроме того врач обязательно оценивает состояние и зрелость плаценты. Во время УЗИ проводится также допплерометрия сосудов матки для выявления ранних изменений, предшествующих клиническим проявлениям плацентарной недостаточности.
У пациенток, относящихся к группе высокого риска кроме УЗИ и допплерометрии проводят также суточное мониторирование колебаний артериального давления, определение количества белка в анализе мочи, собранном за сутки, оценивают показатели системы свертывания крови.
Третье УЗИ проводится всем будущим мамам в 30–34 недели беременности. Врач измеряет окружность головы и живота крохи, длину костей его ручек и ножек, и вычисляет предполагаемый вес плода. Эти измерения позволяют доктору убедиться в том, что малыш развивается нормально. Также имеет значение строение плаценты, наличие в ней признаков старения, вследствие чего она обычно перестает полноценно снабжать малыша кровью, а, значит, ему перестает хватать кислорода и питательных веществ и развитие ребенка нарушается. Во время УЗИ оценивается количество и вид околоплодных вод, которые также могут изменяться при внутриутробном страдании плода.
ДОППЛЕРОМЕТРИЯ
Допплерометрия сосудов плаценты и пуповины (метод исследования скоростей кровотоков в этих сосудах) так же позволяет оценить самочувствие малыша. Доктор исследует кровоток в артериях матки, пуповины, сердца и мозга ребенка. Это исследование позволяет определить, хорошо ли работает плацента, нет ли признаков нехватки кислорода у малыша, или развития гестоза у мамы. При снижении скорости кровотока в каком-либо сосуде можно говорить о нарушениях питания плода различной степени тяжести.
При снижении скорости кровотока в каком-либо сосуде можно говорить о нарушениях питания плода различной степени тяжести.
Вовремя проведенное обследование позволяет выявить начальные стадии дефицита кровоснабжения. В таких случаях лечение сможет предотвратить грозные осложнения, такие как гипоксия и внутриутробная задержка развития малыша. Допперометрию проводят в 20–21 неделю и в 30-32 недели беременности, при наличии изменений, контроль осуществляют минимум каждые две недели.
КАРДИОТОКОГРАФИЯ
Это важный метод оценки состояния плода. Проводится КТГ при сроке беременности 33 недели и более, поскольку только на этом этапе внутриутробного развития малыша устанавливается полноценная регуляция деятельности сердечно-сосудистой системы плода центрами спинного и головного мозга. Запись сердцебиений плода проводят в течение 20–40 минут, а при необходимости исследование может быть продлено до 1,5 часов.
Аппарат регистрирует и записывает частоту сердцебиений малыша. Врач акушер-гинеколог оценивает кривую записи сердцебиений, эпизоды урежения и резкого учащения частоты сердечных сокращений плода и на основании этих данных делает заключение о том, насколько комфортно малыш чувствует себя в животе у мамы. К примеру, при снижении концентрации кислорода в крови плода, уменьшается и его поступление к клеткам нервной системы, что в свою очередь отражается на частоте сердечных сокращений. При нормальном течении беременности КТГ проводят после 33 недели 1 раз в 10–14 дней, иногда чаще. В некоторых клиниках в настоящее время предлагается услуга постоянного КТГ-мониторирования, что приобретает актуальность при наличии признаков плацентарной недостаточности. Беременной женщине выдается мониторчик, который регистрирует изменения сердечной деятельности малыша и эти данные по интернету передаются лечащему врачу.
Лечение плацентарной недостаточности
Специфических способов лечения плацентарной недостаточности в настоящее время не существует, поскольку нет лекарственных препаратов, которые избирательно улучшают маточно-плацентарный кровоток. Именно поэтому все меры борьбы с плацентарной недостаточностью направлены на профилактику. Если пациентка относится к группе высокого риска по развитию плацентарной недостаточности, с раннего срока беременности ей назначают лекарственные препараты, эффективность которых хорошо доказана и которые предупреждают раннее развитие выраженных нарушений функции плаценты.
Именно поэтому все меры борьбы с плацентарной недостаточностью направлены на профилактику. Если пациентка относится к группе высокого риска по развитию плацентарной недостаточности, с раннего срока беременности ей назначают лекарственные препараты, эффективность которых хорошо доказана и которые предупреждают раннее развитие выраженных нарушений функции плаценты.
Если во время проведения дополнительных методов оценки состояния плода выявляются начальные нарушения поступления кислорода к малышу, проводится медикаментозное лечение, направленное на увеличение притока крови и кислорода через плаценту и обязательные контрольные обследования на фоне проводимой терапии. Если изменения серьезные и малыш испытывает выраженный дефицит кислорода и питательных веществ, состояние его страдает, то в таких случаях проводится экстренное родоразрешение.
Возможности и перспективы лечения плацентарной недостаточности uMEDp
В статье рассмотрены вопросы лечения плацентарной недостаточности. У 27 беременных в сроке гестации 32–34 недели выявлена плацентарная недостаточность при помощи трехмерной допплерометрии. Все они были пролечены дипиридамолом в течение четырех недель. Положительный эффект терапии зафиксирован при повторном ультразвуковом исследовании. У 55,6% новорожденных ранний неонатальный период протекал без осложнений, что является следствием адекватно проведенной и патогенетически обоснованной терапии.Таблица 1. Объемная внутриплацентарная гемодинамика до лечения и через две недели после терапии препаратом Курантил® N25 (дипиридамол)
Таблица 2. Показатели объемного внутриплацентарного кровотока до и после лечения*
Рис. 1. Трехмерная организация сосудистой системы плаценты до лечения
Рис. 2. Трехмерная организация сосудистой системы плаценты после лечения
Введение
На долю патологии плаценты, включая ее недостаточность, приходится от 30 до 60% в структуре причин перинатальной заболеваемости и смертности [1–3]. Благодаря прогрессу в современной перинатологии удалось решить многие проблемы, связанные с гестационным процессом и антенатальной охраной плода. Сегодня можно определить условия, влияющие на уровень перинатальных потерь, и следует констатировать, что в развитых странах и отдельных медицинских учреждениях РФ широкое внедрение в акушерскую практику современных диагностических и лечебных технологий позволило добиться снижения перинатальной заболеваемости и смертности [4].
Благодаря прогрессу в современной перинатологии удалось решить многие проблемы, связанные с гестационным процессом и антенатальной охраной плода. Сегодня можно определить условия, влияющие на уровень перинатальных потерь, и следует констатировать, что в развитых странах и отдельных медицинских учреждениях РФ широкое внедрение в акушерскую практику современных диагностических и лечебных технологий позволило добиться снижения перинатальной заболеваемости и смертности [4].
Первичные звенья в патогенезе плацентарной недостаточности – сниженный маточно-плацентарный кровоток, отставание в формировании котиледонов и плодово-плацентарного кровообращения [3]. На этом фоне обычно усилено развитие компенсаторно-приспособительных механизмов в плаценте, особенно в ранние сроки беременности. В результате чрезмерной стимуляции компенсаторно-приспособительных механизмов происходит преждевременное созревание плаценты, что приводит к срыву адаптационных реакций. Формируется синдром плацентарной недостаточности, имеющий морфологические и функциональные проявления. К основным морфологическим проявлениям можно отнести гипоплазию плаценты, редукцию сосудистого русла плаценты и отсутствие с его стороны компенсаторных реакций. Что касается функциональных проявлений, то это прежде всего церебральные повреждения плода. В настоящее время наиболее признанными механизмами этих повреждений являются гипоксически-ишемический и инфекционный. Нельзя также не сказать о врожденных и наследственных заболеваниях. Крайним проявлением экстремального состояния фетоплацентарного комплекса является антенатальная гибель плода [5].
Предотвратить нежелательное влияние на плод лекарственных средств, проникающих через плаценту, – важная задача, которая занимает центральное место в тактике фармакотерапии у беременных с фетоплацентарной недостаточностью. Однако и без учета влияния лекарств на плод (имеются в виду случаи терапии по витальным показаниям) фармакотерапия имеет особенности, обусловленные перестройкой обмена веществ в организме беременной, а также связанные с участием плаценты и плода в кинетике применяемых препаратов.
Проблема фармакологической защиты организма при фетоплацентарной недостаточности имеет два четко разграниченных аспекта: профилактический и лечебный. Профилактический аспект – это соблюдение условий, способствующих предупреждению фетального дистресса: прегравидарная подготовка, современные диагностические возможности, прогнозирование перинатальных осложнений, адекватная тактика ведения. Учитывая определенную стадийность в развитии фетоплацентарной недостаточности, можно также говорить о лечебно-профилактическом аспекте.
Современная фармакотерапия фетоплацентарной недостаточности базируется на четырех основных направлениях:
- коррекция метаболических и гемодинамических нарушений, связанных с заболеванием матери;
- воздействие на патологические изменения маточно-плацентарного кровообращения;
- улучшение снабжения плода кислородом и энергетическими веществами, что определяет повышение адаптационных возможностей в системе «мать – плод» и устойчивости плода к гипоксии;
- поддержание метаболического и биохимического равновесия в плодной системе, благоприятствующего течению обменных процессов.
Исходя из основных положений патогенеза фетоплацентарной недостаточности и ее следствия, каковым является задержка внутриутробного роста плода, можно выделить основное звено приложения терапии этого состояния – улучшение кровотока в системе «мать – плацента – плод». Улучшение маточно-плацентарного кровотока достигается применением различных комбинаций медикаментозных средств [6], среди которых особое место занимает дипиридамол. Дипиридамол был представлен на рынке как вазодилататор в 1959 г. Последующие исследования продемонстрировали его антиагрегантную активность, ассоциированную со снижением адгезии тромбоцитов, что расширило показания к его применению [7, 8].
В акушерстве и гинекологии дипиридамол показан к применению для профилактики тромбозов, нарушений микроциркуляции любого генеза, профилактики и лечения плацентарной недостаточности при осложненной беременности. Терапевтическая доза составляет 75 мг/сут (максимальная рекомендованная суточная доза 225 мг), продолжительность приема – четыре – шесть недель с возможным повторным назначением курса лечения.
Терапевтическая доза составляет 75 мг/сут (максимальная рекомендованная суточная доза 225 мг), продолжительность приема – четыре – шесть недель с возможным повторным назначением курса лечения.
Дипиридамол оказывает влияние как на первичную, так и на вторичную агрегацию тромбоцитов, тормозит их адгезию, потенцирует антиагрегационный эффект простациклина. В механизме действия существенное значение имеет ингибирование фосфодиэстеразы и повышение содержания циклического аденозинмонофосфата в тромбоцитах, что приводит к торможению их агрегации. Кроме того, стимулируется высвобождение простациклина эндотелиальными клетками, угнетается образование тромбоксана А2. Дипиридамол оказывает вазодилатирующее действие на коронарные сосуды путем ингибирования аденозиндезаминазы. При этом тормозится обратный захват аденозина эритроцитами, повышается его концентрация в крови. Аденозин тормозит аденилатциклазу и в свою очередь увеличивает содержание циклического аденозинмонофосфата в тромбоцитах. Наряду с этим аденозин влияет на гладкую мускулатуру сосудов и препятствует высвобождению катехоламинов. Вазодилатирующее действие дипиридамола также связано с его способностью потенцировать выработку оксида азота эндотелиоцитами [9].
Дипиридамол также обладает антиоксидантной активностью. Открытые более 20 лет назад его антиоксидантные свойства продолжают активно изучаться как в экспериментах на животных моделях, так и в клинической практике. Дипиридамол устраняет продукты свободнорадикального окисления путем передачи электронов от гидрофильных и гидрофобных молекул, вследствие чего повышается васкулярная протекция. Протективный эффект выявлен преимущественно в отношении перекисного окисления мембран и митохондриальных липидов эритроцитов и других клеток крови. Кроме того, дипиридамол ингибирует образование свободных радикалов в тромбоцитах и эндотелиальных клетках, что приводит к улучшению окислительно-восстановительных клеточных реакций. Во многих экспериментальных исследованиях продемонстрировано, что нейтрализация свободных радикалов предупреждает и развитие патологической вазореактивности, и нарушение проницаемости гематоэнцефалического барьера [10].
Основная цель назначения дипиридамола во время беременности состоит в улучшении плацентарного кровотока и предупреждении дистрофических изменений в плаценте, устранении гипоксии тканей плода и накоплении в них гликогена. Препарат может с эффектом применяться у беременных с высоким риском плацентарной недостаточности (с внутриутробными инфекциями, преэклампсией, аутоиммунными заболеваниями, экстрагенитальными заболеваниями – сахарным диабетом, метаболическим синдромом), а также при высоком риске тромбообразования. Эффекты препарата универсальны и реализуются вне зависимости от причин, вызвавших нарушение плацентарного кровотока.
Цель исследования
Улучшение перинатальных исходов при плацентарной недостаточности путем разработки терапевтических подходов, включающих применение препарата Курантил® N25 (дипиридамол), который назначался беременным с фетоплацентарной недостаточностью по 50 мг три раза в сутки в течение четырех недель.
Материал и методы
Под наблюдением находилось 27 беременных с фетоплацентарной недостаточностью в сроке гестации 32–34 недели. Диагноз плацентарной недостаточности был установлен на основании клинико-лабораторных данных: эхографических признаков задержки внутриутробного роста плода различной степени тяжести, структурных изменений в плаценте в виде «раннего» старения и кальциноза, особенностей строения пуповины, маловодия. Кроме того, были отмечены признаки хронической гипоксии плода по данным кардиомониторного наблюдения, симптомы истощения гормональной функции плаценты по данным иммуноферментных исследований, патологические значения плодово-плацентарного кровотока по данным импульсной допплерометрии.
Медиана возраста пациенток – 26 лет (25-й перцентиль – 23 года, 75-й перцентиль – 30 лет). Первобеременных было 14 (51,9%), первые роды произошли у 22 (81,5%) пациенток, вторые роды – у пяти (18,5%). У 13 (48,1%) женщин анамнез был отягощен искусственными абортами. 70,4% пациенток ранее перенесли гинекологические заболевания. Все 27 (100%) беременных страдали различными экстрагенитальными заболеваниями: ожирением (14,8%), заболеваниями эндокринной системы (14,8%), заболеваниями желудочно-кишечного тракта (48,1%), заболеваниями почек и мочевыводящих путей (18,5%), заболеваниями сердечно-сосудистой системы (37%), гипертонической болезнью (22,2%).
70,4% пациенток ранее перенесли гинекологические заболевания. Все 27 (100%) беременных страдали различными экстрагенитальными заболеваниями: ожирением (14,8%), заболеваниями эндокринной системы (14,8%), заболеваниями желудочно-кишечного тракта (48,1%), заболеваниями почек и мочевыводящих путей (18,5%), заболеваниями сердечно-сосудистой системы (37%), гипертонической болезнью (22,2%).
Течение беременности осложнилось присоединением преэклампсии у 15 (55,6%) пациенток. У 20 (74,1%) беременность протекала на фоне угрозы ее прерывания с ранних сроков.
Необходимость контроля состояния внутриплацентарного кровотока в процессе терапии для своевременной оценки влияния медикаментозных препаратов очевидна. В ходе исследования оценивалась эффективность лечебного воздействия препарата Курантил® N25 (дипиридамол) на уровень внутриплацентарного кровотока и состояние плодово-плацентарной гемодинамики. Для контроля над эффективностью лечения использовалась методика трехмерной допплерометрии. Исследование проводилось на ультразвуковом приборе Voluson-730, оснащенном специализированным трехмерным датчиком (RAB 4-8p). Кровоток исследовался в пяти зонах: центральной, двух парацентральных и двух периферических. Вычислялись индекс васкуляризации, индекс кровотока и васкуляризационно-поточный индекс. Исходя из основных положений патогенеза плацентарной недостаточности и задержки внутриутробного роста плода как ее следствия, можно выделить основное звено приложения терапии этого состояния – улучшение маточно-плацентарного кровотока и нормализация реологических и гемостазиологических нарушений. В связи с этим в комплекс терапии был включен дипиридамол. Пациенткам был назначен Курантил® N25 (дипиридамол) по 50 мг три раза в сутки в течение четырех недель. Исследование объемного внутриплацентарного кровотока у беременных с фетоплацентарной недостаточностью проводилось до лечения и через две недели применения препарата Курантил® N25 (дипиридамол). После этого лечение продолжалось еще в течение двух недель.
Результаты и их обсуждение
До назначения препарата Курантил® N25 (дипиридамол) показатели внутриплацентарной гемодинамики были низкими, преимущественно в центральной зоне плаценты (гиповаскуляризация плаценты). Изменения внутриплацентарной гемодинамики, полученные через две недели после проведения терапии, представлены в табл. 1. Во всех пяти зонах плаценты после двухнедельной терапии дипиридамолом частота низких уровней внутриплацентарной гемодинамики уменьшилась с 4,3 до 2 раз. Частота нормативных значений увеличилась с 1,1 до 6 раз. В периферических зонах плаценты, в правой парацентральной, а также в центральной зоне появились участки гиперваскуляризации.
Как видно из табл. 2, показатели внутриплацентарной гемодинамики: индекс васкуляризации, индекс кровотока и васкуляризационно-поточный индекс – во всех зонах плаценты достоверно повышались после применения препарата Курантил® N25 (дипиридамол) (p
Полученные результаты свидетельствуют о возможности с помощью неинвазивной диагностической методики – 3D-энергетической допплерометрии контролировать гемодинамические процессы в плаценте, выявлять нарушения плацентарного кровотока, мониторировать компенсаторные реакции плаценты и тем самым способствовать своевременному назначению патогенетически обоснованной терапии дипиридамолом.
У 15 (55,6%) пролеченных беременных роды произошли через естественные родовые пути. У 12 (44,4%) пациенток было запланировано родоразрешение путем операции кесарева сечения, однако в связи с дородовым излитием околоплодных вод или самопроизвольным развитием родовой деятельности четырех пациенток прооперировали в экстренном порядке. Основным показанием к операции явилась прогрессирующая фетоплацентарная недостаточность у всех пациенток, в том числе у четырех (14,8%) в сочетании с тазовым предлежанием плода.
У четырех (14,8%) пациенток дети родились недоношенными. Все дети родились с признаками задержки внутриутробного роста плода: у 15 (55,6%) новорожденных первой степени, у восьми (29,6%) – второй степени и у четырех (14,8%) детей – третьей степени. Признаки гипотрофии второй степени были выявлены у восьми (29,6%) новорожденных и третьей степени – у четырех (14,8%).
Признаки гипотрофии второй степени были выявлены у восьми (29,6%) новорожденных и третьей степени – у четырех (14,8%).
15 (55,6%) детей родились в удовлетворительном состоянии с оценкой состояния по шкале Апгар 8–9 баллов. У десяти (37,0%) новорожденных при рождении диагностирован гипоксический синдром, оценка по шкале Апгар составила 7–8 баллов. Двое (7,4%) новорожденных родились в состоянии асфиксии, оценка по шкале Апгар на первой и пятой минуте составила 6–7 баллов.
15 (55,6%) новорожденных были своевременно выписаны домой в удовлетворительном состоянии. 12 (44,4%) новорожденных были переведены на этапное лечение.
Выводы
Несмотря на положительный эффект от проводимой терапии по данным 3D-энергетической допплерометрии, только у 55,6% новорожденных ранний неонатальный период протекал без осложнений. Это можно объяснить особенностями состояния беременных, имевших отягощенный соматический, гинекологический и репродуктивный анамнез и составлявших группу высокого риска перинатальной патологии. Рождение более половины здоровых новорожденных у этого контингента женщин, безусловно, является следствием адекватно проведенной и патогенетически обоснованной терапии.
15 полезных привычек будущей мамы
11 января 2019 г.
Всем известно, что беременные женщины должны вести здоровый образ жизни. Однако далеко не все четко понимают, что под этим подразумевается.
Здоровый образ жизни при беременности – это отказ от вредных привычек, таких как курение и употребление алкоголя. Это исключение работы на вредном производстве, включающем шумы, вибрацию, перепады температур и давления, использование химических реагентов и радиации. Здоровый образ жизни беременной – это натуральная пища и удобная одежда. Наконец, здоровый образ жизни при беременности – это правильно организованный режим дня: соотношение времени сна и бодрствования, работы и отдыха, режим питания и распределение физической нагрузки. Большое значение в организации режима дня имеет не только соотношение длительности нагрузок, но и их правильное, равномерное распределение в течение суток. Частота приемов пищи имеет не меньшее значение, чем ингредиенты и способ приготовления блюд. А часы, выбранные для отдыха, не менее важны, чем длительность сна. Можно сказать, что это некоторая система, позволяющая поддерживать организм будущей мамы в оптимальном состоянии. Поэтому с самого начала беременности ей нужно внимательней относиться к своему образу жизни, стараться сделать его более удобным и правильным – словом, самое время обзаводиться полезными привычками.
Большое значение в организации режима дня имеет не только соотношение длительности нагрузок, но и их правильное, равномерное распределение в течение суток. Частота приемов пищи имеет не меньшее значение, чем ингредиенты и способ приготовления блюд. А часы, выбранные для отдыха, не менее важны, чем длительность сна. Можно сказать, что это некоторая система, позволяющая поддерживать организм будущей мамы в оптимальном состоянии. Поэтому с самого начала беременности ей нужно внимательней относиться к своему образу жизни, стараться сделать его более удобным и правильным – словом, самое время обзаводиться полезными привычками.
1. Вовремя ложитесь спать и высыпайтесь. Режим сна очень важен для будущей мамы: засиживаться за полночь и вставать невыспавшейся в этот период не просто неполезно – это может негативно повлиять на течение беременности. Во время сна организм получает наиболее полноценный отдых, восстанавливается работоспособность нервных клеток, расслабляется мускулатура, нормализуется обмен веществ и кровообращение. Нарушение режима сна у беременной женщины часто становится причиной развития токсикоза, повышения тонуса матки и давления, снижения плацентарного кровотока. Длительность сна на любом этапе беременности не должна быть менее восьми часов подряд. При этом крайне важно, чтобы после сна будущая мама чувствовала себя отдохнувшей и бодрой. Оптимальное время для сна колеблется в интервале с десяти часов вечера до восьми часов утра. Именно в этот период нервная система больше всего нуждается в разрядке и восстановлении.
2. Не думайте о проблемах перед сном. Не стоит перегружать себя «на ночь» заботами и переживаниями: в противном случае вы рискуете и во сне продолжить решение дневных проблем, и сон не будет крепким. Решение важных вопросов и выяснение отношений лучше перенести на следующий день.
3. Правильно вставайте с постели после сна. Проснувшись, не торопитесь покинуть кровать, не садитесь и не вскакивайте в первые же минуты. Полежите несколько минут спокойно, послушайте свое дыхание. Затем потянитесь, повернитесь с боку на бок. Это поможет наладить кровообращение во всем теле, нормализовать кровяное давление и избежать головокружения при смене позы, а также приступа утренней тошноты в период раннего токсикоза. Почувствовав, что вы полностью проснулись, присядьте в кровати, разомните руками мышцы ног, опустите ноги с кровати и еще раз потянитесь. Вот теперь можно и вставать!
Полежите несколько минут спокойно, послушайте свое дыхание. Затем потянитесь, повернитесь с боку на бок. Это поможет наладить кровообращение во всем теле, нормализовать кровяное давление и избежать головокружения при смене позы, а также приступа утренней тошноты в период раннего токсикоза. Почувствовав, что вы полностью проснулись, присядьте в кровати, разомните руками мышцы ног, опустите ноги с кровати и еще раз потянитесь. Вот теперь можно и вставать!
4. Выпивайте натощак стакан воды. Эта полезная привычка также помогает справиться с утренней слабостью и приступами тошноты при раннем токсикозе. Кроме того, вода, выпитая натощак, стимулирует перистальтику кишечника и способствует налаживанию регулярного стула – то есть это простое и эффективное средство против запоров и вздутия живота, на которые нередко жалуются будущие мамы. Стакан воды натощак способствует повышению аппетита и лучшему перевариванию пищи, активизации обменных процессов и выведению шлаков из организма. Лучше всего для этих целей подойдет простая кипяченая чуть теплая вода.
5. Не стесняйтесь просить уступить место в общественном транспорте. Ехать стоя не просто тяжело и неудобно – для будущей мамы это опасно: вас будут невольно толкать проходящие пассажиры, сложно удержать равновесие при торможении и повороте и т. д. Не следует ждать, пока кто-то сообразит предложить вам свое место: в современном обществе люди порой настолько заняты своими проблемами, что просто не замечают ничего вокруг. Однако это вовсе не означает, что никто из сидящих не захочет уступить вам место, если вы об этом попросите. Напомним, что в каждом виде общественного транспорта есть специальные места, предназначенные для пожилых людей, пассажиров с детьми и беременных женщин. Таким образом, всегда есть места «специально для вас», и не нужно стесняться сообщить об этом сидящим на них пассажирам!
6. Ешьте почаще маленькими порциями. На время беременности стоит пересмотреть сам режим приема пищи. Диетологи советуют будущим мамам отказаться от традиционного деления дневного рациона на завтраки, обеды и ужины. Вместо этого рекомендуется перейти на частое дробное питание: каждые 2–3 часа перекусывать понемногу, распределив таким образом дневное меню равномерно в течение дня. Например, вместо обеда, состоящего из 3–5 блюд, можно отдельно поесть салат, через пару часов – суп, еще позднее – мясо или рыбу, чуть позже – овощи или кашу, затем еще через пару часов – фрукты или десерт. Общий объем пищи в этом случае остается прежним: нет риска переедания, будущая мама не испытывает голода между приемами пищи, а еда, употребляемая дробными порциями, гораздо лучше и быстрее переваривается, не доставляя проблем с пищеварением.
Диетологи советуют будущим мамам отказаться от традиционного деления дневного рациона на завтраки, обеды и ужины. Вместо этого рекомендуется перейти на частое дробное питание: каждые 2–3 часа перекусывать понемногу, распределив таким образом дневное меню равномерно в течение дня. Например, вместо обеда, состоящего из 3–5 блюд, можно отдельно поесть салат, через пару часов – суп, еще позднее – мясо или рыбу, чуть позже – овощи или кашу, затем еще через пару часов – фрукты или десерт. Общий объем пищи в этом случае остается прежним: нет риска переедания, будущая мама не испытывает голода между приемами пищи, а еда, употребляемая дробными порциями, гораздо лучше и быстрее переваривается, не доставляя проблем с пищеварением.
7. Создайте максимальный комфорт на рабочем месте. Поскольку большая часть офисного времени проводится сидя за столом, стоит обратить внимание, как и на чем вы сидите! Ведь от этого тоже во многом зависит самочувствие и трудоспособность: в период беременности и так возрастает нагрузка на суставы и позвоночник, ухудшается кровообращение в области таза и нижних конечностей, поэтому неудобная поза на рабочем месте дает о себе знать гораздо быстрее. Если правила компании позволяют, можно обзавестись личным офисным креслом с ортопедической спинкой, регулируемыми подлокотниками, подголовником и высотой сиденья. Другой вариант – подвергнуть обновлению штатную офисную мебель, дополнив ее удобными ортопедическими подушечками – их можно без труда найти в ортопедических салонах и автомагазинах. Чтобы спина будущей мамы не уставала, спинка стула должна доходить хотя бы до середины лопаток, а руки от локтей должны свободно помещаться на рабочей поверхности стола.
8. При сидячей работе чаще меняйте позу. Основная проблема, связанная с работой в офисе, – длительное вынужденное положение (сидя за компьютером), которое неизбежно ведет к общему ухудшению кровотока. Работая во время беременности, нужно использовать несколько несложных способов, которые позволяют существенно улучшить «качество жизни».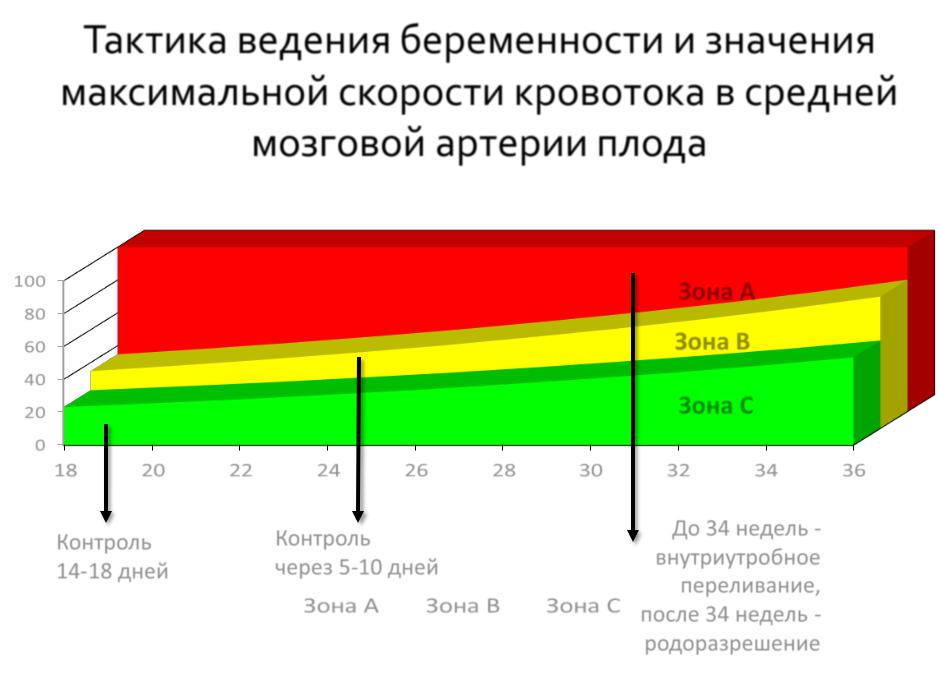 Чаще устраивайте маленькие перерывы в течение рабочего дня. Например, каждые час-полтора откидывайтесь на спинку сидения, положите руки на живот, расслабьтесь, закройте глаза и пару минут подышите глубоко и размеренно, делая вдох через нос, а выдох – через рот. Постоянно меняйте позу, в перерывах попробуйте выполнять легкие физические упражнения на растяжку мышц спины и груди, поочередное напряжение и расслабление отдельных групп мышц на фоне спокойного глубокого дыхания. А можно и просто потянуться или походить по помещению. При возможности несколько раз в течение рабочего дня выходите на пять минут на улицу. Все это поможет вам сохранить работоспособность, хорошее самочувствие и настроение на весь день.
Чаще устраивайте маленькие перерывы в течение рабочего дня. Например, каждые час-полтора откидывайтесь на спинку сидения, положите руки на живот, расслабьтесь, закройте глаза и пару минут подышите глубоко и размеренно, делая вдох через нос, а выдох – через рот. Постоянно меняйте позу, в перерывах попробуйте выполнять легкие физические упражнения на растяжку мышц спины и груди, поочередное напряжение и расслабление отдельных групп мышц на фоне спокойного глубокого дыхания. А можно и просто потянуться или походить по помещению. При возможности несколько раз в течение рабочего дня выходите на пять минут на улицу. Все это поможет вам сохранить работоспособность, хорошее самочувствие и настроение на весь день.
9. Гуляйте каждый день. При прогулке беременной в легкие попадает больше кислорода, чем, например, при отдыхе на скамейке. В результате кровь максимально обогащается кислородом и все органы и системы будущей мамы работают значительно лучше. Активизируется и плацентарный кровоток, от состояния которого напрямую зависит рост и развитие малыша. Ходьба при беременности поддерживает в хорошем тонусе мышцы ног, ягодиц и спины, препятствует возникновению геморроя и варикозного расширения вен, помогает бороться с венозным застоем в области малого таза. В результате регулярных прогулок пешком улучшается маточно-плацентарный кровоток, а значит – малыш получает больше кислорода и питательных веществ. Важно, чтобы вся прогулка беременной проходила в одном темпе: без излишних усилий, но и не слишком медленно. Во время прогулки определите для себя комфортный темп ходьбы и по возможности старайтесь не менять его. Следите за дыханием: оно должно быть размеренным, глубоким и ровным. Старайтесь делать вдох через нос, а выдыхать воздух ртом.
10. Каждый день при беременности ешьте «живые витамины». Так называют овощи, фрукты и ягоды. Овощи и фрукты содержат до 80% витаминов, необходимых крохе для роста и развития, а маме – для хорошего самочувствия во время беременности. Можно употреблять «живые витамины» при беременности сырыми, термически обработанными, готовить из них салаты и соки. Салат из свежих овощей и зелени лучше заправлять нерафинированным растительным маслом. Свежевыжатые соки в период беременности рекомендуется разбавлять (1 часть сока на 1 часть воды), чтобы не вызвать концентрированным соком раздражение слизистой желудка – особенно это касается соков из свеклы, моркови и яблока. Пить свежевыжатый сок лучше прохладным и отдельно от еды. Клюква, брусника, шиповник, черника, смородина, черноплодная рябина – главные помощники почек будущей мамы, а также натуральный источник витамина С! Они обладают сосудоукрепляющим, противовоспалительным и противоотечным действием, что особенно важно во второй половине беременности. Можно есть свежие ягоды, покупать замороженные, варить варенья-«пятиминутки», протирать с сахаром, делать морсы, компоты и кисели.
Можно употреблять «живые витамины» при беременности сырыми, термически обработанными, готовить из них салаты и соки. Салат из свежих овощей и зелени лучше заправлять нерафинированным растительным маслом. Свежевыжатые соки в период беременности рекомендуется разбавлять (1 часть сока на 1 часть воды), чтобы не вызвать концентрированным соком раздражение слизистой желудка – особенно это касается соков из свеклы, моркови и яблока. Пить свежевыжатый сок лучше прохладным и отдельно от еды. Клюква, брусника, шиповник, черника, смородина, черноплодная рябина – главные помощники почек будущей мамы, а также натуральный источник витамина С! Они обладают сосудоукрепляющим, противовоспалительным и противоотечным действием, что особенно важно во второй половине беременности. Можно есть свежие ягоды, покупать замороженные, варить варенья-«пятиминутки», протирать с сахаром, делать морсы, компоты и кисели.
11. Пару раз в неделю ходите в бассейн при беременности. Плавание при беременности очень полезно для будущей мамы на любом сроке беременности. Регулярные водные процедуры дают дозированную нагрузку на все группы мышц, укрепляют связочный и опорно-двигательный аппарат, расслабляюще действуют на нервную систему, помогают в профилактике и комплексном лечении заболеваний позвоночника, отеков и варикозной болезни. Существует специальный комплекс упражнений для беременных в воде – аквааэробика, помогающая эффективно подготовиться к родам и поддерживать во время «особого положения» хорошую физическую форму. Особенно полезны аквааэробика и плавание при беременности в морской воде, поэтому во многих бассейнах используют солевой состав, идентичный натуральному морскому, – он называется «раппа».
12. Носите только удобную одежду. Предпочтение теперь стоит отдавать вещам свободного кроя, обеспечивающим достаточную свободу движений и нормальный газообмен кожи, и из натуральных материалов. Предметы туалета не должны содержать утягивающих элементов – жестких корсажных вставок, ремней, резинок и др. Проблема тесной одежды в том, что она сдавливает ткани и нарушает кровообращение в организме будущей мамы, а это может плохо отразиться на питании, дыхании, росте и полноценном развитии малыша. Утягивающая одежда на ранних сроках беременности может отрицательно повлиять на органогенез (закладку и развитие органов и систем плода), спровоцировав различные сбои в этом сложном процессе. Другая проблема – неудобная, давящая одежда может вызвать даже повышение тонуса матки, что чревато развитием угрозы прерывания беременности. Тесная одежда ограничивает рост матки, и, следовательно, ухудшает «жилищные условия» малыша, которому для полноценного роста и развития необходимо определенное жизненное пространство.
Проблема тесной одежды в том, что она сдавливает ткани и нарушает кровообращение в организме будущей мамы, а это может плохо отразиться на питании, дыхании, росте и полноценном развитии малыша. Утягивающая одежда на ранних сроках беременности может отрицательно повлиять на органогенез (закладку и развитие органов и систем плода), спровоцировав различные сбои в этом сложном процессе. Другая проблема – неудобная, давящая одежда может вызвать даже повышение тонуса матки, что чревато развитием угрозы прерывания беременности. Тесная одежда ограничивает рост матки, и, следовательно, ухудшает «жилищные условия» малыша, которому для полноценного роста и развития необходимо определенное жизненное пространство.
Основной критерий для выбора обуви – удобство, равномерная фиксация стопы, устойчивость подошвы, натуральные материалы, четкое соответствие размера, небольшой (в пределах 3–4 см) и устойчивый каблук.
13. Ежедневно делайте упражнения для беременных. Дозированная физическая нагрузка полезна как для самой беременной женщины, так и для плода. Конечно, речь идет о специальных упражнениях для беременных. Такие тренировки исключают резкие движения, подъем тяжестей, нагрузку на пресс, риск травмы и падения. Освоить упражнения для беременных можно на занятиях в женской консультации, на курсах для будущих родителей или в фитнес-центрах на специализированных программах. Безусловно, для того чтобы определить допустимую нагрузку, нужно посоветоваться с врачом.
Занимаемся по правилам
При отсутствии у будущей мамы противопоказаний для занятий спортом общие правила таковы:
• Длительность занятий – не более 40 минут 3–4 раза в неделю или не более 15 минут ежедневно.
• Начинайте упражнения в спокойном темпе.
• Не менее 10 минут тратьте на разминку.
• Более «тяжелые» нагрузки чередуйте с упражнениями на релаксацию.
• Каждые 15–20 минут делайте перерыв для отдыха.
• Пейте воду перед занятием и в перерывах.
• Цель занятий для беременных – не напряжение, а расслабление, поэтому при появлении усталости снижайте темп или прекращайте занятие.
14. Проветривайте комнату перед сном. Для того чтобы сон был крепким, а отдых – полноценным, минут за тридцать до сна желательно хорошо проветрить спальню. Прохладный свежий воздух поможет быстрее заснуть и лучше выспаться; к тому же ночная «перезагрузка» нервной системы напрямую зависит от температуры воздуха и процентного содержания в нем кислорода. За время проветривания как раз можно совершить небольшую ежевечернюю прогулку, а затем принять теплый душ.
15. Ищите источники положительных эмоций. Самый лучший способ стабилизации эмоционального фона будущей мамы – это переключение внимания на события или занятия, связанные с получением положительных эмоций. Можно смело утверждать, что хорошее настроение полезно для беременной. Во время смеха, радости и удовольствия в крови будущей мамы преобладают «гормоны счастья» – эндорфины. Эти вещества контролируют скорость обмена веществ, насыщение крови кислородом, а также поставку плоду белков, жиров, углеводов и всего, что необходимо для его полноценного развития. Так что у будущей мамы, которая во время беременности пребывает в хорошем расположении духа, больше шансов на рождение здорового ребенка, чем у женщин, которые во время беременности постоянно нервничают, раздражаются и плачут. Можно посещать концерты, театры, музеи и интересные выставки, устраивать загородные пикники, гулять по городу и фотографировать достопримечательности, проектировать детскую и делать покупки для малыша. Можно записаться, например, на занятия по обучению танцу живота, вокалу, бисероплетению или языковые курсы. Наконец, можно вместе с партнером посещать курсы для будущих родителей, знакомиться с другими парами, обмениваться информацией и опытом по вопросам беременности, учиться сообща преодолевать сложности, готовиться к родам и уходу за малышом.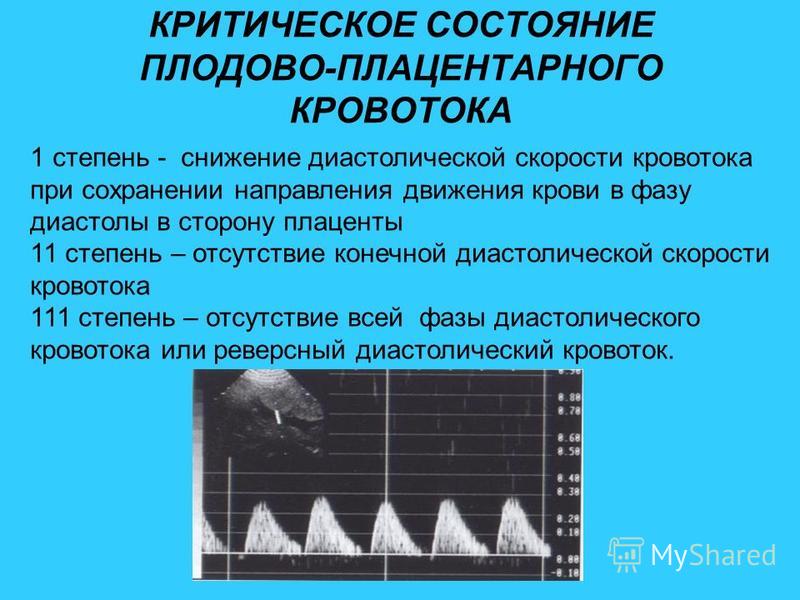 Эти приятные заботы помогут быстрее справиться с эмоциональным дисбалансом, стабилизировать настроение и позволить себе просто наслаждаться состоянием беременности.
Эти приятные заботы помогут быстрее справиться с эмоциональным дисбалансом, стабилизировать настроение и позволить себе просто наслаждаться состоянием беременности.
Поделиться в соцсетях:
Актуальные новости
Плацентарная недостаточность — симптомы, диагностика и лечение
Плацентарная недостаточность (фетоплацентарная недостаточность, ФПН) — является нарушением функции плаценты, возникающим под воздействием определенных факторов.
Плацента — уникальный орган, формирующийся у женщины во время беременности. Плацента устанавливает связь между плодом и матерью. Через нее осуществляется передача будущему ребенку питательных веществ, а также дыхательная, выделительная, защитная и гормональная функции плода.
Если плацента перестает выполнять данные функции в полной мере, начинает развиваться фетоплацентарная недостаточность. По сути, недостаточность — это нарушение кровообращения в системе мать-плацента-плод.
Если подобные нарушения незначительны, то они не окажут негативного влияния на плод, но при особенно выраженной ФПН может развиться гипоксия плода (кислородная недостаточность), что впоследствии может привести к его гибели.
По своему течению существуют 2 формы ФПН — хроническая и острая.
При острой ФПН может быть обнаружена преждевременная отслойка нормально расположенной плаценты, вызванная резким нарушением маточно-плацентарного кровотока, что в ряде случаев может привести к гибели плода.
При хронической ФПН (наиболее распространенной) происходит постепенное нарушение кровообращения в плаценте.
Медики выделяют компенсированную и декомпенсированную формы хронической плацентарной недостаточности.
Несмотря на не слишком выраженное ухудшение кровоснабжения при компенсированной ФПН, плод не страдает и приспосабливается к этим изменениям, благодаря компенсаторным возможностям материнского организма.
При декомпенсированной ФПН изменения имеют более стойкий характер, что приводит к недостаточному снабжению кислородом плода, к нарушению его сердечной деятельности и задержке развития.
К факторам, способным вызвать появление ФПН во время беременности, относятся:
Симптомы заболевания
При компенсированной хронической ФПН симптомы заболевания практически отсутствуют, и беременная чувствует себя вполне нормально. О наличии у нее плацентарной недостаточности женщина может узнать, как правило, во время прохождения ультразвукового исследования.
При хронической и острой декомпенсированной ФПН симптомы более выражены. Сначала отмечаются активные движения плода, после активность резко уменьшается.
Помните о том, что, начиная с 28 недели, будущая мама в норме должна ощущать движения плода не менее десяти раз в сутки. Если плод не столь активен — это является поводом для того, чтобы немедленно наведаться к своему акушеру-гинекологу.
Кроме того, если имеется задержка развития плода, при декомпенсированной ФПН отмечается некоторое уменьшение размеров живота. Правда, самостоятельно выявить данные изменения очень сложно, поэтому обычно уменьшение выявляется гинекологом во время планового приема.
И напоследок: наиболее опасный признак развития острой ФПН — это кровянистые выделения из влагалища. Это свидетельствует о том, что произошла преждевременная отслойка нормально расположенной плаценты, и подобная ситуация требует незамедлительного обращения к акушеру-гинекологу.
Диагностика ФПН
Для диагностики ФПН в акушерской практике применяют 3 основных метода: ультразвуковое исследование (УЗИ), кардиотокографию (КТГ) и допплерометрию. При любом незначительном подозрении на плацентарную недостаточность следует провести все эти обследования в обязательном порядке!
При УЗИ будет оцениваться двигательная активность плода, состояние плаценты (ее зрелость и толщина), количество околоплодных вод и размеры плода.
Допплер при беременности в Минске
Допплерометрия (синоним, допплерография) фето-плацентарного кровотока – это исследование состояния кровотока в системе «мать-плацента-плод», которое проводят во время ультразвукового исследования при беременности.
Результаты допплерографии позволяют судить о состоянии маточно–плацентарно–плодового кровотока и косвенно свидетельствуют о внутриутробном состоянии ребенка.
Физический эффект, применяемый в современной медицине для измерения скорости кровотока, открыл в 1842 году Христиан Иоганн Доплер, профессор математики и геометрии. Широкое распространение допплерометрия в акшерстве получила с середины 80 годов 20 века. Наиболее часто применяемые доплеровские методики при сканировании во время беременности следующие: импульсный, цветной (цветовой), энергетический допплеры.
Импульсный допплер.
Сущность эффекта Доплера сводится к тому, что при отражении ультразвуковых волн от движущихся объектов (в нашем случае такими объектами являются кровяные клетки, движущиеся по сосудам) изменяются физические свойства волны. Разница между частотой отраженных и испускаемых ультразвуковых импульсов называется доплеровским сдвигом. Скорость кровотока рассчитывается по математической формуле на основании доплеровского сдвига и затем отмечается светящейся точкой на мониторе. Совокупность этих точек образует рисунок на экране ультразвукового аппарата, который называется кривой скорости кровотока. Кроме того, при проведении допплерометрии слышны звуковые сигналы, которые помогают врачу различать в нужном ли сосуде проводится измерение. Кривую скорости кровотока врач оценивает визуально, а так же, отмечая определенные участки, проводит расчет специальных индексов. Эти индексы называются индексами сосудистого сопротивления и характеризуют состояние кровотока в исследуемом сосуде. Вообще показателей, характеризующих кровоток в сосуде, может быть много, но наиболее популярными в акушерском ультразвуке индексами являются ИР (индекс резистентности), ПИ (пульсационный индекс) и СДО (систало-диастолическое отношение). Значения полученных индексов сопротивления сравниваются с нормативными и, исходя из этого формулируется заключение по состоянию кровотока в сосуде.
Значения полученных индексов сопротивления сравниваются с нормативными и, исходя из этого формулируется заключение по состоянию кровотока в сосуде.
Цветной допплер.
Эта методика основана на применении того же частотного сдвига, только после преобразования сигналов на экране монитора появляется изображение сосудов, обычно красного и синего цвета. С помощью этой методики нельзя определить расчетные индексы, но можно охарактеризовать особенности кровотока в органе, проследить ход сосудов.
Часто цветной и импульсный допплер используются в комбинации – цветной для нахождения сосуда, импульсный для оценки скорости кровотока в нем.
При ультразвуковом исследовании во время беременности режим цветного допплера используется очень часто. Так такие опасные состояния как предлежание сосудов плаценты к шейке матки, истинный узел пуповины, многократное обвитие пуповины вокруг шеи плода, рак шейки матки можно диагностировать с помощью этой методики. Кроме этого, цветной допплер применяется при каждом исследовании сердца плода и помогает обнаружить пороки сердца.
Энергетический допплер.
Еще одна из методик оценки кровоснабжения изучаемого объекта. Изменение амплитудных характеристик волны преображается в аппарате и на мониторе видны сосуды обычно оранжевого цвета. Эта методика в акушерстве применяется не часто.
Показания для проведения допплерометрии.
Основными показаниями для оценки кровотока в системе мать-плацента-плод являются:
1.Заболевания матери:
- гестоз, артериальная гипертензия,
- заболевания почек,
- коллагенозы,
- антифосфолипидный синдром и другие аутоиммунные состояния
- врожденные тромбофилии
- сахарный диабет
2.Заболевания плода, плаценты, пуповины:
- отставание в размерах
- маловодие,многоводие
- многоплодная беременность
- нарушение созревания плаценты
- неименная водянка, пороки развития плода, аномалии пуповины, хромосомные аномалии плода
- патологические типы КТГ
- пороки развития и подозрение на хромосомную патологию
3. Отягощённый акушерский анамнез (ЗВРП, гестоз, мертворождения при предыдущих беременностях).
Отягощённый акушерский анамнез (ЗВРП, гестоз, мертворождения при предыдущих беременностях).
Оценка кровотока в бассейне плаценты.
Оценка плацентарного кровотока включает в себя измерение индексов сопротивления в артерии пуповины и в обеих маточных артериях. Нарушение кровотока в пуповине свидетельствует о неполадках в плодовой части плаценты. Нарушение кровотока в маточных артериях говорит о сбое в работе маточной части плаценты. Необходимо знать, что нормальные показатели кровотока служат достаточно достоверным признаком нормального внутриутробного состояния плода, но полностью не исключают развития определенных осложнений; наличие нарушений кровотока в разных отделах маточно-плацентарно-плодовой системы требует строгого динамического контроля и лечения, в том числе в условиях стационара.
Оценка кровообращения плода.
Гемодинамика малыша обычно оценивается при исследовании кровотока в мозговых сосудах (средняя мозговая артерия), аорте, венозном протоке, сердце.
Классификация нарушений маточно-плацентаро-плодового кровотока.
Наиболее часто применяемая, простая и удобная классификация нарушений плацентарного кровотока изложена ниже.
1 степень
А.Нарушение маточно-плацентарного кровотока при сохранении плодово-плацентарного ( повышены индексы сопротивления в маточных артериях)
Б.Нарушение плодово-плацентарного кровотока при сохранении маточно-плацентарного (повышены индексы сопротивления в артерии пуповины)
2 степень
Одновременное нарушение маточно-плацентарного и плодово-плацентарного кровотока (повышены индексы сопротивления в артерии пуповиныи в маточных артериях)
3 степень
Критическое нарушение плодово-плацентарного кровотока (нарушение кровотока в пуповине) — отсутствует диастолический кровоток в артерии пуповины или даже появляется реверсный (обратный) кровоток.
Проведя оценку кровотока в сосудах плаценты и плода, врач делает соответствующие выводы и формулирует заключение. На основании этого заключения и результатах других методик обследования выбирается тактика ведения беременности.
На основании этого заключения и результатах других методик обследования выбирается тактика ведения беременности.
Необходимо помнить:
* Допплерометрия – это дополнительная методика, которая применяется после проведения ультразвукового исследования.
* Показания к проведению допплерометрии определяет врач. Без показаний такое исследование проводить не стоит.
* Частоту проведения допплерометрии определяет врач. Иногда требуется ежедневный контроль за состоянием кровотока мать-плод
* Нормальные результаты при допплерометрии не отменяют результатов других исследований и не гарантируют отсутствие внутриутробного страдания плода.
Плацентарная недостаточность :: ТРУДНЫЙ ПАЦИЕНТ
академик РАМН профессор В.Н. Серов
Научный центр акушерства гинекологии и перинатологии РАМН, Москва
Плацентарная недостаточность (ПН) является проявлением ряда заболеваний, нередко являющихся причиной внутриутробной гибели плода с последующим самопроизвольным выкидышем, рождением мертвого ребенка.
Наиболее показательным в отношении внутриутробной гибели плода является привычное невынашивание беременности и преждевременные роды. При привычном невынашивании плод, как правило, вначале погибает, после чего наступает выкидыш. Лишь при истмико-цервикальной недостаточности плод рождается живым. Изучение причин привычного невынашивания беременности претерпевает существенную динамику. Постоянно выясняется существенная роль аутоиммунных нарушений (антифосфолипидный синдром, анти-ХГ-синдром, наличие антител к прогестерону, фосфолипидам), гестоза, генетических аномалий.
Роль острой вирусной инфекции при беременности, как причина поражения плода и потери беременности, никем не отрицается. Однако частота острой вирусной инфекции невелика и составляет 1-1,5 %. Бактериальная инфекция, в частности хронический эндометрит, хроническая урогенитальная инфекция (пиелонефрит, кольпит), как причина ПН и внутриутробной гибели плода остается недоказанной.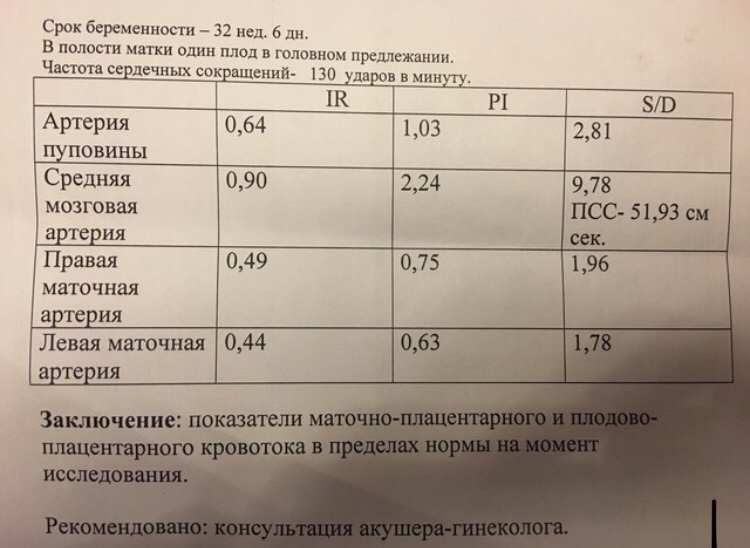
Носительство вирусной инфекции, особенно герпетической, способствует образованию антифосфолипидных антител и в последующем возможному развитию антифосфолипидного синдрома.
Ранее мы изучали на большой группе (более 1200 беременных) течение беременности и родов при наличии IgG и IgM антител к герпесу, цитомегаловирусу, гепатиту А, В, С. Было отмечено, что герпетическая инфекция в 16-25 % случаев сопровождалась осложнениями со стороны плода в виде внутриутробной гибели и самопроизвольного прекращения беременности, в том числе и преждевременными родами, гипотрофией плода и мертворождениями. Аномалий развития плода также оказалось больше в 1,5 раза по сравнению с популяционными показателями.
У беременных, инфицированных вирусами различных форм гепатита, выявлено повышенное количество гестозов, преждевременных родов, слабости родовой деятельности. Однако самопроизвольных выкидышей и внутриутробной гибели плода не было. В дальнейшем мы обследовали группу женщин, ранее перенесших повторные самопроизвольные выкидыши, и обнаружили у 35 % из них наличие антител к фосфолипидам. Таким образом, можно считать причиной самопроизвольных прерываний беременности и внутриутробной гибели плода не латентную герпетическую инфекцию, а антифосфолипидный синдром.
В определенной степени можно предположить, что причинами гипотрофии плода, ПН у беременных с гестозом также являются антифосфолипидные антитела, так как преэклампсия чаще всего развивается на фоне антифосфолипидного синдрома.
Ведущими признаками определения ПН являются ультразвуковая биометрия плода, определение кровотока в сосудах плаценты и плода, определение хорионического гонадотропина и плацентарного лактогена. Наиболее ранними проявлениями, еще до заметной задержки развития плода, являются нарушения кровообращения в фетоплацентарном комплексе.
В клинической практике наиболее часто выделяют первичную и вторичную ПН. При первичной ПН структурные изменения обнаруживаются в строении, расположении и прикреплении плаценты и создании ворсин хориона.
Вторичная ПН развивается во II-III триместрах беременности на фоне сформировавшейся плаценты и осложненного течения беременности и характеризуется инволюционно-дистрофическими и воспалительными ее изменениями. Как первичная, так и вторичная ПН могут иметь острое и хроническое течение.
В развитии острой ПН важную роль играют нарушения маточно-плацентарного кровообращения. Острая ПН чаще развивается на фоне обширных инфарктов и преждевременной отслойки нормально расположенной плаценты, вследствие чего наступает гибель плода и прерывание беременности. Нередко обширные кровоизлияния и отслойка плаценты развиваются при катастрофическом фосфолипидном синдроме.
Хроническая ПН возникает в результате нарушения компенсаторно-приспособительных механизмов в сочетании с циркуляторными расстройствами и инволюционно-дистрофическими процессами [1-4].
В клинической практике важно различать относительную и абсолютную ПН.
При сохранении компенсаторных реакций в плаценте ее недостаточность не нуждается в лечении. В этих случаях беременность может закончиться своевременными родами здоровым ребенком. Однако возможна и внутриутробная задержка развития плода, которую следует выявить при динамическом наблюдении.
Наиболее тяжелой формой является абсолютная недостаточность плаценты, свидетельствующая об истощении ее компенсаторных механизмов. Эта форма патологии сопровождается синдромом задержки развития плода и гипоксией, вплоть до его внутриутробной гибели. Беременность у таких женщин протекает на фоне угрожающего аборта или преждевременных родов. В клинической практике наблюдаются переходные виды ПН.
Выделяют основные формы хронической недостаточности плаценты:
нарушение питательной функции (трофическая недостаточность), при которой нарушается всасывание и усвоение питательных продуктов, также синтез собственных продуктов обмена веществ плода;
дыхательную недостаточность, заключающуюся в нарушении транспорта кислорода и углекислоты.

Две формы нарушения функции плаценты могут существовать самостоятельно или сочетаться друг с другом. Они могут лежать в основе патогенеза как первичной, так и вторичной ПН.
К основным звеньям патогенеза ПН относятся нарушения маточно-плацентарного и плодово-плацентарного кровообращения, метаболизма, синтетической функции и состояния клеточных мембран плаценты. Патология маточно-плацентарного кровообращения характеризуется тремя важнейшими моментами: нарушением притока крови в межворсинчатое пространство, затруднением оттока крови из него и изменениями реологических и коагуляционных свойств крови матки.
Результаты изучения системных изменений при хронической ПН указывают на то, что к числу наиболее важных патофизиологических изменений в организме беременной относится гиповолемия и снижение перфузии органов. При этом возрастает чувствительность сосудистых элементов к циркулирующим прессорным агентам и происходит активация коагуляционного каскада, что ведет к одновременному снижению перфузии межворсинчатого пространства [1, 2, 3, 5].
Большая роль в нарушении гемодинамики плаценты принадлежит реокоагуляционным расстройствам. Известно, что изменения гемостаза, в частности гиперкоагуляция, занимает особое место в патогенезе ПН. Исходная физиологическая гиперкоагуляция крови, достигающая максимального развития к концу III триместра, обеспечивает локальный гемостаз в матке после родов. В динамике беременности в организме развивается гиперволемия и снижается периферическое сосудистое сопротивление. Эти механизмы носят адаптационно-защитный характер у здоровых беременных.
В случае же патологии, приводящей к активации системы гемостаза, они теряют свою защитную функцию и способствуют усугублению ПН [4-6]. При беременности с задержкой внутриутробного развития плода уменьшается количество проникающих в миометрий трофобластических элементов. Неполная инвазия трофобласта в спиральные артерии матери становится причиной недостаточности его перфузии и изменений секреции гуморальных факторов.
Основными направлениями для предупреждения развития и лечения ПН являются воздействия, направленные на улучшение маточно-плацентарного кровообращения и микроциркуляции, нормализацию газообмена в системе мать-плод, улучшение метаболической функции плаценты, восстановление нарушений функции клеточных мембран. В последние годы значительно расширился арсенал лекарственных средств, назначаемых для предупреждения нарушений внутриутробного роста при ПН, сопровождающейся дефицитом кислородного снабжения плода.
К числу лекарственных средств, оказывающих воздействие на сосудистый компонент маточно-плацентарного сосудистого бассейна, относятся препараты, клинический эффект которых обеспечивает снижение тонуса, амплитуды и сокращений матки, общего периферического сосудистого сопротивления, диастолического артериального давления, частоты сердечных сокращений без существенного снижения артериального давления. К данной группе препаратов относятся: фенотерол, тербуталин, Ритодрин, Гинипрал. При чрезмерной активности мускулатуры матки и острой гипоксии плода внутривенное введение -адреномиметиков способствует улучшению маточного плацентарного кровотока. Однако при гипоксии, развившейся на фоне ПН, сопровождающейся глубокими морфологическими изменениями в плаценте, эффект от применения препаратов данной группы не достигается. Фармакологический токолиз может оказывать благоприятное влияние на маточно-плацентарное кровообращение лишь при ПН функционального характера. Кроме того, применение данных препаратов при гиповолемии ограничено в связи с тем, что сосудорасширяющий эффект при низком систолическом артериальном давлении может способствовать снижению маточно-плацентарного кровотока. Для его улучшения используют внутривенные инфузии реополиглюкина, декстранов.
В связи с тем что в развитии хронической ПН существенное место занимают морфофункциональные изменения в плаценте в виде микротромбозов, гематом и инфарктов, мероприятия, направленные на улучшение реологических свойств крови, могут способствовать нормализации периферического кровотока, в том числе в бассейне маточно-плацентарного круга кровообращения. К ним относится применение гепарина, а в последнее время – низкомолекулярных фракций гепарина, например фраксипарина, который используется и в амбулаторных условиях.
К ним относится применение гепарина, а в последнее время – низкомолекулярных фракций гепарина, например фраксипарина, который используется и в амбулаторных условиях.
В последние годы для лечения ПН стали применяться эфферентные методы лечения, в частности плазмаферез. Рекомендуют использовать ультрафиолетовое облучение крови, медицинский озон, лазерную терапию.
При наступившей беременности наиболее перспективным является профилактика и лечение при ранних проявлениях ПН. Оправдано также лечение беременных с высоким риском ПН. В первую очередь, это беременные с внутриутробной инфекцией, гестозом, аутоиммунной патологией. Согласно нашим данным и сведениям литературы, эффективным методом лечения начальных проявлений у беременных с высоким риском ПН является применение антиагрегантов, в частности дипиридамола (Курантила).
Основу терапии ПН составляют мероприятия, направленные на улучшение маточно-плацентарного и фетоплацентарного кровотока. Препараты, применяемые с этой целью, расширяют сосуды, расслабляют мускулатуру матки, улучшают реологические свойства крови в системе мать-плацента-плод. Согласно последним научным данным ПН часто возникает при аутоиммунной патологии – антифосфолипидном синдроме, тромбоцитопатии. Кроме того, всегда ПН характеризуется тромбофилическим состоянием, длительно текущим ДВС-синдромом (диссеминированное внутрисосудистое свертывание крови). Особенно отчетливо тромбофилическое состояние проявляется образованием микротромбов в фетоплацентарном комплексе, нарушением микроциркуляции, гиповолемией, повышением периферического сосудистого сопротивления. Нарушения микроциркуляции, микротромбирование, ухудшение кислородной и трофической функции плаценты особенно отчетливо определяются при гестозе, внутриутробной инфекции, диабете, метаболическом синдроме, сердечно-сосудистых заболеваниях при беременности.
Следует обратить особое внимание на лечение ПН в начальных стадиях и профилактику ее при высоком риске развития ПН.
Беременные с высоким риском ПН – это больные гестозом, аутоиммунной патологией, особенно с антифосфолипидным синдромом, генетическими изменениями (мутация MTHFR C677T, мутация FV Zeiden, полиморфизм в гене ингибитора активатора плазминогена типа РАI-1, полиморфизм в гене фибриногена и др. ), диабетом, метаболическим синдромом.
), диабетом, метаболическим синдромом.
С целью профилактики ПН при высоком риске или начальных проявлениях вышеназванных заболеваний целесообразно в комплексе лечебных мероприятий использовать Курантил, обладающий антиагрегационными, ангиопротективными и иммуномоделирующими свойствами.
Курантил уменьшает периферическое сопротивление сосудов, расширяя артериолы и капилляры, улучшает микроциркуляцию, предупреждает артериальный тромбоз, нормализует венозный отток.
Курантил корригирует плацентарный кровоток, при гестозе предупреждает дистрофию плаценты, устраняет гипоксию плода, оказывает модулирующее действие на функциональную активность системы интерферона, повышает противовирусную резистентность.
Профилактические дозы Курантила при фетоплацентарной недостаточности составляют 25 мг 3 раза в сутки, лечебные дозы – 50 мг 3 раза в сутки.
По последним данным, учитывая роль сосудистых нарушений в патогенезе невынашивания, Курантил рекомендуется применять на ранних сроках беременности, начиная с первого триместра по 25 мг 3 раза в сутки курсами по 3-4 недели. Такие сроки необходимы, так как прием дипиридамола способствует индукции ангиогенеза сосудов плаценты.
Таким образом, ранняя диагностика НП и профилактическое лечение беременных из групп риска по развитию синдрома задержки развития плода позволяет предупредить декомпенсированные формы маточно-плацентарной дисфункции и довести беременность до благополучного исхода.
Литература
1. Афанасьева Н.В., Стрижаков А.Н. Исходы беременности и родов при фетоплацентарной недостаточности различной степени тяжести // Вопросы гинекологии, акушерства и перинатологии. 2004. Т. 3. № 2. С. 7-13.
2. Демидович Е.О., Игнатко И.В. Особенности плодового почечного кровотока при фетоплацентарной недостаточности.
3. Орджоникидзе Н.В., Клименко П.А., Дживилегова Г.Д. Новое в лечении беременных с синдромом задержки развития плода // Акушерство и гинекология. 1996. № 3. С. 32-36.
4. Федорова М.В. Плацентарная недостаточность // Акушерство и гинекология. 1997. № 6. С. 40-43.
Федорова М.В. Плацентарная недостаточность // Акушерство и гинекология. 1997. № 6. С. 40-43.
5. Шаповаленко С.А. Комплексная диагностика и лечение плацентарной недостаточности у беременных на разных стадиях гестации // Вестник Российской ассоциации акушеров-гинекологов. 2001. № 2. С. 43-47.
УЗИ фетоплацентарного комплекса
Здоровый образ жизни во время беременности – явление само собой разумеющееся. Однако, некоторым будущим мамам порой очень тяжело отказаться от привычного ритма жизни, особенно, если беременность не была запланирована, и известие о ней становится неожиданным сюрпризом. Почему же соблюдение целого ряда нельзя и нужно, профилактика заболеваний, отказ от вредных привычек так важны во время беременности? Есть минимум два ответа на заданный вопрос. Первый – вашему организму нужна такая защита, чтобы беременность не привела к перегрузке и развитию заболеваний. И второе – чтобы снизить влияние вредных факторов на малыша, ведь если беременная женщина не придерживается здорового образа жизни, проницаемость плаценты повышается и возрастает риск повреждения растущего организма вредными факторами.
Зачем нужна плацента?
Плацента на время внутриутробного развития забирает на себя функции большинства органов плода – она и питает, и защищает, и обеспечивает дыхание. Ее значение в целом переоценить крайне сложно. Кроме обеспечения жизнедеятельности малыша, плацента отвечает за нормальное течение беременности. В ней синтезируются гормоны, которые необходимы для сохранения беременности.
Повреждающие факторы
К сожалению, возможности плацентарного барьера достаточно ограничены, особенно, это касается тяжелых повреждающих факторов, таких как алкоголь, курение, наркотики, лекарственные препараты. Токсическое действие алкоголя на клетки организма изучено достаточно хорошо. При чем речь сейчас идет о взрослом созревшем организме, клетки которого не способны противостоять продуктам распада этилового спирта. Поэтому о вреде его для развивающихся, созревающих клеток и говорить не стоит – он может быть на столько колоссальным, что приводит к гибели плода. Однократное употребление алкоголя во время беременности способно привести к прерыванию ее, к нарушению формирования и созревания нервных клеток. Только одну столовую ложку мамин организм может обезвредить, пока алкоголь дойдет к плаценте, весь остальной объем благополучно поступит к ребенку. Никотин способен не только повышать проницаемость плаценты для вредных факторов, но и сам приводит к непоправимым последствиям – гибели малыша на любом сроке беременности. Может спровоцировать выкидыш или преждевременные роды. При упоминании о наркотиках цифры вообще вызывают состояние шока – более 80% беременностей завершаются гибелью плода внутриутробно, и только 20 % беременностей заканчиваются рождением живых детей, но их адаптационные способности значительно снижены, и часть их них погибает в раннем младенческом возрасте. Лекарственные препараты приводят к внутриутробной гибели плода, к развитию различных пороков.
Однократное употребление алкоголя во время беременности способно привести к прерыванию ее, к нарушению формирования и созревания нервных клеток. Только одну столовую ложку мамин организм может обезвредить, пока алкоголь дойдет к плаценте, весь остальной объем благополучно поступит к ребенку. Никотин способен не только повышать проницаемость плаценты для вредных факторов, но и сам приводит к непоправимым последствиям – гибели малыша на любом сроке беременности. Может спровоцировать выкидыш или преждевременные роды. При упоминании о наркотиках цифры вообще вызывают состояние шока – более 80% беременностей завершаются гибелью плода внутриутробно, и только 20 % беременностей заканчиваются рождением живых детей, но их адаптационные способности значительно снижены, и часть их них погибает в раннем младенческом возрасте. Лекарственные препараты приводят к внутриутробной гибели плода, к развитию различных пороков.
Фетоплацентарная недостаточность
Под действием стресса и хронических заболеваний мамы и выше перечисленных факторов в фетоплацентарной системе происходят изменения, которые приводят к нарушению ее функций. В плаценте уменьшается количество сосудов, происходят их качественные изменения, в сосудистых промежутках откладывается кальций, образуются кисты. Постепенно происходит усугубление процессов, развивается хроническая фетоплацентарная недостаточность, которая нарушает нормальное развитие малыша. Ребенок недополучает кислород и питательные вещества, его развитие замедляется, набор веса останавливается, плод может даже погибнуть, если вовремя не оказать помощь. Благодаря современным методам диагностики и лечения, подход к ХФПН за последнее время значительно изменился. Ранее единственным методом, который помогал сохранить жизнь малышу считали досрочное родоразрешение путем кесарева сечения. Сейчас появилась возможность пролонгирования беременности на фоне лечения, чтобы дать возможность малышу, как можно позже покинуть мамин животик.
Диагностика
Выше уже говорилось, что возникновение ФПН может произойти по различным причинам..jpg) Именно поэтому диагностика плацентарной недостаточности должна представлять собой комплексное обследование беременной женщины.
Именно поэтому диагностика плацентарной недостаточности должна представлять собой комплексное обследование беременной женщины.
Врач, собирая анамнез, выясняет главный фактор, который способствовал возникновению данной проблемы (возраст, жизненные и профессиональные условия, вредные привычки, наличие экстрагенитальных и гинекологических болезней и др.). Женщина в положении при ФПН может жаловаться на боли в животе, наличие кровянистых выделений из влагалища, чрезмерную активность плода или отсутствие шевелений, повышенный тонус матки.
Гинеколог, проводя физикальное исследование перед тем, как определить плацентарную недостаточность, измеряет окружность живота будущей мамы, оценивает стояние дна матки, определяет вес женщины. Благодаря полученным данным можно узнать о том, нормально ли развивается плод или есть задержка в развитии.
По результатам гинекологического осмотра можно оценить характер выделений, обнаружить воспаления, произвести забор материала для микроскопического и бактериологического исследований.
Огромное значение в выявлении фетоплацентарной недостаточности играет УЗИ. Благодаря ему можно определить фетометрические показатели (размеры головки, конечностей, туловища плода) и сравнить их с нормальными значениями, характерными для данного срока беременности, измерить толщину плаценты и определить степень ее зрелости.
При подозрениях на ФПН врач проводит кардиотокографию и фонокардиографию для оценки сердечной деятельности ребенка. Аритмия, брадикардия, тахикардия могут быть признаками гипоксии.
Допплерография маточного кровотока позволяет оценить циркуляцию крови в сосудах матки, пуповины, плодовой части плаценты.
8 способов улучшить и поддержать кровообращение во время беременности
У любого человека может развиться варикозное расширение вен и сосудистые звездочки в любой момент, но особенно подвержены им беременные женщины. Это особенно верно, если они были у их мам и бабушек. Хотя нет надежного способа предотвратить их, поддержание здорового кровообращения может помочь. К сожалению, поскольку от вашей крови зависит процветание другого человека, кровообращение может замедлиться в течение этих девяти месяцев.Однако вы можете кое-что улучшить. Конечно, всегда консультируйтесь с врачом, прежде чем вносить какие-либо серьезные изменения в образ жизни во время беременности.
Хотя нет надежного способа предотвратить их, поддержание здорового кровообращения может помочь. К сожалению, поскольку от вашей крови зависит процветание другого человека, кровообращение может замедлиться в течение этих девяти месяцев.Однако вы можете кое-что улучшить. Конечно, всегда консультируйтесь с врачом, прежде чем вносить какие-либо серьезные изменения в образ жизни во время беременности.
1. Упражнение.
С разрешения врача вам следует продолжать тренировку на протяжении всей беременности, если она не является экстремальной. Если у вас нет распорядка дня, увеличьте нагрузку на сердечно-сосудистую систему хотя бы до 30 минут в день, чтобы улучшить кровообращение. Сходите на прогулку или поплавайте — это так просто!
2.Сделайте свой рацион более ярким.
Специи, такие как кайенский перец и имбирь, также могут помочь улучшить кровоток, поэтому добавляйте их в еду столько, сколько сможете. Просто будьте осторожны, так как некоторые пряные продукты вызывают роды. Если вы не хотите добавлять их в свой рацион, подумайте о том, чтобы принимать их в виде добавок.
3. Еженедельно получайте массаж.
Хотите, чтобы ваша кровь текла, не прикладывая усилий? Делайте еженедельный массаж. Это также поможет снизить уровень стресса.
4. Не сидите весь день.
Независимо от того, часто ли вы путешествуете или проводите долгие дни за столом на работе, продолжительное сидение может снизить кровообращение, даже если вы не беременны. Если вы все же сидите больше часа, попробуйте сделать перерыв, походить и потянуться. Как вариант, если вы стоите на работе весь день, снимайте нагрузку на 5 минут каждый час.
5. Избегайте тесной одежды.
Может возникнуть соблазн похвастаться тем, что вы все еще можете вписаться в эти джинсы, не предназначенные для беременных, но тесная одежда может ограничить кровоток в вашем теле.Выбирайте удобные платья макси вместо узких джинсов и откажитесь от каблуков в пользу балеток и сандалий. Это касается нижнего белья, колготок и даже носков.
Это касается нижнего белья, колготок и даже носков.
6. Носите компрессионные чулки.
Компрессионные чулки известны тем, что улучшают кровообращение, и они могут быть особенно полезны, если вы находитесь в постели или вам приходится долгое время сидеть или стоять на работе. Поговорите со своим врачом о том, подходят ли они вам. Обычно вы можете купить их в любой аптеке, и многие магазины одежды для беременных также продают их.
7. Измените положение для сна.
Найти удобное положение для сна во время беременности достаточно сложно, но знаете ли вы, что некоторые из них могут даже привести к нарушению кровообращения? В идеале вам следует спать на левом боку, чтобы усилить кровоток и улучшить его. Это также помогает предотвратить отек. На рынке есть много подушек и подушек, предназначенных для того, чтобы помочь беременным женщинам хорошо выспаться, поэтому подумайте о покупке одной, чтобы вы с легкостью могли спать на левом боку.
8. Растяжка.
Иногда достаточно немного потянуться, чтобы кровь текла в правильном направлении. Поищите уроки йоги или растяжки для беременных и подумайте о том, чтобы сделать их частью своей повседневной жизни.
Беременные? 5 советов по поддержанию здорового кровообращения
В течение девятимесячного периода вся ваша сосудистая система готовится доставлять кислород и кровь как вам, так и растущему ребенку.Ваше тело производит на 50 процентов больше крови, а ваше сердце работает на 30 процентов тяжелее. Попутно в крови начинают циркулировать новые химические вещества и гормоны. И чем больше становится ребенок, тем сильнее он прижимается к кровеносным сосудам, обслуживающим ноги и спину.
Нажмите, чтобы узнать больше о вашей сосудистой системе
Эти изменения могут вызвать сосудистые проблемы, которые чрезвычайно распространены во время беременности и в большинстве случаев просто раздражают, говорят сосудистые хирурги. Однако иногда возникают осложнения, требующие немедленного внимания.Вот некоторые вещи, которые вам следует знать по мере развития беременности:
Однако иногда возникают осложнения, требующие немедленного внимания.Вот некоторые вещи, которые вам следует знать по мере развития беременности:
- ВЕНОЗНАЯ НЕДОСТАТОЧНОСТЬ . До 80 процентов беременных женщин страдают венозной недостаточностью, а это означает, что, хотя кровь может стекать в стопы, у нее могут возникнуть проблемы с возвращением к сердцу. Женщины с венозной недостаточностью отмечают отек и боль в ногах, ночные судороги, онемение и зуд.
Иногда клапаны в венах слабые, а иногда есть анатомическая причина, которая усугубляется из-за излишка крови, а также из-за ребенка, который запарковался на вашей нижней полой вене.В любом из этих случаев кровь может скапливаться в ногах и ступнях, вызывая отек и боль.
В большинстве случаев это начинается в первом триместре, а с последующими беременностями ситуация может ухудшиться. Риск возрастает для курильщиков, у которых в семейном анамнезе были проблемы с венами или сгустки крови, или кто страдает ожирением.
Что делать:
Поднять. По возможности поднимайте ноги. Отек, который появляется в течение дня, должен исчезнуть после ночного сна.Если нет, сообщите об этом своему врачу.
Носить компрессионные чулки . Возможно, они не являются вашим любимым заявлением в моде, но доказали свою эффективность в улучшении симптомов ног во время беременности и предотвращении осложнений после нее.Сосудистый исследователь доктор Кейтлин Хикс, старший научный сотрудник больницы Джона Хопкинса, говорит, что компрессионные чулки следует носить всем беременным женщинам, у которых тяжесть в ногах, судороги в ногах или отеки в ногах и ступнях. Доктор Хикс был ведущим автором обзора сосудистых эффектов беременности в февральском выпуске журнала Journal of Vascular Surgery Venous and Lymphatic Disorders .
- ВАРИКОЗНЫЕ Вены. У женщин, которые замечают эти изменения во время беременности, вероятность развития варикозного расширения вен на 40 процентов выше.
 Некоторых можно лечить с помощью лекарств, чтобы предотвратить дополнительные осложнения. Эти осложнения могут включать воспаление вен и сгустки крови в поверхностных или глубоких венах.
Некоторых можно лечить с помощью лекарств, чтобы предотвратить дополнительные осложнения. Эти осложнения могут включать воспаление вен и сгустки крови в поверхностных или глубоких венах.Что делать:
Сообщите гинекологу , если ваши ноги опухшие и красные, когда вы встаете утром, или если у вас опухоль, боль или покраснение вдоль вены.Обязательно сообщите врачу, если одна нога или ступня опухла и болезненна, а другая — нет. Вас могут направить к сосудистому хирургу. Сосудистые хирурги лечат нарушения в системе кровообращения с помощью лекарств, а иногда и хирургического вмешательства.
Если вам понадобятся лекарства во время беременности, ваш врач назначит лекарство, которое не повлияет на ребенка. Нестероидные противовоспалительные препараты и низкомолекулярный гепарин — два препарата, которые можно безопасно принимать во время беременности.
- КРОВИ .В некоторых случаях у матери образуется сгусток крови, который перемещается по вене от ноги вверх в легкие. Если это произойдет, вы почувствуете сильную одышку.
Что делать:
Сообщите своему врачу , если у вас одышка. Обычно одышка — это просто симптом огромного ребенка, играющего в мяч в вашей матке, но об этом стоит упомянуть вашему акушеру-гинекологу.
В идеальном мире каждый врач обнаружил бы любую аномалию, однако, «всегда полезно защищать себя», — сказал д-р.Хикс. «Вы можете просто сказать:« Больно дышать »или« Не могли бы вы взглянуть на мои ноги? »»
- СПРОСИТЕ ПЕРЕД ПОЛЕТОМ . Возможно, вы слышали это, но стоит повторить: если вы думаете о планировании поездки, спросите своего врача, можно ли летать. В частности, если у вас есть проблемы с венами, рекомендуется получить разрешение на авиаперелеты.
Что делать: Надевайте компрессионные чулки во время полета.
- ЭТО НЕ ЗАКОНЧИЛОСЬ, ПОКА ЭТО НЕ КОНЕЧНО. Не думайте, что как только ваш ребенок родится, вы сорветесь с крючка.
 В большинстве случаев объем крови, сердечное усилие и расширение вен быстро приходят в норму. Но у некоторых матерей из-за беременности возникает хроническое расширение вен, которое не проходит полностью.
В большинстве случаев объем крови, сердечное усилие и расширение вен быстро приходят в норму. Но у некоторых матерей из-за беременности возникает хроническое расширение вен, которое не проходит полностью.Что делать:
Обратите внимание на свое здоровье после родов. Это может быть сложно, когда все ваше внимание сосредоточено на ребенке, который может выбрать 30-минутный цикл кормления. Мамы с хроническим расширением вен подвержены более высокому риску возникновения различных сосудистых проблем, и вы не хотите, чтобы они лежали в постели, когда вы заняты новой матерью.Симптомы включают отек ног, сыпь, боль в ногах или изменение цвета кожи.
Большинство симптомов вен нижних конечностей во время беременности не являются серьезными и проходят после родов. Однако, если у вас заметна опухоль на одной ноге или отек, и у вас возникла одышка, вам следует немедленно сообщить об этом своему акушеру-гинекологу.
На этом этапе, сказал доктор Хикс, «вас, скорее всего, направят к сосудистому хирургу. Он или она может убедиться, что вы сделаете все возможное, чтобы вернуть своему телу отличное здоровье.»
Найдите ближайшего к вам сосудистого специалиста: https://vascular.org/find-specialist
Общество сосудистой хирургии (SVS) является некоммерческой организацией, насчитывающей 5800 членов. профессиональное медицинское сообщество, состоящее из специально подготовленных сосудистых хирургов и профессионалов, которое стремится продвигать передовые достижения и инновации в области сосудистого здоровья посредством образования, защиты, исследований и повышения осведомленности общественности.
ИСТОЧНИК Общество сосудистой хирургии
Ссылки по теме
https: // сосудистый.org
Как я могу увеличить приток крови к ребенку?
Плацента выполняет функцию транспорта для удовлетворения потребностей младенца в питании и кислороде. Иногда ребенок может жить нормально, если плацента не функционирует должным образом во время беременности.
Иногда ребенок может жить нормально, если плацента не функционирует должным образом во время беременности.
Однако во время родов дисфункциональная плацента может вызвать проблемы, которые могут ограничить возможности матери. Хотя мы не можем предотвратить все проблемы, которые могут возникнуть, есть некоторые вещи, которые женщина может сделать, чтобы повысить свои шансы на увеличение притока крови к ребенку и получение здоровой плаценты.
Для получения дополнительной информации о том, как сохранить здоровую беременность, просмотрите некоторые из наших видео с упражнениями, которые мы собрали.
Современные лидеры исследований плаценты утверждают, что плацента является одним из наиболее важных органов. Он обеспечивает защиту, питание и удаляет отходы.
«Это влияет не только на здоровье женщины и ее плода во время беременности, но и на здоровье матери и ребенка на протяжении всей жизни» — Дэвид Х. Вайнберг, доктор философии
Шаги по увеличению кровотока у ребенка
- Сделайте выбор, чтобы бросить курить.Некоторые исследования показали, что курение может нарушить обмен кислорода в плаценте. Это может привести к еще большим проблемам с плацентой и ребенком.
- Сделайте все возможное, чтобы контролировать любые заболевания, связанные с оксигенацией. К ним могут относиться такие вещи, как астма, аллергия, диабет или инфекции.
- Убедитесь, что у вас есть распорядок, который поможет снизить беспокойство и стресс.
- Упражнения с естественными движениями помогут увеличить приток крови к плаценте, особенно упражнения для расслабления поясничной мышцы и ходьба.Они помогают увеличить маточный кровоток, что помогает поддерживать нормальное функционирование плаценты.
- Потратьте некоторое время на глубокое дыхание, чтобы расслабиться. Стресс и беспокойство уменьшают приток крови к матке и маточно-плацентарный кровоток.
- Оставайтесь гидратированными.
 Обезвоживание может повлиять на оксигенацию через плаценту.
Обезвоживание может повлиять на оксигенацию через плаценту. - Держитесь подальше от спины на поздних сроках беременности. Более крупная матка может давить на полую вену, которая возвращает кровь из нижней части тела. Это, в свою очередь, может вызвать изменение кровяного давления, которое может повлиять на оксигенацию матки и плаценты.
Ссылки:
Human Placenta Project, NIH
Курение матери сигарет: влияние на скорость кровотока в пуповине и матке.
Влияние курения матери на патологию плаценты у беременных, осложненных отслойкой беременности
Нарушения функции сосудов плаценты при астматической беременности
Астма и беременность: обзор
Физиология обмена плацентарным газом
Влияние снижения материнского беспокойства на оксигенацию плода и количество ядерных эритроцитов в пуповинной крови
Влияние положения лежа на спине и наклона таза на мать и плод на поздних сроках беременности
5 способов сохранить здоровое кровообращение во время беременности — ВИМ и ВИГР
Очень важно поддерживать здоровую систему кровообращения — это помогает оставаться активным, сильным и комфортным.Симптомы плохого кровообращения могут включать что угодно, от покалывания в конечностях и дискомфорта до образования тромбов или тромбоза глубоких вен, которые могут быть опасными для жизни. Мужчины и женщины всех возрастов должны активно заботиться о своем здоровье кровообращения (несколько советов по началу работы см. Здесь), но если вы беременны, вам обязательно стоит продолжить читать! Во время беременности организм женщины работает с максимальной нагрузкой, защищая и питая не одну, а две — это серьезно сказывается на системе кровообращения.В некоторых случаях беременность может вызвать отек, дискомфорт, образование тромбов, отек и многое другое..gif)
Однако есть много способов предотвратить эти возможные осложнения и улучшить кровообращение на всех этапах беременности! Вот пять простых вещей, которые вы можете сделать, чтобы существенно улучшить здоровье кровообращения для вас и вашего малыша:
- Правильно питайтесь — То, что вы едите, никогда не было так важно! Согласно WebMD, вы должны есть широкий выбор здоровой пищи, чтобы получать все необходимые питательные вещества, витамины и минералы.Обязательно употребляйте три порции продуктов, богатых железом, в день, чтобы поддерживать высокий уровень эритроцитов.
- Оставайтесь активными — Находите время для физической активности каждый день, от легких тренировок до прогулок по окрестностям. (Мы знаем, что вы устали, но вы можете это сделать!) Вам также следует делать регулярные перерывы между сидением, чтобы гулять и растягиваться, особенно во время путешествий.
- Удобно — Даже если вы все еще можете носить свою любимую пару джинсов в течение первых нескольких месяцев беременности, важно носить свободную и удобную одежду, чтобы не нарушать кровообращение.
- Поднимите ступни вверх — Не скрещивайте ноги, когда вы сидите или лежите, и поднимайте ступни вверх, когда можете, чтобы кровь вернулась вверх по ногам. Это улучшит самочувствие и уменьшит отек и дискомфорт.
- Носите компрессионные носки — компрессионные носки VIM & VIGR станут вашим лучшим другом во время беременности — они будут поддерживать кровоток, уменьшая боли, воспаления, сосудистые звездочки и варикозное расширение вен и вялость. Это особенно важно в то время, когда вы не можете размяться или двигаться, например, когда вы спите или путешествуете.Ознакомьтесь с выбором высококачественных носков VIM & VIGR здесь.
Если у вас есть ребенок или вы беременны, какие советы вы можете дать для улучшения кровообращения?
Ранние симптомы: кровоток | Беременность
Вы можете начать замечать симптомы беременности или определить беременность через 7-10 дней после овуляции. Некоторые из этих изменений на ранних сроках беременности могут включать:
Некоторые из этих изменений на ранних сроках беременности могут включать:
Повышение кровотока на ранних сроках беременности
Примерно через 6 недель после последней менструации у беременной женщины количество крови, обтекающей ее только что беременное тело, увеличилось.
Беременность требует резких изменений кровотока, наиболее очевидными из которых являются изменения в матке и развитии плаценты для роста ребенка.
Увеличивается приток крови к коже, отчего недавно беременная женщина чувствует себя теплее и, возможно, сильнее потеет, особенно с рук и ног.
Исследования показывают, что у небеременных женщин через маточную артерию проходит около 100 мл крови в минуту, но на ранних сроках беременности этот показатель увеличивается примерно до 120 мл в минуту.Когда женщина приближается к сроку родов, кровоток увеличивается примерно до 350 мл в минуту.
Другие исследования показывают, что количество крови в организме беременной женщины увеличивается на 40–45% во время ее беременности, вызывая сердечно-сосудистые изменения и увеличивая приток крови к различным органам тела.
Другие эффекты увеличения кровотока
Этот дополнительный приток крови повышает метаболизм тела примерно на 20%, создавая больше тепла телу и снижая вероятность холода беременных женщин.
Внутренняя температура тела беременной женщины часто повышается примерно до 37,8 ° C, тогда как обычно она составляет 37 ° C.
Дополнительная кровь не только помогает организму удовлетворить метаболические потребности растущего плода, но и течет к другим органам, таким как почки. Дополнительный приток крови к коже женщины также может способствовать кровотечению из носа и кровоточивости десен.
Нередко бывает легкое головокружение во время беременности. Возможно, это связано с быстрыми изменениями в сердечно-сосудистой системе, через которую перекачивается больше крови.Ваш пульс может увеличиваться и вызывать головокружение,
Во время нормальной беременности у большинства женщин на ранних сроках наблюдается снижение артериального давления. Он достигает своего минимального значения в середине беременности, а затем начинает расти, пока не достигнет нормального уровня в конце беременности.
Он достигает своего минимального значения в середине беременности, а затем начинает расти, пока не достигнет нормального уровня в конце беременности.
Хотя сердечно-сосудистая и нервная системы могут справиться с этими изменениями, иногда они не справляются с этим, и это может вызвать чувство головокружения и головокружения.
Дополнительный кровоток и кожа при беременности
Возможно, лишняя кровь также отвечает за «сияние беременности», которое некоторые женщины испытывают на своей коже лица, которая растягивается, чтобы приспособиться к большему телу и объемам крови.
Чем больше объем, тем больше крови к сосудам и увеличивается секреция сальных желез, что также может привести к появлению прыщей.
Ваша кожа может быть более жирной или сухой во время беременности, в зависимости от индивидуальной реакции вашего организма. Этот физический признак часто меняется от беременности к беременности у одной и той же женщины. Некоторые женщины обнаруживают, что их кожа становится довольно жирной во время беременности, что приводит к увеличению количества прыщей, особенно если они чувствительны к более высокому уровню гормона прогестерона.
У некоторых женщин на лице появляются коричневатые или желтоватые пятна, называемые хлоазмой, или «маской беременности».Некоторые заметят темную линию на средней линии нижней части живота, известную как черная линия (или черная линия), а также гиперпигментацию (потемнение кожи) сосков, наружных половых органов и анальной области.
Это результат гормонов беременности, которые заставляют организм вырабатывать больше пигмента. Однако тело может производить этот увеличенный пигмент неравномерно, поэтому потемневшая кожа может выглядеть как цветные пятна.
7 замечательных вещей, которые ваше тело делает во время беременности
В процессе роста человеческого тела женское тело претерпевает множество невероятных изменений.Часто мы (имея в виду беременных женщин и людей, которые пишут о них) зацикливаемся на негативных симптомах, и на это есть веские причины — трудно чувствовать себя особенно хорошо из-за неослабевающей тошноты, мучительной изжоги и усталости, настолько сильной, что вы можете заснуть. продуктовый магазин, на тротуаре, под вашим столом, в тарелке с яйцами ….
продуктовый магазин, на тротуаре, под вашим столом, в тарелке с яйцами ….
Но женские тела делают невероятно умопомрачительные вещи, обслуживая своих растущих детей, и мы думаем, что это заслуживает небольшого празднования. Конечно, не бывает двух одинаковых беременностей.Свечение одной женщины — прыщи другой мамы. Но, тем не менее, вот семь удивительных вещей, которые могут произойти с женским телом во время беременности.
1. Объем вашей крови увеличивается
Во время беременности объем крови в организме женщины увеличивается на колоссальные 50 процентов, чтобы поддерживать матку. Соответственно, увеличивается и количество крови, перекачиваемой сердцем. Как объясняется в Руководстве Merck, к концу беременности матка женщины получает одну пятую от объема крови, поступающего до беременности.
Если во время беременности вы обнаружите, что выглядите бодро и сияюще, это не только потому, что вы переполнены чувством «я собираюсь стать мамой»; для этого есть еще и физиологическая основа. Вышеупомянутое увеличение кровообращения, которое происходит во время беременности, приводит к тому, что лица многих женщин становятся ярче или краснеют. И, как сообщает Американская ассоциация беременности, по мере того, как женские тела вырабатывают больше гормонов, их сальные железы могут работать с перегрузкой, что приводит к тому знаменитому сиянию беременности.
3. Вы выращиваете весь орган
Во время беременности в организме женщины вырастает совершенно новый орган , то есть плацента — структура, которая развивается в матке и обеспечивает кислородом и питательными веществами вашего растущего ребенка (в то время как также играет ключевую роль в удалении мусора). Этот орган обычно растет в верхней части матки и связан с вашим ребенком через пуповину. После того, как ваш ребенок родился и плацента закончила свою работу, она просто выводится через родовые пути (хотя некоторые женщины, в том числе все большее число знаменитостей, затем глотают ее из-за предполагаемой пользы для здоровья — практика, известная как «плацентофагия»).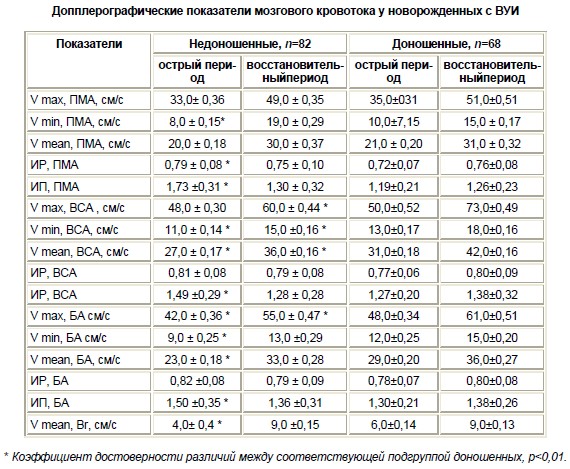
Точнее говоря, по мере того, как вы переживаете беременность, гормоны (особенно метко названный «релаксин») помогают смягчить связки, которые скрепляют ваши кости, а сами кости таза начинают двигаться, чтобы приспособиться к рождению вашего ребенка. Иногда это может вызвать небольшую боль и дискомфорт (если это достаточно серьезно, вам следует обратиться к врачу), хотя, как сообщает What To Expect, после рождения вашего ребенка ваши суставы снова укрепятся.
У вас самая густая и потрясающая шевелюра? Во время беременности волосы перестают выпадать с нормальной скоростью.Как объясняет Центр Бэби, большую часть времени от 85 до 95 процентов волос на вашей голове растут, а остальные находятся в стадии «покоя», прежде чем выпадут. Но во время беременности более высокий уровень эстрогена продлевает эту фазу роста, а это означает, что вы теряете меньше волос и можете внезапно оказаться с великолепно густым хвостом. (Хотя, как мы уже сообщали, после рождения вашего ребенка эти «лишние» волосы выпадают.)
6. Вы дышите по-другому
Беременные женщины нередко испытывают одышку, особенно в более позднем возрасте. беременность, когда матка разрастается и начинает давить на диафрагму.Но дыхание также изменяется из-за высокого уровня гормона прогестерона в вашем теле, который сигнализирует вашему мозгу о снижении уровня углекислого газа в крови, объясняет Мерк — еще один удивительный пример того, что ваше тело делает для поддержки и приспособления растущий ребенок.
7. Вы достигаете особого оргазма
Как объясняет Бэббл, усиление притока крови к гениталиям женщины — плюс общий всплеск любого количества гормонов, влияющих на желание, — может вызвать у многих беременных женщин чувство либидо.И эти изменения также могут повысить чувствительность, позволяя многим женщинам легче испытывать оргазм. Но, как и все, что связано с сексуальностью, это полностью индивидуально — некоторые женщины не хотят иметь ничего общего с сексом во время беременности.
Уточнение: В более ранней версии этой истории говорилось, что объем крови женщины удваивается на протяжении всей беременности. Увеличивается до 50 процентов.
Ожидаете? Посмотрите, чем ваш ребенок занимается на этой неделе, просмотрев слайд-шоу ниже!
Плацентарная недостаточность
Плацента — это животворный орган, который формируется в утробе матери, когда она беременеет.Плацента прикрепляется к пуповине и играет решающую роль в росте и развитии плода. Плацентарная недостаточность (иногда называемая дисфункцией плаценты) — это потенциально серьезное отклонение, которое может возникнуть во время беременности, когда плацента не формируется должным образом или повреждается, что приводит к невозможности доставки достаточного количества питательных веществ и кислорода к плоду. Хроническая плацентарная недостаточность также может привести к снижению доставки калорий к плоду с задержкой внутриутробного развития.
Функции плаценты во время беременностиПлацента — уникальный и сложный продукт репродуктивной биологии человека.Плацента образуется и начинает быстро расти внутри матки в ту минуту, когда оплодотворенная яйцеклетка прикрепляется к стенке матки. Жизненно важная пуповина формируется и вырастает из плаценты и прикрепляется к плоду. Пуповина и плацента работают вместе, обеспечивая циркуляцию крови к матери и ребенку и от них. Плацента — это в основном система фильтрации и обмена питательными веществами. Кровь матери поступает в плаценту и откладывает питательные вещества и кислород. Кровь ребенка циркулирует в плаценте и в основном собирает кислород и питательные вещества от матери и отправляет их ребенку.Плацента выполняет несколько важных функций в этом процессе, включая
- Вливание кислорода в кровоток ребенка
- Удаление углекислого газа из системы ребенка
- Доставка питательных веществ ребенку
- Извлечение отходов от ребенка к матери
Плацента также участвует в производстве определенных гормонов беременности и в защите ребенка от инфекции. Плацента растет впереди плода и продолжает расти на протяжении всей беременности.К моменту рождения ребенка средняя плацента весит около 1-2 фунтов. При нормальных родах плацента выходит вскоре после рождения ребенка.
Плацента растет впереди плода и продолжает расти на протяжении всей беременности.К моменту рождения ребенка средняя плацента весит около 1-2 фунтов. При нормальных родах плацента выходит вскоре после рождения ребенка.
Плацентарная недостаточность вызвана более низким, чем обычно, кровотоком матери. Для правильного выполнения своих функций кровь матери должна циркулировать в плаценту на нормальном уровне. Недостаточность возникает при снижении уровня входящего материнского кровотока. Это снижение кровотока у матери может быть вызвано рядом заболеваний или событий.Известно, что наиболее частые состояния, вызывающие плацентарную недостаточность, включают:
- Состояние материнской крови (гипертония) или сердечно-сосудистые заболевания
- Сахарный диабет матери
- Анемия
- Прием препаратов, разжижающих кровь во время беременности
- Курение или употребление кокаина или амфетаминов
Плацентарная недостаточность также может быть вызвана механическими осложнениями, такими как неправильное прикрепление плаценты к матке или ее внезапное отслоение (отслойка плаценты).
Симптомы плацентарной недостаточностиОбычно нет явных материнских симптомов плацентарной недостаточности. Большинство мам с плацентарной недостаточностью ничего не чувствуют. Подсказки о том, что что-то не так, как правило, очень тонкие. Например, во время второй беременности мать может заметить, что ее животик не становится таким большим или полным, как у ее предыдущего ребенка. Младенцы, страдающие плацентарной недостаточностью, также гораздо реже передвигаются в утробе матери.
Диагностика плацентарной недостаточностиКак правило, чем раньше будет диагностирована плацентарная недостаточность, тем лучше будет ребенок. Ключом к быстрой и ранней диагностике плацентарной недостаточности является качественная дородовая помощь. Достижение окончательного диагноза плацентарной недостаточности обычно является результатом различных пренатальных диагностических инструментов, включая:
- Ультразвуковое изображение, которое дает врачам изображение плаценты и позволяет им сформулировать приблизительные измерения плаценты.



 Некоторых можно лечить с помощью лекарств, чтобы предотвратить дополнительные осложнения. Эти осложнения могут включать воспаление вен и сгустки крови в поверхностных или глубоких венах.
Некоторых можно лечить с помощью лекарств, чтобы предотвратить дополнительные осложнения. Эти осложнения могут включать воспаление вен и сгустки крови в поверхностных или глубоких венах. Обезвоживание может повлиять на оксигенацию через плаценту.
Обезвоживание может повлиять на оксигенацию через плаценту.