что это значит, норма показателей
Холестерин является органическим соединением, важным компонентом жирового обмена. В крови холестерол содержится в форме общего холестерина, холестерина липопротеидов низкой плотности (ЛПНП) и холестерина липопротеинов высокой плотности (ЛПВП). Холестерин ЛПВП и ЛПНП – что это такое?
Что такое ЛПНП и ЛПВП и их значение
Органическое соединение ЛПНП является основной транспортной формой общего холестерина. Липопротеиды низкой плотности транспортируют холестерол в органы и ткани. При развитии сосудистого недуга липопротеины низкой плотности становятся источником накопления холестерола в стенках сосудов.
Именно с ЛПНП связан риск развития атеросклеротических бляшек и ишемической болезни сердца. ЛПВП отвечает за транспортировку жиров и холестерола от одних групп клеток к другим. Органическое соединение ЛПВП способно транспортировать холестерол из сосудов сердца, артерий мозга. Холестерол ЛПВП способен удалить излишки холестерина из клеток организма.
Человеческий организм способен самостоятельно вырабатывать холестерол. Процесс синтеза органического соединения осуществляется в печени, лишь небольшой процент холестерина способен вырабатываться в кожном покрове и стенках кишечника. Кроме того, в организм органическое соединение поступает через пищу.
В большом количестве отмечено его содержание в:
- жирных сортах мяса;
- жирной рыбе;
- сливочном масле;
- яйцах;
- молоке и маргарине.
Повысить уровень холестерола могут также проблемы со щитовидной железой.
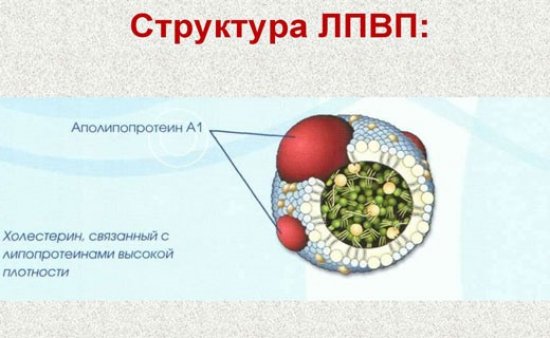
Функция ЛПВП – доставка холестерина с периферии организма обратно в печень для дальнейшей переработки
Что значит повышение холестерина ЛПНП
Для людей, возраст которых находится в пределах 25–45 лет, нормой холестерина считается показатель 1,55–4.4 ммоль/л. Чем старше человек, тем выше уровень холестерина. При повышении содержания холестерола ЛПНП может возникнуть образование в кровеносных сосудах атеросклеротических бляшек.
Вследствие этого сосуды постепенно закупориваются, и развивается атеросклероз. Что делать в таком случае? Следует как можно скорее обратиться за помощью к врачу, который назначит соответствующее лечение. И также на фоне повышенного ЛПНП могут возникнуть сердечно-сосудистые заболевания, которые связаны с нарушением функционирования артерий и капилляров.
К таким недугам относится:
- инсульт;
- инфаркт миокарда;
- окклюзия периферических артерий.
Липопротеины низкой плотности относятся к классу липопротеинов крови, сложным белкам, которые состоят из липидов и аполипопротеинов. Размер липопротеинов низкой плотности находится в пределах 18–25 нм.
Главной задачей ЛПНП считается транспортировка холестерола в крови. Холестерин низкой плотности относится к бета-липопротеинам (плохим липопротеинам). Благодаря небольшому размеру ЛПНП свободно проникают в стенки артерий.

Для определения уровня холестерина исследуется кровь из вены
После окисления липопротеины начинают задерживаться в артериальных стенках и принимать участие в формировании холестериновых бляшек, сужающих просвет сосудов и способствующих образованию тромбов. Липопротеины очень низкой плотности (ЛПОНП) требуют незамедлительной терапии и соблюдения специального диетического питания.
Липопротеиды высокой плотности
Липопротеинами высокой плотности (hdl) называют соединения, которые состоят из липидов и белков. Они способствуют обеспечению переработки и выведения жиров из организма. ЛПВП – хороший альфа-холестерин. ЛПВП повышен, чем это спровоцировано?
Чаще всего причиной повышения липопротеинов высокой плотности у женского пола становится период вынашивания ребёнка. Постепенно повышающийся уровень холестерола в крови во время беременности является нормой и не требует лечения. Однако патологическое резкое повышение холестерина во время вынашивания малыша может стать причиной:
- гипоксии плода;
- увеличения вязкости крови;
- повышенного тромбообразования;
- нарушения кровотока плаценты;
- задержки внутриутробного развития малыша;
- прерывания беременности.
Резкое повышение липопротеинов низкой плотности требует незамедлительной терапии и соблюдения гиполипидемического диетического питания. Уровень липопротеинов высокой плотности может повыситься вследствие:
- избыточной массы тела;
- наличия эндокринологической патологии;
- болезней почек;
- перенесённых затяжных стрессов, депрессивного состояния, нервного истощения;
- наследственного нарушения липидного обмена;
- недугов печени и желчного пузыря;
- злоупотребления спиртными напитками;
- патологии поджелудочной железы.
Вследствие чего ещё может быть холестерин лпнп повышен? Повышение показателя липопротеинов может быть спровоцировано употреблением пищи, богатой холестерином (к таким продуктам можно отнести яйца, жирную молочную продукцию, мясо и т. д.).
У здорового человека норма концентрации органического соединения в анализе крови колеблется в пределах от 3,1 до 5 ммоль/л
Холестерол высокой плотности понижен, и что это означает
Понизиться холестерин высокой плотности может вследствие:
- атеросклероза сосудов;
- желчного застоя;
- наличия сахарного диабета или избыточной массы тела;
- болезней почек и печени;
- тяжелой анемии;
- острой формы инфаркта миокарда;
- ишемического инсульта;
- сердечно-сосудистых патологий.
Читайте также:
Нормы
Какой уровень холестерола для здорового человека считается нормой? Каждая разновидность холестерина имеет свою норму. Нередко специалисты используют такой диагностический параметр, как коэффициент атерогенности. Его суть заключается в равном соотношении всех органических соединений, кроме ЛВП, непосредственно к самому ЛПВП.
Данный показатель должен находиться на уровне 2–3. Если уровень ЛПВП достигает или даже превышает 4, это сигнализирует о скапливании плохого холестерина на сосудистых стенках. Норма холестерина может отличаться в зависимости от пола и возрастной категории.
Согласно среднему безопасному показателю для любой возрастной категории и разного пола нормой считается уровень холестерола – 5 ммоль/л, для ЛПНП показатель не должен превышать 4 ммоль/л. При повышенном уровне органического соединения и риске возникновения сердечно-сосудистых патологий возможно использовать иной диагностический параметр – уровень гормонов щитовидной железы.
И также принимается во внимание протромбиновый индекс, который оказывает влияние на свёртываемость крови и скорость образования тромбов, показатель гемоглобина. Вполне естественно, что холестерин с возрастом постепенно повышается. Стоит учитывать, что у женского пола норма холестерола немного выше, нежели у мужского пола.
У мужчин, достигших возраста 70 лет, показатель органического соединения снова снизится. Кроме того, женщины менее подвержены отложению плохого холестерина на сосудистых стенках. Данный фактор возникает благодаря усиленному защитному воздействию женских половых гормонов.
Согласно данным статистики у пожилых людей чаще всего повышается ЛПНП, а вот ЛПВП, напротив, снижается
Холестерин ЛПНП по Фридвальду
Чтобы определить холестерин низкой плотности, который негативно сказывается на развитии патологии сердечно-сосудистой системы, Фридвальд предложил пользоваться специальной линейной формулой. Липопротеиды низкой плотности равняются разности общего холестерина с суммой ЛПВП и триглицеридов, деленной на 5: ЛПНП = Общий холестерин – (ЛПВП + ТГ/5).
Очень важно, чтобы показатель триглицеридов в крови был меньше 400 мг/дл. При превышении данного показателя следует воспользоваться иными разновидностями формул для уточнения уровня концентрации ЛПНП в крови. Понизить уровень холестерола можно и без лекарств. Правильное питание и здоровый образ жизни поможет быстро снизить уровень органического соединения в крови.
Идеальное соотношение холестерина
 7 мая, 2019
7 мая, 2019 
 Доброго времени суток, уважаемые читатели! Поддержание здорового уровня холестерина необходимо для профилактики заболеваний. В данной статье приведена информация об идеальных уровнях и соотношении холестерина.
Доброго времени суток, уважаемые читатели! Поддержание здорового уровня холестерина необходимо для профилактики заболеваний. В данной статье приведена информация об идеальных уровнях и соотношении холестерина.
Холестерин представляет собой жироподобное вещество, необходимое организму в ограниченном количестве при формировании тканей, гормонов и клеток. Его избыток вреден для организма, поэтому необходимо стараться держать уровень холестерина под контролем, а также поддерживать идеальное соотношение.
«Хорошим» холестерином является липопротеин высокой плотности (ЛПВП). Он снижает риск сердечных заболеваний. С другой стороны, «плохой» холестерин (липопротеин низкой плотности, ЛПНП) увеличивает риск сердечных заболеваний.
Соотношение холестерина
Общий холестерин, ЛПВП и ЛПНП – это три фактора, играющие важную роль в организме человека. Они должны учитываться при определении идеального соотношения холестерина.
Общий холестерин/ЛПВП. Чтобы определить соотношение общего холестерина и ЛПВП, необходимо разделить значение общего холестерина на значение ЛПВП. Желательный уровень общего холестерина должен составлять менее 5,2 ммоль/л (200 мг/дл), тогда как желательный уровень ЛПВП должен составлять более 1,6 ммоль/л (60 мг/дл). Среднее соотношение может быть ниже или равно 5:1. Но идеальное соотношение общего холестерина и ЛПВП должно составлять 3,5:1.
ЛПВП/ЛПНП: идеальный уровень холестерина ЛПНП составляет менее 2,6 ммоль/л (100 мг/дл), в то время как уровень ЛПВП составляет более 1,6 ммоль/л (60 мг/дл). Поэтому идеальным соотношением холестерина для ЛПВП/ЛПНП считается 0,4:1.
ЛПНП/ЛПВП: помогает определить вероятность сердечных заболеваний. Идеальное соотношение холестерина ЛПНП/ЛПВП составляет 2,5:1.
Идеальный уровень холестерина
Ниже приведены безопасные уровни холестерина.
Общий холестерин = менее 5,2 ммоль/л (200 мг/дл).
ЛПНП = менее 2,6 ммоль/л (100 мг/дл).
ЛПВП = более 1,6 ммоль/л (60 мг/дл).
Ниже приведены средние уровни холестерина.
Общий холестерин = между 5,2–6,2 ммоль/л (200-240 мг/дл).
ЛПНП = между 2,6-4,2 ммоль/л (100-160 мг/дл).
ЛПВП = между 1,05-1,6 ммоль/л (40-60 мг/дл).
Следующие уровни холестерина указывают на опасность или высокий риск сердечных заболеваний.
Общий холестерин = 6,2 ммоль/л (240 мг/дл) и выше
ЛПНП = более 4,2 ммоль/л (160 мг/дл).
ЛПВП = менее 1,05 ммоль/л (40 мг/дл).
Поддержание идеального уровня холестерина
Нужно контролировать уровень и соотношение холестерина. Избыток холестерина не выводится из нашего организма. Наоборот, он сохраняется в наших артериях и блокирует их. Блокировка артерий может привести к затрудненному кровотоку, что увеличивает риск сердечного приступа или инсульта.
Чтобы поддерживать идеальный уровень холестерина, нужно соблюдать сбалансированную диету и избегать продуктов с высоким содержанием холестерина. Наряду с диетой, физические упражнения также играют важную роль в снижении высокого уровня холестерина. Нужно избегать курения, употребления алкоголя, а также держать под контролем ожирение.
Поддержание идеального соотношения и уровня холестерина очень важно для здоровой и долгой жизни!
Здоровья Вам, друзья!
С уважением, Сергей Айдинов
Спасибо, что поделились статьей в социальных сетях!
что это такое, нормы полезных и вредных липопротеинов
Достаточно часто мы слышим о двух диаметрально противоположных фракциях холестерина. И по самим названиям понятно, что одна приносит пользу, а другая – вред. В норме в организме все уравновешено, и внутренние органы своевременно реагируют на изменение холестеринового обмена. Но на фоне постоянных погрешностей в диете, неправильного образа жизни, негативных факторов окружающей среды развивается дисхолестеринемия. Что это такое? Какой холестерин называют «хорошим», а какой «плохим». И что делать, если нормы содержания разных его фракций в крови нарушены? Об этом и пойдет речь.

Полезный и вредный холестерин
Немного о том, что вообще такое холестерин, и зачем природа его создала.
- Холестерин – это органический жирный спирт, который по традиции относят к липидам.
- Он присутствует в организме многих живых существ (кроме растений и безъядерных).
- Холестерол вырабатывается внутренними органами (в первую очередь – печенью), и частично поступает с едой животного происхождения.
- Он входит в состав цитоплазматических мембран всех клеток живого организма, обеспечивая им устойчивость к перемене температуры, прочность, упругость, избирательную проницаемость.
- Холестерин также участвует в синтезе жирорастворимого витамина D, стероидных гормонов (альдостерона, кортизола, тестостерона, прогестерона, эстрогена), входит в состав желчных кислот.
Казалось бы, что же тут плохого? Он предотвращает гормональный дисбаланс и гиповитаминоз, опосредованно поддерживает артериальное давление и детородную функцию, восстанавливает целостность клеточных оболочек… Именно последняя функция холестерола в определенных условиях начинает «работать» против организма. И это условие – повреждение внутренней сосудистой оболочки.
Каждую микротрещинку, царапину, голую стенку артерии после слущивания клеток он незамедлительно начинает пломбировать. И при повышенной концентрации холестерин делает это бесконтрольно. Т. е. процесс не ограничивается восстановлением целостности: стериновые массы откладываются в глубжележащих сосудистых слоях с образованием атеросклеротической бляшки. Впоследствии они тянут на себя липиды, белки, соли кальция, усугубляя состояние сосуда.
В результате стенка артерии утолщается, выбухая в просвет, чем его и сужает. К питаемым тканям поступает меньше крови, а, следовательно, – кислорода и питательных веществ. В медицине эти состояния называются гипоксией и гипотрофией. Каждая обделенная клетка начинает страдать, ее функция постепенно угасает, и, в конечном итоге структурная тканевая единица умирает.

По сути, сейчас был расписан патогенез распространенного заболевания сердечно-сосудистой системы – атеросклероза, осложняющегося инфарктом головного мозга, миокарда, мягких тканей конечностей, стенки кишечника. Это – самые угрожающие жизни состояния. А ведь им предшествуют и сопутствуют менее опасные сегодня, но смертельные завтра изменения внутренних органов. Поэтому проход для крови необходимо «держать открытым», и лишний холестерин – выводить из организма.
Свободно жиры в кровеносном русле не курсируют, иначе бы жировые капли застревали в мелких сосудах. Они связываются с транспортными белками в месте синтеза и поступления с образованием липопротеидов, растворяющихся в крови. Белковый компонент уплотняет соединение, и, чем его больше, тем оно плотнее. Т. е. низкоплотные жиробелковые комплексы состоят практически из большой жирной капли, окруженной единичными молекулами белка. И наоборот, высокоплотные – содержат мало жира и состоят, в основном, из белкового компонента.
Липиды, способные проникать в толщу сосудистой стенки, содержатся в липопротеинах низкой плотности (ЛПНП), а предназначенные для утилизации – в липопротеинах высокой плотности (ЛПВП). «Хороший» (альфа-, hdl) холестерин низкоплотных липопротеинов и «плохой» (бета-, ldl) – являются основными показателями жирового обмена. По соотношению между его общими показателями, содержащегося в ЛПНП и ЛПНП в анализе крови высчитывают степень риска атеросклеротического поражения сосудов – коэффициент атерогенности.
Плохой: липопротеины низкой плотности (ЛПНП)

Изначально холестерин не синтезируется «плохим». Он вырабатывается в необходимых количествах чисто для потребностей организма. Увеличение его концентрации в крови начинается при избыточном поступлении, неполном употреблении, нарушенном разрушении и неполноценном выведении. Снижение его уровня развивается при патологии синтезирующих органов: печени, кишечника, почек, надпочечниковых и половых желез.

Образуются ЛПНП в этих органах в несколько этапов, но именно они массово поступают в кровоток: предшествующие фракции проникают за пределы клеток в меньших количествах.
- Первичным соединением является липопротеин очень низкой плотности (ЛПОНП). Он образуется из принесенных компонентов, поступивших с пищей, и синтезированных на месте. Больше, чем наполовину соединение состоит из триглицеридов, его оно и переносит на периферию.
- ЛПОНП как внутриклеточно, так и в общем кровотоке обогащается белком, холестерином, фосфолипидами и превращается в липопротеин промежуточной плотности. Единственное его призвание – стать основой для образования ЛПНП.
- Синтезированный низкоплотный липопротеин поставляет бета-холестерин и липиды нуждающимся клеткам. Он фиксируется на специфичных рецепторах периферических тканей и совершает «пожертвование», беднея и увеличивая плотность за счет роста процента неиспользуемого белкового компонента.
➜ Подробнее о ЛПНП
Хороший: липопротеины высокой плотности (ЛПВП)

Неиспользованный обнищавший комплекс присоединяет транспортный белок и становится полноценным высокоплотным липопротеином. ЛПВП отсоединяется от рецептора и направляется в печень, транспортируя альфа-холестерин на утилизацию. В печеночных клетках под действием липаз ЛПВП распадается на простые соединения. Холестерин используется в синтезе желчных кислот.
По внутрипеченочным желчным протокам желчные кислоты поступают в резервуар – желчный пузырь – и в составе желчи хранятся до очередного приема пищи. Как только начинается процесс пищеварения, желчный пузырь сокращается, выталкивая желчь в просвет кишечника. Желчные кислоты расщепляют пищевой комок на всасываемые элементы, и сами тоже разрушаются.
Если состав пищи беден на жиры, желчные кислоты используются не в полном объеме. Часть их выводится с каловыми массами, а часть – всасывается назад в кровь и вступает в новый цикл образования липопротеидов.

➜ Подробнее о ЛПВП
Соотношение ЛПВП – ЛПНП и риск развития проблем с сосудами
Для определения степени риска формирования атеросклеротических бляшек мало знать концентрацию, важно соотношение «хорошего» и «плохого» холестерола. У женщин оно приблизительно равно 2:1, у мужчин – 2,8:1. Более подробно узнать о его нормальном содержании можно из специальных таблиц. Но врачей интересует даже не это: им необходимо знать индекс атерогенности. Вот его рост, действительно, указывает на угрозу атеросклероза.
Анализ крови на уровень hdl и ldl называется липидограммой. В нее включен не только вредный и полезный холестерин, но и общий, триглицериды, коэффициент атерогенности. Исследование назначается при подозрении на нарушение липидного обмена, а также с целью контроля лечения при уже существующих изменениях. А вообще, его рекомендуют делать хотя бы раз в 5 лет в молодом возрасте, и 1–2 раза в год после 45.
Нормы холестерина высокой и низкой плотности
В отличие от других лабораторных показателей, нормы «хорошего» и «плохого» холестерина меняется каждую пятилетку. Самые низкие цифры наблюдаются при рождении. Затем они растут, причем у разных полов: у женщин физиологические скачки происходят во время беременностей, у мужчин наибольшая концентрация определяется во время половой зрелости (к старости уровень холестерина у сильного пола несколько снижается по сравнению с пиком). Но соотношение «плохого» и «хорошего» холестерола должно быть константой в любом случае.
Читайте также: Норма холестерина по возрасту и полу [наглядная таблица]
Индекс атерогенности
Формула подсчета достаточно проста: (общий холестерол – холестерол ЛПВП)/холестерол ЛПВП, в которой общий холестерин – это сумма показателей холестерина во всех соединениях. Нормой считается цифра ≤3,5, большие значения свидетельствуют о повышении риска развития атеросклероза.

При отсутствии переносчиков поступившего с пищей холестерина (хиломикронов) его содержание в ЛПНП вычисляют математически по Фридвальду:
- в мг/дл – общий холестерол – холестерол ЛПВП – триглицериды/5;
- в ммоль/л – общий холестерол – холестерол ЛПВП – триглицериды/2,2.
➜ Подробнее о коэффициенте атерогенности
Почему нарушается липидный баланс крови
Как и другие патологические изменения в организме, нарушение обмена жиров может носить наследственный или приобретенный характер. К липидному дисбалансу бывает и предрасположенность, передающаяся от родителей детям. В последнем случае дислипидемия возникает только при наличии дополнительных атерогенных факторов.
- Наследственные нарушения связаны с недостаточностью или полным отсутствием расщепляющих жиры ферментов или же с дефектом специфических рецепторов, фиксирующих альфа-липопротеиды на поверхности печеночных клеток.
- Алиментарный дисбаланс липидов связан с постоянным перееданием жирной пищи животного происхождения. Причем триглицериды ЛПНП и ЛПВП повышаются сразу после приема пищи, и через несколько часов их уровень восстанавливается. Что не скажешь про холестерин: погрешность в диете вызывает суточною гиперхолестеринемию. А при частых кулинарных излишествах происходит истощение ферментных систем, и концентрация холестерола уже перестает опускаться до нормальных показателей.
- Действие химических и инфекционных токсинов всегда вызывает гиперхолестеринемию, так как они повреждают клеточные оболочки, которые начинают нуждаться в ремонте. А поражение печеночных клеток особенно негативно сказывается на липидном обмене. К токсинам, кстати, относится и алкоголь, и никотин. Любой токсин не только повышает уровень холестерола, но и одновременно ранит внутреннюю сосудистую выстилку.
- К липидному дисбалансу приводят заболевания, сопровождающиеся нарушением обмена любых веществ:
- сахарный диабет;
- желчнокаменная болезнь;
- ожирение;
- патология щитовидной железы с изменением ее гормональной активности;
- нарушения функций печени с развитием недостаточности;
- болезни почек с нарушением фильтрации.
Читайте также: При каких заболеваниях печень вырабатывает много холестерина?
Обычно повышены низкоплотные липопротеины и понижены высокоплотные, а это значит, липидный дисбаланс неизменно приводит к атеросклерозу сосудов, отложению холестерина под эпидермисом кожи, желчнокаменной болезни. Гипер- и гипохолестеринемия – состояния полиэтиологические, вызванные несколькими причинами, поэтому и терапевтический подход к коррекции комплексный.
Как снизить плохой (бета) холестерин и повысить хороший (альфа)
Считается, что снижения уровня бета-холестерина можно добиться терапевтическими методами (альфа- редко бывает повышен). Но это работает только в случае приобретенной гиперхолестеринемии. К таким методам относятся:
Наследственные поломки симптоматической терапией не исправишь. В этой ситуации на помощь приходит аппаратное очищение плазмы крови.
Как бы не называли фракции холестерина, его концентрацию необходимо периодически контролировать. Делать это нужно в проверенных лабораториях или клиниках. И не пренебрегать правильной подготовкой к исследованию. Только так можно получить объективные результаты.
|
Холестерин – самый известный и широко употребляемый медицинский термин. Самое распространённое мнение — холестерин это плохо, он ведет к различным заболеваниям сердечно-сосудистой системы, ожирению и так далее. Но так ли он вреден? Давайте разбираться. Что такое холестерин? Это органическое вещество жировой природы, которое содержится в составе мембран всех клеток животных и человека. Он обеспечивает устойчивость клеточных мембран; синтез стероидных и половых гормонов, витамина D и желчных кислот; предохраняет эритроциты от воздействия гемолитических ядов. Что значит «хороший» и «плохой» холестерин? На самом деле, холестерин — един. А плохим или хорошим его делает «свита» — жиры, белки, другие вещества. В соединении с ними образуются комплексы, называемые липопротеинами. От состава этих веществ зависит, каким будет холестерин — «плохим» или «хорошим». Например, в составе липопротеинов низкой плотности (ЛНП или ЛПНП) он плохой. Из таких комплексов холестерин оседает на стенки сосудов, образуя холестериновые бляшки. Они, в свою очередь, вызывают атеросклеротические изменения сосудов и нарушения кровообращения в магистральных сосудах, повышают риск ишемической болезни сердца, инфарктов и инсультов. Похожим образом ведут себя и триглицериды (жиры), которые по большей части входят в состав липопротеинов. Вместе с тем исследования датских и немецких ученых, показали, что холестерин липопротеинов низкой плотности уничтожает опасные для нашего здоровья бактериальные токсины. То есть, холестерин, который мы считаем плохим, укрепляет иммунитет. Однако это правило действует только в том случае, если уровень плохого холестерина соответствует норме. «Хороший» холестерин содержится в липопротеинах высокой плотности (ЛВП). Он переносит жировые молекулы от одних клеток к другим, тем самым заключая холестерин внутрь клеток, где он расходуется или хранится. Именно этот холестерин очищает стенки сосудов от холестериновых бляшек и относит холестерин в печень, где он перерабатывается в компоненты желчи. Откуда холестерин берётся? Большую часть холестерина (75 — 80%) синтезирует печень, 20-25% поступает из пищеварительного тракта (всасывается из кишечника). И очень важно, что даже этот холестерин, всасывающийся из кишечника, не весь из еды. Часть его происходит из желчи, которую, в свою очередь производит печень, и выделяет в пищеварительный тракт. С помощью диеты можно сократить поступление холестерина и снизить его уровень на 10-15%. Это не очень много, поэтому, в первую очередь используют лекарства, которые подавляют синтез холестерина в печени, в том месте, где его образуется большинство. Такой подход к снижению холестерина более эффективный. Сколько холестерина должно быть в крови? Если говорить обобщенно, то взрослым хорошо иметь общий холестерин не выше 5,18 ммоль/л, а детям не выше 4,4 ммоль/л. Считается, что именно такой уровень не способствует развитию сердечнососудистых заболеваний и их осложнений. Но на деле в этом вопросе много тонкостей, касающихся соотношения «хорошего» (липопротеидов высокой плотности) и «плохого» (липопротеидов низкой плотности) холестерина. Об этом лучше всего проконсультироваться у своего лечащего врача или участкового терапевта. В настоящее время распространенность повышенного уровня общего холестерина среди всего населения мира — 58%. Свой уровень холестерина на сегодняшний день знает меньше четверти людей. Проблема в том, что при высоком уровне холестерина у человека долгие годы нет никаких клинических проявлений. Ровно до тех пор, пока не станет слишком поздно. Какие факторы могут привести к повышению уровня «плохого» холестерина? Очень многое зависит от образа жизни и питания, употребления алкоголя и табака. Малоподвижный образ жизни и предпочтение пищи с высоким содержанием насыщенных жиров, трансжиров (фастфуд), несбалансированное питание, наличие некоторых хронических заболеваний. Кто в группе риска повышенного холестерина в крови? Это люди с ожирением, сахарным диабетом второго типа, заболеваниями сердечно-сосудистой системы, избыточной или пониженной массой тела, вредными привычками, применяющие длительное время гормональные лекарственные препараты, ведущие малоподвижный образ жизни, старше 50-ти лет. В каких продуктах содержится больше всего холестерина? Масло сливочное низкого качества, маргарин, майонез, пирожные, пирожки (любая кондитерская продукция), копчености (в частности, колбасы, сало, жирное мясо), сосиски, красное мясо, твердые сыры, сливки, субпродукты (мозги, печень, почки), куриный желток в больших количествах (рекомендутся его не исключать, а съедать 1 желток в 2−3 дня), фастфуд, жареное (любые блюда, приготовленные этим способом с большим количеством растительного масла). Эти продукты нужно потреблять в умеренных количествах, соблюдая суточную, а иногда даже недельную, норму. Фастфуд лучше исключить. Какие продукты помогут снизить уровень «плохого» холестерина и создать запас «хорошего»? Продукты с ненасыщенными жирами: морская жирная рыба (достаточно по 100 г рыбы два раза в неделю), маслины, авокадо, орехи и семечки (по 30 г в неделю), оливковое, льняное и подсолнечное масло. Фрукты и овощи (благодаря содержанию клетчатки): яблоки, цитрусовые, морковь, сливы, абрикосы, капуста, авокадо, различные ягоды, зелень, бобовые, лук, чеснок. Цельные злаки, отруби, овсяная крупа. Свежевыжатые соки с мякотью, зелёный чай. Как ещё можно снизить холестерин? Отказаться от употребления алкоголя и табака. Больше двигаться. Физическая активность позволяет не только снизить количество вредного холестерина в крови, но и повысить концентрацию хорошего, улучшает кровообращение и укрепляет сосуды, увеличивая их проходимость. Кроме того, физические нагрузки снижают вес, а значит, уменьшается нагрузка на сердце и сосуды. Здоровым людям ВОЗ рекомендует час в день умеренной физической нагрузки. Пожилым или людям с хроническими заболеваниями достаточно будет ежедневно ходить в умеренном темпе в течение 40 минут. Избегать стрессов и полноценно отдыхать, поскольку нервное перенапряжение приводит к спазму сосудов и накоплению вредного холестерина. Наладить режим и рацион питания. Вместо жарки отдавать предпочтение блюдам, сделанным в духовке, на пару или сваренным в воде. Также не пропускать завтрак, употреблять все продукты питания с учётом их калорийности и количества холестерина в них. Помните, что ограничение или исключение из рациона продуктов, содержащих повышенное содержание холестерина, не приводит к его нормализации в крови. Нужно учитывать полезные свойства тех или иных продуктов, их сочетаемость с другой едой и то, как приготовлена пища. Обязательно лечить все болезни, пока они не приняли хроническую форму. Особенно если это связано с печенью и желчевыводящими путями: от состояния этих органов зависит степень «утилизации» плохого холестерина. |
что это такое, высокая и низкая плотность содержания
Холестерин, иначе его называют «холестерол», является жирным спиртом и растворяется не в воде, а в жирах. В крови он переносится в липидах. Организм человека нуждается в жире, что содержится в виде холестериновых соединений высокой и низкой плотности. По-простому, их принято называть плохой и хороший холестерин. Людям известно о вреде холестерина, в то время как о его пользе знают немногие.
Холестерол – один из главных компонентов клеточной мембраны, он участвует в формировании оболочки нервных волокон, необходим для нормального функционирования иммунной системы, участвует в синтезе витамина Д. В то же время нарушение баланса между хорошим и плохим холестерином в пользу последнего приводит к атеросклерозу сосудов, и, как следствие, к тяжелым сердечно-сосудистым патологиям.
Холестерин и его виды
Липопротеины представляют собой сложные белково-липидные соединения, которые входят в состав живых организмов и являются неотъемлемой частью клеточной структуры. Они выполняют транспортную функцию. По показателям их содержания в крови можно определить наличие заболевания. Несмотря на то что в народе принято считать, что холестерин вреден для организма, он выполняет важные функции.
Этот компонент активно участвует в пищеварении: без него невозможна выработка пищеварительных соков. И также он участвует в выработке женских и мужских половых гормонов, таких как прогестерон, эстроген и тестостерон. Только при участии холестерина надпочечники способны стабильно вырабатывать гормон кортизол и синтезировать витамин Д.
Изменение концентрации холестерина вызывает ослабление иммунитета и другие сбои в его функционировании. Около 80% холестерина вырабатывается печенью самостоятельно и 20% поступают вместе с пищей. Холестерин подразделяется на 2 основные вида: низкой плотности и высокой плотности. Содержание первого не должно превышать определенных показателей, иначе его излишек начинает оседать на стенках сосудов, образуя атеросклеротические бляшки.
Из-за этого просвет сосудов сильно сужается, создается препятствие на пути движения крови. Это приводит к тому, что органы и ткани начинают испытывать дефицит в питательных веществах, которые поступают к ним током крови. Подобный недостаток приводит к сбоям в их работе. Сам по себе холестерин неспособен передвигаться по сосудам вместе с кровью. Для этого он присоединяется к белку, и эти соединения называются липопротеинами.
В зависимости от того, какое количество белка присутствует в них, холестерин подразделяется на общий, плохой (липопротеины низкой плотности ЛПНП) и хороший (липопротеины высокой плотности ЛПВП). И также отдельной разновидностью выделяют липопротеины очень низкой плотности.
Важно соотношение пропорций липопротеинов высокой и низкой плотности. Отклонение от нормы указывает на нарушение липидного обмена, что является одной из причин развития атеросклероза. Нарушение жирового обмена делает возможным увеличение липидов с низкой плотностью.
Снижение уровня жиров высокой плотности тоже повышать риск развития этого заболевания. При этом не имеет значения, что показатели ЛПНП находятся в пределах нормы. Поэтому важно соблюдение баланса. Оценка риска развития атеросклероза сосудов происходит по следующим нормам уровня общего холестерина в крови:
- низкий риск – меньше 5,0 ммоль/л;
- умеренный риск – 5,0–6,3 ммоль/л;
- высокий риск – больше, чем 6,3 ммоль/л.
Индивидуальные показатели холестерина могут варьироваться по возрасту человека. Низкий уровень общего холестерина может привести к развитию следующих заболеваний:
- геморрагический инсульт;
- хроническое заболевание желудка;
- ожирение;
- авитаминоз;
- гипертиреоз;
- бесплодие и снижение либидо.
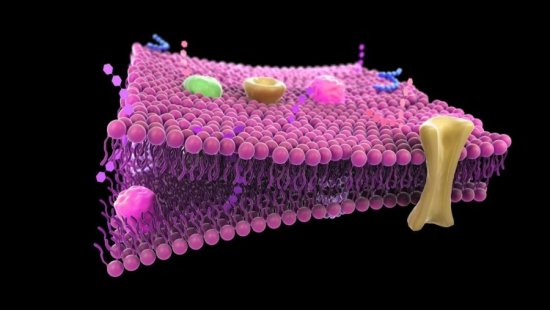
Холестерин участвует в формировании клеточной мембраны
Полезный холестерин или липопротеины высокой плотности
Липопротеины высокой плотности или полезный холестерин обладают антиандрогенными свойствами: снижают риск образования холестериновых бляшек и развития сердечно-сосудистых заболеваний. Поэтому эти вещества необходимы организму для борьбы с атеросклерозом, и такой вид холестерина считается полезным.
ЛПВП выступают в качестве регулятора уровня холестерина низкой плотности и способствуют его выведению из организма. Снижение, как и повышение, его уровня относительно нормальных показателей рассматривается в качестве патологии и требует принятия мер для его повышения.
Источником хорошего холестерина являются полезные мононенасыщенные жиры, что содержатся в бобовых, орехах и кукурузе, а также полиненасыщенные жирные кислоты. Последние в большом количестве содержатся в растительных маслах и рыбе.
Липопротеины низкой плотности или вредный холестерин
Плохой холестерин, или липопротеины низкой плотности состоят в основном из эфира холестерина, в нем также присутствует белок, свободный холестерин и триглицеролы. Основная их задача заключается в транспортировке холестерина к тканям и органам для создания клеточных мембран.
При нарушениях жирового обмена, которые происходят под воздействием определенных факторов, липопротеиды низкой плотности начинают скапливаться на сосудистой стенке, постепенно расслаивая ее. Это, в свою очередь, служит благоприятным условием для прикрепления в местах повреждения излишков холестерина. Так образуется атеросклеротическая бляшка.
Для ЛПНП характерно то, что он задерживает холестерин в крови. Чтобы уменьшить содержание липидов низкой плотности, которые оказывают негативное влияние на здоровье, нужно снизить потребление жирной пищи, увеличить физическую активность и соблюдать принципы правильного питания. Важно выяснить, почему происходит повышение ЛПНП в крови.
Этому способствуют следующие факторы:
- курение;
- нерациональное питание;
- малоподвижный образ жизни;
- нарушение обмена веществ;
- ожирение.
Норма и отклонения ЛПНП в анализе крови
Липопротеины низкой плотности сочетаются вредным холестерином, поскольку именно он вызывает образование атеросклеротических бляшек на стенках сосудов, которое препятствует кровотоку. При образовании холестериновых отложений происходит деформация сосудов. В результате атеросклеротического процесса развивается сердечно-сосудистая недостаточность.
Для получения максимально достоверных результатов анализа крови на липидограмму необходимо соблюсти несколько условий. Последний прием пищи до взятия биологического материала должен произойти не позднее, чем за 12 часов. Накануне перед исследованием исключают любые эмоциональные и физические перегрузки.
Нельзя курить перед взятием крови, нужно выдержать временной промежуток хотя бы в 30 минут. Такой анализ назначают для определения вероятности развития атеросклероза и ишемической болезни сердца. Определение ЛПНП необходимо и для пациентов, соблюдающих диету со сниженным потреблением животных жиров, а также для контроля за уровнем липидов на фоне приема лекарственных средств, снижающих холестерин.
Анализ необходим при нарушении жирового обмена. Один раз в 6 месяцев сдают расширенную липидограмму люди с ишемической болезнью сердца, пациенты с инфарктом или инсультом. Уровень вредного холестерина в цифрах оценивается следующим образом:
- 2,6–3,3 ммоль/л – оптимальное значение;
- от 3,4 до 4,1 ммоль/л – пограничное значение;
- 4,1–4,9 ммоль/л – повышенное значение;
- более 4,9 ммоль/л – очень высокое.
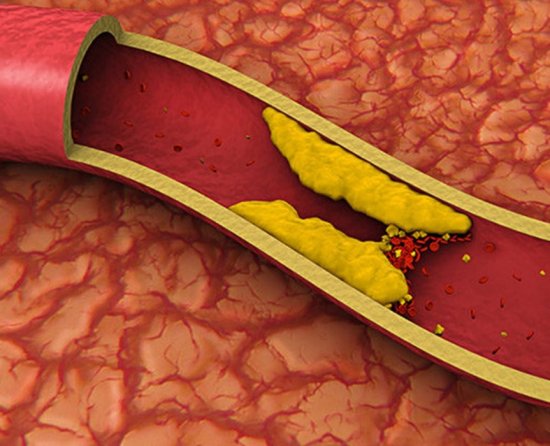
Излишки вредного холестерина образуют на стенках сосудов холестериновые бляшки
Если по результату анализа вредный холестерин значительно повышен, то причины этого могут быть связаны с такими патологиями, как гипотиреоз, гепатит, болезни надпочечников, воспаление почек, хроническая почечная недостаточность, рак простаты, ожирение, алкоголизм. Превышение уровня липопротеинов низкой плотности значит, что у пациента высокий риск развития ишемической болезни сердца.
Для того чтобы снизить уровень вредных липопротеинов и убрать холестериновые бляшки с сосудов, необходимо особое лечение. Терапия может проводиться лекарствами или хирургическими методами. Применять народные средства для нормализации уровня ЛПНП лучше совместно с предназначенными для этого медикаментами (статинами, фибратами, никотиновой кислотой, секвестрантами желчных кислот).
Причины пониженного холестерина низкой плотности могут быть связаны с гиперфункцией щитовидной железы. При эндокринных нарушениях наблюдается угнетение выработки холестерина. Кроме того, при тяжелых патологиях печени происходит нарушение метаболизма, что, в свою очередь, влияет на выработку липопротеинов низкой или высокой плотности.
Читайте также:
ЛПВП в анализе крови
Определить количественный эквивалент содержания липопротеинов высокой плотности можно также посредством сдачи анализа крови на липидограмму. Анализ крови для определения ЛПВП назначается при выявлении повышения общего холестерина и в процессе профилактического обследования.
Рекомендуемая частота проведения липидограммы для лиц старше 20 лет – 1 раз в 5 лет. Чаще такой анализ сдают люди, принимающие лекарственные средства для снижения уровня холестерина. В анализе крови холестерин высокой плотности обозначается аббревиатурой латинскими буквами HDL.
Международной Организацией Здравоохранения не определена точная норма ЛПВП. Это обусловлено тем, что для людей с различными факторами риска нормальное значение этого показателя будет отличаться. Поэтому принято оценивать значение липопротеинов высокой плотности в зависимости от возможного риска развития атеросклероза.
Выглядит это следующим образом:
- менее 1,0 ммоль/л и 1,3 ммоль/л соответственно у мужчин и женщин – означает высокий риск развитие атеросклероза;
- от 1,3 ммоль/л до 1,3 ммоль/л у мужчин и 1,3–1,5 ммоль/л у женщин – средний риск;
- у обоих полов выше, чем 1,55 ммоль/л – низкая вероятность развития атеросклероза.
Выявление по результатам липидограммы понижения или значительного повышения уровня липопротеидов высокой плотности указывает на те или иные патологии. Так, причины понижения ЛПВП могут быть связаны с:
- особенностями наследственности;
- застоем желчи и холестазом;
- тяжелым поражением печени;
- недолеченным сахарным диабетом;
- нефротическим синдромом;
- хронической почечной недостаточностью.
Завышенные показатели ЛПВП могут быть обусловлены наследственной предрасположенностью, хроническим алкоголизмом, хроническими заболеваниями печени либо интенсивными и частными аэробными нагрузками.
Важно знать, что уровень хорошего холестерина способен меняться время от времени. Вариации и нормальные колебания при снижении уровня могут происходить, когда пациент столкнулся со стрессом либо недавно перенес болезнь. В этом случае нужно пересдать анализ минимум через 6 недель.
Снижение ЛПВП также может происходить, когда анализ крови был взят на фоне приема анаболических стероидов, кортикостероидов или андрогинов.
Дефицит хорошего холестерина может привести к преобладанию липопротеинов низкой плотности. Чтобы повысить уровень ЛПВП нужно:
- бросить курить;
- повысить физическую активность;
- снизить содержание углеводов в питании;
- организовать дробное и частое питание;
- включить в рацион продукты, богатые моно- и полиненасыщенными жирами;
- начать худеть, если имеется лишний вес.

Анализ крови позволяет определить содержание плохого и хорошего холестерина в крови
Сдача липидограммы в период беременности может дать результат с повышенным уровнем ЛПВП. Это необъективные данные, поэтому анализ необходимо будет повторить через 6 недель после рождения ребенка. Ложное повышение может быть связано с приемом инсулина, фибратов, статинов и препаратов на основе эстрогена.
Несмотря на то что холестерин нужен организму, его избыточное поступление с жирной пищей животного происхождения способно перейти в опасное для жизни и здоровья заболевание. Поэтому важен контроль его показателей. Главное условие для предотвращения сосудистой патологии заключается в сохранении баланса между липопротеинами высокой и низкой плотности. Тогда плохой холестерин не сможет стать для человека проблемой номер один.
Холестерин | Naketo
Холестерин — все о нем слышали, но вряд ли кто-то может уверенно сказать что в этом вопросе ему все совершенно ясно и нет никаких сложностей и непонятных моментов.
Что вообще такое холестерин, что означают показатели при анализе крови на холестерин? Могут ли продукты, которые мы едим, влиять на уровень холестерина? Давайте разберем основные мифы и докопаемся до сути.
Что такое холестерин
Холестерин в крови — это похожее на воск, жироподобное вещество, вырабатываемое нашей печенью. Холестерин в крови необходим для хорошего здоровья. Наше тело нуждается в нем для выработки гормонов и переваривания жирной пищи, а также он сходит в состав клеточных мембран.
Пищевой холестерин содержится в продуктах животного происхождения, включая мясо, морепродукты, птицу, яйца и молочные продукты.
Наше тело вырабатывает примерно 2,5 г. холестенрина, и примерно 0,5 г. поступает с пищей.
Имеются противоречивые данные о том, как пищевой холестерин связан с риском сердечно-сосудистых заболеваний, ясно одно, что общий риск зависит от многих факторов.
Основные мифы и заблуждения
Давайте рассмотрим наиболее распространенные ошибки, которые связаны в общественном сознании с холестерином.
Миф №1: весь холестерин вреден для нас
Факт: некоторые виды холестерина необходимы для хорошего здоровья. Нашему телу нужен холестерин для выработки гормонов и создания клеток.
Для транспортировки хлестерина по кровеносной системе используются специальные белки — липопротеины, они бывают двух видов.
ЛПНП (липопротеин низкой плотности — LDL), иногда называемый «плохим» холестерином, составляет большую часть холестерина в вашем организме. Высокий уровень ЛПНП повышает риск сердечно-сосудистых заболеваний и инсульта.
ЛПВП (липопротеины высокой плотности — HDL) или «хороший» холестерин, переносят холестерин обратно в печень. Затем печень вымывает его из организма. Высокий уровень холестерина ЛПВП может снизить риск сердечных заболеваний и инсульта.
Когда в вашем организме слишком много «плохого» холестерина, он может накапливаться в стенках кровеносных сосудов, в результате чего внутреннее пространство сосудов сужается. Это может ограничивать и в конечном итоге блокировать кровоток к сердцу и другим органам. Когда приток крови к сердцу блокируется, это может вызвать стенокардию (боль в груди) или сердечный приступ.
Миф №2: высокий холестерин можно почувствовать
Факт: высокий уровень холестерина обычно не имеет признаков или симптомов. Вы можете не знать, что у вас нездоровый уровень холестерина, пока не станет слишком поздно — когда у вас сердечный приступ или инсульт.
Вот почему так важно проверять уровень холестерина, по крайней мере, каждые 4-6 лет. Узнайте больше о проверке холестерина.
Миф №3: употребление в пищу продуктов с большим количеством холестерина не приведет к повышению уровня холестерина в крови
Факт: на самом деле это сложный вопрос. Мы знаем, что продукты с высоким содержанием холестерина обычно содержат много насыщенных жиров. Насыщенные жиры могут повысить уровень холестерина в крови, поэтому лучше выбирать продукты с низким содержанием насыщенных жиров. Пища, приготовленная из животных, в том числе красное мясо, масло и сыр, содержит много насыщенных жиров.
Одно из основных исследований по этой теме (мета-анализ — т.е. обзор предыдущих исследований) было опубликовано в 2018 году — «Диетический холестерин и отсутствие доказательств сердечно-сосудистых заболеваний»
Основные выводы: на данный момент недостаточно данных, чтобы утверждать, что потребление продуктов с высоким содержанием холестерина связано с повышением риска развития сердечно-сосудистых заболеваний (далее — ССЗ), но с повышением этого риска однозначно связано повышенное потребление насыщенных и транс жиров.
Но в тоже самое время есть другие исследования, которые говорят об обратном. Например, такой же мета-анализ в 2019 году «Связь потребления холестерина или яиц в рационе с сердечно-сосудистыми заболеваниями и смертностью» делает заключение:
Каждые дополнительные 300 мг пищевого холестерина, потребляемого в день, были в значительной степени связаны с более высоким риском развития сердечно-сосудистых заболеваний.
Как же быть??? Разбираемся дальше.
Миф №4: ничего нельзя сделать для снижения уровня холестерина
Факт: Вы можете сделать много вещей, чтобы улучшить уровень холестерина и сохранить его в здоровом диапазоне!
- Сдавайте кровь на липидный профиль каждые 2 года (если врач не сказал иначе). Далее мы более подробно разберем, что значат результаты анализов.
- Пересмотрите свой рацион. С самом конце статьи мы разберем, что делать, если на кето диете наши показатели по холестерину ухудшились.
- Ведите активный образ жизни. Добавьте больше подвижности, займитесь спортом.
- Бросьте курить и не используйте табачные изделия. Курение (в любом виде) повреждает кровеносные сосуды, ускоряет затвердение артерий и значительно увеличивает риск сердечно-сосудистых заболеваний. Если вы не курите, не начинайте. Если вы курите, отказ от курения снизит риск сердечных заболеваний.
- Поговорите с вашим лечащим врачом о том, как управлять вашим холестерином, и, если вам даются какие-либо лекарства для управления вашим холестерином, принимайте их в соответствии с предписаниями. Узнайте больше о лекарствах для снижения уровня холестерина.
- Уточните, были ли в семейной истории проблемы с холестерином, сердцем или сосудами. Если у ваших родителей или других ближайших родственников высокий уровень холестерина, вам, вероятно, следует проходить тестирование чаще.


Результаты анализов крови на холестерин
Анализ крови на холестерин называется «липидный профиль», он измеряет четыре типа липидов или жиров в нашей крови:
- Общий холестерин: это общее количество холестерина в крови.
- Холестерин липопротеинов низкой плотности (ЛПНП): иногда называется «плохой» холестерин. Если у вас его слишком много, это может засорить ваши артерии и ограничить кровоток. Это может привести к инфаркту или инсульту. Все проблемы начинаются при окислении ЛПНП, что приводит к воспалениям и повреждению тканей.
- Холестерин липопротеинов высокой плотности (ЛПВП). Это называется «хорошим» холестерином, поскольку он помогает удалить холестерин ЛПНП из вашей крови.
- Триглицериды. Триглицериды — это вид жира, который вы получаете из пищи. Дополнительные триглицериды могут накапливаться, когда вы потребляете больше калорий, чем сжигаете. Высокие уровни триглицеридов в крови связаны с болезнями сердца. Как и ЛПНП, цель состоит в том, чтобы поддерживать низкий уровень триглицеридов.
На данный момент нет единого мнения среди специалистов, какие параметры следует брать за основу для оценки состояния здоровья и рисков по развитию болезней сердечно-сосудистой системы.
НО! В исследовании, опубликованном в 2018 году, приняли участие более 36 000 человек — «Долгосрочная связь холестерина ЛПНП со смертностью от ССЗ«.
Длительное наблюдение показало, что показания ЛПНП и не-ЛПВП более 160 мг/дл или 3,37 ммоль/л были связаны с повышенным относительным риском смертности от сердечно-сосудистых заболеваний на 50-80%. Холестерин не-ЛПВП — это разница между общим холестеринов и «хорошим» холестерином ЛПВП.
Для других показателей холестерина применяются следующие рекомендации, если у вас нет заболеваний сердца или кровеносных сосудов.
Ваше значение холестерина ЛПНП:
- оптимально, если менее 100 мг/дл (2,59 ммоль/л)
- выше оптимального / пограничного уровня, если между 100 и 129 мг/дл (2,59 — 3,34 ммоль/л)
- умеренно высокое, если от 130 до 159 мг/дл (3,37 — 4,12 ммоль/л)
- высокое от 160 до 189 мг/дл (4,14 — 4,9 ммоль/л)
- очень высокое при 190 мг/дл или выше (4,92 ммоль/л)
Ваше значение холестерина ЛПВП:
- оптимально (способный снизить риск сердечных заболеваний), если он составляет 60 мг/дл или выше (1,55 ммоль/л)
- низкий (может увеличить риск сердечных заболеваний), если он составляет 40 мг/дл или ниже (1,04 ммоль/л)
Ваше значение триглицеридов (источник 1, источник 2, источник 3):
- оптимально, если менее 30 мг/дл (1,7 ммоль/л)
- пограничный уровень от 30 до 41 мг/дл (1,7 — 2,3 ммоль/л)
- высокое, если от 41 до 100 мг/дл (2,3 — 5,6 ммоль/л)
- очень высокое, если выше 101 мг/дл (5,6 ммоль/л)
Но в зависимости от пола и возраста ваш врач может установить другие диапазоны.
Чтобы более точно оценить риски не имеет смысла опираться на значения общего холестерина. Более точно могут помочь следующие показатели:
- Соотношение ЛПВП/общий холестерин, которое очень точно показывает на риски ССЗ. Идеально, если это соотношение будет более 0,24.
- Соотношение триглецириды/ЛПВП, которое должно быть ниже 2.
Холестерин на низкоуглеводных диетах.
Есть целая группа диет, которые предполагают ограничение углеводов, например — палео диета, кето диета, диета Аткинса, карнивор и т.д.
Если из рациона убрать углеводы, их можно заменить или белком или жиром. По этому может возникнуть резонный вопрос — а как повышенное потребление жира влияет на холестерин и здоровье в целом? Также интересно, как холестерин в еде влияет на наше здоровье?
Как влияет потребление жира на здоровье — обзор исследований и научно обоснованных рекомендаций
Да, есть качественные исследования, которые говорят, что насыщенные жиры не связаны с увеличением вероятности сердечных приступов или смерти от сердечных заболеваний.
«Мета-анализ проспективных когортных исследований, оценивающих связь насыщенных жиров с сердечно-сосудистыми заболеваниями.»
«Снижение или изменение потребления диетического жир для профилактики сердечно-сосудистых заболеваний»
Но с другой стороны есть много рекомендаций от ведущий экспертов в кардиологии, в которых говориться о том, что нужно понизить потребление насыщенных жиров.
Американская кардиологическая ассоциация — «Руководство AHA/ACC 2013 года по управлению образом жизни для снижения рисков ССЗ», рекомендует: взрослым, для снижения снижения уровня ЛПНП («плохого» холестерина) нужно стремиться к тому, чтобы в рационе было от 5 до 6% калорий из насыщенных жиров.
Это же ассоциация выпустила в 2017 году выпустила документ — «Диетические жиры и сердечно-сосудистые заболевания: рекомендации Американской кардиологической ассоциации» в котором были обобщены все предыдущие исследования. Выводы следующие:
- Рандомизированные клинические испытания показали, что полиненасыщенные жиры из растительных масел, заменяющие насыщенные жиры из молочных продуктов и мяса, снижают ССЗ.
- Проспективные обсервационные исследования во многих популяциях показали, что более низкое потребление насыщенных жиров в сочетании с более высоким потреблением полиненасыщенных и мононенасыщенных жиров связано с более низкими показателями ССЗ и смертности от всех причин.
- Насыщенные жиры повышают уровень холестерина ЛПНП, основной причины атеросклероза и ССЗ, а замена их полиненасыщенными или мононенасыщенными жирами снижает уровень холестерина ЛПНП.
- Замена насыщенных жиров на полиненасыщенные или мононенасыщенные снижает уровень триглицеридов в крови, независимого биомаркера риска сердечно-сосудистых заболеваний.
В 2019 году в Великобритании Научно-консультативный комитет по питанию выпустил свои рекомендации «Насыщенные жиры и здоровье» — Основываясь на 47 исследованиях делаются выводы:
- повышенное потребление насыщенных жиров приводит к повышению холестерина в крови
- повышенное потребление насыщенных жиров связано с повышением риска развития ССЗ
- насыщенные жиры нужно заменить на ненасыщенные
- общее потребление насыщенных жиров не должно превышать 10% от общего количества энергии из пищи
В 2017 Европейское общество кардиологов опубликовало отчет «Липопротеины низкой плотности вызывают атеросклеротические сердечно-сосудистые заболевания. 1. Данные генетических, эпидемиологических и клинических исследований. Консенсусное заявление группы Европейского общества атеросклероза.»
По сути это мета-анализ более чем 200 исследований разного типа в которых приняло участие боллее 2 млн человек. Европейские кардиологи считают, что есть очевидная и прямая связь между повышенным потреблением насыщенного жира и с повышением холестерина ЛПНП и риска развития ССЗ.
Доклад от ведущих специалистов РФ «Все о холестерине» (Лео Бакерия — академик РАМН, директор НЦССХ им. А. Н. Бакулева и Р.Г. Оганов — Директор ФГУ «ГНИЦ профилактической медицины», Президента Всероссийского научного общества кардиологов, академик РАМН), в котором даются следующие рекомендации:
Соотношение между насыщенными, моно и полиненасыщенными жирами должно составлять 1:1:1
Кроме того есть мета-исследование 1997 года — «Пищевые липиды и уровень холестерина в крови: количественный мета-анализ исследований метаболических процессов.», в котором делается вывод:
замена 60% насыщенных жиров другими жирами и отказ от 60% пищевого холестерина снизили бы общий холестерин в крови примерно на 0,8 ммоль / л (то есть на 10-15%)
Таким образом в основном все ведущие эксперты в кардиологии едины во мнении — высокий холестерин вреден и потребление насыщенного жира лучше ограничить.
Исследования о влиянии низкоуглеводных диет на показатели крови и здоровье
После ознакомления со всеми исследованиями выше, возникает резонный вопрос — а что с кето диетой и другими низкоуглеводными рационами?
Если судить по отзывам клиентов и результатам многочисленных исследований, то кето диета в целом очень хорошо влияет на здоровье. Очень хорошие результат она демонстрирует при лечении ожирения, диабета 2 типа, метаболического синдрома и эпилепсии.
Наиболее распространенные факторы риска сердечных заболеваний (показатели липидного профиля), как правило, значительно улучшаются для большинства людей, или как минимум не ухудшаются.
Давайте рассмотрим некоторые исследования:
«Низкоуглеводное питание и обмен веществ» — вывод:
Низко-углеводные диеты приводят к снижению веса и улучшению уровня триглицидов натощак, холестерина ЛПВП и соотношения общего холестерина и ЛПВП за период 6–12 месяцев.
«Систематический обзор и метаанализ клинических испытаний влияния низкоуглеводных диет на факторы риска сердечно-сосудистых заболеваний», вывод:
Низкоуглеводные диеты связаны со значительным снижением массы тела, индекса массы тела, окружности живота, систолического артериального давления, диастолического артериального давления, триглицеридов плазмы, глюкозы плазмы натощак, гликированного гемоглобина, инсулина плазмы и C-реактивного белка в плазме, а также увеличение холестерина ЛПВП. Холестерин ЛПНП и креатинин существенно не изменились
«Систематический обзор рандомизированных контролируемых исследований низкоуглеводных и низкокалорийных / низкокалорийных диет при лечении ожирения и его сопутствующих заболеваний», вывод:
Настоящий обзор показал, что было значительное улучшение холестерина ЛПВП и триглицеридов через 6 и 12 месяцев, в группах LC/HP (Low carb high protein — малое потребление углеводов и высокое потребление белка)
«Эффективность и безопасность кетогенной диеты у пациентов с избыточной массой тела: систематический обзор и метаанализ», это был обзор 12 исследований по кето диете, делается вывод:
Холестерин ЛПНП и холестерин ЛПВП без изменений
«Долгосрочные эффекты эффекты кетогенной диеты у пациентов с ожирением.» исследование кето диеты в течение 24 недель, при котором в рационе состоял из 30 г углеводов, 1 г / кг белка массы тела, 20% насыщенных жиров и 80% полиненасыщенных и мононенасыщенных жиров. Вывод:
Значительно снижается масса тела и индекс массы тела пациентов. Кроме того, снижется уровень триглицеридов, холестерина ЛПНП и глюкозы в крови, а также повышается уровень холестерина ЛПВП. Следование кетогенной диете в течение относительно длительного периода времени не вызывало каких-либо значительных побочных эффектов у пациентов.
Как мы видим, следование правильной кето диете (особенно это заметно по последнему исследованию в списке) улучшает все показатели здоровья сердечно-сосудистой системы и не вызывает побочных эффектов.
Почему холестерин может повыситься на кето и что делать?
К сожалению, не все люди соблюдают все правила и следуют сбалансированному рациону. В первую очередь принципиально не использовать продукты из переработанного мяса и следить за тем, какую часть составляют насыщенные жиры, их не должно быть больше 1\3 от всех жиров (сосиски, колбаса, постоянное употребление сыра с маслом — плохая идея).
Если все-таки вы сдали кровь то вполне возможно, что показатели ЛПВП («хороший» холестерин) будут чуть выше, чем должны, и в этом нет больших проблем. Проблемы могут быть, если ваш не-ЛПВП превышает 160 мг/дл или 3,37 ммоль/л
Что делать в этом случае?
Убрать броне-кофе из рациона.
Все исследования, показывающие, что насыщенный жир безвреден, используют нормальные количества потребления средним человеком. Невозможно узнать, что произойдет, если вы начнете добавлять огромное количество насыщенных жиров, особенно если вы едите его вместо других более полезных продуктов. Если вы пьете броне-кофе и у вас проблемы с холестерином, то первое, что вы должны сделать, это попробовать удалить это из своего рациона.
Замените часть насыщенных жиров (сливочное и кокосовые масла) на мононенасыщенные жиры (оливковое масло).
В рассмотренных ранее исследованиях и рекомендациях мы постоянно встречаем этот совет.
Готовьте на оливковым масле вместо сливочного масла и кокосового масла. Ешьте больше орехов и авокадо. Все эти продукты содержат мононенасыщенные жиры. Если это само по себе не работает, то вы можете даже начать заменять жирное мясо, которое вы едите, на более постное мясо.
Пример правильного кето рациона на 7 дней Вы можете получить его бесплатно, нажав на картинку ниже. Этот рацион сбалансирован по всем основным минералам, витаминам, клетчатке и по типам жирных кислот.


Оливкового масла первого отжима имеет много других преимуществ для здоровья сердца, и этот вопрос выходи далеко за рамки данной статьи. Более подробно можно почитать в статье у меня на сайте.
Оно защищает частицы ЛПНП от окисления, уменьшает воспаление, улучшает функцию эндотелия и может даже снизить кровяное давление. Исследование 1, Исследование 2, Исследование 3, Исследование 4.
Это определенно очень полезно для сердца, и я думаю, что любой, кто подвержен риску сердечно-сосудистых заболеваний, должен использовать оливковое масло, независимо от того, высокий ли у него уровень холестерина или нет.
Также важно есть жирную рыбу с высоким содержанием омега-3 жирных кислот, по крайней мере, один раз в неделю. Если вы не можете или не хотите есть рыбу, добавьте вместо нее рыбий жир в рацион.
Если ничего не помогает, то выходите из кетоза и вводите в рацион больше клетчатки.
Существует распространенное заблуждение, что низкоуглеводная диета должна быть кетогенной. То есть потребление углеводов должно быть достаточно низкими, чтобы организм мог производить кетоны из жирных кислот.
Но на самом деле не обязательно все время быть в кетозе для получения всех эффектов от низко-углеводных диет. Обычно повышение углеводов до 100-150 гр. позволяет значительно расширить диапазон разрешенных продуктов, разнообразить рацион и сделать его более доступным и простым для следования.
нормы холестерина. Плохой и хороший холестерин. Расшифровка анализов на холестерин.
Содержание:
Все слышали, что при высоком холестерине растет и риск сердечно-сосудистых заболеваний. Но какой холестерин считается повышенным? Сдать анализ на холестерин нетрудно — но, оказывается, правильно определить по нему уровень холестерина может не каждый врач. Если вас или ваших близких беспокоит «плохой» холестерин, кардиолог Антон Родионов поможет разобраться в нормах холестерина.

Хотите немного заработать? Дарю прекрасную идею. Заключаете пари (на небольшую сумму, чтобы никому не обидно было), что холестерин — это спирт. Ваш собеседник, разумеется, вам не верит и готов спорить. Открываете любой серьезный справочник… И к вашей огромной радости, убеждаетесь в моей (а теперь уже и своей) правоте. Выигрыш ваш.
Холестерин был выделен еще в конце XVIII века, название он получил от двух слов: «холе» — желчь и «стерин» — жирный. А в середине XIX века химики доказали, что по своему химическому строению он относится к классу спиртов. Поэтому в некоторых странах его называют «холестерОЛ». Вы же помните из школьной химии, что все спирты оканчиваются на «ол»: этанол, метанол и т.д.
В некоторых лабораториях используют англоязычную транскрипцию — холестерол. Холестерин и холестерол — это синонимы.
Повышенный холестерин: почему у меня?
Холестерин совершенно не похож на те спирты, которые вызывают опьянение и интоксикацию, однако же и его избыток для организма совсем не полезен. Впрочем, и совсем без холестерина тоже прожить невозможно. Холестерин — это строительный материал для клеточной стенки, это предшественник всех стероидных гормонов (кортизола, альдостерона, половых гормонов).
Существует распространенное убеждение, что высокий холестерин бывает только у тех людей, которые едят много жирной пищи. Ничего подобного. 80% холестерина вырабатывается в организме (в печени, в других тканях) и лишь 20% холестерина поступает с пищей. А вот то количество холестерина, которое вырабатывается организмом, зависит… правильно, от наследственности.
Следовательно, совершенно травоядный человек, убежденный вегетарианец, который мясо видел только на картинке, может иметь высокий холестерин. Следствие номер два: если у ваших ближайших родственников высокий холестерин, то вам нужно контролировать его чаще. Наконец, следствие номер три: только диетой снизить повышенный холестерин часто бывает невозможно.
Как известно, бензин не горит сам по себе. Для того чтобы он вспыхнул, нужна искра. Точно так же и холестерин сам по себе не прилипает к абсолютно здоровым сосудам. Для того чтобы началось его отложение в сосудах, нужна какая-то «спичка». Такой спичкой становятся другие факторы риска: курение, диабет, гипертония, избыточный вес, то есть все то, что само по себе повреждает сосуды, делая их более уязвимыми к развитию атеросклероза.
Увы, очень многие люди носят с собой такие спички… Именно поэтому, кстати, нередко атеросклероз развивается у людей с относительно невысоким холестерином — бензина немного, а спичек целый коробок.
Факты о холестерине
- Холестерин на 80% синтезируется организмом и только 20% поступает с пищей.
- Курение, гипертония, сахарный диабет, ожирение провоцируют развитие атеросклероза даже при нормальном уровне холестерина.
- Наиболее важным фактором риска осложнений является «плохой» холестерин (ЛНП).
- Показатели общего холестерина и ЛНП не имеют нижней границы нормы. Чем меньше, тем лучше.
- Растительные масла в принципе не могут содержать холестерин.
- Только изменением образа питания снизить холестерин затруднительно.
Холестерин: плохой и хороший. В чем разница?
Все слышали о «хорошем» и «плохом» холестерине. Дело в том, что сам по себе холестерин — молекула нерастворимая и просто так в ткани попасть не может. Ему нужен специальный «транспорт». В роли «извозчиков» холестерина выступают специальные белки-переносчики. Причем среди них есть те, которые «подвозят» холестерин в ткани, где он будет откладываться, способствуя развитию атеросклероза, а есть белки, при помощи которых холестерин, наоборот, удаляется из организма.
На медицинском языке «плохой» холестерин называется «липопротеины низкой плотности» (ЛНП, ЛПНП, LDL). Именно этот показатель мы с вами будем искать в биохимическом анализе крови для того, чтобы определить степень риска. «Хороший» холестерин — это «липопротеиды высокой плотности» (ЛВП, ЛПВП, HDL). Чем выше его уровень, тем лучше выводится излишек холестерина из организма.
При отложении холестерина в стенке сосуда начинает образовываться атеросклеротическая бляшка. Она растет, начинает суживать сосуд. Пока сужение составляет 20–30%, человек ничего не ощущает. Когда она перекрывает просвет на 50–60%, оставшихся 40% не хватает, чтобы пропустить нужное количество крови, развивается ишемия. Ишемия сердца носит название «стенокардия» — сердцу нужно больше крови, а суженный (стенозированный) сосуд ее дать не может.
Если бляшка рыхлая, непрочная, воспаленная, она может разрушиться, разорваться. Повреждение бляшки организм воспринимает как травму, и на место повреждения приходят тромбоциты — клетки крови, которые отвечают за остановку кровотечения. В сосуде образуется тромб, а значит, внезапно прекращается кровоток и часть ткани сердца, головного мозга или другого органа внезапно остается без крови и погибает.
Этот процесс носит название «инфаркт». Если катастрофа происходит в сердце — это инфаркт миокарда, в головном мозге — инсульт, в артерии ноги — гангрена.
Анализ на холестерин: липидный спектр
Для того чтобы определить обмен холестерина и оценить количество «хорошего» и «плохого» холестерина, выполняют анализ крови, который называется липидный спектр (липидный профиль, липидограмма). Туда входят:
- Общий холестерин
- Холестерин-ЛНП («плохой»)
- Холестерин-ЛВП («хороший)
- Триглицериды
Триглицериды — это еще один показатель жирового обмена, один из основных источников энергии у человека. Считается, что само по себе повышение уровня триглицеридов не так опасно с точки зрения сердечно-сосудистого риска, как повышение холестерина. Высокие триглицериды — это прежде всего фактор риска панкреатита.
В отличие от холестерина триглицериды практически не вырабатываются в организме, а в основном поступают с пищей. Поэтому я могу иногда поверить, что пациент с высоким холестерином действительно соблюдает рекомендованный режим питания, но если у него повышены триглицериды, это значит, что животных жиров он ест гораздо больше, чем нужно.

Нормы холестерина: таблица. Расшифровка анализа на холестерин
Итак, мы получили результаты анализа крови на липиды. Следующее, что нам нужно сделать, — это зачеркнуть графу «норма» в этом анализе. Да-да, не удивляйтесь. Именно так. Ни одна лаборатория в стране не знает нормы холестерина. Этот показатель все время пересматривается мировым медицинским сообществом, но до лабораторий это сокровенное знание почему-то не доходит.
Прежде всего давайте договоримся, что бывает только высокий холестерин, а вот низкого холестерина не бывает. Не существует нижней границы нормы для холестерина. Чем ниже холестерин, тем лучше. Для обеспечения жизненных потребностей организма (строительство клеток, синтез гормонов) холестерина нужно совсем чуть-чуть, и ни один из современных методов лечения не позволяет снизить холестерин так сильно, чтобы эти функции пострадали.
После того как мы перечеркнули (или замазали) «норму» на бланке, давайте впишем туда то, что на самом деле сегодня считается целевыми значениями анализа крови на липиды.
- Общий холестерин <5,0 ммоль/л
- Липопротеиды высокой плотности >1,0 ммоль/л для мужчин и >1,2 ммоль/л для женщин
- Триглицериды <1,7 ммоль/л
А вот целевое значение «плохого» холестерина (ЛНП) зависит от балла по SCORE или от наличия сопутствующих заболеваний.
Целевые значения липопротеидов низкой плотности (холестерина-ЛНП)
| Низкий и умеренный риск осложнений (балл по SCORE≤5) | <3,0 ммоль/л |
| Высокий риск осложнений (балл по SCORE >5, но ≤10) | <2,5 ммоль/л |
| Очень высокий риск осложнений (балл по SCORE >10, ишемическая болезнь сердца, сахарный диабет) | <1,8 ммоль/л |
Уровень холестерина. Нужно ли снижать холестерин
После того как мы определились с целевыми значениями ЛНП, операция «Холестерин» вступает в свою завершающую фазу. Нам предстоит понять, нужно ли снижать холестерин лекарствами или же достаточно изменением питания повлиять на те самые 20%.
Давайте посмотрим на эту таблицу. На первый взгляд она выглядит замысловато, однако в действительности все не так сложно. По горизонтали находим свой уровень «плохого» холестерина (ЛНП), по вертикали — категорию сердечно-сосудистого риска.
Что делать в зависимости от уровня холестерина и вычисляемого риска
| Риск SCORE (%) | Уровень ХС-ЛНП | ||||
| 1,8 до | 2,5 до | 4,0 до | > 5,0 ммоль/л | ||
| Снижения уровня липидов не требуется | Снижения уровня липидов не требуется | Оздоров-ление образа жизни | Оздоров-ление образа жизни | Оздоров-ление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень | |
| > 1% до | Оздоров-ление образа жизни | Оздоров-ление образа жизни | Оздоров-ление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень | Оздоров-ление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень | Оздоров-ление образа жизни, возможно назначение лекарств, если не достигнут целевой уровень |
| > 5% до | Оздоров-ление образа жизни, возможно назначение лекарств | Оздоров-ление образа жизни, возможно назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств |
| > 10%, или очень высокий риск | Оздоров-ление образа жизни, возможно назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств | Оздоров-ление образа жизни и немедленное назначение лекарств |
Категория очень высокого риска:
Перенесенный инфаркт миокарда, операции на сердце и сосудах.
Несколько факторов риска, при оценке по таблице SCORE суммарный риск > 10%.
Категория высокого риска:
Ишемическая болезнь сердца, выраженный атеросклероз сонных артерий, сахарный диабет.
Несколько факторов риска, при оценке по таблице SCORE суммарный риск 5–9%.
Категория умеренного риска:
Несколько факторов риска, при оценке по таблице SCORE суммарный риск 1–4%.
Семейная история ранних сердечно-сосудистых заболеваний (начало ИБС или другого сосудистого заболевания у ближайших родственников по мужской линии < 55 лет, по женской — < 65 лет).
Категория низкого риска:
Один фактор риска, при оценке по таблице SCORE суммарный риск < 1%.
Дальше все просто. Смотрим, что написано в клетке на пересечении уровня плохого холестерина и категории риска. Под «оздоровлением образа жизни» имеется в виду изменение питания, снижение веса и отказ от курения. Если рекомендуется «назначение лекарств», то нужно начинать прием статинов.
О диете при высоком холестерине и приеме статинов мы расскажем в следующий раз.
Что такое соотношение холестерина и почему это важно?
Определение отношения холестерина у человека очень важно, потому что оно может помочь врачу определить риск сердечных заболеваний у человека.
Врачи рассчитывают отношение холестерина к индивидууму путем деления общего холестерина на уровень липопротеинов высокой плотности.
Оптимальное соотношение составляет от 3,5 до 1. Более высокое соотношение увеличивает риск сердечных заболеваний.
Поделиться на PinterestВрач может определить уровень «хорошего» и «плохого» холестерина в организме с помощью анализа крови.Уровень общего холестерина состоит из трех различных типов холестерина.
Липопротеины высокой плотности, или ЛПВП, считаются «хорошим» холестерином. Он составляет 20-30 процентов от общего уровня холестерина в организме человека.
Липопротеины низкой плотности, или ЛПНП, считаются «плохим» холестерином и составляют 60-70 процентов от общего количества холестерина в организме.
Наконец, липопротеины очень низкой плотности (ЛПОНП) являются предшественником ЛПНП и составляют около 10-15 процентов общего холестерина человека.
Эти проценты имеют значение, потому что, когда происходит увеличение или уменьшение, они могут повлиять на вероятность развития сердечных заболеваний у человека.
Тест, который показывает высокий уровень общего холестерина, может быть вызван повышением уровня холестерина ЛПНП. Врач может определить различные уровни холестерина, сосредоточив внимание на HDL, LDL и VLDL по отдельности в анализе крови.
Хорошее соотношение холестерина свидетельствует о том, что организм работает правильно и здоров.Это свидетельствует о том, что кто-то здоров и, вероятно, заботится о себе.
В исследовании Framingham Heart Study говорится, что следующие соотношения холестерина примерно сигнализируют о различных степенях риска сердечных заболеваний:
Мужчины
- 5,0 = средний риск
- 3,4 = половина среднего риска
- 9,6 = вдвое больше среднего риска
Женщины
- 4,4 = средний риск
- 3,3 = половина среднего риска
- 7.0 = двойной средний риск
Хотя у мужчин и женщин одинаковый анализ крови, их средние уровни ЛПВП, ЛПНП и ЛПОНП обычно различаются. Например, у женщин в период менопаузы обычно наблюдается повышенный уровень ЛПНП.
Это не означает, что женщины не подвержены влиянию плохого соотношения холестерина. Это просто означает, что женщины оказались менее восприимчивыми к плохому соотношению холестерина.
Женщины должны иметь рекомендуемый уровень ЛПВП 50, а рекомендуемый уровень ЛПВП для мужчин — 40.
Поделиться на Pinterest Мясо, молочные продукты и продукты из птицы содержат холестерин — поэтому люди, которые едят продукты животного происхождения, могут иметь более высокий уровень холестерина, чем те, кто не ест.Правильный уровень холестерина помогает поддерживать необходимый уровень витамина D и гормонов в организме, а также способствует пищеварению.
Холестерин содержится в таких продуктах, как мясо, птица и жирные молочные продукты. Люди, которые едят продукты животного происхождения, могут иметь больше холестерина в организме в любой момент времени, чем те, кто этого не делает.
Печень также увеличивает уровень холестерина, когда диета с высоким содержанием жиров и трансжиров. Повышенное количество холестерина ЛПНП, вызванное транс- и насыщенными жирами, увеличивает риск сердечных заболеваний и диабета.
Холестерин ЛПНП покрывает артерии и вызывает накопление вещества, называемого зубным налетом, на их стенках. Это приводит к состоянию, известному как атеросклероз, которое является формой сердечного заболевания.
Это влияет как на тело, так и на сердце.Состояние замедляет приток крови к сердечной мышце и может блокировать попадание крови даже в сердце. Это увеличивает риск сердечного приступа.
Соотношение холестерина, хорошее или плохое, можно поддерживать или изменять. Если у человека соотношение холестерина предполагает высокий уровень ЛПНП, есть способы снизить этот уровень плохого холестерина.
Вот некоторые из этих способов:
- Диета : продукты с высоким содержанием насыщенных жиров, трансжиров и углеводов повышают уровень холестерина, поэтому употребление меньшего количества этих продуктов поможет контролировать его и снизить.
- Вес : Избыточный вес или ожирение связаны с множеством рисков, включая повышенный уровень холестерина. Поддержание здорового веса помогает всем факторам здоровья, а также снижает риск сердечных заболеваний.
- Упражнение : Активная активность не менее 30 минут в день повышает частоту сердечных сокращений, помогает поддерживать здоровый вес и снижает уровень холестерина ЛПНП, одновременно повышая уровень холестерина ЛПВП.
В дополнение к этим методам образа жизни врач может назначить лекарства, которые помогут снизить уровень холестерина у человека. Два самых популярных препарата — статины и ниацин. Оба используются для снижения уровня холестерина ЛПНП.
Статины бывают в высоких, средних и низких дозах, в зависимости от индивидуальных потребностей. Исследования показывают, что статины могут снизить уровень ЛПНП на 60%, а также увеличить выработку ЛПВП.
Если статины не являются полезным лекарством из-за других лекарств, которые человек может принимать, ингибиторы абсорбции холестерина могут быть хорошей альтернативой.Эзетимиб является примером одного из таких лекарств и показывает снижение холестерина ЛПНП на 15-20 процентов с сопутствующим повышением уровня ЛПВП.
Однако лучший способ поддерживать нормальный уровень холестерина — это заботиться о своем теле с помощью здоровой диеты и умеренных физических упражнений каждый день.
.Что такое коэффициент холестерина и почему он имеет значение?
Если вам когда-либо приходилось измерять уровень холестерина, вы, вероятно, знаете этот распорядок: вы пропускаете завтрак, сдаете анализ крови и через несколько дней получаете результаты измерения холестерина. Вы, вероятно, знаете свой общий холестерин. Это число, которое вы хотите сохранить ниже 200. Вы рассчитываете общий холестерин, складывая следующие числа:
А как насчет вашего соотношения холестерина? Узнайте, что вам говорит эта статистика здоровья.
Согласно исследованию сердца Framingham, соотношение холестерина 5 указывает средний риск сердечных заболеваний для мужчин. У мужчин риск сердечных заболеваний вдвое выше, если их соотношение достигает 9,6, и они имеют примерно половину среднего риска сердечных заболеваний с соотношением холестерина 3,4.
Поскольку женщины часто имеют более высокий уровень хорошего холестерина, их категории риска по соотношению холестерина различаются. Согласно тому же исследованию, соотношение 4,4 указывает на средний риск сердечных заболеваний у женщин.Риск сердечно-сосудистых заболеваний для женщин увеличивается вдвое, если их коэффициент равен 7, тогда как коэффициент 3,3 означает примерно половину среднего риска.
Два человека с одинаковым общим количеством холестерина могут иметь разное соотношение холестерина. Соотношения указывают на разные уровни риска сердечных заболеваний. Гарвардская медицинская школа приводит следующий пример: если ваш общий холестерин составляет 200, а ваш ЛПВП — 60, ваше соотношение холестерина будет 3,3. Это близко к идеальному уровню AHA. Однако, если ваш HDL составляет 35 — ниже рекомендуемого уровня 40 для мужчин и 50 для женщин, — ваш коэффициент холестерина будет 5.7. Это соотношение помещает вас в категорию более высокого риска.
Некоторым людям легче запомнить свое соотношение холестерина — одно число — чем их ЛПВП, ЛПНП и общее количество. Это нормально, если вы относитесь к категории низкого риска, но если ваш плохой холестерин поднялся, лучше обратить внимание на все свои показатели. Знание вашего общего холестерина и риска, указываемого вашим соотношением холестерина, поможет вам установить соответствующие цели, чтобы поддерживать свои показатели в здоровом диапазоне.
AHA считает, что абсолютные значения общего холестерина в крови и холестерина ЛПВП более эффективны, чем соотношение при определении лечения, снижающего уровень холестерина.Но и то, и другое полезно для оценки вашего общего риска. Если ваш общий уровень холестерина высок, ваш врач также посмотрит на отношение вашего общего холестерина к ЛПВП. Если это число меньше 5 для мужчины или 4.4. Для женщины, которая подвергает вас среднему риску, ваш врач может учитывать это при общей оценке вашего риска.
Соотношение холестерина проясняет картину риска сердечных заболеваний. Но одного этого соотношения недостаточно, чтобы оценить, какое лечение будет лучшим, если ваш риск высок.Ваш врач примет во внимание ваш общий холестерин при определении правильного сочетания диеты, упражнений и лекарств, чтобы привести ваши цифры в желаемый диапазон.
.9 способов увеличить
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Липопротеины высокой плотности (ЛПВП) иногда называют «хорошим» холестерином.
Высокий уровень ЛПВП помогает переносить холестерин из артерий в печень, где организм может использовать его или выводить из организма.
Высокий уровень ЛПВП также оказывает антиоксидантное и противовоспалительное действие, и исследования также связывают это со снижением риска сердечных заболеваний (1, 2).
Большинство экспертов в области здравоохранения рекомендуют минимальный уровень в крови 40 миллиграммов на децилитр (мг / дл) у мужчин и 50 мг / дл у женщин (3).
Хотя генетика определенно играет роль, есть несколько других факторов, которые влияют на уровень ЛПВП.
Вот девять полезных способов повысить уровень холестерина ЛПВП.
Поделиться на Pinterest Включение оливкового масла в рацион — один из возможных способов повысить уровень холестерина ЛПВП.Оливковое масло — один из самых полезных жиров.
Большой анализ 42 исследований с более чем 800 000 участников показал, что оливковое масло было единственным источником мононенасыщенных жиров, которые, по-видимому, снижали риск сердечных заболеваний (4).
Исследования также показали, что одним из полезных для сердца эффектов оливкового масла является повышение уровня холестерина ЛПВП. Это может быть связано с тем, что он содержит антиоксиданты, называемые полифенолами (5, 6, 7).
Оливковое масло первого холодного отжима содержит больше полифенолов, чем обработанное оливковое масло, хотя количество может варьироваться в зависимости от типа и марки.
Одно исследование давало 200 здоровым молодым мужчинам около 2 столовых ложек (столовых ложек) (25 миллилитров [мл]) различных оливковых масел в день в течение 3 недель.
Исследователи обнаружили, что уровни ЛПВП у участников значительно увеличились после того, как они потребляли оливковое масло с самым высоким содержанием полифенолов (6).
В другом исследовании, когда 62 пожилых человека потребляли около 4 столовых ложек (50 мл) оливкового масла первого отжима с высоким содержанием полифенолов каждый день в течение 6 недель, у них повысился уровень холестерина ЛПВП (7).
Помимо повышения уровня ЛПВП, в исследованиях с участием пожилых людей и людей с высоким уровнем холестерина оливковое масло также усиливало противовоспалительные и антиоксидантные функции ЛПВП (7, 8, 9).
По возможности выбирайте высококачественные сертифицированные оливковые масла первого холодного отжима, которые, как правило, содержат самые высокие полифенолы.
Итог : Оливковое масло первого отжима с высоким содержанием полифенолов может повышать уровень ЛПВП у здоровых людей, пожилых людей и людей с высоким уровнем холестерина. Оливковое масло первого холодного отжима можно купить в Интернете.
Низкоуглеводные и кетогенные диеты обеспечивают ряд преимуществ для здоровья, включая потерю веса и снижение уровня сахара в крови.
Исследования также показывают, что они могут повышать уровень холестерина ЛПВП у людей с более низким уровнем.
Сюда входят люди с ожирением, инсулинорезистентностью или диабетом (10, 11, 12, 13).
В одном исследовании исследователи разделили людей с диабетом 2 типа на две группы. Одна группа придерживалась диеты, содержащей менее 50 граммов (г) углеводов в день. Другая группа придерживалась диеты с высоким содержанием углеводов.
Хотя обе группы похудели, уровень холестерина ЛПВП в группе с низким содержанием углеводов увеличился почти вдвое, чем в группе с высоким содержанием углеводов (10).
В другом исследовании у людей с ожирением, соблюдающих низкоуглеводную диету, наблюдалось повышение уровня холестерина ЛПВП на 5 мг / дл в целом.
С другой стороны, в том же исследовании участники, соблюдающие диету с низким содержанием жиров и высоким содержанием углеводов, показали снижение холестерина ЛПВП (13).
Эта реакция частично может быть вызвана тем, что люди с низкоуглеводной диетой обычно едят больше жиров.
Одно исследование с участием женщин с избыточным весом показало, что диета с высоким содержанием мяса и сыра повышает уровень ЛПВП на 5–8% по сравнению с диетой с более высоким содержанием углеводов (14).
Важно отметить, что Датский фонд исследований молочных продуктов финансировал это исследование, что могло повлиять на результаты исследования.
Более того, эти исследования демонстрируют, что помимо повышения уровня холестерина ЛПВП, диета с очень низким содержанием углеводов может снизить уровень триглицеридов и улучшить ряд других факторов риска сердечных заболеваний.
Итог: Низкоуглеводные и кетогенные диеты обычно повышают уровень холестерина ЛПВП у людей с диабетом и ожирением.
Физическая активность важна для здоровья сердца.
Исследования показали, что многие виды упражнений, включая силовые, высокоинтенсивные и аэробные упражнения, эффективны для повышения уровня холестерина ЛПВП (15, 16, 17).
Обзорные исследования также говорят, что упражнения могут усилить антиоксидантные и противовоспалительные эффекты холестерина ЛПВП (18).
Наибольшее увеличение ЛПВП обычно происходит при высокоинтенсивных упражнениях.
В одном небольшом исследовании изучали женщин с синдромом поликистозных яичников, который может повысить риск инсулинорезистентности. Исследование требовало, чтобы они выполняли упражнения высокой интенсивности три раза в неделю.
Упражнение привело к увеличению холестерина ЛПВП через 10 недель.Участники также показали улучшение других маркеров здоровья, включая снижение инсулинорезистентности и улучшение артериальной функции (17).
Похоже, что упражнения даже с меньшей интенсивностью увеличивают противовоспалительный и антиоксидантный потенциал ЛПВП, хотя неясно, имеет ли наибольшее значение объем упражнений или их интенсивность (19).
В целом, упражнения высокой интенсивности, такие как интервальные тренировки высокой интенсивности и круговые тренировки высокой интенсивности, могут в наибольшей степени повысить уровень холестерина ЛПВП.
Итог: Выполнение упражнений несколько раз в неделю может помочь поднять холестерин ЛПВП и усилить его противовоспалительное и антиоксидантное действие. Особенно эффективны упражнения высокой интенсивности.
Исследования показали, что кокосовое масло, помимо других преимуществ, может снизить аппетит, увеличить скорость метаболизма и помочь защитить здоровье мозга.
Некоторых людей может беспокоить влияние кокосового масла на здоровье сердца из-за высокого содержания в нем насыщенных жиров. Тем не менее, похоже, что кокосовое масло действительно полезно для сердца.
Некоторые исследования показали, что кокосовое масло имеет тенденцию повышать уровень холестерина ЛПВП больше, чем многие другие типы жиров.
Кроме того, некоторые исследования показали, что кокосовое масло может улучшить соотношение липопротеинов низкой плотности (ЛПНП) или «плохого» холестерина к холестерину ЛПВП. Улучшение этого соотношения снижает риск сердечных заболеваний (20, 21, 22).
В одном исследовании изучалось влияние потребления кокосового масла на здоровье у 40 женщин с избыточным абдоминальным жиром. Исследователи обнаружили, что те, кто ежедневно принимал кокосовое масло, имели повышенный уровень холестерина ЛПВП и более низкое соотношение ЛПНП к ЛПВП.
Напротив, у группы, которая ежедневно принимала соевое масло, наблюдалось снижение уровня холестерина ЛПВП и увеличение отношения ЛПНП к ЛПВП (21).
Однако более поздние обзоры показывают, что исследования кокосового масла и холестерина имеют низкое качество, неубедительны и часто сообщают, что кокосовое масло может повысить уровень холестерина ЛПНП. Следовательно, необходимы дополнительные исследования (23, 24).
Большинство исследований показали, что эти преимущества для здоровья проявляются при дозировке около 2 столовых ложек (30 мл) кокосового масла в день.Лучше использовать это в кулинарии, чем есть ложки кокосового масла самостоятельно.
Итог: Потребление 2 столовых ложек (30 мл) кокосового масла в день может помочь повысить уровень холестерина ЛПВП. Кокосовое масло можно купить в Интернете. Тем не менее, текущее исследование неубедительно.
Курение увеличивает риск многих проблем со здоровьем, включая болезни сердца и рак легких.
Одним из его отрицательных эффектов является подавление холестерина ЛПВП.Некоторые исследования показали, что отказ от курения может повысить уровень ЛПВП (25, 26, 27).
В годовом исследовании с участием более 1500 человек у тех, кто бросил курить, был вдвое больше ЛПВП, чем у тех, кто возобновил курение в течение года. Также увеличилось количество крупных частиц ЛПВП, что еще больше снизило риск сердечных заболеваний (26).
Что касается влияния никотинзамещающих пластырей на уровни ЛПВП, результаты исследований неоднозначны.
Например, одно исследование показало, что никотиновая заместительная терапия приводит к повышению уровня холестерина ЛПВП.Однако другие исследования показывают, что люди, которые используют никотиновые пластыри, скорее всего, не увидят повышения уровня ЛПВП до окончания заместительной терапии (28, 29).
Даже в исследованиях, в которых уровень холестерина ЛПВП не увеличивался после того, как люди бросили курить, функция ЛПВП улучшилась, что привело к уменьшению воспаления и другим положительным эффектам на здоровье сердца (30).
Итог: Отказ от курения может повысить уровень ЛПВП, улучшить функцию ЛПВП и защитить здоровье сердца.
Когда люди с избыточным весом или ожирением худеют, у них обычно повышается уровень холестерина ЛПВП.
Более того, это преимущество, по-видимому, проявляется независимо от того, происходит ли потеря веса за счет диеты с пониженным содержанием калорий, ограничения углеводов, прерывистого голодания, операции по снижению веса или комбинации диеты и упражнений (13, 31, 32, 33, 34, 35 ).
В одном исследовании изучали уровни ЛПВП у более чем 3000 взрослых японцев с избыточным весом или ожирением, все из которых следовали программе изменения образа жизни в течение 1 года.
Исследователи обнаружили, что потеря 1–3% веса тела приводит к значительному увеличению холестерина ЛПВП (34).
В другом исследовании, когда люди с ожирением и диабетом 2 типа придерживались диеты с ограничением калорий, которая обеспечивала 20–30% калорий за счет белка, у них наблюдалось значительное повышение уровня холестерина ЛПВП (35).
Ключом к достижению и поддержанию здорового уровня холестерина ЛПВП является выбор такого типа диеты, при котором человеку будет легче всего сбросить вес и сохранить его.
Итог: Исследования показывают, что несколько методов похудания могут повысить уровень холестерина ЛПВП у людей с избыточным весом или ожирением.
Употребление фиолетовых фруктов и овощей — восхитительный способ потенциально повысить уровень холестерина ЛПВП.
Фиолетовый продукт содержит антиоксиданты, известные как антоцианы.
Исследования с использованием экстрактов антоцианов показали, что они помогают бороться с воспалением, защищают клетки от повреждения свободными радикалами и потенциально повышают уровень холестерина ЛПВП (36, 37, 38, 39).
В 24-недельном исследовании 58 человек с диабетом, у тех, кто принимал добавку антоциана два раза в день, в среднем наблюдалось повышение уровня холестерина ЛПВП на 19,4%, наряду с другими улучшениями маркеров здоровья сердца (38).
В другом исследовании, когда люди с проблемами, связанными с холестерином, принимали экстракт антоциана в течение 12 недель, их уровень холестерина ЛПВП повышался на 13,7% (39).
Хотя в этих исследованиях использовались экстракты вместо пищевых продуктов, некоторые фрукты и овощи очень богаты антоцианами.К ним относятся:
- баклажан
- красная капуста
- черника
- ежевика
- черная малина
Итог: Употребление фруктов и овощей, богатых антоцианами, может помочь повысить уровень холестерина ЛПВП.
Омега-3 жиры, содержащиеся в жирной рыбе, полезны для здоровья сердца, включая уменьшение воспаления и лучшее функционирование клеток, выстилающих артерии (40, 41).
Некоторые исследования показывают, что употребление жирной рыбы или добавок рыбьего жира также может помочь повысить низкий уровень холестерина ЛПВП (42, 43).
В исследовании 33 человек с сердечными заболеваниями у участников, которые ели жирную рыбу четыре раза в неделю в течение 8 недель, наблюдалось повышение уровня холестерина ЛПВП. Размер частиц их ЛПВП также увеличился (44).
Однако в других исследованиях не было обнаружено увеличения холестерина ЛПВП в ответ на увеличение потребления рыбы или добавок омега-3 (40).
Некоторые виды жирной рыбы, которые могут помочь повысить уровень холестерина ЛПВП, включают:
- лосось
- сельдь
- сардины
- скумбрия
- анчоусы
Итог: Поедание жирной рыбы в несколько раз может помочь уровень холестерина и другие преимущества для здоровья сердца.
Искусственные трансжиры имеют множество негативных последствий для здоровья из-за их воспалительных свойств (45, 46).
Есть два типа трансжиров. Один из них содержится в продуктах животного происхождения, включая жирные молочные продукты.
Напротив, производители создают искусственные трансжиры, которые присутствуют в маргаринах и обработанных пищевых продуктах, путем добавления водорода в ненасыщенные растительные масла и масла из семян. Эти жиры также известны как промышленные трансжиры или частично гидрогенизированные жиры.
Эти искусственные трансжиры не только усиливают воспаление и способствуют возникновению ряда проблем со здоровьем, но и могут снизить уровень холестерина ЛПВП.
Чтобы защитить здоровье сердца и поддерживать уровень холестерина ЛПВП в здоровом диапазоне, лучше вообще избегать искусственных трансжиров.
Итог: Исследования показывают, что искусственные трансжиры могут снизить уровень ЛПВП и усилить воспаление по сравнению с другими жирами.
Хотя уровень холестерина ЛПВП частично определяется генетикой, есть много вещей, которые человек может сделать, чтобы естественным образом повысить его уровень.
Это включает употребление в пищу полезных жиров, таких как оливковое масло, кокосовое масло и жирную рыбу, а также отказ от вредных трансжиров. Регулярные упражнения, отказ от курения и употребление в пищу продуктов, богатых антиоксидантами, также эффективны для повышения уровня холестерина ЛПВП.
Привычки и методы, повышающие уровень холестерина ЛПВП, часто имеют другие преимущества для здоровья и являются ключевыми компонентами здорового образа жизни.
.ЛПВП по сравнению с холестерином ЛПНП: различия, диапазоны и соотношения
Наряду с курением и высоким кровяным давлением повышенный уровень холестерина в крови является одним из основных факторов риска сердечных заболеваний. Люди могут снизить уровень холестерина в крови с помощью здоровой диеты, физических упражнений и лекарств.
Двумя основными типами холестерина являются липопротеины высокой плотности (ЛПВП) или «хороший» холестерин и липопротеины низкой плотности (ЛПНП) или «плохой» холестерин. Некоторое количество холестерина необходимо организму, но высокий уровень может быть опасен.
В этой статье мы подробно рассмотрим ЛПВП и ЛПНП, включая то, что делает один хорошим, а другой плохим, а также то, что человек может сделать, чтобы контролировать уровни.
Холестерин ЛПНП часто называют плохим холестерином. Если в крови слишком много холестерина ЛПНП, он накапливается в стенках кровеносных сосудов, вызывая их сужение и жесткость.
Накопление холестерина ЛПНП снижает кровоток и может увеличить риск сердечного приступа или инсульта.
ЛПВП или хороший холестерин могут перемещать холестерин ЛПНП из крови в печень, которая расщепляет его для утилизации как отходы.Холестерин ЛПВП называют хорошим холестерином, потому что он снижает уровень холестерина в крови.
Более высокие уровни ЛПВП связаны со снижением риска сердечного приступа и сердечных заболеваний.
В Соединенных Штатах холестерин измеряется в миллиграммах на децилитр (мг / дл). Рекомендации по здоровому уровню холестерина следующие:
- общий холестерин ниже 200 мг / дл
- холестерин ЛПНП менее 100 мг / дл
- холестерин ЛПВП выше 40 мг / дл
В разных регионах и странах могут быть разные рекомендации , поэтому будет разумно посоветоваться с врачом о наиболее точных и актуальных диапазонах.
Отношение общего холестерина к холестерину ЛПВП может помочь человеку узнать, достаточно ли он потребляет хороший холестерин, и ограничить источники плохого холестерина. Его можно измерить, разделив общий холестерин на уровень ЛПВП.
В идеале это соотношение должно быть ниже 4. Чем ниже это число, тем выше уровень холестерина у человека.
Общий холестерин колеблется, поэтому для точной оценки может потребоваться более одного анализа крови. Уровни могут измениться после еды, поэтому иногда анализ крови нужно сдавать с утра до завтрака.
Исследования показывают, что отношение общего холестерина к ЛПВП является лучшим маркером риска сердечных заболеваний, чем только уровни холестерина ЛПНП.
Холестерин без ЛПВП
Другой метод оценки уровня холестерина — это расчет уровня холестерина без ЛПВП. Это измеряется путем вычитания холестерина ЛПВП из общего холестерина.
Некоторые врачи считают этот метод более точным, так как он включает в расчет уровни липопротеинов очень низкой плотности (ЛПОНП).
Подобно холестерину ЛПНП, холестерин ЛПОНП также может накапливаться внутри стенок кровеносных сосудов, что нежелательно.
В идеале уровень холестерина не-ЛПВП должен быть менее 130 мг / дл. Более высокое значение увеличивает риск сердечных заболеваний.
Причины высокого холестерина ЛПНП включают:
- Соблюдение диеты с высоким содержанием насыщенных жиров : Диеты с высоким содержанием насыщенных и гидрогенизированных жиров могут повысить уровень холестерина ЛПНП.
- Бездействие : Недостаточная физическая нагрузка может привести к увеличению веса, что связано с повышенным уровнем холестерина.
- Ожирение : Люди с избыточным весом имеют повышенный риск высокого уровня холестерина.
- Курение : химическое вещество, содержащееся в сигаретах, снижает уровень холестерина ЛПВП и повреждает слизистую оболочку кровеносных сосудов, что может увеличить риск затвердевания артерий.
- Медицинские условия : Некоторые из них, которые могут влиять на уровень холестерина ЛПНП, включают диабет 2 типа, недостаточную активность щитовидной железы, заболевания почек или печени и алкогольную зависимость.
- Менопауза : У некоторых женщин уровень холестерина может повышаться после менопаузы.
- Генетика : Семейная гиперхолестеринемия (СГ) — это наследственная форма высокого холестерина, которая подвергает людей риску ранних сердечных заболеваний.
Следующие изменения в образе жизни могут помочь снизить уровень холестерина ЛПНП:
Некоторые исследования показали, что витамин B-3 может снизить уровень холестерина ЛПНП при одновременном повышении уровня ЛПВП. Перед приемом добавок ниацина важно проконсультироваться с врачом.
Людям, пытающимся снизить уровень холестерина ЛПНП, также следует избегать употребления насыщенных и трансжиров.Продукты, которых следует избегать:
- торты, печенье и выпечка
- замороженные готовые блюда, такие как замороженная пицца
- маргарин
- жареные фаст-фуды
- конфеты с кремовой начинкой
- пончики
- мороженое
- упакованные пудинги
- предварительно приготовленные бутерброды для завтрака
- картофельные чипсы
Другие советы по диете для предотвращения роста уровня ЛПНП включают:
- Переключите источники жира : замените насыщенные жиры ореховым и семенным маслом или мононенасыщенными жирами из оливок, авокадо и рапсовое масло.
- Увеличьте потребление клетчатки. : Считается, что диета с высоким содержанием клетчатки способствует повышению уровня общего холестерина в крови. Особенно полезна растворимая клетчатка, содержащаяся во фруктах, овощах и овсе.
- Ешьте больше чеснока : чеснок богат соединениями, которые могут помочь снизить уровень холестерина в крови. Благоприятный эффект ощущается только в том случае, если чеснок регулярно употребляется более 2 месяцев.
Различные вещи могут улучшить уровень холестерина ЛПВП, в том числе:
- Омега-3 жирные кислоты : Омега-3 жирные кислоты могут снизить уровень холестерина в крови при употреблении в составе сбалансированной диеты. Самый высокий уровень омега-3 жирных кислот содержится в жирной рыбе, такой как скумбрия, форель, сельдь, сардины, свежий тунец, лосось и палтус. Исследования показывают, что употребление 2–3 порций жирной рыбы каждую неделю может повысить уровень ЛПВП в крови.
- Яркие фрукты и овощи : Было показано, что антиоксиданты в ярко окрашенных фруктах и овощах улучшают уровень холестерина ЛПВП.
- Регулярные упражнения : Исследования показывают, что упражнения и физическая активность могут повысить уровень ЛПВП.
Высокий уровень холестерина ЛПНП является фактором риска сердечных заболеваний, но часто может протекать бессимптомно.
Людям старше 40 лет рекомендуется сдавать анализ крови для проверки уровня холестерина и отношения общего холестерина к ЛПВП.
Изменения в диете и образе жизни могут иметь большое значение для уровней ЛПВП и ЛПНП. Если они не улучшатся после этих изменений, врач может порекомендовать лекарства.
.