ГКБ №31 — Лечение тромбоза сердца в клинике
Тромбозы различных локализаций представляют собой тяжёлые осложнения заболеваний сердечно-сосудистой системы.
Тромбы могут образовываться непосредственно в полостях сердца (предсердиях и желудочках) после перенесенного инфаркта миокарда, а также на фоне длительных нарушений ритма сердца (например, на фоне фибрилляции и трепетания предсердий). Из сердца такие тромбы могут с током крови мигрировать в различные органы, вызывая закупорку артерий, что может привести к повторным инфарктам, инсульту, некрозу петель тонкого кишечника, почек, селезенки, конечностей. Если вовремя не начать лечение, существует риск глубокой инвалидизации и летального исхода.
К тромбозу артерий сердца и/или головного мозга может привести разрушение атеросклеротической бляшки.
Наиболее частой причиной тромбоэмболии (закупорки тромбом) ветвей лёгочной артерии является тромбоз или тромбофлебит подкожных и глубоких вен нижних конечностей.
Повышенный риск тромбоза и тромбоэмболий имеют также пациенты, страдающие тромбофилией или инфекционным эндокардитом, а также получающие лекарственные препараты, способствующие повышению свертываемости крови.
Симптомы тромбоза/тромбоэмболии
Клиническая картина зависит от состояния тромба и его расположения. Так, прочно прикреплённый к стенке камеры или клапану сердца тромб может не проявляться какими-либо симптомами. Их можно обнаружить случайно, например, в ходе профилактической диагностики состояния сердца.
Признаками наличия тромбоза сердца может быть:
• нарастание лёгочной гипертензии;
• боли в области сердца, не снимающиеся ранее эффективными кардиологическими препаратами.
Острое состояние наступает при отрыве тромба и его перемещении по полостям сердца или сосудам.
При этом пациента может беспокоить:
• острые боли в области сердца, за грудиной, распространяющиеся на левую руку, под лопатку, нижнюю челюсть;
• повышенная потливость;
• головокружение вплоть до потери сознания;
• нарушение работы одной из конечностей;
• Снижение чувствительности одной из конечностей;
• бледность кожных покровов одной из конечностей с посинением.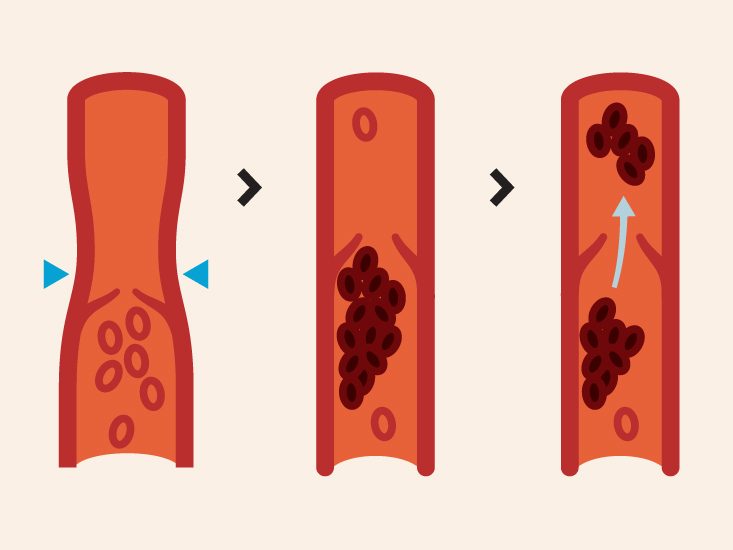
Могут наблюдаться такие симптомы, как одышка, кашель с выделением прозрачной, розоватой, пенистой мокроты.
При закупорке крупной ветви легочной артерии может внезапно возникнуть удушье, одышка или нарастание одышки, сильная боль в грудной клетке, побледнение лица с синеватым оттенком, потеря сознания.
Эти патологические состояния требуют срочного вызова скорой медицинской помощи и экстренной госпитализации для проведения хирургического лечения!
Лечение тромбозов
Неосложненные формы тромбоза рекомендовано лечить консервативно.
Цель терапии — растворение или уменьшение размера сгустка крови. Для этого врачом-кардиологом могут быть назначены следующие группы препаратов:
• антиагреганты (дезагрегинты), например препараты на основе аспирина и более новые препараты;
• тромболитики;
• антикоагулянты.
Для того чтобы избежать опасных последствий тромбоза, необходимо применение мер профилактики. Если сгустки крови обнаруживаются в крупных сосудах (чаще всего нижней полой вене и венах нижних конечностей), эффективно применение антикоанулянтов, иногда тромболитиков, редко по необходимости – установка кава-фильтров — ловушек, препятствующих перемещению фрагментов тромба.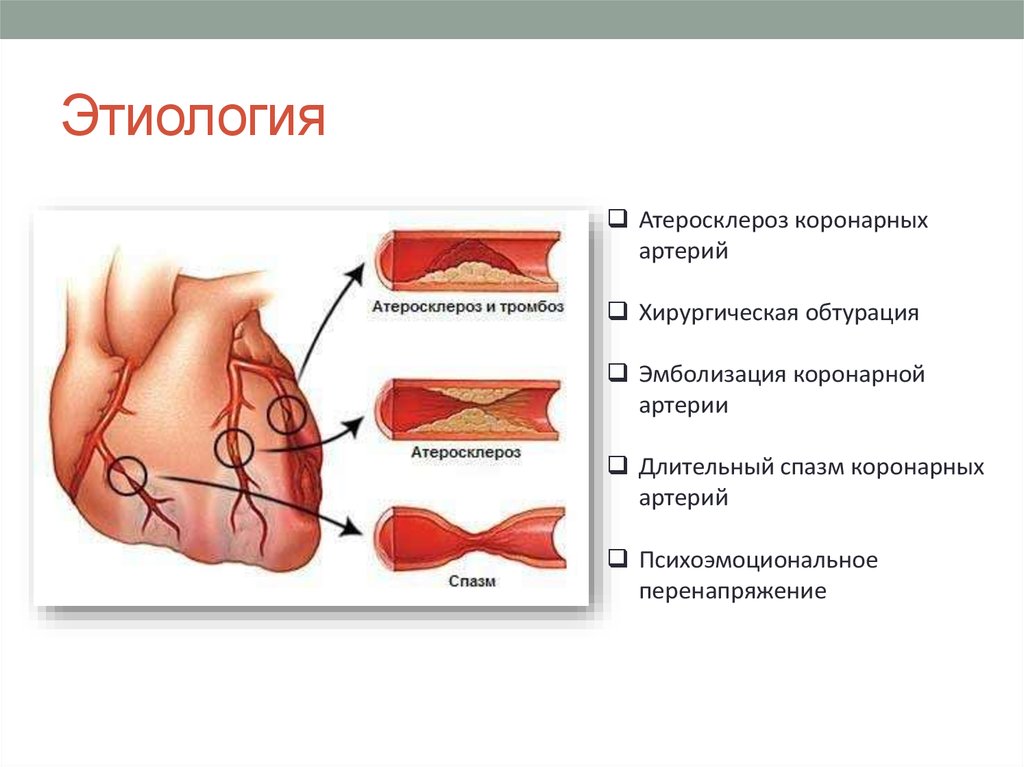
Если консервативные методы неэффективны, то возможен отрыв тромба. В данном случае проводится экстренное хирургическое вмешательство одним из эффективных методов:
• эндоскопическое удаление тромба с доступом через крупные коронарные сосуды;
• шунтирование— операция, позволяющая восстановить кровоток в артериях сердца путём обхода места сужения сосуда с помощью шунтов.
• стентирование коронарных сосудов — вмешательство, применяемое для восстановления кровотока путём установки в полость артерии стентов.
Стоимость лечения
Лечение тромбоза, особенно острых состояний, требует применения современных высокоэффективных технологий и лекарственных препаратов.
Уточнить стоимость лечения и записаться на приём к врачу-кардиологу в отделение платных услуг ГКБ №31 можно по телефону консультационно-диагностического центра ГКБ №31: +7 (495)700-31-31 или заполнив онлайн форму.
Прием пациентов ведут сотрудники кафедры пропедевтики внутренних болезней лечебного факультета РНИМУ им Н. И. Пирогова, под руководством заведующего кафедрой, доктора медицинских наук Резник Е.В., врача-кардиолога, терапевта, врача функциональной и ультразвуковой диагностики, клинического фармаколога.
И. Пирогова, под руководством заведующего кафедрой, доктора медицинских наук Резник Е.В., врача-кардиолога, терапевта, врача функциональной и ультразвуковой диагностики, клинического фармаколога.
7 признаков того, что в организме могут быть тромбы
24 апреля 2021ЛикбезЗдоровье
Если вовремя не обратиться за помощью, можно попрощаться с жизнью.
Поделиться
0Тромбы — это сгустки свернувшейся крови. В норме они защищают нас при царапинах и других ранах: кровь сворачивается, тромб останавливает кровотечение из повреждённого капилляра или вены. А затем, выполнив задачу, в течение нескольких часов или дней благополучно распадается и исчезает. Но иногда всё идёт не по плану.
Чем опасны тромбы
Тромбы могут возникать и внутри вен. Такое состояние называется тромбоз. Чаще всего он поражает ноги, особенно если вы ведёте сидячий образ жизни. Но в зоне риска может оказаться любая часть тела.
Если такой сгусток крови оторвётся, он попадёт в общий кровоток и может закупорить сосуды в сердце, мозге или лёгких. Это смертельно опасная ситуация, которая способна привести к сердечному приступу, инсульту или тромбоэмболии лёгочной артерии — остановке работы лёгких.
Это смертельно опасная ситуация, которая способна привести к сердечному приступу, инсульту или тромбоэмболии лёгочной артерии — остановке работы лёгких.
Поэтому крайне важно знать симптомы, которыми проявляют себя тромбы. От этого может зависеть ваша жизнь.
Сейчас читают 💔
- 11 признаков того, что у вас может случиться остановка сердца
Когда надо немедленно звонить в скорую
Срочно набирайте 103 или 112, если:
- вдруг стало сложно дышать, ощущается нехватка кислорода;
- появилась боль в груди или просто дискомфорт, который усиливается при кашле или глубоком вдохе;
- при кашле выделяется мокрота с кровью;
- возникли трудности с речью;
- ухудшилось зрение — в глазах начало двоиться, появились слепые пятна, «туман»;
- резко упало кровяное давление, и это сопровождается головокружением, помутнением сознания, обмороком.

Так проявляют себя инфаркт, инсульт, лёгочная эмболия. Не факт, что они спровоцированы именно оторвавшимся тромбом. Но в любом случае раздумывать о причинах времени нет: при появлении вышеперечисленных симптомов немедленно обращайтесь за помощью.
Как понять, что у вас могут быть тромбы
До критических, смертельно опасных проявлений дело лучше не доводить — это и так понятно. Тромбоз важно отловить на максимально ранней стадии, чтобы не допустить осложнений.
Проблема в том, что заподозрить наличие сгустков крови в сосудах сложно. По данным американских Центров по контролю и профилактике заболеваний, примерно у половины людей тромбы почти никак себя не проявляют.
Тем не менее предположить закупорку сосудов всё-таки можно. Вот несколько признаков, указывающих на возможный тромбоз в разных частях тела.
1. Отёчность в ноге или руке
Отёк может как возникнуть в том месте, где непосредственно закупорен сосуд, так и распространиться на всю конечность.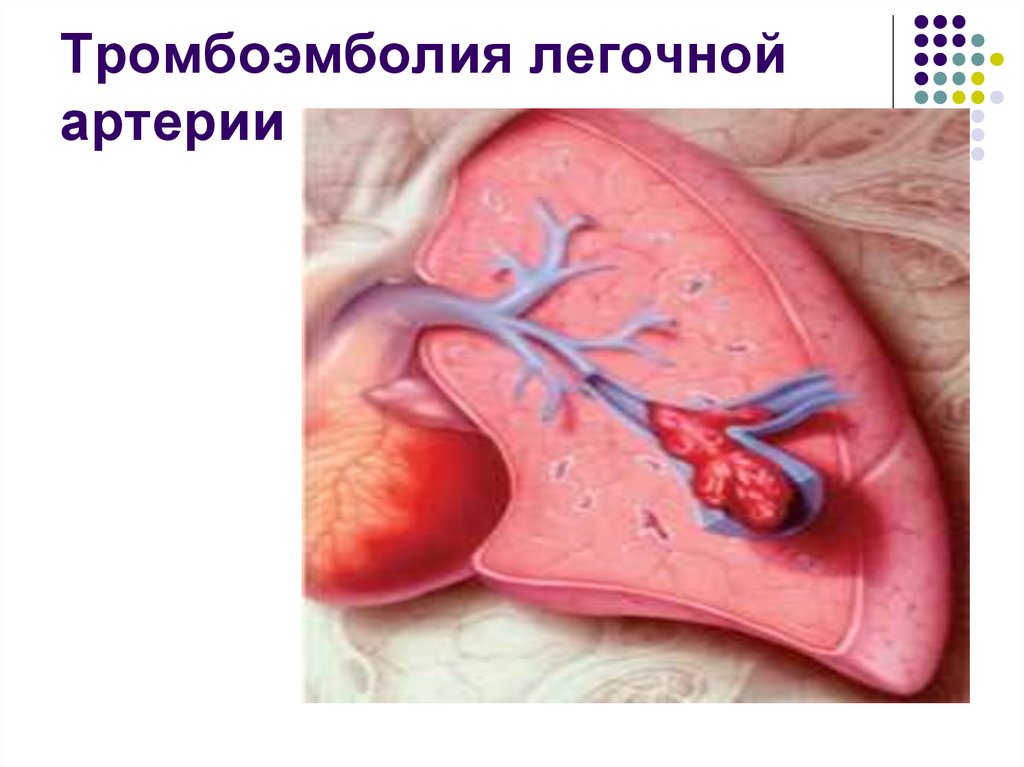 Причём страдает в этом случае только одна рука или нога — та, в сосудах которой расположен предполагаемый тромб.
Причём страдает в этом случае только одна рука или нога — та, в сосудах которой расположен предполагаемый тромб.
2. Судороги ног
Регулярные судороги могут быть симптомом нарушения кровообращения. Вызвать его могут в том числе тромбы.
3. Внезапные боли в ноге
Это один из основных симптомов тромбоза глубоких вен. Часто боль в области икроножной мышцы, резкая или пульсирующая, — чуть ли не единственный признак острого нарушения кровообращения.
4. Изменения цвета кожи
Тромб затрудняет нормальную циркуляцию крови. В результате часть кровеносных сосудов оказываются переполненными кровью, а часть, напротив, страдает от её недостатка. Это может проявляться изменениями цвета кожи: на отдельных участках поражённой конечности она краснеет или становится синюшной, на других, напротив, бледнеет.
5. Изменение температуры кожи
В районе сгустка крови кожа может регулярно нагреваться и зудеть. Повышение температуры есть шанс почувствовать на ощупь.
6. Немотивированные приступы тошноты или рвоты
Если вас подташнивает регулярно, это может быть симптомом тромбоза мезентериальных сосудов — тех, что снабжают кровью разные отделы кишечника. Предположить состояние можно, если рвота появляется, но не приносит облегчения, и вас продолжает подташнивать.
7. Боль в животе
Она тоже может быть признаком закупорки мезентериальных сосудов. Особенно если живот ноет почти постоянно, а боль усиливается после еды. Также среди косвенных признаков тромбоза можно назвать диарею и вздутие живота.
Что делать, если у вас есть признаки тромбоза
При малейших подозрениях обязательно как можно быстрее проконсультируйтесь с терапевтом. Врач проведёт осмотр, расспросит вас о симптомах и при необходимости отправит к узкому специалисту — флебологу или сосудистому хирургу.
Лечение будет зависеть от того, где именно расположен тромб и насколько высок риск, что он может оторваться. Один из вариантов — вам предложат носить компрессионные чулки, чтобы уменьшить отёк и боль и не позволить сгустку увеличиться в размерах. Могут также потребоваться лекарства: тромбоэмболитики (они растворяют кровяные сгустки) и антикоагулянты (уменьшают сворачиваемость крови и не дают образовываться новым тромбам). Крайняя мера — хирургическая операция.
Могут также потребоваться лекарства: тромбоэмболитики (они растворяют кровяные сгустки) и антикоагулянты (уменьшают сворачиваемость крови и не дают образовываться новым тромбам). Крайняя мера — хирургическая операция.
Ещё раз напоминаем: решать, какой способ лечения окажется наиболее эффективным в вашем случае, может только квалифицированный врач. Самодеятельность в этом вопросе смертельно опасна.
И не расслабляйтесь. По данным американских Центров по контролю и профилактике заболеваний, у 3 из 10 людей, избавившихся от тромбоза, тромбы вновь возникают в течение следующих 10 лет. Поэтому приучите себя следить за самочувствием. От этого может зависеть жизнь.
Читайте также 🦵🛌😭
- Почему болит печень и что с этим делать
- Что делать, когда течёт кровь из носа
- Что делать, если у вас кровь в моче
- Что такое тромбоз и как его предотвратить
- Откуда берётся варикоз и как его лечить
Симптомы, признаки и лечение тромбов
Что такое тромбы?
Свертывание крови — это нормальный процесс, предотвращающий обильное кровотечение при травме или порезе. Сгусток действует как пробка на поврежденном кровеносном сосуде, чтобы остановить кровотечение. Но когда тромбы образуются внутри кровеносных сосудов, они могут быть опасны и требуют быстрой диагностики и лечения.
Сгусток действует как пробка на поврежденном кровеносном сосуде, чтобы остановить кровотечение. Но когда тромбы образуются внутри кровеносных сосудов, они могут быть опасны и требуют быстрой диагностики и лечения.
Сгустки крови образуются, когда тромбоциты и белки в крови работают вместе, образуя полутвердую массу. Когда эта масса образуется внутри ваших вен или артерий и не растворяется, это может вызвать серьезные проблемы. Если в вене образуется тромб, он может препятствовать нормальному возврату крови к сердцу. В этом случае кровь будет забрасываться в вену и вызывать боль и отек. Этот сгусток может отделиться и попасть в легкие, препятствуя кровотоку, повреждая легкие и потенциально вызывая смерть, если лечение не будет оказано немедленно.
Если в артерии образуется тромб, он может оторваться и застрять в сердце и вызвать сердечный приступ, или в мозгу и вызвать инсульт.
Baptist Health известен своим передовым и превосходным уходом за пациентами с тромбами, а также их диагностикой, ведением и лечением. Вы по достоинству оцените своевременные встречи и профессиональную, дружескую атмосферу, в которой мы найдем время, чтобы выслушать ваши проблемы. В Baptist Health у вас есть доступ к самой обширной в регионе междисциплинарной команде специалистов и инновационным методам лечения, многие из которых доступны только в рамках специализированных клинических испытаний. Во всех отношениях мы работаем, чтобы продемонстрировать максимальную заботу о тех, кто доверяет нам свое здоровье.
Вы по достоинству оцените своевременные встречи и профессиональную, дружескую атмосферу, в которой мы найдем время, чтобы выслушать ваши проблемы. В Baptist Health у вас есть доступ к самой обширной в регионе междисциплинарной команде специалистов и инновационным методам лечения, многие из которых доступны только в рамках специализированных клинических испытаний. Во всех отношениях мы работаем, чтобы продемонстрировать максимальную заботу о тех, кто доверяет нам свое здоровье.
Признаки и симптомы
Симптомы образования тромба зависят от того, в какой части тела он находится.
Симптомы тромба в сердце:
- Тяжесть или боль в груди
- Дискомфорт в других областях верхней части тела
- Чрезмерная потливость
- Быстрое сердцебиение
- Головокружение
- Тошнота
- Одышка
Симптомы тромба в головном мозге:
- Трудность говорить или понимать речь
- Головокружение или предобморочное состояние
- Внезапная и сильная головная боль
- Проблемы со зрением
- Слабость лица, рук или ног
Симптомы тромба в руке или ноге:
- Покраснение и повышение температуры тела
- Внезапная или постепенная боль
- Внезапная слабость в руке или ноге
- Отек
- Нежность
Симптомы тромба в легком:
- Кашель с кровью
- Затрудненное дыхание
- Гоночное сердце
- Острая боль в груди
- Одышка
- Потливость, лихорадка
Симптомы тромба в брюшной полости:
- Диарея
- Сильная боль в животе
- Рвота
Диагностика
Диагностика тромба может потребовать проведения одного или нескольких из следующих тестов:
Анализ крови: Анализы крови проверяют уровни определенных жиров, холестерина, сахара и белков в крови, которые могут указывать на сердечные заболевания.
Компьютерная томографическая ангиография (КТ): Этот неинвазивный тест может показать артерии в брюшной полости, тазу и ногах. Этот тест особенно полезен у пациентов с кардиостимуляторами или стентами.
Магнитно-резонансная томография (МРТ): Для получения изображений сердца и кровеносных сосудов используется большой магнит, радиоволны и компьютер.
Ультразвук: Ультразвуковой прибор может измерять кровяное давление в различных точках вашей руки или ноги, что поможет врачу определить, есть ли у вас какие-либо закупорки и как быстро кровь течет по вашим артериям.
Венография : Это специальное рентгенологическое исследование включает в себя инъекцию специального красителя в крупную вену на ступне или лодыжке и рентгеновские снимки, которые показывают, как кровь течет в ногах и ступнях, и определяют местонахождение тромба.
Причины
Некоторые факторы поведения и образа жизни могут увеличить вероятность образования тромба в венах или артериях, в том числе:
- Избыточный вес, особенно если вы курите и/или страдаете высоким кровяным давлением
- Высокое кровяное давление или высокий уровень холестерина
- Длительное сидение
- Курение, особенно в сочетании с другими факторами риска
- Дополнительный прием эстрогена (противозачаточные таблетки, заместительная гормональная терапия), особенно если вы курите или имеете избыточный вес
Факторы риска
Факторы риска, которые могут способствовать образованию тромбов, включают:
Возраст: Риск образования тромбов возрастает у людей старше 60 лет.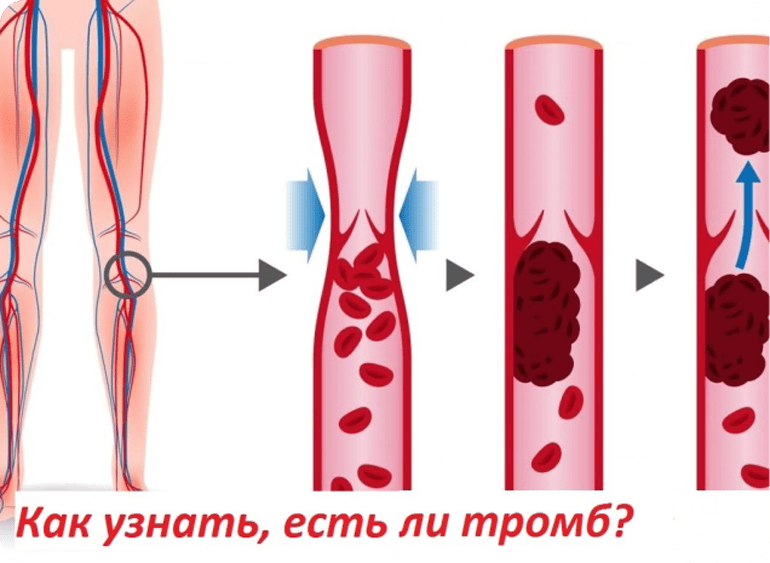
Рак : Некоторые виды рака, такие как рак поджелудочной железы, яичников и легких, могут повышать уровень веществ, способствующих образованию тромбов. Химиотерапия может усугубить этот риск. Женщины, принимающие тамоксифен или ралоксифен для лечения рака молочной железы, также подвержены более высокому риску образования тромбов.
Диабет: Диабет увеличивает риск образования бляшек в кровеносных сосудах, что может привести к образованию тромбов.
Болезни сердца: Сердечно-сосудистые заболевания, особенно сердечная недостаточность, повышают вероятность образования тромбов в сердце.
Беременность: Давление ребенка на вены в области таза может замедлить отток крови от ног, увеличивая риск образования тромбов у женщины.
Хирургия: Это основная причина образования тромбов, поэтому до и после серьезной операции могут быть назначены лекарства для предотвращения образования тромбов.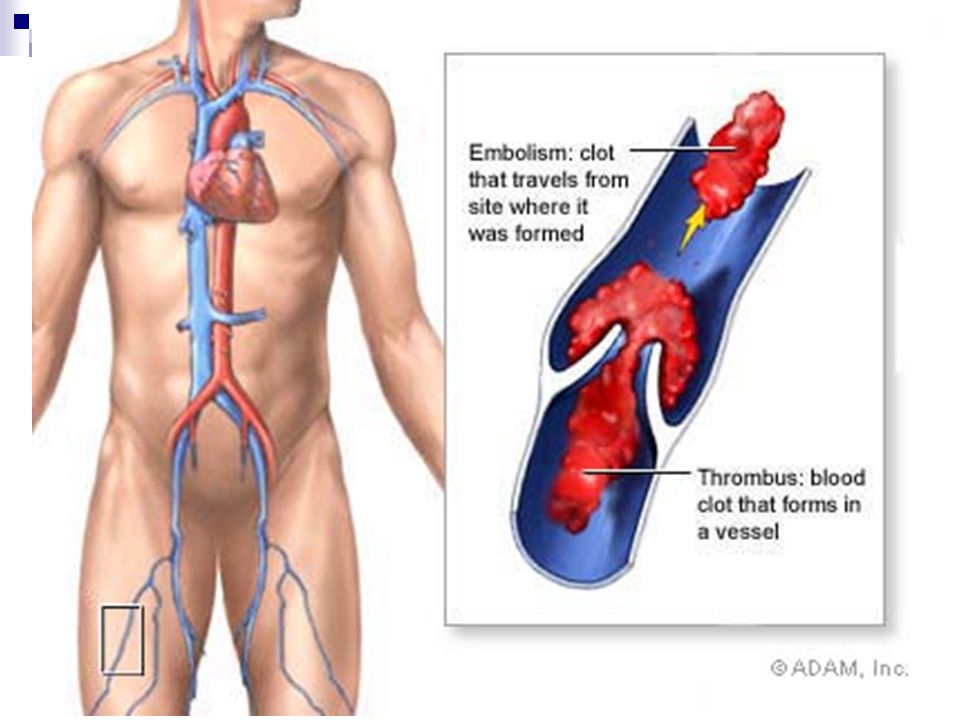
Профилактика
Хотя некоторые факторы риска, такие как возраст и наследственность, невозможно контролировать, есть способы предотвратить образование тромбов:
Поддерживайте кровоток: Если вы сидите в течение длительного периода времени, старайтесь чаще вставать и ходить, чтобы кровь не скапливалась и не сгущалась в сгусток. Если вы находитесь на постельном режиме или не можете стоять, спросите своего врача о подходящих упражнениях для ног и ступней.
Следите за здоровьем сердца : Следите за тем, что вы едите, занимайтесь спортом (по рекомендации врача) и избегайте курения. Курение и избыточный вес — две основные предотвратимые причины образования тромбов в сердце.
Принимать антикоагулянты до/после хирургического вмешательства : До и после некоторых типов крупных хирургических вмешательств врач может прописать препараты, разжижающие кровь. Принимайте их по назначению.
Прогноз
Прогноз для человека со сгустком крови зависит от размера сгустка и его местоположения. Ранняя диагностика и своевременное лечение важны для улучшения исходов и уменьшения осложнений.
Ранняя диагностика и своевременное лечение важны для улучшения исходов и уменьшения осложнений.
Лечение и восстановление
В зависимости от того, где находится тромб, лечение может не потребоваться. Если лечение необходимо, оно может включать:
Лекарства
- Препараты для разжижения крови: Препараты для разжижения крови предотвращают образование новых тромбов. Они могут быть назначены до или после хирургического вмешательства или при диагностированном нарушении свертываемости крови.
- Препараты для растворения тромбов : Эти препараты могут использоваться для растворения опасных тромбов, улучшения кровотока и предотвращения повреждения тканей и органов.
Удаление тромба
Хирург может удалить большой или опасный для жизни тромб с помощью тонкого гибкого катетера, продетого через кровеносные сосуды.
Осложнения
Потенциальные осложнения тромбов могут включать:
Легочная эмболия: Это потенциально опасное для жизни состояние возникает, когда тромб отрывается и с током крови попадает в легкие.
Почечная недостаточность : Если тромб попадает в почки, это может привести к накоплению жидкости и отходов в почках, что может вызвать высокое кровяное давление, повреждение почек и почечную недостаточность.
Тромбоз глубоких вен (ТГВ) : Если в руке или ноге образуется тромб, это может вызвать боль и отек. Если тромб отрывается, он может попасть в легкие.
Осложнения беременности : Сгустки крови могут вызвать легочную эмболию, а также преждевременные роды, выкидыш и материнскую смерть.
Сердечный приступ : Сгусток крови, оторвавшийся в артерии, может застрять в сердце и вызвать сердечный приступ.
Инсульт : Сгусток крови, оторвавшийся в артерии, может застрять в мозгу и вызвать инсульт.
Как узнать, есть ли он у вас?
Сгусток крови — это сгусток крови, перешедший из жидкого состояния в гелеобразное или полутвердое. Свертывание крови — это необходимый процесс, который может предотвратить потерю слишком большого количества крови, например, при порезе.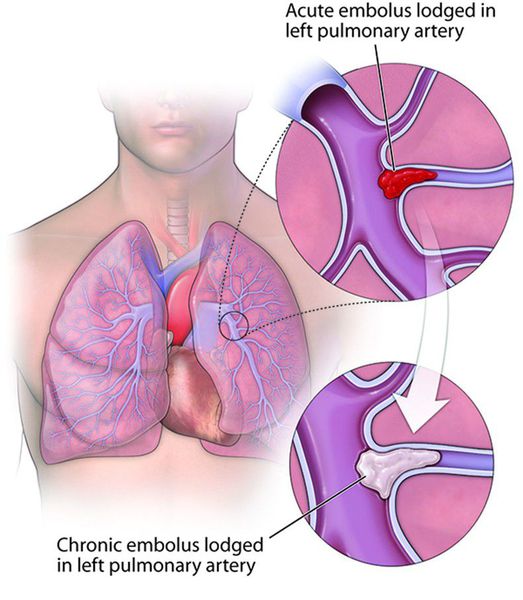
Когда в одной из вен образуется тромб, он не всегда растворяется сам по себе. Это может быть очень опасной и даже опасной для жизни ситуацией.
Неподвижный сгусток крови, как правило, не причинит вам вреда, но есть вероятность, что он может двигаться и стать опасным. Если сгусток крови отрывается и движется по венам к сердцу и легким, он может застрять и препятствовать кровотоку. Это неотложная медицинская помощь.
Неотложная медицинская помощьСгусток крови может потребовать неотложной медицинской помощи. Если вы считаете, что у вас есть один из них, и испытываете симптомы, указанные ниже, обратитесь в ближайшее отделение неотложной помощи или клинику неотложной помощи для осмотра медицинским работником.
Тромб может быть бессимптомным. Когда симптомы действительно появляются, некоторые из них совпадают с симптомами других состояний.
Без медицинского руководства невозможно узнать, есть ли у вас тромб.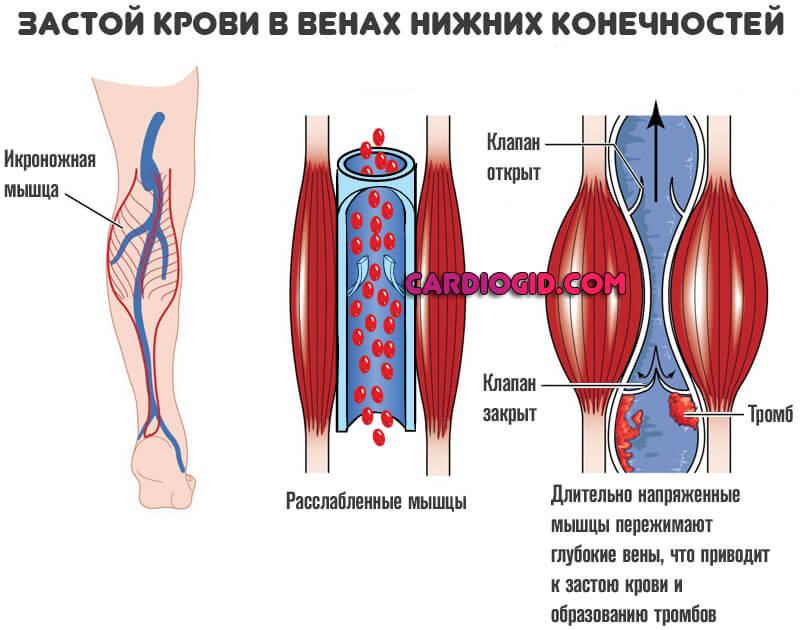 Если вы знаете наиболее распространенные симптомы и факторы риска, вы можете лучше понять, когда обратиться к специалисту.
Если вы знаете наиболее распространенные симптомы и факторы риска, вы можете лучше понять, когда обратиться к специалисту.
Чаще всего тромб образуется в голени.
Сгусток крови в ноге или руке может иметь различные симптомы, в том числе:
- отек
- боль
- болезненность
- ощущение тепла
- покраснение
Симптомы зависят от размера тромба. Вот почему у вас может не быть никаких симптомов или быть только небольшая припухлость голени без сильной боли. Если сгусток большой, вся нога может опухнуть с сильной болью.
Сгустки крови одновременно в обеих ногах или руках возникают нечасто. Ваши шансы на образование тромба увеличиваются, если ваши симптомы ограничены одной ногой или одной рукой.
Сгустки крови могут образовываться в любом месте тела и вызывать серьезные проблемы. Но когда они возникают в сердце, сгустки могут перекрыть критический кровоток и привести к сердечному приступу.
Сердце является менее распространенным местом для тромба, но это все же может произойти. Сгусток крови в сердце может вызвать такие симптомы, как:
Сгусток крови в сердце может вызвать такие симптомы, как:
- боли в груди
- Мягкие головокружительные. называют тромбозом коронарных артерий. Эти сгустки обычно возникают, когда жировые ткани, образующиеся в сердечных артериях, отрываются и блокируют приток крови к тканям сердца. Когда этот кровоток останавливается, ткани сердца не могут получать кислород и другие питательные вещества.
Сгустки крови, образующиеся в брюшной полости, могут поражать различные органы, поэтому симптомы у разных людей могут различаться. У некоторых людей симптомы могут вообще не проявляться или не замечаться. Сгустки, образующиеся в брюшной полости, являются формой тромбоза глубоких вен (ТГВ) и могут вызывать такие симптомы, как:
- сильная боль в животе
- постоянная боль в животе
- тошнота
- рвота
- кровавый стул
диарея9 - вздутие живота или вздутие живота
- скопление жидкости в брюшной полости, известное как асцит
Хотя эти симптомы могут сигнализировать о тромбе, они также могут развиваться при других состояниях. Прежде чем диагностировать у вас тромб в брюшной полости, врач может исключить другие причины, такие как желудочный вирус или пищевое отравление.
Прежде чем диагностировать у вас тромб в брюшной полости, врач может исключить другие причины, такие как желудочный вирус или пищевое отравление.
Тромб в мозгу также известен как инсульт.
Эти сгустки крови могут образовываться в любом месте тела или непосредственно в головном мозге. Когда это происходит, кровь не может доставлять кислород к мозгу, что приводит к гипоксии. Мозговая ткань не может выжить без постоянного снабжения кислородом, а гипоксия может вызвать тяжелые симптомы и даже смерть.
Сгусток крови в мозгу вызывает все симптомы инсульта, такие как:
- паралич
- онемение или слабость в руке, лице и ноге, особенно на одной стороне тела
- проблемы с речью или пониманием другие
- невнятная речь
- спутанность сознания, дезориентация или отсутствие реакции
- внезапные изменения поведения, особенно повышенное возбуждение
- проблемы со зрением, такие как проблемы со зрением в одном или обоих глазах с потемнением или нечеткостью зрения или двоение в глазах
- проблемы при ходьбе
- потеря равновесия или координации
- головокружение
- сильная, внезапная головная боль неизвестной причины
- судороги
- тошнота или рвота
Если эти симптомы появляются и исчезают внезапно, вам все равно следует обратиться за неотложной помощью. Симптомы инсульта, которые приходят и уходят, могут быть признаком транзиторной ишемической атаки или микроинсульта. Они также обычно вызваны сгустками крови, но сгустки рассасываются или не полностью блокируют приток крови к мозгу.
Симптомы инсульта, которые приходят и уходят, могут быть признаком транзиторной ишемической атаки или микроинсульта. Они также обычно вызваны сгустками крови, но сгустки рассасываются или не полностью блокируют приток крови к мозгу.
Сгусток крови, попадающий в легкие, называется легочной эмболией (ТЭЛА). Симптомы, которые могут быть признаком ТЭЛА:
- внезапная одышка, не вызванная физической нагрузкой
- боль в груди
- учащенное сердцебиение
- проблемы с дыханием Система кровообращения состоит из кровеносных сосудов, называемых венами и артериями, которые транспортируют кровь по всему телу. Сгустки крови могут образовываться в венах или артериях.
Артериальный тромб
Когда в артерии образуется тромб, это называется артериальной эмболией. Этот тип сгустка немедленно вызывает симптомы и требует неотложного лечения. Симптомы артериального тромба включают:
- ощущение холода в пораженной области
- снижение или отсутствие пульса на руке или ноге
- паралич или отсутствие движений в пораженной области
- боль
- бледность рука или нога
- слабость
- волдыри на коже вокруг пораженной артерии
- отслоение кожи
- кожные эрозии или язвы
- изменение цвета или повреждение (некроз) кожи вокруг пораженной артерии
венозный тромб
тромб, который возникает в вене называется венозной эмболией.
 Эти типы сгустков могут накапливаться медленнее с течением времени, но они все же могут быть опасными для жизни. Симптомы венозного тромба включают:
Эти типы сгустков могут накапливаться медленнее с течением времени, но они все же могут быть опасными для жизни. Симптомы венозного тромба включают:- отек
- боль или болезненность
- повышенная теплота
- судороги или боль
- покраснение или обесцвечивание кожи
Наиболее серьезным типом венозного тромба является ТГВ. При ТГВ в одной из крупных вен глубоко внутри тела образуется тромб. Чаще всего это происходит в одной из ваших ног, но это также может произойти в:
- руках
- тазе
- легких
- головном мозге
По оценкам Центров по контролю и профилактике заболеваний (CDC), ТГВ , вместе с легочной эмболией (разновидность венозного тромба, поражающего легкие) поражает до
0 американцев каждый год. Эти типы тромбов ежегодно убивают около 100 000 американцев.
Образование тромбов может быть вызвано несколькими факторами, и причина обычно зависит от типа тромба.
Когда в артериях образуются тромбы, они обычно вызваны кусочками бляшек, состоящих из жировых или минеральных отложений, которые отрываются и блокируют кровоток.

Сгустки, образующиеся в венах, имеют более широкий спектр причин, например:
- заболевание или повреждение области, где образуется сгусток
- малоподвижность или малоподвижность
- перелом кости
- наследственные или генетические нарушения, влияющие на свертываемость крови велика вероятность образования тромба. Недавнее пребывание в больнице, особенно длительное или связанное с серьезной операцией, увеличивает риск образования тромба.
Общие факторы, которые могут подвергнуть вас умеренному риску образования тромба, включают:
- возраст, особенно если вам больше 65 лет
- длительные путешествия, такие как любые поездки, которые заставляют вас сидеть более 4 часов за раз
- постельный режим или малоподвижный образ жизни в течение длительного периода времени
- ожирение
- беременность
- тромбы в семейном анамнезе
- курение
- рак
- некоторые противозачаточные таблетки
У детей могут образовываться тромбы, но они чаще встречаются у госпитализированных детей.

Примерно у 1 из 10 000 детей в целом диагностированы тромбы, по сравнению с 1 из каждых 200 госпитализированных детей. Снижение подвижности из-за болезни или травмы является большим источником тромбов у госпитализированных детей, но многие также сталкиваются с врожденными или генетическими нарушениями, присутствующими при рождении.
Некоторые из частых причин образования тромбов у детей:
- снижение кровотока
- повреждение вен от внутривенных катетеров
- наследственные состояния, такие как генетическая тромбофилия
- аномальная структура или образование кровеносных сосудов, такие как синдром Мэя-Тернера и синдром Педжета-Шреттера
- некоторые лекарства
Диагностировать тромб только по симптомам очень сложно. По данным CDC, почти 50 процентов людей с ТГВ не имеют симптомов.
Если вы подозреваете, что у вас может быть тромб, вам следует немедленно обратиться к врачу. Медицинский работник рассмотрит ваши симптомы и историю болезни и сообщит вам, какие шаги следует предпринять.


