Правопредсердный ритм – возможные проявления и методы диагностики
По данным статистики, количество сердечно-сосудистых заболеваний не выявляет тенденции к снижению, более того, многие заболевания заметно «помолодели», и встречаются теперь гораздо чаще в изначально нехарактерных возрастных группах. Считается, что около 60% всех нарушений сердечного ритма либо возникают непосредственно в предсердиях, либо затрагивают их в большей или меньшей степени. Эктопический ритм может быть, как безобидным проявлением возрастных особенностей функционирования сердечно-сосудистой системы, так и грозным проявлением различных серьезных органических патологий.
Содержание:
- Общая информация о проводящей системе сердца
- Возможные причины появления эктопического водителя ритма
- Методы диагностики
- Лечение
Общие сведения о функционировании проводящей системы сердца
Проводящая система сердца это совокупность анатомических образований, обеспечивающих нормальное функционирование (скоординированную работу) разных отделов сердца, она состоит из следующих узлов и проводящих структур:
- Синоатриальный узел (синусовый узел).

- Атриовентрикулярный, или предсердно-желудочковый узел.
- Пучок Гиса, также известный как предсердно-желудочковый пучок.
- Также выделяют волокна Пуркинье.
Синоатриальный узел принято считать водителем ритма первого порядка, тоесть в норме сердечный ритм регулируется именно этим образованием. Частота сердечных сокращений при нормальном функционировании водителя ритма первого порядка составляет от 60 до 90 импульсов, а следовательно и сердечных сокращений в минуту.
Предсердно-желудочковый узел кроме проведения импульса выполняет еще одну функцию – именно здесь происходит снижение скорости передачи импульса, и как следствие некоторая задержка его проведения, что обеспечивает скоординированность и правильную последовательность сокращений предсердий и желудочков. В случае необходимости, к примеру, при слабости синоатриального узла, атриовентрикулярный узел способен становится водителем ритма, импульсы из него исходят с частотой от 40 до 60 в минуту.
В случае поражения и синоатриального и атриовентрикулярного узлов функцию водителя ритма может взять на себя и пучок Гиса, но так как частота импульсов, которые от него исходят не превышает 30-40 в минуту, то и обеспечить нормальную сердечную деятельность он не в состоянии. Кроме того эктопические ритмы могут возникать и в других структурах сердца.
Проводящая система сердца устроена так, что способна обеспечить относительно нормальную работу этого жизненно-важного органа даже при прекращении нормального функционирования водителя ритма первого порядка.
Более подробно о кардиологических заболеваниях узнаем при просмотре видео:
Возможные причины активации эктопического водителя ритма
В большинстве случаев, особенно в детском возрасте, миграция водителя ритма является физиологической и никакой угрозы здоровью не несёт.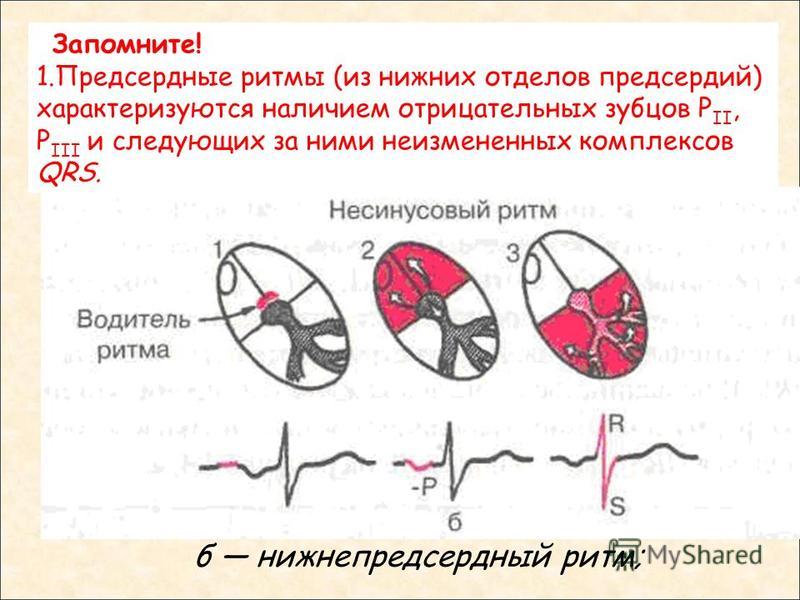
В случае же если и при повторном обследовании выявляется эктопический ритм, причин тому может быть достаточно много:
- Слабость синоатриального узла.
- Излишняя активность нижележащих образований (ниже синусового узла).
- Ревматические повреждения сердечно-сосудистой системы, а также повреждения, связанные с другими системными поражениями соединительной ткани.
- Восстановительный период после некоторых оперативных вмешательств на сердце.
- Ишемическая болезнь сердца.
- Воспалительные поражения – миокардиты, перикардиты.
- Многие эндокринные заболевания, такие как сахарный диабет или тиреотоксикоз.
- Лечение препаратами из группы цитостатиков.
- Интоксикации алкоголем, кофеином и многими другими веществами.
- Травматическое воздействие, сопровождающееся кровоизлиянием или иным повреждением проводящих путей.

- Воздействие инфекционных агентов, в первую очередь кардиотропного токсина возбудителя дифтерии.
- Состояния, сопровождающиеся грубыми нарушениями электролитного баланса.
- Наследственные синдромы, а также врождённые дефекты развития проводящей системы.
- Инвазивные медицинские методы исследования.
- МАРС (малые аномалии развития сердца).
Возможных причин появления эктопического ритма достаточно много, и некоторые из них сами по себе являются серьезными заболеваниями, угрожающими жизни и здоровью как ребёнка, так и взрослого пациента.
Не стоит пытаться самостоятельно разобраться в причине возникновения правопредсердного ритма, у уж тем более не следует заниматься самолечением – только своевременная консультация у опытного специалиста даст ответ на вопрос нужно ли лечение в конкретном случае, или же это вариант нормы.
Методы выявления эктопических ритмов, в том числе и правопредсердного
Одним из наиболее информативных, и одновременно наиболее доступных методов диагностики самых различных поражений сердца является электрокардиография.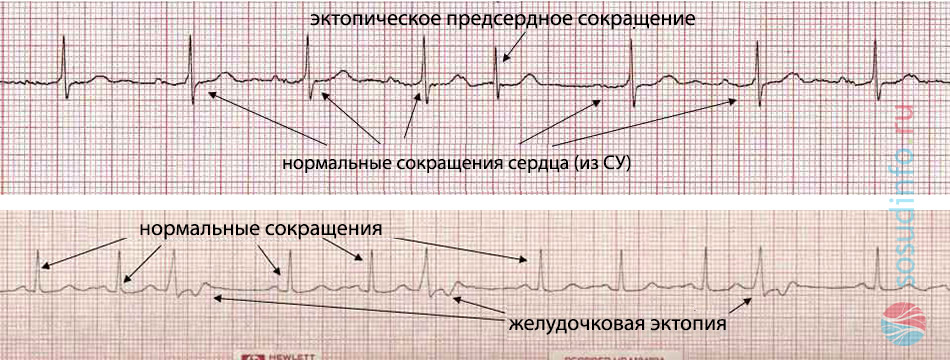
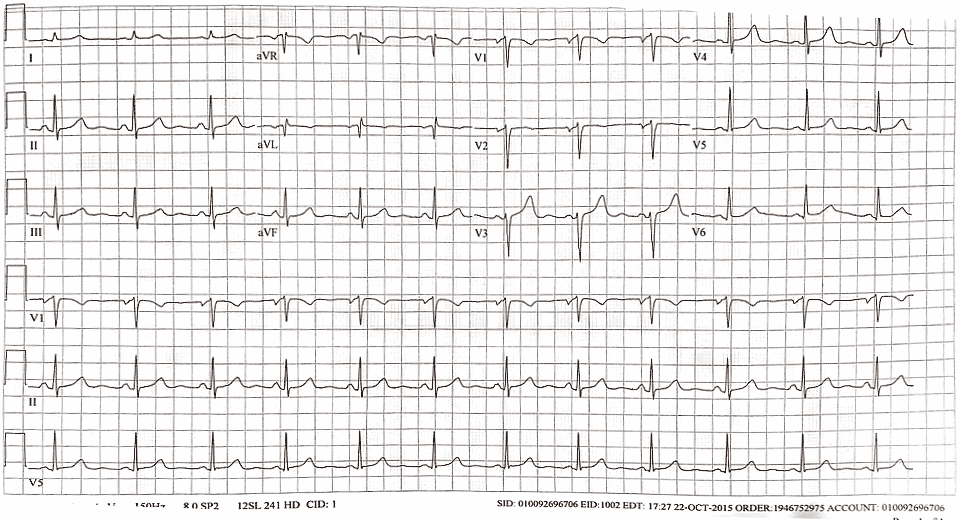
Суть метода состоит в графической регистрации электрических полей, возникающих при работе сердца с последующим анализом полученных данных. Электрокардиография в подавляющем большинстве случаев позволяет определить суть и точную локализацию нарушения. В целом, электрокардиографические критерии правопредсердного ритма достаточно размыты, но все же они есть. Принято выделять среднебоковой правопредсердный ритм и нижний правопредсердный ритм.
Среднебоковой правопредсердный ритм может проявляться следующим образом: отрицательный зубец Р в третьем стандартном отведении, позитивный во втором, первом, aVL и втором грудном отведениях, отрицательный или положительный Р в первом грудном отведении. Для нижнего правопредсердного ритма считаются характерными такие проявления на электрокардиограмме: зубец Р отрицательный во втором, третьем стандартных отведениях и в aVF, сглаженный в пятом и шестом грудных. В целом для эктопических ритмов характерны различные изменения со стороны зубцов Р, они могут иметь отличную от нормальной форму, полярность или амплитуду.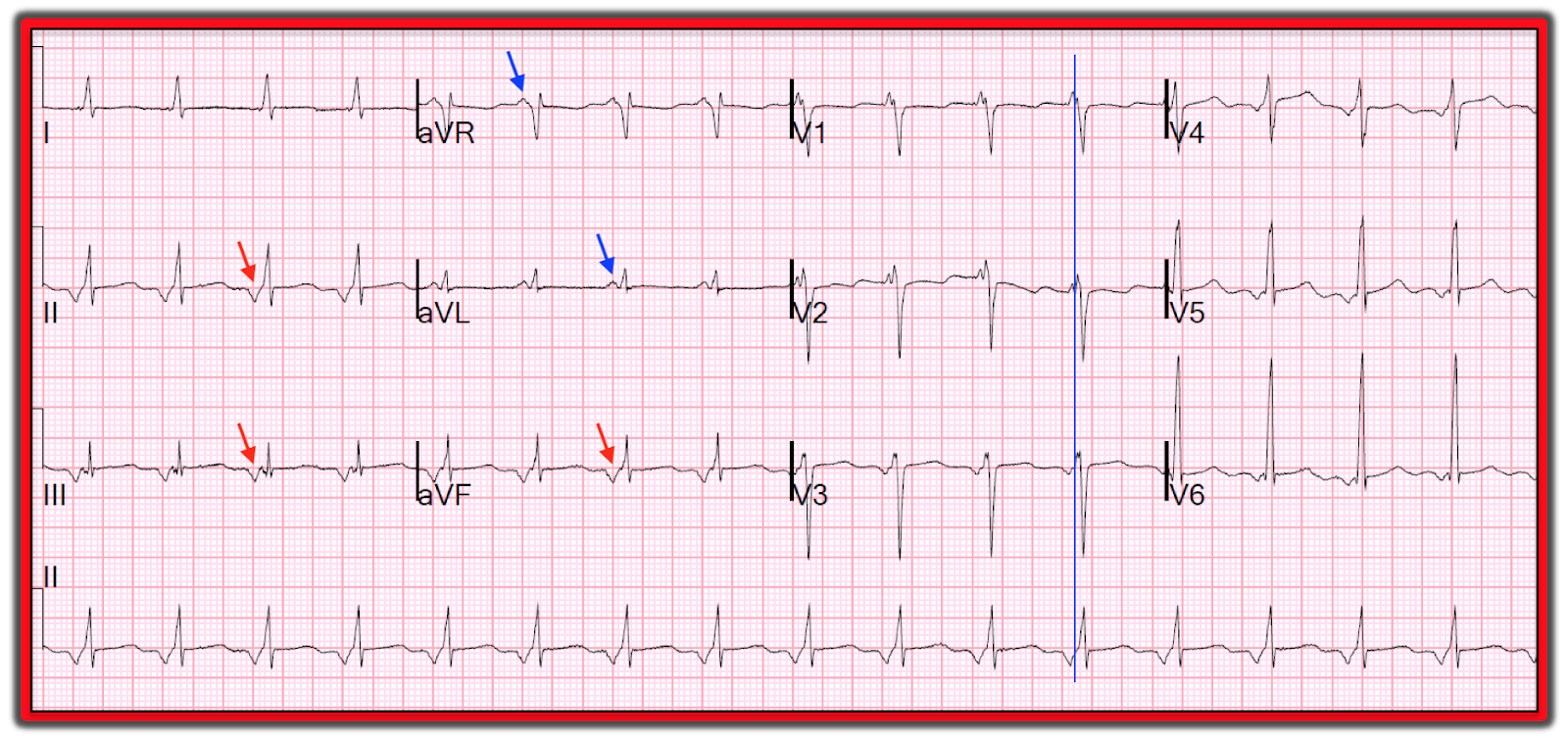
В некоторых случаях для получения наиболее полной картины о деятельности сердца у конкретного пациента применятся круглосуточное Холтеровское мониторирование.
Установление наличия у пациента правопредсердного ритма требует от специалиста значительного опыта в сфере интерпретации результатов электрокардиографии в связи с определённой размытостью диагностических критериев.
Методы лечения
В случае с правопредсердным ритмом, лечение будет напрямую зависеть от причины его вызвавшей. Эндокринные нарушения в большинстве своем корректируются гормон заместительной терапией, воздействие бактериальных агентов требует соответствующей антибактериальной терапии, различного рода отравления нуждаются в дезинтоксикационной терапии.
Приобретённые и врождённые пороки развития во многих случаях лечат хирургическим методом, нарушения электролитного баланса поправляют введением соответствующих ситуации инфузионных растворов. Также не следует забывать, что во многих случаях правопредсердный ритм и вовсе не нуждается в лечении, к примеру в детском возрасте временная миграция водителя ритма считается вполне физиологичным явлением.
описание нижнепредсердного, ускоренного, правопредсердного и левопредсердного
Кардиолог
Высшее образование:
Кардиолог
Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
1993-1999
Дополнительное образование:
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
«Экстренная кардиология»
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Контакты: [email protected]
Предсердный ритм представляет собой состояние, которое сопровождается ослаблением функции синусового сокращения.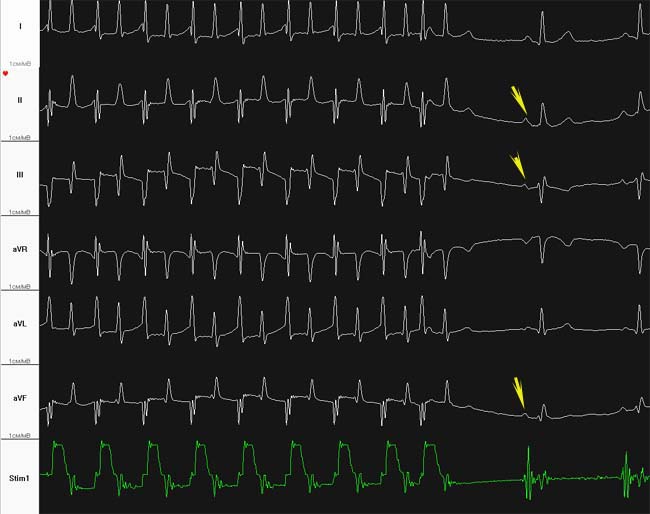 При этом у больного возникает нижнепредсердный ритм. Это состояние характеризуется ослабленной частотой сердца. При этом количество ударов в минуту составляет 90–160.
При этом у больного возникает нижнепредсердный ритм. Это состояние характеризуется ослабленной частотой сердца. При этом количество ударов в минуту составляет 90–160.
Суть предсердного ритма
Сердечная мышца обладает своей определенной функцией автоматизма, которая никому не подвластна. Это значит, что в ней есть специфические клетки. Они расположены в центре автоматизма.
Те из них, которые продуцируют толчки и заставляют сердце биться, именуют проводящей системой. За счет этого создается импульс. Он попадает в центры, расположенные ниже.
Сокращение органа происходит с той же частотой, с которой появляются импульсы. Основным центром автоматизма первого порядка считается синусовый узел. Он локализуется в правом предсердии. Там в здоровом сердце появляется импульс, который вынуждает его сокращаться.
При этом иногда возникают ситуации, когда функционирование синусового узла останавливается или нарушается. Тогда происходит активизация атипичных клеток сердца. Они могут синтезировать импульсы, однако считаются неактивными при нормальном функционировании синусового узла.
Они могут синтезировать импульсы, однако считаются неактивными при нормальном функционировании синусового узла.
Такие клетки именуют эктопическими центрами. Именно они задают сердечный темп. Если задача водителя ритма переходит на клетки предсердий, он считается предсердным.
Это значит, что импульсы вырабатывают специфические клетки, которые стали активными и начали продуцировать эктопические ритмы. Такая ситуация возникает, если функции синусового узла нарушаются или полностью прекращаются.
Классификация
В зависимости от неравномерности интервалов для предсердного ритма характерны такие разновидности:
- Экстрасистолия с внеочередными сокращениями, которые появляются при нормальном ритме сердца. Это состояние не всегда сопровождается какими-либо симптомами. Иногда экстрасистолия по определенным причинам появляется у здоровых людей. В такой ситуации обращаться к кардиологу необязательно. Это состояние сопровождается ощущением страха, колющими болями в районе желудка и сердца.

- Мерцательная аритмия – количество сокращений в минуту может доходить до 600 ударов. Для предсердных мышц характерна потеря ритмичности. При этом часто возникает хаотичное мерцание. Как следствие, сердечные желудочки полностью теряют ритм. Появление предсердной аритмии считается угрожающим состоянием и может спровоцировать инфаркт. При этом нарушении у людей появляется паника, одышка, повышенная потливость. Нередко больные жалуются на головокружения. У них может возникать страх смерти. Иногда наблюдается обморок.
- Миграция водителя ритма – источник сокращений перемещается по предсердиям. Такое состояние сопровождается появлением последовательных импульсов, которые исходят из различных его частей. Характеризуется тремором конечностей, чувством пустоты в желудке, страхом.
- Предсердные трепетания – сопровождаются постоянными сокращениями и учащенными желудочковыми спазмами. В таком случае наблюдается ускоренный предсердный ритм. При этом частота сердцебиения превышает 200 ударов в минуту. Это нарушение переносится человеком легче, чем мерцание, что связано с меньшей выраженностью изменения кровообращения. При этом возникают такие симптомы, как учащение пульса, набухание вен на шее, сильная потливость, упадок сил.
У Вас наблюдаются нарушения предсердного ритма?
ДаНет
Отличия предсердного ритма от синусового
Предсердный ритм бывает медленным. Он появляется при угнетении функционирования синусового узла. В такой ситуации наблюдается количество сокращений сердца меньше нормы. Помимо этого, существуют ускоренные импульсы. При этом увеличивается аномальная работа центра автоматизации. Частота превышает норму.
В зависимости от локализации активности эктопического центра существует правопресердный и левопредсердный ритм. Чтобы облегчить состояние человека, стоит определить предсердие, провоцирующее аномальный импульс.
На электрокардиограмме он характеризуется следующими проявлениями:
- правильное сокращение желудочков с равными промежутками;
- частота 45–60 ударов в минуту;
- наличие укороченных интервалов или промежутков с обычной длительностью;
- отсутствие изменений в комплексе желудочков;
- искривленными отрицательными зубцами в каждом желудочковом блоке.
Ускоренная разновидность предсердного ритма характеризуется такими проявлениями:
- импульсы 120–130 ударов в минуту;
- деформированный, двухфазный, зазубренный, отрицательный зубец у каждого сокращения желудочка;
- удлиненные интервалы;
- отсутствие изменений в комплексе желудочков.
Предсердная экстрасистолия сопровождается преждевременным сокращением. Желудочковая экстрасистолия характеризуется изменением сократительного комплекса. При таком нарушении появляется компенсаторная пауза.
Причины появления эктопического ритма
Состояние обусловлено ослаблением ритмичного функционирования синусового узла или полной остановкой его работы.
Часто связано с такими факторами:
- Воспалительный процесс в сердце. Он может касаться клеток синусового узла, волокон в желудочках и предсердия. В результате они теряют возможность продуцировать импульсы и посылать их в нижние отделы. При этом предсердия усиленно генерирует возбуждение. Оно подводится к атриовентрикулярному узлу с более высокой или низкой частотой. Подобные процессы связаны преимущественно с миокардитами. Они имеют вирусное происхождение и становятся причиной воспаления.
- Кардиосклероз. При этом происходит нормальный миокард замещается рубцовыми тканями. Это связано с перенесенными миокардитами и инфарктами. Это предотвращает нормальную передачу импульсов. В такой ситуации у людей с ишемической болезнью и постинфарктным кардиосклерозом существенно увеличивается вероятность развития эктопического ритма.
- Ишемия. Она бывает острой и хронической. Эти разновидности патологии провоцируют нарушения работы синусового узла. Клетки, которые не получают достаточного объема кислорода, не способны нормально функционировать. Потому ишемия чаще всего провоцирует нарушения ритма.
Помимо сердечно-сосудистых болезней, причиной проблем может быть вегетососудистая дистония. Также к ним приводят гормональные нарушения. В группу относят болезни щитовидной железы, поражения надпочечников. Помимо этого, провоцирующим фактором становится сахарный диабет.
Клиническая картина
Признаки заболевания могут быть явно выраженными или полностью отсутствовать. В большинстве ситуаций на передний план выходят проявления основной болезни. Это могут быть приступы сильных болей в загрудинной зоне, отечность ног, одышка, которая возникает на фоне повышенных нагрузок.
С учетом особенностей эктопического ритма признаки бывают различными. К ним относят следующее:
- Если очаг генерации импульсов находится в одном из предсердий, проявлений чаще всего нет. При этом выявить нарушения помогает электрокардиограмма.
- При ритме из АВ-соединения количество сердечных сокращений приближено к норме и находится в пределах 60–80 ударов в минуту. Также возможны параметры меньше. В первом случае признаки отсутствуют, во втором – есть риск появления головокружений, мышечной слабости.
- Если у человека наблюдается экстрасистолия, он испытывает ощущение замирания. Помимо этого, существует угроза возникновения остановок сердца. Они сопровождаются последующим резким толчком в груди. При этом симптомы в грудной клетке отсутствуют. Чем чаще или реже экстрасистолы, тем разнообразнее продолжительность и выраженность проявлений.
- В случае предсердной брадикардии количество сердечных сокращений обычно не опускается существенно ниже нормы. Как правило, она составляет 50–55 ударов в минуту. При этом у человека не появляется никаких симптомов. Иногда люди сталкиваются с приступами слабости, повышенной утомляемости. Это связано со снижением попадания крови к скелетным мышцам и мозговым клеткам.
- Пароксизмальная тахикардия характеризуется явно выраженными симптомами. При этом у людей возникают внезапные приступы ускоренного сердцебиения. Люди часто отмечают трепетание. При этом частота может быть 150 ударов в минуту. Пульс является ритмичным и составляет 100 ударов в минуту. Это связано с тем, что не все сокращения сердца доходят периферических артерий, расположенных на запястье. Помимо этого, есть риск ощущения дефицита воздуха и болей за грудиной.
- Мерцание и трепетание предсердий бывают разными. Врачи выделяют пароксизмальные или постоянные разновидности. Мерцательная аритмия характеризуется хаотичным сокращением различных зон. В первом случае сердце колотится очень часто (более 150 ударов в минуту). Также бывают нормосистолические и брадисистолические виды. При этом частота сокращений сердца находится в пределах нормы или составляет меньше 55 ударов в минуту. Симптомы пароксизмальной разновидности похожи на приступ тахикардии. Для него характерно отсутствие ритмичного пульса. Также наблюдаются нарушения в работе. Брадисистолическая разновидность сопровождается головокружением и предобморочным состоянием. Постоянная форма аритмии характеризуется признаками основной болезни.
- Идиовентрикулярный ритм практически всегда свидетельствует о серьезных заболеваниях сердца. Это может быть сложная форма острого инфаркта. Обычно возникают симптомы, поскольку миокард в желудочках вырабатывает электричество с частотой максимум 30–40 ударов. Это провоцирует эпизоды Морганьи-Эдемса-Стокса. Они представляют собой приступы обмороков, которые длятся несколько секунд или максимум одну–две минуты. Такие состояния представляют большую опасность, поскольку чреваты полной остановкой сердца. Люди с подобным диагнозом находятся в группе риска по наступлению внезапной смерти.
Периодические и непродолжительные сокращения предсердий могут сопровождаться незначительным дискомфортом. При этом у человека возникают замирания и толчки в грудной клетке, ускоряется дыхание. Однако такие симптомы не оказывают существенного влияния на образ жизни.
Длительные приступы импульсации имеют более сложное течение. У человека возникает страх, тревога, дрожь. Нередко наблюдаются головокружения и выступает холодный пот. Также есть риск нарушения работы органов пищеварения.
Методы диагностики
Чтобы поставить точный диагноз, нужно сделать электрокардиограмму. Некоторые разновидности предсердного ритма сопровождаются отдельными особенностями, которые видны при выполнении такой процедуры.
Снятие электрокардиограммы
Для сердцебиения характерна смена расположения зубца R. При этом наблюдается нечеткость его проявлений. Левопредсердный ритм не сопровождается нарушением промежутка PQ. Он составляет 0,12 или выше этого уровня.
Для QRST не характерны отличия, поскольку возбуждение по желудочкам происходит неизменно. При расположении водителя ритма внизу электрокардиограмма покажет такие же симптомы, как при коронарном синусе.
Это означает, что будет виден положительный PaVR и отрицательный Р во 2 и 3 отведениях aVF. В такой ситуации диагностируется нижнепредсердное сердцебиение. Точно установить расположение эктопического очага проблематично. Правопредсердный ритм имеет определенные особенности. При этом в качестве источника автоматизма выступают Р-клетки. Они локализуются справа.
При наличии экстрасистол в предсердии меняется зубец Р и укорачивается интервал P-Q. Такая ситуация наблюдается при неполной компенсаторной паузе. Также для этого нарушения характерен узкий желудочковый комплекс.
Пароксизмальная тахикардия сопровождается эмбриокардией. Пульс имеет малое наполнение. Его сложно подсчитать. Также это нарушение связано с падением артериального давления. Электрокардиограмма позволяет проследить ригидный ритм, выявить желудочковые аберрантные комплексы.
В промежутках между приступами фиксируется экстрасистолия. Это же наблюдается и в случае суправентрикулярной разновидности патологии. Во время криза ситуация такая же, как и при комплексной экстрасистолии, которая сопровождается узким QRS комплексом.
При экстрасистолах атриовентрикулярного характера перед желудочковым комплексом нет зубца Р. Экстрасистола в правом желудочке сопровождается стандартным отведением зубца R кверху. Для левожелудочковой экстрасистолы характерно его отведение вниз.
Методы лечения
Если диагностируются несинусовые ритмы, нужно подобрать лечение, которое направлено на устранение основной патологии. Потому так важно установить точные причины появления проблем. При вегетососудистых нарушениях, как правило, выписывают седативные препараты. При усилении вагуса показаны средства на основе белладонны и атропина.
Если у человека есть предрасположенность к тахикардии, стоит применять бета-адреноблокаторы. К действенным средствам можно отнести Анаприлин, Обзидан. Также может использоваться Пропранолол. Высокую эффективность имеют Кордарон и Изоптин.
Экстрасистолы, которые отличаются органическим происхождением, рекомендуется лечить хлоридом калия. Также в этой ситуации применяется Панангин. Иногда используют противоаритмические вещества. К ним относят Аймалин и Новокаинамид.
Если экстрасистолия дополнена инфарктом, показано использование сочетания Панангина и Лидокаина. Их рекомендуется вводить внутривенно. Это стоит делать капельным способом.
При отравлении наперстянкой есть риск появления политопных экстрасистол. При этом может наблюдаться фибрилляция желудочков. В такой ситуации рекомендуется сразу отменить лекарство. Для терапии применяют Индерал, Лидокаин. Также нередко назначают средства на основе калия.
Для устранения симптомов интоксикации, которые появляются вследствие использования сердечных гликозидов, врач может выписывать мочегонные вещества и Унитиол. При наджелудочковой разновидности патологии рекомендуется массируют каротидный синус слева и справа. Длительность процедуры должна составлять 20 секунд. Помимо этого, нужно давить на глаза и пресс.
Если такие процедуры не дают результатов, врач выписывает бета-адреноблокаторы. К ним относят Верапамил и Новокаинамид. Такие вещества стоит вводить медленно и держать пульс и давление под контролем. Чередовать введения Пропанола и Верапамила внутривенно не следует. Наперстянка может применяться лишь в том случае, если за несколько суток до приступа человек не использовал средства на ее основе.
При ухудшении состояния, показано проведение электроимпульсной терапии. Однако такой метод лечения запрещено назначать при отравлении сердечными гликозидами. Стимуляция электричеством показана при постоянном и сложном течении приступов.
К отрицательным последствиям патологии относят обострение сердечных проблем. Чтобы избежать подобных нарушений, стоит своевременно обращаться к врачу и лечить основные патологии, которые вызывают возникновение эктопического ритма. Чтобы сердце работало четко и слаженно, рекомендуется вести здоровый образ жизни. При этом нельзя допускать стрессовых факторов.
Прогноз
На прогноз влияет наличие и особенности основной патологии. Если у человека по электрокардиограмме зафиксирован предсердный ритм, но при этом сердечные болезни отсутствуют, можно говорить о благоприятном исходе. Если же пароксизмальные ускоренные ритмы возникают на фоне острого инфаркта, прогноз ухудшается.
В любом случае исход заболевания улучшается в случае своевременного обращения к врачу и четкого выполнения всего его рекомендаций. В отдельных ситуациях приходится принимать лекарственные средства постоянно. Однако они помогают нормализовать качество жизни и увеличить ее продолжительность.
Предсердный ритм – распространенное состояние, которое иногда нуждается во врачебной помощи. Чтобы установить причины его появления, стоит обратиться к врачу и пройти детальное обследование. В некоторых случаях можно обойтись без лечения. Однако чаще всего терапия все же требуется, и она направлена на устранение основной патологии.
Предсердный ритм: отличия ритмов сердца, особенности
Кардиолог
Высшее образование:
Кардиолог
Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
1993-1999
Дополнительное образование:
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
«Экстренная кардиология»
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Контакты: [email protected]
Сердце, являясь одной из главных мышц в теле человека, имеет ряд особых свойств. Оно может сокращаться вне зависимости от нервных импульсов, идущих от головного мозга и принимающих участие в контроле нервно-гуморальной системы. Правильный маршрут передачи информации в сердечной мышце начинается в области правого предсердия (синусовый узел), продолжается в области атриовентрикулярного узла и далее распространяется по всей площади перегородки. Все другие сокращения, которые не проходят по этому маршруту, причисляются к эктопическому ритму.
Как появляются предсердные ритмы?
Эктопический импульс, появляющийся за пределами синусового узла, образуется и возбуждает сердечную мышцу ранее, чем осуществится передача сигнала от главного водителя ритма. Подобные ситуации позволяют говорить, что ускоренный предсердный ритм появляется вследствие «опережения» основного ритма второстепенным сокращением эктопического типа.
Теоретическое обоснование эктопического ритма — это теория повторного входа, согласно которой определенный участок предсердия не возбуждается параллельно с другими из-за того, что происходит локальная блокировка распространения нервного импульса. На момент образования его активации данный участок испытывает дополнительное сокращение — таким образом, он идет вне очереди и тем самым сбивает общий ритм сердца.
Некоторые теории предполагают вегетативную и эндокринную природу возникновения предсердных ритмов. Как правило, подобные явления встречаются у детей в пубертатный период или у взрослых при определенной гормональной перестройке (возрастной или возникшей вследствие патологий).
Также существует версия следующего вида: гипоксические и воспалительные процессы в миокарде при кардиопатии и воспалительных заболеваниях способны вызвать предсердные ритмы. Так, у детей, которые болеют ангиной или гриппом, возникает опасность появления миокардита с последующим изменением предсердного ритма.
Сердце, являясь одной из главных мышц в теле человека, наделена особыми свойствами. Оно может сокращаться вне зависимости от нервных импульсов, идущих от головного мозга, которые контролируют нервно-гуморальную систему. Правильный маршрут получения информации в сердечной мышце начинается в области правого предсердия (синусовый узел), проходит в области атриовентрикулярного узла и далее следует распространение по перегородке. Все другие сокращения, которые не проходят по этому маршруту, называются эктопическим ритмом.
Этиология предсердного ритма
Как было отмечено выше, причинами изменения предсердного ритма являются изменения, которые проходят в синусовом узле. Все изменения подразделяются на ишемические, воспалительные и склеротические. Несинусовые ритмы, которые появляются вследствие подобных изменений, проявляются в следующих формах:
- Наджелудочковый эктопический ритм;
- Желудочковый ритм;
- Предсердный ритм.
Ускоренный предсердный ритм образуется, как правило, у людей, которые страдают ревматическими заболеваниями, различными заболеваниями сердца, дистонией, диабетом, ишемической болезнью или гипертонией. В некоторых случаях предсердный ритм может появляться даже у здоровых взрослых и детей, а также иметь врожденную природу.
Импульсы могут исходить из разных отделов сердца, поскольку источник появляющихся импульсов перемещается по предсердию. В медицинской практике подобное явление носит название мигрирующего ритма. При измерениях подобного предсердного ритма амплитуда на ЭКГ меняется соответственно источнику расположения импульсов.
Клиническая картина
Предсердный ритм имеет прямую связь с определенным заболеванием, которое его вызвало. Это означает, что специфическая симптоматика отсутствует. Клиническая картина напрямую обусловлена патологической картиной в организме пациента. Данное правило распространяется только на непродолжительные приступы нарушения ритма. При длительных же приступах возможны следующие симптомы:
- Изначально появляется чувство встревоженности и страха. Человек старается занять наиболее удобную позицию, которая бы прекратила дальнейшее развитие приступа.
- Следующая стадия сопровождается выраженным тремором (дрожью) в конечностях, в некоторых случаях — головокружениями.
- Следующим шагом появляется выраженная симптоматика — наблюдается повышенное потоотделение, диспепсические расстройства, проявляющиеся в виде вздутия и тошноты, частые позывы к мочеиспусканию.
Непродолжительные приступы могут сопровождаться увеличением частоты сердечных сокращений и одышкой, после которых сердце замирает на мгновение и чувствуется ощутимый толчок. Подобный импульс в сердце говорит о том, что синусовый ритм был восстановлен — это же могут подтверждать и незначительные болезненные ощущения в груди и области сердца.
Изменение предсердного ритма напоминает пароксизмальную тахикардию. Пациенты сами могут определить, что у них присутствует нарушенный ритм сердца. Если же частота сокращений сердца высокая, данные изменения будут незаметны. Точно определить подобное состояние помогает прохождение обследования на ЭКГ. В случае фибрилляции предсердий больные могут жаловаться на болезненные ощущения в груди, свойственные для стенокардии.
Длительные приступы нарушения предсердного ритма несут опасность для человека — в этот момент в сердечной мышце могут образовываться тромбы, которые при попадании в кровеносные сосуды способны вызвать инфаркт или инсульт. Опасность кроется и в том, что при латентном протекании заболевания больные могут игнорировать вышеперечисленные симптомы, а потому не способны определить его дальнейшее развитие.
Диагностика предсердного ритма
Основная методика исследования предсердного ритма — ЭКГ. Кардиограмма позволяет точно определить, в каком месте происходит нарушение ритма, а также точно установить природу такого ритма. ЭКГ позволяет определить следующие разновидности выскальзывающего предсердного ритма:
- Левопредсердный ритм: показатель aVL отрицательный, aVF, PII, III — положительные, PI, в некоторых случаях, сглаженный. PV1/PV2 положительные, а PV5-6 — отрицательные. Согласно с Mirovski et al., зубец Р при левопредсердном ритме состоит из двух частей: первая имеет низковольтный и куполообразный подъем (сказывается деполяризация левого предсердия), вторая часть характеризуется узким и высоким пиком (правое предсердие — деполяризовано).
- Правопредсердный ритм: характеризуется отрицательным зубцом Р в области третьего стандартного ответвления, в первом и втором — положительным. Это явление характерно для среднебокового правопредсердного ритма. При нижнем ритме данной формы характерно показание зубца Р, отрицательного во втором и третьем ответвлении, а также aVF, сглаженного в 5-6 грудном.
- Нижнепредсердный ритм характеризуется укорочением интервала PQ, при котором его показатель менее 0.12 секунды, а зубец Р — отрицательный в ответвлении II, III и aVF.
Можно сделать следующий вывод: основываясь на данных электрокардиограммы, врач может определить изменение предсердного ритма на основании изменений со стороны зубца Р, который имеет отличную от физиологической нормы амплитуду и полярность.
Отметим, что для определения правопредсердного ритма специалист должен иметь внушительный опыт работы, поскольку данные ЭКГ при подобном ритме размыты и сложно поддаются дифференциации. Ввиду этого, для формирования наиболее полной и точной картины деятельности сердца может использоваться Холтеровское мониторирование.
Лечение патологии
Поскольку изменение ритма напрямую определено наличием патологий в организме человека (в частности, кровеносной системы и сердца), лечение направлено на установление и купирование первопричин. Так, при вегетососудистых расстройствах могут назначать успокоительные препараты, в случае усиления вагуса прописываются препараты на основе атропина или белладонны. При наличии предрасположенности к тахикардии используются бета-адреноблокаторы — наиболее популярными являются изоптин и кордарон. В случае появления политопных экстрасистол и фибрилляции желудочков, используются препараты калия, панангин, лидокаин.
Пароксизмальная тахикардия сопровождается эмбриокардией. Пульс имеет малое наполнение. Его сложно подсчитать. Также это нарушение связано с падением артериального давления. Электрокардиограмма позволяет проследить ригидный ритм, выявить желудочковые аберрантные комплексы.
В промежутках между приступами фиксируется экстрасистолия. Это же наблюдается и в случае суправентрикулярной разновидности патологии. Во время криза ситуация такая же, как и при комплексной экстрасистолии, которая сопровождается узким QRS комплексом.
При экстрасистолах атриовентрикулярного характера перед желудочковым комплексом нет зубца Р. Экстрасистола в правом желудочке сопровождается стандартным отведением зубца R кверху. Для левожелудочковой экстрасистолы характерно его отведение вниз.
Методы лечения
Если диагностируются несинусовые ритмы, нужно подобрать лечение, которое направлено на устранение основной патологии. Потому так важно установить точные причины появления проблем. При вегетососудистых нарушениях, как правило, выписывают седативные препараты. При усилении вагуса показаны средства на основе белладонны и атропина.
Если у человека есть предрасположенность к тахикардии, стоит применять бета-адреноблокаторы. К действенным средствам можно отнести Анаприлин, Обзидан. Также может использоваться Пропранолол. Высокую эффективность имеют Кордарон и Изоптин.
Экстрасистолы, которые отличаются органическим происхождением, рекомендуется лечить хлоридом калия. Также в этой ситуации применяется Панангин. Иногда используют противоаритмические вещества. К ним относят Аймалин и Новокаинамид.
Если экстрасистолия дополнена инфарктом, показано использование сочетания Панангина и Лидокаина. Их рекомендуется вводить внутривенно. Это стоит делать капельным способом.
При отравлении наперстянкой есть риск появления политопных экстрасистол. При этом может наблюдаться фибрилляция желудочков. В такой ситуации рекомендуется сразу отменить лекарство. Для терапии применяют Индерал, Лидокаин. Также нередко назначают средства на основе калия.
Для устранения симптомов интоксикации, которые появляются вследствие использования сердечных гликозидов, врач может выписывать мочегонные вещества и Унитиол. При наджелудочковой разновидности патологии рекомендуется массируют каротидный синус слева и справа. Длительность процедуры должна составлять 20 секунд. Помимо этого, нужно давить на глаза и пресс.
Если такие процедуры не дают результатов, врач выписывает бета-адреноблокаторы. К ним относят Верапамил и Новокаинамид. Такие вещества стоит вводить медленно и держать пульс и давление под контролем. Чередовать введения Пропанола и Верапамила внутривенно не следует. Наперстянка может применяться лишь в том случае, если за несколько суток до приступа человек не использовал средства на ее основе.
При ухудшении состояния, показано проведение электроимпульсной терапии. Однако такой метод лечения запрещено назначать при отравлении сердечными гликозидами. Стимуляция электричеством показана при постоянном и сложном течении приступов.
К отрицательным последствиям патологии относят обострение сердечных проблем. Чтобы избежать подобных нарушений, стоит своевременно обращаться к врачу и лечить основные патологии, которые вызывают возникновение эктопического ритма. Чтобы сердце работало четко и слаженно, рекомендуется вести здоровый образ жизни. При этом нельзя допускать стрессовых факторов.
Прогноз
На прогноз влияет наличие и особенности основной патологии. Если у человека по электрокардиограмме зафиксирован предсердный ритм, но при этом сердечные болезни отсутствуют, можно говорить о благоприятном исходе. Если же пароксизмальные ускоренные ритмы возникают на фоне острого инфаркта, прогноз ухудшается.
В любом случае исход заболевания улучшается в случае своевременного обращения к врачу и четкого выполнения всего его рекомендаций. В отдельных ситуациях приходится принимать лекарственные средства постоянно. Однако они помогают нормализовать качество жизни и увеличить ее продолжительность.
Предсердный ритм – распространенное состояние, которое иногда нуждается во врачебной помощи. Чтобы установить причины его появления, стоит обратиться к врачу и пройти детальное обследование. В некоторых случаях можно обойтись без лечения. Однако чаще всего терапия все же требуется, и она направлена на устранение основной патологии.
Предсердный ритм: отличия ритмов сердца, особенности
Кардиолог
Высшее образование:
Кардиолог
Кубанский государственный медицинский университет (КубГМУ, КубГМА, КубГМИ)
Уровень образования — Специалист
1993-1999
Дополнительное образование:
«Кардиология», «Курс по магнитно-резонансной томографии сердечно-сосудистой системы»
НИИ кардиологии им. А.Л. Мясникова
«Курс по функциональной диагностике»
НЦССХ им. А. Н. Бакулева
«Курс по клинической фармакологии»
Российская медицинская академия последипломного образования
«Экстренная кардиология»
Кантональный госпиталь Женевы, Женева (Швейцария)
«Курс по терапии»
Российского государственного медицинского института Росздрава
Контакты: baranova@cardioplanet.ru
Сердце, являясь одной из главных мышц в теле человека, имеет ряд особых свойств. Оно может сокращаться вне зависимости от нервных импульсов, идущих от головного мозга и принимающих участие в контроле нервно-гуморальной системы. Правильный маршрут передачи информации в сердечной мышце начинается в области правого предсердия (синусовый узел), продолжается в области атриовентрикулярного узла и далее распространяется по всей площади перегородки. Все другие сокращения, которые не проходят по этому маршруту, причисляются к эктопическому ритму.
Как появляются предсердные ритмы?
Эктопический импульс, появляющийся за пределами синусового узла, образуется и возбуждает сердечную мышцу ранее, чем осуществится передача сигнала от главного водителя ритма. Подобные ситуации позволяют говорить, что ускоренный предсердный ритм появляется вследствие «опережения» основного ритма второстепенным сокращением эктопического типа.
Теоретическое обоснование эктопического ритма — это теория повторного входа, согласно которой определенный участок предсердия не возбуждается параллельно с другими из-за того, что происходит локальная блокировка распространения нервного импульса. На момент образования его активации данный участок испытывает дополнительное сокращение — таким образом, он идет вне очереди и тем самым сбивает общий ритм сердца.
Некоторые теории предполагают вегетативную и эндокринную природу возникновения предсердных ритмов. Как правило, подобные явления встречаются у детей в пубертатный период или у взрослых при определенной гормональной перестройке (возрастной или возникшей вследствие патологий).
Также существует версия следующего вида: гипоксические и воспалительные процессы в миокарде при кардиопатии и воспалительных заболеваниях способны вызвать предсердные ритмы. Так, у детей, которые болеют ангиной или гриппом, возникает опасность появления миокардита с последующим изменением предсердного ритма.
Сердце, являясь одной из главных мышц в теле человека, наделена особыми свойствами. Оно может сокращаться вне зависимости от нервных импульсов, идущих от головного мозга, которые контролируют нервно-гуморальную систему. Правильный маршрут получения информации в сердечной мышце начинается в области правого предсердия (синусовый узел), проходит в области атриовентрикулярного узла и далее следует распространение по перегородке. Все другие сокращения, которые не проходят по этому маршруту, называются эктопическим ритмом.
Этиология предсердного ритма
Как было отмечено выше, причинами изменения предсердного ритма являются изменения, которые проходят в синусовом узле. Все изменения подразделяются на ишемические, воспалительные и склеротические. Несинусовые ритмы, которые появляются вследствие подобных изменений, проявляются в следующих формах:
- Наджелудочковый эктопический ритм;
- Желудочковый ритм;
- Предсердный ритм.
Ускоренный предсердный ритм образуется, как правило, у людей, которые страдают ревматическими заболеваниями, различными заболеваниями сердца, дистонией, диабетом, ишемической болезнью или гипертонией. В некоторых случаях предсердный ритм может появляться даже у здоровых взрослых и детей, а также иметь врожденную природу.
Импульсы могут исходить из разных отделов сердца, поскольку источник появляющихся импульсов перемещается по предсердию. В медицинской практике подобное явление носит название мигрирующего ритма. При измерениях подобного предсердного ритма амплитуда на ЭКГ меняется соответственно источнику расположения импульсов.
Клиническая картина
Предсердный ритм имеет прямую связь с определенным заболеванием, которое его вызвало. Это означает, что специфическая симптоматика отсутствует. Клиническая картина напрямую обусловлена патологической картиной в организме пациента. Данное правило распространяется только на непродолжительные приступы нарушения ритма. При длительных же приступах возможны следующие симптомы:
- Изначально появляется чувство встревоженности и страха. Человек старается занять наиболее удобную позицию, которая бы прекратила дальнейшее развитие приступа.
- Следующая стадия сопровождается выраженным тремором (дрожью) в конечностях, в некоторых случаях — головокружениями.
- Следующим шагом появляется выраженная симптоматика — наблюдается повышенное потоотделение, диспепсические расстройства, проявляющиеся в виде вздутия и тошноты, частые позывы к мочеиспусканию.
Непродолжительные приступы могут сопровождаться увеличением частоты сердечных сокращений и одышкой, после которых сердце замирает на мгновение и чувствуется ощутимый толчок. Подобный импульс в сердце говорит о том, что синусовый ритм был восстановлен — это же могут подтверждать и незначительные болезненные ощущения в груди и области сердца.
Изменение предсердного ритма напоминает пароксизмальную тахикардию. Пациенты сами могут определить, что у них присутствует нарушенный ритм сердца. Если же частота сокращений сердца высокая, данные изменения будут незаметны. Точно определить подобное состояние помогает прохождение обследования на ЭКГ. В случае фибрилляции предсердий больные могут жаловаться на болезненные ощущения в груди, свойственные для стенокардии.
Длительные приступы нарушения предсердного ритма несут опасность для человека — в этот момент в сердечной мышце могут образовываться тромбы, которые при попадании в кровеносные сосуды способны вызвать инфаркт или инсульт. Опасность кроется и в том, что при латентном протекании заболевания больные могут игнорировать вышеперечисленные симптомы, а потому не способны определить его дальнейшее развитие.
Диагностика предсердного ритма
Основная методика исследования предсердного ритма — ЭКГ. Кардиограмма позволяет точно определить, в каком месте происходит нарушение ритма, а также точно установить природу такого ритма. ЭКГ позволяет определить следующие разновидности выскальзывающего предсердного ритма:
- Левопредсердный ритм: показатель aVL отрицательный, aVF, PII, III — положительные, PI, в некоторых случаях, сглаженный. PV1/PV2 положительные, а PV5-6 — отрицательные. Согласно с Mirovski et al., зубец Р при левопредсердном ритме состоит из двух частей: первая имеет низковольтный и куполообразный подъем (сказывается деполяризация левого предсердия), вторая часть характеризуется узким и высоким пиком (правое предсердие — деполяризовано).
- Правопредсердный ритм: характеризуется отрицательным зубцом Р в области третьего стандартного ответвления, в первом и втором — положительным. Это явление характерно для среднебокового правопредсердного ритма. При нижнем ритме данной формы характерно показание зубца Р, отрицательного во втором и третьем ответвлении, а также aVF, сглаженного в 5-6 грудном.
- Нижнепредсердный ритм характеризуется укорочением интервала PQ, при котором его показатель менее 0.12 секунды, а зубец Р — отрицательный в ответвлении II, III и aVF.
Можно сделать следующий вывод: основываясь на данных электрокардиограммы, врач может определить изменение предсердного ритма на основании изменений со стороны зубца Р, который имеет отличную от физиологической нормы амплитуду и полярность.
Отметим, что для определения правопредсердного ритма специалист должен иметь внушительный опыт работы, поскольку данные ЭКГ при подобном ритме размыты и сложно поддаются дифференциации. Ввиду этого, для формирования наиболее полной и точной картины деятельности сердца может использоваться Холтеровское мониторирование.
Лечение патологии
Поскольку изменение ритма напрямую определено наличием патологий в организме человека (в частности, кровеносной системы и сердца), лечение направлено на установление и купирование первопричин. Так, при вегетососудистых расстройствах могут назначать успокоительные препараты, в случае усиления вагуса прописываются препараты на основе атропина или белладонны. При наличии предрасположенности к тахикардии используются бета-адреноблокаторы — наиболее популярными являются изоптин и кордарон. В случае появления политопных экстрасистол и фибрилляции желудочков, используются препараты калия, панангин, лидокаин.
В тех ситуациях, когда вышеперечисленные методики не позволяют избавиться от заболеваний, вызывающих изменение ритма сердца, врач может назначить применение специальной терапии — профилактических процедур, направленных на закрепление здоровья, а также использование электроимпульсной терапии.
что это значит, причины, симптомы
Что означает предсердный ритм на ЭКГ
Предсердный ритм является состоянием, при котором происходит ослабление функции синусового сокращения. При этом выступает источниками импульсов нижепредсердный центр. Наблюдается ослабленная частота сердца, с сердечными ударами варьирующимися в пределах 90–160 за минуту. В данной статье говорится, как определяется предсердный ритм на ЭКГ.
О чем речь?
Многим людям, которым выставлено наличие предсердного ритма, непонятно, что это значит. У здорового человека имеется единственный путь передачи электрических импульсов, вызывающих последовательное возбуждение всех сердечных отделов. Благодаря чему происходит продуктивное сокращение, приводящее к удовлетворительному кровяному выбросу в артерии.
Данный маршрут берет свое начало в правом предсердии. После чего переходит в наиболее удаленные желудочковые ткани по проводящей системе. Однако в силу разных причин, синусовый узел теряет возможность вырабатывать электричество, необходимое для выпускания импульсов в дальние отделы.
Происходит смена процесса передачи сердечного возбуждения. Формируется замещающее сокращение. Получается, что импульс возникает вне положенного места. К сведению, предсердный ритм – появление столь необходимого возбуждения в любом месте сердца, только в нерасположении синусового узла.
Как возникает предсердный ритм
Вне границы синусового узла появляется посторонний импульс, возбуждающий сердце раньше сигнала, исходящего от основного. Данная ситуация говорит об опережении второстепенного предсердного сокращения. Исходя из теории повторного входа, не происходит параллельного возбуждения. На это оказывает влияние локальная блокировка нервных импульсов. Во время активации у данной области возникает лишнее внеочередное сокращение, которое сбивает основной сердечный импульс.
Согласно некоторым теориям, предполагается эндокринная, вегетативная природа формирования предсердечного импульса. Обычно данная ситуация возникает у ребенка, находящегося в подростковом возрасте или же у взрослого, страдающего от гормональной перестройки, которая может возникать вследствие возраста или патологических проявлений.
Кроме того, имеется теория возникновения импульса, формируемого предсердиями в результате гипоксических, воспалительных процессов, происходящих в миокарде. Данная патология может возникать при регулярных воспалительных заболеваниях. Замечено, что у детей, страдающих от гриппа, ангины, повышается вероятность возникновения миокардита с дальнейшей измененностью предсердного сокращения.
У сердца, которое является главной мышцей организма, есть особое свойство. Оно имеет способность к сокращению независимо от нервного импульса, исходящего от главного органа ЦНС. Поскольку именно он производит контроль за деятельностью нервно-гуморальной системы. У верного маршрута берется начало в области правого предсердия. Затем происходит распространение по перегородке. Импульсы, не проходящие по данному маршруту, называют эктопическими.
Виды предсердного сокращения
Исходя из неравномерности интервалов, предсердный ритм бывает следующих типов:
- Экстрасистолия характеризуется внеочередными сокращениями, возникающими при нормальном сердечном ритме. Данное состояние не всегда имеет клиническую картину. Бывает, что у здорового человека по тем или иным причинам возникает экстрасистолия. При этом порой не требуется обращение к кардиологу. Проявляется страхом, покалыванием в области сердца, желудка.
- При мерцательной аритмии сердечные сокращения могут доходить до 600 за минуту. Предсердные мышцы отличаются отсутствием ритмичности, появляется мерцание, с характерной хаотичностью. В результате чего желудочки сердца полностью выходят из ритма. Данное состояние довольно серьезно, может привести к инфаркту. При этой патологии больной страдает от одышки, паники, головокружения, потливости, страха смерти. Может возникнуть потеря сознания.
- При миграции водителя ритма источник сокращений словно передвигается по предсердиям. Происходит проявление последовательных импульсов, исходящих из разных предсердных отделов. Больной испытывает тремор, страх, желудочную пустоту.
- Предсердные трепетания характеризуются частыми регулярными сокращениями предсердий, систематическими желудочковыми сокращениями. При данном состоянии возникает больше 200 ударов в минуту. Оно пациентом переносится легче мерцания, поскольку имеет менее выраженное расстройство кровообращения. Проявляется учащенным сердцебиением, набухшими шейными венами, повышенной потливостью, отсутствием сил.
Как отличить предсердный ритм от синусового
Предсердный ритм бывает медленный, замещающий. Он возникает во время угнетения работы синусового узла. Обычно при таком расположении дел сердце сокращается меньше своей нормы. Кроме того, бывают ускоренные импульсы, при которых возрастает патологическая активность центра предсердной автоматизации. В данной ситуации частоты сердечных сокращении выше сердечной нормы.
Исходя из того, где происходит активность эктопического центра, выделяются левопредсердные, правопредсердные сокращения. Для облегчения состояния больного электрокардиография необязательно должна определить, какое именно предсердие выдает патологический импульс. Врачу необходима будет диагностика измененных сокращений.
Предсердный ритм на ЭКГ замещающего типа имеет следующие признаки:
- правильное сокращение желудочков с одинаковыми интервалами;
- частота сокращений варьируется от 45 до 60 в минуту;
- каждый желудочковый комплекс имеет деформированный, отрицательный зубец;
- интервалы характеризуются укороченностью или обычной продолжительностью;
- комплекс желудочков не изменен.
Предсердный ритм ускоренного типа имеет следующие признаки на ЭКГ:
- сердечные импульсы варьируются от 120 до 130 в минуту;
- каждое желудочковое сокращение имеет деформированный, двухфазный, отрицательный, зазубренный зубец;
- интервалы удлинены;
- желудочковый комплекс неизменен.
Предсердная экстрасистолия определяется преждевременным, внеочередным сокращением. Желудочковой экстрасистолии характерно изменение сократительного комплекса с последующей компенсаторной паузой.
Признаки на ЭКГ
На электрокардиограмме врач судит о предсердном ритме по наличию деформации зубца Р. Диагностика регистрирует нарушенную амплитуду, ее направление в сравнении с нормальным импульсом. Обычно данный зубец укорочен. Правопредсердное сокращение проявляется на ЭКГ отрицательным типом. Левопредсердный ритм имеет положительный зубец и довольно причудливую форму. Он выглядит словно щит с мечом.
Если пациент страдает от миграции водительского ритма, тогда на электрокардиограмме наблюдается измененная форма зубца и более продолжительный сегмент Р Q. Причем данное изменение циклично. Мерцательная аритмия характеризуется полным отсутствием зубца. Что объясняется неполноценностью систолы.
Однако на ЭКГ присутствует волна F, характеризующаяся неравномерной амплитудой. При помощи данных волн определяются эктопические сокращения. Бывают случаи, когда предсердный ритм протекает бессимптомно, проявляясь лишь на ЭКГ. Тем не менее, если у пациента обнаружилась данная патология, ему требуется наблюдение специалиста.
Предсердный ритм
Ежедневно, без устали и отдыха, сердце проделывает огромную работу — путем мышечных сокращений заставляет течь кровь по организму. Сердце сокращается с определенной частотой, около 60-90 ударов в минуту.
Особенность сердечной мышцы в том, что она обладает собственной, никому никому не подвластной функцией автоматизма. Это означает, что в сердце есть определенные клетки, которые сгруппированы в центры автоматизма.
Клетки, вырабатывающие импульсы, заставляющие сердце биться, называются проводящей системой. Благодаря этим центрам генерируется импульс, который передается на нижележащие центры.
Сердце сокращается с такой частотой, с какой возникают импульсы. Самым главным центром автоматизма первого порядка является синусовый или синоатриальный узел. Он расположен в правом предсердии. Именно там, в здоровом сердце возникает импульс, приводящий к сокращению предсердий, а затем и желудочков. Но возникают ситуации, когда работа синусового узла прекращается или нарушается. Тогда активизируются другие атипичные клетки сердца, которые также способны продуцировать импульсы, но являющиеся неактивными при нормальной работе синусового узла.
Эти клетки или группы клеток называются эктопическими центрами. Они задают темп сердцу. Если функцию водителя ритма берут на себя клетки предсердий, то эктопический ритм, который они вырабатывают, называется предсердным. То есть источником импульсации являются особые клетки предсердий, которые активизировались и начали вырабатывать эктопические ритмы в результате нарушения или прекращения работы центра автоматизма первого порядка — синусового узла.
1 Причины возникновения
Ишемическая болезнь сердца
Почему возникает предсердный ритм? Из-за угнетения работы или прекращения выработки импульсов в синусовом узле. Это может происходить при органических поражениях сердца (ишемическая болезнь сердца, артериальная гипертензия, кардиомиопатии, синдром слабости синусового узла, миокардиты, кардиосклероз), пороках сердца, ревматизме, при дисбалансе электролитов в организме, дисфункции вегетативной нервной системы, интоксикации алкоголем, никотином, угарным газом, некоторыми лекарственными препаратами.
Предсердный ритм может сопровождать эндокринные нарушения (сахарный диабет), травмы грудной клетки, может возникать у детей при рождении. Также он может быть обнаружен и у здорового человека как случайная находка на ЭКГ при прохождении профосмотра. Следует отметить, что предсердными эктопические сокращения могут быть как единичными при большинстве сокращений из синусового узла, а может наблюдаться только предсердные сокращения, если работа синусового узла полностью блокирована. Предсердный ритм может быть постоянным, а может возникать на больший или меньший промежуток времени.
2 Отличия предсердного ритма от синусового
ЭКГ-признаки предсердного замещающего ритма
Предсердные ритмы могут быть медленными, замещающими. Они возникают при угнетении функции синусового узла. При таких ритмах частота сокращений сердца меньше нормы. А могут наблюдаться ускоренные, когда имеет место возрастание патологической активности эктопических центров автоматизма предсердий. В этом случае ЧСС будет выше нормы. В зависимости от того, где наблюдается активность эктопических центров, выделяют правопредсердный либо левопредсердный ритм. Но для врача не обязательно знать из какого предсердия возникает импульс, достаточно просто диагностировать ритм из предсердий.
ЭКГ-признаки предсердного замещающего ритма:
- сокращения желудочков правильные, интервалы R-R одинаковы, ЧСС 45-60 ударов в минуту;
- каждому желудочковому комплексу предшествует зубец Р, но он деформирован или отрицательный;
- интервал Р-Q укорочен или нормальной продолжительности;
- желудочковые комплексы не изменены.
ЭКГ-признаки предсердного ускоренного ритма:
- ЧСС 120-130 в мин, интервалы R-R одинаковы
- каждому желудочковому комплексу предшествует зубец Р, но он деформирован, двухфазный или отрицательный, зазубренный или сниженный
- интервал Р-Q может быть удлинённым
- желудочковые комплексы не изменены.
Таковы основные отличия предсердного ритма от синусового на ЭКГ.
3 Симптомы при предсердном ритме
Боль в грудной клетке
Предсердный ритм может никак себя клинически не проявлять и обнаруживаться случайно, при проведении ЭКГ. Специфических жалоб и симптомов нет. Чаще симптомы связаны с проявлением основного заболевания. Жалобы могут быть на ощущение сердцебиения, перебоев в работе сердца, замирания сердца. Беспокоит общая слабость, утомляемость. При поражении сердца может иметь место нарастание одышки, боли в грудной клетке различной выраженности и продолжительности, отеки. Следует отметить, что если жалоб у пациента нет, заболеваний со стороны сердца и других органов не обнаружено, то предсердный ритм следует рассматривать как вариант нормы.
4 Дети и предсердный ритм
У новорожденного ребенка проводящая система сердца не совершенна, так же как и регуляция вегетативной нервной системы. Это приводит к тому, что у ребенка при рождении, либо у маленьких детей может наблюдаться предсердный ритм. Это может быть вариантом нормы и при дозревании центров автоматизма, а так же при урегулировке баланса вегетативной нервной системы предсердный ритм может замещаться синусовым.
Предсердный ритм может наблюдаться у детей с малыми аномалиями развития сердца — наличием добавочной хорды, пролапсе митрального клапана. Но иногда предсердный ритм у новорожденного ребенка либо у детей раннего детского возраста может быть не безобидным симптомом, а свидетельством о более серьезных проблемах с сердцем — пороках сердца, инфекционных поражений сердечной мышцы, интоксикации, гипоксии. В этом случае можно говорить о патологии.
Она наблюдается у новорожденных детей, перенесших внутриутробно инфекции, подвергавшихся интоксикации никотином или алкоголем со стороны матери, у недоношенных детей, при неблагоприятном течении беременности, осложнениях в родах. Дети с диагностированным предсердным ритмом обязательно должны быть обследованы и проконсультированы у кардиолога. Очень часто ритм из предсердий носит функциональный характер и сопровождает нарушения вегетативной нервной системы.
Симптомы при дисбалансе вегетативной НС
При дисбалансе вегетативной НС может наблюдаться преобладание симпатического отдела — симпатикотония, или парасимпатического отдела — ваготония. При симпатикотонии будут иметь место жалобы на учащенное сердцебиение, бледность кожных покровов, познабливание, головную боль, тревожность. ЭКГ-признаки предсердного ритма при преобладании симпатического отдела ВНС: интервалы R-R одинаковы, ЧСС зависит от возраста ребенка, наблюдается учащение ЧСС относительно нормы, высокие зубцы Р, укорочение интервала Р-Q.
При ваготонии дети могут жаловаться на перебои в работе сердца, головокружение, тошноту, могут наблюдаться обморочные состояния, потливость, нарушения в работе желудочно-кишечного тракта, может понижаться артериальное давление. ЭКГ-признаки при преобладании парасимпатического отдела ВНС: нормальные сокращения желудочков, ЧСС меньше нормы, уплощенные зубцы Р, удлинение интервала Р-Q.
Для определения причины нарушения ритма педиатры или кардиологи проводят функциональные пробы, которые позволяют определить характер нарушений — функциональные (дисбаланс вегетативной НС) или органические (поражение сердца). Если нарушения функциональные, то пробы с физической нагрузкой, ортостатическая, с атропином будут положительными.
Какая бы ни была причина нарушения ритма сердца у детей, она требует активного обследования и консультации с врачом.
5 Диагностика
Чрезпищеводное электрофизиологическое исследование
Самым доступным инструментальным методом является проведение ЭКГ. ЭКГ входит в обязательный перечень обследований при диспансеризации. Позволяет оценить работу сердца и выявить источник нарушений, состояние миокарда, оценить проводимость. Для более точной диагностики применяют:
- суточное мониторирование ЭКГ по Холтеру,
- чреcпищеводное электрофизиологическое исследование.
6 Лечение предсердного ритма
Медикаментозное лечение по рецепту врача
Если предсердный ритм не сопровождается никакой другой патологией со стороны сердечно-сосудистой системы или других органов и систем, пациент чувствует себя хорошо и полностью здоров — это является вариантом нормы, и никакое лечение не требуется. Во всех других случаях проводится лечение основного заболевания. Если произошли нарушения вегетативной нервной системы, могут назначаться успокоительные средства, адаптогены.
Если у пациента наблюдается тахикардия, врач может назначить препараты, урежающие ЧСС, к примеру, b-блокаторы. При склонности к замедлению ЧСС — лекарственные средства, способные усиливать сердечные сокращения: препараты атропина, настойка элеутерококка, женьшеня, кофеинбензоат натрия. Нужно помнить, что самолечением заниматься нельзя. Лечение как взрослым, так и детям, должен назначать только специалист, после полного обследования и установки точного диагноза, с учетом противопоказаний и сопутствующей патологии.
Предсердный ритм: понятие, проявления, диагностика, как лечить, прогноз
Все материалы публикуются под авторством, либо редакцией профессиональных медиков ( об авторах ), но не являются предписанием к лечению. Обращайтесь к специалистам!
© Использование материалов сайта только по согласованию с администрацией.
Автор: Сазыкина Оксана Юрьевна, кардиолог
Сердце сокращается непрерывно на протяжении десятилетий человеческой жизни. Его работа может продолжаться даже тогда, когда мозг уже не посылает сигналов по нервной системе, благодаря функции автоматизма. Эта особенность органа поддерживается высоко специализированными клетками проводящих путей, которые формируют крупные узлы и длинные волокна, оплетающие миокард от предсердий до самых отдаленных участков желудочков.
Автоматизм сохраняется даже при самой тяжелой патологии внутренних органов, если при этом кровоснабжение сердца не нарушено, однако такой тонкий механизм может давать сбой при метаболических и других изменениях, провоцируя аритмии — предсердный ритм, экстрасистолии, блокады и т. д.
Импульсы по проводящей системе идут от главного водителя ритма — синусового узла, который расположен в правом предсердии. Главный генератор нервных сигналов задает частоту ритма, с которой сокращаются сначала предсердия, а затем — желудочки. Эти процессы происходят непрерывно, причем, синусовый узел реагирует на многообразные внешние и внутренние изменения, корректируя в зависимости от ситуации скорость сокращений сердца.
работа проводящей системы в норме – первичный электрический импульс происходит из синусового узла (СУ)
В случае, когда автоматизм синусового узла нарушается, импульсы начинают поступать из других источников — эктопических, которые тоже представлены своеобразными клетками проводящей системы, способными к воспроизводству электрических разрядов. Сокращения из эктопических очагов могут носить как ритмичный, так и хаотичный характер, различаться частотой и силой, тем не менее, иногда именно эктопические очаги помогают сердцу продолжать работать.
эктопический ритм из различных очагов в предсердии при миграции водителя ритма
Эктопический ритм из предсердий называют предсердным, он не всегда считается нормой и отличается от такового, генерируемого синусовым центром. Источником импульсов становятся активизировавшиеся предсердные клетки, которые «молчали» в условиях благополучия.
пример эктопического предсердного сокращения на фоне нормального синусового ритма
Предсердный ритм не является аномалией, характерной преимущественно для пожилого возраста, хотя свойственные последнему склеротические и ишемические изменения вносят свою лепту в формирование патологии. Это расстройство довольно часто диагностируется у детей и подростков, отражая функциональные сдвиги со стороны нервно-гуморальных механизмов регуляции в растущем организме. Оно же характеризует широкий спектр структурных изменений при органической патологии сердца.
Предсердный ритм не всегда дает выраженную симптоматику и даже может быть обнаружен случайно, однако его наличие — повод для проведения серьезного обследования и постоянного контроля над сердечной деятельностью пациента.
Почему появляется и каким бывает предсердный ритм?
Появление эктопического предсердного ритма всегда настораживает кардиолога или педиатра и требует определения его причины. Факторами, которые могут сыграть роль в нарушении автоматизма синусового узла, считаются:
- Структурные изменения со стороны миокарда — кардиосклероз, гипертрофия при гипертонии, кардиомиопатия или дистрофия сердечной мышцы, воспалительный процесс и другие;
- Пороки клапанов и врожденные аномалии строения сердца;
- Электролитные нарушения — при обезвоживании, патологии почек и эндокринной системы, печеночной недостаточности;
- Метаболические сдвиги — сахарный диабет;
- Отравления функциональными ядами и токсическими веществами — этанолом, угарным газом, сердечными гликозидами, никотином;
- Повреждения грудной клетки и органов средостения при тяжелых травмах.
Описанные расстройства чаще становятся причиной эктопической предсердной импульсации у взрослых. В других случаях синусовый автоматизм теряется из-за функциональных расстройств вегетативной иннервации — вегетативная дисфункция, которая больше свойственна подростковому и молодому возрасту и не сопровождается патологией внутренних органов.
Реже предсердный ритм обнаруживается случайно, при плановом профилактическом обследовании, у совершенно здоровых людей. Как правило, в этих случаях на ЭКГ заметны единичные импульсы из предсердий при сохранном синусовом автоматизме. При патологии ритм сердца может стать полностью предсердным и постоянным.
В том случае, если симптоматика нарушений сердечного ритма отсутствует, жалоб нет, а само сердце при всестороннем обследовании не показало никаких отклонений, эктопический ритм из предсердий может быть расценен как вариант нормы. Лечение при этом не показано.
В зависимости от скорости, с которой сокращается сердце при генерации импульсов из предсердий, различают:
- Ускоренный предсердный ритм;
- Замедленный.
По времени возникновения он бывает:
- Постоянным;
- Временным, возникающим через определенные промежутки времени.
В зависимости от источников нервных сигналов, ритм может стать право- или левопредсердным. Это обстоятельство не несет клинической значимости, так как не влияет на характер последующего лечения и течение патологии.
Медленный предсердный ритм характерен для ситуаций, когда происходит угнетение синусного автоматизма, а для замещения его функции активизируются клетки предсердий. Скорость сокращений сердца при этом падает, наблюдается брадикардия.
Когда эктопические источники импульсации проявляют чрезмерную активность, регистрируется ускоренный предсердный ритм — частота сокращений возрастает и становится выше нормальных значений.
Предсердный ритм на ЭКГ
Основной и самый доступный способ обнаружения эктопических источников ритма сердца — электрокардиография. ЭКГ показывает отклонения даже тогда, когда их носитель не ощущает ни малейшего дискомфорта. Кардиолог определяет наличие расстройств автоматизма в виде замедленного предсердного ритма, если:
- Миокард сокращается регулярно и правильно, с равномерной частотой и скоростью 45-60 сокращений за минуту;
- Перед желудочковыми комплексами присутствуют предсердные зубцы Р, однако они становятся деформированными либо отрицательными;
- Интервал между предсердным зубцом и началом желудочкового комплекса в норме или меньшей продолжительности;
- Желудочковые комплексы в норме.
нижнепредсердный ритм на ЭКГ – эктопические импульсы из очага в нижней части предсердия
Об ускоренном предсердном ритме на ЭКГ говорят:
- Скорость сокращений органа достигает 130, но регулярность их сохранена;
- Перед сокращениями желудочков неизменно «работают» предсердия — есть зубец Р, однако он изменяет форму, может стать 2-фазным, отрицательным, сниженной амплитуды;
- Возможно увеличение продолжительности интервала между предсердным зубцом и началом сокращений желудочкового миокарда;
- Комплексы желудочков в норме.
Каковы симптомы предсердного ритма?
Симптоматика предсердного ритма вариабельна: от полного благополучия до серьезного дискомфорта. В первом случае признаков аномальной сердечной деятельности нет, а изменения ритма констатирует лишь запись ЭКГ. Во втором симптоматика вызвана основным заболеванием, повлекшим расстройства синусового автоматизма и может складываться из:
- Чувства перебоев, замирания в груди;
- Слабости и снижения работоспособности;
- Одышки;
- Кардиалгии;
- Отечного синдрома.
Периодические и кратковременные предсердные сокращения могут сопровождаться некоторым дискомфортом, чувством замирания и толчка в груди, ускорением дыхания, но существенным образом на жизнедеятельности не сказываются.
Затяжные эпизоды предсердной импульсации протекают более тяжело: пациент чувствует страх, стремится поудобнее лечь или сесть, затем нарастает ощущение немотивированной тревоги, появляется дрожь, может закружиться голова, ощущаются сердечные перебои, выступает холодный липкий пот, нарушается работа пищеварительного тракта.
Длительные периоды аритмии опасны не только нарушением кровообращения в сердце и других органах, но и возможностью тромбообразования в предсердиях, особенно, если патология связана с органическими изменениями — порок, миокардиальный рубец, дистрофия миокарда.
Предсердный ритм у ребенка — не такая уж редкость. Особенно часто его замечают у новорожденных малышей, проводящие пути которых недостаточно развиты и незрелые, равно как и вегетативная иннервация, отличающаяся непостоянством. Такое состояние можно расценить как вариант возрастной нормы, а по мере достижения баланса нервной импульсации предсердный ритм сменится синусовым.
В то же время, эктопические источники ритма в предсердиях могут активизироваться и при некоторых особенностях в сердце — добавочная хорда, пролапс двухстворчатого клапана. Эти изменения обычно не представляют угрозы, тогда как врожденные пороки, миокардит, тяжелая гипоксия или интоксикация, приводящие к формированию предсердного ритма у ребенка, – серьезная проблема, требующая активных действий специалистов.
К активизации предсердных источников сокращений у детей подталкивают внутриутробное инфицирование, действие этанола и курение матери во время беременности, недоношенность, гестозы, осложненные роды. Малыши с патологическим предсердным ритмом требуют постоянного контроля со стороны кардиолога.
Еще одна частая причина предсердного автоматизма — вегетативная дисфункция (вегето-сосудистая дистония). Это состояние очень распространено, может быть диагностировано у подростка, малыша или взрослого и характеризуется чрезвычайным разнообразием симптомов, среди которых нередко превалирует кардиальная симптоматика. При разобщении в работе симпатического и парасимпатического отделов вегетативной нервной системы наблюдается преобладание тонуса одного из них — ваго- или симпатикотония.
Симпатикотония сопровождается частым пульсом, бледностью кожи, ознобами, головными болями, психологическим дискомфортом вплоть до панических атак и тревожного расстройства. На ЭКГ регистрируется тахикардия, увеличение амплитуды зубца Р.
Ваготоники, напротив, склонны к брадикардии, потливы, испытывают головокружения и приступы тошноты, могут терять сознание от снижения артериального давления, страдают от дисфункции пищеварительной системы, ощущают сердечные перебои. На ЭКГ обнаруживается урежение ритма сердца, снижение выраженности предсердных зубцов.
Как обнаружить и чем лечить предсердный ритм?
Вне зависимости от возраста и симптоматики, во всех случаях выявления предсердного ритма проводится тщательное обследование. Чтобы исключить функциональные расстройства со стороны вегетатики, проводят различные пробы — с физической нагрузкой, фармпрепаратами. Если имеет место структурное поражение миокарда, пробы будут негативными.
Первейшим способом, позволяющим говорить о наличии эктопических ритмов из предсердий, является электрокардиография. Она проводится в качестве обязательного исследования при любой кардиальной патологии и в рамках профилактических осмотров. Помимо нее в арсенале кардиологов — чреспищеводная ЭхоКГ, холтеровское мониторирование, эхокардиография. Обследование дополняется анализами крови с определением показателей электролитного обмена и газового состава крови.
В случае, когда после всестороннего обследования никаких отклонений в сердце не было обнаружено, а пациент не испытывает субъективных беспокойств, лечение не показано. Если причина все-таки найдена — она по возможности ликвидируется медикаментозно вместе с симптомами аритмии.
При функциональных нарушениях со стороны нервной системы могут применяться успокоительные средства, адаптогены, важно нормализовать режим дня и продолжительность сна. При тахикардии кардиолог может прописать замедляющие ритм средства (бета-блокаторы анаприлин, атенолол и др.). Брадикардия устраняется применением атропина, кофеина, растительными средствами (женьшень, элеутерококк).
При тяжелой патологии сердца лечение назначает кардиолог в зависимости от характера заболевания. Это могут быть и мочегонные, и бета-блокаторы, и препараты для нормализации жирового обмена при ишемической болезни сердца у пожилых, и антиаритмические средства. Вне зависимости от причин патологии, за помощью следует обращаться к специалисту. Шутить с сердцем опасно, а самолечение — под строгим запретом.
Расшифровка ЭКГ у взрослых: что значат показатели
Электрокардиограмма – это диагностический метод, позволяющий определить функциональное состояние важнейшего органа человеческого тела – сердца. Большинство людей хотя бы раз в жизни имело дело с подобной процедурой. Но получив на руки результат ЭКГ, далеко не всякий человек, разве что имеющий медицинское образование, сможет разобраться в терминологии, используемой в кардиограммах.
Что такое кардиография
Суть кардиографии состоит в исследовании электрических токов, возникающих при работе сердечной мышцы. Преимуществом данного метода является его относительная простота и доступность. Кардиограммой, строго говоря, принято называть результат измерения электрических параметров сердца, выведенных в виде временного графика.
Создание электрокардиографии в ее современном виде связано с именем голландского физиолога начала 20 века Виллема Эйнтховена, разработавшего основные методы ЭКГ и терминологию, используемую врачами и поныне.
Благодаря кардиограмме возможно получение следующей информации о сердечной мышце:
- Частота сердечных сокращений,
- Физическое состояние сердца,
- Наличие аритмий,
- Наличие острых или хронических повреждений миокарда,
- Наличие нарушений обмена веществ в сердечной мышце,
- Наличие нарушений электрической проводимости,
- Положение электрической оси сердца.
Также электрокардиограмма сердца может использоваться для получения информации о некоторых заболеваниях сосудов, не связанных с сердцем.
ЭКГ обычно проводится в следующих случаях:
- Ощущение аномального сердцебиения;
- Приступы одышки, внезапной слабости, обмороки;
- Боли в сердце;
- Шумы в сердце;
- Ухудшение состояния больных сердечно-сосудистыми заболеваниями;
- Прохождение медкомиссий;
- Диспансеризация людей старше 45 лет;
- Осмотр перед операцией.
Также проведение электрокардиограмма рекомендуется при:
- Беременности;
- Эндокринных патологиях;
- Нервных заболеваниях;
- Изменениях в показателях крови, особенно при увеличении холестерина;
- Возрасте старше 40 лет (раз в год).
Где можно сделать кардиограмму?
Если вы подозреваете, что у вас с сердцем не все в порядке, то можно обратиться к терапевту или кардиологу, чтобы он дал бы вам направление на ЭКГ. Также на платной основе кардиограмму можно сделать в любой поликлинике или больнице.
Методика проведения процедуры
Запись ЭКГ обычно проводится в лежачем положении. Для снятия кардиограммы используется стационарный или переносной аппарат – электрокардиограф. Стационарные аппараты устанавливаются в медицинских учреждениях, а переносные используются бригадами неотложной помощи. В аппарат поступает информация об электрических потенциалах на поверхности кожи. Для этого применяются электроды, прикрепляемые к области груди и конечностям.
Эти электроды называются отведениями. На груди и конечностях обычно устанавливается по 6 отведений. Грудные отведения обозначаются V1-V6, отведения на конечностях называются основными (I,II,III) и усиленными (aVL, aVR, aVF). Все отведения дают несколько разную картину колебаний, однако суммировав информацию со всех электродов, можно выяснить детали работы сердца в целом. Иногда используются дополнительные отведения (D, А, I).
Обычно кардиограмма выводится в виде графика на бумажный носитель, содержащий миллиметровую разметку. Каждому отведению-электроду соответствует свой график. Стандартная скорость движения ленты составляет 5 см/c, может применяться и другая скорость. В кардиограмме, выводимой на ленту, также могут указываться основные параметры, показатели нормы и заключение, сгенерированные автоматически. Также данные могут записываться в память и на электронные носители.
После проведения процедуры обычно требуется расшифровка кардиограммы опытным врачом-кардиологом.
Холтеровское мониторирование
Помимо стационарных аппаратов существуют и портативные аппараты для суточного (холтеровского) мониторинга. Они прикрепляются к телу пациента вместе с электродами и записывают всю информацию, поступающую в течение длительного периода времени (обычно в течение суток). Этот метод дает гораздо более полную информацию о процессах в сердце по сравнению с обычной кардиограммой. Так, например, при снятии кардиограммы в стационарных условиях пациент должен находиться в состоянии покоя. Между тем, некоторые отклонения от нормы могут проявляться при физических нагрузках, во сне и т.д. Холтеровское мониторирование дает информацию о подобных явлениях.
Прочие типы процедур
Существует и еще несколько методов проведения процедуры. Например, это мониторинг с физической нагрузкой. Отклонения от нормы обычно более выражены на ЭКГ с нагрузкой. Наиболее распространенным способом обеспечить организму необходимую физическую нагрузку является беговая дорожка. Этот способ полезен в тех случаях, когда патологии могут проявляться лишь в случае усиленной работы сердца, например, при подозрении на ишемическую болезнь.
При фонокардиографии записываются не только электрические потенциалы сердца, но и звуки, которые при этом возникают в сердце. Процедура назначается, когда необходимо уточнить возникновение шумов в сердце. Данный метод нередко используется при подозрении на пороки сердца.
Рекомендации по прохождению стандартной процедуры
Необходимо, чтобы во время процедуры пациент был спокоен. Между физическими нагрузками и процедурой должен пройти определенный промежуток времени. Также не рекомендуется проходить процедуру после еды, употребления алкоголя, напитков, содержащих кофеин, или сигарет.
Причины, способные повлиять на ЭКГ:
- Время суток,
- Электромагнитный фон,
- Физические нагрузки ,
- Прием пищи,
- Положение электродов.
Типы зубцов
Сначала следует немного рассказать о том, как работает сердце. Оно имеет 4 камеры – два предсердия, и два желудочка (левые и правые). Электрический импульс, благодаря которому оно сокращается, формируется, как правило, в верхней части миокарда – в синусовом водителе ритма – нервном синоатриальном (синусном) узле. Импульс распространяется по сердцу вниз, сначала затрагивая предсердия и заставляя их сокращаться, затем проходит атриовентрикулярный нервный узел и другой нервный узел – пучок Гиса, и достигает желудочков. Основную нагрузку по перекачке крови на себя берут именно желудочки, особенно левый, задействованный в большом круге кровообращения. Этот этап называется сокращением сердца или систолой.
После сокращения всех отделов сердца настает время их расслабления – диастолы. Затем цикл повторяется снова и снова – этот процесс и называется сердцебиением.
Состояние сердца, при котором не происходит никаких изменений в распространении импульсов, отражается на ЭКГ в виде прямой горизонтальной линии, называемой изолинией. Отклонение графика от изолинии называется зубцом.
Одно сердечное сокращение на ЭКГ содержит шесть зубцов: P, Q, R, S, T, U. Зубцы могут быть направлены, как верх, так и вниз. В первом случае они считаются положительными, во втором – отрицательными. Зубцы Q и S всегда положительны, а зубец R всегда отрицателен.
Зубцы отражают различные фазы сокращения сердца. P отражает момент сокращения и расслабления предсердий, R – возбуждения желудочков, T – расслабления желудочков. Также используются специальные обозначения для сегментов (промежутков между соседними зубцами) и интервалов (участков графика, включающих сегменты и зубцы) например, PQ, QRST.
Соответствие стадий сокращения сердца и некоторых элементов кардиограмм:
- P – сокращение предсердий;
- PQ – горизонтальная линия, переход разряда от предсердий через атриовентрикулярный узел на желудочки. Зубец Q может отсутствовать в норме;
- QRS – желудочковый комплекс, наиболее часто использующийся в диагностике элемент ;
- R – возбуждение желудочков;
- S – расслабление миокарда;
- T – расслабление желудочков;
- ST – горизонтальная линия, восстановление миокарда;
- U – может отсутствовать в норме. Причины появления зубца однозначно не выяснены, однако зубец имеет ценность для диагностики некоторых заболеваний.
Ниже приведены некоторые отклонения от нормы на ЭКГ и их возможные объяснения. Эта информация, разумеется, не отменяет того факта, что целесообразнее доверить расшифровку профессионалу-кардиологу, который лучше знает все нюансы отклонений от норм и связанных с ним патологий.
Основные отклонения от нормы и диагноз
| Описание | Диагноз |
| Расстояние между зубцами R неодинаково | мерцательная аритмия, сердечная блокада, слабость синусного узла, экстрасистолия |
| Зубец P слишком высокий (более 5 мм), слишком широкий (более 5 мм), состоит их двух половин | утолщение предсердий |
| Зубец P отсутствует на всех отведениях, кроме V1 | ритм исходит не из синусного узла |
| Интервал PQ удлинен | атриовентрикулярная блокада |
| Расширение QRS | гипертрофия желудочков, блокада ножек пучка Гиса |
| Нет промежутков между QRS | пароксизмальная тахикардия, фибрилляция желудочков |
| QRS в виде флажка | инфаркт |
| Глубокий и широкий Q | инфаркт |
| Широкий R (более 15 мм) в отведениях I,V5,V6 | гипертрофия левого желудочка, блокада ножек пучка Гиса |
| Глубокий S в III, V1,V2 | гипертрофия левого желудочка |
| S-T выше или ниже изолинии более чем на 2 мм | ишемия или инфаркт |
| Высокий, двугорбый, остроконечный T | перегрузка сердца, ишемия |
| Т сливающийся с R | острый инфаркт |
Таблица параметров кардиограммы у взрослых
| Показатель | Значение,c |
| QRS | 0,06-0,1 |
| P | 0,07-0,11 |
| Q | 0,07-0,11 |
| T | 0,12-0,28 |
| PQ | 0,12-0,2 |
Норма длительности элементов кардиограммы у детей
Предсердный эктопический ритм: признаки и лечение
В норме сердечную мышцу заставляет сокращаться импульс из синусового узла. Но при поражении миокарда в результате ишемии или воспаления задавать частоту начинают нижележащие отделы проводящей системы. Одновременно меняется и последовательность распространения возбуждения. Так возникает эктопический ритм сердца, о котором я предлагаю поговорить подробнее.
Что такое предсердный ритм
Сокращения миокарда в норме происходят регулярно и не зависят от сознания: даже когда гибнет мозг, сердце еще некоторое время работает. Этот процесс очень важен для поддержания жизни. Сбои бывают из-за серьезных повреждений в структуре клеток или нарушения метаболизма.
Если поражается основной водитель ритма, его функция переходит к нижележащим отделам, расположенным в предсердиях, атриовентрикулярной зоне, ножках пучка Гиса. При этом нормальный импульс становится слишком слабым или отсутствует. Если генерация сокращений миокарда исходит из предсердий, то в этом случае на ЭКГ регистрируется предсердный эктопический ритм.
Причины появления и виды
Основными причинами возникновения предсердного, как и любого эктопического (смещенного) ритма, являются:
- Изменение строения миокарда – в результате воспаления, ишемии, кардиосклероза, гипертрофии или дистрофии.
- Клапанные пороки и другие аномалии врожденного характера.
- Нарушение уровня электролитов и воды. Это бывает при резкой потере жидкости (рвота, диарея, прием мочегонных препаратов).
- Изменения метаболизма при заболеваниях эндокринных органов.
- Внутренняя или внешняя интоксикация (нарушение функции почек и печени, курение, алкоголизм, наркомания, поступление внутрь солей тяжелых металлов и др.).
- Передозировка сердечными гликозидами.
- Травматическое повреждение грудной клетки.
Все эти причины характерны для эктопических предсердных импульсов у взрослого человека. У детей и подростков чаще всего они возникают на фоне нарушения вегетативной иннервации.
В зависимости от частоты сокращений выделяют замедленный и ускоренный предсердные ритмы. Чем ниже в проводящей системе располагается водитель ритма, тем реже пульс – до 45–60 ударов за минуту. Учащение до 130 и более возникает в том случае, когда под влиянием воспаления или другой патологии развивается гипервозбуждение и чрезмерная активность эктопического очага.
Смещенный ритм может быть постоянным или временным. По локализации он бывает лево- или правопредсердным, но такое деление не имеет особого клинического значения и не влияет на схему назначаемого лечения.
Эктопические импульсы могут быть разными по частоте, регулярности и силе. Но при отсутствии нормального синусового ритма они позволяют сердцу продолжать свою работу.
В чем опасность
Активная генерация ритма сердца из нетипичного очага чаще всего является симптомом патологии миокарда или других органов и систем. Я рекомендую обязательно пройти дополнительные обследования и выявить причину появления эктопии.
Нарушения ритма и гемодинамики, особенно при высокой частоте сокращений и сопутствующих заболеваниях, могут приводить к образованию тромбов, приступам стенокардии, развитию инфаркта, мерцания, трепетания и постепенному формированию сердечной недостаточности.
Советы специалиста
При нарушении ритма и ощущении перебоев в сердце следует:
- успокоиться, принять седативное средство;
- вспомнить, что предшествовало появлению приступа;
- прекратить прием алкоголя, табака, крепкого чая или кофе;
- если неприятные ощущения не проходят, обратиться к терапевту;
- сделать кардиограмму, сдать анализы, пройти другие необходимые обследования.
Возможные симптомы
Эктопические лево- и правопредсердный ритмы проявляются одинаково. Человек часто не замечает изменений, а на первое место выходят симптомы основного заболевания, которое послужило причиной отклонения. Единственная возможность обнаружить нарушение – снять электрокардиограмму.
В других случаях больной предъявляет такие жалобы:
- ощущение неравномерности пульса и перебоев;
- замирание сердца;
- одышка;
- слабость, снижение трудоспособности;
- боли или дискомфорт в области сердца.
П
Эктопический предсердный ритм: что это такое?
Правильную работу здорового сердца в норме задет синусовый ритм. Его источником является основной пункт проводящей системы – синоатриальный узел. Но так бывает не всегда. Если центр автоматизма первого уровня по какой-то причине не может полноценно выполнять свою функцию, или он вовсе выпадает из общей схемы проводящих путей, появляется другой источник генерации сократительных сигналов – эктопический. Что такое эктопический предсердный ритм? Это ситуация, в которой электрические импульсы начинают вырабатываться атипичными кардиомиоцитами. Указанные мышечные клетки тоже обладают способностью рождать волну возбуждения. Они группируются в особые очаги, именуемые эктопическими зонами. Если такие участки локализуются в предсердиях, то на смену синусовому ритму приходит предсердный.
Содержание статьи:
Происхождение недуга
Предсердный ритм – это разновидность эктопических сокращений. Эктопия – это аномальное расположение чего-либо. То есть источник возбуждения сердечной мышцы появляется не там, где ему положено быть. Такие очаги могут образовываться в любом участке миокарда, вызывая нарушение нормальной последовательности и частоты сокращений органа. Эктопический ритм сердца иначе называется замещающим, так как он берет на себя функцию главного автоматического центра.
Возможны два варианта предсердного ритма: замедленный (он вызывает снижение сократительной способности миокарда) и ускоренный (частота сердцебиений увеличивается).
Первый возникает, когда блокада синусового узла становится причиной слабой генерации импульсов. Второй является результатом повышенной патологической возбудимости эктопических центров, он перекрывает основной ритм сердца.
Аномальные сокращения бывают редкими, тогда они совмещаются с синусовым ритмом. Или же предсерный ритм становится ведущим, а участие автоматического водителя первого порядка полностью анулируется. Такие нарушения могут быть характерны для разных временных периодов: от суток до месяца и более. Иногда сердце работает под началом эктопических очагов постоянно.
Что такое нижнепредсердный ритм? Активные атипичные соединения клеток миокарда могут располагаться как в левом, так и в правом предсердии, причем в нижних участках этих камер. Соответственно различают нижний правопредсердный и левопредсердный ритмы. Но при постановке диагноза нет особой нужды разграничивать эти два вида, важно только установить, что возбуждающие сигналы исходят из предсердий.
Источник генерации импульсов может менять свое местоположение в пределах миокарда. Такое явление называется миграцией ритма.
Причины заболевания
Нижнепредсердный эктопический ритм возникает под воздействием различных внешних и внутренних условий. Подобное заключение может быть поставлено пациентам всех возрастных категорий. Не всегда такой сбой в работе сердечной мышцы считается отклонением. Физиологическая аритмия, как вариант нормы, в лечении не нуждается и проходит сама по себе.
Разновидности нарушений, вызываемых нижним ритмом предсердий:
- тахикардия пароксизмального и хронического характера;
- экстрасистолы;
- трепетания и фибрилляция.
Иногда правопредсердный ритм ничем не отличается от синусового и адекватно организует работу миокарда. Обнаружить такой сбой можно совершенно случайно при помощи ЭКГ на очередном плановом медосмотре. Человек при этом совсем не догадывается о существующей патологии.
Основные причины развития эктопического нижнего предсердного ритма:
- миокардит;
- слабость синусового узла;
- повышенное артериальное давление;
- ишемия миокарда;
- склеротические процессы в мышечных тканях;
- кардиомиопатия;
- ревматизм;
- сердечный порок;
- воздействие никотина и этанола;
- отравление угарным газом;
- побочное действие лекарств;
- врожденная особенность;
- вегетососудистая дистония;
- сахарный диабет.
Нижнепредсердный ритм у детей может быть как врожденным, так и приобретенным. В первом случае ребенок уже рождается с наличием эктопических очагов. Это результат кислородного голодания во время родов или последствие аномалий внутриутробного развития. Функциональная незрелость сердечно-сосудистой системы, особенно у недоношенных детей, тоже является причиной образования эктопического ритма. Подобные нарушения с возрастом могут нормализоваться сами собой. Однако наблюдение врача таким малышам необходимо.
Другая ситуация – подростковый возраст. Юноши и девушки в этот период испытывают серьезные изменения в организме, гормональный фон нарушается, синусовый сердечный ритм временно может замещаться предсердным. С окончанием полового созревания все неприятности со здоровьем, как правило, заканчиваются. У взрослых проблемы с гормонами могут быть связаны со старением организма (например, менопауза у женщин), что также влияет на появление эктопического сердечного ритма.
Профессиональный спорт тоже может рассматриваться как причина развития предсердного ритма. Такой признак является следствием дистрофических процессов миокарда, возникающих под воздействием чрезмерных нагрузок у спортсменов.
Симптомы
Нижнепредсердный аномальный ритм может развиваться бессимптомно. Если же признаки нарушения работы сердца присутствуют, они будут отражать заболевание, послужившее причиной такого состояния.
- Человек начинает ощущать сокращения миокарда, «слышать» его толчки.
- Число минутных ударов органа растет.
- Сердце словно «замирает» на время.
- Наблюдается повышенное отделение пота.
- Перед глазами возникает темная сплошная пелена.
- Резко закружилась голова.
- Кожа стала бледной, появился синий оттенок на губах и кончиков пальцев.
- Стало трудно дышать.
- Появилась боль в загрудинном пространстве.
- Беспокоят частые мочеиспускания.
- Человек испытывает сильный страх за свою жизнь.
- Возможны тошнота или рвота.
- Нарушения работы желудочно-кишечного тракта.
- Развивается обморочное состояние.
Короткие приступы застают больного врасплох, но заканчиваются также быстро, как и начинаются. Часто подобные сбои ритма возникают по ночам во сне. Человек просыпается в панике, чувствуя тахикардию, боли в груди или жар в области головы.
Диагностика
Выявить наличие предсердного ритма можно, исходя из данных полученных при проведении УЗИ сердца или снятия электрокардиограммы.
Так как патология может проявлять себя время от времени, и часто это случается ночью, то для получения более полной клинической картины используется мониторинг ЭКГ по Холтеру. Специальные датчики закрепляются на теле пациента и круглосуточно фиксируют изменения, происходящие в сердечных камерах. По результатам подобного исследования врач составляет протокол наблюдений за состоянием миокарда, позволяющий обнаружить как дневные, так и ночные пароксизмы нарушений ритма.
Применяется также чреспищеводное электрофизиологическое исследование, коронарная ангиография, снятие ЭКГ под нагрузкой. Обязательно назначается стандартный анализ биологических жидкостей организма: общее и биохимическое исследование крови и мочи.
Признаки на электрокардиограмме
ЭКГ является доступным, простым и достаточно информативным способом получения данных о различных нарушениях сердечного ритма. Что оценивает врач на кардиограмме?
- Состояние зубца Р, отражающего процесс деполяризации (появления электрического импульса) в предсердиях.
- Участок P-Q демонстрирует особенности волны возбуждения, идущей от предсердий к желудочкам.
- Зубец Q отмечает начальную стадию возбуждение желудочков.
- Элемент R отображает максимальный уровень деполяризации желудочков.
- Зубчик S указывает на заключительную стадию распространения электрического сигнала.
- Комплекс QRS называется желудочковым, он показывает все этапы развития возбуждения в этих отделах.
- Элемент Т регистрирует фазу спада электрической активности (реполяризацию).
При помощи имеющихся сведений специалист определяет особенности сердечного ритма (частота и периодичность сокращений), очаг генерации импульсов, расположение электрической оси сердца (ЭОС).
О наличии предсердного ритма говорят следующие признаки на ЭКГ:
- отрицательный зубец Р при неизмененных желудочковых комплексах;
- правопредсердный ритм отражается деформацией зубца Р и его амплитуды в дополнительных отведениях V1-V4, левопредсрдный – в отведениях V5-V6;
- зубцы и интервалы имеют увеличенную длительность.
ЭОС отображает электрические параметры сердечной деятельности. Положение сердца как органа, имеющего трехмерную объемную структуру, можно представить в виртуальной системе координат. Для этого данные, полученные электродами при ЭКГ, проецируются на координатную сетку, чтобы рассчитать направление и угол расположения электрической оси. Эти параметры соответствуют локализации источника возбуждения.
В норме она имеет вертикальное (от +70 до +90 градусов), горизонтальное (от 0 до +30 градусов), промежуточное (от +30 до + 70 градусов) положение. Отклонение ЭОС вправо (свыше +90 градусов) говорит о развитии эктопического аномального правопредсердного ритма, уклон влево (до -30 градусов и дальше) – это показатели левопредсердного ритма.
Лечение
Лечебные мероприятия не потребуются, если взрослый человек или ребенок не испытывают каких-либо неприятных ощущений при развившейся аномалии, и у них не выявлены сердечные или другие заболевания. Возникновение предсердного ритма в этой ситуации не опасно для здоровья.
В обратном случае терапевтическое воздействие осуществляется в следующих направлениях:
- Ускоренный патологический предсердный ритм лечится бета-блокаторами («Пропраналол», «Анаприлин») и другими средствами, снижающими частоту сердцебиений.
- При брадикардии назначаются лекарства, способные ускорить замедленный ритм: препараты на основе атропина, «Кофеинбензоат натрия», применяются растительные экстракты (элеутерококк, женьшень).
- Вегетососудистые нарушения, ставшие причиной эктопического ритма, нуждаются в приеме седативных препаратов «Новопассит», «Валокордин», настойки пустырника, валерианы.
- Для профилактики инфаркта сердца предлагается использовать «Панангин».
- Помимо антиаритмических средств («Новокаинамид», «Верапамил»), при нерегулярном ритме назначается специфическое лечение по факту установления конкретной причины развившихся нарушений.
- В тяжелых случаях, не поддающихся стандартному медикаментозному лечению, применяется кардиоверсия, установка искусственного водителя ритма.
Народные способы
- Грейпфрутовый сок смешать с маслом из оливок (3 чайных ложки). Средство употребляют раз в сутки в свежем виде. Общий курс – 4 недели.
- Инжир, изюм, ядра грецкого ореха взять в равном количестве. Смешать с медом и оставить на сутки. Съедать лечебную смесь по две дозы в день. Один прием равен 20 г. Продолжают терапию в течение двух месяцев.
- Хорошо помогает при нарушениях ритма календула. Сухие соцветия (20 г) засыпать в емкость объемом в 300 мл. Залить кипятком и настоять, достаточно 10-12 часов. 100 г надо выпивать за один раз, повторить трижды в день.
- Нарезать молодые спаржевые побеги, измельчить. Столовую ложку заварить в стакане воды, плотно закрыть и настоять. Разовая доза составит 2 ст. л., пить можно 5-6 раз в день. Лечение должно длиться минимум месяц.
- Зверобой (15 г), мелисса (10 г), боярышник – листки и соцветия (40 г), лепестки от розы (5 г) соединяют в одну смесь. Заваривают в 100 г воды в течение 15 минут. Пить вместо чая после каждого приема пищи в количестве стакана.
- Грецкие орехи (500 г) соединить с сахаром (стакан), кунжутным маслом (50 г). Смешать ингредиенты и дать постоять немного. Отдельно заварить лимоны (4 штуки) в измельченном виде с кожурой в любой емкости. Добавить в лимоны смесь из орехов и добиться однородной консистенции. Снадобье принимают перед завтраком, обедом и ужином за полчаса до приема пищи. Доза может составить до 1 ст. л.
- Картофельные соцветия настоять на спирту или водке три недели. Выжать сок из сырых картофелин (150 мл). Смешать его с медом (столовая ложка) и спиртовым настоем (0, 5 ч. л.). Употреблять утром и вечером в свежеприготовленном виде.
- Ягоды клюквы (500 г) соединить с чесноком (50 г), предварительно измельчив ингредиенты. Поместить в герметичную посуду и оставить на 3 суток. Добавить в готовую смесь пол стакана меда. Взять из лекарства 2 столовые ложки и разбавить их водой (три стакана). Все это выпить небольшими порциями за весь день.
Предсердный ритм как одна из разновидностей нарушений сердечной деятельности нуждается в постоянном контроле врача. Даже отсутствие тревожных симптомов – не повод халатно относиться к подобному состоянию. Если развитие эктопических сокращений вызвано заболеваниями – обязательно нужно выяснить причину патологии и лечить ее со всей серьезностью. Запущенные тяжелые формы предсердных аритмий могут угрожать жизни человека.
Предсердный ритм норма или патология
Предсердный ритм
Ежедневно, без устали и отдыха, сердце проделывает огромную работу — путем мышечных сокращений заставляет течь кровь по организму. Сердце сокращается с определенной частотой, около 60-90 ударов в минуту.
Особенность сердечной мышцы в том, что она обладает собственной, никому никому не подвластной функцией автоматизма. Это означает, что в сердце есть определенные клетки, которые сгруппированы в центры автоматизма.
Клетки, вырабатывающие импульсы, заставляющие сердце биться, называются проводящей системой. Благодаря этим центрам генерируется импульс, который передается на нижележащие центры.
Сердце сокращается с такой частотой, с какой возникают импульсы. Самым главным центром автоматизма первого порядка является синусовый или синоатриальный узел. Он расположен в правом предсердии. Именно там, в здоровом сердце возникает импульс, приводящий к сокращению предсердий, а затем и желудочков. Но возникают ситуации, когда работа синусового узла прекращается или нарушается. Тогда активизируются другие атипичные клетки сердца, которые также способны продуцировать импульсы, но являющиеся неактивными при нормальной работе синусового узла.
Эти клетки или группы клеток называются эктопическими центрами. Они задают темп сердцу. Если функцию водителя ритма берут на себя клетки предсердий, то эктопический ритм, который они вырабатывают, называется предсердным. То есть источником импульсации являются особые клетки предсердий, которые активизировались и начали вырабатывать эктопические ритмы в результате нарушения или прекращения работы центра автоматизма первого порядка — синусового узла.
1 Причины возникновения
Ишемическая болезнь сердца
Почему возникает предсердный ритм? Из-за угнетения работы или прекращения выработки импульсов в синусовом узле. Это может происходить при органических поражениях сердца (ишемическая болезнь сердца, артериальная гипертензия, кардиомиопатии, синдром слабости синусового узла, миокардиты, кардиосклероз), пороках сердца, ревматизме, при дисбалансе электролитов в организме, дисфункции вегетативной нервной системы, интоксикации алкоголем, никотином, угарным газом, некоторыми лекарственными препаратами.
Предсердный ритм может сопровождать эндокринные нарушения (сахарный диабет), травмы грудной клетки, может возникать у детей при рождении. Также он может быть обнаружен и у здорового человека как случайная находка на ЭКГ при прохождении профосмотра. Следует отметить, что предсердными эктопические сокращения могут быть как единичными при большинстве сокращений из синусового узла, а может наблюдаться только предсердные сокращения, если работа синусового узла полностью блокирована. Предсердный ритм может быть постоянным, а может возникать на больший или меньший промежуток времени.
2 Отличия предсердного ритма от синусового
ЭКГ-признаки предсердного замещающего ритма
Предсердные ритмы могут быть медленными, замещающими. Они возникают при угнетении функции синусового узла. При таких ритмах частота сокращений сердца меньше нормы. А могут наблюдаться ускоренные, когда имеет место возрастание патологической активности эктопических центров автоматизма предсердий. В этом случае ЧСС будет выше нормы. В зависимости от того, где наблюдается активность эктопических центров, выделяют правопредсердный либо левопредсердный ритм. Но для врача не обязательно знать из какого предсердия возникает импульс, достаточно просто диагностировать ритм из предсердий.
ЭКГ-признаки предсердного замещающего ритма:
- сокращения желудочков правильные, интервалы R-R одинаковы, ЧСС 45-60 ударов в минуту;
- каждому желудочковому комплексу предшествует зубец Р, но он деформирован или отрицательный;
- интервал Р-Q укорочен или нормальной продолжительности;
- желудочковые комплексы не изменены.
ЭКГ-признаки предсердного ускоренного ритма:
- ЧСС 120-130 в мин, интервалы R-R одинаковы
- каждому желудочковому комплексу предшествует зубец Р, но он деформирован, двухфазный или отрицательный, зазубренный или сниженный
- интервал Р-Q может быть удлинённым
- желудочковые комплексы не изменены.
Таковы основные отличия предсердного ритма от синусового на ЭКГ.
3 Симптомы при предсердном ритме
Боль в грудной клетке
Предсердный ритм может никак себя клинически не проявлять и обнаруживаться случайно, при проведении ЭКГ. Специфических жалоб и симптомов нет. Чаще симптомы связаны с проявлением основного заболевания. Жалобы могут быть на ощущение сердцебиения, перебоев в работе сердца, замирания сердца. Беспокоит общая слабость, утомляемость. При поражении сердца может иметь место нарастание одышки, боли в грудной клетке различной выраженности и продолжительности, отеки. Следует отметить, что если жалоб у пациента нет, заболеваний со стороны сердца и других органов не обнаружено, то предсердный ритм следует рассматривать как вариант нормы.
4 Дети и предсердный ритм
У новорожденного ребенка проводящая система сердца не совершенна, так же как и регуляция вегетативной нервной системы. Это приводит к тому, что у ребенка при рождении, либо у маленьких детей может наблюдаться предсердный ритм. Это может быть вариантом нормы и при дозревании центров автоматизма, а так же при урегулировке баланса вегетативной нервной системы предсердный ритм может замещаться синусовым.
Предсердный ритм может наблюдаться у детей с малыми аномалиями развития сердца — наличием добавочной хорды, пролапсе митрального клапана. Но иногда предсердный ритм у новорожденного ребенка либо у детей раннего детского возраста может быть не безобидным симптомом, а свидетельством о более серьезных проблемах с сердцем — пороках сердца, инфекционных поражений сердечной мышцы, интоксикации, гипоксии. В этом случае можно говорить о патологии.
Она наблюдается у новорожденных детей, перенесших внутриутробно инфекции, подвергавшихся интоксикации никотином или алкоголем со стороны матери, у недоношенных детей, при неблагоприятном течении беременности, осложнениях в родах. Дети с диагностированным предсердным ритмом обязательно должны быть обследованы и проконсультированы у кардиолога. Очень часто ритм из предсердий носит функциональный характер и сопровождает нарушения вегетативной нервной системы.
Симптомы при дисбалансе вегетативной НС
При дисбалансе вегетативной НС может наблюдаться преобладание симпатического отдела — симпатикотония, или парасимпатического отдела — ваготония. При симпатикотонии будут иметь место жалобы на учащенное сердцебиение, бледность кожных покровов, познабливание, головную боль, тревожность. ЭКГ-признаки предсердного ритма при преобладании симпатического отдела ВНС: интервалы R-R одинаковы, ЧСС зависит от возраста ребенка, наблюдается учащение ЧСС относительно нормы, высокие зубцы Р, укорочение интервала Р-Q.
При ваготонии дети могут жаловаться на перебои в работе сердца, головокружение, тошноту, могут наблюдаться обморочные состояния, потливость, нарушения в работе желудочно-кишечного тракта, может понижаться артериальное давление. ЭКГ-признаки при преобладании парасимпатического отдела ВНС: нормальные сокращения желудочков, ЧСС меньше нормы, уплощенные зубцы Р, удлинение интервала Р-Q.
Для определения причины нарушения ритма педиатры или кардиологи проводят функциональные пробы, которые позволяют определить характер нарушений — функциональные (дисбаланс вегетативной НС) или органические (поражение сердца). Если нарушения функциональные, то пробы с физической нагрузкой, ортостатическая, с атропином будут положительными.
Какая бы ни была причина нарушения ритма сердца у детей, она требует активного обследования и консультации с врачом.
5 Диагностика
Чрезпищеводное электрофизиологическое исследование
Самым доступным инструментальным методом является проведение ЭКГ. ЭКГ входит в обязательный перечень обследований при диспансеризации. Позволяет оценить работу сердца и выявить источник нарушений, состояние миокарда, оценить проводимость. Для более точной диагностики применяют:
- суточное мониторирование ЭКГ по Холтеру,
- чреcпищеводное электрофизиологическое исследование.
6 Лечение предсердного ритма
Медикаментозное лечение по рецепту врача
Если предсердный ритм не сопровождается никакой другой патологией со стороны сердечно-сосудистой системы или других органов и систем, пациент чувствует себя хорошо и полностью здоров — это является вариантом нормы, и никакое лечение не требуется. Во всех других случаях проводится лечение основного заболевания. Если произошли нарушения вегетативной нервной системы, могут назначаться успокоительные средства, адаптогены.
Если у пациента наблюдается тахикардия, врач может назначить препараты, урежающие ЧСС, к примеру, b-блокаторы. При склонности к замедлению ЧСС — лекарственные средства, способные усиливать сердечные сокращения: препараты атропина, настойка элеутерококка, женьшеня, кофеинбензоат натрия. Нужно помнить, что самолечением заниматься нельзя. Лечение как взрослым, так и детям, должен назначать только специалист, после полного обследования и установки точного диагноза, с учетом противопоказаний и сопутствующей патологии.
Что означает предсердный ритм на ЭКГ
Предсердный ритм является состоянием, при котором происходит ослабление функции синусового сокращения. При этом выступает источниками импульсов нижепредсердный центр. Наблюдается ослабленная частота сердца, с сердечными ударами варьирующимися в пределах 90–160 за минуту. В данной статье говорится, как определяется предсердный ритм на ЭКГ.
О чем речь?
Многим людям, которым выставлено наличие предсердного ритма, непонятно, что это значит. У здорового человека имеется единственный путь передачи электрических импульсов, вызывающих последовательное возбуждение всех сердечных отделов. Благодаря чему происходит продуктивное сокращение, приводящее к удовлетворительному кровяному выбросу в артерии.
Данный маршрут берет свое начало в правом предсердии. После чего переходит в наиболее удаленные желудочковые ткани по проводящей системе. Однако в силу разных причин, синусовый узел теряет возможность вырабатывать электричество, необходимое для выпускания импульсов в дальние отделы.
Происходит смена процесса передачи сердечного возбуждения. Формируется замещающее сокращение. Получается, что импульс возникает вне положенного места. К сведению, предсердный ритм – появление столь необходимого возбуждения в любом месте сердца, только в нерасположении синусового узла.
Как возникает предсердный ритм
Вне границы синусового узла появляется посторонний импульс, возбуждающий сердце раньше сигнала, исходящего от основного. Данная ситуация говорит об опережении второстепенного предсердного сокращения. Исходя из теории повторного входа, не происходит параллельного возбуждения. На это оказывает влияние локальная блокировка нервных импульсов. Во время активации у данной области возникает лишнее внеочередное сокращение, которое сбивает основной сердечный импульс.
Согласно некоторым теориям, предполагается эндокринная, вегетативная природа формирования предсердечного импульса. Обычно данная ситуация возникает у ребенка, находящегося в подростковом возрасте или же у взрослого, страдающего от гормональной перестройки, которая может возникать вследствие возраста или патологических проявлений.
Кроме того, имеется теория возникновения импульса, формируемого предсердиями в результате гипоксических, воспалительных процессов, происходящих в миокарде. Данная патология может возникать при регулярных воспалительных заболеваниях. Замечено, что у детей, страдающих от гриппа, ангины, повышается вероятность возникновения миокардита с дальнейшей измененностью предсердного сокращения.
У сердца, которое является главной мышцей организма, есть особое свойство. Оно имеет способность к сокращению независимо от нервного импульса, исходящего от главного органа ЦНС. Поскольку именно он производит контроль за деятельностью нервно-гуморальной системы. У верного маршрута берется начало в области правого предсердия. Затем происходит распространение по перегородке. Импульсы, не проходящие по данному маршруту, называют эктопическими.
Виды предсердного сокращения
Исходя из неравномерности интервалов, предсердный ритм бывает следующих типов:
- Экстрасистолия характеризуется внеочередными сокращениями, возникающими при нормальном сердечном ритме. Данное состояние не всегда имеет клиническую картину. Бывает, что у здорового человека по тем или иным причинам возникает экстрасистолия. При этом порой не требуется обращение к кардиологу. Проявляется страхом, покалыванием в области сердца, желудка.
- При мерцательной аритмии сердечные сокращения могут доходить до 600 за минуту. Предсердные мышцы отличаются отсутствием ритмичности, появляется мерцание, с характерной хаотичностью. В результате чего желудочки сердца полностью выходят из ритма. Данное состояние довольно серьезно, может привести к инфаркту. При этой патологии больной страдает от одышки, паники, головокружения, потливости, страха смерти. Может возникнуть потеря сознания.
- При миграции водителя ритма источник сокращений словно передвигается по предсердиям. Происходит проявление последовательных импульсов, исходящих из разных предсердных отделов. Больной испытывает тремор, страх, желудочную пустоту.
- Предсердные трепетания характеризуются частыми регулярными сокращениями предсердий, систематическими желудочковыми сокращениями. При данном состоянии возникает больше 200 ударов в минуту. Оно пациентом переносится легче мерцания, поскольку имеет менее выраженное расстройство кровообращения. Проявляется учащенным сердцебиением, набухшими шейными венами, повышенной потливостью, отсутствием сил.
Как отличить предсердный ритм от синусового
Предсердный ритм бывает медленный, замещающий. Он возникает во время угнетения работы синусового узла. Обычно при таком расположении дел сердце сокращается меньше своей нормы. Кроме того, бывают ускоренные импульсы, при которых возрастает патологическая активность центра предсердной автоматизации. В данной ситуации частоты сердечных сокращении выше сердечной нормы.
Исходя из того, где происходит активность эктопического центра, выделяются левопредсердные, правопредсердные сокращения. Для облегчения состояния больного электрокардиография необязательно должна определить, какое именно предсердие выдает патологический импульс. Врачу необходима будет диагностика измененных сокращений.
Предсердный ритм на ЭКГ замещающего типа имеет следующие признаки:
- правильное сокращение желудочков с одинаковыми интервалами;
- частота сокращений варьируется от 45 до 60 в минуту;
- каждый желудочковый комплекс имеет деформированный, отрицательный зубец;
- интервалы характеризуются укороченностью или обычной продолжительностью;
- комплекс желудочков не изменен.
Предсердный ритм ускоренного типа имеет следующие признаки на ЭКГ:
- сердечные импульсы варьируются от 120 до 130 в минуту;
- каждое желудочковое сокращение имеет деформированный, двухфазный, отрицательный, зазубренный зубец;
- интервалы удлинены;
- желудочковый комплекс неизменен.
Предсердная экстрасистолия определяется преждевременным, внеочередным сокращением. Желудочковой экстрасистолии характерно изменение сократительного комплекса с последующей компенсаторной паузой.
Признаки на ЭКГ
На электрокардиограмме врач судит о предсердном ритме по наличию деформации зубца Р. Диагностика регистрирует нарушенную амплитуду, ее направление в сравнении с нормальным импульсом. Обычно данный зубец укорочен. Правопредсердное сокращение проявляется на ЭКГ отрицательным типом. Левопредсердный ритм имеет положительный зубец и довольно причудливую форму. Он выглядит словно щит с мечом.
Если пациент страдает от миграции водительского ритма, тогда на электрокардиограмме наблюдается измененная форма зубца и более продолжительный сегмент Р Q. Причем данное изменение циклично. Мерцательная аритмия характеризуется полным отсутствием зубца. Что объясняется неполноценностью систолы.
Однако на ЭКГ присутствует волна F, характеризующаяся неравномерной амплитудой. При помощи данных волн определяются эктопические сокращения. Бывают случаи, когда предсердный ритм протекает бессимптомно, проявляясь лишь на ЭКГ. Тем не менее, если у пациента обнаружилась данная патология, ему требуется наблюдение специалиста.
Предсердный ритм: почему возникает и что делать?
Правильную работу здорового сердца в норме задет синусовый ритм. Его источником является основной пункт проводящей системы – синоатриальный узел. Но так бывает не всегда. Если центр автоматизма первого уровня по какой-то причине не может полноценно выполнять свою функцию, или он вовсе выпадает из общей схемы проводящих путей, появляется другой источник генерации сократительных сигналов – эктопический. Что такое эктопический предсердный ритм? Это ситуация, в которой электрические импульсы начинают вырабатываться атипичными кардиомиоцитами. Указанные мышечные клетки тоже обладают способностью рождать волну возбуждения. Они группируются в особые очаги, именуемые эктопическими зонами. Если такие участки локализуются в предсердиях, то на смену синусовому ритму приходит предсердный.
Происхождение недуга
Предсердный ритм – это разновидность эктопических сокращений. Эктопия – это аномальное расположение чего-либо. То есть источник возбуждения сердечной мышцы появляется не там, где ему положено быть. Такие очаги могут образовываться в любом участке миокарда, вызывая нарушение нормальной последовательности и частоты сокращений органа. Эктопический ритм сердца иначе называется замещающим, так как он берет на себя функцию главного автоматического центра.
Возможны два варианта предсердного ритма: замедленный (он вызывает снижение сократительной способности миокарда) и ускоренный (частота сердцебиений увеличивается).
Первый возникает, когда блокада синусового узла становится причиной слабой генерации импульсов. Второй является результатом повышенной патологической возбудимости эктопических центров, он перекрывает основной ритм сердца.
Аномальные сокращения бывают редкими, тогда они совмещаются с синусовым ритмом. Или же предсерный ритм становится ведущим, а участие автоматического водителя первого порядка полностью анулируется. Такие нарушения могут быть характерны для разных временных периодов: от суток до месяца и более. Иногда сердце работает под началом эктопических очагов постоянно.
Что такое нижнепредсердный ритм? Активные атипичные соединения клеток миокарда могут располагаться как в левом, так и в правом предсердии, причем в нижних участках этих камер. Соответственно различают нижний правопредсердный и левопредсердный ритмы. Но при постановке диагноза нет особой нужды разграничивать эти два вида, важно только установить, что возбуждающие сигналы исходят из предсердий.
Источник генерации импульсов может менять свое местоположение в пределах миокарда. Такое явление называется миграцией ритма.
Причины заболевания
Нижнепредсердный эктопический ритм возникает под воздействием различных внешних и внутренних условий. Подобное заключение может быть поставлено пациентам всех возрастных категорий. Не всегда такой сбой в работе сердечной мышцы считается отклонением. Физиологическая аритмия, как вариант нормы, в лечении не нуждается и проходит сама по себе.
Разновидности нарушений, вызываемых нижним ритмом предсердий:
- тахикардия пароксизмального и хронического характера;
- экстрасистолы;
- трепетания и фибрилляция.
Иногда правопредсердный ритм ничем не отличается от синусового и адекватно организует работу миокарда. Обнаружить такой сбой можно совершенно случайно при помощи ЭКГ на очередном плановом медосмотре. Человек при этом совсем не догадывается о существующей патологии.
Основные причины развития эктопического нижнего предсердного ритма:
- миокардит;
- слабость синусового узла;
- повышенное артериальное давление;
- ишемия миокарда;
- склеротические процессы в мышечных тканях;
- кардиомиопатия;
- ревматизм;
- сердечный порок;
- воздействие никотина и этанола;
- отравление угарным газом;
- побочное действие лекарств;
- врожденная особенность;
- вегетососудистая дистония;
- сахарный диабет.
Нижнепредсердный ритм у детей может быть как врожденным, так и приобретенным. В первом случае ребенок уже рождается с наличием эктопических очагов. Это результат кислородного голодания во время родов или последствие аномалий внутриутробного развития. Функциональная незрелость сердечно-сосудистой системы, особенно у недоношенных детей, тоже является причиной образования эктопического ритма. Подобные нарушения с возрастом могут нормализоваться сами собой. Однако наблюдение врача таким малышам необходимо.
Другая ситуация – подростковый возраст. Юноши и девушки в этот период испытывают серьезные изменения в организме, гормональный фон нарушается, синусовый сердечный ритм временно может замещаться предсердным. С окончанием полового созревания все неприятности со здоровьем, как правило, заканчиваются. У взрослых проблемы с гормонами могут быть связаны со старением организма (например, менопауза у женщин), что также влияет на появление эктопического сердечного ритма.
Профессиональный спорт тоже может рассматриваться как причина развития предсердного ритма. Такой признак является следствием дистрофических процессов миокарда, возникающих под воздействием чрезмерных нагрузок у спортсменов.
Нижнепредсердный аномальный ритм может развиваться бессимптомно. Если же признаки нарушения работы сердца присутствуют, они будут отражать заболевание, послужившее причиной такого состояния.
- Человек начинает ощущать сокращения миокарда, «слышать» его толчки.
- Число минутных ударов органа растет.
- Сердце словно «замирает» на время.
- Наблюдается повышенное отделение пота.
- Перед глазами возникает темная сплошная пелена.
- Резко закружилась голова.
- Кожа стала бледной, появился синий оттенок на губах и кончиков пальцев.
- Стало трудно дышать.
- Появилась боль в загрудинном пространстве.
- Беспокоят частые мочеиспускания.
- Человек испытывает сильный страх за свою жизнь.
- Возможны тошнота или рвота.
- Нарушения работы желудочно-кишечного тракта.
- Развивается обморочное состояние.
Короткие приступы застают больного врасплох, но заканчиваются также быстро, как и начинаются. Часто подобные сбои ритма возникают по ночам во сне. Человек просыпается в панике, чувствуя тахикардию, боли в груди или жар в области головы.
Диагностика
Выявить наличие предсердного ритма можно, исходя из данных полученных при проведении УЗИ сердца или снятия электрокардиограммы.
Так как патология может проявлять себя время от времени, и часто это случается ночью, то для получения более полной клинической картины используется мониторинг ЭКГ по Холтеру. Специальные датчики закрепляются на теле пациента и круглосуточно фиксируют изменения, происходящие в сердечных камерах. По результатам подобного исследования врач составляет протокол наблюдений за состоянием миокарда, позволяющий обнаружить как дневные, так и ночные пароксизмы нарушений ритма.
Применяется также чреспищеводное электрофизиологическое исследование, коронарная ангиография, снятие ЭКГ под нагрузкой. Обязательно назначается стандартный анализ биологических жидкостей организма: общее и биохимическое исследование крови и мочи.
Признаки на электрокардиограмме
ЭКГ является доступным, простым и достаточно информативным способом получения данных о различных нарушениях сердечного ритма. Что оценивает врач на кардиограмме?
- Состояние зубца Р, отражающего процесс деполяризации (появления электрического импульса) в предсердиях.
- Участок P-Q демонстрирует особенности волны возбуждения, идущей от предсердий к желудочкам.
- Зубец Q отмечает начальную стадию возбуждение желудочков.
- Элемент R отображает максимальный уровень деполяризации желудочков.
- Зубчик S указывает на заключительную стадию распространения электрического сигнала.
- Комплекс QRS называется желудочковым, он показывает все этапы развития возбуждения в этих отделах.
- Элемент Т регистрирует фазу спада электрической активности (реполяризацию).
При помощи имеющихся сведений специалист определяет особенности сердечного ритма (частота и периодичность сокращений), очаг генерации импульсов, расположение электрической оси сердца (ЭОС).
О наличии предсердного ритма говорят следующие признаки на ЭКГ:
- отрицательный зубец Р при неизмененных желудочковых комплексах;
- правопредсердный ритм отражается деформацией зубца Р и его амплитуды в дополнительных отведениях V1-V4, левопредсрдный – в отведениях V5-V6;
- зубцы и интервалы имеют увеличенную длительность.
ЭОС отображает электрические параметры сердечной деятельности. Положение сердца как органа, имеющего трехмерную объемную структуру, можно представить в виртуальной системе координат. Для этого данные, полученные электродами при ЭКГ, проецируются на координатную сетку, чтобы рассчитать направление и угол расположения электрической оси. Эти параметры соответствуют локализации источника возбуждения.
В норме она имеет вертикальное (от +70 до +90 градусов), горизонтальное (от 0 до +30 градусов), промежуточное (от +30 до + 70 градусов) положение. Отклонение ЭОС вправо (свыше +90 градусов) говорит о развитии эктопического аномального правопредсердного ритма, уклон влево (до -30 градусов и дальше) – это показатели левопредсердного ритма.
Лечебные мероприятия не потребуются, если взрослый человек или ребенок не испытывают каких-либо неприятных ощущений при развившейся аномалии, и у них не выявлены сердечные или другие заболевания. Возникновение предсердного ритма в этой ситуации не опасно для здоровья.
В обратном случае терапевтическое воздействие осуществляется в следующих направлениях:
- Ускоренный патологический предсердный ритм лечится бета-блокаторами («Пропраналол», «Анаприлин») и другими средствами, снижающими частоту сердцебиений.
- При брадикардии назначаются лекарства, способные ускорить замедленный ритм: препараты на основе атропина, «Кофеинбензоат натрия», применяются растительные экстракты (элеутерококк, женьшень).
- Вегетососудистые нарушения, ставшие причиной эктопического ритма, нуждаются в приеме седативных препаратов «Новопассит», «Валокордин», настойки пустырника, валерианы.
- Для профилактики инфаркта сердца предлагается использовать «Панангин».
- Помимо антиаритмических средств («Новокаинамид», «Верапамил»), при нерегулярном ритме назначается специфическое лечение по факту установления конкретной причины развившихся нарушений.
- В тяжелых случаях, не поддающихся стандартному медикаментозному лечению, применяется кардиоверсия, установка искусственного водителя ритма.
Народные способы
- Грейпфрутовый сок смешать с маслом из оливок (3 чайных ложки). Средство употребляют раз в сутки в свежем виде. Общий курс – 4 недели.
- Инжир, изюм, ядра грецкого ореха взять в равном количестве. Смешать с медом и оставить на сутки. Съедать лечебную смесь по две дозы в день. Один прием равен 20 г. Продолжают терапию в течение двух месяцев.
- Хорошо помогает при нарушениях ритма календула. Сухие соцветия (20 г) засыпать в емкость объемом в 300 мл. Залить кипятком и настоять, достаточно 10-12 часов. 100 г надо выпивать за один раз, повторить трижды в день.
- Нарезать молодые спаржевые побеги, измельчить. Столовую ложку заварить в стакане воды, плотно закрыть и настоять. Разовая доза составит 2 ст. л., пить можно 5-6 раз в день. Лечение должно длиться минимум месяц.
- Зверобой (15 г), мелисса (10 г), боярышник – листки и соцветия (40 г), лепестки от розы (5 г) соединяют в одну смесь. Заваривают в 100 г воды в течение 15 минут. Пить вместо чая после каждого приема пищи в количестве стакана.
- Грецкие орехи (500 г) соединить с сахаром (стакан), кунжутным маслом (50 г). Смешать ингредиенты и дать постоять немного. Отдельно заварить лимоны (4 штуки) в измельченном виде с кожурой в любой емкости. Добавить в лимоны смесь из орехов и добиться однородной консистенции. Снадобье принимают перед завтраком, обедом и ужином за полчаса до приема пищи. Доза может составить до 1 ст. л.
- Картофельные соцветия настоять на спирту или водке три недели. Выжать сок из сырых картофелин (150 мл). Смешать его с медом (столовая ложка) и спиртовым настоем (0, 5 ч. л.). Употреблять утром и вечером в свежеприготовленном виде.
- Ягоды клюквы (500 г) соединить с чесноком (50 г), предварительно измельчив ингредиенты. Поместить в герметичную посуду и оставить на 3 суток. Добавить в готовую смесь пол стакана меда. Взять из лекарства 2 столовые ложки и разбавить их водой (три стакана). Все это выпить небольшими порциями за весь день.
Предсердный ритм как одна из разновидностей нарушений сердечной деятельности нуждается в постоянном контроле врача. Даже отсутствие тревожных симптомов – не повод халатно относиться к подобному состоянию. Если развитие эктопических сокращений вызвано заболеваниями – обязательно нужно выяснить причину патологии и лечить ее со всей серьезностью. Запущенные тяжелые формы предсердных аритмий могут угрожать жизни человека.
Предсердный ритм: понятие, проявления, диагностика, как лечить, прогноз
© Автор: Сазыкина Оксана Юрьевна, кардиолог, специально для СосудИнфо.ру (об авторах)
Сердце сокращается непрерывно на протяжении десятилетий человеческой жизни. Его работа может продолжаться даже тогда, когда мозг уже не посылает сигналов по нервной системе, благодаря функции автоматизма. Эта особенность органа поддерживается высоко специализированными клетками проводящих путей, которые формируют крупные узлы и длинные волокна, оплетающие миокард от предсердий до самых отдаленных участков желудочков.
Автоматизм сохраняется даже при самой тяжелой патологии внутренних органов, если при этом кровоснабжение сердца не нарушено, однако такой тонкий механизм может давать сбой при метаболических и других изменениях, провоцируя аритмии — предсердный ритм, экстрасистолии, блокады и т. д.
Импульсы по проводящей системе идут от главного водителя ритма — синусового узла, который расположен в правом предсердии. Главный генератор нервных сигналов задает частоту ритма, с которой сокращаются сначала предсердия, а затем — желудочки. Эти процессы происходят непрерывно, причем, синусовый узел реагирует на многообразные внешние и внутренние изменения, корректируя в зависимости от ситуации скорость сокращений сердца.
работа проводящей системы в норме – первичный электрический импульс происходит из синусового узла (СУ)
В случае, когда автоматизм синусового узла нарушается, импульсы начинают поступать из других источников — эктопических, которые тоже представлены своеобразными клетками проводящей системы, способными к воспроизводству электрических разрядов. Сокращения из эктопических очагов могут носить как ритмичный, так и хаотичный характер, различаться частотой и силой, тем не менее, иногда именно эктопические очаги помогают сердцу продолжать работать.
эктопический ритм из различных очагов в предсердии при миграции водителя ритма
Эктопический ритм из предсердий называют предсердным, он не всегда считается нормой и отличается от такового, генерируемого синусовым центром. Источником импульсов становятся активизировавшиеся предсердные клетки, которые «молчали» в условиях благополучия.
пример эктопического предсердного сокращения на фоне нормального синусового ритма
Предсердный ритм не является аномалией, характерной преимущественно для пожилого возраста, хотя свойственные последнему склеротические и ишемические изменения вносят свою лепту в формирование патологии. Это расстройство довольно часто диагностируется у детей и подростков, отражая функциональные сдвиги со стороны нервно-гуморальных механизмов регуляции в растущем организме. Оно же характеризует широкий спектр структурных изменений при органической патологии сердца.
Предсердный ритм не всегда дает выраженную симптоматику и даже может быть обнаружен случайно, однако его наличие — повод для проведения серьезного обследования и постоянного контроля над сердечной деятельностью пациента.
Почему появляется и каким бывает предсердный ритм?
Появление эктопического предсердного ритма всегда настораживает кардиолога или педиатра и требует определения его причины. Факторами, которые могут сыграть роль в нарушении автоматизма синусового узла, считаются:
- Структурные изменения со стороны миокарда — кардиосклероз, гипертрофия при гипертонии, кардиомиопатия или дистрофия сердечной мышцы, воспалительный процесс и другие;
- Пороки клапанов и врожденные аномалии строения сердца;
- Электролитные нарушения — при обезвоживании, патологии почек и эндокринной системы, печеночной недостаточности;
- Метаболические сдвиги — сахарный диабет;
- Отравления функциональными ядами и токсическими веществами — этанолом, угарным газом, сердечными гликозидами, никотином;
- Повреждения грудной клетки и органов средостения при тяжелых травмах.
Описанные расстройства чаще становятся причиной эктопической предсердной импульсации у взрослых. В других случаях синусовый автоматизм теряется из-за функциональных расстройств вегетативной иннервации — вегетативная дисфункция, которая больше свойственна подростковому и молодому возрасту и не сопровождается патологией внутренних органов.
Реже предсердный ритм обнаруживается случайно, при плановом профилактическом обследовании, у совершенно здоровых людей. Как правило, в этих случаях на ЭКГ заметны единичные импульсы из предсердий при сохранном синусовом автоматизме. При патологии ритм сердца может стать полностью предсердным и постоянным.
В том случае, если симптоматика нарушений сердечного ритма отсутствует, жалоб нет, а само сердце при всестороннем обследовании не показало никаких отклонений, эктопический ритм из предсердий может быть расценен как вариант нормы. Лечение при этом не показано.
В зависимости от скорости, с которой сокращается сердце при генерации импульсов из предсердий, различают:
- Ускоренный предсердный ритм;
- Замедленный.
По времени возникновения он бывает:
- Постоянным;
- Временным, возникающим через определенные промежутки времени.
В зависимости от источников нервных сигналов, ритм может стать право- или левопредсердным. Это обстоятельство не несет клинической значимости, так как не влияет на характер последующего лечения и течение патологии.
Медленный предсердный ритм характерен для ситуаций, когда происходит угнетение синусного автоматизма, а для замещения его функции активизируются клетки предсердий. Скорость сокращений сердца при этом падает, наблюдается брадикардия.
Когда эктопические источники импульсации проявляют чрезмерную активность, регистрируется ускоренный предсердный ритм — частота сокращений возрастает и становится выше нормальных значений.
Предсердный ритм на ЭКГ
Основной и самый доступный способ обнаружения эктопических источников ритма сердца — электрокардиография. ЭКГ показывает отклонения даже тогда, когда их носитель не ощущает ни малейшего дискомфорта. Кардиолог определяет наличие расстройств автоматизма в виде замедленного предсердного ритма, если:
- Миокард сокращается регулярно и правильно, с равномерной частотой и скоростью 45-60 сокращений за минуту;
- Перед желудочковыми комплексами присутствуют предсердные зубцы Р, однако они становятся деформированными либо отрицательными;
- Интервал между предсердным зубцом и началом желудочкового комплекса в норме или меньшей продолжительности;
- Желудочковые комплексы в норме.
нижнепредсердный ритм на ЭКГ – эктопические импульсы из очага в нижней части предсердия
Об ускоренном предсердном ритме на ЭКГ говорят:
- Скорость сокращений органа достигает 130, но регулярность их сохранена;
- Перед сокращениями желудочков неизменно «работают» предсердия — есть зубец Р, однако он изменяет форму, может стать 2-фазным, отрицательным, сниженной амплитуды;
- Возможно увеличение продолжительности интервала между предсердным зубцом и началом сокращений желудочкового миокарда;
- Комплексы желудочков в норме.
Каковы симптомы предсердного ритма?
Симптоматика предсердного ритма вариабельна: от полного благополучия до серьезного дискомфорта. В первом случае признаков аномальной сердечной деятельности нет, а изменения ритма констатирует лишь запись ЭКГ. Во втором симптоматика вызвана основным заболеванием, повлекшим расстройства синусового автоматизма и может складываться из:
- Чувства перебоев, замирания в груди;
- Слабости и снижения работоспособности;
- Одышки;
- Кардиалгии;
- Отечного синдрома.
Периодические и кратковременные предсердные сокращения могут сопровождаться некоторым дискомфортом, чувством замирания и толчка в груди, ускорением дыхания, но существенным образом на жизнедеятельности не сказываются.
Затяжные эпизоды предсердной импульсации протекают более тяжело: пациент чувствует страх, стремится поудобнее лечь или сесть, затем нарастает ощущение немотивированной тревоги, появляется дрожь, может закружиться голова, ощущаются сердечные перебои, выступает холодный липкий пот, нарушается работа пищеварительного тракта.
Длительные периоды аритмии опасны не только нарушением кровообращения в сердце и других органах, но и возможностью тромбообразования в предсердиях, особенно, если патология связана с органическими изменениями — порок, миокардиальный рубец, дистрофия миокарда.
Предсердный ритм у ребенка — не такая уж редкость. Особенно часто его замечают у новорожденных малышей, проводящие пути которых недостаточно развиты и незрелые, равно как и вегетативная иннервация, отличающаяся непостоянством. Такое состояние можно расценить как вариант возрастной нормы, а по мере достижения баланса нервной импульсации предсердный ритм сменится синусовым.
В то же время, эктопические источники ритма в предсердиях могут активизироваться и при некоторых особенностях в сердце — добавочная хорда, пролапс двухстворчатого клапана. Эти изменения обычно не представляют угрозы, тогда как врожденные пороки, миокардит, тяжелая гипоксия или интоксикация, приводящие к формированию предсердного ритма у ребенка, – серьезная проблема, требующая активных действий специалистов.
К активизации предсердных источников сокращений у детей подталкивают внутриутробное инфицирование, действие этанола и курение матери во время беременности, недоношенность, гестозы, осложненные роды. Малыши с патологическим предсердным ритмом требуют постоянного контроля со стороны кардиолога.
Еще одна частая причина предсердного автоматизма — вегетативная дисфункция (вегето-сосудистая дистония). Это состояние очень распространено, может быть диагностировано у подростка, малыша или взрослого и характеризуется чрезвычайным разнообразием симптомов, среди которых нередко превалирует кардиальная симптоматика. При разобщении в работе симпатического и парасимпатического отделов вегетативной нервной системы наблюдается преобладание тонуса одного из них — ваго- или симпатикотония.
Симпатикотония сопровождается частым пульсом, бледностью кожи, ознобами, головными болями, психологическим дискомфортом вплоть до панических атак и тревожного расстройства. На ЭКГ регистрируется тахикардия, увеличение амплитуды зубца Р.
Ваготоники, напротив, склонны к брадикардии, потливы, испытывают головокружения и приступы тошноты, могут терять сознание от снижения артериального давления, страдают от дисфункции пищеварительной системы, ощущают сердечные перебои. На ЭКГ обнаруживается урежение ритма сердца, снижение выраженности предсердных зубцов.
Как обнаружить и чем лечить предсердный ритм?
Вне зависимости от возраста и симптоматики, во всех случаях выявления предсердного ритма проводится тщательное обследование. Чтобы исключить функциональные расстройства со стороны вегетатики, проводят различные пробы — с физической нагрузкой, фармпрепаратами. Если имеет место структурное поражение миокарда, пробы будут негативными.
Первейшим способом, позволяющим говорить о наличии эктопических ритмов из предсердий, является электрокардиография. Она проводится в качестве обязательного исследования при любой кардиальной патологии и в рамках профилактических осмотров. Помимо нее в арсенале кардиологов — чреспищеводная ЭхоКГ, холтеровское мониторирование, эхокардиография. Обследование дополняется анализами крови с определением показателей электролитного обмена и газового состава крови.
В случае, когда после всестороннего обследования никаких отклонений в сердце не было обнаружено, а пациент не испытывает субъективных беспокойств, лечение не показано. Если причина все-таки найдена — она по возможности ликвидируется медикаментозно вместе с симптомами аритмии.
При функциональных нарушениях со стороны нервной системы могут применяться успокоительные средства, адаптогены, важно нормализовать режим дня и продолжительность сна. При тахикардии кардиолог может прописать замедляющие ритм средства (бета-блокаторы анаприлин, атенолол и др.). Брадикардия устраняется применением атропина, кофеина, растительными средствами (женьшень, элеутерококк).
При тяжелой патологии сердца лечение назначает кардиолог в зависимости от характера заболевания. Это могут быть и мочегонные, и бета-блокаторы, и препараты для нормализации жирового обмена при ишемической болезни сердца у пожилых, и антиаритмические средства. Вне зависимости от причин патологии, за помощью следует обращаться к специалисту. Шутить с сердцем опасно, а самолечение — под строгим запретом.
Предсердный ритм и причины его возникновения
Предсердный ритм представляет собой особое состояние, при котором функция синусового узла ослабевает, при этом источником импульсов выступают нижнепредсредные центры. Частота сердечного пульса при этом значительно ослабевает. Количество ударов составляет от 90 до 160 за одну минуту.
Происхождение недуга
Источником предсердного ритма является так называемый эктопический очаг, располагающийся в волокнах предсердий. В случаях, когда нарушается работа синусового узла, активируются иные участки сердца, которые способны производить импульсы, но при нормальной работе сердца не являющиеся активными. Такие участки именуют эктопическими центрами.
Автоматические центры, расположенные в предсердиях, могут спровоцировать эктопический ритм, для которого характерно понижение синусового и повышение предсердного импульса. Частота сердечных сокращений при предсердном ритме схожа с синусовым. Но при предсердной брадикардии пульс замедляется, а при предсердной тахикардии, наоборот, увеличивается.
Левопредсердный ритм исходит из нижней части левого предсердия, правопредсердный ритм – из правого предсердия. При назначении лечения этот фактор не является важным. Достаточным будет сам факт наличия предсердного ритма.
Причины заболевания
Предсердный ритм – недуг, который может развиться у лиц любого возраста, он встречается даже у детей. Недомогание в редких случаях затягивается на несколько дней, а то и месяцев. Однако, обычно этот недуг длится не более суток.
Нередки случаи, когда недуг имеет наследственную природу. В таком варианте, изменения миокарда происходят в период внутриутробного развития. У детей при появлении на свет в предсердиях отмечают эктопические очаги. Эктопический ритм у ребенка может возникнуть под воздействием некоторых кардиотропных вирусных заболеваний.
Эктопические ритмы могут возникать и у вполне здоровых людей под действием внешних факторов. Такие нарушения не представляют опасности и являются преходящими.
К сокращениям эктопического характера приводят следующие недомогания:
- воспалительные процессы;
- ишемические изменения;
- процессы склеротического характера.
Причиной эктопического предсердного ритма могут стать некоторые заболевания, в число которых входит:
- ревматизм;
- ишемическая болезнь сердца;
- порок сердца;
- гипертония;
- нейроциркуляторная дистония;
- сахарный диабет.
Дополнительные диагностические процедуры позволят определить точную причину патологии и позволят составить курс лечения недуга.
Симптомы предсердного ритма могут выражаться по-разному, это зависит от сопутствующего заболевания. Характерных признаков при эктопическом ритме не отмечается. Больной может не ощущать никаких нарушений. И все же можно отметить несколько главных симптомов, сопровождающих недуг:
- неожиданное проявление нарушения частоты ударов сердца;
- головокружение и одышка при затянувшемся течении недуга;
- обильное потоотделение;
- болевые ощущения в районе грудной клетки;
- тошнота;
- побледнение кожных покровов;
- потемнение в глазах.
Больной может беспокоиться и ощущать панику, его не покидает тревожное чувство.
Для кратковременных приступов характерен сбой сердечных сокращений и последующее замирание сердца. Такие состояния длятся недолго и возникают обычно ночью. Недуг сопровождается незначительными болевыми ощущениями. В голове может появиться ощущение жара.
Болезненное состояние может быстро пройти, а может затянуться на долгий срок. При длительном течении недуга в предсердии может начать образовываться тромб. Велик риск попадания его в большой круг кровообращения. В результате чего может начаться инсульт либо инфаркт.
В некоторых случаях патология может никак себя не проявлять и определяться только на ЭКГ и иметь нерегулярный характер. Если у больного отсутствуют жалобы на состояние здоровья, отсутствуют сердечные заболевания, то такое состояние не относят к патологическим проявлениям и рассматривают его как нормальное явление.
Диагностика
Диагностика предсердного ритма производится на основании показаний ЭКГ. Этот способ является наиболее информативным. Электрокардиограмма позволяет уточнить диагноз и изучить эктопические ритмы более подробно. На ЭКГ данное нарушение выражается достаточно специфично.
Предсердный ритм может выражаться в замедленном темпе. Такое состояние отмечается при угнетении синусового узла. Ускоренный предсердный ритм диагностируется при повышенной активности эктопических центров.
Для более подробного исследования недуга врач может назначить монтирование ЭКГ по Холтеру.
Предсердный ритм не всегда требует лечения. В случаях, когда человек не испытывает никаких болезненных ощущений, а его сердце функционирует бесперебойно, никакой терапии не требуется. Врач диагностирует состояние, соответствующее норме.
В остальных случаях назначают лечение сопутствующих заболеваний, послуживших развитию недуга. Лечение ведется в следующих направлениях:
- устранение вегето-сосудистых расстройств, с помощью седативных лекарственных средств;
- ускоренный предсердный ритм лечат с применением бета-адреноблокаторов;
- стабилизация сердечного ритма;
- профилактика инфаркта миокарда.
Если терапевтические мероприятия не принесли желаемого результата, а состояние пациента ухудшается, то врачи назначают электроимпульсную терапию.
В некоторых случаях предсердный ритм является причиной сбоя в функционировании сердца. Чтобы этого не произошло, при любых недомоганиях, связанных с сердцем необходимо обращаться к врачу. Важно регулярно делать электрокардиограмму. Только так можно предотвратить нежелательные осложнения недуга.
Народные способы
Предсердный ритм можно лечить народными способами. Приступать к лечению можно только после консультации с лечащим врачом. Также важно знать причину, ставшую поводом для возникновения недуга.
При предсердном ритме может помочь такое лекарственное растение, как календула. Для лечения изготавливают настой, для которого берут 2 ч. л. цветков календулы и заливают стаканом кипятка. Лекарство должно хорошо настояться. Для этого потребуется час или два. Готовое средство употребляют два раза в день, выпивают по половине стакана за один раз.
Настой василька также помогает устранить неприятные последствия недуга. Лекарство готовят из 1/3 столовой ложки цветков василька, можно использовать и листья растения. Сырье заливают стаканом кипятка. Настой пьют также – дважды в день, утром и вечером по полстакана.
Нормализуют ритм сердца такие лекарственные растения, как:
В ходе терапии нужно избегать стрессовых ситуаций и эмоциональных потрясений. Иначе лечение не принесет желаемых результатов.
Для того чтобы сердце было здоровым, важно отказаться от вредных привычек. Алкоголь и курение противопоказаны. Общеукрепляющее действие оказывает дыхательная гимнастика.
Не последнее место в терапии сердечных недугов занимает и правильное питание. Для нормализации сердечной деятельности важно употреблять продукты, богатые кальцием. В рационе непременно должны присутствовать каши, овощи и фрукты. А вот от острой пищи, кофе и крепкого чая лучше отказаться.
Чтобы лечение предсердного ритма было эффективным, важно знать причины, которые спровоцировали недуг и в первую очередь заняться устранением симптомов сопутствующих болезней.
Синусовый, предсердный и желудочковый ритм — сердечная аритмия
00:00 Правильно. Давайте посмотрим на каждую часть этих более подробно, особенно в отношении к аритмиям или аритмиям. Вот нормально синусовый ритм. Это нормальный ритм. Давайте взгляните на это подробнее.Вы можете увидеть небольшой зубец P — деполяризация предсердий с последующей нормальным QRS, за которым следует нормальный вертикальный Зубец T. Зубец Р прямой, зубец Т в вертикальном положении, а QRS — в вертикальном положении. Это типичный монитор пациента в нормальном состоянии синусовый ритм. Нормальный синусовый ритм состоит из со скоростью от 60 до 100 ударов в минуту. 00:37 Итак, это нормальный синусовый ритм.Ладно! Вот синусовая брадикардия. Помните из предыдущего лекция, «брадикардия» означает медленная, «бради» означает «медленный» по-гречески. Итак, что мы видя здесь синусовый ритм, зубец P QRS T волна, зубец P QRS зубец T, но скорость медленная. 00:59 Ставка здесь упала в 50-е, и на самом деле меньше 60, поэтому мы называем эту пазуху брадикардия.Это очень часто встречается у спортсменов. Тренированные спортсмены часто демонстрируют синус брадикардия в покое, так что это может быть совершенно нормальный ритм. Вот синусовая тахикардия. 01:19 Обратите внимание, что немного сложнее увидеть букву P волна, но вы можете увидеть зубец P перед каждый QRS, за которым следует зубец T и частота здесь довольно быстро, около 120.Что ж, когда это происходит? Хорошо, когда мы ставим людей на беговой дорожке и тренируйте их, когда вы подняться по лестнице, ты собираешься синусовая тахикардия. Вегетативная нервная система в мозгу говорит сердцу, «Разгоняйся, надо еще немного прокачать кровь, мы бежим по лестнице.» А также Итак, возникает синусовая тахикардия. Это нормально когда это происходит в ответ на увеличение активности где есть потребность в увеличении сердечного выход. Все, что превышает 100 пульсов в минуту считается синусовой тахикардией, когда мы видим зубцы P, когда синусовый узел есть и аномальные зубцы P. Сейчас же, изредка засыпает синусовый узел, часто у пожилых людей, где есть были небольшие рубцы в узле или иногда он полностью засыпает.Нет просто пауза, а там полное отсутствие активности синусового узла. Ну ты можешь видеть вот пример. Обратите внимание на первый удар левый зубец T, QRS и T, зубец P следующего сокращения, QRS и T, следующий, ох, где следующий удар? Вдруг пауза, а потом вдруг ритм снова набирает обороты в последних двух ударов, P QRS и T, P QRS и T.Там было пауза здесь. Если мы видим длительные периоды вроде это, как пауза в середине, тогда это остановка синуса означает мертвый синусовый узел и если это иногда вызвано наркотиками, мы принимаем избавьтесь от обидного препарата. Если нет, то пациент часто нужен кардиостимулятор. Зачем? Поскольку медленное сердцебиение связано с низким сердечным выход, который снизит кровяное давление и заставляют людей чувствовать себя плохо.Они устанут, они могут даже быть легкомысленными и могут даже слабый. Вот еще аритмия, это лишние ударов. То, что мы видели на последней полосе, было отсутствующий ритм. Что мы видим на этом полоска лишние удары. Вы заметите, что ритм — попарно. Первый удар — это нормальные P QRS и T, за которыми следует то, что выглядит как может быть смешной зубец P и ранний ритм, а затем мы возвращаемся к нормальному бить P QRS и T, о, и еще один забавный вид ритм, а затем мы возвращаемся к нормальному ритму, ох, и еще один забавный бит.Итак, эти преждевременные предсердные сокращения. Это также называется бигемины, бигемины, означающие два. Это означает каждый второй удар ненормален. Это предсердные преждевременные удары. Как я узнаю, что они предсердные преждевременные удары? Поскольку QRS находится в нормальное направление и я вижу, как выглядит забавно выглядящая волна P спереди.Есть аномальный фокус в предсердиях, который стреляет от каждого второго удара. Это говорит мне что была некоторая электрическая нестабильность в предсердии, и у этих пациентов высокий риск развития дальнейших электрических аритмий в атриуме. Например, фибрилляция предсердий, о чем мы говорили, когда говорили о его склонность к образованию сгустков и необходимость антикоагулянтные препараты.Я собираюсь показать тебе
Распознавание ритма — ACLS Medical Training
Умение читать и интерпретировать ЭКГ является критически важным навыком в ACLS и PALS. Найдите минутку, чтобы рассмотреть наиболее распространенные сердечные ритмы, встречающиеся при ACLS и PALS.
Прототипическая запись ЭКГ
Зубец P соответствует электрическому импульсу, проходящему через предсердия. Это синоним деполяризации предсердий и обычно соответствует сокращению предсердий.
Комплекс QRS соответствует деполяризации левого и правого желудочков. Обычно это соответствует сокращению желудочков.
Зубец Т соответствует реполяризации желудочков.
Синусовый ритм
Синусовый ритм является регулярным с нормальными P, Q-R-S, T отклонениями и интервалами. Скорость = 60-100 в покое.
Синусовая брадикардия
Синусовая брадикардия — это синусовый ритм с частотой менее 60 ударов в минуту у взрослого человека.
Синусовая тахикардия
Синусовая тахикардия — это синусовый ритм с частотой более 100 в минуту у взрослого человека. Обратите внимание, что p-волны все еще присутствуют.
Блокада сердца первой степени
Синусовый ритм с блокадой сердца 1 st градусов — это синусовый ритм с увеличенным интервалом PR> 0,20 секунды из-за задержки передачи от предсердий к желудочкам.
АВ блокада сердца второй степени
AV-блокада 2 и градусов обычно классифицируется как Mobitz Type I (Wenckebach) или Mobitz Type II.Сердечная блокада Мобитца I типа характеризуется прогрессивным удлинением интервала PR до тех пор, пока не пропадет комплекс QRS.
Сердечная блокада Mobitz типа II характеризуется периодическим выпадением QRS, которого нет в паттерне Mobitz Type I. Блок Мобитц типа II должен быть оценен, поскольку он может быстро прогрессировать до полной блокады сердца.
Блок сердца третьей степени
Блокада сердца 3-й степени (иногда называемая полной блокадой сердца) — это ритм, при котором нет взаимосвязи между зубцами P и QRS.В этом случае интервалы от P до P регулярны, но не имеют отношения к комплексам QRS на ЭКГ.
Суправентрикулярная тахикардия
Наджелудочковая тахикардия (СВТ) — это чрезвычайно быстрый предсердный ритм с узкими комплексами QRS, когда импульс возникает над ветвями пучка Гиса (над желудочками).
Фибрилляция предсердий
Мерцание предсердий (Afib или AF) — очень распространенная аритмия.Этот ритм характеризуется отсутствием волн перед комплексом QRS и очень нерегулярной частотой сердечных сокращений.
Трепетание предсердий
Трепетание предсердий — это наджелудочковая аритмия, которая характеризуется появлением «зубчатого» трепетания на ЭКГ, которое представляет собой несколько зубцов P для каждого комплекса QRS.
Асистолия
Асистолия также широко известна как «плоская линия», при которой на кардиомониторе отсутствует электрическая активность.Не реагирует на электрическую дефибрилляцию.
Импульсная электрическая активность
Может быть практически любым организованным ритмом ЭКГ у пациента, который не отвечает и не имеет пальпируемого пульса. Таким образом, невозможно научиться ритму ПЭА. Однако его не следует путать с конкретными сценариями без пульса, перечисленными ранее.
Желудочковая тахикардия
Желудочковая тахикардия (Vtach или VT) характеризуется причудливым расширением комплексов QRS, отсутствием зубцов P и обычно частотой более 100 в минуту.Может быстро переродиться в фибрилляцию желудочков и смерть. VT может реагировать на электрическую дефибрилляцию.
Фибрилляция желудочков
Фибрилляция желудочков (Vfib или VF) характеризуется хаотической волновой картиной и отсутствием пульса. ФЖ может реагировать на электрическую дефибрилляцию.
Что такое атриовентрикулярная блокада | КарьераCert
Система сердечной проводимости
Миокард содержит набор специализированных клеток, которые образуют проводящую систему сердца и отвечают за автоматизм и поддержание ритма.Специфическими областями являются синоатриальный (SA) узел, межузловые тракты, атриовентрикулярный (AV) узел, атриовентрикулярный пучок и система Пуркинье.
Узел SA
Узел SA представляет собой небольшой набор специализированных клеток и коллагеновой ткани, расположенных вдоль поверхности эпикарда на стыке верхней полой вены и правого предсердия. 2 Кровоснабжение осуществляется через артерию синусового узла и идет от начальной ветви правой коронарной артерии примерно у 60% людей и берет свое начало от огибающей артерии у других 40%, в некоторых случаях латеральное происхождение. из правой или левой артерии или из двух артерий. 1 Собственная частота узла SA составляет 60–100 ударов в минуту (BPM), а скорость передачи в соседние клетки в узле SA составляет 0,5 м / с.
Межузловые тракты
Узел SA и узел AV имеют проводящие пути между ними, которые являются основным маршрутом передачи импульса и называются межузловыми путями. Существуют три основных межузловых тракта: передний, средний и задний тракты. 2 Передний узловой тракт (пучок Бахмана) простирается в левое предсердие, а затем идет вниз через межпредсердную перегородку к АВ-узлу, 2 средний межузловой тракт (тракт Венкебаха) изгибается позади верхней полой вены, прежде чем спускаться к ней. АВ-узел, а задний межузловой тракт (путь Тореля) продолжается вдоль концевого гребня до межпредсердной перегородки, а затем переходит к АВ-узлу.
Атриовентрикулярный узел
Атриовентрикулярный узел расположен под эндокардом на правой стороне межпредсердной перегородки, кпереди от отверстия коронарного синуса. 2 Проведение через АВ-узел задерживает распространение импульсов от предсердий к желудочкам и, таким образом, позволяет систоле предсердий увеличивать наполнение желудочков во время поздней диастолы с добавлением 15-35% вклада в объем желудочков. 5 Задерживая передачу сердечного импульса от предсердий к желудочкам, АВ-узел выполняет важную функцию, увеличивая наполнение желудочков во время диастолы и ограничивая желудочковую реакцию во время предсердных тахиаритмий. 4 Импульс проводится значительно медленнее по сравнению с любой другой областью в пределах нормальной системы сердечной проводимости (0,05 м / сек), и эта замедленная скорость обеспечивает достаточное время для деполяризации и сокращения предсердий до деполяризации и сокращения желудочков. 2 Когда замедление проводимости становится преувеличенным или неоднородным в АВ-узле, возникают аномальные ритмы, такие как патологическая блокада проводимости или возвратные тахикардии. 4
Система Гиса-Пуркинье
Сеть Пуркинье распределяет стимул по всем желудочкам, что приводит к гораздо более быстрой полной активации желудочков, чем может быть достигнуто путем распространения возбуждения только через мышцу желудочка. 3 Левая ножка пучка Гиса выходит наружу под эндокард и образует несколько пучков, которые иннервируют различные части левого желудочка. 2 Передний пучок иннервирует переднебоковую стенку левого желудочка, переднюю папиллярную мышцу, а задний пучок иннервирует боковую и заднюю стенку желудочка и заднюю сосочковую мышцу. 2 Правая ветвь пучка Гиса проходит под эндокардом по правой стороне межжелудочковой перегородки до основания передней папиллярной мышцы. 2 Ячейки Пуркинье имеют внутреннюю скорость резервного копирования 20-40 ударов в минуту, когда не принимается сигнал от узла SA или узла AV.
Что такое атриовентрикулярная блокада
AV-блокада — это задержка проводимости или полная блокада импульсов от предсердий в желудочки. AV-блокада может быть вызвана повышенным тонусом блуждающего нерва, который может возникать во время сна, спортивных тренировок, боли или стимуляции каротидного синуса. Повреждение проводящей системы, вторичное по отношению к наследственному фиброзу или склерозу сердечного скелета, известно как идиопатическое прогрессирующее заболевание сердечной проводимости.Ишемическая болезнь сердца вызывает 40% АВ-блокад. 6 AV-блокада также встречается при кардиомиопатиях, миокардите, врожденных пороках сердца и семейных заболеваниях. Концентрация калия в плазме выше 6,3 мг-экв / л также может вызвать атриовентрикулярную блокаду. Они могут быть ятрогенными, вызванными лекарствами, такими как Верапамил, Дилтиазем, Амиодарон и Аденозин, или сердечными операциями и катетерной абляцией при аритмии.
AV-блоков дополнительно классифицируются в соответствии со степенью блокировки и включают AV-блок первой степени, AV-блок второй степени и AV-блок третьей степени.
Атриовентрикулярная блокада первой степени
Измерение времени проводимости между предсердиями и желудочками представлено интервалом PR на электрокардиограмме (ЭКГ). Этот компонент включает внутрипредсердную проводимость, представленную зубцом P, и проводимость от AV-узла в систему His-Purkinje . Увеличение интервала PR более чем на 200 миллисекунд считается АВ-блокадой первой степени. Это может быть связано с структурными аномалиями внутри атриовентрикулярного узла, повышением тонуса блуждающего нерва и медикаментами, замедляющими проводимость, такими как дигоксин, бета-блокаторы.и ингибиторы кальциевых каналов. Важно отметить, что при АВ-блокаде первой степени блока не возникает.
Атриовентрикулярная блокада первой степени. Зубцы P скрыты внутри зубцов T. Интервал PR составляет 280 миллисекунд (около 7 маленьких квадратов).Атриовентрикулярная блокада второй степени
Атриовентрикулярная блокада второй степени — это случайные непроведенные зубцы P с удлиненными интервалами RR. По этой классификации существует два типа. Тип Мобитц I (Венкебах) возникает, когда в АВ-узле имеется периодическая блокада проводимости, которая приводит к неспособности проводить импульс от предсердий к желудочкам.Нарушение узловой проводимости прогрессирует до полной блокады. Это вызывает отсутствие импульса в желудочки, что отражается исчезновением комплекса QRS на ЭКГ. Тип Мобитца I — доброкачественное заболевание, которое редко вызывает гемодинамическую нестабильность; бессимптомные пациенты не нуждаются в дальнейшем лечении. Пациентам с симптомами потребуется кардиостимулятор.
АВ-блокада второй степени — тип Мобитца I. Первый интервал PR 240 миллисекунд, второй и третий интервал PR составляет от 320 до 360 миллисекунд и четвертый интервал PR составляет 360 миллисекунд), за которым следует отсутствие комплекса QRS.Атриовентрикулярная блокада Мобитца II типа является вторичной по отношению к заболеванию системы Гиса-Пуркинье, при котором не удается проводить импульсы от предсердий к желудочкам. Блокада возникает после АВ-узла в пучке Гиса или в обеих ветвях пучка. Система Гиса-Пуркинье — это система проводимости «все или ничего»; следовательно, при типе Мобитца II нет изменений в интервале PR даже после непроведенного зубца P. Из-за этого у Mobitz типа II более высокий риск полной блокады сердца по сравнению с Mobitz типа I.
АВ-блокада второй степени — тип Мобица II. Зубцы P имеют постоянную скорость. Продления интервала PR нет. Интервалы RR перед выпавшими сокращениями постоянны.Атриовентрикулярная блокада третьей степени
Полная неспособность атриовентрикулярного узла проводить какие-либо импульсы от предсердий к желудочкам является основным признаком атриовентрикулярной блокады третьей степени. Существует AV-диссоциация и ритмы ускользания, которые могут быть узловыми или желудочковыми, которые представляют ритмы перфузии.Это происходит из-за болезни AV-узла или заболевания, связанного с системой Гиса-Пуркинье, вызванного ишемической болезнью сердца, повышенным тонусом блуждающего нерва, врожденным заболеванием, основным структурным заболеванием сердца, таким как инфаркт миокарда, гипертрофия, воспаление или инфильтрация, болезнь Лайма, пост- кардиохирургия, кардиомиопатии, ревматологические заболевания, аутоиммунные заболевания, амилоидоз, саркоидоз или мышечная дистрофия. В любой момент у пациента может возникнуть остановка желудочка, что может привести к внезапной сердечной смерти.Установка кардиостимулятора необходима для обеспечения необходимой перфузии.
АВ-блокада третьей степени (полная блокада сердца). Обратите внимание, что зубцы P возникают каждые 920 миллисекунд, а интервал RR составляет каждые 1240 миллисекунд, демонстрируя диссоциацию в импульсах.Список литературы
- Буске Дж., Фонтан Ф., Андерсон Р. Х., Хо С.Ю., Дэвис М.Дж. Хирургическое значение предсердных ветвей коронарных артерий. Международный журнал кардиологии. 1984; 6: 223-234.
- Елисей С. Медсестра Анестезия . 6 th Сент-Луис, Миссури: Эльзевир; 2018.
- Лю BR, Cherry EM. Структурное моделирование сердечной сети Пуркинье на основе изображений. Международная организация биомедицинских исследований. 2015. https://dx.doi.org/10.1155/2015/621034.
- Марковиц С.М., Леман ББ. Современный взгляд на физиологию атриовентрикулярных узлов. Журнал интервенционной кардиологической электрофизиологии . 2018; 52: 271-279.
- Meijler FL, Billette J, Jalife J, Kik MJ, Reiber JH, Stokhof AA и др.Атриовентрикулярная проводимость у млекопитающих: гемодинамическое и электрическое масштабирование. Ритм сердца. 2005; 2: 188-96.
- Zoob M, Smith KS. Этиология полной блокады сердца. Британский медицинский журнал. 1963; 2: 1149.
Изображений
- 2019 Регенты Миннесотского университета. Проводящая система сердца. https://www.vhlab.umn.edu/atlas/physiology-tutorial/the-human-heart.shtml. Обновлено 2019 г. Проверено 20 ноября 2019 г.
- Бернс Э.Интервал PR полосы ритма ЭКГ пролонгирован крайней АВ-блокадой I степени. https://lifeinthefastlane.com/ecg-library/basics/first-degree-heart-block/. Обновлено 28 апреля 2019 г. Проверено 20 ноября 2019 г.
- Паттерсон Гарри. AV-блокада: АВ-блокада 2-й степени, Mobitz I. https://lifeinthefastlane.com/ecg-library/basics/wenckebach/. Обновлено 16 марта 2019 г. Проверено 20 ноября 2019 г.
- Burns E. Пример ЭКГ Mobitz II. https://lifeinthefastlane.com/ecg-library/basics/mobitz-2/. Обновлено 20 мая 2019 г.По состоянию на 20 ноября 2019 г.
- Burns E. ЭКГ-полоска, АВ-блокада 3-й степени, полная блокада сердца. https://lifeinthefastlane.com/ecg-library/basics/complete-heart-block/. Обновлено 24 марта 2019 г. Проверено 20 ноября 2019 г.
Основы темповых ритмов
Цели
- Просмотрите показания к постоянной кардиостимуляции
- Оцените временные циклы кардиостимулятора
- Повышение осведомленности о пересмотренном коде кардиостимулятора NASPE / BPEG Generic (NGB)
- Основные сведения о режимах однокамерной и двухкамерной стимуляции
- Познакомьтесь с «четырьмя лицами» темпов DDD
- Определить потерю желудочкового захвата
Введение
Базовые знания о том, как работают кардиостимуляторы, могут быть полезны при интерпретации ритмов кардиостимулятора.
Полезно знать:
- Тип кардиостимулятора
- Программируемые параметры
- Диагноз, при котором потребовался кардиостимулятор
Однако эта информация часто недоступна во время медицинского осмотра (хотя вы можете попросить показать идентификационную карту устройства пациента).
Врач должен задать следующие вопросы:
- По какой причине пациент проходит медицинское обследование?
- Может ли кардиостимулятор быть частью проблемы?
- Наблюдается ли ритм на мониторе?
- Есть захват?
- Может быть периодическая потеря захвата?
- Соответствует ли скорость клиническому состоянию?
- Нужно ли опрашивать устройство?
- Каков расчетный срок службы батареи?
- Есть ли ишемия или травма сердца?
Показания для постоянного кардиостимулятора
- Симптоматическая брадикардия
- Стимуляция для определенных условий
- Трансплантация сердца
- Нервно-мышечные болезни
- Синдром апноэ сна
- Сердечный саркоидоз
- Профилактика и купирование аритмий
- Антитахикардическая стимуляция (АТФ)
- Синдром удлиненного интервала QT
- Стимуляция по гемодинамическим показаниям
- Сердечная ресинхронизирующая терапия
Циклы синхронизации
Кардиостимуляторы работают на основе временных циклов.Эти таймеры могут работать двумя способами:
- Таймер может завершить свой цикл и выпустить стимул кардиостимуляции (или инициировать другой цикл синхронизации)
- Можно сбросить таймер, который снова запускает цикл отсчета времени с начала
Пересмотренный код кардиостимулятора NASPE / BPEG Generic (NGB)
Например, DDDRO будет означать:
- D : кардиостимулятор может стимулировать как предсердия, так и желудочки
- D : кардиостимулятор может определять внутреннюю сердечную активность как в предсердиях, так и в желудочках
- D : кардиостимулятор может запускать стимуляцию (используется редко) и самовоспрещаться в ответ на обнаруженные события
- R : кардиостимулятор может изменять частоту (частота увеличивается в периоды повышенной метаболической потребности)
- O : Это не многоузловой кардиостимулятор (не используется для ресинхронизирующей терапии)
На практике обычно используются только первые 3 буквы (VVI, DDD).
Режимы однокамерной стимуляции
- VOO : Желудочковая асинхронная стимуляция
- Продолжительная желудочковая стимуляция с заданной частотой
- Нет периода тревоги или способности распознавания (собственные зубцы R игнорируются)
- VVI : Желудочковая задержка стимуляции
- Желудочковая стимуляция (стимуляция желудочков при необходимости)
- Собственные зубцы R обнаруживаются и подавляют желудочковый выброс
- AOO : Асинхронная стимуляция предсердий
- Непрерывная стимуляция предсердий с заданной частотой
- Нет периода оповещения или возможности распознавания (собственные зубцы P игнорируются)
- Предполагается, что AV-проводимость не нарушена (блокада сердца отсутствует)
- AAI : Предсердная задержка стимуляции
- Требуемая стимуляция предсердий (стимуляция предсердий при необходимости)
- Собственные зубцы P обнаруживаются и подавляют выброс предсердий
- Предполагается, что AV-проводимость не нарушена (блокада сердца отсутствует)
VVI-кардиостимуляция с ВА-проводимостью (ретроградные P-волны)
Ретроградные зубцы P лучше всего видны в отведении V1
Когда стимуляция VVI с ретроградными зубцами P сопровождается такими симптомами, как усталость, слабость, головная боль или обморок, это иногда называют синдромом кардиостимулятора.
Режимы стимуляции с двумя камерами
- DOO : Двухкамерная асинхронная кардиостимуляция
- Непрерывная двухкамерная кардиостимуляция с заданной частотой
- Собственные зубцы P и R игнорируются
- DVI : двухкамерная ингибированная кардиостимуляция с желудочковым зондированием
- Собственные зубцы P игнорируются
- Внутренние зубцы R подавляют выбросы предсердий и желудочков
- DDI : двухкамерная ингибированная стимуляция с предсердным и желудочковым зондированием
- Собственные зубцы P обнаруживаются и подавляют предсердный выброс, но зубцы P не «отслеживаются»
- Внутренние зубцы R подавляют выброс желудочков
- DDD : двухкамерная стимуляция с отслеживанием предсердий
- Собственные зубцы P обнаруживаются, подавляют предсердный выброс и «отслеживаются» (запускают желудочковую стимуляцию после предписанного интервала PR)
- Внутренние зубцы R подавляют выброс желудочков
«Четыре стороны» DDD Pacing
«Четыре лица» стимуляции DDD.
Кардиостимулятор DDDR с двухкамерной кардиостимуляцией
Двухкамерная (AV секвенциальная) стимуляция. Обратите внимание на то, что детектор кардиостимуляции включен (стрелки в виде блока внизу ЭКГ).
Захват и потеря захвата
Периодическая потеря желудочкового захвата
См. Также: Симптомы, похожие на инсульт, вызванные неисправностью кардиостимулятора
Дополнительная литература
Основные принципы стимуляции Кирк М.(PDF)
Циклы синхронизации кардиостимулятора, Хейс и Левин (PDF)
Мнемонику, вдохновленную пивом, для запоминания кода кардиостимулятора NBG от CanadiEM, можно найти здесь.
Список литературы
Barold S, Stroobandt R, Sinnaeve A. Кардиостимуляторы шаг за шагом . Элмсфорд, Нью-Йорк: Futura; 2004 г.
Эпштейн А., ДиМарко Дж., Элленбоген К. и др. ACC / AHA / HRS 2008 Руководство по аппаратной терапии нарушений сердечного ритма. Журнал Американского кардиологического колледжа .2008; 51 (21): e1-e62. DOI: 10.1016 / j.jacc.2008.02.032.
Хейс Д., Ллойд М., Фридман П. Стимуляция сердца и дефибрилляция . Армонк, Нью-Йорк: Futura Pub. Co .; 2000.
Суизи М., Холланд Дж., Смит К., Ирвин М. Наблюдение за устройством сердечного ритма Vol. 1 . Cardiac Device Consultants, Inc .; 2005 г.
Трейси С., Эпштейн А., Дарбар Д. и др. 2012 ACCF / AHA / HRS Обновление Руководства по аппаратной терапии нарушений сердечного ритма, 2012 г. Ритм сердца .2012; 9 (10): 1737-1753. DOI: 10.1016 / j.hrthm.2012.08.021.
Лечение нарушений сердечного ритма в Вашингтоне и Мэриленде
Аритмия , или нарушение сердечного ритма — это любое электрическое нарушение, которое может возникнуть в сердце, происходящее либо от верхних предсердий , либо от нижних желудочков . Аритмии могут быть: \
- Брадиаритмии (замедление сердечного ритма), или
- Тахиаритмии (учащенные сердечные ритмы).Они подразделяются на наджелудочковые (исходящие из наджелудочков, то есть предсердия) или желудочковые (исходящие из любого из нижних желудочков)
Ваш врач оценит ваши симптомы и попытается зафиксировать эту аритмию с помощью метода мониторинга электрокардиограммы (ЭКГ), включая холтеровский монитор или монитор событий и ЭКГ в 12 отведениях. Если у вас сохраняются симптомы, несмотря на прием лекарств, или неясный диагноз после обширного обследования симптоматической аритмии, ваш врач может направить вас к специалисту по сердечному ритму для электрофизиологического исследования и возможной катетерной абляции.
Брадиаритмии
Брадиаритмии, по определению, представляют собой медленные сердечные ритмы, обычно менее 60 ударов в минуту. Брадиаритмии могут протекать бессимптомно или иметь симптомы, связанные с замедлением сердечного ритма. Иногда сосуществуют как быстрый, так и медленный сердечный ритм, что приводит к состоянию, известному как синдром тахикардии-брадикардии ( тахи-бради ). Тахикардия, противоположная брадикардии, отражает учащенный сердечный ритм, обычно более 100 ударов в минуту.
Как описано ранее, синусовый узел , структура в верхнем правом предсердии, деполяризуется обычно от 60 до 90 раз в минуту, посылая синусовый электрический импульс через оба предсердия к АВ-узлу . Вкратце, это приводит к синхронизированному сокращению биатральных предсердий до того, как сокращение желудочков вытесняет кровь из сердца в кровоток. Узел AV , структура, которая находится в середине сердца, обычно является единственным электрическим соединением между предсердиями и желудочками.Узел AV служит сигналом светофора, контролируя частоту электрических импульсов от предсердий, которые могут достигать желудочков, ограничивая опасность проведения 1: 1 быстрых ритмов от предсердия к желудочкам. Электрический импульс, который проходит через АВ-узел , в конечном итоге проходит через специализированную сеть волокон, известную как левая и правая ветви пучка , чтобы в конечном итоге попасть в мышцу желудочка на ее конечных концах, волокна Пуркинье .
Рисунок 1. Иллюстрация нормальной проводящей системы. Синусовый узел, расположенный в верхнем правом предсердии, деполяризует и посылает электрический импульс через оба предсердия, как правило, с частотой 60-90 ударов в минуту. Для того чтобы этот импульс достиг желудочков в нормальном сердце, он должен пройти через АВ-узел, где он встречает нормальную минимальную задержку, прежде чем он продолжит свой путь к желудочкам через ветви пучка.
Низкая частота сердечных сокращений или брадикардия (менее 60 ударов в минуту) не обязательно означает нарушение сердечного ритма.У многих людей может быть медленный синусовый ритм, известный как синусовая брадикардия , на исходном уровне или во время отдыха, включая сон. Профессиональные спортсмены или физически активные люди часто могут иметь частоту пульса в состоянии покоя в диапазоне 40 ударов в минуту. Если эта брадикардия является симптоматической или неадекватно медленной для данного состояния (например, во время упражнений или стресса), она, вероятно, представляет собой патологический процесс или брадиаритмию. Мы рассмотрим две наиболее распространенные брадиаритмии:
Тахиаритмии
Суправентрикулярная тахикардия (СВТ)
Наджелудочковая тахикардия, или SVT , относится к быстрым сердечным ритмам, исходящим из над желудочками, отсюда и термин.Обычно врачи считают частоту сердечных сокращений выше 100 ударов в минуту быстрыми и классифицируют их как тахикардию. Сердцебиение может быть физическим симптомом, который пациенты испытывают вторичным по отношению к СВТ, но он не является специфическим для СВТ. Сердцебиение может быть вызвано дополнительными ударами из нижней ( желудочковой, ) или верхней камеры сердца ( предсердия, ), и не обязательно из-за устойчивых быстрых ритмов или тахикардии. Это сердцебиение может длиться от секунд до часов. Наджелудочковые тахикардии обычно не опасны для жизни, но их симптомы могут быть реабилитирующими для пациентов.
Другие симптомы, наблюдаемые во время эпизода СВТ, включают головокружение, одышку, боль в груди и головокружение. Пациенты могут сообщать об ухудшении этих симптомов при физических упражнениях, тревоге или приеме кофеина. Потеря сознания или обморок редко возникают из-за СВТ и обязательно подразумевают немедленное обращение за медицинской помощью. Иногда пациенты могут не испытывать никаких симптомов во время эпизода СВТ. Ваш врач может диагностировать и отличить СВТ от других учащенных сердечных ритмов с помощью электрокардиограммы (ЭКГ), полученной во время эпизода.Однако у многих пациентов приступы случаются вне офиса врача или больницы. В этих ситуациях могут быть полезны 24-часовые мониторы Холтера или мониторы событий для отслеживания события.
Лекарства можно использовать для лечения многих пациентов с СВТ. Эти лекарства зависят от типа СВТ и сопутствующих заболеваний, которые могут иметь пациенты. Наиболее распространенный класс лекарств для СВТ включает:
- Бета-адреноблокаторы
- Блокаторы кальциевых каналов
- Антиаритмические средства
Лекарства для лечения СВТ могут замедлять проводимость от верхних предсердий к нижним желудочкам, снижая проводимость в АВ-узле (включая b-блокаторы и блокаторы кальциевых каналов) или воздействуя непосредственно на ткань предсердий или желудочков (как с антиаритмическими средствами).Специальная процедура, называемая электрофизиологическим исследованием (EPS) и радиочастотной аблацией (RFA) (RFA) , может быть альтернативой лекарствам для лечения многих пациентов, которые либо не переносят побочные эффекты лекарств, либо имеют повторяющиеся эпизоды симптоматического прорыва при приеме лекарств.
Наджелудочковые тахикардии обычно классифицируют по их происхождению и механизму сохранения. В общих чертах, СВТ возникает из-за либо возвратного контура (непрерывная петля), либо фокусного возбуждения раздраженной ткани .Повторно входящий контур поддерживается участками клеток сердечной мышцы, которые позволяют электрическому импульсу самовоспроизводиться в бесконечной петле.
Рисунок 2. Изображение механизма повторного входа тахикардии в сравнении с аномальным фокусом. В контуре повторного входа электрический импульс распространяется по петле возбудимой ткани, сохраняя нарушение ритма. При фокальной тахикардии определенный участок ткани миокарда аномально активизируется со скоростью, обычно большей, чем синусовый узел, подавляя нормальный механизм сердечной деполяризации.
Мы обсудим следующие SVT более подробно:
Желудочковые тахиаритмии
Желудочковая тахиаритмия — это термин, обозначающий тахикардию или учащенный сердечный ритм, исходящий из нижних желудочков. Эти нарушения ритма разнообразны, чаще всего связаны со структурным заболеванием сердца с ишемической болезнью сердца или без нее. Желудочковые тахикардии потенциально представляют собой наиболее опасные нарушения сердечного ритма, требующие наиболее агрессивной терапии.
У пациентов с сердечной недостаточностью и структурным заболеванием сердца снижена насосная функция сердца и снижена «фракция выброса ». Это означает, что нижние желудочки , обычно левый желудочек, либо утолщены, либо расширены с пониженной сократительной функцией. Это расширение и увеличение левого желудочка может привести к участкам фиброза и замещению мышечной ткани рубцами. Кроме того, сама ишемическая болезнь сердца с инфарктами миокарда или «сердечными приступами» в анамнезе приводит к рубцеванию сердца с расширением и слабым сокращением сегментов.Это рубцевание и расширение левого желудочка может привести к возникновению и сохранению желудочковой тахикардии (ЖТ).
Желудочковая тахикардия может происходить из левого или правого желудочка, при этом левожелудочковая тахикардия чаще встречается у пациентов с сердечной недостаточностью и ишемической болезнью сердца. Желудочковая тахикардия охватывает все учащенные сердечные ритмы, обычно> 100 ударов в минуту, исходящие из желудочков. Он может быть регулярным, с одной повторяющейся формой или морфологией, также известный как мономорфный VT .Если он быстрый и нерегулярный, с вариациями от удара к удару, он известен как полиморфная ЖТ . Желудочковая тахикардия у пациентов со структурным заболеванием сердца обычно возникает из-за механизма «возврата», когда электрический ток проходит по петле ткани, которая покрыта рубцами из-за замедленной электропроводности. Это позволяет ритму постоянно поддерживать себя, поскольку головка миокардиального электрического тока преследует его хвост.
Рисунок 3. Полоса ЭКГ мономорфной ЖТ с регулярным повторяющимся широким ритмом.
Продолжительный эпизод устойчивой желудочковой тахикардии может привести к внезапной остановке сердца и фибрилляции желудочков (ФЖ). Фибрилляция желудочков представлена «хаотической» желудочковой активностью, превышающей 250 ударов в минуту, по существу без организованной желудочковой активности и, как следствие, гемодинамического коллапса. Есть много причин VF , выходящих за рамки этого обсуждения.
Рисунок 4 . ЭКГ-полоса фибрилляции желудочков с дезорганизованной хаотической желудочковой активностью.
Желудочковая тахикардия также может возникать у пациентов со структурно нормальным сердцем, не связанными с каким-либо анамнезом ишемической болезни сердца. Это может произойти как у молодых, так и у старых, и может быть доброкачественным, потенциально поддающимся лечению и излечимым состоянием. В отличие от желудочковой тахикардии , вызванной ишемической болезнью сердца с рубцеванием или расширением левого желудочка, эти типы ЖТ обычно вызываются «очаговыми» механизмами.Другими словами, нет никакой «петли повторного входа», необходимой для инициирования или сохранения ритма, а скорее «очаговое» место раздраженной желудочковой ткани, которое срабатывает быстрее, чем нормальный кардиостимулятор синусового узла, что приводит к широкому сложному ритму на ЭКГ. . Желудочковая тахикардия в этой ситуации можно лечить лекарствами, как правило, со значительным сокращением их частоты и продолжительности. Тем не менее, некоторые пациенты не проходят медикаментозную терапию и могут быть подвергнуты «лечебной» процедуре катетерной абляции .
Эти желудочковые тахиаритмии будут обсуждаться в следующих разделах:
ЭКГ: нарушения ритма
Если вы помните из лекций о потенциале действия сердца, клетки в различных частях проводящего пути сердца также демонстрируют потенциал кардиостимулятора (предпотенциал). Это означает, что они могут перейти на смену узлу SA при правильных условиях. Кроме того, из-за ишемии даже сердечные миоциты могут стать водителем ритма сердца.Теперь мы обсудим, как выглядит ЭКГ в тех ситуациях, когда узел SA НЕ является кардиостимулятором для сердца.
Вы можете подумать, что это редкое явление, но на самом деле все мы испытываем это ежедневно в виде преждевременных сокращений предсердий (PAC), и преждевременных сокращений желудочков (PVC). В обоих этих случаях узловая клетка, не относящаяся к SA, в предсердиях (PAC) или желудочках (PVC) заставляет сердце сокращаться за один удар.
Преждевременные сокращения предсердий: Как отмечалось выше, они возникают, когда эктопический очаг в предсердиях запускает сердцебиение. Поскольку это начинается в предсердиях, большая часть ЭКГ выглядит нормально — перед комплексом QRS будет зубец P, который предшествует зубцу T. В зависимости от расположения эктопического очага в предсердии, зубец P может или не может быть похож на другие зубцы P, но после этого деполяризация проходит по проводящему пути (от AV-узла к пучку Гиса, к волокнам Пуркинье и к миоцитам желудочков). ) способом, идентичным тому, что произошло бы, если бы узел SA начал что-то.На следующих иллюстрациях показан PAC и его отличия от обычных битов:
| Преждевременное сокращение предсердий: Зеленая стрелка показывает преждевременное сокращение (биение) предсердия. Как вы можете видеть, сердечный цикл выглядит в основном нормальным (иногда зубец P не такой же формы, как другие зубцы P), и это может быть трудно определить на нормальной ЭКГ. Отличительная особенность: интервал R-R между PAC и предыдущим сокращением короче, чем любой из других интервалов R-R, как показано ниже.На рисунке ниже интервал R-R нормальных сокращений (представленных синими полосами) довольно согласован. Розовая полоса представляет интервал R-R PAC, а предыдущий импульс явно короче, чем обычно. |
Подводя итог, PAC характеризуется:
- нормальное прогрессирование от P до QRS до зубца T
- зубец P может выглядеть или не выглядеть так же, как другие зубцы P на записи (это зависит от того, где находится эктопический фокус в предсердиях)
- интервал PR в норме
- , интервал RR между PAC и предыдущим сокращением короче, чем обычно.
Преждевременные сокращения желудочков: Хорошая новость заключается в том, что преждевременные сокращения желудочков легко обнаружить — вот изображение одного из них, с которым мы можем работать:
| Я уверен, что даже без «знака звездочки» вы могли бы легко указать на этот конкретный сердечный цикл на ЭКГ и сказать мне, что там что-то «произошло»! В случае ЖЭ сердечный цикл инициируется желудочковым источником — обычно немного раздражительной тканью миокарда (обычно без особой причины).Поскольку мы начали с желудочкового миоцита, деполяризация распространяется по желудочкам за счет передачи от клетки к клетке, а не за счет проводящего пути. Моя любимая аналогия для этого: проводящий путь — это автобус-экспресс, поэтому он быстро добирается до места, в то время как желудочковый эктопический фокус — это местный автобус — нам придется останавливаться на каждом углу по пути, прежде чем мы добраться туда, куда мы идем. Это подчеркивает одно важное различие между нормальным путем проводимости и желудочковым эктопическим фокусом: время, необходимое для деполяризации желудочка, значительно увеличивается, если вы не используете обычный путь проводимости.Из-за этого комплекс QRS очень длинный (на ЭКГ он дает широкую или широкую волну, не доходящую до маленькой красивой точки). Также обратите внимание, что зубец T сильно отличается от других зубцов T. Поскольку мы не деполяризовали желудочек в нормальном порядке (от перегородки до наружных стенок), мы не собираемся реполяризовать в стандартной последовательности (плато не будет правильной длины. Как и следовало ожидать, интервал RR короче. чем обычно, как мы видели с PAC, однако есть несколько других отличий… |
| В PVC интервал RR между PVC и ударом, который произошел до него, короче, чем обычно (розовая полоса вверху — синяя полоса внизу — это длина нормального интервала RR из предыдущих циклов). Обратите внимание, однако, что интервал RR между PVC и следующим тактом на больше, чем нормальный (красная полоса вверху). Это называется компенсационной паузой . Компенсаторная пауза является результатом того факта, что узел SA (который приводил в движение сердце до этого сокращения) деполяризовался по расписанию (где-то в середине PVC), но эта деполяризация не попала в желудочки, потому что AV узел был в его рефрактерный период.Следующая нормальная доля (конец красной полосы) не происходит, пока узел SA не пройдет еще один полный цикл, создавая паузу. |
Характеристики ПВХ
- Интервал RR короче обычного
- Нет зубца P перед комплексом QRS (в конце концов, это сокращение началось в желудочке)
- Комплекс QRS удлинен и имеет причудливую форму (поскольку при деполяризации не использовался проводящий путь).
- Зубец T ненормальный (если деполяризация не идет нормальным путем, реполяризация не происходит).
- После PVC наступает компенсационная пауза.
Как я отмечал выше, изолированные PVC — это нормально. Их частота увеличивается, если миокард ишемизирован (слишком мало кислорода означает недостаток АТФ для поддержания нормального мембранного потенциала).
Предыдущие события были единичными, когда эктопический кардиостимулятор временно «украл» команду сердца у узла SA.У нас также могут быть периоды (длинные или короткие), когда эктопический кардиостимулятор полностью берет на себя функции узла SA. Электрокардиографические характеристики в целом такие же, за исключением того, что у нас нет нормальных сокращений, с которыми можно было бы сравнить интервал RR. Эти события можно охарактеризовать в зависимости от того, где находится эктопический фокус:
- Наджелудочковая тахикардия : это предсердный кардиостимулятор, перешедший на смену узлу SA. Поскольку это предсердный кардиостимулятор, мы видим обычную последовательность волн с нормальной продолжительностью и внешним видом, за исключением того, что зубец P может иметь ненормальную форму.Если частота достаточно высока, АВ-узел может перестать проводить, поэтому мы можем видеть зубцы P, за которыми не следуют комплексы QRS (я говорю «может», потому что обычно частота сердечных сокращений в этот момент настолько высока, что Зубцы P и зубцы T располагаются друг над другом. Их бывает очень трудно различить в этот момент. Часто бывает трудно выбрать между суправентрикулярной и синусовой тахикардией, особенно при очень высокой частоте сердечных сокращений по той же причине — форма зубца P (который помогает вам принять решение) может быть скрыта зубцом T.
- Подсказка: если вам повезет, между двумя сердечными циклами может произойти случайное замедление. Ищите эти короткие паузы между двумя ударами и проверяйте наличие зубца P. Надеюсь, скорость будет достаточно низкой, чтобы вы могли отделить зубцы T от любых потенциальных зубцов P.
- Желудочковая тахикардия: в этом случае желудочковый эктопический фокус перешел из узла SA. Таким образом, мы видим комплексы QRS и зубцы T причудливой формы и удлиненные.Зубцы P (если вы их видите) не имеют отношения к этим комплексам QRS. На следующем рисунке показан пример желудочковой тахикардии:
| Желудочковая тахикардия на ЭКГ — обратите внимание, что комплексы QRS имеют причудливую форму с аномальными зубцами T. Зубцы P (которые трудно увидеть) не связаны с комплексами QRS / зубцами T. |
.