Тесты по терапии. Часть III. Вопросы 100-150
ЭКГ признаки перикардита
Итоговая государственная аттестация (ИГА)
Тесты по терапии:
№ 100
* 1 -один правильный ответ
Диспансеризацию больных, перенесших неспецифический экссудативный плеврит, проводит
1)онколог
2)рентгенолог
3)терапевт
4)фтизиатр
! 3
№ 101
* 1 -один правильный ответ
Этиология ревматизма
1)бета-гемолитический стрептококк группы А
2)золотистый стафилококк
3)кишечная палочка
4)пневмококк
! 1
№ 102
* 1 -один правильный ответ
Ревматизм развивается после ангины через
1)3-4 дня
2)1-3 недели
3)01-3 месяца
4)1-2 дня
! 2
№ 103
* 1 -один правильный ответ
Ревматизмом чаще заболевают лица в возрасте
1)1-2 года
3)7-15 лет
4)18-25 лет
! 3
№ 104
* 1 -один правильный ответ
Повышение температуры, эндомиокардит, полиартрит наблюдаются при
1)атеросклерозе
2)гипертонической болезни
3)ишемической болезни сердца
4)ревматизме
! 4
№ 105
* 1 -один правильный ответ
При ревматизме чаще поражается клапан
1)аортальный
2)митральный
3)пульмональный
4)трехстворчатый
! 2
№ 106
* 1 -один правильный ответ
Воспаление крупных суставов, летучесть болей наблюдаются при
1)деформирующем остеоартрозе
2)ревматоидном артрите
4)подагре
! 3
№ 107
* 1 -один правильный ответ
При малой хорее поражается система
1)нервная
2)сердечно-сосудистая
3)пищеварительная
4)дыхательная
! 1
№ 108
* 1 -один правильный ответ
Исход ревматического полиартрита
1)анкилоз
2)стойкая деформация кисти
3)кровоизлияние в полость сустава
4)все явления проходят бесследно
! 4
№ 109
* 1 -один правильный ответ
Поражение кожи при ревматизме
1)диффузный цианоз
2)«сосудистые звездочки»
4)эритема по типу «бабочки»
! 3
№ 110
* 1 -один правильный ответ
Наиболее частый исход ревмокардита
1)атеросклероз
2)гипертоническая болезнь
3)порок сердца
4)выздоровление
! 3
№ 111
* 1 -один правильный ответ
При ревматизме в анализе крови наблюдается
1)уменьшение лейкоцитов
2)уменьшение СОЭ
3)снижение сиаловых кислот
4)появление антистрептолизина О
! 4
№ 112
* 1 -один правильный ответ
Патогенетическая терапия при активной фазе ревматизма проводится препаратами
2)гипотензивными
3)диуретиками
4)нестероидными противовоспалительными
! 4
№ 113
* 1 -один правильный ответ
Для вторичной профилактики ревматизма применяют
1)ампициллин
2)бициллин
3)верошпирон
4)супрастин
! 2
№ 114
* 1 -один правильный ответ
Бициллинопрофилактика проводится при
1)атеросклерозе
2)гипертонической болезни
3)ревматизме
4)ревматоидном артрите
! 3
№ 115
* 1 -один правильный ответ
Бициллинопрофилактика при ревматизме проводится в течение
2)1 года
3)2 лет
4)5 лет
! 4
№ 116
* 1 -один правильный ответ
Основная причина приобретенных пороков сердца
1)гипертоническая болезнь
2)инфаркт миокарда
3)стенокардия
4)ревматизм
! 4
№ 117
* 1 -один правильный ответ
Жалобы больного при компенсированной недостаточности
митрального клапана
1)головная боль
2)одышка
3)отеки
4)жалоб нет
! 4
№ 118
* 1 -один правильный ответ
Цвет кожных покровов при митральном стенозе
1)бледные
3)нормальной окраски
4)цианотичные
! 4
№ 119
* 1 -один правильный ответ
Симптом «кошачьего мурлыканья» определяется при
1)инфаркте миокарда
2)стенокардии
3)митральной недостаточности
4)митральном стенозе
! 4
№ 120
* 1 -один правильный ответ
Появление шума на верхушке сердца свидетельствует о поражении клапана
1)аортального
2)митрального
3)пульмонального
4)трехстворчатого
! 2
№ 121
* 1 -один правильный ответ
Данные аускультации при митральной недостаточности
1)диастолический шум на верхушке
3)диастолический шум во 2-м межреберье справа у грудины
4)систолический шум во 2-м межреберье справа у грудины
! 2
№ 122
* 1 -один правильный ответ
Пульсация сонных артерий («пляска каротид») наблюдается при
1)аортальной недостаточности
2)аортальном стенозе
3)митральной недостаточности
4)митральном стенозе
! 1
№ 123
* 1 -один правильный ответ
Высокое пульсовое АД наблюдается при
1)аортальной недостаточности
2)аортальном стенозе
3)митральной недостаточности
4)митральном стенозе
№ 124
* 1 -один правильный ответ
Появление шума во втором межреберье справа от грудины и в точке
Боткина свидетельствует о поражении клапана
1)аортального
2)митрального
3)пульмонального
4)трехстворчатого
! 1
№ 125
* 1 -один правильный ответ
Кровохарканье является частым признаком
1)аортальной недостаточности
2)инфаркта миокарда
3)стенокардии
4)митрального стеноза
! 4
№ 126
* 1 -один правильный ответ
При бактериальном эндокардите чаще поражается клапан
1)аортальный
3)пульмональный
4)трехстворчатый
! 1
№ 127
* 1 -один правильный ответ
Клинические симптомы инфекционного миокардита
1)лихорадка, боли в области сердца, одышка
2)лихорадка, кашель со «ржавой» мокротой
3)тошнота, рвота, понос
4)отеки, гематурия, гипертензия
! 1
№ 128
* 1 -один правильный ответ
При миокардите назначается диета №
1)8
2)9
3)10
4)11
! 3
№ 129
* 1 -один правильный ответ
Миокардиодистрофия возникает при
1)гипертонической болезни
3)курении
4)злоупотреблении алкоголем
! 4
№ 130
* 1 -один правильный ответ
Заболевание миокарда неизвестной этиологии — это
1)инфекционный миокардит
2)ревматический миокардит
3)кардиомиопатия
4)алкогольная миокардиодистрофия
! 3
№ 131
* 1 -один правильный ответ
Гипертрофия межжелудочковой перегородки и левого желудочка с уменьшением его полости наблюдается при кардиомиопатии
1)гипертрофической
2)дилятационной
3)рестриктивной
! 1
№ 132
* 1 -один правильный ответ
При сухом перикардите аускультативно определяется
2)сухие хрипы
3)усиление тонов
4)шум трения перикарда
! 4
№ 133
* 1 -один правильный ответ
При экссудативном перикардите больной занимает вынужденное положение
1)горизонтальное
2)горизонтальное с приподнятыми ногами
3)лежа на боку
4)сидя с наклоном туловища вперед
! 4
№ 134
* 1 -один правильный ответ
Аускультативный признак экссудативного перикардита
1)акцент второго тона на аорте
2)акцент второго тона на легочной артерии
3)усиление первого тона на верхушке сердца
4)ослабление тонов сердца
№ 135
* 1 -один правильный ответ
При экссудативном перикардите границы сердца увеличиваются
1)влево
2)вниз
3)вправо
4)во все стороны
! 4
№ 136
* 1 -один правильный ответ
Главный этиологический фактор развития гипертонической болезни
1)нервно-психическое перенапряжение
2)гломерулонефрит
3)ожирение
4)болезнь Иценко-Кушинга
! 1
№ 137
* 1 -один правильный ответ
Сильная головная боль, тошнота, рвота, «мушки» перед глазами, напряженный пульс наблюдаются при
1)обмороке
2)коллапсе
3)гипертоническом кризе
! 3
№ 138
* 1 -один правильный ответ
При гипертоническом кризе аускультативно отмечается
1)ослабление первого тона на верхушке
2)ослабление второго тона на верхушке
3)акцент второго тона на аорте
4)акцент второго тона на легочной артерии
! 3
№ 139
* 1 -один правильный ответ
При лечении гипертонической болезни применяют
1)эналаприл, атенолол
2)дигоксин, димедрол
3)целанид, корвалол
4)атропин, аспаркам
! 1
№ 140
* 1 -один правильный ответ
Осложнение гипертонической болезни
1)инсульт, инфаркт миокарда
2)обморок, коллапс
3)ревматизм, порок сердца
4)пневмония, плеврит
! 1
№ 141
* 1 -один правильный ответ
У больного на фоне гипертонического криза появились удушье и обильная пенистая розовая мокрота — это
1)крупозная пневмония
2)легочное кровотечение
3)отек легких
4)тромбоэмболия легочной артерии
! 3
№ 142
* 1 -один правильный ответ
Твердый, напряженный пульс наблюдается при
1)гипертоническом кризе
2)обмороке
3)коллапсе
4)кардиогенном шоке
! 1
№ 143
* 1 -один правильный ответ
При гипертоническом кризе применяют
1)анальгин, димедрол
2)баралгин, мезатон
3)клофелин, лазикс
4)морфин, кордиамин
! 3
№ 144
* 1 -один правильный ответ
Кратность диспансерных осмотров больных с гипертонической
болезнью в течение года
1)1
2)2
3)3
4)4
! 4
№ 145
* 1 -один правильный ответ
Критерий эффективности диспансеризации при гипертонической болезни
1)ухудшение клинических показателей
2)уменьшение трудопотерь
3)увеличение числа инфарктов миокарда
4)увеличение числа инсультов
! 2
№ 146
* 1 -один правильный ответ
Фактор риска развития атеросклероза
1)высокий уровень холестерина
2)занятия физической культурой
3)неотягощенная наследственность
4)рациональное питание
! 1
№ 147
* 1 -один правильный ответ
При атеросклерозе поражаются
1)артерии
2)вены
3)капилляры
4)мышцы
! 1
№ 148
* 1 -один правильный ответ
Осложнение атеросклероза
1)асцит
2)инфаркт миокарда
3)пиелонефрит
4)пневмония
! 2
№ 149
* 1 -один правильный ответ
Антиатерогенными являются липопротеиды
1)высокой плотности
2)низкой плотности
3)очень низкой плотности
! 1
№ 150
* 1 -один правильный ответ
При лечении атеросклероза следует исключить продукты, богатые
1)витамином С
2)железом
3)калием
4)холестерином
! 4
СЕСТРИНСКОЕ ДЕЛО В КАРДИОЛОГИИ. Тесты с ответами
СЕСТРИНСКОЕ ДЕЛО В КАРДИОЛОГИИ. Тесты с ответами — 2020 год
1 а, 2 в, 3 г, 4 в, 5 г, 6 г, 7 б, 8 б, 9 в, 10 б, 11 г, 12 г, 13 в, 14 в, 15 г, 16 в, 17 в, 18 б, 19 г, 20 г, 21 г, 22 г, 23 б, 24 г, 25 б, 26 в, 27 а, 28 в, 29 а, 30 а, 31 г, 32 г, 33 а, 34 а, 35 а, 36 в, 37 а, 38 а, 39 а, 40 а, 41 б, 42 а, 43 б, 44 в, 45 г, 46 г, 47 г, 48 г, 49 г, 50 а, 51 б, 52 б, 53 а, 54 б, 55 г, 56 в, 57 г, 58 а, 59 г, 60 в, 61 а, 62 а, 63 а, 64 а, 65 а, 66 а, 67 б, 68 б, 69 б, 70 г, 71 б, 72 в, 73 г, 74 г, 75 г, 76 в, 77 в, 78 г, 79 а, 80 б, 81 а, 82 г, 83 б, 84 б, 85 в, 86 а, 87 б, 88 г, 89 г, 90 г, 91 б, 92 в, 93 б, 94 г, 95 а, 96 г, 97 г, 98 а, 99 а, 100 а.
1. Этиология ревматизма
а) бета-гемолитический стрептококк
б) золотистый стафилококк
в) вирусы
г) риккетсии
2. Нормальный уровень холестерина в крови у взрослых
а) 2,8 ммоль/л
б) 4,0 ммоль/л
в) 5,2 ммоль/л
г) 6,9 ммоль/л
3. К развитию ревматизма предрасполагает
а) нерациональное питание
б) гиподинамия
в) стрессы
г) очаг хронической инфекции
4. Основными причинами развития заболеваний сердечно-сосудистой системы являются
а) неблагоприятные климатические условия
б) природно-экологические факторы
в) гиперлипидемия
г) рациональное питание
5. Основные симптомы ревмокардита
а) головная боль, головокружение, повышение АД
б) слабость, понижение АД
в) снижение аппетита, гектическая лихорадка
г) боль в области сердца, тахикардия, субфебрилитет
6. Потенциальная проблема пациента при ревмокардите
а) полиартрит
б) повышение АД
в) острая сосудистая недостаточность
г) хроническая сердечная недостаточность
7. При ревматизме чаще поражается клапан сердца
а) аортальный
б) митральный
в) пульмональный
г) трехстворчатый
8. Основные симптомы ревматического полиартрита
а) повышение температуры, стойкая деформация суставов
б) поражение крупных суставов, летучесть и симметричность болей
в) поражение мелких суставов, скованность
г) недомогание, моноартрит с деформацией
9. Наиболее частый исход ревматического эндокардита
а) атеросклероз
б) гипертоническая болезнь
в) порок сердца
г) выздоровление
10. Поражение кожи при ревматизме
а) диффузный цианоз
б) кольцевидная эритема
в) «сосудистые звездочки»
г) акроцианоз
11. Исход ревматического полиартрита
а) анкилоз
б) деформация сустава
в) кровоизлияние в полость сустава
г) отсутствие остаточных деформаций
12. При ревматизме в общем клиническом анализе крови определяются
а) тромбоцитопения, лейкопения
б) увеличение СОЭ, лейкопения
в) тромбоцитоз, эритроцитоз
г) лейкоцитоз, увеличение СОЭ
13. При лечении ревматизма с этиотропной целью применяется
а) анальгин
б) нитроглицерин
в) пенициллин
г) фурагин
14. При лечении ревматизма с патогенетической целью применяются
а) анальгетики
б) нитраты
в) нестероидные противовоспалительные препараты
г) мочегонные
15. Ацетилсалициловую кислоту медсестра рекомендует принимать
а) за 10 мин. до еды
б) за 20 мин. до еды
в) за 30 мин. до еды
г) после еды
16. Потенциальная проблема пациента при приеме ацетилсалициловой кислоты
а) рвота
б) понижение аппетита
в) желудочное кровотечение
г) отрыжка тухлым
17. Возможные осложнения при приеме преднизолона
а) одышка, лёгочное кровотечение
б) головная боль, снижение АД
в) повышение АД, гипергликемия, ожирение
г) лихорадка, нарушение слуха
18. Для вторичной профилактики ревматизма применяют
а) анальгин
б) бициллин
в) димедрол
г) фуросемид
19. Бициллинопрофилактика при ревматизме проводится с момента последнего обострения в течение
а) 1 года
б) 2 лет
в) 4 лет
г) 5 лет
20. Основная причина приобретенных пороков сердца
а) гипертоническая болезнь
б) инфаркт миокарда
в) стенокардия
г) ревматизм
21. Синюшное окрашивание губ и кончиков пальцев — это
а) гиперемия
б) иктеричность
в) диффузный цианоз
г) акроцианоз
22. Кожные покровы при митральном стенозе
а) бледные
б) желтушные
в) нормальной окраски
г) цианотичные
23. Гидроперикард – это
а) массивный отёк организма
б) застойная жидкость в полости перикарда
в) жидкость в полости плевры
г) воспаление перикарда
24. Основные симптомы митрального стеноза
а) сердцебиение, повышение АД
б) отеки, сжимающая боль за грудиной
в) головная боль, мелькание «мушек» перед глазами
г) кровохарканье, одышка, мерцательная аритмия
25. Частота сердечных сокращений 110 уд/мин.
а) брадикардия
б) тахикардия
в) экстрасистолия
г) норма
26. При заболеваниях сердечно-сосудистой системы с нерезким нарушением кровообращения применяется диета
а) вариант с механическим и химическим щажением
б) вариант с повышенным количеством белка
в) основной вариант стандартной
г) вариант с пониженным количеством белка
27. Диета при гипертонической болезни предполагает
а) ограничение жидкости и соли
б) увеличение жидкости и белков
в) ограничение жиров и углеводов
г) увеличение жиров и белков
28. Возможный фактор риска гипертонической болезни
а) гиповитаминоз
б) очаг хронической инфекции
в) нервно-психическое перенапряжение
г) переохлаждение
29. АД 180/100 мм рт.ст. – это
а) гипертензия
б) гипотензия
в) коллапс
г) норма
30. Основные симптомы гипертонического криза
а) головная боль, головокружение
б) кровохарканье, головная боль, одышка
в) изжога, рвота, шум в ушах
г) отрыжка, слабость
31. Потенциальная проблема пациента при гипертоническом кризе
а) асцит
б) острая сосудистая недостаточность
в) кровохарканье
г) сердечная недостаточность
32. Независимое сестринское вмешательство при гипертоническом кризе
а) введение пентамина
б) введение лазикса
в) холод на грудную клетку
г) горчичники на икроножные мышцы
33. Зависимое сестринское вмешательство при гипертоническом кризе – введение
а) дибазола, лазикса
б) нитроглицерина, анальгина
в) глюкозы, панангина
г) морфина, гепарина
34. При лечении гипертонической болезни применяются
а) эналаприл, атенолол
б) дигоксин, димедрол
в) целанид, корвалол
г) атропин, аспаркам
35. Осложнения гипертонической болезни
а) инсульт, инфаркт миокарда
б) обморок, коллапс
в) ревматизм, порок сердца
г) пневмония, плеврит
36. Появление на фоне гипертонического криза обильной пенистой розовой мокроты является проявлением
а) пневмонии
б) легочного кровотечения
в) отека легких
г) кровохарканья
37. Твердый напряженный пульс наблюдается при
а) гипертоническом кризе
б) кардиогенном шоке
в) коллапсе
г) обмороке
38. Подготовка пациента к ультразвуковому исследованию сердца
а) разъяснение сущности исследования
б) очистительная клизма
в) промывание желудка
г) проведение бронхоскопии
39. Фактор риска развития атеросклероза
а) высокий уровень холестерина
б) занятия физической культурой
в) неотягощенная наследственность
г) рациональное питание
40. При атеросклерозе поражаются
а) артерии
б) вены
в) капилляры
г) мышцы
41. Осложнения атеросклероза
а) асцит, анасарка
б) инсульт, инфаркт миокарда
в) пиелонефрит, цистит
г) пневмония, бронхит
42. Основные симптомы при атеросклерозе артерий головного мозга
а) головная боль, ухудшение памяти
б) загрудинная боль, нарушение ритма сердца
в) снижение аппетита и массы тела
г) тошнота, рвота
43. Симптом атеросклероза коронарных артерий
а) головная боль
б) загрудинная боль
в) одышка
г) тошнота
44. Симптом атеросклероза мезентериальных артерий
а) лихорадка
б) слабость
в) боли в животе
г) понижение АД
45. Основные симптомы атеросклероза артерий нижних конечностей
а) слабость, тахикардия
б) отеки, повышение АД
в) одышка, аритмия
г) боли в икроножных мышцах при ходьбе, зябкость
46. Потенциальная проблема пациента при атеросклерозе артерий нижних конечностей
а) кожный зуд
б) зябкость
в) парестезии
г) гангрена
47. Потенциальная проблема пациента при атеросклерозе почечных артерий
а) артериальная гипотония
б) лейкоцитурия
в) лихорадка
г) олигурия, никтурия
48. Больным атеросклерозом медсестра рекомендует исключить из питания продукты, богатые
а) витамином С
б) железом
в) калием
г) холестерином
49. Большое количество холестерина содержат
а) крупы, бобовые
б) овощи, фрукты
в) рыба, ягоды
г) яйца, икра
50. Профилактика атеросклероза включает
а) занятия физической культурой
б) закаливание
в) санацию хронических очагов инфекции
51. Основная причина смертности при заболеваниях органов кровообращения
а) гипертоническая болезнь
б) ишемическая болезнь сердца
в) пороки сердца
г) ревматизм
52. Проявлением синдрома коронарной недостаточности является
а) отёк лёкгих.
б) инфаркт миокарда
в) коллапс
г) сердечная астма
53. Основная причина ишемической болезни сердца
а) атеросклероз коронарных артерий
б) гипертоническая болезнь
в) пороки сердца
г) ревматизм
54. Основной симптом стенокардии
а) слабость
б) сжимающая, давящая боль
в) одышка
г) тошнота
55. Загрудинная боль, иррадиирующая под левую лопатку, продолжительностью 5-10 минут, наблюдается при
а) инфаркте миокарда
б) ревмокардите
в) остеохондрозе
г) стенокардии
56. Независимое сестринское вмешательство при появлении сжимающей загрудинной боли
а) введение морфина
б) введение анальгина
в) нитроглицерин под язык
г) димедрол внутрь
57. Факторы риска ИБС
а) гипотония
б) переохлаждение
в) гиповитаминоз
г) гиподинамия
58. Функциональный класс стабильной стенокардии характеризует
а) состояние сердечной мышцы
б) объём сердечного выброса
в) переносимость физических нагрузок
г) наличие факторов риска
59. Аэрозольная форма нитроглицерина
а) нитронг
б) нитросорбид
в) нитрогранулонг
г) нитроминт
60. Для расширения коронарных артерий медсестра применяет
а) гепарин
б) морфин
в) нитроглицерин
г) панангин
61. Нитрат короткого действия
а) нитроглицерин
б) нитрогранулонг
в) сустак-форте
г) оликард
62. Эффект действия нитроглицерина наступает через (мин.)
а) 1-3
б) 10-15
в) 20-25
г) 30-40
63. Побочное действие нитроглицерина
а) головная боль
б) лихорадка
в) отёки
г) асцит
64. Длительность боли при стенокардии не более
а) 30 минут
б) 60 минут
в) 120 минут
г) 180 минут
65. При лечении стенокардии используются
а) нитраты, бета-адреноблокаторы
б) анальгетики, наркотики
в) гипотензивные, диуретики
г) ганглиоблокаторы, диуретики
66. Основная причина инфаркта миокарда
а) атеросклероз коронарных артерий
б) порок сердца
в) ревматический эндокардит
г) ревматический миокардит
67. Основной симптом при ангинозной форме инфаркта миокарда
а) головная боль
б) загрудинная боль
в) отеки на ногах
г) сердцебиение
68. При инфаркте миокарда наблюдается
а) загрудинная боль, купирующаяся нитроглицерином
б) загрудинная боль, не купирующаяся нитроглицерином
в) колющая боль в области сердца
г) ноющая боль в области сердца
69. Типичная форма инфаркта миокарда
а) абдоминальная
б) ангинозная
в) астматическая
г) безболевая
70. Осложнение инфаркта миокарда
а) одышка
б) артриты
в) повышение АД
г) кардиогенный шок
71. Основной симптом при астматической форме инфаркта миокарда
а) загрудинная боль
б) приступ удушья
в) боль в животе
г) головная боль
72. Клинические симптомы кардиогенного шока
а) лихорадка, рвота
б) приступ удушья
в) резкое снижение АД, частый нитевидный пульс
г) резкое повышение АД, напряженный пульс
73. Появление удушья, обильной пенистой розовой мокроты при инфаркте миокарда является проявлением
а) пневмонии
б) кровохарканья
в) легочного кровотечения
г) отека легких
74. Экстрасистолия – это
а) уменьшение частоты сердечных сокращений
б) увеличение частоты сердечных сокращений
в) нарушение проводимости
г) преждевременное сокращение сердца
75. Показанием к кровопусканию является
а) анемия
б) коллапс
в) обморок
г) гипертонический криз
76. Зависимое сестринское вмешательство при инфаркте миокарда – введение
а) папаверина, лазикса
б) пентамина, дибазола
в) фентанила, дроперидола
г) димедрола, но-шпы
77. При записи ЭКГ на правую руку накладывают электрод
а) зеленый
б) желтый
в) красный
г) черный
78. Место установки грудного электрода при записи отведения V4
а) 4 межреберье справа от грудины
б) 4 межреберье слева от грудины
в) 5 межреберье слева от грудины
г) 5 межреберье по левой среднеключичной линии
79. В первые дни заболевания медсестра контролирует соблюдение больным инфарктом миокарда режима
а) строгого постельного
б) постельного
в) палатного
г) общего
80. Транспортировка больного с неосложненным инфарктом миокарда
а) в кресле-каталке
б) на носилках
в) самостоятельное передвижение
г) передвижение в сопровождении медработника
81. Больному инфарктом миокарда необходима госпитализация
а) в первые часы заболевания
б) на 2-е сутки заболевания
в) на 3-и сутки заболевания
г) на 4-е сутки заболевания
82. Обморок – это форма острой недостаточности
а) коронарной
б) левожелудочковой
в) правожелудочковой
г) сосудистой
83. Причина развития обморока
а) резкое повышение АД
б) острая гипоксия мозга
в) высокая температура тела
г) метеоризм
84. При обмороке медсестра придает пациенту положение
а) с приподнятым изголовьем
б) с приподнятыми ногами
в) на левом боку
г) на правом боку
85. Независимое сестринское вмешательство при обмороке
а) введение пентамина
б) введение мезатона
в) рефлекторное воздействие нашатырного спирта
г) проведение оксигенотерапии через пеногасители
86. После восстановления сознания при обмороке медсестра должна
а) напоить пациента крепким горячим чаем
б) поставить банки
в) поставить горчичники
г) провести кровопускание
87. Сердечная астма, отёк лёгкого – это формы острой недостаточности
а) коронарной
б) левожелудочковой
в) правожелудочковой
г) сосудистой
88. Основной симптом сердечной астмы
а) боль в животе
б) головокружение
в) тошнота
г) удушье
89. Медсестра накладывает венозные жгуты на конечности при
а) бронхиальной астме
б) обмороке
в) стенокардии
г) сердечной астме
90. При застое крови в малом круге кровообращения медсестра обеспечит пациенту положение
а) горизонтальное
б) горизонтальное с приподнятыми ногами
в) коленно-локтевое
г) сидя, с опущенными ногами
91. Гипотиазид пациентам с гипертонической болезнью рекомендуется принимать
а) утром после еды
б) утром натощак
в) перед сном
г) перед ужином
92. Ведущий симптом отека легких
а) кашель со «ржавой» мокротой
б) сердцебиение
в) кашель с обильной пенистой розовой мокротой
г) головная боль
93. Отеки нижних конечностей, асцит, увеличение печени являются признаками
а) инфаркта миокарда
б) недостаточности кровообращения
в) стенокардии
г) гипертонической болезни
94. Отеки сердечного происхождения появляются
а) утром на лице
б) утром на ногах
в) вечером на лице
г) вечером на ногах
95. При наличии отеков медсестра рекомендует больному
а) ограничить прием жидкости и соли
б) ограничить прием белков и жиров
в) увеличить прием жидкости и соли
г) увеличить прием белков и жиров
96. При лечении хронической сердечной недостаточности применяются
а) антибиотики, нитрофураны
б) бронхолитики, муколитики
в) цитостатики, глюкокортикостероиды
г) ингибиторы АПФ, диуретики
97. При передозировке сердечных гликозидов может быть:
а) нарастание отёков, слабость
б) сердцебиение, снижение АД
в) головная боль, тахикардия
г) брадикардия, боль в животе
98. Частота сердечных сокращений 54 уд/мин. – это
а) брадикардия
б) тахикардия
в) экстрасистолия
г) норма
99. В рационе пациента с атеросклерозом предпочтительны
а) растительные жиры
б) мясо
в) кофе, чай
г) продукты, богатые углеводами
100. Основной симптом гастралгической формы инфаркта миокарда
а) боль в животе
б) головная боль
в) загрудинная боль
г) приступ удушья
////////////////////////////
Ревматизм сердца: причины, симптомы и лечение
Определение заболевания

Очаг поражения при ревматизме
Ревматизм — это заболевание, которое является осложнением инфекции, вызванной бета-гемолитическим стрептококком группы А, проявляется в виде нарушений в структуре и функционировании преимущественно сердца и суставов. Болезнь развивается в результате чрезмерной активности иммунной системы в ответ на токсины возбудителя — стрептококка, аутоиммунный ответ и запускает каскад реакций, связанных с токсическим поражением собственно органов и тканей, в большей степени суставов и сердца.
Еще в девятнадцатом веке два великих ученых-медика Сокольский и Буйо независимо друг от друга выяснили, что при ревматизме помимо суставных поражений наблюдается еще и сердечные нарушения. Взаимосвязь стрептококковой инфекции, сердечного и суставного поражения стало настоящим прорывом в учении о ревматизме. Стало понятно, что происходит системное, а не локальное поражение. И главным механизмом такого поражения является аутоиммунный ответ организма. Для описания данного заболевания сегодня употребляется термин «острая ревматическая лихорадка».
Причина болезни

Гемолитический стрептококк
Ревматизмом сердца заболевают далеко не все люди, имеющие в анамнезе фарингиты или заболевания дыхательных путей стрептококковой этиологии. Болеют лица, имеющие определенную предрасположенность к развитию данной патологии:
- женщины;
- девочки старше 5 лет;
- частые инфекции верхних дыхательных путей, очаги хронического воспаления в носоглотке, горле;
- наследственная предрасположенность;
- носительство определенных генов в системе НLА (Вмаркера Д8-17).
Развитие болезни невозможно без предварительного «поселения» в организме пациента гемолитического стрептококка гр. А. Данный возбудитель размножается в клетках и начинает вырабатывать множество токсинов — стрептолизин О, стрептолизин S, гиалуронидазу, М протеин. На выработку токсинов иммунная система отвечает весьма объяснимо: начинает вырабатывать антитела, для их уничтожения. Антигены инфекционного агента весьма сходны с клеточными рецепторами соединительной ткани организма, и антитела вступают во взаимодействие не только с токсинами, но и с собственными тканями, клетками сердца.
Если представить образно: идет «война» в организме, но не только против чужих — токсинов стрептококка, а и против своих — соединительнотканных и миокардиальных клеток. Формируются иммунные комплексы, которые оседая в сосудах, делают их максимально проницаемыми для чужеродных токсинов, тем самым усугубляя развивающееся воспаление соединительной и сердечной ткани. Воспаление изменяет структуру и функции органов, вызывая соответствующие симптомы ревматизма сердца.
Как заподозрить ревматизм сердца на ранних этапах?

«Латентный» первый период
Рассмотрим типичную «классику» развития признаков ревматизма сердца. Пациент — девочка старше 5 лет, или молодая девушка (мужской пол также болеет ревматизмом сердца, но реже), перенесшая накануне ангину, фарингит. После 1-2 недель от начала заболевания не отмечает улучшения самочувствия: беспокоит недомогание, субфебрильная температура 37-37,5 градусов, в анализах не снижается СОЭ, нарастают титры антистрептолизиновых антител. Такое «промежуточное» состояние до яркой клиники ревматизма сердца может беспокоить пациента на протяжении 2-4 недель. Это так называемый «Латентный» первый период. Следующая волна заболевания уже характеризуется острыми клиническими проявлениями сердечной патологии.
Поражение сердца при ревматизме

Одышка в покое
Ревматизм сердца может поражать все кардиальные слои. В таком случае речь идет о панкардите. Это тяжелое состояние, особенно если процесс воспаления распространяется диффузно. Пациентов беспокоит значительная одышка даже в покое, боли в сердце, нарушения ритма, развивается сердечная недостаточность, при тяжелой степени ее течения наблюдаются отеки ног, асцит.
Если болезнь затрагивает лишь внутреннюю оболочку сердца, развивается ревматический эндокардит. При данном поражении клинических симптомов ревматизма сердца может не быть вообще, либо они неярко выражены: умеренные боли в районе сердца, перебои в сердечной деятельности. Но последствия перенесенного эндокардита ревматического происхождения весьма опасны, в поздних стадиях воспаление переходит в фазу склероза — возможно развитие порока клапанов сердца.
Измененная ревматическим процессом мышечная кардиальная оболочка диагностируется как миокардит, он может быть как очаговым — при поражении локальных частей миокарда, либо диффузном — при полном охвате воспалением всех мышцы сердца. Диффузная форма протекает более тяжело, чем локальная, со сходными клиническими симптомами, какие наблюдаются при панкардите. Очаговый миокардит может проявляться сердечными болями умеренной или слабой интенсивности, аритмией.
При осмотре пациента с ревматизмом сердца врач может наблюдать усиление сердцебиения или перебои в сердечной работе, выслушивать шум у верхушки сердца, наблюдать увеличение кардиальных размеров при перкуссионном исследовании и рентгенологически.
Внесердечные симптомы

Острые боли, покраснение в коленных, голеностопных суставах
Кроме поражения сердца, ранними симптомами, указывающими на ревматизм, становятся:
- Поражение суставов. Симптомами ревматического суставного поражения служат острые боли, покраснение в коленных, голеностопных суставах. Чаще наблюдается поражение многих суставов, реже 1-2ух. Характерна летучесть болей: с утра может беспокоить один сустав, а к обеду — другой. Также суставному синдрому при ревматизме свойственно купирование болей после приема НПВП.
- Поражение кожи и ПЖК. Возможно появление высыпаний округлой форме на коже, редким проявлением поражения ПЖК является формирование ревматических округлых, плотных, безболезненных узелков.
- Поражение нервной системы. В 15% случаев у заболевших ревматизмом встречается поражение ЦНС, которое называется малой хореей. У пациентов наблюдаются непроизвольные движения, подергивания, мышечная слабость в сочетании с симптомами энцефалопатии (снижением памяти, перепадами настроения, лабильностью эмоций).
Напомним, что чаще всего при ревматическом поражении встречаются кардиальные и суставные формы нарушений
Диагностика ревматизма сердца

ЭхоКГ сердца
В современной медицине на помощь осмотру врача приходят современные лабораторные и инструментальные методы диагностики, не оставляющие шансов ревматизму сердца остаться незамеченным. Какие же изменения выявляют эти методы?
- ОАК: рост СОЭ, лейкоцитов
- БАК: повышение показателей воспаления — серомукоида, глобулинов, СРБ, фибрина
- серологическое исследование: рост титра антител к стрептолизину о, -s, стрептокиназе
- ЭКГ: снижение амплитуды зубцов, аритмии, снижение интервала S-T
- ЭхоКГ: изменение клапанных створок при эндокардите, снижение сократительной функции или проявления недостаточности кровообращения при панкардите, миокардите.
- Рентгенография ОГК: увеличение размеров сердечной тени.
Лечение
Лечение ревматизма сердца включает в себя строгий постельный режим в острую фазу болезни, бессолевую диету и ограничение питьевого режима, лечение по показаниям медикаментозными препаратами: гормонами, антибиотиками, метаболическими средствами, НПВС. Обязательно проведение вторичной профилактики у переболевших ревматизмом сердца, а также их постановка на диспансерный учет.
Ревматизм сердца — что это такое, симптомы и лечение, прогноз
Заболевания сердечно-сосудистой системы давно перестали быть проблемой пожилых. Молодые люди так же страдают от этих проблем, и всё чаще узнают, что такое ревматизм сердца, его симптомы и лечение. Данную болезнь важно своевременно диагностировать и обеспечить пациенту квалифицированную медицинскую помощь, иначе значительно возрастает риск развития осложнений.
Что это такое?
Воспалительный процесс отдельных слоёв или стенок сердца, развитый на фоне стрептококковой инфекции, называется ревматизмом или ревмокардитом. Патология имеет размытую локализацию, в запущенных случаях охватывает все оболочки органа. На поражённых тканях сердечной мышцы возникают ревматические узелки, которые со временем рубцуются. Одно из серьёзных осложнений — диффузный кардиосклероз. Иногда заболевание становится причиной развития пороков сердечных клапанов, нарушений кровотока, сердечной недостаточности. Подобные проблемы очень опасны и требуют неотложного лечения.
Причины патологии
Как правило, причиной ревмокардита становится стрептококковая инфекция. Чаще это заболевания носоглотки:
- гайморит
- фарингит
- тонзиллит
Согласно статистическим данным, острые формы перечисленных болезней становятся причиной ревматизма сердца у 3% пациентов. Чаще болеют подростки в возрасте от 7 до 16 лет, а также молодые женщины и пожилые люди.
Другие причины патологии:
- генетическая предрасположенность
- вирус герпеса
- цитомегаловирус
- корь
- паротит
- гепатит В
- т-лимфотропные вирусы
В соединительных тканях сердечной мышцы присутствуют клетки, которые иммунные антитела ошибочно принимают за болезнетворные бактерии во время борьбы с инфекцией. Таким образом, собственный иммунитет запускает патологический процесс. Из-за воспаления сердечные клапаны подвергаются необратимым изменениям: склеиваются и утолщаются. Риск развития ревматизма повышается при условии самолечения инфекций дыхательных путей, поэтому любые, даже самые простые болезни носоглотки рекомендуется лечить под контролем медика.
Выбрать специалиста, прочитать отзывы и записаться на прием к кардиологу онлайн
Классификация
Во время диагностики определяется степень тяжести заболевания согласно установленной классификации. Виды ревмокардита разделяют по фазам, степени тяжести, и распространению поражённых очагов.
Фазы ревматических процессов
Согласно медицинской классификации, существует 3 фазы ревматического кардита:
- 1 фаза (лёгкая) — симптомы слабо выражены
- 2 фаза (средняя) — умеренная симптоматика
- 3 фаза (тяжёлая) — ярко выраженная симптоматика, последняя степень заболевания
Варианты течения
Ревматизм сердца может протекать в нескольких формах:
- Острая — стремительное развитие заболевания с наличием ярко выраженных симптомов. В данном случае пациенту необходима срочная медицинская помощь.
- Подострая — период развития болезни составляет около полугода, интенсивность проявлений низкая.
- Затяжная — болезнь длиться в период от полугода и более. В начале признаки ярко выражены, но, со временем, проявления ослабевают.
- Рецидивирующая — в эту форму недуг переходит после нескольких этапов ремиссии. Наблюдаются частые атаки и быстрое прогрессирование.
- Латентная — скрытое течение заболевания без каких-либо признаков. Как правило, недуг обнаруживается на последней стадии, когда уже присутствует порок сердца.
Очаги поражения
В зависимости от области поражения, различают следующие формы ревматизма сердца:
- Эндокардит — воспаление внутренней оболочки органа. Зачастую приводит к развитию дефектов клапана, и, как следствие — к пороку сердца. Симптомы крайне размыты. Заподозрить недуг можно по сильной потливости, повышению температуры, появлению шумов в верхней области сердца и аорте.
- Локальная — патологические изменения затрагивают мышечный средний слой сердца, который называется миокардом. Сопровождается болью в груди, ускорением сердцебиения, общей слабостью и повышенной утомляемостью. На заболевание указывают изменения в кардиограмме и общем анализе крови.
- Диффузная — тяжёлая форма, которая сопровождается сильной одышкой, бледностью, повышенным сердцебиением, слабостью. Систематически пациент впадает в полуобморочное или обморочное состояние, возникают застои в печени и лёгким, изменяется характер тонов при прослушивании.
- Эндомиокардит — воспалительный процесс, затрагивающий эндокард и миокард.
- Перикардит — воспаление наружных оболочек органа. Данная форма наблюдается редко, трудно диагностируется. Проявляется болью и шумами в сердце, появлением одышки, головокружением и слабостью.
- Панкардит — воспаление 3 оболочек, протекает довольно тяжело.
- Возвратный ревмокардит — имеет затяжное течение, сложно диагностируется. Проявления схожи с миокардитом и эндокардитом. Первые симптомы возникают после развития порока сердца.
Как распознать
Симптомы ревмокардита в каждом отдельном случае зависят от области поражения и тяжести заболевания.
Основные признаки ревматизма сердца:
- быстрая утомляемость и плохое самочувствие
- пониженная трудоспособность
- боль в груди
- учащённый пульс
- периодическая аритмия
- повышенная потливость
- в положении лёжа возникает одышка
- проявление кашля во время физических нагрузок
- отёки ног
- кожа на ногах приобретает синюшный, или наоборот, бледный оттенок
- скопление жидкости в брюшине, которое проявляется увеличением селезёнки, печени, объёма живота в целом
- наличие шумов при прослушивании
- расширение границ сердца влево
- нарушение ритма согласно электрокардиограмме
- хрипы в лёгких
- приступы удушья и нехватки кислорода
- тромбоэмболия — нарушение свёртываемости крови, развитие тромбов
На тяжёлой стадии ревмокардита симптомы ярко выражены, кровообращение затруднено. Прослушиваются характерные шумы, может развиться сердечная недостаточность. Пациент находится в тяжёлом состоянии, существует риск летального исхода.
Симптомы у детей
Как правило, у детей ревмокардит возникает на фоне инфекции верхних дыхательных путей, которая сопровождается повышением температуры тела. Также наблюдается одышка и боль в груди низкой интенсивности. Вскоре эти симптомы пропадают, но через какое-то время снова возвращаются. На втором этапе заболевания возникает ревматическая лихорадка, сопровождающаяся признаками:
- незначительное повышение температуры
- одышка
- слабость
- боли в голове и суставах
- повышенная потливость
Зачастую ревматическая лихорадка становится первым серьёзным симптомом, указывающим на развитие ревмокардита. В течение ближайших трёх лет после повторной лихорадки формируется поражение сердечных стенок, с дальнейшим развитием порока клапана.
Характерные симптомы болезни у детей:
- боль в районе сердца давящего, жгущего, колющего характера
- учащение сердцебиения
- отеки стоп и нижних конечностей
В отдельных случаях поражение сердца протекает бессимптомно. Со временем эта патология может привести к развитию порока сердца у ребёнка.
Диагностика
В случаях скрытого течения заболевания диагностика затруднена. Часто возможные проявления патологии больные принимают за обычную простуду, поэтому вовремя не обращаются к врачу.
Для диагностики ревматических болей используются лабораторные и инструментальные методы:
- Изучение врачом истории инфекционных недугов пациента.
- Визуальный осмотр.
- Электрокардиограмма — указывает на патологическое увеличение интервала Р-Q.
- Ультразвуковое исследование и рентген — позволяют увидеть увеличение размеров органа и другие важные диагностические показатели.
- Фонокардиография — позволяет выявить появление шумов, изменение тонов работы сердца.
- ЭхоКГ — помогает определить наличие изменений сердечных клапанов.
- Общий и биохимический анализы крови — помогают определить повышение уровня СОЭ и лейкоцитов, понижение гемоглобина, выявить наличие фибриногена и С-реактивного белка.
- Иммунограмма — указывает на повышение показателей противострептококковых антител и антикардиальных тел, изменение уровня некоторых иммуноглобинов.
На основании полученных данных ставится диагноз, определяется сложность заболевания, после чего назначается лечение. Терапия направлена на снятие воспаления, устранение сердечной недостаточности, улучшение функционирования сердечно-сосудистой системы.
Лечение
При своевременном обращении в медицинское учреждение курс лечения острой или подострой стадии недуга в условиях стационара составляет от 2 недель до 2 месяцев. Запущенную форму заболевания вылечить полностью не удастся, — время от времени симптомы патологии будут беспокоить пациента.
Методы лечения ревмокардита:
- медикаментозное лечение
- физиотерапия и санаторно-курортное лечение
- лечебная физкультура
- соблюдение диеты №1
- профилактические мероприятия: закаливание, проветривание помещения, частые прогулки на свежем воздухе, своевременное устранение очаговых инфекций, ограждение пациента от других больных, заражённых стрептококком, систематическое наблюдение у врача
Методы лечения острого и затяжного ревматизма отличаются. При сформированном пороке сердца может понадобиться хирургическое лечение.
Острая фаза
Во время лечения показан постельный режим. Медикаментозная терапия предполагает введение инъекций пенициллин содержащих препаратов на протяжении 2 недель. Если у больного наблюдается индивидуальная непереносимость пенициллина, потребуется курс лечения эритромицином.
Также по усмотрению врача назначаются:
- ацетилсалициловая кислота или аналоги для снятия воспаления
- нестероидные противовоспалительные средства
- иммунодепрессанты
- гамма-глобулины
Терапия проводится исключительно под контролем врача, желательно в условиях стационара.
Затяжная форма
При наличии затяжной формы ревматизма пациенту назначаются курсы лечения препаратами хинолинового ряда: плаквенил, дилагил. Примерная длительность терапии — 1-2 года.
При необходимости назначаются:
- иммунодепрессанты при условии ежедневного контроля изменений состава крови
- гамма-глобулины в комплексе с десенсибилизирующими препаратами
- мочегонные средства
- гликозиды
- витамины
При лечении затяжной ревматической болезни сердца показаны физиотерапевтические процедуры для снятия воспаления и улучшения кровообращения: ванны из лечебных грязей, воздействие ультрафиолетом, массаж, электрофорез. После основного лечения в условиях стационара пациенту показано прохождение курсов санитарно-курортного лечения, а также профилактические мероприятия. В течение года после перехода болезни в неактивную фазу пациенту назначается дополнительная лекарственная терапия, которая включает нестероидные противовоспалительные препараты, десенсибилизирующие, антибактериальные средства, витаминные комплексы.
Возможные осложнения
Частое осложнение ревматизма — быстрое разрушение сердечных клапанов. Патологические изменения приводят к сужению отверстий между камерами, а также к недостаточности клапана. Вследствие этих проблем возникают тромбы, провоцирующие опасные заболевания: тромбоэмболию, инфаркт, инсульт. Во время прогрессирования ревматизма ухудшается функциональность сердечной мышцы. Со временем эта проблема может привести к сердечной недостаточности или склерозу мышцы. Опасность ревматического миокардита заключается в том, что он может вызвать острую аритмию, и, как следствие — остановку дыхания.
Прогноз
Если острый или хронический ревмокардит был своевременно выявлен, и пациенту оказана квалифицированная медицинская помощь, то прогноз благоприятен. В большинстве случаев после правильной терапии функциональность сердца и его отделов полностью восстанавливается.Существует вероятность развития порока сердца, который впоследствии будет давать о себе знать неприятными симптомами.
Возможность летального исхода от сердечной недостаточности, вызванной ревмокардитом, довольно низкая. Согласно статистическим данным, смерть наступает всего в 0,1-0,5% случаев. При наличии других сердечно-сосудистых патологий, а также по мере увеличения возраста, прогноз для пациента может ухудшаться.
Видео: Как предупредить болезни сердца
Ревматический порок сердца: симптомы, диагностика, лечение
Ревматический порок сердца может развиваться у людей любого возраста. Патологию чаще диагностируют у женщин после 40 лет, хотя она встречается также у мужчин и детей. Это самое распространенное органическое поражение клапанного аппарата сердца.
Механизм возникновения
Ревматизмом называют тяжело развивающееся осложнение заболеваний инфекционного происхождения. Для проблемы характерно поражение соединительной ткани воспалительным процессом. Чаще всего от этого страдает сердечно-сосудистая система. Ревматические изменения приводят к изменению границ сердца и сопровождаются формированием узелковых образований на стенках желудочков и сердечной мышцы. С развитием воспалительного процесса узелки рубцуются.
Из-за этого впоследствии возникает кардиосклероз, эндокардит и другие патологии.
В результате пороков нарушается работа клапанов, которые обеспечивают нормальный ток крови. Под влиянием ревматизма развивается клапанная недостаточность. Из проявлений наиболее распространено нарушение оттока крови в период диастолы.
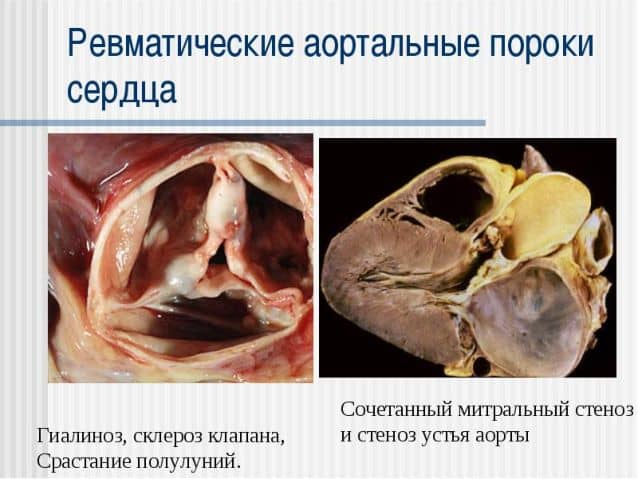
Узелками и рубцами нарушается прохождение крови, из-за чего орган перегружается, лежащие клапаны расширяются, и развиваются гипертрофические изменения в тканях сердца. Такие трудности в работе органа вызывают кислородное голодание и застойную сердечную недостаточность.
На начальных стадиях развития ревматические пороки сердца слабо выражены. С развитием болезни функции митрального клапана ухудшаются, и он не закрывает отверстие полностью, из-за чего большие объемы крови поступают внутрь органа.
Усиленное поступление крови приводит к увеличению левого предсердия. Это опасно развитием застойного процесса в обоих кругах кровообращения. Болезнь прогрессирует под влиянием наследственной и конституционной предрасположенности. Это связано с тем, что не всегда инфекционные болезни вызывают ревматизм, а он не всегда приводит к развитию пороков.
Как классифицируют
Ревматические пороки могут быть изолированными, когда нарушена работа одного клапана, и сочетанными, при них наблюдается сбой в нескольких клапанах.
В связи с патологическими изменениями может наблюдаться развитие:
- Стеноза. При этом сращиваются створки, и уменьшается проходимость между камерами. В связи с аномалией необходимое количество крови не проникает в полость. Патология обычно возникает у людей пожилого возраста.
- Недостаточности. Для болезни характерно неполное смыкание клапанов. Из-за дисфункции нарушается отток крови, и ее часть возвращается обратно в сердце и там застаивается. Это вызывает повышение нагрузки на орган и увеличение его в размерах.
- Комбинированных пороков. В этом случае недостаточность сочетается со стенозом. Болезнь отличается тяжелой клинической картиной и осложнениями.
В зависимости от поражения сердечной оболочки патология развивается в виде:
- Ревматического миокардита. Воспалительный процесс поражает мышечную сердечную оболочку. Болезнь не сопровождается осложнениями.
- Ревматического эндокардита. Недостаточность митрального клапана вызывается поражением внутренней оболочки.
- Ревматического перикардита. Воспаление перикарда приводит к разрушению внешней оболочки. Патология обычно протекает в тяжелой форме.
- Панкардита. Это наиболее опасный вариант развития событий. При этом воспаляются все слои сердца, и нарушается его сократительная способность. Заболевание сопровождается серьезными нарушениями кровотока и внезапной остановкой сердца.
Последствия зависят от вида патологического процесса.
Симптомы
Пороки сердца при ревматизме могут длительное время никак себя не проявлять. Проблему часто выявляют случайно, во время профилактического осмотра.
С развитием патологического процесса болезнь проявляется:
- приступами удушья в ночное время;
- синюшным румянцем на щеках;
- кашлем с незначительным выделением мокроты;
- посинением пальцев и области носогубного треугольника;
- отеками голеней и стоп;
- болями под ребрами справа, что связано с увеличением печени в размерах;
- общей слабостью.
При стенозе в мокроте наблюдаются примеси крови, больной быстро устает, худеет, дети медленно растут и развиваются.
При недостаточности в сердце и крупных сосудах ощущается пульсация, часто кружится голова, болит в грудной клетке справа во время физических нагрузок, наблюдаются обморочные состояния.
Диагностика
Ревматоидный порок сердца диагностируют с помощью физикального осмотра, лабораторных и инструментальных обследований.
При подозрении на патологический процесс берут кровь на общее и биохимическое исследование для определения воспалительного процесса и наличия инфекции. После этого для подтверждения диагноза назначают инструментальные методики. К ним относят:
- Электрокардиограмму. С ее помощью выявляют нарушения сердечного ритма и определяют вид аритмии. Также определяют ишемические нарушения и сердечные блокады.
- Фонокардиографию. Она необходима для фиксирования посторонних шумов и связи их с пороками.
- Рентгенографическое исследование грудной клетки. Процедура определяет наличие гипертрофических изменений в сердце. Снимок показывает также наличие застойных явлений и поражения предсердий.
- Эхокардиографию. С помощью ультразвука определяют, насколько снизились сократительные способности сердца, и выявляют изменения структуры сердечной мышцы и клапанов.
После подтверждения диагноза и определения вида патологии назначают лечение.
Лечение
Порок сердца после ревматизма лечат преимущественно с применением медикаментов.
 Консервативная терапия позволяет устранить воспалительный процесс, снизить риск развития осложнений и нормализовать ритм сердца.
Консервативная терапия позволяет устранить воспалительный процесс, снизить риск развития осложнений и нормализовать ритм сердца.
В курс такого лечения включены лекарства, позволяющие предотвратить сердечную недостаточность. Если возникли застойные явления, то используют средства для выведения жидкости из организма. В основном болезнь устраняют:
- ингибиторами ангиотензинпревращающего фермента;
- сердечными гликозидами;
- бета-блокаторами;
- мочегонными средствами;
- антагонистами кальциевых каналов;
- антиаритмическими средствами.
Ревматические пороки устраняют в условиях стационара. При тяжелой лихорадке больной должен соблюдать постельный режим. Для устранения ревматизма используют противовоспалительные и антибактериальные средства.
 После устранения ревматической атаки назначают профилактическое лечение, позволяющее избежать рецидивов. Предписания врача важно соблюдать в течение семи лет.
После устранения ревматической атаки назначают профилактическое лечение, позволяющее избежать рецидивов. Предписания врача важно соблюдать в течение семи лет.
В запущенных случаях, сопровождающихся слабой работой сердца и кровообращением, необратимыми последствиями, необходимо применить хирургическое лечение.
Если клапаны повредил обширный стеноз, то их разъединяют. Процедуру называют комиссуротомией. С ее помощью добиваются восстановления кровотока, предотвращают развитие застойных процессов.
При недостаточности может понадобиться протезирование. Во время такого лечения заменяют пораженные клапаны биологическими или искусственными имплантатами.
Осложнения
Поражение сердца ревматической болезнью приводит к:
- нарушениям ритма сердца;
- хронической форме сердечной недостаточности;
- инсульту;
- закупорке тромбом легочной артерии;
- инфекционному эндокардиту.
Патологии развиваются, если не проводить лечение болезни.
Прогноз и профилактика
При своевременной диагностике и лечении вполне можно рассчитывать на хороший прогноз. На начальных стадиях патологические изменения небольшие, и миокард не поражен, поэтому ситуацию можно исправить.
 Если болезнь перешла в стадию декомпенсации, то последствия зависят от наличия инфекционных заболеваний, количества рецидивов ревматизма и других факторов, способных ухудшить состояние клапанного аппарата.
Если болезнь перешла в стадию декомпенсации, то последствия зависят от наличия инфекционных заболеваний, количества рецидивов ревматизма и других факторов, способных ухудшить состояние клапанного аппарата.
При острой декомпенсации больные часто умирают.
К первичным мерам профилактики заболевания относят рекомендации, позволяющие предотвратить острую ревматическую лихорадку. Для этого больному необходимо:
- Регулярно гулять на свежем воздухе.
- Правильно питаться с большим количеством витаминов в продуктах.
- Вовремя устранять фарингит, ангину и другие инфекционные заболевания.
- Заниматься спортом.
Чтобы ревматические атаки не повторялись, больной должен на протяжении года регулярно употреблять антибактериальные препараты. Чтобы не возник инфекционный эндокардит, для профилактики после оперативных вмешательств на любом участке тела должны назначать антибиотики.
Дальнейшая жизнь человека, ее качество и трудоспособность зависят не только от лечения, а и от того, насколько ответственно он будет соблюдать профилактические рекомендации. Это поможет также избежать развития опасных для жизни осложнений.
Пороки вследствие ревматизма способны значительно усложнить беременность. Поэтому женщина должна постоянно находиться под наблюдением врачей.
Какие клапаны сердца наиболее часто поражаются при ревматизме
Содержание статьи
Ревматизм: признаки, сердечные проявления, диагностика, как лечить, профилактика
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Ревматизм – наиболее привычное для нас название этого воспалительного заболевания, хотя в литературе его иной раз именуют болезнью Сокольского-Буйо или ревматической лихорадкой, что абсолютно не меняет его суть.
Лет 30-40 назад распространение ревматизма было довольно широким. Главным образом, среди заболевших были часто и длительно болеющие дети от 6 до 14-15 лет, имеющие очаги хронической инфекции (тонзиллит), низкий иммунитет и наследственную предрасположенность к сердечной патологии. Появление первой атаки в совершеннолетнем возрасте не является исключением, однако дебют болезни у взрослых – явление довольно редкое.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Современная медицина знает много способов борьбы с этим весьма серьезным заболеванием, путь которого направлен прямиком на поражение сердца и формирование клапанных пороков. Диагностический поиск с применением новых методик и высокоточного оборудования, эффективные лекарственные препараты и действенные профилактические меры позволяют остановить патологический процесс еще в начале его зарождения.
Причины возникновения ревматической лихорадки
Наибольшее значение в формировании воспалительного процесса соединительной ткани с последующим поражением различных оболочек сердца принадлежит β-гемолитическому стрептококку (группа А), который часто поселяется в верхних дыхательных путях, чтобы спровоцировать острое респираторно-вирусное заболевание при сниженном иммунитете. Вот почему довольно часто ревматизм дебютирует после ангины или других родственных патологических состояний.
Невзирая на высокую заболеваемость ОРВИ и ангинами у детей, до ревматизма
Что это такое и как работает
Сердце имеет четыре клапана — по одному на каждую камеру сердца. Клапаны удерживают кровь в правильном направлении через сердце.
Митральный клапан и трехстворчатый клапан расположены между предсердиями (верхними камерами сердца) и желудочками (нижними камерами сердца).
Аортальный клапан и легочный клапан расположены между желудочками и основными кровеносными сосудами, выходящими из сердца.
Митральный клапан
Клапаны сделаны из прочных тонких лоскутов ткани, называемых створок или створок .
Листочки открываются, позволяя крови двигаться вперед через сердце в течение половины сердечного сокращения. Они закрываются, чтобы кровь не текла назад во время второй половины сердечного сокращения.
Митральный клапан имеет только две створки; аортальный, легочный и трикуспидальный клапаны — по три. Листочки прикреплены к кольцу из жесткой волокнистой ткани, называемой кольцом, и поддерживаются ею.Кольцо помогает поддерживать правильную форму клапана.
Створки митрального и трикуспидального клапанов также поддерживаются:
- Сухожильные хорды: жестких волокнистых нитей. Они похожи на струны, поддерживающие парашют.
- Папиллярные мышцы: часть внутренней стенки желудочков.
Сухожильные хорды и сосочковые мышцы обеспечивают устойчивость створок, предотвращая обратный ток крови.
Митральный клапан
Аортальный клапан
Как работают клапаны
Четыре клапана открываются и закрываются, чтобы кровь текла через сердце. Следующие шаги показывают, как кровь течет через сердце, и описывают, как работает каждый клапан, поддерживая движение крови.
1. Открытый трикуспидальный и митральный клапаны
Кровь течет из правого предсердия в правый желудочек через открытый трехстворчатый клапан и из левого предсердия в левый желудочек через открытый митральный клапан .
2. Закрытые трикуспидальный и митральный клапаны
Когда правый желудочек заполнен, трикуспидальный клапан закрывается и не дает крови течь назад в правое предсердие, когда желудочек сокращается (сжимается).
Когда левый желудочек заполнен, митральный клапан закрывается и предотвращает обратный ток крови в левое предсердие при сокращении желудочка.
3. Открыть легочный и аортальный клапаны
Когда правый желудочек начинает сокращаться, легочный клапан открывается с силой.Кровь откачивается из правого желудочка через легочный клапан в легочную артерию в легкие.
Когда левый желудочек начинает сокращаться, аортальный клапан принудительно открывается. Кровь выкачивается из левого желудочка через аортальный клапан в аорту. Аорта разветвляется на множество артерий и снабжает организм кровью.
4. Закрытые клапаны легочной артерии и аорты
Когда правый желудочек прекращает сокращаться и начинает расслабляться, легочный клапан закрывается.Это не дает крови течь обратно в правый желудочек.
Когда левый желудочек прекращает сокращаться и начинает расслабляться, аортальный клапан закрывается. Это предотвращает отток крови обратно в левый желудочек.
Эта модель повторяется, заставляя кровь непрерывно течь к сердцу, легким и телу. Четыре нормально работающих сердечных клапана гарантируют, что кровь всегда течет свободно в одном направлении и что нет обратной утечки.
Последний раз проверял медицинский работник Cleveland Clinic 12.04.2018.
Получите полезную, полезную и актуальную информацию о здоровье и благополучии
е НовостиКлиника Кливленда — некоммерческий академический медицинский центр.Реклама на нашем сайте помогает поддерживать нашу миссию. Мы не поддерживаем продукты или услуги, не принадлежащие Cleveland Clinic. Политика
.заболеваний сердечного клапана | Johns Hopkins Medicine
Что такое сердечные клапаны?
Сердце состоит из 4 камер — 2 предсердий (верхние камеры) и 2 желудочков (нижние камеры). Кровь проходит через клапан, покидая каждую камеру сердца. Клапаны предотвращают обратный ток крови. Они действуют как односторонние входы крови на одной стороне желудочка и односторонние выходы крови на другой стороне желудочка. К 4 сердечным клапанам относятся следующие:
Трехстворчатый клапан. Расположен между правым предсердием и правым желудочком.
Легочный клапан. Находится между правым желудочком и легочной артерией.
Митральный клапан. Расположен между левым предсердием и левым желудочком.
Аортальный клапан. Расположен между левым желудочком и аортой.
Как работают сердечные клапаны?
По мере того, как сердечная мышца сокращается и расслабляется, клапаны открываются и закрываются, позволяя крови течь в желудочки и выходить из организма через раз.Ниже приводится пошаговое объяснение кровотока через сердце.
Левое и правое предсердия сжимаются, когда они наполняются кровью. Это открывает митральный и трикуспидальный клапаны. Затем кровь закачивается в желудочки.
Левый и правый желудочки соприкасаются. Это закрывает митральный и трикуспидальный клапаны, предотвращая обратный кровоток. В то же время открываются аортальный и легочный клапаны, позволяя выкачивать кровь из сердца.
Левый и правый желудочки расслабляются. Аортальный и легочный клапаны закрываются, предотвращая обратный ток крови в сердце. Затем митральный и трикуспидальный клапаны открываются, позволяя прямому току крови внутри сердца снова заполнять желудочки.
Что такое порок сердечного клапана?
Нарушения сердечного клапана могут возникать в результате 2 основных типов проблем:
Регургитация (или утечка клапана). Когда клапан (ы) не закрывается полностью, это заставляет кровь течь назад через клапан.Это снижает прямой кровоток и может привести к объемной перегрузке сердца.
Стеноз (или сужение клапана). Когда отверстие клапана (ов) сужается, это ограничивает поток крови из желудочков или предсердий. Сердце вынуждено перекачивать кровь с повышенной силой, чтобы продвигать кровь через суженный или жесткий (стенозирующий) клапан (ы).
Клапаны сердца могут вызывать регургитацию и стеноз одновременно.Кроме того, одновременно могут быть затронуты более одного сердечного клапана. Когда сердечные клапаны не открываются и не закрываются должным образом, последствия для сердца могут быть серьезными, что может препятствовать способности сердца перекачивать достаточно крови по телу. Проблемы с сердечным клапаном — одна из причин сердечной недостаточности.
Каковы симптомы порока сердечного клапана?
Легкая или умеренная болезнь сердечного клапана может не вызывать никаких симптомов. Это наиболее частые симптомы порока сердечного клапана:
Боль в груди
Учащенное сердцебиение, вызванное нерегулярным сердцебиением
Усталость
Головокружение
Низкое или высокое кровяное давление, в зависимости от того, какое заболевание клапана присутствует
Одышка
Боль в животе из-за увеличения печени (при нарушении работы трикуспидального клапана)
Отек ноги
Симптомы порока сердечного клапана могут быть похожи на другие медицинские проблемы.Всегда обращайтесь к врачу за диагнозом.
Что вызывает повреждение сердечного клапана?
Причины повреждения сердечного клапана различаются в зависимости от типа имеющегося заболевания и могут включать следующее:
Изменения в структуре клапана сердца вследствие старения
Ишемическая болезнь сердца и сердечный приступ
Инфекция клапана сердца
Врожденный дефект
Сифилис (инфекция, передающаяся половым путем)
Миксоматозная дегенерация (наследственное заболевание соединительной ткани, ослабляющее ткань сердечного клапана)
Митральный и аортальный клапаны чаще всего поражаются пороком сердца.Некоторые из наиболее распространенных заболеваний сердечного клапана включают:
Порок клапана сердца | Симптомы и причины |
|---|---|
Двустворчатый аортальный клапан | При этом врожденном дефекте аортальный клапан имеет только 2 створки вместо 3. Если клапан сужается, крови становится труднее проходить через него, и часто кровь просачивается назад.Симптомы обычно не проявляются до взрослого возраста. |
Пролапс митрального клапана (также известный как синдром щелчков и шумов, синдром Барлоу, баллонный митральный клапан или синдром гибкого клапана) | При этом дефекте створки митрального клапана выпячиваются и не закрываются должным образом во время сокращения сердца. Это позволяет крови течь назад. Это может привести к шуму митральной регургитации. |
Стеноз митрального клапана | При этом клапанном заболевании отверстие митрального клапана сужено. Это часто вызвано ревматической лихорадкой в анамнезе. Это увеличивает сопротивление току крови из левого предсердия в левый желудочек. |
Стеноз аортального клапана | Это заболевание клапана встречается в основном у пожилых людей.Это приводит к сужению отверстия аортального клапана. Это увеличивает сопротивление току крови из левого желудочка в аорту. |
Легочный стеноз | При этом клапанном заболевании легочный клапан не открывается в достаточной степени. Это заставляет правый желудочек качать сильнее и увеличиваться. Обычно это врожденное заболевание. |
Как диагностируется порок сердечного клапана?
Ваш врач может подумать, что у вас заболевание сердечного клапана, если тоны вашего сердца, услышанные через стетоскоп, ненормальны.Обычно это первый шаг в диагностике порока сердечного клапана. Характерный шум в сердце (аномальные звуки в сердце из-за турбулентного кровотока через клапан) часто может означать клапанную регургитацию или стеноз. Чтобы дополнительно определить тип заболевания клапана и степень повреждения клапана, врачи могут использовать любой из следующих тестов:
Электрокардиограмма (ЭКГ). Тест, который регистрирует электрическую активность сердца, выявляет аномальные ритмы (аритмии) и иногда может обнаружить повреждение сердечной мышцы.
Эхокардиограмма (эхо). Этот неинвазивный тест использует звуковые волны для оценки камер и клапанов сердца. Эхо-звуковые волны создают изображение на мониторе, когда ультразвуковой преобразователь проходит над сердцем. Это лучший тест для оценки функции сердечного клапана.
Чреспищеводная эхокардиограмма (TEE). Этот тест включает в себя введение небольшого ультразвукового преобразователя в пищевод. Звуковые волны создают изображение клапанов и камер сердца на мониторе компьютера, при этом ребра и легкие не мешают.
Рентген грудной клетки. Этот тест, в котором используются невидимые лучи электромагнитной энергии для получения изображений внутренних тканей, костей и органов на пленке. Рентген может показать увеличение в любой области сердца.
Катетеризация сердца. Этот тест включает введение крошечной полой трубки (катетера) через большую артерию в ноге или руке, ведущей к сердцу, для получения изображений сердца и кровеносных сосудов.Эта процедура помогает определить тип и степень определенных заболеваний клапана.
Магнитно-резонансная томография (МРТ). В этом тесте используется комбинация больших магнитов, радиочастоты и компьютера для получения подробных изображений органов и структур внутри тела.
Как лечить порок сердечного клапана?
В некоторых случаях вашему врачу может потребоваться какое-то время внимательно наблюдать за проблемой сердечного клапана.Однако другие варианты включают в себя лекарства или операцию по ремонту или замене клапана. Лечение различается в зависимости от типа порока сердечного клапана и может включать:
Медицина. Лекарства не являются лекарством от болезни сердечного клапана, но лечение часто может облегчить симптомы. Эти лекарства могут включать:
Бета-адреноблокаторы, дигоксин и блокаторы кальциевых каналов для уменьшения симптомов порока сердечных клапанов за счет контроля частоты сердечных сокращений и предотвращения нарушений сердечного ритма.
Лекарства для контроля артериального давления, такие как диуретики (выводят лишнюю воду из организма за счет увеличения диуреза) или сосудорасширяющие средства (расслабляют кровеносные сосуды, уменьшая силу, с которой сердце должно работать), чтобы облегчить работу сердца.
Хирургия. Может потребоваться хирургическое вмешательство для ремонта или замены неисправного клапана (ов). Хирургия может включать:
Ремонт сердечного клапана. В некоторых случаях операция на неисправном клапане может облегчить симптомы. Примеры операций по восстановлению сердечного клапана включают ремоделирование аномальной ткани клапана, чтобы клапан работал правильно, или установку протезных колец, чтобы помочь сузить расширенный клапан. Во многих случаях восстановление сердечного клапана предпочтительнее, поскольку используются собственные ткани человека.
Замена сердечного клапана. Когда сердечные клапаны сильно деформированы или разрушены, возможно, их необходимо заменить новым клапаном.Сменные клапаны могут быть тканевыми (биологическими) клапанами, которые включают клапаны животных и донорские аортальные клапаны человека, или механическими клапанами, которые могут состоять из металла, пластика или другого искусственного материала. Обычно для этого требуется операция на сердце. Но с некоторыми заболеваниями клапана, такими как стеноз аортального клапана или регургитация митрального клапана, можно лечить безоперационными методами.
Другой вариант лечения, который является менее инвазивным, чем операция по восстановлению или замене клапана, — это баллонная вальвулопластика.Это безоперационная процедура, при которой специальный катетер (полая трубка) вводится в кровеносный сосуд в паховой области и направляется в сердце. На конце катетера находится спущенный баллон, который вставляется в суженный клапан сердца. Оказавшись на месте, баллон надувается, чтобы открыть клапан, а затем удаляется. Эта процедура иногда используется для лечения стеноза легочной артерии и, в некоторых случаях, стеноза аорты.
.Сердечные клапаны и инфекционный эндокардит
Что такое инфекционный эндокардит?
Инфекционный эндокардит, также называемый бактериальным эндокардитом, — это инфекция, вызываемая бактериями, которые попадают в кровоток и оседают на слизистой оболочке сердца, сердечном клапане или кровеносном сосуде. ИЭ встречается редко, но люди с некоторыми сердечными заболеваниями имеют больший риск его развития.
Инфекционный эндокардит относится к инфекции внутренней оболочки сердца, но также поражает клапаны.Часто поражаются мышцы сердца.
Посмотреть иллюстрацию эндокардита.
Есть две формы инфекционного эндокардита, также известные как IE:
- Острый ИЭ — развивается внезапно и может стать опасным для жизни в течение нескольких дней
- Подострый или хронический ИЭ (или подострый бактериальный эндокардит) — медленно развивается в течение периода от нескольких недель до нескольких месяцев.
Как люди заболевают инфекционным эндокардитом?
Инфекция может быть вызвана бактериями, попавшими в кровоток.Инфекция может возникать из многих источников, включая плохую гигиену полости рта, чистку зубов, которая вызывает незначительные повреждения слизистой оболочки рта или десен, стоматологические процедуры, имплантированные сердечно-сосудистые медицинские устройства, хронические кожные заболевания и инфекции, ожоги, инфекционные заболевания и многое другое. Эти бактерии могут оседать на сердечных клапанах и вызывать инфекцию эндокарда.
Почему эндокардит представляет опасность для сердечных клапанов?
Клапаны сердца не снабжаются кровью напрямую.Следовательно, система иммунного ответа организма, включая борющиеся с инфекцией белые кровяные тельца, не может напрямую достигать клапанов через кровоток. Если бактерии начинают расти на клапанах (это чаще всего происходит у людей с уже больными сердечными клапанами), трудно бороться с инфекцией, будь то с помощью собственной иммунной системы организма или лекарств, доставка которых зависит от системы крови.
Кто подвержен риску инфекционного эндокардита?
Факторы риска для детей и молодых людей включают врожденные пороки сердца, такие как деформированные клапаны или отверстие в перегородке, которые позволяют крови течь из одной части сердца в другую.
Факторы риска для взрослых включают перенесенные ранее операции на клапанах или трансплантацию сердца, отложения кальция в митральном клапане или аортальном клапане, врожденные пороки сердца или эндокардит в анамнезе.
Незаконное употребление наркотиков и IE
Если причиной ИЭ является инъекция запрещенных препаратов или длительное внутривенное введение препаратов, чаще всего поражается трикуспидальный клапан. Уличные наркотики, в том числе наркотики, также могут влиять на митральный или аортальный клапан.
Каковы симптомы инфекционного эндокардита?
Симптомы острого ИЭ обычно начинаются с лихорадки (102–104 °), озноба, учащенного сердцебиения, усталости, ночного потоотделения, болей в суставах и мышцах, постоянного кашля или отека ступней, ног или живота.
Симптомы хронического ИЭ могут включать усталость, умеренную лихорадку (99–101 °), умеренно учащенное сердцебиение, потерю веса, потливость и низкое количество эритроцитов (анемию).
Лечение обычно состоит из внутривенных антибиотиков. Выбор антибиотика и продолжительность лечения зависят от типа инфекции, вызывающей эндокардит.
Профилактика для тех, кто находится в группе риска, обычно включает осведомленность о рисках и профилактические антибиотики до определенных хирургических, стоматологических и медицинских процедур.
Ссылки по теме:
.Болезнь сердечного клапана | NHLBI, NIH
В настоящее время никакие лекарства не могут вылечить болезнь сердечного клапана. Однако изменение образа жизни и лекарства часто могут успешно лечить симптомы и отсрочивать возникновение проблем на многие годы. Однако в конце концов вам может потребоваться операция по ремонту или замене неисправного сердечного клапана.
Цели лечения порока сердечного клапана могут включать:
Лекарства
В дополнение к изменениям образа жизни, способствующим здоровому сердцу, ваш врач может прописать лекарства для:
- Понижать высокое кровяное давление или высокий уровень холестерина в крови.
- Предотвратить аритмию (нерегулярное сердцебиение).
- Разжижайте кровь и предотвращайте образование тромбов (если у вас искусственный клапан для замены). Врачи также назначают эти лекарства при митральном стенозе или других дефектах клапана, повышающих риск образования тромбов.
- Лечит ишемическую болезнь сердца. Лекарства от ишемической болезни сердца могут снизить нагрузку на сердце и облегчить симптомы.
- Лечит сердечную недостаточность. Лекарства от сердечной недостаточности расширяют кровеносные сосуды и избавляют организм от лишней жидкости.
Ремонт или замена сердечных клапанов
Ваш врач может порекомендовать ремонт или замену сердечного клапана (ов), даже если заболевание сердечного клапана не вызывает симптомов. Ремонт или замена клапана может предотвратить длительное повреждение сердца и внезапную смерть.
Решение о ремонте или замене сердечных клапанов зависит от многих факторов, включая:
- Степень тяжести клапанной болезни
- Нужна ли вам операция на сердце при других состояниях, например, операция шунтирования для лечения ишемической болезни сердца.Шунтирование и хирургия клапана могут выполняться одновременно.
- Ваш возраст и общее состояние здоровья
По возможности, восстановление сердечного клапана предпочтительнее замены сердечного клапана. Ремонт клапана сохраняет силу и функцию сердечной мышцы. Люди, у которых восстановлен клапан, также имеют более низкий риск инфекционного эндокардита после операции, и им не нужно принимать разжижающие кровь лекарства всю оставшуюся жизнь.
Однако операцию по восстановлению сердечного клапана сделать труднее, чем замену клапана.Также не все клапаны подлежат ремонту. Митральные клапаны часто поддаются восстановлению. Часто требуется замена аортального и легочного клапанов.
Восстановление сердечных клапанов
Кардиохирурги могут восстанавливать сердечные клапаны следующими способами:
- Добавлением ткани для заделки отверстий или разрывов или для увеличения поддержки у основания клапана
- Удаление или изменение формы ткани, чтобы клапан мог плотнее закрыться
- Разделение створок сросшегося клапана
Иногда кардиологи восстанавливают сердечные клапаны с помощью катетеризации сердца.Хотя катетерные процедуры менее инвазивны, чем хирургическое вмешательство, у некоторых пациентов они могут не работать. Посоветуйтесь со своим врачом, чтобы решить, целесообразен ли ремонт. Если это так, ваш врач может посоветовать вам лучшую процедуру.
Сердечные клапаны, которые не могут открыться полностью (стеноз), можно восстановить хирургическим путем или с помощью менее инвазивной катетерной процедуры, называемой баллонной вальвулопластикой. Эта процедура также называется баллонной вальвотомией.
Во время процедуры катетер (тонкая трубка) с баллоном на конце пропускается через кровеносный сосуд к неисправному клапану в вашем сердце.Баллон надувается, чтобы расширить отверстие клапана. Затем ваш врач сдувает баллон и извлекает его и трубку. Вы не спите во время процедуры, для которой обычно требуется ночевка в больнице.
Баллонная вальвулопластика снимает многие симптомы болезни сердечного клапана, но не может вылечить ее. Со временем состояние может ухудшиться. Вам по-прежнему могут понадобиться лекарства для лечения симптомов или хирургическое вмешательство для ремонта или замены неисправного клапана. Баллонная вальвулопластика имеет более короткое время восстановления, чем операция.У некоторых пациентов со стенозом митрального клапана процедура может работать так же, как и операция. Для этих людей баллонная вальвулопластика часто предпочтительнее хирургического вмешательства или замены.
Баллонная вальвулопластика не работает так же хорошо, как хирургическая операция для взрослых со стенозом аортального клапана. Врачи часто используют баллонную вальвулопластику для устранения стеноза клапана у младенцев и детей.
Замена сердечных клапанов
Иногда сердечные клапаны не подлежат ремонту и их необходимо заменить. Эта операция включает удаление неисправного клапана и замену его искусственным или биологическим клапаном.
Биологические клапаны изготавливаются из ткани сердца свиньи, коровы или человека и также могут иметь искусственные детали. Эти клапаны проходят специальную обработку, поэтому вам не понадобятся лекарства, чтобы ваше тело не отвернуло клапан.
Искусственные клапаны служат дольше, чем биологические клапаны, и обычно не требуют замены. Биологические клапаны обычно необходимо заменять примерно через 10 лет, хотя новые клапаны могут прослужить 15 лет или дольше. Однако, в отличие от биологических клапанов, искусственные клапаны требуют от вас приема разжижающих кровь лекарств до конца жизни.Эти лекарства предотвращают образование тромбов на клапане. Сгустки крови могут вызвать сердечный приступ или инсульт. Искусственные клапаны также повышают риск инфекционного эндокардита.
Вы и ваш врач вместе решите, какой клапан вам нужен: искусственный или биологический.
Если вы женщина детородного возраста или занимаетесь спортом, вы можете предпочесть биологический клапан, чтобы не принимать разжижающие кровь лекарства. Если вы пожилой человек, вы также можете предпочесть биологический клапан, поскольку он, вероятно, прослужит вам всю оставшуюся жизнь.
Процедура Росс
Доктора также могут лечить дефектные аортальные клапаны с помощью процедуры Росс. Во время этой операции ваш врач удаляет неисправный аортальный клапан и заменяет его легочным клапаном. Затем ваш легочный клапан заменяется легочным клапаном от умершего человека-донора.
Это более сложная операция, чем обычная замена клапана, и она сопряжена с большим риском осложнений. Процедура Росс может быть особенно полезной для детей, поскольку хирургически замененные клапаны продолжают расти вместе с ребенком.Кроме того, не требуется пожизненное лечение разжижающими кровь препаратами. Но у некоторых пациентов один или оба клапана перестают нормально работать в течение нескольких лет после операции. Исследователи продолжают изучать использование этой процедуры.
Другие подходы к восстановлению и замене сердечных клапанов
Некоторые формы операций по восстановлению и замене сердечных клапанов менее инвазивны, чем традиционные операции. В этих процедурах используются более мелкие разрезы (разрезы) для доступа к сердечным клапанам. Пребывание в больнице для этих новых типов хирургии обычно составляет от 3 до 5 дней, по сравнению с 5-дневным пребыванием при традиционной хирургии сердечного клапана.
Новые операции обычно вызывают меньше боли и имеют меньший риск инфицирования. Время восстановления также обычно короче — от 2 до 4 недель по сравнению с 6-8 неделями при традиционной хирургии.
Транскатетерная терапия с клапаном
Интервенционные кардиологи проводят процедуры, которые включают в себя установку зажимов или других приспособлений для восстановления неисправных сердечных клапанов с помощью катетера (трубки), вставляемого через большой кровеносный сосуд. Зажимы или приспособления используются для изменения формы клапанов и остановки обратного потока крови.Люди, получившие эти клипы, выздоравливают легче, чем люди, перенесшие операцию. Однако зажимы не могут лечить обратный ток так же хорошо, как хирургическое вмешательство.
Врачи также могут использовать катетер для замены поврежденных аортальных клапанов. Эта процедура называется транскатетерной заменой аортального клапана (TAVR). Для этой процедуры катетер обычно вводят в артерию в паховой области (верхней части бедра) и продвигают к сердцу. Спущенный баллон с загнутым вокруг него заменяющим клапаном находится на конце катетера.
После правильной установки нового клапана баллон используется для расширения нового клапана, чтобы он надежно вошел в старый клапан. Затем баллон сдувается, а баллон и катетер удаляются.
Запасной клапан также может быть вставлен в существующий сменный клапан, который вышел из строя. Это называется процедурой «клапан в клапане».
Изменения образа жизни, полезного для сердца, для лечения других связанных сердечных заболеваний
Чтобы помочь в лечении сердечных заболеваний, связанных с заболеванием сердечного клапана, ваш врач может посоветовать вам внести изменения в образ жизни, полезные для сердца, например:
.