Отеки при беременности | Nutriclub
Что нужно знать об отеках: почему они появляются, как с ними бороться, как отличить обычные физиологические отеки от симптома серьезного заболевания
Считается, что отеки неизбежно сопровождают беременность большинства женщин – надо только перетерпеть их неэстетичный вид. Однако отечность может быть сигналом проблем со здоровьем и представлять опасность как для будущей мамы, так и для развития плода. Nutriclub разбирается, когда следует беспокоиться, если у вас появились отеки.
- Отеки — избыточное скопление жидкости в межтканевом пространстве — случаются у беременных довольно часто. Припухлости могут возникнуть на любых сроках и на разных частях тела.
- Отеки на лице (особенно мешки под глазами и сильная отечность век) бывают особенно заметными и вызывают максимальное недовольство, ведь они напрямую влияют на внешний вид.
- Очень часто у беременных отекают ноги, особенно после долгой ходьбы. Именно поэтому так важно обзавестись удобной обувью на весь период беременности.

- Руки, как правило, отекают у женщин, которые работают за компьютером или занимаются рукоделием. Начинают давить кольца, пальцы выглядят как «сосиски». В таких случаях нужно временно отказаться от украшений.
- Отек слизистой оболочки носа беременные часто принимают за насморк или аллергию. Второе более вероятно, потому что аллергические реакции во время беременности обостряются. Также у беременных из-за изменения гормонального фона может развиться состояние, называемое ринитом беременных, которое сопровождается сильной заложенностью носа. Лучше сдать анализы и обязательно обсудить ситуацию с врачом, который выпишет препарат, разрешенный при беременности. Игнорировать заложенность носа не рекомендуется – проблемы с дыханием у мамы могут затруднять доступ кислорода к ребенку.
Все эти отеки могут быть как физиологическими, так и патологическими.
Физиологические отеки беременных
Физиологические обычно не вызывают осложнений. Объясняются они естественными изменениями в организме будущей мамы: матка давит на соседние органы, замедляя кровообращение, а в крови накапливается натрий – он замедляет выведение из организма жидкости. При этом во время беременности общее количество циркулирующей по всему телу жидкости увеличивается почти вдвое (часть из нее содержится в околоплодных водах и плаценте).
Объясняются они естественными изменениями в организме будущей мамы: матка давит на соседние органы, замедляя кровообращение, а в крови накапливается натрий – он замедляет выведение из организма жидкости. При этом во время беременности общее количество циркулирующей по всему телу жидкости увеличивается почти вдвое (часть из нее содержится в околоплодных водах и плаценте).
Одновременно у женщины меняется гормональный фон, что может быть причиной легендарной тяги «на солененькое», которая, в свою очередь, провоцирует жажду и чрезмерное употребление жидкости.
Летняя жара или духота в транспорте и помещениях, физические перегрузки тоже отражаются на здоровье и внешности.
Физиологические отеки считаются естественными на любом сроке беременности – и не представляют опасности для здоровья женщины.
Но при первых признаках появления отечности вам обязательно нужно обратиться к своему акушеру-гинекологу. Врач назначит необходимые обследования и анализы, чтобы исключить патологические отеки, свидетельствующие о проблемах со здоровьем и осложнениях беременности.
Патологические отеки во время беременности
Патологические отеки на ранних сроках могут сигналить о гипотиреозе – состоянии, при котором в организме возникает недостаток гормонов щитовидной железы. Врачи стараются выявить заболевание до появления отечности – беременным с дефицитом или избытком массы тела, с выраженным токсикозом назначается анализ крови на гормоны щитовидной железы. Если результаты не соответствуют норме, назначают лечение.
Также, начиная с первого триместра, отеки могут появляться из-за проблем с почками. Очень важно сдавать анализ мочи каждые две недели, как и рекомендуют в женской консультации. Эритроциты, высокие лейкоциты, белок, которого не должно быть в моче – повод для направления к урологу и на УЗИ почек. Важно исключить инфекцию в почках, а если она диагностирована – качественно ее пролечить. Иначе возможны преждевременные затрудненные роды или рождение ребенка с низким весом.
Начиная с 20-й недели, отеки могут свидетельствовать о варикозном расширении вен.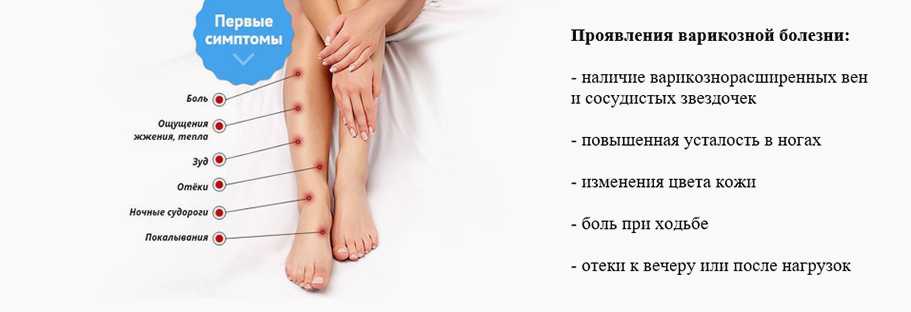 Нарушение кровообращения из-за давления матки приводит к образованию «узлов» и болей в ногах. При подозрениях на варикоз вас направят к флебологу, который даст необходимые рекомендации.
Нарушение кровообращения из-за давления матки приводит к образованию «узлов» и болей в ногах. При подозрениях на варикоз вас направят к флебологу, который даст необходимые рекомендации.
Отеки сопровождают и сердечную недостаточность, которая считается серьезным осложнением беременности. В этом случае появлению отеков предшествуют одышка и синюшность слизистых оболочек.
Однако чаще всего патологическая отечность свидетельствует о позднем токсикозе – гестозе. Это проблема третьего триместра беременности, но первые признаки могут начать проявляться и между 18-й и 20-й неделями. Гестоз почти всегда требует помощи врача и нахождения беременной в стационаре.
Что такое гестоз и чем он опасен?
Однако у гестоза, помимо отеков, есть и другие симптомы: повышенное артериальное давление, белок в море (в норме он отсутствует), тошнота, рвота, головные боли, судороги, лихорадка, сонливость или, наоборот, сильное возбуждение.
Существует четыре степени гестоза. Первую степень известна как водянка беременных, в основном выражается именно в отеках. Вторая степень – это отеки, белок в моче, нарушение давления. Третья степень гестоза носит название преэклампсии. Для нее характерны снижение мозгового кровообращения и даже кровоизлияния. При самой тяжелой, четвертой стадии заболевания наблюдаются судороги (эклампсия). У беременной может произойти инсульт или отслойка плаценты.
Первую степень известна как водянка беременных, в основном выражается именно в отеках. Вторая степень – это отеки, белок в моче, нарушение давления. Третья степень гестоза носит название преэклампсии. Для нее характерны снижение мозгового кровообращения и даже кровоизлияния. При самой тяжелой, четвертой стадии заболевания наблюдаются судороги (эклампсия). У беременной может произойти инсульт или отслойка плаценты.
Таким образом, даже если все окружающие говорят, что отеки совершенно естественны, и самой беременной они дискомфорта не доставляют, очень важно сообщить врачу о первых появлениях припухлостей – именно для того, чтобы убедиться, что отеки физиологические, а не патологические, и никаких осложнений для развития плода и процесса родов не повлекут.
В какиз случаях беременной нужно незамедлительно обратиться к врачу?
Поводом для срочного обращения к врачу можно считать следующие проблемы:
- отеки видны уже с утра, сразу после подъема;
- отеки сопровождаются повышенным давлением;
- регулярно возникает одышка, учащенное сердцебиение;
- головные боли не проходят по несколько дней;
- регулярно возникают тошнота и рвота после 12-й недели;
- позывы по малой нужде редкие и сопровождаются выделением мочи темного цвета;
- возникают боли в верхней части живота;
- появляются болезненные судороги;
Что помогает от отеков при беременности?
Если по результатам осмотра и анализов установлено, что отеки физиологические, избавиться от них (или по крайней мере уменьшить) можно, используя следующие методы.
- Исключить из рациона жареную, копченую, острую, маринованную и сладкую пищу. Готовить на пару или запекать, регулярно есть фрукты и овощи.
- Употребление соли стоит ограничить – в ее состав входит натрий, именно он задерживает в организме жидкость.
- Многие советуют ограничить употребление воды, даже в виде бульона. На самом деле это грозит обезвоживанием. Пить лучше простую воду маленькими глотками – и большую часть суточной нормы в полтора-два литра употреблять в первой половине дня. Газировку следует исключить.
- Противопоказано долго находиться на жаре или в душных помещениях.
- По рекомендации врача можно носить специальное компрессионное белье, при этом отказаться от тесных колготок, неудобной обуви и каблуков.
- Спать необходимо не менее 8-10 часов. Также рекомендуется каждый день лежать 15-20 минут с приподнятыми вверх ногами, делать массаж ступней и ванночки для ног с морской солью.
 ru ссылка на сайт обязательна.© Nutriclub, 2020
ru ссылка на сайт обязательна.© Nutriclub, 2020Вам также будет интересно
- Nutriclub — здоровое питание и развитие ребенка
- Беременность
- Здоровье и самочувствие мамы
- Отеки при беременности | Nutriclub
что делать если отекают ноги и руки во время беременности
Отёков при беременности мало кому удаётся избежать. По самым разным данным, везёт лишь пятой части будущих мамочек. Остальным это неприятное явление доставляет кучу моральных и физических страданий. Что делать? Попробуем объяснить.
Что такое отёк?
Отёк – это избыток жидкости в тканях. Место, где она скапливается, выглядит припухшим, одутловатым. На ранних сроках проблема практически незаметна либо её вообще нет, чего не скажешь про отёки во время беременности на втором и третьем триместрах.
Обратите внимание! Приливы при беременности на ранних или поздних сроках и отёки – это разные вещи! В первом случае речь идёт о внезапно охватившем жаре (реже ознобе), а не о скоплении жидкости.
Почему у беременных отекают ноги
На самом деле, понять причину возникновения отёков очень важно, потому что они бывают как естественными, так и патологическими. Вторые встречаются достаточно редко, но являются причинами тяжёлых нарушений.
Естественные или физиологические отёки во время беременности начинаются из-за меняющегося гормонального фона, когда соли натрия задерживаются в тканях и не уходят. В другом варианте, растущая матка, пока женщина лежит, пережимает нижнюю полую вену и не даёт крови уйти из бедренных вен.
Патологическая отёчность при беременности может свидетельствовать о наличии:
|
Заболевание |
Описание |
|
Тромбоза глубоких вен |
Закупорка сосуда, которая приводит к смерти. |
|
Преэклампсии |
Встречается примерно в 2% патологических отёков. Характеризуется повышением давления и высокого уровня белка в моче. Заболевание имеет разную степень тяжести. Самые страшные последствия – инсульт, смерть матери или ребёнка, патологии плода. Факторы риска: хроническая гипертензия, подростковый возраст либо женщины старше 35 лет, наследственная предрасположенность, первая или многоплодная беременности, сахарный диабет и пр. |
|
Флегмоны |
Острой инфекции, вызванной, как правило, стрептококками; характеризуется поражением кожи и воспалением подкожной клетчатки. |
Виды и особенности отёков
Отёки начинаются с нижних конечностей и постепенно переходят наверх, к лицу. О том, чем опасны отёки при беременности, поговорим чуть позже, а пока стоит понять, есть ли какая-то разница между ними на разных сроках. Отметим, что речь пойдёт о патологических ситуациях, когда скопление жидкости превышает норму в 30%.
О том, чем опасны отёки при беременности, поговорим чуть позже, а пока стоит понять, есть ли какая-то разница между ними на разных сроках. Отметим, что речь пойдёт о патологических ситуациях, когда скопление жидкости превышает норму в 30%.
На ранних сроках
На ранних сроках беременности отёки не столь распространены. Вес ребёнка и объём матки ещё не настолько велики, чтобы мешать полноценной жизнедеятельности организма. Тем не менее, если они возникают, то стоит обратить на это внимание своего лечащего врача, т. к. подобные отклонения могут свидетельствовать о серьёзных заболеваниях. В частности:
- гипотериозе – недостаточной выработке гормонов щитовидной железы.
- проблемах с почками – именно поэтому очень важно сдавать мочу на анализ каждые две недели.
Во втором триместре
В середине беременности данная патология может просигнализировать о начале варикоза, в этом случае врач отправит женщину на консультацию к флебологу.
Ещё одна патология, вызывающая заболевание – сердечная недостаточность. Нарушение также сопровождается одышкой и синюшностью слизистых. Такие проблемы придётся лечить совместно с кардиологом.
Но куда большую проблему при вынашивании малыша представляет собой гестоз. Его начало можно заметить уже на 18-20 неделях, хотя полную силу заболевание набирает в третьем триместре. Лечить его придётся только в стационаре.
На поздних сроках
Здесь стоит более подробно остановиться на гестозе. Так называют поздний токсикоз. Вместе с отёками женщину мучают высокое давление, тошнота, рвота, судороги, сонливость, слабость, лихорадка либо чрезмерное эмоциональное возбуждение, которое сказывается на физическом состоянии.
Состояние имеет четыре степени тяжести:
|
Степени тяжести |
Описание |
|
1 степень |
непосредственно отёки |
|
2 степень |
к ним добавляются белок в моче и проблемы с давлением |
|
3 степень |
преэклампсия |
|
4 степень |
эклампсия, при которой возможны инсульты и отслойка плаценты |
Пример из практики:
В нашей больнице наблюдалась женщина с жалобами на сильные отёки ног при беременности. Нижние конечности действительно были опухшими, что заметно невооружёнными глазом. Во время опроса выяснилось, что у женщины регулярно стало повышаться давление. Так как у неё уже шёл 3 триместр, пациентке рекомендовали незамедлительно лечь в стационар на сохранение и дополнительное обследование. По итогу, пациентке поставили преэклампсию.
Нижние конечности действительно были опухшими, что заметно невооружёнными глазом. Во время опроса выяснилось, что у женщины регулярно стало повышаться давление. Так как у неё уже шёл 3 триместр, пациентке рекомендовали незамедлительно лечь в стационар на сохранение и дополнительное обследование. По итогу, пациентке поставили преэклампсию.
Как избавиться от отёков при беременности
Физиологические отёки можно попробовать предотвратить или, по крайней мере, уменьшить их проявления. Для этого необходимо:
- пересмотреть свой рацион питания – там не должно быть жареного, копчёного, солёного или острого.
- относиться к воде осторожнее – пить только чистую, негазированную и, желательно, большую часть до обеда.
- меньше быть на жаре и в душных помещениях – вы непременно захотите пить.
- носить удобную обувь.
-
ежедневно лежать около получаса так, чтобы ноги располагались выше головы.

- больше гулять – лёгкая физическая активность полезна всем, но в данном случае есть необходимость в одобрении врача.
Лечащий врач может дать и другие рекомендации. Здесь важно учитывать все факторы беременности и подобрать максимально эффективную терапию в заданных рамках. Наши доктора могут проконсультировать вас дистанционно и составить правильную схему лечения.
Частые вопросы
Отекают ноги при беременности – как исправить?
+
Вам нужно это обсудить с врачом, который ведёт беременность. Отёки могут быть как физиологическими – тогда вам просто дадут ряд рекомендаций по их устранению, так и патологическими – когда речь идёт об определённых нарушениях в организме.
Что такое «внутренние отёки» при беременности?
+
Внутренние или скрытые отёки при беременности незаметны внешне. Здесь речь идёт об отёках внутренних органов. Вычисляется нарушение по превышению нормы набора веса на последних сроках.
Здесь речь идёт об отёках внутренних органов. Вычисляется нарушение по превышению нормы набора веса на последних сроках.
Как устранить отёки на 37-39 неделе беременности?
+
Соблюдать рекомендации врача и, при необходимости, пройти курс лечения. В любом случае, ваш доктор более подробно ответит на все вопросы. Не занимайтесь самолечением.
Публикуем только проверенную информацию
Автор статьи
Меньшикова Мария Викторовна врач акушер-гинеколог
Стаж 38 лет
Консультаций 1816
Статей 46
Специалист с большим практическим опытом. Имеет сертификат маммолога, удостоверение профессиональной сертификации. Участвует в заграничных командировках и программах индивидуального повышения квалификации (г. Лос-Анджелес).
Имеет сертификат маммолога, удостоверение профессиональной сертификации. Участвует в заграничных командировках и программах индивидуального повышения квалификации (г. Лос-Анджелес).
- 1982 — 1986 НКО МОНИИАГ — врач акушер-гинеколог
- 1987 — 1989 ВНИЦ ОЗМиР — врач акушер-гинеколог
- 1989 — 1992 отделенческая поликлиника ст. Москва — Курская — врач акушер-гинеколог
- 1992 — 2001 НКО МОНИИАГ — врач акушер-гинеколог
- 2007 — 2008 НП КМИКМ — врач администратор
- 2009 — 2013 Переславская ЦРБ, женская консультация — врач акушер-гинеколог
- 2020 по настоящее время ООО Теледоктор24 — врач — консультант (гинеколог)
Опухание лодыжек, стоп и пальцев при беременности
Небольшие отеки во время беременности, особенно на ногах, лодыжках, ступнях и пальцах, — это нормально.
Часто бывает хуже в конце дня и во время беременности.
Отек, который появляется постепенно, обычно не опасен для вас или вашего ребенка, но может вызывать дискомфорт.
Внезапное увеличение отека может быть признаком преэклампсии, состояния, которое необходимо контролировать как можно скорее.
Несрочный совет: Немедленно позвоните акушерке, врачу общей практики или в родильное отделение, если у вас:
- внезапный отек лица, рук или ног
- очень сильная головная боль
- проблемы со зрением, такие как нечеткость или мигание в глазах
- сильная боль чуть ниже ребер
- рвота с любой из этих симптомов
Это могут быть симптомы преэклампсии, которая может привести к серьезным осложнениям, если ее не контролировать и не лечить.
Нормальный отек при беременности
Отек вызван тем, что ваше тело содержит больше воды, чем обычно, когда вы беременны.
В течение дня лишняя вода имеет тенденцию скапливаться в самых нижних частях тела, особенно если стоит жаркая погода или вы много стоите.
Давление растущей матки также может повлиять на кровоток в ногах. Это может привести к скоплению жидкости в ногах, лодыжках и ступнях.
Что может помочь уменьшить отек
Попробуйте:
- не стоять в течение длительного времени
- носите удобную обувь и носки – избегайте тугих ремней или всего, что может сдавить ваши ноги, если ваши ноги отекают
- старайтесь отдыхать с поднятыми ногами, как как можно больше
- пейте много воды – это поможет вашему организму избавиться от лишней воды
- упражнения – старайтесь регулярно гулять в течение дня или делать упражнения для ног
упражнения для ног
Вы можете выполнять упражнения для ног сидя или стоя. Они улучшают кровообращение, уменьшают отеки в области лодыжек и предотвращают судороги в икроножных мышцах:
Они улучшают кровообращение, уменьшают отеки в области лодыжек и предотвращают судороги в икроножных мышцах:
- сгибать и разгибать стопу вверх и вниз 30 раз
- вращать каждой стопой по кругу 8 раз в одну сторону и 8 раз в другую
Узнайте больше о том, как заниматься спортом во время беременности.
Последняя проверка страницы: 10 марта 2021 г.
Дата следующего рассмотрения: 10 марта 2024 г.
Когда волноваться (и что абсолютно нормально)
На ранних сроках беременности вы можете сиять изнутри яркой, розовой кожей и волосами, которые ярко блестят в течение нескольких дней. Затем, в один прекрасный день, что-то уносит ветер с ваших прего-красотных парусов — вы смотрите вниз и даже не узнаете две чрезвычайно опухшие лодыжки под вами.
К сожалению, отек попадает в категорию совершенно нормальных побочных эффектов беременности. На самом деле, большинство будущих мам испытывают это. Но почему?
На самом деле, большинство будущих мам испытывают это. Но почему?
Давайте посмотрим, что вызывает вздутие живота во время беременности, и дадим несколько советов, как избавиться от вздутия живота с комфортом и уверенностью.
И предостережение: есть несколько случаев, когда отек во время беременности вызывает беспокойство. Мы также объясним, когда может быть признаком более серьезного состояния здоровья.
Во время беременности ваше тело совершает довольно геркулесовы вещи, и многое, ну, увеличивает . Одним из них является огромное количество жидкости в организме. Во время беременности общий объем воды в организме может увеличиться на 8 литров — это более 33 чашек!
Тем временем объем плазмы подскакивает на 30-50 процентов, а это значит, что увеличивается и общий объем крови.
Итак, куда уходит вся эта жидкость? Хороший вопрос.
Часть воды остается внутри ваших клеток, помогая им функционировать. Остальное накапливается вне ваших клеток, чтобы улучшить доставку кислорода, очистить отходы и контролировать поток электролита.
Увеличение количества плазмы является ответом на растущие потребности плаценты и ваших материнских органов, так как объем вашей крови увеличивается, чтобы доставить все, что нужно вашему ребенку для развития.
По мере приближения вашего малыша к рождению в третьем триместре объем вашей крови достигает своего пика. Подсказка: вот почему ваш отек (среди прочих небольших неприятностей) может достичь пика примерно в это время.
Но это еще не все.
Массовое увеличение количества жидкости в организме во время беременности сопровождается повышением уровня натрия. И большинство из нас видели последствия того, что может сделать маленькая и большая пицца на вынос.
Натрий влияет на то, как ваше тело поглощает и обрабатывает воду. Даже малейшее повышение уровня натрия может вызвать у вас ощущение силы «затяжки».
Совершенно нормально прослезиться в тот день, когда кольца и любимые туфли на каблуках больше не подходят (вздох). Небольшой постепенный отек пальцев, ног, лодыжек и ступней на протяжении всей беременности является частью пути.
Вы можете заметить, что к концу дня отеки увеличиваются. Это связано с тем, что лишняя жидкость в вашем теле может собираться в частях вашего тела, наиболее удаленных от сердца. Более жаркий, влажный день или длительное стояние также могут способствовать нормальному отеку.
При переходе ко второму и третьему триместрам увеличение давления в связи с растущим размером вашего малыша — в дополнение к увеличению объема крови — может еще больше повлиять на кровоток в ногах, лодыжках и ступнях, вызывая еще больший отек.
Советы по уменьшению нормального отека во время беременности
Иногда отек может быть столь же неизбежным, как сверхзвуковое обоняние и жгучее расстройство желудка, которые вы принимаете наравне с чистыми радостями беременности. Тем не менее, вот несколько вещей, которые вы можете сделать, чтобы предотвратить или облегчить это.
- В течение дня поднимайте ноги на уровень выше сердца, так как это помогает жидкости циркулировать обратно к сердцу.

- Пейте больше воды, чтобы вывести из организма лишнюю жидкость и натрий.
- Носите компрессионные чулки для улучшения кровообращения, особенно если вам предстоит длительный перелет.
- Избегайте пребывания на открытом воздухе в очень жаркую и влажную погоду.
- Делайте частые перерывы, чтобы поднять ноги, когда стоите в течение длительного времени.
- Избегайте каблуков и носите удобную, дышащую и поддерживающую обувь.
- Ешьте больше продуктов с калием, таких как бананы и авокадо, чтобы вывести натрий и увеличить выработку мочи (да, даже больше).
- Ограничьте употребление продуктов с высоким содержанием соли, таких как расфасованные блюда, фаст-фуд и чипсы.
Мы знаем, что каждая мама-медведица хочет знать, когда паниковать. Ответ? Никогда. Паника только усиливает эмоциональное и физическое напряжение. Вместо этого почувствуйте себя увереннее, узнав, когда следует позвонить своему акушеру-гинекологу или акушерке по поводу отеков.
Двумя наиболее опасными состояниями во время беременности, которые могут вызвать отек, являются преэклампсия и тромб.
Первое, что нужно помнить: эти состояния встречаются нечасто, но во время беременности существует реальный риск. Поэтому важно знать о них.
Во-вторых, отек, связанный с этими состояниями, отличается от нормального постепенного отека, который может возникнуть в течение беременности.
Вот чем отличается опухоль.
Преэклампсия
Преэклампсия поражает только около 5 процентов беременных женщин, обычно только после 20-й недели. Ниже приведены три основных симптома этого расстройства:
- высокое кровяное давление
- белок в моче
- отек (причудливое слово для обозначения отека, вызванного избытком жидкости в организме)
Лаборатория также может выявить отклонения в ферментах печени и пониженный уровень тромбоцитов.
Это относительно редкое состояние может иметь разрушительные последствия для мамы и ребенка, если его не лечить немедленно, поэтому важно знать о симптомах, и отек является одним из основных.
Значительные отеки рук, лица или вокруг глаз, которые появляются внезапно или постепенно усиливаются, должны насторожить вас, чтобы позвонить своему акушеру-гинекологу. Если ваш отек выглядит «ямчатым» — это означает, что когда вы надавливаете на кожу, остается углубление — это также вызывает беспокойство.
При преэклампсии отек может сопровождаться постоянной головной болью, изменениями зрения, болью в животе и внезапным увеличением веса. Если у вас есть какие-либо из этих симптомов, немедленно позвоните своему акушеру или акушеру. Они могут посоветовать вам обратиться в ближайшее отделение неотложной помощи.
Тромбы
Беременность является фактором риска образования тромбов в ногах, бедрах или тазу, называемых тромбозами глубоких вен (ТГВ). В обзоре 2017 года говорится, что беременность сама по себе увеличивает риск ТГВ у женщин в пять раз. Риск сохраняется в течение каждого триместра и даже до 12 недель после родов.
ТГВ является серьезным заболеванием во время беременности и требует немедленного лечения, так как может вызвать легочную эмболию (ТЭЛА), которая может привести к летальному исходу.
Чтобы защитить маму и ребенка, важно вовремя заметить ТГВ, зная симптомы. Отек, затрагивающий только одну ногу , большой.
Отек, связанный с ТГВ, часто сопровождается другими симптомами, поражающими ту же область, такими как:
- сильная боль
- болезненность
- покраснение
- тепло на ощупь
Если у вас есть какие-либо из этих симптомов, немедленно позвоните своему акушеру или акушерке и следуйте их указаниям.
Уменьшение нормального отека во время беременности — это хорошо, но не всегда возможно — и это нормально.
Важнее сделать все возможное, чтобы предотвратить серьезные осложнения, такие как преэклампсия и образование тромбов. Однако, опять же, профилактика не всегда возможна, и ключом к успеху является раннее выявление. Тем не менее, вот несколько советов, которые могут снизить риск.
Как снизить риск преэклампсии
Ограниченное число исследований продемонстрировало проверенные способы предотвращения преэклампсии.
В то время как добавки с витаминами С и Е изучались в качестве возможной профилактической меры, исследование 2007 года пришло к выводу, что антиоксидантные добавки с этими витаминами не следует рекомендовать для предотвращения преэклампсии во время беременности.
Более того, хотя некоторые исследования продемонстрировали возможную связь между пренатальной физической активностью и снижением риска преэклампсии, необходимы дополнительные исследования для подтверждения этой связи.
Крайне важно знать свои факторы риска, чтобы ваш акушер мог при необходимости более внимательно следить за вами.
Некоторые факторы риска преэклампсии включают:
- хроническое высокое кровяное давление до беременности или во время предыдущей беременности
- заболевание почек до беременности
- преэклампсия в личном или семейном анамнезе
- избыточный вес или ожирение
- многоплодная беременность (более одного ребенка)
- возраст старше 40 лет
- беременность первым ребенком
- прегестационный и гестационный диабет
- принадлежность к афроамериканской национальности
Для женщин с преэклампсией в анамнезе низкие дозы аспирина упоминаются как эффективная стратегия вторичной профилактики . Аспирин для предотвращения преэклампсии у женщин с высоким риском, но без анамнеза, все еще обсуждается.
Аспирин для предотвращения преэклампсии у женщин с высоким риском, но без анамнеза, все еще обсуждается.
Как снизить риск образования тромбов
Как и при преэклампсии, профилактика образования тромбов во время беременности, родов и в течение трех месяцев после них начинается со знания факторов риска, таких как:
- личный или семейный анамнез тромбов
- личный семейный анамнез нарушений свертываемости крови
- кесарево сечение в анамнезе, также известное как кесарево сечение
- неподвижность или длительный постельный режим
- определенная беременность или роды осложнения
- наличие диабета, болезней сердца или легких
Ваш акушер или акушер может помочь вам снизить риск путем разработки индивидуального плана профилактики. Вот несколько простых повседневных вещей, которые вы тоже можете делать:
- пейте много воды
- двигайте ногами или вставайте по крайней мере каждые 1-2 часа, если вы много сидите
- делайте физические упражнения в соответствии с рекомендациями врача
- используйте компрессионные чулки или чулки, если это рекомендовано врачом
- принимайте назначенные лекарства в соответствии с указаниями
Если растущие ноги совпадают с растущим животом, вы, безусловно, в очень хорошей компании.


 Факторы риска: травмы, венозная недостаточность, курение, гиподинамия, онкология.
Факторы риска: травмы, венозная недостаточность, курение, гиподинамия, онкология.

