Первая помощь при бронхиальной астме
Как устроены наша внутренние органы дыхания и что такое бронхиальная астма?
В число внутренних органов дыхания человека входят легкие и трахея. Трахея – это трубка, соединяющая гортань с легкими, и имеющая в своей нижней части целую сеть разветвлений, называемых бронхами. Через них происходит газообмен – в легкие поступает кислород и выводится углекислый газ. Вдыхаемый воздух очищается в бронхах за счет покрывающей внутренние стенки слизи и ресничек. Когда человек заболевает, эти ткани воспаляются, и выделяемая слизь препятствует нормальной циркуляции воздуха.
При астме в бронхах наблюдается вялотекущий хронический воспалительный процесс, который изменяет стенки бронхов так, что они начинают активно реагировать сужением просвета. Главный признак при астме — отек слизистых оболочек бронхов, который нарушает проходимость дыхательных путей и вызывает приступ удушья и кашля.
Бронхиальная астма диагностируется и у взрослых, и у детей любого пола на фоне полного благополучия.
Причины бронхиальной астмы
Внутренние факторы:
- нарушения в дыхательной системе;
- эндокринные заболевания;
- слабый иммунитет;
- наследственность.
Внешние факторы:
- аллергии разного рода;
- работа на вредных производствах;
- курение;
- стрессы.
Среди вероятных причин возникновения болезни также называют:
- плохую экологическую обстановку в мире;
- рост количества генно-модифицированных продуктов;
- гиподинамию.
Это хроническое заболевание проявляется в неожиданных и повторяющихся приступах удушья.
Симптомы приступа бронхиальной астмы:
- затрудненное дыхание;
- удушье или одышка;
- кашель — надсадный и непродуктивный;
- чувство заложенности в груди;
- поверхностное дыхание — невозможность сделать полный вдох;
- хрипы и свист вовремя дыхания.
Симптомы астмы у детей — это проявления приступов.
Признаки перед возможным приступом — плаксивость и раздражительность, плохой сон и аппетит, обильные выделения из носа. Приступ чаще всего начинается вечером или ночью и сопровождается сухим кашлем, свистящим хриплым дыханием, бледной кожей и синевой вокруг рта, испугом и учащенным сердцебиением.
Алгоритм действий при приступе
- Помочь больному присесть с опорой на спинку стула, ноги должны быть опущены вниз.
- Освободить от стесняющей одежды.
- Открыть окно — обеспечить приток свежего воздуха и выветрить возможный аллерген.

- Произвести ингаляцию, если у больного есть препарат (больные бронхиальной астмой всегда должны иметь при себе аэрозоли для экстренной помощи).
- Разговаривать, постараться успокоить, напоминать о глубоком и ритмичном дыхании;
- Вызвать бригаду скорой медицинской помощи.
Пока едет скорая больного надо поддержать и успокоить.
Похожим на приступ бронхиальной астмы может выглядеть удушье при ложном крупе, отёке Квинке (аллергический отёк гортани), сердечной астме и других опасных состояниях.
Установить точный диагноз может только квалифицированный специалист после пульмонологического обследования.
В случае выявления болезни следует обратиться к пульмонологу медицинского центра «Таврия» для постановки правильного диагноза и назначения эффективного лечения.
Поделитесь статьёй в соцсетях:
Астма
Основные факты- Астма является одним из основных неинфекционных заболеваний (НИЗ), которым страдают как дети, так и взрослые.

- Воспаление и сужение малых дыхательных путей в легких вызывают симптомы астмы, которыми могут являться кашель, хрип, одышка и чувство сдавленности в груди в любой комбинации.
- По имеющимся оценкам, в 2019 г. число больных астмой составило 262 миллиона человек, и было зарегистрировано 461 000 случаев смерти от этой болезни (1).
- Астма является одним из наиболее распространенных хронических заболеваний у детей.
- Ингаляционные препараты могут облегчать симптомы астмы и позволять людям с астмой вести нормальную, активную жизнь.
- Исключение факторов, провоцирующих приступы астмы, также может помочь уменьшить симптомы астмы.
- Большинство случаев смерти, связанных с астмой, происходят в странах с низким и средним уровнем дохода, где показатели выявления и лечения астмы находятся на недостаточно высоком уровне.

- ВОЗ стремится улучшить диагностику, лечение и мониторинг астмы, уменьшить глобальное бремя НИЗ и добиться прогресса на пути к всеобщему охвату услугами здравоохранения.
Что такое астма?
Астма является хроническим заболеванием, которым страдают как дети, так и взрослые. Воздушные каналы в легких сужаются из-за воспаления и сжимания мышц вокруг малых дыхательных путей. Это вызывает симптомы астмы – кашель, хрип, одышку и чувство сдавленности в груди. Эти симптомы носят эпизодический характер и часто усугубляются в ночное время или во время физической нагрузки. Симптомы астмы могут усугубляться и под воздействием других распространенных «провоцирующих факторов». Такими провоцирующими факторами у разных людей могут служить вирусные инфекции (простуда), пыль, дым, пары, изменения погоды, пыльца трав и деревьев, шерсть животных и перья птиц, сильнопахнущее мыло и духи.
Показатели выявления и лечения астмы находятся на недостаточно высоком уровне, особенно в странах с низким и средним уровнем дохода.
У больных астмой, не получающих надлежащего лечения, могут развиваться нарушения сна, усталость в течение дня и низкая концентрация внимания. Больные астмой и их семьи могут пропускать занятия в школе и не выходить на работу, что приводит к финансовым последствиям для семьи и общества в целом. Если симптомы являются тяжелыми, людям, страдающим астмой, может потребоваться неотложная медицинская помощь, и они могут быть помещены в больницу для лечения и мониторного наблюдения. В наиболее тяжелых случаях астма может привести к смерти.
Причины астмыПовышенный риск развития астмы связывают с большим числом различных факторов, хотя установить единственную непосредственную причину заболевания бывает трудно.
- Вероятность астмы возрастает при наличии астматиков в семье, особенно среди близких родственников – родителей или братьев/сестер.
- Астма чаще развивается у людей, страдающих другими аллергическими заболеваниями, в частности экземой и ринитом (сенной лихорадкой).

- Распространенность астмы возрастает в условиях урбанизации, возможно, из-за воздействия множественных факторов, связанных с образом жизни.
- Нарушения на раннем этапе жизни влияют на развитие легких и могут повышать риск астмы. К ним относятся низкая масса тела при рождении, недоношенность, воздействие табачного дыма и других источников загрязнения воздуха, а также вирусные респираторные инфекции.
- Предполагается также, что риск астмы увеличивается при контакте с целым рядом аллергенов и раздражающих веществ, присутствующих в окружающей среде, в том числе при загрязнении воздуха в помещениях и атмосфере, присутствии клещей домашней пыли, плесени, а также при контакте с химическими веществами, выхлопными газами или пылью на производстве.
- Повышенному риску развития астмы подвергаются дети и взрослые с избыточной массой тела или ожирением.
Несмотря на то, что астму нельзя излечить, надлежащее ведение пациентов с помощью ингаляционных препаратов позволяет людям с астмой держать болезнь под контролем и вести нормальную, активную жизнь.
Существует два основных типа ингаляторов:
- бронходилататоры (например, сальбутамол), которые расширяют дыхательные пути и облегчают симптомы; и
- стероиды (такие как беклометазон), которые уменьшают воспаление в дыхательных путях. Это облегчает симптомы астмы и снижает риск тяжелых приступов астмы и смерти.
Людям, страдающим астмой, может потребоваться использовать ингалятор ежедневно. Их лечение будет зависеть от частоты симптомов и имеющихся типов ингаляторов.
Координация дыхания при использовании ингалятора может являться сложной задачей, особенно для детей и в чрезвычайных ситуациях. Применение специального устройства облегчает использование аэрозольного ингалятора и помогает лекарству более эффективно достигать
легких. Спейсер представляет собой пластиковый контейнер с загубником или маской на одном конце и отверстием для ингалятора на другом. Самодельный спейсер, изготовленный из пластиковой бутылки объемом 500 мл, может быть столь же эффективным,
как и ингалятор промышленного производства.
Доступ к ингаляторам является проблемой во многих странах. В 2019 г. лишь половина больных астмой имели доступ к бронходилататорам и менее 20% – к стероидным ингаляторам в государственных учреждениях первичной медико-санитарной помощи в странах с низким уровнем дохода (2).
Люди, страдающие астмой, и их семьи нуждаются в просвещении, с тем чтобы они лучше понимали, что такое астма, как ее лечить, как избежать и как справляться с симптомами этой болезни дома. Важно также повышать уровень осведомленности населения и в ряде случаев бороться с мифами и стигматизацией, связанных с астмой.
Стратегия ВОЗ в области профилактики астмы и борьбы с нейАстма включена в Глобальный план действий ВОЗ по профилактике НИЗ и борьбе с ними, а также в принятую Организацией Объединенных Наций Повестку дня в области устойчивого развития на период до 2030 г.
ВОЗ принимает целый ряд мер по расширению масштабов диагностики и лечения астмы.
В целях повышения эффективности ведения НИЗ в учреждениях первичной медико-санитарной помощи в условиях низкой обеспеченности ресурсами был разработан Пакет основных мер ВОЗ в отношении неинфекционных заболеваний (PEN). Пакет PEN включает протоколы оценки, диагностики и лечения хронических респираторных заболеваний (астмы и хронической обструктивной болезни легких), а также модули для консультирования по вопросам здорового образа жизни, включая отказ от употребления табака и самопомощь.
Снижение воздействия табачного дыма имеет важное значение как для первичной профилактики астмы, так и для лечения этой болезни. Достижению прогресса в этой области способствует Рамочная конвенция по борьбе против табака, а также такие инициативы ВОЗ, как MPOWER и mTobacco cessation.
Глобальный альянс по борьбе с хроническими респираторными болезнямиГлобальный альянс по борьбе с хроническими респираторными болезнями (ГАХРБ) вносит вклад в работу ВОЗ по профилактике хронических респираторных болезней и борьбе с ними. Это добровольный альянс национальных и международных организаций и учреждений из
многих стран, приверженных идее мира, в котором все люди могут дышать свободно.
Это добровольный альянс национальных и международных организаций и учреждений из
многих стран, приверженных идее мира, в котором все люди могут дышать свободно.
Библиография
1. Global burden of 369 diseases and injuries in 204 countries and territories, 1990-2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet. 2020;396(10258):1204-22 https://www.thelancet.com/gbd/summaries
2. Assessing national capacity for the prevention and control of noncommunicable diseases: report of the 2019 global survey. Geneva: World Health Organization; 2020. Licence: CC BY-NC-SA 3.0 IGO https://www.who.int/teams/ncds/surveillance/monitoring-capacity/ncdccs
Пациенты с бронхиальной астмой всегда должны носить с собой ингалятор, приступы могут привести к смерти!
В этом году Международный день борьбы с бронхиальной астмой отмечается 7 мая. На наши вопросы о том, что это за болезнь и как бороться с ее приступами ответила Надежда Гапонова, доктор медицинских наук, профессор кафедры скорой медицинской помощи МГМСУ им. А.И Евдокимова, главный внештатный терапевт ССиНМП им. А.С. Пучкова.
А.И Евдокимова, главный внештатный терапевт ССиНМП им. А.С. Пучкова.
— Что такое бронхиальная астма, и какие бывают её виды?
— Несмотря на усилия, предпринимаемые для достижения контроля над бронхиальной астмой (БА), ее распространенность во всем мире, особенно среди детей, растет. По данным Глобальной стратегии по управлению и профилактике БА (Global Strategy for Asthma Management and Prevention, GINA), в настоящее время в мире от астмы страдают 300 млн человек.
Бронхиальная астма – гетерогенное заболевание, характеризующееся хроническим воспалением дыхательных путей.
Бронхиальная астма определяется по наличию в анамнезе симптомов со стороны органов дыхания, таких как свистящие хрипы, одышка, заложенность в груди и кашель, которые варьируют по времени и интенсивности и проявляются вместе с обструкцией дыхательных путей.
Обструкция обусловлена сочетанием спазма гладкой мускулатуры бронхов, отека слизистой оболочки и нарушением секреторной функции слизистой оболочки бронхов (дискриния). Важно отметить, что обструкция при бронхиальной астме может развиваться как в крупных, так в средних и в мелких бронхах. Она непостоянная, проходит спонтанно или в результате лечения, при условии отсутствия необратимых изменений дыхательных путей.
Важно отметить, что обструкция при бронхиальной астме может развиваться как в крупных, так в средних и в мелких бронхах. Она непостоянная, проходит спонтанно или в результате лечения, при условии отсутствия необратимых изменений дыхательных путей.
Согласно Международной классификации болезней Х пересмотра выделяют следующие формы бронхиальной астмы:
-Атопическая (аллергическая, экзогенная) астма. В развитии симптомов основная роль принадлежит иммуноглобулину класса Е, который начинает активно синтезироваться при попадании в организм аллергенов. Он проникает в клетки кожи, миндалин, дыхательных путей и при присоединении аллергена выделяет серотонин и гистамин, которые и провоцируют появление различных симптомов аллергической реакции.
При этой форме астмы отмечается непереносимость домашней пыли, эпидермиса животных, птиц, плесени, пыльцы растений, ряда пищевых продуктов, лекарственных препаратов и др.
— Эндогенная (неаллергическая) астма. Развитие симптомов происходит при отсутствии аллергического компонента и здесь в развитии обструкции ведущая роль принадлежит воспалительному отеку слизистой оболочки бронхов.
Развитие симптомов происходит при отсутствии аллергического компонента и здесь в развитии обструкции ведущая роль принадлежит воспалительному отеку слизистой оболочки бронхов.
— Смешанная форма бронхиальной астмы. В развитии симптомов заболевания участвуют как аллергические, так и неаллергические факторы.
Кроме того, выделяют и клинико-патогенетические формы бронхиальной астмы:
— Инфекционно-зависимая астма. Формирование этой формы астмы обусловлено наличием сенсибилизации к различным инфекционным аллергенам (стафилококки, стрептококки и т.д.).
— Аспириновая астма. В этом случае формируется так называемая «аспириновая триада», включающая в себя: бронхиальную астму, полипоз околоносовых пазух, непереносимость аспирина и других нестероидных противоспалительных средств.
— Астма физического усилия и близкая к ней холодовая астма.
— Какие группы населения г. Москвы наиболее уязвимы к развитию бронхиальной астмы?
Москвы наиболее уязвимы к развитию бронхиальной астмы?
— Развитию бронхиальной астмы подвержены люди всех возрастов и социальных групп, но, прежде всего – это дети. У 50-80% детей с бронхиальной астмой первые симптомы появляются в возрасте младше 5 лет. К развитию бронхиальной астмы также уязвимы лица, часто болеющие инфекционными заболеваниями дыхательных путей, с наличием других аллергических заболеваний (ринит, атопический дерматит и др.) у самого пациента и в семейном анамнезе.
Бронхиальная астма может развиться у лиц занятых в производстве лаков, красок, резины, пластмасс, различных растворителей и других химических веществ. А также у лиц, связанных с использованием различных неорганических и органических веществ (медицинские и фармацевтические работники, сварщики, литейщики), а также пекари, ветеринары, научные работники и т.д.).
К факторам, провоцирующим развитие бронхиальной астмы, можно отнести раздражающие факторы окружающей среды, такие как пыль, смог, пыльца растений, влажная, холодная и ветреная погода, табачный дым, выхлопные газы, резкие запахи и др.
Следует также отметить физическую или психоэмоциональную нагрузку, бесконтрольный прием ряда лекарственных препаратов, таких как нестероидные противовоспалительные препараты, антибиотики и др.
— Что делать, когда начался приступ удушья, и под рукой нет лекарственных препаратов?
— Обострение бронхиальной астмы – это эпизод ухудшения состояния пациента в результате усиления имеющихся симптомов и/или появления новых. Он отражает или неэффективность лечения, или воздействие неблагоприятных факторов.
Поэтому очень важно ориентировать пациентов с бронхиальной астмой строго выполнять врачебные назначения, а именно систематическое лечение назначенными препаратами, а также динамическое наблюдение у врача-терапевта или врача-пульмонолога. А главное: всегда иметь с собой назначенные лекарственные средства для ингаляционного применения, в виде дозированных аэрозолей!
— Самопомощь при приступе бронхиальной астмы возможна? Что делать, если приступ застал пациента одного?
— Прежде всего, вызвать бригаду скорой медицинской помощи. До ее приезда исключить (или максимально уменьшить) контакт с причинным аллергеном, расстегнуть тугой воротник, галстук, по возможности лимитировать физическую и психоэмоциональную нагрузку, открыть окно для поступления свежего воздуха. Для нормализации дыхания нужно постараться расслабится и удобно расположится, т.е. занять положение с приподнятым головным концом, при возможности сидя с упором для рук, незамедлительно применить дозированный ингаляционный бронхорасширяющий препарат1-2 дозы, назначенный врачом и который всегда должен быть при пациенте.
До ее приезда исключить (или максимально уменьшить) контакт с причинным аллергеном, расстегнуть тугой воротник, галстук, по возможности лимитировать физическую и психоэмоциональную нагрузку, открыть окно для поступления свежего воздуха. Для нормализации дыхания нужно постараться расслабится и удобно расположится, т.е. занять положение с приподнятым головным концом, при возможности сидя с упором для рук, незамедлительно применить дозированный ингаляционный бронхорасширяющий препарат1-2 дозы, назначенный врачом и который всегда должен быть при пациенте.
Возможно применение дополнительных домашних мер, таких как самомассаж круговыми движениями на яремную ямку, приподняв при этом плечи, горячие ванны для рук и ног, горчичники на грудь, которые способны облегчить дыхание.
10 самых важных вопросов родителей»
Бронхиальная астма у детей: 10 самых важных вопросов родителейУ кого она чаще возникает, какие симптомы должны насторожить и изменились ли подходы к терапии? Рассказывает эксперт.
На вопросы об этом аллергическом заболевании мы попросили ответить Ольгу Витальевну Зайцеву, зав. кафедрой педиатрии МГМСУ им. А.И. Евдокимова, руководителя Университетской клиники педиатрии, профессора, доктора медицинских наук, Заслуженного врача России.
Что такое бронхиальная астма?Бронхиальная астма (БА) — это заболевание, в основе которого лежит аллергическое воспаление. Для БА характерны повторные эпизоды кашля, одышки, свистящих хрипов, затрудненного дыхания вплоть до удушья. Заболевание может протекать достаточно тяжело и относиться к жизнеугрожающим состояниям.
Насколько взаимосвязаны астма и аллергия?Существует несколько типов аллергических реакций, на фоне которых могут сформироваться различные заболевания. Например, пищевая аллергия может проявиться атопическим дерматитом, респираторная — аллергическим ринитом или бронхиальной астмой.Поэтому аллергия — это более общее понятие, которое не является диагнозом.
Кто наиболее подвержен этому заболеванию и передается ли астма по наследству?По наследству передается склонность к аллергии, а не бронхиальная астма. Если в семье есть астматики, то дети, безусловно, чаще болеют аллергическимизаболеваниями.Это может быть и астма, и аллергический ринит, причем у мамы может быть одно заболевание, а у ребенка другое.
Если в семье есть астматики, то дети, безусловно, чаще болеют аллергическимизаболеваниями.Это может быть и астма, и аллергический ринит, причем у мамы может быть одно заболевание, а у ребенка другое.
Аллергия — это системная реакция, поэтому у детей она чаще сначала проявляется в виде пищевой аллергии (неустойчивого стула, младенческих колик, атопического дерматита и других), затем могут появиться клинические проявления со стороны верхних или нижних дыхательных путей.
То есть астма, как правило, стоит в конце так называемого аллергического марша. Это последовательное развитие заболеваний, в основе которых лежит аллергия у одного и того же ребенка.
Однако астма может дебютировать по-разному: как с аллергического марша, так и неожиданно, с тяжелого приступа при контакте с аллергеном. Кроме того, у предрасположенных к аллергии лиц это могут быть частые острые респираторные инфекции, которые затем провоцируют развитие бронхиальной астмы.
Да. К счастью, у подавляющего числа детей астма протекает более легко, чем у взрослых. В основе детской астмы чаще лежит атопическое воспаление (первый тип аллергических реакций), которое достаточно хорошо поддается терапии. В результате мы можем сохранить качество жизни ребенка практически на уровне здорового, но на фоне, как правило, медикаментозной терапии. В то же время, если лечение БА у детей запаздывает или проводится неправильно, то, к сожалению, со временем формируется тяжелая астма, которая плохо поддается терапии.
Как изменяются подходы к терапии бронхиальной астмы? Какие новые методы сегодня применяются?Революция в лечении астмы произошла в 1995 году. До этого астму лечили как заболевание, в основе которого лежит обструкция (сужение) дыхательных путей. Раньше бронхиальную обструкцию лечили, назначая только препараты, которые расширяют бронхи и позволяют человеку дышать, не погибнуть на фоне приступа. Это была, по сути, только неотложная помощь, но приступы повторялись, астма становилась все более тяжелой, прогноз заболевания с каждым приступом ухудшался.
Это была, по сути, только неотложная помощь, но приступы повторялись, астма становилась все более тяжелой, прогноз заболевания с каждым приступом ухудшался.
Было убедительно доказано, что в основе лечения бронхиальной астмы должны лежать противовоспалительные препараты и лучшими являются ингаляционные глюкокортикостероиды, высокоэффективные и безопасные лекарственные средства.
В результате существенно уменьшилось число пациентов с тяжелой астмой, резко снизилась смертность от этого заболевания, приступы астмы стали не такими тяжелыми и возникают намного реже.
Следующий этап — появление высокоэффективных комбинированных препаратов, сочетающих ингаляционные глюкокортикостероиды и ингаляционные бронхорасширяющие препараты длительного действия.
Эта терапия значительно улучшила прогноз астмы и качество жизни пациентов. Последнее достижение в лечении астмы — точно направленная, таргетная терапия, когда препараты действуют на молекулы и рецепторы аллергии. Мы лечим не просто воспаление, а воспаление у конкретного тяжелого больного.
Наши пациенты занимаются спортом и достигают высоких результатов, успешно учатся в школе. Качество жизни не страдает. Тяжелое заболевание находится под контролем.
Может ли стресс спровоцировать развитие астмы?В основе бронхиальной астмы лежит аллергическое воспаление, поэтому стресс, как любой внешний фактор, может спровоцировать развитие приступа у пациента с астмой. У здорового ребенка спровоцировать формирование заболевания стресс не может.
Возможно ли обострение астмы на фоне снижения иммунитета? Какие факторы чаще всего приводят к развитию обострений?Аллергики чаще сверстников болеют респираторными инфекциями в силу особенностей своего иммунного ответа. Снижение противоинфекционного иммунитета характерно для всех пациентов с астмой. В свою очередь, респираторная инфекция провоцирует развитие обострения заболевания, приступа астмы.
Может ли астма перейти в стадию ремиссии и как проводить профилактику обострений?Основная задача как врача, так и пациента — обеспечить стойкую ремиссию заболевания. Астма должна стать контролируемой: когда пациент чувствует себя абсолютно здоровым, он не имеет никаких ограничений ни по физической, ни по какой-то другой нагрузке.
Астма должна стать контролируемой: когда пациент чувствует себя абсолютно здоровым, он не имеет никаких ограничений ни по физической, ни по какой-то другой нагрузке.
Однако у подавляющего большинства людей астма требует длительной, не менее трех месяцев, а иногда и постоянной медикаментозной поддержки.
Объем необходимого лечения определяет врач-аллерголог индивидуально у каждого пациента. Важно строго соблюдать все рекомендации врача, в том числе длительность лечения.
Как обеспечить ребенку с бронхиальной астмой высокое качество жизни?В основе бронхиальной астмы лежит воспаление, поэтому, если ребенку в любом возрасте поставлен диагноз бронхиальная астма, прежде всего ему необходимо назначить противовоспалительную терапию для того, чтобы остановить воспалительный процесс и не привести к необратимым изменениям со стороны легких и бронхиального дерева.
В настоящее время самыми эффективными и абсолютно безопасными препаратами являются ингаляционные глюкокортикостероиды.
Совершенно очевидно, раз воспаление находится на уровне слизистой бронхов, то препараты лучше принимать в виде ингаляций.
Однако есть определенные сложности ингаляционной терапии. Во-первых, маленький ребенок не может правильно глубоко вдохнуть. Во-вторых, препарат должен быть с очень мелкими частицами для того, чтобы дойти до самых глубоких отделов бронхиального дерева.
Препарат заливается в камеру небулайзера, который превращает лекарство в очень мелкие капли и обеспечивает ребенку эффективное лечение путем дыхания через маску или мундштук. Эффективная доставка лекарства, в том числе ингаляционных глюкокортикостероидов, возможна даже у младенцев первого года жизни.
Таким образом, несмотря на то что БА является хроническим заболеванием, в настоящее время современные программы терапии позволяют контролировать клинические проявления заболевания — симптомы, нарушения сна, ограничения повседневной активности, нарушения функции легких, потребность в препаратах неотложной помощи.
При контролируемой БА возможно не более чем случайное возобновление симптомов и крайне редкое развитие тяжелых обострений заболевания.
Источник: https://letidor.ru/zdorove/bronkhialnaya-astma-u-detei-10-samykh-vazhnykh-voprosov-roditelei.htm
Бронхиальная астма и беременность
Бронхиальная астма — одно из самых распространенных заболеваний легких у беременных.
Это заболевание характеризуется воспалением и временной непроходимостью дыхательных путей и возникает на фоне повышенной возбудимости дыхательных путей в ответ на различные воздействия.
Симптомы
Независимо от формы бронхиальной астмы выделяют три стадии ее развития: предастма, приступы удушья и астматический статус. Все формы и стадии заболевания встречаются и во время беременности. В начальной стадии астмы приступы удушья развиваются периодически. Они начинаются чаще по ночам, продолжаются от нескольких минут до нескольких часов. Удушью предшествуют ощущение царапанья в горле, чихание, насморк, стеснение в грудной клетке. Приступ начинается с упорного приступообразного кашля, мокроты нет. Появляется резкое затруднение выдоха, стеснение в груди, заложенность носа. Дыхание становится шумным, свистящим, хриплым, слышимым на расстоянии. Лицо приобретает синюшный оттенок. Кожа покрыта испариной. К концу приступа начинает отделяться мокрота, которая становится все более жидкой и обильной.
Приступ начинается с упорного приступообразного кашля, мокроты нет. Появляется резкое затруднение выдоха, стеснение в груди, заложенность носа. Дыхание становится шумным, свистящим, хриплым, слышимым на расстоянии. Лицо приобретает синюшный оттенок. Кожа покрыта испариной. К концу приступа начинает отделяться мокрота, которая становится все более жидкой и обильной.
Особенности течения бронхиальной астмы во время беременности и родов
При развитии беременности у женщин с бронхиальной астмой происходят патологические сдвиги в иммунной системе, которые оказывают негативное влияние как на течение болезни, так и на течение беременности. Бронхиальная астма обычно начинается до беременности, но может впервые появиться и во время нее. У одних больных приступы удушья развиваются в начале беременности, у других — во второй половине. Астма, возникшая в начале беременности, подобно раннему токсикозу, может исчезнуть к концу первой ее половины. В этих случаях прогноз для матери и плода обычно вполне благоприятный. По некоторым данным, во время беременности у 20% больных сохраняется то же состояние, что было до беременности, у 10% наступает улучшение, а у большинства женщин (70%) заболевание протекает тяжелее, причем преобладают среднетяжелые и тяжелые формы обострения с ежедневными неоднократными приступами удушья, периодическими астматическими состояниями, нестойким эффектом лечения. Течение астмы обычно ухудшается уже в I триместре беременности. Во второй ее половине заболевание протекает легче. Приступы бронхиальной астмы во время родов редки, особенно при профилактическом применении в этот период глюкокортикоидных препаратов (преднизолон, гидрокортизон) или бронхолитических средств (эуфиллин). После родов течение бронхиальной астмы улучшается у 25% женщин (это больные с легкой формой заболевания). У 50% женщин состояние не изменяется, у 25% — ухудшается. У больных бронхиальной астмой чаще, чем у здоровых женщин, развиваются ранний токсикоз, угроза прерывания беременности, нарушения родовой деятельности, быстрые и стремительные роды, следствием чего является высокий родовой травматизм, могут родиться недоношенные и маловесные дети.
По некоторым данным, во время беременности у 20% больных сохраняется то же состояние, что было до беременности, у 10% наступает улучшение, а у большинства женщин (70%) заболевание протекает тяжелее, причем преобладают среднетяжелые и тяжелые формы обострения с ежедневными неоднократными приступами удушья, периодическими астматическими состояниями, нестойким эффектом лечения. Течение астмы обычно ухудшается уже в I триместре беременности. Во второй ее половине заболевание протекает легче. Приступы бронхиальной астмы во время родов редки, особенно при профилактическом применении в этот период глюкокортикоидных препаратов (преднизолон, гидрокортизон) или бронхолитических средств (эуфиллин). После родов течение бронхиальной астмы улучшается у 25% женщин (это больные с легкой формой заболевания). У 50% женщин состояние не изменяется, у 25% — ухудшается. У больных бронхиальной астмой чаще, чем у здоровых женщин, развиваются ранний токсикоз, угроза прерывания беременности, нарушения родовой деятельности, быстрые и стремительные роды, следствием чего является высокий родовой травматизм, могут родиться недоношенные и маловесные дети.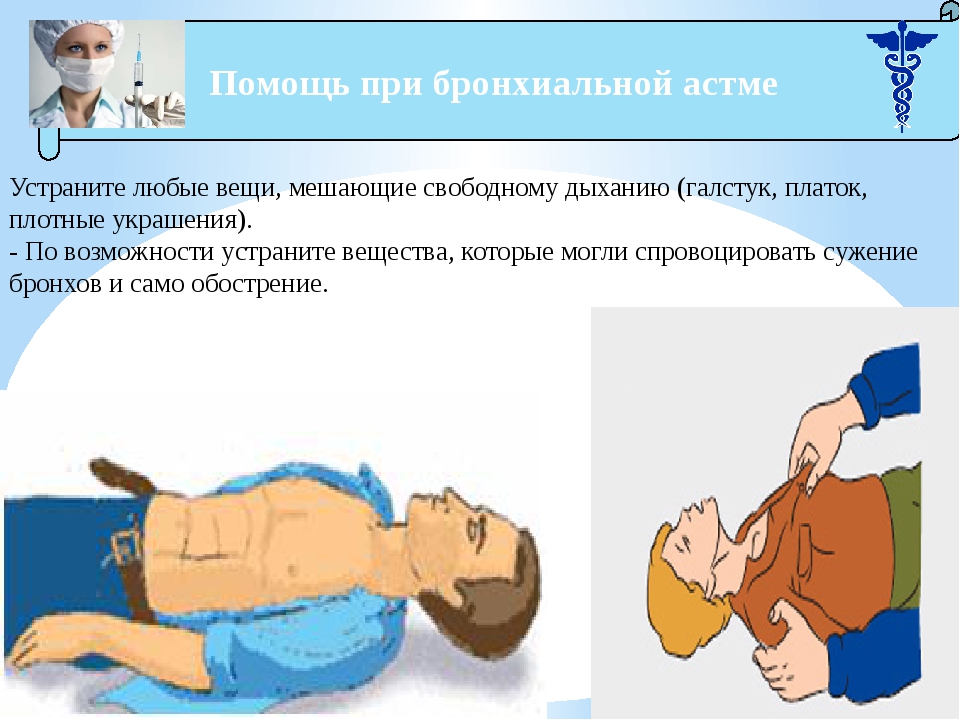 Случаи гибели плода до и во время родов отмечаются лишь при тяжелом течении заболевания и неадекватном лечении астматических состояний. Болезнь матери может повлиять на здоровье ребенка. У 5% детей астма развивается в первый год жизни, у 58% — в последующие годы. У новорожденных первого года жизни часто возникают болезни верхних дыхательных путей. Послеродовой период у 15% родильниц, больных бронхиальной астмой, сопровождается обострением основного заболевания. Больные бронхиальной астмой при доношенной беременности обычно рожают через естественные родовые пути, так как приступы удушья в родах нетрудно предотвратить. Частые приступы удушья и астматические состояния, наблюдавшиеся во время беременности, неэффективность проводимого лечения служат показанием для досрочного родоразрешения в 37—38 недель беременности.
Случаи гибели плода до и во время родов отмечаются лишь при тяжелом течении заболевания и неадекватном лечении астматических состояний. Болезнь матери может повлиять на здоровье ребенка. У 5% детей астма развивается в первый год жизни, у 58% — в последующие годы. У новорожденных первого года жизни часто возникают болезни верхних дыхательных путей. Послеродовой период у 15% родильниц, больных бронхиальной астмой, сопровождается обострением основного заболевания. Больные бронхиальной астмой при доношенной беременности обычно рожают через естественные родовые пути, так как приступы удушья в родах нетрудно предотвратить. Частые приступы удушья и астматические состояния, наблюдавшиеся во время беременности, неэффективность проводимого лечения служат показанием для досрочного родоразрешения в 37—38 недель беременности.
Лечение бронхиальной астмы во время беременности
При лечении бронхиальной астмы у беременных следует иметь в виду, что все используемые для этой цели препараты проходят через плаценту и могут причинить вред плоду, а поскольку плод часто находится в состоянии гипоксии (кислородного голодания), следует вводить минимальное количество лекарств. Если течение астмы во время беременности не ухудшается, потребности в лекарственной терапии нет. Вместе с тем следует иметь в виду, что тяжелая и плохо леченная астма представляет гораздо большую опасность для плода, чем лекарственная терапия, используемая для ее лечения. Но во всех случаях беременная, страдающая бронхиальной астмой, должна применять лекарства только по назначению врача. .
Если течение астмы во время беременности не ухудшается, потребности в лекарственной терапии нет. Вместе с тем следует иметь в виду, что тяжелая и плохо леченная астма представляет гораздо большую опасность для плода, чем лекарственная терапия, используемая для ее лечения. Но во всех случаях беременная, страдающая бронхиальной астмой, должна применять лекарства только по назначению врача. .
Профилактика осложнений беременности
Необходимо, чтобы женщина устранила факторы риска обострения болезни. При этом очень важно удаление аллергена. Это достигается влажной уборкой помещения, исключением из пищи продуктов, вызывающих аллергию (апельсины, грейпфруты, яйца, орехи и др.), и неспецифических пищевых раздражителей (перец, горчица, острые и соленые блюда). В ряде случаев больной необходимо сменить работу, если она связана с химическими веществами, играющими роль аллергенов (химикатами, антибиотиками и др.). Беременные, больные бронхиальной астмой, должны находиться на диспансерном учете у терапевта женской консультации. Каждое «простудное» заболевание является показанием для лечения антибиотиками, физиотерапевтическими процедурами, отхаркивающими средствами, для профилактического назначения препаратов, расширяющих бронхи, или для увеличения их дозы. При обострении астмы на любом сроке беременности проводится госпитализация, лучше — в терапевтический стационар, а при симптомах угрозы прерывания беременности и за две недели до срока родов — в родильный дом для подготовки к родам. Бронхиальная астма, даже ее гормонозависимая форма, не является противопоказанием для беременности, так как поддается медикаментозно-гормональной терапии. Только при повторяющихся астматических состояниях может возникнуть вопрос об аборте в ранние сроки беременности или о досрочном родоразрешении беременной.
Каждое «простудное» заболевание является показанием для лечения антибиотиками, физиотерапевтическими процедурами, отхаркивающими средствами, для профилактического назначения препаратов, расширяющих бронхи, или для увеличения их дозы. При обострении астмы на любом сроке беременности проводится госпитализация, лучше — в терапевтический стационар, а при симптомах угрозы прерывания беременности и за две недели до срока родов — в родильный дом для подготовки к родам. Бронхиальная астма, даже ее гормонозависимая форма, не является противопоказанием для беременности, так как поддается медикаментозно-гормональной терапии. Только при повторяющихся астматических состояниях может возникнуть вопрос об аборте в ранние сроки беременности или о досрочном родоразрешении беременной.
Врач-пульмонолог Лойко Алла Владимировна
симптомы и лечение, признаки у взрослых – статьи о здоровье
Оглавление
Бронхиальная астма – хроническое заболевание бронхов, которое сопровождается спазмами и отеком слизистой оболочки.
В переводе с греческого asthma означает удушье, тяжелое дыхание. Действительно, данное заболевание характеризуется постоянно повторяющимися приступами удушья.
В современном обществе астма считается серьезной проблемой из-за прогрессивного течения болезни, которая беспокоит больных частыми приступами и вызывает ухудшение качества их жизни. Сегодня в мире более 100 млн. человек страдают от бронхиальной астмы, что в среднем для каждой страны составляет 4-8 % взрослого населения. Ежегодно астма становится причиной смерти 250 тыс. человек.
Среди вероятных причин заболевания ученые называют плохую экологическую обстановку в мире, увеличение количества генно-модифицированных продуктов, а также гиподинамию, особенно распространенную среди взрослого населения развитых стран.
Причины бронхиальной астмы
К развитию бронхиальной астмы приводит сочетание внутренних и внешних факторов.
Среди внутренних причин заболевания выделяют следующие:
- Эндокринные нарушения
- Отклонения в работе дыхательной системы
- Слабый иммунитет
К внешним причинам относят:
- Аллергии различного происхождения
- Работу на экологически неблагополучных предприятиях
- Курение
- Стресс
Наиболее распространенными факторами, на фоне которых у взрослых людей развивается бронхиальная астма, являются аллергии и курение.
Бытовые аллергены
В бытовом окружении любого человека присутствует множество различных аллергенов – это пыль, пыльца растений, шерсть животных, плесень, испарения химических веществ с поверхности новой мебели. Все эти аллергены провоцируют хронические заболевания дыхательных путей, и бронхиальная астма аллергического происхождения является самой распространенной.
Условия труда
Один из опасных видов астмы – профессиональная. Данный вид болезни развивается у взрослых людей под влиянием на организм различных материалов, используемых на рабочем месте. Согласно статистике, 15 % всех случаев астмы вызваны условиями труда.
Генетические причины
Примерно треть взрослых, страдающих бронхиальной астмой, болеют с детства. Избавившись от болезни в подростковом периоде, такие люди рискуют снова встретиться с астмой во взрослом возрасте. В этом случае риск развития заболевания повышают генетические факторы, а также влияние окружающей среды. При наличии наследственной предрасположенности и экологически неблагополучной обстановки болезнь имеет все шансы проявиться. Сегодня ученые проводят исследования, пытаясь установить, какие именно гены отвечают за вероятность развития астмы, и как медицина может повлиять на этот процесс.
При наличии наследственной предрасположенности и экологически неблагополучной обстановки болезнь имеет все шансы проявиться. Сегодня ученые проводят исследования, пытаясь установить, какие именно гены отвечают за вероятность развития астмы, и как медицина может повлиять на этот процесс.
Вне зависимости от причины заболевания механизм развития астмы у взрослых людей заключается в том, что на дыхательные пути воздействуют негативные факторы, и организм не может противостоять этому влиянию из-за повышенной чувствительности, наследственной предрасположенности и других причин. Под влиянием негативных факторов происходит сужение просвета бронхов. Данное состояние называют бронхиальной обструкцией. Растет объем слизи в бронхах, ухудшается дыхание, появляются хрипы, кашель и другие симптомы.
Формы и степени
Различают три основные формы бронхиальной астмы.
- Аллергическая. Болезнь вызывает определенный аллерген или группа аллергенов, среди которых могут быть продукты питания, пыль, шерсть животных, пыльца
- Неаллергическая.
 Вызывается факторами неаллергического происхождения. Данная форма может возникнуть на фоне хронических инфекций дыхательных путей, гормональных изменений, приема некоторых лекарств, например, аспирина
Вызывается факторами неаллергического происхождения. Данная форма может возникнуть на фоне хронических инфекций дыхательных путей, гормональных изменений, приема некоторых лекарств, например, аспирина - Смешанная. Эта форма бронхиальной астмы сочетает в себе признаки двух предыдущих форм
Каждая форма может иметь легкое, среднее или тяжелое течение, отличаться частотой приступов и другими показателями, что позволяет классифицировать ее еще и по ступеням:
- Первая ступень. Приступы возникают не чаще раза в неделю днем и не чаще двух раз в месяц ночью
- Вторая ступень. Симптомы возникают каждую неделю, но не каждый день, а также по ночам – два раза в месяц и чаще
- Третья ступень. Приступы происходят ежедневно днем, а также по ночам – чаще раза в неделю
- Четвертая ступень. Характеризуется постоянными приступами в течение дня, а также частыми обострениями ночью
Симптомы бронхиальной астмы
Чем раньше выявлено заболевание, тем более вероятен успешный результат лечения, поэтому уже с момента появления первых симптомов следует обращаться за врачебной помощью. Что должно насторожить? Среди ранних признаков бронхиальной астмы отмечаются следующие:
Что должно насторожить? Среди ранних признаков бронхиальной астмы отмечаются следующие:
- Удушье или одышка. Состояние может возникнуть как на фоне физической нагрузки, так и в полном покое, а также при вдыхании воздуха с примесями частиц-аллергенов. Удушье или одышка наступают внезапно, как приступ
- Кашель. Возникает одновременно с одышкой и имеет надсадный характер. Кашель непродуктивный, и только в конце приступа возможно отделение небольшого количества мокроты
- Поверхностное дыхание. Приступ астмы сопровождается частым поверхностным дыханием, невозможностью сделать вдох полной грудью
- Хрипы. Они сопровождают дыхание человека во время приступа и иногда выслушиваются даже дистанционно
- Поза ортопноэ. Это поза, которую рефлекторно занимает человек во время приступа – сидя, свесив ноги, крепко ухватившись руками за стул, кровать или другой предмет. Такая поза способствует более глубокому выдоху
На ранних стадиях заболевания могут проявляться только некоторые из этих признаков. Они беспокоят человека короткое время и самостоятельно проходят, не повторяясь длительное время. Но без лечения со временем симптомы прогрессируют, поэтому крайне важно своевременно обращаться к специалистам, даже если число приступов и их сила минимальны.
Они беспокоят человека короткое время и самостоятельно проходят, не повторяясь длительное время. Но без лечения со временем симптомы прогрессируют, поэтому крайне важно своевременно обращаться к специалистам, даже если число приступов и их сила минимальны.
По мере развития заболевания в организме происходят такие нарушения, как:
- Общая слабость
- Синюшность кожи
- Затрудненный вдох
- Одышка
- Сухой кашель
- Учащенное сердцебиение
- Головокружения и головная боль
- Подверженность различным болезням
Лечение бронхиальной астмы
Бронхиальная астма является хроническим заболеванием, полностью излечить которое на сегодняшний день невозможно. Однако с помощью грамотно подобранной терапии, сочетания различных методов лечения можно добиться долгой и устойчивой ремиссии, и тем самым улучшить качество жизни пациента. Комплексный подход требует самодисциплины и терпения и рассчитан на длительные сроки.
Важно наблюдение врача в динамике, так как в зависимости от тяжести болезни доза препаратов должна корректироваться.
Медикаментозная терапия осуществляется с помощью препаратов двух групп:
- Симптоматических. Эти препараты восстанавливают проводимость бронхов и снимают бронхоспазм, их применяют эпизодически, по необходимости
- Базисных. Препараты этой группы направлены на уменьшение воспалительного процесса в бронхах и требуют длительного регулярного приема
При наличии бронхиальной астмы нельзя ограничиться только использованием симптоматических препаратов. Они привлекают больных своей эффективностью, но облегчение при их применении носит временный характер. Базисная же терапия воздействует на причину возникновения симптомов и выключает механизмы их повторного проявления. Эффект от применения базовых препаратов наступает через 2-3 недели регулярного приема. Сегодня самыми эффективными и безопасными признаны ингаляционные глюкокортикоиды. Они хорошо переносятся и детьми, и взрослыми, имеют минимум побочных эффектов, в отличие от таблетированных и инъекционных форм, но самое главное – они помогают уменьшить первоначальный уровень реактивности бронхиального дерева, то есть снижают вероятность неадекватной реакции бронхов на различные раздражающие стимулы. Регулярное применение таких средств позволяет облегчить степень течения болезни и уменьшить прием симптоматических препаратов до минимума.
Они хорошо переносятся и детьми, и взрослыми, имеют минимум побочных эффектов, в отличие от таблетированных и инъекционных форм, но самое главное – они помогают уменьшить первоначальный уровень реактивности бронхиального дерева, то есть снижают вероятность неадекватной реакции бронхов на различные раздражающие стимулы. Регулярное применение таких средств позволяет облегчить степень течения болезни и уменьшить прием симптоматических препаратов до минимума.
В дополнение к медицинским препаратам также используют немедикаментозные способы лечения астмы, к которым относятся:
- Дыхательные упражнения и устройства для дыхания
- Рефлексотерапия
- Физические тренировки
- Климатотерапия
Любому человеку, страдающему астмой, важно знать об основных методах лечения и профилактики приступов, владеть методикой рационального дыхания, придерживаться гипоаллергенной диеты.
Профилактика астмы
Меры профилактики могут иногда оказаться настолько эффективными, что обеспечат стойкую и длительную ремиссию, а также уменьшат риск развития болезни и осложнений. К наиболее распространенным мерам профилактики относят:
- Ежедневные прогулки на свежем воздухе на протяжении двух и более часов
- Исключение контакта с аллергенами
- Меры закаливания для профилактики хронических инфекций верхних дыхательных путей
- Отказ от курения
- Использование гипоаллергенной косметики, средств бытовой химии, постельных принадлежностей, продуктов питания
- Физическую активность
- Занятия лечебной физкультурой
Для профилактики приступов бронхиальной астмы важно соблюдать следующие правила:
- Делать влажную уборку в помещении дважды в неделю и чаще
- Стирать постельное белье еженедельно и на высоких температурах
- Использовать подушки и одеяла из синтетических материалов
- Отказаться от ковров, растений, мягкой мебели в интерьере
Положительное влияние на здоровье людей с бронхиальной астмой оказывает санаторно-курортное лечение.
Преимущества лечения бронхиальной астмы в МЕДСИ
Основная задача клиники – обеспечить своевременную профилактику, провести диагностику и назначить эффективное лечение пациента. Среди преимуществ МЕДСИ:
- Индивидуальный подход к диагностике и лечению бронхиальной астмы
- Специфические аллергологические тестирования в динамике
- Использование эффективных методик лечения – физиотерапии, дерматологических процедур
- Консультации врачей смежных специальностей
- Комплексный подход к решению проблем бронхиальной астмы
Позвоните по телефону +7 (495) 7-800-500, чтобы записаться на прием.
Бронхиальная астма
Бронхиальная астма относится к хроническим заболеваниям легких, болезнь имеет воспалительный характер, проявляется как приступы удушья, одышка и кашель.
Нарушение нормального дыхания при астме объясняется сужением дыхательных путей из-за отека и большого количества бронхиальной слизи, образующихся в ответ на раздражение.
Часто бронхиальная астма встречается у детей, но они с возрастом способны ее «перерасти»: около половины детей при верном лечении выздоравливают.
Принято выделять следующие типы астмы:
-
Атопическая астма. Этот вид проявляется у детей и молодых людей в возрасте до 20 лет. Болезнь вызывают вдыхаемые человеком раздражители неинфекционного характера (споры плесневых грибов, пылевые клещи, шерсть животных и пищевые компоненты — консерванты пива и вина). Ей часто сопутствуют ринит и дерматит.
-
На фоне хронического воспаления дыхательных путей развивается инфекционно-аллергическая астма. Этот вид характерен для людей старше 35 лет. Чужеродные бактерии (при недолеченном бронхите, тонзиллите и синусите) нарушают иммунитет бронхов, что приводит к астматическим приступам.
-
Результатом употребления некоторых медицинских препаратов может стать лекарственная (аспириновая) форма астмы. Эта разновидность болезни появляется в результате индивидуальной непереносимости аспирина и иных противовоспалительных средств.
-
Астма физического усилия. Наблюдается через несколько минут после физической нагрузки, связанной с вдыханием холодного воздуха.
Симптомы бронхиальной астмы
Бронхиальная астма может развиться у человека в любом возрасте и достигать любой степени тяжести. Она имеет приступообразный характер, поэтому ее яркими признаками являются приступы удушья.
Но бывают случаи, когда таких приступов не наблюдается, а есть постоянный сухой кашель. Это свойство нетипичной астмы, которую легко спутать с бронхитом, поэтому важно хорошо разобраться с симптомами бронхиальной астмы и пройти обследование.
Симптомами бронхиальной астмы, помимо удушья, являются: затрудненное дыхание и свистящие хрипы, частый кашель, который может ухудшаться по ночам, одышка с затрудненным выдохом. Острые респираторные заболевания и обострения хронических бронхолегочных патологий способствуют учащению приступов бронхиальной астмы.
Лечение и помощь при приступе бронхиальной астмы
Бронхиальную астму, которая является хроническим воспалением, нельзя вылечить полностью, но ее можно грамотно контролировать. Люди, болеющие астмой, при точном выполнении медицинских назначений могут вести нормальный и активный образ жизни, путешествовать и заниматься спортом.
Для успешного лечения бронхиальной астмы избегайте контакта с раздражителем, вызывающим приступ, и регулярно посещайте аллерголога.
Для отслеживания течения болезни контролируйте показатели максимальной скорости выдоха («пик-флоу»). В лекарственной терапии применяют быстродействующие препараты, направленные на неотложную помощь при приступе, и профилактические.
В случае приступа бронхиальной астмы нужно прекратить контакт с раздражителем, принять бронхорасширяющее средство в назначенной врачом дозе и оставаться в покое в течение часа для нормализации дыхания.
Первая помощь в случае приступа:
-
обеспечить доступ свежего воздуха;
-
дать понюхать нашатырный спирт;
-
можно согнуть руки и ноги в локтевых и коленных суставах для расслабления мышц;
-
сделать массаж верхней части тела от головы к спине и груди.
Необходимо соблюдать спокойствие, чтобы не провоцировать дополнительный стресс у больного.
Лечение астмы у детей в возрасте от 5 до 11 лет
Лечение астмы у детей в возрасте от 5 до 11 лет
Для лечения астмы у детей в возрасте от 5 до 11 лет требуются специальные методы. Ознакомьтесь с советами по симптомам, лекарствам и планам действий при астме.
Персонал клиники МэйоАстма у детей — одна из самых частых причин пропуска школьных занятий. Состояние дыхательных путей может мешать сну, играм и другим занятиям.
Астму нельзя вылечить, но вы и ваш ребенок можете уменьшить симптомы, следуя плану действий при астме.Это письменный план, который вы разрабатываете вместе с врачом вашего ребенка, чтобы отслеживать симптомы и корректировать лечение.
Лечение астмы у детей улучшает повседневное дыхание, уменьшает вспышки астмы и помогает уменьшить другие проблемы, вызванные астмой. При правильном лечении даже тяжелую астму можно держать под контролем.
Симптомы астмы у детей 5-11 лет
Общие признаки и симптомы астмы у детей в возрасте от 5 до 11 включают:
- Кашель, особенно ночью
- Свистящее дыхание
- Затрудненное дыхание
- Боль, стеснение или дискомфорт в груди
- Избегание или потеря интереса к спорту или физической активности
У некоторых детей есть несколько повседневных симптомов, но время от времени случаются тяжелые приступы астмы.У других детей есть легкие симптомы или симптомы, которые в определенное время ухудшаются. Вы можете заметить, что симптомы астмы у вашего ребенка ухудшаются ночью, при физической активности, когда ваш ребенок простужен, или при таких факторах, как сигаретный дым или сезонная аллергия.
Неотложная помощь при астме
Тяжелые приступы астмы могут быть опасными для жизни и требуют обращения в отделение неотложной помощи. Признаки и симптомы неотложной астмы у детей в возрасте от 5 до 11 включают:
- Существенное затруднение дыхания
- Постоянный кашель или хрипы
- Нет улучшений даже после использования быстродействующего ингалятора, такого как альбутерол (ProAir HFA, Ventolin HFA, другие)
- Неспособность говорить, не задыхаясь
- Пик показаний расходомера в красной зоне
Тесты для диагностики и мониторинга астмы
У детей от 5 лет врачи могут диагностировать и контролировать астму с помощью тех же тестов, что и для взрослых, таких как спирометрия и пикфлоуметры.Они измеряют, сколько воздуха ваш ребенок может быстро выдавить из своих легких, что указывает на то, насколько хорошо легкие работают.
Использование пикового расходомера
Врач может дать вашему ребенку переносное ручное устройство (измеритель пикового потока), чтобы измерить, насколько хорошо работают его или ее легкие. Пикфлоуметр измеряет, сколько воздуха ваш ребенок может быстро выдохнуть.
Низкие значения указывают на обострение астмы. Вы и ваш ребенок можете заметить низкие значения пиковой скорости потока до того, как симптомы станут очевидными.Это поможет вам распознать, когда следует скорректировать лечение, чтобы предотвратить обострение астмы.
Лечение астмы
Если симптомы астмы у вашего ребенка тяжелые, ваш семейный врач или педиатр может направить вашего ребенка к специалисту по астме.
Врач захочет, чтобы ваш ребенок принимал необходимое количество и тип лекарств, необходимых для контроля его или ее астмы. Это поможет предотвратить побочные эффекты.
Основываясь на ваших записях о том, насколько хорошо текущие лекарства вашего ребенка, кажется, контролируют признаки и симптомы, врач вашего ребенка может «активизировать» лечение до более высокой дозы или добавить другой тип лекарства.Если астма у вашего ребенка хорошо контролируется, врач может отказаться от лечения, сократив прием лекарств для вашего ребенка. Это известно как пошаговый подход к лечению астмы.
Лекарства длительного действия
Известные как поддерживающие препараты, их обычно принимают каждый день в течение длительного времени для контроля стойкой астмы. Эти лекарства можно использовать сезонно, если симптомы астмы у вашего ребенка ухудшаются в определенное время года.
Типы препаратов длительного контроля включают:
- Кортикостероиды для ингаляций. Это наиболее распространенные лекарственные препараты длительного действия при астме. Эти противовоспалительные препараты включают флутиказон (Flovent HFA), будесонид (Pulmicort Flexhaler), беклометазон (Qvar RediHaler), циклесонид (Alvesco, Omnaris) и мометазон (Asmanex HFA).
Модификаторы лейкотриенов. К ним относятся монтелукаст (Singulair), зафирлукаст (Accolate) и зилеутон (Zyflo). Их можно использовать отдельно или как дополнение к лечению ингаляционными кортикостероидами.
В редких случаях монтелукаст и зилеутон были связаны с психологическими реакциями, такими как возбуждение, агрессия, галлюцинации, депрессия и суицидальные мысли. Немедленно обратитесь за медицинской помощью, если у вашего ребенка возникла необычная психологическая реакция.
Ингаляторы комбинированные. Эти лекарства содержат ингаляционный кортикостероид плюс бета-агонист длительного действия (LABA). Они включают комбинации флутиказон-сальметерол (Advair HFA), будесонид-формотерол (Symbicort), флутиказон-вилантерол (Breo, Ellipta) и мометазон-формотерол (Dulera).В некоторых ситуациях бета-агонисты длительного действия были связаны с тяжелыми приступами астмы.
Лекарства LABA следует давать детям только в сочетании с кортикостероидами в комбинированном ингаляторе. Это снижает риск тяжелого приступа астмы.
- Теофиллин. Это ежедневное лекарство, открывающее дыхательные пути (бронходилататор). Теофиллин (Тео-24, Эликсофиллин) сейчас используется не так часто, как в прошлые годы.
- Биологические препараты. Нукала, инъекционный препарат, назначается детям каждые четыре недели, чтобы помочь контролировать тяжелую астму. Детям в возрасте 6 лет и старше может оказаться полезным добавление этой терапии к их текущему плану лечения.
«Спасательные» препараты быстрого действия
Эти препараты, называемые бронходилататорами короткого действия, обеспечивают немедленное облегчение симптомов астмы и действуют от четырех до шести часов. Альбутерол (ProAir HFA, Ventolin HFA и др.) Является наиболее часто используемым бронходилататором короткого действия при астме.Левалбутерол (Xopenex) — другой.
Хотя эти лекарства действуют быстро, они не могут предотвратить повторение симптомов у вашего ребенка. Если у вашего ребенка частые или тяжелые симптомы, ему или ей необходимо будет принимать долгосрочные контрольные лекарства, такие как ингаляционные кортикостероиды.
Астма вашего ребенка не поддается контролю, если ему или ей часто требуется использовать быстродействующий ингалятор. Использование быстродействующего ингалятора для контроля симптомов подвергает вашего ребенка риску тяжелого приступа астмы и является признаком того, что вашему ребенку необходимо обратиться к врачу для изменения режима лечения.Отслеживайте использование быстродействующих лекарств и делитесь этой информацией с врачом вашего ребенка при каждом посещении.
Приступы астмы лечат с помощью спасательных препаратов, а также пероральных или инъекционных кортикостероидов.
Устройства для доставки лекарств
Большинство лекарств от астмы вводятся с помощью устройства, которое позволяет ребенку вдыхать лекарство непосредственно в легкие. Лекарства для вашего ребенка могут быть доставлены с помощью одного из следующих устройств:
- Ингалятор с отмеренной дозой. Небольшие портативные устройства, дозирующие ингаляторы — распространенный способ доставки лекарств от астмы. Чтобы убедиться, что ваш ребенок получает правильную дозу, ему может также понадобиться полая трубка (прокладка), которая прикрепляется к ингалятору.
- Ингаляторы сухого порошка. Для приема некоторых лекарств от астмы у вашего ребенка может быть ингалятор для сухого порошка. Это устройство требует глубокого и быстрого вдоха, чтобы получить полную дозу лекарства.
- Небулайзер. Небулайзер превращает лекарства в тонкий туман, который ребенок вдыхает через маску для лица.Небулайзеры могут доставлять в легкие большие дозы лекарств, чем ингаляторы. Маленьким детям часто требуется небулайзер, потому что им сложно или невозможно использовать другие ингаляторы.
Иммунотерапия или инъекционные препараты для лечения астмы, вызванной аллергией
Уколы для снижения аллергии (иммунотерапия) могут помочь, если у вашего ребенка аллергическая астма, которую нельзя легко контролировать, избегая триггеров астмы. Ваш ребенок начнет кожные пробы, чтобы определить, какие вещества, вызывающие аллергию (аллергены), могут вызвать симптомы астмы.
Как только у вашего ребенка будут выявлены триггеры астмы, ему или ей сделают серию инъекций, содержащих небольшие дозы этих аллергенов. Вашему сыну или дочери, вероятно, потребуются инъекции один раз в неделю в течение нескольких месяцев, а затем один раз в месяц в течение трех-пяти лет. Аллергические реакции вашего ребенка и симптомы астмы должны постепенно уменьшаться.
Омализумаб (Ксолайр) — это инъекционный препарат, который может помочь при аллергической астме, которая плохо контролируется с помощью ингаляционных кортикостероидов.
Контроль астмы: шаги для детей от 5 до 11 лет
Лечение астмы у вашего ребенка может показаться непосильной задачей. Выполнение этих шагов поможет упростить задачу.
Узнать об астме
Важнейшей частью лечения астмы у вашего ребенка является точное понимание того, какие шаги следует предпринимать ежедневно, еженедельно, ежемесячно и ежегодно. Также важно, чтобы вы понимали цель каждой части отслеживания симптомов и корректировки лечения. Вам, вашему ребенку и опекунам необходимо:
- Понимание различных типов лекарств от астмы и их действия
- Научитесь распознавать и записывать признаки и симптомы обострения астмы
- Знайте, что делать, если у вашего ребенка обострение астмы
Отслеживание симптомов с помощью письменного плана
Письменный план действий по лечению астмы — важный инструмент, позволяющий узнать, насколько эффективно лечение, на основе симптомов вашего ребенка.Вместе с врачом вашего ребенка составьте письменный план лечения астмы, в котором изложены шаги, необходимые для лечения астмы у вашего ребенка. Вы и опекуны вашего ребенка, включая няни, учителей и тренеров, должны иметь копию плана.
План может помочь вам и вашему ребенку:
- Отслеживайте, как часто у вашего ребенка случаются обострения (обострения) астмы
- Оцените, насколько хорошо лекарства контролируют симптомы
- Обратите внимание на любые побочные эффекты лекарств, такие как дрожь, раздражительность или проблемы со сном
- Проверьте, насколько хорошо легкие вашего ребенка работают с пиковым расходомером
- Измерьте, насколько симптомы вашего ребенка влияют на повседневную деятельность, такую как игры, сон и спорт
- Отрегулируйте прием лекарств при ухудшении симптомов
- Определите, когда следует обратиться к врачу или обратиться за неотложной помощью
Во многих планах лечения астмы используется система стоп-сигналов с зелеными, желтыми и красными зонами, которые соответствуют ухудшению симптомов.Эта система может помочь вам быстро определить степень тяжести астмы и выявить признаки приступа астмы. В некоторых планах лечения астмы используется вопросник по симптомам, называемый «Контрольный тест астмы», для измерения тяжести астмы за последний месяц.
Управлять триггерами астмы
Принятие мер, помогающих вашему ребенку избежать триггеров, является важной частью контроля астмы. Триггеры астмы варьируются от ребенка к ребенку. Вместе с врачом определите триггеры и шаги, которые вы можете предпринять, чтобы помочь ребенку их избежать.Общие триггеры астмы включают:
- Простуда или другие респираторные инфекции
- Аллергены, такие как пылевые клещи или пыльца
- Перхоть домашних животных
- Упражнение
- Холодная погода
- Плесень и сырость
- Воздействие тараканов
- Сигаретный дым и прочие раздражители в воздухе
- Сильная изжога (гастроэзофагеальная рефлюксная болезнь или ГЭРБ)
Ключ к борьбе с астмой: придерживайтесь плана
Следование и обновление плана действий вашего ребенка по борьбе с астмой — ключ к сдерживанию астмы.Тщательно отслеживайте симптомы астмы у вашего ребенка и меняйте лекарства, как только они понадобятся. Если вы будете действовать быстро, у вашего ребенка будет меньше шансов получить серьезный приступ, и ему или ей не потребуется столько лекарств, чтобы контролировать симптомы.
При тщательном ведении астмы ваш ребенок сможет избежать обострений и свести к минимуму сбои, вызванные астмой.
21 января 2020 г. Показать ссылки- Sawicki G, et al. Астма у детей младше 12 лет: первоначальная оценка и диагноз.https://www.uptodate.com/contents/search. По состоянию на 4 сентября 2019 г.
- Sawicki G, et al. Астма у детей младше 12 лет: начало терапии и мониторинг. https://www.uptodate.com/contents/search. По состоянию на 4 сентября 2019 г.
- Hay WW, et al., Eds. Аллергические расстройства. В: Современная диагностика и лечение: педиатрия. 24-е изд. McGraw-Hill Education; 2018. https://accessmedicine.mhmedical.com. По состоянию на 4 сентября 2019 г.
- Usatine R, et al. Астма.В: Атлас цветов и синопсис семейной медицины Фитцпатрика. 3-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. По состоянию на 4 сентября 2019 г.
- Kellerman RD, et al. Астма у детей. В: Текущая терапия Конна 2019. Elsevier; 2019. https://www.clinicalkey.com. По состоянию на 4 сентября 2019 г.
- Nucala (информация о назначении). GlaxoSmithKlein; 2019. https://www.nucala.com/severe-asthma/about-nucala/why-nucala/. По состоянию на 13 декабря 2019 г.
Продукты и услуги
- Книга: Руководство Mayo Clinic по воспитанию здорового ребенка
.
Лечение астмы у детей до 5 лет
Лечение астмы у детей младше 5 лет
Астма у детей младше 5 лет: ознакомьтесь с симптомами, лекарствами и планами лечения.
Персонал клиники МэйоАстма — продолжающееся (хроническое) воспаление дыхательных путей в легких. Это воспаление делает дыхательные пути уязвимыми для эпизодов затрудненного дыхания (приступов астмы). Общие триггеры включают аллергию, простуду и физические упражнения. Астма лечится путем контроля воспаления с помощью лекарств, избегания триггеров, когда это возможно, и использования лекарств для лечения приступов астмы.
Диагностика и лечение астмы у детей младше 5 лет могут быть трудными. У младенцев и детей младшего возраста основные симптомы астмы — хрипы и кашель — могут быть вызваны другими заболеваниями. Кроме того, стандартные диагностические тесты, используемые для измерения того, насколько хорошо человек дышит, не могут быть легко или точно использованы с детьми в возрасте до 5 лет. Некоторые методы лечения астмы, доступные для детей старшего возраста, не рекомендуются для младенцев и детей дошкольного возраста.
По этим причинам лечение астмы у детей до 5 лет требует тщательного и относительно частого наблюдения.Вы можете помочь свести к минимуму симптомы астмы, следуя письменному плану действий при астме, который вы разрабатываете вместе с врачом вашего ребенка, чтобы отслеживать симптомы и при необходимости корректировать лечение.
Симптомы астмы у детей до 5 лет
Общие признаки и симптомы астмы у детей до 5 лет включают:
- Кашель
- Свистящее дыхание, высокий свистящий звук при выдохе
- Проблемы с дыханием или одышка
- Ощущение стеснения и дискомфорта в груди
Степень тяжести и характер симптомов могут различаться:
- Обострение ночью
- Короткие периоды кашля и хрипы между периодами без симптомов
- Частые или хронические симптомы с эпизодами усиления хрипов и кашля
- Сезонные изменения, основанные на распространенных инфекциях или триггерах аллергии
Симптомы астмы могут быть вызваны или усугублены определенными событиями:
- Простуда или другие респираторные инфекции
- Агенты, вызывающие аллергию (аллергены), такие как пыль, перхоть домашних животных или пыльца
- Мероприятие или упражнение
- У грудных детей, кормление
- Воздействие сигаретного дыма или других раздражающих веществ в воздухе
- Сильные эмоциональные реакции, такие как плач или смех
- Желудочно-кишечный рефлюкс
- Изменения или экстремальные погодные условия
Неотложная помощь при астме
Тяжелые приступы астмы могут быть опасными для жизни и требуют обращения за неотложной помощью.Признаки и симптомы неотложной астмы у детей в возрасте до 5 лет включают:
- Задыхаясь от воздуха
- Дышит с такой силой, что живот засасывается под ребра
- Проблемы с речью из-за затрудненного дыхания
Тесты для диагностики и мониторинга астмы у детей раннего возраста
Диагностика астмы у детей до 5 лет может быть сложной задачей. Первичные симптомы могут указывать на другие состояния. Для детей старшего возраста врач может использовать дыхательный тест, который измеряет, насколько хорошо работают легкие, но эти тесты бесполезны для детей младшего возраста, у которых могут быть проблемы с соблюдением инструкций и дыханием в точности так, как указано.
Если у вашего ребенка младше 5 лет есть симптомы, которые могут указывать на астму, ваш врач или специалист по астме, скорее всего, использует несколько фрагментов информации для постановки диагноза.
История болезни
Ваш врач, скорее всего, задаст ряд вопросов, например:
- Есть ли в семейном анамнезе астма?
- Как часто возникают симптомы?
- Кашель будит ребенка по ночам?
- Сопровождают ли симптомы простуду или они не связаны с простудой?
- Как часто возникают приступы затрудненного дыхания?
- Как долго они длятся?
- Требовалась ли вашему ребенку неотложная помощь при затрудненном дыхании?
- Есть ли у вашего ребенка аллергия на пыльцу, пыль, домашних животных или пищевая аллергия?
- Воздействует ли ваш ребенок на сигаретный дым или другие раздражающие вещества, переносимые по воздуху?
Лабораторные испытания
Другие тесты могут включать следующее:
- Анализ крови. Ваш врач может измерить уровни определенных лейкоцитов, которые могут повышаться в ответ на инфекции.
- Рентген грудной клетки. Рентген грудной клетки может выявить изменения в легких при астме средней и тяжелой степени. Его также можно использовать для исключения других условий.
- Тест на аллергию. Кожный анализ или анализ крови могут указать, есть ли у вашего ребенка аллергия на предполагаемый или вероятный аллерген.
Пробное лечение
Если ваш врач подозревает, что у вашего ребенка астма, он, вероятно, назначит пробное лечение.Если у вашего ребенка относительно легкие и нечастые симптомы, он может принимать препарат короткого действия. Если дыхание улучшится в течение времени и в той манере, которая ожидается для этого лечения, улучшенное дыхание подтвердит диагноз астмы.
Если симптомы более регулярны или серьезны, ваш врач, скорее всего, назначит лекарство для длительного лечения. Улучшение в течение следующих четырех-шести недель подтвердит диагноз и заложит основу для постоянного плана лечения.
Для вас важно отслеживать симптомы вашего ребенка во время пробного лечения и тщательно следовать инструкциям.Если вы следовали инструкциям и в течение испытательного периода улучшения не произошло, ваш врач, скорее всего, рассмотрит другой диагноз.
Лечение астмы у детей до 5 лет
Цели лечения маленьких детей, страдающих астмой:
- Лечить воспаление дыхательных путей, обычно с помощью ежедневных лекарств, для предотвращения приступов астмы
- Применять препараты короткого действия для лечения приступов астмы
- Избегайте или минимизируйте эффект триггеров астмы
- Поддерживать нормальный уровень активности
Ваш врач будет применять поэтапный подход к лечению астмы вашего ребенка.Целью является полное ведение пациента с минимальным количеством приступов астмы, требующих краткосрочного лечения.
Это означает, что первоначально тип или дозировка лечения могут быть увеличены до тех пор, пока астма не станет стабильной. Когда он стабилизируется в течение определенного периода времени, ваш врач может прекратить лечение, чтобы ваш ребенок принимал минимальное лекарственное лечение, необходимое для поддержания стабильности. Если ваш врач в какой-то момент определит, что ваш ребенок слишком часто принимает лекарство короткого действия, то при длительном лечении будет переходить к более высокой дозе или дополнительному лечению.
Этот поэтапный подход может привести к изменениям вверх или вниз с течением времени, в зависимости от реакции каждого ребенка на лечение и общего роста и развития, а также от сезонных изменений или изменений уровня активности.
Лекарства длительного контроля
Долгосрочные контролирующие или поддерживающие лекарства обычно принимают ежедневно. Типы препаратов длительного контроля включают следующее:
- Ингаляционные кортикостероиды являются наиболее часто используемыми препаратами для длительного контроля астмы для детей в возрасте до 5 лет, а также предпочтительным лечением в соответствии с Национальными руководящими принципами по обучению и профилактике астмы.Легко вводимые ингаляционные кортикостероиды, доступные младенцам и детям дошкольного возраста, включают будесонид (Pulmicort Flexhaler, Pulmicort Respules), флутиказон (Flovent HFA) и беклометазон (Qvar Redihaler).
- Модификаторы лейкотриенов могут быть добавлены к плану лечения, когда лечение ингаляционными кортикостероидами само по себе не приводит к стабильному лечению астмы. Препарат монтелукаст (Singulair) одобрен в виде жевательных таблеток для детей в возрасте от 2 до 6 лет и в виде гранул, которые можно добавлять в пюре для детей в возрасте от 1 года.
- Бета-агонист длительного действия — это ингаляционный препарат, который можно добавить в схему лечения кортикостероидами. Препарат салметерол представляет собой бета-агонист длительного действия в сочетании с ингаляционными кортикостероидами в виде однократной дозы ингаляционного лекарства (Advair HFA).
- Cromolyn — это ингаляционный препарат, который блокирует воспалительные процессы и может использоваться в качестве дополнительного лечения с помощью ингаляционных кортикостероидов. Доказательств эффективности этого лечения меньше, чем у других препаратов длительного контроля, подходящих для маленьких детей.
- Устные кортикостероиды используются только тогда, когда лечение астмы невозможно контролировать с помощью других методов лечения.
Лекарства короткого действия
Эти препараты, называемые бронходилататорами короткого действия, обеспечивают немедленное облегчение симптомов астмы, а их действие продолжается от четырех до шести часов. Бронходилататоры короткого действия при астме включают альбутерол (ProAir HFA, Ventolin HFA и др.) И левальбутерол (Xopenex HFA).
Для детей с легкими перемежающимися симптомами астмы лекарство короткого действия может быть единственным необходимым лечением.
Для детей младшего возраста, страдающих стойкой астмой и принимающих препараты длительного действия, препарат короткого действия используется в качестве быстродействующего или спасательного лекарства для лечения приступов астмы. Его также можно использовать для предотвращения симптомов астмы, вызванных физическими упражнениями.
Чрезмерное употребление лекарств короткого действия обычно указывает на необходимость пересмотра плана долгосрочного контрольного лечения.
Устройства для доставки лекарств
Большинство лекарств от астмы вводятся с помощью устройства, называемого дозирующим ингалятором, которое требует правильно рассчитанного глубокого вдоха для доставки лекарств в легкие.Насадки для дозирующих ингаляторов и других устройств могут облегчить получение детьми в возрасте до 5 лет соответствующей дозы. Эти устройства включают:
- Клапан удерживающей камеры с маской. К дозирующему ингалятору можно присоединить камеру с клапаном и лицевую маску. Камера позволяет ребенку вдыхать лекарство и не допускает выдоха в аппарат. Маска позволяет вашему ребенку сделать шесть обычных вдохов, чтобы получить ту же дозу, что и при одной большой затяжке лекарства.
- Небулайзер. Небулайзер превращает лекарства в тонкий туман, который ребенок вдыхает через маску для лица. Маленьким детям часто требуется небулайзер, потому что им сложно или невозможно использовать другие ингаляторы.
Меры по сдерживанию астмы у детей раннего возраста
Следуя этим советам, вы сможете лучше всего справиться с астмой вашего ребенка.
Создать план действий
Ваш врач может помочь вам составить письменный план действий, который вы можете использовать дома и поделиться с другими членами семьи, друзьями, дошкольными учителями и сиделками.Тщательный план включает в себя следующее:
- Имя и возраст вашего ребенка
- Контактная информация врача и службы экстренной помощи
- Тип, доза и время приема долгосрочных лекарств
- Вид и доза спасательного лекарства
- Список распространенных триггеров астмы у вашего ребенка и советы по их предотвращению
- Система оценки нормального дыхания, умеренных и тяжелых симптомов
- Инструкции о том, что делать при появлении симптомов и когда использовать спасательные препараты
Контроль и запись
Записывайте симптомы и график лечения вашего ребенка, чтобы поделиться им с врачом.Эти записи могут помочь вашему врачу определить, эффективен ли долгосрочный план контрольного лечения, и внести в него коррективы. Записывайтесь на прием в соответствии с рекомендациями врача, чтобы просматривать записи и при необходимости корректировать свой план действий. Информация, которую вы записываете, должна включать:
- Время, продолжительность и обстоятельства приступа астмы
- Лечение приступов астмы
- Побочные эффекты лекарств
- Изменение симптомов вашего ребенка
- Изменения уровня активности или режима сна
Управляет триггерами астмы
В зависимости от триггеров астмы у вашего ребенка внесите изменения дома, в детских учреждениях и в других местах, чтобы свести к минимуму воздействие триггеров на вашего ребенка.Сюда могут входить:
- Тщательная очистка от пыли и шерсти домашних животных
- Проверка отчетов о количестве пыльцы
- Удаление чистящих средств или других предметов домашнего обихода, которые могут вызывать раздражение
- Прием лекарства от аллергии по указанию врача
- Научите ребенка мыть руки и другим привычкам, чтобы уменьшить простуду
- Как научить ребенка понимать триггеры и избегать их
- Sawicki G, et al.Астма у детей младше 12 лет: первоначальная оценка и диагноз. https://www.uptodate.com/contents/search. По состоянию на 4 сентября 2019 г.
- Sawicki G, et al. Астма у детей младше 12 лет: начало терапии и мониторинг. https://www.uptodate.com/contents/search. По состоянию на 4 сентября 2019 г.
- Hay WW, et al., Eds. Аллергические расстройства. В: Современная диагностика и лечение: педиатрия. 24-е изд. McGraw-Hill Education; 2018. https: // accessmedicine.mhmedical.com. По состоянию на 4 сентября 2019 г.
- Usatine R, et al. Астма. В: Атлас цветов и синопсис семейной медицины Фитцпатрика. 3-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. По состоянию на 4 сентября 2019 г.
- Kellerman RD, et al. Астма у детей. В: Текущая терапия Конна 2019. Elsevier; 2019. https://www.clinicalkey.com. По состоянию на 4 сентября 2019 г.
Продукты и услуги
- Книга: Руководство Mayo Clinic по воспитанию здорового ребенка
.
Ведение педиатрического пациента с обострением астмы
1. Оценка ребенка с респираторным дистресс-синдромом в результате острого приступа астмы
Эффективное лечение зависит от точной и быстрой оценки тяжести заболевания при поступлении (3,7–10,12 ). Для определения легкой, средней и тяжелой степени см..
ТАБЛИЦА 1
Классификация степени тяжести астмы
| Клинические особенности | Легкая | Умеренная | Тяжелая | 905 905 905 905 905 905 905 905 905| Нормальный | Может выглядеть возбужденным | Обычно возбужденным | Сонливым или спутанным | |
|---|---|---|---|---|---|---|---|---|
| Активность | Нормальная активность и одышка при физической нагрузке | Снижение активности или кормления (младенец) | Снижение активности кормления, младенец прекращает есть 905 | |||||
| Речь | Нормальная | Говорит фразами | Говорит словами | Не может говорить | ||||
| Работа дыхания | Минимальные межреберные ретракции | Межреберные ретракции | Межреберные и субтернальные ретракции 905 аторный дистресс.Обычно задействованы все вспомогательные мышцы, может наблюдаться расширение носа и парадоксальные торако-абдоминальные движения. | Заметный респираторный дистресс в состоянии покоя. Все вспомогательные мышцы задействованы, включая расширение носа и парадоксальные торако-абдоминальные движения | ||||
| Аускультация грудной клетки | Умеренное хрипы | Громкие панэкспираторные и инспираторные хрипы | Хрипы могут быть слышны без стетоскопа | хрип) | ||||
| SpO 2 на воздухе в помещении | > 94% | 91–94% | <90% | <90% | ||||
| Пиковый расход по сравнению с личным лучшим | > 80% 60–80% | наилучшее <60% | Невозможно выполнить задачу |
Оценка должна включать:
Признаки и симптомы респираторного дистресс-синдрома и обструкции дыхательных путей, включая клиническую документацию показателей жизнедеятельности.Всем пациентам следует использовать пульсоксиметрию. Пульсирующая сатурация кислорода (SpO 2 ) 92% или меньше при поступлении (до лечения кислородом или бронходилататорами) связана с более высокой заболеваемостью и большим риском госпитализации (13).
Сфокусированная история болезни с записью предыдущих лекарств и факторов риска поступления в ОИТ и смерти (14):
○ предыдущие опасные для жизни события,
○ поступление в отделение интенсивной терапии,
○ интубация,
○ ухудшение состояния при уже системном лечении стероидами.
Целенаправленное физическое обследование для оценки функциональной тяжести обструкции дыхательных путей, документирующее использование вспомогательных мышц, попадание воздуха в легкие и хрипы, уровень настороженности, способность говорить полными предложениями и уровень активности () . Бесшумный сундук — зловещий знак того, что не хватает газообмена, и предупреждение о неизбежности дыхательной недостаточности. Психическое возбуждение, сонливость и спутанность сознания являются клиническими признаками церебральной гипоксемии и должны рассматриваться как признаки крайней степени тяжести.
Когда дети могут выполнять задание, спирометрия является объективным показателем обструкции дыхательных путей. Спирометрию сложно проводить у детей младше шести лет и / или во время обострения. Пикфлоуметры могут быть более доступны, но являются менее чувствительным средством измерения обструкции дыхательных путей и могут быть ненадежными, особенно у детей младше 10 лет (15). Пиковые потоки следует сравнивать с общедоступными нормальными значениями или, если они известны, с «личным рекордом» ребенка.
Дополнительные тесты обычно не рекомендуются.
○ Рентген грудной клетки очень редко показан, если врач не подозревает об осложнениях (например, пневмотораксе), бактериальной пневмонии, наличии инородного тела или в случаях, когда не удается добиться улучшения с помощью обычного традиционного лечения. При отсутствии предполагаемых клинических признаков существует документально подтвержденный риск гипердиагностики пневмонии (16).
○ Газы крови обычно не требуются для лечения ребенка с обострением астмы, если только у пациента не наблюдается клинического улучшения при максимально агрессивной терапии.Нормальный уровень углекислого газа в капиллярах, несмотря на стойкую респираторную недостаточность, является признаком надвигающейся дыхательной недостаточности.
После проведения первичной оценки лечащий врач должен определить степень тяжести заболевания. Существуют различные клинические инструменты для оценки тяжести заболевания у пациентов с обострением астмы (17–19). Birken et al (20) сравнили эффективность различных инструментов оценки и пришли к выводу, что оценка клинической оценки (17) и оценка респираторной функции у детей (PRAM) (18) надежно оценивают тяжесть обострения астмы и чувствительны к изменениям. в клиническом статусе.Обычно клинические инструменты учитывают многие из следующих параметров: уровень настороженности, способность говорить полными предложениями, использование вспомогательных мышц, попадание воздуха в оба легких, наличие хрипов и насыщение O 2 ().
Независимо от метода оценки, после каждого лечения, на регулярной основе и при выписке следует использовать те же параметры, которые использовались для оценки тяжести заболевания на исходном уровне.
2. Этапы медицинского обслуживания
Лечить гипоксемию,
Дать короткое действие ß 2 -агонистов,
Назначить кортикостероиды,
Оценить реакцию на лечение и
rr- другие методы лечения.
Пациентам, находящимся в остром состоянии, имеющим признаки тяжелого респираторного нарушения или признаки надвигающейся дыхательной недостаточности (например, измененный уровень сознания, тихая грудная клетка, центральный цианоз), следует немедленно лечить кислородом и бронхолитиками короткого действия (3 , 7,12). Анафилаксия может проявляться тяжелым респираторным расстройством, имитирующим тяжелый приступ астмы (21). При подозрении на анафилаксию немедленно обработайте эпинефрином.
В противном случае лечение должно быть начато сразу после завершения оценки.Затем следует внимательно наблюдать за пациентами, чтобы оценить их реакцию на начальное лечение и обеспечить надлежащий уход и расположение после острого эпизода.
На блок-схеме () показан путь оценки и лечения детей с обострением астмы.
Оценка и лечение обострения астмы у детей
O 2 sats Насыщение кислородом; IV внутривенный; НПО «Ничего в устах»; П / к подкожный; PICU Детское отделение интенсивной терапии
Кислород: Гипоксемию (SpO 2 <92%) необходимо срочно лечить кислородом, подаваемым через лицевую маску или носовые канюли.Нет убедительных доказательств в поддержку конкретной цели для SpO 2 . В контексте острого респираторного дистресса значение SpO 2 ≥94% представляется разумным (8,12,13).
Короткого действия ß 2 -агонисты: Сальбутамол (альбутерол) — бронходилататор (3,8,12). Дозированный ингалятор (MDI) со спейсером является предпочтительным устройством для введения сальбутамола, поскольку он более эффективен, чем небулайзер для доставки бронходилататора (22). MDI можно использовать практически во всех ситуациях, за исключением очень тяжелых эпизодов с надвигающейся дыхательной недостаточностью.Даже при гипоксемии кислород может подаваться через носовые канюли одновременно с введением сальбутамола через MDI и спейсер. У детей без исходной потребности в кислороде β 2 -агонисты, вводимые с помощью MDI и спейсера, с меньшей вероятностью вызывают гипоксемию и тахикардию, чем небулайзер (22).
Рекомендуемые дозы для MDI и небулайзера ß 2 -агонист указаны в. Доза и частота прерывистой терапии сальбутамолом зависят от тяжести острого приступа и реакции пациента на лечение.Первую дозу сальбутамола следует ввести как можно скорее после быстрой сортировки и оценки в отделении неотложной помощи. У пациентов с тяжелым приступом астмы непрерывное введение распыленных β 2 -агонистов может иметь лучший и более продолжительный бронхолитический эффект по сравнению с прерывистой терапией (23). Побочные эффекты сальбутамола включают тахикардию, гипергликемию и гипокалиемию, которые обычно хорошо переносятся. Нет данных об обратимых аритмиях в педиатрической возрастной группе после лечения β 2 -агонистами, но об этом побочном эффекте сообщалось у взрослых.Педиатрических пациентов, получающих непрерывное распыление ß 2 -агонистов, следует контролировать на предмет сердечных аритмий.
ТАБЛИЦА 2
Лекарства и дозировки для лечения острой астмы в зависимости от степени тяжести заболевания
| Степень тяжести астмы | Препарат и путь введения | Доза (максимальная) | Риски | |
|---|---|---|---|---|
| Легкая | Ингаляционные кортикостероиды | См. План выписки и | ||
| Умеренная * | Сальбутамол <20546 с прокладкой1 мг / затяжка),> 20 кг = 10 затяжек каждые 20 мин в течение первого часа | Предпочтительный путь | ||
| Сальбутамол, периодическое распыление | 5 мг в 2 мл физиологического раствора для введения каждые 20 минут в течение первый час | Контролировать уровни калия в сыворотке крови у пациентов, которым требуются частые дозы | ||
| Пероральные кортикостероиды | Преднизон или преднизолон 1-2 мг / кг / день (максимум 60 мг) ИЛИ дексаметазон 0.15–0,3 мг / кг / день (максимум 10 мг) | Продолжительный курс или часто повторяющиеся дозы могут быть связаны с подавлением надпочечников | Начните лечение как можно раньше. Рекомендуется в виде однократной дозы утром для снижения риска подавления надпочечников | |
| Ипратропия бромид, MDI / спейсер | Вдыхания (100 мкг) каждые 20 минут x 3 дозы <20 кг = 3 вдоха,> 20 кг = 6 затяжек | С осторожностью применять у детей с аллергией на сою | ||
| Тяжелая † | Сальбутамол, непрерывное распыление | 0.3 мг / кг / час 5 мг в 4 мл физиологического раствора | Тахикардия, гипокалиемия, гипергликемия | Мониторинг сердечного ритма и частоты, глюкозы и электролитов |
| Ипратропия бромид, распыленный | <20 кг = 0,25 мг,> 20 кг = 0,5 мг каждые 20 мин максимум 3 дозы | Можно смешивать с аэрозолями сальбутамола | ||
| Кортикостероиды внутривенно | Метилпреднизолон: 1-2 мг / кг / доза (максимум 60 мг каждые 6 ч) гидрокортизон: 5–7 мг / кг (максимум 400 мг каждые.6 ч) | |||
| От тяжелой до угрожающей дыхательной недостаточности | Сульфат магния внутривенно | 25–50 мг / кг болюс внутривенно в течение 20 минут (максимум 2 г) | Гипотония | Учтите, если состояние пациента не улучшается |
| Сальбутамол внутривенно | Нагрузка: 7,5 мкг / кг в течение 2–5 минут, затем 1 мкг / кг / мин. Титровать вверх с шагом 1 мкг / кг / мин (максимум 5 мкг / кг / мин) | Тахикардия, гипокалиемия, гипергликемия | Мониторинг сердечного ритма и частоты, глюкозы и электролитов |
Ингаляционные антихолинергические препараты для ингаляции: бромид может использоваться в качестве дополнительной терапии к β 2 -агонистам.Некоторые рандомизированные контрольные испытания продемонстрировали снижение частоты госпитализаций и улучшение функции легких при использовании β 2 -агонистов в комбинации с ингаляционным ипратропиумом в течение первого часа по сравнению с β 2 -агонистами, используемыми отдельно (24,25). Дозу можно повторять каждые 20 минут в течение первого часа, смешивая с β 2 -агонистами. Нет клинических испытаний, подтверждающих использование ипратропия у детей после первого часа.
Пероральные / внутривенные (IV) кортикостероиды: Дети с умеренным или тяжелым обострением астмы должны получать системные стероиды как часть начального лечения.Это лекарство следует вводить как можно раньше во время визита в отделение неотложной помощи. Стероиды могут снизить потребность в госпитализации и риск рецидива после начального лечения, а также могут способствовать более ранней выписке из больницы (26). Рекомендуемые дозы кортикостероидов перечислены в. Детям с тяжелой астмой или угрожающей дыхательной недостаточностью следует вводить стероиды внутривенно. Препараты выбора — метилпреднизолон и гидрокортизон.
Сульфат магния: Недавний метаанализ показал, что сульфат магния внутривенно может быть эффективным у детей с тяжелой острой астмой, улучшая респираторную функцию и уменьшая количество госпитализаций (27).Сульфат магния внутривенно может быть рассмотрен в случаях умеренной и тяжелой астмы с неполным ответом на традиционную терапию в течение первых 1-2 часов (27). Пациенты, получавшие сульфат магния, могут иметь в качестве побочных эффектов гипотензию и брадикардию, и во время лечения следует контролировать их жизненные показатели. Рекомендуется проконсультироваться с врачом отделения интенсивной терапии (ОИТ) или респирологом.
Внутривенная инфузия сальбутамола: Этот метод доставки следует использовать у пациентов с тяжелой астмой, которые не реагируют на другие виды лечения (28).Было показано, что у пациентов с тяжелыми приступами внутривенные бета-агонисты β 2 улучшают легочную функцию и газообмен (28). В целом, ингаляционные препараты могут иметь ограниченный эффект у пациентов с почти полной обструкцией дыхательных путей и иметь практические ограничения у пациентов, находящихся на ИВЛ. Сердечные реакции, такие как аритмия и тахикардия, являются значительными побочными эффектами этого лекарства. Пациенты, получающие сальбутамол внутривенно, должны находиться в условиях постоянного кардиологического мониторинга.
Внутривенно аминофиллин: Этот бронходилататор предназначен для детей в отделениях интенсивной терапии с тяжелым обострением астмы, у которых не улучшилось состояние, несмотря на максимальную терапию (непрерывные ингаляционные ß 2 -агонистов, внутривенные кортикостероиды) (28,29).
Heliox: Использование гелий-кислородной газовой смеси предназначено для детей в отделениях интенсивной терапии с тяжелым обострением астмы, у которых не улучшилось состояние, несмотря на максимальную терапию (30).
Ведение педиатрического пациента с обострением астмы
1. Оценка ребенка с респираторным дистресс-синдромом в результате острого приступа астмы
Эффективное лечение зависит от точной и быстрой оценки тяжести заболевания при поступлении (3,7–10,12 ).Для определения легкой, средней и тяжелой степени см..
ТАБЛИЦА 1
Классификация степени тяжести астмы
| Клинические особенности | Легкая | Умеренная | Тяжелая | 905 905 905 905 905 905 905 905 905| Нормальный | Может выглядеть возбужденным | Обычно возбужденным | Сонливым или спутанным | |
|---|---|---|---|---|---|---|---|---|
| Активность | Нормальная активность и одышка при физической нагрузке | Снижение активности или кормления (младенец) | Снижение активности кормления, младенец прекращает есть 905 | |||||
| Речь | Нормальная | Говорит фразами | Говорит словами | Не может говорить | ||||
| Работа дыхания | Минимальные межреберные ретракции | Межреберные ретракции | Межреберные и субтернальные ретракции 905 аторный дистресс.Обычно задействованы все вспомогательные мышцы, может наблюдаться расширение носа и парадоксальные торако-абдоминальные движения. | Заметный респираторный дистресс в состоянии покоя. Все вспомогательные мышцы задействованы, включая расширение носа и парадоксальные торако-абдоминальные движения | ||||
| Аускультация грудной клетки | Умеренное хрипы | Громкие панэкспираторные и инспираторные хрипы | Хрипы могут быть слышны без стетоскопа | хрип) | ||||
| SpO 2 на воздухе в помещении | > 94% | 91–94% | <90% | <90% | ||||
| Пиковый расход по сравнению с личным лучшим | > 80% 60–80% | наилучшее <60% | Невозможно выполнить задачу |
Оценка должна включать:
Признаки и симптомы респираторного дистресс-синдрома и обструкции дыхательных путей, включая клиническую документацию показателей жизнедеятельности.Всем пациентам следует использовать пульсоксиметрию. Пульсирующая сатурация кислорода (SpO 2 ) 92% или меньше при поступлении (до лечения кислородом или бронходилататорами) связана с более высокой заболеваемостью и большим риском госпитализации (13).
Сфокусированная история болезни с записью предыдущих лекарств и факторов риска поступления в ОИТ и смерти (14):
○ предыдущие опасные для жизни события,
○ поступление в отделение интенсивной терапии,
○ интубация,
○ ухудшение состояния при уже системном лечении стероидами.
Целенаправленное физическое обследование для оценки функциональной тяжести обструкции дыхательных путей, документирующее использование вспомогательных мышц, попадание воздуха в легкие и хрипы, уровень настороженности, способность говорить полными предложениями и уровень активности () . Бесшумный сундук — зловещий знак того, что не хватает газообмена, и предупреждение о неизбежности дыхательной недостаточности. Психическое возбуждение, сонливость и спутанность сознания являются клиническими признаками церебральной гипоксемии и должны рассматриваться как признаки крайней степени тяжести.
Когда дети могут выполнять задание, спирометрия является объективным показателем обструкции дыхательных путей. Спирометрию сложно проводить у детей младше шести лет и / или во время обострения. Пикфлоуметры могут быть более доступны, но являются менее чувствительным средством измерения обструкции дыхательных путей и могут быть ненадежными, особенно у детей младше 10 лет (15). Пиковые потоки следует сравнивать с общедоступными нормальными значениями или, если они известны, с «личным рекордом» ребенка.
Дополнительные тесты обычно не рекомендуются.
○ Рентген грудной клетки очень редко показан, если врач не подозревает об осложнениях (например, пневмотораксе), бактериальной пневмонии, наличии инородного тела или в случаях, когда не удается добиться улучшения с помощью обычного традиционного лечения. При отсутствии предполагаемых клинических признаков существует документально подтвержденный риск гипердиагностики пневмонии (16).
○ Газы крови обычно не требуются для лечения ребенка с обострением астмы, если только у пациента не наблюдается клинического улучшения при максимально агрессивной терапии.Нормальный уровень углекислого газа в капиллярах, несмотря на стойкую респираторную недостаточность, является признаком надвигающейся дыхательной недостаточности.
После проведения первичной оценки лечащий врач должен определить степень тяжести заболевания. Существуют различные клинические инструменты для оценки тяжести заболевания у пациентов с обострением астмы (17–19). Birken et al (20) сравнили эффективность различных инструментов оценки и пришли к выводу, что оценка клинической оценки (17) и оценка респираторной функции у детей (PRAM) (18) надежно оценивают тяжесть обострения астмы и чувствительны к изменениям. в клиническом статусе.Обычно клинические инструменты учитывают многие из следующих параметров: уровень настороженности, способность говорить полными предложениями, использование вспомогательных мышц, попадание воздуха в оба легких, наличие хрипов и насыщение O 2 ().
Независимо от метода оценки, после каждого лечения, на регулярной основе и при выписке следует использовать те же параметры, которые использовались для оценки тяжести заболевания на исходном уровне.
2. Этапы медицинского обслуживания
Лечить гипоксемию,
Дать короткое действие ß 2 -агонистов,
Назначить кортикостероиды,
Оценить реакцию на лечение и
rr- другие методы лечения.
Пациентам, находящимся в остром состоянии, имеющим признаки тяжелого респираторного нарушения или признаки надвигающейся дыхательной недостаточности (например, измененный уровень сознания, тихая грудная клетка, центральный цианоз), следует немедленно лечить кислородом и бронхолитиками короткого действия (3 , 7,12). Анафилаксия может проявляться тяжелым респираторным расстройством, имитирующим тяжелый приступ астмы (21). При подозрении на анафилаксию немедленно обработайте эпинефрином.
В противном случае лечение должно быть начато сразу после завершения оценки.Затем следует внимательно наблюдать за пациентами, чтобы оценить их реакцию на начальное лечение и обеспечить надлежащий уход и расположение после острого эпизода.
На блок-схеме () показан путь оценки и лечения детей с обострением астмы.
Оценка и лечение обострения астмы у детей
O 2 sats Насыщение кислородом; IV внутривенный; НПО «Ничего в устах»; П / к подкожный; PICU Детское отделение интенсивной терапии
Кислород: Гипоксемию (SpO 2 <92%) необходимо срочно лечить кислородом, подаваемым через лицевую маску или носовые канюли.Нет убедительных доказательств в поддержку конкретной цели для SpO 2 . В контексте острого респираторного дистресса значение SpO 2 ≥94% представляется разумным (8,12,13).
Короткого действия ß 2 -агонисты: Сальбутамол (альбутерол) — бронходилататор (3,8,12). Дозированный ингалятор (MDI) со спейсером является предпочтительным устройством для введения сальбутамола, поскольку он более эффективен, чем небулайзер для доставки бронходилататора (22). MDI можно использовать практически во всех ситуациях, за исключением очень тяжелых эпизодов с надвигающейся дыхательной недостаточностью.Даже при гипоксемии кислород может подаваться через носовые канюли одновременно с введением сальбутамола через MDI и спейсер. У детей без исходной потребности в кислороде β 2 -агонисты, вводимые с помощью MDI и спейсера, с меньшей вероятностью вызывают гипоксемию и тахикардию, чем небулайзер (22).
Рекомендуемые дозы для MDI и небулайзера ß 2 -агонист указаны в. Доза и частота прерывистой терапии сальбутамолом зависят от тяжести острого приступа и реакции пациента на лечение.Первую дозу сальбутамола следует ввести как можно скорее после быстрой сортировки и оценки в отделении неотложной помощи. У пациентов с тяжелым приступом астмы непрерывное введение распыленных β 2 -агонистов может иметь лучший и более продолжительный бронхолитический эффект по сравнению с прерывистой терапией (23). Побочные эффекты сальбутамола включают тахикардию, гипергликемию и гипокалиемию, которые обычно хорошо переносятся. Нет данных об обратимых аритмиях в педиатрической возрастной группе после лечения β 2 -агонистами, но об этом побочном эффекте сообщалось у взрослых.Педиатрических пациентов, получающих непрерывное распыление ß 2 -агонистов, следует контролировать на предмет сердечных аритмий.
ТАБЛИЦА 2
Лекарства и дозировки для лечения острой астмы в зависимости от степени тяжести заболевания
| Степень тяжести астмы | Препарат и путь введения | Доза (максимальная) | Риски | |
|---|---|---|---|---|
| Легкая | Ингаляционные кортикостероиды | См. План выписки и | ||
| Умеренная * | Сальбутамол <20546 с прокладкой1 мг / затяжка),> 20 кг = 10 затяжек каждые 20 мин в течение первого часа | Предпочтительный путь | ||
| Сальбутамол, периодическое распыление | 5 мг в 2 мл физиологического раствора для введения каждые 20 минут в течение первый час | Контролировать уровни калия в сыворотке крови у пациентов, которым требуются частые дозы | ||
| Пероральные кортикостероиды | Преднизон или преднизолон 1-2 мг / кг / день (максимум 60 мг) ИЛИ дексаметазон 0.15–0,3 мг / кг / день (максимум 10 мг) | Продолжительный курс или часто повторяющиеся дозы могут быть связаны с подавлением надпочечников | Начните лечение как можно раньше. Рекомендуется в виде однократной дозы утром для снижения риска подавления надпочечников | |
| Ипратропия бромид, MDI / спейсер | Вдыхания (100 мкг) каждые 20 минут x 3 дозы <20 кг = 3 вдоха,> 20 кг = 6 затяжек | С осторожностью применять у детей с аллергией на сою | ||
| Тяжелая † | Сальбутамол, непрерывное распыление | 0.3 мг / кг / час 5 мг в 4 мл физиологического раствора | Тахикардия, гипокалиемия, гипергликемия | Мониторинг сердечного ритма и частоты, глюкозы и электролитов |
| Ипратропия бромид, распыленный | <20 кг = 0,25 мг,> 20 кг = 0,5 мг каждые 20 мин максимум 3 дозы | Можно смешивать с аэрозолями сальбутамола | ||
| Кортикостероиды внутривенно | Метилпреднизолон: 1-2 мг / кг / доза (максимум 60 мг каждые 6 ч) гидрокортизон: 5–7 мг / кг (максимум 400 мг каждые.6 ч) | |||
| От тяжелой до угрожающей дыхательной недостаточности | Сульфат магния внутривенно | 25–50 мг / кг болюс внутривенно в течение 20 минут (максимум 2 г) | Гипотония | Учтите, если состояние пациента не улучшается |
| Сальбутамол внутривенно | Нагрузка: 7,5 мкг / кг в течение 2–5 минут, затем 1 мкг / кг / мин. Титровать вверх с шагом 1 мкг / кг / мин (максимум 5 мкг / кг / мин) | Тахикардия, гипокалиемия, гипергликемия | Мониторинг сердечного ритма и частоты, глюкозы и электролитов |
Ингаляционные антихолинергические препараты для ингаляции: бромид может использоваться в качестве дополнительной терапии к β 2 -агонистам.Некоторые рандомизированные контрольные испытания продемонстрировали снижение частоты госпитализаций и улучшение функции легких при использовании β 2 -агонистов в комбинации с ингаляционным ипратропиумом в течение первого часа по сравнению с β 2 -агонистами, используемыми отдельно (24,25). Дозу можно повторять каждые 20 минут в течение первого часа, смешивая с β 2 -агонистами. Нет клинических испытаний, подтверждающих использование ипратропия у детей после первого часа.
Пероральные / внутривенные (IV) кортикостероиды: Дети с умеренным или тяжелым обострением астмы должны получать системные стероиды как часть начального лечения.Это лекарство следует вводить как можно раньше во время визита в отделение неотложной помощи. Стероиды могут снизить потребность в госпитализации и риск рецидива после начального лечения, а также могут способствовать более ранней выписке из больницы (26). Рекомендуемые дозы кортикостероидов перечислены в. Детям с тяжелой астмой или угрожающей дыхательной недостаточностью следует вводить стероиды внутривенно. Препараты выбора — метилпреднизолон и гидрокортизон.
Сульфат магния: Недавний метаанализ показал, что сульфат магния внутривенно может быть эффективным у детей с тяжелой острой астмой, улучшая респираторную функцию и уменьшая количество госпитализаций (27).Сульфат магния внутривенно может быть рассмотрен в случаях умеренной и тяжелой астмы с неполным ответом на традиционную терапию в течение первых 1-2 часов (27). Пациенты, получавшие сульфат магния, могут иметь в качестве побочных эффектов гипотензию и брадикардию, и во время лечения следует контролировать их жизненные показатели. Рекомендуется проконсультироваться с врачом отделения интенсивной терапии (ОИТ) или респирологом.
Внутривенная инфузия сальбутамола: Этот метод доставки следует использовать у пациентов с тяжелой астмой, которые не реагируют на другие виды лечения (28).Было показано, что у пациентов с тяжелыми приступами внутривенные бета-агонисты β 2 улучшают легочную функцию и газообмен (28). В целом, ингаляционные препараты могут иметь ограниченный эффект у пациентов с почти полной обструкцией дыхательных путей и иметь практические ограничения у пациентов, находящихся на ИВЛ. Сердечные реакции, такие как аритмия и тахикардия, являются значительными побочными эффектами этого лекарства. Пациенты, получающие сальбутамол внутривенно, должны находиться в условиях постоянного кардиологического мониторинга.
Внутривенно аминофиллин: Этот бронходилататор предназначен для детей в отделениях интенсивной терапии с тяжелым обострением астмы, у которых не улучшилось состояние, несмотря на максимальную терапию (непрерывные ингаляционные ß 2 -агонистов, внутривенные кортикостероиды) (28,29).
Heliox: Использование гелий-кислородной газовой смеси предназначено для детей в отделениях интенсивной терапии с тяжелым обострением астмы, у которых не улучшилось состояние, несмотря на максимальную терапию (30).
Ведение педиатрического пациента с обострением астмы
1. Оценка ребенка с респираторным дистресс-синдромом в результате острого приступа астмы
Эффективное лечение зависит от точной и быстрой оценки тяжести заболевания при поступлении (3,7–10,12 ).Для определения легкой, средней и тяжелой степени см..
ТАБЛИЦА 1
Классификация степени тяжести астмы
| Клинические особенности | Легкая | Умеренная | Тяжелая | 905 905 905 905 905 905 905 905 905| Нормальный | Может выглядеть возбужденным | Обычно возбужденным | Сонливым или спутанным | |
|---|---|---|---|---|---|---|---|---|
| Активность | Нормальная активность и одышка при физической нагрузке | Снижение активности или кормления (младенец) | Снижение активности кормления, младенец прекращает есть 905 | |||||
| Речь | Нормальная | Говорит фразами | Говорит словами | Не может говорить | ||||
| Работа дыхания | Минимальные межреберные ретракции | Межреберные ретракции | Межреберные и субтернальные ретракции 905 аторный дистресс.Обычно задействованы все вспомогательные мышцы, может наблюдаться расширение носа и парадоксальные торако-абдоминальные движения. | Заметный респираторный дистресс в состоянии покоя. Все вспомогательные мышцы задействованы, включая расширение носа и парадоксальные торако-абдоминальные движения | ||||
| Аускультация грудной клетки | Умеренное хрипы | Громкие панэкспираторные и инспираторные хрипы | Хрипы могут быть слышны без стетоскопа | хрип) | ||||
| SpO 2 на воздухе в помещении | > 94% | 91–94% | <90% | <90% | ||||
| Пиковый расход по сравнению с личным лучшим | > 80% 60–80% | наилучшее <60% | Невозможно выполнить задачу |
Оценка должна включать:
Признаки и симптомы респираторного дистресс-синдрома и обструкции дыхательных путей, включая клиническую документацию показателей жизнедеятельности.Всем пациентам следует использовать пульсоксиметрию. Пульсирующая сатурация кислорода (SpO 2 ) 92% или меньше при поступлении (до лечения кислородом или бронходилататорами) связана с более высокой заболеваемостью и большим риском госпитализации (13).
Сфокусированная история болезни с записью предыдущих лекарств и факторов риска поступления в ОИТ и смерти (14):
○ предыдущие опасные для жизни события,
○ поступление в отделение интенсивной терапии,
○ интубация,
○ ухудшение состояния при уже системном лечении стероидами.
Целенаправленное физическое обследование для оценки функциональной тяжести обструкции дыхательных путей, документирующее использование вспомогательных мышц, попадание воздуха в легкие и хрипы, уровень настороженности, способность говорить полными предложениями и уровень активности () . Бесшумный сундук — зловещий знак того, что не хватает газообмена, и предупреждение о неизбежности дыхательной недостаточности. Психическое возбуждение, сонливость и спутанность сознания являются клиническими признаками церебральной гипоксемии и должны рассматриваться как признаки крайней степени тяжести.
Когда дети могут выполнять задание, спирометрия является объективным показателем обструкции дыхательных путей. Спирометрию сложно проводить у детей младше шести лет и / или во время обострения. Пикфлоуметры могут быть более доступны, но являются менее чувствительным средством измерения обструкции дыхательных путей и могут быть ненадежными, особенно у детей младше 10 лет (15). Пиковые потоки следует сравнивать с общедоступными нормальными значениями или, если они известны, с «личным рекордом» ребенка.
Дополнительные тесты обычно не рекомендуются.
○ Рентген грудной клетки очень редко показан, если врач не подозревает об осложнениях (например, пневмотораксе), бактериальной пневмонии, наличии инородного тела или в случаях, когда не удается добиться улучшения с помощью обычного традиционного лечения. При отсутствии предполагаемых клинических признаков существует документально подтвержденный риск гипердиагностики пневмонии (16).
○ Газы крови обычно не требуются для лечения ребенка с обострением астмы, если только у пациента не наблюдается клинического улучшения при максимально агрессивной терапии.Нормальный уровень углекислого газа в капиллярах, несмотря на стойкую респираторную недостаточность, является признаком надвигающейся дыхательной недостаточности.
После проведения первичной оценки лечащий врач должен определить степень тяжести заболевания. Существуют различные клинические инструменты для оценки тяжести заболевания у пациентов с обострением астмы (17–19). Birken et al (20) сравнили эффективность различных инструментов оценки и пришли к выводу, что оценка клинической оценки (17) и оценка респираторной функции у детей (PRAM) (18) надежно оценивают тяжесть обострения астмы и чувствительны к изменениям. в клиническом статусе.Обычно клинические инструменты учитывают многие из следующих параметров: уровень настороженности, способность говорить полными предложениями, использование вспомогательных мышц, попадание воздуха в оба легких, наличие хрипов и насыщение O 2 ().
Независимо от метода оценки, после каждого лечения, на регулярной основе и при выписке следует использовать те же параметры, которые использовались для оценки тяжести заболевания на исходном уровне.
2. Этапы медицинского обслуживания
Лечить гипоксемию,
Дать короткое действие ß 2 -агонистов,
Назначить кортикостероиды,
Оценить реакцию на лечение и
rr- другие методы лечения.
Пациентам, находящимся в остром состоянии, имеющим признаки тяжелого респираторного нарушения или признаки надвигающейся дыхательной недостаточности (например, измененный уровень сознания, тихая грудная клетка, центральный цианоз), следует немедленно лечить кислородом и бронхолитиками короткого действия (3 , 7,12). Анафилаксия может проявляться тяжелым респираторным расстройством, имитирующим тяжелый приступ астмы (21). При подозрении на анафилаксию немедленно обработайте эпинефрином.
В противном случае лечение должно быть начато сразу после завершения оценки.Затем следует внимательно наблюдать за пациентами, чтобы оценить их реакцию на начальное лечение и обеспечить надлежащий уход и расположение после острого эпизода.
На блок-схеме () показан путь оценки и лечения детей с обострением астмы.
Оценка и лечение обострения астмы у детей
O 2 sats Насыщение кислородом; IV внутривенный; НПО «Ничего в устах»; П / к подкожный; PICU Детское отделение интенсивной терапии
Кислород: Гипоксемию (SpO 2 <92%) необходимо срочно лечить кислородом, подаваемым через лицевую маску или носовые канюли.Нет убедительных доказательств в поддержку конкретной цели для SpO 2 . В контексте острого респираторного дистресса значение SpO 2 ≥94% представляется разумным (8,12,13).
Короткого действия ß 2 -агонисты: Сальбутамол (альбутерол) — бронходилататор (3,8,12). Дозированный ингалятор (MDI) со спейсером является предпочтительным устройством для введения сальбутамола, поскольку он более эффективен, чем небулайзер для доставки бронходилататора (22). MDI можно использовать практически во всех ситуациях, за исключением очень тяжелых эпизодов с надвигающейся дыхательной недостаточностью.Даже при гипоксемии кислород может подаваться через носовые канюли одновременно с введением сальбутамола через MDI и спейсер. У детей без исходной потребности в кислороде β 2 -агонисты, вводимые с помощью MDI и спейсера, с меньшей вероятностью вызывают гипоксемию и тахикардию, чем небулайзер (22).
Рекомендуемые дозы для MDI и небулайзера ß 2 -агонист указаны в. Доза и частота прерывистой терапии сальбутамолом зависят от тяжести острого приступа и реакции пациента на лечение.Первую дозу сальбутамола следует ввести как можно скорее после быстрой сортировки и оценки в отделении неотложной помощи. У пациентов с тяжелым приступом астмы непрерывное введение распыленных β 2 -агонистов может иметь лучший и более продолжительный бронхолитический эффект по сравнению с прерывистой терапией (23). Побочные эффекты сальбутамола включают тахикардию, гипергликемию и гипокалиемию, которые обычно хорошо переносятся. Нет данных об обратимых аритмиях в педиатрической возрастной группе после лечения β 2 -агонистами, но об этом побочном эффекте сообщалось у взрослых.Педиатрических пациентов, получающих непрерывное распыление ß 2 -агонистов, следует контролировать на предмет сердечных аритмий.
ТАБЛИЦА 2
Лекарства и дозировки для лечения острой астмы в зависимости от степени тяжести заболевания
| Степень тяжести астмы | Препарат и путь введения | Доза (максимальная) | Риски | |
|---|---|---|---|---|
| Легкая | Ингаляционные кортикостероиды | См. План выписки и | ||
| Умеренная * | Сальбутамол <20546 с прокладкой1 мг / затяжка),> 20 кг = 10 затяжек каждые 20 мин в течение первого часа | Предпочтительный путь | ||
| Сальбутамол, периодическое распыление | 5 мг в 2 мл физиологического раствора для введения каждые 20 минут в течение первый час | Контролировать уровни калия в сыворотке крови у пациентов, которым требуются частые дозы | ||
| Пероральные кортикостероиды | Преднизон или преднизолон 1-2 мг / кг / день (максимум 60 мг) ИЛИ дексаметазон 0.15–0,3 мг / кг / день (максимум 10 мг) | Продолжительный курс или часто повторяющиеся дозы могут быть связаны с подавлением надпочечников | Начните лечение как можно раньше. Рекомендуется в виде однократной дозы утром для снижения риска подавления надпочечников | |
| Ипратропия бромид, MDI / спейсер | Вдыхания (100 мкг) каждые 20 минут x 3 дозы <20 кг = 3 вдоха,> 20 кг = 6 затяжек | С осторожностью применять у детей с аллергией на сою | ||
| Тяжелая † | Сальбутамол, непрерывное распыление | 0.3 мг / кг / час 5 мг в 4 мл физиологического раствора | Тахикардия, гипокалиемия, гипергликемия | Мониторинг сердечного ритма и частоты, глюкозы и электролитов |
| Ипратропия бромид, распыленный | <20 кг = 0,25 мг,> 20 кг = 0,5 мг каждые 20 мин максимум 3 дозы | Можно смешивать с аэрозолями сальбутамола | ||
| Кортикостероиды внутривенно | Метилпреднизолон: 1-2 мг / кг / доза (максимум 60 мг каждые 6 ч) гидрокортизон: 5–7 мг / кг (максимум 400 мг каждые.6 ч) | |||
| От тяжелой до угрожающей дыхательной недостаточности | Сульфат магния внутривенно | 25–50 мг / кг болюс внутривенно в течение 20 минут (максимум 2 г) | Гипотония | Учтите, если состояние пациента не улучшается |
| Сальбутамол внутривенно | Нагрузка: 7,5 мкг / кг в течение 2–5 минут, затем 1 мкг / кг / мин. Титровать вверх с шагом 1 мкг / кг / мин (максимум 5 мкг / кг / мин) | Тахикардия, гипокалиемия, гипергликемия | Мониторинг сердечного ритма и частоты, глюкозы и электролитов |
Ингаляционные антихолинергические препараты для ингаляции: бромид может использоваться в качестве дополнительной терапии к β 2 -агонистам.Некоторые рандомизированные контрольные испытания продемонстрировали снижение частоты госпитализаций и улучшение функции легких при использовании β 2 -агонистов в комбинации с ингаляционным ипратропиумом в течение первого часа по сравнению с β 2 -агонистами, используемыми отдельно (24,25). Дозу можно повторять каждые 20 минут в течение первого часа, смешивая с β 2 -агонистами. Нет клинических испытаний, подтверждающих использование ипратропия у детей после первого часа.
Пероральные / внутривенные (IV) кортикостероиды: Дети с умеренным или тяжелым обострением астмы должны получать системные стероиды как часть начального лечения.Это лекарство следует вводить как можно раньше во время визита в отделение неотложной помощи. Стероиды могут снизить потребность в госпитализации и риск рецидива после начального лечения, а также могут способствовать более ранней выписке из больницы (26). Рекомендуемые дозы кортикостероидов перечислены в. Детям с тяжелой астмой или угрожающей дыхательной недостаточностью следует вводить стероиды внутривенно. Препараты выбора — метилпреднизолон и гидрокортизон.
Сульфат магния: Недавний метаанализ показал, что сульфат магния внутривенно может быть эффективным у детей с тяжелой острой астмой, улучшая респираторную функцию и уменьшая количество госпитализаций (27).Сульфат магния внутривенно может быть рассмотрен в случаях умеренной и тяжелой астмы с неполным ответом на традиционную терапию в течение первых 1-2 часов (27). Пациенты, получавшие сульфат магния, могут иметь в качестве побочных эффектов гипотензию и брадикардию, и во время лечения следует контролировать их жизненные показатели. Рекомендуется проконсультироваться с врачом отделения интенсивной терапии (ОИТ) или респирологом.
Внутривенная инфузия сальбутамола: Этот метод доставки следует использовать у пациентов с тяжелой астмой, которые не реагируют на другие виды лечения (28).Было показано, что у пациентов с тяжелыми приступами внутривенные бета-агонисты β 2 улучшают легочную функцию и газообмен (28). В целом, ингаляционные препараты могут иметь ограниченный эффект у пациентов с почти полной обструкцией дыхательных путей и иметь практические ограничения у пациентов, находящихся на ИВЛ. Сердечные реакции, такие как аритмия и тахикардия, являются значительными побочными эффектами этого лекарства. Пациенты, получающие сальбутамол внутривенно, должны находиться в условиях постоянного кардиологического мониторинга.
Внутривенно аминофиллин: Этот бронходилататор предназначен для детей в отделениях интенсивной терапии с тяжелым обострением астмы, у которых не улучшилось состояние, несмотря на максимальную терапию (непрерывные ингаляционные ß 2 -агонистов, внутривенные кортикостероиды) (28,29).
Heliox: Использование гелий-кислородной газовой смеси предназначено для детей в отделениях интенсивной терапии с тяжелым обострением астмы, у которых не улучшилось состояние, несмотря на максимальную терапию (30).
Астма у детей: признаки, симптомы и лечение — ACAAI
Очень важно, чтобы дети, страдающие астмой, получали надлежащее лечение. Аллерголог может направить вашего ребенка на верный путь к долгосрочному контролю, помогая вам составить план действий с целями лечения для вашего ребенка.При правильном лечении ваш ребенок может спать всю ночь, не пропускать дневной уход или школу и легче дышать. План лечения должен помочь вам определить, когда астма у вашего ребенка находится под контролем, когда вам нужно сменить лекарства и когда необходима экстренная помощь.
Я определенно думаю, что посещение аллерголога освободило Тейлор и изменило ее жизнь к лучшему.
Мама Тейлор
Лечение вашего ребенка будет зависеть от тяжести и частоты их симптомов.Чтобы справиться с детской астмой, ваш аллерголог может прописать два типа лекарств:
- Быстрое облегчение: любому ребенку, страдающему астмой, необходимо лекарство быстрого облегчения для лечения шумной части болезни — кашля, хрипов и одышки или приступ астмы. Это лекарство (обычно ингалятор) всегда должно быть с вашим ребенком для использования при первых признаках симптомов.
- Долгосрочный контроль: Этот тип лекарства требуется некоторым детям для лечения тихой и опасной части астмы — воспаления дыхательных путей.Это лекарство принимают ежедневно, чтобы предотвратить симптомы и приступы астмы.
Дети могут принимать оба лекарства с помощью ингалятора со спейсером или устройства, называемого камерой хранения, которое помогает обеспечить попадание всего лекарства в легкие. Другой вариант — небулайзер — устройство, которое включает в себя компрессорную трубку и маску для доставки лекарства. Ваш аллерголог, медсестра или фармацевт могут научить вас использовать оба препарата, чтобы вы могли определить, что лучше всего подходит для вашего ребенка.
Лекарства от астмы очень безопасны и эффективны при правильном применении.Некоторые исследования показали, что продолжительное использование лекарственных препаратов длительного действия может немного замедлить рост у детей, но для их здоровья жизненно важно лечить симптомы астмы.
Дети, страдающие астмой, также должны делать прививку от гриппа каждую осень. Несмотря на то, что введенная версия вакцины содержит очень небольшое количество яичного белка, она безопасна для детей, страдающих аллергией на яйца.
Работайте с персоналом школы, где учится ваш ребенок, чтобы убедиться, что они знают план лечения вашего ребенка и знают, что делать, если у вашего ребенка приступ астмы.В вашей школе в кабинете медсестры могут храниться запасы некоторых лекарств от астмы. Вовлекайте в план тренеров и других взрослых, которые заботятся о вас. Обсудите с ребенком план занятий по лечению астмы в школе и других местах, где ребенок проводит время без вас. Научите ребенка, что делать, если у него обострение астмы, если он обнаружит, что у него есть аллергены или другие триггеры, или если он забыл принять лекарство.
Аллергия и астма не должны сдерживать вашего ребенка. Посетите аллерголога, начните лечение и наблюдайте, как симптомы вашего ребенка уходят на второй план.Вы увидите, как ваш ребенок вырастает, становится активным и живет своей лучшей жизнью!
Неотложная помощь и лечение острой тяжелой астмы у детей | Скандинавский журнал травм, реанимации и неотложной медицины
Браман С.С.: Глобальное бремя астмы. Грудь. 2006, 130 (1 доп.): 4С-12С. 10.1378 / Chess.130.1_suppl.4S.
Артикул PubMed Google Scholar
Lødrup Carlsen KC, Håland G, Devulapalli CS, Munthe-Kaas M, Pettersen M, Granum B, Løvik M, Carlsen KH: астма у каждого пятого ребенка в Осло, Норвегия: 10-летнее наблюдение когортное исследование рождения.Аллергия. 2006, 61: 454-60. 10.1111 / j.1398-9995.2005.00938.x.
Артикул PubMed Google Scholar
Энгельсвольд Д., Эймар К.: Госпитализация по поводу детской астмы в Рогаланде, Норвегия, с 1984 по 2000 год. Acta Paediatrica. 2003, 92: 610-6. 10.1080 / 08035350310011579.
CAS Статья PubMed Google Scholar
Йонассон Г., Лодруп Карлсен К.С., Лиегаард Дж., Карлсен К.Х., Мовинкель П., Халворсен К.С.: Тенденции госпитализаций по поводу детской астмы в Осло, Норвегия, 1980-95.Аллергия. 2000, 55: 232-9. 10.1034 / j.1398-9995.2000.00387.x.
CAS Статья PubMed Google Scholar
Brand PL, Baraldi E, Bisgaard H, Boner AL, Castro-Rodriguez JA, Custovic A, de Blic J, de Jongste JC, Eber E, Everard ML, Frey U, Gappa M, Garcia-Marcos L , Grigg J, Lenney W., Le Souëf P, McKenzie S, Merkus PJ, Midulla F, Paton JY, Piacentini G, Pohunek P, Rossi GA, Seddon P, Silverman M, Sly PD, Stick S, Valiulis A, van Aalderen WM , Wildhaber JH, Wennergren G, Wilson N, Zivkovic Z, Bush A: Определение, оценка и лечение нарушений свистящего дыхания у детей дошкольного возраста: доказательный подход.Eur Respir J. 2008, 32: 1096-110. 10.1183 / 0
CAS Статья PubMed Google Scholar
Boluyt N, Lee van der JH, Moyer VA, Brand PL, Offringa M: Состояние данных по ведению острой астмы у детей: критическая оценка систематических обзоров. Педиатрия. 2007, 120: 1334-43. 10.1542 / peds.2006-3381.
Артикул PubMed Google Scholar
Догерти Р. Х., Фахи СП: Острые обострения астмы: эпидемиология, биология и фенотип обострения. Clin Exp Allergy. 2009, 39: 193-202. 10.1111 / j.1365-2222.2008.03157.x.
PubMed Central CAS Статья PubMed Google Scholar
Sears MR: Эпидемиология обострений астмы. J Allergy Clin Immunol. 2008, 122: 662-8. 10.1016 / j.jaci.2008.08.003.
Артикул PubMed Google Scholar
Mannix R, Bachur R: Астматический статус у детей. Curr Opin Pediatr. 2007, 19: 281-7. 10.1097 / MOP.0b013e3280f77531.
Артикул PubMed Google Scholar
Вернер Х.А.: Астматический статус у детей. Грудь. 2001, 119: 1913-29. 10.1378 / сундук.119.6.1913.
CAS Статья PubMed Google Scholar
Веннергрен Г., Страннегард, Иллинойс: Число госпитализаций школьников из-за астмы продолжает снижаться, но уровень госпитализаций из-за заболеваний свистящего дыхания среди детей младшего возраста остается высоким.Acta Paediatr. 2002, 91: 1239-45. 10.1080 / 080352502320777496.
CAS Статья PubMed Google Scholar
Рейндал Л., Эймар К.: Можно ли избежать госпитализации по поводу хрипов и астмы в детстве ?. Журнал астмы. 2006, 43: 801-6. 10.1080 / 02770
1034320.
Артикул PubMed Google Scholar
Бьёрнсон CL, Митчелл I: Гендерные различия в астме в детстве и подростковом возрасте.J Gend Specif Med. 2000, 3 (8): 57-61.
CAS PubMed Google Scholar
Андерсон Х.Р., Гупта Р., Страчан Д.П., Лимб Э.С.: 50 лет астмы: тенденции в Великобритании с 1955 по 2004 год. Торакс. 2007, 62: 85-90. 10.1136 / thx.2006.066407.
PubMed Central Статья PubMed Google Scholar
Wijesinghe M, Weatherall M, Perrin K, Crane J, Beasley R: Международные тенденции смертности от астмы в возрастной группе от 5 до 34 лет: призыв к усилению эпиднадзора.Грудь. 2009, 135: 1045-9. 10.1378 / сундук.08-2082.
Артикул PubMed Google Scholar
Фриери М: Концепции астмы в новом тысячелетии: обновление патофизиологии астмы. Allergy Asthma Proc. 2005, 26: 83-8.
PubMed Google Scholar
Холгейт С.Т .: Патогенез астмы. Clin Exp Allergy. 2008, 38: 872-97. 10.1111 / j.1365-2222.2008.02971.Икс.
CAS Статья PubMed Google Scholar
Сайкс А., Джонстон С.Л.: Этиология обострений астмы. J Allergy Clin Immunol. 2008, 122: 685-8. 10.1016 / j.jaci.2008.08.017.
Артикул PubMed Google Scholar
Бейтс Дж. Х., Суки Б. Оценка механики периферических легких. Respir Physiol Neurobiol. 2008, 163: 54-63. 10.1016 / j.resp.2008.03.012.
PubMed Central Статья PubMed Google Scholar
Stalcup SA, Melling RB: Механические силы, вызывающие отек легких при острой астме. N Engl J Med. 1977, 297: 592-6.
CAS Статья PubMed Google Scholar
Вайзе К., Зарицкий А. Эндокринные проявления критического заболевания ребенка. Pediatr Clin North Am. 1987, 34: 119-30.
CAS PubMed Google Scholar
Baker JW, Yerger S, Segar WE: Повышенные уровни антидиуретического гормона в плазме при астматическом статусе. Mayo Clin Proc. 1976, 51 (1): 31-34.
CAS PubMed Google Scholar
Рестрепо Р.Д., Петерс Дж .: Почти смертельная астма, распознавание и лечение. Curr Opin Pulm Med. 2008, 14: 13-23. 10.1097 / MCP.0b013e3282f1982d.
CAS Статья PubMed Google Scholar
Каза В., Банди В., Гунтупалли К.К .: Острая тяжелая астма: последние достижения. Curr Opin Pulm Med. 2007, 13: 1-7.
PubMed Google Scholar
Даль Р., Бьермер Л.: Отчет о консенсусе стран Северной Европы по лечению астмы. Respir Med. 2000, 94: 299-327. 10.1053 / rmed.1999.0702.
CAS Статья PubMed Google Scholar
Глобальная стратегия управления и профилактики астмы, 2008 г. (обновленная версия). [http://www.ginasthma.org]
Из Глобальной стратегии по диагностике и лечению астмы у детей в возрасте 5 лет и младше , Глобальная инициатива по астме (GINA). 2009, [http://www.ginasthma.org]
McFadden ER, Kiser R, DeGroot W: Острая бронхиальная астма: взаимосвязь между клиническими и физиологическими проявлениями. N Engl J Med. 1973, 288: 221-5.
Артикул PubMed Google Scholar
Hederos CA, Janson S, Andersson H, Hedlin G: Рентгеновское исследование грудной клетки при недавно обнаруженной астме. Pediatr Allergy Immunol. 2004, 15 (2): 163-165. 10.1046 / j.1399-3038.2003.00098.x.
Артикул PubMed Google Scholar
Родригес-Ройзин Р: Острая тяжелая астма: патофизиология и патобиология нарушений газообмена. Eur Respir J. 1997, 10: 1359-71. 10.1183 / 0
CAS Статья PubMed Google Scholar
Кэрролл В., Ленни В.: Медикаментозная терапия в лечении острой астмы. Arch Dis Child Educ Pract. Ed. 2007, 92 (3): ep82-ep86. 10.1136 / adc.2006.107631.
Артикул PubMed Google Scholar
Кейтс К.Дж., Крилли Дж. А., Роу Б.Х .: Камеры для выдерживания (спейсеры) по сравнению с небулайзерами для лечения острой астмы бета-агонистами. Кокрановская база данных Syst Rev. 2006, CD000052-2
Dewar AL, Stewart A, Cagswell JJ: рандомизированное контролируемое исследование для оценки относительных преимуществ спейсеров и небулайзеров большого объема для лечения острой астмы в больнице.Arch Dis Child. 1999, 80: 421-3. 10.1136 / adc.80.5.421.
PubMed Central CAS Статья PubMed Google Scholar
Benito-Fernandez J, Gonzalez-Balenciaga M, Capapè-Zache S, Vàvquez-Ronco MA, Mintegi-Raso S. отделение. Педиатр Emerg Care. 2004, 20: 656-9. 10.1097 / 01.pec.0000142948.73512.81.
Статья PubMed Google Scholar
Duarte M, Camargos P: Эффективность и безопасность самодельного спейсера без клапана для бронхолитической терапии при острой астме. Acta Paediatr. 2002, 91: 909-13. 10.1080 / 080352502760272579.
CAS Статья PubMed Google Scholar
Карлсен KH, Карлсен KCL: Стратегии фармацевтического лечения детской астмы.Curr Opin Allergy Clin Immunol. 2008, 8 (2): 166-176.
Артикул Google Scholar
Mull CC, Scarfone RJ, Ferri LR, Carlin TC, Salvaggio C, Bechtel KA, Trephan MA, Rissmann RL, Gracely EJ: рандомизированное испытание распыленного эпинефрина по сравнению с альбутеролом при лечении бронхиолита в отделении неотложной помощи. Arch Pediatr Adolesc Med. 2004, 158: 113-8. 10.1001 / archpedi.158.2.113.
Артикул PubMed Google Scholar
Лёдруп Карлсен KC, Карлсен KH: вдыхаемый распыленный адреналин улучшает функцию легких у младенцев с острым бронхиолитом. Respir Med. 2000, 94 (7): 709-714. 10.1053 / rmed.2000.0807.
Артикул PubMed Google Scholar
Kjellmann B, Tollig H, Wettrell G: Вдыхание рацемического адреналина у детей с астмой. Соотношение доза-реакция и сравнение с салметеролом. Аллергия. 1980, 35: 605-610. 10.1111 / j.1398-9995.1980.tb01811.x.
Артикул Google Scholar
Adoun M, Frat JP, Dorè P, Rouffineau J, Godet C, Robert R: Сравнение распыленного адреналина и тербуталина у пациентов с острой тяжелой астмой: контролируемое испытание. J Crit Care. 2004, 19: 99-102. 10.1016 / j.jcrc.2004.04.005.
CAS Статья PubMed Google Scholar
Plint AC, Osmond MH, Klassen TP: Эффективность распыленного адреналина у детей с острой астмой: рандомизированное двойное слепое исследование.Acad Emerg Med. 2000, 7: 1097-103. 10.1111 / j.1553-2712.2000.tb01258.x.
CAS Статья PubMed Google Scholar
Родриго Г.Дж., Наннини Л.Дж.: Сравнение распыленных адреналина и бета2-агонистов для лечения острой астмы. Метаанализ рандомизированных исследований. Am J Emerg Med. 2006, 24: 217-22. 10.1016 / j.ajem.2005.10.008.
Артикул PubMed Google Scholar
Джонсон DW: Круп. Clin Evid (Интернет). 2009, 2009.pii: 0321-
Google Scholar
Родриго Дж., Кастро-Родригес Дж. А. Антихолинергические средства в лечении детей и взрослых с острой астмой: систематический обзор с метаанализом. Грудная клетка. 2005, 60: 740-6.
PubMed Central CAS Статья PubMed Google Scholar
Munro A, Maconochie I: Доклады по теме «Лучшие доказательства».Бета-агонисты с антихолинергическими средствами или без них при лечении острой детской астмы. Emerg Med J. 2006, 23: 470-10.1136 / emj.2006.037580.
PubMed Central Статья PubMed Google Scholar
Плотник Л.Х., Дюшар Ф.М.: При острой астме у детей и подростков следует добавить ингаляционные холинолитики к бета (2) -агонистам ?. Am J Respir Med. 2003, 2: 109-15.
CAS Статья PubMed Google Scholar
Smith M, Iqbal S, Elliott TM, Everard M, Rowe BH: Кортикостероиды для больничных детей с острой астмой. Cochrane Database Syst Rev.2003, CD002886-2
Becker JM, Arora A, Scarfone RJ, Spector ND, Fontana-Penn ME, Gracely E, Joffe MD, Goldsmith DP, Malatack JJ: Пероральные и внутривенные кортикостероиды в дети госпитализированы с астмой. J Allergy Clin Immunol. 1999, 103: 586-90. 10.1016 / S0091-6749 (99) 70228-9.
CAS Статья PubMed Google Scholar
Барнетт П.Л., Капуто Г.Л., Баскин М., Купперманн Н.: Внутривенные и пероральные кортикостероиды в лечении острой астмы у детей. Ann Emerg Med. 1997, 29: 212-17. 10.1016 / S0196-0644 (97) 70270-1.
CAS Статья PubMed Google Scholar
Langton Hewer S, Hobbs J, Reid F, Lenney W. Преднизолон при острой детской астме: клинические реакции на три дозы. Respir Med. 1998, 92: 541-6. 10.1016 / S0954-6111 (98)-5.
CAS Статья PubMed Google Scholar
О’Дрисколл Б.Р., Калра С., Уилсон М., Пикеринг К.А., Кэрролл К.Б., Вудкок А.А.: Двойное слепое испытание постепенного снижения дозы стероидов при острой астме. Ланцет. 1993, 341 (8841): 324-327. 10.1016 / 0140-6736 (93)
-3.
Артикул PubMed Google Scholar
Родриго Дж. Дж .: Быстрые эффекты ингаляционных кортикостероидов при острой астме и оценка, основанная на доказательствах.Грудь. 2006, 103: 1301-11. 10.1378 / сундук.130.5.1301.
Артикул Google Scholar
Volovitz B, Bilavsky E, Nussinovitch M: Эффективность высоких повторных доз ингаляционного будесонида или флутиказона в борьбе с обострениями астмы у маленьких детей. J Asthma. 2008, 45: 561-7. 10.1080 / 027702005251.
CAS Статья PubMed Google Scholar
Ream RS, Loftis LL, Albers GM, Becker BA, Lynch RE, Mink RB: эффективность внутривенного теофиллина у детей с тяжелым астматическим статусом. Грудь. 2001, 119: 1480-8. 10.1378 / сундук.119.5.1480.
CAS Статья PubMed Google Scholar
Юнг М., Южный М: рандомизированное контрольное испытание аминофиллина для лечения тяжелой острой астмы. Arch Dis Child. 1998, 79: 405-10. 10.1136 / adc.79.5.405.
PubMed Central CAS Статья PubMed Google Scholar
Wheeler DS, Jacobs BR, Kenreigh CA, Bean JA, Hutson TK, Brilli RJ: Теофиллин по сравнению с тербуталином в лечении тяжелобольных детей с астматическим статусом: проспективное рандомизированное контролируемое исследование. Pediatr Crit Care Med. 2005, 6: 142-7. 10.1097 / 01.PCC.0000154943.24151.58.
Артикул PubMed Google Scholar
Roberts G, Newsom D, Gomez K, Raffles A, Saglani S, Begent J, Lachman P, Sloper K, Buchdahl R, Habel A, North West Thames Asthma Study Group: Внутривенное болюсное введение сальбутамола по сравнению с аминофиллином инфузия у детей с тяжелой астмой: рандомизированное контролируемое исследование.Грудная клетка. 2003, 58: 306-10. 10.1136 / thorax.58.4.306.
PubMed Central CAS Статья PubMed Google Scholar
Carroll CL, Schramm CM: Титрование тербуталина внутривенно на основе протокола сокращает продолжительность пребывания в педиатрическом статусе астматического. Педиатр Пульмонол. 2006, 41: 350-6. 10.1002 / ppul.20394.
Артикул PubMed Google Scholar
Staphanopoulos DE, Monge R, Schell KH, Wyckoff P, Peterson BM: Непрерывное внутривенное введение тербуталина при астматическом статусе у детей. Crit Care Med. 1998, 26: 1744-48. 10.1097 / 00003246-199810000-00033.
Артикул Google Scholar
Боги А.Л., Таун Д., Лакетт П.М., Абрамо Т.Дж., Вибе Р.А.: Сравнение внутривенного тербуталина с физиологическим раствором у педиатрических пациентов, постоянно получающих высокие дозы распыленного альбутерола при астматическом статусе.Педиатр Emerg Care. 2007, 23: 355-61. 10.1097 / 01.pec.0000278397.63246.33.
Артикул PubMed Google Scholar
Sears MR: Побочные эффекты бета-агонистов. J Allergy Clin Immunol. 2002, 110 (6 доп.): S322-S328. 10.1067 / май.2002.129966.
CAS Статья PubMed Google Scholar
Blitz M, Blitz S, Beasely R, Diner BM, Hughes R, Knopp JA, Rowe BH: вдыхание сульфата магния при лечении острой астмы.Кокрановская база данных Syst Rev.2005, 19 (4): CD003898-
Google Scholar
Mohammed S, Goodacre S: Внутривенный и распыляемый сульфат магния при острой астме: систематический обзор и метаанализы. Emerg Med J. 2007, 24: 823-30. 10.1136 / emj.2007.052050.
PubMed Central CAS Статья PubMed Google Scholar
Родриго Г., Поллак С., Родриго С., Ряд BH: Heliox для пациентов с острой астмой без интубации.Кокрановская база данных Syst Rev.2003, 4: CD002884-
PubMed Google Scholar
Левин Д.А.: Новые методы лечения детей с тяжелой астмой. Curr Opin Pediatr. 2008, 20: 261-5. 10.1097 / MOP.0b013e328300ecdc.
Артикул PubMed Google Scholar
Carroll CL, Schramm CM: Неинвазивная вентиляция с положительным давлением для лечения астматического статуса у детей.Ann Allergy Asthma Immunol. 2006, 96 (3): 454-459.
CAS Статья PubMed Google Scholar
Thill PJ, McGuire JK, Baden HP, Green TP, Checchia PA: неинвазивная вентиляция с положительным давлением у детей с обструкцией нижних дыхательных путей. Pediatr Crit Care Med. 2004, 5: 337-42. 10.1097 / 01.PCC.0000128670.36435.83.
Артикул PubMed Google Scholar
Beers Sl, ABramo TJ, Brachen A, Wiebe RA: Двухуровневое положительное давление в дыхательных путях при лечении астматического статуса в педиатрии. Am J Emerg Med. 2007, 25: 6-9. 10.1016 / j.ajem.2006.07.001.
Артикул PubMed Google Scholar
Lugogo NJ, MacIntyre NR: Опасная для жизни астма: патофизиология и лечение. Респираторная помощь. 2008, 53: 726-39.
PubMed Google Scholar
Циммерман Дж. Л., Деллинджер Р. П., Шах А. Н., Тейлор Р. В.: Эндотрахеальная интубация и механическая вентиляция легких при тяжелой астме. Crit Care Med. 1993, 21: 1727-30.
CAS Статья PubMed Google Scholar
Стюарт Т.Е., Слуцкий А.С.: Оккультное, оккультное авто-PEEP при астматическом статусе. Crit Care Med. 1996, 24: 379-80. 10.1097 / 00003246-199603000-00003.
CAS Статья PubMed Google Scholar





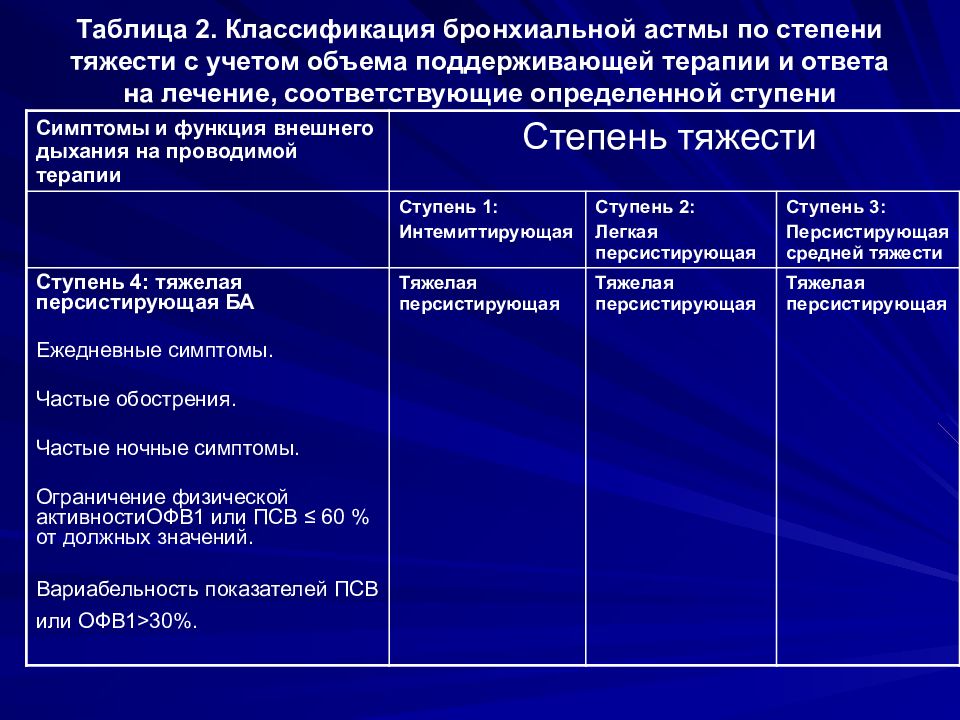 Вызывается факторами неаллергического происхождения. Данная форма может возникнуть на фоне хронических инфекций дыхательных путей, гормональных изменений, приема некоторых лекарств, например, аспирина
Вызывается факторами неаллергического происхождения. Данная форма может возникнуть на фоне хронических инфекций дыхательных путей, гормональных изменений, приема некоторых лекарств, например, аспирина