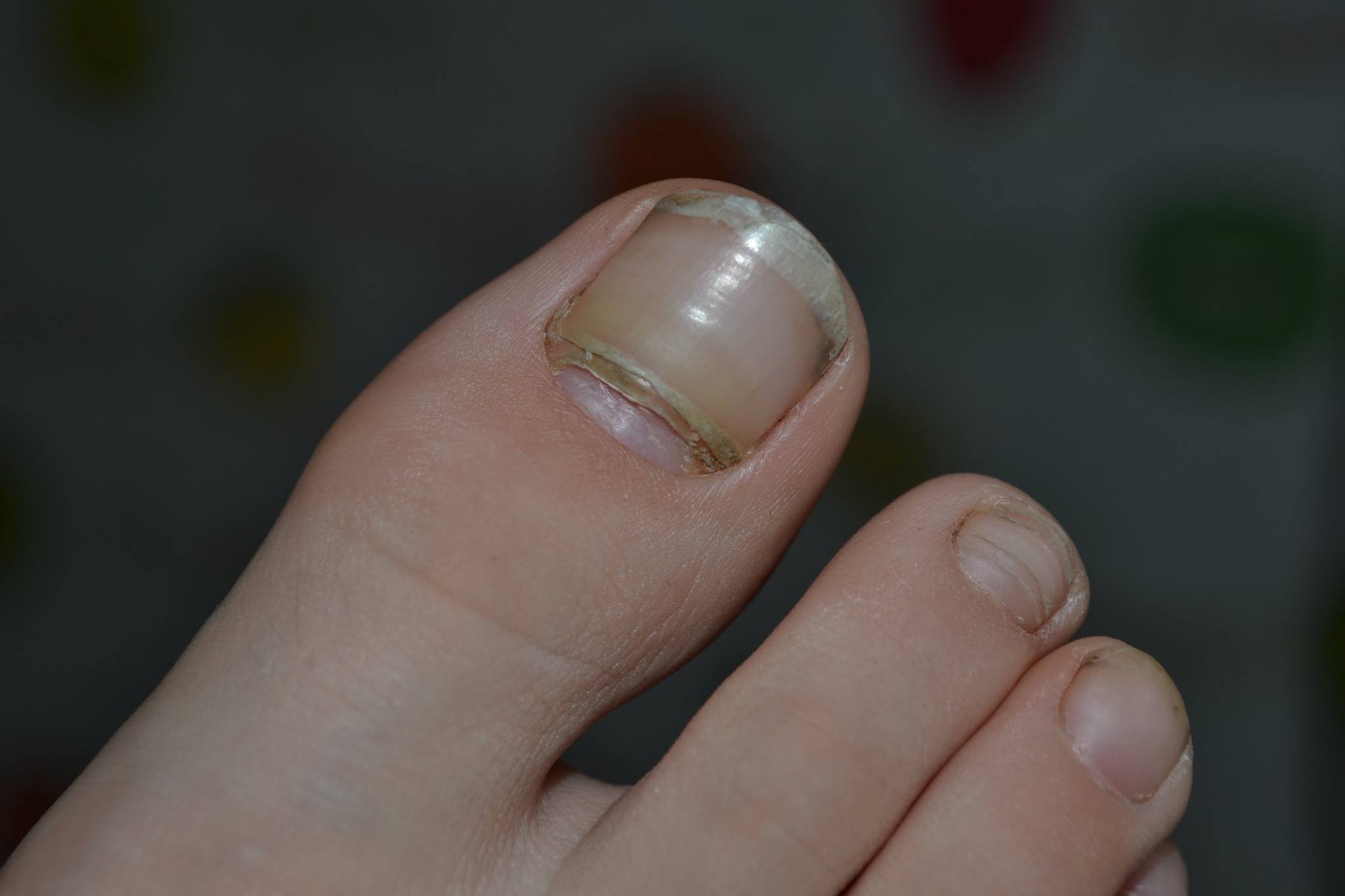
Жидкость под ногтем на ноге
Чтобы избежать дальнейшего обострения, надо «заварить» в очень горячей воде ваш палец. Для этого вскипятите воду, налейте в тазик, добавьте в неё 2-3 столовых ложки соли и 2-3 стол. ложки соды. Потом макайте палец в воду на секунду. Только отойдет и снова в воду. После того, как вода станет остывать, увеличивайте время нахождения ноги в воде. Когда уже станет теплой, то обработайте перекисью водорода и еще можно привязать лист алое (разрезав его вдоль и приложив срезом к нагноению. Такое «заваривание» убивает процесс нагноения и не дает распространяться воспалению. Обычно этот метод помогает в самом начале, если вы не затянули с лечением. Если прошло несколько дней, то лучше идти к хирургу.
От удара, плохого маникюра, тесной обуви ногти на ногах портятся и требуют лечения, а люди не всегда находят время, чтобы уделить внимание своим проблемам. Это зачастую становится причиной их различных заболеваний, которые приносят дискомфорт и психологические проблемы. Больные ногти ног свидетельствуют не только о недостаточном уходе за ними, но часто и о наличии серьезных заболеваний у человека.
Заболевания ногтей
Болезни ногтей на ногах развиваются в разном возрасте. Хрупкие и толстые, неровные и изогнутые, бесцветные и слоистые ногти – все это признаки заболеваний. Иногда больные ногти отпадают, после чего долго не вырастают новые. С возрастом таких проблем может стать еще больше, поскольку кровообращение ухудшается из-за старения.
Самые распространенные заболевания ногтей ног:
- дисхромия, которая проявляется в изменении цвета ногтя;
- грибковые заболевания и бактериальные инфекции;
- утолщение и отторжение ногтевой пластины;
- расслаивание;
- травмирование ногтя;
- врастания ногтя в кожу.
Проблемы с ногтями на ногах возникают по разным причинам. Когда человек ходит, его ноги постоянно испытывают напряжение. От тесной обуви пальцы нередко травмируются, а ногти деформируются. При посещении бани или бассейна ноготь может поразить грибковая инфекция. Химические средства, которые находятся в лаках и в мыле, способны спровоцировать расслоение ногтя.
При посещении бани или бассейна ноготь может поразить грибковая инфекция. Химические средства, которые находятся в лаках и в мыле, способны спровоцировать расслоение ногтя.
Нередко причина болезней ног кроется в ежедневных стрессах, которые сопровождают современного человека. Вредные привычки, такие, например, как курение, ведут к изменению цвета ногтевой пластины.
Грибковые инфекции
Пораженный грибком ноготь ослабляется, может растрескиваться или огрубевать, менять цвет (как на фото), расслаиваться или крошиться. На поверхности появляются неровности или наросты.
Грибковые инфекции способствуют накоплению жидкости под ногтевой пластиной, на ее поверхности может появиться синяк, а сам ноготь деформируется и становится неестественного цвета. Особенно часто это происходит с пластиной большого пальца ног. Грибок очень быстро переходит из поврежденного на здоровые участки и соседние пальцы.
Грибковые инфекции способны поражать ногти из-за неправильного ухода за ногами. Заразиться грибком могут люди, которые регулярно пользуются саунами, бассейнами и другими многолюдными заведениями. Среди факторов, которые повышают риск развития грибка, также числятся плоскостопие, некачественная обувь, повышенное потоотделение ног, опрелость.
На ранней стадии грибок ног лечится наружными средствами с антимикотическими свойствами, которые действуют на возбудитель в месте его локализации. Эти средства выпускаются в форме спрея, геля, мази или лака и дают должный эффект только при небольших проявлениях грибковых инфекций.
Запущенные грибковые инфекции, которые поразили больше половины ногтя или несколько ногтей, вылечить только лишь наружными мазями не получится. В таком случае применяется комплексное их лечение, которое состоит из лекарственных мазей и таблеток.
Одной из болезней, которая чаще всего поражает ногти на ногах, является грибок. Грибковые инфекции могут иметь различные возбудители, но выражены похожими симптомами.
Вросший ноготь
Еще одно распространенное заболевание ног – это врастание ногтя в кожу пальца. Врастание происходит при неправильном и несвоевременном его подстригании. Срезая уголки ногтя, люди оставляют заостренные концы, которые могут впиваться в кожу и создавать на ней небольшие ранки. В эти участки легко проникает инфекция. После этого в области вросшего ногтя возникает покраснение, она напухает и болит (пример на фото). Воспаленный участок сочится желтоватой жидкостью.
Врастание ногтя чаще всего происходит на большом пальце ног. Лечить врастание следует с помощью нескольких методов:
- Обувь должна быть удобной и широкой, без каблуков, подобранная по размеру ноги. Остроносые и квадратные туфли способствуют натиранию пальцев и врастанию ногтей. Ноги должны как можно чаще отдыхать от обуви.
- Уход за ногами должен быть своевременным и правильным. Обязательно регулярное мытье ног в теплой воде. Мыло стоит выбирать простое, без вредных красителей, которые могут вызвать аллергию.
- Необходимо делать ванночки для ног с добавлением успокаивающих лекарственных трав.
Воспаление и покраснение хорошо снимает морская соль. Пораженную область нужно промывать дезинфицирующим раствором марганцовки или фурацилина. Место врастания следует протирать перекисью водорода. Обязательно необходимо показать проблему дерматологу. Врач пропишет лекарства для облегчения процесса заживления или, в тяжелых случаях, направит к хирургу.
Если не реагировать на врастание ногтя, рана наполнится гноем. При отсутствии лечения со временем врастание может превратиться в абсцесс, который придется оперировать.
Образование гематом
Заболевания ногтей развиваются также из-за механических повреждений пальцев. Травму может нанести удар тяжелым предметом, вследствие чего происходит кровотечение и образование гематомы. Ноготь приобретает голубой оттенок, что свидетельствует о лопнувших сосудах.
Если ноготь отекает, участок вокруг него покраснел и сильно болит, необходима медицинская помощь. Также помощь врача понадобится в том случае, если после травмы ноготь начал расслаиваться или наблюдаются гнойные выделения из-под ногтевой пластины. При полном отслоении понадобится удаления ногтя.
Дистрофия ногтя, которая возникает при его травмировании, провоцирует развитие дисхромии. Он кардинально меняет свой цвет, становится практически черным. Дистрофия вызывает чувство отторжения ногтя, он начинает постепенно атрофироваться.
Травмирование ногтевой пластины и последующая дистрофия могут проявляться также в излишней гибкости ногтя. На поврежденном участке ногтевой пластины нередко образовываются наросты в виде бугра.
Гематомы могут появляться на ногте от длительного приема антибиотиков. Такие гематомы способствуют развитию более серьезных заболеваний – дерматоза, псориаза и экземы. Лечить гематому и связанную с ней дистрофию необходимо под руководством врача, который правильно определит степень поражения и курс лечения.
Расслоение ногтей
Популярная причина расслоения ногтя – недостача необходимых для его питания витаминов и полезных веществ. Люди, которые соблюдают жесткую диету, первыми могут столкнуться с проблемой расслоения. Уберечь себя от этого заболевания можно с помощью сбалансированного питания. В рационе обязательно должно присутствовать достаточное количество белка, который используется организмом для строительства клеток. Поэтому необходимо употреблять в пищу рыбу, курицу, яйца.
Ломкость и ослабление пластины ногтя вызывает нехватка в организме магния. Его можно получить из морской капусты, горчицы, гречневой каши, овсянки и орехов.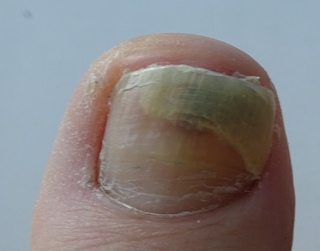
Расслаивание ногтевой пластины может иметь как внешние, так и внутренние причины. Структура ногтя ухудшается, если используется постоянно некачественная косметическая продукция. Дешевый лак для педикюра, выполненный из вредных компонентов, быстро может испортить пластину, после чего потребуется медикаментозное вмешательство.
Стричь ногти старайтесь, не обрезая уголков, тогда ноготь будет выступать над мягкими тканями и не врастет в кожу.
Врастание ногтя часто наблюдается утех, кто постоянно носит узкую, тесную обувь да еще к тому же на высоком каблуке, у страдающих продольным и поперечным плоскостопием с искривлением большого пальца стопы кнаружи. Чаще всего ноготь врастает на больших пальцах, если они широкие и толстые, с хорошо развитым околоногтевым валиком.
После отморожения, травмы пальца, сопровождающихся деформацией и неправильным ростом ногтевой пластинки, также может врастать ноготь.
Искривление и неправильный рост нолевой пластинки приводит к тому, что ее боковые края, постепенно врастая в окружающие мягкие ткани, раздражают и повреждают их. Повреждение мягких тканей часто сопровождается хроническим гнойным воспалительным процессом с образованием избыточных грануляций (так называемое дикое мясо) . Отек, в свою очередь, способствует усилению давления ногтя на ткани. Тем, у кого врастает ноготь, надо особенно тщательно соблюдать гигиену ног: ежедневно мыть их теплой водой и менять чулки и носки. Стричь ногти старайтесь, не обрезая уголков, тогда ноготь будет выступать над мягкими тканями и не врастет в кожу. Если имеется плоскостопие, необходимо пользоваться супинаторами, ортопедической обувью, конечно, по назначению ортопеда или хирурга.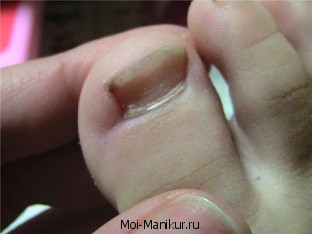 Снимают болевые ощущения при воспалительном процессе марганцовые ванночки, после которых на палец накладывают повязку, пропитанную мазью Вишневского, стрептоцидовой или синтомициновой эмульсией. Этой же мазью или эмульсией пропитывают стерильную повязку и подводят ее под ноготь, чтобы уменьшить давление ногтя на кожу и снять
Снимают болевые ощущения при воспалительном процессе марганцовые ванночки, после которых на палец накладывают повязку, пропитанную мазью Вишневского, стрептоцидовой или синтомициновой эмульсией. Этой же мазью или эмульсией пропитывают стерильную повязку и подводят ее под ноготь, чтобы уменьшить давление ногтя на кожу и снять
воспалительные явления. Когда консервативное лечение не помогает, хирург поликлиники прибегает к оперативному вмешательству.
Советуем к прочтению
Заболевания ногтей: причины, типы и профилактика
Теперь можно перейти и к главным заболеваниям ногтей.
Негрибковые заболевания ногтей
Заболеваний таких много, но самыми распространенными являются следующие их виды.
Лейконехия
Ноготь становится мутно-белого цвета. И главная тому причина – псориаз. Также, длительное применение некачественного лака.
Онихолизис
Ноготь сначала становится белого цвета, а потом ногтевая пластина отслаивается от ногтевого ложа. Причины: псориаз, травмы.
Меланонихия
Ногти чернеют. Появляется заболевание из-за травм или опухоли ногтевого ложа.
Гиперкератоз
Ногтевое ложе постепенно утолщается, в связи с развитием псориаза, красного плоского лишая, экземы и дерматита.
Хромонихия
Ногти желтеют. Происходит из-за возраста, лекарственных препаратов, плохого кровообращения, курения, дешевых лаков для ногтей, заболеваний печени, некачественных моющих средств.
Паронихия
Его причинами являются аллергия или инфекции, и при этом воспаляется околоногтевой валик.
Бороздки на ногтях
Бороздки могут быть поперечными и продольными. Возникают из-за неправильного питания, нехватки витаминов, анемии, проблем с желудком, а также из-за некачественного маникюра и педикюра и травмы ногтей.
Расслаивание ногтей
Причин много: недостаток кальция, заболевания сердца и эндокринной системы, применение очень жестких пилочек и неправильная обработка ногтя.
Прочие заболевания ногтей
К прочим заболеваниям относятся те, что связаны с неправильным образом жизни, то есть, преимущественно, бытовые повреждения и несерьезные заболевания.
Обесцвечивание ногтей
Причины: анемия, курение, общее ухудшение здоровья, дешевый лак. Что делать? Ждать, пока ноготь отрастет и впредь избегать дешевых лаков от неизвестных производителей, которые впитываются в ногтевую пластину и не выводятся.
Обкусанные ногти
Это не заболевание, а лишь скверная привычка. Но и она ведет к разрушению ногтевой пластины. Чтобы избавиться от пагубной привычки, можно намазывать кончики пальцев перцем и как можно чаще делать маникюр.
Желтые ногти у курильщиков
Ногти даже бывают не просто желтыми, а коричневыми. Их можно отбеливать перекисью водорода или обратиться к специалисту за помощью.
Рифленые ногти
Причины: ранение. Но дефект прикрывается лаком или шлифуется при помощи порошка из пемзы.
Гипертрофия
Это утолщение ногтя, которое трудно назвать нормальным явлением. Причина, как правило, — местная инфекция.
Атрофия
Это наоборот – ненормальное утончение ногтя. Он становится не просто тонким, но и белым, легко гнущимся. Ногтевая пластина загибается, отделяется от ногтевого ложа. Причина: хроническое заболевание.
Онихотрофия
Причина: травма, болезнь. Последствия: исчезновение блеска, отслаивание ногтей.
Птеригий
При этом кутикула крепится к ногтю и растет вперед. Ее нужно аккуратно удалять и смазывать миндальным маслом.
Подвешенный ноготь
Ноготь просто трескается в основании. Причины: сухость кутикулы, глубокое ее срезание, неаккуратный маникюр. Возможные последствия: инфекции.
Ноготь с синяком
Характерны темные фиолетовые или почти черные пятна. Причина его появления: ранение и кровотечение в ногтевом ложе. Кровь высыхает и не открепляется. Нужно стараться избегать чрезмерного давления, так как ноготь может отслоиться.
Вросший ноготь
Достаточно популярная проблема, возникающая из-за неправильно сделанного маникюра. Например, если ногти не успели отрасти и их обрезали по бокам. В итоге, выходит, что ноготь врастает в боковые валики, вместо того, чтобы расти прямо. Это приводит к воспалению. Если случай тяжелый и запущенный, то необходимо прибегать к операции, проводимой под местной анестезией. Если подобное замечено на начальном этапе, то может помочь массаж пальцев.
Заусеницы
Заусеницы появляются в результате небрежного отношения к своим рукам и ненадлежащего ухода. Их нельзя отрывать и обгрызать. Можно занести инфекцию. Нужно аккуратно срезать их маленькими ножницами, смазывать место йодом. Заусеницы – это не болезнь ногтей, но, все же, оставлять их без внимания не стоит. Это своеобразный надрыв роговицы. Причины появления: использование раздражающих средств и несоблюдение гигиены. Их опасность заключается в том, что они являются проводниками инфекции, которая приводит к воспалению околоногтевого валика. Именно по этой причине их нужно удалять, но ни в коем случае не обрывать, чтобы не образовывать открытые раны, которые и становятся местом проникновения инфекций.
Грибковые заболевания
Это более серьезные инфекционные заболевания, которые должны немедленно лечиться.
Причины появления бородавок и методы их удаления
Бородавка (папиллома) — новообразование доброкачественного характера, появляется на коже из-за попадания в организм вируса папилломы. Заразны и переносятся контактным путем. Помимо своей не эстетичности и доставления дискомфорта, бородавки могут привести к осложнению. Как пример — озлокачествление новообразования из-за воздействия внешних факторов.
Наличие бородавок — серьезный повод подумать о состоянии здоровья. Как правило, вирус инфицирует людей с ослабленным иммунитетом, а также подверженных постоянному стрессу и переутомлению.
Как распознать бородавку?
Бородавка — образование на коже, отличающееся цветом от кожного покрова.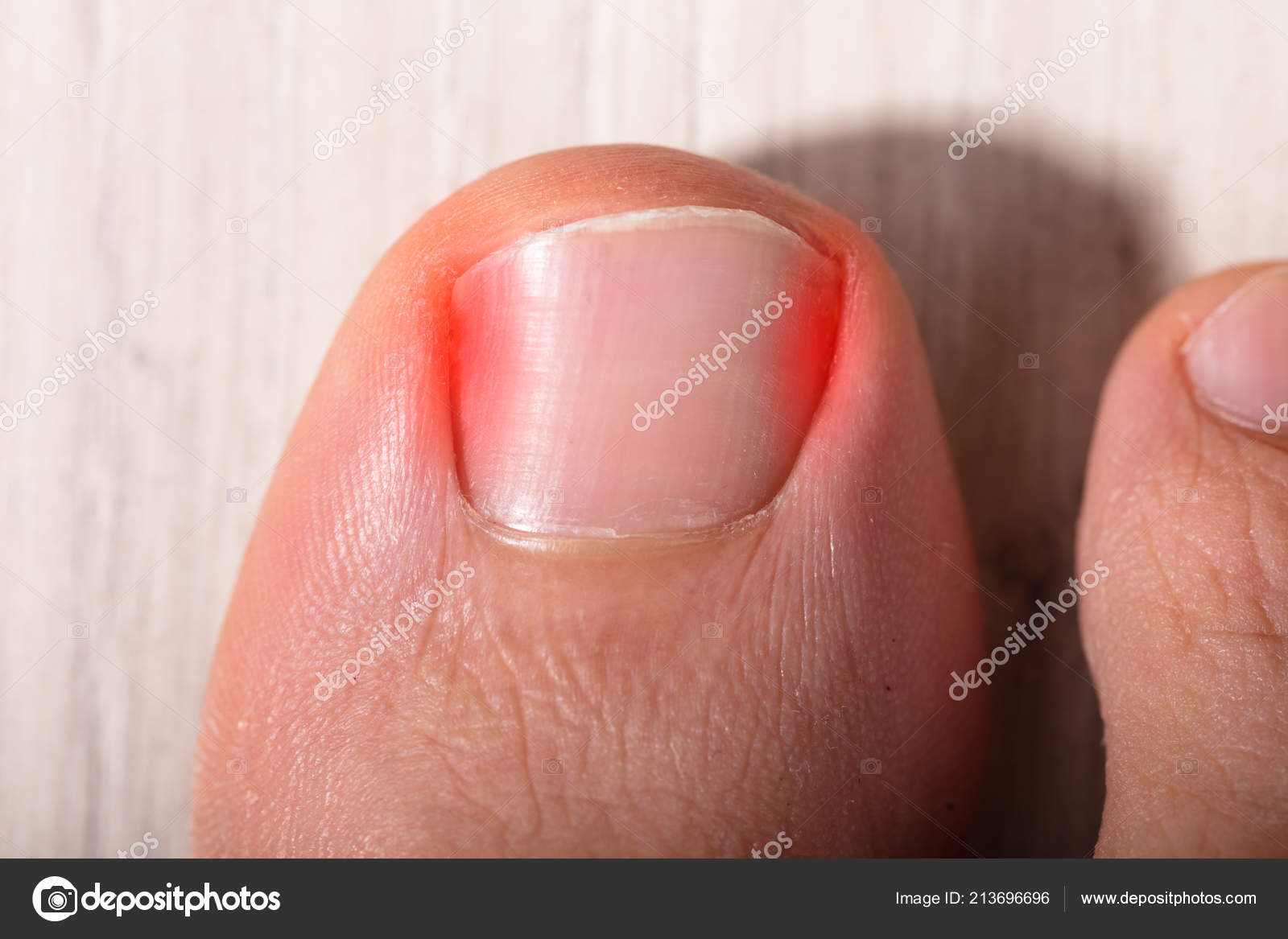 Часто образуются группами, а место локализации может быть самым разнообразным: ладони, лицо, подошвы ног и т.д. На ощупь образование бывает как шершавое, так и гладкое и плоское.
Часто образуются группами, а место локализации может быть самым разнообразным: ладони, лицо, подошвы ног и т.д. На ощупь образование бывает как шершавое, так и гладкое и плоское.
Типы образований зависят от вида папилломы вируса и их локализации:
- Обычные (вульгарные) — распространенный вид, безболезненные бугристые узелки в форме полушарий, возвышаются над поверхностью кожи. Отличаются выраженными границами, цвет варьирует от розового до серовато-белого. Чаще располагаются на руках, но могут встречаться и на других участках тела.
- Подошвенные — болезненные плотные образования ввиде плоской бляшки, их размер может достигать до 4 см. Цвет желтоватый или темно-серый.
- Плоские (юношеские) — обычно образуются в подростковом возрасте, представляют собой плоские бляшки неправильной формы, незначительно выпирающие над поверхностью кожи. Появляются на руках, лице, коленях и тыльной стороне кисти, в местах царапин и повреждений, их поверхность быстро огрубевает. При возникновении под ногтями причиняют ощутимый дискомфорт.
- Нитевидные (акрохорды) — удлиненные образования цилиндрической формы, изначально похожи на шишки. Постепенно увеличиваются и принимают нитевидную форму. На ощупь эластичные и мягкие, цвет варьируется от телесного до желтоватого. Чаще появляются у пожилых людей.
- Бородавки мясников характерны для людей постоянно контактирующих с сырым мясом. Обычно поражаются локти и кисти, вирус попадает через мелкие повреждения на коже. Представляют собой безболезненные выпуклые образования, цвет от белого до светло-коричневого.
- Остроконечные кондиломы (аногенитальные бородавки) — доброкачественные образования, похожие на цветную капусту. Мягкие на ощупь, цвет розоватый. Образуются на слизистой половых органов, иногда бывают на языке и внутренней стороне щек. Очень быстро перерастают в группы.
- Старческие (себорейный кератоз) — разрастание рогового слоя кожи, единственный вид, не возникающий от вируса папиллома.
 Формирование образований происходит в несколько этапов. Появляются желто-коричневые пятна на одном уровне с поверхностью кожи. После образуются узелки, которые превращаются в коричневые полушария с неровной поверхностью и покрытое чешуйками. Постепенно бородавки покрываются роговицей и огрубевают.
Формирование образований происходит в несколько этапов. Появляются желто-коричневые пятна на одном уровне с поверхностью кожи. После образуются узелки, которые превращаются в коричневые полушария с неровной поверхностью и покрытое чешуйками. Постепенно бородавки покрываются роговицей и огрубевают.
Причины появления папиллом
Появление бородавок связанно с попаданием в организм вируса папилломы. Заразиться можно в таких случаях:
- прямой контакт с зараженным человеком — поцелуи, рукопожатие или прикосновение;
- использование совместных бытовых предметов — полотенца, расчески, поручни, тренажеры и т.д.;
- ношение чужой обуви и хождение босиком в бассейне вызывает появление подошвенных образований;
- при половом контакте;
- при эпиляции или бритье;
- грудные дети могут заразиться образованиями в дыхательных путях от матери вовремя родов.
Источником инфекции служит как больной человек, так и носитель без явно выраженных проявлений заболевания. Для попадания вируса в организм достаточно небольшого повреждения на коже человека — трещины, порезы или ссадины. Бородавки вырастают у людей с ослабленным иммунитетом, у здоровых вирус обезвреживается и выводится из организма полностью в течение полугода или года.
Вирус папилломы человека и бородавки
Организм человека предрасположен к появлению папиллом, при этом скрытый период инфицирования может варьироваться от двух недель до полугода. За этот период можно заразиться несколькими типами вируса одновременно. Воздействие окружающей среды, вмешательство сторонних факторов и снижение иммунитета активируют вирус папилломы. Он усиленно увеличивается и проявляет себя на поверхности кожи. К факторам, провоцирующим его появление, относятся:
- приём гормональных препаратов;
- частые стрессы и переутомление;
- физическое истощение;
- авитаминоз;
- период беременности;
- наличие генетических заболеваний тяжелого характера;
- период менопаузы.

При активации вируса бородавки появляются моментально и быстро разрастаются за счёт ускоренного нароста верхних слоев. Появление новых бородавок не заставит себя ждать, поэтому лечить их стоит без промедления. Задержка лечения приводит к развитию осложнений. Активное воздействие на образования в виде трения, давления может привести к малигнизации — приобретение злокачественности образования.
Исчезновение бородавок не говорит о полном выздоровлении, они могут появиться опять через какой-то промежуток времени. Вместе с лечением бородавок необходимо поднимать свой иммунитет и применять меры по избавлению от вирусных частиц. Воспаление или травма бородавки является показателем к её удалению. А любые изменения состояния образований (слишком темный цвет, появление вкраплений и увеличение размера) серьезный повод посетить врача.
Как избавиться от папилломы?
Лечение и удаление бородавок в Туле проводят специалисты дерматолог и онколог (в случае малигнизации), уролог или венеролог (при появлении остроконечных образований, бородавок в интимной зоне). Используемая терапия предполагает только комплексный подход с назначением витаминно-минеральных, успокаивающих и повышающих иммунитет препаратов. Одно удаление не служит показателем выздоровления, через некоторое время образования могут появиться снова.
Обязательным поводом для посещения врача могут стать такие факторы:
- новообразования локализуются в интимной зоне;
- неоднородный цвет, постоянный зуд и наличие кровоточин у бородавок;
- болезненность или наличие травм на образованиях;
- резкое увеличение количества;
- расплывчатые границы у новообразования.
Обратите внимание, что лечение бородавок в домашних условиях может привести к плохим последствиям. Народные средства не только не способствуют выздоровлению, но и приводят к ухудшению общего состояния. Как пример, воспаление кожи или малигнизация.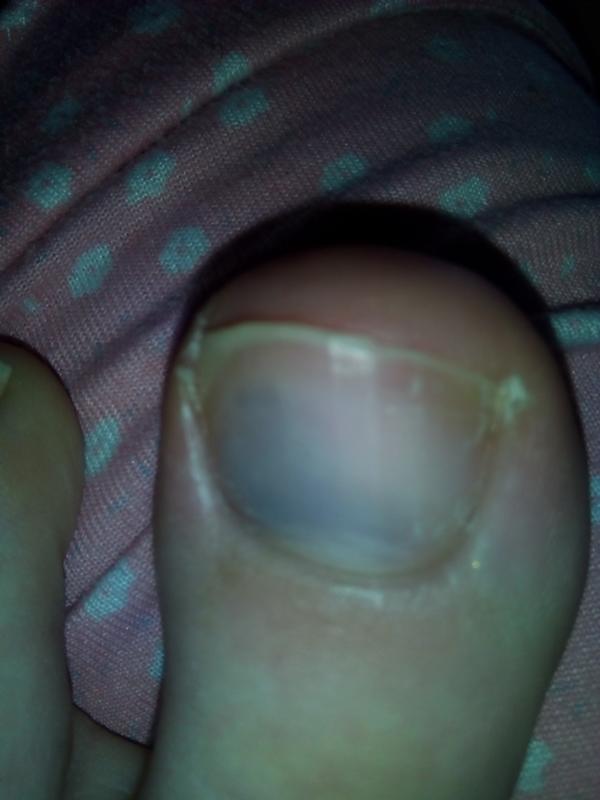 Все процедуры в домашних условиях должны проводиться только по назначению врача лекарствами из аптеки.
Все процедуры в домашних условиях должны проводиться только по назначению врача лекарствами из аптеки.
Методы удаления папилломы
В клиниках активно практикуется несколько способов устранения бородавок. Лечащий врач поможет подобрать подходящую методику и количество процедур. При большом количестве наростов большого размера одного посещения недостаточно, единичные небольшие бородавки удаляются за одно посещение.
Лазерная процедура
Удаление бородавок лазером в Туле один из самых быстрых и безболезненных методов. Лазерный луч воздействует на пораженный участок точечно, нагревая клетки бородавки и выпаривая их них жидкость. Высыхание нароста занимает несколько секунд, капилляры закупориваются, и кровотечения не возникает. Для проведения процедур на лице используют мягкий шлифующий лазер, исключающий появления рубца.
Такой метод подходит для любых участков тела, где косметический вопрос стоит на первом месте. Наросты меньше 1 мм и площадью до 1 см убираются за одну процедуру, для больших образований требуется несколько процедур. Одна процедура занимает 3-5 минут, а период восстановления меньше недели.
Противопоказанием к методу могут стать следующие моменты:
- гнойные воспаления в области новообразований;
- слабый иммунитет;
- злокачественные изменения бородавки.
После проведения процедуры по удалению папиллом лазером в Туле через пару часов появляется покраснение вкруг бородавки, отёк и боль. Это связанно с реакцией организма на отмирание клеток, все симптомы пройдут сами по истечению 1-3 суток. На обработанном участке остается сухая корочка, не требующая дополнительного ухода. Через 5-7 дней она слезет самостоятельно.
Хирургическое удаление
Операция проводится хирургом-дерматологом, папиллома иссекается скальпелем вместе с корнем и накладывается косметический шов. Вся процедура проводится под местной анестезией. После операции требуется тщательный уход за швом, срок его заживления достигает двух недель.
Таким способом удаляются бородавки любых размеров. Также применяется при подозрении в злокачественности образования, при постоянном травмировании или воспалении бородавки.
Противопоказания:
- наличие инфекционных заболеваний;
- тяжелые патологии сердца, почек, печени;
- плохая свертываемость крови.
Для правильного ухода необходимо обрабатывать шов перекисью водорода. Остатки жидкости убираются стерильной салфеткой, затем обрабатывается зеленкой или фукорцином. В случае необходимости шов накрывается стерильной марлевой салфеткой и закрепляется пластырем.
Криодеструкция
Подразумевает разрушение папилломы жидким азотом. Его наносят на бородавку при помощи аппликатора и замораживают образования при температуре минус 196 градусов. Под воздействием азота вода в образованиях превращается в лед, его кристаллы увеличиваются и разрушают стенки клеток. Время процедуры зависит от размеров папилломы: для маленьких достаточно 5 секунд, обработка больших может занимать до 30 секунд.
Метод подходит для нитевидных и подошвенных бородавок, при частом травмировании образований, появлении дочерних элементов. Не стоит применять при сильном понижении иммунитета и в области лица.
По истечению 15-20 минут на обработанном месте образуется пузырь с прозрачной или красноватой жидкость. Появление отека, боли и покраснения считается нормальной реакцией, это проходит через 2-3 суток. Пузырь не мажется и не вскрывается, на 3-5 день он лопнет сам. За это время под ним образовывается новая молодая кожа.
Электрокоагуляция
Удаление при помощи электрического тока. Область бородавки иссекается электроножом или петлей до здоровых тканей. Нагретый инструмент запаивает кровеносные сосуды, что полностью исключает кровотечение. Длительность процедуры занимает 5-10 минут, метод подходит для удаления образований до 1 см. Поскольку глубина разрушения ткани равняется диаметру образования и после удаления крупных элементов на коже останется выемка.
Противопоказания:
- период беременности и кормления грудью;
- плохая свертываемость крови;
- наличие воспалений в области бородавки;
- индивидуальная непереносимость анестетиков и электропроцедур;
- склонность к образованию келоидных рубцов.
На месте удаления образуется корочка, её нельзя мочить или снимать. Обработка проводится два раза в день 5%-ным раствором марганцовки или присыпкой Банеоцин. Спустя 7-9 дней корочка отойдет сама.
Потемнения на ногтях после наращивания и гель-лака – это не грязь, а инфекция | Красота, мода и в душе погода
Наращенные ногти – это не только красота и удобство, но и проблемы, от которых не застрахована ни одна женщина, делающая подобные виды маникюра.
Каждый мастер хотя бы раз сталкивался со случаем, когда клиент приходит на коррекцию наращенных ногтей или перекрытие гель-лака, а послу снятия старого материала у него наблюдаются потемнения на ногтях.
Иногда такие темные пятна видны сразу, они могут даже просвечивать через прозрачные гель или акрил и светлое лаковое покрытие.
Нередко такое случается, когда искусственный ноготь частично отслоился от ногтевой пластины в процессе носки.
Сами клиенты в большинстве случаев не придают этому значения, думая, что под ногтем просто собралась грязь.
Неопытные мастера маникюра тоже не всегда знают, в чем причина образования темных пятен и также убеждают клиенток, что это всего лишь загрязнения, которые попали под искусственное покрытие.
Речь идет не о банальной грязи под натуральными ногтями, а именно о грязноватых пятнах на самой ногтевой пластине.
Пятна могут иметь разный оттенок: серый, желтый, бурый, синеватый, зеленоватый.
Выгладят они так:
При этом ногтевая пластина может отслаиваться от своего ложа, обычно со свободного края:
Что же это такое на самом деле?
А не что иное, как инфекция!
Серые, бурые, зеленые и синеватые пятна – это псевдомония или синегнойная палочка.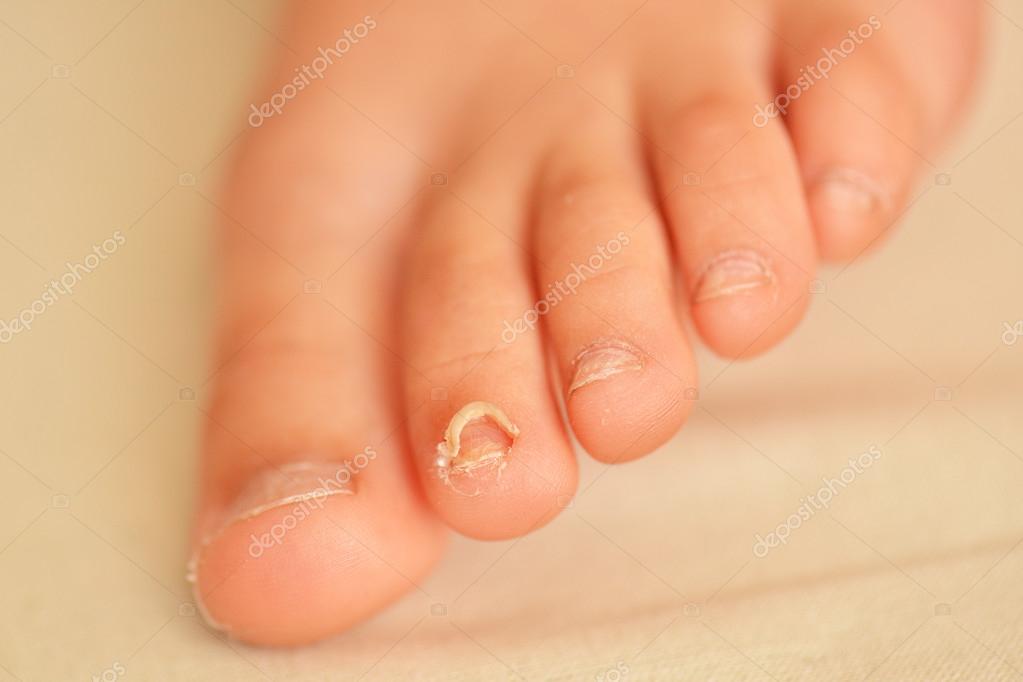 Инфекция бактериального характера. Микроорганизмы развиваются во влажной теплой среде.
Инфекция бактериального характера. Микроорганизмы развиваются во влажной теплой среде.
Когда искусственное покрытие отслаивается от натурального ногтя, между ними образуется пустота. Наши руки часто контактируют с водой, поэтому в этом пространстве всегда задерживается влага.
Псевдомонию подцепить можно где угодно, она даже способна долго находиться на поверхности нашей кожи. Просто при отсутствии благоприятных условий она не развивается. А влажное теплое закрытое местечко под гелем или акрилом – для нее просто рай.
Инфекция серьезная. Но не стоит опасаться – при снятии искусственного покрытия, шансов на выживание у нее не остается. Но обработка и лечение все же необходимы.
Поэтому при обнаружении такой напасти, ни в коем случае нельзя снова делать наращивание или покрытие ногтей гелем – сначала нужно вывести бактерию.
Пожелтевшие ногти – это, скорее всего, грибок. Но точный диагноз может установить только врач. В отличие от синегнойной палочки, грибок вылечить непросто – требуется время.
Виноват ли в этом всем мастер? Не всегда. Далеко не всегда. Отслоение искусственных ногтей нередко происходит по вине самих клиенток – обращаются с ногтями не аккуратно, перехаживают сроки коррекции, вовремя не восстанавливают сломавшийся ноготь.
А сама же инфекция цепляется в быту – она существует на самых разных поверхностях, и где угодно.
Вина мастера может быть только в том, что он некачественно сделал наращивание, от чего быстро пошла отслойка.
Ну и вероятность того, что недобросовестный мастер, который не обработал или плохо обработал инструменты, конечно. тоже есть.
Поэтому старайтесь выбирать квалифицированных мастеров с хорошей репутацией. А заприметив у себя темные пятна на ногтях, срочно снимайте все покрытие и идите к врачу.
А вам приходилось сталкиваться с такой проблемой?14 вещей, которые лучше не делать с ногтями
14 вещей, которые лучше не делать с ногтями — Афиша Dailyперейти на мобильную версию сайта
да
нет
У Вас отключён JavaScript. Для нормальной работы сайта включите Javascript в Вашем браузере!
Для нормальной работы сайта включите Javascript в Вашем браузере!
14 вещей, которые лучше не делать с ногтями
Текст: Алина Смирнова Фотография: Nick Koudis 10 августа 2016 12:00Почему ваш маникюр живет не дольше трех дней, ногти ломаются и слоятся, а заусенцы растут с бешеной скоростью.
Вы используете металлические пилки и кусачки для ногтей
Металлические пилки едва ли не главная причина, по которой слоятся здоровые с виду ногти, считает мастер клуба «Профиль Professional» (второго предприятия владельцев сети Aveda) Инна Степина. Вместе с железными кусачками они пагубно влияют на ногтевую пластину. Лучше купите стеклянную пилку.
Вы не пользуетесь базовым покрытием
Прозрачное — глянцевое или матовое — покрытие придаст ногтям ухоженный вид, защитит от цветных пигментов, содержащихся в лаках, и всевозможных повреждений: например, от теплой воды, ударов и царапин.
Вы отдираете гель-лак чуть ли не зубами
В глазах мастеров по маникюру механическое снятие гелевого покрытия — худшее в мире преступление.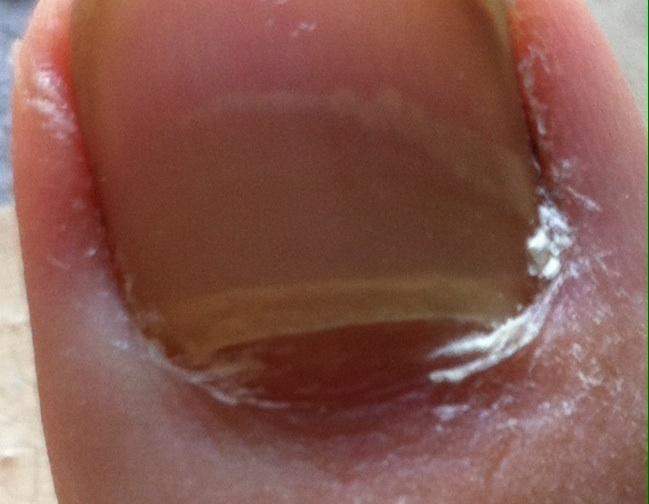 Мастер маникюра Nail Spot Джума Гаджиева всеми руками за использование специальной жидкости для снятия долгосрочных покрытий. С ней согласна и Инна Степина.
Мастер маникюра Nail Spot Джума Гаджиева всеми руками за использование специальной жидкости для снятия долгосрочных покрытий. С ней согласна и Инна Степина.
Вы отодвигаете с ногтя сухую кутикулу
Это приводит к травмам, вызванным грубым механическим воздействием: приходится прилагать больше усилий, чем если бы вы сделали ванночку для рук и использовали специальную жидкость для размягчения кутикулы. В результате на ногте появляются бороздки, которые сильно портят его внешний вид.
Вы грызете ногти
Никогда, никогда не делайте этого. Грызть ногти — хуже, чем пилить их металлом и отламывать кусачками одновременно.
Вы пользуетесь токсичным лаком
В нем так много всевозможных ядов, что руки в рот лучше не тащить. По возможности отдавайте предпочтение big5free-лакам — то есть, не содержащим толуол, формальдегид, формальдегидную смолу, дибутилфталат и камфору. Любое из этих веществ может вызвать аллергию или привести к другим неприятным последствиям.
Вы стрижете сухие ногти
Меньше всего вреда наносит стрижка после душа или распаривающих ванночек, считает эксперт сети Cosmotheca Полина Чайкина. Сухие ногти — только пилить.
SOS-средство, уместное после уборки, ремонта и пересадки цветов. Работает так же, как и листовые маски для лица: походил в ней полчаса и стал другим человеком.
Тканевая маска для рук Sephora, 300 р.
1 из 6Авторы самых фотогеничных бальзамов для губ в мире делают еще и обаятельные кремы для рук. Такой можно везде таскать с собой даже в небольшой сумочке: у флакона очень удобная форма морской гальки.
Такой можно везде таскать с собой даже в небольшой сумочке: у флакона очень удобная форма морской гальки.
Бальзам для рук с огурцом EOS, 399 р.
Любимец блогеров и бестселлер марки, этот гель эффективно справляется с задачей и невероятно долго расходуется: даже делая маникюр раз в неделю, полную бутылочку можно растянуть как минимум на год (а то и на два).
Гель для мгновенного удаления кутикулы Sally Hansen, 525 р.
Все-в-одном-средства укрепляют ногти, служат базой под маникюр, топовым покрытием, придают блеск, выравнивают поверхность ногтевой пластины — а это еще и ускоряет высыхание лака.
Мультисредство 6 в 1 Anny, 543 р.
Вообще, эта сыворотка — часть салонного ухода, но мастера рекомендуют использовать ее и самостоятельно, в домашних условиях. Наносить ее нужно на голые ногти (желательно — каждый день), чтобы они перестали слоиться, ломаться и в целом привели себя в порядок.
Увлажняющая сыворотка для ногтей Mavala Mava-Flex Sérum, 1300 р.
Масло для кутикулы может быть любым — хоть оливковым. Но небольшие специальные пузырьки с кисточкой — самые удобные.
Масло для кутикулы с миндалем Kinetics Cuticle Essential Oil, 190 р.
У вас нет масла для кутикулы
Питательный состав в виде стика или флакончика, похожего на лак, поможет рукам выглядеть ухоженными, ногтям — здоровыми, а заусенцам — исчезнуть с глаз долой. Наносите масло по периметру ногтя один-два раза в день — и будет вам счастье.
Вы постоянно полируете ногти
Да, сразу после они выглядят прекрасно — но через неделю-другую больше похожи на сумку с бахромой. Если сильно увлечься, на ногте появятся ступеньки и придется шлифовать его заново, поясняет Инна. А это, очевидно, приведет к истончению и ломкости ногтевой пластины. Ограничьтесь одной полировкой в 4–6 недель.
Вы без конца делаете гелевый маникюр
Всевозможные шеллаки сильно облегчают жизнь (посидел 10 минут под лампой — и свободен следующие две недели), но пользы ногтям от них никакой. Делайте перерыв на две недели после каждого месяца, проведенного под долгосрочным покрытием.
Вы неправильно делаете педикюр
Если вас мучают вросшие ногти на ногах, не трогайте их — это чревато нарывами и воспалениями. Между походами в салон поддерживайте пятки в приличном состоянии самостоятельно — проще потратить пять минут на несколько движений пилкой, чем два часа на ликвидацию собственной лени. Не отказывайте себе в спа-уходах — они предотвращают появление трещин. А лучшей формой ногтей для педикюра Джума считает мягкий квадрат: и выглядит хорошо, и врастать не будет.
Вы обезжириваете ногти перед маникюром
Благодаря Christina Fitzgerald, комплектующей все свои лаки бондером — специальной жидкостью для обезжиривания, — профессиональные средства для снятия слоя жира стали использовать на каждой кухне. Результат — обезвоженная ногтевая пластина, внутрь которой проникает ваше цветное покрытие. Помойте руки с мылом (в крайнем случае — с жидкостью для мытья посуды) и остановитесь на этом.
Вы слишком коротко стрижете ногти
Это затрудняет создание красивой формы ногтя — и тем более ее исправление, если что-то пошло не так, напоминает Джума.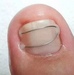
Вы игнорируете топ для лака на второй день после маникюра
Если цветной лак начинает убегать с ваших ногтей уже на второй или третий день после маникюра (или вам просто хочется проносить его немного подольше), покройте ногти еще одним слоем прозрачного топа. Полина Чайкина всегда использует этот лайфхак, когда хочет удержать лак еще на пару дней.
Обогащенный витаминами и гиалуроновой кислотой, маслом ши и цирамидами, этот крем смягчает и увлажняет кожу рук, оставляя после себя невероятно приятный запах кокоса.
Крем для рук с витамином Е Honey Bunny, 950 р.
Бутылку легкого и быстро впитывающегося лосьона с помпой стоит хранить рядом с раковиной, чтобы сразу же намазать руки после игр с водой. На увлажненной коже реже появляются заусенцы и дольше живет маникюр.
Лосьон для рук OPI Avojuice, 925 р.
Кроме очевидного мыло помогает обезжирить ногти перед маникюром, чтобы покрытие держалось дольше. Эти бруски — из лимитированной коллекции LʼOccitane с ароматом вербены.
Дуэт мыла LʼOccitane «Вербена», 810 р.
Уход на ходу: компактный стик размером с гигиеничку, который нужен вам всегда и везде, чтобы кожа вокруг ногтя не превратилась в иссушенную зноем пустыню.
Стик для кутикулы Maybelline Dr. Rescue SOS Nail Balm, 260 р.
Европейский маникюр можно делать и самому — и это даже проще, чем мучаться с кусачками. Главное выбрать средство поэффективнее.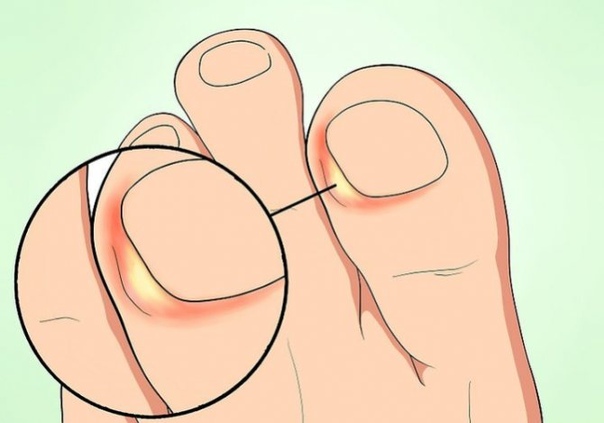
Средство для удаления кутикулы Orly Cutique, 660 р.
Не обязательно красить ногти цветным лаком, но защита от повреждений им необходима в любом случае.
Набор для нюдового маникюра Zoya Naked Manicure Men Kit, 2540 р.
расскажите друзьям
Лучшее за день
События недели на afisha.ru
Другие материалы по темам
Уход за кожей больных буллезным эпидермолизом — СтопРана
У Вашего ребенка, близкого человека или у Вас буллезный эпидермолиз (БЭ). Это наследственное заболевание, поэтому до настоящего времени не найдено способов его излечения. Но поиски ведутся, поэтому не поддавайтесь отчаянию. Жизнь больного трудна, в ней много ограничений, боли, разочарований. Но это жизнь… Пока мы не научились лечить заболевание, попробуем создать максимальный комфорт для пациента, ведь облегчение симптомов заболевания ведет к улучшению самочувствия и позволяет заниматься любимыми делами.
Это сообщение посвящено уходу за кожей у детей и взрослых, содержащиеся в нем сведения могут быть полезны лицам, ухаживающим за больными, пациентам, самостоятельно проводящим перевязки, медицинским работникам.
Основные задачи ухода – обеспечить хорошее заживление, предотвратить инфицирование, не травмировать заживающую кожу. Даже при нетяжелых формах БЭ образование пузырей вызывает сильную боль. Своевременное опорожнение пузырей, закрытие повязкой облегчает боль, предотвращает отслойку покрышки пузыря, травмирование и инфицирование мест поражения.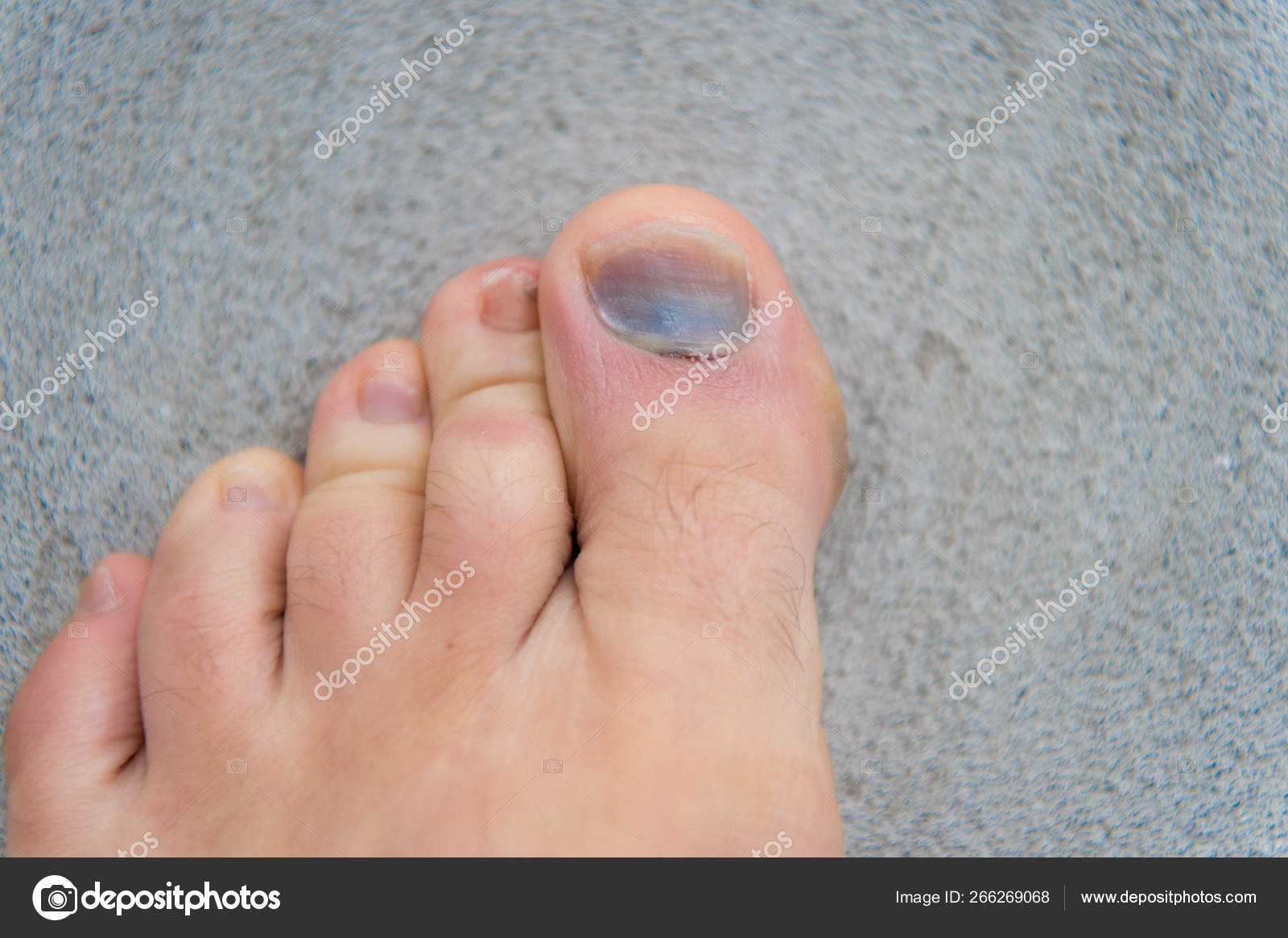
Основная проблема при тяжелых формах БЭ (дистрофических, пограничных) – заживление. Оно может продолжаться несколько недель, хотя для нормального заживления достаточно 10-12 дней. Заживающие раны называют в дерматологии эрозиями. При длительном заживлении эрозии могут стать более глубокими и тогда их называют язвами. В результате заживления при тяжелых формах БЭ образуются рубцы. Рубцы при БЭ не похожи на то, что мы обычно себе представляем. Это участки истончения кожи, похожие на папиросную бумагу (Рис. 1). Кожа в зоне рубцов всегда сухая из-за того, что в процессе заживления не происходит восстановления сальных и потовых желез, а также волос. А эти важные железы образуют защитную пленку на поверхности кожи, придающую коже здоровых людей мягкость и эластичность. Сухая кожа очень хрупкая, на ней чаще образуются новые пузыри, а эрозии (раны) долго заживают, так как железы и корни волос служат дополнительным источником клеток, необходимых для заживления. Следовательно, кожа в области рубцов нуждается в дополнительной защите. Ее можно создать с помощью кремов, имитирующих натуральную защитную пленку. Есть дорогие кремы, в которых состав приближен к жировой пленке нормальной кожи (содержат церамиды, холестерин и жирные кислоты), но можно пользоваться и дешевыми, главное – наносить их регулярно не менее 2 раз в день.
Рис.1Заживление с образованием рубцов несколько стягивает кожу, а множественные последовательные травмы одного и того же участка на руках и ногах приводят к образованию контрактур (стягивания кожи, фиксирующего пальцы в положении сгибания.
Немного о предотвращении появления пузырей и эрозий.
Всегда следует помнить, что любое трение и сдвигание кожи вызывает ее повреждение и образование пузырей, но при давлении в вертикальном направлении этого не происходит.
Детей любого возраста никогда не следует поднимать голыми, держа подмышки. Это всегда приводит к сдвиганию кожи и болезненным пузырям, а область подмышек плохо заживает, и ее очень трудно перевязать.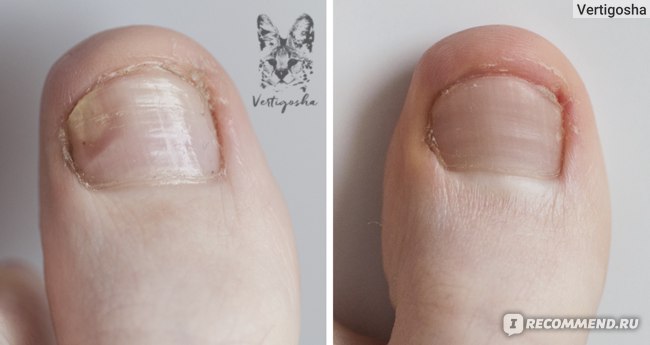
Это вовсе не значит, что надо как можно больше сидеть и лежать, наоборот, детям следует предоставить как можно больше самостоятельности в передвижении. Они постепенно сами учатся избегать лишней травмы и боли.
Пузыри, что делать с ними? (Рис. 2,3)
Рис.2Рис.3
Пузыри имеют тенденцию расти, если не принять мер. 2 раза в день рекомендуется делать внимательный осмотр всей поверхности кожи, не закрытой повязками, в поисках новых пузырей. Если они обнаружены, нужно аккуратно выпустить из них жидкость, используя стерильную иглу от одноразового шприца (многие предпочитают обычную швейную иглу, но тогда перед употреблением ее нужно продезинфицировать в спирте или прокалить над огнем и остудить). Иглу лучше взять потолще. Иногда прокалывание не приносит успеха – жидкость не выходит из крошечного отверстия. Можно сделать дополнительные дырочки или провести иглу насквозь через пузырь, стараясь не задевать его дно (Рис 4).
Рис.4
Можно также присоединить к игле шприц и отсосать жидкость движением поршня. Проводя такую процедуру, обращайте внимание на направление иглы – она не должна упираться в дно пузыря, это больно. Спавшиеся стенки пузыря нередко срастаются с его дном, и тогда травмированное место заживает очень быстро. Этот прием можно использовать особенно успешно, когда кожа сходит с пальцев, как перчатка, удерживаясь только в зоне ногтей. Если ее сразу натянуть обратно на место и закрепить повязкой, она чаще всего приживается. Этого не происходит, когда с процедурой медлят, подсохшая кожа не приживется никогда.
Проведение перевязок и опорожнение пузырей 1-2 раза в день примерно в одно и то же время дает комфорт больному ребенку, который не ждет дополнительной боли в другое время суток. Вместе с тем, иногда нужно сделать исключение, когда замечен пузырь, возникший в результате падения или другой травмы на открытой части тела. Тогда надо как можно скорее опорожнить его и закрыть повязкой.
К сожалению, некоторые незнакомые с заболеванием медицинские работники настоятельно советуют срезать покрышку пузыря и накладывать повязки на образовавшиеся раны.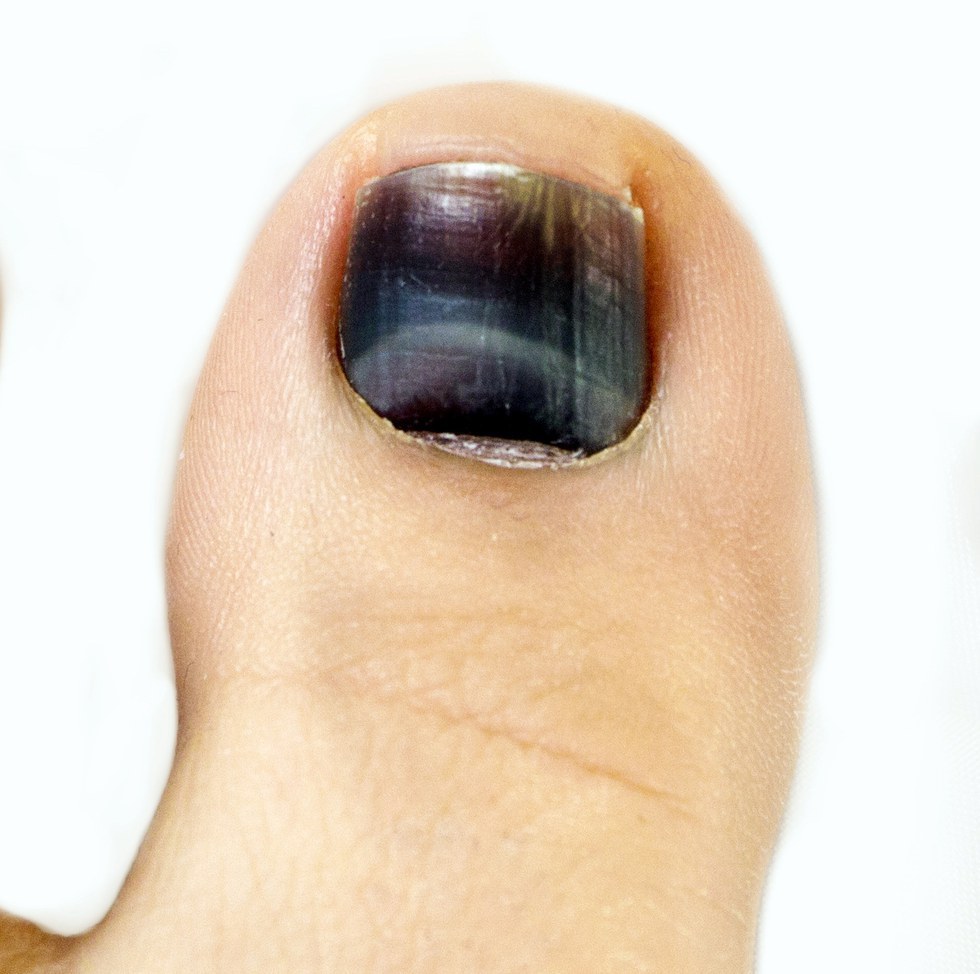 Всегда помните, что собственная кожа – лучшее покрытие для раны и что открытая рана – дополнительная возможность инфицирования, воспаления и источник интенсивной боли.
Всегда помните, что собственная кожа – лучшее покрытие для раны и что открытая рана – дополнительная возможность инфицирования, воспаления и источник интенсивной боли.
К пузырям, наполненным гноем, отношение должно быть другим. Такие пузыри аккуратно срезают предварительно обработанными ножницами. В условиях больницы или процедурного кабинета поликлиники ножницы стерильны, а дома достаточно вымыть ножницы горячей водой с мылом, а затем вытереть ватным тампоном, смоченным в спирте, водке или другой дезинфицирующей жидкости (Октенисепт, Лавасепт, Макси-Септ Аква и др).
Облегчение боли
Пузыри и открытые раны (эрозии) резко болезненны и причиняют много страданий. Боль приводит к ограничению движений, а каждодневная боль к нарушению психического развития ребенка, поэтому надо сделать все возможное, чтобы ее устранить. Процедура перевязки болезненна, поэтому за 30 мин до перевязки рекомендуется принять обезболивающее средство, чаще всего достаточно парацетамола.
Перевязка
Прежде чем перейти к перевязке, нужно подготовить все, что может понадобиться (Приложение 1). При поражении большой площади перевязочных средств может понадобиться много, поэтому лучше всего использовать отдельный столик на колесиках наподобие тех, которые вы видите в процедурном кабинете поликлиники. Чтобы не увеличивать время перевязки, необходимые материалы лучше заранее вынуть из упаковок и разрезать на кусочки. Неиспользованные можно упаковать в новый целлофановый пакет, плотно закрыть и хранить до следующей перевязки.
Снятие повязок
Перевязка начинается со снятия наложенных ранее повязок. Наверняка некоторые из них прилипли к коже, а другие промокли. Для того, чтобы снять повязку, не повредив окружающую кожу, можно сделать это во время купания (пациент погружается в ванну в повязке, сняты только верхние слои). Температура воды в ванной – 37-38 град., продолжительность может быть полчаса и дольше, столько, сколько необходимо, чтобы в воде отмочить все повязки и покрытия, которые должны свободно отходить от кожи, не травмируя ее. В зависимости от состояния кожи в ванну можно добавлять отвары целебных растений. Если кожа инфицирована (на ней есть корочки, из-под которых выделяется гной), можно добавить отвары дубовой коры, корневища змеевика или зеленый чай. Если нет времени заварить травы, можно добавить марганцовку до слабо-розового цвета (кристаллы марганцовки не должны попадать в ванну!). При воспалении (кожа красная, отечная, горячая, пульсирует) заваривают ромашку, шалфей, багульник, зверобой, календулу. Ванны с морской солью не рекомендуются. Тело обсушивают мягким, легко впитывающим влагу полотенцем промокательными движениями (полотенце должно быть свежим и хорошо проглаженным с обеих сторон, его меняют после каждого мытья).
В зависимости от состояния кожи в ванну можно добавлять отвары целебных растений. Если кожа инфицирована (на ней есть корочки, из-под которых выделяется гной), можно добавить отвары дубовой коры, корневища змеевика или зеленый чай. Если нет времени заварить травы, можно добавить марганцовку до слабо-розового цвета (кристаллы марганцовки не должны попадать в ванну!). При воспалении (кожа красная, отечная, горячая, пульсирует) заваривают ромашку, шалфей, багульник, зверобой, календулу. Ванны с морской солью не рекомендуются. Тело обсушивают мягким, легко впитывающим влагу полотенцем промокательными движениями (полотенце должно быть свежим и хорошо проглаженным с обеих сторон, его меняют после каждого мытья).
Повязку на руке или ноге можно отмочить в тазике или наложить на прилипшую часть влажный теплый компресс. Есть и специальное средство Нилтак в виде спрея и салфеток, легко отделяющее повязку от кожи.
После снятия повязок можно приступить к очищению кожи и наложению новых.
Очищение и противомикробная обработка ран
Перед тем, как наложить перевязочные средства, раны должны быть очищены и обработаны. Очищение – очень болезненная процедура, легче переносится опрыскивание раны, чем промокание тампоном или салфеткой. Очищение раны проводится растворами хлоргексидина, мирамистина, октенисептом. Можно просто промыть рану проточной питьевой водой или физиологическим раствором (продается в ампулах и флаконах). Недопустимо для промывания и дезинфекции раны использовать спиртосодержащие растворы (йод, фукорцин, зеленку, синьку, настойки трав) и перекись водорода.
Правила перевязок
При перевязках нужно соблюдать следующие правила:
- Выбирать повязку или покрытие в соответствии с состоянием раны
- Промокшие повязки меняют 1-2 раза в день, сухие – каждые 1-3 дня, кроме случаев, когда в инструкции к повязке рекомендован другой срок
- На повязке не должно быть складок, сгибов, заломов и узелков
- Лучше наложить на рану одно большое покрытие, чем несколько маленьких
- При перевязках рук и ног каждый палец отделяется от соседнего повязкой
- При переходе на новый тип повязки необходимо убедиться в отсутствии аллергической реакции, для этого повязку накладывают вначале на небольшой участок кожи
- Закрепляющие покрытия повязки (вторичные) не должны создавать дополнительное давление на пораженную кожу и вместе с тем удерживать на месте раневое покрытие.

- При снятии повязки не должна повреждаться кожа
- Повязки не должны затруднять движения.
Выбор повязки
Теперь вернемся к первому правилу. На коже могут быть:
- сухие или чуть-чуть влажные раны, опорожненные пузыри
- влажные раны, из которых сочится прозрачная чуть желтоватая вязкая жидкость
- раны, покрытые корочкой
- глубокие раны, на дне которых скапливается влажная масса, напоминающая размокшие корочки
- инфицированные раны с гнойным отделяемым белого или желтого цвета, окруженные участками покраснения, горячими наощупь, пульсирующими или с постоянной болью
- длительно незаживающие раны с островками беловатого цвета.
Вы вполне можете распознавать такие разные раны без участия врача и самостоятельно принимать решение, на какую рану какое перевязочное средство лучше положить. Под рукой всегда должны быть средства разных типов и неправильно пользоваться одним и тем же средством на разные по виду участки кожи.
Сухие или чуть-чуть влажные раны, опорожненные пузыри (Рис. 5,6)
Рис.5Рис.6
У Вас есть выбор:
- атравматические сетчатые покрытия
- тонкие пористые покрытия
- гидрогели.
Атравматические сетчатые покрытия – специальные сеточки, которые хорошо держатся на ране, но отлипают от нее без труда, не повреждая кожу. Таким свойством они обладают из-за того, что пропитаны специальными веществами – силиконом, парафином, воском или мазью. В некоторых покрытиях помимо веществ, обеспечивающих неприлипание, содержатся противомикробные добавки, например, серебро (его присутствие в покрытии обозначается Ag или АГ), левомеколь, хлоргексидин, диоксидин, а также обезболивающие вещества (лидокаин). В таблице 1 и во всех последующих таблицах представлены раневые покрытия и перевязочные средства, которые можно приобрести в РФ. Сеточка закрепляется сверху повязкой.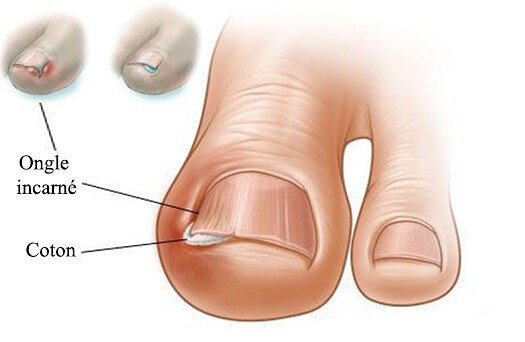
Таблица 1. Атравматические сетчатые покрытия
Примечание: сеточки с серебром, хлоргексидином, диоксидином, выбираются для покрытия легко загрязняемых или недостаточно очищенных участков кожи (кисти, стопы, с) левомеколем – если вокруг раны покраснение, лидокаин успокаивает боль.
Тонкие пористые покрытия (Таблица 2) впитывают жидкость с поверхности раны, если ее немного, а также обеспечивают защиту раны от дополнительного травмирования (Рис. 7).
Рис.7Пористые покрытия снимаются без повреждения кожи. Тонкие покрытия обычно обозначаются словом «лайт».
Таблица 2. Тонкие пористые покрытия
| Импортного производства | Отечественного производства |
| Мепилекс лайт Аллевин лайт Аллевин тонкий
| ВоскоСорб |
Гидрогели и гидроколлоидные покрытия (Таблица 3) представляют собой прозрачные или полупрозрачные довольно толстые пластинки, которые размещаются на раны, обеспечивая комфорт, приятное ощущение охлаждения и охрану от травмирования. Этот тип покрытий при длительном контакте с раной подсыхает и прилипает к ране, поэтому нуждается в ежедневной смене. В отечественные гелевые покрытия включены лекарственные вещества.
Таблица 3. Гидрогели и гидроколлоидные покрытия
Примечание: обезболивающий эффект лидокаина ограничен по времени.
Влажные раны (Рис. 8)
Рис.8Влажные раны, из которых сочится прозрачная, чуть желтоватая вязкая жидкость,нуждаются в других покрытиях. Отличаются они тем, что жидкость, выделяемая с раны, впитывается в перевязочное средство. Подходят следующие типы покрытий:
- Атравматические сетчатые + абсорбирующие салфетки
- Пористые
- Коллагеновые и альгинатные пористые
- Полимерные и биополимерные пленки
- Гидрофайберы
Атравматические сетчатые + абсорбирующие салфетки – на те же неприлипающие к коже сеточки (см. таб. 1) сверху кладутся салфетки, впитывающие жидкость, легко проходящую через отверстия в сеточке. В качестве впитывающего слоя можно использовать даже обычные стерильные марлевые салфетки, но существуют салфетки, способные впитать гораздо больше жидкости (Таблица 4). После того, как салфетка промокла, Вы можете сменить ее на другую, не снимая сеточки, это не больно (Рис. 9).
таб. 1) сверху кладутся салфетки, впитывающие жидкость, легко проходящую через отверстия в сеточке. В качестве впитывающего слоя можно использовать даже обычные стерильные марлевые салфетки, но существуют салфетки, способные впитать гораздо больше жидкости (Таблица 4). После того, как салфетка промокла, Вы можете сменить ее на другую, не снимая сеточки, это не больно (Рис. 9).
Таблица 4. Абсорбирующие салфетки
| Импортного производства | Отечественного производства |
| Месорб Медикомп Цетувит Е, Цетувит Стерилюкс Фливацель и др. | Стерильные марлевые салфетки |
Пористые покрытия используются наиболее часто. Их нижний слой не прилипает накрепко к ране, а верхний способен впитывать гораздо больше жидкости, чем салфетки (Таблица 5).
Таблица 5. Пористые раневые покрытия
| Импортного производства | Отечественного производства |
| Мепилекс, Мепилекс лайт, Мепилекс трансфер Аквасель фоум Аллевин нон адгезив, Аллевин лайт, Аллевин тонкий Урготюль абсорб Пермафом Сюспур-дерм | ВоскоСорб Альгипор М ВитаВаллис
|
Коллагеновые и альгинатные пористые покрытия (Таблица 6) обладают помимо впитывающих свойств заживляющим и противомикробным действием. Они плотно прилипают к ране и при пропитывании растворяются, а при подсыхании легко слетают с кожи. При необходимости снять с кожи такую повязку достаточно смочить ее водой. Повязки удобны для использования на участках, где трудно наложить повязку, например, на лице или шее (Рис. 10).
Рис.10Таблица 6. Коллагеновые и альгинатные пористые покрытия
| Импортного производства | Отечественного производства |
| Супрасорб С
| Метуракол Комбутек – 2 Пластина биодеградируемая коллагеновая ранозаживляющая Коллахит ФА Коллахит Ш Альгипор-М |
Полимерные и биополимерные пленки (Таблица 7) широко используются за рубежом, но не очень популярны в нашей стране. Это полупроницаемые пленки, препятствующие инфицированию и способствующие заживлению.
Это полупроницаемые пленки, препятствующие инфицированию и способствующие заживлению.
Таблица 7. Полимерные и биополимерные пленки
| Импортного производства | Отечественного производства |
| ПолиМем Супрасорб А
| ПолиПран с диоксидином ПолиПран с лидокаином
|
Гидрофайберы – тонкие сухие пластинки, способные превращаться в гель при пропитывании их жидкостью (Таблица 8).
Таблица 8. Гидрофайберы.
| Импортного производства | Отечественного производства |
| Аквасель Аквасель экстра Aквасель Аg экстра Промогран Супрасорб А | ХитоПран |
Если рана сильно мокнет (Рис. 11) и не хватает всех перечисленных средств, применяют суперабсорбирующие покрытия, изготовленные из материала, способного поглощать намного больше жидкости, чем любые другие перевязочные средства (Таблица 9). Таких средств много за рубежом, но в РФ они не поставляются.
Рис.11Таблица 9. Суперабсорбирующие покрытия.
| Импортного производства | Отечественного производства |
| Повязка стерильная комбинированная из нетканого материала (с силиконовым и губчатым слоем)
| МедиСорб |
Раны, покрытые корочкой (Рис.12,13)
Рис.12Рис.13Корочка на ране – признак возможного или возникшего инфицирования. Под корочками и внутри них размножаются микробы. Через корочки не проникают в кожу заживляющие вещества, корочка мешает зарастанию краев раны, поэтому раны под корочками долго заживают. Для ускорения заживления корочки необходимо снять. Для этого можно использовать мази, размягчающие корки – Уродерм или салициловую (обильно смазать корочки и оставить на 2-3 часа, затем корочки можно легко снять). Можно также наложить гелевое покрытие (Таб. 3).
3).
Глубокие раны, на дне которых скапливается влажная масса, напоминающая размокшие корочки.
Особенно сложно избавиться от влажных корочек в глубине раны. В РФ для этой цели используют ферментативные покрытия и ферменты в порошке. Очищающие рану повязки приведены в таблице 10. Гелевые покрытия (Таб.3) также размягчают и помогают удалить корочки.
Таблица 10. Очищающие рану повязки
| Импортного производства | Отечественного производства |
| Тендервет Тендервет плюс Гидроклин
| Протеокс-Т Протеокс-ТМ ПАМ-Т Лизоамид ПАМ-ТЛ
|
Инфицированные раны (Рис.14)
Рис.14На инфицированные раны накладывают те же типы покрытий, что и на неинфицированные, но с включением в их состав противомикробных средств (Таблица 11). Можно поверх сеточки наложить салфетки, смазанные Судокремом или Левомеколем. При сильном воспалении салфетки можно смазать комбинированной мазью Тридерм, Акридерм ГК, Фуцикорт, Пимафукорт, Целестодерм с гарамицином. Такие мази используют всего несколько дней, так как входящие в них гормональные вещества замедляют заживление, но хорошо устраняют воспаление. Повязки на инфицированных ранах меняют ежедневно. Следует иметь в виду, что повязки с серебром не рекомендуется использовать долго и на большие участки, так как серебро легко проходит через кожу в ее глубокие слои и в кровеносные сосуды и может вызывать стойкое сероватое окрашивание кожи.
Таблица 11. Покрытия с антимикробными веществами
Длительно незаживающие раны с островками беловатого цвета (Рис. 15)
Рис.15Островки беловатого цвета – это участки заживления, там со временем образуется верхний защитный слой кожи. Островки очень чувствительны к внешним воздействиям, легко разрушаются, их нужно старательно оберегать от травмирования. Лучше всего покрыть их пористыми покрытиями (Таб. 5), покрытия подольше не снимать. Но в случаях, когда покрытия быстро промокают, можно применить комбинацию сеточки и поверх нее пористого покрытия и менять только его, не снимая сеточки.
5), покрытия подольше не снимать. Но в случаях, когда покрытия быстро промокают, можно применить комбинацию сеточки и поверх нее пористого покрытия и менять только его, не снимая сеточки.
Закрепление на коже покрытий
Последний этап перевязки – закрепление так называемой первичной повязки, то есть тех средств, которые непосредственно соприкасаются с кожей. Обычные пластыри при БЭ не годятся – они снимаются вместе с кожей. Есть специальный силиконовый пластырь Мепитак, не травмирующий кожу. Удобно пользоваться самофиксирующимися бинтами, кончик которых хорошо держится на предыдущем слое бинта без узелка (КоБинт, Пеха-хафт). Специальные мягкие трубчатые фиксирующие повязки (Тубифаст) удобно накладывать на всю руку или ногу и даже на туловище (Рис. 16). Сетчато-трубчатые отечественные повязки также бывают разных размеров, среди них годятся только изготовленные из мягкой ткани (Рис. 17). За рубежом также выпускаются закрепляющие повязки на отдельные части тела (перчатки, носки).
Рис.16Рис.17Мелкие ранки
Иногда на коже бывает так много крупных и мелких ран, что если все их закрыть, не останется непокрытой кожи, а движения будут стеснены. Мелкие ранки можно не закрывать повязкой, их обязательно нужно обработать дезинфицирующими не содержащими спирт растворами, обсушить (можно теплым феном). Если вокруг ранки воспаление, смазать мазью с антибиотиком или антисептиком (Левомеколь, Фуцидин, Судокрем). Если воспаления нет, то можно применить мази с заживляющим действием –
с витамином А (Видестим, Радевит актив, Редецил), метилурацилом, телячьей кровью (гели и кремы Солкосерил, Актовегин), дексапантенолом (кремы Бепантен, Бепантен плюс, Пантенол спрей и крем), цинка гиалуронатом (гель Куриозин).
Зуд
Это большая и нерешаемая проблема. Процесс заживления в коже всегда сопровождается зудом, даже у здоровых людей. Но у детей с БЭ, расчесывающих едва зажившие раны, и таким образом, травмирующих кожу, проблема превращается в заколдованный круг. Смягчает и предотвращает катастрофическое последствие расчесов плотная повязка. Некоторое облегчение дают антигистаминные средства (супрастин, тавегил, фенкарол и т.д.), особенно если таблетку или раствор (сироп) дать на ночь, когда пациент не контролирует расчесывание. Наружные антигистаминные препараты (например, фенистил гель) никакого эффекта не дают. Уменьшение зуда может также быть достигнуто наложением гелевого покрытия (Таб.3) или кусочков льда, помещенных в целлофановый пакет, обернутый полотенцем.
Смягчает и предотвращает катастрофическое последствие расчесов плотная повязка. Некоторое облегчение дают антигистаминные средства (супрастин, тавегил, фенкарол и т.д.), особенно если таблетку или раствор (сироп) дать на ночь, когда пациент не контролирует расчесывание. Наружные антигистаминные препараты (например, фенистил гель) никакого эффекта не дают. Уменьшение зуда может также быть достигнуто наложением гелевого покрытия (Таб.3) или кусочков льда, помещенных в целлофановый пакет, обернутый полотенцем.
Усиливает зуд нагревание кожи, поэтому в жаркую погоду хорошо пользоваться веером, вентилятором и носить легкую просторную одежду из хлопка.
Приложение 1. Что нужно подготовить к перевязке.
Перчатки
Подготовленные ножницы
Дезинфицирующая жидкость для обработки рук
Стерильные салфетки, специальные впитывающие салфетки
Пакет для снятых перевязочных средств
Инъекционные или обработанные швейные иглы
Растворы для очищения ран
Мази с антибиотиками и антисептиками, комбинированные и заживляющие мази
Раневые покрытия – сеточки, пористые, гелевые
Неадгезивный пластырь
Самофиксирующиеся бинты разной ширины
Сетчато-трубчатые и трубчатые повязки разного размера.
Приложение 2. Подготовимся к перевязке.
За полчаса до перевязки дадим пациенту парацетамол или успокаивающее средство.
Приготовим мягкое проглаженное полотенце (если перевязка после ванной)
Сделаем по возможности перевязку комфортной – детям любимый мультик, запись сказки, увлекательной книги, взрослым – любимую музыку или фильм.
Приготовим место для пациента – застелим свежей проглаженной простыней кровать, кресло или стул.
Пододвинем в этому месту столик со всем необходимым для перевязки.
Отключим сотовый телефон.
Приготовимся сами – заколем волосы, подстрижем ногти, наденем чистую одежду, не забудем очки, вымоем с мылом руки, обработаем их дезинфицирующим раствором, можно надеть перчатки (не обязательно!).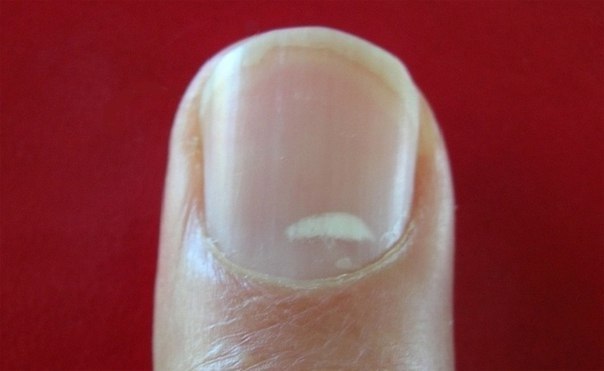
Заключение
Прочитав это длинное сообщение, Вы непременно спросите, какая повязка самая лучшая? Я не смогу ответить на этот вопрос. Также как каждый выбирает себе средство от головной боли, так и с повязками. Кому-то нравятся и помогают одни, кому-то другие. Выбор зависит не только от вкуса пациента, но и от стоимости, доступности приобретения. Перевязочных средств нужно много и, как Вы убедились, разнообразных. Это существенная статья семейного бюджета, даже если Вам оказывают помощь благотворительные фонды. Пробуйте и выбирайте!
Прошу Вас сообщить мне о том, что еще о перевязках нужно было бы написать. Какие у Вас возникают вопросы? Присылайте фотографии, поделитесь Вашим опытом, он может пригодиться другим. [email protected]
Вера Игоревна Альбанова
дерматолог, доктор медицинских наук
Грибковое заболевание стопы | Обследование и лечение в Германии
Дерматологический центр информирует: грибковое заболевание стопы (Tinea pedis)
Определение грибкового заболевания (Tinea pedis
)Специалист по дерматологии различает между различными видами грибкового заболевания стопы (Tinea pedis):
- межпальцевая форма (встречается чаще всего)
- плоскоклеточная форма (проявляется на нижней поверхности стопы)
- везикулярная форма (образование пузырей на нижнем крае и своде стопы)
Грибок (Tinea pedis) является грибковой инфекцией межпальцевых регионов, нижней поверхности стопы, тыла стопы и в особо сложных случаях ногтей на ногах. Зачастую заболевание является хроническим. В большинстве случаев грибок появляется прежде всего между четвертым и пятым пальцем. Если затронуты и ногти, дерматолог диагностирует онихомикоз.
Как Вы можете распознать грибковую инфекцию ног? Первичная стадия сопровождается беловатым оттенком и набуханием зараженной кожи.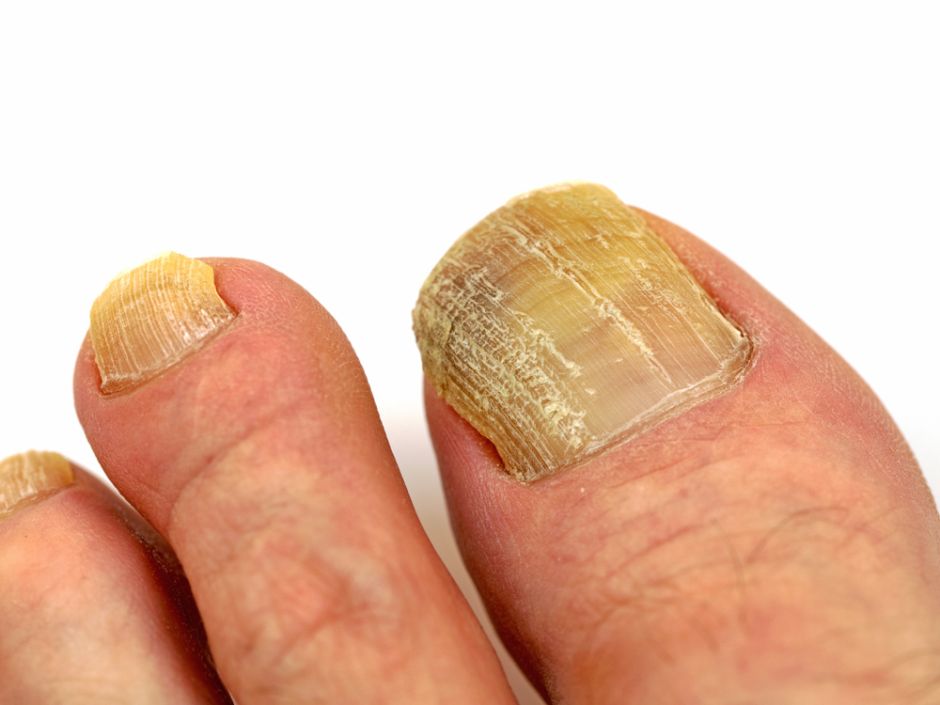 После этого проявляются следующие симптомы:
После этого проявляются следующие симптомы:
- покраснения
- выделение жидкости
- образование пузырей
- кожа начинает шелушиться
- обременительный и непрекращающийся зуд
- покалывание и жжение между пальцами или на пятках
- воспаления кожи
- воспаления в области ногтей
Специалисты по дерматологии чаще всего диагностируют межпальцевую форму, признаком которой является шелушение кожи между пальцами. Иногда эта форма грибкового заболевания (Tinea pedis) остается незамеченной. Специалисты по дерматологии диагностируют у больных диабетом плоскоклеточную форму грибка, которая распространяется от пятки к тылу стопы, кожа при этом слегка воспалена. При дальнейшем развитии заболевания в области пяток образуется слой ороговевшей кожи с болезненными трещинами. Если грибок проявляется на своде стопы или краях, то речь идет о везикулярной форме грибка, признаком которой являются волдыри или пузырьки, которые могут засохнуть вследствие толстого слоя ороговевшей кожи на ногах.
При грибковом заболевании (Tinea pedis) пациенту рекомендуется незамедлительно обратиться к специалисту по дерматологии в целях лечения во избежание длительного вреда, оказываемого на кожу. Грибок ни в коем случае не относится к легким заболеваниям, поскольку он может распространиться на другие регионы тела и нанести непоправимый вред. Кроме этого, грибковое заболевание (Tinea pedis) является заразным.
Синонимы и похожие термины
Синонимы: микоз ног, дерматофит стопы, Tinea pedis interdigitalis, Tinea pedis plantaris
Термин на англ. яз.: athlete´s foot
Описание
Грибок (Tinea pedis) является не только широко распространенной грибковой инфекцией, но и наиболее часто встречающимся инфекционным заболеванием в западных промышленно развитых странах, поэтому его иногда называют «национальной» болезнью. Исходя из оценок исследований около 2/3 населения Германии хотя бы раз уже страдали этим недугом, причем у мужчин он встречается чаще чем у женщин, и крайне редко бывает у детей.
В большинстве случаев заболевание вызывают ниточные грибы (дерматофиты), реже дрожжевые грибки, в частности разновидности кандиды, и плесневые грибки. Несмотря на то, что у многих пациентов проявляются типичные жалобы как зуд, образование влаги и пузырьков, они не обращаются за помощью к дерматологу по причине чувства стыда, поскольку многие уверены в том, что появление грибкового заболевания (Tinea pedis) связано с недостаточной гигиеной. Однако это широко распространенное заблуждение.
Поскольку заболевание очень заразно, Вам следует незамедлительно обратиться за помощью к специалисту по дерматологии. Заболевание не пройдет само по себе за несколько дней.
Успешное лечение (терапия) занимает, как правило, несколько недель или месяцев, особенно если поражены и ногти.
Причины появления грибка (Tinea pedis)
Английское обозначение грибка «athlete´s foot» дословно означает «стопа спортсмена», что уже указывает на тот факт, что прежде всего спортсмены страдают этим заболеванием, поскольку они часто прибегают к использованию кабин для переодевания, общих душевых или общественных бассейнов и носят воздухонепроницаемую обувь, которая лишь способствует потоотделению. Во влажно-теплой среде возбудители грибка (Tinea pedis) развиваются гораздо быстрее. К группе риска относятся также люди, часто носящие резиновую обувь, страдающие слабым иммунитетом, сахарным диабетом, нарушением кровообращения или деформацией стоп.
Профилактические меры играют неотъемлемую роль. Дерматологи рекомендуют основательно вытирать ноги после мытья, прежде всего пальцы. В общественных бассейнах, общих душевых кабинах и саунах Вам не следует ходить босиком, а только в шлепанцах.
Люди с грибковым заболеванием стоп (Tinea pedis) при ходьбе теряют кожные чешуйки, которые заражены и незаметно распределены на полу. Если по этому полу пройдется другой человек босиком, то зараженные чешуйки кожи крепко осядут на его ногах. Таким образом происходит заражение грибком (Tinea pedis) от человека к человеку.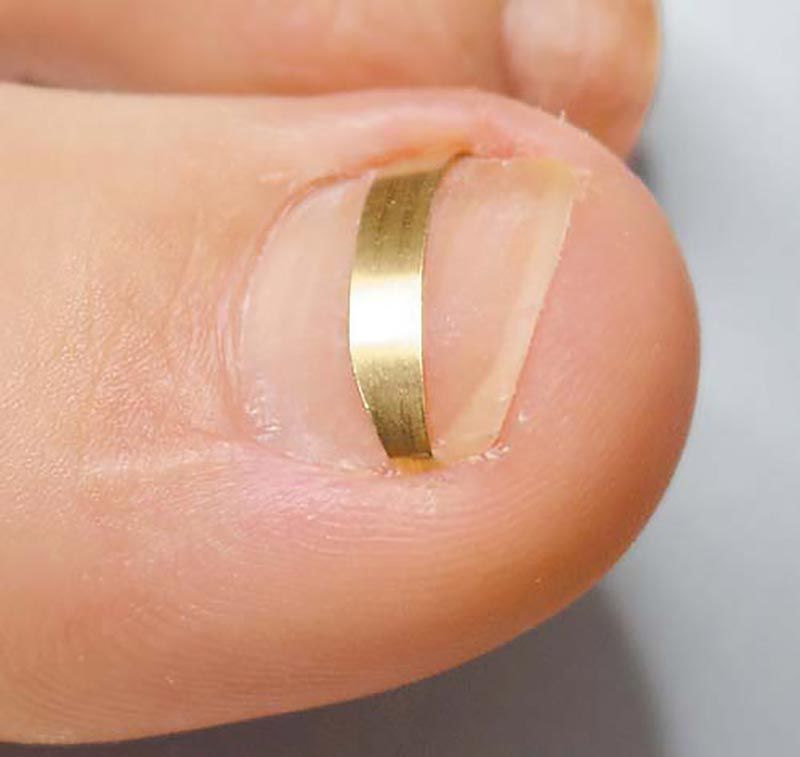 В редких случаях инфицирование происходит через прямой контакт. Повреждения ногтевого ложе и трещины могут лишь способствовать проникновению микробов в кожу или ногти.
В редких случаях инфицирование происходит через прямой контакт. Повреждения ногтевого ложе и трещины могут лишь способствовать проникновению микробов в кожу или ногти.
Что Вы можете предпринять при грибковом заболевании
В целях достижения скорейшего успеха проводимой дерматологом терапии (лечения) Вам следует придерживаться следующих рекомендаций по гигиене:
- Следите за тем, чтобы Ваши стопы всегда оставались сухими.
- Тщательно вытирайте полотенцем ноги и прежде всего пространства между пальцами после принятия душа или ванны.
- Используйте полотенце лишь раз.
- Носите лишь воздухопроницаемые и удобные носки и обувь.
- Ежедневно меняйте носки или колготки и не носите одну и ту же обувь на протяжении нескольких дней подряд.
- Стирайте носки или колготки при высокой температуре.
- Носите легкую обувь дома и шлепанцы в общественных бассейнах, саунах, гостиницах и спортивных залах.
Помощь специалистов
В зависимости от симптоматики помимо консультации Вашего лечащего врача может последовать подробная диагностика у различных специалистов. К ним относятся:
- дерматологи
- педиатры
Что ожидает вас на приеме у дерматолога?
Прежде чем Ваш лечащий врач начнет обследования, он начнет с беседы (анамнез) относительно Ваших актуальных жалоб. Помимо этого он также опросит Вас по поводу прошедших жалоб, как и наличия возможных заболеваний.
Следующие вопросы могут Вас ожидать:
- Как давно проявились симптомы?
- Не могли бы Вы точнее описать симптомы и локализовать их?
- Заметили ли Вы какие-либо изменения в процессе симптоматики?
- Испытываете ли Вы дополнительные симптомы как одышка, боли в области груди, головокружение?
- Испытывали ли Вы уже подобное? Выступали ли похожие симптомы в семье?
- Имеются ли на данный момент какие-либо заболевания или наследственная предрасположенность к болезни и находитесь ли Вы в связи с этим на лечении?
- Принимаете ли Вы на данный момент лекарственные препараты?
- Страдаете ли Вы аллергией?
- Часто ли Вы пребываете в состоянии стресса в быту?
Какие лекарственные препараты Вы принимаете регулярно?
Специалисту по дерматологии необходим обзор лекарственных препаратов, которые Вы регулярно принимаете.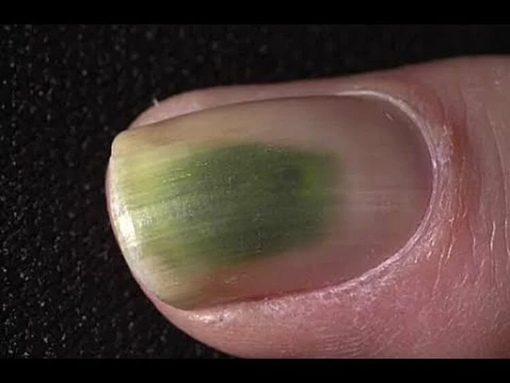 Пожалуйста, подготовьте план медикаментов, которые Вы принимаете, в виде таблицы до первого приема у дерматолога. Образец подобной таблицы Вы найдете по ссылке: Схема приема лекарств.
Пожалуйста, подготовьте план медикаментов, которые Вы принимаете, в виде таблицы до первого приема у дерматолога. Образец подобной таблицы Вы найдете по ссылке: Схема приема лекарств.
Обследования (диагностика), проводимые дерматологами
Исходя из характеристики симптомов, выявленных в процессе анамнеза, и Вашего актуального состояния специалист по дерматологии может прибегнуть к следующим обследованиям:
- обследование кожи
- соскабливание чешуек кожи
- исследование чешуек кожи под микроскопом
- техника удаления: при помощи прозрачной клейкой полоски дерматолог удаляет чешуйки кожи
- накладывание грибковой среды на специальную почву
Лечение (терапия)
Для лечения (терапии) грибкового заболевания (Tinea pedis) специалист по дерматологии использует так называемые противогрибковые средства. Они содержат в себе активные вещества, напр., тербинафин, итраконазол, клотримазол, миконазол и бифоназол, благодаря которым возбудители заболевания будут уничтожены. В случае начальной стадии заболевания наружного применения будет достаточно. Вы можете выбрать между спреями, настойками, кремами, гелями или пудрой. Лечащий Вас дерматолог проконсультирует Вас в поиске подходящего для Вас препарата.
Пациентам, страдающим от повышенного потоотделения на ногах, рекомендуется использовать гель или пудру, при сухой коже идеально подходят крема и лосьоны. Противогрибковые средства необходимо использовать на протяжении минимум 3-4 недель. Лечение грибка (Tinea pedis) продолжается достаточно долго: симптомы проходят зачастую быстро, но возбудители заболевания остаются в глубоких слоях кожи. Если пациент прерывает лечение (терапию), то грибок (Tinea pedis) не заживает полностью, может проявиться вторичная инфекция или онихомикоз (грибковое заболевание ногтей). В особо сложных случаях специалист по дерматологии прописывает противогрибковые средства в виде таблеток.
Меры профилактики
В целях избежания грибкового заболевания (Tinea pedis) Вам следует следить за тем, чтобы Ваши ноги всегда оставались сухими. Поэтому дерматологи рекомендуют носить воздухопроницаемую и удобную обувь, желательно из кожи, а не из искусственного материала, поскольку кожаная обувь не препятствует проникновению воздуха к ногам и способствуют быстрому отведению пота. Следите за выбором материала, из которого изготовлены носки, колготки и чулки: желательно использовать те, которые изготовлены из хлопчатобумажной ткани. Старайтесь чаще менять обувь и регулярно ее дезинфицировать. Тщательно вытирайте ноги после принятия душа или ванны. Не рекомендуется надевать носки или колготки до тех пор, пока ноги еще влажные.
Поэтому дерматологи рекомендуют носить воздухопроницаемую и удобную обувь, желательно из кожи, а не из искусственного материала, поскольку кожаная обувь не препятствует проникновению воздуха к ногам и способствуют быстрому отведению пота. Следите за выбором материала, из которого изготовлены носки, колготки и чулки: желательно использовать те, которые изготовлены из хлопчатобумажной ткани. Старайтесь чаще менять обувь и регулярно ее дезинфицировать. Тщательно вытирайте ноги после принятия душа или ванны. Не рекомендуется надевать носки или колготки до тех пор, пока ноги еще влажные.
Носите тапочки или шлепанцы в общественных бассейнах, саунах, спортивных залах или гостиницах. Помимо этого Вы можете спрыснуть стопы дезинфекционным средством в общественных бассейнах.
Прогноз
Грибковое заболевание (Tinea pedis) нельзя запускать. Для лечения Вам необходимо обратиться к специалисту по дерматологии. Как правило, грибок (Tinea pedis) и онихомикоз можно вылечить противогрибковыми средствами.
Подногтевая гематома — Американский остеопатический колледж дерматологии (AOCD)
Подногтевая гематома — это временное состояние, при котором кровь и жидкость скапливаются под ногтем пальца или пальцем ноги. Обычно это вызвано травмой, например, ударом большого пальца молотком или ударом пальца ноги. Это также может произойти из-за ношения тесной обуви, которая задерживает кровь в пальцах ног, что приводит к повышению давления в кровеносных сосудах пальцев ног. В любом случае травма приводит к разрыву мелких кровеносных сосудов под ногтем, в результате чего кровь попадает в потенциальное пространство под ногтем, что вызывает обесцвечивание ногтя и сильное давление.
Изначально травма может только болеть. Ноготь может быть болезненным или болезненным на ощупь. Поскольку кровь скапливается под ногтем, давление крови может вызвать сильную боль. Давление, вызванное кровью под ногтем, может привести к отрыву пораженного ногтя от пальца руки или ноги. Цвет под ногтем со временем изменится сначала с красного на фиолетовый, а затем на темно-коричневый и черный по мере образования сгустков крови. Боль обычно проходит через несколько дней после травмы, и ноготь выглядит хуже, чем кажется.
Цвет под ногтем со временем изменится сначала с красного на фиолетовый, а затем на темно-коричневый и черный по мере образования сгустков крови. Боль обычно проходит через несколько дней после травмы, и ноготь выглядит хуже, чем кажется.
Обычно лечение минимальное и состоит из покоя, льда, подъема и сжатия пальца руки или ноги. При необходимости можно дать безрецептурное обезболивающее. Подъем и использование льда помогают уменьшить отек и боль. Если приложить лед непосредственно к пораженному ногтю, это может привести к дальнейшим травмам, поэтому лучше всего обернуть лед тканевым полотенцем и приложить его к пораженному участку. Сжатие может еще больше уменьшить кровотечение под ногтем. Независимо от лечения гематома в конечном итоге рассосется организмом, и вырастет новый ноготь.В среднем ноготь полностью вырастает от 6 до 9 месяцев. Осложнение, о котором следует знать, — это повреждение клеток, которые повторно отрастают ноготь (матрицу ногтя). Если матрица ногтя повреждена, ноготь будет расти неправильно или может не вырасти повторно.
Есть несколько причин обратиться за медицинской помощью: если кровотечение не прекращается, если боль становится слишком сильной или если имеется значительная травма основания ногтя. В зависимости от типа травмы следует знать о следующих проблемах: глубокий порез или рваная рана на коже пальца руки или ноги под ногтем, что может потребовать наложения швов, а также рентгеновского снимка, чтобы определить, сломана ли кость пальца руки или ноги.При необходимости давление, вызванное гематомой, может быть устранено медицинским работником с помощью техники, называемой трепанацией. Это делается с помощью острого инструмента, который протыкает ноготь и сливает кровь, снимающую боль. Общественность не приветствует попытки дренирования или удаления ногтя, потому что это может привести к дальнейшим осложнениям инфекции, дополнительной травме, замедлению процесса заживления или оставлению пальца или ноги уязвимым.
В течение нескольких месяцев поврежденный, обесцвеченный ноготь заменяется новым. Обычно нет необходимости в дальнейшем лечении или наблюдении.
Обычно нет необходимости в дальнейшем лечении или наблюдении.
Вернуться к списку
Медицинская информация, представленная на этом сайте, предназначена только для образовательных целей и является собственностью Американского остеопатического колледжа дерматологии. Он не предназначен и не подразумевает замену профессиональной медицинской консультации и не должен создавать отношения между врачом и пациентом. Если у вас есть конкретный вопрос или беспокойство по поводу поражения или заболевания кожи, обратитесь к дерматологу.Любое использование, воссоздание, распространение, пересылка или копирование этой информации строго запрещено, если только письменное разрешение не дано Американским остеопатическим колледжем дерматологии.
Из вашего вросшего ногтя на ноге сочится прозрачный или желтый гной? Вероятно, заражено — Оклендская клиника вросших ногтей на ногах
Вросшие ногти на ногах достаточно болезненны и неприятны, поэтому последнее, что вам нужно, — это добавить инфекцию в смесь. К сожалению, по нашему опыту, большое количество вросших ногтей на ногах заразится , если будет предпринято надлежащее лечение — и это имеет смысл, если задуматься.
Сегодня наши специалисты по вросшим ногтям поделятся:
- Почему высок риск развития инфекции после того, как у вас вросший ноготь на ноге
- Что можно сделать, чтобы предотвратить инфекцию до того, как она разовьется
- Как можно вылечить вросший ноготь на пальце ноги и инфекцию после ее возникновения
У вас есть значительный риск развития инфекции. Вот почему
Давайте проясним кое-что: вросшие ногти на ногах и инфекции — это не курица и яйцо — вросший ноготь на ногах идет первым.
То, что больной палец ноги классифицируется как «вросший ноготь», — это момент, когда острый кусок ногтя переходит от простого удара к окружающей коже к фактическому прокалыванию и проникновению в нее.
Подумайте об этом на секунду — у вас есть кусок ногтя, который теперь постоянно находится внутри кожи через разрез на стороне ногтя. Каждый раз, когда вы идете и двигаетесь, он будет слегка двигаться из-за колебаний давления от обуви и носков. Ой! Это также означает, что, хотя происходит нормальный порез, который затем может зажить, этот порез не может зажить, потому что вросший ноготь на ноге все еще постоянно протыкает его и, таким образом, сохраняет разрез открытым.
Инфекция возникает при попадании в организм бактерий и других вредных веществ. Обычно наша кожа представляет собой фантастический барьер, поэтому, хотя вокруг нас может быть много неприятностей, они никогда не будут входить в заблуждение. До нынешнего момента. И особенно на земле, где можно ходить босиком. И когда вы сделаете это правильно, есть большая вероятность, что инфекция приживется и начнет развиваться.
Как только инфекция распространяется, это означает усиление отека, боли и слизистых выделений (и, возможно, крови), которые имеют желтый / зеленый / прозрачный характер и могут «покрыться коркой».
Предотвращение инфекции от вросшего ногтя на ноге до того, как она разовьется
Итак, как же тогда мы можем предотвратить или хотя бы снизить риск развития инфекции? На самом деле это довольно просто. И нет — английской соли пока не требуется!
Поскольку порез вросшего ногтя на ноге создает «вход» для бактерий, способ предотвратить инфекцию — удалить этот «вход».Это означает удаление проникающего края ногтя, чтобы порез мог зажить, закрыть и больше не быть уязвимым для инфекции. Все просто, правда? — Абсолютно.
Итак, как мне лечить вросший ноготь на ноге — и инфекцию, если она у меня уже есть?
Лучший способ обеспечить надлежащий уход за вросшим ногтем на ноге — обратиться к ортопеду. Наша команда здесь, в Клинике вросших ногтей, — это ортопеды, которые обучены простым и безболезненным операциям вросших ногтей на ногах, а также консервативному уходу, когда мы безопасно удаляем этот маленький, надоедливый край ногтя за считанные минуты. Вы почувствуете облегчение почти мгновенно!
Вы почувствуете облегчение почти мгновенно!
Мы не рекомендуем пытаться обрезать ноготь дома, потому что часто ноготь входит намного глубже, чем вы можете видеть, поэтому большинство людей упускают возможность удалить всю проникающую кромку, и их боль будет только усиливаться. У вас также не будет подходящих инструментов для работы — тогда как у нас есть все необходимое, чтобы сделать это быстро и легко — даже анестетик, если он вам нужен или нужен! (хотя большинство людей этого не делают).
Как только полоска ногтя будет удалена, организм сможет эффективно заживить рану и бороться с инфекцией — и, конечно же, мы поможем ему, обработав его бетадином (антисептиком).Вы также можете смочить его в некоторых солях Эпсома, но после того, как ноготь выйдет наружу, это должно быть относительно просто и легко, чтобы он зажил, а инфекция прошла.
Нет больше болезненных, опухших выделений — ура!
Оклендские специалисты по вросшим ногтям
Мы гордимся тем, что являемся единственной в Окленде подиатрической клиникой, которая специализируется на безопасном и эффективном уходе за вросшими ногтями на ногах, и мы действительно хорошо с этим справляемся.От простого и легкого ухода за для быстрого удаления небольшого края ногтя до незначительной хирургии ногтей до постоянной коррекции вросших ногтей на ногах — мы вам поможем.
Вы можете забронировать номер онлайн здесь или позвоните нам по телефону (09) 523 2333.
Подногтевая гематома (при выписке) — что вам нужно знать
- Учетные записи
- Подногтевая гематома
- Уход за выпиской
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях.Несоблюдение может повлечь судебный иск.
ЧТО ВЫ ДОЛЖНЫ ЗНАТЬ:
- Подногтевая гематома — это состояние, при котором кровь скапливается под ногтем пальца или пальца ноги. Ногти на руках и ногах — это твердое плоское покрытие на концах пальцев рук и ног. При подногтевой гематоме кровь попадает под ноготь, вызывая давление и боль. Подногтевая гематома обычно возникает из-за травмы кончика пальца руки или ноги. Это может произойти, если ваш палец ударится о закрывающуюся дверь.Падение тяжелого предмета на палец ноги также может вызвать гематому. Некоторые виды спорта могут увеличить риск подногтевой гематомы. Это может произойти, когда ваш палец ноги снова и снова трется или ударяется о внутреннюю часть обуви.
- Ваш ноготь может стать красным, темно-синим, пурпурным или черным. Кусок ногтя или ногтевого ложа может быть отправлен в лабораторию для анализа. Возможно, вам понадобится рентген, чтобы увидеть, есть ли у вас переломы пальцев рук или ног. Вашему опекуну, возможно, потребуется проделать отверстия в ногте, чтобы слить оставшуюся кровь.Возможно, вам также придется удалить весь ноготь. Возможно, вам потребуются лекарства от боли и от заражения. Лечение подногтевой гематомы может уменьшить боль и предотвратить деформацию ногтя.
ПОСЛЕ ВЫЕЗДА:
Примите лекарство в соответствии с указаниями.
Позвоните своему врачу, если вы считаете, что ваше лекарство не помогает или у вас есть побочные эффекты. Сообщите ему, если у вас аллергия на какое-либо лекарство. Составьте список лекарств, витаминов и трав, которые вы принимаете.Укажите суммы, а также когда и почему вы их принимаете. Принесите список или бутылочки с таблетками на контрольные визиты. Носите с собой список лекарств на случай чрезвычайной ситуации.
- Антибиотики: Это лекарство используется для борьбы или предотвращения инфекции, вызванной бактериями. Всегда принимайте антибиотики точно в соответствии с предписаниями врача. Не прекращайте прием лекарства, если вам не предписано вашим лечащим врачом. Никогда, , не откладывайте антибиотики и не принимайте остатки антибиотиков, которые были даны вам от другой болезни.
- Лекарство от боли: Вам может потребоваться лекарство, чтобы снять или уменьшить боль.
- Узнайте, как принимать лекарства. Спросите, какое лекарство и сколько вам следует принять. Убедитесь, что вы знаете, как, когда и как часто его принимать.
- Не ждите, пока боль станет сильной, прежде чем принимать лекарство. Сообщите опекунам, если ваша боль не уменьшится.
- Обезболивающее может вызвать головокружение или сонливость. Предотвратите падение, позвонив кому-нибудь, когда встанете с постели или если вам понадобится помощь.
Спросите информацию о том, куда и когда пойти для контрольных визитов:
Если вам нужен постоянный уход, лечение или услуги на дому, запросите дополнительную информацию.
Забота о себе дома:
- Первые 48 часов держите руку или ногу выше уровня сердца. Это может помочь уменьшить боль и отек.
- Следите за тем, чтобы травмированный палец или палец ноги был сухим. Спросите своего опекуна, сколько вам нужно ждать, прежде чем вы сможете намочить палец или ногу.
- Прикладывайте лед к травме на 20 минут каждый час в течение первых 1-2 дней. Положите лед в полиэтиленовый пакет и поместите полотенце между мешком со льдом и кожей.
- Носите удобную и подходящую обувь, чтобы снизить риск подногтевой гематомы.
- Ваш ноготь может отвалиться кусочками или целиком. Вы можете аккуратно обрезать его, если он падает понемногу. Это не даст ногтю зацепиться за что-нибудь, что приведет к кровотечению или разрыву ногтевого ложа.
СВЯЗАТЬСЯ С ПЕРЕВОЗЧИКОМ, ЕСЛИ:
- Ваш палец покраснел и опух.
- Ваш ноготь отваливается и идет кровотечение.
- У вас есть вопросы о вашем состоянии, лечении или уходе.
НЕМЕДЛЕННО ПОЛУЧИТЕ ПОМОЩЬ, ЕСЛИ:
- Из раны выходит гной, неприятный запах или красные полосы.
- У вас боль в пальце или пальце ноги, которая усиливается даже после приема лекарств.
Подробнее о подногтевой гематоме (при выписке)
IBM Watson Micromedex
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Вросший ноготь (лечение выделений) — что нужно знать
- Учетные записи
- Вросший ноготь
- Уход за выпиской
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Вросший ноготь — это когда край ногтя на пальце или на ноге врастает в кожу рядом с ним.
| |
ИНСТРУКЦИИ ПО РАЗГРУЗКЕ:
Лекарства:
- Ацетаминофен: Это лекарство уменьшает боль. Вы можете купить парацетамол без назначения врача. Спросите, сколько и как часто принимать. Следуйте инструкциям. При неправильном приеме ацетаминофен может вызвать повреждение печени.
- НПВП , такие как ибупрофен, помогают уменьшить отек, боль и жар. Это лекарство доступно по назначению врача или без него.НПВП могут вызывать желудочное кровотечение или проблемы с почками у некоторых людей. Если вы принимаете лекарство, разжижающее кровь, всегда спрашивайте , безопасны ли для вас НПВП. Всегда читайте этикетку лекарства и следуйте инструкциям. Не давайте эти лекарства детям в возрасте до 6 месяцев без указания лечащего врача.
- Антибиотики: Это лекарство используется для борьбы или предотвращения инфекции, вызванной бактериями.
- Принимайте лекарство в соответствии с указаниями. Позвоните своему врачу, если вы считаете, что ваше лекарство не помогает или у вас есть побочные эффекты. Сообщите ему, если у вас аллергия на какое-либо лекарство. Составьте список лекарств, витаминов и трав, которые вы принимаете. Укажите суммы, а также когда и почему вы их принимаете. Принесите список или бутылочки с таблетками на контрольные визиты. Носите с собой список лекарств на случай чрезвычайной ситуации.
Проконсультируйтесь с вашим лечащим врачом или ортопедом по указанию:
Запишите свои вопросы, чтобы не забывать задавать их во время визитов.
Уход за собой:
- Замочите и приподнимите ноготь: Замочите вросший ноготь в воде на 20 минут 2 раза в день. Затем осторожно приподнимите край вросшего ногтя от кожи. Под углом ногтя просуньте небольшой кусочек ваты или марли. Это поможет предотвратить врастание ногтя в кожу.
- Носите подходящую обувь и носки: Убедитесь, что они не слишком тугие. Возможно, вам придется носить обувь с вырезанным носком, например сандалии, пока вросший ноготь не заживет.Не носите обувь с заостренным носком или каблуком высотой более 2 дюймов. Не носите тесные чулки или носки. Носите носки из смесового хлопка и акрила, которые отводят влагу от ваших ног.
- Осторожно подстригите ногти: Обрежьте ногти ровно. Не обрезайте их слишком коротко. Если у вас острые края, слегка подпилите углы ногтей. Не округляйте ногти. Не рвите и не отрывайте кончики ногтей. Это может привести к врастанию края ногтя в кожу. Используйте кусачки, а не ножницы для ногтей.
- Держите ногти чистыми и сухими: Вымойте руки и ноги водой с мылом. Промокните насухо чистым полотенцем. Просушите между пальцами ног. Не кладите лосьон между пальцами ног.
- Ежедневно проверяйте ногти: Ищите признаки вросшего ногтя. Решайте проблемы как можно раньше, чтобы ноготь не заразился.
Обратитесь к своему лечащему врачу или ортопеду, если:
- У вас жар.
- У вас гной под кутикулой (кожа вокруг ногтя).
- Кожа вокруг ногтя становится красной, болезненной и опухшей.
- Ваш вросший ноготь через 7 дней не улучшился.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Немедленно обратитесь за помощью или позвоните 911, если:
- У вас красная полоса по ноге или руке.
Подробнее о вросшем ногте (уход при выделениях)
IBM Watson Micromedex
Проверка симптомов
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Когда обращаться за лечением при травме ногтей на ногах
Если вы ударите палец ноги или уроните что-то тяжелое на ступню, у вас может развиться подногтевая гематома — кровь, застрявшая под ногтем на пальце ноги. В результате ноготь на ноге становится красным, черным или пурпурным. По этой причине его часто называют черным ногтем на ноге.
Подногтевая гематома обычно возникает в результате тупой травмы тяжелым предметом или хронического трения в результате трения об обувь.Причина не всегда в острой травме. Люди, которые много ходят или бегают, более склонны к подногтевым гематомам из-за повышенного трения обуви. Марафонцы и туристы хорошо знакомы с этим недугом.
Веривелл / Джессика ОлахСимптомы
Подногтевая гематома может варьироваться от небольшого пятна под ногтем до большой области изменения цвета. В зависимости от количества крови под ногтем ноготь может расшататься. Но часто ноготь остается нетронутым, и кровь тускнеет по мере того, как ноготь вырастает.
Если подногтевая гематома большая и вызывает боль, может потребоваться лечение, чтобы уменьшить давление под ногтем. Если не лечить, это состояние может повредить матрицу ногтя, в результате чего ноготь будет расти неправильно или вообще не расти.
Когда обращаться к врачу
Если в вашем случае применимо какое-либо из этих шести условий, пора перейти от самопомощи к врачу.
- Тупая травма ногтя на пальце ноги, например, тяжелый предмет, упавший на палец, который может потребовать лечения перелома или раны
- Сильный отек, боль или покраснение пальца ноги
- Выделение из-под ногтя на пальце ноги
- Ноготь на пальце ноги становится рыхлым
- Если у вас нейропатия, диабет, заболевание периферических артерий или любое состояние, которое влияет на заживление или кровообращение
- Обесцвечивание проявляется в виде линейной полосы или полосы, проходящей по длине ногтя.Хотя пигментная полоса часто является нормальным явлением, в некоторых случаях это может быть признаком меланомы рака кожи.
Если ноготь приподнят, врач может уменьшить давление, просверлив отверстие в ногте. Если он ослаблен, ноготь можно обрезать или даже прикрепить повторно, чтобы защитить ногтевое ложе, пока ноготь отрастает.
Не следует удалять или сверлить поврежденный ноготь дома. Это может привести к инфекции и замедлить процесс заживления. Если вы не можете немедленно обратиться за помощью, перевяжите ноготь и не стригите ноготь любого вида.
Изменения в структуре ногтей
Травма ногтя может не всегда приводить к кровотечению под ногтем, а может вызывать другие предсказуемые изменения. Эти изменения могут происходить из-за постоянного трения об обувь или в ответ на раздражение, вызванное грибковой или бактериальной инфекцией. Вот некоторые из наиболее распространенных изменений:
- Утолщение ногтя : Это вызвано повреждением центра роста ногтя, называемого матрицей ногтя. Он отвечает, производя более толстый гвоздь.
- Дистрофия ногтей : Вы можете увидеть необратимые изменения ногтей, такие как расщепление или уменьшение размера.
- Отрыв ногтя: Иногда весь ноготь или его часть расшатываются или отваливаются. Часто это временное состояние, и ноготь вырастет снова в течение пары месяцев.
- Необратимая потеря ногтя : Это может произойти из-за повреждения матрицы ногтя. Ноготь на пальце ноги может не отрасти.
Вросших ногтей на ногах | Причины и лечение
Что такое вросший ноготь на ноге?
Ноготь врастает, когда сторона ногтя врезается в кожу рядом с ногтем.Это может стать болезненным. Кожа рядом с ногтем также может инфицироваться или воспаляться. Может быть поражен любой палец ноги, но обычно это большой палец. Это обычная проблема, особенно у подростков и молодых людей. Однако вросшие ногти на ногах также могут возникать у младенцев и детей ясельного возраста.
Причины вросшего ногтя на пальце ноги
Вросший ноготь на пальце ноги обычно возникает из-за того, что острый шип ногтя врастает в кожу рядом с ним. Это может произойти в результате различных факторов. Неправильная стрижка ногтей, ношение плохо сидящей обуви или узких носков, а также сильное потоотделение (например, во время упражнений) могут способствовать этому.Обувь, прижимающая пальцы ног друг к другу, способствует врастанию ногтя в кожу. Например, тесная обувь, туфли на высоком каблуке и туфли с острым носком. Активные, спортивные люди могут быть более склонны к врастанию ногтей на ногах, поскольку они больше потеют. Вросшие ногти на ногах чаще встречаются у людей, у которых ногти каким-либо образом деформированы. Часто нет очевидной причины, почему это происходит.
Это также чаще встречается у людей, которые стригут ногти на ногах очень коротко и округло. Правильный способ стрижки гвоздей — прямой (см. Ниже).Это помогает ногтям нормально расти и может предотвратить развитие вросших ногтей.
Другими возможными причинами являются травма ногтя, грибковая инфекция ногтя или, возможно, лекарство, такое как изотретиноин.
Когда игла ногтя протыкает кожу пальца ноги, это позволяет микробам, которые обычно безвредно присутствуют на коже, проникнуть под кожу и вызвать инфекцию.
Каковы симптомы вросшего ногтя на ноге?
Вначале кожа вокруг вросшего ногтя может покраснеть и стать немного болезненной.Если он прогрессирует и заражается, он может стать более опухшим, красным и болезненным. Если инфекция усугубится, вокруг ногтя может сочиться жидкость (гной). Вросший гной на ногтях ног обычно бывает желтого или зеленого цвета. Ноготь станет еще более болезненным, и вокруг него может появиться разрастание кожи.
Средство для лечения вросших ногтей на ногах
Вросшие ногти на ногах обычно лечит терапевт или лицо, имеющее квалификацию для диагностики и лечения заболеваний стопы (ортопед). Ортопед — это новый термин для обозначения хиропода.В некоторых случаях помогает хирургическое вмешательство.
При раннем обнаружении
Если врастающая часть ногтя небольшая, возможно лечение без хирургического вмешательства. Это можно предотвратить, а иногда и вылечить, следующим образом. Это лечение может назначить ортопед или терапевт, или вам могут показать, как это делать самому.
- Замочите палец ноги в воде на 10 минут, чтобы смягчить складки кожи вокруг пораженного ногтя.
- Затем с помощью ватной палочки сдвиньте кожную складку на вросший ноготь вниз и в сторону от ногтя.Делайте это, начиная от корня ногтя и двигая ватный тампон к концу ногтя.
- Повторяйте процедуру каждый день в течение нескольких недель, позволяя ногтю расти.
- По мере того, как конец ногтя продвигается вперед, протолкните под ним крошечный кусочек ваты или зубной нити, чтобы ноготь не врастал в кожу и не врастал в нее. Меняйте вату или зубную нить каждый раз, когда вы замачиваете ногу.
- Не обрезайте ноготь, дайте ему вырасти вперед, пока он не окажется на кончике пальца.Затем разрежьте его прямо поперек, а не закругляйте на конце.
Есть варианты этого метода, принцип заключается в том, чтобы кожа не вырастала за край ногтя.
Зараженный вросший ноготь
При инфицировании ногтевого валика симптомы инфекции включают усиление боли, отек и покраснение возле вросшего ногтя, а также желтый или зеленый гной возле ногтя или под близлежащей кожей. Если инфекция усугубляется, у вас может возникнуть пульсирующая боль, покраснение, распространяющееся по пальцу ноги, или высокая температура (лихорадка).
Для лечения инфекции могут потребоваться антибиотики. Также можно замочить ноги в теплой соленой воде, а затем тщательно высушить и дать отдых ногам.
Когда мне следует обратиться к врачу?
Обратитесь к врачу, если:
- У вас стойкие и тревожные симптомы вросшего ногтя.
- У вас есть симптомы инфекции (см. Выше). Если у вас также диабет или слабая иммунная система, срочно обратитесь к врачу, так как инфекции нужно будет быстро лечить.
- У вас есть заболевание, затрагивающее нервы или ощущение (ощущение) в стопе.Например, если у вас потеря чувствительности из-за диабета (диабетическая невропатия), поражающего стопы. Это связано с тем, что потеря чувствительности может заставить вас не осознавать проблемы со стопой, например, глубокую инфекцию. Итак, вам потребуется тщательная оценка и мониторинг. Вас могут направить в клинику для ног или к ортопеду.
Для стойких вросших ногтей на ногах
Может потребоваться удаление части ногтя. Обычная процедура выглядит следующим образом:
- Палец ног онемеет и становится безболезненным путем введения местного анестетика в основание пальца.
- Затем ноготь на ноге обрезается ножницами на расстоянии нескольких миллиметров от проблемного края.
- Он срезан до основания ногтя, а затем можно вытащить проблемный край.
- Небольшое количество кислоты (фенола) часто наносится на открытую часть ногтевого ложа. Это помогает остановить отрастание края ногтя и появление еще одного вросшего ногтя.
- Затем гвоздь обрабатывается.
Когда действие анестетика закончится, палец ноги может болеть, поэтому вам могут потребоваться легкие обезболивающие, такие как парацетамол, в течение дня или около того.Вероятно, вам придется носить повязку около двух недель. В это время вы не сможете принимать ванну или плавать. Вы также не сможете выполнять какие-либо изнурительные упражнения, например бег. После операции ноготь снова отрастет, но станет уже, чем раньше.
Как предотвратить врастание ногтей на ногах?
- Стригите ногти ровно; не обрезайте их слишком коротко или слишком низко по бокам. Уголок ногтя должен быть виден над кожей. (Совет: легче стричь ногти после ванны или душа, когда они мягкие.)
- Следите за тем, чтобы ноги были чистыми и сухими. По возможности дайте воздуху добраться до пальцев ног.
- Избегайте тесной обуви и используйте хлопковые носки, а не синтетические.
- Если у вас диабет, вам следует проявлять особую осторожность при стрижке ногтей:
- Обрежьте ноготь прямо поперек или следуйте форме кончика пальца ноги, но будьте очень осторожны, чтобы не срезать слишком низко по бокам, как указано выше. .
- Осторожно подпилите острые края пилкой для ногтей.
- Если вы потеряли чувствительность в ногах, вам следует обратиться к ортопеду, чтобы подстричь ногти, а не делать это самостоятельно.
- Если вы плохо видите ноги или ногти, вам следует посетить ортопеда, чтобы подстричь ногти, а не делать это самостоятельно.
Вросший ноготь на пальце ноги — Фитнес для женщин
Острый конец ногтя будет вдавливаться в плоть с одной или обеих сторон ногтевого ложа.
Кожа возле ногтя может казаться нежной, красной и опухшей, когда ноготь надавливает на кожу. Как только ноготь проткнет кожу, кожа станет более красной и опухшей.Вы можете почувствовать резкую боль, которая усиливается при ходьбе. Со временем кожа над ногтем разрастется. Это также может вызвать появление желтых выделений из ногтя. Это может означать, что у вас инфекция.
| Диагностика вросшего ногтя на пальце ноги |
Вросшие ногти на ногах диагностируются клинически по их внешнему виду. Если присутствует гной, его можно посеять, чтобы определить вовлеченные бактерии, но это не всегда необходимо.Инфекции, поражающие кость или суставную щель, возможно, необходимо исключить с помощью рентгена, но такая степень инфекции встречается редко.
| Лечение |
Вросшие ногти на ногах требуют немедленного лечения. Во многих случаях люди с неинфицированными вросшими ногтями на ногах могут получить облегчение с помощью следующего простого режима:
Замочите ноги в теплой соленой воде
Тщательно вытрите их чистым полотенцем
Нанесите слабый антисептический раствор на область
.Повязка на палец
Если у вас диабет, не пытайтесь лечить вросший ноготь самостоятельно.Всегда сначала звоните своему опекуну. Не лечите вросший ноготь без помощи опекуна, если у вас есть определенные долгосрочные проблемы со здоровьем.
Если ваш ноготь инфицирован или вросший ноготь продолжает возвращаться, вам может потребоваться операция. Чтобы вылечить вросший ноготь, можно провести множество операций. Часто ортопед разрезает и удаляет небольшой участок сбоку ногтя. Часть ногтя отрезается со стороны вросшего ногтя или ногтя на ноге.
Ваш ортопед может также провести процедуру, называемую матриксэктомией.Во время этой процедуры хирург разрушает часть ногтевого матрикса. Матрица вашего ногтя — это «корень» вашего ногтя. Вы можете увидеть верхнюю часть ногтевой матрицы, посмотрев на ноготь. Матрица — это бледный или белый цвет у основания ногтя. Большую часть матрицы невозможно увидеть, потому что она находится под кожей. В результате матриксэктомии небольшой участок на стороне ногтя перестает расти.


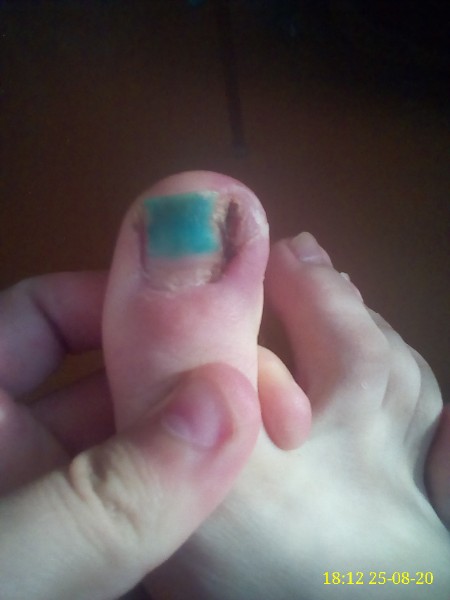 Формирование образований происходит в несколько этапов. Появляются желто-коричневые пятна на одном уровне с поверхностью кожи. После образуются узелки, которые превращаются в коричневые полушария с неровной поверхностью и покрытое чешуйками. Постепенно бородавки покрываются роговицей и огрубевают.
Формирование образований происходит в несколько этапов. Появляются желто-коричневые пятна на одном уровне с поверхностью кожи. После образуются узелки, которые превращаются в коричневые полушария с неровной поверхностью и покрытое чешуйками. Постепенно бородавки покрываются роговицей и огрубевают.