Лечение импетиго у детей | glavrach.com
Импетиго у детей – это дерматологическое заболевание, которое отличается высокой заразностью. Провоцирует развитие недуга поражение бактерией – стрептококком или стафилококком. Проявляется гнойничковыми высыпаниями, которые могут локализоваться на любом участке тела, по симптоматике отличается от других видов высыпаний, например от проявлений стрептодермии. Обнаружив такие явления у ребенка незамедлительно изолируйте его от окружающих и проконсультируйтесь с инфекционистом.
Причины импетиго у детей
Причина импетиго – заражение стафилококком или стрептококком, которое может произойти в результате укуса животного или насекомого, при травматическом поражении кожных покровов или слизистых оболочек. Особенно часто недуг наблюдается в теплое время года, когда получение травм и укусов более вероятно из-за продолжительного пребывания на свежем воздухе и активных игр.
Распространение инфекции по телу происходит достаточно быстро. Это обусловлено расчесыванием места инфицирования и разнесением бактерий. Это же вызывает распространение болезни среди окружающих – достаточно прикосновения к больному ребенку или предмету, с которым он недавно контактировал.
Это обусловлено расчесыванием места инфицирования и разнесением бактерий. Это же вызывает распространение болезни среди окружающих – достаточно прикосновения к больному ребенку или предмету, с которым он недавно контактировал.
Симптомы импетиго у детей
Клиническая картина болезни зависит от возбудителя. Стрептококковое импетиго проявляется красными высыпаниями, которые возвышаются над кожей. Со временем они трансформируются в пузырьки, внутри которых находится прозрачная жидкость. Они достаточно быстро вскрываются и покрываются желтоватой корочкой.
Болезнь сопровождается сильным зудом, жжением и болезненными ощущениями, что влияет на настроение ребенка, вызывает раздражительность и капризность.
Стафилококковый импетиго поражает преимущественно волосяные луковицы. Проявляется гнойничками, покраснением и воспалением кожных покровов.
Для смешанной формы характерно масштабное поражение кожи с появлением пузырьков и корок. Увеличиваются лимфатические узлы и повышается их болезненность. Проявляются симптомы общей интоксикации: слабость, усталость, субфебрильная температура.
Проявляются симптомы общей интоксикации: слабость, усталость, субфебрильная температура.
Лечение импетиго
В случае обнаружения тревожных признаков незамедлительно оградите ребенка от контакта с окружающими и проконсультируйтесь с врачом. После визуального осмотра инфекционист или дерматолог назначит исследование, которое позволит определить возбудителя. Это может повлиять на выбор дальнейшей тактики лечения.
Дабы предотвратить распространение патологии ограничьте контакт ребенка с окружающими и постарайтесь минимально контактировать с местом сыпи. После контакта с ребенком тщательно мойте руки с мылом или дезинфицирующим средством. Выделите больному отдельные средства гигиены и посуду.
Следите, чтобы ребенок не расчесывал высыпания – это не только приведет к распространению инфекции, но и повысит риск вторичного инфицирования. Избегайте попадания воды на область поражения.
Для лечения импетиго у детей применяются следующие методы:
- Антибиотики для перорального применения.
 Важно пройти полный курс лечения, назначенный врачом, в ином случае существует высокий риск рецидива болезни.
Важно пройти полный курс лечения, назначенный врачом, в ином случае существует высокий риск рецидива болезни. - Местное применение антибиотиков – нанесение эритромициновой мази, Левомеколя или Левомицетина на воспаленные участки. Такая процедура выполняется несколько раз в сутки. Категорически запрещено применять повязку – это создает благоприятную среды для размножения бактерий.
- Протирание места поражения дезинфицирующими растворами. Может применяться зеленка, камфорный спирт и Фукрцин.
- По окончании лечения на протяжении нескольких недель следует протирать кожу в местах поражения спиртом.
- Соблюдение диеты, которое подразумевает исключение из рациона ребенка продуктов, содержащих сахар. Глюкоза питает бактерии и активизирует их размножение и распространение по организму. Важно обогатить рацион ребенка продуктами с высоким содержанием витамина С.
Для профилактики заболевания следите за ребенком и своевременно обрабатывайте дезинфицирующими растворами повреждения кожи и укусы. Приучайте малыша к гигиене и следите, чтобы он регулярно мыл руки, особенно после прогулок на улице.
Приучайте малыша к гигиене и следите, чтобы он регулярно мыл руки, особенно после прогулок на улице.
Импетиго – опасное и очень заразное заболевание, которое вызывает ухудшение самочувствия, появление гнойничковых высыпаний и зуда. Своевременная диагностика позволит оградить от распространения инфекции среди окружающих, а также снизит риск масштабного поражения кожи ребенка или вторичного инфицирования.
Импетиго (поверхностная пиодермия) — Симптомы, диагностика и лечение
Очень заразная и распространенная бактериальная инфекция кожи, которая обычно встречается у детей; основное внимание уделяется школам и игровым группам.
Заболевание обычно имеет стафилококковую или стрептококковую этиологию. Диагностика является клинической; бактериальные культуры кожи исследуют при распространенном заболевании или там, где существует риск распространения инфекции.
Кожа, которая была повреждена незначительными травмами или другими заболеваниями особенно восприимчива к инфекции.
Как правило, заканчивается спонтанно или с помощью локальных антисептиков.
Эффективны антибиотики для местного применения, но резистентность к ним может быть проблемой в некоторых регионах.
Могут потребоваться системные антибиотики; например, если инфекция наподдаётся местному лечению, если есть опасения по поводу осложнений (например, острая ревматическая лихорадка) или если подозревается более глубокая инфекция.
Импетиго является поверхностной инфекцией кожи и, как правило, вызывается Staphylococcus aureus и Streptococcus pyogenes. Оно имеет две формы: не буллезную и буллезную. Буллы являются заполненными жидкостью образованиями > 0,5 см в диаметре.
Небуллезное импетиго – наиболее распространенная форма (70% случаев).[1]Hartman-Adams H, Banvard C, Juckett G. Impetigo: diagnosis and treatment. Am Fam Physician. 2014 Aug 15;90(4):229-35.
https://www.aafp.org/afp/2014/0815/p229.html
http://www.ncbi.nlm.nih.gov/pubmed/25250996?tool=bestpractice.
Буллезное импетиго связано с инфекцией кожи Staphylococcus aureus. Повреждения происходят на неповрежденной коже.
Лечение импетиго в Санкт-Петербурге — клиника Россимед
В клинике «Россимед» ведет прием опытный врач-дерматолог. Мы используем современные методы диагностики и эффективные способы лечения кожных заболеваний.
Кожное заболевание, при котором поражаются поверхностные слои дермы стрептококковой или стафилококковой инфекцией, принято обозначать термином импетиго. Проявляется мелкой гнойничковой сыпью, покрывающей различные участки тела. Между тем в зависимости от типа возбудителя и течения заболевания места локализации прыщей и их размеры могут варьироваться.
Что это такое
Кожа выполняет несколько функций – защиту от воздействия окружающей среды, регуляцию метаболических процессов и теплообмен. Поражение патогенными микробами вызывает различные формы заболевания импетиго, лечение которого требует применения местных мазей. Между тем в тяжелых случаях возникает необходимость в комплексной терапии, которая включает использование антибиотиков в виде таблеток или уколов.
Заболевание является заразным и передается при личном контакте здоровых людей с инфицированными пациентами. Наблюдаются частые вспышки эпидемий в детских садах и в начальных классах школы. Однако не исключена возможность заражения взрослых.
Чаще подвержены инфицированию лица, посещающие сауны, душевые, бассейны или ранее перенесшие кожные заболевания. Ребенок может заразиться как при контакте с инфицированными пациентами, так и через предметы общего пользования, например, игрушки, полотенца, столовые приборы.
Причины
Возбудителем импетиго может стать золотистый стафилококк, который присутствует в организме 25-40% здоровых людей. Однако при нормальном функционировании иммунной системы заболеваний не вызывает и проявляется лишь при благоприятных условиях.
Однако при нормальном функционировании иммунной системы заболеваний не вызывает и проявляется лишь при благоприятных условиях.
Другой вид патогенных бактерий, которые вызывают развитие импетиго является гемолитический стрептококк. Он обитает преимущественно на слизистых оболочках и способно вызвать различные заболевания, например, ангину, рожистое воспаление и другие патологии.
Иногда инфицирование происходит обоими типами бактерий.
Основными причинами импетиго, к лечению которого следует приступить своевременно, является сниженный иммунитет. Однако болезнь часто встречается и у людей с повреждениями кожных покровов. Наличие ссадин, язвочек, микротрещин, порезов, царапин способствуют развитию заболевания.
Импетиго часто встречается у пациентов с сахарным диабетом, поскольку болезнь вызывает нарушения кровоснабжения кожи, что приводит к ее повреждению.
Кроме того, причинами импетиго становятся:
- Бритье некачественными приборами, которые способны травмировать эпидермис.

- Частое переохлаждение организма.
- Чрезмерная потливость.
- Недостаточная гигиеничность.
- Нарушение баланса кислотности кожи.
Кроме того, риск инфицирования повышается у людей, занятых на вредных производствах, где им приходится контактировать с химически агрессивными средами, пылью и загрязненным воздухом, техническими смазочными маслами, керосином, дегтем, бензином.
Еще одним источником развития импетиго становятся внутрибольничные инфекции, которые поражают тяжелых и послеоперационных пациентов.
А также вероятность заразиться возрастает в период беременности на фоне сниженного иммунитета.
Классификация импетиго
Медики выделяют несколько разновидностей заболевания, которые характеризуются типичными симптомами. Каждый тип вызывают определенные патогенные микроорганизмы или смешанные инфекции.
Импетиго у детей
У ребенка болезнь проявляется следующими симптомами:
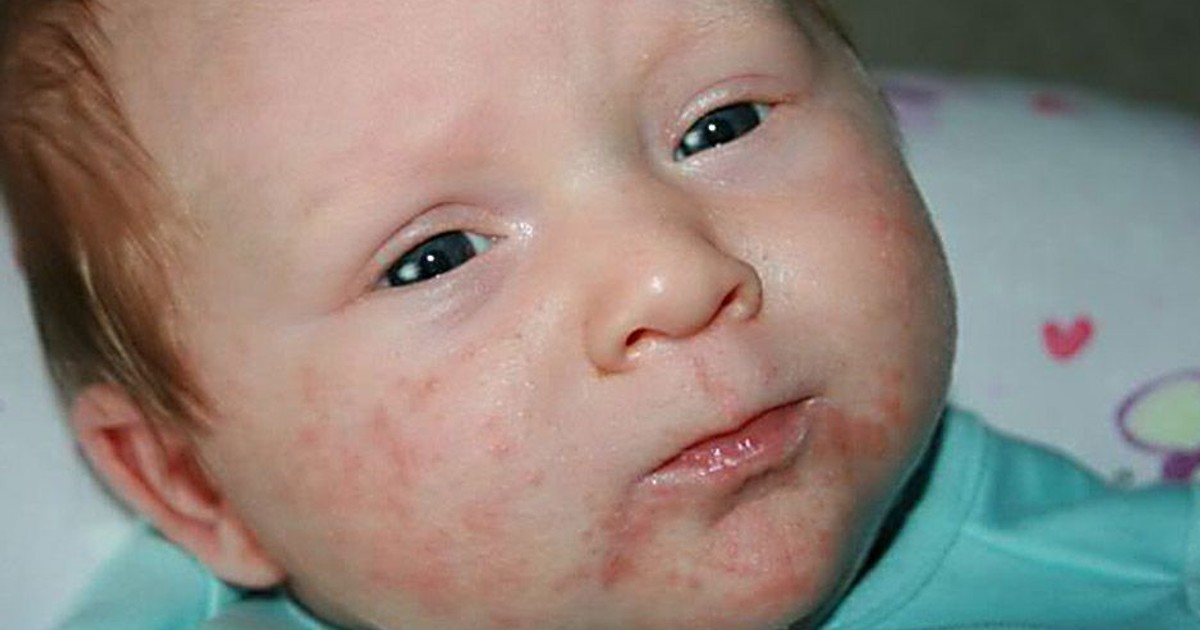
- На отдельных участках тела, в основном в области рта и носа, а также за ушами и на тыльной стороне ладошек отмечаются покраснения, которые перерастают в мелкие пузырьки с тонкой покрывной пленкой, которые лопаются, образуя эрозию.

- В кожных складках, в местах чаще подверженных опрелости также возникают очаги поражения.
- Иногда фликтены формируются на слизистых десен, что доставляет ребенку болезненные ощущения и дискомфорт.
- Инфекция может проникнуть в организм через порезы и ссадины, в результате укусов насекомых.
Если не лечить зараженных детей, то ее течение затянется на несколько недель. При адекватной терапии выздоровление наступает через 5 дней.
Клинические проявления
В зонах поражения образуется сыпь, состоящая из мелких пупсул, которые формируются в поверхностном слое эпидермиса. Пузырьки могут быть наполнены мутноватым или гнойным содержимым, иногда присутствует примесь крови.
Классифицируется заболевание по типу возбудителя.
Стрептококковое импетиго
Этот вид заболевания чаще поражает детей, подростков и женщин. Проявляется формированием покраснений, на которых в течение нескольких часов образуются первичные элементы – фликтены. Их размеры могут варьироваться в пределах от 2 до 10 мм. Пузырьки, появившиеся на коже, заполняются мутным или гнойным содержимым, а после вскрытия образуют корочки желтого или серого оттенка. Они отпадают, оставляя розоватые или депигментированные пятна.
Их размеры могут варьироваться в пределах от 2 до 10 мм. Пузырьки, появившиеся на коже, заполняются мутным или гнойным содержимым, а после вскрытия образуют корочки желтого или серого оттенка. Они отпадают, оставляя розоватые или депигментированные пятна.
При отсутствии адекватного лечения, единичные фликтены сливаются между собой, поражая значительные участки кожи.
Медики различают несколько видов стрептококкового импетиго.
Буллезное характеризуется появлением напряженных пузырей с мутным содержимым, которые чаще локализуются на кистях с тыльной стороны, реже встречаются на голенях и стопах. Их размеры могут достигать 2-3 см.
Панариций или импетиго ногтевого валика, развивается при неосторожном удалении кутикулы. В этом случае пузырь наполняется гноем, пульсирует и болит. Палец отекает и краснеет, иногда сопровождается повышением температуры и воспалением лимфатических узлов кисти.
Щелевидная форма имеет и другое название – ангулярный стоматит, который проявляется образованием линейных трещин, локализованных в уголках рта, на крыльях носа или возле наружной стороны глазной прорези.
Пациенты жалуются на зуд и боль в пораженных участках. Заражение возможно через предметы общего пользования, поцелуи. Сложнее и дольше лечится у пациентов с дефицитом витамина В, страдающих кариесом зубов, конъюнктивитом.
Существует еще один тип стрептококкового импетиго – кольцевидный. При этой форме фликтены чаще располагаются на голенях и стопах, а также возле ногтей. Они группируются в большие участки поражений, где происходит вскрытие и засыхание пузырьков, локализованных в центральной части, и образованием новых на периферии.
Стафилококковое импетиго
Этот вид заболевания иначе называют остеофолликулитом. Его возбудителем является золотистый стафилококк, который поражает волосяные луковицы. Местом дислокации пузырьков с гнойным содержимым чаще становится лицо и шея, реже на других участках тела.
Причиной является низкий иммунитет, повреждения целостности кожи, отсутствие должной гигиены, недостаточное питание, ранее перенесенные инфекции.
Вульгарное импетиго
Это стрептококковая инфекция, которая чаще поражает представительниц слабого пола, причем всех возрастов, а также лиц, страдающих заболеваниями сердечно-сосудистой системы, почек, печени. В группу риска входят люди, подверженные частым психоэмоциональным стрессам.
В группу риска входят люди, подверженные частым психоэмоциональным стрессам.
При этой форме сыпь располагается на шее, в затылочной области, на внутренних сгибах суставов.
Течение заболевания составляет от 8 до 15 дней. Сначала появляются пузырьки с гноем, затем происходит их вскрытие, после чего образуются корки, которые отпадают, не оставляя следов.
Диагностика
Определить ту или иную форму импетиго опытному дерматологу не составляет труда. Он осуществляет внешний осмотр пациента и собирает анамнез. Однако если возникают сомнения, то проводится исследование содержимого пузырьков в лабораторных условиях для установления возбудителя. С этой целью делается посев на питательную среду.
Еще одним методом диагностики является дермоскопия.
Для определения кислотности кожи применяется специальный аппарат со стеклянными электродами и цветовым индикатором.
На анализ берется и кровь пациента, что позволяет установить наличие воспалительного процесса по количеству лейкоцитов и реакции СОЭ. На основании полученных данных подбирается тактика терапии.
На основании полученных данных подбирается тактика терапии.
При легком течении импетиго лечение проводится в домашних условиях. Назначаются мази с содержанием антибиотиков. Тяжелые формы требуют комплексного подхода, который включает местное и внутреннее назначение антибактериальных препаратов и средств для поднятия иммунитета – витамины группы В и С, адаптогены.
Цены на услуги
| Услуги | Цена |
| Прием (осмотр, консультация) врача- дерматолога высшей категории/К.М.Н. первичный | 1200 |
| Прием (осмотр, консультация) врача- дерматолога высшей категории/к.м.н. повторный | 1000 |
| Взятие соскоба | 250 |
| Назначение индивидуального комплексного лечения (без стоимости препаратов) | 1000 |
| Прокол мочек ушей пистолетом | 800 |
| Прокол мочек уха (хряща,козелка) иглой | 1000 |
| Пирсинг пупка | 1500 |
| Пирсинг губы | 1000 |
| Пирсинг бровей (или языка) | 1500 |
| Пирсинг соска | 2000 |
| Пирсинг носа | 2000 |
| Стерильные серьги-украшения | 300 |
| Инструментальная диагностика на грибы (лампа ВУДУ) | 300 |
| Дерматоскопия | 200 |
Наши врачи
Врач дерматовенеролог.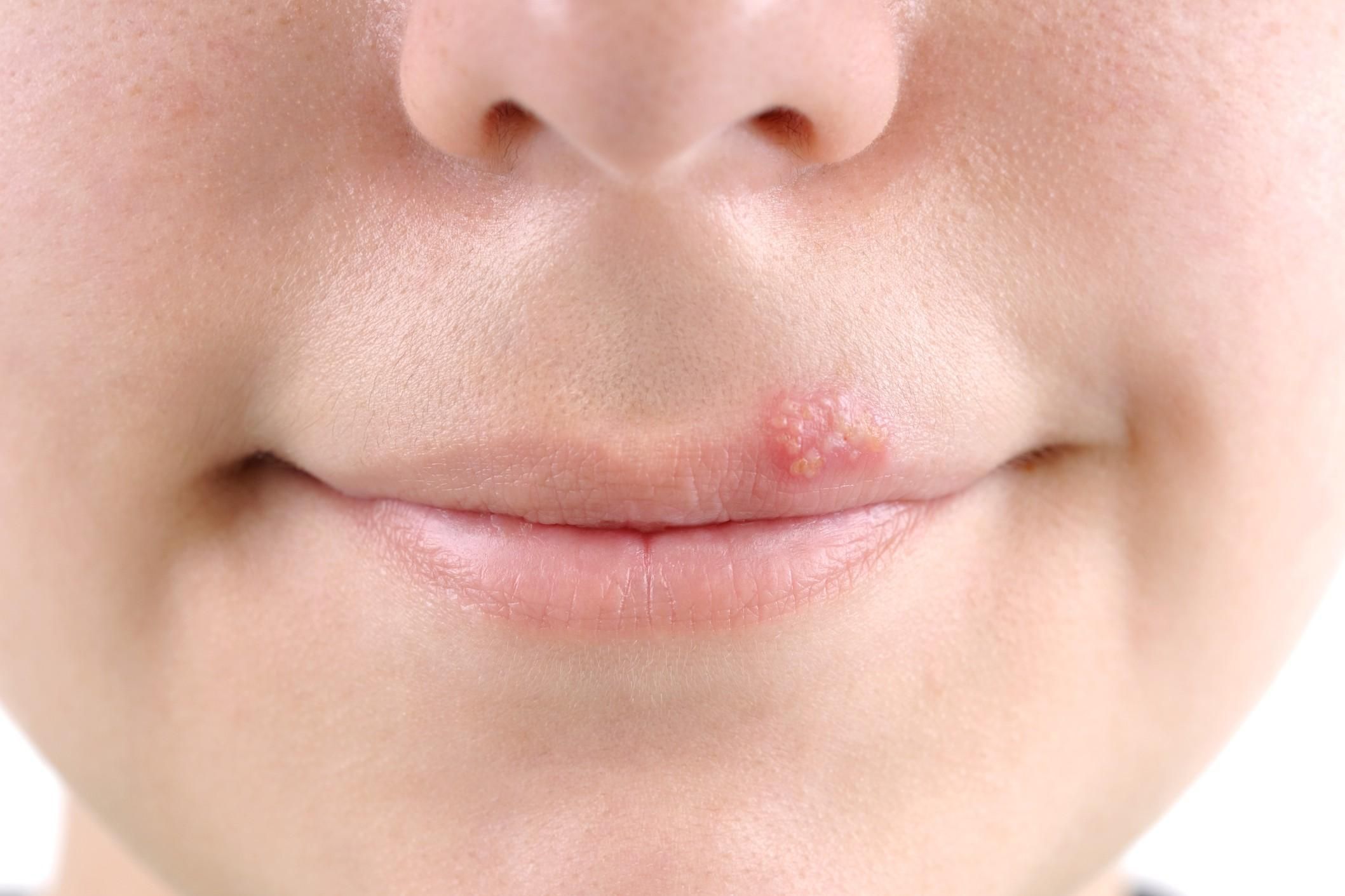
Импетиго: Причины,Симптомы,Осложнения | Doc.ua
Причины
На практике встречается не только обычное импетиго стрептококковое, но и импетиго вульгарное, которые отличаются характером проявления. Итак, сегодняшние факторы риска таковы:
- наличие заболевания в семье или близком окружении;
- теплые влажные условия – в частности, тропический или субтропический климат;
- недостаточное питание, вследствие которого возникает анемия;
- часто может встречаться летом или в сезон дождей;
- повреждение кожи или укусы насекомых;
- контактный дерматит;
- плохие гигиенические условия, эпидемии;
- может быть осложнением экземы, ветряной оспы, чесотки или педикулеза.
Симптомы
Симптомы импетиго: кожные высыпания появляются медленно или, наоборот, быстро и с широкой распространенностью. Первый характерный симптом – красные пятна, которые болезненные на ощупь, позже переходят в обычные безболезненные буллы.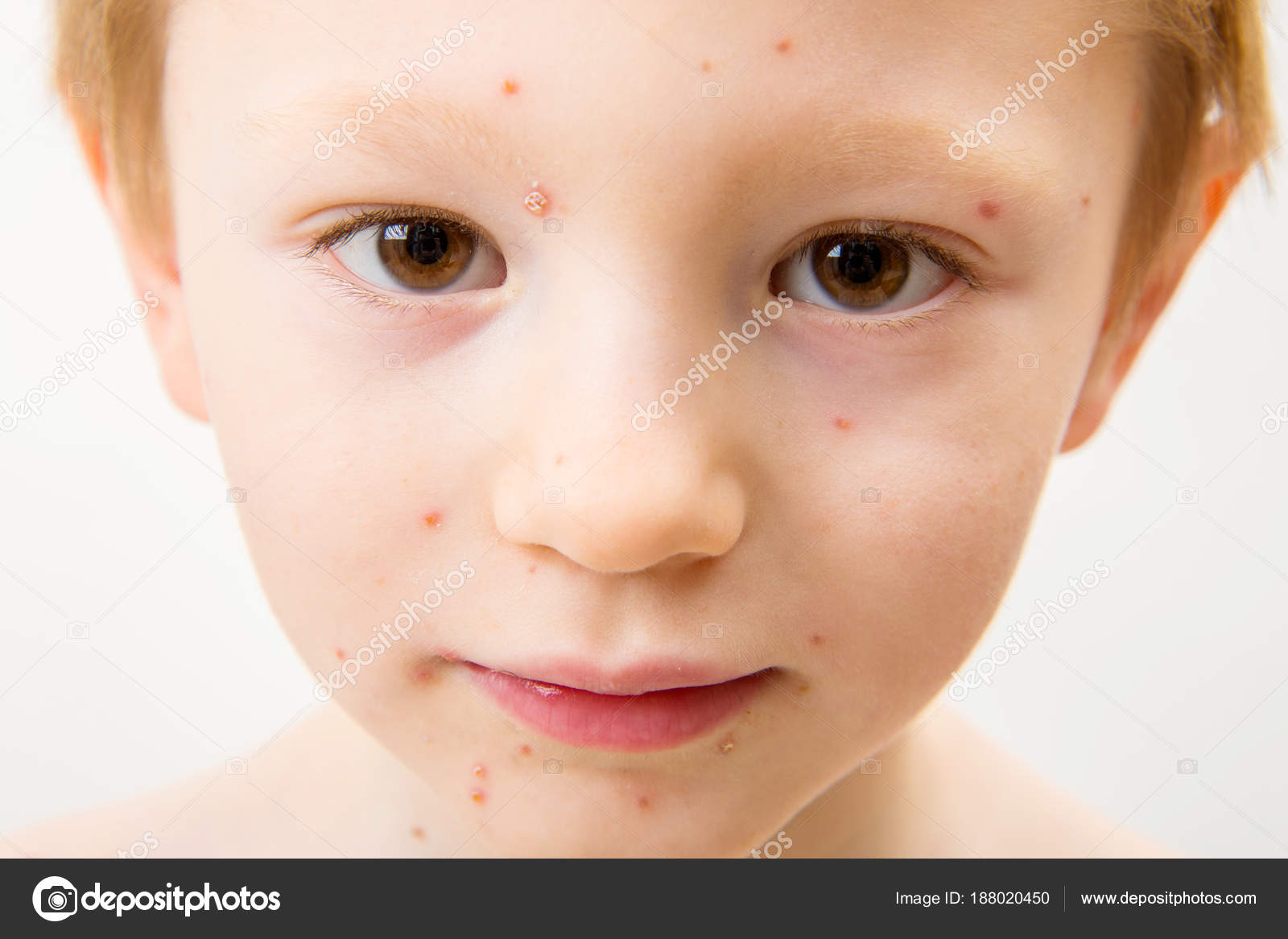
Наиболее распространенными является эктима (глубокие высыпания, сопровождающиеся лимфаденопатией) и буллезное импетиго. Первое возникает из-за стрептококков группы А или обычных стрептококков. Второе возбуждает золотистый стафилококк – для этого типа болезни характерно прогрессивное появление пузырей, но лимфаденопатии не наблюдаются. Также может встречаться и фолликулит – его возбудитель золотистый стафилококк, который поражает волосяные фолликулы.
Некоторые факторы могут провоцировать возникновение импетиго, среди таких можно выделить:
- укусы различных насекомых;
- герпес;
- ожоги;
- чесотка;
- ветряная оспа;
- эризипелоид;
- буллезный пемфигоид;
- экзематозные дерматиты;
- синдром Стивенса-Джонсона;
- дерматофития.

Лечение
Основное лечение импетиго должно быть направлено на очищение кожи и удаление корочек, для чего необходимо обмывать кожу несколько раз в день. Также не игнорировать правила личной гигиены, чтобы предотвратить возможное распространение сыпи.
Если высыпания не обильные, то длительность лечения составляет 7–10 дней – это зачастую небуллезная форма. А лечение более 10-ти дней осуществляется при буллезной форме. Наиболее распространенными препаратами являются:
- эритромицин – 4–6 приемов в день по разной дозировке для взрослых и детей;
- цефалоспорины первого поколения (цефалексин) – 4 раза в сутки по определенной дозе;
- для местного применения – мази три раза в сутки (Бактробан).
Особое внимание стоит уделить, когда имеет место импетиго у детей – изначально назначить местное применение мазей, если это небуллезная форма. В случае отсутствия эффекта около трех-пяти дней, назначают еще дополнительно прием антибиотиков.
В общем случае, лечение длится 7–10 дней, после чего возможно вполне удачное выздоровление.
Осложнения
Иногда возможны осложнения в виде сепсиса, эктимы, глубокого целлюлита, острого гломерулонефрита. Причем, даже лечение антибиотиками не всегда способно остановить течение гломерулонефрита.
Импетиго у детей – причины, симптомы и лечение всех видов болезни
Местный иммунитет малышей еще не сформирован, поэтому они сильнее подвержены бактериальным кожным инфекциям. Импетиго является очень распространенной дерматологической патологией в детских коллективах (детских садах, школах) и может стать эпидемией. Важно сразу приступить к лечению болезни, потому что она вызывает опасные осложнения.
Причины импетиго
Возбудители рассматриваемого заболевания – стафилококки и стрептококки. Они провоцируют импетиго у ребенка только при наличии повреждений эпидермиса. Даже поверхностные царапины, мелкие ранки и укусы кровососущих насекомых могут привести к проникновению бактерий в кожный покров и началу острого воспалительного процесса.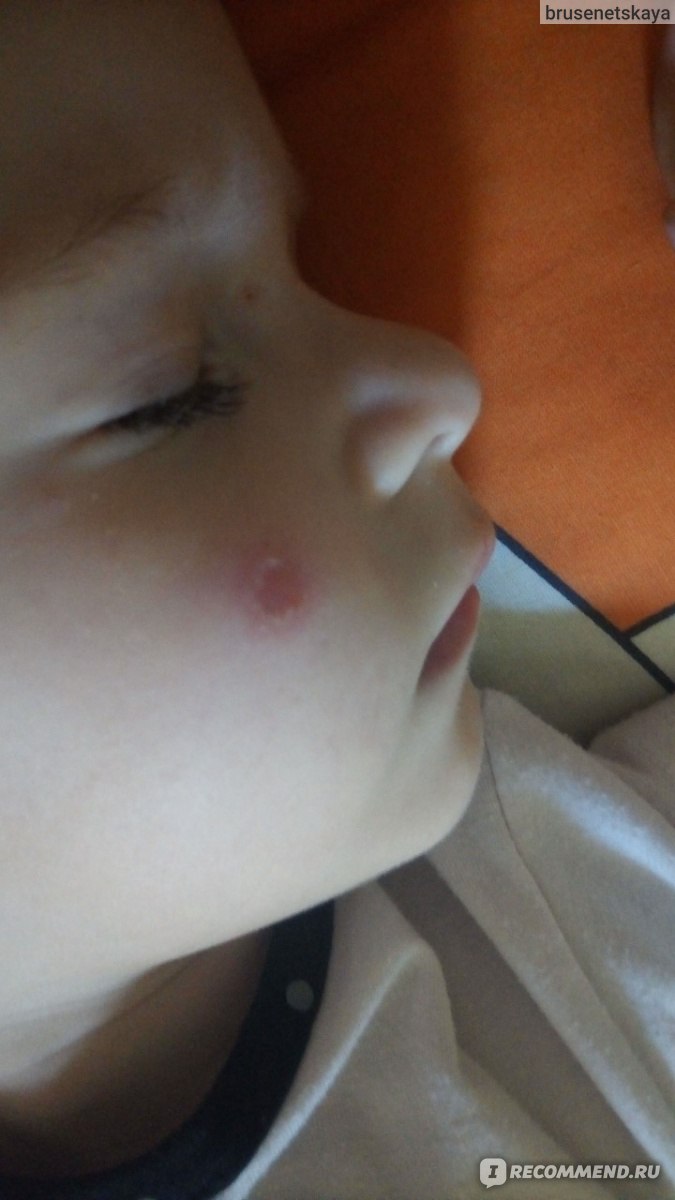
- расчесывание высыпаний;
- непосредственные контакты с инфицированным ребенком;
- использование общей одежды, игрушек, посуды и других предметов.
Предрасполагающие факторы к распространению инфекции:
- теплый и влажный воздух;
- микротравмы на коже;
- иммунологические нарушения;
- дефицит витаминов в организме;
- несоблюдение санитарно-гигиенических правил;
- дерматиты.
Импетиго у детей – симптомы
Клиническая картина описываемой патологии соответствует возбудителю инфекции и форме поражения кожного покрова. Родителям важно визуально знать все виды импетиго у ребенка, фото высыпаний при каждом типе болезни представлены ниже. Раннее выявление признаков бактериального заболевания и установление правильного диагноза обеспечивает максимальную эффективность лечения и предупреждает серьезные осложнения.
Стафилококковое импетиго
Синонимом этой формы инфекции является фолликулит.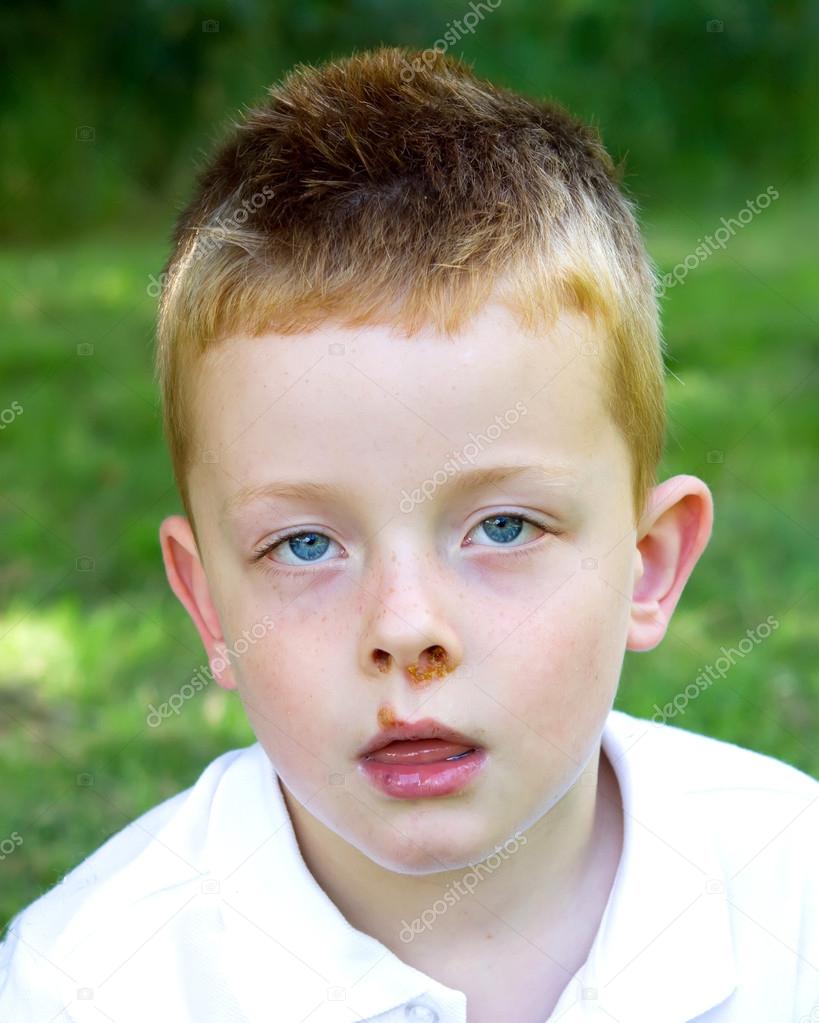 Указанный вид острого импетиго у детей характеризуется воспалением в устьях волос. Существует 2 формы фолликулита, при правильной терапии обе протекают легко. Визуально легко определить стафилококковое импетиго у детей – фото ниже соответствуют описанию типов данной болезни:
Указанный вид острого импетиго у детей характеризуется воспалением в устьях волос. Существует 2 формы фолликулита, при правильной терапии обе протекают легко. Визуально легко определить стафилококковое импетиго у детей – фото ниже соответствуют описанию типов данной болезни:
- Поверхностный. На коже появляются мелкие (до 2 мм) пузырьки с белым содержимым и розовым ареолом вокруг, эпидермис между ними не меняется. В течение 9-10 суток волдыри уменьшаются или вскрываются с истечением гноя. На их месте образуются желтые корочки, которые постепенно отпадают без следов.
- Глубокий. Сыпь выглядит как крупные красные узелки от 5 мм в диаметре. Кожа воспаленная, красная и отечная. Спустя 5-8 дней прыщи либо рассасываются, либо сильнее нагнаиваются. После разрешения и заживления таких высыпаний часто остаются рубцы.
Стрептококковое импетиго у детей
Представленный тип патологии развивается реже стафилококковой инфекции, примерно в 10% случаев.
- Классический (пузырный). На веках, реже других зонах лица, образуются маленькие поверхностные волдыри с прозрачным, мутным или розоватым содержимым. Они самостоятельно вскрываются и покрываются корочками, которые отпадают через 6-7 дней. Поврежденные зоны сначала имеют синевато-фиолетовую пигментацию.
- Сухая пиодермия или простой лишай. Кожа покрывается красными пятнами с выраженным шелушением на поверхности. Такое импетиго у детей может сопровождаться интенсивным зудом.
- Заеды. В уголках рта формируются множественные небольшие пузырьки с вязким содержимым. Они быстро лопаются, сменяясь щелевидной эрозией. Кровоточащие ранки в течение 2-3 часов покрываются плотной коркой, которая иногда трескается при открывании рта.
- Панариций. На околоногтевом валике в месте повреждения эпидермиса (прокол, заусенец) появляется фликтена (гнойник).
 После ее вскрытия открывается крупная эрозия с выделением стрептококкового содержимого.
После ее вскрытия открывается крупная эрозия с выделением стрептококкового содержимого.
Вульгарное импетиго у детей
Если возбудителями заболевания являются и стафилококки, и стрептококки, прогрессирует смешанная инфекция. Вульгарное импетиго выглядит как множественные пузырьки с гноем на коже лица. Реже высыпания обнаруживаются на конечностях и туловище. По мере вскрытия и заживления воспалительные элементы покрываются плотными и массивными корками. Без адекватной терапии стрепто-стафилококковое импетиго быстро распространяется на здоровые участки кожи. При обширном поражении воспаляются близлежащие лимфатические узлы, они становятся припухшими и болят.
Кольцевидное импетиго
Эта форма болезни в медицине называется цирцинарной. Она представляет собой один из типов стрептококкового импетиго у ребенка – фото ниже наглядно показывает, что сыпь выглядит идентично. Кольцевидная инфекция характеризуется слиянием гнойных пузырьков и образованием крупных волдырей.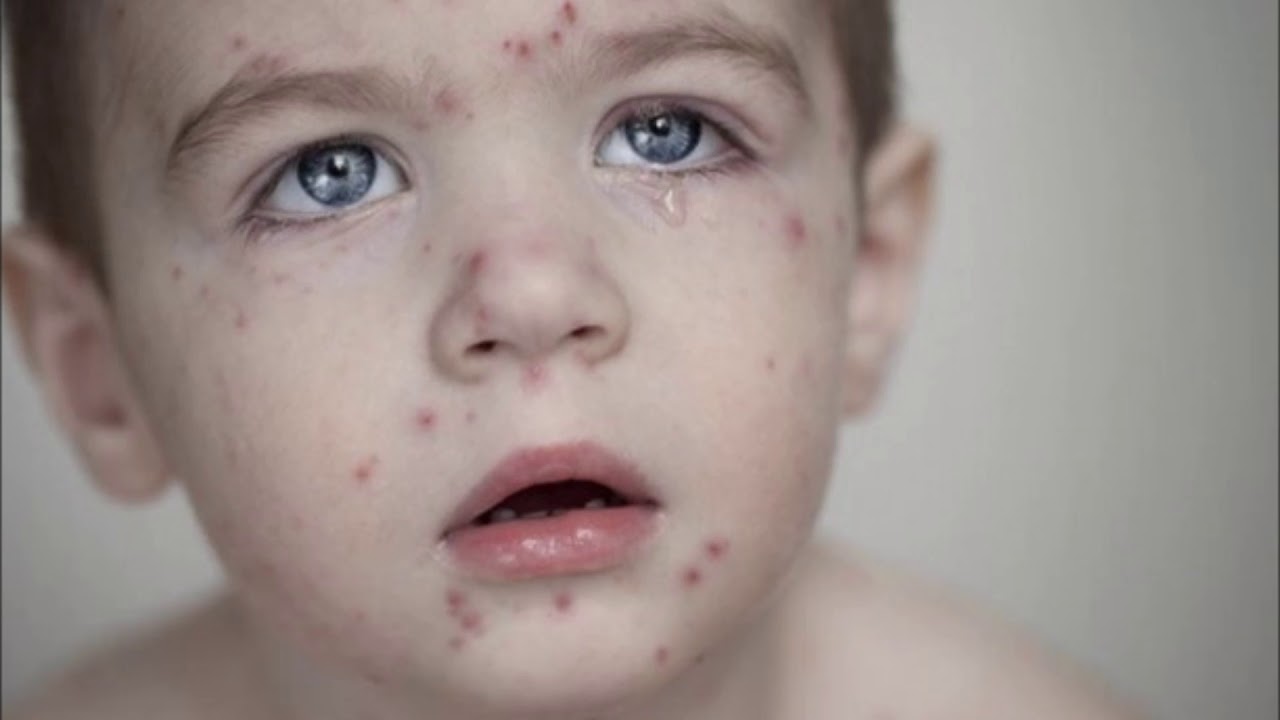 Течение цирцанарного импетиго аналогичное. После вскрытия прыщей и устранения их содержимого кожа покрывается желто-серыми корками, которые быстро усыхают и отпадают.
Течение цирцанарного импетиго аналогичное. После вскрытия прыщей и устранения их содержимого кожа покрывается желто-серыми корками, которые быстро усыхают и отпадают.
Буллезное импетиго у детей
Еще один тип стрептококковой дерматологической инфекции. Острое буллезное импетиго – это большие (от 2 см в диаметре) шаровидные пузыри с мутным экссудатом. В процессе развития патологии у ребенка может повыситься температура тела, воспаляются лимфоузлы, ощущается слабость и головная боль. Часто диагностируется рассматриваемое импетиго у маленьких детей на фоне дерматозов или нейродермитов. После вскрытия волдырей кожа покрывается толстой коркой, самостоятельно отпадающей за 1-2 недели.
Щелевидное импетиго у детей
Одним из вариантов недуга являются заеды. Щелевидное импетиго провоцируется стрептококками, часто инфекция дополнительно поражает складки век, ушей и крыльев носа. В указанных зонах образуются гнойные пузырьки, после вскрытия которых открываются эрозии. Такие язвы медленно заживают под формирующейся сухой корочкой. Иногда длительно протекает щелевидное импетиго у детей – лечение важно начинать сразу, в противном случае происходит постоянное самозаражение. Из-за этого инфекция распространяется на близлежащие слизистые – в ноздри, ротовую полость, конъюнктиву глаз.
Такие язвы медленно заживают под формирующейся сухой корочкой. Иногда длительно протекает щелевидное импетиго у детей – лечение важно начинать сразу, в противном случае происходит постоянное самозаражение. Из-за этого инфекция распространяется на близлежащие слизистые – в ноздри, ротовую полость, конъюнктиву глаз.
Как лечить импетиго у детей?
В большинстве ситуаций патология протекает легко, и терапия осуществляется амбулаторно. Корректное лечение импетиго включает общие мероприятия:
- ограничение контактов поврежденной кожи с водой;
- гипоаллергенная диета;
- обогащение рациона витаминами и минералами;
- строгое соблюдение санитарно-гигиенических норм;
- карантин.
Импетиго у детей – лечение, препараты
Медикаментозная терапия по стандарту предполагает использование только местных средств. Стафилококковое или стрептококковое импетиго у детей – лечение:
- Антисептическая обработка свежей сыпи. Гнойнички 2-3 раза в сутки протираются камфорным или салициловым спиртом.

- Противомикробная терапия. После дезинфекции на пораженную кожу 3-4 раза в день тонким слоем наносится антибактериальная мазь – эритромициновая, Колбиоцин, тетрациклиновая, гелиомициновая и другие.
- Превентивное лечение. Когда пузырьки вскрываются, необходимо предотвратить распространение инфекции. Для этого образовавшиеся ранки и эрозии сразу обрабатываются антисептиками, например, йодом, фурацилином, бриллиантовым зеленым и аналогичными растворами.
Системные медикаменты подключаются, если быстро прогрессирует и распространяется генерализованное импетиго – лечение антибиотиками проводится исключительно по назначению врача и под его присмотром. Используемые препараты:
- Оксациллин;
- Цефалексин;
- Эритромицин;
- Цефадроксил;
- Сумамед и другие.
Лечение импетиго народными средствами
Без местной антибактериальной терапии применять альтернативные рецепты нельзя. Такое лечение импетиго у детей неэффективно, оно допускается только в сочетании с консервативными методами. В противном случае инфекция будет распространяться на здоровые ткани и прогрессировать. При импетиго у детей лечение в домашних условиях заключается в употреблении натуральных витаминизированных напитков (морсы, компоты, отвар шиповника и сухофруктов), обработке кожи антисептическими травяными настоями или яблочным уксусом.
В противном случае инфекция будет распространяться на здоровые ткани и прогрессировать. При импетиго у детей лечение в домашних условиях заключается в употреблении натуральных витаминизированных напитков (морсы, компоты, отвар шиповника и сухофруктов), обработке кожи антисептическими травяными настоями или яблочным уксусом.
Местное средство от импетиго
Ингредиенты:
- ноготки календулы – 1 ст. ложка;
- цветки ромашки – 2 ст. ложки;
- дубовая кора – 2 ч. ложки;
- вода – 600-700 мл.
Приготовление, применение
- Смешать сухие измельченные травы.
- Залить их водой, прокипятить в течение 10 минут в эмалированной посуде.
- Настоять 1 час под крышкой.
- Хорошо процедить лекарство.
- Протирать кожу, пораженную импетиго, ватным тампоном, пропитанным полученным раствором.
- Повторять процедуру 3-6 раз в сутки.
ПИОДЕРМИИ У ДЕТЕЙ РАННЕГО ВОЗРАСТА | Зверькова Ф.
 А.
А.В статье рассмотрены вопросы этиологии и патогенеза пиодермий у детей раннего возраста. Подробно описаны клинические проявления различных инфекционных поражений кожи с акцентом на дифференциальную диагностику.
Приведены рекомендации по лечению больных детей и уходу за ними.
The paper deals with the etiology and pathogenesis of pyoderma in infants. It details the clinical manifestations of various skin infections with emphasis on their differential diagnosis. Recommendations how to treat ill children and how to nurse them are given.
Ф.А. Зверькова, доктор медж. наук, проф., специалист по детской дерматовенерологии, Санкт-Петербург.
F.A. Zverkova, professor, MD, expert in Pediatric Dermatology, Saint-Petersburg.
Среди инфекционных болезней кожи раннего детского возраста наиболее часто встречаются гнойные воспалительные заболевания — пиодермии. Они могут возникать под влиянием многих возбудителей (стафилококки, стрептококки, пневмококки, кишечная палочка, вульгарный протей, сибиреязвенная палочка и др. ), а к пиодермиям в узком смысле слова относятся заболевания, связанные с гноеродными кокками (стафилококки и стрептококки).
), а к пиодермиям в узком смысле слова относятся заболевания, связанные с гноеродными кокками (стафилококки и стрептококки).
По статистическим данным, пиодермии у детей встречаются часто (25 — 60% всех дерматозов). У детей они являются также обычным осложнением каждого кожного заболевания, сопровождающегося зудом и нарушением целостности эпидермиса.
Важными факторами, способствующими возникновению пиодермии, являются массивное инфицирование, вирулентность микробов, состояние иммунитета и наличие входных ворот для инфекции. Защитные механизмы у новорожденных и грудных детей несовершенны. Пассивный иммунитет против стафилококков выражен слабо, титр антитоксинов в крови низок. Региональные лимфатические узлы недостаточно реагируют на внедрение инфекции, ретикулоэндотелиальная система поглощает микроорганизмы, но медленно разрушает их. В первые месяцы жизни замедлены процессы синтеза иммунологически активных лимфоидных клеток (Т- и В-лимфоциты, макрофаги), что обусловлено недостаточным корригирующим влиянием вилочкой железы в развитии лимфоидной системы. Установлено, что IgG, получаемый через плаценту от матери, полностью исчезает из крови ребенка к 6 мес жизни. Последующее продуцирование иммуноглобулинов, особенно IgG и IgA, происходит медленно. Стафилококковый процесс протекает наиболее тяжело у новорожденных, так как дети до 42-го дня жизни не способны вырабатывать антитела.
Установлено, что IgG, получаемый через плаценту от матери, полностью исчезает из крови ребенка к 6 мес жизни. Последующее продуцирование иммуноглобулинов, особенно IgG и IgA, происходит медленно. Стафилококковый процесс протекает наиболее тяжело у новорожденных, так как дети до 42-го дня жизни не способны вырабатывать антитела.
Возможно антенатальное заражение плода, если женщина во время беременности переносит какое-либо стафилококковое заболевание или у нее имеются очаги хронической инфекции (кариозные зубы, хронический тонзиллит, сопровождающиеся бактериемией). Интранатальное инфицирование чаще наблюдается при патологических родах (затяжные, с длительным безводным промежутком или осложненные эндометритом), при наличии у рожениц урогенитальных заболеваний.
Важное значение в развитии пиодермий имеет патогенность возбудителей. В связи с широким распространением штаммов, устойчивых к антибиотикам, увеличивается число здоровых носителей патогенного стафилококка, особенно среди персонала родильных домов и больниц.
Существенное значение имеют анатомо-физиологические особенности кожи.
Незаконченность морфологической структуры кожи, нежность и рыхлость рогового слоя, непрочность связи эпидермиса и дермы вследствие слабости базальной мембраны и некоторой сглаженности сосочков дермы, прямое расположение протоков эккринных потовых желез и наличие полисахаридного комплекса в них, щелочная среда поверхности кожи и снижение ее защитных свойств, несовершенство процессов терморегуляции, повышенные влажность и абсорбционная способность кожи, лабильность коллоидно-осмотического состояния являются факторами, способствующими возникновению пиодермий у детей раннего возраста, особенно у новорожденных. Дополнительными условиями, способствующими развитию пиодермий, являются воздействие влаги, особенно теплой (испарение под пеленками с клеенкой, под толстой одеждой), мацерация кожи выделениями (пот, моча, слюна, выделения из носа), повреждения кожи при расчесывании из-за зуда (насекомые, зудящие дерматозы — экзема, нейродермит, строфулюс, крапивница, чесотка и др. ).
).
Контагиозность пиодермии невелика, но именно в детском возрасте встречаются наиболее заразные ее формы — эпидемический пемфигоид новорожденных и контагиозное импетиго. Частота пиодермий в раннем детском возрасте напрямую связана с недостатком личной гигиены людей, окружающих ребенка и непосредственно заботящихся о нем.
Пиодермии наиболее опасны в период новорожденности, так как для новорожденных характерны: 1) повышенная чувствительность к стафилококковой инфекции; 2) наклонность к генерализации инфекции, 3) развитие стафилококковой инфекции как на коже, так и в ряде других органов; 4) возможность развития сепсиса; 5) сохранение общей реакции организма при исчезновении изменений на коже. Диагностика сепсиса у таких детей затруднена, не во всех случаях наличие осложнений (отиты, пневмонии) помогает выявить или подтвердить сепсис. Кроме того, нет прямой связи между тяжестью кожных проявлений и сепсисом новорожденных, который может развиваться даже при единичных элементах высыпаний.
Клинические формы стафилодермий новорожденных
Везикулопустулез (перипориты) у новорожденных наблюдается довольно часто. Его появлению обычно предшествует потница, развитию которой способствует перегревание ребенка. Заболевание возникает с 3 — 5-го дня жизни или позже, иногда к концу периода новорожденности. Вначале появляется потница красная и кристаллическая, имеющая вид красных точечных пятен, возникающих из-за расширения сосудов вокруг пор эккринных потовых желез, и прозрачных пузырьков величиной до просяного зерна, располагающихся чаще на туловище.
Затем в складках кожи и на туловище, иногда на голове появляется белая потница — пузырьки, наполненные молочно-белым содержимым и расположенные на гиперемированном основании. Это и есть собственно стафилококковая пиодермия, называемая везикулопустулезом. Болезнь продолжается от 2 — 3 до 7 — 10 дней при своевременно начатом лечении и правильном хорошем уходе. Но эта поверхностная форма пиодермии опасна, так как инфекция легко распространяется на соседние участки и вглубь кожи. В редких случаях возможно гематогенное или лимфогенное распространение инфекции с поражением внутренних органов, костной системы, с развитием септикопиемии. У некоторых детей везикулопустулез возникает как проявление пупочного сепсиса или других форм общей стафилококковой инфекции. Среди стафилодермий новорожденных везикулопустулез встречается чаще всего и почти у 70% больных сочетается с множественными абсцессами, что указывает на общую сущность этих заболеваний, являющихся фазами единого патологического процесса.
В редких случаях возможно гематогенное или лимфогенное распространение инфекции с поражением внутренних органов, костной системы, с развитием септикопиемии. У некоторых детей везикулопустулез возникает как проявление пупочного сепсиса или других форм общей стафилококковой инфекции. Среди стафилодермий новорожденных везикулопустулез встречается чаще всего и почти у 70% больных сочетается с множественными абсцессами, что указывает на общую сущность этих заболеваний, являющихся фазами единого патологического процесса.
Множественные абсцессы (псевдофурункулез) появляются при распространении инфекции в глубину протоков эккринных потовых желез на 1-й, чаще на 2 — 4-й неделе жизни, иногда в возрасте от 1 — 2 до 4 — 6 мес и редко в возрасте от 6 мес до 1 года. На коже возникают инфильтраты в виде узлов величиной с горошину или немного больше (рис. 1) с отеком мягких тканей. Они труднее поддаются лечению, чем везикулопустулез, так как процесс развивается в толще кожи, захватывая всю эккринную потовую железу, организм медленнее освобождается от микробов, поэтому часто наблюдаются рецидивы. Начавшись на первом месяце жизни, заболевание при нерациональном лечении может продолжаться 2 — 3 мес и дольше, часто сопровождается нарушением общего состояния. Температура вначале субфебрильная, затем повышается до 38 — 39 °С. У детей ухудшается аппетит, нарастает бледность, масса тела начинает снижаться, появляется диспепсия, отмечаются умеренное увеличение печени и селезенки, интоксикация, гипотрофия. В периферической крови отмечаются лейкоцитоз с нейтрофилезом, анемия, СОЭ возрастает до 30 — 50 мм в час. В моче определяются белок, лейкоциты, эритроциты, зернистые и гиалиновые цилиндры. Развивается септицемия с пиемическими очагами в виде гнойного отита, флегмоны и обширных абсцессов кожи и подкожной клетчатки, абсцедирующей стафилококковой пневмонии с пиопневмотораксом и плевритом, гнойного менингита, остеомиелита, перитонита, заканчивающихся летально. Следует всегда учитывать, что у некоторых детей множественные абсцессы являются входными воротами для развития сепсиса. Поэтому дети, страдающие множественными абсцессами, подлежат госпитализации для проведения тщательного обследования и лечения.
Начавшись на первом месяце жизни, заболевание при нерациональном лечении может продолжаться 2 — 3 мес и дольше, часто сопровождается нарушением общего состояния. Температура вначале субфебрильная, затем повышается до 38 — 39 °С. У детей ухудшается аппетит, нарастает бледность, масса тела начинает снижаться, появляется диспепсия, отмечаются умеренное увеличение печени и селезенки, интоксикация, гипотрофия. В периферической крови отмечаются лейкоцитоз с нейтрофилезом, анемия, СОЭ возрастает до 30 — 50 мм в час. В моче определяются белок, лейкоциты, эритроциты, зернистые и гиалиновые цилиндры. Развивается септицемия с пиемическими очагами в виде гнойного отита, флегмоны и обширных абсцессов кожи и подкожной клетчатки, абсцедирующей стафилококковой пневмонии с пиопневмотораксом и плевритом, гнойного менингита, остеомиелита, перитонита, заканчивающихся летально. Следует всегда учитывать, что у некоторых детей множественные абсцессы являются входными воротами для развития сепсиса. Поэтому дети, страдающие множественными абсцессами, подлежат госпитализации для проведения тщательного обследования и лечения.
Эпидемическая пузырчатка новорожденных (пиококковый пемфигоид) — поверхностное гнойное поражение кожи, характеризующееся высыпанием поверхностных «вялых» пузырей (фликтены) величиной от горошины до лесного ореха, в местах которых отмечаются эрозии, окруженные остатками покрышки пузыря; корочки не образуются. После эпителизации эрозий видны пигментные пятна, исчезающие через 10 — 15 дней. Период высыпаний длится от нескольких дней до 2 — 3 нед. При тяжелых формах заболевания число пузырей велико и они более крупные. Поражения локализуются в области живота, конечностей, спины, кожных складок.
Иногда может развиваться септикопиемия. У 50 — 70% больных наблюдается повышение температуры до 37,5 — 38,0 °С. В анализе крови — умеренный лейкоцитоз, нейтрофилез, повышение СОЭ.
Заболевание очень контагиозно для новорожденных детей. В палате новорожденных оно может поражать многих детей, так как инфекция легко передается через руки обслуживающего персонала, через белье и предметы ухода. Больных детей следует изолировать от здоровых.
Больных детей следует изолировать от здоровых.
Дифференциальный диагноз нужно проводить с сифилитической пузырчаткой и наследственным эпидермолизом. При сифилитической пузырчатке пузыри расположены на инфильтрированном основании кожи преимущественно в области ладоней и подошв и окружены буровато-красным воспалительным венчиком. Выявляются и другие характерные для врожденного сифилиса признаки (специфический ринит и папулы, гепатоспленомегалия, остеохондриты, положительные серологические реакции крови). При буллезном эпидермолизе пузыри появляются сразу после рождения на местах, подвергающихся трению, чаще на конечностях. При дистрофических формах наследственного эпидермолиза на местах пузырей остается рубцовая атрофия, пузыри часто имеются на слизистых оболочках. После пиококкового пемфигоида атрофии не бывает.
Эксфолиативный дерматит Риттера появляется после 5 — 7-го дня жизни, иногда раньше, вызывается стафилококком II фаговой группы, фаготипом 71 или 55/71, является самой тяжелой формой поражения кожи при стафилококковой инфекции новорожденных и рассматривается как злокачественная разновидность пиококкового пемфигоида. На связь этих заболеваний указывают клинические и эпидемиологические данные. Заболевание начинается с появления красноты, трещин, слущивания эпидермиса вокруг рта или около пупка, что напоминает ожог II степени (рис. 2). Процесс быстро, обычно за 6 — 12 ч, распространяется на все тело. Иногда болезнь начинается с появления пузырей (как при пемфигоиде, которые быстро увеличиваются в размерах и сливаются; разрываясь, они оставляют обнаженную) от эпидермиса дерму. При малейшем прикосновении происходит отхождение эпидермиса, а если потянуть за свисающие остатки пузыря, то эпидермис сползает как чулок или перчатка — положительный симптом Никольского. После заживления рубцов не остается. Общее состояние больных тяжелое: высокая температура (38,0 — 39,0 °С), поражение слизистых оболочек, висцеральных органов (пневмония, отиты, абсцессы, флегмоны, пиелонефрит). Выявляются гипопротеинемия, диспротеинемия, анемия, лейкоцитоз, повышается СОЭ. В последние годы наблюдается более легкое и доброкачественное течение эксфолиативного дерматита в виде «абортивной формы» с пластинчатым шелушением и слабовыраженной гиперемией кожи, без образования эрозий.
На связь этих заболеваний указывают клинические и эпидемиологические данные. Заболевание начинается с появления красноты, трещин, слущивания эпидермиса вокруг рта или около пупка, что напоминает ожог II степени (рис. 2). Процесс быстро, обычно за 6 — 12 ч, распространяется на все тело. Иногда болезнь начинается с появления пузырей (как при пемфигоиде, которые быстро увеличиваются в размерах и сливаются; разрываясь, они оставляют обнаженную) от эпидермиса дерму. При малейшем прикосновении происходит отхождение эпидермиса, а если потянуть за свисающие остатки пузыря, то эпидермис сползает как чулок или перчатка — положительный симптом Никольского. После заживления рубцов не остается. Общее состояние больных тяжелое: высокая температура (38,0 — 39,0 °С), поражение слизистых оболочек, висцеральных органов (пневмония, отиты, абсцессы, флегмоны, пиелонефрит). Выявляются гипопротеинемия, диспротеинемия, анемия, лейкоцитоз, повышается СОЭ. В последние годы наблюдается более легкое и доброкачественное течение эксфолиативного дерматита в виде «абортивной формы» с пластинчатым шелушением и слабовыраженной гиперемией кожи, без образования эрозий. Летальность резко снизилась до 50 — 70%, но прогноз продолжает оставаться серьезным.
Летальность резко снизилась до 50 — 70%, но прогноз продолжает оставаться серьезным.
Эксфолиативный дерматит необходимо дифференцировать с десквамативной эритродермией и врожденным ихтиозом, а также с токсическим эпидермальным некролизисом Лайелла. В отличие от эксфолиативного дерматита при врожденном ихтиозе уже при рождении ребенка отмечаются эритродермия, симптом «коллодийной пленки» с последующим образованием крупнопластинчатого шелушения, трещин в складках кожи, наличие ряда дистрофий: эктропион век, деформация ушных раковин, «рыбий рот». При десквамативной эритродермии отсутствуют деформации, отмечается шелушение в пределах рогового слоя без обнажения дермы, дерматоз возникает чаще к концу 1-го месяца жизни.
Симптом Никольского при врожденном ихтиозе и при десквамативной эритродермии отрицателен.
Тяжелая форма эксфолиативного дерматита имеет большое сходство с токсическим эпидермальным некролизисом (ТЭН) Лайелла, возникающим из-за повышенной чувствительности к различным лекарствам (антибиотики, сульфаниламиды, барбитураты, анальгетики, противотуберкулезные препараты и др. ), особенно при использовании так называемых медикаментозных коктейлей.
), особенно при использовании так называемых медикаментозных коктейлей.
У детей в возрасте от 1 мес до 5 лет возможно развитие стафилококкового синдрома обожженной кожи. Клиническая картина кожи при нем соответствует болезни Риттера. Этот синдром связан с проникновением в организм ребенка стафилококка, относящегося к фаговой группе II, который вырабатывает особый токсин, вызывающий отслойку эпидермиса под зернистым слоем. При медикаментозном ТЭН поражаются более глубокие слои эпидермиса с вовлечением его базального слоя.
Рис. 1. Множественные абсцессы.
Весьма опасным для новорожденных с точки зрения прогноза является рожистое воспаление, представляющее собой острое рецидивирующее стрептококковое заболевание кожи и подкожной клетчатки. Инкубационный период длится от нескольких часов до 2 дней. Источником инфекции являются медицинский персонал и матери, страдающие стрептококковыми заболеваниями, в том числе ангинами. Входными воротами инфекции у новорожденных чаще всего служит пупочная ранка, реже — область гениталий и анального отверстия. Возможно проникновение стрептококка в кожу и гематогенным путем из очага инфекции на коже или со слизистых оболочек полости рта и носа. При развитии рожи у новорожденных появляется пятно розово-красного цвета (эритематозная форма) с нерезкими границами, плотное, теплое на ощупь, с выраженным воспалительным отеком и инфильтрацией дермы и подкожной жировой клетчатки.
Возможно проникновение стрептококка в кожу и гематогенным путем из очага инфекции на коже или со слизистых оболочек полости рта и носа. При развитии рожи у новорожденных появляется пятно розово-красного цвета (эритематозная форма) с нерезкими границами, плотное, теплое на ощупь, с выраженным воспалительным отеком и инфильтрацией дермы и подкожной жировой клетчатки.
Рис. 2. Эксфолиативный дерматит Риттера.
Воспалительные явления быстро распространяются на нижнюю часть живота, область гениталий, нижние конечности, грудь, спину, реже на лицо. Из-за большой склонности к миграции у новорожденных рожу называют «бродячей» или «путешествующей». Общее состояние тяжелое, температура 39,0 — 40,0°С, нарастает интоксикация, отмечаются вялость, частые срыгивания, рвоты, тахикардия, ребенок отказывается от груди, развиваются септические осложнения в виде гнойного отита, бронхопневмонии, пиелонефрита, перитонита, гепатита, менингита (при роже лица).
У ослабленных детей в самом начале болезни температура может быть нормальной или субфебрильной (37,1 — 37,3°С), а у недоношенных с гипотрофией наблюдается даже гипотермия.
Рис. 3. Папулоэрозивная стрептодермия.
Очень тяжелое течение отмечается при гангренозной роже, обусловленной вторичным инфицированием (симбиоз Венсана, синегнойная палочка).
Встречаются и другие разновидности рожи: везикулезная, буллезная, гангренозная.
Для профилактики рецидивов рожи необходимо устранять предрасполагающие факторы: трещины на коже, травмы, расчесы, нагноительные процессы и т. п.
Прогноз у новорожденных и детей раннего возраста при роже тяжелый.
Папулоэрозивная стрептодермия (сифилоподобное импетиго, пеленочный дерматит) появляется у грудных детей, часто в период новорожденности, и не встречается в более старших возрастных группах. Чаще болеют дети хорошего питания, за которыми нет достаточного ухода. Кожа раздражается и мацерируется под воздействием мочи и кала, особенно при жидком стуле или при использовании непромокаемого белья, мешающего испарению.
Заболеванию способствует раздражение кожи различными синтетическими стиральными порошками, содержащими препараты хлора, сильные щелочи и другие химические вещества для стирки пеленок, которые иногда недостаточно хорошо выполаскиваются. Особое значение имеет раздражающее действие аммиака, образующегося при накапливании в пеленках мочи. Кожа раздражается также при ацидозе у детей с цветущим рахитом, когда в моче увеличивается содержание аммиака. В результате этих химических и механических раздражений создаются благоприятные условия для проникновения и жизнедеятельности стрептококков и патогенных стафилококков.
Особое значение имеет раздражающее действие аммиака, образующегося при накапливании в пеленках мочи. Кожа раздражается также при ацидозе у детей с цветущим рахитом, когда в моче увеличивается содержание аммиака. В результате этих химических и механических раздражений создаются благоприятные условия для проникновения и жизнедеятельности стрептококков и патогенных стафилококков.
В области ягодиц, бедер, промежности, мошонки появляются плотные папулы синюшно-красного цвета величиной с горошину, окруженные островоспалительным венчиком (рис. 3). На поверхности папул возникают фликтены, затем — эрозии, корочки. Элементы сыпи имеют сходство с сифилитическими папулами, но отличаются от них отсутствием характерных для сифилиса изменений на слизистых оболочках, наличием по периферии папул ободка отслаивающегося рогового слоя. Результаты исследований на бледную трепонему с высыпных элементов и серологические реакции крови отрицательны.
Лечение пиодермии
Лечение сводится к назначению антибактериальных средств, затем препаратов, повышающих защитные силы и корригирующих обменные нарушения и функциональные расстройства организма. Необходимы рациональный уход и правильное питание. Целесообразнее всего материнское грудное вскармливание, при гипогалактии следует использовать донорское женское молоко либо питательные смеси.
Необходимы рациональный уход и правильное питание. Целесообразнее всего материнское грудное вскармливание, при гипогалактии следует использовать донорское женское молоко либо питательные смеси.
При распространенных поражениях кожи с выраженными нарушениями общего состояния (повышение температуры, снижение массы тела, осложнения в виде отита, пневмонии, особенно абсцедирующей с пиопневмотораксом и плевритом стафилококковой этиологии, стафилококковые энтероколиты) необходимо комплексное лечение, даже если процесс на коже имеет ограниченный характер.
Это особенно важно при таком тяжелом заболевании новорожденных, как рожа. С учетом чувствительности выделенных штаммов возбудителей обязательно назначают антибиотики: полусинтетические пенициллины (метициллин, оксациллин, диклоксациллин), устойчивые к пенициллиназе, либо антибиотики резерва (цепорин, цефазолин, гентамицина сульфат, амоксиклав, линкомицин и др.). Антибиотики вводят внутримышечно в 3 — 4 приема, продолжительность лечения зависит от общего состояния ребенка. Применяют гамма-глобулин (2 — 6 инъекций), вливания антистафилококковой плазмы по 5 — 8 мл на 1 кг массы тела, не менее 3 вливаний с 2 — 3-дневным интервалом. Для борьбы с токсикозом и коррекции кислотно-основного и водно-солевого гомеостаза внутривенно вводят 20% раствор глюкозы, гемодез, альбумин, плазму, полиглюкин. При упорных диспепсических явлениях в связи со стафилококковым поражением кишечника применяют лактобактерин, бифидум-бактерин, наринэ. Используется комплекс витаминов А, С, группы В. Детям в возрасте старше 3 мес при рецидивирующих множественных абсцессах назначают инъекции стафилококкового анатоксина.
Применяют гамма-глобулин (2 — 6 инъекций), вливания антистафилококковой плазмы по 5 — 8 мл на 1 кг массы тела, не менее 3 вливаний с 2 — 3-дневным интервалом. Для борьбы с токсикозом и коррекции кислотно-основного и водно-солевого гомеостаза внутривенно вводят 20% раствор глюкозы, гемодез, альбумин, плазму, полиглюкин. При упорных диспепсических явлениях в связи со стафилококковым поражением кишечника применяют лактобактерин, бифидум-бактерин, наринэ. Используется комплекс витаминов А, С, группы В. Детям в возрасте старше 3 мес при рецидивирующих множественных абсцессах назначают инъекции стафилококкового анатоксина.
При хорошем общем состоянии ребенка, нормальной температуре, удовлетворительном заживлении пупочной ранки, при небольшом количестве высыпаний типа везикулопустулеза можно ограничиться наружным лечением. Между тем при пемфигоиде новорожденных, даже при единичных элементах и хорошем общем состоянии, необходимо назначение антибиотиков из-за высокой контагиозности этого заболевания.
Важное значение имеет проведение рационального наружного лечения. Элементы везикулопустулеза и пемфигоида следует вскрывать стерильной иглой и смазывать 2 — 3 раза в день 2% спиртовым или водным раствором анилиновых красителей (бриллиантовый зеленый, метиленовый синий), затем используют присыпку, содержащую 5 — 10% окиси цинка с тальком, мазь бактробан. Множественные абсцессы систематически вскрывают скальпелем, после чего кожу смазывают 1 — 2% растворами анилиновых красителей. Для рассасывания абсцессов в области туловища и конечностей используется электрическое поле УВЧ (5 — 8 сеансов), после этого — общее УФО (15 — 20 сеансов). При эксфолиативном дерматите новорожденных помещают в кувезы или под специальные каркасы с электролампами внутри для поддержания постоянной температуры 22 — 24 °С.
Свисающие остатки эпидермиса осторожно удаляют стерильными ножницами.
Участки непораженной кожи смазывают 1 — 2% водными растворами анилиновых красителей и применяют тальковую присыпку с 5% окиси цинка. Белье должно быть стерильным. В боксе, где находится ребенок, включают бактерицидные лампы.
Белье должно быть стерильным. В боксе, где находится ребенок, включают бактерицидные лампы.
Такое же лечение проводят при стафилококковом синдроме обожженной кожи. При роже наружное лечение не применяют. Папулоэрозивная стрептодермия быстро угасает при правильном уходе и наружной дезинфицирующей терапии.
Мыть грудных детей, страдающих пиодермией, во избежание аутоинокуляции нужно с большой осторожностью. Если позволяет общее состояние ребенка, то целесообразнее применять ежедневные ванны со слабым раствором (бледно-розового цвета) калия перманганата.
Литература:
1. Зверькова Ф.А. Болезни кожи детей раннего возраста. — Санкт-Петербург — Сотис, 1994.
2. Скрипкин Ю.К., Машкиллейсон А.Л., Шарапова Г.Я. Кожные и венерические болезни. — М.: Медицина, 1995.
.
Стрептодермия — НЦЗД
Стрептодермия (импетиго) – распространенное инфекционное заболевание кожи, которое часто встречается в детском возрасте.
Детская кожа имеет ряд особенностей, прежде всего, она более тонкая, ее защитная функция еще не полностью сформирована. В связи с чем, в детском возрасте часто происходит заражение стрептодермией при тесном контакте детей (в детских садах, школах), при пользовании общими бытовыми предметами (полотенца, посуда, столовые приборы, игрушки), посещении бассейнов. В летний период развитию заболевания способствуют частые микротравмы кожи: укусы, царапины, а также повышенные температура и влажность воздуха; в осеннее-зимний период стрептодермия может появиться на фоне течения острой респираторной инфекции, сопровождающейся насморком, после которого на коже носа, верхней губы появляются инфекционные очаги. Часто стрептодермией осложняются многие зудящие заболевания, например, атопический дерматит.
Возбудителем инфекции являются патогенные микроорганизмы, стрептококки, при смешанной инфекции — стафилококки, которые, попадая на кожный покров ребенка, способствуют появлению характерных симптомов.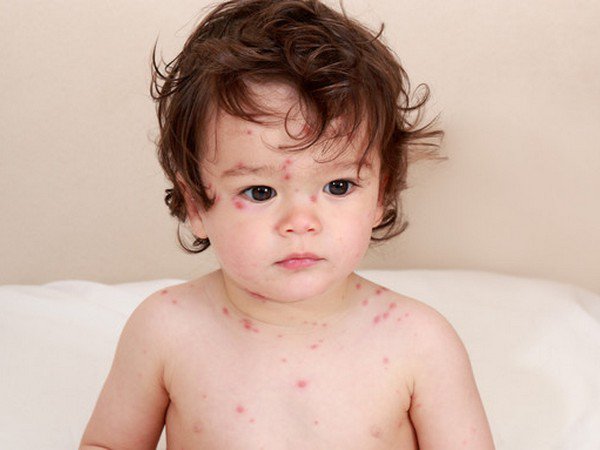
Клиническая картина стрептодермии.
Заболевание начинается с появления очага покраснения кожи, на фоне которого в течение нескольких часов формируются вялые пузырьки размером, чаще всего, несколько миллиметров с мутным содержимым. В течение суток пузырьки вскрываются, их содержимое ссыхается с образованием, так называемых «медовых» корок. Характерным признаком заболевания является быстрый периферический рост таких очагов с формированием обширных зон поражения и наличием отсевов на других участках кожи.
Общее состояние в большинстве случаев не меняется, но возможно, особенно у детей раннего возраста, повышение температуры тела, появления вялости, недомогания, увеличения регионарных лимфатических узлов, изменений в клиническом анализе крови и мочи.
Основными этапами лечебного процесса являются:
- Строгий водоохранный режим.
- Назначение анилиновых красителей (раствор бриллиантовой зелени, фукарцина), которые оказывают подсушивающее и антисептическое действие.

- И главное – это применение наружных антибактериальных препаратов.
Оценивая возраст и общее состояние ребенка, распространенность кожного процесса, длительность заболевания, изменения в лабораторных показателях, к наружному лечению врач может присоединить антибактериальные препараты для приема внутрь.
При правильной диагностике неосложненных случаев стрептодермии весь курс терапии занимает 7-10 дней, в то время как, при несвоевременном лечении возможно развитие таких серьезных осложнений, как поражение почек и сердца.
Частые эпизоды стрептодермии, которые могут свидетельствовать о наличии иммунодефицитного состояния или присутствия очага хронической инфекции в организме, требуют комплексного обследования и лечения ребенка, которое возможно провести в отделении дневного дерматологического стационара нашего института.
До лечения
Через 7 дней после лечения
До лечения
Через 7 дней после лечения
Импетиго: диагностика и лечение — Американский семейный врач
1. Браун Дж.,
Шрайнер Д.Л.,
Шварц Р.А.,
Janniger CK.
Импетиго: обновление. Инт Дж Дерматол .
2003; 42 (4): 251–255 ….
Браун Дж.,
Шрайнер Д.Л.,
Шварц Р.А.,
Janniger CK.
Импетиго: обновление. Инт Дж Дерматол .
2003; 42 (4): 251–255 ….
2. Feaster T, Певица JI. Местные методы лечения импетиго. Скорая педиатрическая помощь . 2010; 26 (3): 222–227, викторина 228–231.
3. МакКейг Л.Ф., Макдональдс ЛК, Мандал S, Джерниган ДБ. Инфекции кожи и мягких тканей, ассоциированные с Staphylococcus aureus, в амбулаторной помощи. Emerg Infect Dis . 2006. 12 (11): 1715–1723.
4. Коул С., Газвуд Дж. Диагностика и лечение импетиго. Am Fam Врач . 2007. 75 (6): 859–864.
5. Hochedez P, Канестри А, Лексо М, Валин Н, Брикайр Ф, Коумес Э. Инфекции кожи и мягких тканей у возвращающихся путешественников. Ам Дж. Троп Мед Хиг . 2009. 80 (3): 431–434.
6. Бангерт С,
Леви М,
Hebert AA. Бактериальная резистентность и тенденции лечения импетиго: обзор. Педиатр дерматол .
2012. 29 (3): 243–248.
Бактериальная резистентность и тенденции лечения импетиго: обзор. Педиатр дерматол .
2012. 29 (3): 243–248.
7. Любы ИП, Агбоатвалла М, Фейкин Д.Р., и другие. Влияние мытья рук на здоровье детей: рандомизированное контролируемое исследование. Ланцет . 2005. 366 (9481): 225–233.
8. Конинг С, ван дер Санде Р., Верхаген А.П., и другие. Вмешательства при импетиго. Кокрановская база данных Syst Rev .2012; (1): CD003261.
9. Амагай М, Ямагути Т, Ханакава Y, Нисифудзи К., Сугай М, Стэнли-младший. Стафилококковый эксфолиативный токсин B специфически расщепляет десмоглеин 1. J Invest Dermatol . 2002. 118 (5): 845–850.
10. Hsu S, Halmi BH. Импетиго Бокхарта: осложнение использования водяной кровати. Инт Дж Дерматол . 1999. 38 (10): 769–770.
11. Джордж А,
Рубин Г.
Систематический обзор и метаанализ методов лечения импетиго. Br J Gen Pract .
2003. 53 (491): 480–487.
Джордж А,
Рубин Г.
Систематический обзор и метаанализ методов лечения импетиго. Br J Gen Pract .
2003. 53 (491): 480–487.
12. Сильверберг N, Блок S. Неосложненные инфекции кожи и кожных структур у детей: диагностика и текущие варианты лечения в США. Clin Pediatr (Phila) . 2008. 47 (3): 211–219.
13. Ильяс М, Толаймат А. Изменяющаяся эпидемиология острого постстрептококкового гломерулонефрита в Северо-Восточной Флориде: сравнительное исследование. Педиатр Нефрол .2008. 23 (7): 1101–1106.
14. Вайнберг Дж. М., Tyring SK. Ретапамулин: антибактериальное средство с новым механизмом действия в эпоху возникновения резистентности к Staphylococcus aureus. J Лекарства Дерматол . 2010. 9 (10): 1198–1204.
15. Стивенс Д.Л.,
Бисно AL,
Камеры ВЧ,
и другие.;
Американское общество инфекционных болезней. Практические рекомендации по диагностике и лечению инфекций кожи и мягких тканей [опубликованные исправления появляются в Clin Infect Dis.2006; 42 (8): 1219 и Clin Infect Dis. 2005; 41 (12): 1830]. Clin Infect Dis .
2005. 41 (10): 1373–1406.
Практические рекомендации по диагностике и лечению инфекций кожи и мягких тканей [опубликованные исправления появляются в Clin Infect Dis.2006; 42 (8): 1219 и Clin Infect Dis. 2005; 41 (12): 1830]. Clin Infect Dis .
2005. 41 (10): 1373–1406.
16. Бисно AL, Стивенс Д.Л. Стрептококковые инфекции кожи и мягких тканей. N Engl J Med . 1996. 334 (4): 240–245.
17. Конинг С, van Suijlekom-Smit LW, Ноувен JL, и другие. Крем фузидиевая кислота в лечении импетиго в общей практике: двойное слепое рандомизированное плацебо-контролируемое исследование. BMJ . 2002. 324 (7331): 203–206.
18. Лю Ц.,
Байер А,
Косгроув ЮВ,
и другие.
Руководство по клинической практике Американского общества инфекционистов по лечению метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей: краткое содержание. Clin Infect Dis . 2011. 52 (3): 285–292.
2011. 52 (3): 285–292.
19. Мазь Альтабакс (ретапамулин) [вкладыш в упаковке]. Парк Исследовательского Треугольника, Северная Каролина: GlaxoSmithKline; 2010 г.https://www.gsksource.com/gskprm/en/US/adirect/gskprm?cmd=ProductDetailPage&product_id=1320843776888&featureKey=603182. По состоянию на 5 мая 2014 г.
20. Yan K, Мэдден Л, Чоудри А.Е., Voigt CS, Коупленд РА, Гонтарек Р.Р. Биохимическая характеристика взаимодействий нового производного плевромутилина ретапамулина с бактериальными рибосомами. Антимикробные агенты Chemother . 2006. 50 (11): 3875–3881.
21.Ландрам М.Л., Нойман С, Повар C, и другие. Эпидемиология Staphylococcus aureus крови и инфекций кожи и мягких тканей в системе военного здравоохранения США, 2005–2010 гг. JAMA . 2012. 308 (1): 50–59.
22. Рубин Р.Дж.,
Нельсон Дж. Д.
Влияние гексахлорфеновых скрабов на реакцию на терапию плацебо или пенициллином при импетиго.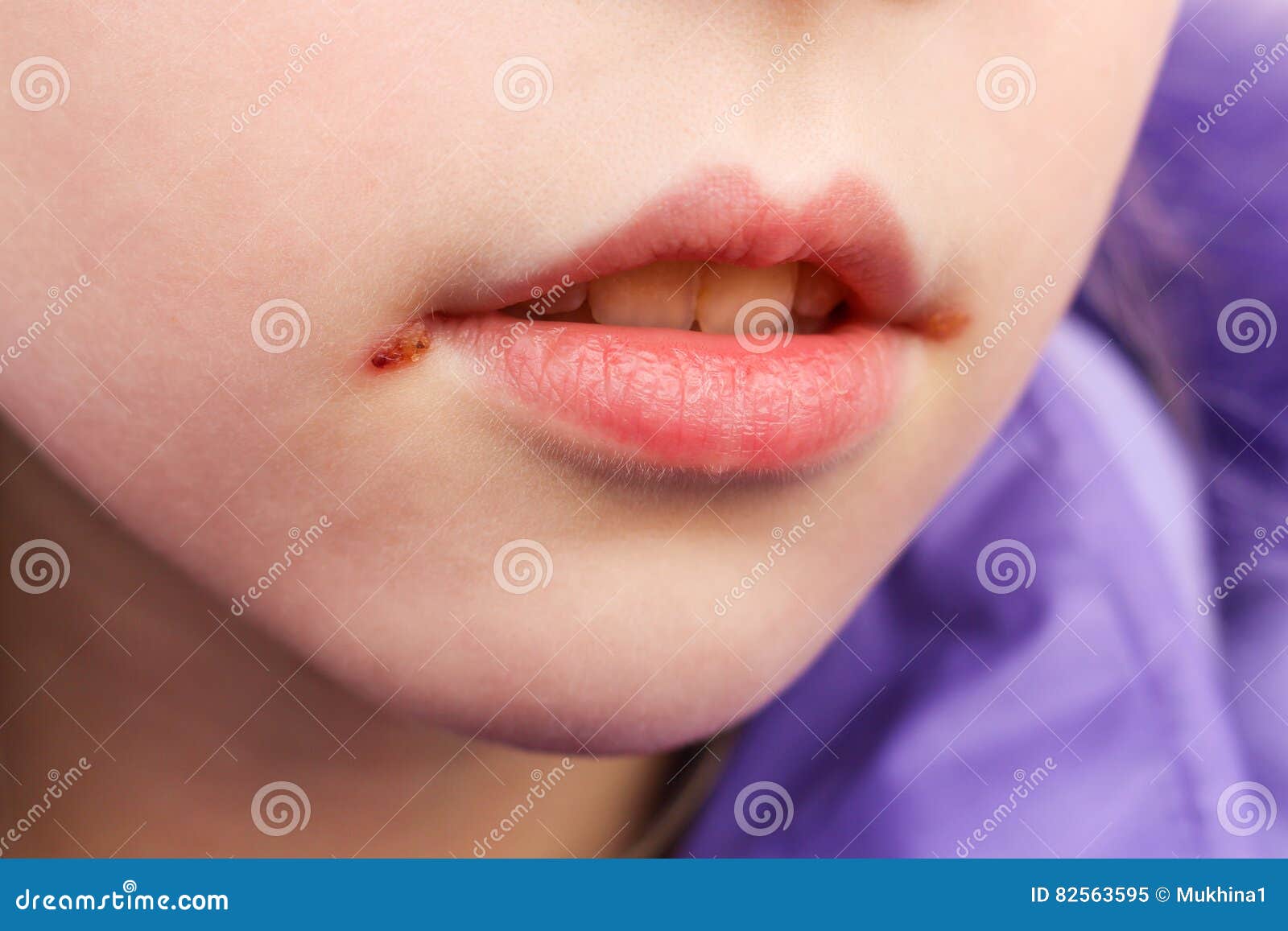 Педиатрия .
1973; 52 (6): 854–859.
Педиатрия .
1973; 52 (6): 854–859.
23. Кристенсен OB, Анехус С.Крем с перекисью водорода: альтернатива местным антибиотикам при лечении контагиозного импетиго. Acta Derm Venereol . 1994. 74 (6): 460–462.
24. Мартин К.В., Эрнст Э. Фитопрепараты для лечения бактериальных инфекций: обзор контролируемых клинических исследований. J Antimicrob Chemother . 2003. 51 (2): 241–246.
25. Шарки К.Э., аль-Турфи И.А., аль-Саллум С.М. Антибактериальная активность чая in vitro и in vivo (у пациентов с контагиозным импетиго). Дж Дерматол . 2000. 27 (11): 706–710.
26. Caelli M, Портеус Дж, Карсон CF, Хеллер Р, Райли ТВ. Масло чайного дерева в качестве альтернативного местного средства деколонизации против метициллин-резистентного золотистого стафилококка. J Hosp Infect . 2000. 46 (3): 236–237.
27. Пена с миноциклином Foamix — 100% эффективность в клинических испытаниях фазы II импетиго без побочных эффектов. 80% значительно улучшились после 3 дней лечения.14 марта 2012 г. http://www.foamix.co.il/news.asp?nodeID=515&itemID=2. По состоянию на 2 апреля 2014 г.
28. Феррер успешно завершил III фазу клинических испытаний нового антибактериального соединения озеноксацина у взрослых и детей с импетиго. 5 июня 2013 г. http://www.drugs.com/clinical_trials/ferrer-successfully-completes-phase-i-clinical-trial-adult-paediatric-patients-impetigo-novel-15683.html. По состоянию на 8 мая 2014 г.
Импетиго: все, что вам нужно знать
Защитите себя и других
Люди могут получить импетиго более одного раза.Импетиго не защищает человека от его повторного появления в будущем. Хотя вакцины для предотвращения импетиго не существует, люди могут кое-что сделать, чтобы защитить себя и других.
Уход за ранойДержите раны, вызванные импетиго, закрытыми, чтобы предотвратить распространение стрептококка группы А среди других. Если у вас чесотка, лечение этой инфекции также поможет предотвратить импетиго.
Здравый смысл и тщательный уход за ранами — лучшие способы предотвратить бактериальные инфекции кожи, включая импетиго:
- Очистите все мелкие порезы и травмы, повреждающие кожу (например, волдыри и царапины), водой с мылом.
- Очистите и закройте дренирующиеся или открытые раны чистыми сухими повязками, пока они не заживут.
- Обратитесь к врачу при проколе и других глубоких или серьезных ранах.
- Если у вас открытая рана или активная инфекция, не проводите время в:
- Гидромассажные ванны
- Бассейны плавательные
- Естественные водоемы (например, озера, реки, океаны)
Каждому, кто страдает импетиго, следует стирать одежду, постельное белье и полотенца каждый день.Эти элементы нельзя передавать кому-либо еще. После стирки эти вещи безопасны для использования другими людьми.
Лучший способ предотвратить заражение или распространение стрептококковой инфекции группы А — это часто мыть руки. Это особенно важно после кашля или чихания. Чтобы соблюдать правила гигиены, вам необходимо:
- Прикрывайте рот и нос салфеткой, когда кашляете или чихаете
- Положите использованные салфетки в корзину для мусора
- Кашель или чихание в верхнюю часть рукава или локоть, а не в руки, если у вас нет платка
- Часто мойте руки водой с мылом в течение не менее 20 секунд
- Используйте средство для рук на спиртовой основе, если мыло и вода недоступны
Человек с импетиго обычно не может передавать бактерии другим после заживления поражений.Люди с диагнозом импетиго могут вернуться на работу, в школу или детский сад, если они:
- Начали лечение антибиотиками
- Держать все язвы на открытых участках кожи закрытыми
Используйте рецепт в точности так, как говорит врач.
Детское импетиго | Детская национальная больница
Что такое импетиго?
Импетиго — это поверхностная инфекция кожи, вызываемая бактериями. Поражения часто сгруппированы вместе, имеют красное основание и открыты, но закрываются, образуя корку медового цвета.
Импетиго заразно и может распространяться по всему дому, когда дети повторно заражают себя или других членов семьи.
Что вызывает импетиго?
Обычные бактерии, некоторые из которых обычно находятся на коже, вызывают импетиго. Инфекция возникает, когда бактерии попадают на открытый участок кожи. К наиболее распространенным бактериям, вызывающим импетиго, относятся следующие:
- Группа A ß — гемолитический стрептококк
- Staphylococcus aureus
Импетиго чаще встречается у детей, но взрослые также могут заразиться инфекцией.Импетиго усугубляется плохой гигиеной и высокими температурами.
Каковы симптомы импетиго?
Импетиго обычно возникает на лице, шее, руках и конечностях, но поражения могут появиться на любой части тела. Импетиго начинается с небольшого пузырька или поражения, заполненного жидкостью. Затем поражение разрывается, и жидкость стекает, оставляя участки, покрытые корками медового цвета.
Поражения могут выглядеть по-разному, разных размеров и форм. У ребенка также могут быть увеличенные лимфатические узлы (небольшие образования, расположенные в основном на шее, руке, под мышкой и в области паха).Лимфатические узлы увеличиваются, когда организм ребенка борется с инфекцией.
Симптомы импетиго могут напоминать другие кожные заболевания, поэтому всегда консультируйтесь с терапевтом ребенка для постановки диагноза.
Как диагностируется импетиго?
Импетиго обычно диагностируется на основании полной истории болезни и физического осмотра ребенка. Поражения импетиго уникальны и обычно могут быть подтверждены только физическим обследованием. В некоторых случаях терапевт ребенка может назначить культуру поражения, чтобы подтвердить диагноз и определить тип присутствующих бактерий.
Как лечить импетиго?
Конкретное лечение импетиго будет назначено врачом ребенка на основании следующих критериев:
- Возраст ребенка, общее состояние здоровья и история болезни
- Степень заболевания
- Переносимость ребенком определенных лекарств, процедур или терапии
- Ожидания относительно течения состояния
- Мнение или предпочтение ребенка или родителей
Лечение может включать:
- Пероральные антибиотики (при множественных поражениях)
- Местные антибиотики, наносимые непосредственно на поражения
- Ежедневное мытье антибактериальное мыло, чтобы помочь снизить вероятность распространения инфекции
- Правильная техника мытья рук всеми членами семьи (чтобы уменьшить вероятность распространения инфекции)
- Держите ногти ребенка короткими, чтобы уменьшить вероятность поцарапать и распространить инфекция
- Избегайте совместного использования одежды, полотенца s и другие предметы домашнего обихода для предотвращения распространения инфекции
Рекомендации по подходу, местное лечение антибиотиками, системное лечение антибиотиками
Автор
Лиза С. Льюис, доктор медицины Лечащий врач, отделение неотложной медицины, Медицинский центр детской больницы Цинциннати
Лиза С. Льюис, доктор медицинских наук, является членом следующих медицинских обществ: Американская академия педиатрии
Раскрытие информации: не раскрывать.
Главный редактор
Рассел Стил, доктор медицины Профессор-клиницист, Медицинский факультет Тулейнского университета; Врач-штатный врач, Ochsner Clinic Foundation
Рассел Стил, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации иммунологов, Американского педиатрического общества, Американского общества микробиологии, Американского общества инфекционных болезней, Медицинского центра штата Луизиана. Общество, Общество педиатрических инфекционных болезней, Общество педиатрических исследований, Южная медицинская ассоциация
Раскрытие информации: нечего раскрывать.
Благодарности
Садег Амини, доктор медицины Старший научный сотрудник группы клинических исследований, Отделение дерматологии и кожной хирургии, Медицинская школа Миллера, Университет Майами,
Садех Амини, доктор медицины, является членом следующих медицинских обществ: Американского общества дерматологической хирургии, Международного общества дерматологической хирургии и Международного общества дерматологов
Раскрытие: Ничего не нужно раскрывать.
Энн Э.Бёрдик, доктор медицины, магистр здравоохранения Профессор дерматологии, директор программы по лепре, заместитель декана по телездравоохранению и клинической работе, Медицинская школа Миллера Университета Майами
Anne E Burdick, MD, MPH является членом следующих медицинских обществ: Женское дерматологическое общество
Раскрытие: Ничего не нужно раскрывать.
Иван Д. Камачо, доктор медицины, Доцент кафедры клинической дерматологии, кафедра дерматологии и кожной хирургии, Университет Майами, Медицинская школа Леонарда Миллера; Медицинский директор дерматологической клиники, Мемориал Джексона
Иван Камачо, доктор медицины, является членом Американской академии дерматологии, Американской медицинской ассоциации, Американского общества дерматологической хирургии, Американского общества хирургии MOHS, Флоридской медицинской ассоциации, Международного общества дерматологов и Женского дерматологического общества.
Раскрытие: Ничего не нужно раскрывать.
Burke A Cunha, MD Профессор медицины Медицинской школы государственного университета Нью-Йорка в Стоуни-Брук; Заведующий отделением инфекционных заболеваний больницы Уинтропского университета
Burke A Cunha, MD, является членом следующих медицинских обществ: Американского колледжа грудных врачей, Американского колледжа врачей и Американского общества инфекционных болезней
Раскрытие: Ничего не нужно раскрывать.
Joseph Domachowske, MD Профессор педиатрии, микробиологии и иммунологии, кафедра педиатрии, отделение инфекционных болезней, Медицинский университет штата Нью-Йорк, штат Нью-Йорк,
Джозеф Домачовске, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия педиатрии, Американское общество микробиологии, Американское общество инфекционных болезней, Общество педиатрических инфекционных болезней и Phi Beta Kappa
.Раскрытие: Ничего не нужно раскрывать.
Памела Л. Дайн, доктор медицины Профессор клинической медицины / неотложной медицины, Медицинская школа Дэвида Геффена в Калифорнийском университете в Лос-Анджелесе; Лечащий врач отделения неотложной медицины, Olive View-UCLA Medical Center
Памела Л. Дайн, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Дирк М. Элстон, доктор медицины Директор, Академия дерматопатологии Акермана, Нью-Йорк,
Дирк М. Элстон, доктор медицины, является членом следующих медицинских обществ: Американская академия дерматологии
Раскрытие: Ничего не нужно раскрывать.
Гленн Дж. Феннелли, доктор медицины, магистр здравоохранения Директор отделения детских инфекционных болезней, Медицинский центр Якоби; Доцент кафедры педиатрии Медицинского колледжа Альберта Эйнштейна
Гленн Дж. Феннелли, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Общество педиатрических инфекционных болезней
Раскрытие: Ничего не нужно раскрывать.
Аллан Д. Фридман, доктор медицины, магистр здравоохранения (в отставке) Председатель, Отделение общей педиатрии, Система здравоохранения VCUH; Профессор педиатрии, Медицинский факультет Университета Содружества Вирджинии
Аллан Д. Фридман, доктор медицины, магистр здравоохранения является членом следующих медицинских обществ: Американская академия педиатрии
Раскрытие: Ничего не нужно раскрывать.
Эрик М. Кардон, доктор медицины, FACEP Лечащий врач скорой помощи, специалисты по неотложной медицине штата Джорджия; Врач отделения неотложной медицины Афинского регионального медицинского центра
Эрик М. Кардон, доктор медицины, FACEP является членом следующих медицинских обществ: Американский колледж врачей неотложной помощи
Раскрытие: Ничего не нужно раскрывать.
Пол Крусински, доктор медицины Директор дерматологии, Fletcher Allen Health Care; Профессор кафедры внутренней медицины Медицинского колледжа Вермонтского университета
Пол Крусински, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Американского колледжа врачей и Общества исследовательской дерматологии
Раскрытие: Ничего не нужно раскрывать.
Эндрю Миллер, доктор медицинских наук, научный сотрудник, отделение легочной медицины, аллергии и реанимации, Медицинский центр Университета Питтсбурга; Лечащий врач отделения неотложной медицины, Медицинский центр Университета Питтсбурга
Эндрю Миллер, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Джеймс Дж. Нордлунд, доктор медицины Почетный профессор кафедры дерматологии Медицинского колледжа Университета Цинциннати
Джеймс Дж. Нордлунд, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Sigma Xi и Общества исследовательской дерматологии
Раскрытие: Ничего не нужно раскрывать.
Rashid M Rashid, MD, PhD Врач-резидент, Отделение дерматологии, Техасский университет, Хьюстон, Онкологический центр MD Anderson и Morzak Research Initiative
Рашид М. Рашид, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии дерматологии, Совета по заболеваниям ногтей, Хьюстонского дерматологического общества, Техасского дерматологического общества и Техасской медицинской ассоциации
.Раскрытие: Ничего не нужно раскрывать.
Джон Ратц, MD, MBA Штатный дерматолог, хирург Мооса, Центр дерматологии и кожной хирургии, Inc
Джон Ратц, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Американской академии дерматологии, Американского колледжа микрографической хирургии и кожной онкологии Мооса, Американского колледжа врачей, Американского общества дерматологической хирургии, Американского общества лазерной медицины и хирургии, Международное общество дерматологической хирургии и Южная медицинская ассоциация
Раскрытие: Ничего не нужно раскрывать.
Грегори Уильям Рутеки, доктор медицины Адъюнкт-профессор, программный директор, Департамент внутренней медицины, Медицинская школа Файнберга, Северо-Западный университет
Грегори Уильям Рутеки, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американского колледжа врачей, Американского общества нефрологов, Национального фонда почек и Общества общей внутренней медицины
Раскрытие: Ничего не нужно раскрывать.
Марк А. Сильверберг, доктор медицины, FACEP, MMB Ассистент профессора, помощник директора резидентуры, Департамент неотложной медицины, Медицинский колледж Нижнего штата Нью-Йорка; Персонал-консультант, Отделение неотложной медицины, Университетская больница Статен-Айленда, Больница округа Кингс, Университетская больница, Государственный университет Нью-Йорка, Нижний край, Бруклин,
Марк А. Сильверберг, доктор медицины, FACEP, MMB является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации, Совета директоров резидентур по неотложной медицине и Общества академической неотложной медицины
Раскрытие: Ничего не нужно раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Daniel B Ward Jr, MD Доцент кафедры дерматологии и дерматологической хирургии, Медицинский университет Южной Каролины
Дэниел Б. Уорд-младший, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Американской медицинской ассоциации и Медицинской ассоциации Южной Каролины
Раскрытие: Ничего не нужно раскрывать.
Эрик Л. Вайс, доктор медицины, DTM и H Директор Stanford Travel Medicine, медицинский директор Stanford Lifeflight, доцент кафедры неотложной медицины и инфекционных заболеваний Медицинской школы Стэнфордского университета
Eric L Weiss, MD, DTM & H является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Американского колледжа медицины труда и окружающей среды, Американской медицинской ассоциации, Американского общества тропической медицины и гигиены, Врачи за социальную ответственность, Southeastern Surgical Конгресс, Южная ассоциация онкологии, Южное клиническое неврологическое общество и Общество дикой медицины
Раскрытие: Ничего не нужно раскрывать.
Майкл Дж. Уэллс, доктор медицины Доцент кафедры дерматологии, Центр медицинских наук Техасского технологического университета, Медицинская школа Пола Л. Фостера
Майкл Дж. Уэллс, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американской академии дерматологии, Американской медицинской ассоциации и Техасской медицинской ассоциации
Раскрытие: Ничего не нужно раскрывать.
Мэри Л. Виндл, PharmD Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Редактор аптек, номер Medscape
Раскрытие: Ничего не нужно раскрывать.
Симптомы и лечение импетиго — Заболевания и состояния
Осложнения импетиго редки, но иногда возникают и могут быть серьезными. Сообщите своему фармацевту, если у вас импетиго, и ваши симптомы изменятся или ухудшатся.
Некоторые осложнения, связанные с импетиго, описаны ниже.
Целлюлит
Целлюлит возникает, когда инфекция распространяется на более глубокие слои кожи. Это может вызвать симптомы покраснения и воспаления кожи с лихорадкой и болью.Обычно его можно лечить антибиотиками и обезболивающими.
Каплевидный псориаз
Каплевидный псориаз — это неинфекционное заболевание кожи, которое может развиться у детей и подростков после бактериальной инфекции. Обычно это чаще встречается после инфекции горла, но некоторые случаи связаны с импетиго.
При каплевидном псориазе появляются маленькие красные каплевидные чешуйчатые пятна на груди, руках, ногах и коже черепа.
Кремыможно использовать для контроля симптомов, и в некоторых случаях состояние полностью исчезнет через несколько недель.
Скарлатина
Скарлатина — редкая бактериальная инфекция, вызывающая мелкую розовую сыпь по всему телу. Также часто встречаются сопутствующие симптомы инфекции, такие как тошнота, боль и рвота. Заболевание обычно лечится антибиотиками.
Скарлатина обычно не представляет серьезного заболевания, но заразна. Поэтому важно изолировать инфицированного ребенка и избегать тесного физического контакта. Не позволяйте ребенку посещать школу и других людей до тех пор, пока они не начнут принимать антибиотики в течение как минимум 24 часов.
Септицемия
Септицемия (разновидность сепсиса) — это бактериальная инфекция крови. Это может вызвать:
- понос
- холодная липкая кожа
- высокая температура (лихорадка)
- учащенное дыхание
- рвота
- низкое артериальное давление (гипотония)
- путаница
- слабость и головокружение
- потеря сознания
Септицемия является опасным для жизни состоянием и требует немедленного лечения антибиотиками в больнице.
Рубцы
В редких случаях импетиго может привести к образованию рубцов. Однако чаще это результат того, что кто-то почесал волдыри, корочки или язвы. Сами волдыри и корки не должны оставлять шрамов, если они заживают.
Красная отметка, оставшаяся после исчезновения корок и волдырей, также должна исчезнуть сама собой. Время, необходимое для исчезновения покраснения, может варьироваться от нескольких дней до нескольких недель.
Стафилококковый синдром ошпаренной кожи
Стафилококковый синдром ошпаренной кожи (SSSS) — серьезное заболевание кожи, при котором одна из причин импетиго — бактерии стафилококка — выделяют токсин (яд), который повреждает кожу.
Это приводит к обширным волдырям, которые выглядят так, будто кожа ошпарилась кипятком.
Другие симптомы SSSS включают:
- болезненная кожа
- высокая температура (лихорадка)
- Отслаивающиеся или отпадающие большие участки кожи
- покраснение кожи, которое обычно распространяется по всему телу
SSSS обычно требует немедленного лечения в больнице с введением антибиотиков непосредственно в вену (внутривенно).
Постстрептококковый гломерулонефрит
Постстрептококковый гломерулонефрит — это инфекция мелких кровеносных сосудов почек. Это очень редкое осложнение импетиго.
Симптомы постстрептококкового гломерулонефрита включают:
- Изменение цвета мочи на красновато-коричневый или цвет колы
- отек живота (живота), лица, глаз, стоп и щиколоток
- повышение артериального давления
- видимая кровь в моче
- уменьшение количества мочи, которую вы обычно производите
Людям с постстрептококковым гломерулонефритом обычно требуется немедленное лечение в больнице, чтобы можно было тщательно контролировать и контролировать их артериальное давление.
Постстрептококковый гломерулонефрит может быть смертельным для взрослых, хотя летальные исходы у детей редки.
Импетиго у детей и подростков
Фарм США . 2013; 38 (6): 68-71.
РЕФЕРАТ: Импетиго — распространенная кожная инфекция у детям от 2 до 5 лет. Это очень заразно и вызывается в основном грамположительными бактериями, в основном Staphylococcus aureus и бета-гемолитический стрептококк группы А.Поражения характерные, выглядящие как пузыри, которые высыхают, образуя медовый, толстая корка, которая может вызвать кожный зуд. Большинство инфекций импетиго проходят без применения антибиотиков; однако, чтобы сократить продолжительность и распространение болезни, используются антибиотики местного действия. Пероральные антибиотики обычно предназначены для пациентов с более тяжелыми или резистентная к лечению инфекция и включает резистентную к пенициллиназе пенициллины или цефалоспорины первого поколения.
Импетиго контагиозное, также известное как пиодермия , представляет собой высокоинфекционную поверхностную кожную инфекцию, которая обычно встречается во всем мире у детей в возрасте от 2 до 5 лет. 1 Около 10% педиатрических пациентов, обращающихся к врачам США с дерматологические жалобы диагностированы с этой инфекцией. В течение в летние месяцы частота импетиго увеличивается в первую очередь из-за повышенная влажность и температура.
Инфекция очень заразна, распространяется через прямой контакт с кожей. Он может быть передан через прививку самому себе. или другие при первоначальном заражении. 2 Хотя кожа к коже контакт с инфицированными детьми — наиболее распространенный путь передачи импетиго, фомиты также играют роль в распространении болезни. 3 Инфекция состоит из гнойных волдырей, которые обычно возникают на лицо или конечности. Нет никаких гендерных или расовых пристрастий, связанных с импетиго. 4
Импетиго вызывается грамположительными бактериями, чаще всего Staphylococcus aureus и Streptococcus pyogenes (бета-гемолитический стрептококк группы А [GABHS]), по отдельности или в комбинации. 4 Известно, что ответственные микроорганизмы колонизируют кожу неинфицированных людей, и инфекция может развиться в областях, где кожа сломана. 4,5 Инфекция часто распространяется в детских садах, школах и среди братьев и сестер. 2,6,7 Прогноз обычно хороший, заживление наступает в течение 2 недель при отсутствии лечения. 2
Клиническая презентацияСуществует два основных типа импетиго — буллезный. (характеризуется буллами) и небуллезный. Буллы заполнены жидкостью поражения> 0,5 см. 8 Импетиго также может быть классифицировано как первичная или вторичная инфекция.Первое относится к прямому вторжению бактерий на неповрежденную кожу, а последнее относится к подлежащей состояние, разрушающее кожу. 2
Буллезное импетиго почти всегда является результатом дерматологической инфекции S aureus , которая проявляется при приподнятом роговом слое кожи. 1,2,9 Эта форма представляет собой эритродермию, опосредованную токсинами, в результате чего шелушение эпидермального слоя кожи, что в конечном итоге приводит к на большие участки потери кожи.Пузырьки превращаются в буллы и заполняются жидкость, которая позже лопается, образуя светло-коричневую корку. 1 Буллезная форма — наименее распространенный тип импетиго.
Небуллезное импетиго — наиболее частая форма, встречающаяся примерно в 70% случаев. 2,9 Это указывает на реакцию хозяина на инфекцию. Метициллин-резистентное импетиго S aureus (MRSA) чаще всего связано с небуллезной формой. 2 Хотя поражения не считаются буллами, заполненные жидкостью везикулы могут появляться временно и их размер <0.5 см в диаметре. В инфекция первоначально проявляется в виде красных пятен / папул на поверхности кожа. Импетиго обычно проявляется на лице, но может передаваться везде, где обнажена кожа. Через 4-6 дней пятна превращаются в болезненные пустулы или волдыри, которые разрываются и высыхают в густую, золотисто-желтая корка, часто вызывающая зуд. 1 Импетиго влияет на участки кожи (обычно на лице и конечностях), которые были связаны с травмами, такими как укусы комаров и царапины.
Кожная инфекция проходит в течение 2 недель, если ее оставить. без лечения и часто заживает без рубцов. Диагноз обычно ставится посредством визуального наблюдения; однако культура может быть указана, когда пациент не ответил на терапию, что может указывать на MRSA инфекция. Системные проявления импетиго минимальны и включают: слабость, жар и диарея. 1,2
ПатофизиологияПоскольку кожа является основным механизмом защиты, неповрежденная кожа обычно не подвержен коагулазонегативным стафилококкам (CoNS) и Колонизация GABHS. 10 Тейхоевая кислота опосредует адгезию в микроорганизмов, вызывающих импетиго, но для этого требуется фибронектин. заселяют кожу. Фибронектин, молекула клеточной адгезии, которая не доступный на поверхности неповрежденной кожи, позволяет бактериальным клеткам прикрепляются к коллагену и проникают в поврежденные поверхности кожи. ( ТАБЛИЦА 1 перечисляет различные состояния, которые могут предрасполагать детей к импетиго). Определенные факторы изменяют нормальную флору кожи и делают возможной преходящую колонизация GABHS и S aureus .К ним относятся влажность или высокая температура, ранее существовавшие поражения кожи, недавнее лечение антибиотиками и молодой возраст. 10
Колонизация GABHS происходит у инфицированных людей. находятся в тесном контакте с другими. Нормальная флора кожи становится нарушается, что приводит к развитию импетиго, когда эпидермис поражается незначительными ссадинами или укусами насекомых. Часто пациенты, у которых развилось импетиго, вызванное стрептококком, могут иметь обнаруживаемый GABHS в носовых ходах и горле в срок до 3 недель после развитие высыпаний.У этих пациентов не будет симптомов стрептококковый фарингит, поскольку штамм бактерии, вызывающий импетиго (модель D) отличается от штаммов, вызывающих фарингит (образцы A, B и C). 11
До одной трети людей колонизированы S aureus в ноздри, и некоторые из этих пациентов испытывают рецидивирующее импетиго вокруг губ и носа. Большинство здоровых людей временно принимают S aureus как часть нормальной кожной флоры.В общем, бактерии распространяются через прямой контакт с кожей и попадают на поверхность кожа через сломанный участок. 11
ЛечениеЛечение импетиго преследует три цели: 1) облегчить дискомфорт, 2) улучшить внешний вид кожи и 3) уменьшить дальнейшее распространение инфекции. 2 В настоящее время нет принятый стандарт терапии, и варианты лечения включают множество пероральные антибиотики и антибиотики местного действия, а также дезинфицирующие средства местного действия. 12 Большинство инфекций импетиго проходят без применения антибиотиков; однако, чтобы уменьшить продолжительность и распространение болезни, актуальные используются антибиотики. Пероральные антибиотики обычно предназначены для пациенты с более тяжелой или резистентной к лечению инфекцией ( ТАБЛИЦЫ 2 и 3 ). 13,14
Новорожденные: Новорожденные с импетиго следует направить либо к специалисту по инфекционным заболеваниям или детский дерматолог.Новорожденным требуются пероральные антибиотики, при этом эритромицин — препарат выбора при небуллезном импетиго, когда MRSA исключен. 12 Ванкомицин внутривенно следует использовать, если установлено, что MRSA является возбудителем. 12,15 Неонатальных пациентов с буллезной формой импетиго можно лечить с помощью нафциллин, оксациллин или клиндамицин. Ванкомицин рекомендуется при Случаи MRSA. 12,15
Младенцы, дети и подростки: In младенцы, дети и подростки с ограниченной инфекцией (т.э., нет поражение глубоких тканей или распространенные симптомы) импетиго должно быть лечили мупироцином или ретапамулином местно, если нет сопротивление. 12 В отличие от мупироцина, ретапамулин не следует использовать на слизистой оболочке носа из-за риска носовых кровотечений. 16 Для пациентов с обширными поражениями пероральные антибиотики, такие как диклоксациллин и цефалоспорины первого поколения являются предпочтительными агенты. Для людей с тяжелым иммунодефицитом назначают парентеральные антибиотики. следует учитывать, так как эти пациенты имеют более высокий риск развитие осложненного течения инфекции. 12,15,17 Если MRSA подозревается или подтверждается тестами на чувствительность, предпочтительный варианты лечения антибиотиками включают клиндамицин, триметоприм-сульфаметоксазол (TMP-SMZ) или доксициклин. 18
Кокрановский обзор вариантов лечения импетиго показал, что различия в частоте излечения не были значительными между местными и пероральными антибиотики. 12 Кроме того, побочные эффекты встречаются чаще. при пероральном лечении по сравнению с местными антибиотиками. Однако актуальным Было показано, что мупироцин немного превосходит пероральный эритромицин.Было показано, что пенициллин уступает как эритромицину, так и клоксациллин. Исследование показало, что нет никаких доказательств, подтверждающих использование дезинфицирующих растворов, как показали местные антибиотики значительно лучшие результаты. Из-за отсутствия исследований у пациентов при обширном импетиго остается неясным, могут ли пероральные антибиотики превосходят местные методы лечения. 12
Так как S aureus является наиболее вероятной причиной буллезных пиодермия и большая часть небуллезных инфекций, A-1 рекомендации Американского общества инфекционистов (IDSA) включают пенициллины, устойчивые к пенициллиназе, или пенициллины первого поколения цефалоспорины. 13,19 Пероральный эритромицин был основой лечение этой инфекции, но его использование не может быть оправдано в области с устойчивыми к эритромицину штаммами как S, , aureus, , так и S. Актуальные Терапия мупироцином так же эффективна, как и системная антибактериальная терапия и может использоваться при ограниченном количестве поражений. 4,20,21 Определенные штаммы стафилококков выработали устойчивость к мупироцину, а высокая стоимость мази ограничивает ее использование. 4,22
Важно соблюдать правильную технику при нанесение мазей на места поражения импетиго. Следующие шаги обрисовать правильную технику администрирования:
1. Лица, осуществляющие уход, должны тщательно мыть руки теплой водой с антибактериальным мылом.
2. Используя чистую мочалку, смоченную теплой мыльной водой, аккуратно потрите твердые участки поражения, чтобы удалить мусор, таким образом позволяя адекватное проникновение антибиотиков. Чтобы предотвратить дальнейшее заражение, будьте осторожны, чтобы не тереть повреждения.Небольшое кровотечение может происходят.
3. Нанесите тонкий слой предписанной мази на каждую болят, в том числе и вокруг. Когда закончите, хорошо вымойте руки и, если необходимо, приложите кусок марли к инфицированному месту.
ОсложненияРедкое осложнение импетиго — постстрептококковое. гломерулонефрит (ПСГН). Характеризуется воспалением почек, ПСГН развивается после стрептококковой инфекции и возникает при образовании антител. из-за повреждения клубочков.Это приводит к появлению симптомов примерно через 2 недели после заражения. Неясно, было ли лечение с антибиотиками снижает риск ПСГН. Симптомы включают отек в лицо, особенно вокруг глаз, олигурия, гематурия и повышенная артериальное давление. Большинство пациентов могут оправиться от этого без необратимое повреждение, хотя ПСГН может привести к хронической болезни почек (ХБП). ХБП лечится с помощью ограничения натрия и жидкости и диуретиков. поскольку основная цель терапии — контролировать артериальное давление и отек. 16,23
Профилактика импетигоПравильная гигиена, включая энергичное мытье рук антибактериальное мыло и вода, а также регулярные ванны могут быть полезны при профилактика импетиго. Пациенты с импетиго должны быть проинструктированы. каждый раз пользоваться чистыми мочалками и полотенцами и избегать совместного использования средства личной гигиены, такие как одежда и полотенца. Дети с инфекция не должна посещать школу или игровые группы до 48 часов после начиная лечение или пока язвы не покроются волдырями и не высохнут.Детей следует настоятельно рекомендовать мыть руки после прикосновения к коже. повреждения, и их ногти должны быть коротко подстрижены и подпилиты предотвратить заражение через царапины. Все мелкие порезы и царапины должны очистить антибактериальным мылом и теплой водой и накрыть, чтобы предотвратить инфекция. Кроме того, игрушки следует мыть или протирать дезинфицирующая салфетка, чтобы избежать загрязнения фомитов.
РезюмеИмпетиго — распространенная кожная инфекция, вызываемая: грамположительные бактерии, которые чаще всего поражают детей в возрасте от 2 и 5 лет.Диагноз обычно ставится при визуальном наблюдении. к характерному внешнему виду инфекции. Ограниченная инфекция лечится кремом с антибиотиком для местного применения (мупироцин или ретапамулин), и более обширные случаи можно лечить пероральными или внутривенными антибиотиками. В подавляющее большинство детей с импетиго полностью выздоравливают без осложнения. Пациентам следует рекомендовать последующее наблюдение за их врач, если: 1) поражения не начинают заживать после полного курс антибактериальной терапии, 2) поражения продолжают распространяться, или 3) у пациента появляются системные симптомы, такие как жар.
ССЫЛКИ 1. Рыба ДН. Глава 42. Инфекции кожи и мягких тканей. В: Wofford MR, Posey LM, Linn WD, O’Keefe ME, ред. Фармакотерапия в первичной медико-санитарной помощи . Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2009 г.
2. Коул С., Газвуд Дж. Диагностика и лечение импетиго. Ам Фам Врач . 2007; 75: 859-864.
3. Ши Д., Хигучи В., Такано Т., Сайто К. и др. Буллезное импетиго у детей, инфицированных метициллин-резистентным Staphylococcus aureus отдельно или в комбинации с метициллин-чувствительным S.aureus : анализ генетических характеристик, включая оценку носительства гена эксфолиативного токсина. Дж. Клин Микробиол . 2011; 49: 1972-1974.
4. Лю С., Байер А., Косгроув С.Е. и др. Клиническая практика
руководящие принципы Общества инфекционных болезней Америки для
лечение метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей: краткое содержание. Clin Infect Dis . 2011; 52: 285-292.
5. Ferrieri P, Dajani AS, Wannamaker LW, Chapman S.Естественная история импетиго. 1. Последовательность приобретения сайта и
семейные закономерности распространения кожных стрептококков. Дж Клин Инвест . 1972; 51: 2851-2862.
6. Браун Дж., Шрайнер Д.Л., Шварц Р.А., Джаннигер С.К. Импетиго: обновление. Инт Дж Дерматол . 2003; 42: 251-255.
7. Sladden MJ, Johnston GA. Распространенные кожные инфекции у детей. BMJ . 2004; 329: 95-99.
8. Hirschmann JV. Импетиго: этиология и терапия. Curr Clin Top Infect Dis . 2002; 22: 42-51.
9. Джордж А., Рубин Г. Систематический обзор и метаанализ лечения импетиго. Br J Gen Pract . 2003; 53: 480-487.
10. Рот Р.Р., Джеймс В.Д. Микробная экология кожи. Анну Рев Микробиол . 1988; 42: 441-464.
11. Лечение импетиго в первичной медико-санитарной помощи. Наркотики . 2007; 45: 2-4.
12. Koning S, van der Sande R, Verhagen AP, et al. Вмешательства при импетиго. Кокрановская база данных Syst Rev . 2012; (1): CD003261.
13.Даган Р., Бар-Дэвид Ю. Сравнение двойного слепого исследования
эритромицин и мупироцин для лечения импетиго у детей:
последствия высокой распространенности устойчивых к эритромицину штаммов Staphylococcus aureus . Антимикробные агенты Chemother . 1992; 36: 287-290.
14. Демидович К.В., Виттлер Р.Р., Руфф М.Э. и др. Импетиго:
текущая этиология и сравнение пенициллина, эритромицина и
Цефалексиновая терапия . Ам Дж. Дис Дитя . 1990; 144: 1313-1315.
15. Валлин Т.Р., Херн Х.Г., Фрейзи Б.В.Метициллин-устойчивый, ассоциированный с населением Staphylococcus aureus . Emerg Med Clin North Am . 2008; 26; 431-455.
16. Мазь Альтабакс (ретапамулин). FDA MedWatch.
Сентябрь 2010 г.
www.fda.gov/Safety/MedWatch/SafetyInformation/ucm229270.htm. Доступ
13 апреля 2013 г.
17. Моран Г.Дж., Ами Р.Н., Абрахамян Ф.М., Талан Д.А. Метициллин-резистентный Staphylococcus aureus при внебольничных кожных инфекциях. Emerg Infect Dis . 2005; 11: 928-930.
18.Ногучи Н., Нисидзима С., Курокава И. и др.
Антимикробное средство с геном чувствительности и антисептической устойчивости
Распределение среди метициллин-резистентных изолятов Staphylococcus aureus от пациентов с импетиго и стафилококковым синдромом ошпаренной кожи. Дж. Клин Микробиол . 2006; 44: 2119-2125.
19. Стивенс Д.Л., Бисно А.Л., Чемберс Х.Ф. и др. Практика
рекомендации по диагностике и лечению кожи и мягких тканей
инфекции. Clin Infect Dis . 2005; 41: 1373-1406.
20. Бриттон Дж. У., Фахардо Дж. Э., Крафте-Якобс B . Сравнение мупироцина и эритромицина при лечении импетиго . Дж. Педиатр . 1990 ; 117 : 827-829.
21. Юн Х.Дж., Ли С.В., Юн Г.М. и др. Распространенность и
механизмы низкой и высокой устойчивости стафилококков к мупироцину
изолирован из корейской больницы. J Antimicrob Chemother . 2003; 51: 619-623.
22. Rodriguez-Iturbe B, Musser JM. Современное состояние постстрептококкового гломерулонефрита. Дж. Ам Соц Нефрол . 2008; 19: 1855-1864.
23. Ан С.Ю., Ингулли Э. Острый постстрептококковый гломерулонефрит: обновленная информация. Curr Opin Pediatr . 2008; 20: 157-162.
24. Импетиго. Lexi-Drugs Online . Хадсон, Огайо: Lexi-Comp, Inc; 2013. http://online.lexi.com. По состоянию на 13 апреля 2013 г.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Как лечить импетиго и контролировать эту распространенную кожную инфекцию
Español
Это страшное зрелище, когда ваш ребенок приходит домой из детского сада или начальной школы с красными язвами и сочащимися пузырями, наполненными жидкостью.Не пугайтесь, если это импетиго. Импетиго — одно из самых распространенных детских заболеваний — можно лечить с помощью лекарств, одобренных Управлением по контролю за продуктами и лекарствами США (FDA).
Импетиго — распространенная бактериальная кожная инфекция, которая может вызывать образование волдырей или язв на любом участке тела, но обычно на лице (вокруг носа и рта), шее, руках и в области подгузников. По словам педиатра Томаса Д. Смита, доктора медицинских наук из FDA, это заболевание заразно, его можно предотвратить и лечить с помощью антибиотиков.
Причины импетиго
Два типа бактерий, обнаруженных на нашей коже, вызывают импетиго: Staphylococcus aureus и Streptococcus pyogenes (которые также вызывают стрептококковое воспаление горла).По словам Смита, большинство из нас без проблем переносят эти бактерии всю свою жизнь. Но тогда незначительный порез, царапина или укус насекомого позволяют бактериям вызвать инфекцию, что приводит к импетиго.
Каждый может получить импетиго — и более одного раза, — говорит Смит. Хотя импетиго является круглогодичным заболеванием, чаще всего оно возникает в теплые месяцы. Ежегодно в США регистрируется более 3 миллионов случаев импетиго.
«Обычно мы наблюдаем импетиго у детей от 2 до 6 лет, вероятно, потому, что они получают больше порезов и царапин и больше царапаются.И это распространяет бактерии », — говорит Смит.
Лечение импетиго
Обратите внимание на признаки импетиго:
- зудящие красные язвы, которые заполняются жидкостью, а затем лопаются, образуя желтую корку
- зудящая сыпь
- блистеры, заполненные жидкостью
Если вы заметили эти симптомы, обратитесь к своему врачу. Импетиго обычно лечится местными или пероральными антибиотиками. Если у вас множественные поражения или возникла вспышка, ваш врач может назначить пероральный антибиотик.Нет безрецептурного лечения импетиго.
Контроль и предотвращение импетиго
Без лечения импетиго часто проходит само по себе через несколько дней или недель, говорит Смит. Главное — поддерживать чистоту зараженного участка водой с мылом и не царапать его. Обратной стороной отказа от лечения импетиго является то, что у некоторых людей может развиться больше поражений, которые распространятся на другие области их тела.
И вы можете заразить других. «Чтобы распространить импетиго, вам нужен достаточно тесный, а не случайный контакт — с инфицированным человеком или предметами, которых он коснулся», — говорит он.Избегайте распространения импетиго на других людей или другие части вашего тела:
- Очистка зараженных участков водой с мылом.
- Неплотно прикрывает корки и язвы, пока они не заживут.
- Аккуратно удаляет твердые корки.
- Мытье рук с мылом после прикосновения к инфицированным участкам или инфицированным людям.
Поскольку импетиго распространяется при контакте кожа к коже, часто возникают небольшие вспышки в семье или в классе, говорит Смит.Не прикасайтесь к предметам, которыми пользовался больной импетиго, например, к посуде, полотенцам, простыням, одежде и игрушкам. Если у вас импетиго, держите ногти короткими, чтобы бактерии не могли жить под ногтями и распространяться. Кроме того, не чесайте раны.
Позвоните своему врачу, если симптомы не исчезнут или есть признаки обострения инфекции, такие как лихорадка, боль или увеличение отека.
Текущее содержание с:
Регулируемые продукты
Тема (и) здравоохранения

 Важно пройти полный курс лечения, назначенный врачом, в ином случае существует высокий риск рецидива болезни.
Важно пройти полный курс лечения, назначенный врачом, в ином случае существует высокий риск рецидива болезни.


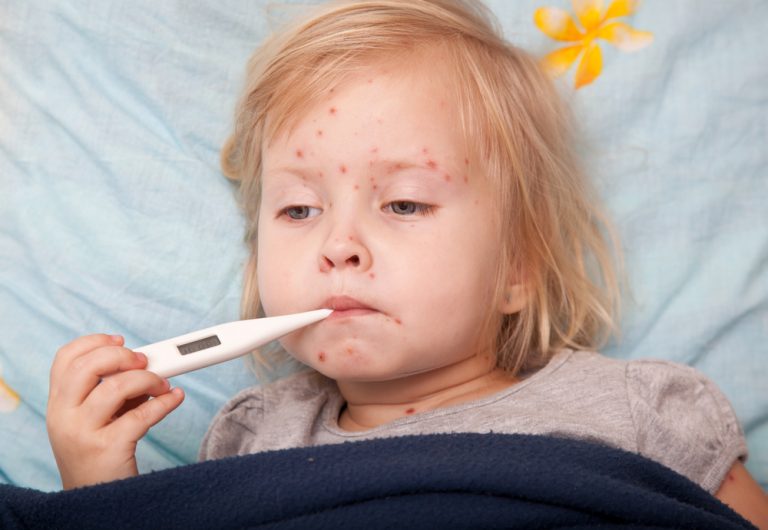 После ее вскрытия открывается крупная эрозия с выделением стрептококкового содержимого.
После ее вскрытия открывается крупная эрозия с выделением стрептококкового содержимого.