что это значит, причины, как повысить, норма
Многим людям известно о пагубном влиянии на организм избыточного уровня холестерина. Но нелишне знать, что и недостаток жироподобного вещества также приводит к нарушению нормального функционирования организма. Но если о повышенном холестерине и его вреде на сердечно-сосудистую систему постоянно предупреждают медики и диетологи. То чем грозит пониженный уровень холестерина информации немного. Какие последствия для организма чреваты и что это значит, когда холестерин ЛПНП понижен?
Краткое представление о холестерине
Холестерол относится к группе спиртов, если конкретно, то это вещество представляет собой полициклический липофильный спирт природного происхождения. Оно имеет плотную консистенцию, наделенную свойствами жиров, и цвет от белого до светло-желтого. Происходит термин от двух слов: желчь — «холе» и твердый «стереос». Ввиду этого, органическое соединение и получило свое название в XVIII веке как «холестерин», позже французами переименованное в «холестерол».
Холестерин необходим для:
- Синтеза витамина D.
- Защиты нервных волокон.
- Содействия в усвоении жирорастворимых витаминов.
- Производства жёлчных кислот.
- Выработки стероидных и половых гормонов.
Большая часть холестерина производится в организме — это около 75–85%. К внутренним органам способным вырабатывать липофильный спирт относятся печень, надпочечники, кишечник, почки, половые железы. И только приблизительно 17-25% жироподобного вещества поступает с пищей преимущественно животного происхождения, обладающей высоким его содержанием. Растительные продукты содержат умеренное количество холестерола. Зато животные жиры изобилуют этим трудно растворимым органическим соединением.
Холестерин подразделяется на липопротеины высокой (ЛПВП), очень низкой (ЛПОНП) и низкой плотности (ЛПНП). Липопротеины высокой плотности (хороший холестерин) являют собой комплексы, объединяющие в себе жиры (липиды) и белки.
Деятельность ЛВП в организме направлена на переработку и выведение жиров.
Липопротеины низкой плотности (плохой холестерин) образуется в процессе липолиза и выступает в качестве транспортера этого жироподобного вещества в кровяном русле. Липопротеид низкой плотности считается атерогенным веществом. Но также ЛНП переносит в крови каротиноиды, триглицириды, токоферол и прочие липофильные составляющие. Вредным класс низкомолекулярных липопротеинов считается из-за склонности оседать на стенках сосудов при избыточном поступлении ЛПНП в организм или нарушении процесса его переработки.
Факторы риска образования ЛПНП
Причины снижения показателей холестерина изучены не в полной мере. Но достоверно известно, какие причины способствуют гипохолестеринемии. Помимо некоторых заболеваний, которые могут нарушать липидный обмен, на этот процесс оказывает влияние образ жизни и питания человека.
Возможные причины гипохолестеринемии:
- Недостаточное поступление жиров с пищей при неправильном рационе или диете.

- Патологии печени, которая производит холестерин высокой и низкой плотности.
- Заболевания инфекционной природы.
- Избыточный прием статинов, снижающих уровень холестерина.
- Злоупотребление курением и алкоголем.
- Интоксикация организма тяжелыми металлами.
- Недостаточная подвижность (гиподинамия).
- Замедление метаболизма, прослеживается в преклонном возрасте.
- Подверженность стрессам.
- Такое заболевание как анорексия способно катастрофически понизить уровень липопротеинов.
В группе риска нарушения уровня холестерина также находятся лица, страдающие ожирением. И вдобавок люди, которые привыкли к ежедневному употреблению десертов. Кондитерские изделия, особенно с большим количеством жиров (сливочное масло, маргарин и тому подобные компоненты) в составе выпечки и крема, способствуют. Полуфабрикаты и еда быстрого приготовления также являются источником вредного холестерина. Очень важно вовремя устранить причины, влияющие на гипохолестеринемию, людям зрелого возраста и склонным к сердечно-сосудистым патологиям.
Признаки пониженного холестерина ЛПНП
Узнать о недостатке холестерина на начальной стадии возможно только при помощи биохимического анализа крови. Потому как процесс снижения уровня ЛПНП происходит медленно. Но в случае продолжительного течения гипохолестеринемии, у человека могут наблюдаться характерные симптомы.
Признаки недостаточного содержания холестерина:
- Наблюдается снижение аппетита или его полное отсутствие.
- Отмечается мышечная слабость.
- Может обнаруживаться увеличение лимфатических узлов.
- Снижаются рефлекторные и реактивные способности.
- Появляется склонность к агрессии, раздражительности и депрессивности.
- Понижается сексуальная активность.
При проведении липидограммы, если показатели холестерина меньше 4,6 ммоль/л, диагностируется гипохолестеринемия. Кроме проблем с внутренними органами и полноценным функционированием систем организма, особенно ЦНС. У человека со критически сниженными показателями холестерина отмечается склонность к суициду, алкогольной и наркотической зависимости.
Что может означать пониженный ЛПНП:
- Генетическую предрасположенность.
- Нарушение функционирования печени, кишечника, надпочечников или почек.
- Дисфункцию половых желез.
- Избыточный синтез гормонов щитовидной железы (гипотериоз).
- Онкологический процесс в центральном органе кроветворения.
- Форму анемии, для которой характерен дефицит витамина В12.
- Патологию органов дыхания.
- Воспалительный процесс суставов.
- Острый инфекционный процесс.
Порядок проведения и расшифровка анализа на ЛПНП
Определить показатели холестерина низкой плотности можно посредством проведения биохимического анализа крови путем ультрацентрифугирования образцов для выделения определенных фракций. Процесс ультрацентрифугирования биологического материала не быстрый, хотя и позволяет получить результаты анализа на ЛПНП высокой степени точности. Со временем разрабатывались дополнительные расчетные методы для установления уровня ЛПНП.
Способ подразумевает расчет показаний по специальной формуле:
ХС ЛПНП (ммоль/л) = общий ХС – ХС ЛПВП – ТГ/2,2.
Липидограмма позволяет получить сведения о содержании в крови ЛПНП с большой точностью. Проходить данное исследование рекомендуется систематически после 25-летнего возраста. А людям, достигшим рубежа в 40 лет, потребуется сократить интервал между проведением липидограммы до одного раза в год.
Порядок подготовки к сдаче анализа крови на ЛПНП:
- За восемь часов до проведения липидограммы не принимать пищи.
- В течение нескольких дней перед забором крови на анализ не употреблять жирной пищи.
- Организм должен не быть переутомлен физическими или нервными напряжениями.
- Приблизительно неделю не допускать употребления алкоголя, а перед визитом в диагностический центр желательно минимум час не курить.
- Потребуется исключить прием медикаментозных препаратов и проведение физиотерапевтических процедур.

Расшифровка липидограммы
| Возраст | Норма ЛПНП |
|---|---|
| От 5 до 15 лет | 3,00–5,20 ммоль/л |
| 3,15–5,53 ммоль/л | |
| От 26 до 35 лет | 3,43–6,60 ммоль/л |
| От 36 до 45 лет | 3,87–7,05 ммоль/л |
| От 46 до 55 лет | 4,10–7,10 ммоль/л |
| От 56 до 75 лет | 4,11–7,09 ммоль/л |
| От 76 лет и далее | 3,72–6,83 ммоль/л |
Когда показатели холестерина низкой плотности сильно отличаются от нормальных значений в сторону понижения. В таком случае потребуется пересдать биохимический анализ крови, чтобы исключить получение ошибочных данных ЛПНП. При подтверждении первоначальных результатов анализов, лечащий врач может назначить дополнительное обследование при помощи лабораторных или аппаратных способов диагностики, чтобы выявить причину пониженного холестерина. И только после получения развернутой клинической картины, ставится диагноз и назначается соответствующее лечение, направленное на восстановление уровня холестерина.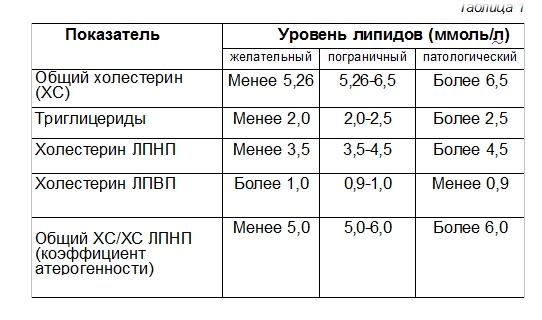
Восстановление уровня ЛПНП
В запущенных случаях, когда показатели низкомолекулярного холестерина сильно понижены, одних диет и двигательной активности уже будет недостаточно. Понадобится прием никотиновой кислоты, которая способна быстро повысить показатели ЛПНП в организме, а также уменьшить уровень триглицеридов. Веществ, которые в совокупности с вредным холестерином, провоцируют развитие атеросклероза и ишемии.
Однако необходимо помнить, что уровень холестерола ЛПНП должен поддерживаться в норме, любое его отклонение в ту или иную сторону крайне нежелательно. Поэтому, несмотря на безопасность препаратов с никотиновой кислотой, которые в короткие сроки повышают низкомолекулярный холестерин. Тем не менее, придется проводить курс восстановления ЛПНП под строгим контролем лечащего доктора. А контролирование результатов лечения пониженного холестерина, осуществляется при помощи биохимического анализа крови.
Вконтакте
Google+
Одноклассники
что это такое, норма и что значит, если он повышен в анализе крови
Сердечно-сосудистая патология лидирует среди причин инвалидности и смертности. И всему виной – холестерин ЛПНП (липопротеидов низкой плотности). Он безудержно откладывается в толще артериальных стенок, постепенно сужая просвет и снижая кровоток в тканях. В результате – инсульт, инфаркт, гангрена… Поэтому люди, склонные к атеросклерозу, должны периодически сдавать анализ крови на LDL (Low Density Lipoprotein – международное название ЛПНП).
И всему виной – холестерин ЛПНП (липопротеидов низкой плотности). Он безудержно откладывается в толще артериальных стенок, постепенно сужая просвет и снижая кровоток в тканях. В результате – инсульт, инфаркт, гангрена… Поэтому люди, склонные к атеросклерозу, должны периодически сдавать анализ крови на LDL (Low Density Lipoprotein – международное название ЛПНП).
Да! Норма содержащихся в крови липопротеидов низкой плотности с возрастом изменяется. Зависит она и от пола. Но все эти колебания незначительны. Другое дело – хроническая гиперхолестеринемия, связанная с длительным влиянием атерогенных факторов. При ней концентрация ЛПНП увеличивается в разы.
От чего повышается «плохой» холестерин, устранимы ли причины гиперлипидемии, чем проявляется это состояние, и что делать, если в плазме повышены липиды низкой физической плотности?
Липопротеины низкой плотности — что это такое
Холестерин вместе с другими органическими соединениями необходим организму. Он расходуется на построение мембран всех клеток, участвует в гормональном синтезе, выработке витамина D, защищает эритроциты от действия гемотропных ядов. Но, чтобы попасть к месту назначения, он соединяется с транспортными белками, иначе перемещаться в крови, не вызвав жировой эмболии, он не может.
Но, чтобы попасть к месту назначения, он соединяется с транспортными белками, иначе перемещаться в крови, не вызвав жировой эмболии, он не может.
Процесс образования ЛПНП происходит в печени. Сначала образуются липопротеиды с очень низкой плотностью (ЛПОНП), состоящие из холестерина, триглицеридов, провитаминов и низкомолекулярного белка. Потом к их формуле присоединяется еще небольшое количество белка (аполипопротеина бета), и плотность соединений увеличивается, они становятся ЛПНП. Последние поступают в кровеносное русло и доставляются к тканям. Следовательно, ЛПНП – это вещества-переносчики синтезированного в организме холестерина.
Попадая в кровь, ЛПНП направляется к нуждающимся клеткам, на цитоплазматической мембране которых находится специфичный к нему рецептор. Низкоплотный липопротеид фиксируется на поверхности клетки, отдает ей холестерин, в результате чего процентное соотношение смещается в сторону транспортного белка. Плотность изменившегося соединения увеличивается, и оно уже называется липопротеидом высокой плотности. ЛПВП с током крови заносится обратно в печеночную ткань, где преобразуется в желчную кислоту и выводится в кишечник.
ЛПВП с током крови заносится обратно в печеночную ткань, где преобразуется в желчную кислоту и выводится в кишечник.
Пока что все выглядит уравновешенно. Но как только нарушится обмен жирсодержащих веществ в организме, уровень ЛПНП повысится. Куда же может быть израсходован их излишек?
- На дополнительный синтез гормонов он не потратится, так как потребность в стероидах регулируется «вышестоящими» железами внутренней секреции. Надпочечники, яичники у женщин и яички у мужчин вырабатывают ровно столько гормонально-активных веществ, сколько им позволяет гипоталамус и гипофиз.
- Усиленного синтеза витамина D тоже не произойдет. Его концентрация в крови напрямую зависит от количества провитамина, вырабатываемого в коже под действием солнечного излучения.
- Защищать эритроциты от гемотропных ядов холестерину приходится в крайне редких случаях.
- Остается регенераторная деятельность ПЛНП: они посредством холестерина «латают» повреждения цитоплазматических мембран всех клеток организма.
 Вот тут-то им есть где разгуляться. Постоянно находясь в крови, ЛПНП контактируют с внутренней оболочкой сосудов. И все было бы ничего, если она так часто не подвергалась микро повреждениям. Холестерин спасительно встраивается в мембраны клеток внутренней выстилки артерий, затем накапливается в цитоплазме, а после – и вовсе в толще сосудистых стенок, образуя атеросклеротическую бляшку.
Вот тут-то им есть где разгуляться. Постоянно находясь в крови, ЛПНП контактируют с внутренней оболочкой сосудов. И все было бы ничего, если она так часто не подвергалась микро повреждениям. Холестерин спасительно встраивается в мембраны клеток внутренней выстилки артерий, затем накапливается в цитоплазме, а после – и вовсе в толще сосудистых стенок, образуя атеросклеротическую бляшку.
Только ЛПНП по своей биохимии подходят для откладывания в сосудах. Другие липопротеиды не «проходят кастинг» по размерам, удельному весу, молекулярному строению и полярности. Поэтому холестерин ЛПНП назван «плохим».
Особенно опасны эти отложения в сосудах основания головного мозга и сердца, так как неминуемо приводят к инфаркту соответствующей локализации (инсульт – это клинический, а не морфологический термин, и переводится он как «удар»).
Как определить уровень ЛПНП в крови
Сholesterol LDL в биохимическом лабораторном анализе плазмы крови – это главный показатель риска развития и прогрессирования сердечно-сосудистых заболеваний, ведь по нему вычисляют коэффициент атерогенности.
Анализ крови на содержание липидных комплексов (липидограмма) включает еще и ЛПОНП, ЛПВП, ТГ и холестерин, содержащийся во всех видах липопротеидов (общий). ОХ, ЛПВП и ТГ определить технически легко и быстро, а чтобы установить уровень ЛПНП необходимо время и расточительная трата реактивов. Для экономии и того и другого была разработана математическая методика вычисления количества «плохого» холестерина.
Если определение уровня Л
ЛПОНП (пре-бета липопротеиды очень низкой плотности)
Для комплексной оценки состояния обмена липидов врачу недостаточно знать только концентрацию общего холестерина, поэтому в лабораторный анализ входят все соединения жиров (в свободном виде жир не может циркулировать по кровеносным магистралям, он обязательно связывается с транспортными белками).
К ним относятся вещества, содержащие холестерин (липопротеиды очень низкой, низкой и высокой плотности), триглицериды. Кроме того подсчитывается индекс (коэффициент) атерогенности, так как липидный дисбаланс приводит не только к ожирению, но и резко повышает риск развития атеросклероза.
Какую роль в развитии этих (и некоторых других заболеваний) играют низкоплотные жиробелковые комплексы? Что будет, если в крови ЛПОНП повышены?
ЛПОНП — что это такое
ЛПОНП – предшественники всех остальных. Они синтезируются в печени из образовавшегося только в ней холестерина, триглицеридов и фосфолипидов. Экзогенные (поступившие с пищей) жиры липопротеиды очень низкой плотности не содержат. К этой матричной «болванке» постепенно присоединяются транспортные белки, в результате чего образуются жиробелковые комплексы промежуточной (ЛППП) и низкой плотности (ЛПНП). Последние поступают в кровь и направляются к нуждающимся тканям организма.
Избыток низкоплотных соединений приводит к накоплению холестерина в поврежденных внутренних стенках сосудов, а затем и в самой толще артерий с формированием атеросклеротических бляшек. Поэтому липопротеиды с низкой плотностью называют «плохими» – способными привести к развитию атеросклероза. А так как содержание плохого холестерина напрямую зависит от количества «матричного», то значение ЛПОНП в возникновении патологии сердечно-сосудистой системы игнорировать ни в коем случае нельзя.
«Жизнь» ЛПОНП не ограничивается печенью: они также, как и остальные, поступают в кровь и участвуют в жировом обмене – свои триглицериды отдают на образование энергии или отложение в жировых депо, а холестерин поставляют клеткам.
Процесс их биологического превращения не останавливается и в кровяном русле: ЛПОНП взаимодействуют с высокоплотными липопротеидами плазмы, и обогащаются от них белком (в основном – пре-бета, пре-С, пре-Е). Как бы сложно это не звучало, все достаточно просто: и в печени, и в плазме крови ЛПОНП присоединяют белковые молекулы, отдают холестерин и триглицериды, становясь более плотными соединениями, тем самым заканчивая свое существование.
ЛПОНП – это наш, отечественный, термин. Но многие наши родственники и друзья бывают, живут и обследуются за рубежом. Поэтому стоит знать, как липопротеиды очень низкой плотности называются в иностранных клиниках. Их интернациональная английская аббревиатура – VLDL (Very Low Density Lipoprotein).
Ее можно встретить как в Европе, так и за океаном, а также в современных лабораториях на территории нашей страны, пользующихся инновационной аппаратурой.
Читайте также: Что такое хиломикроны?
Норма холестерина очень низкой плотности
В любой клинической лаборатории ЛПОНП определяются в ммолях на литр. Ммоль на литр – это количество вещества в перерасчете на число атомов в углероде, содержащиеся в литре исследуемого раствора. Не будем вдаваться в эти чисто химические подробности! Стоит только запомнить: это – единица измерения ЛПОНП, и их норма у мужчин и женщин составляет от 0,26 – 1,04 ммоль/л.
Холестерин ЛПОНП повышен — что это значит
Отклонения от нормы в содержании ЛПОНП могут быть в обе стороны, но чаще происходит повышение их концентрации. И каждому изменению есть своя причина: от неправильного образа жизни до онкологических заболеваний. Кратковременный дисбаланс, чаще всего связанный с нарушением диеты, не приводит к серьезным нарушениям метаболизма. А стойкий и прогрессирующий, осложняющий хронические заболевания, – грозит опасными последствиями.
А стойкий и прогрессирующий, осложняющий хронические заболевания, – грозит опасными последствиями.
Причиной повышения содержания в крови ЛПОНП может выступать:
- генетическая поломка;
- заболевания почек и печени с развитием их недостаточности;
- патология поджелудочной железы, протекающая с первичным или вторичным сахарным диабетом;
- эссенциальная (гипертоническая болезнь) или симптоматическая артериальная гипертензия, осложняющая заболевания сердца и сосудов, почек, гормональных органов;
- снижение гормонопродуцирующей функции щитовидной железы;
- рак простаты;
- алиментарное или патологическое ожирение.
Повышение уровня низкоплотного холестерина возникает и по вине самого человека: из-за увлечения жирной пищей животного происхождения, активного или пассивного курения, употребления спиртных напитков, гиподинамии. Не стоит забывать и о физиологической гиперхолестеринемии: у женщин она появляется с беременностью и продолжается в раннем послеродовом периоде, с наступлением менопаузы (после 55 лет), а у мужчин – со снижением уровня тестостерона (после 45 лет).
Рост фракции холестерина ОНП является фактором риска развития атеросклеротического поражения сосудов эластического и мышечно-эластического типа (аорты, ее ветвей, артерий головного мозга). Впервые образовавшиеся атеросклеротические бляшки самостоятельно регрессируют редко. Обычно накопление в них липидов, белков и солей кальция продолжается и усугубляется. Бляшки «толстеют», изъязвляются, окостеневают. Это приводит к сужению сосудистого просвета, уменьшению кровотока в питаемых тканях и их кислородному голоданию.
Кроме того, артериальные стенки теряют эластичность, и не реагируют на изменение артериального давления (в норме при повышении АД сосуды расслабляются, а при снижении – тонизируются, тем самым поддерживая его на должном уровне).
В далеко зашедших случаях последствия тяжелого атеросклероза могут быть связаны или полной закупоркой артерии с прекращением кровотока в соответствующем участке органа, или разрывом окостеневшей сосудистой стенки при резком скачке артериального давления с кровоизлиянием в ткани. К тяжелым осложнениям атеросклероза относятся:
К тяжелым осложнениям атеросклероза относятся:
- инфаркт головного мозга (ишемический инсульт), миокарда, легкого, мягких тканей конечности, с
что это такое, вреден он или полезен?
Холестерин ЛПНП — это липопротеиды низкой плотности. Это вредная и опасная разновидность холестерина, которая способствует образованию атеросклеротических бляшек и провоцирует закупорку сосудов, приводит к инфарктам и инсультам. Поэтому необходимо знать, как определить уровень плохого вещества и снизить его.
Как определить содержание плохого холестерина?
Норма содержания холестерина ЛПНП зависит от возраста человека. Для людей младше 30 лет этот показатель не должен превышать 2,59 ммоль на литр крови. Для пожилого человека допустимый уровень слегка увеличивается, поскольку с возрастом нарушается работа печени, и показатель возрастает естественным путем.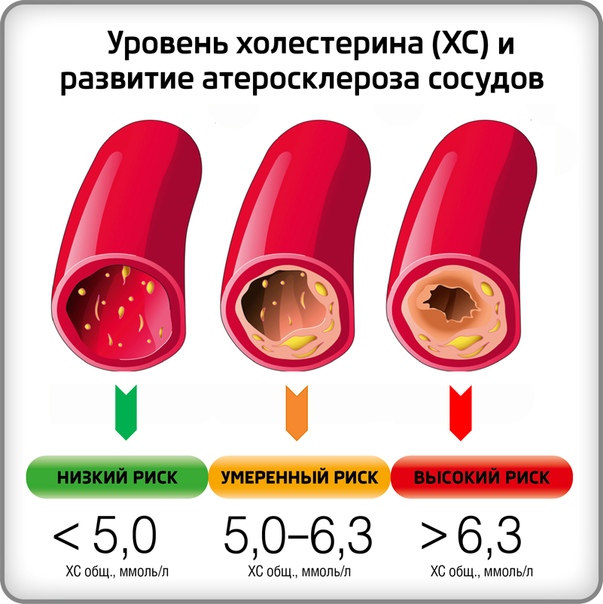
Внимание! Критический показатель, при котором возрастает риск развития сердечно-сосудистых заболеваний, составляет 4,49 ммоль на литр.
Показатель холестерина не должен быть и слишком низким. Пониженное содержание липопротеидов низкой плотности указывает на появление патологических процессов в организме. Нижний предел нормы — 1,2 ммоль/л.
Если ЛПНП повышен
Внимание! При повышенном содержании плохого соединения необходимо исключить риск развития сердечно-сосудистых заболеваний и снизить вредный показатель.
Причины повышения холестерина с низкой плотностью:
- Неправильное питание с частым употреблением большого количества жирной пищи. Также провоцируют повышение холестерина различные полуфабрикаты, майонезы, чипсы.
- Малоподвижный образ жизни. Именно отсутствие физической нагрузки провоцирует снижение выработки полезных протеидов высокой плотности.
 Это ведет к нарушению работы практически всех систем организма.
Это ведет к нарушению работы практически всех систем организма. - Лишний вес. Ожирение способствует накоплению плохого холестерина. Наиболее высоким фактором риска считаются отложения в брюшной части тела.
- Некоторые лекарственные средства могут в качестве побочного эффекта влиять на уровень вредных липидов.
- Наследственность.
Есть некоторые заболевания, которые способны нарушить баланс полезных и вредных липидов в организме.
Опасность высокого уровня ЛПНП
При повышенном содержании вредного холестерина не стоит опускать руки. Если с проблемой не бороться, то в итоге могут возникнуть серьезные осложнения:
- Болезни сосудов сердца и головного мозга.
- Ишемическая болезнь сердца. Чаще всего возникает у женщин.
- Понижение кровоснабжения мозга. Это происходит за счет сужения сосудов.
- Инфаркт и инсульт.

Внимание! Наиболее опасен процесс, когда холестериновая бляшка полностью отрывается и закупоривает сосуд. Это приводит к летальному исходу.
Как понизить холестерин?
Если анализы показали повышенный уровень вредного вещества, то следует в первую очередь скорректировать свою диету. Это принесет большую пользу организму. Следует исключить все жирное, жареное, а также любые полуфабрикаты, вредные продукты. Обязательно надо увеличить количество потребляемых овощей и фруктов.
Параллельно необходимо внести и другие изменения в образ жизни:
- Умеренные физические нагрузки. В таком случае важно не перегружать организм, а давать ему ежедневные обязательные нагрузки, чтобы исключить малоподвижный образ жизни.
- Исключить вредные привычки. Алкоголь и курение провоцируют образование холестериновых бляшек за счет процесса окисления, при котором на сосудах остается осадок.

Внимание! Если причина проблемы в хроническом заболевании, то рекомендуется скорректировать лечение. Можно для снижения холестерина использовать и медикаменты, но выписывать их должен врач.
Липопротеиды низкой плотности, в отличие от ЛПВП, имеют совсем небольшой размер и легко могут проникать в сосуды. Это наиболее распространенный фактор развития атеросклероза. Но пониженный уровень этих веществ также свидетельствует о проблемах в организме.
ЛПВП понижен причины, симптомы и лечение
Как повысить хороший холестерин
В крови циркулирует около 70% ЛПНП, оставшаяся часть приходится на долю ЛПВП. При нормальном уровне липопротеинов высокой плотности происходит своевременная транспортировка из клеток излишек плохого холестерина в печень для экскреции.
При снижении уровня хорошего холестерина поврежденный эндотелий (внутренняя оболочка сосудов) заполняется частицами насыщенных ЛПНП. С годами формируются атеросклеротические бляшки, который частично или полностью перекрывают кровоток.
С годами формируются атеросклеротические бляшки, который частично или полностью перекрывают кровоток.
Патологический процесс изначально протекает бессимптомно, изменения заметны только при получении результата анализа крови с пониженным содержанием ЛПВП.
На основе данных лечащий врач рекомендует и назначает комплекс немедикаментозных мероприятий. Поднять уровень хорошего холестерина в крови может полноценная коррекция образа жизни.
Диета
Большинство холестерина человек получает с едой, поэтому необходимо соблюдение лечебного питания.
Для гипохолестериновой диеты нужно:
- Исключить или резко ограничить употребление животных жиров (красное мясо, сало, сливочное масло, яйца).
- Не превышать суточную калорийность (менее 2500 ккал).
- Переключиться на продукты с мононенасыщенными и полиненасыщенными липидами (рыба и морепродукты, растительные масла, орехи).
- Употреблять достаточное количество овощей и фруктов, богатых клетчаткой.
- Добавлять ежедневно в рацион злаковые отруби.

Полный отказ от вредных привычек
Никотин повреждает внутреннюю поверхность артерий, куда стремятся проникнуть насыщенные холестерином частицы.
У алкоголиков развивается жировой гепатоз и цирроз. Поврежденные гепатоциты не способны продуцировать эти липопротеины, происходит нарушение липидного обмена.
Снижение массы тела
Индекс массы тела не должен превышать 25. Проведенные исследования доказывают, что на каждые 2,2 кг потерянного веса приходится увеличение ЛПВП на 0,35 мг/дл.
Занятие спортом и физическими упражнениями
Физическая активность дает необходимую нагрузку на сердечную мышцу, кровеносную систему и способна увеличить ЛПВП естественным образом.
Частота проведения исследований зависит от состояния здоровья человека. При присутствии факторов, повышающих риск сердечно-сосудистых осложнений, тесты делают регулярно. Обязательному контролю подлежит липидный статус мужского пола старше 45 лет и женского старше 55 лет.
Снижение массы тела
Каждый лишний килограмм негативно сказывается не только на самочувствии, но также и на балансе разных видов холестерина в крови.
Если поддерживать свой идеальный вес, то количество низкоплотного холестерина снизится, повысив тем самым высокоплотный.
Очень важно для потери веса:
- начать правильно и рационально питаться;
- не забывать о ежедневных физических нагрузках.
Если индекс массы тела находится на отметке ниже 25 пунктов, то это можно назвать оптимальным показателем.
Отличным вариантом станет привычка каждый день гулять на свежем воздухе как минимум по 30 минут. Если лечащий доктор разрешит, то полезно будет посещать спортивный зал или же танцевальные занятия, плюс употреблять только продукты выводящие холестерин из организма.
Если ЛПВП повышен что это значит
Повышение уровня ЛПВП обычно считается хорошим знаком и расценивается как антиатерогенный фактор, то есть, фактор, препятствующий развитию атеросклероза и связанных с ним сердечнососудистых заболеваний. Однако существуют и определенные патологические состояния, которые также могут привести к повышению уровня ЛПВП. это:
- первичная гипер-альфа-липопротеинемия – наследственное заболевание,
- хронические гепатиты,
- биллиарный цирроз печени.
К повышению уровня ЛПВП приводит снижение массы тела у людей с избыточным весом, различные стрессовые состояния, а также – алкоголизм. Вот поэтому отклонение ЛПВП от нормы даже в положительную сторону, требует дополнительного изучения причин, которые привели к этому явлению.
Отказ от пагубных привычек
В эту категорию следует отнести:
Нормализовать показатели холестерина поможет отказ от курения сигарет. Уже спустя 14 дней после отказа от пагубной привычки, будет положительная динамика в анализе крови на холестерин, так что такой простой способ, отказ от курения, реально помогает повысить уровень полезного холестерина.
Неверно будет полагать, что некурящий человек полностью в безопасности. Пассивное курение также может становиться причиной проблем с холестерином, причем и у взрослых, и у детей.
Существует статистика, говорящая о том, что каждая выкуренная пачка сигарет может снизить уровень высокоплотного холестерина примерно на 3,5 мг/дл. Как только больной человек откажется от курения, он почти моментально начнет улучшать состояние своей крови.
Люди, употребляющие спиртные напитки в строго умеренных дозах, могут рассчитывать на повышение уровня ЛВП. Речь идет о красном вине, которым ни при каких условиях нельзя злоупотреблять. Максимально возможная доза вина в сутки – 250 мл (1 стакан).
В составе этого виноградного напитка содержится особое вещество ресвератрол, которое повышает хороший холестерин крови.
Если же человек имеет серьезные проблемы с алкоголем, то подобная терапия ему точно не сможет принести пользы. Процесс кроветворения, а также баланс хорошего и плохого холестерина будет достигнут только при условии отказа от этой вредной привычки.
Норма ЛПВП
Для того, чтобы оценить возможные риски развития ишемии сердца, или инфаркта миокарда, атеросклероза или появления тромбов, а также для выбора правильной тактики лечения, кардиологи, терапевты и эндокринологи часто назначают пациенту биохимическое исследование крови. Норма липопротеидов может отличаться для людей различной возрастной категории и половой принадлежности. Нормальным уровень ЛПВП для здорового человека считается:
- для детей
: - до 5 лет- 0.98-1.94 ммоль/л;
- 5-10 лет- 0,93-1,94 ммоль/л;
- 10-15 лет- 0,96-1,91 ммоль/л;
- более 15 лет- 0,91- 1,63 ммоль/л.
- для взрослых
: - от 20 лет- 0,78-2,04 ммоль/л;
- от 30 лет- 0,72-1,99 ммоль/л;
- от 40 лет- 0,7-2,28 ммоль/л;
- от 50 лет- 0,72-2,38 ммоль/л;
- после 60-65 лет- 0,78-2,48 ммоль/л.
Следует отметить, что норма показателя может незначительно отличатся, в зависимости от лаборатории, в которой проводится исследование.
ЛПВП норма у мужчин, немного ниже, чем у женщин. Показатель равный менее 1,036 ммоль/л для мужчин и 1,30 ммоль/л для женщин, дает доктору полагать, что холестерин высокой плотности ниже допустимой нормы, а значит риск сердечнососудистых заболеваний гораздо выше.
Часто, для оценки потенциального риска развития ишемии, врачи анализируют показатель холестерина липопротеинов высокой плотности относительно общего кол-ва холестерина в крови. Для этого, был создан коэффициент атерогенности, показывающий баланс между «хорошим» и общим холестерином.
КА= Общ. хол.- ЛПВП/ ЛПВП.
В норме, этот коэффициент должен быть в пределах 2-2,5 (для новорожденных- не более 1, для мужчин после 40 лет- не более 3,5).
Нормы ЛПВП
А каким должен быть уровень липопротеидов высокой плотности у здорового человека? Норма у женщин и у мужчин этой фракции холестерина может быть различной. Стандартные значения липидограммы представлены в таблице ниже.
| Возраст, лет | Норма ЛПВП, ммоль/л | Норма ЛПВП, мг/дл | |||
|---|---|---|---|---|---|
| Оптимальный уровень | Средний допустимый уровень | Прогностически неблагоприятный уровень | |||
| Мужчины | 0-14 | 0,78-1,68 | 55-65 | 40-54 | |
| 15-19 | 0,78-1,68 | 55-65 | 40-54 | ||
| 20-29 | 0,78-1,81 | 60-70 | 45-59 | ||
| 30-39 | 0,78-1,81 | 60-70 | 45-59 | ||
| Старше 40 | 0,78-1,81 | 60-70 | 45-59 | ||
| Женщины | 0-14 | 0,78-1,68 | 55-65 | 50-54 | |
| 15-19 | 0,78-1,81 | 55-70 | 50-54 | ||
| 20-29 | 0,78-1,94 | 60-75 | 50-59 | ||
| 30-39 | 0,78-2,07 | 60-80 | 50-59 | ||
| Старше 40 | 0,78-2,20 | 60-85 | 50-59 |
Для оценки риска развития атеросклероза, а также острых и хронических его осложнений, важно учитывать отношение липопротеидов высокой плотности к общему холестерину. Если ЛПВП понижен на фоне высокого уровня атерогенных липидов, вероятно, у пациента уже есть проявления атеросклероза
Чем более выражены явления дислипидемии, тем активнее происходит формирование холестериновых бляшек в организме
Если ЛПВП понижен на фоне высокого уровня атерогенных липидов, вероятно, у пациента уже есть проявления атеросклероза. Чем более выражены явления дислипидемии, тем активнее происходит формирование холестериновых бляшек в организме.
Что это значит повышенное значение
Повышение диагностируется не так часто. Дело в том, что максимальной концентрации этой фракции холестерина не существует: чем больше липопротеидов высокой плотности в организме, тем ниже риск развития атеросклероза.
В исключительных случаях наблюдаются грубые нарушения обмена жиров, и ЛПВП становятся повышены значительно. Возможными причинами такого состояния становятся:
- наследственные дислипидемии;
- хронический гепатит;
- цирротические изменения в печени;
- хронические интоксикации;
- алкоголизм.
В этом случае важно начать лечение основного заболевания. Специфические меры, призванные понизить уровень ЛВП в медицине не разработаны
Именно эта фракция холестерина способна очистить сосуды от бляшек и обеспечивает профилактику атеросклероза.
Что это значит пониженное значение
Низкий уровень ЛПВП в организме встречается значительно чаще, чем высокий. Такое отклонение анализа от нормы может быть связано с:
- сахарным диабетом, гипотиреозом и другими гормональными нарушениями;
- хроническими заболеваниями печени: гепатитом, циррозом, раком;
- патологией почек;
- наследственной (генетически обусловленной) гиперлипопротеидемией IV типа;
- острыми инфекционными процессами;
- избыточном поступлении атерогенных фракций холестерина вместе с пищей.
При этом важно устранить имеющиеся причины и по возможности поднять концентрацию холестерина ЛВП до должной. Как это сделать, рассмотрим в разделе ниже
Что делать, чтобы увеличить уровень ЛПВП
Бросить курить. Исключение курение влечет за собой повышение уровня ЛПВП , примерно, на 10%. Особенно, если к этому добавить физическую активность (по крайней мере, 5 дней в неделю по 30 минут): плавание, велосипед, бег, быстрая ходьба, выполнение работ в саду, – всё, что увеличивает частоту сердечных сокращений.
Потерять лишние килограммы. Похудение на 3 кг повышает уровень ЛПВП на 1 мг/дл крови.
Следуйте правилам рационального питания. Основой такого питания должно быть потребление здоровых жиров. В частности, мононенасыщенные и полиненасыщенные, в последнем случае это омега 3, содержащиеся в фруктах с твердой оболочкой и жирной рыбе.
Употребление одного или двух стаканов красного вина в день. Далеко не все согласны с этой рекомендацией, но вино, безусловно, помогает поддерживать высокие значения ЛПВП . Возможно, что это причина, которая объясняет французский парадокс. Французы, будучи активными потребителями насыщенных жиров (сливочное масло, жирное мясо), имеют низкий уровень распространенности сердечно-сосудистых заболеваний.
Прием препаратов, которые повышают ЛПВП наиболее распространенным является ниацин. На основе этого ингредиента существуют также добавки. Его не следует применять без консультации врача, потому что могут иметь место побочные эффекты на функции печени.
Диета, чтобы увеличить значения холестерина
Для уменьшения риска сердечно-сосудистых заболеваний необходимо употреблять продукты, которые помогают повысить долю ЛПВП холестерина и снизить ЛПНП .
- Рыбы, богатую омега-3 (жиры), такая как лосось или рыба-меч.
- Крупы, особенно из цельного зерна, такие как хлеб и макаронные изделия.
- Нежирная вареная колбаса или обезжиренный окорок.
- Нежирный сыр, такой как моцарелла, рикотта, козий сыр.
- Молоко и йогурт.
- Постное мясо, такое как индейка, курица и кролик.
- Сухофрукты, такие как фундук, грецкие орехи и миндаль, потому что они содержат омега-3.
- Продукты, богатые антиоксидантами, такие как витамин C, которого много в киви, брокколи, апельсинах и лимонах.
- Некоторые бобовые, такие как соевые бобы, которые содержат фитоэстрогены, вещества, способные имитировать действие эстрогена и уменьшать уровень холестерина.
Диета, которая может помочь вам сохранить низкий уровень «плохого» холестерина – вегетарианская диета, поскольку она исключает потребление жиров животного происхождения и предполагает потребление больших объемов фруктов и овощей, богатых растительными жирами, содержащими стерины, которые имеют структуру аналогичную холестерину и стимулируют снижение общего холестерина.
Методы коррекции уровня ХС
В первую очередь, врач может назначить лекарственные препараты следующих фармакологических групп:
Препараты группы статинов – снижают синтез холестерина непосредственно организмом. Быстро восстанавливают липидный обмен. Данные лекарственные средства могут быть использованы на протяжении длительного времени, вплоть до окончательной нормализации уровня липопротеинов низкой плотности.
Препараты группы фиброевых кислот – назначают в качестве моно терапии или в комбинации со статинами. В сочетании с низкокалорийной диетой быстро приводят показатели ЛПНП в норму.
Лекарственные средства, обладающие желчегонным эффектом осуществляют «связывание» избытка холестерина с желчью и выводят его из организма через печень.
Различные биологически активные добавки на основе льняного и рапсового масла, рыбьего жира. Дополнительно может потребоваться прием витаминно-минеральных комплексов
Особое внимание уделяют витаминам группы В.
Любое лечение наиболее эффективно в комплексе, поэтому помимо приема прописанных лекарственных препаратов, необходимо обратить внимание на аэробные физические нагрузки и отказаться от вредных привычек, в особенности, от курения
Дополнительно пациентам необходимо скорректировать рацион своего питания. Наибольшее количество вредного холестерина содержится в субпродуктах: печень, почки, мозг. От употребления данных продуктов необходимо отказаться в первую очередь. Также придется воздерживаться и от жиров животного происхождения, отдавая предпочтение куриному мясу и постной говядине.
Благоприятное воздействие оказывает употребление морской и речной рыбы, фруктов, овощей, льняного масла и семени. Маргарин и сливочное масло рекомендовано заменить на масла растительного происхождения, использовать их для приготовления пищи и в качестве заправки к салатам (вместо майонеза).
Употребление тыквенных семечек, плодов авокадо и орехов позволяет быстро нормализовать повышенный уровень липопротеинов низкой плотности. В данных продуктах питания содержится большое количество антиоксидантов, которые эффективно справляются с липопротеинами низкой плотности.
Нормальные значения липидограммы
Липидограмма необходима для изучения процессов жирового обмена, объективной оценки функционирования внутренних органов, предупреждения заболевания сосудистой системы, сердца, печени, желчного пузыря.
Это такой биохимический анализ крови.
Заболевания, при которых проведение липидограммы проводится безотлагательно:
- инфаркт миокарда;
- сахарная болезнь 1 и 2 типа;
- желтуха внепеченочного типа;
- панкреатит;
- подагра;
- сепсис;
- алкогольная интоксикация;
- гипотиреоз;
- ожоговая болезнь;
- стенокардия и др.
О чем говорит липидограмма здорового человека и что она характеризует?
Если показатели референсного значения здорового человека находятся в пределах минимальных и максимально допустимых, то есть в норме, то это говорит о сбалансированности всех фракций.
Примечание. Референсное значение – это усредненный медицинский показатель, полученный в результате массового обследования здоровых пациентов.
Таблица нормальной липидограммы (здорового человека), ммоль/л:
| Показатель | Мужчины | Женщины |
|---|---|---|
| Общий холестерин | 3,22–5,66 | 3,22–5,66 |
| Липопротеиды низкой плотности (ЛПНП) | 2,22–4,82 | 1,97–4,54 |
| Липопротеиды высокой плотности (ЛПВП) | 0,71–1,76 | 0,84–2,27 |
| Липопротеиды очень низкой плотности (ЛПОНП) | 0,26–1,07 | 0,26–1,07 |
| Триглицериды (нейтральные жиры) | 0,39–1,76 | 0,39–1,76 |
| Коэффициент атерогенности | 2,2–3,5 | 2,2–3,5 |
Важно знать. Коэффициент атерогенности – это своего рода показатель прогноза
Он позволяет, в определенной степени, сделать обобщающий вывод о перспективах развития атеросклероза.
Из таблицы видно, что некоторые значения анализа крови разнятся у мужчин и женщин – это необходимо знать и учитывать при субъективной оценке своего здоровья.
1 Оздоровительная программа
Регулярные физические нагрузки (являясь важной составляющей здорового образа жизни) могут значительно повысить уровень хорошего холестерина. Даже такие простые активные упражнения как бег, езда на велосипеде и плавание, наряду с контролем веса – могут создать идеальные условия для повышенного содержания в крови ЛПВП / HDL холестерола
Данное состояние, кардиологи многих стран мира, называют «синдромом долголетия».
По результатам исследования, опубликованного* в августе 2016 года, установлено, что для женщин после менопаузы – именно интенсивные тренировки (на велосипеде, беговой дорожке) являются отличным вариантом для быстрой нормализации здоровья. То есть, для эффективного повышения уровня ЛПВП холестерина, снижения ЛПНП холестерина, а также для значительной потери «лишнего» веса.
Другие испытания, обнародованные** в мае 2016 года, показали, что у мужчин, страдающих ожирением, но практикующих активные физические нагрузки (утренние пробежки) или же другие силовые упражнения с гирями / штангами (3 раза в неделю в течение 3 месяцев), произошло значительное снижение уровня плохого ЛПНП холестерина и резкое повышение хорошего ЛПВП, по сравнению с мужчинами (страдающими ожирением), которые не тренировались, но все же соблюдали «легкую» диету.
* – на страницах авторитетного мед.журнала «Диабет и метаболизм»
** – в известном мед. издании «Applied Physiology, Nutrition and Metabolism»
Хайтам Ахмед, доктор медицинских наук, магистр здравоохранения, практикующий кардиолог клиники Кливленда в Огайо, пишет: «Физические упражнения сами по себе – превосходны, потому что они могут не только увеличить содержание ЛПВП холестерина, но и приводят к потере веса, а это уже двойная польза для здоровья сердца!».
Как определяют холестерин ЛПНП в организме
По признаку плотности липопротеины делятся на следующие виды:
- липопротеины высокой плотности, выполняющие функцию переноса холестерина от периферийных тканей к печени;
- липопротеины низкой плотности, отвечающие за транспортировку холестерина и прочих веществ от печени к периферийным тканям.
Также различают липопротеины средней и очень низкой плотности, переносящие вещества от печени к тканям.
Липопротеины низкой плотности, аббревиатурное обозначение которых — ЛНП, представляют собой наиболее атерогенные образования, то есть вещества, провоцирующие развитие атеросклероза. Данная разновидность липопротеинов переносит так называемый «плохой» холестерин. Когда холестерин ЛПНП, или «плохой» холестерин, повышен, это означает большие шансы пациента на атеросклероз.Атеросклероз является хронической болезнью артерий, при которой они закупориваются за счет отложения холестерина, возникающего вследствие нарушения белково-жирового обмена в организме. Причины ранней смерти от сердечно-сосудистых заболеваний, а именно инфаркта миокарда, инсульта, часто заключаются в атеросклеротических изменениях сосудов.
Заболевания, характеризующиеся повышенным содержанием липопротеинов низкой плотности, могут иметь и насл
Низкий холестерин в крови у женщин причины, почему, уровень, таблица
Питание
Как уже говорилось, специальная диета — одно из обязательных условий при лечении данной патологии. Какие продукты должны входить в рацион, если холестерин низкий?
Морская рыба, особенно жирных пород: скумбрия, лосось.
Грецкие орехи, а также тыквенные и льняные семечки. Эти натуральные продукты могут поднять данный показатель существенно.
Субпродукты с высоким уровнем жирности: печень, мозги, почки.
Сыры жирных сортов: например, голландский, отлично поднимают показатель.
Яичные желтки, которые лучше употреблять всмятку либо сырыми. Эти продукты увеличивают холестерин довольно быстрыми темпами.
Если снижен в крови холестерин, употребляйте сливочное масло высшей категории и жирности: только натуральный продукт. Оливковое масло тоже включите в рацион: им хорошо заправлять салаты
Кроме того, если низкий холестерин, не забывайте про употребление фруктов и овощей, однако не делайте на дары природы упор: вам важно больше питаться животной продукцией
Рекомендуется ограничить употребление таких продуктов, как белый хлеб, сдоба, изделия из крупы, каши, макароны. Алкоголь тоже весьма желательно исключить из употребления, курить лучше бросить.
По поводу подходящего рациона лучше проконсультироваться с лечащим врачом, чтобы исключить возможные ошибки, избежать несбалансированности питания.
Мы рассмотрели особенности лечения пониженного холестерина в крови — гипохолестеринемии. Как вы видите, данное отклонение имеет опасные и далеко идущие последствия. Поэтому вместе с врачом необходимо определить, как повысить холестерин в случае его понижения – и здоровье будет в порядке
Обязательно обращайте внимание на тревожные симптомы, не забывайте регулярно посещать врача с профилактической целью: особенно, если пониженный уровень данного показателя уже был однажды зафиксирован
4 Лечение и профилактика
Чаще всего при обращении к врачу пациентам назначается диета, в которую входят продукты с большим содержанием холестерина. Лечение заключается в нормализации рациона питания. Необходимо заметить, что при высоком содержании холестерина в крови эти продукты категорически противопоказаны, так как могут нанести больший вред для человека. В ежедневном рационе должны присутствовать следующие продукты: морская рыба и морепродукты, говяжье мясо и субпродукты, яйца (особенно куриные желтки), орехи (грецкие, фисташки, миндаль), растительные и сливочные масла с процентом жирности выше 78%, жирные сыры, жирные молочные продукты, сосиски, колбасы, пирожные.
Необходимо употреблять большое количество жидкости, это необязательно должна быть чистая вода, могут быть супы, компоты, морсы, чаи, кофе, соки и прочие жидкости. Лучше всего в такой ситуации поможет клюквенный морс, так как он обладает антиоксидантными свойствами, повышает иммунитет и дает энергию и бодрость всему телу. Хорошо помогают каши и макароны из муки грубого помола.
Следует учесть, что гипохолистеринемия — очень опасное проявление, с ним всегда нужно наблюдаться у врача. Только при помощи анализов и рекомендаций лечащего терапевта пациенты идут на поправку без каких-либо осложнений и негативных последствий на организм. Нельзя назначать себе лечение самому, так как это может привести к критическому падению стеаринов, коме и даже смертельному исходу.
Немалое значение в поддержании нормального уровня холестерина в крови (180 мг/дл) имеет профилактика. Чтоб не сталкиваться с проблемами эндокринологи, рекомендуют отказаться от вредных привычек, ведь никотин и алкоголь пагубно влияют на печень; тщательно следить за своим питанием и рационом; вести активный образ жизни (активные упражнения или двухчасовые прогулки на свежем воздухе минимум 2-3 раза в неделю). Можно отметить, что здоровое питание является залогом хорошего здоровья. Многие врачи могут порекомендовать в комплексе с правильным питанием чистку для печени при помощи минеральной воды или меда.
В народе существуют следующие методы для борьбы с недугом:
- 1. Льняные семена измельчить в кофемолке, залить кипятком, дать пару часов настояться. Пить настой 3-6 раз в день перед приемом пищи. Или же можно использовать порошок в сухом виде, добавляя по столовой ложке в разные блюда.
- 2. Листья ежевики сушенные измельчить в порошок и заварить стаканом кипятка, через 40 минут отвар можно пить. Максимально 3 раза в день. Помогает очистить кровь и нормализовать уровень холестерина в крови.
- 3. Сухие цветки липы измельчить в порошок и принимать одну чайную ложку в день. Через месяц таких процедур печень очистится, и показатели анализа крови будут в норме.
Рекомендуем
В чем опасность
Холестерин — необходимейшее для полноценного функционирования организма вещество. В том числе холестерин необходим и для обменных процессов, для работы мозга, выполняет и другие важные функции. Он принимает активное участие в обменных клеточных процессах, нужен для полноценного минерального обмена, поддерживает кости, органы и ткани в рабочем состоянии, придавая им эластичность, помогает усвоению витаминов, способен защитить от стресса, сердечных патологий и даже рака. Речь идет, конечно, о «хорошем» холестерине, с высоким уровнем плотности. Какие же опасности грозят организму, если уровень холестерина — пониженный?- Костный остеопороз — тоже возможное осложнение из-за утраты связками эластичности.
- Недостаток холестерина снизит либидо, может привести и бесплодию.
- Ожирение разной степени тяжести, иногда и критическое.
- Расстройство желудка, причем — регулярное.
- Гипертиреоз.
- Сахарный диабет приобретенного характера.
- Нехватка витаминов А, Е, Д, К.
- Инсульт.
Официально учеными доказано, что дефицит холестерина может являться причиной раковых заболеваний. Вернее, одной из причин. В этом отношении низкий показатель даже опаснее высокого, который порождает, в первую очередь, сердечно-сосудистую патологию, и нарушениями в работе щитовидной железы. Связано данное осложнение с нехваткой гормонов.
А если иметь низкий холестерин, и при этом курить и выпивать, то последствия в виде старческого маразма становятся вероятнее в разы. Кроме того, возможны в пожилом возрасте и серьезные психические расстройства, шизофрения, агрессивно-суицидальное поведение.
Опасен низкий уровень холестерина и для беременных женщин. В этом случае велик риск выкидыша. И даже если беременность удастся сохранить, вероятно развитие у плода различных аномалий, а также возможна гипоксия.
Продукты с вредным холестерином
Быть здоровым очень хорошо, но в большей степени состояние каждого больного зависит именно от того, какие продукты потребляются человеком. Некоторые блюда здоровым людям категорически нельзя употреблять даже изредка, не говоря о тех. кто склонен к повышенному уровню ЛПНП. Вредными продуктами, содержащими плохой холестерин считаются:- Жирные сорта мяса и блюда из него (свинина, говядина, баранина, копченые колбасы, изделия из фарша, сосиски)
- Субпродукты (мозги и почки)
- Молочные продукты (жирные творог и масло, сметана и молоко), мороженое, маргарин
- Яйца (исключить только желток)
- Морепродукты (нежелательны креветки и крабы, кальмары, икра любой рыбы)
- Выпечка (изделия, содержащие перечисленные выше продукты в качестве ингредиентов)
Как использовать питание для регулировки уровня холестерина
Эта терапия обычно дает наилучшие результаты для тех, у кого холестериновый состав крови в наихудшем состоянии — высокое содержание LDL или очень малое HDL. Такие люди больше остальных нуждаются в помощи. Скорее всего, бесполезно пытаться с помощью питания снизить уровень холестерина, если он нормальный или довольно низкий (180-200 мг/дл или ниже).
Кроме того, не ожидайте, что все пищевые продукты будут оказывать одинаковое действие на всех людей. Разные организмы реагируют по-разному и на продукты, и на лекарственные препараты, снижающие уровень холестерина. Экспериментируйте, чтобы определить, какие продукты приносят вам наибольшую пользу. И не полагайтесь на один вид или несколько. Полезными свойствами обладают самые разные продукты. Не отказывайтесь от этого многообразия. И помните, что вам не нужны огромные дозы продуктов, которые оказались эффективными во время исследований. Аналогичную пользу можно получить от малых доз различных продуктов.
Более конкретные советы:
Ешьте много овощей и фруктов, бобовых, зерновых с растворимой клетчаткой (таких, как овес), морепродуктов, в частности жирной рыбы (лососевых, макрели, сардин и тунца).
Уменьшите употребление насыщенных животных жиров, содержащихся в цельном молоке, сыре, мясном жире и шкурке птицы. Это поможет снизить уровень вредного холестерина LDL и повысить полезного HDL.
Ограничьте употребление транс-жирных кислот, которые находятся в твердых сортах маргарина и многих пищевых фабрикатах. Это поможет вам удерживать LDL на низком уровне.
Употребляйте поменьше растительных жиров типа омега-6, таких, как кукурузное и сафлоровое масло. Они содержатся также в маргарине, овощных кулинарных жирах и многих пищевых фабрикатах. Эти жиры входят в состав частиц холестерина LDL, быстро окисляются и превращаются в токсичные вещества, разрушающие артерии.
Не переходите на диету со слишком малым содержанием жиров, она может принести вред вместо пользы
Употребляйте жиры в умеренных количествах в виде оливкового и рапсового масла, авокадо и орехов.
Очень важно: вводите в организм побольше антиоксидантов с фруктами, овощами, орехами и оливковым маслом. Среди них витамины С, Е и бета-каротин
Они могут помочь вам предотвратить токсические изменения LDL, которые угрожают артериям и вызывают инфаркты.
Употребляйте продукты, богатые кальцием. Это помогает уменьшить поглощение насыщенных жиров.
Пейте чай, чтобы удерживать содержание холестерина в крови на нужном уровне.
Если вы употребляете спиртное, знайте, что рюмка вина или крепкого напитка или кружка пива в день могут положительно сказаться на уровне холестерина HDL. Если же вы не пьете, не нужно начинать просто для того, чтобы регулировать холестериновый состав крови.
Исследования показывают, что бороться с опасным холестерином помогают и другие продукты: грибы шиитаке, ячмень, необмолоченный рис, ламинария (водоросль), снятое молоко, а также зеленый и черный чай.
Симптомы пониженного холестерина
Контролировать содержание ЛПВП важно в любом возрасте. Пониженный холестерин опасен для здоровья
Липопротеиды высокой плотности участвуют в поддержании костей, мышц и нервных клеток в нормальном состоянии, способствуют минеральному обмену, помогают усваиваться витаминам и предотвращают появление стресса. Если в крови образуется пониженный уровень ЛПВП, то появляются специфические признаки:
- нарушение эмоциональной стабильности;
- остеопороз;
- снижение репродуктивных функций;
- появление избыточного веса;
- синдром повышенной проницаемости кишечника;
- расстройство пищеварения;
- гипертериоза;
- развитие сахарного диабета;
- нехватка витаминов;
- геморрагический инсульт.
Сахарный диабет — один из признаков пониженного холестерина
Очень часто пониженный холестерин в крови является причиной развития сердечно – сосудистых заболеваний, атрофии и аневризм сосудов головного мозга, а также хронических болезней кишечника, печени и почек. Определить нехватку ЛПВП в крови можно по симптомам:
- слабости мышц;
- увеличения лимфоузлов;
- отсутствия аппетита;
- стеотореи;
- раздражительности и агрессии;
- снижения сексуальной активности.
Лечение
Данное заболевание называется гипохолестеринемия, и требует серьезного подхода к своему лечению.
Для назначения грамотной терапии необходимо обратиться к врачу-эндокринологу, который направит за соответствующим анализом, а после получения результатов назначит лечение, чтобы восполнить недостаток холестерина
Важно во время лечения соблюдать особую диету с высоким содержанием жиров
Низкий холестерин, содержащийся в крови, быстрее приходит в норму при активном образе жизни. Рекомендуется начать занятия спортом по мере сил и возможностей, очень хороши йога, медитация, плавание.
Если понижен холестерин в крови, можно воспользоваться дополнительно и народными рецептами. Одним из наиболее эффективных рецептов при данной проблеме народная медицина считает ежедневное употребление морковного сока и вообще свежей моркови в любом виде: тертом, твердом.
Чем грозит повышенный холестерин
Неприятно осознавать, что в крови повышенный холестерин. Причины такого изменения в анализах следует искать в образе жизни каждого пациента. У кого-то поводом для большого количества липопротеидов низкой плотности становится неправильное, несбалансированное, нездоровое питание. Другие исключают из своей жизни движение, приговаривая себя к сидячему образу жизни. Это тоже может стать одной из причин ухудшения общего состояния.
Вредные привычки столько раз критиковались учеными и медикам, но они упорно продолжают губить людей. Курение и потребление лишнего алкоголя способствуют увеличению в крови плохого холестерина.
Не стоит забывать и про лишний вес, который отягощает многие заболевания. К этому месту он тоже имеет отношение и опять в сторону увеличения ЛПНП.
Такое состояние таит немало опасностей:
- Избыток ЛПНП грозит развитием атеросклероза, результатом которого является закупорка вен.
- Повреждаются артерии, по которым к сердцу вместе с кровью поступает необходимое количество кислорода.
- Возникает ишемическая болезнь или инфаркт миокарда.
Насколько опасен низкий холестерин мнение ученых
В Европе наблюдали за пациентами, имеющими уровень общего ХС ниже 3,9 ммоль/литр. В результате из двоих трое умирали преждевременной смертью. В то время как наблюдаемые пациенты с высоким холестеролом успешно проходили курс лечения и продолжали жить.
Британские исследователи выяснили и обнародовали полученные данные в популярном научном журнале: те люди, которые кончают жизнь самоубийством, в большинстве случаев имели низкий уровень холестерина. Еще одно интересное исследование провели медики из Исландии. Они наблюдали за мужчинами старше восьмидесяти лет и выяснили, что те, у кого отмечался уровень холестерола выше 6,5 ммоль/литр, болели меньше и умирали реже в 2,5 раза, чем те, у которых концентрация холестерина не превышала 5,2 ммоль/литр.
С ними согласились медики из Лейденского университета. Они тоже выяснили, что повышение жировых спиртов в составе крови примерно на 1 ммоль/дитр может снизить уровень смертности на 15%. Шокирующие данные, учитывая то, что большинство людей привыкли считать холестерин врагом номер один, виновником всех недомоганий и проблем со здоровьем, а потому всячески стараются максимально его понизить и не употреблять в пищу.
Подобные выводы уже сделали ученые во всем мире, на протяжении десятков лет наблюдая за пациентами старше 45 лет, контролируя их патологии и уровень смертности на фоне изменений ХС в ту или иную сторону. Прямой связи между ранней смертностью и высоким содержанием жировых веществ установлено не было. В то время как дефицит холестерола сказывался крайне негативно на состоянии всего организма, в первую очередь – на функционировании головного мозга и нервной системы.
Пониженный холестерин требует не меньшего внимания и беспокойства, чем высокий уровень этого вещества. Также заслуживают внимания исследования среди детей младше 10 лет. Обычно врачи рекомендуют ограничивать в детском рационе количество жиров животного происхождения. Но по последним данным те дети, которые эти вещества получали, болели меньше и имели крепче иммунитет, чем те, которые придерживались «правильного питания». Это не означает, что ребенка нужно закармливать салом и яйцами, но в разумных количествах жиры животного происхождения в рационе должны присутствовать обязательно. Ведь уже доказано, что холестерин укрепляет иммунитет человека и необходим для строения клеток. А, кроме того, он является естественной защитой организма от злокачественных образований.
Последствия, определение, терапия
Как было сказано выше, не только избыток холестерина в крови опасен для здоровья. Его недостаток также приводит к серьезным последствиям. Среди недомоганий, которые повлечет за собой такая ситуация, следует отметить:
- психоэмоциональные расстройства, которые могут доходить до тяжелых депрессивных состояний, человек становится раздражительным, начинает нервничать по пустякам;
- проблема лишнего веса, так как при низком холестерине, жиры плохо перерабатываются;
- повышается риск кровоизлияния в мозг;
- у человека снижается плотность костей, они становятся ломкими, развивается остеопороз;
- есть риск возникновения сахарного диабета;
- низкий холестерин может стать причиной бесплодия.
Учеными был доказан следующий факт, что при содержании общего холестерина менее 4,6 ммоль/л увеличивается риск развития следующих заболеваний:
Рекомендация читателей:
Для чистки СОСУДОВ, профилактики тромбов и избавления от ХОЛЕСТЕРИНА — наши читатели пользуются новым натуральным препаратом, который рекомендует Елена Малышева. В состав препарат входит сок черники, цветы клевера, нативный концентрат чеснока, каменное масло, и сок черемши.
- инсульта;
- рака печени;
- эмфиземы легких.
Люди с низким холестерином в крови склонны к вредным зависимостям, которые могут перейти в алкоголизм или наркоманию.
Диагностика гипохолестеринемии
Для того чтобы узнать о количестве холестерола в организме, потребуется сдать биохимический анализ крови. Такой анализ в профилактических целях рекомендуется проходить каждые пять лет. Мужчины должны начинать контролировать холестерин с 35 лет, у женщин критический возраст – после 45 лет.
Биохимический анализ включает исследование показателей ЛПВП и ЛНП. Пройти такое обследование потребуется при наличии следующих заболеваний:
- болезни, связанные с сердечно-сосудистой деятельностью;
- заболевания почек и печени;
- нарушение обмена веществ;
- прием оральных контрацептивов;
- перенесенные инфекционные заболевания;
- нарушение функции эндокринной системы.
По биохимическому анализу можно судить о количестве разных фракций холестерина:
- общий холестерин в крови;
- триглицеридов не более 1,9 ммоль/л;
- ЛПВП не должен быть ниже 0,8 ммоль/л;
- холестерин ЛПНП не ниже 4,8 ммоль/л;
- соотношение ЛПВП и ЛПНП.
Анализ крови поможет определить отклонение от нормы, нарушение баланса между веществами. Перед сдачей анализа нужно исключить прием алкоголя. Также не следует принимать жирную пищу, лучше отказаться от вечернего приема пищи вообще. Прием лекарственных средств может повлиять на показания анализов. Этот факт также следует учесть.
Как повысить холестерин?
Пониженный уровень холестерина в организме является серьезной проблемой, которую без обращения к врачу решить не удастся. Самостоятельное лечение может стоить человеку жизни. За назначением курса лечения следует обратиться к эндокринологу. Определенных лекарственных препаратов для повышения уровня холестерина нет. Суть лечения сводится к определению и устранению первоисточника. То есть, чтобы справится с болезнью, нужно бороться с причинами, которые ее спровоцировали. Для этого придется пройти комплексное обследование.
Наши читатели рекомендуют!
Многие наши читатели для ЧИСТКИ СОСУДОВ и снижения уровня ХОЛЕСТЕРИНА в организме активно применяют широко известную методику на основе семен и сока Амаранта, открытую Еленой Малышевой. Советуем обязательно ознакомиться с этой методикой.
Специальная диета поможет повысить уровень полезного холестерина в крови и понизить плохого. Для этого в рацион питания вводят такие продукты:
- сыр;
- орехи;
- говяжьи печень, почки, мозги;
- сливочное масло;
- яйца.
Диету нужно согласовывать с врачом. Не следует думать, что при пониженном холестерине нужно употреблять жирную пищу. Таким образом можно повысить только так называемый плохой холестерин ЛПНП с низкой плотностью и снизить еще больше хороший. Это также приводит к серьезным заболеваниям.
Народная медицина предлагает морковную диету, которая предполагает ежедневное употребление сырой моркови и морковного сока. В рацион питания также должны быть включены полезные продукты, снижающие плохой холестерин и повышающие хороший:
- овощи;
- зелень;
- отварное или тушеное мясо;
- бобовые;
- каши;
- курица;
- фрукты.
Итак, низкий холестерин в крови – не приговор. Регулировать это вещество в организме можно с помощью здорового питания, включающего все необходимые организму витамины и микроэлементы. Кроме того, нужно отказаться от вредных привычек и правильно организовать режим дня.
Вы все еще думаете что ВОССТАНОВИТЬ сосуды и ОРГАНИЗМ полностью невозможно!?
Особенности липопротеида
В печени производится около 75% холестерина, остальное поступает с продуктами животного происхождения. Обеспечение функции клеточного каркаса особенно необходимо в детском возрасте, когда отмечается усиленное деление клеток. Холестерин участвует в поддержании костей, мышц, клеток нервной ткани в физиологическом состоянии. Липопротеид участвует в метаболизме минералов, продуцировании инсулина, определенное воздействие оказывает на процесс усвоения витамина А, Е, К. Холестерин в нормальных количествах повышает устойчивость к стрессу, снижает уровень риска развития онкологии и патологии сердца и сосудов.
Обследовать кровь на уровень холестерина рекомендуется начиная с 20 лет. Повторять анализ при нормальных показателях каждые 5 лет. При наличии соматической патологии уровень холестерина должен уточняться прохождением процедуры взятия крови каждый год.
Холестерин в крови может варьировать, в зависимости от возраста, соматической патологии организма. Показатели мужчин и женщин различаются. У мужчин в среднем возрасте уровень ЛПВП (липопротеин высокой плотности) составляет 2,25-4,82 ммоль/л, ЛПНП (низкой плотности) 0,7-3,9 ммоль/л. Уровень общего холестерина складывается из показателей обеих групп. При оценке липидограммы также смотрят на содержание ТГ (триглицеридов), в норме оно должно составлять 0,5-1,82 ммоль/л. Для мужчин после 65 лет показатели ТГ снижаются и составляют 0,62-2,9 ммоль/л.
Низкий уровень холестерина крови может привести к следующим явлениям в организме:
- Депрессивные состояния.
- Бесплодие.
- Ожирение.
- Расстройство работы пищеварительной системы.
- Сахарный диабет.
На фоне нарушения обмена минералов и усвоения витаминов происходит развитие остеопороза и гиповитаминоза (в особенности групп витаминов А, D, E, K). Геморрагический инсульт, проявляющийся нарушением кровообращения в мозге, возникает на фоне разрыва кровеносных сосудов и выхода крови в паренхиму мозга. Наиболее опасна гипохолестеринемия на фоне развития депрессий с наклонностью к суициду и появлению риска возникновения геморрагического инсульта. Отмечается также, что мужчины с пониженным значением липопротеида крови имеют больше шансов развития онкологии и пристрастия к вредным привычкам в виде алкоголя и наркомании.
Народная медицина
Многих людей интересует, как уменьшается холестерин в крови с использованием разных рецептов народной медицины и поможет ли такое лечение вообще. Народная медицина предлагает большое количество рецептов, способных очищать стенки сосудов и вернуть им эластичность и молодость.
Чеснок с оливковым маслом
Измельчите десять зубочков чеснока и залейте их двумя стаканами масла оливкового. Поставьте смесь настояться на одну неделю, у вас получится чесночное масло, которое нужно добавлять в приготовленные абсолютно любые блюда.
Чеснок со спиртом
350 г чеснока нужно перекрутить на мясорубке и не один раз, а несколько. Можете измельчить и другим методом. Затем заливаем чесночную кашицу 200 г спирта, и помещаете в темное место на десять дней. Это народное лекарство следует пить по 20-30 капелек, которые накапать в молоко два или три раза до еды, пока не выпьете весь чесночный настой. Но это лечение часто не используется, лечитесь таким методом один раз в пять лет.
Семена укропа, валерьянка и мед
Если вас интересует, как еще снижается холестерин в крови, то предлагаем вам еще один интересный метод народного лечения. Потребуется измельчить две столовых ложечки корня валерианы и стакан укропных семян. Соедините эти компоненты и добавляете к ним два стакана меда. После тщательного перемешивания заливаете смесь 2 л кипятка и оставьте настаиваться на пару суток. Теперь можно переместить настой в холодильник и пить его по столовой ложке перед приемом пищи три раза в день.
Сухие створки фасоли
Вам уже известно, к какой норме холестерина в крови нужно стремиться и понижать его уровень, а помогут в этом обычные сухие створки фасоли. Сначала их надо измельчить, затем берете 2 ст.л. створок и заливаете стаканом воды в небольшой кастрюле. Ставите на плиту и проварите минутки три после их закипания. Затем даете настояться полчаса и процеживаете отвар. Принимайте отвар из створок фасоли по две столовых ложки три раза в сутки, курс лечения составляет две недели, потом сделайте перерыв на такое же время и повторите лечебное мероприятие.
Корень одуванчика
Сначала высушите корень этого растения, потом его нужно на кофемолке перемолоть. У вас выйдет порошок, который следует принимать за полчасика до приема пищи три раза на день к количестве 1/3 чайной ложки. Лечиться, таким образом, рекомендуется целый месяц, потом делаете на такой же срок перерыв и повторяете лечение.
Как распознать отклонения
Гипохолестеринемия распознается очень трудно, так как симптомы неспецифичны и, как правило, списываются на стресс, переутомление, авитаминоз или анемию. Точно поставить диагноз можно, только исследовав кровь пациента на биохимию
Тем не мене, обратить внимание стоит на такие признаки:
- снижение аппетита, отвращение к пище;
- расстройства стула – чередующиеся запоры и диарея, при этом в каловых массах отмечается большое количество жироподобных веществ;
- мышечная слабость;
- заторможенные рефлекторные реакции;
- ухудшение памяти, снижение концентрации внимания;
- отсутствие сексуального влечения, у женщин – исчезновение менструации, ранняя менопауза;
- депрессивное или наоборот, агрессивное состояние.
Подобные симптомы могут говорить и о других проблемах со здоровьем. Но все же сдать кровь на биохимию не помешает. Ведь низкий холестерин может привести к очень серьезным проблемам, угрожающим не только здоровью, но и жизни человека. Остеопороз, ожирение, старческий маразм, бесплодие, сахарный диабет по второму типу – все те патологии, которые обычно беспокоят пожилых людей, при пониженном холестерине развиваются даже у тех, кому еще нет 35.
Повышенный холестерин в большинстве случаев не является фактором риска развития патологий сердца или сосудов – и вызывают скорее нарушения обменных процессов, вредные привычки, генетическая предрасположенность. Тем более не стоит фанатично снижать холестерол пожилым людям — для них незначительное повышение концентрации этого вещества является нормой. А вот если безоглядно пытаться снизить ХС с помощью низкокалорийной диеты и препаратов статина, можно получить серьезные осложнения, вплоть до инсульта, рака и СПИДа.
Причины
Почему же бывает снижен «хороший» холестерин в крови?
Во-первых, на холестерин ниже нормы прямым и непосредственным образом влияют различные заболевания печени.
Несбалансированное питание имеет несомненное значение. Если вы сидите на жесткой диете с малым содержанием жиров (особенно, животных), вы в зоне повышенного риска. Вегетарианство тоже часто приводит к тому, что пониженный холестерин в крови становится невеселой реальностью, а также потребление большого количества сахаров. Если пища плохо усваивается организмом — это тоже возможно, причина данного отклонения.
Стрессы, депрессии и нервные расстройства, переживаемые с завидной регулярностью, могут оказаться непосредственной причиной низкого холестерина.
В случае отравления парами ртути или тяжелыми металлами также грозит эта патология.
Анемия и лихорадка, вызванная инфекцией, тоже могут понизить данный показатель. Среди возможных инфекций: сепсис, цирроз, туберкулез и некоторые другие. Порой и генетика играет свою роль, обуславливая организм изначально на пониженный уровень данного показателя.
Обширные ожоги тоже могут стать причиной отклонения. Но по мере затягивания ран и при полноценной диете показатель в данном случае будет повышаться сам до нормального уровня.
Кроме перечисленных причин, зачастую, к сниженному холестерину приходят спортсмены, которые, пытаясь сбросить вес, выбирают неправильную диету, несоответствующую их высоким нагрузкам.
Как снизить в крови уровень плохого холестерина
Не стоит сразу бросаться в панику и считать себе приговоренным к тяжелой болезни после того, как установлен факт наличия в крови повышенного уровня холестерина. Есть множество продуктов, которые готовы помочь восстановить его баланс и дать шанс — жить счастливо. Оказывается, для поддержания нормального тонуса, человеку в день требуется в обязательном порядке около 2,5 г этого вещества. Хорошо бы ограничить себя от излишков, но если они все же появились в организме, то снизить высокий его уровень помогут полезные продукты, которые, поступая в организм, связывают плохие липопротеиды и выводят их из организма.
Овсяная каша утром – это прекрасный завтрак для тех, кто хочет быть здоровым. Геркулес содержит бета-глюкан, способный поглощать и растворять жировые накопления и бляшки.
На протяжении дня желательно употреблять в пищу как можно чаще рыбу или курицу. Прекрасно справятся с защитной функцией от вредных ЛПНП орехи и фасоль. Это те продукты, которые за полтора месяца способны снизить холестерин на 5 – 8%. Для снижения плохого холестерина прекрасны фрукты и овощи фиолетового, красного или желтого цвета. Лидером в этом ряду можно считать баклажан.
Учеными доказано, что красное вино, употребляемое взрослым человеком в допустимой норме, тоже очищает кровь. В нем прекрасно сочетается польза и защита для организма вместе с привыканием и зависимостью. Поэтому для снижения уровня холестерина лучше употреблять в пищу продукты, богатые резвератролом (обнаружен в красном винограде и арахисе).
Полезно употреблять при повышенном холестерине молочные продукты, которые обогащены стеринами.
Повысить ЛПВП можно, уменьшив употребление сахара и добавив больше продуктов с низким гликемическим индексом.
Виды и типы холестерина общий, плохой и хороший
Весь холестерин медики и ученые разделяют на два совершенно противоположных вида, как по значению в организме, так и по свойствам. Он бывает двух видов:
- Плохой — ЛПНП (LDL) или его полное название липопротеид низкой плотности
- Хороший — ЛПВП (HDL) или по-другому липопротеид высокой плотности
Их соотношение в организме бывает различное. Но существует еще и общий холестерин. Это общая сумма двух уровней, сложенных вместе.
Чем больше в организме LDL тем чаще возникает риск закупорки сосудов жировыми бляшками, а значит, может возникнуть инфаркт. Эти частички совсем не растворяются в воде, поэтому они переносятся по организму и оседают чаще всего в кровеносных сосудах на их стенках с внутренней стороны. Чем больше таких бляшек образуется, тем плачевнее общее состояние. Они забивают «шлаками» сосуды, вызывая множество заболеваний.
Уровень HDL влияет на способность организма противостоять сердечным заболеваниям. Пониженный хороший холестерин вызывает вероятность сердечных недомоганий и приступов. Чем интенсивнее вырабатываются липопротеиды высокой плотности, тем безопаснее жизнь человека и больше лет ему отмерено прожить.
Зачем нужен анализ крови на холестерин и что он покажет
Эти два белковых соединения – ЛПНП и ЛПВП должны быть уравновешены и если хоть один из них будет понижен – это ведет к появлению разных недугов. Насчет того, какой должен быть уровень холестерина в крови, норма его учитывается от таких факторов:
- в нормальном состоянии холестерин общий должен быть ниже 5,2 ммоль/л;
- ЛПНП в норме – ниже 3-5 ммоль/л;
- ЛПВП в норме – выше 1,0 ммоль/л;
- триглицериды – они являются еще одним источников жиров в организме человека и в норме они должны составлять ниже 2,0 ммоль/л.
Все эти показатели определяет анализ крови на холестерин и желательно, чтобы они были не очень повышены или занижены.
По каким причинам повышается уровень холестерина
Плохой холестерин наш организм не вырабатывает и он приходит в организм с пищей, но многие люди не обращают на это внимание и едят, что попало, при этом поправляются из-за высококалорийной и жирной пищи, а в конечном итоге получается ожирение. Печень с большим трудом выводит ЛПНП, и он начинает оседать на сосудистых стенках
Рассмотрим и другие причины повышения холестерина в крови:
Хотите кое-что интересное?
- недостаток движения. Ученые провели интересное исследование, в котором доказали, что регулярные занятия спортом, физические упражнения и активный образ жизни повышают хороший холестерин и уменьшают плохой. Поэтому делайте выводы;
- болезни. К повышенному показателю могут привести и конкретные болезни: заболевания почек, диабет второго типа, синдром поликистозных яичников. Очень часто на увеличенный показатель влияет такая болезнь щитовидки, как гипотериоз, связанная с недостатком гормонов в щитовидной железе. И если лечить такое патологическое состояние – показатели намного улучшаются;
- вредные привычки. Еще одной причиной повышения холестерина в крови является курение, оно снижает уровень ЛПВП и плохо воздействует на сердце с сосудами. Алкоголь тоже приводит к такому состоянию, но некоторые специалисты считают, что один или два бокала в день могут повысить показатель ЛПВП. Но почему-то увеличенная доза спиртного положительно на организм не влияет;
- наследственный фактор. Специалисты все чаще говорят о том, что повышение холестерина происходит именно на генетическом уровне. Это можно сказать и о многих болезнях;
- менопауза. Перестройка женского организма в это время ослабляет все его защитные функции и в некоторых случаях это ведет к усиленному отложению холестерина;
- беременность. У беременных также существует большой риск повышения показателя, так как организм начинает вырабатывать особое вещество – прогестерон, который ответственный за отложение жировых тканей. Поэтому беременная должна внимательно следить за своим рационом питания, чтобы не набрать излишний вес.
Признаки повышенного уровня
Само по себе такое состояние не отличается какими-то конкретными и серьезными симптомами. Только из результата анализа крови на холестерин вы сможете узнать, что он повышен. Опасные признаки бывают только у атеросклероза, а именно эта болезнь является последствием повышенного показателя.
Но есть три симптома, по которым можно подумать о наличии такой патологии:
- во время бега или даже ходьбы у человека начинают болеть ноги;
- на кожных покровах появляются желтые пятна;
- в области сердца присутствуют сжимающие или давящие болевые ощущения, развивается стенокардия.
Как секвестранты желчных кислот помогают снизить уровень холестерина — Центр высокого холестерина
Лечение высокого уровня холестерина начинается со здорового образа жизни. Если диеты, физических упражнений и других изменений недостаточно для снижения уровня холестерина, врач может также порекомендовать вам принять лекарство. Один из видов лекарств, используемых для снижения уровня холестерина, называется секвестрантом желчных кислот (также известным как смолы). Препарат работает с вашим телом, естественным образом устраняя холестерин.
Холестерин — это жирное вещество, содержащееся в организме.Избыток холестерина может вызвать образование бляшек в артериях, что может препятствовать кровотоку и увеличивать риск сердечных заболеваний и инсульта.
Как секвестранты желчных кислот действуют против холестерина
Желчь — это жидкость, которая содержит много веществ, включая желчные кислоты и холестерин. Желчь играет в организме две важные роли:
- Желчная кислота способствует пищеварению и поглощает жиры в тонком кишечнике (часть кишечника).
- Желчь — естественный элиминатор.Продукты жизнедеятельности организма выделяются с желчью, а затем выводятся из организма через стул.
Желчная кислота расщепляет холестерин, поэтому секвестранты или сепараторы желчных кислот просто помогают этим кислотам. Секвестранты берут холестерин-содержащие желчные кислоты и образуют из них нерастворимый комплекс, то есть он не может растворяться в организме, который затем покидает ваше тело через стул.
Секвестранты желчных кислот доступны под следующими названиями:
Секвестранты желчных кислот плюс статины
Секвестранты желчных кислот обычно снижают уровень холестерина липопротеинов низкой плотности (ЛПНП) (известный как «плохой» холестерин) примерно на 10-20 процентов. процентов.Даже небольшие дозы секвестрантов желчных кислот могут помочь снизить уровень холестерина ЛПНП. Чтобы добиться лучших результатов, ваш врач может назначить секвестрант желчных кислот вместе с лекарством, называемым статином.
Статин, который также известен как ингибитор HMG-CoA-редуктазы, влияет на выработку холестерина в печени. Когда эти препараты используются вместе, высокий уровень холестерина можно снизить более чем на 40 процентов.
Ваш врач также может порекомендовать комбинацию секвестранта желчной кислоты с лекарством на основе никотиновой кислоты вместо статина из-за побочных эффектов, связанных со статинами, или если вы не можете позволить себе статин.Никотиновая кислота — это ниацин, пищевая добавка, доступная без рецепта. Помимо прочего, никотиновая кислота помогает преобразовывать пищу в энергию.
Побочные эффекты секвестрантов желчных кислот
Секвестранты желчных кислот не лишены побочных эффектов. Они могут вызывать:
Как принимать секвестранты желчных кислот
Превалит, Квестран и Квестран Лайт выпускаются в виде порошка и смешиваются с напитком. ВелХол выпускается в форме таблеток.Колестид выпускается в виде гранул для смешивания с напитком или таблеток.
Порошковые формы следует смешивать с водой или соком и принимать один или два раза в день во время еды в соответствии с указаниями врача. Если вам прописали таблетку, не забудьте запить ее большим количеством жидкости, чтобы избежать расстройства желудка.
Предупреждение о секвестрантах желчных кислот
Секвестранты желчных кислот редко принимаются отдельно от высокого холестерина, если у вас в анамнезе запор или если у вас высокий уровень триглицеридов.
Несмотря на то, что секвестранты желчных кислот не абсорбируются вашим организмом, они могут мешать абсорбции других лекарств. Обязательно проконсультируйтесь с врачом по этому поводу, но, как правило, другие препараты следует принимать по крайней мере за час до или через четыре часа после приема препаратов, секвестрирующих желчные кислоты.
Принимайте лекарства от холестерина в точном соответствии с предписаниями врача. Кроме того, бросьте курить, соблюдайте сбалансированную диету, регулярно занимайтесь спортом и худейте, если у вас избыточный вес. Выполнение всех этих шагов поможет снизить уровень холестерина и снизить риск сердечных заболеваний и инсульта.
Холестерин ЛПНП
Холестерин переносится в кровь белками, называемыми «липопротеинами». Существует ряд различных типов липопротеинов, названных в честь их плотности. LDL означает «липопротеин низкой плотности», и любой холестерин, переносимый LDL, известен как холестерин LDL, или LDL-C. ЛПНП считается нежелательным, поскольку он откладывает избыточный холестерин в стенках кровеносных сосудов и способствует атеросклерозу, также известному как «затвердение артерий» или «образование наростов на артериях», и, в конечном итоге, сердечно-сосудистым заболеваниям, таким как болезни сердца и т. удары.Следовательно, холестерин-ЛПНП часто называют «плохим» холестерином.
ХС-ЛПНП обычно тестируется как часть липидного профиля. Это включает в себя общий холестерин, а также «разбивку» того, какая часть этого холестерина переносится на ЛПНП (т.е. ХС-ЛПНП), и сколько переносится на «липопротеины высокой плотности» (т.е. холестерин ЛПВП). Интересно, что холестерин ЛПВП, по-видимому, оказывает защитное действие на сердце, и поэтому его часто называют «хорошим» холестерином. Триглицериды также измеряются как часть липидного профиля.
Фактически, ХС-ЛПНП обычно не измеряется напрямую, а рассчитывается с использованием уравнения, в котором используются другие компоненты липидного профиля. Иногда Х-ЛПНП можно измерить напрямую.
Как отбирается образец для тестирования?
В тесте на ХС-ЛПНП используется образец крови. Чаще всего кровь забирают путем венепункции (с помощью иглы для взятия крови из вены руки). Иногда можно использовать тест с уколом пальца, хотя он обычно не доступен в клиниках общей практики или больницах в Великобритании.
Требуется ли подготовка к анализу для обеспечения качества образца?
Тест на ХС-ЛПНП обычно требует 12-часового голодания, в это время разрешается употреблять только воду. Ваш врач может порекомендовать немного более короткое или более продолжительное голодание. Строго говоря, если ХС-ЛПНП измеряется напрямую, а не рассчитывается с использованием уравнения, голодание не требуется — однако голодание потребуется для других компонентов липидного профиля, которые обычно измеряются одновременно.Следуйте всем полученным инструкциям.
Руководство по холестерину | Все о холестерине и высоком холестерине
Холестерин — это греческое слово. «Chole» означает желчь, «stereos» означает твердое вещество, а химический суффикс «ol» означает алкоголь.
Холестерин впервые обнаруживается в желчном пузыре в твердом состоянии вместе с желчью.
Что такое холестерин?
Холестерин — это воскообразное беловато-желтое жировое вещество, которое содержится в каждой клетке тела. Организму необходим холестерин для выработки гормонов, витамина D и материалов, которые помогают переваривать пищу.
Холестерин — важная молекула; без него не будет жизни. Это так важно, что каждая клетка способна его синтезировать.
Холестерин способствует структурной прочности клеточных мембран. Каким-то образом, если вы сможете удалить весь холестерин из тела, то тело растает и превратится в росу.
Холестерин жизненно важен для организма, поэтому организм может вырабатывать холестерин из ВСЕГО, что мы едим, например, из жиров, углеводов или белков.Человеку не нужно потреблять холестерин, чтобы удовлетворить свои потребности в холестерине. Даже веганы, которые придерживаются диеты без холестерина (НОЛЬ граммов холестерина), их организм вырабатывает достаточно холестерина.
9 Доказанная важность холестерина
Холестерин не вреден для здоровья. Это важное соединение для каждой клеточной структуры. Кроме того, он необходим для правильного функционирования мозга и нервов.
Миллионы лет оценки природы, дизайна и все предоставили нам именно с состраданием.
Поэтому природа дает яичный желток и молоко с большим содержанием холестерина? Потому что холестерин необходим для здорового развития цыпленка и теленка. То есть для развития новой жизни и роста новорожденных требуется холестерин.
Жизненно важные органы Мозг и печень содержат много холестерина. 25% холестерина в организме находится в мозге.
Мозг — самый сложный орган человеческого тела, без которого нет жизни.Печень — самая большая железа, которая выполняет более 500 основных задач. Итак, природа создала самые жизненно важные органы, насыщенные холестерином.
Холестерин выполняет многие важные функции в организме; это:
- Холестерин строит и поддерживает клеточные мембраны.
- Холестерин необходим для клеточных мембран мозга и передачи нейромедиаторов. Без холестерина нарушается клеточная связь; Кроме того, пострадали познание и функция памяти.
- Холестерин изолирует нейроны (специализированная клетка, передающая нервные импульсы).
- Холестерин регулирует текучесть мембран при различных физиологических температурах.
- Холестерин осуществляет внутриклеточную транспортировку, клеточные сигналы и нервную проводимость.
- Печень использует холестерин для производства желчи и накапливается в желчном пузыре. Для переваривания жиров требуется желчная кислота, которая растворяется и способствует всасыванию жира в кишечнике.
- Печень использует холестерин для производства жирорастворимых витаминов: A, D, E и K.
- Холестерин необходим для синтеза стероидных гормонов, таких как гормоны надпочечников и половые гормоны. Гормоны надпочечников — кортизол и альдостерон. Половые гормоны — это прогестерон, эстроген и тестостерон.
- Некоторые исследования показывают, что холестерин может обладать некоторыми антиоксидантными свойствами.
Холестерин выполняет множество жизненно важных функций в организме! Значит, нет никаких шансов нанести вред? Высокий уровень холестерина может быть защитным и у пожилых людей увеличивает продолжительность их жизни, за исключением семейной гиперхолестеринемии.
С другой стороны, низкий уровень холестерина опасен и может стать причиной геморрагического инсульта и рака.
Зачем мозгу холестерин?
Хотя на мозг приходится только 2% общей массы тела, в нем все же содержится от 20 до 25% общего холестерина в организме. Таким образом природа без сомнения доказала важность холестерина.
Низкий уровень холестерина в головном мозге, препятствующий его формированию или правильному функционированию, включая проблемы с регулированием настроения, обучением, памятью и т. Д.
Влияет ли снижение холестерина в крови на психическое здоровье?
Низкий уровень холестерина в крови не вызывает проблем с психическим здоровьем, потому что мозг сам производит холестерин для удовлетворения своих потребностей, независимо от уровня холестерина в крови.
Как организм производит холестерин?
Только около 33% холестерина в крови поступает с пищей, остальные 67% вырабатываются организмом.
Обмен жиров — сложный процесс. Пищевой холестерин составляет лишь около 1/3 от общей потребности в холестерине, а оставшиеся 2/3 вырабатываются печенью и клетками организма.
Почти все клетки могут вырабатывать свой собственный холестерин, а печень производит холестерин и попадает в кровоток для других непродуцирующих клеток организма.
Будет ли потребление холестерина повышать уровень холестерина в крови?
Хотя кажется логичным думать, что употребление холестерина в пищу может повысить уровень холестерина в крови; обычно так не получается. Количество холестерина в пище, которую вы едите, и количество холестерина в крови напрямую не связаны.
Когда уровень холестерина в пище снижается, организм делает его больше, в противном случае — меньше.Таким образом, потребление пищи с высоким содержанием холестерина практически не влияет на уровень холестерина в крови.
Ссылка: Диетическое кормление холестерином подавляет синтез человеческого холестерина, измеряемый по включению дейтерия и уровням мевалоновой кислоты в моче. Издатель по артериосклерозу, тромбозу и сосудистой биологии, октябрь 1996 г .; 16 (10): 1222-8.
Организм поглощает холестерин с пищей и попадает в кровоток только тогда, когда ему нужно больше холестерина; в противном случае холестерин, содержащийся в пище, выводится из организма.Итак, диетический холестерин не может вызвать высокий холестерин.
Однако примерно у 30% людей продукты с высоким содержанием холестерина могут повышать уровень холестерина в крови, что часто называют «гиперреагирующими», это может быть связано с генетическими факторами.
Что такое высокий холестерин?
Высокий холестерин также называют гиперхолестеринемией и гиперлипидемией.
Высокий холестерин не является заболеванием и может быть признаком других проблем со здоровьем, таких как инфекция, воспаление и т. Д.
Медицинское сообщество определяет высокий уровень холестерина как более высокий уровень холестерина в липопротеиновых частицах по сравнению со средним холестерином. уровни поглощены среди здоровых людей.
Вреден ли высокий холестерин? Почему это считается опасным?
Исследователи впервые обнаружили отложения холестерина в закупоренных артериях людей, умерших от сердечных приступов. Таким образом, они делают вывод, что сердечный приступ происходит из-за высокого уровня холестерина в крови.
Нельзя винить пожарных в их присутствии на месте пожара. Работа пожарных — тушить пожар.
В месте закупорки артерий, наряду с холестерином, исследователи также обнаружили макрофаги, кальций и Т-клетки, что указывает на воспаление в кровеносном сосуде.Итак, чтобы излечить воспаление, холестерин устремился к месту, чтобы восстановить повреждение, потому что холестерин является целебным соединением, необходимым для создания и восстановления клеток.
Неправильное отложение кальция и воспаление являются настоящими виновниками образования бляшек в артериях.
Исследования показывают, что дефицит витамина K2 вызывает отложения кальция не в том месте (артериальная бляшка).
Сердечные заболевания не связаны с высоким уровнем холестерина, но могут быть вызваны воспалением, окислительным стрессом, высоким кровяным давлением, неправильным отложением кальция и курением.
Есть ли что-нибудь лучше хорошего холестерина и плохого холестерина?
Частицы HLD переносят ненужный избыток холестерина в кровотоке обратно в печень, чтобы вывести его из организма. Таким образом, ЛПВП считается хорошим холестерином, и его высокий уровень является хорошим признаком.
С другой стороны, частицы ЛПНП доставляют холестерин, производимый печенью, в каждую клетку через кровообращение. Таким образом, ЛПНП считается плохим холестерином, и его снижение является хорошим признаком.
Это не так просто, как мы думаем. Не все ЛПНП одинаковы и существуют в двух различных вариантах:
- Big & fluffy и
- Small, плотный и окисленный (поврежденный).
Исследования показывают, что только маленькие плотные ЛПНП вредны и связаны с сердечными заболеваниями.
Исследования также подтверждают, что диета с высоким содержанием сахара и рафинированных углеводов имеет тенденцию к увеличению количества вредных, маленьких, плотных, окисленных частиц ЛПНП.
Кроме того, данные свидетельствуют о том, что рафинированные углеводы могут вызывать воспаление и способствовать окислению.
Как транспортируются холестерины?
Кровь водянистая, холестерин жирный; таким образом, эти двое не смешиваются. Итак, холестерин нужно разносить с белковой оболочкой. Эта комбинация липидов и белков называется липопротеинами.
Холестерин в частицах липопротеинов низкой плотности (ЛПНП) ошибочно считается плохим холестерином. Частицы ЛПНП переносят холестерин и триглицериды из печени в периферические ткани.
Холестерин в частицах липопротеинов высокой плотности (ЛПВП) обычно считается хорошим холестерином.Частица ЛПВП осуществляет обратный транспорт холестерина в надежде предотвратить сердечные заболевания.
Триглицериды представлены в крови и хранятся в жировых клетках. Они являются основными источниками энергии и общего типа жиров, присутствующих во всем теле.
Общий холестерин — это показатель общего холестерина, присутствующего во всех липопротеиновых частицах.
Что вызывает высокий уровень холестерина?
Инфекции, проблемы с пищеварением (например, аллергия и повышенная кишечная проницаемость), нарушение функции щитовидной железы, ожирение печени, заболевания почек и т. Д.может вызвать высокий уровень холестерина.
Почему организм производит холестерин, превышающий его потребность? Когда люди потребляют слишком много сахара или рафинированных углеводов, после переваривания уровень инсулина в крови резко возрастает. Высокий уровень инсулина включает HMG-CoA редуктазу, которая дает указание клеткам тела производить больше холестерина, фактически без каких-либо требований. Это причина, по которой у некоторых людей высокий уровень холестерина в крови.
Когда вы снижаете потребление сахара и рафинированных углеводов, ГМГ-КоА-редуктаза начинает правильно включаться и выключаться; таким образом, уровень холестерина в крови возвращается к нормальному уровню.
Причиной высокого уровня холестерина может быть воспаление или инфекция, аналогично избыточному выделению слизи при инфекции дыхательных путей.
Знать причины высокого холестерина помогает вернуть уровень холестерина в норму.
Факторы риска холестерина — это определенные факторы, влияющие на уровень холестерина. Некоторые из этих факторов риска можно контролировать, а другие — неконтролируемо. Знание этого контролируемого фактора риска и его контроль помогает добиться хороших показателей холестерина.
Почему мы должны знать симптомы холестерина?
Среди взрослых в возрасте от 25 до 35 лет наблюдается более 40% недиагностированного высокого холестерина.
Повышенный холестерин действительно вызывает симптомы повышенного холестерина, но они безвредны или трудно распознать. Итак, у многих людей повышенный уровень холестерина в крови без их ведома (не диагностированный).
Каждый человек в возрасте 20 лет и старше должен проходить тест на холестерин не реже одного раза в пять лет.
Когда проходить диагностику высокого холестерина?
Симптомы повышенного холестерина безвредны или сложно распознать.Так что обычный скрининговый тест на холестерин — единственный способ его диагностировать. Вам необходимо подтвердить диагноз, пройдя тест на повышенный уровень холестерина.
Очень важно знать количество холестерина (здоровые диапазоны общих липидов, холестерин ЛПНП и ЛПВП и триглицериды), потому что высокий уровень холестерина может быть признаком воспаления, инфекции, проблем с печенью или щитовидной железой, которые необходимо решить.
Тесты для проверки уровня липидов — это тест липопротеинового профиля и расширенный липидный тест.Расширенные липидные тесты позволяют определить количество и размер липопротеиновых частиц.
Тест липидного профиля является устаревшим, точный прогноз атерогенного риска с его помощью затруднен. Кроме того, вы можете лучше всего использовать его, посчитав соотношение холестерина.
Для более точного прогнозирования сердечного риска вы можете рассчитать соотношение холестерина с помощью тестов липидного профиля. Соотношение холестерина — лучший инструмент оценки сердечно-сосудистого риска.
Более специфическими тестами для прогнозирования здоровья сердца являются CRP, фибриноген, Lp (a), гомоцистеин, Il-6 и сканирование кальция.
Можно ли снизить уровень холестерина с помощью лекарств?
Адаптивная реакция организма повысила уровень холестерина для коррекции воспаления, инфекции и окисления.
Помните, что холестерин является лечебным питательным веществом, поэтому его не следует сильно снижать никакими лекарствами. Кроме того, вы можете избегать употребления сахара, рафинированных углеводов, трансжиров и других токсичных продуктов; помогает уменьшить или устранить воспаление и окисление. Таким образом, организм естественным образом сам снизил уровень холестерина.
Большинство врачей лечат симптомы, а не заболевания.
Обычно врачи пытаются подавить высокий уровень холестерина с помощью лекарств, снижающих уровень холестерина.
Это аналогично лечению гриппа путем подавления секреции слизи вместо устранения респираторной инфекции.
Редко, немногие врачи с разумной совестью исследуют первопричину высокого уровня холестерина. Выявление и лечение основной причины высокого уровня холестерина может помочь снизить уровень холестерина без лекарств.
Снижают ли статины холестерин в головном мозге?
Статины разработаны для снижения уровня холестерина в крови. К сожалению, статины проникают через гематоэнцефалический барьер, ограничивая способность мозга производить молекулы холестерина, необходимые для правильной работы. Может быть, поэтому у статинов есть проблемы с памятью и другими проблемами координации.
Можно ли снизить уровень холестерина путем изменения образа жизни?
Высокий уровень холестерина Изменение образа жизни — самый безопасный способ снизить уровень холестерина.Кроме того, этот здоровый образ жизни обеспечивает хорошее самочувствие во всех сферах.
Эти изменения образа жизни, снижающие уровень холестерина, — это
Связаны ли насыщенные жиры с риском сердечных заболеваний?
Употребление в пищу насыщенных жиров помогает переносить частицы ЛПНП из маленьких плотных в большую плавучесть.
Высокое потребление насыщенных жиров связано с повышенной концентрацией более крупных, плавучих частиц ЛПНП, которые невинны и безвредны. Справка: изменение потребления насыщенных жиров с пищей коррелирует с изменением массы крупных липопротеинов низкой плотности у мужчин.Американский журнал клинического питания, май 1998 г .; 67 (5): 828-36.
Это не означает неограниченное потребление насыщенного жира, но в определенных пределах.
Кардиологи также обнаружили, что рафинированные углеводы (например, сахар и белая мука) являются единственным наиболее влиятельным диетическим фактором риска сердечных приступов.
Участвуют ли углеводы в сердечных заболеваниях?
Доказательства свидетельствуют о подтвержденной связи потребления рафинированных углеводов с риском сердечно-сосудистых заболеваний. Употребление рафинированных углеводов снижает уровень ЛПВП и увеличивает уровень инсулина, окисление и воспаление во всем теле, включая коронарные артерии.
Рафинированные углеводы повышают уровень сахара в крови и уровень инсулина, что, в свою очередь, превращает большие пушистые частицы ЛПНП (невинные) в маленькие, плотные, окисленные частицы ЛПНП (опасные), связанные с сердечными заболеваниями.
Эпидемиологические данные показывают, что высокая гликемическая нагрузка в рационе за счет рафинированных углеводов увеличивает риск ИБС, независимо от известных факторов риска ишемической болезни сердца. Ссылка: проспективное исследование пищевой гликемической нагрузки, потребления углеводов и риска ишемической болезни сердца у женщин в США.Опубликовано в The American Journal of Clinical Nutrition, июнь 2000; 71 (6): 1455-61.
Обычно холестерин невиновен, и он становится опасным только тогда, когда мы глотаем рафинированные углеводы или сахар.
Повышенный холестерин возникает не из-за диеты с высоким содержанием жиров, а из-за диеты с высоким содержанием углеводов (сахар опасен).
Кроме того, участники форумов по вопросам здоровья поделились своим опытом применения низкоуглеводной диеты с высоким содержанием жиров, что снизило уровень холестерина. Упор на то, что употребление жиров не повышает уровень холестерина в крови; вместо этого делает наоборот.
Есть ли альтернативное лечение высокого холестерина?
Национальный центр дополнительной и альтернативной медицины сообщил, что 38% взрослых и 12% детей в США используют альтернативную медицину.
Природные методы лечения высокого холестерина — это альтернативный подход к лечению гиперлипидемии без каких-либо вредных побочных эффектов, который устраняет первопричину. Альтернативные методы лечения повышенного холестерина, предлагаемые нами, — это травы, йога, точечный массаж и рефлексотерапия.
Есть ли осложнения при повышенном холестерине?
Осложнения с высоким уровнем холестерина, такие как атеросклероз, стенокардия, ишемическая болезнь сердца, сердечный приступ, сердечная недостаточность или инсульт, возникают из-за хронического воспаления, а не из-за высокого уровня холестерина.
Высокий риск этих осложнений наблюдается у людей с уже существующим заболеванием сердца или семейной гиперхолестеринемией.
Вы можете избежать этих осложнений при правильном лечении, направленном на устранение первопричины, такой как воспаление, инфекция, проблемы с печенью, проблемы с почками или дефицит витамина k2.
Является ли высокий холестерин опасным или защитным?
Организм использует холестерин в качестве пластыря для лечения воспаленных артерий. То есть холестерин — это целебное соединение.
Однако, если есть избыток воспаления или инфекции, то для их излечения организм вырабатывает больше холестерина, и, таким образом, уровень холестерина в крови повышается.
Повышенный уровень холестерина указывает на высокий уровень воспаления или инфекции, требующий надлежащего лечения.
Воспаление вызывается употреблением сахара и рафинированных углеводов, неправильно управляемым стрессом, беспокойным сном, слишком большим количеством химикатов и загрязнением окружающей среды.
Итак, уменьшая воспаление и инфекцию, уровень холестерина автоматически возвращается к нормальному уровню.
Японское исследование обнаружило обратную тенденцию между смертностью от всех причин и уровнем общего (или липопротеидов низкой плотности) холестерина. То есть смертность самая высокая в группе с самым низким холестерином без исключения. Ссылка: На пути к изменению парадигмы лечения холестерина, опубликовано в Annals of Nutrition and Metabolism 2015; 66 (приложение 4): 1–116.

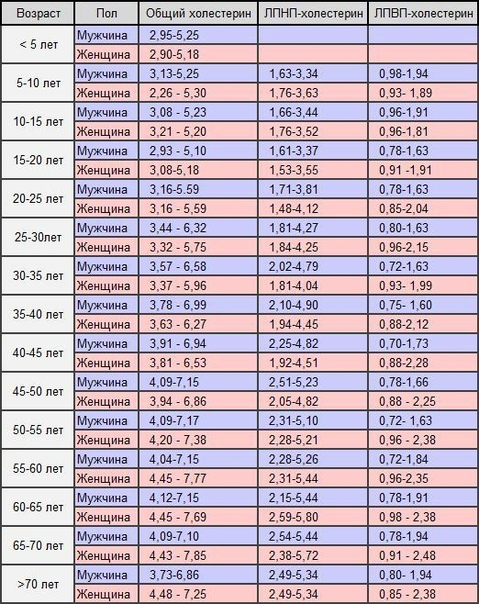
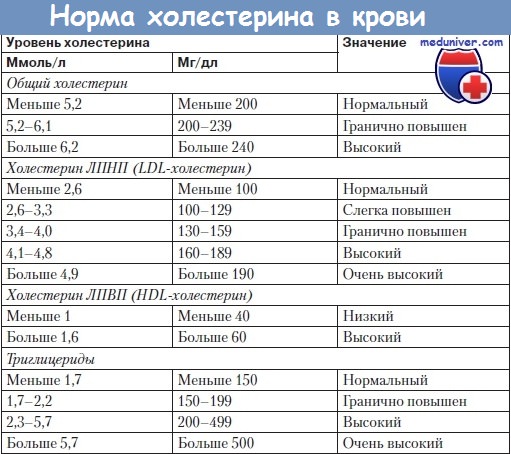
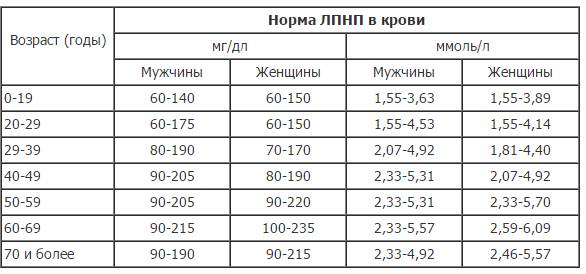 Вот тут-то им есть где разгуляться. Постоянно находясь в крови, ЛПНП контактируют с внутренней оболочкой сосудов. И все было бы ничего, если она так часто не подвергалась микро повреждениям. Холестерин спасительно встраивается в мембраны клеток внутренней выстилки артерий, затем накапливается в цитоплазме, а после – и вовсе в толще сосудистых стенок, образуя атеросклеротическую бляшку.
Вот тут-то им есть где разгуляться. Постоянно находясь в крови, ЛПНП контактируют с внутренней оболочкой сосудов. И все было бы ничего, если она так часто не подвергалась микро повреждениям. Холестерин спасительно встраивается в мембраны клеток внутренней выстилки артерий, затем накапливается в цитоплазме, а после – и вовсе в толще сосудистых стенок, образуя атеросклеротическую бляшку. Ее можно встретить как в Европе, так и за океаном, а также в современных лабораториях на территории нашей страны, пользующихся инновационной аппаратурой.
Ее можно встретить как в Европе, так и за океаном, а также в современных лабораториях на территории нашей страны, пользующихся инновационной аппаратурой. Это ведет к нарушению работы практически всех систем организма.
Это ведет к нарушению работы практически всех систем организма.
