где находится, где болит, функции, строение, роль
Роль поджелудочной железы в организме
Сложно переоценить роль этого органа, ведь после его полного удаления человек обычно не живет дольше одного года³. Но почему так происходит? На полках аптек можно найти ферментные препараты, компенсирующие пищеварительную функцию железы, а недостаток гормонов можно восполнить введением в кровь их синтетических аналогов.
К сожалению, не все так просто, поскольку эндокринную функцию органа очень трудно компенсировать. Поджелудочная железа продуцирует множество гормонов и ферментов. Регуляция их секреции сопряжена с огромным количеством факторов, которые на данный момент не могут быть учтены в гормонозаместительной терапии. На сегодняшний день медицина может лишь откорректировать недостаточность какой-либо составляющей, но не работу всего органа целиком. Строение поджелудочной железы и принципы ее работы, рассмотренные далее, помогут понять этот момент более полно.
- Самым частым заболеванием органа является панкреатит.

- Панкреатические ферментные препараты изготавливают из поджелудочной железы убойного скота.
- Поджелудочная железа начинает вырабатывать пищеварительный сок уже через 2-3 минуты после приема пищи.
- Орган имеет сходное строение со слюнными железами, поэтому раньше он назывался брюшной слюнной железой.
- Железа способна переваривать сама себя.
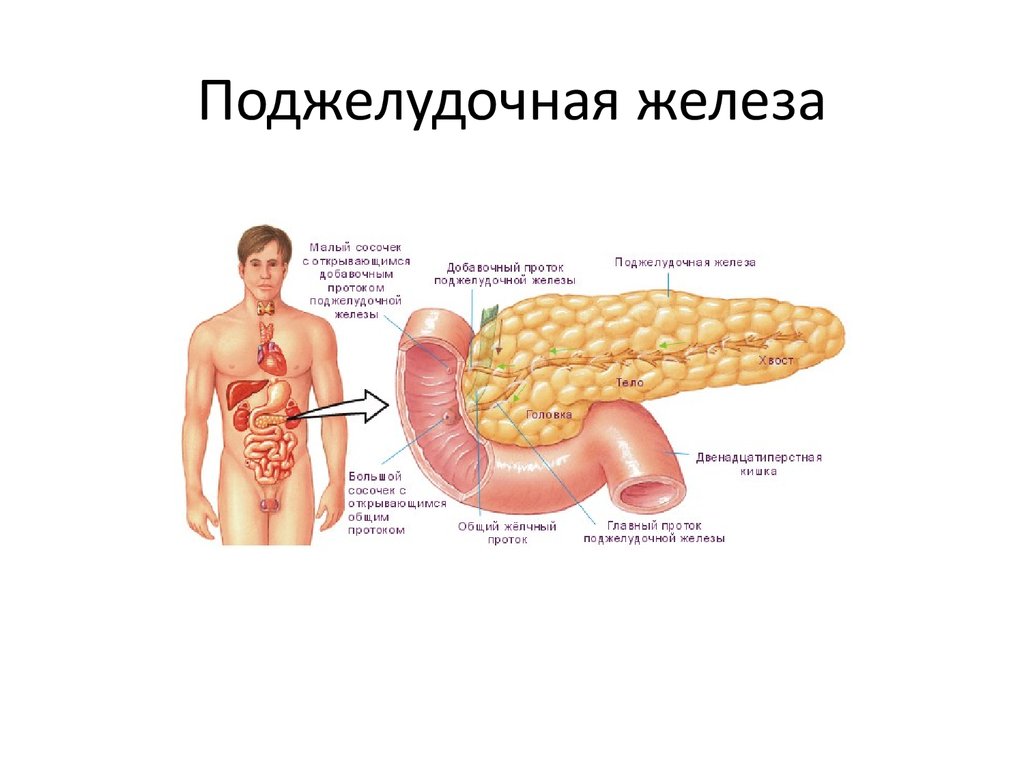
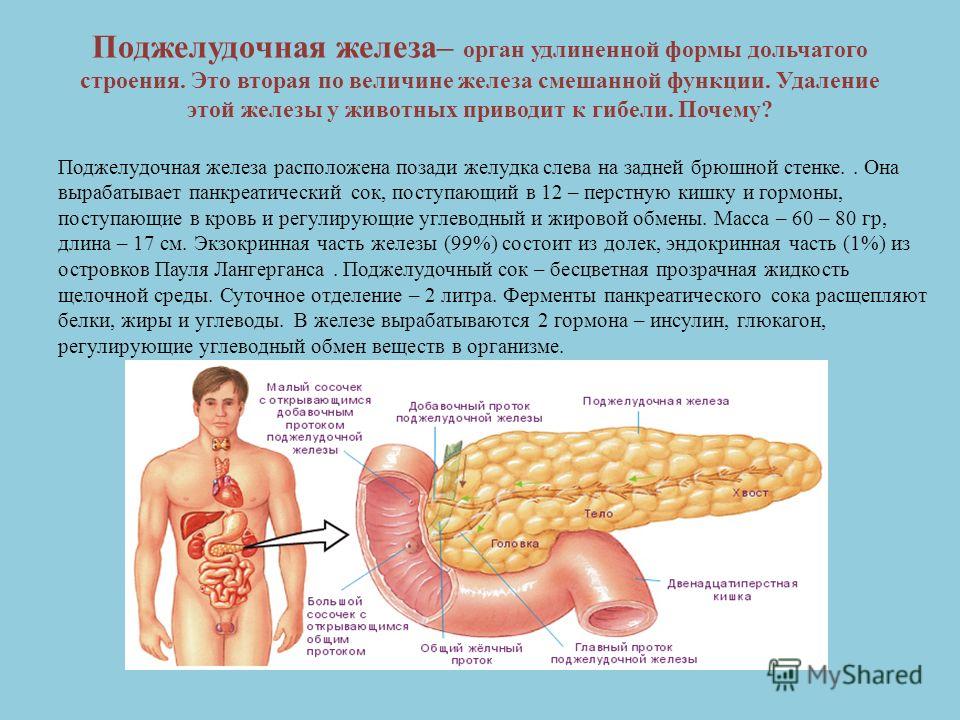
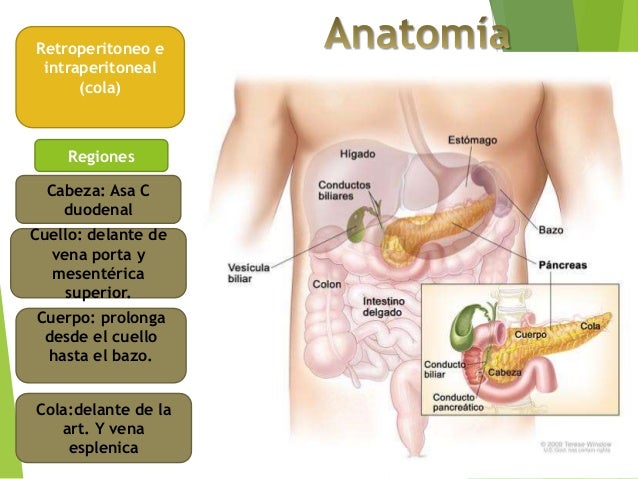
Строение поджелудочной железы
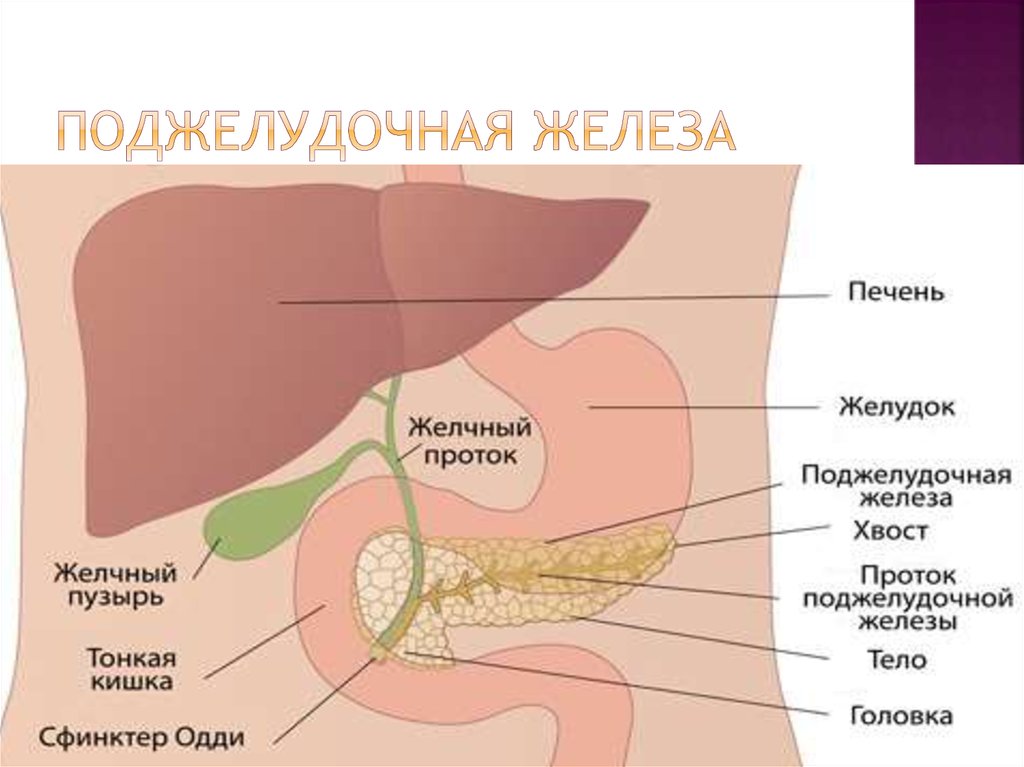
Поджелудочная железа — довольно крупный орган (14-22 см в длину), который у живого человека располагается, вопреки своему названию, не под желудком, а, скорее, позади него. «Поджелудочной» железу назвали из-за ее смещения под желудок после смерти человека. Интересно также, что она находится отдельно от большинства пищеварительных органов в так называемом забрюшинном пространстве, «поселившись» в нем по соседству с почками и крупными сосудами.
В строении поджелудочной железы выделяют головку, тело и хвост. Головкой она примыкает к 12-перстной кишке, а хвостом подходит к селезенке. Внешне орган имеет дольчатый вид. Каждая такая долька — функциональная единица железы (ацинус), которая состоит из секреторных клеток и имеет собственный небольшой проток. Мелкие протоки каждой дольки объединяются в более крупные, а затем впадают в главный выводной проток, который проходит в центре органа по всему длиннику.
Внешне орган имеет дольчатый вид. Каждая такая долька — функциональная единица железы (ацинус), которая состоит из секреторных клеток и имеет собственный небольшой проток. Мелкие протоки каждой дольки объединяются в более крупные, а затем впадают в главный выводной проток, который проходит в центре органа по всему длиннику.
Рисунок 1. Строение и топография поджелудочной железы. Красным пунктиром обозначены границы головки, тела и хвоста; черным пунктиром — протоковая системы железы. Зеленым цветом отмечены желчевыводящие пути. Иллюстрация Данилы Мельникова
В области контакта головки поджелудочной железы и 12-перстной кишки вышеназванный выводной проток открывается в полость последней. Таким образом панкреатический сок, образованный в дольках, по выводному протоку попадает в кишечник.
Эндокринная часть поджелудочной железы
Помимо долек с внешнесекреторными клетками, занимающихся производством панкреатического сока, железа располагает так называемыми панкреатическими островками. Их также называют островками Лангерганса в честь открывшего их ученого. Это небольшие скопления клеток, которые «разбросаны» внутри органа преимущественно в хвостовой его части. Эти клетки не имеют протоков, поскольку их секрет всасывается прилежащими микрососудами и попадает непосредственно в кровь. Главный продукт панкреатических островков — гормоны: инсулин и глюкагон.
Их также называют островками Лангерганса в честь открывшего их ученого. Это небольшие скопления клеток, которые «разбросаны» внутри органа преимущественно в хвостовой его части. Эти клетки не имеют протоков, поскольку их секрет всасывается прилежащими микрососудами и попадает непосредственно в кровь. Главный продукт панкреатических островков — гормоны: инсулин и глюкагон.
Таким образом, поджелудочная железа сочетает в сущности два совершенно разных органа: пищеварительный и эндокринный. Железы подобного типа, которые выводят секрет через протоки и в то же время секретируют в кровь гормоны, называют железами смешанной секреции.
Функции в организме
Поджелудочная железа имеет две принципиально разные функции: экзокринную и эндокринную. В этом отношении наблюдается полная корреляция со строением органа, в чем мы убедились выше. Рассмотрим каждую из функций по отдельности.
Экзокринная функция
Приставка «экзо-» в переводе с греческого значит вне, снаружи. Экзокринными в анатомии называют железы, которые имеют протоки и секрет которых выделяется по ним в различные полости.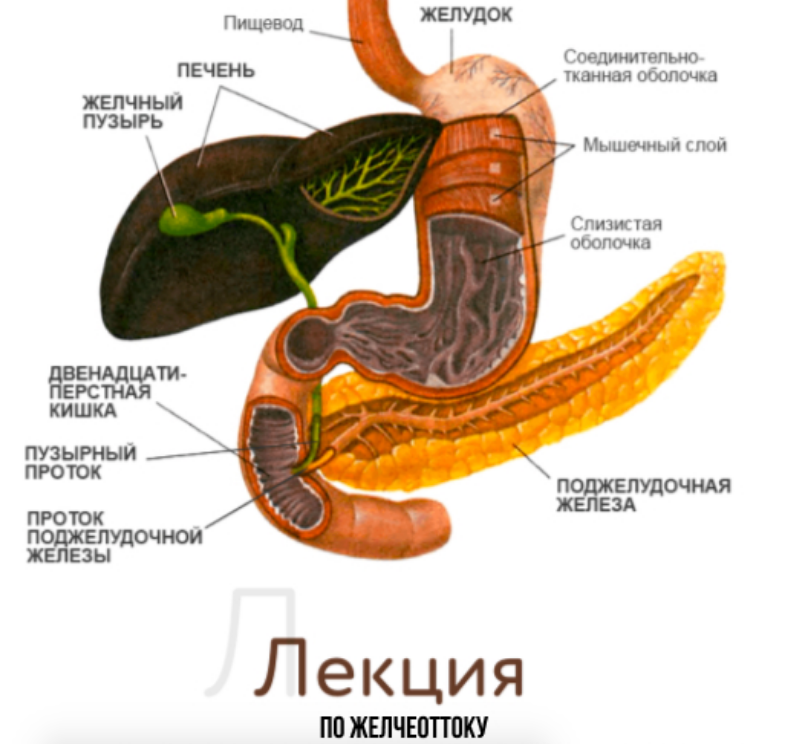
- Бикарбонат натрия — вещество, необходимое для нейтрализации агрессивного кислого содержимого, которое поступает из желудка в кишечник. Все дело в том, что для слизистой кишки кислота является повреждающим фактором. Поэтому когда соляная кислота в составе пищевого комка попадает в кишку, она тут же вступает в реакцию с упомянутым бикарбонатом и становится безвредна.
- Под ферментами подразумеваются особые белковые структуры, которые расщепляют составляющие пищи: белки, жиры и углеводы. Для каждого из этих питательных веществ в панкреатическом соке содержатся собственные ферменты, которые расщепляют их до более простых соединений. Для углеводов — амилаза, для белков — трипсин и химотрипсин, для жиров — липаза и фосфолипаза. Необходимо это по той причине, что слизистая кишечника не способна всасывать питательные вещества в их изначальном виде.

- Вода является универсальным растворителем и идеальной средой для остальных компонентов.
При отсутствии бикарбонатов желудочное содержимое образовывало бы язвы в кишечнике. А недостаток ферментов привел бы к невозможности получать необходимые питательные вещества и, как следствие, к различным обменным нарушениям. Именно эти процессы и происходят в организме, когда проток железы перекрывается опухолью, камнем или когда большая часть органа разрушена (при хроническом панкреатите).
Эндокринная функция
Приставка «эндо-» имеет противоположное значение — в, внутри. Эндокринная часть поджелудочной железы (панкреатические островки) секретирует непосредственно в кровь несколько гормонов, главными из которых являются инсулин и глюкагон.
Значение инсулина для организма
Инсулин — один из самых значимых гормонов в организме человека. Главная функция этого вещества — распределение глюкозы из крови по органам и тканям. Особенно активно гормон вырабатывается в первые несколько часов после приема пищи.
Особенно активно гормон вырабатывается в первые несколько часов после приема пищи.
Рисунок 2. Функции инсулина в организме. Изображение: Исмаил Джармуни / Википедия (CC BY-SA 4.0)
В процессе переваривания пищи сложные углеводы расщепляются до простейших молекул, и глюкоза — основной продукт этого процесса. Глюкоза является главным энергетическим субстратом практически для всех клеток в организме. Без ее поступления в клетки их работа остановится так же, как остановится паровоз без угля. Инсулин в этом сравнении выступает в роли кочегара, бросающего уголь в топку паровоза. Помимо углеводного, инсулин принимает участие в жировом и белковом обменах. Без этого гормона синтез собственных белков и жиров в организме нарушается.
О функциях инсулина можно говорить долго. Однако очень хорошо видно, что происходит с человеком, когда этот гормон не вырабатывается или не работает по другим причинам, что происходит у больных сахарным диабетом. Страдают все системы органов: сердечно-сосудистая, иммунная, нервная — к недостатку поступления глюкозы неравнодушны практически все органы. Исключением является головной мозг, который может захватывать глюкозу из крови даже без инсулина. Но и мозгу по мере прогрессирования диабета также наносится урон из-за поражения сосудов.
Страдают все системы органов: сердечно-сосудистая, иммунная, нервная — к недостатку поступления глюкозы неравнодушны практически все органы. Исключением является головной мозг, который может захватывать глюкозу из крови даже без инсулина. Но и мозгу по мере прогрессирования диабета также наносится урон из-за поражения сосудов.
Глюкагон и его функции
Глюкагон — полный антагонист инсулина. Если инсулин стимулирует поступление глюкозы в клетки, синтез белков и жиров, то глюкагон эти процессы обращает вспять. Нужда в этом возникает в период голодания, чтобы высвободить запасы питательных веществ в кровь из депо и тем самым постоянно поддерживать определенную их концентрацию в крови. Это особенно актуально во время физической нагрузки, чтобы обеспечить поступление жирных кислот и глюкозы в кровь для питания мышц. Инсулин и глюкагон не вырабатываются по отдельности, эти гормоны всегда работают в паре, осуществляя четкую регуляцию обменных процессов в организме.
Симптомы проблем с поджелудочной железой
Симптомы заболеваний поджелудочной железы сильно отличаются в зависимости от остроты патологического процесса. Из острых состояний чаще всего говорят об остром панкреатите. Что же касается хронических заболеваний, то в основном это хронический панкреатит, кисты и опухоли. Особняком стоит сахарный диабет первого типа, при котором происходит аутоиммунное поражение эндокринного аппарата железы.
Из острых состояний чаще всего говорят об остром панкреатите. Что же касается хронических заболеваний, то в основном это хронический панкреатит, кисты и опухоли. Особняком стоит сахарный диабет первого типа, при котором происходит аутоиммунное поражение эндокринного аппарата железы.
Рисунок 3. Правильное питание для профилактики панкреатита. Источник: БелГУ
Симптомы острого панкреатита
Острый панкреатит — опасное состояние, которое сопровождается деструкцией поджелудочной железы вследствие ее самопереваривания. Это происходит из-за нарушения оттока панкреатического сока и повышения давления внутри протоковой системы, что в итоге постепенно приводит к активации ферментов до секреции в кишечник. Начальные симптомы острого панкреатита следующие:
- Резкая внезапная боль в верхней части живота. Болевой синдром отличают: высокая интенсивность, постоянство, часто опоясывающий характер. Реже боль распространяется на весь живот и очень редко вообще отсутствует.

- Специфический привкус во рту.
- Тошнота.
- Многократная рвота.
- Вздутие живота.
- Желто-синюшные пятна на животе (редко).
Из перечисленных симптомов самым стойким и постоянным является боль. Опоясывающий характер боли — относительно специфичен для панкреатита. Наличие остальных проявлений — вариабельно. По этой причине острый панкреатит на начальных стадиях трудно отличить от других острых заболеваний брюшной полости. Однако появление данных симптомов через 12-48 часов после употребления значительного объема алкоголя или через некоторое время после обильного приема пищи делает диагноз крайне вероятным.
Описанная симптоматика, особенно болевой синдром, — повод для обращения за помощью в скорую. Острая боль в животе в сочетании с другими симптомами или без них требует осмотра хирурга и срочной инструментальной диагностики.
Симптомы хронических заболеваний поджелудочной железы
Хронический панкреатит
Хронический панкреатит — медленно прогрессирующее заболевание, при котором происходит замещение функциональной ткани поджелудочной железы на афункциональную соединительную.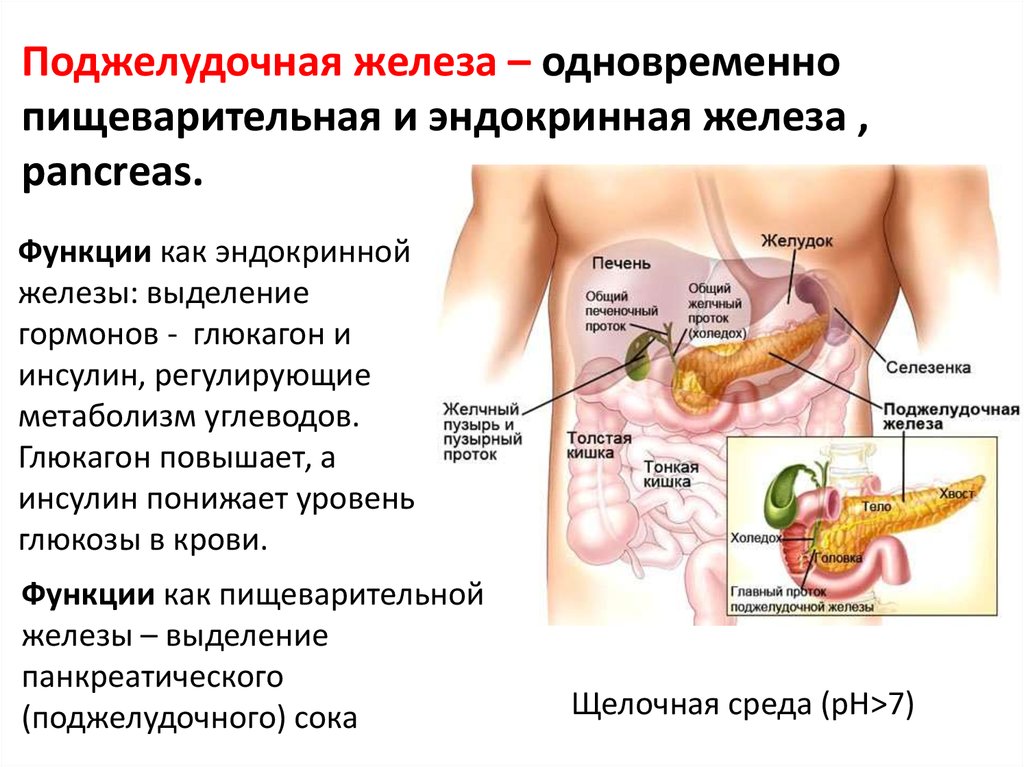
- Тупые, ноющие боли в верхней части живота, могут быть опоясывающего характера.
- Тошнота.
- Рвота.
- Чередование запоров и поносов.
- Снижение массы тела.
- Желтушность кожных покровов.
- Симптомы сахарного диабета.
При обострении процесса симптомы становятся такими же, как при остром панкреатите.
Рисунок 4. Здоровая поджелудочная железа и изменения в ней, характерные для острого и хронического панкреатита. Изображение: Pikovit / Depositphotos
Кисты и опухоли поджелудочной железы
Кисты поджелудочной железы представляют собой полости с жидкостью, которые могут располагаться как в самой железе, так и в окружающих ее тканях. Эти образования могут быть врожденными или появляться вследствие различных патологических процессов. Небольшие кисты никак себя не проявляют. Симптомы появляются, когда киста инфицируется, становится крупной или вызывает сдавление соседних органов. Среди проявлений:
Среди проявлений:
- Тупые ноющие боли в верхней половине живота, постоянные или приступообразные, могут быть опоясывающими.
- Тошнота.
- Рвота.
- Слабость и похудение.
- Периодическое повышение температуры тела.
- Прощупываемое опухолевое образование в животе.
- Желтушность кожных покровов.
Опухоли, как доброкачественные, так и злокачественные, по клинической картине идентичны кистам. Отличие состоит в том, что злокачественные опухоли чаще вызывают желтуху, что обычно и становится поводом для обращения к врачу. Появление выраженных симптомов в случае злокачественных опухолей, к сожалению, говорит о далеко зашедшем процессе.
Существуют также особые, гормонпродуцирующие, опухоли поджелудочной железы. Самая частая из них — инсулинома. Как можно понять из названия, данное новообразование способно неконтролируемо секретировать в кровь инсулин, что становится причиной низкой концентрации глюкозы крови.
- Тремор.
- Слабость.
- Потливость.
- Постоянное чувство голода.
- Спутанность сознания, ухудшение памяти.
- Эпилептические припадки.
- Кома.
Если съесть что-нибудь сладкое, эти симптомы сглаживаются или пропадают.
Симптомы сахарного диабета
Сахарный диабет первого типа развивается вследствие аутоиммунного поражения инсулярного аппарата поджелудочной железы. Из-за этого процесса после приема пищи не происходит секреции инсулина в кровь, что приводит к избыточной концентрации глюкозы в крови (гипергликемии). Симптоматически это проявляется:
- Учащением мочеиспускания.
- Жаждой.
- Общей слабостью и утомляемостью.
- Учащением случаев инфекционных заболеваний.
- Медленным заживлением ран.
Обычно больные обращаются за помощью на данном этапе развития заболевания.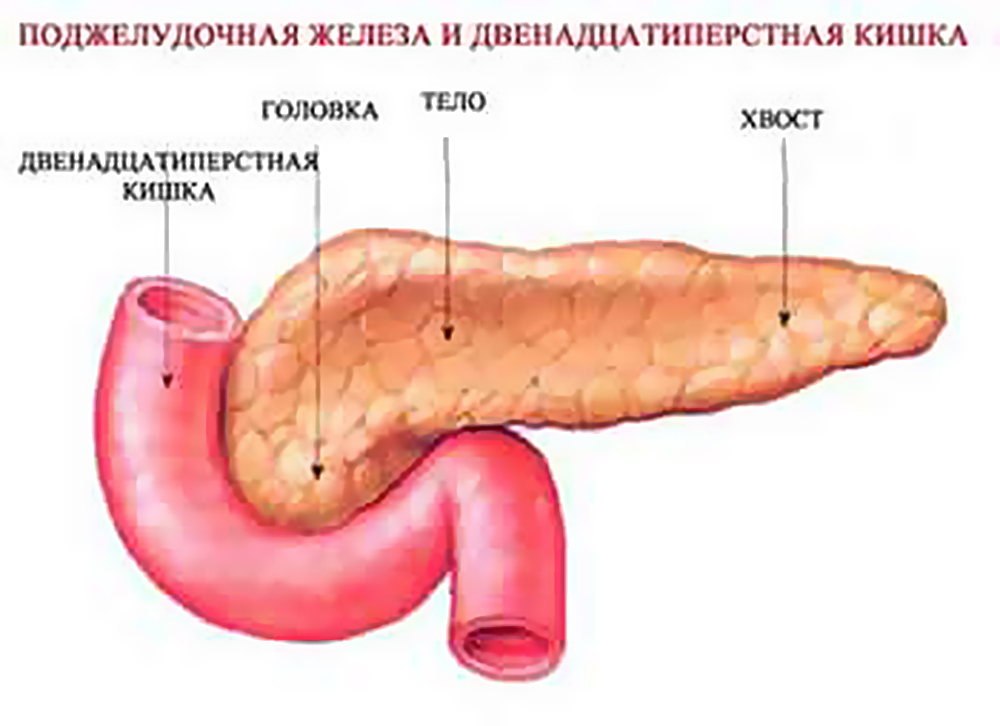
Чего боится поджелудочная железа?
Два главных «врага» для поджелудочной железы — это алкоголь и желчнокаменная болезнь. Оба являются причиной острого панкреатита в 90% случаев³.
Влияние алкоголя на поджелудочную железу
Алкогольный панкреатит — частое явление, но каким образом алкоголь способствует воспалительному процессу в поджелудочной? Все дело в том, что он влияет на железу посредством трех эффектов:
- Спазма сфинктера Одди — мышцы, которая закрывает выход для панкреатического сока в 12-перстной кишке.
- Усиления секреции панкреатического сока экзокринными клетками железы. Этот эффект особенно сильно выражен при сочетании приема алкоголя с жирной пищей.
- Увеличения проницаемости протоковой системы для белковых веществ, коими являются ферменты поджелудочного сока.
Таким образом, создаются все условия для преждевременной активации пищеварительных ферментов, что приводит к развитию панкреатита.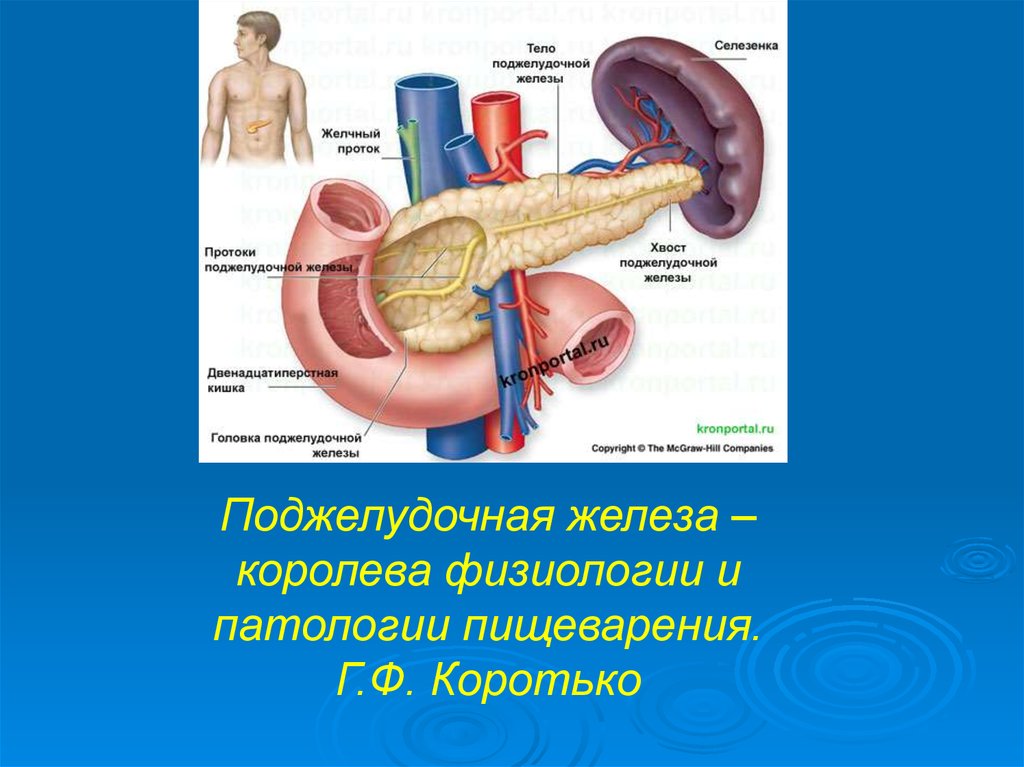
Алкоголь — главный враг поджелудочной железы. Фото: alexlmx / Depositphotos
Желчнокаменная болезнь и панкреатит
Выше уже упоминалась связь общего желчного протока и выходного протока поджелудочной железы. Из-за этой анатомической особенности камни желчевыводящей системы могут препятствовать выходу панкреатического сока, что становится причиной билиарного панкреатита. Таким образом, «враги» желчного пузыря являются таковыми и для поджелудочной железы. Частыми причинами желчнокаменной болезни являются:
- Длительные перерывы между приемами пищи.
- Рацион с большим содержанием жиров и холестерина, жареная пища.
- Прием комбинированных оральных контрацептивов у женщин.
- Ожирение.
Поддержание правильной работы поджелудочной железы
К сожалению, не для всех заболеваний поджелудочной железы разработаны меры профилактики, а некоторые из таких заболеваний имеют генетическую природу (например, сахарный диабет 1-го типа).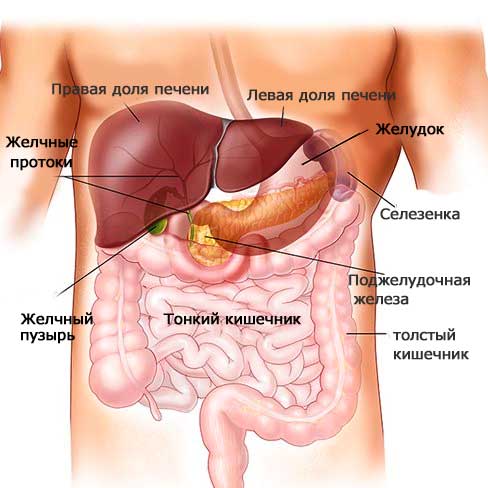 Зато с успехом можно профилактировать самую частую патологию — острый панкреатит.
Зато с успехом можно профилактировать самую частую патологию — острый панкреатит.
Для этого в первую очередь нужно отказаться от чрезмерного употребления алкоголя и скорректировать рацион. Не стоит злоупотреблять такими продуктами, как:
- Сдобный хлеб.
- Жирные сорта мяса.
- Свиное сало, говяжий и бараний жир.
- Кислые овощи и фрукты.
- Мороженое, кондитерские изделия с кремом.
- Жирные и острые соусы.
- Жареная во фритюре пища.
- Сильногазированные напитки.
- Крепкий кофе и какао.
- Продукты с искусственными красителями и консервантами.
Для больных хроническим панкреатитом указанные продукты лучше постараться исключить из рациона полностью. Также рекомендуют избегать длительных перерывов (более 4-5 часов) между приемами пищи.
Заключение
Поджелудочная железа — важный бифункциональный орган, который отвечает как за переваривание пищи, так и за ее использование как источника энергии.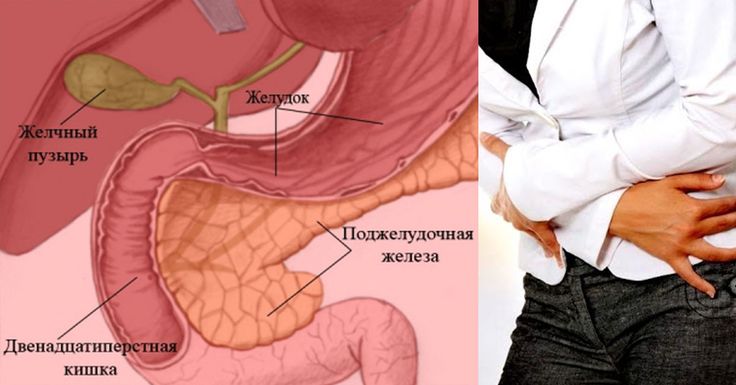 Нарушение работы этого органа влияет на работу всех органов и систем. Наиболее частым заболеванием поджелудочной железы является панкреатит, развитие которого можно легко предотвратить, следуя простым правилам профилактики. Некоторые заболевания профилактировать трудно, зато их можно успешно лечить, если вовремя диагностировать. Правильное питание, регулярные профилактические осмотры и занятия спортом — залог нормального функционирования поджелудочной железы.
Нарушение работы этого органа влияет на работу всех органов и систем. Наиболее частым заболеванием поджелудочной железы является панкреатит, развитие которого можно легко предотвратить, следуя простым правилам профилактики. Некоторые заболевания профилактировать трудно, зато их можно успешно лечить, если вовремя диагностировать. Правильное питание, регулярные профилактические осмотры и занятия спортом — залог нормального функционирования поджелудочной железы.
Источники
- Гайтон, А.К. Медицинская физиология / А.К. Гайтон, Дж.Э. Холл / Пер. с англ.; Под ред. В.И. Кобрина. — М.: Логосфера, 2008. — 1296 с .: ил.
- Привес М. Г., Лысенков Н. К., Бушкович В. И. / Анатомия человека. — 12-е изд., перераб. и доп. — СПб.: Издательский дом СПбМАПО, 2006. — 720 с., ил.
- Хирургические болезни: Учебник/ М. И. Кузин, О. С. Шкроб, Н. М. Кузин и др.; Под ред. М. И. Кузина. — 3-е изд., перераб. и доп. — М.: Медицина, 2002. — 784 с: ил.
- Erika F. Brutsaert, MD.
 Сахарный диабет // Справочник MSD — 2019.
Сахарный диабет // Справочник MSD — 2019. - Имаева А. К., Мустафин Т. И., Половинкина С. Р. ПОКАЗАТЕЛИ ЗАБОЛЕВАЕМОСТИ И СМЕРТНОСТИ ПРИ ОСТРОМ ПАНКРЕАТИТЕ КАК ИНДИКАТОР СОСТОЯНИЯ МЕДИЦИНСКОЙ ПОМОЩИ НА РЕГИОНАЛЬНОМ УРОВНЕ // Проблемы социальной гигиены, здравоохранения и истории медицины. 2020. №6.
Поджелудочная железа: где находится, когда и как болит
Опубликовано:
Поджелудочная железа — важная часть пищеварительной системы. Она вырабатывает ферменты и гормоны, которые необходимы для расщепления компонентов пищи. Болезни поджелудочной железы опасны и требуют контроля. Какие функции выполняет орган и как понять, что он нездоров, объяснили доктора Неха Патхак, Пунам Сачдев и Питер Крост.
Какие функции выполняет орган и как понять, что он нездоров, объяснили доктора Неха Патхак, Пунам Сачдев и Питер Крост.
Расположение и функции поджелудочной железы
Где находится поджелудочная железа? Она расположена поперек задней части живота, позади желудка и имеет длину около 14–22 см. Головка поджелудочной железы находится в правой части брюшной полости и соединена с двенадцатиперстной кишкой (первый отдел тонкой кишки) через небольшую трубку (панкреатический проток). Узкий конец поджелудочной железы (хвост) находится с левой стороны брюшной полости, объясняет доктор медицины Неха Патхак.
Почти 95% поджелудочной железы состоит из экзокринной ткани (тип ткани), которая производит пищеварительные ферменты. Остальные 5% состоят из клеток (островки Лангерганса), которые производят гормоны.
Что делает поджелудочная железа? Орган ежедневно производит около 230 мл пищеварительного сока. Эти необходимые для расщепления пищи соки содержат такие ферменты:
- Липаза.
 Работает с желчью, производимой печенью для расщепления жира.
Работает с желчью, производимой печенью для расщепления жира. - Протеаза, которая расщепляет белок и защищает от некоторых типов бактерий и дрожжей, живущих в кишечнике.
- Амилаза, расщепляющая крахмал до сахара, чтобы тело могло использовать его как топливо.
Поджелудочная железа производит гормоны, которые выделяются непосредственно в кровь, пишет Пунам Сачдев. Поджелудочная железа вырабатывает гормоны, которые передают сообщения другим частям пищеварительной системы:
- Инсулин. Бета-клетки поджелудочной железы, которые вырабатывают инсулин, составляют примерно 75% всех островков Лангерганса. Инсулин помогает организму использовать сахар для получения энергии.
- Глюкагон. Производится альфа-клетками, составляющими примерно 20% эндокринных клеток органа. Глюкагон — это гормон, который стимулирует печень высвобождать дополнительный сахар, если уровень сахара в крови становится слишком низким.
- Гастрин. Это гормон, который заставляет желудок вырабатывать желудочный сок.
 В основном он производится в желудке, но небольшое количество производится в поджелудочной железе.
В основном он производится в желудке, но небольшое количество производится в поджелудочной железе. - Амилин. Производится в бета-клетках. Этот гормон помогает контролировать аппетит и наполненность желудка.
Что любит поджелудочная железа? Для здоровья поджелудочной железы полезны продукты, богатые белком, с низким содержанием животных жиров и с антиоксидантами. Ешьте нежирное мясо, фасоль и чечевицу, прозрачные супы и растительное молоко (льняное, миндальное). Поджелудочной железе не придется работать так тяжело, чтобы их обработать, пишет Healthline. Добавьте в рацион шпинат, чернику, вишню, цельнозерновые продукты, помидоры черри, огурцы, хумус, фрукты.
Что любит поджелудочная железа: Pexels / Ella OlssonКак и почему болит поджелудочная железа
Почему болит поджелудочная железа? Как пишет Питер Кроста, боль в поджелудочной железе вызывают такие заболевания и острые состояния:
- Панкреатит. Острое или хроническое воспаление поджелудочной железы.
 Воспаление может возникнуть, если главный проток поджелудочной железы закупоренный желчным камнем или опухолью. Часто становится причиной диабета.
Воспаление может возникнуть, если главный проток поджелудочной железы закупоренный желчным камнем или опухолью. Часто становится причиной диабета. - Рак поджелудочной железы. Точная причина неизвестна, но она часто связана с курением или употреблением алкоголя.
- Диабет 1 и 2 типа. При этом заболевании клетки поджелудочной повреждены, поэтому может возникать боль.
Среди второстепенных причин боли в поджелудочной:
- Кисты поджелудочной железы. Их можно удалить хирургическим путем, если существует риск озлокачествления.
- Скопление жидкости в поджелудочной железе. В результате ряда состояний это может привести к боли и лихорадке.
- Синдром Золлингера-Эллисон. Опухоль, известная как гастринома, развивается в поджелудочной железе или двенадцатиперстной кишке.
Как болит поджелудочная железа? При панкреатите боль ощущается в верхней части живота, обычно под ребрами, пишет Джозеф Беннингтон-Кастро. Эта боль:
- сначала легкая и обостряется после еды или питья;
- может продолжаться несколько дней;
- имеет тенденцию к ухудшению в положении лежа на спине и уменьшается во время наклона вперед в положении сидя;
- часто иррадиирует (распространяется) по всей спине или носит опоясывающий характер;
- не усиливается при движении.

Боли в животе отличаются в зависимости от причины панкреатита. Например, боль при желчнокаменном панкреатите обычно внезапная, колючая и может иррадиировать в спину. При алкогольном панкреатите боль часто развивается медленнее и менее локализованна.
Как болит поджелудочная железа: iStockPhotoСимптомы рака поджелудочной иногда не проявляются, пока заболевание не перейдет в запущенную стадию. Затем появляется боль в верхней части живота, поскольку опухоль давит на нервные волокна.
Если ощущаете боль в поджелудочной, прежде всего прекратите принимать пищу и пейте только воду. Наклонитесь вперед или лягте на бок, согнув колени. Приложите к животу холод. Затем обязательно обратитесь к врачу для диагностики и лечения. В зависимости от причины боли лечение может включать медикаментозное, оперативное или комплексное лечение.
Боль в поджелудочной сигнализирует о том, что организму нужна помощь. Не игнорируйте эти ощущения и как можно скорее обращайтесь к врачу.
Поджелудочная железа играет важную роль в процессе пищеварения.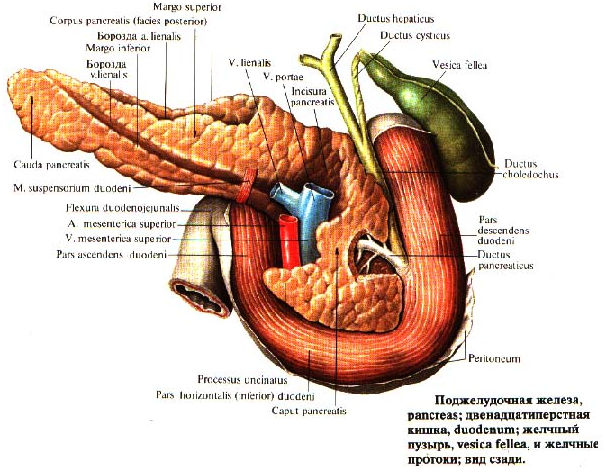 Она выделяет ферменты и гормоны, которые расщепляют жиры и белки, отвечают за преобразование глюкозы и использование энергии. Боль в поджелудочной — это тревожный симптом, который требует быстрой реакции и консультации врача.
Она выделяет ферменты и гормоны, которые расщепляют жиры и белки, отвечают за преобразование глюкозы и использование энергии. Боль в поджелудочной — это тревожный симптом, который требует быстрой реакции и консультации врача.
Внимание! Материал носит лишь ознакомительный характер. Не следует прибегать к описанным в нем методам лечения без предварительной консультации с врачом.
Источники:
- Neha Pathak. Picture of the Pancreas // WebMD. — 2021. — 16 September. — Режим доступа: https://www.webmd.com/digestive-disorders/picture-of-the-pancreas
- Poonam Sachdev. What Is the Pancreas? // WebMD. — 2021. — 22 November. — Режим доступа: https://www.webmd.com/digestive-disorders/what-is-pancreas
- Peter Crosta. Pancreas: Functions and possible problems // Medical News Today. — 2017. — 27 May. — Режим доступа: https://www.medicalnewstoday.com/articles/10011
Рецензент — врач высшей категории Михайленко Людмила Анатольевна.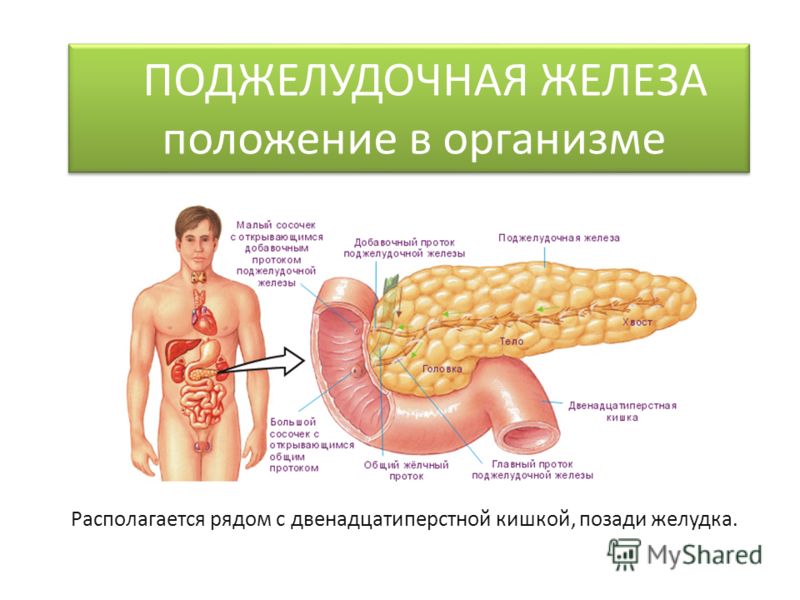
Оригинал статьи: https://www.nur.kz/health/medical-conditions/1835597-podzeludocnaa-zeleza-celoveka-gde-nahoditsa-i-kak-bolit/
Изображение, функция, состояние, тесты, лечение
Анатомия человека
Написано Мэтью Хоффманом, доктором медицины
Медицинский обзор Неха Патак, доктор медицины, 16 сентября 2021 г. . Все права защищены.
Поджелудочная железа, вид спереди
Поджелудочная железа имеет длину около 6 дюймов и расположена на задней части брюшной полости позади желудка. Головка поджелудочной железы находится на правой стороне живота и соединяется с двенадцатиперстной кишкой (первым отделом тонкой кишки) через небольшую трубку, называемую протоком поджелудочной железы. Узкий конец поджелудочной железы, называемый хвостом, доходит до левой стороны тела.
Болезни поджелудочной железы
- Диабет, тип 1: иммунная система организма атакует и разрушает клетки поджелудочной железы, вырабатывающие инсулин.
 Для контроля уровня сахара в крови необходимы пожизненные инъекции инсулина.
Для контроля уровня сахара в крови необходимы пожизненные инъекции инсулина. - Диабет, тип 2: Организм становится устойчивым к инсулину, вызывая повышение уровня сахара в крови. Со временем поджелудочная железа теряет способность надлежащим образом вырабатывать и высвобождать инсулин, что приводит к потребности в синтетическом инсулине.
- Муковисцидоз: генетическое заболевание, поражающее несколько систем организма, обычно включая легкие и поджелудочную железу. Часто возникают проблемы с пищеварением и диабет.
- Рак поджелудочной железы: В поджелудочной железе много разных типов клеток, каждый из которых может дать начало своему типу опухоли. Наиболее распространенный тип возникает из клеток, выстилающих проток поджелудочной железы. Поскольку ранние симптомы обычно малочисленны или отсутствуют вовсе, рак поджелудочной железы к моменту обнаружения часто прогрессирует.
- Панкреатит: Поджелудочная железа воспаляется и повреждается собственными пищеварительными химическими веществами.
 Результатом может стать отек и отмирание ткани поджелудочной железы. Хотя алкоголь или камни в желчном пузыре могут способствовать развитию панкреатита, иногда причину панкреатита так и не находят.
Результатом может стать отек и отмирание ткани поджелудочной железы. Хотя алкоголь или камни в желчном пузыре могут способствовать развитию панкреатита, иногда причину панкреатита так и не находят. - Псевдокиста поджелудочной железы: после приступа панкреатита может образоваться заполненная жидкостью полость, называемая псевдокистой. Псевдокисты могут рассасываться спонтанно, или может потребоваться хирургическое дренирование.
- Опухоль островковых клеток: клетки поджелудочной железы, вырабатывающие гормоны, аномально размножаются, образуя доброкачественную или раковую опухоль. Эти опухоли вырабатывают избыточное количество гормонов, а затем выделяют их в кровь. Гастриномы, глюкагономы и инсулиномы являются примерами опухолей островковых клеток.
- Увеличенная поджелудочная железа: Увеличенная поджелудочная железа встречается редко. Это может быть безобидная анатомическая аномалия или признак аутоиммунного панкреатита.
Анализы поджелудочной железы
- Физикальное обследование: надавливая на центр живота, врач может проверить наличие новообразований или болей в животе.
 Они также могут искать другие признаки заболеваний поджелудочной железы. Боли поджелудочной железы часто иррадиируют в спину.
Они также могут искать другие признаки заболеваний поджелудочной железы. Боли поджелудочной железы часто иррадиируют в спину. - УЗИ брюшной полости: УЗИ брюшной полости позволяет обнаружить камни в желчном пузыре, которые могут блокировать отток жидкости из поджелудочной железы. Он также может показать абсцесс или псевдокисту поджелудочной железы.
- Компьютерная томография: компьютерный томограф делает несколько рентгеновских снимков, а компьютер создает подробные изображения поджелудочной железы и брюшной полости. Контрастный краситель может быть введен в ваши вены для улучшения изображения.
- Этот визуализирующий тест может помочь оценить состояние поджелудочной железы. КТ может выявить осложнения заболевания поджелудочной железы, такие как жидкость вокруг поджелудочной железы, закрытая инфекция (абсцесс) или скопление ткани, жидкости и ферментов поджелудочной железы (псевдокиста поджелудочной железы).
- Магнитно-резонансная томография (МРТ): Магнитные волны создают высокодетализированные изображения брюшной полости.
 Магнитно-резонансная холангиопанкреатография (МРХПГ) — это МРТ, фокусирующее внимание на поджелудочной железе, печени и желчевыводящих путях.
Магнитно-резонансная холангиопанкреатография (МРХПГ) — это МРТ, фокусирующее внимание на поджелудочной железе, печени и желчевыводящих путях. - Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ): с помощью камеры на гибкой трубке, продвигаемой изо рта в кишечник, врач может получить доступ к области головки поджелудочной железы. Крошечные хирургические инструменты могут использоваться для диагностики и лечения некоторых заболеваний поджелудочной железы.
- Биопсия поджелудочной железы: с помощью иглы через кожу или хирургической процедуры удаляется небольшой кусочек ткани поджелудочной железы для выявления рака или других состояний.
- Эндоскопическое УЗИ: датчик помещается на живот, и безвредные звуковые волны создают изображения, отражаясь от поджелудочной железы и других органов. Эндоскопическое ультразвуковое исследование может выявить камни в желчном пузыре и может помочь в диагностике тяжелого панкреатита, когда инвазивное исследование, такое как ЭРХПГ, может ухудшить состояние.
 Биопсия или забор поджелудочной железы также могут быть возможны с помощью этого типа УЗИ.
Биопсия или забор поджелудочной железы также могут быть возможны с помощью этого типа УЗИ. - Амилаза и липаза: анализы крови, показывающие повышенный уровень этих ферментов поджелудочной железы, могут свидетельствовать о панкреатите.
- Тест на содержание хлоридов в поте: безболезненный электрический ток стимулирует потоотделение кожи, и измеряется содержание хлоридов в поте. Люди с муковисцидозом часто имеют высокий уровень хлоридов в поте.
- Генетическое тестирование: Многие различные мутации одного гена могут вызывать кистозный фиброз. Генетическое тестирование может помочь определить, является ли взрослый здоровым носителем или у ребенка разовьется кистозный фиброз.
- Магнитно-резонансная холангиопанкреатография (МРХПГ): этот вид магнитно-резонансной томографии (МРТ) можно использовать для осмотра желчных протоков и протоков поджелудочной железы.
- Тест на стимуляцию секретином: Секретин — это гормон, вырабатываемый тонкой кишкой. Секретин стимулирует поджелудочную железу к выделению жидкости, которая нейтрализует желудочную кислоту и способствует пищеварению.
 Тест стимуляции секретином измеряет, насколько хорошо поджелудочная железа реагирует на секретин. Этот тест может проводиться для определения активности поджелудочной железы у людей с заболеваниями, поражающими поджелудочную железу (например, муковисцидоз или рак поджелудочной железы). Специалист по теплоснабжению вводит трубку в горло, в желудок, а затем в верхнюю часть тонкой кишки. Секретин вводят внутривенно, а содержимое дуоденального секрета аспирируют (удаляют отсасыванием) и анализируют в течение примерно 2 часов.
Тест стимуляции секретином измеряет, насколько хорошо поджелудочная железа реагирует на секретин. Этот тест может проводиться для определения активности поджелудочной железы у людей с заболеваниями, поражающими поджелудочную железу (например, муковисцидоз или рак поджелудочной железы). Специалист по теплоснабжению вводит трубку в горло, в желудок, а затем в верхнюю часть тонкой кишки. Секретин вводят внутривенно, а содержимое дуоденального секрета аспирируют (удаляют отсасыванием) и анализируют в течение примерно 2 часов. - Тест на эластазу в кале: Тест на эластазу в кале является еще одним тестом функции поджелудочной железы. Он измеряет уровень эластазы, фермента, содержащегося в жидкостях, вырабатываемых поджелудочной железой. Эластаза переваривает (расщепляет) белки. В этом тесте образец стула пациента анализируется на наличие эластазы.
Средства для лечения поджелудочной железы
- Инсулин: Инъекция инсулина под кожу заставляет ткани тела поглощать глюкозу, снижая уровень сахара в крови.
 Инсулин может быть создан в лаборатории или очищен из животных источников.
Инсулин может быть создан в лаборатории или очищен из животных источников. - Дренирование псевдокисты: псевдокисту можно дренировать, вставив трубку или иглу через кожу в псевдокисту. В качестве альтернативы между псевдокистой и желудком или тонкой кишкой помещают небольшую трубку или стент, дренируя кисту.
- Хирургия псевдокисты: иногда необходимо хирургическое вмешательство для удаления псевдокисты. Может потребоваться либо лапароскопия (несколько небольших разрезов), либо лапаротомия (один больший разрез).
- Резекция рака поджелудочной железы (операция Уиппла): стандартная операция по удалению рака поджелудочной железы. При операции Уиппла хирург удаляет головку поджелудочной железы, желчный пузырь и первый отдел тонкой кишки (двенадцатиперстную кишку). Иногда также удаляют небольшую часть желудка.
- Ферменты поджелудочной железы. Людям с муковисцидозом или хроническим панкреатитом часто приходится принимать пероральные ферменты поджелудочной железы, чтобы заменить те, которые не вырабатываются неисправной поджелудочной железой.

- Трансплантация поджелудочной железы: Поджелудочная железа донора трансплантируется человеку с диабетом или муковисцидозом. У некоторых пациентов пересадка поджелудочной железы излечивает диабет.
- Трансплантация островковых клеток: Инсулинпродуцирующие клетки берут из поджелудочной железы донора органов и трансплантируют человеку с диабетом 1 типа. Все еще экспериментальная процедура потенциально может вылечить диабет 1 типа.
- Стентирование поджелудочной железы/эндотерапия поджелудочной железы: Стент может быть помещен в узкий или закупоренный проток поджелудочной железы для его расширения или для дренирования лишней жидкости. Он также используется для облегчения боли.
Расположение поджелудочной железы и другие вопросы, которые раньше не задавались
Опубликовано 28 октября 2021 г.
Тема: Ваш источник последних новостей и вдохновляющих историй
Люди лучше знакомы с некоторыми органами тела, чем с другими.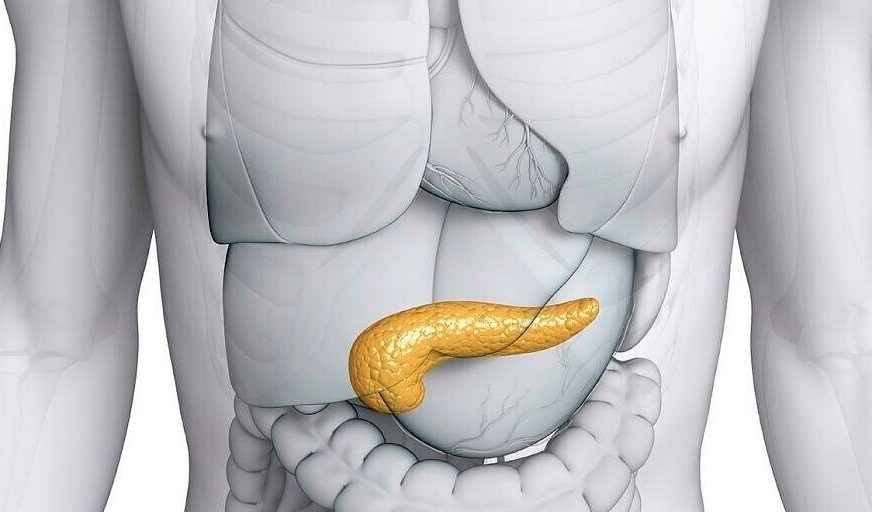 Когда их спрашивают, где их мозг, они указывают на свою голову. Когда их спрашивают, где их сердце, они указывают на грудь. Но попросите взрослого указать на его поджелудочную железу, и в лучшем случае он смутно укажет на свое туловище. Неважно спрашивать их о том, что делает поджелудочная железа или почему это важно! Возможно, вам никогда не придет в голову задавать эти вопросы, если к этому не принудит что-то вроде диагноза рака.
Когда их спрашивают, где их мозг, они указывают на свою голову. Когда их спрашивают, где их сердце, они указывают на грудь. Но попросите взрослого указать на его поджелудочную железу, и в лучшем случае он смутно укажет на свое туловище. Неважно спрашивать их о том, что делает поджелудочная железа или почему это важно! Возможно, вам никогда не придет в голову задавать эти вопросы, если к этому не принудит что-то вроде диагноза рака.
Итак, начнем с основ: где находится поджелудочная железа? Плоский орган грушевидной формы размером шесть-десять сантиметров расположен внутри брюшной полости. Головка поджелудочной железы находится на правой стороне живота и соединяется с первым отделом тонкой кишки через небольшую трубку, называемую протоком поджелудочной железы. Это расположение делает поджелудочную железу особенно труднодоступной и сканируемой, что приводит к более поздней диагностике.
Теперь, когда вы знаете, где находится поджелудочная железа, давайте поговорим о том, что она на самом деле делает и почему она так важна для здорового образа жизни. Являясь частью эндокринной системы, поджелудочная железа вырабатывает ферменты для расщепления сахаров, жиров и крахмалов из пищи во время пищеварения. Он также выделяет гормоны, регулирующие уровень сахара в крови, инсулин и глюкагон. Когда поджелудочная железа не работает должным образом и не производит достаточного количества пищеварительных ферментов и гормонов, пища не может нормально усваиваться, а уровень сахара в крови не регулируется. Это может привести к серьезным проблемам со здоровьем, таким как диабет, панкреатит и даже рак поджелудочной железы.
Являясь частью эндокринной системы, поджелудочная железа вырабатывает ферменты для расщепления сахаров, жиров и крахмалов из пищи во время пищеварения. Он также выделяет гормоны, регулирующие уровень сахара в крови, инсулин и глюкагон. Когда поджелудочная железа не работает должным образом и не производит достаточного количества пищеварительных ферментов и гормонов, пища не может нормально усваиваться, а уровень сахара в крови не регулируется. Это может привести к серьезным проблемам со здоровьем, таким как диабет, панкреатит и даже рак поджелудочной железы.
Если у вас диагностирован рак поджелудочной железы, поток вопросов и опасений, захлестнувших вас, может быть ошеломляющим. В дополнение к основным вопросам, приведенным выше, вы можете спросить себя: «Почему я заболел этой болезнью? Каковы мои варианты лечения? Выживу ли я?» среди прочих. Близкие могут спросить: «Чем я могу помочь? Как мне справиться с чем-то настолько разрушительным?» К счастью, фонд Lustgarten готов помочь.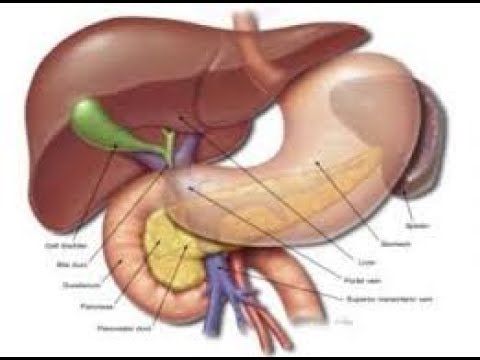
Важным первым шагом является понимание стадии или развития рака. Стадирование — это стандартизированный способ классификации опухоли на основе ее размера, распространения или метастазирования и места распространения. Стадия определяет степень заболевания и влияет на решения о лечении.
Еще одна важная вещь, которую следует учитывать, — это ваша медицинская бригада. Лечение рака поджелудочной железы часто требует междисциплинарного подхода, включающего участие онколога, хирурга, терапевта и других специалистов, которые будут участвовать в лечении пациентов. Создание надежной, знающей и заботливой лечебной команды может обеспечить пациентам и их близким душевное спокойствие.
Одна из лучших вещей, которую близкий человек может сделать для пациентов, проходящих лечение, — это создать вокруг них систему поддержки. Наличие члена семьи или друга, сопровождающего их на приемы к онкологии, предлагает как поддержку, так и другого человека, который знает предлагаемый план лечения и может задать уточняющие вопросы, которые пациент может быть слишком перегружен, чтобы думать.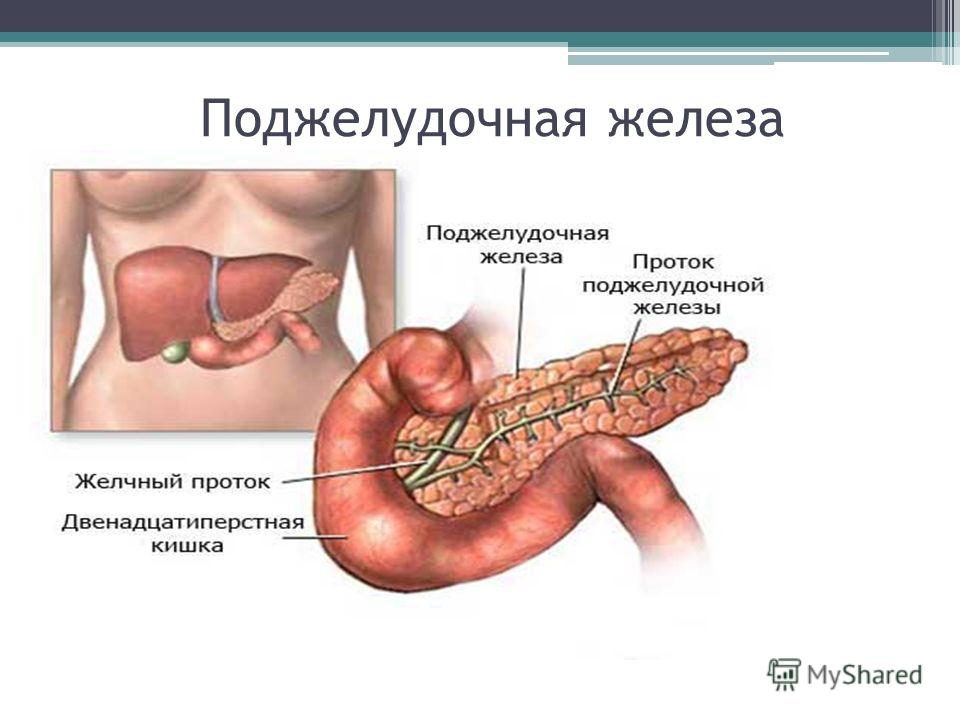

 Сахарный диабет // Справочник MSD — 2019.
Сахарный диабет // Справочник MSD — 2019. Работает с желчью, производимой печенью для расщепления жира.
Работает с желчью, производимой печенью для расщепления жира.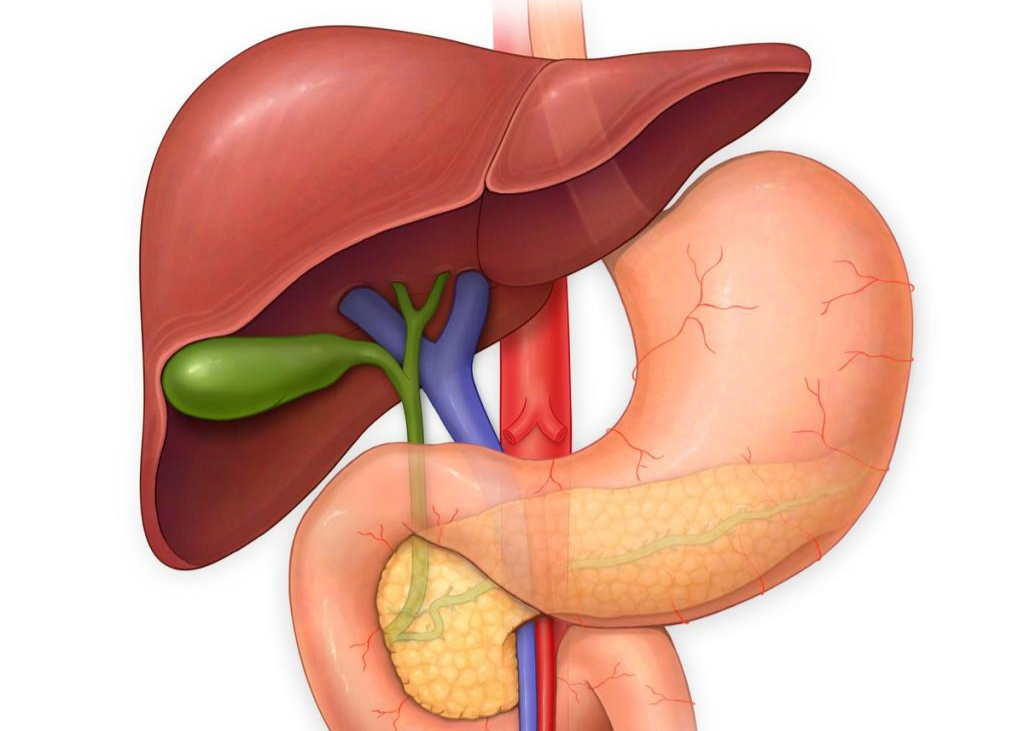 В основном он производится в желудке, но небольшое количество производится в поджелудочной железе.
В основном он производится в желудке, но небольшое количество производится в поджелудочной железе. Воспаление может возникнуть, если главный проток поджелудочной железы закупоренный желчным камнем или опухолью. Часто становится причиной диабета.
Воспаление может возникнуть, если главный проток поджелудочной железы закупоренный желчным камнем или опухолью. Часто становится причиной диабета.
 Для контроля уровня сахара в крови необходимы пожизненные инъекции инсулина.
Для контроля уровня сахара в крови необходимы пожизненные инъекции инсулина.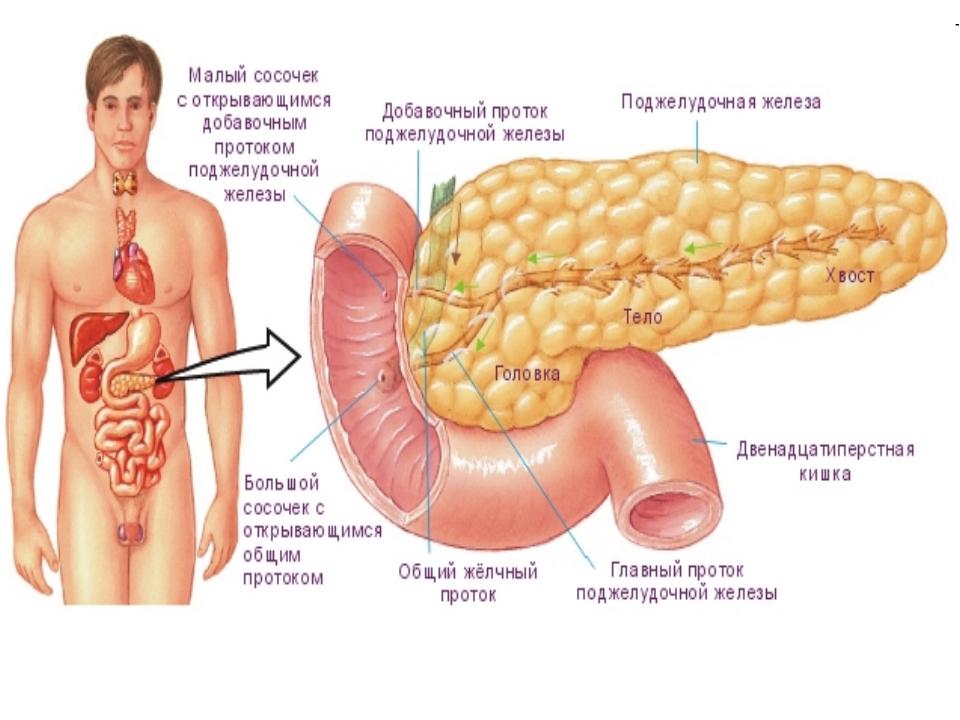 Результатом может стать отек и отмирание ткани поджелудочной железы. Хотя алкоголь или камни в желчном пузыре могут способствовать развитию панкреатита, иногда причину панкреатита так и не находят.
Результатом может стать отек и отмирание ткани поджелудочной железы. Хотя алкоголь или камни в желчном пузыре могут способствовать развитию панкреатита, иногда причину панкреатита так и не находят. Они также могут искать другие признаки заболеваний поджелудочной железы. Боли поджелудочной железы часто иррадиируют в спину.
Они также могут искать другие признаки заболеваний поджелудочной железы. Боли поджелудочной железы часто иррадиируют в спину. Магнитно-резонансная холангиопанкреатография (МРХПГ) — это МРТ, фокусирующее внимание на поджелудочной железе, печени и желчевыводящих путях.
Магнитно-резонансная холангиопанкреатография (МРХПГ) — это МРТ, фокусирующее внимание на поджелудочной железе, печени и желчевыводящих путях.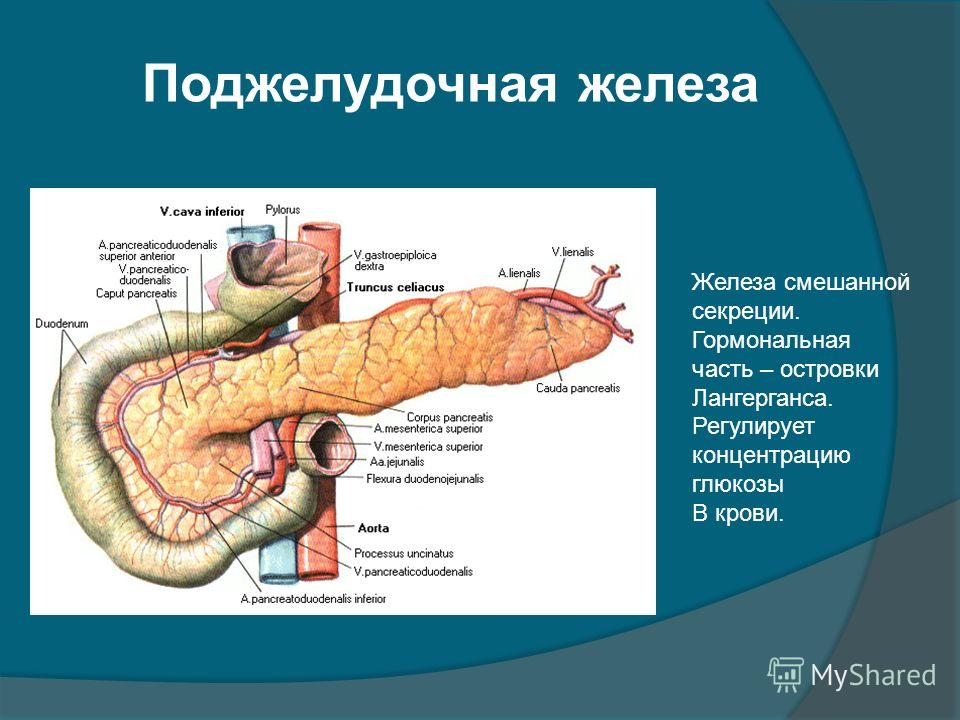 Биопсия или забор поджелудочной железы также могут быть возможны с помощью этого типа УЗИ.
Биопсия или забор поджелудочной железы также могут быть возможны с помощью этого типа УЗИ. Тест стимуляции секретином измеряет, насколько хорошо поджелудочная железа реагирует на секретин. Этот тест может проводиться для определения активности поджелудочной железы у людей с заболеваниями, поражающими поджелудочную железу (например, муковисцидоз или рак поджелудочной железы). Специалист по теплоснабжению вводит трубку в горло, в желудок, а затем в верхнюю часть тонкой кишки. Секретин вводят внутривенно, а содержимое дуоденального секрета аспирируют (удаляют отсасыванием) и анализируют в течение примерно 2 часов.
Тест стимуляции секретином измеряет, насколько хорошо поджелудочная железа реагирует на секретин. Этот тест может проводиться для определения активности поджелудочной железы у людей с заболеваниями, поражающими поджелудочную железу (например, муковисцидоз или рак поджелудочной железы). Специалист по теплоснабжению вводит трубку в горло, в желудок, а затем в верхнюю часть тонкой кишки. Секретин вводят внутривенно, а содержимое дуоденального секрета аспирируют (удаляют отсасыванием) и анализируют в течение примерно 2 часов.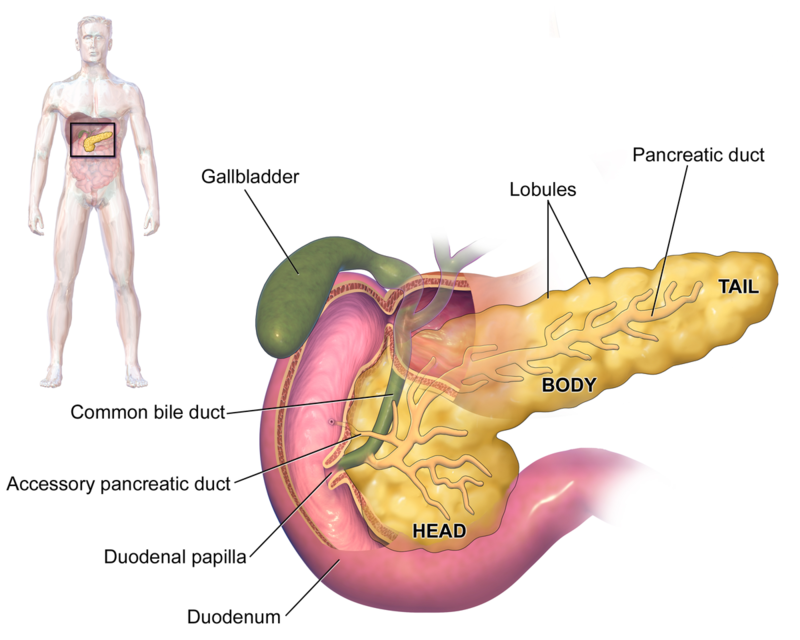 Инсулин может быть создан в лаборатории или очищен из животных источников.
Инсулин может быть создан в лаборатории или очищен из животных источников.