Легочная эмболия без упоминания об остром легочном сердце (I26.9)
ЭКГ
Электрокардиографическая диагностика ТЭЛА основывается на характерных для него признаках перегрузки правых отделов сердца :
– в сравнении с исходной ЭКГ (до тромбоэмболии) электрическая ось сердца отклоняется вправо,
– переходная зона в грудных отведениях смещается влево (что соответствует по-вороту сердца вокруг продольной оси по часовой стрелке),
– часто появляются глубокие зубцы SI и QIII (так называемый синдром SIQIII),
– увеличивается амплитуда зубцов R (или появляются зубцы R’) в отведениях aVR, V, и зубцов S в левых грудных отведениях,
– сегмент ST в отведении III смещается вверх, а в отведениях I и правых грудных — вниз от изолинии,
– зубец Т в III отведении может стать отрицательным,
– зубец Р в отведениях II и III становится высоким, иногда заостренным (так называемая Р-pulmonale), возрастает амплитуда его положительной фазы в отведении V1.
Рентгенография органов грудной клетки
Легочную гипертензию тромбоэмболического генеза при рентгенографии органов грудной клетки диагностируют по высокому стоянию купола диафрагмы на стороне поражения, расширению правых отделов сердца и корней лёгкого, обеднению сосудистого рисунка, наличию дисковидных ателектазов. При сформировавшейся инфарктной пневмонии обнаруживают треугольные тени и жидкость в синусе на стороне инфаркта. Рентгенологические данные важны также для правильной интерпретации результатов, полученных при сцинтиграфии лёгких.
ЭхоКГ
Этот метод позволяет определить контрактильную способность сердечной мышцы и степень выраженности гипертензии малого круга кровообращения, наличие тромботических масс в полостях сердца, а также исключить пороки сердца и патологию миокарда. ЭхоКГ-обследование имеет множество достаточно специфичных симптомов диагностики ТЭЛА. В пользу присутствия ТЭЛА свидетельствуют: расширение правых отделов сердца, выбухание межжелудочковой перегородки в сторону левых отделов, парадоксальное движение межжелудочковой перегородки в диастолу, непосредственная локация тромба в легочной артерии, выраженная регургитация на трикуспидальном клапане, признак 60/60.
В пользу присутствия ТЭЛА свидетельствуют: расширение правых отделов сердца, выбухание межжелудочковой перегородки в сторону левых отделов, парадоксальное движение межжелудочковой перегородки в диастолу, непосредственная локация тромба в легочной артерии, выраженная регургитация на трикуспидальном клапане, признак 60/60.
Признаки перегрузки ПЖ:
1) тромб в правых отделах сердца;
2) диаметр ПЖ > 30 мм (парастернальная позиция) или соотношение ПЖ/ЛЖ > 1;
3) систолическое сглаживание МЖП;
4) время ускорения (АссТ) < 90 мс или градиент давления недостаточности трехстворчатого клапана > 30 мм рт.ст. при отсутствии гипертрофии ЛЖ.
У пациентов без сердечно-легочной патологии в анамнезе: чувствительность — 81 %, специфичность — 78 %.
С сердечно-легочной патологией в анамнезе: чувствительность — 80 %, специфичность — 21 %.
Наиболее часто используемым методом диагностики ТЭЛА является компьютерная томография с контрастированием легочных артерий.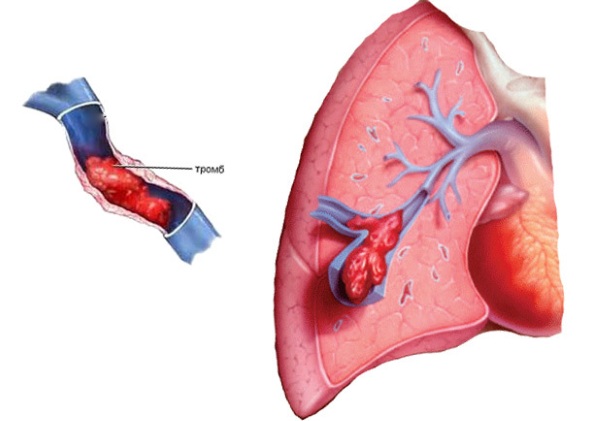 В настоящее время спиральная компьютерная томография с контрастированием — это стандарт неинвазивной диагностики ТЭЛА ввиду простоты проведения и высокой чувствительности и специфичности. Однодетекторная спиральная компьютерная томография имеет чувствительность 70 % и специфичность 90 %, а мультидетекторная спиральная компьютерная томография — чувствительность 83 % и специфичность 96 %.
В настоящее время спиральная компьютерная томография с контрастированием — это стандарт неинвазивной диагностики ТЭЛА ввиду простоты проведения и высокой чувствительности и специфичности. Однодетекторная спиральная компьютерная томография имеет чувствительность 70 % и специфичность 90 %, а мультидетекторная спиральная компьютерная томография — чувствительность 83 % и специфичность 96 %.
Перфузионное сканирование лёгких — безопасный и высокоинформативный метод диагностики ТЭЛА. Единственным противопоказанием считают беременность. Метод основан на визуализации распределения изотопного препарата по периферическому сосудистому руслу лёгких. Снижение накопления или полное отсутствие препарата в каком-либо участке лёгочного поля свидетельствует о нарушении кровообращения в этой зоне. Характерными признаками считают наличие дефектов перфузии в двух и более сегментах. Определив площадь дефекта и степень снижения радиоактивности, получают количественную оценку нарушения перфузии.
Зондирование правых отделов сердца и ангиопульмонография
Золотым стандартом диагностики ТЭЛА является катетеризация правых отделов сердца с проведением прямого измерения давления в полостях сердца и легочной артерии и контрастированием всего бассейна легочной артерии — ангиопульмонографией. При проведении ангиопульмонографии существует множество высокоспецифичных и неспецифичных критериев ТЭЛА.
Специфические ангиографические критерии:
1. Дефект наполнения в просвете сосуда — наиболее характерный ангиографический признак ТЭЛА. Дефекты могут иметь цилиндрическую форму и большой диаметр, что свидетельствует о первичном формировании их в илиокавальном сегменте.
2. Полная обструкция сосуда («ампутация» сосуда, обрыв его контрастирования). При массивной ТЭЛА этот симптом на уровне долевых артерий наблюдается в 5 % случаев, чаще (в 45 %) его обнаруживают на уровне долевых артерий, дистальнее тромбоэмбола, расположенного в главной легочной артерии.
Неспецифические ангиографические критерии:
1. Расширение главных легочных артерий.
2. Уменьшение числа контрастированных периферических ветвей (симптом мертвого, или подрезанного, дерева).
3. Деформация легочного рисунка.
4. Отсутствие или задержка венозной фазы контрастирования.
Возможно при проведении катетеризации легочной артерии выполнение ультразвукового внутрисосудистого исследования с визуализацией тромба, особенно неокклюзирующего, и определение дальнейшей тактики лечения больного с ТЭЛА. Визуализация тромба в легочной артерии и его структуры может определить необходимость и возможность оперативного лечения, а также правильную методику лечения.
Ультразвуковое ангиосканирование вен нижних конечностей и таза необходимо проводить всем пациентам для визуализации источника эмболизации и определения его характера. При обнаружении эмболоопасных форм тромбоза (флотация тромба на большом протяжении) необходимо выполнить хирургическую профилактику рецидива ТЭЛА. Следует помнить, что отсутствие источника достоверно не исключает ТЭЛА.
как развивается, симптомы, диагностика, лечение, прогноз
Автор: Солдатенков Илья Витальевич, врач терапевтического отделения, специально для СосудИнфо.ру (об авторах)
Легочная эмболия — смертельно опасная патология, обусловленная внезапной окклюзией легочной артерии и приводящая к нарушению системной гемодинамики. Кровяной сгусток или иной субстрат является механическим препятствием на пути тока крови. Из-за выраженной обструкции возникает спазм сосудов, развивается острое легочное сердце или инфаркт легочной ткани, уменьшается сердечный выброс, снижается оксигенация крови, повреждаются внутренние органы. Заболевание имеет острое течение, угрожает жизни больного и требует срочного оказания медицинской помощи.
Заболевание имеет острое течение, угрожает жизни больного и требует срочного оказания медицинской помощи.
Эмболом чаще всего является кровяной сгусток. В более редких случаях обструкцию сосудов вызывает амниотическая жидкость, капля жира, фрагмент опухоли, воздушный пузырек, инородное тело, паразиты и грибки. В большинстве случаев тромб отрывается от венозной стенки ног и направляется по кровеносной системе к сердцу. Когда крупный кровяной сгусток перекрывает легочную артерию, развивается эмболия. Закупорка может произойти на разных участках сосуда. Чем меньше размер тромба, тем благоприятнее прогноз процесса. Если объем крови, поступающей к органу, достаточный, функциональная ткань не погибает. При полной окклюзии артерии происходит ишемия и некроз легочной ткани. Летальный исход наступает, если эмбол имеет большой размер или одновременно перекрывается несколько ветвей легочной артерии.
Легочная эмболия – не отдельная нозология, а грозное осложнение тромбоза вен нижних конечностей или таза, а также послеоперационного и послеродового периодов.
 Недуг развивается стремительно – с момента появления первых симптомов и до наступления смерти зачастую проходит всего несколько минут. У больных возникает боль за грудиной, удушье, цианоз, тахикардия, падение давления. Диагностика патологии основывается на результатах ЭКГ, ЭхоКГ, рентгенографии легких, ангиопульмонографии. Консервативное лечение заключается в применении тромболитиков и антикоагулянтов, коррекции гемодинамических нарушений, оксигенации крови. При отсутствии эффекта проводят оперативное вмешательство, направленное на удаление эмбола из легочной артерии.
Недуг развивается стремительно – с момента появления первых симптомов и до наступления смерти зачастую проходит всего несколько минут. У больных возникает боль за грудиной, удушье, цианоз, тахикардия, падение давления. Диагностика патологии основывается на результатах ЭКГ, ЭхоКГ, рентгенографии легких, ангиопульмонографии. Консервативное лечение заключается в применении тромболитиков и антикоагулянтов, коррекции гемодинамических нарушений, оксигенации крови. При отсутствии эффекта проводят оперативное вмешательство, направленное на удаление эмбола из легочной артерии.Легочная эмболия возникает в основном у лиц старше 40 лет. Пациенты нуждаются в срочной госпитализации и проведении реанимационных мероприятий. Даже своевременная помощь в 30% случаев оказывается неэффективной, и больные погибают. Легочная эмболия занимает 3 место в мире среди всех причин летального исхода, пропуская вперед инфаркт и инсульт.
Этиология
Непосредственная причина легочной эмболии — тромб. Он образуется под воздействием различных факторов. Наиболее распространенными среди них являются:
- Застой крови в венозных сосудах нижних конечностей,
- Воспалительные изменения венозной стенки,
- Химио- и гормонотерапия, повышающие свертываемость крови,
- Гиперкоагуляция,
- Длительная обездвиженность, нарушающая нормальное кровообращение,
- Венозные стенты и протезы,
- Долгий прием диуретиков, приводящий к обезвоживанию и сгущению крови,
- Хирургические операции и инвазивные процедуры с катетеризацией крупных вен,
- Беременность, роды, послеродовый период,
- Курение,
- Пожилой возраст,
- Малоподвижный образ жизни,
- Лишний вес.
Лицам, находящимся в группе риска, для предупреждения легочной эмболии необходим прием медикаментов, разжижающих кровь и понижающих ее вязкость. Офисные работники, дальнобойщики и стюардессы в наибольшей степени подвержены застою крови в ногах. У них чаще, чем у других развивается эмболия. Чтобы избежать серьезной патологии, им необходимо периодически проходить медосмотры и специальные обследования, обнаруживающие тромбоз вен. Смена образа жизни и посильная физическая нагрузка — основные профилактические мероприятия при легочной эмболии.
Заболевания, при которых чаще всего происходит закупорка легочной артерии:
- тромбофлебит глубоких вен голени, тромбоз нижней полой вены и ее притоков;
- варикозное расширение вен нижних конечностей;
- кардиоваскулярные патологии – ИБС, ревматизм, пороки сердца, аритмия, гипертония, инфекционный эндокардит, кардиомиопатия, миокардиты, сердечная недостаточность;
- сепсис;
- рак внутренних органов;
- онкогематологические болезни — гемобластозы, эритремия;
- ДВС-синдром;
- острое нарушение мозгового кровообращения;
- некоторые аутоиммунные процессы;
- застойная сердечная и дыхательная недостаточность;
- эндокринопатии и метаболические расстройства;
- нарушения гемостаза — тромбофилия;
- травмы с переломами крупных костей;
- воспалительные заболевания кишечника;
- нефротический синдром;
- ожирение;
- эпилепсия.
Патогенез
В основе заболевания лежит процесс образования эмбола – тромба. Под воздействием предрасполагающих факторов у больных нарушается кровоток, повреждается эндотелиальная оболочка сосудов, усиливаются коагуляционные реакции, подавляется фибринолиз. Оторвавшийся тромб попадает с током крови в правые камеры сердца, а затем в легочную артерию, вызывая ее эмболизацию. Исход патологии определяется размером кровяного сгустка, количеством блокированных ветвей артерии, активностью антикоагуляционной системы крови.
Тромбы, вызывающие развитие патологии, первоначально могут находиться в различных частях человеческого организма. Чаще всего это:
Когда эмболы достигают сосудистого русла легких, они задерживаются в местах бифуркации артерий, поражая их дистальные ветви.
тромбоз вен нижних конечностей (слева) и нижней полой вены (справа)
Патогенетические звенья процесса:
- тромб,
- закупорка артерии,
- нарушение нормального тока крови,
- ухудшение перфузии легкого,
- расстройство газообмена,
- артериальная гипоксемия,
- спазм сосудов малого круга кровообращения,
- повышение давления в легочной артерии,
- перегрузка правого желудочка,
- развитие легочного сердца,
- одышка, тахипноэ, гипервентиляция,
- острая сердечная недостаточность,
- гипоксия внутренних органов,
- стойкая полиорганная дисфункция,
- смерть.
Существует так называемый флотирующий тромб. Он считается максимально опасным в плане развития данной патологии, поскольку имеет лишь одну точку фиксации — он прикреплен к венозной стенке своим основанием. Такой тромб длиннее других. Его флотирующая верхушка не полностью закрывает просвет сосуда. При этом ток крови постепенно замедляется, а клинические проявления начавшегося процесса отсутствуют. Тромб формируется в местах перехода вен небольшого калибра в более крупные венозные стволы.
Легочная эмболия может сохраняться долгое время. Рецидивирующий характер заболевания обусловлен неполноценностью внутренних фибринолитических механизмов и прорастанием тромба соединительной тканью к моменту его попадания в легочное русло.
Классификация
В зависимости от степени пораженная легочной артерий выделяют следующие формы патологии:
- Немассивная — тромб перекрывает менее половины просвета сосуда, сердце работает адекватно, гемодинамика стабильна, прогноз благоприятный.
- Субмассивная — обструкция половины сосудов, нарушения в работе сердца, прогноз серьезный.
- Массивная — нарушение кровообращения в большей части сосудов легкого, коллапс и шок, прогноз плохой.
- Молниеносная или смертельная форма — полная окклюзия главных легочных артерий, быстрая гибель больного.
По течению легочная эмболия бывает:
- острой — внезапное появление загрудинной боли и одышки, падение давления, развитие легочного сердца и шока;
- подострой — постепенно нарастание явлений дыхательной и сердечной недостаточности;
- рецидивирующей — частая смена периодов обострения и ремиссии хронический сердечной недостаточности.
Легочная эмболия может протекать в тяжелой, среднетяжелой или легкой форме.
В зависимости от характера субстрата она бывает:
- жировой – при переломах костей,
- воздушной — в результате инъекций, операций, травм,
- опухолевой — при распаде злокачественных новообразований,
- бактериальной, грибковой, паразитарной — при бактериозах, микозах, гельминтозах,
- газовой — при резком подъеме с глубины.
Возможна закупорка легочной артерии околоплодными водами при осложненных родах, инородными частицами при огнестрельном ранении, кровяными сгустками — тромбами. Последний вид эмболии встречается чаще всего.
Симптоматика
Легочная эмболия не имеет специфических симптомов и часто не распознается вовремя. Заболевание легко спутать с нарушением функционирования сердечно-сосудистой и бронхолегочной системы. Без результатов лабораторно-инструментальных исследований невозможно поставить диагноз.
Основные проявления острой легочной эмболии отличаются внезапным возникновением и отсутствием взаимосвязи с иной патологией – пневмонией, инфарктом миокарда, сердечно-сосудистой недостаточностью. Симптомы недуга:
- Боль в груди, напоминающая «сердечную жабу» и усиливающаяся при глубоком вдохе, кашле, изменении положения тела.
- Одышка, удушье – прерывистое и затрудненное дыхание, возникающее внезапно даже при малейшей физической активности.
- Кашель с кровавой мокротой коричневого цвета.
- Артериальная гипотензия вплоть до коллапса.
- Учащенное и нерегулярное сердцебиение — тахикардия, аритмия.
- Бледность кожи с акроцианозом.
- Отеки и боли в икроножных мышцах обеих ног.
- Липкая и влажная кожа — гипергидроз.
- Лихорадка — подъем температуры тела до фебрильных значений.
- Головокружение, судороги, потеря сознания.
типичный вид больного с легочной эмболией
Легочная эмболия может протекать бессимптомно. В тяжелых случаях пациенты не испытывают ничего, кроме боли, и быстро погибают.
Существует несколько клинических форм патологии, которые отличаются ведущим синдромом:
- Легочно-плевральная форма проявляется одышкой, кашлем, кровохарканьем, болью в груди, цианозом лица и шеи.
- Кардиальная – дискомфорт и боль в груди, тахикардия, аритмия, набухание вен шеи, систолический шум, сильный толчок сердца, артериальная гипотензия, коллапс.
- Абдоминальная — встречается редко и сопровождается болью в эпигастрии, рвотой, отрыжкой, гепатомегалией, тяжестью в правом подреберье, нарушением стула, вздутием, урчанием и прочими признаками пареза кишечника.
- Церебральная — возникает при атеросклеротическом поражении мозговых артерий преимущественно у пожилых людей. Ее симптомами являются: головная боль, шум в ушах, тошнота, судорожные припадки, потеря сознания, гемипарезы, психомоторное возбуждение или коматозное состояние, непроизвольное выделение кала и мочи.
- Почечная — развитие секреторной анурии после выхода больного из шокового состояния.
- Лихорадочная — длительная и фебрильная лихорадка обусловлена воспалением плевры и легких.
- Иммунологическая — наличие в крови ЦИК и эозинофилии, развитие плеврита и пульмонита, появление на коже характерной сыпи.
Клинические признаки легочной эмболии весьма разнообразны и малоспецифичны. Их выраженность зависит от размера, локализации и количества эмболов, а также исходного кардиореспираторного статуса пациента.
Диагностические мероприятия
Диагностика легочной эмболии направлена на обнаружение тромба, оценку нарушения гемодинамики, выявление причины процесса для предупреждения рецидивов. Чтобы решить поставленные задачи, специалисты тщательно обследуют больных: собирают жалобы и анамнез, изучают факторы риска и клинические симптомы. Для постановки диагноза и назначения лечения необходимы результаты лабораторных и аппаратных исследований. В крови определяют общеклинические и биохимические показатели, газовый состав, факторы и ферменты свертываемости крови.
Высокочувствительным, но не специфичным лабораторным методом является обнаружение D-димера — продукта распада фибрина. При повышении его уровня предполагается недавнее образование тромба. Нормальное значение D-димера позволяет исключить тромбоз легочной артерии у пациентов.
Инструментальные методы исследования играют более важную диагностическую роль. К ним относятся:
- Электрокардиография — выявление синусовой тахикардии с высоким зубцом P, отклонение электрооси вправо, увеличение амплитуды зубцов R и S, смещение сегмента ST, отрицательный зубец Т.
- Рентгенографическое исследование легких – при эмболии расширены легочные артерии, уменьшено количество контрастированных периферических ветвей, деформирован легочной рисунок.
рентген-признаки ТЭЛА (рис.: ННЦ «Институт кардиологии Н.Д. Стражеско»)
- Ангиопульмонография — рентгеноконтрастное исследование легочной артерии, позволяющее обнаружить в ней тромбы и повреждения.
- Перфузионное сканирование легких – высокоинформативный метод, определяющий дефектов перфузии, их площадь, степень уменьшения радиоактивности. Снижение накопления или полное отсутствие изотопного препарата в участке легкого свидетельствует о нарушении кровообращения в этой зоне.
- СКТ — стандартная неинвазивная методика, позволяющая визуализировать легочную артерию, оценить ее состояние, обнаружить в ней тромбы. Данная процедура является простой в проведении, высокочувствительной и специфичной.
- Эхокардиография — обнаружение тромбов в полостях сердца, выявление признаков легочной гипертензии, исключение пороков сердца и патологии миокарда. Правые камеры сердца расширены, межжелудочковая перегородка выбухает влево и совершает парадоксальные движения в фазу расслабления.
- Ангиография сосудов легких — инвазивный метод диагностики, выявляющий дефект наполнения в просвете артерии или полную обструкцию с «ампутацией» сосуда и обрывом его контрастирования. При этом ветви легочной артерии резко сужены. Наблюдается медленное выведение контрастного вещества.
Диагностика легочной эмболии – сложный процесс. Неспецифичная симптоматика патологии часто вводит врачей в заблуждение. Стандартные методы обследования пациента позволяют лишь исключить иные заболевания: воспаление и отек легких, острую коронарную недостаточность. Несвоевременно или неправильно установленный диагноз — причина смерти больного.
Лечебный процесс
Легочная эмболия требует стационарного лечения. Пациентов помещают в реанимационное отделение и проводят интенсивную терапию в полном объеме. После стабилизации общего состояния целью лечебных мероприятий становится нормализация легочного кровообращения. Для этого больным назначают строгий постельный режим, кислородные ингаляции, медикаментозное воздействие.
- Консервативная терапия заключается в применении лекарств, разжижающих кровь и растворяющих кровяные сгустки. Пациентам назначают тромболитики «Урокиназу», «Стрептокиназу”, “Альтеплазу”.
- Для снижения вязкости крови и поддержания артериального давления на оптимальном уровне проводится массивная инфузионная терапия.
- Гепаринотерапия предназначена для предупреждения рецидивов легочной эмболии. Больным назначают антикоагулянты – «Гепарин», «Эноксапарин», «Варфарин».
- Для борьбы с гипоксией проводят оксигенотерапию с помощью специальных масок или носовых катетеров, в тяжелых случаях показана ИВЛ. Внутривенно вводят коллоидные и кристаллоидные растворы, вазопрессорные средства – «Адреналин», «Допамин».
В отдельных случаях показано оперативное вмешательство. Пациента подключают к аппарату искусственного кровообращения, вскрывают грудную клетку, рассекают пораженную артерию и удаляют тромб. Такая сложная операция тяжело переносится больными. При частых рецидивах эмболии легочной артерии хирурги ставят специальный фильтр в ветви легочной артерии и нижнюю полую вену.
Когда окклюзию легочной артерии вызывают не тромбы, а другие эмболы, патологию лечат, исходя из причин ее развития:
- Инородные тела извлекают хирургическим путем.
- Капли жира не требуют никакого вмешательства, поскольку рассасываются сами со временем. Лечебные мероприятия при этом направлены на поддержание удовлетворительного состояния пациента.
- Пузырьки воздуха удаляются из кровотока с помощью катетера.
- Бактериальные, паразитарные и грибковые эмболы исчезают после проведения интенсивного лечения основного заболевания.
Профилактика легочной эмболии заключается в соблюдении простых правил:
- ранняя диагностика и лечение тромбофлебита,
- назначение антикоагулянтов лицам из группы риска,
- ведение здорового образа жизни,
- правильное питание и поддержание веса в пределах нормы,
- своевременное лечение инфекционных болезней,
- частая смена положения тела и периодические разминки,
- ношение компрессионных чулков,
- обильное питье без кофе и алкоголя,
- борьба с курением.
Прогноз патологии неоднозначный. Он зависит от формы недуга и скорости оказания врачебной помощи. Своевременное и адекватное лечение больных делает благоприятным прогноз на выздоровление. При наличии стойкой кардиоваскулярной и респираторной дисфункции существенно повышается риск летального исхода.
Легочная эмболия в настоящее время является актуальной медицинской проблемой. Это связано с наступлением практически молниеносной смерти пациента. Закупорка легочной артерии – опасное состояние и одна из самых частых причин гибели человека. Если дыхание стало поверхностным, появилась боль в груди и чувство страха, необходимо срочно обратиться в больницу.
Видео: лекция о современной диагностике и лечении легочной эмболии
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
В данный момент на вопросы отвечает: А. Олеся Валерьевна, к.м.н., преподаватель медицинского вуза
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Тромбоэмболия легочной артерии
Эмболия легочных сосудов
Эмболия легочных сосудов — это блокада (закупорка) одной или более артерий в легких. В большинстве случаев эмболия легочных сосудов вызывается кровяными сгустками (тромбами), которые перемещаются из других частей тела, чаще всего из нижних конечностей.
Тромбоэмболия легочной артерии (ТЭЛА) преимущественно является осложнением тромбоза глубоких вен.
ТЭЛА может возникнуть у относительно здоровых людей. Общие симптомы включают в себя внезапную и необъяснимую одышку, боли в груди и кашель, который может сопровождаться отделением кровянистой мокроты.
ТЭЛА может быть жизнеугрожающим состоянием, но незамедлительное лечение противотромботическими препаратами может снизить смертельный риск до минимального уровня. Принятие мер по предотвращению тромбообразования в нижних конечностях может также защитить Вас от тромбоэмболии.
Симптомы
Симптомы тромбоэмболии могут варьироваться в зависимости от количества вовлеченных в процесс артерий, размера тромба и общего состояния здоровья.
Основные симптомы:
- Одышка.
- Боль в груди, похожа на сердечный приступ. Боли усиливаются при глубоком дыхании, кашле, наклонах или приеме пищи. Боли усугубляются при напряжении и не проходят при расслаблении.
- Кашель. Кашель может сопровождаться кровавой мокротой.
Другие симптомы, которые могут сопровождать ТЭЛА
- хрипы;
- отеки нижних конечностей, как правило, одной нижней конечности;
- синюшность кожи;
- потливость;
- быстрое и нерегулярное сердцебиение;
- слабый пульс;
- головокружение или обморок.
Причины
Тромбоэмболия возникает при закупорки легочной артерии кровяным сгустком (тромбом). Эти кровяные сгустки образуются, как правило, в глубоких венах нижних конечностей, хотя возможны случаи эмболии из других частей тела. Это состояние называется тромбозом глубоких вен (ТГВ). Однако не все ТГВ завершаются тромбоэмболией легочной артерии.
Иногда эмболия легочных сосудов происходит за счет:
- жировой ткани, при переломах кости;
- пузырьков воздуха;
- частей распадающейся опухоли.
Поражение редко бывает одиночным, как правило, закупорка происходит несколькими тромбами одновременно. Легочная ткань, кровоснабжаемая закупоренной артерией лишается питательных веществ, что может привести к ее гибели. Это, в свою очередь, создает трудности снабжения кислородом других частей тела.
Факторы риска
Тромбоз, приводящий к ТЭЛА, может развиться у любого человека, но некоторые факторы повышают риск этого заболевания.
Тромбоз
Длительная иммобилизация. Кровяные сгустки чаще формируются в нижних конечностях в периоды бездействия, такие как:
- Длительный постельный режим. Будучи прикованным к постели в течение длительного периода после операции, инфаркта, перелома ноги или любого другого серьезного заболевания, Вы становитесь более подверженным тромбообразованию в нижних конечностях.
- Длительные путешествия. Сидя в тесном положении во время длительных перелетов или поездок на автомобиле, замедляется ток крови в венах, это способствует тромбообразованию в сосудах нижних конечностей.
Возраст. Пожилые люди более склоны к образованию кровяных сгустков.
Варикозная болезнь. Тонкие клапаны, расположенные внутри крупных вен способствуют кровотоку в правильном направлении. Однако, эти клапаны склонны к разрушению с возрастом. При нарушении их работы кровь застаивается в ногах, что приводит к тромбозам.
Дегидратация. У пожилых людей выше риск обезвоживания, что повышает риск тромбоза.
Другие заболевания. Также пожилые люди склонны к другим сопутствующим заболеваниям, которые могут повышать риск тромбообразования — такие как протезирование суставов, опухоли или заболевание сердца.
Наследственность. Высокий риск тромбоза, если Вы или Ваши ближайшие родственники сталкивались с этим заболеванием в прошлом. Так могут проявляться наследуемые нарушения свертывающей системы крови, которые могут быть выявлены в специальных лабораториях. Обязательно сообщите своему врачу о наличии заболеваний у членов Вашей семьи, для проведения определенных тестов.
Хирургическое лечение. Хирургическая операция — это одна из наиболее важных причин тромбообразования, особенно протезирование коленного или тазобедренного суставов. Во время подготовки костей к искусственным суставам, окружающие ткани повреждаются и могут проникнуть в кровоток и стимулировать тромбообразование. Длительная иммобилизация после любой операции может способствовать тромбозу. Также риск повышается в зависимости от длительности наркоза.
Риск тромбообразования выше при:
- Заболеваниях сердца. Высокое артериальное давление и другие сердечно-сосудистые заболевания способствуют тромбозам.
- Беременность. Вес ребенка, сдавливающий вены таза, может замедлить кровоток в венах нижних конечностей, это повышает риск тромбоза.
- Опухоль. Некоторые опухоли, в частности рак поджелудочной железы, яичников и легких повышает концентрации в крови субстанций, стимулирующих тромбоз, что также усугубляется последующей химиотерапией.
- Повторные случаи тромбоза. Если Вы однажды перенесли тромбоз глубоких вен в прошлом, то вы находитесь в группе повышенного риска тромбообразования.
Образ жизни
Риск тромбоза повышают:
- Курение. Курение табака предрасполагает к повышенной свертываемости крови, а это в свою очередь может привести к тромбозу.
- Избыточная масса тела. Избыточный вес повышает риск тромбоза — особенно у курящих женщин, страдающих артериальной гипертензией.
- Препараты эстрогена. Эстроген, содержащийся в оральных контрацептивах и в лекарствах заместительной терапии повышают риск тромбоза, особенно если вы курите или страдаете ожирением.
Методы диагностики
ТЭЛА бывает трудно диагностировать, особенно у пациентов, страдающих заболеванием сердца или легких. Для этого могут понадобиться такие исследования как:
Рентгенография органов грудной клетки. Это неинвазивное исследование позволяет оценить состояние легких и сердца на снимке. Несмотря на то, что по рентгенограмме нельзя поставить диагноз ТЭЛА и снимок даже может выглядеть нормально при ее наличии, рентгенография необходима для исключения заболеваний, имитирующих эмболию.
Спиральная компьютерная томография. Обычная компьютерная томография регистрирует рентгеновские лучи с разных углов, после чего сопоставляет их в двухмерный снимок внутренних органов. При проведении спиральной КТ сканнер вращается вокруг вашего тела для создания трехмерного изображения. Этот тип КТ может зафиксировать патологические образования с гораздо большей точностью и скоростью, чем обычная КТ. При подозрении на ТЭЛА, обычно проводят внутривенную инъекцию контрастного вещества и незамедлительно снимают спиральную компьютерную томограмму.
Ангиография легочных артерий. Во время этого исследования мягкая трубочка (катетер) вводится в крупную вену — обычно в паховой области — и проводится через правое предсердие и желудочек в легочные артерии. Затем в катетер вводится специальный краситель, перемещения которого фиксируются на рентгеновских снимках. Во время ангиографии легочных артерий возможно измерение давления в правых отделах сердца, где, в случае ТЭЛА, оно будет повышено. Этот тест требует высокой квалификации специалиста и несет потенциальные риски, так что его обычно проводят, когда другие методы исследования не предоставили необходимой информации.
Анализ крови на Д-димер. Это исследование определяет белок, синтезируемый при отрыве тромба из любого участка тела. Негативный результат — хороший маркер того, что тромб не свежий. Положительный результат предполагает свежую эмболию, но для окончательного диагноза необходимы дополнительные исследования.
Ультразвуковое исследование. Этот неинвазивный тест, известный как дуплексное сканирование вен, использует высокочастотные звуковые волны для определения тромбов в венах. Во время этого исследования врач использует устройство, называемое трансдьюсером, испускающее звуковые волны, для визуализации вен. Эти волны отражаются и транслируются в движущуюся картинку с помощью компьютера.
Магнитно-резонансная томография (МРТ). МРТ использует радиоволны и мощное магнитное поле для формирования детальных изображений внутренних органов. МР-исследование показано беременным женщин с целью минимизации облучения плода и пациентам с почечной недостаточностью.
Лечение
Незамедлительное лечение эмболии легочной артерии необходимо для предотвращения серьезных осложнений и даже смерти.
Лекарственные препараты
Препараты для лечения ТЭЛА включают:
Антикоагулянты. Гепарин срабатывает быстро при внутривенном введении. Варфарин и ривароксабан выпускаются в таблетированной форме. Эти препараты предотвращают образование новых тромбов, но им требуется несколько дней, прежде, чем они начнут действовать.
Тромболитики. В то время, как тромбы обычно рассасываются самостоятельно, существуют препараты, ускоряющие этот процесс. Так как эти препараты могут вызывать внезапные и тяжелые кровотечения, они используются только в жизнеугрожающих ситуациях.
Хирургические и другие процедуры
В некоторых случаях доктор может принять решение для проведения одной из следующих процедур:
Удаление тромба. Если у вас имеется крупный тромб в легочной артерии, врач может провести тонкую трубочку (катетер) через кровеносные сосуды и аспирировать (извлечь) тромб. Бывает затруднительно удалить тромб, таким образом, и эта процедура не всегда успешна.
Установка фильтра в нижней полой вене. Катетер также может быть использован для установки фильтра в главную вену — нижнюю полую вену — несущую кровь от нижних конечностей к правым отделам сердца. Этот фильтр отлавливает тромбы, с током крови, направляющиеся к легким.
Хирургическое лечение. Если у вас шок и тромболитическая терапия не приносит результатов, может понадобиться экстренная операция. Целью операции является удаление максимально большого числа тромбов, особенно при наличии крупного тромба в главной легочной артерии.
Профилактика
Профилактика ТЭЛА включает в себя предотвращение образования тромбоз в глубоких вен.
Тактика предотвращения тромбоза в больнице включает:
Антикоагулянтную терапию. Антикоагулянт, такой как гепарин, назначают всем с риском тромбобразования после операции, также как и людям с некоторыми заболеваниями сердца, инфарктом, осложнениями опухолей или ожогов. Вам могут назначить прием варфарина внутрь на несколько дней перед крупной операцией для снижения риска тромбообразования.
Компрессионный трикотаж
Компрессионный трикотаж. Компрессионные чулки постоянно сдавливают ноги, помогая венам и мышцам двигать кровь более эффективно. Это безопасный, простой и недорогой способ предотвратить застой крови.
Пневматические компрессии. Этот способ лечения включает бедренные манжеты или манжеты для голени, которые автоматически надуваются каждые несколько минут, массажируя и сжимая вены нижних конечностей, что улучшает кровоток.
Физическая активность. Ранняя активизация после хирургического вмешательства способствует предотвращению ТЭЛА и ускоряет общее восстановление. Это одна из главных причин, по которой медицинская сестра поднимает Вас на прогулку, как только это возможно после операции.
Профилактика во время путешествий. Длительное сидение во время перелета или автомобильной поездки повышает риск развития тромбоза вен нижних конечностей. Для предотвращения этого:
Совершите прогулку. Прохаживайтесь вдоль самолета один раз в час. Если вы за рулем, то совершайте остановки с такой же периодичностью. Совершите несколько глубоких приседаний.
Упражнения сидя. Сгибайте, разгибайте и вращайте стопу в голеностопном суставе, нажмите ногами на сиденье напротив вас, поднимайте и опускайте ноги на пальцах стопы. Не сидите длительное время со скрещенными ногами.
Антикоагулянты, по рекомендации врача. Если у вас в анамнезе есть тромбоз глубоких вен, обсудите со своим врачом возможности длительных путешествий, для которых вы можете самостоятельно ввести себе длительно действующий гепарин накануне поездки. Также обсудите с врачом необходимость введения гепарина на обратном пути.
Пейте больше воды. Вода — лучшая жидкость, предотвращающая обезвоживание, которое способствует тромбообразованию. Избегайте приема алкоголя и кофеина, приводящих к потере жидкости.
Причины, симптомы и варианты лечения
Проверено с медицинской точки зрения Drugs.com. Последнее обновление: 21 октября 2020 г.
Что такое тромбоэмболия (тромбоз глубоких вен и эмболия легочной артерии)?
Тромбоз глубоких вен (ТГВ) — это сгусток крови (тромб), образующийся внутри глубоких вен ног или таза. Сгусток блокирует кровоток и вызывает повышение давления в вене. Часть сгустка может оторваться и перейти с кровотоком в легкие. Если сгусток блокирует один или несколько кровеносных сосудов в легких, это называется тромбоэмболией легочной артерии.
ТГВ — распространенная проблема. Большинство этих сгустков возникает при замедлении кровотока в венах ног. Обычно это происходит в результате бездействия.
Обычно, когда вы ходите, мышцы ног сжимают вены и заставляют кровь течь обратно к сердцу. Но если вы не ведете активный образ жизни в течение многих часов, кровоток в венах ног может замедлиться настолько, что образуются сгустки.Длительные периоды бездействия могут возникать, например, во время длительного полета на самолете или во время восстановления после операции или инсульта.
У некоторых людей вероятность образования тромбов выше. К ним относятся:
- Люди с некоторыми медицинскими проблемами, включая рак и наследственные аномалии системы свертывания крови
- Люди, принимающие определенные лекарства, такие как противозачаточные таблетки и гормональная терапия
- Беременные
- Люди с избыточным весом
- Люди с сердечной недостаточностью
Любой, у кого развивается ТГВ, подвержен риску развития тромбоэмболии легочной артерии.
Тромбоэмболия легочной артерии может привести к внезапному и иногда очень резкому снижению кровотока через легкие. Уменьшение кровотока может уменьшить приток крови к сердцу и остальному телу. Это может вызвать падение артериального давления и привести к обморокам и даже к внезапной смерти.
Кровоток частично уменьшается, потому что сгусток крови блокирует кровоток. Кроме того, закупорка повреждает стенки кровеносных сосудов легких.Повреждение выделяет химические вещества, которые вызывают сужение кровеносных сосудов.
Симптомы
Некоторые сгустки крови в венах ног не вызывают никаких симптомов. Однако, когда сгустки крови затрагивают более крупные вены, они обычно вызывают:
- Боль и болезненность в ноге
- Отечность (отек)
- Ощущение тяжести в ноге, особенно когда вы стоите
Проверить наличие отека можно, нажав пальцем на голень.Если у вас отек, давление пальца на голень на несколько секунд приведет к образованию небольшой вмятины.
Тромбоэмболия легочной артерии может не вызывать никаких симптомов, легких симптомов или серьезных симптомов, указывающих на опасную для жизни ситуацию. Симптомы становятся более серьезными, когда сгусток крови больше.
Симптомы сгустка большего размера включают внезапную одышку и боль в груди. Боль, как правило, похожа на ножевую. Часто бывает хуже, когда вы делаете глубокий вдох.
Если тромбоэмболия легочной артерии очень большая, симптомы могут быть более серьезными. Они могут включать обмороки, сильную одышку и кровохарканье. Большая легочная эмболия может вызвать внезапную смерть.
Диагностика
Чтобы диагностировать ТГВ, врач осмотрит ваши ноги на предмет отека и болезненности. Он или она спросит о ваших симптомах и факторах риска.
На основании полученных результатов ваш врач может назначить анализ крови на D-димер или ультразвуковое исследование ваших ног.
В анализе крови измеряется уровень химического вещества, называемого D-димером. Когда в организме активно образуются тромбы, он почти всегда аномально высокий.
Ультразвук ног проводится для выявления проблем с кровотоком в венах. Эта процедура называется неинвазивным тестом нижних конечностей или LENI. Если LENI показывает признаки сгустка крови, ваш врач диагностирует ТГВ.
Если исходный LENI отрицательный, это не означает, что сгустка нет.Возможно, еще слишком рано видеть полный эффект сгустка. Ваш врач может попросить вас вернуться через три-четыре дня для повторной процедуры LENI.
Если ваш врач подозревает у вас тромбоэмболию легочной артерии, он или она сначала попытается определить, есть ли у вас ТГВ. Если LENI показывает один или несколько тромбов в венах ног и у вас есть симптомы тромбоэмболии легочной артерии, наиболее вероятным диагнозом является эмболия.
Или ваш врач может назначить компьютерную томографию (КТ) грудной клетки.Тест требует внутривенной инъекции красителя для поиска тромбов в легочных артериях. Людям с нарушением функции почек или аллергией на краситель может потребоваться другой тип сканирования легких, называемый V / Q-сканированием, для изучения кровотока в легких.
Ожидаемая длительность
Если у вас есть ТГВ или тромбоэмболия легочной артерии, ваши симптомы должны улучшиться в течение нескольких дней после начала лечения разжижающими кровь препаратами. Вам нужно будет принимать лекарства не менее трех-шести месяцев, чтобы предотвратить образование новых тромбов.
Большинство людей полностью выздоравливают. Но некоторые люди, у которых была очень большая тромбоэмболия легочной артерии или у которых уже было заболевание легких, по-прежнему будут иметь проблемы с легкими.
У некоторых людей, перенесших ТГВ, в течение длительного времени возникают отеки ног. Это называется постфлебитическим синдромом. Этим людям часто необходимо носить специальные чулки, которые помогают выдавливать кровь обратно к сердцу.
Профилактика
Большинство ТГВ и тромбоэмболий легочной артерии развиваются у людей, не ведущих активный образ жизни из-за травмы или операции.
Если у вас был ТГВ или тромбоэмболия легочной артерии, или если у вас есть семейная история проблем со свертыванием крови, вы можете помочь предотвратить образование тромбов. Сделайте следующее:
- Спросите своего врача, есть ли у вас факторы риска образования тромбов, которые можно изменить.
- Избегайте приема всех лекарств, которые могут вызвать образование тромбов. К ним относятся противозачаточные таблетки и другие лекарства, содержащие эстроген.
- Пейте много воды и часто гуляйте во время длительных перелетов на самолете или в поездках на автомобиле.
- Избегайте длительного постельного режима.
- Обсудите с врачом вашу историю ТГВ и тромбоэмболии легочной артерии, прежде чем рассматривать какие-либо хирургические процедуры.
Лечение
Первоначальным лечением ТГВ или тромбоэмболии легочной артерии является гепарин или один из новых пероральных антикоагулянтов. Эти лекарства действуют на определенные белки крови, предотвращая образование новых тромбов и, следовательно, помогают уменьшаться в размерах нежелательных сгустков.Их обычно называют «разжижителями крови».
Существует два основных типа гепарина. Самый старый тип гепарина лучше всего вводить путем постоянной внутривенной инфузии. Другой тип гепарина называется низкомолекулярным гепарином. Его вводят под кожу один или два раза в день.
Некоторые из новейших антикоагулянтных препаратов одобрены для начального лечения ТГВ и тромбоэмболии легочной артерии. Примеры включают ривароксабан (Ксарелто) и апиксабан (Эликис).
Если у вас ТГВ без тромбоэмболии легочной артерии, возможно, вам не потребуется госпитализация.Вы можете лечиться дома с помощью инъекций низкомолекулярного гепарина или ривароксабана или апиксабана.
Некоторым людям может потребоваться начать лечение в больнице. В этом случае тип применяемого гепарина определяется многими факторами. К ним относятся масса тела, функция почек и другие обстоятельства.
Если у вас эмболия легочной артерии, вы, вероятно, будете госпитализированы. В таком случае, скорее всего, сначала вам будет назначен любой из типов гепарина. Но пероральный ривароксабан или апиксабан могут быть вариантом вместо гепарина, если у вас небольшая легочная эмболия.
Если вы начали внутривенное введение гепарина или инъекции низкомолекулярного гепарина под кожу, ваш врач переведет вас на пероральный препарат. Традиционной пероральной терапией был варфарин (кумадин). На протяжении десятилетий это был единственный пероральный препарат для лечения тромбоэмболии легочной артерии и тромбоэмболии.
Сегодня, помимо ривароксабана и апиксабана, после гепарина можно использовать еще один новый пероральный антикоагулянт. Это дабигатран (прадакса). Вскоре будет одобрено большее количество этих препаратов.
Варфарин начинает действовать через несколько дней. Как только анализ крови покажет эффективность варфарина, вы прекратите прием гепарина. Вы будете продолжать принимать варфарин в течение нескольких месяцев или дольше.
В течение первых нескольких недель приема варфарина вам по-прежнему будут требоваться частые анализы крови, чтобы убедиться, что вы принимаете правильное количество. Если результаты анализа крови стабильно показывают, что вы принимаете нужное количество лекарств, кровь можно будет брать каждые две-четыре недели.
Некоторые продукты, особенно зеленые листовые овощи, которые содержат большое количество витамина К, могут изменять разжижающее кровь действие варфарина. Спросите у врача или фармацевта список этих продуктов. Вы можете продолжать есть эти продукты до тех пор, пока вы едите примерно одинаковое количество их каждый день. Таким образом, эффект от вашего лекарства будет постоянным.
Другие лекарства также могут влиять на работу варфарина в организме. Сообщите любому врачу, который прописывает вам лекарства, что вы принимаете варфарин.
Новые пероральные антикоагулянты не требуют регулярного анализа крови. Их дают в фиксированной дозе. Другое преимущество — не беспокоиться о еде с избытком витамина К.
Когда звонить профессионалу
Позвоните своему врачу или немедленно обратитесь в отделение неотложной помощи больницы, если у вас возникнет одышка или острая боль в груди.
Позвоните своему врачу, если у вас возникли новые необъяснимые отек и боль в одной ноге.
Даже если вам назначен повторный тест на LENI через три или четыре дня, позвоните врачу раньше, если отек ноги усиливается.
Прогноз
Без лечения тромбоэмболия легочной артерии может быть смертельной. При соответствующем и своевременном лечении прогноз очень хороший.
После развития тромбоэмболии или тромбоэмболии легочной артерии у вас обычно повышается вероятность образования второго тромба. Это потому, что оригинальный тромб повреждает некоторые вены на ногах.Теперь ваша кровь не движется по этим венам так быстро и плавно. Это увеличивает риск образования нового тромба.
Однако, если есть явная причина образования тромба, например, длительный постельный режим после операции или травма, повредившая кровеносные сосуды, ваш риск развития большего количества тромбов относительно низок, если только вы не будете снова вынуждены быть неактивными. или получить другую травму.
Подробнее о тромбоэмболии (тромбоз глубоких вен и эмболия легочной артерии)
Сопутствующие препараты
IBM Watson Micromedex
Внешние ресурсы
Американский колледж кардиологии
http: // www.acc.org/
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Тромбоэмболия легочной артерии — симптомы и лечение
Легочная эмболия возникает, когда легочная артерия блокируется, в большинстве случаев сгустками крови, которые попадают в легкие из других частей тела.
Своевременная диагностика и лечение снижают риск серьезных медицинских осложнений и смерти.
Было подсчитано, что каждый год примерно у одного из 3500 новозеландцев возникает тромбоэмболия легочной артерии. Из людей, у которых развивается тромбоэмболия легочной артерии, 10% умирают в течение первого часа, а 33% умирают впоследствии от рецидивирующей эмболии.
Причины
Легочная эмболия обычно возникает из-за того, что сгусток крови (твердый сгусток крови) застревает в артерии, по которой кровь поступает в легкие. Эти сгустки крови обычно образуются из глубоких вен ног, особенно икр, но реже образуются в других частях тела.
Образование сгустка в глубокой вене известно как тромбоз глубоких вен (ТГВ). Иногда причиной тромбоэмболии легочной артерии являются вещества, отличные от сгустка крови. Примеры включают пузырь воздуха, часть опухоли или жир из костного мозга сломанной кости, который может перемещаться с кровотоком в легкие.
Факторы риска
Сгустки крови и последующая тромбоэмболия легочной артерии могут развиться у кого угодно. Однако риск тромбоэмболии легочной артерии может быть повышен различными факторами, в том числе:
Личный и семейный анамнез
- Ранее имелся тромб
- Наличие члена семьи, у которого в прошлом был тромб.
- Некоторые наследственные заболевания делают кровь более склонной к свертыванию.
Общие факторы
- Возраст 60 лет и старше
- Курение
- Избыточный вес, особенно женщины, которые курят и / или имеют высокое кровяное давление
- Беременность (во время беременности вес ребенка, давящий на вены в тазу, может замедлить отток крови от ног, что приводит к скоплению крови в ногах).
Длительная неподвижность
- Постельный режим, то есть: пребывание в постели после серьезного заболевания (например, инсульта), серьезной травмы или после операции
- Дальние переезды, i.д .: сидеть несколько часов или более в самолете, поезде, автобусе или машине.
- Горизонтальное лежание или сидение в течение длительного времени вызывает замедление кровотока и скапливание в ногах.
Медицинские условия и лечение
- Сердечно-сосудистые заболевания, в основном сердечная недостаточность
- Рак, особенно рак поджелудочной железы, яичников, легких и рак, распространившийся на другие части тела
- Женщины с раком груди в личном или семейном анамнезе, принимающие тамоксифен или ралоксифен
- Операция, которая является одной из наиболее частых причин образования тромбов
- Дополнительный эстроген, например, противозачаточные таблетки и гормональная терапия в период менопаузы
- Химиотерапия и лучевая терапия
- Тромбофилия
- Антифосфолипидный синдром
- Васкулит.
Осложнения
Тромбоэмболия легочной артерии — это состояние, которое может привести к серьезным осложнениям и даже смерти, особенно если сгусток крови большой или имеется более одного сгустка. При отсутствии диагностики и лечения около одной трети случаев легочной эмболии приводит к смерти.
Снижение притока крови к легочной ткани может привести к частичному повреждению легких. Потеря части здорового легкого может затруднить снабжение легкими кислородом остальной части тела, что, в свою очередь, может привести к повреждению других органов.Повреждение легочной ткани может также привести к легочной гипертензии, которая представляет собой повышенное давление в легочных артериях и сердце.
Закупорка легочных артерий требует от сердца большей работы, чтобы перекачивать кровь через пораженные сосуды. Это вызывает повышение кровяного давления в легочных артериях и в правой части сердца, что может ослабить сердце.
Признаки и симптомы
Наиболее частые признаки и симптомы тромбоэмболии легочной артерии:
- Одышка, которая возникает внезапно и усиливается при физической нагрузке
- Боль в груди, которая усиливается при физической нагрузке, но не проходит в покое
- Кашель с кровотечением.
Менее распространенные признаки и симптомы включают:
- Боль или припухлость в ноге, обычно в икре
- Липкая или обесцвеченная кожа
- Чрезмерное потоотделение
- Лихорадка
- Учащенное или нерегулярное сердцебиение
- Бред или головокружение.
Немедленно обратитесь за медицинской помощью при появлении необъяснимой одышки, боли в груди или кашля с выделением крови.
Диагностика
Легочная эмболия может быть трудно диагностировать, потому что у некоторых людей нет очевидных симптомов.Диагностика также затруднена у людей с основным заболеванием сердца или легких. Легочная эмболия обычно диагностируется с помощью одного или нескольких из следующих тестов.
Анализы крови
Анализ крови может выявить низкий уровень кислорода в крови, который может быть вызван сгустком в кровеносном сосуде легкого, или высокий уровень D-димера (естественного растворяющего сгустки вещества, вырабатываемого организмом), который может быть повышен. при наличии тромбов. Анализ крови также может определить, есть ли у человека наследственное нарушение свертывания крови.
Рентген грудной клетки
Рентгеновский снимок дает пленочные изображения сердца и легких. Он не может диагностировать легочную эмболию, но может использоваться для исключения других причин боли в груди у пациентов с подозрением на легочную эмболию.
Дуплексное УЗИ
Дуплексное ультразвуковое исследование — это разновидность ультразвукового исследования, которое измеряет, как кровь течет по артериям и венам. Его используют для проверки наличия тромбов в венах ног.
Сканирование спиральной компьютерной томографии (КТ)
Спиральная компьютерная томография позволяет с высокой точностью обнаруживать аномалии легочных артерий.Контрастный материал может вводиться в вену во время компьютерной томографии для повышения качества изображений.
Вентиляция — перфузия (VQ) Scan
Во время сканирования VQ пациент вдыхает специальный аэрозоль, и в вену вводится специальный краситель. Аэрозоль и краситель можно увидеть на рентгеновском снимке, когда они движутся через легкие. Затем делается серия рентгеновских снимков для оценки потока крови и воздуха через легкие.
Легочная ангиограмма
Легочная ангиограмма — самый точный способ диагностики тромбоэмболии легочной артерии.Тонкая гибкая трубка, называемая катетером, вводится в большую вену (обычно в паху) и продевается в сердце, а затем в легочные артерии. Вводится специальный краситель и делается рентген, когда краситель проходит через легочные артерии, обеспечивая четкую картину кровотока. Легочная ангиограмма обычно используется, когда другие тесты не позволяют поставить четкий диагноз. Это требует высокого уровня навыков и имеет потенциально серьезные риски, например: краситель может вызвать повреждение почек у людей с пониженной функцией почек.
Магнитно-резонансная томография (МРТ)
МРТ обычно используется для беременных женщин (во избежание воздействия радиации на ребенка) или людей, почки которых могут быть повреждены красителями или контрастными веществами, которые используются в других исследованиях.
Лечение
Целью лечения тромбоэмболии легочной артерии является предотвращение увеличения сгустка крови и образования новых. Своевременное лечение необходимо для предотвращения серьезных осложнений или смерти.
Лекарства
Антикоагулянты («разжижители крови»): эти препараты предотвращают образование новых сгустков. Гепарин, вводимый в виде инъекций, является быстродействующим антикоагулянтом и обычно используется одновременно с пероральным антикоагулянтом в форме таблеток, например варфарином, который может действовать медленнее. Все антикоагулянты имеют побочные эффекты, в том числе вызывают кровотечение.
Тромболитики («растворители сгустков»): сгустки обычно растворяются сами по себе, но этот процесс может занять время.Тромболитические препараты, вводимые путем инъекций, могут быстро растворять сгустки. Однако, поскольку они могут вызвать внезапное и сильное кровотечение, тромболитические препараты обычно используются в ситуациях, угрожающих жизни.
Хирургические и другие процедуры
Удаление сгустка: большие сгустки можно удалить с помощью катетерной трубки, которая продевается через кровеносные сосуды к месту образования сгустка.
Фильтр для вен: Небольшой фильтр, который задерживает сгустки и предотвращает их попадание в легкие, устанавливается с помощью катетера в основной вене, ведущей к сердцу.Эта процедура обычно используется для людей, которые не могут принимать антикоагулянтные препараты или когда антикоагулянтные препараты действуют неадекватно или недостаточно быстро.
Профилактика
Предотвращение тромбоза глубоких вен поможет предотвратить тромбоэмболию легочной артерии. Меры по предотвращению образования тромбов в ногах включают:
- Назначение антикоагулянтов людям с риском образования тромбов до и после операции, а также людям, перенесшим сердечный приступ, инсульт или осложнения рака
- Ношение эластичных компрессионных чулок, которые сжимают ноги, помогая венам и мышцам ног более эффективно перемещать кровь и уменьшая скопление крови в голенях
- Поднимать ноги, когда это возможно, и в ночное время, чтобы уменьшить скопление крови
- Физическая активность, улучшающая кровообращение
- Прерывистая пневматическая компрессия, при которой используется устройство, которое массирует и сжимает вены на ногах для улучшения кровотока.
Профилактика во время путешествий
Риск образования тромбов во время путешествий, как правило, невелик, но риск возрастает с увеличением продолжительности путешествия и при наличии других факторов риска. Следующие действия могут помочь предотвратить образование тромбов во время путешествия:
- Не сидите слишком долго. Если вы летите, то каждый час перемещайтесь по кабине самолета и выполняйте глубокие приседания. Если вы едете за рулем, останавливайтесь каждый час и пройдите около
- Сидя, сгибайте лодыжки примерно каждые полчаса
- Носите компрессионные чулки, чтобы улучшить кровообращение и движение жидкости в голенях.
- Пейте много воды, чтобы предотвратить обезвоживание, которое может способствовать образованию тромбов.
Список литературы
Liao, S. et al. Частота венозной тромбоэмболии в различных этнических группах: региональное прямое сравнительное исследование. Дж. Тромб Хемост 2014; 12: 214-9.
Клиника Мэйо (2020). Легочная эмболия (веб-страница). Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований. http://www.mayoclinic.org/diseases-conditions/pulmonary-embolism/home/ovc-20234736 [дата обращения: 21.01.20]
Ourellette, D.R. (2019). Легочная эмболия (веб-страница). Спасательные препараты и болезни.Нью-Йорк, штат Нью-Йорк: WebMD LLC. http://emedicine.medscape.com/article/300901-overview [дата обращения: 21.01.20].
O’Toole, M.T. (Ред.) (2017). Легочная эмболия (ЛЭ). Словарь Мосби по медицине, сестринскому делу и медицинским профессиям (10-е изд.). Сент-Луис, Мичиган: Эльзевир.
Дата отзыва: Февраль 2020
Тромбоз и эмболия: симптомы, причины и лечение
Тромбоз и эмболия — это разные состояния, но оба они характеризуются образованием тромба.Тромбоз возникает, когда в кровеносном сосуде образуется тромб или сгусток крови. В результате кровоток по сосуду уменьшается. При эмболии кусок сгустка крови (эмбола), инородный объект или другое вещество тела застревает в кровеносном сосуде. Это в значительной степени затрудняет кровоток.
Этот сгусток может перемещаться по телу. Тромбоэмболия, аналогичное состояние, — это когда эмболия из сгустка крови конкретно вызывает снижение кровотока. У многих людей появляются тромбы, и у каждого состояния есть много причин.В случаях, когда кровоток блокируется в глубокой вене или крупной артерии, существует гораздо больший риск для здоровья.
Сравнение тромбоза и эмболии
| Тромбоз | Эмболия | |
| Состояние | В кровеносном сосуде образуется сгусток крови, затрудняющий кровоток. Сгусток, тромб, не перемещается в разные части тела. | Сгусток крови полностью или частично отделяется от своего места, вызывая закупорку части тела. Образовавшийся сгусток называется эмболом и может перемещаться в другую часть тела. |
| Классификация | Тромбоз подразделяется на венозный (образованный в вене) и артериальный (образованный в артерии) тромбоз. | Эмболия классифицируется как артериальная эмболия и венозная эмболия.Первый приводит к закупорке сосуда в любой части тела из-за движущегося сгустка. |
| Причины |
|
|
Симптомы | Симптомы тромбоза включают следующее:
| Симптомы эмболии включают следующее:
|
| Осложнения | Существует два основных осложнения тромбоза, включая тромбоэмболию легочной артерии и посттромботический синдром.Посттромботический синдром — это когда у пациента развиваются долгосрочные симптомы в икре, включая боль, отек, сыпь и язвы. P | Осложнения эмболии включают остановку сердца и внезапную смерть, аномальное сердцебиение, шок, инфаркт легкого (гибель части легкого), парадоксальную эмболию и легочную гипертензию. В некоторых случаях осложнение может включать скопление жидкости между внешней оболочкой легких и внутренней оболочкой грудной полости. P |
Дифференциальные методы лечения тромбоза и эмболии
Лечение тромбоза
Лечение тромбоза зависит от локализации сгустка.Варианты лечения артериальных сгустков тромбоза глубоких вен включают следующее:
- Антикоагулянты / разжижители крови: Эти лекарства можно вводить или принимать перорально в виде таблеток, и они снижают способность организма к свертыванию. Хотя они не разрушают существующие тромбы, они могут предотвратить их рост и снизить риск их дальнейшего развития. Врачи будут вводить препарат под кожу в течение нескольких дней, прежде чем прописать таблетки для дальнейшего разжижения крови. По рецепту врача можно принимать не менее трех месяцев, в зависимости от рекомендации врача.
- Разбиватели сгустков: В серьезных случаях и если лекарства не дают хороших результатов, врачи могут назначить лекарства, разрушающие сгустки. Они известны как тромболитики или тромболитики. Их можно вводить через капельницу или катетер, и они могут вызвать серьезное кровотечение при неправильном приеме.
- Фильтры: Если вы не можете принимать лекарства, разжижающие кровь, фильтр может быть установлен в большую вену в брюшной полости. Этот фильтр в вашей полой вене может препятствовать тому, чтобы сгустки, которые вырвались наружу, попали в ваши легкие и стали причиной более серьезного сгустка.
- Компрессионные чулки: Если отек является вашим основным симптомом, эти чулки можно носить.
Лечение эмболии
Лечение эмболии зависит от тяжести состояния. Врачи могут назначить антикоагулянты, антиагреганты, тромболитики и обезболивающие. Если кровоток полностью заблокирован, врачи могут предложить ангиопластику, артериальное шунтирование или эмболэктомию (сгусток удален хирургическим путем). Некоторые методы лечения тромбоза также могут использоваться для лечения этого состояния.
Самый важный способ предотвратить образование тромба в организме — это проявлять активность. Узнайте, подвержены ли вы риску и как предотвратить образование сгустков. Вы можете изучить семейную историю болезней, распознать признаки и симптомы, передвигаться, если вы долгое время сидели, поддерживать здоровый вес и бросить курить, если это так. Узнать о своем состоянии и позаботиться о своем здоровье — это простой и управляемый способ предотвратить образование тромбов и сохранить свое здоровье.
Связанный:
Пациенты с астмой имеют повышенный риск тромбоэмболии легочной артерии, тромбоза глубоких вен
Ежедневное употребление мяса и яиц может увеличить образование тромбов
.
